Ворсинчатый полип прямой кишки
Ворсинчатый полип прямой кишки - причины, прогноз, симптомы и лечение
Ворсинчатый полип прямой кишки – это доброкачественная опухоль, которая состоит из эпителиальных железистых клеток. Обычно образуется у пожилых людей. В большинстве случаев находится внутри прямой кишки. Проктологи Юсуповской больницы устанавливают диагноз ворсинчатой опухоли прямой кишки на основании следующих данных:
- Жалоб;
- Симптомов заболевания;
- Установления причин активации опухолевого процесса;
- Анализа сведений о развитии новообразования у данного пациента;
- Имеющихся данных о заболевании ворсинчатыми опухолями его ближайших родственников;
- Результатов ректального пальцевого и инструментального обследования;
- Данных гистологического исследования биоптата опухоли.
Причиной образования ворсинчатого полипа может быть отягощённая наследственная предрасположенность, нарушение эмбрионального развития кишечника, пожилой возраст. К факторам риска относятся вредные привычки (курение, злоупотребление алкоголем), малоподвижный образ жизни, особенности питания (избыток жирной пищи, недостаток в рационе растительной клетчатки). Ворсинчатые опухоли прямой кишки развиваются на фоне хронических воспалительных заболеваний кишечника (колитов, энтеритов, проктитов), атеросклеротической болезни, после перенесенных инфекционных заболеваний (дизентерии, брюшного тифа).

Преимущества лечения ворсинчатых полипов в Юсуповской больнице
В отделении проктологии Юсуповской больницы созданы все условия для быстрого и комфортного излечения пациентов. Палаты оснащены кондиционерами, пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием. Проктологи индивидуально подходят к выбору оптимального метода лечения каждого пациента. Сложные случаи ворсинчатых полипов обсуждают на заседании Экспертного Совета с участием профессоров, докторов медицинских наук, врачей высшей категории.
При наличии ворсинчатого полипа прямой кишки прогноз зависит от своевременности диагностики и радикальности лечения. Хирурги отделения проктологии Юсуповской больницы в совершенстве владеют всеми современными методиками оперативных вмешательств на прямой кишке. При наличии показаний и отсутствии противопоказаний выполняют эндоскопические операции, без вскрытия тканей передней брюшной стенки. Медицинский персонал внимательно относится к пожеланиям пациентов, обеспечивает выполнение всех процедур и профессиональный уход в послеоперационном периоде.
Характеристика ворсинчатых полипов прямой кишки
Морфологи выделяют несколько типов полипов прямой кишки: одиночные и групповые, ворсинчатые, диффузный полипоз. Ворсинчатые полипы макроскопически представляют собой своеобразные новообразования, которые растут в направлении стенки прямой кишки, имеют мелкодольчатое сосочковое или бархатистое строение. В большинстве случаев проктологи выявляют одиночные ворсинчатые опухоли. Сравнительно редко у одного больного обнаруживают 2 и больше ворсинчатых полипов прямой кишки.
Ворсинчатые полипы имеют довольно большой диаметр (1,5 – 6 см). Крупные размеры не всегда определяют их злокачественный потенциал. По макроскопической картине ворсинчатые полипы бывают узловатыми и стелющимися. Чаще всего встречается узловатая форма заболевания. Опухоль располагается на одной из стенок кишки. Он имеет компактного экзофитного узла с широким и коротким основанием или ножкой. При стелющейся форме ворсинчатые разрастания располагаются по поверхности слизистой оболочки прямой кишки плоско, почти циркулярно охватывая стенку кишки.
Ворсинчатый полип прямой кишки окрашен в красноватый цвет из-за обилия кровеносных сосудов в их строме. Тонкие и нежные ворсинки легко травмируются и кровоточат, поэтому само по себе кровотечение не является свидетельством трансформации опухоли в злокачественное новообразование. Злокачественное преобразование проктологи Юсуповской больницы определяют с высокой степенью вероятности при наличии двух или более из следующих эндоскопических признаков:
- Плотной консистенции ворсинчатого образования;
- Участков уплотнения, бугристости поверхности, наложения фибрина;
- Изъязвления поверхности и контактной кровоточивости.
Частота перерождения ворсинчатых новообразований прямой кишки в рак возрастает по мере превращения железистых полипов в железисто-ворсинчатые, а железисто-ворсинчатых – в ворсинчатые.
Диагностика ворсинчатого полипа прямой кишки
Классическим клиническим симптомом ворсинчатого полипа прямой кишки является выделение слизи из заднего прохода во время дефекации. Количество, цвет и консистенция слизи у каждого пациента различные. Чаще всего слизь выделяется с калом без болевого синдрома, но иногда отмечаются тенезмы. Слизь при ворсинчатых полипах прямой кишки не раздражает кожу и не вызывает зуда в области анального отверстия.
Другим важным симптомом ворсинчатых опухолей является выделение алой крови из прямой кишки. Чаще всего выделяется слизисто-кровянистая жидкость. Она может быть перемешана с калом или выделяться самостоятельно.
Врачи Юсуповской больницы проводят раннюю диагностику ворсинчатых полипов прямой кишки с помощью современных скрининговых программ. Проктологи широко применяют неинвазивный метод исследования – тест кала на скрытую кровь (гемоккульт-тест). Предпосылкой для его выполнения является то, что ворсинчатый полип прямой кишки в той или иной степени кровоточат. Чтобы тест был надёжно положительным, необходима ежедневная потеря крови не менее 20 мл. Для положительного результата теста также в кале должен присутствовать гемоглобин, выделившийся из эритроцитов.
Для получения достоверных результатов гемоккульт-теста пациенту рекомендуют соблюдать следующие правила:
- Исключить из рациона говядину и овощи, обладающие высокой пероксидазной активностью;
- Не принимать препараты, которые содержат железо;
- Исключить приём высоких доз аскорбиновой кислоты.
В течение трёх дней проводят не менее двух мазков.
При наличии специфических жалоб пациента на приёме осматривает проктолог. Врач собирает анамнез, изучает клинические проявления и дополнительно назначает обследования. Если ворсинчатый полип расположен внизу прямой кишки, проктолог может его обнаружить во время проведения пальцевого исследования. В случаях, когда новообразование располагается высоко, врачи отделения проктологии проводят ректороманоскопию или колоноскопию с помощью новейшей эндоскопической аппаратуры ведущих мировых производителей. Врач функциональной диагностики во время обследования может увидеть следующие изменения:
- Просвет кишечника деформирован;
- Изгибы кишки потеряли подвижность;
- Кровоточивость повышена;
- На ворсинчатом полипе расположены язвочки, фиброзные и некротические массы.
Такие симптомы говорят о том, что ворсинчатый полип преобразовался в злокачественную опухоль.
Если эндоскопические методы недоступны, рентгенологи проводят ирригоскопию. Этот метод диагностики не столь точен и может дать ложноотрицательный результат. При наличии сомнений, проктологи Юсуповской больницы повторяют обследование через 6-8 недель. Окончательный диагноз выставляют по данным гистологических исследований, для которых врачи берут биологический материал во время эндоскопических исследований.
При пальцевом исследовании проктологу удаётся изучить участок прямой кишки до 10 см от края заднего прохода. Этот первичный метод диагностики предшествует ректороманоскопии, поскольку он является достаточно информативным способом выявления как ворсинчатого полипа, так и других заболеваний прямой кишки (геморроя, свищей, трещин), окружающей клетчатки (кист и опухолей), предстательной железы у мужчин (аденомы, простатита, рака). Метод позволяет оценить форму, консистенцию, подвижность, наличие или отсутствие ножки ворсинчатого полипа. Низко расположенные полипы всегда выявляются при пальцевом исследовании. Небольшие по размерам аденоматозные полипы, которые локализованы выше 5–6 см от заднего прохода, определить пальцевым методом трудно.

Лечение ворсинчатых полипов прямой кишки
Хирурги отделения проктологии применяют эффективнейший инновационный метод лечения ворсинчатых полипов прямой кишки: удаление с последующим гистологическим исследованием. Проктологи удалят ворсинчатые опухоли с помощью радиоволновой терапии. Это безболезненный малоинвазивный абсолютно безопасный метод удаления ворсинчатых полипов. Его принцип заключается в том, что электрический ток преобразуется в радиоволны. Их врач направляет на полип и отсекает его за счёт тепла, которое эти ткани выделяют.
При применении этого метода во время операции не происходит повреждения тканей прямой кишки, отсутствует кровопотеря. В послеоперационном периоде пациент ощущает минимальную боль. После заживления раны не образуются рубцы, и не происходит сужения просвета прямой кишки. После вмешательства врач отправляет элемент удалённого полипа прямой кишки на гистологическое исследование.
Ворсинчатые полипы прямой кишки могут быть удалены эндоскопическим методом с помощью жёсткого эндоскопа – ректороманоскопа. Во время операции хирург с помощью специальных манипуляторов отсекает новообразование до здоровых тканей. После этого проктологи обрабатывает рану слизистой оболочки прямой кишки высокочастотным электрическим током. Это предотвращает кровотечение и предупреждает повторное развитие новообразования.
Если полип небольшого размера, пациент уходит домой. После удаления больших ворсинчатых полипов прямой кишки больного на 1-2 дня госпитализируют в отделение проктологии. После такого вмешательства пациент не утрачивает трудоспособности. Для того чтобы пройти обследование и лечение ворсинчатого полипа прямой кишки, записывайтесь на приём к проктологу Юсуповской больницы онлайн или звоните специалистам контакт центра в любой день недели независимо от времени суток.
Автор
Ефим Игоревич ХарабетВрач-колопроктолог 1 категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Кайзер А.М. Колоректальная хирургия. М.: Издательство Панфилова, 2011. - 755 с.
- Воробьев Г.И., Царьков П.В. Основы хирургии кишечных стом. М.: Стольный град, 2002.
- Воробьев Г.И., Халиф И.Л. Неспецифические воспалительные заболевания кишечника. Миклош, 2008.
Наши специалисты

Заместитель генерального директора, врач-хирург, онколог, кандидат медицинских наук

Врач-колопроктолог 1 категории

Заведующий отделением, врач-хирург, кандидат медицинских наук
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Ворсинчатый полип: удаление и особенности операции
Ворсинчатый полип – доброкачественная опухоль, которая происходит из покровного эпителия кишечника. Это новообразование покрыто мелкими ворсинками, оно имеет широкое основание (ножку) и мягкую консистенцию. Наиболее частая локализация – прямая или сигмовидная кишка. Ворсинчатый полип склонен к малигнизации (перерастанию в злокачественную форму).
Причины возникновения патологии
Этиология этого заболевания до сих пор не изучена. Предрасполагающими факторами являются:
- Наследственная предрасположенность. Если полипы диагностированы у ближних родственников, то вероятность развития такой патологии составляет более 50%.
- Нарушения в период эмбрионального развития. Во время закладки внутренних органов формируется патология стенок толстого кишечника.
- Погрешности в диете. Неправильное питание, употребление большого количества жиров и углеводов, низкое содержание клетчатки в рационе может способствовать образованию ворсинчатых полипов.
- Хронические заболевания кишечника (колит, проктосигмоидит, НЯК). Постоянное воспаление слизистой приводит к ее утолщению и деформации, в результате чего могут возникать полипозные разрастания.
- Гиподинамия и связанные с ней длительные запоры. Нарушение оттока венозной крови приводит к застойным явлениям в области малого таза. Подобные изменения являются предпосылками для возникновения полипов.
 Колит – одна из возможных причин появления ворсинчатых полипов
Колит – одна из возможных причин появления ворсинчатых полиповТакже ворсинчатые новообразования часто развиваются на фоне острых кишечных инфекций (сальмонеллез, дизентерия). Отечность и инфильтрация оболочки кишки приводит к структурным изменениям эпителия.
Классификация видов
Различают несколько вариантов классификации ворсинчатых полипов. Такие опухоли классифицируются по количеству, размерам, локализации, форме и гистологической структуре.
Гистологически выделяют следующие виды полипов:
- Пролиферирующие. Формируются из железистых клеток, продуцируют слизь.
- Гиперпластические. Развиваются в основном у людей старше 60 лет.
- Малигнизированные. Состоят из атипичных (злокачественных) клеток.
По форме полипы бывают в виде шара (без ножки) или в виде гриба (имеющее тело и основание).
В зависимости от размеров различают полипы:
- Небольшие. Имеют размеры менее 1 см.
- Средних размеров. Их диаметр составляет от 1 до 2 см.
- Крупные. Размером более 2-3 см.
Частота малегнизации крупных образований составляет более 25% от общего числа ворсинчатых полипов. Они склонны к изъязвлению, являются источником кишечных кровотечений.
По количеству выделяют следующие типы полипов:
- Единичные. Располагаются изолированно, могут иметь различные размеры.
- Множественные. Такая патология встречается при семейном полипозе. Опухолевидные образования расположены группами, обычно небольших или средних размеров.
Множественные опухоли могут находиться на одном участке или располагаться на всей ее поверхности.
Ворсинчатый полип может иметь экзофитный рост (расти в просвет толстого кишечника) или эндофитный (прорастать слизистую оболочку кишки).
Симптомы проявления
Мелкие одиночные полипы длительное время существуют бессимптомно. По мере их роста, изъязвления, малегнизации могут появляться неспецифические симптомы: диспепсические проявления, болезненные ощущения различной интенсивности, явления общей интоксикации, выделение белой тягучей слизи при дефекации.
В зависимости от расположения полипов в разных отделах толстого кишечника наблюдается различная клиническая картина.
Ворсинчатый полип прямой кишки
При полипах прямой кишки наблюдаются следующие признаки:
- Кровь в кале. При расположении опухоли в дистальных отделах кровянистые выделения располагаются сверху каловых масс, при локализации в начальных отделах – перемешаны с калом. В отличие от геморроя кровь появляется не только при запорах, но и при нормальной дефекации.
- Признаки анемии. Развиваются при постоянных кровотечениях. Больной жалуется на слабость, частое сердцебиения, быструю утомляемость, общее недомогание.
- Болевой синдром. Дискомфорта в животе обычно не бывает. Болезненность возникает только при позывах к дефекации и во время опорожнения.
 Слабость – один из возможных симптомов ворсинчатого полипа прямой кишки
Слабость – один из возможных симптомов ворсинчатого полипа прямой кишкиВорсинчатые полипы прямой кишки больших размеров, расположенные близко к анусу, могут выпадать из заднего прохода. В этом случае наблюдается зуд аноректальной зоны, мацерация (раздражение) кожных покровов.
Ворсинчатый полип сигмовидной кишки
При наличии образования большого размера или множественных ворсинчатых полипов в сигмовидной кишке у пациента появляются следующие симптомы:
- Наличие сгустков крови и слизи в каловых массах.
- Тенезмы (ложные позывы к дефекации).
- Общая слабость, головные боли.
- Отрыжка, тошнота, рвота.
- Неустойчивый стул, чередование запоров и поносов.
- Повышенное газообразование, периодическое вздутие живота.
При экзофитном росте ворсинчатого полипа возможно развитие кишечной непроходимости: задержка стула, острые боли в животе.
Методы диагностики
Методы диагностики ворсинчатых новообразований включают в себя:
- Осмотр области ануса. Обращают внимание на цвет кожных покровов и видимой слизистой. Выявляют наличие или отсутствие выпавших и ущемленных полипов.
- Пальцевое исследование прямой кишки. Относится к методам быстрой диагностики. С его помощью определяют возможные выпячивания в кишечнике на расстоянии 10-12 см. от ануса.
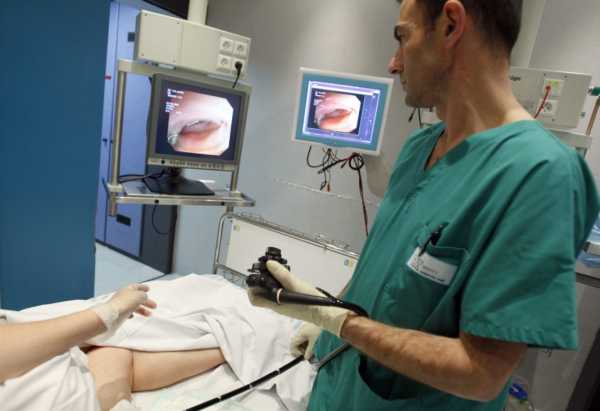
- Фиброколоноскопия. Эндоскопом осматривают все отделы толстого кишечника, выявляют воспалительные процессы слизистой оболочки, наличие или отсутствие новообразований. Этот метод является наиболее информативным в диагностике полипоза.
- Ректороманоскопия. Для исследования применяется специальный прибор, которым визуально осматривают прямую кишку и конечные отделы сигмовидной кишки.
- Ирригоскопия. Больному делают клизму с барием, затем выполняют рентгеновское исследование. На снимке можно увидеть признаки ворсинчатого полипа.
С помощью эндоскопических методов определяют локализацию, форму, величину полипов и их количество. В обязательном порядке проводится биопсия новообразования для выяснения его гистологической структуры.
Дифференциальный диагноз полипов сигмовидной и прямой кишки следует проводить с липомой, фибромой, болезнью Крона, злокачественными опухолями.
Способы терапии
Единственным способом лечения ворсинчатых полипов является хирургическое вмешательство. Консервативная терапия способна только уменьшить выраженность клинических проявлений, но никак не влияет на сам полип.
Способы народной медицины (например, клизмы или спринцевание соком чистотела, лекарственными травами, мумие) врачи не рекомендуют использовать. Такие методы, наоборот, могут вызвать изъязвление поверхности опухоли или быстрый рост новообразований.
К основным оперативным методам относятся:
- Полипэктомия. Выполняется при помощи ректороманоскопа или колоноскопа. Может проводиться под общим или местным обезболиванием. Основными преимуществами такого вмешательства являются малоинвазивность, быстрая реабилитация, минимальное количество противопоказаний. Под местной анестезией эти манипуляции обычно проводятся амбулаторно.
- Трансанальное иссечение. С его помощью удаляют образования, расположенные на расстоянии не более 9 – 10 см. от заднего прохода. Таким образом выполняется удаление единичных и множественных ворсинчатыхполиповпрямой кишки.Специальными стальныхми зеркалами расширяют анальный канал, исссекают полипы в пределах здоровых тканей. Затем на слизистую оболочку накладывают швы.
- Колотомия. Ее применяют для удаления опухоли, расположенной в сигмовидной кишке. На коже живота в правой или левой подвздошной области делают надрез, выводят туда пораженный участок кишечника. Накладывают зажимы по обе стороны от полипа, удаляют его, иссекают слизистую оболочку. Потом зашивают кишку и послойно ушивают переднюю брюшную стенку.
- Электрогоагуляция. Через ректоскоп вводят специальный аппарат для прижигания опухоли. Больной при этом находится в коленно – локтевом положении. После коагуляции остается небольшой дефект в виде ожога, который заживает течение двух-трех недель.
- Задняя проктотомия. Показана в тех случаях, когда трансанальная операция или эндоскопические варианты технически невыполнимы. Хирург рассекает кожу и мягкие ткани от ануса до крестца, опухоль иссекают, слизистую зашивают.
- Трансанальная резекция с анастомозом. Через расширенный задний проход удаляют полип вместе с участком кишки. Затем формируют ректоанальный анастомоз.
 Полипэктомия – один из способов терапии ворсинчатого полипа
Полипэктомия – один из способов терапии ворсинчатого полипаВ послеоперационный период после лапаротомических операций назначают на несколько дней постельный режим, специальную диету, антибактериальные препараты. Восстановление происходит достаточно быстро, через 7-10 дней больных выписывают на амбулаторное лечение.
Возможные последствия
К вероятным осложнениям ворсинчатых полипов толстой кишки относятся:
- Нарушение всасывания белков и электролитов в кишечнике.
- Развитие анемии при длительных кровотечениях.
- Возникновение кишечной дисфункции: неустойчивый стул, запоры, боли в животе, дискомфорт при дефекации.
- Злокачественное перерождение новообразования.
При удалении новообразования на начальной стадии прогноз обычно благоприятный.
Профилактические меры
Специфической профилактики ворсинчатых полипов в настоящее время нет. Мужчинам и женщинам старше 45 лет рекомендуется ежегодное проведение колоноскопии. При отягощенном анамнезе, наличии семейного полипоза необходимо проводить эндоскопическое исследование кишечника каждые 6 месяцев.
Неспецифические профилактические мероприятия включают в себя соблюдение принципов правильного питания, увеличение двигательной активности и лечение хронических заболеваний желудочно-кишечного тракта.
Ворсинчатый полип, несмотря на свое доброкачественное происхождение, может привести к серьезным негативным последствиям. Следует помнить, что лекарственными препаратами вылечить подобную патологию невозможно. Поэтому при обнаружении доброкачественного образования в сигмовидной или прямой кишке не следует отказываться от операции
Раннее выявление и хирургическое удаление полипов в большинстве случаев приводит к полному выздоровлению. Такое оперативное вмешательство является основным методом профилактики онкологических заболеваний кишечника.
прямой, сигмовидной и толстой кишки
Ворсинчатый полип – доброкачественное разрастание железистого эпителия, структура которого входит в слизистые оболочки прямой кишки. Иногда новообразования образуются и в толстой кишке. Именно спецификой и морфологической структурой железистого эпителия обусловлена ограниченная локализация. Опасность такого типа опухоли заключается в высоких онкологических рисках, поэтому важно понимать некоторые клинико-диагностические аспекты.
Что такое ворсинчатый полип?
 Ворсинчатый полип — опухолевидное разрастание, основа которого состоит их железистых клеток. Консистенция нароста мягкая, желеобразная. Тело имеет розоватый или красный оттенок.
Ворсинчатый полип — опухолевидное разрастание, основа которого состоит их железистых клеток. Консистенция нароста мягкая, желеобразная. Тело имеет розоватый или красный оттенок.
Своё название опухоль получила из-за внешнего вида. Под микроскопом поверхность новообразования состоит из множественных мельчайших волосков, имеет строму неправильной формы. Внутри волокон проходят мельчайшие кровеносные и лимфатические сосуды. Обилие сосудистого компонента приводит к быстрому росту опухоли, разрастанию патологических клеток.
Типы
Гистологически выделяют несколько типов ворсинчатых полипов:
- Пролиферирующие. Строма образована эпителием с признаками пролиферации. Этот процесс стимулирует клетки к интенсивному делению, поэтому они расположены скученно, без контура и в буквально наслаиваются друг на друга.
- Гиперплазиогенные. Образованы в очагах гиперплазии слизистых, в последующем перерастают в аденоматозные опухоли. Информация о симптомах и лечении аденоматозного полипа прямой кишки в этой статье.
- Малигнизированные. Полноценные опухоли с раковыми клетками.
Новообразования растут внутрь просвета кишки, но с развитием опухоль может углубляться внутрь эпителиальных слоёв.
Почти каждый пятый ворсинчатый полип трансформируется в раковую опухоль.
Локализация
Учитывая, что ворсинчатые полипы образованы из структуры железистого эпителия кишечника, то существует несколько известных локаций: прямая и сигмовидная кишка, толстый кишечник.
Прямая кишка
Ворсинчатый полип в прямой кишке – изначально доброкачественное новообразование, крепящееся к строме тонкой ножкой и растущее внутрь просвета. По мере роста опухоль разрастается, увеличивается в объёме. Полип ворсинчатого типа (иначе, ворсинчатая аденома) имеет высокие онкологические риски и диаметр до 5 см на второй стадии патологического развития.
При малигнизации клеток и раковом перерождении в онкологический процесс вовлекается вся прямая кишка, тазовые кости, мочеполовая системы, близлежащие органы.
Толстая кишка
 Патология толстой кишки сопровождается обилием слизистых выделений из ректального канала. От чего появляются полипы в толстом кишечнике подробнее здесь. При травматизации полипа развиваются кровотечения с развитием железодефицитной анемии. Постоянные запоры, зловонное газоотделение, распирание — всё это может указывать на ворсинчатый полип.
Патология толстой кишки сопровождается обилием слизистых выделений из ректального канала. От чего появляются полипы в толстом кишечнике подробнее здесь. При травматизации полипа развиваются кровотечения с развитием железодефицитной анемии. Постоянные запоры, зловонное газоотделение, распирание — всё это может указывать на ворсинчатый полип.
Диагноз устанавливается на основе:
- данных эндоскопических исследований,
- анализа кала на скрытую кровь,
- рентгена с контрастным веществом.
Ворсинчатый полип толстокишечного отдела встречается в 45% всех клинических случаев. В группе риска люди старше 45-50 лет. Риски малигнизации сильно варьируют, обычно высоки при игнорировании симптомов и отсутствии лечения.
Сигмовидная кишка
Сигмовидный отдел толстого кишечника — отдалённый сегмент кишечника по типу символа «sigma». Сигмовидная кишка отвечает за всасываемость воды из потребляемой пищи, отвечает за функциональность всей пищеварительной системы.
Полип сигмовидной кишки произрастает на внутренней стенке, имеет широкое основание или тонкую ножку. Средний диаметр тела ворсинчатого полипа сигмовидной кишки 1-2,5 см. По численности выделяют одиночные и генерализованные (при множественном распространении имеет место полипоз).
Заболевание часто встречается у лиц старше 40 лет. В группе риска пациенты с алкоголизмом, отягощённым проктологическим анамнезом.
Вне зависимости от локализации, ворсинчатые опухоли при активной симптоматике дифференцируют от геморроя, колита, проктита, энтерита, дисбактериоза, синдрома раздражённого кишечника.
В чём угроза?
Основная угроза заключается в онкологическом преобразовании опухоли. К сожалению, кишечные полипы любого типа сопровождаются характерной симптоматикой только по мере существенного развития, роста или метастаз при сформированной раковой опухоли.
Помимо рака существуют и другие осложнения, связанные с прогрессирующим ростом ворсинчатых опухолей:
- ректальные кровотечения, труднокупируемая железодефицитная анемия;
- энтероколит, возникающий из вторичного воспаления полипа;
- острая кишечная непроходимость, если новообразование занимает весь просвет кишечного тракта;
- геморроидальная болезнь.
Рак кишечника занимает лидирующее место среди онкологических заболеваний. За последние годы риски рака увеличились почти на 1,5%. Своевременная терапия позволяет не только купировать неприятные симптомы, но и спасти жизнь.
Консервативное лечение
 На сегодняшний день консервативного лечения ворсинчатых аденом толстой и прямой кишки не существует. Медикаментозная терапия лишь временно снижает интенсивность симптомов, не влияя на опухоль.
На сегодняшний день консервативного лечения ворсинчатых аденом толстой и прямой кишки не существует. Медикаментозная терапия лишь временно снижает интенсивность симптомов, не влияя на опухоль.
Предложенный в 1965 году метод лечения соком чистотела не нашёл применения из-за сомнительной эффективности. Кроме того, использование рецептов на основе чистотела путём спринцеваний и клизм лишь раздражают слизистые, провоцируют рост опухоли и появление новых полипозных очагов.
Методы удаления
Современные хирургические методы позволяют провести успешное удаление ворсинчатых новообразований, сохранив целостность и функциональность кишечного тракта.
Основными оперативными методами являются:
- Полипэктомия;
- Трансанальное иссечение;
- Колотомия;
- Трансанальная резекция с анастомозом.
Перед удалением обязательно проводят дифференциальную диагностику.
Биопсия части ворсинчатого полипа не имеет существенного диагностического значения, так как не в полной мере отражает характер новообразования.
Классическая полипэктомия
Операция проводится при помощи ректоскопа или колоноскопа. Эндоскопический метод применяется при небольшом полипе без рисков малигнизации и на незначительном удалении от ануса. По ходу операции полип подсекается металлической петлёй, а раневое ложе прижигают электрическим током для предупреждения кровотечений.
Удаление полипов в кишечнике при колоноскопии можно проводить под местной анестезией во время диагностического осмотра кишечных отделов. Полученный материал отправляют на гистологическое исследование.
Трансанальное иссечение
 Манипуляция представляет собой удаление новообразований через анус. Проводится под общим наркозом. По ходу операции анальный канал расширяют специальным инструментарием и иссекают скальпелем. Полип буквально вырезают вместе с ложем, а раневая поверхность ушивается.
Манипуляция представляет собой удаление новообразований через анус. Проводится под общим наркозом. По ходу операции анальный канал расширяют специальным инструментарием и иссекают скальпелем. Полип буквально вырезают вместе с ложем, а раневая поверхность ушивается.
Метод применяется при незначительном удалении нароста от ануса — не более 10 см. После вмешательства пациентов ставят на диспансерный учёт с проведением колоноскопии не менее 2 раз в год.
Колотомия или резекция кишки
Хирургическая операция показана при:
- полипах с широкой стромой,
- ворсинчатом типе нароста с толстой короткой ножкой,
- опухолях с локализацией в сигмовидной кишке.
Показан метод при невозможности проведения эндоскопических операций, высоких рисках перфорации стенок кишечника.
Операционный доступ осуществляют через разрез в подвздошной или нижнесрединной части брюшины, выводят сигмовидную кишку наружу, иссекают полип с основанием. Если полип на тонкой ножке, то его просто перетягивают шёлковой лигатурой. Кишку ушивают двухрядным швом. Брюшину сшивают наглухо.
Трансанальная резекция прямой кишки с последующим формированием ректоанального анастомоза
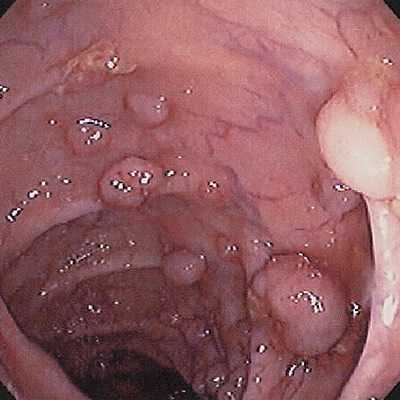
 Трансанальная резекция представляет собой технически сложную манипуляцию, во время которой часть поражённой кишки полностью удаляется с последующим её восстановлением из здоровых тканей. Целью манипуляции является сохранение функциональности органа и предупреждение прогрессии заболевания.
Трансанальная резекция представляет собой технически сложную манипуляцию, во время которой часть поражённой кишки полностью удаляется с последующим её восстановлением из здоровых тканей. Целью манипуляции является сохранение функциональности органа и предупреждение прогрессии заболевания.
Резекция кишечника относится к радикальным типам вмешательства, когда другие методы безуспешны или не перспективны. Помимо части кишечника удаляется жировая ткань, лимфоузлы по ходу манипуляции.
Трансанальное эндомикрохирургическое иссечение (ТЭМ)
Высокотехнологичный и органосохраняющий метод хирургического удаления полипов кишки. В прямую кишку вводят ректоскоп с путями для хирургического инструментария, раздувают кишку газом для лучшей визуализации. Благодаря оптическому оборудованию, врач может с высокой долей точности манипулировать в очаге поражения.
Показаниями к проведению ТЭМ являются:
- доброкачественные опухоли,
- железистые и ворсинчатые полипы,
- ранний колоректальный рак.
Отдалённые результаты зависят от глубины врастания опухоли. Риски возникновения местных рецидивов достигает 5%.
Все методы хирургического лечения не исключают риски рецидивов, однако успешно решают проблему злокачественного перерождения опухоли, сохраняют качество жизни пациента.
Прогноз
Прогноз при ворсинчатом типе новообразований кишечника, преимущественно, благоприятный. После адекватного оперативного вмешательства наступает полное выздоровление. Риски рецидивов сохраняются. При отсутствии лечения отмечается постепенный рост опухоли и озлокачествление её клеток.
Можно ли обезопасить себя от рака кишечника:
Деликатность локализации новообразований обычно затягивают процесс своевременной диагностики. Учитывая распространённость колоректального рака, колоноскопию важно проводить всем людям старше 45 лет. Профилактическое эндоскопическое исследование проводят 1 раз в 3 года. При появлении неприятных симптомов важно своевременно обратиться к врачу-проктологу.
Как вывести папилломы в домашних условиях на шее читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
симптомы, лечение, причины и диагностика
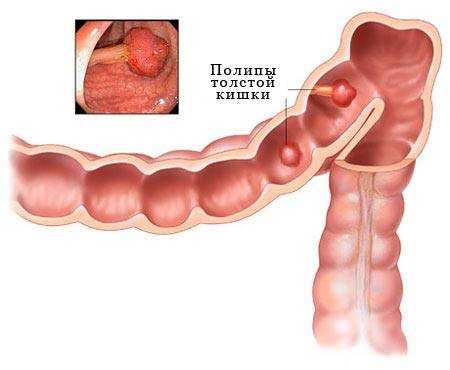
Полип прямой кишки – это доброкачественное новообразование, локализующееся на слизистой оболочке прямой кишки и прорастающее в её просвет. Полипы бывают восходящей или низкой формы, имеют различные размеры и структуру, носят как единичный характер, так и располагаются множественными участками. По структуре мягкие, покрыты слизью, имеют форму гриба, шара или ветвистые. При большом размере и близком расположении к анальному отверстию могут выпадать из него.
Патология распространена среди взрослого населения, изредка полипы появляются у детей. У женщин встречается реже, чем у мужчин. Очень высокая вероятность перерождения в рак. Международная классификация – код МКБ-10 со значением К62.1 «Полип прямой кишки».
Полипы в прямой кишке обладают слабой симптоматикой, поэтому диагностика их затруднена. Большинство больных не подозревают о их существовании в организме на протяжении всей жизни, у 30% умерших их обнаруживают после вскрытия. Высокий риск их образования у пациентов старше 45 лет, при множественном характере полипоза риск малигнизации новообразований возрастает в 5 раз по сравнению с одиночными опухолями.
Анатомия прямой кишки
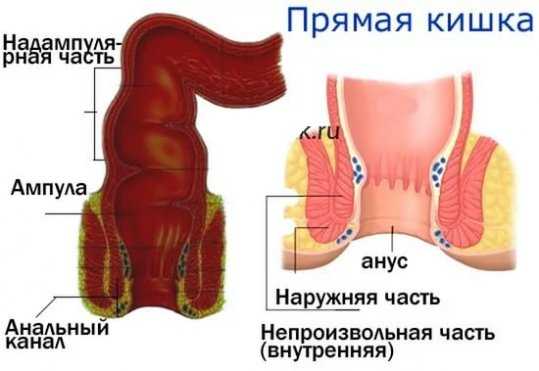
Прямая кишка является конечным отделом толстого кишечника и всей пищеварительной системы организма. По строению прямая и почти не имеет изгибов, длина от 14 до 18 см. Расположена в малом тазу наравне с третьим крестцовым позвонком, недалеко от слепой кишки, имеет неравномерный диаметр окружности по всей длине. Широкая её часть называется ампулой, а самая узкая – заднепроходным каналом с анусом на конце.
Физиология прямой кишки
Слизистая прямой кишки формирует слизь для формирования каловых масс продвижения их по проходу. Здесь завершаются процессы расщепления конечных веществ. В сутки среднестатистический человек потребляет около 4 литров пищи, процесс функционирования кишечника превращает их в 200 г кала, состоящего из клетчатки, продуктов жизнедеятельности, сухожилий, слизи и микрофлоры кишок. Накопление каловых масс приводит к раздражению рецепторов и запуску процесса дефекации.
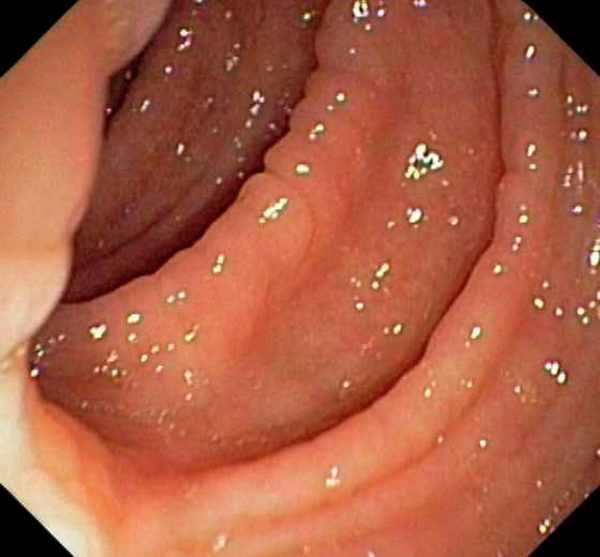
Полипы в кишечнике
Строение стенок
Прямая кишка состоит из двух основных отделов – тазового и промежностного. К первому относится ампула, расположенная над диафрагмой таза, а промежуточный отдел состоит из заднепроходного канала, заканчивающегося анусом.
Стенка прямой кишки характеризуется несколькими слоями:
- Слизистый – внутренний слой, состоит из многослойного и переходного эпителия, первый располагается в начальных отделах, переходный – в конце. Слизистая способствует продвижению каловых масс по кишке, состоит из множества желёз для выработки слизи, что делает слизистый слой скользким и подвижным. В слизистой также присутствуют большие скопления лимфоидной ткани. Также указанный слой наполнен складками. Ампула прямой кишки состоит из поперечных складок, анальный канал – из продольных, имеющих углубления – заднепроходные пазухи, являющимися зонами скопления слизи и анальных желёз. Если в пазухах застрянут частички кала или инородные предметы, возникает воспаление и развивается парапроктит.
- Подслизистый – состоит из кровеносных сосудов, выполняющих функцию кровоснабжения прямой кишки из геморроидальных артерий. Также обнаруживает развитую лимфатическую систему и множество нервных окончаний, формирующих нервное сплетение в основе подслизистого слоя. Состоит из желёз и рыхлой соединительной ткани, благодаря чему слизистая оболочка смещается в сторону других слоёв.
- Мышечный – образуется двумя видами тканей – гладкой и поперечно-полосатой. Гладкие ткани позволяют кишке автономно сокращаться и расслабляться, эти мышцы не подвластны человеку в отличие от поперечно-полосатых или скелетных, которыми он управляет. Из гладких мышц состоит ампула прямой кишки, а из поперечно-полосатых – сфинктер заднего прохода. Мышечные волокна двуслойны и хаотичны, это позволяет каловым массам продвигаться по толстой кишке к анальному отверстию. Сфинктеры регулируют переход продуктов обмена из одного органа в другой, в прямой кишке расположены три сфинктера. Начальный сфинктер состоит из гладкой мышечной ткани, ещё два сфинктера расположены в заднепроходном канале, их называют наружный и внутренний. Из них троих для управления человеку доступен только наружный. Он расположен под кожей и образован поперечно-полосатой мышечной тканью.
- Наружный – представляет собой брюшину, покрывающую верхнюю часть прямой кишки.
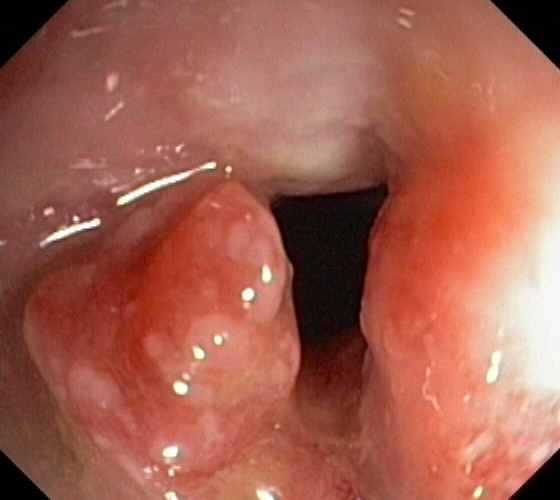
Прямая кишка
Виды полипов
По количеству полипы в прямой кишке делятся на:
- одиночные;
- множественные;
- диффузные – поражение полипами почти всей поверхности, в медицинской практике применяется понятие диффузного полипоза, чаще всего прослеживает наследственную предрасположенность.
По структуре полип прямой кишки классифицируется на:
- Железистый – имеет в составе верхний слой или железистые ткани прямой кишки.
- Ворсинчатый – расположен на широком основании, иногда занимает обширную часть кишки. Содержит в составе множество кровеносных сосудов, что объясняет периодические кровотечения из анального отверстия. Этот вид полипоза чаще всего поражает пожилых людей, ворсинчатые полипы нередко перерождаются в злокачественные опухоли.
- Железисто-ворсинчатый.
- Фиброзный – состоит из соединительной ткани, покрыт эпителием. Чаще всего спровоцирован появлением воспалительного процесса, приводящего к геморрою, криптиту или проктиту.
- Аденоматозный – имеет большие размеры в диаметре более 10 мм. По структуре бывает трубчатым и ворсинчатым. Чаще озлокачествлению подвержены ворсинчатые полипы.
- Ювенильный, или кистозный – наблюдается в юном и детском возрасте, внешне напоминает гроздья, покрытые слизью, имеет небольшой размер и чаще одиночный.
- Гиперпластический – имеет в составе трубчатый эпителиальный слой, внешне напоминает мелкие кисты, небольшой по размеру. Немного возвышается над поверхностью слизистой, может сливаться с ней, что затрудняет диагностику.
Слизистый полип на стенке кишечника
На фоне воспалительных процессов в желудочно-кишечном тракте могут образовываться псевдополипы на месте рубцов слизистой, которые к полипозу не относятся.
Причины появления полипов в прямой кишке
Подлинная причина образования полипов пока неизвестна. Обнаружен ряд факторов, способных спровоцировать их появление и рост:
- хронический воспалительный процесс в желудочно-кишечном тракте;
- вызванные запорами застои каловых масс и как следствие раздражение прямой кишки;
- диарея также раздражает слизистую оболочку кишки;
- наследственный фактор – риск появления в 10 раз выше у тех, у кого патологией страдали ближайшие родственники;
- хронические заболевания в кишечнике, такие как колит, проктосигмоидит и язвенный колит – оставляют рубцы на слизистой оболочки, служащей средой для развития полипов;
- вирусные инфекции в острой фазе – нарушают целостность клеток слизистой;
- нездоровое питание и вредные привычки, а также малоподвижный образ жизни, лишний вес – создают застойные зоны в кишке путём оттока лимфатической жидкости и венозной крови, возникают запоры. Употребление жирной и тяжёлой пищи нарушает пищеварение и негативно сказывается на слизистых оболочках прямой кишки;
- неблагоприятная экология и вредные условия труда;
- внутриутробные патологии при развитии полипоза у детей;
- эндокринные заболевания и период менопаузы у женщин нарушают гормональный фон в организме.
Чаще полипозом страдают жители развитых стран и обеспеченные люди. Связано это, скорее всего, с культурой питания: в развитых странах население привыкло потреблять жирную и мясную пищу, американцы любят фаст-фуд. В развивающихся странах национальные блюда включают в основном растительную пищу, там заболевания полипозом встречаются достаточно редко. В России питание стало напоминать европейское, поэтому повысилось образование полипов у населения.
Симптомы
Симптоматика полипоза прямой кишки не специфична, это сильно затрудняет его диагностику. Продолжительное время симптомы могут отсутствовать, особенно когда нарост одиночный и имеет малые размеры. Проявления симптоматики начинаются, когда наблюдаются обширные зоны поражения или большие в диаметре новообразования. Нередки факты случайного обнаружения полипа у пациента при профилактическом осмотре или при обследовании по поводу другой патологии.
Распространённые симптомы при полипе в прямой кишке:
- ноющие систематические боли внизу живота, у женщин часто ошибочно принимают за гормональные изменения и гинекологические патологии;
- постоянные запоры и хроническая диарея, возможно чередование, но чаще наблюдаются запоры, как следствие кишечной непроходимости;
- повышенное газообразование наравне с запорами;
- геморроидальные узлы и анальные трещины;
- кровотечения из анального отверстия – самая частая причина обращения пациентов к врачу, возможен выход обильной слизи;
- зуд, жжение в заднем проходе, ощущение инородного тела;
- дискомфорт во время акта дефекации, ощущение незавершённости процесса после посещения туалета;
- присутствие крови и слизи в каловых массах;
- повышенная температура тела как показатель воспалительного процесса в организме.
У детей диагностика затруднена, так как все вышеописанные признаки прямо не указывают на патологию полипоза и выглядят следствием многих заболеваний. Самый опасный симптом – обильные ректальные кровотечения, способные привести больного к анемии.
Диагностика полипов в прямой кишке
Диагностирует полипы в прямой кишке проктолог, существуют несколько распространённых методов для их обнаружения:

- Пальцевое исследование прямой кишки – первичный метод, позволяющий исследовать кишку на глубине до 10 см. Оценивается возможность проходимости, состояние анального сфинктера, подвижность и эластичность слизистой оболочки, наличие слизи и крови, возможно нащупать близкорасположенные к анальному отверстию полипы.
- Ректороманоскопия – исследование выполняют с помощью ректоскопа, позволяющего досконально изучить слизистую оболочку прямой кишки изнутри на глубине до 30 см, а также взять частицы новообразования на гистологическое исследование.
- Колоноскопия – диагностический метод исследования с помощью эндоскопа, позволяет провести биопсию полипов и при необходимости удалить новообразования в процессе процедуры без операции.
- Ирригоскопия – рентгеновское исследование с применением сульфата бария в качестве контрастного вещества. Используется, когда прочие методы применить затруднительно.
- Анализ кала на скрытую кровь, копрограмма – выявляет не только кровь в кале, но и слизь.
- Общий и биохимический анализ крови позволяют подтвердить или опровергнуть анемию, направлены на выявление не самих полипов, а их причин.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) – методы наиболее точной диагностики полипоза, позволяющие определить форму, размеры и состояние полипов, безболезненны для пациента.
Полноценное обследование включает: изучение анамнеза жизни больного, изучение истории болезни, проверка наследственной предрасположенности к диффузному полипозу, физикальный осмотр пациента в зоне анального отверстия, взятие лабораторных анализов и применение средств инструментальной диагностики.
Врач должен уметь отличать полипы прямой кишки от других новообразований, таких как геморроидальные узлы и шишки, анальные трещины, липомы и миомы. А также ректальные свищи, кисты и опухоли параректальной клетчатки, актиномикоз ободочной кишки, болезнь Крона, катаральный проктит.
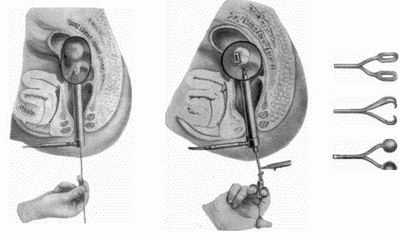
Методики удаления полипа в кишке
Лечение полипов в прямой кишке
Медикаментозное лечение полипов в медицине не применяется, оно безрезультатно. Полипоз удаётся вылечить только хирургическим путём. Консервативная терапия оправдана исключительно на стадии подготовки к операции по удалению полипов. Для временного устранения симптомов и улучшения качества жизни больного применяются свечи и мази, препараты антифлатуленты и спазмолитики. Допустимо использование народных методов.
Подготовка к операции
Перед операцией пациенту необходимо сдать анализы:
- общий анализ крови, на группу и резус-фактор, на глюкозу и коагулограмму;
- общий анализ мочи;
- анализы на инфекции – ВИЧ, гепатит.
Также требуется пройти консультацию специалистов – кардиолога, гематолога и терапевта. Нужно прекратить приём препаратов, содержащих железо, противовоспалительные и антикоагулянты за неделю до операционного вмешательства. Приём пищи накануне вечером перед операцией запрещён, применяется очистительная клизма.
Трансанальное иссечение
Операция применяется для полипов, расположенных близко к анальному отверстию, не более 10 см от ануса. Проводится под местной анестезией с применением очистительной клизмы перед вмешательством. Далее в задний проход врач вводит ректальное зеркало, определяет и удаляет полип, место повреждения ушивает.
Применяется также электрокоагуляция сосудов при необходимости для остановки кровотечения. Впоследствии рубцы от полипов обрабатывают антисептическими тампонами. Важным недостатком метода является повышенный риск кровотечений.
Электрокоагуляция
Метод применяется для одиночных небольших в диаметре полипов, не более 30 мм, расположенных в прямой кишке на расстоянии не более 30 см от анального отверстия.
Перед операцией кишечник очищают, далее в задний проход вводят ректороманоскоп, определяют полип на ножке. На него набрасывают диатермическую петлю, захватывают за ножку и пропускают через электрический ток. Полип сжигается, его отсекают и извлекают наружу. Недостаток метода в невозможности применить его для множественных новообразований из-за повышенного риска перфорации стенок.
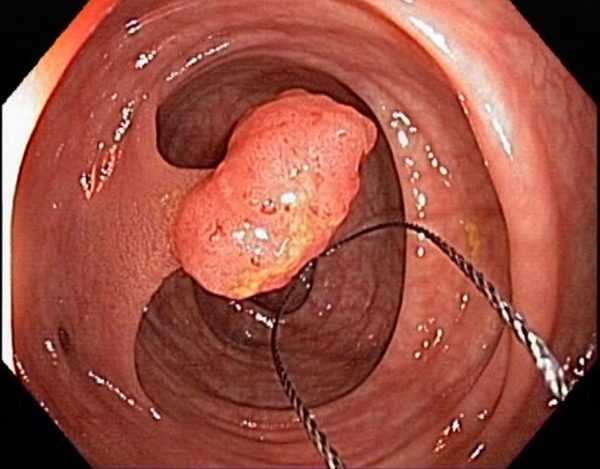
Удаление полипа в прямой кишке
Если полип не имеет ножки или основания, возможно применение электрокоагуляции по частям, когда врач прижигает поражённые участки в несколько этапов с перерывом в 2-3 недели. Обширная рана на слизистой оболочке прямой кишки неизбежна, повышен риск перфорации стенки.
Трансанальная эндоскопическая микрохирургия
Операцию выполняют с помощью проктоскопа, позволяющего удалить новообразования в любом отделе прямой кишки. Прибор вводится через анальное отверстие, подается углекислый газ с целью расширения просвета.
Метод современный и действенный при удалении полипов аденоматозного типа на широком основании. Послеоперационное кровотечение устраняют методом коагуляции, послеоперационных осложнений практически не бывает.
Резекция прямой кишки
Операция применяется при неэффективности малоинвазивных методов, а также при подозрении на малигнизацию полипов. Хирургическое вмешательство проводится под общим наркозом, через разрез в брюшной стенке вытягивают прямую кишку и отсекают её поражённую часть, накладывают швы.
При злокачественном характере новообразования прямую кишку удаляют полностью, если распространились метастазы – необходимо удаление лимфатических сосудов. Выполняют сдвиг сигмовидной кишки к брюшной стенке и устанавливают калоприёмник, пациенту присваивают группу инвалидности, так как нормальный акт дефекации для него становится невозможным.
Реабилитация после операции
Целью реабилитационного периода является восстановление и нормализация функций прямой кишки, недопущение осложнений. Длительность зависит от проводимого хирургического вмешательства.
Основные меры включают строгую диету, несложные физические упражнения и контроль за состоянием организма для предотвращения послеоперационных осложнений.
Диета разбивается на три основных этапа:
- Первый продолжается не более трёх суток после операции и заключается в полном отказе от еды в течение первых суток после хирургического вмешательства. Через сутки пациенту разрешают приём жидкой пищи в небольшом количестве. Это овощные и нежирные мясные бульоны, рисовый отвар, компоты из несладких фруктов, кисель, желе, отвар шиповника. Важно на первом этапе ограничить функционирование кишечника, уменьшить выработку слизи и желчи.
- Второй этап начинается на третий день после операции и продолжается две недели. Постепенно меню пациента расширяется и дополняется жидкими кашами, суфле из нежирного мяса, супами. Пациенту нужно строго следить за возможными болями во время приёма пищи, в случае возникновения дискомфорта незамедлительно устранять продукт из рациона. На втором этапе кишечник постепенно начинает работать усиленно, результатом этапа должна стать нормализация стула.
- Третий этап длится следующие 3-4 месяца. Питание должно быть систематическим, но малыми дозами. Нельзя употреблять бобовые в любом виде, жирные, копчёные, солёные и острые блюда, исключить мучное и белый хлеб. В рацион нужно ввести массу белковой пищи, морепродуктов, пить много воды. При приготовлении предпочтение отдавать варке и запеканию. Результатом третьего этапа диеты становится нормальная перистальтика кишечника и регулярный стул.
Пациенту показаны в восстановительный период несложные физические упражнения, пешие прогулки. Запрещено поднятие тяжестей, долгое нахождение в сидячем положении.
Самым частым осложнением после операционного вмешательства служит кровотечение, допустимое только первые трое суток. Если кровотечения продолжаются дольше, болит и сильно отекает зона ануса, нужно срочно обратиться за медицинской помощью.
Рецидив полипоза возможен, в первый год после операции риск высокий. Полипы могут отрастать заново, поэтому пациенту нужно каждый год проходить профилактический осмотр и колоноскопию, особенно при достижении пожилого возраста.
Средства народной медицины
Популярными средствами среди народных методов для лечения полипоза считается чистотел. Его используют многие врачи, хотя он не получил одобрение официальной медицины. Может быть применён для лечения полипов на ранних стадиях и в период подготовки к операции.
Применяются клизмы с чистотелом, для приготовления которых нужно одну чайную ложку листьев залить 300 мл тёплой воды и прокипятить на водяной бане в течение 20 мин. Используется также сок чистотела, его растворяют в 1 литре кипячёной воды.
Клизмы с чистотелом противопоказаны при полипах с подозрениями на малигнизацию, при наличии геморроя, язвенного колита и трещин в анальном проходе. Оптимально их использование при полипах на ножках, имеющих доброкачественный характер, так как сок чистотела провоцирует самопроизвольное отторжение опухолей.
Возможные осложнения
Хирургическая операция – единственный метод полностью избавиться от полипоза, консервативное лечение не эффективно. Если полипы в прямой кишке вовремя не удалить, они вызовут ряд осложнений. Самым тяжёлым осложнением считается рак. Возможно также развитие воспалительных процессов, кишечной непроходимости, анемии, трещины и нарушение дефекации.
Риск перерождения в рак
Наиболее склоны к малигнизации аденоматозные полипы, локализующиеся в прямой кишке в 75% случаев от всех видов полипов. Наиболее опасны из них ворсинчатые, ветвистые по форме. Чем больше в диаметре полип, тем больше вероятность его перерождения в злокачественную опухоль.
Наименее склонны к озлокачествлению маленькие в диаметре полипы на ножках. Полипы на широком основании перерождаются в раковые опухоли чаще по причине быстрого распространения злокачественных клеток по поверхности слизистой оболочки.
Кишечная непроходимость
При увеличении полипов в размерах и прорастании их в кишечный просвет они могут полностью перекрыть его. В результате возникнет кишечная непроходимость, которая проявляется острыми болями внизу живота. Другие характерные симптомы – тошнота и рвота через 2-3 часа после еды и долгие запоры.
Периодическая рвота способна быстро привести организм больного к обезвоживанию и истощению, запоры – к интоксикации, что может стать причиной развития некроза стенок кишки, т.е. к их омертвлению. Если каловые массы попадут в брюшную полость, то возникнет перитонит, требующий срочной медицинской помощи в условиях стационара.
Острый энтероколит и парапроктит
Энтероколит вызван воспалением язв на поверхности полипов, которые поражают и здоровые ткани прямой кишки. Пациент ощущает типичные симптомы – боль и вздутие живота, урчание и тяжесть в брюшной полости, тошнота и рвота. Возможно повышение температуры тела и диарея с неприятным гнилостным запахом, кал может иметь примеси крови. Состояние очень опасное и требует срочной врачебной помощи, так как при энтероколите высокий риск перфорации стенок прямой кишки.
Парапроктит развивается на фоне инфекционного процесса в прямой кишке, когда инфекция проникает в жировую клетчатку, формируется наружный или внутренний гнойник. Толчком к началу инфекционного процесса может быть кровоточащий полип, трещины и прочие поражения слизистой оболочки. Больной испытывает боли в области кишки и промежности, которые сначала имеют ноющий характер, с ростом гнойника становятся приступообразными, пульсирующими. Другие признаки болезни – повышение температуры тела, вялость, усталость. Заболевание может перерасти в хроническую форму.
Прочие осложнения
Среди прочих осложнений можно выделить:
- Нарушение стула – выражается чередующимися запорами и диареями. Ворсинчатые аденомы выделяют много воды и соли, что приводит к хронической водянистой диарее. Это может спровоцировать развитие гипокалиемии, когда в крови больного наблюдается пониженный уровень калия. Симптом опасен для организма, недостаток калия нарушает работу жизненно-важных систем организма.
- Появление камней в кале – проявляются на фоне хронических запоров, приводящих к затвердеванию каловых масс и образованию камней из них. Состояние неблагоприятное для пищеварительной системы и ухудшает качество жизни пациента.
- Трещины в прямой кишке – к ним приводят хронические запоры, воспалительные процессы. Пациент чувствует боль во время дефекации, возможны небольшие кровотечения, при инфицировании трещин – выделение гноя.
- Анемия – образовывается на фоне сильных или длительных кровотечений из заднего прохода, если кровотечение скрытое, то заболевание продолжительное время может оставаться для пациента тайной. Больной ощущает слабость, имеет бледный цвет лица, у него снижен общий физический тонус, но по этим симптомам не всегда обращается за медицинской помощью.
Профилактика полипоза в прямой кишке
В настоящее время истинные причины образования полипов в прямой кишке не определены. Профилактические мероприятия направлены на устранение факторов, провоцирующих развитие полипозных образований, оптимальными являются универсальные методы по корректировке питания и переходу на здоровый образ жизни.
Основные методы профилактики полипоза прямой кишки:
- Своевременное лечение хронических заболеваний – врачами было замечено, что на здоровой слизистой оболочке полипы не прорастают. Поэтому полипоз распространён на фоне заболеваний желудочно-кишечного тракта. Необходимо своевременно лечить такие хронические заболевания, как колит, проктит, болезнь Крона, дискинезия толстой кишки, энтерит и геморрой. У заболеваний симптоматика очень похожа и выражена ректальными кровотечениями, запорами, болями и позывами к дефекации, не приводящими к результату. Поэтому для постановки диагноза при проявлении первых симптомов нужно обращаться к врачу, это позволит не перейти патологии в хроническую форму.
- Предупреждение дефицита витаминов и минералов – приём полного ежедневного комплекса необходимых организму витаминов и минералов позволяет всем системам организма нормально функционировать, в том числе и отделам толстого кишечника.
- Изменение рациона питания – для нормального функционирования прямой кишки оптимально употреблять больше продуктов, богатых клетчаткой, уменьшить количество калорийной пищи. Поэтому для профилактики полипоза едят больше цельного зерна, постные сорта мяса, растительные жиры.
- Лечение запоров – корректируется сбалансированным рационом питания, исключают мучные изделия, сладости, крахмал, фаст-фуд, употребляют больше продуктов с содержанием калия, улучшающего перистальтику кишечника. Пытаться не применять клизмы и слабительные медицинские препараты, больше двигаться.
- Прохождение периодических медицинских обследований – рекомендуется после 40 лет раз в год сдавать анализ кала на скрытую кровь, после 50 лет и лицам с наследственной предрасположенностью к полипозу раз в 2-3 года проходить колоноскопию.
Ворсинчатый полип прямой кишки прогноз — ooncologiya
Определение
Истинным (аденоматозным) полипом называют разрастание железистого эпителия, возвышающегося над уровнем слизистой оболочки.
Истинные полипы прямой кишки часто путают с фиброзными полипами и гипертрофированными анальными сосочками которые располагаются в самом нижнем отделе кишечника — границе прямой кишки и анального канала и являются по сути разрастанием рубцовой ткани либо переходного эпителия. Поэтому, если врач поставил диагноз » полипы прямой кишки», следует уточнить о каких полипах идет речь — истинных, фиброзных, или доктор таким образом охарактеризовал анальные сосочки.
Этиология и патогенез
Установить частоту появления доброкачественных полипов толстой кишки очень трудно, поскольку чаще всего они протекают практически бессимптомно. Обнаруживают их чаще всего случайно у больных, которые обследуются по поводу кишечных дискомфортов, патологических выделений из заднего прохода и т.
В связи с этим близкую к истинной частоту полипов можно установить только в результате проведения целевых профилактических обследований населения или вскрытий. В результате работ российских и зарубежных ученых установлено, что частота выявления аденом толстой кишки (при использовании только ректороманоскопии) колеблется от 2,5 до 7,5 % общего количества обследованных. Однако истинная частота их возникновения, безусловно, выше, так как при обследовании авторы не осматривали другие отделы толстой кишки, в которых располагается около 50 % всех аденом толстой кишки.
По данным литературы, частота выявления полипов толстой кишки при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК (1987), при изучении результатов профилактических осмотров (пальцевое исследование и ректороманоскопия) двух групп больных (15 000 человек) — практически здоровых и предъявляющих жалобы на дискомфорт в аноректальной области — установлено, что в структуре болезней толстой кишки полипы составили только 16 %, в то время как в группе практически здоровых лиц этот показатель значительно выше — 40,6 %. Такое различие обусловлено тем, что часть больных, полипы у которых протекают бессимптомно, не попадают в поле зрения врачей.
Этиология полипов прямой и ободочной кишки не выяснена. Работы, в которых изучена вирусная природа этих заболеваний, имеют теоретический характер, так же как и создание модели толстокишечного полипоза на животных.
Увеличение частоты появления доброкачественных опухолей толстой кишки связывают с влиянием окружающей среды (мегаполисы, наличие крупных производств), уменьшением физической активности. Важным фактором, влияющим на увеличение частоты развития заболевания толстой кишки, многие исследователи считают изменение характера питания населения в условиях индустриализации.
Установлено, что основной особенностью питания жителей экономически развитых стран является преобладание в рационе высококалорийных продуктов с большим содержанием животных жиров при небольшом количестве клетчатки. Все это приводит к тому, что в толстую кишку попадает химус, содержащий мало клетчатки, что сказывается на снижении моторной активности кишки, и большое количество желчных кислот, которые, как установлено, в процессе пищеварения превращаются в вещества, оказывающие канцерогенное влияние на слизистую оболочку. Снижение скорости прохождения химуса по кишке создает более длительный контакт канцерогенов и слизистой. Все это вызывает нарушение и микробного пейзажа, что в свою очередь изменяет состав ферментов микробного происхождения.
Некоторые исследователи установили определенную зависимость между частотой обнаружения аденом и мужским полом умерших, а также такими заболеваниями, как атеросклероз, злокачественные опухоли, дивертикулез и другие заболевания желудочно-кишечного тракта, хронические неспецифические заболевания легких.
Патологическая анатомия
Согласно Международной гистологической классификации опухолей, доброкачественные новообразования толстой кишки представлены следующим образом.
1. Аденома:
а) тубулярная (аденоматозный полип),
б) ворсинчатая,
в) тубулярно-ворсинчатая.
2. Аденоматоз (аденоматозный полипоз кишечника).
Опухолеподобные поражения.
1. Гамартомы:
а) полип Пейтца—Егерса и полипоз;
б) ювенильный полип и полипоз.
Гетеротопии.
Гиперпластический (метапластический) полип.
Доброкачественный лимфоидный полип и полипоз.
Воспалительный полип.
Глубокий кистозный колит.
Эндометриоз.
Гиперпластические полипы выглядят как мелкие (до 0,5 см в диаметре), слегка возвышающиеся над уровнем слизистой оболочки образования мягкой консистенции и обычного цвета. Они характеризуются удлинением и кистозным расширением крипт. Эпителий в таких полипах пилообразно извитой, с уменьшенным количеством бокаловидных клеток.
Ворсинчатый полип прямой кишки
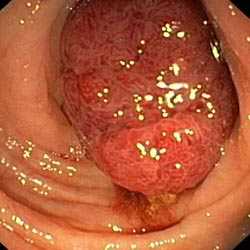
Ворсинчатый полип – это доброкачественная железистая опухоль, которая имеет основание, исходящее из покровного эпителия слизистой оболочки прямой кишки. Редко, но возможно его появление также в толстой кишке. Стоит отметить, что некоторые виды опухоли могут малигнизироваться.
Ворсинчатая опухоль представляет собой нарост мягкой консистенции розового цвета с красным оттенком. Этот полип получил такое название за счет большого количества длинных, легко гнущихся ворсинок. Из-за чего ее поверхность имеет губчатый внешний вид. Поверхность, состоящая из этих ворсинок, имеет одно основание неправильной формы.
Под микроскопом подобная опухоль видима, как тонкие соединительные выросты с ветвящимися бахромчатыми ворсинками. Они представляют собой волокна, по которым проходят лимфатические и кровеносные сосуды. Граница между обычной слизистой оболочкой прямой кишки и ворсинчатой опухолью прочерчена точной контурной линией.
Виды ворсинчатых полипов прямой кишки
 В гистологии ворсинчатые полипы делят на 3 вида:
В гистологии ворсинчатые полипы делят на 3 вида:
- Пролиферирующие — характеризуются эпителием с выраженными признаками высокой пролиферации. Клетки такого вида размещены тесно друг к другу, без особого контура с яркими окрашенными ядрами, располагающимися в несколько рядов.
- Опухоли, которые возникли в результате очаговой гиперплазии аденоматозных полипов, оставленных без существенных изменений.
- Малигнизированные.
Растет ворсинчатая опухоль в просвет прямой кишки или в стороны слизистой оболочки. По истечении некоторого времени малигнизация может вызывать погружной рост. Вообще процесс малигнизации опухоли может достигать нескольких лет. Каждая 2 имеющаяся опухоль перерождается в рак.
Симптоматика и лечение ворсинчатого полипа
Чаще всего они образовываются у людей среднего и пожилого возраста. Страдать таким заболеванием могут, как женщины, так и мужчины. Основным местом развития становятся прямая и сигмовидная кишка. Растет подобная опухоль довольно быстро, иногда достигая размеров – 8-10 см, при этом проходимость прямой кишки становится очень тяжелой, ведь при таком размере опухоль может заслонить всю окружность.
Причина возникновения до сих пор не установлена, известно лишь то, что в основе их возникновения лежит процедура избыточной пролиферации эпитеального покрова слизистой оболочки прямой или сигмовидной кишки.
Как и большинство полипов, ворсинчатые также протекают бессимптомно на начальных этапах. Со временем клинические симптомы становятся более четкими: выделение тягучей слизи, напоминающей белок обычного куриного яйца. Зачастую, слизь очень быстро наполняет кишку, что способствует частому стулу с одной слизью. Такая слизь вызывает мацерацию перианальной области с зудом. Проход кала по прямой кишке может провоцировать повреждение опухоли, что приводит еще и к кровяным выделениям. Частые кровяные выделения способствуют появлению и развитию анемии.
Не менее популярны и такие симптомы, как: тяжесть, запоры, ощущение дискомфорта. Зачастую можно спутать ворсинчатый полип с проктолитом. Но при тщательном анализе клинической картины специалистом сразу станет ясно, что отличие существует в пользу того или иного заболевания.
Если подобное образование расположено близко к анальному отверстию, то случается его выпадение. При сдаче кала на анализ, если удастся обнаружить частички опухоли, то диагностика станет стазу намного проще. Обнаружить полип проктолог может путем пальцевания. При этом ощущения не из приятных. При наличии полипа пальцами врач должен ощущать рыхлую, мягкую и податливую ткань, при этом наступает ощущение, что пальцы погружаются в желеобразную консистенцию.
При высоком расположении полипа используется ректороманоскопия. Во время обследования врач может взять часть образования для гистологического исследования. Для образований, расположенных близко к анальному отверстию предусматривается несколько методов удаления: эндоректальный метод, с помощью электроножа, петлей или электрокоагуляция.
При высоком расположении полипа удаление происходит путем ректотомии из крестцово-копчикового места или используется колотомия. Некоторые случаи требуют резекции пораженного отдела абдоминального или абдомино-анального метода использования. Такие серьезные методы нужны, чтобы уменьшить риск малигнизации и перехода в раковую стадию.
Ворсинчатый полип сигмовидной кишки
Как мы выяснили ворсинчатый полип имеет 2 распространенных места расположения: в прямой и сигмовидной кишке. Полип сигмовидной кишки не представляет значительной угрозы и лечится вполне спокойно. Несмотря на то, что он носит доброкачественный характер, его все равно придется удалять, чтобы избежать неприятных ситуаций, к тому же есть доля дискомфорта, которая не приносит ничего хорошего.
Кишечник человека является очень уязвимым органом. Толстая кишка — резервуар переваренной пищи, где происходит конечный этап обратного всасывания воды и некоторых нутриентов. На слизистую оболочку кишечника действуют эндогенные вещества — биогенные амины, которые включают путресцин, кадаверин. Кроме этого, на нее оказывают воздействие экзогенные соединения. Например, нитраты. Они считаются канцерогенными. Поэтому появление новообразований в ободочной, сигмовидной или прямой кишке — не редкость. Они могут быть доброкачественными и злокачественными. Ворсинчатая опухоль прямой кишки — часто встречаемое новообразование, которое может озлокачествиться.
Внешний вид опухолевого образования
Полип прямой кишки — так часто называют ворсинчатую опухоль этой локализации. Существует еще несколько синонимичных определений доброкачественного новообразования прямой кишки. Так, морфологи называют его виллезной аденомой и аденопапилломой.
Внешне полип выглядит довольно типично. Это узловатое образование на ножке. Диаметр опухоли превышает размеры основания. Ножка состоит из большого количества стромы — соединительной ткани. Сам полип, его верхняя часть — покрыт большей частью эпителиальными клетками на разной стадии дифференцировки.
Микроскопически морфологический субстрат опухоли — ворсинка. Особенность ворсинчатых опухолей — обильное кровоснабжение. Выраженная сосудистая сеть оплетает не только верхнюю часть полипа, но и соединительнотканные элементы его основания. Поэтому одним из клинических проявлений патологии будет стул с примесью крови.
Еще один возможный вариант строения — циркуклярно растущая ворсинчатая опухоль. То есть диаметр основания значительно превышает диаметр верхней части – головки полипа. Такие новообразования нередко называют стелющимися. По протяженности они могут охватывать чуть ли не треть просвета прямой кишки.
Причины
Этиология любой опухоли — вопрос всегда дискутабельный. Причина носит вероятностный характер. Поэтому выделяют факторы риска, которые могут обусловить предрасположенность к развитию полипов и других новообразований.
Первоочередно, это особенности пищевого поведения. Использование только углеводной или жирной пищи с минимумом клетчатки способствует склонности к запорам. Ухудшение перистальтики ухудшает пассаж кишечной стенки, обусловливая задержку «отработанных» пищевых продуктов с эндогенными токсинами, которые могут выступать в роли канцерогенов.
Обсуждается роль наследственности. Полипоз – состояние, когда полипов слизистой оболочки более 2. Они могут появиться на любом из участков пищеварительного тракта: начиная с желудка, заканчивая терминальным отрезком – прямой кишкой. Полипоз – ситуация, которая в большинстве случаев генетически обусловлена. По этой причине необходимо регулярно проверять толстую кишку и желудок на предмет наличия полипов, если эта патология есть у ближайших родственников.
Клинические проявления
Симптоматика болезни не является специфической. Она напоминает течение ряда проктологических заболеваний. Следует выделять основные группы проявлений.
Ворсинчатая опухоль обладает хорошей васкуляризацией. Поэтому при соприкосновении с плотными предметами начинает кровоточить. Когда аденопапиллома приобретает заметные размеры, на нее воздействуют каловые массы. Они травмируют опухоль, вызывая появление крови. Рефлекторно организм стремится уменьшить хроническую кровопотерю. Снижается перистальтика, возникает склонность к запорам. Каловые массы становятся еще тверже, воздействие на полип все более существенно. Получается подобие замкнутого порочного круга.
Пациент жалуется на выделение крови при дефекации. Это могут быть алые пятна на туалетной бумаге или нижнем белье. Такие же симптомы возникают при геморрое. Кроме того, при больших размерах опухоль может, как геморроидальный узел, выходить наружу через анальное отверстие. Разграничить эти заболевания сможет только колопроктолог при помощи пальцевого ректального исследования, осмотра с помощью специальных зеркал или при фиброколоноскопии, аноскопии.
Хроническая кровопотеря – причина постепенно нарастающей анемии. С кровью теряется большое количество эритроцитов и гемоглобина. Пациент жалуется на усталость, слабость, снижение толерантности к нагрузкам, ранее выполняемым с легкостью, появление темных кругов перед глазами, сердцебиение. Кожный покров становится бледным, сухим. Волосы секутся, могут выпадать. Ногти приобретают патологическую исчерченность, иногда слоятся. Имеется склонность к пониженному давлению или снижению обычно повышенного уровня АД.
Боль и дискомфорт
Кал с примесями крови – не единственное проявление ворсинчатой опухоли, локализованной в слизистой оболочке прямой кишки. Больные с этой патологией часто жалуются на затруднение дефекации. Связано возникновение этого симптома с тем, что аденома давит на мышечные волокна слизистой оболочки прямой кишки. Компенсаторно появляется спазм. Поэтому акт дефекации сопровождается болевыми ощущениями.
Большая опухоль тоже может сама по себе становится причиной боли при опорожнении кишечника. Она не только богато кровоснабжается, но и неплохо иннервируется.
При увеличении размера полипа развивается еще один клинический симптом. Опухоль вызывает так называемые тенезмы. Речь идет о ложных позывах на дефекацию. При этом пациент натуживается, но каловые массы не выходят. Возможно появление слизи вместо кала. Количество выделений коррелирует с размером полипа. Слизь имеет стекловидный характер, поэтому напоминает истечение яичного белка.
Запоры
Нарушение пассажа кишечного содержимого является не только возможным этиологическим фактором развития доброкачественного новообразования. Запоры могут сопровождать течение заболевания.
Они появляются в связи с растущей опухолью. Она являет собой механическое препятствие кишечному содержимому. Ситуация может быть настолько серьезной, что развиваются симптомы кишечной недостаточности. Это состояние ургентное и требует неотложной хирургической помощи.
Диагностика и лечение
Для начала следует обратиться к доктору и ни в коем случае не заниматься самолечением. Это может усугубить ситуацию. Во-вторых, рано выявленная опухоль — основа своевременного лечения.
Этой патологией занимается колопроктолог. Но на первом этапе стоит обратиться амбулаторно к хирургу в поликлинику. Он осмотрит, опросит, соберет жалобы и анамнез. С помощью пальцевого исследования прямой кишки он сможет дифференцировать, имеется патология в прямой кишке, или имеет место заболевание женских половых органов (у женщин).
Обследование дополняется сдачей общеклинических анализов мочи, крови, оценкой биохимического профиля. Мужчины сдают кровь на простатспецифический антиген – ПСА. Это важно для исключения рака простаты.
После выполнения аноскопии, ректоскопии, при необходимости, романоскопии, ставится вопрос о необходимости выполнения оперативного лечения. Иным методом от симптомов избавиться сложно. В приоритете сегодня малоинвазивные методики, но их чаще использую в рамках частных клиник.
Ворсинчатый полип прямой кишки – это доброкачественная опухоль, которая состоит из эпителиальных железистых клеток. Обычно образуется у пожилых людей. В большинстве случаев находится внутри прямой кишки. Проктологи Юсуповской больницы устанавливают диагноз ворсинчатой опухоли прямой кишки на основании следующих данных:
- Жалоб;
- Симптомов заболевания;
- Установления причин активации опухолевого процесса;
- Анализа сведений о развитии новообразования у данного пациента;
- Имеющихся данных о заболевании ворсинчатыми опухолями его ближайших родственников;
- Результатов ректального пальцевого и инструментального обследования;
- Данных гистологического исследования биоптата опухоли.
Причиной образования ворсинчатого полипа может быть отягощённая наследственная предрасположенность, нарушение эмбрионального развития кишечника, пожилой возраст. К факторам риска относятся вредные привычки (курение, злоупотребление алкоголем), малоподвижный образ жизни, особенности питания (избыток жирной пищи, недостаток в рационе растительной клетчатки). Ворсинчатые опухоли прямой кишки развиваются на фоне хронических воспалительных заболеваний кишечника (колитов, энтеритов, проктитов), атеросклеротической болезни, после перенесенных инфекционных заболеваний (дизентерии, брюшного тифа).

Преимущества лечения ворсинчатых полипов в Юсуповской больнице
В отделении проктологии Юсуповской больницы созданы все условия для быстрого и комфортного излечения пациентов. Палаты оснащены кондиционерами, пациенты обеспечены индивидуальными средствами личной гигиены и диетическим питанием. Проктологи индивидуально подходят к выбору оптимального метода лечения каждого пациента. Сложные случаи ворсинчатых полипов обсуждают на заседании Экспертного Совета с участием профессоров, докторов медицинских наук, врачей высшей категории.
При наличии ворсинчатого полипа прямой кишки прогноз зависит от своевременности диагностики и радикальности лечения. Хирурги отделения проктологии Юсуповской больницы в совершенстве владеют всеми современными методиками оперативных вмешательств на прямой кишке. При наличии показаний и отсутствии противопоказаний выполняют эндоскопические операции, без вскрытия тканей передней брюшной стенки. Медицинский персонал внимательно относится к пожеланиям пациентов, обеспечивает выполнение всех процедур и профессиональный уход в послеоперационном периоде.
Характеристика ворсинчатых полипов прямой кишки
Морфологи выделяют несколько типов полипов прямой кишки: одиночные и групповые, ворсинчатые, диффузный полипоз. Ворсинчатые полипы макроскопически представляют собой своеобразные новообразования, которые растут в направлении стенки прямой кишки, имеют мелкодольчатое сосочковое или бархатистое строение. В большинстве случаев проктологи выявляют одиночные ворсинчатые опухоли. Сравнительно редко у одного больного обнаруживают 2 и больше ворсинчатых полипов прямой кишки.
Ворсинчатые полипы имеют довольно большой диаметр (1,5 – 6 см). Крупные размеры не всегда определяют их злокачественный потенциал. По макроскопической картине ворсинчатые полипы бывают узловатыми и стелющимися. Чаще всего встречается узловатая форма заболевания. Опухоль располагается на одной из стенок кишки. Он имеет компактного экзофитного узла с широким и коротким основанием или ножкой. При стелющейся форме ворсинчатые разрастания располагаются по поверхности слизистой оболочки прямой кишки плоско, почти циркулярно охватывая стенку кишки.
Ворсинчатый полип прямой кишки окрашен в красноватый цвет из-за обилия кровеносных сосудов в их строме. Тонкие и нежные ворсинки легко травмируются и кровоточат, поэтому само по себе кровотечение не является свидетельством трансформации опухоли в злокачественное новообразование. Злокачественное преобразование проктологи Юсуповской больницы определяют с высокой степенью вероятности при наличии двух или более из следующих эндоскопических признаков:
- Плотной консистенции ворсинчатого образования;
- Участков уплотнения, бугристости поверхности, наложения фибрина;
- Изъязвления поверхности и контактной кровоточивости.
Частота перерождения ворсинчатых новообразований прямой кишки в рак возрастает по мере превращения железистых полипов в железисто-ворсинчатые, а железисто-ворсинчатых – в ворсинчатые.
Диагностика ворсинчатого полипа прямой кишки
Классическим клиническим симптомом ворсинчатого полипа прямой кишки является выделение слизи из заднего прохода во время дефекации. Количество, цвет и консистенция слизи у каждого пациента различные. Чаще всего слизь выделяется с калом без болевого синдрома, но иногда отмечаются тенезмы. Слизь при ворсинчатых полипах прямой кишки не раздражает кожу и не вызывает зуда в области анального отверстия.
Другим важным симптомом ворсинчатых опухолей является выделение алой крови из прямой кишки. Чаще всего выделяется слизисто-кровянистая жидкость. Она может быть перемешана с калом или выделяться самостоятельно.
Врачи Юсуповской больницы проводят раннюю диагностику ворсинчатых полипов прямой кишки с помощью современных скрининговых программ. Проктологи широко применяют неинвазивный метод исследования – тест кала на скрытую кровь (гемоккульт-тест). Предпосылкой для его выполнения является то, что ворсинчатый полип прямой кишки в той или иной степени кровоточат. Чтобы тест был надёжно положительным, необходима ежедневная потеря крови не менее 20 мл. Для положительного результата теста также в кале должен присутствовать гемоглобин, выделившийся из эритроцитов.
Для получения достоверных результатов гемоккульт-теста пациенту рекомендуют соблюдать следующие правила:
- Исключить из рациона говядину и овощи, обладающие высокой пероксидазной активностью;
- Не принимать препараты, которые содержат железо;
- Исключить приём высоких доз аскорбиновой кислоты.
В течение трёх дней проводят не менее двух мазков.
При наличии специфических жалоб пациента на приёме осматривает проктолог. Врач собирает анамнез, изучает клинические проявления и дополнительно назначает обследования. Если ворсинчатый полип расположен внизу прямой кишки, проктолог может его обнаружить во время проведения пальцевого исследования. В случаях, когда новообразование располагается высоко, врачи отделения проктологии проводят ректороманоскопию или колоноскопию с помощью новейшей эндоскопической аппаратуры ведущих мировых производителей. Врач функциональной диагностики во время обследования может увидеть следующие изменения:
- Просвет кишечника деформирован;
- Изгибы кишки потеряли подвижность;
- Кровоточивость повышена;
- На ворсинчатом полипе расположены язвочки, фиброзные и некротические массы.
Такие симптомы говорят о том, что ворсинчатый полип преобразовался в злокачественную опухоль.
Если эндоскопические методы недоступны, рентгенологи проводят ирригоскопию. Этот метод диагностики не столь точен и может дать ложноотрицательный результат. При наличии сомнений, проктологи Юсуповской больницы повторяют обследование через 6-8 недель. Окончательный диагноз выставляют по данным гистологических исследований, для которых врачи берут биологический материал во время эндоскопических исследований.
При пальцевом исследовании проктологу удаётся изучить участок прямой кишки до 10 см от края заднего прохода. Этот первичный метод диагностики предшествует ректороманоскопии, поскольку он является достаточно информативным способом выявления как ворсинчатого полипа, так и других заболеваний прямой кишки (геморроя, свищей, трещин), окружающей клетчатки (кист и опухолей), предстательной железы у мужчин (аденомы, простатита, рака). Метод позволяет оценить форму, консистенцию, подвижность, наличие или отсутствие ножки ворсинчатого полипа. Низко расположенные полипы всегда выявляются при пальцевом исследовании. Небольшие по размерам аденоматозные полипы, которые локализованы выше 5–6 см от заднего прохода, определить пальцевым методом трудно.

Лечение ворсинчатых полипов прямой кишки
Хирурги отделения проктологии применяют эффективнейший инновационный метод лечения ворсинчатых полипов прямой кишки: удаление с последующим гистологическим исследованием. Проктологи удалят ворсинчатые опухоли с помощью радиоволновой терапии. Это безболезненный малоинвазивный абсолютно безопасный метод удаления ворсинчатых полипов. Его принцип заключается в том, что электрический ток преобразуется в радиоволны. Их врач направляет на полип и отсекает его за счёт тепла, которое эти ткани выделяют.
При применении этого метода во время операции не происходит повреждения тканей прямой кишки, отсутствует кровопотеря. В послеоперационном периоде пациент ощущает минимальную боль. После заживления раны не образуются рубцы, и не происходит сужения просвета прямой кишки. После вмешательства врач отправляет элемент удалённого полипа прямой кишки на гистологическое исследование.
Ворсинчатые полипы прямой кишки могут быть удалены эндоскопическим методом с помощью жёсткого эндоскопа – ректороманоскопа. Во время операции хирург с помощью специальных манипуляторов отсекает новообразование до здоровых тканей. После этого проктологи обрабатывает рану слизистой оболочки прямой кишки высокочастотным электрическим током. Это предотвращает кровотечение и предупреждает повторное развитие новообразования.
Если полип небольшого размера, пациент уходит домой. После удаления больших ворсинчатых полипов прямой кишки больного на 1-2 дня госпитализируют в отделение проктологии. После такого вмешательства пациент не утрачивает трудоспособности. Для того чтобы пройти обследование и лечение ворсинчатого полипа прямой кишки, записывайтесь на приём к проктологу Юсуповской больницы онлайн или звоните специалистам контакт центра в любой день недели независимо от времени суток.
Ворсинчатая опухоль толстой кишки - причины, симптомы, диагностика и лечение, прогноз
Ворсинчатая опухоль толстой кишки – доброкачественное новообразование, происходящее из железистого эпителия слизистой оболочки. Чаще локализуется в прямой кишке. Со временем нередко подвергается злокачественному перерождению. Проявляется большим количеством слизистых выделений из прямой кишки. Иногда выделения окрашены кровью. Возможно чувство тяжести, запоры и ощущение инородного тела. При низком расположении опухоль может выпадать во время дефекации. Диагноз выставляется на основании клинической симптоматики, данных пальцевого исследования прямой кишки и результатов дополнительных исследований. Лечение оперативное.
Общие сведения
Ворсинчатая опухоль толстой кишки (ворсинчатый полип, ворсинчатая аденома, виллезная аденома, полипоидная аденома, папиллярная аденома, аденопапиллома) – доброкачественная опухоль, происходящая из эпителия слизистой оболочки. Составляет около 5% от общего количества полипов толстого кишечника, обычно возникает в пожилом возрасте. Чаще всего располагается в прямой кишке, второе место по распространенности занимают ворсинчатые опухоли сигмовидной кишки. Женщины страдают реже мужчин. Риск малигнизации по различным данным колеблется от 60 до 90%.
Ворсинчатая опухоль толстой кишки обычно представляет собой компактный узел с широким основанием, однако могут выявляться и стелющиеся формы без образования явного опухолевого узла, почти циркулярно охватывающие стенку кишечника. Поверхность опухоли уязвима к механическим воздействиям, строма имеет большое количество кровеносных сосудов, поэтому новообразование часто кровоточит, и наличие кровотечений само по себе не является признаком озлокачествления. Лечение осуществляют специалисты в области онкологии и проктологии.
Этиология и патогенез ворсинчатой опухоли толстой кишки
Причины развития ворсинчатых опухолей пока не установлены. Исследователи указывают на рост количества доброкачественных опухолей толстого кишечника в течение последних десятилетий, связывая это явление с ухудшающейся экологической обстановкой и снижением уровня физической активности населения. Еще одним важным фактором, негативно влияющим на слизистую оболочку и увеличивающим вероятность развития ворсинчатых опухолей толстой кишки, является изменение характера питания.
В рационе современного человека преобладают высококалорийные продукты с высоким содержанием жиров и малым количеством клетчатки. Это обуславливает снижение перистальтической активности кишечника. Жирные кислоты в процессе расщепления превращаются в канцерогенные вещества. Из-за медленного продвижения кишечного содержимого время контакта канцерогенов со слизистой оболочкой увеличивается, создаются условия, способствующие развитию опухолевых процессов.
Патологическая анатомия ворсинчатой опухоли толстой кишки
Ворсинчатая опухоль представляет собой губчатое розовато-красное образование на широком основании либо толстой ножке, четко отграниченное от неизмененных окружающих тканей. Поверхность образования покрыта тонкими бахромчатыми ворсинками, состоящими из волокон соединительной ткани, покрытых слоем эпителиальных клеток. Строма ворсинчатой опухоли толстой кишки представлена соединительной тканью, пронизанной большим количеством тонкостенных кровеносных сосудов. Средний размер новообразования – 1,5-5 см, в отдельных случаях полип может достигать 8-10 см. Реже выявляется стелющаяся форма ворсинчатой опухоли толстого кишечника, при которой новообразование не выступает в просвет кишечника, а плоско распространяется по поверхности кишки. В литературе описаны случаи стелющихся опухолей протяженностью более 60 см.
Различают три вида ворсинчатых опухолей: без признаков пролиферации, с признаками пролиферации и с признаками малигнизации. Эпителиальные клетки опухоли без признаков пролиферации имеют четкие границы, светлую цитоплазму и интенсивно окрашенные ядра. У новообразований с признаками пролиферации клетки расположены более тесно, границы размыты, ядра вытянутые. При малигнизации морфологическая структура клеток явно изменена, клетки полиморфные, участки эпителия проникают в подлежащие ткани.
Ворсинчатая опухоль толстой кишки
Симптомы ворсинчатой опухоли толстой кишки
Заболевание долгое время может протекать бессимптомно. Основным проявлением являются обильные тягучие стекловидные слизистые выделения, напоминающие яичный белок. Количество слизи при опухолях большого размера в отдельных случаях достигает 3 литров в сутки. Скопления выделений в прямой кишке провоцируют позывы на дефекацию, пациент может несколько раз в день опорожняться одной слизью. Возможны мацерация и зуд в области ануса. При травматизации поверхности ворсинчатой опухоли толстой кишки каловыми массами слизистые выделения окрашиваются кровью. При частых кровотечениях развивается анемия.
Пациенты предъявляют жалобы на запоры и ощущение дискомфорта в прямой кишке. При крупных опухолях, создающих препятствие движению фекальных масс, может возникать болевой синдром. Низко расположенные опухоли иногда выпадают во время дефекации, и больным приходится вправлять их пальцами. Значительные потери белка и электролитов при гигантских новообразованиях могут становиться причиной диспротеинемии и нарушений водно-солевого баланса. В отдельных случаях возможна частичная или полная кишечная непроходимость вследствие инвагинации.
Диагностика
Диагноз устанавливается проктологом на основании анамнеза, клинических проявлений и данных объективных исследований. Низко расположенную ворсинчатую опухоль толстой кишки можно обнаружить в процессе обычного пальцевого исследования. При высоком расположении новообразования требуется ректороманоскопия или колоноскопия. О злокачественном перерождении свидетельствует деформация просвета кишечника, потеря подвижности изгибов кишки, повышенная кровоточивость, наличие язвочек, фиброзных и некротических масс на поверхности полипа.
При недоступности эндоскопических методов исследования больных с подозрением на ворсинчатую опухоль толстой кишки направляют на ирригоскопию, однако, данная методика может давать ложноотрицательные результаты из-за пропитывания опухоли бариевой массой. В сомнительных случаях ирригоскопию повторяют через 1,5-2 месяца. Окончательный диагноз выставляют по результатам гистологического исследования образца, взятого во время эндоскопического исследования, или микроскопии оторвавшихся участков опухоли, найденных при исследовании кала.
Дифференциальный диагноз ворсинчатой опухоли толстой кишки проводят с проктоколитами и другими видами полипов. При проктоколите выделения серозно-слизистые, в слизи может обнаруживаться примесь гноя. Характерен постоянный болевой синдром, периоды ухудшений кратковременные, разделены светлыми промежутками. При других разновидностях полипов обильные стекловидные выделения отсутствуют. Выявляются отличия в эндоскопической, гистологической и микроскопической картине болезни.
Лечение и прогноз при ворсинчатой опухоли толстой кишки
Лечение оперативное, осуществляется в плановом порядке в условиях стационара. Небольшие полипы прямой кишки удаляют эндоректально с использованием петли, электроножа либо электрокоагуляции. При крупных новообразованиях выполняют ректотомию или колотомию. В некоторых случаях (при гигантских опухолях, отсутствии полной уверенности в доброкачественности новообразования) приходится прибегать к резекции участка толстого кишечника.
Прогноз при ворсинчатых опухолях толстой кишки благоприятный. После хирургического вмешательства обычно наступает полное выздоровление, в отдельных случаях возможны рецидивы. Пациентов помещают под диспансерное наблюдение. В течение первого года после операции эндоскопические исследования проводят ежеквартально, в последующем – ежегодно. При отсутствии лечения существует высокая вероятность злокачественного перерождения в течение нескольких лет после появления опухоли.
ворсинчатый полип прямой кишки, ответы врачей, консультация
2009-06-22 19:56:06
Спрашивает Игорь Ю.:
Здравствуйте коллеги! У меня проблема с моей мамой. 2,5 года назад у нее удалили ворсинчатый полип прямой кишки. При осмотре места операции обнаруживается рецидив - некоторый рост полипа в последние 1-2 месяца (высота теперь 2 мм основание 0,8 мм). Врачи предлагают обратится через месяц, провести возможно биопсию...и скорее всего это может закончится радикальной операцией-резекцией. Мне важно знать ваше мнение. Жду ответа. Спасибо.
25 июня 2009 года
Отвечает Ткаченко Федот Геннадьевич:
Здравствуйте, Юрий. Не могу точно сказать какой процент рецидивов роста полипов после ранее выполненной полипэктомии, но подобный процесс возможен. Мне честно говоря трудно представить, как удалось рассмотреть рассмотреть такой полип как Вы описываете 2мм с основанием 0,8мм(возможно Вы ошиблись в размерах), но мне понятны Ваши опасения и в подобной ситуации лишняя настороженность абсолютно не помешает. В этой связи, учитывая размеры полипы, возможно и надо сделать биопсия указанного образования или из слизистой возле ранее удаленного полипа. И если биопсия доброкачественная, то просто продолжать динамическое наблюдение с обязательным осмотром проктолога 1раз в 3 месяца и выполнением ФКС 1 раз в 6 месяцев.
2015-04-10 11:06:15
Спрашивает Раиса:
Добрый день!!! Пару лет назад у меня вылез геморроидальный узел, при этом сопутствовали незначительные примеси крови в стуле. Через пару дней узел сам собой "спрятался". Спустя пару лет после этого у меня снова вылез узел и это стало уже ощущаться. Я пошла к проктологу. Меня направили на колоноскопию. Результат: полипоз левой половины толстой кишки. Через месяц после этого один полип был удален: он был самый крупный - 3 см. Результаты гистологии: турбулярно - ворсинчатая аденома прямой кишки с выраженным высоко активным хроническим воспалением, лимфофолликулярной гиперплазией. В описании нмписано: фрагменты образования содержат полиморфные тубулярные и сосочковые структуры, выстланные призматическим кишечным эпителием с признаками дисплазии легкой степени. Скажите, доктор, я так понимаю - это доброкачественная гистология? Через неделю ложусь на повторное обследование. У меня еще к вам вопрос: мы с мужем очень хотим ребенка, как же мне быть в данном случае?
29 апреля 2015 года
Отвечает Ткаченко Федот Геннадьевич:
Здравствуйте, Раиса. Есть такое заболевание как семейный аденоматозный полипоз, когда у пациента есть наследственная предрасоположенность к образованию множественных полипов толстой кишки. Если это заболевание не лечить во время, то всегда развивается рак толстой кишки. Поскольку у вас полипы только в левых отделах, то я не исключаю, что у вас не это заболевание,а групповой полипоз толстой кишки. Вам необходимо пройти адекватное обследование в специализированном проктологическом центре. После обследования можно будет сказать - проводить ли динамическое обследование толстой кишки с этапным удалением "больших" полипов толстой кишки или же рекомендовать вам удаление толстой кишки с целью профилактики рака. Что же касается малыша, то есть генетические маркеры выше указанных заболеваний. Не исключаю, что вам необходимо пройти обследование у генетика.
2014-04-25 15:09:20
Спрашивает Галина:
Обнаружили полип прямой кишки на расстоянии 13см размером 3-4 см.Написали ворсинчатая аденома прямой кишки. Сказали нужна операция. Расскажите как выполняется операция и насколько это серьёзно.Это удаляется часть кишки? Я очень переживаю. Полип большой.
05 мая 2014 года
Отвечает Ткаченко Федот Геннадьевич:
Здравствуйте Галина. Есть два варианта удаления таких полипов.
Первый - с помощью колоноскопа, через задний проход, полип иссекается с помощью специальной петли(электороножа) и удаляется через задний проход. после этого проводится гистологическое исследование полипа. Если полип доброкачественный, то этого оперативного вмешательства вполне достаточно. Однако если есть злокачественные клетки в полипе, то может стать вопрос о проведении полноценного оперативного вмешательства направленного на удаление части прямой кишки с полипом.
Второй - это удаление части прямой кишки с полипом.
Выбор метода зависит во основном от двух факторов. От технических возможностей удаления полипа во время фиброколоноскопии и гистологического строения полипа.
2013-06-22 05:02:44
Спрашивает Светлана.:
Здравствуйте. Моей маме (75 лет)год назад сделали операцию по удалению ворсинчатого полипа в прямой кишке.Полип - 2 см, гистология показала отсутствие раковых клеток. После операции было обследование через 3 месяца, результаты были удовлетворительные. Но спустя год заметили, что стул бывает то нормальный,то понос- да причем почти одна вода! В день такое происходит по 3-4 раза.Потом опять все нормально несколько дней. А потом опять понос повторяется. С чем это связано? Неужели опять образовался полип? Спасибо.
26 июня 2013 года
Отвечает Ткаченко Федот Геннадьевич:
Здравствуйте Светлана. Заочно нельзя сказать сказать чем обусловлены такой необычный ритм дефекации. Однако после удаления полипа прошло уже больше года и необходимо провести адекватное обследование толстой кишки. В этой связи Я бы хотел Вам порекомендовать в ближайшее время посетить квалифицированного проктолога и выполнить фиброколоноскопию. С уважением Ткаченко Федот Геннадьевич.
2011-01-28 20:31:25
Спрашивает Маргарита:
Здравствуйте!
Диагноз НЯК с 1991 года. Два года назад при Фиброколоноскопии в в/ампулярном отд. прямой кишки обнаружен полип на ножке ворсинчастой структуры размером 0,9 на 1,2 см. До этого был псевдополипоз .При взятии биопсии - мягко-еластичной консистенции, свободно смещается по отношению к подлежащей слизистой. По результатам паталогогистологического исследования - Тубулярно-ворсинчатая аденома толстой кишки с дисплазией железистого эпителия 1-2 ст. Отмечается выраженная воспалительная инфильтрация, очаговые грануляции.
Скажите, показано ли оперативное вмешательство в таком случае?Какова вероятность развития рака на этой стадии с таким обострением (болеею уже 20 лет...). Обязательны ли сильные болевые ощущения на нач. стадиях рака? Сейчас у меня относительная ремиссия, стул 5-6 раз - в зависимости от погрешностей в диете. Боли умеренные. Понимаю, что тянуть некуда - нужно ехать в клинику и что то решать ... Но страх перед неизвесностью парализует здравый смысл и решительность. ..
01 февраля 2011 года
Отвечает Ткаченко Федот Геннадьевич:
Здравствуйте Маргарита. Можно только Вам посочувствовать - действительно сложно сделать окончательный выбор в подобной ситуации. С одной стороны вроде-бы имеет место относительная ремиссия воспалительного процесса в толстой кишке, а с другой стороны уже образовался ворсинчатый полип, который в принципе является облигатным предраком. Это значит то, что если его вовремя не убрать, то он обязательно превратится в злокачественную опухоль. В связи с этим Я бы Вам хотел порекомендовать в ближайшее время, не теряя время, обратится на консультацию в специализированны проктологический центр и уже после адекватного повторного обследования вместе с квалифицированными проктологом принять окончательное решение о дальнейшей тактике лечения.
Читать дальше
Рак толстой кишкиТолстая кишка – это отдел пищеварительного тракта человека, который включает в себя толстую кишку, ободочную, сигмовидную и прямую. Здесь в норме происходит формирование каловых масс, жидкость из кишечного содержимого всасывается организмом.
Читать дальше
XII Европейская гастроэнтерологическая неделяС 1991 года под эгидой Европейской гастроэнтерологической ассоциации проходят ежегодные Объединенные европейские гастроэнтерологические недели. Последняя — ХII неделя — проходила в Праге с 25 по 29 сентября 2004 года, в работе которой приняли участие...
Ворсинчатый полип прямой, сигмовидной кишки
Опубликовано: 2 сентября 2015 в 11:24Ворсинчатый полип – это доброкачественная железистая опухоль, которая имеет основание, исходящее из покровного эпителия слизистой оболочки прямой кишки. Редко, но возможно его появление также в толстой кишке. Стоит отметить, что некоторые виды опухоли могут малигнизироваться.
Ворсинчатая опухоль представляет собой нарост мягкой консистенции розового цвета с красным оттенком. Этот полип получил такое название за счет большого количества длинных, легко гнущихся ворсинок. Из-за чего ее поверхность имеет губчатый внешний вид. Поверхность, состоящая из этих ворсинок, имеет одно основание неправильной формы.
Под микроскопом подобная опухоль видима, как тонкие соединительные выросты с ветвящимися бахромчатыми ворсинками. Они представляют собой волокна, по которым проходят лимфатические и кровеносные сосуды. Граница между обычной слизистой оболочкой прямой кишки и ворсинчатой опухолью прочерчена точной контурной линией.
Виды ворсинчатых полипов прямой кишки
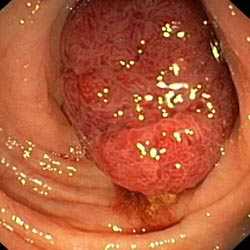 В гистологии ворсинчатые полипы делят на 3 вида:
В гистологии ворсинчатые полипы делят на 3 вида:
- Пролиферирующие – характеризуются эпителием с выраженными признаками высокой пролиферации. Клетки такого вида размещены тесно друг к другу, без особого контура с яркими окрашенными ядрами, располагающимися в несколько рядов.
- Опухоли, которые возникли в результате очаговой гиперплазии аденоматозных полипов, оставленных без существенных изменений.
- Малигнизированные.
Растет ворсинчатая опухоль в просвет прямой кишки или в стороны слизистой оболочки. По истечении некоторого времени малигнизация может вызывать погружной рост. Вообще процесс малигнизации опухоли может достигать нескольких лет. Каждая 2 имеющаяся опухоль перерождается в рак.
Симптоматика и лечение ворсинчатого полипа
Чаще всего они образовываются у людей среднего и пожилого возраста. Страдать таким заболеванием могут, как женщины, так и мужчины. Основным местом развития становятся прямая и сигмовидная кишка. Растет подобная опухоль довольно быстро, иногда достигая размеров – 8-10 см, при этом проходимость прямой кишки становится очень тяжелой, ведь при таком размере опухоль может заслонить всю окружность.
Причина возникновения до сих пор не установлена, известно лишь то, что в основе их возникновения лежит процедура избыточной пролиферации эпитеального покрова слизистой оболочки прямой или сигмовидной кишки.
Как и большинство полипов, ворсинчатые также протекают бессимптомно на начальных этапах. Со временем клинические симптомы становятся более четкими: выделение тягучей слизи, напоминающей белок обычного куриного яйца. Зачастую, слизь очень быстро наполняет кишку, что способствует частому стулу с одной слизью. Такая слизь вызывает мацерацию перианальной области с зудом. Проход кала по прямой кишке может провоцировать повреждение опухоли, что приводит еще и к кровяным выделениям. Частые кровяные выделения способствуют появлению и развитию анемии.
Не менее популярны и такие симптомы, как: тяжесть, запоры, ощущение дискомфорта. Зачастую можно спутать ворсинчатый полип с проктолитом. Но при тщательном анализе клинической картины специалистом сразу станет ясно, что отличие существует в пользу того или иного заболевания.
Если подобное образование расположено близко к анальному отверстию, то случается его выпадение. При сдаче кала на анализ, если удастся обнаружить частички опухоли, то диагностика станет стазу намного проще. Обнаружить полип проктолог может путем пальцевания. При этом ощущения не из приятных. При наличии полипа пальцами врач должен ощущать рыхлую, мягкую и податливую ткань, при этом наступает ощущение, что пальцы погружаются в желеобразную консистенцию.
При высоком расположении полипа используется ректороманоскопия. Во время обследования врач может взять часть образования для гистологического исследования. Для образований, расположенных близко к анальному отверстию предусматривается несколько методов удаления: эндоректальный метод, с помощью электроножа, петлей или электрокоагуляция.
При высоком расположении полипа удаление происходит путем ректотомии из крестцово-копчикового места или используется колотомия. Некоторые случаи требуют резекции пораженного отдела абдоминального или абдомино-анального метода использования. Такие серьезные методы нужны, чтобы уменьшить риск малигнизации и перехода в раковую стадию.
Ворсинчатый полип сигмовидной кишки
Как мы выяснили ворсинчатый полип имеет 2 распространенных места расположения: в прямой и сигмовидной кишке. Полип сигмовидной кишки не представляет значительной угрозы и лечится вполне спокойно. Несмотря на то, что он носит доброкачественный характер, его все равно придется удалять, чтобы избежать неприятных ситуаций, к тому же есть доля дискомфорта, которая не приносит ничего хорошего.
Истории наших читателей
Ольга: «Несколько лет беспокоила ужасно сильная изжога, все буквально горело внутри, и желудок, и пищевод. Боли в желудке были невыносимо сильные, громкое урчание и бурление целый день..казалось, будто желудок просто вот-вот взорвется. Проходила обследование, соблюдала диету, пила бесконечное количество известных препаратов..а толку ноль. Возможно мои мучения так бы и продолжились, если бы я не наткнулась на эту статью. Всем, кого беспокоит изжога, гастрит, язва или другие болезни ЖКТ - читать обязательно!»
Читать статью полностью >>
Ворсинчатый полип толстой кишки — ooncologiya
Кишечник человека является очень уязвимым органом. Толстая кишка — резервуар переваренной пищи, где происходит конечный этап обратного всасывания воды и некоторых нутриентов. На слизистую оболочку кишечника действуют эндогенные вещества — биогенные амины, которые включают путресцин, кадаверин. Кроме этого, на нее оказывают воздействие экзогенные соединения. Например, нитраты. Они считаются канцерогенными. Поэтому появление новообразований в ободочной, сигмовидной или прямой кишке — не редкость. Они могут быть доброкачественными и злокачественными. Ворсинчатая опухоль прямой кишки — часто встречаемое новообразование, которое может озлокачествиться.
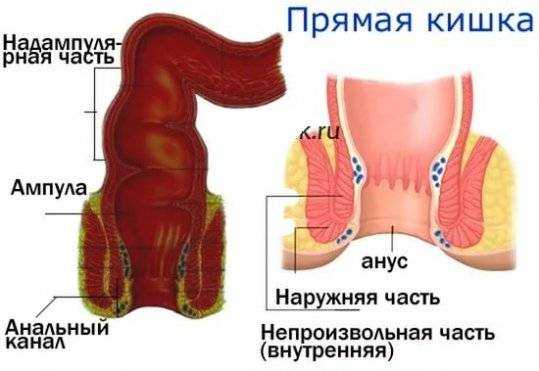
Внешний вид опухолевого образования
Полип прямой кишки — так часто называют ворсинчатую опухоль этой локализации. Существует еще несколько синонимичных определений доброкачественного новообразования прямой кишки. Так, морфологи называют его виллезной аденомой и аденопапилломой.
Внешне полип выглядит довольно типично. Это узловатое образование на ножке. Диаметр опухоли превышает размеры основания. Ножка состоит из большого количества стромы — соединительной ткани. Сам полип, его верхняя часть — покрыт большей частью эпителиальными клетками на разной стадии дифференцировки.
Микроскопически морфологический субстрат опухоли — ворсинка. Особенность ворсинчатых опухолей — обильное кровоснабжение. Выраженная сосудистая сеть оплетает не только верхнюю часть полипа, но и соединительнотканные элементы его основания. Поэтому одним из клинических проявлений патологии будет стул с примесью крови.
Еще один возможный вариант строения — циркуклярно растущая ворсинчатая опухоль. То есть диаметр основания значительно превышает диаметр верхней части – головки полипа. Такие новообразования нередко называют стелющимися. По протяженности они могут охватывать чуть ли не треть просвета прямой кишки.
Причины
Этиология любой опухоли — вопрос всегда дискутабельный. Причина носит вероятностный характер. Поэтому выделяют факторы риска, которые могут обусловить предрасположенность к развитию полипов и других новообразований.
Первоочередно, это особенности пищевого поведения. Использование только углеводной или жирной пищи с минимумом клетчатки способствует склонности к запорам. Ухудшение перистальтики ухудшает пассаж кишечной стенки, обусловливая задержку «отработанных» пищевых продуктов с эндогенными токсинами, которые могут выступать в роли канцерогенов.
Обсуждается роль наследственности. Полипоз – состояние, когда полипов слизистой оболочки более 2. Они могут появиться на любом из участков пищеварительного тракта: начиная с желудка, заканчивая терминальным отрезком – прямой кишкой. Полипоз – ситуация, которая в большинстве случаев генетически обусловлена. По этой причине необходимо регулярно проверять толстую кишку и желудок на предмет наличия полипов, если эта патология есть у ближайших родственников.
Клинические проявления
Симптоматика болезни не является специфической. Она напоминает течение ряда проктологических заболеваний. Следует выделять основные группы проявлений.
Ворсинчатая опухоль обладает хорошей васкуляризацией. Поэтому при соприкосновении с плотными предметами начинает кровоточить. Когда аденопапиллома приобретает заметные размеры, на нее воздействуют каловые массы. Они травмируют опухоль, вызывая появление крови. Рефлекторно организм стремится уменьшить хроническую кровопотерю. Снижается перистальтика, возникает склонность к запорам. Каловые массы становятся еще тверже, воздействие на полип все более существенно. Получается подобие замкнутого порочного круга.
Пациент жалуется на выделение крови при дефекации. Это могут быть алые пятна на туалетной бумаге или нижнем белье. Такие же симптомы возникают при геморрое. Кроме того, при больших размерах опухоль может, как геморроидальный узел, выходить наружу через анальное отверстие. Разграничить эти заболевания сможет только колопроктолог при помощи пальцевого ректального исследования, осмотра с помощью специальных зеркал или при фиброколоноскопии, аноскопии.
Хроническая кровопотеря – причина постепенно нарастающей анемии. С кровью теряется большое количество эритроцитов и гемоглобина. Пациент жалуется на усталость, слабость, снижение толерантности к нагрузкам, ранее выполняемым с легкостью, появление темных кругов перед глазами, сердцебиение. Кожный покров становится бледным, сухим. Волосы секутся, могут выпадать. Ногти приобретают патологическую