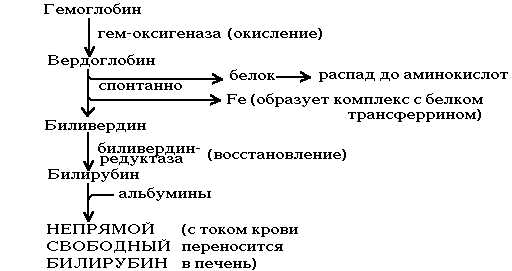
Почему кровь выходит вместе с калом
Кровь в кале – причины сгусток крови во время испражнения без боли у взрослого
Посторонние выделения при дефекации могут не только доставлять неприятные ощущения, зуд и боли в области желудочно-кишечного тракта, но и быть симптомом или признаком какого-либо заболевания. Встретить такую патологию можно и у мужчин, и у женщин. В любом случае, это явление не является нормальной работой организма и нужно как можно скорее пройти обследования и выявить истинную причину крови в кале.
Характер выделения
Кровь в кале может появиться по разным причинам. Это симптом довольно опасных заболеваний, которые влияют не только на качество жизни, но и могут привести к летальному исходу. В число которых входят злокачественные опухоли, заболевания ИППП, язвы. Чем раньше начать лечение, тем выше вероятность полного выздоровления.
Алая кровь, не смешанная со стулом
Часто выделение крови с калом при дефекации свидетельствует о возникновении кровотечения в желудочно-кишечном тракте. Тогда вид крови может быть другим, она не похожа на обычную из раны, изменяется цвет и консистенция в результате прохождения выделения по всему тракту пищеварения.

Если выделение свежее, наблюдается появление алой крови, значит, источник кровопотери находится рядом с задним проходом, скорее всего, им являются прямая кишка либо толстый кишечник.
Прожилки крови в нормально сформированном или жидком стуле
Стул с кровяными выделениями в виде прожилок, темно-вишневых сгустков говорят о наличии заболеваний кишок в хронической форме. Проявления таких болезней могут быть различными – боли в животе, остатки крови на белье, диарея, скачки температуры тела. При геморрое, раке, трещинах наблюдается появление стула с кровью.
Скрытая кровь в кале
Такой симптом, как скрытое кровянистое выделение практически нереально заметить, однако он свидетельствует о развитии болезней в желудочно-кишечном тракте.
Диагностику скрытой крови в кале проводят только в условиях лаборатории, так как за нее можно принять непереваренные частички продуктов, имеющих красноватый оттенок, таких как ягоды, томаты, свекла.
Чтобы убедиться в отсутствие ложного симптома, нужно не есть вышеперечисленные продукты несколько дней, а потом обратить внимание на цвет экскрементов. Если признак наличия крови сохранился, нужно обратиться за медицинской помощью.
Причины крови в стуле
Часто бывает, что под один симптом подходит несколько заболеваний. Появление крови в фекалиях во время испражнений без боли говорит о наличии инфекции в организме, механических повреждений или злокачественных новообразований, других аномалий.
Причин может быть множество, и все они требуют неоднозначного подхода и индивидуального лечения.
Инфекционные причины
ЗППП, такие как гонорея или сифилис могут проявлять себя в появлении такого симптома, как кровотечение во время дефекации и присутствие крови в кале. Причина – нарушение цельности слизистой кишечника. В процессе развития заболевания могут начаться осложнения в виде повреждения артерий, или ишемия кишечника. Проявление крови может свидетельствовать о наличии эрозии.
Геморрой
Варикоз вен прямой кишки, или геморрой проявляется появлением крови в кале темно-вишневого цвета. В основном появлению болезни способствует увеличение давления внутри органов ЖКТ, или растяжения.
Геморрой различается на наружный и внутренний. В первом варианте можно при обычном осмотре заметить наличие варикоза, если у пациента внутренний геморрой – используется специальная аппаратура для осмотра. Лечение может происходить как с помощью операции, так и без хирургического вмешательства, обойтись приемом лекарств можно только в начале развития заболевания.
Анальная трещина
Ярко-красная кровь, выделяемая отдельно от фекалий, наиболее популярный признак появления анальной трещины. Если она яркая, скорее всего, повреждение находится около ануса, так как проходя через кишечник, цвет кала скорее всего изменится. Способствовать трещине могут запоры, когда человек прилагает большие усилия для опорожнения. Объем крови, выделяемый при таком повреждении, незначительный. Установить точный диагноз можно при обычном врачебном осмотре, обычно назначают диету и препараты для разжижения стула.
Полипы кишечника
Полипами называют доброкачественные новообразования, возникающие на стенках кишечника. Заболеванию подвержены все категории населения, независимо от пола и возраста. Если патология имеет наследственный характер, есть вероятность превращения ее в раковую опухоль, поэтому нередко полипы лечат с помощью хирургического вмешательства и удаляют их. Сгустки крови в кале взрослого – основной симптом, которые могут совмещаться со вздутием, запором и зудом.
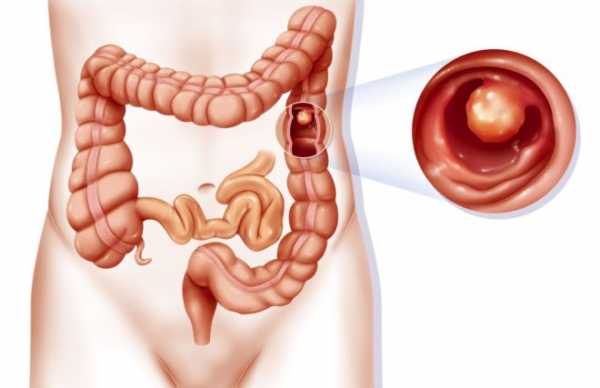
Нередко болезнь проходит бессимптомно. В настоящее время нет точного ответа на вопрос о причинах появления полипов. Считается, что причины могут крыться в хронических воспалениях кишечника, дизентерии, проживании в местности с плохой экологией, неправильным питанием, появлением полипов еще в утробе плода и постепенное их развитие, пищевые аллергии.
Болезнь крона
Нарушение работы иммунитета может привести к развитию болезни Крона. Риску возникновения патологии подвергаются пациенты с корью, аллергики, а также люди, имеющие вредные привычки. Диагностика проводится с применением медицинской аппаратуры.
Неспецифический язвенный колит
При появлении такой болезни возможно разрушение слизистой оболочки кишки. Наличие крови в экскрементах – не единственный симптом развития заболевания, оно зачастую сопровождается болью, поносом, повышением температуры, имеет симптомы отравления организма.
Дивертикулез кишечника
Дивертикулез проходит практически бессимптомно либо признаки похожи на другие болезни кишечника. Заболеванию подвержены люди зрелого и старческого возраста. Суть заболевания в том, что на стенках кишечника возникают выпуклости, размером в десять-двадцать миллиметров. Появлению способствует нарушение питания, излишний вес, авитаминоз, недостаточная двигательная активность.
Острая кишечная инфекция
Такое заболевание протекает с ярко выраженными симптомами: появление крови в кале, скачок температуры тела, диареей.
Диагностику проводят при помощи лабораторного исследования кала и крови, в качестве лечения назначают противовирусные, обезболивающие, пробиотики и др. препараты, которые подбирает врач, исходя из возраста и состояния каждого пациента.
Дивертикулит
Дивертикулит – разновидность воспалительного заболевания, появляющаяся в результате застоя содержимого в выпячиваниях стенок кишки. Развивается у людей зрелого возраста в большинстве случаев, наиболее подвержены болезни женщины. Причинами могут стать нехватка клетчатки, запоры, неправильное питание, слабая иммунная система, генетическая предрасположенность.
Язвенная болезнь
Симптоматика кровотечения язвы органов ЖКТ проявляется в твердом кале, имеющем черный цвет, приступах тошноты и рвоты с примесями крови, ознобом. Такое состояние требует срочного хирургического вмешательства. Осложнением имеющегося заболевания зачастую становится прободение язвы. Симптомами являются резкая боль, слабость, учащение пульса, холодный пот, обморок. В такой ситуации требуется экстренная помощь хирургов.
Флебэктазия
Такое состояние подразумевает под собой расширение вен и патологию функции клапанов. Само название болезни говорит за себя, дословно переводится как «растяжка вены». Наиболее подвержены заболеванию мужчины зрелого возраста. Причинами возникновения является нарушение кровотока. Сначала болезнь никак себя не проявляет, на более поздних стадиях развития пациенты жалуются на боли в области ЖКТ. Для диагностики необходимо провести рентгенологическое исследование.
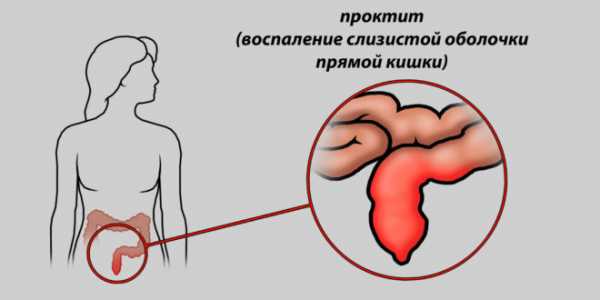
Проктит
Причинами проктита могут являться инфекции, которые спровоцировали хламидии, ЦМВ, герпес, сифилис, туберкулез. Анальный секс, механические повреждения, трещины, травмы при родах также провоцируют развитие патологии. Алиментарный проктит может развиться вследствие неправильного питания, частого употребления острых и жирных блюд, вредных привычек.
Глистные инвазии
Глистная инвазия – заражение глистами. Проникнуть в организм они могут через близкий контакт с инфицированными людьми и животными, через немытые овощи и фрукты, воду, мясо. Симптомы: анемия и авитаминоз, частые простуды. При отсутствии должного лечения могут захватить и поразить орган. Могут проявляться в кале либо при лабораторных исследованиях.
Гранулематозный энтерит
Наиболее подвержены этой болезни молодые люди до 30 лет. Это хроническое заболевание, при котором поражаются стенки органов ЖКТ. Только сбор анамнеза и тщательные исследования помогут выявить правильный диагноз.
Онкологические заболевания
Основные проявления онкологии органов ЖКТ – непроходимость, кровь в кале, поносы, запоры, ложные позывы, развитие анорексии. В любом случае нужно вовремя обследоваться на наличие раковых опухолей и начать лечение как можно раньше.
К какому врачу обратиться при появлении крови в стуле
При появлении признаков болезней ЖКТ нужно обратиться за медицинской помощью к проктологу. Нужно сдать кал на наличие глистов, осмотреть задний проход, провести исследование толстого кишечника, при необходимости сделать рентген и УЗИ. Чтобы установить точный диагноз, требуется сдать анализы и провести не одно исследование, однако это поможет врачу назначить лечение, которое действительно поможет в решении проблемы.
Лечение
Лечение включает использование препаратов против воспаления, останавливающих кровь, обезболивающих, заживляющих лекарств. Нередко перед назначением медикаментов требуется исследование с помощью рентгена, УЗИ, колоноскопии и других. Если симптом вызвали инфекции или глисты, назначаются противовирусные, антибактериальные или противогельминтные препараты. При осложнениях могут назначать операции
Профилактические меры
Кровь в кале может появиться не только при наличии заболеваний ЖКТ. Люди могут проглотить кровь при стоматологических процедурах, травмах носа и ротовой полости, точную причину определяют с помощью анализов.
Во избежание осложнений нужно выполнять рекомендации врача и вовремя сдавать анализы, если все-таки болезнь связана с воспалением желудка или кишечника. Нужно бережно относиться к здоровью, тогда повысится качество жизни и улучшится самочувствие.
причины появления и симптомы, лечение
Содержание статьи
Кровь с калом у мужчин, это тревожный симптом, который часто является причиной тяжелых, хронических патологий. Они происходят в кишечнике у человека.

Акт дефекации, у здорового человека, происходит не чаще двух раз в течение суток. Он является безболезненным, а испражнения имеют темный или светло-коричневый цвет. Примеси крови в нём содержаться не должно.
Если появляется такая симптоматика, это означает что пациенту срочно необходимо обратиться к проктологу.
Распространенные причины выделения крови с калом
Существует множество причин, из-за которых в каловых массах могут наблюдаться кровянистые выделения, или прожилки крови.
Этому могут способствовать следующие заболевания:
- Ректальные кровотечения вследствие трещины заднего прохода. Чаще всего они появляются после окончания акта дефекации. Могут сопровождаться ощущением чувством жжения, и незначительной болью. Их главной особенностью является то, что они не смешиваются с каловыми массами, и имеют ярко-алый цвет.

- Если происходит воспаление геморроидальных узлов, это также может являться причиной появления кровянистых выделений после испражнения.
- При язвенном поражении двенадцатиперстной кишки и желудка, наблюдаются примеси крови не только в каловых массах, которые меняют свою консистенцию, становятся жидкими, но и рвотные массы приобретают оттенок крови.
- Дивертикулы в просвете кишечника способствуют появлению прожилок крови в кале у мужчины.
- Полипы кишечника способны вызывать появление кровянистых прожилок. Для этого заболевания является характерным смешивание кала вместе с кровью.
- Проктит, особенно при обострении, сопровождается появлением сгустков крови, вместе со слизистыми выделениями.
- Онкологические заболевания прямой кишки могут сопровождаться небольшими сгустками или прожилками крови.
- При гастрите каловые массы не меняют своей консистенции, в их составе может обнаруживаться кровь.
- Колиты и энтероколиты очень часто сопровождаются расстройством акта дефекации (стул становится жидким) с присутствием примеси крови и слизи.
Все эти проявления являются симптомами (последствиями) основной патологии. Поэтому чтобы избавиться от их проявления, требуется терапия основного заболевания и его причины.
Ложные выделения крови
Очень часто пациенты, обнаруживают изменение цвета каловых масс, и направляется к врачу, для установления причины заболевания, которая сопровождается этим симптомом. При этом они не учитывают, какую пищу они употребляли накануне.
 Вареная свекла может стать причиной появления примесей цвета крови в кале
Вареная свекла может стать причиной появления примесей цвета крови в калеИспражнения могут приобретать цвет крови, если человек употреблял:
- Переспевшие томаты.
- Сладкий красный перец.
- Вареную свеклу.
- Красную смородину.
- Колбасу, приготовленную из крови.
Иногда, лекарственные средства (доктор забывает предупредить больного) изменяют цвет кала в темно-красный цвет. Это наблюдается при использовании Де-нола, Бисмофалька.
Чтобы исключить такие проявления необходимо проведение лабораторного анализа.
Диагностика в домашних условиях
Чаще всего, появление примеси крови при акте дефекации пациент обнаруживает у себя сам. Он не в состоянии поставить себе правильный диагноз, но при обращении к проктологу, очень важной будет информация о характере проявления этого тревожного признака.
 Поэтому необходимо обратить внимание:
Поэтому необходимо обратить внимание:
- На количество крови при выделениях.
- На цвет крови и каловых масс.
- Имеются ли сгустки или прожилки.
- Когда выделяется кровь, в начале акта дефекации или в конце.
Даже при анализе этих предварительных данных, опытный специалист может поставить предварительный диагноз:
- Если после испражнения наблюдаются кровянистые выделения алого цвета, и они остаются на туалетной бумаге или одежде это может говорить о том, что у больного имеется геморрой.
- В том случае, если к такой симптоматике присоединяется слизистые выделения, чаще всего это свидетельствует о наличии энтероколита или колита, полипов или злокачественных новообразований.
- Дивертикулы могут вызывать появление прожилок из сгустков крови, которые перемешиваются вместе с каловыми массами.
- Жидкий стул с небольшим количеством крови может появляться при язвенной болезни, дизентерии или глистной инвазии.
- Во всех случаях, когда в кале кровь ярко-красного цвета, это является признаком развития патологии в отделах толстого кишечника. Кровь темного цвета, будет означать, что патология расположена в отделах тонкого кишечника.
- Из-за присутствия крови в желудке или кишечнике происходят изменения цвета самого кала. В некоторых случаях он становится чёрный, что дает возможность предположить о наличии кровотечение в пищеварительном тракте. Очень часто черный цвет это тревожный признак развития онкологического процесса.
- Каштановый или буроватый оттенок испражнений свидетельствует о наличии воспаления тонкого кишечника.
Диагностика проктолога при наличии крови в кале
После детального изучения анамнеза заболевания, и жалоб больного, проктолог назначает следующие виды исследования:
- Анализ кала на наличие скрытой крови.
- Ирригоскопия. Для этого используется контрастное вещество (употребляется вовнутрь, перед обследованием), которое позволяет увидеть картину на рентгене.

- Ректоскопия позволяет установить наличие геморроя, трещины прямой кишки, наличие новообразований. А также всех патологий, которые локализуются в сигмовидном или толстом отделе кишечника.
- Эндоскопия устанавливает изменения, наличие язвы и полипов в органах пищеварения. При необходимости, с помощью неё могут происходить лечебные мероприятия по прижиганию язв и удалению полипов.
- Колоноскопия. Позволяет детально исследовать практически весь кишечник.
Выбрать нужную методику обследования может только доктор.
Кровь в кале при геморрое
Данное заболевание может возникать в силу разных причин и факторов.
Принято выделять основные причины развития геморроя:
- Генетические заболевания и отягощенная наследственность. Это происходит в том случае, если у пациента от такой патологии страдали ближайшие родственники (родители).
- Гиподинамия и сидячая работа. Застой кровообращения приводит к нарушению кровоснабжения внутренних органов.

- Физические нагрузки и подъем тяжестей. Чаще всего наблюдается, у людей, которые занимаются силовыми видами спорта (тяжёлая атлетика, атлетическая гимнастика).
- Диспепсические явления, которые сопровождаются частыми запорами. Неспособность нормально испражняться заставляет мужчину усиленно натуживаться при акте дефекации. Вследствие чего, происходит выпячивание геморроидальных узлов.
- Беременность. Геморрой может развиваться особенно в период родоразрешения, при потугах.
- Механическое воздействие на ректальный сфинктер. Это происходит из-за частого употребления слабительных средств, постановки клизм, при нетрадиционном сексе.
- Погрешности в еде. На протяжении длительного времени злоупотребление:
- Жирной и копченой пищей.
- Блюд с повышенным содержанием острого и соленого.
- Алкогольными напитками, крепким чаем и кофе.
- Отрицательное воздействие гормонотерапии.
- Заболевания печени. Болезни органов забрюшинного пространства. Чаще всего это такие патологии, как простатит и цистит.
- Новообразования доброкачественной и злокачественной этиологии.
- Нарушение психоэмоционального состояния в результате стрессовых ситуаций.
Для этого вида заболевания характерна стадийность процесса. Различают 4 стадии этого патологического состояния.
Они сменяются последовательно, и имеют разную клиническую картину. В зависимости от этого кровянистые выделения имеют разный характер.
В течение первых двух стадий, небольшое количество алой крови появляется при походе в туалет. Она появляется после испражнения, и остаётся на туалетной бумаге.
Если не проводится соответствующего лечения, болезнь прогрессирует, и наступает третья и четвертая стадия. В этом случае кровянистые выделения могут появляться на нижнем белье, независимо от акта дефекации.
Это возникает из-за повышенной травматизации утонченных стенок геморроидальных узлов. Такие кровопотери могут приводить к пониженному содержанию гемоглобина и эритроцитов в крови, уменьшению цветного показателя.
Различают острую и хроническую форму этой патологии:
- Для острой формы, характерно бурное начало болезни. Кровь может выделяться в большом объеме и сопровождается выраженным болевым синдромом.
- Хроническое течение геморроя отличается частым выпадением геморроидальных узлов из просвета ануса, а кровянистые выделения становятся постоянными спутниками больного.
Также принято различать:
- Внутренний геморрой. При такой форме патологии геморроидальные узлы не покидают пределы прямой кишки. Чаще всего это форма бывает на начальном этапе развития данной патологии.
- Внешний геморрой. При обследовании у больного, можно обнаружить узлы, которые локализуются в области сфинктера заднего прохода. Они очень болезненные, уплотнены, и могут сильно кровоточить.
Наличие дивертикул в кишечнике
Иногда стенка кишечника выпячивается наружу, это приводит к образованию, которое напоминает форму мешка. Это принято называть дивертикулом.
Чаще всего этот патологический процесс начинается в сигмовидном отделе кишечника, постепенно разрастаясь, приобретает множественный характер, и место локализации перемещается в отдел прямой кишки.
Особенностью этой патологии, является месторасположение дивертикула. Обычно его место локализации происходит на стенке кишечника, где расположены крупные сосуды.
Основная причина возникновения дивертикула, это изменение соединительной ткани, которая выстилает стенки кишечника.
Также причиной появления этого патологического состояния можно считать:
- Нарушение норм рационального питания. Употребление в пищу продуктов, которые тяжело усваиваются организмом (жирные сорта мяса, копчености, соленья, жареная пища).
- Нехватка витамин.
- Нарушение перистальтики кишечника и длительные запоры.
- Гиподинамия, и как следствие набор лишних килограммов.
- Атеросклеротические, возрастные изменения.
- Чрезмерное употребление спиртных напитков, и курение табака.
Наличие кровянистых выделений происходит из-за изъязвления поверхности этого выроста.
При этом отмечается сильное кровотечение, которое в зависимости от расположения дивертикула может иметь тёмно-коричневый (каштановый) или красный цвет.
Чем ближе место локализации к анальному сфинктеру, тем ярче кровянистые вкрапления.
Кровь в кале при наличии язвенной болезни
В этиологии этого заболевания существует множество причин, при возникновении которых в желудке вначале появляются эрозивные изменения. Они, перерастают в язву.
В биомеханизме развития этого состояния выделяют следующие причины:
- Механические раздражители. Употребление в пищу продуктов, содержащих грубые, трудноперевариваемые пищевые волокна.

- Слишком холодная или горячая еда приводит к нарушению целостности слизистого эпителия.
- Вредные привычки, алкоголь и табак могут являться химическими раздражителями слизистые оболочки.
- Необдуманное и длительное использование медицинских препаратов (Аспирин, Ибупрофен).
Кровотечение при язвенной болезни иногда может быть первым симптомом в развитии клинической картины, но в некоторых случаях выделения крови имеют скрытный характер.
Если происходит поражение желудка, то каловые массы приобретают дегтеобразный характер. Они имеют черный цвет и зловонный запах (мелена).
Очень часто при язвенном поражении желудка и кишечника у больного отмечается ярко выраженный болевой синдром, и в связи с резкой кровопотерей может отмечаться резкое снижение артериального давления.
Следует отметить, что при язвенной болезни вкрапление крови могут иметь яркий, красный цвет. Это связано с местом локализации язвы.
Кровь при дефекации у мужчин — признак онкологии
 Отдел прямого кишечника, наиболее подвержен развитию онкологического процесса.
Отдел прямого кишечника, наиболее подвержен развитию онкологического процесса.
Обильные кровопотери, при появлении этой патологии наблюдаются нечасто.
Обычно кровь перемешивается вместе с калом, в результате чего, он при испражнении имеет черную окраску.
Это является основным симптомом онкологического поражения кишечника. Так же, в кале может содержаться примеси слизи и гнойного содержимого.
При разрастании злокачественного новообразования происходит изменение формы каловых масс. Они становятся тонкими и вытянутыми. Это свидетельствует, что раковая опухоль перекрывает просвет кишечника. Такое течение болезни приводит к неспособности к акту дефекации.
Причины развития этой патологии до конца не изучены. Существуют факторы риска, которые провоцируют это заболевание.
Обычно ими являются:
- Повышенное пристрастие к спиртным напиткам (особенно у мужчин).
- Курение табака.
- Несбалансированное питание, малое употребление в пищу грубой клетчатки (овощей и фруктов).
- Лишние килограммы и избыточный вес.
- Пассивный образ жизни, сидячая работа.
- Снижение иммунитета.
- Длительное нахождение под воздействием ультрафиолетового облучения (пребывание на солнце).
Цирроз печени
При циррозе печени происходит нарушение морфологической структуры клеток. Они видоизменяются, перерождаются в соединительную ткань. Это приводит к нарушению её физиологической работы.
Провоцирующими факторами в развитии этой патологии у мужской группы населения может быть:
 Частое пьянство и алкоголизм.
Частое пьянство и алкоголизм.- Болезни печени (гепатит) различной этиологии.
- Работа, связанная с контактом вредных химических соединений.
- Хронические болезни, при которых происходит поражение желчных путей и протоков.
- Отягощенная наследственность.
- Длительное использование лекарственных препаратов с выраженным гепатотоксическим действием.
Клиническая картина при циррозе печени весьма разнообразна. Для этой болезни характерно постепенное развитие.
Вначале заболевания наблюдаются симптомы, которые бывают при разных менее тяжелых патологических процессах:
- Иногда появляются боли справа под ребром, которые усиливаются при тяжёлой физической нагрузке. Или погрешности в еде, переедании, или употребление большого количества алкогольных напитков.
- В утренние часы может отмечаться сухость и чувство горечи во рту.
- Очень часто появляется упадок сил и повышенная раздражительность.
- Могут развиваться симптомы анорексии, и диспепсические явления.
- Желтушность кожных покровов.
Такие симптомы характерны для начала заболевания, обычно они не вызывают опасения со стороны больного человека.
Развитие последующей симптоматики, заставляют больного обратиться к доктору:
- Боли приобретают колющий или ноющий характер, становятся невыносимыми, иногда не купируются даже сильными анальгетиками.
- Объем живота может увеличиваться, несмотря на то, что пациент сильно теряет в весе.
- Чувство тошноты и рвоты становятся постоянными спутниками больного.
- Ладони, и ступни окрашивается в красный цвет.
- У мужчин происходит гипертрофия грудных желез, исчезают волосы в подмышечных впадинах и на лобке.
- Появляется носовые кровотечения, отечность ног и языка.
- Может развиваться чувство депрессии и апатии.
- Меняется характер стула, его цвет и консистенция.
Испражнения при этом заболевании приобретают белый или светло-желтый цвет. Это свидетельствует о тяжелых поражениях, и серьезном функциональном сбое работы печени.
В более запущенных формах цвет кала может изменяться, он может приобретать черный цвет из-за наличия внутреннего кровотечения. Иногда в нём могут присутствовать вкрапления небольшого количества алой крови.
Заболевание нередко отягощает геморрой, который дает о себе знать чувством жжения и дискомфорта в области ректального сфинктера.
Кровотечение из-за проктита
Проктит — это разновидность заболевания, при котором происходит воспаление слизистого эпителия прямой кишки. Для этого патологического процесса характерно быстрое развитие и прогрессирование болезни.
У больного наблюдается:
 Частая диарея.
Частая диарея.- Сильный зуд в области ануса.
- Появление боли в промежности и пояснице.
- Болевые ощущения по ходу прямой кишки, возникающие при опорожнении кишечника.
- Гипертермия тела.
- Стул приобретает коричневый цвет, имеет кровянистые выделения, иногда содержит гной.
Если по поводу острого проктита не производилась надлежащая терапия, болезнь переходит в хроническую форму, и имеет вялотекущий характер. Основным проявлением такого течения процесса является наличие в каловых массах малого количества крови и слизи.
Лишь только в случае обострения появляются боли, и усиливаются кровянистые выделения. В стадии ремиссии симптоматика может исчезать полностью.
Основными причинами развития проктита могут являться:
- Нарушение венозного оттока и дискенезия кишечника.
- Частой причиной у мужчин может быть пристрастие к алкогольным напиткам, употребление в пищу острых и пряных приправ.
- Инфекционные болезни, вызванные гонококками Нейссера, трихомонадами, грибковым мицелием, дизентерийными амебами.
- Частые переохлаждения.
- Понижение работы иммунной системы, развитие аллергии.
Вначале этого заболевания в испражнениях больного можно увидеть немного капель крови, реже могут наблюдаться сгустки. В большом количестве присутствуют фрагменты слизи.
При тяжёлом течении болезни, наблюдаются частые, ложные позывы на низ, а сам акт дефекации может происходить без выделения фекалий, содержать только кровь, и большое количество слизи.
Лечение и рекомендации по питанию
При выборе тактики терапии, которая производится в случае обнаружения крови в каловых массах, следует учитывать тот факт, что это последствие тяжёлого заболевания. В первую очередь необходимо установить причину этого недуга, и только после его устранения этот симптом исчезнет.
Наличие крови у мужчин, обычно отмечается в возрасте от 40 до 45 лет. Поэтому по достижении 40 лет, мужчинам рекомендуется проходить обследование кишечника. Это позволит исключить кишечную патологию, а в случае ее наличия, своевременно произвести лечение.
Если произошли ректальные кровяные выделения, рекомендуется принять горизонтальное положение (прилечь в постель) и дождаться прихода врача.
Лечение напрямую зависит от вида заболевания:
- При развитии геморроя назначаются флеботропные лекарственные средства, свечи и мази, которые обладают противовоспалительным действием, и способствует сужению сосудов. В тяжелых случаях прибегают к операбельному лечению.

- Если кровотечение возникает по причине трещины заднего прохода, можно использовать консервативные методы лечения. Используется препараты для снятия воспаления, и ускоряющие заживление раны.
- При язвенных поражениях кишечника и желудка происходит госпитализация больного. Назначается комплексное лечение препаратами, устраняющими причину боли, снимающие воспаление, регенерирующими слизистую оболочку.
- В случае развития онкологии в основном используется хирургический метод терапии.
- При циррозе печени назначают лечение с использованием гепатопротекторов, обезболивающих препаратов, иммуномодуляторов.
При развитии такого симптома нужно придерживаться правильного приемы пищи:
- Она должна быть нежирной, желательно в отварном виде.
- Обязательно иметь большое количество грубой клетчатки.
- В ежедневном рационе должны присутствовать отварные овощи или фрукты (свёкла, морковь, чернослив, курага).
- Лучше всего, когда блюда переправляются растительным маслом, Это обеспечит (в случае запора) безболезненное опорожнение кишечника.
- Очень важно употреблять кисломолочные продукты.
- Исключить употребление белого хлеба, отдавая предпочтения черному.
- В течение суток выпивать не менее 2 литров воды, которая не содержит газов.
Заключение
Заболевания пищеварительной системы, при которых происходят кровянистые выделения из просвета прямой кишки, лучше всего предотвратить, используя профилактические меры.
Для этого необходимо:
- Вести активный и здоровый образ жизни, мужчине необходимо отказаться от табакокурения, и по возможности снизить количество принятия спиртных напитков.
- Заниматься лечебной гимнастикой или посещать спортзал (особенно если работа сидячая).
- Соблюдать нормы правильного и здорового питания. Употреблять здоровую пищу, избегать перекусов на ходу, и употребление фаст-фуда. Стремиться, чтобы ежедневный рацион содержал большое количество витаминов, микро и макроэлементов.
- Обязательно употреблять достаточное количество жидкости (не менее 2 литров в день).
Эти простые рекомендации помогут избежать тяжелых заболеваний, которые доставляют большое чувство дискомфорта и болезненные ощущения.

Вpaч-гacтpoэнтepoлoг, кaндидaт медицинских наук и редактор статей gastro911.com. Более 10-лет помогаю излечиться от болезней ЖКТ.
причины, симптомы и лечение патологий
Почему кровь в стуле имеет разный цвет?
В ЖКТ содержатся вещества (соляная кислота, ферменты и т. д.) и микроорганизмы, которые могут изменять цвет крови. Чем дальше от прямой кишки источник её излития, и чем длительнее она находится в просвете пищеварительного тракта, тем значительнее её цвет будет отличаться от красного. Каким бы ни был цвет крови (красный, бордовый, черный), она не должна появляться во время испражнения.
В каких случаях кровь имеет обычный цвет?
Кровь обычного красного цвета может появляться в стуле, если на нее не воздействовали ферменты и бактерии, находящиеся в ЖКТ. Это может произойти, если источник кровотечения находится близко от анального отверстия или при быстром её прохождении по пищеварительному тракту.
При каких заболеваниях толстого кишечника при дефекации обнаруживается кровь?
Если скорость движения пищевого комка обычная, то неизмененная кровь в стуле у взрослого свидетельствует о заболеваниях сигмовидной и прямой кишки с анальным участком. Чаще всего появлению крови в кале способствуют:
- Трещины заднего прохода. Алая кровь при этом заболевании окрашивает поверхность каловых масс. Она может оставаться на белье и салфетке после дефекации и выглядит неизмененной. Внутри калового конгломерата её нет, потому что кровь попадает на фекалии уже после их формирования. Трещина заднего прохода может быть следствием хронических запоров или чрезмерного натуживания при опорожнении кишечника. В этом случае кровотечение небольшое, может беспокоить несколько дней. Диагностика заболевания происходит при осмотре и пальцевом исследовании прямой кишки. Заболевание хорошо поддается лечению при своевременном обращении и не осложненных формах.
- Геморрой. В этом случае кровь также появляется на поверхности (прожилки крови в кале), беспокоят чувство инородного тела, зуд, боль в прямой кишке. Ситуацию усугубляют хронические запоры и увеличение внутрибрюшного давления. Это отвечает на вопрос, почему геморрой может появиться у женщины при беременности, а после родов уменьшается. У мужчин заболевание возникает на фоне поднятия тяжестей. При кажущейся простоте установления диагноза необходимо помнить, что геморрой может быть не только наружным, но и внутренним. При последнем варианте геморроидальные узлы невозможно увидеть после опорожнения кишечника. Их возможно разглядеть только при использовании ректоскопа. Для лечения геморроя используется диета, нормализующая стул, консервативные и хирургические методы лечения. При применении терапевтических средств можно уменьшить воспалительные явления, снизить болевые ощущения, тонизировать сосуды, оказать веносклерозирующее воздействие (Этоксисклерол), уменьшить скорость развития заболевания. Методы хирургического лечения применяются планово при запущенных формах или экстренно при массивном кровотечении. При их применении геморроидальные узлы можно выключить из системы кровообращения, склерозировать. Основная часть операций направлена на удаление измененных участков вен.
- Неспецифический язвенный колит. В результате изъязвления слизистой оболочки толстого кишечника, из-за иммунологических изменений появляется кал с кровью. Значительное место в развитии этого заболевания занимает воспаление. Поэтому в кале обнаруживается не только кровь, но и слизь с гноем. Появляются жалобы на боль в животе, диарею, повышение температуры тела и т.д. Диагноз можно поставить только на основании результатов гистологического и эндоскопического исследований.
- Рак. Неизмененная кровь чаще появляется при локализации очага в терминальном отделе кишечника (сигмовидной, прямой кишке). Характерными жалобами при этом являются уменьшение массы тела, боли, повышение температуры тела и другие признаки интоксикации.
Если источник кровотечения находится дальше от прямой кишки, то при увеличении скорости движения каловых масс кровь выходит наружу в неизмененном виде. К заболеваниям, которые необходимо заподозрить в таком случае, относятся:
- Болезнь Крона. Иммунное воспаление локализуется преимущественно в тонкой и поперечно-ободочной кишке. Провоцировать заболевание наследственного характера может стресс, курение и пищевая аллергия. В этом случае учащенный жидкий стул с кровью, гноем и слизью сочетается с высокой температурой, болью в животе, изъязвлением в ротовой полости, появлением кожной сыпи и снижением остроты зрения. В кале могут появляться сгустки крови. Симптоматика бывает похожей на неспецифический язвенный колит.
- Кишечные инфекции. Воспаление кишечника, вызванное бактериями (стафилококками, клебсиеллами, сальмонеллами и т. д.), вирусами (энтеровирусами, ротовирусами), паразитами (амебами, шистозомами) приводит к диарее с кровью. Подъем температуры, жидкий стул с кровью и слизью и боли в животе могут сочетаться с кожными высыпаниями. Диагностика инфекционных заболеваний производится на основании лабораторных методов исследования (микроскопических, культуральных и серологических).

Какие заболевания приводят к появлению черного стула?
К этой группе заболеваний относятся все болезни, при которых источник кровотечения находится далеко от прямой кишки (в верхних отделах ЖКТ) при сохраненном объеме и скорости прохождения пищевого комка. В этом случае соляная кислота, ферменты и бактерии, влияющие на эритроциты, изменяют цвет крови. Пищевой комок превращается в тягучую клейкую субстанцию черного цвета – её называют «мелена». К её появлению может привести потеря крови объемом от 50 мл. Причиной такого кровотечения могут стать следующие заболевания:
- Язвенная болезнь. При кровопотере, локализованной в желудке или двенадцатиперстной кишке, мелена будет появляться на фоне болей в верхней части живота, связанной с приемом пищи (возникающей после еды или на голодный желудок). У больных может наблюдаться тошнота, изжога и отрыжка.
- Заболевания пищевода (дивертикулы, опухоли, пептические язвы). Чаще всего, кровотечение при них будет провоцировать кровавую рвоту. Однако при диагностике мелены необходимо помнить о том, что значительная часть такой патологии приводит к появлению черного стула с характерным запахом.
- Опухоли пищевода, желудка и двенадцатиперстной кишки. В их диагностике информативными являются пальпация, применение рентгена с контрастированием, УЗИ и анализ крови.
- Травмы. В этом случае, кроме мелены, болей и т.д. имеется четкая связь с воздействием травмирующего агента. Диагностика зависит от характера повреждения и его локализации.
- Прием лекарственных средств. Прием препаратов, которые оказывают противовоспалительное воздействие (НПВС) и уменьшают свертывание крови, может привести к развитию осложнения в виде желудочно-кишечного кровотечения. Аспириновая язва является классическим примером такого эффекта. При осуществлении диагностики при возникновении мелены, врач должен быть осведомлен о принимаемых препаратах и сопутствующих заболеваниях. Это упростит и ускорит последующее лечение.
- Заболевания желчного пузыря и желчевыносящих протоков (опухоли и т.д.). Могут сопровождаться механической желтухой с изменением цвета слизистых оболочек и интенсивными болями в правом подреберье. Диагностика проводится с помощью лабораторных методов (печеночных проб и т. д.) и УЗИ.
- Заболевания поджелудочной железы. При кисте, раке и панкреонекрозе возможно попадание крови в просвет двенадцатиперстной кишки. Боли, диспептические явления и признаки интоксикации дополняют клиническую картину.
Вне зависимости от причин появления мелены, она свидетельствует о возникновении кровотечения, объем которого превышает 50 мл. Это сопровождается бледностью кожных покровов, головокружением, слабостью и потерей сознания.
Что делать при желудочно-кишечном кровотечении?
При появлении в стуле крови необходимо обратиться к врачу. В зависимости от того, чем вызвано заболевание, лечение будет осуществлять инфекционист, терапевт, гастроэнтеролог, проктолог или другой доктор. Куда обратиться за помощью? Если кровопотеря серьезная, необходимо вызвать скорую помощь. Если обнаружена кровь на кале в небольшом количестве или её следы, можно обратиться к врачу поликлиники. Там, в зависимости от клинических признаков, будут назначены лабораторные методы исследования (общий анализ крови, кал на яйца гельминтов и т.д.), инструментальные обследования (ректороманоскопия, УЗИ и т. д.) и осмотр проктолога.
Причины кала с кровью у мужчин: симптоматика, лечение выделения у взрослых
Одним из серьезных поводов обратиться к врачу является обнаружение кровавых примесей в испражнениях. Причины кала с кровью у мужчин разнообразны, но практически каждая требует комплексного подхода к лечению. Разобраться в том, какой именно фактор спровоцировал кровотечение, поможет только врач, однако и до его консультации можно заметить первые симптомы заболевания.
Ложные примеси крови в испражнениях
Обнаружив признаки внутреннего кровотечения, в первую очередь нужно проанализировать свой рацион питания. Существует несколько видов продуктов, которые способны окрашивать кал в неестественный оттенок. Отметить изменение стула могут люди, употребляющие большое количество помидоров, красного перца, свеклы, кровяной колбасы, клубники и других ягод. Выходящие вместе с калом кровавые сгустки могут оказаться плохо переваренными частицами еды, имеющей соответствующий цвет.
Ведущую роль в такой ситуации играет общее самочувствие человека. Если есть подозрение, что у мужчины случилось небольшое кишечное кровотечение, при этом его не беспокоят рези в желудке, рост температуры или тошнота, не стоит вызывать скорую помощь. Достаточно на короткое время исключить соответствующие продукты из рациона и внимательно изучить кал при следующей дефекации. При отсутствии красных сгустков консультация гастроэнтеролога не требуется, однако если кровотечение повторилось вновь, врача нужно посетить незамедлительно.

Прожилки крови в кале у взрослого человека также могут быть следствием принятия большого количества алкоголя
Паразиты
Еще одним основанием для появления кишечных кровотечений у мужчин является глистная инвазия. В организме заболевшего можно обнаружить нематод, власоглавов, а также свиной и бычий цепень. Чаще всего виновниками кровавых примесей в кале в этом случае считаются аскариды — гельминты, представляющие серьезную угрозу для человеческого организма. Такие черви могут паразитировать в любом органе человека, однако местом их локализации в основном становится тонкий кишечник. Отвечая на вопрос: «Почему появляется кровь во время дефекации?», нужно заметить, что, достигая длины от 15 до 22 см, эти гельминты поражают сосуды и капилляры, а это уже приводит к неестественным примесям в экскрементах.
Кровь с калом у мужчин при заражении глистами выделяется в небольших количествах. Цвет ее в большинстве случаев темный. У заболевшего наблюдаются и другие расстройства стула, боль в животе, кожные высыпания, а также ослабление иммунитета.

Язвенная болезнь и дивертикулы
Наиболее часто причины крови в кале у мужчин кроются в повреждениях слизистой оболочки желудка или двенадцатиперстной кишки. Патологическое образование дефектов называется язвой и является непосредственной причиной выхода кровяных сгустков в процессе испражнения. Гораздо чаще женщин представители сильного пола сталкиваются с язвами в желудочно-кишечном тракте.
 Причины алой крови в кале у взрослого
Причины алой крови в кале у взрослого
Заболеванию особенно подвержены мужчины:
- регулярно испытывающие сильный стресс;
- курящие в течение многих лет;
- часто употребляющие спиртные напитки;
- предпочитающие тяжелую, жирную пищу;
- имеющие повышенную кислотность желудка.
Язвенная болезнь имеет яркие симптомы, возникновению которых, казалось бы, ничего не предшествует. Кровотечение при прободении язвы может быть как незначительным, так и очень выраженным. Как правило, сама кровь не алая, имеет темный оттенок. Заметив, что появился не только кал с кровью, но и резкая боль в животе, рекомендуется вызвать скорую помощь. Больной также может жаловаться на запор, чувство тошноты, изжогу. Важное значение также имеет цвет каловых масс. У больного язвой желудка содержимое кишечника зачастую окрашено в интенсивно черный цвет, что является еще одним выраженным признаком внутреннего кровотечения.
Важно: дивертикулы провоцируют не только развитие язвенной болезни и, как следствие, внутреннее кровотечение, но и появление злокачественных образований.
Подобное состояние возникает и у людей, имеющих врожденные или приобретенные выпячивания стенок полых или трубчатых органов. Такие аномалии развития называются дивертикулами и являются еще одним провоцирующим желудочно-кишечное кровотечение фактором. Дивертикулез — заболевание, которое чаще всего затрагивает как тонкий, так и толстый кишечник, пищевод, а также двенадцатиперстную кишку. До момента, пока результатом болезни не станет язва, дивертикулез не вызывает специфических симптомов, поэтому его обнаружение чаще всего — случайность. Причины появления кровавых вкраплений при дефекации в этом случае обусловлены разложением остатков пищи в дивертикулах. В результате брожения и гниения начинается воспалительный процесс, а также прободение, после чего больной и начинает замечать в стуле примесь крови, незначительную боль в животе и тот факт, что участились запоры.
Онкология
Злокачественные новообразования в желудочно-кишечном тракте все чаще диагностируют у людей, едва перешагнувших сорокалетний рубеж. Симптоматика онкологического процесса разнообразна. Выделение крови во время акта дефекации — далеко не единственный, однако немаловажный признак того, что в организме случился серьезный сбой. Кровотечение у онкобольного, как правило, ярко выраженное. Кровь не свежая, имеет темно-коричневый цвет.
Если заболевший не получает лечение, либо опухоль достигла последних стадий развития, содержимое кишечника дополняется гнойными вкраплениями, кровью, слизью и даже распадающейся опухолевой тканью. Кал больного становится лентовидным, имеет черный окрас. Если мужчина, в стуле которого была обнаружена кровь, слабеет, теряет аппетит, жалуется на непроходящее чувство распирания желудка, вздутие и боль в эпигастральной области, следует немедля записаться на консультацию к терапевту и онкологу.

У людей, столкнувшихся с онкологическим процессом в кишечнике, часто возникают ложные позывы к дефекации
Влияние цирроза печени
Появление кровяных примесей в стуле у мужчин, болеющих циррозом печени, — достаточно частое явление. Причиной изменения консистенции и цвета каловых масс является не само заболевание, а его разрушающее влияние на вены и сосуды. В процессе разрастания соединительной ткани неминуемо развивается варикозное расширение вен кишечника. Поздняя стадия патологического изменения сосудов характеризуется кровотечением в верхнем отделе желудочно-кишечного-тракта, результатом которого и являются вкрапления крови в испражнениях. В первую очередь тревожный симптом должен насторожить людей, страдающих дискинезией желчных путей, злоупотребляющих алкоголем, подвергающихся интоксикации, имеющих генетические заболевания различного генеза.
Важно: у заболевшего циррозом человека кал не только содержит примеси крови, но и окрашен в черный цвет.
Капли крови из-за геморроя и трещин
Появление неестественных примесей в кале — нередко результат кровотечений, возникших из-за нарушения венозного оттока в нижних отделах кишок. Выделение крови из кишечника обусловлено воспалительным процессом в венозных узлах, их набуханием и, как следствие, выпадением. Варикозное расширение вен провоцирует заполнение тканей прямой кишки кровью. Результатом этого процесса становятся заполненные свернувшейся кровью геморроидальные узлы, которые по сути являются переполненными кровью венами. В то время, когда больной находится в расслабленном состоянии, узлы геморроя способны уменьшаться в размере, а при напряжении (например, во время дефекации) они увеличиваются.
Кровотечение при геморрое обычно представляет собой небольшую кровавую струйку
Выделение крови с калом при геморрое обычно незначительное, однако есть факторы, провоцирующие обильное выделение свежей крови, например, запор. Мужчина, столкнувшийся с такой проблемой, может заметить, что кровь не перемешана с каловыми массами, а остается на их поверхности. Выделения имеют алый цвет и зачастую остаются на нижнем белье и туалетной бумаге.
Хроническое течение геморроя сменяется периодами ухудшения и улучшения, поэтому кровавые примеси могут появляться не при каждом акте дефекации. Когда течение болезни переходит в острую стадию, больной замечает, что выделение алой крови стало более обильным, усилились боли и появилось сильное ощущение распирания. Проявление этих симптомов геморроя усугубляется в сидячем положении. Кроме того, заболевший может жаловаться на ощущение инородного тела в заднем проходе, что обусловлено набуханием геморроидальных узлов. При отсутствии должного лечения у больного может развиться воспаление в прямой кишке и даже произойти заражение крови.
Важно: незначительная, но регулярная потеря крови, связанная с заболеванием геморроидальных узлов, со временем может привести к анемии (пониженной концентрации гемоглобина в клетках).
У человека, длительное время испытывающего проблемы со стулом, нарушается целостность кожного покрова в области анального отверстия. К появлению микротрещин ведут регулярные запоры и недостаточное соблюдение личной гигиены. Все это может привести к небольшому выделению крови, которое заметно не только в каловых массах, но и на нижнем белье.
Сгустки крови при отравлении
Заразиться бактериями, провоцирующими развитие дизентерии и сальмонеллеза, способны не только маленькие дети, но и взрослые мужчины. Недостаточно тщательно вымыв руки или съев продукт с истекающим сроком годности, даже полностью здоровый человек может увидеть в каловых массах прожилки крови.
У заболевшего дизентерией в испражнении появляется не только кровавые сгустки, но и пена, частицы непереваренной пищи, нередко присутствует гной. Цвет кала при заражении бактериями варьируется от светло- до темно-зеленого, что обусловлено брожением в кишечнике. У мужчины начинается сильный и частый понос, в процессе которого развивается обезвоживание и теряются компоненты крови. Такое состояние потенциально опасно для организма. Чтобы остановить потерю воды, а также кровь, которая выходит пусть и небольшими порциями, однако многократно в течение суток, следует вызвать скорую помощь. Для устранения первопричины заболевания — кишечной инфекции, потребуется лечение антибиотиками под контролем врача, капельницы, иммуномодуляторы и другие препараты.
Кровавые сгустки в кале или моче у мужчины не всегда являются симптомом опасного для жизни заболевания. Нельзя заниматься самолечением, даже при единичном случае кровотечения при дефекации. Для выяснения причины нарушения лучше всего обратиться к участковому терапевту, а если появление крови сопровождается резкой болью в животе, помощь следует вызвать незамедлительно.
Загрузка...Кровь в кале - что это означает: причины стула с кровяной примесью и слизью, что делать при появлении симптомов, лечение заболевания
Появление этого тревожного симптома нельзя оставлять без внимания, тем более лечить самостоятельно. Кровь в кале у взрослого и ребенка всегда имеет серьезные причины, независимо от того встречается она в виде небольших прожилок или кровяного поноса. Что является поводом для развития патологии, о каких заболеваниях говорит цвет выделений – необходимо разобраться, чтобы правильно рассказать доктору о симптомах.
Что такое кровь в кале
Врачи отмечают – главная причина кровотечений – повреждение мышц и сосудов желудочно-кишечного тракта. Кровь в стуле сопровождает многие заболевания, требует немедленной диагностики для выявления очага поражения и начала лечения. Патология – свидетельство сильных повреждений слизистой оболочки, мышц:
- пищевода;
- желудка;
- отделов кишечника;
- поджелудочной железы;
- полости рта.


При обнаружении кровянистых выделений в кале необходимо срочно обратиться к специалистам. Такие симптомы могут быть поздним сигналом сильного кишечного кровотечения, грозящего летальным исходом. Врачи выделяют несколько сотен причин образования опасной патологии, которые объединяются в 3 группы:
- повреждение сосудов;
- снижение свертываемости крови;
- просачивание сквозь стенки сосудов.
Как выглядит
Желудочно-кишечный тракт содержит вещества и микроорганизмы, необходимые для его нормальной работы. Все они воздействуют на появившуюся кровь и могут менять ее цвет. По внешнему виду кровяных образований в кале можно распознать заболевания пищеварительной системы:
- ярко-красная, свежая, после дефекации – рак прямой кишки, трещина анального прохода, геморрой;
- жидкий стул с кровью у взрослого – пищевое отравление, кишечная инфекция;
- темный, почти черный цвет – признак сильного кровотечения, наличия онкологии.
Опасные симптомы, сигнализирующие о серьезных проблемах в организме, требующие срочного вмешательства:
- сгустки, прожилки крови в кале у ребенка – признак воспаления кишечника;
- выделения, смешанные со слизью – полипоз, язвенный колит, развитие новообразований;
- наличие скрытой крови, выявляемой при анализе кала, – глистные инвазии, полипы в толстом кишечнике, рак прямой кишки, язва, рак желудка.
Причины у взрослого
Когда появляется кровь с калом у взрослого человека, причиной патологии могут быть многочисленные заболевания. Зачастую они общие для мужчин и женщин, но встречаются исключения. Кровяные выделения в фекалиях могут быть связаны с гинекологическими проблемами. Такое явление – характерный признак:
- развития геморроя у женщин во время беременности;
- прорастания эндометрия матки в стенки кишечника, провоцирующего кровотечения у девушек и женщин;
- варикоза промежности;
- опухолей половых органов.


Появление крови в кале у взрослых может быть результатом отравления ядовитыми растениями или крысиным ядом. Возможные факторы – плохая свертываемость, действие антибиотиков. Причины образования кровяных выделений:
- полипы толстой кишки;
- доброкачественные опухоли кишечника;
- язвенный колит;
- трещины прямой кишки;
- панкреатит;
- рак кишечника, желудка;
- болезнь Крона;
- кишечные инфекции – сальмонеллез, дизентерия;
- ишемический колит – повреждение сосудов кишечника;
- половые инфекции – гонорея, сифилис, герпес;
- дисбактериоз кишечника.
Причины скрытой крови
При повреждениях верхних отделов пищеварительного тракта – тонкого кишечника, пищевода, желудка, редко встречаются видимые появления прожилок, вкраплений, следов крови в стуле. Только при наблюдении других симптомов болезни назначают анализ кала. Проба на скрытую кровь, имеющая положительный результат, – признак патологий. При дальнейшем обследовании пациента обнаруживаются:
- язва желудка;
- варикоз вен пищевода;
- повреждения слизистой кишечника;
- язвенный колит;
- злокачественные новообразования;
- полипы;
- язва двенадцатиперстной кишки;
- трещина пищевода.
Прожилки крови в кале
Если при дефекации наблюдается появление в стуле кровавых прожилок, – это симптомы возникновения воспалений ЖТК у взрослого и ребенка. Требуется срочное обращение к врачам, если такие признаки сопровождаются уменьшением массы тела, сильными болями, потерей аппетита и длятся несколько дней. Очень опасно присутствие прожилок крови в кале у малыша. Это может означать наличие:
- глистных инвазий – аскаридоза, энтеробиоза;
- запущенного дисбактериоза.


Прожилки – это результат свертывания крови, которое произошло под воздействием вирусов и бактерий, повредивших стенку кишечника или нарушения микрофлоры, вызванного приемом лекарственных препаратов, действием паразитов. Симптомы свидетельствуют о развитии:
- неспецифического язвенного колита;
- кишечного гриппа;
- дизентерии;
- болезни Крона;
- воспаления толстого кишечника;
- геморроя;
- опухолей прямой кишки.
Кровь на кале во время испражнения
Появление выделений алого цвета при дефекации можно заметить на туалетной бумаге. Причиной этому могут быть трещины заднего прохода, твердые каловые массы, геморрой. Часто характер и цвет кровяных выделений помогают определить заболевания. Во время испражнения могут наблюдаться кал с темными сгустками, кровянистый жидкий стул. Причинами ректального кровотечения становятся:
- частые запоры;
- эндометриоз толстой кишки;
- высокая хрупкость сосудов в период старения организма;
- заболевания крови;
- глистные инвазии;
- ишемический колит;
- дизентерия.
Темная кровь
Возникновение такого симптома сигнализирует об очень серьезных проблемах. Кроме обильного кровотечения, появляется рвота, сильные боли, наблюдается частый жидкий кал черного цвета. Причиной образования темных выделений становится превращение гемоглобина в сернокислое железо. Процесс происходит во время прохождения крови из верхних отделов пищеварительного тракта. Причиной патологии является:
- язвенная болезнь;
- опухоль желудка, пищевода;
- травмы;
- прием лекарственных препаратов.

Образование в кале темных включений наблюдают при диагностировании:
- аспириновой язвы;
- злокачественной опухоли желчного пузыря;
- патологий поджелудочной железы;
- воспалений желчевыводящих потоков;
- отравления токсичными веществами;
- цирроза печени;
- кровотечения при расширении вен пищевода;
- рака желудка;
- носового кровотечения;
- опухоли пищевода;
- стоматита;
- туберкулез кишечника;
- прободения язвы двенадцатиперстной кишки.
Алая кровь
Образование выделений алого цвета связано с повреждением вен. Такое явление часто наблюдается после дефекации не в самом кале, а на белье или туалетной бумаге, сопровождается появлением сукровицы, возникновением сильной боли в области анального прохода. Вызывают кровотечение повреждения сосудов, спровоцированные:
- геморроем;
- раком прямой кишки;
- анальными трещинами;
- инфекцией, повредившей оболочку кишечника;
- хроническими запорами;
- сильными потугами при дефекации.
Со слизью
Когда к кровяным выделениям добавляется слизь, это является симптомом воспалительного процесса в толстом кишечнике, повреждения слизистой оболочки. Проблемы могут начаться с прямой кишки, постепенно процесс захватывает все отделы толстой и даже тонкой. Слизь с кровью в кале у ребенка, включающая примеси гноя, может свидетельствовать о ротавирусной инфекции. Появление симптомов у подростков и взрослых говорит о наличии:
- язвенного колита;
- рака толстого кишечника;
- хронического геморроя;
- кишечных инфекций;
- проктита;
- воспаления стенки кишки.

Причины у ребенка
Родители должны срочно обратиться к врачу, когда появляется кал с кровью у ребенка. Такие проблемы возникают в любом возрасте, симптомы имеют отличия в зависимости от заболевания. Кровяные выделения могут выходить:
- у грудничков при дисбактериозе;
- при повреждении заднего прохода в результате продолжительных запоров;
- в случае непроходимости кишечника, вызванного неправильной диетой.
Причинами образования опасной патологии становятся:
- врожденные аномалии, при которых появляются сгустки крови в кале;
- воспаление слизистой кишечника;
- инфекционная диарея;
- полипы прямой кишки;
- пищевая аллергия, при которой наблюдается жидкий стул с кровяными прожилками;
- ротавирусная инфекция с частым поносом, повышением температуры.
Диагностика
При появлении тревожных симптомов обращаются в клинику, где доктор проводит осмотр, отмечает жалобы, проводит пальцевое обследование. Необходимым условием является проведение анализов. При диагностировании заболевания проводят:
- анализ крови;
- исследование кала на яйца глистов;
- анализ на скрытую кровь;
- ректороманоскопию – изучение нижних отделов кишечника;
- колоноскопию – исследование толстой кишки;
- при необходимости – УЗИ, рентген кишечника, гастроскопию.
Что делать, если кал с кровью
Самое главное при появлении опасных признаков – не заниматься самолечением. Только доктор может назначить правильную терапию. Если диагностированы полипы или раковые опухоли, требуется оперативное вмешательство. С остальными случаями справляются консервативные методы. Для лечения геморроя назначают:
- венотоники – Детралекс, Эскузан;
- свечи Релиф Адванс, заживляющие, снимающие воспаление.
При появлении кровяных выделений используют при:
- язвенном колите – цитостатики, регулирующие размножение патологических клеток – Бусульфен;
- дизентерии – антибиотики – Фуразолидон, Тетрациклин;
- аутоиммунной болезни Крона – Нимустин;
- вирусных кишечных инфекциях – Арбидол, Виферон;
- наличии гельминтов – Метронидазол, Тинидазол;
- дисбактериозе – Ванкомицин, Бактрим.


Народные средства
Пользоваться рецептами народных целителей можно только по согласованию с врачом, который точно знает причины кровотечения. Могут быть рекомендованы отвары лечебных трав, для наружного и внутреннего употребления. Эффективно помогают:
- ванночки с отваром ромашки при геморрое;
- луковый настой внутрь от глистов;
- отвар апельсиновый корок – кровоостанавливающее средство.
Видео
 В халате врача. Кровь в кале Смотреть видео
В халате врача. Кровь в кале Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:на что стоит обратить внимание
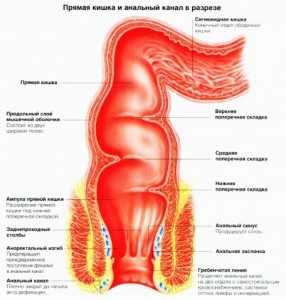
Кровотечение из прямой кишки также называется анальным. Оно характеризуется появлением крови из ануса и наблюдается чаще всего при акте дефекации. Кровь из прямой кишки сразу обращает на себя внимание. Ее появление должно послужить поводом для обращения к врачу, потому что течение крови в таком случае может служить симптомом различных заболеваний — от геморроя до рака прямой кишки. В любом случае выводы о заболевании и способах лечения должен делать врач.
Характер кровотечения из прямой кишки может быть слабым, умеренным или сильным. Слабое кровотечение характеризуется вытеканием нескольких капель крови, не сопровождающимся болевыми ощущениями. При умеренном кровотечении пациенты жалуются на темно-красные редкие сгустки крови, выходящие вместе с калом.
При сильном кровотечении наблюдаются испражнения с большим количеством крови; это может привести к большой кровопотере, влекущей за собой, в свою очередь, потерю сознания, снижение артериального давления, слабость. При обильном кровотечении может возникнуть шок. Вместе с кровотечением у больных часто наблюдаются быстрая утомляемость, сонливость, бледность кожи и слизистых оболочек, обильное потоотделение, шум в ушах, частые головокружения.
Для лечения умеренного и сильного кровотечения нужно обязательно обратиться в больницу — пациенты с кровопотерей зачастую нуждаются в переливании крови.
Причины кровотечения из кишки
- Геморрой. Обычно кровь появляется после дефекации. Цвет крови алый, кровь с калом не смешана. Кровотечение в этом случае может быть обильным или умеренным в течение длительного времени, что нередко приводит к анемии.
- Анальная трещина. Кровь из прямой кишки идет небольшими порциями, наблюдается после дефекации, сопровождается болевыми ощущениями жжения непосредственно после стула. Кровь может быть, как поверх кала, так и на туалетной бумаге. С калом не смешана.
- Проктит. Изъязвление слизистой прямой кишки с последующим воспалением. Кровь сопровождается слизью, смешана с каловыми массами.
- Полипы. Объем кровотечения зависит от расположения и размера полипа, и может быть как слабым, так и обильным. В большинстве случаев кровь смешана с калом.
- Рак прямой кишки. Кровотечение в этом случае похоже на кровотечение из прямой кишки при образовании полипов.
- Колит. При этом заболевании возникает воспаление и изъязвление в любом отделе ЖКТ, чаще всего в толстой кишке. На появление колита указывает жидкий стул с кровью и слизью.
- Язва желудка и 12-перстной кишки. Сопровождаются обильным кровотечением одновременно с выделением дегтеобразного стула (т.н. мерены). Первый признак такого заболевания — рвота кровью. Может возникнуть коллапс.
- Гастрит любого характера. Возникает обильное кровотечение. Стул оформленный.
- Дивертикулез — образование дивертикул (карманов и выпячиваний на слизистой кишки). Дивертикулы образуются в местах расположения кровеносных сосудов в стенке кишки. При их травмировании в момент дефекации выделяется кал, смешанный с кровью.
- Различные системные заболевания.
Патологические изменения ЖКТ, появившиеся на фоне других заболеваний, также приводят к возникновению кровотечений. Например, в последнем триместре беременности и несколько недель после родов женщины часто жалуются на слабое кровотечение из ануса. Оно обусловлено обычно геморроем, возникающем в анальном канале, соединяющем прямую кишку и анус.
Это явление связано с изменением положения внутренних органов при беременности и исчезает, когда организм женщины восстановится после родов. Кровь из прямой кишки у женщин часто наблюдается при менструациях, в этих случаях она является симптомом эндометриоза.
Лечение данной болезни
 При кровотечении из прямой кишки очень важно обратиться к врачу. Обследование при обращении включает в себя осмотр, ректальное исследование и колоноскопию. Следует уведомить врача о явлениях, сопровождающих кровотечение: наличие и характер боли, консистенция стула, запор. Наличие ложных позывов, чувство неполного опорожнения, наличие опухолевидных образований, обнаруживающихся при пальпации, указывают на то, что заболевание находится в прямой кишке.
При кровотечении из прямой кишки очень важно обратиться к врачу. Обследование при обращении включает в себя осмотр, ректальное исследование и колоноскопию. Следует уведомить врача о явлениях, сопровождающих кровотечение: наличие и характер боли, консистенция стула, запор. Наличие ложных позывов, чувство неполного опорожнения, наличие опухолевидных образований, обнаруживающихся при пальпации, указывают на то, что заболевание находится в прямой кишке.
При кровотечении из прямой кишки нельзя вставать, ходить или сидеть, так как при этом происходит приток крови к тазовым венам, что способствует усилению или возобновлению кровотечения. Нельзя принимать острую или жирную пищу или алкоголь. Больного следует уложить на кровать или диван в горизонтальном положении. Лечение кровотечения из прямой кишки самостоятельно проводить нельзя, нужно обязательно вызвать врача или скорую помощь.
До прибытия врача больному рекомендован строгий постельный режим. Лежать нужно на боку. К промежности следует приложить холод: пузырь со льдом или кубик льда, завернутый в полиэтилен. Можно воспользоваться грелкой с налитой в нее холодной водой. Холод способствует сужению сосудов промежности и остановке кровотечения. Лед держат у промежности 10−15 минут, затем снимают его на 5 минут, после чего накладывают новую порцию или меняют воду в грелке.
Процедура охлаждения должна проводиться не менее часа.
После твердого стула кровь на бумаге. Кал с кровью и причины его возникновения
анонимно
Здравствуйте. Неделю назад при дефекации на кале увидел полоску крови и белую слизь. Кровь свежая алая, не смешана со стулом. На следующий день кровь была только на бумаге. На третий день ее не было вообще. В последующие три дня немного крови только на туалетной бумаге. До этого в течение всей жизни иногда, как, наверное, и у многих бывало, что стул был плотным, после небольших запоров, немного травмировал задний проход и на туалетной бумаге можно было увидеть кровь, но это были отдельные случаи. Однако, в данной ситуации кровь я наблюдаю почти каждый раз уже в течение недели, при этом никакого дискомофрта при дефекации, боли, щипаний при промывании водой я не ощущаю. Живот не болит, тяжести нет, тошноты тоже, хороший аппетит. Снаружи никаких узлов не наблюдаю. Пробовал простите просунуть палец на небольшое расстояние, крови не было. В мае делал колоноскопию, обнаружили колит, но как я понимаю, в начальной стадии в виде небольших эррозий на протяжении всего толстого кишечника. Врач сказала никакого криминала, даже диету не прописала жесткую. Никаких полипов, опухолей, ничего больше не обнаружили. Я активно занимаюсь спортом (за исключением последнего месяца), но на работе сижу. В связи с этим возникают вопросы: на что это похоже, насколько быстро мог развиться внутренний геморрой, можно ли его было обнаружить колоноскопом? Можно ли говорить о взаимосвязи геморроя и варикоцеле (ведь оба заболевания связаны со слабыми венами). И все-таки если это геморрой внутренний начальной стадии, как быстро можно его вылечить.
Добрый день. На колоноскопии внутренний геморрой как правило плохо видно - первый отрезок кишки обычно при ней проходят вслепую, а чтобы осмотреть нижне-ампулярный отдел нужно делать так называемую ретрофлексию, что на практике проводится довольно редко. Лучше его видать при аноскопии или ректоскопии.. Связь варикоцеле и геморроя частично закономерно. Но в развитии варикоцеле играют роль еще и другие факторы, не только слабость венозной стенки. Меня в вашем случае больше волнуют упомянутые вскольз эрозии на протяжении все толстой кишки. Ну как ну как поподробней пожалуйста опишите картину колоноскопии. Потому что это могла оказаться легкая формы неспецифического язвенного колита . Желательно повторить хотя бы ректоскопию.
анонимно
Я побывал на приеме у врача. Диагноз геморрой 1 стадии, три узла багрового цвета, максимальный 0,8 см. Выписали свечи Гливенол. Поставил уже 6 штук из 14, однако сегодня опять увидел кровь на бумаге, при этом стул очень мягкий. Я думал что после половины курса лечения свечами, должно прекратиться хотя бы кровотечение. Неужели мне это не поможет снять обострение? И что тогда?
Геморрой 1 стадии еще не геморрой. Можете посмотреть в интернете классификацию - это когда узлы вроде как и не узлы, то есть не увеличены, но есть какие то выделения алой крови. Ректоскопию делали? Потому что в норме эрозий в толстой кишке явно быть не должно. Они могут являться причиной выделения крови. Это раз. Два, даже для лечения геморроя 1 стадии, одних местных препаратов, а именно свечей Гливенол недостаточно. Наверно были на приеме не у проктолога, а у хирурга. Нужно принимать внутрь Аскорутин, вентонизирующий препарат (Детралекс, Флебодиа, Антистакс).
анонимно
Да, делал вот эту вот скопию, о которой вы говорите. Врач назначила легирование. И это при первой стадии, когда, насколько я осведомлен, узлы не ярко выражены, и захватить их достаточно проблематично, поэтому легирование применяют со второй стадии. В общем на повторном приеме у проктолога (а не хирурга), она констатировала спадение обострения, кровь идти перестала, прописала курс детралекса, но показание к легированию так и оставила. Можете прокмментировать это противоречие между стадией болезни и легированием? А насчет колоноскопии, там в самой форме обследования написано заключение "признаки хронического колита", а затем врач уже ставит диагноз "синдром раздраженного кишечника". Проктолог сказала, так и есть, все правильно, это не неспецифический язвенный колит.
Если состояние здоровья человека находится в порядке, то обычно после опорожнения кишечника кровь в каловых массах не присутствует. Даже если кровь появляется в малых количествах, то необходимо как можно быстрее установить причины и начать лечение. Чаще всего это проявление серьезных заболеваний кишечника и пищеварительной системы в целом.
Часто, если появляется
Твердый кал и кровь | Медик03
Кровь в стуле может быть ярко-красного, бордового цвета, черная и хорошо видимая, или скрытая (не видимая невооруженным глазом). Причины крови в стуле различны, начиная от безобидных, например раздражение желудочно-кишечного тракта, до серьезных заболеваний, таких как геморрой, рак.
Чаще встречается ректальное кровотечение из толстой кишки и прямой кишки, но кровь в кале может появиться и при трещинах ануса.
Оглавление [Показать]Появление крови в стуле не всегда является грозным симптомом, требующем участия врача. Незначительное, единоразовое появление алой крови, не смешанной со стулом при запорах может быть вызвано перерастяжением и разрывом ануса слишком твердыми каловыми массами и врачебного вмешательства не требует.
Причины крови в стуле
Цвет крови в течение ректального кровотечения часто зависит от места кровотечения в желудочно-кишечном тракте. Как правило, чем ближе источник кровотечения к анусу, тем ярче будет кровь. Таким образом, кровотечение из ануса, прямой кишки и сигмовидной кишки, как правило, ярко-красное, а кровотечение из толстой кишки и поперечной (поперечная и толстая кишка в нескольких метрах от ануса), как правило, темно-красное или бордовое.
В некоторых случаях кровотечение из заднего прохода может быть черного цвета и неприятно пахнущим. Черный, вонючий и смолистый кал называется мелена. Мелена возникает, когда кровь находится в толстой кишке достаточно долго и времени достаточно для размножения бактерий, чтобы разбить ее на химические вещества (гематин), которые являются черными. Таким образом, мелена обычно означает кровотечение из верхних отделов желудочно-кишечного тракта (например, кровотечения из язвы желудка или двенадцатиперстной кишки или из тонкого кишечника). Ее появление относится к неотложным состояниям, нужно срочно вызвать скорую!
Иногда мелена может быть результатом кровотечения из правого участка толстой кишки. С другой стороны, кровь из сигмовидной ободочной и прямой кишки обычно не задерживается в толстой кишке достаточно долго для бактерий, чтобы кал стал черным. Редко, массивное кровотечение из правой толстой кишки, из тонкого кишечника, или от язвы желудка или двенадцатиперстной кишки может привести к быстрому переносу крови через желудочно-кишечный тракт и как результат — ярко-красному ректальному кровотечению. В таких ситуациях кровь движется настолько быстро, что не хватает времени для бактерий превратить кровь в черную, состояние пациента быстро усугубляется.
Иногда, кровотечения из желудочно-кишечного тракта может быть слишком медленным, чтобы выглядеть как ректальное кровотечение или мелена. Это скрытое кровотечение (не видимое невооруженным глаз
Кровь перемешанная с калом. Что надо делать, если с калом выходит кровь
Если появилась такая проблема, как кровь с калом у мужчин, то непременно возникают вопросы, в чем причины, каковы симптомы и лечение болезни?
Появление крови в кале может быть признаком серьезного заболевания, требующего консультации доктора.
Тяжесть заболевания определяется по интенсивности выделений и другим показателям самочувствия человека.
Первопричины появления проблемы
Одна из частых причин крови в кале у мужчин – это геморрой. Эта болезнь представляет собой недуг, симптомом которого является варикоз вен, расположенных в прямой кишке.
Вследствие чего у больного образуются геморроидальные узлы. Это одно из самых распространенных заболеваний, которое при отсутствии своевременного лечения требует неотложного хирургического вмешательства.
Геморроем страдают как мужчины, так и женщины.
Если стул пациента как-то изменяется, возникают запоры или диарея, то это способно спровоцировать появление крови в кале.
Это связано с тем, что при запорах накапливаемые массы кала твердеют и при выходе травмируют анальное отверстие и геморроидальные узлы.
Кровь с калом иногда возникает и вследствие слишком жидкого стула, потому как он раздражает чувствительную слизистую прямой кишки.
Кровь обычно появляется после дефекации, и она не смешана с калом. Кровотечение может быть обильным и умеренным, различаться по длительности.
Кровь в кале у мужчин появляется вследствие наличия анальной трещины. Такая проблема может возникнуть из-за колитов и геморроя.
Этому недугу подвержены все люди независимо от пола. Анальная трещина имеет щелевидную форму, у нее гладкие края.
Основанием раны являются ткани сфинктера заднего прохода. Чувствительные мышцы прямой кишки могут разрываться под воздействием слишком твердых выходящих каловых масс или после введения травмоопасных инородных предметов.
При анальных трещинах кровь проявляется небольшими порциями после дефекации. Следы остаются на туалетной бумаге или поверх кала.
Помимо выделений человека сопровождают острые болевые ощущения, чувство жжения в заднем проходе.
У мужчин, страдающих проктитом, кровянистые выделения сопровождаются слизистыми вкраплениями. Проктит – это воспаление слизистой оболочки прямой кишки.
Недуг имеет острую и хроническую форму. Болезнь развивается на фоне злоупотребления острых приправ и пряностей, большого количества алкоголя.
Недуг может спровоцировать гонорея, систематические запоры, облучение при лечении опухолей.
Способствовать проктиту может элементарное переохлаждение, воспалительные процессы соседних органов, простатит.
Во время проктита слизистая заднего прохода изъязвлена, и кал выходит вместе с кровью. Кроме слизистых и кровянистых выделений, мужчину сопровождает повышенная температура.
У взрослого мужчины кровь с калом может появляться вследствие рака прямой кишки и полипов. При этих недугах кровотечение бывает обильным или слабым.
Это зависит от места расположения полипа или опухолевого узла. В большинстве случаев кровь смешана с калом.
Кровь в кале у мужчины может быть признаком болезней желудочно-кишечного тракта и язвы 12-перстной кишки.
При язве открывается рвота с примесями крови, а в жидком стуле присутствуют слизистые выделения.
Часто вследствие гастрита возникает обильное кровотечение, но стул при этом остается в норме.
Диагностика заболеваний при крови в испражнениях
Помимо кровотечений заболевания, связанные с нарушениями выделительной системы, имеют ряд симптомов, по которым можно определить разновидность недуга.
Мужчина может испытывать:
- головокружение;
- общую слабость;
- жажду;
- бледность кожных покровов;
- снижение давления.
Эти признаки могут появляться в зависимости от разновидности выделения крови с калом.
Диагностика заболевания проходит путем первичного осмотра. Врач-проктолог выясняет жалобы, собирает анамнез.
Общий осмотр мужчины имеет большое значение для установления верного диагноза. Доктор исследует и брюшную полость на наличие вздутий, новообразований, при которых характерно выпячивание брюшной стенки.
Методом простукивания врач определяет, скапливается ли жидкость в полости, присутствуют ли газы.
Прослушивание шумов информирует о признаках кишечной непроходимости, интенсивности перистальтики.
Пальпация – это один из самых эффективных методов исследования при постановке диагноза, связанного с кровью в кале у мужчин.
Этим сп
Кровь во время стула вместе с калом - Проктология
анонимно, Мужчина, 29 лет
Здравствуйте. Я сразу оговорюсь, что не прошу прокомментировать решение врача, который ставил диагноз. Я отношусь к тому типу людей, которые уважают как медиков, так и учителей, спасателей и других.. Мне просто нужно мнение со стороны + несколько советов. Я немного в прострации если честно. Помогите, пожалуйста. 29 Лет в марте стало как раз, пол мужской. По порядку: с 17 февраля 2016 по 7 марта 2016 лечился от хламидий при помощи антибиотиков: юнидокс, метронидазол, вильпрафен + свечи + линекс + пил много кефира и активии ( в сумме где то 0.5-1.5 Литра в день, в среднем литр ) по совету врача, который выписал антибиотики. Антибиоитики не принимал уже более 10 лет точно, как в приниципе и таблетки. Несколько раз был фервекс, таблетка от кашля, травяная, да и все наврерное. 19 Марта увидел что вместе с калом вышел сгусток бордовой темной крови + алая кровь (в сумме где то с немаленькую фасолнину). До этого числа такое было примерно полгода назад один раз. В приниципе я сильно то не рассматриваю никогда что там, но вот в эти дни обратил внимание. То есть, может быть, кровь была и в другие дни. С 19 марта по сей день (30 марта) у меня кровь почти каждый день. Иногда просто на калле + несколько капель. Всегда во время стула. Иногда с небольшим количеством слизи вперемешку с кровью на туалетной бумаге. Иногда кровь сильно смешана с калом, в эти случаи выход калла небольшой. Хожу в туалет 2-5 раз в день. Поноса ни ранее ни в эти все дни не было вообще. Запора как такового тоже никогда не было, ну бывает, что чуть притужусь и все как бы. Последние дней 5 по нарастающей стал чувствовать наличие инородного тела в проходе. Понятно, что его там нет, но чувство есть. Вместе с ним есть позывы к туалету, но могу просто сесть, приготовиться и оно пропадет на минуту-две. Потом опять чувство инородного тела и позывы постоянно. 28 И 29 марта такие чувства стали очень отчетливы и до сих пор. Такого никогда не испытывал точно. + 30 Стало тянуть довольно ощутимо в копчике. На глубине от входа в примерно 2 сантиметра есть отросток примерно 8 миллиметров, чуть глубже видны еще два небольших бугорка несколько миллиметров. По ним доктор поставил диагноз - папиллит. Маленькие будут видны на фото. 30 Утром сделал 4 клизмы с разницей в 40-60 минут. В обед прошел обследование в практологическом центре. Выполнено обследование: кишка осмотрена на 18 сантиметров (далее кишка не расправляется). Слизистая оболочка до уровня 10 сантиметров утолщена, кровоточива (фото прилагается), данные изменения постепенно уменьшаюся выше. Выявлен полип на ножке (ворсинчатый?) Р-ром до 1 см - по задней левой стенке на 13 сантиметров. Доктор сказал, что вроде как он кровоточит немного (тоже). Аноскопия: увеличены геморроидальный узлы до 1.5 Сантиметров. Дигноз: няк? (То что я ставлю вопросы - они так и поставлены в заключении, то есть врач не может быть полностью уверен и нужно будет подтверждение), хронический геморрой 2-ой степени. Полип прямой кишки. Папиллит. Рекомендовано: колоноскопия с биопсией, консультация и заключение у гастроэнтеролога, лигирование геморроидальный узлов. Гастроэнтеролог назначен только на 6 апреля 2016 года. Вечером уже ввиду постоянных позывов и чувства инородного тела решил сходить в туалет - вышла сгустком бордовая кровь - по объему примерно с небольшой грецкий орех + немного слизи на бумаге. Больше ничего, клизма все таки была... Последний год образ жизни изменился к лучшему, потому что год назад были выявлены две протрузии в пояснице + грыжа на шее. Веса лишнего нет. Занимаюсь в тренажерном зале 2-3 раза в неделю + плавание (0-2 раза в неделю сейчас, в течение года ранее 3 в неделю). Не поднимаю вообще ничего тяжелого - совсем не позволяют протрузии. Не курю, пиво/вино/шампанское - 0-5 раз в месяц. 5 Было на новый год, а так в среднем раз в месяц и немного - баночку, бокал. Но есть сильно сидячий образ жизни за компьютером - работа - может быть и 12 часов в день на стуле легко и это продолжается лет 8 последние почти без перерыва. Нерегулярный график сна, то есть сплю как бы много всегда, по 9-11 часов, но ложусь то в час, то чаще в 3, могу утром в 7 проснуться, пару часов походить и на 4 часа опять лечь. В общем график очень разбитый. Уважаемые, доктора, дайте пожалуйста ваши мысли. Понимаю, что того, что написано может быть мало и самим бы видеть, но все таки хотел бы услышать как можно больше ваших мыслей по поводу того что у меня может быть или не быть все таки. + К вашему мнению сейчас хочу снять воспаление - чем посоветуете? Доктор сказал пока ничего не делать, но это чувство ложного позыва и инородного присутствия + кровь постоянная меня пугают. Стоит ли обратиться к другому доктору и сделать повторный осмотр? Какого вероятность няк? Лечится? Доктор говорил про заграничную пену - слышали ли вы про нее - помогает ли с няк? По всем симптомам у меня папиллит как мне со своей колокольки кажется ну и плюс полип, если он там есть конечно, доктор почему то его не снял на фото (нельзя это сделать?) От папиллита воспаление этих отростков и слизистой. Может поэтому кажется что есть геморрой - из-за воспаления? Если все таки геморрой сам по себе есть второй степени - надо делать легирование? Я все таки сторонник физических нагрузок, спорта, трав, физиопроцедур - в общем любых консервативных методов, если они имеют шанс. В интернете (только тут могу что то узнать) говорят, что часты рецидивы, чуть ли не каждые 2-3 года - так ли это? Или лигирование безопасно и навсегда избавляет от геморроя? Как появилась проблема грешил на глистов, которых никогда не травил с детства, то есть уже больше 12 лет так точно. Теперь думаю их потравить. Стоит ли? Или ждать навправления от гастроэнтеролога на анализ? И, что мне есть сейчас? Я прочитал все эти болячки и диеты у них почти что взаимоисключаемы, чуть ли не каши на воде только остаются. Извините, что так сумбурно все. Я буду очень признателен всем вашим мнениям. Хотелось бы услышать несколько, ведь в споре, как говорится, рождается истина. Но хотя бы один ответ. Заранее огромное спасибо!!!
К вопросу приложено фото