Дорсалгия новое ортопедическое заболевание
Дорсалгия - лечение, симптомы, причины, диагностика
Термин дорсалгия (неспецифическая боль в спине) начал применяться в последнее время для обозначения доброкачественных неспецифических болей в спине. Обычно термин дорсалгия используется для обозначения болевых синдромов в спине невыясненного генеза (за исключением случаев, когда есть симптомы «красные флажки», фибромиалгии или психогенной боли). Но в основном термин дорсалгия обозначает болевые синдромы, в спине, обусловленные дисфункциональными дегенеративно-дистрофическими изменениями в опорно-двигательном аппарате, болевые синдромы могут сопровождаться иррадиацией болей в конечности.
Дорсалгия (неспецифическая боль в спине) встречается очень часто. Только единицы могут констатировать отсутствие в своей жизни эпизодов болей в спине; большинство же людей испытывали боли в спине эпизодически, а у некоторых боль спине имеет хронический характер. Хроническая неспецифическая боль в спине ( хроническая дорсалгия) чаще всего локализуется в пояснично-крестцовой области и в задней части шеи. В индустриально развитых странах боль в пояснице является наиболее частой причиной снижения трудоспособности у людей младше 45 лет. Если болевой синдром длится до 6 недель, то речь идет про острую дорсалгию. Если же болевой синдром имеет продолжительность более 12 недель, то тогда используется термин хроническая дорсалгия. И если острая дорсалгия, как правило, имеет хороший прогноз, то в случае хронической дорсалгии нарушения трудоспособности бывают довольно значительными. Например, в США приблизительно до 80% людей испытывали эпизоды болей в пояснице в течение жизни. Приблизительно у 20 % отмечались продолжительные боли, а в 2-8 % случаев боли принимали хронический характер. Ежегодно около 3-4 % людей были временно нетрудоспособны, а в 1% случаев имелась стойкая потеря трудоспособности у пациентов трудоспособного возраста.
Дорсалгия подразделяется на острую дорсалгию и хроническую и по локализации (торакалгия, цервикалгия, люмбалгия).
По генезу развития различают: спондилогенную дорсалгию, связанную с дегенеративными изменениями в позвоночнике, травмами позвоночника, инфекционными или онкологическими поражениями позвоночника и невертеброгенную дорсалгию, которая обусловлена изменениями мышц, связок или соматическими заболеваниями, так как болевой синдром может иметь отраженный характер или психогенную природу.
Вертеброгенная (спондилогенная) дорсалгия в большинстве случаев обусловлена дегенеративными изменениями в позвоночнике и может наблюдаться группа синдромов:
- Рефлекторные синдромы (люмбоишалгия, цервикалгия, цервикобрахиалгия)
- Мышечно-тонические синдромы
- Компрессионные синдромы (радикулопатии)
- Синдром компрессии спинного мозга (миелопатия)
Причины дорсалгии
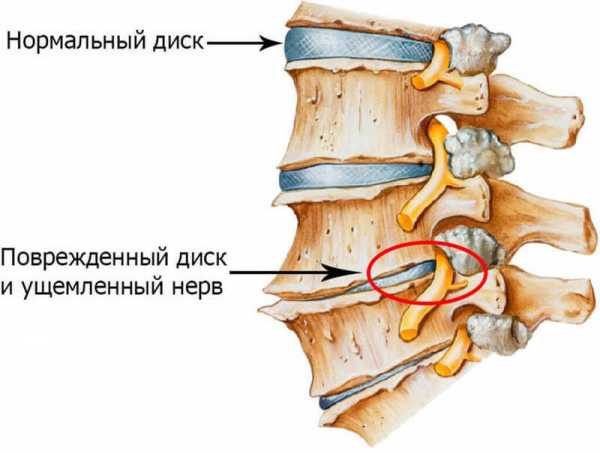
Центр тяжести тела человека располагается в поясничном отделе позвоночника и на этот отдел приходится наибольшая нагрузка. Поясничный отдел позвоночника за счет небольшого выгибания вперед может выдерживать большие нагрузки. Но в отличие от грудного отдела позвоночника в поясничном отделе нет боковой поддержки. Амортизационную функцию (опорную) в позвоночнике выполняют межпозвонковые диски, которые на 70% обеспечивают поддержку позвоночника при нагрузках. Диск межпозвонковый на 90% состоит из воды, но по мере старения организма, особенно после 45-50 лет, содержание воды в диске значительно снижается, что приводит к нарушению как опорной, так и амортизационной функций межпозвонкового диска. В связи с нарушением распределением нагрузок, происходит увеличение нагрузок на фасеточные суставы, что в свою очередь приводит к повреждению фасеточных суставов и компенсаторному разрастанию костной ткани (остеофитам). Такие изменения в фасеточных суставах являются нормальной компенсаторной реакцией организма на дегенеративные изменения в межпозвонковых дисках и клинические проявления этого процесса проявляются только в случае избыточной реакции организма и когда остеофиты начинают воздействовать на близлежащие нервные структуры.
Дискогенная боль
Исследования показали, что межпозвонковый диск и другие структуры двигательных сегментов могут быть причиной болевых проявлений. В тоже время непонятно, почему механически обусловленные боли в спине имеют тенденцию к хронизации, так как по идее длительность болевого синдрома должна укладываться в рамки периода, необходимого для регенерации, как это обычно происходит при повреждении мягких тканей или суставов.
Воспалительные факторы могут играть определенную роль в некоторых случаях дискогенной боли и тогда эффективность перидурального введения стероидов может быть достаточно высокой. Кортикостероиды ингибируют продукцию арахидоновой кислоты и ее метаболитов (простагландинов и лейкотриенов) и ингибирует активность фосфолипазы. А 2. Исследования показали высокий уровень фосфолипазы А2» в грыжах дисков (удаленных во время оперативного лечения).
Предполагается, что фосфолипаза может выполнять двойную функцию, инициируя дегенерацию диска и сенсибилизируя нервные окончания фиброзного кольца.
Радикулярная боль
Патофизиология такого известного синдрома, как радикулярная боль, до сих пор не понятна.
Этиологически считается, что боль обусловлена компрессией нервов в результате фораминального стеноза ишемии и воспаления. Нередко радикулопатия имеет мультифакторный генез и более сложная, чем просто реакция на механическую компрессию. В клинической практике структурные повреждения нервов могут играть определенную роль, если есть воспаление. Тем не менее, введение стероидов эпидурально или парарадикулярно практикуется достаточно часто, хотя долгосрочный эффект таких манипуляций очень спорный.
Синдром фасеточных суставов
Верхние и нижние артикулярные отростки позвоночной пластинки образуют фасеточные суставы. Вместе с межпозвонковыми дисками они выдерживают воздействие компрессионных сил на позвонки. После травмы или воспаления фасеточных суставов могут появиться боли, скованность суставов и могут начать развиваться дегенеративные изменения. Как ни странно, не существует четкой корреляции между результатами нейровизуализации и болевым синдромом и поэтому подчас диагноз выставляется на основании клинических данных (характерна боль в пояснице с иррадиацией в ягодицы или переднюю часть бедра, которая усиливается при ретрофлексии спины или ротации спины). К сожалению, как введение стероидов, так и электрическая абляция нервов, иннервирующих фасеточные суставы, не дают стойкого эффекта.
Крестцово-подзвдошные боли
Крестцово-подвздошные суставы иннервируются из корешка, выходящего на уровне первого крестцового позвонка. Артрография или инъекция растворов ирритантов в крестцово-подвздошный сустав провоцирует появление различных локальных болей и отраженных болевых паттернов в область ягодицы, область поясницы, в нижние конечности. Проведение некоторых тестов (например, маневр Патрика) могут также провоцировать появление типичных болей. Локальные блокады и применение методов физиотерапии и ЛФК иногда позволяют добиться ремиссии. Если боли в крестцово-подвздошных суставах имеют место у молодых мужчин, то тогда необходимо исключить болезнь Бехтерева.
Мышечная боль
Мышечная боль является наиболее частой причиной болей в спине (в том числе и хронической боли). Болевые рецепторы очень чувствительны к различным механическим стимуляциям и биомеханическим перегрузкам. Тревога и депрессивные состояния играют важную роль в образование хронической мышечной боли за счет формирования циклического сохранения мышечного напряжения. Мышечную боль часто обозначают, как миофасциальный болевой синдром, если есть мышцы в состоянии спазма, увеличенный тонус мышц, скованность и есть триггерные точки. У многих пациентов миофасциальная боль является результатом комбинации факторов: индивидуальной повышенной реакцией мышечной ткани, прямая или непрямая травма, накопление эффекта от повторяющихся напряжений мышц,постуральные дисфункции и ухудшение общего физического состояния. На клеточном уровне это возникает вследствие ненормального и постоянно повышенного выделения ацетилхолина в нервно-мышечных синапсах, что приводит к частому мышечному сокращению и формируется патологический повторяющийся цикл. Если мышечная боль не исчезает в течение нескольких недель (до 6 недель), то тогда можно говорить о сложном хроническом болевом синдроме с физиологическими, психологическими и психосоциальными компонентами. И поэтому, в таких случаях, когда местное лечение не в состоянии дать стойкий эффект, то тогда требуется применение комплекса диагностических и лечебных мероприятий (мультимодальная терапия). При несвоевременном назначении полноценной терапии эффективность даже мультимодальной терапии может быть невысокой.
Симптомы
Боль в спине, которая длится более 3 недель с наличием функциональных нарушений требует особого внимания, так как необходимо идентифицировать серьезные причины таких болей, например, такие как злокачественные образования (метастазы в костную ткань), воспалительные процессы (например, спондилодисцит), нестабильность сегментов (например, спондилолистез) или локальная компрессия (спинальная или фораминальная компрессия). Как правило, серьезные причины болей в спине встречаются в 5 % случаев. Наибольшая настороженность при болях в течение трех недель должна быть в отношении немеханических причин болевого синдрома - злокачественных заболеваний и инфекций. Как правило, интенсивная боль в спине в покое, чаще всего, является признаком серьезного заболевания (рака или инфекции). Наличием серьезных причин болей (специфических болей) в спине могут быть следующие симптомы (красные флажки):
- Приступообразные боли или боли ассоциированные с висцеральными нарушениями.
- Наличие рака в анамнезе, наличие хронической усталости, потери веса.
- Повышение температуры или наличие иммунодефицита.
- Пожилой возраст и наличие остеопороза.
- Прогрессирующий неврологический дефицит или нарушения функции органов малого таза.
- Выраженная скованность по утрам, как основная жалоба.
- Для неспецифической механической боли в спине значение имеют следующие симптомы «красные флажки»:
- Диссоциация между вербальными и невербальными проявлениями болевых ощущений
- Аффективное описание болей.
- Низкая модуляция боли с длительной интенсивностью.
- Наличие перенесенной травмы.
- Признаки депрессии (нарушение засыпания, ранее пробуждение, снижение интереса к жизни) и тревожность.
- Необходимость в применение психоактивных веществ
- Наличие в анамнезе неудачного оперативного или консервативного лечения.
Диагностика
Интенсивная боль в покое в течение 3 недель и наличие симптомов «красных флажков» как правило, дают право предположить наличие серьезных заболеваний (опухолей или инфекций). В таких случаях обязательно необходимо проведение инструментальных методов исследования (визуализация) с помощью таких методов, как рентгенография МРТ, КТ (МСКТ). Если есть признаки прогрессирующего неврологического дефицита, то методы визуализации должны использоваться как можно быстрее и пациента необходимо транспортировать до клиники, где можно провести исследование (МРТ, КТ, рентгенографию). Рентгенография позволяет диагностировать переломы, рак, метаболические изменения в костных тканях, инфекции и воспалительные изменения в костных тканях. Но нередко приходится применять более информативные методы диагностики, такие как МРТ или КТ, особенно когда необходимо визуализировать более детально изменения в костных тканях и, особенно, в мягких тканях. МРТ в этом плане наиболее информативный метод исследований, позволяющий качественно визуализировать даже незначительные морфологические изменения, как в мягких, так и в костных тканях, особенно это необходимо если необходимо диагностировать повреждения нервной ткани мышц связок дисков.
При необходимости идентифицировать очаговые изменения в тканях может быть назначено сцинтиграфия, что позволяет верифировать онкологические заболевания или инфекционные.
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и нередко используется для контроля динамик заболевания и эффективности лечения.
Лабораторные методы исследования применяются при необходимости верификации воспалительных онкологических и инфекционных процессов.
Лечение
Постельный режим необходим только при острой иррадиирущей боли (например, ишиасе) и не должен быть более 1-3 дней, так как это позволяет избежать прогрессирования снижения физической активности и появление патологических поведенческих доминант.
При всех неспецифических миофасциальных болях отсутствие физической активности будет иметь разрушительный физиологический эффект, ведущий к спаданию мышц и других мягких тканей, гипомобильности суставов, снижению мышечной силы и костной деминерализации. Поэтому, постельный режим, как правило, не рекомендуется. Пациентам рекомендуется сохранять обычную физическую деятельность, настолько, насколько это возможно. Постельный режим ведет к формированию у пациента страха перед движением и формированием патологического поведенческого цикла.
Медикаментозное лечение нередко назначается при дорсалгии и, причем проводится длительное необоснованное назначение препаратов НПВС, которые не, только не имеют патогенетического действия, но и вызывают массу побочных эффектов. Применение препаратов НПВС оправдано при острой боли и в течение короткого промежутка времени. При дорсалгии (неспецифической боли) назначаются также центральные миорелаксанты, позволяющие снять мышечный спазм. Если речь идет о хроническом болевом синдроме оправдано назначение антидепрессантов, так как при хроническом болевом синдроме на первом плане стоит центральное звено болевых ощущений. Сильные анальгетики, такие как опиоды показаны в случае болей, обусловленных онкологическими заболеваниями позвоночника или же серьезными дегенеративными изменениями.
Блокады с введением местных анестетиков и стероидов достаточно эффективны при наличии четких показаний для их применения (например, блокады в области триггерных точек или паравертебральные блокады).
При дорсалгии широкое применение получили немедикаментозные методы лечения, такие как физиотерапия, массаж, мануальная терапия и ЛФК. Применение комплекса этих методов лечения позволяет нередко добиться хороших результатов (стойкой ремиссии).
Боли, Причины, Виды, Диагностика и Лечение болезни
Заболевания опорно-двигательного аппарата являются одними из самых распространенных. И в последнее время они стали все более молодыми по причине неправильного образа жизни. Практически все проявляют себя мучительными болями, носящими периодический или постоянный характер. Если боль локализуется в области между лопаток или в плечевом отделе позвоночника, а также в других частях спины – значит у человека возникла дорсалгия.
Что такое дорсалгия

Когда врач ставит пациенту диагноз дорсалгия, что это такое знают далеко не все. В преобладающем большинстве случаев симптомы этого заболевания могут быть вызваны самыми разнообразными проблемами, которые развиваются в связочном аппарате, мышечных структурах, позвоночнике или межпозвоночных дисках. Гораздо реже дорсалгия Богачева проявляется при проблемах внутренних органов, например, поражении сердца или сосудов, поджелудочной железы, печени или легких.
Если давать общее определение, то дорсалгия – это болевые ощущения разной интенсивности, концентрирующиеся на дорсальном уровне.
Болевой синдром захватывает область спины от нижнего края лопаток и плеч до копчика. Иррадиировать она может в грудь, верхнюю часть руки, шею и захватывать голову, а также концентрироваться в пояснице.
Острые проявления дорсалгии вызваны изменениями дегенеративного характера в позвоночном столбе, травмированием спины, стрессовыми ситуациями.
Но, если говорить о первичной дорсалгии, то она определяется патологическими процессами в позвоночнике, имеющими органический характер.
Вторичная дорсалгия

Вторичная дорсалгия связана со следующими причинами:
- Нестабильное эмоциональное состояние вызывает мышечные спазмы, которые нарушают кровоток. В результате чего появляется боль, мешающая полноценно функционировать человеку и реализовывать жизненные планы и цели.
- Из-за растяжения мышечного каркаса и связок спины происходит неправильное сокращение мышц, которое, в свою очередь вызывает сначала состояние дискомфорта, а затем умеренную боль.
- При тяжелых травмированиях происходит разрыв мышечных структур. Тело в этой части начинает воспаляться, появляется припухлость и подкожные кровоизлияния. Это состояние сопровождается тяжелой болью.
- Плоскостопие вызывает неправильное распределение веса в теле. На позвоночник увеличивается давление, что и вызывает болевой дискомфорт.
Дорсалгия грудного отдела позвоночника может проявиться также из-за почечных колик. Но в качестве сопутствующих симптомов здесь возникает рвота с повышенной температурой тела.
Аневризма аорты расширяет просвет в сосуде, из-за искажения соединительных тканей. Возникает одышка, кашель, а также боль, локализующиеся в груди и пояснице. Но в этом случае болевой синдром может перекинуться, впоследствии, на все тело.
Но в любом случае, дорсалгия не является самостоятельным заболеванием. Это всего лишь симптоматика первичной патологии, которая уже возникла в организме и проявляет себя таким образом, в том числе и дорсалгией.
Классификация заболеваний
В первую очередь стоит отличать дорсалгию в зависимости от места ее локализации. Подобный синдром имеет следующую форму:
-
Торакалгия – в этом случае боль концентрируется исключительно в области грудной части позвоночника. В преобладающем большинстве случаев врач заявит, что у пациента дорсалгия грудного отдела позвоночника.
-
Цервикалгия – ее второе название – это дорсалгия шейного отдела позвоночника.
-
Люмбалгия – в этом случае человек будет ощущать боль в области поясницы.
Если рассматривать длительность дискомфортных ощущений, то можно выделить:
-
Острое состояние – в этом случае боль должна проявляться не более чем 1,5 месяца кряду. В этом случае практически всегда у пациента имеется довольно благоприятный прогноз на излечение.
-
Хроническое состояние возникает тогда, когда болевые ощущения длятся 2 недели и более. Если симптомы так долго проявляют себя, то избавиться от них в дальнейшем будет гораздо сложнее. К тому же у пациентов увеличивается вероятность формирования патологического состояния, которое приведет к инвалидизации.
Если рассматривать происхождение боли, то выделяют следующие подвиды:
-
Вертеброгенного характера. В этом случае возникает боль после травмирования или болезни опорно-двигательного аппарата, а именно позвоночного столба. Вертеброгенная дорсалгия может развиться на фоне остеопороза, а также при остеохондрозе и спондилоартрозе.
-
Не вертеброгенного характера – в этом случае боль возникает из-за различных этиологических факторов, таких как соматические болезни или психогенные негативные факторы.
Кроме того, необходимо учитывать, что существует еще разделение дорсалгии, в зависимости от того, в каком месте она возникла.
Шейный отдел
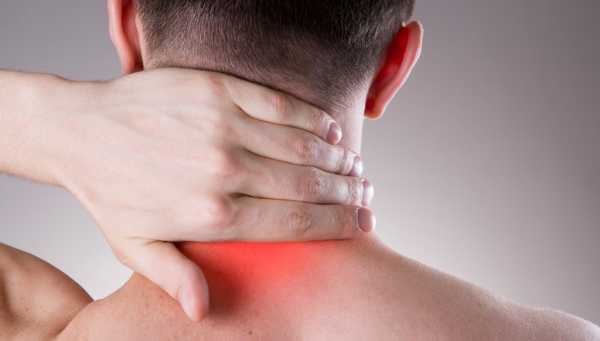
Основная опасность, которая возникает, когда сформировалась дорсалгия шейного отдела – это когнитивные нарушения и сильные головные боли, вызванные изменением кровообращения в головном мозге. Также вовлекаются в поражение верхние конечности из-за того, что нервные корешки в шейном отделе позвоночника защемляются. Все это, помимо боли, сопровождается парестезиями.
Так, например, если поражаются позвонки c1-c3, то в большей степени страдает шея и голова.
При вовлекании позвонков с4 с5 боль начинает затрагивать верхние конечности и плечевые суставы.
А вот пораженные позвонки c6-c8 будут вызывать дискомфортные ощущения по всей длине рук, боль будет распространяться и на шею, и на лопатки, а также в верхнюю часть грудины.
Грудная дорсалгия
Дорсалгия грудного отдела возникает гораздо реже, чем в остальных частях спины. Это обусловлено меньшей подвижностью между двумя соседними позвонками в области грудины, в отличие от остальных частей спины.
Чаще всего диагноз дорсалгия в области груди возникает тогда, когда эта часть поражена остеохондрозом либо искривлением. Вероятно, что пациент до этого перенес травму.
Отличительной чертой болезненного ощущения в этом случае является то, что боль может отдавать в левую часть груди, формируя ощущение, что это отклонение в работе сердца.
В этом случае также очень часто может возникать дорсаго грудного отдела симптомы которого заключаются в резких приступообразных ощущениях.
Сразу стоит отметить, что дорсаго это резкие боли, которые возникают как вертебральный синдром. Он довольно внезапный и сильный, похожий на кинжальный удар. Такой болевой синдром заставляет корпус сгибаться, а интенсивность боли перехватывает дыхание.
Также симптомы дорсаго могут проявляться в грудном отделе:
Интенсивно напряженными мышцами. При надавливании на эти точки ощущается болезненность. Боль может локализоваться как под двумя лопатками, так и под одной из них. Чаще всего дискомфортное ощущение возникает тогда, когда человек долгое время находится в одной и той же позе, например, стоит или сидит.
Стоит обратить внимание, что дорсаго и дорсалгия достаточно схожи по своим проявлениям. Но именно дорсалгия проявляет себя мягче, по сравнению с дорсаго. К тому же, дорсаго возникает как результат изменения исключительно в позвоночном столбе, тогда как дорсалгия может быть вызвана разрывом мышцы и ее повреждением.
Поясничный отдел
На эту часть спины приходится наибольшая нагрузка, так как здесь располагается центр тяжести тела. К тому же, в пояснице позвоночник довольно гибкий и совершает не только прогибы, но и скручивания.
Все это в совокупности обеспечивает тот факт, что болевые ощущения, называемые дорсалгия поясничного отдела – получили наибольшее распространение среди всех других типов.
Среди основных симптомов этого подвида:
-
острая боль, которая пронизывает бедренную часть и низ спины, а также может иррадиировать вдоль всей длины ноги;
-
крестцовые нервы, ущемляясь, вызывают болезненные ощущения в области копчика, поясницы и ягодиц;
-
человек начинает прихрамывать;
-
снижение чувствительности в нижней части корпуса и ног.
Очень часто такая или другая дорсалгия в этой части спины сопровождает медианную грыжу, которая затрагивает диски поясничного отдела.
Симптомы

Из представленной выше классификации заболевания становится ясно, что в зависимости от того, какая часть позвоночника подверглась дегенеративным процессам, таковые будут и симптомы, и индивидуальные ощущения человека.
Но в то же время, существуют у дорсалгии и дорсаго симптомы, которые проявляются при любой локализации и стадии развития болезни. К ним относятся:
-
тупая по ощущению боль, которая концентрируется в задней части спины;
-
боль может ощущаться и выше, например, в шее и плечевой области;
-
боль может затрагивать и переднюю часть корпуса и ощущаться в области сердца;
-
чаще всего боль кратковременная и эпизодическая – она проявляет себя несколько дней или около 2 месяцев.
Если, например, говорить о дорсалгии, которую вызвала стрессовая обстановка, то ей присущи не только насильственные боли, но и повышенный уровень чувствительности в области паравертебральных мышц. Также мышца спины может быть настолько напряжена, что возникает контрактура.
Симптомы дорсалгии после длительного и монотонного пребывания в одной позе заключаются в следующем. Острая боль пронизывает определенный участок, который дольше всего находился в дискомфортном положении.
Если сдавлены нервные корешки, вызванные грыжей позвоночника, то болевой синдром разливается от очага по всему телу, отдавая в руки или ноги, в зависимости от того, ниже или выше произошло защемление.
Дорсалгия, вызванная остеопорозом, характеризуется интенсивной болью. Это происходит из-за того, что микропереломы костных трабекул вызывают мышечное перенапряжение в поясничном отделе позвоночника.
При спондилолистезе боль возникает от растяжения нервных связок.
Какой бывает боль
При дорсаго боль носит резкий характер, она как бы пронизывает и простреливает тело человека насквозь, заставляя его совершать неестественные движения корпусом. Она довольно кратковременная, буквально несколько секунд.
При дорсалгии боль выражена тише. Она ноющая, сдавливающая и крутящая. Может возникать наплывами или наоборот, мучить практически постоянно.
Причины болевого синдрома в спине и конечностях
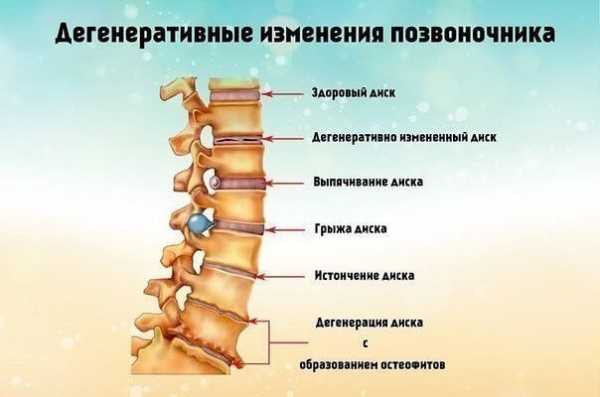
На самом деле существует большой список заболеваний, приводящих к болевым ощущениям (дорсалгии) в области спины и конечностях. Вот наиболее распространенные:
-
Разнообразные дегенеративные заболевания и отклонения в позвоночнике – остеохондроз, грыжа межпозвонковая, спондилез, протрузия и прочее.
-
Деформация позвоночника в виде кифоза, лордоза, сколиоза.
-
Болезнь Бехтерева.
-
Последствия травмирования позвоночного столба, независимо от тяжести перенесенной травмы.
-
Туберкулез и остеомиелит как инфекции, разрушающие костную ткань.
-
Разнообразные онкологические заболевания, такие как остеосаркома, остеома и другие.
Более подробно об онкологических проблемах в статье : “Рак позвоночника“!
Разновидности
Существуют разные виды дорсалгий. Их основная классификация зависит от тех причин, которые послужили толчком для возникновения болевых ощущений.
Локационные хронические дорсалгии
Когда становится понятно, что такое дорсалгия в принципе, стоит определиться с тем, что хроническая форма – это когда ощущения длятся длительный промежуток времени.
Слово «локационная» – в этом термине означает, что дорсалгия затрагивает определенный участок спины.
Так возникающая в области шеи развивается из-за того, что позвонки c1-с7 страдают от остеохондроза. В результате в области головы, лопаток, верхних конечностей и плеч возникает болезненность. Чаще всего боль формируется, когда человек побыл долго в одном неподвижном положении, переохладился или сделал резкий поворот.
Дорсалгия грудного отдела позвоночника затрагивает позвонки т1-т12. А именно, когда между ними происходит деформация и выпячивание диска. Происходит протрузия, которая затем переходит в грыжу с защемлением нервных окончаний. Очень часто дорсалгия напоминает боли, сопровождающие заболевания сердца. Также в этом случае может возникнуть дорсаго грудного отдела позвоночника. В этом случае характер болевых ощущений становится более резким и приступообразным.
В пояснично-крестцовом отделе такая боль возникает при избыточном весе; у спортсменов, которые занимаются поднятием тяжестей; лиц, занятых на тяжелом производстве. Как только на эту область дается повышенная нагрузка, она сразу может себя проявить смещением позвонков, с защемлением (компрессией) нервных окончаний.
Вертеброгенная хроническая дорсалгия
В большинстве случаев вертеброгенный тип возникает в результате развития остеохондроза или сколиоза. Но также может быть вызван:
-
метастазами и новообразованиями;
-
остеомиелитом и другими болезнями, которые размягчают кости;
-
неудачно проведенными операциями;
-
получением травматических переломов.
Сам вертеброгенный тип разделяется на:
-
Цервикалгию, при которой затрагиваются шейные позвонки c1-c7.
-
Торакалгию – при ней поражаются позвонки т1-т12. То есть это фактически дорсалгия грудного отдела позвоночника.
-
Люмбалгию, которая вызывает боль в поясничном и крестцовом отделе, то есть в позвонках l1-l5, s1-s5.
Миофасциальная хроническая дорсалгия
В этом случае в болезненное состояние втягиваются ткани, которые окружают кости позвоночника, то есть присутствует синдром фасеточный или миофасциальный. Также этот тип возникает при остеопорозе, когда растягиваются связки и сухожилия, действуют различные травмирующие факторы, которые вызывают психогенные нарушения.
При миофасциальной дорсалгии пациент перестает нормально спать, его психоэмоциональный баланс нарушается, возникают мигрени, ощущается постоянное чувство усталости.
Диагностика

При первых симптомах боли необходимо сразу обращаться к врачу. Рекомендуется посетить не только невропатолога, но и консультацию обязательно должен дать травматолог или врач ортопед.
В первую очередь специалист проведет осмотр пациента и узнает его основные жалобы. И только после этого он назначит соответствующую диагностику, которая позволит выявить наличие или отсутствие заболеваний, касающихся его собственной сферы ответственности.
Для точной постановки диагноза используют МРТ, КТ и/или рентгенографию того отдела спины, в котором ощущается боль.
Только после такого обследования может быть выставлен окончательный диагноз и назначено соответствующее лечение.
Лечение

Необходимо понимать, что дорсалгия сама по себе является только симптомом. Поэтому важно лечить не ее, а то заболевание, которое вызвало такое состояние.
Что касается схемы лечения, то она представляет собой комплексное воздействие, которое призвано влиять на костные и хрящевые структуры, мышечные волокна, снимать неврологическую симптоматику.
Медикаментозное лечение
Дорсалгия достаточно коварна, поэтому лечение назначается разное:
- Обезболивающие снимают дискомфортное состояние.
- Кортикостероиды применяют для снятия воспалительного процесса.
- Группа миорелаксантов расслабляет гладкую мускулатуру, что позволяет высвободить зажаты нервные окончания.
- А хондропротекторы, в состав которых входит Хондроитин и Глюкозамин, восстанавливают поврежденные хрящевые ткани.
Немедикаментозное лечение
К этому типу воздействия на человеческий организм относятся:
-
Занятия, проводимые на тракционном оборудовании – они выполняются для того, чтобы вытянуть позвоночный столб в длину, увеличив тем самым расстояние между двумя соседними позвонками и уменьшить сдавливание хрящевого диска.
-
Можно также воспользоваться услугами мануального терапевта. Но нужно обращаться только к проверенным специалистам, дабы не навредить своему болезненному состоянию еще больше.
-
Также может быть применен метод ЛФК, который достаточно эффективно воздействуют на разные типы заболеваний, в том числе, когда проявляется хроническая дорсалгия или неуточненная дорсалгия. Упражнения будут подбирать исключительно специалисты реабилитологи. Они рекомендуют упражнения с палкой при дорсалгии и другие виды движений. Очень важно укреплять мышцы спины регулярно для того, чтобы именно на них приходилась основная нагрузка, а не на костные и хрящевые ткани позвоночного столба. Упражнения с палкой помогают механически воздействовать на поврежденные структуры, частично заменяя тем самым массаж.
-
Физиотерапевтические методы также проявили свою эффективность при лечении дорсалгии. Например, озонотерапия насыщает организм кислородом, которого так не хватает при возникновении мышечных спазмов в спине и шее. При помощи лазера прогреваются воспаленные участки, что позволяет улучшить в них кровообращение и снять излишнюю спазмированность.
Хирургическое лечение
Иногда возникают такие состояния, когда дорсалгия грудного отдела имеет такой статус локалис, что воздействовать на него традиционными методами лечения не представляется возможным. Так как никакие медикаменты не помогают устранить негативную симптоматику и вернуть человеку полноценный образ жизни.
В этом случае врачи назначают хирургическую операцию. Она эффективно избавляет от протрузии или межпозвонковой грыжи. И если физиологическое состояние позвоночника возвращено в норму, то болевой синдром уйдет сам по себе.
Для того чтобы иметь как можно меньше проблем со здоровьем, необходимо регулярно следить за здоровьем своей спины. Частью жизни должны стать либо йога, либо специальное лечебная физкультура. Причем они должны быть регулярными с правильно подобранным комплексом движения. Такая физическая нагрузка в совокупности с полноценным питанием позволит на долгие годы сохранить спину здоровой.
Поделиться ссылкой:
что это такое, виды, причины, симптомы и лечение
Дорсалгия – по сути представляет собой факт наличия болевых ощущений различной степени интенсивности в спине. Из этого следует, что это не отдельная патология, а синдром, который встречается в любой возрастной категории и в независимости от половой принадлежности.
Онлайн консультация по заболеванию «Дорсалгия».
Задайте бесплатно вопрос специалистам: Невролог.Практически во всех случаях источником подобного расстройства является протекание того или иного недуга, поражающего костную систему или позвоночный столб. Кроме этого, клиницисты также выделяют категорию предрасполагающих факторов.
Что касается симптоматики, то она будет диктоваться тем недугом, который послужил источником дорсалгии. Основным клиническим проявлением является болевой синдром, на фоне которого постепенно развиваются другие симптомы.
Поставить диагноз дорсалгия клиницист сможет на основании данных инструментальных обследований пациента, которые также могут дополняться физикальным осмотром и лабораторными исследованиями.
Тактика терапии диктуется этиологическим фактором, но зачастую основывается на консервативных методиках.
Международная классификация болезней десятого пересмотра выделила для такого синдрома отдельное значение. Код по МКБ 10 – М 54. Однако стоит отметить, что неуточненная дорсалгия имеет значение М 54.9.
Этиология
Вызвать появление болевых ощущений в спине или дорсалгию может большое количество предрасполагающих факторов, отчего их принято разделять на несколько групп.
Первая категория включает в себя патологии позвоночного столба и представлена такими недугами:
- остеомиелит – это заболевание инфекционно-воспалительного характера, которое в первую очередь поражает участок костного мозга, после чего распространяется на костную ткань;
- доброкачественные или злокачественные новообразования, а также метастазирование рака;
- остеохондроз – при этом формируется грыжа межпозвоночного диска;
- остеопороз – для такой патологии свойственна повышенная хрупкость всех костей;
- спондилолистез – в таких случаях наблюдается смещение одного позвонка по отношению к остальным;
- искривления позвоночника;
- спондилоартроз;
- туберкулёз костей;
- протрузия;
- сужение просвета позвоночного канала;
- переломы и травмы.
Вторая группа причин включает в себя болезни мышц, среди которых стоит выделить:
Дорсалгия также может быть обусловлена:
- кровоизлияниями в области малого таза;
- гематомами, расположенными в забрюшинном пространстве, в которых протекает гнойный процесс;
- травмами и недугами органов малого таза;
- патологиями органов ЖКТ и почек;
- расслоением аорты;
- опоясывающим герпесом;
- ревматологическими расстройствами.
Помимо этого, существую такие факторы риска:
- обширные травмы;
- поднятие тяжестей физически слабым человеком;
- продолжительное пребывание в неудобной позе;
- длительное переохлаждение организма.
Кроме этого, у представительниц женского пола дорсалгию может вызвать период вынашивания ребёнка и протекание менструации.
Классификация
В зависимости от места локализации болевых ощущений существуют следующие формы подобного синдрома:
- цервикалгия – имеет второе название «дорсалгия шейного отдела позвоночника»;
- люмбалгия – при этом боли локализуются в зоне поясницы, отчего расстройство также известно как дорсалгия поясничного отдела позвоночника;
- торакалгия – отличается тем, что основная симптоматика не выходит за пределы области грудины, а это означает, что в таких случаях будет диагностирована дорсалгия грудного отдела позвоночника.
По продолжительности выражения неприятных ощущений синдром может протекать в нескольких формах:
- острая дорсалгия – является таковой, если боли беспокоят пациентов не больше полутора месяца. Отличается тем, что имеет более благоприятный прогноз, в сравнении с вялотекущей разновидностью;
- хроническая дорсалгия – диагностируется, если болезненность в том или ином отделе позвоночника сохраняется больше чем двенадцать недель. Подобное течение чревато утратой работоспособности или инвалидностью человека.
По происхождению такое нарушение имеет два типа:
- вертеброгенная дорсалгия – характеризуется тем, что напрямую связана с травмированием или заболеваниями позвоночника;
- невертеброгенная дорсалгия – возникновение такой разновидности обуславливается другими этиологическими факторами, например, соматическими недугами или психогенными причинами.
Симптоматика
Клинические проявления дорсалгии заключаются в выражении болевого синдрома, который может носить как постоянный, так и приступообразный характер, быть ноющим или резким. Однако во всех случаях боли усиливаются при физической активности.
На фоне того, что такой синдром развивается из-за протекания различных заболеваний, естественно, что и симптоматика в каждом конкретном случае будет отличаться.
При протекании ревматологических патологий клинические проявления будут следующими:
- локализация болей в зоне поясницы;
- иррадиация неприятных ощущений в область ягодиц и бёдер;
- усиление болезненности при длительном покое;
- двустороннее поражение позвоночника.
В случаях, если источником стали инфекционные процессы, то среди характерных симптомов будут:
- резкая болезненность по всему позвоночному столбу;
- очаги болевого синдрома в пояснице, ягодицах или нижних конечностях;
- отёчность и покраснение кожного покрова в проблемной зоне.
При мышечных патологиях, вызвавших дорсалгию позвоночника, симптомы будут следующими:
- распространение болей по левой или правой половине туловища;
- усиление болезненности при смене климата или в случаях влияния стрессовых ситуаций;
- возникновение болезненных точек, расположенных в различных областях туловища, которые обнаруживаются при случайном надавливании на них;
- мышечная слабость.
При остеохондрозе и спондилоартрозе клинические признаки представлены:
- болями в спине – обострение наблюдается при поворотах или наклонах;
- дискомфортом, который возникает при длительном пребывании в одном положении туловища;
- онемением или покалыванием рук или ног;
- снижением тонуса мышц;
- головными болями и головокружениями;
- нарушением остроты слуха или зрения;
- тоническим синдромом;
- расстройствами двигательной функции.
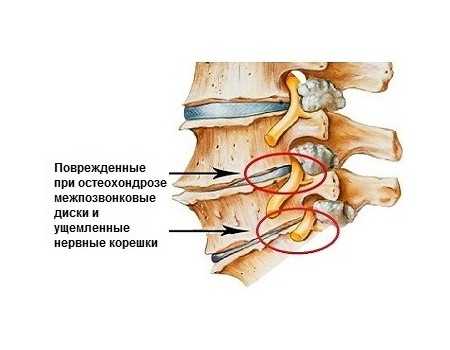
Корешковый болевой синдром
В случаях поражения иных внутренних органов будут выражаться:
- боли в животе и учащённое мочеиспускание – при патологиях почек;
- опоясывающий характер болевых ощущений – при заболеваниях ЖКТ;
- боли в груди и под лопатками – при болезнях лёгких.
Диагностика
При возникновении болей в спине или дорсалгии необходимо обратиться за квалифицированной помощью к врачу-неврологу. Именно этот специалист проведёт первичную диагностику и назначит дополнительные обследования.
Таким образом, первый этап диагностирования включает в себя:
- сбор жизненного анамнеза и анализ истории болезни пациента – это поможет определить, какое патологическое состояние спровоцировало появление подобного синдрома. Симптомы и лечение будут отличаться в зависимости от выявленного недуга;
- общий физикальный осмотр, направленный на пальпацию позвоночника и оценивание объёма движений в нём;
- детальный опрос пациента – для установления характера болевых ощущений, присутствия и степени выраженности дополнительной симптоматики.
Лабораторные диагностические мероприятия ограничиваются осуществлением общеклинического анализа крови и урины.
Наиболее ценными во время установления правильного диагноза являются следующие инструментальные обследования пациента:
- рентгенография – для обнаружения патологических изменений позвонков;
- электромиография – позволит обнаружить патологии мышц;
- денситометрия – определяет плотность костной ткани;
- КТ и МРТ – для получения более детальной картинки позвоночника. Именно благодаря этому есть возможность отличить невертеброгенную дорсалгию от синдрома вертеброгенного генеза;
- радиоизотопная остеосцинтиграфия – при этом рентгеноконтрастное вещество распределяется по костям. Наличие очагов избыточного скопления укажет на локализацию патологии, например, крестцового отдела позвоночника.
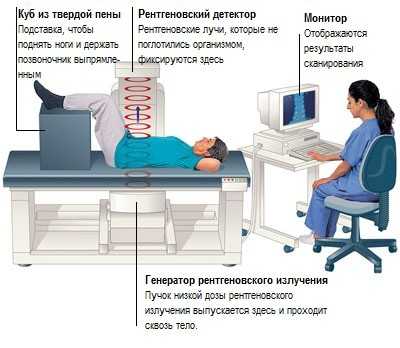
Рентгеновская костная денситометрия
Помимо этого, может понадобится консультация:
- вертебролога;
- ревматолога;
- ортопеда.
Лечение
В подавляющем большинстве случаев для купирования болей в спине достаточно ликвидации основного заболевания.
Тем не менее лечение дорсалгии предусматривает применение целого комплекса консервативных методик, среди которых:
- соблюдение постельного режима от двух до пяти суток;
- ношение специального бандажа, предназначенного для снятия нагрузки с позвоночника;
- приём нестероидных противовоспалительных средств – перорально, инъекционно или использование в качестве мазей;
- применение миорелаксантов – это лекарства, расслабляющие мышцы;
- курс лечебного массажа;
- физиотерапевтические процедуры;
- выполнение ЛФК упражнений – но только после стихания болевых ощущений.
Вопрос о хирургическом вмешательстве решается в индивидуальном порядке с каждым пациентом.
Профилактика и прогноз
Для снижения вероятности развития такого синдрома, как дорсалгия необходимо:
- на постоянной основе следить за правильной осанкой;
- заниматься своевременным лечением тех заболеваний, которые могут привести к появлению болей в спине;
- рационально обустраивать рабочее и спальное место;
- полностью исключить переохлаждение организма;
- предотвращать травмы позвоночника, спины и области малого таза;
- исключить влияние тяжёлых физических нагрузок;
- следить над показателями массы тела – при необходимости сбросить несколько килограмм или, наоборот, повысить индекс массы тела;
- несколько раз в год проходить полное профилактическое обследование в медицинском учреждении.
Сама по себе дорсалгия не несёт опасности для жизни пациента. Однако не следует забывать, что каждое заболевание-источник болей в спине имеет свои осложнения. Наиболее неблагоприятный прогноз наблюдается при вертеброгенной дорсалгии, поскольку в таких случаях не исключается то, что больной станет инвалидом.
Хроническая дорсалгия - лечение, симптомы, причины, диагностика
Позвоночник выполняет опорную функцию для верхней части туловища, в тоже время, обеспечивая достаточную мобильность. Позвоночник делится на три отдела (шейный, грудной и поясничный). Позвоночник состоит из 24 позвонков, и они обеспечивают достаточный объем движений в туловище (наиболее мобилен шейный отдел позвоночника и поясничный, а грудной отдел позвоночника достаточно ригидный). Ниже поясничного отдела располагается крестец. Крестец состоит из 5 сросшихся позвонков и соединяется с костями таза. Копчик, который является дистальным отделом позвоночника, состоит из 3-4 мелких костей. Костные структуры позвоночника поддерживаются связками, мышцами (в том числе мышцами живота) и это позволяет выполнять необходимый объем движений свободно и без боли.
Боль в спине может быть как острой, так хронической. Если длительность боли до одного месяца, то в таких случаях боль называется острой. В большинстве случаев острый болевой синдром регрессирует в течение нескольких дней без медицицинской помощи, но рецидивы таких болевых проявлений могут повторяться. Если боль сохраняется в течение более 3 месяцев, то такая боль считается хронической болью в спине и составляет лишь от 1% до 5% случаев болей в спине.
Причины
Хроническая дорсалгия (боль в спине) может быть обусловлена различными причинами. Различают вертеброгенные (связанные с проблемами в позвоночнике) причины и невертеброгенные
Вертеброгенные причины:
- Остеохондроз
- Грыжа межпозвонкового диска
- Смещение (листез)
- Болезнь Бехтерева
- Спондилез
- Сакрализации (люмбализация)
- Переломы позвонков, в том числе компрессионные
- Спинальный стеноз
- Остеопороз
- Артроз фасеточных суставов
- Нестабильность двигательных сегментов
К невертеброгенным причинам относятся:
- Фибромиалгия
- Боли психогенного характера
- Отраженные боли при соматических заболеваниях
- Опухоли, в том числе метастатические
- Сирингомиелия
- Опухоли забрюшинного пространства.
Самой распространенной областью локализации болей в спине является поясничный отдел позвоночника. Напряжение мышц и вследствие этого мышечный спазм в поясничном отделе возникает вследствие избыточных нагрузок или травмы, но в некоторых случаях мышечный спазм может быть обусловлен даже небольшими нагрузками.
Грыжи дисков также являются частой причиной хронической боли в спине. Межпозвонковые диски это своеобразные прокладки между позвонками, функции которых обеспечить амортизацию и мобильность двигательных сегментов. Каждый межпозвонковый диск состоит из желеобразного вещества (состоящего на 80% из воды, что обеспечивает высокую эластичность дискам). Желеобразное ядро окружено фиброзным кольцом. Диски не имеют собственного кровоснабжения и питаются из близлежащих сосудов.
Грыжа межпозвоночного диска возникает, когда происходят разрывы фиброзного кольца и желеобразная часть ядра начинает выходить за пределы кольца и может оказывать давление на нервы, расположенные рядом. Такое воздействие может приводить как к мышечным спазмам, так и болям или мышечной слабости в конечностях.
Боль в спине является наиболее распространенным болевым синдромом в промышленно развитых странах. Боль в спине может развиться в любом месте от шеи до поясницы. Боль может быть как локальной, так и иррадиировать. Мышечные спазмы могут быть рефлекторной реакцией на боль и причины мышечного спазма могут быть различными,в том числе и вследствие травмы.
Плохая осанка и слабый мышечный корсет являются частой причиной болей в спине. Наиболее распространенной причиной плохого развития мышечного корсета является отсутствие физических упражнений. Считается, что в 80% случаев боли в спине могут быть связаны с отсутствием физических упражнений и плохой физической подготовкой. Сильные мышцы, особенно мышцы живота, спины, помогают равномерно распределить векторы нагрузки при подъеме тяжестей.
Остеохондроз. По мере старения в структуре диска происходят изменения (уменьшается содержание воды, уменьшается высота дисков, снижаются эластичные свойства), которые приводят к ухудшению амортизационных свойств, так как пространство между позвонками значительно уменьшается. Снижение эластичности дисков приводит к перераспределению векторов нагрузки на поверхность позвонков, что может приводить к развитию болей. На первом этапе боль может дебютировать как скованность и регрессирует после физической активности. В течение некоторого времени скованность и боли становятся более стойкими и уже не исчезают после нагрузок.
Стресс для позвоночника возникает также при подъеме тяжестей с помощью разгибания спины при подъеме с помощью приседания, что приводит к эффекту рычага и многократному увеличению нагрузки на диски, мышцы, связки.
Избыточная масса тела также создает дополнительную нагрузку, особенно на нижнюю часть спины. Кроме того, лишний вес затрудняет возможность занятий упражнениями для укрепления мышц спины и живота.
Эмоциональный стресс обычно ощущается в той части тела, которая является наиболее слабой. Если спина слабая, то высока вероятность повреждения структур позвоночника после стресса.
Отдельные виды деятельности, при которых необходимы частые наклоны туловища, также могут причиной хронических болей в спине.
Такие заболевания, как остеоартрит, болезнь Бехтерева (анкилозирующий спондилит) и компрессионные переломы также могут быть источником хронических болей в спине.
Диагностика
Как правило, при наличии хронической боли в спине необходимо определить источник болевых проявлений. И кроме физикального обследования применяются инструментальные исследования.
Рентгенография позволяет визуализировать изменения в костных тканях, наличие повреждения позвонков, изменения структуры позвонков. Но рентгенография не позволяет определить наличие морфологических изменений в мягких тканях, таких как мышцы, связки, межпозвонковые диски.
КТ позволяет достаточно хорошо визуализировать как костные ткани, так и мягкие ткани, но в связи с ионизирующим изучением исследование позвоночника, как правило, проводится лишь небольших сегментов позвоночника.
МРТ является наиболее информативным методом диагностики хронических болей, в спине позволяя качественно визуализировать различные ткани как костные, так и мягкие.
Денситометрия. В связи с тем, что болевой синдром может быть обусловлен остеопорозом, денситометрия позволяет диагностировать наличие снижения плотности костной ткани и, таким образом, подобрать адекватную тактику лечения.
УЗИ исследования, также как и лабораторные исследования, необходимы в том случае, если необходимо исключить соматические заболевания и отраженный характер болей, а также системные заболевания такие как, например болезнь Бехтерева.
Лечение
Медикаментозное лечение при хроническом болевом синдроме вертеброгенного характера отличается от лечения острых болевых синдромов, потому что на первом плане при хроническом болевом синдроме центральные механизмы образования боли. Применение НПВС должно быть непродолжительным по времени и сочетаться с приемом миорелаксантов. Кроме того, возможно применение антидепрессантов, которые позволяют воздействовать на центральные звенья формирования болевых проявлений.
ЛФК
Мышцы и связки, которые удерживают позвоночник, при отсутствии надлежащей нагрузки и движений становятся слабыми, теряют свою прочность. Поэтому, разумные физические нагрузки в виде программы упражнений, как с отягощением, так и гимнастики, позволяют восстановить мышечный корсет и стабильность опорных структур позвоночника. Кроме того, очень полезны обычные нагрузки, такие как ходьба или же плавание.
Физиотерапия
Физиотерапия позволяет уменьшить воспалительные явления, снять отек и таким образом уменьшить болевые проявления.
Иглорефлексотерапия. Применение этого метода лечения позволяет добиться хороших результатов при лечении хронической дорсалгии, так как происходит воздействие не только на периферические рецепторные механизмы боли, но и опосредованно на центральное звено.
Использование ортопедических матрасов позволяет снять мышечное напряжение во время сна и оказывает хороший эффект при лечении хронического болевого синдрома.
Хирургические методы лечения при хронической дорсалгии применяются достаточно редко и только при наличии стойкой неврологической симптоматики.
Дорсалгия: что это такое, симптомы, причины и методы лечения
Дорсалгия — болезненные ощущения в спине. Это не отдельное заболевание, а симптом различных патологий позвоночника, мышц спины или болезней внутренних органов. Рассмотрим, какие нарушения вызывают дорсалгию, какой список симптомов указывает на наличие серьезных заболеваний спины и как лечить их в домашних условиях.
Причиной появления дорсалгии может стать множество факторов. Причем как связанных с нарушениями в тканях спины, так и не относящихся к ним. Рассматривать причины болей стоит в разрезе разных групп патологий.
Патологии позвоночного столба:
- остеомиелит — заболевание костного мозга;
- остеохондроз — разрушение межпозвоночных дисков с защемлением нервных окончаний;
- остеопороз — повышенная хрупкость костных тканей;
- доброкачественные и злокачественные новообразования;
- протрузии и грыжи — выпячивания ядра межпозвоночного диска за пределы его костного кольца;
- стеноз спинномозгового канала — сужение просвета в позвоночнике, через который проходит спинной мозг, в результате грыжи или разрастания остеофитов на позвонках;
- травмы позвоночника и мягких тканей спины.
Болезни мышечной ткани:
- растяжение мышц;
- миозит — ослабление и атрофия мышц в результате травм, токсического отравления, воспалений;
- мышечные спазмы — возникают в результате чрезмерного растяжения, защемления, нарушения процессов питания.
Также дорсалгия может развиться в результате болезней внутренних органов: нагноения в забрюшинном пространстве, болезни органов брюшной полости и малого таза, ревматизма, менструации или беременности у женщин. Дорсалгия может возникнуть как кратковременный симптом после поднятия тяжестей, переохлаждения, длительного пребывания в неудобной позе, травмирования спины.
Так как дорсалгия — понятие обширное, стоит рассмотреть ее типы с точки зрения локализации и интенсивности.

Классификация по локализации:
- торакалгия — боли в грудном отделе спины;
- цервикалгия — неприятные симптомы в шее;
- люмбалгия — боли в пояснице.
Также боли могут быть локальными — расположенными в зоне самой патологии, и диффузными — рассредоточенными на обширном участке спины.
Классификация дорсалгии по продолжительности и выраженности симптомов:
- острая. Ярко выраженная боль, которая может беспокоить человека до 3-х недель;
- хроническая. Может иметь менее яркую выраженность, чем острая, но симптомы сохраняются более 3-х недель. Зачастую становится причиной утраты дееспособности и инвалидности.
В целом дорсалгию можно охарактеризовать как боль в спине. Но в зависимости от ее причины, может меняться характер спазмов и их локализация, а также добавляться и другие неприятные проявления.

Симптомы дорсалгии при ревматизме:
- острая боль в пояснице, которая может отдавать в бедра, ягодицы, одну или обе ноги;
- спазм, возникающий после длительного пребывания в одной позе.
Симптомы при инфекционной дорсалгии:
- боль, пронизывающая позвоночник по всей длине;
- очаговая боль в поясничном, грудном, шейном или копчиковом отделе;
- отечность и покраснение кожи в участке поражения.
Симптомы мышечной дорсалгии:
- обширный очаг спазма в правой или левой половине тела;
- наличие болевых точек, которые можно нащупать при надавливании на спину;
- усиление недомогания при переменах погоды;
- приступы мышечной слабости.
Проявления остеохондроза:
- чувство спазма в спине при длительном пребывании в одном положении;
- усугубление состояния при резких наклонах или поворотах корпуса;
- чувство полного онемения или “мурашек” в конечностях;
- головные боли и головокружения;
- ухудшение качества зрения, слуха, работы вкусовых рецепторов;
- слабость;
- частичный паралич конечностей.
Также к болям в спине добавляются и другие симптомы при патологиях внутренних органов. Когда имеют место болезни почек, человек чувствует боль в животе, тянущее чувство в пояснице, появляются частые позывы в туалет. При болезнях ЖКТ появляются опоясывающие боли, проблемы с пищеварением, спазмы в желудке, тошнота после еды. Болью в спине могут проявляться заболевания мочеполовой системы. У мужчин это может быть воспаление простаты, у женщин — заболевания матки и яичников, внематочная беременность.
Ко вторичной дорсалгии относят боли, которые не связаны с заболеваниями позвоночника. Вторичная дорсалгия может быть вызвана сильным стрессом. В этом случае человек пребывает в сильном напряжении, что вызывает мышечный спазм и нарушения кровообращения. В результате может появиться общее недомогание, хроническая бессонница, ломота во всем теле.
Неправильные и чрезмерные физические нагрузки приводят к растяжениям, а иногда и разрывам мышц. В результате человек чувствует боль в состоянии покоя, она может быть острой, спазмирующей или ноющей. Также боль усиливается во время наклонов и поворотов тела, надавливания на травмированный участок. При сильных повреждениях мягких тканей в месте поражения образуется гематома и отек.

Плоскостопие — нарушение строения стопы, в результате которого происходит неправильное распределение нагрузки на ноги и позвоночник, что вызывает спазм.
Такая серьезная патология, как аневризма аорты, может вызвать боли в спине. Если нарушение локализуется в грудном отделе, затрудняется процесс вдоха и глотания, больного может мучить кашель. Если патология развилась в поясничном отделе, появляются отечность, чувство пульсации в животе, лихорадка, ломота во всем теле.
Важно понимать, что и первичная, и вторичная дорсалгия — это только лишь симптом, который может указывать на разные патологии, связанные или не относящиеся к тканям спины.
Если боль в спине приносит сильный дискомфорт и сохраняется в течение более чем 1 недели, необходимо обратиться к врачу. Стоит начать с посещения терапевта. Врач проведет опрос, осмотр и назначит дополнительные обследования и анализы.
Для дополнительной диагностики причин дорсалгии используются следующие методы:
- анализ крови и мочи;
- рентгенография — позволяет оценить состояние костной ткани;
- электромиография — диагностическая методика оценки состояния мышц;
- денситометрия — оценка плотности костной ткани при подозрении на остеопороз;
- остеосцинтиграфия — рентгенологическое исследование с введением в суставные полости контрастного вещества;
- УЗИ внутренних органов — проводится при подозрении на вторичную дорсалгию, связанную с болезнями ЖКТ, почек или органов мочеполовой системы;
- КТ и МРТ — наиболее информативные методики, которые позволяют оценить состояние всех тканей организма. Используются при наличии размытой картины симптоматики болезней.
По результатам обследования терапевт сможет направить вас к узкому специалисту: ортопеду, неврологу, вертебрологу, урологу или гинекологу.

Терапия при наличии дорсалгии предполагает целый комплекс процедур. Это прием медикаментов, использование специальных поддерживающих корсетов, физиопроцедуры, массаж и лечебная физкультура. Ошибочно полагать, что эффективным способом устранить дорсалгию является постельный режим. Покой показан больному только в первые 2-3 дня после появления симптома. В дальнейшем обездвиживание может стать причиной развития осложнений. Долгое пребывание в лежачем положении вызывает сокращение объемов и снижение силы мышц, уменьшение тонуса сосудов, недостаток минералов в костях.
Медикаментозная терапия
Препараты для лечения дорсалгии используются только по назначению врача. В первую очередь применяют обезболивающие. Они могут быть назначены в виде мазей, таблеток или инъекций. Если боль нестерпима, может быть проведена паравертебральная блокада — инъекция обезболивающего препарата в межпозвонковый просвет. Позволяет снять болевой симптом в позвоночнике на несколько недель. Также для лечения назначают препараты, стимулирующие кровообращение, укрепляющие костную и мышечную ткань, снижающие отечность, усиливающие иммунитет. Дополнительно больной может принимать седативные препараты, которые помогут снять стресс и нормализовать сон, нарушенный в результате постоянного дискомфорта.
Физиотерапия
Для нормализации кровообращения, снятия болезненного спазма, уменьшения отечности назначают электромиостимуляцию, магнитотерапию, акупунктуру, кварцевание.
Электромиостимуляция — принудительное сокращение мышц при помощи микроразрядов тока.
Магнитотерапия — воздействие на ткани двумя магнитами, которые за счет силы сопротивления обеспечивают микромассаж на глубине до 6 см, чего нельзя получить другими способами.
Акупунктура — восточная методика воздействия на биологически активные точки на теле при помощи тонких игл. Стимуляция в нужных точках активизирует нервные окончания, которые передают сигнал в пораженный орган, где начинаются естественные процессы восстановления.
Кварцевание — воздействие на организм специальной ультрафиолетовой лампой, под лучами которой ускоряется обмен кальция и фосфора в тканях, уничтожаются патологические микроорганизмы, активизируются иммунобиологические процессы.
О чем может говорить дорсалгия и как определить причины настоящие болей:
Поддерживающие корсеты
Это система из прочной, эластичной ткани с ребрами жесткости. Предназначена для корректировки осанки и снятия нагрузки с позвоночника. Корсеты различаются по форме и назначению. Представлены отдельно для шейного, грудного и поясничного отделов. Фиксируются при помощи эластичных лент и застежек, а ребра жесткости обеспечивают поддержание спины в анатомически правильном положении. В это время снимается нагрузка со спазмированных мышц, что позволяет унять боль. Ношение корсета назначается врачом и проводится курсами.
Массаж
Мануальная терапия является одним из самых действенных средств при дорсалгии. Массаж можно выполнять как в специализированных центрах, так и в домашних условиях. Но перед его проведением важно убедиться, что негативные симптомы не были вызваны воспалениями, новообразованиями или инфекционными патологиями. В таких случаях проведение массажа противопоказано.
Техника массажа при дорсалгии подбирается в зависимости от локализации и причины болей. Если источником проблемы является остеохондроз, прорабатывают шейно-воротниковую зону, при нарушениях в грудном отделе массируют эту область, а также грудь и живот больного. При наличии патологий в поясничном отделе выполняют массаж этой зоны, а также копчика, ягодиц и ног. Во время массажа важно не оказывать воздействие на позвоночник. При наличии остеохондроза, сколиоза, артроза и других патологий костной ткани позвонки могут быть смещены и частично разрушены. В этом случае образуется защемление нервов и сосудов, и мануальное воздействие может только усугубить патологию.
ЛФК
Лечебная физкультура является основой консервативного лечения. Правильное выполнение упражнений позволяет снять спазм с мышц, улучшить состояние межпозвоночных дисков, нормализовать кровообращение в спине. Важным правилом при выполнении упражнений является плавность, отсутствие резких движений и постепенное увеличение нагрузки.

Упражнения:
- Встаньте ровно, руки по швам, ноги на ширине плеч. Поднимайте руки через стороны и постепенно становитесь на носочки на вдохе. Тянитесь руками вверх, вытягивая мышцы спины. Опустите руки на выдохе.
- Ложитесь на спину, ноги слегка согните в коленях. Правую руку заведите за голову, ноги отведите влево так, чтобы левая нога легла на пол, а правая лежала сверху. При этом поворачивайте голову в противоположную сторону. Выполните в обе стороны.
- Подогните ноги под себя, сядьте на пятки, положите руки на колени перед собой. Выгните спину дугой назад, плечи поверните вперед, почувствуйте, как растягиваются мышцы. Затем спину выгните в обратную сторону, плечи отведите назад, максимально раскройте грудную клетку, шею вытяните. Повторить несколько раз.
- Встаньте на четвереньки, руки и ноги расставьте на ширину плеч. Сядьте на пятки так, чтобы ладони остались на прежнем месте, положите живот на колени, голову опустите. В это время мышцы спины вытягиваются.
- Из положения на четвереньках, слегка отпрыгните ногами назад и встаньте на носочки. Затем поднимите таз так, чтобы ноги выпрямились, а туловище и руки образовали прямую линию. В результате тело согнуто только в тазовой зоне. Эта поза в йоге называется “Собака мордой вниз”. Максимально прогните спину в области лопаток, чтобы корпус и руки были как можно ровнее. Задержитесь на пару секунд.
- Из предыдущего положения опустите таз вниз, голову поднимите вверх, прогнитесь в спине. В этой позе вы фиксируете тело на вытянутых руках и носках стоп, ноги и таз при этом не касаются пола. Из этой позиции снова вернитесь в позу “Собака мордой вниз”.
- При болях в шее поможет простое упражнение. Для этого положите ладонь на лоб, давите рукой, а головой оказывайте сопротивление. В это время вы должны почувствовать, как напрягаются мышцы на задней поверхности шеи. Давление стоит оказывать приблизительно в ⅓ максимальных усилий. Повторите то же самое с ладонью поочередно на висках и затылке. Такая простая техника помогает снять спазм с мышц, который вы могли не замечать по причине долгого пребывания в одной позе, например, сидя на работе за столом.
Не делайте резких движений во время лечебных упражнений. Если вы чувствуете боль и недомогание, откажитесь от некоторых упражнений или сделайте перерыв в тренировках.
Оперативное лечение
Операция при дорсалгии назначается в крайних случаях, когда в структуре позвоночника появились сложные, необратимые нарушения. Для этого используют разные методики:
- дискэктомия. Удаление межпозвонкового диска вместе с образовавшейся на нем грыжей;
- электростимуляция. Установка специального импланта, который при помощи электрических импульсов блокирует болевые ощущения;
- спондилодез. Удаление деформированных фрагментов позвоночника.
Оперативные методики полностью избавляют пациента от патологии. Но в дальнейшем организм требует предельного внимания, регулярного выполнения поддерживающих лечебных процедур, воздержания от перенапряжения. Нередко выполненная операция становится поводом для присвоения инвалидности.

Чтобы никогда не столкнуться с дорсалгией или уменьшить ее проявления при наличии патологий, стоит придерживаться простых правил:
- следите за правильной осанкой;
- при обнаружении боли в спине сразу обращайтесь к врачу;
- если у вас сидячая работа, делайте небольшие перерывы на разминку через каждый час;
- замените матрас на ортопедический, подушка должна быть небольшой и в меру жесткой;
- избегайте переохлаждения;
- не поднимайте тяжести. Если этого избежать не удалось, используйте поддерживающий корсет и во время поднятия держите спину прямо, чтобы нагрузка приходилась на ноги;
- нормализуйте свой вес;
- разнообразьте рацион, включите в него продукты, богатые кальцием;
- регулярно выполняйте зарядку и проходите курсы массажа.
Это простые рекомендации, которые подходят всем, независимо от возраста и состояния здоровья. Их соблюдение поможет сохранить нормальное состояние позвоночника.
Дорсалгия — неприятный симптом, который не дает жить привычной жизнью. Боль выматывает, мешает спать и заниматься делами. Для снятия неприятных симптомов и лечения их причин используйте тренажер-массажер Древмасс. Он разработан для профессионального выполнения лечебного массажа и физкультуры в домашних условиях.
Тренажер состоит из рамы и гладких роликов. Когда вы ложитесь на него спиной, ролики располагаются в местах прохождения околопозвоночных мышц. При выполнении прокатов по роликам мышцы глубоко разминаются. Это способствует снятию спазма, восстановлению кровообращения, плавному вытяжению позвоночника, что позволяет уменьшить грыжи и деформации межпозвонковых дисков. После тренировок на Древмасс боль уходит, структура позвоночника восстанавливается как после выполнения ЛФК и массажа.

Также занятия станут отличной профилактикой и лечением сколиоза, кифоза, радикулита, остеохондроза и других недугов позвоночника. Достаточно всего 15-20 минут в день, чтобы забыть о болезнях спины.
Тренажер изготовлен из прочной, натуральной древесины, имеет компактную конструкцию и несколько вариантов размеров для возможности подобрать модель под свой рост.
В комплекте прилагаются ролики разных диаметров, главный из которых — активный ролик самого большого размера. Именно он оказывает самое интенсивное воздействие, поэтому его перемещением вы можете выбирать проработку определенных зон. При кифозе или сколиозе установите активный ролик в области грудного отдела, при остеохондрозе — в шейном, при радикулите — поясничном.
Тренажер-массажер Древмасс подходит для использования в любом возрасте. С ним лечение различных патологий спины можно эффективно выполнять в домашних условиях.
С пожеланием здоровья,
Ваша команда Drevmass
Заказать звонок
Дорсалгии при дегенеративных заболеваниях позвоночника | Беленький А.Г.
Боли в области позвоночника (дорсалгия) – наиболее частая проблема, связанная с опорно–двигательным аппаратом в популяции. Каждый седьмой взрослый в мире (а в возрасте старше 40 лет – каждый второй) когда–либо испытывал боль в спине. Проблема дорсалгий выходит далеко за рамки таких узких специальностей, как неврология, ортопедия и ревматология, и является общемедицинской проблемой.
Причины дорсалгий разнообразны. В относительно небольшой пропорции они представлены воспалительной патологией суставов позвоночника (воспалительными спондилоартропатиями), частота которой не превышает 0,1–0,2% в популяции, среди мужской – несколько больше. Выраженная локальная боль в позвоночнике может быть обусловлена инфекционным спондилодисцитом (в том числе туберкулезным) и метастатическим поражением тел позвонков при раке легких, желудка, простаты, шейки матки и молочной железы. Хотя данная патология встречается относительно редко, о ней необходимо помнить в упорных, плохо поддающихся лечению, случаях. Таким образом, основная часть проблем, связанных с дорсалгиями, обусловлена невоспалительными заболеваниями позвоночника, которые, в свою очередь, могут быть связаны как с врожденными аномалиями развития позвоночника, так и возрастной дегенерацией структур, ответственных за его функционирование. В первом случае патология позвоночника заявляет о себе в детском и юношеском возрасте и часто связана с ортопедическими нарушениями – идиопатическим сколиозом, кифозом, нарушением осанки. Отличие последней от идиопатического сколиоза заключается в компенсаторном искривлении позвоночника в ответ на невертеброгенную причину – разность в длине ног, привычная «порочная» поза, постоянное ношение сумки на одном плече и т.д. Нередко ортопедические нарушения встречаются на фоне присутствия других признаков аномальной соединительной ткани – избыточной подвижности суставов, пролапса клапанов сердца, нефроптоза и т.д. При выявлении нескольких признаков структурной аномалии состояние обозначают, как синдром недифференцированной дисплазии соединительной ткани или, что бывает очень часто, при наличии гипермобильности суставов – гипермобильный синдром.
Не редкостью в ревматологической практике является юношеская остеохондропатия, или болезнь Шоермана–Мау – проявление врожденного дефекта развития опорных площадок (замыкательных пластинок) позвонков. Отличительной особенностью данной патологии является начало симптоматики, совпадающее с периодом интенсивного роста (14–17 лет) и типичные рентгенологические признаки – «двойной» контур опорных площадок, многочисленные грыжи Шморля, клинивидная деформация тел позвонков и ранние дегенеративные изменения.
Для этой группы заболеваний характерны: связь дорсалгий с нагрузкой, чаще статической, незначительная эффективность нестероидных противовоспалительных препаратов и хороший ответ на систематические занятия гимнастикой. В последующем у таких индивидуумов нередко формируется несимптоматический кифоз или кифосколиоз, с которым они благополучно и сосуществуют всю жизнь. Однако у большинства симптомы появляются вновь или усиливаются в возрасте 30–35 лет, что связано с более ранним и тяжелым дегенеративным процессом в суставах позвоночника в сравнении с другими людьми.
Как уже говорилось, дорсалгии в виде люмбалгии и люмбоишиалгии являются одной из самых частых причин нарушения здоровья среди трудоспособного населения. У подавляющего большинства пациентов боль в спине хотя субъективно и влияет на качество жизни, но преходяща и не приводит к стойкой потере трудоспособности. Однако в ряде случаев дорсалгия может являться первым клиническим проявлением серьезного заболевания, требующего активного врачебного вмешательства.
По этиологическому признаку боли в спине разделяют на вертеброгенные и невертеброгенные. Наиболее распространенная причина вертеброгенных дорсалгий – остеохондроз позвоночника, представляющий собой результат в общем–то закономерных возрастных дегенеративно–дистрофических процессов в межпозвонковых дисках, межпозвонковых суставах и мышечно–связочном аппарате позвонково–двигательного сегмента. Пик жалоб приходится на зрелый возраст – 30–45 лет, с явным преобладанием женщин. У ряда индивидуумов под влиянием наследственных (упоминавшиеся аномалии развития) или внешнесредовых (травмы, повышенная нагрузка) факторов дегенеративный процесс начинается в относительно молодом возрасте – 20–25 лет. После 50 лет наблюдается уменьшение частоты эпизодов острых люмбалгий, что связано с компенсаторными изменениями в межпозвонковых дисках и позвонках – формированием синдесмофитов и вторичной иммобилизацией позвоночника.
Невоспалительные вертеброгенные причины дорсалгий:
- Пролапс или протрузия диска
- Спондилез
- Сакрализация, люмбализация
- Артроз фасеточных суставов
- Спинальный стеноз
- Нестабильность позвонково–двигательного сегмента, спондилолистез
- Остеопоретические компрессионные переломы позвонков
- Функциональные нарушения (функциональные блоки позвонков).
Основу диагностики вертеброгенных дорсалгий составляют данные, получаемые при клиническом осмотре. Инструментальная диагностика используется для подтверждения клинических данных и для дифференциально–диагностических целей. Основным методом инструментальной диагностики остается рентгенография, и только при необходимости детализации морфологических изменений используют более дорогостоящие компьютерную и ядерно–магнитно–резонансную томографию.
Ведущим рентгенологическим симптомом остеохондроза позвоночника является уменьшение высоты межпозвонкового промежутка, которое, однако, можно наблюдать и при полном отсутствии симптоматики. Последний факт не предполагает использование инструментальных методов при первом обращении пациента. В ясных клинических случаях только отсутствие эффекта простейших рекомендаций (отдых) и лечение нестероидными противовоспалительными препаратами (НПВП) является показанием к инструментальному исследованию.
Клинические проявления остеохондроза позвоночника представлены двумя группами синдромов: компрессионно–ишемическими или радикулярными и рефлекторными мышечно–тоническими, протекающими со спазмом паравертебральных мышц без вовлечения собственно корешка. Последние являются наиболее частыми причинами торакалгий и люмбалгий. При этом типичным нарушением функции позвоночника, помимо боли, является ограничение его подвижности в двигательном сегменте – обратимое блокирование, представляющее собой компонент «порочного круга»: боль–мышечный спазм – боль – мышечный спазм. Функциональные нарушения в позвоночнике ответственны за абсолютное большинство случаев дорсалгий в популяции (до 90%), хорошо отвечают на покой, в упорных случаях эффективны мануальная терапия и миорелаксант. В целом у пациентов с рефлекторными мышечно–тоническими синдромами прогноз хороший.
Более сложные терапевтические проблемы представляют истинные радикулопатии. При данном варианте вертеброгенной боли обязательными компонентами являются зоны гипостезии (снижения чувствительности) и снижение (выпадение) рефлексов, соответствующих конкретному корешку. Патогенез радикулярного синдрома включает механическое сдавление корешка, протекающее с компонентами асептического воспаления, локального отека, ишемии и вторичного рефлекторного спазма близлежащих мышц. Различное участие перечисленных компонентов в формировании клинической картины люмбо– или люмбоишиалгий предполагает использование для лечения различных методов, в том числе и различных групп фармпрепаратов. Наиболее тяжелые клинические проявления возникают при формировании пролапсов и протрузий дисков, которые в связи с анатомическими особенностями человека встречаются только в пояснично–крестцовом отделе позвоночника.
Лечение дорсалгий, возникших на фоне остеохондроза, зависит от патогенетической формы (радикулярный или рефлекторный мышечно–тонический синдром), периода и эффективности предшествующих мероприятий.
Обязательным (а иногда и единственным) условием купирования болевого вертеброгенного синдрома является полный покой в течение всего острого периода. Пациент соблюдает постельный режим (поднимаясь только в туалет), находясь в позе, при которой боли отсутствуют или выражены в наименьшей степени. По завершении острого периода (через 3–5 дней при рефлекторном синдроме и 2 недели при радикулярном) пациент постепенно расширяет объем двигательной нагрузки с достижением работоспособного состояния через 6–15 дней. В этот период дополнительно могут применяться согревающие и противовоспалительные препараты в виде гелей и мазей. При выраженном болевом синдроме или затяжном течении лечение дополняют приемом фармакологических препаратов внутрь или парентерально.
Фармакотерапия вертеброгенного болевого синдрома многообразна и зависит от формы синдрома и преобладающего патогенетического компонента. Основу лекарственного лечения составляют известные противовоспалительные препараты: диклофенак, индометацин, нимесулид и т.д. В острый период предпочтительно внутримышечное введение (диклофенака, фенилбутазона) в домашних условиях коротким курсом. Ошибочной тактикой будет проведение такого курса в поликлинике, так как при этом теряется самый важный лечебный фактор – охранительный режим покоя. При очевидном мышечном компоненте целесообразно применение миорелаксантов. Одним из наиболее успешных средств купирования острой позвоночной боли является отлично зарекомендовавший себя комбинированный препарат Амбене, сочетающий мощный противовоспалительный эффект дексаметазона и фенилбутазона и мегадозу витамина В12, традиционно используемого для лечения патологии периферических нервов. Курс, состоящий из трех внутримышечных инъекций, нередко позволяет полностью купировать приступ, плохо поддававшийся лечению стандартными НПВП.
Острый период завершается полным выздоровлением (точнее, ремиссией, так как заболевание склонно к рецидивам) или переходом состояния в подострую или хроническую стадию, что нередко можно видеть при радикулярном синдроме. На этом этапе лекарственную и физическую терапию подбирают индивидуально с учетом всех особенностей, в том числе и психологических, пациента. Лечение включает полноценную реабилитацию (индивидуальный комплекс лечебной гимнастики, вытяжение, бальнеотерапию), подбор эффективной лекарственной терапии – НПВП, миорелаксантов, мочегонных (спиронолактон), витамин В12–содержащих препаратов, в ряде случаев – антидепрессантов. Нередко на этой стадии можно видеть хороший эффект от паравертебрального введения (блокад) комбинации местных анестетиков (новокаина, лидокаина) с кристаллическими формами глюкокортикостероидов (ГКС). Локальная инъекционная терапия может оказаться методом выбора при ограниченной возможности использования НПВП (сопутствующий гастрит или язвенная болезнь желудка/двенадцатиперстной кишки). Здесь присутствует субъективный компонент – умение врача правильно определить источник болевых ощущений (паравертебральная мышца или непосредственно место выхода корешка) и соответственно ввести препарат в нужное место.
При затяжном течении люмбо– и люмбоишиальгии, не отвечающей на вышеупомянутые методы лечения можно ожидать эффекта от эпидурального введения местного анестетика с микрокристаллическим глюкокорикостероидом. Эпидуральное введение ГКС при упорной ишиальгии проводится с 1953 года. Метод используется с различной степенью активности во многих клиниках, в том числе и отечественных. Проведенные контролируемые исследования, в том числе и двойные слепые, показали достоверную эффективность и безопасность эпидурального введения ГКС с анестетиком в сравнении с введением одного анестетика. Эффект наблюдался в 50–70% случаев, резистентных к другим видам терапии. При этом положительный результат наблюдался вне зависимости от определения при инструментальном исследовании пролапса или протрузии диска. В ряде случаев эпидуральное введение ГКС позволяло избежать оперативного вмешательства. Патогенетическим обоснованием этого метода лечения является возможность локального сдавления корешка воспалительным отеком на уровне входа в межпозвонковое отверстие со стороны спинномозгового канала. Введение микрокристаллической формы ГКС в эпидуральное пространство создает противовоспалительную концентрацию ГКС непосредственно в очаге поражения.
Показания к эпидуральному введеню ГКС:
- Люмбальгия и люмбоишиальгия в подостром периоде (до 6 месяцев) с признаками поражения корешка при отсутствии эффекта от других видов терапии.
- Люмбальгия и люмбоишиальгия в подостром периоде (до 6 месяцев) без признаков вовлечения корешка.
Противопоказания к эпидуральным инъекциям ГКС:
- Признаки нарушения функции тазовых органов
- Гиперчувствительность к местным анестетикам или препаратам ГКС
- Инфекционные поражения кожи в месте инъекции
- Геморрагический синдром.
Описание эпидуральной инъекции
Процедуру проводят в тех же условиях, что и внутрисуставное введение ГКС. В помещении должен находиться противошоковый набор (атропин, адреналин, преднизолон). Пациент лежит на животе, ноги вытянуты. Другой вариант позы при выполнении инъекции – туловище находится на столе или кушетке, бедра согнуты под прямым углом. Пациент опирается стопами или коленями на пол. Доступ в эпидуральное пространство осуществляют через крестцовое отверстие (hiatus sacralis). Крестцовое отверстие находят пальпаторно, ориентирами служат остистые отростки крестца, копчик и рога крестца (cornu sacralis), которые его обрамляют. Убедившись в отсутствии в месте предполагаемой инъекции признаков инфекции или кожного раздражения, обрабатывают кожу, как для малой операции (йод–спирт). Проводят инфильтрационную анестезию места будущей эпидуральной инъекции иглой 0,8–40 мм (внутримышечной) 2 мл 2% раствора лидокаина, от поверхности кожи до провала иглы в эпидуральное пространство. Затем в направлении, показанном на рисунке (или под большим углом), в эпидуральное пространство вводят иглу длиной 40–50 мм (не рекомендуется использовать иглы длиной более 50 мм из–за опасности пункции дурального пространства). После провала иглы осуществляют пробную аспирацию – при появлении в шприце крови или спинномозговой жидкости процедуру прекращают. При свободном поступлении жидкости вводят основную смесь препаратов: 10–20 мл 0,5% новокаина и 1,0 мл микрокристаллического бетаметазона или триамсинолона. Процедура требует навыков локальной инъекционной терапии, хотя вероятность ошибки невелика. При слишком глубоком введении иглы возможно введение препарата в субарахноидальное пространство, но получение спинномозговой жидкости до начала введения явно укажет на положение иглы. При недостижении эпидурального пространства при введении будет ощущаться значительное сопротивление. После процедуры пациент самостоятельно осторожно встает и находится под наблюдением еще 20 минут. Типичным является умеренное онемение нижних конечностей, что, с одной стороны, свидетельствует о правильности выполнения процедуры, с другой, – о необходимости присутствия сопровождающего лица при амбулаторном ее выполнении.
Рис. 1. Схема проведения эпидуральной инъекции
Процедура безопасна. При анализе результатов проведения 75000 процедур количество серьезных осложнений не превысило 0,05%, частота легких нежелательных реакций в виде усиления боли, артериальной гипотензии и головной боли в первые сутки составила в среднем 1,5%. Случаев смерти не было. При эффекте процедуру можно повторять с интервалом 3–4 недели, имея в виду возможность системного действия ГКС.Отсутствие эффекта свидетельствует о механических причинах сдавления корешка (или конского хвоста) и является дополнительным показанием к оперативному вмешательству.
Заключение
Таким образом, боли в позвоночнике могут иметь различный патогенез и такие же разнообразные методы лечения. Каждый пациент с болью в области позвоночника по–своему уникален и требует внимательного осмотра для выбора оптимального метода лечения. Современная медицина располагает большими возможностями в помощи пациентам с позвоночной болью. Врачи любой специальности должны иметь представление и владеть методами терапевтического и физического лечения этих состояний, столь значительно определяющих качество жизни больших групп населения.
Литература:
1. Вознесенская Т.Г. Боли в спине и конечностях. В книге: Болевые синдромы в неврологической практике. Под. Редакцией А.М. Вейна. М. Мед. пресс . 1999. С.217–280.
2. Попелянский Я.Ю. Болезни периферической нервной системы. М. Медицина, 1989.
3. Коган О.Г., Петров Б.Г., Шмидт И.Р. Лечебные медикаментозные блокады при остеохондрозе позвоночника. Кемерово, 1988.
4. Matheus J.A. The place of epidural injections in the treatment of back pain and sciatica. EULAR. Rheumatology in Europe. N4,V.26, 1997. P.153–155.
5. Tanner J.A. Epidural injections: a new survey of complications and analysis of the literature. Journal of orthopedic medicine. 18 [3] 1996. P. 78–82.
Что такое дорсалгия. Лечение болезненных состояний спины
- Принципы лечения
- Дорсалгия — как новое ортопедическое заболевание
- Зона грудного отдела позвоночника
- Область поясничного отдела позвоночника
- Шейная локализация
- Вертеброгенная природа недуга
- Неуточненная форма
Этот официальный медицинский термин находится у многих людей на слуху, однако для простого обывателя не является понятным, что это за заболевание и какова причина его возникновения. Дорсалгия не является самостоятельной патологией, а лишь характеризуется болевым синдромом в области спины. Это патологическое состояние возникает под воздействием как внешних, так и внутренних факторов. Наиболее вероятной причиной развития дорсалгии являются дегенеративно-дистрофические изменения в структурах позвоночного столба, а также травматические повреждения позвоночника. Для того чтобы знать наверняка, что за болезнь послужила фактором возникновения боли в спине, человеку необходимо пройти комплексное обследование, которое включает инструментальные и лабораторные методики.
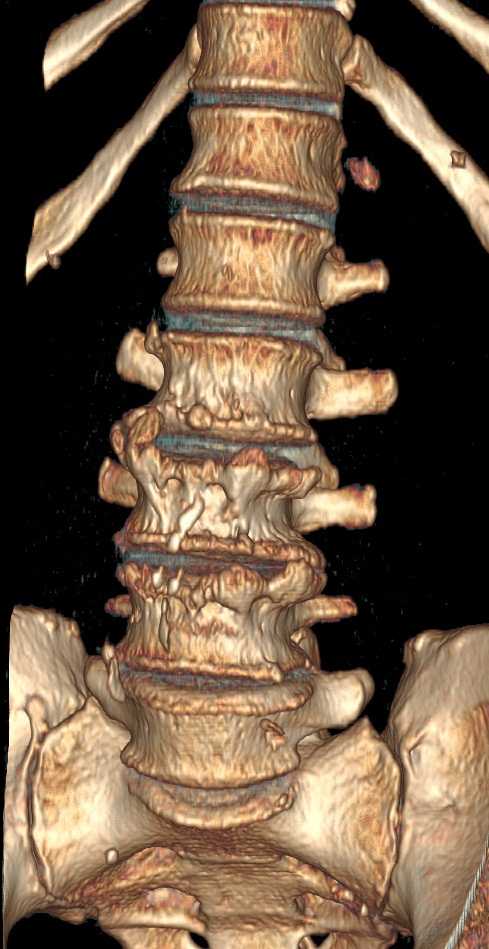
Изменения на снимках КТ.
Как и множество других патологических состояний, дорсалгия имеет собственный код по мкб 10, который соответствует маркировке М54 (дорсалгия невыясненной этиологии). Главным проявлением этого состояния является болевой синдром, который может затрагивать отдельную область спины, или распространяться на всю ее площадь.
Важно! Когда человек обращается к медицинскому специалисту с жалобами на боль в спине, ему рекомендовано описать все симптомы, которые его беспокоят. Диагностическое значение имеет характер болевого синдрома, его усиление при физической нагрузке, наличие или отсутствие болевой и тактильной чувствительности, а также наличие судорожного синдрома.
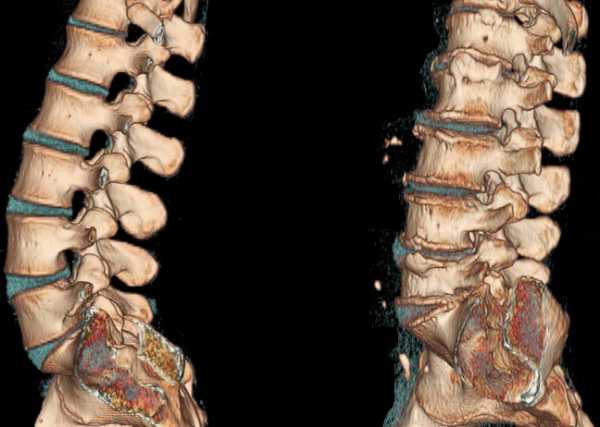
Другой ракурс. Слева здоровый позвоночник, справа с дегенеративным изменениями.
Хроническая боль в спине является постоянным спутником людей, страдающих остеохондрозом. Этот вялотекущий дистрофический процесс в межпозвонковых дисках характеризуется уменьшением толщины данных образований, снижением их амортизирующей функции, и развитием корешкового синдрома.
Для того чтобы понимать, насколько распространена эта патология среди людей молодого и среднего возраста, достаточно зайти на форум, посвящённый заболеваниям опорно-двигательного аппарата. Подобные интернет-ресурсы создаются людьми с одинаковыми проблемами для обмена опытом. Кроме того, многие форумы о заболеваниях костно-суставной системы регулярно просматривают медицинские специалисты, которые оставляют свои комментарии относительно вопросов диагностики и лечения заболеваний.
Принципы лечения
Когда человек сталкивается с монотонной ежедневной болью в области спины, у него возникает острая необходимость искать способы избавления от мучительного недуга. Независимо от того, какой отдел позвоночного столба спровоцировал дорсалгию, для её лечения используются фармацевтические препараты, мануальная терапия, физиотерапевтическое лечение, массаж, лечебная физкультура, а также дополнительные методы воздействия на биологические структуры организма.
Важно! Если организм человека находится в острой стадии болевого синдрома, то ему противопоказаны любые из перечисленных методик, за исключением лекарственных медикаментов. Неумелое физическое воздействие при мануальной терапии и массаже повлечет за собой усиление боли и длительную утрату физической активности.
Ниже будет представлена обобщающая таблица, которая включает основные группы лекарственных медикаментов, используемых для купирования болевого синдрома в области спины.
| Задачи лечения | Используемые группы лекарственных средств | Наименования препаратов |
| Снятие болевого синдрома | Нестероидные противовоспалительные препараты (НПВП), анальгетики, глюкокортикостероиды и местные анестетики (для блокад) | Для внутреннего и инъекционного применения: Диклофенак, Ибупрофен, Кетанов, Вольтарен, Новокаин, Дипроспан, Лидокаин, Дексаметазон, Ксефокам. |
| Для наружного применения: Финалгон, Вольтарен гель, Диклофенак гель, Дип Рилиф, Долобене гель. | ||
| Устранение мышечного спазма | Мышечные релаксанты центрального действия | Сирдалуд (таблетки), Мидокалм (инъекции или таблетки), Баклофен. |
| Нормализация эмоционального фона | Седативные препараты, трициклические антидепрессанты | Амитриптилин, Венлафаксин, Дулоксетин. |
| Восстановление нарушенных функций | Поливитаминные комплексы, хондропротекторы | Мильгамма, Доппельгерц Актив, Нейробион, Хондроитина сульфат. |
Важно! Основным звеном терапии дорсалгии являются нестероидные противовоспалительные препараты. Эта группа медикаментов блокирует специфические ферменты ЦОГ 1 и ЦОГ 2, в результате чего повышается уязвимость слизистой оболочки желудка. Для того чтобы лечение болей в спине не привело к развитию эрозивно-язвенных изменений в области желудочно-кишечного тракта, пациентам рекомендуют включить в лекарственную терапию препараты из группы ингибиторов протонной помпы (Омепразол). Их действие направлено на защиту стенок желудка от раздражающего воздействия соляной кислоты.
После стихания острых проявлений дорсалгии, человек может приступать к реализации дополнительных методов лечения. Методики аппаратной физиотерапии способствуют уменьшению интенсивности воспалительного процесса, снимают отёк и ускоряют регенерацию поврежденных тканей. Для лечения болей в спине, используются такие физиотерапевтические процедуры:
- Магнитотерапия;
- Фонофорез и электрофорез;
- Бальнеолечение;
- Парафиновые аппликации;
- УВЧ;
- Ультразвук.
Лечебно-реабилитационные мероприятия при дорсалгии включают приемы мануальной терапии и постизометрической релаксации. Любые самостоятельные действия в отношении позвоночного столба, категорически противопоказаны. Приемы мануальной терапии высокоспецифичны по своей сути, поэтому выполнять их должен квалифицированный медицинский специалист.
После окончания приема миорелаксантов, с целью профилактики мышечного гипертонуса, рекомендовано использование приемов расслабляющего массажа, который включает поглаживание спины, легкое растирание с целью разогрева мышечного корсета, а также неглубокое и последовательное разминание.
Лечебная гимнастика, также является неотъемлемым пунктом комплексной терапии боли в спине. Подбор лечебных упражнений ведется в соответствии с причиной, которая спровоцировала болевой синдром, а также с учётом тех хронических сопутствующих заболеваний, которые имеются у человека. Среди людей, столкнувшихся с проявлениями дорсалгии, особой популярностью пользуется гимнастика при участии Александры Бониной, которая является специалистом в области спортивной медицины и ведёт активную пропаганду здорового образа жизни. С авторским комплексом гимнастических упражнений можно ознакомиться на видеоканале Александры Бониной, который расположен на видеохостинге YouTube.
Еще одним специалистом в области лечения заболеваний опорно-двигательного аппарата и сосудистых патологий, является Богачев Валентин Юрьевич. Лечебная физкультура Богачёва включает в себя гимнастические приемы, которые направлены на улучшение трофики структур позвоночного столба и стимуляцию регенеративных процессов.
Дорсалгия — как новое ортопедическое заболевание
В современных медицинских кругах, симптомокомплекс под названием дорсалгия всё чаще рассматривается как новая нозологическая единица. Еще 10 лет назад, специалисты в области ортопедии и неврологии ассоциировали данный термин с любым проявлением боли в спине. Более ранним термином, который использовался в медицинских кулуарах, является дорсопатия. Сегодняшнее представление о дорсалгии характеризуется, как дегенеративно-дистрофические изменения в структурах позвоночного столба. При этом, дорсалгия не сопровождается изолированным повреждением нервных стволов и мышечного аппарата. Нельзя обозначить точно, какое из приведённых вариантов интерпретации дорсалгии имеет право называться истинным.
Многие медицинские специалисты продолжают использовать термин дорсалгия в тех случаях, если причиной болей в спине является не остеохондроз, а другая соматическая патология.
Зона грудного отдела позвоночника
Дегенеративно-дистрофические изменения в области грудного отдела позвоночника, являются потенциальным фактором развития боли в спине. Характерные симптомы возникают при локальных изменениях в межпозвонковом пространстве. В начальной стадии патологических изменений, дистрофические процессы затрагивают область студенистого ядра, которое со временем активно растягивает фиброзную капсулу, и при выходе за пределы межпозвонкового пространства осуществляет компрессию корешков спинного мозга. При развитии грудной дорсалгии, клиническая картина включает в себя вынужденное положение человека, очевидные затруднения при осуществлении вдоха, а также характерные жалобы, напоминающие проявления сердечной боли. Для дорсалгии грудного и шейного грудного отдела позвоночного столба, характерны такие симптомы:
- Ограниченная подвижность грудной клетки;
- Чувство слабости в верхних конечностях;
- Ноющая или приступообразная боль в межлопаточной области;
- Чувство слабости в руках;
- Невозможность осуществить глубокий вдох по причине усиление боли;
- Полная или частичная потеря чувствительности в области пальцев рук;
- Дискомфорт и болезненность в области сердца.
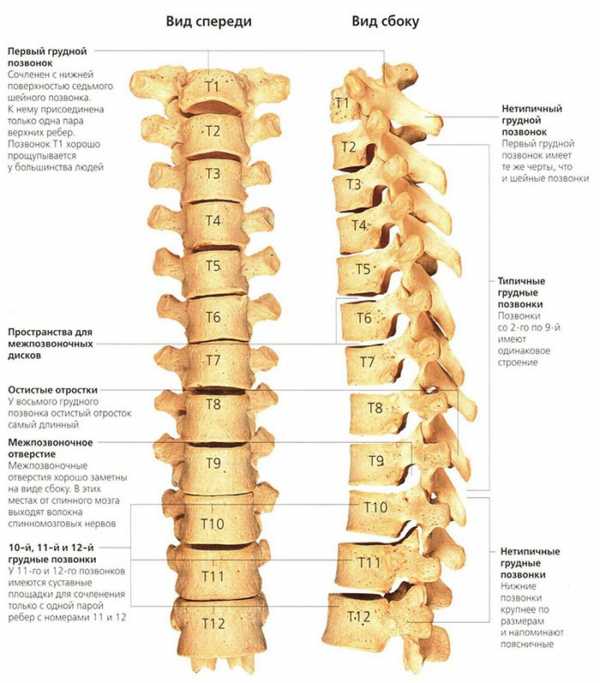
Важно! Приступы грудной дорсалгии можно смело расценивать как вариант ложной стенокардии, так как характер и локализация патологических симптомов напоминает приступ сердечной боли. Для того чтобы убедиться в причине недомогания, рекомендовано провести дифференциальную диагностику. Исключить патологии сердечно-сосудистого аппарата помогают такие исследования, как электрокардиограмма и ультразвуковое исследование сердца.
Когда медицинский специалист ведет осмотр человека с грудной дорсалгией, он может наблюдать такой статус локалис:
- При пальпации отмечается безболезненность в подмышечной впадине;
- Визуальные изменения встречаются только в том случае, если имеют место доброкачественные новообразования в области грудных позвонков;
- У пациента ригидная грудная клетка;
- Подвижность в области грудных позвонков резко ограничена по причине боли;
- При пальпации остистых отростков грудных позвонков наблюдается локальная болезненность;
- Снижение чувствительности отмечается не только в подмышечной зоне, но и на внутренней поверхности плеча.
Если в патологический процесс вовлечен не только грудной, но и шейный отдел позвоночника, клиническая картина дорсалгии становится более выраженной, с активным вовлечением верхних конечностей.
Область поясничного отдела позвоночника
Причин формирования дорсалгии поясничного отдела позвоночника существует множество. Наиболее вероятными факторами развития боли в пояснице, являются:
- Грыжевые выпячивания;
- Остеохондроз поясничного отдела;
- Артроз фасеточных суставов;
- Остеопороз;
- Вторичные или первичные новообразования;
- Спондилоартрит;
- Травмы поясничного и пояснично крестцового отдела позвоночного столба.
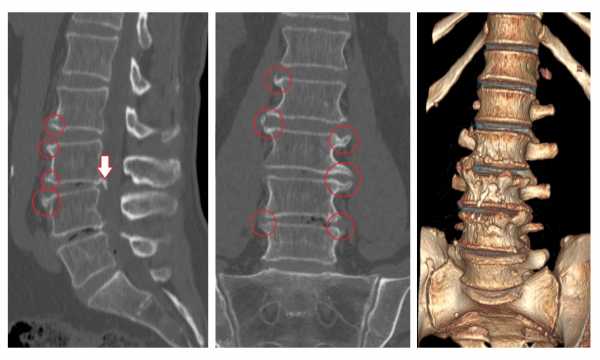
Симптоматика дорсалгии поясничного отдела позвоночника имеет следующий вид:
- Ограниченная подвижность в одноимённом отделе;
- Интенсивный болевой синдром, который иррадиирует в ягодицу и ногу на стороне поражения;
- Парезы в области нижних конечностей;
- Эмоциональная неустойчивость, спровоцированная ухудшением качества жизни.
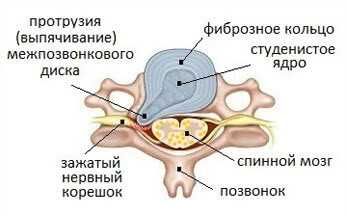
Факт! Симптоматика поясничной дорсалгии может указывать на появление межпозвонковой грыжи, которая влечет за собой компрессионное сдавливание спинномозговых корешков с потерей чувствительности. Это состояние несет в себе опасность для здоровья и нормальной жизнедеятельности человека. При значительном ущемлении спинномозгового корешка, пациент может потерять чувствительность в области правой или левой нижней конечности, а также в зоне промежности. В некоторых ситуациях, грыжа поясничного отдела позвоночника приводит к функциональным расстройствам органов малого таза.
Так называемый статус локалис при поясничной дорсалгии имеет следующий вид:
- Угнетение ахиллова рефлекса;
- Визуальное напряжение мышц, расположенных вдоль позвоночного столба;
- Болезненность при пальпации остистых отростков поясничных позвонков;
- Снижение или полное отсутствие чувствительности в области стопы, голени, задней или передней поверхности бедра;
- Локальная отечность в области расположения патологического очага.
Для лечения пациентов с поясничной дорсалгией используются стандартные методики лекарственной терапии, а также мануальная техника, иглорефлексотерапия и массаж. При неэффективности консервативного лечения, используется оперативная техника устранения грыжевого выпячивания или новообразования.
Шейная локализация
Боль в области шейного отдела позвоночного столба является не менее распространённым состояние, чем аналогичная симптоматика в поясничном отделе позвоночника. В 80% у всех случаев, первопричиной шейной дорсалгии являются дегенеративно-дистрофические изменения в межпозвонковых дисках. Столь высокий процент распространенности остеохондроза шейного отдела позвоночника обусловлен высокой подвижностью и нестабильностью цервикального отдела.
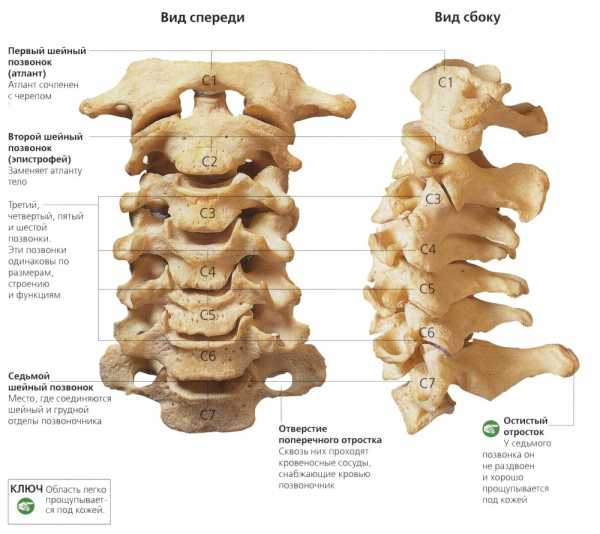
Если дегенеративные изменения сопровождаются прорывом фиброзной капсулы межпозвонкового диска, то мышечно скелетная боль приобретает острый характер. В качестве провоцирующих факторов шейной дорсалгии выступают травматические повреждения, доброкачественные и злокачественные новообразования, артриты и спондилоартроза, миофасциальный синдром и психоэмоциональные нарушения. Для дорсалгии шейного отдела характерны такие симптомы:
- Тупая ноющая боль в области шеи, которая носит постоянный характер. Иррадиация болевого синдрома может наблюдаться в область затылка, нижней челюсти, правой или левой руки;
- Повышение артериального давления. Дегенеративные изменения в шейном отделе позвоночника сопровождаются механическим сдавливанием и спазмированием кровеносных сосудов, что влечет за собой артериальную гипертензию;
- Ограниченная подвижность в области шеи. Это классический симптом шейной дорсалгии, который находится в тесной связи с интенсивностью боли;
- Мышечная слабость и парестезии в области рук. Данная симптоматика возникает при компрессионном воздействии на корешки спинного мозга;
- Головокружение и головная боль. Эти сопутствующие симптомы обусловлены спазмом кровеносных сосудов и увеличением показателей артериального давления.
Важно! Остеохондроз шейного отдела позвоночника — серьёзное заболевание, которое требует своевременного и комплексного терапевтического подхода. Тяжесть клинических проявлений при данном заболевании обусловлена анатомо-физиологическими особенностями вертебробазилярной зоны. Стойкое нарушение гемодинамики в данной области приводит к развитию такого серьезного осложнения, как инсульт головного мозга.
Вертеброгенная природа недуга
Состояние, при котором человека беспокоит хроническая боль в спине, связанная с поражением позвоночника, носит название вертеброгенная дорсалгия. Это состояние характеризуется снижением двигательной активности и трудоспособности, а также существенным ухудшением качества жизни человека. Каждое обострение вертеброгенной дорсалгии сопровождается уменьшением подвижности, вплоть до её полной утраты. Данное патологическое состояние может протекать в нескольких вариантах:
- Цервикалгия. В патологический процесс вовлекается шейный отдел позвоночника, на уровне C1-C7. Клиническая картина цервикалгии включает потерю чувствительности в области верхних конечностей, боль в шее, а также снижение подвижности в шейном отделе позвоночника;
- Торакалгия. Данное состояние характеризуется болевым синдромом на фоне дегенеративно-дистрофического поражения грудного отдела позвоночного столба на уровне Th2-Th22;
- Люмбалгия. Данное состояние возникает при остеохондрозе поясничного отдела позвоночника;
- Смешанная вертеброгенная дорсалгия. Это состояние возникает при вовлечении в патологический процесс нескольких сегментов позвоночника.
В большинстве случаев, для лечения вертеброгенной дорсалгии используется консервативная врачебная тактика, которая включает прием нестероидных противовоспалительных средств, седативных препаратов и миорелаксантов. Оперативное лечение рекомендовано только при диагностированных межпозвонковых грыжах.
Неуточненная форма
В некоторых ситуациях, медицинским специалистам не удаётся выявить истинную причину боли в области спины. В данном случае, речь идет о развитии дорсалгии невыясненной этиологии. Чаще всего, при этом состоянии возникает спондилогенная боль, которая связана с функциональной несостоятельностью в области межпозвонковых суставов. Подобное состояние может развиваться у людей с психоэмоциональной лабильностью, поэтому боль может нести постоянный характер, независимо от степени физической нагрузки.
Важно! Появление неуточненной дорсалгии в молодом возрасте нередко указывает на перспективу формирования аутоиммунных заболеваний. Именно поэтому, молодые люди с болью в спине невыясненной этиологии должны находиться под регулярным контролем медицинских специалистов.
Независимо от причины возникновения, дорсалгия в любом отделе позвоночного столба нуждается в повышенном внимании. Боль в спине — вершина айсберга, а его основанием может являться более серьёзная патология. Для того чтобы понимать природу этого симптомокомплекса, человеку рекомендовано пройти комплексное медицинское обследование, которое включает рентгенологическую диагностику, магнитно-резонансную или компьютерную томографию одного из отделов позвоночного столба, а также дополнительные методики исследования.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
симптомы, методы лечения и профилактика
С болями в спине сталкивался каждый, но не все знают, что такая патология носит единое название — дорсалгия позвоночника, независимо от причины синдрома и локализации. Далее разберемся с симптоматикой заболевания и способами терапии.
Что это за заболевание?
Синдром дорсалгии – это наличие болевых ощущений в любой части спины. Это не отдельное заболевание, а комплекс симптомов, который может беспокоить в любом возрасте и независимо от половой принадлежности.
Провоцирующим фактором является течение любой болезни, связанной с позвоночником. Признаки будут зависеть от той патологии, которая стала источником дорсалгии.
Симптомы
Проявляется дорсалгия болевыми ощущениями, интенсивность которых зависит от их причины. Они могут беспокоить человека постоянно или временами. Но есть одна особенность: боль всегда усиливается после любых физических нагрузок.
Симптомы дорсалгии будут зависеть от течения основной болезни, поэтому в каждом случае всегда индивидуальны.
Ревматологические патологии проявляются следующими симптомами:
- Болевые ощущения в пояснице.
- Боль отдает в ягодицы и ногу.
- При долгом сидении боль становится сильнее.
На фоне инфекционного процесса дорсалгия проявляется:
- Резкой болью по всему позвоночнику.
- Очаги болезненности в ягодицах, ногах.
- Отечностью и покраснением.
Если есть проблемы с мышцами, то симптоматика такая:
- Боли распространяются на обе половины туловища.
- На фоне стресса боли приобретают интенсивный характер.
- При надавливании можно обнаружить болевые точки на туловище.
- Слабость в мышцах.
При развивающемся остеохондрозе или спондилоартрозе пациент ощущает:
- Болезненность, которая усиливается при резких движениях.
- Дискомфорт при длительном статическом положении.
- «Мурашки» в руках и ногах.
- Головокружение и головные боли.
- Снижение остроты зрения и слуха.
- Повышение тонуса мышц.
- Нарушение двигательной функции.
Дорсалгию могут спровоцировать и патологии внутренних органов, такие поражения проявляются:
- При заболеваниях почек: боль в спине и нарушение процесса опорожнения мочевого пузыря
- При наличии проблем в работе ЖКТ боль носит опоясывающий характер.
- Болезни легких проявляются болезненностью в области лопаток.
Виды
Существует несколько классификаций в зависимости от подхода.
Вертеброгенная дорсалгия
Боли в спине спровоцированы патологиями позвоночного столба. В медицинских кругах выделяют еще и подвиды:
- Травматическая. После травм.
- Воспалительная. На фоне воспалительных процессов.
- Неопластическая. Провоцируется ростом новообразований в костных структурах.
- Дегенеративная. Вызывается деструктивными процессами в позвоночнике.
Невертеброгенная
Такая дорсалгия не связана с болезнями с позвоночника. В зависимости от причины выделяют подвиды:
- Миофасциальная при растяжениях связок или мышц, после травм.
- Психогенная. Такая неуточненная дорсалгия часто спровоцирована психологическими причинами.
На классификацию влияет еще и продолжительность болевого синдрома. С учетом этого фактора бывает:
- Острая дорсалгия. Боль беспокоит не больше 1-1,5 месяцев.
- Хроническая дорсалгия. Бол не проходят более трех месяцев.
Локализация
Если подходить к классификации с учетом расположения болевых ощущений, то выделяют следующие виды заболевания:
- Цервикалгия — дорсалгия шейного отдела позвоночника.
- Торакалгия — болевые ощущения отмечаются в грудном отделе.
- Люмбалгия — проявляется болевым синдромом в пояснице (читайте также «Дорсалгия пояснично-крестцового отдела позвоночника»).
- Сочетанная форма проявляется болями одновременно в разных отделах позвоночного столба
Диагностика
Постановка диагноза подразумевает индивидуальный и комплексный подход к каждому больному. Диагностика дорсалгии включает несколько методов:
- Беседа с пациентом. В ходе нее врач выясняет время появления болей, их характер и интенсивность, а также локализацию.
- Осмотр. Выявляются видимые патологические изменения позвоночника.
- Пальпация позволяет обнаружить участок спины с повышенным мышечным тонусом, деформации или болезненные зоны.
- Проверка неврологических реакций и рефлексов.
- Рентген позвоночника.
- КТ или МРТ.
- Пункция спинно-мозговой жидкости для выявления кровоизлияния, опухолей или воспаления.
После комплексного обследования пациента ставится диагноз и назначается терапия.
Как лечить?
Терапия преследует следующие цели:
- Выявить заболевания, провоцирующие дорсалгию.
- Уменьшить болевой синдром.
- Убрать неврологические расстройства.
- Нормализовать метаболические процессы.
- Улучшить кровообращение в патологических участках.
- Нормализовать подвижность позвоночника.
Лечение включает:
- Лекарственную терапию.
- Не медикаментозное лечение.
- Оперативное вмешательство.
Лечение препаратами включает прием следующих групп лекарств:
- НПВС: Диклофенак, Ортофен, Индометацин. Лекарства из этой группы помогают снять воспаление и уменьшить болевой синдром.
- Миорелаксанты: Сирдалуд, Мидокалм.
- Витамины группы В: Мильгамма. Введение в виде растворов помогает улучшить нервную проводимость, работу периферической нервной системы, предупредить развитие судорожного синдрома.
- Для устранения болевого синдрома показан прием анальгетиков: Кетанов, Анальгин.
- Хондропротекторы для восстановления структуры хрящевой ткани. Наиболее эффективны препараты нового поколения: Терафлекс, Мовекс.
- При сильном болевом синдроме, который не удается победить НПВС и анальгетиками, показаны блокады с использованием глюкокортикостероидов.
Из не медикаментозных методов назначаются:
- Массаж.
- Лечебная физкультура.
- Физиотерапия: лечение ультразвуком, магнитотерапия, лечебные ванны, динамические токи, электрофорез, светолечение.
- Плавание.
Если избранные методы терапии не дают положительного результата, то рекомендуется оперативное вмешательство. Современные хирурги прибегают к следующим видам операций:
- Удаление изношенного диска.
- Стабилизация позвоночного столба.
- Удаление межпозвоночной грыжи.
- Терапия нестабильных позвонков проводится фиксацией специальными конструкциями или трансплантатами.
- Если диагностирована опухоль, то методика удаления подбирается индивидуально.
Последствия
Если больной не прибегает к врачебной помощи или терапия подобрана не верно, то возможно развитие различных осложнений того заболевания, которое стало провокатором боли. Среди них чаще всего:
- Не проходящие боли, которые не купируются препаратами.
- Нарушение кровообращения, в тяжелых случаях развитие инсульта.
- Паралич конечностей.
- Нарушение функционирования органов малого таза.
Только своевременное обращение к врачу позволит не допустить таких последствий.
Профилактика
Заболевание легче предупредить, чем потом заниматься длительной терапией. К профилактическим мерам можно отнести:
- Соблюдение режима труда и отдыха. Физическая нагрузка должна быть дозированной и адекватной. Во время работы, связанной с подъемом тяжестей, обязательно делать перерывы. При ношении грузов равномерно распределять нагрузку на обе руки.
- Искоренение вредных привычек. Никотин и этиловый спирт негативно сказываются на метаболических процессах в тканях, что провоцирует развитие патологий хрящевой и костной системы.
- Рациональное питание. В рационе должны присутствовать все необходимые витамины и минералы.
- Регулярные физические упражнения. Они помогают поддерживать тонус, укрепляют мышечный корсет.
- Если работа связана с длительным сидением за столом, то каждый час необходимо делать разминку.
При появлении любых неприятных симптомов важно сразу посетить врача. Так удастся своевременно выявить причину и устранить ее.
Вывод
Дорсалгия – это сборное понятие, включающее все виды болей в спине. Патология поддается терапии, если вовремя выяснить, что провоцирует болевые ощущения и соблюдать все врачебные рекомендации.
что это такое и как лечить, симптомы
Дорсопатия — это технический медицинский термин для болей в спине. «Дорсо» (от латинского —спина) означает спину, а «пат» — чувство, страдание или болезнь. Лингвистическая история боли в спине не имеет значения, поскольку страдание является универсальным.
Понятие болезни дорсалгия
Дорсалгия — это технический термин, который выражается в двух словах: «спинной» означает спину или позвоночник, а «альгию» — боль. Таким образом, точное значение дорсалгии — боль в спине или в позвоночнике. Дорсалгия покрывает группу ревматических расстройств, которые характеризуются болью и связаны со спинальными мышцами, костями, нервами или суставами.
Дорсалгия может быть определена, как жалящая или жгучая, как ощущение боли в спине или позвоночнике, которая исходит из спинномозговых нервов позвоночника, спинальных мышц или других анатомических структур, связанных с позвоночником.
Дорсалгия — это общий термин для определения боли в спине, но эта боль может быть вызвана рядом причин, таких как остеопороз, кифоз, лордоз, пояснично-крестцовый радикулит, люмбаго, растяжения, дисковое скольжение или травма позвоночника.
Когда речь идет о расстройствах, дорсалгия является тем, который не так часто обсуждается. Таким образом, многие люди не знают, что это значит. Проще говоря, это набор расстройств, которые имеют тенденцию ориентироваться на область позвоночника.
Если человек страдает от дорсалгии, он заметит несколько ключевых симптомов. Идентификация намного проще, если знать, что ему искать. Один из лучших способов понять дорсалгию — описать, каково это иметь ее. У человека будет ощущение жжения. Основная область этой боли будет существовать в области спины или позвоночника.

Дорсалгия — это общий термин для описания многих различных расстройств, которые могут вызвать боль. Поскольку не многие другие расстройства вызывают боль в этой области, легче связать все это с дорсалгией.
Типы дорсалгии
Колонка позвонков имеет разные участки, которые связаны с различными областями тела. Колонка позвонков состоит из многих дисков разных регионов, то есть шейного региона, поясничной области, грудной и сакральной областей. Это типы дорсалгии, которые должны быть полностью поняты для их идеального лечения.
У каждого типа дорсалгии есть свой вариант лечения. Согласно исследованиям, нижние области позвоночника более подвержены травмам и несчастным случаям.
Люди с дорсалгией могут испытывать различные категории боли. Дорсалгия разделена на многие типы в зависимости от региона, места боли и травмы.
Типы дорсалгии такие:
- Цервикальная дорсалгия. Цервикальная область — верхняя часть позвоночного столба. Эта область прикреплена к шее и дорсалгия шейного отдела позвоночника возникает из области шеи в этом типе. Базовая этиология дорсалгии может выражаться в травме в шейных дисках или любой дегенеративной болезнью шейного отдела позвоночника. Если нервы вовлечены в травмы или дегенерацию шейного отдела позвоночника, тогда сильная боль может распространяться вниз до плеча, а затем и на руки. Cervicalgia — еще один термин для определения цервикальной дорсалгии;
- Торакальная дорсалгия. Дорсалгия грудного отдела позвоночника включает только грудную область позвоночного столба. Это не обычная область для дорсалгии, потому что она лежит чуть ниже шейного отдела и наименее используемой спинальной структуры в организме. Или можно сказать, что подобная дорсалгия — исключительный тип. Дорсалгия грудного отдела задействовала две области позвоночника, то есть позвоночник области груди и поясницы. Межпозвонковые диски обоих регионов производятся при травмах. Боль может возникать в любой области позвонка в таком типе дорсалгии;
- Дорсалгия поясничной области. Она включает только поясничную область позвоночного столба. Это преимущественно используемый участок позвоночного столба, он более подвержен повреждениям и мышечному разрыву. Это наиболее распространенный тип дорсалгии;
- Дорсалгия поясничного крестцового отдела позвоночника — это еще один тип дорсалгии, который задействует две области позвоночника, то есть поясницу. Сакральная часть является самой нижней областью позвоночного столба.
Боль может располагаться только в одной части позвоночного столба или проходить через тело к другим частям. Например, при шейной дорсалгии боль может возникать из области шеи и диффундировать вниз в плечо, а затем постепенно воздействовать на руки. Боль имеет другие категории, такие как легкая и умеренная, сильная боль и прочее.
Боль при дорсалгии может возникать непрерывно или с незначительными эпизодами. При дорсалгии участвуют как мышечная, так и суставная боль.
Поэтому перед началом лечения следует проверить, что мышца или сустав связаны с дорсалгией. Если сустав участвует, тогда рекомендуется хирургическое лечение, в то время как в мышечных болях предпочтительны лекарства.
Длительность интенсивности ощущений будет возникать в некоторых сферах:
- Обостренная дорсалгия — если болезненность не касается пациентов более полутора месяцев. Она отлична тем, что обладает хорошим прогнозом;
- Хроническая дорсалгия — когда болевой синдром в той или другой области позвоночника сохраняется более двенадцати недель. Такой курс грозит потерей деятельности или инвалидностью;
- Вертеброгенная дорсалгия — непосредственно связана с травмой или болезнью позвонка;
- Неэмбриональная дорсалгия — появление такого разнообразия обусловлено иными факторами.
Причины возникновения дорсалгии
К главным причинам возникновения дорсалгии относят:
- Возраст играет важную роль, как и многие другие расстройства и проблемы со здоровьем. Те, кто старше 50 лет, особенно восприимчивы к получению дорсалгии из-за других болезней, таких как дегенеративное заболевание диска. Дорсалгия может быть вызвана различными заболеваниями, такими как остеопороз, что довольно часто встречаются у женщин в менопаузе, грыжа диска или выпуклость, при которой позвоночный диск имеет тенденцию выступать из своего нормального анатомического места и сталкивается с окружающими нервными корнями, вызывающими дорсалгию;
- Болезнь дегенеративного диска — еще одно условие, которое может вызвать дорсалгию. Распространено у людей старше 50 лет, когда диски позвоночника имеют тенденцию к дегенерации в результате нормального износа и процесса старения.;
- Стресс также играет роль в развитии дорсалгии. При травмах или прямой травме позвоночника, например, в автокатастрофе, при ударе с огнестрельным ранениями или при нанесении раны на позвоночник, может также возникнуть дорсалгия. Другие общие инциденты, такие как несчастный случай или ранение ножом. Люди всегда сталкивались с возможностью серьезной травмы спины. Обратное повреждение является реальной причиной боли. Многие пациенты проходят лечение от травм, полученных в ходе какой-либо формы травмы. Хорошая новость заключается в том, что они обычно хорошо реагируют на лечение и часто излечивают в 100 % случаев;
- Длительная хроническая боль в спине из-за травмы по-прежнему является низкой статистикой по сравнению с другими формами диагностированной боли. Дегенеративные процессы всегда были частью состояния позвоночника человека. Позвоночные кости, диски и мягкие ткани пострадали от использования и возраста. Современная медицина также оказала положительное влияние на общее физическое здоровье. Добавить к этому, что частота «связанных с дегенерацией» болей статистически более распространена в возрасте от 26 до 60 лет, чем у пожилых людей.
Симптомы, сопутствующие развитию дорсалгии
Маркеры дорсалгии состоят из сильно пароксизмальных реакций. Но в любых случаях болезненность увеличивается с физической нагрузкой. Этот синдром прогрессирует из-за множества заболеваний. В ходе патологий маркеры будут такими:
- Локализация болезненности в пояснице;
- Боль в ягодицах и бедрах;
- Боль при отдыхе;
- Травма спинного отдела.
Симптомы, характерные при инфекционном процессе дорсалгии:
- Острая болезненность во всем позвоночнике;
- Очаги боли в нижней части спины, ягодицы или нижние конечности;
- Отек и покраснение кожи в проблемной области.
Симптомы при патологиях мышц, вызвавших дорсалгию спинного хребта:
- Распространяющаяся боль вдоль сторон позвоночника;
- Повышение заболеваемости с изменением погоды;
- Появление боли в разных отделах всего позвоночника.

Симптомы при остеохондрозе и спондилогенной дорсалгии включают следующие маркеры:
- Болезненность поясницы при наклонении;
- Болезненность, когда человек остаетесь в одной позиции в течение длительного времени;
- Покалывание конечностей;
- Слабость мышечного тургора;
- Головокружение;
- Нарушение слуха;
- Тонический маркер;
- Нарушение движения.
Повреждения других органов при дорсалгии выражены в следующем:
- Боль живота и при мочеиспускании — с болезненностью почек;
- Окружающий фон болезненных ощущений — с желудочно-кишечными заболеваниями;
- Боль под лопатками — с заболеваниями легких.
Симптомы дорсалгии варьируются и отличаются в зависимости от основной причины. Некоторые из распространенных симптомов дорсалгии включают жжение, боль в спине или шее, трудности с изменением осанки, трудности с поднятием положения, трудности с изгибом или сутулостью.
В случае, если дорсалгия вызвана в результате выпячивания диска или выпуклости, которая падает на соседний нервный корень, тогда пострадавший может испытывать дополнительные симптомы онемения и покалывания вместе с интенсивной излучающей болезненностью конечностей.
Диагностика дорсалгии
Если возникает боль в спине или дорсалгия, то следует обратиться за помощью к неврологу. Именно этот специалист проводит первичный диагноз и назначает дополнительные исследования.
Таким образом, что произойдет на первом этапе диагноза:
- Сбор анамнеза болезни человека;
- Общий физический осмотр, нацеленный на прощупывание позвоночника и оценку объема движений в нем;
- Подробное обследование человека — для обзора характера боли, наличия и тяжести дополнительных симптомов;
- Лабораторные исследования ограничиваются проведением общего клинического анализа крови и мочи.
Самыми ценными исследованиями при утверждении диагноза будут:
- Рентгенография — для выявления необъяснимых изменений в позвоночнике;
- Электромиография — установит мышечные изменения;
- Денситометрия — определение консистенции костной ткани;
- КТ и МРТ — дает подробную картину позвонков. Существует возможность увидеть неревербродную дорсальгию от синдрома вертеброгенного генезиса;
- Радиоизотопная остеосинтетика.
Кроме того, может потребоваться проконсультироваться со следующими специалистами:
- Вертебролог;
- Ревматолог;
- Ортопед.

Лечение дорсалгии
Есть несколько разных способов лечения данного расстройства:
- Существуют терапевтические варианты, которые врач может предложить, чтобы помочь облегчить боль. Лекарства могут быть выписаны, чтобы помочь справиться с любой болью, которую можно испытывать;
- Лечение дорсалгии может быть, как консервативным, так и хирургическим. Мягкие случаи дорсалгии можно лечить консервативно с помощью физической терапии для облегчения боли. Кроме того, мышечные релаксанты можно назначать при болях и мышечных спазмах, которые, как правило, возникают в результате дорсалгии.
Для устранения боли, воздействующей на нервы, выписывают нервные препараты, такие как Нейронтин. Кроме того, рекомендуется чередовать тепло и лед в течение 15-20 минут два-три раза в день для облегчения боли.
Хирургия
Как и при большинстве болей, если это достаточно тяжело терпеть, операция всегда является показанием. В зависимости от типа дорсалгии и области, в которой она расположилась, понадобится операция, что будет происходить в определенном регионе.
- Например, хирургия нижней части спины понадобится для пояснично-крестцовой дорсалгии. Это необходимо, если была травма спинного диска. Операция включает замену диска на искусственный. Другой тип дорсалгии требует общей операции, и может включать микродискэктомию и кифопластику;
- Замена искусственного диска. Эта хирургическая процедура проводится, когда выявляется, что поврежденный диск является причиной дорсалгии. Такая форма хирургической процедуры теперь начинает становиться более распространенной и предпочтительной для лечения дорсалгии, вызванной поврежденным диском. Процедура хирургического лечения включает в себя замену поврежденного диска искусственным, который выполняет ту же функцию, что и оригинальный;
- Микродискэктомия. Этот тип операции для дорсалгии, вызванной грыжей диска. В этой процедуре диск полностью удаляется;
- Вертебропластика. Эта хирургическая процедура проводится для пациентов с дорсалгией, вызванных остеопорозом. Это может не вылечить остеопороз, но поможет замедлить процесс и облегчить боль, вызванную дорсалгией;
- Электростимуляция для лечения дорсалгии. В этой форме лечения электрическое устройство имплантируется в позвоночник, который блокирует сигналы боли в мозге, тем самым обеспечивая облегчение боли от дорсалгии;
- Спондилодез. Эта хирургическая процедура проводится для дорсалгии, вызванной такими состояниями, как грыжа межпозвоночного диска, дегенеративное заболевание диска, спондилолистез и тому подобное. В этой процедуре диск, вызывающий боль, удаляется.
Следует понимать, что некоторые из причин дорсалгии необратимы и поэтому целью лечения является достижение максимального улучшения от боли с возвращением к нормальной деятельности в кратчайшие возможные сроки.
Также важна помощь в устранении любой остаточной боли, которая может быть вызвана в результате операции или других форм лечения дорсалгии.
Дорсалгия | #05/07 | Журнал «Лечащий врач»
Дорсалгия — боль в спине — клинический синдром, обусловленный множеством причин. Самой частой причиной дорсалгий являются дистрофические поражения позвоночника: остеохондроз с поражением межпозвонковых дисков и прилежащих к ним поверхностей тел позвонков; спондилез, проявляющийся артрозом дугоотросчатых и/или фасеточных суставов; спондилит.
Наряду с вертеброгенными причинами болей в спине, могут быть и другие причины, не связанные непосредственно с позвоночником.
Вертеброгенные боли в спине и конечностях вызывают следующие причины.
- Грыжа диска.
- Спондилез.
- Остеофиты.
- Сакрализация или люмбализация.
- Артроз межпозвонковых (фасеточных) суставов.
- Анкилозирующий спондилит.
- Стеноз позвоночного канала.
- Нестабильность позвоночного сегмента со спондилолистезом.
- Переломы позвонков.
- Остеопороз.
- Опухоли позвонков.
- Анкилозирующий спондилоартроз.
- Функциональные нарушения позвоночника.
Невертеброгенные боли в спине возникают вследствие следующих причин.
- Миофасциальный болевой синдром.
- Психогенные боли.
- Отраженные боли при заболеваниях внутренних органов.
- Интра — и экстрамедуллярные опухоли.
- Метастатические поражения.
- Сирингомиелия.
- Ретроперитонеальные опухоли.
Остеохондроз позвоночника — одна из причин вертеброгенных дорсалгий. Первично процесс локализуется в студенистом ядре межпозвонкового диска, которое из-за потери влаги становится менее упругим. Под влиянием механических нагрузок студенистое ядро может секвестрироваться и выпячиваться в сторону фиброзного кольца диска. Со временем на фиброзном кольце образуются трещины. Диск с измененным ядром и фиброзным кольцом может пролабировать в просвет позвоночного канала (пролапс диска), а через трещины фиброзного кольца проникают массы студенистого ядра, образуя грыжи диска. Описанные процессы в одном позвоночном сегменте приводят к реактивным изменениям со стороны смежных позвонков и межпозвонковых суставов, в результате чего нарушается кинематика всего позвоночного столба. Кроме того, в процесс может вовлекаться желтая связка, которая с течением времени уплотняется и оказывает давление на корешок или оболочки спинного мозга. С годами возможна стабилизация за счет фиброза диска, однако обратное изменение никогда не наблюдается.
К развитию остеохондроза позвоночника и его прогрессированию приводят врожденные костные аномалии, избыточные физические нагрузки и иные причины, способствующие изнашиванию хрящевой ткани.
Изучены три основных патофизиологических механизма развития дорсалгий.
- Периферическая сенситизация болевых рецепторов, связанная с их травмой или другим патологическим воздействием. При остеохондрозе эти рецепторы находятся в фиброзном кольце межпозвонкового диска, задней продольной связке, дугоотросчатых и фасеточных суставах, спинальных корешках и в паравертебральных мышцах. Сенситизация указанных рецепторов происходит при травматизации мышечно-скелетных тканей спины, вызывающей выделение провоспалительных и алгогенных веществ (простагландины, брадикинин), включающих механизмы периферической сенситизации.
- Повреждение нервных структур (нерва, корешка, межпозвоночного ганглия) при различных патологических процессах (травме, воспалении, сосудистой недостаточности). В результате развивается невропатическая боль.
- Центральная сенситизация, которая на первых этапах является защитным механизмом, а при длительно существующей боли способствует ее усилению.
Схематично описанные выше процессы представлены на рисунке.
 |
| Рисунок. Патогенетических механизм хронизации боли |
В зависимости от того, какие структуры позвоночного столба вовлекаются в процесс в каждом конкретном случае, в клинической картине преобладают либо компрессионные, либо рефлекторные синдромы.
Компрессионные синдромы развиваются, если измененные структуры позвоночника деформируют или сдавливают корешки, сосуды или спинной мозг. Рефлекторные вертеброгенные синдромы возникают в результате раздражения различных структур позвоночника, который имеет мощную сенсорную иннервацию. Считается, что только костная ткань тел позвонков и эпидуральные сосуды не содержат ноцицептивных рецепторов.
По локализации различают вертеброгенные синдромы шейного, грудного и пояснично-крестцового уровней.
Шейные синдромы. Клинические синдромы шейной локализации во многом определяются особенностями строения шейного отдела позвоночника: между СI и СII нет диска, СII имеет зуб, который в патологических условиях может быть причиной компрессии структур позвоночника. В поперечных отростках шейных позвонков проходит позвоночная артерия. Ниже СIII позвонки соединяются с помощью унковертебральных суставов, структуры которых могут деформироваться и служить источником компрессии.
Компрессионные синдромы шейной локализации. На шейном уровне компрессии могут подвергаться не только корешки, сосуды, но и спинной мозг. Сдавливание сосудов и/или спинного мозга проявляется клиническим сидромом полного или, что встречается чаще, частичного поперечного поражения спинного мозга со смешанным парезом рук и нижним спастическим парапарезом. Компрессии корешков клинически можно разделить на:
- корешок С3 — боли в соответствующей половине шеи;
- корешок С4 — боли в области надплечья, ключицы. Атрофия трапециевидной, ременной и длиннейшей мышц головы и шеи; возможны кардиалгии;
- корешок С5 — боли в области шеи, надплечья, латеральной поверхности плеча, слабость и атрофия дельтовидной мышцы;
- корешок С6 — боль в шее, лопатке, надплечье, иррадиирующая по радиальному краю руки к большому пальцу, слабость и гипотрофия двуглавой мышцы плеча, снижение рефлекса с сухожилия этой мышцы;
- корешок С7 — боль в шее и лопатке, распространяющаяся по наружной поверхности предплечья ко II и III пальцам кисти, слабость и атрофия трехглавой мышцы плеча, снижение рефлекса с ее сухожилия;
- корешок С8 — боль от шеи распространяется по внутреннему краю предплечья к V пальцу кисти, снижение карпорадиального рефлекса.
Шейные рефлекторные синдромы. Клинически проявляются прострелами или хроническими болями в области шеи с иррадиацией в затылок и надплечье. При пальпации определяется болезненность в области фасеточных суставов на больной стороне. Нарушений чувствительности, как правило, не бывает. Следует отметить, что причиной болей в шее, надплечье, лопатке может быть сочетание нескольких факторов, например рефлекторный болевой синдром при остеохондрозе позвоночника в сочетании с микротравмами тканей суставов, сухожилий и других структур опорно-двигательного аппарата. Так, при плечелопаточном периартрозе многие исследователи отмечают у таких больных поражение С5—С6 дисков, а также травму плечевого сустава, либо инфаркт миокарда, либо другие заболевания, которые играют роль пусковых. Клинически при плечелопаточном периартрите отмечаются боль в периартикулярных тканях плечевого сустава, ограничение движений в нем. Возможны только маятникообразные движения плеча в сагиттальной плоскости (синдром замороженного плеча). Болезненны при пальпации приводящие мышцы плеча и периартикулярные ткани, особенно в области клювовидного отростка и подакромиальной зоне. «Чувствительные» расстройства не определяются, сухожильные рефлексы сохранены, иногда несколько оживлены.
К рефлекторным шейным синдромам относится синдром передней лестничной мышцы, которая соединяет поперечные отростки средних и нижних шейных позвонков с первым ребром. При вовлечении в процесс этой мышцы возникают боли по передне-наружной поверхности шеи, иррадиирующие по локтевому краю предплечья и кисти. При пальпации передней лестничной мышцы (на уровне середины грудино-ключично-сосцевидной мышцы, несколько латеральнее) определяется ее напряжение, а при наличии мышечных триггерных точек в ней воспроизводятся зоны распространения боли — плечо, грудь, лопатка, кисть.
Вертеброгенные неврологические осложнения в грудном отделе позвоночника при остеохондрозе встречаются редко, поскольку костный каркас грудной клетки ограничивает смещения и компрессии. Боли в грудном отделе чаще возникают при воспалительных (в том числе специфических) и воспалительно-дегенеративных заболеваниях (анкилозирующий спондилоартроз, спондилит и др.).
В лечебной практике первое место по обращаемости занимают поражения поясничного и пояснично-крестцового отделов позвоночника.
Поясничные компрессионные синдромы. Верхнепоясничные компрессионные синдромы — относительно редкие. Компрессия корешка LII (диск LI—LII) проявляется болями и выпадением чувствительности по внутренним и передним поверхностям бедра, снижением коленных рефлексов. Компрессия корешка LIV (диск LII—LIV) проявляется болями по передневнутренней поверхности бедра, снижением силы с последующей атрофией четырехглавой мышцы бедра, выпадением коленного рефлекса. Компрессия корешка LV (диск LIV—LV) — частая локализация. Проявляется болями в пояснице с иррадиацией по наружной поверхности бедра, передненаружной поверхности голени, внутренней поверхности стопы и большого пальца. Отмечаются гипотония и гипотрофия большеберцовой мышцы и снижение силы тыльных сгибателей большого пальца. Компрессия корешка SI (диск LV—SI) — наиболее частая локализация. Проявляется болями в ягодице с иррадиацией по наружному краю бедра, голени и стопы. Снижается сила трехглавой мышцы голени, нарушается чувствительность в зонах иррадиации боли, угасает ахиллов рефлекс.
Поясничные рефлекторные синдромы. Люмбаго — острая боль в пояснице (прострел). Развивается после физической нагрузки. Проявляется резкими болями в поясничной области. Объективно определяются анталгическая поза, напряжение поясничных мышц. Неврологических симптомов выпадения функции корешков или нервов пояснично-крестцового отдела, как правило, не выявляется. Люмбалгия — хроническая боль в пояснице. Проявляется тупыми ноющими болями в пояснице. Пальпаторно определяется болезненность остистых отростков и межостистых связок и фасеточных суставов (на расстоянии 2—2,5 см от средней линии) в поясничном отделе, движения в котором ограничены. Чувствительные расстройства не определяются.
Синдром грушевидной мышцы. Грушевидная мышца начинается у переднего края верхних отделов крестца и прикрепляется к внутренней поверхности большого вертела бедренной кости. Ее основная функция — отведение бедра. Между грушевидной мышцей и крестцово-остистой связкой проходит седалищный нерв. Поэтому при напряжении грушевидной мышцы возможна компрессия нерва, что и происходит в некоторых случаях при поясничном остеохондрозе. Клиническая картина синдрома грушевидной мышцы характеризуется резкой болью в подъягодичной области с иррадиацией по задней поверхности нижней конечности. Приведение бедра вызывает боль (проба Бонне), ахиллов рефлекс снижен. Болевой синдром сопровождается регионарными вегетативными и вазомоторными нарушениями, выраженность которых зависит от положения тела — боли и вегетативные расстройства уменьшаются в положении лежа и усиливаются при ходьбе.
Дифференциальная диагностика компрессионных и рефлекторных вертеброгенных синдромов. Компрессионные вертеброгенные синдромы характеризуются следующими особенностями.
- Боли локализуются в позвоночнике, иррадиируют в конечность, вплоть до пальцев кисти или стопы.
- Боли усиливаются при движении в позвоночнике, кашле, чихании, натуживании.
- Регионарные вегетативно-сосудистые расстройства, часто зависящие от положения тела.
- Определяются симптомы выпадения функции компрессированных корешков: нарушение чувствительности, гипотрофия мышц, снижение сухожильных рефлексов.
Для рефлекторных вертеброгенных синдромов характерно следуюшее:
- Боли локальные, тупые, глубокие, без иррадиации.
- Боли усиливаются при нагрузке на спазмированную мышцу, ее глубокой пальпации или растяжении.
- Симптомы выпадения отсутствуют.
Регионарные вегетативно-сосудистые нарушения не характерны.
Лечение вертеброгенных болевых синдромов. В остром периоде заболевания, когда болевой синдром выражен значительно, основной задачей врача является купирование боли. Для успешного выполнения этой задачи необходимо соблюдать определенные условия.
- Следует обеспечить «покой» позвоночнику. Для этого под матрац подкладывают щит или укладывают больного на специальный ортопедический матрац. В течение 5—7 дней двигательный режим ограничивают, причем вставать пациенту разрешается только в иммобилизирующем поясе или корсете и только по физиологической необходимости. Остальное время показан постельный режим. Расширение двигательного режима проводится осторожно, рекомендуемые движения не должны причинять боль.
- Медикаментозное лечение должно быть построено с учетом всех звеньев патогенеза болевого синдрома. Источником боли при компрессионных синдромах являются патологически измененные структуры позвоночного столба, которые либо раздражают ноцицепторы тканей, либо сдавливают спинальные корешки. При рефлекторных синдромах источником боли может быть как сам позвоночник, так и рефлекторно спазмированные мышцы, формирующие туннельные синдромы. Кроме того, при хронических (длительностью более 3 мес) или рецидивирующих болях развиваются депрессивные, тревожные, ипохондрические и другие аффективные расстройства. Наличие таких расстройств необходимо активно выявлять и лечить, поскольку они крайне негативно влияют на течение заболевания.
- Рекомендуется проводить немедикаментозное лечение. При лечении вертеброгенных болевых синдромов широко применяются физиотерапия, мануальная терапия, кинезотерапия и др.
- Хирургическое вмешательство используется при неэффективности консервативного лечения в течение 4 мес или наличии признаков компрессии спинного мозга с нарушением функции тазовых органов, проводниковых чувствительных расстройств или поражения центрального мотонейрона (при наличии пирамидных знаков).
Медикаментозное лечение
Анальгетики, противовоспалительные нестероидные препараты, анестетики. Для купирования болевого синдрома показано использование анальгетиков метамизола натрия (Анальгина), парацетамола, трамадола (Трамала) и нестероидных противовоспалительных средств (НПВС) энтерально и парентерально. Применение НПВС патогенетически оправдано, поскольку, кроме обезболивающего действия, они оказывают противовоспалительный эффект (вследствие влияния на циклооксигеназу (ЦОГ-1 и ЦОГ-2) ингибируют синтез простагландинов, чем препятствуют сенситизации периферических ноцицепторов и развитию неврогенного воспаления).
Из препаратов данной группы, хорошо зарекомендовавших себя, отметим диклофенак, который выпускается в форме таблеток по 50 и 100 мг, ректальных свечей и растворов для парентерального введения. Мощным анальгетическим действием обладает препарат кеторолак (Кетолак), который рекомендуется вводить при выраженных болевых синдромах по 30 мг в/м в течение 3—5 сут, а затем переходить на таблетированные формы, назначая по 10 мг 3 раза в день после еды в течение не более 5 сут. Кроме перечисленных выше, можно использовать и другие препараты данной группы: мелоксикам (Мовалис), лорноксикам (Ксефокам), кетопрофен (Кетонал) и др. Но следует помнить, что большинство НПВС противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки, при склонности к кровотечениям. Если у пациента диагностированы вышеуказанные заболевания, даже в стадии ремиссии перечисленные НПВС противопоказаны. В таких случаях препаратами выбора являются селективные ингибиторы ЦОГ-2, которые не оказывают столь значительного влияния на желудочно-кишечный тракт, в частности целекоксиб (Целебрекс) — селективный ингибитор ЦОГ-2. Его следует назначать в дозе 200 мг 3 раза в день после еды в течение 7—10 сут.
Для уменьшения болевого синдрома можно проводить паравертебральные блокады анестетиком (Прокаином, Лидокаином и др.) в комплексе с кортикостероидами (50 мг Гидрокортизона, 4 мг Дексаметазона и др.). Блокады с использованием антестетиков и кортикостероидов рекомендуется проводить 1 раз в 3 дня. В большинстве случаев на курс лечения (устранения острых болей) достаточно 3—4 блокад.
Сосудистые средства. Учитывая обязательное участие вазомоторного компонента в патогенезе вертеброгенных синдромов, особенно компрессионного характера, в лечебный комплекс необходимо вводить вазоактивные препараты. Выбор препарата зависит от наличия сопутствующего сосудистого заболевания и выраженности вазомоторных нарушений. В легких случаях достаточно перорального приема сосудорасширяющих средств (препаратов никотиновой кислоты или их аналогов). Если же у пациента диагностирована тяжелая компрессионная радикулопатия, необходимо парентеральное введение средств (Трентал), нормализующих как артериальный приток, так и венозный отток.
Психотропные препараты. Больные с хронической болью нуждаются в коррекции аффективных нарушений. Для проведения адекватной коррекции психоаффективных расстройств необходима их диагностика (консультация психотерапевта или психодиагностическое тестирование). В случае преобладания тревожно-депрессивных и депрессивных нарушений показано назначение антидепрессантов. Предпочтение отдается средствам, обладающим наряду с антидепрессивным анксиолитическим действием: амитриптилину — от 25 до 75 мг/сут в течение 2—3 мес, тианептину (Коаксилу), миансерину (Леривону) и др. Если у пациента преобладают ипохондрические нарушения, трициклические антидепрессанты следует сочетать с нейролептиками, не вызывающими экстрапирамидных расстройств, — тифидазином (Сонапаксом) — 25—50 мг/сут, сульпиридом (Эглонилом) — 25—50 мг/сут.
Немедикаментозное лечение вертеброгенных болевых синдромов. Физиотерапия занимает важное место в лечении болевых синдромов. В остром периоде заболевания предпочтение отдается применению физических факторов, уменьшающих боль, улучшающих регионарную гемодинамику, особенно отток крови из области компрессии, снимающих мышечный спазм. На первом этапе используются диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. По мере стихания боли назначаются физиопроцедуры, улучшающие трофику тканей, увеличивающие объем движений (лазеромагнитотерапия, массаж, светолечение, кинезотерапия). В период восстановления показано активно вовлекать больного в лечебный процесс: расширять двигательный режим, укреплять мышечный корсет и т. д.
Следует помнить, что полноценное комплексное лечение больных с вертеброгенными поражениями нервной системы позволяет добиться полноценной и длительной ремиссии. В период отсутствия болей необходимо рекомендовать активный образ жизни, занятие физкультурой (без значительных вертикальных и «скручивающих» нагрузок на позвоночник), оздоровительное плавание.
Литература
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Подчуфарова Е. В., Яхно Н. Н., Алексеев В. В. и др. Хронические болевые синдромы пояснично-крестцовой локализации: значение структурных скелетно-мышечных расстройств и психологических факторов // Боль. 2003. № 1. С. 34—38.
- Шмырев В. И. Программа лечения и реабилитации пациентов с дорсалгиями: метод. рекомендации. М., 1999. 28 с.
- Яхно Н. Н., Штульман Д. Р. Болезни нервной системы. Т. 1. 2001.
Л. Г. Турбина, доктор медицинских наук, профессор
МОНИКИ, Москва