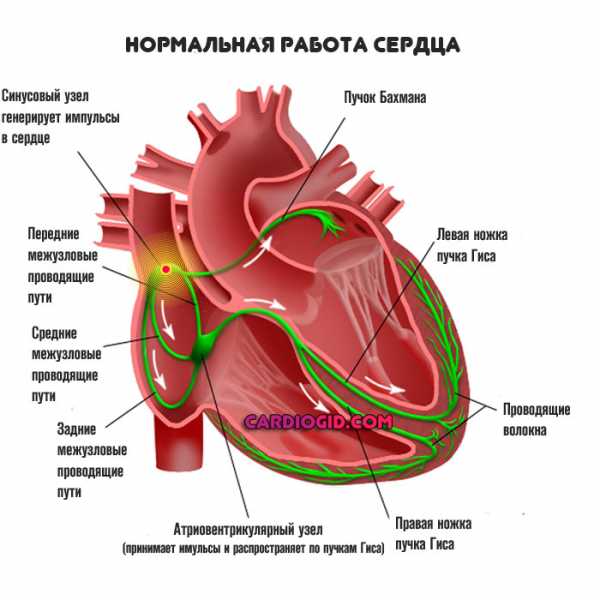
Местные расстройства кровообращения это
Местные расстройства кровообращения. Артериальная и венозная гиперемия, ишемия, тромбоз, эмболия
Расстройствами местного кровообращения называются состояния, характеризующиеся изменением кровенаполнения отдельных органов, тканей или их частей.
артериальной гиперемией (греч. «hyper» – сверх, «haema» – кровь) называется состояние повышенного кровенаполнения органа и ткани, возникающее в результате усиленного притока крови к ним по расширенным артериям. Может быть местной и общей.
Общее артериальное полнокровие развивается при значительном увеличении объема циркулирующей крови – например, при эритроцитозе. Патологическая артериальная гиперемия возникает также в условиях гипертермии при перегревании организма, при лихорадке у больных с инфекционными заболеваниями, при быстром падении барометрического давления.
Артериальная гиперемия может носить острый, преходящий характер, может быть часто повторяющейся, хронической.
Различают физиологические и патологические АГ.
При физиологической артериальной гиперемии усиление кровотока адекватно возросшим потребностям органа или ткани в кислороде и энергетических субстратах. Примерами физиологической артериальной гиперемии могут служить рабочая гиперемия, когда к усиленно работающему органу увеличивается приток крови, и гиперемия лица, появляющаяся при чувстве радости, гнева, стыда.
Патологическая артериальная гиперемия возникает вне зависимости от метаболических потребностей органа.
По особенностям этиологических факторов и механизмов развития выделяют следующие разновидности патологических артериальных гиперемий:
1) нейропаралитическую; 2) нейротоническую;3) постишемическую;
4) вакатную;5) воспалительную;6) коллатеральную;
7) гипермию вследствие артериовенозного свища.
В основе патогенеза артериальных гиперемий лежат следующие механизмы:
1) миопаралитический;
2) нейрогенный (ангионевротический).
Миопаралитический механизм связан со снижением миогенного тонуса сосудов под влиянием веществ, внеклеточного увеличения концентрации ионов, уменьшения содержания кислорода. Он лежит в основе постишемического, воспалительного, физиологического рабочего артериального полнокровия.
Сущность нейрогенного механизма состоит в изменении нейрогенных влияний на сосуды, приводящих к снижению нейрогенного компонента сосудистого тонуса. Данный механизм лежит в основе развития нейротонической, нейропаралитической гиперемии, а также воспалительного артериального полнокровия при реализации аксон-рефлекса.
Внешние признаки АГ: относится покраснение зоны гиперемии, обусловленное расширением кровеносных сосудов, увеличением количества функционирующих капилляров и повышением содержания оксигемоглобина в венозной крови, местное повышение температуры, что объясняется усиленным притоком более теплой артериальной крови и повышением интенсивности обменных процессов. Вследствие возрастания крове– и лимфонаполнения зоны гиперемии происходит увеличение тургора (напряжения) и объема гиперемированной ткани.
Венозная гиперемия
Венозная гиперемия – это состояние повышенного кровенаполнения органа или ткани, обусловленное затрудненным оттоком крови по венам. Венозное полнокровие может быть местным и распространенным. Условием, способствующим венозному застою, является длительное нефизиологическое положение той или иной части тела, неблагоприятное для местного оттока крови. При этом формируется гипостаз – гравитационная венозная гиперемия.
Может носить острый и хронический характер.
К внешним признакам венозной гиперемии относятся: увеличение, уплотнение органа или ткани; развитие отека; возникновение синюшности, т. е. цианотичной окраски.
При остром венозном полнокровии может наблюдаться выход эритроцитов из мелких сосудов в окружающие ткани. При скоплении значительного их количества в слизистых и серозных оболочках, коже формируются мелкие, точечные кровоизлияния. Вследствие усиления транссудации в тканях накапливается отечная жидкость,развиваются зернистая и жировая дистрофия, мукоидное набухание межуточного вещества. Эти изменения носят, как правило, обратимый характер.
При хроническом венозном полнокровии происходят развитие дистрофических процессов в тканях, атрофия паренхиматозных элементов с одновременным заместительным разрастанием клеток стромы и накоплением в ней коллагеновых волокон. Необратимое склерозирование и уплотнение органа сопровождается нарушением его функций и называется цианотической индурацией.
Тромбоз
Тромбоз – прижизненное местное пристеночное образование в сосудах или сердце плотного конгломерата из форменных элементов крови и стабилизированного фибрина, т. е. тромба.
Тромбоз – физиологический защитный процесс, направленный на предотвращение кровотечения при травме тканей, на укрепление стенок аневризм, на ускорение стягивания и заживления ран. Однако, если тромбоз избыточен, недостаточен, либо утратил свой обязательно местный ограниченный характер, возможно развитие тяжелой патологии.
Тромбы подразделяются на белые, красные и смешанные.
В основе активации тромбообразования при различных патологических процессах лежит триада Вирхова: повреждение эндотелия сосудистой стенки, замедление кровотока, а также активация коагуляционного гемостаза.
Причины: токсины грамотрицательных бактерий, гипоксия, избыточным накоплением водородных ионов, биогенными аминами, кининами, лейкотриенами, проэтагландинами, свободными радикалами и многими цитокинами, продуцируемыми в избытке нейтрофилами, моноцитами, лимфоцитами.
Последствия тромбоза могут быть разнообразны. С одной стороны, тромбоз является защитным механизмом, направленным на остановку кровотечения при повреждении или разрыве сосуда. С другой стороны, тромбоз ведет к развитию нарушений местного кровобращения, нередко с тяжелыми последствиями для организма. Последствия зависят от локализации тромба, скорости его образования, возможностей коллатерального кровообращения в данном месте.
Эмболия
Эмболией называется закупорка кровеносного или лимфатического сосуда частицами, приносимыми с током крови или лимфы, и обычно не встречающимися в крово– и лимфотоке.
По направлению движения эмбола различают:
1) ортоградную - продвижением эмбола по направлению тока крови;
2) ретроградную - эмбол движется против тока крови;
3) парадоксальную (возникает вследствие дефектов межпредсердной или межжелудочковой перегородки, когда эмбол имеет возможность миновать разветвления легочной артерии и оказаться в большом круге кровообращения).
Эмболия может быть одиночной и множественной.
В зависимости от локализации различают:
1) эмболии лимфатических и кровеносных сосудов;
2) эмболии малого круга кровообращения;
3) эмболии большого круга кровообращения;
4) эмболии системы воротной вены.
По характеру эмбола различают экзогенные и эндогенные эмболии.
К экзогенным эмболиям относятся: воздушная; газовая; микробная; паразитарная.
К эндогенным эмболиям относятся: тромбоэмболии; жировая; тканевая.
По характеру течения ТЭЛА различают формы: 1) молниеносную;
2) острую;
3) подострую;
4) рецидивирующую.
Молниеносная форма характеризуется развитием основных симптомов в течение нескольких минут, острая – в течение нескольких часов, подострая – в течение нескольких дней.
Ишемия
Ишемией (греч. «isho» – задерживаю) называется малокровие тканей, вызванное недостаточным или полным прекращением притока артериальной крови.
По причинам возникновения и механизмам развития различают несколько видов ишемии:
1) ангиоспастическую, возникающую в результате спазма артерий, обусловленного либо повышением тонуса вазоконстрикторов, либо воздействием на стенки сосудов сосудосуживающих веществ;
2) компрессионную, вызывающуюся сдавлением артерий рубцом, опухолью, наложенным жгутом, излившейся кровью и т. д.;
3) обтурационную, развивающуюся при частичном или полном закрытии просвета артерии тромбом, эмболом, атеросклеротической бляшкой и т. д.;
4) перераспределительную, имеющую место при межрегиональном, межорганном перераспределении крови;
5) обструктивную, возникающую в результате механического разрушения сосудов при травме;
6) ишемию, обусловленную значительным увеличением вязкости крови в мелких сосудах в сочетании с вазоконстрикцией.
Перечисленные виды ишемии чаще всего развиваются достаточно быстро и относятся к категории острых.
Хроническая ишемия развивается медленно, при постепенном сужении просвета артерий вследствие утолщения их стенок при атеросклерозе, гипертонической болезни, ревматизме.
Ишемизированный участок отличается бледностью, уменьшением объема и тургора вследствие нарушения кровенаполнения. Происходит снижение температуры участка ишемии из-за нарушения притока теплой артериальной крови и уменьшения интенсивности обменных процессов. возникают боли, парестезии.
Вследствие нарушения доставки кислорода и субстратов обмена веществ в ишемизированной ткани развиваются обменные, структурные и функциональные нарушения. Ишемические участки испытывают состояние кислородного голодания, снижается интенсивность обменных процессов, развивается дистрофия паренхиматозных клеток вплоть до их гибели, исчезает гликоген. При продолжительной запредельной ишемии может наступить омертвение ткани. Так, клетки коры головного мозга погибают через 5 – 6 мин после прекращения притока артериальной крови, сердечная мышца выдерживает гипоксию продолжи
Местные расстройства кровообращения (стр. 1 из 5)
Местные расстройства кровообращения возникают в результате заболеваний артерий, вен и лимфатических сосудов. Этот процесс может возникнуть внезапно или протекать постепенно. В этой связи выделяют острую артериальную недостаточность и хроническую; острую венозную недостаточность и хроническую. Как правило, последствия острого процесса во многих случаях являются причиной хронических заболеваний. Только поражение лимфатической системы протекает как хронический процесс.
Острая артериальная недостаточность понятие собирательное, полиэтиологическое. В это понятие входят тромбозы, эмболии, ранения артерий, сдавление их. Патогенез этих патологических состояний близок между собой. Их объединяет одно внезапное неадаптированное нарушение питания тканей и органов в результате уменьшения или полного прекращения кровотока в магистральных или периферических артериях. В зависимости от развития коллатерального кровообращения, тяжести первичного спазма артерий, протяженности их поражения. Тяжесть и глубина нарушения при острой артериальной недостаточности может быть различной.
Различают три степени тяжести острого расстройства артериального кровоснабжения.
1. Абсолютная ишемия (декомпенсация кровоснабжения) – представляет собой наиболее тяжелую форму поражения. При этом виде ишемии, если не предприняты радикальные методы лечения, т.е. не восстановлен кровоток по магистральной артерии, наступают необратимые изменения в тканях.
Абсолютная ишемия в своем развитии проходит три фазы:
- фаза обратимых изменений – период абсолютной ишемии, когда восстановление кровоснабжения может привести к полному восстановлению функций тканей и органов. Для конечностей, период этой фазы равен 2-3 часам.
- фаза нарастания необратимых изменений – этот период приблизительно равен 6-8 часам. Восстановление кровоснабжения в этот период приводит к частичному восстановлению функций неоднородных по структуре тканей конечности. При этом возникает тяжелая интоксикация организма в результате всасывания в кровь продуктов распада из погибших или погибающих участков ткани или извращенного обмена веществ, эндотоксикоз может привести к анурии и тяжелым гемодинамическим сдвигам.
- фаза необратимых изменений – состояние биологической смерти тканей. Восстановление кровоснабжения по магистральным артериям приводит всегда к тяжелой интоксикации, поэтому оно противопоказано. В эту фазу по неотложным показаниям выполняют операцию – удаление пораженного органа или ампутацию конечности.
2. Субкомпенсированное расстройство кровоснабжения – состояние ишемии, при котором кровоснабжение сохраняется на критически низком уровне, недостаточном для сохранения полноценности функций пораженных тканей и органов.
По своему клиническому течению субкомпенсированная ишемия близка к хронической артериальной недостаточности. Наиболее тяжелые изменения отмечаются при этом виде острой ишемии в начальной стадии процесса, когда к органическому препятствию кровотоку в артериях присоединяется первичный ангиоспазм. В последующем он исчезает, и отмечается некоторое улучшение всех показателей кровообращения. При субкомпенсированной ишемии фактор времени не является решающим в течение патологического процесса.
3. Компенсированная ишемия – характеризуется тем, что, несмотря на прекращение кровотока по магистральным артериям и наличии первичного ангиоспазма, быстро развивается коллатеральный кровоток, и все признаки ишемии исчезают. Обычно функция органа или конечности полностью восстанавливается без каких-либо последствий.
Приведенные расстройства кровообращения не следует считать периодамиили стадиями одного процесса. С момента развития острой артериальной недостаточности ишемия сразу может принять характер абсолютной ишемии, субкомпенсации или компенсации.
Тем не менее возможны переходы из более тяжелой по форме ишемии в более легкую: абсолютная ишемия после интенсивного консервативного лечения, особенно после снятия спазма коллатеральных сосудов, может перейти в субкомпенсированную. И наоборот, в результате нарастания тромбоза и закупорки рядом расположенных бифуркаций компенсированная ишемия может перейти в субкомпенсированную или абсолютную.
Из представленной закономерности вытекают два основных положения консервативного лечения острой артериальной недостаточности:
1. Лечебные мероприятия должны быть направлены на перевод тяжелого расстройства (степени) кровоснабжения в более легкое.
2. Предупреждение усугубления патологического процесса – переход легкой степени ишемии в тяжелую.
Перевод более тяжелой степени ишемии в более легкую является основной предпосылкой благоприятного исхода при последующем хирургическом лечении.
Диагностика. Каждая степень ишемии имеет характерную клиническую картину. Тем не менее кардинальным симптомом острой артериальной недостаточности является исчезновение пульса на магистральных или периферических артериях.
Важным симптомом в определении степени ишемии является наличие «капиллярного пульса» – исчезновение белого пятна при надавливании пальцем на участок кожи пораженной конечности. Этот симптом наиболее четко выражен при надавливании на ногтевые пластинки пальцев рук и ног. Уровень поражения конечности, локализация препятствия кровотоку в определенной степени ишемии имеет относительное значение. Так, окклюзия бифуркации аорты может привести к субкомпенсированной ишемии. В то же время, закупорка подколенной артерии может стать причиной абсолютной ишемии стопы и голени.
Таким образом, характер течения патологического процесса во многом зависит от степени ишемии, а фактор времени играет важное значение только при абсолютной ишемии.
Степенью ишемии обусловливается лечебная тактика, которая включает решение организационных вопросов, консервативную терапию и хирургическое лечение.
Клиническая характеристика различных степеней ишемии при острой артериальной недостаточности
Лечение острой артериальной недостаточности, какого бы она ни была происхождения, должно быть направлено на снятие коллатерального спазма артерий и стабилизацию гемодинамики. Последнее особенно важно при ранении кровеносных сосудов и предусматривает возмещение кровопотери, назначение сердечных средств.
При абсолютной ишемии, в случае неэффективности консервативного лечения (в первые 1-2 часа от начала развития острой артериальной недостаточности), на первый план встают организационные вопросы: целесообразность вызова специализированной бригады, транспортировка больного в специализированное отделение, транспортабельность больного по общему состоянию. Всякое промедление с организацией хирургического вмешательства при абсолютной ишемии приводит к непоправимым последствиям. В случае невозможности оказания специализированной хирургической помощи в указанные сроки развития абсолютной ишемии лечащему хирургу предоставляется право по жизненным показаниям произвести хирургическое вмешательство с целью ликвидации острой артериальной недостаточности. Именно этим и обосновывается необходимость знания всех практических врачей-хирургов основ сосудистой хирургии.
В консервативное лечение включается назначение спазмолитиков (папаверина, никотиновой кислоты, внутривенное вливание новокаина), проведение новокаиновых блокад: паранефральной или футлярной, воздействие на реологические свойства крови (вливание реополиглюкина, полиглюкина). Все спазмолитики целесообразнее назначать внутривенно в виде смесей новокаина (0,5% - 200 мл), реополиглюкина, никотиновой кислоты, но-шпы или папаверина.
Хирургическим вмешательством предусматривается устранение причины острой артериальной недостаточности.
При субкомпенсированной ишемии в первую очередь проводят консервативное лечение, затем решают вопрос о транспортировке больного в специализированное отделение (в случае транспортабельности) или вызове специализированной ангиохирургической бригады.
Местные расстройства кровообращения
(для внутрикафедрального пользования)
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
ГОМЕЛЬСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
Кафедра патологической
физиологии
Утверждено на заседании кафедры
протокол N____ от"____"_____2005 г
Зав. кафедрой патофизиологии, доц.
___________________Т.С. Угольник
Учебно-методическая разработка для студентов
Гомель, 2005 г.
Местные расстройства кровообращения
Актуальность темы:
К местным нарушениям кровообращения относятся артериальная и венозная гиперемии, стаз, тромбоз и эмболия. Их возникновение может быть связано как с нарушением нейрогуморальной регуляции, так и с патологией соответствующих органов и систем. Эти нарушения, являясь ведущим звеном в патогенезе большинства заболеваний, требуют детального рассмотрения.
Цели:
Разобрать основные виды местных расстройств кровообращения, рассматривая их с точки зрения клинической патофизиологии,
Рассмотреть механизмы нарушения микроциркуляции при указанных расстройствах, как проявление порочного круга, усугубляющего гипоксии тканей.
В связи с поставленными целями предполагается решить следующие задачи:
Знать основные патогенетические звенья, приводящие к нарушениям местного кровотока.
Знать механизмы компенсации при местных расстройствах кровообращения и факторы, их определяющие.
Повторить материал:
По курсу нормальной анатомии:
строение большого и малого кругов кровообращения;
локализация порто-кавальных и кавальных анастомозов;
строение лимфатическое системы.
По курсу нормальной физиологии:
- современные представления о свертывающей и противосвертывающей системе.
Основные учебные вопросы:
Артериальная гиперемия. Этиология, патогенез, виды, клинические проявления, исходы.
Этиология и патогенез венозной гиперемии. Клинические проявления, исходы.
Ишемия. Причины и механизмы развития. Виды ишемий. Клинические проявления, исходы.
Стаз. Виды стаза. Этиология и патогенез.
Реперфузионный синдром. Ишемический токсикоз.
Компенсаторные процессы при местных нарушениях кровообращения.
Тромбоз. Этиология, стадии и механизмы тромбообразования. Виды тромбов. Последствия и исходы тромбоза.
Эмболия. Этиология и патогенез, виды эмболии. Исходы.
Охарактеризовать состояние микроциркуляции при разных видах местных нарушений кровообращения.
Контрольные вопросы:
Назвать общие механизмы местных расстройств кровообращения.
Этиология и патогенез артериальной гиперемии. Знать виды и конкретные клинические проявления.
3. Венозная гиперемия, причины, механизмы и клинические проявления (с объяснением морфологических изменений в специализированных тканях - мускатная печень и т.д.).
Ишемия, причины, механизмы, виды и ее проявления в различных органах.
Феномен постишемической реперфузии органа - виды, проявления. Разъяснить механизмы повреждающего действия.
Виды стаза, их характеристика. Общебиологическое значение для типовых патологических процессов.
Тромбоз, определение понятия, этиопатогенез. Стадии тромбообразования. Знать отличия тромба от эмбола. Значение, исходы и последствия тромбозов.
Эмболия. Знать основные механизмы, формирующие этот процесс. Тромбоэмболия легочной артерии - виды, проявления, исходы. Патофизиология основа фармакологической коррекции.
Знать проявления расстройств микроциркуляции при артериальной гиперемии, венозной гиперемии, ишемии. Соотношение нарушений макро- и микроциркуляции при местных расстройствах кровообращения.
Понятия об общем и местных расстройствах кровообращения: гипереми,... — МегаЛекции
Расстройства Кровообращение могут носить местный и общий характер. Общие расстройства возникают во всем организме, всей системе кровообращения и связаны с нарушениями деятельности сердца либо изменениями объема и физико-химических свойств крови. Местные расстройства кровообращения возникают в результате заболеваний артерий, вен и лимфатических сосудов.
Гиперемия - избыточное содержание крови в тканях, которое может быть проявлением как общих, так и местных расстройств кровообращения.
Стаз - остановка кровотока в отдельных капиллярах, мелких артериях и венах. Под эмболией понимается острая закупорка артерий, аорты (чаще всего в какой-либо бифуркации) в результате заноса током крови тромбов или других материальных частиц.
Тромбозы- развиваются в местах сужения просвета артерий каким-либо патологическим процессом, в большинстве случаев на почве атеросклероза.
Некроз- - омертвение, отмирание части ткани или органа живого организма, сопровождающееся необратимым прекращением их жизнедеятельности.
Инфа́ркт(лат. infarcire - начинять, набивать) — омертвление (некроз) органа вследствие недостатка кровоснабжения.
Ишемия - это недостаточное поступление крови к какому-либо органу, которое вызвано уменьшением или полным закупориванием просвета в артерии
Местные расстройства кровообращения возникают в результате заболеваний артерий, вен и лимфатических сосудов. Этот процесс может возникнуть внезапно или протекать постепенно. В этой связи выделяют острую артериальную недостаточность и хроническую; острую венозную недостаточность и хроническую. Как правило, последствия острого процесса во многих случаях являются причиной хронических заболеваний. Только поражение лимфатической системы протекает как хронический процесс. Абсолютная ишемия в своем развитии проходит три фазы:фаза обратимых изменений - период абсолютной ишемии, когда восстановление кровоснабжения может привести к полному восстановлению функций тканей и органов. Для конечностей, период этой фазы равен 2-3 часам.фаза нарастания необратимых изменений - этот период приблизительно равен 6-8 часам. Восстановление кровоснабжения в этот период приводит к частичному восстановлению функций неоднородных по структуре тканей конечности. При этом возникает тяжелая интоксикация организма в результате всасывания в кровь продуктов распада из погибших или погибающих участков ткани или извращенного обмена веществ, эндотоксикоз может привести к анурии и тяжелым гемодинамическим сдвигам.фаза необратимых изменений - состояние биологической смерти тканей. Восстановление кровоснабжения по магистральным артериям приводит всегда к тяжелой интоксикации, поэтому оно противопоказано. В эту фазу по неотложным показаниям выполняют операцию - удаление пораженного органа или ампутацию конечности.
Приведенные расстройства кровообращения не следует считать периодами или стадиями одного процесса. С момента развития острой артериальной недостаточности ишемия сразу может принять характер абсолютной ишемии, субкомпенсации или компенсации.
Тем не менее возможны переходы из более тяжелой по форме ишемии в более легкую: абсолютная ишемия после интенсивного консервативного лечения, особенно после снятия спазма коллатеральных сосудов, может перейти в субкомпенсированную. И наоборот, в результате нарастания тромбоза и закупорки рядом расположенных бифуркаций компенсированная ишемия может перейти в субкомпенсированную или абсолютную.Лечебные мероприятия должны быть направлены на перевод тяжелого расстройства (степени) кровоснабжения в более легкое.
Важным симптомом в определении степени ишемии является наличие «капиллярного пульса» - исчезновение белого пятна при надавливании пальцем на участок кожи пораженной конечности. Этот симптом наиболее четко выражен при надавливании на ногтевые пластинки пальцев рук и ног. Уровень поражения конечности, локализация препятствия кровотоку в определенной степени ишемии имеет относительное значение.
Под эмболией понимается острая закупорка артерий, аорты (чаще всего в какой-либо бифуркации) в результате заноса током крови тромбов или других материальных частиц.
Острый тромбоз артерий связан в основном с непосредственным поражением каким-либо патологическим процессом стенки кровеносного сосуда (атеросклероз, неспецифический артериит, ранение, сосудистый шов и сужение просвета артерии).
При эмболии развиваются признаки различных степеней и уровней ишемии, довольно характерные для определенной локализации закупорки. Этот важный признак является основным в первичном или предположительном диагнозе эмболии той или иной развилки. С накоплением опыта диагностики и лечения эмболий усовершенствовался принцип точной или топической диагностики. В настоящее время установление локализации эмбола, кроме характерной ишемии конечностей, строится на логическом заключении. Еще используют, хотя и редко, ангиографические методы исследования. Функциональные методы направлены больше на установление степени ишемии, нежели на локализацию тромба.
Тромбозы - развиваются в местах сужения просвета артерий каким-либо патологическим процессом, в большинстве случаев на почве атеросклероза. Поэтому контингент больных с тромбозом преимущественно пожилого и старческого возраста.
Некроз - омертвение, отмирание части ткани или органа живого организма, сопровождающееся необратимым прекращением их жизнедеятельности.Некроз не является только патологическим процессом, он происходит в ходе физиологической регенерации, например в эпидермисе, слизистой оболочке желудочно-кишечного тракта. Необратимые дистрофические изменения, предшествующие некрозу, называется некробиозом, а некробиоз, протекающий в течение длительного времени - патобиозом. Комплекс изменений ядра и цитоплазмы клетки, характеризующий состояние парабиоза, называется паранекрозом.
Причины, приводящие к некрозу, условно разделяются на экзогенные и эндогенные. Экзогенными причинами являются механическая травма, воздействие крайних температур, электрического тока, кислот, щелочей, ионизирующего излучения, солей тяжелых металлов, микроорганизмов и других повреждающих факторов. Из числа эндогенных причин некроза выделяют нарушения сосудистого, нейрогуморального, аллергического и метаболического характера.Некроз может возникать как клеточная патология и как тканевая реакция. В клетке этот процесс может быть связан с патологией митоза или наступает в период между делениями. Как тканевая реакция, некроз включает в себя не только гибель клеток; он характеризуется также отграничением (демаркацией) и ликвидацией последствий омертвения.
9. Методы изучения телосложения и физического развития: соматоскопия, антропометрия Соматоскопия - оценка описательных признаков физического развития по: осанке, состоянию опорно-двигательного аппарата, типу телосложения.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Регионарные и местные расстройства кровообращения
Широкий диапазон в кровенаполнении и в скорости кровотока в отдельных тканях и органах и даже на отдельных участках органа в зависимости от тех или иных физиологических состояний (физическая, умственная работа, эмоциональное напряжение, пищеварение и т.п.) лишь в ограниченной степени отражают явления, наблюдаемые в патологических условиях. В то же время эти явления имеют общую основу с физиологическими процессами в виде регуляторно-приспособительных механизмов, теснейшим образом связанных с центральной и периферической нервной системой. Особые формы деятельности, а следовательно, не просто расстройства деятельности, находят свое выражение при различных патологических состояниях. К числу таких состояний относятся: гиперемия (артериальная, венозная), ишемия, стаз, инфаркт.
Гиперемия
Гиперемией называют повышенное содержание циркулирующей крови на том или ином участке сосудистой сети. По существу своему гиперемия - это приспособительное явление, широко распространенное и в нормальных условиях. Она связана с деятельностью вазомоторов, т.е. сосудосуживающих и сосудорасширяющих нервов, а также со специфической раздражимостью сосудов. Принято различать гиперемию артериальную и венозную. Примером артериальной гиперемии может быть краска стыда на лице, алые, розово-красные участки кожи на месте ее теплового или механического раздражения и т.д. В патологических условиях артериальную гиперемию наблюдают при остром воспалении, при некоторых вазомоторных расстройствах, связанных с раздражением симпатических ганглиев. Примером таких расстройств могут служить острая красная волчанка, при которой на лице выступают участки гиперемии в виде симметрично лежащей ярко-красной бабочки, или красное одутловатое лицо и покрасневшие конъюнктивы при многих остроинфекционных заболеваниях, например при сыпном тифе, кори и др. Инфекционные сыпи на коже представляют собой также участки артериальной гиперемии. К артериальной гиперемии вазомоторного происхождения относится гиперемия конечности при повреждениях соответствующих нервных сплетений, гиперемия половины лица при невралгиях, связанных с раздражением тройничного нерва и т.п. Артериальная гиперемия характеризуется ускорением тока крови не только в обычно функционирующих, но и в открывающихся резервных капиллярах. Ощущение пульсации гиперемированного поля свидетельствует о распространении пульсовой волны в периферическую сеть артериол и капилляров. Степень и продолжительность артериальной гиперемии обусловлены различным участием в реакции сосудосуживающих (симпатических) и сосудорасширяющих (парасимпатических) нервов. При раздражении сосудорасширителей артериальная гиперемия выступает наиболее отчетливо. Освобождение биологически активных веществ (гистамин, ацетилхолин, адреналин, тиамин и др.) тканями, возможно, самими нервными окончаниями, обеспечивает автоматизм, ту или иную продолжительность реакции. Чувствительность тканевых и сосудистых элементов к указанным веществам, особенно к ацетилхолину, лежит в основе различных по степени форм гиперемии, иногда весьма резких, переходящих в стаз или осложняющихся кровотечением. Артериальная гиперемия (например, при растирании мочки уха) сопровождается некоторыми сдвигами в составе крови, протекающей через поле гиперемии (И. В. Давыдовский и П. П. Движков, 1925), как-то: уменьшение числа лейкоцитов, увеличение числа эритроцитов. Это может влиять на морфологический анализ крови. Артериальная гиперемия называется коллатеральной, если она возникает в условиях закрытия магистральной артерии; притекающая кровь устремляется по коллатералям, которые при этом расширяются. Разветвленность артериальной системы, обилие анастомозов между отдельными артериями и капиллярными сетями являются анатомической предпосылкой развития коллатеральной гиперемии как важного приспособительного феномена, иллюстрирующего чрезвычайную пластичность кровеносной системы (В.Н. Тонков, 1872-1954; Б.А. Долго-Сабуров, 1956). Обильное развитие чувствительной иннервации по ходу сосудов (хемо- и барорецепторов) обеспечивает быстроту раскрытия и обилие коллатеральных путей, а также и функциональные особенности кровотока в них. Важное значение в механизме развития коллатеральной артериальной гиперемии имеют освобождающиеся в анемизированной ткани метаболиты, обладающие вазодилятаторными свойствами. Очевидно, что ангиоархитектоника в различных органах тела, ее индивидуальные особенности и вариации будут диктовать различные возможности развития коллатеральной артериальной гиперемии. Эти же нормально-анатомические возможности учитывает и хирургическая практика. Так, перевязка бедренной артерии ниже места отхождения глубокой артерии бедра (a. profunda femoris) сравнительно легко может быть компенсирована за счет коллатералей, отходящих от этой артерии в форме мышечных ветвей (и соединений бассейнов названной артерии с a. hypogasrtica), в то время как перевязка бедренной артерии выше отхождения a. profunda femoris резко увеличивает процент неблагоприятных исходов в виде гангрены ноги. То же следует сказать и в отношении перевязки подколенной артерии (около 25% гангрены). Перевязка общей или внутренней сонной артерии, несмотря на наличие некоторых анастомозов с системой наружных сонных артерий, часто (до 40%) влечет за собой тяжелые последствия в виде некроза вещества мозга. Огромное значение в развитии коллатеральной артериальной гиперемии при прочих равных условиях имеют: темпы закрытия магистрального сосуда и уровень артериального давления. Практика патологов дает огромное количество примеров того, насколько совершенно развиваются коллатеральные пути даже при закрытии таких крупных сосудов, как аорта. Классическим примером такого рода является стеноз isthmus аорты дистальнее места впадения в нее боталлова протока, который при этом бывает облитерирован. Такие стенозы, развивающиеся часто на протяжении десятков лет, начиная с детства, обычно влекут за собой радикальную перестройку артериальной системы выше и ниже препятствия, в результате которой кровоток налаживается в обход места сужения через подключичные артерии. Кровь устремляется по их расширенным ветвям, главным образом по аа. mammaria interna, thoracalis later., которые анастомозируют с a. epigastrica interna и с периферическими разветвлениями межреберных артерий; это обеспечивает кровенаполнение грудной, брюшной аорты и всех ее ветвей. При этом направление кровотока в межреберных артериях меняется: кровь по ним притекает в аорту, а сами артерии резко утолщаются, калибр их увеличивается, структура стенки существенно усложняется . Стенозы перешейка аорты, наблюдаемые у новорожденных, если они сочетаются с открытым боталловым протоком, несовместимы с жизнью. Стенозы и даже закрытия крупных артерий, когда они развиваются медленно, годами, могут не сопровождаться катастрофическими последствиями. Изредко наблюдается, например при атеросклерозе, закрытие обеих венечных артерий сердца при отсутствии особых явлений сердечной недостаточности. Коллатеральное кровообращение развивается здесь за счет медиастинальных, интеркостальных, перикардиальных и бронхиальных артерий. Немалую роль в его развитии могут играть паравазальные пути (Б. А. Долго-Сабуров, 1956), т.е. vasa vasorum и fasciculorum, проходящие в составе сосудисто-нервных пучков, а также сосуды Вьессана -Тебезия. Ангиографические исследования показывают, что коллатерали в артериальной системе развиваются параллельно с усилением затруднения в кровообращении по ходу основного ствола. Это обстоятельство объясняет нам, почему главная масса случаев артериосклероза длительно протекает скрыто, часто оказываясь случайной находкой на секции. Неожиданностью оказывается и результат артериографии, а именно обильное развитие коллатералей, которые, казалось бы, .должны были предотвратить катастрофу (А. А. Чумаков). Разветвления артериальных сосудов и капилляров, оказавшихся в зоне коллатеральной гиперемии, претерпевают приспособительную перестройку. Гипертрофируются все структурные элементы; особенно заметна гипертрофия, и гиперплазия (т.е. новообразование) гладких мышечных волокон, усиление эластического и аргирофильного каркаса. Венозная гиперемия. Как выше указывалось, венозная гиперемия часто имеет общий характер, например при заболеваниях сердца и легких. При этом отмечают цианоз, т.е. синюшность покровов, слизистых оболочек, особенно заметную в периферических частях тела (акроцианоз) - концы пальцев, нос, губы. Такой цианоз обычно совпадает с отеком клетчатки туловища, конечностей, с водянкой полостей тела. Цианотическая окраска обусловлена увеличением в крови редуцированного гемоглобина (свыше 5-6%). Важнейшей причиной цианоза является недостаточное поглощение легкими кислорода. Признаком венозной гиперемии является понижение температуры покровов тела в силу слабой циркуляции крови; увеличение емкости вен дополняет картину. В связи с расширением просвета вен может возникать недостаточность венозных клапанов, что еще больше способствует застою крови, усиливает значение физических (гидростатических) факторов, например в венах нижних конечностей. Это свидетельствует о резком падении пропульсивной функции вен и о возрастании функции резервуарной. В зависимости от степени, длительности венозной гиперемии, темпов развития, локализации и т.д. морфологические и клинические последствия будут различными. Переполненные кровью вены часто принимают извитой, змеевидный характер, образуют петли, узловатые выпячивания, так называемые вариксы. Если венозный застой возникает или нарастает быстро, последствием его обычно бывают некрозы на фоне не только резкого цианоза, но и пропитывания тканей кровью - то, что называется геморрагическим инфарцированием, или застойн ы м инфарктом. Такие инфаркты можно наблюдать при закрытии селезеночной, почечной, брыжеечных вен (застойный инфаркт и гангрена кишечника), синусов твердой мозговой оболочки (инфаркт мозга). Постепенное закры тие даже крупных венозных стволов может не иметь тяжелых последствий. Такое закрытиег например воротной вены, может быть долго незамеченным не только потому, что система воротной вены имеет связи с бассейнами верхней и нижней полой вены, но и потому, что высокое давление в системе воротной вены способствует скорейшему развитию новых сосудов по ходу этой вены и за счет васкуляризации тромба, если он был причиной закрытия. Возможные пути развития коллатерального венозного кровотока при закрытии воротной, нижней полой вены. Если эти коллатеральные пути не вступают в строй, то приходится считаться с возможностью развития дефицита наполнения правого сердца. Такой дефицит обнаружится и при остром закрытии воротной вены. Длительный венозный застой ведет к атрофии органов за счет их паренхимы. Строма при этом грубеет, что и лежит в основе ц и а н о тической индурации - феномена, особенно ярко выступающего в селезенке, почках, легких, печени. На первых этапах цианотическая индурация бывает связана с венозной гиперемией органа, т.е. с увеличением внутриорганного венозного давления. В дальнейшем происходит атрофия клеток паренхимы, испытывающих недостаток кислорода; соединительнотканный и ретикулярный скелет при этом спадается. Вслед за спадением (или коллапсом) стромы органа развивается его склероз (или цирроз) за "чет новообразования коллагеновых и эластических волокон. Этапы цианотической индурации можно хорошо проследить на застойной (мускатной) печени. Аналогичные явления в легких приводят к так называемой бурой индурации, что связано с диапедезными кровоизлияниями в воздухоносную паренхиму легких с последующим отложением гемосидерина в строму органа; это и придает уплотненному легкому бурые оттенки. При резком ослаблении сердечной деятельности кровоизлияния могут носить характер диффузных апоплексии или типичных геморрагических инфарктов. Индурация связана не только с резким полнокровием, коллапсом и склерозом стромы, но и с относительной неподатливостью и напряженностью капсулы органов, а возможно, и с усилением тонуса гладкой мускулатуры, входящей в состав капсул и трабекул. Атрофические процессы в тканях, подвергающихся длительному венозному застою, могут получать большое клиническое значение; так, например, при длительном застое в почках развивается альбуминурия и относительная недостаточность органа. Недостаточность печени может возникнуть в связи с универсальной мускатной "атрофией" долек, а именно центральных и средних полей их. Печень выглядит тогда как сплошной конгломерат "атрофических геморрагических микроинфарктов" или имеет вид цирротической. Недостаточность легких при венозном застое будет связана с аноксией, т.е. с недостаточным насыщением крови малого круга кислородом в силу несовершенной аэрации. Приспособительные явления в виде учащения дыхания, расширения резервной системы капилляров альвеол задолго предшествуют развитию легочной недостаточности. На слизистых оболочках обнаруживаются признаки цианоза и застойного катара, особенно в желудке. Венозный застой может приводить к варикозным расширениям вен, к изъязвлению слизистой оболочки над вариксом, вслед за чем нередко наступает тяжелое кровотечение. Это осложнение особенно часто наблюдается при коллатеральной венозной гиперемии, возникающей по ходу вен нижней трети пищевода и кардиальной области желудка при циррозах печени. Особенно интенсивные атрофические процессы отмечаются при варикозном расширении вен нижних конечностей за счет главным образом vv. saphena magna, parva и их коллатералей, а также мелких кожных вен. Кожа, подкожная клетчатка, особенно нижней трети голени, чрезвычайно истончаются, а возникающие затем язвы с большим трудом поддаются излечению ("варикозные язвы голени"). Язвы возникают при самых незначительных травмах; зажив, они легко вновь открываются, нередко углубляясь до кости. Валообразные разрастания рубцовой ткани по периферии язв, усиленная пигментация окружающей кожи дополняют картину. Вопрос о варикозном расширении вен нижних конечностей не решается лишь с точки зрения венозного застоя. Обычно наблюдаются и некоторые предрасполагающие факторы в виде слабого развития или полного отсутствия в названных венах гладкой мускулатуры, эластических пластинок, например у клапана близ сафенофеморального соединения. Недостаточность венных клапанов ведет к отливу крови из глубоких вен в поверхностные, где и образуются варикозные расширения. Предрасположение к варикозному расширению вен может носить семейный характер; иногда оно связано с особенностями профессии, требующей длительного стоячего положения тела. Расширение вен начинается нередко в период беременности, причем еще в первой ее половине,, когда трудно предположить наличие механического давления увеличенной матки на вены таза J Правильнее полагать, что речь идет о физиологическом депонировании крови в систему вен таза и нижних конечностей, возможно, в условиях порочного развития стенок вен и их клапанов. Варикозное расширение вен наблюдается в семенном канатике (varicocele), в широких связках матки, в области заднепроходного отверстия и близлежащей части прямой кишки, уретры - так называемый геморрой. Очень вероятно, что во всех этих случаях важнейшую роль играет немеханический застой. Более вероятно, что усиленное кровенаполнение вен и варикозности по ходу их возникают в процессе рефлекторного депонирования крови, т.е. процесса по существу приспособительного. Такое депонирование в системе геморроидальных сплетений, происходящее с участием веномоторов, может в зависимости от степени и быстроты прилива крови, от анатомических особенностей стенок вен и их клапанов резко увеличивать емкость венозных сетей; при этом возможны значительные кровотечения из выпячивающихся в просвет кишки вариксов. Физиологическое значение депонирования крови в венозные сплетения таза и прямой кишки4 может заключаться и в том, что путем увеличения емкости и давления в этих сосудах кровь из воротной вены частично перебрасывается в систему нижней полой вены. Так или иначе венозная гипертензия не является синонимом венозного застоя, хотя внешне она может быть ему подобна, сопровождаясь гиперемией. Физиологическое значение венозных сплетений в области тазовых органов, по ходу желудочно-кишечного тракта (у баугиниевой заслонки, в начале пищевода), как и значение венозных синусов, например твердой мозговой оболочки, остается еще во многом неясным. Высказывается предположение, что эти венозные сплетения и синусы являются своеобразными органами, регулирующими кровообращение в тех или иных областях тела путем восприятия раздражений, возникающих в связи с изменением химизма крови. Наличие в венах хорошо развитой нервной сети и нервных клеток косвенно об этом свидетельствует (А.Н. Максименков, 1962). Венозная гиперемия может развиваться при прекращении механического давления тех или иных образований, например больших опухолей, расположенных в брюшной полости, после их оперативного удаления, при выкачивании выпотов из брюшной, плевральной полостей. Такую гиперемию обозначают как гиперемию ex vacuo (т.е. от опорожнения). Опасность ее заключается в том, что она создает острый дефициит наполнения нижней полой вены, а также правого сердца, вслед за чем могут возникнуть симптомы анемии мозга (anaemia ex vacuo), обморок, остановка сердца. По наблюдениям автора, гиперемии и анемии ex vacuo представляют особую опасность при наличии уже имеющихся пороков сердца. Сюда, например, следует отнести случаи острой декомпенсации сердца тотчас после родов у женщин с субкомпенсированным пороком клапанов. Предосторожности, принимаемые врачами при выпускании плевральных выпотов, асцитической жидкости, основаны на тех же соображениях - предотвратить острое депонирование венозной крови в органы брюшной полости, неизбежное после устранения давления. Автор предполагает, что депонирование крови в вены, приобретая стационарный характер, может вести к развитию ангиэктазий, а также кавернозных ангиом, например в печени, неправильно рассматриваемых как сосудистые опухоли. Коллатеральная венозная гиперемия, наблюдаемая при закрытии крупного магистрального ствола, например воротной, полых вен, не является совершенной даже при постепенно идущем закрытии. Что касается периферии, то здесь наличие парных вен и анастомозирующих сетей делает закрытие даже многих сосудов малозаметным. Морфологическая перестройка венозных коллатералей идет по тому же принципу, что и артериальных, с тем, однако, отличием, что расширяющиеся венозные сосуды принимают змеевидные и узловатые формы, таящие в себе опасность кровотечения. Физиологическое, приспобительное значение имеет расширение артериовенозных анастомозов в различных тканях и органах тела, особенно в случаях, когда эти органы испытывают значительные изменения, сочетающиеся с частичным закрытием сосудистой сети. С помощью таких артериовенозных соединений, направляющих кровь в обход капиллярной сети, обеспечивается скорейшее поступление ее в вены, увеличение давления в них, что способствует кровенаполнению предсердий. Прямой "переброс" крови из правого желудочка в левый и из левого в правый наблюдается, по-видимому, при легочных и сердечных заболеваниях, сопровождающихся пороком клапанов и отверстий. Он осуществляется с помощью сосудов тебезиевой системы, открывающихся в большом количестве во все камеры сердца. Э та система находится в соединении с артериальной и венозной системами сердца. Опыты Crainicianu (1922), повторенные С. П. Ильинским (1958), А. И. Озарай (1958), показали, что через тебезиеву систему изливается главная масса крови, вводимой в венечные артерии. По-видимому, физиологическое значение этой системы заключается, с одной стороны, в разгрузке переполненной камеры сердца, с другой стороны, в увеличении кровенаполнения и давления в той камере, которая должна обеспечить компенсацию. Делаются предположения о возможной связи гипертонической болезни и гипертрофии сердца с нарушением регуляции деятельности артериовенозных соединений и запирательных механизмов в артериальной системе большого круга. Особенно большое значение артериовенозные анастомозы и шлюзы в виде запирательных механизмов, регулирующих направление кровотока и кровенаполнение различных частей органа, имеют в легких, коже, миокарде, почках, селезенке. Фактически же эти анастомозы и шлюзы рассеяны повсеместно. К тому же они представляют собой образования, которые могут возникать, исчезать, переформировываться при тех или иных физиологических условиях. Тяжелые последствия имеет искусственное соединение артерий и вен, особенно крупного и среднего калибра, например а. и v. femorales, brachiales и т.п. Гипертрофия, расширение и декомпенсация сердца в этих случаях наступают, как правило, спустя ряд месяцев или лет.
СТАЗ
Замедление и полная остановка кровотока могут наблюдаться в связи с наложением лигатур, венозным застоем, вазомоторными влияниями, непосредственным физическим или химическим воздействием на сосуды и т.д. Аналогичный эффект вызывают сосудистые реакции, сопровождающиеся резким увеличением проницаемости, в силу чего наступает сгущение крови и увеличение ее вязкости. Гистологическая диагностика стаза требует осторожности при заключениях. Гомогенизация кровяного столба может быть связана, например, с посмертными изменениями. В частности, ткани мозга посмертно абсорбируют воду из капилляров. Более уверенной диагностика истинных стазов будет при наличии в той же области перистатических кровоизлияний. Важное клиническое значение стаза вытекает уже из того, что он представляет собой частое явление. Стазы и престатические состояния наблюдаются при ангионевротических кризах (гипертоническая болезнь, атеросклероз и др.), при острых формах воспаления, при шоке. Ангионевротические кризы и сопровождающие их стазы являются основой микро- и макроапоплексий головного мозга. Обширные стазы в очагах воспаления несут с собой опасность омертвения тканей, что может извращать ход воспалительного процесса. Таков в основном патогенез нагноения и гангрены легких в течении пневмонии. Стазы - частое явление при инфекционных, особенно вирусных заболеваниях (сыпной тиф, грипп, корь и т.п.). С общебиологической точки зрения стаз является срывом или декомпенсацией приспособительных механизмов, которые лежат в основе регуляции периферического кровообращения и кровенаполнения органов тела.
«Местные расстройства кровообращения».
1. Назовите основные виды артериальной гиперемии по её происхождению:
А. нейротоническая
Б. обтурационная
В. нейропаралитическая
Г. миопаралитическая
Д. компрессионная
2. Укажите признаки венозной гиперемии:
А. повышение тургора тканей
Б. отёк органа
В. повышение температуры внутренних органов
Г. повышение температуры поверхностных тканей
Д. цианоз органа или тканей
Е. покраснение органа или тканей
3. Артерио-венозная разница содержания кислорода в крови при артериальной гиперемии…
А. увеличивается
Б. уменьшается
В. не изменяется
4. Укажите симптомы ишемии:
А. понижение температуры поверхностных тканей
Б. понижение температуры внутренних органов
В. цианоз органа
Г. побледнение органа или ткани
Д. боль
Е. понижение тургора тканей
5. Могут ли частицы жира при переломе длинных трубчатых костей вызвать эмболию микрососудов почек, мозга, сердца:
А. да
Б. нет
6. Укажите признаки артериальной гиперемии:
А. цианоз органа
Б. покраснение органа или ткани
В. выраженный отёк органа
Г. повышение температуры поверхностно расположённых тканей или органов
Д. повышение тургора тканей
7 К развитию венозной гиперемии приводят…
А. сдавление артерий
Б. сдавление вен без повреждения артерий
В. нарушение целостности сосудосуживающих нервов
Г. тромбоз вен
8. Укажите последствия венозной гиперемии:
А. разрастание соединительной ткани
Б. усиление функции органа
В. дистрофия тканей
Г. кровоизлияние
9. В зоне ишемии могут возникнуть…
А. некроз
Б. ацидоз
В. ослабление функции
Г. усиление функции
Д. повышение содержания ионов натрия в клетках
10. Укажите возможные причины газовой эмболии:
А. быстрое повышение барометрического давления
Б. ранение крупных вен шеи
В. быстрое снижение барометрического давления от повышенного к нормальному
Г. вдыхание воздуха с высокой концентрацией инертных газов
Д. быстрый перепад барометрического давления от нормального к низкому
11. Артериальную гиперемию могут вызвать следующие биологически активные вещества...
ацетилхолин
Б. катехоламины
В. гистамин
Г. брадикин
Д. тромбоксан А2
12. Повышение температуры органа или ткани в области артериальной гиперемии обусловлено:
А. повышенным притоком артериальной крови
Б. усилением окислительных процессов
В. усилением лимфообразования
Г. увеличением числа функционирующих капилляров
13. Артериовенозная разница содержания кислорода в крови при венозной гиперемии…
А. увеличивается
Б. уменьшается
В. не изменяется
14. Отметьте признаки ишемии:
А. покраснение
Б. уменьшение объёма органа
В. пульсация мелких сосудов
Г. побледнение
Д. понижение температуры
15. Функционально абсолютно недостаточные коллатерали имеются в следующих органах…
А. головной мозг
Б. скелетные мышцы
В. сердце
Г. селезёнка
Д. почки
Е. печень
Ж. стенка желудка
16. Для артериальной гиперемии характерны…
А. увеличение количества функционирующих капилляров
Б. уменьшение внутрикапиллярного кровообращения
В. увеличение скорости кровотока в капиллярах
Г. усиление лимфоттока из ткани
Д. усиление фильтрации жидкости из сосудов в ткань
Е. значительное расширение функционирующих капилляров
17. Отметьте признаки венозной гиперемии:
А. увеличение объёма органа
Б. цианоз
В. побледнение
Г. покраснение
Д. уменьшение объёма органа
Е. похолодание
18. К развитию ишемии могут привести…
А обтурация артериолы тромбом
Б. сдавление вен рубцующейся тканью
В. ангиоспазм
Г. нарушение целостности периферических нервов
Д. атеросклеротические изменения сосудов
Е. сдавление артериол опухолью
19. Укажите эмболы эндогенного происхождения:
А. клетки распадающихся опухолей
Б. капельки жира при переломах трубчатых костей
В. скопление паразитов
Г. оторвавшиеся тромбы
Д. пузырьки воздуха
Е. пузырьки газов
20. К развитию артериальной гиперемии могут привести…
1. перерезка периферических нервов
2. механическое раздражение тканей или органов
3. снятие эластического жгута с конечностей
4. действие горчичников на кожу
5. верно все
21. Увеличение объёмной скорости кровотока наблюдается при следующих формах местных нарушений кровообращения
1. венозная гиперемия
2. ишемия
3. стаз
4. артериальная гиперемия
22. Последствиями тромбоза артерий могут быть
1. эмболия
2. инфаркт
3. ишемия
4. артериальная гиперемия
23. В эксперименте воспроизвести венозную гиперемию можно:
1. раздражением сосудосуживающих нервов
2. перерезкой сосудосуживающих нервов
3. наложением лигатуры на приносящую артерию
4. наложением лигатуры на отводящую вену
24. Укажите причины артериальной гиперемии:
1. действие тепла
2. действие ультрафиолетовых лучей
3. механическое растирание тканей
4. закупорка артерий
25. Уменьшение объёмной скорости кровотока наблюдается при следующих формах местных расстройств кровообращения
венозная гиперемия
ишемия
стаз
артериальная гиперемия
26. Ишемию могут вызвать следующие биологически активные вещества
1. гистамин
2. катехоламины
3. ацетилхолин
4. тромбоксан А2
5. брадикинин
27. Повышение температуры органа или ткани в области артериальной гиперемии обусловлено:
повышенным притоком артериальной крови
увеличением числа функционирующих капилляров
усилением окислительных процессов
усилением лимфообразования
28. Назовите основные виды венозной гиперемии по её причине:
кардиогенная (при сердечной недостаточности)
обтурационная
компрессионная
нейропаралитическая
миопаралитическая
29. К развитию ишемии могут привести:
обтурация артериолы тромбом
ангиоспазм
сдавление артериол опухолью
нарушение целостности периферических нервов
сдавление вен рубцующейся тканью
30. Укажите факторы способствующие тромбообразованию:
1. увеличение количества тромбоцитов в единице объёма крови
2. замедление кровотока
3. повреждение стенки сосудов
4. уменьшение тромбоцитов в единице объёма крови
31. Укажите патогенетические факторы, которые могут вызвать нейротонический тип артериальной гиперемии:
1. повышение активности парасимпатической системы
2. возбуждение адренэргической системы
3. активизация гистаминэргической системы
4. активизация серотонинэргической системы
32. Препятствуют образованию тромба следующие изменения в составе крови:
1. уменьшение количества гепарина
2. увеличение количества гепарина
3. увеличение количества тромбоцитов
4. уменьшение количества тромбоцитов
II тип.
1. Укажите, какие причины могут вызвать:
ответ:1А,2В,3В,4А,5Б | А. артериальную гиперемию Б. венозную гиперемию В. ишемию |
2. укажите, как изменяется просвет сосудов при различных видах местных нарушений кровообращения:
| 1. артерии сужены 2. капилляры сужены 3. вены расширены 4. вены сужены 5. увеличено количество функционирующих капилляров микроциркуляторного русла ответ: 1В, 2В, 3Б, 4В, 5А | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
3. Укажите, для каких местных нарушений кровообращения характерно:
| 1. покраснение 2. побледнение 3. потепление 4. увеличение тургора 5. уменьшение объёма 6. цианоз | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3А, 4А, 5В, 6Б
4.В каких тканях могут развиваться функционально абсолютно достаточные и недостаточные коллатерали
| А. функционально абсолютно недостаточные коллатерали Б. функционально абсолютно достаточные коллатерали |
Ответ: 1Б, 2А, 3А, 4А, 5А, 6Б
5. Укажите механизмы, которые лежат в основе развития артериальной гиперемии:
ответ: 1А, 2А, 3Б, 4А, 5Б | А. нейротонический тип артериальной гиперемии Б. нейропаралитический тип артериальной гиперемии |
6. укажите, к каким местным нарушениям может привести:
1. сдавление артерий А. артериальная гиперемия
2. сдавление вен Б. венозная гиперемия
3. закупорка артерий В. ишемия
4. закупорка вен
5. расширение артерий
Ответ: 1В,2Б,3В,4Б,5А
7.Перечисленные проявления соответствуют следующим видам нарушения местного кровообращения:
| А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3В, 4А, 5Б
8. Укажите факторы, которые могут привести к местным нарушениям кровообращения:
| 1. нарушение целостности сосудосуживающих нервов 2. закрытие просвета приносящего сосуда тромбом или эмболом 3. сдавление приносящей артерии рубцом, опухолью 4. увеличение тонуса сосудосуживающих нервов 5. затруднение венозного оттока крови 6. расслабление гладкой мускулатуры сосудистой стенки вследствие действия БАК (гистамин, брадикинин) | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3В, 4В, 5Б, 6А
9. Перечисленные последствия соответствуют…
| А. артериальной гиперемии Б. венозной гиперемии |
Ответ: 1Б, 2А, 3Б, 4А
10. Отметьте, какие изменения микроциркуляции характерны для:
| А. артериальной гиперемии Б. венозной гиперемии |
Ответ: 1Б, 2Б, 3А, 4А, 5Б
11. Какие разновидности эмболии различают:
| А. эмболия экзогенного происхождения Б. эмболия эндогенного происхождения |
Ответ:1А, 2А, 3Б, 4А, 5Б, 6А
«Местные расстройства кровообращения».
1. Назовите основные виды артериальной гиперемии по её происхождению:
А. нейротоническая
Б. обтурационная
В. нейропаралитическая
Г. миопаралитическая
Д. компрессионная
2. Укажите признаки венозной гиперемии:
А. повышение тургора тканей
Б. отёк органа
В. повышение температуры внутренних органов
Г. повышение температуры поверхностных тканей
Д. цианоз органа или тканей
Е. покраснение органа или тканей
3. Артерио-венозная разница содержания кислорода в крови при артериальной гиперемии…
А. увеличивается
Б. уменьшается
В. не изменяется
4. Укажите симптомы ишемии:
А. понижение температуры поверхностных тканей
Б. понижение температуры внутренних органов
В. цианоз органа
Г. побледнение органа или ткани
Д. боль
Е. понижение тургора тканей
5. Могут ли частицы жира при переломе длинных трубчатых костей вызвать эмболию микрососудов почек, мозга, сердца:
А. да
Б. нет
6. Укажите признаки артериальной гиперемии:
А. цианоз органа
Б. покраснение органа или ткани
В. выраженный отёк органа
Г. повышение температуры поверхностно расположённых тканей или органов
Д. повышение тургора тканей
7 К развитию венозной гиперемии приводят…
А. сдавление артерий
Б. сдавление вен без повреждения артерий
В. нарушение целостности сосудосуживающих нервов
Г. тромбоз вен
8. Укажите последствия венозной гиперемии:
А. разрастание соединительной ткани
Б. усиление функции органа
В. дистрофия тканей
Г. кровоизлияние
9. В зоне ишемии могут возникнуть…
А. некроз
Б. ацидоз
В. ослабление функции
Г. усиление функции
Д. повышение содержания ионов натрия в клетках
10. Укажите возможные причины газовой эмболии:
А. быстрое повышение барометрического давления
Б. ранение крупных вен шеи
В. быстрое снижение барометрического давления от повышенного к нормальному
Г. вдыхание воздуха с высокой концентрацией инертных газов
Д. быстрый перепад барометрического давления от нормального к низкому
11. Артериальную гиперемию могут вызвать следующие биологически активные вещества...
ацетилхолин
Б. катехоламины
В. гистамин
Г. брадикин
Д. тромбоксан А2
12. Повышение температуры органа или ткани в области артериальной гиперемии обусловлено:
А. повышенным притоком артериальной крови
Б. усилением окислительных процессов
В. усилением лимфообразования
Г. увеличением числа функционирующих капилляров
13. Артериовенозная разница содержания кислорода в крови при венозной гиперемии…
А. увеличивается
Б. уменьшается
В. не изменяется
14. Отметьте признаки ишемии:
А. покраснение
Б. уменьшение объёма органа
В. пульсация мелких сосудов
Г. побледнение
Д. понижение температуры
15. Функционально абсолютно недостаточные коллатерали имеются в следующих органах…
А. головной мозг
Б. скелетные мышцы
В. сердце
Г. селезёнка
Д. почки
Е. печень
Ж. стенка желудка
16. Для артериальной гиперемии характерны…
А. увеличение количества функционирующих капилляров
Б. уменьшение внутрикапиллярного кровообращения
В. увеличение скорости кровотока в капиллярах
Г. усиление лимфоттока из ткани
Д. усиление фильтрации жидкости из сосудов в ткань
Е. значительное расширение функционирующих капилляров
17. Отметьте признаки венозной гиперемии:
А. увеличение объёма органа
Б. цианоз
В. побледнение
Г. покраснение
Д. уменьшение объёма органа
Е. похолодание
18. К развитию ишемии могут привести…
А обтурация артериолы тромбом
Б. сдавление вен рубцующейся тканью
В. ангиоспазм
Г. нарушение целостности периферических нервов
Д. атеросклеротические изменения сосудов
Е. сдавление артериол опухолью
19. Укажите эмболы эндогенного происхождения:
А. клетки распадающихся опухолей
Б. капельки жира при переломах трубчатых костей
В. скопление паразитов
Г. оторвавшиеся тромбы
Д. пузырьки воздуха
Е. пузырьки газов
20. К развитию артериальной гиперемии могут привести…
1. перерезка периферических нервов
2. механическое раздражение тканей или органов
3. снятие эластического жгута с конечностей
4. действие горчичников на кожу
5. верно все
21. Увеличение объёмной скорости кровотока наблюдается при следующих формах местных нарушений кровообращения
1. венозная гиперемия
2. ишемия
3. стаз
4. артериальная гиперемия
22. Последствиями тромбоза артерий могут быть
1. эмболия
2. инфаркт
3. ишемия
4. артериальная гиперемия
23. В эксперименте воспроизвести венозную гиперемию можно:
1. раздражением сосудосуживающих нервов
2. перерезкой сосудосуживающих нервов
3. наложением лигатуры на приносящую артерию
4. наложением лигатуры на отводящую вену
24. Укажите причины артериальной гиперемии:
1. действие тепла
2. действие ультрафиолетовых лучей
3. механическое растирание тканей
4. закупорка артерий
25. Уменьшение объёмной скорости кровотока наблюдается при следующих формах местных расстройств кровообращения
венозная гиперемия
ишемия
стаз
артериальная гиперемия
26. Ишемию могут вызвать следующие биологически активные вещества
1. гистамин
2. катехоламины
3. ацетилхолин
4. тромбоксан А2
5. брадикинин
27. Повышение температуры органа или ткани в области артериальной гиперемии обусловлено:
повышенным притоком артериальной крови
увеличением числа функционирующих капилляров
усилением окислительных процессов
усилением лимфообразования
28. Назовите основные виды венозной гиперемии по её причине:
кардиогенная (при сердечной недостаточности)
обтурационная
компрессионная
нейропаралитическая
миопаралитическая
29. К развитию ишемии могут привести:
обтурация артериолы тромбом
ангиоспазм
сдавление артериол опухолью
нарушение целостности периферических нервов
сдавление вен рубцующейся тканью
30. Укажите факторы способствующие тромбообразованию:
1. увеличение количества тромбоцитов в единице объёма крови
2. замедление кровотока
3. повреждение стенки сосудов
4. уменьшение тромбоцитов в единице объёма крови
31. Укажите патогенетические факторы, которые могут вызвать нейротонический тип артериальной гиперемии:
1. повышение активности парасимпатической системы
2. возбуждение адренэргической системы
3. активизация гистаминэргической системы
4. активизация серотонинэргической системы
32. Препятствуют образованию тромба следующие изменения в составе крови:
1. уменьшение количества гепарина
2. увеличение количества гепарина
3. увеличение количества тромбоцитов
4. уменьшение количества тромбоцитов
II тип.
1. Укажите, какие причины могут вызвать:
ответ:1А,2В,3В,4А,5Б | А. артериальную гиперемию Б. венозную гиперемию В. ишемию |
2. укажите, как изменяется просвет сосудов при различных видах местных нарушений кровообращения:
| 1. артерии сужены 2. капилляры сужены 3. вены расширены 4. вены сужены 5. увеличено количество функционирующих капилляров микроциркуляторного русла ответ: 1В, 2В, 3Б, 4В, 5А | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
3. Укажите, для каких местных нарушений кровообращения характерно:
| 1. покраснение 2. побледнение 3. потепление 4. увеличение тургора 5. уменьшение объёма 6. цианоз | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3А, 4А, 5В, 6Б
4.В каких тканях могут развиваться функционально абсолютно достаточные и недостаточные коллатерали
| А. функционально абсолютно недостаточные коллатерали Б. функционально абсолютно достаточные коллатерали |
Ответ: 1Б, 2А, 3А, 4А, 5А, 6Б
5. Укажите механизмы, которые лежат в основе развития артериальной гиперемии:
ответ: 1А, 2А, 3Б, 4А, 5Б | А. нейротонический тип артериальной гиперемии Б. нейропаралитический тип артериальной гиперемии |
6. укажите, к каким местным нарушениям может привести:
1. сдавление артерий А. артериальная гиперемия
2. сдавление вен Б. венозная гиперемия
3. закупорка артерий В. ишемия
4. закупорка вен
5. расширение артерий
Ответ: 1В,2Б,3В,4Б,5А
7.Перечисленные проявления соответствуют следующим видам нарушения местного кровообращения:
| А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3В, 4А, 5Б
8. Укажите факторы, которые могут привести к местным нарушениям кровообращения:
| 1. нарушение целостности сосудосуживающих нервов 2. закрытие просвета приносящего сосуда тромбом или эмболом 3. сдавление приносящей артерии рубцом, опухолью 4. увеличение тонуса сосудосуживающих нервов 5. затруднение венозного оттока крови 6. расслабление гладкой мускулатуры сосудистой стенки вследствие действия БАК (гистамин, брадикинин) | А. артериальная гиперемия Б. венозная гиперемия В. ишемия |
Ответ: 1А, 2В, 3В, 4В, 5Б, 6А
9. Перечисленные последствия соответствуют…
| А. артериальной гиперемии Б. венозной гиперемии |
Ответ: 1Б, 2А, 3Б, 4А
10. Отметьте, какие изменения микроциркуляции характерны для:
| А. артериальной гиперемии Б. венозной гиперемии |
Ответ: 1Б, 2Б, 3А, 4А, 5Б
11. Какие разновидности эмболии различают:
| А. эмболия экзогенного происхождения Б. эмболия эндогенного происхождения |
Ответ:1А, 2А, 3Б, 4А, 5Б, 6А