Кардит у детей
что это такое, чем опасно, симптомы и лечение
Среди сердечно-сосудистых заболеваний довольно распространены кардиты различной этимологии. Кардит – общее название воспалительных заболеваний оболочек сердца.
Встречается довольно часто вне зависимости от возраста пациента, в том числе у новорожденных и более старших детей. Имеет не специфическую для сердечно-сосудистых болезней симптоматику, опасен возникновением осложнений.
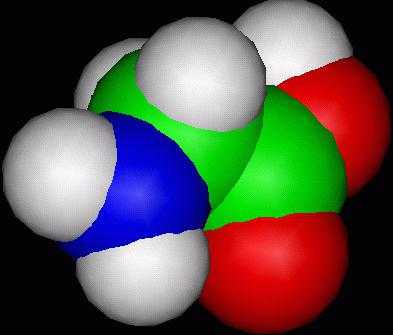
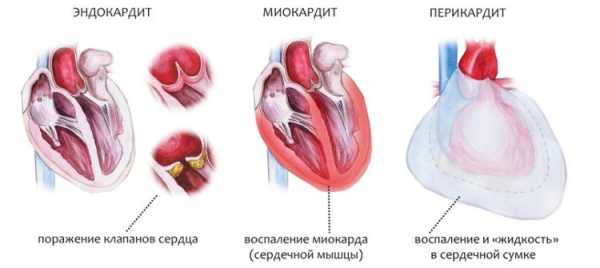
Воспалительным процессом могут быть охвачены миокард, эпикард, эндокард, перикард.
Классификация и причины
Чтобы разобраться, что это такое — кардиты, стоит изучить их виды и формы. Классифицируют их по разным признакам. В первую очередь ревматический и неревматический.
Ревматический кардит развивается на фоне системного аутоиммунного заболевания – ревматизма. При этом в патологический процесс вовлечены все оболочки сердца, сначала поражается миокард, в результате чего могут возникнуть эндокардит, перикардит.
По статистическим данным, у 90-95 % взрослых больных (70-85 % у детей) уже при первой ревматической атаке поражаются оболочки сердца.
В 20-25 % случаях болезнь приводит к приобретенному пороку сердца. Большинство – 59 % от числа заболевших – благодаря своевременному активному лечению выздоравливает, какие-либо изменения в сердце отсутствуют.
Неревматический кардит обусловлен другими причинами. Также довольно часто встречается в медицинской практике. Неревматическим кардитам подвержены и взрослые (возраст и пол значения не имеют), и дети. У последних неревматический кардит встречается чаще, чем в категории «взрослые».
По данным специалистов, 0,5 % всех госпитализированных составляют дети с неревматическим кардитом. Аутопсия умерших несовершеннолетних показывает 2,3–8 % кардитов. Процент может вырастать до 10-15, если подтверждена вирусная инфекция.
На фото представлена классификация кардитов по локализации воспаления:
Неревматические кардиты имеют следующую этологию:
- Вирусный. Порождается вирусами гриппа, полиомиелита, краснухи, ветряной оспы, аденовирусами; энтеровирусами – герпеса, Коксаки, ЕСНО.
- Бактериальный. Причина: брюшной тиф или дифтерия.
- Аллергический. Причина: лекарства, вакцина, сыворотка.
- Грибковый. Причина: кокцидиомикоз.
- Паразитарный. Причина: токсоплазмоз, гистоплазмоз, шистосомоз.
- Неизвестной этимологии.
Классифицируют неревматические воспаления оболочек сердца также по периодам возникновения, характеру течения, степени тяжести и исходу.
По периоду возникновения:
- врожденные;
- приобретенные.
Врожденные кардиты бывают ранними или поздними, определяются у новорожденных в первые дни или месяцы жизни. Причина возникновения: внутриутробная вирусная/бактериальная инфекция, перенесенная матерью во время беременности.
Приобретенные кардиты возникают у малышей вследствие заражения вирусной, бактериальной инфекцией или ревматической атаки.
По длительности течения:
- острый (воспалительный процесс длится менее трех месяцев)
- подострый (воспаление продолжается до восемнадцати месяцев)
- хронический (болезнь протекает более полутора лет)
Симптомы и признаки
Первичная симптоматика воспаления сердечных оболочек затруднена и требует особого внимания лечащего врача. Характер течения болезни редко напрямую указывает на проблемы с сердцем. Особенно в случаях приобретенных кардитов после инфекционного заболевания.
Пациент жалуется на слабость, утомляемость, отсутствие аппетита, тошноту, снижение внимания. Такие общие симптомы сопутствуют многим болезням.
Развитие процесса дает более определенные признаки сердечной патологии: тахикардию, аритмию, глухость сердечных тонов, одышку, отеки, цианоз.
 Но они тоже часто совпадают с характерными чертами других сердечно-сосудистых заболеваний таких, как митральный стеноз, аритмия экстракардиального происхождения, ревматизм, порок сердца, опухолевые процессы в миокарде.
Но они тоже часто совпадают с характерными чертами других сердечно-сосудистых заболеваний таких, как митральный стеноз, аритмия экстракардиального происхождения, ревматизм, порок сердца, опухолевые процессы в миокарде.
У малышей кардит сопровождается кашлем, болями в области сердца. Сказать о боли ребенок не может, он старается избегать резких движений, дышать поверхностно.
Подтверждают диагноз сохраняющиеся длительное время при результатах ЭКГ признаки нарушения проводимости и автоматизма вместе с другими показателями, говорящими о гипертрофии левых отделов сердца и ишемии миокарда. Рентген выявляет изменения формы, увеличения сердечной ткани левого желудочка, замедленную пульсацию (80-85 % больных).
К какому врачу обращаться
Лечение заболеваний сердца проводит кардиолог. Именно он поставит точный диагноз, назначит квалифицированное лечение. При выявлении специфики заболевания продолжить лечение может узкий специалист, например, кардиоревматолог.
Первичную диагностику проблем с сердцем проводит терапевт. При малейшем подозрении он направит пациента к кардиологу.
При вирусном заболевании признаки кардита должен выявить инфекционист и также перенаправить заболевшего на консультацию к кардиологу.
Тактика лечения
Лечится заболевание комплексно и поэтапно. Требует длительного времени. Врач учитывает все нюансы: остроту процесса, насколько своевременно больной обратился за помощью, в какой форме протекает заболевание, что явилось его причиной, а также возраст заболевшего, его общее физическое состояние.
 При острой форме или резком обострении хронического кардита требуется госпитализация на 10-14 дней и до 1 месяца. В первой острой фазе назначают этиотропные антибактериальные препараты
. Больной соблюдает строгий постельный режим.
При острой форме или резком обострении хронического кардита требуется госпитализация на 10-14 дней и до 1 месяца. В первой острой фазе назначают этиотропные антибактериальные препараты
. Больной соблюдает строгий постельный режим.
Обязательна специальная диета – продукты, обогащенные солями калия, витаминами (рекомендованы: печеный картофель, курага, изюм), ограниченное потребление соли. Не следует употреблять продукты, задерживающие выведение жидкости из организма для профилактики отеков. Если заболевание протекает тяжело, назначают кислородотерапию.
При снятии острого воспаления сердечных оболочек допустимо амбулаторное лечение.
В первые два месяца лечения больной принимает противовоспалительные нестероидные препараты – индометацин, вольтарен в комплексе с витаминами, антигистаминными лекарствами и калием. Часто назначаются диуретики.
При тяжелом затяжном течении болезни врач может назначить преднизолон. В случае возникновения сердечной недостаточности показаны сердечные гликозиды. Если появляются признаки внутрисосудистого свертывания крови, назначаются препараты, улучшающие микроциркуляцию и метаболические процессы в миокарде. Возможно проведение антиаритмической терапии.
 Когда процесс проходит острый период, человеку рекомендованы занятия лечебной физкультурой.
Когда процесс проходит острый период, человеку рекомендованы занятия лечебной физкультурой.
Однако значительные физические нагрузки категорически противопоказаны. Детей освобождают от физкультуры и субботников. Профилактические прививки возможны не ранее, чем через пять лет и после консультации с кардиологом.
Также рекомендовано восстановительное лечение в специальных санаториях кардиологического профиля. Кардиолог или кардиоревматолог ведут наблюдение за пациентом в течение года: проводятся плановые осмотры и назначаются ЭКГ раз в три месяца.
Прогноз
Прогноз при воспалении оболочек сердца зависит от многих факторов: состояние здоровья и возраст пациента, состояние его иммунной системы, своевременность и грамотность проведенного лечения, наследственная предрасположенность, соблюдение рекомендаций врача и профилактических мероприятий.
Только когда через год-два у человека полностью исчезли все признаки воспалительного заболевания оболочек сердца, он считается полностью вылечившимся. Такой исход заболевания наблюдается чаще при острой форме кардита.
При подостром протекании заболевания или хроническом его варианте кардит имеет затяжное течение, что чревато различными осложнениями: аритмией, легочной гипертензией, гипертрофией миокарда и кардиосклерозом.
Любое из осложнений ухудшает прогноз выздоровления и не исключает летального исхода. В этом заключается опасность и коварство данного заболевания.
Профилактика
Специалисты делят профилактические мероприятия по предупреждению кардитов на первичные и вторичные.
Первичная
Первичная профилактика подразумевает меры по предупреждению возникновения заболевания. При ревматических кардитах профилактика направлена, прежде всего, на предупреждение возникновения и развития ревматизма в организме человека.
 Практически – это комплекс общеукрепляющих действий, таких как закаливание, физические упражнения, сбалансированное питание, прием витаминов и пр.
Практически – это комплекс общеукрепляющих действий, таких как закаливание, физические упражнения, сбалансированное питание, прием витаминов и пр.
В случаях неревматических кардитов цель профилактики – предотвращение заражения разными типами инфекций. Особое внимание требуется в периоды эпидемий. Комплекс мероприятий: общеукрепляющие и оздоравливающие процедуры, прием витаминов и препаратов, повышающих иммунитет.
В педиатрии первичная профилактика – это меры предупреждения заболевания беременных женщин инфекциями, выявление и санация очагов инфекции в организме будущей матери, соблюдение правил вакцинации. Особое внимание уделяется группам риска: беременные женщины с отягощенной наследственностью, сердечно-сосудистыми заболеваниями.
Профилактика кардита у детей: закаливание новорожденного, диспансерное наблюдение за детьми группы риска.
Вторичная
Вторичная профилактика включает ряд мер по предупреждению рецидивов и развития осложнений. Постоянное наблюдение специалистов, своевременность диагностики, терапии, курсы превантивного лечения.
При ревматических кардитах – это мероприятия, предупреждающие рецидивы ревматизма. Обычно включают в себя введение атибиотиков пролонгирующего действия (бициллин, пенициллин, ретарпен, пендепон).
Сроки проведения противорецидивного лечения определяются индивидуально. Пациентам со сформировавшейся сердечной недостаточностью предстоит принимать меры профилактики пожизненно.
Кардит – заболевание, которое успешно лечится современной медициной. Все же опасность осложнений по-прежнему остается серьезной во всех возрастных группах больных. Чтобы не заработать себе хроническое сердечно-сосудистое заболевание, следует своевременно обращаться к специалистам, точно описывать все беспокоящие симптомы, требовать глубокого обследования, своевременной постановки диагноза и назначения лечения.
Кардит у детей: симптомы, лечение и последствия
Из числа недугов сердечно-сосудистой системы достаточно часты кардиты самого разного происхождения. Врожденный кардит у детей – обобщенное наименование воспалительных процессов сердечных оболочек. Заболевание возникает у многих людей, независимо от возрастной категории больного, в том числе у младенцев и детей более старшего возраста. Кардит наделен несвойственной для сердечно-сосудистых недугов клинической картиной, опасность заключается в появлении осложнений. Выделяют несколько видов заболевания. Классификация кардита у детей представлена ниже.
Клиническая картина
У детей кардиты возникают в утробе матери: ранний внутриутробный на четвертом – шестом месяце беременности, поздний – на третьем триместре. Самым распространенным основанием возникновения являются островирусные инфекции или заболевания, вызванные микробами, перенесенные будущей матерью в период беременности. Ребенок рождается уже с симптомами недуга (тахикардия, экстрасистолия, увеличение сердечных камер), или они начинают проявляться на первом-третьем месяце после рождения ребенка. Выявление симптомов кардита у детей не отличается от взрослых. Лечение обязательно проводится в стационаре.

Симптомы
Первыми симптомами становятся затруднение дыхания, одышка, бледность или цианоз (синюшный цвет) видимых оболочек слизистой. Общая симптоматика дополняется кашлем, сбоями работы желудка, расстройствами нервной системы. На электрокардиограмме можно увидеть сбои в ритме разной степени тяжести. Первые проявления признаков воспаления оболочек сердца являются непростыми, и поэтому им необходим особенный контроль специалиста-кардиолога.
Разновидность протекания недуга нечасто позволяет выявить непосредственно кардиологические заболевания. Особенно в ситуациях, когда кардиты приобретены после инфекционной болезни. Пациент чувствует слабость, быстро устает, плохо питается, ощущает тошноту, у него понижено внимание. Подобного рода общие признаки свойственны множеству заболеваний. У маленьких детей кардиту сопутствует кашель, сердечные боли. Заявить о болезненных ощущениях малыш не в состоянии, он пытается не шевелиться резко, дышать неглубоко.
В процессе развития заболевания симптомы выражаются еще ярче и четче. Тогда начинает возникать учащенное сердцебиение, тахикардия, глухость тона сердца, часто появляется затрудненное дыхание, отеки, цианоз, боли в сердечной области, кашель. Однако и это не свидетельствует о появлении кардита, поскольку симптомы схожи с такими проявлениями сердечных болезней, как аритмия, опухолевые образования, которые поражают миокард, митральный стеноз, порок сердца.

Ранний неревматический кардит
Ранний неревматический кардит у детей выявляют сразу после появления на свет либо в течение первого полугода жизни. У таких детей замечают бледный цвет кожи, видимые слизистые оболочки, малый вес, отставание от сверстников в росте или физическом формировании организма. Тахикардия (учащение сердцебиение) может появляться даже при полностью спокойном положении, она усиливается при небольшой физической нагрузке (когда малыша кормят, купают). Клинические рекомендации при неревматическом кардите у детей указывают на то, что родителям необходимо поддерживать здоровое состояние малыша. Также нужно обратить внимание на другие симптомы – это кроме прочего кардиомегалия (увеличение мышцы сердца), сердечная недостаточность, горб на сердце, появление отеков. Острая форма имеет место после инфекций, которые перенес ребенок.
Вирусный кардит
Вирусный кардит у детей чрезвычайно сложно определить, ведь для сеяния возбудителя необходим продолжительный период времени. При этом симптоматика дополняется повышением температуры до 39–40 °C, сбоями пульса, болезнями печени, увеличенным лейкоцитозом. Тщательно проследив за ребенком, который имеет проблемы с сердцем, можно увидеть, что он вялый и не такой энергичный, как его сверстники. Сердечные недуги различного вида на каком-либо периоде формирования всегда вызывают появление болевых ощущений в области груди.

Подострый кардит
Подострый кардит, главным образом, обнаруживается у детей в возрасте от двух до пяти лет. Такая разновидность недуга появляется или после острого кардита, или сама по себе через продолжительный промежуток времени после простудных и вирусных заболеваний.
Признаки подострой формы
Признаками подострого кардита являются:
- Интоксикационные реакции (бледный цвет кожи, быстрая утомляемость, возбудимость нервной системы и другие).
- Недобор массы тела.
- Сердечная недостаточность, развивающаяся с течением времени.
- Учащенное сердцебиение.
- Систолический шум.
- Увеличение размеров сердца.
В целом признаки подострого заболевания идентичны признакам острого кардита, но лечение вызывает затруднения, потому что появившаяся сердечная недостаточность порождена продолжительным деструктивными переменами. Как утверждают доктора, возвратное развитие болезни может наблюдаться через год-полтора, иначе подострый кардит становится хроническим. Не вызванные инфекциями типы кардита выражаются приблизительно схожими признаками разного уровня выраженности.
Ревматический кардит
Определение ревматического кардита у детей выявляется расхождением воспалительного процесса на сердечные оболочки. Как правило, беспокоит отдышка, сердцебиение при двигательной деятельности, боль в грудной клетке. У детей при постановке диагноза наблюдают учащенное сердцебиение, пониженное давление, систолический шум у верхушки сердца, патологический ритм галопа. После возникают признаки застоявшейся сердечной недостаточности, сбои в сердечном ритме. В ситуации с ревматическим перикардитом страдает сердечный клапан.
Лечение
Непростое сердечное заболевание, такое как кардит, излечивается у детей достаточно продолжительное время, в несколько этапов. Принцип комплексного лечения устанавливается, в первую очередь, от того, насколько вовремя отклонение было обнаружено и в какой степени оно запущено.
Учитываются причины и виды заболевания, сопровождающие хронические болезни, общее состояние здоровья (психическое, физиологическое). Острые формы течения болезни предполагают немедленную госпитализацию. Ребенок может проходит стационарное лечение от десяти дней до месяца. Ему назначается строжайший пастельный режим, лечебные процедуры начинаются с этиотропных антибактериальных лекарственных средств. Помимо них может быть назначено лечение кислородом, когда заболевание обретает запущенную степень и ребенок чрезвычайно тяжело переносит процедуры.

Режим питания
При кардите, лечащий специалист подбирает пациенту определенный режим питания, учитывая индивидуальные особенности организма больного. Предпочтительны продукты, богатые питательными веществами, калиевыми солями. Рекомендуется включить в рацион сухофрукты и печеный картофель. Следует убрать из меню соль, продукты, способствующие образованию отеков, те, что задерживают в организме жидкость (копченое, соленое).
Медикаментозное лечение кардита у ребенка
Чтобы устранить острую воспаленность сердечных оболочек, иногда доктора считают возможным назначить домашнее лечение. Примерно в течение двух месяцев вводится применение противовоспалительных нестероидных средств, например, «Вольтарен», «Индометацин», «Преднизолон». Кроме того, назначают витаминные комплексы, антигистамиинные средства, калий. Могут прописать диуретические средства, сердечные гликозиды. Когда у малыша отмечается свертываемость крови внутри сосудов, ему назначают средства для улучшения циркуляции крови, стабилизирующие в миокарде метаболизм.

Физкультура
В зависимости от течения заболевания предписывается лечение, направленное на устранение аритмии. К этой категории можно отнести лечебную физкультуру, которая исключает тяжелые занятия. После этого ребенка отправляют на восстановление в оздоровительные учреждения, пансионаты, лечебные учреждения по профилю кардиологии.
Наблюдение за состоянием малыша
Специалист, назначавший лечение, стабильно в течение года после лечения проводит наблюдение за ребенком. Чтобы определить состояние ребенка после курса терапии, раз в три месяца ребенок проходит электрокардиограмму. Задача родителей - соблюдать клинические рекомендации при кардите у детей. В течение пяти лет после лечения запрещаются все прививки. При проведении электрокардиограммы определяются сбои сердечного ритма и проводимости. На рентгеновских изображениях можно будет рассмотреть увеличение сердца в объеме, видоизменение его формы, увеличение легких вследствие застоя вен, возникновение отечности. Исследование с помощью ультразвука выявит увеличение сердечных полостей и прочие видимые отклонения от нормы.

Осложнения
Кардиты у детей вызывают новые проблемы со здоровьем. Как и при хроническом заболевании, появляются осложнения в работе сердца, дыхательной системы, побуждая возникновение болезней сердечно-сосудистой системы. Такого рода последствия тормозят устранение основного заболевания, в этом случае прогнозирование может быть лишь негативным, вплоть до летального исхода. Поэтому своевременное начало лечения чрезвычайно важно. Результатом этого отклонения у маленьких детей может явиться разрастание соединительной рубцовой ткани или гипертрофия миокарда, время от времени появляется слипчивый перикардит, склероз в системе артерий легких либо нарушения работы клапана (при обострившемся течении заболевания). У пациентов, которые старше трех лет, недуг зачастую оканчивается возвращением к полноценной здоровой жизни.
В завершение можно еще раз заметить, что лишь только вовремя совершенный визит к специалистам при появлении признаков заболевания у малыша, подробное исследование и качественно подобранные методы лечения в разы увеличивают возможность удачного выздоровления и уменьшает возможность появления осложнений.
Как предотвратить заболевание?
Первичная профилактика предусматривает предотвращение заражения плода в период беременности, закаливание малыша, терапию острой и хронической очаговой инфекции, диспансерный мониторинг за ребенком из группы риска по сердечно-сосудистым болезням.
Вторичная профилактика ориентирована на предотвращение осложнений и рецидивирования процесса, достигаемое точным соблюдением принципов диспансерного исследования пациентов.
как развивается, проявления и основные формы, диагностика, лечение
© Автор: Илларионов Андрей Алексеевич, терапевт, бактериолог, специально для СосудИнфо.ру (об авторах)
Кардит — инфекционно-аллергическое воспаление различных оболочек сердца. Кардиты встречаются практически во всех возрастных группах, но чаще всего у маленьких детей, преимущественно у мальчиков. Заболевание проявляется неспецифической симптоматикой и опасно развитием осложнений. Для кардита характерна тахикардия, одышка, цианоз. Больные дети отстают в физическом развитии от своих сверстников.
В практической медицине под термином «кардит» подразумевают одновременное поражение сразу нескольких оболочек сердца.
Классификация
По времени возникновения кардит классифицируют на врожденный и приобретенный.
- Врожденный кардит выявляют у новорожденных практически сразу после появления на свет. Заболевание обусловлено внутриутробной инфекцией, которую перенесла беременная мать.
- Приобретенный кардит — осложнение острых инфекционных заболеваний.
По течению кардит бывает острым, подострым, хроническим, рецедивирующим.
- Острый воспалительный процесс длится 3 месяца,
- Подострый — до 18 месяцев,
- Хронический — до 2 лет.
По этиологии: инфекционный, аллергический, идиопатический, ревматический.
локализации кардита (слева направо): внутренняя оболочка сердца – эндокард (эндокардит), сердечная мышца – миокард (миокардит), внешняя оболочка сердца – перикард (перикардит)
Этиология
Причины кардитов весьма разнообразны. Основным этиологическим фактором заболевания является инфекция.
- Возбудителями вирусного кардита являются: вирус Коксаки, парагриппа, герпеса, краснухи, ECHO, цитомегаловирус, аденовирус. У детей вирусный кардит встречается намного чаще, чем бактериальный, что связано с широкой распространенностью ОРВИ.
- Бактериальный кардит вызывают иерсинии, стафилококки, стрептококки, коринебактерии дифтерии, возбудители брюшного тифа. Носительство золотистого стафилококка в носоглотке детей имеет большое значение в этиологии и патогенезе болезни.
- Возбудителями грибкового кардита являются Кандиды и Аспергиллы.
- Причины паразитарного кардита – токсоплазмы, гистоплазмы, шистосомы.
Среди прочих причин заболевания выделяют аллергию на некоторые лекарства, сыворотки и вакцины, а также на химические и физические факторы.
В отдельную нозологию выделяют ревматический кардит, для которого характерно вовлечение в патологический процесс всех оболочек сердца. Причиной воспаления оболочек сердца может стать любое диффузное заболевание соединительной ткани.
Факторы, способствующие развитию заболевания:
- переохлаждение,
- повышенная восприимчивость к токсинам и аллергенам,
- снижение иммунологической резистентности,
- интоксикации,
- стрессы,
- физическое перенапряжение,
- хирургические манипуляции на сердце,
- отягощенная наследственность,
- радиация,
- воздействие физических агентов.
Патогенез и патоморфология
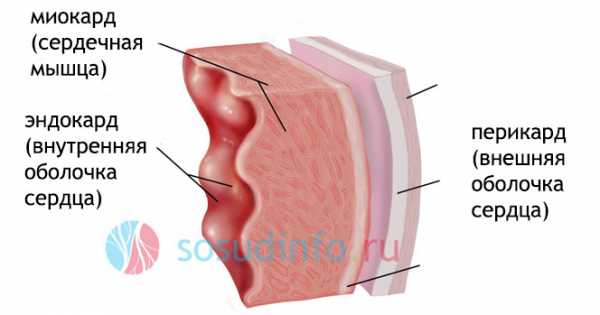
слои сердечной стенки, поражаемые при кардите
Микробы с током крови проникают в сердечную мышцу из имеющихся в организме очагов хронической инфекции. В мышечных клетках — миоцитах происходит процесс репликации. Бактерии оказывают непосредственное кардиотоксическое влияние, что приводит к развитию воспаления и формированию очагов деструкции в оболочках сердца. В них нарушается микроциркуляция и сосудистая проницаемость, разрушаются миофибриллы, возникает тромбоз, эмболия, гипоксемия.
Микробы представляют собой антигены, к которым в сыворотке крови вырабатываются антитела. Развивается защитная реакция, функцией которой является ограничение патологического процесса. Вирусы блокируются и элиминируются. Усиливается синтез коллагена в пораженных структурах сердца, который замещает воспаленные ткани. Он постепенно уплотняется, что заканчивается образованием рубцовой фиброзной ткани.
При вирусном кардите происходит персистирование микробов в кардиомиоцитах. Неблагоприятные факторы внешней среды активизируют их, наступает обострение заболевания. Патогенное воздействие вирусов и их токсинов вызывает повреждение миокарда, развитие альтернативного и дистрофически-некротического воспаления. В мышце нарушается обмен веществ, под влиянием лизосомальных ферментов происходит клеточная деструкция, нарушается микроциркуляция и свертывание крови. Кардиомиоциты разрушаются и становятся объектом аутоагрессии. В крови появляются антитела к кардиомиоцитам, образуются иммунные комплексы, оседающие на стенках сосудов и поражающие их. На эндотелии сосудов формируются инфильтраты, развивается пролиферация. У больных выявляют кардиомегалию, утолщение листков перикарда.
Симптоматика
Клинические признаки кардита неспецифичны. Они зависят от формы патологии, этиологии и состояния макроорганизма.
- Заболевание вирусной этиологии проявляется классическими симптомами интоксикации и астенизации организма: слабостью, гипергидрозом, диспепсическими и энцефалитическими реакциями, колющей или давящей болью в сердце. Во время перкуссии, аускультации и дополнительных методов диагностики выявляют кардиомегалию, гипотонию, систолический шум, своеобразный «ритм галопа».
- Бактериологический кардит распознать довольно сложно. Характерны лихорадка, боль в сердце, одышка, хрипы. У больных поднимается температура тела до субфебрильных или фебрильных значений, пульс становится частым и аритмичным. Острый бактериальный кардит сопровождается подкожными кровоизлияниями, расширением границ сердца, понижением артериального давления.
- Неинфекционные формы кардита проявляются примерно такими же симптомами различной степени выраженности. Клиника ревмокардита определяется распространением воспаления на оболочки сердца. Обычно больные жалуются на одышку, сердцебиение при движении, боль за грудиной. У них во время обследования обнаруживают тахикардию, умеренную гипотонию, систолический шум у верхушки сердца, патологический ритм галопа. Затем появляются симптомы застойной сердечной недостаточности, нарушение сердечного ритма. В случае ревматического перикардита поражается клапанный аппарат сердца.
- Врожденный кардит проявляется сразу после рождения. Больные дети имеют дефицит массы тела, быстро утомляются при кормлении, они очень беспокойны и бледны. При обследовании у малышей обнаруживают кардиомегалию, глухие тоны сердца, гепатомегалию, хрипы в легких, отечность тканей, миалгию, орхит, высыпания на коже и слизистых. Ранний внутриутробный кардит характеризуется разрастанием фиброзной ткани в миокарде без явных воспалительных признаков. Возможно развитие пороков сердца. Поздние кардиты проявляются классическими признаками воспаления без разрастания соединительной ткани.
Острая форма заболевания заканчивается выздоровлением или переходом в подострую форму. У больных снова нарастают симптомы интоксикации, но они менее выражены, появляются признаки дистрофии и сердечной недостаточности. Подострый кардит часто приобретает затяжное течение. Хроническая форма патологии долгое время протекает бессимптомно. Больные хорошо себя чувствуют. По мере прогрессирования патологии появляются признаки сердечной недостаточности, гепатомегалия, отеки ног, экстракардиальные проявления.
Хронический кардит часто принимает затяжное течение, на фоне которого развиваются различные осложнения.
Диагностика
Чтобы правильно поставить диагноз кардит, необходимо собрать анамнез и выяснить жалобы. Подтвердить или опровергнуть предполагаемый диагноз помогут результаты инструментально-лабораторных исследований.
- В крови больных выраженный лейкоцитоз, увеличение СОЭ, диспротеинемия.
- Микробиологическое исследование отделяемого носоглотки позволяет выделить возбудителя болезни. В крови — антибактериальные, противовирусные и антикардиальные антитела.
- Данные иммунограммы указывают на характерные изменения в иммунном статусе – повышение иммуноглобулинов IgM и IgG, нарастание титров антител.
- При подозрении на ревмокардит больным рекомендуют сдать кровь на ревматоидный фактор.
- Электрокардиография — важный инструментальный метод, обнаруживающий поражение миокарда при кардите и выявляющий аритмию, АВ-блокаду, гипертрофию левых камер сердца.
- ФКГ — систолический шум, появление патологических 3 и 4 тонов.
- Рентгенография органов грудной полости — кардиомегалия, увеличение вилочковой железы у детей, застойные явления в легких.
- Ангиокардиография – исследование полостей сердца и коронарных сосудов путем введения контрастного вещества. На полученном изображении видны коронарные артерии и камеры сердца. Эта методика позволяет оценить форму и размер левого желудочка, состояние межжелудочковой перегородки, наличие тромбов в сердце.
- УЗИ сердца – расширение камер сердца, скопление экссудата в перикардиальной полости.
Лечение
Лечение кардита комплексное и этапное. Специалисты назначают больным препараты, уничтожающие микробов, уменьшающие воспалительные признаки, стимулирующие иммунитет, восстанавливающие метаболизм в миокарде. Выбор терапевтических методик определяется этиологией заболевания, состоянием иммунной системы больного, характером течения и степенью сердечно-сосудистой недостаточности.
Основные этапы лечения кардита:
- Стационарный,
- Амбулаторный,
- Санаторный.
Острый инфекционный кардит лечат в стационаре. Больным показан постельный режим с ограничением двигательной активности. Диетотерапия заключается в употреблении продуктов с повышенным содержанием минералов и витаминов. Рекомендуется полноценное и витаминизированное питание с ограничением в рационе поваренной соли и жидкости. Полезные продукты: курага, орехи,изюм, инжир, печеный картофель, чернослив.
Реабилитация взрослых и детей проводится в кардиоревматологическом санатории. Малыши, перенесшие кардит, находятся на диспансерном учете у детского кардиолога в течение 2-3 лет.
Медикаментозная терапия
Консервативное лечение кардита заключается в использовании следующих групп препаратов:
- НПВС – «Индометацин», «Диклофенак», «Ибупрофен»,
- Глюкокортикоиды – «Преднизолон», «Дексаметазон»,
- Сердечные гликозиды – «Строфантин», «Коргликон»,
- Мочегонные средства – «Гипотиазид», «Верошпирон»,
- Кардиопротекторы – «Панангин», «Рибоксин», «Триметазидин»,
- Антиагрегантные препараты – «Ацетилсалициловая кислота», «Кардиомагнил»,
- Антикоагулянтные препараты – «Гепарин», «Курантил»,
- Антиаритмические средства – «Хинидин», «Новокаинамид»,
- Ингибиторы АПФ – «Каптоприл», «Эналаприл»,
- Иммуномодуляторы – «Анаферон», «Виферон», «Кипферон»,
- Поливитамины,
- Антигистаминные средства – «Тавегил», «Супрастин», «Зиртек»,
- Антибиотики из группы цефалоспоринов, фторхинолонов, макролидов.
При тяжелой форме заболевания показаны: кислородотерапия, переливания крови, внутривенное введение витамины групп С, В, К.
Амбулаторное лечение кардита заключается в использовании препаратов, стимулирующих обмен веществ в миокарде – «Панангин», «Рибоксин», «Милдронат», поддерживающих доз сердечных гликозидов, антиаритмических, мочегонных и седативных средств.
Вывести все публикации с меткой:Кардит успешно лечится традиционными средствами современной медицины. Противовоспалительная и кардиальная терапии позволяют улучшить состояние больных и устранить симптомы болезни. Но несмотря на это, опасность осложнений остается актуальной во всех возрастных группах. Только своевременное обращение к специалистам и грамотное лечение больных помогут избежать развития хронических заболеваний сердечно-сосудистой системы.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Неревматические кардиты у детей и новорожденных
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
Неревматический кардит - у детей, лечение
Кардит – воспаление оболочек сердца различной локализации и этиологии. Заболевание может поражать эпикард, эндокард, миокард, а также так называемую околосердечную сумку – перикард. В настоящее время используется общий термин «кардит», так как заболевание может одновременно поражать несколько оболочек сердца.
Кардит: этиология и патогенез заболевания
Ведущая роль в развитии кардитов принадлежит инфекционным агентам (вирусные кардиты, провоцируемые энтеровирусами Коксаки, вирусом простого герпеса, ЕСНО, цитомегаловирусом, вирусом краснухи, полиомиелита, аденовирусами). Также причинами возникновения кардита становятся бактериальные, паразитарные, грибковые инфекции, аллергические реакции. Выделяют кардит идиопатического характера при неустановленных причинах развития воспалительного процесса.
Патогенез кардитов рассматривается таким образом: возбудитель попадает непосредственно в ткани сердца (эндокард, миокард, эпикард и околосердечную сумку – перикард), проникая в миоциты (особый тип клеток, составляющий основу мышечной ткани), где происходит его репликация, а именно, воспроизведение возбудителей преимущественно за счет белковых структур клетки, что существенно нарушает функционирование клеток-хозяев. В ответ на инфекционное поражение повышается выработка интерферона в организме, который препятствует дальнейшему поражению тканей сердца. Затяжная реакция организма на внедрение возбудителя в ткани сердца наблюдается крайне редко. В таких случаях речь идет о латентной, персистирующей инвазии. Как правило, возбудитель блокируется и элиминируется в скором времени. Во время реабилитационного периода в пораженных тканях наблюдается активный синтез коллагена, который, уплотняясь и превращаясь в фиброзную ткань, замещает очаги некроза.
Неревматический кардит: классификация, дифференциация
Неревматический кардит – воспаление оболочек сердца, обусловленное различными факторами, за исключением ревматизма и прочих системных заболеваний.
Ревматизм – системный воспалительный процесс с основным очагом локализации в оболочках сердца. Ревмокардит – основное проявление ревматического процесса в организме.
Неревматические кардиты диагностируются у пациентов всех возрастных групп и половой принадлежности. Однако чаще кардиты диагностируются в раннем возрасте. Мальчики в большей степени подвержены риску развития кардита.
В современной медицинской практике предусматривается классификация неревматических кардитов по периоду возникновения, типу возбудителя, степени тяжести, характеру течения, исходу.
По периоду возникновения различают врожденные и приобретенные кардиты. Врожденные кардиты являются следствием перенесенной матерью вирусной либо бактериальной инфекции. Ранние врожденные кардиты являются результатом перенесенного заболевания на 4-7 неделях беременности. Поздний врожденный кардит развивается в результате перенесенных инфекций в третьем триместре беременности. Приобретенные кардиты у ребенка встречаются крайне редко и являются следствием перенесенной острой инфекции (сепсис, грипп, пневмония).
По типу течения кардиты различают:
- Острый – длительность воспалительного процесса до 3 месяцев;
- Подострый – длительность кардита до 18 месяцев;
- Хронический – длительностью более 18 месяцев.
При диагностике кардит у детей необходимо дифференцировать с митральным стенозом, врожденным пороком сердца, опухолевыми процессами в сердце, ревматизмом, аритмиями экстракардиального происхождения.
Кардит у детей: риски и осложнения
Исход кардита у детей зависит от многих факторов, среди которых выделяют наследственную предрасположенность, общее состояние организма, возраст ребенка к началу заболевания, состояние иммунитета, своевременность и эффективность подобранной терапии.
Возможными исходами кардитов являются:
- Полное выздоровление, о котором можно судить по истечении 12-18 месяцев с начала заболевания. При хроническом и подостром течении кардитов полное выздоровление, как правило, не наступает;
- Аритмия – осложнение при кардите у детей, характеризующееся стойким нарушением сердечных ритмов. Нередко данное осложнение является причиной смерти детей при хронических формах кардитов;
- Кардиосклероз и гипертрофия миокарда – при таких осложнениях кардиты у детей характеризуются более тяжелым течением, нередко с летальным исходом;
- Легочная гипертензия – изменение сосудов бассейна легочной артерии стойкого характера, что ухудшает прогноз заболевания.
Кардит: симптомы различных типов
При кардите симптомы будут зависеть от этиологии заболевания, времени его возникновения и формы.
При приобретенном остром и подостром кардите симптомы изначально могут иметь экстракардиальный характер (не обусловленные нарушением функции сердца), к которым относятся:
- Пониженный аппетит;
- Вялость, быстрая утомляемость, раздражительность;
- Тошнота, рвота.
Симптоматический комплекс кардитов может быть дополнен признаками инфекции, вызвавшей заболевание: кожные покраснения и высыпания, орхит, миалгия. В ходе развития патологии кардита, симптомы дополняются признаками сердечной недостаточности (одышка, тахикардия, аритмия). У детей в раннем возрасте появляется беспокойство, кашель. Боль в области сердца, о которой ребенок еще не может сообщить, определяется по реакции ребенка на движения его тела (ребенок рефлекторно избегает резких движений, плачет при движениях), а также по поверхностному дыханию (движение грудной клетки при вдохе вызывает болезненные ощущения, что провоцирует ребенка существенно ограничить глубину вдоха). При хроническом кардите симптомы могут долгое время не проявляться. Клиническая картина дополняется удушливым кашлем, усиливающимся в положении лежа, багровым цианозом щек, губ, ладоней, ногтей.
Кардит: лечение заболевания
При кардите лечение требует комплексного подхода. Его тактика будет зависеть от причин развития кардита, давности заболевания, характера течения кардита. При остром кардите лечение необходимо проводить в условиях стационара. При ремиссиях кардита лечение проводится амбулаторно. Основными медикаментозными препаратами, применяемыми в лечении кардитов, являются сердечные гликозиды, мочегонные средства, гормональные препараты. При остром течении кардита больным показан строгий постельный режим, ограничение употребляемой жидкости (ее количество должно быть меньше выделяемой мочи), полноценный рацион с ограничением соли и увеличением доли продуктов, содержащих калий (картофель, изюм, курага).
Часто применяется лечебная физкультура, в периоды ремиссии, наоборот, физические нагрузки противопоказаны (рекомендуется освобождение от физкультуры в школе, дополнительный выходной день).
После перенесенного кардита противопоказано проведение профилактических прививок в первые 3 – 5 лет. При своевременной диагностике и правильной тактике лечения кардитов прогноз благоприятный.
Видео с YouTube по теме статьи:
симптомы и лечение, клинические рекомендации
Перикардиты у детей встречаются достаточно редко, но они могут вызывать тяжелые последствия, а значит, надо быть готовым своевременно распознать болезнь.
Риск развития патологии существует даже у новорожденных, и на то имеются различные причины. Профилактические меры способны предотвратить появление этой опасной патологии, и задача родителей обеспечить их.
Почему у детей развивается перикардит?
Перикардит представляет собой воспалительное поражение наружной сердечной оболочки, что приводит к патологическим нарушениям. Развитие перикардита связывается с 2-мя механизмами – накопление значительного количества экссудативной жидкости в перикардиальной полости и изменение структуры тканей оболочки (утолщение или сращивание листков).
Появляется избыточное давление, воздействующее на сердце, и ограничивается возможность его расширения при сокращении. В результате появляются серьезные нарушения в системе кровообращения.
Чаще всего, воспалительный процесс имеет инфекционную этиологию. В детском возрасте самыми распространенными возбудителями становятся вирусы (гриппа, аденовирусы, Коксаки), но выделяются также бактерии (стафилококки, стрептококки, менингококки, туберкулезная палочка) и грибы (кандида, актиномицеты, токсоплазма).
Этиология детского перикардита может носить и асептический характер. В этом случае выделяются такие причины: аллергические реакции, ревматоидный артрит ювенильного типа, врожденные пороки сердца, почечные патологии и уремии, болезни крови, аутоиммунные нарушения, травмы грудной клетки, прием некоторых лекарств (антибиотики, вакцины, сыворотки), заболевания системного характера, сахарный диабет, полисерозит, токсическое или лучевое воздействие.
Распространенные формы заболевания
По характеру воспалительного процесса у детей различаются такие формы перикардита:

- Выпотной или экссудативный тип. Он обычно развивается при инфекционном поражении, а потому среди детских перикардитов составляет более 80 процентов.
Характерная особенность патологии – постепенное накопление экссудата в полости.
Эта разновидность очень опасна для ребенка, т.к. ведет к сдавливанию органа и нарушению кровотока. Непринятие мер может привести к летальному исходу.
- Сухой или фибринозный тип. В противоположность предыдущему варианту перикард чрезмерно высушивается, а на поверхности оболочки накапливается фибрин (нитевидный белок) в виде ворсинок. В результате ухудшаются амортизационные способности оболочки и, соответственно, возникают препятствия для нормальных сердечных сокращений.
- Слипчивый или адгезивный тип. Он проявляется в виде утолщения листков перикарда и сращения их между собой. В итоге появляется компрессия сердца и дисфункции органа. Опасной разновидностью считается констриктивный перикардит, когда утолщенные листки сдавливают предсердия и желудочки, нарушая кровообращение.
- Гнойный перикардит. Это опасная инфекционная разновидность, вызываемая патогенными бактериями. В полости накапливается гнойный экссудат, что осложняет течение болезни.
- Туберкулезный тип. Он возбуждается туберкулезной палочкой и характерен для детей, больных туберкулезом. Однако может обнаруживаться и у детей, у которых туберкулезные пробы отрицательны. Данная форма перикардита очень опасна и требует принятия эффективных мер.
По характеру течения болезни и проявлению симптомов выделяются такие варианты:
- острый имеет характерное резкое проявление с выраженными признаками в течение до 7 суток;
- подострый – развивается в течение 3 месяцев;
- хронический диагностируется при продолжительности болезни более 6 месяцев.
Медицинская статистика указывает на некоторые особенности детского перикардита. До 6-летнего возраста патология обнаруживается только в острой форме, причем нередко фиксируется гнойное проявление.
Новорожденные инфицируются чаще всего в первые дни жизни, в роддоме. У грудничков до 90 % рассматриваемых патологий провоцируется стафилококками и стрептококками. Далее приоритет переходит к вирусным возбудителям.
После 6-7 лет у детей течение перикардита практически не отличается от взрослых людей. В этиологии особо выделяются ОРВИ и ОРЗ. По статистике 15-22 % подростков с перикардитом имеют ревматоидную разновидность. В целом, перикардит обнаруживается у 1-1,5 процента детей в возрасте до 16 лет.
Симптомы и признаки
 Проявление перикардита у детей зависит от типа патологии, ее этиологии и стадии развития. Достаточно часто болезнь протекает бессимптомно, что затрудняет диагностирование. Наиболее выражены признаки у болезни в острой форме.
Проявление перикардита у детей зависит от типа патологии, ее этиологии и стадии развития. Достаточно часто болезнь протекает бессимптомно, что затрудняет диагностирование. Наиболее выражены признаки у болезни в острой форме.
Можно выделить такие общие для всех типов симптомы: болевые ощущения в грудной области, частое недомогание и слабость, одышка, тахикардия, непродуктивный (сухой) кашель, отеки нижних конечностей, увеличение размера шейной вены, артериальная гипотония, синева на губах и ушах, повышение температуры тела.
Надо выделить и некоторые специфичные признаки:
- Сухой перикардит в острой форме. Начало отмечается болевым синдромом и лихорадочным состоянием. Боли у малышей концентрируются в районе пупка, а у подростков – в области сердца с иррадиацией в левое плечо. Они усиливаются при глубоком вдохе. Родители могут заметить реакцию у младенцев в виде криков и беспокойства.
- Экссудативный перикардит в острой форме. Возникают постоянные боли тупого характера, из-за чего ребенок старается принять положение «полусидя» с наклоном головы вперед. Характерные дополнительные симптомы – икота, хрипы, позывы к рвоте, появление болей в районе печени. Прогрессирование болезни вызывает у малышей повышение внутричерепного давления с набуханием большого родничка.
- Констриктивный перикардит. Особо заметно набухание и пульсация шейных вен. Возникает неприятное ощущение в подреберье справа, отекает лицо. Развитие процесса ведет к увеличению печени.
Хроническая форма болезни у подростков характеризуется постоянными неприятными ощущениями (периодически переходящими в болевые) в области сердца. Они усиливаются при физических нагрузках. Достаточно часто проявляется небольшой цианоз ногтевых пластин и ушей.
Течение патологии
Зарождение болезни связано с попаданием инфекции в перикардиальную полость. Далее развивается токсическое действие на клетки тканей или происходит иммуноопосредованное воздействие. Возможно совмещение указанных механизмов.
Патогенез может обуславливаться воспалением контактным способом, т.е. распространением процесса из близлежащих органов. Асептичеческая реакция вызывается действием токсикантов.
 Болезнь у детей обычно начинается остро. При сдавливании сердечных полостей развивается гиподиастолия, что приводит к застою крови в полых венах, гепатомегалию и отечные явления.
Болезнь у детей обычно начинается остро. При сдавливании сердечных полостей развивается гиподиастолия, что приводит к застою крови в полых венах, гепатомегалию и отечные явления.
Практически с самого начала появляется болевой синдром, причем у малышей до 4-5 лет он ощущается в районе пупка и сопровождается активным газообразованием в кишечнике.
Интенсивность проявления симптомов в значительной степени определяется накоплением жидкости (выпота) в полости. О данном явлении свидетельствует увеличение области сердечной тупости. Сдавливание сердечных камер нарушает их диастолическое наполнение. При адгезионном перикардите у ребенка острая фаза может быть сглажена, а выраженные симптомы появляются лишь на стадии гиподиастолии.
У грудничков (до 1 года) существенно повышается внутричерепное давление с проявлением признаков невралгии, аналогичных менингиту.
В каком возрасте чаще встречается и как его диагностируют?
Перикардит может поразить ребенка в любом возрасте. Если до 6-7 лет возможна лишь острая форма, то после этого возраста болезнь может приобретать хронические формы. Предварительный диагноз врач ставит после осмотра, пальпации, перкуссии и аускультации ребенка.
При осмотре обнаруживается сглаженность межреберной зоны. У младенцев возможно выпячивание грудной клетки с левой стороны. Отсутствует активная фаза дыхательного движения в зоне эпигастрия. Обнаруживается ненормальный пульс со слабым наполнением при вдохе, глухость сердечных тонов, расширение границ органа.
Диагноз подтверждается путем проведения таких исследований:
- Общий и биохимический анализ крови для подтверждения наличия воспалительного процесса и определения его характера.
- ЭКГ. Устанавливается изменение амплитуды и ширины зубцов и сегмента ST.
- ЭхоКГ выявляет скопление жидкости и появление фибрина.
- Рентгенография уточняет изменение размеров органов и выявляет ателектатические очаги.
- МРТ и компьютерная томография дает полную информацию о патологии.
В ряде случаев возникает необходимость использования инвазивных методов диагностики. Пункция перикарда (перикардиоцентез) производится при высоком риске тяжелых осложнений и планировании хирургического вмешательства. Более детально о диагностике перикардитов мы рассказывали в другой статье.
Клинические рекомендации
Для унификации подходов в диагностировании и лечении детского перикарда Минздравом РФ разработаны Федеральные клинические рекомендации по оказанию медицинской помощи детям с перикардитами. Они утверждены Конгрессом педиатров 14.02.15. Приоритеты лечебных мероприятий основываются на классах рекомендаций и уровнях доказательств, основанных на решениях Европейского общества кардиологов.
Федеральные клинические рекомендации по оказанию медицинской помощи детям с перикардитами можно скачать здесь.Лечение и прогноз
Основное отличие в тактике лечения перикардита у детей от лечения взрослых заключается в обязательной госпитализации, использовании инвазивных методов только в крайних особо тяжелых случаях, назначении препаратов с учетом возрастных ограничений и строгом контроле процесса лечения и развития болезни.
Консервативные методы предусматривают установление особого режима и диеты, проведение этиотропной, противовоспалительной и симптоматической терапии.
 Базовая терапия направлена на устранение воспалительной реакции. Назначаются препараты – Ибупрофен, Аспирин, Диклофенак, Индометацин. Одновременно осуществляется воздействие на первопричину болезни. Чаще всего, назначаются антибиотики (Пенициллины, Ампициллин, Амоксициллин).
Базовая терапия направлена на устранение воспалительной реакции. Назначаются препараты – Ибупрофен, Аспирин, Диклофенак, Индометацин. Одновременно осуществляется воздействие на первопричину болезни. Чаще всего, назначаются антибиотики (Пенициллины, Ампициллин, Амоксициллин).
При ревматоидном перикардите применяются глюкокортикоиды (Преднизолон). Если обнаруживается патология туберкулезного типа, то проводится инъекция Стрептомицитина.
Длительная активная терапия требует гастропротекции, для чего назначаются антациды и ингибиторы протонной помпы. Для устранения риска рецидивов применяется Колхицин.
Прогноз на выздоровление детей при своевременном начале лечения благоприятен. Наибольшее опасение вызывает запущенный адгезивный или констриктивный перикардит и особенно осложнение в форме сердечной тампонады.
При легком течении болезни симптомы могут сохраняться в течение 14-16 суток, а выпот удаляется за 9-12 дней без осложнений.
Гнойные процессы особенно опасны для младенцев. В этом случае существует риск летального исхода, а вероятность хронизации процесса оценивается в 15-18 %.
Возможные последствия
Перикардит у детей опасен своими осложнениями. Прогрессирование патологии экссудативного типа при чрезмерном накоплении выпота способно вызвать тампонаду сердца. Появляются выраженные сердечные дисфункции, повышается венозное и внутричерепное давление.
Для тампонады характерны отеки лица и шеи, акроцианоз, холодное потоотделение, сильная одышка. Если срочно не удалить жидкость, то возможен летальный исход.
В случае перикардита адгезивного типа развитие процесса неминуемо ведет к сердечной недостаточности, что является явной угрозой для жизни. В качестве позднего осложнения следует учитывать поражение печени. Возникаю признаки ложного цирроза.
В ряде случаев болезнь протекает бессимпомно, а потому ее не удается выявить своевременно. Несмотря на отсутствие внешних проявлений, происходят структурные изменения, которые носят необратимый характер. Патология постепенно переходит в хроническую форму.
С возрастом под воздействием ряда факторов этот процесс способен значительно ухудшить качество жизни. Человек не может подвергаться значительным физическим нагрузкам, может частично потерять работоспособность. Это ведет к инвалидизации больного.
Первичная и вторичная профилактика
Первичную профилактику перикардита у ребенка надо начинать еще при беременности. Необходимо обеспечить недопущение инфицирования плода и периодическое обследование беременных женщин. После рождения важную роль играют противотуберкулезные вакцинации, профилактика простуды, ОРВИ и гриппа, а также инфекций гемофильного типа.
При выявлении у ребенка очагов инфекции (например, тонзиллиты) необходима своевременная их санация. Для часто болеющих детей показана иммунологическая реабилитация. Всем детям рекомендуется закаливание и занятие спортом.
 Вторичная профилактика необходима после излечения ребенка от рассматриваемой болезни. Прежде всего, необходимо обеспечить постоянный контроль и диспансерное наблюдение.
Вторичная профилактика необходима после излечения ребенка от рассматриваемой болезни. Прежде всего, необходимо обеспечить постоянный контроль и диспансерное наблюдение.
Для таких детей важно проведение регулярных ЭКГ. Физические нагрузки должны дозироваться. Благотворную роль могут сыграть специальные ЛФК, но ноги обязательно разрабатываются при участии специалиста.
Оптимальное питание предусматривает щадящую диету, причем рацион следует согласовать с диетологом.
Детский перикардит может проявиться в любом возрасте, начиная от рождения. Родителям необходимо проявлять бдительность и наблюдательность, а при появлении первых признаков показать ребенка врачу. При своевременном начале лечения прогноз излечения перикардита достаточно благоприятен. Нельзя упустить момент.
Перикардит у детей: причины, симптомы, диагностика, лечение
Перикардит у детей чаще всего связан с септическими заболеваниями, либо воспалением легких, на фоне которых он и развивается. Кокковая инфекция проникает по кровотоку в перикардиальную полость и там начинает разрушительную для перикарда работу.
Симптоматика перикардита у детей схожа с симптоматикой заболевания у взрослых. Ребенок также ощущает боль в области сердца, однако, чем меньше возраст – тем сложней получить от него адекватную оценку состояния. Однако кашель ребенка совместно с рвотными позывами должен насторожить родителей. Стоит обратить внимание на ситуацию поиска ребенком комфортного положения, при котором болевые ощущения уменьшаются.
Статистика перикардита у детей все же говорит о том, что в большинстве случаев болезнь поражает детей старше 6-ти лет. Следует внимательно отнестись к лечению гриппа, возможно туберкулеза и подобных инфекционных заболеваний, после которых и может возникнуть перикардит. Часто воспаление перикарда у детей проходит самостоятельно. Однако, при длительных жалобах на одышку и утомляемость следует обратиться к врачу.
Содержание статьи
Что такое перикардит у детей
Перикардит у детей – процесс воспаления перикарда сердца (наиболее часто – его внутреннего листка). Как правило, данная патология в детском возрасте не часто выступает как симптом другого заболевания, чаще всего она является осложнением какого-либо патологического процесса. Кроме того, у детей перикардит диагностируется очень редко.
В зависимости от иммунитета ребёнка и силы воздействующего патогенного фактора, воспалительный процесс в перикарде может иметь острое или затяжное течение, сопровождаться скоплением экссудата в околосердечной сумке либо сращиванием листков перикарда друг с другом, иметь ограниченную либо распространённую локализацию.
Справочно. Острый перикардит у детей характеризуется внезапным началом, длительность течения воспалительного процесса не превышает полугода.
При данном состоянии накапливается экссудат, который может либо самостоятельно рассосаться, что приведёт к развитию фибринозного перикардита, либо, напротив, накопиться в избытке, что представляет угрозу для жизни ребёнка.
Хронический перикардит у детей может возникать как первично, так и быть последствием течения острого воспалительного процесса в перикарде. Данное заболевание может быть:
Справочно. При значительно большом сроке течения хронического перикардита в области воспаления развивается соединительная ткань, ввиду чего может произойти заращение перикардиальной полости. При этом на листках перикарда откладывается кальций. Всё это вызывает развитие патологию, которая называется “панцирное сердце”.
Классификация перикардита у детей
Исходя из симптомов заболевания, выделяют следующие типы перикардита у детей:
Данное разделение является условным, поскольку развиваются оба типа болезни по одному механизму. Классифицируются перикардиты именно по симптоматике. Выпотный перикардит в клинике также подразделяют на гнойный и серозный.
При фиброзном воспалении перикарда в перикардиальной полости отмечаются отложения фибриновых нитей и незначительное количество выпота. Данное состояние в клинике называют “волосатое сердце”.
При выпотном перикардите в околосердечной сумке накапливается значительное количество жидкости. Она может иметь серозный, фибринозный, гнойный или кровянистый характер.
Справочно. После перенесения воспаления перикарда развивается адгезивный перикардит – комплекс симптомов, обусловленных сращением листков перикарда между собой.
Наиболее тяжёлым течением отличается экссудативная форма воспаления перикарда, особенно при быстрой скорости накопления экссудата. Фиброзный и адгезивный перикардиты нередко протекают без симптомов.
Причины перикардита у детей
Воспалительный процесс в серозной оболочке сердца у детей возникает обычно по следующим причинам:
- Наличие инфекционного заболевания (чаще всего вызванного стрептококками, стафилококками, вирусами гриппа, адено- или энтеровирусами;
- Кардиологическое хирургическое вмешательство;
- Туберкулёз;
- ВИЧ-инфекция;
- Ревматические болезни;
- Травматические повреждения грудной клетки;
- Приём определённых сильнодействующих лекарственных препаратов в течение длительного времени;
- Недостаточная работа почек;
- Злокачественные новообразования;
- Метаболические заболевания – подагра, тиреотоксикоз, синдром Дресслера.
Патогенез перикардита у детей
Внимание. Большинство случаев возникновения воспаления перикарда обусловлены сбоем работы иммунной системы ребёнка, то есть наличием ревматических или вирусных болезней.
Перикардит во время протекания гнойных патологических процессов рассматривают как метастатический, возникающий в связи с забросом крови в серозную оболочку сердца либо проникновения гнойного содержимого в околосердечную сумку из мышечной оболочки сердца.
Уремический воспалительный процесс в перикарде развивается при недостаточном функционировании почек, и обусловлен отравлением организма циркулирующими веществами. Различные методы обследования позволяют обнаружить отложения нитей фибрина и экссудат. Характер экссудата при этом имеет зависимость от лидирующего заболевания, вызвавшего воспаление серозной сердечной оболочки.
Симптомы перикардита у детей
Заболевание начинается остро. Наиболее отличительные черты перикардита:
- Симптомы накопления выпота или фибриноидных наложений, что проявляется при обследованиях в шуме трения перикарда, болью, а также увеличенными размерами сердца.
- Недостаточное наполнение сердца кровью в момент расслабления, что сигнализирует о сдавлении сердечных камер накапливающимся экссудатом. Данное состояние провоцирует застой крови в системе полых вен, а также увеличение селезёнки и печени, отёчность тканей.
Внимание! Наиболее ярким признаком перикардита является наличие болевых ощущений, беспокоящих ребёнка постоянно. У маленьких пациентов дошкольного возраста они нередко выявляются в области живота, и при этом сопровождаются метеоризмом.
При пальпации болевое чувство усиливается, особенно в эпигастральной зоне. Кроме того, нередко болевой синдром ощущается сильнее при смене ребёнком позы или более глубоком вдохе. Дети школьного возраста обычно ощущают боли в области грудной клетки, отдающие в шею и левое плечо.
Примерно у половины маленьких пациентов, особенно в самом начале заболевания, обнаруживают особый симптом – шум трения серозной оболочки сердца. Данный звук может иметь характер слабых экстратонов, а может быть более грубым и напоминать хруст снега под подошвами.
Сила шума трения перикарда не имеет зависимости от объёма и характера экссудата – данный признак появляется при наличии наложений нитей фибрина на внешней оболочке сердца, а также при касании листков перикарда друг друга.
Симптоматика выпотного перикардита зависима от объёма и скоростью поступления экссудата. Самочувствие маленького пациента внезапно ухудшается, появляется диспноэ.
Справочно. Ребёнка начинают беспокоить тупые боли в грудной клетке, из-за чего он находится в полусидячей позе. При наличии значительного объёма экссудата у малыша может появиться хрипота в голосе и икота.
У пациентов дошкольного возраста нередко отмечается увеличение грудной клетки с левой стороны, из-за её повышенного сопротивления.
Помимо того, при перикардитах возникает нарушение кровенаполнения сердца во время диастолы, из-за давления на сердечные камеры. Симптоматика особенно ярко проявляется у пациентов до 1-летнего возраста. Она проявляется повышением центрального венозного давления в системе верхней полой вены.
Внимание. Данное состояние у малышей до года провоцирует увеличение внутричерепного давления, что проявляется повышенным сопротивлением мышц затылочной области, рвотой, набуханием родничка и т.п. После этих признаков нередко возникает посинение кожных покровов в области корней ногтей, ушей.
Кроме того, развивается увеличение печени и селезёнки, чаще всего пальпация печени при этом вызывает болевые ощущения. Также у детей выявляется отёчность лица, которая со временем переходит на область шеи.
Адгезивный перикардит у детей возникает как осложнение воспалительных процессов в перикарде при ревматизме, туберкулёзе или сепсисе. В некоторых ситуациях острую фазу данного заболевания не успевают обнаружить. Болезнь диагностируют при сбое в системе кровотока, возникающем вследствие сращивания листков серозной оболочки сердца между собой.
В первую очередь, возникает недостаточное кровенаполнение сердца в момент фазы расслабления. Ребёнка беспокоят ощущения давления под правыми рёбрами и ухудшение самочувствия.
При этом также наблюдается посинение кожных покровов, которое усиливается при принятии позы лёжа. Венозная система шеи отчётливо видна, набухает и пульсирует. У малыша также обнаруживают скопление жидкости в брюшной полости.
Диагностика перикардита у детей
В первую очередь, ребёнка должен осмотреть терапевт либо кардиолог, провести тщательный визуальный осмотр. В этот момент проводится аускультация сердца и определяются его границы.
После этого, как правило, назначаются:
- ЭКГ,
- ЭХОкардиографическое исследование,
- рентгенография,
- лабораторные обследования.
Обязательно проводится дифференциальная диагностика, чтобы отличить перикардит от иных схожих патологий или осложнений.
Выпотный перикардит
При значительном объёме экссудата на электрокардиограмме регистрируются уменьшение амплитуды зубцов, нередко – опущение зубцов T вниз, перемещение сегмента ST. Рентгенографическое исследование позволяет обнаружить увеличение сердечных теней, причём их форма чаще всего становится треугольной или шарообразной.
Наиболее достоверным методом обследования перикардита является эхокардиографическое исследование. Данное обследование помогает выявить наличие и объём экссудата, обнаружить отложения фибрина на листках серозной оболочки сердца.
Справочно. Подтверждение диагноза происходит после проведения прокола перикарда. При этом откаченную жидкость исследуют биохимическим методом.
Адгезивный перикардит
Данную патологию диагностируют с помощью регистрации электрокардиограммы. На ней выявляется незначительное уменьшение амплитуды зубцов, однонаправленное смещение сегмента ST. Зубец T также может быть направлен вниз. В некоторых случаях на фонокардиограмме регистрируют перикардиальный ранний диастолический шум.
Также проводится рентгенографическое исследование. Оно позволяет обнаружить смещение сердечных границ и уменьшение пульсации.
Важно. Сложность диагностики перикардита у детей заключается в трудности выявления патогенеза заболевания.
Лечение перикардита у детей
Терапия направлена на устранение патологического процесса, ставшего причиной развития перикардита. При этом доктора ориентируются на тип воспалительного процесса и уровень тяжести состояния маленького пациента.
Внимание. Во время острого периода течения болезни предписывается строгий постельный режим, если форма заболевания затяжная – для ребёнка устанавливается ограничение физической активности.
Назначается диетическое питание, включающее витаминокомплекс и богатое легко усвояемыми белками. При этом количество жирных и солёных блюд ограничивается.
Медикаментозная терапия
Во время острого периода течения сухого перикардита назначаются противовоспалительные лекарственные средства (“Немесулид”, “Нурофен”), а также анальгетики и комплекс витаминов. Также врачи назначают калиевые соли, “Рибоксин” и “Милдронат”.
При накоплении экссудата ввиду наличия инфекционных процессов ребёнку назначают лечение антибиотиками.
Справочно. В случае, если был сделан прокол серозной оболочки сердца, проводится лабораторное исследование выпота на выявление микроорганизмов и их чувствительности к антибиотическим медикаментам.
При гнойном патологическом процессе нередко применяют комбинированное введение лекарственных средств – путём внутримышечных инъекций и дренажа.
Воспаления серозной оболочки сердца, вызванные ревматическими или аутоиммунными заболеваниями, лечат с использованием гормональных кортикостероидных препаратов. Наиболее часто в детском возрасте для купирования воспаления и рассасывания экссудата назначают “Преднизолон”.
Хирургическое вмешательство
При быстром накоплении экссудата в околосердечной сумке для ребёнка имеется угроза развития тампонады сердца, что может привести к асистолии и летальному исходу болезни.
Ввиду этого в данных ситуациях в срочном порядке проводят прокол серозной оболочки сердца с последующим удалением экссудата. Также данное оперативное вмешательство могут проводить при большом сроке рассасывания выпота (более двух-трёх недель) или для лабораторного исследования его состава.
Справочно. В случае, если листки перикарда уплотнились, и на них были обнаружены отложения кальция, что препятствует расширению сердца в момент расслабления, участок рубцовой ткани удаляют при помощи резекции. Сращения в виде спаек между плеврой и перикардом рассекают путём почти полного удаления околосердечной сумки.
Профилактика перикардита у детей
При наличии у ребёнка тяжело протекающих инфекционных или аутоиммунных заболеваний необходимо обязательно пройти достаточный курс терапии, после чего обязательно сделать повторную лабораторную и инструментальную диагностику с целью подтверждения выздоровления.
Чтобы предотвратить повторное течение перикардита либо развития тяжёлых последствий, следует поставить ребёнка на учёт у кардиолога, проходить профилактические курсы для повышения иммунитета и улучшения метаболических процессов в сердце.
Внимание. Как минимум два раза в год следует проходить полное медицинское обследование, с обязательным включением в перечень диагностики проведение эхокардиографии, электрокардиографии и анализов крови.
К каким докторам следует обращаться, если у вас перикардит у детей
- Кардиолог;
- Педиатр.
1. Неревматические кардиты у детей. Этиология, классификация. Клиника и диагностика врожденных и приобретенных кардитов, лечение.
Это воспалительные заболевания миокарда различной этиологии, не связанные с В-гемолитическим стрептококком группы А и дифф болезнями соединительной ткани. Полиэтиологическое заболевание: вирусы оспы, краснухи, герпес, грипп, бактерии тифа, дифтерии, микоплазмы, хламидии, паразиты токсоплазмы, шистосомы, грибки кокцидиомикоз, аспергилла, кандида, аллергии на ЛС, вакцины и сыворотки.
Предрасполагающими факторами служат: гпч серд.мыщцы наследственная, генетич неполноценность иммунитета, васкулиты.
Патогенез: прямое действие с образованием аутоаллергенов, иммунное повреждение, сосудистые повреждения с отеком миокарда, участки воспаления, некроза, фиброзирование.
Классификация. Врожденный ранний (повреждение в первые 4-7 месяцев беременности, без воспаления) и поздний (в последнем триместре с воспалением, без фиброза), приобретенный, по этиологии, кардит/поражение проводящей системы, острый (3мес) подострый (18мес), хронический, по тяжести, по форме - левож, правож, тотальный, 1, 2-а, 2-б, 3 степени, по исходам - кардиосклероз, гипертрофия, н-е ритма и проводимости, гипертензия легочная, поражение клапанного аппарата, констриктивный миоперикардит, тромбоэмболич синдром.
Клиника: ранний врожденный.
нарушение сократит ф-ции сердца, дилятация полостей, проявления кардита, кардиомегалия и серд.н, одышка, кашель, интеркурентные инфекции, плохая прибавка в весе, бледностть, вялость, потливость, цианоз носогуб.треугольника, утомляемость.
поздний врожденный:
манифест чаще в 1-6 месяцев, иногда сразу после рождения или на 2-3 году. отставаемость в массе, росте, пневмонии, простуды, бледность и цианоз, вялость, утомляемость, судороги, тх, одышка в покое, стойкие нарушения ритма и проводимости.
Объективно: Границы сердца расширены влево и вверх, верхушечный толчок расширен, рано формируется «сердечный горб» (при раннем НК), который к 5-6 месяцам выражен.
Аускультативно: глухость I тона на верхушке, акцент II тона на легочной артерии. При нарастании СН – трехчленный ритм галопа. Систолический шум за счет относительной недостаточности митрального клапана.
Особенность СН при фиброэластозе – рефрактерность к проводимой терапии, что принципиально отличает это заболевание от острых и подострых кардитов.
ЭКГ: Синусовая бради- или тахикардия, нарушение проводимости, снижение вольтажа зубцов, удлинение интервала Q-T, инверсия зубца Т, отклонение эл.оси
Рентгенография: усиление легочного рисунка за счет венозного застоя. Сердце увеличено в поперечнике. Характерна шаровидная или трапециевидная форма сердца со сглаженной талией для раннего врожденного НК.
Эхокардиогр: уплотнение эндокарда, дилятация ЛЖ и предсердия, гипокинезия перегородки ЛЖ, смещение митрального клапана к задней стенке, резкое уменьшение фракции выброса менее 45 %.
у 40 % пациентов – тромбы в области верхушки ЛЖ.
Тяжесть определяется: степенью гипотрофии миокарда, кардиосклероза, включая утолщение (см сокр способность, блокады и экстрасистолии), гипертензией легочной (акроцианоз, акцент 2 тона гипертрофия правых отделов), AV недостаточностью, перикардитом, тромбоэмб.синдромом - судороги, парезы, боли.
Приобретенные миокардиты всегда четко связаны с перенесенной инфекцией.
- вялость, слабость, утомляемость, клиника поражения сердца на фоне угасания инфекции, кашель, усил при перемене положения тела, 20% рвота, судороги, нарушения сознания, через 2-3 недели повышение температуры, увеличение печени, сильные боли в животе, нарушения ритма, снижение диуреза и пастозность.
Объективно: ослабление 1 тона, тк, систш на верхушке., рентген: увеличение границ сердца, эхокг: дилятация ЛЖ, сниж сократит.с-ти,
ЭКГ: Снижение вольтажа зубцов в первые 2-3 недели, затем становятся высокими, особенно QRS, затем вновь снижаются. Синусовая тахикардия. Изменение сегмента ST и зубца Т.
Лабораторная диагностика: увеличена СОЭ, повышены α, γ-глобулины, СРБ (+), нейтрофильный лейкоцитоз.
Биопсия правого желудочка – стандарт диагностики (!)
Эндокардит: поражаются клапанные структуры, эндокард, эндотелий магистральных сосудов, прилегающих к сердцу.
Сопровождается бактериемией с поражением различных органов и систем.
Диагноз подтвержден при:
Выделении микроорганизмов из вегетаций, эмболов, интракардиального абсцесса или при наличии 2 больших клинических критериев (гемокультура+, изменения клапанов, абсцесс сердца), 1 большого+3 малых, 5 малых клинических критериев (з-я сердца в анамнезе, в/в препараты или наркотики, 38С+, эмболы, инфаркты легких, пятна Дженуэя, иммунологические феномены - узелки ослера, пятна Рота, гломерулонефриты, ревмфактор, гемокультура с серологич повреждением, эхокг)
так же анемия, повышение СОЭ, тромбоцитопения, гематурия, сдвиг формулы влево, протеинурия, острофазовые показатели.
Хир.лечение: нарастающая СН, устойчивое к терапии течение, абсцессы, аневризма синуса, выявление стафилоккоков и грибов, обструкция клапанов, развитие эндокардита на протезе клапана.
Перикардит: воспаление висц. и париет. листков, острый и хронич.
Боль различной интенсивности в области сердца, за грудиной.
Шум трения перикарда
ЭКГ: QRS не изменяется, конкордантный подъем ST с одновременной выпуклостью книзу с переходом к высокому Т, через 1-2 сут ST смещается ниже изолинии, становится выпуклым, затем постепенно вновь возвращается к изолинии. Через 10-15 сут становится 2х-фазным или отрицательным.
ЭхоКГ: утолщение листков перикарда.
Хронический адгезивный (слипчивый) перикардит.
Аускульттивно в конце систолы – короткий звук – тон тигля.
Шум трения перикарда.
ФКГ, ЭхоКГ.
Хронический констриктивный (сдавливающий) перикардит.
Одышка, тахикардия.
Высокое венозное давление, набухание вен.
Увеличение печени, анасарка, асцит.
Патологический 3-й тон (перикард-тон).
Парадоксальный пульс.
Элевация ST, зазубренность Т, негативный Т в стандартных отведениях V5-6, высокий заостренный, расширеный Р, НБПНПГ.
ЭхоКГ – жидкость в полости перикарда, утолщение перикарда.
Хир.лечение при: клинике тампонады сердца, подозрении на гной, большой резистентный выпот.
Лечение всего: постельный режим длительностью до 8 нед и более. Расширять режим с учетом состояния ССС и функциональных тестов.
Диета № 10. Ограничение жидкости, обогащение калием, магнием: изюм, курага, чернослив, орехи и т.д. Из медикаментозных корректоров этих ионов – панангин, аспаркам, магнерот в средних дозах по 4 недели ежеквартально.
Курсы антбиотикотерапии (при интеркуррентных заболеваниях, малых хирургических вмешательствах, обострении хронических очагов инфекции):
Полусинтетические пенициллины: аугментин, амоксициллин и т.д. 10-14 дней.
Макролиды:
Рокситромицин – 7,5мг/ кг 2 раза;
Азитромицин – 10 мг/кг 1 раз в сутки;
При подозрении на инфекционный эндокардит парентерально: ампициллин 100-150 мг/кг, амикацин 2 мг/кг, ванкомицин 10-15 мг/кг
Длительность курса зависит от этиологии: стрептококковая – 4 нед, стафилококковая- 6 нед, Гр «-» бактерии- 8 нед.
Глюкокортикостероиды при тяжелом течении (шок, аллергия), СН, нарушениях ритма: преднизолон 0,8-1,5 мг/кг/сут.
НПВС. При вирусной этиологии в острую фазу ОРВИ противопоказаны, так как усиливают повреждение кардиомиоцитов.
При подостром и хроническом течении – аминохинолиновые препараты на минимум 6 месяцев.
Противовирусная терапия – иммуноглобулины в/в в высоких дозах.
Для лечения СН:
Кардиотонические средства: дигоксин, строфантин, добутамин
Диуретики:
Амилорид 2,5-10 мг в сутки. Не дают при гиперкалиемии.
Гипотиазил 1-2 мг/кг/сутки, максимально – 4 мг/кг/сутки.
Индопамид (арифон) 1,25-2,5 мг 1 раз в сутки.
Металазон 2,5-5 мг/сутки в 1-2 приема.
Фуросемид 1-3 мг/кг/сутки.
Ингибиторы АПФ:
Каптоприл (капотел) 0,3-1,5 мг/кг/сутки внутрь
Лизиноприл 2,5-20 мг/сутки
Эналаприл (ренитек, энап) 0,1-0,4 мг/кг/сутки
В-адреноблокаторы:
Бисопролол: наальная доза – 0,625 мг/сутки постоянно повышая до 2,5 мг/сутки.
Карведилол (дилат ренд) – 6,25 мг/сутки, увеличивая до 25-50 мг/сутки в 2 приема.
Метопролол (лопресол) – 5-10 мг/сутки в 2 приема.
Соталол (лоритмик, бетапейс) – 2 мг/кг/сутки до 6 мг/кг/сутки в 2-3 приема.
Пропранолол (анаприлин, обзидан, индерал) 0,5-4 мг/кг/сутки внутрь; в/в – по 0,01-0,02 мг/кг медленно 0,005 мг/мин.
Блокаторы кальциевых каналов:
Верапамил (изоптин) 1-4 мг/кг/сутки внутрь; в/в 0,1-0,15 мг/кг медленно.
Дилтиазем (кардизем) 2-3 мг/кг/сутки в 3 приема.
Антиаритмические:
Амидарон (кордарон) 10-15 мг/кг/сутки внутрь; в/в 5 мг/кг капельно на 5% глюкозе.
Ритмилен (дизопирамид) 5-10 мг/кг/сутки; подросткам до 400 мг/сутки в 3-4 приема.
Антикоагулянты: дипиридамол, варфарин.
Препараты метаболического антиагрегантного действия – актовегин, витамакс, витамины группы В (В12, В15), карнитин, ККБ.
Неревматические кардиты у детей
Воспалительный процесс, поражающий одну или несколько оболочек сердца, возникающий на фоне инфекционных или аллергоиммунологических болезней. К неревматическим кардитам относят: миокардит, перикардит, эндокардит, миоперикардит и панкардит. Клиническая картина недуга включает: тахикардию, одышку, синюшный окрас кожных покровов, аритмию, сердечную недостаточность, а также задержку физического развития. Диагноз устанавливают на основании анамнестических данных, физикального осмотра, электрокардиографии, рентгенографии, ультразвукового исследования и иммунологического анализа крови. При лечении возможно использование: сердечных гликозидов, нестероидных противовоспалительных препаратов, гормональных, мочегонных, метаболических, противовирусных, антибактериальных препаратов. Для легкой формы недуга прогноз благоприятный, однако при тяжелом течении может наблюдаться летальный исход. Чаще всего патология диагностируется у мальчиков.
Причины неревматических кардитов у детей
Недуг возникает на фоне эховируса, сепсиса, аденовируса, гриппа, сальмонеллеза, гематогенного остеомиелита, внутриутробных инфекций (краснухи, ветрянки, цитомегаловирусной инфекции, токсоплазмоза, герпеса), назофарингеальной инфекции. Также патология может быть спровоцирована бактериями: стрептококками, стафилококками, риккетсиями, ассоциированной флорой и грибками. Аллергоиммунологические кератиты могут образоваться в качестве реакции на вакцинацию, сыворотки и фармацевтические препараты.
Симптомы неревматических кардитов у детей
Для врожденной формы болезни характерна ранняя манифестация (в первые 6 месяцев после рождения). Симптоматика проявляется умеренной гипотрофией, вялостью, быстрой утомляемостью во время кормления, бледностью кожи, синюшным окрасом кожного покрова вокруг рта, беспричинным беспокойством, потливостью, тахикардией и одышкой, усиливающейся во время сосания, плача, дефекации, купания и пеленания. Наблюдается задержка физического развития. Болезнь сопровождается кардиомегалией, сердечным горбом, гепатомегалией, отеками и рефрактерной к лечению сердечной недостаточностью. При поздней врожденной форме первые симптомы появляются, когда ребенок достигает двухлетнего возраста. Как правило, клиническая картина менее выражена, однако дополняется трепетанием предсердий, полной атриовентрикулярной блокадой, а при инфекционном поражении центральной нервной системы – судорожным синдромом.
Признаками приобретенных кардитов являются: слабость, раздражительность, навязчивый кашель, приступы цианоза, диспепсические и энцефалитические реакции. В острой форме недуг выражается застойными хрипами в легких, синусовой тахикардией или брадикардией, экстрасистолией, внутрижелудочковыми и атриовентрикулярными блокадами. При хронической форме болезни характерны: слабость, утомляемость, потливость, задержка физического развития, навязчивый сухой кашель, тошнота и болевые ощущения в абдоминальной области.
Диагностика неревматических кардитов у детей
Патология диагностируется детским кардиологом. Чтобы установить и подтвердить диагноз, врач анализирует клинические проявления, изучает семейную историю болезни, собирает анамнестические данные, проводит физикальный осмотр и направляет больного на дополнительные обследования. Как правило, выполняют электрокардиографию, рентгенографию, ультразвуковое исследование и иммунологический анализ крови. Заболевание дифференцируют с перинатальной гипоксией, открытым атриовентрикулярным каналом, аномалией Эбштейна. Приобретенную форму отличают от ревматизма, кардиомиопатии, аритмии, конструктивного перикардита, опухолей сердца.
Лечение неревматических кардитов у детей
Специалисты корректируют рацион питания ребенка, а также назначают постельный режим и лечебную физкультуру. Медикаментозная терапия основана на нестероидных противовоспалительных средствах, глюкокортикостероидах, сердечных глюкозидах, мочегонных, антиаритмических и метаболических препаратах, антиагрегантах, антикоагулянтах, а также ингибиторах АПФ. После выявления причины заболевания, в терапии могут применять антибактериальные препараты, иммуноглобулин либо интерфероны.
Профилактика неревматических кардитов у детей
Специфические методы профилактики не разработаны. Важно предупредить развитие внутриутробных инфекций, лечить очаговые инфекции и закалять малыша.
Неревматические кардиты у детей. Врожденные кардиты. Приобретённые кардиты - острый кардит, подострый кардит, хронический кардит. Клиника. Диагностика. Лечение. | EUROLAB
Неревматические кардиты - воспалительные поражения сердца различной этиологии, не связанные с ревматизмом или иными заболеваниями системного характера. Целесообразность применения термина «кардит» в педиатрической практике обоснована возможностью одновременного поражения двух или трёх оболочек сердца.
Распространённость неревматических кардитов в популяции точно не известна. Это связано с отсутствием единого подхода и большими сложностями диагностики этой патологии. Неревматические кардиты выявляют во всех возрастных группах, но чаще у детей первых лет жизни с преобладанием у мальчиков. По данным аутопсии неревматические кардиты обнаруживают у 3-9% детей, умерших от различных причин.
Этиология
Неревматические кардиты развиваются под воздействием различных факторов, преимущественно инфекционных. Среди последних ведущее значение имеют вирусы, особенно Коксаки А и В, ECHO. Ранние и поздние врождённые кардиты - последствия вирусной инфекции, перенесённой матерью во время беременности. В происхождении неревматических кардитов определённое значение имеет и бактериальная флора, а также протозойные инвазии, грибы и др. Повреждение сердца может быть также вызвано аллергической реакцией на введение лекарственных препаратов, вакцин, сывороток, действием разнообразных токсических факторов, физических агентов, радиации. У части больных (до 10%) установить причину, вызвавшую кардит, не удаётся.
Патогенез
Неревматические кардиты могут развиться вследствие непосредственного кардиотоксического действия возбудителя с формированием воспалительных и деструктивных изменений в оболочках сердца (преимущественно миокарда). Важную роль отводят иммунным нарушениям, нередко генетически детерминированным. Внедрение инфекционного агента приводит к образованию цитотоксических Т-лимфоцитов, ЦИК, антител к кардиомиоцитам, вызывающих развитие аллергических реакций немедленного и замедленного типов. В результате повреждаются различные структуры сердца (кардиомиоциты, соединительная ткань, стенки сосудов), развиваются метаболические сдвиги, активируются лизосомальные ферменты и другие медиаторы, что приводит к деструкции миофибрилл, нарушению сосудистой проницаемости, микроциркуляции, возникновению тканевой гипоксии и тромбоэмболии. Совместное действие инфекционного агента и иммунопатологических процессов, как правило, приводит к развитию острого кардита. В развитии хронического процесса определяющую роль отводят аутоиммунным реакциям.
Классификация
Классификация неревматических кардитов, применяемая в педиатрической практике, предусматривает выделение периода возникновения [врождённый (ранний, поздний) и приобретённый], этиологическую принадлежность, характер течения (острый, подострый, хронический), степень тяжести, выраженность сердечной недостаточности, возможные исходы и осложнения заболевания.
Клиническая картина
Клиническая картина неревматических кардитов зависит от периода их возникновения, характера течения и возраста ребёнка.
Врождённые кардиты
Врождённые кардиты могут манифестировать сразу после рождения или в первые 6 мес жизни, реже - на 2-3-м году.
Ранний врождённый кардит проявляется малой массой тела при рождении или плохой её прибавкой в последующем, быстрой утомляемостью при кормлении, беспричинным беспокойством, потливостью, бледностью. Характерны кардиомегалия, «сердечный горб», глухие сердечные тоны при аускультации, прогрессирующая сердечная недостаточность (нередко тотальная с преобладанием левожелудочковой), рефрактерная к лечению. Часто возникают одышка в покое, кашель, афония, умеренный цианоз (иногда с малиновым оттенком), разнокалиберные влажные и свистящие хрипы в лёгких, увеличение печени, отёки или пастозность тканей. Аритмии (за исключением тахикардии) возникают редко. Появление систолического шума может быть связано с относительной или органической недостаточностью митрального клапана, но чаще шум отсутствует.
На рентгенограмме сердце шаровидной или овоидной, а при фиброэластозе - трапециевидной формы. На ЭКГ выявляют ригидный ритм, признаки гипертрофии левого желудочка за счёт увеличения толщины миокарда вследствие инфильтрации, повреждение его субэндокардиальных отделов. При фиброэластозе появляются признаки перегрузки обоих желудочков, глубокие зубцы Q во II и III стандартных отведениях, aVF, V5, V6. При ЭхоКГ помимо кардиомегалии и дилатации полостей сердца выявляют снижение сократительной и особенно релаксационной функции миокарда левого желудочка, повреждение клапанов, чаще митрального, лёгочную гипертензию.
Поздний врождённый кардит характеризуется умеренной кардиомегалией, различными нарушениями ритма и проводимости вплоть до полной поперечной блокады сердца и трепетания предсердий, громкими сердечными тонами, менее выраженной (по сравнению с ранним врождённым кардитом) сердечной недостаточностью. Часто выявляют признаки поражения двух или трёх оболочек сердца. У некоторых больных возникают приступы внезапного беспокойства, одышки, тахикардии с усилением цианоза, судорог, что отражает сочетанное поражение сердца и ЦНС, обусловленное предшествующей инфекцией, особенно вызванной вирусами Коксаки.
Приобретённые кардиты
Приобретённые кардиты могут возникать в любом возрасте, но чаще у детей первых 3 лет жизни.
Острый кардит
На фоне текущей или вскоре после перенесённой инфекции появляются вялость, раздражительность, бледность, навязчивый кашель, нарастающий при перемене положения тела; возможны приступы цианоза, тошнота, рвота, боли в животе, энцефалитические реакции. Постепенно или достаточно остро развиваются симптомы левожелудочковой недостаточности (одышка, тахикардия, застойные хрипы в лёгких). Объективно определяют пульс слабого наполнения, ослабление верхушечного толчка, увеличение размеров сердца, преимущественно влево, ослабление I тона, ритм галопа, разнообразные аритмии. Систолический шум отсутствует, но возможен при развитии недостаточности (относительной или органической) митрального клапана.
Рентгенологически выявляют увеличение размеров сердца различной выраженности, венозный застой в лёгких, снижение амплитуды систоло-диастолических колебаний, иногда - увеличение вилочковой железы. На ЭКГ обнаруживают снижение вольтажа комплекса QRS, признаки перегрузки левого или обоих желудочков, различные нарушения ритма и проводимости (синусовая тахи- или брадиаритмия, экстрасистолия, атриовентрикулярные и внутрижелудочковые блокады, смещение сегмента ST, сглаженный или отрицательный зубец Т. Возможны инфарктоподобные изменения и ЭКГ-признаки сопутствующего перикардита. На ЭхоКГ определяют дилатацию правого желудочка и левого предсердия, гипокинезию межжелудочковой перегородки и задней стенки левого желудочка, снижение фракции выброса, увеличение конечно-систолического и конечно-диастолического размеров левого желудочка, признаки недостаточности митрального клапана, выпот в полости перикарда.
У детей раннего возраста заболевание протекает тяжело, с выраженными клиническими проявлениями и прогрессированием сердечной недостаточности. У детей старшего возраста кардиты обычно протекают в лёгкой или среднетяжёлой форме, с менее яркими симптомами заболевания, редкой и менее выраженной декомпенсацией, но часто сопровождаются разнообразными нарушениями ритма и проводимости, нередко определяющими клиническую картину.
На фоне лечения острого кардита постепенно исчезают клинические симптомы. Изменения на ЭКГ сохраняются более длительно. Обратное развитие процесса наступает через 3 мес от его начала; кроме того, кардит может принимать подострое или хроническое течение.
Подострый кардит
Подострый кардит чаще наблюдают у детей в возрасте от 2 до 5 лет. Он может развиться либо после острого кардита, либо самостоятельно (первично подострый кардит) спустя продолжительное время после ОРВИ, проявляясь бледностью, повышенной утомляемостью, раздражительностью, снижением аппетита, дистрофией. Исподволь (иногда внезапно) развивается сердечная недостаточность, или случайно обнаруживают аритмии, увеличение размеров сердца, систолический шум.
Симптомы подострого кардита аналогичны таковым при остром его варианте. Возможно формирование «сердечного горба», сердечные тоны громкие, выражен акцент II тона над лёгочной артерией. На ЭКГ - признаки перегрузки не только желудочков, но и предсердий, стойкого нарушения ритма и проводимости. Сердечная недостаточность трудно поддаётся лечению. Эти изменения связаны с длительностью процесса, развитием компенсаторной гипертрофии миокарда левого желудочка, одновременным снижением его сократительной функции, начальными проявлениями лёгочной гипертензии. Обратное развитие процесса происходит через 12-18 мес, либо он приобретает хроническое течение.
Врожденный кардит у новорожденных лечение. Кардит симптомы у детей
Кардит – воспалительное заболевание разной этиологии, при котором отмечается поражение сердечных оболочек. Страдать при кардите может как миокард, так и другие оболочки органа – перикард, эпикард и эндокард. Системное множественное воспаление сердечных оболочек также подходит под общее название патологии.
Этиологические факторы
Согласно МКБ 10, есть шесть разновидностей данной патологии, которые классифицируются в зависимости от природы развития заболевания. В медицинской практике выделяют:
- вирусные кардиты;
- бактериальные;
- ревматические и неревматические;
- идиопатические;
- аллергические.
Если говорить о вирусной природе заболевания, то нужно отметить, что воспаление в сердце имеет свои причины – болезнь развивается вследствие попадания в организм вируса простого герпеса, ECHO (эховирусы), вируса и некоторых других.
Когда говорят про идиопатический кардит , то имеют в виду тот факт, что причина, вызвавшая воспалительный процесс, не установлена. А при аллергическом – ею является воздействие сильного аллергена, например, некоторых лекарственных средств, сыворотки и вакцины.
Также различают ревматический и неревматический кардит . Как ясно из названия, первый развивается на фоне , а второй – под воздействием других этиологических факторов, чаще всего инфекций. Неревматический кардит часто встречается у новорождённых, а также детей первых лет жизни – он бывает врождённый и приобретённый (после перенесённых инфекций).
Кроме того, иногда встречаются и такие формы патологии, как токсический кардит , развившийся на фоне воздействия на организм опасных веществ, и иерсиниозный , когда возбудителей заболевания является Enterobacteriaceae рода Yersinia.
Процесс развития болезни запускает попавший в миоциты возбудитель. Чаще всего диагноз неревматический кардит устанавливается маленьким мальчикам (в первые года жизни), тогда как другие формы патологи встречаются как среди детей, так и среди взрослых. В 10% случаев диагноз кардит у маленьких детей устанавливается после того, как они перенесли серьёзную вирусную инфекцию, например, и другое заболевание.
Классификация
Данная патология может носить приобретённый и врождённый характер. Кроме того, по МКБ 10 болезнь классифицируется по особенностям течения, согласно которым кардит может быть:
- острым;
- подострым;
- хроническим.
Об остром течении говорят тогда, когда болезнь длиться менее трёх месяцев, подострая прогрессирует в течение порядка полутора лет, а о хронической форме говорят, когда болезнь прогрессирует в течение нескольких лет. В то же время хроническое течение данной патологии бывает рецидивирующим и первично-хроническим.
Рецидивирующий хронический кардит характеризуется тем, что болезнь постоянно то отступает, то вновь активируется. Кардит с первично-хроническим течением может быть застойным, гипертрофическим и рестриктивным.
По формам болезнь делится на лёгкую, средней тяжести и тяжёлую. По степени сердечной недостаточности бывает кардит с левожелудочковой недостаточностью и с правожелудочковой. Не исключён и тотальный тип патологии, когда развивается общая .
Чревата данная болезнь серьёзными осложнениями, среди которых:
- гипертрофия миокарда;
- поражения клапанного аппарата;
- тромбоэмболический синдром;
Симптоматика
Признаки данного заболевания часто не свидетельствуют напрямую о проблемах с сердцем, то есть носят экстракардиальный характер. Особенно это касается острого и подострого течения болезни, когда на первый план выступают такие признаки, как:
- ухудшение аппетита;
- сильная слабость и повышенная утомляемость;
- снижение концентрации внимания;
- чрезмерная раздражительность.
Часто одним из первых симптомов патологии бывает тошнота и рвота, что играет весьма злую шутку при диагностике кардита, ведь заставляет врача обследовать органы ЖКТ, вместо сердца.
В зависимости от вида патологии, симптомы могут разниться. Например, при вирусном кардите пациент жалуется на боли в области сердца, которые бывают иногда слегка ощутимыми, а иногда выраженными (стенокардического характера). Также у пациентов отмечается повышенная потливость, одышка и развивается цианоз носогубного треугольника. При лёгкой степени вирусного кардита сердце не изменяется в размерах, а при тяжёлой – оно увеличивается.
Бактериологический