Грудная жаба симптомы
симптомы, что это такое, лечение и первая помощь
Грудная жаба — это разновидность хронической коронарной недостаточности в ходе которой наблюдается нарушение скорости и характера кровотока в сердце.
Ишемия (кислородное голодание) приводит к постепенному отмиранию нормальных анатомических структур, клеток-миоцитов и замещению последних соединительными или рубцовыми тканями.
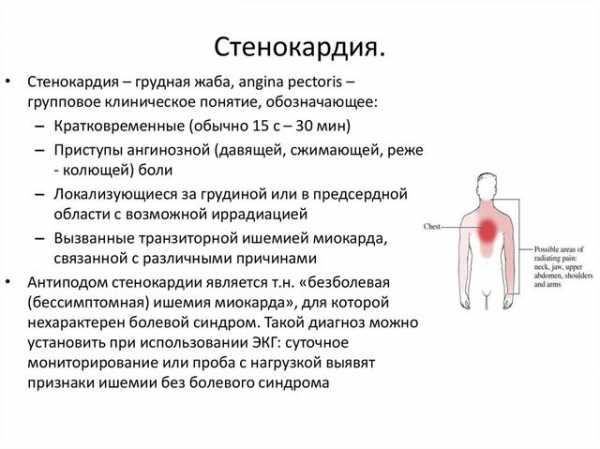
Второе название патологического процесса — стенокардия. Грудной жабой состояние называется не с проста. Заболевание протекает приступами.
Каждый такой эпизод сопровождается мучительными ощущениями. Боли и тяжесть ассоциируются с интенсивным воздействием изнутри.
Лечение имеет хорошие перспективы до тех пор, пока не развились выраженные анатомические изменения (например, кардиоклероз). Суть заключается в устранении первопричины состояния, нормализации самочувствия пациента и превенции дальнейшего прогрессирования.
Возможность тотального этиотропного лечения ассоциирована с лучшим прогнозом.
Без терапии сократимость миокарда падает, наступает ишемия, гипоксия всех тканей организма. Осложнения неминуемы. Потому при первых подозрительных симптомах рекомендуется обращаться к специалисту.
Механизм развития
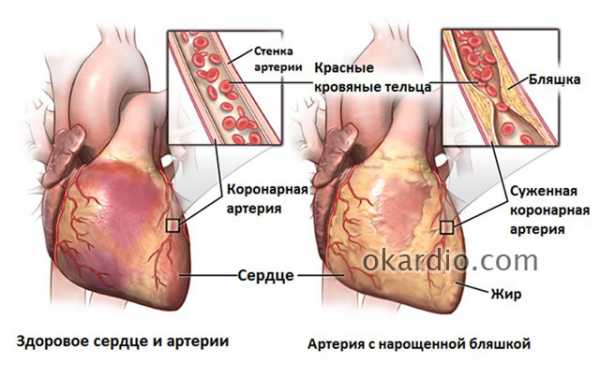
Суть патологического процесса заключается в нарушении нормального тока крови по коронарным артериям.
В подавляющем большинстве случаев, это наблюдается на фоне атеросклероза.
Отмечается закупорка структуры холестериновой бляшкой, радиально, по всему диаметру. Проходимость снижается, потому крови труднее преодолеть сопротивление.
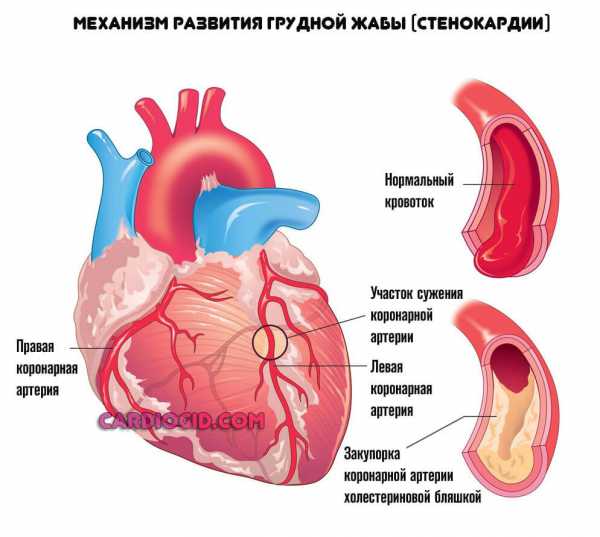
Интенсивность движения жидкой соединительной ткани существенно падает. Компенсаторным механизмом выступает рост артериального давления, но смысла это не имеет. Напротив, состояние только усугубляется за счет повышения нагрузки на миокард и все сосуды.
Следующий патогенетический этап — начало отмирания клеток-кардиомиоцитов в результате недостаточного питания. На их месте растет рубцовая ткань, выступающая своеобразной заглушкой.
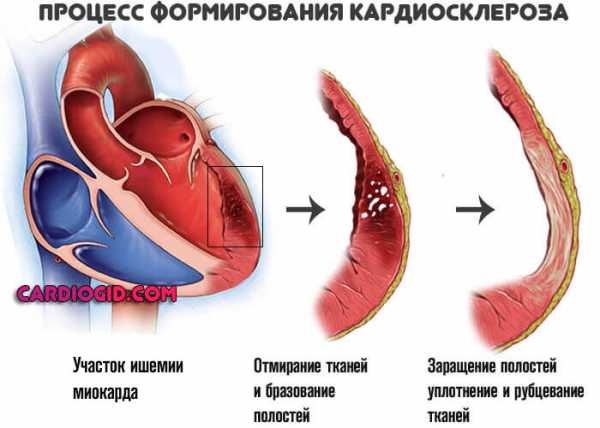
Это постоянно рецидивирующий процесс, течет приступообразно. Эпизоды стенокардии проявляются сильной болью, дискомфортом в грудине.
По мере дальнейшего движения заболевания вперед, наступает выраженная сердечная недостаточность, а затем инфаркт, который зачастую ставит точку в жизни пациента.
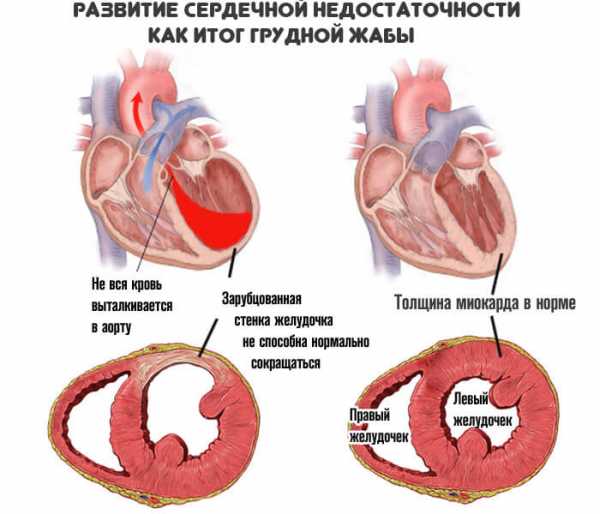
Недопущение подобного сценария — задача ранней терапии.
Классификация
Проводится по группе критериев.
Исходя из характера развития:
- Стабильная грудная жаба или стенокардия. Имеет свойство спонтанно останавливаться в прогрессировании. В определенный момент процесс стагнирует, стопорится и перестает двигаться вперед. Это оптимистично и дает возможность качественной диагностики и выбора грамотной тактики лечения
- Нестабильная разновидность. Прогрессирует постоянно, каждый приступ приводит к усугублению патологического процесса. Не всегда движение заболевания равномерно. Возможно скачкообразное развитие.
В зависимости от типа и провокатора эпизода:
- Грудная жаба или стенокардия напряжения. Формируется на фоне интенсивной физической или эмоциональной перегрузки. При соблюдении мер по предотвращению есть хорошие шансы затормозить движение патологического процесса. Восстановление проводится в стационаре, планово. Затем амбулаторно.
- Стенокардия покоя. Приступы возникают вне связи с перегрузкой организма. Считается более опасным типом.
В отношении описанного процесса возможно подразделение по стадии. В случае с заболеванием названного типа говорят о функциональных классах:
| Класс | Характеристика |
|---|---|
| 1 ФК | Почти не заметен для пациента. Провокация приступов требует интенсивной физической нагрузки. |
| 2 ФК | Симптомы развиваются на фоне значительной активности. Также относительно мягкая форма, но полному излечению уже не поддается. При грамотно подобранной терапии есть все шансы не вспомнить о заболевании вообще. |
| 3 ФК | Эпизоды появляются на фоне умеренной нагрузки. Пациент не может подниматься на 3-4 этажи. |
| 4 ФК | Минимальная активность невозможна. Симптомы проявляют себя даже в полном покое. Ходьба, незначительное движение сказывается негативным образом. |
Причины
Факторы развития болезнетворного процесса можно разделить на две группы. Первая касается фундаментальных моментов, обуславливающих начало изменений.
Атеросклероз
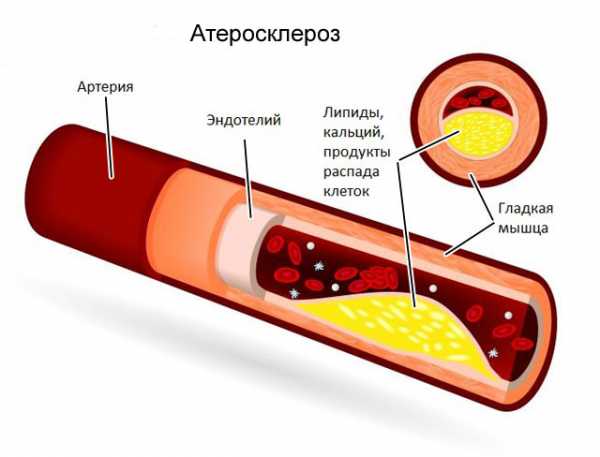
Наиболее активный фактор. Становится виновником грудной жабы в 90% случаев или около того. Суть патологического процесса двойственна, это гетерогенная группа состояний.
Первый клинический вариант уже был назван. Частичная закупорка просвета коронарного сосуда холестериновой бляшкой. Липидные структуры формируют подобные образования в результате метаболических нарушений.
Кровь не способна преодолеть сопротивления измененной артерии, наступает ишемия, которая прогрессирует по мере развития атеросклероза.
Второй клинический вариант — стеноз или сужение просвета. Имеет полифакторное происхождение, также может быть связан с обменными процессами в организме. Или же воспалительными патологиями. Здесь простор для диагностических изысканий много шире.
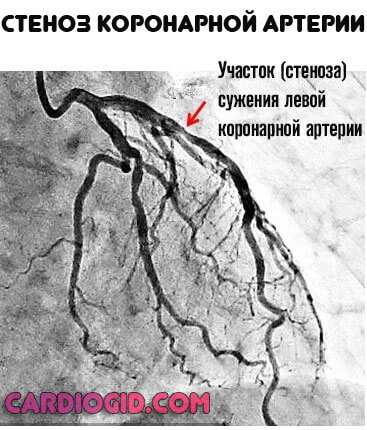
Независимо от варианта, суть одна. Нарушение питания миокарда, ишемия, отмирание: сначала медленное и плавное (собственно приступы грудной жабы и указывают на подобные эпизоды), затем лавинообразное (инфаркт). Оба описанных состояния — типы коронарной недостаточности.
Васкулит
Он же воспаление стенок сосудов, в частности артерий, питающих сердечную мышцу. Чаще встречаются аутоиммунные типы патологического процесса. Изолированные относительно редки.
Намного шире распространен вариант с вхождением в комплексное заболевание. Какое именно — нужно выяснять. Вирусные и вообще инфекционные разновидности также возможны, но встречаются в разы реже, всегда имеют вторичный характер, протекают на фоне сниженного иммунитета.
Грудная жаба в этом случае развивается как итог рубцевания пораженных сосудистых стенок. Возникают участки грубой эпителизации. Измененные области не дают крови нормально двигаться.
Такие анатомические дефекты предполагают хирургическое лечение. Суть заключается в рассечении аномальных структур или же протезировании. Успех зависит от распространенности патологического процесса. Прогноз в целом благоприятный, если не наступило грубых изменений.
Аномальное развитие коронарных артерий
В данном случае речь идет о генетических патологиях, которые актуализируются в основном у мальчиков или же о каких-то сбоя внутриутробного развития.
Перинатальный период особенно ответственен в первый триместр. Затем все протекает более гладко. В случае изолированного дефекта сосудистых структур показана операция по коррекции патологического состояния. Тип вмешательства определяется исходя из тяжести изменений.
В случае с генетическими синдромами аномалии коронарных артерий не бывают изолированными. Чаще они сочетаются с пороками самого миокарда, митрального, аортального клапана, перегородки, прочих структур, сосудов вообще, удаленных органов и систем.
Лечение представляет большие трудности и дает туманные прогнозы.
Гипертрофическая кардиомиоматия
«Бычье сердце» и прочие выраженные состояния, для которых типично увеличение размеров мышечного органа в целом. Происходит компрессия коронарных артерий.
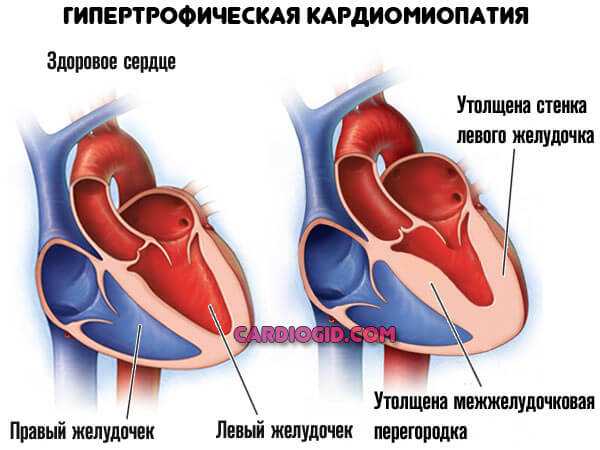
Производимый масс-эффект исключает адекватный кровоток. Операция может быть решением, но не всегда. При существенно измененных кардиальных структурах показана трансплантация органа. Даже она не гарантирует выживания. Подробнее о гипертрофической кардиомиопатии читайте в этой статье.
Триггерные факторы
Вторая группа факторов — это триггерные моменты. Если фундаментальные причины обуславливают саму возможность начала грудной жабы, эти провоцируют повторные приступы.
- Ожирение. Вокруг повышенной массы тела собрано немало мифов. Нет, на самом деле не лишний вес вызывает изменение нормального кровотока. Речь о глубинном моменте. Почти поголовно лица с ожирением страдают нарушением липидного обмена. Отсюда атеросклероз и постоянные приступы грудной жабы.
- Курение. Результаты потребления табака зависят не столько от длительности и стажа, сколько от резистентности организма к отравляющим веществам. Как свидетельствуют научные изыскания в этой области, сопротивляемость имеет генетическую обусловленность. Некоторым достаточно года курения и «капли никотина». Другим для развития стеноза коронарных артерий не хватит и ведра. В определенный момент тело все равно даст сбой и начнется патологический процесс. На развитых стадиях грудной жабы, каждое употребление табака приводит к приступу.
- Зависимость от кофеина. Тонизирующий эффект имеет и обратную сторону. Происходит стойкое сужение коронарных артерий с невозможностью нормального кровотока. Потому лицам, с диагностированными сердечными или сосудистыми патологиями потреблять подобные напитки нельзя. Это чревато.
- Алкоголизм. Здесь все идентично курению. Но эффект наступает быстрее и имеет более грозные последствия. Риск инфаркт выше, летальность тоже.
- Интенсивная психоэмоциональная нагрузка. Сюда же входит стресс, длительное напряжение и прочие моменты. Приступ грудной жабы обусловлен выбросом большого количества кортизола в кровеносном русле. Также адреналина и вообще кортикостероидов.
Факторы риска
Есть и предрасполагающие факторы. Пациенты, имеющие хотя бы один из таковых, отнесены к группе повышенного риска развития грудной жабы:
- Принадлежность к мужскому полу.
- Возраст 45+. С каждый последующим годом вероятность только усугубляется. Поможет снизить риски изменение образа жизни.
- Наличие в анамнезе группы отклонений от нормы: гипертонической болезни, сахарного диабета, гипертиреоза, гипертрофии миокарда. Они опасны по отдельности, в сочетаниях несут еще большую угрозу.
- Физический характер работы.
- Частые стрессы.
Все причины оцениваются в системе.
Симптомы
Проявления достаточно специфичны. В первую очередь врач обращает внимание на течение патологического процесса.
Грудная жаба или стенокардия по-другому проходит приступами. Каждый такой эпизод длится от 15 до 30 минут, не более. Заканчивается полным восстановлением состояния, будто ничего и не было.
По мере прогрессирования остаются некоторые симптомы, указывающие на кардиальные проблемы.
Типичная клиническая картина складывается из таких проявлений:
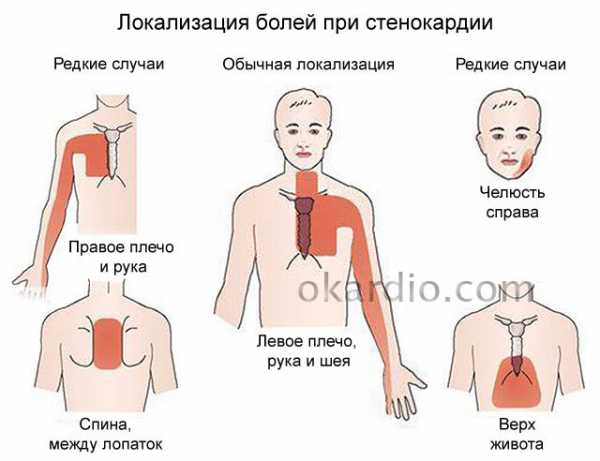
- Боли в грудной клетке средней степени интенсивности. Жгучего, давящего характера (откуда и пошло альтернативное название). Продолжаются не более получаса. Отдают в левую руку, лопатку, иногда шею. Повышение интенсивности дискомфорта или его длительности указывает на возможный инфаркт. В любом случае, если лечения еще нет, рекомендуется вызывать скорую помощь для быстрой коррекции состояния.
- Одышка. В зависимости от стадии патологического процесса, возникает в результате интенсивной физической нагрузки или полного покоя. Второй вариант приводит к инвалидности и снижению трудоспособности пациента. Также влияет негативно на общее состояние, провоцирует усугубление положения, повышает риск преждевременной смерти от сочетания сердечной и дыхательной недостаточности.
- Посинение кончиков пальцев, носогубного треугольника, бледность кожных покровов. Типичный признак грудной жабы в момент приступа. Каждый эпизод дополнительно сопровождается гипергидрозом или повышенной потливостью. Изменение характера секреции вообще становится постоянным спутником человека.
- Нарушение нормального ритма сердца. Обычно по типу сравнительно неопасной синусовой тахикардии. Такое состояние мучительно переносится, но не несет большой угрозы на раннем этапе. По мере прогрессирования возможно развитие фибрилляции желудочков, это уже тревожный момент, повышающий риск летального исхода от остановки сердца в разы.
- Головная боль, вертиго, снижение эффективности ориентации в пространстве. Указывают на нарушение питания церебральных структур. Восстановление проводится ноотропами и цереброваскулярными средствами, но это вторичная мера. Основная направлена на коррекцию первичного состояния.
- Обмороки. Крайне тревожный признак. Могут возникать по несколько раз на дню.
Симптомы грудной жабы специфичны, если присмотреться к клинической картине и особенностям течения. Основной признак — боль в груди. Все остальное вторично.
Первая помощь при развитии приступа
Независимо от того, какой по счету эпизод грудной жабы имеет место, следует взывать неотложку. Никогда заранее нельзя сказать, как поведет себя приступ.
До приезда врача алгоритм такой:
- Открыть форточку, окно для обеспечения вентиляции помещения.
- Снять тугие украшения, ослабить воротник одежды. Это нужно для того, чтобы не спровоцировать рефлекторного падения ЧСС и артериального давления. Иначе возможны обмороки.
- Успокоиться, взять себя в руки. Если есть транквилизаторы — принять одну таблетку. За неимением подойдет пустырник, валериана, только не спиртовая настойка.
- Боль снимается Нитроглицерином. По меньшей мере, интенсивность признака значительно снизится.
- Сесть и дожидаться прибытия бригады докторов.
Далее решается момент госпитализации или помощи на месте. Если есть подозрения на инфаркт, вопрос о транспортировке больного в кардиологическое отделение даже не стоит.
Диагностика
Проводится под контролем профильного специалиста. Перечень исследований в правильном порядке:
- Устный опрос больного, сбора анамнеза жизни.
- Измерение артериального давления и частоты сердечных сокращений. Вне приступа все показатели могут быть в норме. С другой стороны возможен рост АД на фоне текущей гипертонической болезни.
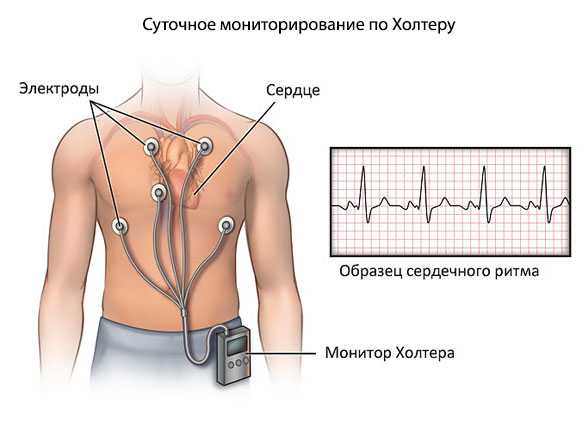
- Суточное мониторирование по Холтеру. В обязательном порядке.
- Электрокардиография. Оценке подлежит функциональная активность сердца. Все аритмии видны как ладони. Но требуется высокая квалификация врача.
- Эхокардиография. Методика визуализации кардиальных структур.
- Стресс-тест. Провокация приступа физической нагрузкой. Проводится с большой осторожностью при неэффективности прочих способов.
По сути, выявить грудную жабу можно только в момент эпизода с помощью ЭКГ и холтеровского монитора. Остальные методики направлены на выявление этиологических (первопричинных) факторов.
Лечение
Терапия проводится в стационаре на раннем этапе, как только болезнь выявлена. Затем в амбулаторных условиях. Характер воздействия зависит от происхождения состояния и этапа его развития.
Стенокардия первого функционального класса требует применения медикаментов на протяжении 3-5 месяцев. Затем проводится постоянное наблюдение. По мере необходимости курс повторяют каждые несколько лет. В остальных случаях терапия пожизненная.
Перечень лекарственных средств и методика консервативной помощи определяется схемой ABCDE, поэтапно:
- Противотромбические препараты. Аспирин Кардио. Восстанавливает текучесть крови, нормализует ее реологические свойства.
- Нитроглицерин + бета-блокатор. Наименования определяются врачом.
- Статины для борьбы с атеросклерозом. Аторис или другие.
- Диета с низким содержанием жиров.
- Кардиопротекторы. Милдронат и аналоги.
По мере необходимости подключают антиаритмические, вроде Хиндина.
Хирургическое лечение проводится по показаниям. Как вариант, при аномалиях развития кардиальных структур, пороках сердца, врожденных и приобретенных, запущенном атеросклерозе с окклюзией или стенозом коронарных артерий.
Суть терапии всегда примерно одинакова: замена пораженного участка сосуда на искусственный протез, стентирование, баллонирование — то есть расширение просвета механическим способом для обеспечения кровотока.
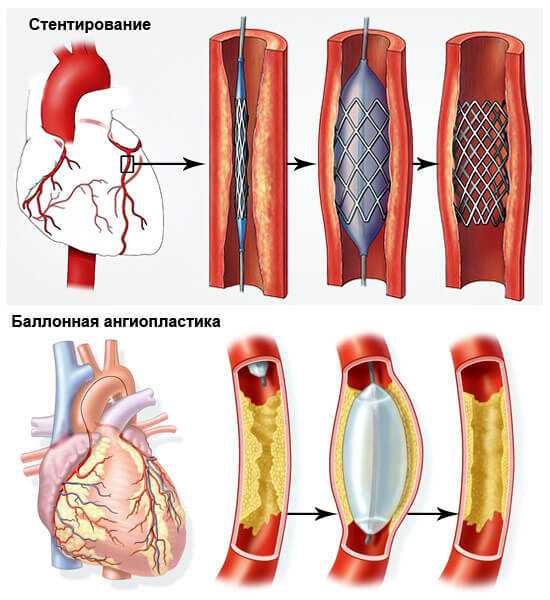
Запущенные формы почти не поддаются коррекции, поэтому запускать патологию не стоит.
Лечение грудной жабы преимущественное медикаментозное. Имеет смысл только на ранних стадиях.
Также не лишним будет изменить образ жизни:
- Отказ от курения, спиртного, наркотиков, самостоятельного приема лекарственных средств без консультации с лечащим специалистом.
- Нормализация режима сна. 8 часов за ночь.
- Минимальная физическая активность (прогулки, плавание, не более).
- Коррекция рациона. Меню пациент в силах составить самостоятельно, ориентироваться стоит на лечебный стол №10.
- Избегание стрессов по возможности.
Грудную жабы одними таблетками не устранить. Потребуется напряжение сил и самого пациента.
Прогноз
Определяется этапом патологического процесса. Первый функциональный класс излечим в 90% случаев.
Начиная со второго, тотальная нормализация уже невозможна.
Летальность распределяется так:
- II — 25%,
- III — 45%,
- IV — 85%, в перспективе 5 лет для последней фазы — 100%.
Цифры могут меняться с учетом негативных и позитивных факторов: возраста, пола, общего состояния здоровья, образа жизни, наследственности прочих моментов.
Осложнения
Грудная жаба провоцирует такие последствия:
- Остановка сердца.Инфаркт, наиболее часто именно это явление оказывается итогом течения патологического процесса.
- Инсульт. Похожее состояние. Определяется отмиранием клеток нервной ткани в церебральных структурах.
- Кардиогенный шок. В результате критического падения интенсивности кровяного выброса и сократимости миокарда.
Предотвращение осложнений проводится в рамках терапии.
В заключение
Грудная жаба — не болезнь, а синдром, представляющий хроническое нарушение кровообращения в мышечном слое сердца. Правильное название — стенокардия. Процесс имеет множество причин и признаков, потому к диагностике нужно подходить ответственно.
Выявить патологический процесс не так просто, еще сложнее определить фактор происхождения.
Лечение эффективно только на первых трех стадиях, вероятность полного устранения явления падает пропорционально давности и активности заболевания. Но шансы есть всегда.
виды, симптомы, диагностика и лечение
Что такое грудная жаба примерно представляет большинство людей, которым перевалило за 40. Однако это словосочетание не является медицинским термином, хотя уже очень давно используется в народе. Доктора используют такие понятия как ишемическая болезнь сердца или стенокардия, хотя грудная жаба, как понятие, способно довольно точно описать состояние больного.
Виды
Грудная жаба – это сердечное голодание. По определенным причинам количество крови, которое проходит через сердце может быть недостаточным для его нормальной деятельности. В таких случаях сердце не получает необходимое количество кислорода и некоторых питательных веществ, реакция на это наступает очень быстро. Принято считать, что ишемическая болезнь сердца – хроническое заболевание, которое выражается приступами длиной до 20 минут. Количество и определенная продолжительность приступов зависят от запущенности болезни, поэтому в основном ее лечение сводится к стабилизации состояния и уменьшению количества приступов.
Стенокардия имеет множество классификаций, при этом можно выделить отдельные алгоритмы для определения риска проявления заболевания. Несмотря на большое разнообразие медицинских терминов, которые используются для описания видов, принято выделять только 2 основных категории болезни:
- стабильная;
- нестабильная.
Стабильная стенокардия, в свою очередь, делится на 4 класса, для которых характерны слегка отличающиеся симптомы заболевания. К примеру, для самой легкой 1 стадии приступы грудной жабы наступают только после серьезных физических нагрузок. Для второго класса серьезной нагрузкой считается расстояние в 1 этаж или 300 метров по прямой, примерно также себя ведет 3 класс болезни. А вот приступы стабильной стенокардии 4 класса могут возникать даже тогда, когда человек отдыхает.
Приступы нестабильной разновидности грудной жабы обычно более интенсивные и их сложнее купировать. В таком случае нет связи между нагрузками и приступами, поэтому выявление заболевания может занять продолжительное время. Часто такое состояние является следствием инфаркта. Эта категория также имеет свои подвиды, в зависимости от прогнозов развития заболевания, а также частоты приступов.
Причины
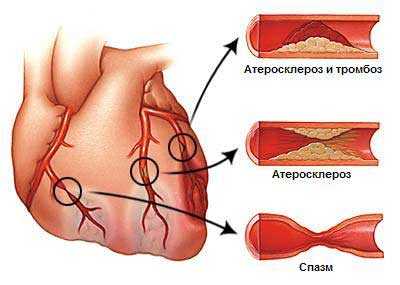
Недостаточный приток крови к сердцу вызван сужением сосудов. Чаще всего к этому приводит атеросклероз сосудов, так как отложения на стенках сосудов просто не дает свободного хода крови. В состоянии покоя человек не замечает каких-либо изменений в организме, однако при небольших физических нагрузках сердцу требуется большее количество кислорода, которое не может быть обеспечено из-за низкой проходимости сосудов. Кроме физических нагрузок таким фактором может стать стресс, резкое изменение температуры окружающей среды и некоторые другие ситуации.
Причиной образования жировых бляшек становится нездоровый образ жизни: обилие жирной пищи, алкоголя, курение. В некоторых случаях состояние может быть списано на проблемы с гормональным фоном или глубокими депрессиями. Хотя холестериновые бляшки являются наиболее частой причиной сужения сосудов, также грудная жаба может развиться из-за наследственности или, реже, из-за инфекции.
Симптомы
 О том, что же это такое грудная жаба – легче всего судить по симптомам и характеру и появления. Внешних проявлений у заболевания может быть много, в некоторых случаях их вообще не наблюдается. Однако наиболее частая картина включает в себя давящую боль в области грудины.
О том, что же это такое грудная жаба – легче всего судить по симптомам и характеру и появления. Внешних проявлений у заболевания может быть много, в некоторых случаях их вообще не наблюдается. Однако наиболее частая картина включает в себя давящую боль в области грудины.
Термин «грудная жаба» поможет визуализировать симптомы. Приступ наступает резко, интенсивность болей зависит от тяжести заболевания, однако во всех случаях их характер одинаков. Представьте, что на груди сидит большая жаба. Она своим весом давит на грудную клетку, мешает вздохнуть полной грудью. Жаба давит не только на грудь, но и на сердце, пытаясь сжать его в своих лапах. Последний пункт очень важен, так как похожие симптомы можно встретить и у других болезней. Сердце чувствует сдавливание со всех сторон.
Существуют и другие симптомы грудной жабы, которые проявляются не во всех случаях или на них меньше обращают внимания. Давящая боль за грудиной отдает в нижнюю челюсть, далее она постепенно распространяется на левую часть: плечо, лопатку, руку. Иногда боль отдает также в живот или начинает распространяться к правой лопатке.
Болевые ощущения хорошо заметны со стороны, так как резкий приступ приводит к замедлению действий или полной остановки работы человека. Лицо очень бледнеет, усиливается потоотделение, слышна тяжелая одышка. Сам больной может ощущать головокружение, тошноту. Часто приступы сопровождаются ощущением страха или тревоги, особенно сильно проявляются эти симптомы для грудной жабы в ночное время.
Действия человека напрямую отражаются на его состоянии, поэтому физические нагрузки, эмоциональный стресс и переедание чаще всего становятся спусковым крючком для остальных проявлений заболевания. Такую прямую связь сложно не заметить.
Диагностика
Для диагностики стенокардии применяются различные инструментальные методы наблюдения за работой сердца и состоянием сосудов. На сегодняшний день медицина очень хорошо развита, поэтому подобных диагностических устройств довольно много. Для выявления заболевания терапевт обычно назначает только один или несколько из видов исследования, так как в основном они показывают одинаковую картину:
- ЭКГ. Такой аппарат есть в каждой больнице и поликлинике, он используется для записи электрической активности сердца. Для диагностирования грудной жабы необходимо провести суточное обследование, во время которого можно будет уловить изменения работы сердечной мышцы во время приступа. Устройство указывает на увеличения кровяного давления и гипоксию.
- КТ. Как правило, грудную жабу помогает выявить мультиспиральная КТ с контрастированием, она также используется для диагностирования нарушений кровотока, так как исследует состояние сосудов.
Рентгенография. Позволяет выявить другие причины боли в грудной клетке. - Холтеровское мониторирование. Этот метод подразумевает непрерывную запись ЭКГ длительностью в сутки. Специальный метод выявления ишемической болезни сердца.
- Коронарная ангиография. Еще один специализированный анализ, который применяется для определения метода лечения. С его помощью можно оценить состояния сосудов, выявить места их сужения.
- Тест с нагрузкой. Хороший тест для выявления стенокардии, так как физические нагрузки мгновенно приводят к симптомам заболевания. Этот тест позволяет выяснить толерантность к физическим нагрузкам.
До назначения определенных анализов врач проводит внешний осмотр пациента. Собирается картина заболевания из тех симптомов, которые сообщает больной и тех, которые были у его родственников. Нередко первичный осмотр связан с приступом, из-за которого больной вызывает скорую помощь.
Лечение
Лечение заболевания можно условно разделить на долгосрочные меры по улучшению состояния больного и купирование сиюминутного приступа. Для купирования приступов обычно достаточно прервать физическую нагрузку и положить таблетку нитроглицерина под язык. Боли проходят примерно через 5-10 минут, наступает заметное облегчение. Однако желательно, чтобы больной не только медикаментозно облегчал свое состояние. Необходимо лечь или принять позу полулежа, приложить грелки с горячей водой к рукам и ногам. Постараться обеспечить приток свежего воздуха.
Для получения максимального эффекта больной должен в первую очередь пересмотреть свой рацион и образ жизни, так как эти факторы очень влияют на образование атеросклеротических бляшек. Необходимо отказаться от жирной пищи, включить в меню как можно больше овощей, фруктов и рыбы. В случае наличия избыточного веса диета должна быть отрегулирована таким образом, чтобы решить и эту проблему.
Хорошим дополнением станет отказ от вредных привычек: курения и излишнего употребления алкоголя. Больным не рекомендуются физические нагрузки, однако может быть прописана лечебная физкультура, которая поможет укрепить сердечную мышцу, тем самым снизив остроты симптомов во время приступов. Рекомендуется чаще выходить на прогулки, неплохим способом считается посещение различных санаториев, которые благотворно влияют на физическое и эмоциональное здоровье человека.
Количество таблеток нитроглицерина в течение одного приступа – до 3. Если боль не проходит – это повод вызвать скорую помощь. Также после приема второй таблетки нитроглицерина рекомендуется принять аспирин, который разжевывается.
В качестве долгосрочных мер борьбы с грудной жабой используется медикаментозное лечение. Определенный набор препаратов назначает врач, особенно опасно самолечение для людей с пониженным давлением, так как часть препаратов от стенокардии – сосудорасширяющие, поэтому вместо облегчения состояния могут вызвать дополнительные проблемы.
Для лечения грудной жабы используются препараты 3 типов:
- разжижающие кровь;
- уменьшающие уровень артериального давления;
- расширяющие сосуды;
- снижающие уровень холестерина в крови.
- замедляющие сердцебиение.
В особо опасных случаях признаки грудной жабы убираются с помощью хирургического вмешательства. Пациенту проводится шунтирование в обход пораженного сосуда. При этом сам шунт обычно выполнен из собственных вен или артерий.
Альтернативой этому методу может стать стенирование и ангиопластика. Однако данные методы по своей эффективности менее результативны, хоть и менее опасны. Проведение той или иной процедуры основывается на общей картине болезни, а также на характере поражения коронарных артерий.
Стенокардия — Википедия
Приступ боли при стенокардии. Показана заблокированная коронарная артерия.Стенокардия (от др.-греч. στενός — «узкий, тесный; слабый» + др.-греч. καρδία — «сердце»), (устаревшее грудная жаба (лат. angina pectoris)) — клинический синдром, характеризуемый ощущением или чувством дискомфорта за грудиной. Боль появляется внезапно при физической нагрузке или эмоциональном стрессе, после приёма пищи, обычно иррадиирует в область левого плеча, шеи, нижнюю челюсть, между лопаток, левую подлопаточную область и продолжается не более 10—15 мин. Боль исчезает при прекращении физической нагрузки или приёме нитрата короткого действия (например, нитроглицерина под язык). Клиническая картина стенокардии была впервые описана Уильямом Геберденом.
Видео с субтитрамиРаспространённость стенокардии увеличивается с возрастом среди обоих полов: в возрасте 45—54 лет частота встречаемости стенокардии составляет около 2—5 %, тогда как в возрасте 65—74 лет — 10—20 %.
Классификации ишемической болезни сердца[править | править код]
Широко применяемой в кардиологической практике на протяжении последних двух десятилетий является классификация ИБС (ВОЗ, 1979), адаптированная ВКНЦ АМН (1983). Данная классификация предполагает выделение трёх форм нестабильной стенокардии (см. пункты 2.1.1., 2.1.3., 2.2.).
Классификация группы экспертов ВОЗ (1979)[править | править код]
Группа экспертов ВОЗ в 1979 году предложила следующую классификацию:
- Стенокардия напряжения
- Впервые возникшая
- Стабильная (с указанием функционального класса)
- Прогрессирующая
- Стенокардия покоя (вариантная, спонтанная), с выделением в ней особой формы стенокардии Принцметала.
Классификация ишемической болезни сердца ВКНЦ АМН СССР (1984)[править | править код]
Данная клиническая классификация ишемической болезни сердца ВКНЦ АМН СССР (1984), была разработана на основе приведённых выше рекомендаций экспертов ВОЗ (1979)[1]
1. Внезапная сердечная смерть (первичная остановка сердца).
2. Стенокардия.
- 2.1.1. Нестабильная стенокардия (впервые возникшая, прогрессирующая, Принцметала, прединфарктное состояние — длительный ангиозный приступ).
- 2.1.2. Стабильная стенокардия (с указанием функционального класса от I до IV).
3. Инфаркт миокарда.
- 3.1. Крупноочаговый (трансмуральный).
- 3.2. Мелкоочаговый.
4. Постинфарктный кардиосклероз.
5. Сердечная недостаточность (с указанием формы и стадии).
6. Нарушения сердечного ритма (с указанием формы).
7. Безболевая ишемия миокарда.
- 1. Стабильная стенокардия напряжения (I—IV ФК)
- 2. Нестабильная стенокардия:
- 2.1. ВВС (впервые возникшая стенокардия — в предыдущие 28-30 дней)
- 2.2. ПС (прогрессирующая стенокардия)
- 2.3. Ранняя постинфарктная, послеоперационная
- 2.4. Спонтанная (вазоспастическая, вариантная, Принцметала)
Классификации нестабильной стенокардии[править | править код]
- Классификация нестабильной стенокардии в зависимости от остроты её возникновения
Класс I. Недавнее начало тяжелой или прогрессирующей стенокардии напряжения. Анамнез обострения ИБС менее 2 месяцев.
Класс II. Стенокардия покоя и напряжения подострая. Больные с ангинозными приступами в течение предшествующего месяца, но не в течение последних 48 ч.
Класс III. Стенокардия покоя острая. Больные с одним или несколькими ангинозными приступами в покое на протяжении последних 48 ч.
- Классификация нестабильной стенокардии в зависимости от условий возникновения
Класс А. Вторичная нестабильная стенокардия. Больные, у которых НС развивается при наличии факторов, усугубляющих ишемию (анемия, лихорадка, инфекция, гипотензия, неконтролируемая гипертензия, тахиаритмия, тиреотоксикоз, дыхательная недостаточность).
Класс В. Первичная нестабильная стенокардия. Больные, у которых НС развивается при отсутствии факторов, усугубляющих ишемию.
Класс С. Ранняя постинфарктная нестабильная стенокардия. Больные, у которых НС развилась в течение первых 2 недель после ОИМ.
- Классификация нестабильной стенокардии в зависимости от наличия лечебных мероприятий в период её возникновения
- — при отсутствии или минимальном лечении.
- — на фоне адекватной терапии.
- — на фоне терапии всеми тремя группами антиангинальных препаратов, включая внутривенное введение нитроглицерина.
В настоящее время можно считать установленным, что стенокардия обусловлена острой недостаточностью коронарного кровоснабжения, возникающей при несоответствии между притоком крови к сердцу и потребностью его в крови. Результатом острой коронарной недостаточности является ишемия миокарда, вызывающая нарушение окислительных процессов в миокарде и избыточного накопления в нём недоокисленных продуктов обмена (молочной, пировиноградной, угольной и фосфорной кислот) и других метаболитов.
Наиболее частая причина развития стенокардии — атеросклероз коронарных артерий. Значительно реже стенокардия возникает при инфекционных и инфекционно-аллергических поражениях.
Провоцируют приступы стенокардии эмоциональное и физическое напряжение.
При внезапном прекращении притока крови к участку сердечной мышцы наступает его ишемия, а затем некроз. Позже вокруг очага некроза образуются воспалительные изменения с развитием грануляционной ткани.
Большинство пациентов со стенокардией ощущает дискомфорт или боль в области груди. Дискомфорт обычно давящего, сжимающего, жгучего характера. Нередко такие пациенты, пытаясь описать область дискомфорта, прикладывают сжатый кулак или открытую ладонь к грудной клетке. Часто боль иррадиирует («отдаёт») в левое плечо и внутреннюю поверхность левой руки, шею; реже — в челюсть, зубы с левой стороны, правое плечо или руку, межлопаточную область спины, а также в эпигастральную область, что может сопровождаться диспептическими расстройствами (изжога, тошнота, колики). Исключительно редко боль может быть локализована только в эпигастральной области или даже в области головы, что очень затрудняет диагностику.
Приступы стенокардии обычно возникают при физической нагрузке, сильном эмоциональном возбуждении, после приёма избыточного количества пищи, пребывания в условиях низких температур или при повышении артериального давления. В таких ситуациях сердечной мышце требуется больше кислорода, чем она может получить через суженные коронарные артерии. В отсутствие стеноза коронарных артерий, их спазма или тромбоза, боли в грудной клетке, имеющие отношение к физической нагрузке или иным обстоятельствам, приводящим к повышению потребности сердечной мышцы в кислороде, могут возникать у пациентов с выраженной гипертрофией левого желудочка, вызванной стенозом аортального клапана, гипертрофической кардиомиопатией, а также аортальной регургитацией или дилатационной кардиомиопатией.
Приступ стенокардии обычно продолжается от 1 до 15 минут. Он исчезает при прекращении нагрузки или приёме нитратов короткого действия (например, нитроглицерина под язык).
Лабораторные тесты[править | править код]
Лабораторные тесты помогают установить возможную причину ишемии миокарда.
Инструментальные методы[править | править код]
- ЭКГ в покое. Всем пациентам с подозрением на стенокардию необходимо зарегистрировать ЭКГ в состоянии покоя в 12 стандартных отведениях. Хотя результаты этого метода соответствуют норме примерно в 50 % случаев наблюдения больных стенокардией, могут быть выявлены признаки коронарной болезни сердца (например, перенесённый инфаркт миокарда в анамнезе или нарушения реполяризации), а также другие изменения (гипертрофия левого желудочка, различные аритмии). Это позволяет определить дальнейший план обследования и лечения. ЭКГ может оказаться более информативной, если её регистрируют во время приступа стенокардии (обычно при стационарном наблюдении).
- ЭКГ с физической нагрузкой. Применяют тредмил-тест или велоэргометрию с ЭКГ-мониторингом в 12 стандартных отведениях. Основной диагностический критерий изменения ЭКГ во время таких проб: горизонтальная или косонисходящая депрессия ST ≥0,1 мВ, сохраняющиеся по меньшей мере 0,06-0,08 с после точки J, в одном или нескольких отведениях ЭКГ. Применение нагрузочных тестов ограничено у пациентов с исходно изменённой ЭКГ (например, при блокаде левой ножки пучка Гиса, аритмиях или WPW-синдроме), так как сложно правильно толковать изменения сегмента ST.
- Суточное мониторирование ЭКГ (Холтер). Данный метод уступает в информативности стресс-тестам, но позволяет выявить ишемию миокарда во время обычной повседневной деятельности у 10-15 % больных стабильной стенокардией, у которых не возникает депрессия сегмента ST во время стресс-тестов. Особенно ценен этот метод для диагностики вазоспастической стенокардии.
- Эхокардиография в покое — позволяет обнаружить или исключить другие расстройства (например, клапанные пороки сердца или гипертрофическая кардиомиопатия) как причины возникновения симптомов, а также оценить функцию желудочков, размеры полостей сердца и т. д.
- Сцинтиграфия с физической или фармакологической нагрузкой проводят изотопами таллия-201, технеция-99 сестамиби или тетрофосмин в сочетании с физической нагрузкой. Если пациенты не могут выполнить физическую нагрузку, применяют сцинтиграфию в сочетании с фармакологическими пробами (введение добутамина, дипиридамола или аденозина).
- Стресс-эхокардиография. Имеет как преимущества, так и недостатки по сравнению со сцинтиграфией миокарда и является альтернативой последнему. Проводят эхокардиографию в сочетании с фармакологической или физической нагрузкой.
Коронарография[править | править код]
С учётом возможных осложнений данной инвазивной процедуры, коронарография показана в следующих случаях:
- у пациентов, которые имеют высокую вероятность необходимости проведения реваскуляризации миокарда;
- у пациентов, перенёсших остановку сердца, или с опасными для жизни желудочковыми аритмиями;
- если диагноз не подтверждён с помощью неинвазивных методов.
Цели лечения стенокардии:
- улучшение прогноза заболевания путём предотвращения развития инфаркта миокарда и смерти;
- уменьшение или устранение симптомов.
Изменение образа жизни[править | править код]
Важнейшую роль в достижении первой цели играет изменение образа жизни пациента. Улучшения прогноза заболевания может быть достигнуто следующими мероприятиями.
- Отказ от курения.
- Умеренная физическая активность.
- Диета и снижение веса тела: ограничение потребления соли и насыщенных жиров, регулярное употребление фруктов, овощей и рыбы.
Лечение дислипидемии[править | править код]
Соблюдение диеты важно в качестве начальной терапии у пациентов с повышенным уровнем липидов, но, по данным различных исследований, этого недостаточно для снижения риска сердечно-сосудистых осложнений. Поэтому назначаются гиполипидемические препараты — ингибиторы ГМГ-КоА-редуктазы (статины). При этом цель лечения: снижение уровня общего холестерина до 4,5 ммоль/л (175 мг/дл) или ниже и снижение уровня холестерина ЛПНП до 2,5 ммоль/л (100 мг/дл) или ниже.
Антиагреганты[править | править код]
Всем больным стенокардией пожизненно назначают ацетилсалициловую кислоту в дозе 75—150 мг/сут при отсутствии противопоказаний. Доза должна быть минимально эффективной, так как с увеличением дозы повышается риск развития желудочно-кишечных побочных эффектов (кровотечения, ульцерогенность).
При наличии противопоказаний к ацетилсалициловой кислоте возможно назначение клопидогрела, который в исследованиях показал бо́льшую эффективность и реже вызывал развитие желудочно-кишечных кровотечений. Однако высокая стоимость клопидогрела создаёт определённые трудности. Также было показано, что добавление к ацетилсалициловой кислоте эзомепразола (80 мг/день) лучше, чем переход к клопидогрелу для профилактики рецидивирующих язвенных кровотечений у больных с язвенной болезнью и сосудистыми заболеваниями.
Симптоматическая терапия[править | править код]
- β-адреноблокаторы
β-адреноблокаторы эффективны для купирования приступов стенокардии, и их рекомендовано использовать в качестве препаратов первой линии для облегчения ангинозных эпизодов. Их антиангинальный эффект обусловлен снижением потребности миокарда в кислороде за счёт снижения частоты сердечных сокращений (ЧСС) и артериального давления. Также удлиняется диастола и тем самым увеличивается время кровоснабжения ишемизированных зон миокарда. Наиболее предпочтительны кардиоселективные β-адреноблокаторы (они реже вызывают побочные эффекты, чем неселективные), среди которых наиболее широко используемые — метопролол, бисопролол и атенолол. Об эффективности приёма β-адреноблокатора судят по следующим клиническим параметрам: ЧСС в покое <60/мин, а при максимуме физической активности <110/мин. β-адреноблокаторы при ишемической болезни сердца кроме симптоматического воздействия оказывают значительное влияние на дальнейший прогноз пациента: их применение снижает риск развития фибрилляции желудочков (основная причина внезапной коронарной смерти) и инфаркта миокарда (в том числе повторного).
Побочные эффекты:
- Блокаторы кальциевых каналов
Различают 2 подгруппы блокаторов кальциевых каналов: производные недигидропиридинового ряда (например, верапамил и дилтиазем) и производные дигидропиридина (например, нифедипин и амлодипин). Механизм действия этих подгрупп отличается, но все они обладают антиангинальным действием и эффективны при лечении стенокардии. Все блокаторы кальциевых каналов назначаются в виде пролонгированных форм, которые принимают 1 раз в сутки. Производные дигидропиридина можно добавлять к β-адреноблокаторам у больных, у которых не получается достичь необходимого эффекта. Комбинация недигидропиридиновых блокаторов кальциевых каналов и β-адреноблокаторов не рекомендуется, так как при этом может возникнуть чрезмерная брадикардия. Недигидропиридиновыми блокаторами кальциевых каналов можно заменить β-адреноблокаторы при наличии противопоказаний назначения последних (например, бронхиальная астма, ХОБЛ, выраженный атеросклероз нижних конечностей).
Среди побочных эффектов наиболее часто возникают периферические отёки голеней (особенно при приёме производных дигидропиридина). Дилтиазем может привести к симптомной брадикардии, верапамил — к запору и гиперемии, что в свою очередь может привести к ухудшению сократительной способности миокарда, что следует учитывать при комбинации с β-адреноблокаторами.
- Нитраты
В настоящее время применяют 3 препарата этой группы: нитроглицерин, изосорбида динитрат и изосорбида мононитрат. При назначении данных препаратов необходимо знать, что нитраты классифицируются на лекарственные формы короткого действия (<1 ч), умеренного продлённого действия (<6 ч) и значительного продлённого действия (6-24 ч).
При стенокардии напряжения I функционального класса назначают нитраты короткого действия (таблетки, капсулы, аэрозоли нитроглицерина или изосорбида динитрата), которые принимают за 5-10 мин до предполагаемой физической нагрузки, чтобы предупредить развитие приступа стенокардии. Если приступ стенокардии не купируется приёмом нитратов короткого действия, необходимо заподозрить инфаркт миокарда или боли несердечного характера.
При стенокардии напряжения II функционального класса помимо нитратов короткого действия можно применять формы умеренного продлённого действия.
При стенокардии напряжения III функционального класса назначают изосорбида мононитрат (значительно продлённого действия). Его принимают постоянно в течение дня с безнитратным периодом в 5-6 ч (обычно ночью), чтобы избежать толерантности к нитратам.
При стенокардии напряжения IV функционального класса приступы стенокардии могут возникать и в ночное время. При этом продлённые формы нитратов назначают так, чтобы обеспечить их круглосуточный эффект и, чаще, в комбинации с другими антиангинальными препаратами (например, β-адреноблокаторами).
Побочные эффекты (за счёт расширения сосудов):
Передозировка препаратов может привести к ортостатической гипотензии и рефлекторной активации симпатической нервной системы, которая приводит к возникновению тахикардии, ведущей к приступу стенокардии.
Толерантность к нитратам развивается при приёме продлённых форм. Существует препарат молсидомин, механизм действия которого похож на органические нитраты, но толерантность к нему не развивается.
Другие антиангинальные препараты[править | править код]
Их дополнительно применяют при толерантности к другим традиционно назначаемым препаратам (блокаторам медленных кальциевых каналов, β-адреноблокаторам, нитратам длительного действия).
- Никорандил
Никорандил — гибридное соединение, содержащее активатор АТФ-зависимых калиевых каналов и фрагменты нитрата. Препарат расширяет и стенозированные, и нестенозированные коронарные сосуды. Была доказана его эффективность в качестве дополнительного препарата. Назначают в дозе 20 мг дважды в день. Побочный эффект: головная боль.
- Ивабрадин
Ивабрадин — первый ингибитор If-каналов избирательного и специфического действия, пульсурежающий препарат. В отличие от других средств, которые уменьшают ЧСС, ивабрадин сохраняет сократимость миокарда и диастолическую функцию, не оказывая при этом влияния на электрофизиологические параметры сердца, периферическое сопротивление сосудов, метаболизм углеводов и жиров и не снижая АД Результаты исследований показали достоверное снижение сердечно-сосудистой смертности и частоты госпитализаций в связи с ухудшением ХСН, дополнительное к тому, что уже было достигнуто с помощью иАПФ, β-адреноблокаторов и АМКР.
Также доказано, что ивабрадин, независимо от назначения в виде монотерапии или комбинированной терапии, эффективен в отношении как симптомов стенокардии, так и показателей проб с физической нагрузкой. Добавление ивабрадина к оптимальной терапии ассоциировалось с достоверным снижением риска госпитализации в связи с инфарктом миокарда. Побочный эффект: незначительное изменение светового восприятия при приёме высоких доз. Стартовая дозировка — 5 мг 2 раза в день на 2 недели, затем 7,5 мг 2 раза в день.
- Триметазидин
Триметазидин — метаболический препарат, который поддерживает энергетический баланс и предупреждает развитие ионных нарушений при ишемии. Триметазидин также стимулирует окисление глюкозы и выступает в качестве ингибитора окисления жирных кислот. Эффективность крайне низкая. Механизм его действия до конца не изучен. Побочные эффекты: слабость и сонливость.
- Ранолазин
Ранолазин — селективный ингибитор позднего тока ионов натрия, замедляет потенциал зависимый выход кальция из клетки и уменьшает отрицательное воздействие на кардиомиоциты. Ранолазин при дозировке 500—1500 мг дважды в день или ранолазин длительного высвобождения в дозировке 750—1000 мг дважды в день, повышая толерантность к физическим нагрузкам и уменьшая приступы стенокардии и ишемии миокарда, дополняет симптоматическое лечение. Побочные эффекты: запоры, головокружение, тошнота и переутомление.
Хирургическое лечение предполагает выполнение аортокоронарного шунтирования (АКШ) или баллонной ангиопластики (ангиопластика) и стентирования коронарных артерий.
При выполнении АКШ накладывается обходной шунт между аортой и коронарной артерией. В качестве шунта используются аутотрансплантаты (собственные вены и артерии пациента). Наиболее «надежным» шунтом считается шунт из внутренней грудной артерии (маммаро-коронарное шунтирование).
Менее травматичным способом хирургического лечения является баллонная ангиопластика и стентирование, смысл которого заключается в дилатации пораженного участка коронарной артерии специальным баллоном и имплантации особой металлической конструкции — стента. Ввиду низкой эффективности баллонная вазодилатация в чистом виде (без последующей имплантации стента) на сегодняшний день практически не применяется. Имплантируемый стент может быть «голым» (bare metal stent), либо нести на своей поверхности специальное лекарственное вещество — цитостатик (drug eluting stent). Показания к тому или иному методу хирургического лечения определяются индивидуально в каждом конкретном случае после обязательного выполнения коронарографии.
Лечение стволовыми клетками[править | править код]
Терапия стволовыми полипотентными клетками является перспективным методом лечения многих заболеваний, однако в настоящее время она находится в стадии клинических и до-клинических испытаний. Основной идеей данной терапии является то, что при введении в организм больного стволовых клеток, они сами поступят к месту травмы и превратятся в клетки, нуждающиеся в замене. Однако подобный результат вовсе не гарантирован, и клетка может пойти по любому из путей дифференцировки. Специфические маркеры, управляющие направлением дифференцировки клетки, изучены достаточно слабо. Все существующие в настоящее время методы клеточной терапии стволовыми клетками не имеют доказательств эффективности, выполненных в соответствии стандартам доказательной медицины.
Стенокардия: причины, симптомы, первая помощь, профилактика
- Азбука веры
- Библиотеки
- «Отечник»
- Пять ступеней веры
- Художественная лит-ра
- Библия
- Молитвослов
- Календарь
- Календарь
- Расширение Chrome
- Медиа
- Трансляция из храма
- Аудио
- Видео
- Фоторассказы
- Литургия
- Азбука паломника
- Радио
- Образование
- Катехизация
- Словарь
- Справочники
- Пособия
- Вопросы священнику
- Проповеди
- Форум
- Блоги
- Суеверие.нет
- Проверь себя
- Богословские тесты
- Фотовикторины
- Кроссворды
- Семья и здоровье
- Азбука верности
- Азбука воспитания
- Азбука здоровья
- Азбука веры
- Азбука здоровья
- сердечно-сосудистая
Стенокардия (грудная жаба), причины, симптомы, лечение.
Стенокардия – тип ишемической болезни сердца, сопровождающийся выраженным болевым синдромом. Протекает в форме приступов, связанных с недостаточным кровоснабжением сердечной мышцы.
Стенокардию принято разделять на несколько типов:
- Возникающая в связи с напряжением, вызванной физической или эмоциональной нагрузкой;
- Стенокардия покоя, чаще всего дающая о себе знать в ночное время суток. Самыми опасными последствиями недуга являются острая сердечная недостаточность и инфаркт миокарда, способные привести к летальному исходу.
Данное заболевание имеет различные проявления:
- Бледность лица и кожи;
- Нестабильный пульс;
- Синюшность и отеки ног;
- Недостаток воздуха.
В качестве одного из частых проявлений ишемии сердца – стенокардия развивается почти у 50 % больных, ввиду чего считается наиболее распространенной разновидностью ишемической болезни. Недуг поражает в первую очередь мужское население (до 20%), однако имеет широкое распространение и среди женщин (14%). В связи с атипичной симптоматикой данное заболевание также именуется «грудной жабой» или коронарным синдромом.
Недостаток кислорода особенно выражено чувствуется миокардом при сильных психических потрясениях и повышенных физических нагрузках, когда происходит спазм коронарных артерий, питающих сердечную мышцу. Учитывая, что приступы болезни по большей части наблюдаются при особо активной работе сердечно-сосудистой системы (во время тяжелого физического труда, глубокого стресса).
От обширного инфаркта миокарда данный недуг отличает тот факт, что коронарное кровообращение нарушается нестабильно, за короткий промежуток времени наблюдаются периоды более сильных спазмов или полное их отсутствие. При этом, когда гипоксия миокарда превысит допустимый предел, стенокардия способна привести к инфаркту миокарда.
Стенокардия и группы риска
Первостепенной причиной развития болезни наряду с ишемией сердца, служит атеросклероз коронарных сосудов. Приступы болезни наблюдаются, когда сужается просвет коронарных артерий (в среднем на 60%). От степени выраженности атеросклеротического стеноза зависит тяжесть клинической картины заболевания.
Порой стенокардия поражает организм вследствие развития ангиоспазма, не сопровождаемого атеросклерозом. При некоторых патологиях органов пищеварения, а также при ряде инфекционных недугов, способен развиться рефлекторный кардиоспазм. На клиническую картину болезни и симптоматику могут оказывать влияние некоторые факторы риска: модифицируемого и немодифицируемого характера.
Немодифицируемые факторы риска:
- Пол;
- Возрастная категория;
- Генетическая предрасположенность.
Как уже упоминалось, сильный пол в большей степени подвержен данному недугу. В группе риска находятся мужчины возрастной категории 52-57 лет. Это говорит о том, что стенокардия в первую очередь поражает женский организм в период, предшествующий развитию менопаузы и вызванных ею резких гормональных изменений. В обозначенный период организм женщины теряет существенное количество половых гормонов, призванных защищать сердечно-сосудистую систему.
После 56-57 лет болезнь может развиться у женщин и мужчин с идентичной вероятностью. Зачастую стенокардия наблюдается у прямых родственников больного, у которого диагностированы ишемия сердца, или в анамнезе был перенесенный инфаркт миокарда.
Устраняемые факторы риска позволяют воздействовать на них или вовсе исключить. Случается, что данные факторы находятся в тесной взаимосвязи друг с другом, а значит при уменьшении одного негативного воздействия можно устранить другое. Таким образом, при сокращении потребления жиров можно значительно снизить уровень содержания холестерина в крови, в частности липидов низкой плотности, сбросить лишний вес, нормализовать кровяное давление.
К устраняемым факторам риска относят:
1 Гиперлипидемия
Порядка 95% больных стенокардией страдают от высокой концентрации холестерина в крови, а также других веществ атерогенного действия. Данный факт приводит к накоплению холестерина в артериях, призванных питать миокард. При повышенном липидном спектре значительно повышается риск образования тромбов в сосудах.
2 Избыточный вес
Как правило, от ожирения страдают люди, рацион которых состоит преимущественно из высококалорийных продуктов, богатых жирами, холестерином, быстрыми углеводами. Больные стенокардией для избежания негативных для здоровья последствий должны жестко ограничить присутствие в рационе холестерина (хотя бы до 310 мг), а также не злоупотреблять солью. В меню следует включить как можно больше клетчатки.
3 Гиподинамия
Известно, что малоподвижный образ жизни служит прямой дорогой к избыточному весу и нарушенному липидному метаболизму. При сочетании некоторых факторов одновременно (повышенный холестерин, избыточный вес, недостаток физической активности) организм автоматически подвергается риску развития стенокардии.
4 Вредные привычки
В первую очередь следует напомнить о вреде табакокурения. Сигареты – злейший враг сердечно-сосудистой системы. При курении резко повышается содержание в крови карбоксигемоглобина, приводящего к артериальному спазму и кислородному голоданию клеток. При атеросклерозе табакокурение может вызвать не только развитие стенокардии, но и стать причиной обширного инфаркта миокарда.
5 Повышенное артериальное давление
Зачастую гипертоническая болезнь служит верным спутником стенокардии и, кроме того, способствует ее прогрессированию. Повышенное давление усиливает потребность миокарда в кислороде.
6 Анемические состояния и интоксикация
Анемия часто вызывается недостаточным кислородным снабжением сердечной мышцы, что может способствовать приступам стенокардии. В большинстве случаев подобное случается при атеросклерозе коронарных сосудов.
7 Сахарный диабет
Больные сахарным диабетом находятся в особой группе риска: вероятность развития у них стенокардии превышена вдвое. Диабетики со стажем более 9-12 лет имеют неблагоприятный прогноз.
8 Повышенная вязкость крови
В данном случае высок риск образования тромбов в сосудах, что значительно увеличивает вероятность развития тромбоза коронарных артерий. Как итог, могут развиться смертельно опасные недуги: ишемия сердца и осложненная стенокардия.
9 Стрессовые состояния
При эмоциональных потрясениях сердце человека вынуждено работать в особо сложных условиях, что чревато развитием ангиоспазма, ростом АД, ухудшением питания миокарда кислородом. В связи с этим стрессовые состояния считаются мощнейшим фактором риска, способным провоцировать не только стенокардию, но и обширный инфаркт, блокаду сердца. В последнем случае больной умирает скоропостижно.
Кроме того, к факторам риска относят реакции иммунного характера, патологии эндотелия, высокую частоту сокращений сердца, раннюю менопаузу, прием средств гормональной контрацепции.
Классы стенокардии
Принято различать следующие типы стенокардии:
- Напряжения – клиническая картина представлена приступами приходящего характера, сопровождаемыми болями в грудной клетке. Также данная форма болезни характеризуется повышенной обменной потребностью миокарда, тахикардией, ростом АД. Болезненные ощущения стихают, когда больной находится в состоянии покоя. Купирование болей осуществляется посредством приема нитроглицерина.
Данная форма недуга включает:
Первичная стенокардия – длится до месяца с момента проявления первого симптома. Клиническая картина может быть различной, как и прогноз: регрессии, переход в стабильную форму, прогрессирование.
Также различают функциональный класс стенокардии.
Определяют его, исходя из спектра физических возможностей больных:
1 класс – пациенты хорошо переносят умеренные физические нагрузки. Приступы болезни возникают вследствие повышенных или интенсивных нагрузок. Особенно часто проявляются при ходьбе вверх по лестнице;
2 класс – умеренная физическая нагрузка носит ограниченный характер. Приступы могут возникать после обычной ходьбы по ровной местности на дистанцию до полукилометра. Порой ухудшение самочувствия может спровоцировать подъем по лестнице на 2 этажа. К раздражающим факторам относят погодные условия, перепады атмосферного давления, психическое напряжение, первые часы после пробуждения.
3 класс – требуется резкое ограничение физической активности. Стенокардия может дать о себе знать после ходьбы на дистанцию до 200 м и подъема по лестнице на этаж.
4 класс – для возникновения приступа достаточно минимальной активности (ходьбы на 50-100 м). Самочувствие может ухудшиться даже при нахождении больного в состоянии покоя.
Стенокардия прогрессирующая, предполагает более тяжелую клиническую картину, большую продолжительность болезни и учащенность приступов, общее ухудшение состояния больного, сниженную реакцию организма на терапию и прием лекарственных средств. При сочетании признаков прогрессирующей и впервые возникшей болезни развивается особая форма стенокардии – нестабильная.
- При спонтанной форме болезни спазмы коронарных артерий могут быть внезапными. Приступы способны возникнуть лишь при нахождении больного в состоянии покоя (ночью, утром).
Симптомы стенокардии
Самое частое проявление болезни – возникновение болезненных ощущений в середине груди (реже в левой части груди). Боли носят сжимающий, стягивающий, давящий характер, вызывают жжение, резь. Интенсивность боли варьируется от терпимой до крайне выраженной. В последнем случае больной может срываться на крики и стоны, всерьез паниковать и опасаться надвигающейся смерти.
Боли при стенокардии дают о себе знать при ходьбе, подъемах по ступеням, умеренных физических нагрузках, стрессах. Приступы могут длиться от минуты до получаса. К факторам, смягчающим течение болезни, относят прием нитроглицерина, принятие положения стоя/сидя.
Приступы вызывают кислородную недостаточность, поэтому больной паникует, пытается не двигаться, прижимает ладонь к груди в области сердца. Наблюдаются бледность лица, страдальческая гримаса на лице, резкое похолодание и онемение конечностей, холодный пот. Поначалу пульс повышается, может развиться аритмия или экстрасистолия.
Как диагностировать стенокардию?
Диагностика заболевания требует особой внимательности и учета ряда факторов.
Чтобы вовремя распознать болезнь, следует брать в расчет:
- Характер жалоб больного;
- Локализацию;
- Иррадиацию;
- Длительность приступов;
- Порядок их возникновения;
- Способы купирования болей.
При снятии ЭКГ сразу после приступа можно наблюдать сниженный интервал ST, отрицательный зубец Т, нарушенную проводимость, сбитый ритм. При проведении велоэргометрии берется проба, по которой можно выявить предельную нагрузку для больного, не угрожающую развитием ишемической болезни.
Как лечится стенокардия?
Курс лечения, спектр лекарственных средств и порядок реабилитации напрямую связаны со спецификой заболевания, клинической картиной, общим состоянием здоровья больного. Перед тем как определить оптимальный курс терапии, больной нуждается в комплексном обследовании и сдаче ряда анализов.
При назначении плановой терапии медикаментами больному выписывают антиангинальные средства, призванные удовлетворить потребность сердечной мышцы в кислородном питании.
При лечении стенокардии следует принимать антисклеротические средства, антиоксиданты, антиагреганты. В случае наличия соответствующих показаний, назначаются профилактические и лечебные мероприятия относительно проводимости и сердечного ритма. Если болезнь характеризуется высоким функциональным классом, требуется оперативное вмешательство (аортокоронарное шунтирование, баллонная ангиопластика).
что это такое, симптомы и лечение, диагностика, прогноз
Из этой статьи вы узнаете: что такое грудная жаба, каковы причины ее развития, как проявляется это заболевание, какие при нем применяют методы диагностики и лечения.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
Грудной жабой в народе называют болезнь стенокардия. При данной патологии возникает боль в грудной клетке при ухудшении кровоснабжения сердечной мышцы (миокарда).
Нарушение кровотока по коронарным артериям (сосуды сердца) развивается обычно из-за их сужения атеросклеротической бляшкой. В начальных стадиях болезни боль в сердце развивается только во время тяжелых физических нагрузок. По мере прогрессирования заболевания и роста атеросклеротической бляшки толерантность к физической нагрузке снижается, то есть приступ грудной жабы может вызвать даже обычная ходьба. У таких пациентов стенокардия сильно ухудшает качество жизни и ограничивает повседневную деятельность. По мере прогрессирования атеросклероза у человека может развиться инфаркт миокарда – опасное для жизни заболевание, в основе которого лежит полное прекращение кровоснабжения миокарда и гибель клеток сердца.
 Нажмите на фото для увеличения
Нажмите на фото для увеличения Современная медицина обладает достаточно широким кругом возможностей, которые могут кардинально облегчить грудной жабы симптомы, уменьшить риск возникновения инфаркта миокарда и улучшить качество жизни.
Проблемой стенокардии занимаются терапевты, кардиологи и кардиохирурги.
Причины
Грудная жаба обычно становится проявлением ишемической болезни сердца (ИБС), то есть причины этих двух заболеваний практически одинаковы.
Научные данные свидетельствуют о том, что ИБС начинается вследствие повреждения внутренней части стенок коронарных артерий определенными факторами. К этим факторам принадлежат:
- курение;
- повышенная концентрация в крови некоторых жиров и холестерина;
- артериальная гипертензия;
- увеличенный уровень глюкозы крови.
После повреждения сосудистой стенки в этом месте начинает развиваться атеросклеротическая бляшка (атерома), постепенно перекрывающая просвет артерии и ограничивающая кровоток к миокарду. Сначала этого, даже ухудшенного, кровотока достаточно для функционирования сердца в состоянии покоя. Лишь при интенсивных физических нагрузках, когда потребность сердца в кислороде вырастает в разы, возникает его недостаток, вследствие чего развивается приступ грудной жабы. По мере роста атеросклеротической бляшки кровоток становится все ограниченней, а симптомы стенокардии появляются при все менее интенсивных нагрузках.
Иногда атеромы разрываются, после чего на них образуется кровяной тромб, частично или полностью перекрывающий артерию. Тогда развивается нестабильная стенокардия или инфаркт миокарда.
Атеросклероз – это основная причина возникновения грудной жабы. Однако для появления ее приступа необходимы еще триггеры – пусковые факторы, вызывающие увеличение потребности миокарда в кислороде. К ним принадлежат:
- Физическая нагрузка – самый распространенный триггер грудной жабы.
- Эмоциональный стресс.
- Воздействие очень низкой или очень высокой температуры.
- Переедание.
- Курение.
Более редкие причины грудной жабы – спазм артерий и поражение крошечных сосудов сердца.
Симптомы
Главные проявления стенокардии – боль и дискомфорт в области сердца. Иногда грудная жаба описывается пациентами, как ощущение сдавливания, жжения или комка в груди. Боль может отдавать в руки, плечи, шею, нижнюю челюсть, горло или спину. Иногда она напоминает чувство тяжести и боль в желудке. Некоторые пациенты не могут точно описать характер своих ощущений и указать на место болевого синдрома.
Во время приступа грудной жабы могут появиться тошнота и рвота, чувство усталости, одышка, потение, головокружение и слабость. Симптомы зависят от типа развившейся стенокардии.
| При стабильной форме грудной жабы боль или дискомфорт в груди | При нестабильной форме грудной жабы, которая опасна развитием инфаркта миокарда, боль или дискомфорт |
|---|---|
| Развиваются при увеличенной нагрузке на сердце | Часто появляются в состоянии спокойствия, во время сна или при минимальной физической нагрузке |
| Не являются для пациента неожиданностью, приступы похожи друг на друга и развиваются при одном уровне физической нагрузки | Являются для пациента неожиданностью |
| Длятся менее 5 минут | Более тяжелые и длительные, чем при стабильной стенокардии |
| Облегчаются во время отдыха или с помощью применения лекарственных препаратов (нитроглицерина) | Обычно не проходят при отдыхе и после приема препаратов (нитроглицерина) |
| Могут отдавать в руки, спину и другие области | Ухудшаются со временем |
При симптомах нестабильной стенокардии нужно немедленно обратиться за медицинской помощью.
Диагностика
Диагноз стенокардии врачи устанавливают на основании жалоб пациента, анамнеза его болезни и жизни, проведения осмотра и результатов дополнительного обследования.
Наиболее часто используемые методы лабораторной и инструментальной диагностики грудной жабы:
- Лабораторное обследование для выявления анемии, проблем со щитовидной железой или почками, определения уровней глюкозы и холестерина в крови.
- Электрокардиография (ЭКГ) – простое и безболезненное обследование, с помощью которого записывают электрическую активность сердца. Однако следует помнить, что у многих пациентов с грудной жабой ЭКГ полностью нормальная, особенно если ее снимать не во время приступа.
- Стресс-тест – обследование, которое состоит в регистрации ЭКГ во время физической нагрузки (езда на специальном велотренажере или ходьба на беговой дорожке), когда сердцу нужно большее кровоснабжение, чем в состоянии покоя.
- Коронарография – обследование строения и проходимости сосудов, кровоснабжающих сердце. Для этого в коронарные артерии через сосуды заводится длинный, тонкий и гибкий катетер. Через этот катетер вводится контрастное вещество, после чего сразу же врач делает рентгенографию сердца. Контрастирование позволяет обнаружить места сужения коронарных артерий.
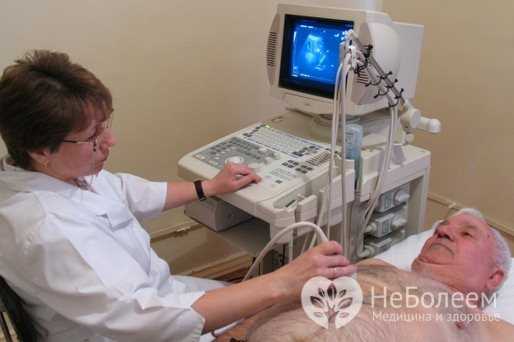
Эхокардиография – ультразвуковой метод исследования сердца, который позволяет оценить его сократимость и обнаружить признаки различных заболеваний.
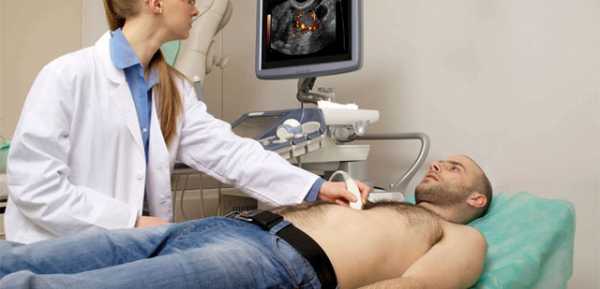 Эхокардиография (УЗИ сердца)
Эхокардиография (УЗИ сердца)Лечение
Лечение грудной жабы включает модификацию образа жизни, медикаментозную терапию и хирургические вмешательства. Основные цели:
- Уменьшение частоты и интенсивности приступов.
- Снижение риска возникновения инфаркта миокарда.
Грудная жаба умеренной тяжести может лечиться с помощью модификации образа жизни и медикаментозной терапии. В более тяжелых случаях может понадобиться операция.
Изменение образа жизни
Изменения в образе жизни могут помочь предотвратить приступы грудной жабы. Для этого:
- чаще отдыхайте, если физические нагрузки вызывают стенокардию;
- избегайте переедания, если это вызывает приступ грудной жабы;
- пытайтесь избегать ситуаций, которые вызывают эмоциональные переживания или стресс.
Также пациенту важно внести те изменения в образ жизни, которые снижают риск развития инфаркта миокарда. К ним относятся:
- Прекращение курения.
- Соблюдение правил здорового и полноценного питания, состоящего из достаточного количества фруктов, овощей и цельнозерновых продуктов, нежирного мяса, морепродуктов.
- Физическая активность.
- Поддержание здорового веса тела.
- Тщательное соблюдение рекомендаций врачей касательно лечения других заболеваний, особенно – сахарного диабета.

Медикаментозная терапия
Чаще всего для лечения грудной жабы применяются нитраты, которые расслабляют и расширяют кровеносные сосуды, улучшая кровоснабжение миокарда. Для снятия ее приступов используют быстродействующие нитраты – таблетки или спрей нитроглицерина. Для профилактики применяют пластыри с нитроглицерином или медленно действующие таблетки – например, нитросорбит.
Для лечения стенокардии также используются бета-блокаторы, блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента, статины и антиагреганты. Эти препараты:
- Снижают артериальное давление и уровень холестерина крови.
- Замедляют сердечный ритм.
- Расслабляют кровеносные сосуды.
- Снижают нагрузку на сердце.
- Предотвращают образование тромбов.
Хирургические вмешательства
Если модификация образа жизни и медикаментозная терапия не могут контролировать стенокардию, пациенту может понадобиться проведение хирургических вмешательств, направленных на устранение нарушения кровоснабжения миокарда. Для этого используют следующие методы:
- Ангиопластика – малоинвазивная операция, во время которой с помощью тонкого катетера, заведенного в коронарную артерию, проводится раздавливание атеросклеротической бляшки и восстановление кровотока. Обычно для поддержания открытого состояния артерии врачи устанавливают стент – небольшой внутрисосудистый протез.
- Шунтирование – открытая операция на сердце, во время которой кардиохирурги создают обходной путь (шунт) для крови, минуя место сужения в коронарной артерии.
С помощью этих операций улучшается кровоснабжение сердечной мышцы, благодаря чему облегчается клиническая картина стенокардии и снижается риск инфаркта миокарда.
Профилактика
Грудная жаба может быть предотвращена с помощью изменения образа жизни и проведения эффективного лечения заболеваний, которые способствуют развитию ее симптомов. Для этого нужно есть здоровую пищу, бросить курить, быть физически активными и научиться справляться со стрессом. Важно соблюдать рекомендации врача по лечению повышенного уровня холестерина, артериальной гипертензии, сахарного диабета и ожирения.
Прогноз
По оценкам врачей, смертность при стабильной стенокардии в течение 1 года составляет 1,2–2,4%, нефатальный инфаркт миокарда развивается у 0,6–2,7% пациентов.
Прогноз при нестабильной грудной жабе хуже, смертность в течение 6 месяцев достигает 4,8%.
Грудная жаба - симптомы, лечение, прогноз
Общие сведения о грудной жабе
Под грудной жабой понимается расстройство сердечно-сосудистой системы, при котором количество крови, поступающей к мышцам сердца, становится недостаточным для обеспечения нормальной жизнедеятельности данного органа. Чаще всего грудная жаба, симптомы которой могут выражаться как в виде незначительных проблем с дыханием, так и сильнейшими болями в загрудинной области, возникает вследствие атеросклероза артерий. Особенно сильно признаки заболевания проявляются во время рабочих нагрузок (физического напряжения, быстрой ходьбе). Впрочем, нередко наблюдаются ситуации, когда приступы грудной жабы не связаны с повышенной нагрузкой на сердце и объясняются преобладанием тонуса блуждающего нерва.
Среди факторов, влияющих на появление и развитие болезни, следует также отметить: переохлаждение организма, курение, психо-эмоциональное напряжение, заболевания желудка, грыжу пищеводного отверстия диафрагмы, воспалительные изменения коронарных артерий. Это означает, что при диагнозе грудная жаба лечение должно быть направлено не только на устранение основных симптомов, но и на избавление от той болезни, которая привела к появлению приступов.
Грудная жаба – симптомы и клиническая картина
Основным признаком заболевания является сильная боль в загрудинной области или в верхней части сердца. Если не обращать внимания на неприятные симптомы, боль постепенно распространяется на другие участки тела – межлопаточное пространство, плечо, правую сторону. Как правило, приступы появляются при совпадении определенных условий – быстрой ходьбе, после выхода из теплого помещения на холод или физических упражнений. Кроме того, спровоцировать приступ может прием пищи, высокое положение диафрагмы и вздутие кишечника.
Особенно неприятны ситуации, когда грудная жаба возникает в ночное время суток. В этом случае человек просыпается от резких, порой нестерпимых болей, страха, головокружения и приступов рвоты. Ночная грудная жаба, симптомы которой порой проявляются в течение 30 и более минут, купируется с помощью нитроглицерина. Однократного приема лекарства достаточно для того, чтобы снять сильные болевые ощущения и вновь попытаться заснуть.
Во время приступов у пациентов наблюдается характерное поведение, как нельзя ярче свидетельствующее о характере заболевания. Человек словно застывает на месте, при этом его лицо приобретает сосредоточенный, страдальческий вид, бледнеет, покрывается обильным, холодным потом. Нередки случаи, когда грудная жаба приводит к частому мочеиспусканию. Кроме того, во время приступов у больных замедляется пульс, повышается артериальное давление, наблюдаются признаки тахикардии. В особо тяжелых случаях пациенту должна быть оказана экстренная медицинская помощь, иначе грудная жаба может привести к серьезным осложнениям и даже смерти человека.
Заметим, что следует дифференцировать боли при грудной жабы от болей при неврозе. Последние более длительные, ноющие и локализуются не за грудиной, а в сердечной области. При этом они, как правило, не связаны с ходьбой или иными физическими нагрузками.
Что касается особенностей развития заболевания. Почти всегда оно имеет хроническое течение. Приступы могут исчезнуть на несколько месяцев или лет, но затем вновь заявляют о себе, причем гораздо чаще и сильнее. По этой причине, при диагнозе грудная жаба, лечение следует начинать как можно раньше. В противном случае, у пациентов развивается инфаркт миокарда и другие патологические изменения сердечно-сосудистой системы, включая кардиосклероз, нарушения сердечного ритма, симптомы недостаточности сердца.
Читайте также:5 признаков возможных проблем с сердцем
Причина болей в грудной клетке: невралгия или сердце?
7 положительных привычек, которые могут нанести вред здоровью
Грудная жаба – лечение и профилактика заболевания
Несколько слов о том, что следует делать во время приступа. Пациент должен прекратить любые физические нагрузки, принять спокойную, расслабленную позу, позаботиться о постоянном притоке тепла к рукам и ногам (для этого используются грелки). При первых же признаках приступа следует принять какое-либо сосудорасширяющее средство – нитроглицерин или валидол. Последний действует слабее и менее надежно. Если у больного наблюдается грудная жаба, симптомы которой проявляются в виде сильных болей, его состояние можно облегчить с помощью горчичников и пиявок на сердце.
 В том случае, если сосудорасширяющие средства не приводят к ожидаемому результату, больному вводят промедол, морфин или омнопон. Эффективно при сильных болях и вдыхание смеси закиси азота с воздухом. Антикоагулянты непрямого действия, например, неодикумарин, особенно хороши при упорных приступах, но использовать их следует только под контролем врача. Самодеятельность в данном случае абсолютно недопустима, поскольку препараты – сильнодействующие и обладают множеством побочных эффектов.
В том случае, если сосудорасширяющие средства не приводят к ожидаемому результату, больному вводят промедол, морфин или омнопон. Эффективно при сильных болях и вдыхание смеси закиси азота с воздухом. Антикоагулянты непрямого действия, например, неодикумарин, особенно хороши при упорных приступах, но использовать их следует только под контролем врача. Самодеятельность в данном случае абсолютно недопустима, поскольку препараты – сильнодействующие и обладают множеством побочных эффектов.
Большое значение в деле лечения грудной жабы имеет и нелекарственные методы – лечебная гимнастика, прогулки, поездки в профильные санатории, физиотерапевтические процедуры. Больной должен отказаться от курения и алкоголя, вести здоровый образ жизни, позаботиться о полноценном сне, рациональном чередовании работы и отдыха.
Профилактика заболевания сводится к борьбе с атеросклерозом и гипертонической болезнью, рациональному питанию, обеспечению достаточного сна и отказу от вредных привычек.
Видео с YouTube по теме статьи:
симптомы, причины, диагностика и лечение
Стенокардия имеет симптомы в виде резких болей в грудной клетке, которые у большинства пациентов появляются в ответ на физическую или эмоциональную нагрузку. Болезнь требует лечения, так как в тяжелых случаях высока вероятность летального исхода.
Что представляет собой стенокардия
Когда на стенках коронарных сосудов появляются атеросклеротические отложения, они постоянно приводят к сужению просвета и нарушению поступления крови к сердцу. Так развивается ишемическая болезнь. Орган при этом страдает от недостаточного питания, и его работа нарушается.
Полезные вещества и кислород поступают с кровью по коронарным артериях. Благодаря им клетки функционируют. При атеросклеротическом поражении, при увеличенных физических или эмоциональных нагрузках повышается потребность миокарда в кислороде. При этом возникают болезненные ощущения в грудной клетке, что и является стенокардией. Это не самостоятельная патологии, а проявление ишемической. Ее еще называют грудной жабой.
Причины развития
Появлению стенокардии способствует спазм коронарных артерий, возникший в связи с различными патологическими процессами. Миокард не получает столько кислорода, сколько ему необходимо. В большинстве случаев проблема возникает в связи с атеросклерозом, который иногда сочетается с тромбозом. Стеноз может быть спровоцирован ухудшением состояния внутренней оболочки сосудов.
Ученые выявили несколько факторов риска, способствующих атеросклерозу:
- Особенности образа жизни. Болезнь вызывает употребление продуктов с высоким содержанием холестерина, курение, злоупотребление спиртными напитками, низкий уровень физической активности.
- Физиологические особенности. Состояние сосудов ухудшается в связи с высоким артериальным давлением, повышенным уровнем холестерина, триглицеридов, глюкозы, избыточный вес.
- Личностные факторы. Болезнь чаще всего возникает у мужчин после 45 лет, с наследственной предрасположенностью к проблемам.
Если несколько факторов сочетаются, то вероятность развития стенокардии значительно возрастает. Проблема свидетельствует о начале ишемической болезни сердца, поэтому при первых ее признаках необходимо посетить врача.
Классификация
Стенокардия может быть:
- Стабильной, которая делится на несколько функциональных классов, в зависимости от переносимости физических нагрузок.
- Нестабильной. Этот вид определяется в зависимости от того, связаны ли симптомы с нагрузкой.
- Вариантной. Это вазоспастическая форма патологии.

Стабильная
Чтобы человек ощутил приступ, должно наблюдаться пятидесятипроцентное сужение сосудов. При отсутствии лечения продолжается развитие атеросклероза и бляшки, покрывающие сосудистые стенки подвергаются повреждению. Это способствует образованию тромбов и еще большему сужению просвета. Приток крови замедляется, и пациент страдает от приступов даже при незначительных нагрузках или во время отдыха.
В зависимости от тяжести развития существует несколько классов заболевания:
- Первый. Боли в грудной клетке возникают в редких случаях, если человек подвергается чрезмерно высоким нагрузкам.
- Второй. От приступов больной страдает, если быстро идет, поднимается по лестнице, после переедания.
- Третий. Физическая активность ограничивается, так как даже обычная ходьба или нахождения на улице в морозную погоду способствуют появлению симптомов.
- Четвертый. Теряется способность выполнять какие-либо нагрузки без боли в сердце. Признаки стенокардии наблюдаются даже без влияния физических или эмоциональных нагрузок
Варианты лечения подбирают в зависимости от переносимого объема тренировок.
Нестабильная
Изменение течения болезни называют нестабильной стенокардией. Для нее характерны такие особенности:
- приступы появились впервые и беспокоят в течение месяца;
- стенокардия уже присутствовала, но ее проявления начали появляться чаще, даже в ночное время суток;
- приступы появляются во время отдыха, при полном отсутствии нагрузок;
- развивается через неделю-две после инфаркта сердечной мышцы.
Любые проявления нестабильной стенокардии требуют срочной госпитализации в отделение кардиологической реанимации.
Симптомы
Во время приступа человек страдает от сдавливающих, распирающих и жгучих болей в области сердца, появление которых происходит во время физической активности. Неприятные ощущения распространяются на левую часть тела и верхнюю область живота.
Длиться приступ обычно в течение четверти часа. Боли возникают во время движения и заставляют человека делать перерыв. После небольшого отдыха состояние улучшается.
 Клинические проявления возникают резко, чаще всего, когда человек быстро идет при холодном ветре, много поел или поднимается по лестнице.
Клинические проявления возникают резко, чаще всего, когда человек быстро идет при холодном ветре, много поел или поднимается по лестнице.
Прекращение нагрузки позволяет уменьшить или полностью прекратить болезненные ощущения. Для облегчения также принимают таблетку Нитроглицерина.
Ишемическая патология, кроме приступов боли, проявляется затрудненностью вдоха и ощущением нехватки воздуха.
У мужчин болезнь сопровождается болями в области грудной клетки. Тогда как женщины пожилого возраста ощущают только учащенное биение сердца, повышенное потоотделение, слабость, головокружение и тошноту.
Первая помощь
Приступ стенокардии может нести серьезную опасность здоровью. При появлении дискомфорта в грудной клетке, необходимо:
Удобно присесть.
- Положить под язык таблетку Нитроглицерина. Также можно капнуть раствор на кусочек сахара. Лекарство употребляют сразу при появлении неприятных ощущений. Если от лекарства сильно болит голова, то лучше использовать половину таблетки.
- Если в течение пяти минут облегчение не наступило, то можно принять препарат повторно. Повторять процедуру можно только три раза.
- Если от Нитроглицерина сильно болит голова, то улучшения состояния добиваются Валидолом, Цитрамоном. Поможет, если выпить чашку горячего чая. Если Нитроглицерин вызывает сильные головные боли, то пользуются Сиднофармом или Корватоном.
- Если частота сокращений сердца увеличилась, то принимают Анаприлин.
Если облегчение не наступает после второго приема препаратов, боли усилились, появилась сильная слабость, повысилось потоотделение, затруднилось дыхание, нужно вызывать бригаду медиков, так как существует огромный риск развития инфаркта.
Как диагностируется
Лечение стенокардии не могут назначить, не определив ее вид, функциональный класс и степень выраженности ишемических нарушений. Эту информацию получают с помощью инструментальных методик:
- электрокардиографии ее проводят в состоянии покоя или во время приступа;
- электрокардиографию во время физических нагрузок;
- эхокардиографии со стресс-тестом;
- суточного мониторинга ЭКГ по Холтеру;
- сцинтиграфию с применением физической и медикаментозной нагрузки.
Если эти методики позволили обнаружить наличие ишемической болезни сердца, то проводят исследование венечных артерий. Для этого необходимо проведение коронарографии или магнито-спиральной компьютерной томографии.
Терапевтические методы
Стенокардия имеет комплексное лечение. Процедуры направлены на:
- Устранение сопутствующих патологий, которые могли бы спровоцировать ухудшение течения ишемии.
- Снижение влияния провоцирующих факторов, вызывающих атеросклеротические изменения.
- Предотвращение развития осложнений в виде приступа инфаркта миокарда и смерти от внезапной остановки сердца.
- Снижение выраженности болезненных ощущений и уменьшение частоты приступов. Это необходимо для улучшения качества жизни больного.
Чтобы добиться таких результатов, прибегают к:
 Немедикаментозным методам и изменению образа жизни человека.
Немедикаментозным методам и изменению образа жизни человека.- Подбора подходящих для каждого случая медикаментов.
- Реваскуляризации сердечной мышцы. Чтобы восстановить поток крови по коронарным сосудам проводят ангиопластику или аортокоронарное шунтирование.
Вариант устранения проблемы подбирают, учитывая, как организм пациента отреагировал на первоначальное медикаментозное лечение. Некоторые больные просят сразу прибегнуть к хирургическим процедурам.
Медикаментозное
Если нет никаких противопоказаний, то каждому больному со стенокардией назначают соответствующие лекарства.
Лечение проводят:
- Антитромбоцитарными препаратами. Используют Ацетилсалициловую кислоту. Под его влиянием тромбоциты склеиваются меньше и риск закупорки сосуда тромбом снижается. Если на протяжении длительного времени принимать Аспирин во время стенокардии, после перенесенного инфаркта миокарда обязательно, повторного приступа получается избежать в 30% случаев.
- Бета-адреноблокаторами. Назначают препараты вроде Метопролола, Атенолола, Бисопролола. Они предотвращают влияние гормонов стресса на сердечную мышцу, способствуют снижению потребности миокарда в кислороде. Благодаря чему баланс между доставкой крови по коронарным артериям и потребность в кислороде стабилизируется.
- Статинами в виде Симвастатина, Аторвастатина. С их помощью общий холестерин и низкоплотный уменьшаются. Нормальный уровень этого вещества снижает вероятность сердечно-сосудистых заболеваний и увеличивает продолжительность жизни.
- Ингибиторами ангиотензинпревращающего ферментами. Такие свойства есть у Эналаприла, Лизиноприла, Периндоприла. Благодаря употреблению этих препаратов шансов на развитие сердечной недостаточности становится меньше.
- Антиангинальными средствами. Употребление этих лекарств способствует уменьшению частоты возникновения приступов и снижению выраженности болезненных ощущений при стенокардии.
- Антагонистами кальция. Под их влиянием уменьшается проникновение кальция в клетки. Это позволяет снизить количество употребляемого миокардом кислорода. Если человек страдает слабостью синусового узла и проводимость электрических импульсов в атриовентрикулярном узле нарушена, подобные препараты противопоказаны.
- Нитратами. Облегчения добиваются с помощью Нитроглицерина, Изосорбида динитрата и мононитрата. Под их влиянием расширяются венозные сосуды. Это способствует снижению нагрузки на сердечную мышцу и устранению спазма коронарных артерий.
Доказано, что применение витаминов и антиоксидантов, женских половых гормонов, Рибоксина, аденозинтрифосфорной кислоты не приносят никаких результатов. Что надо делать при симптомах стенокардии, определяет лечащий врач. Самостоятельно подбирать препарат нельзя.
Ангиопластика коронарных сосудов
Это инвазивная методика, которая способствует восстановлению притока крови к сердечной мышце.
Процедура осуществляется с использованием местного обезболивания. После него в бедренную артерию вводят специальный катетер и проводят его к тому месту, где коронарная артерия сужена. Конец катетера оснащен сдутым баллоном. Его ставят в просвет сосуда на том уровне, где располагается атеросклеротическая бляшка. После этого баллон расширяют и он раздавливает бляшку. С помощью этого ток крови по сосуду нормализуется.
Перед процедурой выбирают подходящий по размеру баллончик. Для этого предварительно нужно провести коронарографию и определить, какой размер у сосуда и поврежденной области.
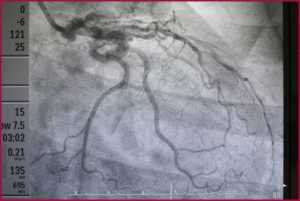 В конце ангиопластики повторно выполняют коронарографию, чтобы подтвердить нормализацию тока крови.
В конце ангиопластики повторно выполняют коронарографию, чтобы подтвердить нормализацию тока крови.
Процедуру часто сочетают с другими методами. Могут установить металлический каркас-эндопротез или стент, выжигать бляшку с применением лазера, разрушать ее с помощью вращающегося бура или срезают катетером.
К коронарной ангиопластике прибегают, если человек страдает стенокардией с тяжелым течением, которую не удается устранить медикаментозными процедурами, а также если поражено сразу несколько артерий.
После применения этой методики наступает значительное облегчение. Количество приступов уменьшается, сократительные способности сердца улучшаются.
Но у некоторых пациентов случаются рецидивы. Это происходит у 40% больных на протяжении полугода после проведения лечения.
Шунтирование
Чтобы нормализовать поступление крови к мышце сердца, прибегают к аортокоронарному шунтированию. Процедура основана на создании обходного пути тока крови. Для этого ниже места сужения устанавливают шунт.
К хирургическому лечению прибегают, если стенокардия протекает тяжело в третьем или четвертом функциональном классе, а также в случае сужения венечной артерии более чем на 70%.
Такую методику применяют на магистральных коронарных артериях и их крупных ветвях. Процедуру можно проводить, даже если до этого человек перенес приступ инфаркта миокарда. Какого объема вмешательство будет осуществляться определяют в зависимости от количества поврежденных сосудов, обеспечивающих приток крови к различным участкам сердца.
У четверти больных, перенесших аорто-коронарное шунтирование, на протяжении десяти лет наблюдается повторное развитие стенокардии. В таких ситуациях операцию проводят второй раз.
Также к хирургическому вмешательству прибегают, если:
- человек страдает сахарным диабетом;
- протяженность закупорки по результатам коронарографии довольно высока;
- выражены сужения в трех венечных артериях.
В таких случаях больше эффекта дает именно шунтирование, а не ангиопластика.
Меры профилактики
При стенокардии лечение является важной частью профилактики развития ишемической болезни сердца и ее осложнений. Терапевтический курс включает:
- устранение модифицируемых факторов риска;
- медикаментозные способы лечения;
- хирургические процедуры.
Оздоровительные методики подбирает кардиолог на основании результатов диагностики.
Существует ряд рекомендаций, которые полезны и эффективны в процессе предотвращения развития стенокардии и ишемической болезни сердца. Чтобы избежать повреждения коронарных артерий, необходимо:
- Своевременно устранять высокое давление. Для этого прибегают к бета-адреноблокаторов, антагонистам кальция, ингибиторам ангиотензинпревращающего фермента. Показатели АД должны быть меньше 130/80 мм. рт. ст. Необходимые препараты назначать должен врач.
- Полностью отказаться от курения. Если человек курит, то вероятность развития острых проявлений ишемической болезни и внезапной остановки сердца возрастает в несколько раз. Если человек полностью откажется от этой вредной привычки, то на протяжении трех лет от ишемических нарушений можно полностью избавиться.
- Проводить терапию сахарного диабета. В случае некомпенсированной патологии коронарный атеросклероз развивается гораздо быстрее, ему сопутствует стенокардия. При диабете второго типа повышается риск смерти от патологий сердца и сосудов. Поэтому отказываться от сахароснижающего лечения нельзя ни в коем случае.
- Следить за уровнем физической активности. Если человек мало двигается и сидит, то он больше подвержен развитию патологий сердца. Поэтому все врачи говорят, что полезно не меньше четырех раз в неделю уделять по полчаса физическим нагрузкам. Улучшению состояния всего организма способствует плавание, аэробные тренировки, катание на велосипеде, гимнастика. Чтобы не возникла необходимость в лечении сердца, его выносливость следует повышать с помощью спорта.
- Избавиться от лишнего веса. Важно употреблять низкокалорийные продукты растительного происхождения, в составе которых много клетчатки.
- При наличии повышенного содержания холестерина в крови, следует решить эту проблему посредством применения препаратов и соблюдения диеты.
Грудная жаба – это опасное проявление ишемических нарушений, которое нельзя оставлять без внимания. Среди последствий проблемы наибольшую опасность представляет инфаркт миокарда. При таком диагнозе существенно повышается риск внезапной смерти.
Грудная жаба симптомы что это и лечение — Сердце
Что представляет собой стенокардия
Когда на стенках коронарных сосудов появляются атеросклеротические отложения, они постоянно приводят к сужению просвета и нарушению поступления крови к сердцу. Так развивается ишемическая болезнь. Орган при этом страдает от недостаточного питания, и его работа нарушается.
Полезные вещества и кислород поступают с кровью по коронарным артериях. Благодаря им клетки функционируют. При атеросклеротическом поражении, при увеличенных физических или эмоциональных нагрузках повышается потребность миокарда в кислороде. При этом возникают болезненные ощущения в грудной клетке, что и является стенокардией. Это не самостоятельная патологии, а проявление ишемической. Ее еще называют грудной жабой.
Определение стенокардии
Стенокардия, в народе так называемая грудная жаба – это болевой синдром, который проявляется при ишемической болезни сердца и обусловлена эта патология недостаточностью кровоснабжения миокарда. К развитию приступа стенокардии ведет цепочка неблагоприятных факторов, которые появляются в следствии друг друга.
Эта цепочка начинается с примитивного неправильного питания. При регулярном употреблении жирных, жареных, соленых и подобных блюд, в организм попадает большое количество плохого холестерина. С увеличением его уровня в крови, холестерин начинает откладываться на сосудистых стенках, постепенно накапливаясь и затвердевая.
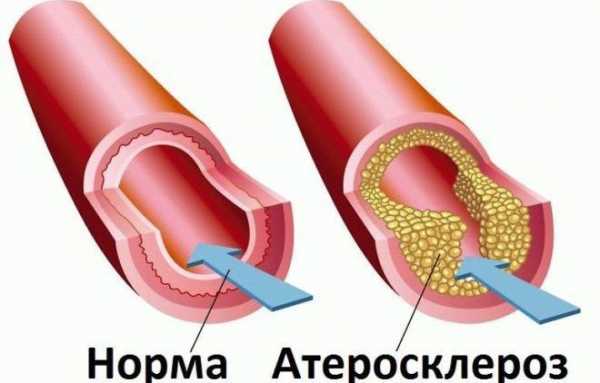
Таким образом, развивается сосудистая патология – атеросклероз. Атеросклеротические бляшки (отложения холестерина уже в твердом состояние) понижают эластичность и просвет сосудов, перекрывая нормальный ток крови. Клиника атеросклероза вызывает кардинальные изменения в скорости кровотока, что называется гемодинамической недостаточностью.
В стрессовых ситуациях сердце начинает усиленно работать и перекачивать большой объем крови (гораздо больше, чем при нормальном функционирование). Из-за атеросклеротических накоплений в сердце не поступает необходимый объем циркулирующей крови. Этот недостаток провоцирует развитие ишемической болезни сердца у больного. А в моменты критического недостатка сосудистой жидкости, вместе с ней нехватки кислорода, происходит стенокардический приступ.
Поэтому болезнь сердца стенокардия не является отдельным заболеванием, а лишь патологическим синдромом ишемии сердца, при котором орган ощущает кислородное голодание из-за недостаточного поступления к нему крови.
Причины развития
Появлению стенокардии способствует спазм коронарных артерий, возникший в связи с различными патологическими процессами. Миокард не получает столько кислорода, сколько ему необходимо. В большинстве случаев проблема возникает в связи с атеросклерозом, который иногда сочетается с тромбозом. Стеноз может быть спровоцирован ухудшением состояния внутренней оболочки сосудов.
Ученые выявили несколько факторов риска, способствующих атеросклерозу:
- Особенности образа жизни. Болезнь вызывает употребление продуктов с высоким содержанием холестерина, курение, злоупотребление спиртными напитками, низкий уровень физической активности.
- Физиологические особенности. Состояние сосудов ухудшается в связи с высоким артериальным давлением, повышенным уровнем холестерина, триглицеридов, глюкозы, избыточный вес.
- Личностные факторы. Болезнь чаще всего возникает у мужчин после 45 лет, с наследственной предрасположенностью к проблемам.
Причины патологического состояния
Из-за того, что ишемическая болезнь сердца является хроническим заболеванием, грудная жаба преследует больного годами. Стенокардия сердца носит приступообразный характер и возникает в ответ на влияние внешних факторов, которые вызывают повышенные потребности кислорода.
Для возникновения приступа стенокардии, причины могут быть следующими:
- частые стрессы;
- гиподинамия;
- ожирение;
- курение;
- повышенный уровень плохого холестерина в крови;
- сахарный диабет;
- артериальная гипертензия;
- тромбозы коронарных артерий;
- метаболический синдром.
В зависимости от частоты влияния провоцирующих факторов и условий жизни, стенокардические приступы могут проявляться как ежедневно, так и раз в месяц. Это помогает определить разновидность стенокардического приступа. Различают три вида грудной жабы: стабильная, нестабильная и вариантная стенокардия.
| Название | Описание |
| Стабильная стенокардия | Приступ провоцируется одинаковыми факторами на протяжении всего течения патологии. Длительность приступа занимает от 1 до 15 минут, но быстро проходит после приема лекарства. |
| Нестабильная стенокардия | Для возникновения приступа с каждым следующим разом необходима меньшая нагрузка на миокард. Продолжительность болевых ощущений занимает до 15 минут и проходит только после приема нескольких препаратов. |
| Вариантная стенокардия | Возникновение приступа происходит в состоянии полного покоя (во сне, ранним утром). Длительность приступа 2–5 минут. Одолеть боли приступа помогают препараты группы нитратов или антагонисты кальция (Панангин, Нитроглицерин). |
Даже единичные приступы сердечных болей свидетельствуют у больного о возникновении синдрома грудная жаба, лечение которой не следует откладывать.
Классификация
Стенокардия может быть:
- Стабильной, которая делится на несколько функциональных классов, в зависимости от переносимости физических нагрузок.
- Нестабильной. Этот вид определяется в зависимости от того, связаны ли симптомы с нагрузкой.
- Вариантной. Это вазоспастическая форма патологии.
Стабильная
Чтобы человек ощутил приступ, должно наблюдаться пятидесятипроцентное сужение сосудов. При отсутствии лечения продолжается развитие атеросклероза и бляшки, покрывающие сосудистые стенки подвергаются повреждению. Это способствует образованию тромбов и еще большему сужению просвета. Приток крови замедляется, и пациент страдает от приступов даже при незначительных нагрузках или во время отдыха.
В зависимости от тяжести развития существует несколько классов заболевания:
- Первый. Боли в грудной клетке возникают в редких случаях, если человек подвергается чрезмерно высоким нагрузкам.
- Второй. От приступов больной страдает, если быстро идет, поднимается по лестнице, после переедания.
- Третий. Физическая активность ограничивается, так как даже обычная ходьба или нахождения на улице в морозную погоду способствуют появлению симптомов.
- Четвертый. Теряется способность выполнять какие-либо нагрузки без боли в сердце. Признаки стенокардии наблюдаются даже без влияния физических или эмоциональных нагрузок
Варианты лечения подбирают в зависимости от переносимого объема тренировок.
Нестабильная
Изменение течения болезни называют нестабильной стенокардией. Для нее характерны такие особенности:
- приступы появились впервые и беспокоят в течение месяца;
- стенокардия уже присутствовала, но ее проявления начали появляться чаще, даже в ночное время суток;
- приступы появляются во время отдыха, при полном отсутствии нагрузок;
- развивается через неделю-две после инфаркта сердечной мышцы.
Любые проявления нестабильной стенокардии требуют срочной госпитализации в отделение кардиологической реанимации.
Симптоматическая картинка при грудной жабе
Стенокардические проявления немногочисленны, но имеют ряд специфических признаков, что способствует точному определению заболевания.
В моменты приступа больной ощущает резкую давящую боль в области груди, которая сопровождается чувством тяжести и жжения в грудине. Для стенокардии характерна иррадиация боли – процесс распространения болевых ощущений за пределы пораженного органа. Часто при болевых приступах стенокардии, признаки распространяются на левую руку, лопатку, шею и иногда на челюсть.
Типичным для патологии является появление неприятных ощущений в эпигастральной области:
- тяжесть в желудке;
- изжога;
- тошнота;
- желудочные колики.
Очень важно, отличить симптоматическую картинку стенокардии от инфаркта миокарда. Грудная жаба имеет маленькую продолжительность, не более 15 минут и легко снимается приемом лекарственного препарата. После приема антистенокардических препаратов боль при инфаркте не купируется. А также при стенокардии отсутствует легочный застой, одышка, повышение температуры, что характерно для предынфарктного состояния.
Специфические боли при стенокардии в большинстве случаев проходят после окончания влияния провоцирующего фактора (остановка при ходьбе, успокоение при эмоциональной нагрузке), в том числе проходит и иррадиирущая боль. Но иногда, для остановки приступа стенокардии у больного требуется прием лекарственных препаратов.
В такой ситуации характерны следующие нетипичные симптомы стенокардии у женщин и пожилых людей:
- частое сердцебиение;
- повышенное потоотделение, появление холодного пота;
- повышенное чувство слабости;
- одышка, которая возникает как на вздохе, так и на выдохе;
- тошнота, иногда рвота;
- головная боль и головокружение.
В некоторых ситуациях больной вовсе не испытывает никаких симптомов болезни и не понимает чем опасна стенокардия. Такой вид называют «немой» ишемией.
Первая помощь при стенокардических приступах
Внешние проявления патологии очень выражены и позволяют определить приступ со стороны, что способствует быстрому оказанию первой помощи для больного.
В моменты кислородного голодания внешние симптомы стенокардии у мужчин и женщин одинаковые:
- резкое побледнение кожи;
- видимые капельки холодного пота на лбу;
- холодные конечности, с ощутимой потерей чувствительности пальцев;
- поверхностное дыхание;
- учащение пульса;
- видимое выражение страдания на лице.
При наблюдении подобных проявлений стенокардического приступа, необходимо оказать больному первую помощь до приезда скорой медицинской помощи.
- В максимально возможной мере успокоить больного, понижая его чувство страха и паники.
- Поместить больного в сидячее положение с опущенными вниз ногами, не давать вставать.
- Обеспечить максимальный приток свежего воздуха к больному (открыть окна и двери в помещение).
- Положить больному под язык таблетку Нитроглицерина, в дозировке ранее назначенной врачом. Если через 5–10 минут боль не утихла, принять еще одну дозу препарата.
- Если после повторного приема препарата в течение 15 минут боль от приступа не прекращается, то нужно дать принять больному препарат группы анальгетиков, так как длительный стенокардический приступ свидетельствует о развитие приступа острого инфаркта миокарда.
- Вызвать скорую, даже если приступ стенокардии случился впервые в жизни.
В общем, первая помощь больному в момент приступа стенокардии сводится к максимальному успокоению и приему препаратов, расширяющих коронарные (сердечные) сосуды.
Удобно присесть.
- Положить под язык таблетку Нитроглицерина. Также можно капнуть раствор на кусочек сахара. Лекарство употребляют сразу при появлении неприятных ощущений. Если от лекарства сильно болит голова, то лучше использовать половину таблетки.
- Если в течение пяти минут облегчение не наступило, то можно принять препарат повторно. Повторять процедуру можно только три раза.
- Если от Нитроглицерина сильно болит голова, то улучшения состояния добиваются Валидолом, Цитрамоном. Поможет, если выпить чашку горячего чая. Если Нитроглицерин вызывает сильные головные боли, то пользуются Сиднофармом или Корватоном.
- Если частота сокращений сердца увеличилась, то принимают Анаприлин.
Если облегчение не наступает после второго приема препаратов, боли усилились, появилась сильная слабость, повысилось потоотделение, затруднилось дыхание, нужно вызывать бригаду медиков, так как существует огромный риск развития инфаркта.
1. Купирование приступа боли и оказание помощи.
2. Длительный период лечения непосредственно причин, вызвавших грудную жабу, установить которые могут только в специализированном медицинском учреждении.
Для снятия приступа, который застал человека дома, прежде всего нужно принять сидячее положение поближе к открытому окну, расстегнуть воротник и спокойно посидеть минут пять. Если симптомы грудной жабы не проходят, стоит вызвать скорую помощь.
При тревожности нужно принять Корвалол, Седуксен, Тазепам или Валокордин. В качестве седативного средства при стенокардии можно использовать и Пустырник, Валериану, Триоксазин, Элениум.
Также до приезда медиков необходимо принять Нитроглицерин. Это средство считается спасительным для больных стенокардией, поэтому им вообще рекомендовано носить его с собой всегда. Таблетки снимают приступ и устраняют спазм коронарных артерий. Если этого препарата под рукой не оказалось, можно заменить его Папаверином или Теобромином.
Если лекарственное средство не помогло, и к приезду врачей больному не стало лучше, ему делают укол Промедола, Омнопона или Морфина, эти препараты оказывают сосудорасширяющее действие. В некоторых случаях пациенту дают Неодикумарин, но строго под наблюдением медиков, так как он дает много побочных эффектов.

Если во время приступа стенокардии человек оказывается на улице, нужно присесть, срочно вызвать скорую или попросить это сделать прохожих, после чего сразу же принять Нитроглицерин.
Если приступ грудной жабы случился впервые, обязательно необходима диагностика в медицинском учреждении с целью установления причины нарушения сердечной деятельности. Кроме того, для профилактики последующих приступов пациенты должны:
- избегать эмоциональных нагрузок и стрессов;
- не курить;
- не переедать;
- исключить из рациона продукты с высоким содержанием холестерина;
- не выполнять тяжелые физические нагрузки;
- соблюдать рекомендованный режим труда/ отдыха;
- не переохлаждаться;
- выполнять комплекс лечебных упражнений (под контролем медиков).
В лечении грудной жабы профилактика очень важна. Кроме перечисленных мероприятий, пациентам рекомендовано ездить в лечебные санатории и посещать физиотерапевтический кабинет.
Как диагностируется
Лечение стенокардии не могут назначить, не определив ее вид, функциональный класс и степень выраженности ишемических нарушений. Эту информацию получают с помощью инструментальных методик:
- электрокардиографии ее проводят в состоянии покоя или во время приступа;
- электрокардиографию во время физических нагрузок;
- эхокардиографии со стресс-тестом;
- суточного мониторинга ЭКГ по Холтеру;
- сцинтиграфию с применением физической и медикаментозной нагрузки.
Если эти методики позволили обнаружить наличие ишемической болезни сердца, то проводят исследование венечных артерий. Для этого необходимо проведение коронарографии или магнито-спиральной компьютерной томографии.
Диагностика патологии
Диагностировать стенокардию помогает проведение сбора анамнеза у больного, лабораторные и инструментальные исследования.
Сбор анамнеза или первичный осмотр больного проводит врач-кардиолог, который оценивает все возникшие симптомы. Лечащему врачу необходимо сообщить следующую информацию:
- наличие и описание возникающих болей;
- части тела и сопутствующие ощущения, на которые распространяется боль;
- продолжительность и частота приступов;
- условия развития приступа;
- метод купирования приступа.
При наличии всех типичных признаков патологии, диагноз утверждается. Если больной поддается неспецифическим проявлениям болезни или частичной симптоматики (1–2 симптома), проводятся дополнительные исследования для выявления диагноза.
За стенокардией могут прятаться более тяжелые патологии:
- инфаркт миокарда;
- язва желудка;
- болезни пищевода;
- остеохондроз грудного отдела позвоночника;
- опоясывающий лишай;
- пневмония или плеврит.
После проведения инструментальных исследований (электрокардиография, эхокардиография, коронарография, велоэргометрия, сцинтиграфия) определяется степень тяжести патологии и объем поражения органов и сосудов.
Данные исследований способствуют важному решению: как лечить стенокардию.
Терапевтические методы
Стенокардия имеет комплексное лечение. Процедуры направлены на:
- Устранение сопутствующих патологий, которые могли бы спровоцировать ухудшение течения ишемии.
- Снижение влияния провоцирующих факторов, вызывающих атеросклеротические изменения.
- Предотвращение развития осложнений в виде приступа инфаркта миокарда и смерти от внезапной остановки сердца.
- Снижение выраженности болезненных ощущений и уменьшение частоты приступов. Это необходимо для улучшения качества жизни больного.
Чтобы добиться таких результатов, прибегают к:

 Немедикаментозным методам и изменению образа жизни человека.
Немедикаментозным методам и изменению образа жизни человека.- Подбора подходящих для каждого случая медикаментов.
- Реваскуляризации сердечной мышцы. Чтобы восстановить поток крови по коронарным сосудам проводят ангиопластику или аортокоронарное шунтирование.
Вариант устранения проблемы подбирают, учитывая, как организм пациента отреагировал на первоначальное медикаментозное лечение. Некоторые больные просят сразу прибегнуть к хирургическим процедурам.
Медикаментозное
Если нет никаких противопоказаний, то каждому больному со стенокардией назначают соответствующие лекарства.
Лечение проводят:
- Антитромбоцитарными препаратами. Используют Ацетилсалициловую кислоту. Под его влиянием тромбоциты склеиваются меньше и риск закупорки сосуда тромбом снижается. Если на протяжении длительного времени принимать Аспирин во время стенокардии, после перенесенного инфаркта миокарда обязательно, повторного приступа получается избежать в 30% случаев.
- Бета-адреноблокаторами. Назначают препараты вроде Метопролола, Атенолола, Бисопролола. Они предотвращают влияние гормонов стресса на сердечную мышцу, способствуют снижению потребности миокарда в кислороде. Благодаря чему баланс между доставкой крови по коронарным артериям и потребность в кислороде стабилизируется.
- Статинами в виде Симвастатина, Аторвастатина. С их помощью общий холестерин и низкоплотный уменьшаются. Нормальный уровень этого вещества снижает вероятность сердечно-сосудистых заболеваний и увеличивает продолжительность жизни.
- Ингибиторами ангиотензинпревращающего ферментами. Такие свойства есть у Эналаприла, Лизиноприла, Периндоприла. Благодаря употреблению этих препаратов шансов на развитие сердечной недостаточности становится меньше.
- Антиангинальными средствами. Употребление этих лекарств способствует уменьшению частоты возникновения приступов и снижению выраженности болезненных ощущений при стенокардии.
- Антагонистами кальция. Под их влиянием уменьшается проникновение кальция в клетки. Это позволяет снизить количество употребляемого миокардом кислорода. Если человек страдает слабостью синусового узла и проводимость электрических импульсов в атриовентрикулярном узле нарушена, подобные препараты противопоказаны.
- Нитратами. Облегчения добиваются с помощью Нитроглицерина, Изосорбида динитрата и мононитрата. Под их влиянием расширяются венозные сосуды. Это способствует снижению нагрузки на сердечную мышцу и устранению спазма коронарных артерий.
Доказано, что применение витаминов и антиоксидантов, женских половых гормонов, Рибоксина, аденозинтрифосфорной кислоты не приносят никаких результатов. Что надо делать при симптомах стенокардии, определяет лечащий врач. Самостоятельно подбирать препарат нельзя.
Это инвазивная методика, которая способствует восстановлению притока крови к сердечной мышце.
Процедура осуществляется с использованием местного обезболивания. После него в бедренную артерию вводят специальный катетер и проводят его к тому месту, где коронарная артерия сужена. Конец катетера оснащен сдутым баллоном. Его ставят в просвет сосуда на том уровне, где располагается атеросклеротическая бляшка. После этого баллон расширяют и он раздавливает бляшку. С помощью этого ток крови по сосуду нормализуется.
Перед процедурой выбирают подходящий по размеру баллончик. Для этого предварительно нужно провести коронарографию и определить, какой размер у сосуда и поврежденной области.
В конце ангиопластики повторно выполняют коронарографию, чтобы подтвердить нормализацию тока крови.
Процедуру часто сочетают с другими методами. Могут установить металлический каркас-эндопротез или стент, выжигать бляшку с применением лазера, разрушать ее с помощью вращающегося бура или срезают катетером.
К коронарной ангиопластике прибегают, если человек страдает стенокардией с тяжелым течением, которую не удается устранить медикаментозными процедурами, а также если поражено сразу несколько артерий.
После применения этой методики наступает значительное облегчение. Количество приступов уменьшается, сократительные способности сердца улучшаются.
Шунтирование
Чтобы нормализовать поступление крови к мышце сердца, прибегают к аортокоронарному шунтированию. Процедура основана на создании обходного пути тока крови. Для этого ниже места сужения устанавливают шунт.
К хирургическому лечению прибегают, если стенокардия протекает тяжело в третьем или четвертом функциональном классе, а также в случае сужения венечной артерии более чем на 70%.
Такую методику применяют на магистральных коронарных артериях и их крупных ветвях. Процедуру можно проводить, даже если до этого человек перенес приступ инфаркта миокарда. Какого объема вмешательство будет осуществляться определяют в зависимости от количества поврежденных сосудов, обеспечивающих приток крови к различным участкам сердца.
У четверти больных, перенесших аорто-коронарное шунтирование, на протяжении десяти лет наблюдается повторное развитие стенокардии. В таких ситуациях операцию проводят второй раз.
Также к хирургическому вмешательству прибегают, если:
- человек страдает сахарным диабетом;
- протяженность закупорки по результатам коронарографии довольно высока;
- выражены сужения в трех венечных артериях.
В таких случаях больше эффекта дает именно шунтирование, а не ангиопластика.
Меры профилактики
При стенокардии лечение является важной частью профилактики развития ишемической болезни сердца и ее осложнений. Терапевтический курс включает:
- устранение модифицируемых факторов риска;
- медикаментозные способы лечения;
- хирургические процедуры.
Существует ряд рекомендаций, которые полезны и эффективны в процессе предотвращения развития стенокардии и ишемической болезни сердца. Чтобы избежать повреждения коронарных артерий, необходимо:
- Своевременно устранять высокое давление. Для этого прибегают к бета-адреноблокаторов, антагонистам кальция, ингибиторам ангиотензинпревращающего фермента. Показатели АД должны быть меньше 130/80 мм. рт. ст. Необходимые препараты назначать должен врач.
- Полностью отказаться от курения. Если человек курит, то вероятность развития острых проявлений ишемической болезни и внезапной остановки сердца возрастает в несколько раз. Если человек полностью откажется от этой вредной привычки, то на протяжении трех лет от ишемических нарушений можно полностью избавиться.
- Проводить терапию сахарного диабета. В случае некомпенсированной патологии коронарный атеросклероз развивается гораздо быстрее, ему сопутствует стенокардия. При диабете второго типа повышается риск смерти от патологий сердца и сосудов. Поэтому отказываться от сахароснижающего лечения нельзя ни в коем случае.
- Следить за уровнем физической активности. Если человек мало двигается и сидит, то он больше подвержен развитию патологий сердца. Поэтому все врачи говорят, что полезно не меньше четырех раз в неделю уделять по полчаса физическим нагрузкам. Улучшению состояния всего организма способствует плавание, аэробные тренировки, катание на велосипеде, гимнастика. Чтобы не возникла необходимость в лечении сердца, его выносливость следует повышать с помощью спорта.
- Избавиться от лишнего веса. Важно употреблять низкокалорийные продукты растительного происхождения, в составе которых много клетчатки.
- При наличии повышенного содержания холестерина в крови, следует решить эту проблему посредством применения препаратов и соблюдения диеты.
Грудная жаба – это опасное проявление ишемических нарушений, которое нельзя оставлять без внимания. Среди последствий проблемы наибольшую опасность представляет инфаркт миокарда. При таком диагнозе существенно повышается риск внезапной смерти.
Грудная жаба симптомы, лечение, описание
Грудная жаба или стенокардия – это нарушение деятельности сердечно-сосудистой системы, обусловленное недостатком поступающей к клеткам сердца крови, выражающееся приступами сердечной боли в загрудинной области. Заболевание из-за резких и интенсивных приступов вызывает страхи у пациента и потому они часто задают вопрос о том, как вылечить грудную жабу.
Причины возникновения
Причиной грудной жабы является недостаточное кровоснабжение сердечной мышцы.
Оно может возникнуть вследствие функциональных или органических нарушений.
Наиболее часто грудная жаба возникает в результате атеросклероза венечных артерий. Подобный вид нарушения кровоснабжения относится к органическим причинам и вызывает приступы грудной жабы при физическом напряжении. При усиленных нагрузках сердце нуждается в большем потреблении питательных веществ и кислорода, но склерозированные участки артерии не позволяют осуществлять бесперебойную доставку этих веществ к органу, что приводит к приступам грудной жабы.
Иногда приступы возникают в состоянии покоя ночью, в этих случаях приступы вызываются повышенным тонусом блуждающего нерва.
Функциональное спастическое сужение сосудов, снабжающих сердце кровью, происходит в результате нарушения нервной регуляции, т.е. различные расстройства нервной системы в результате волнения или стресса также вызывают спазмы сосудов и вызывают приступы.
Нарушение нервной регуляции кровотока может возникнуть и при заболеваниях желудка, желчнокаменной болезни или под влиянием грыжи пищеводного отверстия диафрагмы.
Кроме того, на возникновение приступов оказывают влияние курение и переохлаждение.
Воспалительные процессы в коронарных сосудах при ревматизме, узелковом периартериите, панартериите, облитерирующем эндартериите и сифилитическом мезоаортите, также служат провоцирующим фактором.
Грудная жаба часто протекает с гипертонической болезнью.
В соответствии с причинами заболевания, лечение грудной жабы должно проводиться комплексно – параллельно со снятием симптоматики необходимо проводить корректировку причины возникновения.
Симптомы и клиническая картина грудной жабы
В основе клинической картины заболевания находится приступ грудной жабы, выражающийся сильной загрудинной болью. Боль при этом иррадиирует в левое плечо, под лопатку и иногда вправо. Боль может локализоваться и над сердцем.
Приступ грудной жабы возникает часто при быстрой ходьбе, беге или иных физических усилиях. В этих случаях говорят о грудной жабе напряжения.
Характерным симптомом заболевания является возникновение приступов при смене температурного режима.
Более ярко этот симптом выражается в осенне-зимний период, и при движении против ветра. Нередко боли прекращаются через некоторое время, если человек останавливается и дает организму передышку.
При высоком стоянии диафрагмы, после приемы обильной пищи также могут возникнуть такие же приступы.
Интенсивные боли возникают при эмоциональной нагрузке. Грудная жаба покоя, возникающая ночью, сопровождается резкой болью, чувством страха, испугом смерти.
Приступы грудной жабы нередко сопровождаются головной болью, рвотой, головокружением, причем длительность приступов варьируется от нескольких секунд до получаса.
Характерным симптомом грудной жабы является резкое прекращение приступа после использования нитроглицерина.
Во время приступа больной от неожиданности как бы замирает на месте, на лице появляется бледность и выступает холодный пот.
Пульс у больного во время приступа иногда медленный, ритмичный, но чаще отмечается тахикардия и экстрасистолия. Нередко повышается артериальное давление.
В ряде случаев при грудной жабе приступы могут носить не яркий характер и боли не имеют резкой выраженности. При этом у пациента возникает ощущения давления, сжимания в загрудинной области или тяжести в сердце. Порою боль может сосредоточиться не в сердце, а лишь в левой руке, плече, под ложечкой.
Завершается приступ повышенным мочеиспусканием.
Приступы грудной жабы необходимо срочно купировать, т.к. несвоевременно оказанная помощь может привести к трагическим последствиям.
Особенности и диагностика
Грудная жаба почти всегда хроническое заболевание. Приступы ее могут повторяться часто, но могут несколько лет или месяцев не возникать вообще.
Заболевание необходимо начинать лечить как можно раньше, т.к. прогрессирование болезни может вызвать инфаркт миокарда, кардиосклероз, различные аритмии, и другие патологии сердечно-сосудистой системы.
Признаки нарушения коронарного кровообращения довольно часто выявляют на ЭКГ после приступов.
Обычно диагностика грудной жабы, основанная на осмотре врача и данных электрокардиограммы, не вызывает затруднений.
Но необходимо дифференцировать грудную жабу от невроза сердца и инфаркта миокарда.
Как вылечить грудную жабу
Начнем с того, что необходимо срочно купировать приступ. Прежде всего, прервать физическое напряжение, помочь больному принять расслабленную позу, приложить к рукам и ногам согревающие грелки. Больному дать нитроглицерин или при его отсутствии хотя бы валидол. Нитроглицерин предпочтительнее, т.к. валидол обладает более мягким сосудорасширяющим свойством.
В отсутствии положительной динамики после приема нитроглицерина больному вводят омнопон, морфин или промедол.
В случае если приступы грудной жабы происходят часто, то назначается неодикумарин или другие антикоагулянты непрямого действия. Но использование их должно проходить под строгим контролем врача. Нельзя забывать о том, что эти препараты имеют множественные серьезные побочные эффекты.
Вылечить грудную жабу как приступ, конечно в основном можно, сняв симптоматику, но для того чтобы действительно избавиться от заболевания необходимо пройти курс соответствующей терапии, направленный на лечение всей сердечно-сосудистой системы.
Помимо медикаментозной терапии больному нужно вести правильный здоровый образ жизни и в первую очередь отказаться от курения и алкоголя. Ежедневные прогулки на свежем воздухе, лечебная физкультура, физиотерапия, полноценный отдых и рациональное питание значительно помогут в решении проблемы.
Народные средства от грудной жабы
Грудная жаба – это не приговор. И лечить ее можно как медикаментозно, так и с помощью народной медицины.
Народные средства от грудной жабы предлагают пройти несколько семидневных курсов голодания, но это не для всех приемлемо, поэтому можно просто слегка ограничить рацион, путем исключения жирной и высококалорийной пищи.
От грудной жабы народные средства советуют использовать курагу, грецкий орех, изюм, мед, чернослив и конечно лимон. Такая смесь способствует снижению склеротических образований в сосудах и позволяет избежать нарушений в сердечно-сосудистой системе. В этих же целях используется чай с фиалкой трехцветной.
Шарики из майского ландыша с сахаром, настойки боярышника, пустырника, мяты и валерианы, также способствуют снижению риска возникновения приступов грудной жабы.