При повышении температуры
Градус опасности. О чём сигнализирует повышенная температура тела? | Здоровая жизнь | Здоровье
С самого детства нам известно, что нормальная температура тела — это 36,6 градуса. Если на градуснике более высокий показатель, значит, мы заболели. Всегда ли повышенная температура тела говорит о том, что в организме случился сбой, и почему она повышается, а также когда срочно надо обращаться к врачу, АиФ.ru рассказывает остеопат, краниопостуролог Владимир Животов.
Почему повышается температура?
Мало кто знает, что температура нашего тела имеет свойство незначительно изменяться в течение суток. Когда человек просыпается, температура его тела может быть ниже установленной нормы и составлять 35,5-36 градусов. А к вечеру, наоборот, наше тело может нагреться на 0,5-1 градус. Любой более высокий показатель — это уже сигнал начать поиски причин повышенной температуры.
Зачем повышается температура?
Высокая температура для большинства людей — это недомогание, слабость, разбитое состояние. И, конечно, когда мы видим на градуснике цифры выше 37, то расстраиваемся. Но на самом деле способность тела повышать температуру — это удивительный подарок, который нам сделала природа. Именно благодаря гипертермии наше тело способно самостоятельно бороться с чужеродными организмами. Повышение температуры тела в ответ на внедрение вирусов или бактерий — это защитная реакция, направленная на усиление иммунного ответа. При повышенной температуре иммунные факторы работают наиболее активно: клетки, отвечающие за противовирусный и антибактериальный ответ, намного быстрее и эффективнее начинают выполнять свои функции, а иммунные реакции становятся сильнее.
Циркулирующие в крови антитела, связанные с чужеродными антигенами, а также обломки вирусов и оболочек бактерий попадают с током крови в гипоталамус, где находится центр терморегуляции, и вызывают повышение температуры. Так как это защитная реакция, то не стоит впадать в панику и пытаться сразу же сбить температуру с помощью жаропонижающих средств. Такими действиями вы будете подавлять иммунный ответ и мешать организму бороться с инфекциями, ведь некоторые из них погибают при температуре тела около 38 градусов. Не говоря уже о том, что жаропонижающие препараты обладают определенными побочными эффектами.
Причины повышения температуры
Организм борется с чем-то неблагоприятным и инородным: бактериями, вирусами, простейшими. Любой воспалительный процесс в отдельно взятом органе, будь то стоматит, лактостаз у кормящих женщин, пиелонефрит, тонзиллит, воспаление придатков и даже кариес, может повлечь за собой повышение температуры.
Также спровоцировать лихорадку может пищевое отравление или любая другая интоксикация. Тогда высокая температура будет сопровождаться нарушением стула, рвотой, головной болью. Высокую температуру также провоцируют различные эндокринные заболевания. Сдать кровь на гормоны стоит, когда повышенная температура тела сочетается с потерей веса, раздражительностью, плаксивостью, утомляемостью. Это могут быть симптомы усиления функции щитовидной железы.
Если температура тела длительное время держится на отметке 38 градусов и при этом человек не чувствует себя простуженным, необходимо срочно сделать флюорографию, чтобы исключить туберкулёзное поражение лёгких. Это исследование необходимо в обязательном порядке делать каждый год лицам, достигшим 15 лет.
Иногда незначительное повышение температуры тела у женщин может быть связано с менструальным циклом: когда начинается овуляция, температура тела повышается, но с началом менструации приходит в норму. В этом случае повода для беспокойств нет.
Но иногда случается так, что видимых причин для повышения температуры тела нет. Анализы в норме, никаких симптомов простуды не наблюдается. Однако в организме ничего не бывает просто так. Длительное повышение температуры (чуть выше 37) может вызвать подозрение на проблемы в гипоталамусе: терморегуляторном центре, который и отвечает за постоянство температуры тела. Такое может случиться в любом возрасте, но чаще всего происходит либо в начале полового созревания, либо к моменту появления первой менструации и чуть позже. Вместе с повышенной температурой подростков беспокоят головные боли, бессонница, утомляемость и раздражительность, отмечаются признаки сколиоза.
Как снижать температуру?
Во-первых, не нужно впадать в панику и добиваться снижения температуры, если она не превышает 38 градусов. В этом случае будет достаточно постельного режима и обильного питья. Если температура выше 38 градусов, нужно смотреть по состоянию, потому что для каждого человека критическая температура тела своя. Общая рекомендация такова: когда температура переносится достаточно легко, лучше не сбивать её до 38,2-38,5. Если же при этом болит голова, беспокоит сильный озноб или «крутит» суставы, можно принять лекарство. Хорошим жаропонижающим действием обладает обычный аспирин. Чтобы избежать побочных эффектов, его нужно измельчить перед приемом или просто тщательно разжевать и запить минеральной водой или молоком.
Конечно, если у ребенка случались судороги при повышении температуры, ее необходимо понизить, не дожидаясь 38. Нужно отметить, что любой случай фебрильных судорог требует углубленного обследования у эпилептолога и внимания остеопата. Если столбик ртути добрался до отметки 38, это в любом случае повод вызвать участкового врача: необходимо осмотреть больного и выяснить причины лихорадки.
Для того чтобы облегчить состояние больного без медикаментов, можно сделать холодные компрессы на лоб и обтирание тела тёплой водой. Причём обтирать нужно так, чтобы на коже оставались капельки жидкости. Именно их испарение и вызывает охлаждение тела. Если болеет ребёнок, то водочно-уксусное обтирание лучше не делать. Резкий запах может вызвать спазм дыхательных путей, а компоненты такого раствора могут всосаться через кожу и усилить интоксикацию. Можно намочить шерстяные носочки теплой водой и надеть на ребенка. По мере того как носки будут высыхать, температура тела будет значительно снижаться. Если же ножки холодные, то нужно надеть сухие тёплые носочки и помассировать стопу и пальчики. Это поможет уменьшить спазм сосудов и снизить температуру.
В качестве питья при повышенной температуре тела отлично подойдёт щелочная минеральная вода с низким процентом минерализации и обычная кипячёная вода, а также морсы из клюквы, смородины, облепихи и брусники. В последней, кстати, содержится ацетилсалициловая кислота (аспирин).
Когда надо вызывать скорую помощь?
Повышенная температура тела более 3 дней в любом случае является поводом обратиться к врачу, но иногда лучше не медлить и вызывать неотложку. Это необходимо, если:
- Температура тела достигла отметки 39,5 и выше.
- Высокая температура сопровождается рвотой, нарушением зрения, скованностью движений, спазмом мышц в шейном отделе позвоночника, когда больной не может наклонить подбородок к груди.
- Гипертермия сопровождается болями в животе.
- У ребёнка, не достигшего 10 лет, высокая температура сопровождается лающим сухим кашлем. Это может быть симптомами воспалительного сужения гортани, так называемого ларинготрахеита или ложного крупа.
- У ребенка отмечается приступ судорог.
- Температура тела резко поднимается до 38 градусов у ребёнка до 6 лет, у которого ранее были судороги при лихорадке.
Высокая температура тела - причины, диагностика и лечение
Высокая температура тела — это нарушение терморегуляции, при котором температура поднимается свыше 37°C. Симптом сопровождается головными болями, ломотой в мышцах, резкой слабостью, недомоганием. Лихорадка чаще возникает при инфекционных заболеваниях, но у повышенной температуры может быть и неинфекционное происхождение — эндокринные и аутоиммунные болезни, опухоли. Для выяснения причины гипертермии проводятся расширенные лабораторные анализы и визуализирующие методы. Быстро сбить температуру обычно помогают жаропонижающие средства и физические способы охлаждения.
Общая характеристика
Показатели температуры меняются у абсолютно здоровых людей на протяжении дня, утром значения на пару десятых градуса ниже, чем вечером. Повышение показателей более 37° С при измерении в подмышечной впадине указывает на патологию терморегуляции. Температура тела чаще повышается постепенно. Сначала появляются продромальные симптомы — головная боль, ломота в теле, общее недомогание, а позже — субъективное чувство холода, мышечная дрожь. При нарастании показателей больше 38° С озноб сменяется сильным ощущением жара, кожа горячая на ощупь, на щеках ярко-красный румянец.
Общее состояние пациентов ухудшается, они отказываются от еды. Губы пересыхают и трескаются, беспокоит сильная сухость во рту. Период стойко повышенной температуры продолжается от нескольких дней до месяца и более в зависимости от причины лихорадки. Нормализация процессов терморегуляции может быть резкой — с выраженной слабостью, профузными потами и гипотензией или постепенной, когда общее состояние остается удовлетворительным. Подъем температуры у ребенка происходит быстрее, до 39-40° С за несколько часов.
Лихорадка всегда сочетается с другими симптомами, которые соответствуют основной патологии. Чаще всего наблюдаются боли в животе и диспепсические расстройства, признаки ОРВИ. При температуре 37° С и выше у взрослого, которая держится на протяжении более 2 дней, необходимо обратиться к врачу. При лихорадке у ребенка требуется медицинская помощь уже в первый день повышенной температуры, поскольку в детском возрасте не развиты механизмы терморегуляции, лихорадка протекает тяжелее.
Классификация
По этиологическому фактору лихорадка бывает инфекционной — вызванной бактериями, вирусами и грибами или неинфекционной — при поражении внутренних органов, опухолях, аллергических реакциях. По длительности высокая температура тела классифицируется на эфемерную (до 3 дней), острую (от 3 дней до 2 недель), подострую (2-6 недель) и хроническую (продолжительностью свыше 1,5 месяца). В клинической практике чаще используется классификация лихорадки с учетом уровня патологически повышенной температуры, согласно которой существует:
- Субфебрильная температура тела. Температурные значения находятся в диапазоне 37-38 градусов, сопровождаются слабостью, разбитостью, снижением трудоспособности. Часто встречается при хронических вялотекущих воспалительных процессах в организме — некоторых инфекциях с латентным периодом, эндокринных болезнях.
- Фебрильная температура тела. Числовые показатели от 38° до 39° С. Ее появление свидетельствует об активном воспалительном процессе, который запускает внутренние причины лихорадки: механизмы иммунной системы, массивную продукцию эндогенных пирогенов. Наблюдается при многих инфекционных и соматических патологиях.
- Высокая (пиретическая) температура тела. Выраженное нарушение терморегуляции с лихорадкой 39-41° С. Отмечается резкое ухудшение состояния, сильное обезвоживание, приступы тошноты и рвоты. Является неотложным состоянием в педиатрии, поскольку у детей иногда развиваются судороги.
- Гиперпиретическая температура тела. Крайне тяжелое состояние, когда температурные показатели превышают 41 градус. Свидетельствует о полном срыве механизмов центральной терморегуляции. Помимо обычных признаков лихорадки возникают нарушения сознания с бредом и галлюцинациями. Состояние требует экстренной помощи.
Врачи оценивают лихорадку по колебаниям показателей в течение дня — так называемой температурной кривой. Постоянная температура характеризуется колебаниями в пределах 1 градуса, при послабляющей лихорадке показатели меняются на 1-2° С, но не достигают нормальной температуры. При гектической форме, которую вызывают гнойные и септические процессы, температурные колебания составляют 3-5° С в течение суток. К более редким типам температурной кривой относят перемежающуюся, возвратную и волнообразную.
Причины повышенной температуры тела
Причины субфебрильной температуры тела
Повышение температуры более 37 градусов на коже или более 37,8° С при определении показателей в прямой кишке наблюдается при незначительной продукции цитокинов и пирогенов, которые влияют на центр терморегуляции в гипоталамусе. Состояние сопровождается общим недомоганием, но работоспособность зачастую сохранена. Субфебрильную температуру тела вызывают такие причины, как:
- Эмоциональные реакции: длительный стресс, неврозы и неврозоподобные состояния, истерия.
- Гормональные изменения у женщин: первый триместр беременности, климакс.
- Респираторные заболевания: простуда, ОРВИ, простой бронхит и интерстициальная пневмония.
- Очаговые воспаления: хронический тонзиллит, синусит.
- Хронические бактериальные инфекции: туберкулез, бруцеллез, болезнь Лайма.
- Вирусные процессы: острый гепатит, простой герпес и опоясывающий лишай, цитомегаловирус.
- Детские инфекции: корь, краснуха.
- Температурный «хвост» инфекционных заболеваний.
- Гельминтозы: лямблиоз, амебиаз, описторхоз.
- Патологии кишечника: неспецифический язвенный колит, болезнь Крона, болезнь Уиппла.
- Аутоиммунные процессы: системная красная волчанка, склеродермия и дерматомиозит, ревматоидный артрит.
- Эндокринная патология: начальная стадия тиреотоксикоза, болезнь Аддисона.
- Опухоли: лимфогранулематоз, острые и хронические лейкозы.
- ВИЧ-инфекция.
- Ятрогенные факторы: послеоперационный период, реакция на переливание крови или вакцинацию.
- Осложнения фармакотерапии: прием антибиотиков, психотропных препаратов, атропина.
- Редкие причины: хронический сепсис, аллергические реакции.
Причины фебрильной температуры тела
Если температура тела постоянно повышена до 38 градусов и более, это указывает на острое течение заболевания. Пациенты сообщают о сильных головных и мышечных болях, слабости, сонливости. При этом снижен аппетит, а чувство жажды усиливается из-за массивных потерь воды с потом и дыханием. Распространенные причины, при которых развивается фебрильная температура:
- Острые респираторные патологии: грипп, аденовирусная и риновирусная инфекции, ОРВИ.
- Инфекционные болезни: брюшной и сыпной тиф, малярия, менингококковый менингит.
- Кишечные инфекции: сальмонеллез, дизентерия, эшерихиоз и др.
- ЛОР-заболевания: синусит (гайморит, фронтит), ангина, отит.
- Поражение нижних дыхательных путей: гнойный бронхит и бронхиолит, экссудативный плеврит, очаговая и крупозная пневмония.
- Гнойные очаги: наружные (фурункулы, карбункулы, нагноение ран) и внутренние (абсцессы печени, кишечника, эмпиема плевры).
- Синдром «острого живота»: аппендицит, холецистит, мезаденит.
- Болезни сердца: бактериальный эндокардит, острая ревматическая лихорадка, эндокардит Либмана-Сакса.
- Поражение костей и суставов: гематогенный и травматический остеомиелит, септический артрит, саркомы.
- Патология мочеполовой системы: острый пиелонефрит, апостематозный нефрит, почечная колика.
- Перегревание организма: тепловой и солнечный удар, ангидроз, ношение одежды, не соответствующей погоде.
- Лихорадка неясного генеза.
- Редкие причины: прионные инфекции (болезнь Крейтцфельдта-Якоба, куру, фатальная семейная бессонница), коллагеноз сосудов.
Диагностика
Обследованием больных с повышенной температурой занимается врач-терапевт. Объем диагностических мероприятий зависит от клинической картины и наличия дополнительных симптомов, если существуют явные признаки поражения определенной системы, проводится ее прицельная диагностика. В случае длительной лихорадки неизвестной причины обследование выполняется по стандартному алгоритму, который включает расширенные лабораторные методы и инструментальную визуализацию. Наиболее информативные исследования:
- Анализ крови. В общем анализе обращают внимание на признаки воспалительного процесса (лейкоцитоз, повышенную СОЭ). Измеряют уровни острофазовых белков и антинуклеарных антител для исключения аутоиммунных процессов. В периоде острого воспаления информативен прокальцитониновый тест. Для оценки функции сердца делают анализ на антистрептолизин, тропонин.
- Гемокультура. Забор крови осуществляется в периоде наиболее повышенной температуры, минимум 3 раза. Посев материала производится на селективные питательные среды, при наличии большого числа бактериальных колоний диагностируют септицемию. Дополнительно исследуют кровь с помощью ИФА, РИФ — экспресс-методов для обнаружения антител и антигенов возбудителей.
- Бактериологические исследования. Кроме крови для выделения возбудителей используют образцы кала и мочи, мокроту. Если при повышенной температуре выявляется неврологическая симптоматика, берут спинномозговую жидкость. После определения колоний патогенных микроорганизмов делается тест на чувствительность к антибактериальным препаратам.
- Рентгенография. При длительном сохранении повышенной температуры выполняют рентгенограммы грудной клетки в двух проекциях, на которых можно обнаружить участки затемнения, полости с горизонтальным уровнем жидкости, деформацию бронхиального дерева. Обзорная рентгенография брюшной полости помогает исключить абсцессы, крупные воспалительные конгломераты и перфорации полого органа.
- Ультразвуковое исследование. Для уточнения причины фебрильной лихорадки проводится эхокардиография, во время которой определяют признаки инфекционного эндокардита, вегетации клапанов, патологии крупных артерий. Для исключения эндокринных расстройств делают УЗИ щитовидной железы и паращитовидных желез, надпочечников.
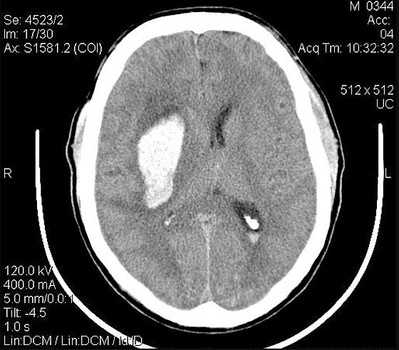
- Высокоспецифичные визуализирующие методы. Если причину повышенной температуры не удается установить стандартными методами, показана сцинтиграфия всего тела с галлием, которая позволяет выявить хронические абсцессы, объемные новообразования. Остеомиелит подтверждают при сцинтиграфии костей с технецием. При подозрении на менингит рекомендована КТ или МРТ головного мозга.
Лечение
Помощь до постановки диагноза
При повышенной субфебрильной температуре, которая длится менее 2 дней, специфическое лечение не требуется. Большая продолжительность симптоматики указывает на наличие патологического процесса, что является показанием для обращения за медицинской помощью. До установления причины лихорадки пациенту необходимо обеспечить обильное теплое питье. Применяют физические методы охлаждения — обтирания, холодные компрессы. Пить жаропонижающие средства, чтобы сбить температуру, взрослым рекомендуется при показателях термометра более 38,5° С, детям дают антипиретики при температуре, повышенной более 38 градусов.
Консервативная терапия
Врачебная тактика зависит от причины появления симптомов и общего состояния больного. При высокой лихорадке измерения температуры в стационаре проводят каждые 2-3 часа, чтобы оценить динамику. У детей нарушение терморегуляции иногда сопровождается судорогами, поэтому при выявлении повышенной фебрильной температуры им сразу же дают жаропонижающие медикаменты. Обязательным условием является адекватная этиотропная и патогенетическая терапия, на фоне которой показатели термометрии нормализуются. С терапевтической целью используют:
- Антибиотики. Лекарства подбираются эмпирически, схема лечения корректируется после получения результатов бакпосева. При массивных гнойных процессах рекомендованы комбинации из 2 или 3 препаратов, которые вводятся парентерально в высоких терапевтических дозах.
- Противовирусные средства. При гриппе показаны специфические медикаменты, блокирующие размножение вируса и ускоряющие выздоровление. Для терапии вирусных гепатитов разработаны лекарства, которые снижают вирусную нагрузку и облегчают общее состояние.
- Противовоспалительные препараты. Нестероидные лекарственные средства блокируют синтез простагландинов и цитокинов, действующих на терморегуляторный центр, снижают активность воспалительного процесса. Используются НПВС, обладающие мощными жаропонижающими свойствами.
- Глюкокортикоиды. Назначаются при тяжелых системных аутоиммунных или аллергических реакциях, которые не поддаются другой терапии. С осторожностью их применяют при инфекциях, поскольку гормоны надпочечников подавляют активность иммунной системы.
- Инфузионные растворы. При температуре выше 38° С и тяжелом состоянии пациента требуется проведение регидратации и дезинтоксикационной терапии. Вливаются солевые растворы, содержащие важнейшие электролиты. Лечение дополняют диуретиками.
- Витамины. При вялотекущих процессах для стимуляции иммунитета применяют аскорбиновую кислоту, витамины группы В. Эффективны метаболические препараты, которые улучшают обменные процессы в клетках, оказывают тонизирующее действие. Средства комбинируют с антиоксидантами.
Хирургическое лечение
При выявлении крупных абсцессов или очагов остеомиелита их необходимо дренировать и промыть образовавшиеся полости антисептическими растворами. При заболеваниях, проявляющихся «острым животом», показаны полостные операции с широким доступом для удаления измененных участков кишечника с последующей санацией брюшной полости. При злокачественных опухолях проводятся радикальные хирургические вмешательства (удаление образования вместе с окружающей клетчаткой и регионарными лимфоузлами), комбинируемые с лучевым воздействием и химиотерапией.
Лихорадка — Википедия
Лихора́дка (лат. febris) — неспецифическая защитная реакция организма в ответ на действие пирогенов (веществ, вызывающих повышение температуры), реализуемая за счёт временной перестройки системы терморегуляции[1].
Лихорадка встречается только у теплокровных животных, в том числе у человека.
Кроме симптома «лихорадка», лихорадками называют ряд заболеваний[2].
Лихорадка является нормальной защитной реакцией организма на инфекцию[3].
В русском языке слово «лихорадка» обозначает как симптом повышения температуры, так и болезнь, сопровождающуюся в том числе этим симптомом. Русское слово «лихорадка» происходит от словосочетания «лиха ради», и относится к мифологическим персонам женского пола, которые насылают отдельные симптомы на своих жертв (Трясея, Огнея, Озноба, …)[2]. В английском языке слово «fever» произошло от латинского «febris», оно также обозначает как симптом, так и болезнь[2].
До Гиппократа лихорадкой называли как собственно повышение температуры тела, так и болезни, сопровождавшиеся ей. Со времён Гиппократа врачи стали разделять симптом высокой температуры и болезнь[2].
В современном понимании лихорадка является симптомом, а не заболеванием. Вместе с тем слово лихорадка является составной частью довольно большого числа названий болезней (нозологических единиц) и их групп. Наиболее известная и многочисленная группа заболеваний — геморрагические лихорадки, в которую входят жёлтая лихорадка, геморрагическая лихорадка Эбола, омская геморрагическая лихорадка, геморрагическая лихорадка Марбург, конго-крымская геморрагическая лихорадка, геморрагическая лихорадка с почечным синдромом и другие, у которых помимо повышения температуры снижается уровень тромбоцитов и проявляются прочие клинические симптомы. Из других инфекционных болезней к лихорадкам относятся малярия (другое название — перемежающаяся лихорадка), лихорадка денге, цуцугамуши и другие, из неинфекционных — сенная лихорадка и острая ревматическая лихорадка (прежнее название — ревматизм). Заболеваний–лихорадок существует много и они очень разные[2].
Суть лихорадки как симптома состоит во вре́менном смещении установочной точки температурного гомеостаза организма на более высокий уровень при сохранении механизма терморегуляции. В этом состоит принципиальное отличие лихорадки от гипертермии, при которой организм перегревается из-за невозможности отвести лишнее тепло. Точка гомеостаза терморегуляции при лихорадке смещается под действием специфические веществ — пирогенов[4].
Температура тела у здоровых людей может варьироваться в достаточно широких пределах, в частности, у разных людей встречается температура ротовой полости от 33,2 до 38,7℃, в подмышечной впадине — от 35,5 до 37,0℃. Кроме того, температура тела колеблется в течение суток: в 5−6 часов утра она минимальна, в 17−18 часов — максимальна. Из-за такого большого разброса в качестве стандарта принято говорить о лихорадке в случае, когда в одни и те же сутки минимальная суточная температура тела больше 37,2℃, максимальная больше 37,7℃, и разница между ними 0,5℃ и выше. Также существенно соотношение температур в прямой кишке (самая высокая температура в теле), во рту и в подмышечной впадине (наиболее низкая из этих трёх). Если такое соотношение нарушено, например, температура во рту выше, чем в прямой кишке, это свидетельствует о лихорадке[5].
Лихорадка как часть воспалительного ответа организма на инфекцию носит защитный характер. Под воздействием умеренного повышения температуры усиливается иммунный ответ организма, одновременно снижается способность к размножению у бактерий и вирусов[6].
С помощью повышения температуры тела организм создаёт неблагоприятные условия для существования некоторых патогенов, преимущественно для бактерий. Например, возбудитель сифилиса Treponema pallidum хорошо себя чувствует и активно размножается при температуре 37℃, но при температуре 38,5℃ этой бактерии плохо, а при 39℃ и выше она погибает. Этот феномен использовал Юлиус Вагнер-Яурегг, когда в начале XX века предложил метод лечения сифилиса путём заражения больного малярией, оказавшийся настолько эффективным, что за это изобретение он получил Нобелевскую премию в 1927 году[7].
При вирусном заболевании лихорадка не может помочь организму: вирус размножается внутри клеток, используя компоненты клетки-хозяина, поэтому, когда от высокой температуры погибает вирус, погибает и клетка (белки вируса и клетки сворачиваются при одинаковой температуре)[8].
При повышенной температуре увеличивается проницаемость гематотканевых барьеров (наиболее известный из них — гематоэнцефалический). В результате, например, лекарства, поступившие в кровь, быстрее достигают тканей органов тела и быстрее начинают действовать. Также активнее работают механизмы иммунитета[8].
Инфекционная лихорадка в норме имеет временный характер, при повторной встрече с возбудителем заболевания организм справляется с ним без повышения температуры. В некоторых ситуациях лихорадка становится опасной для организма и может наносить повреждения мозгу, печени, почкам и другим органам[1]. При температуре около 40℃ и выше чрезмерно повышается скорость метаболизма и ускоряется потребление кислорода, усиливается потеря жидкости, создаётся повышенная нагрузка на сердце, что может быть опасно для хронически больных и маленьких детей[6].
Опасность высокой температуры в обществе преувеличена. При большинстве заболеваний температура не поднимается выше 39,5−40℃, что не грозит стойким расстройством здоровья. Наоборот, существует предположение о высокой частоте ОРВИ и аллергических заболеваний как результате слишком частого применения жаропонижающих средств. Практика бесконтрольного применения жаропонижающих лекарств опасна тем, что скрывает симптомы бактериальной инфекции, например, пневмонии[6]. Среди медиков выработана договорённость считать нормальным повышение температуры в течение не более трёх дней (суток). Если температура держится на уровне выше 38,5℃ более длительный срок и, особенно, если не снижается жаропонижающими препаратами, это повод обратиться к врачу для постановки или уточнения диагноза, проведения обследования и специального лечения[9].
- Запрос Пирогены перенаправляется сюда. На эту тему нужна отдельная статья.
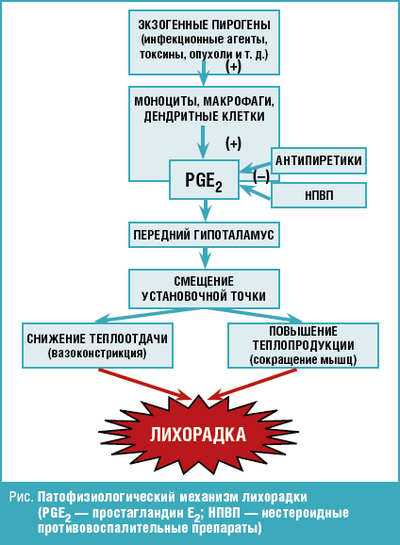
Пирогены — это вещества, которые, попадая в организм извне или образуясь внутри него, вызывают лихорадку. Экзогенные пирогены чаще всего представляют собой компоненты инфекционных возбудителей. Наиболее сильными из них являются капсульные термостабильные липополисахариды грамотрицательных бактерий. Экзогенные пирогены действуют опосредованно, через эндогенные пирогены, которые обеспечивают смещение установочной точки в центре терморегуляции гипоталамуса. Большинство эндогенных пирогенов имеет лейкоцитарное происхождение, это, например, интерлейкины 1 и 6, фактор некроза опухоли, интерфероны, макрофагальный воспалительный белок-1α, многие из которых кроме пирогенного (благодаря их способности индуцировать синтез простагландина) оказывают и ряд других важных эффектов. Источником эндогенных пирогенов являются в основном клетки иммунной системы (моноциты, макрофаги, Т- и В-лимфоциты), а также гранулоциты. Образование и выделение пирогенов этими клетками происходит при их действии следующих факторов: эндогенными пирогенами, воспалением любой этиологии, «пирогенными» стероидами и т. п.
Стадии лихорадки[править | править код]
В своём развитии лихорадка всегда проходит 3 стадии. На первой стадии температура повышается (stadia incrementi), на второй — удерживается некоторое время на повышенном уровне (stadia fastigi, или acme), а на третьей — снижается до исходной (stadia decrementi).
Подъём температуры связан с перестройкой терморегуляции таким образом, что теплопродукция начинает превышать теплоотдачу. Причём у взрослых людей наибольшее значение имеет именно ограничение теплоотдачи, а не увеличение теплопродукции. Это значительно экономнее для организма, так как не требует увеличения энергозатрат. Кроме того, данный механизм обеспечивает большую скорость разогревания тела. У новорождённых детей, наоборот, на первый план выходит повышение теплопродукции.
Ограничение теплоотдачи происходит за счёт сужения периферических сосудов и уменьшения притока в ткани тёплой крови. Наибольшее значение имеет спазм кожных сосудов и прекращения потоотделения под действием симпатической нервной системы. Кожа бледнеет, а её температура понижается, ограничивая теплоотдачу за счёт излучения. Уменьшение образования пота ограничивает потерю тепла через испарение.
Сокращение мышц волосяных луковиц приводит к взъерошиванию шерсти у животных, создавая дополнительную теплоизолирующую воздушную прослойку, а у человека проявляется феноменом «гусиной кожи».
Возникновение субъективного чувства озноба напрямую связано с уменьшением температуры кожи и раздражением кожных холодовых терморецепторов, сигнал с которых поступают в гипоталамус, который является интегративным центром терморегуляции. Далее гипоталамус сигнализирует о ситуации в кору, где и формируется соответствующее поведение: принятие соответствующей позы, укутывание. Снижением температуры кожи и объясняется мышечная дрожь, которая вызывается активацией центра дрожи, локализованного в среднем и продолговатом мозге.
За счёт активации обмена веществ в мышцах увеличивается теплопродукция (сократительный термогенез). Одновременно усиливается и несократительный термогенез в таких внутренних органах как мозг, печень, лёгкие.
Удержание температуры начинается по достижении установочной точки и может быть кратким (часы, дни) или длительным (недели). При этом теплопродукция и теплоотдача уравновешивают друг друга, и дальнейшего повышения температуры не происходит, терморегуляция происходит по механизмам, аналогичным норме. Кожные сосуды при этом расширяются, уходит бледность, и кожа становится горячей на ощупь, а дрожь и озноб исчезают. Человек при этом испытывает чувство жара. При этом сохраняются суточные колебания температуры, однако их амплитуда резко превышает нормальную.
В зависимости от выраженности подъёма температуры во вторую стадию лихорадку подразделяют на субфебрильную (до 38 °C), слабую (до 38,5 °C), умеренную (фебрильная) (до 39 °C), высокую (пиретическая) (до 41 °C) и чрезмерную (гиперпиретическая) (свыше 41 °C). Гиперпиретическая лихорадка опасна для жизни, особенно у детей.
Падение температуры может быть постепенным или резким. Стадия снижения температуры начинается после исчерпания запаса экзогенных пирогенов или прекращения образования эндогенных пирогенов под действием внутренних (естественных) или экзогенных (лекарственных) антипиретических факторов. После прекращения действия пирогенов на центр терморегуляции установочная точка опускается на нормальный уровень, и температура начинает восприниматься гипоталамусом как повышенная. Это приводит к расширению кожных сосудов и избыточное теперь для организма тепло выводится. Происходит обильное потоотделение, усиливается диурез и перспирация. Теплоотдача на данной стадии резко превышает теплопродукцию.
Типы лихорадок по характеру колебаний суточной температуры:
- Постоянная лихорадка (febris continua) — длительное устойчивое повышение температуры тела, суточные колебания не превышают 1 °C.
- Ремитирующая лихорадка (febris remittens) — значительные суточные колебания температуры тела в пределах 1,5—2°С. Но при этом температура не снижается до нормальных цифр.
- Перемежающаяся, или интермиттирующая лихорадка (febris intermittis), — характеризуется быстрым, значительным повышением температуры, которое держится несколько часов, а затем сменяется быстрым её падением до нормальных значений (например, при малярии).
- Гектическая, или изнуряющая лихорадка (febris hectica), — суточные колебания достигают 3—5°С, при этом подъёмы температуры с быстрым спадом могут повторяться несколько раз в течение суток.
- Извращённая лихорадка (febris inversa) — для неё характерно изменение суточного ритма с более высокими подъёмами температуры по утрам.
- Неправильная лихорадка (febris athypica) — для неё характерны колебания температуры в течение суток без определённой закономерности.
- Возвратная лихорадка (febris recurrens) — характеризуется чередованием периодов повышения температуры с периодами нормальной температуры, которые длятся несколько суток (например, при возвратном тифе).
Лихорадка является постоянным симптомом почти всех острых инфекционных заболеваний и некоторых хронических в период обострения, причём в этих случаях возбудитель часто присутствует в крови (бактериемия) или даже размножается в ней (сепсис, септикопиемия). Поэтому этиологически лихорадка может быть установлена выделением возбудителя из крови (гемокультура) так же, как из первичного очага локализации. Более сложно определить этиологию лихорадки при заболеваниях, вызванных условно-патогенными микробами, особенно тогда, когда первичный очаг локализации возбудителя «замаскирован». В этих случаях, наряду с исследованием крови на широкий спектр возбудителей, исследуют мочу, желчь, мокроту и промывные воды бронхов, слизь из носа, глотки, носовых пазух, содержимое шейки матки и др. Также часты случаи лихорадки неинфекционного генеза (опухолевые заболевания, гемолитические анемии…)
Педиатрия[править | править код]
Показатели жизненно важных функций на фоне показателей температуры дают важную диагностическую информацию. Тахикардия, диспропорциональная повышению температуры, возможно, связана с гипогедрией или сепсисом. Тахипноэ, которая чаще является признаком инфекции дыхательных путей, также происходит как ответ на метаболический ацидоз на фоне сепсиса или шока. Детям с температурой выше 39,0 °C рекомендовано делать анализ мочи, особенно девочкам младше 2 лет. Если имеются значительные респираторные симптомы и в результате аускультации подозрения на пневмонию, рекомендовано делать Рентгенографию грудной клетки. При температуре выше 39,5 °C и уровне лейкоцитов выше 20000 μL (20⋅109/л) радиографию грудной клетки делают для выявления скрытой пневмонии (occult pneumonias)[10].
Инфекционные причины лихорадки у детей:
- Верхние дыхательные пути
- Легочные
- Полость рта
- Желудочно-кишечный тракт
- Мочеполовая система
- Скелетно-мышечный
- Центральная нервная система
- Другие
При чрезмерном повышении температуры применяется симптоматическое лечение, снижающее температуру тела. При этом из-за разного течения разных болезней нет строгого критерия о температуре, при которой нужно её снижать. Например, ощущения больного с температурой 37,8℃ при бактериальном менингите и при ОРВИ отличаются очень сильно. Современный подход заключается в назначении жаропонижающих средств, исходя из самочувствия больного — чаще всего, но не всегда, при повышении температуры выше 38,5℃[11].
Есть два основных подхода к борьбе с лихорадкой: физическое охлаждение и применение жаропонижающих[12].
Физическое охлаждение[править | править код]
Первый по времени возникновения и показаниям к применению способ для снижения температуры тела — физическое охлаждение. На проекции магистральных сосудов и на лоб накладываются холодные компрессы, также используется обтирание влажной губкой или тканью комнатной температуры. Если это не помогает, на проекции магистральных сосудов накладывается пузырь со льдом или завёрнутый в ткань лёд. Физическое охлаждение особенно важно для людей с парадоксальной реакцией на жаропонижающие лекарственные средства (им они противопоказаны)[12].
Также помогают обильное питье, без которого невозможно нормальное потоотделение, и обеспечение оптимальных условий окружающей среды — прохладного влажного воздуха (при нагревании прохладного воздуха во время вдоха телом будет теряться излишнее тепло)[13].
В обществе циркулируют мифы о необходимости обеспечить высокое потоотделение при лихорадке, для чего больного укутывают. Немедикаментозные методы снижения температуры должны быть основаны на распределении тепловых потерь организма: 3% тепла уходит через контакт с предметами (например, на нагрев постельного белья), 15% — в воздух через конвекцию, 22% теряется на испарение пота. Самый существенный вклад в охлаждение организма вносит тепловое (инфракрасное) излучение — на него приходится 60% тепловых потерь. Поэтому для снижения температуры тела нужно оставлять как можно большую часть поверхности кожи непокрытой, то есть укутываться нельзя[14].
Жаропонижающие препараты[править | править код]
Второй способ борьбы с лихорадкой — применение жаропонижающих препаратов (некоторые анальгетики и все нестероидные противовоспалительные препараты).
Первое известное жаропонижающое средство — отвар ивовой коры, в которой имеется значительное количество салицилатов. Салицилаты присутствуют также в малине, но в меньшем количестве. С 1897 года стал использоваться аспирин (ацетилсалициловая кислота), с 1886 года — ацетанилид, с 1893 — фенацетин, позднее — парацетамол (ацетаминофен), ибупрофен и нимесулид. Ацетанилид и фенацетин более не используются (заменены парацетамолом, который является метаболитом обоих, у него меньше выражены побочные эффекты)[12].
Каждый из препаратов имеет побочные действия и ограничения к применению. Для кратковременного применения (3−4 дня), согласно позиции ВОЗ,наиболее безопасным является ибупрофен, и он рекомендован ВОЗ для снижения температуры у детей. Парацетамол в этих рекомендациях стоит на втором месте (с меньшим приоритетом)[12].
Для контроля температуры у детей применяют ибупрофен (рекомендован ВОЗ[12]) и ацетаминофен (парацетамол). Для избежания ошибок в дозировке не рекомендовано применять эти препараты одновременно. Аспирин не рекомендован для снижения температуры в связи с риском синдрома Рея[13]. Максимальная суточная доза парацетамола для детей не более 3 грамм, для взрослых — 4 г[12].
- ↑ 1 2 Водовозов, 2019, 01:49−03:36.
- ↑ 1 2 3 4 5 Водовозов, 2019, начиная с 03:44.
- ↑ Водовозов, 2019, 35:37−35:56.
- ↑ Водовозов, 2019, 19:33–21:48.
- ↑ Водовозов, 2019, начиная с 16:15.
- ↑ 1 2 3 Таточенко, 2004, с. 71.
- ↑ Водовозов, 2019, 28:55−31:00.
- ↑ 1 2 Водовозов, 2019, 28:55−35:56.
- ↑ Водовозов, 2019, 36:33−37:06.
- ↑ Berkowitz, 2014, p. 336.
- ↑ Водовозов, 54:57−55:47.
- ↑ 1 2 3 4 5 6 Водовозов, начиная с 59:26.
- ↑ 1 2 Berkowitz, 2014, p. 335.
- ↑ Водовозов, 26:55−29:00.
- Berkowitz’s Pediatrics : A Primary Care Approach : [англ.] / Editor Carol D. Berkowitz (MD, FAAP). — 5th ed. — American Academy of Pediatrics, 2014. — 1150 p. — ISBN 978-1610023726.
- Rhoades, R. Clinical focus : pathogenesis of fever // Human physiology : [англ.] / R. Rhoades, R. Pflanzer. — 3rd ed. — Сh. 27. : Regulation of body temperature. — P. 820. — 1150 p. — ISBN 0-03-005159-2.
- Патогенез лихорадки, механизм действия антипиретиков // Рациональное применение жаропонижающих средств у детей : Пособие для врачей : Утв.: Предс. Cекции по педиатрии Уч. совета МЗ РФ проф. Балева Л. С., протокол №4 от 09.10.2000 / Министерство Здравоохранения РФ, Российская Ассоциация Педиатрических Научных Центров, Московский Научно-исследовательский Институт Педиатирии и Детской Хирургии. — М., 2003.
- Таточенко, В. К. Использование жаропонижающих средств у детей // Вопросы современной педиатрии : журн. — 2004. — Т. 3, № 5. — С. 70–73.
Повышение температуры тела, причины и лечение
Существует пять видов температуры тела:
- нормальная — держится в пределах 35-37 градусов;
- субфебрильная — повышенная до 38 градусов;
- фебрильная — высокая до 39 градусов;
- пиретическая — высокая до 41 градуса;
- гиперпиретическая — выше 41 градуса.
Субфебрильная температура тела
Симптом характеризуется температурой 38 градусов или ниже, обычно присутствует при простудах, воспалениях, пневмонии, патологиях печени, почек, щитовидной железы, сердца и сосудов. Субферильность не вызывает опасений, если самостоятельно проходит через 1-3 дня. Более длительная стойкость требует обращения в клинику для анализов и, в случае необходимости, лечения.
Фебрильная температура тела
Температурный режим в пределах 38-39°. Обычно возникает вследствие вирусов, ранений, повреждений целостности мягких тканей, суставов, костно-мышечной структуры. У детей до 1 года может проявляться как реакция на прорезывание зубов или ослабление иммунитета. Стойкость фебрильного состояния вредит дыханию, обмену веществ и работе таких систем организма, как эндокринная, пищеварительная, сердечно-сосудистая, мочеполовая.
Пиретическая температура тела
Состояние 39-41° обусловлено пирогенами — это инфекции и бактерии, провоцирующие развитие лихорадки. Лихорадка проявляется в виде озноба или жара, а также имеет признаки:
- спазмы микрососудов кожи;
- сниженное потоотделение;
- бледность кожных покровов;
- раздражение холодовых теплорецепторов;
- мышечные спазмы;
- увеличение теплопродукции.
Гиперпиретическая температура тела
Медицинское название состояния — гиперпирексия. Опасное для жизни повышение температуры тела свыше 41 градуса. Наиболее часто сигнализирует о развитии внутричерепного кровоизлияния, заражения крови, у детей — о кори и энтеровирусах. Основные симптомы — спазмы подкожных сосудов, горячка, иногда бред. Требуется незамедлительное вмешательство, чтобы сбить температуру — ее стойкость грозит сворачиванием крови, особенно в области подмышек, паха и шеи.
Температура тела — Википедия
Температура тела — комплексный показатель теплового состояния организма животных, включая человека. Является одним из основных и старейших биомаркеров.
Животные, способные сохранять свою температуру в узких пределах независимо от температуры внешней среды, называются теплокровными, или гомойотермными. К теплокровным животным относятся млекопитающие и птицы. Животные, лишённые такой способности, называются холоднокровными, или пойкилотермными. Поддержание температуры тела организмом называется терморегуляцией.
У холоднокровных животных температура тела мало отличается от температуры окружающей среды, и только при интенсивной мышечной деятельности у некоторых видов она может значительно превышать окружающую температуру.
Температуру тела измеряют максимальным термометром обычно в аксиллярной (подмышечной) области, в прямой кишке, во рту или в наружном слуховом проходе, определяя интенсивность ИК-излучения от барабанной перепонки. Для этого исходное показание максимального термометра должно быть заведомо ниже измеряемой температуры.
Температура тела каждого человека в течение дня колеблется в небольших пределах, оставаясь в диапазоне от 35,5 до 37,2 °C[1] для здорового человека. Уровень температуры ниже 35 °C указывает на наличие серьёзного заболевания. Жертвы переохлаждения впадают в ступор, если температура их тела снижается до отметки 32,2 °C, большинство теряют сознание при 29,5 °C и погибают при температуре ниже 26,5 °C. Рекорд выживания в условиях переохлаждения составляет 16 °C[1], а при экспериментальных исследованиях — 8,8 °C. На температуру влияют пол и возраст. У девочек температура тела стабилизируется в 13—14 лет, а у мальчиков — примерно в 18 лет. Средняя температура тела мужчин примерно на 0,5—0,7 °C ниже, чем у женщин[1].
Температурные различия между внутренними органами достигают нескольких десятых градуса. Разница между температурой внутренних органов, мышц и кожи может составлять до 5—10 °C, что затрудняет определение средней температуры тела, необходимой для определения термического состояния организма в целом.
Зависимость температуры от места измерения[править | править код]
Норма температуры зависит от места её измерения. Типичные результаты измерения температуры здорового человека следующие:
- температура в анусе (ректально), влагалище или ухе: 37,5 °C;
- температура во рту (орально): 37,0 °C;
- температура в подмышечной впадине (аксиллярно): 36,6 °C.
Физиологические колебания температуры[править | править код]
Изменение температуры тела в течение сутокИзвестны физиологические колебания температуры тела в течение суток — суточный ритм: разница между ранне-утренней и вечерней температурой достигает 0,5—1,0 °C. Следуя суточному ритму, наиболее низкая температура тела отмечается утром, около 5 часов, а максимальное значение достигается вечером. Как и многие другие биоритмы, температура следует суточному циклу Солнца, а не уровню нашей активности. Люди, работающие ночью и спящие днём, демонстрируют тот же цикл изменения температуры, что и остальные.
Температура тела контролируется гормонами щитовидной железы и гипоталамусом. Нервные клетки гипоталамуса имеют рецепторы, которые напрямую реагируют на температуру тела увеличением или уменьшением секреции ТТГ, который, в свою очередь, регулирует активность щитовидной железы, гормоны которой (Т3 и Т4) отвечают за интенсивность метаболизма. В меньшей степени в регуляции температуры участвует гормон эстрадиол (основную роль играет в терморегуляции у женщин во время менструального цикла), повышение его уровня ведёт к снижению базальной температуры.
Многие заболевания эндокринной системы и опухоли головного мозга, затрагивающие область гипоталамуса, вызывают выраженные и, часто, устойчивые нарушения терморегуляции. Например, тиреотоксический криз (сопровождающийся резким выбросом гормонов Т3 и Т4 в кровь) приводит к резкому подъёму температуры тела, нередко превышающей критическую отметку и вызывающей смерть пациента.
Понижение (гипотермия) или повышение (гипертермия) температуры тела на несколько градусов нарушает процессы жизнедеятельности и может привести к охлаждению или перегреванию организма и даже к его гибели. При многих заболеваниях температура тела повышается до определённых пределов и регулируется организмом на новом уровне, например при лихорадке или простуде.
Температура способна подниматься в результате стресса, страха, ночных кошмаров, при интенсивной умственной работе, сексе, инфекции.
Интересные факты[править | править код]
- Нормальная температура человеческого тела близка к той, при которой вода (составляющая значительную часть человеческого тела) имеет наименьшую теплоёмкость.
- Температура тела может повышаться по разным причинам. Например, микробы при попадании в организм выделяют токсины (яды), являющиеся белковыми веществами, чужеродный белок вызывает реакцию в организме, влияющую на выработку специфических веществ, которые действуют на температурный центр мозга, что, в свою очередь, изменяет температуру в сторону её повышения[источник не указан 3073 дня].
- Психосоматический скачок температуры тела является весьма распространённым явлением. Человек убеждает себя, что температура тела растёт, и через какое-то время температура тела действительно завышается. Известны и случаи обратного эффекта[источник не указан 3283 дня].
- Самая низкая в мире температура тела 14,2 °C зафиксирована 23 февраля 1994 года у 2-летней канадской девочки, проведшей 6 часов на морозе[2].
- Бартон А. и Эдхолм О., Человек в условиях холода, пер. с англ., М., 1957
- Проссер Л., Браун Ф., Сравнительная физиология животных, пер. с англ., М., 1967
- Hensel Н., Neural processes in thermoregulation, «Physiological Reviews», 1973, v. 5-3, № 4.
- Огирко И. В. Рациональное распределение температуры по поверхности термочувствительного тела … стр. 332 // Инженерно-физический журнал Том 47, Номер 2 (Август, 1984)
Повышение температуры при
Температура 38 без симптомов


Причины появления температуры 38
Повышение температуры до 38°С может быть индикатором наличия многих естественных и патологических процессов в организме. При отсутствии каких-либо других симптомов и удовлетворительном самочувствии температура может снизиться самостоятельно.
Необходимо понимать, что повышение температуры является отражением процессов, происходящих в организме и служить защитной реакцией иммунной системы в ответ на внешние раздражители.
При отсутствии каких-либо симптомов повышение температуры может быть обусловлено воздействием внешних факторов. Повышение температуры до 38°С и выше может быть связано c:
- Перегревом на солнце;
- Приемом алкоголя
- Интенсивными физическими упражнениями;
- Стрессом;
- Вегетососудистой дистонией;
- Приемом некоторых лекарственных средств;
Температура при перегревании организма связана с длительным нахождением на солнце в душном непроветриваемом помещении. При этом возникает нарушение теплового баланса, так как в таких условиях естественная теплоотдача затруднена.
У лиц с вегетососудистой дистонией может возникать кратковременное повышение температуры
У женщин повышение температуры иногда может быть связано с месячными и периодом овуляции. При отсутствии каких-либо других признаков заболеваний температура снизится сама и предпринимать ничего не нужно.
Однако, в некоторых случаях подъем температуры до 38°С при отсутствии других симптомов может быть связан с инфекцией, отравлением или простудой. В этом случае другие признаки заболевания еще не успели дать о себе знать, как например, во время инкубационного периода инфекционных заболеваний.
Повышение температуры до 38°C без симптомов может быть обусловлено и более серьезными причинами, такими как:
- Аутоиммунные заболевания;
- Авитаминоз;
- Нарушение терморегуляции;
- Контакт с раздражающим веществом.
Повышение температуры организма связано с контактом с раздражителем или инородным агентом, с которым пытается справиться иммунная система. Повышение температуры без симптомов может сигнализировать о развитии более тяжелых заболеваний у взрослых, и являться при этом основным симптомом. К таким заболеваниям относятся:
- Туберкулез;
- Анемия;
- Малярия;
- Брюшной тиф;
- Злокачественные новообразования;
- ВИЧ;
- Гепатит;
- Пиелонефрит и др;
- Прием лекарственных препаратов.
Если не принимать каких-либо мер в этих случаях температура может держаться достаточно долго.
Повышение температуры при анемии часто встречается у беременных женщин в особенности, если будущая мама курит, занимается тяжелым физическим трудом, беременность многоплодная, мама относится к часто рожавшим.
Как сбить температуру 38 ребенку
Что делать если температура 38°С у ребенка, а другие симптомы отсутствуют? Врачи не рекомендуют прием жаропонижающих с первого же дня, если ребенок переносит температуру относительно хорошо, так как это может снизить естественные защитные силы организма и увеличить длительность заболевания.
Для облегчения состояния ребенка рекомендован постельный режим обильный прием жидкости в виде:
- зеленого чая;
- морса;
- компота;
- молока c медом;
- минеральной воды без газа.
При наличии у ребенка каких-либо сопутствующих хронических заболеваний, или если ребенок тяжело переносит повышенную температуру, то рекомендовано ее сбивать. Снизить температуру ребенку можно с помощью детского парацетамола, который доступен в таблетках, сиропе и ректальных свечах.
Дозу парацетамола необходимо рассчитывать исходя из веса ребенка. Она должна составлять 10 мг на 1 кг веса тела. При приеме суспензии и сиропа необходимо учитывать, что в 5 мл препарата содержится 120 мг активного вещества. Перед применением парацетамола необходимо обязательно ознакомиться с инструкцией препарата.
Если же состояние ребенка позволяет, то можно воздержаться от приема жаропонижающих препаратов в течение 1-1,5 дня. В случае если температура держится дольше этого срока рекомендуется обратиться к врачу. При наличии также и других симптомов, например, боли в горле, кашле при температуре 38 ° С необходимо вызвать врача, который установит правильный диагноз и назначит лечение.
Постоянно повышенная температура

Постоянно повышенная температура также носит название гипертермии. Является чрезмерной реакцией организма на внутренние процессы. Отмечается при патологиях в любой системе или части тела. Если не спадает длительный период, то указывает на серьезные неполадки в организме.
Повышенная температура бывает трех типов:
- низкого уровня – от 37,2 до 38 градусов
- среднего уровня – от 38 до 40 градусов
- высокого уровня – от 40 градусов и более.
Нормальным считается колебание от 36,6 до 37,2 градуса. Свыше 42,2 градуса обычно вызывает утрату сознания, а если удерживается на высоком уровне продолжительный период, то провоцирует повреждение мозга. По длительности течения повышенная температура делится на:
- рецидивную
- постоянную
- временную
- перемежающуюся.
Причины постоянно повышенной температуры
Чаще всего гипертермия вызывает озноб, лихорадку, ломоту в теле, увеличенное потоотделение, некомфортное самочувствие. Может не сопровождаться головной болью. Среди возможных причин постоянно высокой температуры отмечаются:
- расстройство иммунной системы
- воспалительные процессы
- опухоли
- нарушение терморегуляции
- прием лекарственных препаратов
- некоторые процедуры
- хронические инфекции
- глистные инвазии
- неврозы
- синдром хронической усталости
- гиперфункция щитовидки
- аутоиммунные заболевания
- ревматические болезни и проч.
Иммунные расстройства
При подобных дисфункциях наблюдается низкая гипертермия – в пределах 37,2-38 градусов. Время от времени могут быть перепады и среднего уровня. Наряду с типичными проявлениями (утрата массы тела, высокая утомляемость), также возникает повышенная потливость в ночное время.
Воспалительные процессы
Скачок температуры может быть внезапным (при токсическом шоке) или постепенным (при пневмонии микроплазменной). По степени проявления гипертермия в данном случае способна быть высокой или низкой. Если температура увеличивается на фоне учащенного сердцебиения (тахикардии), спутанности сознания и одышки, это может свидетельствовать об очень опасном синдроме – септическом шоке. Он возникает при грамотрицательной бактериемии и перитоните.
Опухоли
При первичных онкологических опухолях (а также метастазах) зачастую отмечаются затяжные периоды довольно высокой температуры тела. Они имеют различные свойства. При острой лейкемии, например, возникает низкая гипертермия медленного прогрессирования. Сопровождается кровотечениями и бледностью кожных покровов. Однако в определенных случаях (при этом же заболевании) высокая температура, наоборот, дает резкий скачок.
Нарушение терморегуляции
Оно сопровождается внезапным ростом температуры вплоть до 41,7 градуса. Как правило, отмечается при таких опасных недугах, как злокачественная гипертермия, тиреотоксический криз, инсульт, а также поражение ЦНС (центральной нервной системы). Повышенная температура (низкого и среднего уровня) дополняется увеличенным выделением пота.
Прием лекарственных препаратов
В данной ситуации постоянно повышенная температура обусловлена чувствительностью к антибиотикам пенициллинового ряда, сульфаниламидам, противогрибковым средствам и некоторым другим лекарствам. Также она появляется при химиотерапии и приеме медикаментов, которые провоцируют сильное выделение пота.
Процедуры
Постоянная гипертермия перемежающегося характера отмечается в ходе послеоперационной реабилитации. Обычно она продолжается почти весь период восстановления организма. Провоцируется вмешательством в естественную структуру организма и является его защитной реакцией на проведенные манипуляции (резекция ткани, наложение швов и проч.). Постоянно высокая температура тела также вызывается радиологическим обследованием с применением контрастных сред.
Хронические инфекции
Протекающие скрыто инфекции способны давать длительную и устойчивую гипертермию. Как правило, повышенная температура провоцируется вирусами гепатита нескольких форм (TTV, E, B, D, C, G), сальмонеллой, боррелией, токсоплазмой, микоплазмами, хламидиями, вирусом герпеса (6, 2 и 1), Эпштейна-Барра, цитомегаловирусом, стрептококками и проч. Она очень устойчива при хронических процессах в носовых пазухах, миндалинах и в глотке.
Глистные инвазии
Они тоже дают высокую температуру, которая удерживается на протяжении долгого периода. Причем в анализах кала паразиты могут отсутствовать. Более точные данные получают методом сдачи крови на установление антител к гельминтам. Повышенная температура носит стойкий характер и способна давать резкий скачок при массовой интоксикации организма продуктами жизнедеятельности паразитов.
Синдром хронической усталости
Это – одно из самых распространенных состояний современного человека. И в то же время синдром с наиболее длительной стойкой гипертермией. Сопровождается нервным истощением, депрессией, мышечной и суставной болью, быстрым утомлением.
Гиперфункция щитовидки
Если щитовидная железа начинает слишком интенсивно работать или воспалена, она тоже провоцирует рост температуры на достаточно длительный период. При этом характерные симптомы дисфункции железы могут отсутствовать. Болезни выявляют лишь лабораторные анализы крови.
Аутоиммунные заболевания
В данном случае увеличение температуры тела, которое невозможно сбить долгое время, обуславливается атакой иммунной системы на ткани организма. Возникают немотивированная слабость, потеря веса и некоторые другие симптомы.
Неврозы
Они – частая причина постоянно повышенной температуры. Связаны с дисфункцией головного мозга. Точнее – гипоталамуса, который является главным температурным регулятором. Также возникают в результате вегето-сосудистой дистонии (как одного из факторов нервных состояний).
Ревматические болезни
Эти заболевания довольно часто сопровождаются немотивированной, на первый взгляд, высокой температурой. Отмечаются при большом ряде недугов ревматического характера. Самое проблематичное среди них – красная волчанка.
Не откладывайте, запишитесь на прием к терапевту прямо сейчас.
Повышение температуры тела причины, способы диагностики и лечения
Повышение температуры тела — самый знакомый и распространенный симптом различных заболеваний и физиологических расстройств в организме. Норма температуры — 36,6 градусов, она поднимается, когда организм подает сигнал о появлении инфекции, вируса или воспаления. Симптом можно рассматривать с двух сторон — с одной стороны, он говорит о способности иммунитета бороться с раздражителями, с другой — сообщает о нарушениях нормальной жизнедеятельности внутренних органов и тканей тела. Чтобы правильно подобрать лечебные меры, необходимо знать причины и симптомы повышения температуры тела, а также возможные осложнения и последствия.
Содержание статьи
Причины повышения температуры тела
В зависимости от причины симптома определяется необходимость лечения. Некоторые проявления высокой температуры не требуют медицинского вмешательства, другие следует лечить. Неопасные причины симптома, которые проходят самостоятельно:
- вечернее время суток. На протяжении дня человеку свойственны температурные перепады, и ближе к ночи градусник может показать на 0,5-1 градусов выше нормы;
- эмоциональные и физические нагрузки. Яркие эмоции, танцы, спортивные упражнения усиливают кровообращение, которое увеличивает теплообмен;
- период овуляции у женщин. Перед началом менструального цикла в организме женщин происходят гормональные всплески, которые отражаются на терморегуляции тела;
- тепловые нагрузки. Температура 37 градусов и выше возникает после приема ванны или бани, загара или употребления горячих напитков.
Причины, которые могут вызвать осложнения:
- острые и хронические инфекции;
- вирусные болезни, грипп, ОРВИ;
- аутоимунные заболевания;
- железодефицитная анемия;
- синдром послевирусной астении;
- Воспалительные процессы, отеки;
- психосоматические расстройства;
- наличие новообразований;
- болезни дыхательной системы;
- вегето-сосудистая дистония;
- воспаления органов малого таза;
- нарушения функций щитовидки;
- повреждения суставов и мышц;
- лекарственная лихорадка;
- токсоплазмоз, глисты;
- туберкулез легких;
- вирусные гепатиты;
- заболевания крови;
- заболевания почек;
- хронические болезни сердца;
- интоксикация;
- абсцесс внутренних органов;
- кишечная палочка;
- аллергические реакции;
- венерические болезни;
- патологии мочевыводящих путей;
- послеоперационное инфицирование;
- заболевания пищевода и желудка;
- болезни, передающиеся половым путем.
Типы повышения температуры тела
Существует пять видов температуры тела:
- нормальная — держится в пределах 35-37 градусов;
- субфебрильная — повышенная до 38 градусов;
- фебрильная — высокая до 39 градусов;
- пиретическая — высокая до 41 градуса;
- гиперпиретическая — выше 41 градуса.
Субфебрильная температура тела
Симптом характеризуется температурой 38 градусов или ниже, обычно присутствует при простудах, воспалениях, пневмонии, патологиях печени, почек, щитовидной железы, сердца и сосудов. Субферильность не вызывает опасений, если самостоятельно проходит через 1-3 дня. Более длительная стойкость требует обращения в клинику для анализов и, в случае необходимости, лечения.
Фебрильная температура тела
Температурный режим в пределах 38-39°. Обычно возникает вследствие вирусов, ранений, повреждений целостности мягких тканей, суставов, костно-мышечной структуры. У детей до 1 года может проявляться как реакция на прорезывание зубов или ослабление иммунитета. Стойкость фебрильного состояния вредит дыханию, обмену веществ и работе таких систем организма, как эндокринная, пищеварительная, сердечно-сосудистая, мочеполовая.
Пиретическая температура тела
Состояние 39-41° обусловлено пирогенами — это инфекции и бактерии, провоцирующие развитие лихорадки. Лихорадка проявляется в виде озноба или жара, а также имеет признаки:
- спазмы микрососудов кожи;
- сниженное потоотделение;
- бледность кожных покровов;
- раздражение холодовых теплорецепторов;
- мышечные спазмы;
- увеличение теплопродукции.
Гиперпиретическая температура тела
Медицинское название состояния — гиперпирексия. Опасное для жизни повышение температуры тела свыше 41 градуса. Наиболее часто сигнализирует о развитии внутричерепного кровоизлияния, заражения крови, у детей — о кори и энтеровирусах. Основные симптомы — спазмы подкожных сосудов, горячка, иногда бред. Требуется незамедлительное вмешательство, чтобы сбить температуру — ее стойкость грозит сворачиванием крови, особенно в области подмышек, паха и шеи.
Методы диагностики
В домашних условиях невозможно точно определить причину симптома и тем более поставить диагноз. В клинике ЦМРТ можно пройти все необходимые обследования и узнать, как эффективно и быстро вылечить высокую температуру. Диагностика начинается с осмотра, потом терапевт (или педиатр для детей) дает направление на общие анализы — крови (на гемоглобин, лейкоциты, эритроциты), мочи (на белок и лейкоциты), флюорографию.
По результатам общих анализов врач-терапевт определяет, что делать дальше — выписать лечебный курс или отправить к профильному специалисту. Дополнительными методами диагностики служат биохимия кровяных тел, магнитная и компьютерная томография, ЭКГ, УЗИ, рентген, биопсия.
Почему повышается температура тела
Температура тела повышалась у каждого, но для простого человека не понятно зачем это надо нашему организму. Да, именно, это необходимо нашему организму для борьбы с инфекцией. В нашем мозге есть много чего интересного, и там же находиться центр терморегуляции, который и отвечает за поддержание постоянной температуры тела нашим организмом. Уж так вот получилось, что мы теплокровные млекопитающие и на поддержание постоянной температуры тела у нас уходит ежедневно почти 50% потребляемых калорий с пищей.
Теперь немного о том, для чего нужно организму иногда повышать температуру тела.
Повышение температуры тела — это сложный физиологический процесс, который запускается в ответ на проникновение в организм инфекционных агентов. Но не просто проникновение, так как их тысячи проникают каждую минуту и успешно уничтожаются иммунной системой. Проникновение микробов или вирусов должно сопровождаться их закреплением, активным размножением и выделением экзогенных (поступивших из вне) пирогенов, тогда защитные силы организма дают сигнал о повышении температуры тела.
Важность этого процесса состоит в том, что повышенная температура — это создание неблагоприятных условий для размножения бактерий и вирусов, а также мощный раздражитель выхода интерферона, усиление активности лимфоцитов и фагоцитоза, и других защитных агентов. При повышенной температуре замедляется рост опухолей.
Но почему многие люди считают температуру главным врагом в период заболевания и так упорно борются с ней.
Во-первых, дело в непонимании самого механизма заболевания, а также во мнимом облегчении при сбитии температуры.
Во-вторых, страх подъема температуры тела до очень высоких цифр, что в действительности уже вредит нашему организму. Но опасен подъем лишь выше 39 С° по Цельсию.
В-третьих, по каким-то соображениям, у многих выработалось мнение, что если есть температура, то человек болен, если сбить ее, то значит уже не болен. Я не шучу многие реально так думают.
Ну и наконец теперь что делать если повысилась температура тела?
Если вы простудились, заболели гриппом, ангиной, обострился хронический тонзиллит или любой другой инфекцией не стоит торопиться со сбитием температуры тела если она не превышает 38,5 С° по Цельсию. Не лишайте организм важной защитной реакции. Лучше даже помогать организму в таком деле: укрыться теплым одеялом для уменьшения теплоотдачи. Да, конечно, при тяжелых инфекциях (малярия, пневмония и др.), когда температура зашкаливает за 39 — 40 градусов сбивать ее нужно обязательно во избежание главного осложнения — отека мозга, от которого так часто умирают при гриппе.Смотрите видео о повышенной температуре тела:
[framed_box bgColor=»#E8FFE0″]
Температура может повышаться не только при инфекционных заболеваниях, но и при других болезнях, не связанных с бактериями и вирусами.
- При тиреотоксикоза часто бывает повышение температуры и усилением основного обмена веществ.
- Лихорадка может часто сопровождать опухоль коры надпочечников – феохромоцитому.
- Еще одна причина лихорадки, не связанной с инфекции это черепно-мозговой травме.
Кроме всего этого имейте ввиду, что методов измерения температуры несколько, видов термометров для этих целей сейчас тоже уже много. Вышеперечисленные цифры соответствуют для самого старого метода измерения — это в подмышечной впадине.
Почему повышается температура тела при инфекциях
Температура тела повышалась у каждого, но для простого человека не понятно зачем это надо нашему организму. Да, именно, это необходимо нашему организму для борьбы с инфекцией. В нашем мозге есть много чего интересного, и там же находиться центр терморегуляции, который и отвечает за поддержание постоянной температуры тела нашим организмом. Уж так вот получилось, что мы теплокровные млекопитающие и на поддержание постоянной температуры тела у нас уходит ежедневно почти 50% потребляемых калорий с пищей.
Теперь немного о том, для чего нужно организму иногда повышать температуру тела.
Повышение температуры тела — это сложный физиологический процесс, который запускается в ответ на проникновение в организм инфекционных агентов. Но не просто проникновение, так как их тысячи проникают каждую минуту и успешно уничтожаются иммунной системой. Проникновение микробов или вирусов должно сопровождаться их закреплением, активным размножением и выделением экзогенных (поступивших из вне) пирогенов, тогда защитные силы организма дают сигнал о повышении температуры тела.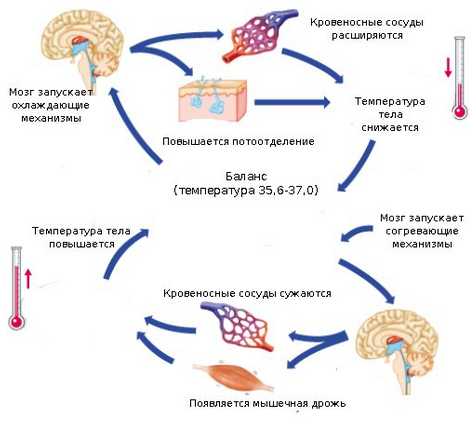
Важность этого процесса состоит в том, что повышенная температура — это создание неблагоприятных условий для размножения бактерий и вирусов, а также мощный раздражитель выхода интерферона, усиление активности лимфоцитов и фагоцитоза, и других защитных агентов. При повышенной температуре замедляется рост опухолей.
[framed_box bgColor=»#FBFFD8″]
Но почему многие люди считают температуру главным врагом в период заболевания и так упорно борются с ней.
Во-первых, дело в непонимании самого механизма заболевания, а также во мнимом облегчении при сбитии температуры.
Во-вторых, страх подъема температуры тела до очень высоких цифр, что в действительности уже вредит нашему организму. Но опасен подъем лишь выше 39 С° по Цельсию.
В-третьих, по каким-то соображениям, у многих выработалось мнение, что если есть температура, то человек болен, если сбить ее, то значит уже не болен. Я не шучу многие реально так думают.
[/framed_box]
Ну и наконец теперь что делать если повысилась температура тела?
 Если вы простудились, заболели гриппом, ангиной, обострился хронический тонзиллит или любой другой инфекцией не стоит торопиться со сбитием температуры тела если она не превышает 38,5 С° по Цельсию. Не лишайте организм важной защитной реакции. Лучше даже помогать организму в таком деле: укрыться теплым одеялом для уменьшения теплоотдачи. Да, конечно, при тяжелых инфекциях (малярия, пневмония и др.), когда температура зашкаливает за 39 — 40 градусов сбивать ее нужно обязательно во избежание главного осложнения — отека мозга, от которого так часто умирают при гриппе.
Если вы простудились, заболели гриппом, ангиной, обострился хронический тонзиллит или любой другой инфекцией не стоит торопиться со сбитием температуры тела если она не превышает 38,5 С° по Цельсию. Не лишайте организм важной защитной реакции. Лучше даже помогать организму в таком деле: укрыться теплым одеялом для уменьшения теплоотдачи. Да, конечно, при тяжелых инфекциях (малярия, пневмония и др.), когда температура зашкаливает за 39 — 40 градусов сбивать ее нужно обязательно во избежание главного осложнения — отека мозга, от которого так часто умирают при гриппе.
Смотрите видео о повышенной температуре тела:
[framed_box bgColor=»#E8FFE0″]
Температура может повышаться не только при инфекционных заболеваниях, но и при других болезнях, не связанных с бактериями и вирусами.
- При тиреотоксикоза часто бывает повышение температуры и усилением основного обмена веществ.
- Лихорадка может часто сопровождать опухоль коры надпочечников – феохромоцитому.
- Еще одна причина лихорадки, не связанной с инфекции это черепно-мозговой травме.
Кроме всего этого имейте ввиду, что методов измерения температуры несколько, видов термометров для этих целей сейчас тоже уже много. Вышеперечисленные цифры соответствуют для самого старого метода измерения — это в подмышечной впадине.
[/framed_box]
Самое интересное
Повышенная температура без симптомов - причины и лечение
Постоянно повышенная температура также носит название гипертермии. Является чрезмерной реакцией организма на внутренние процессы. Отмечается при патологиях в любой системе или части тела. Если не спадает длительный период, то указывает на серьезные неполадки в организме.
Повышенная температура бывает трех типов:
- низкого уровня – от 37,2 до 38 градусов
- среднего уровня – от 38 до 40 градусов
- высокого уровня – от 40 градусов и более.
Нормальным считается колебание от 36,6 до 37,2 градуса. Свыше 42,2 градуса обычно вызывает утрату сознания, а если удерживается на высоком уровне продолжительный период, то провоцирует повреждение мозга. По длительности течения повышенная температура делится на:
- рецидивную
- постоянную
- временную
- перемежающуюся.
Причины постоянно повышенной температуры
Чаще всего гипертермия вызывает озноб, лихорадку, ломоту в теле, увеличенное потоотделение, некомфортное самочувствие. Может не сопровождаться головной болью. Среди возможных причин постоянно высокой температуры отмечаются:
- расстройство иммунной системы
- воспалительные процессы
- опухоли
- нарушение терморегуляции
- прием лекарственных препаратов
- некоторые процедуры
- хронические инфекции
- глистные инвазии
- неврозы
- синдром хронической усталости
- гиперфункция щитовидки
- аутоиммунные заболевания
- ревматические болезни и проч.
Иммунные расстройства
При подобных дисфункциях наблюдается низкая гипертермия – в пределах 37,2-38 градусов. Время от времени могут быть перепады и среднего уровня. Наряду с типичными проявлениями (утрата массы тела, высокая утомляемость), также возникает повышенная потливость в ночное время.
Воспалительные процессы
Скачок температуры может быть внезапным (при токсическом шоке) или постепенным (при пневмонии микроплазменной). По степени проявления гипертермия в данном случае способна быть высокой или низкой. Если температура увеличивается на фоне учащенного сердцебиения (тахикардии), спутанности сознания и одышки, это может свидетельствовать об очень опасном синдроме – септическом шоке. Он возникает при грамотрицательной бактериемии и перитоните.
Опухоли
При первичных онкологических опухолях (а также метастазах) зачастую отмечаются затяжные периоды довольно высокой температуры тела. Они имеют различные свойства. При острой лейкемии, например, возникает низкая гипертермия медленного прогрессирования. Сопровождается кровотечениями и бледностью кожных покровов. Однако в определенных случаях (при этом же заболевании) высокая температура, наоборот, дает резкий скачок.
Нарушение терморегуляции
Оно сопровождается внезапным ростом температуры вплоть до 41,7 градуса. Как правило, отмечается при таких опасных недугах, как злокачественная гипертермия, тиреотоксический криз, инсульт, а также поражение ЦНС (центральной нервной системы). Повышенная температура (низкого и среднего уровня) дополняется увеличенным выделением пота.
Прием лекарственных препаратов
В данной ситуации постоянно повышенная температура обусловлена чувствительностью к антибиотикам пенициллинового ряда, сульфаниламидам, противогрибковым средствам и некоторым другим лекарствам. Также она появляется при химиотерапии и приеме медикаментов, которые провоцируют сильное выделение пота.
Процедуры
Постоянная гипертермия перемежающегося характера отмечается в ходе послеоперационной реабилитации. Обычно она продолжается почти весь период восстановления организма. Провоцируется вмешательством в естественную структуру организма и является его защитной реакцией на проведенные манипуляции (резекция ткани, наложение швов и проч.). Постоянно высокая температура тела также вызывается радиологическим обследованием с применением контрастных сред.
Хронические инфекции
Протекающие скрыто инфекции способны давать длительную и устойчивую гипертермию. Как правило, повышенная температура провоцируется вирусами гепатита нескольких форм (TTV, E, B, D, C, G), сальмонеллой, боррелией, токсоплазмой, микоплазмами, хламидиями, вирусом герпеса (6, 2 и 1), Эпштейна-Барра, цитомегаловирусом, стрептококками и проч. Она очень устойчива при хронических процессах в носовых пазухах, миндалинах и в глотке.
Глистные инвазии
Они тоже дают высокую температуру, которая удерживается на протяжении долгого периода. Причем в анализах кала паразиты могут отсутствовать. Более точные данные получают методом сдачи крови на установление антител к гельминтам. Повышенная температура носит стойкий характер и способна давать резкий скачок при массовой интоксикации организма продуктами жизнедеятельности паразитов.
Синдром хронической усталости
Это – одно из самых распространенных состояний современного человека. И в то же время синдром с наиболее длительной стойкой гипертермией. Сопровождается нервным истощением, депрессией, мышечной и суставной болью, быстрым утомлением.
Гиперфункция щитовидки
Если щитовидная железа начинает слишком интенсивно работать или воспалена, она тоже провоцирует рост температуры на достаточно длительный период. При этом характерные симптомы дисфункции железы могут отсутствовать. Болезни выявляют лишь лабораторные анализы крови.
Аутоиммунные заболевания
В данном случае увеличение температуры тела, которое невозможно сбить долгое время, обуславливается атакой иммунной системы на ткани организма. Возникают немотивированная слабость, потеря веса и некоторые другие симптомы.
Неврозы
Они – частая причина постоянно повышенной температуры. Связаны с дисфункцией головного мозга. Точнее – гипоталамуса, который является главным температурным регулятором. Также возникают в результате вегето-сосудистой дистонии (как одного из факторов нервных состояний).
Ревматические болезни
Эти заболевания довольно часто сопровождаются немотивированной, на первый взгляд, высокой температурой. Отмечаются при большом ряде недугов ревматического характера. Самое проблематичное среди них – красная волчанка.
Не откладывайте, запишитесь на прием к терапевту прямо сейчас.
Почему повышается температура при болезни?
Про взрослых и речи нет, мало какая зима обходится без простуды, а значит - и без температуры.
Зачем вообще повышается температура?
Много споров ведется на тему, нужно ли вообще сбивать температуру. Кто-то считает, что подъем ее - это нормальное явление, и не стоит мешать организму самому бороться с болезнью. Другие возражают, что при температуре организм наоборот ослабляется, и незачем терпеть всю эту слабость, ломоту в теле и прочие «прелести» такого состояния. Кто прав? Как ни странно, правы и те, и другие, но только отчасти.
Повышение температуры происходит из-за накопления в крови так называемых пирогенов. Это такие вещества, которые выделяются иммунной системой при борьбе с инфекцией. Такие вещества выделяются и самими микроорганизмами, которые вызвали болезнь. В итоге - чем активнее идет «война» организма с инфекцией, тем выше температура. А большое количество разных токсинов в крови - веществ, выделяемых бактериями или вирусами, продуктов их распада и прочего «яда», вызывает слабость и ломоту в мышцах.
Кроме того, давно известно, что микроорганизмы лучше всего чувствуют себя при какой-то определенной температуре. Для тех, которые вызывают у нас болезни, лучшая температура, при которой они лучше всего «плодятся и размножаются» - нормальная температура нашего тела, то есть 36.6. Повышение ее хотя бы на пару градусов создает для микробов плохие условия, когда они не могут активно размножаться, а вот иммунная система в это время отлично их «отлавливает». Поэтому повышение температуры при болезни - это нормальная защитная реакция нашего организма, которая срабатывает при массовой «атаке» инфекции. Она не только ослабляет «врага», но и заставляет организм работать в режиме «турбо», ведь при этом ускоряются все процессы, происходящие в нем.
Как видим, повышение температуры происходит с одной целью - чтобы мы выздоровели быстрее. С другой стороны, высокая температура - это и очень плохое самочувствие. Очень высокой считается температура от 39 градусов. Свыше 40 градусов - это уже опасная температура. Таких цифр не стоит допускать, особенно у детей. При температуре 41 градус и выше даже взрослый может терять сознание и испытывать жестокую лихорадку, а дети намного чувствительнее - часто уже при температуре около 39 градусов у них могут быть судороги.
Именно поэтому врачи рекомендуют всем не допускать повышения ее выше 38.5 градусов, а у маленьких детей - выше 38. При такой температуре уже нужно принимать меры по ее снижению - принимать жаропонижающие препараты или использовать другие способы. Именно некоторые нелекарственные приемы мы и рассмотрим.
Несколько слов о лекарствах от температуры
Хотелось бы сказать, что самым безопасным и надежным жаропонижающим средством на сегодняшний день считается парацетамол. Именно на его основе изготовлено множество сиропов для детей самого разного возраста. Разница в них только в разных вкусовых добавках, а лекарство одно - парацетамол, о чем и написано на упаковке.
Вторая половина популярных детских сиропов содержит другое активное вещество - ибупрофен. Это средство из группы НПВС, или нестероидных противовоспалительных. Кроме снижения температуры, ибупрофен еще и имеет противовоспалительное действие, как видим. Такой популярный и хороший препарат, как «Нурофен», в виде сиропа и свечек для детей разного возраста - не что иное, как ибупрофен. Мамы хорошо знают и любят его.
Кроме своего прямого, жаропонижающего действия, парацетамол и ибупрофен имеют еще одно - обезболивающее. Поэтому после их приема не только снижается температура, но и перестает болеть голова, проходит боль в мышцах, и вообще становится намного лучше. Особенно это заметно на детях - только что «лежачий больной» начинает играть, как ни в чем не бывало.
Хорошо сбивает температуру всем известный аспирин, но применять его стоит только при очень большой температуре, лучше в сочетании с парацетамолом, когда другие средства не помогают. Почему его не рекомендуют? На это есть много причин, но стоит знать две самых важных. Во-первых аспирин плохо действует на желудок, и длительное его применение может привести к гастриту и даже язве. Во-вторых, он увеличивает проницаемость стенок клеток, а это облегчает вирусам задачу проникновения внутрь их. То есть аспирин играет на руку вирусу, поэтому при вирусных заболеваниях его не нужно применять - только болеть будете дольше. А вот при бактериальных это не имеет значения.
8 практических советов при повышении температуры тела
При лихорадке в работе всего тела происходит нешуточная перестройка. На каждый градус повышения температуры приходится учащение сердечного ритма на 8-10 ударов в минуту. Вначале может повышаться артериальное давление, происходит сужение сосудов кожи и расширение сосудов внутренних органов. Учащается дыхание. Деятельность всего желудочно-кишечного тракта угнетается.
Совет №1: питание должно быть минимальным, так как для ее переваривания требуется много энергии. Не отвлекайте организм на еду, не до нее – он защищается. Пища должна быть легкой и ее должно быть мало (бульон с гренками, например). Не заставляйте есть, если не просят!
Активируется иммунная система, нарастает выработка иммуноглобулинов и интерферона, устойчивость организма к нехватке кислорода также увеличивается, ускоряется окислительная нейтрализация токсинов. При этом многие микроорганизмы плохо переносят высокую температуру, так как при лихорадке их жизнедеятельность угнетается за счет ограничения доступности железа и цинка. Известно, что если принимать препараты железа и цинка в лихорадочный период, то резко снижается эффект антибактериальной терапии.
Совет №2: на период кратковременной лихорадки лучше временно прекратить прием железа и цинка!
Обратите внимание! Этот совет работает только для острой, непродолжительной лихорадки, так как у длительно лихорадящих больных снижение доставки железа в ткани приводит к железодефицитной анемии.
Постепенно силы света и добра берут вверх, и температура понижается под действием естественных антипиретиков (жаропонижающих). К ним относятся, кстати, небезызвестные эндорфины – гормоны удовольствия. То есть, сделал дело — победил врага, получи свою медальку в виде порции эйфории и заслуженный отдых. Надо обязательно отметить, что падение температуры — это активная реакция, СИГНАЛ для организма на окончание программы защиты!
Если мы принимаем жаропонижающее лекарство – мы даем отбой телу:»Атака закончилась, и борьбу с инфекцией – прекратить!» И делаем это в самым разгар заварушки, поэтому и проигрываем, сетуя на слабый иммунитет, хотя он здесь совсем не при чем!
Как вы думаете, зачем наш организм выдумал специальную схему, между прочим, очень даже энергозатратную, для осуществления реакции лихорадки? Стоит ли каждый раз глушить защитную систему организма? Современная медицина, к сожалению, стала терапией «волшебной таблетки». А здоровых людей, как ни странно, становится все меньше.
Лихорадка имеет и отрицательные моменты, ведь у всего на свете есть и оборотная сторона, повышение температуры — не исключение.
Чем опасна лихорадка?
Помимо железодефицита, при длительном течении нарастает катаболизм – разрушении тканей, усиленная нагрузка на сердце, создается риск ряда осложнений — закисления крови и тканей — кетоза, судорог, аритмий, паралича сосудов — коллапса. Снижается местный иммунитет полости рта из-за подсыхания слизистой, что дает возможность развиваться ротовой микрофлоре, вызывающей стоматиты и ангины. Лихорадка снижает умственную активность и может привести к психическим нарушениям, вплоть до галлюцинаций. Очень опасна лихорадка у беременных, особенно в первом триместре. Она может нарушить плацентацию, и пагубна для формирования нервной трубки эмбриона. Даже однократное повышение температуры выше 37,8°С удваивает риск появления дефектов нервной системы у зародыша.
ВАЖНО! Для ребёнка лихорадка более расточительное мероприятие, чем для взрослого. Не случайно, маленькие дети, при лихорадке быстрее худеют и буквально с первых её часов могут казаться осунувшимися, так как уменьшаются комочки Биша (особый бурый жир, который находится в щечках и придает грудничкам особую структура лица). Столь интенсивный липолиз – расщепление жиров повышает риск нарушения кислотного равновесия крови, аритмий, часто наблюдаются фебрильные судороги и рвоты, в связи с чем тактика лечения лихорадки у детей этой возрастной группы намного более агрессивна.
Совет №3: высокая лихорадка (выше 38,5-39,0) у детей раннего возраста (особенно до года) без вариантов требует коррекции. И еще несколько советов о правилах поведения при повышении температуры вы найдете ниже.
Когда «сбивать» и когда «не сбивать» температуру
Совет №4. При умеренном (до 39 градусов), непродолжительном (до 3-4 дней) «теплом» (кожа теплая или горячая на ощупь) повышении температуры тела применение жаропонижающих средств не оправдано.
Совет №5. Много обычной воды (до 3-4л). Много витамина С (он стабилизирует клетки и уменьшает повреждение) – шиповник, вода с лимоном.
Совет №6. Предпочтение отдайте способам не химического, а физического охлаждения: обдувание вентилятором, прохладная мокрая повязка на лоб, холод на область крупных сосудов (область ключицы, подмышки, паховые складки, область шеи), обтирание губкой, смоченной холодной водой или слабым раствором уксуса, в течение 5 мин каждые полчаса.
Совет №7. Если вы чувствуете, что пришла пора «давать таблетки» — выбирайте парацетамол. Он считается наиболее безопасным препаратом и входит в европейские и американские стандарты лечения лихорадки. Не используйте лекарства, в состав которых входят несколько препаратов – они гораздо более токсичны, чем однокомпонентные! Дозу парацетамола (и вообще ВСЕХ лекарств) нужно рассчитывать по весу. Вот формула расчета:
Парацетамол (ацетаминофен) через рот — 10-15 мг/кг массы тела
Совет №8. Обратитесь за медицинской помощью, если:
- Ребенок до 6 месяцев и температура выше 38,5
- Температура более 38 у ребенка с врожденными пороками сердца, судорогами с анамнезе или любым другим тяжелым заболеванием.
- Если вы ЧУВСТВУЕТЕ, что вам нужна помощь врача.
- При белой лихорадке.
- При очень высокой температуре выше 40-41 при неэффективности предпринятых мер
- При затянувшейся (более 5-6 дней) лихорадке
Любите и уважайте свое тело!
как связаны, причины, какие обследования нужны
Связь температуры и давления довольно тесная. При повышении давления повышается температура тела. Эти симптомы свидетельствуют о развитии нарушений, среди которых сбои в работе эндокринной системы, болезни почек, простуда. Избавиться от симптомов можно, только устранив причину.
Высокое давление и температура
Повышенное давление и температура 37 и выше являются специфическими симптомами. Они свидетельствуют о развитии инфекционного процесса, наличии опухолей и других патологий. Сочетание этих симптомов сужают круг поиска причины.
У человека одновременно давление и температура повышаются:
- При термоневрозе. Это состояние считают разновидностью вегетососудистой дистонии. При этом повышается температура, нарушается сердечный ритм, беспокоят головные и мышечные боли, повышается чувствительность к изменению погодных условий, часто кружится голова. Термоневроз развивается вследствие стрессов, переутомления, перенесенных заболеваний. При первых симптомах нужно посетить терапевта.
- При тиреотоксическим кризе. Для этого заболевания характерно повышение выработки гормонов щитовидной железы тироксина и трийодтиронина. Кроме гипертермии, наблюдается также слабость мышц, нервное возбуждение, учащение пульса, одышка, рвота, нарушения стула, боль в желудке. Проблема часто беспокоит после операций на щитовидке, при беременности, после перенесенных травм и инфекций.
- При вегетативном кризе. Сбои в работе вегетативной системы часто сопровождаются повышением или понижением температуры тела и скачками артериального давления. Пароксизмами таких нарушений являются вегетативные кризы. При них возникают панические атаки. Это имеет следующие симптомы: слабость, одышка, тошнота, аритмия, тахикардия, боль в груди повышение потоотделения, сильный страх смерти, бесконтрольное мочеиспускание или дефекация, боль в животе. Приступ продолжается в течение нескольких минут. Лекарства в этом случае не помогут, так как они начинают действовать позже, чем заканчивается приступ.
- При феохромоцитоме. Это новообразование, которое располагается в надпочечниках, перикарде, яичках или крупных сосудах брюшной полости. Опухоль надпочечников может быть доброкачественного или злокачественного характера и вырабатывает катехоламины. Повышение давления является одним из основных признаков болезни. Если повышается температура до 38 и больше, то в сочетании с повышенным АД это свидетельствует о катехоламиновом кризе в результате повышенной выработки гормонов опухолью. Развитие криза происходит в результате повышенных физических нагрузок, переедания или голодания и под воздействием других факторов. Кроме давления и температуры, может болеть голова, учащается дыхание, болит сердце, нарушается его ритм, повышается потоотделение, нарушается зрения и беспокоят другие проявления.
- При опасности инфаркта. При инфаркте миокарда нарушается приток крови к определенному участку в сердце, что сопровождается некрозом тканей. Насколько тяжелыми будут последствия, зависит от размера поражения. Во время приступа резко повышается, а затем снижается артериальное давление. Также возникают проявления в виде сильной боли в грудной клетке, которая отдает в плечо, руку, шею, челюсть. Это состояние длиться в течение двадцати минут. Боль беспокоит даже. Когда больной находится в спокойном состоянии. У некоторых людей проявления инфаркта отсутствуют, но это не уменьшает его опасность.
- При заболеваниях почек. Если сужается почечная артерия, то при этом повышается давление. Из-за недостаточного питания, выполнение почками своих функций замедляется. При этом также повышается температура. Только после устранения нарушений, эти симптомы проходят.
- При гриппе. АД и температура могут повыситься при простудных заболеваниях. Это происходит в результате повышения тонуса симпатического отдела вегетативной системы под влиянием инфекции. Температура является реакцией организма на борьбу иммунной системы с возбудителем.
Лечение всех этих состояний должен проводить только специалист, так как большая часть из них представляют серьезную опасность для здоровья человека.
Высокое давление и низкая температура
Снижение температуры тела при гипертонии происходит редко. Если эта проблема возникла, то необходимо обратиться к врачу, так как, скорее всего, в организме развивается серьезная патология.
 Такая симптоматика свидетельствует о заболеваниях сердца, патологиях щитовидной железы, вегетососудистой дистонии, проблемах с надпочечниками, нарушениях работы почек.
Такая симптоматика свидетельствует о заболеваниях сердца, патологиях щитовидной железы, вегетососудистой дистонии, проблемах с надпочечниками, нарушениях работы почек.
Для устранения проблемы необходимо посетить эндокринолога, который и подберет соответствующую терапию. Самостоятельно употреблять медикаменты нельзя.
Чаще всего низкая температура наблюдается при гипотонии.
Низкое АД и высокая температура
Точную причину высокой температуры и низкого давления определить трудно. Этот симптом часто наблюдается при острых респираторно-вирусных заболеваниях и гриппе. Вместе с этими проявлениями больной может ощущать тошноту и общую слабость.
Грипп и ОРВТ развиваются под влиянием различных вирусов, которые атакуют организм при ослаблении иммунной системы. Чаще всего от этих заболеваний люди страдают в осенне-весенний период.
 При этих симптомах также снижается артериальное давление. Повышать его с помощью специальных препаратов не нужно. Для нормализации показателей необходимо просто устранить основное заболевание.
При этих симптомах также снижается артериальное давление. Повышать его с помощью специальных препаратов не нужно. Для нормализации показателей необходимо просто устранить основное заболевание.
Существовало предположение, что высокая температура при низком давлении свидетельствует об онкологических патологиях. Но эту теорию опровергли. Предраковое состояние сопровождается повышением температуры, но артериальное давление всегда остается в пределах нормы.
Снижение температуры и АД
Значительное снижение температуры и артериального давления свидетельствуют о:
- хронической усталости и недосыпании, стрессе, депрессии;
- беременности. Симптомы связаны с адаптацией организма к новым условиям;
- гипотонии. Низкое АД и пониженная температура обычно наблюдаются у людей, которые подвергаются тяжелым физическим нагрузкам;
- нарушениях работы эндокринной системы;
- сахарном диабете на начальных стадиях развития;
- патологиях печени;
- неврологических заболеваниях в виде паралича, остеохондроза, ревматизма;
- сердечной недостаточности.
Необходимо пройти обследование, чтобы выяснить точную причину нарушений.
Диагностика проблемы
Чтобы нормализовать состояние больного, необходимо провести обследование и определить, чем вызваны симптомы. Только после этого назначают терапию.
Диагностика состоит из таких мероприятий:
- Осмотра и опроса на предмет жалоб.
- Измерения артериального давления.
- Измерения температуры тела.
- Назначения общего анализа крови.
- Проведения анализа крови на гормоны щитовидной железы.
- Исследование функций печени.
- Анализа мочи для оценки работы почек.
- Электрокардиографии.
- Магниторезонансной томографии.
- Компьютерной томографии.
В зависимости от результатов этих исследований и предполагаемого заболевания, могут проводить и другие диагностические процедуры.
Возможна ли профилактика
Полностью предотвратить развитие нарушений невозможно. Но снизить риск их возникновения шансы есть, для этого необходимо:
- отказаться от вредных привычек. Повышению артериального давления способствует курение. Спиртные напитки также не лучшим образом влияют на состояние организма;
- поддерживать массу тела в соответствии с ростом;
- вести активный образ жизни. Нормальная физическая активность способствует улучшению процесса кровообращения;
- снизить потребление соли. Она задерживает жидкость и повышает АД;
- правильно питаться. Необходимо, чтобы в рационе было больше фруктов, овощей, молочных продуктов, рыбы и мяса.
На заметку!
При подобной симптоматике ни в коем случае нельзя:
- Пытаться самостоятельно выяснить причину нарушений.
- Переставать принимать назначенные специалистом препараты, если самочувствие улучшилось.
- Вносить изменения в дозировку и длительность курса лечения, если состояние улучшилось или ухудшилось.
- Употреблять спиртные напитки, наркотические вещества и курить.
- Подвергать организм тяжелым физически нагрузкам.
- Посещать бани или сауны, а также находиться в других местах, в которых резко меняется температура.
Эти рекомендации позволят избежать ухудшения течения болезни. Все решения по поводу устранения проблемы принимают после получения результатов обследования.
Как правильно измерять температуру
Температуру тела измеряют в подмышечной впадине. Чтобы получить точные результаты, необходимо соблюдать следующие рекомендации:
- нужно протереть подмышку салфеткой, чтобы под не охлаждал градусник;
- необходимо поместить градусник так, чтобы резервуар с ртутью находился в самой глубокой части подмышки и не менял свое положение в процессе измерения температуры;
- плечо и локоть нужно прижать к телу, чтобы градусник не двигался;
- держать градусник необходимо в течение десяти минут.
Это стандартный вариант измерения температуры обычным градусником. Проводить измерение могут также во рту, ректально, в ухе и другими методами. Градусники также бывают разными: ртутные, электронные, инфракрасные.
Повышает или понижает давление Парацетамол
Во время употребления Парацетамола могут наблюдаться определенные побочные реакции в виде незначительного изменения показателей артериального давления. При этом стояние больного не ухудшается. Это можно считать индивидуальной реакцией организма, так как в инструкции повышении или понижение давления не указано в качестве побочного эффекта.
О том, принимать ли препарат при гипертонии, необходимо узнать у лечащего врача.
Для нормализации показателей АД употреблять лекарство не следует, так как оно имеет другие показания. Поэтому, если беспокоят скачки артериального давления, нормализовать его показатели можно с помощью назначенных врачом медикаментов.