Лечение вич инфекции
Лечение вич инфекции в домашних условиях: препараты
Вирус иммунодефицита человека – это патология, разрушающая природную защиту организма. Опасность его в том, что он снижает сопротивляемость организма различным инфекциям, способствуя развитию тяжелых болезней и их осложнений.
Вылечить недуг полностью невозможно, так как его строение постоянно изменяется, что не позволяет фармацевтам создать вещества, способные его уничтожить. Лечение ВИЧ-инфекции направлено на укрепление иммунитета и блокирование активности вируса.
Заболевание имеет четыре стадии, последняя из которых – СПИД (синдром приобретенного иммунодефицита) является терминальной.
Особенности вируса
ВИЧ-инфекция имеет очень длительный инкубационный период. После проникновения в организм, вирус долгое время никак себя не проявляет, но продолжает уничтожать иммунную систему. Человек начинает сильнее и длительнее болеть, поскольку иммунитет неспособен справиться даже с «безвредными» инфекциями, которые дают осложнения, ухудшая состояния здоровья все сильнее.
На терминальном этапе иммунитет оказывается полностью разрушенным, что дает толчок к развитию онкологических опухолей, тяжелых поражений печени, почек, сердца, органов дыхания и т.д. Результат – смерть больного от одной из болезней этих органов.
ВИЧ имеет четыре типа, из которых первые два диагностируются в 95% случаев заражения, третий и четвертый встречаются крайне редко.
Вирус неустойчив к воздействию окружающей среды, антисептикам, спиртовым растворам, ацетону. Также он не переносит высоких температур и гибнет уже при 56 градусах в течение получаса, а при кипячении разрушается мгновенно.
При этом его клетки сохраняют жизнеспособность при замораживании (способны «прожить» 5-6 дней при температуре 22 градуса), в растворах наркотических веществ сохраняют активность около трех недель.
Долгое время ВИЧ считался болезнью наркоманов, гомосексуалистов и женщин легкого поведения. Сегодня среди носителей вируса присутствуют люди с высоким социальным статусом, гетеросексуальной ориентации. От инфицирования не застрахован ни взрослый, ни ребенок. Основной путь передачи – биологические жидкости организма. Патогенные клетки содержатся в:
- крови;
- лимфе;
- сперме;
- спинномозговой жидкости;
- влагалищном секрете;
- грудном молоке.
Риск инфицирования возрастает пропорционально количеству патогенных клеток в этих жидкостях, а для передачи инфекции требуется не менее десяти тысяч вирусных частиц.
Способы инфицирования
Основными путями передачи вируса считаются
- Незащищенные половые контакты.
Согласно статистике, заражение этим путем диагностируется у 75% больных, но риск передачи патогенных клеток самый низкий: при первом вагинальном контакте заражаются около 30% половых партнеров, при анальном – около 50, а при оральном – менее 5%.

Повышает риск наличие мочеполовых патологий (гонорея, сифилис, хламидиоз, грибки), травмы и микроповреждения слизистых оболочек интимных органов (царапины, язвы, эрозии, трещины заднего прохода и т.д.), частые сексуальные контакты с инфицированным.
Женщины склонны к принятию вируса сильнее, чем мужчины, так как площадь влагалища и непосредственно контакта с патогенными клетками больше.
- Внутривенные инъекции.
Второй по популярности путь, так как более половины наркотически зависимых людей страдают ею. Причины – использование одного шприца или посуды для приготовления раствора, а также незащищенные интимные контакты с сомнительными партнерами в состоянии наркотического опьянения.
- Внутриутробный путь.
Во время беременности риск проникновения вируса через плаценту не превышает 25%, естественные роды и грудное вскармливание повышают его еще на 10%.
- Проникающие ранения нестерильными инструментами: заражение происходит при хирургических операциях в сомнительных клиниках, нанесении татуировок, маникюрных процедурах и т.д.

- Прямое переливание крови, пересадка непроверенных органов.
Если донор имеет ВИЧ-положительный статус, передача инфекции составляет 100%.
Возможность заражения зависит от крепости иммунитета реципиента. Если природная защита сильная, течение недуга будет слабее, а сам инкубационный период длительнее.
Проявления патологии
Симптомы ВИЧ-инфекции – это проявление излечимых заболеваний, спровоцированных ослабленным иммунитетом, что очень затрудняет диагностику, так как человек сдает только необходимые анализы, лечит последствия недуга, даже не догадываясь о своем истинном статусе. Есть небольшие различия, в зависимости от стадий развития инфекции.
Характерных для вируса симптомов не существует: проявления недуга индивидуальны и зависят от общего состояния здоровья пациента, заболеваний, им вызванных.
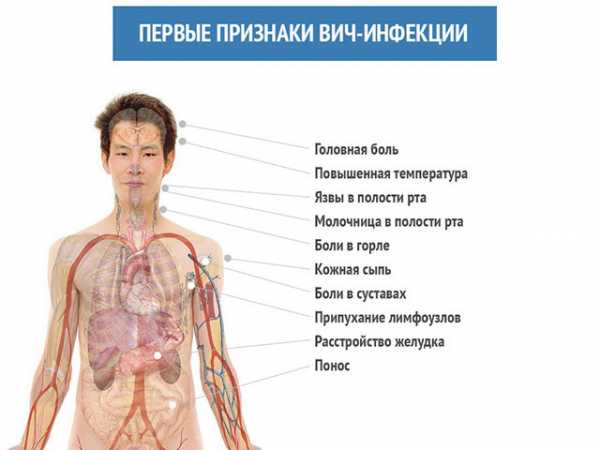
Первый этап – инкубационный период. Эта начальная стадия, развивающаяся с момента проникновения в тело патогенных клеток и до одного года. У некоторых больных первые признаки возникают уже через пару недель, у других – не ранее чем через несколько месяцев.
Средний срок инкубации составляет полтора-три месяца. Симптомы в этот период полностью отсутствуют, наличие вируса не показывают даже тесты. Обнаружить опасный недуг на ранней стадии можно только в случае, если человек столкнулся с одним из возможных путей инфицирования.
Вторая стадия – этап первичных проявлений. Возникают они как реакция иммунитета на активное размножение вредоносных клеток. Обычно наступает через 2-3 месяца после заражения, длится от двух недель до нескольких месяцев.
Протекать может по-разному
- Бессимптомно, когда организм вырабатывает антитела, и признаков инфекции нет.
- Остро.
Стадия характерна для 15-30% пациентов, проявления схожи с симптомами острых инфекционных патологий:
- повышение температуры;
- лихорадка;
- увеличение лимфоузлов;
- кожные высыпания;
- расстройства работы кишечника;
- воспалительные процессы верхних дыхательных путей;
- увеличение размеров печени, селезенки.
В редких случаях возможно развитие аутоиммунных патологий.

- Остро с вторичными патологиями – свойственна для большинства пациентов.
Ослабленный иммунитет позволяет имеющимся представителям условно-патогенной микрофлоры активно размножаться, что ведет к обострению или появлению инфекционных болезней. На этом этапе вылечить их не составляет труда, но вскоре их рецидивы учащаются.
Третья стадия – ухудшение работы и состояния лимфатической системы. Продолжается от двух до 15 лет, зависит от того, как иммунитет справляется с вирусными клетками. Увеличение лимфоузлов происходит группами (кроме паховых), не связанных между собой.
Через три месяца их размер приходит в здоровое состояние, боль при пальпации исчезает, эластичность и подвижность возвращаются. Иногда возникают рецидивы.
Четвертая стадия – терминальная – развитие СПИДа. Иммунная система практически уничтожена, сам вирус размножается беспрепятственно. Разрушению поддаются все оставшиеся здоровые клетки, многие из них перерождаются в злокачественные, развиваются тяжелые инфекционные патологии.
СПИД также протекает в четыре этапа
- Первый наступает через 6-10 лет. Характеризуется снижением массы тела, высыпаниями на коже и слизистых оболочках, содержащих гнойное содержимое, грибковыми и вирусными инфекциями, заболеваниями верхних дыхательных путей. Справиться с инфекционными процессами можно, но терапия длительная.
- Второй развивается еще через 2-3 года. Продолжается похудение, повышается температура тела до 38-39 градусов, возникает слабость, сонливость. Наблюдаются частые диареи, поражения слизистой ротовой полости, грибковые и вирусные поражения кожных покровов, усиливаются проявления всех ранее диагностированных инфекционных патологий, развивается туберкулез легких.
Обычные лекарства неспособны справиться с болезнями, облегчить симптомы может только антиретровирусная терапия.
- Третий этап наступает через 10-12 лет после инфицирования. Симптомы: истощение организма, слабость, отсутствие аппетита. Развивается пневмония, вирусные инфекции обостряются, заживление их проявлений не наступает. Патогенная микрофлора охватывает все внутренние и наружные органы и их системы, болезни протекают остро, дают новые осложнения.
- Четвертый – терминальный. Возникают дисфункции жизненно важных органов и систем, восстановить их невозможно даже медикаментозными средствами, и пациент умирает.

Срок ВИЧ-инфекции с момента инфицирования и до смерти больного индивидуален. Некоторые умирают через 2-3 года, другие живут 20 и более лет. Зафиксированы случаи, когда люди сгорали от вируса за несколько месяцев. Срок жизни человека зависит от общего состояния его здоровья и типа вируса, проникшего в организм.
Особенности ВИЧ у взрослых и детей
Клиническая картина заболевания у представителей сильного пола не отличается от проявлений, развивающихся при ослаблении иммунитета. Девушки же переносят инфекцию тяжелее, так как у них начинаются нарушения менструации.
Месячные протекают с сильной болью, становятся обильными, наблюдаются кровотечения в середине цикла. Частым осложнением вируса становятся злокачественные образования органов репродуктивной системы. Учащаются случаи воспаления органов мочеполовой системы, протекают они тяжелее, длительнее.

У малышей и новорожденных заболевание долгое время никак себя не проявляет, внешние признаки отсутствуют. Единственный симптом, по которому можно заподозрить наличие патологии – задержка психического и физического развития ребенка.
Диагностика заболевания
Обнаружить ВИЧ на ранней стадии тяжело, так как симптомы отсутствуют или схожи с проявлениями излечимых патологий: воспалительных процессов, аллергии, инфекционных болезней. Выявить болезнь удается случайно, при прохождении планового профосмотра, поступлении в стационар, постановке на учет при беременности.
Основной метод диагностики – проведение специального теста, который можно сделать как в клинике, так и в домашних условиях.
Методов диагностики очень много. С каждым годом ученые разрабатывают новые тесты и совершенствуют старые, снижая количество ложноположительных и ложноотрицательных результатов.
Основной материал для исследования – кровь человека, но есть тесты, способные поставить предварительный диагноз при исследовании слюны или урины, при помощи соскоба с поверхности ротовой полости. Широкого применения они пока не нашли, но используются для домашней предварительной диагностики.
Обследование на ВИЧ у взрослых проводится в три этапа:
- скрининговое исследование – дает предварительный результат, помогает выявить людей, подвергшихся заражению;
- референтный – проводится лицам, чьи результаты скрининга оказываются положительными;
- подтверждающий – устанавливает окончательный диагноз и срок присутствия вируса в организме.
Такая поэтапность обследования связана с высокой стоимостью исследований: каждый следующий анализ более сложный и дорогой, поэтому проводить полный комплекс всем гражданам экономически нецелесообразно. В процессе исследования выявляются антигены – клетки или частицы вируса, антитела – лейкоциты, вырабатываемые иммунной системой к патогенным клеткам.
Определить наличие вредоносных клеток можно только по достижении сероконверсии – состояние, когда число антител будет достаточным для определения их тест-системами. С момента заражения и до наступления сероконверсии протекает «период окна»: в это время уже возможна передача вируса, но выявить его не может ни один анализ. Длится такой период от шести до двенадцати недель.

Если результаты диагностики оказываются положительными, следует обратиться к доктору за назначением антиретровирусной терапии. Какой врач лечит ВИЧ-инфекцию? Инфекционист, который обычно присутствует в центральной поликлинике города или районного центра.
Лечение вируса иммунодефицита человека
Попадая в тело, вирус остается в нем навсегда. Хотя исследования инфекции длятся ни один десяток лет, ученым так и не удается изобрести препараты, способные уничтожить патогенные клетки. Поэтому, спустя почти 100 лет с момента обнаружения вируса, ответом на вопрос о том, лечиться ли ВИЧ-инфекция, остается печальное – «Нет».
Но медицина постоянно изобретает лекарства, способные замедлить активность ВИЧ, снизить риски развития патологий, помочь быстрее с ними справиться и продлить жизнь инфицированного, сделав ее полноценной. Лечение ВИЧ-инфекции подразумевает прием препаратов антиретровирусной терапии, профилактику и лечение сопутствующих воспалительных процессов.
Терапия – это прием медикаментов, но вылечить иммунодефицит методами народной медицины невозможно. Отказ от продуктов фармацевтики в пользу нетрадиционных рецептов – прямой путь к развитию СПИДа и смерти больного.

Эффективность лечения зависит от многих факторов, но самое важное условие терапии – ответственное отношение больного к назначенному лечению. Чтобы оно дало результаты, лечебные препараты следует принимать в строго определенное время, соблюдать их дозировку, не допускать перерывов в лечении. Также показано соблюдение диеты и ведение здорового образа жизни.
Если эти рекомендации выполняются, количество клеток-защитников резко увеличивается, вирус блокируется, и его часто не могут обнаружить даже высокочувствительные тесты. В противном случае болезнь продолжает прогрессировать и приводит к дисфункции жизненно важных органов: сердца, печени, легких, эндокринной системы.
При ВИЧ-инфекции самое эффективное лечение – антиретровирусная терапия (ВААРТ). Ее основная задача – воспрепятствовать развитию осложнений и сопутствующих патологий, способных укоротить жизнь пациента. Также ВААРТ помогает повысить качество жизни больного, сделать ее полноценной.
Если терапия проводится правильно, вирус переходит в стадию ремиссии, вторичные патологии не развиваются. Такое лечение положительно сказывается и на психологическом состоянии инфицированного: ощущая поддержку и зная, что заболевание удается «затормозить», он возвращается к привычному образу жизни.
В нашей стране все антиретровирусные препараты предоставляются человеку бесплатно после получения им статуса ВИЧ-положительного пациента.
Особенности антиретровирусной терапии
ВААРТ назначается в индивидуальном порядке, а таблетки входящие в ее состав, зависят от стадии развития инфекции. На начальной стадии специализированное лечение не назначается, рекомендуется прием витаминов и специальных минеральных комплексов, помогающих укрепить природную защиту организма.
В качестве профилактического метода показано проведение химиопроцедур, но только тем лицам, которые контактировали с ВИЧ-положительным человеком или потенциальным носителем вируса. Такая профилактика эффективна только в первые 72 часа после возможного заражения.
На второй и последующих стадиях терапия назначается по результатам клинических анализов, определяющих состояние иммунитета. Терминальный этап, то есть наличие синдрома приобретенного иммунодефицита, требует обязательного приема препаратов. В педиатрии ВААРТ назначается всегда, независимо от клинической стадии развития болезни ребенка.
Такой подход к лечению обусловлен нормами Министерства здравоохранения. Но новые исследования показывают, что раннее начало антиретровирусной терапии дает лучшие результаты лечения и более положительно сказывается на состоянии и продолжительности жизни пациента.
ВААРТ включает несколько видов лекарственных веществ, которые комбинируются между собой. Поскольку вирус постепенно теряет чувствительность к действующим веществам, время от времени комбинации меняют, что позволяет повысить эффективность лечения.
Несколько лет назад ученые представили синтетический препарат Quad, включающий основные свойства назначаемых лекарств. Огромным преимуществом лекарства является прием всего одной таблетки в сутки, что существенно облегчает проведение лечения. Данное средство практически не имеет побочных эффектов, легче переносится организмом, решает проблему утраты чувствительности к активным компонентам.
Многие пациенты интересуются, можно ли блокировать активность вируса народными методами и чем лечить ВИЧ-инфекцию в домашних условиях? Следует помнить, что такое лечение возможно, но только если оно вспомогательное, и согласовано с лечащим доктором.
Народные рецепты показаны для укрепления защитных сил организма. Это могут отвары и настои лекарственных трав, употребление даров природы, богатых витаминами, минералами и полезными микроэлементами.
Профилактические мероприятия
Вирус иммунодефицита – это заболевание, которое можно предотвратить, но вылечить его невозможно. Сегодня в развитых странах разработаны специальные программы, направленные на профилактику ВИЧ и СПИДа, контроль которых проводится на государственном уровне. Основы превентивных мер должен знать каждый человек, так как гарантии, что инфицирование не случится, нет.
Избежать тяжелой патологии можно, если ответственно относиться к собственной интимной жизни. Следует избегать половых контактов с сомнительными лицами, всегда использовать презервативы при сексе с новым половым партнером, о состоянии которого нет достоверной информации.

Важно, чтобы партнер по сексу был один и постоянный, об отсутствии ВИЧ у которого имеются медицинские заключения.
Один из популярных мифов – презерватив неспособен защитить от вируса, так как поры латекса больше, чем клетки вируса. Это не так. На сегодняшний день барьерные средства контрацепции – единственный способ предотвратить заражение при сексуальной близости.
Если человек страдает наркозависимостью и употребляет инъекционные наркотики, он должен всегда пользоваться одноразовыми медицинскими инструментами, делать уколы в стерильных перчатках, иметь индивидуальную посуду для приготовления наркотического раствора. Чтобы не стать жертвой прямого поступления вируса через кровь, стоит отказаться от переливания крови.
Для проведения процедур, при которых имеется доступ к крови, выбирать проверенные заведения, следить, чтобы их сотрудники проводили все манипуляции в перчатках, а инструменты дезинфицировались в присутствии клиента.

Если ВИЧ присутствует у женщины, которая готовится стать матерью, контроль за состояние малыша проводится на протяжении всей беременности. Снизить риск заражения ребенка позволяет кесарево сечение и отказ от грудного вскармливания. Определить ВИЧ-статус крохи можно будет не ранее чем через полгода, когда антитела к вирусу, имеющиеся у матери, покинут тело малыша.
Предотвратить появление тяжелой инфекции у ребенка способны методы искусственного оплодотворения.
Будущей ВИЧ-положительной маме следует исключить все факторы, снижающие иммунитет малыша: бросить курить, отказаться от употребления спиртных напитков, кушать больше витаминов, вылечить все инфекционные и воспалительные заболевания, провести терапию хронических недугов, чтобы не допустить их рецидива во время беременности.
Соблюдая эти правила, можно предотвратить заражение опасной патологией и не допустить ее передачи здоровым людям. Поскольку вылечить недуг невозможно, единственным способом избавить мир от вируса является блокирование его распространения.
Автор статьи
Журналист-практик, рецепты проверяет на себе.
Знает все про мужчин и народную медицину.
Написано статей
879
Рейтинг автора
5
Средства для лечения ВИЧ-инфекции — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 октября 2017; проверки требуют 13 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 3 октября 2017; проверки требуют 13 правок.Средства для лечения ВИЧ (также называемые антиретровирусными) используются для того, чтобы контролировать репликацию ВИЧ и замедлять развитие ВИЧ-ассоциированных заболеваний.[1]. Большинство препаратов для лечения ВИЧ-инфекций по классификации АТХ относятся к группе J05 — «Противовирусные препараты для системного применения»[2]
- Зидовудин (Retrovir, ZDV, AZT) — первый антиретровирусный препарат. Синтезирован в 1964 для борьбы с раком. В 1985 прошёл клинические испытания для лечения ВИЧ-инфекции. Широко применяется в антиретровирусной терапии с 1987 г.[3]
- 1991—1994 года — появились зальцитабин, диданозин и ставудин. Примерно в это же время появляются триметоприм/сульфаметоксазол, пентамидин, ганцикловир, фоскарнет и флуконазол, которые используются для борьбы с оппортунистическими инфекциями.
- Декабрь 1995 — март 1996 появились первые ингибиторы протеазы — саквинавир, ритонавир, индинавир, применение которых привело к сокращению смертности с 38 % до 22 %[4].
- В 1996 — первый ненуклеозидный ингибитор обратной транскриптазы — невирапин и ещё один ингибитор протеазы — нелфинавир.
- С 1994 по 1997 год доля больных в Европе, получающих ВААРТ, возросла с 2 % до 64 %[5], а с 1994 по 1998 год, заболеваемость СПИДом упала с 30,7 % до 2,5 %[6].
- В 1998 — появилось понятие липодистрофия, как осложнение терапии, а в 1999 появились сообщения, что она, возможно, обусловлена токсическим действием препаратов на митохондрии.
- В 2000 — исследования Harrington и Carpenter об избирательности терапии в зависимости от числа CD4 лимфоцитов[7].
Нуклеозидные ингибиторы обратной транскриптазы (НИОТ) воздействуют на обратную транскриптазу.
|
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ) воздействуют на обратную транскриптазу.
| Препарат | Аббревиатура | Торговое название |
|---|---|---|
| Делавирдин | DLV | Рескриптор |
| Невирапин | NVP | Вирамун |
| Эфавиренз | EFV | Сустива, Стокрин, Регаст |
| Этравирин | ETR | Интеленс |
| Рилпивирин | RPV | Эдюрант |
Ингибиторы протеазы (ИП) блокируют фермент-протеазу вируса, который расщепляет полипротеины Gag-Pol на отдельные белки. В результате образуются вирусные частицы, не способные заражать новые клетки.
|
Ингибиторы проникновения препятствуют проникновению вирусных частиц в лимфоциты. Процесс проникновения состоит из трёх основных этапов:
- Прикрепление ВИЧ к рецептору — молекуле CD4 (точка приложения для ингибиторов прикрепления)
- Взаимодействие ВИЧ с корецепторами (точка приложения для блокаторов корецепторов)
- Слияние ВИЧ с лимфоцитом (точка приложения для ингибиторов слияния).
Существующие три класса лекарственных средств — ингибиторы прикрепления, блокаторы корецепторов и ингибиторы слияния объединены в группу ингибиторов проникновения.
Ингибиторы интегразы (ИИ)- блокируют фермент интегразу ВИЧ-1, связываясь с её активным участком, делая невозможным этап переноса цепей во время интеграции ретровирусной ДНК в ДНК клетки, тем самым прерывая весь цикл репликации ВИЧ.
Ингибиторы слияния (фузии)
| Препарат | Аббревиатура | Торговое название |
|---|---|---|
| Энфувиртид | ENF, T-20 | Фузеон |
Энфувиртид — прообраз ингибиторов слияния.
- ↑ Одобренные препараты для лечения ВИЧ-инфекции — на EUROLAB | Лечение ВИЧ / СПИДа и Лечение и уход
- ↑ АТХ группа — J05 Противовирусные препараты для системного применения (неопр.). Энциклопедия лекарств и товаров аптечного ассортимента. РЛС Патент. — Инструкция, применение и формула.
- ↑ Biology Daily Zidovudine
- ↑ Cameron DW, Heath-Chiozzi M, Danner S, Cohen C, Kravcik S, Maurath C, Sun E, Henry D, Rode R, Potthoff A, Leonard J. Randomised placebo-controlled trial of ritonavir in advanced HIV-1 disease
- ↑ Kirk O, Mocroft A, Katzenstein TL, Lazzarin A, Antunes F, Francioli P, Brettle RP, Parkin JM, Gonzales-Lahoz J, Lundgren JD. Changes in use of antiretroviral therapy in regions of Europe over time. EuroSIDA Study Group.
- ↑ Tracking HIV/AIDS across Europe 2003 EuroSIDA Архивная копия от 20 сентября 2008 на Wayback Machine
- ↑ Harrington M, Carpenter CC. Hit HIV-1 hard, but only when necessary.
- Леви Д. Э. ВИЧ и патогенез СПИДа. — Перевод 3-го издания. — М.: Научный Мир, 2010. — 736 с. — ISBN 978-5-91522-198-6.
- Малый В.П. ВИЧ. СПИД. Новейший медицинский справочник. — М.: Эксмо, 2009. — С. 224-307. — 672 с. — ISBN 978-5-699-31017-3.
- Покровский В.В. (редактор). ВИЧ-инфекция и СПИД: Национальное руководство. — М.: ГЭОТАР-Медиа, 2013. — 608 с. — ISBN 978-5-9704-2442-1.
- Bushman F.D., Nabel G.J., Swanstrom R. (Editors). HIV: From biology to prevention and treatment. — Cold Spring Harbor, New York, USA: Cold Spring Harbor Laboratory Press, 2012. — С. 321-343. — 572 с. — ISBN 978-193611340-8.
- Hall J.C., Hall B.J., Cockerell C.J. (Editors). HIV/AIDS in the post-HAART era: Manifestations, treatment, and epidemiology. — Shelton, CT, USA: People's Medical Publishing House - USA, 2011. — С. 389-403. — 1019 с. — ISBN 978-1-60795-105-6.
- Kazmierski W.M. (Editor). Antiviral drugs: From basic discovery through clinical trials. — John Wiley and Sons., Inc., 2011. — С. 1-208. — 438 с. — ISBN 978-0-470-45563-0.
- Levy J.A. HIV and the pathogenesis of AIDS. — Third edition. — USA: American Society for Microbiology, 2007. — С. 363-396. — 644 с. — ISBN 9781555813932.
- Saag M.S., Chambers H.F., Eliopoulos G.M., Gilbert D.N., Moellering R.C. (Editors). The Sanford guide to HIV/AIDS therapy 2012. — Sperryville, VA, USA: Antimicrobial Therapy Inc., 2012. — 214 с. — ISBN 978-1-930808-69-0.
- Sax P.E., Cohen C.J., Kuritzkes D.R. (Editors). HIV essentials. — Jones and Bartlett Learning, 2012. — С. 18-64. — 248 с. — ISBN 978-1-4496-5092-6.
- Volberding P.A., Greene W.C., Lange J.M.A., Gallant J.E., Sewankambo N. (Editors). Sande's HIV/AIDS medicine: Medical management of AIDS 2013. — Elsevier, 2012. — С. 133-191. — 580 с. — ISBN 9781455706952.
Лечение ВИЧ инфекции: стандарты, методы, способы
На сегодняшний день СПИД достаточно распространился среди населения и продолжает поражать человеческие организмы, так как он легко передаётся при незащищённых половых контактах, а также через кровь или от больной матери к ребёнку в процессе родов. Последнее возможно только в случаях, если женщина не соблюдает рекомендаций врачей. Стоит знать, что даже заражённая мать способна родить здорового малыша.
Своевременное лечение ВИЧ позволяет максимально замедлить процесс прогрессирования патологии, а также предупредить или справиться с сопутствующими болезнями, возникающими на фоне иммунодефицита.
Условно лечение ВИЧ-инфекции можно разделить на такие виды:
• Этиотропное. Действует непосредственно на возбудителя и способствует уменьшению его патогенного влияния на организм.
• Патогенетическое. Направлено на предупреждение или замедление изменений, возникших в организме в результате влияния вируса иммунодефицита.
• Симптоматическое. Такое лечение СПИДа направлено на устранение признаков вторичных заболеваний, которые возникают на фоне иммунодефицита.
В большинстве случаев применяются сразу все вышеуказанные методы лечения ВИЧ, так как важно не только замедлить прогрессирование СПИДа, но и устранить симптомы заболеваний внутренних органов, которые возникли под влиянием вируса, ведь именно от них заражённый человек страдает чаще всего.
Принципы лечения ВИЧ-инфекции, исходя из вышеуказанного, определить несложно. Они заключаются в следующем:
• Снижение контагиозности вируса иммунодефицита.
• Улучшение общего состояния пациента.
• Борьба со вторичными патологиями внутренних органов, спровоцированными СПИДом.
Существует разработанный протокол, которым чётко предусмотрено, как и сколько можно лечить ВИЧ. Здесь же прописаны и все антиретровирусные препараты, используемые у больных, а также подробные схемы лечения ВИЧ 1 и ВИЧ 2.
Перед тем, как лечить ВИЧ, пациентам назначается полное медицинское исследование, которое подтвердит или опровергнет предполагаемый диагноз. Проводится это для того, чтобы исключить болезни, схожи с симптомами иммунодефицита.
Как и где лечат ВИЧ-инфицированных, зависит от стадии, в которой обнаружена патология, состояния пациента, а также наличия сопутствующих заболеваний. Госпитализация показана в запущенных стадиях или в случаях, когда имеются тяжёлые вторичные болезни, требующие неотложной медицинской помощи.
Лечение ВИЧ-инфицированных проводится с помощью таких групп антиретровирусных препаратов:
• НИОТ, или нуклеотидные ингибиторы обратной транскриптазы. Данная группа включает в себя Зиновудин, Эфавиренз, Абакавир, Фосфазид, Диданозин, Ламивудин.
• ННИОТ, или ненуклеозидные ингибиторы обратной транскриптазы. Сюда входят следующие лекарственные средства: Этравирин, Невирапин, Ифавиренц, Делавирдин.
• Медикаменты, подавляющие пролиферацию клеток: Оксикарбамин.
• Ингибиторы вирусной протеазы: Индинавир, Ампренавир, Ритонавир, Нелфинавир, Саквинавир.
Если диагностировано заболевание ВИЧ, лечение должно назначаться исключительно опытным специалистом, так как только врач способен определить нужную дозировку медикаментов в зависимости от запущенности болезни. Также химиотерапевтические средства, перечисленные выше, сопровождаются серьёзными побочными эффектами. Именно поэтому лечение ВИЧ, СПИД должно всегда быть под контролем у специалиста.
Побочные эффекты, возникающие при лечении ВИЧ
Большие дозировки антиретровирусных препаратов часто сопровождаются побочными реакциями, которые заключаются в нарушении функций жизненно важных органов человека. Что именно возникает, зависит от того, какие методы лечения при ВИЧ (СПИДе) используются.
При назначении НИОТ у больных наблюдаются следующие расстройства:
• Головная боль.
• Головокружение.
• Абдоминальный синдром, проявляющийся в виде диареи, тошноты, рвоты, боли в животе.
• Высыпания на разных участках тела.
• Аллергические реакции.
При вирусе иммунодефицита человека (ВИЧ) лечение предполагает применение ингибиторов вирусной протеазы. Данные препараты оказывают наиболее тяжёлые побочные влияния на организм пациента, среди них:
• Ожирение (абдоминальная форма).
• Сахарный диабет.
• Липодистрофия, которая сопровождается холестеринемией – высоким содержанием холестерина в крови.
Рассказывая, как лечится ВИЧ-инфекция, нельзя не упомянуть о ненуклеотидных ингибиторах обратной транскриптазы, так как данные средства также активно назначаются больным. Однако они также приносят не только пользу, но и сопровождаются рядом неприятных последствий. Как правило, присутствуют те же состояния, что и при употреблении НИОТ. Однако, помимо них, при лечении болезни ВИЧ средствами из группы ННИОТ наблюдаются следующие нарушения:
• Медикаментозные гепатиты, возникающие из-за высокой гепатотоксичности препаратов.
• Нарушения работы головного мозга.
• Головокружение, головные боли.
• Мании.
• Бессонница или наоборот повышенная сонливость.
• Депрессии.
• Гипнотический транс.
• У некоторых больных наблюдается такое состояние, как сон наяву.
• Галлюцинации.
• Эйфория.
Учитывая все эти побочные реакции, многие пациенты задумываются, нужно ли лечить ВИЧ и когда начинать это делать? Здесь можно ответить однозначно, что антиретровирусная терапия при иммунодефиците обязательно должна присутствовать, так как даже такие тяжёлые побочные реакции не оказывают на организм настолько губительного воздействия, как сам вирус, не подвергающийся терапевтическим методам.
Методы и способы лечения ВИЧ-инфекции определяются в каждом конкретном случае с учётом особенности течения патологии. Зачастую используется монотерапия или комбинированная. Последняя даёт более благоприятный прогноз. Что касается монотерапии, то подобное лечение больных ВИЧ также применяется. Однако оно эффективно лишь в период от полугода до 18 месяцев.
Чем раньше начать лечение ВИЧ, тем больше шансов на замедление его прогрессирования и следственно - ниже риск трансформации в СПИД. Стоит отметить, что не существует универсальной схемы лечения ВИЧ-инфекции, согласно которой бы удалось сразу же приостановить развитие иммунодефицита. Если диагностирована данная болезнь, то врач периодически проводит её корректировку, так как со временем возникает привыкание к используемым медикаментам. Следственно, эффективность лечения ВИЧ значительно снижается, и он начинает вновь прогрессировать.
Виды и способы лечения ВИЧ-инфекции: иммунотерапия
Использование иммуномодулирующих медикаментов показано для стимуляции деятельности лимфоцитов, которые и страдают прежде всего при иммунодефиците. Лечение ВИЧ в России не предполагает применение данных препаратов. Объясняется это тем, что значительная гиперстимуляция наоборот еще больше влияет на повреждение иммунитета. Кроме того, некоторые его факторы способствуют ускорению репликации вируса.
Исключением являются случаи, когда при помощи антиретровирусной терапии удалось снизить количество вируса в организме до такой степени, что он не определяется клиническими анализами. Однако у взрослых подобное эффективное лечение ВИЧ является достаточно ограниченным.
Какие факторы учитывают при назначении лечения больным ВИЧ-инфекцией (СПИДом)
Перед тем, как лечить СПИД антиретровирусными препаратами, врач должен проанализировать ряд значимых факторов. К ним относятся:
• Скорость прогрессирования патологии.
• Сознательность больного об опасности заболевания и готовность его к терапевтическим мероприятиям, так как принудительное лечение ВИЧ не проводится. Любая медицинская помощь оказывается пациентам только по их согласию.
• Степень иммунодефицита. Она определяется в зависимости от уровня CD4.
• Вероятность прогрессирования иммунодефицита.
• Подбор лекарственных препаратов, способных максимально замедлить развитие болезни.
Кроме того, пациентам показано превентивное лечение ВИЧ-инфекции (СПИДа). Оно предполагает использование медикаментов с целью предупреждения развития оппортунистических патологий, на сам вирус такие лекарства не влияют. Как правило, в таких случаях применяют антибактериальные средства.
Какое лечение возможно при СПИДе (ВИЧ) в крови и вторичных болезнях?
Самое эффективное лечение ВИЧ-инфекции можно проводить не только при помощи антиретровирусных медикаментов, но и препаратами, которые способствуют устранению болезней, возникших на фоне иммунодефицита.
Чаще всего больных беспокоят следующие патологические состояния:
• Пневмоцистная пневмония. Часто беспокоит больных, сопровождается сухим кашлем, одышкой. В таких случаях назначают Клиндамицин, Бисептол.
• Токсоплазмоз. Часто диагностируется в церебральной форме. Как лечить ВИЧ-инфекцию и токсоплазмоз может определить только врач. Заболевание является достаточно опасным, примерно в 15% случаев заканчивается летально, потому терапевтические мероприятия начинают при возникновении явной клинической картины, результатов исследований не ждут. Назначаются такие препараты, как 5-фторурацил, Фансидар, Доксициклин, Бисептол. Точно подтвердить диагноз удаётся только после смерти пациента, если таковое происходит. Биопсия тканей головного мозга в диагностических целях проводится крайне редко.
• Герпес. Такое вирусное заболевание часто поражает больных иммунодефицитом, проявления в большинстве случаев наблюдаются в области рта и гениталий. Лечение ВИЧ (видео можно посмотреть в интернете) проводится противовирусными средствами: Ацикловир, Фамцикловир, Валацикловир.
• Цитомегаловирусная инфекция. Также является достаточно распространённым патологическим состоянием у больных СПИДом. Для профилактики и устранения симптомов используют Цимевен (Ганцикловир). Дозировку определяет врач с учётом выраженности патологического процесса.
• Криптококкоз. Такая бактериальная инфекция чаще всего поражает мозговые оболочки, провоцируя развитие воспалительных процессов. Для устранения болезни используется Амфотерицин В, Флуконазол.
• Саркома Капоши. В большинстве случаев возникает на поздних стадиях СПИДа, проявляется в виде поражения кожи, сопровождается болезненными красными или коричневатыми элементами на поражённых участках. Для борьбы с болезнью используется радио- и химиотерапия с блеомицином, доксорубицином, винбластином.
• Туберкулёз. Микобактерии при иммунодефиците поражают не только лёгочную ткань и другие внутренние органы. Для борьбы с инфекцией используются те же препараты, что и у людей, не заражённых СПИДом.
Некоторые пациенты спрашивают: можно ли лечить СПИД? Важно знать, что данная патология полностью не излечивается, однако при правильно подобранной ретровирусной терапии удаётся максимально снизить количество вируса в организме и подавить его агрессивное влияние. В результате пациент может прожить долгую жизнь, которая мало чем будет отличаться от жизни здоровых людей.
Лечение ВИЧ-инфекции и СПИДа: препараты
Режим и диета
Режим и диету больным назначают соответственно установленным нозологическим формам.
[1], [2], [3], [4], [5], [6], [7], [8]
Медикаментозное лечение ВИЧ-инфекции и СПИДа
[9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Этиотропное лечение ВИЧ-инфекции и СПИДа
[21]
Антиретровирусные препараты, рекомендованные к применению
- Нуклеозидные/нуклеотидные ингибиторы обратной транскриптазы (НИОТ): абакавир, зидовудин, ламивудин, диданозин, ставудин, фосфазид.
- Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ): ифавиренц (эфавиренз), невирапин, этравирин.
- Ингибиторы протеазы (ИП): атазанавир, индинавир, лопинавир/ритонавир, нелфинавир, фосампренавир, саквинавир, ритонавир (практически не используют как ИП, применяют в качестве бустера, преимущественно из класса ИП), дарунавир.
Антиретровирусные лекарственные средства, дозы и схемы их применения
| Препарат | Дозы и схема применения |
| Абакавир | 300 мг 2 раза в сутки |
| Ампренавир | 1200 мг 2 раза в сутки |
| Атазанавир | 400 мг 1 раз в сутки |
| 300 мг атаназавира и 100 мг ритонавира 1 раз в сутки | |
| Дарунавир | 600 мг дарунавира и 100 мг ритонавира 2 раза в сутки |
| Диданозин | 250 или 400 мг 1 раз в сутки в зависимости от массы тела |
| Зидовудин | 200 мг 3 раза в сутки |
| Индинавир | 800 мг индинавира и 100 мг (или 200 мг) ритонавира 2 раза в сутки |
| 800 мг 3 раза в сутки | |
| Ифавиренц | 600 мг 1 раз в сутки |
| Ламивудин | 150 мг 2 раза в сутки |
| Лопинавир/ритонавир | 399 / 99.9 мг 2 раза в сутки |
| Невирапин | 200 мг 1 раз в сутки в течение 14 дней, затем 2 раза в сутки |
| Нелфинавир | 750 мг 3 раза в сутки |
| 1250 мг 2 раза в сутки | |
| Ритонавир | 100 мг или 200 мг 2 раза в сутки (используют для бустирования других ингибиторов протеаз) |
| Саквинавир | 1200 мг 3 раза в сутки |
| 1000 мг саквинавира и 100 мг ритонавира 2 раза в сутки | |
| 1500 мг саквинавира и 100 мг ритонавира 1 раз в сутки | |
| 2000 мг саквинавира и 100 мг ритонавира 1 раз в сутки | |
| Ставудин | 30 или 40 мг 1 раз в сутки в зависимости от массы тела |
| Фосампренавир | 1400 мг 2 раза в сутки |
| 700 мг фосампренавира и 100 мг ритонавира 2 раза в сутки | |
| 1400 мг фосампренавира и 200 мг ритонавира 1 раз в сутки | |
| Энфувиртид | 90 мг 2 раза в сутки (подкожно) |
| Этравирин | 200 мг 2 раза в сутки |
Факторы, учитываемые при решении вопроса о назначении антиретровирусных препаратов.
- Степень иммунодефицита (оценивают на основании количества CD4-лимфоцитов).
- Риск прогрессировать болезни (определяют при измерении вирусной нагрузки).
- Готовность и желание пациента начать лечение.
- Осведомлённость пациента о возможных побочных эффектах препаратов и об изменении качества жизни.
- Выбор стартовой терапии для достижения стойкого вирусологического ответа и сохранение максимального выбора комбинаций препаратов для последующего использования.
- Фармакоэкономическая целесообразность выбора различных схем ВААРТ.
Для начала лечения ВИЧ-инфекции существуют определённые показания.
Разработаны различные схемы употребления препаратов (схемы первого, второго и третьего ряда), составленные с учётом проведённых клинических исследований эффективности антиретровирусных лекарств.
[22], [23], [24], [25], [26], [27], [28]
Показания к проведению высокоактивной антиретровирусной терапии
| Клиническая картина | Количество CD4+-лимфоцитов | Концентрация РНК ВИЧ в сыворотке | Рекомендации |
| Наличие СПИД-индикаторных заболевании или тяжелых симптомов | Любое значение | Любое значение | Начинают или продолжают лечение |
| Бессимптомное течение | Количество CD4+-лимфоцитов превышает 350 клеток в 1 мкл | Значение вирусной нагрузки не превышает 100 000 копий/мл | Продолжают наблюдение за больным. ВААРТ не используют |
| Значение вирусной нагрузки превышает 100 000 копий/мл | Необходимость назначения ВААРТ обсуждают коллегиально ВААРТ может быть рекомендована при быстром снижении CD4+-лимфоцитов (>50 клеток в 1 мкл в год), возрасте старше 55 лет или ко-инфекции ВИЧ/ВГС | ||
| Число CD4+-лимфоцитов составляет 201-350 клеток в 1 мкл | Значение вирусной нагрузки не превышает 20 000 копий/мл | Большинство специалистов рекомендуют отложить ВААРТ. EACS рекомендует ВААРТ вне зависимости от вирусной нагрузки | |
| Значение вирусной нагрузки превышает 20 000 копий; мл | ВААРТ показана | ||
| Любое значение вирусной нагрузки | ВААРТ рекомендуют назначать при высоком риске быстрого прогрессирования ВИЧ-инфекции (если больной моложе 50 лет периодически употребляет психоактивные вещества внутривенно). Существует риск низкой приверженности | ||
| Количество CD4-лимфоцитов не превышает 200 клеток в 1 мкл | Любой уровень вирусной нагрузки | ВААРТ рекомендуют проводить |
Схемы лечения с использованием препаратов первого ряда
| По одному препарату или комбинации из граф А и В (применяют предпочтительную категорию) | ||
| Графа А | Графа В | |
| Схемы выбора | ННИОТ: ифавиренц | Зидовудин и ламивудин (или комбивир) Фосфазид и ламивудин Абакавир и ламивудин (или кивекса) - схема выбора при возможности скрининга на HW B-5701 |
| ИП: атазанавир и ритонавир | ||
| ИП: лопинавир или ритонавир (2 раза в день) | ||
| ИП: фосампренавир и ритонавир (2 раза в день) | ||
| Альтернативные схемы | ННИОТ: невирапин | Абакавир и ламивудин (или кивекса) Диданозин и ламивудин |
| ИП: атазанавир | ||
| ИП: фосампренавир | ||
| ИП: фосампренавир и ритонавир (1 раз в день) | ||
| ИП: лопинавир или ритонавир (1 раз в день) | ||
| Другие препараты, используемые иногда в терапии первого ряда | Нелфинавир | Ставудин и ламивудин |
| Ритонавир и саквинавир | ||
| Зидовудин, ламивудин и абакавир (или тризивир) | ||
| Комбивир и абакавир | ||
| Зидовудин и кивекса | ||
Схемы терапии с использованием препаратов второго ряда (после оценки причин неудачи первой схемы лечения и проведения теста на резистентность вируса)
| Начальная схема | Рекомендуемые изменения в терапии |
| 2 НИОТ и ННИОТ | 2 НИОТ (основываясь на результатах тестирования вируса на резистентность) и ИП (с ритонавиром или без) |
| 2 НИОТ и ИП (иногда добавляют ритонавир) | 2 НИОТ (основываясь на результатах тестирования вируса на резистентность) и ННИОТ |
| 2 НИОТ (основываясь на результатах тестирования вируса на резистентность) и альтернативный ИП (с ритонавиром, основываясь на результатах тестирования вируса на резистентность) | |
| 3 НИОТ | 2 НИОТ и ННИОТ или ИП (с ритонавиром или без. основываясь на результатах тестирования) |
Схемы терапии с использованием препаратов третьего ряда (последующие неудачи ВААРТ)
| Использованные схемы | Рекомендации для изменения терапии |
| 2 НИОТ и ИП или 3 НИОТ | НИОТ (основываясь на результатах тестирования вируса на резистентность), ННИОТ (если ННИОТ ранее не использовали, либо тест на резистентность указывает на чувствительность вируса к препаратам) и ИП, в том числе новой генерации, например, дарунавир c ритонавиром или без, основываясь на результатах тестирования) |
| НИОТ, ННИОТ и ИП | Назначают более одного препарата НИОТ в сочетании с новым ИП (бустированным ритонавиром основываясь на результатах тестирования) и энфувиртидом |
Принцип подхода к лечению пациентов с ВИЧ-инфекцией - пожизненное применение антиретровирусных препаратов.
Патогенетическая терапия и схемы лечения вторичных заболеваний, наиболее часто регистрируемых у ВИЧ-инфицированных пациентов
Лечение ВИЧ-инфекции должно сочетаться с терапией вторичных и сопутствующих заболеваний. В большинстве случаев лечение таких болезней имеет приоритет перед началом ВААРТ, поскольку тяжесть состояния пациента определяет наличие той или иной нозологии.
Цитомегаловирусная инфекция
Лечение манифестной цитомегаловирусной инфекции.
- Проводят трёхнедельную терапию ганцикловиром (цимевеном) в дозе 5 мг/кг 2 раза в сутки внутривенно медленно в течение часа.
- Назначают валганцикловир (вальцит) в дозе 900 мг 2 раза в сутки внутрь в течение 3 нед (менее предпочтительно).
Лечение и вторичная профилактика активной цитомегаловирусной инфекции.
- Назначают цимевен в дозе 1 г 3 раза в сутки в течение 30 дней (энтерально).
- Применяют вальцит по 900 мг 1 раз в сутки в течение 30 дней (энтерально).
- Проводят четырёхнедельную терапию цимевеном по 5 мг/кг 1 раз в сутки внутривенно капельно в течение часа (менее предпочтительно).
[29], [30], [31]
Герпесная инфекция, вызванная вирусом простого герпеса 3-го типа (Varicella Zoster)
- Назначают ацикловир по 800 мг 5 раз в сутки (внутрь) или по 750-1000 мг 3 раза в сутки (внутривенно).
- Применяют валацикловир по 1 г 3 раза в сутки (внутрь).
- Используют фамцикловир по 500 мг 3 раза в сутки в течение 7-10 дней (внутрь).
Пневмоцистная пневмония
Схема выбора.
- Бисептол по 120 мг/кг в сутки в 4 приёма в течение 21 дня.
Альтернативные схемы.
- Клиндамицин в дозе 600-900 мг внутривенно каждые 6-8 часов.
- Клиндамицин в дозе 300-450 мг внутрь каждые шесть часов в сочетании с примахином (по 15-30 мг - кг) внутрь.
Первичная и вторичная профилактика пневмоцистной пневмонии (при уровне CD4-лимфоцитов менее 200 клеток в 1 мкл): бисептол в дозе 480 мг 2 раза в сутки через день до повышения количества CD4-лимфоцитов до 200 клеток в 1 мкл и более.
Токсоплазмоз (чаще диагностируют церебральную форму)
Лечение токсоплазмоза начинают при малейшем подозрении на данное заболевание, не дожидаясь результатов обследования.
Схема выбора.
- Назначают по 2 таблетки фансидара 2 раза в сутки в сочетании с лейковорином (по 25 мг) внутримышечно через день в течение 6 нед.
Альтернативные схемы.
- Применяют бисептол по 60 мг/кг в сутки (в 2 приёма) в течение 6 нед.
- Используют 5-фторурацил (в дозе 1.5 мг/кг в сутки внутрь) в сочетании с клиндамицином (по 1.8-2,4 г 2 раза в сутки внутрь или внутривенно) в течение 6 нед.
- Назначают доксициклин (внутрь или внутривенно по 300-400 мг в сутки) в комбинации с кларитромицином (внутрь по 500 мг 2 раза в сутки) или сульфадиазином (внутрь по 1000-1500 мг) каждые шесть часов в течение 1,5 мес.
Саркома Капоши
ВААРТ - основной метод, позволяющий предотвратить прогрессирование заболевания и добиться клинического улучшения. При тяжёлой форме саркомы Капоши. протекающей с вовлечением в патологический процесс внутренних органов, назначают проспидин в дозе 100 мг внутримышечно в течение 30 дней.
Кандидозный стоматит
Схема выбора.
- Пастилки клотримазола (по 10 мг 5 раз в сутки) до исчезновения симптомов.
Альтернативные схемы.
- Флуконазол по 100 мг в сутки до исчезновения симптомов.
- Нистатин в дозе 500 000 ЕД 4-5 раз в сутки до исчезновения симптомов.
- Итраконазол (суспензия) по 100 мг в сутки до исчезновения симптомов.
[32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
Кандидозный эзофагит
Схема выбора.
- Флуконазол в дозе 200 мг в сутки внутрь (до 800 мг в сутки) в течение 2-3 нед.
Альтернативные схемы.
- Итраконазол в капсулах по 200 мг в сутки в течение 2-3 нед.
- Редко, как правило при невозможности назначения другой схемы, используют амфотерицин В (в дозе 0,6 мг/кг в сутки внутривенно) в течение 10-14 дней.
[43], [44], [45], [46], [47], [48], [49], [50], [51], [52], [53], [54]
Криптокковый менингит
Схема выбора.
- Амфотерицин В (по 0,7 мг/кг в сутки внутривенно) в сочетании с 5-флуцитозином (внутрь по 100 мг/кг в сутки) в течение двух недель. Затем назначают флуконазол в дозе 400 мг в сутки в течение двух месяцев или до санации ликвора. Заключительный этап - поддерживающая терапия флуконазолом (по 200 мг в сутки) до повышения количества СD4+-лимфоцитов до 200 клеток в 1 мкл и более.
Альтернативные схемы.
- Амфотерицин В (в дозе 0,7-1.0 мг/кг в сутки внутривенно) в течение двух недель. Затем применяют флуконазол (внутрь по 400 мг в сутки) в течение 8-10 недель.
- Флуконазол (внутрь по 400-800 мг в сутки) в комбинации с 5-флуцитозином (внутрь по 100 мг/кг в сутки) в течение 6-10 недель.
- Используют амбизом (по 4 мг/кг в сутки внутривенно) в течение двух недель. Затем применяют флуконазол (по 400 мг в сутки) в течение 8-10 недель.
[55], [56], [57], [58], [59], [60], [61], [62], [63], [64]
Микобактериальная инфекция
При лечении микобактериозов, обнаруженных у ВИЧ-инфицированных пациентов, назначают стандартные препараты и используют обычные схемы дозирования.
Особенности терапии микобактериальной инфекции у ВИЧ-инфицированных пациентов.
- При уменьшении количества CD4+-лимфоцитов (менее 100 клеток в 1 мкл) пациентам назначают рифампицин или рифабутин не реже 3 раз в неделю, поскольку более редкий приём препаратов приводит к формированию резистентности возбудителя. Длительность лечения определяют индивидуально.
- При сильном снижении количества СD4+-лимфоцитов (меньше 100 клеток в 1 мкл) для терапии туберкулёза используют не менее четырёх препаратов в течение 2 мес; затем оставляют два препарата (их применяют в течение 4,5 мес). Если при анализе мокроты после 2 мес лечения получают положительные результаты, то терапию проводят в течение последующих 7 мес.
- При обнаружении внелёгочных форм туберкулёза назначают стандартные схемы лечения туберкулёза лёгких. Исключение составляют милиарный туберкулёз, туберкулёз костей и суставов, туберкулёзный менингит (лечение проводят в течение 12 мес).
- Нельзя одновременно начинать лечение туберкулёза и ВИЧ-инфекции вследствие наложения побочных эффектов используемых препаратов, неблагоприятных лекарственных взаимодействий, требований к соблюдению режима приёма препаратов и вероятности парадоксальных реакций, связанных с восстановлением иммунной системы. ВААРТ и противотуберкулёзное лечение можно начинать одновременно при резком уменьшении СD4+-лимфоцитов до 50 клеток в 1 мкл (если пациент хорошо переносит противотуберкулёзную терапию).
- Не рекомендуют при проведении противотуберкулёзной терапии использовать ИП и ННИОТ, за исключением ифавиренца, ритонавира и комбинации ритонавира и саквинавира.
Гепатит
Начальный этап противовирусной терапии хронического гепатита С у больных ВИЧ-инфекцией представлен в таблице.
Начальные этапы противовирусной терапии хронического вирусного гепатита С у пациентов с ВИЧ-инфекцией
| Количество CD4-лимфоцитов (клеток в мкл) | Принципы лечения ХГС и ВИЧ-инфекции |
| ВААРТ целесообразно провести до начала лечения ХГС, учитывая высокий риск возникновения оппортунистических инфекций, а также возможность снижения числа СD4_-лимфоцитов на фоне интерферонотерапии | |
| 201-500 | При увеличении количества СD4+-лимфоцитов до 350 в 1 мкл и выше можно начинать лечение ХГС. в остальных случаях вопрос решают коллегиально Лечение вторичных заболеваний имеет приоритетное значение перед противовирусной терапией вирусного гепатита (вопрос лечения рассматривают позднее) |
| >500 | Риск прогрессии инфекции невысок, и ВААРТ можно отсрочить Наиболее предпочтительно начать лечение ХГС |
Назначение иммуноглобулинов больным ВИЧ-инфекцией можно рассматривать как патогенетическую терапию.
Показания к применению иммуноглобулинов.
- Иммунодефицит (с заместительной целью).
- Идиопатические тромбоцитопении с аутоиммунным механизмом развития (по 20 г белка в сутки).
- Тяжёлые бактериальные и вирусные вторичные и сопутствующие заболевания.
Дозы препаратов и курс лечения зависят от степени иммунодефицита, тяжести состояния пациента, а также препарата группы иммуноглобулинов.
- Иммуноглобулин человека нормальный (гамимун Н), иммуноглобулин IG VENA N I.V. Разовая доза составляет 25-50 мл (внутривенно капельно), производят от трёх до десяти инфузий. Повторное введение осуществляют только через 24 ч (или 48 ч или через 72 ч).
- Октагам назначают по 200-400 мг кг (внутривенно) каждые 3-4 нед.
Медико-социальная экспертиза
При проведении медико-социальной экспертизы ВИЧ-инфицированных пациентов учитывают выраженность клинических признаков заболевания (стадию ВИЧ-инфекции). Социальные причины - невозможность дальнейшего выполнения работы (например, хирург, стоматолог, акушер-гинеколог, реаниматолог, медицинский персонал, производящий парентеральные манипуляции, работники станции переливания крови и заводов биомедицинских препаратов, в профессиональную обязанность которых входит приготовление препаратов для парентерального введения) - основание для определения стойкой утраты трудоспособности. В случае невозможности профессиональной переориентации указанных лиц может быть оформлена III группа инвалидности.
Вопросы временной нетрудоспособности решают строго индивидуально, на основании тяжести и продолжительности различных клинических признаков, руководствуясь «Инструкцией о правилах экспертизы временной нетрудоспособности для застрахованных лиц», с последующими дополнениями и исправлениями.
Для определения степени стойкой утраты трудоспособности больных ВИЧ-инфекцией используют индекс Карновского.
- Если индекс Карновского составляет 100-90%, то активность пациента полностью сохранена.
- Способность пациента к напряжённой физической работе ограничена (может выполнять лёгкую работу) при значении индекса 80-70%.
- Если величина индекса Карновского не превышает 60-30%. то пациент способен передвигаться и ухаживать за собой, но не может работать (лежит или сидит менее 50% периода бодрствования).
- Ограничение способности ухаживать за собой, пациент лежит или сидит более 50% времени бодрствования - значение индекса составляет 40-30%.
- Индекс Карновского не превышает 20-10%: при этом больной полностью обездвижен и не может ухаживать за собой.
В течение стадии первичных клинических проявлений ВИЧ-инфекции (стадии II и III) трудоспособность пациентов полностью сохранена (индекс Карновского - 90-100%).
На стадии вторичных заболеваний (стадия IVA) трудоспособность больных также сохранена полностью (индекс Карновского - 90-100%). Вместе с тем у некоторых пациентов отмечают развитие стойких астенических расстройств и формирование психоорганического синдрома; это приводит к снижению способности к трудовой деятельности в полном объёме (индекс Карновского - 70-80%). В таком случае, учитывая характер профессиональной деятельности, рекомендуют оформить больному III группу инвалидности.
На более поздних стадиях ВИЧ-инфекции (стадия IVB) отмечают учащение рецидивов вторичных заболеваний и возникает необходимость в госпитализации (неоднократно) большинства больных, что приводит к стойкой утрате трудоспособности (индекс Карновского - 50-80%). В таком случае пациента переводят на II или III группу инвалидности. Исключение составляют стойкие поражения периферической нервной системы с выраженными нарушениями двигательных функций (индекс Карновского составляет 10-40%). Пациенту оформляют I группу инвалидности.
На стадии вторичных заболеваний (стадия IVB) у всех больных обнаруживают стойкое нарушение трудоспособности (индекс Карновского - 10-50%). В зависимости от характера и тяжести поражений рекомендуют устанавливать I или II группу инвалидности.
ᐉ Новое в лечении ВИЧ-инфекции, СПИДа
🔊 Прослушать пост
Одиннадцать лет назад (2007) пациент с ВИЧ впервые в мире излечился от этой болезни. Тимоти Рэй Брауну, «Берлинскому пациенту» пересадили костный мозг от донора, у которого была естественная устойчивость к ВИЧ и поэтому после пересадки ему больше не потребовалась антиретровирусная терапия.
Когда этот случай был обнародован, медицинский мир сошел с ума: «Неужели, мы наконец-то достигли излечения от ВИЧ-инфекции?»
К сожалению, ответ остается: «Пока еще нет».
Попытки воспроизвести случай «берлинского пациента» не увенчались успехом. Сама по себе операция пересадки костного мозга очень тяжёлая и несёт высокий риск для пациентов с ВИЧ-инфекцией. Были улучшены антиретровирусные препараты, что позволило уменьшить их дозировку. Вакцины против ВИЧ находятся в стадии реализации, но лекарства, которое полностью избавляет человека от ВИЧ не найдено.
2020 год приблизит нас к 50-летнему рубежу после первого описания ВИЧ. Несколько организаций настаивают на разработке до 2020 года первого функционального средства, которое сохранит людей, живущих с ВИЧ, здоровыми и без лекарств, не обязательно полностью уничтожая вирус.
Но насколько мы близки к достижению этой цели?
Общие тенденции
Лекарства от ВИЧ становятся лучше
Эффективность препаратов первой линии (которые назначают в первую очередь) для лечения ВИЧ-инфекции/СПИДа продолжает улучшаться: согласно проведенному анализу результатов у 78 000 человек в 181 отдельном исследовании — у людей, начавших лечение в последние годы, результаты лучше, чем у людей, начавших лечение в 1990-х или 2000-х годах. /журнал AIDS, профессор сиднейской клиники ст. Винцента Андрю Карр с коллегами/
Исследователи хотели выяснить, сколько людей по-прежнему принимали одну и ту же схему АРВП (антиреторовирусные препараты) и у них в течении 2 лет после начала лечения стабильно сохранялась неопределяемая вирусная нагрузка.
Таких людей, начавших лечение в период с 1994 по 2000 гг., составило 52% от общего числа принимавших лечение. Тех кто начал лечение в период 2001-2005 гг. этот показатель составлял уже 61%. В 2006–2010 гг. этот показатель вырос до 65%. И в самый последний исследованный период с 2011 по 2015 год уже 80% пациентов стабильно имели неопределяемую вирусную нагрузку после двух лет на одной и той же схеме лечения. Почти все, у кого первая схема не сработал перешли на другую лучшую для них схему.
Исследование содержит информацию о наиболее эффективных схемах лечения. Так ВИЧ-инфицированные, начинающие лечение ингибиторами интегразы (такими как долутегравир или ралтегравир), с большей вероятностью все еще получали препараты первой линии ещё в течение трёх лет. Пациенты, получающие нуклеозидные ингибиторы обратной транскриптазы: тенофовира и эмтрицитабина, также имели отличные длительные результаты.
Ежедневная комбинированная однократная дозировка оказалась более эффективна, чем раздельный прием в разных таблетках.
Но как бы ни были хороши эти результаты, исследователи считают, что возможно добиться ещё большего успеха. Они отмечают, что даже при самых современных схемах лечения 5-ая часть людей прекращает или меняет схему лечения в течение двух лет после начала лечения.
Да не оскудеет рука дающего
Проект «СПИД.ВИЧ.ЗППП.» — некоммерческий, созданный добровольцами-экспертами в области ВИЧ/СПИДа за счет своих собственных средств, чтобы донести правду людям и быть чистыми перед своей профессиональной совестью. Будем благодарны за любую помощь проекту. Да воздастся Вам в тысячи крат: ПОЖЕРТВОВАТЬ.Лекарственное взаимодействие
Отрицательное лекарственное взаимодействие — когда одно лекарство влияет на работу другого лекарства, снижая его эффективность или увеличивает риск побочных эффектов. Чем больше лекарств Вы принимаете, тем выше риск отрицательного влияния лекарств на эффективность друг друга и развития побочных эффектов.
Важность учёта лекарственного взаимодействия, подтверждается тестированием более 185 000 американцев, прошедших лечение от ВИЧ-инфекции за последнее десятилетие. (декабрьский выпуск журнала американской ассоциации сердечно-сосудистых болезней). 25% из этих американцев принимали статины, которые снижают уровень холестерина и помогают предотвратить сердечные заболевания. Некоторые статины могут взаимодействовать с определенными антиретровирусными препаратами и другими лекарствами, принимаемыми ВИЧ-инфицированными, вызывая побочные эффекты, связанные со статинами, такие как мышечные боли и повреждение почек.
Среди людей, принимающих статины, около 10% принимали их вместе с другими лекарствами, которые потенциально могли влиять друг на друга. Например, во многих случаях наблюдалось лекарственное взаимодействие между статинами и кобицистатом (Тибост) и ритонавиром (Норвир).
Оба они являются стимулирующими средствами, принимаемыми для повышения эффективности других антиретровирусных препаратов. Механизм стимуляции также может повышать или изменять воздействие других лекарств, в том числе статинов.
Если Ваше лечение ВИЧ включает ингибитор протеазы, то Вы, вероятно, принимаете бустер (усилитель). Ингибиторы протеазы включают дарунавир (Презиста), атазанавир (Реатаз) и лопинавир (Калетра). Кобистат также принимается с ингибитором интегразы Эльвитагравир (Витекта). Кобицистат входит в состав комбинированных таблеток Стрибилд, Генвоя, Симтуза, Резолста и Эвотаз. Ритонавир также находится в комбинированной таблетке, используемой для лечения гепатита С, под названием Виекиракс.
Два статина, которые никогда не следует принимать с бустерами, — это ловастатин и симвастатин, все они имеют некоторое взаимодействие с бустерами.
Исследователи говорят, что потенциальные лекарственные взаимодействия необходимо учитывать, когда людям с ВИЧ назначают статины.
Когда Вам прописывают новое лекарство, важно сообщить врачу или фармацевту обо всех других лекарствах, которые Вы принимаете. Вы должны спросить, может ли новое лекарство взаимодействовать с ними, и если да, то какие побочные эффекты возможны.
Нарушения менструального цикла
Женщины, живущие с ВИЧ, могут иметь более высокий риск развития аменореи (отсутствие менструаций) при менструальных расстройствах (при отсутствии трех или более последовательных менструаций), но научные данные об этом ограничены. Учёные проанализировали медицинскую литературу по всем исследованиям, сравнивая пропущенные месячные у женщин живущих с ВИЧ, и у женщин без ВИЧ /метаанализ опубликован в интернет-издании журнала AIDS/. Они исключили из исследования женщин с менопаузой.
Им удалось найти только шесть соответствующих исследований, и большая часть данных была собрана в 1990-х годах. Пять исследований из Соединенных Штатов и одно из Нигерии.
Ослабленная иммунная система и низкая масса тела могут способствовать возникновению менструальных проблем.
Эти проблемы могли быть более распространенными в 1990-х годах, чем сейчас, поскольку в настоящее время доступна более эффективная терапия ВИЧ-инфекции.
В целом, исследователи обнаружили, что 5% женщин с ВИЧ имели пропуски месячных. Этот показатель был выше, чем у женщин, у которых не было ВИЧ. Женщины с ВИЧ и низкой массой тела особенно часто имели пропуски менструального цикла.
Осложнениями этого менструального расстройства могут быть:
- бесплодие,
- проблемы с костями,
- болезни сердца,
- депрессии,
- беспричинная тревожность,
- половая неудовлетворенность.
Исследователи говорят, что врачи должны регулярно спрашивать женщин, живущих с ВИЧ, о том, когда у них последний раз была менструация, чтобы определить проблемы на ранней стадии.
Прогресс на пути к вакцине против ВИЧ
Делая шаг вперед в поисках вакцины против ВИЧ, ученые в Калифорнии создали вакцину против ВИЧ, которая заставила обезьян вырабатывать широко нейтрализующие антитела (bNAbs) /профессор Денис Бюртон и коллеги из Скриппс Института в Ла Джолле, Калифорнии, журнал Immunity за 15 января 2018 года/.
Эти сложные молекулы, которые естественным образом развиваются у некоторых людей с ВИЧ после многих лет заражения, не давая вирусу заражать клетки. Если бы вакцина могла заставить людей производить свои собственные bNAb, их иммунная система имела бы более сильный и более полный ответ на ВИЧ. Это может полностью предотвратить заражение ВИЧ.
Профессор Денис Бертон из Института Скриппса стремился показать, что одноразовая вакцинация может достичь защитных уровней bNAb. Это произошло у шести из 12 обезьян, на которых проводился эксперимент.
Он также хотел выяснить, защитит ли эта реакция антител животных от заражения обезьяноподобной формой ВИЧ (ВИЧ обезьян). Заражение было отсроченное по времени у всех обезьян, и у двух из них оно было полностью предотвращено.
Это первый случай, когда эффективные широко нейтрализующие антитела (bNAbs) к инфекции были инициированы у млекопитающих путем их вакцинации.
Самые передовые стратегии, направленные на создание работоспособного лекарства от ВИЧ-инфекции
Остановка репликации ВИЧ
Один из самых современных методов лечения ВИЧ направлен на подавление способности вируса реплицировать (повторять) свою РНК и производить больше копий самого себя. Подобный подход обычно используется для лечения герпетической инфекции. И хотя он не полностью избавляет от вируса, но он может остановить его распространение.
Французская компания Abivax показала в клинических испытаниях, что этот подход может стать основой для функционального лекарства от ВИЧ. Ключом к его потенциалу является то, что он может нацеливаться на резервуар вирусов ВИЧ, которые «прячутся» внутри клеток ВИЧ-инфицированного.
Современная терапия подавляет циркулирующий вирус, подавляя образование новых вирусов, но они не затрагивают резервуар. Как только вы остановитесь, вирус возвращается через 10-14 дней. ABX464 является первым кандидатом в препараты уменьшающим резервуар ВИЧ. Хартмут Эрлих, генеральный директор Abivax.
Препарат, называемый ABX464, связывается с определенной последовательностью в РНК вируса, ингибируя (подавляя) его репликацию. В стадии 2а эксперимента нескольким пациентам был дан препарат в дополнение к антиретровирусной терапии. Восемь из 15 пациентов, получавших ABX464, показали снижение от 25% до 50% резервуара ВИЧ через 28 дней, по сравнению с отсутствием снижения у тех, кто принимал только антиретровирусную терапию.
Эрлих подчеркивает, что ключевым фактором для потенциала этого препарата является то, что он направлен не только на резервуар ВИЧ, скрывающийся в клетках крови, но и на скрытые вирусы, скрывающиеся в кишечнике, самом большом резервуаре ВИЧ.
В настоящее время компания планирует стадию 2b клинических испытаний, чтобы подтвердить действие препарата в долгосрочной перспективе.
Мы будем следить за 200 пациентами в течение 6–9 месяцев, чтобы определить максимальный уровень сокращения резервуара и время, необходимое для этого. Это перенесет нас в первую половину 2020 года, когда мы сможем начать подготовку к третьему этапу. Хартмут Эрлих, генеральный директор Abivax.
Фазы клинических исследований
Клинические исследования лекарственных средств – длительный процесс. Исследование может продолжаться в течение нескольких лет. В зависимости от этапа исследования оно подразделяется на фазы. Различают 4 основные фазы клинического исследования:
Фаза I
Фаза I – первые испытания лекарственного средства на людях, обычно на здоровых добровольцах (не менее 10). Эти исследования часто называют клиническими фармакологическими испытаниями, так как они спланированы таким образом, чтобы установить переносимость, безопасность, наличие терапевтического действия, фармакокинетические и фармакодинамические характеристики, а иногда и первоначальные показатели эффективности при испытаниях на людях.
Фаза II
Во II Фазе оцениваются эффективность и безопасность препарата у пациентов с конкретным заболеванием. Обычно это плацебо-контролируемые исследования. Иногда II Фазу клинических исследований разделяют на фазы IIа и IIb. Целями II Фазы являются оценка краткосрочной безопасности лекарственного средства (IIа), а также доказательство клинической эффективности лекарственного средства и определение терапевтического уровня дозирования при испытании на группе пациентов (IIb).
Фаза III
В III Фазе клинических исследований лекарственное средство испытывается на больших группах пациентов (тысячи испытуемых) различного возраста, с различной сопутствующей патологией, исследование проводится в многочисленных научно-исследовательских центрах различных стран. Исследования III Фазы часто бывают рандомизированными контролируемыми исследованиями. В этих исследованиях изучаются все аспекты лечения, включая оценку показателя риск/польза. На основании результатов III Фазы клинических исследований принимается решение о регистрации или отказе в регистрации лекарственного препарата. III Фаза клинического исследования также может подразделяться на фазы IIIa и IIIb.
Фаза IV
IV Фаза клинических исследований проводится уже после того, как лекарственный препарат получил одобрение. Эти исследования часто называют постмаркетинговыми (пострегистрационными) исследованиями. Целью данных исследований является выявление отличий нового лекарственного препарата от других препаратов в данной фармгруппе, сравнение его эффективности по отношению к аналогам, уже реализуемым на рынке и демонстрация пользы нового препарата с точки зрения экономики здравоохранения, а также выявление и определение ранее неизвестных или неправильно определенных побочных эффектов лекарственного средства и факторов риска. В результате безопасность и эффективность лекарства могут периодически пересматриваться в соответствии с новыми клиническими данными по его применению.
Шок и смерть
Другой подход, который становится популярным в борьбе с ВИЧ, также направлен на латентные (скрытые) резервуары ВИЧ. Подход «шокируй и убей» или «изгоняй и убивай» использует агенты, изменяющие латентность (LRA), которые активируют или «пинают» латентный резервуар ВИЧ, позволяя стандартной антиретровирусной терапии «убивать» эти вирусы.
В 2016 году группа университетов Великобритании сообщила обнадеживающие результаты от одного пациента, получавшего лечение с использованием этого подхода. Новость стала вирусной, но исследователи предупредили всех, что это были только предварительные результаты. Полные результаты 50 пациентов, включенных в исследование, ожидаются позднее. О подобных ранних результатах недавно сообщила израильская компания Zion Medical.
Gilead, один из лидеров в области лечения ВИЧ, также начал клинические испытания с аналогичным подходом в партнерстве с испанской биотехнологической компанией AELIX Therapeutics. В Норвегии Bionor тестирует аналогичную стратегию с использованием двойной вакцины. Одна вакцина стимулирует выработку антител, которые блокируют репликацию ВИЧ, а другая атакует резервуар, где прячется ВИЧ.
Однако до сих пор этот подход не раскрыл свой потенциал в исследованиях на людях. В прошлом году одно из самых передовых испытаний, проверяющих этот метод шока и убийства — Фаза 1b / 2a, проводимое берлинской компанией Mologen, — сообщило, что, хотя препарат мог бы помочь в борьбе с ВИЧ-инфекцией, он не был успешным в истреблении резервуаров ВИЧ. А недавнее исследование показало, что доступные в настоящее время LRA активируют только менее 5% резервуара ВИЧ.
Иммунотерапия
Что делает ВИЧ настолько опасным, так это то, что он поражает иммунную систему, делая людей беспомощными перед инфекциями. Но что, если бы мы могли перезарядить иммунные клетки, чтобы дать отпор? И это аргумент в пользу использования иммунотерапии.
Исследователи в Оксфорде и Барселоне сообщили, что 5 из 15 пациентов, проходивших клинические испытания, не получали антиретровирусную терапию в течение 7 месяцев, благодаря иммунотерапии, которая стимулирует иммунную систему против вируса. Их подход объединяет лекарство для активации скрытого резервуара ВИЧ с вакциной, которая может вызывать иммунный ответ в тысячи раз сильнее, чем обычно.
Хотя они показали, что иммунотерапия может быть эффективной против ВИЧ, результаты все еще нуждаются в подтверждении, а также то, что заставляет некоторых пациентов реагировать, а других — нет.
Билл Гейтс активно поддерживает развитие иммунотерапии ВИЧ. Одна из его инвестиций находится в Иммунокор (Immunocore). Эта компания в Оксфорде разработала рецепторы Т-клеток, которые могут искать и связывать ВИЧ и давать указание иммунным Т-клеткам убивать любые ВИЧ-инфицированные клетки, даже когда уровень ВИЧ очень низкий — как это часто бывает в случае резервуарных клеток ВИЧ. Было показано, что этот подход работает на образцах тканей человека, и следующим шагом будет подтверждение того, работает ли он у людей, живущих с ВИЧ.
Но одна из самых передовых иммунотерапий на данный момент — это вакцина, разрабатываемая французской фирмой ИннаВирВакс (InnaVirVax). Вакцина, которая называется ВАК-3S (VAC-3S), стимулирует выработку антител против белка 3S ВИЧ, заставляя Т-клетки атаковать вирус.
Наш подход полностью отличается от других вакцин, которые стимулируют ответные меры на ВИЧ. Мы способствуем восстановлению иммунитета, чтобы иммунная система лучше распознавала и уничтожала вирус. Джоэл Крузе, генеральный директор InnaVirVax
После завершения фазы 2а испытания, InnaVirVax тестирует VAC-3S в сочетании с ДНК-вакциной из финской FIT Biotech. Как ожидают обе стороны, это может привести к методу функционального излечения больного от ВИЧ-инфекции.
Сила антител
Антиретровирусная терапия, золотой стандарт лечения ВИЧ, почти идеально работает в клинических испытаниях. Но в реальном мире все сложнее. Некоторые пациенты не принимают свои лекарства или теряют доступ к медицинской помощи.
И перерывы в лечении представляют риск не только для зараженного человека, но и для населения в целом: когда вирус не контролируется должным образом, вероятность передачи увеличивается.
Чтобы защитить как отдельных людей, так и общество, исследователи надеются разработать лекарства, не основанные на ежедневном приёме. Результаты новых исследований, проведенных Мишелем С. Нуссенцвейгом, Мариной Кески и их коллегами, позволяют предположить, что такое лекарство действительно может быть в скором будущем.
Нуссенцвейг, профессор Zanvil A. Cohn и Ralph M. Steinman, первоначально идентифицировали антитела, известные как 3BNC117 и 10-1074, при изучении людей, чьи тела успешно борются с ВИЧ без помощи лекарств. В этих так называемых «элитных контролерах» природные антитела нацелены на белки вне вируса и привлекают иммунную систему организма для борьбы с инфекцией.
Конечная цель терапии bNAb — превратить любого, кто принимает лекарство, в элитного контролера, эффективно подавляя вирус посредством усиленного иммунного ответа. Эти препараты имеют дополнительное преимущество в том, что они остаются в организме дольше, чем антиретровирусные препараты, и поэтому требуют менее частого приема.
Предыдущие исследования показали, что лечение одним bNAb снижает уровень вируса в крови, но этот эффект кратковремен. Со временем ВИЧ мутирует таким образом, что антитела больше не могут находить вирус и бороться с ним.
Поскольку 3BNC117 и 10-1074 атакуют ВИЧ с двух разных точек, исследователи подозревали, что совместное применение двух препаратов может избежать резистентности — этот подход был впервые опробован на животных. После успеха этих первоначальных экспериментов, Nussenzweig и Caskey, доцент клинических исследований, адаптировали лечение для использования на людях.
В своем клиническом исследовании фазы 1b, опубликованном в журнале Nature, участники прекратили принимать антиретровирусные препараты и впоследствии получили три инфузии двух bNAb в течение шести недель. Исследователи сообщают, что среди девяти людей, которые переносили вирусы, чувствительные к обоим антителам, это лечение подавляло ВИЧ в среднем на 21 неделю, а у некоторых пациентов более 30 недель. В отличие от пациентов, получающих только один bNAb, у тех, кто получает комбинированную терапию, не развивается резистентность, если их вирусы чувствительны к антителам. Кроме того, участники не испытывали серьезных побочных эффектов, наиболее значимой реакцией была слабая усталость у небольшой части пациентов.
Участники, участвующие в этом первом испытании, не были виремичными, то есть ВИЧ не циркулировал активно в их кровотоке, потому что антиретровирусные препараты привели вирус к очень низкому или неопределяемому уровням. Второе исследование, опубликованное в журнале Nature Medicine, показало, что bNAb также эффективны при лечении пациентов с виремией. В этом случае комбинированная терапия снижала уровень вируса на срок до трех месяцев.
Будущее bNAbs
Caskey и Nussenzweig говорят, что, хотя комбинированная терапия очень перспективна, лечение bNAb имеет свои ограничения. Вирус ВИЧ существует во многих разновидностях, не все из которых реагируют на данные антитела.
Эти два антитела не будут работать во всех случаях. Но если мы начнем комбинировать эту терапию с другими антителами или антиретровирусными препаратами, она может быть эффективна для большего числа людей — и это то, что мы надеемся проверить в будущих исследованиях. Кески
Нуссенцвейг добавляет, что со временем терапия bNAb может побудить организм самостоятельно вырабатывать антитела, борющиеся с ВИЧ. «Как и некоторые противораковые антитела, эти препараты могут взаимодействовать с иммунной системой организма, чтобы повысить естественный иммунитет», — говорит он.
Дальнейшие исследования могут также увеличить количество времени, в течение которого эти препараты эффективны. Исследования показали, что у некоторых людей bNAb может контролировать ВИЧ более четырех месяцев — впечатляюще длительный период подавления. Тем не менее, Nussenzweig подозревает, что этот период может быть продлен еще больше за счет использования недавно разработанных вариантов bNAb.
«Ожидается, что эти новые варианты будут иметь в три-четыре раза более длительный период полураспада», — говорит он. «Таким образом, мы можем давать антитела один или два раза в год».
Исследователи полагают, что bNAb могут изменить не только то, как мы лечим ВИЧ, но и то, как мы его предотвращаем. В настоящее время люди, подверженные риску заражения вирусом, могут принимать профилактические антиретровирусные препараты. Но это также требует ежедневной дозировки, и многие люди не соблюдают режим. Подобно противозачаточным средствам длительного действия, лекарства от ВИЧ длительного действия позволят людям достичь желаемого результата, не будучи идеальными потребителями таблеток.
«Если будущие исследования будут такими же успешными, bNAbs действительно может стать практической альтернативой АРТ, — говорит Кески, — альтернативой, которая была бы безопасной и не требовала бы таблеток каждый день».
Генная терапия
По оценкам, около 1% людей в мире имеют врожденный, естественный иммунитет к ВИЧ. Причина заключается в генетической мутации в гене, который кодирует CCR5, белок на поверхности иммунных клеток, который вирус ВИЧ использует для проникновения и заражения. У людей с этой мутацией отсутствует часть белка CCR5, что делает невозможным связывание ВИЧ с ним.
Используя генную терапию, теоретически было бы возможно редактировать нашу ДНК и ввести эту мутацию, чтобы остановить ВИЧ. Американская Sangamo Therapeutics является одним из самых продвинутых разработчиков этого подхода. Компания извлекает иммунные клетки пациента и использует нуклеазы цинкового пальца (тип белковой структуры, небольшой белковый мотив, стабилизированный одним или двумя ионами цинка, связанными координационными связями с аминокислотными остатками белка), чтобы редактировать их ДНК, чтобы сделать их устойчивыми к ВИЧ.
В 2016 году Sangamo сообщила, что четыре из девяти пациентов, получавших эту генную терапию на одном из этапов исследования фазы 2, смогли отказаться от антиретровирусной терапии с неопределяемыми уровнями ВИЧ, и в этом году ожидаются полные результаты исследования.
В будущем генную терапию для ВИЧ можно проводить с помощью CRISPR, инструмента для редактирования генов, который будет намного проще и быстрее сделать, чем предыдущие инструменты для редактирования генов. Возможно вскоре ВИЧ может стать одним из первых заболеваний, которые можно вылечить с помощью CRISPR.
Редактирование генов. Фото: Getty ImagesCrispr или полное название Crispr-Cas9, позволяет ученым точно определять и редактировать фрагменты генома. Crispr — это направляющая молекула, состоящая из РНК, которая позволяет нацеливать на специфическое место, ответственное за код на двойной спирали ДНК. Молекула РНК присоединяется к Cas9, бактериальному ферменту, который работает как пара «молекулярных ножниц», чтобы разрезать ДНК в нужной точке. Это позволяет ученым вырезать, вставлять и удалять отдельные буквы генетического кода.
Хе Джианкуй. Фото: АР.Правда в Китае это будущее уже наступило в ноябре 2018 года. Китайский учёный Хе Джианкуй из Южного университета науки и технологии в Женьшене, провел вмешательство в генетический материал эмбрионов-близнецов, чтобы они никогда не заболели ВИЧ-инфекцией, т.к. их отец ВИЧ-инфицированный, и он не хотел, чтобы они мучились также как и он. Конечно, общественность не в восторге от такого вмешательства, избавил от ВИЧ (и избавил ли, если там мать отрицательная), но каковы последствия? Например, генмодифицированные клетки могут быть причиной рака. Его уволили из университета, ему грозит тюремное заключение, а возможно и хуже.
Делстриго и Пифелтро
В конце августа 2018 года Управление по санитарному надзору за качеством пищевых продуктов и медицинских препаратов США (FDA) утвердило два новых препарата Делстриго и Пифелтро (Delstrigo, Pifeltro) для лечения ВИЧ-1, наиболее распространенного штамма вируса. Это знаменует собой новейшую разработку новых вариантов лечения для людей, живущих с ВИЧ.
Эти пероральные (для приёма через рот) препараты, предназначенные для ВИЧ-инфицированных взрослых, которые ранее не получали антиретровирусное лечение. Эти препараты не для тех, кто уже получает антиретровирусное лечение от ВИЧ.
ВИЧ это постоянно развивающийся вирус, и все еще существуют неудовлетворенные потребности людей в плане лечения, живущих с ВИЧ . Не существует лечения, которое идеально подходит для каждого отдельного пациента, поэтому важно, чтобы мы предоставили врачу и пациентам варианты ВИЧ, которые позволят им адаптировать конкретные схемы лечения к их потребностямдоктор Кэри Хванг, исполнительный директор и руководитель разработки продукта, Глобальное клиническое развитие - инфекционные заболевания в исследовательских лабораториях Merck
Утверждение было получено после успешных испытаний фазы III для Делстриго и Пифелтро, в которых участвовало более 700 участников для каждого препарата. Интересно, что оба лекарства показали неожиданный побочный эффект — снижения уровня холестерина.
Хванг сказал, что это важно, учитывая, что, поскольку люди с ВИЧ стали жить дольше, у них появляются признаки коморбидных состояний (наличие нескольких хронических заболеваний, связанных между собой единым патогенетическим механизмом), которые обычно проявляются у людей с возрастом, таких как высокий уровень холестерина и другие сердечно-сосудистые проблемы.
К счастью, популяция ВИЧ стареет — они живут дольше и дольше, и я думаю, что статистика показывает, что довольно скоро, если не сейчас, большинству людей, живущих с ВИЧ, будет больше 50 лет. Поэтому, скорее всего, у них будут сопутствующие заболевания, в т.ч. и высокий уровень холестерина — все, что вы получаете, когда стареете. Мы не ожидаем каких-либо реальных значительных отрицательных взаимодействий лекарств со многими лекарствами, используемыми для лечения этих сопутствующих заболеваний. д-р Кэри Хванг
Что люди с ВИЧ должны знать о новых препаратах
Доктор Кристин Энглунд, специалист по инфекционным заболеваниям в клинике Кливленда, рассказала, что, как и в случае любых лекарств, люди, изучающие эти новые препараты, должны проконсультироваться со своими врачами о том, что делает наиболее подходящим лечение.
«Выбор режима приема лекарств является сложным и зависит от множества факторов, таких как другие медицинские проблемы пациента, потенциальные побочные эффекты и лекарственные взаимодействия», — добавил Энглунд. «При наличии большего количества вариантов первоначальный план антиретровирусного лечения может быть лучше адаптирован к индивидуальным потребностям».
В то время как часто в новостях, сложность ВИЧ остается довольно неправильно понятой широкой публикой.
Что такое антиретровирусные препараты, например?
Это лекарства, предназначенные для лечения ретровирусов, таких как ВИЧ. Генетический материал ретровируса состоит из РНК вместо ДНК. Когда ретровирус заражает клетку, он использует энзимы для преобразования своей РНК в ДНК, смешивая свою вирусную ДНК с исходной ДНК здоровой клетки-хозяина. Это то, что позволяет ретровирусу размножаться и распространяться, по данным Министерства здравоохранения и социальных служб США.
В поисках панацеи от ВИЧ
Важно отметить, что такие лекарства, как Delstrigo и Pifeltro, не могут вылечить ВИЧ — в настоящее время таких лекарства не существует. Тем не менее, соблюдение режима антиретровирусной терапии, которая включает в себя прием комбинации этих видов лекарств, может позволить ВИЧ-инфицированным людям вести здоровый образ жизни.
Антиретровирусная терапия привела к значительному снижению смертности от ВИЧ и СПИДа с начала эпидемии. Кроме того, в 2017 году Центры по контролю и профилактике заболеваний (CDC) объявили, что, строго придерживаясь антиретровирусной терапии, люди с ВИЧ могут достичь «неопределяемого» количества вирусов, что означает, что они не могут передавать вирус половым партнерам в дозе достаточной для заражения.
ВИЧ, безусловно, сделал свое дело на протяжении десятилетий. Всемирная организация здравоохранения (ВОЗ) сообщает, что более 70 миллионов человек заразились этим вирусом и 35 миллионов умерли от болезней, связанных с ВИЧ, с начала эпидемии в 1980-х годах.
Хванг добавил, что сейчас «захватывающее время для того, чтобы эти новые лекарства были доступны», и что «впереди и только вперед!» — к постоянным инновации в лечении ВИЧ.
Энглунд отметил, что новые лекарства кардинально меняют подходы к лечению ВИЧ-инфекции.
За прошедшее десятилетие произошли значительные успехи в лечении ВИЧ-инфекции: схемы приема одной таблетки и более сильные лекарства с меньшими побочными эффектами и долгосрочными рисками. Теперь люди, живущие с ВИЧ или СПИДом, могут принимать по одной таблетке утром и иметь полный и продуктивный день без побочных эффектов.Энглунд
В будущем Энглунд сказал, что лекарства могут быть не ежедневными, а раз в два месяца.
Это будет только лучше, когда мы увидим инъекционные антиретровирусные препараты, которые можно давать раз в месяц или два. Нам не нужно ждать пять лет, чтобы это изменить правила игры.Энглунд
Благодаря улучшениям в антиретровирусной терапии, ВИЧ-инфекция теперь является управляемым процессом. Тем не менее, даже самые лучшие лекарства не уничтожают вирус полностью, который скрытно задерживается в организме, готовый размножиться до опасного уровня, если пациент забудет или откажется от лечения. Поэтому, чтобы оставаться здоровыми, люди, инфицированные ВИЧ, должны соблюдать строгие режимы приема лекарств, которые, как правило, включают прием таблеток каждый день до конца жизни.
Новые клинические испытания, проведенные учеными из Университета Рокфеллера, показывают, что новая иммунотерапия, комбинация двух антител против ВИЧ, способна подавлять ВИЧ в течение нескольких месяцев. Было обнаружено, что лекарственные средства, называемые широко нейтрализующими антителами или bNAb, являются одновременно безопасными и более эффективными, чем любая ранее протестированная терапия антителами. Результаты были опубликованы в журнале Nature and Nature Medicine.
Когда можно будет вылечиться от ВИЧ?
Хотя существует несколько подходов, которые в конечном итоге могут привести к функциональному излечению от ВИЧ, все еще существуют некоторые проблемы. Одной из самых серьезных проблем, связанных с любым лечением ВИЧ, является способность вируса быстро мутировать и развивать резистентность, и для многих из этих новых подходов до сих пор нет данных о том, сможет ли вирус стать резистентным к этому лечению.
Пока что ни одно из этих функциональных излечений не достигло поздней стадии клинического тестирования, а это означает, что маловероятно, что мы достигнем цели излечения от ВИЧ к 2020 году. Однако этот год, вероятно, станет важной вехой в качестве первого испытания на поздней стадии, которые должны начаться в этом году. В случае успеха это может привести к утверждению первого функционального лекарства от ВИЧ за последние десять лет.
Ещё можно почитать:
ВИЧ – методы лечения от первых лекарств до сегодняшнего дня / Habr
Прежде, чем приступить к изложению материала, хотелось бы сказать несколько слов о себе: участник сообществ по борьбе с отрицанием ВИЧ („ВИЧ/СПИД диссидентством“): в 2016-2018 годах „ВИЧ/СПИД диссиденты и их дети“, с 2018 года – „ВИЧ/СПИД отрицание и альтернативная медицина“.
Моё – и далеко не только моё – мнение состоит в том, что большинство случаев отказа от лечения ВИЧ-инфекции вызвано банальным непониманием того, что это контролируемая хроническая инфекция, а также стигматизацией людей, живущих с ВИЧ – применением к ним распространённого клише, что ВИЧ – болезнь низших слоёв общества либо же наоборот, „культурной элиты“. Это давно не так – в России примерно 1% населения живёт с ВИЧ, и ситуация не планирует становиться лучше.
Около года назад несколько статей на этом ресурсе сподвигли меня на написание пяти заметок об истории борьбы с вирусами. Целью этих статей было описание принципов работы различных типов лекарств от ВИЧ (консультантами выступали микробиолог и врач-инфекционист). Надеюсь, переложение этих заметок вам понравится.
О вирусах
Итак, несколько слов о вирусах вообще: они занимают промежуточное положение между живым и неживым миром; они неспособны к самостоятельному размножению, для этого требуются клетки организма-хозяина.
Вирус устроен достаточно просто: он несет в себе генетический код, код закрыт в капсид, капсид иногда окружен оболочкой. Код может быть представлен в самом различном виде. Носитель кода – это ДНК или РНК, т.е. нуклеиновая кислота (НК). Цепочек кода могут быть одна и две: двухцепочечная и одноцепочечная НК. Цепочка может быть замкнутой в кольцо или линейной. В 1971 года Дэвид Балтимор в соответствии с этими признаками разбил вирусы на 7 классов. Эта классификация используется по сей день и будет важна для объяснения принципов работы некоторых лекарств.

Сам по себе код для построения нового вируса не может проникнуть в саму клетку, ему нужен некий механизм проникновения. Поэтому существует белковая оболочка – капсид, которая и защищает НК вируса, и помогает проникнуть ей в клетку. В некоторых случаях у вирусов могут быть дополнительные липидные оболочки.
Проникновение вируса в клетку

Чтобы проникнуть в клетку, вирус должен соединиться с её оболочкой. Для этого на поверхности вируса существуют белки, которые связываются с белками-рецепторами клетки организма-хозяина – местами на поверхности клеточной оболочки, к которым вирус способен прикрепляться. И они должны строго подходить вирусу, иначе он не сможет даже прицепиться к клетке.
Для этого ВИЧ использует рецептор CD4 (клетки с таким рецептором – это иммунные клетки организма, в том числе Т-лимфоциты, моноциты, макрофаги и т. п.). Одного CD4 недостаточно – нужен ещё корецептор, либо CCR5, либо CXCR4. Для присоединения ВИЧ использует белок оболочки gp120. После этого меняется форма другого белка оболочки вируса, gp41. Он отгибается в сторону, формируя «шпильку» и позволяя капсиду вируса слиться с клеткой.
Одно из средств, предназначенных для борьбы с вирусом – энфувиртид (фузеон) – является ингибитором белка gp41. Энфувиртид соединяется с этим белком, не допуская образования шпильки. Таким образом, капсид вируса не может слиться с клеткой и заражения не происходит. Этот препарат – единственный разработанный и одобренный ингибитор слияния (фузии).
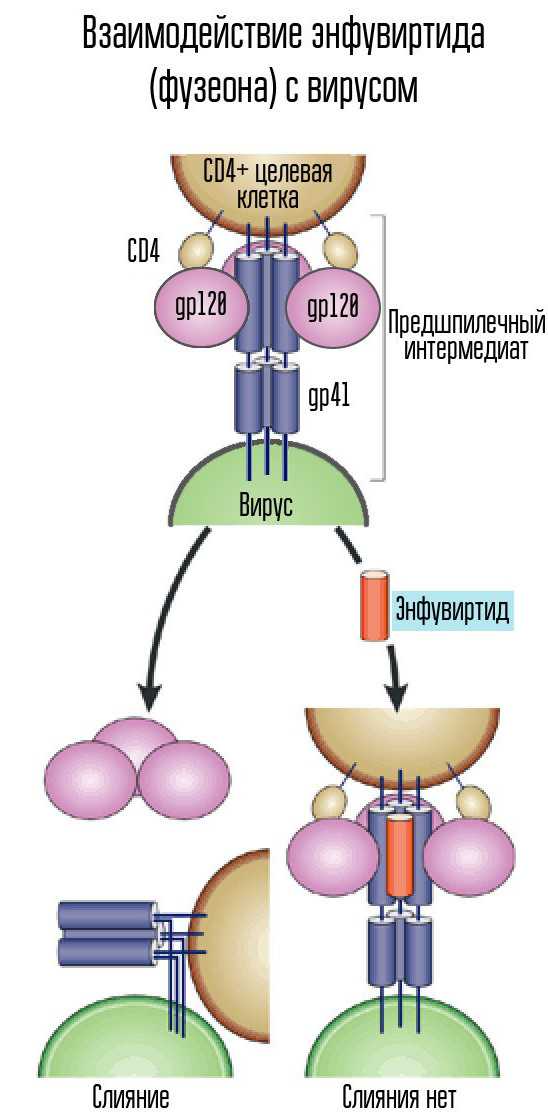
Ретровирусы, к числу которых принадлежит ВИЧ, представляют крайне неудобную цель для лекарственных средств из-за своей изменчивости. Клетки человека гораздо менее изменчивы. Известно, что около 1% населения северной Европы обладают иммунитетом к ВИЧ: они являются носителями мутации CCR5-∂32, которая делает форму рецептора CCR5 неподходящей для соединения с ВИЧ.
К сожалению, изменить навсегда форму этого рецептора, в том числе для продолжающих появляться в организме человека новых клеток – задача крайне сложная (хотя попытки были), но вот разработать ингибитор рецептора – препарат, который бы присоединялся к рецептору клетки и тем самым мешал ВИЧ присоединяться к нему – вполне возможно.
В разработке находилось несколько ингибиторов рецепторов CCR5 и CXCR4, но единственный одобренный на сегодняшний день – это маравирок, ингибитор CCR5.
Обратная транскрипция
Что же происходит после слияния вируса с клеткой в случае с ВИЧ?
ВИЧ – вирус класса VI по Балтимору, он хранит свой геном в РНК. В ядре клетки находится ДНК, поэтому ВИЧ нужно превратить одну нуклеиновую кислоту в другую. Таким переписыванием (НК → НК) занимаются соответствующие ферменты, называемые полимеразами. Для РНК-зависимой (т. е. считывающей информацию с РНК) ДНК-полимеразы (т. е. на выходе которой появляется ДНК) существует специальное название – обратная транскриптаза. Обратная транскриптаза берёт нужный дезоксинуклеозид (для простоты изложения – на самом деле в деле участвуют дезоксинуклеозидтрифосфаты) и строит ДНК, комплементарную (соответствующую) вирусной РНК.
Возможно ли прервать этот процесс? Да, для этого нужно просто подсунуть обратной транскриптазе нечто, напоминающее дезоксинуклеозид, но не являющееся им. Именно так действовало самое первое лекарство против ВИЧ – зидовудин (азидотимидин, AZT). Он похож на дезокситимидин, но не является им.
Азидотимидин был разработан в рамках поиска веществ, которые могли бы бороться с опухолями. Предполагалось, что он будет встраиваться в постройку обычной ДНК человека, прерывая её. Таким образом, препарат бы наиболее сильно воздействовал на наиболее быстро делящиеся клетки – клетки опухолей. Были определённые основания думать так – синтезированный ранее другой препарат этой группы, 6-меркаптопурин, был эффективен в лечении лейкозов.
К сожалению, в процессе испытаний на животных препарат показал свою неэффективность и был забыт на какое-то время, пока в 1984 году вирусолог Марти Сент-Клер, работавшая в лабораториях фонда Burroughs Wellcome, не инициировала исследования по проверке всех имеющихся веществ на предмет возможности лечения ими нового заболевания – ВИЧ-инфекции.
Обратная транскриптаза „узнавала“ зидовудин, как дезокситимидин, и пыталась встроить его в ДНК. Синтез ДНК на этом месте прерывался, поскольку препарат был лишь похож на дезокситимидин. Зидовудин полностью подавлял репродукцию вируса, и испытания на людях были начаты практически незамедлительно.
ВИЧ-инфицированные добровольцы были разделены на две группы, одна из которых получала плацебо, а другая – AZT. Разница между двумя группами была настолько разительной, что дальнейшее проведение испытаний было признано негуманным – препарат показывал ошеломляющую эффективность.
Успех зидовудина послужил стимулом к исследованиям других нуклеозидных ингибиторов обратной транскриптазы (НИОТ), и в течение короткого времени появилось множество других лекарств. Наиболее интересным из первых препаратов является ламивудин, аналог другого дезоксинуклеозида, дезоксицитидина. Минусом ламивудина является то, что при монотерапии этим препаратом очень быстро, в течение около месяца, развивается резистентность. Это происходит благодаря одной-единственной точечной мутации ВИЧ, M184V. Несмотря на это, ламивудин желательно было оставлять в схеме. Дело в том, что вирус с этой мутацией оказывается гиперчувствителен к зидовудину, а сама по себе мутация снижает скорость репликации вируса.
В настоящее время ламивудин постепенно начинает уходить в прошлое, уступая место своему более современному аналогу – эмтрицитабину. И ламивудин, и аналог дезоксиаденозина – адефовир – показывают хорошие результаты при лечении гепатита B. К сожалению, адефовир показал свою неэффективность при лечении ВИЧ. Однако после небольшой модификации его молекулы на свет появилась его обновлённая версия – тенофовир. Тенофовир и эмтрицитабин входят в состав многих современных линий терапии.
Комбинация двух НИОТ могла значительно продлить жизнь людям, живущим с ВИЧ, однако было ясно, что для полноценного подавления вируса требуется включить как минимум один препарат иного типа действия, потому что рано или поздно вирус вырабатывал устойчивость к любому сочетанию НИОТ. Одними из первых веществ иного типа действия стал другой тип ингибиторов обратной транскриптазы – ненуклеозидных (ННИОТ). Хотя обратная транскриптаза (ОТ) хочет работать с чем-то, похожим на нуклеозид (нуклеозидтрифосфат), можно попробовать сделать такое вещество, которое будет связываться с ОТ и изменять её форму – так, чтобы она больше не могла выполнять свои функции.
В 1996 и 1998 годах соответственно были одобрены два таких вещества, невирапин и эфавиренз. Каждое их них эффективно подавляет работу ОТ, и в комбинации с двумя НИОТ составляет полную схему высокоактивной антиретровирусной терапии (ВААРТ) – достаточную для того, чтобы человек, живущий с ВИЧ, мог прожить полную жизнь, по продолжительности не сильно отличающуюся от жизни человека без ВИЧ.
В 2006 году был одобрен первый комбинированный препарат, предназначенный для однократного приёма в день: Атрипла. Атрипла состоит из двух НИОТ, эмтрицитабина и тенофовира (в форме тенофовира дизопроксила – пролекарства, химически модифицированной лекарственной формы, которая превращается в лекарство непосредственно в организме), и одного ННИОТ, эфавиренза. Атрипла стала качественно новым шагом на пути улучшения качества жизни пациентов. На сегодняшний день дженерики Атриплы являются одним из наиболее часто используемых лекарств в мире (в развивающихся странах).
Однако сегодня ННИОТ постепенно уходят с рынка – старые препараты вызывают различные побочные эффекты. Так, например, эфавиренц первые два месяца после начала приёма может вызывать у некоторых пациентов (далеко не у всех!) головокружение и другие похожие эффекты. Конечно, это намного лучше, чем неминуемая смерть; длится подобное состояние не так уж и долго, да и бороться с ним уже научились – однако современная тенденция – переход на такие лекарства, побочных эффектов от которых пациент не замечает вовсе.
Интеграция
Если обратная транскриптаза всё-таки выполнила свою работу, возможно ли остановить внедрение вирусной ДНК в ДНК клетки? Этим процессом занимается специальный фермент, называемый интегразой.
Процесс интеграции вирусной ДНК протекает в несколько стадий. Вначале интеграза соединяется с вирусной ДНК, удаляя с 3'-конца каждой цепи динуклеотид GT. Затем весь комплекс транспортируется в ядро, где интеграза катализирует стадию переноса цепи. Эта стадия представляет собой реакцию переэтерификации (обмена радикалами): нуклеотиды ДНК клетки становятся соединены не друг с другом, а с нуклеотидами вирусной ДНК. Интеграза атакует межнуклеотидные связи, расположенные на расстоянии пяти нуклеотидов. Таким образом, после интеграции остаются: процессинг 5'-концов цепей вирусной ДНК, достройка 5 недостающих нуклеотидов и лигирование (соединение двух нитей НК ферментом лигазой), которые выполняются при участии клеточных белков [1].
Скрининг около 250000 веществ в библиотеках химических соединений позволил найти вещества, которые бы ингибировали интегразу ВИЧ. Все они оказались соединениями 2,4-диоксобутановой кислоты. Они координировали ионы металла в активном центре интегразы – в той части, которая отвечала за перенос цепи. Дальнейшие попытки разработки ингибиторов интегразы ВИЧ-1 привели к появлению производного N-пиримидинона, вещества MK-0518, получившего название ралтегравир. [2]
Общими для ралтегравира и последующих ингибиторов интегразы являются хелатирующая триада (координирующая ионы металла) и галогенбензильное кольцо, взаимодействующее с предпоследним дезоксицитозином в 3′-конце связанной с ферментом вирусной ДНК.
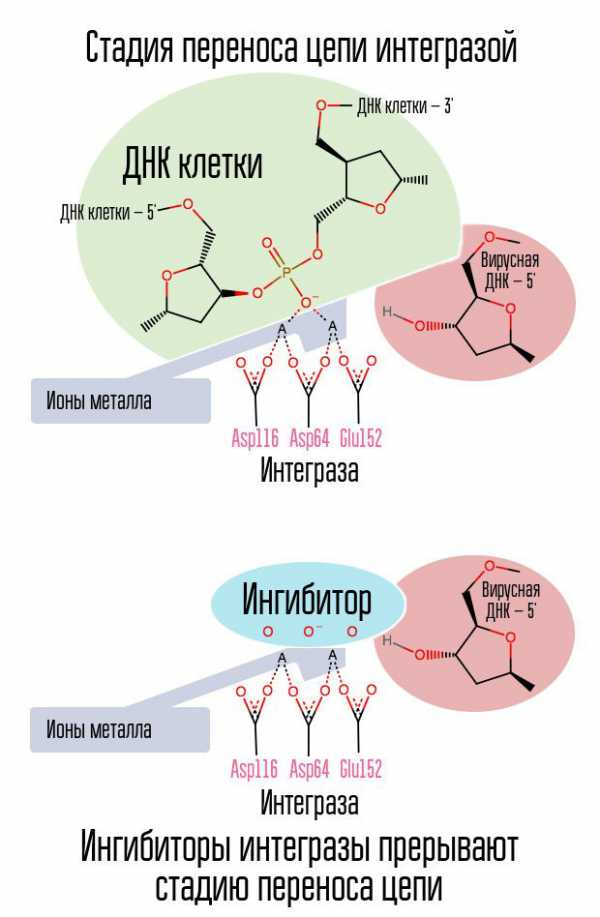
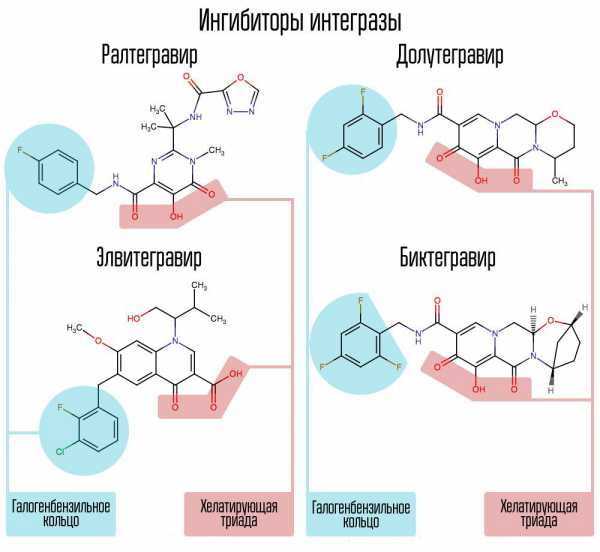
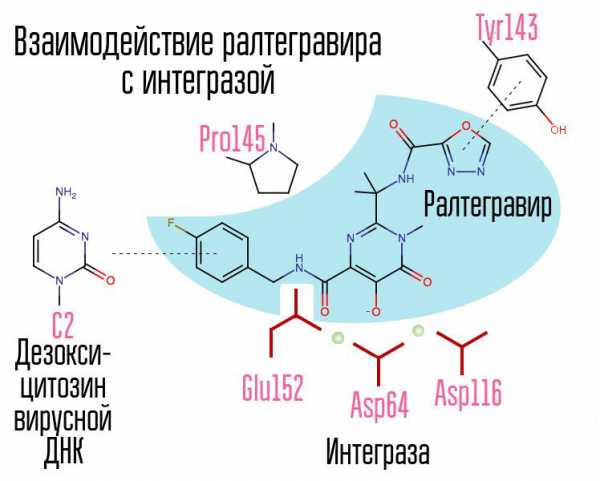
Процесс интеграции вируса в клетку – это последний этап, на котором действенна постконтактная профилактика. После этого в организме человека появляются клетки, несущие в своём ядре ДНК ВИЧ. Наиболее эффективное окно для проведения постконтактной профилактики составляет порядка 6-10 часов.
Галогенбензильное кольцо в молекуле ингибитора интегразы взаимодействует с вирусной ДНК, а группа атомов кислорода – с двумя атомами металла. Эти атомы металла интеграза вируса использует для того, чтобы внедрить вирусную ДНК в клетку. В результате процесс интеграции блокируется.
Современные ИИ – такие, как долутегравир – смогли победить „детские болезни“ ралтегравира, связанные с быстрым формированием резистентности.
Протеолиз
После того, как геном вируса проходит этап транскрипции, созданные вирусные РНК направляются к выходу из клетки. В процессе создания вириона участвует ещё один вирусный фермент, называемый протеазой. Протеаза разрезает длинные полипротеины на отдельные функциональные белки, в результате чего образуются вирусные ферменты и структурные белки вируса.
Протеаза проявляет активность не только в отношении белков ВИЧ, но и в отношении белков клетки-хозяина, что, возможно, объясняет цитотоксическое действие ВИЧ (гибель клеток).
Если заблокировать работу протеазы, вирион не сможет пройти стадию созревания и останется полностью нефункциональным. Протеаза ВИЧ-1 – это типичная ретровирусная аспартатная протеаза, имеющая в активном центре характерную аминокислотную последовательность Asp25 Thr26 Gly27 (аспаргиновая кислота – треонин – глицин). Первый ингибитор протеазы, саквинавир, был одобрен FDA 6 декабря 1995 года. Таким образом, именно после создания саквинавира впервые стала доступна высокоактивная антиретровирусная терапия.
Другим типичным представителем этой группы лекарственных средств является лопинавир (применяемый совместно с ритонавиром – калетра – одно из наиболее распространённых лекарств от ВИЧ в России). Ритонавир также является ингибитором протеазы, но используется как бустер – благодаря его действию повышается концентрация основного препарата.
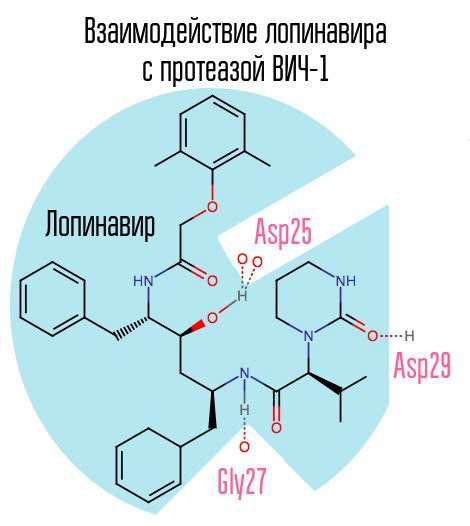
Поскольку саквинавир и последовавшие ингибиторы протеазы (ИП) нацелены именно на активный центр фермента, то при развитии резистентности к одному ИП высока вероятность того, что возникнет резистентность и к другим ИП. Решением данной проблемы может быть создание таких ингибиторов, которые направлены на другие зоны протеазы.
Появившийся в 2006 году препарат дарунавир (презиста) в некоторой степени снял остроту проблемы резистентных к ИП штаммов ВИЧ-1, так как образовывал ранее не использовавшуюся связь с аспаргиновой кислотой в позиции 30.
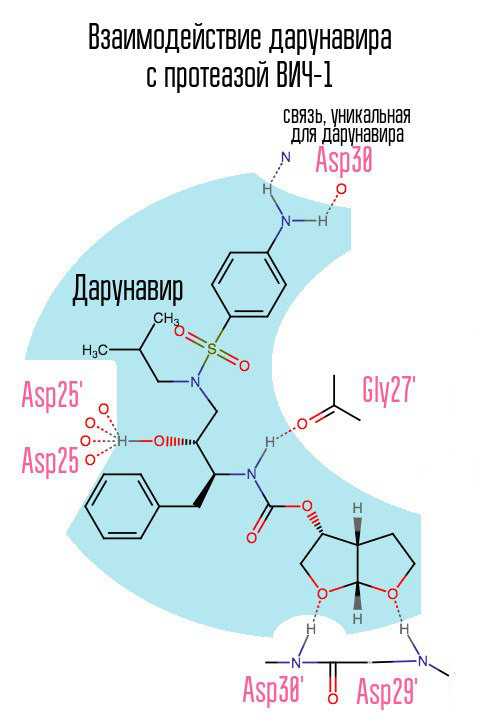
Без участия протеазы вирус не может пройти процесс созревания. Ингибиторы соединяются с активным центром протеазы и не дают ей работать.
Ингибиторы протеазы являются высокоэффективными средствами при высокой вирусной нагрузке: поскольку в этот момент в организме рождается много новых вирионов, ИП не дают им созревать, таким образом, эффективно снижая вирусную нагрузку в течение короткого времени. Тем не менее, в настоящий момент ИП не применяются в терапии первой линии, уступая своё место ингибиторам интегразы (ИИ).
Причиной этого стали побочные эффекты: дело в том, что, например, та же калетра приводила к неспецифическому ингибированию протеолиза белков, поступающих с пищей, в результате эти белки попадали в тонкий кишечник и вызывали диарею. Соблюдение специфической диеты или применение новых ИП, таких, как презиста, позволяет свести этот эффект практически к нулю, но вот другой эффект, связанный с повышением уровня сахара, зачастую не позволяет употреблять ингибиторы протеазы бесконечно долго.
Современные схемы лечения
На сегодняшний день самыми современными считаются схемы, состоящие из ингибитора интегразы и из одного или двух НИОТ (долутегравир + абакавир + ламивудин; долутегравир + ламивудин – популярная двухкомпонентная схема, подходящая, однако, не для всех). Эти схемы позволяют человеку прожить полноценную жизнь, не отличающуюся по длительности от жизни человека без ВИЧ.
Несмотря на все успехи, полное излечение от ВИЧ до сих пор невозможно (пересадка стволовых клеток костного мозга от донора с мутацией CCR5-∂32 позволяет добиться такого результата, но, видимо, только в том случае, если возникнет реакция „трансплантат против хозяина“, в большом количестве случаев ведущая к смерти реципиента).
Заключение
Разработанные методики борьбы с ВИЧ помогли в борьбе и с другими инфекционными заболеваниями: как упоминалось выше, ламивудин и тенофовир эффективны против вируса гепатита B (класс VII по Балтимору – полимераза гепатита B способна переписывать РНК в ДНК, поэтому некоторые НИОТ эффективны в борьбе с ним). Полученные знания помогли разработать препараты прямого действия против гепатита C, которые сегодня позволяют полностью вылечить это заболевание (у гепатита C нет латентной фазы, поэтому при подавлении вирусной нагрузки неоткуда взяться новым вирионам – заболевание полностью вылечено).
[1] Королев С. П., Агапкина Ю. Ю., Готтих М. Б. Проблемы и перспективы клинического применения ингибиторов интеграции ВИЧ-1
[2] Шахгильдян В.И. Ингибиторы интегразы ВИЧ — основа эффективной и безопасной антиретровирусной терапии
ВИЧ и СПИД: симптомы, причины и терапия
Автор Татьяна Морозова На чтение 17 мин. Просмотров 768 Опубликовано
 Вот так выглядит вирус Вич
Вот так выглядит вирус ВичЛюди, инфицированные ВИЧ, не обязательно должны страдать от СПИДа. Кроме того, после нескольких лет ВИЧ-инфекции он может перерасти в СПИД. Благодаря новым лекарствам качество жизни людей, живущих с ВИЧ / СПИДом, значительно улучшилось за последние годы.
ВИЧ-инфекция не представляет серьезной угрозы для жизни в странах с хорошим медицинским обслуживанием, и при надлежащем лечении зараженные люди могут вести в основном нормальную жизнь в течение многих лет. Однако ВИЧ-инфекция может привести к СПИДу, а СПИД остается опасным для жизни заболеванием.
Что такое ВИЧ и в чем разница со СПИДом?
ВИЧ – это аббревиатура от вируса иммунодефицита человека. ВИЧ – это не то же самое, что СПИД. Тем не менее, ВИЧ-инфекция после нескольких лет развития иммунодефицита может перейти в СПИД. Аббревиатура СПИД происходит от английского языка и означает синдром приобретенного иммунодефицита.
ВИЧ-инфекция может привести к СПИДу через несколько лет.
 Разница Вич-инфекции и Спида
Разница Вич-инфекции и Спида
Что означает ВИЧ-положительный?
Если человек заразился вирусом иммунодефицита, он ВИЧ-инфицирован. «ВИЧ-положительный» означает, что вы оставляете антитело в крови, которое сформировалось в ответ на вирус иммунодефицита. В этом контексте «положительный» не означает, что это что-то «хорошее».
 История Вич-инфекций
История Вич-инфекций
СПИД и ВИЧ-инфекция: возможные симптомы
ВИЧ-инфекция происходит в несколько этапов. Только спустя годы после заражения ВИЧ приводит к СПИДу. Симптомы ВИЧ и СПИДа зависят от фазы заболевания, при которой человек поражен. В зависимости от того, насколько далеко зашло заболевание, врачи делят ВИЧ-инфекцию на категории A, B или C. Только когда категория C достигнута, она называется СПИДом:
Категория A: острое заболевание ВИЧ, последующая бессимптомная фаза
Категория B: Симптомы хронической ВИЧ-инфекции
Категория C: СПИД
Как появился Спид
Симптомы ВИЧ / СПИДа зависят от стадии заражения ВИЧ.
Важно знать: категории предоставляют информацию о том, насколько распространена инфекция, но не о том, насколько хорошо иммунная система больного человека все еще работает. Поэтому при оценке хода болезни врачи также указывают, сколько иммунных клеток (Т-хелперные клетки) присутствуют в крови пациента:
Цифра 1 указывает, что все еще присутствует достаточно Т-хелперных клеток (более 500 на микролитр крови).
Цифра 2 означает, что все еще имеется среднее число Т-хелперов (от 200 до 500 Т-хелперов на микролитр крови).
Число 3 означает, что осталось всего несколько вспомогательных Т-клеток (менее 200 на микролитр крови).
Таким образом, врачи могут точно определить стадию заболевания – от категории A1 до категории C3.
Инкубация: часто занимает много лет
Время от заражения ВИЧ до появления СПИДа (инкубационный период) может варьироваться. Это от нескольких месяцев до более 15 лет. Несколько факторов, таких как лекарства, образ жизни, психическое здоровье и сопутствующие заболевания влияют на продолжительность этой фазы.
 Стадии болезни СПИДа
Стадии болезни СПИДа
Стадия / Категория A: Острая ВИЧ-инфекция и латентная фаза
Приблизительно через одну-шесть недель после заражения некоторые, но не все, страдают от признаков так называемого острого ВИЧ.
Симптомы острого заболевания ВИЧ часто похожи на простуду (инфекция гриппа). Возможные признаки:
- опухшие лимфатические узлы
- голова и тело болят
- потеря аппетита
- сыпь, которая появляется в основном в верхней части туловища.
Симптомы могут быть слабыми и могут исчезнуть через некоторое время, поэтому пострадавшие не видят причин обращаться к врачу. Другие инфицированные люди не имеют признаков ВИЧ-инфекции.
Через некоторое время после заражения могут появиться симптомы, напоминающие инфекцию гриппа.
После фазы острой инфекции могут пройти месяцы или даже годы, прежде чем симптомы снова появятся. Эта в значительной степени бессимптомная фаза упоминается врачами как фаза латентного периода. В среднем это длится около десяти лет.
Примерно у 4 из 10 человек, инфицированных ВИЧ, так называемый синдром лимфаденопатии (LAS) может возникать во время латентной фазы. Лимфатические узлы в разных частях тела набухают в течение не менее трех месяцев без каких-либо дополнительных симптомов.
 Стадия острой Вич-инфекцйи
Стадия острой Вич-инфекцйи
Стадия / Категория B: Симптомы хронической ВИЧ-инфекции
При дальнейшем течении ВИЧ-инфекции могут возникнуть самые разные жалобы, которые еще не называются СПИДом. Возможные симптомы включают в себя:
- повышенная температура тела до 38,5 градусов по Цельсию
- диарея, которая длится более месяца и не имеет других причин
- грибковая инфекция рта и горла
- опоясывающий лишай, который встречается одновременно в нескольких местах или неоднократно
- беловатые, не протираемые покрытия на краю языка (так называемая оральная волосатая лейкоплакия)
- заражение специальными бактериями (Listeria): листериоз
- бактериальная инфекция сосудов
- грибок женских половых органов
- изменения слизистой оболочки на шейке матки
- тазовое воспаление, например с скоплениями гноя в маточных трубах или на яичниках
Снова и снова могут возникнуть фазы, в которых у пациента нет или только несколько жалоб.
Ранняя стадия ВИЧ
Этап / Класс C: СПИД
По мере прогрессирования инфекции со временем развивается иммунодефицитный СПИД (ранее также называемый «полноэкранный СПИД»). Иммунная система все менее устойчива к болезнетворным микроорганизмам. Это приводит к различным жалобам:
- синдром истощения
- ВИЧ-ассоциированная энцефалопатия
- и так называемые оппортунистические инфекции
 СПИД- последняя, смертельная стадия Вич-инфекций
СПИД- последняя, смертельная стадия Вич-инфекций
Синдром истощения: лихорадка, потеря веса, диарея
Так называемый синдром истощения проявляется такими признаками, как:
- тяжелая потеря веса (более 10% массы тела)
- лихорадка и усталость
- длительная диарея
- ВИЧ-ассоциированная энцефалопатия: повреждение мозга
Вирус иммунодефицита непосредственно поражает нервную ткань, врачи говорят о ВИЧ-ассоциированной энцефалопатии (ВИЧ). Это может вызвать нарушение функции мозга – вплоть до слабоумия.
Первые симптомы ВИЧ у мужчин и женщин. Признаки как проявляется ВИЧ-инфекция на ранних стадиях
Оппортунистические инфекции: микробы атакуют иммунную систему
Из-за ВИЧ-инфекции организм человека все более ослабевает. Эта возможность (латинские возможности) эксплуатирует патогенные микроорганизмы: вирусы, бактерии, паразиты и компания стали легкой игрой. Заболевания, возникающие в результате этого, врачи называют оппортунистическими инфекциями. К ним относятся, например:
- повторные инфекции сальмонеллы
- повторная бактериальная пневмония
Кроме того, грибки могут поражать пищевод, трахею, бронхи или легкие. Кроме того, герпетические инфекции чаще встречаются в легких, пищеводе или желудке.
Особенно типичными для СПИДа являются заболевания и инфекции, которые обычно редки среди населения. К ним относятся, например:
- пневмония, вызванная грибком Pneumocystis jirovecii (ранее: Pneumocystis carinii)
- цитомегаловирус: вирусная инфекция различных органов, особенно сетчатки глаза
- грибковая инфекция, передаваемая птицами (криптококкоз)
- хроническая кишечная инфекция, вызванная некоторыми одноклеточными организмами (криптоспоридиоз)
- заражение так называемыми атипичными микобактериями (связанными с туберкулезными бактериями)
ВИЧ-индуцированные злокачественные новообразования, такие как:
- саркома Капоши
- злокачественные лимфомы (неходжкинская лимфома)
- рак шейки матки (инвазивный рак шейки матки)
- злокачественные опухоли центральной нервной системы (лимфомы ЦНС)
СПИД и ВИЧ-инфекция: передача ВИЧ
Только люди, инфицированные вирусом иммунодефицита человека (ВИЧ), могут со временем заболеть СПИДом.
Врачи различают два типа ВИЧ:
ВИЧ-1, который встречается во всем мире, и ВИЧ-2, который в основном встречается в Западной Африке.
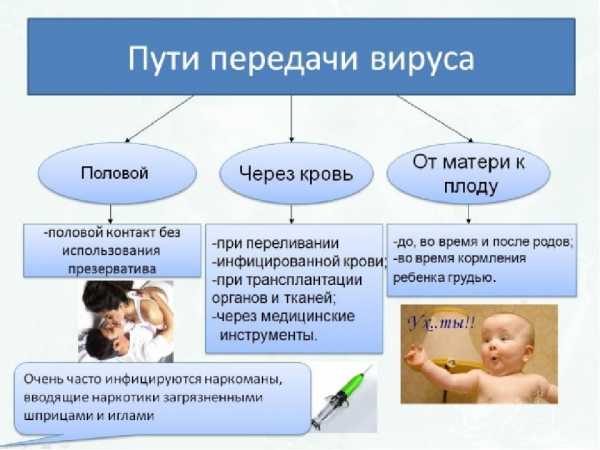 Пути передачи вирусы
Пути передачи вирусы
Передача ВИЧ-инфекции
Вирус HI в основном передается через кровь и сперму. Поэтому особенно подвержены риску люди, имеющие незащищенные половые сношения, или наркоманы, которые обмениваются использованными шприцами (так называемое совместное использование игл).
Более 90 процентов случаев ВИЧ-инфекции обусловлено половым контактом. Большинство пострадавших – это мужчины, имеющие половые контакты с мужчинами; На втором месте группа гетеросексуалов, за которой следуют наркоманы, которые ставят себя на шприц.
Передача ВИЧ через половой контакт вызвана незащищенным вторжением или получением анального или вагинального полового акта (высокий риск заражения) или, если сперма попадает в рот (низкий риск).
Также возможно, что ВИЧ-инфицированная мать заражает своего ребенка при рождении. Риск передачи вируса ребенку высок без профилактических мер – около 20 процентов. Тем не менее, риск может быть значительно уменьшен благодаря соответствующему планированию.
Теоретически даже трансплантация органов может заразить, если донор ВИЧ-инфицирован.
 ВИЧ не передается, когда вы
ВИЧ не передается, когда вы
Каков риск заражения?
Какова вероятность заражения ВИЧ? Риск зависит от различных факторов. Наибольшее влияние оказывает количество передаваемых патогенных микроорганизмов: чем больше патогенных микроорганизмов попадает в организм, тем больше вероятность заражения ВИЧ. Кроме того, определенные характеристики возбудителя (так называемая вирулентность, то есть способность вызывать заболевание) и личное состояние здоровья играют роль.
Очень сложно точно определить, насколько велик риск заражения ВИЧ-инфекцией. Есть примеры, в которых один единственный контакт с риском приводит к инфекции, и может случиться так, что годы незащищенного полового контакта с ВИЧ-инфицированным человеком могут пройти без последствий.
Не в последнюю очередь, это также играет роль в форме, в которой человек вступает в контакт с патогеном. Самые высокие концентрации вируса обычно находятся в:
- вагинальной жидкости (вагинальные выделения)
- и на поверхности слизистых оболочек (например, на слизистой оболочке кишечника).
В других жидкостях организма вирус иммунодефицита обнаруживается в значительно более низких концентрациях – например, в слюне. Передача ВИЧ через поцелуи возможна только в теории. Пока что во всем мире такого случая не наблюдалось.
ВИЧ не передается при капельной инфекции, то есть при кашле или тошноте. Также при контакте с кожей, таком как поглаживание или рукопожатие, передача ВИЧ невозможна.
СПИД и ВИЧ-инфекция: диагностика
Чем раньше ВИЧ или СПИД выявлен и начато лечение, тем лучше. Если у вас есть конкретные подозрения, вам обязательно нужно пройти тест на ВИЧ. Региональные органы здравоохранения предлагают этот тест бесплатно и анонимно.
Если результат теста отрицательный, это означает, что никаких антител к вирусу иммунодефицита обнаружено не было – очень вероятно, что ВИЧ-инфекция будет исключена. В редких случаях положительный тест может также присутствовать у людей, которые вообще не инфицированы ВИЧ. Поэтому всегда проводится второй, еще более точный тест для получения положительного результата.
Тест на ВИЧ не является тестом на СПИД
В разговорной речи термин «тест на СПИД» часто неверно истолковывают, когда на самом деле подразумевается тест на ВИЧ. Тест на ВИЧ показывает только, был ли человек заражен вирусом иммунодефицита. Но это не значит, что пострадавший уже болен СПИДом.
Если диагноз подтвержден, следует обратиться непосредственно к врачу. Используя различные анализы крови, врач может не только обнаружить антитела к вирусу, но даже компоненты самого вируса. Также возможно определить количество вирусов в крови. Это значение также называется вирусной нагрузкой. Вирусная нагрузка является важной величиной в дополнение к количеству Т-хелперных клеток, что позволяет врачу оценить течение ВИЧ-инфекции или СПИДа.
 Тест на ВИЧ — это важно
Тест на ВИЧ — это важно
СПИД и ВИЧ-инфекция: терапия
ВИЧ или СПИД пока не поддаются лечению. Цель терапии – как можно дольше задержать переход к СПИДу и снять дискомфорт, связанный с болезнью. Если СПИД уже разразился, важно также лечить возможные осложнения, такие как пневмония или кишечная инфекция.
Больше чем лекарства
Здоровый образ жизни помогает гарантировать, что иммунная система не ослаблена дополнительно. Многие ВИЧ-инфицированные люди также получают психосоциальную помощь и обмениваются информацией с другими пострадавшими.
Терапия с помощью лекарств
Отдельные этапы размножения вируса при ВИЧ-инфекции уже хорошо изучены. Исследователям удалось разработать различные препараты, которые подавляют определенные процессы заражения клеток.
Врачи полагаются на комбинацию различных препаратов в терапии ВИЧ. Лечение относится к антиретровирусной терапии или высокоактивной антиретровирусной терапии. Пострадавший должен регулярно принимать лекарства в течение всей жизни.
По существу, используются активные ингредиенты из следующих групп лекарственных средств:
Ингибиторы проникновения с такими лекарственными средствами, как энфувиртид или маравирокс, ингибируют проникновение вируса иммунодефицита в клетки человека. Они предотвращают стыковку вирусов с иммунными клетками и / или с тем, что оболочка вируса сливается с клеточной мембраной (так называемое слияние).
Ингибиторы обратной транскриптазы блокируют специальный вирусный фермент, который может «транслировать» генетическую информацию вируса (РНК) в ДНК: обратную транскриптазу. Различают в этой группе лекарств
Нуклеозидные или нуклеотидные аналоги (NRTI или NtRTI), такие как ламивудин, тенофовир, эмтрицитабин, абакавир или зидовудин из ненуклеозидные ингибиторы обратной транскриптазы (NNRTI), такие как эфавиренц, рилпивирин и невирапин.
Ингибиторы интегразы блокируют специфический вирусный фермент – интегразу. Интеграза включает «транслирование» ДНК ВИЧ в генетическую информацию иммунных клеток. Ингибиторы интегразы, такие как препараты ралтегравир, долутегравир или элвитегравир, пытаются помешать работе интегразы.
Ингибиторы протеазы мешают другому ферменту ВИЧ, протеазе ВИЧ. Если клетка инфицирована вирусом иммунодефицита, она образует строительные блоки из белка (белков), из которых могут быть собраны новые вирусы иммунодефицита. Протеаза ВИЧ играет важную роль в сборке этих белков. Ингибиторы протеазы гарантируют, что в пораженных клетках образуются менее функциональные вирусы. Примерами ингибиторов протеазы являются активные ингредиенты атазанавир, дарунавир, лопинавир и фосампренавир.
 Лечения ВИЧ- инфекций
Лечения ВИЧ- инфекций
Отпускаемые по рецепту лекарства от ВИЧ / СПИДа
Комбинированная терапия состоит как минимум из трех разных препаратов; как правило, врач набирает номер для начального лечения (так называемая терапия первой линии) два нуклеозидных или нуклеотидных ингибитора обратной транскриптазы и ненуклеозидный ингибитор обратной транскриптазы (альтернативно: ингибитор протеазы или интегразы).
Если эффект этого лечения уменьшается в ходе заболевания, лечащий врач может изменить лекарственную терапию.
Многие заболевания вызваны вирусами, например, грипп, ветряная оспа, гепатит и ВИЧ. Эффект антивирусных препаратов заключается в том, что они останавливают процесс заражения, как вы видите в нашем видео.
Развитие резистентности вируса иммунодефицита
Вирус ВИЧ мутирует со временем, то есть изменяются генетическая информация о вирусе и структура поверхности его оболочки.
Даже небольшие изменения в вирусе иммунодефицита могут привести к тому, что лекарства уже не будут помогать или уже не будут достаточными – вирус стал устойчивым к одному или нескольким лекарствам.
Таким образом, лечащим врачам особенно сложно предложить эффективную терапию ВИЧ. По этой причине человек пытается достичь минимального эффекта путем комбинации различных веществ.
Хорошие доверительные отношения между пациентом и врачом способствуют лечению пациента: если, например, пациент боится побочных эффектов, он должен иметь возможность открыто обсудить это с врачом, а не самостоятельно уменьшить количество таблеток или полностью прекратить прием препарата.
В зависимости от препарата, потребление может быть связано с различными побочными эффектами. Если побочные эффекты являются серьезными, врач может предложить другие комбинации препаратов.
ВИЧ и СПИД. Все самые интересные факты
СПИД и ВИЧ-инфекция: ход болезни
Течение ВИЧ-инфекции может быть очень разным. Через несколько дней или месяцев после заражения вирусом иммунодефицита у некоторых инфицированных развивается острая ВИЧ-инфекция. Некоторые симптомы похожи на симптомы гриппа, то есть простуды. Это следует за секцией без болезней от нескольких лет до десятилетий. Если в какой-то момент вспыхнет СПИД, это может привести к совершенно разным жалобам и болезням – точный путь предвидеть невозможно.
Прогноз ВИЧ-инфекции / СПИДа значительно улучшился в последние годы благодаря разработке новых лекарств. Если пациенты в остальном здоровы, они могут достичь приблизительно нормальной продолжительности жизни благодаря своевременному лечению.
К неблагоприятным прогностическим факторам относятся повышенная вирусная нагрузка (количество вирусов иммунодефицита в крови) и небольшое количество Т-хелперных клеток в крови. Даже если ВИЧ / СПИД не излечим до сегодняшнего дня, значительно меньше людей умирает в результате ВИЧ-инфекции, чем в прошлом. Это особенно верно в промышленно развитых странах, где доступны современные лекарства. Во многих бедных странах уход за ВИЧ-инфицированными и больными СПИДом значительно хуже.
СПИД и ВИЧ-инфекция: профилактика
Хотя ВИЧ и СПИД известны на протяжении десятилетий, многие люди до сих пор не знают достаточно об этом состоянии. Прежде всего, они часто не знают, какой способ заражения – и когда нет риска заражения.
ВИЧ в основном передается через кровь, сперму и влагалищные выделения. Поэтому риск заражения в повседневных отношениях с людьми с ВИЧ или СПИДом очень низок:
Любой социальный контакт в работе и личной жизни с руками, объятиями и тому подобным совершенно безвреден.
Совместное использование столовых приборов, посуды, стаканов, туалетов или полотенец безвредно.
Нет данных о повышенном риске заражения людей, живущих с инфицированным человеком в одном доме. Конечно, вы должны принять определенные меры предосторожности и, например, не использовать одну бритву, потому что существует небольшой риск заражения из-за мелких травм.
С другой стороны, существует риск заражения половыми контактами – независимо от того, являются ли они гетеросексуальными или гомосексуальными контактами. Но вы можете значительно снизить этот риск!
 Профилактика ВИЧ-Инфекции СПИДа
Профилактика ВИЧ-Инфекции СПИДа
Безопасный секс – используйте презервативы
Исследования показывают, что все больше и больше людей регулярно пользуются презервативами. Основные правила безопасного секса довольно просты: кровь, сперма или вагинальная жидкость не должны попадать в поврежденную, открытую кожу или слизистые оболочки полового партнера. Поэтому для анального или вагинального полового акта следует использовать презервативы. Без презерватива риск заражения повышается, потому что даже во время полового акта возможны небольшие травмы.
Во время орального секса важно, чтобы ни сперма, ни вагинальные выделения не достигали слизистой оболочки полости рта, языка или губ. Если вы будете следовать этим мерам предосторожности, половой акт безопасен. Целоваться безопасно.
Работа с ВИЧ-инфицированными детьми
Маленькие дети любят суетиться и даже драться друг с другом. Бывает, что они царапаются, бьют или кусаются. Тем не менее, ВИЧ-инфицированный ребенок не представляет опасности для других детей. Во всем мире не было зарегистрировано ни одного случая передачи ВИЧ от играющих детей. Хотя родители не обязаны информировать воспитателей в детском саду о ВИЧ-инфекции ребенка, но для защиты ВИЧ-инфицированного ребенка это может быть полезно. Например, если у вас есть случай заболевания корью в детском саду, вы можете оставить ребенка дома.
ВИЧ беременные
Беременность и ВИЧ / СПИД
ВИЧ-позитивная мать может передать вирус своему ребенку во время беременности, родов или кормления грудью. Однако различные меры могут значительно снизить этот риск. Среди них, среди прочего:
- медикаментозная терапия (так называемая трансмиссионная профилактика) во время беременности и медикаментозное лечение у новорожденного
- кесарево сечение; после кесарева сечения новорожденный получает временное лекарство от ВИЧ
- отказ от грудного вскармливания
Супружеские пары с желанием иметь детей, у которых один из партнеров инфицирован ВИЧ или болен СПИДом, могут обратиться в специальные центры. Там возможно искусственное оплодотворение ребенка без передачи ВИЧ.
 Передача ВИЧ инфицированной матери к ребенка
Передача ВИЧ инфицированной матери к ребенка
Вакцинация
Хотя в последние годы лечение ВИЧ и СПИДа значительно улучшилось, все еще не хватает эффективной вакцины.
Одной из трудностей в разработке эффективной вакцины является крайняя вариабельность ВИЧ. Из-за многочисленных мутаций вируса в настоящее время существуют десятки подтипов, каждый из которых требует своей собственной вакцины.
Постконтактная профилактика (ПКП)
В некоторых случаях антиретровирусные препараты могут предотвратить распространение ВИЧ в организме на ранней стадии. Эта так называемая постконтактная профилактика, имеет смысл только в том случае, если на самом деле очень высок риск заражения человека этим вирусом. ПКП должен быть ранним после заражения, желательно в течение двух часов, самое позднее через 48 часов.
Советы по профилактике ВИЧ
Если вы будете следовать некоторым руководящим принципам поведения, вы сможете минимизировать риск заражения ВИЧ-инфекцией и, следовательно, СПИДом:
Безопасный секс: избегайте практики, которая позволяет крови, сперме или вагинальной жидкости попадать на слизистые оболочки или поврежденную / больную кожу. Используйте презервативы во время полового акта. Убедитесь, что сперма и влагалищная жидкость не попадают в рот во время орального секса.
Избегайте общения с часто меняющимися партнерами – отношения могут обеспечить надежную защиту от ВИЧ и СПИДа только в том случае, если партнеры могут доверять и открыто обсуждать возможные измены.
Если вы живете в развивающейся стране: старайтесь избегать медицинского обслуживания, связанного с кровью или использованием шприцев, если это не требуется срочно.
Наркоманы должны использовать одноразовые шприцы.
Избегайте совместного использования бритвенных лезвий или других предметов в контакте со свежими жидкостями организма.
Как вылечить ВИЧ, и не дать перерасти в СПИД
На чтение 7 мин.
ВИЧ – не приговор, а инфекционное заболевание, при котором лечение — обязательная процедура, которая даёт возможность избежать различных осложнений. На данный момент лечение ВИЧ-инфекции не имеет 100% гарантии полного устранения вируса из организма. В то же время благодаря современным методикам удаётся замедлить скорость развития болезни, что сказывается положительно на способе жизни человека. Нужно сказать, что получая правильное лечение, пациент десятилетиями может не вспоминать о своём недуге. Однако подобное возможно только в случае регулярного осмотра у доктора, а также выполнения всех его предписаний, включая способ применения тех или иных лекарств.
При устранении медицинской проблемы важно знать не только, как лечить ВИЧ, но и как сделать так, чтобы организм боролся и сопротивлялся.
Для этого следует использовать такие методы, как:
- систематические занятия спортом;
- правильное питание;
- избавление от вредных привычек;
- исключение стрессовых ситуаций или, по мере возможности, не обращать на них внимания.
Эти моменты дадут возможность улучшить состояние инфицированного, «включив» дополнительные резервы организма.
Принципы терапии
Если был поставлен неприятный диагноз, не стоит расстраиваться и впадать в панику, поскольку в этом случае дорога каждая минута. Следует незамедлительно обратиться к доктору, который своевременно определит тактику лечения. Кроме этого, сдав самостоятельно анализ на ВИЧ, не нужно сходу ставить себе диагноз, потому как при подозрении на инфекцию назначают взятие дополнительных проб, позволяющих подтвердить или опровергнуть болезнь.
 Стоит знать, что c проблемами и лечением вич-инфицированных людей занимаются врачи-инфекционисты.
Стоит знать, что c проблемами и лечением вич-инфицированных людей занимаются врачи-инфекционисты.Существует самое эффективное решение в процессе лечения ВИЧ-инфекции, это приостановить размножение вируса в организме. Чтобы этого добиться, учёными, медиками и фармацевтами было разработано множество противовирусных средств, которые прекрасно справляются со своей задачей. Кроме этого, несколько сотен препаратов находятся на стадии клинических исследований. ВИЧ – это ретровирус, поэтому лекарства, созданные для борьбы с ним, получили название антиретровирусные. Активные компоненты, входящие в состав медикамента, не дают возможности вирусу, который проник в клетки человека, размножаться, тормозя действие ферментов.
Согласно фармакологической активности лекарственных средств противоретровирусные препараты от ВИЧ делятся на несколько типов. Это:
- ингибиторы слияния/проникновения: Фузеон с действующим веществом Энфувиртид;
- ингибиторы обратной транскриптазы: Ламивудин, Зидовудин, Абакавир, Тенофовир и др.;
- ингибиторы интегразы и др.
- ингибиторы протеазы: Ритонавир, Индинавир, Ампренавир, Нелфинавир и др.;
В состав некоторых препаратов входит несколько активных компонентов, относящихся к разным классам.
Ингибитор создает блокировку или задержание. То есть благодаря особому составу таблетки удаётся остановить болезнь, может, и не навсегда, но на длительный промежуток времени.
Препараты от ВИЧ назначает доктор, исходя из степени запущенности процесса, возраста пациента и многих других нюансов.
Только грамотный специалист знает, как вылечить ВИЧ инфекцию, назначая антиретровирусную терапию согласно строгому соблюдению всех инструкций. В обязанности инфицированного входит обязательное выполнение всех рекомендаций врача, систематический приём противовирусных препаратов. Именно это даст возможность контролировать состояние здоровья пациента. Несоблюдение режима применения медикаментов может привести к тому, что они перестанут «работать», то есть выработается резистентность (привыкание).
Некоторым инфицированным назначают сразу несколько лекарств различных групп, что позволяет исключить устойчивость вируса к препарату.
Перед тем, как начинать лечение ВИЧ инфекции препаратами, необходимо рассказать доктору о самочувствии, имеющихся хронических недугах, а также других проблемах со здоровьем, которые были, либо есть. Зачастую перед прописыванием схемы лечения доктор назначает комплексное обследование, а уже после рекомендует принимать те или иные медикаменты. Такой подход обеспечивает наилучшие результаты. Если во время лечения ухудшается самочувствие, об этом нужно незамедлительно сообщить доктору.
Нельзя сказать, что ВИЧ лечится полностью, но поддерживать здоровье организма рекомендуется каждому, независимо от стадии инфекции. Для этого следует устранить все сопутствующие недуги, которые имеются у пациента и регулярно следить за показаниями крови.
Можно ли вылечить вич на ранних стадиях
На данный момент, при существующем этапе развития фармакологии и других отраслей медицины полностью излечить патологию невозможно.
Несмотря на это, учёные продолжают биться над решением сложной задачи, делая всё, что в их силах, чтобы в ближайшее время кто-то утвердительно ответил на вопрос, а лечится ли ВИЧ (СПИД) на ранних стадиях.
 ВИЧ-инфекцию рекомендуется лечить с помощью АРВТ (антиретровирусной терапии), подавляя ВИЧ, но не убивая его полностью.
ВИЧ-инфекцию рекомендуется лечить с помощью АРВТ (антиретровирусной терапии), подавляя ВИЧ, но не убивая его полностью.При первом выявлении инфекционной патологии рекомендуется безотлагательно заняться лечением, чтобы продлить жизнь на максимальный срок. Инфицированному необходимо будет постоянно принимать лекарства, начать вести здоровый образ жизни, регулярно сдавать анализы и посещать доктора, но результат того стоит. Выполняя все предписания и поддерживая здоровье на должно уровне, доктора гарантируют, что пациенты смогут прожить до старости.
Симптомы ранней стадии ВИЧ
При раннем периоде можно заметить ряд признаков, которые в большинстве случаев выявляют наличие вируса в организме.
Среди таких:
- Повышение температуры и сильное потоотделение ночью. Обычно этот нюанс указывает на простуду, но только в том случае, если нет других ярко выраженных симптомов. В противном случае можно заподозрить начало развития СПИДа.
- Увеличение лимфатических узлов нескольких групп и их болезненность, которая не проходит длительное время. Речь идёт об узлах, расположенных в области паха, ключицы, задней части шеи и подмышечной впадине. Кроме этого, иногда появляются проблемы с гландами, пациент грешит на ангину.
- Сыпь в области гениталий, а также на слизистых. Через время язвочки могут появляться и на других участках кожных покровов.
Следует помнить, что симптоматика заражения ВИЧ-инфекцией на раннем этапе выражена слабо. Однако при малейших подозрениях стоит обратиться в лечебное учреждение для прохождения скринингового обследования. Стоит также помнить о профилактических мерах, чтобы потом не гадать, а как вылечить ВИЧ. Профилактика заключается в использовании презервативов во время интимной близости, разборчивых половых связях, личной гигиене.
Результаты лечения и контроль терапии
Каждый человек должен помнить о том, что лекарства, используемые для борьбы с ВИЧ, не устраняют вирус полностью, а лишь противостоят его дальнейшему распространению и активности. В результате этого в крови уменьшается число вирусных частиц. Благодаря этому иммунные клетки, которые значатся как CD4-лимфоциты, начинают активно восстанавливаться. Максимальная эффективность терапии достигается только на самых ранних этапах развития болезни. Поэтому, если была замечена характерная симптоматика, следует в самые кратчайшие сроки обратиться к доктору или самостоятельно сдать несколько тестов. О заболевании можно говорить только в том случае, если количество СD4-лимфоцитов меньше 500 клеток на 1 миллилитр крови.
Контролируя иммунный статус, который как раз таки и определяется CD4-лимфоцитами, удастся понимать, на каком этапе развития находится ВИЧ. При эффективности лечения уже через несколько месяцев количество CD4 увеличится, а вот число клеток вирусов снизится в сотни раз. В противном случае считается, то терапия не оказывает должного эффекта. Если это так, то врач её меняет частично или полностью.
И хотя ВИЧ считается неизлечимой патологией, основная масса инфицированных живут очень долго. Поэтому при появлении одного или нескольких симптомов, описанных выше, нужно обязательно обратиться в поликлинику и пройти обследование. Современная медицина находится на высочайшем уровне, как и фармакология, что даёт возможность использовать новейшие и более эффективные препараты в борьбе со СПИДом.
ВИЧ и СПИД от А до Я. Всё, что нужно знать о ВИЧ/СПИДе.
🔊 Прослушать пост
ВИЧ — это вирус, который атакует и разрушает иммунную систему, открывая ворота для других инфекций и болезней.
Если ВИЧ-инфекцию не лечить, то она будет прогрессировать до своей последней стадии — синдрома приобретенного иммунодефицита (СПИДа).
Но медицина не стоит на месте и сейчас есть лекарственные антиретровирусные препараты (АРВТ), которые позволяют людям с ВИЧ вести нормальную жизнь предотвращая наступление СПИДа. С АРВТ ВИЧ-инфицированный может жить так как будто и нет у него никакого ВИЧ, правда, приходится каждый день принимать таблетки.
Согласно Kaiser Permanente исследованию, в период с 1996 по 2016 год разрыв ожидаемой продолжительности жизни ВИЧ-положительных и ВИЧ-отрицательных сократился с 44 до 12 лет!
Всемирная организация здравоохранения (ВОЗ) рекомендует, чтобы человек, живущий с ВИЧ, получал лечение с начала постановки диагноза для обеспечения высого качества жизни. С середины 2017 года 20,9 миллиона человек во всем мире получали АРВТ.
Что такое ВИЧ?
Вирус иммунодефицита человека (ВИЧ) — это вирус, который атакует тип T-иммунных клеток, которые называются CD4-клетками.
Эти белые кровяные тельца двигаются по всему телу ища ошибки, аномалии и инфекции в клетках. Когда ВИЧ поражает и внедряется в клетки, он снижает способность организма к борьбе с другими болезнями.
Это повышает риск развития оппортунистических инфекций и рака.
Однако, ВИЧ может себя и не проявлять в организме ВИЧ-инфицированного очень долго.
ВИЧ-инфекция — это пожизненная инфекция. Но, если человек регулярно принимает лечение от ВИЧ, то риск развития сопутствующих болезней, осложнений, передачи ВИЧ другим людям резко снижается.
Да не оскудеет рука дающего
Проект «СПИД.ВИЧ.ЗППП.» — некоммерческий, созданный добровольцами-экспертами в области ВИЧ/СПИДа за счет своих собственных средств, чтобы донести правду людям и быть чистыми перед своей профессиональной совестью. Будем благодарны за любую помощь проекту. Да воздастся Вам в тысячи крат: ПОЖЕРТВОВАТЬ.Что такое СПИД?
СПИД — это последняя стадия ВИЧ-инфекции. Как только ВИЧ-инфекция переходит в стадию СПИД, инфекции и рак обрастают человека как гирлянды.
Без лечения, ВИЧ-инфекция переходит в стадию СПИД, т.к. ВИЧ постепенно разрушает иммунную систему. Но, благодаря использованию АРВТ число случаев СПИДа в мире уменьшается.
На 01 января 2019 года общее количество зараженных ВИЧ в России составляет 1,3 млн. (1 326 239) человек, проживают живых ВИЧ-инфицированных на территории России 1 007 369 чел.
В 2018 г. в Российской Федерации умерло от всех причин 36 868 больных ВИЧ-инфекцией, что на 15,6% больше, чем в 2017 г. В 2000 году умерли от СПИДа 208 человек, в 2005 году — 1529, в 2010 году — 6784, в 2014 году — 12 540, в 2015 году — 15 520, в 2016 году — 18 577, в 2017 году — 31 898, в 2018 году — 36 868. (Росстат, справка МФСЦ).
К концу 2015 года в США около 1 122 900 человек были инфицированы ВИЧ. СПИД был диагностирован у 18 160 чел.
Как видим, с каждым годом число умерших от СПИДа в РФ увеличивается. В тоже время в мире в целом число умерших от СПИДа снижается!
Причины
ВИЧ передается через следующие биологические жидкости:
- кровь,
- сперма,
- вагинальная жидкость,
- анальные секреты,
- грудное молоко.
Главными путями передачи ВИЧ являются:
- анальное или вагинальное соитие с ВИЧ-инфицированным без барьерной защиты или без доконтактной профилактики (ДКП).
- использование совместно с ВИЧ-инфицированным шприцов для введения психоактивных веществ, гормонов, стероидов.
ВИЧ-инфицированная женщина может передать ВИЧ своему ребенку во время беременности, родов и кормления грудным молоком.
Риск передачи ВИЧ через переливание крови чрезвычайно низкий в странах, где вся кровь проверяется на ВИЧ и подвергается карантинизации (использование крови только через 6 месяцев после повторного отрицательного результата на ВИЧ).
Неопределяемый = Непередаваемый
Для передачи ВИЧ биологические жидкости должны содержать достаточную концентрацию вируса. Если у ВИЧ-инфицированного неопределяемый уровень концентрации ВИЧ, то он никого не может заразить даже после попадания его биологической жидкости ВИЧ-отрицательному человеку.
Неопределяемый — означает такой уровень концентрации ВИЧ, что диагностические тесты не могут его определить, «увидеть». ВИЧ-инфицированный может достичь неопределяемого уровня ВИЧ только, если он строго придерживается правильно назначенной врачом схемы лечения.
Важно подтверждение и регулярный мониторинг неопределяемого статуса, т.к. данный статус не означает, что ВИЧ полностью исчез из организма ВИЧ-позитивного.
Неопределяемый уровень зависит не только от соблюдения режима приёма препаратов, но и их эффективность (адекватная, современная схема лечения).
Неопределяемый=НепередаваемыйПрогрессирование до стадии СПИДа
Вероятность перехода ВИЧ-инфекции в СПИД у каждого человека индивидуальна и зависит от многих факторов:
- возраста,
- сопротивляемости организма к ВИЧ,
- доступ к высокачественной медицинской помощи,
- присутствие в организме других инфекций,
- индивидуальная генетическая устойчивость к некоторым штаммам ВИЧ,
- лекарственная устойчивость ВИЧ (мутации, которые делают ВИЧ нечувствительным к некоторым лекарствам).
Симптомы
В большинстве случаев дополнительное инфицирование другими бактериями, вирусами, грибами или паразитами вызывает более тяжёлые симптомы ВИЧ-инфекции, которые склонны к прогрессированию по сравнению с людьми со здоровой иммунной системой.
Правильная работа иммуной системы защищает организм от тяжелых последствий инфекций, ВИЧ нарушает эту работу.
Первые симптомы ВИЧ-инфекции
У части ВИЧ-инфицированных симптомы могут не появляться месяцами и даже годами после заражения.
Однако, у примерно 80% инфицированных ВИЧ людей развиваются симптомы как при гриппе, это состояние называется острым ретровирусным синдромом. Он длится около 2-6 недель после проникновения вируса в организм.
Ранние симпотмы ВИЧ-инфекции:
- лихорадка,
- озноб,
- боли в суставах,
- боли в мыщцах,
- воспаление горла,
- сильная потливость, преимущественно ночью,
- увеличенные гланды,
- красная сыпь,
- безпричинная усталость, потеря сил, утомляемость,
- безпричинная потеря веса,
- молочница.
Но эти симптомы также могут появляться и при поражении организма другими вирусами, не только ВИЧ, т.к. они показывают, что организм борется с каким-то вирусом, но не показывает каким.
Если у тебя появились эти симптомы — это не значит, что у тебя ВИЧ, просто надо обратиться к врачу-инфекционисту для получения медицинской помощи и сдачи анализов на ВИЧ и другие инфекции.
Бессимптомная ВИЧ-инфекция
Во многих случаях, после острого ретровирусного (грипподобного) синдрома симптомы могут не появляться очень долгое время.
Но за это время вирус не спит, а делает свою разрушительную работу повреждая иммуную систему и органы.
Без лечения препятствующему умножению вируса этот процесс может длится около 10 лет.
ВИЧ-инфицированный нередко не испытывает никаких симптомов, чувствует себя хорошо и выглядит здоровым.
При должном и правильном лечении курсом АРВТ можно полностью подавить активность вируса и предотвратить катастрофическое ослабление иммунной системы.
Поздняя стадия ВИЧ-инфекции
Без лечения ВИЧ неумалимо ослабляет способность организма бороться с инфекцией. В конце концов человек становится уязвимым для широкого спектра серьёзных заболеваний. Наступает последняя стадия ВИЧ-инфекции — СПИД.
Симптомы поздней стадии ВИЧ-инфекции:
- затуманенное зрение,
- постоянный понос,
- сухой кашель,
- температура свыше 37°C длящаяся неделями,
- ночные поты,
- постоянная усталость,
- затруднённое дыхание, одышка,
- неделями воспалённые гланды,
- беспричинная потеря веса,
- белые пятна на языке или в ротовой полости.
В позднюю стадию ВИЧ-инфекции в разы возрастает риск развития угрожающих жизни состояний. Для предотвращения, контроля и лечения этих серьёзных состояний используются дополнительные к основному лечению ВИЧ-инфекции медикаменты.
Оппортунистические инфекции
На сегодня лечение от ВИЧ достаточно эффективно, чтобы держать в страхе многие инфекции, которые присоединяются из-за разрушенного иммунитета.
ВИЧ снижая активность иммунной системы, лишает организм способности бороться с широким спектром инфекций, болезней, разных видов рака.
Инфекции, которые прекрасно сосуществует с организмом до стадии СПИДа, в момент развития синдрома приобретенного иммунодефицита представляют серьёзный риск для здоровья из-за неспособности ослабшей иммуной системы сдерживать их влияние.
Врачи называют эти инфекции оппортунистическими. Если врач диагностирует хотя бы одну из указанных ниже инфекций у зараженного ВИЧ, он ставит СПИД.
Кандидоз бронхов, трахеи, пищевода и лёгких: Грибок обычно появляется на коже и ногтях и не представляет особой опасности для жизни. Но при СПИДе он пояляется в пищеводе и нижних отделах респираторного тракта, что может серьёзно отразиться на состоянии здоровья больного.
Инвазивный цервикальный рак: Этот тип рака начинается в шейке матки и распространяется на другие части тела. Поэтому необходимо регулярно обследоваться на рак, чтобы не допустить его распространения.
Кокцидиомикоз: Он вызывает так называему «долинную лихорадку». Она возникает при вдыхании Coccidioides immitis.
Криптококкоз: Cryptococcus neoformans — это грибок, который может поражать любую часть тела, но наиболее часто он поражает лёгкие, провоцируя развитие пневмонии или мозг, провоцируя его отёк.
Криптоспоридиоз: Это заболевание вызывает протозойный паразит Cryptosporidium. Оно проявляется сильными спазмами в животе и водянистой диареей (поносом).
Цитомегаловирусная инфекция (ЦМВИ): Цитомегаловирус (CMV) может вызывать широкий спектр болезней, например пневмонию, гастроэнтериты, энцефалиты. Но знаковым заболеванием для людей в поздней стадии ВИЧ является ЦМВ-ретинит — поражение сетчатки глаза ведущее к слепоте. Оно требует срочного медицинского вмешательства.
ВИЧ-ассоциированная энцефалопатия: Острая или хроническая ВИЧ-инфекция может быть триггером для развития дегенеративных изменений в тканях головного мозга. Причина этих изменений пока не совсем понятна. Предполагается, что они могут быть связаны с постинфекционным воспалением в головном мозге.
Простой герпес: Обычно вирус простого герпеса (ВПГ) передается через интимный контакт или во время родов. Он очень распространён и редко вызывает большие проблемы у людей со здоровой иммунной системой. Но у людей с ослабленным иммунитетом, как у ВИЧ-инфицированных, ВПГ реактивируется и вызывает болезненный герпес вокруг рта и язвочки на половых органах и вокруг ануса. Именно эти язвочки, а не герпес на губах свидетельствуют о переходе в стадию СПИД. У людей со СПИДом ВПГ может поражать бронхи, лёгкие или пищевод.
Гистоплазмоз: Грибок Histoplasma capsulatum вызывает очень тяжёлые, пневмония-подобные симптомы у людей с поздней стадией ВИЧ-инфекции. Это состояние может перейти в погрессирующий диссеминированный гистоплазмоз и повреждать органы за пределами дыхательной системы.
Хронический кишечный изоспориаз: Паразит Isospora belli проникает в организм через заражённую пищу и воду. Вызывает диарею (жидкий стул), повышение температуры (лихорадка), рвоту, потерю веса, головные боли и боли в животе.
Саркома Капоши: Герпесвирус саркомы Капоши (вирус герпеса 8-го типа (HHV-8)) вызывает рак, который приводит к росту аномальных кровеносных сосудов в разных частях тела. Особенно опасно, когда саркома Капоши добирается до кишечника или лимфатических узлов. Саркома Капоши проявляется в виде плоских или возвышающихся сплошных фиолетовых или розовых пятен.
Лимфома: Рак лимфатических узлов и лимфоидной ткани называется лимфомой. ВИЧ-инфекция очень сильно ассоциирована с лимфомой Ходжкина и неходжкинскими лимфомами.
Туберкулёз: Туберкулёз вызывает бактерия Mycobacterium tuberculosis. Передаётся аэрозольно (через микрокапельки от больного, когда он чихает, кашляет или говорит. Туберкулёз вызывает серьёзную болезнь лёгких, а также потерю веса, лихорадку, слабость. Микобактерия туберкулёза также может поражает мозг, лимфоузлы, кости или почки.
Микобактериоз: Вызывается Mycobacterium avium и Mycobacterium kansasii. Эти бактерии естественным образом обитают в окружающей среде и не вызывают особых проблем у людей с полнофункциональной иммунной системой. Но для человека с ВИЧ эти микобактерии распространяясь по его организму представляют серьёзную опасность для его жизни.
Пневмоцистная пневмония: Дрожжеподобный гриб Pneumocystis jirovecii служит причиной для нарушения дыхания, сухого кашля и высокой температуры у людей с подавленным иммунитетом, включая больных ВИЧ-инфекцией.
Возвратная пневмония: Много разных возбудителей могут быть причиной пневмоний, но бактерия Streptococcus pneumoniae — одна из самых опасных для людей живущих с ВИЧ. Но для неё разработана вакцина. Поэтому вакцинация от Streptococcus pneumoniae для ВИЧ+ обязательна. (И не надо слушать никаких басней от антипри).
Прогрессивная мультифокальная лейкоэнцефалопатия (ПМЛ): Вирус Джона Куннингама (ДК) встречается у многих людей в дремлющем состоянии в почках. Но у людей с поврежденным вирусом ВИЧ иммунитетом вирус ДК атакует мозг, что приводит к ужасающему состоянию: прогрессивной мультифокальной лейкоэнцефалопатии. У человека начинаются параличи и конгитивные (познавательные) нарушения (памяти, интеллекта, внимания, речи, памяти, гнозиса, праксиса, восприятия).
Возвратная сальмонеллезная септицемия: Сальмонеллы могут попадать в организм человека через загрязнённую пищу и воду. Затем они распространяются по всему организму и обрушиваются на иммунную систему, вызывая тошноту, рвоту и диарею.
Токсоплазмоз: Toxoplasma gondii — это паразит, который обитает у теплокровных животных, например таких как кошки и грызуны и выделяется в окружающую среду через их испражнения. Человек может заразиться, когда он вдыхает заражённую пыль или есть зараженную пищу, но также сальмонеллы находят в мясе на рынках, кафе, шавермах и др. пищевых предприятиях. T. gondii вызывает тяжелые поражения легких, сетчатки, сердца, печени, поджелудочной железы, мозга, яичек и толстой кишки. Поэтому обязательно одевайте перчатки при чистке кошачьего туалета и обязательно после этого мойте руки с мылом!
Кахексия (истощение): Оно возникает, когда человек беспричинно теряет более 10% мышечной массы (может подключаться и жировая ткань) из-за поноса, слабости или лихорадки.
Профилактика
Предупреждение развития оппортунистических инфекций — это ключ к увеличению продолжительности жизни при поздней стадии ВИЧ. Поэтому кроме снижения вирусной нагрузки с помощью АРВТ необходимо ещё:
- Использовать средства барьерной защиты для профилактики венерических болезней.
- Вакцинироваться от потенциальных оппортунистов согласно предписанию врача.
- Понимать какие возбудители оппортунистических инфекций окружают Вас. Например, домашний кот может быть источником токсоплазмоза. Ограничьте их воздействие и примите меры предосторожности, такие как ношение защитных перчаток при чистке кошачьего туалета.
- Избегать пищи, которая может быть потенциально загрязнена возбудителем, например яйца всмятку, непастеризованное молоко, сок, пророщенное зерно.
- Не пейте сырую воду из озера, речки, крана. Пейте очищенную бутилированную воду или используйте фильтр для воды.
- Проконсультируйся с врачом как снизить риск оппортунистических инфекций на работе, дома и в отпуске.
Для лечения оппортунистических инфекций используются антибиотики, антигрибковые и антипаразитические препараты, но только по назначению врача.
Мифы и факты
В нашем обществе циркулирует множество мифов и предубеждений относительно ВИЧ, СПИДа, ВИЧ-инфицированных, передачи вируса.
ВИЧ НЕ передаётся через:
- рукопожатие,
- объятия,
- поцелуи (кроме «в засос»),
- чихание,
- касание неповреждённой кожи,
- пользование туалетом,
- общее полотенце,
- ложки, вилки в столовой, кафе,
- искусственное дыхание «рот в рот» и другие формы «случайного» контакта,
- слюну, слёзы, кал, моча ВИЧ-инфицированного.
Диагностика
Согласно информации центра по контролю и предупреждению болезней (CDC) каждый 7-ой ВИЧ-инфицированный американец не знает о своём статусе.
Знание своего положительного ВИЧ-статуса позволит вовремя обратиться за медицинской помощью для назначения лечения и позволяет избежать перехода ВИЧ-инфекции в СПИД и других иммунных осложнений, развития оппортунистических инфекций.
Анализы на ВИЧ и результаты
Для определения наличия ВИЧ используют специальные тесты. Для их проведения у человека берут порцию крови. Положительный результат ИФА говорит о том, что в крови вероятнее всего есть антитела к ВИЧ. Для подтверждения проводится повторный анализ.
После потенциального заражения ранний анализ и диагностика имеют решающее значение и значительно повышают шансы на успешное лечение. Также для экспресс-диагностики существуют домашние тесты.
При использовании тестов 4-го поколения достоверный результат уже можно получить после 6 недель от рискованного контакта. В редких случаях для этого потребуется 3-6 месяцев для определения окончательного диагноза.
Когда появляются маркеры ВИЧ, «период окна».Это большая и серьёзная тема и в ней много ньюансов, потому советую ознакомиться с полной информацией: «Анализ на ВИЧ. Когда сдавать. Достоверность«.
Лечение
Пока не существует лекарств, которое бы полностью вылечило человека от ВИЧ. Хотя метод избавления организма от ВИЧ уже существует: пересадка костного мозга от человека у которого есть врожденная невосприимчивость к ВИЧ. Но сама процедура очень рискованная и подходящих доноров очень мало. В Северной Европе таких людей 1%. Они ещё и согаситься должны на это. Обстоятельно об этих чудесных излечениях: «Случаи избавления от ВИЧ«.
Но уже сегодня есть лекарства, которые позволяют ВИЧ-инфицированному человеку вести полноценную жизнь как будто и нет у него никакого ВИЧ.
Согласно рекомендациям ВОЗ очень важно начать курс АРВТ сразу после постановки диагноза. Это позволить избежать дальнейших осложнений, заражения ВИЧ других людей.
Современные лекарства от ВИЧ позволяют принимать только одну таблетку в день, чтобы поддержать здоровье и качество жизни и сохранить концентрацию вируса на неопределяемом уровне. CDC был сделан вывод, что ВИЧ-инфицированный с неопределяемой вирусной нагрузкой «не имеет риска передачи вируса половым путем ВИЧ-отрицательному партнеру«: Неопределяемая=Непередаваемый (Н=Н).
Экстренные таблетки от ВИЧ или постконтактная профилактика
Если у человека был риск инфицирования ВИЧ, в течение 3 дней у него есть возможность избежать заражения с помощью приёма курса постконтактной профилактики (ПКП). Чем раньше будет пройден этот курс, тем выше его эффективность, тем меньше вероятность развития ВИЧ-инфекции.
Курс ПКП длится около 28 дней. Врач должен и далее мониторить наличие ВИЧ после полного лечения, т.к. пройденный курс не гарантирует 100% результата.
Антиретровирусные препараты
Курс лечения от ВИЧ-инфекции включает в себя антиретровирусные препараты, которые борются с ВИЧ и замедляют распространение вируса в организме. Люди, живущие с ВИЧ, обычно принимают комбинацию лекарств, называемых высокоактивной антиретровирусной терапией (ВААРТ) или комбинированной антиретровирусной терапией (кАРТ).
Антиретровирусные препараты разделяются на следующие субгруппы:
Протеазные ингибиторы
Протеазы — это ферменты в которых ВИЧ нуждается для своей репликации (умножения). Протеазные ингибиторы связываются с протеазами и препятствуют их действию, не позволяя ВИЧ копировать себя.
Они включают себя:
- атазанавир/кобицистат (Evotaz)
- лопинавир/ритонавир (Kaletra)
- дарунавир/кобицистат (Prezcobix)
Ингибиторы интегразы
ВИЧу нужна интеграза — фермент для заражения Т-клеток. Ингибиторы интегразы блокируют интеграцию ВИЧ в Т-клетки. Они высоко эффективны и у них мало побочных эффектов, поэтому часто их используют как первая линия при лечении.
Ингибиторы интегразы включают себя:
- элвитегравир (Vitekta)
- долутегравир (Tivicay)
- ралтегравир (Isentress)
Нуклеозидные и нуклеотидные ингибиторы обратной транскриптазы (НИОТ)
Нуклеозидные и нуклеотидные ингибиторы обратной транскриптазы — это как ядерное оружие для ВИЧ, т.к. они лишают его возможности реплицироваться.
Этот класс препаратов включает:
- абакавир (Ziagen)
- ламивудин/зидовудин (Combivir)
- эмтрицитабин (Emtriva)
- тенофовир дизопроксил (Viread)
Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ)
ННИОТ работает подобно НИОТ затрудняя репликацию ВИЧ.
Антагонисты хемокиновых ко-рецепторов
Антагонисты хемокиновых ко-рецепторов блокируют проникновение ВИЧ в клетки. Однако, врачи не часто назначают их, потому что другие препараты более эффективны.
Ингибиторы входа
Ингибиторы входа предотвращают проникновение ВИЧ в Т-клетки. Без доступа к этим клеткам ВИЧ не может размножаться. Как и в случае с антагонистами хемокиновых ко-рецепторов, их редко назначают.
В практике часто используют комбинацию препаратов для подавления ВИЧ.
Врач должен подобрать подходящую схему индивидуально для каждого больного, так как лечение постоянное, пожизненное и требует точного расчета дозы. Лекарства нужно принимать регулярно, по часам. Каждый класс антиретровирусных препаратов имеет разные побочные эффекты. Общими побочными эффектами для всех групп препаратов являются:
- тошнота,
- слабость,
- диарея,
- головная боль,
- сыпь.
Дополнительная или альтернативная медицина
Нередко ВИЧ-инфицированные используют альтернативные методы лечения, как например травяные сборы, но никаких доказательств их эффективности не существует.
Согласно некоторым узким исследованиям, минеральные или витаминные биодобавки могут принести пользу для здоровья в целом. Важно обсудить эти варианты лечения с Вашим лечащим врачом, потому что даже витаминные добавки могут взаимодействовать с АРВ-препаратами.
Профилактика
Для того, чтобы не заразиться ВИЧ, рекомендуются строго выполнять следующие рекомендации.
Всегда использовать барьерную защиту и предконтактную (доконтактную) профилактику (ДКП): Соитие с партнером с неуставновленным достоверно ВИЧ-отрицательным статусом без использования барьерной защиты или других методов профилактики, как например ДКП, очень серьёзно повышает риск заражения ВИЧ и другими заболеваниями передающимися половым путём.
Американская рабочая группа по профилактике болезней в своём руководстве от 2019 года рекомендует, чтобы врачи рассматривали возможность назначения ежедневного одноразового приёма ДКП (комбинацию тенофовира дисопроксил фумарата и эмтрицитабина) даже для людей с недавними отрицательными результатами теста на ВИЧ, если имел место высокий риск инфицирования ВИЧ.
Схема. Риск заражения ВИЧ.Употребление инъекционных наркотиков и использование чужих игл: Внутривенное употребление наркотиков является ключевым фактором передачи ВИЧ в развивающихся странах. Через совместное использование игл и шприцев можно заразиться не только ВИЧ, но и другими инфекциями, например гепатитами B и С.
Определенные социальные программы, такие как обмен игл, могут помочь снизить уровень инфицирования в результате злоупотребления наркотиками. Лечение от наркомании помогает не только улучшить здоровье и качество жизни, но и значительно снизить потенциальный риск заражения ВИЧ.
Шприцы и иглы для введения лекарств должны быть одноразовыми (без повторного использования) или простерилизованы.
Биологические жидкости: Необходимо использовать меры предосторожности при контакте с биологическими жидкостями, например кровью, чтобы не заразиться.
Медицинские работники должны обязательно использовать перчатки, маски, защитные очки, щитки и халаты при оказании медицинской помощи.
В случае попадания биологической жидкости на кожу необходимо сразу же вымыть кожу водой с мылом. Медработники должны соблюдать инструкции по безопасной работе с биологическими жидкостями, чтобы предотвратить передачу вируса.
Более подробно о всевозможных рискованных ситуациях и что делать в случае их возникновения.
Беременность: Некоторые антиретровирусные препараты могут нанести вред ребенку во время беременности.
Но хорошо продуманный, правильно подобранный план лечения может предотвратить передачу ВИЧ от матери к плоду. Возможно потребуется проведение кесаревого сечения.
ВИЧ-инфицированная женщина может заразить ребенка через грудное молоко. Поэтому для предотвращения заражения используют или искусственное вскармливание или здоровую кормилицу.
Все ньюансы ухода за ребёнком необходимо обсудить с Вашим лечащим врачом.
Просвещение: Когда люди знают, как можно заразиться и как можно избежать заражения, то вероятность инфицирования снижается во много раз.
Жизнь с ВИЧ
С момента объявления диагноза «ВИЧ-инфекция» жизнь не кончается, а только начинается новая жизнь. И в эту жизнь нужно внести коррективы, чтобы защитить пониженный иммунитет.
Приверженность: прием лекарств против ВИЧ в соответствии с назначением врача абсолютно необходим для эффективного лечения. Пропуск даже нескольких доз может поставить под угрозу эффективность всего лечения.
Распланируйте свой день так, чтобы он соответствовала плану лечения в соответствии с Вашим образом жизни и графиком работы. План лечения может быть различным у разных людей.
Препараты против ВИЧ могут вызывать очень серьезные побочные эффекты, что нередко ослабляет их приверженность к лечению.
Если Вы испытываете побочные эффекты обязательно сообщите об этом Вашему лечащему врачу, а не просто прекращайте прием лекарств. Врач должен подобрать подходящую схему, которую Вы будете хорошо переносить.
Общее состояние здоровья: Ключевым моментом является принятие мер по предотвращению болезней и других инфекций. Люди, живущие с ВИЧ, должны стремиться к улучшению общего состояния здоровья с помощью регулярных физических упражнений, сбалансированной, питательной диеты и отказа от любых вредных привычек, включая курение.
Дополнительные меры предосторожности: Люди, живущие с ВИЧ, должны принимать дополнительные меры предосторожности, чтобы предотвратить любую возможность дополнительного заражения, например от животных. Избегайте контакта с фекалиями животных и домашним мусором, используйте защитные перчатки.
Не теряйте контакт с врачами: почти во всех случаях ВИЧ-инфекция является пожизненной инфекцией, поэтому очень важно постоянно поддерживать регулярный контакт с врачом для своевременной коррекции и пересмотра схемы лечения в соответствии с возрастом и другими особенностями конкретного человека.
Психологические эффекты: распространенные заблуждения и предубеждения о ВИЧ/СПИДе сокращаются по мере того, как растет информированность общества об этой болезни.
Тем не менее, стигма (навешивание ярлыков) вокруг этого состояния сохраняется во многих частях мира. Люди, живущие с ВИЧ, могут чувствовать себя обделенными, изолированными, их даже могут преследовать.
Знание того, что у тебя ВИЧ наносит очень глубокую психологическую травму и служит постоянных источником тревоги и депрессии. Если Вы чувствуете постоянную тревожность или депрессию, немедленно обратитесь за медицинской помощью к квалифицированному специалисту.
Выводы
ВИЧ является малоизученным и потенциально опасным заболеванием, которое снижает эффективность иммунной системы в борьбе с другими инфекциями.
Благодарю прогрессу в современной медицине люди, живущие с ВИЧ, могут иметь почти нормальную продолжительность жизни и вести активный образ жизни. Человек, получающий антиретровирусную терапию, должен строго придерживаться своего режима для достижения наиболее эффективных результатов.
ВИЧ передается через биологические жидкости организма, такие как сперма, вагинальные выделения во время соития или кровь. Сейчас ВИЧ чаще всего передается половым путем без барьерной защиты или ДКП и при совместном использовании игл при инъекционном употреблении наркотиков.
Однако, если у человека есть неопределяемая вирусная нагрузка, которую тесты на ВИЧ не могут обнаружить, то он не может передать вирус другому человеку.
Если ВИЧ прогрессирует, например, в ситуациях, когда человек не знает своего ВИЧ-статуса или не получает лечения, он может перейти в более позднюю стадию, известную как СПИД.
СПИД может открыть путь к целому ряду инфекций, известных как оппортунистические инфекции, которые представляют серьезный риск для здоровья. Некоторые являются тяжелыми или длительными проявлениями инфекций, которые обычно быстро проходят у человека со здоровой иммунной системой.
Другие могут возникнуть из-за возбудителей, которые естественным образом встречаются в окружающей среде и обычно не вызывают болезней вообще.
Человек в стадии СПИД может вернуть ВИЧ-инфекцию на предыдущие стадии, если будет строго придерживаться предписанного лечения.
Если вы подозреваете наличие вируса у себя, немедленно обратитесь в ближайший СПИД-центр.
Ещё можно почитать:
ВИЧ\СПИД — итоги 2019 года
Канун новогодних праздников — лучшее время подводить итоги. Совсем недавно, хоть и коротко, мы подводили итоги десятилетия, сегодня подводим итоги года.
Почти 365 дней мы следили за новостями ВИЧ\СПИДа в России и по всему миру. Что из событий стало определяющим и главным, на какие вехи нашей общей борьбы с эпидемией стоит обратить отдельное внимание, какие новости прошли для наблюдателя незаметно, но тем не менее могут считаться ключевыми?
Об этом наш новогодний обзор «ВИЧ\СПИД: итоги 2019 года»
CRISPR! CAS!
Итак, сперва об исцелении. Безусловно, самым многообещающим событием уходящего года в области терапии ВИЧ-инфекции стали новые успехи технологии CRISPR/CAS9, также называемой «молекулярными ножницами». Тот, кто следил за научными новостями, конечно, помнит, что это. Для всех остальных стоит коротко пояснить суть.
В этом году группе исследователей из США удалось уничтожить генетический материал аналогичного ВИЧ вируса (это вирус иммунодефицита обезьян (ВИО)) во всех клетках и тканях двух подопытных животных.
CRISPR — это технология редактирования генов, которые участвуют в распространении ВИЧ в организме. В настоящее время технологию «молекулярных ножниц» уже используют и для лечения рака. Но в случае с ВИЧ-инфекцией успешных экспериментов такого уровня до недавнего времени просто не было.
Почему это важно? Если ранее главным потенциальным способом излечения ВИЧ считалась пересадка генетически устойчивого к вирусу донорского материала (в первую очередь костного мозга), то теперь ему появляется важная альтернатива.
Интересно, что вторая сенсация года связана, собственно, и с той, и с другой технологией. Дело в том, что устойчивый к ВИЧ ген распределен по человеческой популяции весьма неравномерно. Большинство его носителей происходят из стран Северной Европы, а стало быть, их материал вряд ли удастся пересадить ввиду определенных особенностей трансплантации костного мозга представителям азиатских народов, в том числе китайцам, равно как и представителям этнических групп, почти не вступающих в смешанные браки.
Компенсировать несправедливость природы взялся китайский профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ.
 Профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ
Профессор Хэ Цзянькуй из Южного университета науки и технологий в Шэньчжэ Почти год назад, в январе, китайские власти подтвердили, что в этой стране действительно имел место успешный эксперимент, в ходе которого ученый имплантировал в матку зародыш, подвергнутый геномному редактированию методом CRISPR/CAS9.
Ученый смог удалить участок ДНК, содержащий ген CCR5, который кодирует белок, позволяющий ВИЧ проникать в иммунную клетку и инфицировать ее.
Двое таких «генномодифицированных» устойчивых к ВИЧ-инфекции младенца появились на свет, но новость мгновенно породила скандал, продлившийся почти весь 2019 год.
Ученый еще до начала исследования сфабриковал заключение комиссии по этике, а также данные о ВИЧ-статусе некоторых участников, так как экстракорпоральное оплодотворение для ВИЧ-позитивных людей в Китае запрещено. Мировое научное сообщество резко осудило изыскания китайского профессора как аморальные и опасные.
Чуть позже оказалось, что в курсе эксперимента, еще до того как информация просочилась в СМИ, были лауреат Нобелевской премии биолог Крейг Мелло и профессор физики и биоинженерии из университета Райса в Хьюстоне Майкл Дим. Оба они также понесли репутационные потери. Но больше всего досталось самому изобретателю.
Уже зимой появилась информация о том, что китайскому генетику может грозить смертная казнь, так как власти страны обвинили его в коррупции и взяточничестве. А в декабре уходящего года суд все-таки приговорил ученого за преднамеренное нарушение государственных нормативов в области научных исследований к трем годам тюремного заключения.
Интересно, что эксперимент, очень похожий на опыт с обезьянами, но уже на человеческом материале в октябре этого года завершился в Китае частичным провалом. От ВИЧ-инфекции пересадка модифицированного (а не природно-устойчивого) донорского материала 27-летнего пациента не спасла, зато доказала, что сама процедура безвредна, а стало быть, технология CRISPR/CAS9 на данный момент остается самым вероятным претендентом на то, чтобы стать доказанным методом излечения от ВИЧ-инфекции взрослых пациентов. Отдельным пунктом стоит подчеркнуть: вполне вероятно, впервые эта технология окажется применена и запущена в массовое использование не на Западе, а, собственно, в странах Юго-Восточной Азии.

Новые препараты, пациенты и антитела
Западные ученые тем временем отчитываются в успехах технологии пересадки родного, не модифицированного, материала с целью элиминации вируса.
В Сиэтле весной 2019 года на крупнейшей Конференции по ретровирусам и оппортунистическим инфекциям (CROI 2019) безусловной сенсацией стало известие о фактическом излечении, а вернее элиминации, вируса иммунодефицита в организме сразу двух пациентов — из Германии (дюссельдорфский пациент) и Англии (лондонский пациент).
Обоим мужчинам в ходе терапии рака был пересажен костный мозг от донора, имеющего врожденную резистентность (устойчивость) к ВИЧ.
Всего на данный момент это третий случай подобного исцеления. Первый имел место также в Германии (берлинский пациент) — осенью прошлого года мы публиковали интервью с врачом, который работал с ним. Однако до последнего времени считалось, что повторить берлинской эксперимент невозможно. В этом году стало окончательно ясно, что несмотря на все издержки (весьма токсичная химиотерапия перед пересадкой) эта технология может быть распространена и на других пациентов, живущих с вирусом.
Главной альтернативой пересадке костного мозга и генной модификации по-прежнему остаются так называемые широко нейтрализующие антитела, способны распознавать штаммы ВИЧ и блокировать их проникновение в здоровые клетки.
Как считается, введение их пациенту может стать более безопасным методом терапии, способным заменить актуальную антиретровирусную терапию препаратами, препятствующими репликации вируса в организме за счет ингибирования работы того или иного фермента вируса в клетке.

Как стало известно в этом году, дальнейшими их разработками займется такой фармгигант, как ViiV Healthcare GSK. Антитела, исследуемые ее подразделениями, носят название N6LS и действуют целенаправленно против вирусов, которые прикрепляются к белку gp120 на поверхности CD4+ T-лимфоцита. На фазе исследований IIа, к которым приступает компания, будут оценены эффективность и безопасность использования антител у людей.
Кроме того, в октябре этого года исследователи из Глэдстоуна в сотрудничестве с компанией Xyphos Biosciences предложили новую технологию для борьбы с резервуарами ВИЧ-инфекции.
Наличие этих резервуаров остается главной причиной, по которой традиционная АРВТ пока не в силах полностью уничтожить вирус в организме. Ученые из Глэдстоуна считают, что можно сократить количество инфицированных клеток при помощи новой технологии, разработанной на основе CAR-T и получившей название convertible CAR. Она создает иммунные клетки — цитоксичные Т-лимфоциты, на поверхность которых выводятся антитела, позволяющие Т-лимфоциту прикрепиться к необходимой клетке, а затем атаковать и уничтожить ее.
Преимущество convertible CAR в том, что с ее помощью к лимфоцитам можно прикрепить любое количество антител, тогда как CAR-T предполагает борьбу только с одним типом заболевания. Это делает новую технологию пригодной для лечения ВИЧ, у которого огромное количество генотипов.
Двойной режим, имплантаты и ДКП «по случаю»
На этом следует сделать паузу в перечислении сложных терминов. Год ознаменовался и другими свершениями, хоть, на первый взгляд, и меньшими по масштабу.
Так, первого апреля 2019 года хирурги из госпиталя Джонса Хопкинса пересадили ВИЧ-положительному пациенту почку, полученную от ВИЧ-положительного донора. Это была первая в истории трансплантация органа от живого донора с ВИЧ — раньше органы пересаживали только от умерших людей, живших с вирусом иммунодефицита.

На международной конференции IAS 2019 в Мехико было представлено исследование, согласно которому риск возникновения дефекта нервной трубки у плода от приема долутегравира крайне низок — он составляет лишь 0,3 %. Именно опасность такого побочного эффекта терапии делала этот препарат недоступным для значительного числа ВИЧ-положительных пациентов а Африке — за счет процентного перевеса там среди людей, живущих с вирусом, женщин детородного возраста.
Кроме того, ученым удалось доказать эффективность двойного режима терапии на основе долутегравира и ламивудина. Этот режим может прийти на смену традиционной АРВТ из трех компонентов.
Там же были представлены исследования экспериментальной вакцины от ВИЧ. В ближайшее время стартует третья — последняя — фаза ее испытаний. В первую очередь она будет апробирована среди мужчин-геев и транссексуалов.
Что касается PrEP, компания Merck представила имплантаты со своим новым препаратом — ислатравиром — в этом качестве. Имплантат будет способен предоставлять защиту от ВИЧ на срок более года. Не требуя ежедневного приема таблеток.
В области классического PrEP летом этого года случилось долгожданное одобрение ВОЗ схемы употребления ДКП «по случаю» (в режиме on-demand), то есть в двойной дозе непосредственно перед сексом с двумя последующими приемами одинарных доз через 24 и 48 часов после первого приема.
Новые клинические рекомендации
В 2019 году Европейское клиническое общества по борьбе со СПИДом (EACS) опубликовало новые рекомендации, традиционно являющиеся основой для национальных рекомендаций по лечению ВИЧ-инфекции во многих странах.
Тут впервые появились отдельные разделы для трансгендерных и пожилых людей, а в список рекомендованных схем впервые была включена двухкомпонентная терапия долутегравир + ламивудин, о которой мы писали в предыдущем разделе.
Преимущество в обновленных рекомендациях получили небустированные ингибиторы интегразы с высоким генетическим барьером (долутегравир или биктегравир). А нуклеозидная основа тенофовир + ламивудин была признана эквивалентной схеме тенофовир + эмтрицитабин.
Для нашей страны важно, что в самый канун нового года Россия выпустила собственные обновленные рекомендации. Отражающие некоторые принципы, упомянутые в европейском документе.
Проект рекомендаций уже опубликован на сайте Национальной ассоциации специалистов по профилактике, диагностике и лечению ВИЧ-инфекции. В документе впервые регламентирован тот факт, что антиретровирусная терапия должна назначаться всем ВИЧ-позитивным пациентам вне зависимости от количества CD4-клеток и уровня вирусной нагрузки. А это огромный шаг для российской медицины, пусть все западные страны сделали его еще много лет назад. Именно за него бились многие российские инфекционисты все последние годы.
Отдельно раннее начало лечения оказалось прописано для беременных женщин: АРВТ должна назначаться в минимально короткий срок после постановки диагноза. И это тоже очень важно. Вторым новшеством стало утверждение долутегравира в качестве предпочтительного препарата первой линии.
Теперь он должен будет заменить использовавшийся ранее эфавиренз (600 мг). То есть предпочтительная схема первой линии для взрослых в России теперь будет выглядеть как: долутегравир + ламивудин (или эмтрицитабин) + тенофовир.
Перебои и госзакупки
Несмотря на такой новогодний подарок и включение в рекомендации современных препаратов, главной российской новостью 2019 года все-таки стали бесконечные и катастрофические перебои с поставкой лекарств от ВИЧ в российские регионы. В частности ламивудина — самого распространенного препарата класса НИОТ.
В конце августа стало известно о проблемах с этим препаратом в Краснодарском крае, до этого — в Туле, где лекарства не было около двух месяцев, список же всех субъектов федерации, столкнувшихся с этой нехваткой, покрывает почти всю географию страны.
Причиной перебоев стала череда сорванных Министерством здравоохранения аукционов. Началась история с провала зимних, состоявшихся с конца февраля по март, и последовавших за ними весенних торгов. Более того, частично сорваны оказались даже летние.
Дело в том, что каждый раз цена, заявленная министерством, оказывалась заниженной, вынуждая фармкомпании не выдвигаться по тем или иным позициям. По словам представителей самого Минздрава, виной этому стала неадекватность референтных цен, указанных в каталоге лекарственных препаратов, обязательном к использованию по новым правилам, вступившим в силу с января 2019 года. По результатам года министерство обещало пересмотреть правила закупок и скорректировать инструкции по определению минимальной цены на аукционе, правила приобретения у единственного поставщика и некоторые другие пункты своих регламентов. Проект приказа можно прочитать по этой ссылке.
Инъекционная терапия, FDA и страсти по тенофовиру
Инъекционная схема АРВ-терапии — отдельный сюжет этого года. Как ранее уже писал СПИД.ЦЕНТР, она подразумевает введение двух препаратов — каботегравира (ингибитор интегразы) и рилпивирина (ненуклеозидный ингибитор обратной транскриптазы (ННИОТ)) — пациентам раз в месяц или даже реже, что может стать современной альтернативной ежедневному приему препаратов в виде таблеток, особенно для тех, кто демонстрирует низкую приверженность.
Ранее опубликованные на конференции CROI результаты испытаний подтвердили эффективность схемы в подавлении вируса при весьма невысокой вероятности побочных эффектов.
Ее разработчики, Janssen и ViiV, подали долгожданное (это действительно так!) новшество на одобрение в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в апреле этого года. Именно с этого, как правило, стартует распространение по миру большинства передовых западных препаратов, однако американское надзорное ведомство не одобрило инъекционную схему, сославшись на необходимость уточнения ряда производственных вопросов и отложив свое решение на 2020 год.
Стоит напомнить, что испытания этих двух лекарств в России параллельно с мировым исследованием стартовали еще осенью 2018 года. Тогда СПИД.ЦЕНТР связался с участником этого этапа испытаний, чтобы расспросить о плюсах и минусах такого лечения.
Из новостей фармбизнеса стоит также отметить появление препарата Quadramine (лопинавир, ритонавир, абакавир и ламивудин) как схемы, специально разработанной для новорожденных пациентов с ВИЧ. И презентацию новых препаратов для лиц с полирезистентным ВИЧ — ибализумаба (торговое наименование Trogarzo) и фостемсавира (Fostemsavir).
Это особенно важно, так как за последние годы в России число ВИЧ-положительных пациентов с резистентностью выросло вдвое. На данный момент резистентность имеется уже у 7 % пациентов, хотя 3-4 года назад этот показатель составлял всего 3-4 %.
В октябре FDA одобрило Дескови в качестве второго после Трувады средства для PrEP. Этот препарат компании Gilead содержит новую версию тенофовира (TAF), менее токсичную, как утверждают ее разработчики. Впрочем, большое число исследований, опубликованных в этом году (к примеру это, это и это), ставят под сомнение преимущества TAF перед старой версией тенофовира (TDF), чей эксклюзивный патент компания Gilead недавно потеряла.
Как потенциально более дешевый препарат старый тенофовир будет доступен большему числу пациентов, убеждены эксперты. А учитывая патентный скандал вокруг выпуска Трувады, может быть, и более предпочтителен в качестве PrEP, поскольку компания не славится взвешенностью своей ценовой политики и ответственностью при выборе методов максимизации коммерческой прибыли.
Замещение импорта и другие новости
Для России ключевыми событиями стали также следующие.
Конференция PROHIV, состоявшаяся в третий раз при поддержке фонда СПИД.ЦЕНТР и совпавшая с мировым подведением итогов программы UNAIDS 90-90-90. И пусть пока наша страна не в силах похвастаться масштабными успехами по достижению заветных параметров, с которыми мировое сообщество ассоциирует контроль над эпидемией, на конференции все же прозвучал ряд важных докладов, касающихся ситуации с эпидемией в нашей стране.

Кроме того, привлекали внимание продолжающиеся попытки ФАС запустить в стране механизм принудительного лицензирования препаратов, чреватый уходом с рынка крупных западных производителей.
Дальнейшее развитие политики импортозамещения и подготовка связанных с нею каталогов взаимозаменяемости препаратов могут в будущем стать актуальны и для сферы терапии ВИЧ-инфекции. На примере замены препаратов от муковисцидоза российскими дженериками эта политика уже успела зарекомендовать себя не с лучшей стороны.
Вслед за передачей Минздравом права на закупки АРВТ для тюрем Федеральной системе исполнения наказаний (ФСИН) последовали перебои в организации таких поставок и весьма негативные экспертные доклады относительно тюремной медицины в России. Это обернулось попытками передать всю медицинскую службу ФСИН (в том числе и обеспечение АРВТ) обратно Минздраву.
Что принесет новый 2020 год по каждому из этих сюжетов — пока сказать сложно. Но сайт СПИД.ЦЕНТР продолжит наблюдать, а стало быть, и оповещать своих читателей. До встречи в Новом году