Хроническая язва желудка
Хроническая язва желудка: причины, симптомы и лечение
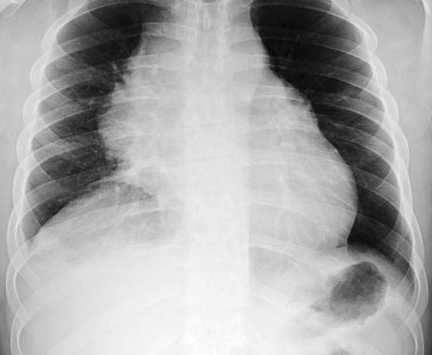
Хроническая язва желудка – это болезнь, которая характеризуется нарушением целостности слизистого слоя оболочки этого органа. Такое состояние всегда развивается на фоне невылеченной во время острой формы недуга. При этом нарушается не только поверхность слизистой, но ещё происходит неправильное функционирование желудка, появление внутренних кровоизлияний и прободение стенки. В большинстве случаев болезнь встречается у людей среднего возраста от двадцати до пятидесяти лет. Мужчины страдают от подобного недуга в несколько раз чаще, чем женщины.
Есть несколько благоприятных факторов, которые могут способствовать тому, что развивается хроническое течение болезни. Главными из них являются – ведение нездорового образа жизни, нерациональное питание и наличие других заболеваний ЖКТ.
Симптоматика этого расстройства беспокоит пациента только в период прекращения стадии ремиссии. К основным симптомам можно отнести – болезненность, развитие внутренних кровотечений и приступы тошноты. Установить окончательный диагноз представляется возможным только после проведения инструментальных обследований пациента.
Лечение хронического течения язвенной болезни состоит из консервативных методик, в частности приёма лекарственных препаратов и соблюдения диеты. Хирургическое вмешательство показано только при развитии осложнений или неэффективности других способов терапии.
Основным фактором проявления хронической язвы желудка считается несвоевременное устранение острого течения недуга. Однако есть несколько причин, которые могут этому способствовать:
- наследственная предрасположенность;
- патологическое воздействие бактерии Хеликобактер пилори;
- нерациональный режим питания и пристрастие к грубой и вредной пище, в частности жирным или острым блюдам;
- злоупотребление алкогольными напитками и никотином;
- продолжительное влияние стрессовых ситуаций;
- бесконтрольный приём некоторых лекарственных препаратов;
- нарушение функционирования органов дыхательной системы, почек и сердца;
- недостаточность в организме витаминов и некоторых питательных элементов, в частности железа;
- низкий уровень иммунной системы;
- протекание в организме других заболеваний ЖКТ;
- широкий спектр травм брюшины.
Такие обстоятельства вызывают хроническое течение болезни не только у взрослых, но и у подростков.
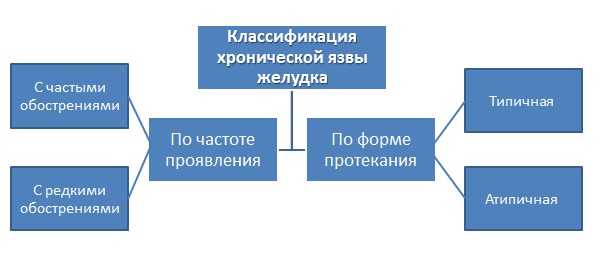
Специалистами из области гастроэнтерологии выделено несколько разновидностей подобного расстройства. В зависимости от частоты проявления обострений выражения клинической картины, болезнь делится на:
- протекание с частыми обострениями, которых наблюдается более двух раз в год;
- течение с редкими периодами обострения – в большинстве случаев наблюдается один или два эпизода смены ремиссии и обострения.
Также есть несколько форм протекания болезни:
- типичная – характеризуется появлением специфических симптомов подобного расстройства. Зачастую отмечаются сезонные обострения в весенне-осенний период;
- атипичная – отличается тем, что характерная симптоматика и болевой синдром отсутствуют. В таких случаях говорят о «немых» язвах.
Классификация хронической язвы желудка
По количеству сформированных язв, такой недуг бывает единичным и множественным.
Кроме этого, существует разделение по месту локализации очагов патологического процесса:
- в зоне большой или малой кривизны, которые ещё называют углом желудка;
- на передней или задней стенке этого органа.
Во время диагностики нередко учитывается глубина поражений, которые могут быть:
- поверхностными – наблюдается незначительный дефект;
- глубокими.
Ещё существует несколько стадий развития непосредственно язвы:
- активное обострение – выражается типичной симптоматикой язвы желудка;
- формирование рубца – который образуется после заживления язвочек;
- ремиссия – отличается временным отсутствием признаков. На время продолжительности этого этапа влияют ведение здорового образа жизни, соблюдение рекомендаций относительно диеты и другие методики лечения.
Помимо этого, болезнь может протекать с повышенной, пониженной или нулевой секрецией соляной кислоты.
Хронические язвы желудка могут длительное время никак себя не проявлять, однако под влиянием предрасполагающих факторов выражаются следующие признаки клинической картины:
- болевой синдром с локализацией в проекции желудка, т. е. в верхней части передней стенки брюшной полости. Может появляться при длительных перерывах между потреблением пищи, а также натощак. Отмечается значительное снижение болезненности после еды;
- нарушение процессов пищеварения, что выражается в чередовании запоров и диареи;
- изменение оттенка каловых масс – они приобретают чёрный цвет. Это говорит о развитии такого осложнения, как кровотечение, что было вызвано углублением язвы;
- приступы тошноты, которые довольно редко заканчиваются рвотой;
- изжога и отрыжка с кислым содержимым;
- повышенное выделение газов;
- нарушение сна и плохое настроение;
- раздражительность;
- снижение массы тела происходит даже несмотря на употребление большого количества пищи.
Отличительным признаком хронического течения язвы желудка является то, что в большинстве случаев периоды обострения носят сезонный характер и выражаются весной или осенью, в то время как летом и зимой симптомы стихают или полностью отсутствуют.
Чтобы поставить правильный диагноз и дифференцировать болезнь от других расстройств ЖКТ, пациенту обязательно назначают прохождение ряда инструментальных обследований. Но перед их назначением врач-гастроэнтеролог должен ознакомиться с историей болезни и анамнезом жизни пациента, а также выполнить тщательный опрос и осмотр. Такие мероприятия дадут возможность выявить причины формирования хронической язвенной болезни и определить на какой стадии она протекает.
После этого осуществляются лабораторные исследования, которые включают в себя осуществление:
- общего анализа крови – для обнаружения изменения её состава;
- общего изучения урины – что поможет выявить сопутствующие расстройства;
- микроскопических исследований каловых масс – даст возможность понять специалисту, есть ли осложнения у пациента или нет;
- специальных дыхательных и других тестов, для подтверждения наличия бактерии Хеликобактер пилори.
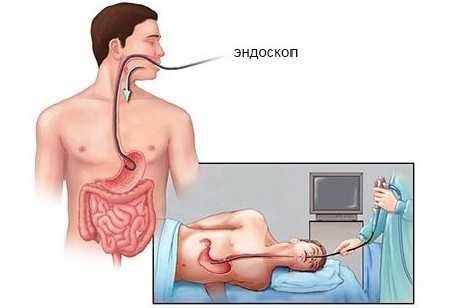
Наибольшей диагностической ценностью обладают инструментальные обследования, которые состоят из выполнения:
- ЭГДС – эндоскопической процедуры изучения поверхности не только желудка, но и других органов ЖКТ;
- рентгенографии, КТ и МРТ – для определения степени поражения и распространённости язвенной болезни, а также уточнение места локализации, в частности какая стенка или угол вовлечены в болезнетворный процесс;
- УЗИ органов брюшины;
- биопсии – забора небольшой частички поражённого органа для выполнения последующих микроскопических, гистологических и цитологических исследований.
Проведение эндоскопической процедуры
Только после таких мероприятий врач назначает тактику лечения в индивидуальном порядке для каждого пациента.
Хроническое течение язвы желудка является опасным состоянием, потому что существует высокая вероятность развития тяжёлых осложнений. Именно по этой причине применяется комплексная терапия, которая заключается в применении консервативных методик.
Медикаментозное лечение состоит из приёма:
- антибиотиков для устранения влияния болезнетворной бактерии. По причине того, что Хеликобактер пилори довольно быстро привыкает к различным препаратам, за весь курс терапии врач их может сменить не один раз;
- репаративных веществ – направленные на восстановление и защиту слизистой;
- антисекреторных препаратов, которые необходимы для восстановления нормального уровня соляной кислоты.
Также хороших результатов можно добиться при соблюдении диеты, основные правила которой заключаются в:
- частом и дробном потреблении пищи;
- приготовлении блюд наиболее щадящими методиками, такими как – пропаривание, варка, тушение и запекание, но без использования жиров, соли и острых пряностей;
- тщательном пережёвывании пищи;
- полном отказе от некоторых продуктов питания. Полный список разрешённых и запрещённых продуктов предоставляет лечащий врач.
В некоторых случаях можно использовать народные средства медицины.
Хирургические операции проводят при неэффективности консервативных способов лечения, при развитии осложнений или при частых обострениях заболевания.
При несвоевременном устранении заболевания существует вероятность развития тяжёлых осложнений, опасных для жизни. К ним можно отнести:
- внутренние кровотечения, что выражается в изменении оттенка каловых масс и рвоте, которая по консистенции напоминает кофейную гущу;
- перфорация язвы – это разрыв стенки желудка;
- формирование воспалительного процесса в брюшине или перитонит;
- распространение воспаления на близлежащие органы;
- образование злокачественного образования.
Специфической профилактики при хронической язве желудка не существует. Пациентам нужно лишь вести здоровый образ жизни, соблюдать правила диеты и регулярно проходить обследования у специалиста, в особенности при обострениях. Такие меры помогут продлить стадию ремиссии.
хроническая язва желудка лечение признаки обострения
Язва считается одним из наиболее опасных заболеваний, повреждающих слизистую желудка. Развивается патология вследствие дисбаланса между воздействием агрессивных факторов и защитными функциями организма.
При образовании язвы, повреждается не только слизистая, но и происходит нарушение функционирования желудка. Это приводит к внутренним кровоизлияниям и прободению стенки органа.
Причины
Развивается хроническая язва вследствие пагубного воздействия Хеликобактер Пилори. В настоящее время у свыше 80% людей, живущих на планете в организме есть эта бактерия. Однако ее наличие не всегда свидетельствует о развитии патологии. Разрушительное воздействие провокатора начинается только в том случае, когда подключаются второстепенные факторы, нарушающие полноценное функционирование желудка и провоцирующие избыточную выработку соляной кислоты.
Чаще хроническая язва формируется при следующих сопутствующих явлениях:
- наследственная предрасположенность;
- сопутствующие патологии, холецистит и гастрит;
- регулярное употребление вредной пищи;
- злоупотребление спиртосодержащими напитками;
- продолжительный прием мощных лекарственных медикаментов;
- регулярные стрессы и состояние депрессии.
Важно: Рассматриваемое заболевание опасно тем, что может провоцировать развитие ряда осложнений вплоть до летального исхода. Поэтому так важно своевременно обратиться за помощью, пройти обследование и начать терапевтический курс.
Язвенное поражение, хронического типа считается наиболее опасным для жизни. Опасность заключается в том, что этот дефект способен поражать не только слизистую, но и мышечные ткани брюшины. Поэтому, при подобном заболевании больному нужно строго соблюдать пищевые ограничения и следить за своим образом жизни. Поскольку только такой подход в сочетании с правильно подобранной медикаментозной терапией позволит улучшить состояние пациента и предупредить дальнейшее прогрессирование недуга.
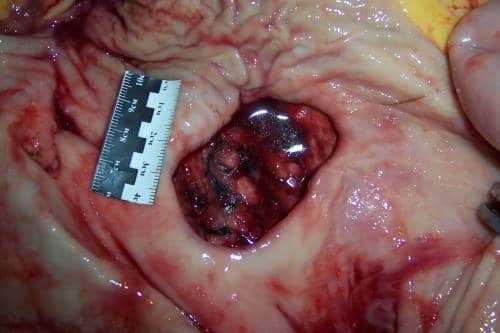
Типы язвенного поражения
Язвенное поражение классифицируют по уровню кислотности желудочного секрета и по зоне локализации:
- первый тип, классическая язва. Поражает дефект верхнюю часть пищевода или располагается на малой кривизне. При таком виде недуга кислотность понижена;
- второй тип, язвенный дефект дистальной части желудка. Зачастую этот вид патологии развивается в сочетании с повреждением ДПК и характеризуется повышенной кислотность;
- третий тип поражение нижнего отдела желудка. В этом случае уровень кислотности может быть, как пониженным, так и повышенным.
Кроме того, язвенный дефект, хронического характера делят и по фазе протекания:
- период активности;
- заживление;
- рубцевание.
Опасность рассматриваемого заболевания заключается в том, что его последствия затрагивают многие функции организма. Происходит нарушение пищеварительной функции, сбой в работе ЦНС и кровоснабжения.
Симптомы
Клиническое проявление хронического язвенного образования напрямую связано с индивидуальными особенностями пациента. При этом в данном случае во внимание не берутся локализация, осложнения и запущенность недуга.
Первый тревожный звонок для каждого человека является дискомфорт в эпигастрии. В зависимости от локализации дефекта неприятные ощущения могут возникать после употребления пищи в области задней стенки желудка и отдавать в левом плече. Если патология поразила переднюю стенку, дискомфорт будет усиливаться через час после употребления пищи.
При хроническом течении недуга, болевые ощущения беспокоят больного даже натощак. При этом после употребления пищи выраженность дискомфорта уменьшается. Кроме ярко выраженной симптоматики, признаки обострения хронической язвы желудка могут сопровождаться и другими признаками:
- отрыжка. Она может быть пустой или содержать частички непереваренных продуктов;
- изжога. Этот симптом беспокоит больного даже в ночное время;
- во рту ощущается привкус металла;
- появление тошноты;
- трудности с опорожнением кишечника;
- повышенная раздражительность и возбудимость;
- нарушение нормального сна.
Важно: Хронический язвенный дефект обладает одной особенностью: обостряться по весне и с наступлением осени. Ввиду чего, пациентам, страдающим этой патологией нужно соблюдать все врачебные рекомендации, дабы смягчить период острого проявления заболевания.
Если болевые ощущения беспокоят пациента и в ночное время, это сигнализирует о том, что язвенный дефект поразил желудок и двенадцатиперстную кишку. Поэтому при подобном состоянии нужна квалифицированная помощь. В противном случае существует высокая вероятность развития осложнений опасных для жизни человека.

Методы лечения
Справиться с острой формой течения заболевания удастся за месяц, при условии, строго соблюдения всех врачебных рекомендаций. Важно понимать, хроническое язвенное образование при неблагоприятных обстоятельствах может заявить о себе острым проявлением не только в сезон обострений, но и в другое время. Поэтому так важно придерживаться всех назначений врача.
Существует несколько методик устранения патологии:
- медикаментозный курс;
- физиотерапия;
- оперативное вмешательство.
Каждый из этих методов применяется с учетом степени тяжести пациента. Поэтому рассмотрим их подробнее.
Медикаментозный курс
Для устранения негативной симптоматики в лечебный курс включают следующие группы препаратов:
- антибактериальные медикаменты;
- антациды;
- лекарства висмута.
Лечение антибактериальными препаратами назначается для угнетения атипичной деятельности хеликобактерии, которая и провоцирует развитие язвенного дефекта. Схема приема, дозировка и курс подбирается с учетом индивидуальных особенностей организма пациента.
Антациды назначаются при повышенной кислотности. Эта группа медикаментов угнетает выработку желудочного секрета. Кроме того, принимая антацидные смеси удается снять изжогу.
Препараты висмута способствуют ускорению заживления язвенного дефекта и уничтожают патогенную флору. Также эти лекарственные средства обволакивают слизистую и защищают ее от негативного воздействия раздражителей.
Помимо вышеописанных лекарственных форм, показан прием вспомогательных медикаментов, способствующих скорейшему заживлению рассматриваемого заболевания:
- для восстановления слизистой назначаются гастропротекторы;
- для устранения нарушений пищеварения и уменьшения болевых ощущений показан прием холинолитиков;
- медикаменты нормализующие сократительную функцию кишечника;
- для расслабления и обезболивания гладкой мускулатуры назначаются спазмолитики.
Важно: Основная задача препаратов снизить выработку желудочного секрета и уменьшить кислотность. Это позволяет устранить основной раздражитель и заняться лечением последствий.
Как правило, для устранения острого и подострого периода протекания язвенного поражения требуется 3-6 месяцев. В это время больной должен строго соблюдать диету. Кроме того, после рубцевания поврежденного участка необходимо проходить регулярный осмотр и выполнять профилактические мероприятия.

Физиотерапия
Это метод лечения применяется как вспомогательный. Для заживления раневых участков используют:
- ультразвук. Позволяет уменьшить болевые проявления и улучшает обменный процесс в пораженных зонах;
- методика УВЧ. Уменьшает выделение желудочного секрета;
- гипебарическая оксигенация. Насыщает организм кислородом и ускоряет заживление.
Эти методики способствуют заживлению ран и рассасывают рубцы. Однако применять их как основной метод лечения нельзя. Устранить рассматриваемый дефект можно лишь комплексно.
Оперативное вмешательство
К такому методу лечения прибегают в том случае, когда патология, хронического течения преобразовалась в прободение на соседние органы. В подобном случае медлить нельзя иначе вероятность летального исхода возрастет.
Важно: Нередко запущенные язвы протекают почти бессимптомно. Это опасно тем, что в любой момент может кровотечение. Последствием подобного состояния в некоторых случаях становится летальный исход.
Кроме того, к оперативному методу лечения прибегают и тогда, когда продолжительное лечение не принесло положительного результата. При таком состоянии иссекается часть желудка, наиболее поврежденная эрозивными образованиями. Также во время проведения манипуляции для уменьшения выработки желудочного секрета врач перекрывает нервный узел в слизистой, дабы прекратить иннервацию.

Народные методы
При хроническом течении язвенной патологии рекомендуется дополнять традиционную терапию народными способами лечения. Конечно, подобные мероприятия не способны уничтожить основного раздражителя. Однако снять воспаление и ускорить восстановление повреждённой слизистой удастся.
наиболее популярными считаются следующие рецепты:
- Отвар картофеля. Снимает спазмы и помогает ускорить заживление ран. Для приготовления отвара нужно взять 2 – 3 крупных корнеплода, хорошенько помыть и отварить в собственной кожуре до полной готовности. Затем, картофель вынимают, а полученную жидкость употребляют по стакану за 30 минут до еды;
- Масло облепихи. Эффективное средство для уменьшения воспаления и ускорения заживления. Это народное средство можно принимать 5-6 раз в сутки по чайной ложке за 30 минут до еды;
- Желудочный сбор. Травяные чаи продаются в аптеках. Их разрешается употреблять вместо обычного чая. Польза от желудочных сборов огромная, они снимают боль, улучшают пищеварение и снимают раздражение со слизистой.
Кроме этих средств существуют и другие не менее действенные методы борьбы с язвенной патологией. Однако важно помнить, перед тем как воспользоваться вспомогательными средствами, важно проконсультироваться с гастроэнтерологом, дабы не усугубить и так опасное состояние.

Питание при хронической язве
При рассматриваемом заболевании важно грамотно составить рацион. Поскольку правильное питание позволяет исключить раздражение слизистой и свести к минимуму действие соляной кислоты. В рационе язвенника должны присутствовать следующие группы продуктов:
- кисломолочная продукция;
- черствый хлеб;
- хорошо разваренные каши;
- мясо курицы, индейки и телятина;
- нежирные сорта рыбы;
- кисель;
- омлеты, запечённые или приготовленные на пару;
- галетное печенье;
- сезонные овощи и некоторые фрукты.
Все продукты готовят на пару, тушат, отваривают или запекают. Кроме того, при язвенном дефекте в питании необходимо придерживаться некоторых правил:
- употреблять пищу нужно маленькими порциями;
- количество приемов пищи составляет 5-7 раз в стуки;
- важно стараться избегать чувство голода, при этом не перегружать желудок;
- в дневном рационе обязательно должны присутствовать крупяные супы;
- пить воду разрешается только негазированную;
- все употребляемые продукты должны быть легко усваиваемые и обладать хорошей пищевой ценностью.
Важно: При рассматриваемой патологии полезно кушать фруктовые кисели. Готовят их из некислых плодов и добавляют немного сахара. Кисель обволакивает слизистую и защищает ее от разрушительного воздействия соляной кислоты.
Правильно организованное питание способствует заживлению дефекта и улучшает самочувствие язвенника.

Какие продукты запрещены
Рацион язвенника трудно назвать скудным. Однако, чтобы ускорить процесс заживления и избежать язвенных осложнений от некоторых продуктов придется отказаться навсегда. К таким относятся:
- напитки с содержанием спирта;
- энергетические коктейли, газировка и цитрусовые фреши;
- пряности и специи;
- острые соусы;
- чеснок и лук без предварительной термической обработки;
- томаты, клюква и редька в сыром виде;
- кофе и сдобная продукция;
- бобовые культуры;
- копчености;
- жареные и жирные продукты питания;
- фастфуды и полуфабрикаты;
- консервирования, маринованные и соленые изделия;
- фрукты и овощи, содержащие грубые пищевые волокна.
Эти продукты питания категорически запрещены к употреблению. Причем отказаться от них потребуется на всю оставшуюся жизнь.

Возможные сложения
Несвоевременное лечения язвенной патологии может обернуться для больного опасными осложнениями. К таким относятся следующие:
- внутреннее кровотечение. Определить его можно по каловым массам и рвоте. При кровотечении испражнения будут с примесью биологической жидкости, и рвота иметь окрас кофейной гущи;
- перфорация. Данное осложнение подразумевает разрыв стенки желудка;
- образование воспаления в брюшине или перитонит;
- поражение воспалительным процессом соседние органы;
- переход язвенной патологии в злокачественную форму.
К сожалению, полностью излечиться от язвенного дефекта невозможно. Однако при соблюдении правил диеты и регулярном профилактическом осмотре пациенту удастся продлить состояние ремиссии в течение длительного времени.
Профилактика
Причина развития хронического язвенного дефекта заключается в атипичной деятельности бактерии Хеликобактер Пилори. Учитывая этот момент, главная задача человека не допустить инфицирование. Проникает бактерия оральным путем. Более того, согласно многочисленным исследованиям в подавляющем большинстве заражение происходит еще в детстве. По этой причине, основная задача каждого родителя привить элементарные правила гигиены ребенку:
- пользоваться только своей посудой;
- регулярно мыть руки с мылом перед едой;
- пользоваться только личными предметами гигиены.
Кроме того, родители должны также помнить, облизывать детскую пустышку или дегустировать пищу из тарелки ребенка нельзя. Это касается и личного полотенца.
Эти мероприятия является первичными и их цель не допустить инфицирования пагубной бактерией. Что касается вторичных профилактических мер, в данном случае, дабы не спровоцировать обострение нужно придерживаться следующих правил:
- правильно питаться;
- съедать пищу маленькими порциями;
- исключить из рациона вредные продукты;
- употреблять только те медикаменты, которые назначает лечащий врач.
Хроническая язва – это опаснейшее заболевание, которое может привести к ряду опасных осложнений. Однако, при своевременном обращении за помощью прогноз благоприятный. Но важно помнить, лечение должно назначаться врачом и проводиться под его контролем.
Хроническая язва желудка: симптомы и лечение
Язвенной болезнью желудка называется хроническое заболевание, характеризующееся воспалением слизистой оболочки желудка и образованием небольших язвенных дефектов. Болезнь чаще поражает мужское население в возрасте от 20 лет. Ухудшение состояния больного связанно с нарушением диеты либо сезонными погодными условиями. Хроническая язва желудка вызывает боль, приводит к нарушению пищеварения. Больных беспокоят прочие неприятные симптомы болезни.
Желудок – полый орган, выстланный слизистой оболочкой. Оболочка вырабатывает специальный секрет, нейтрализующий действие кислот, поступающих в орган из внешней среды и печени. Вследствие расстройств происходит нарушение защитного механизма, развивается болезнь язвы желудка. Термин подразумевает сбой в работе пищеварительной системы в целом, а не только отдельного органа. Происходящее приводит к затруднению употребления пищи, откладывает отпечаток на жизнедеятельность человека.
Виды язвенной болезни:
Причины возникновения
К нарушению баланса между кислотами в желудке и нейтрализации приводит ряд факторов. Причины сводятся к повреждению слизистой оболочки органа, которую разрушает желудочный сок. Известно шесть основных причин.
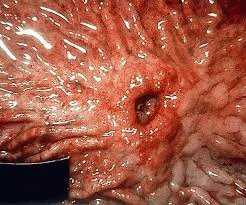
Хроническая патология
- Хронические заболевания. Многие болезни хронического характера предусматривают стойкие изменения во внутренних органах, нарушают общий обмен веществ организма. Это отражается на работе органов желудочно-кишечного тракта. Наличие выявленной болезни требует обязательного лечения, врачебного контроля, избегая риска развития язвенной болезни.
- Хронический гастрит – воспалительный процесс, поражающий слизистую оболочку желудка. Заболевание считается главным фактором возникновения язвы. Из-за стойкого воспаления на оболочке начинаются образования мелких ран-узелков.
- Хронический панкреатит – воспаление поджелудочной железы, при котором выделяемые ферменты не направляются в кровь, туда попадают токсины. Саморазрушение поджелудочной железы приводит к воспалительному процессу.
- Хронический алкоголизм. Этиловые спирты и токсины, содержащиеся в алкогольных напитках, приводят к воспалению и полному разрушению слизистой оболочки. Злоупотребление приводит к язвенному заболеванию.
- Инфицирование. Часто причиной появления повреждений в ЖКТ является бактерия Helicobacter pylori. Находясь в органе, она провоцирует увеличение секреции желудочного сока, что воспаляет слизистую. Жизнедеятельность микроба приводит к сосудистым нарушениям в оболочке желудка и кишечника – из-за происходящего развивается язва двенадцатиперстной кишки. Бактерия передается контактным путём через слюну либо инструменты медицинского назначения.
- Травматизация и стрессы. Не стоит легкомысленно относиться к стрессовой теории возникновения язвенной болезни. Сбой в работе нервной системы приводит к спазму мышц, плохому кровообращению – процесс нарушает питание желудка и образует ранения на стенках. А повреждения целостности желудочно-кишечного тракта из-за травмы повлечет сбой в работе органа.
В возникновении язвенной болезни винят генетическую предрасположенность к заболеванию, плохое питание, увлечение вредными продуктами: газированные напитки, блюда с повышенным содержанием специй.
Симптоматика заболевания
Болезнь пищеварительной системы проявляется не только со стороны желудочно-кишечного тракта. Главной неприятностью пациентов становится боль и множественные язвы желудка.
Лечение патологии требует постоянной корректировки и контроля, особенно в осенне-весенний период обострений. Симптомы заболевания делятся на ряд категорий.
Болевые симптомы
Болевые ощущения концентрируются в области живота, редко отдаются в соседние органы. Характерными признаками наличия отверстий в полости желудка становятся боли в вечернее время, «голодные боли», прекращающиеся после приёма пищи.
Боль усиливается весной, осенью, со сменой сезона либо при погрешностях диеты. Боль разного характера и интенсивности у пациентов вызывает язва желудка и язва 12-перстной кишки.
Диспепсические расстройства
Язвенная болезнь приводит к нарушению общего функционирования органа. Это приводит к симптомам: тошнота, иногда сопровождаемая рвотой, расстройства стула. Сбои выработки желудочного сока и повышенная кислотность органа вызывает изжогу.
Обменные процессы
Заболевание нарушает обмен веществ организма присутствием воспалительного процесса, что отражается на самочувствии больных. Пациенты начинают жаловаться на потерю веса, не связанную с недостаточным питанием. Также ощущаются слабость и недомогание.
Если не лечить язвенную болезнь, развивается серьёзное осложнение течения заболевания – прободение язвы. Осложнение подразумевает вскрытие узелка ранки и прорыв содержимого через стенки желудка в брюшную полость. Развивается перитонит – тяжёлое состояние, требующее немедленного оперативного вмешательства. Симптомами прободения язвы становятся:
- Резкая боль в области живота, при которой пациент принимает вынужденное лежачее положение.
- Сильная слабость, возможна потеря сознания.
- Внутреннее кровотечение, проявляющееся бледностью кожных покровов и обмороком.
- Частый пульс.
- Рвота.
Установка диагноза
При обнаружении подобных симптомов следует немедленно обратиться к доктору. Врач гастроэнтеролог немедленно назначит лечение после установки диагноза. Жалобы пациента на боль в области живота и под грудиной, изжогу, тошноту и похудение дают основание предположить язвенную болезнь желудочно-кишечного тракта.
Для уточнения диагноза назначают дополнительные исследования:
- Эзофагогастродуоденоскопия. Метод результативен, предоставляет возможность провести полноценный осмотр органов ЖКТ на предмет образования ран и язв. Также берутся на обследование пробы желудочного сока.
- Ультразвуковое исследование покажет характерное воспаление и нарушение целостности оболочки. Применяют в случае отказа пациента от гастродуоденоскопии.
- Рентгенологический осмотр позволяет заметить нарушение формы и объёмов желудка и 12-перстной кишки.
Лечение
Лечение болезни предусматривает не только приём таблеток, это целый комплекс мероприятий, направленных на улучшение состояния больного и снижение проявлений заболевания. Людям с таким диагнозом часто приходится менять образ жизни и расставаться с вредными привычками. В основу борьбы с язвой входит несколько методов.
Консервативное лечение
После установки диагноза больной госпитализируется в стационарное отделение и наблюдается врачом. Требуется оставаться в лечебном учреждении до полного рубцевания язв. После выписки амбулаторное лечение составляет 3 месяца.
Медикаментозные препараты
Использование таблетированных средств сводится к тому, что они снижают излишнюю выработку желудочного сока и уменьшают кислотность органа. К таким препаратам относятся антацид, фосфалюгель, альмагель. Применяются медикаменты, обволакивающие слизистую оболочку, защищая её от повреждений: биогастрон, де-нол. Часто больным назначают лечение антибиотиками метронидазолом или тетрациклином.
Физиотерапевтические методы
Положительный результат на лечение язвенной болезни оказывает ультразвуковая терапия. Основной ценностью считается уменьшение болезненных проявлений и улучшение обмена веществ в тканях поражённого органа.
Метод УВЧ снижает агрессию желудочного сока и его выделение. А для скорейшего заживления ран и рассасывания рубцов используют гипербарическую оксигенацию – насыщение тканей кислородом в специальных камерах.
Диета
При язвах требуется щадить состояние желудка и кишечника. Это подразумевает полное исключение острых блюд с обилием специй, минимальное содержание соли. Пища, употребляемая больным, не должна быть грубой, требуются легкоусвояемые супы и каши. Рекомендуют щелочное питьё и стакан воды до приёма еды.
Приём пищи поделить на 5 раз. Исключить из рациона жареное, копчености, сдобу, кофе, цитрусовые – то, что провоцирует повреждение слизистой оболочки органа.
Операция
При прободении язвы в другие близлежащие органы требуется удаление поражения при помощи хирургического вмешательства. Также, если язвы продолжительный период не поддаются лечению и не заживают, требуется операция по удалению части желудка, наиболее поражённой ранами.
Можно снизить количество вырабатываемой кислоты, прекратив их иннервацию. Для этого хирург искусственно перекрывает нервный пучок в слизистой оболочке.
Профилактические методы
Вполне возможно избежать возникновения такого заболевания как язвенная болезнь двенадцатиперстной кишки и желудка. Стоит только исключить факторы, которые провоцируют повышение кислотности и чрезмерную выработку желудочного сока:
- Не злоупотреблять алкоголем;
- Не курить;
- Правильно питаться, отдавать предпочтение здоровой пище;
- Вовремя лечить инфекционные заболевания и гастрит.
Но если диагноз выставлен, не стоит отчаиваться! Правильное грамотное лечение поможет снизить обострение. Больные с язвой знают, что даже малейшие погрешности диеты ухудшают самочувствие. А избегание диеты для таких пациентов невозможно, результатом этого становятся обильные язвы желудка и двенадцатиперстной кишки и осложнения течения болезни. Соблюдение правил продлит удовлетворительное состояние здоровья страдающих язвенной болезнью.
причины, симптомы и ее лечение
Очень часто хроническая язва желудка возникает, как осложнение острой формы недуга. Причиной в этом случае является неправильное лечение. Но также патология может развиваться как самостоятельное заболевание на фоне неправильного образа жизни или генетической предрасположенности.
Особенностью хронической язвы является более глубокое поражение тканей стенок желудка, что значительно осложняет лечение и может привести к тяжелым, опасным для жизни осложнениям.
Причины
Хроническая язва желудка всегда развивается на фоне снижение местного иммунитета. Когда защитные механизмы перестают работать должным образом, то любые факторы агрессии могут привести к тому, что возникнет дефект слизистой оболочки. Это в значительной степени увеличивает риски возникновения язв на стенках органа пищеварения.

Основной причиной хронической язвы желудка считается повышенная выработка желудочного сока, в котором содержится агрессивная соляная кислота. Специалисты называют следующие факторы, которые приводят к тому, что развивается хроническое заболевание:
- Несоблюдение правильного рациона и режима питания, когда в значительной степени повышаются нагрузки на орган пищеварения.
- Стрессовые ситуации и нервные перенапряжения, нарушающие баланс желудочного сока.
- Длительный неконтролируемый прием медицинских препаратов, что может нарушить процесс пищеварения.
- Злоупотребление алкоголем и курение. Вредные привычки являются дополнительными раздражителями слизистой.

- Различные инфекционные процессы в организме и хронические воспалительные процессы, способствующие снижению иммунитета.
- Дуодено-гастральный рефлюкс, который приводит к забросу желчи в желудок.
Симптомы
Язвенная болезнь желудка может длительное время себя не проявлять явными симптомами, которые могут насторожить. Бессимптомное течение очень опасно, так как язвы, которые поражают стенки желудка, могут увеличиваться в размерах, что в значительной степени затруднит процесс лечения в будущем.
Кроме того, без проведения терапии дефекты на слизистой оболочке могут перерождаться в раковые опухоли. Чтобы своевременно диагностировать хроническую язву важно знать, какие признаки являются предрасполагающими. Необходимо обязательно пройти диагностику при периодическом появлении следующих симптомов:
- Болей после приема пищи и натощак в эпигастральной области.
- Чередующихся запоров и поносов.

- Потемнения каловых масс.
- Тошноты, которая может сопровождаться рвотой.
- Повышенного газообразования.
Очень часто при развитии хронической язвы желудка люди становятся раздражительными и теряют вес, даже если употребляют большое количество пищи. Особенностью заболевания является то, что неприятные симптомы могут усиливаться осенью и весной, что указывает на сезонные обострения болезни.
Классификация хронической язвы желудка
Медики классифицируют хроническую язву по месту локализации дефектов на слизистой оболочке желудка, а также по уровню кислотности. Классической язвой желудка является наиболее распространенная патология, которая возникает на фоне пониженной секреции желудочного сока.
В этом случае язва образуется в субкардиальном отделе, то есть либо на малой кривизне органа пищеварения, либо в непосредственной близости к пищеводу. Выделяют также другие типы заболевания:

- Язвы, возникающие в дистальной части органа пищеварения. Такие дефекты часто задевают двенадцатиперстную кишку. Болезнь сопровождается повышенной кислотностью.
- Язвы, возникающие в препилорическом отделе органа пищеварения. В этом случае кислотность может быть повышенной или нормальной.
Хроническая язва классифицируется по течению болезни. Выделяется период обострения, период ремиссии или неполной ремиссии. Кроме этого, на фоне проводимого лечения выделяют различные стадии болезни: активности, заживления и рубцевания.
Диагностика
Диагностика язвенной болезни всегда предполагает проведение лабораторных анализов и инструментальных обследований. После сбора анамнеза болезни доктор назначает:
- Общий анализ крови с целью обнаружения отклонения отдельных показателей от нормы.
- Общий анализ мочи для выявления сопутствующих патологий.
- Исследование каловых масс, чтобы обнаружить наличие скрытых кровотечений.
- Специальных тестов для обнаружения бактерии Хеликобактер Пилори.
Для постановки точного диагноза проводятся следующие инструментальные исследования в гастроэнтерологии:
- Гастроэндоскопия, которая позволяет с помощью зонда обследовать слизистую оболочку органа пищеварения. В процессе процедуры выполняется биопсия для дальнейшего проведения гистологических исследований.
- Рентгенография, компьютерная томография или магниторезонансная томография с целью уточнения локализации повреждений и определения масштабов поражения слизистой оболочки желудка.
- УЗИ органов брюшины для получения общей картины возможных повреждений.
Совет! При подозрении на хроническую язву пациенту нужно обязательно пройти полное обследование, чтобы исключить постановку ошибочного диагноза.
Лечение
Язвенная болезнь, протекающая в хронической форме, является опасной патологией, которая грозит опасными осложнениями. Именно поэтому при ее лечении рекомендуется комплексный подход, который всегда учитывает индивидуальные особенности пациента и тяжесть протекания заболевания.

Обязательно назначаются медикаментозные препараты, которые будут способствовать заживлению язвы. Но, кроме этого, понадобиться в течение длительного времени соблюдать строгую диету для того, чтобы снизить влияние раздражающих факторов.
Совет! После консультации доктора необходимо будет придерживаться всех его рекомендаций, в противном случае положительный прогноз при лечении хронической язвы невозможен.
Медицинские препараты
Для лечения хронической язвы желудка медицинские препараты назначаются в индивидуальном порядке. Схема приема лекарственных препаратов также может быть разной в каждом конкретном случае. Если тестами было подтверждено наличие бактерии Хеликобактер Пилори, то терапия включает применение антибактериальных препаратов.
Наиболее часто назначаются два вида антибиотиков, которые обычно принимаются в течении 2-3 недель. При повышенной кислотности обязательно назначаются антисекреторные средства. Кроме того, обязательно для лечения хронической язвы назначаются:
- Антациды, которые способны защищать слизистую оболочку от негативных факторов.
- Средства, способствующие восстановлению слизистой оболочки.
Если в течение 6 месяцев не наблюдается положительного эффекта от проводимого лечения и язвенная болезнь продолжает прогрессировать, то показана операция. От нее отказываться не следует, ибо только таким способом можно исключить риски перерождения дефекта на слизистой оболочке в онкологическое образование.
Народные средства
Народная терапия может применяться в качестве дополнительного метода при лечении язвенной болезни. Доказано, что благодаря грамотному использованию народных средств можно ускорить рубцевание язвы.

Кроме этого, народные рецепты позволяют минимизировать болевые ощущения и улучшить состояние пациента. Нормализовать кислотность желудка можно принимать настой из взятых в равном количестве следующих компонентов:
Все ингредиенты смешиваются, столовая ложка смеси заливается стаканом кипятка. После остывания настой пьют по четверти стакана 2-3 раза в сутки. В процессе всего периода лечения разрешается принимать кисель из семян льна.
Его пьют за 10 минут до приема пищи. Снять болевые ощущения можно также с помощью крахмала. Для этого чайную ложку порошка растворяют в стакане теплой воды. Напиток рекомендуется пить по трети стакана каждый раз перед едой.
Диета
Способствует рубцеванию язвы правильная диета. Для этого из рациона следует исключить все продукты, которое могут оказывать раздражающее воздействие на желудок. Показана в период лечения легкоусвояемая пища, которая не нагружает орган пищеварения.

Меню при лечении язвенной болезни в хронической форме должно обязательно согласовываться с доктором. В рацион должны включаться исключительно разрешенные блюда. Кроме этого, важно соблюдать правила приема пищи, это значит, что необходимо:
- Есть небольшими порциями 5-6 раз в день.
- Включать в рацион блюда, приготовленные на пару, вареные или тушенные.
- Тщательно пережевывать пищу, при этом отдавая предпочтение перетертым блюдам.
Осложнения
Если хроническая язва не была диагностирована своевременно, и лечение не было проведено, то это грозит серьезными осложнениями, которые могут нести угрозу жизни. Наиболее опасными являются следующие состояния:
- Стеноз привратника, когда из-за рубцевания области поражения затрудняется переход пищи из желудка в кишечник.
- Малигнизация, когда язва перерождается в злокачественную опухоль и возникает рак слизистой оболочки.
Профилактика
Хроническая язва желудка может возникать по разным причинам, поэтому профилактика направлена на минимизацию всевозможных рисков. Очень важно правильно питаться и вести здоровый образ жизни, особенно в случае, если имеется генетическая предрасположенность к заболеванию.
Необходимо постоянно заботиться о поддержании иммунитета. Его способны значительно снизить вредные привычки, такие как курение и злоупотребление алкоголем. Не менее важно избегать стрессов и нервных перенапряжений. Помогают поддерживать иммунитет на хорошем уровне умеренные физические нагрузки и позитивный настрой.
Несмотря на то что хроническая язва желудка очень тяжелое заболевание, при своевременном и грамотном лечении прогноз всегда благоприятный. Важно только набраться терпения и в точности следовать всем рекомендациям врача.
Язва желудка (K25) > Справочник заболеваний MedElement > MedElement
Немедикаментозное лечение
Лечение ЯБЖ помимо назначения лекарственных препаратов должно включать и такие мероприятия, как диетическое питание, прекращение курения и употребления алкоголя, отказ от приема ульцерогенных препаратов (прежде всего, НПВП).
Диетическое питание должно быть частым, дробным, механически и химически щадящим. В основной массе случаев показано назначение диеты № 1 по М.И. Певзнеру. Физиологически неполноценные диеты №1а и 16 следует назначать лишь при резко выраженных симптомах обострения и на очень короткий срок.
Физиотерапевтические процедуры (грелки, припарки, парафиновые и озокеритовые аппликации, электрофорез с 5% раствора новокаина, микроволновая терапия) являются дополнительными к фармакотерапии и рекомендуются больным только в фазу стихающего обострения язвенной болезни при отсутствии признаков язвенного кровотечения. Процедуры не проводят до полного подтверждения доброкачественного характера поражений.
Эрадикация Н.pylori с помощью какого-либо одного препарата недостаточно эффективна, поэтому ее обязательно проводят с применением комбинации
нескольких антисекреторных средств. Ту или иную схему считают эффективной, если она позволяет достичь эрадикации более чем в 80-90% случаев. В большинство схем антихеликобактерной терапии включают ингибиторы протонной помпы (сокр. ИПП, ИПН). Эти препараты, повышая рН желудочного содержимого, создают неблагоприятные условия для жизнедеятельности Н.pylori и повышают эффективность действия многих антихеликобактерных препаратов.
С учетом этих сведений, рекомендации последнего согласительного совещания "Маастрихт-III" (Флоренция, 2005) предусматривают в качестве терапии первой линии единую тройную схему эрадикации, включающую ИПП (в стандартных дозах 2 раза в сутки), кларитромицин (в дозе 500 мг 2 раза в сутки) и амоксициллин (в дозе 1000 мг 2 раза в сутки). Кроме того, данные рекомендации содержат важное уточнение, что указанную схему назначают, если доля штаммов H. pylori резистентных к кларитромицину, в данном регионе не превышает 20%.
Протокол эрадикационной терапии предполагает обязательный контроль эффективности, который проводится через 4-6 недель после ее окончания (в этот период больной не принимает никаких антибактериальных препаратов и ИПП).
При обнаружении Н. pylori в слизистой оболочке показано проведение повторного курса эрадикационной терапии с применением терапии второй линии с последующим контролем его эффективности также через 4 недели. Только строгое соблюдение такого протокола дает возможность надлежащим образом провести санацию слизистой оболочки желудка и предотвратить риск возникновения рецидивов язв.
В качестве терапии второй линии применяется схема из 4 препаратов, включающая ИПП (в стандартной дозе 2 раза в сутки), препараты висмута в обычной дозировке (например, коллоидный субцитрат висмута по 0,24 г 2 раза в сутки), метронидазол (по 0,5 г 3 раза в сутки) и тетрациклин (в суточной дозе 2 г). Схема квадротерапии сохраняет свою эффективность и в случаях устойчивости штаммов Н.pylori к метронидазолу.
В случае неэффективности схем эрадикации первой и второй линии консенсус "Маастрихт-III" предлагает несколько вариантов дальнейшей терапии. Поскольку к амоксициллину в процессе его применения не вырабатывается устойчивости штаммов Н.pylori, возможно назначение его высоких доз (по 0,75 г 4 раза в сутки, в течение 14 дней) в комбинации с высокими (4-кратными) дозами ИПП.
Другим вариантом может рассматриваться замена метронидазола в схеме квадротерапии фуразолидоном (по 100-200 мг 2 раза в сутки). Альтернативой служит применение комбинации ИПП с амоксициллином и рифабутином (в дозе 300 мг/сут) или левофлоксацином (в дозе 500 мг/сут). Оптимальным путем преодоления резистентности остается подбор антибиотиков с учетом определения индивидуальной чувствительности данного штамма H.pylori.
С учетом резистентности к антибиотикам и прочих факторов были выработаны и приняты Х съездом НОГР 5 марта 2010 года "Стандарты диагностики и лечения кислотозависимых и ассоциированных с Helicobacter pylori заболеваний (4-ое московское соглашение)" которые включают следующее далее лечение.
Первая линия
Вариант 1
Трехкомпонентная терапия, включающая перечисленные ниже препараты, которые принимаются в течение 10-14 дней:
- один из ИПН в "стандартной дозировке" 2 раза в день +
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
- кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день) или нифурател (400 мг 2 раза в день).
Вариант 2
Четырехкомпонентная терапия, включающая в дополнение к препаратам Варианта 1 препарат висмута. Продолжительность также 10-14 дней:
- один из ИПН в "стандартной дозировке" +
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
- кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) +
- висмута трикалия дицитрат 120 мг 4 раза в день или 240 мг 2 раза.
Вариант 3
Если у больного имеется подтвержденная внутрижелудочной рН-метрией атрофия слизистой оболочки желудка с ахлоргидрией и ему, таким образом, нецелесообразно назначать кислотоподавляющие препараты (ИПН или Н2-блокаторы), применяется третий вариант (продолжительностью 10-14 дней):
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
- кларитромицин (500 мг 2 раза в день), или джозамицин (1000 мг 2 раза в день), или нифурател (400 мг 2 раза в день) +
- висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
Вариант 4
Если пожилым больным невозможна полноценная эрадикационная терапия, применяют усеченные схемы.
Вариант 4А, длительность терапии - 14 дней:
- один из ИПН в "стандартной дозировке" +
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
- висмута трикалия дицитрат (120 мг 4 раза в день или 240 мг 2 раза в день).
Вариант 4Б: висмута трикалия дицитрат по 120 мг 4 раза в день в течение 28 дней. При наличии болей в области желудка - короткий курс ИПН.
Вариант 5
При наличии аллергии к большому числу антибиотиков или если пациент отказывается от приема антибактериальных препаратов, назначают курс продолжительностью 14 дней без антибиотков: один из ИПН в "стандартной дозировке" + 30%-ный водный раствор прополиса (100 мл два раза в день натощак).
Эрадикация Н.рylori по схемам второй линии проводится в случае неуспеха терапии по одной из схем первой линии.
Вариант 1
Классическая четырехкомпонентная схема, длительность терапии 10-14 дней:
- один из ИПН в "стандартной дозировке" +
- висмута трикалия дицитрат (по 120 мг 4 раза в день) +
- метронидазол (по 500 мг 3 раза в день) +
- тетрациклин (500 мг 4 раза в день).
Вариант 2
Четырехкомпонентная схема, длительность терапии 10-14 дней:
- один из ИПН в "стандартной дозировке" +
- висмута трикалия дицитрат (по 120 мг 4 раза в день) +
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
Вариант 3
Четырехкомпонентная схема, длительность терапии 14 дней:
- один из ИПН в "стандартной дозировке" +
- висмута трикалия дицитрат (по 120 мг 4 раза в день) +
- амоксициллин (500 мг 4 раза в день или 1000 мг 2 раза в день) +
- рифаксимин (400 мг 2 раза в день).
Проводится только при отсутствии результата от эрадикации Н.рylori по второй линии и после определения чувствительности микроорганизма к определенным антибиотикам.
Хирургическое лечение
Показаниями к хирургическому лечению язвенной болезни в настоящее время являются осложненные формы заболевания (перфорация и пенетрация язвы, развитие pубцово-язвенного стеноза привратника, малигнизация язвы). При соблюдении всех необходимых протоколов консервативного лечения случаи его неэффективности (как показание к операции) могут быть сведены до минимума.
Лечение язвенной болезни у детей, также как и у взрослых, должно быть комплексным, включая режим, диетическое питание, медикаментозную и немедикаментозную терапию, а также предупреждение рецидивирования и развития осложнений.
Немедикаментозное лечение
В период интенсивных болей рекомендуется постельный режим. Диета должна быть механически, химически и термически щадящая для слизистой оболочки желудка. Из рациона питания исключаются острые приправы, ограничивается потребление поваренной соли и продуктов, богатых холестерином. Прием пищи необходимо осуществлять 4-5 раз в день. При обострении, которое сопровождается выраженными болями в животе, целесообразно назначение диеты №1 с последующим переходом на диету №5.
Медикаментозное лечение
Медикаментозное лечение назначается в зависимости от ведущего патогенетического фактора.При формах заболевания, ассоциированных с H.pylori, терапию начинают с 10-14-дневного 3-компонентного курса эрадикации (например, омепразол+кларитромицин+метронидазол) с последующим 3-4-недельным курсом антисекреторных препаратов, обычно ингибиторов Н+, К+-АТФазы (омепразол, рабепразол, эзомепразол).
Через 4-6 недель после завершения курса эрадикации производится контроль ее эффективности (дыхательный хелик-тест). В случае неэффективности лечения через 4 месяца проводят повторный курс - квадротерапию второй линии (ингибиторы Н+, К+-АТФазы + Де-Нол + 2 антибактериальных препарата).
При H.pylori-негативной язвенной болезни желудка на фоне атрофического гастрита назначают пленкообразующие цитопротекторы - сукральфат (вентер, антепсин, алсукрал), коллоидный субцитрат висмута (де-нол).
При дуоденогастральном рефлюксе используют прокинетики - домперидон (мотилиум).
При лечении язвенной болезни желудка, связанной с длительным приемом НПВС, рекомендуют синтетические простагландины - мизопростол (арбопростил, энпростил, сайтотек, цитотект). Назначают таблетки по 0,2 мг 3 раза в день внутрь во время еды и перед сном.
В случае кровоточащей язвы желудка проводятся ЭГДС и эндоскопическая остановка кровотечения (диатермо- или лазерная коагуляция). Необходимо парентеральное введение кровоостанавливающих препаратов (викасол, кальций, адроксон), а также блокаторов Н2-гистаминовых рецепторов. Внутрь назначают аминокапроновую кислоту с тромбином и адроксоном. При значительной кровопотере применяют переливание высокомолекулярных кровезаменителей, плазмы и в критических состояниях - трансфузию крови.
При адекватном лечении у детей заживление язв желудка происходит в течение 20-23 дней. На 2-3-й неделе терапии проводится контрольное эндоскопическое исследование. В случае отсутствия положительной динамики или медленного заживления дополнительно назначается даралгин. Этот препарат стимулирует процессы регенерации, улучшает микроциркуляцию в слизистой оболочке желудка и обладает антистрессорным действием.
В процессе проведения эндоскопии применяются также местная лазеротерапия, орошение язвы солкосерилом, аппликации фибринового клея.
Физиотерапия имеет вспомогательное значение при лечении язвенной болезни желудка. Назначаются электросон, электрофорез с бромом на воротниковую зону и с новокаином на эпигастральную область, КВЧ-терапия. В начале реконвалесценции после обострения применяются ДМВ-, СМВ-терапия, лазеротерапия на наиболее болезненную точку эпигастрия, немного позже - озокерит, парафин на подложечную область.
Хирургическое лечение
Хирургическое лечение ЯБЖ у детей необходимо при развитии таких осложнений язвы желудка, как непрекращающееся массивное кровотечение, перфорация, пенетрация язвы, малигнизация.
Язва желудка хроническая - симптомы и как лечить
Из-за глубокого повреждения слизистой оболочки желудка, развивающегося в течение длительного времени без ярко выраженной симптоматики, образуется хроническая язва. Она может не причинять особых проблем на протяжении нескольких лет, но рано или поздно происходит обострение болезни, которое нередко характеризуется серьезными осложнениями.
Хроническая язва желудка встречается у подавляющего большинства людей, страдающих патологическими изменениями в подслизистых тканях.
В такую стадию болезнь переходит постепенно и практически незаметно. Первыми тревожными сигналами могут стать подташнивание, изжога и незначительные боли в желудке после принятия пищи. Если наблюдаются подобные симптомы, то это уже достаточно весомая причина для обращения к гастроэнтерологу.
Главная опасность хронической язвенной болезни желудка заключается в том, что при ее прогрессировании могут происходить внутренние кровотечения - перфорация язвы желудка. Именно поэтому очень важно вовремя выявить патологию и начать соответствующее лечение.
Также при хроническом протекании болезни размер поражения мускульных тканей может достичь значительной величины, что существенно затрудняет заживление.
Методы лечения хронической язвы желудка
Хроническая язва практически не поддается лечению.
Видео: Хроническая язва желудка. Биопсия
Продемонстрировано прицельное выполнение биопсии из краёв хронической язвы желудка с помощью видеоэндоскопа.
Локализуются лишь острые приступы болезни, после чего больному прописывается щадящая диета, помогающая как можно дольше прожить без рецидивов.
Из рациона полностью исключаются:
- Жирные бульоны;
- Жареные, копченые и острые блюда;
- Маринады и соленья;
- Содержащие большое количество клетчатки фрукты и овощи (белокочанная капуста, морковь, свекла, сладкий перец, яблоки, апельсины и т.д.).
Также нужно отказаться от сигарет, газированных и алкогольных напитков. Надо постараться избегать стрессовых ситуаций, перенапряжений и высоких физических нагрузок.
Только размеренный образ жизни и правильное питание помогут на долго устранить проявления острых симптомов хронической язвы желудка.
Хроническая язва желудка лечение
В особо запущенных случаях, когда хроническая болезнь желудка оборачивается прободением, назначается операционное лечение.
Но обычно для медикаментозной терапии применяются такие препараты как:
- Метронидазол,
- Амоксициллин,
- Тетрациклин и Кларитромицин, которые уничтожают бактерию Helicobacter.
- Pylori.
В последнее время для лечения язвы, в том числе и хронической формы болезни, активно применяются так называемые Ингибиторы Протонной Помпы (сокращенно ИПП), воздействующие на секреторные функции желудка и нейтрализующие повышенную кислотность.
Наиболее известным средством является Омепразол, но также существует ряд других не менее эффективных препаратов, назначением которых должен заниматься только квалифицированный врач.
причины, признаки, симптомы, лечение и диета
Язвенная болезнь желудка или язва желудка — хроническая патология, при которой слизистая органа покрывается трофическими нарушениями. Как правило, такой недуг поражает мужчин молодого и среднего возрастов. Болезнь чаще всего воспаляется осенью и весной. В результате стрессов или инфекции поражаются стенки органа, что усиливает спазмы мышц и кровеносных сосудов желудочно-кишечного тракта. Такой процесс в организме способствует нарушению кровоснабжения ЖКТ, а излишний желудочный сок формирует язвы. Недуг может развиваться как в 12-перстной кишке, так и в желудке. В международной классификации МКБ-10 язвенной болезни желудка присвоен код К25, а код 12-перстной кишки — К26.
Наиболее часто на практике недуг развивается от имеющейся инфекции Хеликобактер пилори. Заболевание не развивается только по этой причине, ей способствует ещё ряд факторов:
- стрессы и депрессии;
- наследственность;
- нездоровое питание;
- усиленная выработка соляной кислоты;
- частое употребление алкоголя;
- курение;
- злоупотребление препаратами.
Перечисленные причины язвы желудка могут дополнять одна другую и развивать новые очаги патологии в ЖКТ.
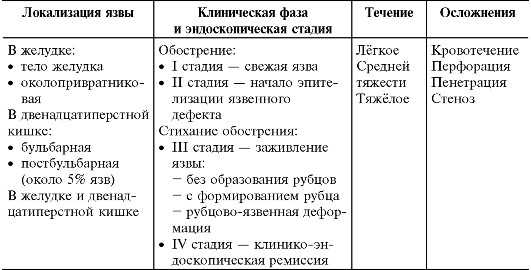
Международная классификация выделяет 2 основные формы недуга — острая и хроническая. По МКБ-10 обе формы патологии бывают:
- с кровотечениями;
- с прободениями;
- с кровотечениями и прободениями;
- без кровотечений и прободений.
Классификация язвенной болезни
По месту локализации клиницисты определили, что недуг может быть таких видов:
- фундальный;
- антральный;
- антро-пилорический.
В 12-перстной кишке:
- луковица;
- постбульбарный отдел.
Определяя тяжесть недуга, следует отметить, что заболевание может протекать в таких формах:
- лёгкая;
- средняя;
- тяжёлая.
Выделяют язвы по эндоскопической стадии:
- 1 стадия — свежее образование;
- 2 стадия — начало образования эпителия;
- 3 стадия — затягивание язв;
- 4 стадия — клинико-эндоскопический период ремиссии.
Патология имеет 3 основные фазы, которые разделяются на:
- обострение;
- неполную клиническую ремиссию;
- клиническую ремиссию.
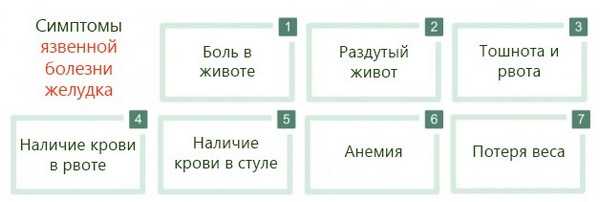
Признаки язвы желудка клиницисты выделяют к каждому виду недуга отдельно, но есть общие симптомы, в которых проявляется болезнь:
- ощущение тяжести после еды;
- тошнота;
- изжога;
- отрыжка;
- ухудшение аппетита;
- запор;
- снижение массы тела;
- усиленные газообразования;
- повышенное потоотделение;
- появляется налёт на языке;
- боль в области живота.
Обращая внимание на локализацию язвы, живот может болеть в разных местах и указывать на развитие недуга. Если патология развивается в субкардиальном или кардиальном отделах органа, то симптомы язвы желудка у взрослых проявляются в слабой боли после еды. Больной ощущает дискомфорт в верхней части живота с отдачей в сердце. Нередко такой симптом проявляется вместе с тошнотой и рвотой.
Симптомы язвенной болезни желудка
Признаки язвы желудка, которая сформировалась в малой кривизне органа, характеризуется болью с левой стороны. Дискомфорт начинает проявляться после приёма еды, особенно если пациент до этого долго не ел. С обострением недуга боль становится только сильнее и может перерасти в серьёзные осложнения.
При язве желудка большой кривизны боль слабо выражается, но недуг также проявляется общими симптомами. Довольно часто такие язвы имеют злокачественный характер.
Язва желудка антрального отдела также имеет свои симптомы, которые характеризуются болевым синдромом. Может быть изжога и рвотные позывы. Также пациент может жаловаться на боль в правой части живота.
На последних стадиях язвы желудка признаки становятся более пагубными — в желудке начинаются кровотечения и образовываются перфорации.
Диагностика язвы желудка заключается в полноценном осмотре ЖКТ. Врач должен провести внешнее обследование пациента с подробным физикальным осмотром и пальпацией живота. В таком случае при осмотре боль будет проявляться в эпигастральном районе живота, а при хронической форме могут возникать болезненные уплотнения.
После проведения пальпации и внешнего осмотра, диагностика язвенной болезни желудка продолжается инструментальным методом. Доктор назначает пациенту:
- рентген;
- фиброэзофагогастродуоденоскопию;
- рН-метрию;
- биопсию;
- анализ кала на скрытые частицы крови;
- обследование на наличие инфекции Хеликобактер пилори.
Довольно часто медики сталкиваются с потребностью проведения дифференциальной диагностики язвенной болезни. Так как этот недуг может напоминать своими симптомами холецистит или желчнокаменную болезнь нужно проводить дополнительное обследование рентгеноскопией, рентгеном, эндоскопией. Чтобы правильно дифференцировать патологию, доктору нужно провести обследование секреторной функции органа.
Корректный курс лечения врач назначает только после получения результатов анализов, принимая во внимание клиническую картину, общий анамнез и состояние больного.
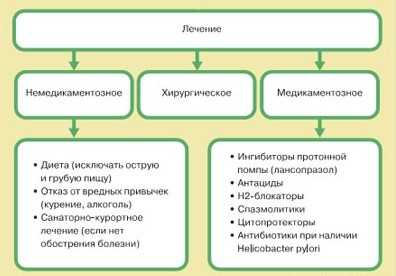
Язва желудка — это недуг, который требует полного исследования причин возникновения, диагностики и правильной терапии. Лечение язвенной болезни желудка зависит от самого вида и этиологии заболевания. Для лечения инфекционной язвы, которая возникла из-за бактерии Хеликобактер пилори, больному нужно принимать два лекарства:
- антибиотики;
- препараты, снижающие уровень кислотности.
Избавляясь от инфекции в желудке, больной предостерегает себя от формирования новых язв и повторного развития патологии. Также лечение язвы желудка состоит из приёма:
- антисекреторных препаратов;
- спазмолитиков;
- прокинетиков;
- пробиотиков;
- антидепрессантов;
- витаминов.
Лечение язвы желудка не проходит в один этап. Правильная терапия недуга состоит из двух схем. Первая стадия лечения состоит из ингибиторов протонной помпы, лекарств пенициллинового ряда и кларитромицинов. Если первая смеха не помогла вылечить недуг, тогда доктор назначает второй этап терапии. Он основывается на употреблении ингибиторов протонной помпы, Метронидазола, Де-Нола и Тетрациклина.
Лечение язвенной болезни желудка
Если недуг не лечится медикаментозным способом и возник высокий риск появления осложнений, тогда осуществляется хирургическое вмешательство. К радикальным мерам можно прибегать в том случае, если возникло:
- прободение язвы;
- кровотечения;
- сформировалась третья стадия стеноза;
- язвенные процессы трансформировались в раковые.
Для эффективности терапии больному нужно придерживаться определённой диеты. Пациент должен употреблять такие продукты, которые не раздражают слизистую, но полностью насыщают организм. Порции должны быть маленькими и за сутки больной должен есть не менее 5 раз, но с перерывом между приёмами не менее 3-х часов. Обязательно пища должна быть тёплой. Все блюда должны быть приготовлены на пару или быть отварными.
Рацион больного должен включать следующее:
- слизистые супы из крупы, манки, риса и овса;
- нежирное мясо;
- жидкие каши;
- яйцо вкрутую или омлет;
- кисель и компот;
- мёд;
- нежирный творог и сливки.
При этом полностью из рациона нужно исключить:
- алкоголь;
- жареное;
- копчёное;
- жирное;
- мучное;
- овощи и фрукты, раздражающие желудок;
- соусы;
- консерванты;
- пряности;
- кофе и какао.
Если пациент не будет придерживаться указанных правил, то возникает риск развития рецидива патологии, что уже чревато серьёзными осложнениями.
Неправильно диагностированные симптомы и лечение могут привести к серьёзным осложнениям. В ЖКТ пациента могут образовываться:
- перфорации;
- кровотечения;
- образование опухолей.
Эти последствия могут быть опасными для жизни больного. Поэтому нельзя откладывать начало лечения и прерывать терапию в момент обострения недуга.
Профилактика язвы желудка заключается в простых мероприятиях, которые нужно проводить ежедневно и стараться максимально их придерживаться. Чтобы избежать заболевания ЖКТ человеку нужно:
- защищать свой организм от инфекции Хеликобактер пилори — соблюдать правила гигиены, мыть тщательно посуду;
- регулярно проходить обследование;
- уменьшить вредные привычки;
- соблюдать режим питания и дня;
- принимать лекарства только после рекомендаций врача;
- уменьшить стрессы;
- снизить физические нагрузки.
Если данный недуг был диагностирован ранее и пациент проходил лечение, то обязательно нужна профилактика язвенной болезни желудка. Дабы избежать обострений и повторного развития недуга пациент должен регулярно проходить осмотр у доктора и выполнять все рекомендации. Больным с язвой также стоит придерживаться простых мероприятий:
- диета;
- санаторно-курортная терапия;
- соблюдение антисекреторной терапии.
Следует отметить, что соблюдение таких рекомендаций поможет избежать не только язвенной болезни желудка, но и других гастроэнтерологических патологий.
Классификация язв желудка и виды язвенной болезни
В гастроэнтерологии существует несколько разновидностей язвенной болезни желудка, самые распространённые из которых подразумевают разделение язвы желудка по таким признакам, как причины появления заболевания, вовлечение в патологический процесс того или иного отдела желудка, объёмы новообразований и характер протекания.
Основываясь на таких классификациях, будет определяться тактика устранения каждой из разновидностей подобного расстройства.
В зависимости от того, как протекает болезнь, она делится на острую и хроническую.
Острое язвенное поражение желудка – является наиболее частой формой недуга, которая поражает людей трудоспособного возраста. Отличается тем, что симптоматика проявляется совершенно внезапно. Продолжительность протекания в среднем составляет несколько недель. Основными симптомами такой разновидности являются:
- ярко выраженный болевой синдром, который может проявляться как натощак, так и после употребления пищи. Нередко распространяется на всю зону живота, а также может ощущаться в области правого и левого подреберья, предплечий и поясницы;
- сильная изжога;
- отрыжка с неприятным запахом;
- тяжесть в желудке и быстрое насыщение от пищи;
- приступы тошноты, нередко заканчивающаяся рвотой, которая приносит облегчение человеку;
- снижение массы тела;
- нарушение сна.
Ликвидация заболевания осуществляется комплексно, с использованием консервативных и хирургических методик. Терапия предполагает приём лекарственных препаратов, соблюдение щадящего рациона, использование народной медицины и выполнение врачебного вмешательства. Это не только позволит избавить пациента от болезни, но ещё предотвратит формирование тяжёлых и опасных для жизни осложнений.
В отличие от острой формы, хроническое протекание самого распространённого заболевания органов желудочно-кишечного тракта характеризуется чередованием периодов обострения и ремиссии. Характерная клиническая картина проявляется только при рецидивах, которые зачастую имеют сезонный характер и выражаются в осенне-весенний период. Подобное течение наблюдается у 32% из всех пациентов с язвенной болезнью. Характерным признаком является то, что такая форма очень часто приводит к развитию осложнений. Лечение такой болезни консервативное, но при формировании последствий – хирургическое.
Хроническая форма язвы желудка, в зависимости от частоты обострений делится на:
- частую – рецидивы выражения симптоматики наблюдаются более двух раз в год;
- редкую – обострение наступает один раз на протяжении года.
По состоянию самой язвы недуг проходит несколько стадий:
- активное обострение – выражается типичными признаками;
- формирование рубца, который появляется после заживления язвы;
- ремиссия – временное улучшение состояния пациента.
Классификация язвы желудка по стадии заболевания
Классификация язвенной болезни подразумевает разделение недуга в зависимости от причин возникновения. Таким образом, болезнь бывает:
- стрессовой;
- шоковой;
- медикаментозной.
Лекарственная язва желудка формируется на фоне длительного и бесконтрольного применения некоторых групп медикаментов, в частности:
- кортикостероидов – эти средства приводят к нарушению целостности слизистой оболочки;
- салицилатов, которые содержат в себе ацетилсалициловую кислоту;
- нестероидных противовоспалительных средств. Следствием продолжительного приёма таких препаратов становится появление язв и эрозий не только на желудке, но и на других органах ЖКТ, в частности в двенадцатипёрстной кишке;
- антикоагулянтов;
- нитрофуранов.
Зачастую такая разновидность выражается кровоизлияниями, которые проявляются изменением оттенка каловых масс, а также сильным болевым синдромом. Тактика терапии такой разновидности недуга заключается в индивидуальном подборе медикаментов для каждого пациента.
Стрессовая язва желудка формируется на фоне нескольких факторов, главным из которых считается активация гипоталамуса. По этой причине, в совокупности с депрессивным состоянием, в организме происходит повышенная выработка адренокортикотропного гормона. Это влечёт за собой снижение выработки и качества желудочной слизи. Также такие гормоны препятствуют восстановлению тканей оболочки, влияют на снижение уровня гистамина и нарушение кровообращения в слизистой этого органа. На этом фоне происходит формирование основного патологического фактора - дисбаланса кислотно-пептического обмена, который становится причиной развития язвенного поражения.
Дефекты стрессовой природы образуются под влиянием экстремальных состояний со стороны нервной системы. Основными симптомами такого заболевания является резкое и острое появление болезненности. Летальный исход от стрессовых язв держится на уровне 5%.
Шоковые язвы развиваются на фоне:
- тяжёлого поражения организма ожогами, отчего формируется ожоговая болезнь;
- серьёзных и обширных травм. В большинстве случаев это касается головного мозга;
- инфаркта и инсульта.
Лечение в таких случаях направлено в первую очередь на устранение основного заболевания, после чего приступают к терапии язвенной болезни.
Виды язвы желудка касательно места образования очага патологического процесса, заключается в разделении недуга в зависимости от вовлечения того или иного отдела этого органа, а также большой или малой кривизны желудка.
Классификация язвы желудка по локализации заболевания
Наиболее распространённой локализацией болезни является самый нижний отдел – антральный, в том месте, где желудок переходит в 12-перстную кишку. Второе название такой разновидности недуга – язва привратника желудка. Эта область является последним пунктом, через который пища попадает из этого органа в другие отделы системы пищеварения. Обнаруживается такая форма зачастую у людей молодого возраста и составляет примерно 10% из всех случаев язвенного поражения. Симптомами недуга являются:
- повышение уровня кислотности соляной кислоты;
- приступы тошноты, которые сопровождаются частыми рвотными позывами;
- сильная изжога;
- волнообразное проявление болевого синдрома;
- тяжесть в желудке.
Для лечения, в большинстве случаев, применяются медикаменты. Хирургические операции показаны при неэффективности консервативной терапии или при развитии осложнений.
Читать подробнее: язва антрального отдела желудка.
В несколько раз реже язвенного поражения привратника желудка, встречается патология кардиального отдела. Зачастую ставится такой диагноз у представителей мужского пола. Протекает в трёх стадиях – лёгкой, средней тяжести и осложнённой. В зависимости от этапа, с большей интенсивностью проявляются такие признаки, как:
- приступообразные болевые спазмы, которые усиливаются после употребления пищи;
- появление горького привкуса в ротовой полости;
- упорная отрыжка;
- отёчность и возникновение белого налёта на языке.
Первые две стадии лечатся медикаментозно, а для устранения самой тяжёлой требуется врачебное вмешательство.
Пептическая язва желудка образуется на верхнем слое слизистой оболочки. Зачастую является осложнением после операбельного лечения. Другими предрасполагающими факторами могут стать – инфицирование бактерией Хеликобактер пилори или приём некоторых медикаментов.
Клиническая картина выражается в проявлении:
- острой и режущей болезненности, которая формируется натощак или при длительных перерывах между едой;
- частой тошноте и рвоте. Рвотные массы могут иметь примеси крови;
- резкое снижение массы тела, что обуславливается полным отсутствием аппетита;
- нарушение стула, которое проявляется в диарее.
Ликвидация такой язвенной болезни имеет комплексный характер.
Есть несколько классификаций заболевания, которые не входят ни в одну из описанных выше групп.
Такой разновидностью является зеркальная язва желудка. Формирование язвенного дефекта берёт начало с возникновения воспаления в слизистой оболочке. Под влиянием кислого желудочного сока происходит появление углубления, которое может охватывать сразу несколько слоёв стенки этого органа. Своё название такая форма болезни получила оттого, что одновременно появляется сразу два очага патологического процесса, которые расположены друг напротив друга.
Основным признаком зеркальной язвы является сильный болевой синдром, который не проходит на протяжении долгого времени. Боль проявляется вне зависимости от потребления пищи. Также отмечается появление болевых ощущений во время ходьбы. Лечение такого типа расстройства — хирургическое.
Каллезная язва желудка одна из самых опасных форм язвенной болезни, поскольку является признаком предракового состояния. Специфических симптомов не имеет и выражается обычной симптоматикой подобного недуга. В основном развитие происходит на фоне хронического течения язвы. Устранение осуществляется только операбельно, потому что консервативная терапия не приносит желаемого результата.
Эндокринная язва желудка имеет типичную клиническую картину и образовывается по причине повышения кислотности желудочного сока. Довольно трудно поддаётся медикаментозному и хирургическому лечению.
Прободная язва желудка – представляет собой появление сквозного отверстия в стенке этого органа, что влечёт за собой возникновение воспалительного процесса в брюшине. Такое течение болезни проходит несколько этапов:
- болевой шок – характеризуется интенсивным проявлением симптоматики;
- ложное облегчение состояния;
- развитие гнойного перитонита – если пациенту не оказать вовремя хирургическую помощь велика вероятность наступления смерти.
Классификация язвы желудка по размерам новообразований:
- небольшая язва, которая не достигает по объёмам 0.5 см;
- средняя – не более одного сантиметра;
- крупная – до трёх см;
- гигантская – свыше трёх см.
По глубине проникновения в ткани желудка различают такие язвы:
- поверхностные – с незначительным дефектом стенки;
- глубокие.
В зависимости от количества язвочек:
- одиночные;
- множественные.
Кроме этого, существует несколько вариантов течения болезни – типичное, с проявлением характерной симптоматики, атипичное – при котором отсутствует выражение болевого синдрома и других признаков.
Первые признаки язвы желудка, которые нельзя игнорировать
Язва желудка – хроническое заболевание, которое сложно поддается лечению и сопровождается болезненными периодами обострения. Проблема заметно «помолодела» в последние годы и часто диагностируется у пациентов 25–35 лет. На начальных этапах она может протекать без симптомов, маскироваться под гастрит.
Врачи предупреждают, что язва желудка опасна, может перерасти в злокачественное образование. Диагностика на ранней стадии позволяет быстро начать лечение, помогает избежать операции и кровотечений. Прислушиваясь к своему организму, можно самостоятельно заметить первые симптомы и своевременно обратиться к гастроэнтерологу до появления серьезных осложнений.
Первые признаки язвы желудка
По статистике до 10% людей среднего и старшего возраста сталкиваются с этим заболеванием. Язва желудка – это патология, при которой на стенке слизистой появляются язвочки разного размера и формы. Они могут кровоточить, провоцировать боли и спазмы, нарушая пищеварение. Многие люди даже не подозревают о развитии эрозивного процесса, списывая симптомы на нерегулярное питание, отравление, несварение после перекуса.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Заболевание протекает с периодами обострения, которые могут закончиться опасной перфорацией стенки желудка с массивным кровотечением. В запущенном состоянии язва затрагивает соседние органы брюшной полости, нарушает работу поджелудочной железы, пищевода, верхнего отдела кишечника. Знание первых симптомов позволит заподозрить проблему на ранней стадии.
Боли после приема пищи
При формировании на стенке желудка язвы после еды часто возникают боли. Они напоминают спазмы, сопровождаются вздутием или отдают в подреберье. Это связано с выбросом соляной кислоты для переваривания пищи: она попадает на раны, причиняя болезненные ощущения.
Приступы тошноты
Признаком язвы является ощущение комка в желудке, которое сохраняется длительное время. Его провоцируют химические реакции при переваривании, образование углекислого газа при распаде соляной кислоты. Тошнота нередко появляется утром до еды, приглушает аппетит, иногда сопровождается рвотой.
Нарушение пищеварения
Подписывайтесь на Эконет в Pinterest!
При обострении язвы желудка у человека меняется процесс переваривания пищи. Кроме болей в эпигастральной области, учащаются приступы изжоги, повышенного газообразования в кишечнике. Обратите внимание на изменение стула: заболевание может сопровождаться запорами при обычном режиме питания и активном образе жизни.
Резкое похудение
Неприятные ощущения, изжога и боль приводят к потере аппетита. Человек бессознательно уменьшает порцию, пропускает прием пищи. К тому же, организм хуже усваивает питательные вещества, поэтому сбрасывает вес. При хроническом течении и отсутствии лечения у больного может возникнуть опасная анорексия.
Первые симптомы выражены слабо. Интенсивность зависит от места расположения язвы. Среди редких признаков, на которые рекомендуется обратить внимание, – налет на языке, повышение потливости ладоней, боль при надавливании в верхней части живота.
Продукты, провоцирующие язву
Основная причина образования эрозии на слизистой желудка – неправильное питание. Некоторые продукты содержат вещества, меняющие кислотность, что создает агрессивную среду. Чтобы не столкнуться с язвой и ее последствиями, исключите из рациона:
Подписывайтесь на наш канал Яндекс Дзен!
- Спиртные напитки любой крепости. Этанол в желудке действует как химический растворитель, повреждая слизистые оболочки. Употребляйте алкоголь хорошего качества не чаще 1 раза в месяц, помните о закуске.
- Жареные продукты. Растительное масло при жарке образует опасные канцерогены, которые отравляют желудок, повышают уровень холестерина.
- Транс-жиры. Опасные соединения содержатся во многих полуфабрикатах, магазинных сладостях, колбасах. Откажитесь от них в пользу тушеных и вареных продуктов, исключите копчености, снеки и фаст-фуд.
- Напитки с красителями и сахаром. Соки из магазина содержат красители, сладкие сиропы, консерванты. Это стимулирует выработку желудочного сока, который разъедает стенки желудка.
- Острые специи и соусы. Они улучшают вкус блюда, но при частом употреблении нарушают процессы окисления, раздражают слизистую. Соблюдайте умеренность, не увлекайтесь экзотическими рецептами.
- Кофе. В большом количестве ароматный напиток провоцирует изжогу, активное выделение соляной кислоты. Ограничивайте употребление до 1–2 чашек в сутки.
- Пищевые кислоты. Естественная среда пищеварительной системы – щелочная, поэтому уксус или лимон меняют ее состав, уничтожают защиту слизистых оболочек.
- Мучные и сдобные изделия. Такая пища тяжело переваривается с выделением кислот, может провоцировать гниение, вздутие живота.
Правильное питание – залог здоровья пищеварительной системы. Для профилактики язвы желудка откажитесь от полуфабрикатов, фаст-фуда, продуктов, жареных во фритюре. Избавьтесь от курения, строго соблюдайте дозировку обезболивающих препаратов. При появлении первых симптомов обратитесь к врачу, не дожидаясь боли.опубликовано econet.ru
*Статьи Эконет.ру предназначены только для ознакомительных и образовательных целей и не заменяет профессиональные медицинские консультации, диагностику или лечение. Всегда консультируйтесь со своим врачом по любым вопросам, которые могут у вас возникнуть о состоянии здоровья.
Подписывайтесь на наш youtube канал!
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Язва двенадцатиперстной кишки — Википедия
Материал из Википедии — свободной энциклопедии
Информация в этой статье или некоторых её разделах устарела. Вы можете помочь проекту, обновив её и убрав после этого данный шаблон. |
Язва двенадцатиперстной кишки (лат. ulcus duodeni) — язва, возникающая в результате действия кислоты и пепсина на слизистую оболочку двенадцатиперстной кишки у людей с повышенной чувствительностью.
Язвенная болезнь (лат. Ulcus Enteritis) характеризуется рецидивирующим течением, то есть чередованием периодов обострений (чаще весной или осенью) и периодов ремиссии. В отличие от эрозии (поверхностного дефекта слизистой), язва заживает с образованием рубца.
В мире от язвенной болезни страдают около 10% населения, причём у мужчин это заболевание встречается вдвое чаще, чем у женщин. Язвы в двенадцатиперстной кишке образуются в четыре раза чаще, чем в желудке. Если язвенный дефект обнаруживается и в желудке, и в двенадцатиперстной кишке, такие язвы называются сочетанными[3].
Основные проявления язвенной болезни — болевой и диспепсический синдромы. На боль в верхней половине живота (чаще в эпигастральной области) жалуются до 75% пациентов. Примерно 50% больных испытывают боль незначительной интенсивности, а примерно у трети больных наблюдаются резко выраженные боли. Боль может появляться или усиливаться при физической нагрузке, употребления острой пищи, продолжительном перерыве в приеме пищи, приёме алкоголя. При типичном течении язвенной болезни боли имеют четкую связь с приемом пищи, они возникают при обострении заболевания и характеризуются сезонностью. Кроме того, довольно характерно уменьшение или даже исчезновение боли после приёма пищевой соды, пищи, антисекреторных и антацидных препаратов.[3]
По последним уточненным данным 56 % язв двенадцатиперстной кишки во всем мире связаны с инфекцией H. pylori, к более редким причинам относятся: гастринома, приём нестероидных противовоспалительных препаратов, хроническая обструктивная болезнь лёгких, цирроз печени, почечная недостаточность, болезнь Крона, целиакия, лимфома, и другие.[4]
| Название | Код МКБ-10 |
|---|---|
| Язва двенадцатиперстной кишки острая с кровотечением | K26.026.0 |
| Язва двенадцатиперстной кишки острая с прободением | K26.126.1 |
| Язва двенадцатиперстной кишки острая с кровотечением и прободением | K26.226.2 |
| Язва двенадцатиперстной кишки острая без кровотечения и прободения | K26.326.3 |
| Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением | K26.426.4 |
| Язва двенадцатиперстной кишки хроническая или неуточненная с прободением | K26.526.5 |
| Язва двенадцатиперстной кишки хроническая или неуточненная с кровотечением и прободением | K26.626.6 |
| Язва двенадцатиперстной кишки хроническая без кровотечения и прободения | K26.726.7 |
| Язва двенадцатиперстной кишки не уточненная как острая или хроническая без кровотечения или прободения | K26.926.9 |
Клинический анализ крови при неосложненном течении язвенной болезни чаще всего остается без существенных изменений. Иногда отмечается незначительное повышение содержания гемоглобина и эритроцитов, но может обнаруживаться и анемия, свидетельствующая о явных или скрытых кровотечениях. Лейкоцитоз и ускорение СОЭ встречаются при осложненных формах язвенной болезни.
- Анализ кала на скрытую кровь.
При язвах двенадцатиперстной кишки и пилорического канала обычно отмечаются повышенные (реже — нормальные) показатели кислотной продукции.
При рентгенологическом исследовании обнаруживаются рубцово-язвенная деформация луковицы двенадцатиперстной кишки, нарушения гастродуоденальной моторики.
Эндоскопическое исследование подтверждает наличие язвенного дефекта, уточняет его локализацию, глубину, форму, размеры, позволяет оценить состояние дна и краев язвы, выявить сопутствующие изменения слизистой оболочки.
- Биопсия с последующим гистологическим исследованием полученного материала.
Данное исследование дает возможность исключить злокачественный характер язвенного поражения.
- Исследования наличия в слизистой оболочке желудка Helicobacter pylori.
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Ивашкин В. Т., Шептулин А. А., Баранская Е. К. и др. Рекомендации по диагностике и лечению язвенной болезни (пособие для врачей). М.: 2004.
- ↑ Баранская Е. К., Ивашкин В. Т., Шептулин А. А. Гл. 4. Париет в лечении язвенной болезни, симптоматических гастродуоденальных язв и функциональной диспепсии. с. 75-76. / В кн. Профилактика и лечение хронических заболеваний верхних отделов желудочно-кишечного тракта. / Под. ред. акад. РАМН В. Т. Ивашкина. 2-е изд. — М.:МЕДпресс-информ, 2013, 152 с. ISBN 978-5-98322-905-1.