Билирубин гемолиз что это
Билирубин гемолиз причины — Анализ печени
Один из ключевых комплексов биохимического анализа крови – изучение пигментного обмена. Оценить его можно с помощью показателей общего билирубина и отдельных его фракций.
Содержание статьи:
Что такое билирубин
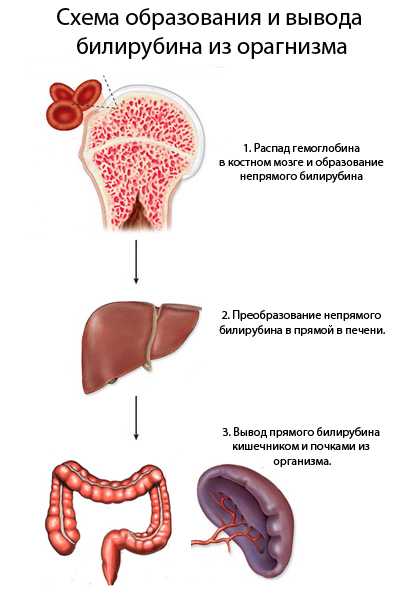
Это пигментированное вещество, которое образуется в человеческом организме и циркулирует только по одному обменному пути. Его направление включает несколько последовательных звеньев билирубинового цикла.
Среди них выделяются:
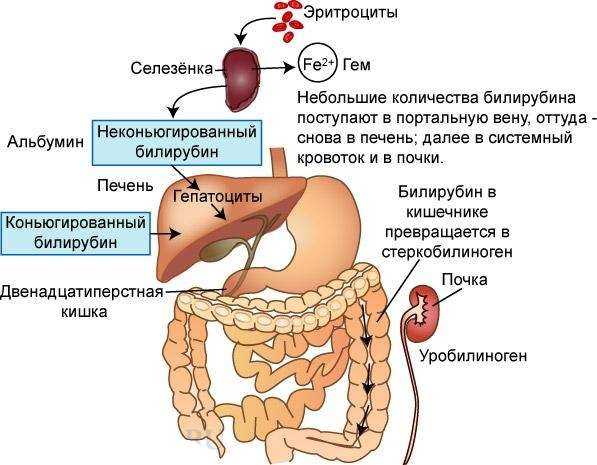
- Образование билирубина. Происходит в селезенке, когда разрушаются эритроциты, закончившие жизненный цикл. Общий билирубин образуется в процессе распада гемоглобина. По селезеночной вене он направляется в системный кровоток. По воротной вене он приносится в печень, в которой происходит его обезвреживание.
- Конъюгация. Этот процесс основан на происходящем в печени соединения билирубина с глюкуроновой кислотой. Это необходимо для обезвреживания билирубина крови, так как вещество очень токсично.
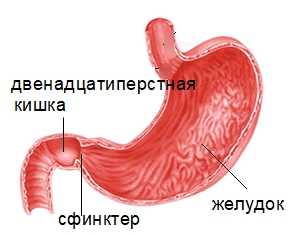
- Выведение. Связанный (конъюгированный) в печени билирубин отличается меньшей токсичностью, поэтому может быть быстро выведен из организма. Это происходит посредством его выделения вместе с желчью из печени в 12-перстную кишку. Большая часть выводится в форме стеркобилина с калом. Часть, всасываемая в тонком кишечнике, выводится в форме уробилина почками вместе с мочой.
Виды билирубина
Вещество билирубин представлено в организме в форме нескольких фракций:
- Непрямая фракция – желчный пигмент. Непрямая фракция не растворяется в воде и способно проникать через клеточную мембрану. Это свойство объясняет токсическое действие. Данная фракция синтезируется в ретикуло-эндотелиальной системе в результате ферментной трансформации гемма, образующегося в процессе распада гемоглобина. После этого вещество связывается с белками, обычно с альбумином, и оказывается в печени.
- Прямая (свободная) фракция образуется в печени посредством соединения с глюкуроновой кислотой. Эта реакция позволяет пигменту приобрести водорастворимые свойства, а также поступить в двенадцатиперстную кишку вместе с желчью. Дальнейшие изменения билирубин претерпевает в ЖКТ. Небольшая его часть обратно попадает в кровь, после чего выводится с мочой, пройдя фильтрацию в почках. В основном он, в результате, трансформируется в стеркобилин, который входит в состав кала и придает ему характерную окраску.
- Общий билирубин в биохимическом анализе крови – результат сложения концентрации свободной и непрямой фракций. Значение данного показателя – главный ориентир в оценке обмена билирубина, он помогает установить целесообразность определения показателей отдельных фракций. Если общий билирубин в норме, дальнейшее исследование фракций билирубина нецелесообразно. Если этот показатель повышен, возникает необходимость тщательного изучения отдельных фракций вещества с целью определения причин повышения показателей уровня билирубина.
Как образуется и выводится билирубин
Анализ крови на билирубин
Биохимический анализ выполняется натощак, образец берется из вены. Для получения достоверных результатов следует минимум за 24 часа отказаться от алкоголя и жирной пищи.
На результат влияют также:
- Беременность,
- Некоторые препараты, воздействующие на свертывающую систему (Гепарин, Варфарин, Аспирин),
- Переедание либо строгая диета,
- Желчегонные травы,
- Кофеиносодержащие напитки.
Обычно анализ крови для определения показателя билирубина делают в следующих случаях:
- При возникновении симптомов желтухи (также это относится к новорожденным),
- С целью диагностики печеночной функции при циррозе, опухолях, гепатите,
- При наличии панкреатита или желчнокаменной болезни,
- При отравлениях и различных токсических воздействиях,
- При развитии гемолитической болезни,
- В качестве контроля эффективности терапии.
Оценить состояние обмена билирубина дает возможность биохимический анализ. Он определяет показатели общего, прямого (свободного) и непрямого билирубина.
Общепринятые нормы обмена билирубина
ПоказательУ ребенка в течение первых нескольких дней жизни, мкмоль/лУ ребенка в течение первых двух недель жизни, мкмоль/лУ ребенка в возрасте после месяца жизни, мкмоль/лУ взрослых людей, мкмоль/л
| Показатель | У ребенка в течение первых нескольких дней жизни, мкмоль/л | У ребенка в течение первых двух недель жизни, мкмоль/л | У ребенка в возрасте после месяца жизни, мкмоль/л | У взрослых людей, мкмоль/л |
| Общий | 24 – 190 | 28 – 210 | 3,5 – 20,4 | 8 – 20,5 |
| Прямой | 0,5 – 10,2 | 1 – 12,4 | 0 – 5,1 | 0 – 5,1 |
| Непрямой | 23,5 – 179,8 | 27 – 197,6 | менее 16,5 | менее 16,5 |
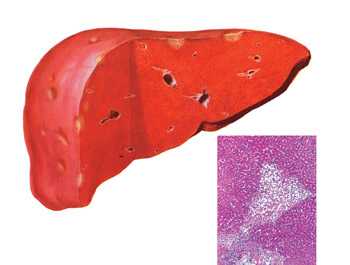
Чем опасен высокий уровень билирубина
 Билирубин – крайне токсичное вещество, которое вызывает интоксикацию и нарушение функционирования органов организма. Наибольшей чувствительностью в данном отношении отличаются ткани мозга.
Билирубин – крайне токсичное вещество, которое вызывает интоксикацию и нарушение функционирования органов организма. Наибольшей чувствительностью в данном отношении отличаются ткани мозга.
Остальные системы (печень, почки, сердце) обладают большей устойчивостью к воздействию и способны долго функционировать при повышенном содержании билирубина.
Продолжительность такого функционирования определяется гипербилирубинемией – степенью выраженности повышения.
Закономерности и степени повышения билирубина
| Степень повышения билирубина | Характеристика состояния |
| Незначительное превышение показателей нормы | К данному виду гипербилирубинемии относится повышение показателей общего билирубина до уровня от 50 до 70 мкмоль/л. Такое состояние не несет непосредственной угрозы организму, поскольку не вызывает токсического поражения органов. Человек способен долго жить с незначительным превышением, однако обязательным является определение причины повышения. |
| Выраженное повышение показателей нормы билирубина | В таком состоянии концентрация билирубина находится в пределах от 150 до 170 мкмоль/л. Это состояние несет некритическую опасность для организма. Длительное существование с данным уровнем гипербилирубинемии вызывает билирубиновую интоксикацию, которую необходимо ликвидировать в самые краткие сроки. |
| Тяжелая гипербилирубинемия | Означает состояние, когда показатель билирубина завышен до уровня в 300 мкмоль/л. В таком состоянии существует непосредственная угроза жизни человека, вызванная выраженной интоксикацией и нарушением функционирования органов. |
| Крайне тяжелая степень гипербилирубинемии | В таком состоянии показатели превышают концентрацию в 300 мкмоль/л и являются критическими для жизни человека. Если не устранить причину повышения за несколько дней, больной погибнет. |
Симптоматика повышения гипербилирубинемии
При повышенном билирубине могут наблюдаться следующие проявления:
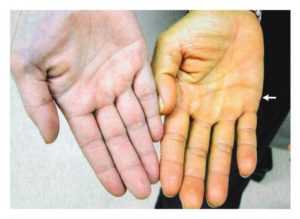
- Желтушностью склер глаз и кожи. Она проявляется, когда концентрация вещества превышает 50 мкмоль/л. Интенсивность и характер проявления определяются степенью повышения концентрации вещества и причинами патологии,
- Общая слабость,
- Горечь во рту,
- Зуд кожи,
- Белый цвет кала,
- Потемнение мочи,
- Нарушение интеллектуальных способностей и памяти,
- Увеличение размеров печени и ощущение тяжести в области правого подреберья.
Как действует билирубин
Причины повышения уровня билирубина
Основные заболевания, которые могут повысить уровень билирубина:
| Фракция билирубина | Основные причины повышения билирубина |
| Преимущественное повышение уровня непрямого билирубина вследствие избыточного разрушения клеток эритроцитов. | Гемолитическая желтуха |
| Гемолитическая анемия, | |
| Инфекционные болезни (например, малярия), | |
| Гиперспленизм и спленомегалия, | |
| Интоксикации внутреннего и внешнего происхождения, | |
| Несовместимость групп перелитой крови, | |
| Гемолиз и резус-конфликт у новорожденных. | |
| Преимущественное повышение уровня прямого билирубина вследствие нарушения функции оттока желчи. | Обтурационная желтуха |
| Атрезия системы оттока желчи, | |
| Холедохолитиаз и наличие камней в желчных протоках, | |
| Синдром Мириззи, | |
| Холангит, | |
| Рак желчного пузыря и желчевыводящих путей, | |
| Рак поджелудочной железы, | |
| Хронический панкреатит, | |
| Болезнь Кароли. | |
| Повышение уровня общего билирубина при равномерном распределении фракций. Характерно для патологий печени. | Паренхиматозная желтуха |
| Поражение печени, вызванное инфекционными заболеваниями любой локализации с сепсисом, | |
| Токсический и вирусный гепатит, | |
| Злокачественный рак печени с метастазами, | |
| Цирроз печени, | |
| Жировой гепатоз, | |
| Генетические нарушения ферментов, осуществляющих билирубиновый обмен (синдромы Дабина-Джонса, Жильбера, Ротора), | |
| Синдром Бадда-Киари, | |
| Пилефлебит. |
Как лечить гипербилирубинемию
Повышение уровня билирубина – не отдельное патологическое состояние, требующее специфического лечения.
Этот феномен нужно рассматривать только в качестве признака целого ряда болезней. И необходимо правильно определить то заболевание, которое вызвало изменения в результатах анализа, поскольку без его лечения нельзя нормализовать билирубин.
Существует лишь одно состояние, когда незначительная гипербилирубинемия может корректироваться посредством специальной диеты или другими способами – это генетические нарушения ферментов обмена билирубина в печени. В остальных случаях не имеет смыслы воздействовать непосредственно на билирубин, необходимо как можно раньше пройти обследование на выявление заболевания, поскольку может потребоваться сложное лечение и даже сложная операция.
Для уменьшения токсического воздействия билирубина используют методы детоксикации (среди которых введение растворов глюкозы, гемодеза, белка).
Диагностическая значимость высокого показателя уровня билирубина максимально увеличивается ранним определением и правильной оценкой отклонения от нормы.
Причины снижения уровня билирубина
Понижение уровня билирубина наблюдается довольно редко. Обычно причиной этому становится ишемическое повреждение сердца. Однако это не специфический признак, и он не применяется в диагностике заболевания.
Также снижение концентрации билирубина может возникать в результате приема некоторых лекарств (Аскорбиновая кислота, Фенобарбитал, Теофиллин).
Часто пониженный уровень вещества фиксируется в результате ошибочных результатов анализа, так что в подобных случаях желательно провести повторное исследование.
Итоги
Билирубин образуется из разрушенных эритроцитов посредством переработки гемоглобина. Содержание билирубина – один из показателей работы обмена веществ, печени и селезенки.
Видео здоровье печени: тест на билирубин
Загрузка…
Источник: KardioBit.ru
Читайте также
из вены, на билирубин, причины, к чему приводит
Анализ крови считают стандартным рутинным исследованием, каковые приходится часто проводить любому человеку. Анализ дозволяет изучить главные составляющие крови, соотношение форменных элементов крови, а также присутствие возбудителей инфекционных болезней. Чтобы получить достоверные результаты, к сдаче крови необходимо должным образом подготовиться: не употреблять в день перед забором крови спиртное и жирную пищу. Если эти требования выполнены не будут, гемолиз при заборе крови из вены весьма вероятен. Сдавать кровь из вены и пальца надо натощак, утром, чтобы после процедуры побыстрее поесть.
Но, даже при соблюдении всех требований, полученная кровь бывает непригодна для проведения анализа. Чаще всего, причиной порчи биологического материала, является гемолиз крови. Рассмотрим причины гемолиза при сдаче анализа.
Правила взятия крови
Человек, собирающийся сдавать кровь на анализ из вены или пальца, обязан поинтересоваться, как сделать это правильно.
Нужно убедиться, что для выполнения некоторых анализов, требуется получение крови не из пальца, а из вены по ряду причин:
- Часть кровяных телец при взятии из пальца, деградирует, образуются микроскопические сгустки, затрудняющие анализ. Чтобы избежать повторного взятия крови, рекомендуют отбирать материал из вены;
- Для забора крови из вены используют соответствующие международным стандартам безопасные одноразовые вакуумные системы;
- Некоторые анализы невозможно провести в крови, взятой из пальца;
- Процесс забора крови из вены длится несколько секунд. Он безопасен, безболезнен, что важно при взятии проб от маленьких детей;
- К процедуре взятия крови из вены допускаются медицинские работники высокой квалификации.
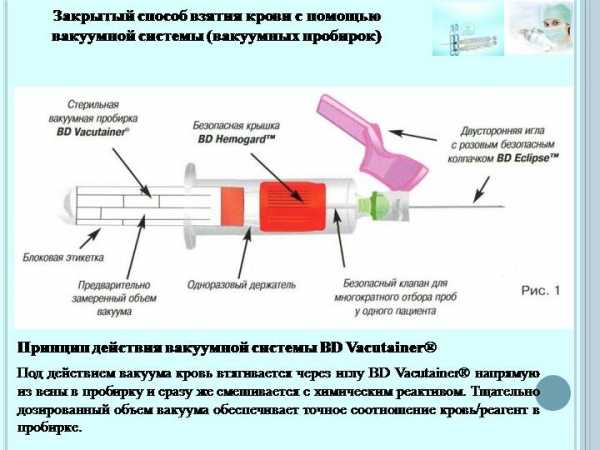 Правила взятия крови
Правила взятия кровиПричины свертывания
Гемолиз — это разрушение эритроцитов в крови, с освобождением гемоглобина. Гемолиз бывает физиологический (нормальный) и патологический. Физиологический гемолиз происходит по окончании жизни эритроцита, продолжающейся четыре месяца. При патологическом гемолизе, эритроциты в крови погибают раньше положенного срока. Для предотвращения свертывания, отбираемую для анализов кровь стабилизируют консервантами.
Причины гемолиза при заборе крови из пальца и вены целиком лежат на неквалифицированных действиях медицинского персонале. Либо нарушены правила взятия пробы крови на анализ, либо не соблюдены условия сохранения биологического материала.
Кровь при гемолизе может свернуться сразу после её взятия, или через непродолжительное время, и, анализ придётся пересдавать. Частные клиники, в платные услуги которых входит проведение анализа крови, возвращают деньги, если анализ провести не удалось.
Гемолиз при заборе крови из вены происходит как по вине пациента, так и при неквалифицированных действиях персонала.
Вина пациента сводится к нарушению подготовки к сдаче крови: приём в пищу жирных продуктов непосредственно, в день забора крови, или, за сутки до него. Жиры эмульгируют кровь, вызывают изменение её коллоидных свойств. Эритроциты не могут жить в такой крови и погибают.
Гемолиз при заборе крови приводит к невозможности выполнения анализов и необходимости повторения процедуры получения биоматериала для анализов. Так, в ряде случаев необходимо провести анализ на содержание в крови билирубина. Это вещество синтезируется из гемоглобина, освободившегося при распаде эритроцитов, то есть, гемолизе. Поэтому, гемолиз при заборе крови на билирубин делает материал непригодным для анализа: количество билирубина получится заведомо завышенным.
 Результаты ошибок взятия крови
Результаты ошибок взятия кровиВина медицинского персонала состоит в следующем:
- Грязная пробирка. На стенках сосуда остались следы материалов предыдущего анализа. Хорошо, если гемолиз произошёл сразу. В противном случае возможно получение искажённых результатов исследования;
- В пробирку не залили консервант, или приготовили раствор не соответствующей концентрации;
- Высокая скорость отбора крови. Вакуум, вызванный быстрым заполнением шприца, приводит к мгновенному разрушению эритроцитов;
- Несоблюдение правил асептики. При переливании биологического материала из пробирки в пробирку, деятельность микроорганизмов может вызвать гемолиз;
- Несоблюдение правил транспортировки. Ситуации, при которых кровь отбирают в одном месте, а исследуют в другом, довольно привычны. Если не соблюдены правила упаковки пробирок с кровью, и они подвергаются встряхиванию или вибрации, негативно влияющим на клетки крови;
- Нарушение правил хранения. Нахождение пробирок с кровью в вибрирующем холодильнике способствует развитию причины гемолиза. Разрушающие действия прямых солнечных лучей и повышенных температур, либо замораживание также способствуют развитию причин гемолиза крови.
Как избежать
При отборе крови на анализ от пациента зависит немного. Главное выбрать клинику, обладающую надёжной репутацией. В случае гемолиза пробы, её можно сдать повторно. Но, мало кому будет приятно терять время, а в некоторых ситуациях и деньги, из-за некачественного оказания услуги. Ещё хуже, если произошёл гемолиз при заборе крови у грудничка, ребенка. Сама процедура анализа, особенно, из вены, вызывает у детей испуг. Родителям будет неприятно наблюдать за страданиями малыша, которому по нескольку раз прокалывают вены.
Для недопущения такой ситуации, необходимо проявить интерес к условиям работы медицинского персонала. Следует поинтересоваться, где и когда будет проводиться анализ, как будет транспортироваться и в каких условиях храниться.
Чтобы избежать гемолиза пробы отбираемой крови, а также затрат личного времени и средств на повторный анализ, лучше всего, отнестись к процедуре серьёзно и позаботиться о стерильности инструментов. Неплохо иметь при себе шприц, стерильные перчатки и пробирку. Нелишне лично проконтролировать добавление консерванта в пробирку.
Прежде, чем выбрать частную клинику для проведения анализа крови, необходимо ознакомиться с отзывами о её работе. Частые жалобы пациентов о свёртывании крови при отборе на анализ в той или иной лаборатории, говорит о том, что лучше обратиться в другое учреждение.
Недобросовестное руководство медицинского учреждения может специально назначать повторные процедуры в надежде повторно получить за них деньги. В этих случаях надо требовать возврата средств и обратиться в другую лабораторию.
Что такое гемолиз крови и почему он возникает?
- Подписаться
- Лента публикаций
- Последние публикации
- Лучшие публикации
- за все время
- за полгода
- за месяц
- Категории
- Болезни: симптомы и лечение
- Вредные привычки
- Женское здоровье
- Здоровое питание
- Народная медицина
- Очищение организма
- Профилактика заболеваний
- Секреты долголетия
- Философия жизни
- Фитнес и похудение
это что? Гемолиз крови, частичный гемолиз
Разрушение оболочки эритроцитов крови и выведение гемоглобина в плазму называется гемолизом. Этот процесс происходит из-за действия особого вещества haemolysin (гемолизина). Оболочки эритроцитов могут начать разрушаться из-за бакериальных токсинов или вырабатываемых антител. В настоящее время медики выделяют несколько разновидностей этого процесса. Они классифицируются в зависимости от способа образования, от места, в котором он проходит, от причин, которые могут его вызвать.
Зная, что гемолиз – это разрушение эритроцитов, при котором из них высвобождается гемоглобин, многие не понимают, из-за чего это может происходить.
Факторы, которые приводят к разрушению оболочек эритроцитов
Чтобы разобраться с самим процессом, необходимо выяснить, из-за чего может начаться разрушение красных телец крови. В зависимости от механизма возникновения, различают следующие виды гемолиза.
 1. Естественный. Этот процесс проходит постоянно в организме, он начинается при завершении обычного жизненного цикла каждого из эритроцитов, которые живут около 100-130 дней.
1. Естественный. Этот процесс проходит постоянно в организме, он начинается при завершении обычного жизненного цикла каждого из эритроцитов, которые живут около 100-130 дней.2. Химический. Он возникает в том случае, если красные кровяные тельца подвергнутся воздействию веществ, которые могут растворить липиды мембраны. К ним относят различные щелочи, спирты, эфиры, хлороформ. Например, гемолиз будет ярко выраженным, если человек отравится значительной дозой уксусной кислоты.
3. Биологический. Оболочки эритроцитов начинают разрушаться из-за воздействия гемолитических ядов, например, в результате укусов насекомых или змей. Также биологический гемолиз возникает из-за переливания несовместимой крови.
4. Температурный. При замораживании крови в эритроцитах образуются кристаллы льда. После ее размораживания они разрывают оболочку.
5. Механический. При встряхивании емкости с кровью или при ее перекачке аппаратом, который искусственно поддерживает кровообращение, эритроциты повреждаются.
6. Осмотический. Если красные тельца попадут в среду, где осмотическое давление будет ниже, чем в крови, то они могут лопнуть. Это их свойство используют для диагностики анемии или заболеваний печени.
Причины гемолиза
Чтобы понять, что и в каких случаях происходит с эритроцитами, необходимо полностью разобраться с таким понятием, как гемолиз. Это разрушение оболочки кровяных телец может происходить внутри клеток или сосудов. Обычно эти виды гемолиза вызываются различными заболеваниями. Но также оболочки эритроцитов могут быть разрушены искусственным путем в процессе лабораторных исследований.
 Если речь идет о внутрисосудистом гемолизе, то оболочки красных тельц в этом случае повреждаются в процессе циркуляции крови. Это происходит при следующих заболеваниях:
Если речь идет о внутрисосудистом гемолизе, то оболочки красных тельц в этом случае повреждаются в процессе циркуляции крови. Это происходит при следующих заболеваниях:- гемолитическая анемия, в том числе и аутоиммунная;
- пароксизмальная ночная гемоглобинурия;
- пароксизмальная холодовая агглютининовая болезнь.
Также внтутрисосудистый гемолиз может свидетельствовать об отравлении гемолитическими ядами.
Разрушение эритроцитов внутри клеток происходит в печени, селезенке или костном мозге. Оно наблюдается при таких проблемах со здоровьем, как наследственный микросфероцитоз, аутоиммунная анемия и талассемия. Зная о причинах, которые приводят к разрушению оболочек эритроцитов, становится понятно, что гемолиз – это опасно. Кстати, именно эти внутриклеточные процессы нередко сопровождаются увеличением размеров селезенки и печени.
Симптомы гемолиза
 Если в организме человека начали сверх нормы разрушаться эритроциты, то заметить их можно только при остром течении заболевания. Самыми распространенными признаками бесконтрольного разрушения эритроцитов являются такие: желтушность кожных покровов или их бледность, понижение давления, учащенный пульс. К признакам также относят ломкость ногтей и волос.
Если в организме человека начали сверх нормы разрушаться эритроциты, то заметить их можно только при остром течении заболевания. Самыми распространенными признаками бесконтрольного разрушения эритроцитов являются такие: желтушность кожных покровов или их бледность, понижение давления, учащенный пульс. К признакам также относят ломкость ногтей и волос.Но достаточно часто многие даже не подозревают о том, что у них гемолиз крови. Что это такое, они могут узнать совершенно случайно, пройдя медицинское обследование. А вот при остром течении часто наблюдаются тошнота, головокружение, утомляемость, слабость и даже повышение температуры.
Гемолиз может стать причиной развития анемии, которая в свою очередь опасна тем, что может вызвать повышенное тромбообразование или привести к развитию желчнокаменной болезни.
Есть ли повод для паники?
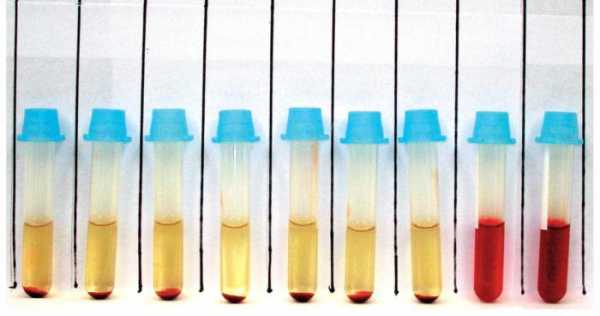
Бывают случаи, когда пациенты лабораторий вынуждены пересдавать анализы из-за того, что произошел гемолиз эритроцитов. Многие начинают искать у себя признаки опасных болезней, токсических поражений или просто отравлений. Но в большинстве случаев нет повода для беспокойства, ведь оболочки эритроцитов могут разрушиться из-за механических факторов. Например, часто кровяные тельца могут повредиться в процессе переливания крови в пробирку, если используется слишком тонкая игла или медсестра достаточно быстро продавливает кровь. Эритроциты бьются о стенки пробирки и лопаются. В результате плазма окрашивается в розовый цвет, и отделить ее на центрифуге становится просто невозможно.
В таких случаях говорят, что произошел частичный гемолиз. Это не болезнь, а результат неправильного забора крови, ее хранения, транспортировки или обработки. Для проведения достоверного анализа необходимо другая порция крови. Пациенту в таком случае перед пересдачей анализа советуют выпить чистой воды.
Острый гемолиз
Но если причина распада эритроцитов – не в ошибке медсестры, то речь идет о достаточно серьезных проблемах. Чаще всего острый гемолиз возникает при переливании крови, когда встречаются несовместимые эритроциты. В результате это приводит к активации системы комплемента, свертывания и гуморального иммунитета.
 Выявить его несложно, ведь в таком случае гемолиз – это серьезная проблема, которая дает четкую клиническую картину. Если пациент в сознании, то он будет жаловаться на боль в груди, пояснице, животе, возбуждение, чувство жара, тахикардию. Давление у него будет пониженным. Если гемолиз начался во время операции, проводимой под общим наркозом, то признаками станет кровоточивость раны, а при наличии мочевого катетера – в нем появится моча темного красного или даже черного цвета.
Выявить его несложно, ведь в таком случае гемолиз – это серьезная проблема, которая дает четкую клиническую картину. Если пациент в сознании, то он будет жаловаться на боль в груди, пояснице, животе, возбуждение, чувство жара, тахикардию. Давление у него будет пониженным. Если гемолиз начался во время операции, проводимой под общим наркозом, то признаками станет кровоточивость раны, а при наличии мочевого катетера – в нем появится моча темного красного или даже черного цвета.Лабораторные исследования
Для подтверждения диагноза берутся анализы. Если у пациента гемолиз, то по результатам исследования крови будут выявлены тромбоцитопения, гемоглобинемия, билирубинемия, снижения антикоагулянтного потенциала и фибринолиза. В моче же у такого пациента будет повышен уровень креатина, будет наблюдаться гемоглобинурия, гиперкалиемия, снижение количества мочи вплоть до полного ее отсутствия.
При подтверждении того, что кровяные тельца бесконтрольно разрушаются, должно быть назначена соответствующая терапия.
Лечение
 Остановить гемолиз современной медицине вполне под силу. Если он был вызван переливанием крови, то лечебные мероприятия должны быть направлены на прекращение инфузии враждебных эритроцитов. Кроме того, важно своевременно начать переливание специальных растворов, которые могут предупредить развитие гиповолемии, гипоперфузии почек. Также проводится плазмаферез, который направлен на удаление из циркулирующей крови свободного гемоглобина. Для этого в большинстве случаев вводят средство «Гепарин» внутривенно с помощью инфузомата. Помогает справиться с острым гемолизом и препарат «Преднизолон». Все назначения делаются с учетом состояния пациента, также важно знать, как давно у него начался гемолиз. Это помогает врачам определиться с тактикой лечения, ведь в некоторых случаях необходимо проводить экстренный гемодиализ. Например, он необходим, если было установлено, что у пациента острая почечная недостаточность.
Остановить гемолиз современной медицине вполне под силу. Если он был вызван переливанием крови, то лечебные мероприятия должны быть направлены на прекращение инфузии враждебных эритроцитов. Кроме того, важно своевременно начать переливание специальных растворов, которые могут предупредить развитие гиповолемии, гипоперфузии почек. Также проводится плазмаферез, который направлен на удаление из циркулирующей крови свободного гемоглобина. Для этого в большинстве случаев вводят средство «Гепарин» внутривенно с помощью инфузомата. Помогает справиться с острым гемолизом и препарат «Преднизолон». Все назначения делаются с учетом состояния пациента, также важно знать, как давно у него начался гемолиз. Это помогает врачам определиться с тактикой лечения, ведь в некоторых случаях необходимо проводить экстренный гемодиализ. Например, он необходим, если было установлено, что у пациента острая почечная недостаточность.Лекарства как причина гемолиза
При употреблении некоторых медикаментов эритроциты также могут разрушаться. К средствам, вызывающим гемолиз крови, относят несколько групп препаратов.
- Анальгетики: «Амидопирин», «Ацетилсалициловая кислота», «Антипирин».
- Диуретики: «Фонурит», «Диакарб».
- Нитрофураны: «Фурадонин», «Фуразолин».
- Сульфаниламиды: «Сульфален», «Салазосульфапиридин», «Салазопиридазин», «Сульфапиридазин».
- Гипогликемизирующие препараты: «Толбутамид», «Хлорпропамид».
- Противотуберкулезные средства: «Изониазид», «ПАСК».
- Антималярийные лекарства: «Хинин», «Акрихин», «Примахин».
При использовании этих препаратов может наблюдаться гемолиз эритроцитов. Это не свидетельствует о каких-то проблемах, он возникает как реакция на лечение.
классификация и причины разрушения эритроцитов, характерные симптомы и способы диагностики, методы терапии и профилактика
Что такое гемолиз крови и почему он возникает?
Несмотря ни на что, болеть никому не хочется, будь то обычная простуда, или более серьезные проблемы со здоровьем. К сожалению, никто нас не спрашивает, и не предупреждает о появлении того, или другого заболевания, не исключение ― гемолиз крови.
С одной стороны он является жизненно необходимым физиологическим процессом, но это только тогда, когда эритроциты, как полагается, живут 120-130 дней, затем гибнут своей смертью. Иногда происходит не так, как бы нам этого хотелось, и мы сталкиваемся с очередной проблемой.
Гемолиз ― (разрушение или распад), в результате данного процесса происходит разрушение эритроцитов крови (красных кровяных телец), что обусловливает попадание гемоглобина в окружающую среду. В естественных и нормальных условиях продолжительность жизни кровяного тельца внутри сосудов составляет 125 суток, а потом наступает «смерть» ― гемолиз (свертывание крови).
Виды гемолиза
- Внутрисосудистый ― происходит разрушение эритроцитов, которые находятся в циркулирующей крови. Если в плазме крови находится очень много свободного гемоглобина, а в мочи повышенное содержание гемосидерина, то это является главными признаками внутрисосудистого гемолиза.
- Внутриклеточный гемолиз ― происходит в селезенке, костном мозге, печени, иными словами в клетках систем фагоцитирующих макрофагов. Данный вид патологического гемолиза передается через наследственность, и обычно сопровождается увеличением печени и селезенки.
На сегодняшний день известно огромное количество причин преждевременного гемолиза эритроцитов в кровяном русле. Иногда они способны поражать своим происхождением.
- Паразиты, например ― малярийный плазмодий.
- Отравление инфекционными агентами (токсоплазмоз, вирусные гепатиты В и С, гемолитический стрептококк…).
- Разнообразные яды и сильные токсические вещества (уксусная эссенция, бензин, соединения мышьяка и свинца).
- Ревматические болезни.
- Передозировка или хроническое употребление некоторых лекарственных препаратов.
- Бактериальные токсины, стрептококковый или брюшной тиф
Билирубин — Википедия
| Билирубин | |
|---|---|
| ( {{{картинка}}}) ( ({{{картинка3D}}}) | |
| Хим. формула | C33H36N4O6 |
| Состояние | твёрдое |
| Молярная масса | 584,68 г/моль |
| Температура | |
| • плавления | 192 °C |
| Рег. номер CAS | 635-65-4 |
| PubChem | 5280352 |
| Рег. номер EINECS | 211-239-7 |
| SMILES | |
| InChI | 1S/C33h46N4O6/c1-7-20-19(6)32(42)37-27(20)14-25-18(5)23(10-12-31(40)41)29(35-25)15-28-22(9-11-30(38)39)17(4)24(34-28)13-26-16(3)21(8-2)33(43)36-26/h7-8,13-14,34-35H,1-2,9-12,15h3,3-6h4,(H,36,43)(H,37,42)(H,38,39)(H,40,41)/b26-13-,27-14- |
| ChEBI | 16990 |
| ChemSpider | 4444055 |
| Приведены данные для стандартных условий (25 °C, 100 кПа), если не указано иное. | |
| Медиафайлы на Викискладе | |
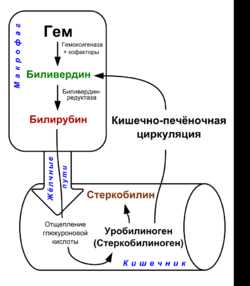
Билируби́н (от лат. bilis — жёлчь и лат. ruber — красный) — жёлчный пигмент, один из главных компонентов жёлчи в организме человека и животных. Образуется в норме как результат расщепления белков, содержащих гем: гемоглобина, миоглобина и цитохрома. Распад гемоглобина происходит в клетках ретикуломакрофагальной системы костного мозга, селезёнки, лимфатических узлов и печени, откуда конечные продукты попадают в жёлчь и выводятся из организма.[1]
В крови билирубин содержится в небольших количествах в виде двух фракций: свободной и связанной. Повышение билирубина может говорить как об избыточном разрушении эритроцитов (гемолитическая желтуха и пр.), так и о нарушенном выведении билирубина из организма, например при печёночной желтухе, закупорке жёлчных протоков и прочем. Показатели общего, свободного (непрямого) и связанного (прямого) билирубина используются для более точной диагностики.
Чистый билирубин представляет собой коричневые ромбические кристаллы.[2] Нерастворим в воде, трудно растворим в диэтиловом эфире, глицерине, в этаноле. Растворим в бензоле, хлороформе, хлорбензоле и разведённых растворах щёлочей. Билирубин поглощает синий свет с длиной волны 450—460 нм, химически трансформируясь в водорастворимую форму — люмирубин.
Билирубин образуется под действием фермента биливердинредуктазы из биливердина, зелёного пигмента, который также является продуктом распада гема. Будучи оксидирован, билирубин может превращаться обратно в биливердин. Этот цикл реакций стал причиной гипотезы, что билирубин является главным клеточным антиоксидантом.[3][4][5]
Около 96 % билирубина в крови человека представлено неполярным нерастворимым непрямым билирубином, образующим комплексы с альбумином. Оставшиеся 4 % билирубина связываются с различными полярными молекулами, в основном — с глюкуроновой кислотой. При этом образуется прямой билирубин, который растворим в воде, фильтруется почками и выделяется с мочой. Уровень прямого билирубина в сыворотке крови при исследовании стандартными методами часто оказывается завышенным и составляет 1,7—8,5 мкмоль/л (0,1—0,5 мг%). Билирубин в неконъюгированной форме токсичен. Гидрофобный, липофильный неконъюгированный билирубин, легко растворяясь в липидах мембран клеток и проникая вследствие этого в митохондрии, разобщает в них дыхание и окислительное фосфорилирование, нарушает синтез белка, поток ионов калия через мембрану клетки и органелл. Это отрицательно сказывается на состоянии нервной системы, вызывая у больных ряд характерных неврологических симптомов. Он может проникать через гемато-энцефалический барьер, когда его концентрация в плазме крови превысит уровень насыщения высокоаффинных участков альбумина (20 — 25 мг/100 мл). Это приводит к гипербилирубинемической токсической энцефалопатии (действие на клетки базальных ядер головного мозга).
Химическое превращение гемоглобина в билирубин ретикулоэндотелиальными клетками можно наблюдать in vivo на «цветении» кровоподтёков (подкожных кровоизлияний): первоначально кровоподтёк имеет багровый или багрово-синюшный оттенок гема (иногда приобретает насыщенно синий цвет), который держится в течение 1—4 суток. Спустя 4—8 дней в кровоподтёке образуется пигменты зелёного цвета — вердоглобин и биливердин. Смешанные оттенки сохраняются до 9—12 суток, а на 12—16-й день кровоподтёк выглядит жёлтовато-серым, что обусловлено образованием билирубина.
Дальнейший метаболизм билирубина в основном происходит в печени. Он складывается из трёх процессов:
- Поглощение билирубина паренхимальными клетками печени;
- Конъюгация билирубина в гладком эндоплазматическом ретикулуме;
- Секреция билирубина из эндоплазматического ретикулума в жёлчь.
При некоторых патологических состояниях человека (напр. массивном гемолизе эритроцитов при малярии, обтурации жёлчных протоков и других) концентрация билирубина в крови, а затем и в моче, повышается, что вызывает желтуху, а моча окрашивается в характерный тёмный цвет конъюгированной (растворимой) формой билирубина (симптом «моча цвета пива»).
 Метаболизм гема
Метаболизм гема Несвязанный (непрямой) билирубин[править | править код]
Несвязанный (непрямой) билирубин является жёлчным пигментом, образуемым в момент распада гемоглобина и разрушения эритроцитов. В отличие от связанного (прямого) билирубина — этот пигмент не растворяется в воде и достаточно токсичен за счёт возможности легко проникать в клетки и нарушать их жизнедеятельность[6].
Эритроциты (красные кровяные тельца) образуются в красном костном мозге. После повреждения или достигнув старости, они подвергаются разрушению макрофагами в ретикуло-эндотелиальной системе (в частности, в красной пульпе селезёнки). Из эритроцитов освобождается гемоглобин, который затем распадается на молекулу гема и глобиновые цепи, далее расщепляющиеся на аминокислоты. Под действием ферментов гем превращается в непрямой билирубин. Из-за внутримолекулярных водородных связей, непрямой билирубин нерастворим в воде. При этом он растворим в липидах и легко проникает в клеточные мембраны, нарушая метаболические процессы в клетках, что определяет его токсичность. Связываясь с альбуминами крови, непрямой билирубин транспортируется в печень.
Связанный (прямой) билирубин[править | править код]
Прямой (связанный) билирубин — это малотоксичная и растворимая в воде фракция общего билирубина крови, который образуется в печени. Синтезируясь в печени, большая часть этой фракции билирубина крови поступает далее в тонкую кишку[7].
Под действием фермента глюкуронилтрансферазы в печени билирубин соединяется с глюкуроновой кислотой (образует глюкуронид билирубина), благодаря чему становится водорастворимым. После этого билирубин экскретируется в составе жёлчи и поступает в тонкую кишку. От него отщепляется глюкуроновая кислота, и далее он восстанавливается до уробилиногена. В тонкой кишке часть уробилиногена вместе с другими жёлчными компонентами повторно всасывается и по воротной вене поступает в печень (см. Кишечно-печёночная циркуляция жёлчных кислот). Остальной уробилиноген из тонкой кишки поступает в толстую кишку, где восстанавливается кишечной микрофлорой до стеркобилиногена. В нижних отделах толстой кишки стеркобилиноген окисляется до стеркобилина и выводится с калом.[8]Стеркобилин придаёт калу характерную коричневую окраску.[9] Небольшое количество (около 5 %) стеркобилиногена всасывается в кровь и после выводится с мочой.
Содержание билирубина в сыворотке крови определяется методом Ван ден Берга. Продуктом реакции диазореактива Эрлиха и билирубина является азобилирубин, который при положительной реакции проявляется интенсивным розовым окрашиванием. Оценку дают колориметрически.
Для определения билирубина в моче используют пробу Гаррисона — качественную реакцию, в основе которой лежит окисление билирубина до биливердина при его взаимодействии с реактивом Фуше (трихлоруксусной кислотой с хлорным железом в определённой пропорции). К моче добавляют хлористый барий, фильтруют и к осадку на фильтре добавляют несколько капель реактива Фуше. О присутствии билирубина свидетельствует появление синего или зелёного окрашивания. Проба Гаррисона является одной из самых чувствительных качественных реакций на билирубин (чувствительность 0,5—1,7 мг/100 мл), она была принята в СССР в качестве унифицированной. Поскольку в норме билирубин в моче практически отсутствует, положительная проба Гаррисона свидетельствует о наличии гепатобилиарной патологии.[10][11]
Технология количественного определения фракций билирубина у новорождённых (Vitros BuBc). Для проведения теста используется сухой аналитический элемент многослойного разделения на полиэстеровой подложке. Показанием к применению является гипербилирубинемия (желтуха) новорождённых (физиологическая, конъюгационная, ГБН, гепатит). Этим методом можно достоверно оценить концентрации фракций билирубина у новорождённых из 70 мкл образца (в том числе капиллярная кровь) в течение 10 минут.
-
Глюкуронид билирубина
-
Стеркобилиноген
- ↑ Под ред.В.В.Серова, М.А.Пальцева. Патологическая анатомия. Курс лекций. — М: Медицина, 1998. — С. 59. — 640 с. — ISBN 5-225-02779-2.
- ↑ «Справочник химика». — М:«Химия», 1964. — С. 534—535.
- ↑ Baranano, D. E.; Rao, M.; Ferris, C. D.; Snyder, S. H. Biliverdin reductase: A major physiologic cytoprotectant (англ.) // Proceedings of the National Academy of Sciences of the United States of America : journal. — 2002. — Vol. 99, no. 25. — P. 16093—16098. — doi:10.1073/pnas.252626999. — Bibcode: 2002PNAS...9916093B. — PMID 12456881.
- ↑ Sedlak, T. W.; Saleh, M.; Higginson, D. S.; Paul, B. D.; Juluri, K. R.; Snyder, S. H. Bilirubin and glutathione have complementary antioxidant and cytoprotective roles (англ.) // Proceedings of the National Academy of Sciences of the United States of America : journal. — 2009. — Vol. 106, no. 13. — P. 5171—5176. — doi:10.1073/pnas.0813132106. — Bibcode: 2009pnas..106.5171s. — PMID 19286972.
- ↑ Liu, Y; Li, P; Lu, J; Xiong, W; Oger, J; Tetzlaff, W; Cynader, M. Bilirubin possesses powerful immunomodulatory activity and suppresses experimental autoimmune encephalomyelitis (англ.) // Journal of Immunology (англ.)русск. : journal. — 2008. — Vol. 181, no. 3. — P. 1887—1897. — doi:10.4049/jimmunol.181.3.1887. — PMID 18641326.
- ↑ Несвязанный (непрямой) билирубин, кровь (неопр.).
- ↑ Билирубин прямой (несвязанный), кровь (неопр.).
- ↑ Березов Т.Т., Коровкин Б.Ф. Биологическая химия: Учебник (неопр.). — Москва, РФ: Медицина, 2004. — С. 704. — ISBN 5-225-04685-1.
- ↑ Kuntz, Erwin. Hepatology: Textbook and Atlas (неопр.). — Germany: Springer, 2008. — С. 38. — ISBN 978-3-540-76838-8.
- ↑ Комаров Ф.И., Коровкин Б.Ф. «Биохимические исследования в клинике». — Л., 1981. — С. 218.
- ↑ Тодоров И. «Клинические лабораторные исследования в педиатрии». — София, 1968.
Увеличение образования билирубина при гемолизе
Увеличение образования билирубина при гемолизе
При заболеваниях, сопровождающихся гемолизом (чаще всего - при гемолитических анемиях ), скорость образования билирубина повышается. Печень не успевает его удалять, и возникает желтуха с непрямой гипербилирубинемией и небольшим повышением прямого билирубина . При выраженной анемии или других патологических факторах ( лихорадке , сепсисе , гипоксемии , шоке ) печеночная элиминация билирубина снижается, и желтуха усиливается.
В отсутствие признаков поражения печени желтуха , ретикулоцитоз , сокращение времени жизни эритроцитов, повышение содержания уробилиногена в кале указывают на гемолиз и повышенное образование билирубина. При некоторых заболеваниях (например, циррозе печени , опухолях и сепсисе ) одновременно развиваются и гемолиз, и поражение печени. В большинстве случаев при неосложненном гемолизе общий билирубин редко превышает 51-68 мкмоль/л (3-4 мг%).
Гемолитическая желтуха наблюдается при инфарктах (например, инфаркте легкого ) или большом скоплении крови в тканях (например, при кровотечении из сосудов после катетеризации, разрыве аневризмы аорты). Артериальная гипотония и гипоксемия вызывают нарушение функции печени, значительное повышение уровня прямого билирубина и усиление желтухи (" Послеоперационная желтуха ").
Для взрослых людей непрямая гипербилирубинемия не представляет опасности, и на состояние больного в большей степени влияет собственно гемолиз. Однако у новорожденных и грудных детей повышение уровня непрямого билирубина выше 340 мкмоль/л (20 мг%) может привести к отложению билирубина в богатых липидами базальных ядрах и вызвать билирубиновую энцефалопатию (ядерную желтуху) .
Постоянно повышенная продукция билирубина ведет к образованию желчных камней , состоящих преимущественно из этого пигмента (пигментных камней). В таких случаях хронический гемолиз может сопровождаться различными осложнениями желчнокаменной болезни .
Что такое гемолиз крови - описание, причины возникновения и лечение :: SYL.ru
Что такое гемолиз? Это очень опасное явление, которое может случиться с любым человеком. При этом состоянии красные кровяные клетки разрушаются, и выделяется гемоглобин. Лабораторные исследования при таких состояниях выявляют гипергемоглобинемию.

Нормальное состояние
В нормальном состоянии гемоглобин человека находится внутри эритроцитов. Гемоглобином называется сложный белок, главной задачей которого является транспортировка кислорода к клеткам организма. Количественный состав эритроцитов в кровеносной системе человека постоянен. Когда происходит массивный гемолиз, количество эритроцитов резко падает, что приводит к анемии. Содержание гемоглобина в крови при этом не снижено.
Что такое гемолиз?
Это не самостоятельное заболевание, а скорее один из симптомов многих других недугов, например, вызванных инфекциями или таких, как гемолитическая анемия, гемолитическая анемия новорожденных детей и др.
Характерные особенности
Случаи распада клеток крови подразделяют на две большие группы в зависимости от его причин: физиологический распад и патологический. В случае патологического процесса основные факторы могут быть внутренними и внешними. Исходя из этого, выделяют такие виды гемолиза, как вне- и внутриклеточный. В последнем случае имеется в виду процесс разрушения эритроцитов в клетках костного мозга, селезенки и печени. Это состояние нередко сопровождается гепатоспленомегалией. Если же красные кровяные тельца разрушаются в самих кровеносных сосудах, то это будет внеклеточным типом заболевания. Именно эта форма становится причиной развития такого тяжелого недуга, как гемолитическая анемия.
Процесс развития гемолиза может быть очень разным: биологическим, осмотическим, температурным, естественным и механическим. Что касается осмотического и температурного типа, то они наблюдаемы в лабораторных условиях. Механизм развития гемолиза здесь зависит от осмотического давления, при котором красные кровяные тельца оказываются в гипотонической среде.
Биологический подтип
Часто в медпрактике встречается и биологический подтип. Как ни пугающе это звучит, но он связан с обычными переливаниями крови, когда в организм реципиента попадают несовместимые элементы. Также он имеет место при тяжелых формах вирусемии, бактериемии и при укусах ядовитых животных и насекомых. Токсины, присущие многим микроорганизмам, попадая в кровь, начинают разрушать эритроциты.
Внешние провоцирующие факторы
В норме гемолиз выглядит следующим образом.
Hemolysis index (HI), или индекс, – это специфический тест, который опирается в первую очередь на количественное содержание гемоглобина в общем анализе крови и визуальном изучении крови в пробирке. Результат становится видным для невооруженного глаза уже при концентрации свободного гемоглобина – 0,02 г/дл.
Стоит обратить внимание на соблюдение нормы количественного содержания эритроцитов: мужчины — 4,3—5,7 × 106/мкл, женщины — 3,9—5,3 × 106/мкл.
Отдельный акцент при гемолизе уделяют гематокриту — отношению суммарного объема всех эритроцитов к объему плазмы крови. В норме эти показатели должны находиться в пределах: у мужчин — 0,4—0,52; у женщин — 0,37—0,49. Гематокрит может и повышаться – при увеличении объема эритроцитов на начальной стадии распада, и понижаться, соответственно, при сморщивании или разрушении красных кровяных телец.
Самые распространенные факторы, провоцирующие недуг, - это отравление мышьяком, уксусной кислотой, попадание в кровь кадмия, ртути и других солей тяжелых металлов, ДВС-синдром, ожоги термические и химические, сепсис (острое заражение крови), инфекционные заболевания, переливание биологически несовместимых компонентов (например, крови другой группы или резус-фактора).
Иногда причиной гемолиза становится врожденная неполноценность эритроцитов. Аутоиммунные нарушения также могут спровоцировать данное заболевание. В этом случае антитела организма становятся враждебными к клеткам крови. Наиболее часто такое происходит при системной красной волчанке, остром лейкозе, миеломной болезни. Также эритроциты могут начать разрушаться после сделанной вакцины или инъекции какого-либо медицинского препарата.
Что такое гемолиз, не многие знают.
Симптомы гемолиза
Клинические проявления деструкции красных кровяных телец проявляются далеко не всегда. Чаще процесс протекает совершенно незаметно. Однако лабораторные анализы могут его выявить. Но при остром состоянии симптомы будут. Правда, это заболевание носит стремительный характер, поэтому немедленное медицинское вмешательство необходимо. Признаки его такие:
- изменение цвета кожных покровов;
- тошнота и рвота;
- выраженная или слабовыраженная боль в животе.
Также у больного могут наблюдаться судороги, неясное сознание, и всегда в этих случаях будет присутствовать анемический синдром. Это означает, что пациент испытывает слабость и недомогание, одышку, его кожные покровы бледны. При обследовании выявляется систолический шум в верхней части сердечной мышцы. Может быть увеличение размеров печени либо селезенки. Также меняется цвет мочи.
Существуют различные виды гемолиза.
Гемолитическая анемия
Как себя проявляет данная патология?
Результатом распада эритроцитов становится гемолитическая анемия. В этом состоянии эритроциты разрушаются с большой скоростью, выделяя при этом непрямую фракцию билирубина. Срок жизни красных кровяных телец сокращается, а время распада - уменьшается. Такие анемии могут быть как приобретенными, так и врожденными. При врожденной анемии факторами, запускающими патологический процесс, являются дефицит некоторых ферментов, аномалия мембран эритроцитов, нарушенный состав гемоглобина. А приобретенные анемии возникают чаще всего в результате воздействия антител, токсинов и ядов.
Такого рода анемиям всегда сопутствуют желтуха, гепатоспленомегалия и анемический синдром. А также ощущается высокая температура, боль в области желудка, слабость и головокружение, пожелтение кожных покровов, суставная боль, одышка и сердцебиение. А при токсических анемиях дополнительно оказываются поражены печень и почки. Аутоиммунная анемия сопровождается повышенной чувствительностью к холоду.
Гемолиз крови у новорожденных
Если у новорожденного имеется этот недуг, то он проявляется практически сразу же, в первые часы его жизни. Главной причиной гемолиза у новорожденных является несовместимость крови его и матери по резус-факторам. Для такого состояния характерны анемия, желтуха и отеки в тяжелой форме. В отличие от "желтушки новорожденных", желтуха младенцев с гемолизом эритроцитов способна иметь очень тяжелые последствия, вплоть до летального исхода. Желтый цвет кожи вызван высвобождением билирубина в плазме крови. При этом состояние ребенка все тяжелее, у него пропадает аппетит, появляются судороги конечностей и сильная слабость. Всему этому процессу сопутствуют выраженная кожная и подкожная отечность, увеличившиеся в размерах печень и селезенка, малокровие.
Легкая форма желтухи новорожденных, как правило, протекает без откровений. Методы и возможности современной медицины позволяют минимизировать вероятные осложнения, которыми может быть чревата желтуха, в том числе и отставание ребенка в развитии.
Какие существуют анализы на гемолиз?
Диагностика патологии
Обычно пациенты с гемолизом приходят к врачу, когда у них уже в серьезной степени проявились такие симптомы, как побледнение кожи, снижение количества выделяемых жидкостей, прежде всего мочи, слабость и прочие признаки малокровия. Моча в этой стадии заболевания обычно приобретает красный или коричневый цвет.

Врач интересуется у пациента, когда он впервые заметил один или несколько из данных симптомов, болел ли он раньше гемолизом эритроцитов, имеет ли родственников с патологиями гемоглобина. Затем выдает направления на следующие исследования: общий анализ крови, химический ее анализ, тест, определяющий наличие неполных эритроцитарных антител к резус-фактору (тест Кумбса). Может потребоваться КТ (для беременных) или ультразвуковое исследование живота либо почек.
Лабораторное исследование крови - главный анализ при определении гемолиза эритроцитов. О нем в итогах анализа крови укажут, прежде всего, повышение уровня билирубина, а также уробилина и стеркобилина. Если же речь идет о внутрисосудистом гемолизе, то на него будут указывать наличие гемоглобина в анализе мочи, гемосидеринурия и гемоглобинемия.
Лечение деструкции красных кровяных телец
Если был выявлен гемолиз крови при сдаче анализов, суть лечения будет состоять как в том, чтобы устранить его основные причины, так и в снятии неприятных, а порой и очень тяжелых симптомов. В качестве одного из способов терапии назначают препараты, угнетающие иммунитет (иммуносупрессоры), глюкокортикостероиды. Проводят и заместительную терапию - переливают эритроциты и иные составляющие крови. Самое эффективное лечение при падении уровня гемоглобина ниже критических пределов - это вливание в организм больного эритроцитарной массы. Если консервативные методы терапии не принесли результата, назначается операция по удалению селезенки.

Профилактика гемолиза
Чтобы избежать развития внутрисосудистого либо внутриклеточного гемолиза, необходимо пресечь фактор опасного влияния на организм токсических веществ. Витаминотерапия и физиотерапия тоже дадут дополнительную защиту, в особенности это актуально для тех, кто работает на вредном производстве или проживает в экологически неблагополучном районе.
Даже малейшее подозрение на симптомы, связанные с гемолитической анемией, должно быть поводом обращения к лечащему врачу. При характерных симптомах и затруднении в определении индекса гемолиза необходимо сделать все, чтобы помочь организму прийти в норму.
Состояние патологической деструкции эритроцитов крайне опасно для жизни и поэтому требует экстренного медицинского вмешательства и тщательного наблюдения за пациентом. К сожалению, начальные стадии этого процесса практически бессимптомны, поэтому постановка данного диагноза, как правило, происходит уже на серьезных стадиях заболевания, для которых характерно стремительное развитие.
Заключение
Главное, что поможет предупреждению развития анемии, - это здоровый образ жизни, отказ от вредных привычек, своевременная терапия иных заболеваний у человека.
Еще один совет касается пар, планирующих завести детей. В особенности, если у них разные резус-факторы. В этом случае необходима консультация с медиками.
Что такое гемолиз, теперь известно.
Гемолиз — Википедия
Материал из Википедии — свободной энциклопедии
Клетки крови с гемолизом (справа) и без него (слева и посередине)Гемо́лиз (от др.-греч. αἷμα «кровь» + λυσις «распад, разрушение») — разрушение эритроцитов крови с выделением в окружающую среду гемоглобина. Различают физиологический и патологический гемолиз. В норме физиологический гемолиз завершает жизненный цикл эритроцитов (120 суток) и происходит в организме человека и животных непрерывно. Патологический гемолиз происходит под влиянием гемолитических ядов, холода, некоторых лекарственных веществ (у чувствительных к ним людей) и других факторов; характерен для гемолитических анемий, некоторых ревматических болезней (СКВ, системная склеродермия, болезней почек, и тяжелого отравления инфекционными агентами (гемолитический стрептококк, малярия, токсоплазмоз, кандидоз, вирусные гепатиты B и С), а также для неблагоприятных побочных эффектов препаратов для их лечения (гематоксичные антибиотики, противовирусные цитостатики, иммунодепрессанты, антипаразитарные), связанных с их хроническим употреблением, или их передозировкой. По локализации процесса выделяют несколько типов гемолиза:
- Внутриклеточный
- Внутрисосудистый
Эритроциты в плазме крови представляют собой двояковогнутые диски — дискоциты. Под влиянием различных факторов их объём может увеличиваться. Объём дискоцита можно увеличить до сферической формы без изменения площади поверхности мембраны, дальнейшее увеличение объёма требует увеличения площади поверхности. Но клеточные мембраны почти не растяжимы, так что увеличение площади поверхности мембраны приводит к её разрыву с последующим выходом гемоглобина из клетки. Гемолитическая стойкость эритроцитов, таким образом, зависит от эластичности мембраны.
- Renz-Polster H, Krautzig S, Braun J: Basislehrbuch Innere Medizin. 3. Auflage 2005, ISBN 3-437-41052-0.
Гемолитическая желтуха - причины, симптомы, диагностика и лечение
Гемолитическая желтуха — это вариант надпеченочного желтушного синдрома, обусловленный гемолизом эритроцитов. Проявляется желтушностью и бледностью кожных покровов и слизистых, спленомегалией, потемнением мочи и кала, гемолитическими кризами. Диагностируется с помощью общего анализа крови, определения концентрации непрямого и общего билирубина, УЗИ органов брюшной полости. Для лечения используют кортикостероиды, цитостатики, антибиотики, активаторы печеночных ферментов, инфузионную и фототерапию, переливание компонентов крови. По показаниям проводят спленэктомию.
Общие сведения
Гемолитическая (плейохолическая) желтуха развивается при превышении уровня свободного билирубина, который может беспрепятственно конъюгироваться в печени. В обычных условиях в человеческом организме разрушается до 100-200 млн. эритроцитов за час, при этом срок жизни красных клеточных элементов крови составляет в среднем 120 дней. Из 1 г гемоглобина, выделяющегося при гемолизе, образуется 35 мг неконъюгированного пигмента (около 250-350 г/сут).
Печень обладает 3-4-кратным функциональным резервом для связывания избытка билирубина. При укорочении срока жизни эритроцитов, их ускоренном разрушении концентрация пигмента превышает предельный печеночный порог конъюгации, непрямой билирубин накапливается в крови, откладывается в тканях, что сопровождается формированием характерной клинической картины.
Гемолитическая желтуха
Причины
Заболевание развивается на фоне гемолиза с образованием большого количества непрямого билирубина, который не успевает конъюгироваться гепатоцитами. Гемолитическая форма желтухи вызывается теми же этиологическими факторами, что и патологические состояния с усиленным внутрисосудистым или внесосудистым разрушением эритроцитов. Специалисты в сфере современной гастроэнтерологии и гематологии выделяют следующие причины расстройства:
- Наследственные дефекты эритроцитов и гемоглобина. Гемолиз может быть обусловлен генетически обусловленными энзимопатиями (недостаточностью пируваткиназы, глюкозо-6-фосфатдегидрогеназы), несостоятельностью эритроцитарных оболочек (наследственным микросфероцитозом, акантоцитозом, овалоцитозом, пароксизмальной ночной гемоглобинурией). Желтуха гемолитического типа также наблюдается при гемоглобинопатиях (талассемии, серповидно-клеточной анемии и др.).
- Воздействие гемолитических плазматических факторов. Реакцию гемолиза вызывают антитела при гемолитической болезни новорожденных и переливании изонесовместимой крови, гемолизины возбудителей кори, краснухи, сепсиса, эпидемического паротита, лептоспироза, малярийные плазмодии, змеиный и другие гемотоксичные яды (сероводород, мышьяк, свинец, фосфор, анилин, нитробензол), Эритроциты разрушаются под влиянием ряда фармпрепаратов (сульфаниламидов, антипиретиков, хининов).
- Обширные кровоизлияния, инфаркты. Повышенное образование свободного билирубина связано с массивным распадом элементов крови при рассасывании крупных гематом в мягких тканях, паренхиматозных органах, полостях тела. Гемолитической надпеченочной желтухой осложняются массивные желудочно-кишечные кровотечения, расслаивающая аневризма аорты, инфаркт миокарда, легкого, геморрагический инсульт, гемоторакс. Обычно такое состояние связано с существующим заболеванием, травмой.
- Механическое разрушение эритроцитов в сосудах. Красные кровяные тельца подвергаются внутрисосудистому гемолизу при их сдавлении в периферических кровеносных сосудах, прилегающих к костным выступам (маршевая гемоглобинурия), турбуленции потока крови при дисфункции протезов сердечных клапанов. Гемолиз также возникает при прохождении эритроцитов через фибриновые депозиты в артериолах при ДВС-синдроме, гемолитико-уремическом синдроме, тромботической тромбоцитопенической пурпуре.
У части пациентов разрушение красных кровяных клеток с развитием надпеченочной желтухи наблюдается в рамках клинической картины злокачественных опухолей разной локализации, лейкозов, лимфопролиферативных заболеваний, пернициозной анемии Аддисона-Бирмера, системных патологий соединительной ткани. Гемотоксическое действие оказывают мощные ионизирующие воздействия при лучевой болезни, радиотерапии. Физиологическая желтуха возникает у новорожденных при усиленном гемолизе фетального гемоглобина на фоне низкой активности печеночных ферментов.
Патогенез
В основе механизма развития гемолитической желтухи лежит относительная функциональная недостаточность печеночных клеток, неспособных связать большое количество свободного билирубина, образовавшегося при гемолизе эритроцитов. Дополнительным патогенетическим фактором является нарушение внутриклеточного транспорта пигмента в гепатоцитах при его высокой концентрации. В результате неконъюгированный билирубин связывается с альбуминами и циркулирует в крови в виде водонерастворимых билирубин-альбуминовых комплексов, которые не могут выводиться с мочой.
Жирорастворимый свободный пигмент легко проникает через клеточные и митохондриальные мембраны, окрашивает в желтый цвет кожу и слизистые оболочки, нарушает процессы окислительного фосфорилирования, синтез белков, трансмембранный потенциал клеток. Поражение ядер головного мозга, особо чувствительных к токсическому эффекту непрямого билирубина, приводит к развитию энцефалопатии (ядерной желтухи) с выраженной неврологической симптоматикой. Связывающая способность альбуминов оказывается недостаточной при непрямой гипербилирубинемии более 260-550 мкмоль/л.
Активная конъюгация пигмента в печени сопровождается его усиленной экскрецией в просвет кишечника с образованием уробилиногена в тонкой кишке и затем стеркобилиногена — в толстой. Избыточное количество всосавшегося в кровь уробилиногена, который не может полностью элиминироваться гепатоцитами, продолжает циркулировать в крови. Высокий уровень экскретируемого с мочой стеркобилиногена, всосавшегося в геморроидальных венах, и стеркобилина в кале придает экскрементам характерную коричневую окраску. После исчерпания способности гепатоцитов выделять прямой (конъюгированный) билирубин в желчь происходит обратная диффузия связанной формы пигмента в кровь.
Классификация
Систематизация форм гемолитической желтухи учитывает этиологические факторы, под влиянием которых произошел гемолиз. Такой подход позволяет выбрать оптимальную терапевтическую тактику, максимально компенсирующую действие первопричины заболевания. Гастроэнтерологи и гематологи различают следующие типы гемолитических надпеченочных желтух:
- Гемолитические корпускулярные желтухи. Связаны с различными видами несостоятельности эритроцитов — дефицитом или недостаточной активностью ферментных систем, дефектами гемоглобина, мембранных структур. Обычно корпускулярные плейохолические желтухи вызваны генетическими аномалиями, их лечение является преимущественно симптоматическим.
- Гемолитические экстракорпускулярные желтухи. К разрушению эритроцитов приводит действие различных внешних факторов — антител, микробных токсинов, гемолитических ядов, механических нагрузок. Наряду с устранением отдельных симптомов это позволяет использовать методы, направленные на элиминацию этиопатогена и отдельные звенья патогенеза гемолиза.
- Гемолитические постгеморрагические желтухи. Возникают на фоне массивного распада эритроцитов в участках кровоизлияний. Обычно осложняют течение тяжелых травм и других неотложных состояний. Прогнозирование развития надпеченочной желтухи дает возможность назначить превентивную терапию для предупреждения дальнейших осложнений.
Симптомы гемолитической желтухи
Характерный признак заболевания — сочетание бледности кожных покровов с лимонно-желтым окрашиванием кожи, конъюнктивы глаз при отсутствии кожного зуда. У большинства пациентов с надпеченочной желтухой наблюдается потемнение мочи. Могут возникать умеренные боли в животе, диспепсические расстройства – тошнота, отрыжка, диарея. Обострение заболевания (гемолитический криз) клинически проявляется фебрильной лихорадкой, головной болью, миалгиями, интенсивными болями в левом подреберье вследствие увеличения селезенки. Если заболевание вызвано острым отравлением химическими соединениями или лекарственными средствами, присоединяются интоксикационные симптомы в виде угнетения сознания вплоть до комы, выраженной тахикардии, падения АД, расстройств дыхания и мочевыделения.
Осложнения
Наличие у пациента надпеченочной желтухи повышает риск застойных явлений в желчном пузыре, что приводит к формированию пигментных камней и обструкции желчевыводящих протоков. Осложнением гемолитической желтухи может стать токсическая нефропатия с острой почечной недостаточностью, развивающаяся при выраженных нарушениях биохимического состава крови и накоплении токсических соединений. При длительном течении заболевания возможно возникновение печеночной недостаточности, при которой происходит резкое угнетение всех функций органа, что клинически проявляется кахексией, дистрофическими изменениями, стойкими нарушениями метаболических процессов. Плейохолическая желтуха иногда осложняется билирубиновой энцефалопатией вследствие интоксикации головного мозга.
Диагностика
Постановка диагноза не представляет затруднений при наличии типичной клинической картины заболевания. Отличительный признак гемолитической желтухи — желтушное окрашивание кожи без кожного зуда и увеличения печени. Диагностический поиск направлен на выявление первопричины болезни. План обследования включает следующие инструментальные и лабораторные методы:
- Общий анализ крови. При проведении исследования определяется резкое уменьшение количества гемоглобина и эритроцитов с одновременным повышением содержания ретикулоцитов свыше 1%. При морфологической оценке могут выявляться специфические клетки, указывающие на определенный вид гемолитической анемии: сфероциты, мишеневидные, серповидные эритроциты. В остром периоде и при аутоиммунных процессах наблюдается лейкоцитоз со сдвигом формулы влево.
- Биохимический анализ крови. Патогномоничный признак надпеченочной желтухи — повышение концентрации свободного билирубина. Исследование позволяет установить степень тяжести болезни по уровню общего билирубина: до 80 мкмоль/л — легкая, 80-150 мкмоль/л — средняя, свыше 150 мкмоль/л — тяжелая форма. О гемолитической природе заболевания свидетельствует повышение содержания ЛДГ-5, выделяющейся из разрушенных эритроцитов, и снижение гаптоглобина.
- УЗИ брюшной полости. При плейохолической желтухе во время ультразвукового исследования ОБП определяется значительное увеличение селезенки при обычно нормальных размерах печени и структуре печеночной паренхимы. Также сонографически удается выявить заболевания гепатобилиарной системы, которые могут сочетаться с гемолитической патологией: желчнокаменную болезнь, холецистит, фиброзные поражения печени, изменения печеночных сосудов.
Концентрация АЛТ, АСТ, щелочной фосфатазы обычно в пределах нормы. В общем анализе мочи обнаруживается высокое содержание стеркобилиногена и уробилина, билирубинурия отсутствует. В копрограмме отмечается повышенный уровень стеркобилина. Для комплексной оценки состояния печени при желтухе может выполняться КТ, МРТ, холангиопанкреатография. Дополнительно проводится исследование осмотической резистентности эритроцитов, которая повышается при талассемии и снижается при гемолитической сфероцитарной анемии. В тесте Кумбса могут выявляться антиэритроцитарные антитела.
Дифференциальную диагностику осуществляют с синдромом Жильбера, паренхиматозной и механической желтухой, а также с заболеваниями, которые могут служить причиной указанных видов гипербилирубинемий — гепатитами, лептоспирозом, желтушной формой инфекционного мононуклеоза, псевдотуберкулезом, иерсиниозом, амебиазом, желчнокаменной болезнью, опухолями печени и Фатерова соска. По направлению врача-гастроэнтеролога при наличии показаний пациента консультирует гематолог, абдоминальный хирург и другие специалисты.
Лечение гемолитической желтухи
Рекомендована комплексная терапия, позволяющая по возможности устранить причину гемолиза, воздействовать на патогенетические звенья, купировать угрожающие жизни симптомы. Лечение гемолитической формы надпеченочной желтухи обычно является консервативным и сочетается с диетотерапией, направленной на поддержание нормальной работы печени. Показано существенное ограничение или полное исключение жирных, жареных, острых блюд, продуктов, содержащих много каротина и грубой клетчатки. С учетом возможной причины гемолитической анемии и желтухи план лечения включает:
- Кортикостероиды. Назначение иммуносупрессорной гормональной терапии оправдано при диагностике аутоиммунных расстройств, провоцирующих развитие приобретенной гемолитической анемии. У некоторых пациентов с желтухой более эффективным оказывается прием цитостатических препаратов.
- Антибиотики. Используются при гемолизе, обусловленном действием бактериальных токсинов. Рекомендуются средства, не вступающие в конкурентное вытеснение билирубина из соединений с глюкуроновой кислотой. Препараты из групп амфениколов, цефалоспоринов, сульфаниламидов применяются с осторожностью.
- Инфузионная терапия. Проводится при гемолитических процессах токсического происхождения. Введение коллоидных и кристаллоидных растворов при необходимости дополняется форсированным диурезом, энтеросорбентами, антидотами для связывания отравляющих веществ, гемосорбцией, плазмаферезом, гемодиализом.
- Индукторы ферментов печени. Активируют микросомальную ферментную систему, которая связана с цитохромом P450. В результате повышения метаболизма гепатоцитов улучшается связывание билирубина, циркулирующего в крови. Стимуляция ферментов эффективна при наличии функционального резерва печени.
- Фототерапия. Направлена на снижение гипербилирубинемии. Используется при повышении уровня билирубина до субтоксических и токсических концентраций. Способствует переводу неконъюгированного пигмента в водорастворимую изомерную форму, которая экскретируется почками и печенью без образования альбуминовых комплексов.
- Обменное переливание крови. Обычно выполняется при иммунных гемолитических состояниях с критическим для нервной системы содержанием свободного билирубина. За одну процедуру может заменяться до 70% ОЦК, благодаря чему уменьшается билирубинемия, восполняется дефицит эритроцитов, купируется гипоксия.
- Удаление селезенки. Хирургическое лечение показано при тяжелом течении гемолитической корпускулярной желтухи у пациентов с наследственными эритроцитарными ферментопатиями и мембранопатиями. Спленэктомия позволяет исключить деструкцию эритроцитов в синусах органа и их утилизацию макрофагами.
Прогноз и профилактика
Поскольку гемолитический вариант надпеченочной желтухи зачастую проявляется на фоне наследственных анемий, которые трудно поддаются лечению, прогноз заболевания считается серьезным. Полное выздоровление наблюдается у пациентов без тяжелых интеркуррентных патологий при отсутствии необратимых нарушений функций печени. Специфическая профилактика гемолитической желтухи не разработана. Для предупреждения болезни необходимо проводить своевременную диагностику и комплексную терапию гемолитических анемий, тяжелых инфекционных заболеваний, соблюдать правила совместимости крови при гемотрансфузиях, избегать полипрагмазии и назначения потенциально гемотоксичных медикаментов.