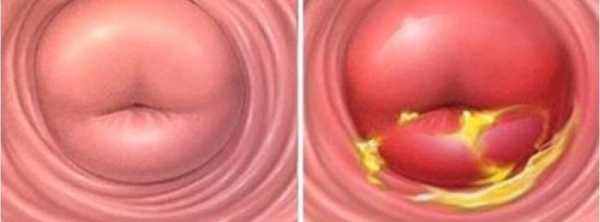
Отек шейки матки причины
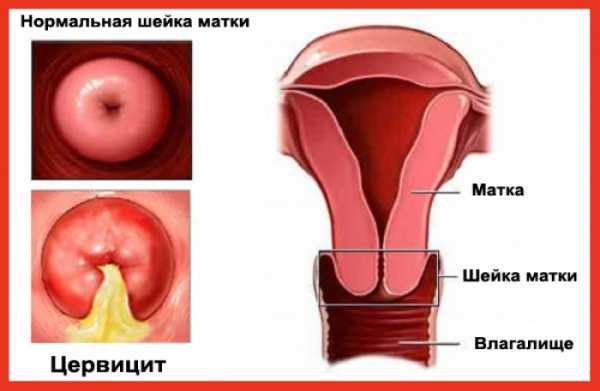
Воспаление шейки матки: причины, симптомы и лечение
Воспалительные заболевания половых органов занимают преобладающее место в общей структуре гинекологической патологии. А одним из наиболее распространенных состояний считается цервицит, связанный с микробным поражением шейки матки. Почему он развивается, как проявляется и что необходимо предпринять в случае выявления этой патологии – вот основные вопросы, требующие детального рассмотрения.
Причины и механизмы
Воспаление на шейке матки не может появиться самостоятельно. Для этого требуется сочетание нескольких основополагающих моментов. Прежде всего необходимо присутствие возбудителя, т. е. инфекционного агента. Им выступают различные микроорганизмы:
- Условно-патогенные (стрепто- и стафилококк, кишечная палочка, кандиды).
- Специфические (гонококк, трихомонада, хламидии, микоплазмы, бледная трепонема, герпес-вирусы).
- Некоторые паразиты (амебы).
Микробный фактор проникает в цервикальный канал различными путями. Наибольшее значение имеет контактный (половой) и вертикальный механизмы передачи, когда возбудитель попадает в шейку из влагалища. Также встречается гемато- и лимфогенное распространение инфекции, но гораздо реже.
В норме шейка матки призвана защитить внутренние половые органы от неблагоприятного воздействия извне. Поэтому она всегда закрыта, а цервикальный канал заполнен слизистой пробкой. Последняя содержит секреторные антитела, выступающие гуморальным фактором защиты. Но бывают ситуации, когда этот естественный барьер нарушается, и в шейке развивается инфекционный процесс. Этому способствуют следующие состояния:
- Другие воспалительные заболевания (кольпиты, вульвиты, бартолиниты).
- Эрозия шейки матки.
- Псевдоэрозия и эктропион (выворот шейки).
- Травматическое повреждение (в родах, при абортах, диагностических выскабливаниях, операциях).
- Применение внутриматочных контрацептивов.
- Истмико-цервикальная недостаточность.
- Снижение общей реактивности организма (инфекции, интоксикации, облучение, прием иммунодепрессантов).
Таким образом, важно не только присутствие инфекционного агента и реализация пути его передачи, но и наличие чувствительного организма, в который он может внедриться. При достаточной активности иммунной системы и нормальном функционировании естественных барьеров развитие заболевания маловероятно. Это возможно лишь при высокой вирулентности возбудителя и большом его количестве (микробной дозе). В остальных же случаях определяющим фактором являются локальные или общие нарушения, снижающие активность защитных систем.
Непосредственной причиной цервицита является микробный фактор, но его развитие становится возможным лишь при наличии благоприятных условий.
Классификация
Каждое заболевание имеет определенные разновидности, что отражается в его классификации. Шеечное воспаление также обладает некоторыми особенностями. Оно может быть:
- По локализации: в виде экзо- или эндоцервицита (другими словами, с поражением влагалищной части или шеечного канала).
- По распространенности: очаговым или диффузным.
- По клиническому течению: острым или хроническим.
При постановке диагноза обязательно учитывается причинный фактор заболевания. Поэтому существующая классификация дополняется этиологическими разновидностями цервицита: гонококковый, хламидийный, грибковый, герпесвирусный и т. п.
Симптомы
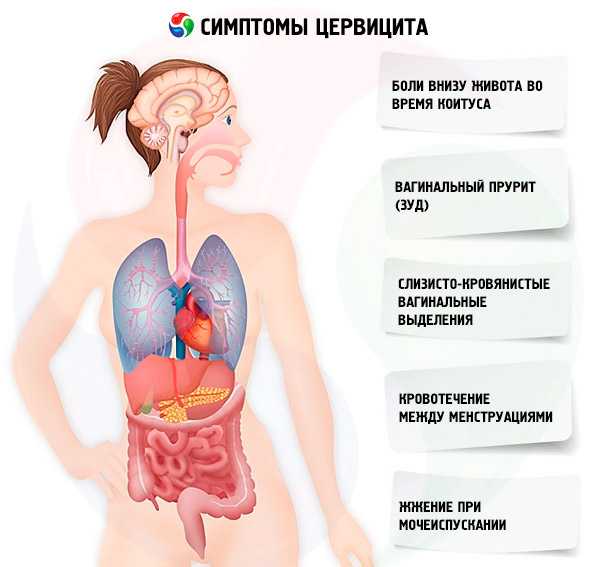
Клиническая картина цервицита шейки матки определяется несколькими аспектами. Во-первых, симптоматика зависит от характера патологического процесса: его происхождения, локализации и распространенности. Во-вторых, необходимо учитывать индивидуальные особенности организма: активность иммунной системы, сопутствующие проблемы. Для врача на первичном этапе важно проанализировать и детализировать жалобы, изучить анамнез и провести физикальное обследование. В его распоряжении окажутся субъективные и объективные признаки цервицита. При остром воспалении шейки матки симптомы включают:
- Обильные выделения слизистого или слизисто-гнойного характера.
- Тупые или тянущие боли внизу живота.
- Дискомфорт при половом акте.
При осмотре в зеркалах видна отечность и покраснение в зоне наружного отверстия шеечного канала. На слизистой оболочке заметны расширенные сосуды, мелкие кровоизлияния. Если цервицит имеет герпесную природу, тона фоне ярко-красной поверхности визуализируются эрозированные участки, склонные к слиянию. Трихомонадный процесс характеризуется как «земляничный цервикс» – такой вид придают шейке матки мелкие кровоизлияния. А заражение папилломавирусом зачастую проявляется доброкачественным разрастанием слизистой оболочки – кондиломами.
Цервицит может изначально протекать в скрытой форме, когда симптомы не имеют яркой выраженности или вовсе отсутствуют. А острый процесс часто переходит в затяжное и хроническое воспаление шейки матки. Это происходит из-за поздней диагностики и отсутствия адекватного лечения. Тогда признаки воспаления – гиперемия и отечность – становятся менее интенсивными, но воспаление распространяется на другие области. Шейка уплотняется, а ее цилиндрический эпителий может заменяться плоским. Наблюдается и обратная ситуация, когда эндоцервикс наступает на влагалищную часть, что именуется псевдоэрозией.
Иногда цервицит осложняется инфицированием верхних половых путей – эндометритом и сальпингоофоритом. Тогда случается ухудшение самочувствия женщины: повышается температура, возникают недомогание и слабость. А воспаление шейки матки при беременности ассоциируется с повышенным риском невынашивания – самопроизвольных абортов и преждевременных родов. Кроме того, возможны и другие нежелательные последствия: инфицирование плода, задержка его внутриутробного развития, различные аномалии.
Клинические признаки цервицита определяются его формой, локализацией, происхождением и состоянием организма женщины.
Дополнительная диагностика
После проведенного гинекологического и общего осмотра врачу необходимо подтвердить воспаление шейки и установить его детальный характер. С этой целью назначаются дополнительные диагностические методы, которые включают:
- Общие анализы крови и мочи.
- Биохимию крови (антитела к инфекциям).
- Иммуноферментный анализ.
- Микроскопию мазка с цитологией.
- Бакпосев выделений.
- Определение чувствительности к антибиотикам.
- Исследование генетического материала (ПЦР).
- Кольпоскопию.
- УЗИ малого таза.
Эти мероприятия помогают установить причину патологии и спланировать дальнейшее лечение. Помимо указанных лабораторно-инструментальных методов, могут использоваться и другие диагностические средства, что зависит от сопутствующих проблем у женщины.
Лечение
Когда диагностировано воспаление шейки матки, лечение должно быть комплексным. Прежде всего следует устранить причинный фактор – микробную инфекцию, а затем восстанавливать сопутствующие нарушения в иммунной, гормональной и обменной сферах. Для этого с успехом используют консервативные методы, но иногда приходится прибегать к более радикальным способам.
Консервативное
В большинстве случаев цервициты хорошо поддаются консервативной коррекции. А ведущую роль в терапии играют медикаменты, позволяющие воздействовать на все аспекты механизма развития болезни. Пациенткам назначаются следующие группы препаратов:
- Антибиотики (макролиды, фторхинолоны, пенициллины, тетрациклины).
- Противогрибковые (флуконазол, нистатин).
- Противовирусные (ацикловир, ганцикловир, интерферон).
- Антипротозойные (метронидазол).
Широко применяют местные формы лекарственных средств – мази, гели, влагалищные суппозитории. Это позволяет получить локальный эффект без нежелательного побочного действия. Особенно актуально это для женщин в положении, когда стараются использовать максимально безопасные препараты и в минимально допустимой концентрации.
После стихания острого воспаления применяются антисептические средства – Димексид, хлорофиллипт, Мирамистин – в виде аппликаций, орошений, спринцеваний. При атрофических цервицитах местное лечение включает применение эстрогенов (Овестин). Параллельно проводится коррекция другими лекарствами: иммуномодуляторами, пробиотиками, витаминами. При вирусных кондиломах возможно использование цитостатиков.
Медикаменты – это основа современной терапии цервицитов. Какие препараты использовать, подскажет лечащий врач.
Оперативное
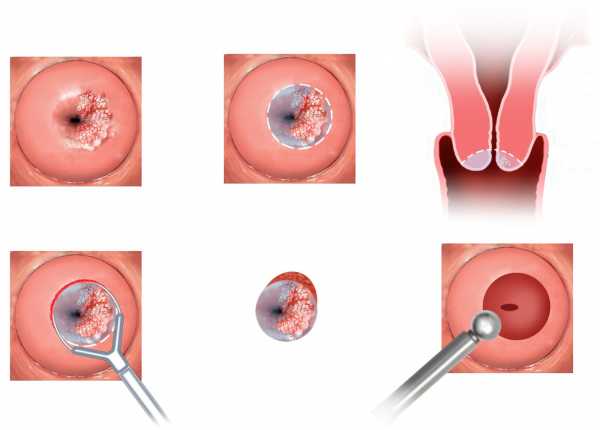
Иногда консервативных методов бывает недостаточно. Такая ситуация чаще возникает при хроническом цервиците. Поэтому на вопрос, как лечить воспаление шейки матки в подобных случаях, ответят гинекологи, занимающиеся мини-инвазивными манипуляциями. Пациенткам, у которых нет острых инфекций, показаны такие вмешательства:
- Диатермокоагуляция.
- Лазерная терапия.
- Криохирургические методы.
Они обладают минимальной травматичностью, поэтому позволяют избежать рубцовых изменений шейки, а также дают возможность провести коррекцию сопутствующих состояний (эктропион, эрозия). После операции происходит довольно быстрое восстановление нормальной слизистой оболочки.
Чтобы избежать развития цервицитов, женщине следует соблюдать простые правила личной и интимной гигиены, вести здоровый образ жизни, своевременно лечить другие гинекологические заболевания, рационально планировать беременность. А если все же пришлось столкнуться с подобной проблемой, то нужно как можно скорее обратиться к врачу. Специалист расскажет, в чем причина болезни, определит симптомы и лечение, необходимое для устранения патологии. А женщине следует лишь выполнять все рекомендации.
причины, симптомы, диагностика и лечение
Воспаление шейки матки представляет собой распространенное гинекологическое заболевание, характеризующееся проникновением в эпителий органа инфекционных агентов. Воспалительный процесс обычно возникает на фоне инвазии бактерий или вирусных частиц. Проявления заболевания разнообразны, однако большинство пациенток жалуется на болезненность и появление необычных выделений из влагалища. Лечение проводится с помощью медикаментов. Иногда нужны хирургические процедуры.
Цервицит может быть проявлением половой инфекции, вроде хламидиоза. Требуются лабораторные тесты для идентификации возбудителя болезни и проведения специальной терапии.
Подробнее о заболевании
Воспалительный процесс в области эпителия, выстилающего шейку матки, почти всегда вызван инфекционными агентами. В связи с этим основной группой риска являются сексуально активные женщины. Изначально патология затрагивает только шейку матки, однако позже патогены могут попадать в область влагалища и вульвы. Распространенная инфекция вызывает неприятные симптомы и значительно ухудшает качество жизни женщины, поэтому терапию нужно проводить как можно раньше.
Это достаточно распространенная патология. Ранняя диагностика затруднена из-за частого отсутствия явных признаков. Нужны гинекологические обследования. Согласно эпидемиологическим данным, заболевание может быть выявлено у семидесяти процентов взрослых женщин. Хроническое течение цервицита на фоне ВПЧ-инфекции повышает риск развития онкологических осложнений.
Причины
Все анатомические зоны, включая шейку матки, защищены иммунитетом. Выделяемый вязкий секрет, покрывающий цервикальный эпителий, предотвращает вторжение инфекционных агентов в организм. Тем не менее действие защитных систем организма может ослабляться на фоне влияния неблагоприятных факторов. Многие патогены, передающиеся половым путем, без труда преодолевают иммунный барьер и вызывают заболевание. Инфекционный процесс приводит к повреждению эпителиальных тканей и нарушению естественного микробиома органа.
Факторы риска инфицирования включают незащищенные половые контакты, активную сексуальную жизнь, уже имеющиеся инфекционные процессы в области половых органов, а также врожденное или приобретенное нарушение иммунной функции.
Главные возбудители
- Уже присутствующие в микробиоме эпителия шейки матки условно патогенные микроорганизмы, способные проявлять свои свойства на фоне действия неблагоприятных (для организма) факторов. В первую очередь это разнообразные бактериальные клетки, включая стафилококк.
- Гонококки. Бактериальный инфекционный агент редко изолированно поражает шейку матки. Почти всегда патогены распространяются в другие отделы половой системы, вызывая воспаление мочеиспускательного канала, вульвы и матки.
- Вирусные агенты. Главным возбудителем считается вирус папилломы человека, присутствующий в организме большинства людей. Другие вирусные возбудители включают герпес и аденовирус.
- Кандида. Грибковая инфекция не связана с половыми контактами. Эти микроорганизмы в норме уже присутствуют в микробиоме, однако их численность сдерживается лактобактериями, вырабатывающими молочную кислоту. Нарушение микробиома сопровождается обильным размножением кандиды и возникновением воспалительного процесса.
- Хламидии. Такой инфекционный агент является причиной острой формы воспаления примерно у половины пациенток.
- Трихомонады. Инфекционный агент передается половым путем и вызывает инфекцию без явной симптоматики. Чаще диагностируется у женщин среднего возраста.
 Нужен профильный осмотр
Нужен профильный осмотрРедко патология возникает на фоне инвазии бледной спирохеты или микобактерии. Возможно присутствие нескольких типов инфекции.
Симптомы
Существуют разные типы заболевания, отличающиеся особенностью течения и симптоматикой. После первичного инфицирования формируется острая форма цервицита, проявляющаяся выраженной болью, повышением температуры тела и выделениями. Если полноценное лечение не проведено, болезнь переходит в хроническую форму, для которой характерно периодическое рецидивирование. Также проявления заболевания зависят от локализации патологического процесса. Распространение инфекции в область вульвы и матки вызывает более тяжелые симптомы.
Возможные признаки
- Выделение гноя.
- Болезненность в нижней части живота.
- Дискомфорт во время половых отношений.
- Болезненность во время мочеиспускания.
- Неприятный запах.
- Повышение температуры тела.
К опасным негативным последствиям заболевания относят бесплодие, злокачественное новообразование в органе и родовые осложнения.
Диагностика
В первую очередь нужно провести обследование у гинеколога. Проводится стандартный осмотр органа с помощью инструментов и оптики. Специалист уже на этом этапе может обнаружить характерные признаки болезни, однако нужны дополнительные обследования.
Другие исследования
- Забор материала с последующим цитологическим исследованием.
- Осмотр с предварительной обработкой слизистой специальными растворами.
- Исследование материала с помощью биопсии.
- Серологические тесты и ПЦР.
Лечение воспаления шейки матки
В большинстве случаев достаточно сочетания медикаментозной терапии и профилактики. Женщине могут назначить антимикозные, противогрибковые или антивирусные медикаменты. Иногда можно использовать только топические средства для предотвращения системных неблагоприятных реакций. При тяжелой инфекции врачи назначают одновременно пероральные и местные лекарственные формы. При тканевых изменениях могут применяться инструментальные методы, вроде лазерного прижигания.
Видео
Таким образом, воспаление шейки матки диагностируется у многих пациенток. Нужна своевременная терапия.
причины и симптомы болезни, способы лечения гинекологической патологии
 Цервицит, или воспаление шейки матки, (код по МКБ 10 — N72) может привести к тяжелым осложнениям: бесплодию, эрозии шейки, злокачественной опухоли. Важно вовремя диагностировать болезнь и начать профессиональное лечение. Терапия на ранних стадиях дает хорошие результаты: пациентка избавляется от воспаления и других неприятных симптомов патологии.
Цервицит, или воспаление шейки матки, (код по МКБ 10 — N72) может привести к тяжелым осложнениям: бесплодию, эрозии шейки, злокачественной опухоли. Важно вовремя диагностировать болезнь и начать профессиональное лечение. Терапия на ранних стадиях дает хорошие результаты: пациентка избавляется от воспаления и других неприятных симптомов патологии.
Причины и виды гинекогологической болезни
Чтобы выявить цервицит, нужно пройти комплексное обследование. Большинство гинекологических болезней не проявляется на ранних стадиях, в связи с этим требуется посещать гинеколога 1 раз в полгода.
Шейка матки состоит из цервикального канала и влагалищного сегмента. В зависимости от локализации патологического процесса, цервицит подразделяется на 2 вида:
- Эндоцервицит. При такой болезни воспаление находится в цервикальном канале.
- Экзоцервицит. В этом случае воспаляется влагалищный участок шейки.
Патология делится еще на несколько видов. Ее причины:
 Если иммунитет снижается, в цервикальный канал легко проникает инфекция. Организм становится подверженным не только цервициту, но и другим гинекологическим патологиям. Если женщина подвергается стрессам или часто болеет простудой, возможно развитие цервицита.
Если иммунитет снижается, в цервикальный канал легко проникает инфекция. Организм становится подверженным не только цервициту, но и другим гинекологическим патологиям. Если женщина подвергается стрессам или часто болеет простудой, возможно развитие цервицита.
Существуют предрасполагающие факторы к болезни. Один из них — погрешности в спринцевании. Не рекомендуется использовать препараты без разрешения врача. Они могут иметь в составе химические вещества, повреждающие слизистые внутренних половых органов. Причиной болезни может быть частое использование средств интимной гигиены.
Цервицит может возникнуть на фоне инфекционных патологий: эндометрита и кольпита. Если инфекция попадает в цервикальный канал, у женщины возникает деформация шейки. Воспалительный процесс приводит к слущиванию эпителия.
Цервицит у беременных женщин
Недуг представляет угрозу для здоровья будущего ребенка. Если инфекция попадает в матку на ранних сроках беременности, плацента отслаивается. Из-за этого происходит прерывание беременности. Если диагностика проводится на поздних сроках и болезнь выявляется на запущенных стадиях, возникает угроза выкидыша или аномального развития плода.
Другие разновидности патологии
Воспаление связано с инфекцией, проникшей в область шейки. В зависимости от типа инфекции различают несколько видов цервицита.
- Неспецифическая инфекция вызвана прогрессированием условно-патогенной микрофлоры. Она проникает к шейке матки из прямой кишки и органов мочеполовой системы. Бактерии неспецифической инфекции — это стрептококки, кишечная палочка, грибы candida .
- Специфическая инфекция передается половым путем. Ее представители: хламидии, трихомонады, гонококки.
- Паразитарную инфекцию вызывают микроорганизмы-возбудители дизентерии.
Различают острое и хроническое воспаление шейки. Болезнь также классифицируют по типу возбудителя. Разновидности цервицита:
- Вирусный. Недуг проявляется, если активизируется вирус герпеса или ВПЧ .
- Гнойный. Болезнь чаще выявляется у женщин с диагнозом «Гонорея».
- Кандидозный. Патология связана с прогрессированием грибов candida .
- Неспецифический. Этот тип болезни не имеет взаимосвязи с инфекционными половыми патологиями.
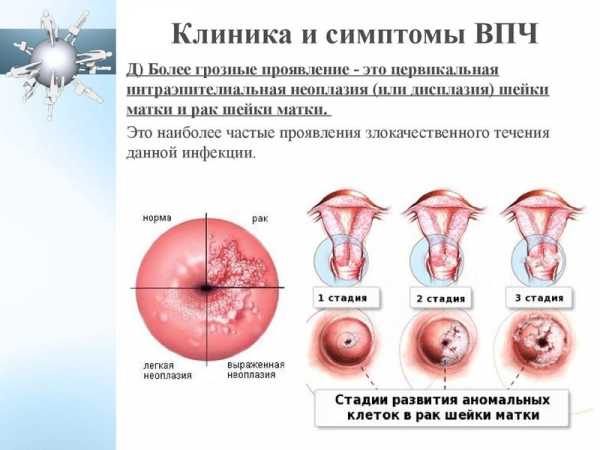
При прогрессировании цервицита слизистая оболочка шейки видоизменяется. Если развивается атрофическая форма болезни, ткани шейки матки становятся тонкими. Этот патологический процесс чаще наблюдается при хроническом цервиците. Атрофическая форма болезни диагностируется у женщин с кандидозом или хламидиозом. Очаговый и воспалительный процесс охватывают отдельные области цервикального канала. Диффузный цервицит — заболевание, при котором поражается весь цервикальный канал.
Клиническая картина воспалительного процесса
Доставляет физический и психологический дискомфорт воспаление шейки матки, симптомы зависят от формы и стадии недуга. При остром цервиците инфекция попадает в половые пути. У пациентки наблюдаются такие клинические признаки.
- пенистые выделения с частичками гноя;
- зуд и жжение во влагалище;
- боли в нижней части живота;
- затруднённое, учащённое мочеиспускание;
- коричневые выделения, не связанные с менструацией;
- физический дискомфорт при половом акте.
Хроническое воспаление шейки матки возникает при попадании бактерий. У некоторых женщин болезнь связана с опущением матки. Хроническое воспаление также диагностируется у пациенток, которые применяют гормональные противозачаточные средства или не соблюдают правила личной гигиены. Если шейка воспаляется, стенки цервикального канала становятся толстыми, наблюдается сильная гиперемия. В дальнейшем возникает эрозия.
Последствием хронического цервицита могут быть другие патологии органов малого таза.
При такой форме недуга симптомы размыты. Периодически ощущаются боли внизу живота, наблюдается дискомфорт при мочеиспускании. Прогрессирование гнойного цервицита ведет к отеку шейки. В ходе диагностики врач обнаруживает утолщение и покраснение. Он передаётся половым путём. Болезнь возникает в результате гонококковой инфекции, сифилиса или хламидий.
Способы диагностики
Если пациентка обнаруживает боли внизу живота (или в области поясницы), а также подозрительные выделения, она должна обратиться к врачу. Диагностика предполагает использование лабораторных и инструментальных методик. Врач выясняет все симптомы болезни, осматривает шейку с помощью зеркал. Если участок шейки воспален и гиперемирован, предполагается цервицит.
Чтобы подтвердить диагноз, нужно провести лабораторное исследование. Есть несколько эффективных методик:
- Бактериологическое исследование мазка. Благодаря этой методике, врач выявляет тип инфекции и чувствительность бактерий к антибиотикам.
- Цитологическое исследование. Его цель — определить структуру эпителиальных клеток.
- Анализ мочи. Исследование помогает выявить уровень лейкоцитов.
- Анализ крови. Этот метод обследования позволяет подтвердить или опровергнуть сифилис.
Также требуются обследования на предмет выявления скрытых очагов инфекции. Может быть назначен микоплазмоз. Если необходимо, врач проводит биопсию. Инструментальная диагностика предполагает кольпоскопию. Процедура помогает выявить форму болезни (очаговая или диффузная). Благодаря УЗИ, врач уточняет характер воспаления, также диагностирует сопутствующие болезни, например, кисты в шейке или полипы. Исследование ПЦР необходимо для установления типа инфекции. Эта процедура дает возможность выявить степень бактериального поражения.
Методы лечения недуга
Симптомы и лечение воспаления шейки матки зависят от степени выраженности патологического процесса и особенностей организма пациентки. Терапия назначается после подтверждения диагноза. Если выявлена стрептококковая, стафилококковая, гонококковая или хламидийная инфекция, врач выписывает антибактериальные средства. Перед назначением антибиотиков выявляется степень восприимчивости микроорганизмов к данным препаратам.
Если болезнь вызвана стрептококковой или стафилококковой инфекцией, вводится антибиотик Цефтриаксон. Дозировки индивидуальны. Лекарство может давать побочные эффекты: тошноту диарею, аллергию, нарушение функций почек. Цефтриаксон не назначают в первом триместре беременности. При хламидийном поражении шейки врач выписывает Азитромицин, Доксициклин или Офлоксацин. Лекарства принимают 7 дней. При трихомонадном поражении назначается Эфлоран. Пациента принимает лекарство 6−8 дней.
Лечение шейки матки не обходится без суппозиториев. Популярен препарат Метронидазол. Однако он может давать побочные эффекты: тошноту, затрудненное мочеиспускание, нарушение функций кишечника. Это лекарство не назначают в период беременности, а также пациенткам с патологиями печени и почек.
Если воспалительный процесс вызван герпетической инфекцией, врач выписывает Зовиракс. Возможные побочные эффекты: тошнота, боли в животе. Хирургическое лечение назначается не всегда, а только при необходимости. Проводится электрокоагуляция или лазерная терапия. Гинеколог рекомендует операцию, если консервативное лечение оказалось безрезультатным.
Описание вагинальных суппозиториев
Цель применения этих лекарств — устранить воспаление. Они имеют в составе разные действующие вещества, в основном это антисептики, активные в отношении бактерий. Вагинальные суппозитории помогают организму бороться с возбудителями цервицита. Препараты могут быть назначены при других гинекологических патологиях. Преимущество свечей в том, что они не нарушают здоровую микрофлору внутренних половых органов.
Перед тем как назначить вагинальный суппозиторий, врач учитывает особенности организма пациентки и возможные побочные эффекты.
В редких случаях препараты вызывают осложнения — нарушение функций мочеполовой системы. Вагинальные суппозитории нужно использовать с разрешения врача. Самолечение недопустимо, так как может нанести вред здоровью. Если грибы или вирусы проявляют устойчивость к определенному суппозиторию, гинеколог назначает альтернативный препарат.
Местная терапия заболевания
Она предполагает использование суппозиториев. Чаще всего назначается препарат Метронидазол. Однако если воспаление вызвано трихомонадами, гинеколог рекомендует Трихомонацид. При кандидозном воспалении выписывают свечи Нео-Пенотран. Пациенткам, у которых диагностирована неспецифическая инфекция, рекомендуется суппозиторий Далацин (он содержит антибиотики). Вагинальные таблетки Тержинан могут быть назначены при цервиците. Преднизолон снимает воспаление, но у некоторых пациенток он вызывает жжение. Лекарство не назначают в первый триместр беременности.
Народный способ лечения
Перед тем как использовать отвар, нужно убедиться в отсутствии аллергии на травы. Для спринцевания применяют лекарственный сбор. Он состоит из сушеных цветков календулы, ромашки и зверобоя. Необходимо взять по 100 граммов каждой травы. На это количество требуется 50 г солодки и столько же сушеного спорыша.
Травы перемешивают. Одну столовую ложку сырья заливают стаканом кипятка. Лекарство настаивается 40 минут, после чего необходимо прокипятить 5 минут. Отвар процеживают, используют для спринцевания один раз в день. Максимальная длительность такого лечения — 8 дней.
Чтобы избежать цервицита, необходимо соблюдать гигиену половых органов, но не использовать гели для интимной зоны слишком часто. Профилактика предполагает защищенные половые контакты. Латексное изделие предотвращает попадание инфекции во внутренние половые органы. Также следует своевременно выявлять и лечить заболевания.
Опухоли шейки матки доброкачественного и злокачественного характера: симптомы, степень опасности, лечение и прогноз
Опухоли шейки матки в последние десятилетия становятся все более актуальной проблемой. Это связано с достаточно высоким риском малигнизации изначально доброкачественных новообразований и неуклонно растущим во всем мире уровнем смертности от раковых заболеваний.
Несмотря на достижения современной медицины и активно внедряемую в РФ программу профилактических осмотров и диспансеризации населения, выявляемость опухолей шейки матки остается недостаточной. В основном это связано с поздней обращаемостью женщин за гинекологической медицинской помощью, склонностью пациенток к самолечению и недостатком врачебного персонала во многих поликлиниках сельских районов.
Какие ткани шейки матки могут стать источником опухоли?
Матка относится к внутренним женским репродуктивным органам и анатомически подразделяется на тело с располагающейся в ней полостью и шейку. Они выполняют различные функции и выстланы эпителием нескольких типов, что является ключевым моментом в патогенезе появления ряда опухолей.
Шейкой называют нижний сегмент матки цилиндрической или конусовидной формы, который посредством цервикального канала сообщается с влагалищем. У небеременной женщины на шейку приходится около 1/3 от общей длины органа. Ее положение, форма и размер зависят не только от индивидуальных особенностей, но и от состояния удерживающих свод влагалища мышц, возраста пациентки, количества предшествующих беременностей и родов.
Значительная часть шейки матки располагается в пределах малого таза. Тем не менее, ее конечный участок выступает в просвет влагалища и доступен прижизненному визуальному осмотру. Поэтому гинекологическое обследование обязательно включает оценку состояния влагалищной порции шейки матки, ведь именно здесь в подавляющем большинстве случаев появляются новообразования. Это связано с несколькими факторами:
- Часто встречающееся инфицирование тканей влагалищной части шейки, в том числе онкопатогенными штаммами вирусов.
- Подверженность этого отдела микротравмам при родах, преждевременном прерывании беременности, половом акте и даже при недостаточно аккуратном обследовании женщины. Повторные повреждения повышают вероятность опухолевого роста.
- Наличие перехода между различными типами эпителия (плоским неороговевающим и железистым), которые покрывают внешнюю часть шейки и стенки цервикального канала. Именно этот участок слизистой оболочки характеризуется повышенным онкологическим риском, его называют зоной трансформации.
Опухоль шейки матки может происходить из любых тканей: слизистой оболочки влагалищной части органа или цервикального канала, мышечного слоя, соединительной ткани… И определение гистологического типа новообразования позволяет в первую очередь оценить прогноз заболевания и вероятность малигнизации.
Виды опухолей шейки матки и принципы классификации
Несмотря на действующую Международную статистическую классификацию болезней (МКБ-10), в клинической практике используются и другие номенклатуры для описания выявленных опухолей шейки матки. Они основываются на происхождении и гистологическом строении новообразований, степени злокачественности опухолевых клеток.
Все новообразования подразделяют на доброкачественные и злокачественные. Кроме того, выделяют так называемые предопухолевые и фоновые заболевания – локальные изменения тканей, повышающие риск малигнизации клеток и требующие активного динамического наблюдения. Такие состояния чаще всего затрагивают слизистую оболочку и могут быть выявлены при прицельном обследовании женщины.
Если выявлена злокачественная опухоль шейки матки, дополнительно используют онкологическую классификацию TNM. Для этого оценивают инвазивность новообразования, вовлеченность в процесс подлежащих тканей и смежных органов, наличие регионарных и отдаленных метастазов. Это позволяет определить стадию болезни.
По типу роста опухоли подразделяются на экзофитные (увеличивающиеся вовне) и эндофитные (углубляющиеся). Последние по отношению к окружающим тканям могут быть инвазивными (прорастающими) и неинвазивными.
Гистологическая классификация
Согласно гистологической классификации, выделяют несколько разновидностей патологических образований шейки матки:
- Новообразования эпителиального происхождения (плоскоклеточного и железистого типа). Являются самыми распространенными и нередко потенциально злокачественными. К плоскоклеточным доброкачественным опухолям относятся папилломы, кондиломы с признаками папилломавирусной инфекции, плоскоклеточная и переходно-клеточная метаплазия. А злокачественные плоскоклеточные карциномы бывают ороговевающего, неорогевающего, веррукозного и папиллярного типа. Железистые опухоли – это цервикальный полип, мюллерова папиллома, железистая дисплазия и карцинома in situ, различные виды злокачественных аденокарцином.
- Опухоли стромального (мезенхимального) происхождения. Чаще всего встречаются лейомиомы, лейомиосаркомы, эндометриальная и эндоцервикальная стромальные саркомы, эмбриональная рабдомиосаркома.
- Миомы шейки матки, происходящие из мышечного слоя.
- Опухоли смешанного типа, в тканях которых имеются эпителиальные и стромальные элементы.
- Новообразования иного типа: лимфома, голубой и меланоцитный невус, меланома, тератома и некоторые другие.
- Метастатические опухоли, сходные по строению с клетками первичного очага в различных органах.
Выявление у женщины любого новообразования является основанием для последующего динамического наблюдения с повторным гистологическим исследованием тканей. Это необходимо для своевременной диагностики признаков озлокачествления клеток и появления другого опухолевого очага.
Причины появления опухолей шейки матки
В настоящее время доказана патогенетическая роль нескольких типов вируса папилломы человека в развитии ряда предраковых состояний и рака шейки матки. Они выявляются у большинства пациенток с эпителиальными опухолями.
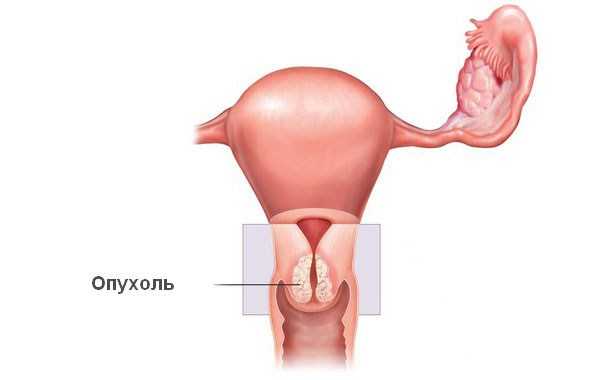
Но в то же время инфицированность этими возбудителями не означает 100% вероятности развития заболевания. Носительство вируса папилломы человека существенно повышает риск формирования диспластических процессов в эпителиальных клетках. А развивающаяся при этом даже небольшая предраковая опухоль шейки матки может со временем малигнизироваться.
К другим распространенным предрасполагающим и потенциально онкопатогенным факторам относят:
- заражение и хроническое течение ЗППП, даже если у пациентки нет явных клинических симптомов инфекции;
- повреждение шейки матки во время осложненных родов, медицинских абортов и инвазивных методов исследования;
- наличие дисгормональных расстройств с преобладающей гиперэстрогенией, что может быть обусловлено заболеваниями яичников, нарушениями на уровне гипоталамо-гипофизарной системы, проводимой терапией и другими причинами;
- наличие хронических и рецидивирующих вагинитов и цервицитов, в том числе возникающих на фоне дисбиоза влагалища, частых гигиенических спринцеваний, возрастных изменений тканей;
- первичные и вторичные иммунодефицитные состояния;
- курение, что объясняется способностью вдыхаемых канцерогенных веществ выделяться железистыми клетками цервикального канала;
- повышенная радиационная нагрузка – например, в результате проводимой лучевой терапии или профессиональных вредностей;
- регулярный контакт с токсичными и потенциально канцерогенными соединениями – например, у работниц нефтеперабатывающих, металлоперерабатывающих, химических предприятий.
В ряде случаев прослеживается наследственная предрасположенность к онкопатологии.
Возможные симптомы
Небольшие опухоли обычно не приводят к появлению каких-либо внешних симптомов. Они могут быть выявлены во время профилактических, скрининговых или случайных гинекологических осмотров. Отсутствие жалоб является основной причиной несвоевременного обращения к врачу и склонности к частичному соблюдению лечебных рекомендаций. Такая тактика поведения женщины является фактором риска поздней диагностики рака шейки матки и существенно ухудшает отдаленный прогноз заболевания.
Появление жалоб обычно свидетельствует о развитии осложнений или о достижении опухолью достаточно большого размера. Новообразования могут сдавливать нервные окончания, прорастать через толщу шейки в окружающие органы, распадаться, изъязвляться, травмироваться. Все это обычно и сопровождается развитием определенных симптомов. Но носят неспецифический характер и нередко принимаются женщиной за признаки других гинекологических и даже урологических заболеваний, что может стать причиной самолечения.
Наиболее вероятные симптомы опухоли шейки матки:
- Дискомфорт и болевые ощущения в глубине влагалища или внизу живота во время полового акта – как во время фрикций, так и при достижении женщиной оргазма.
- Непостоянные ациклические кровянистые выделения, что может свидетельствовать о травматическом повреждении поверхности опухоли, ее распаде или о прорастании стенки сосуда. Их объем может варьироваться от отдельных прожилок крови до профузных кровотечений.
- Болевые ощущения внизу живота, в прямой кишке, крестце постоянного характера. Могут быть связаны с прорастанием опухоли, сдавливанием нервных окончаний, смещением и реактивным воспалением смежных органов.
- Патологические влагалищные выделения гноевидного характера или в виде прозрачной желтоватой жидкости. А распад опухоли шейки матки обычно сопровождается зловонными белями.
- Отеки и варикоз наружных половых органов и асимметричный лимфостаз нижних конечностей. Они возникают вследствие сдавливания лимфатических и венозных сосудов крупной опухолью или конглометатом пораженных метастазами лимфоузлов.
При прорастании опухоли в мочевой пузырь или прямую кишку появляются признаки нарушения функционирования этих органов. Возможно также формирование прямокишечных и мочевых свищей. Доброкачественные опухоли шейки матки даже больших размеров не приводят к развитию таких симптомов, это признак инвазивного рака.
Диагностика
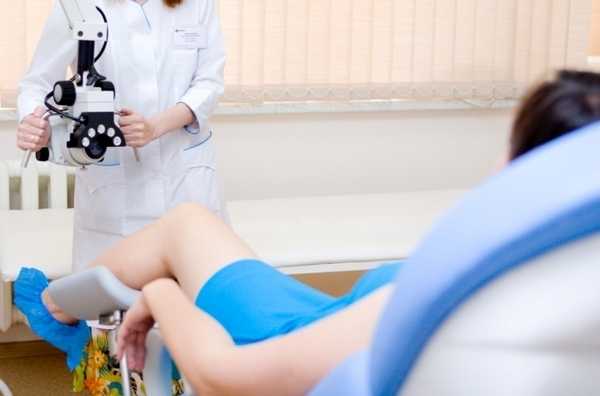
Скудность или даже отсутствие симптомов при небольших опухолях не позволяют достоверно диагностировать их самостоятельно. Да и врач без проведения осмотра с использованием инструментальных и лабораторных методов обследования не может достоверно говорить о наличии или отсутствии новообразования, определять его характер и стадию, строить прогнозы.
Основные методы диагностики опухолей шейки матки:
- Гинекологический осмотр в зеркалах, позволяющий оценить характер, размеры, положение и подвижность шейки матки, наличие на ее видимой влагалищной части патологических образований, увидеть выделения из наружного отверстия цервикального канала.
- Бимануальная пальпация матки для оценки ее размеров, контуров и подвижности.
- Ректовагинальное исследование – при подозрении на прорастание опухоли в стенку прямой кишки или при невозможности проведения полноценного вагинального осмотра (например, при девственности пациентки).
- Взятие так называемого мазка на онкоцитологию, являющегося скринингом для ранних стадий рака шейки матки. Мазок по Папаниколау и проведение Пап-теста – синонимы этого неинвазивного исследования.
- Расширенная кольпоскопия – осмотр шейки матки и имеющихся на ней патологических образований под увеличением с помощью кольпоскопа. Дополняется проведением специальных тестов и нередко взятием биопсии.
- Прицельная биопсия – взятие образца опухолевой ткани для последующего гистологического и гистохимического исследования. При достаточно больших размерах новообразования и неоднородности его поверхности забор производят из нескольких участков.
- Раздельное диагностическое выскабливание.
- УЗИ шейки и тела матки, органов малого таза и регионарных лимфатических узлов.
- Рентгенография.
- Высокоинформативные методы визуализации – КТ и/или МРТ. Позволяют определить размеры прорастающей опухоли, состояние соседних органов и лимфатических узлов малого таза.
При необходимости назначаются цистоскопия, ректороманоскопия. В случае явно злокачественной инвазивной опухоли производят поиск отдаленных метастазов.
В некоторых клиниках осуществляют вирусологическое исследование с типированием выявленного вируса папилломы человека. Для этого обычно используется ПЦР с видоспецифическими и типоспецифическими праймерами. Показанием для такой диагностики считается выявление плоскоклеточных опухолей, дисплазии, выделение при цитологическом исследовании неклассифицируемых атипичных клеток.
Лечение

Новообразования не склонны к регрессу и исчезновению. Поэтому лечение опухоли шейки матки производится преимущественно хирургически. Характер вмешательства определяют только после уточнения гистологического типа и степени злокачественности новообразования.
Удаленные ткани отправляют на срочное гистологическое исследование, при этом выявление признаков злокачественности может стать поводом для расширения объема операции и назначения в последующем противоопухолевого лечения.
Консервативная терапия может быть использована лишь для купирования сопутствующего воспаления, устранения инфекции, частичной коррекции возникающих осложнений, стабилизации состояния предоперационных пациенток. Также считается допустимым нехирургическое лечение фоновых заболеваний шейки матки. При этом через 4 недели комплексной терапии оценивают динамику и решают вопрос о необходимости операции.
Удаление опухоли может производиться различными методами. Небольшие доброкачественные новообразования и даже рак шейки на первой стадии (in situ) ликвидируют преимущественно с помощью малоинвазивных методик. Это может быть криодеструкция, электроэксцизия, лазерное высокотемпературное или плазменное воздействие, радиохирургия. Такие операции являются органосохраняющими.
При тяжелых дисплазиях и признаках инвазивного роста опухоли чаще всего проводят расширенную экстирпацию матки по Вертгейму с удалением всего органа. При этом захватываются параметральная, паравезикальная, параректальная и паравазальная клетчатка, регионарные лимфатические узлы, верхняя треть влагалища.
Такая операция при опухоли шейки матки обычно осуществляется в условиях онкогинекологического отделения и дополняется лучевой терапией. Облучение проводят в предоперационном и послеоперационном периодах одновременно по нескольким полям. В некоторых случаях показана сопутствующая цитостатическая терапия.
Распространение рака за пределы матки с вовлечением в процесс близлежащих органов и метастазированием в большинстве случаев ограничивает возможности хирургических методов. При этом для сдерживания опухолевого роста и уменьшения выраженности болевого синдрома нередко используется лучевая или комбинированная (радио- и химио-) терапия. Такое лечение является скорее паллиативным, так как помочь в излечении оно не может.
Прогноз
Прогноз при новообразованиях шейки матки зависит от их гистологического типа, характера и скорости роста, возможности полного удаления опухолевой ткани. Мезенхимальные опухоли достаточно редко малигнизируются и считаются вполне прогностически благоприятными.
Простые папилломы (при ВПЧ с низким онкологическим риском) и цервикальные полипы тоже в подавляющем большинстве случаев не представляют опасности для жизни. А вот инфицированность онкопатогенными типами вируса папилломы человека с развитием предраковых и фоновых состояний требует особого внимания и тщательного динамического наблюдения.
При злокачественных опухолях большое значение имеет своевременность диагностики. Наиболее благоприятным вариантом является выявление рака шейки матки на этапе in situ. 5-летняя выживаемость пациенток при этом очень высока и составляет 95-99%.
Выход раковых эпителиальных клеток за пределы слизистой оболочки, склонность и инвазии и метастазированию – все это снижает вероятность полного излечения пациентки. 2 стадия рака шейки матки с инфильтрацией параметральной клетчатки или частичным переходом опухоли на тело матки или стенки влагалища является менее благоприятным вариантом.
Даже при успешно проведенной радикальной операции и сопутствующей лучевой терапии 5-летняя выживаемость составляет уже всего 55-60%. И всего 10% пациенток с 4 стадией рака шейки матки остаются в живых спустя 5 лет после диагностики и лечения заболевания.
Профилактика

Профилактические меры направлены в первую очередь на снижение риска появления злокачественных опухолей. К ним относятся:
- Гигиена половой жизни с соблюдением принципов безопасного секса, профилактикой и своевременным полноценным лечением ЗППП.
- Отказ от курения.
- Регулярное посещение гинеколога или смотрового кабинета для профилактических осмотров. У женщин из групп риска скрининг включает не только визуальную оценку состояния шейки матки и стенок влагалища, но и взятие мазка на онкоцитологию. А наличие любых изменений является основанием для регулярного проведения кольпоскопии.
- Вакцинация от папилломавирусной инфекции девочек-подростков.
- Вирусологическое обследование при появлении любых признаков заражения ВПЧ для определения онкопатогенности возбудителя и оценки риска развития рака шейки матки.
Опухоли шейки матки – одна из самых актуальных проблем онкогинекологии. При раннем выявлении и своевременно проведенном полноценном лечении все они являются излечимыми. Поэтому профилактические осмотры являются для женщин основой для сохранения не только репродуктивного здоровья, но и самой жизни.
Симптомы и лечение воспаления шейки матки
Гинекологи подчёркивают, что в структуре болезней женской половой сферы воспаление шейки матки занимает ведущее место. Согласно статистическим данным, воспаление, поражающее шейку матки, характерно для представительниц репродуктивного возраста.
Воспаление шейки матки не угрожает жизни женщины. Тем не менее при игнорировании симптомов и отсутствии адекватного лечения воспаление чревато серьёзными осложнениями и отдалёнными последствиями.
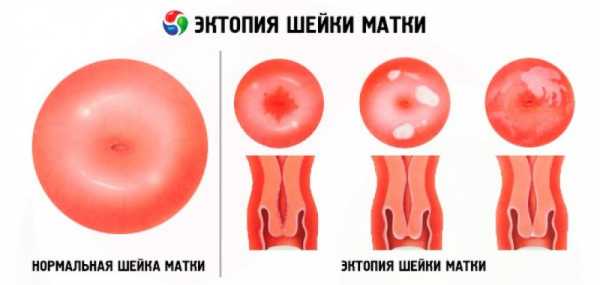
Воспаление, которое развивается в области шейки матки, обычно протекает одновременно с другими гинекологическими патологиями. Например, более чем в половине случаев воспаление шейки матки сочетается с эктопией. Кроме того, такие заболевания шейки матки, как вульвовагинит и кольпит зачастую сопутствуют воспалению.
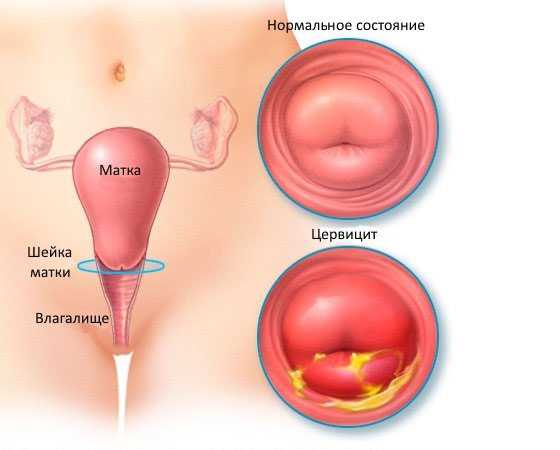
Воспаление шейки матки гинекологи называют цервицитом.
Анатомически шейка матки считается продолжением нижней части матки. Это своеобразная мышечная трубка, имеющая длину и ширину около четырёх и двух с половиной сантиметров соответственно. При осмотре гинекологу видна только влагалищная часть шейки, выстланная клетками многослойного плоского эпителия. Данный вид эпителия отличается бледно-розовым цветом и гладкостью своей поверхности.
Шейка соединяет маточную полость и вагину. Это соединение обеспечивает находящийся внутри шейки матки цервикальный канал. Шейку матки называют барьером, препятствующим проникновению инфекции в матку, трубы и яичники. Защитную функцию выполняет цервикальный канал, отличающийся анатомической узостью и продуцированием слизи.
Однако при воздействии неблагоприятных факторов на женский организм, в частности, репродуктивную систему, хрупкое равновесие нарушается. В цервикальный канал попадает патогенная микрофлора, которая и вызывает воспаление шейки матки.
Разновидности
Специалисты выделяют несколько видов цервицита, в зависимости от критерия, который лежит в основе данной дифференциации. В частности если диагностируется воспалительный процесс именно влагалищной части шейки, говорят о развитии экзоцервицита. Поражение цервикального канала, характеризующееся его воспалением, называется эндоцервицитом.
Обычно при выявлении воспаления шейки матки врач ставит диагноз «цервицит», который подразумевает поражение как влагалищной части матки, так и цервикального канала. Воспаление, начавшееся в конкретном участке шейки матки, благодаря анатомическим особенностям довольно быстро распространяется на соседние ткани и органы.
В целом гинекологи выделяют две формы воспаления шейки матки:
- острая;
- хроническая.
Острая форма отличается более выраженной клинической картиной. При отсутствии своевременного лечения, воспаление приобретает симптомы хронического процесса.
Особенности распространённости воспаления и наличия симптомов обуславливают развитие следующих видов цервицита:
- очаговый;
- диффузный.
При очаговом характере воспаления поражение затрагивает некоторую часть шейки матки. Диффузный цервицит означает воспаление всей шейки матки.
Поскольку воспаление шейки матки всегда вызывается инфекционными агентами, важно дифференцировать цервицит как:
- специфический;
- неспецифический.
К неспецифической флоре относят условно-патогенные микроорганизмы, а к специфической – микробы, передающиеся преимущественно половым путём.
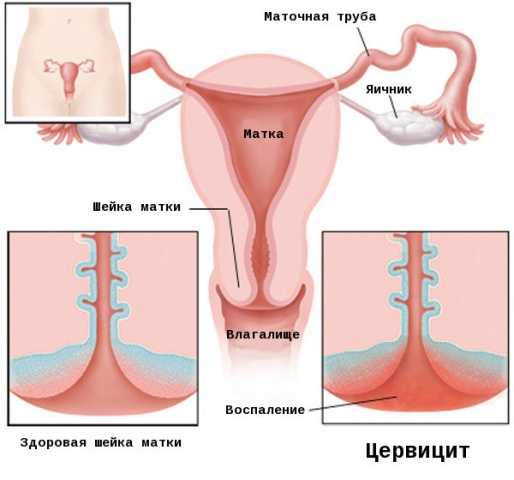
Этиология
Известно, что в основе воспаления шейки матки можно выделить инфекционное поражение. При влиянии неблагоприятных факторов на шейку матки, её слизистую атакуют разнообразные микроорганизмы, которые вызывают воспаление. Данное воспаление следует своевременно диагностировать и лечить, чтобы избежать опасных осложнений.
Микрофлору можно дифференцировать как условно-патогенную и патогенную. Очень важно определить возбудителя воспаления, так как тактика лечения различных инфекционных агентов может существенно отличаться.
Условно-патогенные агенты проникают в шейку посредством тока лимфы и крови. В некоторых случаях отмечается их проникновение из прямой кишки. К условно-патогенной флоре относят:
- стрептококк;
- протей;
- кишечную палочку;
- стафилококк;
- клебсиеллу;
- грибы Кандида.
Условно-патогенные микроорганизмы в незначительном количестве могут присутствовать на коже и слизистых. При воздействии неблагоприятных факторов наблюдается активный рост данных микроорганизмов, что вызывает воспаление.
Специфическая флора достаточно многообразна. Особенностью таких агентов является половой путь их передачи. Патогенная микрофлора включает:
- гонококк;
- трихомонаду;
- хламидию;
- бледную трепонему.
Воспаление шейки матки обусловлено многочисленными факторами. Симптомы возникновения воспалительного процесса шейки матки вызывают следующие факторы:
- болезни половых органов, например, эрозия или кольпит;
- половые инфекции;
- неспецифическая микрофлора;
- опущение влагалища, шейки матки;
- ослабление иммунитета;
- регулярная смена сексуальных партнёров;
- беспорядочный характер интимной жизни;
- некоторые эндокринные патологии, в том числе гипотиреоз, сахарный диабет и обменные нарушения;
- расстройство функции яичников, вызывающее гормональный дисбаланс и приводящее к изменениям ткани шейки матки;
- возрастные изменения, связанные с гормональной перестройкой перед и после менопаузы;
- частое применение химических спермицидов;
- травмы шеечного эпителия в процессе родов, абортов, выскабливаний;
- дисбактериоз, наблюдаемый во влагалище.
Гинекологи подчёркивают, что симптомы любого воспаления обусловлены снижением защитных сил организма. При нарушениях в работе иммунной системы на эпителий шейки матки оказывают влияние многочисленные неблагоприятные факторы, которые могут вызвать воспалительный процесс.
Симптомы
Возникновение симптомов заболевания связано с тем, является ли процесс острым или хроническим. Существенно значение имеет конкретный возбудитель болезни. При некоторых инфекциях клиническая картина может быть стёртой, в то время как определённые агенты вызывают выраженные симптомы. Протекание без симптомов характерно для хламидиоза.
После проникновения на слизистую, возбудитель обуславливает интенсивную продукцию слизи железами цилиндрического эпителия. Затем происходит разрыхление тканей. Таким образом, агенты проникают в более глубокие слои, поражая шеечную часть, примыкающую к влагалищу. Однако одновременно в цервикальном канале наблюдается процесс заживления, который способствует исчезновению симптомов. Отсутствие симптомов в таком случае свидетельствует не о выздоровлении, а о переходе заболевания в хроническую стадию.
Острое поражение отличается выраженностью симптомов. При остром течении болезни возможно появление ряда симптомов.
- Обильные выделения. Бели могут быть слизистыми, гнойными, иметь желтоватый, зеленоватый или коричневатый оттенок. Нередко выделения также имеют неприятный запах. При наличии сопутствующей эрозии появляются контактные выделения.
- Дискомфорт половых органов. Женщина ощущает зуд, жжение, которые иногда усиливаются при половых актах и во время половых контактов.
- Боли. Некоторые возбудители приводят к обширному воспалительному процессу, вызывающему такой симптом, как интенсивные боли внизу живота.
- Нарушения мочеиспускания. При распространении инфекции в уретру и мочевой пузырь появляется частое болезненное мочеиспускание.
- Повышение температуры. Подъём температуры тела до субфебрильных и фебрильных цифр характерно в случае возникновения аднексита.
Симптомы поражения шеечной части матки усиливаются после менструации.
Наличие конкретного возбудителя вызывает определённые симптомы, которые учитывает врач при осмотре слизистой. При герпетическом поражении слизистая красная, рыхлая и имеет изъявления. Трихомониаз имеет симптомы кровоизлияния при проведении кольпоскопии. При гарднереллезе отделяемое имеет резкий запах рыбы, а гонококковое поражение сопровождается обильными желто-зелеными выделениями. Молочница, как известно, описывается присущими только для нее творожистыми выделениями.
Осложнения цервицита
Если эндоцервицит или экзоцервицит своевременно не лечить, болезнь переходит в хроническую стадию. Симптомы становятся менее выраженными и периодически усиливаются. Со временем появляются обильные слизистые выделения, образуется эрозия на поверхности плоского эпителия. При отсутствии лечения язва заживает неправильно, что приводит к замещению плоского эпителия цилиндрическим. Данное замещение означает возникновение эктопии.
Примечательно, что в период беременности экзоцервицит и эндоцервицит выявляются редко. Это связано с регулярными обследованиями и своевременным лечением беременных женщин.
При проникновении инфекции в маточную полость на ранних сроках, может возникнуть инфицирование оболочек плода. Это приводит к выкидышу или грубым порокам в развитии. Если заражение происходит на более поздних сроках, не исключен риск появления различных аномалий, задержки роста плода, преждевременных родов и осложнений послеродового периода. Во время прохождения через родовые пути, возможно инфицирование ребёнка и развитие инфекционных болезней.
В целом если симптомы болезни своевременно не лечить, могут развиться следующие осложнения:
- хроническое течение;
- распространение инфекции по восходящему пути;
- возникновение бартолинита;
- появление аднексита;
- рак.
Чтобы избежать возможных осложнений, необходимо своевременно обращаться к специалисту, не игнорировать симптомы болезни, проходить своевременное обследование и лечение патологий.
Диагностика
В большинстве случаев патология выявляется в хронической форме. Иногда женщина обращается к врачу по другому поводу, и во время осмотра шейки матки гинеколог диагностирует цервицит.
При гинекологическом осмотре маточной шейки врач визуализирует следующие симптомы заболевания:
- отёчность и гиперемию тканей;
- эрозию;
- обильные слизистые или гнойные выделения, которые при хроническом течении могут быть в незначительном количестве;
- точечные кровоизлияния слизистой;
- истончение слизистой.
Одного лишь гинекологического осмотра недостаточно для постановки диагноза и исключения других патологий. Пациентке рекомендовано пройти обследование, которое может включать:
- кольпоскопию, позволяющую определить структурные изменения, псевдоэрозию;
- мазок на флору для диагностики воспаления;
- исследование методом ПЦР на выявление половых инфекций;
- цитологическая диагностика, которая выполняется с целью обнаружения атипичных клеток;
- бакпосев для идентификации условно-патогенного возбудителя.
При симптомах онкологической настороженности рекомендовано проведение биопсии с дальнейшим гистологическим исследованием в лаборатории. В случае необходимости назначается УЗИ органов малого таза, а также анализ мочи при сопутствующем цистите.
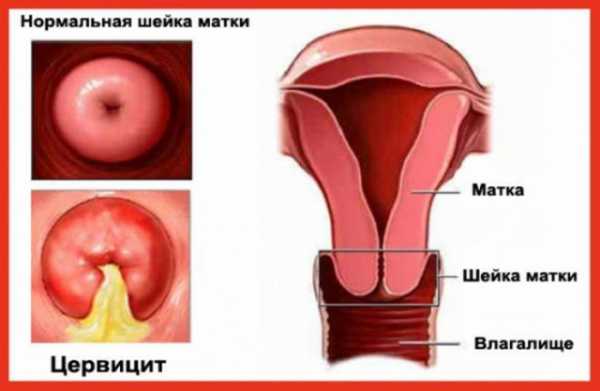
Лечение
При цервиците пациентке рекомендуется комплексное лечение, которое зависит от результатов обследования. Лечить воспаление шейки матки следует посредством противовоспалительных, антибактериальных препаратов, физиопроцедур, иммуностимулирующих средств. При наличии псевдоэрозии проводится хирургическое лечение.
Лечить инфекцию необходимо в зависимости от вызывавшего заболевание возбудителя.
- В частности, лечить грибковое поражение нужно посредством противогрибковых препаратов в виде таблеток, свечей и мазей.
- При хламидиозе пациентку необходимо лечить антибиотиками.
- Атрофический цервицит надо лечить свечами, которые включают гормоны.
- Наиболее сложно лечить вирусное поражение ткани. Чтобы лечить ВПЧ и герпес врач назначает противовирусные и иммуномодулирующие средства, витамины.
Лечить половую инфекцию следует обоим партнёрам. Это поможет избежать рецидивов воспаления шейки матки.
В некоторых случаях требуется применение лекарственных средств в виде местного лечения. Чтобы лечить воспаление, можно использовать раствор димексида, хлорфиллипта, марганца, хлоргексидина, соды и борной кислоты. При лечении нередко применяются противомикробные свечи, например, Тержинан или Бетадин.
После проведённого основного лечения рекомендован приём препаратов, восстанавливающих нормальную микрофлору влагалища. Длительность использования таких средств составляет около двух недель.
Лечить хронический очаг можно также посредством физиотерапевтических средств. Пациентке назначается УВЧ или УФО, СМТ, влагалищная лазеротерапия, электрофорез с применением магния. При стихании воспаления можно использовать грязевые тампоны.
Как лечить воспаление шейки матки, способы и методы лечения
Воспалительный процесс в шейке матки называют цервицитом. Цервикальный канал выстлан защитным эпителием, который образует барьер от возможного проникновения инфекций. Под влиянием определенных факторов происходит сбой защитных механизмов, и патогенные бактерии проникают в половые пути, вызывая инфекцию.
Виды цервицитов и их лечение
Врачи выделяют несколько разновидностей цервицита. Воспаление шейки матки и лечение полностью зависит от течения заболевания и патогенов, вызвавших его.
Острый цервицит
Может быть вызван хламидиями, стрептококками и, чаще, гонококками. При остром течении гонорейного цервицита инфекция начинается с цервикального канала, поражая поверхностные слои слизистой шейки матки. Если острый цервицит спровоцировали стрептококки или стафилококки, то поражение тканей происходит гораздо глубже и, проникая в лимфу, инфекция распространяется в близлежащие органы и ткани.
При лечении острого цервицита назначаются антибиотики, к которым чувствителен штамм, послуживший развитию заболевания. Обработка шейки матки при таком течении заболевания не рекомендована. Тампоны и прочие инструменты для обработки, могут послужить проводниками для распространения инфекции. Может быть применена физиотерапия и УВЧ, но после снятия обострения. На весь период лечения пациентке необходимо соблюдать половой покой.
Так как острый цервицит чаще всего возникает на фоне венерических заболеваний, требуется обследования партнера и дальнейшее его лечение.
Важно! На период обследования партнера следует использовать презервативы во избежание повторного заражения.
Хронический цервицит
В отсутствии надлежащего лечения при остром цервиците, болезнь перетекает в хроническую, яркая симптоматика сходит не “нет”, а болезнь просачивается в более глубокие слой шейки матки.
При отсутствии симптомов болезнь заподозрить тяжело. Однако при осмотре зеркалами, шейка будет отекшей и эрозированной. Хроническое воспаление может послужить развитию дисплазии. Следовательно, рекомендуется взятие биопсии “измененных” пришеечных участков.
Помимо антибиотиков, которые назначают с первого дня цикла, для большей эффективности, лечение будет состоять из физиотерапевтических методов в обязательном порядке. К ним относятся:
- КВЧ;
- Электрофорез;
- Ультразвуковая терапия.
В санаторно-курортных условиях может быть применено грязелечение, купание в радоновых источниках и лечение сероводородной минеральной водой.
Кроме того, хорошим противовоспалительным эффектом обладают свечи с лонгидазой, применять их следует ректально.
Хронический цервицит плохо поддается лечению. В отсутствие улучшений от медикаментозной терапии могут быть применены хирургические методы:
- криотерапия;
- лазеротерапия;
- диатермокоагуляция.
Во время всего курса лечения очень важно применять препараты восстанавливающие естественную микрофлору влагалища.
Лечение атрофического цервицит
Причиной такого вида цервицита являются мочеполовые инфекции, вирус папилломы человека (ВПЧ) и иные заболевания вирусной этиологии. Так же атрофическому воспалению матки предшествуют механические повреждения вследствие абортов, гистероскопии, травмирование шейки во время родов и т.д. В менопаузальном периоде уменьшается концентрация эстрогенов в сыворотке крови. Вследствие этого слизистая оболочка шейки истончается, становится травматичной и превращается в идеальную среду для патогенной флоры. В связи с этим развивается атрофический цервицит.
Лечение будет включать в себя противовирусные препараты, например “Аллокин альфа”, различные иммуномодулирующие средства, поливитаминные комплексы. Основу лечения атрофического цервицита будут составлять гормональные препараты с содержанием эстрогенов. Они приведут в норму структуру клеток слизистого эпителия шейки матки, помогут восстановить флору и кислотность влагалища.
Лечение гнойного цервицита
Возбудителями гнойного цервицита чаще всего являются заболевания передающиеся половым путем, например, уретрит или гонорея. Если гнойный цервицит имеет вирусную природу, то возможно его спровоцировал вирус герпеса или трихомонады. Перед появлением гнойных выделений может наблюдаться эктопия (псевдоэрозия) шейки матки. При этом будут отмечаться кровяные выделения после полового акта. Помимо антибиотиков будут назначены вагинальные суппозитории с метронидазолом, препараты тетрациклина, противовирусная терапия и иммуномодуляторы.
Важно! Отсутствие медикаментозной терапии при гнойном цервиците может привести к сильнейшим осложнениям.
Лечение кандидозного цервицита
Такую форму заболевания провоцирует грибковая инфекция. При его лечении будут назначены противогрибковые препараты, например “Дифлюкан”, “Пимафуцин” и т.д. Лечение кандидозного цервицита процесс длительный, требуется терапия и для полового партнера.
Лечение цервицита при беременности

Во время беременности цервицит представляет большую опасность для плода. Патогенные бактерии, проходя сквозь цервикальный канал, попадают в матку. В этом случае возможно внутриутробное заражение плода (гнойные поражения кожных покровов и внутренних органов), преждевременное начало родовой деятельности, выкидыш.
На начальных сроках беременности цервицит может послужить причиной плацентарной недостаточности, негативно влияя на развитие ребенка. Это может привести к замиранию плода.
Лечение воспалительного процесса шейки матки во время беременности проводят с назначением антибиотиков преобладающе из группы макролидов. В зависимости от возбудителя могут быть применены препараты тетрациклина, противовирусная терапия и поливитаминные комплексы.
Симптомы цервицита
Немаловажно, что клиническая картина цервицита будет зависит от того, какие бактерии и микроорганизмы его спровоцировали. Цервицит протекает совместно с эндоцервицитом (воспаление шеечного канала), так как именно там изначально локализуются патогенные организмы, поражая в дальнейшем другие ткани и органы.
Очень часто цервицит протекает бессимптомно, особенно если отсутствуют другие гинекологические заболевания. При хроническом вялотекущем воспалении шейки матки единственным симптомом могут быть незначительные влагалищные выделения. При остром течении заболевания пациентку будут беспокоить боли в области малого таза и поясничном отделе, вагинальный зуд и жжение, а также выделения, которые могут быть слизистыми, а в отдельных случаях гнойными. Если цервицит развился вследствие трихомониаза, характерны пенистые выделения из влагалища, а если воспаления спровоцированы гонококками, то выделения приобретают желтоватый оттенок.
Во время полового акты нередко возникают болевые ощущения. А после, могут быть небольшие кровотечения или выделения бледно-розового оттенка.
Причины возникновения цервицита
Причины, при которых развивается воспалительный процесс шейки матки, весьма обширны.
Цервицит могут спровоцировать условно-патогенные бактерии. Они есть у любого человека. Обитают бактерии на слизистой и кожных покровах. Самые распространенные виды: кишечная палочка, стафилококки, стрептококки, клебсиеллы и т.д. Так же заболевание вызывают инфекции передающиеся половым путем. Это могут быть хламидии, трихомонады, уреаплазмы.
Существует ряд иных причин воспалительного процесса шейки матки:
- Различные механические травмы и повреждения могут быть вызваны в результате проведения абортов, гистероскопии, установки внутриматочных контрацептивов;
- Ослабленный иммунитет не может справляться с условно-патогенными бактериями, в результате чего развивается воспалительный процесс;
- Иные гинекологические заболевания являются хорошей средой для возникновения цервицита;
- Гормональный сбой;
- Спринцевания в домашних условиях растворами йода, лимонной кислоты и т.д.;
- Беспорядочные половые связи и другое.
Диагностика цервицита

В отсутствии специфичности симптоматики цервицита, диагностика заболевания может быть затруднена. Сопутствующие заболевания также являются препятствием для обнаружения. Это может послужить причиной трансформации цервицита в хроническую форму.
При гинекологическом осмотре зеркалами можно увидеть отечность слизистой шейки, кровеносные сосуды будут наполнены кровью (гиперемия). Возможны кровоизлияния. Вокруг наружного зева могут быть эрозийный участи с признаками изъязвления. Выделения из цервикального канала в зависимости от течения заболевания могут быть от скудных до обильно-гнойных с примесями слизи.
Далее рекомендовано провести детальный осмотр шейки матки – кольпоскопию и ультразвуковое исследование (УЗИ) органов малого таза.
Что бы выявить причину возникновения цервицита и назначить адекватное лечение, необходимо установить какой возбудитель спровоцировал патогенный процесс. Для этого проводят лабораторную диагностику. Она включает в себя:
- Полимеразную цепную реакцию;
- Иммуноферметный анализ;
- Мазок на флору и влагалищный посев.
Лечение эндоцервицита
Воспалительный процесс в канале шейки матки называют эндоцервицитом. Обычно протекает одновременно с цервицитом. Заболевание опасно тем, что из острой формы моментально переходит в хроническую, вследствие чего, воспаление распространяется на шейку матки и т.д. Основными симптомами эндоцервицита будут необильные слизистые выделения и легкие боли внизу живота. При острой форме заболевания выделения будут содержать примеси гноя и иметь неприятный запах.
Воспаление в канале шейки матки могут спровоцировать различные механические повреждения при внутриматочных вмешательствах: аборт, диагностическая гистероскопия и т.д. Опущение матки подвергает ее риску возникновения инфекций. И, конечно, патогенные бактерии, такие как стрептококки, стафилококки и другие.
При диагностике эндоцервицита применяют стандартные методы исследований:
- УЗИ;
- Кольпоскопия;
- ПЦР-диагностика;
- Бактериологический посев;
- Мазок на флору шеечного канала;
- Анализ крови (в том числе на ВИЧ и RW).
При лечении эндоцервицита основой будет применение этиотропной терапии (лечение антибиотиками) в зависимости от патогена, спровоцировавшего инфекцию. Далее могут быть применены противовирусные и противогрибковые препараты, а также иммуномодуляторы, различные витаминные комплексы и лактобактерии.
Лечение цервицита и эндоцервицита народными средствами

Существует множество рецептов народной медицины для лечения воспаления шейки матки. Многие растения действительно обладают противовоспалительными свойствами. Необходимо помнить, что без традиционной медицины справиться с заболеванием невозможно. Лечение травами можно использовать в профилактических целях, однако применять его с осторожностью, так как спринцевание и тампоны, промоченные в настое трав, могут нарушить естественную микрофлору влагалища. Категорически нельзя использовать тампоны и спринцевания в период обострения.
Заблуждения в том, что народные средства хорошо справляются с цервицитом связаны с тем, что острая форма (очень часто) через 2-3 недели переходит в хроническую, а ярко выраженные симптомы купируются самостоятельно.
Возможные осложнения и профилактика цервицита шейки матки
При перетекании из острого, воспалительный процесс может принять хроническую форму, которая крайне сложно поддается лечению. Кроме того, инфекция начинает подниматься вверх, поражая тело матки, и может распространиться на близлежащие органы, придатки, мочевой пузырь, органы брюшины. Хронические воспалительные процессы приводят к образованию спаек, что может быть причиной бесплодия.
Соблюдая простые профилактические меры, возможно без труда оградить себя от воспаления шейки матки или обнаружить процесс на ранних стадиях, что будет залогом на успешное лечение.
Необходимо регулярное посещение гинеколога, минимум раз в полгода. Подобрать адекватную контрацепцию во избежание абортов. Не пренебрегать использованием презервативов в отсутствие постоянного полового партнера. Важно поддерживать свой иммунитет и тщательно соблюдать гигиену.
Видео: Диагностика и лечение воспаления и других заболеваний шейки матки
причины, симптомы, диагностика и методы лечения на сайте «Альфа-Центр Здоровья»
Содержание
- Причины цервицита
- Как лечится воспаление шейки матки
- Записаться на прием
Воспаление шейи матки или цервицит обозначает воспалениеузкой нижней части органа. Матка покрыта эпителием, вырабатывающим слизистый секрет. Он играет защитную роль и препятствует проникновению инфекций во внутреннюю полость. Лечение воспаления шейки матки проводит врач-гинеколог. Это заболевание, диагностируется у 30% женщин детородного возраста. Патология может быть в цервикальном канале, тогда говорят об эндоцервиците или во влагалищной части шейки – экзоцервицит. Признаки воспаления шейки матки:
Жалобы пациентов различны при остром и хроническом цервиците. Основными симптомами воспаления в шейке матки служат:
- выделения из половых органов гнойного или слизистого типа;
- боли, тяжесть в области матки;
- дискомфорт, жжение в мочеполовых путях, усиливающиеся при сексе, мочеиспускании;
- небольшой подъем температуры до 37-37,2ºС.
В ряде случаев цервицит протекает без каких либо признаков.
Причины цервицита
Воспаление может возникнуть из-за:
- ЗППП – гонореи, трихомониаза, хламидиоза и других инфекций;
- микроорганизмов, которые в норме есть на слизистой оболочке;
- механических травм при гинекологических операциях, родах, от применения маточного кольца, обработки йодом, димексидом, другими средствами;
- гормональных нарушений;
- лечения антибиотиками, курса химиотерапии;
- аллергии на латекс или вещества, которыми обработаны презервативы.
Цервицит может развиться на фоне имеющихся болезней женской мочеполовой системы – кольпита, эндометрита, цистита, эрозии и других.
Как лечится воспаление шейки матки
Акушер-гинеколог при осмотре и кольпоскопии увидит признаки воспаления шейки матки у женщин. Покрасневшая, отекшая слизистая, выделения явно указывают на патологию. Для уточнения природы цервицита проводят анализ мазка из влагалища, ПЦР-тест и биопсию кусочка ткани. Также могут потребоваться УЗИ, анализы крови и мочи.
Для подбора адекватной схемы лечения заболевания шейки матки учитывается длительность, степень выраженности заболевания, причина. При инфекционной природе цервицита терапия потребуется партнеру, внимание нужно и имеющимся гинекологическим заболеваниям.
Назначают:
- антибиотики;
- средства для восстановления микрофлоры;
- гормональные лекарства с эстрогенами для регенерации истонченного слизистого слоя;
- физиотерапия – прижигание холодом, диатермокоагуляция, обработка лазером.
Самолечение рискованно осложнениями, поэтому только врач должен решить, как лечить воспаление шейки матки. Несвоевременно лечение или его отсутствие опасно переходом заболевания в хроническую форму, образованием эрозий, невынашиванием беременности, увеличивает риск развития онкологических заболеваний. Поэтому при первых признаках воспаления шейки матки без промедления обратитесь к гинекологу.
Воспаление шейки матки: лечение, причины и симптомы
Воспаление шейки матки (цервицит) возникает под действием инфекционных факторов – возбудителями чаще всего являются бактерии, вирусы и простейшие. Заболеванию подвержены женщины детородного возраста, живущие активной половой жизнью. Цервицит выявляется у 70% женщин, которые обращаются с жалобами на патологические выделения из половых путей. Часто он сочетается с кольпитом, вагинитом.

Воспаление шейки матки возникает у женщин репродуктивного возраста
Механизм развития воспаления
В зависимости от типа возбудителя цервицит делится на два типа:
- неспецифический – вызывается условно-патогенными микроорганизмами, чаще всего стрептококковой, стафилококковой флорой, уреаплазмой, микоплазмой;
- специфический – причиной являются гонококки, хламидии, трихомонады.
По характеру течения воспаление может быть острым и хроническим. В первом случае процесс длится не больше месяца. При хроническом воспалении возможны частые обострения, латентное течение, которое приводит к развитию осложнений. Опасность цервицита с длительно сохраняющимся очагом воспаления – появление признаков дисплазии и переход в фоновое или предраковое состояние.
Локализация воспаления шейки матки может отличаться. Если патологический процесс распространился на внутреннюю часть канала, его называют эндоцервицит, воспаление на наружной части шейки – экзоцервицит. Его также называют воспалительной эрозией.
Влагалище и шейка матки представляют собой одну общую анатомо-физиологическую область. Инфекция, которая может проникнуть во время незащищенного секса, сдерживается защитными механизмами:
- кислая среда влагалища;
- нормальная микрофлора;
- целостность слизистой оболочки;
- секреция слизи в цервикальном канале с иммуноглобулинами.
При нарушении баланса микрофлоры влагалища снижается неспецифическая защита, повышается вероятность колонизации влагалища патогенными микроорганизмами. Инфицирование шейки может произойти после ее травмы во время родов, аборта или выскабливания.
Процессы регенерации тканей слизистой влагалища и цервикса отличаются. Регенерация шейки может быть замедленной. Из-за нарушения оттока содержимого желез цервикального канала при воспалительной реакции формируются наботовы кисты.
Причины неспецифического воспаления шейки могут крыться в нарушении гормонального баланса, которое происходит у женщин в период климакса. Снижение функции яичников, недостаток эстрогенов приводит к уменьшению запасов гликогена на экзоцервиксе, что способствует снижению заселенности бифидобактериями и лактобациллами.
Атрофические процессы во влагалище и на шейке после присоединения воспаления могут стать причиной атипичной трансформации клеток.
Хроническое латентное воспаление на шейке, изменение местного иммунного статуса вызывает вирус папилломы человека. Он передается половым путем, риск заражения увеличивается пропорционально количеству половых партнеров. ВПЧ опасен тем, что его высокоонкогенные типы способны вызывать трансформацию клеток цервикса и переход воспалительного процесса в рак шейки матки.
Клинические проявления
Для воспаления шейки матки нехарактерно нарушение общего самочувствия. При неспецифической форме симптомы могут быть выражены минимально. Женщина замечает на белье слизисто-серозные или гноевидные выделения. Иногда беспокоит боль внизу живота.
Воспалительный процесс запускается под влиянием различных состояний, факторы риска могут быть следующие:
- переохлаждение;
- перегрев;
- новый половой партнер;
- случайный сексуальный контакт без использования презерватива;
- острое заболевание других органов, которое привело к снижению иммунитета;
- тяжелые хронические патологии;
- операции и диагностические вмешательства на половых органах;
- менструация.

Основная причина цервицита – инфекция
Выделения из-за содержания ферментов и биологически активных веществ раздражают слизистую оболочку преддверия влагалища, вызывают ощущение зуда и жжения. При нарушении гигиены они могут попадать на наружное отверстие уретры и вызывать дизурические расстройства:
- жжение во время мочеиспускания;
- чувство зуда в мочеиспускательном канале;
- учащенные позывы в туалет.
Симптомом запущенной формы воспаления могут быть контактные кровотечения. Если женщина не обращается к гинекологу, эрозия постепенно разрастается, сосудистая реакция приводит к полнокровию, отечности и повышенной ломкости сосудов. Поэтому после полового акта появляются мажущие кровянистые выделения, которые проходят без специального лечения.
Но постоянное травмирование шейки, разрывы сосудов могут стать причиной формирования язвы. В этом случае необходима срочная диагностика для исключения предракового состояния.
Методы диагностики
Для диагностики необходим гинекологический осмотр. Врач в зеркалах обнажает шейку и может заметить эрозию с четко очерченными ровными краями. Она может располагаться вокруг цервикального канала и проникать в него. Также возможно появление выпячиваний – наботовых кист.
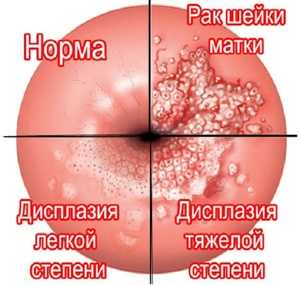
Из влагалища и цервикального канала берутся мазки на степень чистоты и цитологию. Последний необходим для исключения дисплазии или предракового процесса. В норме в цитологическом мазке не должны присутствовать атипические клетки. Если они обнаруживаются, в зависимости от их строения и расположения выставляется степень дисплазии – CIN I, II, III. Опасность представляет CIN II и III, их относят к предраковым процессам, поэтому требуется консультация и наблюдение онкогинеколога.
Если в мазке на степень чистоты не обнаружены инфекционные возбудители, проводится дополнительная диагностика. Возможно провести бактериологическое исследование – посев выделений из цервикального канала на питательные среды. Так можно не только узнать возбудителя, но и определить его чувствительность к антибиотикам.
Посев для поиска вирусной инфекции проводится очень редко. Вирусы не растут на питательных средах, им необходимы культуры клеток. Такой метод диагностики дорогостоящий и длительный.
Точно диагностировать возбудителей в течение суток и начать обоснованную терапию можно при помощи ПЦР-диагностики. Этот метод основан на определении ДНК микроорганизмов в биологических средах.
Для диагностики воспаления проводится кольпоскопия. Это способ осмотра шейки при помощи кольпоскопа – специального инструмента, увеличивающего изображение. Опасные признаки:
- воспалительный инфильтрат на шейке матки;
- ровные очерченные края эрозии;
- на поверхности может быть гноевидный налет.
Для подтверждения диагноза проводят расширенную кольпоскопию, которая включает:
- пробу с 3-процентной уксусной кислотой;
- пробу Шиллера с раствором Люголя;
После обработки шейки раствором уксусной кислоты спазмируются капилляры, что приводит к кратковременному побелению здоровых тканей. После нанесения ватным тампоном раствора Люголя, содержащего йод, в здоровых участках гликоген прокрашивается в коричневый цвет.
Расширенная кольпоскопия позволяет определить характерные специфические изменения тканей и дифференцировать эрозию от других патологических процессов, а также при необходимости выбрать участок для проведения биопсии подозрительных тканей.
Для лечения цервицита применяют антибиотики
Подходы к лечению
Выбор препарата для подавления симптомов основан на типе возбудителя. При впервые возникшей неспецифической инфекции достаточно местных препаратов с антибиотиками. Предпочтение отдается комбинированным средствам, которые действуют на широкий спектр микроорганизмов.
При других инфекциях лечение проводится системными препаратами:
- при кандидозном цервиците – противогрибковые на основе флуконазола, его дополняют влагалищными свечами с миконазолом, клотримазолом или нистатином;
- цервицит, вызванный хламидиями, лечат при помощи антибиотиков из групп тетрациклинов, макролидов, фторхинолонов, шейку дополнительно обрабатывают диметилсульфоксидом или хлорофиллиптом;
- трихомонадный цервицит лечат системным применением метронидазола;
- при гонококковом воспалении используют цефтриаксон или альтернативные антибиотики.
После подавления роста микроорганизмов необходим этап восстановления нормальной микрофлоры влагалища. Для этого применяют свечи с лактобактериями курсами по 10–14 дней. Некоторые препараты содержат эстрогены, что улучшает результат терапии.
При атрофических процессах на шейке матки лечение проводится гормональными средствами. Местно применяют свечи с эстрогенами, используют гормональный пластырь.
Гормональная терапия проводится курсами не больше двух недель, после чего необходим перерыв и переход на поддерживающее лечение. Иначе возрастает риск побочных реакций.
Профилактика цервицита
Воспаление шейки матки чаще всего является реакцией на инфекции, передаваемые половым путем. Поэтому профилактика заключается в предотвращении проникновения возбудителей от больного человека или носителя. Для этого необходимо избегать случайных половых контактов, а также при отсутствии постоянного полового партнера использовать презерватив или другие барьерные средства контрацепции.
После незащищенного полового акта, когда есть высокий риск заражения, используют меры экстренной профилактики ИППП. Для этого проводят спринцевания растворами антисептиков, а через несколько часов принимают профилактическую дозу антибиотиков. Женщинам, которые готовятся к родам, аборту, установке внутриматочной спирали, проводится санация влагалища, чтобы предотвратить восходящее заражение.
Читайте также: эктопия шейки матки
лечение, симптомы, причины, свечи, антибиотики и другие препараты, народные средства
Фото: Syda_Productions/depositphotos.comВоспаление шейки матки или цервицит — часто диагностируемое женское гинекологическое заболевание.
Запущенная форма может со временем трансформироваться в ряд таких патологий, как эрозия, полипы, эндоцервицит, эктопия, эндометриоз и даже рак.
Шейка матки — важный орган половой системы женщины. Она служит соединительным каналом между влагалищем и полостью матки и препятствует проникновению инфекций в верхние отделы женских половых путей и саму матку. Иногда происходит нарушение защитных функций зоны трансформации (так по-научному называют шейку матки), вследствие чего в нее попадает чужеродная микрофлора и развивается воспаление. В 9 случаях из 10 онкозаболевания у женщин возникают именно в этой области, поэтому даже малейшие воспалительные процессы в шейке матки требуют срочного лечения.
Причины цервицита
Заболевание вызывают специфические и неспецифические инфекции. К первым относятся стрептококки, стафилококки, кишечные палочки, грибки, а ко вторым — сифилис, хламидии, трихомонады, гонококки, микоплазмы. Специфические инфекции могут попасть в шейку матки контактным путем через кровь, лимфу или прямую кишку. Неспецифические инфекции проникают в зону трансформации половым путем.
Часто заболевание возникает в результате неправильного использования внутривлагалищных контрацептивных средств – колпачков, таблеток, свеч. Поэтому перед применением контрацептивов предварительно нужно проконсультироваться с врачом – гинекологом, который научит правильно их применять, чтобы снизить риск травмирования цервикального канала шейки матки.
Причиной развития воспаления могут стать повреждения шейки матки во время родов, абортов или частых диагностических выскабливаний. Установка или удаление внутриматочной спирали тоже может повлечь за собой воспалительные процессы в этой области. Спровоцировать развитие цервицита способны рубцы и доброкачественные новообразования.
Воспалительные процессы в зоне трансформации редко возникают сами по себе. Обычно они являются спутниками других заболеваний женской половой системы: вагинита, псевдоэрозии шейки матки, вульвита, эктропиона, бартолинита.
Цервициту чаще подвержены женщины детородного возраста. На их долю выпадает около 70% заболеваний, в то время как в период менопаузы и после нее заболеть рискуют только 30% женского населения. Особенно следует остерегаться этого заболевания беременным, так как причинами несвоевременных родов и выкидышей очень часто становятся воспалительные процессы в шейке матки.
Симптоматика болезни
Основной симптом болезни — тянущие боли разной степени интенсивности в нижней области живота (как при менструации). О болезни говорят гнойные или слизистые выделения, боли во время мочеиспускания. Симптомом, сигнализирующим о воспалении шейки матки, может быть появление болей или дискомфорта при совершении полового акта. Редко заболевание в начале может протекать бессимптомно, тогда обнаружить его можно только во время профилактического гинекологического осмотра.
Цервицит по течению заболевания имеет острую и хроническую формы. Для острого цервицита характерны все эти симптомы. При осмотре также обнаруживаются гиперемия и отечность в отверстии цервикального канала, небольшие кровоизлияния и язвочки на слизистой.
В зависимости от возбудителя заболевания, симптомы могут проявляться по-разному. Если цервицит возник вследствие гонореи, тогда он протекает очень остро с ярко выраженной симптоматикой.
Болезнь, причиной которой стал хламидиоз, может протекать без явных признаков. Трихомонады вызывают воспалительные процессы в шейке матки в виде мелких кровоизлияний, при взятии мазка на анализ в нем обнаруживаются атипичные клетки. При герпетическом цервиците вход в матку становится красным и рыхлым, покрывается язвами.
Если острое воспаление было выявлено не сразу или его неправильно лечили, тогда оно переходит в хроническую вялотекущую форму. Влагалищные выделения напоминают мутноватую слизь, происходит разрастание цилиндрических тканей, вследствие чего возле входа в матку образуются псевдоэрозии. Симптомы цервицита, такие как отек и гиперемия, выражены слабо. Опасность хронической формы заболевания в том, что в это время происходит распространение болезни на близлежащие ткани и железы. В очаге воспаления образуются кисты и инфильтраты, постепенно уплотняется шейка матки.
Цервицит диагностируется несколькими способами:
- Путем обследования шейки матки с помощью гинекологических зеркал.
- При проведении кольпоскопии — исследования, определяющего возникшие патологии в шейке матки.
- После сдачи анализов на бакпосев, микроспопию мазка, ПЦР.
При острой форме воспаления шейки матки в мазке будет содержаться большое количество лейкоцитов, гистиоциты, лимфоциты, цилиндрический и плоский эпителии с изменениями. При хроническом воспалительном процессе клетки цилиндрических тканей приобретают разную величину, иногда наблюдается их разрушение (цитолиз). Проведение лабораторного обследования даст возможность определить вид и род микроорганизмов, вызвавших заболевание, и подобрать для лечения наиболее подходящий антибиотик. Для определения структурных нарушений клеток и положительной динамики лечения женщину направляют на цитоморфологию мазка. Диагностика хламидиоза, папилломавируса, гонореи, герпеса, микоплазмоза при воспалении шейки матки возможна только после проведения специальных обследований: ИФА и ПЦР.
Лечение воспаления шейки матки
Лечение заболевания предполагает назначение женщине антибактериальных и противовирусных препаратов в зависимости от выявленного возбудителя и формы протекания заболевания. Если воспаление хламидийного происхождения, тогда его лечат такими антибиотиками, как сумамед, эритромицин, мономицин, максаквин, доксициклин или таривид. При цервиците кандидозной этимологии назначается противогрибковый препарат дифлюкан.
При воспалении шейки матки лечение проводится и комбинированными препаратами местного действия, которые выпускаются в виде свечей (тержинан). При затихании основных симптомов заболевания женщинам назначается местное лечение в виде обработки влагалища и шейки матки растворами хлорофиллипта, димексида и нитрата серебра.
Сложнее лечить воспаление вирусного происхождения. Если возбудителем цервицита стал генитальный герпес, тогда потребуется продолжительное лечение противовирусными средствами, иммуностимуляторами, витаминами и противогерпетическим иммуноглобулином. Воспалительные процессы в шейке матки, вызванные вирусом папилломы человека, требуют лечения цитостатиками и интерферонами. Попутно с терапией проводится удаление кондилом. При цервицитах вирусной этимологии во избежание повторного заболевания лечение должна проходить не только женщина, но и ее половой партнер.
Медикаментозная терапия хронической формы цервицита не всегда эффективна, поэтому часто лечение проходит с помощью таких хирургических методов, как лазеротерапия, диатермокоагуляция, криотерапия. Параллельно с этим проводится лечение сопутствующих заболеванию патологий (функциональных нарушений, кольпита, эктропиона, сальпингоофорита) и восстанавливается нормальная микрофлора. Лечение цервицита проводится под лабораторным контролем.
Профилактические меры
Учитывая последствия воспаления шейки матки, женщинам следует проводить профилактику. Чтобы избежать цервицита, необходимо:
- соблюдать элементарные гигиенические требования;
- не игнорировать использование презерватива во время половых контактов;
- подобрать надежные контрацептивы для профилактики абортов;
- весь период беременности находиться под контролем врача;
- вовремя лечить все эндокринные нарушения;
- 1 раз в год планово посещать гинеколога.
Предотвратить цервицит или вылечить его на начальном этапе гораздо легче, чем потом бороться с его последствиями. Ни в коем случае не пытайтесь вылечить болезнь народными методами или самостоятельным подбором препаратов.
Воспаление шейки матки: симптомы, диагностика и лечение
Как и любой орган шейка матки может воспаляться по разным причинам. В медицинских справочниках, воспаление шейки матки называется цервицит. Эти условия вызывают различные симптомы, которые в запущенном случае приводя к хроническому течению воспаления или к раку.
Тип лечения, в случае необходимости, будет зависеть от основного заболевания.

Причины болезни и факторы риска
Наиболее частой причиной воспаления этого органа является инфекция. Как правило, шейка матки предотвращает размножение бактерий, не давая им проникать в матку.
Когда она подвергается венерическим заболеваниям, таким как гонорея или хламидиоз, то ее функции начинают ослабевать, она не способна предотвратить распространение инфекции во внутренние органы.
Основные условия, приводящие к воспалению:
- вагинальные инфекции;
- СПИД;
- болезни, передающиеся половым путем;
- генитальный герпес;
- ВПЧ;
- остроконечные кондиломы;
- гонорея;
- эндометриоз.
Цервицит может быть вызван не только инфекциями, но и другими условиями. К ним относят аллергию на презерватив, раздражение от тампонов, лучевую терапию, травму. Цервицит является очень распространенным явлением, затрагивающим более половины всех женщин.
В группе риска относятся женщины, начинающие рано заниматься сексом, имеющие много половых партнеров, занимающиеся сексом без предохранения.
Симптоматика воспаления. Его степени развития, формы и виды
Большинство женщин даже не подозревают о наличии воспаления, оно протекает незаметно и также уходит. У других, наоборот, признаки ярко выражены. Признаки воспаления включают:
- аномальные вагинальные кровотечения;
- постоянные серые, желтые, зеленые или белые выделения из влагалища, которые могут иметь неприятный запах;
- вагинальные боли;
- ощущение тазового давления;
- боль во время полового акта;
- боли в спине.
Гнойные влагалищные выделения — это симптом хронического течения воспаления.
Кроме того, многим женщинам больно ходить в туалет по маленькому, их беспокоит тошнота и рвота, озноб и высокая температура. Тяжелый случай воспаления сопровождается вагинальным зудом, сильными болями в животе.
Степени, формы развития и локализация воспаления
Цервицит проходит два этапа развития:
- Первый этап — происходит воспаление влагалища и шейки матки. Инфекция чаще всего передается половым путем и может протекать бессимптомно;
- Второй этап — прямое восхождение микроорганизмов в верхние отделы генитального тракта.
В медицинской практике различают две формы цервицита:
- острая;
- хроническая.
Хронический цервицит — распространенная патология, которой страдают женщины, ведущие активную половую жизнь.
Во время осмотра гинеколог обнаружит отек, гиперемию шейки матки, женщина жалуется на дискомфорт после полового акта, тупые или острые боли в пояснице и внизу живота.
Осложнения и последствия
При отсутствии лечения, воспаление приводит к внематочной беременности, хронической тазовой боли, самопроизвольному аборту, раку и воспалению остальных тазовых органов. Кроме того, у многих женщин возникают осложнения при родах.
При хламидийной инфекции у матери на период рождения ребенка, можно заразить новорожденного. В результате у малыша появляется глазная инфекция, что в конечном счете приводит к слепоте. Реже ребенок рождается с пневмонией.
Цервицит может привести к необратимому повреждению матки, яичников, маточных труб и других частей женской репродуктивной системы. Отсутствие лечения приводит к бесплодию, которое, к сожалению, не лечится.
Хроническое течение воспаление может быть причинным фактором диспареунии (боль при половом акте).
Какие тесты проводят для постановки диагноза?
Если вы обнаружили признаки цервицита, обратитесь к врачу для постановки точного диагноза. Обследование начинается с подробной истории общего состояния здоровья пациента и сексуальной активности.
Гинеколог проверяет женщину на хламидийные или другие инфекции. При подозрении, гинеколог назначает ряд диагностических тестов для подтверждения диагноза.
К ним относят:
- Анализ крови для определения инфекции;
- Ультразвук (сонограмма) для просмотра репродуктивных органов;
- Биопсия эндометрия — процедура, при которой берут небольшой образец ткани из слизистой оболочки матки, необходимый для изучения под микроскопом;
- Лапароскопия. Это процедура во время которой через небольшой разрез в нижней части живота вводят лапароскоп. Она необходима для исследования внутренних половых органов на предмет воспаления и повреждения.
Также врач возьмет цитологический мазок с шейки матки. Мазок необходим для проверки женщины на предмет гонореи или хламидиоза. А также он необходим для исключения предраковых или злокачественных изменений.
О том, как важно своевременно выявить и вылечить заболевания шейки матки, рассказывает врач акушер-гинеколог, смотрите видео:
Способы лечения воспаления
Стандартной терапии цервицита нет. Каждый раз схема лечения меняется. Она зависит от причины воспаления, общего здоровья пациентки, медицинской истории, тяжести симптомов, степени воспаления.
В период лечения пациенту запрещено иметь половой контакт, пока лечение препаратами не будет завершено. Обычно для выздоровления необходимо от 7 дней до 2 месяцев лечения.
К хирургическим способам лечения обращаются, когда образовывается скопление гноя. В зависимости от определенных условий операция может быть проведена с помощью лапароскопии, лапаротомии.
Если абсцессы образовались на самой матке или яичниках врач может порекомендовать гистерэктомию (удаление матки) или овариэктомию (удаление яичников).
Кроме того, если консервативные способы лечения не увенчались успехом рекомендуют криохирургию, электрокаутеризацию, лазерную терапии.
Препараты для лечения воспаления
Своевременное и правильное лечение воспалительных заболеваний шейки матки предотвращает развитие серьезных осложнений. Общее лечение лекарствами включает применение антибиотиков, болеутоляющих средств и противогрибковых, вагинальных свечей, антивирусных агентов, противовирусных препаратов.
Если бактериальная или вирусная инфекция вызывает серьезные осложнения, необходимо введение внутривенных антимикробных агентов. Антибиотики могут вводиться непосредственно во влагалище.
Также в лечении цервицита используют следующие препараты:
- Противогрибковые средства — Дифлюкан, Микофлюкан;
- Лекарства, восстанавливающие микрофлору — Ацилакт, Гинофлор, Бифидумбактерин;
- Иммунокорекционные средства — Иммунал, Иммуномакс.
Хроническое воспаление лечат гормональными свечами, мазями и кремами.
Самым распространенным лекарством является Овестин. Положительные отзывы о нем, говорят о высокой эффективности и безопасности средства.
Вагинальные суппозитории
Преимущество свечей состоит в том, что они быстро начинают действовать. Уже через полчаса после введения суппозитория, препарат полностью всасывается в кровь и начинает противовоспалительное воздействие. Виды свечей:
- противовоспалительные;
- обезболивающие;
- противогрибковые;
- иммуностимулирующие.
К преимуществам суппозиториев относят простоту использования, нет негативного влияния на печень и желудочно-кишечный тракт, низкая вероятность возникновения аллергических реакций.
При воспалении назначают Кетоконазол, Ливарол, Пимафуцин, Тержинан, Полижинакс, Бетедин и другие.
Антибактериальная терапия
Для лечения воспаления необходимо принимать антибиотики (внутривенно или перорально). Терапия должна быть назначена незамедлительно.Если пациент находится на внутривенных антибиотиках, то после клинического улучшения необходимо перевести его на пероральное применения препаратов.
Следующие лекарства антибактериального действия назначают при воспалении:
- Цефокситин;
- Цефотетан;
- Доксициклин;
- Клиндамицин;
- Ампициллин-сульбактам;
- Гентамицин;
- Цефтриаксорн;
- Азитромицин;
- Цефиксим.
Через 72 часа необходимо пересмотреть симптомы воспаления, заново сдать анализы и назначить другие препараты. Лечение антибиотиками проводится амбулаторно или стационарно.
Народные способы терапии воспаления
Не рекомендуется использовать народные средства без консультации гинеколога, поскольку практически все способы лечения предполагают принятие лекарств, используя тампоны.Для лечения цервицита народные целители предлагают спринцевание, травы, настои для приема внутрь, мази.
Ниже рассмотрены самые эффективные средства из всех предложенных.
Народное лечение цервицита травами
Лечение воспаления можно проводить в домашних условиях, но соблюдать способ приготовления и дозировку. Натуропаты рекомендуют:
- Смешайте по 50 г чистотела и календулы, по 150 г березовых почек, крапивы, шиповника, калины, подорожника и сосновых почек, 100 г тысячелистника и 200 г чаги. Измельченные травы заливают 2,5 л кипятка. Средство ставят на огонь, и доводят до кипения. Как только смесь закипела, закройте настой крышкой и поставьте настаиваться 2 дня. После добавляют 250 мл спирт и 250 г меда. Лекарство держат в холодильнике. Принимают по 1 ст. л. трижды в сутки. Курс лечения — 4 месяца;
- Измельчите ножом листья омелы, поместите в 3-литровую банку. Необходимо чтоб измельченная омела занимала ⅓ банки. Залейте траву водкой до самого верха. Настаивают средство один месяц. Затем процеживают и принимают по 30 капель 3 раза в день;
- Возьмите столовую ложку боровой матки, залейте 200 мл кипятка. Отвар настаивают 3 часа, потом процеживают. Принимать 2 раза в день.
Длительность курса лечения с помощью последних двух рецептов составляет от одного до двух месяцев.
Рецепт отвара для спринцевания и тампона
Лучшим средством народного лечения цервицита являются спринцевания. Вот несколько рецептом, подобранных специально для этой болезни:
- Возьмите по 1 ст. л. измельченного корня солодки, алтея, цветы ромашки, листья золотого уса, плоды фенхеля. Все травы нужно хорошо смешать. Сбор трав в размере 1 ст. л. заливают 200 мл кипятка, настаивают 20 минут, процеживают, и используют для спринцеваний дважды в сутки;
- Сушеный шиповник необходимо перемолоть до состояния муки. Возьмите 1 ст.л. шиповника и 1 ст. л. оливкового масла. Средство ставят на водяную баню на 3 часа, затем процеживают и остужают. Сделайте тампон из стерильной марли, мокните в раствор, и вставьте во влагалище на ночь. Курс лечения — 1 месяц.
Не стоит забывать, что любые спринцевания нельзя проводить каждый день. Их используют через день.
Лечение эрозии шейки матки народными средствами.
Подробно о том, как лечить мастопатию.
Народные средства от эндометриоза перечислены в этой статье.
Профилактика болезни и предотвращение рецидива
Чтобы снизить риск развития воспаления, необходимо каждые полгода приходить на прием к гинекологу, сдавать анализы и соблюдать правильный образ жизни.
Воспаление может быть предотвращено, если следовать правилам:
- ограничить число сексуальных партнеров;
- регулярно пользоваться презервативами для предотвращения венерических заболеваний;
- прекратить пользоваться ароматизированными тампонами, что может снизить риск появления аллергической реакции;
- избегайте установки внутриматочной спирали, если у вас не более двух-трех сексуальных партнеров и вы знаете об их сексуальной истории.
Если заметили один из признаков воспаления (боль в области таза, кровотечение, выделения из влагалища) не затягивайте со сдачей анализов и посещением гинеколога.
Исследования показывают, что женщины, начинающие половую жизнь в более позднем возрасте, и участвующие в моногамных отношениям, менее подвержены развитию воспаления.
Воспаление слизистой оболочки шейки матки не проходит просто так. Чтобы добиться нужных результатов необходимо долго лечиться. Лечение медикаментами желательно совмещать с народными средствам. При помощи комплексной терапии улучшения симптомов можно добиться быстрее.
Заключение
- Множество инфекций передается половым путем, которые в итоге приводят к воспалению шейки матки. Старайтесь соблюдать правила гигиены, и перед половым актом с новым партнером, убедитесь, что он ничем не болен;
- Нельзя проводить бесконтрольные спринцевания, это может только ухудшить и без того плохое состояние шейки матки;
- Воспалительные процессы снижают иммунитет женщины. Обязательно ешьте больше витаминов.
Как лечить воспаление шейки матки, способы и методы лечения
Воспалительный процесс в шейке матки называют цервицитом. Цервикальный канал выстлан защитным эпителием, который образует барьер от возможного проникновения инфекций. Под влиянием определенных факторов происходит сбой защитных механизмов, и патогенные бактерии проникают в половые пути, вызывая инфекцию.
Причины возникновения воспаления шейки матки
Причины, при которых развивается воспалительный процесс шейки матки, весьма обширны.
Цервицит могут спровоцировать условно-патогенные бактерии. Они есть у любого человека. Обитают бактерии на слизистой и кожных покровах. Самые распространенные виды: кишечная палочка, стафилококки, стрептококки, клебсиеллы и т.д. Так же заболевание вызывают инфекции передающиеся половым путем. Это могут быть хламидии, трихомонады, уреаплазмы.
Существует ряд иных причин воспалительного процесса шейки матки:
- Различные механические травмы и повреждения могут быть вызваны в результате проведения абортов, гистероскопии, установки внутриматочных контрацептивов;
- Ослабленный иммунитет не может справляться с условно-патогенными бактериями, в результате чего развивается воспалительный процесс;
- Иные гинекологические заболевания являются хорошей средой для возникновения цервицита;
- Гормональный сбой;
- Спринцевания в домашних условиях растворами йода, лимонной кислоты и т.д.;
- Беспорядочные половые связи и другое.
Виды воспалений и их лечение
Врачи выделяют несколько разновидностей цервицита. Воспаление шейки матки и лечение полностью зависит от течения заболевания и патогенов, вызвавших его.
Острое воспаление шейки матки
Может быть вызван хламидиями, стрептококками и, чаще, гонококками. При остром течении гонорейного цервицита инфекция начинается с цервикального канала, поражая поверхностные слои слизистой шейки матки. Если острый цервицит спровоцировали стрептококки или стафилококки, то поражение тканей происходит гораздо глубже и, проникая в лимфу, инфекция распространяется в близлежащие органы и ткани.
При лечении острого цервицита назначаются антибиотики, к которым чувствителен штамм, послуживший развитию заболевания. Обработка шейки матки при таком течении заболевания не рекомендована. Тампоны и прочие инструменты для обработки, могут послужить проводниками для распространения инфекции. Может быть применена физиотерапия и УВЧ, но после снятия обострения. На весь период лечения пациентке необходимо соблюдать половой покой.
Так как острый цервицит чаще всего возникает на фоне венерических заболеваний, требуется обследования партнера и дальнейшее его лечение.
Важно! На период обследования партнера следует использовать презервативы во избежание повторного заражения.
Хроническое воспаление шейки матки
В отсутствии надлежащего лечения при остром цервиците, болезнь перетекает в хроническую, яркая симптоматика сходит не “нет”, а болезнь просачивается в более глубокие слой шейки матки.
При отсутствии симптомов болезнь заподозрить тяжело. Однако при осмотре зеркалами, шейка будет отекшей и эрозированной. Хроническое воспаление может послужить развитию дисплазии. Следовательно, рекомендуется взятие биопсии “измененных” пришеечных участков.
Помимо антибиотиков, которые назначают с первого дня цикла, для большей эффективности, лечение будет состоять из физиотерапевтических методов в обязательном порядке. К ним относятся:
- КВЧ;
- Электрофорез;
- Ультразвуковая терапия.
В санаторно-курортных условиях может быть применено грязелечение, купание в радоновых источниках и лечение сероводородной минеральной водой.
Кроме того, хорошим противовоспалительным эффектом обладают свечи с лонгидазой, применять их следует ректально.
Хронический цервицит плохо поддается лечению. В отсутствие улучшений от медикаментозной терапии могут быть применены хирургические методы:
- криотерапия;
- лазеротерапия;
- диатермокоагуляция.
Во время всего курса лечения очень важно применять препараты восстанавливающие естественную микрофлору влагалища.
Атрофическое воспаление шейки матки
Причиной такого вида цервицита являются мочеполовые инфекции, вирус папилломы человека (ВПЧ) и иные заболевания вирусной этиологии. Так же атрофическому воспалению матки предшествуют механические повреждения вследствие абортов, гистероскопии, травмирование шейки во время родов и т.д. В менопаузальном периоде уменьшается концентрация эстрогенов в сыворотке крови. Вследствие этого слизистая оболочка шейки истончается, становится травматичной и превращается в идеальную среду для патогенной флоры. В связи с этим развивается атрофический цервицит.
Лечение будет включать в себя противовирусные препараты, например “Аллокин альфа”, различные иммуномодулирующие средства, поливитаминные комплексы. Основу лечения атрофического цервицита будут составлять гормональные препараты с содержанием эстрогенов. Они приведут в норму структуру клеток слизистого эпителия шейки матки, помогут восстановить флору и кислотность влагалища.
Гнойный воспаление шейки матки
Возбудителями гнойного цервицита чаще всего являются заболевания передающиеся половым путем, например, уретрит или гонорея. Если гнойный цервицит имеет вирусную природу, то возможно его спровоцировал вирус герпеса или трихомонады. Перед появлением гнойных выделений может наблюдаться эктопия (псевдоэрозия) шейки матки. При этом будут отмечаться кровяные выделения после полового акта. Помимо антибиотиков будут назначены вагинальные суппозитории с метронидазолом, препараты тетрациклина, противовирусная терапия и иммуномодуляторы.
Важно! Отсутствие медикаментозной терапии при гнойном цервиците может привести к сильнейшим осложнениям.
Кандидозное воспаление шейки матки
Такую форму заболевания провоцирует грибковая инфекция. При его лечении будут назначены противогрибковые препараты, например “Дифлюкан”, “Пимафуцин” и т.д. Лечение кандидозного цервицита процесс длительный, требуется терапия и для полового партнера.
Беременность и воспаление шейки матки

Во время беременности цервицит представляет большую опасность для плода. Патогенные бактерии, проходя сквозь цервикальный канал, попадают в матку. В этом случае возможно внутриутробное заражение плода (гнойные поражения кожных покровов и внутренних органов), преждевременное начало родовой деятельности, выкидыш.
На начальных сроках беременности цервицит может послужить причиной плацентарной недостаточности, негативно влияя на развитие ребенка. Это может привести к замиранию плода.
Лечение воспалительного процесса шейки матки во время беременности проводят с назначением антибиотиков преобладающе из группы макролидов. В зависимости от возбудителя могут быть применены препараты тетрациклина, противовирусная терапия и поливитаминные комплексы.
Симптомы воспаления шейки матки
Немаловажно, что клиническая картина цервицита будет зависит от того, какие бактерии и микроорганизмы его спровоцировали. Цервицит протекает совместно с эндоцервицитом (воспаление шеечного канала), так как именно там изначально локализуются патогенные организмы, поражая в дальнейшем другие ткани и органы.
Очень часто цервицит протекает бессимптомно, особенно если отсутствуют другие гинекологические заболевания. При хроническом вялотекущем воспалении шейки матки единственным симптомом могут быть незначительные влагалищные выделения. При остром течении заболевания пациентку будут беспокоить боли в области малого таза и поясничном отделе, вагинальный зуд и жжение, а также выделения, которые могут быть слизистыми, а в отдельных случаях гнойными. Если цервицит развился вследствие трихомониаза, характерны пенистые выделения из влагалища, а если воспаления спровоцированы гонококками, то выделения приобретают желтоватый оттенок.
Во время полового акты нередко возникают болевые ощущения. А после, могут быть небольшие кровотечения или выделения бледно-розового оттенка.
Диагностика воспаления шейки матки

В отсутствии специфичности симптоматики цервицита, диагностика заболевания может быть затруднена. Сопутствующие заболевания также являются препятствием для обнаружения. Это может послужить причиной трансформации цервицита в хроническую форму.
При гинекологическом осмотре зеркалами можно увидеть отечность слизистой шейки, кровеносные сосуды будут наполнены кровью (гиперемия). Возможны кровоизлияния. Вокруг наружного зева могут быть эрозийный участи с признаками изъязвления. Выделения из цервикального канала в зависимости от течения заболевания могут быть от скудных до обильно-гнойных с примесями слизи.
Далее рекомендовано провести детальный осмотр шейки матки – кольпоскопию и ультразвуковое исследование (УЗИ) органов малого таза.
Что бы выявить причину возникновения цервицита и назначить адекватное лечение, необходимо установить какой возбудитель спровоцировал патогенный процесс. Для этого проводят лабораторную диагностику. Она включает в себя:
- Полимеразную цепную реакцию;
- Иммуноферметный анализ;
- Мазок на флору и влагалищный посев.
Воспаление в канале шейки матки
Воспалительный процесс в канале шейки матки называют эндоцервицитом. Обычно протекает одновременно с цервицитом. Заболевание опасно тем, что из острой формы моментально переходит в хроническую, вследствие чего, воспаление распространяется на шейку матки и т.д. Основными симптомами эндоцервицита будут необильные слизистые выделения и легкие боли внизу живота. При острой форме заболевания выделения будут содержать примеси гноя и иметь неприятный запах.
Воспаление в канале шейки матки могут спровоцировать различные механические повреждения при внутриматочных вмешательствах: аборт, диагностическая гистероскопия и т.д. Опущение матки подвергает ее риску возникновения инфекций. И, конечно, патогенные бактерии, такие как стрептококки, стафилококки и другие.
При диагностике эндоцервицита применяют стандартные методы исследований:
- УЗИ;
- Кольпоскопия;
- ПЦР-диагностика;
- Бактериологический посев;
- Мазок на флору шеечного канала;
- Анализ крови (в том числе на ВИЧ и RW).
При лечении эндоцервицита основой будет применение этиотропной терапии (лечение антибиотиками) в зависимости от патогена, спровоцировавшего инфекцию. Далее могут быть применены противовирусные и противогрибковые препараты, а также иммуномодуляторы, различные витаминные комплексы и лактобактерии.
Лечение воспаления шейки матки народными средствами

Существует множество рецептов народной медицины для лечения воспаления шейки матки. Многие растения действительно обладают противовоспалительными свойствами. Необходимо помнить, что без традиционной медицины справиться с заболеванием невозможно. Лечение травами можно использовать в профилактических целях, однако применять его с осторожностью, так как спринцевание и тампоны, промоченные в настое трав, могут нарушить естественную микрофлору влагалища. Категорически нельзя использовать тампоны и спринцевания в период обострения.
Заблуждения в том, что народные средства хорошо справляются с цервицитом связаны с тем, что острая форма (очень часто) через 2-3 недели переходит в хроническую, а ярко выраженные симптомы купируются самостоятельно.
Возможные осложнения и профилактика воспаления шейки матки
При перетекании из острого, воспалительный процесс может принять хроническую форму, которая крайне сложно поддается лечению. Кроме того, инфекция начинает подниматься вверх, поражая тело матки, и может распространиться на близлежащие органы, придатки, мочевой пузырь, органы брюшины. Хронические воспалительные процессы приводят к образованию спаек, что может быть причиной бесплодия.
Соблюдая простые профилактические меры, возможно без труда оградить себя от воспаления шейки матки или обнаружить процесс на ранних стадиях, что будет залогом на успешное лечение.
Необходимо регулярное посещение гинеколога, минимум раз в полгода. Подобрать адекватную контрацепцию во избежание абортов. Не пренебрегать использованием презервативов в отсутствие постоянного полового партнера. Важно поддерживать свой иммунитет и тщательно соблюдать гигиену.
Видео: Диагностика и лечение воспаления и других заболеваний шейки матки