Кессонная болезнь что это такое фото
Декомпрессионная болезнь — Википедия
Декомпрессио́нная, или кессо́нная болезнь[1][2], сокращенно — ДКБ (на жаргоне водолазов и подводников — кессонка), также известна как болезнь водолазов — заболевание, возникающее, главным образом, из-за быстрого понижения давления вдыхаемой газовой смеси, в результате которого газы, растворенные в крови и тканях организма (азот, гелий, водород — в зависимости от дыхательной смеси), начинают выделяться в виде пузырьков в кровь пострадавшего (происходит вспенивание крови[3]) и разрушать стенки клеток и кровеносных сосудов, блокируют кровоток. При тяжёлой форме декомпрессионная болезнь может привести к параличу или смерти.
Впервые эта болезнь возникла после изобретения воздушного насоса и последовавшего за этим изобретения в 1841 г. кессона — камеры с повышенным давлением, обычно использовавшейся для строительства тоннелей под реками и закрепления в донном грунте опор мостов. Рабочие входили в кессон через шлюз и работали в атмосфере сжатого воздуха, что препятствовало затоплению камеры. После того, как давление снижали до стандартного (1 атм), у рабочих часто возникали боли в суставах, а иногда и более серьёзные проблемы — онемение, паралич и т. д., приводившие порой к смерти.
При вдохе воздух, попав в бронхи, доходит до альвеол — мельчайшей структурной единицы лёгких. Именно здесь происходит сам процесс газообмена между кровью и внешней средой, когда гемоглобин, содержащийся в крови, принимает на себя роль переносчика молекул кислорода по нашему организму. Азот, содержащийся в воздухе, в организме не усваивается, но существует в нём всегда, в растворённом — «тихом» — виде, не причиняя никакого вреда. Совсем по-другому азот начинает вести себя, когда речь заходит о подводных погружениях.
Количество газа, растворенного в жидкости, напрямую зависит от давления газа на поверхности этой жидкости. Если это давление превышает давление газа в самой жидкости, то создается градиент диффузии газа в жидкость — начинается процесс насыщения жидкости газом. Этот процесс продолжается до тех пор, пока давление газа в жидкости не сравняется с давлением газа на поверхности жидкости. При понижении внешнего давления происходит обратный процесс. Давление газа в жидкости превышает внешнее давление газа на поверхность жидкости, происходит процесс «рассыщения». Газ начинает выделяться из жидкости наружу. Говорят, что жидкость закипает. Именно это происходит с кровью подводника, стремительно поднимающегося с глубины на поверхность.
Когда подводник находится на глубине, ему для дыхания необходим газ с давлением, как минимум, равным давлению окружающей среды. Предположим, подводник находится на глубине 30 метров. Следовательно, для нормального дыхания на такой глубине давление вдыхаемой газовой смеси должно равняться:
- (30 м / 10 м/атм.) + 1 атм. = 4 атм.
(пояснение: 30 м — глубина, 10 м/атм. — высота столба воды, давление которого равно 1 атм., «+ 1 атм.» — истинное атмосферное давление)
то есть в четыре раза больше, чем давление на суше. При этом количество азота, растворенного в организме, с течением времени увеличивается и, в конечном счете, также превышает количество растворенного азота на поверхности воды в четыре раза.
При всплытии, с уменьшением внешнего (гидростатического) давления воды, давление газовой смеси, которой дышит подводник, также начинает уменьшаться. Количество азота, потребляемое подводником, а вернее его парциальное давление, тоже уменьшается. Из-за этого начинает происходить перенасыщение крови азотом, вследствие чего он начинает потихоньку высвобождаться в виде микропузырьков. Происходит «рассыщение» крови, которая при этом как бы «закипает». Создается обратный градиент диффузии газа из жидкости.
Когда процесс всплытия проходит медленно, то парциальное давление азота, в составе дыхательной смеси, также уменьшается медленно — относительно дыхания подводника. Микропузырьки азота из крови начинают высвобождаться и вместе с током крови двигаться в сердце, а оттуда уже в лёгкие, где они, опять же, через стенки альвеол выходят наружу при выдохе.
Если же подводник начинает всплывать слишком быстро, то пузырьки азота просто-напросто не успевают достигать лёгких и выходить из организма наружу. Кровь подводника «закипает». Таким образом, к пузырям присоединяется все больше растворенного азота, что порождает эффект снежного кома. Затем к пузырям прикрепляются тромбоциты, а следом и другие кровяные тельца. Так формируются локальные сгустки крови (тромбы), делающие её неравномерно вязкой и способные даже закупорить небольшие сосуды. Тем временем пузыри, прикрепленные к внутренним стенкам сосудов, частично разрушают их и отрываются вместе с их кусочками, дополняющими «баррикады» в русле кровотока. Прорыв стенок сосудов ведет к кровоизлиянию в окружающие ткани, кровоток замедляется, нарушается кровоснабжение жизненно важных органов. Большие скопления пузырей, соединившись друг с другом, могут стать причиной очень серьёзного заболевания — газовой эмболии.
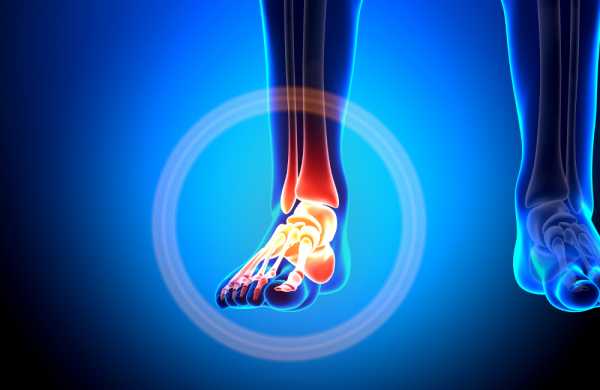
Внесосудистая форма ДКБ возникает в тех случаях, когда формирующиеся в тканях, суставах и сухожилиях микропузырьки притягивают азот, выделяющийся из тканей во время подъёма, но не могут попасть в кровь из-за её блокады (т. н. «эффект бутылочного горлышка»). Гидрофильные ткани суставов и связок особенно подвержены аккумуляции внесосудистых пузырей азота. Именно этот тип ДКБ и вызывает боли в суставах — классический симптом декомпрессионной болезни. Растущие пузыри давят на мышечные волокна и нервные окончания, что ведет к серьёзным повреждениям внутренних органов.
Механическая блокада кровотока азотными пузырями — не единственный эффект кессонной болезни. Присутствие пузырей и их соединение с кровяными тельцами приводит к биохимическим реакциям, стимулирующим сворачивание крови прямо в сосудах, выброс в кровь гистаминов и специфических белков. Избирательное изъятие из крови комплементарных белков устраняет опасность многих разрушительных последствий ДКБ. Последние исследования показали, что связывание пузырей с белыми кровяными тельцами вызывает сильное воспаление сосудов. Таким образом, иммунологические факторы и биохимические реакции играют весьма важную роль в развитии болезни.
Для профилактики возникновения ДКБ следует, прежде всего, контролировать процесс всплытия, который, по современным представлениям, не должен превышать 18 метров в минуту. Чем медленнее подводник всплывает, тем медленнее понижается окружающее давление, тем меньше пузырьков образуется в его крови. Избыток газа успевает выходить через лёгкие, не причиняя при этом вреда организму, при условии сохранения человеком ровного или учащенного дыхания (задержка дыхания грозит обратным эффектом).
Более того, в практике подводного плавания существуют так называемые декомпрессионные остановки. Суть их заключается в том, что подводник, поднимаясь с глубины на поверхность, останавливается на определённой — заведомо меньшей по сравнению с глубиной погружения — глубине на, опять же, определённое время, которое вычисляется либо по таблицам, либо при помощи подводного компьютера. Эта остановка (или даже несколько постепенных остановок) может длиться достаточно продолжительный период времени, зависящий напрямую от того, насколько подводник превысил бездекомпрессионный предел погружения, и, соответственно, от того, как сильно насыщен азотом его организм. Во время таких остановок происходит «рассыщение» организма и вывод из него газовых пузырьков. Из организма выводятся излишки азота, и кровь не закипает, как если бы пловец всплыл на поверхность без какой-либо остановки. Часто на таких остановках подводник дышит газовой смесью, отличной от «донной». В такой смеси (стейдж, от англ. стоянка) уменьшено процентное содержание азота, в связи с чем декомпрессия проходит быстрее.
Конечно, полное насыщение всех тканей организма азотом происходит не сразу, для этого требуется время. Для вычисления максимального времени нахождения на «донной» глубине, без риска возникновения ДКБ, существуют специальные декомпрессионные таблицы, которые в последнее время повсеместно стали заменять подводными компьютерами. Пользуясь данными таблицами, можно приблизительно узнать время нахождения подводника на данной глубине при дыхании данной газовой смесью, которое будет безопасно с точки зрения здоровья. Слово «приблизительно» здесь не случайно. Данные по нахождению на определённой глубине для разных людей могут варьироваться в весьма широких пределах. Существуют определённые группы риска, время погружения для которых может быть значительно меньше, чем у других. К примеру, сильно обезвоженный человеческий организм в гораздо большей степени подвержен ДКБ, поэтому все подводники пьют много жидкости до и сразу после погружений. Декомпрессионные таблицы и подводные компьютеры изначально содержат некий запас «прочности», ориентируясь на минимально возможное время погружений, после которого уже есть риск возникновения ДКБ.
Холод и физические нагрузки во время погружения также способствуют возникновению ДКБ. Кровь циркулирует медленнее в замерзшей части тела и гораздо хуже подвергается выводу из неё и прилегающих тканей избыточного азота. После всплытия в таких местах может наблюдаться крепитация (так называемый «эффект целлофана»), которую создают пузыри азота под кожей.
Одним из вариантов снижения риска возникновения ДКБ также является использование дыхательных смесей, отличных от воздуха. Самым распространённым вариантом такой смеси является нитрокс — обогащенный кислородом воздух. В нитроксе, по сравнению с простым воздухом, увеличено процентное содержание кислорода и снижено содержание азота. Так как азота в нитроксе содержится меньше, то время, проведённое на заданной глубине, может быть больше, чем время на той же глубине с использованием воздуха. Или же можно находиться под водой такое же время, как и с использованием воздуха, но на большей глубине. За счет меньшего содержания азота в нитроксе происходит меньшее им насыщение организма. При подводных погружениях на нитроксе нужно использовать другие, отличные от «воздушных», декомпрессионные таблицы или специальные режимы компьютера.
Так как в нитроксе содержится большее количество кислорода, чем в воздухе, возникает другая опасность — кислородное отравление. От марки нитрокса (процентного содержания в нём кислорода) зависит максимальная глубина, на которую можно погрузиться без риска кислородного отравления. Для использования обогащенного воздуха в рамках всех международных ассоциаций по подводному плаванию существуют специальные курсы.
Группы риска по ДКБ в наши дни сильно увеличилась в сравнении с XIX в. Сейчас эта группа включает не только дайверов и рабочих, работающих в кессонах, но и пилотов, испытывающих перепад давления при полётах на большой высоте, и космонавтов, использующих для выхода в открытый космос костюмы, поддерживающие низкое давление.
- Нарушение регуляции кровообращения под водой.
- Старение организма выражается в ослаблении всех биологических систем, включая сердечно-сосудистую и дыхательную. Это, в свою очередь, выражается в понижении эффективности кровотока, сердечной деятельности и т. п. Поэтому риск ДКБ с возрастом повышается.
- Переохлаждение организма, в результате чего кровоток, особенно в конечностях и в поверхностном слое тела, замедляется, что благоприятствует возникновению декомпрессионной болезни. Устранить этот фактор достаточно просто: при погружении надо надевать достаточно тёплый гидрокостюм, перчатки, ботинки и шлем.
- Обезвоживание организма. Обезвоживание выражается в уменьшении объёма крови, что приводит к росту её вязкости и замедлению циркуляции. Это же создаёт благоприятные условия для образования азотных «баррикад» в сосудах, общего нарушения и остановки кровотока. Обезвоживанию организма во время подводного плавания способствуют многие причины: потоотделение в гидрокостюме, увлажнение сухого воздуха из акваланга в ротовой полости, усиленное мочеобразование в погруженном и охлаждённом состоянии. Поэтому рекомендуется пить как можно больше воды перед погружением и после него. Разжижением крови достигается ускорение её течения и увеличение объёма, что положительно сказывается на процессе вывода избыточного газа из крови через лёгкие.
- Физические упражнения перед погружением вызывают активное формирование «тихих» пузырей, неравномерную динамику кровотока и образование в кровеносной системе зон с высоким и низким давлением. Эксперименты показали, что количество микропузырей в крови значительно уменьшается после отдыха в лежачем положении.
- Физическая нагрузка во время погружения ведет к увеличению скорости и неравномерности кровотока и, соответственно, к усилению поглощения азота. Тяжелые физические упражнения, приводят к откладыванию микропузырей в суставах и готовят благоприятные условия для развития ДКБ при последующем погружении. Поэтому необходимо избегать больших физических нагрузок до, в течение и после погружения. Тем более, что физические нагрузки повышают потребление сахара, что приводит к нагреву тканей и к увеличению скорости выделения инертного газа — повышению градиента напряжения.
- Дайверы с избыточным весом подвержены большему риску «подхватить» декомпрессионную болезнь (по сравнению с подводниками с нормальным телосложением), так как в их крови повышено содержание жиров, которые, вследствие своей гидрофобности, усиливают образование газовых пузырей. Кроме того, липиды (жировые ткани) наиболее хорошо растворяют и удерживают в себе инертные газы.
- Одним из наиболее серьёзных провоцирующих факторов ДКБ является гиперкапния, за счёт чего резко повышается кислотность крови и, как следствие, увеличивается растворимость инертного газа. Факторы, провоцирующие гиперкапнию: физическая нагрузка, повышенное сопротивление дыханию и задержка дыхания для «экономии» ДГС, наличие загрязнений во вдыхаемой ДГС.
- Употребление алкоголя перед и после погружения вызывают сильное обезвоживание, что является безусловным провоцирующим ДКБ фактором. Кроме того молекулы алкоголя (растворителя) являются теми «центрами», которые вызывают слипание «тихих» пузырьков и образование магистрального газового тела — макропузыря. Главная опасность употребления алкоголя — в его быстром растворении в крови и следующим за ним быстром наступлением патологического состояния.
Иногда декомпрессионную болезнь путают с артритом или травмами. Последние сопровождаются покраснением и распуханием конечности; артрит же, как правило, возникает в парных конечностях. В отличие от декомпрессионной болезни в обоих случаях движение и нажим на поврежденное место усиливают боль. При тяжёлой форме декомпрессионной болезни поражаются жизненно важные органы и системы человеческого организма: головной и спинной мозг, сердце, органы слуха, нервная система и пр. Согласно медицинской статистике США, почти 2/3 пострадавших от декомпрессионной болезни имели ту или иную невральную её форму. Чаще всего страдает спинной мозг. Поражение спинного мозга происходит при нарушении его кровоснабжения в результате образования и накопления пузырей в окружающих жировых тканях. Пузыри блокируют кровоток, питающий нервные клетки, а также оказывают на них механическое давление.
В силу особого строения артерий и вен, снабжающих спинной мозг, нарушение циркуляции крови в них вызывается очень легко. Начальная стадия заболевания проявляется в т. н. «опоясывающих болях», затем немеют и отказывают суставы и конечности, и развивается паралич — как правило, это паралич нижней части тела. Как следствие этого, затрагиваются и внутренние органы, например мочевой пузырь и кишечник. Поражение головного мозга вызывается нарушением его кровоснабжения в результате блокирования сосудов и образования внесосудистых пузырей в мозговой ткани. Мозг отекает и давит на черепную коробку изнутри, вызывая головную боль. За болевыми симптомами следуют онемение конечностей (либо обеих правых, либо обеих левых), нарушение речи и зрения, конвульсии и потеря сознания. В результате может серьёзно пострадать любая жизненная функция (например, функции чувствительных органов — зрение, слух, обоняние, вкус, восприятие боли и осязание), что вскоре проявляется и в клинических признаках. Повреждение мозгового центра, контролирующего любое из этих чувств, приводит к потере конкретной функции. Нарушение двигательной функции, координации и движения, имеет катастрофические последствия, и одно из самых частых — паралич. Автономная деятельность биологических систем, включая дыхательную, сердечно-сосудистую, мочеполовую и т. п., также может быть нарушена, а это влечет за собой тяжелые заболевания или смерть.
Декомпрессионное повреждение слухового и вестибулярного органов чаще встречается у глубоководных аквалангистов, использующих специальные газовые дыхательные смеси. Заболевание сопровождается тошнотой, рвотой, потерей ориентации в пространстве. Данные симптомы декомпрессионной болезни следует отличать от аналогичных, вызванных баротравмой.
Попадание пузырей из аорты в коронарные артерии, снабжающие кровью сердечную мышцу, приводит к нарушениям сердечной деятельности, финалом которых может стать инфаркт миокарда. Лёгочная форма декомпрессионной болезни встречается очень редко и только у подводников, погружающихся на значительные глубины. Множество пузырей в венозной крови блокируют кровообращение в лёгких, затрудняя газообмен (как потребление кислорода, так и высвобождение азота). Симптоматика проста: больной ощущает затруднение дыхания, удушье и боли в груди.
Любая медицинская помощь начинается с проверки общего состояния, пульса, дыхания и сознания, а также содержания больного в тепле и неподвижности. Для того чтобы оказать первую помощь пострадавшему от ДКБ, необходимо определить её симптомы. Среди них различают «мягкие», такие как сильная неожиданная усталость и кожный зуд, которые устраняются чистым кислородом, и «серьёзные» — боли, нарушение дыхания, речи, слуха или зрения, онемение и паралич конечностей, рвота и потеря сознания. Появление любого из этих симптомов заставляет предположить возникновение тяжёлой формы ДКБ.
Если пострадавший находится в сознании и у него проявляются лишь «мягкие» симптомы, лучше положить его на спину горизонтально, не допуская позы, затрудняющей кровоток в какой-либо конечности (скрещивания ног, подкладывания рук под голову и т. п.). Человек с поражёнными лёгкими наиболее комфортно чувствует себя в неподвижной сидячей позе, которая спасает его от удушья. При других формах заболевания сидячего положения следует избегать, помня о положительной плавучести азотных пузырей.
Подводника с серьёзными симптомами болезни следует положить иначе. Так как пострадавшего в бессознательном состоянии может стошнить (а при положении лежа на спине рвотные массы могут попасть в лёгкие), то, чтобы предотвратить перекрывание дыхательных путей рвотными массами, его кладут на левый бок, сгибая правую ногу в колене для устойчивости. Если же дыхание пострадавшего нарушено, следует положить больного на спину и сделать искусственное дыхание, а при необходимости — непрямой массаж сердца.
После того как больному помогли принять правильное положение, ему надо обеспечить дыхание чистым кислородом. Это — основной и наиболее важный прием первой помощи до того момента, как вы передадите пострадавшего в руки специалиста. Дыхание кислородом создаёт благоприятные условия для транспортировки азота из пузырей в лёгкие, что уменьшает его концентрацию в крови и тканях тела. Для оказания первой помощи больным ДКБ используются специальные баллоны со сжатым кислородом, снабжённые регулятором и маской с подачей кислорода 15-20 л/мин. Они обеспечивают дыхание почти стопроцентным кислородом, а прозрачная маска позволяет вовремя заметить появление рвоты.
Транспортировка больного в барокамеру. Перемещения воздушным транспортом следует избегать, поскольку на больших высотах пузыри увеличатся в объёме, что усугубит заболевание. Кровоизлияния при наиболее тяжелых формах декомпрессионной болезни приводят к вытеканию кровяной плазмы в ткани, и эту потерю необходимо возместить. Больному с «мягкими» симптомами следует выпивать по стакану воды или любого безалкогольного негазированного напитка каждые 15 минут. Следует помнить, что кислые напитки наподобие апельсинового сока могут вызвать тошноту и рвоту. Человеку, пребывающему в полубессознательном состоянии или периодически теряющему сознание, пить не рекомендуется.
Лечение проводится путём рекомпрессии, то есть путём повышения, а затем постепенного понижения давления по специальным таблицам. Режим рекомпрессии подбирается специалистами в соответствии с конкретной формой ДКБ, периодом, прошедшим со времени подъёма или после первого появления симптомов, и рядом других факторов. Для того чтобы отличить декомпрессионную болезнь от газовой эмболии, проводят пробное повышение давления до уровня, соответствующего глубине 18 метров, на срок 10 минут в сочетании с кислородным дыханием. Если симптомы исчезнут или ослабнут, значит, диагноз верен. В этом случае основной режим рекомпрессии подбирают по таблицам. Чаще всего начинают с имитации погружения на 18 метров и постепенного подъёма продолжительностью от нескольких часов до нескольких дней. Все это время больной сидит в барокамере в маске и дышит чистым кислородом с периодическими пятиминутными перерывами, поскольку непрерывное дыхание чистым кислородом в течение 18-24 часов приводит к кислородному отравлению. Небрежность при расчете лечебного режима грозит усилением симптомов и дальнейшим развитием ДКБ.
В экстремальной ситуации, когда нет возможности немедленно транспортировать пострадавшего в соответствующую ближайшую барокамеру, можно производить частичную лечебную рекомпрессию с применением чистого кислорода, транспортного баллона с 50 % нитроксом, полнолицевой маски и декомпрессионной станции. Такая процедура занимает много времени и практически невозможна в условиях холодной воды. Наступающее кислородное отравление можно контролировать при помощи воздушной паузы, но даже если конвульсии возникают, при наличии полнолицевой маски и под контролем напарника они не так опасны и риск утопления минимален. Сами по себе конвульсии не оказывают решающего влияния на организм.
Следует отметить неэффективность использования воздуха или иной донной ДГС для рекомпресии — в случае её применения частичное уменьшение симптомов сопровождается продолжающимся растворением и накоплением инертного газа в тканях, что ведет в итоге к ухудшению состояния. Такая процедура не может быть рекомендована ещё и потому, что состояние человека подверженного симптомам ДКБ малопрогнозируемо и резкое ухудшение его под водой приведет к утоплению, тогда как на поверхности такое состояние можно контролировать достаточно долго. Таким образом, рекомендованная декомпрессия на донном газе — непростительная потеря времени и неоправданный риск. В любом случае лечебная рекомпресиия в месте погружения — только уменьшит симптомы и позволит довезти пострадавшего в стационарный барокомплекс для восстановления.
Предотвращение декомпрессионной болезни[править | править код]
При подводных работах, для предотвращения или уменьшения декомпрессионного эффекта, применяются:
- десатурация (процесс вывода азота из крови человека) в декомпрессионных камерах — постепенное снижение давления до атмосферного, позволяющее опасному количеству азота покинуть кровь и ткани;
- методики подъёма с глубины, снижающие или устраняющие декомпрессионный эффект (с последующей декомпрессией):
- временный запрет на пребывание в средах низкого давления (например, полёты) после погружения;
- использование для декомпрессии газовых смесей с высоким процентным содержанием кислорода (нитроксов).
- Зимон А. Д. Коллоидная химия: Общий курс. — 6-е изд. — М.: Красанд, 2015. — 342 с. — ISBN 978-5-396-00641-6.
Кессонная болезнь - причины, симптомы, диагностика и лечение
Кессонная болезнь – это комплекс симптомов, формирующийся при образовании газовых пузырьков в сосудах и тканях на фоне быстрого снижения атмосферного давления. Патология может быть острой либо хронической. Проявляется болями в суставах, мышцах, синдромом Меньера, диспепсией, признаками поражения ЦНС, острой легочной и сердечно-сосудистой недостаточностью. При постановке диагноза используются анамнестические данные и результаты объективного осмотра, для оценки состояния различных органов применяется рентгенография, УЗИ, МРТ, КТ. Лечение – рекомпрессия с последующей медленной декомпрессией, симптоматическая лекарственная терапия.
Общие сведения
Кессонная болезнь (декомпрессионная болезнь, ДКБ) – комплекс изменений, развивающихся при переходе от высокого атмосферного давления к нормальному, реже – от нормального к пониженному. Свое название патология получила от слова «кессон», обозначающего камеру, созданную в 40-х годах XIX века и предназначенную для проведения работ под водой либо в условиях водонасыщенных грунтов. ДКБ считается профессиональным заболеванием подводников и специалистов, работающих в условиях кессонных камер, в отдельных случаях диагностируется у летчиков. В последние годы из-за широкого распространения дайвинга выявляется у других групп населения. Согласно статистическим данным, частота заболевания составляет 2-4 случая на 10 000 погружений.
Кессонная болезнь
Причины
Непосредственной причиной кессонной болезни является быстрое снижение атмосферного давления при изменении глубины погружения в воду, реже – при подъеме самолета на значительную высоту. Чем быстрее изменяется атмосферное давление – тем больше риск возникновения данной патологии. Факторами, увеличивающими вероятность развития заболевания, считаются:
- Старение организма. По мере старения состояние всех органов ухудшается. Это становится причиной снижения компенсаторных возможностей легких и сердца в период изменения давления.
- Переохлаждение. Сопровождается замедлением кровотока в периферических сосудах. Кровь из отдаленных участков тела медленнее поступает в легочные сосуды, газ в меньшей степени выделяется из крови физиологическим путем.
- Обезвоживание. Вязкость крови при данном состоянии увеличивается, что провоцирует замедление кровообращения. При изменении внешнего давления на периферии возникает стаз, который усугубляется формированием пузырьков, блокирующих просвет сосудов.
- Физическая нагрузка. Потенцирует нарушение равномерности кровотока, вследствие чего создаются условия для интенсивного растворения газов в крови с последующим появлением «тихих» пузырьков. Характерной особенностью является отложение микропузырьков в суставах и повышение вероятности возникновения патологии при следующих погружениях.
- Липидемия, излишний вес. Жиры обладают повышенной гидрофобностью, поэтому при их высоком содержании более активно образуются пузырьки. Клетки жировой ткани интенсивно растворяют инертные газы, входящие в состав дыхательных смесей.
- Гиперкапния. Развивается при низком качестве дыхательной смеси или попытках ее «сэкономить», задерживая дыхание. Увеличение количества CO2 провоцирует сдвиг кислотно-основного состояния в кислую сторону. Из-за этого в крови растворяется больше инертных газов.
- Алкогольное опьянение. При приеме алкоголя возникает обезвоживание. Кроме того, молекулы спирта вызывают соединение мелких пузырьков в более крупные и становятся центрами, вокруг которых образуются большие пузыри, закупоривающие кровеносные сосуды.
Патогенез
При повышенном давлении газы дыхательной смеси вследствие диффузии в значительных количествах растворяются в крови капилляров легочной ткани. Когда давление снижается, наблюдается противоположное явление – газы «выходят» из жидкости, формируя пузырьки. Чем быстрее меняется давление, тем интенсивнее становится процесс обратной диффузии. При быстром подъеме кровь пациента «закипает», выделяющиеся газы образуют множество крупных пузырьков, которые могут блокировать сосуды разного калибра и повреждать различные органы.
Крупные пузырьки соединяются с мелкими, к образовавшимся пузырям «прилипают» тромбоциты, формируются тромбы, прикрепляющиеся к стенкам мелких сосудов и перекрывающие их просвет. Часть тромбов отрывается с фрагментами сосудистой стенки, мигрирует по кровеносному руслу и блокирует другие сосуды. При скоплении большого количества таких образований развивается газовая эмболия. При значительном повреждении стенок целостность артериол нарушается, возникают кровоизлияния.
Появление пузырей и образование их комплексов с тромбоцитами запускает каскад биохимических реакций, вследствие которых в кровь выбрасываются различные медиаторы, возникает внутрисосудистое свертывание. Пузырьки также образуются вне сосудистого русла, в суставных полостях и мягкотканных структурах. Они увеличиваются в объеме и сдавливают нервные окончания, провоцируя боли. Давление на мягкотканные образования становится причиной их повреждения с формированием очагов некроза в мышцах, сухожилиях и внутренних органах.
Классификация
Из-за возможности поражения различных органов, существенных различий в тяжести и прогнозе самой рациональной с практической точки зрения считается систематизация типов кессонной болезни на основании преобладающих проявлений. Клиническая классификация М. И. Якобсона представляет собой развернутый вариант выделения степеней заболевания с учетом симптоматики. Различают четыре формы патологии:
- Легкая. Превалируют артралгии, миалгии, невралгии, обусловленные сдавлением нервных окончаний газовыми пузырьками. У ряда больных выявляется ливедо, зуд, сальность кожи, вызванные закупоркой мелких поверхностных вен, протоков сальных и потовых желез.
- Средней тяжести. Преобладают расстройства со стороны вестибулярного аппарата, глаз и ЖКТ, возникающие вследствие эмболии капилляров и артериол лабиринта, скопления газовых пузырей в сосудах брыжейки и кишечнике, преходящего спазма ретинальных артерий.
- Тяжелая. Проявляется быстро нарастающими симптомами поражения спинного мозга, как правило, на уровне среднегрудных сегментов, что обусловлено склонностью миелина к поглощению азота и слабой васкуляризацией среднегрудного отдела, из-за чего активно формирующиеся пузырьки не мигрируют с кровью, а сдавливают нервную ткань. Признаки вовлечения головного мозга выявляются гораздо реже. Возможны расстройства сердечной и дыхательной деятельности.
- Летальная. Возникает при тотальном прекращении кровообращения в легких или продолговатом мозге, развитии острой сердечной недостаточности. Провоцируется образованием большого количества крупных пузырьков, одновременно блокирующих множество сосудов.
Для оценки угрозы жизни больного и определения оптимальной тактики лечения в травматологии и ортопедии также применяют упрощенную классификацию, включающую два типа острой ДКБ. Первый тип характеризуется поражением периферических структур (кожи, мышечно-суставной системы). Второй сопровождается изменениями со стороны нервной, дыхательной, сердечно-сосудистой, пищеварительной систем, при отсутствии лечения возможен смертельный исход. Кроме того, различают хронический вариант кессонной болезни, который может развиваться при наличии острой патологии в анамнезе или без предшествующих острых явлений; диагностируется у людей, продолжительное время трудившихся в условиях кессонов.
Симптомы кессонной болезни
В случае тяжелого поражения проявления могут возникать уже в первые минуты после всплытия, однако чаще клиническая картина декомпрессионной болезни формируется постепенно. У половины больных симптоматика выявляется в течение часа. Через 6 часов признаки патологии обнаруживается у 90% пациентов. Редко наблюдается отсроченное появление симптомов (на протяжении 1-2 суток). При легкой форме отмечаются боли в суставах, костных структурах, мышечной ткани, области спины. Болевой синдром обычно ярче выражен в области плечевых и локтевых суставов. Пациенты описывают ощущения как «сверлящие», «глубокие», усиливающиеся при движениях. Часто отмечается сыпь, зуд кожи, повышенная сальность, мраморность окраски кожных покровов. Возможно увеличение лимфоузлов.
При кессонной болезни средней тяжести наблюдается синдром Меньера, обусловленный поражением органа равновесия и включающий в себя головокружения, головную боль, бледность, потливость, тошноту, рвоту. Нарушения деятельности ЖКТ проявляются болями, рвотой и диареей. Спазм сосудов сетчатки сопровождается возникновением фотоморфопсий, «мушек» и «тумана» перед глазами. Тяжелая форма характеризуется нижней спастической параплегией, тазовыми расстройствами, нарушением чувствительности в нижней половине тела по проводниковому типу. Иногда наблюдаются гемипарезы или гемиплегии, головные боли, нарушения речи, психотические расстройства, имеющие преходящий характер.
Сердечно-сосудистые и дыхательные симптомы обнаруживаются при тяжелой форме и достигают наибольшей выраженности при летальном варианте заболевания. Определяется слабость, бледность, одышка, интенсивная боль в груди, кашель, падение АД. При прогрессировании симптоматики развивается отек легких, дыхание становится частым, поверхностным, пульс замедляется, кожные покровы приобретают синюшный или бледно-серый оттенок. Возможны инфаркты легких и миокарда. Летальная форма сопровождается острой сердечной недостаточностью, асфиксией вследствие блокады легочного кровообращения либо нарушения регуляции дыхания продолговатым мозгом.
Наиболее распространенным проявлением хронической декомпрессионной болезни является деформирующий артроз, обусловленный повторяющимся воздействием мелких пузырьков на костно-суставные структуры. Мнения ученых относительно миодегенерации сердца, раннего атеросклероза и частых заболеваний среднего уха у людей, занятых работами кессонным способом, расходятся. Одни специалисты считают перечисленные патологии следствием повторяющейся субклинической ДКБ, другие – результатом воздействия иных факторов, возникающих при пребывании на большой глубине.
Осложнения
Тип и тяжесть осложнений определяются формой заболевания, своевременностью и адекватностью терапевтических мероприятий. Наиболее распространенными последствиями острой декомпрессионной болезни считаются хронический синдром Меньера и аэропатический миелоз. Другими возможными осложнениями являются пневмония, миокардит, эндокардит, кардиодистрофия, кардиосклероз, парезы, параличи, нарушения чувствительности, асептический остеонекроз.
Диагностика
Острая форма кессонной болезни диагностируется на основании жалоб пациента, анамнестических данных и результатов внешнего осмотра. На рентгенограммах могут обнаруживаться пузырьки газа в суставах, мышечной ткани, фасциях, сухожильных влагалищах. Для определения состояния ЦНС назначают томографические исследования спинного и головного мозга. Подтверждением диагноза является улучшение состояния больного при проведении рекомпрессии. Программа обследования при развитии осложнений определяется характером предполагаемой патологии, может включать ЭКГ, эхокардиографию, рентгенографию, УЗИ, МРТ и КТ различных органов.
Лечение кессонной болезни
Терапию заболевания в зависимости от формы, выраженности симптомов осложнений проводят реаниматологи, врачи-травматологи, профпатологи и другие специалисты. При нерезко выраженных кожных, мышечных и суставных проявлениях допустимо наблюдение в динамике. В остальных случаях показана срочная рекомпрессия в условиях барокамеры. Вначале давление увеличивают до показателей, соответствующих глубине погружения больного. При тяжелом состоянии пострадавшего применяют давление выше исходного. Минимальная продолжительность рекомпрессии составляет 30 минут, при сохранении симптомов процедуру продолжают до нормализации состояния пациента. Затем проводят медленную декомпрессию, снижая давление на 0,1 атмосферу через каждые 10 минут. После снижения давления до 2 атмосфер используют вдыхание кислорода для ускорения процесса выведения азота. При появлении признаков ДКБ после нормализации давления выполняют повторную рекомпрессию.
По показаниям назначают симптоматическую терапию. Осуществляют инфузии раствора глюкозы, плазмы, солевых растворов. Применяют фармпрепараты для нормализации и стимуляции деятельности сердечно-сосудистой системы. При необходимости в план лечения включают сосудорасширяющие средства. При интенсивном болевом синдроме используют ненаркотические анальгетики. Наркотические фармрепараты не показаны из-за возможного угнетающего действия на дыхательный центр. При миалгиях и артралгиях рекомендуют местные согревающие и обезболивающие препараты. После выхода из барокамеры проводят физиопроцедуры: соллюкс, диатермию, лечебные ванны.
Прогноз и профилактика
Исход ДКБ определяется тяжестью поражения и временем начала рекомпрессии. У 80% пациентов отмечается полное выздоровление. Летальные исходы наблюдаются достаточно редко, обычно при экстренном подъеме или отсутствии специализированной помощи. Профилактика кессонной болезни включает использование качественного оборудования для дайвинга и профессиональных работ на глубине, строгое соблюдение правил подъема с учетом данных специально разработанных таблиц, регулярные медицинские осмотры, исключение факторов, увеличивающих риск ДКБ. Превентивные меры также предполагают установление достаточного временного интервала между первым и последующими погружениями или полетами на воздушном транспорте, ограничение времени пребывания в условиях повышенного давления для водолазов и работников кессонов.
Кессонная болезнь - причины, симптомы и последствия для головного мозга
В мире существуют так называемые профессиональные болезни, которые свойственны людям, занимающимся определенным видом деятельности. Кессонная болезнь – одна из них, развивающаяся в основном у водолазов по причине нарушения условий декомпрессии (плавного перехода от высокого атмосферного давления к низкому). Что собой представляет декомпрессионная болезнь, каковы ее основные симптомы и способы лечения – об этом сегодняшний рассказ и фото.
Статьи по темеЧто такое кессонная болезнь
Болезнь водолазов – такое название еще имеет это заболевание, поскольку проявляется после всплытия из глубин на поверхность. Кессонная болезнь – это заболевание, которое возникает вследствие снижения давления газов, вдыхаемых человеком. Газы, растворенные в крови, превращаются в пузырьки. Они начинают блокировать кровоснабжение, разрушая клетки и стенки сосудов.
ДКБ развивается у тех людей, профессиональная деятельность которых связана с работами в условиях повышенного давления. Для нормализации состояния организма человека необходим постепенный и правильный переход к нормальному давлению, что не всегда соблюдается. По этой причине происходит компрессия, которая и дала название данному заболеванию. Она может приводить ситуация к параличу и даже смерти.
Патогенез кессонной болезни
Касаемо патогенеза кессонной болезни, то в настоящее время предпочтение отдается газовой теории. Суть ее заключается в том, что жидкости, находящиеся в организме человека при погружении его на большие глубины насыщаются газами, главным образом азотом. Подтверждением этому является закон Генри, который свидетельствует, что чем выше давление, тем лучше растворимость газов в крови
Важно понимать, что процесс газообразования в организме человека затрагивает абсолютно все жидкости без исключения. По этой причине болезни подвержены спинной и костный мозг, лимфосистема, суставы и пр. Это особенно заметно по органам дыхания, так как при компрессии человек начинает кашлять чихать особенно интенсивно. Азотные пузырьки легко выявляются при морфологических исследованиях.


Симптомы кессонной болезни
Выделяют два вида кессонной болезни. Первому свойственно включение в патологический процесс мышечной ткани, кожи, суставов, лимфосистемы. Второй же тип имеет более серьезные последствия, поскольку поражаются органы дыхания, сосудистая система, спинной мозг. Симптоматика декомпрессионной болезни зависит прежде от того, где произошла наибольшая концентрация в жидкости новообразованных пузырьков.
У людей возникают кожные поражения, характеризующиеся зудом, который может затрагивать как только конечности, так все тело. Кожа приобретает «мраморность», возникают болевые ощущения в суставах и мышцах. Причем суставы иногда могут даже опухать. Это первичные признаки заболевания, которые проявляются через несколько часов после нормализации давления. Иногда они могут исчезать самостоятельно, но может потребоваться и помощь специалиста.
При чрезвычайно быстрой смене давления (в случае экстренного, аварийного или стремительного подъема на поверхность), разгерметизации кессона и вследствие нарушений правил безопасности у подводника возникает рвота, головокружение, сопровождаемые головными болями. Развивается слабость ног, происходит развитие паралича. У больного возникает кашель, дыхание становится поверхностным, наблюдается удушье. Лицо приобретает синюшный оттенок и выступает пот.
В первые минуты после всплытия может отмечаться потеря сознания. При проявлении симптомов второго типа необходимо незамедлительное оказание медпомощи пострадавшему. При своевременном вмешательстве спустя 12 часов состояние пострадавшего полностью восстанавливается. Если же помощь оказана не была, то человека с большой долей вероятности ожидает летальный исход из-за мозговой анемией и запустением артерий.
Причины кессонной болезни
Как было сказано выше, причины кессонной болезни связаны с газами, образующимися в крови. Болезнь Кессона возникает при изменения кровотока при неправильном или стремительном всплытии на поверхность. Продолжительные высотные работы и переохлаждение тоже могут стать причиной возникновения заболевания, как и обезвоживание, которое способствует замедлению циркуляции крови вследствие газовых блокад. Некорректное использование дыхательного оборудования во время работы – еще одна особенность, отличающая кессонку.


Последствия
Для организма каждого человека последствия кессонной болезни могут выражаться по-разному. Они зависят от тяжести и формы заболевания. Не последнюю роль играет и своевременно оказанная медицинская помощь, поскольку, как уже упоминалась, если она не поспеет вовремя, то может случиться летальный исход. Кроме всего прочего можно выделить еще и такие последствия болезни:
- кардиосклероз;
- сердечная недостаточность;
- воспаление зрительного нерва;
- дыхательная недостаточность;
- нарушения в ЖКТ;
- остеоартроз и др.
Лечение болезни
При развитии заболевания необходимо срочно приступить к терапии. Для начала накладывают кислородную маску. При тяжелом течении лечение болезни водолазов производят в декомпрессионной камере. В ней создается режим, который характеризуется постепенным повышением давления, а затем плавным его снижением, что помогает пузырькам газа в крови растворяться. Процесс называется десатурация. Допускается применение медсредств, симулирующих ССС. Прописываются антивоспалительные, болеутоляющие, иммуномодулирующие средства. Хорошие результаты дает физиотерапия.
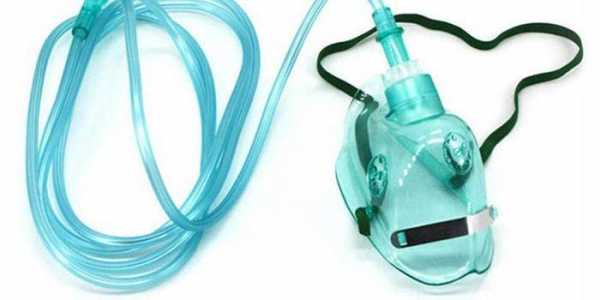

Профилактика
Главная профилактика кессонной болезни – использование профессионального оборудования и обмундирования при работе на глубине, а также неукоснительно соблюдение всех правил безопасности. Рекомендуется производить повторные погружения не ранее чем спустя половину суток. Делать перерывы между полетами как минимум на 24 часа работника воздушного транспорта.
Не погружаться на глубину при болезнях сердца и после принятия алкоголя. Важно как можно меньшее время находиться в среде с повышенным давлением, проявлять чрезмерную физическую активность, стремительно всплывать с глубины. Важно знать, что следует избегать возможности работать на кессонных работах больным диабетом, эндартериитом, с заболеваниями мышц, костей и суставов, сердца и др.
Видео: что такое кессонная болезнь
 Что такое кессонная болезнь. Смотреть видео
Что такое кессонная болезнь. Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Кессонная болезнь – убийца аквалангистов

Ранее мы писали о работе водолазов, и в том материале вскользь затронули такую тему как кессонная или декомпрессионная болезнь. Сегодня же мы поговорим об этом явлении подробнее.

Что такое кессонная (декомпрессионная) болезнь
Представьте, вы берете в руки закрытую бутылку с газированным напитком. Сейчас, при ее осмотре, вы не заметите никаких пузырьков газа – жидкость кажется цельной, как сильно бы вы не трясли бутылку.

Однако если открыть крышку, из жидкости активно начнет выделяться углекислый газ. Все дело в том, что напиток был насыщен газом под давлением, и это давление сохранялось ровно до тех пор, пока емкость не потеряла герметичность.
После открытия крышки, давление понизилось, и газ начал активно расширяться, образуя пузыри и поднимаясь наверх жидкости. Примерно то же самое происходит внутри организма человека, когда он быстро поднимается на поверхность.
Кровь, в этот момент, как бы «вскипает». Хотя на самом деле, естественно, никакого кипения на физическом уровне не происходит.

Из-за чего же происходит подобное явление, неужели виной всему лишь давление? Отчасти да, но здесь все зависит от массы факторов.
Почему возникает кессонная болезнь
Когда человек погружается на глубину, на его организм оказывается значительное давление воды. Если в этот момент снарядить его полой трубкой для дыхания, которая бы была связана с поверхностью, то каждый вдох требовал бы от него неимоверных усилий.
Показатели давления увеличиваются с глубиной очень быстро. Так, к примеру, на отметке в 30 метров давление составляет 4 атмосферы, что превышает показатели на суше в 4 раза.
Данную проблему решает акваланг – дыхательный аппарат, позволяющий не только находиться под водой длительное время, но и изменять давление подаваемого воздуха, в зависимости от глубины, на которой находится человек.
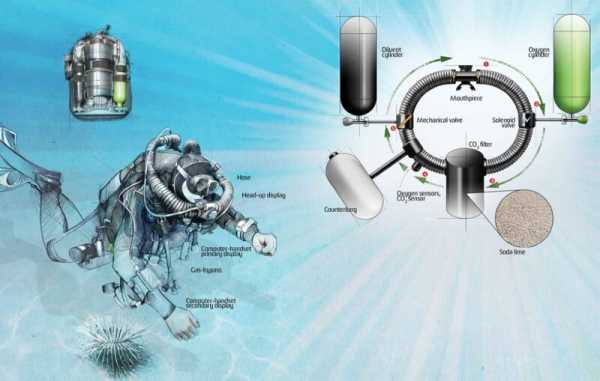
Благодаря устройству акваланга, давление подаваемого воздуха изменяется в зависимости от внешних условий. Изначально баллоны наполнены смесью сжатого воздуха, находящегося под давлением в 200-300 бар.
К примеру, на суше человек, дышащий при помощи акваланга, будет получать нормальный воздух, соответствующий окружающему давлению. При погружении же смесь станет более концентрированной, поскольку она, как и аквалангист, подвергнется сжатию окружающей среды.
В результате за один вдох человек получает не только концентрированный объем кислорода, но и большой объем инертных газов. Главную опасность из них представляет азот.
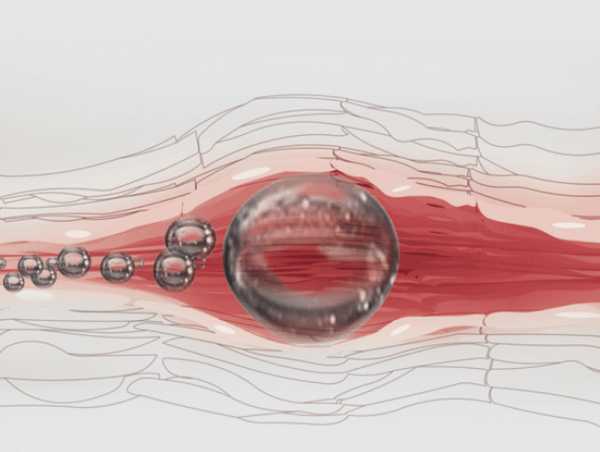
Чем опасна «кессонка» или почему нельзя быстро всплывать с глубины
Азот – инертный газ, который содержится в нашем организме и тканях постоянно, однако он находится, как бы, в «растворенном» виде. Дыша через акваланг на большой глубине, человек насыщает свое тело азотом. При быстром всплытии же газ начинает расширяться и выделяется в кровоток.
При плавном подъеме этот процесс протекает медленно, и газ успевает добраться до легких, которые выпускают его вместе с выдохом.
Однако если мы говорим именно о быстром всплытии, то в кровь поступает такое количество азота, что он просто физически не успевает добраться до дыхательной системы. В результате газ объединяется в пузыри, которые в прямом смысле начинают травмировать сосуды и органы аквалангиста, нарушая кровоток.
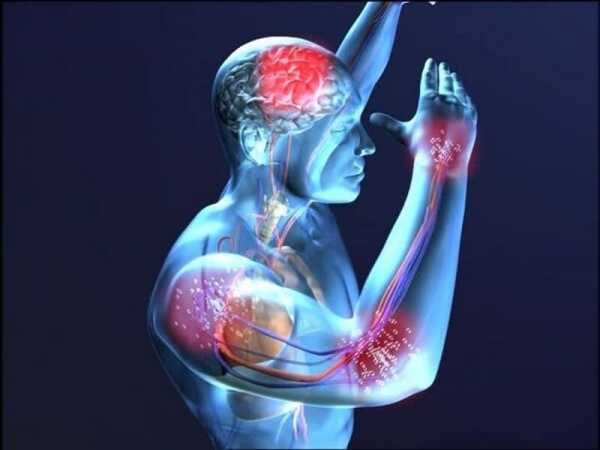
Кроме того, по всему телу образуются тромбы, которые также представляют серьезную опасность. Дополнительно человек чувствует болевые ощущения в области суставов и спины, вызванные образованием газовых пузырей, что нередко приводит к параличу. Также страдает и мозг.
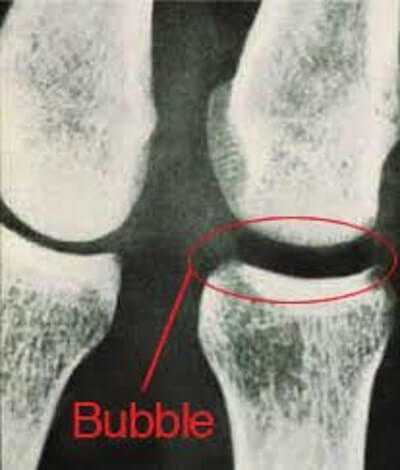
Подобное состояние крайне вредно для здоровья и вполне может привести к фатальным поражениям органов и даже летальному исходу. В условиях холода к этому также добавляется разрыв сосудов кожи, что вызывает подкожное кровоизлияние.
Именно поэтому существуют специальные таблицы, которые помогают определить безопасное время нахождения на той или иной глубине, и дают понять, с какой скоростью нужно совершать подъем для исключения возникновения декомпрессионной болезни.
Также некоторые акваланги оборудованы баллоном с еще одной газовой смесью для декомпрессии. Подобные смеси называются нитроксами и содержание в них кислорода значительно выше, нежели в обычном сжатом воздухе.

Если же аквалангист перешагнул через порог безопасного подъема и его организм насыщен азотом настолько, что подводный процесс декомпрессии просто не осуществим, то на суше его помещают в специальную декомпрессионную камеру.
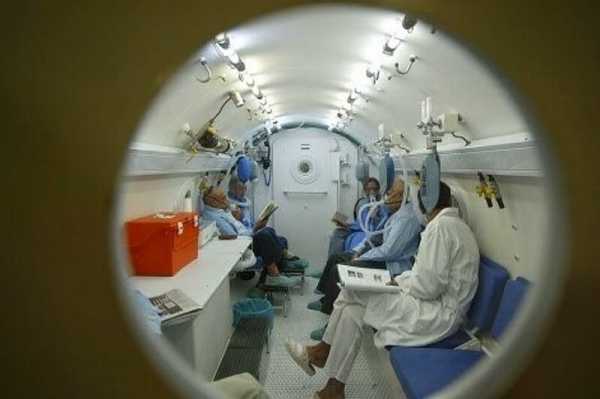
Здесь давление медленно понижается, а сам аквалангист дышит смесью с высоким содержанием кислорода. Длиться такой процесс десатурации может несколько десятков часов.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой симптомокомплекс, который формируется при образовании газовых пузырьков в сосудах и тканях в результате быстрого снижения атмосферного давления.
Причины
Основной причиной развития болезни считается быстрое снижение атмосферного давления в результате изменения глубины погружения в воду, реже развитие недуга наблюдается при подъеме самолета на значительную высоту. Чем интенсивнее изменяется атмосферное давление, тем выше риск развития данного нарушения. К агентам, повышающим вероятность развития заболевания, относятся следующие.
Старение организма. По мере проявления возрастных изменений состояние организма ухудшается, что становится основной причиной ухудшения его компенсаторных возможностей легких и сердца во время резкого изменения давления.
Гипотермия. При данном состоянии наблюдается замедление общего периферического кровотока. А это связано с замедленным поступлением в легочные сосуды крови из отдаленных участков, что снижает удаление газа из крови естественным образом.
Дегидратация. При данном состоянии наблюдается значительное повышение вязкости крови, что сопровождается замедлением кровообращения. В результате изменение внешнего давление на периферии наблюдается возникновение стаза, который способствует более интенсивному образованию пузырьков газа в крови, что вызывает блокировку просвета сосудов.
Физические нагрузки. Вызывают нарушение равномерности кровотока, что создает благоприятные условия при нарушении атмосферного давления для развития кессонной болезни.
Увеличенная масса тела. Липиды обладают усиленной гидрофобностью, поэтому их высокое содержание в организме способствует более активному формированию пузырьков в крови.
Гиперкапния. Возникает при низком качестве вдыхаемого воздуха либо попытках его сэкономить, посредством задержки дыхания. Повышенная концентрация углекислого газа в крови вызывает сдвиг кислотно-основного состояния в кислую сторону, что сопровождается интенсивным растворением в крови инертных газов.
Состояние алкогольного опьянения. Данное состояние вызывает обезвоживание, помимо этого молекулы спирта провоцируют соединение мелких пузырьков в более крупные и становятся центрами, вокруг которых формируются крупные пузыри, которые вызывают закупорку кровеносных сосудов.
Симптомы
При тяжелом поражении наблюдается интенсивное формирование негативной симптоматики сразу после всплытия, но намного чаще происходит постепенное развитие недуга. У таких пациентов наблюдается возникновение болей в суставах, костях, мышцах, в области спины. Иногда может диагностироваться возникновение высыпания и появление выраженного кожного зуда, повышенной слабости, возникновение мраморности кожи и увеличение лимфатических узлов.
Диагностика
Диагностирование заболевания осуществляется на основании жалоб больного, собранного анамнеза и результатов физикального осмотра. Для определения состояния центральной нервной системы назначают томографические исследования спинного и головного мозга. Подтверждением диагноза является улучшение состояния больного при проведении рекомпрессии.
Лечение
Схема лечения подбирается с учетом выраженности симптомов. Таким пациентам показана срочная рекомпрессия в условиях барокамеры. При тяжелом состоянии пострадавшего применяют давление выше исходного. Минимальная продолжительность рекомпрессии составляет полчаса, при сохранении симптомов процедуру продолжают до нормализации состояния. Затем проводят медленную декомпрессию.
При необходимости назначают симптоматическую терапию.
Профилактика
Профилактика кессонной болезни основана на использовании качественного оборудования для дайвинга и профессиональных работ на глубине, строгое соблюдение правил подъема с учетом данных специально разработанных таблиц, регулярные медицинские осмотры, исключение факторов, увеличивающих риск развития недуга.
Кессонная болезнь – что собой представляет и кому она грозит?

Кессонная болезнь хорошо известна представителям тех профессий, работа которых связана с погружением в воду, на большую глубину в недра земли или с полетом в космос. Разница в давлении воздуха в двух средах, в которых работает человек, может стать причиной возникновения паралича или смерти.
Кессонная болезнь – что это?
Декомпрессионная болезнь, иначе называемая кессонной или болезнью водолазов, появляется у людей после того, как они поднимаются на поверхность земли или воды из глубины. Кессонная болезнь возникает при смене атмосферного давления. Декомпрессию могут испытывать на себе представители тех профессий, которые занимаются возведением надводных мостов, портов, шахтеры-проходчики, аквалангисты, исследователи морских глубин, космонавты. Кессонная болезнь опасна для экипажа батискафа только в аварийных случаях, когда требуется быстрое всплытие.
Работы под водой или глубоко под землей производятся в профессиональных гидрокостюмах или камерах-кессонах, имеющих систему обеспечения воздухом. В эти приспособления и костюмы встроен механизм контроля давления. При погружении давление в кессонах увеличивается, чтобы человек имел возможность безопасно дышать. Возвращение на поверхность земли должно быть постепенным, чтобы организм успел перестроиться. Быстрый подъем чреват возникновением кессонной болезни и летальным исходом.
Механизм кессонной болезни
Кессонная болезнь - это закупорка сосудов газообразным тромбом, в основе которого лежат пузырьки азота. Кессонная болезнь возникает в результате изменения концентрации газов в жидкостях организма. Чтобы понять механизм болезни, необходимо вспомнить закон Генри, который говорит о том, что повышение давления приводит к лучшему растворению газов в жидкостях. Опускаясь на глубину, водолаз дышит сжатым воздухом. При этом азот, который в обычных условиях, не попадает в кровоток человека, в условиях повышенного давления проникает в сосуды.
Когда внешнее давление при всплытии начинает понижаться, газы выходят из жидкости. Если водолаз поднимается на поверхность воды медленно, азот успевает покинуть кровь в виде маленьких пузырьков. При быстром поднятии вверх газ стремится поскорее выйти из жидкости, но, не успевая добраться до легких, осуществляет закупорку сосудов микротромбами. Прикрепленные к сосудам пузырьки могут отрываться вместе с кусочками сосудов, что ведет к кровоизлияниям. Если пузыри азота попадают не в сосуды, а в ткани, сухожилия или суставы, то возникает внесосудистая форма кессонной болезни.

Кессонная болезнь – причины
Среди основных причин того, почему возникает кессонная болезнь, можно назвать такие:
- неправильное погружение под воду;
- быстрое всплытие;
- несоблюдение правил погружения;
- неверное применение подводного оборудования.
К факторам, провоцирующим данное заболевание, относятся:
- возраст – чем старше человек, тем труднее ему перенести нагрузки, связанные с давлением;
- заболевания сосудов;
- переохлаждение;
- обезвоживание – вода помогает быстрее вывести из организма ненужные ему газы;
- повышенная физическая активность перед погружением;
- лишний вес – жиры усиливают задержку пузырей газа;
- алкоголь в крови.
Кессонная болезнь – симптомы
Декомпрессионная болезнь, симптомы которой зависят от локализации газовых пузырьков, может проявить себя почти сразу после всплытия. Иногда декомпрессионная болезнь возникает при подъеме на поверхность не сразу, а спустя сутки. К основным симптомам кессонной, или декомпрессионной, болезни относятся такие:
- При болезни 1 типа, которая затрагивает сухожилия, суставы, кожу и лимфатическую систему, симптомы будут проявляться суставными и мышечными болями, кожными пятнами и увеличением лимфоузлов.
- При болезни 2 типа, поражающей мозг, кровеносную и дыхательную системы, основными симптомами будут такие: шум в ушах, головная боль, проблемы с кишечником и мочеиспусканием. При тяжелой форме присоединятся такие признаки: паралич, судороги, удушье, потеря слуха и зрения.
Кессонная болезнь – лечение
Перед тем как лечить кессонную болезнь, необходимо провести уточняющую диагностику, позволяющую отличить декомпрессионную болезнь от газовой эмболии. Если диагноз подтвержден, следует срочно приступить к терапевтическим мерам. Единственно верным способом лечения является терапия в специальной барокамере с использованием лицевой маски. В барокамере с помощью давления создают режим рекомпрессии, а пациент при этом все время (за исключением небольших интервалов) дышит чистым кислородом. Эффективность и длительность лечения зависят от тяжести поражения организма.
Кессонная болезнь – последствия
Даже своевременная и правильно оказанная помощь не является гарантией того, что человек не будет иметь последствий данного заболевания. Кессонная болезнь опасна для систем органов:
- дыхательной;
- зрительной;
- сердечной;
- пищеварительной;
- двигательной.
Распространенными последствиями болезни являются:
- сердечная и дыхательная недостаточность;
- остеоартроз;
- кардиосклероз;
- нарушения работы ЖКТ.
Профилактика кессонной болезни
Важным моментом в вопросе о том, как избежать кессонной болезни, является соблюдение правил погружения и всплытия:
- Перед погружением необходимо уменьшить физическую активность.
- Нельзя погружаться после употребления алкоголя.
- Не стоит заниматься теми видами работ, которые связаны с изменением атмосферного давления, людям с заболеваниями сердечно-сосудистой системы, диабетом, болезнями мышц и костей.
- Поднятие на поверхность должно быть медленным.
- Для погружений необходимо применять профессиональное оборудование.
Кессонная болезнь: причины, признаки, симптомы, лечение
Кессонная болезнь – патологическое состояние, которое прогрессирует вследствие перехода человека из области с повышенными показателями атмосферного давления в область с нормальными показателями. Расстройство получило название от процесса перехода высокого давления к нормальному. Зачастую такому расстройству подвержены водолазы и шахтёры, которые долгое время находятся на глубине.
Онлайн консультация по заболеванию «Кессонная болезнь».
Задайте бесплатно вопрос специалистам: Физиотерапевт.Заболевание развивается в результате резкого снижения давления таких веществ, как азот, кислород и водород. Растворяясь в крови, они образуют небольшие пузырьки, которые могут препятствовать нормальному кровообращению, что влечёт за собой разрушение сосудов и клеток. При тяжёлом протекании такое заболевание может привести к смерти.
Клинические проявления недуга напрямую зависят от тяжести его протекания. На начальных стадиях кессонной болезни наблюдаются такие симптомы, как мышечная и суставная боль, высыпания на кожном покрове, учащённый сердечный ритм и дыхание. При среднетяжелом течении может выражаться тошнота, увеличение размеров живота, снижение остроты зрения. По мере прогрессирования расстройства начинают появляться судороги, поражение сердечно-сосудистой системы, дыхательная недостаточность.
Диагноз устанавливается на основе клинических проявлений, тщательного осмотра пострадавшего и сбора детальной информации о погружениях на глубину или пребываниях на большой высоте. Лечение направлено на снижение количества азота в организме и устранение признаков недуга.
Этиология
Основной фактор прогрессирования кессонной болезни заключается в слишком резкой смене давления. В результате перемены среды в кровяном русле образуются пузырьки из газа, которые могут группироваться, и стать причиной блокады сосудов, разрушения тканей или же, наоборот, их чрезмерного сдавливания. Вследствие этого образуются тромбы, которые разрывают сосуды и приводят к их отмиранию. Пузырьки с потоком крови могут попадать в любые органы человеческого организма и привести к нарушению их нормального функционирования.
Причины кессонной болезни
Предрасполагающими факторами к возникновению данного заболевания являются:
- резкий подъем на поверхность;
- погружение в слишком холодную воду;
- влияние стрессовых ситуаций и усталости;
- чрезмерно высокая масса тела;
- возрастная категория погружающегося под воду. Считается, что чем старше человек, тем выше вероятность возникновения данного расстройства;
- перелёт через несколько часов после погружения под воду;
- употребление спиртных напитков до или после погружения.
Группу риска составляют не только водолазы, дайверы или шахтёры, работающие на глубине, но также пилоты, которые испытывают значительные перепады давления при полётах на большой высоте.
Разновидности
В зависимости от интенсивности проявления симптомов, различают несколько стадий протекания кессонной болезни:
- лёгкая – проявляется незначительной болезненностью в суставах, мышцах;
- средней тяжести – признаками являются головокружение, тошнота, временная потеря зрения;
- тяжёлая – судороги (в болезнетворный процесс вовлекается вещество, находящееся в спинном мозге), системное нарушение речи;
- летальная – симптомы развиваются на фоне острой сердечной недостаточности или нарушения кровообращения головного мозга.
Кроме этого, выделяют два типа заболевания:
- первый – в процесс вовлекаются лимфоузлы, кожный покров, мышцы, суставы;
- второй – наблюдается поражение головного и спинного мозга, дыхательной и сердечно-сосудистой систем.
Симптомы
По мере прогрессирования кессонной болезни наблюдается ухудшение общего состояния больного и проявление более серьёзных симптомов. Лёгкая форма выражается:
- возникновением кожной сыпи и зуда;
- общей слабостью организма;
- болезненностью в мышцах и суставах;
- снижением остроты зрения;
- шумом в ушах;
- начинается развитие кислородной недостаточности.
При протекании расстройства средней тяжести выражаются такие симптомы, как:
- расстройство пищеварения;
- временная потеря зрения;
- приступы сильного головокружения;
- тошнота, нередко сопровождающаяся рвотой;
- повышенное потоотделение;
- возрастание объёмов живота;
- учащённое дыхание и сердцебиение.
На более тяжёлых стадиях недуга появляются такие симптомы:
- параличи и парезы;
- судороги;
- боли в области грудной клетки;
- удушье;
- нарушение речи.
При летальной форме отмечается наличие множественных блокад кровообращения, что может стать причиной смерти.
Осложнения
Последствия кессонной болезни индивидуальны для каждого человека и проявляются в зависимости от формы и тяжести недуга, а также от своевременности начатого лечения. Возможными осложнениями могут стать:
- сердечная и дыхательная недостаточность;
- остеоартроз – нарушение суставного хряща;
- кардиосклероз;
- множественные поражения ЖКТ;
- воспаление зрительного нерва.
Летальный исход наступает при тяжёлом течении заболевания, а также по причине непредоставления медицинской помощи.
Диагностика
Диагностика кессонной болезни для квалифицированного специалиста не составит большого труда, поскольку патология развивается на протяжении нескольких часов после подъёма с глубины или приземления. Для правильного установления диагноза врачу необходимо предоставить полную информацию о первом времени и интенсивности проявления симптомов. Кроме этого, осуществляется полный осмотр пациента, измерение пульса и артериального давления.
Основу диагностических мероприятий составляют аппаратные обследования, такие как:
- рентгенография – позволяет обнаружить изменения структуры костей, суставов и спинного мозга;
- КТ и МРТ – дают возможность обнаружить пузырьки газа и изменения позвоночника.
Анализы крови при данном заболевании не имеют диагностической ценности. После получения всех результатов обследований врач определяет, какой способ лечения данной болезни является наиболее эффективным.
Лечение
После подтверждения заболевания нужно начинать терапию как можно быстрее. Любая задержка может привести к развитию опасных последствий или смерти. На начальных стадиях расстройство устраняется при помощи вдыхания кислорода через маску. При более тяжёлом протекании необходимо лечение в барокамере. В этом устройстве сначала постепенно возрастает, а затем снижается давление. Такое действие заставляет пузырьки газа в крови раствориться.

Лечение в барокамере
Медикаментозная терапия направлена на уменьшение болезненности, стимуляцию сердечно-сосудистой системы. Также её используют в качестве профилактики и для устранения осложнений. Для этого назначают болеутоляющие, вещества, укрепляющие иммунитет, антивоспалительные медикаменты. Могут применяться методы физиотерапии, в частности водяные или суховоздушные ванны. При своевременно начатом лечении практически во всех случаях удаётся полностью устранить кессонную болезнь.
Профилактика
Предотвратить данную болезнь можно путём:
- уменьшения продолжительности погружений на глубину;
- ограничения от полётов и погружений при беременности, после употребления алкоголя, при наличии проблем с сердцем;
- избегания повторного углубления в течение двенадцати часов, полётов – в течение суток.
Кроме этого, важно всегда использовать профессиональное оснащение и специальные костюмы, баллоны с кислородом. При возникновении первых симптомов срочно обратиться к врачу.
Что сделала с водолазом декомпрессионная болезнь (6 фото)
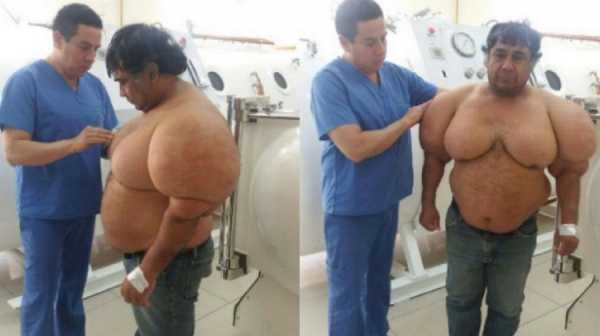
Алехандро Рамос Мартинес - профессиональный ловец морепродуктов. Он регулярно нырял у побережья Перу, но однажды совершил роковую ошибку. Хотя мужчина был достаточно опытен в ловле морских обитателей, совершил огромное количество погружений, но ошибка чуть не стоила ему жизни.

В тот день он поднялся слишком быстро, из-за чего азот, растворённый в крови, превратился в пузырьки, а после образовал большие мешки внутри тела, вызвав сильную боль и отек.

Подобный эффект известен как декомпрессионная болезнь и является одной из опасностей, которых водолазы боятся больше всего.
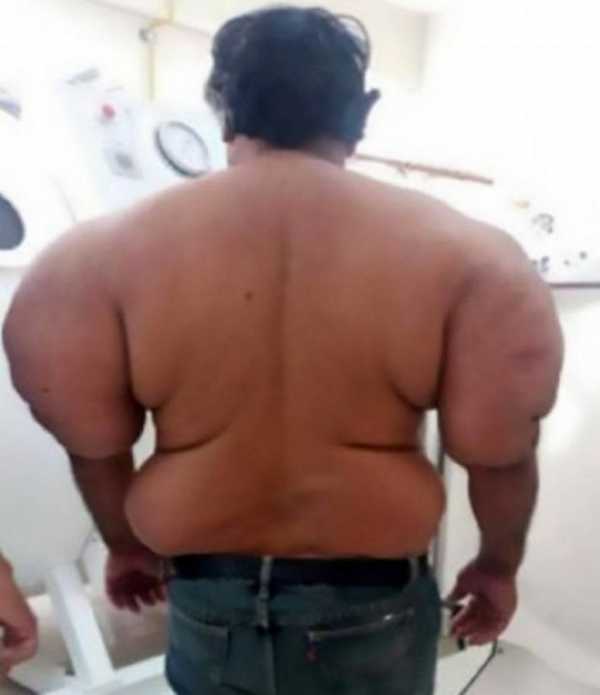
Симптомы включают опухшие суставы, зудящую кожу, повреждение головного мозга, паралич, головные боли, кашель, головокружение и тошноту. Декомпрессионная болезнь, обычно вызванная слишком быстрым подъемом при плавании под водой, также может быть фатальной.

Считается, что случай Алехандро, когда азот застрял вокруг его мышц, уникален. Сейчас он проходит лечение, дыша кислородом в герметичной камере и врачи говорят, что таким способом сумели на 30% уменьшить количество азота в теле Алехандро.
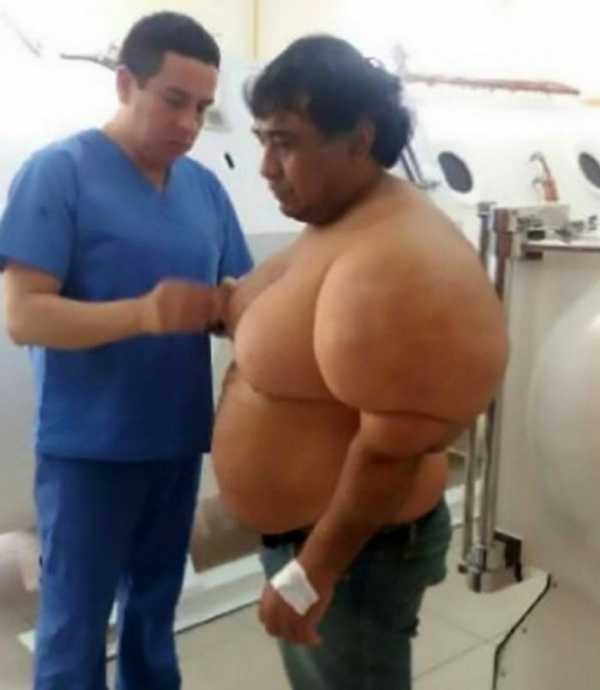
Мужчину изучают врачи, исследующие декомпрессионную болезнь. Они рассматривают возможность операции по удалению азота из тела Алехандро, но опасаются, что она будет слишком сложной. А пока он терпит сильную боль, с трудом ходит и страдает серьезной гипертонией.
Кессонная болезнь - это... Что такое Кессонная болезнь?
Декомпрессио́нная, или кессо́нная болезнь, сокращенно — ДКБ (на жаргоне подводников — кессонка) — заболевание, происходящее, главным образом, из-за быстрого — по сравнению с временем рассыщения — понижения давления вдыхаемой газовой смеси, в результате которого газы (азот, гелий, водород — в зависимости от дыхательной смеси), растворенные в крови и тканях организма, начинают выделяться в виде пузырьков в кровь пострадавшего и разрушать стенки клеток и кровеносных сосудов, блокировать кровоток. При тяжёлой форме декомпрессионная болезнь может привести к параличу или смерти.
История декомпрессионной болезни
Впервые эта болезнь возникла после изобретения воздушного насоса и последовавшего за этим изобретения в 1841 г. кессона — камеры с повышенным давлением, обычно использовавшейся для строительства туннелей под реками и закрепления в донном грунте опор мостов. Рабочие входили в кессон через шлюз и работали в атмосфере сжатого воздуха, что препятствовало затоплению камеры. После того, как давление снижали до стандартного (1 атм), у рабочих часто возникали боли в суставах, а иногда и более серьёзные проблемы — онемение, паралич и т. д., приводившие порой к смерти.
Физика и физиология ДКБ
При вдохе воздух, попав в бронхи, доходит до альвеол — мельчайшей структурной единицы легких. Именно здесь происходит сам процесс газообмена между кровью и внешней средой, когда гемоглобин, содержащийся в крови, принимает на себя роль транспортировки молекул кислорода по нашему организму. Азот, содержащийся в воздухе, в организме не усваивается, но существует в нем всегда, в растворённом — «тихом» — виде, не причиняя никакого вреда. Совсем по-другому азот начинает вести себя, когда речь заходит о подводных погружениях.
Количество газа растворенного в жидкости напрямую зависит от давления газа на поверхность этой жидкости. Если это давление превышает давление газа в самой жидкости, то создается градиент диффузии газа в жидкость — начинается процесс насыщения жидкости газом. Этот процесс продолжается до тех пор, пока давление газа в жидкости не сравняется с давлением газа на поверхности жидкости. Происходит процесс насыщения. При понижении внешнего давления происходит обратный процесс. Давление газа в жидкости превышает внешнее давление газа на поверхность жидкости, происходит процесс «рассыщения». Газ начинает выделяться из жидкости наружу. Говорят, что жидкость закипает. Именно это происходит с кровью подводника стремительно поднимающегося с глубины на поверхность.
Когда подводник находится на глубине, ему для дыхания необходим газ с давлением, как минимум, равным давлению окружающей среды. Предположим, подводник находится на глубине 30 метров. Следовательно, для нормального дыхания на такой глубине давление вдыхаемой газовой смеси должно равняться: (30м/10м)атм. + 1атм. = 4атм.
то есть, в четыре раза больше, чем давление на суше. При этом количество азота растворенного в организме, с течением времени, увеличивается и, в конечном счете, также превышает количество растворенного азота на суше в четыре раза.
При всплытии, с уменьшением внешнего, гидростатического давления воды, давление газовой смеси, которой дышит подводник, также начинает уменьшаться. Количество азота, потребляемое подводником, а вернее его парциальное давление, тоже уменьшается. Из-за этого начинает происходить перенасыщение крови азотом, вследствие чего он начинает потихоньку высвобождаться в виде микро пузырьков. Происходит «рассыщение» крови, которая при этом как бы «закипает». Создается обратный градиент диффузии газа из жидкости. Когда процесс всплытия проходит медленно, то парциальное давление азота, в составе дыхательной смеси, также уменьшается медленно — относительно дыхания подводника. Микро пузырьки азота, из крови, начинают высвобождаться и вместе с кровяным руслом двигаться в сердце, а оттуда уже в легкие, где они, опять же, через стенки альвеол выходят наружу при выдохе.
Если же подводник начинает всплывать слишком быстро, то пузырьки азота просто-напросто не успевают достигать легких и выходить из организма наружу. Кровь подводника «закипает». Таким образом, к пузырям присоединяется все больше растворенного азота, что порождает эффект снежного кома, катящегося под гору. Затем к пузырям прикрепляются тромбоциты, а следом и другие кровяные тельца. Так формируются локальные сгустки крови (тромбы), делающие её неравномерно вязкой и способные даже закупорить небольшие сосуды. Тем временем пузыри, прикрепленные к внутренним стенкам сосудов, частично разрушают их и отрываются вместе с их кусочками, дополняющими «баррикады» в русле кровотока. Прорыв стенок сосудов ведет к кровоизлиянию в окружающие ткани, кровоток замедляется, и нарушается кровоснабжение жизненно важных органов. Большие скопления пузырей, соединившись друг с другом, могут стать причиной очень серьезного заболевания газовой эмболии.
Внесосудистая форма ДКБ возникает в тех случаях, когда формирующиеся в тканях, суставах и сухожилиях микропузырьки притягивают азот, выделяющийся из тканей во время подъема, но не могут попасть в кровь из-за её блокады (т. н. «эффект бутылочного горлышка»). Гидрофильные ткани суставов и связок особенно подвержены аккумуляции внесосудистых пузырей азота. Именно этот тип ДКБ и вызывает боли в суставах — классический симптом декомпрессионной болезни. Растущие пузыри давят на мышечные волокна и нервные окончания, что ведет к серьёзным повреждениям внутренних органов.
Механическая блокада кровотока азотными пузырями — не единственный механизм кессонной болезни. Присутствие пузырей и их соединение с кровяными тельцами приводит к биохимическим реакциям, стимулирующим сворачивание крови прямо в сосудах, выброс в кровь гистаминов и специфических белков. Избирательное изъятие из крови комплементарных белков устраняет опасность многих разрушительных последствий ДКБ. Последние исследования показали, что связывание пузырей с белыми кровяными тельцами вызывает сильное воспаление сосудов. Таким образом, иммунологические факторы и биохимические реакции играют весьма важную роль в развитии болезни.
Для избегания возникновения ДКБ следует, прежде всего, контролировать процесс всплытия, который, по современным представлениям, не должен превышать 18 метров в минуту. Чем медленнее подводник всплывает, тем медленнее понижается окружающее давление и тем меньше пузырьков образуется в его крови. Избыток газа успевает выходить через легкие не причиняя при этом вреда организму.
Более того, в практике подводного плавания существуют так называемые декомпрессионные остановки. Суть их заключается в том, что подводник, поднимаясь с глубины на поверхность, останавливается на определенной — заведомо меньшей по сравнению с глубиной погружения — глубине на, опять же, определенное время, которое вычисляется либо по таблицам, либо при помощи подводного компьютера. Эта остановка (или даже несколько постепенных остановок) может длиться достаточно продолжительный период времени, зависящий напрямую от того, насколько подводник превысил бездекомпрессионный предел погружения, и, соответственно, от того, как сильно насыщен азотом его организм. Во время таких остановок происходит «рассыщение» организма и вывод из него газовых пузырьков. Из организма выводятся излишки азота, и кровь не закипает, как если бы пловец всплыл на поверхность без какой-либо остановки. Часто на таких остановках подводник дышит газовой смесью отличной от «донной». В такой смеси (стейдж) уменьшено процентное содержание азота, в связи с чем декомпрессия проходит быстрее.
Конечно, полное насыщение всех тканей организма азотом происходит не сразу, для этого требуется время. Для вычисления максимального времени нахождения на «данной» глубине, без риска возникновения ДКБ, существуют специальные декомпрессионные таблицы, которые в последнее время повсеместно стали заменять подводные компьютеры. Пользуясь данными таблицами можно приблизительно узнать время нахождения подводника на «данной» глубине, — при дыхании «данной» газовой смесью — которое будет безопасно с точки зрения здоровья. Слово «приблизительно» здесь не случайно. Данные по нахождению на определенной глубине, для разных людей, могут варьироваться в весьма широких пределах. Существуют определенные группы риска, время погружения для которых может быть значительно меньше, чем у других. К примеру, сильно обезвоженный человеческий организм в гораздо большей степени подвержен ДКБ, поэтому все подводники пьют много жидкости, до и сразу после погружений. Декомпрессионные таблицы и подводные компьютеры изначально содержат некий запас «прочности», ориентируясь на минимально возможное время погружений после которого уже есть риск возникновения ДКБ.
Холод и физические нагрузки во время погружения, также способствуют возникновению ДКБ. Кровь циркулирует медленнее в замерзшей части тела и гораздо хуже подвергается выводу из нее, а также из прилегающих тканей, избыточного азота. После всплытия в таких местах может наблюдаться, так называемый, эффект целлофана, который создают не вышедшие пузыри под кожей.
Одним из вариантов снижения риска возникновения ДКБ, так-же, является использование дыхательных смесей отличных от воздуха. Самым распространенным вариантом такой смеси является найтрокс — обогащенный воздух. В найтроксе, по сравнению с простым воздухом, увеличено процентное содержание кислорода, за счет меньшего содержания азота. Так-как азота в найтроксе содержится меньше, то, соответственно, и время, проведенное на заданной глубине, будет больше, чем время на той же глубине, но с использованием воздуха. Или же наоборот: можно будет находиться под водой такое же время как на «воздухе», но на большей глубине. За счет меньшего содержания азота в найтроксе происходит меньшее насыщение им организма. При подводных погружениях на найтроксе нужно использовать уже свои, найтроксные, декомпрессионные таблицы или специальные режимы компьютера.
Так как в найтроксе содержится большее количество кислорода, чем в воздухе, возникает другая опасность — кислородное отравление. От марки найтрокса (от процента содержания в нем кислорода) зависит максимальная глубина, на которую можно погрузиться без риска кислородного отравления. Для использования обогащенного воздуха, для погружений, в рамках всех международных ассоциаций по подводному плаванию существуют специальные курсы.
Группа риска
Группы риска по ДКБ в наши дни сильно увеличилась в сравнении с XIX в. Сейчас эта группа включает не только дайверов и рабочих, работающих в кессонах, но и пилотов, испытывающих перепад давления при полетах на большой высоте, и астронавтов, использующих для выхода в открытый космос костюмы, поддерживающие низкое давление.
Факторы, провоцирующие ДКБ
- Нарушение регуляции кровообращения под водой.
- Старение организма выражается в ослаблении всех биологических систем, включая сердечно-сосудистую и дыхательную. Это, в свою очередь, выражается в понижении эффективности кровотока, сердечной деятельности и т. п. Поэтому риск ДКБ с возрастом повышается.
- Переохлаждение организма, в результате чего кровоток, особенно в конечностях и в поверхностном слое тела, замедляется, что благоприятствует возникновению декомпрессионной болезни. Устранить этот фактор достаточно просто: при погружении надо надевать достаточно тёплый гидрокостюм, перчатки, ботинки и шлем.
- Обезвоживание организма. Обезвоживание выражается в уменьшении объёма крови, что приводит к росту её вязкости и замедлению циркуляции. Это же создает благоприятные условия для образования азотных «баррикад» в сосудах, общего нарушения и остановки кровотока. Обезвоживанию организма во время подводного плавания способствуют многие причины: потоотделение в гидрокостюме, увлажнение сухого воздуха из акваланга в ротовой полости, усиленное мочеобразование в погруженном и охлажденном состоянии. Поэтому рекомендуется пить как можно больше воды перед погружением и после него. Разжижением крови достигается ускорение её течения и увеличение объёма, что положительно сказывается на процессе вывода избыточного газа из крови через лёгкие.
- Физические упражнения перед погружением вызывают активное формирование «тихих» пузырей, неравномерную динамику кровотока и образование в кровеносной системе зон с высоким и низким давлением. Эксперименты показали, что количество микропузырей в крови значительно уменьшается после отдыха в лежачем положении.
- Физическая нагрузка во время погружения ведет к увеличению скорости и неравномерности кровотока и, соответственно, к усилению поглощения азота. Тяжелые физические упражнения, приводят к откладыванию микропузырей в суставах и готовят благоприятные условия для развития ДКБ при последующем погружении. Поэтому необходимо избегать больших физических нагрузок до, в течение и после погружения. Тем более, что физические нагрузки повышают потребление сахара, что приводит к нагреву тканей и к увеличению скорости выделения инертного газа — повышению градиента напряжения.
- Дайверы с избыточным весом подвержены большему риску «подхватить» декомпрессионную болезнь (по сравнению с подводниками с нормальным телосложением), так как в их крови повышено содержание жиров, которые, вследствие своей гидрофобности, усиливают образование газовых пузырей. Кроме того, липиды (жировые ткани)наиболее хорошо растворяют и удерживают в себе инертные газы.
- Одним из наиболее серьёзных провоцирующих факторов ДКБ является гиперкапния, за счет чего резко повышается кислотность крови и, как следствие, увеличивается растворимость инертного газа. Факторы, провоцирующие гиперкапнию: физическая нагрузка, повышенное сопротивление дыханию и задержка дыхания для «экономии» ДГС, наличие загрязнений во вдыхаемой ДГС.
- Употребление алкоголя перед и после погружения вызывают сильное обезвоживание, что является безусловным провоцирующим ДКБ фактором. Кроме того молекулы алкоголя (растворителя) являются теми «центрами», которые вызывают слипание «тихих» пузырьков и образование магистрального газового тела — макропузыря. Главная опасность употребления алкоголя — в его быстром растворении в крови и следующим за ним быстром наступлением патологического состояния.
Диагностика
Иногда декомпрессионную болезнь путают с артритом или травмами. Последние сопровождаются покраснением и распуханием конечности; артрит же, как правило, возникает в парных конечностях. В отличие от декомпрессионной болезни в обоих случаях движение и нажим на поврежденное место усиливают боль. При тяжелой форме декомпрессионной болезни поражаются жизненно важные органы и системы человеческого организма: головной и спинной мозг, сердце, органы слуха, нервная система и пр. Согласно медицинской статистике США, почти 2/3 пострадавших от декомпрессионной болезни имели ту или иную невральную её форму. Чаще всего страдает спинной мозг. Поражение спинного мозга происходит при нарушении его кровоснабжения в результате образования и накопления пузырей в окружающих жировых тканях. Пузыри блокируют кровоток, питающий нервные клетки, а также оказывают на них механическое давление.
В силу особого строения артерий и вен, снабжающих спинной мозг, нарушение циркуляции крови в них вызывается очень легко. Начальная стадия заболевания проявляется в т. н. «опоясывающих болях», затем немеют и отказывают суставы и конечности, и развивается паралич — как правило, это паралич нижней части тела. Как следствие этого, затрагиваются и внутренние органы, например мочевой пузырь и кишечник. Поражение головного мозга вызывается нарушением его кровоснабжения в результате блокирования сосудов и образования внесосудистых пузырей в мозговой ткани. Мозг отекает и давит на черепную коробку изнутри, вызывая головную боль. За болевыми симптомами следуют онемение конечностей (либо обеих правых, либо обеих левых), нарушение речи и зрения, конвульсии и потеря сознания. В результате может серьёзно пострадать любая жизненная функция (например, функции чувствительных органов — зрение, слух, обоняние, вкус, восприятие боли и осязание), что вскоре проявляется и в клинических признаках. Повреждение мозгового центра, контролирующего любое из этих чувств, приводит к потере конкретной функции. Нарушение двигательной функции, координации и движения, имеет катастрофические последствия, и одно из самых частых — паралич. Автономная деятельность биологических систем, включая дыхательную, сердечно-сосудистую, мочеполовую и т. п., также может быть нарушена, а это влечет за собой тяжелые заболевания или смерть.
Декомпрессионное повреждение слухового и вестибулярного органов чаще встречается у глубоководных аквалангистов, использующих специальные газовые дыхательные смеси. Заболевание сопровождается тошнотой, рвотой, потерей ориентации в пространстве. Данные симптомы декомпрессионной болезни следует отличать от аналогичных, вызванных баротравмой.
Попадание пузырей из аорты в коронарные артерии, снабжающие кровью сердечную мышцу, приводит к нарушениям сердечной деятельности, финалом которых может стать инфаркт миокарда. Легочная форма декомпрессионной болезни встречается очень редко и только у подводников, погружающихся на значительные глубины. Множество пузырей в венозной крови блокируют кровообращение в легких, затрудняя газообмен (как потребление кислорода, так и высвобождение азота). Симптоматика проста: больной ощущает затруднение дыхания, удушье и боли в груди.
Первая помощь
Любая медицинская помощь начинается с проверки общего состояния, пульса, дыхания и сознания, а также содержания больного в тепле и неподвижности. Для того чтобы оказать первую помощь пострадавшему от ДКБ, необходимо определить её симптомы. Среди них различают «мягкие», такие как сильная неожиданная усталость и кожный зуд, которые устраняются чистым кислородом, и «серьёзные» — боли, нарушение дыхания, речи, слуха или зрения, онемение и паралич конечностей, рвота и потеря сознания. Появление любого из этих симптомов заставляет предположить возникновение тяжелой формы ДКБ.
Если потерпевший находится в сознании и у него проявляются лишь «мягкие» симптомы, лучше положить его на спину горизонтально, не допуская позы, затрудняющей кровоток в какой-либо конечности (скрещивания ног, подкладывания рук под голову и т. п.). Человек с пораженными легкими наиболее комфортно чувствует себя в неподвижной сидячей позе, которая спасает его от удушья. При других формах заболевания сидячего положения следует избегать, помня о положительной плавучести азотных пузырей.
Подводника с серьёзными симптомами болезни следует положить иначе. Так как пострадавшего в бессознательном состоянии может стошнить (а при положении лежа на спине рвотные массы могут попасть в легкие), то, чтобы предотвратить перекрывание дыхательных путей рвотными массами, его кладут на левый бок, сгибая правую ногу в колене для устойчивости. Если же дыхание пострадавшего нарушено, следует положить больного на спину и сделать искусственное дыхание, а при необходимости — непрямой массаж сердца.
После того как больному помогли принять правильное положение, ему надо обеспечить дыхание чистым кислородом. Это — основной и наиболее важный прием первой помощи до того момента, как вы передадите пострадавшего в руки специалиста. Дыхание кислородом создает благоприятные условия для транспортировки азота из пузырей в легкие, что уменьшает его концентрацию в крови и тканях тела. Для оказания первой помощи больным ДКБ используются специальные баллоны со сжатым кислородом, снабженные регулятором и маской с подачей кислорода 15-20 л/мин. Они обеспечивают дыхание почти стопроцентным кислородом, а прозрачная маска позволяет вовремя заметить появление рвоты.
Транспортировка больного в барокамеру. Перемещения воздушным транспортом следует избегать, поскольку на больших высотах пузыри увеличатся в объёме, что усугубит заболевание. Кровоизлияния при наиболее тяжелых формах декомпрессионной болезни приводят к вытеканию кровяной плазмы в ткани, и эту потерю необходимо возместить. Больного с «мягкими» симптомами заставляйте выпивать по стакану воды или любого безалкогольного негазированного напитка каждые 15 мин. Помните, однако, что кислые напитки наподобие апельсинового сока могут вызвать тошноту и рвоту. Человеку, пребывающему в полубессознательном состоянии или периодически теряющему сознание, пить не рекомендуется.
Лечение
Лечение проводится путем рекомпрессии, то есть путем повышения, а затем постепенного понижения давления по специальным таблицам. Режим рекомпрессии подбирается специалистами в соответствии с конкретной формой ДКБ, периодом, прошедшим со времени подъема или после первого появления симптомов, и рядом других факторов. Для того чтобы отличить декомпрессионную болезнь от газовой эмболии, проводят пробное повышение давления до уровня, соответствующего глубине 18 метров, на срок 10 минут в сочетании с кислородным дыханием. Если симптомы исчезнут или ослабнут, значит, диагноз верен. В этом случае основной режим рекомпрессии подбирают по таблицам. Чаще всего начинают с имитации погружения на 18 метров и постепенного подъема продолжительностью от нескольких часов до нескольких дней. Все это время больной сидит в барокамере в маске и дышит чистым кислородом с периодическими пятиминутными перерывами, поскольку непрерывное дыхание чистым кислородом в течение 18-24 часов приводит к кислородному отравлению. Небрежность при расчете лечебного режима грозит усилением симптомов и дальнейшим развитием ДКБ.
В экстремальной ситуации, когда нет возможности немедленно транспортировать пострадавшего в соответствующею ближайшую барокамеру, можно производить частичную лечебную рекомпрессию с применением чистого кислорода, транспортного баллона с 50 % нитроксом, полнолицевой маски и декомпрессионной станции. Такая процедура занимает много времени и практически невозможна в условиях холодной воды. Наступающее кислородное отравление можно контролировать при помощи воздушной паузы, но даже если конвульсии возникают, при наличии полнолицевой маски и под контролем напарника они не так опасны и риск утопления минимлен. Сами по себе конвульсии не оказывют решающего влияния на организм.
Следует отметить неэффективность использования воздуха или иной донной ДГС для рекомпресии — в случае её применения частичное уменьшение симптомов сопровождается продолжающимся растворением и накоплением инертного газа в тканях, что ведет в итоге к ухудшению состояния. Такая процедура не может быть рекомендована ещё и потому, что состояние человека подверженного симптомам ДКБ малопрогнозируемо и резкое ухудшение его под водой приведет к утоплению, тогда как на поверхности такое состояние можно контролировать достаточно долго. Таким образом, рекомендованная декомпресиия на донном газе — непростительная потеря времени и опасный риск. В любом случае лечебная рекомпресиия в месте погружения — только уменьшит симптомы и позволит довезти пострадавшего в стационарный барокомплекс для восстановления.
Предотвращение декомпрессионной болезни
При подводных работах, для предотвращения или уменьшения декомпрессионного эффекта, применяются:
- десатурация (процесс вывода азота из крови человека) в декомпрессионных камерах — постепенное снижение давления до атмосферного, позволяя опасному количеству азота покинуть кровь и ткани;
- методики подъёма с глубины, снижающие или устраняющие декомпрессионный эффект (с последующей декомпрессией):
- временный запрет на пребывание в средах низкого давления (например, полёты) после погружения;
- использование для декомпрессии газовых смесей с высоким процентным содержанием кислорода (нитроксов).
См. также
Wikimedia Foundation. 2010.
Декомпрессионная болезнь › Болезни › ДокторПитер.ру
Декомпрессионная болезнь – это состояние, при котором газы, растворенные в крови и тканях организма, выделяются в кровь в виде пузырьков, разрушают клеточные стенки, кровеносные сосуды, блокируют кровоток. Это состояние также называется кессонной болезнью. Возникает она чаще всего при неправильном, слишком быстром подъеме с глубины или при длительном пребывании на глубине.
Признаки
Обычно симптомы появляются через 1-2 часа после подъема с глубины. Однако они могут появиться и в процессе его, и спустя 6-12 часов. Хотя это случается довольно редко.
В зависимости от проявлений выделяют три формы декомпрессионной болезни – легкую, среднюю и тяжелую.
Легкая (кожная) форма кессонной болезни проявляется покраснением, сыпью и зудом, иногда отеками или красными и белыми пятнами, так называемым мраморным узором. Возможны несильные боли в костях, мышцах и суставах.
Средняя форма кессонной болезни проявляется нарушением работы костно-мышечной системы, причем чаще страдают ноги и плечевой пояс, реже - запястья, кисти рук, локти, стопы. Сначала в пораженном органе возникают неприятные ощущения, потом он немеет, потом начинает болеть. Боль постоянная и ноющая. Также возникают нарушения работы внутреннего уха – тошнота, головокружение, головная боль, снижение слуха. Это состояние называют синдромом Меньера или ушной формой кессонной болезни. Характерны для этой стадии и желудочно-кишечные проявления декомпрессионной болезни – боли в животе и частая дефекация. Острота зрения снижается, зрачки расширены.
При тяжелой форме декомпрессионной болезни поражаются жизненно важные органы. Развиваются парезы и параличи мышц рук и ног, мышц прямой кишки и мочевого пузыря. Поражаются легкие и сердце, это проявляется одышкой, кашлем, болью за грудиной, синюшной кожей. Нарушается работа внутреннего уха – развивается головная боль, головокружение, тошнота, шум в ушах. Обычно она развивается на большой глубине. Давление падает, возможна гипоксия и потеря сознания.
Эти формы могут быть самостоятельными, а могут и переходить одна в другу. Причем легкая форма может очень быстро перейти в тяжелую.
Описание
В норме в крови растворено какое-то количество газов, но большая их часть находится в легких. И между давлением газов в легких и напряжением газов в крови существует равновесие, которое нарушается при изменении атмосферного давления.
Декомпрессионная болезнь развивается из-за того, что при изменении давления газы, растворенные в крови и тканях, например, азот, переходят в газообразное состояние и образуют пузырьки. Эти пузырьки разрушают стенки сосудов и блокируют ток крови. Также они могут повреждать центральную нервную систему, причем чаще всего страдает спинной мозг.
Декомпрессионная болезнь может развиться как при переходе от повышенного давления к нормальному, так и при переходе от пониженного давления к нормальному. В первом случае страдают водолазы и дайверы при подъеме из глубины, рабочие при выходе из кессона, медперсонал при выходе из барокамеры. Во втором случае страдают космонавты, и летчики, а также те, кто «поднимается» в барокамерах.
Факторы риска кессонной болезни:
- нарушение кровообращения может способствовать развитию декомпрессионной болезни. Если в каком-то органе замедляется кровоток, в нем скапливается много газа, который невозможно вытолкнуть в общий кровоток, и при подъеме с глубины происходит локальное образование пузырьков газа, поражающих ткани конкретного органа;
- возраст способствует развитию кессонной болезни из-за того, что к старости все системы органов работают медленно и не очень хорошо, замедляется кровоток, нарушается работа сердца и легких;
- холод замедляет кровообращение особенно в конечностях и на поверхности тела. Это способствует образованию пузырьков газа и развитию кессонной болезни;
- обезвоживание – очень значимый фактор декомпрессионной болезни, при обезвоживании кровь густеет, становится более вязкой, это способствует закупорке сосудов пузырьками газа;
- алкоголь ускоряет выделение мочи, способствуя тем самым обезвоживанию организма;
- физическая нагрузка способствует неравномерности кровотока и образованию в теле зон с высоким и низким давлением, а это способствует образованию пузырьков газа;
- лишний вес также способствует кессонной болезни, так как в крови страдающих ожирением повышено содержание жиров, которые усиливают образование пузырьков газа;
- пол – женщины более подвержены кессонной болезни из-за большего объема жировой ткани и обезвоживания во время менструаций.
Кессонная болезнь может развиваться
- при избыточном насыщении легких человека индифферентными газами;
- при слишком большой физической и психической нагрузке при погружении;
- при недостаточной тренировке;
- при наличии примеси углекислого газа в дыхательной газовой смеси;
- при неправильном режиме декомпрессии, при слишком быстром подъеме.
Первая помощь
Оказывают первую помощь пострадавшему те, кто в данный момент находится рядом.
Даже протекающая в легкой форме кессонная болезнь все равно считается тяжелым заболеванием, так как легкая форма может очень быстро переходить в тяжелую. Поэтому тому, у кого развилось это состояние, противопоказаны любые физические нагрузки.
Если заболевание произошло на глубине, нужно помочь человеку подняться, непрерывно наблюдая за его состоянием. При выходе на сушу немедленно сообщить о происшедшем врачу.
На суше нужно обеспечить пациенту покой и тепло, проверить его пульс и дыхание. Если пациент в сознании, лучше положить его горизонтально на ровной поверхности так, чтобы не затекали руки и ноги.
Если он без сознания, его кладут на левый бок, при этом сгибают правую ногу для устойчивости. Это делается для того, чтобы, если пациента будет тошнить, рвотные массы не попали в дыхательные пути. При необходимости нужно сделать ему непрямой массаж сердца и искусственное дыхание, если среди окружающих есть человек, умеющий это.
После нужно обеспечить пациенту дыхание чистым кислородом. Это создает условия для транспорта азота из тканей в легкие. Для этого используются специальные баллоны со сжатым кислородом.
Диагностика
Диагноз ставят на основании клинической картины и данных анамнеза. На рентгенограмме видны пузырьки воздуха в кровеносных сосудах, полостях суставов, синовиальных влагалищах сухожилий.
Лечение
Единственный метод лечения декомпрессионной болезни – лечебная рекомпрессия. Ее следует проводить немедленно после появления первых признаков кессонной болезни. При этом в специальной камере создаются условия, при которых давление повышается, пузырьки газа растворяются и кровообращение восстанавливается.
Дальнейшее лечение направлено на устранение парезов и параличей, возникших в результате декомпрессионной болезни, на улучшение кровообращения и восстановление функций органов малого таза.
Летальный исход при кессонной болезни сейчас явление довольно редкое. Однако часто пострадавшие остаются парализованными.
Профилактика
В качестве профилактики декомпрессионной болезни на работы в условиях сжатого воздуха принимаются только люди с очень хорошим здоровьем. Они регулярно проходят медицинские осмотры, ведут здоровый образ жизни и ограничивают себя в алкоголе и сигаретах. Дайверы и те, кто работает на глубине, должны знать и строго соблюдать правила техники безопасности при погружении и всплытии.
На глубину не допускаются перенесшие декомпрессионную болезнь, если они:
- не восстановились полностью;
- заболевание протекало тяжело, восстановление после него было очень долгим;
- декомпрессионная болезнь была более 1 раза;
- имеют симптомы неврологических расстройств, выявленные при осмотре.
© Доктор Питер
Кессонная болезнь Википедия
Декомпрессио́нная, или кессо́нная болезнь[1][2], сокращенно — ДКБ (на жаргоне водолазов и подводников — кессонка), также известна как болезнь водолазов — заболевание, возникающее, главным образом, из-за быстрого понижения давления вдыхаемой газовой смеси, в результате которого газы, растворенные в крови и тканях организма (азот, гелий, водород — в зависимости от дыхательной смеси), начинают выделяться в виде пузырьков в кровь пострадавшего (происходит вспенивание крови[3]) и разрушать стенки клеток и кровеносных сосудов, блокируют кровоток. При тяжёлой форме декомпрессионная болезнь может привести к параличу или смерти.
История декомпрессионной болезни
Впервые эта болезнь возникла после изобретения воздушного насоса и последовавшего за этим изобретения в 1841 г. кессона — камеры с повышенным давлением, обычно использовавшейся для строительства тоннелей под реками и закрепления в донном грунте опор мостов. Рабочие входили в кессон через шлюз и работали в атмосфере сжатого воздуха, что препятствовало затоплению камеры. После того, как давление снижали до стандартного (1 атм), у рабочих часто возникали боли в суставах, а иногда и более серьёзные проблемы — онемение, паралич и т. д., приводившие порой к смерти.
Физика и физиология ДКБ
При вдохе воздух, попав в бронхи, доходит до альвеол — мельчайшей структурной единицы лёгких. Именно здесь происходит сам процесс газообмена между кровью и внешней средой, когда гемоглобин, содержащийся в крови, принимает на себя роль переносчика молекул кислорода по нашему организму. Азот, содержащийся в воздухе, в организме не усваивается, но существует в нём всегда, в растворённом — «тихом» — виде, не причиняя никакого вреда. Совсем по-другому азот начинает вести себя, когда речь заходит о подводных погружениях.
Количество газа, растворенного в жидкости, напрямую зависит от давления газа на поверхности этой жидкости. Если это давление превышает давление газа в самой жидкости, то создается градиент диффузии газа в жидкость — начинается процесс насыщения жидкости газом. Этот процесс продолжается до тех пор, пока давление газа в жидкости не сравняется с давлением газа на поверхности жидкости. При понижении внешнего давления происходит обратный процесс. Давление газа в жидкости превышает внешнее давление газа на поверхность жидкости, происходит процесс «рассыщения». Газ начинает выделяться из жидкости наружу. Говорят, что жидкость закипает. Именно это происходит с кровью подводника, стремительно поднимающегося с глубины на поверхность.
Когда подводник находится на глубине, ему для дыхания необходим газ с давлением, как минимум, равным давлению окружающей среды. Предположим, подводник находится на глубине 30 метров. Следовательно, для нормального дыхания на такой глубине давление вдыхаемой газовой смеси должно равняться:
- (30 м / 10 м/атм.) + 1 атм. = 4 атм.
(пояснение: 30 м — глубина, 10 м/атм. — высота столба воды, давление которого равно 1 атм., «+ 1 атм.» — истинное атмосферное давление)
то есть в четыре раза больше, чем давление на суше. При этом количество азота, растворенного в организме, с течением времени увеличивается и, в конечном счете, также превышает количество растворенного азота на поверхности воды в четыре раза.
При всплытии, с уменьшением внешнего (гидростатического) давления воды, давление газовой смеси, которой дышит подводник, также начинает уменьшаться. Количество азота, потребляемое подводником, а вернее его парциальное давление, тоже уменьшается. Из-за этого начинает происходить перенасыщение крови азотом, вследствие чего он начинает потихоньку высвобождаться в виде микропузырьков. Происходит «рассыщение» крови, которая при этом как бы «закипает». Создается обратный градиент диффузии газа из жидкости.
Когда процесс всплытия проходит медленно, то парциальное давление азота, в составе дыхательной смеси, также уменьшается медленно — относительно дыхания подводника. Микропузырьки азота из крови начинают высвобождаться и вместе с током крови двигаться в сердце, а оттуда уже в лёгкие, где они, опять же, через стенки альвеол выходят наружу при выдохе.
Если же подводник начинает всплывать слишком быстро, то пузырьки азота просто-напросто не успевают достигать лёгких и выходить из организма наружу. Кровь подводника «закипает». Таким образом, к пузырям присоединяется все больше растворенного азота, что порождает эффект снежного кома. Затем к пузырям прикрепляются тромбоциты, а следом и другие кровяные тельца. Так формируются локальные сгустки крови (тромбы), делающие её неравномерно вязкой и способные даже закупорить небольшие сосуды. Тем временем пузыри, прикрепленные к внутренним стенкам сосудов, частично разрушают их и отрываются вместе с их кусочками, дополняющими «баррикады» в русле кровотока. Прорыв стенок сосудов ведет к кровоизлиянию в окружающие ткани, кровоток замедляется, нарушается кровоснабжение жизненно важных органов. Большие скопления пузырей, соединившись друг с другом, могут стать причиной очень серьёзного заболевания — газовой эмболии.
Внесосудистая форма ДКБ возникает в тех случаях, когда формирующиеся в тканях, суставах и сухожилиях микропузырьки притягивают азот, выделяющийся из тканей во время подъёма, но не могут попасть в кровь из-за её блокады (т. н. «эффект бутылочного горлышка»). Гидрофильные ткани суставов и связок особенно подвержены аккумуляции внесосудистых пузырей азота. Именно этот тип ДКБ и вызывает боли в суставах — классический симптом декомпрессионной болезни. Растущие пузыри давят на мышечные волокна и нервные окончания, что ведет к серьёзным повреждениям внутренних органов.
Механическая блокада кровотока азотными пузырями — не единственный эффект кессонной болезни. Присутствие пузырей и их соединение с кровяными тельцами приводит к биохимическим реакциям, стимулирующим сворачивание крови прямо в сосудах, выброс в кровь гистаминов и специфических белков. Избирательное изъятие из крови комплементарных белков устраняет опасность многих разрушительных последствий ДКБ. Последние исследования показали, что связывание пузырей с белыми кровяными тельцами вызывает сильное воспаление сосудов. Таким образом, иммунологические факторы и биохимические реакции играют весьма важную роль в развитии болезни.
Для профилактики возникновения ДКБ следует, прежде всего, контролировать процесс всплытия, который, по современным представлениям, не должен превышать 18 метров в минуту. Чем медленнее подводник всплывает, тем медленнее понижается окружающее давление, тем меньше пузырьков образуется в его крови. Избыток газа успевает выходить через лёгкие, не причиняя при этом вреда организму, при условии сохранения человеком ровного или учащенного дыхания (задержка дыхания грозит обратным эффектом).
Более того, в практике подводного плавания существуют так называемые декомпрессионные остановки. Суть их заключается в том, что подводник, поднимаясь с глубины на поверхность, останавливается на определённой — заведомо меньшей по сравнению с глубиной погружения — глубине на, опять же, определённое время, которое вычисляется либо по таблицам, либо при помощи подводного компьютера. Эта остановка (или даже несколько постепенных остановок) может длиться достаточно продолжительный период времени, зависящий напрямую от того, насколько подводник превысил бездекомпрессионный предел погружения, и, соответственно, от того, как сильно насыщен азотом его организм. Во время таких остановок происходит «рассыщение» организма и вывод из него газовых пузырьков. Из организма выводятся излишки азота, и кровь не закипает, как если бы пловец всплыл на поверхность без какой-либо остановки. Часто на таких остановках подводник дышит газовой смесью, отличной от «донной». В такой смеси (стейдж, от англ. стоянка) уменьшено процентное содержание азота, в связи с чем декомпрессия проходит быстрее.
Конечно, полное насыщение всех тканей организма азотом происходит не сразу, для этого требуется время. Для вычисления максимального времени нахождения на «донной» глубине, без риска возникновения ДКБ, существуют специальные декомпрессионные таблицы, которые в последнее время повсеместно стали заменять подводными компьютерами. Пользуясь данными таблицами, можно приблизительно узнать время нахождения подводника на данной глубине при дыхании данной газовой смесью, которое будет безопасно с точки зрения здоровья. Слово «приблизительно» здесь не случайно. Данные по нахождению на определённой глубине для разных людей могут варьироваться в весьма широких пределах. Существуют определённые группы риска, время погружения для которых может быть значительно меньше, чем у других. К примеру, сильно обезвоженный человеческий организм в гораздо большей степени подвержен ДКБ, поэтому все подводники пьют много жидкости до и сразу после погружений. Декомпрессионные таблицы и подводные компьютеры изначально содержат некий запас «прочности», ориентируясь на минимально возможное время погружений, после которого уже есть риск возникновения ДКБ.
Холод и физические нагрузки во время погружения также способствуют возникновению ДКБ. Кровь циркулирует медленнее в замерзшей части тела и гораздо хуже подвергается выводу из неё и прилегающих тканей избыточного азота. После всплытия в таких местах может наблюдаться крепитация (так называемый «эффект целлофана»), которую создают пузыри азота под кожей.
Одним из вариантов снижения риска возникновения ДКБ также является использование дыхательных смесей, отличных от воздуха. Самым распространённым вариантом такой смеси является нитрокс — обогащенный кислородом воздух. В нитроксе, по сравнению с простым воздухом, увеличено процентное содержание кислорода и снижено содержание азота. Так как азота в нитроксе содержится меньше, то время, проведённое на заданной глубине, может быть больше, чем время на той же глубине с использованием воздуха. Или же можно находиться под водой такое же время, как и с использованием воздуха, но на большей глубине. За счет меньшего содержания азота в нитроксе происходит меньшее им насыщение организма. При подводных погружениях на нитроксе нужно использовать другие, отличные от «воздушных», декомпрессионные таблицы или специальные режимы компьютера.
Так как в нитроксе содержится большее количество кислорода, чем в воздухе, возникает другая опасность — кислородное отравление. От марки нитрокса (процентного содержания в нём кислорода) зависит максимальная глубина, на которую можно погрузиться без риска кислородного отравления. Для использования обогащенного воздуха в рамках всех международных ассоциаций по подводному плаванию существуют специальные курсы.
Группа риска
Группы риска по ДКБ в наши дни сильно увеличилась в сравнении с XIX в. Сейчас эта группа включает не только дайверов и рабочих, работающих в кессонах, но и пилотов, испытывающих перепад давления при полётах на большой высоте, и космонавтов, использующих для выхода в открытый космос костюмы, поддерживающие низкое давление.
Факторы, провоцирующие ДКБ
- Нарушение регуляции кровообращения под водой.
- Старение организма выражается в ослаблении всех биологических систем, включая сердечно-сосудистую и дыхательную. Это, в свою очередь, выражается в понижении эффективности кровотока, сердечной деятельности и т. п. Поэтому риск ДКБ с возрастом повышается.
- Переохлаждение организма, в результате чего кровоток, особенно в конечностях и в поверхностном слое тела, замедляется, что благоприятствует возникновению декомпрессионной болезни. Устранить этот фактор достаточно просто: при погружении надо надевать достаточно тёплый гидрокостюм, перчатки, ботинки и шлем.
- Обезвоживание организма. Обезвоживание выражается в уменьшении объёма крови, что приводит к росту её вязкости и замедлению циркуляции. Это же создаёт благоприятные условия для образования азотных «баррикад» в сосудах, общего нарушения и остановки кровотока. Обезвоживанию организма во время подводного плавания способствуют многие причины: потоотделение в гидрокостюме, увлажнение сухого воздуха из акваланга в ротовой полости, усиленное мочеобразование в погруженном и охлаждённом состоянии. Поэтому рекомендуется пить как можно больше воды перед погружением и после него. Разжижением крови достигается ускорение её течения и увеличение объёма, что положительно сказывается на процессе вывода избыточного газа из крови через лёгкие.
- Физические упражнения перед погружением вызывают активное формирование «тихих» пузырей, неравномерную динамику кровотока и образование в кровеносной системе зон с высоким и низким давлением. Эксперименты показали, что количество микропузырей в крови значительно уменьшается после отдыха в лежачем положении.
- Физическая нагрузка во время погружения ведет к увеличению скорости и неравномерности кровотока и, соответственно, к усилению поглощения азота. Тяжелые физические упражнения, приводят к откладыванию микропузырей в суставах и готовят благоприятные условия для развития ДКБ при последующем погружении. Поэтому необходимо избегать больших физических нагрузок до, в течение и после погружения. Тем более, что физические нагрузки повышают потребление сахара, что приводит к нагреву тканей и к увеличению скорости выделения инертного газа — повышению градиента напряжения.
- Дайверы с избыточным весом подвержены большему риску «подхватить» декомпрессионную болезнь (по сравнению с подводниками с нормальным телосложением), так как в их крови повышено содержание жиров, которые, вследствие своей гидрофобности, усиливают образование газовых пузырей. Кроме того, липиды (жировые ткани) наиболее хорошо растворяют и удерживают в себе инертные газы.
- Одним из наиболее серьёзных провоцирующих факторов ДКБ является гиперкапния, за счёт чего резко повышается кислотность крови и, как следствие, увеличивается растворимость инертного газа. Факторы, провоцирующие гиперкапнию: физическая нагрузка, повышенное сопротивление дыханию и задержка дыхания для «экономии» ДГС, наличие загрязнений во вдыхаемой ДГС.
- Употребление алкоголя перед и после погружения вызывают сильное обезвоживание, что является безусловным провоцирующим ДКБ фактором. Кроме того молекулы алкоголя (растворителя) являются теми «центрами», которые вызывают слипание «тихих» пузырьков и образование магистрального газового тела — макропузыря. Главная опасность употребления алкоголя — в его быстром растворении в крови и следующим за ним быстром наступлением патологического состояния.
Диагностика
Иногда декомпрессионную болезнь путают с артритом или травмами. Последние сопровождаются покраснением и распуханием конечности; артрит же, как правило, возникает в парных конечностях. В отличие от декомпрессионной болезни в обоих случаях движение и нажим на поврежденное место усиливают боль. При тяжёлой форме декомпрессионной болезни поражаются жизненно важные органы и системы человеческого организма: головной и спинной мозг, сердце, органы слуха, нервная система и пр. Согласно медицинской статистике США, почти 2/3 пострадавших от декомпрессионной болезни имели ту или иную невральную её форму. Чаще всего страдает спинной мозг. Поражение спинного мозга происходит при нарушении его кровоснабжения в результате образования и накопления пузырей в окружающих жировых тканях. Пузыри блокируют кровоток, питающий нервные клетки, а также оказывают на них механическое давление.
В силу особого строения артерий и вен, снабжающих спинной мозг, нарушение циркуляции крови в них вызывается очень легко. Начальная стадия заболевания проявляется в т. н. «опоясывающих болях», затем немеют и отказывают суставы и конечности, и развивается паралич — как правило, это паралич нижней части тела. Как следствие этого, затрагиваются и внутренние органы, например мочевой пузырь и кишечник. Поражение головного мозга вызывается нарушением его кровоснабжения в результате блокирования сосудов и образования внесосудистых пузырей в мозговой ткани. Мозг отекает и давит на черепную коробку изнутри, вызывая головную боль. За болевыми симптомами следуют онемение конечностей (либо обеих правых, либо обеих левых), нарушение речи и зрения, конвульсии и потеря сознания. В результате может серьёзно пострадать любая жизненная функция (например, функции чувствительных органов — зрение, слух, обоняние, вкус, восприятие боли и осязание), что вскоре проявляется и в клинических признаках. Повреждение мозгового центра, контролирующего любое из этих чувств, приводит к потере конкретной функции. Нарушение двигательной функции, координации и движения, имеет катастрофические последствия, и одно из самых частых — паралич. Автономная деятельность биологических систем, включая дыхательную, сердечно-сосудистую, мочеполовую и т. п., также может быть нарушена, а это влечет за собой тяжелые заболевания или смерть.
Декомпрессионное повреждение слухового и вестибулярного органов чаще встречается у глубоководных аквалангистов, использующих специальные газовые дыхательные смеси. Заболевание сопровождается тошнотой, рвотой, потерей ориентации в пространстве. Данные симптомы декомпрессионной болезни следует отличать от аналогичных, вызванных баротравмой.
Попадание пузырей из аорты в коронарные артерии, снабжающие кровью сердечную мышцу, приводит к нарушениям сердечной деятельности, финалом которых может стать инфаркт миокарда. Лёгочная форма декомпрессионной болезни встречается очень редко и только у подводников, погружающихся на значительные глубины. Множество пузырей в венозной крови блокируют кровообращение в лёгких, затрудняя газообмен (как потребление кислорода, так и высвобождение азота). Симптоматика проста: больной ощущает затруднение дыхания, удушье и боли в груди.
Первая помощь
Любая медицинская помощь начинается с проверки общего состояния, пульса, дыхания и сознания, а также содержания больного в тепле и неподвижности. Для того чтобы оказать первую помощь пострадавшему от ДКБ, необходимо определить её симптомы. Среди них различают «мягкие», такие как сильная неожиданная усталость и кожный зуд, которые устраняются чистым кислородом, и «серьёзные» — боли, нарушение дыхания, речи, слуха или зрения, онемение и паралич конечностей, рвота и потеря сознания. Появление любого из этих симптомов заставляет предположить возникновение тяжёлой формы ДКБ.
Если пострадавший находится в сознании и у него проявляются лишь «мягкие» симптомы, лучше положить его на спину горизонтально, не допуская позы, затрудняющей кровоток в какой-либо конечности (скрещивания ног, подкладывания рук под голову и т. п.). Человек с поражёнными лёгкими наиболее комфортно чувствует себя в неподвижной сидячей позе, которая спасает его от удушья. При других формах заболевания сидячего положения следует избегать, помня о положительной плавучести азотных пузырей.
Подводника с серьёзными симптомами болезни следует положить иначе. Так как пострадавшего в бессознательном состоянии может стошнить (а при положении лежа на спине рвотные массы могут попасть в лёгкие), то, чтобы предотвратить перекрывание дыхательных путей рвотными массами, его кладут на левый бок, сгибая правую ногу в колене для устойчивости. Если же дыхание пострадавшего нарушено, следует положить больного на спину и сделать искусственное дыхание, а при необходимости — непрямой массаж сердца.
После того как больному помогли принять правильное положение, ему надо обеспечить дыхание чистым кислородом. Это — основной и наиболее важный прием первой помощи до того момента, как вы передадите пострадавшего в руки специалиста. Дыхание кислородом создаёт благоприятные условия для транспортировки азота из пузырей в лёгкие, что уменьшает его концентрацию в крови и тканях тела. Для оказания первой помощи больным ДКБ используются специальные баллоны со сжатым кислородом, снабжённые регулятором и маской с подачей кислорода 15-20 л/мин. Они обеспечивают дыхание почти стопроцентным кислородом, а прозрачная маска позволяет вовремя заметить появление рвоты.
Транспортировка больного в барокамеру. Перемещения воздушным транспортом следует избегать, поскольку на больших высотах пузыри увеличатся в объёме, что усугубит заболевание. Кровоизлияния при наиболее тяжелых формах декомпрессионной болезни приводят к вытеканию кровяной плазмы в ткани, и эту потерю необходимо возместить. Больному с «мягкими» симптомами следует выпивать по стакану воды или любого безалкогольного негазированного напитка каждые 15 минут. Следует помнить, что кислые напитки наподобие апельсинового сока могут вызвать тошноту и рвоту. Человеку, пребывающему в полубессознательном состоянии или периодически теряющему сознание, пить не рекомендуется.
Лечение
Лечение проводится путём рекомпрессии, то есть путём повышения, а затем постепенного понижения давления по специальным таблицам. Режим рекомпрессии подбирается специалистами в соответствии с конкретной формой ДКБ, периодом, прошедшим со времени подъёма или после первого появления симптомов, и рядом других факторов. Для того чтобы отличить декомпрессионную болезнь от газовой эмболии, проводят пробное повышение давления до уровня, соответствующего глубине 18 метров, на срок 10 минут в сочетании с кислородным дыханием. Если симптомы исчезнут или ослабнут, значит, диагноз верен. В этом случае основной режим рекомпрессии подбирают по таблицам. Чаще всего начинают с имитации погружения на 18 метров и постепенного подъёма продолжительностью от нескольких часов до нескольких дней. Все это время больной сидит в барокамере в маске и дышит чистым кислородом с периодическими пятиминутными перерывами, поскольку непрерывное дыхание чистым кислородом в течение 18-24 часов приводит к кислородному отравлению. Небрежность при расчете лечебного режима грозит усилением симптомов и дальнейшим развитием ДКБ.
В экстремальной ситуации, когда нет возможности немедленно транспортировать пострадавшего в соответствующую ближайшую барокамеру, можно производить частичную лечебную рекомпрессию с применением чистого кислорода, транспортного баллона с 50 % нитроксом, полнолицевой маски и декомпрессионной станции. Такая процедура занимает много времени и практически невозможна в условиях холодной воды. Наступающее кислородное отравление можно контролировать при помощи воздушной паузы, но даже если конвульсии возникают, при наличии полнолицевой маски и под контролем напарника они не так опасны и риск утопления минимален. Сами по себе конвульсии не оказывают решающего влияния на организм.
Следует отметить неэффективность использования воздуха или иной донной ДГС для рекомпресии — в случае её применения частичное уменьшение симптомов сопровождается продолжающимся растворением и накоплением инертного газа в тканях, что ведет в итоге к ухудшению состояния. Такая процедура не может быть рекомендована ещё и потому, что состояние человека подверженного симптомам ДКБ малопрогнозируемо и резкое ухудшение его под водой приведет к утоплению, тогда как на поверхности такое состояние можно контролировать достаточно долго. Таким образом, рекомендованная декомпрессия на донном газе — непростительная потеря времени и неоправданный риск. В любом случае лечебная рекомпресиия в месте погружения — только уменьшит симптомы и позволит довезти пострадавшего в стационарный барокомплекс для восстановления.
Предотвращение декомпрессионной болезни
При подводных работах, для предотвращения или уменьшения декомпрессионного эффекта, применяются:
- десатурация (процесс вывода азота из крови человека) в декомпрессионных камерах — постепенное снижение давления до атмосферного, позволяющее опасному количеству азота покинуть кровь и ткани;
- методики подъёма с глубины, снижающие или устраняющие декомпрессионный эффект (с последующей декомпрессией):
- временный запрет на пребывание в средах низкого давления (например, полёты) после погружения;
- использование для декомпрессии газовых смесей с высоким процентным содержанием кислорода (нитроксов).
Примечания
Литература
- Зимон А. Д. Коллоидная химия: Общий курс. — 6-е изд. — М.: Красанд, 2015. — 342 с. — ISBN 978-5-396-00641-6.