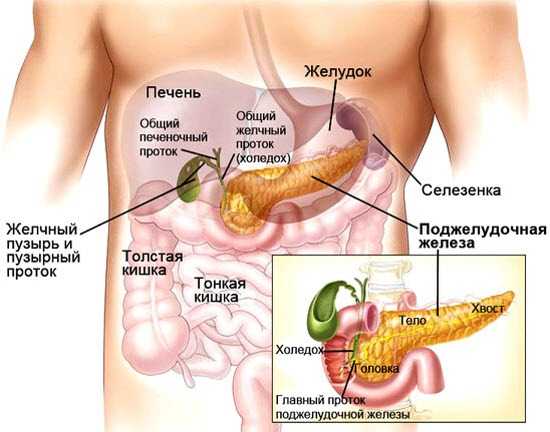
Диффузные изменения это
Что такое диффузные и очаговые изменения?
- Главная ›
- Статьи об ультразвуковом исследовании ›
- Что такое... ›
- Каталог полезных медицинских статей
Это выражение, "диффузные и очаговые изменения", довольно часто встречается в заключениях, написанных врачами ультразвуковой диагностики.
Многие читатели задают мне вопрос: что означает это выражение? Поэтому, прежде чем рассказывать о таких изменениях в каком-то конкретном органе, я решила им ответить.
Первый вопрос при УЗИ
Итак, при ультразвуковом исследовании любого органа, доктор-исследователь, прежде всего, должен ответить на один вопрос: норма или патология. То есть, посмотрев внимательно на исследуемый орган (печень, почки, селезенку или любой другой орган), он должен, прежде всего, решить: нормальный или больной этот орган.
Если орган нормален, его измеряют, описывают и все. На этом исследование его заканчивается. Каждый доктор, проводящий ультразвуковое исследование, должен уметь отличать здоровый орган от больного. Это первоочередная его задача.
Чем отличается здоровый орган от больного?
Как, каким образом решают эту первостепенную задачу доктора?
Все просто. Больной орган от здорового отличается изменениями.
Есть определенная норма и, если мы видим ее, то орган здоров. Если же при исследовании доктор видит, что в органе появилось что-то отличное от нормы, видит какие-то изменения, то он должен подумать о заболевании органа.
После того, как доктор ответил на главный вопрос и решил, что орган болен, в нем есть патологические (не нормальные, болезненные) изменения, он должен ответить на второй вопрос:
Комплексное УЗИ в Москве
Комплексное УЗИ в Московской области
Подробная информация о клинике и каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Какие это изменения - диффузные или очаговые?
Следует сразу же сказать, что такое деление патологии на диффузную и очаговую иногда довольно условно, но все же очень удобно в повседневной работе докторов ультразвуковой диагностики.
Диффузные изменения - это изменения, затрагивающие весь орган
К какой части органа не обратился бы взор доктора, он видит эти изменения. Вся ткань исследуемого органа изменена, не такая, как должна быть в норме. И нельзя выделить какой-то участок нормальной ткани.
Очаговыми изменениями называются изменения не всей ткани органа, а только отдельных ее участков
То есть, на фоне абсолютно здоровой, нормальной ткани доктор видит участки ткани явно измененной. Он видит очаги изменения. Поэтому такие изменения называют очаговыми. Логично? По-моему - вполне!
В следующих статьях я расскажу о каждом конкретном органе и о том, какие диффузные и какие очаговые изменения можно в нем видеть при ультразвуковом исследовании. А сейчас просто приведу некоторые примеры, чтобы окончательно прояснить этот вопрос.
Примеры диффузных и очаговых изменений
Первый пример
Воспалительный процесс в печени
Когда печень воспаляется, что видит доктор ультразвуковой диагностики, какие изменения?
Если воспалена вся печень, такое заболевание носит название гепатита, и изменения при этом будут диффузными. То есть, изменения затронут всю ткань печени, и найти хотя бы небольшой участок нормальной ткани нельзя.
Но есть и такое воспаление, которое затрагивает не всю печень, а только какой-то небольшой ее участок. Здесь уже речь идет о воспалительном инфильтрате участка печени.
В дальнейшем такой инфильтрат может преобразоваться в абсцесс, то есть, в полость, наполненную гноем. В этом случае доктор видит нормальную печень, а на ее фоне - очаг, отличающийся по своим характеристикам, от нормальной ткани.
Второй пример
Злокачественная опухоль
Чаще всего опухоль изначально поражает часть органа, и доктор видит патологический очаг на фоне нормальной ткани печени. Это очаговое изменение.
Но есть и, так называемая, диффузная форма рака, когда поражается весь орган, и совершенно невозможно определить границы пораженной области. Невозможно определить неизмененную, нормальную ткань. Это - диффузные изменения.
Встречаются, конечно, и такие заболевания, когда доктор видит и диффузные, и очаговые изменения. При этом вся ткань органа изменена, а на фоне этой ткани определяются очаги с другими, отличными от диффузных, изменениями.
Такие изменения можно видеть, например, при хроническом гепатите (диффузные изменения), на фоне которого возник абсцесс или метастазы (очаговые изменения).
И вот доктор, проводящий исследование, решил вторую свою задачу: он определил, какие изменения он обнаружил в органе - диффузные или очаговые. Что же дальше?
Связь изменений с заболеванием
А дальше ему предстоит рассмотреть эти изменения, описать их и дать свое объяснение им.
То есть, он должен высказать свое предположение, для какого заболевания характерны такие изменения.
А это уже достаточно сложная, иногда просто ювелирная работа, которая требует внимательности, логического мышления, опыта и интуиции. Почему я так говорю?
Потому что многие изменения характерны не для одного заболевания, а для нескольких. Например, тот же абсцесс (гнойный очаг, полость заполненная гноем).
Доктор увидел этот очаг, и теперь ему нужно определить характер его. А это не так просто! Потому что в определенной стадии развития абсцесс может напоминать злокачественную опухоль или обычную кисту.
Картинка, которую видит доктор, абсолютно, на первый взгляд, одинакова при этих, таких разных, заболеваниях.
Но решить вопрос о характере заболевания нужно, потому что пациента нужно лечить, а лечение при этих заболеваниях совершенно разное.
Опытный и внимательный доктор решает этот вопрос. И решает довольно легко. Потому что он не руководствуется одной только увиденной "картинкой", он смотрит всего больного.
Его интересует состояние больного, его жалобы и ощущения.
Он внимательно исследует другие органы, сосуды, лимфоузлы.
Он находит комплекс, пусть даже едва заметных, изменений, и это дает ему возможность правильно объяснить, трактовать увиденное.
Конечно, не всегда легко разобраться в некоторых ситуациях даже опытному, внимательному и добросовестному доктору. Но отличить диффузные изменения от очаговых сможет каждый. Это не сложно. Теперь, я надеюсь, это сможете сделать и вы!
Предыдущая статья - УЗИ селезенки
Следующая статья - Диффузные изменения паренхимы печени
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
К НАЧАЛУ
Что означает диффузные изменения
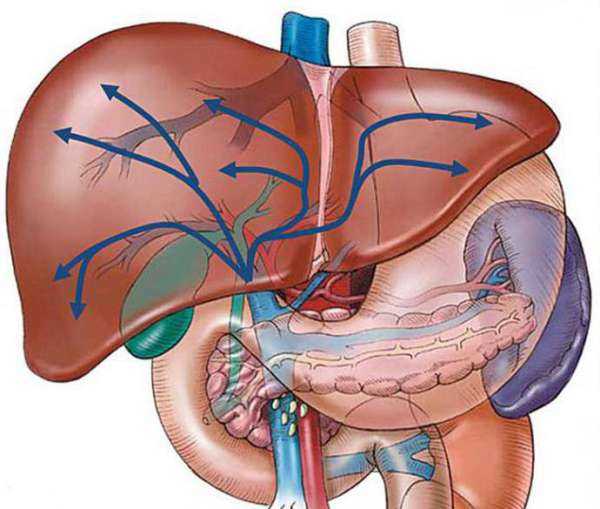
При обследовании внутренних органов при помощи УЗИ можно заподозрить нарушения, о которых будут говорить диффузные изменения паренхимы органа. Печень связана практически со всеми системами организма, поэтому привести к изменениям при ультразвуковой диагностике могут как собственные заболевания органа, так и болезни кровеносного русла, поджелудочной железы и др. После выявления эхопризнака необходимо провести комплексную диагностику и определить истинную причину патологических процессов.
Лечение при отдельных видах заболеваний может быть специфичным, но мероприятия по восстановлению паренхимы печени имеют определенные принципы. Важно проводить комплексную терапию. После ее завершения необходим контроль эффективности.
Данное понятие используют врачи УЗИ-диагностики, характеризуя патологические изменения в печени. Термин заменяет основной диагноз до определения причины. Диффузные изменения вызываются различными заболеваниями – от гепатита до жировой дистрофии.
В норме эхоструктура печеночной ткани зернистая, однородная, средней эхогенности. Но важно помнить, что даже нормальная эхоструктура не исключает наличия патологии, так как повреждение или нарушение функции, которое локализовано на клеточном уровне, может не визуализироваться при ультразвуковом исследовании. С помощью этого метода определяют размеры печени, сосудов, изменения которых также считаются признаком болезни.
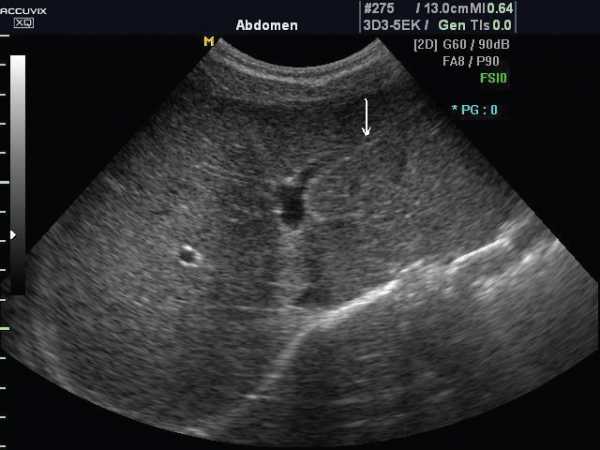
Диффузные изменения печени по УЗИ
Диффузные изменения печени делятся на:
- 1. Паренхиматозные – изменения клеток печени (гепатоцитов) бывают однородными или неоднородными. Возможно отложение солей кальция, холестерина при жировой дистрофии (инфильтративные изменения), желчи при развитии билиарного цирроза, дистрофия (снижение функциональной активности) печеночных клеток при алкоголизме, перерождение органа в фиброзную ткань при циррозе, наличие опухоли (очаговые изменения). Могут иметь умеренный, незначительный или выраженный характер. Реактивные изменения обычно вызваны воспалением или новообразованиями. Умеренные диффузные изменения структуры печени выявляются у каждого пятого пациента после 45 лет.
- 2. Протоковые – наблюдаются расширение просвета протоков при застое желчи, вызванном желчнокаменной болезнью, изменения их стенки, воспаление при холецистите, опухоли желчных протоков.
- 3. Дистрофические процессы в поджелудочной железе – характерна неравномерная эхоструктура, изменения в протоках, кисты с содержимым различной степени эхогенности, опухоли.
Увеличение печени в размерах – это гепатомегалия. Патология развивается при венозном застое в органе, вызванном сердечной недостаточностью, при опухолях, вирусных гепатитах, интоксикациях (гепатотропные яды, тяжелые металлы), сепсисе.
Симптоматическая картина при диффузных изменениях в печени не специфическая. Часто признак становится случайной находкой при прохождении профилактического осмотра. В других случаях клиника зависит от основного заболевания, которое стало причиной изменений.
Эхографические (УЗИ-признаки) – повышенная или сниженная эхогенность печеночной ткани, мелкоузловые или инфильтративные и реактивные изменения паренхимы или протоков, размеров печени, сосудов, конкременты в протоках.
Возможные симптомы при диффузных изменениях в печени:
| Симптом | Условия появления |
| Болевые ощущения в области правого подреберья – проекции печени | Возникают при гепатитах, циррозах печени, опухолевых поражениях, приступах холецистита, желчнокаменной болезни |
| Увеличение размеров печени, выявляемое визуально или ощущаемое пальпаторно | Возможно при гепатите, сердечной недостаточности, опухолях |
| Увеличение живота | При осложнении процесса портальной гипертензией (повышается давление в воротной вене) развивается асцит – скапливается жидкость в брюшной полости |
| Горький привкус во рту, возникающий независимо от приема пищи | Ощущается при наличии камней в желчном пузыре и протоках |
| Желтушное окрашивание кожных покровов, слизистых, склер | Наблюдается при снижении оттока желчи, вызванном опухолями, камнями, воспалительными изменениями |
| Кожный зуд по всей поверхности тела, нарушающий сон | Вызван тем, что токсины начинают выделяться через кожу при циррозе печени, гепатите. |
| Снижение аппетита | Нарушается процесс желчеобразования, а желчь играет важную роль в процессе пищеварения. Появляется отвращение к определенным видам пищи – жирному, мясному |
| Снижение активности, слабость, утомляемость | Наблюдается при интоксикационном синдроме |
| Налет на поверхности языка | Может быть серым, белым, желтоватым. Бывает при гепатите, циррозе, раке печени вследствие патологии обмена билирубина |
| Головные боли, эмоциональность | Возникают при развитии печеночной энцефалопатии – токсическом поражении головного мозга |
| Изменение цвета физиологических отправлений | Кал становится светлым (обесцвечивается), блестящим (из-за непереваренного жира) и зловонным (нарушенная функция печеночных клеток не позволяет полностью утилизировать токсины). Моча, напротив, становится темной. Это вызвано повышением уровня билирубина в крови |
| Увеличение вен подкожной клетчатки живота | Происходит из-за повышения давления в портальной системе при желчнокаменной болезни, гепатите |
| Нарушения в половой сфере | Из-за нарушения обмена гормонов (гормоны перерабатываются в печени) у женщин изменяется течение менструаций, у мужчин падает либидо, возникают проблемы с эректильной функцией. Нарушения могут быть и при гепатите, и при циррозе |
| Повышенная кровоточивость | При нарушении функции печени развивается дефицит факторов свертывания, вырабатывающихся в паренхиме органа |
Многие признаки не специфичны и характерны для ряда других патологических состояний. Достоверно выявить симптомы и причины диффузных изменений печени компетентен только врач после проведенного обследования.
Люди на протяжении жизни сталкиваются с массой предрасполагающих факторов, которые могут привести к диффузным изменениям печени. Даже после отказа от вредных привычек и проведения комплексного лечения диффузия по УЗИ сохраняется, потому что произошедшие изменения являются необратимыми.
К факторам риска относят:
- 1. Алкоголизм – оказывает прямое повреждающее действие на печеночную ткань.
- 2. Нерациональное питание – обилие жирного, острого, фастфуд нарушают работу печени.
- 3. Болезни сердечно-сосудистой системы – вызывают венозные изменения в органе, происходит деформация сосудов.
- 4. Панкреатит – наиболее опасен хронический, происходят нарушения в строении всех органов пищеварительной системы.
- 5. Курение – приводит к системным изменениям, тяжелые металлы и никотин проходят через ткани печени.
- 6. Неблагоприятная экологическая ситуация в месте проживания.
- 7. Прием препаратов, оказывающих токсическое действие на печень (азитромицин, азатиоприн, амиодарон, ампициллин, Амоксиклав, Аспирин, верапамил, преднизолон, дилтиазем, кетоконазол, каптоприл, лозартан, метронидазол, никотиновая кислота, омепразол, ранитидин, антибиотики группы цефалоспоринов).
- 8. Патологии желчного пузыря – к ним относится холецистит, в том числе калькулезный, при длительном его течении начинается инфильтрация печени желчными кислотами.
К наиболее распространенным причинам диффузных изменений печени относятся:
- 1. Жировой гепатоз, жировая дистрофия печени (стеатоз) – накопление липидов в печеночной ткани, встречающееся при ожирении, повышенном уровне холестерина в крови и нарушениях его обмена, эндокринных патологиях. Проявляется гепатомегалией, тяжестью или болью в правом подреберье, изменениями вкусовых пристрастий и аппетита, расстройствами пищеварения.
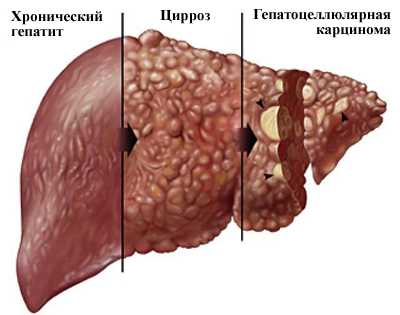
- 2. Гепатит – алкогольное, лекарственное (токсическое) или вирусное поражение печени, выражающееся в развитии острого или хронического воспаления печеночной ткани. Проявляется желтушной окраской кожи и слизистых оболочек, увеличением в размерах и болевыми ощущениями в печени, тошнотой, снижением аппетита, головными болями.
- 3. Цирроз печени – практически всегда является исходом любого гепатита. При длительном течении воспаления гепатоциты замещаются соединительной тканью. Симптомы примерно те же – боли и тяжесть в печени, тошнота, нарушение аппетита.
- 4. Опухолевое поражение печени, в том числе метастазы опухолей других органов – помимо болей в печени и нарушений пищеварения, отмечаются признаки, присущие всем опухолям – слабость, снижение трудоспособности, анемия, тошнота, стойкая, но невысокая температура тела (около 37 °С).
Это выражение, "диффузные и очаговые изменения", довольно часто встречается в заключениях, написанных врачами ультразвуковой диагностики.
Многие читатели задают мне вопрос: что означает это выражение? Поэтому, прежде чем рассказывать о таких изменениях в каком-то конкретном органе, я решила им ответить.
Первый вопрос при УЗИ
Итак, при ультразвуковом исследовании любого органа, доктор-исследователь, прежде всего, должен ответить на один вопрос: норма или патология. То есть, посмотрев внимательно на исследуемый орган (печень, почки, селезенку или любой другой орган), он должен, прежде всего, решить: нормальный или больной этот орган.
Если орган нормален, его измеряют, описывают и все. На этом исследование его заканчивается. Каждый доктор, проводящий ультразвуковое исследование, должен уметь отличать здоровый орган от больного. Это первоочередная его задача.
Чем отличается здоровый орган от больного?
Как, каким образом решают эту первостепенную задачу доктора?
Все просто. Больной орган от здорового отличается изменениями.
Есть определенная норма и, если мы видим ее, то орган здоров. Если же при исследовании доктор видит, что в органе появилось что-то отличное от нормы, видит какие-то изменения, то он должен подумать о заболевании органа.
После того, как доктор ответил на главный вопрос и решил, что орган болен, в нем есть патологические (не нормальные, болезненные) изменения, он должен ответить на второй вопрос:
Подробная информация о клинике и каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Какие это изменения – диффузные или очаговые?
Следует сразу же сказать, что такое деление патологии на диффузную и очаговую иногда довольно условно, но все же очень удобно в повседневной работе докторов ультразвуковой диагностики.
Диффузные изменения – это изменения, затрагивающие весь орган
К какой части органа не обратился бы взор доктора, он видит эти изменения. Вся ткань исследуемого органа изменена, не такая, как должна быть в норме. И нельзя выделить какой-то участок нормальной ткани.
Очаговыми изменениями называются изменения не всей ткани органа, а только отдельных ее участков
То есть, на фоне абсолютно здоровой, нормальной ткани доктор видит участки ткани явно измененной. Он видит очаги изменения. Поэтому такие изменения называют очаговыми. Логично? По-моему – вполне!
В следующих статьях я расскажу о каждом конкретном органе и о том, какие диффузные и какие очаговые изменения можно в нем видеть при ультразвуковом исследовании. А сейчас просто приведу некоторые примеры, чтобы окончательно прояснить этот вопрос.
Примеры диффузных и очаговых изменений
Первый пример
Воспалительный процесс в печени
Когда печень воспаляется, что видит доктор ультразвуковой диагностики, какие изменения?
Если воспалена вся печень, такое заболевание носит название гепатита, и изменения при этом будут диффузными. То есть, изменения затронут всю ткань печени, и найти хотя бы небольшой участок нормальной ткани нельзя.
Но есть и такое воспаление, которое затрагивает не всю печень, а только какой-то небольшой ее участок. Здесь уже речь идет о воспалительном инфильтрате участка печени.
В дальнейшем такой инфильтрат может преобразоваться в абсцесс, то есть, в полость, наполненную гноем. В этом случае доктор видит нормальную печень, а на ее фоне – очаг, отличающийся по своим характеристикам, от нормальной ткани.
Второй пример
Чаще всего опухоль изначально поражает часть органа, и доктор видит патологический очаг на фоне нормальной ткани печени. Это очаговое изменение.
Но есть и, так называемая, диффузная форма рака, когда поражается весь орган, и совершенно невозможно определить границы пораженной области. Невозможно определить неизмененную, нормальную ткань. Это – диффузные изменения.
Встречаются, конечно, и такие заболевания, когда доктор видит и диффузные, и очаговые изменения. При этом вся ткань органа изменена, а на фоне этой ткани определяются очаги с другими, отличными от диффузных, изменениями.
Такие изменения можно видеть, например, при хроническом гепатите (диффузные изменения), на фоне которого возник абсцесс или метастазы (очаговые изменения).
И вот доктор, проводящий исследование, решил вторую свою задачу: он определил, какие изменения он обнаружил в органе – диффузные или очаговые. Что же дальше?
Связь изменений с заболеванием
А дальше ему предстоит рассмотреть эти изменения, описать их и дать свое объяснение им.
То есть, он должен высказать свое предположение, для какого заболевания характерны такие изменения.
А это уже достаточно сложная, иногда просто ювелирная работа, которая требует внимательности, логического мышления, опыта и интуиции. Почему я так говорю?
Потому что многие изменения характерны не для одного заболевания, а для нескольких. Например, тот же абсцесс (гнойный очаг, полость заполненная гноем).
Доктор увидел этот очаг, и теперь ему нужно определить характер его. А это не так просто! Потому что в определенной стадии развития абсцесс может напоминать злокачественную опухоль или обычную кисту.
Картинка, которую видит доктор, абсолютно, на первый взгляд, одинакова при этих, таких разных, заболеваниях.
Но решить вопрос о характере заболевания нужно, потому что пациента нужно лечить, а лечение при этих заболеваниях совершенно разное.
Опытный и внимательный доктор решает этот вопрос. И решает довольно легко. Потому что он не руководствуется одной только увиденной "картинкой", он смотрит всего больного.
Его интересует состояние больного, его жалобы и ощущения.
Он внимательно исследует другие органы, сосуды, лимфоузлы.
Он находит комплекс, пусть даже едва заметных, изменений, и это дает ему возможность правильно объяснить, трактовать увиденное.
Конечно, не всегда легко разобраться в некоторых ситуациях даже опытному, внимательному и добросовестному доктору. Но отличить диффузные изменения от очаговых сможет каждый. Это не сложно. Теперь, я надеюсь, это сможете сделать и вы!
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
Где и как можно это увидеть
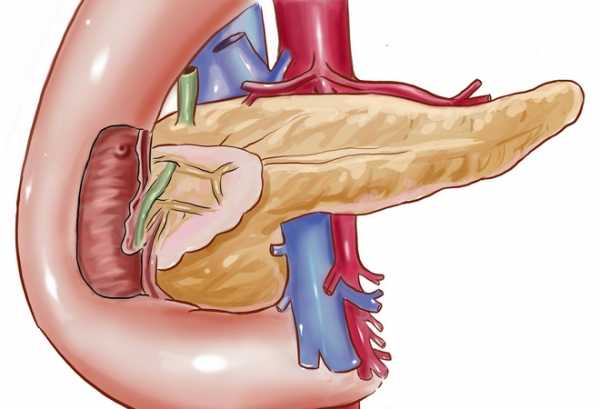
Любой орган, в том числе и поджелудочная железа, при УЗИ исследовании отражает ультразвуковые волны. Ключевые признаки диффузных изменений органа – это снижение или увеличение его способности поглощать ультразвуковую волну по сравнению с параметрами нормы. Это происходит из-за того, что уменьшается количество функционирующих клеток поджелудочной железы, и они начинают замещаться жировой или соединительной тканью.
Эхопризнаки изменений могут касаться всего органа или ее отдельного участка (локальный очаг). Такие УЗ признаки могут свидетельствовать о перенесенном или остром воспалительном процессе или сигнализировать о нарушении кровоснабжения поджелудочной железы. Определенные изменения в поджелудочной железе происходят с возрастом, поэтому приходится учитывать и этот фактор.
Причины возникновения этой проблемы
Существует более десятка различных причин, способствующих изменению структуры поджелудочной железы. Чаще всего такие изменения говорят о нарушении обменных и гормональных процессов в организме. Их можно наблюдать у пациентов с хроническим и острым панкреатитом, опухолями, кистами и другими болезнями этого органа. Кроме этого, причинами диффузных изменений могут стать:
- болезни органов ЖКТ;
- наследственный фактор;
- злоупотребление алкоголем;
- авитаминозы и погрешности в питании, обилие жирной и жареной пищи;
- перенесенные оперативные вмешательства на поджелудочной железе;
- влияние некоторых лекарственных средств.
У детей такое состояние наблюдается редко. Оно может быть связано с отягощенной наследственностью у ребенка, а также с врожденной стриктурой панкреатического протока. У пожилых людей легкие и умеренные диффузные изменения при отсутствии других симптомов считаются вариантом нормы, поскольку с возрастом дегенеративно-дистрофические процессы наблюдаются во всех тканях и органах.
Что значит обнаружение такой перестройки железы
Появление таких признаков на УЗИ не является диагнозом, а лишь говорит о том, что в ткани органа наблюдается изменение структуры, и нужно выяснять, что послужило этому причиной. Изменения могут касаться только паренхимы железы. Это говорит о том, что в органе нет новообразований, камней и других локальных очагов, но паренхима всей железы подверглась перестройке. Изменения паренхимы поджелудочной железы могут быть признаком следующих болезней:
- острой и хронической форм панкреатита;
- сахарного диабета;
- диффузного липоматоза.
В этих случаях помимо появления диффузных изменений происходит повышение или понижение плотности (эхогенности) поджелудочной железы. В случаях, когда на УЗИ определяют эти признаки, пациента направляют на дополнительные обследования для верификации диагноза. Изменения могут коснуться и структуры органа. В нем выявляют отдельные очаги повышенной или пониженной эхогенности, которые могут свидетельствовать о кисте, опухоли или локальном липоматозе.
При изменениях в поджелудочной железе по типу липоматоза на УЗИ выявляют диффузные или локальные очаги жировой ткани, которые отличаются повышенной эхогенностью. При очаговом липоматозе у поджелудочной железы определяется диффузно неоднородная структура, а при диффузном –равномерно изменяется эхогенность всей железы. 
Какие симптомы могут проявляться при этом состоянии
Клиническая картина и симптоматика зависят от основной патологии, которая послужила причиной перестройки органа. Пациент может ощущать тяжесть в желудке, боли в эпигастральной области слева, отрыжку, изжогу и проблемы со стулом. Заболевания и их симптомы, которые могут сопровождаться этим УЗИ-признаком:
- Острый панкреатит. Пациент жалуется на сильные боли в левом подреберье. Многократная рвота не облегчает состояния больного. Повышается температура и изменяются показатели давления. Наблюдается вздутие живота и диарея со зловонным запахом.
- Хронический панкреатит. Вне обострения пациента может беспокоить тяжесть в животе после еды и эпизодический дискомфорт в левом подреберье. В период обострения приступ напоминает острую форму.
- Липоматоз – системная патология, при которой ткани железы замещаются жировыми клетками. Симптомы проявляются на последних стадиях. УЗИ позволяет выявить изменения на начальных этапах и предпринять необходимые меры по лечению и остановке прогрессирования процесса.
- Фиброз (склероз) – состояние, при котором клетки железы замещаются соединительной тканью. Вначале пациента беспокоят общие признаки: тошнота, тяжесть в животе, дискомфорт в районе железы. Затем присоединяются признаки эндокринной недостаточности, и развивается сахарный диабет.
Принципы терапии
Лечение таких изменений проводят только в случае, когда пациента беспокоят какие-то симптомы или процесс носит патологический характер.
- При остром панкреатите пациенту рекомендуют холод, голод и покой. Параллельно назначают обезболивающие, спазмолитики и ферментные препараты. Затем переводят его на специальную диету и продолжают лекарственную терапию.
- Хронический панкреатит вне обострения вынуждает пациента постоянно соблюдать определенный режим питания и принимать ферментные препараты при необходимости.
- При сахарном диабете пациент перестраивает свой рацион и контролирует уровень глюкозы в крови. При декомпенсации функции поджелудочной железы назначают препараты инсулина.
- При липоматозе основное значение имеет диета и контроль образа жизни.
- При новообразованиях, кистах или закупорке протока может понадобиться хирургическое лечение.
- Возрастные диффузные изменения не лечатся, пациенту рекомендуют придерживаться здорового питания и правильного образа жизни.
Вылечить изменения, которые произошли в поджелудочной железе, невозможно. Лечение направлено на поддержание функции органа и устранение неприятных симптомов.
Что нужно знать о питании
Выбор диеты при проблемах с поджелудочной железой зависит от поставленного диагноза. Общие принципы питания при патологических процессах в этом органе:
- отказ от алкоголя и табакокурения;
- ограничение или полное исключение жареной, пряной и соленой пищи;
- дробное питание небольшими порциями;
- ограничение или исключение сладостей, выпечки и кондитерских изделий;
- употребление оптимального количества воды.
Диету подбирают в зависимости от степени тяжести патологического процесса и индивидуальных особенностей пациента. Диффузные изменения поджелудочной железы – это не приговор, а повод обратить внимание на состояние своего здоровья и образ жизни. Нормализация веса, питания и привычек помогут предотвратить их появление и сохранить функциональную активность органа.
что это такое, признаки и лечение
Порой результаты УЗИ могут быть не очень впечатляющими, одной из таких ситуаций является заключение — диффузные изменения печени. При диагностике органа замечают его увеличение в размерах, а также диффузное изменение паренхимы.
Диффузия печени – это патологическое изменение тканей (паренхимы) железы. Патология не является самостоятельным заболеванием и рассматривается в качестве признака, указывающего на наличие каких-либо заболеваний других органов, функциональных нарушений или поражений печени.
Для того чтобы ответить на вопрос, что такое диффузные изменения печени и чем они вызваны, необходимо изучить состояние железы, выраженность трансформаций паренхимы и установить основной диагноз, вызвавший появление патологии.
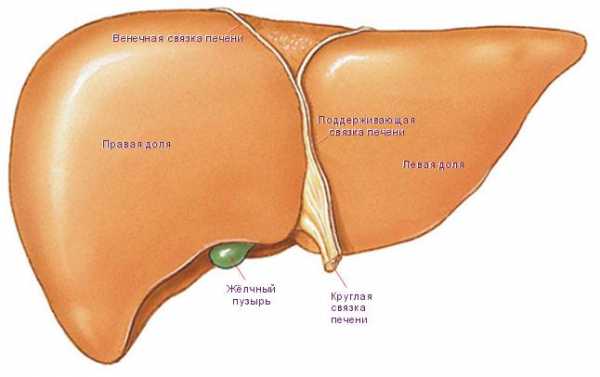
Классификация
В норме, паренхима печени имеет однородную, слегка плотную структуру. Ее клетки (гепатоциты) обладают высокоспециализированным, интенсивным метаболизмом и болезненно реагируют на любые негативные факторы. Вследствие этого ткани железы могут набухать, увеличиваясь в размерах, подвергаться дистрофическим, склеротическим и иным трансформациям, что и обуславливает диффузные изменения печени. Их выраженность может быть различной.
Виды диффузных изменений органа следующие:
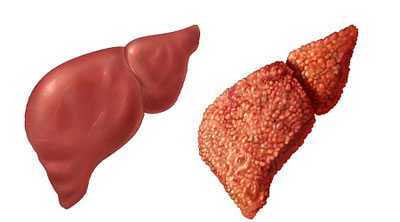 не выраженные диффузные изменения печени — состояние, при котором печень увеличивается незначительно. Как правило, диагноз ставится маленьким детям. Если у малыша отсутствуют негативные симптомы, специальное лечение не выписывается. В большинстве случаев данный заболевания с течением времени исчезает сам по себе. Если же далее происходит увеличение печени, в таком случае назначают лечение.
не выраженные диффузные изменения печени — состояние, при котором печень увеличивается незначительно. Как правило, диагноз ставится маленьким детям. Если у малыша отсутствуют негативные симптомы, специальное лечение не выписывается. В большинстве случаев данный заболевания с течением времени исчезает сам по себе. Если же далее происходит увеличение печени, в таком случае назначают лечение.- выраженные диффузные изменения печени — состояние, когда орган увеличивается на 5 и больше см. Далее увенчивается и вся брюшная полость, что бросается в глаза. Возможно появление лейкоза и гемобластоза.
- умеренно-выраженные диффузные изменения печени — состояние, когда печень превышает нормальный размер на 2-2,5 см. Как правило, негативные симптомы не преследуют пациента при данной ситуации. При соблюдении определенной диеты и отказе от алкоголя, печень может самостоятельно вернуться в состояние нормы.
Таким образом, выраженность трансформаций паренхимы напрямую зависит от тяжести функциональных нарушений, воспаления или иных патологий, вызвавших диффузионные изменения печени. Поэтому очень важно не только выявить и классифицировать изменения, но и установить основную причину их возникновения.
Причины возникновения
Причины возникновения данной ситуации могут быть самыми разнообразными, а именно:
 Наличие гепатита;
Наличие гепатита;- Цирроза печени;
- Сбои в функционировании обмена веществ;
- Вирусы и инфекции в организме;
- Расстройства сердечно-сосудистой системы;
- Поражение организма паразитами;
- Злоупотребление алкоголем и наркотиками;
- Чрезмерное употребление некоторых лекарственных препаратов;
- Заболевания почек;
- Нарушения в функционировании поджелудочной железы;
- Онкологические заболевания;
- Наследственность;
- Наличие жирового гепатоза;
- Фиброзные изменения;
- Развитие лейкемии;
- Закупоривание желчных протоков.
Патология может возникнуть как у взрослого человека, так и у совсем маленького ребёнка. При диффузных изменениях печень становится бугристой, в результате разрастания фиброзной ткани. Орган перестаёт качественно выполнять свой функционал и при развитии заболевания увеличивается.
Симптомы заболевания
Симптоматика заболевания также может быть различной и зависит в первую очередь от причин его возникновения.
Один из основных признаков, которые может как самостоятельно обнаружить пациент, так и врач при осмотре, это увеличенный размер печени при пальпации. Также возможно и ощущение болезненности во время надавливания на орган.
Дополнительные признаки:
 появление отеков;
появление отеков;- почки увеличенного размера;
- приступы тошноты или рвоты;
- чрезмерное утомление;
- периодичный понос или напротив запор;
- искаженность вкусовых рецепторов;
- непереносимость некоторых продуктов;
- изжога;
- желтоватый цвет кожи;
- пигментные пятна;
- неприятные ощущения в животе;
- появление зуда.
При первых симптомах заболевания, нужно срочно обратиться к лечащему врачу.
Диагностика
Как мы уже заметили, диффузные изменения печени можно обнаружить во время ультразвукового исследования органов брюшной полости – железа будет выглядеть неоднородной, увеличенной, иметь неравномерный рисунок сосудов и другие характерные признаки. Но для выявления причины трансформаций паренхимы и постановки окончательного диагноза одного УЗИ недостаточно. Поэтому диагностику проводят комплексно, что подразумевает применение следующих лабораторных и инструментальных методов.
- Общий и биохимический анализ крови и мочи.
- Печеночные пробы.
- МРТ.
- Компьютерная томография.
- Рентгенологическое исследование брюшины.
Большое внимание уделяют сбору анамнеза пациента. Ведь информация о наличии заболеваний, образе жизни, рационе питания может помочь выявить первопричину трансформаций и точно диагностировать диффузное увеличение печени, что значительно облегчит выбор методов лечения.
Лечение
Можно ли вылечить диффузные изменения печени? Начнем с того, что лечить придется не сами изменения, а основное заболевание, вызвавшее патологию. При условии успешного излечения, отсутствии осложнений, соблюдения рекомендаций касательно образа жизни и питания, незначительные и умеренные трансформации паренхимы вполне обратимы. А в случае возникновения серьезных осложнений возможно проведение трансплантации органа.
Так, как же лечат диффузные изменения печени? Во-первых, устраняют причину их появления. Одновременно с этим (или после этого) приступают к восстановлению функций и паренхимы железы. Таким образом, лечение проводят комплексно.
 Медикаментозная терапия для устранения первопричины – прием антибиотиков, противовирусных и др. препаратов.
Медикаментозная терапия для устранения первопричины – прием антибиотиков, противовирусных и др. препаратов.- Гепатопротекторная терапия – прием натуральных средств для защиты и восстановления печени.
- Общеукрепляющая терапия – комплекс натуральных средств для очищения, нормализации микрофлоры, организма и печени.
Помимо приема препаратов для лечения диффузных изменений печени, пациенту необходимо соблюдать диету – это обязательное условие для выздоровления.
Диета
После постановки окончательного диагноза, пациенту рекомендуют придерживаться диеты – как правило, это стол №5. Его рацион предусматривает сокращение количества жирной пищи и рациональное соотношение белков и углеводов. В него могут быть включены следующие блюда.
 Нежирные сорта мяса.
Нежирные сорта мяса.- Овощи.
- Фрукты с низким содержанием сахара и кислот.
- Обезжиренные кисломолочные продукты.
- Постные бульоны, супы.
- Цельнозерновые каши.
Для утоления жажды подходит зеленый чай или отвар шиповника без сахара, минеральная вода без газа, отвары целебных трав с медом – ромашка, мята, календула.
Диффузные изменения печени требуют повышенного внимания. Нужно быть готовым к тому, что от «перекусов, когда и как придется», нужно будет отказаться. Питаться необходимо будет часто, небольшими порциями – до 6 раз в день. Пища должна быть комнатной температуры или слегка теплой. Предпочтительные методы тепловой обработки продуктов – приготовление на пару, запекание или варка.
Важно знать! Не допускается прием жареной, копченой, консервированной и острой пищи. Нужно исключить из рациона все продукты с пищевой «химией» — красители, загустители, стабилизаторы, консерванты и проч. Под запретом кофе, шоколад и особенно спиртные напитки.
Прогноз
Сами по себе диффузные изменения печени не представляют угрозы для жизни пациента. При своевременном лечении и соблюдении всех рекомендаций врача прогноз благоприятный.
Риск развития осложнений связан с характером и течением основного заболевания, вызвавшего патологию. Возможные осложнения – внутреннее кровотечение, печеночная недостаточность, цирроз, печеночная кома. При отсутствии адекватного лечения, риск развития осложнений возрастает.
Профилактика
Здоровый, во всех смыслах, образ жизни – лучшая профилактика данного вида патологий. Необходимо правильно питаться, воздерживаться от алкоголя и курения, заниматься физкультурой, контролировать массу тела, заботиться о своем организме и печени – хотя бы 1 раз в год проходить профилактический медицинский осмотр и проводить очищение с помощью натуральных средств.
Видео по теме:
Что означает умеренные диффузные изменения печени
Диффузные изменения в печени являются патологическим состоянием, вследствие которого трансформируются ткани железы. Это не отдельное самостоятельное заболевание. Такой диагноз указывает на разрастание паренхимы органа, которое свойственно различным патологиям – гепатиту, жировой инфильтрации.
Основной причиной диффузных преобразований выступают нарушения со стороны гепатобилиарной системы. Среди провоцирующих факторов выделяют недуги других внутренних органов.
Клиническая картина отличается во всех случаях. У некоторых пациентов наблюдается бессимптомное течение (если диагностированы умеренные диффузные изменения печени). К основным клиническим признакам относят желтуху и гепатомегалию, изменение цвета урины, фекалий, зуд кожи и различные высыпания на теле.
Что означает диффузные изменения печени, причины патологического процесса, классификация, методы диагностики и прогноз – рассмотрим подробно.
Что такое диффузные изменения
Словосочетание «диффузные преобразования» используют врачи-диагносты, которые наблюдают на УЗИ патологические изменения в органе. Термин заменяет основной диагноз до установления истинной этиологии трансформации печеночных тканей. Причиной выступают различные заболевания (например, стеатогепатоз), поэтому требуется дифференциальная диагностика.
В норме эхоструктура внутреннего органа зернистая, отличается однородностью, средней степенью эхогенности. Но даже нормальная эхоструктура не свидетельствует о здоровье, поскольку изменения бывают на клеточном уровне, аппарат УЗИ их может не зафиксировать.
Этиология развития
Диффузные преобразования являются симптомом – вторичным патологическим преобразованием, поскольку это не отдельная болезнь. Среди основных недугов и состояний, вызывающих такие изменения, выделяют:
- Ожирение.
- Алкогольная зависимость.
- Гепатит вирусного, аутоиммунного происхождения.
- Нарушение утилизации сахара в крови.
- Цирроз.
- Новообразования (злокачественные, доброкачественные).
- Хроническая форма холецистита.
- Портальная гипертензия.
- Наличие метастазов в печени.
- Нарушение обменных, метаболических процессов.
- Врожденные пороки сердца.
- Сердечная недостаточность.
- Применение в течение долгого времени лекарственных препаратов.
- Интоксикация ядами, токсичными веществами и пр.
К провоцирующим факторам также относят генетическую предрасположенность к заболеваниям печени. Напрямую передаваться диффузные изменения от родителей к ребенку не могут.
Диффузные изменения в печени часто диагностируют у детей. Причины – пороки сердца врожденной природы, продолжительное применение антибиотиков, первичные недуги гепатобилиарной системы.
Классификация
В медицинской практике выделяется несколько классификаций изменений в печени. В зависимости от степени выраженности патологическое состояние классифицируется так:
- Умеренные диффузные изменения паренхимы печени. Причиной является интоксикация медикаментозными препаратами, злоупотребление алкогольной продукцией, жирной едой.
- Выраженные преобразования. Они характеризуются отеком, увеличением внутреннего органа. Такой симптом – это следствие цирроза, сахарного диабета, ожирения, злокачественных новообразований.
- Незначительные трансформации диагностируют часто, они сопровождают воспаление бактериального или вирусного происхождения.
Преобразования могут локализоваться в любой части органа – печеночные ткани, стенки протоков, паренхима.
В зависимости от характера преобразований имеет место такая классификация:
- Трансформации по типу стеатоза. На УЗИ видно появление рассеянных липидных включений. Скоплению большого количества липидов способствует разрушение нормальных клеток, после образуются кисты, которые изменяют структуру органа. Изменения печени по этому типу бывает у детей, пожилых людей.
- Преобразования по типу гепатоза. Ткани характеризуются однородностью, имеются сосуды крови, каналы, выводящие желчь. Внутри клеток скапливаются липидные массы, а печеночные клетки распадаются.
- Жировая инфильтрация. Печень принимает активное участие в процессах обмена. Жиры, которые поступают вместе с едой, расщепляются вследствие влияния ферментных веществ в кишечнике. А в печени они преобразуются в холестерин, триглицериды и прочие соединения. Когда в тканях накапливается высокая концентрация триглицеридов, диагностируют диффузные изменения.
При диффузных преобразованиях часто затрагиваются другие органы – селезенка, поджелудочная железы, почки. По характеру течения диффузные преобразования бывают неоднородные, реактивные и дистрофические.
Основные признаки и симптоматика
Клиническая картина не специфическая. Нередко обнаруживают преобразования в печени случайно, например, во время прохождения профилактического осмотра. В других ситуациях симптомы обусловлены источником – первоначальным заболеванием, которое спровоцировало нарушения.
Эхо признаки диффузных изменений печени – это увеличенная либо пониженная эхогенность тканей, инфильтративные либо мелкоузловые, реактивные преобразования паренхимы либо каналов, увеличение органа, кровеносных сосудов, наличие камней в протоках.
В таблице представлены возможные симптомы и вероятные заболевания:
| Симптоматика | Заболевания |
| Болевой синдром в области правого подреберья | Гепатит, цирроз, опухолевые новообразования, желчекаменная болезнь, холецистит |
| Увеличение печени (эхографический признак либо выявлено посредством пальпации) | Доброкачественные, злокачественные новообразования, сердечная недостаточность, гепатиты любой этиологии |
| Увеличение живота | Негативные последствия портальной гипертензии, что привело к развитию асцита – наличие свободной жидкости в брюшной полости |
| Горечь в ротовой полости (возникает вне зависимости от приемов пищи) | Конкременты в желчевыводящих каналах, желчном пузыре |
| Пожелтение кожного покрова, слизистых оболочек, склер глаз | Воспалительные процессы, уменьшение оттока желчи, камни в желчном пузыре |
| Сильный кожный зуд | Гепатит, цирроз |
| Вялость, разбитость, постоянная усталость | Интоксикация печени |
| Налет на языке | Цирроз, гепатит, рак |
| Головные боли | Печеночная энцефалопатия |
| Изменение цвета кала, урины | Нарушения функциональности печени, увеличение концентрации билирубина в крови |
Дополнить список симптомов можно высыпаниями, которые напоминают крапивницу, тошнотой, отечностью конечностей, эмоциональной нестабильностью, снижением трудоспособности, колебаниями артериального давления.
Диагностика и лечение
Диагностика комплексная, дифференциальная, потому что требуется много информации, чтобы поставить правильный диагноз. Первичные диагностические мероприятия включают в себя сбор анамнеза, оценку состояний кожи, слизистых оболочек и склер. Больному измеряют температуру тела, пальпируют проекцию печени, детально опрашивают на предмет симптомов.
Назначают общий и биохимический анализ крови, печеночные пробы, копрограмму, серологические исследования, ПЦР, бактериальный посев биологической жидкости, фекалий. Доминирующими в процессе диагностики являются инструментальные методы – УЗИ, КТ и МРТ, которые указывают на наличие эхографических признаков диффузных изменений печени у человека.
Точно можно поставить диагноз по УЗИ, если у пациента имеются такие эхопризнаки:
- Неоднородность тканей печени.
- Увеличенная эхоплотность, сам орган.
- Нарушен рисунок сосудов крови.
- У левой и правой доли органа отличается эхогенность.
- Присутствует патологическое уплотнение перипортальных клапанов.
Увеличивать размер печени, приводить к диффузным преобразованиям могут разные заболевания, поэтому главное условие благоприятного прогноза – установление причины. После этого назначается лечение. Оно бывает медикаментозное и оперативное. Последний вариант применяется в качестве радикальной меры.
Лечение комплексное, предусматривает соблюдение специальной диеты, применение медикаментов, изменение образа жизни. Назначают лекарственные средства:
- Гепатопротекторы на основе растительных компонентов (Карсил).
- Эссенциальные фосфолипиды (Эссенциале Форте).
- Лекарства животной природы (Гепатосан).
- Аминокислоты (Гептрал).
- Медикаменты противовирусного, иммуностимулирующего воздействия. Они повышают сопротивляемость организма на фоне гепатита.
Обязательным условием успешного лечения предстает диета, которую надо соблюдать не один месяц. Из рациона исключают жирное мясо, алкогольную продукцию, черный чай, кофе, газированные напитки, жирную рыбу, хлебобулочные изделия и пр.
В список разрешенных продуктов входит мясо и рыба нежирных сортов, отварные/тушеные овощи, рисовая/гречневая каша, макароны, напитки – морсы, компоты домашнего приготовления. Рекомендуется дробное питание маленькими порциями, требуется соблюдать питьевой режим, употребление минеральной воды для печени.
Прогноз и профилактические мероприятия
Прогноз обусловлен причиной, которая спровоцировала патологические изменения, стадией и формой болезни. Если у больного преобразования по типу стеатоза, то при условии проведения своевременного медикаментозного лечения прогноз благоприятный. Это же касается хронической формы гепатита.
Неблагоприятным прогнозом характеризуется цирроз, на фоне которого пятилетняя выживаемость составляет не более 50% (по данным официальной медицинской статистики).
С профилактической целью предупреждения диффузных изменений в печени рекомендуется следующее:
- Вакцинация от вирусов, провоцирующих развитие гепатита.
- Полная изоляция пациентов, у которых диагностировали вирус гепатита А.
- Важно соблюдать технику безопасности, если человек трудится на вредном производстве.
- Употреблять в пищу только свежие и качественные продукты.
- Отказ от употребления алкогольной продукции, сигарет.
- Использование стерильных шприцов и др. медицинских инструментов.
- Отказ от беспорядочных половых связей.
- При наличии патологии печени рекомендуется регулярно проходить профилактические осмотры.
- Исключить бесконтрольный прием медикаментозных препаратов.
- Если имеются характерные признаки, указывающие на патологии печени, необходимо обращаться к доктору.
- Своевременное лечение любых сопутствующих болезней.
Диффузные изменения надо лечить, поскольку они могут спровоцировать ряд осложнений – нарушение фертильности у мужчин и женщин, асцит, печеночную энцефалопатию, печеночную кому, обширные внутренние кровоизлияния.
Диффузные изменения паренхимы печени (гепатомегалия) и других органов являются не заболеванием, а отклонением в структурах органа. В зависимости от стадии развития диффузных изменений, проявляются симптомы. Эти изменения могут проявиться, независимо от возраста, в любом органе пищеварительной системы. Изменения в системе печени проявляются увеличением в размерах ткани органа, которые способны прогрессировать.
Почему появляется гепатомегалия
Основными причинами появления диффузных изменений являются:
- Несбалансированное питание.
- Патологии печени врожденного характера.
- Систематическое употребление спиртных напитков, курение.
- Употребление биологически активных добавок, направленных на снижение массы тела.
- Отравление вследствие длительного приема антибактериальных средств, снотворных препаратов либо транквилизаторов.
- Негативное воздействие болезнетворных микроорганизмов, вирусных агентов, паразитов.
- Присутствие конкрементов в органах выделительной системы.
- Сопутствующие заболевания органов пищеварительного тракта и иных систем в организме.
Умеренные диффузные изменения печени возникают под влиянием как одного провоцирующего фактора, так и нескольких. Помимо изменений в печени, они могут происходить в тканях поджелудочной железы и других органах пищеварительной системы.
Как проявляется гепатомегалия
Главные признаки изменений в тканях органов наблюдаются во время врачебного осмотра и пальпации. Очертания живота изменяются, правая сторона становится ассиметричной, во время прощупывания можно ощутить увеличенную в размерах печень. Это является результатом скопления жидкости в брюшной полости. Обнаружить подробные изменения в органах брюшной полости можно посредством прохождения ультразвукового исследования.
Иными симптомами являются:
- Желтый оттенок эпидермального покрова.
- Неприятный запах в ротовой полости.
- Постоянная интенсивная изжога.
- Сыпь на коже и регулярный зуд.
- Расстройства пищеварения, которые могут продолжаться не один день.
- Тошнота и рвота.
При последующем прогрессировании заболевания отмечается увеличение и уплотнение структуры печени. Болезненные ощущения становятся более выраженными, теперь боль чувствуется в конкретной точке. На этом этапе требуется немедленное врачебное вмешательство.
Жировой гепатоз как форма диффузного преобразования
Стеатоз, или жировой гепатоз, является еще одной формой диффузного изменения печени. Следствием этого процесса становится скопление жировой клетчатки в органе. Такие реакции происходят в результате токсического воздействия на клетки печени. Иными причинами образования жировой клетчатки являются:
- Дисфункции в обменных процессах – сахарный диабет, ожирение.
- Болезни пищеварительной системы хронического генезиса.
- Частое употребление алкогольных напитков.
Кроме перечисленных причин, привести к патологическому преобразованию тканей печени может систематическое и длительное употребление определенных медикаментозных препаратов. Симптомы такой патологии зачастую ничем себя не проявляют, но при развитии и прогрессировании гепатоза появляется тяжесть в правом нижнем боку, которая сопровождается дискомфортом при двигательной активности. Определить наличие жирового гепатоза невозможно без специальной диагностики. Только при ультразвуковом исследовании возможно обнаружить данное преобразование.
Какие диагностические меры проводятся
Нередко диффузные изменения паренхимы печени или других органов обнаруживаются при ультразвуковом исследовании случайно. Иногда такое патологическое состояние выявляется при обращении пациента к врачу с определенными жалобами (это значит, что преобразования приобрели серьезный характер). Помимо УЗИ, назначаются такие обследования, как:
- биохимическое лабораторное исследование крови;
- гистологические анализы;
- эхографические исследования печени.
Как лечить патологию
Любые терапевтические мероприятия проводятся только по назначению врача, потому как самолечение в данном случае способно привести к развитию серьезных патологий. Применять народные методы можно только в качестве профилактики заболеваний пищеварительной системы.
Применяются для отваров и настоев такие средства, как овес, березовые почки, брусника. Для улучшения кровообращения в печени рекомендуется применять вытяжку из прополиса. Очистить печень можно с помощью оливкового масла. Повысить уровень гликогена лучше с помощью меда. Восстановить поврежденные клетки после запоя удастся при помощи кукурузных волосков, которые используют в качестве отвара.
При обследовании внутренних органов при помощи УЗИ можно заподозрить нарушения, о которых будут говорить диффузные изменения паренхимы органа. Печень связана практически со всеми системами организма, поэтому привести к изменениям при ультразвуковой диагностике могут как собственные заболевания органа, так и болезни кровеносного русла, поджелудочной железы и др. После выявления эхопризнака необходимо провести комплексную диагностику и определить истинную причину патологических процессов.
Лечение при отдельных видах заболеваний может быть специфичным, но мероприятия по восстановлению паренхимы печени имеют определенные принципы. Важно проводить комплексную терапию. После ее завершения необходим контроль эффективности.
Данное понятие используют врачи УЗИ-диагностики, характеризуя патологические изменения в печени. Термин заменяет основной диагноз до определения причины. Диффузные изменения вызываются различными заболеваниями – от гепатита до жировой дистрофии.
В норме эхоструктура печеночной ткани зернистая, однородная, средней эхогенности. Но важно помнить, что даже нормальная эхоструктура не исключает наличия патологии, так как повреждение или нарушение функции, которое локализовано на клеточном уровне, может не визуализироваться при ультразвуковом исследовании. С помощью этого метода определяют размеры печени, сосудов, изменения которых также считаются признаком болезни.

Диффузные изменения печени по УЗИ
Диффузные изменения печени делятся на:
- 1. Паренхиматозные – изменения клеток печени (гепатоцитов) бывают однородными или неоднородными. Возможно отложение солей кальция, холестерина при жировой дистрофии (инфильтративные изменения), желчи при развитии билиарного цирроза, дистрофия (снижение функциональной активности) печеночных клеток при алкоголизме, перерождение органа в фиброзную ткань при циррозе, наличие опухоли (очаговые изменения). Могут иметь умеренный, незначительный или выраженный характер. Реактивные изменения обычно вызваны воспалением или новообразованиями. Умеренные диффузные изменения структуры печени выявляются у каждого пятого пациента после 45 лет.
- 2. Протоковые – наблюдаются расширение просвета протоков при застое желчи, вызванном желчнокаменной болезнью, изменения их стенки, воспаление при холецистите, опухоли желчных протоков.
- 3. Дистрофические процессы в поджелудочной железе – характерна неравномерная эхоструктура, изменения в протоках, кисты с содержимым различной степени эхогенности, опухоли.
Увеличение печени в размерах – это гепатомегалия. Патология развивается при венозном застое в органе, вызванном сердечной недостаточностью, при опухолях, вирусных гепатитах, интоксикациях (гепатотропные яды, тяжелые металлы), сепсисе.
Симптоматическая картина при диффузных изменениях в печени не специфическая. Часто признак становится случайной находкой при прохождении профилактического осмотра. В других случаях клиника зависит от основного заболевания, которое стало причиной изменений.
Эхографические (УЗИ-признаки) – повышенная или сниженная эхогенность печеночной ткани, мелкоузловые или инфильтративные и реактивные изменения паренхимы или протоков, размеров печени, сосудов, конкременты в протоках.
Возможные симптомы при диффузных изменениях в печени:
| Симптом | Условия появления |
| Болевые ощущения в области правого подреберья – проекции печени | Возникают при гепатитах, циррозах печени, опухолевых поражениях, приступах холецистита, желчнокаменной болезни |
| Увеличение размеров печени, выявляемое визуально или ощущаемое пальпаторно | Возможно при гепатите, сердечной недостаточности, опухолях |
| Увеличение живота | При осложнении процесса портальной гипертензией (повышается давление в воротной вене) развивается асцит – скапливается жидкость в брюшной полости |
| Горький привкус во рту, возникающий независимо от приема пищи | Ощущается при наличии камней в желчном пузыре и протоках |
| Желтушное окрашивание кожных покровов, слизистых, склер | Наблюдается при снижении оттока желчи, вызванном опухолями, камнями, воспалительными изменениями |
| Кожный зуд по всей поверхности тела, нарушающий сон | Вызван тем, что токсины начинают выделяться через кожу при циррозе печени, гепатите. |
| Снижение аппетита | Нарушается процесс желчеобразования, а желчь играет важную роль в процессе пищеварения. Появляется отвращение к определенным видам пищи – жирному, мясному |
| Снижение активности, слабость, утомляемость | Наблюдается при интоксикационном синдроме |
| Налет на поверхности языка | Может быть серым, белым, желтоватым. Бывает при гепатите, циррозе, раке печени вследствие патологии обмена билирубина |
| Головные боли, эмоциональность | Возникают при развитии печеночной энцефалопатии – токсическом поражении головного мозга |
| Изменение цвета физиологических отправлений | Кал становится светлым (обесцвечивается), блестящим (из-за непереваренного жира) и зловонным (нарушенная функция печеночных клеток не позволяет полностью утилизировать токсины). Моча, напротив, становится темной. Это вызвано повышением уровня билирубина в крови |
| Увеличение вен подкожной клетчатки живота | Происходит из-за повышения давления в портальной системе при желчнокаменной болезни, гепатите |
| Нарушения в половой сфере | Из-за нарушения обмена гормонов (гормоны перерабатываются в печени) у женщин изменяется течение менструаций, у мужчин падает либидо, возникают проблемы с эректильной функцией. Нарушения могут быть и при гепатите, и при циррозе |
| Повышенная кровоточивость | При нарушении функции печени развивается дефицит факторов свертывания, вырабатывающихся в паренхиме органа |
Многие признаки не специфичны и характерны для ряда других патологических состояний. Достоверно выявить симптомы и причины диффузных изменений печени компетентен только врач после проведенного обследования.
Люди на протяжении жизни сталкиваются с массой предрасполагающих факторов, которые могут привести к диффузным изменениям печени. Даже после отказа от вредных привычек и проведения комплексного лечения диффузия по УЗИ сохраняется, потому что произошедшие изменения являются необратимыми.
К факторам риска относят:
- 1. Алкоголизм – оказывает прямое повреждающее действие на печеночную ткань.
- 2. Нерациональное питание – обилие жирного, острого, фастфуд нарушают работу печени.
- 3. Болезни сердечно-сосудистой системы – вызывают венозные изменения в органе, происходит деформация сосудов.
- 4. Панкреатит – наиболее опасен хронический, происходят нарушения в строении всех органов пищеварительной системы.
- 5. Курение – приводит к системным изменениям, тяжелые металлы и никотин проходят через ткани печени.
- 6. Неблагоприятная экологическая ситуация в месте проживания.
- 7. Прием препаратов, оказывающих токсическое действие на печень (азитромицин, азатиоприн, амиодарон, ампициллин, Амоксиклав, Аспирин, верапамил, преднизолон, дилтиазем, кетоконазол, каптоприл, лозартан, метронидазол, никотиновая кислота, омепразол, ранитидин, антибиотики группы цефалоспоринов).
- 8. Патологии желчного пузыря – к ним относится холецистит, в том числе калькулезный, при длительном его течении начинается инфильтрация печени желчными кислотами.
К наиболее распространенным причинам диффузных изменений печени относятся:
- 1. Жировой гепатоз, жировая дистрофия печени (стеатоз) – накопление липидов в печеночной ткани, встречающееся при ожирении, повышенном уровне холестерина в крови и нарушениях его обмена, эндокринных патологиях. Проявляется гепатомегалией, тяжестью или болью в правом подреберье, изменениями вкусовых пристрастий и аппетита, расстройствами пищеварения.
- 2. Гепатит – алкогольное, лекарственное (токсическое) или вирусное поражение печени, выражающееся в развитии острого или хронического воспаления печеночной ткани. Проявляется желтушной окраской кожи и слизистых оболочек, увеличением в размерах и болевыми ощущениями в печени, тошнотой, снижением аппетита, головными болями.
- 3. Цирроз печени – практически всегда является исходом любого гепатита. При длительном течении воспаления гепатоциты замещаются соединительной тканью. Симптомы примерно те же – боли и тяжесть в печени, тошнота, нарушение аппетита.
- 4. Опухолевое поражение печени, в том числе метастазы опухолей других органов – помимо болей в печени и нарушений пищеварения, отмечаются признаки, присущие всем опухолям – слабость, снижение трудоспособности, анемия, тошнота, стойкая, но невысокая температура тела (около 37 °С).
что это такое, признаки, диагностика, симптомы, лечение
При получении заключения УЗИ от доктора многие записи вызывают вопрос «что это такое», и изменения печени диффузного типа, как и поджелудочной железы – не исключение. Подобное утверждение явно относится к патологическим состояниям органов, что и пугает большинство людей.
По определению диффузные изменения в печени, как и в других органах, − это увеличение паренхимы (функциональных элементов и тканей) органа, то есть существенные изменения размеров. Говоря о том, что такое диффузные изменения именно в данном органе, подразумевают нарушения в ткани, состоящей из гепатоцитов – здоровых клеток печени.
Как определяются такие изменения
Диагностируют подобные нарушения обычно на УЗИ, хотя и при пальпации органа можно обнаружить изменение его размеров. Эхопризнаки диффузных изменений заключаются в снижении эхогенности при ультразвуковом исследовании, явном колебании размеров за пределами нормы, неоднородной структуре эпителия. С возрастом ряд нарушений считается нормой, и это обязательно учитывается диагностом, но в большинстве случаев подобное заключение свидетельствует о наличии заболеваний разного рода.
Причины диффузных изменений
Практически все существующие заболевания этих двух органов вызывают в паренхиме поджелудочной железы и печени диффузные изменения. Среди наиболее распространенных причин:
- цирроз;
- гепатит;
- сердечно-сосудистая недостаточность;
- гликогеноз;
- рак;
- воспалительный процесс;
- наличие паразитов;
- застой крови.
Нарушения в работе печени – это повод исследовать и поджелудочную железу, которая тоже может быть поражена. Что именно первично, сказать сразу обычно нельзя, но лечение все равно потребует комплексного подхода, поэтому и диагностику нужно делать совместную.
Источники диффузных изменений поджелудочной железы и печени бывают и такими:
- панкреатит любой формы;
- сахарный диабет;
- липоматоз;
- фиброз.
К таким же последствиям приводят застои в желчевыводящих путях, при нарушении кровообращения, из-за алкоголизма и курения. Нарушения могут стать последствием стрессовых ситуаций и нерационального меню.
Определение причины
Диффузные изменения печени и поджелудочной железы, установленные на УЗИ, требует дальнейшего обследования. Это и анализы крови, мочи, и биопсия, и компьютерная томография. При необходимости также назначают рентген, результаты которого могут отличаться от данных УЗИ. Заключение сопоставляется с симптомами, которые описывают пациенты. Например, установленная гепатомегалия (увеличение печени) может оказаться аномалией, если анализы крови подтверждают нормальное функционирование органа.
Симптомы
Проявление диффузных изменений паренхимы печени, как правило, заключается в приступах боли. Ощущения не так остры, как при явном воспалительном процессе, но ноющая тяжесть в правом боку – тоже неприятный симптом. Она обычно присутствует постоянно, но усиливается в таких случаях:
- при резких движениях, физических нагрузках, прыжках и беге;
- поле приема пищи, особенно жирных, жареных или острых блюд.

Такие признаки сопровождаются дискомфортом в желудке, изжогой, тошнотой и иногда рвотой.
Когда диффузные изменения паренхимы поджелудочной железы и печени вызваны гепатитом, симптомы становятся более явными. К ним относится пожелтение кожи и белков глаз. Со временем кал становится светлее, а моча, наоборот, − темнее. Все это явные признаки избытка желчи.
Человек и без диагноза должен понять, что пора к доктору, если замечает:
- слабость;
- хроническая усталость и быстрое утомление;
- головокружения;
- кровоизлияния кожи.
При подобных симптомах врач сначала ощупывает область печени. Если гепатомегалия (увеличение размеров) установлена, пациента отправляют сдавать анализ крови и делать УЗИ, которое может подтвердить существенные или умеренные диффузные изменения. После совокупного изучения данных можно делать какие-либо выводы, тогда назначать и лечение.
Особенности лечения
Конечно, универсального лечения всех заболеваний, которые могли вызвать изменения паренхимы поджелудочной железы и печени, не существует. Сначала необходимо поставить диагноз, который может потребовать не только проведения терапии, но и оперативного вмешательства. До определения заболевания в первую очередь назначают специальное питание и утверждают запреты:
- на спиртное;
- на длительное загорание;
- на медикаменты, несогласованные с лечащим врачом;
- на посещение парильной комнаты;
- на прививки;
- на контакт с токсичными веществами при работе на вредном производстве.
Этот список правил актуален как для восстановления печени, так и при изменениях в поджелудочной железе. Отличаться могут медикаменты, смотря какие поражения были первоначальными. В любом случае необходима диета при диффузных изменениях поджелудочной железы, поражена печень или нет. Соблюдение рационального питания и перечисленных выше запретов позволит избежать дальнейшего поражения органов.
Диета
Диффузные изменения поджелудочной железы, как и печени, требуют пересмотра своего рациона. Исключаются из меню все полуфабрикаты, консервация, копченые и жирные блюда. Пищеварение является нагрузкой на пораженные органы, поэтому важно сократить ее до минимума. Возможно, нелишними будут ферментные препараты, если признаки диффузных изменений печени, как и поджелудочной железы, указывают на серьезные поражения органов.
Диетический рацион в любом случае должен быть умеренным: придется отказаться от соленых, острых и пряных блюд. Готовить любые продукты можно в духовой печи или на пару, варить, но только не жарить. Следует свести до минимума количество жиров и быстрых углеводов – белого хлеба, конфет, сдобы, тортов. В совокупности с таким рационом любое лечение будет более эффективным, так как органы будут работать в щадящем режиме, направляя энергию на восстановление.
причины, симптомы, диагностика и лечение
Что такое диффузия?
Диффузные изменения поджелудочной обнаруживаются при УЗИ.
Патологические изменения тканей поджелудочной, бывают локальными (очаговыми) или диффузными (смешанными). Термин диффузия используется в физике и химии. И рассмотрение данного термина с точки зрения этих наук позволит лучше понять суть процессов, протекающих в нашем организме.
Термин диффузия произошел от латинского слова, и означает взаимодействие, растекание. Иными словами, это — проникание молекул или атомов одного вещества между молекулами или атомами другого вещества.
Явление диффузии можно наблюдать, если налить в воду чернила. В анатомии диффузия означает взаимопроникновение и замещение одних клеток тканей другими. Именно такое явление нередко наблюдается в поджелудочной железе, где патологически измененные клетки соседствуют рядом со здоровыми. Поэтому диффузные преображения поджелудочной обнаруживаются обычно при УЗИ.
В чем проявляются диффузные изменения паренхимы поджелудочной железы?
Патогенные изменения ткани железы чаще всего имеют хронический характер, и потому симптомов нет. Но на УЗИ при обычных размерах у железы эхогенность повышена. У пациентов пожилого возраста, страдающих сердечно-сосудистыми заболеваниями, сахарным диабетом, постепенно происходит отмирание здоровых клеток, они замещаются соединительной или жировой тканью.
Также подобные преобразования наблюдаются при нарушении кровоснабжения ферментообразующего органа, печени, при нарушении функционирования желчевыводящих путей, при нарушении эндокринных и обменных процессов. В каких еще случаях возникают диффузные изменения печени и поджелудочной железы?
Подобная симптоматика наблюдается при панкреатите или дистрофическом нарушении процесса обмена. Диагноз «панкреатит» может не подтвердиться, и тогда лечение не назначают, а у больного не признают ДИПЖ. Как правило, растекающиеся изменения происходят в железистой ткани. При хроническом течении болезней патогенные изменения тканей проходят практически бессимптомно. Это умеренные диффузные изменения поджелудочной железы.
Подобная симптоматика наблюдается при панкреатите или дистрофическом нарушении процесса обмена. Диагноз «панкреатит» может не подтвердиться, и тогда лечение не назначают, а у больного не признают ДИПЖ. Как правило, растекающиеся изменения происходят в железистой ткани. При хроническом течении болезней патогенные изменения тканей проходят практически бессимптомно. Это умеренные диффузные изменения поджелудочной железы.
Основные признаки диффузных изменений поджелудочной железы
Как правило, признаки ДИ связаны с основным заболеванием. Наиболее часто пациенты жалуются, что ощущают тяжесть в желудке, их мучают частый понос или же, напротив, запоры. При остром панкреатите нередко повышается давление в протоке поджелудочной, что может вызывать ее деформацию. Из-за нарушения ферментативной функции часть пищеварительных ферментов может пройти сквозь клетки паренхимы поджелудочной и вызвать отравление организма.
Начальный этап хронического панкреатита опровождается появлением отеков и кровоизлияниями в тканях железы. Затем наступает атрофия, железа уменьшается в размере, происходит разрастание соединительной ткани, а ферментообразующие клетки перестают вырабатывать пищеварительные ферменты. Фиброз также сопровождается вытеснением здоровых клеток ПЖ и замещением их соединительной тканью.
Изменения структуры
Структура паренхимы может быть однородной и мелкозернистой. Немного повышенная зернистость также не является большим отклонением. В совокупности увеличение зернистости говорит об имеющемся воспалении и дистрофических изменениях в железе, связанных с неправильным питанием.
Здоровая паренхима поджелудочной железы напоминает эхоструктуру печени, такая же однородная и мелкозернистая. Возрастные изменения эхогенности структуры железы свидетельствуют о развивающемся липоматозе, что часто связано с возникновением диабета. Признаки диффузных изменений поджелудочной железы могут быть очень информативными.
Фиброзные ДИПЖ
1) Нарушение обмена веществ.
2) Алкогольные отравления.
3) Вирусные поражения.
4) Воспалительные процессы.
Причем поражения, вызванные вирусами, касаются всей гепатобилиарной системы, а не одной ПЖ. На УЗИ диффузные изменения поджелудочной железы обладают высокой эхогенностью и плотностью. Наличие диффузнофиброзных изменений может указывать на имеющуюся доброкачественную опухоль железистой ткани — фиброму, разрастание которой может сдавливать железу и причинять болевые ощущения.
В зависимости от локализации фибромы будут присутствовать разные симптомы. Например, при нахождении ее в головке ПЖ происходит пережатие проточного протока, и возникает симптом желтухи. Если опухоль давит на двенадцатиперстную кишку, возникают тошнота, рвота и другие симптомы, требующие дифференциации с кишечной непроходимостью. Какие еще бывают эхопризнаки диффузных изменений поджелудочной железы?
Причем поражения, вызванные вирусами, касаются всей гепатобилиарной системы, а не одной ПЖ. На УЗИ диффузные изменения поджелудочной железы обладают высокой эхогенностью и плотностью. Наличие диффузнофиброзных изменений может указывать на имеющуюся доброкачественную опухоль железистой ткани — фиброму, разрастание которой может сдавливать железу и причинять болевые ощущения.
Диагностика диффузных изменений
ДИПЖ определяются при помощи ультразвукового аппарата. УЗИ показывает возрастание или уменьшение плотности тканей, изменение структуры, очаги воспалений. Но этого недостаточно. И поэтому, чтобы подтвердить наличие ДИ, проводятся биохимическое исследование крови, эндоскопия железы. Не последнюю роль в диагностике играет анамнез, то есть опрос больного о наличии жалоб, инструментальное исследование и пальпация. Дополнительно проводится общий анализ крови, мочи кала, и эндоскопия ЖКТ. Целью исследований является:
- количество ферментов поджелудочной и глюкозы в крови
- соотношение ингибитора к трипсину.
УЗИ позволяет определить размеры железы, состояние протока, наличие опухолей и уплотнений. Дополнительно проводятся компьютерная томография и ЭРХПГ, которые позволяют выявить истинные причины возникновения изменений в тканях ферментообразующего органа.
Диффузная мастопатия диагностируется на основании результатов исследования маммологом молочных желез, маммографического обследования, УЗИ, лабораторных анализов, биопсии и МРТ молочных желез.
При диффузной мастопатии внешние изменения молочных желез не определяются. При пальпаторном обследовании груди устанавливаются разные по величине и протяженности, болезненные, без четких границ уплотнения с дольчатой или зернистой поверхностью. При диффузной мастопатии уплотнения чаще всего размещаются в верхне-наружных квадрантах желез.
Стандартная эхографическая картина, определяемая с помощью УЗИ при диффузных изменениях молочных желез, отличается утолщением ткани железы, фиброзными переменами междольковых перегородок и протоков, изменением железистой эхоплотности, множественным формирование кист, несоответствием железистого типа строения возрасту, дуктэктазией.
Маммография (обзорная рентгенография) при диффузной мастопатии находит тканевую неоднородность желез с небольшими очагами уплотнения, плотной структурой или кистозными образованиями.
Благодаря маммографии можно исключить присутствие в железе опухолей и определить тип мастопатии.
Если есть выделения из сосков на фоне диффузной мастопатии, это может говорить о необходимости дуктографии, которая обычно определяет деформацию млечных протоков и кисты разной величины. Исследование мазка, полученного из соска, дает возможность дифференцировки диффузной мастопатии от прочих поражений – сифилиса, актиномикоза, туберкулеза молочных желез.
При сопутствующем генитальном и экстрагенитальном фоне назначаются анализ половых гормонов и гормонов щитовидной железы, ферментов печени, консультация эндокринолога-гинеколога, УЗИ малого таза.
Если данные предыдущей диагностики сомнительные, то проводят биопсию молочной железы, цитологический анализ биоптата, МРТ, определение в крови маркера СА 15 — 3.
Профилактика
1) Необходимо полностью отказаться от алкоголя.
2) Соблюдать диету, пищу принимать небольшими порциями, но часто.
3) Свести к минимуму употребление жирной пищи.
Залогом эффективной профилактики и своевременного диагностирования диффузной мастопатии является периодическое прохождение осмотров врача-маммолога с осуществлением ряда инструментальных исследований. Необходимо вовремя лечить гинекологические заболевания и сопутствующие им генитальные патологии.
Важная роль принадлежит регулярному обследованию самой женщиной состояния своих молочных желез. Особое внимание при этом нужно обращать на появление уплотнений и болезненности, пятен на коже груди, изменение формы молочных желез, выделения из сосков. Желательно правильно подбирать бюстгальтер, чтобы он не сдавливал грудь, предохранять молочные железы от ударов, давления, травм.
Если имеется диффузная мастопатия, это является противопоказанием для маммопластики, использования локальных обертываний и горячих компрессов на грудь, посещения бань и саун, загара на солнце и в солярии.

Для профилактики ДИ нужно полностью отказаться от спиртного.
То, насколько быстро будут развиваться ДИ в поджелудочной железе, а также, возможно, в печени и других органах, зависит от самого пациента. Процесс отмирания паренхиматозных клеток можно замедлить, если соблюдать несложные правила:
- Полностью отказаться от спиртного;
- Выработать правильный режим питания, питаться часто и небольшими порциями;
- Свести к минимуму употребление жирных продуктов;
- Пить травяные чаи и фруктовые соки, приготовленные своими руками;
- Отказаться от консервированных продуктов в любом виде.
ДИПЖ — это еще не приговор. Основания для паники нет. Обычно такие искажения говорят о происходящих в организме нормальных процессах. Но если ДИ обнаружены на фоне болевых ощущений, тогда необходимо пройти дальнейшее обследование и внимательнее относиться к себе и своему организму.
Диффузные изменения поджелудочной – не повод для беспокойства
Сразу стоит отметить, что диффузные изменения поджелудочной железы не относятся к группе заболеваний и не являются диагнозом. Возникают они по причине отклонений от нормы количества железа. Получив результаты УЗИ, клинических и биохимических обследований, собрав жалобы пациента, врач ставит верный диагноз (к примеру, хронический панкреатит) и выписывает лечение, дает рекомендации по образу жизни и питанию (диета при панкреатите).
Заключение УЗИ просто свидетельствует об одинаково распределенных изменениях в органе. Далее об этом подробнее…
Нарушение деятельности поджелудочной железы
Яркие или невыраженные диффузные изменения всегда проявляются симптомами основной болезни. К частым жалобам, с которыми человек обращается к лечащему врачу при панкреатите в острой форме, относят:
- ощущение тяжести в эпигастральной области;
- изменения стула;
- болезненные ощущения слева за грудиной;
- тошноту, иногда заканчивающуюся рвотой;
- учащение пульса;
- снижение артериального давления.
При возникновении указанных признаков заболевшего следует госпитализировать для дальнейшего лечения.
Хронический панкреатит вначале характеризуется появлением отечности органа и кровоизлияний в его ткани. При отсутствии медицинского вмешательства дистрофия переходит в атрофию, что проявляется уменьшением размеров железы.
При фиброзе происходит разрастание соединительной ткани, отсутствие выработки гормональных и ферментативных веществ. Начальный период развития патологии проявляется незначительными симптомами, которые схожи с возникновением воспалительного процесса. Проведение УЗИ позволяет выявить умеренные диффузные изменения поджелудочной железы.
Поджелудочная железа ответственна за выполнение двух функций:
- Эндокринную (внутрисекреторную) – выработка фермента инсулина, отвечающего за регулирование уровня сахара в крови.
- Экзокринную (внешнесекреторную) – выработка фермента трипсина, лактозы, амилаза, липазы и других ферментов, предназначение которых, – расщеплять углеводы, белки и жиры в принятой пищи.
Если какая-то из этих функций нарушена, то ультразвуковая диагностика покажет диффузные изменения поджелудочной железы или иными словами – паренхимы поджелудочной железы. Нарушение эндокринной деятельности является причиной развития сахарного диабета. Лечение направлено на преодоление самого заболевания, а диффузные изменения выступают всего лишь следствиями болезни.
Неправильное питание и диффузные изменения поджелудочной железы
Поджелудочная железа часто страдает от вкусовых пристрастий своего хозяина. Жирная, соленая, острая пища, алкоголь. Все это создает дополнительную нагрузку на поджелудочную, а также на желчный пузырь и печень. В результате всего этого нарушается функционирование органов пищеварения и диагностируются диффузные изменения в органе.
Панкреатит
Диффузные изменения вызваны различными заболеваниями, а значит – проявляются по-разному. Например, УЗИ поджелудочной железы, больной на острый панкреатит, покажет увеличение органа в размерах, диффузные изменения пониженной эхогенности (притуплена способность отражать тканью звук) и пониженной плотности.
Для постановки диагноза «панкреатит» потребуется не только УЗИ, но и дополнительное обследование пациента. Лечением занимается врач гастроэнтеролог. При хронической форме основу терапии составляет диета, острый панкреатит лечится стационарно.
Почему происходят ДИ в тканях поджелудочной?
К ДИПЖ приводят нижеследующие причины:
- дисбаланс в питании. Преобладание жирных, мучных, соленых, сладких и острых продуктов.
- генетическая предрасположенность
- нервное напряжение
- алкогольная и никотиновая зависимость
- заболевания органов пищеварительного тракта
- бессистемное употребление лекарств.
что это такое, лечение, симптомы и причины
Кардиальные патологии разнородны по характеру. Многие проявляются ранними макроскопическими изменениями со стороны мышечных волокон и прочих структур.
Большинство заболеваний указанного профиля имеют высокую летальность. Рано или поздно приводят минимум к инвалидности. Максимум — к смерти человека в различной перспективе.
Существует группа процессов, не имеющих ранних проявлений вообще. Что усложняет диагностику и своевременное лечение.
Диффузные изменения миокарда — это обобщенное наименование микроскопических отклонений в кардиомиоцитах, клетках мышечного органа, по всей площади сердца. В подавляющем большинстве случаев патологический процесс имеет обменное, метаболическое происхождение.
Нарушается движение веществ внутрь и наружу, питание сердечных структур падает, становится неадекватно низким. По той причине происходит разрастание неполноценных кардиомиоцитов по всему мышечному органу.
Другой возможный вариант — образование рубцовых тканей на месте функционально активных, отмерших. В этом случае диффузные изменения равны склерозу.
Механизм развития патологии
Представить процесс трансформации нормальных тканей в измененные можно ступенчато. Примерная схема такова:
- На кардиальные структуры воздействует негативный фактор внутреннего или внешнего происхождения. Их множество. Особенно часто начало диффузных отклонений обуславливается грубыми обменными нарушениями, эндокринными состояниями и прочими кардиальными патологиями. Начинаются незначительные изменения в клетках.
- Метаболизм (обмен веществ) на местном уровне падает. Сердце недополучает питательных веществ. Сократительная способность миокарда оказывается минимальной, становится неадекватно слабой. Потому мышечный орган не в силах обеспечить кровью не то что отдаленные системы, но и сам себя. Здесь появляются умеренные изменения в миокарде.
- Чтобы компенсировать недостаточность работы, тело пытается решить вопрос наращиванием массы (гипертрофией) миокарда. Миоциты подобного происхождения не имеют большого анатомического значения, поскольку в полной мере сократиться не способны. Напротив, состояние усугубляется. Прогрессирование патологического процесса продолжается ускоренными темпами и провоцирует выраженные изменения структуры сердечной мышцы.
Отсюда генерализованные нарушения гемодинамики. Ишемия, атрофия, полиорганная недостаточность и прочие последствия идут «бонусом».
Другой возможный вариант диффузных изменений структуры миокарда — кардиосклероз. То есть замещение функционально активных тканей рубцовыми.
Этот процесс происходит на фоне коронарной недостаточности в большинстве случаев. Он течет годами, постепенно приводя к трансформации сердца на клеточном уровне.
А о чем вообще говорит диффузное изменение миокарда? По сути, термин означает распространенный по всей площади кардиальных структур процесс клеточной трансформации.
Это не диагноз, а всего лишь указание на дефект, причем крайне обобщенное, которое чаще используют врачи функциональной диагностики.
Правилом хорошего тона в медицине считается уточнение характера. По мере возможности. Обычно речь идет о миокардиосклерозе (замещении функциональных тканей на рубцовые). Реже о миопатии (разрастании, либо растяжении мышечного слоя).
Оба явления крайне неблагоприятны в плане полного излечения.
Причины
Факторы развития дефекта разнообразны по типу и степени опасности.
Как показывает практика, многие момент имеют субъективный характер и могут быть устранены самим пациентом без особых трудностей в плане физиологии. Психологически изменить жизнь может быть тяжело.
Длительные, чрезмерно активные занятия спортом
Либо физический характер профессиональной деятельности. Развитие происходит по простому пути. При неадекватно сильной стимуляции кардиальных структур наблюдается нарушение нормального кровяного выброса.
Жидкая соединительная ткань может застаиваться в камерах, особенно левом желудочке. Если этого и не происходит, сердце вынуждено интенсифицировать работы для обеспечения мышц питанием и кислородом.
Отсюда разрастание кардиомиоцитов, увеличение сердца в объеме. Также возможно постепенное отмирание функционально активных тканей с замещением их рубцами.
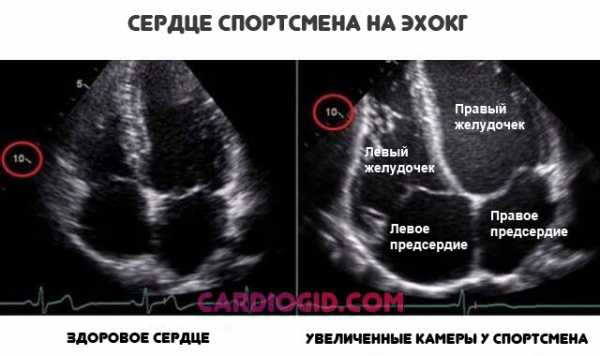
Оба варианта заканчиваются патологической трансформацией кардиальных структур на клеточном уровне. Подобное явление — основание для полного отказа от спорта или перемены характера профессиональной активности.
Сиюминутная существенная интоксикация
Например, отравление этанолом, если человек перебрал с алкоголем, поражение солями и парами тяжелых металлов (особенно ртути). Также сказываются длительные отравления менее активного характера.
Например, при неправильном использовании антиаритмических препаратов, противовоспалительных средств, кортикостероидов или сердечных гликозидов.
Последние особенно опасны в плане вероятности диффузных изменений. Единственный способ остановить негативное явление — исключить основной фактор.
Частые вирусные болезни
В народе это называется «осложнением на сердце». По сути так оно и есть. Главную опасность несет грипп, другие агенты несколько менее угрожающие.
В идеале избегать простудных заболеваний, вести здоровый образ жизни и держать иммунную систему в полной боевой готовности.
Туберкулез в анамнезе
Микобактерия или палочка Коха крайне коварна. Она способна длительное время маскироваться или разрушать легкие, не давая видимых симптомов до последнего, когда кардинальным образом помочь уже нельзя.
Опасность несет не только сама болезнь, но и лечение. Используются тяжелые препараты. В первую очередь антибиотики фторхинолонового ряда, которые обладают высокой активностью в в отношении патогенных структур.
Сами по себе они имеют массу побочных эффектов. С учетом того, что назначаются средства в ударных дозировках, становится понятно, чем все заканчивается.
Желудочно-кишечные патологии
Особенно, сопряженные с незначительными кровотечениями продолжительного характера. Прямой связи между диффузными изменениями миокарда и патологиями ЖКТ нет. Она косвенная.
В результате постоянной потери железа с жидкой соединительной тканью, наступает вторичная анемия или обеднение гемоглобином. Отсюда нарушение клеточного дыхания, гипоксия, развитие дистрофического процесса в сердце.
Чем дольше длится заболевание, тем существеннее органические изменения. Восстановление проводится ударными дозами препаратов железа.
Не всегда малокровие выступает результатом дефицита Fe-соединений. Возможны другие варианты. Например, мегалобластная форма.
Она связана с недостаточным поступлением или усвоением витамина B12. Лечение представляет определенные трудности. Обычно проводится в стационаре.
Если устранить состояние на ранней стадии, есть шанс, что диффузных изменений сердца не наступит.
Почечная недостаточность
В фазе суб- или декомпенсации (в особой мере). Суть заключается в нарушении фильтрации жидкости.
Парный орган не способен нормально эвакуировать лишнюю воду, наступает олигурия. То есть снижение суточного диуреза вплоть до минимума в 200-300 мл.
Это приводит к повышению количества циркулирующей в организме крови. Нагрузка на кардиальные структуры растет, происходит сначала дилатация камер (расширение), а затем разрастание кардиомиоцитов.
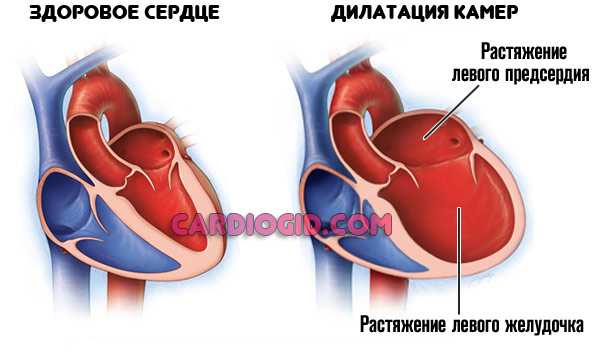
Печеночная недостаточность
Механизм развития диффузных отклонений несколько иной. Указанный орган считается биохимической лабораторией и фильтром одновременно.
Если его работа нарушается, наступают генерализованные интоксикации разной степени тяжести. Сердце деградирует, происходит грубое рубцевание тканей.
Эпителий не способен сокращаться. Потому наступает снижение функциональной активности кардиальных структур.
Атеросклероз
В первую очередь коронарных артерий, также атеросклероз аорты. Суть заболевания заключается в нарушении проходимости сосудов.
Наблюдаются два варианта процесса:
- Первый — закупорка просвета холестериновой бляшкой.
- Второй — стеноз то есть сужение.
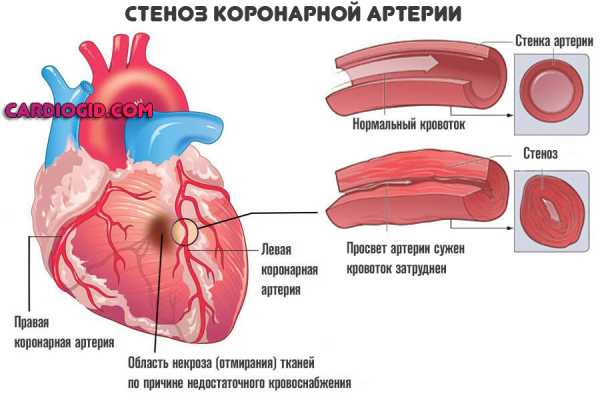
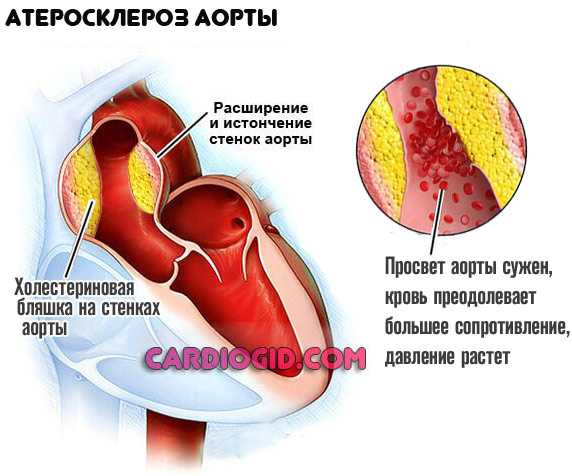
Если липидные структуры можно устранить медикаментами, нарушение проводимости по иной причине купируется только хирургически, по мере необходимости.
Коронарная или аортальная недостаточность приводит к нарушению питания сердца и его патологической трансформации в среднесрочной перспективе (3-5 лет или менее).
Выраженная артериальная гипертензия
Повышение давления. Приводит к перегрузке кардиальных структур и провоцирует хрупкость сосудов.
Воспаления миокарда, окружающих тканей
Обычно инфекционного происхождения (например миокардит). Разновидность чрезвычайно агрессивна, обуславливает деструкцию предсердий. Аутоиммунный тип также возможен.
Он менее активен, но куда труднее излечивается, хороший результат — перевод в ремиссию, но полного восстановления ждать не стоит. Оба варианта в острой фазе купируются в стационаре.
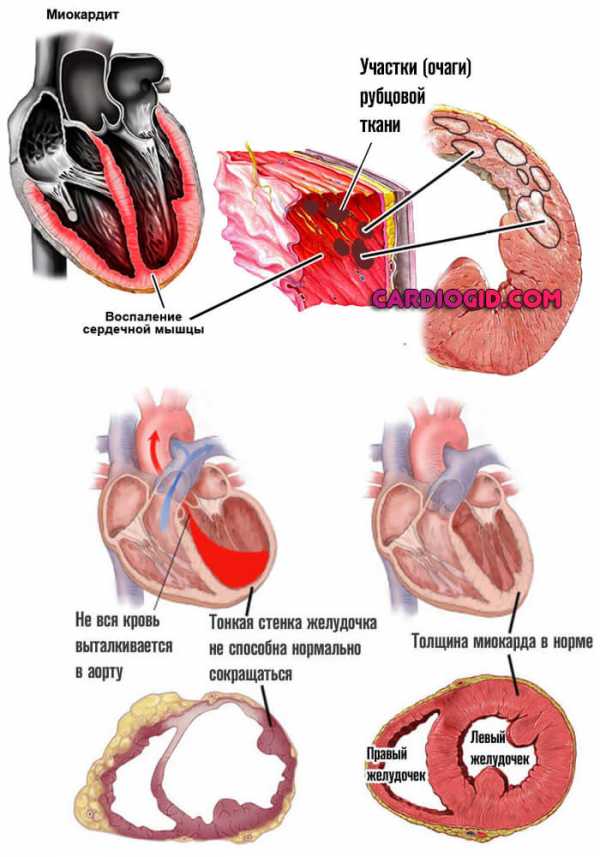
Обменные заболевания
В том числе сахарный диабет и прочие состояния. Полному излечению не подлежат ввиду генерализованного отклонения со стороны эндокринной системы.
Также сказывается злоупотребление спиртным, курение на длительной основе и наркомания. Особенно рискуют пациенты в возрасте 55+, мужчины подвержены диффузным изменениям в большей мере.
Возможна связь между описанным состоянием и отягощенной наследственностью.
Генетические дефекты, нарушения перинатального периода спонтанного характера провоцируют врожденные отклонения. Они не менее опасны, трудно диагностируются.
Симптомы
Проблема в том, что умеренные диффузные изменения миокарда и даже развитые стадии не всегда дают типичную клиническую картину, достаточную для посещения врача или постановки диагноза с ходу на приеме у кардиолога.
Признаки появляются по мере прогрессирования патологического процесса.
Усредненный вариант выглядит так:
- Боли средней или слабой степени в грудной клетке. Указывают на нарушение нормальной работы кардиальных структур. В подавляющем большинстве случаев ассоциированы со стенокардией.
Дискомфорт не постоянный, возникает после физической нагрузки (стенокардия напряжения) или в полном покое (стенокардия покоя).
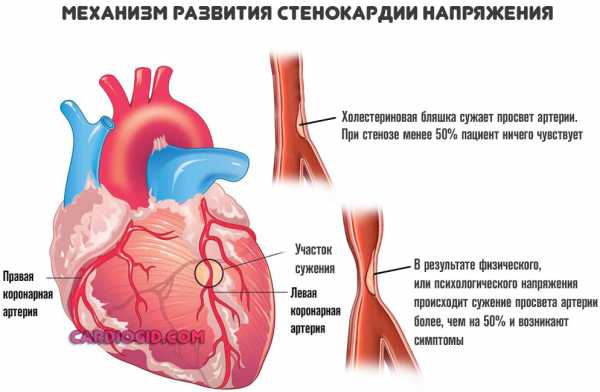
Длится не более 30 минут. Если дольше — есть основания подозревать инфаркт (о первых признаках читайте здесь).
- Аритмии. Зависят от формы состояния. Многие варианты диффузных нарушений проявляются тахикардией, то есть ускорением частоты сокращений. Возможен обратный тип.
Помимо отклонения ЧСС от нормы, отмечают экстрасистолии, фибрилляции (предсердий или желудочков).
Внимание:Параллельное течение процессов влечет за собой опасные для жизни последствия. Нередки случаи остановки сердца.
- Одышка. Сначала на фоне интенсивной физической нагрузки. Порог наступления симптома может быть столь высок, что пациент не видит и не ощущает развития дефекта.
По мере прогрессирования планка падает. Заканчивается тем, что признак отмечается в абсолютном покое.
На фоне тахикардии такое состояние определяется пациентами как крайне мучительное. Невозможно выполнять обязанности по дому, профессиональная реализация затруднительна.
- Быстрая утомляемость. Усталость также наступает после физической нагрузки. Эмоциональной в меньшей мере. Мышечная активность требует большего количества питания, которое сердце обеспечить не способно.
- В моменты приступов — цианоз носогубного треугольника, бледность кожных покровов и повышенная потливость. Гипергидроз вообще становится постоянным спутником человека. Минимальная физическая нагрузка приводит к тому, что пациента можно в буквальном смысле выжимать.
- Отечность нижних конечностей. Особенно в утреннее и вечернее время.
Поскольку диффузные изменения сердца — не диагноз, это признаки сопутствующих патологий.
В зависимости от первопричины состояния возможны и другие симптомы. Например, повышение температуры тела, изменение внешности на фоне гипертиреоза, падение зрения, долгое заживления ране при сахарном диабете и прочие.
Диагностика
Обследование показано под контролем кардиолога, реже профильного хирурга.
Схема мероприятий:
- Устный опрос больного на предмет жалоб, их давности и характера. Примерная клиническая картина дает представление о патологическом процессе, но не всегда.
- Сбор анамнеза. Образ жизни, перенесенные заболевания и другая информация.
- Измерение артериального давления, частоты сердечных сокращений. Обычно оба показателя повышены.
- Аускультация. Выслушивание звука. На фоне многих пороков отмечаются специфические шумы.
- Электрокардиография. Основной метод выявления функциональных нарушений по типу аритмий. Дает шанс определить некоторые дефекты кардиальных структур.
- Эхокардиография. Способ визуализации. С его помощью можно оценить наличие пороков и органических дефектов. Считается основным путем выявления описанного состояния.
- МРТ. Более точная альтернатива ЭХО. Имеет относительно высокую цену, но дает качественные, детальные изображения.
- Анализ крови общий, биохимический. Также на гормоны.
Возможно проведение суточного мониторирования при регистрации ритмических нарушений со стороны сердца.
Лечение
Терапия преимущественно консервативная. Оперативные методики назначаются в крайних случаях.
Медикаменты:
- Антиаритмические. Амиодарон в качестве основного.
- Противогипертензивные по мере необходимости.
- Сердечные гликозиды. Восстанавливают сократимость миокарда. Дигоксин и настойка ландыша. Другие с большой осторожностью.
- Витаминно-минеральные комплексы.
- Средства на основе калия (Аспаркам), также магния.
- Поддерживающие — Милдронат и прочие.
- Диуретики при нарушении почечной функции. Только не выраженной степени, иначе можно сделать хуже.
Все лекарства назначаются врачом. Подобрать безопасное сочетание без специальных знаний не получится. Навредить себе — вполне.
Дозировка и конкретный путь устранения состояния зависит от стадии. Так, умеренные изменения миокарда лечатся в плановом порядке, с помощью группы медикаментов.
Хирургические методики применяются относительно редко, только по показаниям. Обычно достаточно борьбы с первопричиной состояния, сама симптоматика минимальна.
Этиотропное лечение дополняется при выраженных диффузных изменениях. Используются сердечные гликозиды, антиаритмические и прочие.
Операция — крайняя мера. Но в некоторых случаях без нее не обойтись. Варианты — пороки аорты, коронарных артерий, врожденные дефекты анатомического свойства, деструкция предсердий и прочие состояния.
Заключается в протезировании, стентировании или баллонировании, в зависимости от характера поражения.
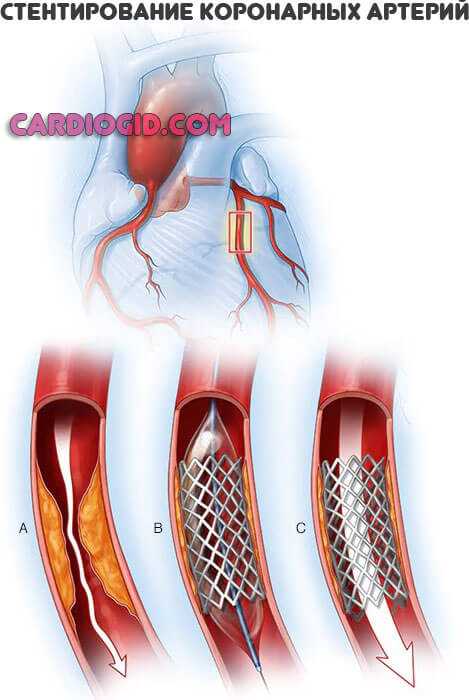
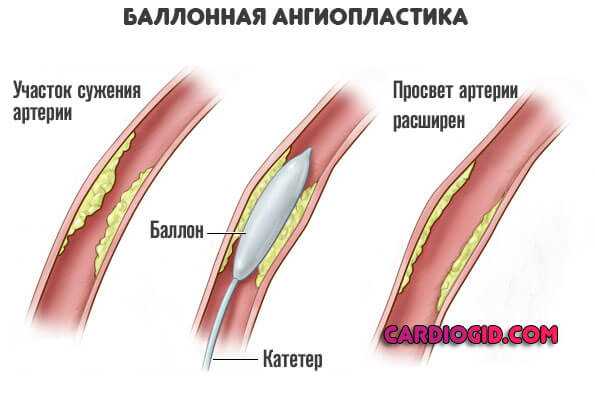
Большая роль отводится изменению образа жизни. Как минимум нужно отказаться от курения, спиртного, наркотиков, нормализовать физическую активность (только прогулки, никакого спорта, переноса тяжестей).
Остальные меры, в том числе диета, не имеют особого клинического значения. На усмотрение специалиста проводится коррекция рациона.
Прогноз
Зависит от первопричины патологии. Диффузно-дистрофические изменения миокарда — следствие метаболических, деструктивных, воспалительно-инфекционных состояний.
Минимально благоприятный исход наблюдается на фоне длительно текущей артериальной гипертензии, выраженной коронарной дисфункции.
При присоединении сердечной недостаточности прогноз также усугубляется и становится негативным. Возможность хирургического лечения существенно улучшает шансы на выживание.
Если говорить в числовом эквиваленте, средняя продолжительность биологического существования при минимальных отклонениях или возможности полной компенсации не отличается от таковой у здоровых людей.
Все нарушения делают прогноз негативным. Срок варьируется от 3 до 15 лет или чуть более. Сказать что-то конкретное можно только после определенного периода наблюдений.
Осложнения
Последствия диффузных изменений кардиальных структур:
- Коронарная недостаточность. Проявляется уже названными приступами боли, в крайнем случае — инфарктом.
- Остановка сердца.
- Сосудистая деменция.
- Инсульт. Общее нарушение питания церебральных структур. Несет колоссальную опасность минимум инвалидности. Смерть также не является чем-то невозможным. Вероятность летального исхода определяется цифрой в 25%, плюс-минус.
- Дыхательная недостаточность.
Диффузные изменения в миокарде — это нарушение органического строения сердца. Развивается как итог метаболических отклонений различного характера.
Восстановление невозможно. Даже при устранении первопричины процесс остановится на определенной фазе. Дальнейшего прогрессирования не будет, но и на обратимость надеяться не нужно.
Прогноз зависит от времени начала лечения и характера фактора происхождения.
Все, что нужно знать про диффузные изменения поджелудочной
Точно можно сказать, что болезни желудочно-кишечного тракта приносят много неудобств. Но еще хуже, когда болезнь никаким образом не проявляется и переходит в острую фазу. Именно поэтому большинство больных отправляют на УЗИ и другие исследования. Только с их помощью можно определить диффузные изменения поджелудочной. Многие не понимают, что это значит, а ведь речь идет о целом наборе симптомов, характеризирующих ту или иную патологию. Более подробно о признаках, причинах и особенностях недуга расскажем далее.
Что означают диффузные изменения поджелудочной?
Диффузные изменения означают наглядные нарушения, которым подвергается орган, из-за влияния патологических процессов. Определить нарушения в тканях можно только при помощи УЗИ.
Основное внимание во время исследования врачи обращают на изменение паренхимы. Она может менять размер, границы или приводить к появлению жидкости в брюшине. Также о нарушении свидетельствует неоднородная структура и контуры, извилистые протоки.
Опасность изменений может быть разной и зависит от степени поражения и диагноза. Если наблюдаются легкие дистрофические нарушения, пациенты могут рассчитывать на полное восстановление, но в некоторых ситуациях прогноз весьма неблагоприятный.
По характеру различают изменения:
- умеренные;
- невыраженные;
- выраженные.
Умеренные эхопризнаки изменений говорят о несерьезном нарушении строения органа, когда никаких проблем в функционировании не наблюдается. Врачи отмечают, что подобная патология чаще всего наблюдается у людей после 40 лет.
Обычно диффузные изменения возникают из-за:
- длительных стрессов и эмоциональных потрясений;
- неправильного питания;
- редких приемов пищи.
Эхографические признаки невыраженного типа могут быть определены во время УЗИ или диспансеризации. Обычно патология вполне излечима при соблюдении рекомендаций врача и лечении специальными медикаментами.
Основные причины возникновения:
- последствия перенесенных болезней;
- наследственность;
- при хронических патологиях системы пищеварения.
Выраженные изменения сопровождаются не только УЗИ признаками, но и клиническими проявлениями. Обычно это наблюдается при остром панкреатите и требует лечения в условиях стационара.
Причины и факторы риска
К основным причинам и провоцирующим факторам развития диффузных изменений можно отнести:
- наследственность;
- неправильное питание;
- нарушения рациона;
- постоянные стрессы и потрясения;
- хронические патологии системы пищеварения;
- длительное лечение определенными препаратами;
- сахарный диабет;
- гепатомегалию;
- холецистит;
- старение;
- плохие привычки.
Клинические проявления
Признаки диффузных изменений структуры органа довольно редко бывают ярко выраженными, что и осложняет постановку диагноза.
Очень часто первые симптомы списывают на отравление или нарушение рациона.
К ключевым проявлениям относят:
- нарушения стула;
- ухудшение аппетита;
- тяжесть в желудке;
- тошноту и рвоту.
Во время УЗИ врач может определить наличие изменений при нарушении контуров органа, увеличении его размеров. Но установить полную картину не получается, поэтому пациента часто отправляют на дополнительные анализы.
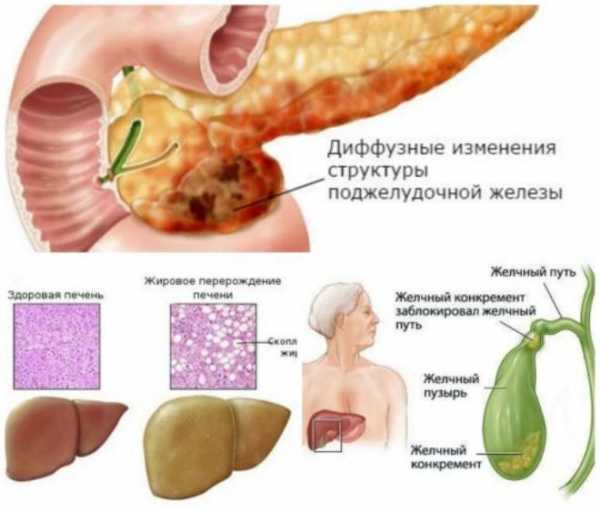
Изменения по типу недуга
Диффузные изменения по типу панкреатита выражаются сильными, опоясывающими болями в животе, тошнотой, расстройством пищеварения, ухудшением аппетита из-за нарушения выработки ферментов.
К другим признакам можно отнести:
- повышенное потоотделение;
- слабость;
- дерматит.
Изменения при фиброзе протекают совместно с вытеснением и замещением тканей. Развивается недуг из-за хронического панкреатита. Провоцируют ухудшение ситуации – проблемы с питанием. При этом фиброз может затронуть только отдельные области, например, головку или хвост поджелудочной. А иногда нарушение распространяется на весь орган. Патология требует наблюдения и лечения, иначе есть риск перерождения в злокачественное новообразование.
Изменения по типу липоматоза наблюдаются при замещении паренхимы живой тканью, происходит это из-за недостатка инсулина, очень часто приводит к нарушению метаболизма.
К провоцирующим факторам относят:
- лишний вес;
- нарушения в гормональном фоне;
- сахарный диабет;
- воспалительные процессы.
Не реже встречаются диффузные изменения по типу гепатоспленомегалии и калькулезного холецистита, которые связаны с нарушениями в работе печени и разрастанием фиброзной ткани. Факторам риска и причинами появления патологии считается ожирение, сахарный диабет, нарушение метаболизма, неправильное питание и отсутствие физической нагрузки.
При этом больные страдают от следующих проявлений:
- тошнота;
- неприятный запах изо рта;
- нарушения стула;
- пигментация кожного покрова;
- изжога;
- чувство тяжести и дискомфорта в животе.
Диффузные изменения по типу жирового гепатоза приводят к появлению жировых капель, воспалению, фиброзу и циррозу печени. Происходит это из-за сахарного диабета, лишнего веса, нарушений в обмене веществ, малоподвижного образа жизни и неправильного рациона. Так как протекает заболевание почти без симптомов, поставить диагноз можно только после ряда исследований.
Стоит отметить, что все патологии пищеварительной системы, которые возникают из-за нарушений в работе ближайших органов, например, печени, их называют реактивными. Чаще всего встречается реактивный панкреатит, который развивается из-за агрессивного воздействия ЖВП и печени. А провоцирующими факторами считают язвенный колит, хронический гепатит и холецистит.
Диффузные изменения поджелудочной железы – это сборный термин, который подразумевает целый комплекс симптомов и нарушений в работе органа. Для постановки более точного диагноза не обойтись без УЗИ и других видов исследований.
Поделиться ссылкой:
Диффузные изменения головного мозга: что это, симптомы
Мозг человека самый важный орган в нашем теле. К несчастью, он тоже подвержен различным заболеваниям. Когда нельзя выявить один точный очаг заболевания, говорят о диффузном поражении. Такие изменения выглядят рассеянно на рентгеновских снимках или других исследованиях.
Что такое диффузные изменения головного мозга?
Головной мозг состоит из огромного числа клеток, плотно скомпонованных в один орган. В толще головного мозга могут возникать патологические участки разных размеров. Количество таких очагов также может быть разнообразно. Когда поражается весь мозг чередующимися участками здоровой и больной ткани, говорят о диффузном поражении.
Для головного мозга, как и любого органа нашего тела, характерны общие патологические процессы. При диффузном поражении возможны абсолютно любые характеристики изменений:
- Уплотнение ткани (склерозирование)
- Размягчение ткани (маляция)
- Воспаление ткани.
- Опухолевый процесс.
Диффузный склероз
Диффузный склероз считается наиболее распространенным заболеванием. Главной причиной развития уплотнения любой ткани является нехватка кислорода. Это возможно из-за нарушения кровообращения и заболеваний, приводящих к нарушению доставки кислорода. Возможными заболеваниями, приводящие к этому недугу являются:
- Гипертоническая болезнь.
- Анемия.
- Атеросклероз сонных артерий.
- Сердечная недостаточность.
Все эти патологии характерны для людей старшего возраста. Без своевременной и грамотной терапии этих заболеваний возможно развитие диффузного склероза. Другие причины развития не связаны с нарушением доставки кислорода. К ним относятся почечная или печеночная недостаточность. При этих заболеваниях происходит токсическое поражение головного мозга. В следствии, возникает замещение омертвевших очагов плотной тканью или образованием кист, в зависимости от объема поражения.
Другой ведущей причиной диффузного поражения головного мозга, является извращенная работа иммунной системы. Некоторые нервные клетки имеют миелиновую оболочку, которая является определенной биологической изоляцией. Иммунная система начинает атаковать миелиновую оболочку и разрушать изоляционный слой. Это приводят к ряду характерных неврологических симптомов. В отличие от других заболеваний, это проявляется в молодом возрасте и называется рассеянный склероз.
Размягчение ткани мозга (энцефаломаляция)
Ткань мозга очень богата жидкостью. Поэтому при гибели клеток мозга возникает так называемый влажный некроз. Ткань становится мягкой, возникают очаги размягчения. Когда в процесс вовлекается весь орган, происходит диффузная гибель нейронов. Дальше возможно два исхода: склероз омертвевших участков или образование кист. Таким образом, размягчение мозга является промежуточным этапом заболевания вне зависимости от причины его вызвавшей.
Возникнуть диффузное размягчение может из-за абсолютно различных причин. Но для его развития требуется повреждение абсолютно всей ткани мозга. Инсульты и черепно-мозговые травмы приводят к очаговым поражениям. Поэтому основными заболеваниями являются:
- Нейроинфекции.
- Отек мозга.
- Состояние после клинической смерти.
Нейроинфекции дают типичную воспалительную реакцию. Это приводит к универсальным последовательным процессам. Также из-за вовлечения в процесс всего органа иммунитет старается обособить возбудителя. Так, на фоне полного поражение мозга образуются очаги омертвения ткани с гнойным отделяемым. Часто энцефалит заканчивается летально, но возможно и восстановление структур мозга при своевременном лечении. Стоит отметить, что ткань мозга не способна восстанавливать мертвые нейроны. Их функция берется соседними клетками.
Диффузные опухолевые процессы головного мозга
Опухоли головного мозга имеют очаговую локализацию и затрагивать ткань диффузно они не могут. Это связано с механизмами развития опухолей нервной ткани. Поэтому такие поражения возможны только при метастазировании раков в головной мозг.
Метастазирование происходит из-за переноса злокачественных клеток с помощью крови или лимфы. Частыми источниками метастаз являются легкие, молочные железы и предстательная железа. Это характерно для раковых процессов. При обильном переносе опухолевых клеток в головной мозг возможно развитие диффузных изменений. Оперативные вмешательства для лечения в этом случае на головной мозг не производятся.
Симптомы диффузных изменений головного мозга
Мозг главный орган, регулирующий работу всего организма. Поэтому при его заболеваниях ключевыми симптомами будут неврологические. Как именно это будет проявляться зависит от наиболее пораженного участка и характера поражения. Но всем им присущи общие мозговые симптомы:
- Головная боль.
- Головокружение.
- Нарушение обоняния, зрения или вкуса.
- Нарушение кожной чувствительности.
- Мышечные спазмы.
Необходимо также учитывать симптомы вызвавшие такие изменения в головном мозгу. Они будут характерны для тех заболеваний, которые описывались ранее.
Что делать при подозрении на диффузные изменения головного мозга?
Необходимо в первую очередь обратиться к специалисту. Это может быть невропатолог или ваш участковый терапевт. Лучше начинать свое лечение с обращения к терапевту, он поможет разобраться в ваших симптомах и проведет необходимые общие исследования. При необходимости он выдаст направление к невропатологу. Не следует заниматься самолечением и тянуть с визитом к врачу. При некоторых заболеваниях это может быть фатальным решением.
При резком ухудшении обоняния, слуха или зрения также рекомендуется обратиться к специалистам. ЛОР-врачу и окулисту соответственно. Эти изменения могут не быть связаны с патологией головного мозга.