Аборт внематочная беременность
Аборт при внематочной беременности
 Как правило, после установления внематочной беременности к лечению приступают незамедлительно, чтобы предотвратить разрыв яйцеклетки и большую кровопотерю. Аборт при внематочной беременности – единственный вариант разрешения столь сложной ситуации. Какие виды аборта существуют, в чем их особенности и риски, есть ли альтернативы аборту при внематочной беременности? Об этом узнаем ниже.
Как правило, после установления внематочной беременности к лечению приступают незамедлительно, чтобы предотвратить разрыв яйцеклетки и большую кровопотерю. Аборт при внематочной беременности – единственный вариант разрешения столь сложной ситуации. Какие виды аборта существуют, в чем их особенности и риски, есть ли альтернативы аборту при внематочной беременности? Об этом узнаем ниже. Способы прерывания внематочной беременности
Тот или иной вариант аборта назначается в зависимости от нескольких факторов, например, на каком сроке была обнаружена внематочная беременность, как себя чувствует пациентка и т.д. В случаях, когда внематочную беременность удалось обнаружить на ранних стадиях, и кровотечение отсутствует, у женщины есть выбор между хирургическим и медикаментозным абортом. Рассмотрим особенности обоих методов.
Особенности и риски медикаментозного аборта
 Для прерывания внематочной беременности используется препарат метотрексат. В данном случае женщина может избежать наркоза и шрамов на своем теле. Тем не менее, прием препарата может сопровождаться побочными эффектами, и потому женщине в любом случае нужно будет часто сдавать анализ крови на гормоны, чтобы врачи могли отслеживать таким образом работу препарата и вовремя среагировать, если что-то пойдет не так, как ожидается. Считается, что метотрексат действует правильно, если:
Для прерывания внематочной беременности используется препарат метотрексат. В данном случае женщина может избежать наркоза и шрамов на своем теле. Тем не менее, прием препарата может сопровождаться побочными эффектами, и потому женщине в любом случае нужно будет часто сдавать анализ крови на гормоны, чтобы врачи могли отслеживать таким образом работу препарата и вовремя среагировать, если что-то пойдет не так, как ожидается. Считается, что метотрексат действует правильно, если: - Уровень гормона ХГЧ понижается и становится менее 5,000;
- Когда у эмбриона прекращается сердечная деятельность.
Что касается рисков, то их в данном случае немало. К примеру, передозировка препарата может обернуться летальным исходом.
Список серьезных побочных эффектов метотрексата также впечатляет:
- Нехватка дыхания
- Диарея
- Рвота
- Белые пятна на губах или во рту
- Кровь в моче или стуле
- Проблемы с мочеиспусканием
- Симптомы простуды
- Сильная головная боль
- Зуд, красная сыпь на коже
- Слабость
- Кровотечения
- Желтуха
Иногда внематочная беременность «сопротивляется» медикаментозному аборту: уровень ХГЧ не падает, а кровотечение не останавливается. В таких ситуациях женщина вынуждена пройти через два аборта – неудавшийся медикаментозный и завершающий хирургический.
Особенности и риски хирургического аборта
В тех случаях, когда внематочная беременность проявляется через такие симптомы, как вагинальное кровотечение, высокий уровень ХГЧ и т.д., назначается операция. В таких случаях препарат вряд ли сможет помочь, а вероятность разрыва эмбриона с течением времени все возрастает. Когда это возможно, врачи прибегают к лапароскопии – аборт в таком случае производится через совсем небольшие разрезы, в которые вставляются инструменты и мини-камера. Если эмбрион уже отслоился и началось кровотечение, делают экстренную операцию традиционным методом.
Любая операция – это риск. С одной стороны, это наркоз, который отнюдь не положительно действует на организм, с другой стороны – это шрамы, которые остаются после операции, плюс вероятность большой потери крови или осложнений.
Хирургический аборт может предполагать (в зависимости от того, насколько врос в маточную трубу эмбрион):
- сальпингостомию (создание отверстия в маточной трубе для изъятия эмбриона)
- сальпингэктомию (удаление участка маточной трубы)
Хирургия, будучи быстрым методом разрешения проблемы маточной беременности, иногда влечет за собой нехорошие последствия: оставшиеся на маточных трубах рубцы могут препятствовать нормальному развитию последующих беременностей. Именно поэтому после хирургии женщины не могут какое-то время забеременеть (иногда эта возможность не представляется вообще), и к тому же у них увеличивается риск развития внематочной беременности в будущем.
Метод выжидания
 Есть и еще один вариант «лечения» внематочной беременности. Речь идет о тактике выжидания, которую врачи могут использовать исключительно на самых ранних сроках беременности, которая по всем прогнозам должна прерваться естественным путем (выкидыш). В таких случаях врачи наблюдают за состоянием беременной и регулярно измеряют уровень ХГЧ.
Есть и еще один вариант «лечения» внематочной беременности. Речь идет о тактике выжидания, которую врачи могут использовать исключительно на самых ранних сроках беременности, которая по всем прогнозам должна прерваться естественным путем (выкидыш). В таких случаях врачи наблюдают за состоянием беременной и регулярно измеряют уровень ХГЧ. Безопасные сроки прерывания внематочной беременности
Когда речь заходит о прерывании эктопии, то действовать начинает правило «чем раньше – тем лучше». Развиваясь, внематочная беременность начинает представлять серьезную угрозу здоровью женщины. Оптимальным сроком прерывания внематочной беременности считают до 6-8 недель. На более ранних сроках внематочная беременность может отслоиться сама, может быть использован медикаментозный метод прерывания беременности, а вот на более поздних сроках чаще прибегают к оперативному вмешательству.
Что касается прогноза, то все индивидуально в каждом случае, но четко известно одно: чем раньше будет обнаружена внематочная беременность и чем раньше будут приняты необходимые меры – тем благоприятнее прогноз.
как происходит лечение, на каких сроках возможно прерывание, какие препараты используются?

Внематочная беременность предполагает лечение, направленное на извлечение эмбриона из неприспособленного места в органах малого таза. Развитие плодного яйца может фиксироваться в трубах, в брюшине или яичнике, однако в любом случае необходима своевременная диагностика и лечение. Некоторые врачи предлагают медикаментозное прерывание. Насколько эффективно и безопасно такое лечение?
Медикаментозный аборт
Альтернативное лечение (консервативное) с помощью медикаментозных препаратов – так называется удаление внематочного плода. Поскольку клиника и точная схема диагностирования внематочной беременности фактически отсутствует, то возникает вопрос о необходимости и целесообразности проведения этого метода лечения.
Медикаментозный аборт проводится только в 5% при диагнозе внематочная локализация плодного яйца. Частично такая низкая цифра обусловлена тем, что патология обнаруживается на поздних сроках, когда симптоматика в анамнезе четкая, выраженная, а состояние женщины критическое.
Показания
Прежде чем назначить медикаментозный медицинский аборт при внематочной беременности, врач изучает ряд факторов, среди которых и показания:
- срок развития эмбриона не превышает 4-недельный период;
- нет в анамнезе инфекционных заболеваний;
- функция органов не нарушена;
- артериальное давление стабильно;
- гормональный фон в пределах нормы.
Стоит также помнить, что медикаментозный аборт не дает 100% гарантии на полную эвакуацию эмбриона. Остатки плодного яйца могут стать причиной развития воспалительного процесса, потребуется удаление органа.
Можно ли прервать
 Целесообразность медикаментозного консервативного лечения сегодня является главной причиной споров и разногласий между врачами разной конфессии. Одни утверждают, что прерывание таким методом избавляет женщину от оперативного инвазивного вмешательства, другие же считают, что такой вариант только усугубляет положение беременной, которая и вовсе может остаться бесплодной.
Целесообразность медикаментозного консервативного лечения сегодня является главной причиной споров и разногласий между врачами разной конфессии. Одни утверждают, что прерывание таким методом избавляет женщину от оперативного инвазивного вмешательства, другие же считают, что такой вариант только усугубляет положение беременной, которая и вовсе может остаться бесплодной.
Противопоказания
Стоит отметить главные причины, по которым проведение консервативного удаления противопоказано:
- повреждение слизистой любой локализации;
- инфекция родовых путей, матки, яичников;
- срок беременности более 7 недель;
- многоплодная внематочная локализация плода;
- анемия;
- болезни сердца, сосудов.
Суть процедуры
Что же представляет собой медицинское консервативное лечение, как оно происходит?
Где проводят
Медицинский аборт внематочной беременности осуществляется с помощью поэтапного приема медицинских препаратов. Изначально дается пациентке таблетку для сокращения матки, затем для восстановления. Проведение процедуры только в отделении больницы, в гинекологии. Сразу же после приема таблетки начинается кровотечение, обозначаемое лохиями.
Перечень препаратов
Препараты, которые применяемы сегодня, разделить можно по принципу гормонального воздействия и негормонального. К первым относятся:
- Мифепристон.
- Простегландин.
К негормональным относятся:
- Цитовир.
- Метротексат.
Такие препараты способствуют удалению из органов плодного яйца за счет активации иммунной защиты организма, который расценивает беременность как инородное тело. Антитела атакуют плод, который погибает и происходит кровотечение.
Метотрексат используется для лечения онкологии разного типа. Беременность прерывается за 10–15 минут.
Эффективность
Абортивные препараты считаются наиболее эффективным средством лечения патологической беременности в том случае, если она диагностируется на ранних сроках вынашивания. Если же диагностика затрудняется или срок больше 7 недель, эффекта от такого метода воздействия ждать не приходится.
Осложнения
Негативные последствия после приема лекарств в ряде случаев отсутствуют из-за того, что срок небольшой, а плод не деформирует своими размерами органы. Но, если по каким-либо причинам возможно развитие осложнений, то чаще всего это: кровотечение, выделения или выскабливание.
Кровотечение
Кровотечение наблюдается редко, но если такое и случается, то женщина теряет 1–1,5 литра крови, что опасно для жизни. Потребуется купировать процесс кровотечения и переливание плазмы.
Кровотечением можно называть обильное выделение крови из влагалища, которое не уменьшается в спокойном положении. Обильность выделений – 2–3 прокладки в час.
Выделения
Выделения в норме после патологии беременности всегда наблюдаются на протяжении первых 2 недель после эвакуации плода. Но, если наблюдаются темные, алые, с тухлым запахом интенсивные выделения, это всегда признак развития заражения, инфекционного процесса.
Выскабливание
Если внематочный плод разместился в опасном месте (брюшина, тонкая часть яичника), то существует риск развития воспалительного процесса, поскольку все части плода не эвакуировались. Выскабливание потребуется в матке, труба полностью удаляется.
Беременность: перспективы
Главный фактор, который обеспечит безопасность при медицинском аборте – это отсутствие воспалительных процессов в органах брюшной полости и ранний срок вынашивания. Если женщина наблюдается в гинекологии как «проблемная» пациентка с рядом хронических заболеваний, то врач не станет рисковать, назначая консервативные методы.

Наиболее вероятный и эффективный вариант удаления плода с сохранением внутренних органов – это лапароскопия, которая минимизирует все риски и негативные факторы для женщины репродуктивного возраста. Кроме того, после такой процедуры нет шрамов и следов операции, поскольку производится два прокола в «зоне бикини», которые заживают без остатка следов.
Медикаментозное удаление внематочного крепления оплодотворенной яйцеклетки увеличивает шансы оперативного вмешательства. Но, вырастает и риск возникновения неполной эвакуации плода, что ведет к повторному выскабливанию оперативным вмешательством. Ранние сроки вынашивания плода позволяют применять консервативные методы лечения, но насколько они целесообразны, решает только врач.
Полезное видео
Вконтакте
Одноклассники
Медикаментозное прерывание внематочной беременности: советы, рекомендации
Внематочная беременность считается одной из самых распространенных патологий в гинекологической практике: 1–6% от всех случаев беременности. Повторение внематочной беременности наблюдается с частотой 1–12,6%. На сегодняшний день самым эффективным решением возникшей проблемы является медикаментозное прерывание внематочной беременности, которое проводится сразу после ее диагностирования. В противном случае возможен разрыв фаллопиевой трубы, который сопровождается обильным кровотечением с падением гемодинамических показателей и может привести к летальному исходу.
Содержание статьи
Причиной такого патологического состояния служит ряд отклонений, нарушающих нормальный механизм движения яйцеклетки. К ним относят:
- воспалительные заболевания женских половых органов;
- последствия оперативного вмешательства в области малого таза;
- новообразования в области малого таза, изменяющие соотношение внутренних органов.
На современном этапе развития медицины приоритетным считается использование консервативных методик лечения, к которым относят и медикаментозное прерывание внематочной беременности. Оно осуществляется с помощью специальных веществ, действие которых направлено на предотвращение развития плодного яйца с последующим его рассасыванием, и отличается наименьшей травматичностью по сравнению с другими методами прерывания внематочной беременности.
Обязательными условиями для консервативного ведения больных является:
- ненарушенная беременность внематочной локализации;
- плодное яйцо до трех недель развития.
Несмотря на свои плюсы, удобство и безопасность, медикаментозное прерывание внематочной беременности до сих пор остается спорным решением из-за токсичности назначаемых препаратов.
Медикаментозное прерывание внематочной беременности: эффективность процедуры
Прерывание внематочной беременности можно осуществить хирургическим путем, а также использовав медикаментозное лечение. Обычно назначают «Метотрексат» — лекарственное средство из группы цитостатиков — его использование исключает необходимость в общей анестезии и в разрезах на передней брюшной стенке, однако риск развития побочных эффектов сохраняется.
Для прерывания внематочной беременности медикаментами необходимо:
- отсутствие разрыва маточной трубы;
- отсутствие кровотечения в брюшную полость;
- стабильное артериальное давление.
При сроке гестации, превышающем три недели, эффективность метода значительно снижается — на первый план выходят оперативные способы ведения пациенток. Если операция проводится в плановом порядке, то приоритетными являются эндоскопические методики. В экстренных случаях делается лапаротомия, обеспечивающая быстрый доступ в полость таза.
Очень важно чтобы женщина ответственно подходила к своему здоровью и не затягивала с походом к специалисту.

Медикаментозное прерывание внематочной беременности: противопоказания
Группа относительных противопоказаний условна и может варьироваться. Чаще всего специалисты рекомендуют избегать цитостатиков, если:
- размер плодного яйца в месте наибольшего расширения составляет более 3,5 см;
- при ультразвуковом исследовании зафиксировано сердцебиение плода;
- концентрация хорионического гонадотропина более 15 000 мМЕ/мл.
В список абсолютных противопоказаний входят:
- депрессия иммунной системы;
- нарушения функции почек и печени;
- период лактации;
- обострение хронических заболеваний — язвы, коагулопатии, инфекций в легких.
Медикаментозное прерывание внематочной беременности требует предварительного проведения стандартных анализов, позволяющих оценить состояние женщины. К ним относят общий анализ крови, печеночные пробы, определение концентрации сывороточного креатинина. Пациенткам, имеющим в анамнезе пневмонии, проводится рентгенография грудной клетки, чтобы оценить возможность рецидива.
Лучший путь для приема цитостатиков — внутримышечная инъекция. Исследования больных, использовавших таблетки, хоть и показали положительное действие метотрексата, однако количество тестов еще недостаточно велико, чтобы однозначно судить о целесообразности употребления этих лекарственных средств внутрь.
Медикаментозное прерывание внематочной беременности: суть метода
Медикаментозное прерывание внематочной беременности может быть однократным или многократным.
При многократном режиме прерывания внематочной беременности выполняется четыре инъекции, по одной каждые два дня. Для снижения токсичности в промежуточные дни вводят фолинат кальция. Курс продолжают вплоть до снижения уровня хорионического гонадотропина на 15%. Некоторым женщинам для завершения курса хватает двух инъекций.
Однократный режим — сравнительно новая методика. Дозировка препарата рассчитывается согласно массе тела, введение производится однократно.
Несмотря на преимущества, которые имеет медикаментозное прерывание внематочной беременности, следует помнить, что оно подходит далеко не каждой и требует предварительной консультации со специалистом.
Осложнения, вызванные абортом, внематочной и молярной беременностью > Клинические протоколы МЗ РК
• устранение осложнений, вызванных абортом, внематочной и молярной беременностью:
• лечение воспалительных процессов малого таза,
• лечение бесплодия/Тактика лечения: (УД-A) [2,3,4,7,11,13]
Немедикаментозное лечение: не проводится.
Медикаментозное лечениеИнфузионная терапия:
• раствор натрия хлорида 0,9% -400,0 мл ;
• глюкоза 5%-400,0 мл;
• декстран 6% - 400мл (УД-A) [4,5,6,9,10,14,15].
Антибактериальная терапия: (УД-A) [2,3,4,8,14,15];
• цефазолин 2,0-3,0 гр в сутки, курсом 7-10 дней;
• метронидазол 100,0мл внутривенно 2-3 раза в день, курсом 5-7 дней;
• амоксициллин + клавулановая кислота
• гентамицин по 80,0мг в/м 2-3 раза в день, курс 7дней;
• ципрофлоксацин в суточной дозе 1,0-2,0 гр курс 7 дней;
• ампициллин в суточной дозе 2,0-4,0 гр курс 7 дней;
Противогрибковая терапия:
• итраконазол200мг 2 р/сут в течение 7 дней; (УД-A) [14,15]
Десенсибилизирующая терапия:
• мебгидролин
• клемастил;
• хлоропирамин (УД-B) [6,7,9,14,15].
Гемостатическая терапия:
• менадион;
• этамзилат (УД-А) [2,3,5,15].
Сокращающая терапия:
• окситоцин по 10-20 ед в/м;
• мизопростол 1000 мг. (УД-А) [3,5,15].
Противошоковая терапия (см. протокол «Шок»).
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
антибактериальная терапия:
• цефазолин порошок для приготовления раствора для инъекции 1 гр. фл.;
• метронидазол раствор для иифузии 0,5%, 100 мл, фл;
• амоксициллин + клавулановая кислота, 500мг/125мг, 875мг/125 мг, порошок для приготовления раствора для внутривенного введения 500мг/100мг, 1000мг/200м, фл.;
• гентамицин;
• ципрофлоксацин концентрат для приготовления раствора для инфузии 100 мг/10 мл раствора для инфузии 200 мг/100 мл, 100 мл фл.;
• ампициллин;
• тикарциллин/клавуланат порощок миофизилированный для приготовления раствора для инфузии 3000мг/200 мл,фл.
противогрибковая терапия:
• итраконазол порошок для приготовления раствора для инъекции, 1000мг, фл. Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
десенсибилизирующая терапия:
• мебгидролин;
• клемастил;
• хлоропирамин
сокращающая терапия:
• окситоцин раствор для инъекции 5ЕД/мл 1 мл ампула
• мизопростол 0,2 мг, таблетка.
инфузионная терапия:
• натрий хлорид раствор для инфузии 0,9% 200-400 мл, флакон;
• глюкоза 5%;
• декстран раствор для инфузии 6% 200-400 мл, флакон Медикаментозное лечение, оказываемое на стационарном уровнеПеречень основных лекарственных средств (имеющих 100% вероятность применения:
антибактериальная терапия:
• цефазолин порошок для приготовления раствора для инъекции 1 гр. фл.;
• метронидазол раствор для иифузии 0,5%, 100 мл, фл;
• амоксициллин + клавулановая кислота, 500мг/125мг, 875мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500мг/100мг, 1000мг/200м;
• гентамицин;
• ципрофлоксацин концентрат для приготовления раствора для инфузии 100 мг/10 мл раствора для инфузии 200 мг/100 мл, 100 мл фл;
• ампициллин;
• тикарциллин/клавуланат порощок миофизилированный для приготовления раствора для инфузии 3000мг/200 мл,фл.
инфузионная терапия:
• натрий хлорид раствор для инфузии 0,9% 200-400 мл, флакон;
• глюкоза 5%;
• декстран раствор для инфузии 6% 200-400 мл, флакон
противогрибковая терапия:
• итраконазол порошок для приготовления раствора для инъекции, 1000мг, фл. Перечень дополнительных лекарственных средств (менее 100% вероятности применения):
обезболивающая терапия:
• папаверин гидрохлорид раствор для инъекции 2%-2 мл, ампула;
• кеторолак раствор для в/м инъекций 30 мг/мл 1 мг, ампула;
• дротаверин 40,80 мг таблетки
гемостатическая терапия:
• менадион;
• этамзилат для инъекции 12,5% 2 мл, ампула.
десенсибилизирующая терапия:
• мебгидролин;
• клемастил;
• хлоропирамин
сокращающая терапия:
• окситоцин раствор для инъекции 5 ЕД/мл 1 мл, ампула;
• мизопростол 0,2 мг, таблетка.Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи
• инфузионная терапия/противошоковые мероприятия: преднизолон 90 – 120,0мг, допамин, декстраны; – при явлениях шока (согласно протокола «Шок»).
• сокращающая терапия при кровотечении с развитием геморрагического шока: окситоцин 10,0ед в\венно капельно на растворе натрия хлорида 0,9%-400,0.
Другие виды, оказываемые на стационарном уровне:
• при септических состояниях – экстракорпоральные методы детоксикации (см КП «Сепсис»),
• при нарушении выделительной функции почек – гемодиализ (см КП «Перитонеальный диализ»). Хирургическое вмешательствоХирургическое вмешательство, оказываемое в амбулаторных условиях (стационар-замещающая):
• мануальная вакуум-аспирация при остатках плацентарной ткани при отсутствии значительного кровотечения и септических осложнений.
Хирургическое вмешательство, оказываемое в стационарных условиях:
• тубэктомия – при нарушенной внематочной беременности, тубоовариальных образованиях, пиосальпинксе;
• ушивание перфорационного отверстия – при перфорации матки;
• гистерэктомия – при перфорации матки;
• выскабливание полости матки предпочтительно под контролем гистероскопии – при неполном аборте, молярной беременности;
• реконструктивно-пластические операции – при бесплодии;
• гистерорезектоскопия при внутриматочных синехиях.Профилактические мероприятия:
• профилактическая (периабортная) антибактериальная терапия:
ципрофлоксацин, в таблетках, суточная доза 1,0г – курсом 5-7 дней;
Дальнейшее ведение:
• постановка на диспансерный учет при молярной и внематочной беременности;
• консультация онколога при молярной беременности
• контроль уровня ХГЧ у женщин после молярной беременности через 2 недели
• при эндометрите, сальпингоофорите, бесплодии – диспансерное наблюдение согласно приказа МЗ РК № 885.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
• остановка кровотечения;
• купирование симптомов воспаления;
• клиническое выздоровление – улучшение общего состояния;
• исчезновение болевого синдрома, анатомических изменений в придатках матки;
• неосложненное течение послеоперационного периода.
Внематочная беременность - причины, признаки, симптомы и лечение
Причины внематочной беременности
В норме зачатие осуществляется в ампулярной части маточной трубы, и потом оплодотворенная яйцеклетка движется в полость матки, где происходит ее имплантация. Это происходит из-за двигательной функции (перистальтики) маточной трубы и движения ворсинок.
Нормальное прикрепление яйцеклетки в матке зависит от гормонального фона, целостности всех слоев стенки маточной трубы, кровоснабжения и иннервации. Нарушения этих факторов и будет причиной внематочной беременности.
Спровоцировать внематочную беременность также могут:
- Воспаление половых органов, особенно маточных труб (возникают стриктуры, перегибы, закрытие ампулярного конца).
- Анатомические нарушения стенок матки при аборте.
- Половой инфантилизм (извилистые и тонкие маточные трубы).
- Эндометриоз.
- Опухоли.
- Нарушение сократительной функции мышечного аппарата и иннервации маточной трубы.
- Использование внутриматочных контрацептивов.
- Повышенная активность трофобласта (внешний слой плодородного яйца).
- Аномалии развития половых органов.
Классификация внематочной беременности
За местом имплантации:
- Трубная беременность — 97% случаев (имплантация происходит в маточной трубе).
- Яичниковая (на поверхности и внутри яичника).
- Абдоминальная (первичная — когда имплантация происходит в начале беременности, вторична — наступает позже).
- Другие виды (беременность в рудиментарном рогу матки, в широкой связке матки, шейке).
За клиническими проявлениями:
- Прогрессирующая.
- Нарушенная (при которой происходит прерывание внематочной беременности, и заканчивается разрывом маточной трубы или трубным абортом).
Как проявляется внематочная беременность?
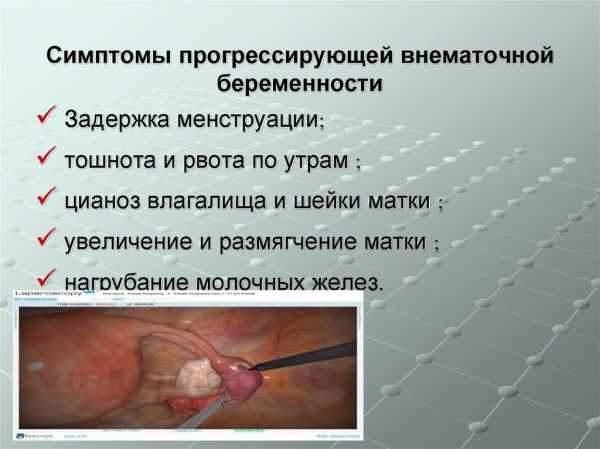
Прогрессирующая форма внематочной беременности.
Диагностировать на раннем сроке внематочную беременность сложно, по причине возникновения в организме изменений, характерных для нормальной беременности. Матка увеличивается и размягчается. Общее состояние женщины удовлетворительное. Присутствуют начальные признаки беременности (изменение аппетита, чувствительности к запахам, тошнота и другие). Иногда женщин беспокоят болевые ощущения внизу живота.
Постепенно волоски хориона прорастают в стенку маточной трубы все глубже. Последняя не может создать подходящих условий и на ранних сроках беременности (4–7 неделя) происходит прерывание. Патологическое состояние переходит в следующую стадию.
Нарушенная форма внематочной беременности
Тут уже появляется симптоматика, которая зависит от степени кровопотери. Состояние больной может быть нормальным, средней тяжести и тяжелым. Характерные признаки внематочной беременности:
- Боли в животе или тазе (100%).
- Задержка менструаций (73%).
- Кровяные выделения из половых органов (71%).
- Тошнота и рвота (75%).
- Увеличение сердцебиения, падение артериального давления, головокружение (60%).
- Увеличение матки и ее придатков с одной стороны (20%).
Для разрыва маточной трубы характерно появление резкой боли (на фоне нормального состояния) на стороне «беременной» трубы с иррадиацией в прямую кишку, ногу. Часто возникаю тенезмы (ошибочные позывы к дефекации или мочеиспусканию). Наблюдается апатия, адинамия, бледность кожных покровов и видимых слизистых оболочек, заторможенность, одышка и холодный пот, по причине кровотечения. Систолическое давление падает ниже 80 мм. рт. ст. Выявляются симптомы раздражения брюшины, что может симулировать абдоминальную патологию.
При трубном аборте происходит отслоение плодного яйца от стенки трубы и изгнание его в брюшную полость. Характерно долгое течение (часто без острых клинических симптомов). При типичной клинике проявляется схваткообразным болевым синдромом в одной из подвздошной области с иррадиацией в задний проход, бедро, крестец. Кровь попадает в брюшную полость небольшими порциями, не вызывая перитонеальные симптомы и анемию.
Если зародыш выходит резко, то иногда сопровождается обильным кровотечением, головокружениями и потерей сознания. Иногда отслоение останавливается, боль перестает беспокоить, но потом возобновляется. Кровь собирается в маточно-прямокишечном пространстве и создает гематому, появляется чувство давления на прямую кишку, симптомы раздражения брюшины.
Выделения имеют мажущий характер, бывают коричневого или бурого цвета. Иногда выходят обрывки децидуальной оболочки (материнская ткань, необходимая для развития и имплантации зародыша).
Диагностика внематочной беременности
Сейчас диагностика упростилась с появлением УЗД аппаратов и лапароскопии, что дало возможность диагностировать прогрессирующую форму.
Прогрессирующая форма
При гинекологическом осмотре наблюдают цианоз преддверия влагалища, слизистой оболочки и шейки матки. Но есть признаки, которые характерны больше для внематочной беременности.
- Уровень ХГЧ (хорионический гонадотропин, который появляется при беременности) немного ниже, чем при маточной беременности.
- Увеличение матки не соответствует срокам беременности.
- В области придатков прощупывается болезненное образование тестообразной консистенции.
УЗД признаки внематочной беременности:
- Неоднородные придатки и наличие жидкости в брюшной полости (27%).
- Неоднородные структуры в области придатков без свободной жидкости (16%).
- Эктопическое размещение плодородного яйца с живым эмбрионом (13%).
- Эмбрион без сердцебиения с эктопическим положением (7%).
Типы УЗД картины:
- Тип I — эндометрий толщиной от 11 до 25 мм (при отсутствии его деструкции).
- Тип II — полость матки расширена, состав в основном жидкий и неоднородный (за счет сгустков крови и отслоения эндометрия).
- Тип III — замкнутая полость матки.
При отсутствии УЗИ-признаков маточной беременности на ранних сроках и при определении уровня ХГЧ, показана диагностико-лечебная лапароскопия.
Разрыв маточной трубы
Характерна клиника острого живота (острая боль на стороне маточной трубы, мышцы передней брюшной полости напряжены, позитивный симптом раздражения брюшины). При гинекологическом осмотре (нужно проводить очень осторожно) наблюдается незначительное увеличение матки, введение зеркал и пальпация тканей матки очень болезненная, кровяные выделения темного цвета, через пару часов после боли выделяется децидуальная ткань. После наступает стабилизация состояния, но при увеличении кровотечения — резко ухудшается (шок).
Трубный аборт
При интенсивной кровопотере наблюдается анемия, уменьшается артериальное давление, учащается пульс. Симптомы острого живота. При осмотре зеркалами отмечается посинение слизистой влагалища, шейки матки, характерные выделения. Задняя стенка может выступать во внутрь (если есть гематома). В крови пониженный гемоглобин, лейкоцитоз.
Шеечная беременность
Редкая форма внематочной беременности, случается 1 раз на 24 000-50 000 беременностей. Характерно развитие и имплантация плодородного яйца в шейки матке.
На УЗИ будет проявляться:
- Отсутствием зародыша в полости матки.
- Присутствием децидуальной ткани.
- Неоднородностью эндометрия.
- Матка выглядит как песочные часы.
- Шейка расширенная. В ней находится плодородное яйцо.
Дифференциальная диагностика
Прогрессирующую трубную беременность нужно отличать от:
- Нормальной беременности в ранние сроки.
- Дисфункциональных маточных кровотечений.
- Хронического воспаления придатков матки.
Разрыв маточной трубы и трубный аборт следует дифференцировать с:
- Перегибом ножки кисты или опухоли яичника.
- Кровоизлиянием в яичник (апоплексия).
- Острым аппендицитом.
- Разрывом печени и селезенки.
- Перфоративной язвой двенадцатиперстной кишки или желудка.
- Эндометриозом.
- Дисфункциональными маточными кровотечениями.
Лечение внематочной беременности
Внематочная беременность является острым состоянием, которое требует неотложной помощи и госпитализации. При госпитализации определяют группу крови и резус-фактор для борьбы с шоком.
Показания к госпитализации:
- Задержка менструаций, присутствие кровянистых выделений из половых органов, боль внизу живота с возможной иррадиацией в ногу, анальное отверстие.
- Задержка + кровянистые выделения + позитивный тест на ХГЧ независимо от присутствия УЗД-признаков внематочной беременности.
При прогрессирующей внематочной беременности на ранних сроках, при отсутствии анатомических изменений в маточной трубе и удовлетворительном состоянии женщины, проводят сальпинготомию (разрезание трубы), удаляют плодородное яйцо, трубу зашивают.
В случае разрыва трубы с шоком, с активным кровотечением, нужно срочное оперативное вмешательство. После остановки кровотечения, начинается переливание крови и интенсивная терапия, чтобы вывести больную из тяжелого состояния. Наилучший метод лечения — это лапароскопия (если нету нужного приспособления — лапаротомия).
Лапароскопия
Проводят удаление крови с брюшной полости, коагуляцию кровоточащих сосудов, сальпинготомию с эвакуацией плодородного яйца с минимальными повреждениями окружающих тканей. Данный вид операции называется органосохраняющим, при котором маточная труба не удаляется. При решении вопроса ее проведения, нужно учитывать такие факторы:
- Желание женщины забеременеть в будущем.
- Анатомические изменения трубы.
- Развитие повторной беременности в оперированной трубе.
- Уровень спаечных процессов.
- Если ситуация этого не позволяет, осуществляется сальпингэктомия (удаление маточной трубы).
Для лечения абдоминальной, шеечной, яичниковой беременности, используют антагонист фолиевой кислоты — метотрексат, который нарушает синтез ДНК и деление клеток. Назначают при уровне ХГЧ выше 10 000 МО/мл крови или размере зародыша меньше 3,5 см. Дают одноразовую дозу (50 мг. / м²) внутримышечно. Позитивный результат в 85% случаев. Оценивают по уровню ХГЧ. Если он уменьшился не более чем на 15% на протяжении 4–7 дней, вводят еще раз такую же (или большую) дозу, или выполняют лапароскопию.
Противопоказания медикаментозного лечения:
- Анемия.
- Заболевания почек и печени.
- Слабая иммунная система.
- Диабет.
Реабилитация после внематочной беременности
Реабилитация имеет очень важное значение в послеоперационном периоде. Проводятся физиотерапевтические процедуры, вводятся биостимуляторы. После органосохраняющей операции на маточной трубе, нужно позаботиться об возобновлении ее проходимости путем гидротубации. Желательно провести 2-3 курса реабилитационной терапии на протяжении 6 месяцев.
Прогноз после внематочной беременности
Если своевременно предоставлена медицинская помощь, то прогноз благоприятный.
Важно! При присутствии у женщин после перенесенной внематочной беременности воспалительных заболеваний половых органов, дисфункции яичников на фоне бесплодности нужно провести полное обследование и лечение брачной пары.
В случае задержки менструаций нужно сделать тест на беременность. Если он негативный, нужно сдать кровь на ХГЧ и сделать вагинальное УЗД. При появлении кровяных выделений из половых органов и болевого синдрома в животе нужна госпитализация в гинекологический стационар.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: Дата публикации:Внематочная беременность. Трубный аборт. Клиника, — Студопедия.Нет
Диагностика, лечение.
Беременность, при которой оплодотворенное яйцо имплантируется и развивается не в полости матки, а вне ее, называется внематочной (эктопической).
Клиника трубного аборта складываетсяизсочетания субъективных и объективных признаков беременности вообще и из симптомов прервавшейся трубной беременности. Обычно после небольшой задержки менструации появляются схваткообразные, периодически повторяющиеся приступы болей внизу живота, чаще односторонние. Из половых путей через тот или иной интервал времени появляются скудные темно-кровянистые выделения, обусловленные отторжением децидуальной оболочки. Трубный аборт протекает длительно, часто без острых клинических проявлений. В начале заболевания кровь при отслойке плодного яйца из маточной трубы поступает в брюшную полость небольшими порциями, не вызывая резких перитонеальных симптомов и анемизации больной. Однако лабильность пульса и АД, особенно при перемене положения тела, является достаточно характерным признаком. Дальнейшая клиника трубного аборта определяется повторными кровоизлияниями в брюшную полость, образованием заматочной гематомы, в результате чего возникает анемия (бледность кожных покровов, желтушность ладоней и подошв, слабость) и появляются симптомы раздражения брюшины. Диагностика. Распознавание трубного аборта требует тщательного анализа анамнеза и клинических проявлений заболевания. Вспомогательную роль играет положительная иммунологическая реакция на беременность. Внематочная беременность, прервавшаяся по типу трубного аборта, по своим клиническим симптомам (кровянистые выделения из матки,' периодические схваткообразные боли внизу живота, увеличение и размягчение матки и др.) во многом сходна с клиникой прервавшейся маточной беременности малых сроков. При внематочной беременности в соскобе гистологически выявляется децидуальная ткань без ворсин хориона. Гистологическому исследованию необходимо подвергать и кусочки ткани, отторгнувшиеся из матки самостоятельно. После выскабливания стенок полости матки при трубном аборте клинические проявления нарастают. Пункция брюшной полости – темная кровь с мелкими сгустками. Диагностированная ВБП подлежит срочному оперативному лечению. Обычно производят удаление патологически изменений маточной трубы. В отдельных случаях проводят пластические операции на трубе.
Лечение. Операция доля быть произведена в течение 30—40 мин от момента установлена диагноза. С этого же момента необходимо начать переливание крови или кровезаменителей. Срочное переливание необходимо в связи с тем,что у больных с внематочной беременностью часто развивается гиповолемический шок.
Учитывая гиповолемические и гемодинамические сдвиги в организме, необходимо проводить адекватное возмещение кровопотери, чтоспособствует более быстрой реабилитации таких больных. Особенно важно провести адекватное восполнение кровопотери в тех случаях, когда прерывание внематочной беременности сопровождается явлениями коллапса. У таких больных на 3-5-е сутки после операции еще сохраняется выраженная гиповолемия, в связи с чем необходимы повторные гемотрансфузии.
Во время операции целесообразно производить реинфузию аутокрови (переливание собственной крови, взятой из брюшной полости). С этой целью можно использовать кровь, находящуюся в брюшной полости не более 5 ч. При использовании крови из брюшной полости, помимо разведения физиологическим раствором, целесообразно одномоментно с кровью вводить 2500 ЕД гепарина, что способствует снижению коагуляционных свойств и нормализации процесса свертывания крови.
Восстановительное лечение после операции : лечебные гидротубации (25% раствор новокаина, гидрокортизон, протеолитические ферменты). Гидротубации проводят ежедневно, на курс 15 процедур. Обычно их комбинируют с ультразвуком. Через 2 мес после операции назначаются индуктотермия, биостимуляторы, протеолитические ферменты, повторно проводится курс гидротубации.
Через 3—4 мес аналогичный курс лечения повторяют, после чего следует провести грязелечение или лечение озокеритом. Подобная терапия, которая осуществляется в течение 6 мес, позволяет восстановить репродуктивную функцию у большинства больных.
37. Мини - аборт. Показания, противопоказания, условия, техника, осложнения. Мини-аборт - метод искусственного прерывания нежелательной беременности на сроке до 5 недель путем извлечения (отсасы-вания) плода с помощью вакуумного отсоса, специально предназначенного для данной процедуры.
Показания и противопоказания . Хирургический аборт проводится по желанию женщины в сроке до 5 недель. Техника. Мини-аборт обычно проводится без расширения шейки матки (иногда с помощью металлических расширителей, которые открывают шейку матки настолько, чтобы было возможно введе-ние абортивных инструментов). В матку вводится тонкий однора-зовый катетер, прикреплённый к отсосу, и плодное яйцо высасы-вается наружу: в полости матки создаётся равномерное отрица-тельное давление, которое способствует самопроизвольному отделению плодного яйца независимо от его локализации. Операция длится всего 2-5 минут и проводится при локальной или полной анестезии, в этом случае время действия наркоза состав-ляет несколько минут. После вакуумной аспирации необходимо пройти узи-контроль, чтобы убедится, нет ли остатков. В случае неполного аборта остатки тканей отсасываются или же выскабливаются с помощью кюретки. Осложнения можно разделить на ранние и поздние, к ранним относятся возникшие непосредственно в ходе аборта, или в течение недели после него. К поздним относятся осложнения возникшие более чем через 7 дней после выполнения процедуры. 1) .Наиболее частым осложнением является так называемый неполный аборт, при котором часть или всё плодное яйцо остаётся в матке и беременность не прерывается. Для исключения подоб-ных случаев необходимо проведение УЗИ и наблюдения у врача 1-2 месяца после аборта.
2) В некоторых случаях боли внизу живота (из-за сокращений матки), похожие на менструальные боли. Как и от менструальных болей, от них можно избавится с помощью спазмолитиков.
3) Нарушения менструального цикла.
4) Воспалительные заболевания половых органов.
5) Гормональные нарушения.
6) Пневмоэмболия — закупорка крупных сосудов воздушным тромбом. Является следствием человеческого фактора, когда в полости матки создается положительное давление вместо отрицательного и воздух попадает в кровеносную систему.
7) .Перфорация матки и ранение смежных органов при перфорации матки. Это может случиться при зондировании полости матки металлическим маточным зондом при измерении длины полости матки.
Внематочная трубная беременность: что такое трубный аборт
Внематочная трубная беременность может подразделяться на прогрессирующую и нарушенную. При наличии нарушенной трубной беременности наблюдается разрыв маточной трубы или провоцирует внематочная беременность трубный аборт .Невозможность зачать ребенка вследствие нарушения проходимости маточных труб имеет свое название - трубно перитонеальное бесплодие
Как проявляется трубная внематочная беременность и возможно ли если обнаружена трубная внематочная беременность лечение качественное?
Проявления внематочной трубной беременности в целом сходны с проявлениями маточной беременности: это изменение вкусов, нагрубание молочных желез, возникновение тошноты, менструальная задержка и появление молозива.
Трубная беременность прогрессирующая
Гинеколог отмечает цианоз влагалищного преддверия, его слизистой и маточной шейки. Матка становится мягче, и ее размер значительно увеличивается. Маточная слизистая трансформируется в отпадающую оболочку. Происходит формирование желтого тела в яичнике, отмечается положительная иммунологическая реакция на беременность.
Трубная беременность интерстициальная

Данный тип трубной беременности с трудом поддается диагностике и обычно прерывается на третьем-четвертом месяце. При этом наблюдается сильное кровотечение. Точный диагноз может быть поставлен врачом лишь во время проведения операции, при которой обнаруживается деформированная матка с выпяченным углом и отхождением связочного аппарата с пораженной стороны. Перфорационное отверстие может варьироваться в своем размере, но оно не сообщается с маточной полостью. Из раны может виднеться ткань хориона. При большой кровопотере необходима экстренная помощь анестезиолога и гинеколога. Ни в коем случае не рекомендуется использовать какие-либо методы самолечения, так как это может привести к плачевным последствиям.
Разрыв маточной трубы
При данной патологии пациентка испытывает острую боль внизу живота, которая иррадиирует в прямую кишку. Артериальное давление снижается, кожные покровы бледнеют, пациентка может на короткое время потерять сознание. Брюшина начинает раздражаться, если объем крови в ней достигает 500 мл. Температура тела может быть как нормальной, так и повышенной.
А есть ли способы избежать внематочной беременности? Статья от врача акушер-гинеколога, стаж работы более 18 лет.
Оставьте заявку, наш координатор ответит на все интересующие Вас вопросы и запишет на прием в удобное для Вас время.
Наблюдается вздутие живота и напряжение мышц передней части брюшины. На стороне разрыва трубы пациентка испытывает болезненные ощущения. Гинекологическая диагностика, которая должна проводиться с максимальной осторожностью (для предотвращения усиления кровотечения и возникновения повторного болевого шока у пациентки), позволяет определить увеличение матки и наличие у пациентки болезненных ощущений при пальпации. Образование в виде опухоли, пастозность диагностируются через боковой свод влагалища в районе придатков.
Наблюдается болезненность заднего влагалищного свода, который, в свою очередь, сильно выпячен или уплощен. Женщина может видеть темные кровянистые выделения из шеечного канала, однако их может не быть сразу после приступа. По истечении нескольких часов после болевого приступа, женщина может наблюдать отторжение отходящей ткани из матки. Важно то, что состояние пациентки может приходить в норму или даже улучшаться, но по мере увеличения интенсивности кровотечения оно может перетекать в состояние тяжелого болевого шока или коллапса. Стоит отметить, что состояние больной зависит от ее способности переносить кровопотерю.
Такая мера диагностики, как кульдоцентез, позволяет выявить наличие свободной жидкости в брюшине. Кровь, которую получают при помощи пункции, имеет темный цвет, не сворачивается и содержит мягкие сгустки. Если кровь не диагностируется в ходе проведения пункции через задний влагалищный свод, это не говорит о том, что внематочную беременность можно исключить на сто процентов. Пункция может быть проведена некорректно, либо ввиду наличия спаек в малом тазу кровь может отсутствовать в углублении позади матки.
Экстренная операция проводится при гемоперитонеуме. Разрыв трубы принято считать относительным показанием для осуществления операции, предполагающей сохранение женских репродуктивных органов. Вторая-третья степень геморрагического шока говорит о том, что необходима лапаротомия.Это означает, что выбор типа операции осуществляется индивидуально в каждом случае и зависит от текущего состояния пациентки.
Трубный аборт

Симптомы трубного аборта представляют собой синтез симптомов прерванной беременности и различных признаков нормально протекающей беременности, именно поэтому внематочная беременность по типу трубного аборта очень схожа с другими проблемами. Женщина наблюдает задержку менструации, после которой наблюдаются приступообразные боли внизу живота, зачастую с одной стороны. Из влагалища идут темные выделения крови, которые представляют собой отторжение отходящей маточной оболочки. Внематочная беременность по типу трубного выкидыша может протекать очень долго и не диагностироваться специалистами. В начале развития патологии кровь, которая образуется в результате отслойки плодного яйца, поступает в брюшину. Клиническая картина на данной стадии выражается лабильностью пульса и артериального давления при смене положения туловища. Далее наблюдается анемия и заматочная гематома. Брюшина раздражается, матка увеличивается в размере. При пальпации заднего свода и шейки наблюдается болезненность.
трубная внематочная беременность диагностика:
На первых сроках внематочная беременность прервавшаяся по типу трубного аборта очень трудно диагностировать. Состояние больной при развитии у нее прогрессирующей трубной беременности можно расценивать как удовлетворительное. Однако трубная внематочная беременность признаки и симптомы имеет характерные, по которым можно классифицировать внематочную беременность (то есть отличающие ее от маточной):
- Матка увеличивается нехарактерным для данного срока беременности образом;
- Уровень ХГТ ниже, чем при нормально протекающей беременности на таком же сроке;
- В области придатков наблюдается образование опухолевидного характера; при его пальпации женщина испытывает болезненность.
Больная с подозрением на данную патологию должна наблюдаться исключительно в условиях стационара, ведь трубно угловая внематочная беременность, может повести себя как угодно и поэтому обязательно нужно чтобы рядом была операционная. Это необходимо в силу того, что трубный выкидыш при внематочной беременности происходит неожиданно и обильное кровотечение в брюшную полость несет большую угрозу для жизни пациентки.
Для того, чтобы собрать анамнез, необходимо уточнить информацию о менструальном цикле пациентки, числе и исходах предыдущих беременностей, если таковые имелись, а также о применявшихся женщиной способах контрацепции. Исходя из данных сведений можно оценить риски возникновения внематочной беременности и обязательно изучить всю информацию о том как протекала внематочная трубная беременность история болезни расскажет обо всем этом.
В случае, если предполагаемый срок беременности составляет три-четыре недели, а маточная беременность не диагностируется при помощи УЗИ и анализ на ХГТ является положительным, пациентке показана диагностическая лапароскопия.Если реакция на ХГТ является отрицательной, необходимо проводиттельство с использованием эндоскопического доступа.
Размер оперативного вмешательства представлен иссечением маточного угла и наложением двух рядов швов: серозно-мышечного и мышечно-мышечного. Перитонизация проводится при помощи привлечения маточной связки (круглой).
Желаем вам крепкого здоровья и душевной гармонии. Ждём откликов, отзывов и комментариев по теме статьи. Не забывайте делиться ссылками на материал в социальных сетях.
Внематочная беременность
Внематочная беременность очень серьезная патология.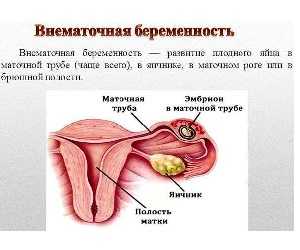 К сожалению, в последнее время внематочная беременность стала встречаться все чаще и чаще.
К сожалению, в последнее время внематочная беременность стала встречаться все чаще и чаще.
Что такое внематочная беременность?
Внематочная беременность это беременность, которая развивается в не матки, или она еще называется эктопическая беременность. Могут быть разные виды, локализации беременности.
К сожалению в последние годы частота встречаемости внематочной беременности достигает 20-30%. Это связанно с ростом воспалительных заболеваний женской половой системы. Вот почему в плане прегравидарной подготовки, подготовки к беременности к родам, большое внимание уделяется обследованию на генитальные инфекции. Не только супруги, но и совместно супружеской пары. Кроме комплекса обследования на генитальные инфекции, в этот комплекс входит иногда по показаниям, и генетические какие-то изменения и обследования щитовидной железы. Патология других органов, которые допустим экстрагенитальные заболевания, могут быть причиной бесплодия.
Какие экстренные ситуации могут произойти при внематочной беременности?
Внематочная беременность она всегда прерывается. Чаще всего где-то в 6-8 недель беременности, потому что локализация плодного яйца вне матке означает, что плодное яйцо может имплантироваться в маточной трубе в разных отделах, в рудиментарном роге матки. Более редкие формы это яичниковая беременность, очень опасная это шеечная беременность. И очень опасно и серьезно это брюшная беременность. Описаны случаи в литературе, что бывает даже влагалищная беременность.
В чем опасность в этой ситуации?
Есть два механизма прерывания внематочной беременности. Чаще всего экстренная ситуация, которая вообще-то бывает и со смертельным исходом это разрыв трубы, внутрибрюшное кровотечение, болевой шок. Надо успеть вовремя вызвать скорую помощь, что ы пациентку доставить в клиническое учреждение и выполнить экстренную операцию. Есть другой механизм, он бывает тоже очень опасный, который вызывает большие диагностические трудности. Когда эктопическая беременность прерывается по типу трубного выкидыша. То есть вот это плодное яйцо из трубы, экспульсия происходит в брюшную полость и иногда это плодное яйцо может имплантироваться к печени, к селезёнке. Развивается вторичная брюшная беременность. Так вот второй механизм когда трудная беременность прерывается по типу трубного аборта, часто нивелируется воспалительным процессом или каким то образованием воспалительным в области придатков или нарушением менструального цикла. Это бывает порой в диагностическом плане более опасно, потому что пациентки не подозревают, о том, что уже имеют серьезную патологию.
которая вообще-то бывает и со смертельным исходом это разрыв трубы, внутрибрюшное кровотечение, болевой шок. Надо успеть вовремя вызвать скорую помощь, что ы пациентку доставить в клиническое учреждение и выполнить экстренную операцию. Есть другой механизм, он бывает тоже очень опасный, который вызывает большие диагностические трудности. Когда эктопическая беременность прерывается по типу трубного выкидыша. То есть вот это плодное яйцо из трубы, экспульсия происходит в брюшную полость и иногда это плодное яйцо может имплантироваться к печени, к селезёнке. Развивается вторичная брюшная беременность. Так вот второй механизм когда трудная беременность прерывается по типу трубного аборта, часто нивелируется воспалительным процессом или каким то образованием воспалительным в области придатков или нарушением менструального цикла. Это бывает порой в диагностическом плане более опасно, потому что пациентки не подозревают, о том, что уже имеют серьезную патологию.
Почему оплодотворенное яйцо не попадает в то место где оно должно быть?
После того как яйцеклетка оплодотворилась, она начинает перемещаться по маточной трубе, в конечном итоге крепится к стенкам матки, для дальнейшего развития и роста. Происходит имплантация, так и происходит нормальная беременность. За период, который яйцеклетка совершенствуется, постоянно делится, формируется плод из него к концу срока вырастает полноценный ребенок.
Для протекания этого сложнейшего процесса необходимо определенное жилище для яйцеклетки и свободное пространство для ее роста. Полость матки самый лучший вариант. Но случается, что яйцеклетка не доходит до места назначения и оседает раньше. В 10% случаях она крепится к маточной трубе, но возможны и другие варианты яичником, шейки матки, и с органов брюшной полости.
Причины, которые приводят к развитию внематочной беременности
Маточная труба, кроме того, что там происходят воспалительные изменения, нарушается сократительная способность маточной трубы. И оплодотворенная яйцеклетка не может имплантироваться в полость матки, то есть остается в этой маточной трубе. Еще очень важный фактор развития эктопической беременности это плохая подвижность сперматозоида. Мужчины должны помнить, что не только женские факторы, но и мужские факторы тоже имеют значение. Очень важный фактор это гормональное нарушение. Еще фактор о котором часто забывают это опухоли. Опухоли матки, миоматозные узлы мешают транспорту оплодотворенной яйцеклетки по маточной трубе и нарушают имплантацию оплодотворенной яйцеклетки и в полость матки.
Хочется отметить, что в последние годы в связи с тем, что растет большой процент операций кесарево сечения описаны случаи в Российских источниках, о том, что оплодотворенная яйцеклетка может имплантироваться в рубец после операции кесарево сечения. Это очень опасная ситуация и благодаря тому, что сейчас есть узи диагностика можно диагностировать эту патологию. Так же есть диагностическая лапароскопия, которая позволяет посмотреть изнутри и оценить, что там на самом деле происходит.
Важные симптомы, которые подскажут что нужно бежать к акушеру гинекологу.
Человек лучше всего чувствует свой организм, и хороший доктор тот, который слушает пациента. Потому что если, что-то не то надо всегда успеть прийти к доктору или если ситуация экстренная когда разрыв трубы, кровотечение внутрибрюшное, болевой шок надо успеть вызвать скорую помощь.
Современная диагностика
Полюбить себя, хочется, но сложно и главным аргументом это осуществить должно быть здоровье. Каждой женщине ежегодно нужно проходить комплексное, медицинское обследование. Начните с визита к гинекологу, поверьте рекомендации этого доктора будут неоценимы. Кроме общего и гинекологического осмотра вам предложат эндоскопические методы диагностики рака шейки матки. Такой аппарат называется кольпоскоп, это прибор с двумя мониторами, называется видео кольпоскопия. При осмотре шейки матки, фокусируется шейка матки сразу на двух мониторах.
Начните с визита к гинекологу, поверьте рекомендации этого доктора будут неоценимы. Кроме общего и гинекологического осмотра вам предложат эндоскопические методы диагностики рака шейки матки. Такой аппарат называется кольпоскоп, это прибор с двумя мониторами, называется видео кольпоскопия. При осмотре шейки матки, фокусируется шейка матки сразу на двух мониторах.
Очень хороший информативный метод исследования и определения патологии шейки матки. На данном приборе можно осмотреть шейку в различных фильтрах, потому что состояние сосудистого рисунка лучше всего выявляется в зеленом фильтре.
Продолжить обследование можно в кабинете узи-диагностики. Под пристальное внимание попадут щитовидная железа, молочные железы, брюшная полость, органы малого таза. От взгляда опытного специалиста не ускользнет ни одна деталь, да и сам метод не перестает удивлять своими возможностями. Состояние репродуктивной системы влияет на работу всего женского организма. На узи можно выявить причину плохого самочувствия и принять меры. Именно поэтому врачи настаивают на ранней диагностики. У женщин часто бывают функциональные нарушения, которые нужно отдифференцировать от патологических новообразований. Для этого делается по нескольку раз обследования малого таза. Если женщина забеременела, то необходимо установить наличие этой беременности. Потому что часто за признаками обычной беременности может скрываться и внематочная беременность. Следовательно, необходимо своевременно поставить диагноз выявить наличие плодного яйца на узи и поставить женщину на учет.
На каком сроке можно определить внематочную беременность?
Внематочную беременность можно определить на ранних сроках беременности, даже при не большой задержки месячных. Кроме того, что есть ультразвуковая диагностика, но на ультразвуковой диагностики еще плодное яйцо 10 суток мигрирует из трубы, что бы имплантироваться в полость матки. Можно не найти ни в полости матки, не в трубе. Но сейчас очень помогает бета хронических субъединиц гонадотропина. Если он растет это уже, говорит о беременности. Если он в ранние сроки растет меньше, чем при маточной беременности, то можно заподозрить эктопическую беременность. Самое простое тест на беременность, а еще проще когда не было тестов, не было узи. Самое простое изменение ректальной температуры. При любой беременности ректальная температура сразу повышается, выше 37 градусов, чаще всего.
Всегда ли удаляют трубу, в которой развивалась беременность?
Современная гинекология, лапароскопическая гинекология дает возможность сохранения маточной трубы. Можно произвести просто выдавливания плодного яйца из маточной трубы, можно выполнить так называемое трубное кесарево сечение лапароскопически. Рассекается маточная труба, отсасывается плодное яйцо или ушивается. При лапароскопии можно даже не ушивать, потому что через пару часов эта труба слипается. Более сложная методика это пластика маточных труб, которая выполняется тоже на современном этапе и выполняется стентирование маточной трубы, тоже как вариант сохранения маточной трубы.
Какой процент беременности при одной маточной трубе?
Возможность забеременеть после удаления маточной трубы высока. Обязательно нужно провести реабилитационный период, 3-6 месяцев на обследования на генитальные инфекции совместно со своим партнером. Провести эндокринные обследования, провести курс лечения при необходимости, назначаются контрацептивные средства. Организм должен восстановиться после этого стресса и только после этого разрешить беременеть.
Как забеременеть после аборта, выкидыша, замершей или внематочной беременности?
Беременность — волнительный процесс в жизни каждой женщины. Увы, не всегда случается так, что ребенку удалось родиться: в одних случаях это происходит случайно, в других — намеренно (аборты). Так или иначе, время идет, и женщина хочет снова забеременеть. Когда и как можно забеременеть в этих случаях?
Вконтакте
Google+
Мой мир
Через сколько можно забеременеть после аборта?
Аборт — это искусственное прерывание беременности, которое противоречит всем природным свойствам человека, и не может пройти без последствий для организма. Причины для этого могут быть самыми разнообразными, но в 40% случаев женщины самостоятельно принимают это решение.
Во время беременности происходит перестройка организма для вынашивания плода, и, в результате аборта, происходит гормональный сбой.

Медикаментозный аборт и его последствия:
- После аборта ребенок не может хорошо закрепиться на стенках матки;
- Если удалось закрепиться зародышу, то он не в полной мере получает питательные вещества и воздух — из-за истощения стенок сосудов матки;
- Если повреждена шейка матки, которая служит для удержания плода — это может привести к выкидышу.
Аборт может привести к различным заболеваниям. Большинство женщин страдает бесплодием после аборта первой беременности. Женщина переносит стресс и может стать раздражительной, озлобленной до стабилизации гормонов.
После прерывания беременности, спустя время, женщины задумываются о зачатии ребенка. После аборта можно сразу забеременеть и уверенность в этом вызывает хорошее медицинское оборудование, которое минимизирует ущерб организму после родов. Но забеременеть после медицинского аборта можно будет не раньше, чем через 10 месяцев, чтобы организм окреп. Если не получается долго забеременеть, то следует обратиться к врачу — гинекологу. Часто вероятность забеременеть после аборта значительно снижается. Процедуры, которые предстоит пройти:
- Проверка на инфекционные заболевания.
- Осмотр на гинекологическом кресле.
- На 6 — 8 сутки менструального цикла пройти УЗИ.
Если же женщина забеременела сразу через месяц после аборта, это станет для ее организма сильным стрессом и нагрузкой на организм.
Выкидыш
Самопроизвольный аборт (выкидыш) — это резкий обрыв беременности, причиной которого является: патологии развития зародыша, неудовлетворительное состояние здоровья, без медицинского вмешательства. Сроки могут быть разнообразными, но только до 8 недель — после этого промежутка времени вероятность снижается в несколько раз. Потеря ребенка всегда горький опыт для несостоявшихся родителей, даже если размеры плода всего в несколько миллиметров, и они никогда его не видели. В большинстве случаев невозможно определить точную причину выкидыша. Помимо генетических факторов, есть еще причины, от которых нужно избавиться:
- инфекция паразитальная.
- вирусная инфекция, такая как грипп и краснуха.
- другие различные инфекционные заболевания, которые сопутствуются высокой температурой.
- отклонения в детородных органах.
Поиск причин обычно начинают после второго выкидыша.
Замершая беременность
Замершая беременность — это смерть плода. Может встретиться у женщин любого возраста. Данная патология встречается крайне редко. Основные факторы, которые могут вызвать гибель плода:
- иммунологические факторы;
- гормональные нарушения;
- инфекции;
- аномалии хромосом;
- внешние факторы;
- стресс;
- злоупотребление антидепрессантов;
- вредные привычки;
- неизвестные причины генезиса.
Суеверные люди считают, что ребенку просто не суждено было появиться на свет.

Через сколько можно забеременеть после выкидыша и замершей беременности?
После выкидыша или замершей беременности женщина получает психологическую и физиологическую травму, и хочет зачать в ближайшее время ребенка. Когда можно забеременеть после выкидыша без нагрузки на организм? Чтобы избежать повторной ситуации, нужно соблюдать все правила, которые огласит врач. Оптимальное зачатие ребенка через 1 год: для полного восстановления организма. Бывают случаи, когда уже через несколько месяцев женщина может забеременеть и выносить здорового и полноценного ребенка.
Если женщина забеременела сразу после выкидыша, для ее организма это нелегкое испытание, и вероятность повторения возрастает в несколько раз. И искать способы как быстрее забеременеть после замершей беременности не стоит, лучше набраться терпения, привести в порядок свой организм, пройти нужные обследования и только тогда приступать к планированию.
Какие причины женского бесплодия, и как их лечить?
Об основных причинах бесплодия у мужчин здесь.
Болезни первого триместра бесплодия тут: http://budymamoi.ru/pregnant/trimesters/bolezni-v-pervom-trimestre-beremennosti.html.
Внематочная беременность
Внематочная беременность — это осложнение, при котором оплодотворенная яйцеклетка переплетается вне полости матки. Она встречается примерно в 2% от всех беременностей. В большинстве случаев причина неизвестно, но есть факторы, повышающие риски:
- контрацепция;
- воспалительные заболевания;
- инфекция женских половых органов;
- нарушение транспортной функции в маточных трубах;
- аномалия половых органов;
- операции брюшной полости;
Симптомы обычно проявляются на 3 — 8 неделе: боль в низу живота, кровотечения (сильное кровотечение может привести к потере сознания).

Можно ли забеременеть после внематочной беременности?
Внематочная беременность может привести к бесплодию. Для улучшения состояния маточных труб нужно медикаментозное лечение и физиотерапевтические процедуры. Если маточная труба удалена вместе с плодной яйцеклеткой, то вероятность забеременеть снижается. Женщины, не достигшие 30 лет, имеют больше шансов зачать ребенка после внематочной беременности.
Вывод
Очевидно, что в любом случае есть шансы повторной беременности. Нужно дать организму матери прийти в чувства, а женщине — восстановить психологическое равновесие. Нельзя отчаиваться! Обращение к доктору и соблюдение всех его предписаний и рекомендаций позволит начать путь заново.
Когда снова можно беременеть после прерывания беременности:
Вконтакте
Google+
Одноклассники
Мой мир
Полезные статьи
43.Внематочная беременность, прервавшаяся по типу трубного аборта. Клиника, диагностика, лечение, дифф. Диагностика.
Внематочная (эктопическая) беременность - беременность при локализации плодного яйца вне полости матки. Внематочная беременность в 98,5% случаев локализуется в маточных трубах - ампулярном, истмическом или интерстициальном отделе. Редко встречающиеся формы локализации внематочной беременности-яичники, рудиментарной (зачаточный) рог матки, органы брюшной полости.
Факторы риска развития внематочной беременности:
- нарушение нормальной функции маточных труб, причиной которого являются анатомические изменения в ее стенке или окружающих тканях и органах вследствие воспалительных процессов, искусственных абортов, аппендицита, оперативных вмешательств на органах малого таза, опухолей и опухолевидных образований матки придатков, эндометриоза;
- инфантилизм.
По клинической картине различают;
1) Прогрессирующую трубную беременность;
2) Прервавшуюся трубную беременность по типу трубного аборта;
3) Прервавшуюся трубную беременность по типу разрыва трубы.
При прогрессирующей (развивающейся) трубной беременностиплодное яйцо имплантируется в эндосальпинксе и, не находя здесь достаточных условий для своего развития, внедряется в мышечную стенку трубы, вызывая ее разрушение. Растущее плодное яйцо растягивает истонченные и разрыхленные стенки трубы, которая принимает веретенообразную форму. Женщина считает себя беременной, появляются сомнительные и вероятные признаки беременности (изменение аппетита, тошнота, слюнотечение, задержка менструации, нагрубание молочных желез). Нередко отмечают сукровичные выделение из матки.
При общем объективном исследовании выявляется нагрубание молочных желез. При гинекологическом исследовании отмечают цианоз и разрыхленность стенок влагалища и шейки матки, размягчение перешейка матки и увеличение ее тела, которое отстает от соответствующего срока маточной беременности. Заподозрить прогрессирующую трубную беременность позволяет наличие мягковатого опухолевидного образования, расположенного сбоку и кзади от матки и имеющего колбасовидную или овоидную форму.
Диагнозпрогрессирующего внематочной беременности может быть заподозрен на основании типичного анамнеза: задержка менструаций от нескольких дней до 2-3 недель, боль внизу живота; данных гинекологического исследования: повышение хорионического гонадотропина в крови и моче. Уточняют диагноз при ультразвуковом исследовании, при котором плодное яйцо визуализируется рядом с маткой особенно четкая картина наблюдается при использовании влагалищного датчика.
Трансвагинальная эхография позволяет диагностировать прогрессирующую беременность, начиная с 1,5 недель после оплодотворения. В эти сроки плодное яйцо визуализируется на эхограмме в виде округлого образования с высоким уровнем звукопроводимости, средним диаметром 4-5 мм, сердечные сокращения эмбриона регистрируются на 3-4 неделе после зачатия.
При трубном абортеплодное яйцо частично или полностью отслаивается от стенки трубы и сокращениями ее начинает изгоняться через ампулярный конец в брюшную полость, что проявляется приступом боли. Боль локализуется в одной из подвздошных областей и иррадиирует в прямую кишку, бедро, крестец, иногда в лопатку, область ключице (френикус- симптом). Приступ сопровождается головокружение, иногда обмороком. Кровеносные сосуды мелкого калибра могут тромбироваться, кровотечение прекращается, боль стихает. Изгнание плодного яйца может повторяться неоднократно, поэтому течение трубного аборта нередко бывает длительным. Излившаяся в полость трубы кровь стекает в прямокишечно-маточное углубление, формируется заматочная гематома; гематома может быть расположена и вокруг трубы (перитубарная гематома). Кровь может изливаться в полость матки, что сопровождается появлением кровянистых выделений из влагалища. В промежутках между приступами больная может испытывать постоянную ноющую боль, тяжесть внизу живота, давление на прямую кишку.
Диагнозтрубного аборта устанавливается на основании типичного анамнеза, сукровичных выделений из половых путей, тянущих болей внизу живота, чередующихся с приступами болей. Важное значение имеют анемизация различной степени выраженности, нагрубание молочных желез, выделение молозива.
Отмечаются вздутие живота и отставание брюшной стенки от дыхательных экскурсий, при перкуссий – притупление в отлогих местах, при пальпации живот мягкий, болезненный в нижних отделах, могут быть симптомы раздражения брюшины.
При специальном гинекологическим исследовании, помимо цианоза, обнаруживают скудные темные кровяные выделения из шеечного канала. Смещение шейки матки болезненны, увеличение матки не соответствуют сроки задержки менструации (ее размеры меньше), матка несколько размягчена, особенно ее перешеек. В области придатков матки пальпируется колбасовидное опухолевидные образование тестоватой консистенции, болезненное, ограниченно подвижное, контуры его нечеткие. Задний и соответствующий боковой своды могут быть уплощены или выпячены.
Степень выраженности клинической картины зависит от интенсивности внутреннего кровотечения. Важное диагностическое значение имеют результаты гистологического исследование соскоба эндометрия: отсутствие элементов плодного яйца при наличии децидуальной реакции. С целью диагностики используют пункцию брюшной полости через задний свод влагалища, при котором получают темную, не свертывающуюся кровь. С целью диагностики можно применять лапароскопию.
Разрыв беременной трубыхарактеризуется картиной сильного внутреннего кровотечения, шока и острой анемии. Разрыв стенки трубы чаще бывает при локализации беременности в истмическом или интерстициальном ее отделе. Особенно сильным бывает кровотечение при разрыве трубы в интерстициальном отделе, где сосуды значительно крупнее.
Внезапный приступ резкой боли в одной из подвздошных областей с иррадиацией в прямую кишку, крестец, бедро, ключицу сопровождается кратковременной потерей сознания, головокружением, обмороком. Сознание вскоре восстанавливается, но больная остается вялой, адинамичной, безучастной, с трудом отвечает на вопросы. Боль усиливается при движениях больной. Отмечаются резкая бледность, цианоз губ, холодный пот. Пульс частый, слабого наполнения и напряжения, низкое артериальное давление. Живот резко вздут, больная щадит его при дыхании. Перкуссия и пальпация живота резко болезненны, при перкуссии в отлогих местах определяется притупление перкуторного звука. При пальпации выраженное напряжение брюшной стенки отсутствует, отмечаются резкая болезненность по всему животу положительные симптомы раздражения брюшины.
При гинекологическом исследовании обнаруживают цианоз влагалища, кровяные выделения иногда отсутствуют. Введение заднего зеркала и смешения шейки матки резко болезненны, задний и боковые своды влагалища нависают, особенно резкая болезненность отмечается при пальпации заднего свода. Матку не всегда удается контурировать, обычно она несколько увеличена, размягчена и болезненна. В области придатков матки с одной стороны пальпируется тестоватость без четких контуров, иногда определяется пульсация.
С диагностической целью при разрыве маточной трубы можно использовать пункцию заднего свода влагалища и лапароскопию.
Диагностика редких форм внематочной беременности затруднительна. При прерывании ее в ранние сроки чаще всего устанавливают диагноз трубной беременности и лишь на операции определяют истинную локализацию.
Если беременность внематочная,делают ли аборт?
это верно, никаких абортов при трубной беременности не делают. объем операции - либо удаление маточной трубы, либо удаление плода с пластикой трубы.
если не сделать аборт, то можно погибнуть... так что вариантов не было у врачей.
пускай скажет спасибо что жива обычно смертельный исход почти 90%
обязательно! или женщина умрет...
Конечно! Плод же растет не в матке, а в трубе. Он становится больше и разрывает трубу. Это смертельно опасно. Нужно оперировать.
При внематочной обязательно делают чистку, иначе можно погибнуть, и если назвали чистку абортом, то не это важно, а что всё вычистили.
а что надо было дождаться пока не созреет плод и не разорвет трубу и не начнется внутреннее кровотечение в ожидании смерти
все зависит от того где яйцеклетка прикрепилась. но делают не аборт, а лапароскопическую операцию
Нет конечно. И с этим шутить нельзя.
Это не аборт. Внематочную беременность выносить невозможно. Плод, растущий в трубе, выжить не может по определению. Поэтому в случае выявления внематочной делают операцию, в результате которой удаляют нежизнеспособный плод и (очень часто) трубу, в которой он рос, так что вашей подруге еще повезло, что трубы целы остались.