Синдромы при бронхиальной астме
Синдромы при бронхиальной астме
Бронхиальная астма представляет собой хроническое заболевание воспалительно-аллергического происхождения. Она сопровождается различными нарушениями в функции респираторного тракта, которые можно объединить в несколько синдромов. У каждого из них есть свои особенности и признаки.
Обструктивный синдром
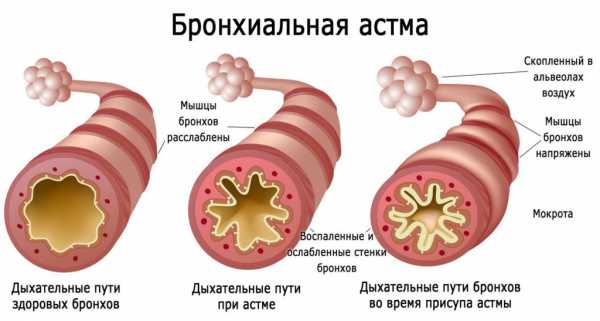
Центральным признаком бронхиальной астмы является обструкция дыхательных путей, мешающая нормальной вентиляции. Воспаление с присоединением аллергического компонента становится источником ключевых механизмов нарушения бронхиальной проводимости:
- Отека.
- Гиперсекреции.
- Спазма гладкой мускулатуры.
Большое значение в этом играют биологические медиаторы, синтезируемые клетками в ответ на антигенную стимуляцию: гистамин, цитокины, простагландины. В суженных дыхательных путях на воспаленной слизистой оболочке скапливается густая вязкая мокрота, что провоцирует клинические признаки астмы:
- Сухой кашель.
- Инспираторную одышку и удушье.
- Свистящее дыхание.
- Дистанционные хрипы.
Обструкция при астме является обратимой, т. е. она исчезает под влиянием медикаментозной терапии (бронхолитиков). Кроме того, для нее характерна вариабельность в течение суток, что можно подтвердить при исследовании пиковой скорости выдоха (пикфлоуметрии).
Бронхиальная обструкция – центральный синдром астматического состояния. Именно с ним связывают множество других нарушений в организме пациентов.
Гиперреактивность бронхов
Еще один важный синдром при бронхиальной астме – это гиперреактивность нижних дыхательных путей. Она является универсальным механизмом, лежащим в основе нестабильности респираторного тракта. На фоне иммунной перестройки и генетической предрасположенности к определенному типу реакций повышается чувствительность рецепторов бронхиального дерева к специфическим и неспецифическим стимулам:
- Аллергенам (пыльца, шерсть животных, запахи).
- Инфекционным факторам (вирусы, бактерии).
- Холодному и влажному воздуху.
- Химическим соединениям.
- Дыму и запыленности.
- Физической нагрузке.
- Сильным эмоциям (смех, плач).
То есть при бронхиальной астме снижается порог восприятия для чувствительных (холин- и адренергических) рецепторов слизистой оболочки, поэтому те внешние воздействия, которые ранее проходили бесследно, уже становятся причиной бронхоспазма. Следует также отметить, что синдром гиперреактивности встречается не только у астматиков, но и при инфекционных заболеваниях респираторного тракта (ОРВИ, пневмония).
Синдром характеризуется не только явными клиническими признаками (одышка, свистящее дыхание), но и так называемым скрытым бронхоспазмом, оставаясь незамеченным при осмотре. В таком случае выявить гиперреактивность помогают провокационные пробы: с метахолином, гистамином, физической нагрузкой. После них происходит снижение индекса Тиффно (отношение объема форсированного выдоха за первую секунду к жизненной емкости) на 20% и более.
Бронхиальная астма характеризуется гиперреактивностью нижних дыхательных путей, что говорит об их повышенной чувствительности к различным раздражителям.
Дыхательная недостаточность
Ограничение бронхиальной проводимости и гиповентиляция лежат в основе нарушения функции респираторного аппарата. Чем тяжелее астма, тем более выраженными становятся признаки дыхательной недостаточности. Они затрагивают не только бронхолегочную систему, но и отражаются на состоянии организма в целом:
- Учащение дыхания.
- Одышка.
- Бледность кожи.
- Акроцианоз.
- Учащенное сердцебиение.
- Психомоторное возбуждение.
- Головные боли и головокружение.
- Общая слабость, усталость.
Вентиляционные нарушения ведут к изменению газового состава крови – гипоксемии и гиперкапнии. Ткани получают меньше кислорода, изменяются обменно-метаболические процессы в организме. Все это ведет к системным расстройствам: утомляемости, сонливости, изменению пальцев по типу «барабанных палочек». А при острой дыхательной недостаточности, развивающейся на фоне астматического статуса, в первую очередь страдает нейропсихическая сфера (возбуждение, угнетение сознания, кома).
Кашлевой синдром

Бронхиальная астма, как хроническое заболевание, сопровождается длительным кашлем, который сохраняется на протяжении 8 недель и более. Он характеризуется рядом особенностей:
- Возникает в ночное время.
- Имеет приступообразный характер.
- Сопровождается выделением вязкой мокроты.
Кашель входит в структуру типичного приступа бронхиальной астмы, однако может сочетаться с ощущением стеснения в грудной клетке и пароксизмальным чиханием, что также свидетельствует о заболевании.
Кашель при астме имеет ряд характерных признаков, которые помогают в клинической диагностике патологии.
Легочная гипертензия
Хроническая патология дыхательных путей, протекающая с явлениями обструкции, зачастую становится причиной возрастания давления в легочной артерии. Гипертензия в сосудах малого круга может быть транзиторной (временной), стабильной и терминальной. Она приводит к развитию недостаточности кровообращения и формированию «легочного сердца». А это, в свою очередь, сопровождается следующими признаками:
- Усилением одышки.
- Отеками на нижних конечностях.
- Учащением сердцебиения.
- Набуханием шейных вен.
- Расширением границ сердца вправо.
- Увеличением печени.
В доклиническую стадию признаки перегрузки правого желудочка выявляются лишь при инструментальных исследованиях. При компенсации нарушений возникает гипертрофия соответствующих отделов сердца, но недостаточности кровообращения еще нет. А в дальнейшем, когда происходит декомпенсация, страдает сердечная функция, что и проявляется описанной картиной.
Бронхиальная астма имеет ряд клинических, функциональных и морфологических симптомов, которые объединяются в синдромы. Это помогает в постановке диагноза и планировании дальнейшей лечебной тактики.
Вконтакте
Google+
Синдромы при бронхиальной астме обструктивный
Бронхиальной астмой называют воспалительную патологию дыхательной системы хронического характера. Она сопровождается несколькими отличительными для нее синдромами. Специалисты различают несколько синдромов, характерных при бронхиальной астме. Каждый из них имеет свои особые симптомы, историю механизма и причину возникновения заболевания. Совокупность синдромов помогает врачу распознать проблему и установить правильный диагноз. Выявленные синдромы играют важную роль в назначении терапии заболевания и профилактике его осложнений.
Бронхиальная астма, как и другие заболевания, является цепочкой синдромов в определенной последовательности. Именно выстроенная последовательность патологических состояний помогает специалисту понять всю картину процесса заболевания — его начало, развитие и течение.
Краткое содержание статьи
Гипервентиляция
Чаще всего возникает в результате увеличения легочной вентиляции и характеризуется учащенным или углубленным дыханием человека. Это опасное состояние, которое вызывает серьезные нарушения жизнедеятельности всего организма. Последствия гипервентиляции:
- резкий газовый дисбаланс, признаки которого — головокружение, шум в ушах, быстрая утомляемость, тошнота;
- сужение и спазм сосудов, включая сосуды головного мозга;
- кислородное голодание, которое является причиной обмороков и потери сознания;
- хроническая гипервентиляция приводит к необратимым изменениям в крупных сосудах и артериях организма, результат которых — обширный инсульт или инфаркт.
Кроме того, пациенты с данным нарушением зачастую испытывают панические тревоги, сильное беспокойство, боли в области сердца.
Гиповентиляция
Данное состояние характеризуется недостаточной вентиляцией бронхо-легочной системы, при котором человек вроде бы дышит ритмично, но его дыхание очень редкое и поверхностное. Гиповентиляция при астме носит острый или хронический характер.
ВАЖНО! Симптомы острой гиповентиляции говорят об опасности для жизни человека и требуют экстренного медицинского вмешательства — сниженный кислород и перенасыщение крови углекислым газом нередко провоцируют состояние комы.
Симптомы хронической гиповентиляции при астме:
- бледная кожа, липкий пот;
- слабость, заторможенность, угнетенное состояние, судороги и нестабильное сердцебиение;
- мышечная усталость.
Воспаление
Данный синдром всегда появляется, когда организм пациента с бронхиальной астмой старается приспособиться к «бомбардировке» его аллергенами. Во время астмы аллергены скапливаются на стенках бронхиального древа и вызывают воспаление.
Воспалительное состояние при бронхиальной астме бывает острой или хронической формы, также врачи говорят о симптомах сложной и средней степени тяжести. Отличить воспаление можно по повышению температуры тела, мигрени, слабости и другим факторам, присущим интоксикации тела.
Астматические приступы
Один из наиболее частых отрицательных показателей при развитии бронхиальной астмы. Данные приступы могут беспокоить больного длительный период. Они возникают из-за недостаточного поступления в организм кислорода. Одной из главных причин проявления астматических приступов является воспалительный процесс в организме.

Пациенты жалуются на затрудненное дыхание, особенно при выдохе. Кроме того, у больных наблюдается одышка, спазмы в бронхах, затрудненная эвакуация мокроты из легких и бронхов, нарушение сердечного ритма. При исследовании состава крови наблюдается резкое изменение газовых соотношений.
Бронхообструкция
При данном синдроме у пациентов наблюдаются такие симптомы и клинические проявления, как свистящее и затрудненное дыхание, цианоз носогубной области, «длинный» выдох, малопродуктивный кашель, приступы которого не приносят облегчение. В тяжелых случаях к вышеуказанным симптомам бронхообструкции присоединяется сердечная недостаточность.
ВАЖНО! Если не лечить бронхообструкцию пациента, то она в конечном итоге приведет к расширению мозговых сосудов и повышению внутричерепного давления.
Сопутствующие признаки: нарушенный ритм сна, спутанность сознания, ночная головная боль, тремор рук, беспричинная потливость даже в спокойном состоянии.
Эмфизема легких
При эмфиземе легкого его альвеолы постепенно утрачивают способность к сокращению при выдохе человека, и, как результат, в организме дестабилизируется ритм насыщения крови кислородом, а также эвакуация из него остатков углекислого газа. Данное состояние нередко является основной причиной дыхательной недостаточности. Эмфизема легких всегда является закономерным итогом запущенных бронхитов и бронхиальной астмы.
Самые распространенные жалобы больных бронхиальной астмой с диагностированной эмфиземой легких — это сильная одышка, которая усиливается даже при небольших физических нагрузках. Без лечения бронхиальной астмы данные показатели начинают прогрессировать и нарушают работу дыхательной системы, сосудов и сердца.
Легочная гипертензия
Специалисты называют ее опасным патологическим состоянием больного. Легочная гипертензия предопределена постоянным увеличением кровяного давления в сосудистом русле легочной артерии. Увеличение давления медленно, но постоянно прогрессирует, что в конечном итоге является основной причиной развития сердечной недостаточности, которая нередко приводит к смертельному исходу. При астме диагностируется вторичная легочная гипертензия, то есть отягощенный вариант развития и протекания болезни.
Симптомы легочной гипертензии проявляются довольно слабо — это приводит к тому, что данный синдром часто диагностируется уже на тяжелом запущенном этапе заболевания. В таких случаях больные обращают внимание на тахикардию, а врачи диагностируют у них гипертонические кризы, кашель с кровью, отек легких.
Легочное сердце
Формирование признаков легочного сердца у больных с бронхиальной астмой тесно связано с симптомами легочной гипертензии. Данное состояние — это патология правых отделов сердца, характеризующееся увеличением и расширением желудочка с правой стороны и видоизменением правого предсердия. Это реакция на усиленную дыхательную функцию при проявлениях различных симптомов бронхиальной астмы.
Дыхательная недостаточность
Представляет собой тяжелое состояние бронхо-легочной системы. Это нарушение оптимального газового состава крови, влекущее за собой проблемы со здоровьем. Проявление данного синдрома происходит постепенно и в конечном итоге приводит к сердечной недостаточности.
Основные симптомы дыхательной недостаточности:
- боли в сердце, тахикардия, тяжелое дыхание;
- бледные кожные покровы, цианоз;
- повышение артериального давления (в тяжелых случаях артериальное давление, наоборот, понижается).
Сердечная недостаточность
Такое состояние при бронхиальной астме опасно развитием отека легких и гипоксии органов. К его основным проявлениям относится сильная одышка даже в состоянии покоя, утомляемость, синюшность ногтей и носогубного треугольника.
Кашлевой синдром
Является основным показателем протекания бронхиальной астмы. Выражается в хрипах и свисте в области груди, приступами кашля в ночное и утреннее время. Приступы кашля длительные, утомительные и навязчивые. Специалисты говорят о проявлении кашлевого синдрома, вызванного приемом некоторых лекарственных средств.
ВАЖНО! Бронхиальная астма больше всего характеризуется сухими надрывными приступами кашля. При наличии мокроты в бронхах и легких, она не отделяется от стенок и провоцирует постоянные приступы кашлевого синдрома. Тяжелые проявления такого состояния обычно встречаются у детей.
Все описанные выше синдромы бронхиальной астмы серьезны, и даже опасны и страшны. Однако их можно избежать, если врач назначает правильную схему лечения заболевания, а пациент выполняет все врачебные рекомендации.
Легочные синдромы при бронхиальной астме
Бронхиальной астмой называют воспалительную патологию дыхательной системы хронического характера. Она сопровождается несколькими отличительными для нее синдромами. Специалисты различают несколько синдромов, характерных при бронхиальной астме. Каждый из них имеет свои особые симптомы, историю механизма и причину возникновения заболевания. Совокупность синдромов помогает врачу распознать проблему и установить правильный диагноз. Выявленные синдромы играют важную роль в назначении терапии заболевания и профилактике его осложнений.
Бронхиальная астма, как и другие заболевания, является цепочкой синдромов в определенной последовательности. Именно выстроенная последовательность патологических состояний помогает специалисту понять всю картину процесса заболевания — его начало, развитие и течение.
Краткое содержание статьи
Чаще всего возникает в результате увеличения легочной вентиляции и характеризуется учащенным или углубленным дыханием человека. Это опасное состояние, которое вызывает серьезные нарушения жизнедеятельности всего организма. Последствия гипервентиляции:
- резкий газовый дисбаланс, признаки которого — головокружение, шум в ушах, быстрая утомляемость, тошнота;
- сужение и спазм сосудов, включая сосуды головного мозга;
- кислородное голодание, которое является причиной обмороков и потери сознания;
- хроническая гипервентиляция приводит к необратимым изменениям в крупных сосудах и артериях организма, результат которых — обширный инсульт или инфаркт.
Кроме того, пациенты с данным нарушением зачастую испытывают панические тревоги, сильное беспокойство, боли в области сердца.
Данное состояние характеризуется недостаточной вентиляцией бронхо-легочной системы, при котором человек вроде бы дышит ритмично, но его дыхание очень редкое и поверхностное. Гиповентиляция при астме носит острый или хронический характер.
ВАЖНО! Симптомы острой гиповентиляции говорят об опасности для жизни человека и требуют экстренного медицинского вмешательства — сниженный кислород и перенасыщение крови углекислым газом нередко провоцируют состояние комы.
Симптомы хронической гиповентиляции при астме:
- бледная кожа, липкий пот;
- слабость, заторможенность, угнетенное состояние, судороги и нестабильное сердцебиение;
- мышечная усталость.
Данный синдром всегда появляется, когда организм пациента с бронхиальной астмой старается приспособиться к «бомбардировке» его аллергенами. Во время астмы аллергены скапливаются на стенках бронхиального древа и вызывают воспаление.
Воспалительное состояние при бронхиальной астме бывает острой или хронической формы, также врачи говорят о симптомах сложной и средней степени тяжести. Отличить воспаление можно по повышению температуры тела, мигрени, слабости и другим факторам, присущим интоксикации тела.
Один из наиболее частых отрицательных показателей при развитии бронхиальной астмы. Данные приступы могут беспокоить больного длительный период. Они возникают из-за недостаточного поступления в организм кислорода. Одной из главных причин проявления астматических приступов является воспалительный процесс в организме.
Пациенты жалуются на затрудненное дыхание, особенно при выдохе. Кроме того, у больных наблюдается одышка, спазмы в бронхах, затрудненная эвакуация мокроты из легких и бронхов, нарушение сердечного ритма. При исследовании состава крови наблюдается резкое изменение газовых соотношений.
При данном синдроме у пациентов наблюдаются такие симптомы и клинические проявления, как свистящее и затру
Клинические симптомы и синдромы бронхиальной астмы
Преобладающими в клинической картине бронхиальной астмы являются синдромы бронхиальной обструкции и мукоцилиарной недостаточности. Причем бронхиальная обструкция имеет свой неповторимый характер — отличается спонтанной или под действием лечения обратимостью, а также значительной вариабельностью на протяжении суток. Клинически это проявляется периодическим возникновением приступов удушья, чаще в вечернее и ночное время, продолжающихся в большинстве случаев от 6 до 12 ч. В период между приступами больной чувствует себя удовлетворительно. Провоцируют приступы чаще всего контакты с аллергеном, продолжительное физическое усилие, сильные эмоции, плохие погодные условия, респираторные инфекции и прочие триггеры.
Основными начальными клиническими симптомами бронхиальной астмы являются:
- эпизодическое свистящее дыхание с затруднениями при выдохе;
- кашель, чаще ночью и при физической нагрузке;
- эпизодические свистящие хрипы в легких;
- повторные ощущения скованности грудной клетки.
Клиническая картина типичного приступа бронхиальной астмы достаточно характерна. При аллергической этиологии заболевания развитию удушья может предшествовать появление зуда (в носоглотке, ушных раковинах, в участке подбородка), заложенность в носу или ринорея, ощущения отсутствия „свободного дыхания", сухой кашель. Приступ удушья проявляется возникновением экспираторной одышки: вдох укорочен, выдох удлинен, продолжительность дыхательного цикла увеличивается, а частота дыхания уменьшается до 12—14 в мин. Во время прослушивания легких на фоне удлиненного выдоха в большинстве случаев определяется большое количество рассеянных сухих хрипов, преимущественно свистящих. По мере развития приступа удушья свистящие хрипы на выдохе выслушиваются на определенном расстоянии от больного — дистанционно в виде "свистящего дыхания" или "музыки бронхов".
В тех случаях, когда приступ удушья затянулся и продолжается более 12—24 ч, происходит закупорка мелких бронхов и бронхиол воспалительным секретом. Это обусловливает изменение аускультативной картины и общего состояния больного, которое значительно утяжеляется. Мучительная одышка, усиливающая при малейших движениях, вызывает тревогу и возбуждение больного. Больной принимает вынужденное положение — сидя или полусидя с фиксацией плечевого пояса (рис. 58). В акте дыхания участвует вся вспомогательная мускулатура, грудная клетка расширяется, а межреберные промежутки втягиваются при вдохе, появляется и усиливается цианоз слизистых оболочек, акроцианоз. Больному тяжело говорить, он малословен, предложения короткие, отрывистые. При аускультации обращает на себя внимание уменьшение количества сухих хрипов, местами они не выслушиваются вовсе, как и везикулярное дыхание — появляются так называемые зоны немого легкого. Над поверхностью легких перкуторно определяется легочный звук с тимпаническим оттенком — коробочный звук. Нижние края легких опущены, их подвижность ограничена.
Приступ удушья завершается кашлем с отхождением небольшого или мизерного количества вязкой мокроты, облегчением дыхания, уменьшением одышки и количества выслушиваемых хрипов. Однако еще долго могут прослушиваться немногочисленные сухие хрипы при сохранении удлиненного выдоха. После прекращения приступа больной часто засыпает. На протяжении суток и более сохраняются признаки астенизации.
В клинической картине неаллергических форм бронхиальной астмы доминируют явления гиперреактивности дыхательных путей. Чаще всего среди этих форм встречается астма физической нагрузки (усилия) и аспириновая астма, приступы которой провоцируются употреблением нестероидных противовоспалительных препаратов. У больных аспириновой астмой часто определяется полипозная риносинусопатия, а удаление полипов приводит к обострению заболевания. В некоторых случаях в основе развития бронхиальной астмы лежат различные эндокринные нарушения (менопауза, надпочечная недостаточность и т. д.). Кроме того, первый приступ удушья может наступить под действием психогенного фактора.
Синдромы при бронхиальной астме.
Астма – это хроническое заболевание, сопровождающееся множеством симптомов, частота и интенсивность проявлений которых зависит от тяжести течения и формы болезни. Различают несколько синдромов при бронхиальной астме. Каждый из них характеризуется рядом симптомов с одинаковым патогенезом и этиологией.
Содержание статьи
Гиповентиляция
 Этот астматический синдром характеризуется уменьшением вентиляции легких. При этом наблюдается высокий уровень углекислого газа и низкая концентрация кислорода в крови.
Этот астматический синдром характеризуется уменьшением вентиляции легких. При этом наблюдается высокий уровень углекислого газа и низкая концентрация кислорода в крови.
Признаки гиповентияции следующие:
- блеклость кожных покровов;
- тахикардия;
- появление липкого пота;
- заторможенное состояние;
- мигрени;
- психомоторное возбуждение;
- судороги и прочее.
При снижении кислорода и избытке углекислого газа в крови больной может впасть в кому.
Наблюдается спутанное сознание, мышечная усталость.
Гипервентиляция
Такой синдром бронхиальной астмы возникает в результате увеличения легочной вентиляции. Он противоположен гиповентиляции и характеризуется повышением кислорода и понижением углекислого газа в крови. Этот клинический синдром можно распознать по наличию одышки, болей в грудной клетке, головокружению, слабости в мышцах, сухости слизистых оболочек рта. Нередко наблюдается метеоризм, возбуждение, гипокалиемия, галлюцинации.
Воспаление
Основой является реакция организма, который старается приспособиться при воздействии аллергенов. Именно в местах поражения и возникают воспалительные процессы. Что касается бронхиальной астмы, они наблюдаются на стенках бронхов. Синдром такого вида бывает острым и хроническим, осложненным и неосложненным.
К местным симптомам воспаления относятся отеки, нарушения функций органа, локальный подъем температуры. Кроме того, его можно распознать по проявляются головной боли, слабости, а также других признаках интоксикации организма. Возможны изменения в кровяном составе.
Гиперреактивность бронхов
Клинический синдром характеризуется понижением чувствительности рецепторов бронхов к влиянию внешних раздражителей с низкой концентрацией. Если присутствует восприимчивость к редким аллергенам, формирование гиперреактивности обычно незначительное. К примеру, когда раздражителем выступает пыльца, в период цветения растений этот клинический синдром проявляется, а в конце сезона он стихает. Что касается домашней пыли, люди, имеющие предрасположенность к подобному аллергену, испытывают настоящие трудности.
Астматические приступы зачастую возникают после респираторных заболеваний. Таким образом, инфекции и гиперреактивность бронхов имеют тесную связь. Возбудители респираторного заболевания вызывают воспаления. Если присутствует гиперреактивность, в ответ на воспалительные процессы возникает бронхоспазм. Вирусы способны самостоятельно снижать чувствительность рецепторов. Причем, гиперреактивность бронхов в таком случае может наблюдаться несколько месяцев после полного выздоровления. Однако стоит отметить, что не все вирусы воздействуют на рецепторы дыхательного органа.
Бронхообструкция
Этот клинический синдром бронхиальной астмы сопровождается нарушением проходимости бронхов, что возникает в результате сужения дыхательных путей. Оно может появляться при отеках, спазмах, накоплении вязкой слизи. При этом наблюдается приступообразный кашель, удушье, одышка, нарушается газообмен, внешнее дыхание. К обратимым изменениям бронхообструкции относятся спазмы мускулатуры дыхательных органов (острые формы бронхиальной астмы), увеличение выработки вязкого продукта (хроническое течение болезни). Необратимые компоненты – изменения стенки органа и бронхиального дерева.
Кроме приступов с кашлем и удушьем, признаками бронхообструкции являются сухие хрипы, нарушение сна, цианоз, снижение работоспособности, чрезмерная утомляемость, слабость мускулатуры дыхательных органов.
Эмфизема легких
Сопровождается понижением подвижности, увеличением воздушности, нарушений функций газообмена в легочных тканях. Это происходит в результате уменьшения ее эластичности, растяжения, истончения. Отчасти разрушаются перегородки между альвеолами. Симптомами выступает нарушение дыхания, в частности его частоты, усталость мускулатуры дыхательных органов, увеличение промежутков между ребрами. У пациентов грудная клетка приобретает форму бочки, диафрагма расположена низко, надключичные области выбухают, наблюдаются проявления сердечной недостаточности, а также тахикардии.
Легочная гипертензия
В данном случае становится высоким давление в артериях легких. В итоге формируются предпосылки для появления легочно-сердечной недостаточности. Проявления такого синдрома выражаются болями, возникающими в грудной клетке, одышкой, кашлем, отеками. Увеличивается печень, гипертрофируется правый желудочек. Кроме того, больные указывают на слабость, сильную утомляемость, чрезмерную сонливость, видоизменения пальцев, которые начинают напоминать «барабанные палочки». Происходит обструкция вен легких.
Гипертензия легких бывает транзиторная, стабильная и терминальная. В первом случае синдром проявляется при увеличении физических нагрузок. Транзиторная гипертензия обнаруживается при использовании инструментальных способов обследования. В случае с термальным типом синдрома наблюдается устойчивое увеличение давления, которое сопровождает клиническая картина.
Легочное сердце
 Сопровождается перестройкой функций и структур правого отдела сердца. Он возникает по причине гипертензии хронического типа с дальнейшей сердечной недостаточностью.
Сопровождается перестройкой функций и структур правого отдела сердца. Он возникает по причине гипертензии хронического типа с дальнейшей сердечной недостаточностью.
Признаки синдрома:
- одышка;
- смещение сердечной правой границы вправо;
- увеличение размеров правого сердечного отдела;
- тахикардия.
Если наблюдаются тяжелые формы бронхиальной астмы, больные отмечают у себя цианоз, набухание вен на шее, отеки, пульсацию печени. При диагностировании пациента обнаруживается повышенное венозное давление. Печень увеличивается в размерах.
Хронический синдром развивается в три стадии. Первая – доклиническая. При этом симптомы перегрузки правого желудочка обнаруживаются исключительно во время проведения инструментальных способов исследования. Вторая стадия – компенсации. Наблюдается устойчивая легочная гипертензия, возникают клинические проявления гипертрофии правого желудочка. Проявления, указывающие на сердечную недостаточность, отсутствуют. Третья стадия – декомпенсации. В данном случае имеет место сердечная недостаточность, проявляющаяся по типу правого желудочка.
Дыхательная недостаточность
Происходят изменения в газовом составе крови. Синдром бывает острым и хроническим. Главными проявлениями являются усталость мускулатуры дыхательных органов, нарушение дыхания, гипоксия, тахикардия, цианоз, психомоторное возбуждение.
Дыхательная недостаточность развивается в три этапа:
- одышка беспокоит при обыкновенной нагрузке;
- одышка возникает в случае небольших нагрузок;
- одышка проявляется в состоянии покоя (тяжелые формы бронхиальной астмы).
Сердечная недостаточность
Происходит снижение наносной сердечной функции. Причем это состояние склонно к прогрессированию. В результате сердечно-сосудистая система утрачивает способность к снабжению тканей и органов достаточным количеством крови. У больного возникают трудности с переносимостью нагрузок, возникает одышка.
Кашлевой синдром
 Такое клиническое проявление при бронхиальной астме характеризуется сухим кашлем. Он достаточно тяжелый, мокрота не отделяется, хотя слизь имеется в легких. Приступы кашля могут продолжаться приблизительно 8 недель. Особенно усиливается он в ночное время суток. Кашлевой синдром часто проявляется у детей. Обострения наблюдаются при контакте с аллергенами. Нередки случаи появления кашлевого синдрома после воздействия лекарственных препаратов на организм человека. Спровоцировать приступы кашля способны различные инфекции, что является причиной того, что бронхиальную астму путают с обычным респираторным заболеванием, в частности, с бронхитом. Обострения вполне могут начаться после каких-либо физических нагрузок.
Такое клиническое проявление при бронхиальной астме характеризуется сухим кашлем. Он достаточно тяжелый, мокрота не отделяется, хотя слизь имеется в легких. Приступы кашля могут продолжаться приблизительно 8 недель. Особенно усиливается он в ночное время суток. Кашлевой синдром часто проявляется у детей. Обострения наблюдаются при контакте с аллергенами. Нередки случаи появления кашлевого синдрома после воздействия лекарственных препаратов на организм человека. Спровоцировать приступы кашля способны различные инфекции, что является причиной того, что бронхиальную астму путают с обычным респираторным заболеванием, в частности, с бронхитом. Обострения вполне могут начаться после каких-либо физических нагрузок.
Кашлевой синдром способен перерастать в более серьезные осложнения, если своевременно не позаботиться о должном уровне медицинской помощи.
Бронхиальная астма, в зависимости от формы, отличается совокупностью различных синдромов. Если своевременно не обратиться в больницу, легкие симптомы болезни переходят в осложнения, что приводит к более тяжелому диагностированию и лечению. Некоторые синдромы способны перерастать в новые заболевания и могут представлять угрозу для здоровья и жизни человека.
БРОНХИАЛЬНАЯ АСТМА
жавшийся многие годы, может полностью исчезнуть при прекращении курения. В других случаях наблюдается, напротив, прогрессирующее течение заболевания. Постепенно у больных присоединяются и нарастают явления эмфиземы легких, легочной гипертензии и легочно-сердечной недостаточности. На фоне хронического бронхита нередко возникают повторные острые пневмонии, у некоторых больных формируется бронхоэктатическая болезнь. Больные хроническим обструктивным бронхитом подвергаются повышенному риску развития у них бронхиальной астмы и потому рассматриваются как страдающие предастмой.
Лечение. При обострении хронического бронхита, особенно при гнойном характере мокроты, показаны антибактериальные препараты. Антибиотики (тетрациклин в дозе 2 г в сутки, эритромицин в дозе 1—2 г в сутки, ампициллин и др.) желательно назначать после предварительного определения чувствительности к ним микрофлоры. Хороший эффект дает также использование бактрима (бисептола). При гнойном бронхите применяют лечебные бронхоскопии с эндобронхиальным введением лекарственных средств. Необходима санация очагов хронической инфекции (околоносовые пазухи, миндалины, кариозные корни зубов). При хроническом обструктивном бронхите используют лекарственные средства, улучшающие бронхиальную проходимость: β-ад-реноми- метики (орципреналина сульфат, или астмопент, фенотерол, или беротек), спазмолитические средства миотропного ряда (эуфиллин). При обострении хронического бронхита в качестве симптоматического лечения назначают также отхаркивающие и муколитические препараты. В теплое время года, в период ремиссии заболевания показано санаторно-курортное лечение.
Профилактика хронического бронхита предусматривает проведение систематической борьбы с курением, загрязненностью воздуха, санацию очагов хронической инфекции, рациональное трудоустройство больных.
Бронхиальная астма (asthma bronchiale) представляет собой хронически протекающее аллергическое заболевание, характеризующееся измененной (вследствие действия различных иммунологических и неиммунологических механизмов) реактивностью бронхов, основным клиническим признаком которого являются приступы удушья (бронхоспазма). Некоторые авторы рассматривают в настоящее время бронхиальную астму как проявление своеобразного эозинофильного бронхита. Бронхиальная астма относится к числу часто встречающихся заболеваний. По разным данным, в странах Европы и Америки ею страдает 3—7% всего населения.
Этиология. В развитии заболевания важную роль играют прежде всего различные экзогенные аллергены. Реакция на них, выявляемая с помощью специальных тестов, обнаруживается у 60— 80% больных бронхиальной астмой. Наиболее распространенными в настоящее время являются аллергены растительного происхождения (пыльца растений, споры грибов и др.), бытовые аллергены (домашняя и библиотечная пыль, перхоть домашних животных, сухой корм для аквариумных рыбок и т. д.), пищевые, или нутритивные, аллергены (яйца, цитрусовые, пищевые красители и консерванты). У 22-40% больных бронхиальной астмой выявляются реакции на различные лекарственные аллергены, а у 2% пациентов заболевание оказывается связанным с различными профессиональными факторами (производство косметических средств, аптечное производство и др.).
В возникновении и прогрессировании бронхиальной астмы большое значение имеют различные инфекционные факторы - бактерии, вирусы, грибы и т. д. Микроорганизмы и продукты их распада способны сами выступать в роли аллергенов, вызывая первичные изменения реактивности бронхов и инфекционную сенсибилизацию организма. Кроме того, инфекция снижает порог чувствительности организма к экзогенным аллергенам, потенцируя, таким образом, их сенсибилизирующее действие.
Определенное место в этиологии бронхиальной астмы занимают метеорологические факторы (холодный воздух), а также наследственная отягощенность, которая выявляется у 40—80% больных (чаще у детей), нервно-психические факторы и стрессовые воздействия.
Патогенез. В основе возникающих у больных бронхиальной астмой изменений бронхов лежит сенсибилизация организма. Большое значение имеют при этом аллергические реакции I (немедленного) типа, протекающие по типу анафилаксии и связанные с реагиновыми антителами, относящимися к классу IgE. Эти антитела фиксируются на лаброцитах (тучных клетках), располагающихся в подслизистой основе бронхов. При повторном попадании в бронхи аллергенов послед-
ние соединяются с фиксированными на тучных клетках реагиновыми антителами, способствуя освобождению биологически активных веществ — гистамина, медленно реагирующей субстанции анафилаксии и др., приводящих к бронхоспазму, гиперсекреции и отеку слизистой оболочки бронхов. В иммунологическое звено патогенеза бронхиальной астмы включаются и аллергические реакции III типа (иммунокомплексные) и IV типа (замедленной гиперчувствительности) .
Впатогенезе бронхиальной астмы активное участие принимают также различные неиммунологические механизмы. У больных бронхиальной астмой повышается тонус блуждающего нерва и ослабевает р-адренергическая активность организма. Нарушается соотношение между циклическими нуклеотидами, что проявляется уменьшением содержания цАМФ и увеличением концентрации цГМФ в клетках. У таких больных отмечаются различные гормональные нарушения, выражающиеся в глюкокортикостероидной недостаточности, вторичном гиперальдостеронизме и др.
Впатогенезе бронхиальной астмы могут принимать участие простагландины. Так, у больных аспириновой астмой нарушается метаболизм арахидоновой кислоты, что приводит к преоблада-
нию синтеза простагландинов F2α, дающих выраженный бронхоспастический эффект. В последние годы большое внимание уделяется повышенному содержанию ионов Са2+ в гладкомышечных клетках бронхов, способствующему бронхоспастическим реакциям.
Патологоанатомическая картина. При вскрытии больных, умерших во время приступа бронхиальной астмы, отмечаются острое эмфизематозное расширение легких и заполнение (иногда полная обструкция) просвета бронхов вязкой слизью. При микроскопическом исследовании выявляются выраженный отек слизистой оболочки бронхов с десквамацией эпителия, гипертрофия бронхиальных желез, инфильтрация стенки бронхов лаброцитами (тучными клетками) и эозинофилами, утолщение мышечного слоя.
Классификация. В зависимости от вида аллергена, вызвавшего сенсибилизацию организма (инфекционный или неинфекционный), различают атоническую (неинфекционно-аллергическую) и инфекционно-аллергическую формы бронхиальной астмы. При выявлении сенсибилизации как к инфекционным, так и к неинфекционным аллергенам говорят о смешанной форме заболевания. В зарубежной литературе атопическую форму бронхиальной астмы принято называть экзогенной, а инфекционно-аллергическую форму — эндогенной бронхиальной астмой.
Клиническая картина. В развитии приступа бронхиальной астмы принято различать три периода: период предвестников, период разгара и период обратного развития приступа.
Период предвестников (продромальный период) чаще встречается у больных с инфекционноаллергической формой бронхиальной астмы и проявляется вазомоторными реакциями слизистой оболочки носа (чиханье, обильные водянистые выделения), кашлем, одышкой. В дальнейшем (а иногда внезапно, без периода предвестников) у больных появляется ощущение заложенности в грудной клетке, мешающее им свободно дышать. Вдох становится коротким, а выдох, наоборот, продолжительным, шумным, сопровождающимся громкими свистящими хрипами, слышными на расстоянии. Появляется кашель с трудноотделяемой вязкой мокротой. С целью облегчения дыхания больной принимает вынужденное положение (чаще сидя) с наклоном туловища вперед, опираясь локтями на спинку стула или колени.
В период разгара (во время приступа) лицо становится одутловатым, в фазу выдоха может наблюдаться набухание вен шеи. Грудная клетка как бы застывает в положении максимального вдоха. В акте дыхания участвуют вспомогательные дыхательные мышцы, помогающие преодолеть существующее сопротивление выдоху. При перкуссии грудной клетки отмечают коробочный звук, смещение вниз нижних границ легких и резкое ограничение их подвижности. Над легкими выслушивают ослабленное везикулярное дыхание с удлиненным выдохом и большое количество распространенных сухих (преимущественно свистящих) хрипов. Поперечник абсолютной тупости сердца значительно уменьшается за счет резкого расширения легких, отмечаются приглушенность тонов, тахикардия, акцент II тона над легочной артерией.
В период обратного развития приступа улучшается отхождение мокроты, в легких уменьшается количество сухих хрипов, удушье постепенно проходит.
При рентгенологическом исследовании органов грудной клетки, проведенном в разгар приступа, определяют повышенную прозрачность легочных полей, низкое стояние и малую подвижность диафрагмы. В анализах крови выявляют эозинофилию и лимфоцитоз. В мокроте, полученной по-
сле приступа бронхиальной астмы, находят эозинофилы, спирали Куршмана и кристаллы ШаркоЛейдена.
Унекоторых больных (чаще женщин) приступы удушья провоцируются приемом ацетилсалициловой кислоты (аспирина). При обследовании у этих пациентов часто выявляют риносинуситы или полипоз слизистой оболочки носа. Такое сочетание (приступы удушья, непереносимость аспирина и полипоз носа) получило название аспириновой астмы или «аспириновой (астматической) триады».
Уряда пациентов в роли фактора, провоцирующего приступы бронхоспазма, могут выступать физическая нагрузка или спортивные упражнения, выполняемые обычно на открытом воздухе (бег, быстрая ходьба, игра в футбол). Такой вариант заболевания получил название «астмы физического усилия».
В диагностике бронхиальной астмы в настоящее время применяют специальные кожные пробы
для выявления реакции организма на различные аллергены. Для изучения бронхиальной проходимости применяют функциональные методы исследования: спирографию, пневмотахометрию. При выявлении сопутствующих хронического бронхита или хронической пневмонии по показаниям проводят бронхоскопическое и бронхографическое исследования.
Течение и осложнения. Бронхиальная астма протекает обычно с чередованием периодов обострения и ремиссии. При этом тяжесть ее течения может быть различной.
При легком течении обострения заболевания возникают не чаще 2—3 раз в год и, как правило, хорошо поддаются амбулаторному лечению. При средне-тяжелом течении обострения бронхиальной астмы возникают 3—4 раза в год и уже требуют стационарного лечения. Тяжелое течение бронхиальной астмы характеризуется частыми (более 5 раз в год) и длительными обострениями заболевания с кратковременными периодами ремиссии или их полным отсутствием. При тяжелом течении могут возникнуть гормонозависимые и гормоно-резистентные формы заболевания.
Бронхиальная астма часто осложняется возникновением эмфиземы легких с присоединением вторичной легочно-сердечной недостаточности. Очень серьезным осложнением бронхиальной астмы является астматическое состояние, или астматический статус (status asthmaticus). К его развитию могут привести передозировка β-адреностимуляторов, слишком быстрое уменьшение дозы глюкокортикостероидов, контакт с массивной дозой аллергена и т. д. В развитии астматического статуса выделяют три стадии.
Стадия I (начальная, или стадия относительной компенсации) представляет собой затянувшийся свыше 12 ч и некупирующийся приступ удушья. У больных развивается резистентность к бронхолитическим препаратам, перестает отходить мокрота. Вследствие гипервентиляции возникают гипокапния и компенсированный алкалоз.
Стадия II (стадия декомпенсации) характеризуется резким нарушением дренажной функции бронхов. Просвет их забивается вязкой слизью, в связи с чем исчезают прежде хорошо выслушиваемые сухие хрипы (стадия, или синдром, «немого легкого»). Нарушается газовый состав крови, возникают гипоксемия (Рао2 снижается до 50—60 мм рт. ст.), гиперкапния (РаСО2 возрастает до 60 —80 мм рт. ст.).
При отсутствии эффективных лечебных мероприятий развивается III стадия астматического статуса — стадия гиперкапнической комы. В результате прогрессирования гипоксемии, гиперкапнии и ацидоза (РаО2 падает ниже 40 мм рт.ст., РаСО2 становится выше 90 мм рт.ст.) возникают тяжелые неврологические, в том числе церебральные, расстройства, гемодинамические нарушения и может наступить смерть больного.
Лечение. Проводят мероприятия, направленные на возможное прекращение воздействия на организм больного тех или иных аллергенов (например, исключение контакта больного с определенными растениями в период их цветения, применение специальных, так называемых элиминационных диет при пищевой аллергии, рациональное трудоустройство при профессиональной аллергии и др.). При выявлении реакции больного на определенные аллергены можно попытаться провести специфическую гипосенсибилизацию с целью ослабления реакции организма на данный аллерген.
Для купирования приступов удушья в настоящее время широко применяют аэрозоли селективных β-адреномиметиков, оказывающих быстрое бронхорасширяющее действие: орципреналина сульфат (астмопент), тербуталин, сальбутамол, фенотерол (беротек) и др. Доза препарата подбира-
Основные клинические синдромы при бронхиальной астме и ХОЗЛ
Бронхиальная астма (БА) и хроническое обструктивное заболевание легких (ХОЗЛ) – метеозависимые и сезонозависимые состояния, им посвящено много статей на нашем сайте, и чтобы лучше их понять, желательно “иметь под рукой” клиническую синдромологию этих состояний, что в данной статье и делается.
Клинические синдромы – это больше, чем «кусочки смальты». За примерами ходить не надо. Пока с пациентом не все понятно, желательно не спешить с нозологическим диагнозом, и остановиться на синдромном. Поэтому естественно провести учет, если не всех, то большинства образующих клиническую картину бронхиальной астмы (БА) и хронического обструктивного заболевания легких (ХОЗЛ) синдромов.
Есть еще одна причина, почему уделено внимание синдромам БА и ХОЗЛ. Она в их количестве, которое весомое. Как весомы сами БА и ХОЗЛ, клиническую картину которых они вместе формируют. Оценить все синдромы – глубже понять природу заболевания, поставить по настоящему хороший диагноз.
Убеждать, что кто хорошо диагностирует, …, понимаем, не надо.
Важное замечание – место болезни далеко не болезнь, и нарушения легких вносят свой вклад в манифестацию БА и ХОЗЛ на системном уровне. Потому множество нижеследующих клинических синдромов не ограничивается бронхиальной обструкцией, дыхательной и сердечной недостаточностью.
Гиповентиляция – клинической синдром, обусловленный снижением легочной вентиляции с повышением парциального давления СО2 и снижением О2 крови.
Признаки гиповентиляции – гиперкапния, гипоксемия, дыхательный ацидоз, вторичная полицитемия, легочная и артериальная гипертензия, сердечная недостаточность (правожелудочковая), тахикардия, цианоз, бледность кожи, липкий пот, психомоторное возбуждение, заторможенность, головная боль, ухудшение памяти и внимания, диссомнии (нарушения сна), мышечная усталость дыхательной мускулатуры, повышенная утомляемость, спутанность сознания, аритмии, кома, судороги, тахи-, бради- и диспноэ.
Гипервентиляция – клинический синдром, обусловленный повышением легочной вентиляции со снижением парциального давления СО2 и повышением О2 крови.
Признаки гипервентиляции – одышка, тахипное, снижение pCO2, повышение рО2, боль в груди, тахикардия, сердцебиение, респираторный алкалоз, рН крови<7,37, удлинение интервала QT, депрессия или элевация сегмента ST, инверсия зубца Т, головокружение, синкопальные состояния, гипокалиемия, мышечная слабость, гипофосфатемия, аэрофагия, метеоризм, сухость слизистых ротовой полости, снижение адаптации к стрессовым факторам, беспокойство и возбуждение, навязчивые идеи, парестезии, галлюцинации, карпо-педальный спазм.
Воспаление – клинический синдром, в основе которого лежит защитно-приспособительная реакция организма в ответ на повреждение с максимально возможным для данных условий восстановлением области повреждения.
Различают воспаление острое и хроническое. Хроническое воспаление в простейшем случае можно представить как последовательность острых, каждое из которых «вспыхивает» в разных участках вовлеченных в него тканей (органов). В случае БА и ХОЗЛ основным местом хронического воспаления являются стенки бронхов. Стадии острого и обострения хронического воспаления в зоне повреждения складываются из ранних сосудистых реакций, иммиграции и пролиферации лейкоцитов в зоне повреждения, деструкции и выведения разрушенных тканей, и развития на их месте соединительной ткани с последующей организацией.
По исходам острое воспаление и обострение хронического можно условно разделить на неосложненное и осложненное. Неосложненное – такое, которое разрешается формированием на месте повреждения полноценной в структурном и функциональном отношении соединительной ткани. При осложненном воспалении структура органов нарушается. При БА и ХОЗЛ это рубцовые образования, возможность развития разного рода выпячиваний (бронхоэктазов) с деформацией стенок и сужением просвета бронхов.
Местные условия неосложненного воспаления – синхронизация и осложненного – десинхронизация процессов повреждения и восстановления. Их возможные причины – гено- и фенотипические нарушения в системах обновления соединительной ткани, клеточного и гуморального иммунитета, гипер-, и гипореактивное течение воспалительного процесса с рассогласованием местных и системных механизмов.
Местно воспаление в воздухоносных путях при БА и ХОЗЛ в разных соотношениях экссудативное (серозное, фибринозное, гнойное) и продуктивное (интерстициальное, гранулематозное).
Местные признаки воспаления – гиперемия, отек, боль, локальное повышение температуры, нарушения функции. Общие признаки – гипертермия, интоксикация (слабость, чувство разбитости, миалгии, головные боли), изменение формулы крови (лейкоцитоз, сдвиг лейкоцитарной формулы влево, эозинофилия, ускорение СОЭ), активация симпатоадреналовой системы, др.
Особенности воспалительного процесса в трахеобронхиальном дереве на уровне слизистой оболочки при ХОЗЛ состоят в инфильтрации нейтрофилами, макрофагами, Т-лимфоцитами (преимущественно CD8), атрофии и гибели реснитчатого эпителия, и при БА – инфильтрации эозинофилами и лимфоцитами (преимущественно CD4), а при тяжелом течении – нейтрофильной инфильтрацией с атрофией и гибелью реснитчатого эпителия. В подслизистом слое при ХОЗЛ и БА находят гипертрофию и метаплазию бокаловидных клеток (гиперсекреция и качественное изменение слизи). Мышечный слой при ХОЗЛ характеризуется гипертрофией гладкомышечных элементов (сужение просвета бронхов, бронхообструкция) с последующим ремоделированием бронхов и при БА – гипертрофией гладкомышечных элементов. Волокнистохрящевая оболочка при ХОЗЛ и тяжелой БА имеет все признаки, характерные для ремоделирования бронхиального дерева.
В сосудах легкого изменения подобны изменениям бронхов и состоят в инфильтрации стенок нейтрофилами, макрофагами, Т-лимфоцитами, другими клеточными формами с истончением интимы, вазоконстрикцией, гиперплазией гладкомышечных элементов и коллагеновых волокон. Все эти изменения в дополнение к развивающейся эмфиземе легких, когда возрастает внутригрудное давление, ведут к легочной гипертензии.
В паренхиме легких при ХОЗЛ с дисбалансом протеаз и антипротеаз (альфа1-антитрипсин), оксидантным дистрессом и другими факторами, связанными с воспалением, находят дистрофические изменения стенок альвеолярного дерева с развитием центрилобулярной эмфиземы (нарушение газообмена), первоначально в верхних, а позже – и других отделах легких. Что касается БА, ее приступы ведут к развитию викарной эмфиземы.
Для БА характерны медленное развитие воспаления без существенного нарушения структуры стенок воздухоносных путей и обратимая бронхообструкция. Ремоделирование бронхиального дерева (по морфологическим характеристикам сходное с ХОЗЛ), наступает только при тяжелой БА.
Воспалительный процесс при ХОЗЛ отличается поражением всех структур легкого, и имеет неуклонное прогрессирование с ранним ремоделированием бронхиального дерева и необратимой бронхообструкцией.
Гиперреактивность бронхов – клинический синдром, характеризующийся снижением пороговой чувствительности ирритативных рецепторов бронхов с развитием острой обратимой бронхоспастической реакции в ответ на воздействие низких концентраций внешних и внутренних раздражителей различной природы.
В основе гиперреактивности бронхов лежат:
1)cнижение пороговой чувствительности ирритантных рецепторов бронхов,
2)повреждение мерцательного эпителия дыхательных путей с «оголением» ирритативных рецепторов,
3)активация нервно-рефлекторных механизмов (воздействие на субэпителиальные чувствительные клетки),
4)нарушение равновесия между адренергической и холинергической иннервацией,
5)дисбаланс парасимпатической регуляции (повышенное выделение ацетилхолина),
6)адренергический дисбаланс (снижение или возрастание ?-адренергической активности),
7)реакции гиперчувствительности немедленного и замедленного типа,
8)усиление действия субстанции Р (бронхоконстрикторный эффект),
9)воспаление.
Признаки гиперреактивности бронхов: одышка, приступы удушья, кашель, сухие хрипы, эпизоды затрудненного дыхания, вздутие грудной клетки, участие вспомогательных мышц в акте дыхания, цианоз, ортопное. А еще положительные провокационные тесты с ацетилхолином, гистамином, различными аллергенами, повышение сывороточного уровня IgE, эозинофилия, суточные колебание ПОС более 20 %, др.
Бронхообструкция – клинический синдром, характеризующийся нарушением бронхиальной проходимости в результате частичной обтурации или сужения (спазм бронхиальной мускулатуры, отек слизистой, гиперпродукция вязкой слизи, фиброзно-склеротические изменения) дыхательных путей на различном уровне, проявляющийся приступообразным кашлем, экспираторной одышкой, приступами удушья, нарушениями газообмена и снижением показателей функции внешнего дыхания со вторичными изменениями заинтересованных органов и систем.
Обратимые компоненты бронхообструкции – спазм бронхиальной мускулатуры (острый тип), отек слизистой бронхов (подострый тип), гиперпродукция вязкого секрета (хронический тип). Необратимые – фиброзно-склеротические изменения бронхиальной стенки и ремоделирование бронхиального дерева.
Выделяют острую и хроническую обструкцию. В ее механизмах отёк, дистония, изменения количества и качества слизи (гиперкриния, дискриния), воспалительная инфильтрация, нарушения функции реснитчатого эпителия, гипертрофия мышечной ткани, гиперплазия и метаплазия клеток слизистой оболочки, сдавление, обтурация и деформация бронхов, дефекты местного и системного иммунитета, рефлекторный бронхоспазм, центральный бронхоспазм.
Признаки бронхообструкции: кашель, одышка, приступы удушья, сухие хрипы, цианоз, снижение толерантности к физической нагрузке, нарушения сна, снижение работоспособности, быстрая утомляемость, бочкообразная грудная клетка, участие вспомогательных мышц в акте дыхания, слабость дыхательной мускулатуры, ортопное, гипоксия, гиперкапния, легочная гипертензия, отек слизистой, бронхоспазм, снижение ОФВ1 и индекса Тиффно.
Эмфизема легких – клинический синдром, обусловленный повышением воздушности, уменьшением подвижности и газообменных функций легочной ткани вследствие снижения ее эластичности, перерастяжения и нарушения архитектоники с истончением, частичным разрушением межальвеолярных перегородок, образованием воздушных мешков (эмфизематозных булл), снижением плотности и редукцией альвеолярных капиллярных сетей.
Важными факторами развития эмфиземы легких являются врожденный дефицит альфа-1-антитрипсина, снижение антипротеазной активности и повышение протеазной активности, деструктивные изменения альвеолярных стенок, неполная клапанная обтурация бронха, изменение свойств сурфактанта, поллютанты (соединения кадмия, окислы азота и др.), табачный дым.
Ведущие механизмы – необратимое увеличение размера воздушных пространств, расположенных дистальнее терминальных бронхиол, атрофия межальвеолярных перегородок, уменьшение числа альвеол, нарушение микроциркуляции (редукция капиллярной сети) и уменьшение дыхательной поверхности всего альвеолярного аппарата.
По распространенности эмфизема легких классифицируется на диффузную с поражением всего легкого, и очаговую, когда имеет место сочетание нормальных участков легочной ткани и повышенной воздушности. По преимущественной локализации выделяют центрилобулярную (центроацинарную, ацинарную, проксимальную) с поражение проксимальной части терминальных бронхиол, панацинарную с повышением воздушности легкого на всем его протяжении, центриацинарную с изменением в центральной части ацинуса, и периацинарную с прилежанием эмфизематозных очагов к уплотненной соединительнотканной перегородке или к плевре.
Признаки эмфиземы легких: нарушение частоты дыхания, тахи-, бради- и диспноэ, коробочный оттенок перкуторного звука, ослабление голосового дрожания, ослабленное везикулярное дыхание, уменьшение области относительной тупости сердца, усталость дыхательной мускулатуры, снижение экскурсии легких, расширение межреберных промежутков, повышение прозрачности легочных полей на рентгенограмме, снижение жизненной емкости легких, увеличение остаточного объема легких, индекс Тиффно >100 %, снижение объема форсированного выдоха. А еще – бочкообразная грудная клетка, низкое стояние диафрагмы и уменьшение ее подвижности, выбухание надключичных областей, гиперкапния, гипоксемия, дыхательный ацидоз, повышение гематокрита, вторичная полицитемия, легочная гипертензия, артериальная гипертензия, сердечная недостаточность (правожелудочковая), тахикардия, цианоз.
Легочная гипертензия – клинический синдром, характеризующийся повышением среднего давления в легочной артерии (ЛА) более 25 мм рт. ст. или систолического – более 30 мм рт. ст. с развитием легочно-сердечной недостаточности.
Основные механизмы формирования легочной гипертензии – вазоконстрикция, дисфункция эндотелия, альвеолярная гиперкапния и гипоксемия, нарушения микроциркуляции, перегрузка объемом/давлением правых отделов сердца, нарушения реологических и агрегатных свойств крови, анатомическая редукция сосудистого ложа, повышение эндобронхиального давления, обструкция легочных вен.
Клинические признаки легочной гипертензии: одышка (инспираторная), боль в груди, кашель, кровохаркание, отеки, тахикардия, увеличение печени, гипертрофия правого желудочка, повышение среднего давления в ЛА более 25 мм рт. ст. или систолического – более 30 мм рт. ст. с акцентом II тона и систолическим шумом, ее растяжение, диастолический шум Грэхема-Стилла (относительной недостаточности клапана ЛА), гиперкапния и гипоксемия, бледность кожи, малый пульс, склонность к артериальной гипотензии (головокружение, синкопальные состояния). А еще повышенная утомляемость, слабость, сонливость, холодные конечности, изменения пальцев в виде «барабанных палочек» и ногтей в виде «часовых стекол», повышение эндобронхиального давления, обструкция легочных вен.
Выделяют транзиторную легочную гипертензию с повышением давления в ЛА при нагрузке, стабильную – со стойким повышением давления в ЛА, выявляемым с помощью инструментальных методов обследования, и терминальную, когда стойкое повышение давления в ЛА сопровождается клинической картиной.
По уровню давления выделяют следующие четыре степени легочной гипертензии: I – 25-50, II – 51-75, III – 76-110, и IV – более 110 мм рт. ст.
Легочное сердце – клинический синдром, характеризующийся структурной и функциональной перестройкой правых отделов сердца в результате хронической легочной гипертензии с исходом в эксцентрическую гипертрофию и/или дилатацию и развитием хронической сердечной недостаточности.
В основе развития легочного сердца лежат вазоконстрикция, уменьшение суммарного просвета артериального легочного русла, гиповентиляция, гипоксия, гипоксемия, гиперкапния, легочная гипертензия, рефлекс Эйлера-Лильестранда (повышение тонуса мелких артерий и артериол легких в результате гипоксемии и гиперкапнии), дисфункция эндотелия, нейрогуморальный дисбаланс, развитие шунтов между легочной артерией и бронхиальными артериями, перегрузка и гипертрофия правого желудочка, дилатация и недостаточность правого желудочка.
Симптомы астмы у взрослых и детей в разные периоды болезни

Астма считается серьезным хроническим заболеванием. Она развивается по причине неинфекционного воспаления бронхов. Главные симптомы астмы – затрудненное дыхание во время приступа, напряжение мышц грудной клетки, хрипы, сильный кашель и одышка.
Пациенты с бронхиальной астмой предъявляют жалобы на ощущение сдавленности в груди и невозможность полностью откашляться.
Что такое бронхиальная астма
Это заболевание может диагностироваться у людей разных возрастов. На сегодняшний день разработаны эффективные программы лечения, облегчающего симптомы астмы и снимающего спазм бронхов.
У больных бронхиальной астмой отмечаются признаки нарушения проходимости дыхательных путей по таким причинам:
- просвет бронхов сужается из-за спазма гладких мышц;
- по причине увеличенной выработки секрета происходит закупоривание бронхов;
- в запущенной стадии мышечная ткань часто заменяется соединительной.
Астма с симптомами удушья у взрослого человека снижает его трудоспособность.
Первые признаки бронхиальной астмы
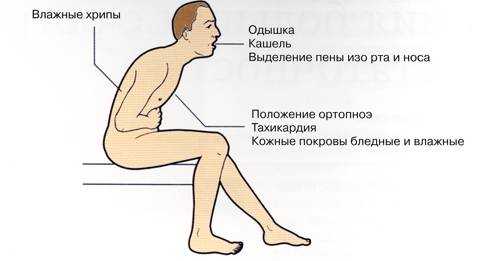
Шансы на успешное лечение недуга повышаются, если своевременно распознать первые тревожные симптомы астмы.
К ряду ранних признаков патологического состояния следует отнести:
- одышку, которая может тревожить в состоянии покоя, при физических нагрузках, нахождении в условиях загрязненного воздуха, весной во время цветения растительности, а также при смене температуры окружающей среды;
- сухой кашель возникает одновременно с одышкой. К концу откашливания выделяется незначительное количество слизи, кашель становится влажным;
- поверхностное дыхание и удлинение выдоха. Во время такого состояния астматикам тяжело полноценно выдохнуть;
- симптомы астмы на ранней стадии также могут проявляться в виде хрипов и свистящего дыхания;
Иногда не удается сразу понять, как начинается астма у взрослых, так как первые симптомы могут быть размытыми. Со временем они становятся ярко выраженными. Если частота проявлений увеличивается, нужно обязательно обратиться к врачу.
Основные и сопутствующие симптомы болезни у взрослых

Важные признаки астмы – периодический кашель приступообразного характера, который сопровождается свистом при вдохе и выдохе и хрипами. У больного появляется тяжелое дыхание, ощущение сжатия грудной клетки, частыми вдохами он пытается получить как можно больше кислорода.
Во многих ситуациях признаки бронхиальной астмы у взрослых проявляются в ночное время или после контакта с аллергеном.
- Кашель – симптом многих простудных и вирусных болезней. В данном случае он появляется по причине раздражения слизистой оболочки бронхов. Она может реагировать на воздействие вредоносных бактерий, аллергенов и т. д. Независимо от формы заболевания, тревожит сухой кашель, сопровождающийся затруднением дыхания. При поступлении недостаточного количества воздуха человек закашливается еще больше. Характерной чертой подобного состояния является отсутствие процесса отхождения мокроты. В некоторых случаях объем ее выделения очень мал. Взрослые люди могут начинать кашлять по причине чрезмерных физических нагрузок, во время разговора или смеха.
- Основными симптомами при бронхиальной астме также являются заметные хрипы и посвистывание. Хрипы отличаются определенными особенностями:
- они часто возникают при физических нагрузках, эмоциональном перевозбуждении;
- отчетливо слышны во время сна и в спокойном состоянии;
- в зависимости от стадии заболевания тональность хрипов отличается.
По характеру этого признака врач может диагностировать степень тяжести недуга.
Больные жалуются на ощущение сдавленности в груди. Этот симптом мешает дыханию полной грудью при бронхиальной астме. Такое состояние влечет за собой развитие паники.
Человек боится сделать лишнее движение или, наоборот, мечется, не может найти себе место. В этот момент больному необходимо постараться расслабиться для быстрого завершения приступа.
К числу прочих симптомов болезни следует отнести:
- выявление во время аускультации посторонних шумов при вдохе;
- прерывистый характер дыхания;
- перевозбуждение;
- нежелание двигаться, подавленное состояние;
- невозможность сосредоточиться;
- сбой биоритмов;
- нарушение сна.
Эти симптомы могут тревожить не только взрослых, но и маленьких детей, подростков. Интенсивность симптомов астмы уменьшается после ингаляции бронхолитиком, но это не должно стать причиной для отказа от врачебной помощи.
Симптомы приступа астмы

Независимо от природы болезни инфекционной или неинфекционной – больного тревожат симптомы, характерные для приступа бронхиальной астмы.
Заподозрить начало развития приступа можно по симптомам-предвестникам. В частности, это может быть повышенная раздражительность, слабость, беспокойство, апатия или сонливость. Такие состояния могут наблюдаться на протяжении двух-трех дней.
К числу внешних проявлений начала приступа астмы относят:
- тахикардию;
- покраснение кожи лица;
- тошноту и рвоту;
- расширенные зрачки.
При бронхоспазме отмечаются такие симптомы:
- появляется одышка, не хватает воздуха. При приступе бронхиальной астмы нарушается дыхание, тяжело сделать полный вдох. В результате этого наступает удушье;
- частый сухой кашель, который тревожит преимущественно утром или ночью. Редко он заканчивается выделением малого количества мокроты;
- на фоне тяжелого дыхания слышны свистящие хрипы.
Обструктивный синдром при бронхиальной астме может проявляться в виде затрудненного выдоха при полноценном вдохе. Для облегчения дыхания во время бронхоспазма, уменьшения интенсивности сопутствующих симптомов и лучшего отхождения слизи из бронхов во время приступа астмы больному приходится принимать особую позу с упором на руки. Только при фиксированном положении удается постепенно нормализовать дыхание.
Признаки астмы между приступами
В период ремиссии при бронхиальной астме признаки болезни могут быть практически незаметными. Тем не менее отмечаются ситуации, когда больной жалуется на сухой кашель, ринит и жжение в глотке.
Если больного на протяжении многих лет страдает бронхиальной астмой, то некоторые симптомы в межприступном периоде могут проявляться более отчетливо.
Это объясняется необратимыми изменениями в тканях бронхов, приводящими к уменьшению их просвета. Часто пациентов не покидает мучительная одышка.
Проявления бронхиальной астмы у детей

Часто неопытные молодые родители не обращают внимания на первые признаки бронхиальной астмы у своего ребенка. Из-за этого повышается риск развития болезни смешанной формы, которая протекает тяжело и сопровождается осложнениями.
Иногда клиника бронхиальной астмы бывает размытой. Несмотря на это, поводом для беспокойства должны стать частые ОРВИ и ангина. Также тревожными сигналами являются реакции на воздействие аллергенов — диатез, кожная сыпь и ринит.
Разные стадии астмы объединяют такие симптомы:
- временное затруднение дыхания и одышка, которая чаще всего возникает во время сна;
- кашель приступообразного характера. Он может усиливаться утром и сопровождаться отхождением прозрачной мокроты;
- хрипы или свистящее дыхание. Подобное состояние усугубляется при контакте с аллергеном, во время физических нагрузок и эмоционального перевозбуждения;
- астматический приступ удается купировать, используя антигистаминные средства.
У детей раннего возраста риски развития болезни выше, так как иммунитет еще полностью не сформирован. Это также объясняется узкими просветами бронхов, что является нормой для малышей.
При развитии воспаления стенки бронхов становятся толще, а это влечет за собой еще большее сужение просветов. Подобный процесс провоцирует приступ удушья, который невозможно не заметить.
Все родители должны знать, какие есть предвестники удушья, чтобы вовремя среагировать и не допустить усугубления состояния. Это:
- повышение температуры тела;
- слезотечение;
- насморк;
- общее недомогание.
Эти симптомы могут проявляться в любое время, они указывают на то, что у ребенка через некоторое время случится приступ.
Если у ребенка появляются первые симптомы астмы, то не стоит заниматься самолечением, так как неправильные действия могут только усугубить состояние.
Единственно верное решение – обращение к врачу для прохождения обследования и получения корректного лечения. Если диагноз подтверждается, малыша ставят на учет. При лечении проводятся периодические обследования для контроля динамики болезни.
Как отличить астму от других заболеваний

Клиническая картина и симптомы бронхиальной астмы могут напоминать проявления других заболеваний дыхательных органов. Например, похожая симптоматика наблюдается при хроническом бронхите, который также сопровождается кашлем и нарушением дыхания. При обследовании также может быть выявлено, что у пациента имеется несколько заболеваний, дающих картину, схожую с астмой.
Чтобы поставить точный диагноз, врач должен уметь отличить эту болезнь от воспаления легких, острого или хронического воспаления бронхов, туберкулеза, патологий неврологического характера, сердечной недостаточности и от состояния, при котором дыхание затрудненно из-за попадания в дыхательные пути постороннего предмета.
- Бронхиальная астма. Симптомы при астме: непродуктивный кашель, удушье. Во время откашливания возможно выделение незначительного количества вязкой прозрачной мокроты. Обычно это происходит в конце приступа. Состояние облегчается после приема медикаментозных препаратов для расширения бронхиального просвета.
- Характерным признаком острого или хронического бронхита является кашель с выделением большого количества слизи. В некоторых случаях в ней можно обнаружить примесь гноя. Острая форма болезни развивается быстро, для хронической характерно длительное течение. Как и в случае с признаками астмы, температура тела сильно не повышается. Воспалительный процесс обнаруживается по анализу крови. Дыхание становится жестким, могут прослушиваться хрипы.
- При пневмонии также тревожит кашель, только количество отделяемой слизи сильно увеличено. Кроме того, повышается температура. К характерным признакам также относят одышку, которая не перестает беспокоить до выздоровления, загрудинную боль и симптомы интоксикации.
- Отличительной чертой туберкулеза является постоянный слабый кашель без нарушения процесса дыхания. Температура тела незначительно повышается и держится три недели или дольше[М27] . К проявлениям болезни также следует отнести обильное потоотделение в ночное время, стабильное снижение веса и отсутствие аппетита.
- Внезапный сильный кашель может появиться в случае попадания постороннего предмета в дыхательные пути. Дискомфортные ощущения и патологические симптомы исчезают после извлечения этого предмета.
В заключение
Если обнаружены первые клинические проявления развития бронхиальной астмы, необходимо в срочном порядке обратиться к пульмонологу.
Диагноз устанавливается не только на основании жалоб и осмотра пациента. Обязательным является проведение диагностических процедур и лабораторных анализов. Только после этого врач сможет разработать эффективную тактику лечения.
Бронхиальная астма ‒ симптомы и лечение, признаки у взрослых
Оглавление
Бронхиальная астма – хроническое заболевание бронхов, которое сопровождается спазмами и отеком слизистой оболочки.
В переводе с греческого asthma означает удушье, тяжелое дыхание. Действительно, данное заболевание характеризуется постоянно повторяющимися приступами удушья.
В современном обществе астма считается серьезной проблемой из-за прогрессивного течения болезни, которая беспокоит больных частыми приступами и вызывает ухудшение качества их жизни. Сегодня в мире более 100 млн. человек страдают от бронхиальной астмы, что в среднем для каждой страны составляет 4-8 % взрослого населения. Ежегодно астма становится причиной смерти 250 тыс. человек.
Среди вероятных причин заболевания ученые называют плохую экологическую обстановку в мире, увеличение количества генно-модифицированных продуктов, а также гиподинамию, особенно распространенную среди взрослого населения развитых стран.
Причины бронхиальной астмы
К развитию бронхиальной астмы приводит сочетание внутренних и внешних факторов.
Среди внутренних причин заболевания выделяют следующие:
- Эндокринные нарушения
- Отклонения в работе дыхательной системы
- Слабый иммунитет
К внешним причинам относят:
- Аллергии различного происхождения
- Работу на экологически неблагополучных предприятиях
- Курение
- Стресс
Наиболее распространенными факторами, на фоне которых у взрослых людей развивается бронхиальная астма, являются аллергии и курение.
Бытовые аллергены
В бытовом окружении любого человека присутствует множество различных аллергенов – это пыль, пыльца растений, шерсть животных, плесень, испарения химических веществ с поверхности новой мебели. Все эти аллергены провоцируют хронические заболевания дыхательных путей, и бронхиальная астма аллергического происхождения является самой распространенной.
Условия труда
Один из опасных видов астмы – профессиональная. Данный вид болезни развивается у взрослых людей под влиянием на организм различных материалов, используемых на рабочем месте. Согласно статистике, 15 % всех случаев астмы вызваны условиями труда.
Генетические причины
Примерно треть взрослых, страдающих бронхиальной астмой, болеют с детства. Избавившись от болезни в подростковом периоде, такие люди рискуют снова встретиться с астмой во взрослом возрасте. В этом случае риск развития заболевания повышают генетические факторы, а также влияние окружающей среды. При наличии наследственной предрасположенности и экологически неблагополучной обстановки болезнь имеет все шансы проявиться. Сегодня ученые проводят исследования, пытаясь установить, какие именно гены отвечают за вероятность развития астмы, и как медицина может повлиять на этот процесс.
Вне зависимости от причины заболевания механизм развития астмы у взрослых людей заключается в том, что на дыхательные пути воздействуют негативные факторы, и организм не может противостоять этому влиянию из-за повышенной чувствительности, наследственной предрасположенности и других причин. Под влиянием негативных факторов происходит сужение просвета бронхов. Данное состояние называют бронхиальной обструкцией. Растет объем слизи в бронхах, ухудшается дыхание, появляются хрипы, кашель и другие симптомы.
Формы и степени
Различают три основные формы бронхиальной астмы.
- Аллергическая. Болезнь вызывает определенный аллерген или группа аллергенов, среди которых могут быть продукты питания, пыль, шерсть животных, пыльца
- Неаллергическая. Вызывается факторами неаллергического происхождения. Данная форма может возникнуть на фоне хронических инфекций дыхательных путей, гормональных изменений, приема некоторых лекарств, например, аспирина
- Смешанная. Эта форма бронхиальной астмы сочетает в себе признаки двух предыдущих форм
Каждая форма может иметь легкое, среднее или тяжелое течение, отличаться частотой приступов и другими показателями, что позволяет классифицировать ее еще и по ступеням:
- Первая ступень. Приступы возникают не чаще раза в неделю днем и не чаще двух раз в месяц ночью
- Вторая ступень. Симптомы возникают каждую неделю, но не каждый день, а также по ночам – два раза в месяц и чаще
- Третья ступень. Приступы происходят ежедневно днем, а также по ночам – чаще раза в неделю
- Четвертая ступень. Характеризуется постоянными приступами в течение дня, а также частыми обострениями ночью
Симптомы бронхиальной астмы
Чем раньше выявлено заболевание, тем более вероятен успешный результат лечения, поэтому уже с момента появления первых симптомов следует обращаться за врачебной помощью. Что должно насторожить? Среди ранних признаков бронхиальной астмы отмечаются следующие:
- Удушье или одышка. Состояние может возникнуть как на фоне физической нагрузки, так и в полном покое, а также при вдыхании воздуха с примесями частиц-аллергенов. Удушье или одышка наступают внезапно, как приступ
- Кашель. Возникает одновременно с одышкой и имеет надсадный характер. Кашель непродуктивный, и только в конце приступа возможно отделение небольшого количества мокроты
- Поверхностное дыхание. Приступ астмы сопровождается частым поверхностным дыханием, невозможностью сделать вдох полной грудью
- Хрипы. Они сопровождают дыхание человека во время приступа и иногда выслушиваются даже дистанционно
- Поза ортопноэ. Это поза, которую рефлекторно занимает человек во время приступа – сидя, свесив ноги, крепко ухватившись руками за стул, кровать или другой предмет. Такая поза способствует более глубокому выдоху
На ранних стадиях заболевания могут проявляться только некоторые из этих признаков. Они беспокоят человека короткое время и самостоятельно проходят, не повторяясь длительное время. Но без лечения со временем симптомы прогрессируют, поэтому крайне важно своевременно обращаться к специалистам, даже если число приступов и их сила минимальны.
По мере развития заболевания в организме происходят такие нарушения, как:
- Общая слабость
- Синюшность кожи
- Затрудненный вдох
- Одышка
- Сухой кашель
- Учащенное сердцебиение
- Головокружения и головная боль
- Подверженность различным болезням
Лечение бронхиальной астмы
Бронхиальная астма является хроническим заболеванием, полностью излечить которое на сегодняшний день невозможно. Однако с помощью грамотно подобранной терапии, сочетания различных методов лечения можно добиться долгой и устойчивой ремиссии, и тем самым улучшить качество жизни пациента. Комплексный подход требует самодисциплины и терпения и рассчитан на длительные сроки.
Важно наблюдение врача в динамике, так как в зависимости от тяжести болезни доза препаратов должна корректироваться.
Медикаментозная терапия осуществляется с помощью препаратов двух групп:
- Симптоматических. Эти препараты восстанавливают проводимость бронхов и снимают бронхоспазм, их применяют эпизодически, по необходимости
- Базисных. Препараты этой группы направлены на уменьшение воспалительного процесса в бронхах и требуют длительного регулярного приема
При наличии бронхиальной астмы нельзя ограничиться только использованием симптоматических препаратов. Они привлекают больных своей эффективностью, но облегчение при их применении носит временный характер. Базисная же терапия воздействует на причину возникновения симптомов и выключает механизмы их повторного проявления. Эффект от применения базовых препаратов наступает через 2-3 недели регулярного приема. Сегодня самыми эффективными и безопасными признаны ингаляционные глюкокортикоиды. Они хорошо переносятся и детьми, и взрослыми, имеют минимум побочных эффектов, в отличие от таблетированных и инъекционных форм, но самое главное – они помогают уменьшить первоначальный уровень реактивности бронхиального дерева, то есть снижают вероятность неадекватной реакции бронхов на различные раздражающие стимулы. Регулярное применение таких средств позволяет облегчить степень течения болезни и уменьшить прием симптоматических препаратов до минимума.
В дополнение к медицинским препаратам также используют немедикаментозные способы лечения астмы, к которым относятся:
- Дыхательные упражнения и устройства для дыхания
- Рефлексотерапия
- Физические тренировки
- Климатотерапия
Любому человеку, страдающему астмой, важно знать об основных методах лечения и профилактики приступов, владеть методикой рационального дыхания, придерживаться гипоаллергенной диеты.
Профилактика астмы
Меры профилактики могут иногда оказаться настолько эффективными, что обеспечат стойкую и длительную ремиссию, а также уменьшат риск развития болезни и осложнений. К наиболее распространенным мерам профилактики относят:
- Ежедневные прогулки на свежем воздухе на протяжении двух и более часов
- Исключение контакта с аллергенами
- Меры закаливания для профилактики хронических инфекций верхних дыхательных путей
- Отказ от курения
- Использование гипоаллергенной косметики, средств бытовой химии, постельных принадлежностей, продуктов питания
- Физическую активность
- Занятия лечебной физкультурой
Для профилактики приступов бронхиальной астмы важно соблюдать следующие правила:
- Делать влажную уборку в помещении дважды в неделю и чаще
- Стирать постельное белье еженедельно и на высоких температурах
- Использовать подушки и одеяла из синтетических материалов
- Отказаться от ковров, растений, мягкой мебели в интерьере
Положительное влияние на здоровье людей с бронхиальной астмой оказывает санаторно-курортное лечение.
Преимущества лечения бронхиальной астмы в МЕДСИ
Основная задача клиники – обеспечить своевременную профилактику, провести диагностику и назначить эффективное лечение пациента. Среди преимуществ МЕДСИ:
- Индивидуальный подход к диагностике и лечению бронхиальной астмы
- Специфические аллергологические тестирования в динамике
- Использование эффективных методик лечения – физиотерапии, дерматологических процедур
- Консультации врачей смежных специальностей
- Комплексный подход к решению проблем бронхиальной астмы
Позвоните по телефону +7 (495) 7-800-500, чтобы записаться на прием.
Бронхиальная астма - причины, симптомы, диагностика и лечение
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая - симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя - частота приступов ежедневная
- тяжелая - симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК - эозинофилия и незначительное повышение СОЭ - определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.