Пиелонефрит на ранних сроках беременности
лечение на ранних или поздних сроках, последствия для ребенка острого или хронического, симптомы и проявления, риски и профилактика
выносить здорового малыша, и уберечь себя от пиелонефрита, поговорим далее в статье.
Пиелонефрит без последствий. Что нужно знать будущей маме?
 В связи с анатомическим строением мочевыделительной системы, прекрасная половина человечества более подвержена заболеваниям почек. У беременных часто диагностируется пиелонефрит. Инфекцию внутри организма необходимо незамедлительно устранять. Последствия чреваты серьезными осложнениями для матери и плода.
В связи с анатомическим строением мочевыделительной системы, прекрасная половина человечества более подвержена заболеваниям почек. У беременных часто диагностируется пиелонефрит. Инфекцию внутри организма необходимо незамедлительно устранять. Последствия чреваты серьезными осложнениями для матери и плода.
Заболевание почек при беременности: насколько это опасно?
Развитие почечных патологий для беременной является таким же распространенным явлением, как и заболевания сердечно-сосудистой системы. Процесс изменения в женском организме провоцирует возникновение латентно-протекающие болезни, которые со временем перерождаются в активную острую или хроническую стадию.
Почечная недостаточность активно разрушает нормальный процесс вынашивание здорового ребенка, угнетает материнское здоровье. Риски:
- самопроизвольные прерывания беременности;
- отслойка плаценты;
- роды на ранних сроках;
- инфекция заражает плод;
- рождение мертвых детей;
- тяжелые гестозы.
Хронический пиелонефрит и беременность: меры поддержки до зачатия
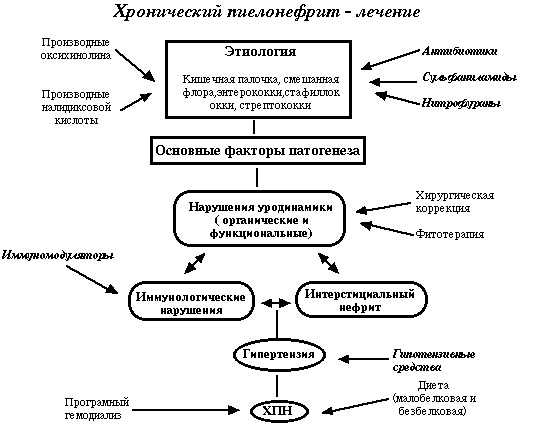 Если хронический пиелонефрит не обостряется и не вызывает почечную недостаточность, беременность вполне вероятна. Само по себе заболевание не является противопоказанием. Но к вынашиванию малыша нужно подготовиться, так как существуют осложнения. Вследствие хронического пиелонефрита повышается АД. Гипертония влечет тяжелые последствия – гестоз и эклампсию. Кроме того, беременная начинает ощущать анатомические изменения, матка растет и сдавливает мочевые каналы.
Если хронический пиелонефрит не обостряется и не вызывает почечную недостаточность, беременность вполне вероятна. Само по себе заболевание не является противопоказанием. Но к вынашиванию малыша нужно подготовиться, так как существуют осложнения. Вследствие хронического пиелонефрита повышается АД. Гипертония влечет тяжелые последствия – гестоз и эклампсию. Кроме того, беременная начинает ощущать анатомические изменения, матка растет и сдавливает мочевые каналы.
На стадии планирования беременности женщина должна пройти обследование. В него входит: развернутый и биохимический анализ крови, общий анализ мочи, по Нечипоренко, посев мочи на стерильность. По результатам смотрят уровень белка, эритроцитов и определяют чувствительность к возбудителям инфекции. А также ультразвуковой диагностикой проводят обследование почек и мочеполовой системы.
В случае обострений урологи не дадут одобрения на беременность. Наличие мочекаменной болезни или почечной недостаточности приводят к выкидышам.
Что делать, если обострился хронический пиелонефрит при беременности
 Перманентные патологические обострения для беременных не редкость. Пиелонефрит проявляется:
Перманентные патологические обострения для беременных не редкость. Пиелонефрит проявляется:
- головной болью;
- ноющей болью в пояснице;
- дискомфортом при физических нагрузках;
- плохим самочувствием и вялостью.
Наличие каких-либо признаков зависит от триместра. Для первого периода характерны сильные поясничные боли, которые отдают в низ живота. На более поздних сроках они стихают, однако, появляется отечь и перепады АД, увеличивается количество белка в моче.
Обязательно ли пить или колоть антибиотики
Любое заболевание, спровоцированное микробами и бактериями, нуждается в приеме антибиотиков. Они убивают возбудителя, тем самым угнетают процесс воспаления. Нефрологи однозначно утверждают, что данные препараты необходимы. Без уничтожения бактерий, есть риск заражения малыша в утробе матери.
Лечение на ранних сроках
 Воспаление почек на ранних сроках протекает очень тяжело. Женщина должна находиться под постоянным врачебным наблюдением. Болезненные ощущения в пояснице провоцируют тонус матки. Очень часто происходят выкидыши, инфицирование плода, дети рождаются с патологиями.
Воспаление почек на ранних сроках протекает очень тяжело. Женщина должна находиться под постоянным врачебным наблюдением. Болезненные ощущения в пояснице провоцируют тонус матки. Очень часто происходят выкидыши, инфицирование плода, дети рождаются с патологиями.
В первый триместр процесс лечения осложняется тем, что не вся группа препаратов разрешена беременной. Многие антибиотики представляют угрозу для плода. В этой ситуации врач должен подобрать грамотную тактику лечения, однако, далеко не каждому это удается. В основном используются природные пенициллины. При легком воспалении назначают ампициллин, для сложного течения – секуропен.
Лечение на поздних сроках
Начиная со 2 триместра, разрешаются препараты более широкого спектра действий. Плод уже сформирован, а защитную функцию на данном этапе выполняет плацента. Выбор группы лекарственных средств зависит от течения заболевания.
Если упустить лечение на начальной стадии пиелонефрита или вовсе отказаться от приема назначенных препаратов, то почки подвергаются разрушительному процессу, нарушается функционирование. Это повлияет на процесс вынашивания ребенка, как следствие ярко выраженный гестоз.
Острый пиелонефрит у беременной: чем грозит матери и ребенку
 Пиелонефрит во всех его проявлениях негативно влияет на течение беременности. Зачастую развивается поздний гестоз у матери, а плод заражается внутриутробной инфекцией. Также могут возникнуть и более серьезные проблемы, такие как анафилактический шок.
Пиелонефрит во всех его проявлениях негативно влияет на течение беременности. Зачастую развивается поздний гестоз у матери, а плод заражается внутриутробной инфекцией. Также могут возникнуть и более серьезные проблемы, такие как анафилактический шок.
Данное заболевание либо проявляет симптомы первичного возникновения, либо развивается сразу достаточно быстро и в острой форме. Пиелонефрит у беременной могут обнаружить на любом сроке беременности начиная с 12 недель. В таком случае больная должна быть немедленно госпитализирована.
Симптомы и проявления
Существует две формы заболевания: хроническая и мягко протекающая. Для острого пиелонефрита симптомы таковы:
- внезапное возникновение высокой температуры тела;
- повышается АД, что особенно опасно для беременности в 3 триместре;
- ноет поясница в области почек, появляются почечные колики;
- усталость, ломота в теле;
- головная боль и озноб, резко бросает в пот;
- гестоз первых месяцев выражен тошнотой и рвотой, на поздних сроках происходит интоксикация;
- выкидыш или замирание беременности. Эти проявления касаются второго триместра.
 За все три триместра женщину может беспокоить несколько циклов обострения. Больную наблюдает врач, назначает пробы и анализы для выявления количества лейкоцитов. Увеличение белка показывает анализ крови на биохимию. При затяжном процессе, независимо от обострения, беременную беспокоят боли в пояснице.
За все три триместра женщину может беспокоить несколько циклов обострения. Больную наблюдает врач, назначает пробы и анализы для выявления количества лейкоцитов. Увеличение белка показывает анализ крови на биохимию. При затяжном процессе, независимо от обострения, беременную беспокоят боли в пояснице.
Для рожениц с пиелонефритом на каждой стадии есть определенный риск. Болезнь острой формы в сочетании с гипертонией или анемией является противопоказанием для беременности.
Лечение
Для беременных больных пиелонефритом проводят терапию по устранению воспалительного процесса, наблюдая за анализами в больничных условиях. Так как самолечение небезопасно. Врачи подбирают допустимый антибиотик. Возможные варианты:
- Ампициллин.
- Цефалоспорины.
- Оксациллин.
- Гентамицин.
 В обязательном порядке назначают обезболивающие и спазмолитические препараты. В комплекс мероприятий входит сон в положении на боку. Таким образом, снижается давление на мочевые каналы.
В обязательном порядке назначают обезболивающие и спазмолитические препараты. В комплекс мероприятий входит сон в положении на боку. Таким образом, снижается давление на мочевые каналы.
Если данный вариант терапии не дает результатов может быть проведена катетеризация мочеточника или дренирование.
В особо сложных случаях, когда наблюдается нагноение, удаляют либо фиброзную капсулу, либо больной орган. Иногда доктор вынужден принять решение о прерывании беременности.
Кроме лечения, организм беременной нуждается в витаминной поддержке и успокоительных препаратах. Важно соблюдать специальную диету и режим питья. Необходимо выпивать не менее 2 литров в день при условии, что у женщины нет отеков. Для этого подходит не только обыкновенная чистая вода, но и соки, морсы, компоты. От мочегонных чаев и крепкого кофе нужно отказаться.
Самостоятельный прием препаратов приводит к усугублению заболевания. Лечение проводится только в стационаре под контролем лечащего врача.
Вероятные осложнения пиелонефрита во время беременности
В период беременности в организме матери хозяйничает прогестерон. Данный гормон влияет на функции почек, в том числе. Осложнения могут настигнуть в любом триместре. Проявляется болезнь в острой и хронической форме. При появлении первых же симптомов необходимо, обратиться к врачу. Обязательно наблюдаться в стационаре, так как данная патология ведет к тяжелым последствиям.
Для матери
 Переход пиелонефрита в тяжелую стадию при беременности ведет к осложнениям. Для будущей мамы это выражается следующим образом:
Переход пиелонефрита в тяжелую стадию при беременности ведет к осложнениям. Для будущей мамы это выражается следующим образом:
- преждевременные роды;
- угроза выкидыша;
- кровотечение во время родового процесса и после него;
- токсичный шок;
- гестоз;
- плацентарная недостаточность;
- повышение АД;
- отслойка плаценты;
- общее недомогание;
- головные боли.
Для плода
 Вследствие влияния пиелонефрита на материнский организм, осложнения настигают и нерожденного малыша. Ранний гестоз действует на внутриутробное развитие плода. Самым опасным осложнением является его гибель из-за недостаточного количества питательных веществ и гипоксии.
Вследствие влияния пиелонефрита на материнский организм, осложнения настигают и нерожденного малыша. Ранний гестоз действует на внутриутробное развитие плода. Самым опасным осложнением является его гибель из-за недостаточного количества питательных веществ и гипоксии.
Попадание инфекции еще в утробе ведет к патологиям при рождении. Таковыми являются:
- Желтуха. Заболевание характерно для многих новорожденных. Оно возникает на 3-5 день жизни и вскоре проходит. Однако инфекция, окутавшая организм грудничка, убивает иммунитет, возникают проблемы на фоне распада токсических элементов. Ферменты печени не способны работать в полном объеме. Желтуха длится долго и с осложнениями.
- Гнойно-септические болезни. Сепсис у новорожденных проявляется высокой температурой, характерной окраской кожи, слабостью, диспепсией. Очаг заболевания – попадание инфекции в кровь.
- Острая дыхательная недостаточность. Первыми признаками заболевания являются: нехватка воздуха, цианоз, удушье. По мере прогрессирования наблюдаются судороги, потеря сознания и гипоксическая кома. Патология способна привести к смерти.
Своевременное лечение увеличивает шансы на выздоровление матери, и здоровое развитие дитя.
Профилактика пиелонефрита
Профилактические мероприятия пиелонефрита заключаются в следующем:
- выпивать столько воды, сколько назначил врач;
- проветривать комнату. Гулять на свежем воздухе, когда погода позволяет;
- в домашних условиях выполнять лечебные физические упражнения;
- следить за регулярным мочеиспусканием;
- соблюдать режим дня, питания;
- пропить комплекс витаминов для повышения иммунитета и общего укрепления организма. Выбирая препараты обязательно консультироваться с врачом.
Всегда нужно следить за своим состоянием. Одеваться по погоде, не перемерзать, не нагружать организм большой физической активностью. При появлении любых симптомов незамедлительно обращаться в поликлинику.
Становясь на учет по беременности, если вы раньше болели пиелонефритом, обязательно оповестите об этом доктора.
Правильное питание
Диета при пиелонефрите, которая основана на ограничении приема соли и выпитой жидкости. Это связывают с возможным повышением давления и появлением отеков.
Однако такой метод неправильный. При данном заболевании не происходит задержки воды и соли в организме, поэтому ограничивать потребление не стоит. В острой форме заболевания нужно выпивать более 2 литров воды.
Важно следить за нормальной работой кишечника. Запоры влияют на функционирование почек. Для предотвращения неприятных ситуаций необходимо включать в рацион чернослив, сухофрукты, свеклу и другие слабительные продукты. Белок из мясных и рыбных изделий желательно подавать в вареном виде.
- Первые блюда нужно употреблять небольшими порциями. Ограничить супы с крупами и молочными продуктами. В состав включать больше овощей, заправлять нежирной сметаной.
- Мучные изделия разрешены в виде несдобной выпечки. Сухарики из белого и серого хлеба, блинчики и оладьи.
- Мясо и рыбу кушать не более 200 грамм в день. Это должны быть диетические сорта, желательно мясо птицы или кролика, телятина. Блюда употреблять в вареном, запеченном и тушеном виде. Фрикадельки на пару, заливное, рулеты и так далее подойдут к столу.
- Разрешены яйца 1-2 раза в неделю, потребление любых масел, круп, макаронных изделий.
- К сладостям лучше отнестись с особой осторожностью. Набор веса нежелателен.
 Продукты питания, которые являются абсолютным противопоказанием:
Продукты питания, которые являются абсолютным противопоказанием:
- любые крема, свежий хлеб и изделия из слоеного теста;
- все бульоны кроме овощных;
- консервы, колбасные изделия;
- сыры, грибы;
- заправки из майонеза, кетчупа и горчицы;
- кофеин, шоколад;
- хрен, редька, редис, лук, чеснок, шпинат, соленья;
- консервация;
- минеральные и алкогольные напитки.
Иногда можно разнообразить свой рацион. Съесть докторскую колбасу, но обязательно в отварном виде. Для заправки салатов прекрасно подойдет бешамель на основе сметаны и сливочного масла.
Если вы планируете беременность, но наблюдаются вероятные проблемы с почками, будьте внимательны. Пройдите диагностику, дополнительно проконсультируйтесь с врачом. Будучи в положении, тактика лечения изменится, а вероятность того, что плод не пострадает – минимален.
Полезное видео
Пиелонефрит при беременности: симптомы, диагностика, лечение
Пиелонефрит при беременности необходимо лечить сразу после выявления заболевания. Заболевание может привести к инфицированию жизненно важных органов плода.
Что такое пиелонефрит
Пиелонефрит — это заболевание почек инфекционно-воспалительного характера, вызванное болезнетворной бактерией. «Пиело» — означает гной.
При пиелонефрите в общем анализе мочи обнаруживается большое содержание лейкоцитов и белка, которые при визуальном осмотре анализа могут выпадать в осадок и источать специфический запах разложения.
В период беременности заболевание может быть впервые выявлено, либо в стадии хронизации – как результат ослабленного иммунитета.
Во втором триместре может появиться так называемый «гестационным пиелонефритом» — это специфическая реакция почек на беременность.
Нередко после родов исчезает без осложнений и негативных последствий. Однако при его диагностировании необходимо проводить соответствующее лечение.
Виды пиелонефрита у беременных
Пиелонефрит у беременных бывает:
- Острым по характеру течения: появляется внезапно. При попадании патогенного агента (микроба) в почечную систему развивается воспаление. Первые признаки болезни проявляются через 3-6 часов после инфицирования. Острый пиелонефрит поддается антибактериальной терапии. Запущенное лечения является угрожающим состоянием для нормального течения беременности.
- Хронический пиелонефрит беременных – патология, диагностируется в ранние сроки беременности, либо в период ее планирования. Для него характерны периоды обострения и вялотекущий процесс. Развивается на фоне острого течения болезни с преимущественным замещением соединительной ткани взамен нефротических клеток.
- Первичный пиелонефрит – не диагностируем на ранних сроках гестации. Характеризуется отсутствием нарушений уродинамики.
- Вторичный пиелонефрит: негативный результат заболевания мочевыделительной системы.
Причины возникновения
К основным причинам развития пиелонефрита во время беременности относятся:
- ослабление иммунитета;
- переохлаждение;
- простуда;
- отсутствие физических нагрузок;
- малоподвижный образ жизни;
- артериальная гипертензия.
Урологические факторы, провоцирующие развитие заболевания:
- Нарушение оттока мочи из-за закупорки мочевых путей.
- Сужение мочеточника из-за растущей матки.
- Хроническая почечная недостаточность.
- Цистит.
- Мочекаменная болезнь.
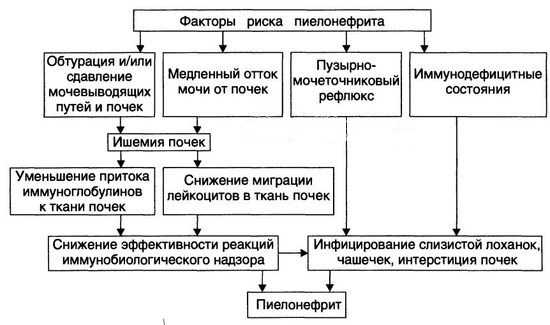
При закупорке мочевых протоков, первичная моча скапливается — дальнейшее опорожнение нарушено. Происходит инфицирование. Развивается среда, подходящая для жизнедеятельности патогенного (или условно-патогенного) микроорганизма.
Симптомы хронического и острого пиелонефрита
Первые признаки заболевания диагностируются во втором триместре.
Клинические проявления острого течения заболевания:
- озноб;
- повышенная температура тела;
- болезненность в поясничном отделе;
- болевой синдром при мочеиспускании;
- тошнота;
- слабость;
- отсутствие аппетита.
Изменяется характер мочи: резкий запах, урина становится мутной, при стоянии выпадает осадок, «пивной» оттенок мочи.
Признаки хронического пиелонефрита условно делятся на латентные и рецидивирующие:
- Для латентного периода характерна стертость клинических проявлений. Иногда сопровождается повышенной сонливостью и умеренной слабостью. В скрытом периоде происходят изменения невидимые глазом – почечная ткань постепенно отмирает, угасают основные функции органа.
- При рецидиве болезни наблюдается картина, характерная для острого течения заболевания: гипертермия, озноб, болезненность при мочеиспускании. Главное отличие от острого процесса – постепенное нарастание болевого синдрома.
Моча при хроническом пиелонефрите всегда имеет дополнительные примеси.
Основное отличие – присутствие большого количества лейкоцитов и белка при микроскопии общего анализа мочи.
Чем опасно заболевание
Инфекционное воспаление мочевой системы не проходит незаметно для беременной. Патогенные бактерии размножаются, и становятся причиной внутриутробной инфекции, которая негативно сказывается на здоровье малыша.
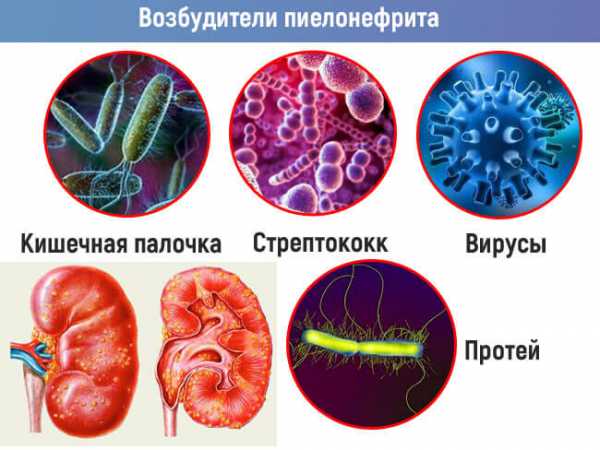
Наиболее часто возбудителями становятся:
- Стафилококки;
- Энтерококки;
- Протей;
- Кишечная палочка.
Сопутствующие симптомы заболевания пагубно сказываются на физическом и психоэмоциональном состоянии беременной.
Кроме того, нелеченный пиелонефрит может привести к следующим осложнениям:
- многоводие;
- поздний гестоз;
- преэклампсия беременной;
- преждевременные роды при развитии заболевания с 30 недели беременности. Ребенок, рожденный в такие сроки жизнеспособен, но нуждается в определенном виде выхаживания;
- риск самопроизвольного выкидыша в первом триместре гестационного периода;
- шок инфекционно-токсического генеза;
- повышенный риск развития анемии.
Пиелонефрит при беременности — последствия для ребенка
Тяжелое течение острого или хронического рецидивирующего пиелонефрита пагубно отражается на здоровье малыша.
- врожденная инфекция;
- внутриутробная гипоксия плода;
- недостаток веса;
- может наблюдаться отечность;
- задержка развития ребенка;
- инфицирование жизненно-важных органов или систем.
Диагностика
Для установления диагноза «пиелонефрит» беременная сдает ряд лабораторных тестов: кровь и мочу.
- Общий анализ мочи. Наличие лейкоцитоза и ускоренного оседания эритроцитов является показателем воспалительного про
- цесса.
- Биохимический анализ мочи – для выявления количественного содержания мочевины, креатинина и мочевой кислоты – основные показатели мочевого обмена.
- Анализ мочи по Нечипоренко. Для подтверждения диагноза недостаточно визуального осмотра урины. Лабораторная служба определяет химический состав мочи (белок, глюкоза, кетоны). При микроскопии – большое количество лейкоцитов, бактерии, дрожжевые грибки. Могут присутствовать цилиндры, подтверждающие развитие патологического процесса.
- Бак.посев мочи для выявления возбудителя и определения его чувствительности к лекарственным препаратам. Исследованию подлежит моча, взятая при помощи катетера. В урине, взятой из уретрального отверстия, присутствуют только клетки и форменные элементы мочевыводящей системы. Например, при неправильном сборе анализа, в мочу беременной попадают клеточные элементы из слизистой влагалища, что значительно затрудняет идентификацию возбудителя.
- Ультразвуковая диагностика – метод, позволяющий получить полную информацию о строении органа, и всех процессов , протекающих в нем. При пиелонефрите беременных в почках отмечается неоднородность ткани, расширенные лоханки и уплотнения участков паренхимы. УЗИ позволяет определить стадийность заболевания и вид (острый или хронический). При сочетанном пиелонефрите назначается томография с введением контрастного вещества.
Лечение
Лечение почечной патологии у беременных осуществляется только в стационарных условиях.
- Основное лечение – антибиотикотерапия. Для подбора препарата проводится тест на резистентность бактерий к группам антибактериальных средств. Наиболее часто назначаются: гентамицин, амоксициллин, ампициллин. Антибиотики вводят капельно, реже в виде таблеток или суспензий.
- Для предупреждения роста грибковой флоры или дисбактериоза принимают пробиотики (аципол, бифидобактерин).
- Обязательно принимаются спазмолитики (но-шпа). Инъекции или таблетки.
- Обезболивающие лекарственные средства, разрешенные в период вынашивания ребенка.
- Для предупреждения угрозы преждевременных родов или раннего прерывания беременности – капельно раствор магнезии, либо капсулы магнийсодержащих веществ с витамином В6.
- Уроантисептики – канефрон.
Лечение пиелонефрита беременных заключается не только в приеме медикаментов:
- Физиотерапия. Процедуры, применяемые в физиотерапии, позволяют нормализовать кровоток органов малого таза и почек.
- Питьевой режим. Для беременной с патологиями почек установлен «личный» режим употребления воды – не менее 3 литров в день. В жидкость входят морсы, компоты и соки.
Диета при пиелонефрите
Особенности питания при заболеваниях почек:
Нет: острым блюдам, соли, уксусу. Маринованным продуктам, чесноку, луку и пряностям.
Да: молочнокислым продуктам, свежие овощи, фрукты, соки с содержанием витамина С.
Снизить потребление кофеинсодержащих напитков, умеренное количество сахара.
Отдавать предпочтение блюдам, приготовленных на пару или запеченных. Жареное, острое соленое – под запретом.
Автор: Елена Юрьевна, акушер-гинеколог высшей категории
Специально для сайта kakrodit.ru
Видео: пиелонефрит при беременности
симптомы в 1, 2 и 3 триместрах, особенности острой и хронической форм, последствия для ребенка, лечение
Содержание статьи
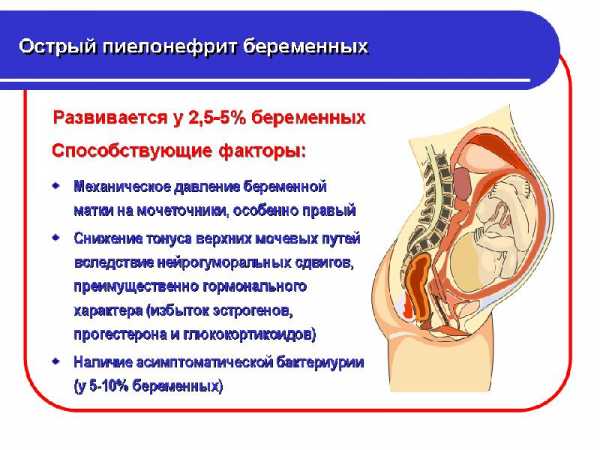
Острый пиелонефрит развивается в 3-10% всех беременностей. Чаще всего первичное заболевание возникает во время первой гестации. Это связано с более упругой передней брюшной стенкой. Она не так сильно подвержена растяжению, поэтому растущая матка давит на мочеточники, приводит к их сужению и ухудшению оттока мочи. При повторной беременности первичный пиелонефрит возникает значительно реже.
Кто в группе риска
Для воспаления в чашечно-лоханочной системе необходимы определенные условия.
- Анатомические особенности. Врожденные аномалии строения почек или мочеточников нарушают механизм оттока мочи. До беременности это может не привлекать внимания, но уже на ранних сроках часто появляются признаки застоя мочи и развития воспаления.
- Инфекция. Воспалительные процессы в почках, которые были до зачатия, бессимптомная бактериурия, а также цистит, кольпит и очаги хронической инфекции в организме могут привести к инфицированию почек.
- Нарушения уродинамики. В норме моча стекает по мочеточникам в мочевой пузырь, где постепенно накапливается. Но у беременных женщин под действием прогестерона наблюдается снижение перистальтики мочеточников, умеренное расширение лоханок, ослабление сфинктеров. Поэтому может возникать рефлюкс мочи — обратный заброс. Также на развитие гестационного пиелонефрита влияет турбулентный характер потока мочи. Застой и повышение гидростатического давления приводят к развитию патогенных микроорганизмов.
Возбудителями патологии считаются:
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка;
- энтерококки.
Увеличивается риск развития патологии при мочекаменной болезни, сахарном диабете, низком социальном статусе пациентки.
Симптомы пиелонефрита при беременности
Острая форма характеризуется резким началом, проявляется признаками интоксикации, повышением температуры. Хронический пиелонефрит протекает периодами обострения и ремиссии, является следствием перенесенного острого заболевания. В зависимости от срока гестации признаки патологии имеют свои особенности.
- 1 триместр. Выраженный болевой синдром, который напоминает почечную колику. Основная локализация — в пояснице, но отдает и в нижнюю часть живота, половые органы.
- 2 и 3 триместры. Болевой синдром не так выражен, больше беспокоят нарушения мочеиспускания. Иногда при появлении приступа боли женщина занимает вынужденное коленно-локтевое положение, в котором облегчается ее состояние.
Пиелонефрит при беременности может имитировать течение других заболеваний, что приводит к задержке лечения. Поэтому необходима дифференциальная диагностика острого аднексита, холецистита, печеночной колики.
Чем может обернуться
Критический срок для возникновения патологии — это 2 триместр. Быстрое нарастание прогестерона, увеличение матки приводят к появлению первых симптомов. В этот же период могут проявиться первые осложнения. Возможные последствия для плода: внутриутробное инфицирование, задержка развития, мертворождение. На поздних сроках могут развиться следующие осложнения:
- анемия;
- преждевременные роды;
- плацентарная недостаточность;
- гестоз;
- септицемия;
- инфекционно-токсический шок.
Анемия при пиелонефрите является следствием нарушения синтеза эритропоэтина — вещества, которое стимулирует деление эритроцитов.
Плохой сценарий
Гестоз — опасное осложнение, которое при тяжелом течении может привести к отслойке плаценты и смерти плода, а также развитию ДВС-синдрома у матери. Это состояние возникает на фоне задержки жидкости и формирования отеков, повышения артериального давления. В моче появляется белок, который увлекает за собой часть воды и усиливает проявления гестоза.
Гестоз негативно влияет на функционирование всех систем организма. Отек глазного дна приводит к нарушению зрения. Пропотевание жидкой части крови происходит и в сердечной мышце. Следствием этого становятся нарушение ритма, брадикардия, развитие левожелудочковой недостаточности. Это сказывается на кровоснабжении легких: в легочной ткани также развивается отек, уменьшается вентиляция. Накопление продуктов газообмена приводит к развитию метаболического ацидоза.
Опасность представляет формирование ДВС-синдрома, который может протекать в хронической форме на протяжении беременности. При этом увеличивается вязкость крови, возникает риск тромбоза и эмболии.
Постепенно нарушения приводят к развитию полиорганной недостаточности. Это состояние, которое тяжело поддается лечению и приводит к смерти.
Когда вынашивание противопоказано
Чтобы не допустить развития такого сценария, необходимо обдуманно подходить к беременности. Не всегда пиелонефрит протекает в тяжелой форме. Но есть состояния, при которых невозможно свести риски к минимуму. Беременность запрещена в следующих ситуациях:
- пиелонефрит, который сочетается с азотемией;
- артериальная гипертензия при хроническом пиелонефрите;
- поражение единственной почки;
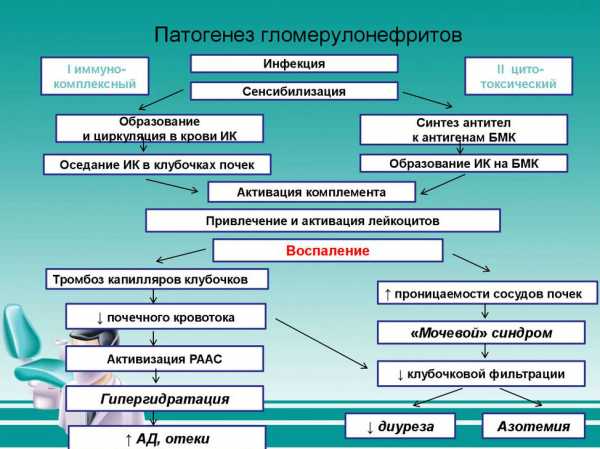
- гломерулонефрит с гипертонической болезнью или азотемией.
Болезнь грозит тяжелым последствиям, поэтому будущим мамам назначается стационарное лечение пиелонефрита.

Обследование
При подозрении на пиелонефрит назначают лабораторные анализы и инструментальные исследования. Обязательно проводятся пробы:
- Реберга;
- Аддиса-Каковского;
- Зимницкого;
- Амбурже.
Проводятся общий анализ крови и мочи, исследование по Нечипоренко. При патологии выявляют большое количество лейкоцитов в моче, бактериальных клеток. Также часто обнаруживается повышение концентрации остаточного азота и мочевины.
Инструментальная диагностика проводится только безопасными для ребенка методами, рентгенологические и радиоизотопные способы не применяются. Основу диагностики составляют:
- УЗИ почек с доплером;
- тепловидение;
- цистоскопия;
- хромоцистоскопия.
Иногда применяют катетеризацию мочеточников, во время которой оттекает гнойная моча. Этот метод приносит некоторое облегчение состояния.
Варианты терапии
Лечение пиелонефрита при беременности направлено на улучшение лабораторных показателей, восстановление функции почек и купирование основных симптомов. Используются медикаментозные и немедикаментозные приемы.
Для улучшения пассажа мочи необходимо несколько раз в день принимать колено-локтевое положение на 10-15 минут. Сон — только на здоровом боку.
Рацион
Диета должна способствовать увеличению количества мочи, ее подкислению и улучшению оттока. Поэтому необходимо пить клюквенный морс, рекомендуются минеральные воды без газов. В меню ограничивают количество соли, маринованных, жирных и острых блюд. Исключают:
- щавель;
- грибы;
- бобовые;
- капусту;
- сдобу.
Следует избегать повышенного газообразования, чтобы не происходило дополнительное повышение внутрибрюшного давления, следить за регулярностью стула.
Народные рецепты
Лечение народными средствами может быть использовано только в комплексе с консервативной терапией. Причиной воспаления почек является бактериальная инфекция, а ее невозможно победить без антибиотиков. Из народных методов в домашних условиях можно применять почечные сборы, отвар толокнянки, брусничника. Отзывы о таком лечении положительные со стороны врачей и пациенток.
Лекарства
Антибиотики назначают с учетом чувствительности к ним возбудителя и срока вынашивания. Используют препараты защищенных аминопенициллинов внутрь или в виде инъекций:
- амоксициллин и клавулановая кислота;
- амоксициллин и сульбактам.
При непереносимости пенициллина назначают цефалоспорины второго и третьего поколений. Но им отдается предпочтение на поздних сроках. Со второго триместра можно назначать макролиды.
Негативные последствия для ребенка несут следующие антибиотики:
- фторхинолоны;
- сульфаниламиды;
- аминогликозиды.
Их используют только в тяжелых случаях по жизненным показаниям со стороны матери. Лечение длится 10-14 дней, а критерием излеченности выступает двухкратный хороший анализ мочи.
Операция
Иногда возникает необходимость в хирургическом лечении. Обычно это происходит при неэффективности медикаментозной терапии и при развитии абсцесса или карбункула почки.
В редких случаях течение болезни принимает критический характер, когда сохранение беременности становится невозможным. Прерывание по медицинским показаниям выполняют при таких состояниях:
- пиелонефрит на фоне тяжелого гестоза;
- острая почечная недостаточность;
- острая гипоксия плода;
- неэффективность проводимого лечения и ухудшение состояния.
Выявленный пиелонефрит у беременных приводит к необходимости плановой госпитализации. В первый раз это делают в первом триместре, чтобы определить возможность сохранения беременности и лечебную тактику. Вторая обязательная госпитализация проводится в конце второго — начале третьего триместра, когда увеличивается риск развития осложнений. Это позволяет вовремя принять необходимые меры и уменьшить риски.
Пиелонефрит при беременности, риск для ребенка
Пиелонефрит при беременности, риск для ребенкаПиелонефрит — одно из самых серьезных осложнений беременности. И одно из частых инфекционных заболеваний — оно встречается у 30 процентов будущих мам. Давайте выясним, как избежать неприятных проблем. Пиелонефрит бывает острым и хроническим. И самый опасный — как раз хронический. Предлагаем разобраться с симптомами и понять, как себя обезопасить. Узнайте подробности в статье на тему «Пиелонефрит при беременности, риск для ребенка».
Что может спровоцировать пиелонефрит?
Происходит из-за нарушений оттока мочи и скапливания инфекций в мочевых путях. Что же препятствует нормальной работе мочевыводящих путей? В первую очередь, гормон прогестерон, который начинает усиленно вырабатываться в организме беременной женщины. Именно благодаря ему мочеточники «растут» — то есть удлиняются и расширяются и более извилистыми. К концу первого триместра беременности снижается их мышечный тонус, они хуже сокращаются. Это способствует более легкому проникновению инфекции в организм. Да и матка растет и все сильнее давит на мочеточники. Из-за этого мочеиспускание может стать затруднительным или, напротив, женщина бегает в туалет каждые пять минут. Все это ведет к застою мочи и развитию инфекции. У будущей мамы это тяжелые формы токсикоза, эклампсия или выкидыш, а также патологии в развитии плода — гипоксия или гипертрофия, и даже гибель плода. При остром пиелонефрите появляются боли в области поясницы, резко повышается температура, моча становится мутноватой. Чаще всего он развивается на фоне цистита (воспаления мочевого пузыря), а потому могут быть болезненные испускания и боли внизу живота.
Не забывайте, что болезненные ощущения у беременных в пояснице и внизу живота — не только следствие пиелонефрита, но и просто «сопутствующие» ощущения из-за сдавливания внутренних органов растущей маткой. Поэтому поставить окончательный диагноз может только врач и только после соответствующих анализов. Хронический пиелонефрит протекает практически бессимптомно, типичные признаки проявляются лишь в период обострения. Поэтому, если вовремя выявить пиелонефрит и начать правильное лечение, то он не помешает вашей беременности.
Какие анализы следует сдать:
Общий и биохимический анализ крови — повышенное количество лейкоцитов и увеличенная скорость оседания эритроцитов говорят о наличии воспалительных процессов.
Общий анализ мочи — о воспалении будет свидетельствовать повышенное количество лейкоцитов, бактерий и белка.
Анализ мочи по Нечипоренко — на воспаление мочевыводящих путей укажет повышенное содержание лейкоцитов.
Лечить ли пиелонефрит во время беременности — так вопрос даже не стоит. Безусловно, лечить! Ведь даже риск приема антибиотиков намного меньше риска, который несет для мамы и ее будущего ребенка это заболевание. В первом триместре, как правило, назначают полусинтетические пенициллины. Если вовремя нефрит и начать правильное лечение, то он не помешает вашей беременности. Теперь мы знаем, что такое пиелонефрит при беременности, риск для ребенка и для мамы.
Пиелонефрит — одно из самых серьезных осложнений беременности. И одно из частых инфекционных заболеваний — оно встречается у 30 процентов будущих мам. Давайте выясним, как избежать неприятных проблем. Пиелонефрит бывает острым и хроническим. И самый опасный — как раз хронический. Предлагаем разобраться с симптомами и понять, как себя обезопасить. Узнайте подробности в статье на тему «Пиелонефрит при беременности, риск для ребенка».
Что может спровоцировать пиелонефрит?
Происходит из-за нарушений оттока мочи и скапливания инфекций в мочевых путях. Что же препятствует нормальной работе мочевыводящих путей? В первую очередь, гормон прогестерон, который начинает усиленно вырабатываться в организме беременной женщины. Именно благодаря ему мочеточники «растут» — то есть удлиняются и расширяются и более извилистыми. К концу первого триместра беременности снижается их мышечный тонус, они хуже сокращаются. Это способствует более легкому проникновению инфекции в организм. Да и матка растет и все сильнее давит на мочеточники. Из-за этого мочеиспускание может стать затруднительным или, напротив, женщина бегает в туалет каждые пять минут. Все это ведет к застою мочи и развитию инфекции. У будущей мамы это тяжелые формы токсикоза, эклампсия или выкидыш, а также патологии в развитии плода — гипоксия или гипертрофия, и даже гибель плода. При остром пиелонефрите появляются боли в области поясницы, резко повышается температура, моча становится мутноватой. Чаще всего он развивается на фоне цистита (воспаления мочевого пузыря), а потому могут быть болезненные испускания и боли внизу живота.
Не забывайте, что болезненные ощущения у беременных в пояснице и внизу живота — не только следствие пиелонефрита, но и просто «сопутствующие» ощущения из-за сдавливания внутренних органов растущей маткой. Поэтому поставить окончательный диагноз может только врач и только после соответствующих анализов. Хронический пиелонефрит протекает практически бессимптомно, типичные признаки проявляются лишь в период обострения. Поэтому, если вовремя выявить пиелонефрит и начать правильное лечение, то он не помешает вашей беременности.
Какие анализы следует сдать:
Общий и биохимический анализ крови — повышенное количество лейкоцитов и увеличенная скорость оседания эритроцитов говорят о наличии воспалительных процессов.
Общий анализ мочи — о воспалении будет свидетельствовать повышенное количество лейкоцитов, бактерий и белка.
Анализ мочи по Нечипоренко — на воспаление мочевыводящих путей укажет повышенное содержание лейкоцитов.
Лечить ли пиелонефрит во время беременности — так вопрос даже не стоит. Безусловно, лечить! Ведь даже риск приема антибиотиков намного меньше риска, который несет для мамы и ее будущего ребенка это заболевание. В первом триместре, как правило, назначают полусинтетические пенициллины. Если вовремя нефрит и начать правильное лечение, то он не помешает вашей беременности. Теперь мы знаем, что такое пиелонефрит при беременности, риск для ребенка и для мамы.
Пиелонефрит при беременности: симптомы, диагностика и лечение
Почки, это парный орган, который играет важную роль в правильном функционировании всего организма.
Они располагаются в поясничной области справа и слева между поясничным и грудным отделами позвоночника, правая почка располагается немного ниже, чем левая, из-за расположенной над ней печени.
Вес каждой почки в норме варьируется от 120 до 200 грамм. За сутки почки прокачивают через себя всю кровь человека несколько раз, так только за одну минуту через почки проходит 1 литр крови
Содержание статьи
Основная информация
 Даже если беременность протекает без каких-либо проблем, некоторые естественные причины могут вызывать сбой в работе внутренних органов.
Даже если беременность протекает без каких-либо проблем, некоторые естественные причины могут вызывать сбой в работе внутренних органов.
Очень опасно если сбой происходит в мочеполовой системе и конкретно в почках, так как они выполняют важные функции в организме. К главным функциям почек относятся:
- выделительная;
- осморегуляции;
- ионорегуляции;
- эндокринная;
- метаболическая;
- концентрационная.
Если хоть какая-то из них не выполняется, в работе организма начинается сбой. Особенно это опасно для женщин во время беременности, так как в этот период нагрузки на почки существенно возрастают.
Так из-за постоянного роста матки происходит сдавливание отгружающих органов и тканей, самым распространенным в таком случае явлением является пережатие мочеточника, именно по нему осуществляется отток мочи от почки к мочевому пузырю.
В результате замедления оттока мочи – гидронефроза, возникает расширение почки – пиелоэктазия, что способствует развитию у будущей мамы пиелонефрита. Если у женщины в анамнезе имелось хроническое воспаление почек, то риски заметно увеличиваются, так же привести к данному заболеванию можете и повышенное артериальное давления.
Во время вынашивания ребенка может возникнуть так называемый «Гестанционный пиелонефрит» — воспалительный процесс поражающий большую или малую чашки, лоханки или канальцы почки, с дальнейшим присоединением клубочков и почечных сосудов.
Согласно Международной классификации болезней гестанционному пиелонефриту был присвоен номер N 023.0.
Существуют несколько факторов, которые могут способствовать развитию заболевания:
Статистические данные
Заболевания мочеполовой системы относятся к наиболее часто встречающимся в период вынашивания ребенка, не зависимо от того здорова ли была женщина до зачатия.
От гестационного пиелонефрита страдают от 2 до 12% всех женщин во время беременности.
Этот диагноз чаще встречается у женщин, беременных впервые из-за того, что организм еще не научился адаптироваться к гормональным и другим изменениям в женском организме. У большинства беременных данная проблема возникает во II триместре, то есть с 22 по 28 неделю.
К сожалению, около 50% случаев пиелонефрита осложняется гестозом, который может спровоцировать роды раньше положенного срока или гибель плода.
Этиология и патогенез недуга
 Пиелонефрит у беременной жензины возникает из-за попадания в её организм разнообразных возбудителей – вирусов, бактерий, грибов, самыми распространенными из них являются: кишечная палочка, энтерококки, стафилококки, стрептококки.
Пиелонефрит у беременной жензины возникает из-за попадания в её организм разнообразных возбудителей – вирусов, бактерий, грибов, самыми распространенными из них являются: кишечная палочка, энтерококки, стафилококки, стрептококки.
Возбудители проникают в орган двумя путями:
- Гематогенным – через кровь из очага инфекции.
- Урогенным — из уретры и мочевого пузыря в лоханку.
«Благоприятными» условиями для инфицирования является и анатомические изменения самих органов у будущей мамы, к ним относятся:
- увеличение размеров почки;
- расширение почечных лоханок, чашечек и мочеточников;
- ослабление перистальтики мочеточников и тонуса мочевого пузыря;
- увеличения скорости клубочковой фильтрации на 50%.
В том случае если женщина плохо питается или проживает в антисанитарных условиях, вероятность возникновения заболевания возрастает.
Механизм развития и течения гестационного пиелонефрита во многом зависит от индивидуальных особенностей строения выделительной системы пациентки.
Основным фактором, приводящим к возникновению нарушений функционирования почек, является появление стойкого нарушения уродинамики, уростаз и расширение мочеточников. Этому так же способствуют такие факторы как:
- врожденные пороки развития мочеполовой системы;
- мочекаменная болезнь;
- кольпит и другие воспалительные заболевания органов малого таза.
Симптоматика заболевания
Симптомы гестационного пиелонефрита отличаются от проявления этого заболевания у не беременных женщин, из-за изменения гормонального фона, что сглаживает и подавляет реакцию иммунитета, из-за чего симптомы развития заболевания становятся заметными только после развития тяжелого воспаления.
Как правило, первый симптом это болезненные ощущения в поясничном отделе спины со стороны пораженной почки, позже к нему добавляются:
В 5% случаев никаких симптомов у женщин не возникает, такое состояние называют бессимптомной бактериурией, о его наличии может сказать только анализ мочи. Такое состояние очень важно вовремя обнаружить, так как без своевременного лечения это может закончиться внутриутробной гибелью плода.
Классификация
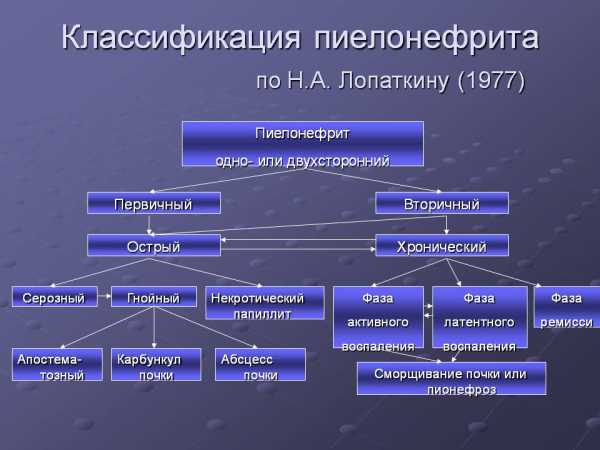
Существует несколько классификаций заболевания. В зависимости от различных факторов пиелонефрит выделяют:
- По патогенезу: первичный, вторичный, обструктивный.
- По течению: острый и хронический, латентная и рецидивирующая форма.
- По периоду: активный, частичная ремиссия, ремиссия.
- По сохранности функций почек: с нарушением и без нарушений функций почек.
- По стороне с более выраженной клинической картиной: левосторонний, правосторонний, двусторонний.
Диагностические меры
 Диагноз устанавливается не по клинической картине, а по изменениям в различных лабораторных исследованиях.
Диагноз устанавливается не по клинической картине, а по изменениям в различных лабораторных исследованиях.
Важным и показательным анализом при подозрении на пиелонефрит является анализ мочи, о наличии заболевания говорят такие показатели анализа:
Так же обязательным является проведение анализа мочи по Нечипоренко, если в нем количество лейкоцитов более 2000 в 1 мл, то это говорит о наличии заболевания.
В ходе диагностике у женщины проводится забор клинического анализа крови, признаками воспаления в нем является рост лейкоцитов и СОЭ.
Для того чтобы выяснить какая именно бактерия спровоцировала заболевание женщине назначается посев мочи на флору и чувствительность к антибиотикам для дальнейшего лечения.
Важно так же выяснить, насколько увеличены почки пациентки, расширены ли внутренние структуры органа, для этого проводится ультразвуковое исследование.
В случае тяжелого течения заболевания женщине назначаются дополнительные исследования:
Кроме обследования матери в обязательном порядке проводится и контроль состояния плода, для этого проводится кардиотокография, доплерометрия и УЗИ.
Для того чтобы как можно быстрее избавиться от заболевания лечением беременной с диагнозом гестанционные пиелонефрит занимается сразу несколько врачей – акушер-гинеколог, уролог, нефролог и терапевт.
Способы лечения
 Важно что бы лечение гестационного пиелонефрита началось как можно раньше с момента постановки диагноза беременной.
Важно что бы лечение гестационного пиелонефрита началось как можно раньше с момента постановки диагноза беременной.
Терапия будет зависеть от срока беременности, возбудителя заболевания и чувствительности пациентки к препаратам, иногда к традиционной медицине добавляются и народные средства.
К сожалению, на ранних сроках, если пиелонефрит сопровождается сильным повышением артериального давления, то женщине может быть проведено искусственное прерывание беременности.
Традиционные и медикаментозные методы
Лечение предполагает применение многих лекарственных препаратов, что часто пугает будущих мам, однако следует знать, что начиная с 12 недели чувствительность ребенка к препаратам снижается, из-за способности плаценты к фильтрации. В любом случае если заболевание ни лечить то оно грозит не только гибелью плода, но и смертью матери.
Медикаментозное лечение включает в себя применение следующих препаратов:
Антибактериальные препараты назначается только после проведение проб на чувствительность к препаратам и бактериального посева на бактерию — возбудителя, однако в тяжелых случаях до получения результата назначаются антибиотики широкого спектра действия.
Во время выбора антибиотика врач принимает во внимание его безвредность для ребенка.
Категорически запрещено применять фторхинолоны, в первом и последнем триместрах запрещены сульфаниламиды, а аминогликозиды могут применяться только по жизненным показаниям. Антибактериальная терапия обычно проводится на протяжении двух недель.
Если консервативное лечение оказалось неэффективным, женщине показано проведение катетеризации мочеточников для восстановления оттока мочи. Если был поставлен диагноз гнойно-деструктивное воспаление, то будет проведено хирургическое лечение.
Народные средства
К народным средствам можно прибегнуть только после консультации с врачом, так как некоторые растительные средства могут быть опасными для плода.
Обычно в качестве народных рецептов применяются:
- употребление в неограниченном количестве арбуза;
- настой овсяной крупы – 0,5 ст. крупы увариваются в 0,5 литра воды н менее двух часов, после отцеживается и употребляется по 100 мл 3 раза в день до еды;
- отвары и морсы из клюквы и брусники.
Риски осложнений
Если заболевание будет запущено, то это грозит рядом тяжелых осложнений:
- рождение недоношенного ребенка;
- новорождённый с маленькой массой тела;
- дистресс синдром плода;
- внутриутробное инфицирование плода;
- нарушение функционирования почек у матери;
- гестоз;
- поражение печени и органов пищеварения у матери.
Однако самым опасным риском в случае не лечения заболевания является внутриутробная гибель плода и смерть матери.
Профилактика болезни
Предупредить пиелонефрит всегда лучше, чем лечить. Лучшей профилактикой заболевания являются:
- избегать переохлаждения,
- меньше употреблять копченых, соленых и жареных продуктов,
- правильный питьевой режим – не менее 1500 мл жидкости в сутки,
- до зачатия вылечить все имеющиеся заболевания мочевых путей.
Прогноз и заключение
Обычно лечение продолжается около двух недель, главный критерий выздоровления — два нормальных анализа мочи. После выздоровления женщина должна оставаться на учете у уролога не менее 1 года.
Вероятность возвращения заболевания высока – около 20 %.
Любые возможные риски можно свести к минимуму, если соблюдать все врачебные рекомендации — при необходимости употреблять необходимые препараты, соблюдать диету. В любом случае если возникает хоть малейший риск для матери или ребенка стоит незамедлительно обращаться за консультацией в стационар.
Пиелонефрит при беременности : симптомы, лечение, список средств
Пиелонефит — это воспалительное заболевание почек, которое поражает почечные лоханки и чашечки. Патология встречается достаточно часто у женщин, около 10% всех заболевших — беременные. И тому есть объяснение — в период гестации организм женщины становится уязвим к инфекциям, а нагрузка на почки сильно возрастает.
СодержаниеСвернуть

Совет уролога: «Прежде всего, я хотел бы сказать, что нельзя без назначения врача использовать сильные медицинские средства. Очень хорошо для профилактики заболеваний помогает... Читать далее »
Гестационный пиелонефрит относят к тяжелым осложнениям течения беременности, поэтому женщинам рекомендуется внимательно относиться к своему состоянию и регулярно сдавать анализы мочи для профилактики. При первых признаках начала пиелонефрита необходимо обратиться в больницу.
Причины
Пиелонефрит относится к заболеваниям инфекционно-воспалительного характера. Главная причина развития патологии — попадание инфекции в почки. Спровоцировать пиелонефрит при беременности могут различные микроорганизмы, чаще всего это условно-патогенные бактерии:
- кишечная палочка;
- стафилококки;
- стрептококки и тд.
Возбудителями могут быть и инфекции, передающиеся половым путем, а также вирусы и грибки.
Также существует ряд предрасполагающих факторов, которые помогают инфекции развиться:
- Переохлаждение. Из-за сужения сосудов снижает иммунный ответ.
- Алкоголизм, курение.
- Употребление в пищу большого количества острой и жирной, соленой еды. Такой рацион раздражает мочевой пузырь и почки.
- Наличие хронического цистита или пиелонефрита в анамнезе женщины.
Острый пиелонефрит встречается часто во время беременности из-за изменений в гормональном фоне женщины. Чтобы сохранить гестацию и позволить ребенку нормально развиваться, организм осуществляет физиологическое снижение иммунитета. Поэтому женщина становится более подвержена различным заболеваниям инфекционного и воспалительного характера.
Если перед зачатием не проводилась профилактика, скорее всего хронический пиелонефрит при беременности обострится. И причина не только в ослаблении иммунитета, но и в увеличении нагрузки на мочевыводящую систему.
Так как количество жидкости в организме женщины увеличивается из-за обильного производства крови и околоплодных вод, мочи становится больше. Почечные лоханки и чашки расширяются, а в них скапливается больше урины. Это увеличивается риск развития воспаления.
Симптомы
Острый пиелонефрит имеет выраженную симптоматику:
- высокая температура тела;
- боль в пояснице, усиление боли при постукивании в области почек;
- учащенное мочеиспускание;
- повышенное артериальное давление;
- изменение цвета, запаха и количества мочи;
- ухудшение общего состояния, может появляться тошнота и головокружения, слабость.
Хронический пиелонефрит при беременности может протекать длительное время бессимптомно. Боль беспокоит слабая, часто похожая на тренировочные схватки, поэтому женщина может не обращать на них внимания.
Так как количество жидкости увеличивается, а почки не могут нормально ее выводить из-за воспалительного процесса, возникают отеки. Особенно они заметны на поздних сроках гестации, в 3 триместре.
Обнаружить нарушение функции почек можно на ранней стадии, для этого женщинам рекомендуется каждую неделю-две сдавать общий анализ мочи и посещать гинеколога для осмотра и консультации. Контроль веса и качества урины поможет определить начало развития патологического процесса и своевременно заняться его лечением.
Лечение пиелонефрита у беременных
Пиелонефрит при беременности — это серьезное заболевание, лечение которого должно проводиться только в стационаре. На поздних сроках женщина должна находиться под наблюдением акушера-гинеколога, так как в случае осложнений, в частности, развития гестоза, может потребоваться экстренное кесарево сечение.
Уролог: если хотите избавиться от цистита, чтобы он больше не вернулся, нужно всего лишь растворить Читать далее »

Основу терапии гестационного пиелонефрита составляют антибактериальные препараты. Такие средства подбираются врачом в индивидуальном порядке. Обычно назначают препараты следующих групп:
- фторхинолоны;
- цефалоспорины;
- пенициллины и др.
В качестве симптоматической терапии назначают спазмолитики, например, свечи с Папаверином или Но-шпу. Эти средства помогают расслабить гладкую мускулатуру и улучшить отток мочи, а также уменьшают тонус матки, снижая риск развития преждевременных родов.
Для снятия высокой температуры и боли назначают нестероидные противовоспалительные средства, например, Парацетамол, Нурофен. Также могут быть показаны успокоительные, иммуностимулирующие препараты, витамины.
При лечении гестационного пиелонефрита антибиотиками увеличивается риск развития вагинального кандидоза. Поэтому в профилактических целях назначают противогрибковое средство, например, Нистатин или комбинированный препарат, такой как Нео-пенотран, Полижинакс и тд.
В комплексном лечении пиелонефрита у беременной назначают растительный препараты с противовоспалительным и мочегонным эффектом. Самым популярным и разрешенным при беременности является препарат Канефрон.
В период терапии пиелонефрита беременная должна соблюдать следующие рекомендации:
- полностью исключить из рациона алкоголь, в любом количестве и виде;
- убрать из рациона соленую, острую, копченую, жареную и жирную еду;
- если нет отеков, то нужно пить не менее 2 литров воды в день, а при наличии отеков количество жидкости рекомендует врач, и эти советы нужно неукоснительно соблюдать;
- для улучшения оттока мочи рекомендуется несколько раз в день вставать в коленно-локтевую позу, так матка перестает давить на мочевыводящие пути.
ЧТО ГОВОРЯТ ВРАЧИ?
 Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
«Занимаюсь лечением заболеваний мочеполовой системы много лет. По статистике Минздрава цистит в 60% случаев переходит в хроническую форму.
Основная ошибка — затягивание! Чем раньше начать лечение цистита, тем лучше. Есть средство, которое рекомендуется для самостоятельного лечения и профилактики цистита дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это - Уреферон. Он наиболее универсален. В нем нет синтетических компонентов, действие у него мягкое, но ощутимое уже после первого дня приема. Он снимает воспаления, укрепляет стенки мочевого пузыря, его слизистую, восстанавливает общий иммунитет. Он подходит и женщинам, и мужчинам. Для мужчин будет еще и приятный бонус – усиление потенции. »
В тяжелых и запущенных случаях, при развитии абсцесса может быть показано хирургическое вмешательство, вплоть до удаления почки. Также в тяжелом случае может быть показано прерывание беременности, если пиелонефрит развился на раннем сроке. Либо может быть назначено экстренное родоразрешение.
Народные средства
Лечить пиелонефрит при беременности нужно строго под контролем врача в условиях стационарного наблюдения. Ни о каком самолечении народным средствами не может быть и речи. Это не только бесполезно, но и опасно для жизни матери и ребенка и может привести к очень тяжелым последствиям.
Кроме того, некоторые травы нельзя принимать во время беременности. Они могут вызвать активное сокращение матки и преждевременные роды, либо спровоцировать развитие диареи , аллергической реакции, что также не лучшим образом сказывается на здоровье женщины.
Если врач рекомендует принимать мочегонное при пиелонефрите у беременной, то можно воспользоваться следующими средствами:
- отваром брусничного листа;
- морсом из брусники;
- морсом из клюквы.
Особенно полезны ягодные морсы, так как они не только способствуют выведению лишней жидкости, но и насыщают организм полезными витаминами, что благотворно сказывается на иммунной системе женщины.
Безопасным и полезным средством является отвар ромашки, которые снимает боль и оказывает успокаивающее действие. Особенно актуально пить ромашковый чай на ночь, чтобы улучшить сон.
Последствия пиелонефрита для ребенка
Как правило, пиелонефрит бактериального характера проходит несколько стадий. Сначала развивается острый воспалительный процесс. При отсутствии лечения в области поражения формируются мелкие гнойнички, которые постепенно сливаются в один большой гнойник и представляют собой абсцесс почки.

Такое состояние является очень опасным для жизни, так как гной заполняет всю почку, а инфекция может попасть в кровоток и спровоцировать сепсис. Все эти осложнения чреваты летальным исходом для пациента, либо инвалидностью.
Важно отметить, что при своевременном лечении прогноз пиелонефрита у беременной благоприятный. Чем раньше будет диагностирована патология, тем больше шансов избежать осложнений.
Иногда пиелонефрит при беременности может дать осложнения еще до развития абсцесса, во время острого течения заболевания:
- сильное повышение артериального давление и ухудшение состояние женщины;
- развитие гипертонуса матки и преждевременные роды;
- распространение инфекции на органы таза и внутриутробное инфицирование плода;
- развитие почечной недостаточности, острая задержка мочи;
- развитие гестоза, сильные отеки, угроза жизни матери и плода.
Особенно часто пиелонефрит у беременных провоцирует развитие гестоза на поздних сроках. Такое состояние приводит к нарушению питания плода и развитию гипоксии. Недостаток кислорода может приводить к нарушению развития плода и даже его гибели.
Профилактика патологий почек при беременности
Чтобы избежать пиелонефрита при беременности, рекомендуется:
- регулярно проходить осмотр в женской консультации и еженедельно сдавать анализ мочи;
- избегать переохлаждения;
- отказаться от вредной пищи, соблюдать сбалансированную диету;
- необходима умеренная физическая активность;
- пить достаточное количество воды;
- регулярно посещать туалет, не терпеть позывы к мочеиспусканию.
Беременным женщинам очень полезно заниматься специальной гимнастикой и гулять не менее часа в день. Это необходимо для того, чтобы кровеносная система хорошо функционировала.
Женщинам, которые имеют в анамнезе хронические патологии почек и мочевого пузыря, необходимо с первых дней гестации соблюдать диету и питьевой режим, а также регулярно посещать специалиста. При первых признаках обострения необходимо немедленно обратиться к врачу.
Заключения
Гестационный пиелонефрит — распространенное заболевание, поэтому каждая беременная женщина должна контролировать свое состояние. Даже если ранее проблем с почками не было, они могут возникнуть на фоне гестации, особенно при многоплодной беременности. Нужно помнить, что здоровье плода во многом зависит от поведения матери и от состояния ее здоровья.
Пиелонефрит при беременности — симптомы, диагностика, лечение
Из всего числа заболевших пиелонефритом женщин 6-12% – беременные. Это заболевание само по себе неприятное и опасное для здоровья женщины, а что уж говорить, если она носит под сердцем ребенка! Мало того, что это состояние опасно для здоровья и матери, и малыша, так беременность – как раз является тем провоцирующим фактором, способным вызвать обострение заболевания.
Вовремя пролеченный пиелонефрит не представляет серьезной опасности для развития беременности и плода. Но, если его не лечить, то возрастает риск самопроизвольного аборта. Практика свидетельствует, что прерывание беременности происходит во втором триместре (на 16-24 неделях). Также возможна внутриутробная гибель плода. Если женщине удается выносить малыша, то после рождения у него могут отмечаться признаки внутриутробной инфекции, начиная простым конъюнктивитом и заканчивая тяжелыми инфекционными поражениями легких, почек и других органов. Кроме того, пиелонефрит становится причиной развития у женщины позднего токсикоза и тяжелой анемии.
Что такое пиелонефрит? Как он проявляется при беременности?
Пиелонефрит представляет собой воспалительный процесс в почках, точнее, в их лоханках. Вызывается это заболевание различными микроорганизмами (кишечная палочка, грамотрицательные эктеробактерии, синегнойная палочка, протей, энтерококк, золотистый стафилококк, стрептококк, грибы типа Candida), которые размножаются в результате затруднения тока мочи в мочевыводящих путях и наличия инфекционного очага в организме. Очагом инфекции может служить любой гнойно-воспалительный процесс, например, кариозные зубы, фурункулез кожи, половая инфекция, инфекция желчного пузыря или дыхательных путей.
Инфекция может попасть в мочевые пути несколькими способами: восходящим (из мочевого пузыря), нисходящим (из кишечника), гематогенным (при различных инфекционных заболеваниях).
Пиелонефрит бывает первичным (возникает впервые во время беременности) и вторичным (беспокоящий женщину еще до зачатия, но обострившийся на фоне беременности).
У беременных женщин воспаление почек может быть вызвано ростом матки, которая, увеличиваясь, оттесняет соседние внутренние органы. Не минула эта участь и почки: растущая матка начинает пережимать и сдавливать их, в результате чего затрудняется прохождение мочи по мочеточникам. Нередко причиной возникновения или обострения пиелонефрита являются гормональные изменения, а также их несоответствие в организме беременной.
При обострении хронической формы пиелонефрита у беременной наблюдается высокая температура, учащение пульса, озноб, боли в пояснице, рези при мочеиспускании, возможны классические признаки интоксикации. Как правило, усиление болей происходит по ночам. Но, в то же время, бывают случаи, когда пиелонефрит протекает бессимптомно, и женщина не догадывается о существующей опасности. В случае с хроническим течением болезни выявить ее можно только с помощью проведения анализов (мочи, крови).
В чем заключается лечение пиелонефрита у беременных?
Лечение пиелонефрита – это не тот вопрос, который можно отложить «на потом». Действовать необходимо сразу. Про самолечение не может быть и речи, поскольку для устранения симптомов и причин возникновения заболевания домашних или бабушкиных рецептов не достаточно. Тут нужна «тяжелая артиллерия».
Как правило, в такой ситуации назначают антибиотики. Это как раз тот случай, когда их применение оправдано и несет для мамы и ее будущего ребенка намного меньше вреда, чем последствия заболевания. Разрешенные во время беременности антибиотики – ампициллин, оксациллин, метициллин (допустимы в первом триместре), гентамицин, канамицин, цефалоспорины (применяются во втором и третьем). Использование антибиотиков тетрациклинового, стрептомицинового и левомицетинового ряда, применение бисептола, сульфаниламидов длительного действия, фуразолидона, фторхинолона категорически запрещено. Их применение может вызвать серьезные нарушения состояния здоровья малыша: повреждение его костного скелета, кроветворных органов, органов слуха, вестибулярного аппарата. Проводится антибактериальная терапия только в стационаре под строгим наблюдением врача.
Всем без исключения больным, не смотря на то, какая у них степень заболевания, назначают спазмолитики и болеутоляющие препараты. Возможно применение акупунктуры, это позволяет уменьшить объем лекарственных средств, а, в некоторых случаях, отказаться от анальгетиков и обезболивающих.
При лечении пиелонефрита беременных также назначают уроантисептики, проводят позиционную терапию, катетеризацию мочеточников, дезинтоксикационную терапию и физиотерапию. В некоторых случаях необходимо оперативное вмешательство (например, нефрэктомия, декапсуляция почки или вскрытие гнойников, наложение нефростомы).
Общеукрепляющее лечение включает в себя витамины, успокоительные препараты. В комплексе с другими лекарственными средствами эффективным является прием фитопрепарата канефрон, который обладает противовоспалительным, спазмолитическим и мочегонным эффектом.
Лечение беременных в стационаре проводится под контролем акушеров-гинекологов и нефрологов. Их первое задание – восстановить нарушенный пассаж мочи. С этой целью проводят “позиционную терапию”, при которой женщину укладывают на противоположный больной почке бок в согнутом коленно-локтевом положении. Один конец кровати приподнимают так, чтобы ноги находились выше головы. В этом положении матка отодвигается и давление на мочеточники уменьшается. Если в течение суток ситуация не улучшается, проводят катетеризацию мочеточника пораженной почки. Как правило, это приводит к ожидаемому результату. Если же этого не происходит, проводят дренирование мочи из почки с помощью катетера, который вводят непосредственно в пораженный орган.
В случаях, когда заболевание осложняется нагноением, проводят декапсуляцию почки (удаляют фиброзную капсулу) или полное удаление этого органа. Если заболевание настолько запущено, нередко принимается решение об искусственном прерывании беременности.
При лечении пиелонефрита очень важно соблюдать специальную диету и режим. Диета предполагает исключение жареных, острых, копченых, соленых блюд, употребления разнообразных приправ и специй. Очень важно наладить питьевой режим, чтобы «промыть» почки. Для этого хорошо подойдут компоты, морсы, свежевыжатые соки, а также чаи, обладающие мочегонным эффектом. Немаловажно следить за тем, чтобы у беременной не возникали запоры, которые поддерживают воспаление в почках.
Постельный режим необходимо соблюдать в острой стадии заболевания, которая сопровождается сильными болевыми ощущениями, подъемами температуры, признаками интоксикации. Обычно этот период длится от 4 до 8 дней. Далее, наоборот, следует активно двигаться, поскольку это обеспечит отток мочи из верхних мочевыводящих путей. Также этому способствует определенная поза, которую беременная должна принимать несколько раз в день. Для этого женщина должна принять коленно-локтевое положение или «позу кошки».
В случае хронического пиелонефрита, если анализ мочи нормальный, нет необходимости в госпитализации. Беременной дают общие рекомендации относительно образа жизни и особенностей питания.
Многих волнует вопрос, можно ли родить самой, если при беременности выявили гестационный пиелонефрит? Можно, это заболевание не является показанием к кесареву сечению. Но необходимо помнить, что своевременное обращение к специалистам позволит в кратчайшие сроки облегчить состояние беременной и провести лечение с минимальным количеством осложнений.
Специально для beremennost.net – Ольга Павлова
признаки, симптомы, лечение у беременных
С момента, когда тест на беременность показал две заветные полоски, женщина начинает чувствовать ответственность не только за свое здоровье, но и здоровье будущего ребенка. Беременность, один из тех периодов, когда организм будущей мамы вынужден работать в усиленном режиме. Особую нагрузку испытывают почки женщины, поэтому одним из частовстречаемых заболеваний считается пиелонефрит. В процессе развития болезни, инфекционно-воспалительный процесс затрагивает чашечно-лоханочную систему, паренхиму почек. Согласно медицинским наблюдениям, пиелонефрит во время беременности встречается у 6 – 10% женщин. Болезнь может появиться на любом сроке, поразить левую, чаще правую почку, иметь острое или хроническое течение, а также тяжелые последствия для ребенка и самой женщины.

Как развивается?
В медицине воспаление почек на любом этапе беременности называют “гестационным пиелонефритом”, который способен проявится только в период беременности. На поздних сроках беременности риск заболеть пиелонефритом увеличивается, но если вовремя распознать болезнь, провести необходимое лечение, прогноз на выздоровление достаточно хороший. Болезнь относится к инфекционным патологиям, поэтому очень важно знать ее возможные причины, клинические признаки, а также чем опасный пиелонефрит при беременности и как лечить пиелонефрит, когда большая часть лекарственных препаратов противопоказана?
Пиелонефрит – урологическое заболевание инфекционного происхождения, которое поражает чашечно-лоханочную систему, нарушает работу почек и всей мочевыделительной системы. У женщин данное заболевание может иметь нозологическую форму, проявляться как самостоятельное заболевание или развиваться на фоне других патологий мочеполовой системы.
Причины
У беременных женщин возбудителем болезни являются болезнетворные бактерии. Спусковым механизмом для развития пиелонефрита чаще выступают следующие факторы:
- Половые или внутренние инфекции.
- Гормональный дисбаланс.
- Снижение иммунитета.
Развитие пиелонефрита при беременности может иметь первичное или вторичное проявление, беспокоить женщину еще до зачатия ребенка. Риск заболеть повышается при крупном плоде, многоводии или вынашивании двойни.
При остром пиелонефрите у беременных симптомы выраженные, часто требуют госпитализации в стационар. При хроническом признаки пиелонефрита при беременности менее выраженные. Болезнь может и вовсе не беспокоить женщину, а диагностироваться случайно после результатов лабораторной диагностики.

Симптомы болезни
Клинические признаки воспаления почек у беременных женщин чаще всего проявляются или усиливаются на 6 – 8 месяце беременности. В этот период плод оказывает давление на мочевыделительную систему, нарушает работу почек.
Острый пиелонефрит при беременности имеет выраженную клинику:
- Боли разной интенсивности в поясничном отделе.
- Учащенное мочеиспускание.
- Озноб, лихорадка.
- Мышечная боль.
- Температура тела до 39 градусов и выше.
- Интоксикация организма.
Появление симптомов пиелонефрита при беременности может проявиться на любом триместре. Болевой синдром при воспалении почек может иметь разную интенсивность, отдавать в живот, бедро. В острый период боль усиливается при любом движении, кашле, вдохе. Появление симптомов пиелонефрита должно стать причиной экстренной госпитализации женщины в стационар, где ей будет оказана медицинская помощь.
Острая форма болезни проявляется неожиданно. Резко повышается температура тела, как правило, в ночное время, появляется сильная болезненность в пояснице и другие выраженные признаки. При правильной терапии все признаки болезни уйдут уже через 1 – 2 недели.
Когда речь идет о хроническом воспалении почек, клиника достаточно вялая, сопровождается периодами ремиссии и обострения. Беременную беспокоят незначительные боли, усиливающиеся при движении, повышенная утомляемость при незначительных физических нагрузках.

Хронический пиелонефрит у беременных имеет менее выраженную симптоматику.
- Частый дискомфорт, болезненность в пояснице.
- Слабость.
- Хроническая усталость, вялость.
- Субфебрильная температура тела.
Интенсивный болевой синдром при данной форме болезни отсутствует или проявляется незначительным дискомфортом в области поясницы. В практике врачей чаще всего встречаются случаи, когда хроническое воспаление почек диагностируется совершенно случайно, на плановом УЗИ.
Обострение пиелонефрита хронического может произойти в любое время на фоне предрасполагающих факторов или внутренних изменений. Когда диагностируется хронический пиелонефрит при беременности, женщина должна находиться под особым контролем врача, ведь болезнь не только нарушает работу почек, но и может быть опасна для плода.
Чем опасный?
Если вовремя не лечить пиелонефрит, он может спровоцировать осложнения:
- гибель плода на ранних сроках;
- преждевременные роды;
- внутриутробное заражение плода;
- внутриутробная гипоксия.
При таких нарушениях ребенок может погибнуть, родиться с маленьким весом, быть недоношенным или иметь тяжелые неврологические отклонения.
Опасным воспаление почек является не только для плода, но и самой женщины. Отсутствие правильного и своевременного лечения повышает риск гестоза, развития почечной недостаточности, гнойно-септических процессов. Учитывая тяжелые осложнения, важно знать, как проявляется болезнь, чем грозит и что делать?

Диагностика
На протяжении всей беременности женщина периодически проходит обследования, среди которых:
- Лабораторный анализ мочи, крови.
- УЗИ почек.
- Регулярная консультация нефролога.
- Хромоцистоскопия.
- Катетеризация мочеточников.
Результаты диагностики позволят врачу составить полную картину болезни, оценить работу почек, поставить правильный диагноз, назначить адекватную схему лечения. Неправильная терапия пиелонефрита у беременных или самолечение может повлечь за собой весьма плачевные последствия.
Как лечить?
Терапия пиелонефрита почек у будущих мам вызывает особые трудности, поскольку прием многих лекарственных препаратов противопоказан, может усугубить течение болезни, спровоцировать ряд дополнительных осложнений. В острый период болезни рекомендуется госпитализация в стационар.
Когда появились симптомы пиелонефрита на ранних сроках беременности, подобрать схему лечения трудно даже самому опытному врачу, поскольку все лекарства в этот период противопоказаны.
Важной частью лечебной терапии считается прием антибиотиков, которые позволяют подавить и уничтожить патогенную флору, снять воспаление, ускорить период восстановления. К выбору антибиотиков подходят крайнее внимательно, поскольку такие лекарства и вовсе противопоказаны беременным. Поэтому их назначением может заниматься только врач, учитывать срок, стадию болезни, особенности организма и тяжесть болезни.

На практике чаще всего используют следующие препараты:
- Пенициллиновой группы – Ампицилин, Амоксиклав, Флемоксин Солютаб.
- Цефалоспорины II, III поколения – Цефазолин, Супракс.
Курс антибактериальной терапии может занять от 5-ти до 10-ти дней. В условиях стационара антибиотики вводят внутривенно или внутримышечно. В комплексе с антибиотиками, назначаются и другие лекарства:
- Спазмолитики – купируют болевой синдром, снимают спазмы мышц.
- Обезболивающие – оказывают противовоспалительное, жаропонижающее и анальгезирующее действие.
- Уроантисептики – подавляют рост и размножение патогенных бактерий, улучшают работу почек.
- Растительные препараты – снимают воспаление, благотворно влияют на функциональность мочевыделительной системы.
- Препараты, улучшающие кровообращение к тканям мочевыделительной системы.
- Мочегонные средства – снижают риск развития застойных процессов, убирают отеки.
Схема лечения разрабатывается индивидуально для каждой пациентки и должна быть максимально безопасной и эффективной для плода.
Беременная женщина должна соблюдать диету, питьевой режим. Беременная женщина вынуждена отказаться от острой, соленой, жаренной и жирной пищи. В день выпивать до 2-х литров жидкости. Пользу принесет отвар шиповника, ромашки, травяные сборы.

Профилактические меры
Профилактика пиелонефрита включает следующие рекомендации:
- Правильное и здоровое питание.
- Повышение иммунитета.
- Ежедневные прогулки на свежем воздухе.
- Избегать переохлаждения организма.
- Опорожнять мочевой пузырь при первых позывах.
- Лечить все сопутствующие заболевания.
- Периодически сдавать лабораторные анализы.
Важно! Если женщина беременная — при пиелонефрите на протяжении всей беременности ей нужно регулярно посещать врача, ложиться на сохранение и периодическое обследование.
Самолечение при беременности приведет к необратимым последствиям. Беременной женщине важно понимать, что она несет ответственность за жизнь своего малыша, поэтому при первых недомоганиях нужно обращаться к врачу.
Пиелонефрит при беременности: симптомы, лечение, последствия

Распространенная проблема женщин при беременности – нарушение оттока урины. Растущая матка оказывает негативное влияние на окружающие ткани. В частности, она сдавливает мочеточники. Из-за застоя жидкости увеличивается риск возникновения заболеваний органов выделительной системы.
СПРАВКА! Пиелонефрит – инфекционно-воспалительный процесс, поражающий почечную ткань. Он может также распространяться на её лоханки и чашечки.
Гестационный пиелонефрит впервые возникает при вынашивании плода (на 22–28 неделе) или в ранний послеродовой период (на 2–5 день).
В это тяжелое для женщины время увеличивается количество предрасполагающих факторов для возникновения воспаления почек. Эта патология опасна для жизни матери и малыша.
СПРАВКА! В акушерстве пиелонефрит при беременности наблюдается с частотой 3–10%, уступая по распространенности лишь заболеваниям сердечно-сосудистой системы.
Виды

Любой пиелонефрит классифицируется по форме течения болезни:
- Острая. Яркая клиническая картина. После комплексной терапии наступает полное выздоровление.
- Хроническая. Симптомы смазаны. Поэтому диагностическое значение имеют лабораторные исследования. Как и любое хроническое заболевание полностью его вылечить нельзя. Возможно лишь купировать приступ и длительно поддерживать период ремиссии.
Согласно медицинским стандартам дополнительно пиелонефриты подразделяют по источнику инфицирования:
- Первичный. Появляется без предпосылок со стороны других органов. Патогенная флора чаще всего проникает в выделительную систему из окружающей среды через уретру.
- Вторичный. Образуется на фоне наличия очага воспаления в организме. Инфекция распространяется гематогенным путем и оседает в почках.

Код по МКБ
Согласно международной классификации болезней, составленной Всемирной организацией здравоохранения, гестационный пиелонефрит относится к двум категориям:
- O23. Инфекция мочеполовых путей при беременности.
- O86. Другие послеродовые инфекции.
Причины
Пиелонефрит возникает при наличии воспаления в ЖКТ, гениталиях и отдаленных очагов нагноения в тканях (карбункулы, фурункулы, кариозные зубы). Инфекция циркулирует в кровеносных и лимфатических сосудах, распространяясь по всему организму.
Также возможно её проникновение в мочевыделительные органы из окружающей среды через уретру.
Возбудители заболевания
Среди возбудителей пиелонефрита при беременности лидирующее место занимают бактерии:
- Кишечная или синегнойная палочка.
- Стафилококки.
- Протеи.
- Энтеробактерии.
- Клабсиеллы.
- Стрептококки.
- Очень редко — неклостридиальные анаэробы.
Также вызывать гнойный процесс в интерстициальной почечной ткани могут грибы рода Candida.
Симптомы

Пиелонефрит в период беременности обычно возникает во 2 триместре (22–28-я неделя).
При этом пациентка предъявляет жалобы на:
- Плохое самочувствие: раздражительность, слабость (особенно по утрам), общее недомогание, тошнота.
- Нарушение сна, головную боль.
- Увеличение артериального давления. Это может быть показателем гипертонической болезни или патологии почек.
- Повышение температуры тела, возможна лихорадка.
- Озноб.
- Затрудненное и/или болезненное мочеиспускание. Могут быть ложные позывы.
- Отечность ног считается нормальным явлением, обусловленным венозным застоем. При одутловатости лица следует обратиться к терапевту за консультацией.
- Болезненность в поясничной области. При длительной ходьбе или длительном пребывании на ногах интенсивность её нарастает.
Осложнения

Акушеры-гинекологи и неонтологи опасаются возникновения пиелонефрита. Он страшен для женщины и плода своими осложнениями, которые могут привести к их гибели.
Предполагаемые варианты усугублений пиелонефрита при беременности:
- Активация иммунитета и его агрессивное воздействие на малыша.
- Преждевременные роды. У 30% матерей с таким диагнозом дети появляются на свет недоношенными.
- Гестоз – частое проявление позднего токсикоза. Характеры отеки, повышенное давление, мелькание «мушек» перед глазами.
- Анемия и как следствие гипоксия плода, что приведет к отклонению в его развитии (гипотрофии) или гибели.
- Кровотечения.
- Распространение инфекции по организму.
ВАЖНО! Мониторинг за состоянием будущего ребенка необходим с первых недель после зачатия.
Факторы и степени риска
К предрасполагающим явлениям для возникновения пиелонефрита у женщин в период беременности относятся:
- Нарушение оттока мочи. К концу первого триместра уровень эстрадиола и прогестерона в крови увеличивается. Гормональные изменения могут влиять на тонус мускулатуры органов выделительной системы. Ток урины замедляется. Застой создает благоприятные условия для размножения бактерий.
- Наличие хронических инфекционных заболеваний.
- Аномалии строения органов мочевыделительной системы.
- Нарушение кровообращения в почках.
- Рефлюксы – обратный ток мочи в вышележащие отделы выводящего тракта.
Существуют и дополнительные особенности беременных, при которых доктор может подозревать пиелонефрит:
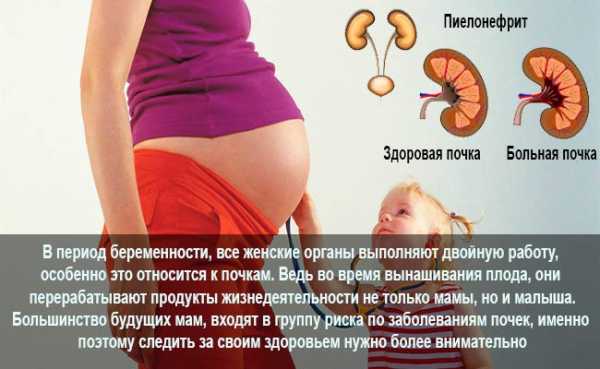
- Узкий таз.
- Многоводие.
- Крупный плод.
Врачи выделяют три степени риска при данном заболевании:
- Пиелонефрит беременных без осложнений.
- Поражается одна почка, характерно присоединение гипертензии (повышенного давления) или азотемии (увеличение содержания в крови азотистых продуктов обмена).
- Тяжелая форма течения. Высок риск сепсиса или отказа органов. Поражение обеих почек. Беременность противопоказана.
Влияние пиелонефрита в зависимости от срока беременности
| Первый триместр | Поздний срок беременности | Опасность для женщины | Нарушения у плода |
| Более тяжелое течение заболевания. Лечение осложнено. На ранних сроках беременности многие медикаменты противопоказаны. | Анемия матери. | Преждевременные роды. | Внутриутробное инфицирование. |
| Резкие невыносимые боли в пояснице. Клинически можно спутать с почечной коликой. | Гипоксия плода. | Гестоз – это триада симптомов: отечность, белок в моче и повышение АД. | Гибель. |
| Вынужденная поза «эмбриона» (свернувшись калачиком и подтянув ноги к животу). | Самопроизвольный выкидыш. | Отслойка плаценты.
| Формирование пороков развития. |
| Спазм матки. Высок риск выкидыша. | Гипоксия плода. | ||
| Сильная интоксикация. | Многоводие. | ||
| Возможно инфицирование плода, что приводит к уродствам и порокам развития. Для сохранения жизни женщины вынуждены прерывать беременность. | Анемия. | ||
| Почечная недостаточность. | |||
| Развитие сепсиса и токсического шока. |
Последствия для ребенка
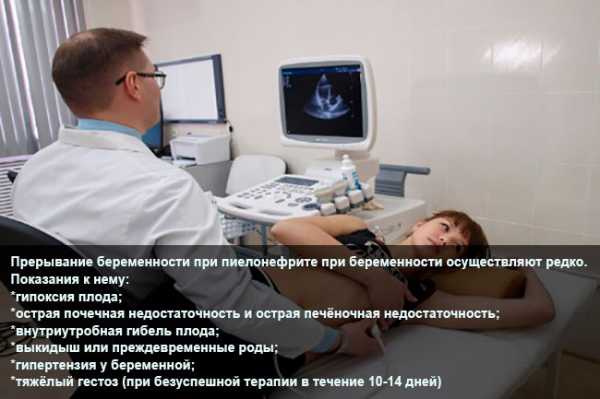
Пиелонефрит у будущей матери влияет не только на её организм, но и на малыша:
- Невынашивание. Болевой синдром и инфекция стимулируют матку. Она начинает сокращаться, что может привести к преждевременным родам. Такие дети появляются на свет слабыми или с отклонениями.
- Инфицирование плода. Возбудители воспаления при условии их активного роста и снижении иммунитета матери могут проникнуть в околоплодные воды. Внутриутробное заражение заканчивается гибелью ребенка или формированием у него уродств. Беременность прерывается.
- Пиелонефрит обуславливает развитие у женщины анемии и гипертензии. Кислородное голодание плода приводит к его гипотрофии. Малыш гибнет от асфиксии или рождается недоразвитым.
- Новорожденные таких матерей часто страдают от патологически длительной желтушности, гипотермии, малого веса и медленного его набора, а также от поражений ЦНС.
Профилактика осложнений
При благоприятном разрешении пиелонефрита патологический инфильтрат в почках рассасывается или замещается соединительной тканью. Последствие этого процесса – снижение выделительной функции организма.
При осложнении заболевания происходит нагноение коркового слоя и капсулы почки. Её паренхима сдавливается и некротизируется (отмирает). Отказ этого органа при беременности грозит выкидышем или гибелью матери.
Этого можно избежать при постановке на учет и выполнении назначений врачей:
- Главная рекомендация – проходить все процедуры, указанные доктором.
- Отказаться от народной медицины и самолечения. Терапия подбирается только специалистом и в индивидуальном порядке.
- Соблюдение точных дозировок лекарственных средств.
- Изменить рацион согласно диете, поддерживать адекватный питьевой режим.

- При беременности требуется сдавать мочу на анализы 2 раза в месяц.
- С 22 по 28 неделю контроль становится более тщательным. Урину следует сдавать еженедельно.
- Нахождение под наблюдением нефролога.
- Если специалист настаивает на госпитализации, не стоит отказываться.
Диагностика
Диагноз ставят, опираясь на собранный анамнез, жалобы и результатов исследований.
На что обращает внимание врач:
- Острый пиелонефрит имеет яркую типичную клиническую картину. При хронической форме заболевания симптоматика менее выражена.
- Положительный симптом Пастернацкого. При поколачивании в месте проекции почек на поясничной области появляется боль. Она свидетельствует о наличии в них воспалительного процесса.
- Лабораторные и инструментальные методы исследования.
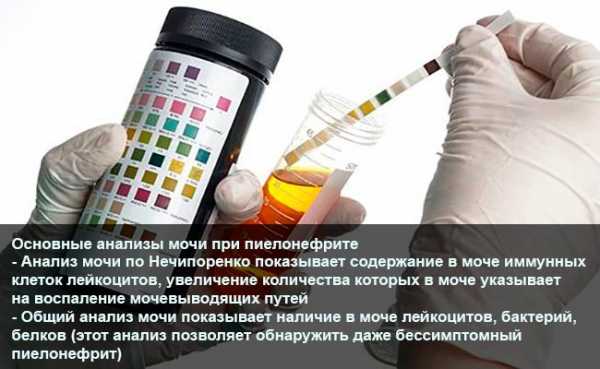
| Вид обследования. | Что обнаружат? | На что указывает? |
| Анализ мочи: общий, по Нечипоренко, по Зимницкому, бактериологический.
| Лейкоциты, эритроциты, бактерии, белок.
Соли: фосфаты, ураты, оксалаты.
Определяют вид возбудителя, его чувствительность к антибиотикам. | Наличие очага воспалительного процесса. |
| УЗИ почек. | Оценивают состояние чашечно-лоханочной системы. | Патологическое изменение выделительных органов. |
| Общий анализ крови. | Увеличение СОЭ и лейкоцитоз. | Воспаление. |
| Исследование плода: УЗИ, кардиотокография, допплерометрия. | Врач обязательно должен контролировать состояние органов ребенка внутри утробы во время выявления и лечения пиелонефрита матери. | |
Дифференциальная диагностика

| Заболевание | Метод исследования | Отличие |
| Гломерулонефрит. | Проба Реберга (оценивается функция клубочков). | Повышение скорости фильтрации указывает на гломерулонефрит. Снижение говорит о почечной недостаточности. |
| Амилоидоз почек. | Анализы мочи, обзорная рентгенография органов брюшной полости. | Отсутствуют лейкоциты и бактерии в урине.
Функция нефронов не нарушена.
На рентгенограмме почки одинаковые, нормальных или увеличенных размеров. |
| Гипертоническая болезнь | Сбор анамнеза, УЗИ, измерение АД, экскреторная урография. | Отсутствие в анамнезе предшествующих воспалительных заболеваний выделительной системы (циститов, уретритов, мочекаменной болезни).
Нестабильное повышение артериального давления, эффективность гипотензивных средств.
Отсутствие патологий в результатах исследований мочи.
УЗИ почек без изменений. |
| Диабетический гломерулосклероз. | Осмотр, опрос, ангиография сосудов отдельных органов, анализ урины, рентгенография брюшной полости. | Наличие гестозного сахарного диабета и его признаков: поражение сосудов сетчатки глаза, нижних конечностей, полиневрит и пр.
Результаты анализа мочи в пределах нормы.
Рентгенограмма без особенностей. |
Лечение

Длительное воспаление паренхимы почки приводит к сдавлению её канальцев. В результате нарушается функция нефронов – выделение мочи затрудняется.
Токсические вещества, которые в норме выводились с уриной, остаются в организме и повреждают ткани матери и плода. Во избежание прерывания беременности при пиелонефрите требуется комплексное и раннее лечение.
Основополагающие принципы терапии:
- Госпитализация больных при обострении болезни, проявлении гестоза и ухудшении состояния малыша. В стационаре пациенты находятся под постоянным контролем медицинского персонала, что поможет избежать осложнений.
- Увеличение выделения мочи. При застое урины повышается нагрузка на почки.
- Устранение отеков.
- Антибактериальная терапия – борьба с возбудителями.
- Выведение токсинов микробов из организма (альбумин, протеин).
- Санация мочевыделительных путей.
- Специальная диета.

ВАЖНО! Для облегчения состояния рекомендуется во время сна лежать на здоровом боку, а в течение дня следует принимать коленно-локтевую позу на 10–15 минут.
- При неэффективности медикаментозной терапии мочеточник катетеризируют для восстановления оттока урины.
- При образовании абсцесса или карбункула почки врачи прибегают к хирургическому вмешательству.
Медикаментозное лечение
При обострении пиелонефрита тактика доктора направлена на восстановление оттока мочи, облегчения состояния и устранение причины заболевания, если это возможно.
Консервативное лечение:
- Антибактериальная терапия.
- Антимикотические (противогрибковые) лекарства (нистатин, леворин).
- Витамины. Предпочтение отдается диете. Женщинам в период беременности рекомендуется включить в рацион повышенное количество фруктов, овощей, творога, постных сортов рыбы и мяса.
ВАЖНО! При термической обработке продуктов в них снижается количество полезных веществ. Поэтому фрукты и овощи рекомендуется есть в сыром виде.
- Нитрофураны (противомикробные).
- Спазмолитики (но-шпа, папаверин).
- Десенсибилизирующие средства.
- Дезинтоксикационная терапия.
- Уроантисептики (нитроксолин, невиграмон).
ВАЖНО! Данным списком медикаментов можно лечить и обострение хронического пиелонефрита.
В стадии ремиссии основная цель терапии – профилактика обострения и поддержание максимально комфортного состояния мочевыделительной системы и организма в целом.
Такое лечение подразумевает:
- Соблюдение диеты. Отказ от острой и соленой пищи снизит частоту возникновения жажды. Употребление кислых напитков необходимо для предупреждения образования камней в выделительных органах.
- Антибактериальная терапия.
- Спазмолитики.
- Десенсибилизирующие препараты.
- Диуретическая фитотерапия.
Длительность курса 10–14 дней.
Антибиотики при беременности
Борьба с возбудителем пиелонефрита – главная цель всего лечения.
Первоначально назначаются препараты широкого спектра действия.

После выявления возбудителя и его чувствительности к определенным группам антибиотиков назначают средства, не оказывающие агрессивное действие на плод:
- Полусинтетические пенициллины (Амоксиклав).
- Цефалоспорины (Супракс, Цефазолин).
Выбор медикаментов зависит от срока гестации, тяжести пиелонефрита и его длительности.
| Первые 3 месяца | Второй и третий триместр |
| Амоксициллин и его производные (Амоксиклав). | Цефотаксим. |
| Ампициллин. | Цефриаксон. |
| Спирамицин. | |
| Пеницилинны в комбинациях: Ампициллин + Сульбактам. |
Курс лечения не менее 10 дней.
ВАЖНО! При беременности нельзя принимать фторхинолоны и сульфаниамиды. Аминогликозиды используют только при единственном условии — угрозе жизни пациентки.
Народные средства
Стоит отказаться от самолечения. Терапия подбирается только специалистом и в индивидуальном порядке. Следует проконсультироваться с врачом перед лечением в домашних условиях с помощью нетрадиционных средств.
Мочегонные фитопрепараты скорее относятся к народной медицине, которая является лишь дополнением к медикаментозной терапии.
Беременность – особенное состояние организма женщины. В этот период существует ряд ограничений. При фитотерапии необходимо знать список растений, запрещенных для будущих матерей:

- Толокнянка.
- Плоды можжевельника.
- Корень и семена петрушки.
- Тысячелистник.
- Солодка.
В день следует принимать достаточный объем воды – около 1,5–2 л в сутки при отсутствии отеков.
Рекомендуется пить ягодные морсы (брусника, клюква), отвары из различных трав (крапивы), листьев березы или овса.
Перечисленные средства можно применять в качестве лечения и для профилактических целей.
Фитотерапия

Наиболее известным диуретическим препаратом растительного происхождения является Канефрон. Его применение допустимо при беременности.
В состав комбинированного средства входят: трава золототысячника, корень лекарственного любистока, листья розмарина.
Он обладает следующими фармакологическими действиями:
- Диуретическое. Мочегонный эффект устраняет отеки.
- Противовоспалительное.
- Спазмолитическое. Расширение сосудов способствует понижению АД.
- Противомикробное. Главная цель любого лечения – уничтожение возбудителя пиелонефрита.
Побочные действия: аллергическая реакция на компоненты лекарства, диспептические расстройства (тошнота, возможна рвота, диарея).
ВАЖНО! Прием Канефрона во время вынашивания ребенка и в период грудного вскармливания допустимо только после консультации врача при соблюдении его рекомендаций по дозировке.
Диета
При пиелонефрите беременным не рекомендуется употреблять:
- Мучные изделия из сдобного или слоеного теста (включая хлеб).
- Супы на мясных, рыбных и бобовых бульонах.
- Любые консервы и копчености.
- Колбасные изделия.
- Жирные виды сыров.
- Сладкое (особенно пирожные с кремом).
- Жирные сорта рыбы и мяса.
- Соленую пищу и напитки (в том числе и минеральные воды).
- Продукты с кофеином.
- Острые приправы.
- Майонез и кетчуп.
- Алкоголь.

Объем потребляемой жидкости ограничивается до 800–1000 мл в сутки.
Что можно есть:
- Супы на вегетарианской основе.
- Нежирные кисломолочные продукты.
- Постное мясо и рыба.
- Яйца. Не более 2 в неделю.
- Масло.
- Любые крупы.
- Макароны из твердых сортов пшеницы.
- Овощи и фрукты в сыром виде, отваренные или запеченные.
- Колбасы: молочная или диетическая. Разрешается несоленая нежирная ветчина.
- Неострые специи: петрушка, укроп, лавровый лист, корица.
- Упор делается на обильное кислое питье (различные несладкие морсы).

ВАЖНО! Перед составлением диеты требуется консультация врача!
Профилактика
Для предупреждения развития пиелонефрита будущей матери необходимо изменить свой образ жизни.
Для этого достаточно включить в распорядок дня несколько обязательных пунктов:
- Умеренные физические нагрузки. Пешие прогулки каждое утро и вечер способствуют улучшению настроения и общего состояния.
- Комплекс упражнений для беременных. В современном мире существуют специальные программы гимнастик для будущих мам. Занятия проводятся группами в спортивных центрах. Упражнения направлены на укрепление мышц спины и ног. Дополнительно улучшается кровоснабжение всех органов и повышается тонус кожи.
СПРАВКА! Перед выбором программы упражнений требуется консультация врача!

Если женщина до того как забеременеть в анамнезе имела урологические заболевания, с первого триместра настоятельно рекомендуется придерживаться специальной диеты, снижающей нагрузку на почки.
ВАЖНО! Постановка на учет обязательна! Для более благоприятного прогноза планировать ребенка стоит, советуясь с врачами. Даже если беременность повторная!
2.При позывах на мочеиспускание нельзя терпеть! Опорожнять пузырь необходимо каждые 3–4 часа.
3.Будущей мамы следует избегать переохлаждения для профилактики урогенитальных заболеваний.
Вопросы читателей
Женщины с выявленным пиелонефритом начинают паниковать и бояться за жизнь ребенка. Далее приведены часто задаваемые вопросы пациенток по данной теме.

Можно ли забеременеть?
Если поражена одна почка, требуется более тщательный контроль за состоянием выделительной системы матери и развитием малыша. В данном случае противопоказания для беременности отсутствуют.
При наличии почечной недостаточности планирование ребенка лучше отсрочить и проконсультироваться с врачом.
Если пиелонефрит двусторонний – беременность противопоказана.
Роды при пиелонефрите
В первые 24 недели при гестозе допускается госпитализация в урологическое отделение. На более поздних сроках – только в родильный дом.
При пиелонефрите роды проходят естественным путем.
Кесарево сечение производится редко и только по строгим акушерским или гинекологическим показаниям.
ВАЖНО! Ребенок, рожденный от матери, страдающей пиелонефритом, входит в группу риска, так как у таких малышей часто обнаруживается предрасположенность к возникновению гнойно-септических заболеваний!