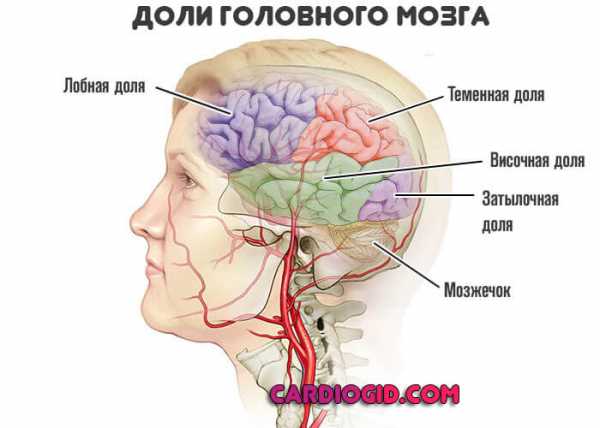
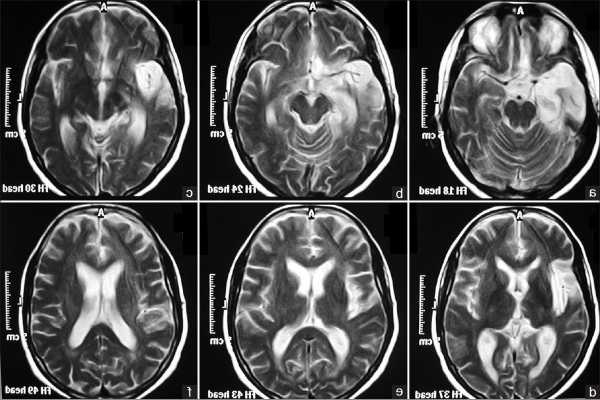
Дэп 2 степени
что это, симптомы и лечение
Дисциркуляторная энцефалопатия 2 степени — это хроническое заболевание, характеризующееся постепенным нарастанием ишемии головного мозга из-за недостаточного кровообращения.
Патологический процесс на этой стадии уже не поддается полному излечению, но есть хорошие шансы компенсировать нарушение и восстановить питание хотя бы частично.
От успеха лечения зависит прогноз и сколько проживет пациент.
Клиника уже хорошо заметна. Терапия консервативная, реже оперативная. Если имеет место физический фактор влияния (опухоль, сосудистое образование и прочие).
Механизм развития, отличия от начальной стадии
Дисциркуляторная энцефалопатия (сокращенно ДЭП) в целом — это ближайший «родственник» инсульта не считая транзиторной ишемической атаки.
Процесс характеризуется идентичными явлениями с той лишь разницей, что отклонение в питании не стремительное и происходит не в один момент.
Энцефалопатия нарастает и формируется постепенно, исподволь. Порой десятилетиями, пока не достигнет определенной фазы и не спровоцирует нарушения работы церебральных структур.
В основе механизма, как и следует из названия, лежит ослабление мозгового кровообращения («дисциркуляторная» — указание на дистрофические процессы).
Почему оно возникает — это вопрос индивидуальный. Основное фактор — атеросклероз.
То есть сужение артерий по причине отложение липидных соединений, холестерина. Или же спазма, патологического напряжения гладкой мускулатуры сосуда.
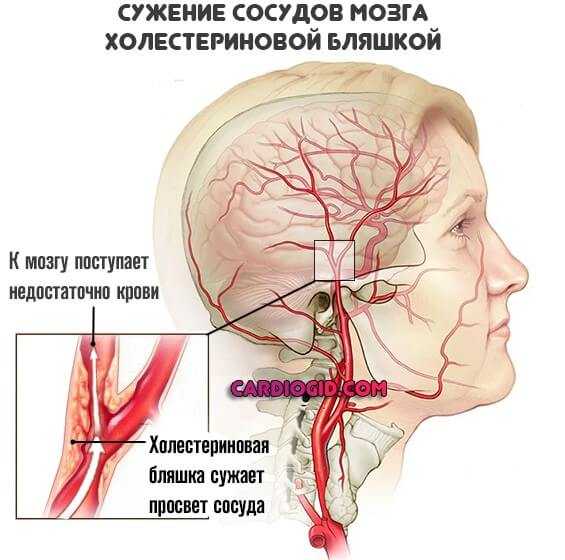
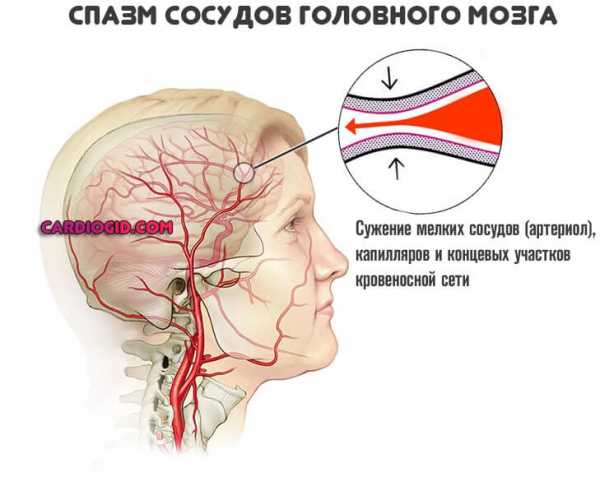
Независимо от причины, суть остается той же: просвет артерии уменьшается, растет давление, питание и обеспечение кислородом ослабевает.
Другой возможный вариант — врожденные аномалии формирования кровоснабжающих структур, но это относительно редкое явление.
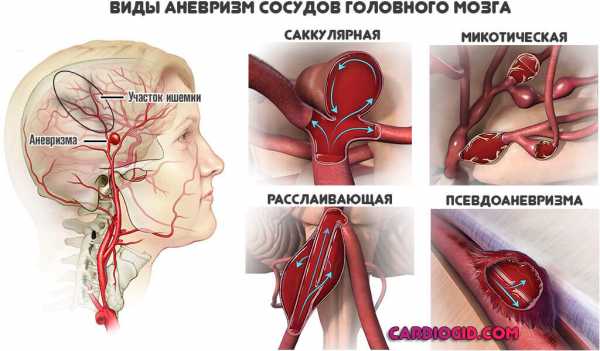
Также встречаются факторы, вроде опухолей, сосудистых проблем, мальформаций, аневризм. Вариантов множество.
Так или иначе, итог всегда идентичен. Нарушение церебрального кровотока сопровождается сначала компенсацией состояния за счет роста давления и увеличения частоты сердечных сокращений.
Это первая стадия. Формально интенсивность питания пока еще в норме. А затем организм перестает справляться в должной мере. Сначала болезнь «эволюционирует» до 2 стадии, а потом переходит в терминальную, 3-ю, полностью декомпенсированную фазу.
Начиная со второго этапа, обнаруживаются структурные изменения в головном мозгу: расширение желудочков и прочие.
В перспективе некоторого времени вполне возможно развитие острого нарушения церебрального кровотока — инсульт. Даже если его нет, неврологические дисфункции постепенно, но неумолимо нарастают и скорость формирования дефицита растет по мере прогрессирования нарушения.
На второй стадии эффективность восстановления снижается, полного излечения уже добиться невозможно. Однако шансы на компенсацию состояния медикаментозными методами все же присутствуют.
Чем отличается первая стадия дисциркуляторной энцефалопатии от второй?
Поздний этап характеризуется рядом специфических черт:
- Более выраженная клиническая картина. Интенсивность симптомов выше, их продолжительность также. Присутствуют дополнительные признаки.
- Общая тяжесть состояния пациента. Самочувствие мешает реализации профессиональных навыков. Но дееспособность все еще сохранена.
- Наличие выраженных структурных изменений.
- Перспективы полного восстановления туманны. Возможности излечения уже нет, как было сказано. На первом же этапе есть все шансы добиться устранения нарушения.
По понятным причинам, отличаются и прогнозы.
Симптомы
Клиническая картина вариативна, во многом комплекс проявлений зависит от индивидуальных особенностей организма, локализации ишемического процесса, также от возраста и некоторых прочих факторов.
Примерный список проявлений можно представить так:
- Головные боли на постоянной основе. Интенсивность их значительна, переносятся тяжело. Характер дискомфорта — стреляющий, давящий, распирающий. Локализация — затылок. Теменная область. Встречаются диффузные, разлитые по всему черепу боли.
Если на первой стадии дискомфорт протекает незначительными по длительности приступами, то на следующей продолжительность намного выше, по нескольку часов или большую часть дня.
Интенсивность растет в утреннее время после неудобного положения шеи не подушке. Также вечером, по окончании нагрузки.
- Головокружение. Мир в буквальном смысле вращается. Нарушается нормальная координация, человек не в силах ориентироваться в пространстве. Это приводит к тому, что пациент принимает вынужденное положение тела и меньше двигается.
Симптом не постоянный, возникает приступами, сходит на нет спустя несколько часов. Сравнительно хорошо снимается специализированными препаратами.
- Нарушение интеллектуально-мнестической сферы. Скорость мышления снижается, больной становится рассеянным, забывчивым. Плохо ориентируется в абстрактных понятиях, возможно нарушение понимания времени, это симптом, который встречается по мере прогрессирования, ближе к третьей степени расстройства достигают критической точки.
На 2-ой же стадии нарушение мышления уже очевидны и видны даже без специального обследования. В том числе и самому пациенту, который пока еще сохраняет здравый рассудок.
- 2 степень дисциркуляторной энцефалопатии сопровождается нарушениями работы органов чувств. Снижается острота зрения, слуха, обнаруживается шум и звон в ушах. Также наблюдается падение интенсивности тактильных ощущений.
Пациент хуже воспринимает окружающий мир. А в совокупности с интеллектуальными нарушениями возникает еще и заторможенность. Что существенно снижает познавательные способности.
- Расстройства артикуляции, невозможность управлять мимическими мышцами. Лицо принимает характер застывшей маски, экспрессия, выражение эмоций затруднено.
Восстановление этой сферы представляет большие сложности. Причиной подобного явления становится нарушение работы лобной и теменной долей.
- Слабость, сонливость, повышенная утомляемость. Астения — часть неврологического дефицита. Развивается едва ли не сразу после начала процесса.
На втором этапе нарушение принимает катастрофические масштабы. Человек не может нормально трудиться, реализовать себя в социуме, вынужден больше отдыхать.
Продуктивность падает, что существенно усложняет профессиональную активность. Но пациент все еще дееспособен.
- Симптомы ДЭП 2 степени включают в себя и нарушения сна. Сопровождается расстройство быстрыми и частыми пробуждениями сразу после погружения в бессознательное состояние.
По прошествии такой ночи больной ощущает себя еще хуже, чем в вечернее время. Подобное расстройство приводит к усугублению состояния, питание головного мозга ухудшается.
- Нарушение двигательной активности. Если на первой стадии страдает только мелкая моторика и пациент не может управлять собственными пальцами, на второй интенсивность признака растет.
Нарушается координация, двигательная активность дается труднее из-за слабости мускулатуры. Это опасное явление.
- Также отмечаются психические и поведенческие расстройства. Эмоциональная нестабильность, повышенная агрессивность, плаксивость, раздражительность.
Наблюдается обострение типичных черт характера, в зависимости от акцентуации. Обычно усиливаются негативные качества. Ухаживать за больными на второй стадии уже непросто из-за неадекватных реакций.
Клиника дисциркуляторной энцефалопатии ослабевает при систематическом применении медикаментов. Особенно, если курс подобран правильно. Однако полного восстановления ждать не следует.
Без терапии патологический процесс переходит на новую стадию спустя несколько лет (от 1 до 3, обычно по нижней названной границе).
Терапия также не способна полностью остановить прогрессирование, но сроки значительные (более 5 лет) или неопределенно долгие, если повезет.
Причины
Дисциркуляторная энцефалопатия развивается как итог нарушение мозгового кровообращения. Оно, в свою очередь, формируется в результате влияния одного или группы факторов:
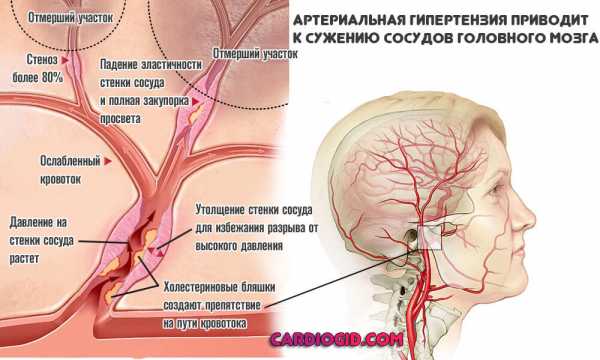
- Гипертоническая болезнь 2 степени или симптоматический рост артериального давления при сохранении стабильных измененных цифр. Патологический процесс не всегда приводит к нарушению, но риски крайне высоки. У пожилых пациентов негативный сценарий почти неминуем.
- Атеросклероз сосудов церебральных структур. В результате отложения холестерина или же спазма в ответ на применении препаратов, курение, потребление кофеина, алкоголя. Лечение позволяет быстро справиться с проблемой и полностью устранить нарушение кровообращения.
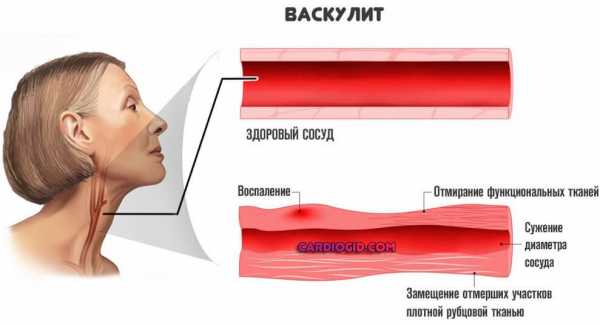
- Васкулиты. Воспаления сосудов разной этиологии. В основном артерий. Встречается подобный диагноз сравнительно редко, но сопровождается тяжелым течением и способен спровоцировать отмирание тканей вне инсульта.
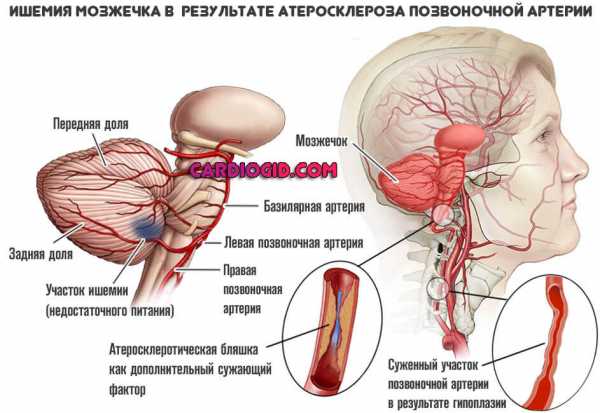
- Нарушение анатомического строения сонных и/или позвоночных артерий. В результате приобретенных или врожденных заболеваний. Суть примерно одна. К головному мозгу поступает недостаточное количество крови с кислородом и питательными веществами. Восстановление требуется срочно. Потому как энцефалопатия почти гарантированно закончится в краткосрочной перспективе ишемическим инсультом.
- Сахарный диебет. Дает осложнение в виде атеросклероза. По такой сложной цепочке и развивается нарушение трофики нервных тканей.
- Сердечная недостаточность в суб- и декомпенсированной фазе.
- Тромбоз. Частичная окклюзия (закупорка) как сосудов мозга, так сонных или позвоночных артерий.
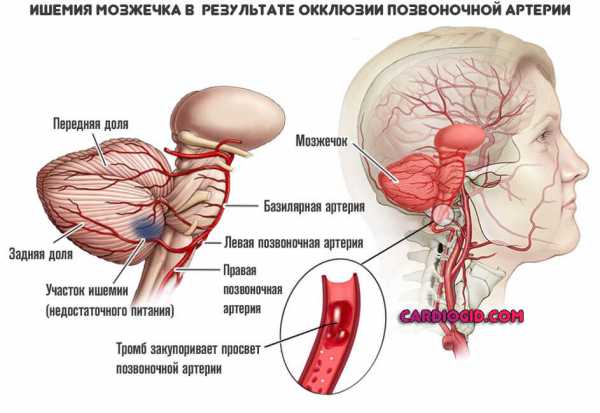
- Опухоли головного мозга. Доброкачественные или же агрессивные. Большой роли это не играет. Потому как основным фактором выступает компрессия тканей и сосудов.
- Также опасность представляют гематомы, аневризмы и мальформации.
Перечень неполный, но именно эти моменты оказывают наибольшее влияние.
Диагностика
Обследование проводится неврологом. Желательно в стационарных условиях для быстрого обнаружения особенностей процесса и оперативной коррекции курса лечения при необходимости.
Список мероприятий идентичен почти всегда:
- Опрос больного, чтобы определиться с симптомами.
- Сбор анамнеза. Семейная история, сроки начала энцефалопатии, был ли выставлен диагноз ранее, образ жизни, привычки, особенно вредные, характер питания. Прочие важные моменты, такие как перенесенные и текущие заболевания.
Методика направлена на выявление вероятной причины состояния. Не зная о происхождении возможности эффективно лечить человека нет. Оба описанных способа: и сбор анамнеза, и опрос задают вектор диагностики. Они очень важны.
- Допплерография, дуплексное сканирование головы и шеи. Цель — оценить характер и качество кровотока в церебральных тканях. Также степень нарушения нормального процесса.
- Ангиография.
- МРТ головного мозга. Артерий. Используется для выявления структурных изменений, в том числе опухолей и иных. Считается золотым стандартом в деле обследования.
- ЭКГ, ЭХО, суточное мониторирование в рамках кардиологической диагностики. Требуется не всегда.
- Эндокринные методики. Анализ крови на сахар, тест с глюкозой, исследование на гормоны гипофиза, щитовидки, коры надпочечников. По мере надобности.
- Офтальмоскопия. Чтобы обнаружить отклонения со стороны глазного дна.
По прямым и косвенным признакам врачи выставляют диагноз. Если есть какие-либо сомнения, необходимо повторить обследования в определенной части.
Как лечить ДЭП на 2 стадии
Терапия направлена на решение двух задач. Первая — устранение причины. Вторая — купирование симптомов и вместе с тем предотвращение прогрессирования болезни. В основном требуется медикаментозная коррекция.
Что касается фундаментальной задачи по борьбе с провоцирующим фактором, здесь все зависит от типа заболевания:
- тромбоз требует применения антикоагулянтов и фибринолитиков;
- диабет — изменения рациона и введения инсулина;
- атеросклероз предполагает назначение статинов;
- гипертония — группу медикаментов для снижения артериального давления и т.д. Это вопрос индивидуальный;
- опухоли, аневризмы и мальформации устраняются только хирургическим путем. Объем вмешательства различен. Зависит от случая.
Что же касается собственно самого устранения симптомов и превенции прогрессирования болезни, назначаются медикаменты нескольких групп:
- Средства цереброваскулярного действия. Нормализуют кровоток в головном мозге. Пирацетам в качестве основного. Также возможно применение Кавинтона.
- Препараты, направленные на купирование ишемии. Актовегин и аналоги.
- Ноотропные медикаменты. Используются для ускорения обменных процессов и защиты тканей от деструкции. Глицин, Фенибут и прочие.
- Головокружение снимается Тагистой, Вестибо и подобными лекарственными средствами.
Названные препараты не стоит принимать при опухолях, тем более злокачественных. Потому как они поспособствуют быстрому росту новообразований: питаться лучше начинают не только нервные ткани, но и аномальные структуры.
Или же нужно тщательно подобрать наименования, под контролем специалиста, и четко следовать схеме.
Диагноз ДЭП предполагает систематическое лечение, потому как заболевание хроническое и не поддается тотальному восстановлению.
Рекомендуется принимать витаминно-минеральные комплексы, скорректировать рацион (меньше соли, больше продуктов растительного происхождения), хотя критического значения питание и не имеет.
Нужно отказаться от курения, приема спиртного, кофеина, важно оптимизировать механическую нагрузку. Посильная активность поспособствует нормализации мозгового кровообращения. Потому пренебрегать физкультурой нельзя.
Возможна физиотерапия, массаж при синдроме позвоночной артерии. Электрофорез. По потребностям, если это поможет достижению целей лечения.
Прогноз
Сказать что-либо конкретное сложно. Энцефалопатия 2 степени отличается по течению, агрессивности, для уточнения нужно брать в расчет массу факторов.
Перспективы однозначно хуже, чем при первой степени патологического процесса. Излечение уже невозможно.
Все же это не приговор. При грамотной комплексной терапии есть шансы перевести заболевание в вялотекущую фазу, компенсировать основные неврологические функции и вернуться к активной жизни.
Далее сценарий зависит от возраста, общего состояния здоровья, готовности пациента выполнять рекомендации. Порой требуется кардинально изменить образ жизни, это серьезное испытание для воли.
Обычно удается отсрочить наступление критической фазы на 5-10 лет. Возможно и неопределенно долгое сохранение нормального положения вещей. В том числе и до конца жизни. Такой прогноз называют условно-благоприятным.
Возможные последствия
Ключевые среди них:
- Ишемический инсульт.
- Тотальная сосудистая деменция. Слабоумие.
- Полная утрата трудоспособности. Также человек не в силах обслуживать себя в быту. Это глубокая инвалидность.
- Гибель от критического нарушения церебрального кровотока.
ДЭП 2 степени это хроническое заболевание, ассоциированное с дистрофическими процессами в центральной нервной системе.
Вылечить ее невозможно, но скорректировать состояние и добиться хорошего результата, продлить жизнь и повысить качество — вполне.
Важно не затягивать с обращением к неврологу и четко следовать всем назначениям.
Список литературы:
Дисциркуляторная энцефалопатия 2 степени (ДЭП): симптомы и лечение
Из этой статьи вы узнаете: как проявляется дисциркуляторная энцефалопатия 2 степени (сокращенно ДЭП), что это такое, и чем она опасна. Как проводится лечение, сколько можно прожить с этим заболеванием.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
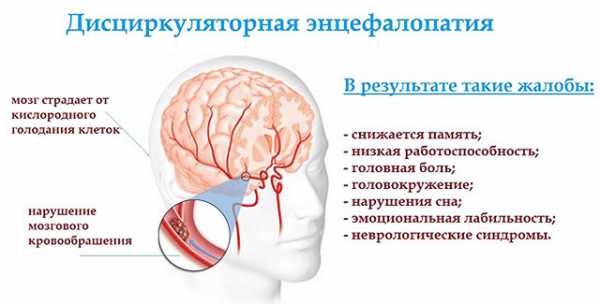
Дисциркуляторная энцефалопатия – это состояние, при котором нарушено кровообращение в церебральных сосудах (то есть в сосудах головного мозга). Из-за этого головной мозг недостаточно снабжается кислородом, а длительная хроническая гипоксия (кислородное голодание) приводит к нарушениям работы мозга.
Механизм данного заболевания в чем-то схож с ишемическим инсультом. Однако, в отличие от инсульта, при ДЭП кровообращение нарушается не остро и внезапно, а постепенно. И симптомы тоже нарастают постепенно, иногда даже в течение десятка лет.
Вторая степень заболевания отличается от 1 тем, что начинают проявляться выраженные симптомы, однако пациент еще не теряет свою дееспособность. На 1 стадии признаки еще незаметны, их легко спутать с другими болезнями, а иногда на них и вовсе не обращают внимания. На 3 степени работа головного мозга нарушена уже настолько, что человек полностью теряет трудоспособность и способность к самообслуживанию.
Дисциркуляторная энцефалопатия – очень опасное заболевание, которое приводит к инвалидности, а на 3 стадии – и к полной недееспособности человека. Даже на ранней стадии при недостаточном кровообращении в головном мозге повышается риск инсульта, который также приводит к тяжелым последствиям.
 Нажмите на фото для увеличения
Нажмите на фото для увеличенияЛечением занимается невролог. На стадии диагностики может понадобиться консультация офтальмолога, кардиолога, нефролога.
Однако полностью избавиться от ДЭП на 2 стадии в большинстве случаев невозможно, так как патологию провоцируют хронические, тяжело излечимые заболевания. Продолжительность жизни пациента с ДЭП 2-й степени, если не проводить лечение, составит около 4–5 лет. При адекватном лечении человек может прожить 10 лет и более. Продолжительность жизни также зависит от возраста пациента и сопутствующих заболеваний.
Причины
Из определения ясно, что дисциркуляторная энцефалопатия – это недостаточность кровообращения в головном мозге и вызванный ею комплекс симптомов.
Однако кровообращение не может нарушиться само по себе. Это всегда следствие различных заболеваний, в первую очередь – сердечно-сосудистых.
Дисциркуляторная энцефалопатия 2 степени развивается из первой степени. В среднем, чтобы заболевание перешло из одной стадии в другую, потребуется от двух до пяти лет. Этот процесс можно замедлить, если лечить заболевание согласно всем рекомендациям врача.
Причины ДЭП:
- Атеросклероз сосудов головного мозга. На внутренних стенках артерий откладываются жиры, которые формируют атеросклеротические бляшки. В связи с этим просвет сосуда сужается, что затрудняет ток крови.
- Гипертония 2 степени и выше (давление выше 160 на 100). При повышенном давлении артерии сжаты. Их спазм приводит к затрудненному кровообращению. Сама же гипертония может быть вызвана заболеваниями почек и надпочечников (гломерулонефритом, поликистозом, феохромицитомой).
- Нарушение кровообращения в позвоночных артериях. Именно они несут кровь к сосудам головы, поэтому заболевания позвоночных артерий влекут за собой и нарушения мозгового кровообращения. Нарушаться кровообращение в позвоночных артериях может из-за остеохондроза или спондилеза шейного отдела.
- Воспалительные заболевания сосудов.
- Сахарный диабет (он часто дает осложнения на сосуды).
- Сердечная недостаточность на стадии 2Б и выше (сердце не способно обеспечить нормальное кровоснабжение мозга).
- Тромбоз сосудов головы (наличие в сосудах тромбов препятствует нормальному току крови).
- Опухоли головного мозга. Они могут сдавливать сосуды.
- Внутричерепные гематомы. Возникают вследствие травм головы. Они также сдавливают сосуды.
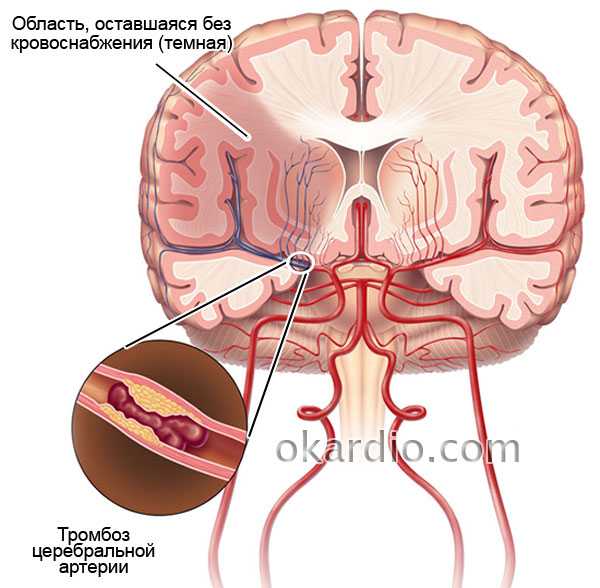 Атеросклероз церебральных сосудов приводит к образованию тромбов, которые могут перекрывать ток крови и вызывать кислородное голодание (гипоксию)
Атеросклероз церебральных сосудов приводит к образованию тромбов, которые могут перекрывать ток крови и вызывать кислородное голодание (гипоксию)Симптомы
ДЭП 2 степени сопровождается неврологическими нарушениями, такими как:
- Постоянные головные боли.
- Головокружение.
- Шум в ушах.
- Вялость, быстрая утомляемость.
- Бессонница, сонливость.
- Плаксивость, перепады настроения.
- Нарушения зрения и слуха.
- Расстройства мелкой моторики пальцев (пациенту сложно, к примеру, заправить нитку в иголку) и координации (шаткость походки), замедленность движений.
- Нечеткость речи, скудная мимика и жестикуляция.
- Забывчивость, плохая ориентация во времени.
- Иногда – приступы судорог.
Пункты 6–11 отсутствуют при 1 степени заболевания.
В ходе лечения симптомы могут ослабляться, что улучшит качество жизни пациента.
При отсутствии необходимого лечения признаки прогрессируют, к ним добавляются новые симптомы – заболевание переходит в 3 стадию.
Среди возможных осложнений можно выделить ишемический инсульт, который может развиться на любой стадии ДЭП.
Присвоение инвалидности
На второй стадии заболевания многим людям уже могут дать инвалидность.
Группа будет зависеть от тяжести симптомов
| Группа инвалидности | Основания для ее получения |
|---|---|
| 3 группа | Диагноз «ДЭП второй степени». Симптомы выражены в такой степени, что это мешает трудоспособности. Однако человек еще не потерял способность к самообслуживанию, и ему редко требуется посторонняя помощь в быту. |
| 2 группа | Диагноз «ДЭП 2 либо 3 стадии». Симптомы резко ограничивают жизнедеятельность больного. Он уже перенес микроинсульт на фоне ДЭП. |
Диагностика
Сам диагноз можно поставить после анализа симптоматики пациента. Подробную же диагностику проводят для выявления причины нарушения кровообращения в головном мозге.
Для этого может понадобиться:
- Анализ крови на показатели атеросклероза (холестерин, липопротеиды высокой плотности, липопротеиды низкой плотности, триглицериды).
- Анализ крови на свертываемость.
- Оценка сосудов глазного дна (при ДЭП 2-й степени характерно расширение вен глазного дна).
- Дуплексное сканирование сосудов головы и шеи.
- МРТ головного мозга.
- Ангиография сосудов головного мозга.
- Если у пациента гипертония – УЗИ почек и надпочечников либо их МРТ, анализ крови на креатинин, мочевину.
- Обследование сердца: ЭКГ, УЗИ, суточное холтеровское мониторирование.
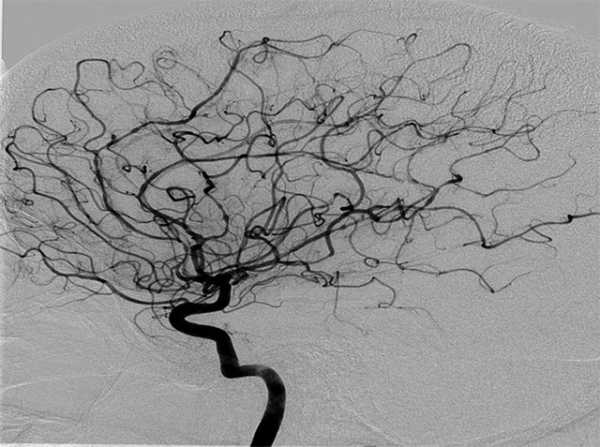 Так выглядит ангиография сосудов головного мозга. С помощью нее мы можем увидеть по каким сосудам может быть затруднен ток крови
Так выглядит ангиография сосудов головного мозга. С помощью нее мы можем увидеть по каким сосудам может быть затруднен ток кровиЛечение
Симптомы и лечение заболевания взаимосвязаны, так как часть терапии направлена именно на снижение выраженности признаков ДЭП.
С помощью медикаментозной терапии можно улучшить качество жизни больного, снизить выраженность симптомов и замедлить дальнейшее прогрессирование заболевания. Полностью вылечить ДЭП на второй стадии невозможно, если она была вызвана хроническими заболеваниями, такими как атеросклероз, гипертония, диабет и т. п.
Если же она была спровоцирована механическими причинами (сдавлением сосудов гематомой, опухолью, остеохондрозом шейного отдела позвоночника), то после хирургического устранения причины возможно и полное выздоровление.
Медикаментозная терапия направлена на:
- устранение признаков недостаточного кровообращения в головном мозге;
- лечение основного заболевания, которое спровоцировало ДЭП.
Специфическое лечение 2 стадии ДЭП для устранения симптомов:
| Эффект | Препараты |
|---|---|
| Улучшение циркуляции крови в мелких сосудах мозга, укрепление связей между нейронами, коррекция когнитивных нарушений (укрепление памяти, улучшение мышления) | Пирацетам, Гинкго билоба, Ноотропил, Кавинтон |
| Стимуляция обмена веществ в мозге | Кортексин, Церебролизин, Актовегин |
| Защита нейронов от разрушения | Церентон, Глиатилин |
Лечение основного заболевания:
| Атеросклероз | Статины (Ловастатин, Липостат, Симвастатин), анионообменные смолы (Гемфиброзил, Холестирамин), фибраты (Липанор, Мисклерон), ненасыщенные жирные кислоты (липоевая кислота), антиоксиданты (витамин E). Диета с низким потреблением животных жиров. |
|---|---|
| Гипертония | Ингибиторы АПФ (Фозиноприл, Каптоприл, Эналаприл), бета-адреноблокаторы (Анаприлин, Метопролол), блокаторы кальциевых каналов (Дилтиазем, Верапамил). Бессолевая диета. |
| Тромбоз | Антиагреганты (Аспирин, Дипиридамол), тромболитики (Стрептокиназа, Тенектеплаза). |
| Диабет | При диабете 1 типа – инсулин, 2 типа – сахаропонижающие (Метформин, Глимепирид, Глибенкламид). Бессахарная диета. |
| Воспалительные заболевания сосудов | Глюкокортикоиды, противовоспалительные нестероидные препараты, ингибиторы АПФ, антиагреганты. |
Прогноз при ДЭП 2 стадии
При ДЭП 2 стадии прогноз менее благоприятный, чем при 1 степени заболевания.
Если нарушение мозгового кровообращения вызвано хроническими заболеваниями, вылечить его полностью уже невозможно. Можно только остановить прогрессирование патологического процесса и нарастание симптомов.
Если соблюдать все рекомендации врача касательно симптоматического лечения и терапии основного заболевания, можно отсрочить переход заболевания в 3 стадию на 7–10 лет.
Если заболевание, спровоцировавшее нарушение мозгового кровообращения, поддается полному излечению (чаще всего – хирургическому), то возможно полное избавление от ДЭП. Однако операции по удалению внутричерепных гематом и опухолей мозга (даже доброкачественных), которые сдавливают сосуды, всегда связаны с высоким риском осложнений и даже смерти пациента.
Поэтому прогноз при ДЭП 2-й степени неблагоприятный.
что это такое, симптомы, лечение
Дисциркуляторная энцефалопатия 2 степени – процесс ишемического поражения мозга, протекающий в хронической форме. Патология связана с органическим повреждением мозгового вещества. Это одно из самых распространенных сосудистых заболеваний мозга. Входит в число ведущих факторов риска, которые провоцируют развитие инсульта ишемического типа.
Характеристика заболевания
Дисциркуляторная энцефалопатия 2 ст. характеризуется медленным прогрессированием дисфункции мозга, которая связана с длительно текущей недостаточностью его кровоснабжения. ДЭП 2 степени – это такое состояние, которое развивается вследствие первичного заболевания, что определяет вторичность процесса нарушения кровообращения. В основе патогенеза лежит нарушение кровотока в тканях мозга и дисциркуляция (гемодинамические сдвиги).
Указанные механизмы провоцируют гипоксически-ишемические процессы, приводят к гиперемии (переполнение сосудов кровью) тканей мозга. В результате аноксии (отсутствие кислорода) происходят функциональные нарушения в работе мозга, впоследствии – структурные изменения в морфологическом строении мозгового вещества. Во втором случае патологические процессы носят необратимый характер.
Дисциркуляторная энцефалопатия 2 степени сложного генеза – это такое заболевание, которое отражает мультиформный процесс поражения тканей мозга, что обусловлено хронической недостаточностью мозгового кровообращения или повторными эпизодами острого нарушения кровотока. В числе остро протекающих нарушений кровоснабжения стоит отметить ТИА (транзисторная атака ишемического типа) и инсульт.
Различают многоочаговую или диффузную (рассеянную) энцефалопатию второй степени. В первом случае в ходе инструментальной диагностики выявляются множественные участки ткани с некротическими изменениями. Во втором случае границы между очагами некроза и здоровой тканью размытые, нечеткие. Различают несколько вариантов течения заболевания:
- Аномалии строения и деформации сосудов на фоне поражения крупных артерий и вен.
- Сегментарная дилатация (расширение) сосудов с формированием аневризм (стойко расширенные участки в системе кровотока) на фоне поражения мелких сосудов и артериол из-за отложения на стенках амилоидных (белковых) образований. Характерно появление множественных мелких очагов инфаркта мозга.
- Тромбоэмболия (закупорка просвета тромбом) на фоне мерцательной аритмии, пороков сердца (врожденные, приобретенные), инфаркта миокарда, аневризмы аорты.
- Гемостазиопатия (сбои в работе системы гемостаза) на фоне патологического сгущения крови.
- Артериальная гипотензия на фоне венозной дисфункции и кардиологических нарушений.
Дисциркуляторная гипертоническая энцефалопатия 2 степени – один из распространенных диагнозов неврологической практики. Заболевание сопровождается патоморфологическими изменениями в тканях мозга:
- Микроглиоз (процесс замещения поврежденных или погибших нейронов клетками микроглии).
- Астроглиоз (процесс замещения поврежденных или погибших нейронов астроцитами).
- Демиелинизирующие процессы (разрушение миелиновой оболочки нервных волокон).
- Уменьшение плотности белого вещества.
- Ремоделирование (изменение структуры) капилляров.
Деструктивные процессы, затронувшие структуру мозговой ткани, провоцируют другие масштабные нарушения – лейкоареоз (повреждение кровеносной системы, снабжающей кровью белое вещество), корковая атрофия с последующим увеличением субарахноидальных (под паутинной оболочкой) пространств, расширение мозговых желудочков.
Причины возникновения
Диагноз ДЭП 2 степени – это такое заболевание, которое относится к группе цереброваскулярных болезней (ЦВБ), что указывает на решающую роль в патогенезе сосудистых патологий. В числе распространенных причин дисциркуляторной энцефалопатии 2 стадии стоит отметить тромбоз артерий и вен, атеросклероз, патологии магистральных мозговых артерий, сопровождающиеся стенозом (стойкое сужение сосудистого просвета).
Нарушение нейрогуморальной регуляции, ослабление тонуса стенок вен и артерий, закупорка сосудов обуславливают ухудшение кровоснабжения мозговых структур. Результат недостаточности кровотока – ишемические процессы. Факторы риска развития ДЭП 2 стадии:
- Артериальная гипертензия, протекающая в хронической форме.
- Артериальная гипотензия, длительно текущая.
- Гиперхолестеринемия (стойкое повышение уровня холестерина в крови).
- Фибрилляция (разрозненное, нескоординированное сокращение) предсердий.
- Сахарный диабет.
- Ишемическое поражение сердца.
- Инфаркт миокарда в анамнезе.
- Гипергомоцистеинемия (повышенное содержание в крови гомоцистеина – сульфгидрильной аминокислоты небелкового типа).
- Нарушение гемостаза (саморегуляция деятельности кровеносной системы – поддержание жидкого состояния крови, остановка кровотечений, растворение тромбов, выполнивших функцию закупорки поврежденной стенки сосуда).
Энцефалопатия головного мозга 2 степени чаще развивается вследствие длительно текущей артериальной гипертензии. Патогенез включает несколько последовательных процессов и механизмов:
- Стойкое повышение значений артериального давления.
- Микроангиопатия (поражение мозговых артерий малого диаметра).
- Артериолосклероз (утолщение стенок артериол).
- Липогиалиноз (сосудистая белковая дистрофия с замещением нормальной ткани сосудистой стенки хрящевыми структурами в сочетании с липопротеинами – сложными белками с жировой фракцией в составе).
- Структурное изменение эндотелиального слоя сосуда.
- Предрасположенность к тромбообразованию.
- Лейкоареоз (диффузное повреждение белого вещества).
Патогенез ДЭП 2 ст., возникшей вследствие атеросклеротического поражения экстрацеребральных (расположенных за пределами головного мозга) и интрацеребральных (пролегающих внутри головного мозга) сосудов, предполагает последовательность патологических процессов и состояний:
- Эпизоды острой ишемии, проявляющиеся в виде преходящих ишемических атак и инсультов ишемического типа.
- Прогрессирование атеросклеротической энцефалопатии без развития инсультов.
- Ухудшение мозгового кровотока вследствие микроэмболий – появление и циркуляция в кровотоке посторонних микрочастиц, отсоединившихся от атеросклеротической бляшки. Патологический процесс провоцирует закупорку сосудов мелкого диаметра, что приводит к нарушению местного кровоснабжения.
К факторам риска развития микроэмболий относят повышенную вязкость крови, активизацию процессов формирования тромбов, повышение способности тромбоцитов к агрегации (присоединению). Дисциркуляторная энцефалопатия 2 степени смешанного генеза – это такая форма патологии, которая развивается вследствие нескольких патогенетических факторов, что обуславливает необходимость тщательной дифференциальной диагностики.
Симптоматика патологии
Для патологии характерно нарастание неврологической симптоматики, что связано с усугублением и распространением деструктивных процессов в нервной ткани. Симптомы дисциркуляторной энцефалопатии 2 степени:
- Цефалгический синдром. Боль в зоне головы обычно пульсирующая, интенсивная, нерегулярная, часто сопровождается тошнотой, шумом в ушах.
- Головокружение, преходящее, кратковременное помрачение сознания.
- Ухудшение когнитивных способностей (памяти, мыслительной деятельности).
- Снижение работоспособности, повышенная утомляемость.
- Резкие перепады настроения (эмоциональная лабильность).
- Расстройство сна.

Дисциркуляторная энцефалопатия 1 степени может протекать бессимптомно или проявляется малозаметными признаками. При ДЭП 2 степени симптомы прослеживаются отчетливо, определение патологии этой стадии предполагает необходимость медикаментозного лечения. Признаки неврологических нарушений зависят от стадии (степени) заболевания:
- 1 степень (стадия компенсации). Механизмы компенсации восстанавливают равновесие и нормальную деятельность мозговых структур. Болезнь не проявляется выраженными симптомами. Для этой стадии типичны симптомы: астения, тревога, развитие депрессивного состояния и фобий. Неврологические нарушения проявляются анизорефлексией, расстройством двигательной координации, зрительной дисфункцией, оральным автоматизмом.
- 2 степень (стадия субкомпенсации – выраженная клиническая симптоматика постепенно нарастает из-за усугубления патологических процессов и ослабевания механизмов компенсации). Очаговая неврологическая симптоматика частично обратима. При формировании 1-2 очагов наблюдается поражение пирамидной системы с развитием двигательных (тонкая моторика, сложные движения) расстройств. Другие типичные признаки: атаксия (несогласованность движений), амиостатический синдром (ограничение объема движений, замедленная двигательная активность), парезы черепных нервов.
- 3 степень (стадия декомпенсации – выраженные нарушения, не поддающиеся механизмам естественной саморегуляции). Наблюдается грубый неврологический дефицит – грубая атаксия, амиостатические нарушения (замедление и уменьшение объемов двигательной активности), парезы и параличи, псевдобульбарные и бульбарные расстройства (дизартрия – нарушение речи, дисфония – изменение качественных характеристик голоса, дисфагия – затруднения при глотании), обусловленные повреждением и прерыванием корково-ядерных путей. Для этой стадии типичны пароксизмальные состояния (обмороки, падения, эпилептические приступы).
На 3 стадии течения патологии часто развивается деменция сосудистого генеза в сочетании с апраксией (нарушение целенаправленных движений) и агнозией (нарушение зрительного, слухового, тактильного восприятия). На фоне когнитивных нарушений уменьшается объем жалоб пациента, снижается критическая оценка собственного состояния и действий.
Диагностика
Диагноз ставят на основе жалоб пациента и клинических проявлений (неврологические и нейропсихологические симптомы), свидетельствующих о поражении головного мозга.
Методы инструментальной диагностики:
- КТ, МРТ.
- Ангиография.
- Допплерография.
- Эхоэнцефалография.
В ходе обследования в формате МРТ выявляется изменение морфологического строения мозгового вещества, в том числе обнаруживаются очаги лейкоареоза диаметром более 10 мм, очаги лакунарных инфарктов – 3-5 штук, умеренная атрофия тканей мозга. Для сравнения 3 стадии заболевания характерны очаги лейкоареоза диаметром больше 20 мм, очаги лакунарных инфарктов – больше 5 штук, выраженная атрофия тканей мозга. Показаны консультации невролога, кардиолога, терапевта.

Методы лечения
Как лечить заболевание расскажет врач, опираясь на результаты физикального осмотра и диагностического обследования. Дисциркуляторная энцефалопатия 2 степени относится к группе ЦВБ (цереброваскулярные болезни), что определяет характер лечения. Терапия проводится комплексно и ориентирована на первичное заболевание сосудистой системы. Основные задачи лечения:
- Предотвращение повторного нарушения кровотока в тканях мозга.
- Восстановление мозгового кровообращения.
- Нормализация функциональной деятельности мозга.
Коррекция показателей артериального давления относится к числу первоочередных направлений терапии. Стабилизация значений артериального давления предотвращает прогрессирование цереброваскулярных заболеваний. Программа лечения включает прием медикаментозных средств и немедикаментозные мероприятия. Основные направления немедикаментозного лечения:
- Коррекция массы тела (вес не должен превышать 115% от нормы).
- Уменьшение в рационе доли насыщенных жирных кислот.
- Ограничение употребления соли (не больше 4-6 гр./сутки).
- Получение с пищей достаточного количества важных микроэлементов – магния, калия, кальция.
- Отказ от вредных привычек (злоупотребление спиртными напитками, курение).
- Дозированные физические нагрузки.
Заболевание, протекающее во 2 стадии, необходимо лечить при помощи лекарств. Большое значение имеет медикаментозная и немедикаментозная профилактика развития инсульта.
Медикаментозная терапия
В комплексной терапии используют лекарства, стимулирующие клеточный метаболизм, улучшающие кровоснабжение мозговой ткани, препятствующие повреждению нейронов. Лечение дисциркуляторной энцефалопатии 2 степени предполагает прием препаратов, стабилизирующих показатели артериального давления:
- Ингибиторы АПФ (ангиотензинпревращающий фермент) – Рамиприл, Эналаприл, Периндоприл, Капотен.
- Бета-адреноблокаторы (Анаприлин, Метопролол, Атенолол).
- Блокаторы рецепторов ангиотензина (Эпросартан, Лозартан).
- Блокаторы кальциевых каналов (Верапамил, Нифедипин).
- Диуретики (Фуросемид, Триамтерен).

Статистика показывает, нормализация показателей артериального давления замедляет прогрессирование патологии на 40%. При отсутствии выраженного стеноза и окклюзии сонных артерий врач стремится к достижению нормальных значений: систолическое – 120-130 мм. рт. ст., диастолическое – 80-85 мм. рт. ст.
При стенозе сонных артерий нормализация значений артериального давления малоэффективна. При выявленной гиперхолестеринемии назначают статины (Симвастатин, Правастатин), которые нормализуют уровень липидов в крови. При длительном приеме статинов нередко наблюдается полный регресс атеросклеротических бляшек.
Длительный прием тромболитиков уменьшает риск развития инсульта на 30%. Показаны ноотропные средства (Цераксон, Актовегин), улучшающие передачу нервных импульсов, и нейропротекторы (Кортексин), которые защищают нейроны от повреждений и замедляют развитие сосудисто-мозговой недостаточности. Прием лекарств должен сочетаться с немедикаментозными методами лечения.
Народная медицина
Лечение дисциркуляторной энцефалопатии 2 степени народными средствами малоэффективно. Показаны препараты, приготовленные на основе лекарственных растений с антигипертензивными, противовоспалительными, иммуностимулирующими, успокаивающими свойствами. Рекомендованы настойки, отвары, в составе которых присутствуют компоненты: мята и мелисса, пустырник, плоды боярышника и шиповника, трава таволги и клевера. Полезны домашние рецепты на основе корня валерианы и шишек хмеля, подорожника, прополиса.
Диета
Питание должно быть полноценным и сбалансированным, включать растительные жиры, полиненасыщенные жирные кислоты (морская рыба, морепродукты), белки, медленные углеводы. Рекомендовано введение в рацион продуктов, которые обладают определенными свойствами:
- Стимулируют липидный метаболизм (картофель, лук, чеснок, бананы, томаты, зелень петрушки).
- Содержат витамин C в высокой концентрации (апельсины, лимоны, грейпфруты, сладкий перец).
- Содержат витамин E в высокой концентрации (авокадо, оливковое масло, другие растительные масла).
- Содержат растительную клетчатку в высокой концентрации (зерновые, бобовые, овощи, фрукты).
- Улучшают состояние сосудистой стенки – повышают эластичность и гибкость (малина, вишня, виноград, слива).

Антиоксиданты, содержащиеся в овощах и фруктах, ослабляют интенсивность процессов оксидативного стресса, которые играют ведущую роль в прогрессировании нейродегенеративных изменений.
Прогноз и профилактика
На вопрос, сколько можно прожить с дисциркуляторной энцефалопатией 2 степени, сможет ответить лечащий врач. Прогноз составляется индивидуально с учетом возраста больного, характера течения заболевания, наличия отягчающих патологий, общего состояния здоровья.
Дисциркуляторная энцефалопатия 2 степени – заболевание, которое проявляется выраженными неврологическими симптомами и нейропсихологическими расстройствами. Больному необходима тщательная дифференциальная диагностика, медикаментозная терапия и немедикаментозное лечение.
Просмотров: 435
что это такое и сколько можно прожить?
Из статьи вы узнаете особенности дисциркуляторной энцефалопатии 2 степени, механизм развития патологии, причины, основную симптоматику, способы диагностики, лечения, профилактики, прогноз.

Дисциркуляторная энцефалопатия 2 степени – это поражение головного мозга в результате хронического нарушения мозгового кровообращения различной этиологии, которое сопровождается явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы.
Общие данные
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.
Традиционно дисциркуляторная энцефалопатия считается заболеванием преимущественно пожилого возраста. Однако общая тенденция к «омолаживанию» сердечно-сосудистых заболеваний отмечается и в отношении ДЭП. Наряду со стенокардией, инфарктом миокарда, мозговым инсультом, дисциркуляторная энцефалопатия все чаще наблюдается у лиц в возрасте до 40 лет.
Причины ДЭП 2 степени
Существует большое количество факторов, которые могут привести к появлению дисциркуляторной энцефалопатии 2 степени. Выделяют две основные группы:
Первая связана с врожденными отклонениями, вызывающими нарушение кровоснабжения головного мозга.
Вторая связана с приобретенными дефектами, вследствие перенесённых неврологических заболеваний или травм головы.
На сегодняшний день врачам известны такие главные причины возникновения ДЭП 2 степени:
- атеросклероз артерий и сосудов, которому сопутствует дисциркуляторная атеросклеротическая энцефалопатия 2 степени;
- воспаление сосудов или васкулит;
- остеохондроз шейного отдела позвоночника, из-за чего происходит защемление сосудов, что и приводит к появлению симптомов заболевания;
- вегетососудистая дистония играет не малую роль в появлении дисциркуляторной энцефалопатии 2 степени;
- попадание различного рода токсинов в кровь при заболевании внутренних органов, отравлении, алкоголизме и курении;
- тромбы в венах;
- наличие повышенного уровня холестерина, который может откладываться на стенках сосудов и вызывать их непроходимость.
Но самой основной причиной появления дисциркуляторной энцефалопатии 2 степени считается атеросклероз.
Патогенез
Этиологические факторы ДЭП тем или иным способом приводят к ухудшению мозгового кровообращения, а значит к гипоксии и нарушению трофики клеток головного мозга. В результате происходит гибель мозговых клеток с образованием участков разрежения мозговой ткани (лейкоареоза) или множественных мелких очагов так называемых «немых инфарктов».
Наиболее уязвимыми при хроническом нарушении мозгового кровообращения оказываются белое вещество глубинных отделов головного мозга и подкорковые структуры. Это связано с их расположением на границе вертебро-базилярного и каротидного бассейнов. Хроническая ишемия глубинных отделов мозга приводит к нарушению связей между подкорковыми ганглиями и корой головного мозга, получившему название «феномен разобщения». По современным представлениям именно «феномен разобщения» является главным патогенетическим механизмом развития дисциркуляторной энцефалопатии и обуславливает ее основные клинические симптомы: когнитивные расстройства, нарушения эмоциональной сферы и двигательной функции. Характерно, что дисциркуляторная энцефалопатия в начале своего течения проявляется функциональными нарушениями, которые при корректном лечении могут носить обратимый характер, а затем постепенно формируется стойкий неврологический дефект, зачастую приводящий к инвалидизации больного.
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация ДЭП 2 степени
Различают несколько основных видов дисциркуляторной энцефалопатии 2 степени, которые характеризуются своей клинической картиной и особенностями протекания:
- Дисциркуляторная энцефалопатия гипертонического типа может появиться в очень молодом возрасте, при этом заболевание протекает очень остро и быстро. Характеризуется частым появлением гипертонических кризов, во время которых может обостряться, из-за чего усугубляется течение заболевания. Основными симптомами является нарушение нервно-психологических процессов, заторможенность, перепады настроения.
- Самый распространенный вид ДЭП 2 степени – атеросклеротическая дисциркуляторная энцефалопатия. Причиной появления этого заболевания является атеросклероз сосудов мозга. Прогрессирование заболевания приводит к затруднению кровотока и нарушению мозговых функций.
- Венозная дисциркуляторная энцефалопатия возникает из-за нарушения в оттоке венозной крови, это приводит к накоплению крови в венах и их сдавливанию. Со временем это приводит к отечности мозга, что вызывает нарушение в мозговой деятельности.
- Выделяют еще и смешанный тип, который сочетает в себе характерные черты гипертонической и атеросклеротической дисциркуляторной энцефалопатии.
Клиническая картина
Однозначно сказать, как проявляется дисциркуляторная энцефалопатия, сложно. Все признаки заболевания схожи с различными проявлениями других патологий, связанных с нарушением кровоснабжения. Именно поэтому на начальной стадии развития выявить заболевания трудно.
Для второй стадии характерны следующие признаки:
- Психоэмоциональные расстройства. Проявляются только на второй стадии.
- Нарушения памяти, концентрации внимания, амнезия на недавние события.
- Апатия, отсутствие интереса к увлечениям, вялость.
- Головные боли различного характера. Зачастую бывают сильные и резкие.
- Снижение внимания, рассеянность.
- Тошнота, головокружения и слабость.
- Неспособность полностью воспринимать большой поток информации.
В большей степени признаки проявляются в вечернее время, ближе к отходу ко сну и после длительных эмоциональных нагрузок. В случае если симптомы беспокоят уже довольно продолжительное время, необходимо обратиться к врачу, так как только своевременное лечение поможет избежать серьезных последствий.
Энцефалопатия 2 стадии – заболевание, которое возникает на фоне атеросклероза или гипертонической болезни.
Диагностика
Установление диагноза «Дисциркуляторная энцефалопатия 2 степени» входит в компетенцию специалиста-невролога. Врач всегда совокупно оценивает и жалобы пациента, беря во внимание жалобы родных и близких людей больного, и показатели объективного обследования.
Комплекс инструментальных обследований обязательно включает в себя:
- Компьютерная и магниторезонансная томография мозга – данные исследования отражают наиболее полную картину состояния тканей мозга в момент проведения
- Реоэнцефалография сосудов головного мозга – позволяет оценить состояние самих мозговых сосудов по их степени расширения и наполнения кровью.
Консультации каких специалистов необходимы:
- Невролог;
- Кардиолог;
- Офтальмолог;
- Эндокринолог;
- Психотерапевт.
Осложнения
Без надлежащего лечения и диспансерного наблюдения пациентов возможно прогрессирование заболевания и следующие осложнения:
- Кровоизлияние в головном мозге и инсульт;
- Отек головного мозга;
- Инфаркт;
- Деменция.
Группы риска
Диагнозу ДЭП 2 степени подвержены пациенты в возрасте от 35 до 55 лет, но которые еще не достигли пенсионного возраста. В основном это касается людей, у которых профессия связана с активной мозговой деятельностью, так как в их случае мозг находится в постоянном напряжении, а физической нагрузки нет.
После 60 лет риск заболеть дисциркуляторной энцефалопатией возрастает в 5-6 раз. Очень сильно заболеванию подвержены люди, страдающие алкоголизмом, неврологическими заболеваниями, сахарным диабетом.
Статистика, риск инвалидности
На данный момент дисциркуляторная атеросклеротическая энцефалопатия 2 степени является одной из главных причин появления инвалидности или даже смерти. В последние годы число больных начинает расти все больше и больше, это привело к тому, что по статистике около 6% населения планеты страдает данным заболеванием.
Риск инвалидности при ДЭП 2 степени достаточно высокий по сравнению с 1 стадией этой болезни. Инвалидность устанавливается в том случае, если больной больше не может исполнять свои профессиональные обязанности в связи с различного рода симптомами.
В свою очередь инвалидность может быть разных групп в зависимости от состояния пациента:
3 группа инвалидности дается пациентам, страдающим ДЭП 2 степени. При этом жизнедеятельность не слишком нарушена, но при исполнении своих трудовых обязанностей у больного возникают некоторые сложности.
2 группу инвалидности могут дать только больному 2 или 3 степени ДЭП. В этом случае жизнедеятельность больного нарушена, у него случаются провалы в памяти, могут быть инсульты, а трудовую функцию он не может исполнять вовсе.
1 группу инвалидности дают только при ДЭП 3 степени. Таким образом, этот вид заболевания достаточно серьезен и к его лечению нужно подходить со всей ответственностью, а не пускать на самотек.
Особенности лечения
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Основу патогенетического лечения дисциркуляторной энцефалопатии составляют медикаменты, улучшающие церебральную гемодинамику и не приводящие к эффекту «обкрадывания». К ним относятся блокаторы кальциевых каналов (нифедипин, флунаризин, нимодипин), ингибиторы фосфодиэстеразы (пентоксифиллин, гинкго билоба), антагонисты a2–адренорецепторов (пирибедил, ницерголин). Поскольку дисциркуляторная энцефалопатия зачастую сопровождается повышенной агрегацией тромбоцитов, пациентам с ДЭП рекомендован практически пожизненный прием антиагрегантов: ацетилсалициловой кислоты или тиклопидина, а при наличии противопоказаний к ним (язва желудка, ЖК кровотечение и пр.) — дипиридамола.
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Лечение ДЭП 2 степени представляется гораздо сложнее, чем 1 степени, но если сравнивать с дисциркуляторной энцефалопатией на 3 стадии, то все же возможно. Вылечить ДЭП 3 степени сложнее всего и лечение в этом случае очень сложное и малоэффективное. При данной болезни назначают большое количество препаратов, которые помогают понизить давление, укрепить и защитить сосуды, улучшают поступление крови в мозг и возобновляют память и мышление. Лечение этого заболевание, прежде всего медикаментозное, однако оно может сопровождаться и другими способами. Так основными методами лечения дисциркуляторной энцефалопатии 2 степени является:
- соблюдение диет;
- отказ от вредных привычек;
- физиотерапия;
- лечебные зарядки;
- иглоукалывание;
- лечебные массажи;
- снижение давления;
- улучшение нормального кровообращения;
- рефлексотерапия.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Чтобы обезопасить себя от риска возникновения дисциркуляторной энцефалопатии любой степени, следует придерживаться некоторых профилактических мер:
- Своевременно пролечивать любые системные болезни, а также проходить регулярные осмотры при наличии хронических заболеваний.
- Придерживаться принципов здорового питания. Исключить из рациона жирные, копченые и соленые продукты, увеличить долю зелени, фруктов, овощей и морепродуктов.
- Вести здоровый образ жизни. Отказаться от вредных привычек, регулярно гулять на свежем воздухе и заниматься спортом.
- Снизить количество психотравмирующих ситуаций, научиться бороться со стрессом.
- Вышеописанные рекомендации легко выполнять при наличии желания. Они помогут не только предотвратить развитие сложного заболевания, но и будут способствовать улучшению качества жизни.
Такая болезнь, как дисциркуляторная энцефалопатия 2 степени, требует своевременного выявления и грамотного лечения. С данным заболеванием можно вести нормальный образ жизни. Важно лишь придерживаться всех предписаний лечащего врача и регулярно проходить профилактические осмотры, чтобы исключить риск перехода в более тяжелую стадию.
Источники: krasotaimedicina.ru, nevralgia.ru, neurodoc.ru, tvojajbolit.ru, nevrology.net
Аделина Павлова
Дисциркуляторная энцефалопатия 2 степени: причины, симптомы
Дисциркуляторной энцефалопатией называют болезнь, при которой из-за нарушения кровообращения происходит хроническое прогрессирующее поражение тканей головного мозга. Примечательно, что такое патологическое состояние сильно помолодело за последние 30 лет. Если раньше дисциркуляторная энцефалопатия 2 степени встречалась исключительно у пожилых людей, то сегодня его диагностируют и у 40-летних. Игнорирование признаков проблемы приводит к постепенному снижению работоспособности пациента, ухудшению качества его жизни, развитию инвалидности или инсульта. Ранняя диагностика недуга с характерной клинической картиной позволяет снизить риски негативных последствий и улучшить прогноз.
Больше информации о заболевании вы узнаете из этой статьи.
Основные причины дисциркуляторной энцефалопатии
Снижение функциональности сосудов головного мозга приводит к нарушению кровотока в тканях. Отдельные участки начинают испытывать дефицит кислорода и питательных веществ, из-за чего сначала гибнут клеточные колонии, а затем обширные участки мозгового вещества. Сначала функции этих областей на себя берут соседние зоны, но при отсутствии лечения эта связь теряется.
Причины заболевания зависят от его формы:
- атеросклеротическая – вредные белковые и липидные соединения собираются на стенках сосудов, сужая их просвет. Развивается гипоксия головного мозга, орган перестает выполнять свои функции в нужном объеме. Патология зачастую оказывается следствием неправильного питания, приводящего к повышению уровня холестерина;
Про атеросклероз и его влияние на развитие различных патологий вы узнаете здесь.
- венозная – результат передавливания вен, по которым кровь вместе с продуктами обмена выводится из головного мозга. Ткани буквально отравляются токсинами, развиваются воспалительные процессы. Риски появления этой формы у человека повышаются при наличии в его анамнезе сердечной или легочной недостаточности, опухолей, скачков артериального давления;
- гипертоническая – характерно острое развитие на фоне резкого повышения артериального давления. Это явление приводит к спазму сосудов, которые стараются сохранить целостность и не лопнуть. Со временем каналы начинают утолщаться внутрь, что сужает их просвет. В группу риска входят пациенты с гипертонией, гломерулонефритом, печеночной недостаточностью, болезнью Кушинга.
О симптомах гипертонии и вероятных осложнениях патологии вы узнаете здесь.

Курение и алкоголь является фактором развития дисциркуляторной энцефалопатии
Также недуг может стать следствием ВСД, курения и злоупотребления алкоголем, нарушения состава крови, отравления токсинами и остеохондроза шейного отдела позвоночника. В отдельную группу выделяют ДЭП смешанного генеза, при которой в развитии патологии виноваты сразу несколько факторов. Чаще всего наблюдается сочетание атеросклеротической и гипертонической форм. Данный тип болезни прогрессирует быстрее всего и характерен для пожилых людей.
Три стадии заболевания
Стадии (степени) дисциркуляторной энцефалопатии:
- первая стадия – органические изменения головного мозга незначительные, но характерная симптоматика уже проявляется. Признаки нарушений можно перепутать с клинической картиной ряда других поражений органа ЦНС. Чаще всего это утомляемость, снижение памяти и внимания, шум в ушах и головная боль, ухудшение качества сна, беспричинная раздражительность и плохое настроение;
Подробнее о первой стадии заболевания вы прочтете в этой статье.
- вторая стадия – патология прогрессирует, поэтому ее признаки более яркие, а снижение функциональности головного мозга очевидно. При этом пациент еще способен самостоятельно ухаживать за собой и не нуждается в постоянном контроле со стороны. Первую и вторую степени дисциркуляторной энцефалопатии иногда не дифференцируют. Официально диагноз ставится при сохранении признаков, свойственных для ДЭП в течение 6 месяцев;
- третья стадия – период необратимых и глубоких органических изменений. Пациент не способен сам о себе позаботиться, его поведение зачастую неадекватно, опасно для него самого и окружающих. Больному присваивается инвалидность, терапия не приносит существенного облегчения, а лишь продляет срок жизни.
То, сколько можно прожить после постановки диагноза, зависит от стадии недуга, индивидуальных особенностей организма и качества оказанной пациенту помощи. Примечательно, что в молодом возрасте дисциркуляторная энцефалопатия развивается остро и стремительно, но зато она хорошо поддается лечению. У пациентов после 60 лет почти в 80% случаев ставится инвалидность.
Симптомы дисциркуляторной энцефалопатии второй степени
 Чем раньше начнется лечение ДЭП 2 стадии, тем выше шансы предупредить необратимые последствия и осложнения патологии. Поэтому важно понимать, какие признаки могут указывать на начало органических изменений в головном мозге. В зависимости от формы недуга классическая клиническая картина дополняется специфическими проявлениями. При гипертонической ДЭП отмечается стойкая артериальная гипертензия. Если причиной заболевания стал атеросклероз мозговых сосудов, то изначально больной жалуется на шум в ушах, головокружение, усталость и утомляемость.
Чем раньше начнется лечение ДЭП 2 стадии, тем выше шансы предупредить необратимые последствия и осложнения патологии. Поэтому важно понимать, какие признаки могут указывать на начало органических изменений в головном мозге. В зависимости от формы недуга классическая клиническая картина дополняется специфическими проявлениями. При гипертонической ДЭП отмечается стойкая артериальная гипертензия. Если причиной заболевания стал атеросклероз мозговых сосудов, то изначально больной жалуется на шум в ушах, головокружение, усталость и утомляемость.
Перечень классических симптомов второй стадии дисциркуляторной энцефалопатии:
- постоянные и навязчивые головные боли;
- тошнота и рвота без видимых причин;
- головокружение, пошатывание при ходьбе;
- ухудшение качества сна;
- расширение сосудов при осмотре глазного дна;
- изменение выражения лица пациента из-за бледности и ухудшения работы лицевой мускулатуры;
- проблемы с координацией движений, которые не позволяют выполнять действия, требующие подключения мелкой моторики рук;
- ухудшение слуха и памяти, проблемы с речью, мелкие подергивания конечностей;
- плаксивость и капризность, перепады настроения, раздражительность и агрессивность, чувство страха без видимых причин.
Симптомы, которыми характеризуется дисциркуляторная энцефалопатия 2 степени, способны проявляться постоянно или в конце дня. Зачастую у пациентов отмечаются не отдельные признаки, а целые синдромы.
В их рамках конкретные проявления превращаются в функциональную недостаточность. У одних людей больше всего страдает мышление, другие сталкиваются с серьезными нарушениями сна или двигательной активности.
Инвалидность на второй стадии
Третья группа инвалидности дается тем пациентам с дисциркуляторной энцефалопатией, которые способны выполнять бытовые и профессиональные действия, но это им дается с трудом. При этом жизнь с заболеванием возможна без постоянного контроля со стороны близких или специалистов. Вообще, каждый конкретный случай требует индивидуального подхода и рассмотрения.

Вторую группу дают людям, состояние которых не ограничивается цефалгическим синдромом (головная боль, шум в ушах, тошнота и рвота). Из-за ухудшения памяти, внимания, тремора конечностей они не способны сохранить трудоспособность. Нарушение жизнедеятельности очевидно, но оно не обязательно означает, что больной совсем не может ухаживать за собой самостоятельно.
Диагностика патологии
Постановка предварительного диагноза начинается со сбора полной информации о ситуации. Клиническая картина ДЭП второй степени зачастую схожа с другими формами поражения головного мозга. С целью выявления реальной патологии неврологи проводят тесты, выявляющие проблемы с координацией и когнитивные нарушения. Оцениваются показатели артериального давления, устанавливается уровень холестерина в крови.
Для подтверждения диагноза дисциркуляторная энцефалопатия 2 степени проводятся такие исследования:
- КТ или МРТ – выявление площади поражения тканей;
- ультразвуковая допплерография и реоэнцефалография – оценка состояния сосудов головного мозга;
- нейропсихологическое исследование – выявление повреждений высших функций нервной системы;
- выявление неврологических проявлений заболевания, путем проверки рефлексов.
Подробнее о диагностике при помощи реоэнцефалография вы узнаете здесь.
Комплексная диагностика ДЭП 2 степени позволяет не только подтвердить наличие проблем, но и установить степень их выраженности. По результатам исследований назначается терапия, направленная на общее улучшение состояния сосудов головного мозга, борьбу с отдельными симптомами и причинами снижения функциональности кровеносных каналов.
Методика лечения дисциркуляторной энцефалопатии 2 степени
Терапия должна быть комплексной, перечень манипуляций подбирается для каждого пациента индивидуально. При 2 степени ДЭП пациенты могут забывать о назначениях или испытывать проблемы с их реализацией, поэтому им требуется помощь близких. При четком соблюдении рекомендаций через 1-3 месяца после начала лечения можно рассчитывать на появление признаков улучшений.
Немедикаментозная терапия
 Хороший эффект при лечении дисциркуляторной энцефалопатии дает проведение физиотерапии. В зависимости от причин поражения сосудов и клинической картины больным показаны электросон, гальванические токи, УВЧ и лазерная терапия. Иногда применяются нетрадиционные подходы, например, иглоукалывание.
Хороший эффект при лечении дисциркуляторной энцефалопатии дает проведение физиотерапии. В зависимости от причин поражения сосудов и клинической картины больным показаны электросон, гальванические токи, УВЧ и лазерная терапия. Иногда применяются нетрадиционные подходы, например, иглоукалывание.
Улучшению состояния пациентов способствуют такие моменты:
- профилактика стрессовых ситуаций;
- частое и длительное пребывание на свежем воздухе;
- отказ от чрезмерных физических нагрузок и подъема тяжестей;
- присутствие в режиме простых физических упражнений, согласованных с врачом;
- выполнение лечебной гимнастики;
- отказ от курения и употребления алкоголя;
- коррекция веса, если он превышает норму.
Соблюдение простых рекомендаций улучшает прогноз и облегчает состояние больного. В случае необходимости пациенту дополнительно назначаются сеансы общения с психологом или психотерапевтом. Хороший эффект дают арт-терапия и трудотерапия.
Медикаментозное лечение
Препараты, направленные на лечение дисциркуляторной энцефалопатии 2 степени, подбираются врачом в зависимости от формы болезни и ее симптомов. При гипертонической ДЭП необходимо применение лекарств, нормализующих артериальное давление. На фоне атеросклероза сосудов проводится терапия, направленная на разрушение холестериновых бляшек и прочистку кровеносных каналов. Дополнительно могут назначаться витамины, ноотропы, успокоительные и антидепрессанты.

Народные средства
Прием настоев и отваров на основе лекарственных трав успешно борется с симптомами и причинами болезни. Максимальный эффект дают напитки на основе прополиса, клевера, боярышника, лука, валерианы, ромашки и мяты, шишек хмеля и шиповника. При ДЭП лечение народными средствами не может быть единственным вариантом воздействия на болезнь. Подход должен дополнять основную терапию, его рекомендуется согласовать с врачом.
Диета
Соблюдение принципов правильного питания на фоне ДЭП 2 степени дает не менее выраженный лечебный эффект, чем прием лекарственных препаратов. Пациенту придется отказаться от продуктов, которые провоцируют снижение функциональности сосудов и становятся причиной нервного перенапряжения. В этот перечень входят жирные, жареные и острые блюда, спиртные и энергетические напитки, кофе и газировка, полуфабрикаты и блюда с консервантами, красителями, химическими добавками. При составлении рациона необходимо делать упор на свежие фрукты и овощи, лук и чеснок, рыбу и белое мясо, легкие блюда, которые не перегружают организм.
С дисциркуляторной энцефалопатией 2 степени сложно, но реально бороться. При своевременном выявлении проблем и начале лечения прогноз благоприятный. Соблюдение рекомендаций врача способно подарить пациенту несколько лет или даже десятилетий жизни на высоком уровне. Главное, регулярно посещать невролога с целью оценки состояния больного и внесения коррективов в лечебный план.
Дисциркуляторная энцефалопатия 2 степени сложного генеза
Дисциркуляторная энцефалопатия головного мозга 2 степени
В наше время диагноз дисциркуляторная энцефалопатия 2 степени ставится, можно сказать, повсеместно. От этого заболевания одинаково страдают молодежь и старики на всех континентах, причем именно европеоидная раса склонна к развитию высшей стадии заболевания в большей степени. При длительной запущенности, если не производить лечение, хроническая энцефалопатия приведет к риску развития ишемического, а то и геморрагического инсульта.
Что это за болезнь?
Проявления подобного недуга связаны с несколькими факторами, ряд из которых считается врожденными отклонениями кровоснабжения головного мозга, а некоторые – приобретенными вследствие действия совокупности факторов.
По статистике уже после 70 лет риск развития дисциркуляторной энцефалопатии во второй или третьей степени повышается примерно втрое, шанс обрести инвалидность при этом возрастает в 5-6 раз.
Атеросклеротическая (возникшая в результате атеросклероза) или в целом дисциркуляторная энцефалопатия считается диффузным очаговым нарушением кровоснабжения головного мозга. Как следствие, нарушается работа нервных клеток. Отвечающих за функционирование тех или иных систем организма. И если человеку вовремя не помочь, предоставив лечение на первой стадии или подавив симптомы в ранней степени развития, прогноз неутешительный: инвалидность 1-2 группы.
Причины энцефалопатии
Насколько врачам удалось выявить на сегодняшний день, дисциркуляторная энцефалопатия 2 степени возникает и развивается при недостаточной подаче крови в очаги головного мозга. На это могут повлиять следующие причины:
- Атеросклероз сосудов, артерий.
- Артериальная гипертензия, резкий спазм сосудов вследствие скачка артериального давления.
- Венозный тромбоз.
- Наличие большого уровня холестерина на стенках сосудов – часто причины кроются в неправильном питании и лишнем весе.
- Попадание токсинов в кровь – бактериального типа как при кори или ботулизме, болезни внутренних органов, или химического/органического. Например, неправильное лечение, алкоголизм, отравление, курение.
- Остеохондроз шейного отдела, защемляющий сосуд и вызывающий симптомы данного заболевания головного мозга.
- Вегетососудистая дистония также в значительной степени влияет на появление дисциркуляторной энцефалопатии.
- Васкулит – воспаление сосудов.
 Кроме того, один из самых негативных факторов, который можно записать в причины болезни уже на первой ее стадии – стресс.
Кроме того, один из самых негативных факторов, который можно записать в причины болезни уже на первой ее стадии – стресс.
Частые психоэмоциональные нагрузки, расстройства приводят к тому, что наш мозг и сосуды в нем испытывают чрезмерный шок, изнашиваются преждевременно.
Именно атеросклероз из всех перечисленных выше является самым распространенным фактором развития дисциркуляторной энцефалопатии. Нередко к нему присоединяются еще 2-3 причины.
Симптомы энцефалопатии
О том, как именно проявляет себя энцефалопатия 2 степени, сложно сказать однозначно, ведь многие симптомы на начальной стадии идентичны проявлениям других заболеваний головного мозга. Поэтому сложно выстроить и прогноз болезни.
Так, различают следующие проявления, в той или иной степени требующие лечение:
- Расстройства эмоционального и психического характера – характерны именно для 2 стадии, ранее не проявляются.
- Проблемы с памятью – в частности, амнезия на недавно произошедшие события.
- Вялость, апатия, полное отсутствие интереса к хобби.
- Сильные головные боли – как симптомы очагового характера.
- Рассеянность, склероз.
- Неспособность воспринимать большие объемы информации.
- Тошнота и слабость, головокружение.
Стоит отметить, что в большей степени симптомы начинают проявляться к ночи, после долгого дня или после утомительных нагрузок. И если продолжительность этих симптомов длится около полугода или более, говорят о 2 стадии развития дисциркуляторной энцефалопатии, а после проведения диагностики назначают адекватное лечение.
Уже во время лечения на амбулаторном или стационарном режиме врачи рекомендуют оформить инвалидность. Так как в сильной степени атрофирован мозг, больной не сможет вернуться к прежней работе.
Лечение энцефалопатии
Данное расстройство головного мозга лечится, так же как и подобные заболевания. Гипертензивная, гипертоническая, венозная энцефалопатии, так и дисциркуляторная требуют, чтобы было назначено комплексное, смешанное с медикаментозным лечение. Для того, чтобы провести диагностику и подтвердить состояние головного мозга, оценить размеры очагов поражения энцефалопатии, проводят ряд обследований:
- Позитронно-эмиссионная томография.
- Электроэнцефалография.
- Магниторезонансная томография.
- Компьютерная томография.
- Рентген шейного отдела позвоночника (на предмет исключения остеохондроза).
- Биохимический анализ крови и т.д.
По результатам обследования становится понятно, какого масштаба область мозга и в какой стадии поражения находится, следовательно, сколько затянет по времени лечение и какой степени будет присвоена инвалидность (обычно не ниже II группы).
Помимо устранения самой патологии головного мозга, требуется комплексный подход к устранению возникших от дисциркуляторной энцефалопатии симптомов. Подробный осмотр производит врач-невролог, а также кардиолог, терапевт и, если это необходимо – психиатр.
- Восстановление циркуляции крови в тканях головного мозга. Обычно применяют ноотропные препараты в сочетании с нормализаторами АД – Кавинтон, Ноотропил, Танакан и т.д.
- Препараты, снижающие содержание тромбоцитов и понижающие вязкость крови, такие, как Тиклид или Инстенон.
- Таблетки и инъекции, снижающие гипертензию сосудов методом калий-антагонистов и бета-адреноблокаторов. Например, Финоптин или Нимопидин.
- Терапия, направленная на достижение гиполипидемического эффекта.
Наряду с лекарственными методами широко рекомендуется физиотерапия на основе электрофореза сульфата магния, гальванических воротников, гипербарической оксигенации. В самых редких случаях, когда дело дошло до транзиторно-ишемической атаки или кровоизлияния (геморрагии), а также сильной отечности мозга, требуется операционное вмешательство.
Дисциркуляторная атеросклеротическая энцефалопатия 2 степени: что это такое?
Дисциркуляторная энцефалопатия представляет собой заболевание, при котором нарушается кровообращение и развивается хронический процесс поражения мозговых тканей у человека. Сегодня подобная болезнь нередко выявляется при диагнозе сахарный диабет и иных нарушениях обмена веществ.
При этом патологическое состояние все чаще обнаруживают у молодых людей. Если своевременно не обратить внимание на негативные изменения и не начать необходимое лечение, у пациента заметно снижается работоспособность, ухудшается качество жизни, развивается инвалидность и инсульт.
Чтобы максимально снизить риск появления осложнений и остановить болезнь на начальной стадии, необходимо регулярно посещать лечащего врача и проходить все диагностические исследования.
Почему развивается патология
Когда нарушается работа сосудов в головном мозге, уменьшается кровоток в тканях, в результате отдельным участкам начинает остро не хватать питательных веществ и кислорода. Сначала начинают погибать клетки, а далее поражение распространяется на большие зоны. Поначалу заместительную роль выполняют соседние участки. Если же не проводится необходимая поддерживающая терапия, данная связь утрачивается.
Чаще всего причиной развития болезни становится вовремя не вылеченный атеросклероз, когда в кровеносных сосудах образуются холестериновые бляшки и сужают просвет артерий. Из-за гипоксии головного мозга внутренний орган не способен полноценно выполнять свою работу. Такое состояние обычно связано с неправильным питанием и ведением нездорового образа жизни.
Если передавливаются вены, выводящие кровь и продукты обмена из головного мозга, происходит токсическое отравление тканей и развитие воспалительного процесса. Высокий риск появления такой патологии существует у людей с диагнозом сердечная и легочная недостаточность, а также гипертонией.
- При резком повышении артериального давления кровеносные сосуды стремятся к сохранению целостности, в результате чего происходит спазм сосудов. Через некоторое время наблюдается утолщение каналов и сужение просвета артерий. Таким образом, причиной развития нарушения может стать гломерулонефрит, печеночная недостаточность, болезнь Кушинга.
- Существует большой риск поражения, если человек курит и злоупотребляет спиртными напитками. При нарушенном составе крови, отравлении токсическими веществами, шейном остеохондрозе также изменяется состояние кровеносных сосудов.
- У пожилых людей обычно выявляется атеросклеротическая энцефалопатия смешанного типа, когда причиной патологии становятся одновременно атеросклероз и гипертония. Подобная форма характеризуется быстрым прогрессированием.
Существует несколько стадий болезни, в зависимости от чего подбирается схема лечения.
- При первой стадии наблюдаются незначительное изменение состояния тканей головного мозга, но признаки уже можно обнаружить. Как правило, симптоматика сопровождается утомляемостью, снижением внимания и памяти, появлением шума в ушах, головной болью, ухудшением сна, беспричинной раздражительностью, плохим настроением.
- Атеросклеротическая энцефалопатия 2 степени отличается более яркими симптомами, прогрессированием патологии и снижением работы головного мозга. Больной еще может себя обслуживать и помощь со стороны не требуется. Если подобное состояние сохраняется на протяжении полугода, врач ставит точный диагноз.
- Если наблюдаются необратимые и глубокие органические изменения, церебральный паралич, диагностируют третью стадию болезни. В таком состоянии человек не может о себе заботиться, при этом он становится социально опасен из-за частого неадекватного поведения. Лечение в этом случае не приносит облегчение, в только способствует продлению срока жизни.
Таким образом, от того, какая стадия болезни и насколько эффективно проходит медикаментозная терапия, зависит, как долго проживет человек.
Если у молодых людей даже стремительно развивающаяся патология подвергается быстрому лечению, то в пожилом возрасте очень трудно предотвратить инвалидность.
Что такое дисциркуляторная энцефалопатия: клиническая картина и способы лечения заболевания
Дисциркуляторная энцефалопатия поражает преимущественно пожилых, но в последнее время она диагностируется и у людей до 40 лет. Связано это с переутомлением, быстрым ритмом жизни, малоподвижным образом жизни, неправильным питанием.
При обнаружении заболевания на ранней стадии и соблюдении врачебных предписаний человек может прожить еще много лет счастливой жизни.
Описание
Апатия, головная боль, плохое настроение обычно списываются на усталость, тяжелый рабочий день, неприятности или метеоусловия. Те же явления могут быть и симптомами сложнейшей патологии – дисциркуляторной энцефалопатии.
Заболевание официально признано, включено в МКБ-10 под кодом G93.4. Считается, что в России ей больны 6% населения.
Причины и механизм развития
Основной причиной возникновения заболевания является нарушение кровообращения. Наблюдается нарушение поступления крови в головной мозг и различные его отделы, а также ее отток из полости черепной коробки. Приводят к патологии такие заболевания, как артериальная гипертония, атеросклероз, васкулит, тромбоз, тромбофлебит, сахарный диабет.
Дисциркуляторная энцефалопатия может возникнуть из-за генетической патологии, в результате родовой травмы, длительной гипоксии во внутриутробном периоде. Факторами, ухудшающими течение, являются черепно-мозговые травмы, остеохондроз, алкоголизм, ожирение, гиподинамия. Психическое и умственное напряжение, недостаток сна, переутомление также способствуют развитию заболевания.
Ухудшение кровоснабжения мозга, повреждение мелких и крупных сосудов приводит к гибели нейронов и вспомогательных (глиальных) клеток, а также к образованию мягких участков с пониженной плотностью. Первым страдает белое вещество – оно наиболее уязвимо. Следом происходит поражение серого вещества.
Постоянный недостаток кислорода ведет к нарушению и разрушению связей между подкорковыми элементами и корой, разрушению нервных клеток. В результате появляются эмоциональные, когнитивные и двигательные расстройства. По всей вероятности, на первых этапах болезни нарушения проявляются только функционально и могут компенсироваться. Функции погибших клеток могут взять на себя соседние.
Прогрессирование болезни ведет к нейродегенеративным процессам, органическим поражениям, не поддающимся компенсации.
Дисциркуляторная энцефалопатия чаще всего возникает как приобретенная болезнь, однако возможны случаи врожденной патологии. К последней ведут неблагоприятные факторы, сопровождающие беременность и роды.
Скорость появления симптомов позволяет говорить о медленно прогрессирующей, ремитирующей и быстро прогрессирующей патологии. Продолжительность первой измеряется годами. Между появлением первых симптомов и инвалидизацией может пройти 15 лет.
Ремитирующая дисциркуляторная энцефалопатия ведет к ухудшению состояния больного быстрее. Ее особенностью является чередование периодов обострения и нормализации состояния. Обычно стойкие, не проходящие дефекты возникают в течение 10 лет.
Галопирующая (быстро развивающаяся) форма может привести к инвалидизации или даже летальному исходу за 2-3 года.
В зависимости от ведущей причины выделяют следующие виды дисциркуляторной энцефалопатии:
- Атеросклеротическая. Развивается из-за появления белковых и липидных соединений на стенках сосудов. Они уменьшают просвет сосудов, снижая тем самым объем циркулируемой крови. Происходит поражение основных магистралей, обеспечивающих приток крови в головной мозг и регулирующих ее объем.
- Венозная. Основной причиной заболевания является нарушение оттока венозной крови. Происходят застои, отравляющие мозг токсинами и вызывающие воспаление.
- Гипертоническая. Связана со спазмами, утолщением и разрывом стенок сосудов. Характерно быстрое прогрессирование болезни. Может развиваться у людей молодого возраста. Острая форма заболевания возникает мгновенно следом за повышением давления и может сопровождаться эпилептическими припадками и возбуждением. При хроническом течении идет постепенное повреждение мелких сосудов.
- Смешанная. В данной форме присутствуют признаки гипертонической и атеросклеротической формы. Снижение кровотока по магистральным сосудам сопровождается гипертоническими кризами.
В некоторых случаях выделяют энцефалопатию сочетанного генеза. Болезнь развивается при нарушении кровоснабжения, токсическом воздействии или травме.
Симптомы
Дисциркуляторная энцефалопатия на первых этапах болезни напоминает состояние, появляющееся при обычном переутомлении и усталости. Четко прослеживаются эмоциональные, когнитивные и двигательные нарушения.
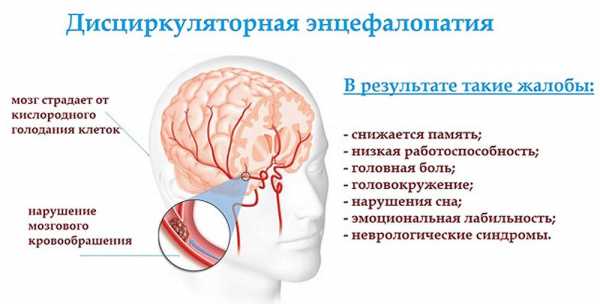
Плохое настроение сменяется возбуждением, чрезмерной радостью, потом возникает апатия, безразличие ко всему, возбуждение, агрессивность. Основная характеристика эмоционального состояния личности – депрессивность и апатия. Сначала эти две черты напоминают о себе изредка, но со временем проявляются активнее и все больше наполняют жизнь человека, не оставляя места положительным эмоциям, энтузиазму, оптимизму.
Цереброваскулярная болезнь характеризуется ухудшением интеллекта. Больной начинает забывать трудные слова, названия, постепенно теряет способность к анализу большого объема материала, получаемого при чтении, изучении нового, общении. Он перестает понимать сам себя, теряет способность к самоконтролю и самоанализу. Не может планировать свой день, работу. Со временем перестает узнавать окружающих, свою улицу, дом, не понимает время. В основе многих действий оказывается импульс, а не логические связи.
Безразличие охватывает все сферы деятельности – работу, хобби. Внимание привлекают незначительные дела, которые кажутся легкими, посильными, не требующими концентрации внимания и работы памяти.
Страдает и двигательная активность. Сначала это мелкая моторика – больной не может вдеть нить в иголку, что-то написать. Позже появляется тремор рук и ног. Возникают навязчивые движения. Человек теряет координацию, иногда падает. Страдает речь – она становится размытой, неясной.
Больной жалуется на головную боль, чувство распирания, мушки перед глазами, звуки в ушах. При ходьбе появляется рвота. В течение дня преследует сонливость, а частой ночной гостьей становится бессонница. Падает зрение, при этом один глаз видит нормально, а перед вторым все как будто погружается в туман.
Стадии
В развитии заболевания выделяют три степени, характеризующиеся остротой проявления симптомов, особенностями их влияния на больного.
Диагноз ДЭП 2 степени - лечение дисциркуляторной энцефалопатии
 Дисциркуляторная энцефалопатия 2 степени представляет собой довольно распространенное в наше время неврологическое заболевание, которому могут быть подвержены в основном люди пожилого возраста.
Дисциркуляторная энцефалопатия 2 степени представляет собой довольно распространенное в наше время неврологическое заболевание, которому могут быть подвержены в основном люди пожилого возраста.
Зачастую болезнь прогрессирует медленно, но при ее полном игнорировании может привести к таким плачевным последствиям, как инсульт или инвалидность.
Отличительной чертой дисциркулятороной энцефалопатии 2 степени от 1 является ее выраженная симптоматика и явная клиническая картина, нарушение двигательных функций, социальная дезадаптация.
Подробности о симптомах и лечении ДЭП 1
Причины ДЭП 2 степени
Существует большое количество факторов, которые могут привести к появлению дисциркуляторной энцефалопатии 2 степени. Выделяют две основные группы:
- Первая связана с врожденными отклонениями, вызывающими нарушение кровоснабжения головного мозга.
- Вторая связана с приобретенными дефектами, вследствие перенесённых неврологических заболеваний или травм головы.
На сегодняшний день врачам известны такие главные причины возникновения ДЭП 2 степени:
- атеросклероз артерий и сосудов, которому сопутствует дисциркуляторная атеросклеротическая энцефалопатия 2 степени;
- воспаление сосудов или васкулит;
- остеохондроз шейного отдела позвоночника, из-за чего происходит защемление сосудов, что и приводит к появлению симптомов заболевания;
- вегетососудистая дистония играет не малую роль в появлении дисциркуляторной энцефалопатии 2 степени;
- попадание различного рода токсинов в кровь при заболевании внутренних органов, отравлении, алкоголизме и курении;
- тромбы в венах;
- наличие повышенного уровня холестерина, который может откладываться на стенках сосудов и вызывать их непроходимость.
Но самой основной причиной появления дисциркуляторной энцефалопатии 2 степени считается атеросклероз.
Группы риска
Диагнозу ДЭП 2 степени подвержены пациенты в возрасте от 35 до 55 лет, но которые еще не достигли пенсионного возраста. В основном это касается людей, у которых профессия связана с активной мозговой деятельностью, так как в их случае мозг находится в постоянном напряжении, а физической нагрузки нет.
После 60 лет риск заболеть дисциркуляторной энцефалопатией возрастает в 5-6 раз.
Очень сильно заболеванию подвержены люди, страдающие алкоголизмом, неврологическими заболеваниями, сахарным диабетом.
Статистика, риск инвалидности
На данный момент дисциркуляторная атеросклеротическая энцефалопатия 2 степени является одной из главных причин появления инвалидности или даже смерти.
В последние годы число больных начинает расти все больше и больше, это привело к тому, что по статистике около 6% населения планеты страдает данным заболеванием.
Риск инвалидности при ДЭП 2 степени достаточно высокий по сравнению с 1 стадией этой болезни.
Инвалидность устанавливается в том случае, если больной больше не может исполнять свои профессиональные обязанности в связи с различного рода симптомами.
В свою очередь инвалидность может быть разных групп в зависимости от состояния пациента:
- 3 группа инвалидности дается пациентам, страдающим ДЭП 2 степени. При этом жизнедеятельность не слишком нарушена, но при исполнении своих трудовых обязанностей у больного возникают некоторые сложности.
- 2 группу инвалидности могут дать только больному 2 или 3 степени ДЭП. В этом случае жизнедеятельность больного нарушена, у него случаются провалы в памяти, могут быть инсульты, а трудовую функцию он не может исполнять вовсе.
- 1 группу инвалидности дают только при ДЭП 3 степени.
Таким образом, этот вид заболевания достаточно серьезен и к его лечению нужно подходить со всей ответственностью, а не пускать на самотек.
Классификация ДЭП 2 степени
Различают несколько основных видов дисциркуляторной энцефалопатии 2 степени, которые характеризуются своей клинической картиной и особенностями протекания:
- Дисциркуляторная энцефалопатия гипертонического типа может появиться в очень молодом возрасте, при этом заболевание протекает очень остро и быстро. Характеризуется частым появлением гипертонических кризов, во время которых может обостряться, из-за чего усугубляется течение заболевания. Основными симптомами является нарушение нервно-психологических процессов, заторможенность, перепады настроения.
- Самый распространенный вид ДЭП 2 степени – атеросклеротическая дисциркуляторная энцефалопатия. Причиной появления этого заболевания является атеросклероз сосудов мозга. Прогрессирование заболевания приводит к затруднению кровотока и нарушению мозговых функций.
- Венозная дисциркуляторная энцефалопатия возникает из-за нарушения в оттоке венозной крови, это приводит к накоплению крови в венах и их сдавливанию. Со временем это приводит к отечности мозга, что вызывает нарушение в мозговой деятельности.
- Выделяют еще и смешанный тип, который сочетает в себе характерные черты гипертонической и атеросклеротической дисциркуляторной энцефалопатии.
Симптомы и основные возникающие синдромы
Иногда очень сложно определить симптомы ДЭП 2 степени, поскольку они могут быть характерны и для других заболеваний, связанных с нарушением работы кровообращения или головного мозга.
К основным признакам можно отнести:
- проблемы с памятью;
- тошнота;
- рвота;
- головокружение;
- потеря сознания;
- склероз;
- потеря координации;
- снижение концентрации, проблемы с мышлением;
- нервозность;
- психические или эмоциональные отклонения;
- расширение вен на глазном дне.
Выделяют основные синдромы ДЭП 2 степени:
- Цефалгический синдром, который проявляется в головных болях, рвоте, шуме в ушах.
- Диссомнический синдром включает в себя различного рода проблемы, связанные с нарушением сна.
- Вистибулярно – координаторный синдром, он в свою очередь касается проблем, который связаны с положением тела в пространстве, при ходьбе, головокружениями и с координацией в целом.
- Когнитивный синдром, включающий в себя проблемы с памятью, мышлением, концентрацией и многое другое.
Стоит упомянуть, что данные симптомы дисциркуляторной энцефалопатии 2 степени появляются ближе к вечеру, вследствие моральных и физических нагрузок, которым подвергался организм в течении дня.
Что такое гипервентиляционный синдром или почему не хватает воздуха — вы можете узнать из нашей статьи.Что нужно сделать, если мучает нервный тик глаза — методики лечения и психологического воздействия. Почему возникает дрожание глаза.Диагностические методики
Поставить диагноз ДЭП 2 степени может только врач-невролог, для этого нужно обратить внимание на следующие изменения в состоянии пациента:
- Провести нейропсихологическое обследование больного.
- Исследовать изменения неврологического характера.
- Изменения, которые выявляются при исследовании компьютерным томографом. Это способ исследования позволяет узнать о возможных атрофических процессах в головном мозге. На основе полученных данных врач может говорить о степени поражения сосудов и самого головного мозга.
- Характерные изменения при проведении РЭГ. Это исследование проводят для определения состояния сосудов головного мозга, их наполнение кровью и нарушений в их работе. Опираясь на результаты обследования, составляется клиническая картина и способы лечения ДЭП 2 степени, которая возникла из-за гипертензии или атеросклероза.
- Отклонения, которые были зафиксированы ультразвуковой допплерографией.
Лечение ДЭП 2 степени
Лечение ДЭП 2 степени представляется гораздо сложнее, чем 1 степени, но если сравнивать с дисциркуляторной энцефалопатией на 3 стадии, то все же возможно.
Вылечить ДЭП 3 степени сложнее всего и лечение в этом случае очень сложное и малоэффективное.
При данной болезни назначают большое количество препаратов, которые помогают понизить давление, укрепить и защитить сосуды, улучшают поступление крови в мозг и возобновляют память и мышление.
Лечение этого заболевание, прежде всего медикаментозное, однако оно может сопровождаться и другими способами.
Так основными методами лечения дисциркуляторной энцефалопатии 2 степени является:
- соблюдение диет;
- отказ от вредных привычек;
- физиотерапия;
- лечебные зарядки;
- иглоукалывание;
- лечебные массажи;
- снижение давления;
- улучшение нормального кровообращения;
- рефлексотерапия.
Осложнения, последствия и инвалидность
Как было упомянуто выше, при ДЭП 2 степени возможна инвалидность 2 или 3 группы. Но это не приговор, так как есть возможность остановить прогрессирование недуга и наладить нормальную жизнедеятельность.
Врачи утверждают, что ДЭП 2 степени можно притормозить на 5 лет или даже на десятилетия.
Но стоит помнить, что при игнорировании симптомов или оттягивании похода к врачу можно вызывать серьезные осложнения или перевести вашу болезнь в последнюю, 3 стадию.
Среди наиболее серьезных последствий выделяют:
- инсульты;
- отеки мозга;
- закупорка сосудов мозга и сопутствующие заболевания.
Профилактика ДЭП 2 степени
Методов профилактики ДЭП второй степени существует не так много, но при должном их проведении можно если не предупредить болезнь, то замедлить ее развитие.
Профилактику следует, проводит еще на начальных этапах развития недуга. Для этого нужно:
- постоянно следить за артериальным давлением, стараясь поддерживать его в нормальных пределах;
- за уровнем холестерина и его фракциями в крови;
- так же следует избегать каких-либо стрессовых ситуаций, эмоциональных нагрузок, психологических расстройств.
При уже имеющейся ДЭП 2 степени необходимо 1-2 раза в год проходить полный курс обследований и терапии для предотвращения прогрессирования болезни.
Выводы
Современная медицина не стоит на месте, но врачи утверждают, что очень сложно побороть болезнь на последних стадиях, хотя есть возможность улучшить состояние пациентов.
Ведь для того, чтобы обезопасить себя от этого недуга нужно соблюдать достаточно простые правила, которые помогут вам всегда чувствовать себя здоровыми и полными сил.
Достаточно вести здоровый образ жизни, заниматься спортом, правильно питаться, и тогда вас ждет долгая полноценная жизнь.
Видео: Лечение энцефалопатии
Дисциркуляторная энцефалопатия — медленно прогрессирующая недостаточность кровообращения головного мозга, которая обусловливает нарушение его функций.
Дисциркуляторная энцефалопатия 2 степени, причины и симптомы
За последние несколько десятилетий врачи наблюдают не только увеличение распространения сердечнососудистых патологий, но и уменьшение возраста пациентов. Кроме того, больные не спешат обратиться за врачебной помощью, и это может способствовать не только значительному снижению качества жизни, но и в тяжелых случаях привести к летальному исходу.
Дисциркуляторная энцефалопатия 2 степени относится к так называемым «помолодевшим» заболеваниям, и при отсутствии лечения может привести не только к получению инсульта, но и к инвалидности. Итак, что же это за болезнь, можно ли распознать ее на ранних сроках, какие методы диагностики используются для постановки точного диагноза и можно ли вылечить данную патологию? Обо всем этом – в нижеприведенной статье.
Что это такое
Дисциркуляторная энцефалопатия 2 степени – это патология, при прогрессировании которой наблюдается ускоренное поражение всех тканей головного мозга. Происходи это вследствие снижения функционирования сосудов. Поэтому в определенных участках мозга начинает наблюдаться постепенное отмирание тканей, которое захватывает все большие участки.
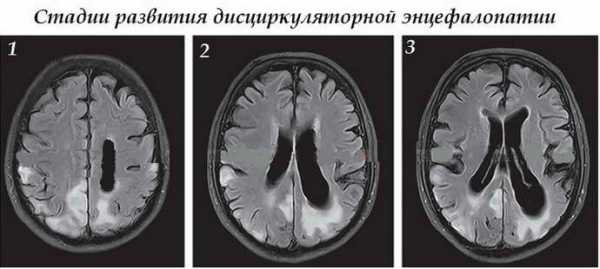
Соседние области мозга начинают брать на себя дополнительные функции. Если не производить никакого лечения, то такие связи не смогут выстроиться. Постепенно происходит снижение качества жизни, больной все время чувствует себя плохо, не может нормально работать и отдыхать. Часто больным присваивается инвалидность. Всего различают 3 стадии заболевания:
Происходящие изменения в головном мозге носят незначительный характер, однако отмечается проявление характерной симптоматики. На данной стадии болезнь легко спутать с другими патологиями ЦНС. Пациенты жалуются на снижение работоспособности, постоянную усталость и сонливость.
Могут наблюдаться головные боли, постоянный шум в ушах. Больным становится непросто заснуть, все чаще возникают беспричинная нервозность и упадническое настроение, депрессивные состояния.

В некоторых случаях ее не отличают от первой стадии. Происходит это в тех случаях, когда характерная симптоматика сохраняется на протяжении полугода. На данном этапе наблюдается прогрессирование негативных проявлений болезни.
Функциональные нарушения мозга явно заметны, но пациент пока еще может сам за собой ухаживать и не нуждается в постоянном контроле.
На данном этапе изменения при ДЭП 2 степени являются необратимыми и носят выраженный характер. Больному требуется уход и контроль, так как он не может позаботиться сам о себе, а его действия представляют опасность для окружающих.

На данной стадии обычно присваивается инвалидность, а терапевтическое лечение направлено на продление сроков жизни, при этом ее качество не улучшается.
Длительность жизни при дисциркуляторной энцефалопатии 2 ст. зависит не только от скорости и качества проводимого лечения, но и от состояния здоровья и индивидуальных особенностей больного.
Заболевание, диагностированное в молодом возрасте, стремительно развивается, но и быстро вылечивается. У пожилых пациентов болезнь развивается медленно, но при этом приводит к инвалидности в подавляющем большинстве случаев.
Причины возникновения
Дисциркуляторная энцефалопатия 2 степени может возникнуть по целому ряду причин. В зависимости от вида негативных факторов, различают 3 формы заболевания, у каждого из которых имеются собственные причины возникновения:
Гипертоническая. Часто появляется у пациентов с повышенным артериальным давлением, печеночной недостаточной и сопутствующими аутоиммунными заболеваниями. Для нее характерно резкое начало на фоне высокого АД, что приводит к постоянному спазму сосудов и сужению их просвета.

Венозная. Ею подвержены люди, страдающие от сердечной либо легочной недостаточности, онкобольные и гипертоники. При данной форме дисциркуляторной энцефалопатии 2 ст. происходит сдавливание сосудов окружающими тканями, вследствие чего не только нарушается кровоток, но и обменные процессы. Токсины перестают выводиться, и это приводит к развитию воспалений.
Атеросклеротическая энцефалопатия 2 степени. Основная причина возникновения – неправильное питание и большое количество холестерина в крови. Происходит сужение просвета сосудов головного мозга, вследствие чего ухудшается питание тканей, наблюдается кислородное голодание.

Также ДЭП 2 ст. может иметь смешанный генез, при котором патология развивается на фоне нескольких неблагоприятных факторов, характерных для разных форм заболевания.
Кроме всех вышеописанных причин, следующие факторы влияют на возникновение болезни:
- курение и алкоголизм;
- видимые нарушения в анализах и составе крови;
- регулярные отравления токсическими веществами в быту и на производстве;
- —остеохондроз— шейного отдела позвоночника.
При наличии хотя бы нескольких факторов, способных привести к развитию ДЭП 2 степени, следует как можно внимательнее относиться к собственному здоровью и при возникновении настораживающей симптоматики обратиться к врачу.
Симптомы
При возникновении системных нарушений кровоснабжения мозга у больного начинают постепенно проявляться и нарастать характерные симптомы. Если начать лечение как можно скорее, то энцефалопатия 2 ст. поддается коррекции, и пациент не будет страдать от значительного ухудшения самочувствия и снижения качества жизни.
Если же не предпринимается никаких мер, то постепенно проявления недуга начинают указывать на значительные органические изменения в мозге. К классическим симптомам ДЭП 2 степени относятся:
- головные боли, которые возникают постоянно и беспричинно, носят навязчивый характер;
- головокружение, ухудшение координации, неровная походка. Выполнение действий, связанных с мелкой моторикой рук, представляет известные сложности;

- больной страдает от регулярных приступов рвоты и тошноты, даже при отсутствии предпосылок к их возникновению;
- пациенты жалуются на плохой сон, панические атаки, повышенную нервную возбудимость. Часто наблюдается плаксивость и беспричинная гневливость;

- при осмотре у офтальмолога отмечается расширение сосудов глазного дна;
- наблюдаются проблемы с памятью и речью, происходит снижение слуха. Иногда заметна мелкая дрожь рук и ног;
- у больных меняется выражение лица, оно становится бледным, человеку сложно выражать эмоции из-за ухудшения функционирования мышц лица.

Данные симптомы могут наблюдаться как постоянно, так и периодически. Замечено, что обострение состояния возникает в вечернее время. Интересной особенностью является и то, что у разных людей данные проявления имеют различную интенсивность. Например, кто-то страдает от бессонницы, кто-то от спутанности сознания.
Диагностика
При подозрении на ДЭП 2 степени следует как можно скорее обратиться к неврологу. Врач соберет анамнез, выслушает жалобы пациента. Также в распоряжении специалистов имеются тесты, которые помогают определить когнитивные нарушения и проблемы с координацией и моторикой. Пациенту назначают биохимический анализ крови, определяют уровень холестерина и артериальное давление.

Для прояснения диагноза могут быть дополнительно назначены следующие обследования:
- МРТ либо КТ головного мозга помогут определить степень поражения тканей органа.
- При помощи допплерографии удастся оценить состояние сосудистой системы.
- Проводится проверка рефлексов и нейропсихологические исследования для определения тяжести повреждений функций ЦНС.
Благодаря таким исследованиям больному не только ставят диагноз, но и выявляют степень поражения тканей мозга. Это способствует назначению адекватного лечения, которое поможет улучшить состояние пациента.
Лечение
Терапия подбирается строго индивидуально, причем в лечении врачи используют комплексный подход, сочетая медикаментозные и немедикаментозные методы:
Лекарства. Для лечения каждого вида патологии врач подбирает собственный препарат. Это медикаменты, направленные на стабилизацию уровня АД, устранение холестериновых отложений, успокоительные и транквилизаторы. Также показан прием витаминов.
Немедикаментозное лечение включает в себя проведение физиотерапевтических процедур, избегание стрессовых ситуаций, пребывание на свежем воздухе, ЛФК, борьба с ожирением и отказ от вредных привычек, консультации с психотерапевтом.
Диетическое питание. Из рациона исключают блюда, которые негативно влияют на состояние сосудов. Это жареные, копченые, соленые продукты, полуфабрикаты, чипсы и снеки, сладкие газировки. Вместо этого рацион обогащают рыбой, мясом птицы, овощами, фруктами и зеленью.
Комплексный подход будет способствовать позитивной динамике при ДЭП 2 степени, поможет больному хорошо себя чувствовать и повысит продолжительность и качество жизни.
Профилактика возникновения
Чтобы обезопасить себя от риска возникновения дисциркуляторной энцефалопатии любой степени, следует придерживаться некоторых профилактических мер:

- Своевременно пролечивать любые системные болезни, а также проходить регулярные осмотры при наличии хронических заболеваний.
- Придерживаться принципов здорового питания. Исключить из рациона жирные, копченые и соленые продукты, увеличить долю зелени, фруктов, овощей и морепродуктов.
- Вести здоровый образ жизни. Отказаться от вредных привычек, регулярно гулять на свежем воздухе и заниматься спортом.
- Снизить количество психотравмирующих ситуаций, научиться бороться со стрессом.
Вышеописанные рекомендации легко выполнять при наличии желания. Они помогут не только предотвратить развитие сложного заболевания, но и будут способствовать улучшению качества жизни.
Такая болезнь, как дисциркуляторная энцефалопатия 2 степени, требует своевременного выявления и грамотного лечения. С данным заболеванием можно вести нормальный образ жизни. Важно лишь придерживаться всех предписаний лечащего врача и регулярно проходить профилактические осмотры, чтобы исключить риск перехода в более тяжелую стадию.
Дэп 1, 2 и 3 степени: определение, симптомы и лечение
Сосудистые заболевания, особенно в ситуациях, когда они затрагивают головной мозг, опасны осложнениями, вплоть до слабоумия и инсульта.
Важно вовремя отследить появление первых тревожных симптомов и начать квалифицированное лечение на ранней стадии под наблюдением врача.
Определение ДЭП
Диагноз дисциркуляторная энцефалопатия (дэп) — ставится, когда обнаружены множественные изменения в тканях головного мозга из-за хронического нарушения мозгового кровообращения.
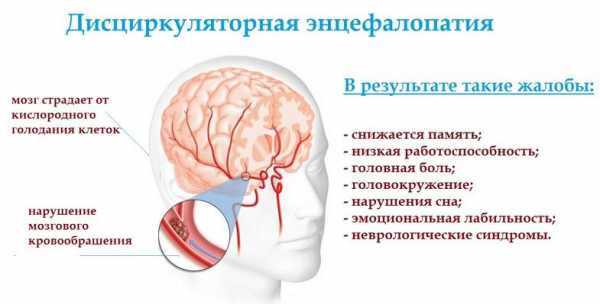
Причины
Исследователи выяснили, какие условия влияют на развитие дисциркуляторной энцефалопатии.
Существует несколько категорий:
- Причины, связанные с генетическими нарушениями, обуславливающими расстройства кровообращения в головном мозге.
- Причины, возникающие после рождения. Связаны с нарушениями целостности тканей мозга из-за травмы или заболеваний нервной системы.
Доказано, что атеросклеротические, воспалительные изменения в сосудах, ущемление сосудов позвонками при остеохондрозе верхнего отдела позвоночника в первую очередь являются ускорителями в наступлении дэп 1 степени.
Косвенно негативно влияет курение, алкоголизм, переедание, малоподвижный образ жизни – все это ведет к повышению вредного холестерина, закупорке сосудов и тромбозу, в том числе и в головном мозге.
При сахарном диабете также происходят изменения в сосудах всего организма – поэтому и этот синдром относят к предрасполагающим факторам развития ДЭП.
Механизмы возникновения заболевания ДЭП
В результате снижения кровоснабжения мозга по вышеприведенным причинам наступает гипоксия – хронический недостаток кислорода в клетках мозга.
В условиях кислородного голодания особенно чувствительные нервные клетки мозга погибают, а на их месте остаются очаги разрежения – пустоты по своей сути, их называют немыми инфарктами.
В первую очередь отмирают клетки белого вещества и подкорки.
Нарушаются и постепенно исчезают связи между разными отделами мозга, из-за чего и начинаются расстройства мышления, памяти, эмоциональной стабильности.
Затем изменяются структуры, ответственные за координацию движений.
Таким образом, сосудистая недостаточность является причиной отмирания клеток мозга и разрушения нейронных связей.
В итоге развивается стойкое неврологическое нарушение – дисциркуляторная энцефалопатия.
Распространенность
Печальная статистика предоставляет неутешительные данные – примерно 6% от численности мирового населения имеет диагноз ДЭП.
Среди групп населения лица, страдающие ДЭП 2 степени, выявлены среди 35-55-летних граждан. Вероятность возникновения ДЭП многократно увеличивается у пожилых людей старше 60 лет.
Обнаружена зависимость заболевания с профессией – большее число заболевших оказалось из числа людей, занимающихся умственным трудом. Это связано и с вынужденным положением тела, нехваткой двигательной активности в течение дня – и, как следствие, развитием шейного остеохондроза, провоцирующего ДЭП.
По большей части болезни подвергаются люди преклонного возраста.
Абсолютное отсутствие какого-либо лечения способствует медленному ее прогрессированию, и, в конечном счете, приводит к таким смертельно опасным осложнениям, как инсульт.
При 2 степени, в отличие от дэп 1 степени ярче проявляются двигательная дисфункция, ухудшение адаптированности к социуму.
Классификация
Существует несколько ключевых разновидностей дисциркуляторной энцефалопатии 2 степени, различающихся спецификой течения и симптоматикой:
- Наиболее общераспространенный тип дэп 2 степени – атеросклеротический.
Причина банальна и страшна масштабами своей встречаемости – закупорка мозговых сосудов атеросклеротическими бляшками, затрудняющими кровоток и нормальные процессы мозговой деятельности.
- Второй по распространенности тип – гипертонический
Проявляется как у молодых пациентов, так и у пожилых. Зачастую развивается до тяжелой формы за короткий срок. Главный симптом – скачкообразное острое повышение артериального давления до высоких цифр. Характерно изменение психоэмоционального состояния по типу апатичности и заторможенности.
- Третий тип – венозная энцефалопатия.
Причина кроется в затрудненной оттоке крови от мозга по венам, это ведет к выпоту жидкой фазы крови в ткани, окружающие сосуды мозга и его отечности. Хронический застой венозной крови провоцирует усугубление ДЭП.
- Смешанный тип.
Данная форма объединяет в себе признаки всех трех вышеописанных форм. Симптоматика переменчива, отчего у лечащего врача могут возникать определенные трудности при постановке диагноза.
Встречаемые симптомы – рвота, дискоординация, снижение внимания, скудность и вялость мышления, нестабильность настроения, изменения глазного дна, провалы памяти.
Такое заболевание, как ДЭП подразумевает присутствие ряда синдромов:
- Вестибулярно-координационный синдром – для этого синдрома характерно нарушение в работе вестибулярного аппарата, ответственного за нормальную координацию движений и пространственного ощущения.
- Диссомниеский синдром – нарушения сна во всех проявлениях.
- Цефалгический синдром – дословно означает тяжелую головную боль, а также присутствие в ушах звона, шума, иногда – рвота.
- Когнитивный синдром – подразумевает нарушение мышления, особенно ярко проявляющиеся после активного умственного труда, чаще в вечернее время.
Симптомы и лечение ДЭП 2 степени
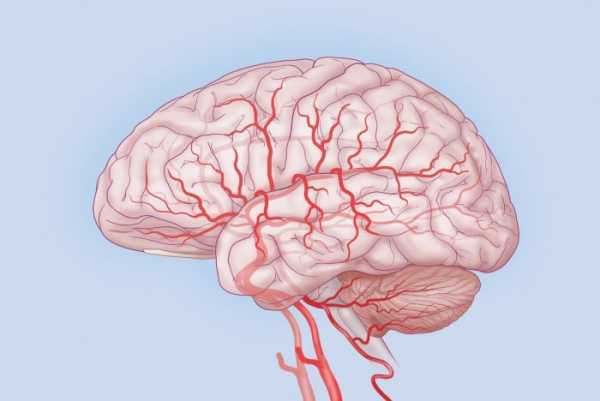
Описанная болезнь с течением времени постепенно прогрессирует. Для ДЭП 2 степени характерно нарастание яркости симптомов.
Больные и их близкие замечают ухудшение памяти и интеллекта, перестают полноценно справляться с трудовой деятельностью.
Даже на бытовом уровне появляются проблемы. Долгие часы такие пациенты могут сидеть или лежать без дела, не проявляя ни к чему заинтересованности. Настроение становится апатичным.
Сложность диагностики состоит в том, что ДЭП 2 степени проблематично дифференцировать от ДЭП 3 степени.
Лечение
При второй степени развития ДЭП лечение направлено в первую очередь на восстановление нормального кровоснабжения мозга и предотвращение развития возможных осложнений. Терапия заболевания включает:
Медикаментозный компонент
ВАЖНО! Лекарственные препараты должен назначать исключительно врач! Необходимый курс лечения подбирается специалистом-неврологом индивидуально. Все назначения зависят от состояния здоровья и наличия сопутствующих заболеваний.
Лечебно-профилактическая диета, предполагающая уменьшение употребление продуктов с высокой жирностью, а также пониженным содержанием соли:
- Снижение количества употребления мяса, всего жареного, копченого;
- Регулярное использование в рационе нежирных видов рыбы и других морепродуктов;
- Ежедневное употребление свежих овощей, фруктов;
- Орехи и сухофрукты;
- Кисломолочные продукты;
- Злаковые;
- А также, прекращение курения и злоупотребления алкоголя;
- Лечебная физкультура.
Физиотерапевтическое лечение:
- Ванны, способствующие расширению сосудов – например, радоновые или углекислые;
- Лечебный массаж воротниковой зоны способствует снятию напряжения с шейного отдела и спазма сосудов;
- Гальванотерапия воротниковой зоны – процедура содействует нормализации кровообращения;
- Ультравысокочастотная терапия (УВЧ) – направлена на усиление скорости кровотока, ускоряя доставку кислорода и питательных веществ к тканям, оказывает противовоспалительный эффект;
- Электросон – суть методики заключается в стимуляции низкочастотными токами белого и серого вещества мозга, терапия способствует расслаблению, улучшению формирования новых нейронных связей;
- Лечение инфракрасным лазерным излучением – принцип лечебного действия аналогичен УВЧ-терапии.
Все методики физиотерапии предполагают курсовое применение длительностью 8-20 процедур.
Могут применяться методики лечения нетрадиционной медицины – иглорефлексотерапия, гирудотерапия, фитолечение.
Диагностика
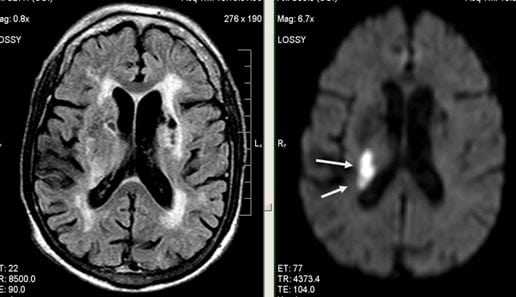
Установление диагноза «Дисциркуляторная энцефалопатия 2 степени» входит в компетенцию специалиста-невролога.
Врач всегда совокупно оценивает и жалобы пациента, беря во внимание жалобы родных и близких людей больного, и показатели объективного обследования.
Комплекс инструментальных обследований обязательно включает в себя:
- Компьютерная и магниторезонансная томография мозга – данные исследования отражают наиболее полную картину состояния тканей мозга в момент проведения
- Реоэнцефалография сосудов головного мозга – позволяет оценить состояние самих мозговых сосудов по их степени расширения и наполнения кровью.
Консультации каких специалистов необходимы:
- Невролог;
- Кардиолог;
- Офтальмолог;
- Эндокринолог;
- Психотерапевт.
Осложнения
Без надлежащего лечения и диспансерного наблюдения пациентов возможно прогрессирование заболевания и следующие осложнения:
Инвалидность
На сегодняшний день инвалидность присваивается в случае, когда больной становится не в состоянии выполнять трудовые обязанности по причине установленного диагноза «дисциркуляторная энцефалопатия».
Возможность инвалидизации при ДЭП 1 степени невысока.
При ДЭП 2 степени заболевания пациентам присуждается 3 группа инвалидности, если они способны частично исполнять трудовые обязательства.
Вторая группа присуждается как при 2, так и при 3 степенях ДЭП – в этом варианте у больных имеются периодические провалы в памяти. Профессиональные обязанности ни в каком объеме выполнять не могут.
Первая группа инвалидности может быть присвоена только при ДЭП 3 степени, что свидетельствует об огромной опасности данной формы.
Вышеперечисленные пункты отражены в Федеральном Законе Российской Федерации «О социальной защите инвалидов». Присвоение определенной группы осуществляется после прохождения медицинского освидетельствования.
Сколько живут
Сколько можно прожить с проблемой? Диагноз ДЭП – далеко не приговор для больных. Своевременно начатое грамотное лечение способны замедлить прогрессирование патологии мозгового нарушения на десятилетия.
При игнорировании симптомов болезни переход в следующую стадию происходит приблизительного через 18-24 месяца.
Профилактика
Всем людям, находящимся в группе риска, следует ежедневно систематически проводить контроль своего артериального давления.
Раз в год проверять кровь на содержание холестерина, сахара. Вести здоровый образ жизни: правильно и полноценно питаться, отказаться от курения и алкоголя, быть физически активными, избегать стрессов.
Состоять на диспансерном наблюдении у лечащего врача.
Видеозаписи по теме
Дисциркуляторная энцефалопатия - причины, симптомы, диагностика и лечение
Дисциркуляторная энцефалопатия — поражение головного мозга, возникающее в результате хронического медленно прогрессирующего нарушения мозгового кровообращения различной этиологии. Дисциркуляторная энцефалопатия проявляется сочетанием нарушений когнитивных функций с расстройствами двигательной и эмоциональной сфер. В зависимости от выраженности этих проявлений дисциркуляторная энцефалопатия делится на 3 стадии. В перечень обследований, проводимых при дисциркуляторной энцефалопатии, входят офтальмоскопия, ЭЭГ, РЭГ, Эхо-ЭГ, УЗГД и дуплексное сканирование церебральных сосудов, МРТ головного мозга. Лечится дисциркуляторная энцефалопатия индивидуально подобранной комбинацией гипотензивных, сосудистых, антиагрегантных, нейропротекторных и других препаратов.
Общие сведения
Дисциркуляторная энцефалопатия (ДЭП) является широко распространенным в неврологии заболеванием. Согласно статистическим данным дисциркуляторной энцефалопатией страдают примерно 5-6% населения России. Вместе с острыми инсультами, мальформациями и аневризмами сосудов головного мозга ДЭП относится к сосудистой неврологической патологии, в структуре которой занимает первое место по частоте встречаемости.
Традиционно дисциркуляторная энцефалопатия считается заболеванием преимущественно пожилого возраста. Однако общая тенденция к «омолаживанию» сердечно-сосудистых заболеваний отмечается и в отношении ДЭП. Наряду со стенокардией, инфарктом миокарда, мозговым инсультом, дисциркуляторная энцефалопатия все чаще наблюдается у лиц в возрасте до 40 лет.
Дисциркуляторная энцефалопатия
Причины ДЭП
В основе развития ДЭП лежит хроническая ишемия головного мозга, возникающая в результате различной сосудистой патологии. Примерно в 60% случаев дисциркуляторная энцефалопатия обусловлена атеросклерозом, а именно атеросклеротическими изменениями в стенках мозговых сосудов. Второе место среди причин ДЭП занимает хроническая артериальная гипертензия, которая наблюдается при гипертонической болезни, хроническом гломерулонефрите, поликистозе почек, феохромоцитоме, болезни Иценко-Кушинга и др. При гипертонии дисциркуляторная энцефалопатия развивается в результате спастического состояния сосудов головного мозга, приводящего в обеднению мозгового кровотока.
Среди причин, по которым появляется дисциркуляторная энцефалопатия, выделяют патологию позвоночных артерий, обеспечивающих до 30% мозгового кровообращения. Клиника синдрома позвоночной артерии включает и проявления дисциркуляторной энцефалопатии в вертебро-базилярном бассейне головного мозга. Причинами недостаточного кровотока по позвоночным артериям, ведущего к ДЭП, могут быть: остеохондроз позвоночника, нестабильность шейного отдела диспластического характера или после перенесенной позвоночной травмы, аномалия Кимерли, пороки развития позвоночной артерии.
Зачастую дисциркуляторная энцефалопатия возникает на фоне сахарного диабета, особенно в тех случаях, когда не удается удерживать показатели сахара крови на уровне верхней границы нормы. К появлению симптомов ДЭП в таких случаях приводит диабетическая макроангиопатия. Среди других причинных факторов дисциркуляторной энцефалопатии можно назвать черепно-мозговые травмы, системные васкулиты, наследственные ангиопатии, аритмии, стойкую или частую артериальную гипотонию.
Патогенез
Этиологические факторы ДЭП тем или иным способом приводят к ухудшению мозгового кровообращения, а значит к гипоксии и нарушению трофики клеток головного мозга. В результате происходит гибель мозговых клеток с образованием участков разрежения мозговой ткани (лейкоареоза) или множественных мелких очагов так называемых «немых инфарктов».
Наиболее уязвимыми при хроническом нарушении мозгового кровообращения оказываются белое вещество глубинных отделов головного мозга и подкорковые структуры. Это связано с их расположением на границе вертебро-базилярного и каротидного бассейнов. Хроническая ишемия глубинных отделов мозга приводит к нарушению связей между подкорковыми ганглиями и корой головного мозга, получившему название «феномен разобщения». По современным представлениям именно «феномен разобщения» является главным патогенетическим механизмом развития дисциркуляторной энцефалопатии и обуславливает ее основные клинические симптомы: когнитивные расстройства, нарушения эмоциональной сферы и двигательной функции. Характерно, что дисциркуляторная энцефалопатия в начале своего течения проявляется функциональными нарушениями, которые при корректном лечении могут носить обратимый характер, а затем постепенно формируется стойкий неврологический дефект, зачастую приводящий к инвалидизации больного.
Отмечено, что примерно в половине случаев дисциркуляторная энцефалопатия протекает в сочетании с нейродегенеративными процессами в головном мозге. Это объясняется общностью факторов, приводящих к развитию как сосудистых заболеваний головного мозга, так и дегенеративных изменений мозговой ткани.
Классификация
По этиологии дисциркуляторная энцефалопатия подразделяется на гипертоническую, атеросклеротическую, венозную и смешанную. По характеру течения выделяется медленно прогрессирующая (классическая), ремиттирующая и быстро прогрессирующая (галопирующая) дисциркуляторная энцефалопатия.
В зависимости от тяжести клинических проявлений дисциркуляторная энцефалопатия классифицируется на стадии. Дисциркуляторная энцефалопатия I стадии отличается субъективностью большинства проявлений, легкими когнитивными нарушениями и отсутствием изменений в неврологическом статусе. Дисциркуляторная энцефалопатия II стадии характеризуется явными когнитивными и двигательными расстройствами, усугублением нарушений эмоциональной сферы. Дисциркуляторная энцефалопатия III стадии — это по сути сосудистая деменция различной степени выраженности, сопровождающаяся разными двигательными и психическими нарушениями.
Начальные проявления
Характерным является малозаметное и постепенное начало дисциркуляторной энцефалопатии. В начальной стадии ДЭП на первый план могут выходить расстройства эмоциональной сферы. Примерно у 65% больных дисциркуляторной энцефалопатией это депрессия. Отличительной особенностью сосудистой депрессии является то, что пациенты не склонны жаловаться на пониженное настроение и подавленность. Чаще, подобно больным ипохондрическим неврозом, пациенты с ДЭП фиксированы на различных дискомфортных ощущениях соматического характера. Дисциркуляторная энцефалопатия в таких случаях протекает с жалобами на боли в спине, артралгии, головные боли, звон или шум в голове, болевые ощущения в различных органах и другие проявления, которые не совсем укладываются в клинику имеющейся у пациента соматической патологии. В отличие от депрессивного невроза, депрессия при дисциркуляторной энцефалопатии возникает на фоне незначительной психотравмирующей ситуации или вовсе без причины, плохо поддается медикаментозному лечению антидепрессантами и психотерапии.
Дисциркуляторная энцефалопатия начальной стадии может выражаться в повышенной эмоциональной лабильности: раздражительности, резких перепадах настроения, случаях неудержимого плача по несущественному поводу, приступах агрессивного отношения к окружающим. Подобными проявлениями, наряду с жалобами пациента на утомляемость, нарушения сна, головные боли, рассеянность, начальная дисциркуляторная энцефалопатия схожа с неврастенией. Однако для дисциркуляторной энцефалопатии типично сочетание этих симптомов с признаками нарушения конгнитивных функций.
В 90% случаев когнитивные нарушения проявляются на самых начальных этапах развития дисциркуляторной энцефалопатии. К ним относятся: нарушение способности концентрировать внимание, ухудшение памяти, затруднения при организации или планировании какой-либо деятельности, снижение темпа мышления, утомляемость после умственной нагрузки. Типичным для ДЭП является нарушение воспроизведения полученной информации при сохранности памяти о событиях жизни.
Двигательные нарушения, сопровождающие начальную стадию дисциркуляторной энцефалопатии, включают преимущественно жалобы на головокружение и некоторую неустойчивость при ходьбе. Могут отмечаться тошнота и рвота, но в отличие от истинной вестибулярной атаксии, они, как и головокружение, появляются только при ходьбе.
Симптомы ДЭП II-III стадии
Дисциркуляторная энцефалопатия II-III стадии характеризуется нарастанием когнитивных и двигательных нарушений. Отмечается значительное ухудшение памяти, недостаток внимательности, интеллектуальное снижение, выраженные затруднения при необходимости выполнять посильную ранее умственную работу. При этом сами пациенты с ДЭП не способны адекватно оценивать свое состояние, переоценивают свою работоспособность и интеллектуальные возможности. Со временем больные дисциркуляторной энцефалопатией теряют способность к обобщению и выработке программы действий, начинают плохо ориентироваться во времени и месте. В третьей стадии дисциркуляторной энцефалопатии отмечаются выраженные нарушения мышления и праксиса, расстройства личности и поведения. Развивается деменция. Пациенты теряют способность вести трудовую деятельность, а при более глубоких нарушениях утрачивают и навыки самообслуживания.
Из нарушений эмоциональной сферы дисциркуляторная энцефалопатия более поздних стадий чаще всего сопровождается апатией. Наблюдается потеря интереса к прежним увлечениям, отсутствие мотивации к какому-либо занятию. При дисциркуляторной энцефалопатии III стадии пациенты могут быть заняты какой-либо малопродуктивной деятельностью, а чаще вообще ничего не делают. Они безразличны к себе и происходящим вокруг них событиям.
Малозаметные в I стадии дисциркуляторной энцефалопатии двигательные нарушения, в последующем становятся очевидными для окружающих. Типичными для ДЭП являются замедленная ходьба мелкими шажками, сопровождающаяся шарканьем из-за того, что пациенту не удается оторвать стопу от пола. Такая шаркающая походка при дисциркуляторной энцефалопатии получила название «походка лыжника». Характерно, что при ходьбе пациенту с ДЭП трудно начать движение вперед и также трудно остановиться. Эти проявления, как и сама походка больного ДЭП, имеют значительное сходство с клиникой болезни Паркинсона, однако в отличие от нее не сопровождаются двигательными нарушениями в руках. В связи с этим подобные паркинсонизму клинические проявления дисциркуляторной энцефалопатии клиницисты называют «паркинсонизмом нижней части тела» или «сосудистым паркинсонизмом».
В III стадии ДЭП наблюдаются симптомы орального автоматизма, тяжелые нарушения речи, тремор, парезы, псевдобульбарный синдром, недержание мочи. Возможно появление эпилептических приступов. Часто дисциркуляторная энцефалопатия II-III стадии сопровождается падениями при ходьбе, особенно при остановке или повороте. Такие падения могут заканчиваться переломами конечностей, особенно при сочетании ДЭП с остеопорозом.
Диагностика
Неоспоримое значение имеет ранее выявление симптомов дисциркуляторной энцефалопатии, позволяющее своевременно начать сосудистую терапию имеющихся нарушений мозгового кровообращения. С этой целью периодический осмотр невролога рекомендован всем пациентам, находящимся в группе риска развития ДЭП: гипертоникам, диабетикам и лицам с атеросклеротическими изменениями. Причем к последней группе можно отнести всех пациентов пожилого возраста. Поскольку конгнитивные нарушения, которыми сопровождается дисциркуляторная энцефалопатия начальных стадий, могут оставаться незамеченными пациентом и его родными, для их выявления необходимо проведение специальных диагностических тестов. Например, пациенту предлагают повторить произнесенные врачом слова, нарисовать циферблат со стрелками, указывающими заданное время, а затем вспомнить слова, которые он повторял за врачом.
В рамках диагностики дисциркуляторной энцефалопатии проводится консультация офтальмолога с офтальмоскопией и определением полей зрения, ЭЭГ, Эхо-ЭГ и РЭГ. Важное значение в выявлении сосудистых нарушений при ДЭП имеет УЗДГ сосудов головы и шеи, дуплексное сканирование и МРА мозговых сосудов. Проведение МРТ головного мозга помогает дифференцировать дисциркуляторную энцефалопатию с церебральной патологией другого генеза: болезнью Альцгеймера, рассеянным энцефаломиелитом, болезнью Крейтцфельдта-Якоба. Наиболее достоверным признаком дисциркуляторной энцефалопатии является обнаружение очагов «немых» инфарктов, в то время как признаки мозговой атрофии и участки лейкоареоза могут наблюдаться и при нейродегенеративных заболеваниях.
Диагностический поиск этиологических факторов, обусловивших развитие дисциркуляторной энцефалопатии, включает консультацию кардиолога, измерение АД, коагулограмму, определение холестерина и липопротеидов крови, анализ на сахар крови. При необходимости пациентам с ДЭП назначается консультация эндокринолога, суточный мониторинг АД, консультация нефролога, для диагностики аритмии — ЭКГ и суточный мониторинг ЭКГ.
Лечение ДЭП
Наиболее эффективным в отношении дисциркуляторной энцефалопатии является комплексное этиопатогенетическое лечение. Оно должно быть направлено на компенсацию имеющегося причинного заболевания, улучшение микроциркуляции и церебрального кровообращения, а также на защиту нервных клеток от гипоксии и ишемии.
Этиотропная терапия дисциркуляторной энцефалопатии может включать индивидуальный подбор гипотензивных и сахароснижающих средств, антисклеротическую диету и пр. Если дисциркуляторная энцефалопатия протекает на фоне высоких показателей холестерина крови, не снижающихся при соблюдении диеты, то в лечение ДЭП включают снижающие холестерин препараты (ловастатин, гемфиброзил, пробукол).
Основу патогенетического лечения дисциркуляторной энцефалопатии составляют медикаменты, улучшающие церебральную гемодинамику и не приводящие к эффекту «обкрадывания». К ним относятся блокаторы кальциевых каналов (нифедипин, флунаризин, нимодипин), ингибиторы фосфодиэстеразы (пентоксифиллин, гинкго билоба), антагонисты a2–адренорецепторов (пирибедил, ницерголин). Поскольку дисциркуляторная энцефалопатия зачастую сопровождается повышенной агрегацией тромбоцитов, пациентам с ДЭП рекомендован практически пожизненный прием антиагрегантов: ацетилсалициловой кислоты или тиклопидина, а при наличии противопоказаний к ним (язва желудка, ЖК кровотечение и пр.) — дипиридамола.
Важную часть терапии дисциркуляторной энцефалопатии составляют препараты с нейропротекторным эффектом, повышающие способность нейронов функционировать в условиях хронической гипоксии. Из таких препаратов пациентам с дисциркуляторной энцефалопатией назначают производные пирролидона (пирацетам и др), производные ГАМК (N-никотиноил-гамма-аминобутировая кислота, гамма-аминомасляная кислота, аминофенилмасляная кислота), медикаменты животного происхождения (гемодиализат из крови молочных телят, церебральный гидролизат свиньи, кортексин), мембраностабилизирующие препараты (холина альфосцерат), кофакторы и витамины.
В случаях, когда дисциркуляторная энцефалопатия вызвана сужением просвета внутренней сонной артерии, достигающим 70%, и характеризуется быстрым прогрессированием, эпизодами ПНМК или малого инсульта, показано оперативное лечение ДЭП. При стенозе операция заключается в каротидной эндартерэктомии, при полной окклюзии — в формировании экстра-интракраниального анастомоза. Если дисциркуляторная энцефалопатия обусловлена аномалией позвоночной артерии, то проводится ее реконструкция.
Прогноз и профилактика
В большинстве случаев своевременное адекватное и регулярное лечение способно замедлить прогрессирование энцефалопатии I и даже II стадии. В отдельных случаях наблюдается быстрое прогрессирование, при котором каждая последующая стадия развивается через 2 года от предыдущей. Неблагоприятным прогностическим признаком является сочетание дисциркуляторной энцефалопатии с дегенеративными изменениями головного мозга, а также происходящие на фоне ДЭП гипертонические кризы, острые нарушения мозгового кровообращения (ТИА, ишемические или геморрагические инсульты), плохо контролируемая гипергликемия.
Лучшей профилактикой развития дисциркуляторной энцефалопатии является коррекция имеющихся нарушений липидного обмена, борьба с атеросклерозом, эффективная гипотензивная терапия, адекватный подбор сахароснижающего лечения для диабетиков.