Сосудистый васкулит симптомы лечение
Васкулит: что это за болезнь, чем лечить, симптомы геморрагического васкулита у детей
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
что это за болезнь, фото, симптомы и лечение
Нарушения кровообращения в тканях и органах считается одной из ключевых причин смерти людей всех возрастов, а также виновником тяжелых случаев инвалидности у пациентов работоспособных категорий.
Отклонения не всегда связаны со спонтанными причинами вроде эндокринных болезней или тромбоза. Возможны проблемы собственно в самом сосуде.
Болезнь васкулит — это обобщенное наименование группы патологических процессов, суть которых заключается в воспалении внутренней выстилки кровоснабжающих структур.
Поражаются как артерии, так и вены, капилляры, сосуды разных калибров независимо от вида и локализации. Возможны системные варианты заболевания, когда в расстройство вовлекается группы полых структур, это особенно опасно.
Единого мнения относительно происхождения патологического процесса в медицинской среде пока нет.
Предполагается, что основная причина в инфекционном поражении, гиперсенсибилизации организма, когда тело становится чувствительным к малейшим колебаниям внутреннего или внешнего положения и сбой иммунной системы, которая начинает по ошибке атаковать собственные ткани.
Лечение срочное, в стационаре. Потому как осложнения слишком тяжелы.
Механизм становления
В основе развития патологического процесса находятся два ключевых момента.
В каких сочетаниях они встречаются в каждом конкретном случае сказать трудно, однако необходимо это выяснить. От подобной информации зависит подход к терапии и диагностике.
Аутоиммунный
Первый встречается сравнительно редко, по крайней мере, в чистом, изолированном виде.
Суть заключается в повышении чувствительности организма к сторонним раздражителям, вплоть до воздействия незначительного количества аллергена, токсина бактерий.
Иммунитет принимает клетки эндотелия, внутренней выстилки сосуда, за опасные вещества и инициирует выработку антител, которые разрушают ткани.
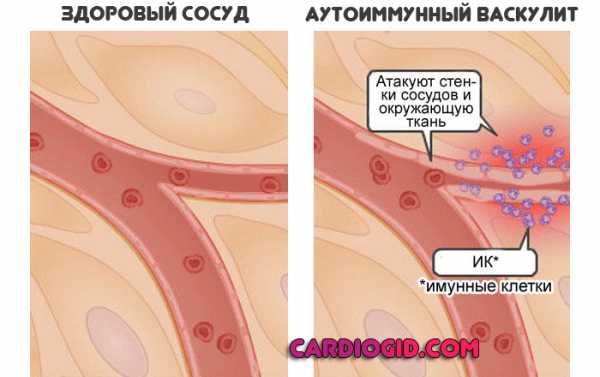
Возможно начало процесса без триггерного фактора, спонтанное. С точки зрения излечения этот механизм развития васкулита сложен, требуется применение иммунодепрессантов и группы поддерживающих, противовоспалительных препаратов.
Инфекционный
Играет большую роль. В основном он обуславливает вторичные формы васкулита. Причем очаг всегда находится вне сосуда.
Это может быть больное горло, туберкулез, локализованный в легких или выделительной системе, перенесенный сифилис без лечения, венерические инфекции, прочие многочисленные варианты.
Любой очаг рассматривается как потенциальный источник поражения.
Смешанные формы
Согласно профильным исследованиям, именно они в подавляющем большинстве случаев и встречаются.
Происходит это по сложной схеме: на начальной стадии инфекционные агенты, тем более длительно существующие в организме проникают в структуры сосудов, но не активизируются. Потому симптомов васкулита нет.
Однако именно они, продукты их жизнедеятельности вызывают иммунный ответ. В определенный момент защитные силы дают сбой и работают не так, как следовало бы.
Васкулит далее развивается по деструктивному сценарию: возникает воспаление сосудистой стенки.
Страдают как крупные структуры, так и более мелкие артериолы, вены, капилляры. Не всегда вместе. Возможны изолированные формы, когда вовлекается один сосуд или его фрагмент.
В результате воспаления и отека происходит сужение просвета, диаметра полой структуры, кровоток ослабевает. Начинается острая ишемия тканей, которые питаются от пораженного сосуда. Вероятны фатальные итоги.
При своевременном лечении есть шансы свести все осложнения на нет, но в большей части случаев остается след от перенесенного заболевания. В виде фибриновых тяжей — спаек в сосуде или же рубцевании стенок, наращивании соединительной ткани, которая выступает естественным механическим препятствием.
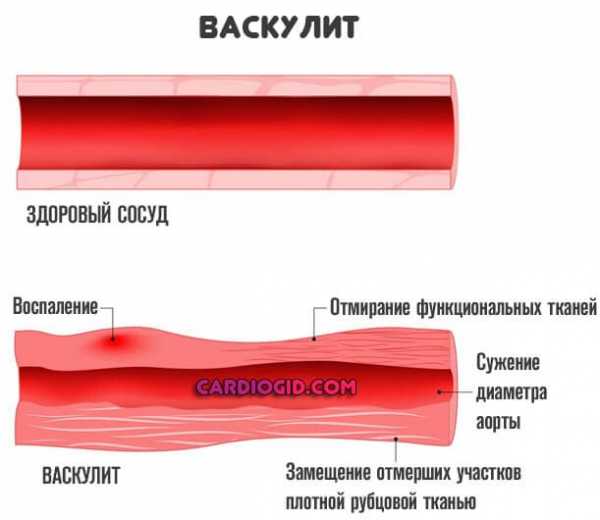
В обоих случаях речь идет о нарушении кровообращения, хроническом. Потому создается высокий риск инвалидности или смерти, зависит от того, какой сосуд поражен.
Классификация
Развитие васкулитов различается по локализации (расположению основного очага), количеству областей аномального изменения, тяжести расстройства, типу патологического процесса.
Критерии используются наравне, потому как от полученной информации, более точной оценки сути расстройства зависит схема воздействия, методы диагностики.
Используются эти данные и в рамках прогнозирования после проведенной терапии, при определении динамики заболевания.
Исходя из происхождения патологического процесса, называют:
- Первичный васкулит. Развивается стремительно. Причину понять удается далеко не сразу даже опытному врачу. Потому как выраженных объективных проявлений нет или они скудны.
Обычно момент становления болезни приходится на период после перенесенной инфекции или тяжелого эпизода аллергической реакции.
Также сказываются рецидивы аутоиммунных расстройств: волчанки, артрита, ревматизма.
- Вторичная форма. Встречается несколько чаще. Однако невозможно точно сказать, замешан или нет в конкретном предполагаемом септическом случае сторонний процесс.
Согласно профильным исследованиям, почти всегда это так и васкулит имеет смешанное, инфекционно-иммунное происхождение.
Причинами выступает течение вирусных, бактериальных заболеваний. От простого ОРВИ до сифилиса, туберкулеза.
Ко вторичным же формам относятся варианты патологии, обусловленные глистными инвазиями, распадом раковых опухолей. Хотя они и имеют аутоиммунное происхождение.
По локализации выделяют системные и изолированные формы. И тех, и других довольно много.
Среди первых называют:
- Гранулематоз Вегенера.
- Синдром Бехчета.
- Узелковый периартериит.
- Гигантоклеточный темпоральный артериит.
- Тромбангиит (болезнь Бюргера).
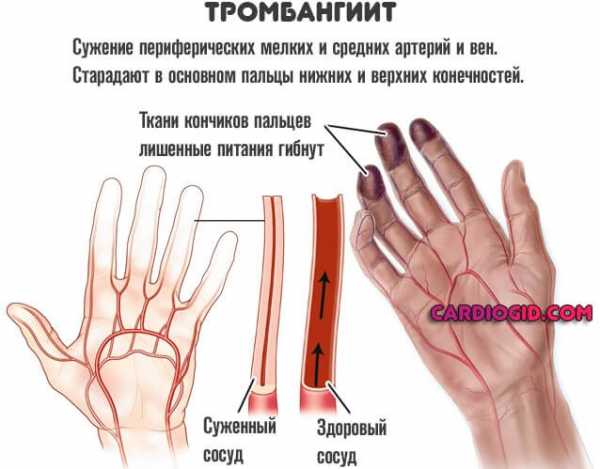
Что касается вторых, говорят о поражении сердца, головного мозга, сосудов конечностей, суставов (так называемый геморрагический васкулит), почек, печени.
Системный васкулит дает более тяжелые проявления, потому изначально прогноз по нему сложный.
Исходя из типа сосуда, выделяют еще несколько разновидностей расстройства:
- Артериит. Как и следует из названия, поражает самые крупные структуры, которые и питают органы и ткани. Протекают наиболее тяжело. При развитии осложнений стремительно приводят к инвалидизирующим итогам, связанным с ишемией и гипоксией.
- Флебит. Поражение вен. Сопровождается менее активным течением, но часто приводит к некрозу тканей, необходимости оперативного вмешательства.
В подавляющем большинстве моментов в процесс вовлекаются поверхностные вены нижних конечностей. Чуть реже верхних. Еще меньшее число случаев приходится на воспаление мозговых структур.
- Артериолит. Симптоматика смазанная, если нет системного течения.
- Капиллярит. Клиническая картина, несмотря на относительную безопасность состояния, мучительна для больного.
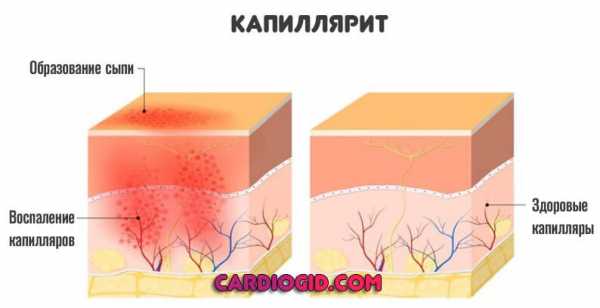
Наконец, классифицировать васкулит можно по тяжести расстройства.
- Легкая степень. Симптоматический комплекс минимален. Отмечается незначительный подъем температуры тела. Латентное течение также встречается.
- Средняя тяжесть. Выраженная клиника.
- Терминальная фаза. Несет большую опасность для здоровья и жизни. Часто заканчивается инвалидностью или смертью (примерно в 15-20% описанных случаев).
Симптомы
Клиника крайне неоднородна, потому как возможны самые разные сочетания рассмотренных выше видов процесса по группе критериев с учетом индивидуальных особенностей организма пациента.
Общие симптомы и фото патологии
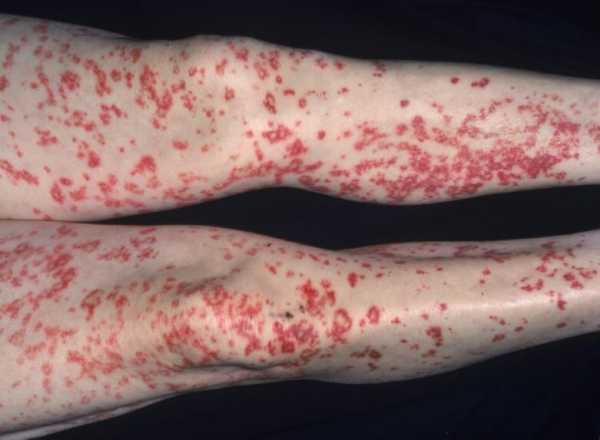
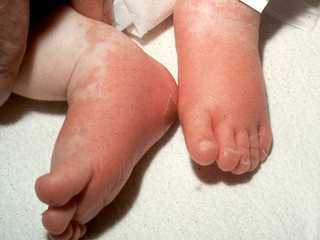
Внешние проявления васкулита независимо от локализации — сыпь. Она может быть разной, единого варианта не существует.
Среди возможных типов:
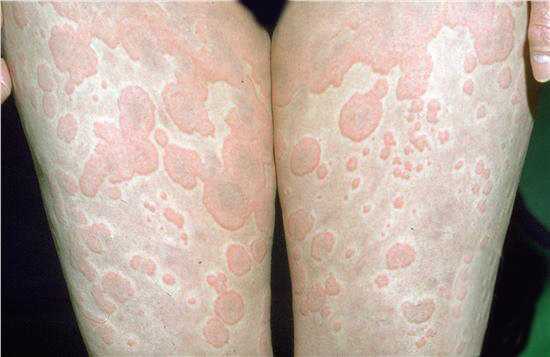
- Розовые пятна. Небольшие в диаметре, максимум достигают 0.5 см., множественные в месте поражения. Не проявляют себя никак.
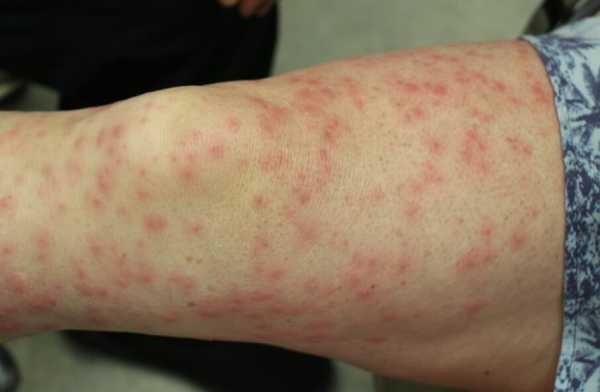
- Геморрагические высыпания. Выглядят как насыщенно красного или фиолетового цвета и неправильной формы пятна. Ложно принимаются за синяки, выглядят похоже.
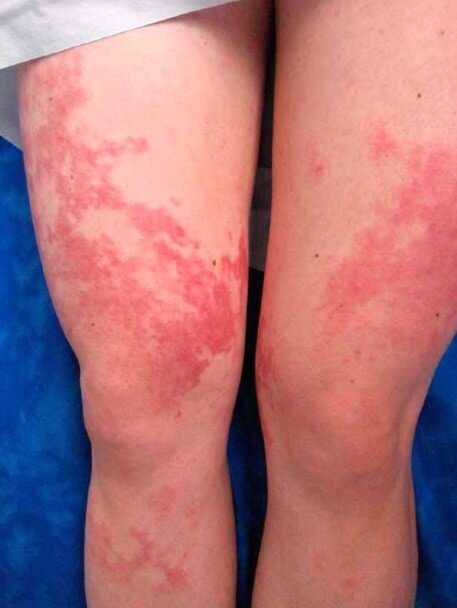
- Инфильтраты. Расположены под кожей. Пальпируются как мягкие образования, безболезненные.
- Крапивница. Зудящая розовая сыпь. Небольшие пятна, которые скоро сливаются в единый очаг и доставляют много дискомфорта пациенту (см. фото).
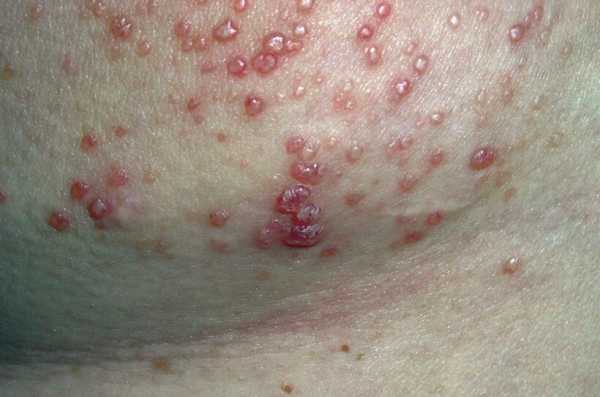
- Эрозии. Кратерообразные участки изъязвления тканей, как при расчесах после ветряной оспы.
- Папулы. Заполненные серозным экссудатом (прозрачной жидкостью) пузырьки. Размером не более 5 мм.
Вторая группа общих моментов — признаки интоксикации организма:
- Головная боль. Разной интенсивности. Чем тяжелее протекает болезнь, активнее симптом.
- Тошнота.
- Повышенная потливость, зябкость.
- Рост температуры тела до отметок от 37.5 до 40 градусов. Разброс большой, что обусловлено различными возможными формами патологического процесса.
- Сонливость, слабость, астенические проявления (недостаточное количество сил для работы, выполнения обязанностей в быту).
- Отказ от еды.
- Одышка.
Поражение сосудов, питающих пищеварительный тракт
Стандартные симптомы васкулита локализации в желудочно-кишечных структурах представлены клиникой острого живота:
- Сильные боли в брюшной полости. Разлитые, режущие или жгучие. Стреляющие.
- Частый стул, понос водой с вкраплениями алой свежей крови.
- Тошнота, рвота.
- Нарушения сознания, бледность кожных покровов, цианоз носогубного треугольника, рост, а затем стремительное падение артериального давления и частоты сокращений сердца, сонливость.
- Коллаптоидное состояние. Говорит о критическом сценарии развития патологического процесса.
Возможен разрыв кишечника. Если не провести своевременное лечение. В таком случае начнется перитонит.
Поражение почек
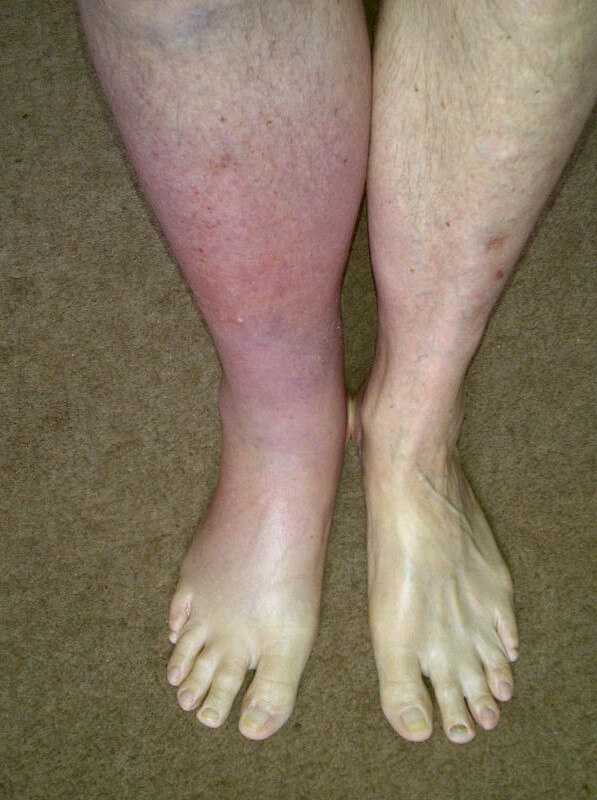
Васкулит почесных сосудов характеризуется проявлениями со стороны выделительной структуры, нарушением фильтрации:
- Сильные боли в пояснице. Блуждающие. Обычно в области пораженного сосуда, но возможно распространение за пределы.
- Снижение количества суточной мочи. Олигурия. При вовлечении в расстройство сразу двух органов, развивается анурия. Полное отсутствие выхода урины. Состояние критическое. Нужно транспортировать пациента в больницу.
- Отеки. По всему телу или только нижних конечностей на уровне лодыжек.
Поражение суставов
Геморрагический васкулит сопровождается симптомами, напоминающими таковой при периартрите или бурсите. В процесс вовлекается суставная сумка.
Основные признаки:
- Сильные стреляющие тупые боли в области поражения. Согласно наблюдениям специалистов, типичная локализация патологического процесса — крупные суставы: коленные, локтевые.
- Ощущение скованности, сдавливания.
- Нарушение двигательной активности. В том числе из-за сильного болевого синдрома.
Поражение сосудов сетчатки
Сопровождается снижением остроты зрения. Тумана в поле видимости.
Возможна монокулярная слепота (с одной стороны). При разрыве сосуда возникают плавающие красноватые пятна.
Внимание:Большой объем выхода крови сопровождается отслоением сетчатки. Без медицинской помощи процесс заканчивается полной потерей зрения.
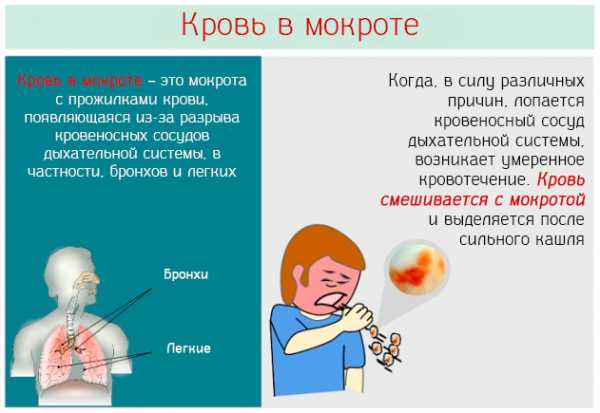
Поражение легких
Среди возможных симптомов встречается одышка, нарушение нормального ритма сердечной деятельности.
Кашель сначала непродуктивный, а затем с примесями крови. Помимо поражения собственно нижних дыхательных путей встречается и нарушение функционирования носоглотки.
Недостаток питания центральной нервной системы
Мозговые симптомы считаются одними из наиболее опасных в плане перспектив летального исхода.
Среди признаков:
- Головная боль. Выраженная. Стреляющая, тюкающая.
- Тошнота, рвота.
- Нарушения сознания.
- Снижение чувствительности тела, конечностей.
- Обмороки.
- Заторможенность, слабость, сонливость. Невозможность выполнять даже простейшие повседневные действия.
Неврологические очаговые проявления: параличи, парезы, головокружение, шаткость походки, зрительные дисфункции, снижение слуха, обоняния, осязания, мыслительной активности и прочие варианты.
Нарушения со стороны сердца
Проявления напоминают таковые при стенокардии. Соответственно сопровождается процесс дискомфортом жгучего или давящего характера в груди, аритмией, нарушениями сознания, одышкой.
Среди всех видов, нейроваскулит (поражающий головной мозг), а также кардиальная форма считаются самыми летальными.
Деструкция брюшных сосудов влечет гибель вдвое реже. Вовлечение конечностей редко заканчивается фатально, основное последствие — гангрена и ампутация.
Аутоиммунные формы сопровождаются менее активными симптомами, как правило. Но не всегда это так. Инфекционные типы агрессивнее и хуже в плане прогноза.
Причины
Факторы развития патологического процесса множественные. Среди таковых:
- Венерические заболевания. Особенно часто речь идет о сифилисе, запущенном, недостаточно пролеченном. Чуть реже имеет место герпетическое поражение.
- Туберкулез.
- Заболевания верхних, нижних дыхательных путей.
- Кариес, гингивит. Недостаточная гигиена ротовой полоти (как ни странно это звучит).
- Ревматизм в анамнезе.
- Аутоиммунные состояния прочих типов. От болезни Крона до системной красной волчанки и других.
Есть данные о некоей степени генетической предрасположенности к развитию процесса.
Диагностика
Проводится ревматологом, реже другими специалистами. Может потребоваться помощь сосудистого хирурга, за неимением такового — доктора общего профиля (в обычной поликлинике вероятность найти просто хирурга намного выше).
Мероприятия стандартные:
- Устный опрос больного, сбор анамнеза. Визуальная оценка тканей. Этих данных при должной квалификации достаточно для постановки первичного примерного диагноза.
- Ультразвуковое исследование (УЗИ) сосудов. В области локализации нарушения. Золотой стандарт диагностики.
- Ангиография для определения анатомических особенностей кровоснабжающих структур.
- Анализ крови общий (повышается уровень СОЭ, при инфекционных процессах присутствует лейкоцитоз), биохимия (высокий СРБ).
По мере необходимости проводится МРТ.
Терапия
Лечение васкулита предполагает применение консервативной или оперативной методики. К первой прибегают чаще.
Желательно госпитализировать человека в больницу, для тщательного всестороннего лечения. Чем интенсивнее симптоматика васкулита, тем активнее проводится терапия.
Среди назначаемых медикаментов:
- Противовоспалительные нестероидного происхождения. Купируют процесс выброса особых веществ-медиаторов, снимают боль, отечность. Действуют комплексно, но для продолжительного приема категорически не подходят. Вероятны опасные побочные эффекты. Кеторолак, Найз, Ибупрофен и прочие.
- Глюкокортикоидные препараты. Обладают более мощным противовоспалительным потенциалом, используются в высоких дозировках при поражении крупных сосудов (например аорты). Системно воздействуют на весь организм, но также не применяются длительно. Вероятны опасные побочные явления. Дексаметазон, Преднизолон.
- Антикоагулянты. Разжижают кровь. Аспирин, Гепарин.
- Сорбенты. Связывают вредные токсичные вещества и способствуют их естественному выведению. Подойдут Тиоверол и прочие.
- Цитостатики. В крайних случаях, если имеет место аутоиммунный васкулит. Для устранения острого состояния.
Оперативное лечение требуется в ограниченном числе ситуаций. В основном на фоне тотального рубцевания крупного сосуда, образования большого количества фибриновых тяжей (спаек).
Тогда проводится их иссечение или протезирование пораженного участка. При этом в зависимости от причины заболевания требуется еще и систематическое медикаментозное лечение.
Прогноз
Благоприятный, если терапия начата при первых симптомах и нет органических изменений в системах.
Когда же начались необратимые трансформации в печени, почках, сердце, головном мозге, конечностях исход намного хуже.
Данные лучше уточнить у ведущего специалиста. Потому как требуется учесть массу факторов. От пола и возраста до состояния здоровья, образа жизни, локализации поражения и многих других.
Возможные осложнения
Инсульт, инфаркт, сепсис, перитонит, гангрена конечностей, кишечника, и это не предел. Венчает картину летальный исход или тяжелая инвалидность.
Без грамотного лечения шансов на восстановление нет. Спонтанный регресс невозможен.
В заключение
Васкулиты — целая группа заболеваний сосудистого воспалительного плана. Несет колоссальную опасность для здоровья и жизни. Часто заканчивается инвалидностью и смертью пациентов.
Нельзя медлить с прохождением диагностики и проведением терапии в стационарных условиях.
При первых же признаках, хотя бы отдаленно напоминающих таковые при воспалении сосудов, нужно срочно обращаться к доктору (сначала к хирургу) или вызывать скорую.
Васкулит – что это, причины, симптомы и лечение
Васкулитом называется воспаление разных по диаметру сосудов, в основе которого, чаще всего, лежит аутоиммунный процесс. В результате сосуды перестают нормально функционировать и доставлять к тканям и органам питательные вещества и кислород в необходимом количестве, поэтому они со временем все хуже справляются со своими функциями. Постепенно сосуд выходит из строя, появляются кровоизлияния, наслоения на пораженных стенках сосудов и развивается некроз. Чем опасен васкулит, так это тем, что в результате его воздействия сужаются кровеносные сосуды, поэтому нарушается кровоснабжение в органах, к которым они доставляют кровь, что приводит к дальнейшему их отмиранию.
Классификация
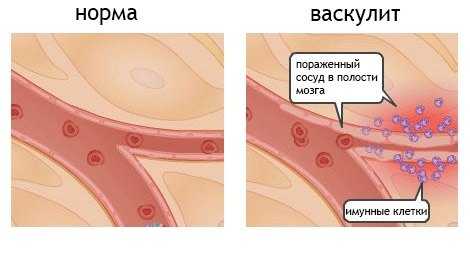 Симптомы системных васкулитов зависят от места локализации пораженных сосудов, их диаметра и от активности воспалительного процесса.
Симптомы системных васкулитов зависят от места локализации пораженных сосудов, их диаметра и от активности воспалительного процесса.
К васкулитам относят:
- узелковый периартериит;
- болезнь Хортона;
- синдром Чарга-Стросса;
- болезнь Кавасаки;
- геморрагический васкулит;
- синдром Такаясу;
- микроскопический полиангиит;
- криоглобулинемический васкулит;
- гранулематоз Вегенера.
Существует специальная классификация системных васкулитов, так как все типы заболевания различаются между собой по специфике протекания и наличию воспалительного процесса.
Некоторые формы заболевания поражают только кожный покров, доставляя больному человеку небольшой дискомфорт. Другие виды протекают очень тяжело и приводят к смерти пациента при отсутствии своевременной диагностики и терапии.
В таблице отражена основная система разделения различных видов заболевания.
| КЛАССИФИКАЦИЯ | ||
|---|---|---|
| ПО ДИАМЕТРУ СОСУДОВ | ПО ХАРАКТЕРУ ТЕЧЕНИЯ | ПО ХАРАКТЕРУ ВОЗНИКНОВЕНИЯ |
| 1. Артерииты. Поражаются крупные сосуды. | 1. Острый. Развивается без осложнений и в данный момент его еще можно затормозить. | 1. Первичные. Прогрессирует без посторонних болезней и является самостоятельным заболеванием, причины васкулита этого вида выясняют до сих пор. Для него характерно воспаление, которое проникает во все слои стенок сосудов. В итоге появляются микроциркуляторные расстройства, а затем ишемия. В более тяжелых ситуациях развивается некроз и инфаркт сосудов и тканей. |
| 2. Артериолит. Системный васкулит поражает сосуды средних размеров. | 2. Хронический. Системные васкулиты с хроническим течением характеризуются сменой периодов ремиссии и обострения. В результате в организме происходят необратимые процессы нарушения аутоиммунного характера. | 2. Вторичные. Системные васкулиты такого типа развиваются на фоне другой болезни, которая уже имеется в организме. Поэтому их рассматривают в качестве осложнения либо как симптом патологии, развившийся на фоне аллергии на введенную вакцину, продолжительного токсического воздействия, повышенных или слишком низких температур. |
| 3. Капилляриты.Поражаются мельчайшие сосуды. | ||
| 4. Смешанные. Поражаются любые виды сосудов. |
Причины
Причины болезни еще не достаточно изучены, но есть в патанатомии несколько основных теорий, в которых имеется ответ на вопрос: что это за болезнь такая, васкулит, и от чего она развивается. По одной из них, болезнь появляется из-за ранее перенесенных тяжелых вирусных болезней. В результате иммунитет начинает неправильно реагировать на инфекционного возбудителя и дает толчок к развитию болезни.
Согласно второй теории считается, что защитная система организма принимает клетки кровеносных сосудов за чужеродные, поэтому атакует их, чтобы уничтожить.
Существует гипотеза, что васкулиты могут передаваться по наследству. Неблагоприятная экологическая обстановка и генетическая предрасположенность в несколько раз увеличивают вероятность появления такого заболевания.
На сегодняшний день основной считается теория об инфекционном происхождении васкулитов. В некоторых работах медиков описывались случаи, когда болезнь развивался после перенесенного вируса гепатита В.
Некоторые причины возникновения васкулита давно уже установлены. Это воздействие разнообразных лечебных сывороток и медикаментов. Именно роль лекарств в возникновении болезни не вызывает никаких вопросов. Чаще всего заболевание проявляется в результате приема антибиотиков, сульфаниламидов, витаминов группы В, анальгетических средств.
Симптоматика
 Жалобы пациентов очень разнообразны и зависят, прежде всего, от места расположения пораженного сосуда, от стадии развития заболевания.
Жалобы пациентов очень разнообразны и зависят, прежде всего, от места расположения пораженного сосуда, от стадии развития заболевания.
Общая симптоматика:
- Повышение температуры тела. Для человека, у которого имеется системный васкулит, характерна постоянная субфебрильная температура (37,2-37,5 градусов), которая не спадает после приема антибиотиков. Она может внезапно понизиться, если человек начинает принимать глюкокортикоиды.
- Снижение массы тела. Сильное похудение за короткий период времени свидетельствует о быстром развитии заболевания.
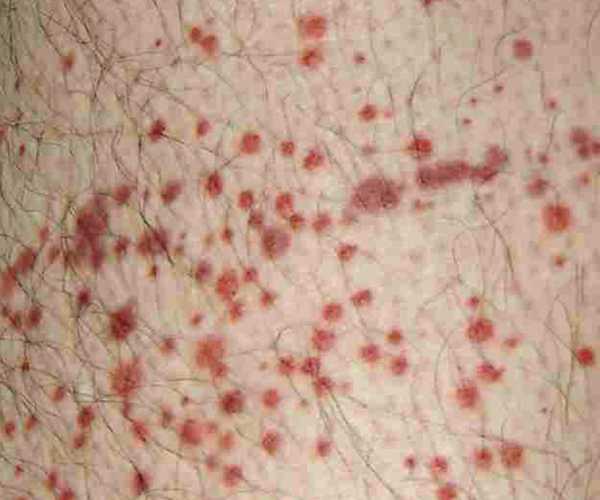
- Кожные высыпания. Самым ярким признаком васкулита является поражение кожи, которые отмечаются в половине случаев заболевания. Могут наблюдаться язвы, узелки, пятна. Иногда на коже появляется сетчатый рисунок (сетчатое ливедо). При этом интенсивность окраски проступивших сосудов варьируется от бледно голубого до интенсивно синюшного. Обыкновенно такие сеточные рисунки появляются при гранулематозе Вегенера, антифосфолипидном синдроме, узелковом периартериите. Появляется пурпура, то есть мелкие пятна, возникающие из-за многочисленных кровотечений в капиллярах. Все поражения кожи имеют свойства перерождаться в язвы и некроз кожи. Появляющиеся трофические язвы обычно бывают очень болезненными.
- Боли в мышцах. Такой симптом васкулита наблюдается почти в половине случаев заболевания. Обусловлено это нарушением кровообращения в группах мышц. Если болевой синдром наблюдается постоянно, это свидетельствует о поражении периферической нервной системы. В дальнейшем оно будет проявляться потерей чувствительности пальцев верхних и нижних конечностей.
- Поражение почек. Самый неблагоприятный, но одновременно частый симптом. Он проявляется у 20-40% страдающих от васкулита. Симптоматика начинает проявляться в активную фазу заболевания.
- Другие симптомы. Одновременно проявляется симптоматика поражения дыхательной системы, сердечно-сосудистой системы, ЖКТ. В зависимости от того, где располагаются пораженные сосуды, у больного могут наблюдаться расстройства зрения, кровь в моче, головные боли.
Проявление заболевания зависит от того, какие сосуды были поражены. В таблице представлены симптомы васкулита, характерные для конкретных типов болезни.
| ТИП ВАСКУЛИТА | СИМПТОМАТИКА |
|---|---|
| Артериит Такаясу | Характерно появление головной боли, шума в ушах, чувство похолодания и онемения нижних конечностей, нарушение зрения, отсутствие пульса в ногах, или он едва прощупывается. Беспокоят суставные и мышечные боли, обмороки, сонливость, повышенная утомляемость, периодические боли в животе, метеоризм. |
| Болезнь Бехчета | Для заболевания характерно формирование язв (в основном на половых органах, во рту) и воспаление глаз. |
| Облитерирующий тромбангиит | Наблюдается боль в конечностях и появление язвочек на пальцах. |
| Гигантоклеточный артериит | Патология начинает развиваться в артериях головы, поэтому сопровождается сильнейшими головными болями, дискомфортом в шее, появляется онемение языка, боль во время пережевывания пищи. Со временем симптоматика усиливается, появляются нарушения зрения из-за повреждения сосудов глаза. |
| Гранулематоз Вегенера | Поражаются сосуды носа, почек, легких. В начале развития заболевания симптоматика слабо развита. Но затем человеку становится трудно дышать, часто наблюдаются кровотечения из носа, появляется боль в пояснице, уменьшается количество мочи, появляется боль в животе, кашель, осиплость голоса. |
| Микроскопический полиангиит | Человек теряют массу тела, на коже появляются язвы. Если заболевание затронуло сосуды почек, то развивается воспаление фильтровальных клубочков, что способствует снижению выделительной функции почек. |
| Криоглобулинемический васкулит | Характеризуется воспалением суставов и появлением на ногах пурпуры. По мере развития заболевания в суставах появляется чувство онемения. Это происходит, когда васкулит поражает нервные окончания. |
| Пурпура Шенлейн-Геноха | Проявляется пятнами красного цвета на коже. Возникают боли в животе схваткообразного характера (чаще всего в области пупка), наблюдается примесь крови в моче и кале, развивается пурпура на руках и ногах. |
| Синдром Чарга-Стросса | При таком типе заболевания поражаются только сосуды легких. Наблюдаются симптомы пневмонии (сухой кашель, небольшая температура). |
| Узелковый полиартериит | Поражаются абсолютно любые сосуды в любой точке организма. Сопровождается болезнь обширной симптоматикой. Могут возникать проблемы с почками, язвы на коже, пурпура, повышение температуры, лихорадка, боли в суставах и мышцах, снижение веса, появление на коже красных пятен и волдырей (затем пузырьков, узлов сосудов под кожей, некроза), онемение и побледнение пальцев, гломерулонефрит, бронхиальная астма, боли в животе, увеличение печени, тошнота, рвота. |
| Уртикарный васкулит | Внешние проявления напоминают крапивницу. Основным симптомом является кожная сыпь, после которой остаются пятна желтоватого или зеленоватого цвета. Сыпь сопровождается повышением температуры тела. |
Диагностика
Ранняя диагностика васкулита крайне необходима для своевременного начала терапии. Чем позже выявлено заболевание, тем больше вероятность развития необратимых процессов в организме.
Основную роль в диагностике играет сбор анамнеза, жалоб пациента и информации об изменениях в организме человека, которые выявляются при осмотре.
Естественно, что людей интересует вопрос: если подозревают васкулит, то к какому врачу нужно обращаться за направлением на диагностику? Конкретно специфических анализов для выявления этого заболевания не существует. Обычно диагностика включает в себя полное обследование у различных врачей (нефролога, ревматолога, терапевта, невролога). Они назначают целый ряд анализов.
Инструментальные методы включают рентген, ЭХО КГ, висцеральную ангиографию сосудов, УЗИ почек, биопсию пораженных сосудов и тканей.
К лабораторным анализам относят общий анализ мочи и крови (ОАК, ОАМ), биохимию крови.
Для разных подвидов болезни имеются свои критерии, по которым ее выявляют, поэтому в каждом конкретном случае назначают помимо общих еще и дополнительные процедуры, чтобы понять, как лечить васкулит.
Лечение
 Васкулит является хроническим прогрессирующим заболеванием с периодами ремиссии и обострения. Стойкая ремиссия достигается только при хорошо подобранном лечении. Во избежание путаницы стоит знать, какой врач лечит васкулит. Этим должны заниматься опытные доктора, так как патология представляет опасность для жизни. Чаще всего лечение проводит ревматолог совместно с врачом, который лечит тот орган, который в данный момент поражен.
Васкулит является хроническим прогрессирующим заболеванием с периодами ремиссии и обострения. Стойкая ремиссия достигается только при хорошо подобранном лечении. Во избежание путаницы стоит знать, какой врач лечит васкулит. Этим должны заниматься опытные доктора, так как патология представляет опасность для жизни. Чаще всего лечение проводит ревматолог совместно с врачом, который лечит тот орган, который в данный момент поражен.
Лечение ориентировано на устранение воспаления и восстановления нормального функционирования всех систем и органов, чтобы избежать дальнейшего развития заболевания.
Терапия является строго индивидуальной. Все лекарства назначаются только после полного обследования, выявления вида васкулита, в соответствии с массой тела, возрастом пациента.
Сегодня врачи выбирают противовоспалительное лечение и терапию, направленную на угнетение иммунитета. Это достигается одновременным приемом цитостатиков и глюкокортикоидов. Такие средства позволяют остановить прогрессирование аутоиммунного процесса, эффективно устранить воспаление в сосудах. Применяют НПП, которые обезболивают и устраняют воспаление.
Обычно при выборе лечения васкулитов останавливают внимание на преднизолоне. Этот препарат способен быстро устранять отек стенок сосудов, способствует уменьшению ишемического синдрома. Длительное применение глюкокортикостероидов в небольших дозах предотвращает дальнейший стеноз крупных сосудов.
Больным стоит знать, что улучшение качества их жизни связано с применением цитостатиков. Часто назначают Циклофосфан, дозу которого должен устанавливать и изменять исключительно лечащий врач, так как дозировка варьируется в широких пределах, в зависимости от вида заболевания и степени поражения сосудов.
Хорошим эффектом обладают сосудорасширяющие препараты. Это персантин, никотиновая кислота, компламин, а также препараты, предотвращающие образование тромбов (агапурин, трентал). Эти средства назначают в качестве дополнительного лечения.
Применяют и другие группы препаратов, таких как антикоагулянты (гепарин), нестероидные противовоспалительные средства (аспирин), метилксантины (агапурин). Все эти лекарственные средства используют для коррекции нарушений микроциркуляции в сосудах.
Вспомогательными терапевтическими мерами являются плазмоферез (замена плазмы крови другой жидкостью с целью выведения токсинов), гемосорбция (очистка крови от токсинов) циклоспорины, иммуноглобулины, антикоагулянты, антиагреганты.
Лечение васкулита геморрагического дополняется антимикробными средствами. При лечении уртикарного васкулита назначают прием противовоспалительных, антиаллергических препаратов, противомалярийных, комбинированных витаминных средств, гепаринов.
При аллергическом васкулите, который вызывается стафилококками, грибками вирусами, приемом антибиотиков, варикозом, гипертонией. Используют антиаллергические средства (супрастин), препараты против ломкости сосудов (венорутон, аскорутин), укрепляющие стенки сосудов (дицинон).
При лечении узелкового васкулита применяют гормональные препараты, иммунодепрессанты, ангиопротекторы, мочегонные препараты и средства, снижающие давление.
Системные васкулиты не поддаются терапии с помощью гомеопатии и народной медицины: только назначенные врачом препараты помогут значительно улучшить качество жизни, продлить ее, и вернуть больного человека к активной трудовой жизни.
Осложнения
С помощью современной терапии, направленной на угнетение иммунной системы, можно добиться устойчивой ремиссии и отсрочить последствия васкулита. Если лечение подобрано неверно, или больной не соблюдает правила приема лекарств, то заболевание продолжает прогрессировать и приводить к различным осложнениям.
Самыми распространенными осложнениями считаются:
- артериальная гипертензия;
- инфекционные осложнения;
- тромбоз и кровотечение;
- нефротический синдром;
- легочная гипертензия.
Системные васкулиты имеют очень высокий риск развития осложнений, однако своевременно начатое лечение помогает замедлить их появление. Если же не проводить лечение, направленное на угнетение иммунной системы, то прогноз становится неблагоприятным. Всего 10% от всего числа больных выживает на протяжении 5 лет. Если же проводится активная терапия с помощью цитостатиков и глюкокортикостероидов, то уже 60-90% пациентов выживают на протяжении 5 лет.
Так как заболевание является аутоиммунным, то специфическая профилактика васкулита отсутствует. Нужно закаливать свой организм, правильно питаться, лечить воспалительные и инфекционные заболевания, укреплять иммунитет. Если появились такие признаки воспаления, как резкое снижение массы тела, постоянная слабость, лихорадка, сопровождающиеся высыпаниями на коже, то следует обратиться к врачу. В таком случае после диагностики будет назначена адекватная терапия, и болезнь можно будет держать под контролем.
Почему воспаляются стенки кровеносных сосудов и что делать
Экология здоровья: Повышения температуры, кожные высыпания, упадок сил, боль в мышцах, суставах, животе и другие неприятные симптомы могут сигнализировать о развитии васкулита – воспаления стенок кровеносных сосудов.
Повышения температуры, кожные высыпания, упадок сил, боль в мышцах, суставах, животе и другие неприятные симптомы могут сигнализировать о развитии васкулита – воспаления стенок кровеносных сосудов.
Это заболевание может иметь разные причины. Сегодня врачи выделяют несколько доминирующих.
Что кроется за диагнозом Васкулит и как его лечить
Во-первых, инфекционный фактор. Прослеживается временная связь между возникновением инфекционного заболевания и возникновением васкулита. Поэтому нужно помнить, что любой инфекционный очаг в организме может нести опасность сосудам.
Во-вторых, васкулит может быть следствием вирусных болезней.
Подписывайтесь на наш аккаунт в INSTAGRAM!
В-третьих, не вызывает сомнения роль лекарств в развитии васкулита. Признаки поражения сосудов могут появляться непосредственно после контакта лекарственного препарата с организмом больного. В настоящее время известно более 150 лекарств, прием которых провоцирует развитие васкулита.
Наиболее часто реакция такого типа может резвится на прием сульфаниламидных препаратов, антибиотиков, препаратов йода, рентгеноконтрастных веществ, витаминов группы В, анальгетиков, туберкулостатиков.
Нельзя исключить наследственную предрасположенность. Также сосуды могут пострадать вследствие перегревания или переохлаждения человека и многих других факторов.
То, какие органы пострадают от васкулита, зависит от того, какие сосуды поражены заболеванием. Так, при поражении коронарных сосудов сердца, начинаются проблемы с сердечной мышцей, вследствие нарушения ее питания, в случае поражения сосудов в почках может возникнуть нефрит, инфаркт почки и так далее.
Возможно ли избежать васкулита или избавиться от него если болезнь уже настигла?
ОСОБЕННОСТИ РАЗВИТИЯ И ЛЕЧЕНИЯ ВАСКУЛИТА
Воспаление стенки любого кровеносного сосуда называется васкулитом. Данное заболевание может возникнуть на почве первичного поражения кровеносного русла, а также вторичного, которое возникает под влиянием на стенку кровеносного сосуда бактерий, токсинов, иммунных комплексов и вирусов. Следует заметить, что вторичные васкулиты могут образовываться при инфекционных или аутоиммунных заболеваниях, а также при злокачественных опухолях.
Лечение заболевания сосудов в первую очередь зависит от типа васкулита, степени тяжести воспалительного процесса и вовлеченных органов.
Следует различать геморроидальный, геморрагический и системный васкулит.
Геморроидальный васкулит представляет собой острое инфекционно-аллергическое заболевание, во время которого поражаются мелкие сосуды суставов, кожи, почек и кишечника. Появление такого заболевания связывают с такими инфекциями: стафилококковой, стрептококковой, глистной, вирусной, а также пищевой и лекарственной аллергией. Большую роль в возникновении васкулита играют очаги хронической инфекции в организме. Однако не стоит исключать и наследственную предрасположенность к аллергическим болезням.
Геморрагический васкулит (причины которого до конца неизвестны) является одной из разновидностей системного. Данный васкулит сопровождается множественными кровоизлияниями в слизистые оболочки и кожу. При таком системном воспалительном процессе мелких сосудов одновременно поражаются мелкие сосуды в почках, суставах, ЖКТ и коже. Симптомы геморрагического васкулита всегда явные: они проявляются в виде кожных высыпаний, которые могут проходить волнообразно. Очень часто можно встретить сыпь в нескольких местах, которая имеет разные стадии развития. Характерные сопутствующие симптомы – отек кожи под волосяным покровом головы, который может распространяться на губы и веки. Отеки могут проявляться на стопах, спине, тыльных поверхностях кистей и в промежности.
При системном васкулите в болезненный процесс вовлечены сразу несколько тканей или органов организма, поэтому лечение предполагает комплексный и индивидуальный подход. В основе системного васкулита лежит образование микротромбов, которые закупоривают мелкие сосуды, вследствие чего развивается ишемия тканей из-за недостаточного поступления кислорода по поврежденному кровеносному руслу. Системность васкулита обусловлена поражением сосудов любой локализации. Чаще всего активация тромбообразования возникает на фоне инфекции или аллергии.
Васкулит имеет множество разных симптомов, поскольку поражает различные органы. Если поражена кожа, появляется зуд и кожная сыпь. Если заболевание поражает кровеносные сосуды, которые снабжают кровью нервные ткани, то наблюдается снижение чувствительности и мышечная слабость. В случае «затрагивания» болезнью сосудов мозга, повышается риск инсульта, а если поражено сердце - возможен сердечный приступ. Также васкулит характеризуется отсутствием аппетита, снижением веса, лихорадкой и упадком сил.
На первом этапе необходимо пройти общее обследование, а затем тщательно изучить пораженные органы. Как правило, если васкулит начал проявляться в результате аллергической реакции, то лечение не требуется, он пройдёт сам. Но если затронуты легкие, почки, мозг или другие жизненно важные органы, то начинать лечебную терапию нужно незамедлительно. Стоит отметить, что причины васкулита во многих случаях остаются неизвестными. Например, заболевание может начать «размножаться» после перенесенного вируса. Некоторые медикаменты и аллергические реакции также могут спровоцировать возникновение васкулита.
Системный васкулит представляет собой аутоиммунное заболевание, поэтому в первую очередь лечение направленно на то, чтобы максимально снизить ответ иммунной системы, что уменьшает интенсивность симптомов. Прием лечебных средств, подавляющих иммунную систему, может продолжаться в течение нескольких лет, для достижения стабильной ремиссии. Второй этап лечения проводится для восстановления функций органов, которые были поражены болезнью. Как правило, лечение выполняется в зависимости от степени заражения разных органов и систем.
НАРОДНЫЕ СРЕДСТВА В ОБЩЕЙ ТЕРАПИИ БОЛЕЗНИ
Причем терапия многокомпонентная, то есть для восстановления иммунной системы и устранения клинических проявлений необходим всесторонний подход. В практической медицине чаще всего используют антигистаминные и противовоспалительные препараты, в более тяжелых случаях используют препараты, подавляющие иммунитет. В официальной медицине при лечении геморрагического васкулита назначают препараты, разжижающие кровь. Помимо этого, лекарства должны укрепить стенки сосудов и уменьшить воздействие на них иммунных комплексов.
Широко применяется при васкулите лечение народными средствами. При незначительном поражении сосудов это становится основным компонентом терапии. Но в любом случае лечить васкулит нужно под контролем лабораторных анализов. Привожу примеры основных рецептов лечения народными средствами.
Для лечения всех видов васкулитов рекомендую применять сборы лекарственных растений.
Для приготовления сбора № 1 понадобятся плоды софоры японской, цветки бузины, трава тысячелистника и спорыша, а также листья крапивы двудомной. Все ингредиенты тщательно измельчить и соединить ( по 4 ст. л. ). Столовую ложку смеси добавляют в стакан кипятка, настаивают в течение 1 часа и процеживают. В два-три приема настой выпивают по половине стакана.
Через неделю лечения сбором № 1 подключить сбор № 2, который хорошо снимает аллергические реакции и подходит даже при тяжелых формах васкулита. Смешать почки тополя, цветки календулы и бузины, траву тысячелистника, череды, хвоща и листья мяты (по 3 ст. л.). Столовую ложку сбора заливают одним стаканом кипятка и оставляют на 2 часа. Принимают по полстакана каждые три часа.
Также рекомендую для лечения всех видов васкулита следующий отвар. Взять травы горца птичьего, листьев крапивы двудомной, плодов софоры толстоплодной (по 4 ст. л.), травы тысячелистника обыкновенного (3 ст. л.) и цветков черной бузины (1 ст. л.). Тщательно перемешать, 4 ст. л. смеси залить 1 л горячей воды и томить на водяной бане в течение 40 мин. Принимать по 0,75 стакана два раза в день.
При васкулите лечение народными средствами должно быть как местным, так и общим.
Следующий сбор № 3 можно применять в обоих случаях. Для его приготовления взять траву хвоща полевого и цветки черной бузины (по 3 ст. л.), листья мяты перечной и траву тысячелистника обыкновенного (по 2 ст. л.). Все перемешать, 3 ст. л. смеси залить 0,5 л горячей воды, довести до кипения (но не кипятить). Настаивать ночь. Принимать внутрь по 0,5 стакана четыре раза в день и делать аппликации на 20 мин на место высыпаний или больной сустав.
ОЧИЩАТЬ КИШЕЧНИК ОБЯЗАТЕЛЬНО
При васкулите необходимо очищать кишечник. В народной медицине для этого применяются различные горькие травы, например такая смесь: девясил, пижма, бессмертник и полынь (в равных пропорциях). Литром кипятка залить 2 ст. л. сухого сырья. Настаивать снадобье лучше в термосе на протяжении ночи. После процедить. Пить два раза в день за 30 мин до еды, разводя 0,5 стакана настоя с таким же количеством теплой кипяченой воды.
Очень важной представляется очистка крови. С этой целью рекомендую использовать бадан толстолистный. Столовую ложку сухих листьев добавляют в один стакан кипятка и оставляют в термосе на ночь. Затем добавляют 1 ст. л. меда и выпивают натощак. Для нормализации кроветворения при васкулите рекомендую также оздоровление медицинскими пиявками.
В некоторых случаях появляются язвы на гениталиях. Для лечения инфекции рекомендую использовать серебряную воду и прикладывать своеобразные «липучки». Приготовление «липучек» состоит из нескольких этапов. Для начала понадобится растворить на водяной бане сосновую канифоль (200 г). После того как она растворится, в емкость добавляют пчелиный воск (40 г). Когда оба компонента расплавятся, их соединяют с нерафинированным подсолнечным маслом (40 мл) и размешивают, пока консистенция не станет однородной. Затем взять небольшой лоскут льняной ткани, намазать его раствором и приложить к нижней части живота. Такой компресс держат на теле до трех дней, снимают, размочив теплой водой, и прикладывают новую «липучку».
Из витаминов больным васкулитом важно также принимать витамин К. Положительным действием на кроветворение обладает зеленый чай. Он способен укрепить стенки кровеносных сосудов, улучшить восстановительные процессы в организме. Благодаря зеленому чаю образование протромбина в печени становится более интенсивным. Прием зеленого чая с другими лекарственными сборами способствует повышению тонуса сердечной мышцы и снижению уровня холестерина в крови. Пить трижды в день по полстакана крепкого зеленого чая, чередуя его с другими целебными настоями.
При лечении васкулита используют спиртовые настойки (1:10) таких растений, как женьшень и элеутерококк колючий. Принимают по 2 ст. л. два раза в день через час после еды.
Тяжелые васкулиты лечат настоем корня солодки, содержащим кортикостероидоподобные вещества природного происхождения. По 1 ст. л. такого настоя пьют до четырех раз в день.
НАЧИНАЕМ С ПЛОДОВ И ТРАВЯНЫХ СБОРОВ
Геморрагический васкулит развивается после простуды, ангины, гриппа, реже – скарлатины, кори, туберкулеза. При этом повышается проницаемость капилляров и мелких сосудов, воспаляются стенки сосудов.
Как правило, геморрагический васкулит связан с заболеваниями печени, поджелудочной железы, с сахарным диабетом.
Для лечения и профилактики геморрагического васкулита в народной медицине применяют много растений: софору японскую, мелиссу лекарственную, руту садовую, ромашку лекарственную, хвощ полевой, подмаренник настоящий, рябину черноплодную.
Начинать лечение рекомендую плодами софоры японской и рябины черноплодной. Настойка плодов (бобы) софоры: промытые кипяченой водой бобы измельчить и залить водкой: если свежие бобы, то в соотношении 1:1, сухие – 1:2. Настоять две недели, встряхивая. Процедить, отжать плоды, полученную жидкость профильтровать через вату. Пить по 10 капель с 2 ст. л. теплой воды четыре раза в день.
Настой плодов рябины черноплодной: 1 ст. л. залить стаканом кипяченой воды, нагревать 40 мин на водяной бане. Настоять 20 мин, отжать, долить водой до стакана. Пить по 0,25 стакана четыре раза в день.
Через две недели к лечению плодами подключить сборы трав.
Сбор № 1: 2 ст. л. измельченной смеси растений (береза, вереск, плоды боярышника, мята, цикорий, пырей, цмин песчаный, плоды шиповника – в равных пропорциях) залить 0,5 л кипятка, настоять 2 часа. Пить по 0,25 стакана четыре раза в день.
Сбор № 2: 4 ст. л. измельченной смеси растений (вероника, фиалка трехцветная, череда, тысячелистник, крапива, подорожник, полынь, хвощ, шалфей, ягоды пихты – в равных пропорциях) залить вечером в термосе 1 л кипятка, настоять ночь. Пить по 3 ст. л. каждые 2 часа не менее восьми раз в день. Этот сбор укрепляет стенки сосудов, делает их эластичными, нормализует состав крови, улучшает кровообращение.
Геморрагический васкулит издавна лечили также соком молодой жгучей крапивы. Сок нужно пить по 2 ст. л. не более четырех раз в день, отдельно от вышеописанных сборов трав.
ЦЕЛЕБНЫЕ МАЗИ
Последствием геморрагического васкулита могут быть артрит, часто с серьезными деформациями суставов, нарушения желудочно-кишечного тракта. Более всего жалуются дети: наличие коликообразных болей в области живота, которые бывают достаточно сильными и могут сопровождаться рвотой, доставляет массу неприятных ощущений. При запущенных этапах болезни может образоваться хроническая патология почек. Осложнения геморрагического васкулита влияют и на центральную нервную систему.
Для наружного лечения, имеющего второстепенное, вспомогательное значение, в период пурпурозных высыпаний применяют аптечные мази, способствующие восстановлению эластичности и плотности сосудистых стенок. При эрозивно-язвенных проявлениях используют эпителизирующие мази. Больные всеми формами аллергических васкулитов подлежат диспансерному наблюдению с проведением профилактических противорецидивных мероприятий.
Из средств народной медицины рекомендую не менее эффективную мазь из березовых почек. Один стакан растертых в порошок сухих почек смешать с 0,5 кг внутреннего свиного жира (еще лучше - жира нутрии). Полученную смесь перекладывают в глиняный горшок и томят в духовке по три часа в течение двух суток дважды. Отцедив сырье, готовую мазь разливают по баночкам, применяют наружно.
Приготовить рекомендую лечебную смесь из сухих листьев руты (1 часть) и сливочного масла (5 частей), можно и растительного. Поставить в темное холодное место на две недели. Трижды в день смазывать тонким слоем мази проблемные места на коже, суставы.
Лесной орех, который применяют при варикозных расширениях вен, флебитах и трофических язвах, прекрасно помогает рассасывать капиллярные геморрагии. Для этого готовят настой из листьев и коры: 1 ст. л. на стакан крутого кипятка, настаивают в тепле, укутав, два часа. Принимают по четверти стакана 3 раза в день до еды и смазывают геморрагии этим же настоем.
На фоне геморрагического васкулита очень часто наблюдается боль в мышцах, суставах. Суставы опухают, воспаляются, возникают артриты, так званые артралгии (боль в суставах), чаще больших суставов.
Человек порой ощущает резкую боль в животе – колики, которые сопровождаются рвотой, а также запорами или поносами, нередко кровавыми, которые вызваны геморрагическими высыпаниями на слизистой оболочке пищеварительного тракта. Если поражены сосуды почек, то развивается нефрит. Наблюдается лейкоцитоз.
Проявлениями и осложнениями других заболеваний являются вторичные васкулиты, которые могут стать причиной образования микротромбов, крупных иммунных комплексов, способных повреждать стенку сосуда. Примерами таких заболеваний могут быть скарлатина, менингит, псориаз, сифилис.
При геморрагическом васкулите, вторичных васкулитах с осложнениями эффективно лечение спиртосодержащими настоями, так как они лучше впитываются в слизистой желудочно-кишечного тракта и кожей. Лимонно-гвоздичная настойка: измельчить на терке 3 лимона и смешать с 5 ст. л. гвоздики и 2 стаканами сахара. Затем залить 0,5 л водки. Настаивать две недели в темном месте, каждый день взбалтывать. Готовую настойку принимать по 1 ст. л. перед едой три раза в день. Курс лечения - один месяц.
Если причиной развития заболевания является аллергия на продукты питания или лекарственные препараты, то при таком васкулите лечение заключается в очищении желудочно-кишечного тракта и крови. Необходимо взять в равных частях траву полыни, бессмертник, бадан толстолистный. В термосе залить 1 л кипятка 2 ст. л. сухой травы. Настоять в течение четырех часов. Пить в теплом виде по 0,5 стакана три раза в день.
ПРИ ТЯЖЕЛЫХ ФОРМАХ ПОМОГУТ СЛОЖНЫЕ СБОРЫ ТРАВ
Для лечения тяжелых форм васкулита рекомендую готовить сложные по составу сборы.
Сбор № 1: смешать измельченные цветки календулы, почки тополя, листья мяты, траву череды, хвоща, тысячелистника, цветки бузины (по 3 ст. л.). Стаканом кипятка залить 1 ст. л. сбора, настоять в течение трех часов. Готовый настой пить по 0,5 стакана пять раз в день.
Через месяц лечения заменить его сбором № 2:. смешать мяту, траву хвоща, тысячелистник, череду, цветки бузины и календулы, а также почки тополя (по 3 ст. л.). Одним стаканом кипятка заварить 1 ст. л. смеси трав и поставить в темное место на два часа. Процедить и пить по 0,5 стакана 5 раз в день на протяжении месяца. Даже при тяжелой форме васкулита это средство значительно улучшит состояние.
После чего как внутрь, так и наружно, использовать отвар травы тысячелистника, мяты (по 2 ст. л.), цветков черной бузины и травы хвоща полевого (по 3 ст. л.). В 1 л воды заварить 5 ст. л. сбора, прокипятить минуту, настоять 2 часа. Пить по 0,5 стакана четыре раза в день и делать на 20 минут компрессы на высыпания или больной сустав. Курс - месяц. Лечение дополнять перемолотыми в мясорубке лимонами: три лимона смешать с 0,5 кг сахара и 1 ст. л. молотой гвоздики. Смесь положить в трехлитровую банку, добавить 0,5 л водки, а затем долить теплой водой. Настоять две недели в темном месте, ежедневно взбалтывая. Потом процедить и пить по 50 мл за 20 минут до еды 3 раза в день. Когда закончится, сделать недельный перерыв и снова повторить курс.
Использование народной медицины при лечении васкулита дает хороший результат. Вышеописанны растения оказывают противовоспалительное, рассасывающее, иммуностимулирующее и противоаллергическое действия.
От аллергии при васкулите помогает избавиться настойка из брусники, череды и трехцветной фиалки, взятых в одинаковых пропорциях. На 1 ст. л. сбора берут стакан кипятка, настаивают в темном месте не менее часа. Процеживают и принимают по одному стакану, взрослые четыре раза в день, дети один-два раза.
При геморрагическом васкулите у взрослых используют также лечение настоем черной бузины. На 1 ст. л. цветов черной бузины берут стакан кипятка, помещают на водяную баню на 15 минут. Сняв настой с водяной бани, оставляют его настояться в закрытой посуде полчаса, после чего процеживают и добавляют полстакана кипятка. Настой принимают в холодном виде перед едой в день три раза.
МЕСТНОЕ ЛЕЧЕНИЕ ВАСКУЛИТА
Отвар цветков черной бузины, травы хвоща полевого (по 3 части) и травы тысячелистника и листьев мяты перечной (по 2 части). На 0,5 л горячей воды берут 3 ст. л. сбора, доводят до кипения, настаивают ночь. С полученным настоем делают аппликации на пораженные участки кожи или больной сустав на 20 минут.
Настой цветков черной бузины используют при геморрагическом васкулите у взрослых: 1 ст. л. сырья залить стаканом кипятка, проварить на водяной бане 15 минут. Отвар настоять в закрытой посуде 30 минут. Потом процедить и разбавить кипятком (200 мл). Принимают трижды в день за 15 минут до еды.
Отличное народное средство от васкулита – конский каштан. Известно, что препараты конского каштана укрепляют стенки капилляров, что как раз и требуется. Можно использовать аптечную настойку плодов конского каштана. Делают теплые водные компрессы из водного настоя высушенных листьев и плодов. При ломоте, мелких подкожных кровоизлияниях (геморрагиях) рекомендую применять примочки или свежую толченую траву аврана лекарственного.
Свежие макушки полыни, растертые с яичным белком и приложенные к больному месту, прекрасно рассасывают геморрагические высыпания на коже, а также синяки и кровоподтеки.
Растения, имеющие противовоспалительные, иммуностимулирующие, противоаллергические, анаболические и анальгезирующие свойства, используют при системных васкулитах. При лечении системного васкулита рекомендую приготовить настой из измельченных цветов бузины, листьев крапивы, плодов софоры японской, травы спорыша и тысячелистника (в равных количествах). Залить одним стаканом кипятка 1 ст. л. смеси, настоять в течение часа, процедить, принимать по 0,5 стакана три раза в день.
И такой рецепт: взять цветки бузины и календулы, траву череды, хвоща и тысячелистника, листья мяты и почки тополя (по 3 ст. л.), измельчить и перемешать. Залить стаканом кипяченой воды 1 ст. л. сухой смеси, настоять в течение полутора часов, процедить. Употреблять по 0,5 стакана через каждых три часа.
Рекомендую также принимать отвар из трехцветной фиалки, череды и брусники (по 3 ст. л.). Взять 2 ст. л. ложки смеси и залить двумя стаканами кипятка, настоять в темном месте не менее двух часов. Принимать отвар 4 раза в день по полстакана (детям пить не более двух раз).
При наличии тяжелых форм заболевания применяют все лекарственные растения, имеющие противовоспалительное и рассасывающее действие, в качестве настоев, примочек и массажей.
ЗЕЛЕНЫЕ ЯБЛОКИ И ЗЕЛЕНЫЙ ЧАЙ УКРЕПЯТ СОСУДЫ
Васкулит – это заболевание, которое, возникнув раз, может повториться вновь. Именно поэтому при данной патологии очень важна профилактика, которая включает в себя не только медикаментозные препараты, но и народные средства. Рекомендую для профилактики васкулита приготовить настой лекарственных растений. Взять плоды софоры японской, цветки бузины, траву спорыша, листья крапивы, траву тысячелистника (по 4 ст. л.). Одним стаканом кипяченой воды залить 1 ст. л., настоять в течение 2 часов. Настой из этой смеси следует принимать 3 раза в день по 0,5 стакана. Также необходимо стараться избегать тех факторов, которые могут вызвать рецидив или обострение васкулита.
Нельзя обойти стороной и вопросы питания. Питание при васкулите должно быть диетическим. Рекомендую отказаться от шоколада, яиц, курицы, орехов, меда, сладостей, а также консервированных продуктов, рыбы и продуктов, содержащих консерванты. Из рациона исключить жареное, употреблять только вареную или пропаренную пищу. Диета подбирается индивидуально, общими правилами для любого варианта данной патологии являются исключение алкоголя и аллергенов, употребление здоровой пищи.
При васкулите очень полезно пить крепкий зеленый чай, как можно больше, не менее трех раз в день. Он повышает эластичность стенок сосудов, снижает холестерин, стимулирует кровообращение, стабилизирует водно-солевой баланс. Заваривать его надо так: 1 ч. л. чая на полстакана кипятка, настаивать 10 минут. Советую не забыть и о вышеописанной настойке лимона.
Употребляйте фрукты, укрепляющие сосудистую стенку. К ним относятся зеленые сорта яблок, вишня, красный виноград, земляника, малина, черная и красная смородина, черноплодная и красная рябина, шиповник.
Внимание! Цитрусовые необходимо исключить.
Важно не допустить осложнений! И верить в успех траволечения.
опубликовано econet.ru Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь
Автор: Вячеслав Варнавский
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
что это за болезнь, фото, симптомы, лечение васкулита
Васкулиты представляют собой неоднородную группу заболеваний, в основе которых лежит воспаление сосудистой стенки с последующим поражением некоторых органов и систем.
Классификация
В настоящее время единой классификации васкулитов нет. В практической деятельности чаще всего пользуются классификацией васкулитов в зависимости от размера пораженного сосуда:
- Васкулиты крупных сосудов:
- Височный артериит — преимущественное поражение внечерепных ветвей сонной артерии и некоторых участков аорты, возникает вследствие ревматизма и обычно наблюдается после 40 лет.
- Синдром Такаясу — воспаление аорты, а также ее основных ветвей, чаще встречается в молодом возрасте (дот 40 лет).
- Васкулиты сосудов среднего калибра:
- Болезнь Кавасаки — воспаление артерий любого калибра, преимущественно среднего диаметра. Приводит к поражению коронарных артерий, аорты и вен. Наблюдается в большинстве случаев у детей.
- Узелковый панартериит — некротизирующее воспаление артерий малого и среднего диаметра без поражения сосудов микроциркуляторного руста и развития гломерулонефрита.
- Васкулиты мелких сосудов:
- Кожный ангиит лейкоцитокластический — поражается только кожа, гломерулонефрит не развивается.
- Эссенциальный васкулит криоглобулинемический — поражение капилляров и венул, что приводит к поражению клубочкового аппарата почек и мелких сосудов кожи.
- Болезнь Шенлейн-Геноха — воспаление всех сосудов микроциркуляторного русла: венул, артериол, капилляров. В патологический процесс вовлекаются кожа, суставы, органы пищеварения и клубочки почек.
- Микроскопический полиангиит — некротизирующее воспаление мелких и средних сосудов, некротизирующий гломерулонефрит, легочной капиллярит.
- Синдром Чарджа-Стросса — воспаление дыхательных путей, вызывающее астму и эозинофилию в крови и сопровождающееся васкулитом сосудов малого и среднего диаметра.
- Гранулематоз Вегенера — некротизирующий гломерулонефрит, воспаление органов системы дыхания, поражение сосудов микроциркуляторного русла, а также артерий среднего калибра.
Некоторые из васкулитов являются системными (поражаются несколько систем организма), а при других в патологический процесс вовлекается только кожа.
Причины возникновения васкулита
Чаще всего причинами развития васкулитов являются:
- Бактериальные и вирусные инфекции. Нарпимер, выявлено, что некоторые виды васкулитов чаще возникают после перенесенного гепатита В.
- Аллергия на:
- лекарственные препараты (известно свыше 150 лекарств, которые могут запустить развития васкулита: антибиотики, сульфаниламидные и йодсодержащие препараты, рентгеноконтрастные вещества, анальгетики, витамины группы В и т. д.).
- собственные, эндогенные антигены при ревматизме, системной красной волчанке, паранеопластическом синдроме, врожденной недостаточности компонентов комплемента крови.
- Наследственность.
В некоторых случаях точную причину появления васкулита установить не удается.
Височный артериит
Височный артериит коварен тем, что может вызвать потерю зрения за счет гибель сетчатки и волокон зрительного нерва в результате ухудшения кровообращения.
Основные симптомы:
- интенсивные боли головы, особенно в височной и затылочной областях,
- двоение в глазах, приступы временной слепоты,
- отсутствие пульса на периферических артериях,
- «перемежающаяся хромота» в области жевательных, височных мышц и языка, когда из-за возникающих болей приходится остановить совершаемое данными мышцами движение,
- повышение температуры тела,
- болезненность и узловатость артерий, особенно височных,
- периодические боли в шее,
- опущение века,
- снижение аппетита, недомогание.
Диагноз ставится на основании биопсии височной артерии, клинической картины заболевания и ангиографии.
Лечение проводится кортикостероидными препаратами длительно, с постепенным уменьшением дозировки, чтобы избежать возникновения синдрома отмены. Отказ от лечения может спровоцировать развитие необратимой слепоты.
Синдром Такаясу
Синдром Такаясу представляет системный васкулит, причина развития которого неизвестна. Чаще встречается у азиатских женщин в возрасте от 15 до 30 лет и в обиходе известен как «болезнь, сопровождающаяся отсутствием пульса». При синдроме Такаясу воспаление поражает дугу аорты и крупные артерии и приводит постепенно к их закупорке.
Симптомы
В начале заболевания почти в половине случаев возникают:
- лихорадка,
- недомогание,
- боль в суставах,
- расстройство сна,
- утомление,
- снижение веса,
- анемия.
Постепенно происходит хронизация процесса и заболевание приобретает одну из следующих клинических форм течения:
- I тип — отсутствие пульса, поражение артерий подключичных и плечеголовного ствола.
- II тип — сочетание симптомов типов I и III.
- III тип — атипичное сужение (стеноз) в области грудной или брюшной части аорты на определенном расстоянии от дуги и главных ветвей (данный тип встречается наиболее часто).
- IV тип — расширение и растяжение участка аорты и ее главных ветвей.
Диагностика и лечение
Диагноз определяют на основании полного отсутствия/ослабления пульса, возникновения над пораженными участками артерий шумов, появлению симптомов регионарной ишемии, а также данных ангиографии (коническое или равномерное сужение грудного, брюшного отдела и дуги аорты и ее ветвей) и УЗИ (доплерографии).
Лечение основано на длительном приеме кортикостероидных препаратов (преднизолона), которое длится не менее 12 месяцев. Дополнительно назначаются сосудистые препараты (компламин, продектин), антикоагулянты, гипотензивные средства и сердечные гликозиды. В некоторых случаях показано хирургическое вмешательство.
Болезнь Кавасаки
Болезнь Кавасаки представляет собой системный артериит, вызывающий поражение поражающий крупных, средних и мелких артерий, которое часто сочетается с кожно-слизистым лимфатическим синдромом. Встречается обычно в детском возрасте.
Считается, что основной причиной развития данного заболевания является инфицирование вирусами герпеса, Эпштейн-Барра, ретровирусами или риккетсиями. Возможна также наследственная предрасположенность.
В основе механизма развития болезни Кавасаки лежит выработка антител к внутренней оболочке сосудов: на мембранах эндотелиальных клеток артерий появляется антиген Кавасаки, а антитела, взаимодействуя с ним, вызывают соответствующую воспалительную реакцию.
Симптомы
Как правило. Различают 3 основных периода болезни: острый (до 1,5 недели), подострый (до 1 месяца) и период реконвалесценции (до нескольких лет).
Основными симптомами Кавасаки являются следующие:
- Повышение температуры в течение 2 недель.
- Кожа:
- Появление уртикарной сыпи в области промежности, туловища и проксимальных отделах конечностей на протяжении первых 5 недель от начала заболевания.
- Возникновение болезненных уплотнений в области ладоней и подошв.
- Развитие эритемы, которая спустя 2–3 недели сменяется шелушением.
- Глаза:
- двусторонний конъюнктивит,
- передний увеит.
- Полость рта:
- покраснение и сухость слизистой,
- кровоточивость и трещины губ,
- признаки катаральной ангины,
- ярко-красный язык.
- Лимфатическая система: увеличение шейных лимфоузлов.
- Сердечно-сосудистая система:
- миокардит,
- сердечная недостаточность,
- перикардит,
- аневризмы коронарных артерий, развитие инфаркта миокарда в течение 1,5 месяцев от начала заболевания,
- формирование аневризм в локтевых, подвздошных, бедренных, подключичных артериях,
- развитие митральной или аортальной недостаточности.
- Суставы:
- артралгии (боли),
- развитие полиартритов мелких, а также коленных и голеностопных суставов.
- Органы пищеварения:
- боли в животе,
- диарея,
- рвота.
- Прочие симптомы, которые возникают редко:
- асептический менингит,
- уретрит.
Диагностика и лечение
Диагноз болезни Кавасаки ставится на основании следующих опорных критериев:
- Длительность лихорадки не менее 5 дней.
- 2-х сторонний конъюнктивит (покраснение конъюнктивы).
- Покраснение миндалин, отек и сухость губ, «малиновый» язык.
- Периферические отделы конечностей: эритема, отек, шелушение кожи.
- Полиморфная сыпь.
- Шейная лимфаденопатия.
При наличии 5 из 6 критериев диагноз считается подтвержденным.
Лечение болезни Кавасаки осуществляют путем назначения иммуноглобулина и аспирина.
Узелковый панартериит
Панартериит узелковый — это некротизирующий васкулит, поражающий мелкие и средние артерии и приводящий к вторичному поражению тканей и органов. Последствиями тяжелой формы панартериита являются рубцовые изменения, кровоизлияния и инфаркты.
Причины, вызывающие узелковый панартериит, разнообразны. К ним относятся:
- аллергия к лекарственным препаратам, вакцинам, сывороткам,
- пищевая и холодовая аллергия,
- вирусная инфекция (гепатит В, герпес, цитомегаловирус),
- поллинозы.
Поражение сосудистой стенки сопровождается повышенной свертываемостью крови и развитием вторичного тромбоза.
Симптомы
Сначала появляются симптомы общего характера:
- лихорадка, проходящая после приема кортикостероидов и не купирующаяся антибиотиками,
- мышечно-суставные боли, особенно в икроножных мышцах и крупных суставах,
- прогрессирующее похудание, оно более выраженное, чем при онкологических заболеваниях и может составлять за несколько месяцев потерю массы тела в 30–40 кг.
Классический узелковый панартериит характеризуется пятью основными синдромами, которые определяют всю картину заболевания и включают поражение:
- Сосудов почек.
- Органов брюшной полости.
- Легких.
- Сердца.
- Периферической нервной системы.
Почки
Поражение почек наблюдается у 9 из 10 больных и проявляется:
- стойким повышением артериального давления,
- тяжелой ретинопатией,
- микро- и макрогематурией,
- развитием околопочечной гематомы,
- прогрессированию в течение нескольких лет признаков почечной недостаточности.
Брюшная полость
Органы и сосуды брюшной полости поражаются уже в самом начале развития заболевания. Появляются:
- разлитые, упорные, нарастающие по интенсивности боли,
- диарея (до 10 раз в сутки),
- снижение или отсутствие аппетита,
- тошнота, рвота.
В некоторых случаях вследствие гангрены кишечника или перфорации язвы возникает перитонит или желудочно-кишечные кровотечения.
Легкие
Поражение легких у трети пациентов проявляется бронхоспазмом, а также возникновением эозинофильных легочных инфильтратов. Также характерно развитие сосудистой пневмонии, характеризующейся непродуктивным кашлем, кровохарканьем и нарастающие признаки дыхательной недостаточности.
Сердце
Поражение сосудов сердца при узелковом панартериите приводит к возникновению мелкоочаговых инфарктов, нарушению ритма, прогрессирующему кардиосклерозу и развитию, в конечном итоге, сердечной недостаточности.
Нервная система
Практически у половины больных развивается полиневрит, проявляющийся резкими болями, парастезиями и парезами (особенно в области нижних конечностей).
Прочее
Поражение сосудов той или иной области может привести к некрозу или гангрене органа.
По клиническому течению выделят следующие варианты течения заболевания:
- Классический — полисиндромность проявлений, наличие похудания, лихорадки, поражения почек, миалгий, полиневрита.
- Астматический — бронхоспазм, который делает данное заболевание похожим с обычной бронхиальной астмой.
- Кожно-тромбангиитический — изолированное поражение кожи и подкожно-жировой клетчатки на фоне похудания, лихорадки и болей в мышцах.
- Моноорганный — стойкая артериальная гипертензия вследствие поражения сосудов почек, которая выходит на первый план.
Диагностика
Узелковый панартериит диагностируют на основании истории развития заболевания, типичной клинической картины и лабораторных данных (нейтрофильный лейкоцитоз, повышение СОЭ, наличие С-реактивного белка и т. п.).
Лечение
Лечение осуществляется с помощью кортикостероидных препаратов и иммунодепрессантов. Также параллельно назначаются средства для улучшения микроциркуляции и реологии крови, а также при необходимости гипотензивные, обезболивающие, противоастматические средства.
Эссенциальный васкулит криоглобулинемический (ЭКВ)
ЭКВ — это системный васкулит, характеризующийся отложением в артериолах, капиллярах и венулах криглобулинемических иммунных комплексов и приводящий к поражению внутренних органов и систем. Развивается преимущественно у женщин после 50 лет, особенно после переохлаждения.
Причины развития ЭКВ до конца не установлены, однако отмечается связь с наличием хронического вирусного гепатита С и В. Криоглобулины, представляющие собой сывороточные белки, способные сворачиваться при температуре ниже 37 градусов, практически забивают мелкие сосуды и приводят к образованию геморрагической пурпуры.
Симптомы
Основными признаками ЭКВ являются:
- геморрагическая пурпура, представляющая собой мелкопятнистую или петехиальную незудящую сыпь в области голеней, живота, ягодиц;
- мигрирующие полиартралгии симметричного характера с вовлечением проксимальных межфаланговых, пястно-фаланговых, коленных, а также голеностопных и локтевых суставов;
- синдром Рейно;
- полинейропатия (парастезии, гиперестезии, онемение в области нижних конечностей),
- сухой синдром Шегрена,
- увеличение печени, почек,
- развитие гломерулонефрита и почечной недостаточности,
- боли в мышцах,
- боли в животе, инфаркт легких и т.п.
Диагностика и лечение
Наиболее характерными для ЭКВ изменениями являются:
- повышение гамма-глобулинов,
- увеличение СОЭ,
- наличие ревматоидного фактора,
- обнаружение криоглобулинов.
Дополнительно назначаются КТ органов грудной клетки, УЗИ печени, биопсия пораженных участков кожи и почек.
Лечение включает плазмоферез, интерферон, глюкокортикоиды, циклофосфамид, противовирусную терапию, моноклональные антитела (ритуксимаб).
Болезнь Шенлейн-Геноха
Болезнь Шенлейн-Геноха — это ревматическая пурпура или аллергический системный васкулит, в основе которого лежит асептическое воспаление мелких сосудов, множественное микротромбообразование, поражение кожи, почек, кишечника и прочих внутренних органов.
В большинстве случаев данный васкулит начинает развиваться после инфекционных заболеваний верхних дыхательных путей. Среди других причин специалисты отмечают:
- прием некоторых лекарственных препаратов , например, ампициллина, лизиноприла, аминазина, эналаприла, хинидина, эритромицина, пенициллина,
- укусы насекомых,
- переохлаждение,
- пищевую аллергию.
Симптомы
Выделяют несколько форм течения заболевания:
- Простая (кожная) — геморрагическая сыпь, отдельные участки которой могут некротизироваться. В начале заболевания сыпь в основном сосредоточена в дистальных отделах нижних конечностей, а затем распространяется на ягодицы и бедра.
- Суставная (ревматоидная) — боли в крупных суставах нижних конечностей, часто сопровождающиеся миалгиями и поражением кожи.
- Абдоминальная — спастические боли в животе, периодические тошнота и рвота, желудочно–кишечные кровотечения.
- Почечная — протеинурия, макро- или микроглобулинурия, развитие гломерулонефрита.
- Молниеносная — обширные кровоизлияния, гангрены стоп, кистей, прочие некротические поражения, которые чаще возникают у детей первых 2-х лет жизни после перенесенной детской инфекции.
- Смешанная — характеризуется наличием симптомов нескольких форм васкулита.
Диагностика и лечение
Диагноз ревматической пурпуры ставится на основании 4-х основных критериев:
- Пальпируемая пурпура.
- Начало болезни до 20-летнего возраста.
- Боли в животе, которые усиливаются после приема пищи.
- Выявление гранулоцитов при биопсии артериол и венул.
Лечение сводится к назначению гипоаллергенной диеты, приему антиагрегантов и антикоагулянтов, глюкокортикостероидов и иммунодепрессантов.
что это, причины, диагностика, лечение
Системный васкулит объединяет множество заболеваний, при которых прогрессирует воспаление в стенках сосудов разных размеров с последующим их разрушением. Из-за таких действий наступает ишемия органов и тканей.
Что такое системный васкулит
Для системных васкулитов характерны рецидивирующие появления, но при отсутствии надлежащей терапии и профилактики наступают серьезные обострения.
Что касается симптоматики болезни, она зависит от места пребывания пораженного сосуда, его диаметра, активности проходящих воспалений.
К васкулитам системного типа относится:
- синдром Шенлейна-Геноха, который часто называется геморрагическим васкулитом;
- заболевание Кавасаки;
- узелковый периартрит;
- болезнь Хортона;
- синдром Чарга-Стросса;
- патология криоглобулинемического типа;
- синдром Такаясу, который называют еще неспецифическим аортоартериитом;
- гранулематоз Вегенера;
- полиангиит микроскопической формы.
Отличают такие недуги по зонам локализации, по общей тяжести, исходя из протекающей клинической картины.
Следует учитывать, что одни виды патологий прогрессируют только на кожных покровах, доставляя терпимый дискомфорт. Другие же отличаются тяжелым течением. В редких случаях ведут к летальному исходу.
Схематически обозначенная группа болезней, объединенных системным васкулитом, отягощается осложнениями со стороны почек, легких, сердечной мышцы, зрения, суставных тканей и пр.
Точный диагноз определяется в результате проведения висцеральной ангиографии, определенных лабораторных тестов, биопсии с последующим изучением забранного материала.
Что такое системный васкулит? Это довольно редкое явление. В группу риска входят мужчины средних лет.
Но женщины при этом не являются исключением и подвержены этой серьезной патологии.
В редких случаях неутешительный диагноз может выноситься ребенку.
Причины системного васкулита
Отсутствует исчерпывающий список причин, по которым прогрессирует заболевание сосудов. Но клиницисты утверждают, что системные васкулиты развиваются на фоне вирусных тяжелых болезней, перенесенных человеком.
Результатом выступает то, что иммунитет проявляет аномальную реакцию по отношению к инфекционным агентам, провоцируя толчок воспалению и разрушению вен.
На практике известны случаи, когда у пациента диагностирован васкулит после вирусного перенесенного гепатита.
Согласно второй теории причиной описываемого заболевания выступает аутоиммунная природа.
Суть процесса заключается в том, что недуг развивается из-за сбоя в иммунной системе. Она воспринимает клетки, из которых выстроены вены, сосуды, в качестве чужеродных тел, подлежащих уничтожению.
Большое значение имеет генетическая предрасположенность, которая во много раз повышает риск развития болезни.
Не стоит сбрасывать со счетов и неблагоприятную окружающую экологию.
Классификация системных васкулитов
В зависимости от характера происхождения они подразделены на две основные группы:
- Первичные васкулиты отличаются самостоятельным прогрессированием, отсутствует сопровождение каких-либо фоновых недугов. Явный признак проявляется воспалительным процессом в сосудистых стенках, вызванный сбоями иммунной реактивности. Воспаление захватывает все слои стенки, что влечет расстройства микроциркуляторного типа, окклюзию вены, в запущенном случае ишемию. Последняя и самая опасная стадия представлена инфарктом, некрозом тканей.
- Вторичные васкулиты развиваются в связи с имеющимися в организме патологическими состояниями. Специалисты в таком случае относят их к осложнениям, факультативным локальным проявлениям.
Отмечается также классификация по отдельным группам, исходя из калибра подвергшихся патологии сосудов.
В частности это заболевание мелких, крупных и средних вен.
Такое разделение задействуется на практике, помогает более точно определить диагноз.
Симптомы системного васкулита
Симптоматика болезни напрямую зависит от вида поврежденных сосудов.
В общем же пациент жалуется на общую слабость и недомогание, лихорадку, плохой аппетит, суставную и мышечную боль, резкое снижение веса.
Эти основные симптомы совмещаются с признаками, которые указывают на определенные виды васкулитов:
- Артериит Такаясу в большинстве случаев диагностируется у женщин, яростной атаке подлежат крупные артерии. Развитие болезни сопровождается онемением или сильным холодом в ногах, когда в них практически отсутствует пульс, головными болями, ухудшением зрения, скачками АД.
- Патология Бехчета чаще всего прогрессирует у трудоспособных молодых мужчин. Сопровождается она образованием язвочек, которые обычно образуются и развиваются во рту, на половых органах. При этом сильно воспаляются глаза, кожные покровы.
- Заболевание Бюргера, которое принято также называть облитерирующим тромбангиитом, беспокоит чаще мужчин. Характерный признак заключается в наличии мелких тромбов, накапливающихся в венах ног. Из симптомов отмечено появление болезненных язвочек на пальцах, сильная боль, не утихающая в нижних конечностях.
- Артериит гигантоклеточного типа диагностируется у пациентов преклонного возраста. Патологическому изменению подвергаются артерии головы, что влечет сильные болевые ощущения в мышечной шейной структуре. Сопутствующий фактор – дискомфорт при жевании, неожиданное онемение языка. С течением времени без должного лечения поражаются вены, питающие зрительный аппарат.
- Гранулематоз Вегенера, который выражается в ухудшении состояния сосудов в легких, почек, придаточных пазухах, носовых пазухах. В начале патологии симптомы едва заметны, далее появляются носовые кровотечения, заметно затрудняется дыхание.
- Микроскопический полиангиит развивается в сосудах с небольшим диаметром легких, почек, кожных покровов, задевает также нервные окончания. У человека заметно снижается вес, появление на коже язвенных пятен сопровождается лихорадкой. Если поражаются почечные вены, дает о себе знать гломерулонефрит.
- Васкулит криоглобулинемического типа отличается образованием на ногах отчетливой пурпуры, при этом в суставах развивается воспалительный процесс. Далее периодически наступает онемение, что объясняется повреждением патологией нервных волокон.
- Пурпура Шенлейн-Геноха прогрессирует у детей, реже может появляться у взрослых пациентов. Болезнь прогрессирует в почечных и суставных, кожных венах, реже диагностируется в кишечнике. В последнем случае человек жалуется на сильные боли в области живота, в моче при этом присутствует кровяная примесь.
- Болезнь Чарга-Стросса развивается в сосудах легочной ткани.
- Узелковый полиартериит повреждает вены в любой части тела, соответственно, и симптоматика у такой болезни обширная. Часто у пациента наблюдается повышенная температура, острый живот, снижается функционал почек, отчетливо просматриваются язвы.
Диагностика системного васкулита
Обследование при наличии обозначенных выше признаков заключается в посещении специалистов (нефролог, ревматолог, флеболог).
Непосредственно на приеме уточняется анамнез, история начала и прогрессирования болезни, далее проводится первичный осмотр.
После этого может быть назначено прохождение следующих лабораторных процедур:
- ОАК вместе с СОЭ и тромбоцитами;
- Анализ крови относительно РФ, СРБ;
- ОАМ;
- Биохимия кровяной массы.
Из инструментальных методов широко задействуются следующие:
- рентген;
- УЗИ, особенно если поражению подверглись почки;
- ЭКГ;
- биопсия поврежденной зоны с последующим изучением забранного материала в лаборатории;
- ангиография;
- эхокардиография.
Системные васкулиты — лечение
Терапия назначается врачом после пройденных пациентом всех диагностических процедур, которые помогут определить максимально точный диагноз.
Способ лечение напрямую зависит от органа или системы, подвергшейся патологии.
Немаловажным фактором выступает и стадия развития.
Если имеют место аллергические васкулиты, проявляющиеся исключительно на коже, терапия может проводиться и без синтетических медикаментов.
Процедура в данном случае заключается в устранении воспалительных процессов, захвативших сосудистые стенки.
Проводятся меры, направленные на восстановление нормальной работы поврежденных тканей, сосудов, органов.
Важно своевременно принять надлежащие меры и не допустить тяжелых осложнений, необратимых процессов.
Стандартно пациентам с любым видом описываемого заболевания проводится гормональное лечение, основанное на глюкокортикостероидах.
В ходе таких действий за достаточно короткий период времени снижается воспаление, поразившее сосуды. Стабилизируется работа иммунной системы, проявляющейся до этого аномальной активностью.
Дополнительными препаратами выступают НПП, с помощью которых купируется сильный болевой синдром и воспаление в венах любого диаметра.
Когда диагностирован геморрагический васкулит, в комплексную терапию обязательно вводятся антимикробные лекарства.
Чтобы предотвратить образование тромбов в кровотоке, улучшить все показатели кровообращения, следует применять медикаменты, способствующие разжижению крови.
Когда по завершению консервативного лечения с приемом гормонов не наступают ожидаемые улучшения, проводится химиотерапия. Обычно при этом задействуются цитостатики.
При тяжелой стадии васкулита пациент может проводиться процедура по очищению крови – проводится гемосорбция, плазмоферез.
Прогноз на жизнь при системном васкулите благоприятен, если своевременно приняты все меры по купированию и лечению патологии.
Важно в восстановительный период и на протяжении всей жизни обследоваться у специалистов, выполнять все рекомендации.
Полезное видео: как лечат системный васкулит
Сосудистый васкулит – что это за болезнь: симптомы и лечение воспаления
Воспаление кровеносных сосудов называется геморрагическим васкулитом. Проявляется, когда иммунная система по ошибке атакует кровеносные, также может появляться в результате инфекции, приёма лекарств, действия отравляющих веществ или другого заболевания. Часто причина остаётся неизвестной.
Воспаленный кровеносный сосуд может:
- Сократиться, что препятствует прохождению крови
- Полностью закрыться, перекрывая проход для крови
- Вытянуться и ослабеть настолько, что образуется аневризма. Если она лопнет, это может привести к опасному внутреннему кровотечению.
Симптомы васкулита изменчивы, но, как правило, отмечаются:
- лихорадка
- отёк
- чувство общего недомогания
Основной целью лечения является прекращение воспаления. Часто используют стероиды и другие противовоспалительные препараты.
Существуют различные типы васкулита, но, в целом, это редкое состояние.
Прогноз для васкулита зависит от:
- типа васкулит
- пораженных органов
- скорости, с которой ухудшается состояние
- тяжести
Лечение наиболее эффективно на ранних стадиях.
В некоторых случаях васкулит переходит в стадию ремиссии, то есть становится неактивным, но может повторится в любой момент.
Иногда васкулит приобретает хронический характер, и никогда не достигает стадии ремиссии. Медикаментозное лечение в долгосрочной перспективе часто не в состоянии контролировать признаки и симптомы хронического васкулита.
Некоторые причины сосудистого васкулита
Васкулит появляется, если иммунная система поражает кровеносные сосуды по ошибке, но остаётся неясным, почему это происходит.
Недавняя или хроническая инфекция может спровоцировать такую атаку, также спусковым фактором может быть лекарство.
Иногда васкулит развивается вследствие аутоиммунного расстройства. В этих условиях иммунная система производит антитела (белки), которые атакуют и повреждают собственные ткани или клетки организма. Примеры таких заболеваний – волчанка, ревматоидный артрит и склеродермия. Эти расстройства могут предшествовать годы возникновение васкулита.
Воспаление может быть также сопровождать некоторые типы онкологических заболеваний крови, таких как лейкоз и лимфома.
Может коснуться людей в любом возрасте (включая детей), любой этнической принадлежности и пола.
Некоторые типы васкулита чаще встречаются у тех пациентов, которые курят и/или страдают от:
- хронического гепатита B или C
- аутоиммунных заболеваний, таких как волчанка, ревматоидный артрит и склеродермия
Симптомы геморрагического васкулита
Симптомы васкулита довольно изменчивы и зависят от типа воспаления, пораженных органов и тяжести состояния. В некоторых случаях заболевание дает несколько признаков, в других – одни единственный симптом.
Иногда, симптомы васкулита развиваются медленно, в течение месяцев. В других случаях – в течение нескольких дней или недель.
Системные признаки и симптомы васкулита
К системным симптомам геморрагического васкулита относятся:
Конкретные симптомы васкулита
Васкулит затрагивать только определенные органы или системы органов, что приводит к появлению специфических симптомов:
- Кожи: васкулит может поражать кожу, что приводит к видимым изменениям на коже. Например, могут появиться пурпуровые или красные пятна или волдыри, синяки или крапивница. Кожа также может зудеть.
- Суставы: васкулит суставов может привести к болям или давать симптомы артрита в одном или нескольких суставах.
- Легкие: Вы можете иметь одышку, может даже появиться кашель с кровью. На рентгенограмме грудной клетки васкулит легких может имитировать пневмонию.
- Желудочно-кишечный тракт: гастроэнтерологический васкулит может привести к появлению язв в полости рта или болям в желудке. В тяжелых случаях может развиться ишемия кишечника. Это может ослабить стенки кишечника, и, в конечном итоге, привести к их разрушению.
- Придаточные пазухи носа, нос, горло и уши: если васкулит затрагивает придаточные пазухи носа, нос, горло и уши, может появиться гайморит или хронический отит среднего уха. Там также могут появиться носовые язвы, а в некоторых случаях потеря слуха.
- Глаза: офтальмологический васкулит может вызвать покраснение, зуд и жжение глаз. Отмечается также повышенная чувствительность к свету и расплывчатое зрение. В редких случаях, васкулит приводит к слепоте.
- Мозг: могут отмечаться такие симптомы, как головная боль, спутанность сознания, изменения интеллектуальных способностей или симптомы инсульта, например, мышечная слабость и паралич (неспособность двигаться).
- Нервная система: на уровне нервов васкулит может вызвать онемение, парестезии и слабость различных частей тела. Вы также можете потерять чувствительность или силу в руках и ногах, может появиться пульсирующая боль в руках и ногах.
Возможные осложнения васкулита
Трудно предсказать развитие и последствия васкулита. Многое зависит от типа воспаления, от пораженных органов и тяжести заболевания. Если диагноз поставлен рано и болезнь хорошо реагирует на терапию, то васкулит может исчезнуть или перейти в стадию ремиссии.
Обострение предсказать трудно. Ухудшения отмечаются при остановке лечения или в результате его изменения. Некоторые типы васкулита дают осложнения чаще, чем другие.
Иногда васкулит становится хроническим и никогда не переходит в стадию ремиссии. Медикаментозное лечение часто не даёт результата в случае хронического васкулита.
Лечение геморрагического васкулита
Лечение зависит от типа заболевания, от пораженных органов и тяжести васкулита. В тяжелых случаях болезнь лечится с помощью рецептурных лекарств. В редких случаях может быть необходима хирургия.
Легкие случаи васкулита можно лечить с помощью противовоспалительных лекарств:
Основной целью лечения является уменьшение воспаления в пораженных сосудах. Этот результат достигается путём ослабления или блокировки иммунного ответа, который вызывает воспаление.
В более серьезных случаях можно воспользоваться другими типами препаратов, такими как кортикостероиды (кортизон) и цитотоксическими.
В тяжелых случаях, если кортикостероиды не действуют, могут быть назначены цитотоксические препараты. Эти препараты подавляют клетки, которые вызывают воспаление. Примеры цитотоксических лекарственных средств – азатиоприн, метотрексат и циклофосфамид.
В случае некоторых типов васкулита могут быть применены другие процедуры. Например, стандартной терапией синдрома Кавасаки является аспирин в высоких дозах и введение иммуноглобулинов.
Некоторые типы васкулита могут потребовать операции по удалению аневризм, образовавшихся в результате воспалительного процесса.
Церебральный васкулит - причины, симптомы, диагностика и лечение
Церебральный васкулит — это заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
Общие сведения
Церебральный васкулит (ЦВ) возникает преимущественно в структуре системных васкулитов или на фоне инфекций, ревматических заболеваний, онкопатологии, интоксикаций. Термин «васкулит» означает воспалительное поражение сосудистой стенки. Изолированный васкулит мозговых сосудов относится к редким формам. Точная заболеваемость не установлена, поскольку отсутствуют специфические клинико-инструментальные диагностические критерии ЦВ. Ряд авторов указывают распространённость патологии — 2-3 случая на 100 тыс. человек. Заболеванию подвержены лица от 7 до 71 года, наиболее часто – представители возрастной категории от 30 до 60 лет. Гендерные различия в заболеваемости не прослеживаются.
Церебральный васкулит
Причины
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
- Системное поражение сосудов неспецифического воспалительного генеза. Болезнь Такаясу, синдром Черджа-Стросс, микроскопический полиангиит, узелковый периартериит, геморрагический васкулит протекают с вовлечением сосудистого русла ЦНС.
- Ревматические болезни: СКВ, ревматоидный артрит, системная склеродермия, синдром Шегрена. Отмечается более редкое поражения церебральных артерий в сравнении с висцеральными, что вызвано работой гематоэнцефалического барьера.
- Инфекционные заболевания: сифилис, туберкулёз, сыпной тиф, герпетическая инфекция, трихинеллёз, листериоз. Сосудистое воспаление провоцируют сами инфекционные агенты и их токсины.
- Интоксикации. Описан церебральный васкулит при злоупотреблении амфетамином, кокаиномании, «аптечной» наркомании.
- Онкозаболевания. Сложности диагностики обуславливают редкое обнаружение ЦВ при неопластических процессах.
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов).
Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Первичный церебральный васкулит
Имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга.
Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Вторичный церебральный васкулит
Отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами.
Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотока выявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Васкулит нижних конечностей
Васкулит представляет собой группу расстройств, при которых разрушаются кровеносные сосуды за счет возникновения воспаления. Болезнь затрагивает как артерии, так и вены. Патологическое состояние в основном вызвано миграцией лейкоцитов и, как следствие, повреждением сосудов. Среди многих форм довольно распространен васкулит нижних конечностей, при котором должно проводится соответствующее лечение для предотвращения серьезных осложнений.
Васкулит - общий термин для всех заболеваний, которые сопровождаются воспалением кровеносных сосудов. Патологическое состояние вызывает ухудшение питания части тела из-за чего она ослабляется и со временем может увеличиваться в размерах или уменьшаться. Иногда сосуд сужается до такой степени, что он полностью перекрывается и блокируется.
Васкулит бывает острым, кратковременным, хроническим, или долгосрочным. Иногда органы также могут быть затронуты, особенно если они не получают достаточного количества питательного вещества и богатой кислородом крови. Это приводит к их повреждению, а иногда к смерти человека.
Клиническая картина васкулита может быть разной, что зависит от величины пораженного участка, части тела и тяжести состояния. Ангиография или биопсия обычно необходимы для подтверждения васкулита. Лечение используется с целью уменьшения воспаления и восстановление правильного функционирования пораженной участка тела.
Видео: Что такое васкулит, диагностика и лечение васкулитов
Описание васкулита
Медицинский термин “васкулит” походит от лат. vasculum - сосуд, -itis - суффикс, который означает “воспаление”. Также известно второе название болезни “ангиит”, которое походит древ.-гр. ἀγγεῖον - сосуд
Поражение сосудов может касаться различных частей тела, в том числе нередко
развивается васкулит нижних конечностей. Подобная патология чаще всего встречается при болезни Бюргера.
Васкулиты могут быть первичными, развивающимися самостоятельно с характерными для болезни признаками воспаления, и вторичными, когда признаки васкулита возникают на фоне другого заболевания.
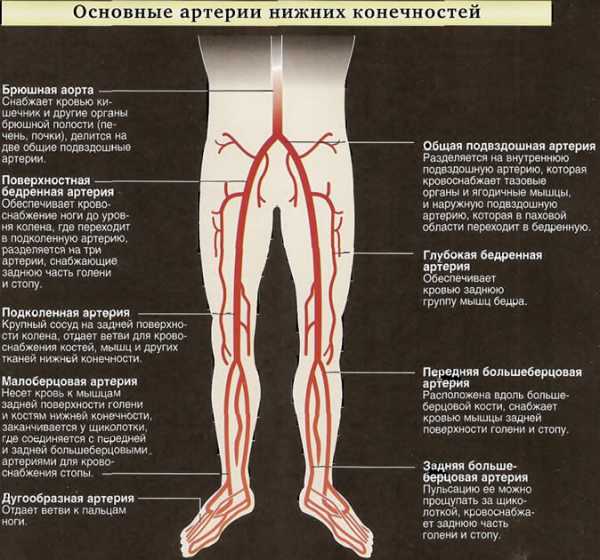
Первичными васкулитами являются:
- Болезнь Такаясу.
- Гигантоклеточный артериит.
- Аллергический васкулит.
- Узелковый периартериит.
- Микроскопический полиангиит.
- Гранулематоз Вегенера.
- Геморрагический васкулит.
- Криоглобулинэмический васкулит.
- Синдром Чарга-Штраусс.
- Синдром Кавасаки.
Величина пораженных сосудов существенно отличается и в основном зависит от формы васкулита. Могут воспаляться как крупные артерии (диаметром 1 см и более), так и микроскопические по типу венул, артериол и капилляров. Различные формы васкулита также отличаются типов воспаления. Подобные нюансы обуславливают отличительную клиническую картину и отсутствие схожести отдельно взятых системных васкулитов.
Вторичные васкулиты
Чаще всего развиваются как отдельный элемент другого заболевания. В таких случаях нередко считается факультативным расстройством или осложнением основной патологии. Чаще всего васкулит сочетается с инфекционными болезнями по типу скарлатины, сепсиса, сыпного тифа и пр.
Симптомы васкулита нижних конечностей
Признаки васкулита в ногах могут значительно варьировать от одного человека к другому, что связано с возрастом и толерантностью пациента и тяжестью заболевания.
Общие симптомы, определяемые при всех васкулитах:
- Усталость.
- Недомогание.
- Слабость.
- Потеря веса.
- Язвы и высыпания на ногах.
- Обесцвечивание кожи.
- Боль в мышцах ног.
- Сбивчивое дыхание.
При васкулите нижних конечностей чаще всего появляются язвы и высыпания на ногах, как на фото ниже.
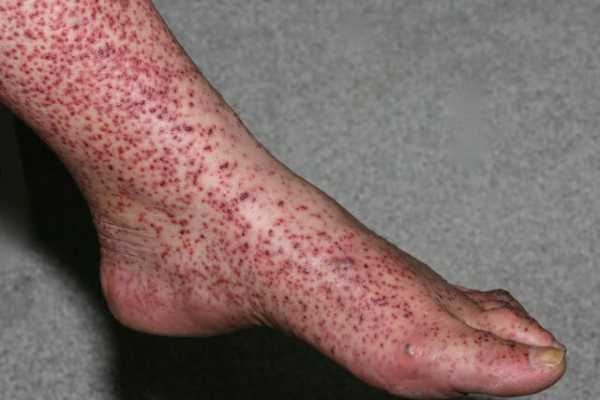
Специфические признаки отдельных форм васкулитов, при которых могут поражаться нижние конечности:
- Болезнь Бехчета - в патологический процесс вовлекаются вены и артерии различных частей тела, включая нижние конечности. На коже появляются гнойные язвы, воспаляются глаза, также могут поражаться гениталии.
- Болезнь Бюргера - в сосудах верхних и нижних конечностей образовываются сгустки крови, которые вызывают появление боли и образование язв. В тяжелых случаях воспаление затрагивает головной мозг и сердце.
- Геморрагический васкулит - характеризуется появлением высыпаний на нижних конечностях, ягодицах. Также возникает боль в суставах и в животе. Болезнь чаще диагностируется у детей, хотя может определяться у взрослых.
- Аллергический васкулит - при этой патологии на коже нижних конечностей возникают высыпания в виде красных пятен. Часто подобное состояние связано с аллергией на препараты или развитие какой-либо инфекции.
Причины васкулита нижних конечностей
Чаще всего причина остается неизвестной. Но иногда развитие заболевания может быть связано с недавней или продолжающейся инфекцией, особенно спровоцированной вирусом. Также васкулит возникает на фоне аллергической реакцией на некоторые лекарства.
Васкулит может развиться после лечения инфекционной болезни. Это связано с тем, что инфекция способствует возникновению нестандартной иммунной реакции у человека. В результате возникают благоприятные условия для слипания кровяных клеток и образования сгустков в кровеносных сосудах, что приводит к васкулиту.
При наличии слабого иммунитета васкулит может возникать на нижних конечностях и в других частях тела. В тяжелых случаях затрагиваются органы (легкие, сердце, почки). Как правило, когда в кровеносных сосудах ног развивается васкулит, они воспаляются и становятся толще или, наоборот, тоньше. Кровоток уменьшается и к ногам поступает меньше питательных веществ и кислорода. Из-за этого человек испытывает трудности в передвижении. Длительное течение болезни приводит к тромбообразованию и другим осложнениям.
Видео: Причины васкулитов
Серьезность васкулита нижних конечностей
Заболевание может иметь серьезное, даже опасное для жизни, течение. Первоначально появляется легкий дискомфорт в ногах и затруднение при ходьбе, беге, изменении положения и т. д. В острых случаях пораженные участки кровеносных сосудов в ногах ослабляется и в конечном итоге растягиваются / выпячиваются, что приводит к аневризме. Когда кровеносный сосуд сужается и воспаляется, подача крови в эту область может быть полностью или частично блокирована. Если рядом расположенные кровеносные сосуды также не могут восполнить недостаток кровоснабжения, ткань пораженного участка постепенно погибает. В таких случаях нога может стать полностью неподвижной, а иногда развивается гангрена.
Иногда стенка кровеносного сосуда становится настолько слабой, что она разрывается и начинает кровоточить. Это может привести больного к смерти, однако подобное завершение болезни случается относительно редко.
Диагностика васкулита нижних конечностей
Лабораторные исследования различных биологических жидкостей организма или крови человека с подозрением на васкулит используются в первую очередь. С их помощью удается определить воспалительный процесс в организме. В зависимости от тяжести состояния может потребоваться проведение некоторых тестов на функциональные возможности органов.
Васкулит диагностируется только после исследования взятой с пораженного участка ткани. В ходе биопсии демонстрируется картина воспаления в соответствующих кровеносных сосудах. Однако с этим методом диагностики связаны определенные осложнения. В частности, васкулит может присутствовать только в определенных частях вен или артерий, а не на всем их протяжении. Это означает, что должна быть взята довольно большая часть сосуда. Иногда случается неудача и на исследование берется незатронутый болезнью участок, тогда как васкулит присутствует в другом месте.
Во время диагностики заболевания исследуются органы, поэтому может проводиться биопсия кожных покровов, почек, нервов или легких.
Взятие биоптата довольно сложный процесс, поэтому применяются другие способы определения заболевания. В частности, васкулит нижних конечностей диагностируется с помощью рентгенологического исследования или ангиографии кровеносных сосудов ног. Эти методы выявления нарушений в сосудах способны продемонстрировать картину воспаления в системе кровообращения.
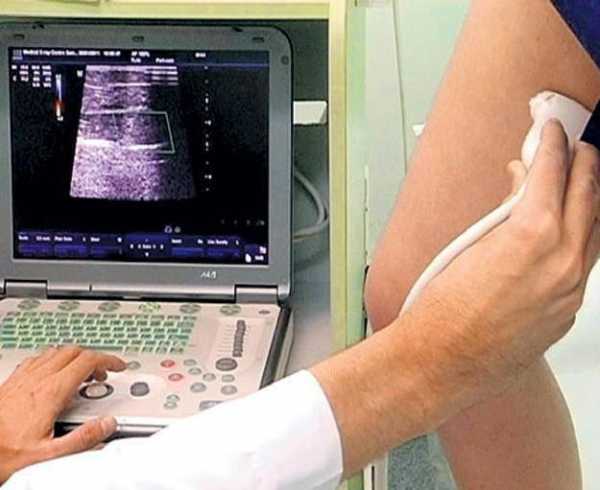
Лечение васкулита нижних конечностей
Если причиной васкулита является гиперактивность иммунной системы, тогда лечение может заключаться в приеме лекарств, которые подавляют активность иммунных клеток.
Васкулит - серьезное расстройство, которое часто требует профессионального лечения. Оно полностью зависит от диагноза и тяжести патологического процесса.
Когда васкулит вызван аллергической реакцией, он может утихать сам по себе без какой-либо медицинской помощи. Но в других случаях агрессивное лечение требуется в течение определенного времени, чтобы был достигнут желаемый эффект. Лечение часто проводится комплексное, с использованием стероидов или кортикостероидов.
Химиотерапевтические препараты также могут иногда задействоваться, но в более низких дозах, чем при лечении рака. Этот вид терапии направлен на подавление аномальной активности иммунной системы, которая приводит к повреждению кровеносных сосудов.
Другие лекарства, которые могут применяться при васкулите нижних конечностей - м или метотрексат. Тоцилизумаб, биологический препарат, также может быть использован. Он вводится под кожу ног больного, чтобы снизить дозировку стероидов, требуемую для лечения. Этот препарат можно вводить вместе со стероидом.
Поскольку васкулит является серьезным расстройством, он часто требует лечения препаратами, которые влечет сами по себе являются сильнодействующими и поэтому небезопасными. Например, некоторые средства могут оказывать нежелательные побочные эффекты. Иногда они вызывают серьезные аллергические реакции. Часто это негативное воздействие требует коррекции с помощью дополнительных лекарств.
Меры предосторожности при лечении васкулита
Во время лечения должно проводится внимательное наблюдение за состоянием больного, что позволит предупредить возникновение серьезных побочных эффектов. Может произойти рецидив, поэтому важно контролировать состояние в долгосрочной перспективе. Независимо от того, как долго будет продолжаться лечение, важно информировать лечащего врача об улучшениях или симптомах, которые возникли во время лечения.
Существует более 20 различных типов васкулита, поэтому в каждом отдельном случае симптомы, причины и лечение могут сильно различаться. Поэтому незамедлительно обратиться к врачу нужно в тех случаях, когда приходится испытывать какие-либо симптомы васкулита в ногах или любой другой части тела или в органе. Это будет иметь большое значение для достижения максимальной эффективности проводимого лечения.
Качество жизни у пациента с васкулитом
Качество жизни при наличии васкулита может варьироваться в зависимости от типа заболевания, определяемого у больного. Раньше люди, страдающие тяжелым васкулитом, постепенно приходили к низкокачественной жизни, некоторые могли выживать только в течение нескольких месяцев или даже недель. Применение современных методов лечения может позволить человеку, больному васкулитом нижних конечностей, жить комфортной жизнью намного дольше.
Успешность лечения васкулита в основном зависит от того, насколько рано было диагностировано патологическое состояние. Также имеет значение соблюдение правил медикаментозного воздействия и высокая степень осторожности во время процесса наблюдения.
Врач, как правило, следит за тем, чтобы у больного не было серьезных побочных эффектов после приема прописанных лекарств. Как только васкулит находится под контролем, прием лекарств может быть постепенно и осторожно отменен или сведен к минимуму. Цель лечения заключается в приведении больного к долгосрочной ремиссии без необходимости дальнейшего лечения. Люди, страдающие тяжелым васкулитом, могут нуждаться в регулярном медицинском наблюдении даже после успешного лечения болезни.
Правила питания и отдыха
Употребление здоровых для организма продуктов имеет решающее значение для борьбы с воспалением. Одновременно обеспечивается необходимый источник энергии для организма.
Основные принципы питания при васкулите
- Диета может быть успешно использована для борьбы с повышением уровня воспаления.
- Противовоспалительные продукты должны быть минимально обработанными, легко усваивающимися и замедлающими развитие гастроэнтерита. (воспаления пищеварительной системы).
- Важно избегать клетчатки, молочных продуктов и избыточного количества сахара.
- Нужно отказаться от недожаренного и обработанного мяса, сырых морепродуктов, так как это может вызвать негативные реакции у пациентов со слабой иммунной системой.
- Необходимо уменьшить потребление алкоголя, сладких и газированных напитков, кофеина, так как они могут ухудшить состояние пищеварительной системы.
Чтобы обеспечить наилучшее лечение васкулита, важно есть необработанные цельные продукты с низким содержанием натрия и богатые электролитами, такими как магний и калий. К ним относятся зеленые листовые овощи и некрахмальные продукты, такие как авокадо, бананы, капуста, брокколи, черные бобы, миндаль, сладкий картофель, семена тыквы и т. д.
Следует позаботиться о том, чтобы поддерживать физическую активность и в то же время обеспечить достаточный отдых. В частности, полезны умеренные упражнения, такие как ходьба, плавание, езда на велосипеде и несложные растяжения. Также время от времени нужно достаточно отдыхать, чтобы преодолеть любые проблемы с аутоиммунными заболеваниями и справиться с усталостью.
Ключевые моменты
- Васкулит характеризуется воспалением сосудов (вен или артерий), из-за чего функциональные возможности различных частей тела и органов могут полностью или частично снижаться.
- Васкулит нижних конечностей может возникать на фоне первичных заболеваний (болезни Бехчета, болезни Бюргера, геморрагического или аллергического васкулита). Также причиной может служить другое заболевания по типу сепсиса, скарлатины, сыпного тифа.
- Диагностика болезни проводится с участием лабораторных анализов, рентгенографии нижних конечностей, ультразвукового исследования и пр.
- В лечении васкулита нижних конечностей используются стероиды, кортикостероиды, метотрексат, циклофосфамид.
- Терапия васкулита нижних конечностей обязательно дополняется диетическим питанием, основанном на употреблении продуктов, богатых магнием, калием, натрием.
Видео: Васкулит - лечение заболевания сосудов
4.33 avg. rating (86% score) - 6 votes - оценок
лечение, фото, симптомы и причины
Нарушения в работе сосудистых структур, системе кровообращение приводит к катастрофическим последствиям при несвоевременном лечении или неграмотной помощи больным.
Согласно статистическим оценкам, диагноза подобного профиля выставляются часто, на долю названной категории приходится порядка трети всех случаев тяжелых состояний, с которыми пациенты обращаются лично или поступают в стационар по скорой.
Васкулит — одно из возможных заболеваний, суть его заключается в воспалении сосудистой стенки изнутри с последующей деструкцией тканей, структур эндотелия, рубцеванием и критическим нарушением питания клеток, которое должен обеспечивать пораженный сосуд.
Основной контингент больных — лица детского и пожилого возраста, есть два пиковых периода: с года до 15 лет и с 55 до 70.
Это не единое заболевание, а целая группа патологических процессов. Конкретное наименование зависит от типа пораженного сосуда: вена, артерия, капилляр и др.
Васкулит на ногах — это неправильная формулировка. Речь идет о поражении сосудов нижних конечностей. Внешне оно проявляется обильными красными или пурпурными высыпаниями, которые ошибочно и называют васкулитом на ногах. На деле же это геморрагическая сыпь, типичный внешний признак васкулита.

Диагностика не представляет больших трудностей. Лечение срочное, обычно в стационарных условиях. Заболевания крайне чувствительно к моменту оказания помощи и ее качеству, в плане прогноза.
Механизм развития
Точный путь становления патологического процесса не известен. Вопрос изучается теоретиками и практиками. Однако можно сказать, по меньшей мере о двух ключевых факторах становления проблемы.
- Первый и основной — аутоиммунная реакция. Собственные защитные силы организма человека, которые призваны оказывать противодействие вторженцам: вирусам, бактериям и прочим начинают разрушать собственные клетки тела.
В частности страдает внутренняя выстилка сосудов. Почему так происходит тоже до конца непонятно. Предполагается, что сбой провоцируется приемом препаратов, перенесенными инфекциями.
Также имеет место гиперсенсибилизация в результате текущих или хронических аллергических реакций, отравлений токсинами (например, продуктами жизнедеятельности глистов). Иными словами, организм становится слишком чувствительным.
- Второй весомый фактор — вирусное, бактериальное, грибковое поражение. Насколько большую роль играет этот момент точно также сказать пока нельзя. При этом он не исключает аутоиммунного происхождения. Вполне возможно, что два механизма уживаются в одном пациенте мирно.
Далее патологический процесс двигается по стандартному сценарию. Развивается воспаление, затрагивающее внутреннюю выстилку того или иного сосуда — интимы, эндотелия. Сам по себе диаметр просвета суживается.
Формируется выраженная ишемия с недостаточным питанием структур. При этом остаточные явления всегда тяжелы. Стенки рубцуются, эпителизируются, возможно развитие фибриновых образований (спаек).

Все это создает механические препятствия. Сосуд теряет былую эластичность, не может нормально расширяться и выполнять свою основную функцию по проведению крови. Итогом оказывается хроническая ишемия.
Осложнения не заставляют себя ждать. В отсутствии грамотной помощи смерти почти не избежать.
Васкулит нижних конечностей может закончиться гангреной, согласно статистическим данным, именно эта локализация является наиболее характерной для патологического процесса.
Классификация
Типизировать расстройство можно по нескольким критериям. Первый — вид сосуда.
- Артериит. Воспаление магистральных структур, обеспечивающих организм насыщение кислородом и питательными веществами (например аорты). При поражении таковых стремительно нарастают нарушения функционирования тканей, потому помощь требуется незамедлительно. Счет идет на дни, в некоторых случаях на часы.
- Артериолит. Поражаются сосуды более мелкого калибра. В основном страдают конечности и глаза.
- Флебит. Воспаление вен. Протекает сравнительно вяло, но почти всегда в итоге заканчивается катастрофическими инвалидизирующими последствиями. Времени на раздумья также не много. Требуется госпитализация в профильный стационар и начало терапии.
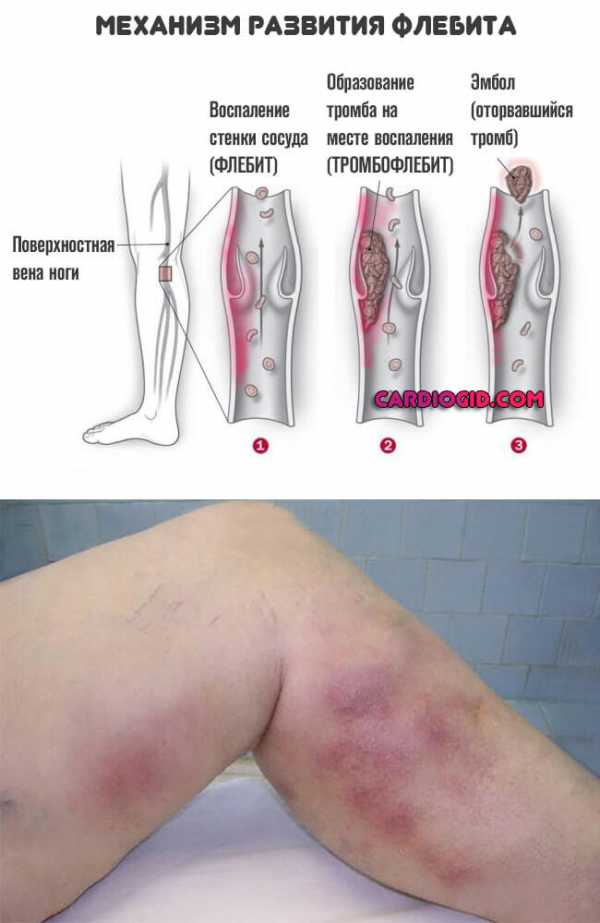
- Капиллярит. Сопровождается минимально выраженными симптомами. Но при поражении большого количества мелких, поверхностных сосудов возможны опасные осложнения. Какого именно рода — зависит от локализации и трудности случая.

Формы
Второй критерий классификации — происхождение патологического процесса. Выделяют две основных формы:
- Первичная. Причины точно не известны. Имеет в большинстве своем идиопатический характер, врачи не способны выявить конкретный фактор. Предполагается, что проблема имеет аутоиммунный генез, что подтверждается результатами лабораторных тестов.
Но и здесь доктора приходит в тупик: не известно, почему защитные силы начинают неадекватно реагировать на собственные ткани. Остается строить предположения.
Проблема первичной формы заключается в невозможности повлиять на первопричину, а значит и вылечить такой васкулит полностью. Приходится бороться с симптомами в периоды обострения и угнетать иммунитет.
- Вторичная. Развивается на фоне перенесенных инфекционных заболеваний, глистных инвазий. Как исход системных расстройств. Причину можно выявить довольно легко.
Это дает большие надежды на качественную коррекцию. Но полного излечения при хронизации добиться не получается.
Стадии
Третий критерий классификации — тяжесть течения патологического процесса. Васкулит подразделяется на 3 стадии:
- Легкая. Симптомов как таковых нет или они ничтожно малы по интенсивности. Пациент зачастую даже не подозревает, что имеется какая-то проблема. Проходит самостоятельно в большинстве случаев. Редко прогрессирует и осложняется. Может перейти в хроническую стадию. Выраженность рецидивов далеко не всегда такая же малозаметная.
- Средняя. Обнаруживается выраженная клиническая картина. Состояние умеренно-тяжелое. Требуется срочная терапия, потому как самостоятельный регресс патологии практически невозможен.
- Тяжелая. Сопровождается выраженными симптомами. Пациент находится в критическом положении. Без стационарного лечения в экстренном порядке выживаемость чуть больше 1%.
Помимо симптомов со стороны собственно сосудов, дермального слоя развиваются кишечные кровотечения, почечная недостаточность. Поражаются внутренние органы. Что и становится в конечном итоге причиной гибели человека.
Можно также выделить системные формы васкулитов (встречаются сравнительно редко, поражают множество сосудов одновременно) и очаговые, локализованные в отдельных структурах: органах, конечностях.
Тяжесть протекания мало зависит от типа по этому критерию. Нужно рассматривать каждую ситуацию в отдельности для получения точной информации.
Симптомы
Признаки патологического процесса многообразны. Существенно зависят от локализации поражения. Типичным и основным проявлением выступает сыпь. Она присутствует практически всегда.
Образование таковой происходит в первые же моменты от старта патологического процесса.
Выраженность зависит от агрессивности состояния. Как правило, на начальной стадии речь идет о малом количестве сыпи. Затем папул, пятен или других видов становится больше, они сливаются в единые очаги.
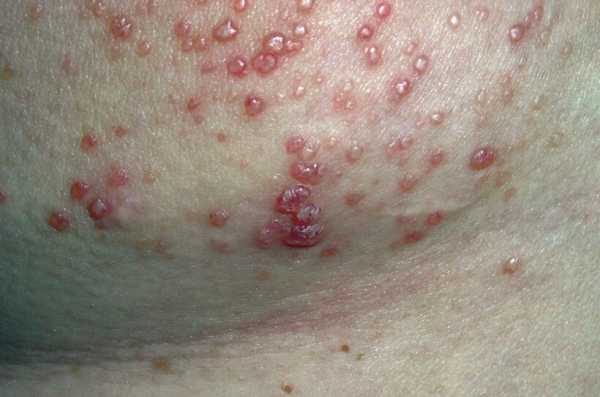
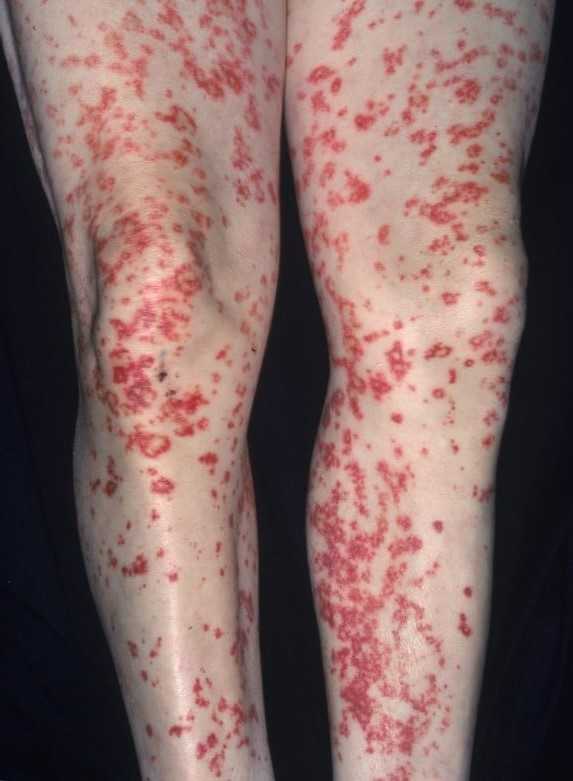
В подавляющем числе случаев сначала вовлекаются ноги. Потом высыпания экспансивно распространяются на другие части тела.
По характеру это могут быть стандартные розоватые округлые пятна, пурпурные образования, папулы, пузыри, крапивница, язвы.


Независимо от типа сыпи все подобные кожные дефекты в конечном итоге склонны к развитию эрозии (язв), деструкции (разрушению) и некрозу (отмиранию). Это вопрос времени.
Васкулит ног — не вполне точное описание. Ошибочный термин. Вернее было бы назвать этот симптом геморрагической сыпью (ревматической пурпурой).
Далее развиваются признаки общей интоксикации организма с головной болью, тошнотой, рвотой, слабостью, сонливостью, астеническими проявлениями. Возможен рост температуры тела до выраженных отметок, выше 38-39 градусов. Признак присутствует не всегда.
Внимание:Геморрагические пятна на ногах и проявления общей интоксикации не способны к самостоятельному регрессу. Они существуют на протяжении всего течения патологии.
Это типичные составляющие клинической картины. Далее все зависит от конкретной формы расстройства, его локализации.
- Поражение дыхательной системы сопровождается множеством вариантов течения. От бронхиальной астмы до пневмонии. Причина заключается в нарушении нормальной трофики структур. Вероятны застойные явления и косвенное деструктивное влияние на сердца.
- Вовлечение нервной системы. Обнаруживается судорогами. Психическими отклонениями разной степени тяжести, параличами, парезами, слабостью. Возможен геморрагический инсульт. Развивается он спонтанно без предшествующей стадии.
- Поражение суставов. Вторичный артрит, воспаление структур. Сначала вовлекаются колени, затем процесс переходит на другие хрящи. Без лечения возможны инвалидизирующие результаты.
- Нарушение работы почек. По типу тотальной дисфункции, недостаточности. Сопровождается болями в области поясницы, отеками, тошнотой, ростом артериального давления (вплоть до злокачественной гипертензии).
- Зрительная дисфункция. В легких случаях сопровождается снижением остроты, в тяжелых полной слепотой. Преходящей или постоянной. Зависит от течения патологического процесса.
- Поражение пищеварительного тракта. Дает выраженную диспепсическую картину с тошнотой, рвотой, вздутием и метеоризмом, проблемами со стулом, болями в животе разлитого характера.
Конкретизировать перечень симптомов возможным не представляется. Потому как существует огромное число клинических вариантов васкулита в контексте поражения той или иной системы. Признаков будет еще больше.
Причины
Точные факторы не известны. Врачи строят определенные предположения и делают выводы из данных наблюдений.
Основных момента два:
- Гиперсенсибилизация организма на фоне перенесенного инфекционного заболевания, текущей аутоиммунной патологии, врожденных особенностей. Сопровождается неадекватной реакцией защитных сил на ткани тела.
- Поражение вирусом, бактерией, грибком.
Факторы риска — детский возраст, склонность к аллергии и текущие хронические реакции, пожилые годы. Большего сказать на данный момент невозможно.
Диагностика
Проводится под контролем сосудистого (или общей практики, если нет такого) хирурга, флеболога. Это основные доктора, которые работают с пациентами подобного профиля.
Васкулит — проблема междисциплинарная, потому может потребоваться помощь сторонних врачей. Типично ведение больных ревматологом.
Перечень мероприятий стандартный:
- Устный опрос. Нужно выявить жалобы, зафиксировать все симптомы письменно и проанализировать данные. Затем подвести клиническую картину под конкретные существующие диагнозы и сделать предположения.
- Сбор анамнеза, направлен на выявления предполагаемого происхождения патологического процесса. Оба этих рутинных исследования играют ключевую роль в дальнейшей работе специалиста. Потому пациентам нужно знать — скрывать что-либо нельзя. Рассказывать стоит по существу, но максимально подробно, в деталях.
- Визуальная оценка высыпаний, проявлений со стороны органов и тканей. Эта информация используется для определения типа расстройства, локализации, тяжести течения и прочих моментов.
- Допплерография сосудов. В рамках оценки скорости и качества кровотока в конкретной области, предположительно пораженной васкулитом.
- Ангиография. Рентген. Направлен на исследование анатомических особенностей, структурных характеристик артерий, вен и прочих.
- Обязательным этапом выступает лабораторная оценка крови. Общий и биохимический анализы показывают повышение концентрации лейкоцитов, высокую скорость оседания эритроцитов, выраженный рост СРБ, C-реактивного белка, что однозначно указывает на воспаление, с большой вероятностью аутоиммунного генеза.
В основном этого достаточно. Для определения проблем со стороны органов и систем применяются дополнительные методики. Например, рентгенография грудной клетки и другие способы.
Вопрос решается на усмотрение специалиста. Медлить нельзя, потому в основном рекомендуется госпитализация. В стационарных условиях удается добиться результата быстрее.
Лечение
Терапия по преимуществу консервативная. При необходимости проводятся очищающие кровь процедуры.
Задач несколько. Первая — купирование симптоматики. Вторая — торможение деструктивных процессов и хотя бы частичное восстановление кровотока.
Также обязательна превенция нежелательных последствий, опасных для жизни.
Применяются медикаменты ряда фармацевтических групп:
- Противовоспалительные нестероидного происхождения. НПВП. Нимесулид, Кеторолак и прочие. Вызывают массу побочных явлений, потому требуют осторожного применения.
- Глюкокортикоиды. Обладают тем же действием. Однако в несколько раз мощнее. Соответственно и риски от применения таковых куда больше.
- Цитостатики. В наиболее сложных случаях, когда не помогают прочие препараты. Это средства используются не только в рамках химиотерапии, но их эффект проявляется особенно ярко именно тут. Они замедляют деление быстрых клеток, в частности иммунных, реакция становится менее агрессивной, купируются проявления.
- Антиагреганты. Предотвращают сгущение крови. Нормализуют ее текучесть и реологические свойства. Аспирин и его более современные аналоги для продолжительного использования. В рамках срочной помощи вводится Гепарин (антикоагулянт).
- Сорбенты. Тиоверол и аналоги. Применяются для быстрого выведения опасных веществ их организма.
- По необходимости — антибиотики, противогрибковые, стимуляторы выработки интерферона или антитела (борются с вирусами).
В основном перечень ограничивается этими группами. Что касается экстренных случаев, может потребоваться очищение крови посредством плазмафереза, гемо- и иммуносорбции.
Лечение васкулита нижних конечностей проводится с применением препаратов, хирургические вмешательства не практикуются, не считая критических случаев.
В дальнейшем показана диагностика у аллерголога-иммунолога, выявление ответов на те или иные вещества и коррекция образа в жизни в связи с новыми условиями.
Например, исключение контакта с пылью, некоторыми животными, отказ от определенных продуктов с изменением рациона, если это нужно и т.д.
Лечение васкулита на ногах требует от 3 недель до 3 месяцев. Полный восстановительный период близится к полугоду. Бывает чуть больше.
Прогноз
Выживаемость при своевременной медицинской помощи составляет 96% и выше. Но только при условии начала терапии в ранний период.
Запущенные формы, тем более, если присоединились осложнения, дают летальность практически с той же цифрой. Шансы остаться на этом свете чуть более 3%.
Потому не стоит рассчитывать на спонтанное восстановление. Подобное практически нереально. Рекомендуется обращаться к врачам.
Полностью вылечить хронические васкулиты невозможно. Излечению поддаются только начальные формы вторичного васкулита (возникшего на фоне перенесенных инфекционных заболеваний).
Возможные осложнения
Среди последствий:
- Геморрагический инсульт.
- Слепота в результате нарушения питания сетчатки глаза и зрительного нерва.
- Почечная недостаточность.
- Кишечное кровотечение.
- Выраженный неврологический дефицит.
- Дыхательная дисфункция с вероятным становлением асфиксии.
- Поражения суставов с деструкцией и деформацией хрящей.
Результат — инвалидность или, намного чаще, гибель.
В заключение
Васкулит сосудов нижних конечностей — критически опасный патологический процесс.
Требует срочной медицинской помощи. В противном случае шансов на выживание практически нет. Особенно при вовлечении органов.
Диагностируется отклонение достаточно легко, потому смысла медлить нет. Профильные специалисты — хирурги (сосудистые, но поскольку таких немного, особенно вне столиц государств СНГ и бывшего Союза, то и общей практики), ревматологи.