Скрининг узи что это такое
сроки проведения и когда делают первый, второй и третий скрининг?
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране, согласно приказу Министерства здравоохранения РФ № 572н от 1 ноября 2012 года, обязательным в период беременности является лишь плановое трехразовое УЗИ[1]. Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Однако в некоторых случаях врач настойчиво рекомендует его пройти. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
- беременным старше 35 лет, а также в том случае, если возраст отца превышает 40 лет;
- при наличии генетических патологий у членов семьи;
- при наличии в прошлом замершей беременности, выкидышей или преждевременных родов;
- беременным, которые перенесли в первом триместре какое-либо инфекционное заболевание;
- женщинам, вынужденным принимать лекарства, которые могут быть опасными для плода и влиять на развитие беременности;
- женщинам, работающим на вредных производствах и/или тем, у кого есть вредные привычки.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и прочего.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-й и 13-й неделями. Нет смысла проходить это обследование ранее: до 11-й недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
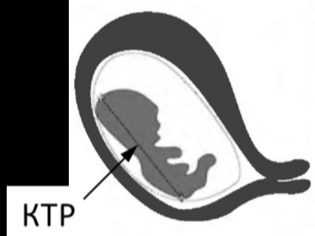
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–84 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто являются гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
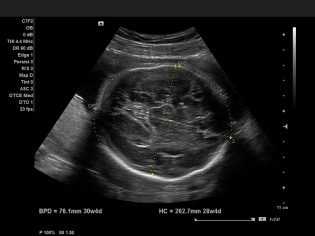
- БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.
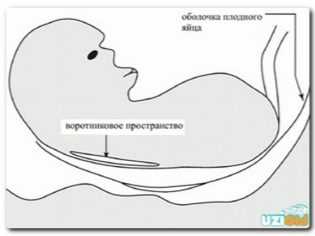
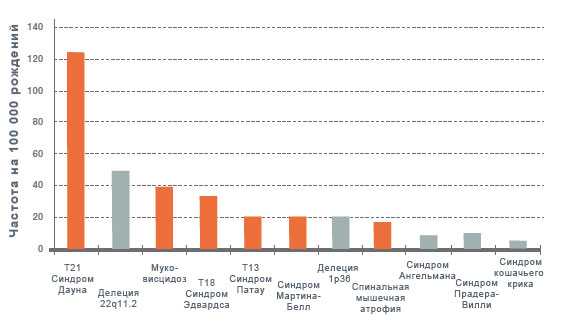
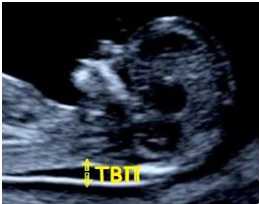
- ТВП (толщина воротникового пространства) — 1,6–1,7 мм (зависит от срока беременности). Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и так далее. Однако не следует паниковать раньше времени: никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
- Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым.
- ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
- Размер хориона, амниона и желточного мешка.
- Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
- Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
- Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
- Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами: трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо подготовиться соответствующим образом. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота, и картинка будет четче.
При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения. Околоплодные воды являются хорошим акустическим окном для визуализации, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или «освежиться» при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать соответствующие средства и не есть ничего газообразующего.
На заметку
Бытует мнение, что УЗИ «оглушает» нерожденного ребенка. Это, конечно, миф, возникший из-за незнания базовых законов физики. Ультразвук — это колебания высокой частоты, которые не слышны ни взрослым, ни детям. УЗИ — одно из самых точных, недорогих и безопасных исследований.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-й недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Для определения риска развития беременности используется МоМ — коэффициент, показывающий степень отклонения конкретных параметров от нормы для данного срока. На этом этапе норма — от 0,5 до 2,5 МоМ. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода, или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л (от 0,5 до 2,5 МоМ). Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия. Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через восемь часов после последнего приема пищи. За два–три дня до анализа следует воздержаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 18–20 недель. В него включены те же два этапа — УЗИ и анализ крови, однако последний сдается только в том случае, если женщина не делала первый скрининг.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода, его костную структуру, состояние внутренних органов, место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР — 26–56 мм.
- ДБК (длина бедренной кости) — 13–38 мм.
- ДПК (длина плечевой кости) — 13–36 мм.
- ОГ (окружность головы) — 112–186 мм.
- ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
- Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на нижней части полости матки — при такой локализации возможно отслоение плаценты.
- Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через две артерии и одну вену, но иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
- Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
- Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как уже говорилось, если первый скрининг не проводился, то во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-й неделях беременности:
- b-ХГЧ — 4720–80 100 мМЕ/мл.
- Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — может быть при угрозе выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
- АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в угрозе выкидыша или гибели плода, а также в развитии патологий, например синдромов Эдвардса или Дауна. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30–34-й неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы УЗИ для данного срока беременности:
- БПР — 67–91 мм.
- ДБК — 47–71 мм.
- ДПК — 44–63 мм.
- ОГ — 238–336 мм.
- ИАЖ — 82–278 мм.
- Толщина плаценты — 23,9–40,8 мм.
Слишком тонкая плацента не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ею инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты, — на сроке 30–35 недель нормальными считаются 0–2-я степени зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
что это такое, сроки проведения УЗИ малого таза, можно ли кушать перед процедурой
Скрининговое УЗИ имеет очень большое значение во время беременности. С помощью этого метода врачи получают информацию о том, как плод развивается в материнской утробе. Эта статья поможет будущим мамам разобраться, для чего проводится данное исследование.

Что это такое?
В настоящее время представить себе диагностику различных патологий беременности без ультразвуковых обследований невозможно. Суть метода – принцип проникновения и отражения ультразвуковых волн от внутренних сред организма. С помощью проведения УЗИ малого таза можно выявлять различные отклонения течения беременности в самых разных периодах внутриутробного развития плода.

Первый триместр – это очень важный период, когда у эмбриона формируются все основные внутренние органы. Своевременная диагностика в этом периоде позволяет выявлять аномалии развития и формирующиеся анатомические дефекты.
Нужно отметить, что злоупотреблять проведением УЗИ в первые недели беременности не стоит.
Сутью ультразвукового пренатального скрининга, который проводится во 2 триместре, является уже определение опасных генетических и хромосомных патологий. Также в это время можно оценить функционирование всех жизненно важных систем организма плода. В данный период развития будущего ребенка можно определить работу сердца и сердцебиение. УЗИ позволяет также установить различные ортопедические нарушения.

Сроки проведения
В каждом периоде беременности проводится по 1 скринингу. В этом случае ультразвуковое исследование нельзя считать вредным. Более частое проведение УЗИ может привести к тому, что после рождения у ребенка возникнут различные неврологические или психические нарушения.
1 триместр – обязательный период для выполнения ультразвукового скрининга. Врачи назначают проходить такой диагностический курс на 10-14 неделе беременности. 2-й скрининг проводится уже в следующем триместре беременности. В этом случае диагностический комплекс проводится на 16-20 неделе.
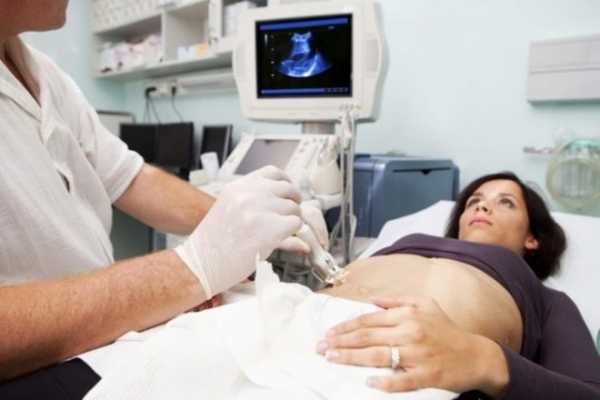
Скрининг 3 триместра проводится женщинам, имеющим различные нарушения или аномалии развития плода. Если первые ультразвуковые скрининговые тесты не показали никаких нарушений, то в этом случае третий скрининг может и не потребоваться. Необходимость в проведении комплекса исследований в этом периоде беременности определяет наблюдающий беременную женщину акушер-гинеколог.
Проводится скрининг 3 триместра обычно на 30-34 неделе. Срок его проведения может быть смещен на 7-10 дней по медицинским показаниям. В третьем периоде выявленные показатели необходимы врачам для выбора оптимальной тактики родовспоможения.

Ультразвуковое исследование, проводимое на этом сроке беременности, устанавливает предлежание плода, а также наличие или отсутствие у него признаков плацентарной недостаточности.
Третий скрининг позволяет врачам окончательно разобраться с тем, стоит ли проводить кесарево сечение.
Для чего проводится?
Врачи рекомендуют проходить скрининг всем беременным. Особенно важно делать такие исследования тем женщинам, у которых течение беременности протекает с различными нарушениями. Также лучше не избегать прохождения ультразвуковых исследований будущим мамочкам, которые зачали ребенка после 35 лет. Наличие у близких родственников или родителей беременной женщины различных генетических заболеваний – важный повод для проведения УЗИ.

Возможные проблемы
Ультразвуковое исследование, проведенное на 11-12 неделе, позволяет уже выявить довольно опасное клиническое состояние – анэнцефалию. Оно характеризуется полным или частичным отсутствием головного мозга у плода. Наличие этого признака является показанием к прерыванию беременности. Выявляется данная патология, как правило, к концу 1 триместра.
Гидроцефалия – еще одно тяжелое клиническое состояние плода. В этом случае специалист УЗИ обнаруживает у малыша большое количество спинномозговой жидкости. Довольно часто этот признак сочетается и с другими аномалиями развития. Прогрессирование данного состояния также может стать существенным показанием для прерывания беременности.
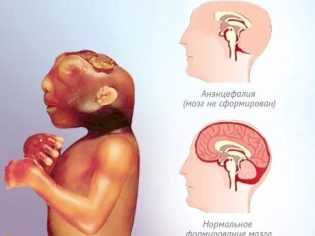
Энцефаломенингоцеле – патологическое состояние, отлично выявляемое при проведении скрининга. Это, как правило, преходящая патология. Для того чтобы оценить и контролировать течение данного состояния врачи назначают несколько повторных ультразвуковых исследований. Диагноз полностью снимается, если во время следующего скрининга подобные нарушения не устанавливаются.
Важно отметить, что заключение УЗИ не является еще диагнозом. Для установления точной патологии требуется обязательная повторная консультация акушера-гинеколога, который наблюдает беременную женщину.
За время беременности проводится несколько скринингов. Они позволяют отследить динамику роста и развития плода.
Пороки сердца – очень важная патология, которая может быть легко установлена при помощи УЗИ. Для оценки уровня кровотока в этом случае используется допплер-картирование. С помощью такого теста можно определить патологические потоки крови (регургитацию) вследствие имеющихся нарушений в работе сердечных клапанов. Выявление данной патологии – очень важное заключение, которое обязательно требует в дальнейшем перепроверки.
Накопление в животе плода патологической жидкости (асцит) – неблагоприятный признак. Появление этого симптома требует обязательной диагностики заболеваний внутренних органов у развивающего в материнской утробе малыша. В некоторых случаях к развитию данного состояния может привести и аномалии развития сердечно-сосудистой системы. Резус-конфликт также способствует накоплению патологической жидкости в брюшной полости у плода.
Если у малыша были выявлены какие-либо генетические или хромосомные патологии, то в этом случае обязательно требуется консультация генетика. Для уточнения диагноза доктор может назначить дополнительный ряд анализов крови.
Правильная подготовка
Для получения достоверных результатов очень важно правильно подготовиться к исследованию. Врачи уделяют этому довольно большое значение.
Итак:
- Накануне ультразвукового скрининга беременная женщина должна соблюдать гиполипидемическую диету. Ужин перед исследованием должен быть максимально легким. Все жирные и жареные продукты полностью исключаются. За неделю до исследования лучше кушать максимально легкую, но калорийную пищу. Беременной женщине не следует ограничивать белок. Однако следует выбирать наиболее легкие виды белковой пищи. К таким продуктам относится курица, индейка, белая рыба и постная говядина.


- За 2-3 дня до ультразвукового скрининга будущей мамочке следует максимально ограничить употребление любых овощей и фруктов. В них содержится довольно много грубой клетчатки, которая способствует газообразованию. Раздувшийся от газов кишечник не даст возможности специалисту УЗИ полноценно провести исследование. В этом случае доктор даст заключение о сильной эхонегативности.
- Для получения достоверных результатов очень важно ограничить интенсивную физическую нагрузку. Это следует делать как при первом, так и при втором скрининге. Посещения йоги для беременных может привести к тому, что результаты УЗИ будут недостоверными.
- Беременным женщинам нельзя нервничать. Длительный или затяжной психоэмоциональный стресс оказывает отрицательное действие на маточно-плацентарный кровоток. Если будущая мамочка постоянно нервничает и переживает, то в конечном итоге это способствует формированию у нее плацентарной недостаточности.


Исследование может проводиться несколькими способами – трансабдоминальным и трансвагинальным. На ранних сроках беременности врачи предпочитают назначать УЗИ трансвагинально. Проводится такое исследование только лишь в том случае, если у будущей мамочки отсутствуют какие-либо противопоказания к его проведению.
Нормы
Исследование, как правило, проводится на специальной кушетке. Будущая мамочка при этом лежит на спине. На более поздних сроках беременности требуется более тщательный просмотр. Для этого специалист УЗИ может попросить будущую мамочку перевернуться на левый бок.
Исследование, проводимое при наполненном мочевом пузыре, также помогает получить более достоверные результаты. Если требуется такое наполнение, то об этом будущую мамочку обязательно предупреждают в женской поликлинике заранее. Трансабдоминальный метод, как правило, выполняется на фоне полного мочевого пузыря. Трансвагинальное УЗИ лучше делать после его опорожнения.
После проведения ультразвукового исследования обязательно проводится расшифровка результатов. Делает это наблюдающий беременную женщину акушер-гинеколог. Врачи УЗИ-диагностики диагнозов не ставят. В некоторых случаях для исключения имеющейся патологии требуется дополнительное проведение биохимических анализов крови.
Для лучшей визуализации специалист обрабатывает живот беременной специальным гелем. Это прозрачное вещество наносится на переднюю брюшную стенку, а после исследования полностью удаляется. Нужно отметить, что нанесение данного средства не способно вызвать никаких аллергических проявлений.

В первом триместре определяется ряд клинических показателей:
- Одним из них является копчико-теменной размер (КТР). Для его оценки требуется также предполагаемый вес плода. С помощью данного показателя можно установить и предполагаемый срок беременности. Оценивается КТР в миллиметрах.
- Длина носовой косточки – еще один клинический показатель, используемый для оценки начального периода внутриутробного развития эмбриона. Отсутствие данного элемента у будущего малыша – неблагоприятный симптом. Если носовая кость отсутствует у плода к 14 неделе его развития, то в 75% случаях это свидетельствует о наличии серьезных аномалий.
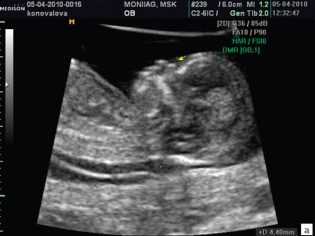
- Бипариетальный размер плода (БПР) позволяет оценить очень важный показатель – развитие головного мозга плода. Также данный клинический признак может стать косвенным проявлением формирующихся у ребенка неврологических нарушений. Определяется этот показатель также в мм. На 10 неделе беременности значения данного критерия составляют 14 мм.
- Толщина воротникового пространства – это важный клинический признак, который позволяет выявить синдром Дауна на самых ранних стадиях его формирования. На 11 неделе беременности данный показатель составляет 0.8-2.4 мм. Очень важно проводить динамику изменения этого УЗИ-критерия на протяжении нескольких недель. Это позволит косвенно подтвердить или исключить синдром Дауна у малыша.
- Для оценки работы сердечно-сосудистой системы обязательно подсчитывается сердцебиение. На 11 неделе беременности данный показатель составляет 153-177 ударов в минуту. Сильное снижение данного критерия – неблагоприятный симптом, который требует обязательного проведения дополнительной диагностики.

Ультразвуковой скрининг необходим для установления грубых патологий внутриутробного развития. Этот комплекс исследования не проводится только лишь по желанию будущей мамы, и должен выполняться в строгие регламентированные для этого сроки.
О том, зачем делают УЗИ-скрининг при беременности, вы можете узнать из следующего видео.
что показывает и как расшифровывается
Содержание статьи:
Беременная на 11-14 неделе проходит УЗИ на 1 скрининге. Исследование позволяет своевременно обнаружить врожденные патологии или отклонения от нормы.

Показания и противопоказания для диагностики
УЗИ в 1 триместре делается на добровольной основе. Женщина вправе отказаться от исследования, тогда она сама несет ответственность за внутриутробное развитие ребенка. Под группу риска попадают беременные, которые должны обязательно пройти УЗИ:
Женщине больше 35-ти лет.
С 1 по 3-ий месяц беременности будущая мать перенесла инфекционное заболевание.
Состояние здоровья беременной требует приема лекарственных препаратов, которые на ранних сроках запрещаются.
Если существует подозрение на замирание или регресс развития плода. Обычно у женщины начинается кровотечение.
Есть близкие родственники с наследственными генетическими отклонениями.
В анамнезе женщины были выкидыши, замершая беременность, бесплодие.
Будущая мама уже родила ребенка с отклонениями в физическом или умственном развитии.
Беременная страдает наркоманией, алкоголизмом или очень много курит.
УЗИ не вредно и может проводиться на любом сроке. Никакого негативного воздействия на плод при этом за все время не наблюдалось.
На каком сроке делают
Гинекологи в женских консультациях назначают УЗИ первого скрининга в 1 триместре, начиная с 11 недели по 14. Лучше проходить исследование в середине обозначенных границ. Наличие ошибок сводится к минимуму.
Задача гинеколога — точный подсчет срока беременности. Он рассчитывается с даты последних месячных.
Как подготовиться к исследованию
Подготовка к УЗИ скринингу первого триместра выглядит следующим образом:
Нельзя за сутки до исследования есть пищу, которая вызывает в кишечнике сильное газообразования. Из-за газов результат УЗИ искажается.
Если ультразвуковое сканирование плода проводится трансабдоминально, через брюшную стенку, мочевой пузырь должен быть наполнен. В противном случае, когда делают УЗИ трансвагинальным датчиком, этот орган опорожняется.
Необходимо купить одноразовую пеленку, чтобы постелить ее на кушетку. По желанию покупают салфетки, если нужно будет вытереть гель с живота.
Как проводится
При ультразвуковом скрининге в 1 триместре беременную укладывают на кушетку. Перед этим стелется впитывающая пеленка. Врач наносит специальный гель для УЗИ на живот женщины. После датчиком водит по животу. Ультразвуковые волны отражаются от внутренних тканей органа беременной и плода.
Так передается информация о состоянии и внутриутробном развитии ребенка. Врач замеряет тело и внутренние органы плода, затем сравнивает их с нормами по срокам. Допплерография, оценка состояния кровотока в плаценте при беременности, делается по показаниям. Когда исследование заканчивается, женщина вытирает гель с живота.
Смотрите подробное видео о 1 ультразвуковом скрининге:
Расшифровка результатов и нормы
При несоответствии нормам одного из установленных показателей беременной назначается дополнительное сканирование и допплерография. По результатам УЗИ скрининга 1 триместра возможно единичное несоответствие нормативам.
В крайних случаях назначают амниоцентез, процедуру, при которой протыкается пузырь и забирается на анализ амниотическая жидкость. Женщина сама решает, делать ли это инвазивное исследование или нет.
Пол ребенка на сроке 11-14 недель определяется не точно. Врачи рекомендуют проверять это на втором плановом скрининге.
КТР — копчико-теменной размер
Копчико-теменной размер на 1 скрининге по нормам на УЗИ бывает немного меньше или больше. Это считается нормой: каждый ребенок развивается индивидуально. При отклонении показателя в большую сторону беременной диагностируют крупный плод, который по весу превышает 3,5 килограмма.
Когда КТР на 1 скрининге в протоколе значительно меньше нормы, это признак:
Плод не развивается. Гинеколог проверяет наличие сердцебиения. Если ребенок погиб, женщине назначается выскабливание матки для предотвращения возможных инфекционных заболеваний и кровотечений.
Будущая мама заболевает инфекцией, включая венерическую.
В организме беременной вырабатывается мало гормонов. Особенно это касается прогестерона. При его критической нехватке беременность может в любой момент закончиться самопроизвольным выкидышем. Гинеколог назначает женщине гормональную терапию с употреблением лекарственных препаратов «Утрожестан» и «Дюфастон».
У ребенка наблюдаются генетические отклонения. Но УЗИ на 1 скрининге анализируют вместе с биохимическим анализом крови.
Нормы КТР на первом скрининге:Иногда низкий уровень копчико-теменного размера сопоставляют с ошибочной постановкой срока. В этом случае придется пройти повторную ультразвуковую диагностику через неделю.
ЧСС — частота сердечных сокращений
Частота сердечных сокращений на первом плановом УЗИ в норме равняется примерно 175 ударам в минуту. В самом начале зарождения новой жизни показатель равен частоте пульса будущей матери — 83 удара в минуту и меньше. С увеличением срока ЧСС повышается.
ТВП — толщина воротникового пространства
Толщина воротникового пространства на УЗИ в 1 триместре по нормативам определяется следующим образом:
в 11 недель норма составляет 1,6-2,4 миллиметра;
12 неделя — с минимальной точки до 2,5 миллиметров;
13 неделя — в пределах 1,7-2,7 миллиметра.
Строение желточного мешочка
При исследовании желточного мешочка на первом ультразвуковом скрининге обращают внимание на повышенную плотность, дублирование или изменение формы. Для оценки патологического состояния, увеличения или уменьшения желточного мешочка, требуется анализ высококвалифицированного врача.
Поэтому делается повторное исследование в платных клиниках, где врачи и аппаратура выше уровнем, чем устройства и специалисты в муниципальных больницах.
Если во время диагностики на первом УЗИ до 1 скрининга выявили дисфункциональность желточного мешочка, скорее всего скоро произойдет выкидыш. В противном случае плод будет развиваться неправильно с патологиями.
Длина кости носа
В расшифровке УЗИ на 1 скрининге главную роль играет показатель длины носовой кости. При наличии у плода генетического отклонения косточка окостеневает позже, чем положено. Для синдрома Дауна характерен маленький размер кости или ее полное отсутствие на 1 скрининге.
Нормы косточки носа на 1 скрининге:
БПР — бипариетальный размер головы
На первом скрининговом обследовании бипариетальный размер головы по нормам исчисляется сроками:
в 11 недель равен 17 миллиметров;
на 12 неделе показатель увеличивается до 2-х сантиметров;
в 13 недель среднее значение БПР равняется 26 миллиметров.
Расположение и толщина плаценты
Расположение плаценты на УЗИ при 1 скрининге влияет на позу плода в утробе, что в свою очередь важно при родоразрешении. Толщина плаценты также важна. Ее роль заключается в выработке гормонов, защите ребенка и снабжении его пититаельными веществами. По толщине плаценты на 1 скрининговом УЗИ определяют точный срок беременности.
 Нормальное размещение плаценты
Нормальное размещение плацентыКакие диагностируют патологии
На наличие хромосомных заболеваний указывают плохие результаты биохимического анализа. Но, например, синдром Дауна на УЗИ выглядит так, будто у плода отсутствует носовая косточка, или она сильно укорочена.
При анэнцефалии у плода отсутствуют мозговые доли частично или полностью. В таком случае беременную направляют на аборт. В отношении других трисомий женщине назначают консультацию генетика. Окончательный диагноз по УЗИ первого скрининга ставится после обследований:
Биопсии хориона. Используется ткань хориона, будущей плаценты, для диагностики врожденных пороков.
Амниоцентез. Прокалывается пузырь и берется на анализ околоплодная жидкость.
Кордоцентец. Генетические отклонения выявляют при анализе пуповинной крови у плода.
Биопсия плаценты или плацентоцентез. При этой инвазивной процедуры забирается микроскопический кусочек плацентарной ткани посредством пункционной иглы.
При подтверждении страшных диагнозов первого скрининга гинеколог порекомендует беременной прервать беременность. Женщина вправе сама решить. Иногда инвазивные методы провоцируют возникновение осложнений, включая самопроизвольный выкидыш.
Полученные результаты УЗИ на 1 скрининге содержат информацию о возможных маркерах аномалий и внутриутробном развитии ребенка. Рекомендуется проходить это обследование каждой беременной женщине для исключения патологий, пороков развития и других отклонений на ранних сроках.
Проходили ли вы УЗИ на 1 скрининге? Расскажите, как проходило обследование. Поделитесь статьей с друзьями в социальных сетях.
Поделиться ссылкой:
где пролегают границы нормы и патологии?
Беременность – это одновременно и радостный, и волнительный период в жизни женщины. В настоящее время в акушерстве уделяется большое значение проведению ультразвуковых скринингов в определенные сроки беременности. Но насколько это важно? Почему именно в эти сроки? Обо всем этом и пойдет речь в данной статье.
Чем обычное ультразвуковое исследование отличается от скринингового?
Важно знать, что скрининг проводится АБСОЛЮТНО всем беременным женщинам на одних и тех же сроках. Цель данного исследования - выявление серьезных аномалий развития плода. Иначе говоря, диагностика проводится на самых лучших аппаратах и самыми квалифицированными специалистами, ведь на них возлагается большая ответственность – выявить те или иные нарушения в развитии во время внутриутробного развития.
В какие сроки беременности следует проводить УЗ-скрининги?
Согласно приказу министерства здравоохранения (№572 н от 01.11.2012г.) в данном вопросе есть строго определенные сроки, отклоняться от которых следует лишь в крайних ситуациях. Первый скрининг проводится с 11 по 14 неделю беременности, второй - с 18 по 21 неделю беременности, и третий – в сроке 30-34 недели беременности.
Первый УЗ-скрининг: какие показатели являются нормальными?
В сроке 11-14 недель все беременные женщины должны пройти одно из самых важных исследований – УЗИ диагностику экспертного класса. Врач определяет такие показатели, как:
- Сердцебиение эмбриона (в сроке проведения скрининга важно определить не просто наличие или отсутствие сердцебиения, но и частоту сердечных сокращений. Так например, нормальным является сердцебие6ние 140-160 ударов в минуту). Признаки брадикардии (когда ЧСС 100 ударов в минуту и меньше) и выраженной тахикардии (ЧСС выше 160) являются неблагоприятным признаком.
- Измерение копчико-теменного размера (сокращенно – КТР).
- Измерение толщины воротникового пространства (сокращенно - ТВП)
- Длина носовой кости (нижняя граница нормы – 2 мм).
- Расположение хориона, место будущей плаценты. В норме хорион располагается на любой стенке матки, но неблагоприятной считается ситуация, при которой хорион расположен в области внутреннего зева, или крайне близко к нему. Такой вариант прикрепления хориона может стать причиной предлежания плаценты или низкой плацентации.
- Наличие или отсутствие отслойки хориона. Хорион – это по сути место, из которого формируется позже плацента. Именно по этой причине важно определить, нет ли участков, которые отслоились от стенки матки.
- Соответствие размера эмбриона сроку беременности. При проведении УЗИ врач всегда спрашивает у женщины первый день последней менструации. И вопрос этот задается не ради праздного любопытства. Именно благодаря этой информации можно понять, соответствует ли размер эмбриона сроку беременности. Вот почему женщине очень важно знать эту информацию и сказать ее врачу.
Каковы нормальные значения толщины воротникового пространства (ТВП)?
| Нижняя граница нормы | Верхняя граница нормы | Среднее значение | |
| 10 недель | 0,8 | 2,2 | 1,5 |
| 11 недель | 0,8 | 2,2 | 1,6 |
| 12 недель | 0,7 | 2,5 | 1,7 |
| 13 недель | 0,7 | 2,8 | 1,7 |
| 14 недель | 0,8 | 2,8 | 1,8 |
О чем свидетельствует увеличение ТВП?
Увеличение толщины воротникового пространства – один из признаков хромосомных аномалий, чаще всего данный маркер характерен для синдрома Дауна, за счет скопления жидкости в этой области. Однако, следует знать, что измерение ТВП должна проводиться при определенном положении эмбриона (он не должен излишне сгибать или разгибать голову).
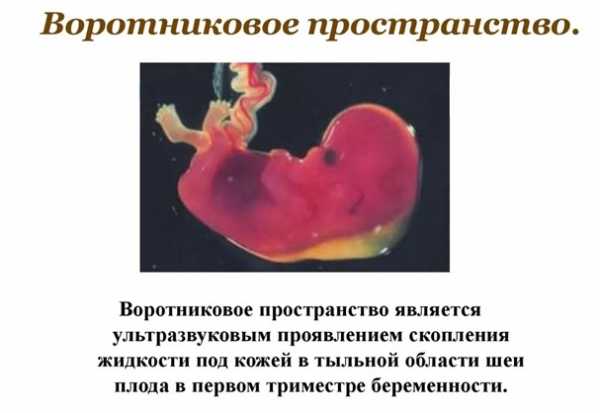
О чем может свидетельствовать уменьшение длины носовой кости?
Уменьшение длины носовой кости может быть маркером хромосомных аномалий. Однако, изолированно по одному признаку диагноз не может быть поставлен. В случае выявления тех или иных отклонений по результатам УЗИ, проводят расширенное обследование.
Какие аномалии развития можно выявить при первом УЗ-скрининге?
На первом скрининге обычно можно выявить самые тяжелые пороки развития. К ним относятся как серьезные хромосомные аномалии, определенные генетические заболевания, тяжелые пороки развития.
К ним относятся:
- Синдром Дауна
- Синдром Патау
- Анэнцефалия (отсутствие головного мозга)
- Гидроцефалия (избыточное скопление спинномозговой жидкости в головном мозге, расширение ликворных пространств)
- Сложные пороки сердца (тетрада, пентада Фалло, дефекты перегородок)
- Пороки развития опорно-двигательного аппарата (отсутствие конечностей, пальцев)
Можно ли только на основании первого УЗ-скрининга поставить диагноз о тяжелой патологии эмбриона?
При выявлении серьезных отклонений в развитии эмбриона приятно расширить диагностический поиск, это необходимо с целью исключения ложноположительных результатов. К таким диагностическим процедурам относится: сдача анализов на генетическую двойку и тройку. При необходимости можно провести амниоцентез и хорион-биопсию. Данные анализы позволяют провести расширенный генетический анализ околоплодных вод и тканей хориона с целью выявления грубых и серьезных патологий). Однако, следует помнить, что эти диагностические процедуры могут привести к серьезным осложнениям, вплоть до самопроизвольного прерывания беременности).
Некоторые пороки развития, выявленные при исследовании, не требуют проведения дополнительных исследований, в силу своей очевидности. Так например, отсутствие конечности или выраженные нарушения нервной трубки (анэнцефалия, гидроцефалия).
Что делать, если на первом УЗ-скрининге были выявлены тяжелые пороки развития?
Если во время обследования врач определил наличие признаков, которые свидетельствуют о наличии у эмбриона серьезных пороков развития, в таком случае с женщиной проводится разъяснительная беседа, собирается консилиум в составе врачей: акушер-гинеколог, генетик, неонатолог, иногда приглашается детский хирург. При выявлении пороков развития, несовместимых с жизнью, женщине предлагается прервать беременность по медицинским показаниям. Если же выявленные нарушения касаются только внешних пороков развития без риска для жизни, то женщина сама принимает решение: продолжать ли ей дальнейшее вынашивание беременности или нет.
Второй УЗ-скрининг: сроки и цели проведения?
В сроке 18-21 недели проводится второй скрининг, который позволяет уже гораздо более детально исследовать плод. На втором скрининге можно определить:
- Пороки сердца (отсутствие перегородок сердца, пороки клапанов)
- Отсутствие или патология внутренних органов плода или аномальное их расположение (единственная почка, ее неправильная форма, опущение почки, отсутствие желчного пузыря, селезенки, зеркальное расположение органов, сосудистые аномалии – расширение сосудов (аневризмы)
- Опухоли у плода
- Количество околоплодных вод.
- Расположение плаценты (нет ли предлежания, отслойки плаценты, нет ли гематомы в полости матки, в пространстве между плацентой и маткой)
- Аномалии строения лицевого черепа (незаращение верхней губы – заячья губа, незаращение твердого неба – волчья пасть)
- Скорость кровотока в системе «мать-плацента-плод». Кровоток оценивается как по маточным артериям, так и по сосудам пуповины, и даже в средней мозговой артерии плода для выявления нарушений кровотока и признаков кислородного голодания (гипоксии) плода.
- Обязательным является исследование шейки матки (ее длину, ширину цервикального канала).
Третий УЗ-скрининг: когда проводится и что позволяет выявить?
Проводится данное исследование в третьем триместре, а именно на сроке 30-32 недели беременности. Позволяет выявить наиболее сложные, трудно диагностируемые пороки развития и патологии развития беременности. К ним относятся:
- Опухоли плода небольших размеров
- Сложные пороки развития сосудистой системы мозга
- Труднодоступные визуализации пороки внутренних органов плода.
- Вращение плаценты в мышечную стенку матки
- Пороки головного и спинного мозга плода
- Сложно диагностируемые пороки сердца и сосудов
К необходимым исследованиям в третьем триместре относятся исследование кровотока, подсчет количества околоплодных вод, исследование сердцебиения плода, определение всех размеров плода (так называемая фетометрия, при которой измеряют размер всех костей скелета), а также проводить цервикометрию (определение длины шейки матки).
Что делать, если пропущен срок проведения скрининга?
Подобная ситуация, как правило, чаще встречается у женщин, которые в силу определенных причин поздно узнали о своей беременности, а также у юных первобеременных, и у женщин, которые ошибочно считали, что у них уже наступил климакс (но на самом деле менструации прекратились в силу наступления беременности). В подобных ситуациях необходимо проведение УЗИ экспертного класса как можно раньше, потому как велика вероятность выявления пороков развития на поздних сроках, что может создавать определенные риски для плода и матери.
Обязательно ли должны определить пол плода при проведении УЗИ исследования?
Врач, выполняющий УЗ-скрининг, в обязательном порядке должен исследовать мочеполовую систему плода. Но перед врачом в данном случае стоит не просто цель – определить пол, он должен не пропустить любые пороки развития половых органов (водянку яичка, крипторхизм, синдром Кюстнера-Рокитанского и другие аномалии развития)
Нужно ли готовиться к проведению данного исследования?
Никакой особой подготовки не требуется перед проведением исследования. Однако, первый скрининг, как правило, проводят при наполненном мочевом пузыре (в данном случае визуализация лучше). Поэтому в этом сроке прийти на УЗИ нужно с наполненным мочевым пузырем). Перед исследованием должно быть легкое ощущение позыва к мочеиспусканию (но не нужно переусердствовать).
Нужно ли делать УЗИ между скринингами?
При нормально протекающей беременности нет необходимости проведения УЗ-исследований вне скрининга. Однако, есть определенные патологии, которые требуют проведения постоянного мониторинга и динамики состояния. К примеру, при нарушениях кровотока в маточных артериях, или в сосудах пуповины, необходимо проведения частых УЗ-исследований с обязательным измерением скорости кровотока (допплерометрия).
Какой аппарат УЗИ используется при проведении скрининга?
Обычно данное исследование проводится на очень хороших аппаратах экспертного класса, позволяющих построить и смоделировать 3-Д изображение. Но стоит отметить не только высокую разрешающую способность этих аппаратов, но и людей, выполняющих это исследование. Скрининг проводят самые лучшие специалисты, имеющие большой опыт и знания.
Насколько важен скрининг?
УЗ-скрининг в акушерстве имеет огромное значение. Именно благодаря подобной расширенной диагностике удалось существенно увеличить выявление пороков развития, сложных аномалий, хромосомных заболеваний. По выше изложенным причинам вклад ультразвуковой диагностики в акушерство очень трудно переоценить. Большинство пороков выявляются уже при проведении первого скрининга, что существенно снизило рождение детей со сложными пороками развития и хромосомными аномалиями.
Что это такое - скрининг 1-го триместра при беременности. Расшифровка результатов узи и биохимического анализа
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
Скрининг 1 триместра беременности – зачем и как его делать
Скрининг 1 триместра входит в общий набор обследований в период гестации для оценки состояния здоровья ребенка и возможных угроз вынашивания. Скрининги – распространенный метод исследования, относящийся не только к беременным женщинам: направление на скрининговые исследования назначают также новорожденным, а также любым группам населения, включенным в группу риска развития каких-либо заболеваний, отклонений, дисфункций.
Скрининговые исследования позволяют определить вероятную возможность наличия патологии. В первом триместре беременности скрининг сочетает ультразвуковое обследование и анализ показателей крови, при этом расшифровка результатов производится исключительно в комплексном анализе обоих видов исследования.
Первый скрининг при беременности: период и сроки проведения исследования
В течение беременности женщинам предлагается пройти три скрининга, позволяющие выявить и вовремя откорректировать возможные отклонения в течении беременности или развития плода.
1 скрининг проводится в первом триместре. Сроки беременности в классическом варианте устанавливаются на основе акушерского подсчета, где первым днем гестационного периода считается дата начала последней перед наступлением беременности менструации. При календарном способе определения срока беременности специалисты отталкиваются от дня зачатия. Однако, так как при физиологическом зачатии сложно определить данную дату (день овуляции и день слияния яйцеклетки и сперматозоида могут отличаться на 3-5 суток), то рекомендуется придерживаться акушерской методики, ориентированной на дату последней менструации.
При длительном менструальном цикле специалист может вносить правки в даты скрининга, однако в среднем первое скрининговое исследование проводится между 11 и 14 неделями срока гестации, ограничивая верхнюю границу срока 13-ю неделями и 6 днями от даты начала последнего менструального кровотечения.
Почему выбран именно данный период для проведения первого скрининга? В 12 акушерских недель проходит граница между эмбриональным и фетальным или плодным периодом развития: будущий малыш переходит от стадии эмбриона к плоду. Наличие сформированных структур и изменения организма позволяют присваивать будущему малышу новый статус на перинатальном этапе развития.
Также данный срок является минимальным, на котором можно выявить наиболее распространенные, хотя и достаточно редко встречающиеся отклонения, а также реакции материнского организма на развитие новой жизни.
Скрининг – добровольное исследование или обязанность?
Так как ранняя диагностика вероятных отклонений позволяет быстро и эффективно помогать будущей маме скорректировать возможные негативные последствия, скрининговые исследования в период гестации настойчиво рекомендуются для всех беременных женщин вне зависимости от возраста, состояния здоровья и наличия здоровых детей. Отклонения, регистрируемые при исследовании, могут возникать спонтанно без корреляции со здоровьем родителей, родственников и образа жизни.
Несмотря на то, что скрининговое исследование проводится по направлению врача-гинеколога, от проведения скрининга можно отказаться. Эта процедура добровольная, хотя и рекомендована Министерством Здравоохранения как часть медицинского сопровождения беременности у любой женщины.
При отказе от скрининга по тем или иным причинам необходимо помнить, что данное иссле
разница и отличия от обычного УЗИ
Во время беременности проводится очень много исследований, и это приводит будущую мамочку в настоящее замешательство. Эта статья поможет разобраться в том, чем же отличается рядовое выполнение УЗИ от скрининга.


Что это такое?
Ультразвуковое исследование – это метод, позволяющий получить визуальное изображение будущего малыша, пока он еще находится в утробе матери. Назначается такое обследование акушером-гинекологом. Во время беременности проводится не менее 3-х таких исследований. При патологическом течении может потребоваться более частое проведение этого обследования.
Скринингом врачи называют целый комплекс диагностики, который позволяет выявлять различные отклонения во внутриутробном развитии плода или аномалии у матери.
Скрининг включает в себя не только проведение УЗИ. Для его проведения используются также и некоторые биохимические анализы. В каждом периоде беременности они свои.
Чем похожи?
Ультразвуковое исследование, как правило, является важной составляющей регулярного скрининга. С помощью данного метода можно получить довольно много необходимой информации о том, как же протекает конкретная беременность. Этот метод дает докторам также визуальное представление о том, как хорошо развивается плод, а также возволяет увидеть основные плодные структуры.
Для проведения ультразвукового исследования используется специальная аппаратура. Обследование у беременных проводится обычно с помощью трансвагинального или трансабдоминального датчиков. Полученное изображение отображается на мониторах.
Во время вынашивания плода врачи рекомендуют пройти будущей мамочке несколько ультразвуковых исследований. Существуют строго регламентированные медицинские документы, которые применяются для установления необходимых сроков проведения УЗИ беременным.
Будущие мамы довольно часто пропускают регулярные скрининги. Это можно считать большой ошибкой. Выявление скрытых патологий, которые могут появиться на разных сроках беременности, позволяют предотвратить или своевременно выявить многие генетические и хромосомные заболевания. Обычно для их установления врачи рекомендуют женщинам дополнительно сдать некоторые биохимические анализы.
В чем разница?
Скрининг – это обязательная процедура в первом и втором триместре. В третьем триместре она проводится по определенным медицинским показаниям. В некоторых случаях УЗИ может проводиться намного чаще, чем скрининг. Развитие такой ситуации возможно при осложненном или патологическом течении беременности. На ранних сроках вынашивания малыша ультразвуковое исследование назначается для исключения внематочной или «замерзшей» беременности.
Пренатальный скрининг – это очень важная процедура, которая назначается всем женщинам без исключения. Важно отметить, что его проводят не только в нашей стране. Аналогичные комплексы диагностики при беременности проводятся практически по всему миру. Отличается лишь перечень необходимых анализов и исследований, которые назначаются в каждый конкретный период вынашивания плода.


При скрининге с помощью УЗИ выявляются отклонения развития плода, а также развившиеся аномалии плодных структур.
В этом случае к нему нельзя отнести ультразвуковые исследования внутренних органов матери. Такое обследование в скрининг не вносится.
Впервые о всех скринингах будущая мамочка узнает, когда впервые встает на учет в женскую консультацию по причине своей беременности. Гинеколог, который будет наблюдать беременную женщину в дальнейшем, составит для нее комплексные рекомендации с обязательным внесением в них дат скрининга. Каждой будущей мамочке следует обязательно помнить о том, что пропускать их не следует.
Во время проведения скрининга врачи определяют специальные показатели, которые отражают степень внутриутробного развития плода. Они существенно отличаются в первом и втором триместре беременности. Для установления диагноза одного лишь проведения УЗИ недостаточно. Его дополняют биохимические анализы.

Трактовкой результата занимаются гинекологи. При необходимости они могут направить беременную на консультацию к другим специалистам. Лечением сопутствующих заболеваний, которые были выявлены во время скрининга у будущей мамочки, занимаются терапевты.
Если после проведенного скрининга врачи установили, что у будущей мамы есть какая-то определенная патология, то ей могут понадобиться дополнительные анализы или УЗИ. В этом случае такие исследования нельзя уже считать скринингом. Они проводятся для контроля за течением беременности. Отказ от их прохождения может быть чреват ухудшением внутриутробного развития плода и трудностями во время проведения родов.

Подробнее о пренатальном скрининге смотрите в следующем видео.
Пренатальный скрининг — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 марта 2019; проверки требует 1 правка. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 1 марта 2019; проверки требует 1 правка.Пренатальный скрининг — разновидность скрининга, комплекс медицинских исследований (лабораторных, ультразвуковых), направленный на выявление группы риска по развитию пороков плода во время беременности.
Слово «пренатальный» означает «дородовый», а слово «скрининг» — «просеивание». В медицине под скринингом понимают простые, безопасные массовые (большой группе населения) исследования с целью выделения групп повышенного риска. Пренатальный скрининг проводится во время беременности и направлен на выявление осложнений беременности, в том числе, развития пороков плода. C помощью пренатального скрининга выявляются группы пациенток, у которых риск развития пороков плода выше, чем у других. По результатам скрининга принимается решение о проведении более детального обследования и консультаций (инвазивные методы исследования, консультация генетика).
Инвазивные методы исследования (биопсия ворсин хориона и амниоцентез) выявления пороков развития плода (например, синдрома Дауна) дают возможность диагностировать заболевание на ранних сроках беременности, но эти методы сопряжены с рядом возможных осложнений (выкидыш, развитие группового или резус-конфликта, инфицирования плода и т. д.). Именно поэтому данные исследования назначаются только при высоком риске патологии.
Наличие высокого риска не означает наличие порока у плода, а лишь требует более пристального внимания и дополнительных консультаций и обследований. Чем больше информации используется при расчете риска, тем более точным будет результат. Для определения срока желательно использовать УЗИ первого триместра. В первом триместре важным является наличие заключения УЗИ с измерением ТВП. А во втором триместре желательно проводить не двойной или тройной, а четверной тест (АФП, ХГЧ, ингибин А, свободный эстриол).
Виды исследований в рамках пренатального скрининга[править | править код]
Комплекс биохимических и ультразвуковых исследований представляет собой комбинированный скрининг.
Виды пренатального скрининга по срокам проведения исследований[править | править код]
- Пренатальный скрининг первого триместра беременности (на сроке 11-13+6 недель беременности). Сюда относится двойной или тройной тесты первого триместра беременности.
- Пренатальный скрининг второго триместра беременности (на сроке 16-18 недель беременности). Сюда относятся двойной, тройной или четверной тесты второго триместра беременности.
- Комплекс исследований первого и второго триместра — интегральное (комбинированное) вычисление риска.
Какие риски рассчитываются при пренатальном скрининге[править | править код]
Биохимические (гормональные) показатели пренатального скрининга[править | править код]
- В первом триместре — свободная β-субъединица ХГЧ(хорионический гонадотропин человека), PAPP-A (pregnancy associated plasma protein A), связанный с беременностью плазменный протеин A)
- Во втором триместре — общий ХГЧ или свободная β-субъединица ХГЧ, свободный эстриол, ингибин А, АФП(альфафетопротеин)
Расчет рисков состоит из следующих этапов: Вы сдаете кровь и делаете УЗИ. При сдаче крови обязательно заполняется анкета, где Вы указываете данные, важные как для расчета срока беременности, так и для расчета рисков пороков. Из сданного Вами биоматериала выполняются нужные для Вашего срока анализы. Далее вся информация вводится в специальную компьютерную программу, где проводится расчет рисков. Все результаты анализируются врачом, после чего выдаются Вам на бланке. На бланке пренатального скрининга будет информация о возрастном риске по патологии (с возрастом риск патологии меняется), значения биохимических показателей, значения МоМ (см.ниже), значения риска по заболеваниям.
Простого определения показателей недостаточно для определения рисков: слишком большая погрешность. На первом этапе расчета все полученные показатели вводятся в программу, где рассчитываются так называемые MoM (multiple of median, кратное медианы). МоМ показывают степень отклонения каждого показателя от медианы (среднего по популяции значения для данного срока беременности). Формула для расчета МоМ: MoM = [Значение показателя в сыворотке крови пациентки] / [Значение медианы показателя для срока беременности]Например, медиана равна 2, а значение равно 1. МоМ будет равен 0,5. Если значение MoM у пациентки близко к единице, то значение показателя близко к среднему в популяции, если выше единицы — выше среднего в популяции, если ниже единицы — ниже среднего. На втором этапе это значение МоМ корректируются с учетом различных факторов (массы тела, расы, ЭКО, сахарного диабета, курения, количества плодов и так далее). Приведенное выше значение (0,5) может измениться в ту или иную сторону. На третьем этапе на основании рассчитанных МоМ рассчитываются риски. МоМ по разным показателям принимают участие в расчете рисков разных видов патологии. Для более точной оценки риска важно правильно и полностью заполнить анкету.
При различных пороках и состояниях МоМ наблюдается сочетанное отклонение МоМ разных показателей от среднего. Такие сочетания называются профилями МоМ. Чем более «похож» профиль пациентки на профиль при той или иной патологии, тем выше риск. Например, при синдроме Дауна в первом триместре наблюдается снижение PAPP-A и повышение ХГЧ, во втором триместре — повышение ХГЧ, ингибина А, снижение свободного эстриола.
Различные состояния, а также прием некоторых лекарственных средств могут влиять на значение показателей, следовательно, значением МоМ. Поэтому интерпретацию скрининга должен проводить врач.
Делать УЗИ в день сдачи скрининга или в ближайшие к нему дни обязательно. Необходимо уложиться в правильные сроки сдачи крови и проведения УЗИ.
Что Это Такое, Как Его Делают ▷ NUR✹KZ
В медицине существует такое понятие, как «скрининг». Буквально слово означает ʻпросеиваниеʼ. Узнайте, что такое скрининг и зачем его делают.

Фото: insplash.com
Что такое скрининг
Скрининг — это исследование группы населения с целью выявления патологий и заболеваний на ранних стадиях или возможного риска.
Взрослым скрининг делают, чтобы подтвердить или опровергнуть такие диагнозы, как рак, сахарный диабет, ВИЧ, гепатит, глазные и сердечно-сосудистые болезни. В группы риска попадают определенные возрастные категории людей согласно статистике по конкретному недугу.
У детей, особенно новорожденных, проверяют слух, наличие распространенных отклонений в работе щитовидной железы, печени, ЖКТ, надпочечников и ферментной недостаточности.
Скрининг при беременности называется пренатальным. Эта проверка выявляет дефекты плода в утробе.
Генетический скрининг в первом триместре проводится, чтобы выяснить, нет ли у ребенка синдрома Дауна или Эдвардса. На втором триместре удается исследовать нервную трубку плода.
Скрининг не является окончательным диагнозом. Если результат положительный, пациента направляют на детальное обследование.
Бывают случаи ложного результата. Это приводит к задержке необходимого лечения или, наоборот, напрасным переживаниям и трате времени и средств.
Скрининг не обязательный. Его делают по согласию пациента.
Медицинские организации проводят скрининг в таких случаях, как:
- Высокий процент заболеваний среди населения.
- Исследования не требуют больших затрат.
- Болезнь слишком опасна.
- Лечение на ранних стадиях дает хороший эффект.
- Исследование имеет малый процент ложных результатов.
- Болезнь на начальных стадиях протекает бессимптомно.
Благодаря скринингу удается обнаружить серьезные болезни, что дает шанс на своевременное и полное излечение пациента.
Читайте также: Что такое лейкоциты и их функции

Фото: pixabay.com
Скрининг: как его делают
Скринингом называют аппаратное или лабораторное исследование, на основе которого врач делает заключение. Процедура иногда состоит из нескольких анализов и сопоставления результатов.
Методы скрининга такие:
- УЗИ;
- МРТ;
- анализ крови;
- маммография;
- компьютерная томография;
- кольпоскопия и т. д.
Пренатальный скрининг заключается в заборе венозной крови женщины и внутриутробном УЗИ плода. Процедуры рекомендовано проводить в один день.
Ведущий доктор назначает обследование беременным три раза:
- с 11-й по 13-ю неделю;
- с 20-й по 24-ю;
- с 30-й по 34-ю.
Осмотры выявляют аномалии в развитии плода. В итоге женщина, проконсультировавшись с доктором, принимает решение о сохранении или прерывании беременности и способе родоразрешения.

Фото: pixabay.cjm
Для детей и взрослых часто заключение скрининга основано на анализе крови. Лаборанты исследуют гены ДНК, наличие антител, количество органических соединений.
К инструментальному скринингу относятся:
- ультразвуковое исследование;
- электрокардиография;
- электроэнцефалография;
- рентгенография и другие.
Профилактические медицинские осмотры, реакция Манту, тесты — все это скрининги, которые выявляют скрытые болезни.
Если первичное обследование дало положительный результат, обязательно пройдите более глубокую диагностику.
Относитесь к скринингу серьезно, ведь его проводят для диагностики тяжелых болезней.
Читайте также: Сколько хромосом у человека здорового?
в чем разница между диагностическими процедурами
В период беременности женщинам рекомендуется проходить различные виды обследований для осуществления регулярного контроля процесса развития плода. Скрининг отличается от обычного УЗИ тем, что он представляет собой совокупность диагностических методов в период вынашивания ребенка, проводится с целью определения негативных изменений развития будущего малыша. Ультразвуковое исследование также дает возможность выявить имеющиеся патологические отклонения с использованием специальных технологий.
УЗИ при беременности проходят регулярно
В этой статье вы узнаете:
Что представляет собой УЗИ
Действие аппарата УЗИ основано на подаче и приеме сигналов и вывода данных на экран монитора. Исследование производится за счет проникновения высокочастотных звуковых волн в необходимую зону. Часть возвратившихся ультразвуков преобразуется в фактическое изображение с целью дальнейшего рассмотрения интересующего объекта изучения.
Главная составляющая аппарата – это встроенный датчик, похожий на микрофон. С его помощью происходит бесконтактный запуск внутрь организма потока волн, которые отражаются от тканей. Проведение сеанса УЗИ совершенно безболезненно и безвредно для здоровья матери будущего малыша.
Данный метод диагностики позволяет детально изучить полость матки, плодный пузырь, а также состояние эмбриона.
Что такое скрининг
Дородовый скрининг подразумевает совокупность лабораторных и ультразвуковых обследований с целью выявления патологий развития ребенка. Биохимические анализы крови позволяют определять присутствие различных генетических отклонений. Для подтверждения заключения наряду с этим назначается УЗИ.
Дородовый скрининг предполагает сдачу разных анализов
Перечень болезней, определяемых с помощью выполнения исследований:
- Синдром трисомии 18.
- дефицит 7-дегидрохолестерол редуктазы.
- Синдром Патау.
- спинальные дизрафии.
- Синдром Карнелии де Ланге.
- Синдром Дауна.
- Триплоидия.
- Синдром Шерешевского-Тернера.
В чем сходства процедур
В большинстве случаев процедура УЗИ входит в состав рекомендуемого скрининга, выступая важным диагностическим мероприятием, предоставляя возможность контролировать течение беременности и своевременно выявлять аномалии в развитии будущего ребенка.
За весь период вынашивания малыша специалистами рекомендовано три плановых скрининга. Несмотря на это некоторые женщины игнорируют прохождение назначенных обследований, что может привести к негативным последствиям в будущем. Обнаруженные с помощью диагностических процедур скрытые дефекты в развитии плода, проявляющиеся на разных стадиях беременности, позволяют вовремя принять необходимые меры, связанные с опасностью проявления генетических, а также разнообразных хромосомных болезней.

Важно соблюдать все рекомендации врача
В чем различия
Отличие УЗИ от скрининга закл