Синдром дауна скрининг
дает ли исследование точный диагноз
Врожденные патологии, в том числе и синдром Дауна, на скрининге могут выявлять медицинские специалисты. Исследование проводится несколько раз в течение беременности и носит обязательный характер для беременных женщин, проживающих в нашей стране.
Что такое скрининг
Обследование представляет собой комплекс диагностических процедур, включающий ультразвуковую диагностику и анализ венозной крови на гормональные компоненты. Наиболее распространено проведение исследования в каждом триместре. Плановое УЗИ является обязательной процедурой, а полный скрининг на синдром Дауна относится к категории дополнительных исследований.
Полный комплекс диагностических процедур доктора назначают в следующих случаях:
- возраст матери превышает 35 лет;
- наследственность отягощена генетическими патологиями;
- патологии предыдущих беременностей;
- заражение инфекционным заболеванием в первом триместре;
- применение лекарственных препаратов, негативно влияющих на плод;
- наличие вредных привычек;
- работа в опасных условиях.

Раннее выявление аномалий развития дает возможность коррекции генетических заболеваний и купирования симптоматических проявлений. В случае обнаружения патологий тяжелых форм женщине может быть предложено прерывание беременности по показаниям врача.
Стоит ли делать скрининг на даунизм
Скрининговый тест на синдром Дауна при беременности не оказывает вредного воздействия ни на будущего ребенка, ни на женщину. Это исследование является точным, но не дает результата. Точность диагностического метода зависит от некоторых факторов: соблюдения женщиной правил подготовки к диагностике, профессионализм медицинских работников и прочее, применение гормональных и лекарственных препаратов.
Если на скрининге определяют высокие показатели риска рождения ребенка, страдающего даунизмом, беременной рекомендуется дополнительная консультация специалиста-генетика.
Как проводится скрининг при беременности: правила выполнения исследования
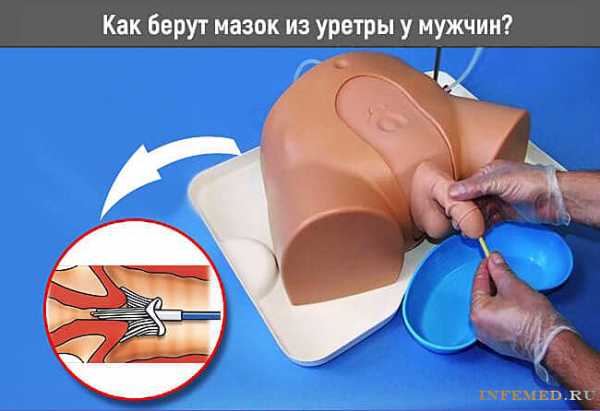
В первую очередь женщине необходимо натощак сдать венозную кровь на биохимический анализ. После сбора крови беременная подвергается ультразвуковой диагностике, выполняемой врачом, специализирующимся на генетических исследованиях. Скрининговая процедура выполняется на оборудовании высокого класса.
Скрининг на синдром Дауна может выполняться трансвагинальным либо абдоминальным способом. Первое исследование проводится путем введения специальной насадки УЗИ-аппарата во влагалище. За 30 минут до обследования женщине необходимо выпить 500 мл воды. Вторая диагностика выполняется так же, как и первая. Единственное отличие – беременной не нужно выпивать большое количество жидкости. Третье обследование осуществляется абдоминально и не требует специальной подготовки.
После окончания процедуры доктор знакомит беременную с полученными результатами. В случае отклонения показателей скрининга от нормы рекомендуется консультация генетика. В некоторых случаях незначительное отклонение от нормативных значений свидетельствует о существовании вероятности рождения ребенка с патологией. Соответствие результатов нормативам – показатель здорового прогрессирования беременности.
Какие анализы включены в скрининг
Комплексная диагностика на даунизм при беременности включает анализ крови и проведение УЗИ-диагностики. В процессе гестации в организме изменяется белковый компонент крови. Существует связь между компонентами крови и наличием у ребенка аномалий развития. Изменение белкового уровня сопровождает нормально протекающую беременность, поэтому медицинские специалисты учитывают срок, на котором проводится исследование.
Ультразвуковое обследование включает изучение воротничковой зоны плода. У каждого ребенка в этой зоне находится небольшое количество жидкости, уровень которой можно определить с помощью УЗИ. Существует соотношение уровня жидкости и риска рождения ребенка с болезнью Дауна. Обнаружение при исследовании воротникового пространства отечности свидетельствует о вероятности проявления даунизма, пороков сердца.
Изучение систем организма с помощью ультразвукового излучения позволяет выявить структурные аномалии плода. Исследование способно обнаружить часть возможных дефектов. Степень точности диагностики зависит от вида исследования, опыта медицинского специалиста и оборудования.
На каком сроке делают обследование
Скрининг проводится 1 раз в каждом триместре. Первое обследование выполняется в первом триместре беременности, точнее в 11-13 недель, диагностика на большем сроке является неинформативной. Биохимический тест направлен на уточнение уровня ХГЧ и РАРР-А. Данный анализ носит название «Двойной тест» и позволяет выяснить вероятность рождения ребенка с заболеванием Дауна и Эдвардса. Скрининг с применением ультразвукового оборудования и биохимический тест составляют комплексный тройной тест первого периода беременности.
Скрининговое обследование при беременности во втором триместре выполняется в период 16-18 недель. На данном этапе удается измерить большее число показателей, чем в предыдущий период. Биохимическая диагностика позволяет выявить аномалии строения позвоночника, анэнцефалию, даунизм, синдром Эдвардса. Комбинированное обследование второго триместра объединяет биохимическую пробу и УЗИ.
В 32-34 недели осуществляется третий скрининг, включающий в себя ультразвуковое обследование плода, регистрацию частоты сокращений сердца ребенка, допплерометрию. Комплекс диагностических методов применяется для оценки общего состояния плода.
Признаки синдрома Дауна
Скрининг на синдром Дауна позволяет выявить аномальное развитие плода, для которого характерны следующие внутриутробные особенности, выявляемые с помощью УЗИ:
- нарушение формирования скелета;
- эхогенность кишечника;
- расширение воротниковой зоны, превышающее 5 мм;
- пороки сердца;
- увеличение печеночных лоханок;
- формирование кист в головном мозге;
- отсутствие носовой кости;
- шейные складки, наполненные подкожной жидкостью.
Болезнь Дауна проявляется и во внешнем облике ребенка: плоское лицо с раскосой формой глаз, широкие губы, круглая голова со скошенным лбом, короткая шея, приросшие мочки ушей, редкий волосяной покров, клиновидное строение грудной клетки, укороченные конечности, широкие кисти и ступни.
Патология характеризуется наличием лишней хромосомы у ребенка, что приводит к нарушению интеллектуального и физического развития. Наиболее точно установить наличие у плода врожденной патологии позволяет проведение биопсии ворсин хориона.
Надежны ли результаты скрининга, какие гарантии
Скрининговое исследование не дает гарантий, что ребенок будет больным или здоровым. Процедура позволяет выявить подозрительные случаи, в которых необходимо проведение дополнительных тестов.
Бывают ситуации, когда выявленный на скрининге риск Дауна не подтверждается дополнительными исследованиями. При нормально протекающей беременности женщина не застрахована от получения плохих результатов анализа.
Как подтвердить или опровергнуть результаты
Скрининг на синдром Дауна является точным в случае превышения результата показателя 1:380. Женщинам, находящимся в группе риска, предлагается выполнить ряд диагностических процедур с целью уточнения состояния плода.
Если дополнительное обследование подтверждает высокий риск рождения ребенка с врожденным заболеванием, женщине предлагается прервать беременность. Окончательное решение всегда остается за беременной. В качестве дополнительных диагностических методов применяется забор околоплодных вод, части внешней оболочки плода. Данные инвазивные способы являются высокоточными, но не подходят для массовых исследований из-за риска развития осложнений. Подобная диагностика проводится строго по показаниям доктора, основным из которых является высокий риск синдрома Дауна.
Плюсы и минусы скринингового исследования
Преимуществом скрининга является получение информации о рисках рождения ребенка с патологией. Метод относится к группе безопасных диагностических процедур.
Одним из недостатков диагностического метода является возможная неточность результатов. Тест может быть ложноотрицательным – у плода с низкими рисками патология не выявляется. Также встречается обратная ситуация, когда у здорового ребенка определяется высокая вероятность развития заболевания, превышающая показатели нормы. Тогда исследование определяется как ложноположительное.
Некоторые беременные отказываются от проведения скрининга и других исследований, направленных на выявление хромосомных патологий. Прежде чем совершить такой шаг, необходимо учесть все возможные риски пренебрежения медицинской диагностикой.
Синдром дауна признаки при беременности, узи плода
Невозможно диагностировать, имеет ли ребенок патологию со 100-процентной уверенностью. Тем не менее, синдром дауна имеет признаки при беременности.
Некоторые тесты, которые в сочетании друг с другом и факторами риска, такими как возраст и семейная история, могут дать оценку вероятности того, что ребенок несет ген trisomy 21. Проводится узи плода с синдромом дауна, предлагаются диагностические анализы, которые выявляют, несет ли ребенок ген, но они имеют риск выкидыша.
Как не родить дауна
При обычных обстоятельствах человеческая клетка содержит 23 пары хромосом, где каждая пара состоит из одной хромосомы от каждого родителя. Даун синдром, также известный как трисомия 21, возникает, когда у ребенка есть дополнительная копия хромосомы 21 в некоторых или во всех его клетках

Почему он появляется, причины синдрома дауна (дополнительной полной или частичной хромосомы) у плода до сих пор неизвестны. Возрастной риск трисомии 21, является единственным доказанным фактором. 80% детей с синдромом Дауна рождаются у женщин после 30 лет.
У любого может родиться ребенок с хромосомной аномальностью
Вопреки распространенному мнению, ребенок не наследует синдром Дауна.
Единственным типом, который может передаваться от родителя к ребенку, является транслокация вни. Тем не менее, это редкая форма, диагностируется на ранних сроках беременности.
Наследование транслокации означает, что отец, либо мать имеют перегруппированный генетический материал. Это означает, что человек является сбалансированным носителем, тем, у кого нет никаких признаков и симптомов, но он может легко передать его ребенку.
Риски трисомии
Поговорите с врачом, чтобы узнать имеете ли вы риск синдрома дауна при беременности.
Ожидаемый риск трисомии 21 является основной причиной синдрома Дауна почти в 95% случаев. В этом случае ребенок получает три копии хромосомы 21 во всех клетках вместо двух, по одному от каждого родителя.
Это происходит в результате аномального деления клеток, пока сперматозоиды или яйцеклетки развиваются. Люди с этим типом имеют дополнительную хромосому (47 вместо 46) в каждой клетке.
Факторы риска могут быть разными в зависимости от типа аномалии.
Трисомия 21 базовый риск:
- Риск рождения ребенка с генетической проблемой возрастает по мере взросления женщины.
- Имеется предыдущая беременность, в которой у плода был синдром Дауна. Женщины, у которых была беременность с трисомией 21, имеют шанс 1-к-100 иметь другого такого же ребенка
Мозаицизм. Этот вид вызван только некоторыми клетками, продуцирующими 47 хромосом. Мозаичность встречается у 3 из 100 человек, страдающих синдромом Дауна. Факторы риска для мозаицизма аналогичны факторам трисомии 21.
Трисомия 21 индивидуальный риск возникает при транслокации – единственный, который может передаваться через семьи. Человек с этим типом имеет 46 хромосом, но часть одной хромосомы ломается, а затем прикрепляется к другой хромосоме.
Вы можете быть носителем транслокационной хромосомы, если есть:
- Семейная история синдрома Дауна.
- Имели других детей с этой патологией.
Можно ли по узи определить синдром дауна?
Есть небольшой шанс, что специалист обнаружит синдром дауна на узи. К ним относятся увеличение объема кожи в области затылка, уменьшение размера бедра или кисты в головном мозге. По словам врачей, синдром дауна по узи нельзя диагностировать. Это обследование не выявит ожидаемый риск трисомии 21.
Ультразвуковое изображение на 20 неделе может использоваться для скрининга синдрома Дауна у плода.
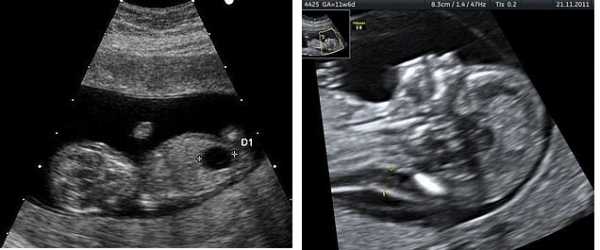
1 Ультразвук плода с большим пузырем 2 Увеличенный NT и отсутствующая носовая кость у плода в 11 недель с синдромом Дауна
Эхопризнаки синдрома дауна на узи, которые указывают на повышенный риск, когда наблюдаются во втором триместре беременности.
Плод с синдромом дауна может иметь небольшую или отсутствующую носовую кость, большие желудочки мозга, толщину затылочной складки и ненормальную правую подключичную артерию.
Наличие или отсутствие многих признаков является более точным.
Анализы
Врачи обычно проводят два анализа на синдром дауна при беременности. Но в большинстве случаев анализ на дауна является частью обследования при диагностике во время беременности.
Два диагностических даун теста:
Амниоцентез
При анализе амниоцентеза врачи вставляют длинную иглу для извлечения амниотической жидкости околоплодных вод. Она содержит клетки кожи ребенка, которые врачи могут затем использовать для поиска гена trisomy 21. Амниоцентез проверяет другие генетические нарушения. Имеет высокий уровень точности. К сожалению, существует риск причинения вреда ребенку; может привести к выкидышу
Chorionic Villi Sampling (CVS), Биопсия хориона
При Хорионной выборке ворсинок (CVS) врачи берут маленький кусочек плаценты, которая имеет те же клетки, что и ребенок. Гормон хорионического гонадотропина хгч при синдроме дауна на ранних, сроках используют для проверки хромосомных дефектов.
Вероятность выкидыша составляет менее 1 процента, но некоторые родители считают, что риск слишком велик, отказываются проводить этот тип тестирования. Преимущество CVS заключается в том, что врач может диагностировать патологию раньше
В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделями
Несколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
Анализы помогут идентифицировать несколько сотен генетических нарушений, анализируя генетический состав клеток ребенка или плаценты. Однако обе процедуры несут небольшой риск выкидыша.
Новые усовершенствованные пренатальные исследования способны обнаруживать хромосомный материал от плода, который циркулирует в материнской крови. Это не инвазивные способы, но обеспечивают высокую точность.
Пренатальные скрининговые и диагностические тесты предлагаются женщинам всех возрастов.
Хромосомные проблемы нельзя «фиксировать» или лечить. Если плоду поставлен диагноз, вы можете подготовиться к ребенку с определенными проблемами развития или прекратить беременность
Скрининг беременности чему верить
Скрининг на синдром Дауна, предлагается всем беременным женщинам, независимо от возраста. Используется ряд тестов с различными уровнями точности. Некоторые проводятся в первом триместре, а другие – во втором. Они включают анализы крови, ультразвуковое сканирование или, в идеале, комбинацию из двух.
| Скрининг первого и второго триместров | ||||
|---|---|---|---|---|
| Метод | Неделя беременности при выполнении | Скорость обнаружения | Ложно положительный | Описание |
| Комбинированный тест | 10-13,5 недель | 82-87% | 5% | Использует ультразвук для измерения затылочной полупрозрачности в дополнение к анализу крови на бета-ХГЧ и PAPP-A |
| Четверной тест | 15-20 недель | 81% | 5% | Измеряет альфа-фетопротеин материнской сыворотки, неконъюгированный эстриол, ХГЧ и ингибин -A |
| Интегрированный тест | 15-20 недель | 94-96% | 5% | Является комбинацией четверного, PAPP-A и NT |
| Фетальная ДНК | От 10 недель | 96-100% | 0,3% | Образец крови берется от матери с помощью венопункции и отправляется на анализ ДНК. |
Скрининг-тесты помогают решить, нужно ли проводить инвазивное диагностическое тестирование, чтобы точно узнать о состоянии ребенка.
Они скажут, насколько вероятно, что у ребенка может быть состояние, но только диагностический тест, такой как амниоцентез, может действительно подтвердить опасение. Скрининги не несут риска для мамы или плода, диагностические тесты имеют риск выкидыша.
минусы
Он не выявляет все случаи патологии, поэтому может показать низкий риск, когда действительно есть состояние. Это называется ложным отрицательным, и приводит к тому, что беременные отказываются от диагностического тестирования, которое могло бы выявить проблему.
И наоборот, скрининг может идентифицировать ребенка как подвергающегося высокому риску, когда он в порядке (ложноположительный). Это может привести к дальнейшему тестированию и излишним рискам.
Как интерпретировать результаты скринингового теста?
Вам будет дано соотношение, которое показывает шансы ребенка. Риск 1 из 30 означает, что для каждых 30 женщин с этим результатом у одного ребенка будет синдром Дауна, а 29 – нет. Риск 1 из 4 000 означает, что на каждые 4000 женщин с таким результатом у одного ребенка он будет и 3,999 нет.
Чем выше второе число, тем ниже риск.
Вам также может быть сказано, что результаты «нормальные» или «ненормальные», в зависимости от того, находятся ли они ниже или выше отсечки для этого конкретного теста.

Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна.
Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема – просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Наконец, имейте в виду, что обычный результат теста на скрининг не гарантирует, что у ребенка не будет никаких проблем. Они предназначены для поиска нескольких общих хромосомных состояний, дефектов нервной трубки. Кроме того, нормальный результат не обещает, что будет «нормальный» интеллект или функция мозга и не исключает аутизм.
Первый скрининг
Скрининг на синдром дауна в первом триместре включает анализ крови, который измеряет уровни двух белков и специальное ультразвуковое сканирование, называемое затылочной полупрозрачностью (NT).
Анализ крови первого триместра измеряет два белка, которые продуцируются вашей плацентой: бесплатный бета-ХГЧ и PAPP-A.
Женщина, имеющая высокий риск синдрома дауна по первому скринингу имеет аномальные уровни этих двух белков. Анализ крови проводиться с 9 недель до конца 13 недель и диагностирует наличие трисомии, 21.
Тест NT измеряет прозрачное (полупрозрачное) пространство в ткани задней части шеи ребенка. Младенцы с хромосомными аномалиями, как правило, накапливают больше жидкости на затылке за первый триместр, в результате чего прозрачное пространство становится больше.
NT может проводиться только в 12 недель беременности. (Поскольку тест требует специальной подготовки и оборудования, то может быть недоступен во многих небольших учреждениях).
Преимущество скрининга в первом триместре заключается в том, что вы узнаете о риске хромосомных проблем на ранней стадии беременности. Если риск будет низким, нормальные показатели предоставят вам подтверждение.
Если риск высок, есть возможность рассмотреть CVS, что позволит выяснить, есть ли у вашего ребенка проблемы, пока вы еще в первом триместре.
Второй скрининг
Во втором триместре скрининг включает анализ крови, обычно известный как множественный маркер. Этот тест обычно проводится между 15 и 20 неделями беременности.
Он измеряет уровни четырех веществ крови: AFP, hCG, эстриол, ингибин A.
Наличие их аномальных уровней обнаруживает около 81 процента детей с синдромом Дауна.
Проведение скрининга второго триместра обычно предлагается в сочетании со скринингом первого как часть интегрированного или последовательного исследования
Симптомы синдрома дауна
Отклонения развития плода будут зависеть от того, является ли состояние мягким или тяжелым. Признаки проблем развития эмбриона при наличии синдрома дауна у плода могут отличаться от ребенка к ребенку, в некоторых случаях могут быть связаны с другими осложнениями со здоровьем.
Вот некоторые из наиболее распространенные признаки синдрома дауна у плода:
- Маленькая головка по сравнению с остальной частью тела.
- Лицо, кости носа выглядят уплощенными.
- Короткая шея, которая может казаться почти несуществующей.
- Выступающий язык.
- Глаза сформированы в наклонном положении в направлении вверх. Это может быть необычным для конкретной этнической группы, к которой принадлежит ребенок.
- Высота ребенка будет намного короче по сравнению с другими младенцами того же возраста.
- Уши меньше по сравнению с другими младенцами.
- Пальцы, руки, ноги будут короче, чем обычно.
- На радужной оболочке маленькие белые пятна, которые известны как пятна Brushfield.
- Кисти рук широкие, на ладони будет только одна складка.
Это основные внешние маркеры синдрома дауна, он так же характеризуется нарушением хромосомного набора
Мамы, вы заботитесь о солнечном ребенке, делали ли тест, при беременности? Поделитесь своим опытом с другими.
Понравилась статья? Поделись с друзьями:
Высокий риск Синдрома Дауна по 1 скринингу и здоровый ребенок! - второй скрининг с повышенным риском - запись пользователя Антонюра (id1146767) в сообществе Благополучная беременность в категории Анализы
забор крови на биохимиюДевочки, специально зарегистрировалась, чтобы поделиться своим опытом! у меня во вторую беременность 1ый скрининг показал высокий риск СД (только по биохимии! вместе с узи 1:650-низкий). Не трудно представить, что со мной было и что я пережила. Размышлять над тем, рожать ребенка или нет, даже не пришлось - муж сказал категорично - РОЖАТЬ! Но сидеть на попе ровно я уже не могла. Во-первых, скажу, что я стояла на учете в обычной городской ЖК и скрининг сдавала там же. Как и положено, в 12 недель. Результат пришел только в 16, то есть переделывать уже не имело смысла. Отправили на консультацию к генетикам в рд 17, они сказали, что нужно сдать второй скрининг и прийти уже с его результатами. Второй скрининг (не знаю, как я до него дожила) я сдала в трех местах. Результаты все были очень разными (кстати, в одном из них был высокий риск несращения нервной трубки, но сразу скажу, что это видно по узи, поэтому переживать из-за этого я не стала), но ни один не показал высокий риск Синдрома Дауна. Узи для второго скрининга делала тоже в разных местах, чтоб уж наверняка. Сперва я поехала в славный центр Диламед на Волоколамке, там мне сказали, что нос у нас маловат, да и берцовые кости не алё. Я запереживала, потому что именно этот центр славится своими экспертами в этом вопросе, но об этом позже. В этот же день я была записана на узи в ЖК, сначала не хотела ехать, но после такого заключения, конечно, хотелось услышать хотя бы еще одно мнение. В ЖК мне сказали, что нос у нас нормальный, косточки тоже, но было одно НО - единственная артерия пуповины (чего в диламеде не заметили, а то б, наверное, сразу приговор вынесли). Для тех, кто не знает (а я сама не знала, хотя это не первый ребенок), в норме в пуповине 3 сосуда - 2 артерии и 1 вена. Отсутствие одной артерии само по себе является показанием к направлению к генетикам, так как зачастую является признаком генетических заболеваний, в частности Дауна, а в совокупности с нашим первым скринингом... Правда, врач в ЖК сказала, что никаких других признаков у нас нет, так что скорее всего, ЕАП - последствие инфекции на ранних сроках. Но успокоить меня это особо уже не могло. Третье узи я делала в Арт-меде, экспертное, женщина-профессор сказала, что все у нас хорошо, можно не переживать (ну как же тут не переживать-то). Кстати, там я дважды делала экспертное узи на разных сроках и у разных врачей, обе меня успокоили, во всяком случае, попытались))) С результатами второго скрининга я пошла на консультацию сначала в тот же Диламед. Заведующая Елена Владимировна Юдина, известная по всей России, имеющая огромный опыт в проведении инвазивной диагностики, сделала нам узи и выдала результат - ребенок скорее всего Даун (опять короткий нос, нет одной фаланги у мизинца (точнее, есть, но она слабо развита), ЕАП и пр. Ничего не хочу сказать, возможно, она прекрасный врач и, безусловно, имеет огромный опыт и к ней есть смысл идти, если хочешь все таки взять подобный анализ, но в нашем случае она просто тупо хотела вытянуть деньги, вцепившись в то, что у нас ЕАП и придумав кучу других "недочетов"), нужно делать амниоцентез. К слову сказать, стоит это у них около 30 тыс. А как же результат скрининга? Ведь целых три показали, что у нас все ок! А оказывается, второй скрининг по СД не информативен. Зачем же, спрашивается, меня отправляли его делать, если ни на что повлиять он не может и все равно смотрят только первый? Мы с мужем решили проконсультироваться снова в рд 17, а там уже решать, делать амнио или нет. Тем более, что риск потерять ребенка после процедуры такой же, как риск родить больного ребенка, а потерять его я не хотела ни при каких обстоятельствах. (К слову сказать, на этом сроке это уже полноценные роды со всеми вытекающими). В 17 роддоме мне снова сделали узи, конечно же не увидели никаких отклонений ни в каких мизинцах и носах, но ЕАП никуда не делась, они тоже рекомендовали вмешательство, правда, уже биопсию хориона (забор пуповинной крови). Пролив немало слез, я решила, что все таки ребенок, какой бы он ни был, мне дороже и написала отказ. Таким образом на сроке 19 недель я этот вопрос закрыла, хотя нет-нет, да вылезал этот червячок, но я старалась о плохом не думать и спокойно ждать свою малышку. Сейчас мне хочется посмеяться над своими переживаниями, сомнениями, слезами. Потому что ровно в срок у меня родилась чудесная девочка. Я не говорю, что у всех будет подобная ситуация и ребенок родится здоровым, в жизни всякое бывает. Но, девочки, скрининги НЕ ИНФОРМАТИВНЫ! Я разговаривала с женщиной, которая работает в центре помощи родителям деток с СД, она сказала, за 6 лет работы ни одна из семей, которые к ним обращаются, не сказала, что знали про диагноз заранее - все анализы были в норме! А нас, с нашими здоровыми детками, нервируют, гоняют по генетикам! На йоге для беременных познакомилась с девочкой точно с такой же ситуацией, только они все сдавали платно, результат пришел сразу и еще не поздно было сдать еще раз, который оказался более успешным. Результат - здоровая девочка. В 17 роддоме разговорилась с девушкой, которая в ЖК подружилась с другими девушками - им троим в одно время пришел высокий риск! Это что, передается воздушно-капельным??? НЕ СМЕШНО! Здоровых всем деток, счастливых семей, спокойных беременностей и радостных ожиданий! Прошу прощения, что так развернуто, очень надеюсь, кому-то пригодится мой опыт, кого-то успокоит и подарит надежду! Все у всех будет ХО-РО-ШО!
Как проводится скрининг на синдром Дауна?
Сегодня на сайте для мам supermams.ru мы рассматриваем серьёзный вопрос – для чего будущим мамам необходим скрининг на синдром Дауна? Узнайте о подробностях этой процедуры.
Немного статистики
К сожалению, синдром Дауна — одно из наиболее распространенных хромосомных нарушений, поэтому будущим мамам рекомендуют делать тест для определения пороков в развитии плода.
Сегодня все больше беременных имеют положительные результаты скрининга на синдром Дауна и по анализу крови состоят в группе с высоким риском по рождению малыша с синдромом Дауна. При этом многие из них — молодые девушки, на УЗИ у которых не выявлено отклонений.
Однако, подавляющее большинство женщин, если не решаются проводить дальнейшие исследования, рожают здоровых деток. Но беременность всё же протекает под тревожным знаком вопроса.
Согласно статистических данных, детки с синдромом Дауна появляются в среднем лишь раз на 600-800 случаев. Причем для мамы до 30 лет и без генетических болезней в семье риски рождения таких детей очень мал (в 20 лет – один на 2000 новорожденных). Возрастает риск после 35-летнего возраста, а в 40 вероятность появления на свет такого ребенка примерно 1:110.
Нужно отметить, что около половины всех случаев хромосомных отклонений, в том числе и синдром Дауна, оканчиваются естественными выкидышами на ранних сроках беременности (до 8 недель).

Какие существуют скрининговые тесты
Есть много разных скрининговых тестов, однако не каждый скрининг на выявление синдрома Дауна доступен у нас в стране или в отдельных её частях. Если тест, выбранный вами, не проводят в клинике по вашему месту жительства, вы можете платно сделать его там, где это представляется возможным.
Supermams.ru напоминает, что анализ крови, УЗИ или совмещение этих процедур являются скрининговыми тестами. Они не дадут 100% гарантию рождения здорового крохи или же с синдромом Дауна, но проведение подобного теста помогает определить необходимость в диагностических тестах.
В больницах, назначая диагностический тест, обычно исходят из минимальной доли вероятности. Некоторые полагают, что такая минимальная доля приравнивается к 1 из 150, а другие — 1 из 250. То есть шанс что вы родите малыша с синдромом Дауна, составляет 1 из 150 или 1 из 250. Вне зависимости от показателей, которые приняты в вашей больнице, при меньшей у вас степени риска результаты скрининга на синдром Дауна будут считаться отрицательными. Это означает, что ваш ребенок вряд ли родится с синдромом Дауна.
Тест выявляет беременность с риском хромосомного отклонения. Но также он выявляет и ту беременность, где нет угрозы в развитии синдрома Дауна. Результат такого теста называется ложноположительным.
Скрининг на синдром Дауна в I и II триместре беременности
В период с 11 по 14 неделю беременности проводят УЗИ для расчёта толщины у плода воротникового пространства. Существует и анализ крови — его зачастую делают в сочетании с вышеуказанным УЗИ (так называемый двойной тест). Из анализа крови выявляют уровень бета-ХГЧ, а также количество протеина PAPP-A.
Женщина, носящая ребёнка с синдромом Дауна, имеет отличный от нормы уровень. Подобные тесты очень точные, но их точность возрастает, если проводить их одновременно. Тогда вероятность обнаружить порок развития у ребенка составляет 90-93 %.
Конечно, точность двойного теста тоже зависима от разных факторов (квалификации доктора, работы сканера, перерыва во времени в проведении этих процедур).
Его плюсы:
- Степень точности довольна высокая
- Есть время подумать, как поступить, если обнаружен высокий риск синдрома Дауна, скрининг на это и рассчитан. Можно ничего не делать, а можно провести диагностический тест
- Диагностический тест на раннем сроке беременности, к примеру, амниоцентез или биопсия ворсин хориона, предоставляет более подробные сведения.
Недостаток:
- Исследование по определению толщины воротникового пространства, впрочем, как и двойной тест, из-за высоких цен и отсутствия нужных материалов, делается далеко не в каждой региональной больнице.
Во II триместре пренатальный скрининг на синдром Дауна базируется на анализе крови. Его проводят на 16-18 неделе, определяя уровень определенных показателей крови.
Есть несколько разновидностей тестов:
- Двойной (выявляет содержание эстриола и бета-ХГЧ).
- Тройной (выявляет содержание эстриола, АФП и бета-ХГЧ).
- Четверной (выявляет содержание эстриола, АФП, ингибина А и бета-ХГЧ).
Его плюсы:
- Сдать на анализ кровь не составит труда.
- Анализ крови делают во многих лабораториях.
Недостатки:
- Точность будет ниже, чем в I триместре. Благодаря двойному тесту выявляют 59 % случаев, а четверному – 76 % случаев развития синдрома Дауна у плода.
- Результат получат на большом сроке. Если степень риска высока, нужно решать, делать амниоцентез (забор околоплодных вод для исследования) для подтверждения или нет.
В сети описаны разные ужасы после скрининга на синдром Дауна...
Решайте, готовы ли вы согласиться на рискованную процедуру амниоцентеза, если попадёте в группу риска развития синдрома Дауна? А если диагноз подтвердится, решитесь ли вы на прерывание беременности на столь позднем сроке? В любом случае перед прохождением скринингового теста вы должны серьёзно задуматься.
_ _
Сайт supermams.ru – Супермамы
Поделись полезным:
Загрузка...Анализ на синдром Дауна, что это, зачем он, как сдавать, результаты
Анализ на синдром Дауна при беременности в большинстве случаев является обязательным. Он помогает выявить заболевание, чтобы будущие родители смогли вовремя принять решение о сохранении малыша. Что это за заболевание, какие способы его определения существуют и как их проводят, об этом и многом другом вы сможете узнать из этой статьи.
О синдроме Дауна
Синдром Дауна – хромосомная аномалия, для которой характерно наличие дополнительной 47 хромосомы.
Дети с синдромом Дауна отличаются внешне. У них одутловатый вид лица, вздернутый нос, постоянно открыт рот из-за большого непомещающегося в нем языка.
Они отстают в физическом и умственном развитии от сверстников.
От «лишней» хромосомы не существует лекарственных препаратов. Коснуться эта проблема может любую семейную пару, несмотря на социальный статус, возраст и уровень жизни.
Факторы, влияющие на развитие хромосомной аномалии:
- возраст будущих родителей приближается к сорока годам;
- между мамой и папой существует родственная связь;
- в роду у одного из родителей были подобные заболевания;
- неправильный образ жизни, особенно употребление наркотических препаратов;
- недостаток витаминов.
Факторы патологии являются ориентировочными, и становятся причиной попадания беременной в группу повышенного риска заболевания.
На сегодняшний момент не установлена причина, приводящая к наличию лишней хромосомы.
До недавнего времени выявить патологию у беременных не представлялось возможным. Но ввиду стремительного развития высокотехнологичных методов в области медицины был разработан анализ. Пренатальный скрининг – «тройной тест», позволяющий выявить сбой в наборе хромосом.
Заболеванием занимаются генетики и цитогенетики.
Когда проводят тест
Анализ на выявление хромосомных патологий проводится в конце третьего триместра.
С 11 по 13 неделю гестации беременной необходимо сдать кровь на три вида гормонов и пройти ультразвуковое обследование.
Сочетание двух тестов позволяет расширить картину патологии и принять соответствующие меры.
Важно заметить, что первый триместр является для плода «естественным» отбором, поэтому при выявлении тяжелых пороков развития плода предлагается прерывание беременности.
Сомнительные результаты подтверждаются неинвазивными способами диагностики, которые подтверждают или опровергают диагноз с точностью в 98 %.
Беременные принимают решение самостоятельно, после консультации с генетиком и сравнения рисков патологии.
 Дети с синдромом Дауна нуждаются в специализированном уходе и лечении. Порой основная патология сочетается с пороками сердечной мышцы, дыхательной и нервной системы.
Дети с синдромом Дауна нуждаются в специализированном уходе и лечении. Порой основная патология сочетается с пороками сердечной мышцы, дыхательной и нервной системы.
Состав анализа
Как было сказано выше, для установления диагноза проводится тройной скрининговый тест, в который входят:
- Ультразвуковое исследование плода.
- Анализы крови, а именно гормонов.
При сомнительных результатах проводится амниоцентез, кордоцентез или биопсия ворсин.
Первые два показателя являются обязательными видами исследования. По этой причине гинекологи настоятельно рекомендуют становиться на учет по беременности в срок до 12 недели гестации.
Основной скрининг проводится не позднее 13 недели. При необходимости неинвазивных манипуляций – не позднее 20 недель, в идеале с 16 по 18 неделю.
УЗИ
Ультразвуковая диагностика – один из проверенных и «старых» способов выявления аномалий плода. УЗИ проводится в комплексе с биохимическими показателями.
В дальнейшем данные вводятся в специальную программу, где проводится исследование крови и устанавливается риск или процент патологического явления.
Метод информативен, однако может быть недостоверен (примерно 20 % ложноположительных результатов).
При УЗ исследовании определяются следующие показатели:
- Размеры плода. При хромосомной аномалии размер плода значительно ниже допустимой нормы.
- Учащенное сердцебиение, порой сердечная система имеет серьезные пороки развития.
- Нарушение костного основания носа и увеличенная воротниковая зона. Эти два показателя являются основополагающими, так как у всех «солнечных детей» имеет расширенная воротниковая зона с признаками отечности, и отсутствие или слишком маленький нос.
При УЗД отмечается гипотонус плода, возможно наличие патологии почечной системы. Нередко имеется эхогенность в зачатках кишечника.
В тяжелых ситуациях плод может оказаться нежизнеспособным и погибнуть в первом триместре.
Биохимия крови
 Кровь собирается на 3 вида гормона: ХГЧ, АФП и свободный эстриол:
Кровь собирается на 3 вида гормона: ХГЧ, АФП и свободный эстриол:
- свободный b-ХГЧ – гормон, продуцируемый хорионом. Стремительно растет при наличии хромосомной патологии, однако отдельно не учитывается концентрация гормона, а сопоставляется с другими показателями.
- АФП – специфический белок, снижающийся при синдроме Дауна. Альфа-фетопротеин синтезируется в печени и является основополагающим тестом о наличии аномалий плода.
- свободный эстриол – третий скрининговый тест, который снижается до экстремально низких результатов. Эстриол может упасть резко, в таком случае речь идет не столько о возможной генетической патологии, а скорее о аномалиях плода, несовместимых с жизнью.
- в качестве дополнительного теста проводится контроль РАРР-Р — белок, вырабатываемый плацентой.
Кровь в обязательном порядке сдается в первой половине дня на пустой желудок, УЗИ проводится либо в день сдачи крови, либо на следующее утро.
Для получения достоверных результатов не следует пренебрегать простыми правилами забора венозной крови.
Неинвазивный анализ хромосом плод
Неинвазивный анализ – это скрининг второго и третьего триместра.
Проводится по необходимости, либо при наличии неблагоприятного прогноза после первого скринингового теста.
Инвазивный анализ хромосом плода
Высокотехнологичные методы позволяют установить диагноз почти со стопроцентной вероятностью.
К малоинвазивным методам диагностики относят:
- Амниоцентез. проводится мамам, входящим в группу риска рождения ребенка с генетическими отклонениями, а также при неутешительных результатах первого скрининга. Амниоцентез – это исследование околоплодных вод на установление уровня АПФ. Процедура проводится в условиях стационара. Под контролем датчика УЗИ: в переднюю стенку живота вводится игла и производится забор околоплодных вод в объеме не более 15 мл. Лабораторное исследование устанавливает концентрацию АФП. Его снижение подтверждает предварительный диагноз.
- Кордоцентез – взятие крови плода из пуповины. Кордоцентез является 100 результатом внутриутробного исследования. Полученная кровь в ходе процедуры подвергается тщательному анализу, где выявляется не только хромосомная мутация, но и ряд других заболеваний. Процедура достаточно дорогая и сопровождается рисками отслойки плаценты и самопроизвольного выкидыша.
- Не менее точный результат получается при биопсии ворсин хориона. Материалом для исследования служит ворсины хориона, получаемые при введении специальных зеркал в полость влагалища.
Исследованием материала занимается врач цитогенетик. В большинстве случаев методы носят микроскопический характер диагностики.
Результаты и группы риска
Полученные данные загружают в специальную компьютерную программу, которая сопоставляет результаты с нормальными показателями и выводит вероятность в процентном соотношении.
Патологии плода могут носить низкий уровень, пороговый или высокий.
Например, результат следующий: 1:100, 1:150, 1:200. Данные являются пороговыми: у одного из 100, 200 или 150 будет диагностирована хромосомная аномалия.
Низким показателем является соотношение 1:350 и выше. При повышенном риске синдрома Дауна проводится консультация с генетиком.
Устанавливается возможность дополнительных обследований. Решается вопрос о прерывании беременности.
Как бы то ни было, ответственность за последующие действия ложиться на материнские плечи.
Группа риска представлена беременными у которых:
- осложненный гинекологический анамнез;
- в роду имеются подобные случаи патологии;
- возраст матери выше 35 лет, а отца равен 40 и старше;
- пагубные пристрастия;
- наркомания.
Патология может быть диагностирована у любого малыша, рожденного даже у знаменитой или богатой пары.
Вероятность рождения ребенка с синдромом Дауна равняется нулю при нормальных показателях крови и ультразвуковом исследовании плода.
Прогноз при положительном результате
Положительный результат означает, что в материнской утробе развивается ребенок с генетическими отклонениями. Данные должны быть подтверждены обязательно инвазивными методами диагностики.
Будущие родители должны быть готовы к рождению и воспитанию «солнечного малыша». Маме не лишним будет консультация психолога.
Дети с синдромом Дауна имеют отклонения в физическом и умственном здоровье. Изначально прогноз для всех малышей одинаков.
Развитие, обучение и приспособление к нормальной жизни зависть от уровня лечения и адаптации с помощью родителей и окружающих близких людей.
Полезное видео: диагностика синдрома Дауна во время беременности
Скрининг на синдром дауна: ультразвуковой, биохимический
Комплекс диагностических мероприятий при беременности, позволяющих определить грубые аномалии развития и косвенные признаков патологии плода называется пренатальным скринингом.
Этот комплекс содержит два важных исследования:
- ультразвуковой скрининг,
- биохимический скрининг.
При биохимическом скрининге производится анализ крови на специфические белки. Этот комплекс исследований совершенно безопасен, не влияет на протекание беременности и развитие плода, и его широкое применение для контроля состояние плода всех беременных вполне оправдано. Есть специальный приказ Министерства здравоохранения по применению этих исследований и они рекомендованы всем беременным.
Ультразвуковой скрининг синдрома Дауна
В соответствии с положением об ультразвуковом скрининге предусмотрено не менее чем трех обследований плода — в 10-14, 20-24 и 30-32 недели.
Проверка при первом УЗИ может показать такие грубые дефекты развития плода, как омфалоцеле, аненцефалия, шейная гигрома и ряд други. Определяются маркеры хромосомных и ряда нехромосомных аномалий, таких, как превышение толщины воротникового пространства, значение которой должно быть менее трех миллиметров. В противном случае можно подозревать синдром Дауна.
Второе УЗИ может показать большинство анатомических нарушений развития, это:
- пороки почек,
- порок спинного и головного мозга,
- лицевые расщелины,
- дефекты развития конечностей,
- грубые пороки сердца,
- аномалии ЖКТ.
При этом аномалии развития, определенные в середине беременности, хирургическому лечению не подлежат и являются показанием к прерыванию беременности. На этом же этапе определяют наличие маркеров хромосомной патологии:
- много- и маловодие,
- задержка роста,
- пиелоэктазию,
- расширение желудочков головного мозга (вентрикуломегалию),
- уменьшенный размер носовой косточки,
- слишком короткие трубчатые кости,
- гиперэхогенный кишечник и сердце плода,
- кисты сосудистого сплетения мозга и некоторые другие.
На третьей проверке когда срок беременности составляет 30-32 недели определяются аномалии развития, которые слабо выражены анатомически и поздно проявляются, это гидроцефалия, пороки сердца, сужение мочевыводящих путей. Такого рода аномалии развития могут быть скорректированы хирургическим методом после рождения ребенка.
Профессионально проведенный ультразвуковой скрининг дает возможность определить большую часть явных анатомических дефектов до достижения плодом возраста жизнеспособности, но этот метод имеет и некоторые ограничения. Ультразвуковое исследование не показывает некоторых распространенных генетических нарушений, которые слабо проявляются анатомически плода, к числу которых относятся и хромосомные заболевания, в частности, синдром Дауна.
Биохимический скрининг на синдром Дауна
А вот биохимический скрининг, заключающийся в анализе крови на сывороточные маркеры может явно определяет хромосомные патологии плода.
Биохимический скрининг делают дважды — в первом и во втором триместре. Ранний биохимический скрининг определяет уровень двух плацентарных белков и свободную бета субъединицу хорионического гонадотропина человека. Подозрения о наличии синдрома Дауна могут возникнуть при определенном снижении уровня РАРР-А и одновременном повышении уровня свободной бета ХГЧ. Существует возможность определения до 80% плодов с синдромом Дауна.
При втором биохимическом скрининге в крови определяют уровень альфафетопротеина, хорионического гонадотропина человека и свободного эстриола.
Сниженный уровень АФП может означать наличие синдрома Дауна.
По уровню ХГЧ и свободного эстриола можно судить о хромосомных нарушениях.
Типичным для синдрома Дауна является высокий уровень ХГЧ при сниженных уровнях АФП и свободного эстриола. Этот тест позволяет выявить до 60% плодов с синдромом Дауна.
В идеале биохимический скрининг должен оцениваться совместно с результатами ультразвукового исследования.
Навигация по записям
Мой опыт инвазивной диагностики, высокие риски синдрома дауна по результатам первого скрининга. (Синдром дауна, синдром клайнфе…
Решила все-таки более-менее подробно описать свои весёлые приключения у генетиков и закрепить в топе. Вдруг кому-то пригодится.Первый скрининг делала в 12,2 недели, УЗИ показало идеальную картину, срок 12,6, все показатели в норме, развитие пропорциональное. Ну я и расслабилась… До тех пор, пока через три дня не позвонили из ЖК и не попросили срочно явиться на приём, мотивируя расплывчатым «пришли анализы крови, мы вас направим к генетикам». Эмоции описывать не буду, тут и так все ясно-понятно. На явке врач-гинеколог ничего толком не могла объяснить, отдала результат скрининга, выдала направление к генетикам и назначила следующую явку. Единственное, что я запомнила из ее слов: «с ребеночком все в порядке, а вот вас надо бы проверить, анализ крови пришёл не очень хороший».
Итак, по результатам анализа крови у меня очень сильно понижен белок РАРР-А — 0,210 мом, при норме кажется от 0,5-2 мом. Поэтому риски хромосомных аномалий были повышены, в частности, риск синдрома дауна 1:233.
На приём к генетику смогла записаться только в 15 недель, это была пятница. Генетик, не строя никаких предположений, а так же с учётом того факта, что моя родная сестра делала не так давно прерывание беременности в связи с выявлением синдрома дауна у плода, предложил провести инвазивную диагностику уже в понедельник. Я согласилась без раздумий, даже в момент подписания бланка согласия с рисками от этих процедур, я понимала, что не смогу ходить до конца беременности не зная, здорового ли ребёнка я вынашиваю или нет.
По сроку и учитывая, что плацента расположена по передней стенке, мне был предложен плацентецентез — биопсия плаценты. Врач буквально на пальцах объяснил весь процесс, рассказал о рисках и пояснил как надо подготовиться.
О процедуре:
Биопсия была назначена на понедельник, в выходные я принимала ношпу и ставила свечи с папаверином во избежание возможного тонуса. В понедельник утром я приехала в больницу, имея при себе помимо документов, копии анализов крови на ВИЧ, гепатит, группу крови и мазка на степень чистоты, воду, халат, тапочки, еду не стала с собой брать, хоть это и было в рекомендациях. Нас собралась целая группа, человек 12, все на разных сроках, с разными рисками и возможными диагнозами. Сначала мы все, в порядке очередности сходили на УЗИ (перед этим измерили температуру и давление). После УЗИ отсеялось человек пять, по причинам тонуса, несоответствия срока для конкретной процедуры или признаков заболевания мамочки (температура, давление, кашель). Оставшихся проводили в палату, где мы переоделись в халаты и тапочки и пошли к операционной, куда заходили в порядке живой очереди. Во время самой процедуры я очень пожалела, что увидела толщину иглы, мне она показалась целой спицей! От страха я напряглась, поэтому сам прокол получился довольно болезненным. К игле прицепили какой-то механизм, с помощью которого врач начал отщипывать кусочки плаценты. Все проходило под контролем датчика УЗИ, первая же полученная порция материала тут же была отправлена под микроскоп, для определения количества и качества ворсинок. Мне повезло как утопленнику, отщипнуть смогли только короткие ворсинки, поэтому процедуру биопсии (не вытаскивая иглу) пришлось повторить трижды. Было не столько больно, сколько страшно и противно, было ощущение, что из меня через живот пытаются вырвать матку. В итоге я начала терять сознание из-за понижения давления, врачи сжалились и прекратили мою экзекуцию, отпоили нашатырем и отправили в палату. В палате было положено отдыхать час-полтора, после чего идти на контрольное узи. Через полтора часа дискомфорт в животе прошёл, давление и общее состочние пришло в норму и я пошла на УЗИ, где тот же врач показал, что все хорошо, ребёнок не отреагировал, включил мне сердцебиение. В конце отдали результаты обоих УЗИ и отправили домой, ждать результатов. В пятницу я уже дозвонилась до больницы, узнала, что результат готов и снова поехала на приём к генетику.
И вот тут меня ожидал крупный сюрприз. Я, наивная, думала, что взятый материал будут проверять только на синдром дауна… А нет, там проверяли все трисомии, общее количество и качество хромосом. В итоге, синдром дауна не подтвердился, однако определен кариотип плода — 47хху, мозаичный вариант синдрома клайнфельтра (в норме должно быть 46ху, 22 пары хромосом и две половые хромосомы). То есть в 20% исследуемого материала есть лишняя половая х-хромосома. Эта дрянь бывает только у мальчиков, разной степени, в моём случае ребёнок был бы внешне и умственно здоров, но не мог иметь своих детей. Я даже примерно не представляла, что такое в принципе бывает, ещё и может определяться путём инвазивной диагностики.
Но тут врач-генетик рассказала мне одну интересную штуку. Оказывается, в процессе развития, эмбрион может откидывать больные и сломанные клетки в плаценту, а сам оставаться здоровым. Такое явление называется плацентарным мозаицизмом. Для подтверждения или опровержения этого мозаицизма мне предложили сделать кордоцентез — забор пуповинной крови, то есть крови самого ребёнка. Из плюсов — результат уже 100%, из минусов — он делается только после 20 недель, результат готовится 7 дней, а прерывание беременности в случае чего возможно до 22 недель, то есть ьаи сроки очень конкретно поджимали.
Я дала предварительное согласие, записалась на процедуру через месяц (как раз на момент исполнения 20 недель), дома с мужем решили, что будем рожать и растить только здорового ребёнка и надо идти до конца со всеми этими анализами.
В назначенный день я приехала в клинику, подготовка к процедуре ничем не отличалась от моего первого раза, за исключением того, что врачи меня уже узнали, а я с ними уже вполне по-дружески общалась) кордоцентез мне понравился больше, чем плацентецентез. Был сделан прокол в самом низу живота, и врач под контролем УЗИ в течении 4-5 минут пытался попасть в пуповину, временами больно, но в основном неприятно. Но организм, уже видимо по привычке, попытался потерять сознание, был откачен нашатырем и отправлен в знакомую палату. Через полтора часа — контрольное УЗИ, ребёнок снова не отреагировал на процедуру, вел себя спокойно, сердечко даже не ускорило свой ход.
Итак, через неделю попадаю на приём к генетику за результатами. Кариотип плода 46ху, здоровый мальчик. То есть у меня все-таки плацентарный мозаицизм, когда плацента имеет поломки в генах, а ребёнок здоров. По словам генетика, именно это и могло послужить причиной столь сильного снижения папп-а, но на дальнейшую беременность вся эта ситуация не влияет. И таки да, все дальнейшие УЗИ, ктг, доплеры, все, что связано с плацентой — все в норме, по крайней мере, согласно результатам анализов.
Какие я сделала выводы из моего двухмесячного персонального ада?
1. Не стоит бояться инвазивки, риск выкидыша составляет около 1%, и в реальной жизни я не слышала ни одного печального случая. К тому же, после процедуры положена сохраняющая терапия на 10-15 дней, то есть вполне обоснованно можно взять больничный и полежать дома пластом, если совсем уж страшно за своё состочние. Хотя я уже на следующий день после проколов бегала как юный сайгак, не чувствовала никакого дискомфорта.
2. Стоит знать, что в результате инвазивки могут выявить не только трисомии, но туеву кучу других генетических паталогий, которых на УЗИ просто нереально увидеть. Например этот несчастный клайнфельтр на УЗИ не определяется. Он вообще у многих людей обнаруживается уже во взрослом возрасте, когда семейная пара в поисках причин бесплодия обращается к генетикам и делает анализ на кариотип.
3. Если есть возможность — отказывайтесь на фиг от биопсии плаценты или хориона, идите лучше на амнио- или кордоцентез, во избежание получения двойственного результата, как это случилось у меня. Все-таки делать два прокола в течение 5 недель — приятного в этом мало.
4. Как приятный бонус — пол определяется сразу, на 100%, никаких гадалок и неясностей на УЗИ, когда порой ребёнок закрывается до последнего.
Понимаю, что написала много, сухо и нудно, но я старалась ничего не забыть, очень надеюсь, что кому-нибудь эта история принесёт пользу.
Синдром Дауна на УЗИ: признаки, определение
Проверка синдрома Дауна на УЗИ осуществляется у беременных уже на протяжении десятилетия. Признаки синдрома Дауна у плода можно заметить еще во время ранних сроков, что важно с диагностической точки зрения. Результат первого скринингового теста получается в первой трети беременности. Расшифровка его предполагает результат УЗИ и анализа крови по биохимическому принципу. При ультразвуковом исследовании, скрининги выполняются как минимум трижды за беременность. Это делает выше шансы рождения здорового ребенка.
Что это такое
Прежде чем поговорить о признаках синдрома Дауна на УЗИ, стоит разобраться, что это вообще за проблема. Каждый человек без каких-либо отклонений умещает всю информацию по генетическому коду в 23 хромосомных парах. Если это число меняется, можно заметить формирование патологий генетической природы. Проверка на Даунизм при беременности выполняется всегда, так как именно эта патология генетического спектра наиболее распространена. В таком случае видно присутствие лишней хромосомы, которая располагается в 21 паре.
Патология формируется еще во время развития внутри утробы, поэтому определить присутствие ее возможно по первому скринингу, УЗИ. Возникновение такого синдрома возможно в связи с различными событиями, имеющими место быть в период беременности. При этом существуют показатели, что у более возрастных матерей присутствует высокий риск синдрома Дауна у плода, чем у молодых. Увидеть это можно при сравнении матерей, которым уже за 35, с девушками более молодого возраста.
Отличие ребенка с синдромом Дауна от здорового заключается в серьезной задержке развития речевых функций и в умственном плане. Однако в период, когда ребенок только родился, можно ли определить, насколько сильно себя это проявит? Нет, такой возможности нет. Развитие ребенка в таком случае определяется тем, каковы его способности врожденного характера и тем, как родители занимаются его воспитанием и развитием.
Норма показателя СОЭ у детей2699Видимые проблемы в таком случае заключаются в ослабленной работе иммунитета. Такие дети чаще сталкиваются с разнообразными воспалительными заболеваниями и инфекциями. Присутствуют и врожденные сердечные пороки, болезни Альцгеймера и прочие проблемы, в результате чего норма жизни человека с таким синдромом не превышает 50 лет. Лишь в отдельных случаях единицы перешагивают через этот порог. При этом частично люди с таким диагнозом в состоянии вести полноценную жизнь, другие не могут обходиться без посторонней помощи в течение всей жизни.
Если присутствовал высокий риск синдрома Дауна, а скрининг это подтвердил, перед будущими родителями возникает непростой вопрос, оставить ребенка или прервать беременность. Выявить признаки, указывающие на Дауна синдром, можно достаточно рано, даже в период 1 скрининга, что позволяет выполнить аборт медикаментозного порядка, допустимый до 22 недели.
Комбинированный скрининг на синдром Дауна проводится в первом триместре, когда беременность находится на 11-13 неделе. В 60-90 процентах случаев, синдром Дауна по УЗИ и анализам определяется без проблем во второй трети беременности. При этом важно выполнить трехмерный скрининг на синдром Дауна, что серьезно повысит вероятность обнаружения аномалии.
Чаще всего риски возникновения заболеваний хромосомной природы принято классифицировать от низких до высоких. Если риск развития низок, то речь идет о соотношении 1:3001, при высоких он сокращается до показателя 1:200. Если присутствует высокий или средний показатель, женщине назначаются дополнительные проверки.
УЗИ проверка
Когда речь идет о проверке на присутствие каких-то отклонений, достаточно часто врачи обращаются именно к УЗИ исследованию. Присутствует частое сочетание УЗИ проверки со сдачей кровяного анализа на биохимию. В таком случае речь идет о скрининге комбинированного порядка.
В зависимости от того, какие критерии попали в выборку, во втором триместре возможно выявление синдрома Дауна с точностью до 90 процентов. Если при этом добавить использование цветного Доплера для проверки, можно дополнительно обнаружить проблемы с сердцем плода, что повышает уровень диагностики.
При проверке по УЗИ используются в качестве показателей специальные маркеры, считывающиеся по ультразвуку. Речь идет об изменениях, которые при выделении во время УЗИ могут говорить о присутствии синдрома Дауна у будущего ребенка. Однако важно понимать, что никакой из маркеров не может быть причислен к специфическим. Речь идет о том, что он не может говорить о конкретной патологии, поэтому важно учитывать комплексную работу.
Когда речь идет о синдроме Дауна, то при проверке выполняется учет:
- толщины пространства воротникового типа;
- отсутствия кости носа;
- сердечные пороки;
- длина костей бедер и плеч.
Кроме этого, дается оценка кишечнику, эхогенным сердечным фокусам, проблемам двенадцатиперстной кишкой. Под пространством воротникового типа понимается прозрачная при проверке на УЗИ область, которая образуется между складками плодных тканей, которая располагается в нижней затылочной части в районе, где в будущем формируется шея.
Если у ребенка присутствуют аномалии хромосомного порядка, то в этом месте происходит скопление жидкости. Измерить пространство можно уже на первом скрининге. Это наиболее значимый показатель, когда речь идет о расчете индивидуального риска в плане развития аномалий хромосомной природы.
Если воротниковое пространство имеет толщину более чем три миллиметра, то воспринимать это стоит как показатель повышенного риска наличия у плода дефектов генетической природы. Однако речь не идет о том, что ребенок обязательно столкнется с синдром Дауна. Речь идет о вероятности постановки соответствующего диагноза или другого, связанного с генетическими нарушениями.
Безусловно, нельзя исключать и присутствие погрешностей. Речь идет о неправильной технике измерений. Относится это и к измерениям носовой кости. Погрешности объясняются человеческим фактором, почему рекомендуется выбирать опытных специалистов для таких проверок.
Расшифровка других показателей
Если у плода присутствует синдром Дауна, то при ультразвуковой проверке может фиксироваться уменьшение мозжечкового размера вместе с сокращением лобной доли. Эти факты важны, когда дается оценка возможного появления синдрома Дауна. Если размер мозжечка поперечного порядка мал и сочетается при этом с меньшим лобно-таламическим расстоянием, то это важный показатель для диагностирования соответствующей аномалии.
Плод с соответствующим диагнозом на УЗИ продемонстрирует отчетливое сокращение длины костей подвздошного типа и увеличение межкостного угла. Лучше всего измерение выполнять на уровне крестцовой середины, используя поперечное сечение.
Во время биохимии проверка ведется по двум важным компонентам. Это белки Альфа-фето-протеин и бета-ХГЧ. Если АФП демонстрируется со значительными отклонениями от нормального уровня, можно говорить о возможных патологиях, в том числе и генетического уровня.
Важно отметить и присутствие в группе возможных методов проверок инвазивного характера. Они рекомендованы для использования в том случае, когда требуется подтверждение диагноза, предположен был который на основании неиназивных проверок. Проще говоря, такие методы диагностики являются оперативными. Однако применение их позволяет со стопроцентной точностью понять, присутствует ли заболевание хромосомного характера или нет.
Важно отметить, что проведение инвазивных процедур в период развития плода является рискованным процессом. Поскольку предполагается забор частичек кожи и крови ребенка. Именно этот материал требуется для генетической экспертизы. При неправильном выполнении или не соблюдении определенных правил, можно столкнуться с инфекционным и бактериальным заражением.
Среди инвазивных методик выделяются четыре варианта работы. В период с 10 по 14 неделю может выполняться биопсия хориона. Под этим исследованием понимается забор на проверку хориона, под которым понимается плацента на своем начальном этапе развития.
В период с 14 по 20 неделю могут для изучения забираться уже плацентарные клетки. В таком случае речь будет идти о плацентобиопсии. Если диагностика выполняется в период 15-18 недели, то на анализ рекомендуется забор вод, которыми окружен ребенок. Для этого выполняется пункция плодного пузыря. Эта процедура именуется амниоцентезом. Несмотря на такое же название процедуры, при выполнении ее с 20 недели для анализа рекомендовано забирать уже пуповинную кровь.
Дополнительные аномалии
Когда речь идет о выявлении патологии в период четвертого-шестого месяца беременности, для заболеваний, имеющих хромосомную природу, характерно присутствие нескольких признаков. Это неправильное развитие носовых костей, присутствие аномалий сердечного развития, конечностей, гидронефроз.
При синдроме Дауна 65 процентов плодов сталкиваются с гипоплазией носовых костей. При сканировании ультразвуком их невозможно визуализировать или же длина их не превышает 2,5 мм. Обнаружение этих признаков возможно и у детей без отклонений. Дело в том, что носовой размер и форма зависят от наследственности, поэтому этот признак нельзя считать достоверным с точки зрения наличия у ребенка хромосомных отклонений.
Анализ спермограммы1510Сорок процентов плодов при соответствующем диагнозе сталкиваются с аномалиями сердечного развития и сосудов, имеющих магистральное значение. Возникновение патологий объясняется сочетанием факторов, имеющих генетическую природу, и воздействием на плод извне с неблагоприятной точки зрения.
Присутствие синдрома Дауна может проявить себя и как аномальное развитие конечностей. Достаточно часто при таком заболевании выявляется клинодактилия. Подразумевается врожденный дефект пальцев. Внешне они выглядят искаженные или искривленными. Проверка по УЗИ предполагает оценку сандалевидной щели стопы – присутствие небольшого промежутка между первыми двумя пальцами.
Заболевания хромосомного характера нередко сочетаются с аномалиями, затрагивающими систему мочевыделения. Речь идет о присутствии гидронефроза в умеренной форме. Такая патология предполагает расширение лоханок и чашечек почек. Выраженная его форма может быть признаком других заболеваний генетической природы.
Результаты теста - синдром Дауна. Как быть??? - подозрение на синдром дауна у ребенка - стр. 1 - запись пользователя Карина (id956497) в сообществе Здоровье будущей мамы и малыша в категории Результаты: УЗИ, КТГ, доплера, скрининга. Предлежание. Обвитие. Мало/многоводие
инвазивные методы исследования этоСегодня получили результаты неинвазивного пренатального теста из клиники Геномед - Трисомия 21 (Синдром Дауна) >99/100 (>99%) Высокий риск, Пол - мужской. Фракция фетальной ДНК: 7.7%.
"Результаты данного теста основаны на прямом исследовании фетальной ДНК (ДНК плода, циркулирующей в крови матери). Тест обладает очень высокой точностью, однако, в некоторых, очень редких случаях, ложноположительные результаты могут быть результатом плацентарного мозаицизма. Рекомендуется консультация врача-генетика для решения вопроса о необходимости подтверждения диагноза методом инвазивной пренатальной диагностики." Риск по 1 скринингу был 1:50.
Когда я это прочитала, то внутри всё оборвалось, сердце как будто остановилось. Муж до сих пор в шоковом состоянии, ведь он так хотел сына, так мечтал о будущем. Данная патология носит спорадический ненаследственный характер, но и это не дает утешение. Малыш вечером почти не шевелился, наверное, потому что у меня крайне подавленное настроение. Ни есть, ни пить... Только разговоры с мужем, сестрой и близкой подругой меня немного успокоили. Пишу, а слезы застилают глаза.... Это так страшно принять решение об убийстве своего ребенка. Я всегда была против абортов, но аборты по медицинским показаниям вполне обоснованы. ...Хорошо, что почти никто не знает о моей Б.Девочки, кто бы в такой ситуации? Как вы приняли решение о прерывании беременности? Да, это грех, это риск для здоровья в будущем, но я не готова поставить крест на себе и воспитывать ребенка с СД. Может я об этом пожалею, но на данном этапе моё сердце говорит, что единственно правильный вариант - прерывание.
Сейчас мне очень нужен ваш опыт!!! Ваше мнение - как вы поступили?
UPD. Девочки, спасибо всем за теплые слова поддержки. Сейчас они мне очень неоходимы! Муж сказал, что хватит плакать, будем прерывать и жить дальше, будем надеяться на будущее. Завтра иду в ЖК.
Генетик сказал, что все положительные результаты неинвазивного теста по синдрому Дауна 100% на их практике подтверждаются и инвазивным методом. Однако, в мировой практике бывают крайне редкие случаи, когда при амниоцентезе и кордоцентезе выделяют ДНК здорового плода. Вероятность этого 0,01%.
Скрининг на синдром Дауна при беременности
Синдром Дауна — трисомия человека по 21-й хромосоме — наиболее распространённое из этой группы заболеваний, возникает примерно у 1 на 700-800 новорожденных. Вероятность рождения ребёнка с синдромом Дауна повышается c увеличением возраста будущей матери. Однако с учётом рождаемости в разных возрастных группах 80% детей с синдромом Дауна рождается у матерей в возрасте до 30 лет.
После рождения одного ребёнка с синдромом Дауна риск рецидива у матери для каждого последующего ребёнка примерно на 1% превышает её возрастной риск. Этот факт особенно важен для молодых матерей, чьи возрастные риски невелики.
Пренатальный скрининг, рекомендованный всем беременным женщинам независимо от группы риска для выявления хромосомной патологии, включает исследование сывороточных маркёров (альфа-фетопротеин, свободный эстриол, хорионический гонадотропин) и ультразвуковое исследование, выполняемые в плановом порядке в первом триместре беременности. Наиболее характерные ультразвуковые находки при синдроме Дауна включают пороки сердца, укороченные длинные кости, недоразвитую носовую кость плода, пороки развития тонкой кишки и др. При результатах, показывающих повышенный риск присутствия хромосомных аномалий, выполняется диагностическое инвазивное вмешательство с целью забора биоматериала плода на подтверждающее исследование. В зависимости от срока беременности, это могут быть биопсия ворсин хориона (10-12 недель) или амниоцентез (с 15-й недели). По результатам генетической диагностики полученного плодного материала ставится пренатальный диагноз и при подтверждении синдрома у плода решается вопрос о сохранении беременности.
Большинство пациентов с синдромом Дауна, если он не был диагностирован пренатально, как правило, распознаются при рождении из-за типичных фенотипических особенностей, но в отдельных случаях недоношенность или этнические различия могут сделать клинический диагноз менее простым. Помимо характерных внешних особенностей, при синдроме Дауна описаны пороки развития многих органов и систем. Самые распространённые из них — врождённые пороки сердца (наблюдаются приблизительно в 50% случаев), часто требующие хирургического вмешательства. Также отмечаются пороки развития желудочно-кишечного тракта, особенно атрезия двенадцатиперстной кишки (2-5% случаев), болезнь Гиршпрунга, атрезии пищевода и другие серьёзные нарушения.
Офтальмологические заболевания — косоглазие, катаракта, близорукость и глаукома — у детей с синдромом Дауна встречаются чаще. Также могут встречаться потеря слуха гетерогенного происхождения, сдавление спинного мозга, миопатические симптомы, связанные с компрессией спинного мозга (слабость, аномальные рефлексы, недержание мочи и др.).
При всех проблемах, связанных с их умственным развитием, пациенты с синдромом Дауна демонстрируют широкий диапазон способности к развитию, с высокой вариативностью личности и поведенческих фенотипов. Наиболее распространённые причины смерти у пациентов с синдромом Дауна связаны с врождёнными пороками сердца, инфекциями (например, пневмонией), а также злокачественными новообразованиями системы крови. Хирургическая коррекция сопутствующих врождённых пороков развития обычно успешна, долгосрочная выживаемость хорошая. Однако менее половины пациентов доживают до 60 лет, и менее 15% живут после 68. Нейродегенеративные заболевания с признаками болезни Альцгеймера встречаются у большинства пациентов старше 40 лет.
Развитие лабораторной и ультразвуковой диагностики позволило разработать и внедрить в практику практического здравоохранения, в том числе в нашей стране, ряд комплексных мер, решающих многие проблемы мониторинга состояния плода и течения беременности, в том числе — пренатальное выявление синдрома Дауна у плода на ранних сроках беременности. Эти задачи помогает решить традиционный скрининг первого триместра, сочетающий исследование сывороточных гормональных маркёров и УЗИ.
Неинвазивное пренатальное тестирование (НИПТ) дополняет данные традиционного скрининга, т. к. в силу более высокой чувствительности и специфичности позволяет уточнить результаты. Применение НИПТ Prenetix в качестве скрининга экспертного уровня снижает число инвазивных вмешательств, верифицирующих хромосомные заболевания, и тем самым позволяет избежать потенциальных осложнений инвазии и снизить риск прерывания беременности в результате диагностических мероприятий.