Раствор для инфузий это что
Инфузионная терапия — Википедия
Материал из Википедии — свободной энциклопедии
Инфузионная терапия (от лат. infusio — вливание, впрыскивание; и др.-греч. θεραπεία — лечение) — метод лечения, основанный на введении в кровоток различных растворов определённого объёма и концентрации, с целью коррекции патологических потерь организма или их предотвращения[1].
Инфузионная терапия восстанавливает объём и состав внеклеточной и внутриклеточной жидкостей с помощью парентерального введения лекарственных растворов.
Аппарат для автоматического дозированного внутривенного введения растворов через систему для внутривенных вливаний (дозировка: капли (или) миллилитры в минуту)Одним из основоположников инфузионной терапии считается К. Рен, который делая венесекцию производил внутривенные вливания различных растворов животным, результаты наблюдений были им опубликованы в 1665 г. [2]
- В начале 30-х годов XIX столетия Т. Latta в журнале The Lancet опубликовал статью о лечении холеры путём введения раствора соды. Регидратация, как метод лечения холеры актуальна в медицине до сих пор.
- 10 июля 1881 г. Landerer успешно ввел больному «физиологический раствор поваренной соли».
- 1915 год — Hogan применил на практике первый коллоидный кровезаменитель на основе желатина.
- 1944 год — Gronwall и Ingelman разработали кровезаменители на основе декстрана
- 1962 год — начались первые клинические применения растворов гидроксиэтилированного крахмала (Thompson, Britton и Walton)
- 1979 год — В СССР создан кровезаменитель «Перфторан» (Граменицкий, Кунъянц, Белоярцев)[3]
Решение задач инфузионной терапии происходит при соблюдении следующих условий.
- Обеспечение надежного и рационального доступа к кровеносному руслу.
- Техническое обеспечение доставки препарата в кровоток пассивное или активное с помощью насосов инфузоматов
- Возможность медицинского и коммерческого соответствия инфузионной среды поставленной задаче.
- Контроль достигнутого результата с помощью лабораторных и инструментальных методов наблюдения.
- Введение растворов должно приводить к нейтрализации патологического процесса или уменьшению его последствий
- Введение раствора не должно вызывать побочных эффектов и утяжелять состояние больного
- Введение растворов контролируется лабораторными и инструментальными методами, с целью предотвращения недопустимых сдвигов гомеостаза.
Инфузионная терапия играет важную роль в современной медицине. Реанимация, хирургия, акушерство, гинекология, инфекционные болезни, терапия, включают в ряд своих лечебных мероприятий инфузию различных растворов и веществ.
действенный метод терапии. Что такое инфузия?
Современное лечение неотложных патологических состояний нельзя представить без применения инфузии - введения растворов препарата/ов непосредственно в сосудистое русло человека. Хотя, практически всегда, для этого используется венозный сосуд.
Способы инфузии
По отношению к скорости введения препарата, инфузии могут быть разделены:
- струйное, которое в свою очередь делится на болюсное и медленное введение. Основной чертой, является минимально возможный объем разведения препарата. Благодаря первому способу достаточно быстро создается необходимая концентрация препарата в крови. При медленном введении скорость нарастания концентрации значительно ниже и в широких пределах. В обоих случаях используются шприцы. Но для медленной инфузии более приемлемым считаются инфузоматы. Оба эти вида относятся к так называемой активной инфузии.
- капельное введение препарата. В этом случае, препарат предварительно растворяется в растворе и при помощи системы для внутрисосудистого (может быт как внутриартериальные, так внутривенные) капельного введения вливается в сосуд. Такая методика имеет ряд отличий: препарат находиться в очень разведенном состоянии, что сводит к самому минимуму негативное действие на сосудистую стенку. Кроме того, сам раствор оказывает волюмокорректирующее действие.
По отношению к типу сосудов, в которые производиться инфузия различают: внуриартериальное и внутривенное вливание. В обоих случаях применяются системы. Но в первом случае, имеются специальные клапаны и обязательно должен быть активный элемент, которые и способствует повышению давления. При внутривенном введении, раствор попадает в венозное русло за счет собственной силы тяжести. Поэтому, флакон с раствором должен быть выше больного, минимум на 10 см. Кроме того, вливание в вену может быть и активным путем. Для этого используются мягкие флаконы, которые подкладываются под больного. Таким образом, нет необходимости в специальных штативах и переливание можно производить в полевых условия, как это делали американцы во время войны во Вьетнаме - одними из первых предложивших данный способ.
Инфузионные растворы. Классификация инфузионных растворов.

Общие сведения про инфузионные растворы
Жидкие растворы, предназначенные для введения в организм через кровеносный сосуд, называются инфузионными растворами.
Обязательными свойствами для инфузионных растворов являются:
- текучесть,
- не токсичность в терапевтической дозе, как для компонентов крови, так и для органов,
- достаточно легкая дозированность,
- нейтральность инфузионной среды, особенно для различных препаратов,
- относительная стабильность, применяемых растворов.
Классификация инфузионных растворов и назначение
По основным характеристикам инфузионных сред, выделяют несколько групп растворов. В разных классификациях существует от 4 до 6 групп. Но более приемлемой выглядит так называемая "рабочая" классификация. Здесь, все инфузионные растворы разделены следующим образом.
- кристаллоиды.
- коллоиды.
- препараты компонентов крови.
В ее основе лежит принадлежность к неорганическим и органическим веществам, а также обладание или нет онкотическими свойствами, что поределает их свойства и показания для применения.
Инфузионные растворы: кристаллоиды
Основой для всех растворов является NaCL. Он же является растворителем, и он же может сам оказывать определенные эффекты. Дело в том, что плазма крови и межклеточная жидкость имеют концентрацию хлора и натрия в пределах 0,9%. Грубо говоря в 100 мл мене 1мг соли, а именно 900мкг. Все это дает возможность инфузионным растворам с концентрацией соли 0,9% быть нейтральными по отношению к буферным системам крови. По-другом такие растворы называются изотоническими.
К ним относя: физиологический раствор и раствор Рингера-Лока. Также, с известной долей условности, можно отнести хлосоль, дисоль, трисол. Дело в том, что по концентрации хлорида натрия они являются изотоническими. Но, с другой стороны в них добавлены другие соли, что при вливании данных растворов в большом количестве может привести к смешению электролитного баланса.
Также к кристаллоидам относятся растворы электролитов, которые превышают физиологическую норму и поэтому называются гипертоническими, и растворы с концентрацией солей ниже - гипотонические. Но только первые нашли широкое применение в медицине. Тогда как вторые применяются чаще при различных экспериментальных моделированиях на базах НИИ.
К гипертоническим растворам относят растворы глюкозы (5%, 25% и 40%), раствор соды, раствор поваренной соли (10% и 20%).
Отдельно рассматриваются растворы из органических кислот: янтарная, уксусная и др. Хотя, надо надо заметить, что в качестве растворитель используется физраствор. Одним из не многих и самым известным является реамберин.
Не смотря на достаточно широкую разницу в качественном составе, кристаллоиды имеют схожие показания.
- первичное восполнение ОЦК. Например, при кровопотере мене 10-15% и малой скорости кровотечения. Здесь применяются физраствор и р-р Рингера. Раньше, до появления современных коллоидов, эти растворы являлись обязательным при геморрагическом и других видах шоков, в качестве "препаратов" первого этапа.
- растворители для многих лекарственных средств. Для этих целей широко используются в основном изотонические и слабогипертонические (до 5-10%) растворы: физраствор, стерофундин, глюкоза 5%, р-р Рингера.
- восполнение дефицита тех или иных электролитов: стерофундин, трисоль, хлосоль, глюкозо-инсулин-калиевая смесь (на медицинском сленге - "полярка").
- кровоостанавливающее средство: раствор аминокапроновой кислоты.
- восполнение дефицита энергии, детоксикация: реамберин.
Инфузионные растворы: коллоиды
В их основе лежат полимерные органические соединения. Они обладают так называемой "активным" осмосом. То есть, в отличии от кристаллоидов, осмотическая активность которых проявляется только при градиенте (разнице), коллоиды сами проявляют эту активность. Поэтому, данная группа растворов, в первую очередь предназначена для коррекции осмотического давления в кровеносном сосуде. Что приводит к стабилизации ОЦК, объема межклеточной жидкости, а значит и гемодинамики в целом. Другими словами, коллоидные растворы поддерживают артериальное давление на оптимальном уровне.
К таким растворам относят: полиглюкин, реополиглюкин, стабизол, гелофузин, рефортан, волювен, венозол. Отдельно рассматривается перфторан, так как этот препарат, кроме своих свойств колоидного раствора, способен "переносить кислород". В результате он более предпочтителен при массивной кровопотере. Особенно, если нет адекватной гемотрансфузии - переливания компонентов крови.
Инфузионные растворы: препараты крови
В отличи от двух предыдущих групп, эти препараты готовятся из "живого" сырья. А именно из крови животных и человека. Поэтому, они ближе всего по своим свойствам напоминают кровь. С другой стороны, они несут определенную антигенную нагрузку. То есть являются своего рода аллергичными, что и ограничивает их применение в объеме. Обычно он не превышает 500, реже 1000 мл/сутки.
В данную группу входят ряд препаратов, которые и определяют (своим строением) область применения.
- Альбумины. Показаны при гипопротеинемиях - снижении общего количества белка в крови.
- Плазма. Является очищенной от всех клеточных компонентов крови, что определяет основные ее свойства: детоксикация, коррекция текучести и объема циркулирующей крови - рео- и волюмокоррекция.
- Тромбоцитарная масса. Применяется при дефиците тромбоцитов крови.
- Эритроцитарная масса. Содержит только эритроциты крови. Используется при состояниях, в основе которых лежат низкие показатели гемоглобина.
- Лейкоцитарная масса. Чаще всего используются растворы нейтрофилов и моноцитов. Область применения данных препаратов ограниченна редкими случаями врожденных иммунодефицитов.
Инфузионная терапия: показания, порядок проведения
Инфузионная терапия необходима врачу-реаниматологу для достижения лечебного эффекта и спасения жизни больному. Это основная часть работы при оперативных вмешательствах. В этом случае удается обеспечить пациента водно-солевыми растворами, предупредить внезапную кровопотерю.
Что такое инфузионная терапия
Капельное введение лекарственных препаратов в/в или п/к назначает врач для восстановления водного или щелочного равновесия, а также с целью увеличения диуреза в составе комплексной терапии.
Принципы проведения инфузионной терапии:
- поддержание нарушенных функций органов и систем;
- коррекция солевого и водного обмена;
- парентеральное введение питательных веществ;
- иммунозамещение.
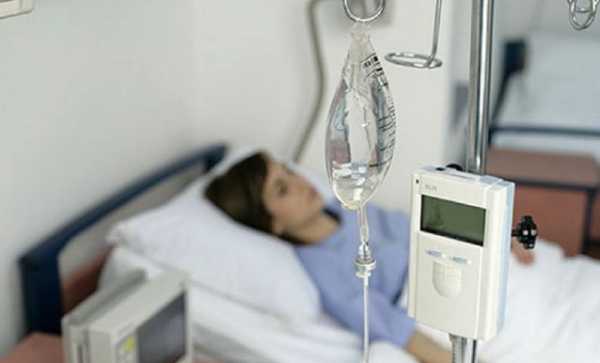
Капельное введение препаратов предполагает применение коллоидных растворов, которые в полном объеме восстанавливают объем жидкости внутри сосудов.
В инфузионной терапии используют изотонические солевые составы (0,9% раствор хлорида натрия) для устранения нарушения метаболизма в тканях. Их подбирают индивидуально, учитывая показания, противопоказания или побочные действия, возникающие после их использования.
Цели и задачи
Современная инфузионная терапия у детей предусматривает продолжительное введение лекарственных препаратов внутривенно капельно или струйно.
Задачи:
- восстановление уровня крови до 70-75 мг/кг у детей, и до 80-100 мл/кг у новорожденных;
- регуляция количества жидкости в организме больного;
- установления нормы натрия в плазме;
- регуляция системы гемостаза;
- стабилизация кислотно-щелочного баланса;
- регуляция pH давления буферных систем.
С помощью инфузии удается поддерживать выведение урины на уровне нормальных показателей до 50-60% объема всей жидкости. Капельные введения растворов позволяют проводить парентеральное питание больных.
Инфузионная терапия в реанимации необходима, когда пациент находится в критическом состоянии.
Используют составы, не содержащие солевые растворы, регулируют объем крови с помощью р-ра Рингера с лактатом, состава Нормосоль, 5% глюкозы.
Показания и противопоказания
Инфузионное лечение показано в следующих случаях:
- в период подготовки к экстренному хирургическому вмешательству;
- при водно-электролитных изменениях;
- при малокровии;
- интоксикации;
- острой кровопотере;
- снижении количества крови, циркулирующей в организме;
- нарушении свертывающей способности.

Противопоказаниями к капельному введению раствора лекарственных веществ (аминокислот) являются почечная и печеночная недостаточность.
Жировые эмульсии не назначают при следующих состояниях:
- заболеваниях печени;
- низком насыщении тканей кислородом;
- геморрагическом диатезе.
Форсированный диурез противопоказан при ОССН, заболеваниях почек в терминальной стадии, анурии.
Подготовка к процедуре
Цель: определение пути движения жидкости и введение ее в кровеносное русло.
Перед началом процедуры необходимо:
- осуществить забор крови;
- обеспечить сосудистый доступ в случае развития неотложного состояния.
Инъекции для парентерального питания ставят только в центральную вену. Врач проводит расчет скорости поступления жидкости согласно формуле 500/4х20/60=41,6 капли/мин.
Специалист обязан определить объем вводимого раствора и выбрать систему для внутривенной инфузии.
Готовят устройства для организации доступа к сосудам:
- венозные катетеры;
- центральные артериальные полые трубки;
- аппараты для контроля за АД.
Выбор системы для переливания инфузионных растворов
Виды капельниц определяются характером оказания неотложной помощи, выраженностью степени развития венозных сосудов, неподвижностью пациента.
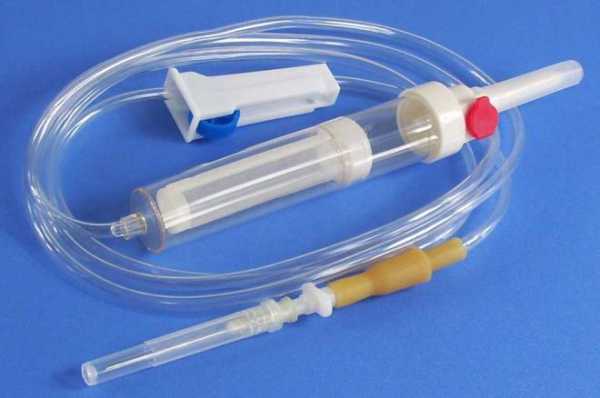
Инфузионная система должна обеспечить пункцию или катетеризацию периферического сосуда. Применяют специальные иглы, имеющие пластиковые колпачки, которые длительно находятся в вене после осуществления прокола.
Если необходимо длительное введение растворов глюкозы (40%), в центральную вену ставят катетер из силикона, вводимый в сосуд по проводнику. Тип средства для капельного введения определяют исходя из характера болезни, степени патологических изменений в печени и почках. Система для внутривенного капельного вливания должна обеспечить безопасность инфузионного лечения.
Растворы (кратко)
Сбалансированный состав под названием Физиологический раствор (0,9% хлорид натрия) часто применяют для внутривенного введения.
Используют препараты для инфузионной терапии: 5% раствор декстрозы, Стереофундин изотонический, производные желатина, белковые гидролизаты, Рефортан, раствор хлорида натрия 7,5% с коллоидным средством — гидроксиэтилкрахмалом.
Полиглюкин повышает риск развития осложнений. 6% Стабизол и Рефортан улучшают состояние тканей, доставляют кислород. Суточное количество Рефортана 6%-33 мг/кг.
Для терапии применяют:
- заменители крови;
- дезинтоксикационное средство;
- парентеральное питание;
- антигипоксанты;
- растворы глюкозы;
- диуретики: Перформанс, Мафусол.

Методика и способы проведения манипуляции
Основной метод — капельное введение препарата. Внутривенные поступления медикаментов проводят двумя способами: пункцией или введением катетера в центральную вену.
Пункцию проводят:
- при непродолжительном введении состава;
- нарушении водно-солевого равновесия;
- для ведения наркоза.
Техника постановки катетера должна быть доступна медсестре, т. к. позволяет транспортировать пациента, не прекращая процедуры, она необходима детям и больным, страдающим психическими расстройствами. Установка капельницы в вену с помощью катетера предполагает его нахождение в сосуде не более 3 суток.
Устанавливают инфузионную систему, которая соответствует типу раствора:
- для прозрачных составов — с фильтром 10 микрон;
- при переливании крови нужна другая система, т. к. вводят эритроцитарный состав и плазму;
- для тромбоцитарной массы готовят специальное оборудование, введение осуществляют из расчета 15 капель — 1 мл.
Алгоритм внутривенного капельного вливания:
- Для выполнения манипуляции необходимо приготовить: стерильный лоток, ватные шарики, этиловый спирт, перчатки, систему для инфузии, лоток для обработанного материала, валик, жгут, дезинфицирующий раствор.
- Медицинская сестра объясняет пациенту смысл манипуляции.
- Необходимо вымыть руки, надеть перчатки, обработать их спиртом.
- Удаляют с иглы колпачок, открывают зажим.
- Под руку больного подкладывают валик, накладывают жгут.
- Обрабатывают локтевой сгиб двумя шариками из ваты, смоченными спиртом.
- Зафиксировав вену, проводят венепункцию, когда в канюле обнаружат кровь, жгут снимают.
- Открывают зажим. Регулируют количество капель (40-60 в минуту).
- Иглу закрепляют пластырем, прикрывают стерильной марлей.
- После введения препарата, зажим закрывают, извлекая иглу из вены.
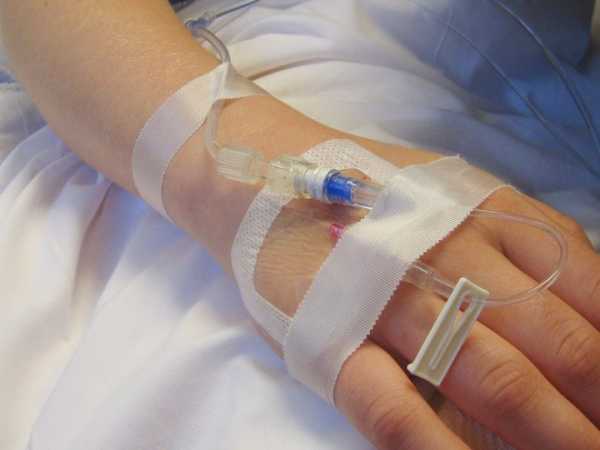
Риски и осложнения
Лечение пациента нередко сопровождается нежелательными эффектами. Возможно возрастание агрегации эритроцитов, изменение кровотока, образование тромба в мелких сосудах. Использование такого препарата как плазма донора вызывает побочные реакции, лекарство может служить источником переноса вирусов.
После хирургического вмешательства при непродолжительной инфузии могут появиться следующие осложнения:
- плохое заживление послеоперационной раны;
- инфицирование тканей;
- длительный восстановительный период.
Повышенный сосудистый тонус легочных сосудов при введении коллоидных составов нередко приводит к отеку легких.
Модифицированный желатин усиливает склеивание тромбоцитов.
Недостаточная коррекция дефицита жидкости перед операцией вызывает резкое снижение АД.
Солевые растворы, вводимые пациенту, способствуют развитию следующей патологии:
- воспалению;
- тошноте;
- рвоте;
- боли.
В некоторых случаях у пациента развивается дыхательная и ОС недостаточность.
Солевой раствор Йоностерил 500 может вызвать развитие метаболического алкалоза.
Кристаллоиды, используемые в акушерстве, провоцируют гипотонию. У беременных, страдающих эклампсией, введение растворов глюкозы может повлиять на состояние коры головного мозга. Введение желатина вызывает снижение количества фибронектина, увеличение выброса гистамина, что приводит к печальным результатам для матери и плода.
Инфузионная терапия - это... Что такое Инфузионная терапия?
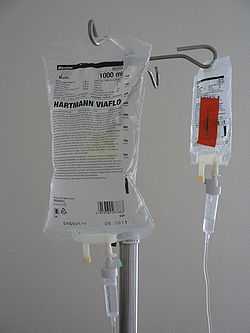 Штатив для капельницы, с установленной на нем собранной системой для внутривенного вливания жидкостей.
Штатив для капельницы, с установленной на нем собранной системой для внутривенного вливания жидкостей. Инфузионная терапия (от лат. infusio — вливание, впрыскивание; и др.-греч. θεραπεία — лечение) — метод лечения, основанный на введении в кровоток различных растворов определённого объёма и концентрации, с целью коррекции патологических потерь организма или их предотвращения. Иными словами это восстановление объёма и состава внеклеточного и внутриклеточного водного пространства организма с помощью введения жидкости извне, зачастую парентерально (от др.-греч. παρα- — возле, около, при и ἔντερον — кишка) — способ введения лекарственных средств в организм, минуя желудочно-кишечный тракт).
История
- В начале 30-х годов XIX столетия Т. Latta в журнале "Lancet опубликовал статью о лечении холеры путем введения раствора соды.
- 10 июля 1881 г. Landerer успешно ввел больному «физиологический раствор поваренной соли».
- 1915 год — использован на практике первый коллоидный кровезаменитель на основе желатины (Hogan)
- 1944 год — разработаны кровезаменители на основе декстрана (Gronwall и Ingelman).
- 1962 год — начались первые клинические применения растворов гидроксиэтидированного крахмала (Thompson, Britton и Walton)
- 1979 год — В СССР создан кровезаменитель «Перфторан» (ГР. Граменицкий, ИЛ. Кунъянц, Ф. Ф. Белоярцев)[1]
Цели и задачи
- Волюмокоррекция.
- Гемокоррекция.
- Инфузионная регидратация.
- Нормализация электролитного баланса и КЩС(кислотно-щелочного состояния).
- Активная инфузионная дезинтоксикация.
- Обменно-коррегирующие инфузии.
Решение задач инфузионной терапии происходит при соблюдении следующих условий.
- Обеспечение надежного и рационального доступа к кровеносному руслу.
- Техническое обеспечение доставки препарата в кровоток пассивное или активное с помощью насосов инфузоматов
- Возможность медицинского и коммерческого соответствия инфузионной среды поставленной задаче.
- Контроль достигнутого результата с помощью лабораторных и инструментальных методов наблюдения.
Принципы терапии
- Введение растворов должно приводить к нейтрализации патологического процесса или уменьшению его последствий
- Введение раствора не должно вызывать побочных эффектов и утяжелять состояние больного
- Введение растворов контролируется лабораторными и инструментальными методами, с целью предотвращения недопустимых сдвигов гомеостаза.
Применение
Катетер для внутривенного введения растворов, типа «бабочка» предназначен, для катетеризации небольших вен.Инфузионная терапия играет важную роль в современной медицине, поскольку ни одно серьёзное заболевание не обходится в своем лечении без проведения инфузионной терапии. Инфузии различных растворов решают широчайший спектр задач: от локального введения лекарственных веществ до поддержания жизнедеятельности всего организма. Реанимация, хирургия, акушерство, гинекология, инфекционные болезни, терапия, включают в ряд своих лечебных мероприятий инфузию различных растворов и веществ. Трудно найти область медицины, где бы не применялась инфузионная терапия.
Примечания
инструкция по применению, аналоги, состав, показания
Пациенты с тяжелыми побочными реакциями на прочие хинолоны в анамнезе (например, тендиниты, тяжелые неврологические реакции) находятся в категории повышенного риска сходных реакций при приеме офлоксацина.
Офлоксацин не является препаратом первого выбора при пневмонии, вызванной пневмококками или микоплазмами или ангине, вызванной бета – гемолитическим стрептококком.
Метициллин-резистентный стрептококк S. аureus, возможно обладает корезистентностью к фторхинолонам, включая офлоксацин. Поэтому офлоксацин не рекомендуется для лечения выявленных или подозреваемых инфекций МРЗС (метициллин - резистентный золотистый стафилококк), если результаты лабораторных исследований подтвердили восприимчивость организма к офлоксацину (также часто рекомендуемые антибактериальные средства для лечения МРЗС-инфекций в данном случае считаются непригодными).
При применении офлоксацина были зарегистрированы случаи тяжелой буллезной кожной реакции, такие как синдром Стивенса-Джонсона или токсический эпидермальный некролиз (см. раздел «Побочные действия»). Если наблюдаются кожные реакции и/или слизистой оболочки, следует рекомендовать пациентам обратиться к лечащему врачу перед тем, как продолжить лечение.
Сообщалось о случаях возникновения гиперчувствительности и аллергических реакциях после первого введения фторхинолонов. Анафилактические и анафилактоидные реакции могут прогрессировать вплоть до жизнеугрожающих шоковых состояний, даже сразу после первого применения препарата. В данных случаях применение офлоксацина следует прекратить и назначить адекватную терапию (например, противошоковую).
Заболевания, сопровождающиеся Clostridium difficile
При возникновении во время или после лечения ОфлоÒ тяжелой и длительной диареи следует исключить диагноз псевдомембранозного колита, который требует немедленной отмены препарата и назначения соответствующего лечения. При псевдомембранозном колите, подтвержденном колоноскопически и/или гистологически, показано пероральное назначение ванкомицина и метронидазола. В этой клинической ситуации противопоказаны препараты, подавляющие перистальтику кишечника.
Пациенты, предрасположенные к судорогам
Как и другие хинолоны, офлоксацин должен с особой осторожностью назначаться пациентам, предрасположенным к развитию эпилептических припадков (больные с повреждением ЦНС в анамнезе, принимающие фенбуфен и подобные нестероидные противовоспалительные препараты или препараты, понижающие порог судорожной активности, например, теофиллин).
В случае появления судорог лечение должно быть прекращено.
Тендиниты
Редко возникающий тендинит может приводить к разрыву сухожилий (преимущественно ахиллово сухожилие). Тендинит и разрывы сухожилий, иногда двусторонние, могут возникать в течение 48 часов от начала приема офлоксацина, а также были зарегистрированы случаи через несколько месяцев после отмены препарата. Риск возникновения тендинитов и разрыва сухожилий повышается у пожилых пациентов (60 лет) и у пациентов, принимающих кортикостероиды. Для пожилых пациентов суточная доза должна быть скорректирована на основе клиренса креатинина (см. раздел «Способ применения и дозы»). В случае возникновения признаков тендинита необходимо немедленно прекратить лечение, произвести иммобилизацию сухожилия и проконсультироваться у ортопеда.
Пациенты с нарушениями функции почек
Поскольку офлоксацин в основном выводится через почки, дозировку следует снижать у пациентов с нарушениями почечной функции.
Пациенты с психотическими расстройствами в анамнезе
Психотические реакции были зарегистрированы у пациентов, применяющих фторхинолоны. В некоторых случаях они прогрессировали до суицидальных мыслей, или социально – опасного поведения, включая попытки суицида иногда после одной дозы офлоксацина. В случае если у пациента наблюдаются такие реакции, прием офлоксацина должен быть прекращен, и оказаны соответствующие меры противодействия. Офлоксацин следует использовать с осторожностью у пациентов с психотическими расстройствами в анамнезе или у пациентов с психиатрическими болезнями.
Пациенты с нарушениями функции печени
У таковых пациентов следует применять офлоксацин с осторожностью, поскольку возможно развитие повреждений печени. При применении фторхинолонов были зарегистрированы случаи гепатитов, потенциально ведущих к летальному исходу. Пациентов следует инструктировать относительно прекращения приема фторхинолонов в случае появления таких симптомов, как анорексия, желтушность, потемнение мочи, кожный зуд, или боли в животе.
Пациенты, получающие терапию антагонистами витамина К
В связи с возможным увеличением коагуляционных тестов (PT/INR) и /или кровотечения у пациентов, получавших фторхинолоны, включая офлоксацин, в сочетании с антагонистами витамина К (например, варфарин) коагуляционные тесты должны быть под контролем, при одновременном назначении препаратов.
Миастения
Фторхинолоны, в том числе офлоксацин, блокируют нервно-мышечную активность и могут усугубить мышечную слабость у пациентов с тяжелой злокачественной миастенией. Офлоксацин не рекомендуется для применения у пациентов с тяжелой злокачественной миастенией в анамнезе.
Профилактика фотосенсибилизации
Имеются сообщения о случаях фотосенсибилизации при приеме офлоксацина (см. раздел «Побочные действия»). Во время лечения офлоксацином и в течение 48 часов после прекращения лечения, следует избегать воздействия солнечных лучей, облучению ультрафиолетовыми лучами (кварцевая лампа, солярий), в целях предотвращения фотосенсибилизации.
Вторичная инфекция
Прием антибиотиков, особенно длительный может привести к размножению устойчивых микроорганизмов. Состояние пациента должно регулярно проверяться. В случае, возникновения вторичной инфекции должны быть приняты соответствующие меры.
Удлинение интервала QT
Следует действовать с осторожностью при назначении препаратов фторхинолонов, включая Офло®, пациентам с известными факторами риска относительно удлинения QT – интервала, такими, например, как:
- наследственный синдром удлиненного QT – интервала,
- одновременное применение препаратов, удлиняющих QT – интервал (например, антиаритмические средства класса 1А и 3, трициклические антидепрессанты, макролиды, антипсихотические препараты),
-некорректированные электролитные нарушения (например, гипокалиемия, гипомагниемия),
- сердечная патология (например, сердечная недостаточность, инфаркт миокарда, брадикардия).
У пожилых пациентов и у женщин возможно наличие большей чувствительности относительно удлинения интервала QT. Следовательно, в таковых популяциях следует назначать фторхинолоны, в том числе Офло®, с особой осторожностью.
Дисгликемия
Как и все хинолоны, гипогликемия, набдюдается, как правило, у больных с сахарным диабетом, получающих единовременное лечение пероральным сахароснижающим препаратом (например, глибенкламид) или инсулин. Таким пациентам рекомендуется тщательный мониторинг уровня глюкозы в крови.
Периферическая нейропатия
Случаи сенсорной и сенсомоторной полинейропатии (на основании неврологических симптомов) встречались у пациентов, получавших фторхинолоны, включая офлоксацин. Офлоксацин следует отменить у пациентов с симптомами нейропатии, с целью предотвращения развития необратимых нарушений.
Пациенты с недостаточностью глюкозо – 6 – фосфатдегидрогеназы
Пациенты с латентной или диагностированной недостаточностью глюкозо – 6 – фосфатдегидрогеназы могут быть предрасположены к гемолитическим реакциям, если они получают терапию фторхинолонами. Офлоксацин, следовательно, следует применять с осторожностью в данной категории пациентов и контролировать появление гемолиза.
Нарушение зрения
Если наблюдается резкое ухудшение зрения, или любое другое воздействие на глаза, следует незамедлительно проконсультироваться у офтальмолога (см. разделы «Побочные действия» и «Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами»).
Интерференция с лабораторными анализами
В процессе лечения офлоксацином возможны псевдоположительные результаты определения опиатов или порфиринов в моче. Необходимо подтверждение положительной реакции на опиаты или порфирины с использованием более специфичных методов.
Во время лечения не рекомендуется употреблять алкогольные напитки.
Препарат Офло®, раствор для инфузий 2 мг/мл содержит натрий (в 100 мл раствора содержится 354 мг (15,4 ммоль) натрия). Это следует учитывать при назначении пациентам, у которых контролируется содержание натрия.
Беременность и период лактации
Не следует применять офлоксацин во время беременности ввиду ограниченного количества данных по применению препарата в период беременности. Исследования на животных показывают отсутствие тератогенного действия на плод и повреждение суставных хрящей у неполовозрелых животных.
Офлоксацин экскретируется в грудное молоко в малых количествах. В период лечения офлоксацином рекомендуется прекратить грудное вскармливание из-за риска возможного воздействия на суставы и других серьезных токсических нарушений у грудных детей.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
В период лечения необходимо воздерживаться от вождения автотранспорта и занятий потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций.
Использование офлоксацина может приводить к замедлению реакции, (головокружение/вертиго, сонливость, нарушение зрения) и воздействовать на наблюдательность у людей, выполняющих деятельность, требующую внимательности, двигательной координации и быстрого принятия решений (например, вождение транспортных средств, управление машинным
оборудованием).
Инфузионная терапия - это... Что такое Инфузионная терапия?
метод восстановления объема и состава внеклеточного и внутриклеточного водного пространства организма с помощью парентерального введения жидкости.
Показаниями к И. т. являются дефицит объема жидкости, возникающий при потерях воды и электролитов, плазмы и крови; изменения осмолярности, дефицит или избыток отдельных компонентов объема плазмы. И. т. применяют при тяжелых повреждениях, гиповолемическом шоке, заболеваниях, сопровождающихся лихорадкой, рвотой, диареей, обильным потоотделением и значительными нарушениями водного и электролитного равновесия, а также при невозможности использования энтерального пути усвоения воды и питательных веществ.
Противопоказаниями к И. т. служат возможность компенсации дефицита жидкости энтеральным путем, аллергические и анафилактические реакции на различные инфузионные растворы.Различают базисную и корригирующую И. т. Целью базисной И. т. является обеспечение физиологической потребности организма в воде или электролитах. Корригирующая И. г. направлена на коррекцию изменений водного, электролитного, белкового баланса и крови путем восполнения недостающих компонентов объема (внеклеточной и клеточной жидкости), нормализации нарушенного состава и осмолярности водных пространств, уровня гемоглобина и коллоидно-осмотического давления плазмы.
Инфузионные растворы разделяют на кристаллоидные и коллоидные. К кристаллоидным относятся растворы сахаров (глюкозы, фруктозы) и электролитов. Они могут быть изотоническими, гипотоническими и гипертоническими по отношению к величине нормальной осмолярности плазмы, равной 280—290 мосмоль/л. Растворы сахаров являются главным источником свободной (безэлектролитной) воды, в связи с чем их применяют для поддерживающей гидратационной терапии и для коррекции дефицита свободной воды. Минимальная физиологическая потребность в воде составляет 1200 мл/сут. Средняя суточная потребность в воде человека с массой тела 70 кг и поверхностью тела 1,7 м2 примерно равна 2,5 л.
Электролитные растворы (физиологический, Рингера, Рингера — Локка, лактасол и др.) используют для возмещения потерь электролитов. Ионный состав физиологического раствора, растворов Рингера, Рингера — Локка не соответствует ионному составу плазмы, поскольку основными в них являются ионы натрия и хлора, причем концентрация последнего значительно превышает его концентрацию в плазме. Электролитные растворы показаны в случаях острой потери внеклеточной жидкости, состоящей преимущественно из этих ионов. Средняя суточная потребность в натрии составляет 85 мэкв/м2 и может быть полностью обеспечена электролитными растворами. Суточную потребность в калии (51 мэкв/м2) восполняют поляризующие калиевые смеси с растворами глюкозы и инсулином. Основным раствором, обеспечивающим суточную потребность в воде и основных электролитах, является гипотонический раствор Хартига, содержащий Na+ — 45 мэкв/л, К+ — 25 мэкв/л, Mg2+ — 5 мэкв/л, Cl- — 45 мэкв/л, ацетат — 20 мэкв/л, — 10 мэкв/л, а также 5% раствор глюкозы или 5% раствор сорбитола. Для возмещения потерь изотонической жидкости (при ожогах, перитоните, кишечной непроходимости, септическом и гиповолемическом шоке) используют растворы с электролитным составом, близким к плазме (лактасол, рингер-лактатный раствор). К коллоидным растворам относят декстраны, желатин, крахмал, а также альбумин, протеин, плазму. Коллоиды имеют большую молекулярную массу, чем кристаллоиды, что обеспечивает их более длительное нахождение в сосудистом русле. Коллоидные растворы быстрее, чем кристаллоидные, восстанавливают плазменный объем, в связи с чем их называют плазмозаменителями. По своему гемодинамическому эффекту растворы декстрана и крахмала значительно превосходят кристаллоидные растворы. Для получения противошокового эффекта требуется значительно меньшее количество этих сред по сравнению с растворами глюкозы или электролитов. При потерях жидкостного объема, особенно при крово- и плазмопотере, эти растворы быстро увеличивают венозный приток к сердцу, наполнение полостей сердца, минутный объем сердца и стабилизируют АД. Однако коллоидные растворы быстрее, чем кристаллоидные, могут вызвать перегрузку кровообращения. Общая суточная доза декстранов не должна превышать 1,5—2 г/кг из-за опасности кровотечений, которые могут возникать в результате нарушений свертывающей системы крови. Иногда отмечаются нарушения функции почек (декстрановая почка) и анафилактические реакции. В случаях острой гиповолемии и шока коллоидные растворы применяют как среды, быстро восстанавливающие внутрисосудистый объем. При геморрагическом шоке в начальном этапе лечения для быстрого восстановления объема циркулирующей крови (ОЦК) используют полиглюкин или любой другой декстран с молекулярной массой 60 000—70 000, которые переливают очень быстро в объеме до 1 л. Остальная часть потерянного объема крови возмещается растворами желатина, плазмы и крови. Часть потерянного объема крови компенсируют введением изотонических электролитных растворов, предпочтительнее сбалансированного состава в пропорции к потерянному объему как 3:1 или 4:1. При шоке, связанном с потерей жидкостного объема, необходимо не только восстановить ОЦК, но и полностью удовлетворить потребности организма в воде и электролитах.Острое уменьшение концентрации альбумина плазмы при массивной кровопотере, сепсисе, обширных ожогах, после плазмафереза и при других состояниях приводит к уменьшению коллоидно-осмотического давления и объема плазмы. Для коррекции уровня белков плазмы применяют альбумин.
Основное в терапии дефицита жидкости при отсутствии кровопотери или нарушений осмолярности — возмещение этого объема сбалансированными солевыми растворами. При умеренном дефиците жидкости назначают изотонические растворы электролитов (2,5—3,5 л/сутки). При выраженной потере жидкости объем инфузий должен быть значительно большим.
При резком снижении осмолярности плазмы (ниже 250 мосм/л) применяют гипертонические (3%) растворы хлорида натрия, которые вводят внутривенно с убывающей скоростью под постоянным контролем концентрации натрия в плазме. При повышении концентрации натрия в плазме до 130 ммоль/л введение гипертонических растворов хлорида натрия прекращают и назначают изотонические растворы (лактасол, рингер-лактатный и физиологический растворы). При повышении осмолярности плазмы, вызванном гипернатриемией, используют растворы, снижающие осмолярность плазмы: вначале 2,5% и 5% растворы глюкозы, затем гипотонические и изотонические растворы электролитов с растворами глюкозы в соотношении 1:1. Для ускоренного выведения избытка воды и натрия применяют лазикс.
Важными показателями эффективности И. т. являются частота пульса, величина АД и центрального венозного давления (ЦВД). Внутривенные инфузии осуществляют до тех пор, пока ЦВД не достигнет верхней границы нормы (100—120 мм вод. ст.). Превышение этого уровня ЦВД может обусловить развитие отека легких. При кровопотере состав инфузионных сред (кристаллоидов, коллоидов и крови) должен быть таким, чтобы поддержать гематокрит на уровне около 30%. Наиболее часто И. т. осуществляют путем венопункции (Венопункция) в локтевом сгибе. При этом возможны попадание раствора в подкожную клетчатку, возникновение тромбофлебита, поэтому таким путем не следует вводить концентрированные растворы, а также препараты калия, раздражающие стенку вены. Целесообразно менять место пункции через 48 ч или ранее при появлении признаков Тромбофлебита. Чрескожная пункция вен руки с введением в них микрокатетера обеспечивает достаточную подвижность конечности и значительно повышает надежность введения сред. Однако незначительный диаметр катетера не позволяет производить массивные инфузии. Кроме того, быстро возникает тромбофлебит. Основными недостатками веносекции с последующей катетеризацией верхней или нижней полых вен являются частое инфицирование раны и тромбоз вен, что резко ограничивает срок пребывания катетера в сосудах. Чрескожная катетеризация подключичной, внутренней яремной и верхней полой вен создает оптимальные условия для проведения И. т. на протяжении длительного времени. При реанимации данный путь обеспечивает высокий темп инфузии, не ограничивая введение инфузионных сред. Создаются условия для активного поведения больного, облегчается уход за ним. Вероятность тромбоза и инфицирования при соблюдении асептики и правил ухода за катетером минимальна, нередкими осложнениями этого метода являются паравазальные гематомы, гемопневмоторакс, гидроторакс.Катетеризацию пупочной вены и интраумбиликальные инфузии используют преимущественно для внутриорганного введения, например при острой печеночной недостаточности.
Внутриаорталькые инфузии после чрескожной катетеризации бедренной артерии (по Сельдингеру) применяют для улучшения регионарного кровотока и введения лекарственных препаратов в сосуды органов брюшной полости (например, цитостатических препаратов при остром панкреатите).
Подкожное введение инфузионных сред используется редко. Допустимо введение только изотонических солевых растворов и растворов глюкозы. Объем введения за сутки не должен превышать 1,5 л.
Осложнения инфузионной терапии могут быть связаны с техническими погрешностями (гематома, повреждение соседних органов и тканей, тромбофлебит, эмболия, сепсис), а также быть следствием изменений гомеостаза (водная интоксикация при избыточном введении жидкости, анасарка при избыточном введении солей, ацидоз в связи с разведением, обусловленным длительным интенсивным введением изотонического раствора хлорида натрия; чрезмерная гемодилюция со значительным снижением концентрации белка, гемоглобина и свертывающих факторов крови и др.). Специфическими осложнениями И. т. являются гипертермия, реакции на введение холодных растворов, пирогенов, бактериально загрязненных сред, Анафилактический шок, передозировка отдельных ионов. Иногда может возникнуть перегрузка правого круга кровообращения, что приводит к отеку легких (Отёк легких). Библиогр.: Гомеостаз, под ред. П.Д. Горизонтова, с. 186, М., 1981; Журавлев В.А., Сведенцов Е.П. и Сухоруков В.П. Трансфузиологические операции, М., 1985; Малышев В.Д. Интенсивная терапия острых водно-электролитных нарушений, М., 1985; Хартиг В. Современная инфузионная терапия, Парентеральное питание, пер. с нем., М., 1982, библиогр.; Шустер X.П. и др. Шок: Возникновение, Распознавание, Контроль, Лечение, пер. с нем., М., 1981.Внутривенное вливание — Википедия
Материал из Википедии — свободной энциклопедии
Одноразовая инфузионная системаВнутриве́нное влива́ние (внутривенная инфузия) — введение жидкостей, лекарственных средств или препаратов/компонентов крови в венозный сосуд[1].
Внутривенное вливание может проводиться капельно (капельное внутривенное вливание, «капельница») или струйно.
Схематичное изображение введения внутривенного катетера: венепункция, введение проводника, удаление иглы, введение катетера по проводнику, удаление проводника Внутривенные катетеры используются при частых и длительных внутривенных вливанияхИнструмент и иглы должны быть стерильны.
Кожу в месте инъекции предварительно обрабатывают антисептическим препаратом.
При внутривенном вливании особенно важно не допустить попадания пузырьков воздуха в вену, во избежание воздушной эмболии. Перед инъекцией убеждаются в отсутствии пузырьков, имеющиеся пузырьки удаляют из раствора.
Если вливание осуществляется в вену конечности, для исключения травмы вены перед вливанием препарата, конечность перевязывают жгутом выше места инъекции, после чего пациент обязан совершить несколько энергичных движений пальцами конечности, либо её массируют, чтобы вены наполнились кровью, в результате чего оболочки вен расширяются и максимально приближаются к поверхности кожи. После введения иглы обязательно осуществляется проверка на точность попадания конца иглы в вену. Для этого контролируют поступление крови через иглу наружу и только убедившись, что именно тёмная венозная кровь, а не алая, капиллярная, свободно поступает через иглу — вводят лекарственный препарат. Если же система наполнена и к ней присоединена игла, то в случае попадания в вену кровь в игле не появляется. Во время длительного капельного вливания иглу надёжно закрепляют на коже пациента так, чтобы конец иглы не травмировал стенку вены.
Во время вливания постоянно следят за состоянием пациента. В случае резкого ухудшения самочувствия или обморока вливание либо приостанавливают, либо прекращают, в зависимости от предписания врача.
показания, инструкция по применению, аналоги
Раствор Рингера является дегидратационным средством, которое используют для восполнения объема циркулирующей крови или растворения других препаратов с последующим инфузионным введением. Чаще всего его вводят в вену, но в критической ситуации допускается внутриартериальное вливание для стабилизации кровяного давления.
Состав
Препарат представляет собой смесь нескольких действующих веществ:
- хлорида натрия — 2250 или 4500 мг;
- кальциевого хлорида в форме гексагидрата — 65 или 130 мг;
- хлорида калия — 75 или 150 мг.
Раствор предназначен для внутривенного введения, поэтому все соединения растворяются в стерильной воде объемом 250 или 500 мл. В результате получается прозрачный раствор без запаха и цвета, заключенный в полипропиленовые или стеклянные бутылки, полиэтиленовые пакеты. Состав приходит в негодность, если жидкость внутри емкостей мутнеет или в ней содержатся нерастворимые частицы.
Существует несколько разновидностей препарата. Помимо Рингера-Локка, существует раствор Рингера-Лактат или СОЛОфарм, а также специальные средства для домашних животных. Они не отличаются по составу, но доля действующих компонентов в них разная. Поэтому лекарства для кошек и собак нельзя использовать для лечения людей. Более концентрированный раствор не применяется при лечении больных с заболеваниями легкой и умеренной степени тяжести.
Фармакологическое действие
Рингер (капельница) помогает заменить плазму крови. Входящие в состав препарата электролиты изотоничны биологической жидкости организма, поэтому теоретически его можно назвать физиологическим. Но в то же время в нем не содержится цельного комплекса солей и питательных структур, которые есть в человеческой крови. Поэтому его используют как временное замещение плазмы. Изотоничность раствору придает его главное активное соединение — натриевый хлорид.
Лекарственное средство положительно влияет на процесс гемодинамики. Препарат оказывает следующее действие:
- улучшает микроциркуляцию мягких тканей;
- предупреждает тромбообразование с последующей закупоркой сосудов при высокой свертываемости крови;
- предотвращает возникновение гиповолемии;
- нормализует водно-электролитный баланс;
- избавляет человека от общей интоксикации организма;
- оказывает мочегонный эффект, стимулирует диурез.
Благодаря инфузионному вливанию раствора пациент быстро восполняет объем потерянной крови. Раствор содержит кристаллические вещества с низкой массой молекул, благодаря чему свободно проникает через капиллярные стенки. Из кровотока он попадает в мягкие ткани, где усваивается за небольшой промежуток времени. Поэтому препарат оказывает кратковременный эффект, восполняющий объем крови в сосудах. Терапевтический эффект заканчивается через 30-40 минут после введения электролитного раствора.
При гиповолемии лекарство не только компенсирует недостаток циркулирующей крови, но и предупреждает дефицит экстрацеллюлярной влаги в межклеточном пространстве.
Показания и противопоказания к применению
Раствор нужен для восстановления кислотно-щелочного и водно-электролитного баланса, предупреждения осложнений, связанных с нарушением солевого обмена в организме. Медикаментозное средство используют в следующих случаях:
- острое расстройство циркуляции крови, сопровождающееся обезвоживанием;
- восполнение объема биологической жидкости при шоке септического и геморрагического типа;
- промывание открытых ран;
- ожоги различной степени;
- метаболический ацидоз или алкалоз, при котором человек теряет большое количество жидкости;
- первая помощь пострадавшему при острой потере крови или расстройстве электролитного обмена;
- коллапс;
- перфорация стенки кишечника;
- получение обморожений, травм от электрического тока;
- приготовление препаратов, требующих инфузионного введения;
- растворение гидрофильных препаратов с последующей инъекцией внутримышечно или внутривенно;
- проведение плазмафереза;
- сильная рвота, возникающая при острой закупорке привратника желудка, непроходимости тонкого кишечника;
- проведение межклеточного или перитонеального диализа;
- воспаление листков брюшины;
- пополнение объема крови в ходе срочных операций;
- диарея, спровоцированная дизентерийной амебой, холерным вибрионом, возникшая вследствие язвенного колита.
Раствор используют для снижения концентрации ядовитых веществ в сыворотке крови при интоксикации. Медикамент улучшает общее состояние организма, но он не должен применяться бесконтрольно для всех клинических случаев. Существуют противопоказания к его использованию:
- декомпенсированная сердечная недостаточность хронической формы;
- закрытая черепно-мозговая травма;
- отсутствие мочеиспусканий, спровоцированное острой или хронической недостаточностью почек;
- повышенная концентрация натрия или хлора в крови;
- параллельный прием кортикостероидов;
- отек легких и головного мозга;
- гиперволемия;
- индивидуальная непереносимость структурных компонентов раствора.
Способ применения и дозы
Для инфузионного вливания используют только прозрачный раствор, не имеющий осадка или чужеродных частиц. Упаковка должна сохранять герметичность. В противном случае препарат нельзя вводить внутривенно, т. к. в него могли попасть патогенные микроорганизмы из внешней среды.
Раствор чаще используют для инфузий. Допускается как быстрое вливание струей, так и медленное в виде капель. Первый метод введения препарата применяется при тяжелой форме заболевания с целью как можно скорее улучшить состояние пациента и стабилизировать его давление.
Лекарство капают взрослым в количестве, превышающем объем кровопотери в 3-4 раза. Это обусловлено тем, что соотношение плазмы крови и межклеточной жидкости составляет около 1:3,5. Количество плазмы колеблется от 3,5 до 5% в теле человека, тогда как интерстициальная жидкость занимает до 15-18% от общей массы.
Если возникла клиническая смерть больного, раствор допускается вводить внутриартериально до появления первых признаков жизнедеятельности организма (дыхания, пульса или биения сердца). Часто препарат используют в сочетании с другими веществами, вливающимися в виде инфузии:
- донорской кровью;
- плазмой;
- плазмозаменяющими средствами.
Общий объем переливаемого медикаментозного средства не должен превышать 1,5-2 л в сутки. Перед использованием раствор подогревают до температуры тела человека. Если до применения препарат находился в замороженном состоянии, то после оттайки нужно осмотреть его на наличие осадка, взвесей, помутнений. Низкая температура может нарушить состав медикамента.
Можно ли пить раствор Рингера?
Раствор Рингера-Локка, инструкция по применению которого допускает парентеральное или наружное использование, не рекомендуется пить. Прием средства внутрь не дает необходимого терапевтического эффекта. Активные соединения и жидкости будут выводиться через желудочно-кишечный тракт, не всасываясь в тонком кишечнике. При пероральном применении раствор обладает низкой биодоступностью и становится практически бесполезен при патологиях, требующих немедленного восполнения утраченной крови.
В то же время препарат не несет угрозы для жизни и не создает побочных эффектов, если его выпить. Он будет как подсоленная вода, утоляющая жажду.
Передозировка и побочные эффекты
В случае передозировки препарат при внутривенном введении создает высокую нагрузку на большой и малый круг кровообращения. В результате из-за высокого давления внутри капиллярных стенок плазма начинает вытекать в межклеточное пространство, увеличивается проницаемость сосудов. Это может привести к отеку легких, воспалению мозговой оболочки, повышению внутриглазного и внутричерепного давления.
Высокое давление в сосудах ухудшает сердечную деятельность, способствует появлению отеков мягких тканей по всему телу. Поэтому суточная норма для взрослого человека массой около 70 кг составляет 2 л раствора.
При неправильном использовании медикаментозное средство приводит к развитию следующих побочных явлений:
- гипергидратация организма;
- ацидоз, возникающий вследствие повышения концентрации хлора в плазме крови;
- угнетение работы миокарда;
- снижение резистентности сосудистых стенок;
- внутренние кровотечения.
Если побочные эффекты продолжают усиливаться, то возможно развитие передозировки. В этом случае проводят симптоматическое лечение, направленное на устранение всех негативных явлений.
Особые указания и меры предосторожности
При струйном введении средства потребуется строго контролировать кислотно-щелочной и водно-электролитный баланс организма. Это необходимо, потому что при изменении pH плазмы наблюдается перераспределение ионов натрия. Снижение pH приводит к увеличению концентрации химического элемента в сыворотке, гипокалиемии.
Полная заморозка препарата при условии сохранения герметичности упаковки не является противопоказанием для внутривенного вливания раствора. Исключение составляют случаи, когда жидкость внутри флакона или пакета мутнеет, соли оседают на дне.
При параллельном введении раствора с другими препаратами или разведении в медикаменте гидрофильных веществ необходимо контролировать визуальную совместимость.
При беременности и грудном вскармливании
Препарат Рингера не оказывает токсического действия на плод. Использование средства во время беременности возможно только тогда, когда лечебное действие медикамента для организма матери превышает предполагаемый риск для плода. Активные соединения проникают через плацентарный барьер, но не оказывают какого-либо эффекта на эмбриональное развитие, потому что они изотоничны крови человека.
В период лактации вещества могут выделяться с грудным молоком, но усваиваются организмом ребенка, как и все другие минеральные соли. Возможно влияние препарата на вкусовые качества выделяемого секрета, поэтому при необходимости рекомендуется перевести новорожденного на питание молочными смесями.
Применение для детей
Раствор назначают детям. Действующие соединения не оказывают влияния на рост и развитие ребенка. Препарат используется из расчета 5-10 мл на 1 кг массы тела. Скорость введения инфузии составляет не больше 60 капель/мин. При выраженных тяжелых заболеваниях суточную дозировку увеличивают до 30 мл на 1 кг веса.
Лечение раствором проводится только в условиях стационара, чтобы при появлении побочных эффектов или передозировке врачи могли оказать необходимую помощь. Средство применяют и в качестве ингаляции.
При нарушениях функции почек
Лекарство не назначает при почечной недостаточности и других заболеваниях парных органов. Соли, содержащиеся в растворе, выводятся посредством мочевыделительной системы. Поэтому если почки не работают нормально, минералы будут скапливаться в организме. В этом случае возможно ухудшение общего состояния, повышается риск развития каменной болезни.
Лекарственное взаимодействие
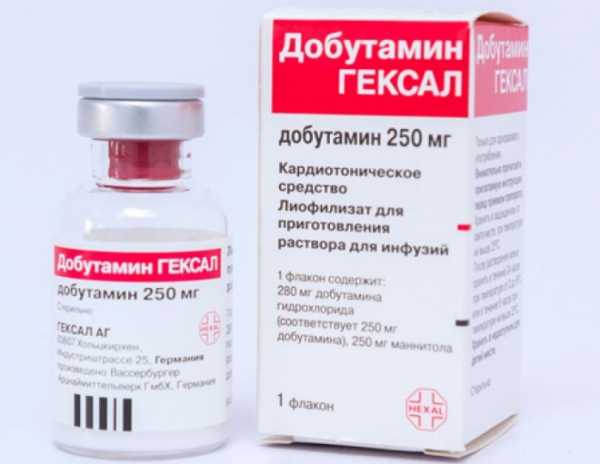
Совместное применение раствора с препаратами, обладающими кислой реакцией, такими как Добутамин или Допамин, приводит к их нейтрализации. Этот эффект сопровождается отсутствием терапевтического действия от применения обоих препаратов.
При одновременном использовании с некоторыми лекарствами хлорид натрия задерживается в организме, поэтому выводится в течение дня. К ним относят:
- нестероидные противовоспалительные медикаменты;
- ганглиоблокаторы;
- минералокортикостероиды;
- женские, мужские половые гормоны и их аналоги;
- кортикотропин;
- анаболические гормоны;
- средства, расширяющие кровеносные сосуды.
Не рекомендуется использовать раствор при приеме калийсодержащих средств, ингибиторов ангиотензинпревращающего фермента. При их применении наблюдается увеличение уровня калия в организме.
Запрещено вливание медикаментозного средства с сердечными гликозидами, потому что у них увеличивается токсическое действие на организм.
Условия продажи и хранения
Раствор продают по рецепту. При правильном хранении форма выпуска остается пригодной для использования в течение 2 лет после изготовления. После покупки содержится при температуре +15…+25°C в месте, защищенном от воздействия солнечного света.
Аналоги (кратко)
Существуют следующие аналоги препарата:
- Рингер-СОЛОфарм;
- Трисоль;
- Квинтасоль;
- Ацесоль;
- Дисоль;
- Стерофундин;
- Ионоплазм;
- Глюкосалан.
Препараты-заменители обладают аналогичным составом и оказывают положительное влияние на гемодинамику, поэтому могут стать альтернативной при отсутствии раствора Рингера. Они используются для восполнения потерянного количества крови и снижения концентрации токсинов в организме.
для чего ставится, инструкция по применению
Дисоль инструкция по применению указывает на правила инфузии препарата. Необходимо понимать для чего проводится инфузионная терапия кристаллоидными растворами, знать характеристики лекарственного средства, особенности применения.
Дисоль: инструкция по применению
Полиионный кристаллоидный раствор Дисоль предназначен для регидратационной терапии с целью восполнения объема циркулирующей крови, коррекции баланса электролитов, нормализации кислотно-основного состояния, детоксикации организма.
Применяется для парентерального введения струйным или капельным путем в зависимости от степени обезвоживания, этапа регидратационной терапии.
Назначается для ликвидации гипертонической дегидратации, приводящей к метаболическому ацидозу, развитию шокового состояния, нарушению фильтрационной способности почек.
Результатом интенсивного обезвоживания организма вследствие различных причин является:
- Потеря электролитов.
- Снижение объема циркулирующей крови.
- Развитие гиперкалиемии.
- Нарушение микроциркуляции.
Дисоль предназначен для коррекции клеточной дегидратации, снижения уровня калия на фоне потери жидкости.
Инфузионную терапию препаратом проводят с учетом суточной потребности жидкости индивидуально для каждого пациента. На этапах парентеральной регидратации врач устанавливает скорость инфузии раствора, учитывая состояние пациента и критерии эффективности.
Ликвидацию декомпенсированной гиповолемии проводят в течение первых 2 часов. Дисоль вводят струйно или капельно после катетеризации центральных вен. Предварительно раствор нагревают до +37˚С. Подъем артериального давления позволяет снизить скорость инфузии на этапе окончательного устранения гиповолемии, процедура продолжается не менее 6 часов.
Устранение гиперкалиемии, нормализация почасового диуреза допускает использование в дальнейшем других кристаллоидных растворов.
Форма выпуска и состав
Производят Дисоль в растворе, который представляет собой прозрачную, не имеющую цвета жидкость.
100 мл гипотонического лекарственного средства для инфузий содержит:
- хлорида натрия — 600 мг;
- натрия ацетата тригидрат — 200 мг;

Вспомогательным веществом является вода для инъекций, которая добавляется до необходимого объема.
Молекулярная масса ионов ацетата, хлора, натрия обуславливает гипотоничность раствора, позволяет использовать его для коррекции электролитных сдвигов.
Выпускается во флаконах разного объема из стекла или полипропилена. Для использования в стационарных условиях до 40 шт. различной емкости упаковываются в картонную гофрокоробку. По рецепту врача отпускается 1 флакон в коробке из картона. Инструкция прилагается. Состав и срок годности указываются на упаковке.
Фармакологические свойства
Ионный состав солевого раствора позволяет использовать его на этапах регидратационной терапии для восстановления электролитного баланса, ликвидации метаболического ацидоза.
Устраняет клеточную гипергидратацию благодаря гипотоническим свойствам. Способствует ликвидации гиперкалиемии, восстановлению периферической микроциркуляции, почасового диуреза.
На фоне гиповолемии восстанавливает необходимый объем крови. Обладает всеми свойствами гидрофильных соединений.
Восстановление кислотно-щелочного состояния и нормального баланса электролитов крови способствует ликвидации признаков интоксикации на фоне эксикоза при острых кишечных нарушениях.
Показания и противопоказания к применению
Инфузии Дисоль назначают с целью регидратации при следующих состояниях:
- гиповолемическом шоке;
- инфекционно-токсическом шоке;
- олигоанурии;
- неукротимой рвоте;
- эксикозе тяжелой степени.

Важно понимать, Дисоль капельница для чего предназначена. В первую очередь препарат используют при гипертонической дегидратации, для которой характерна потеря внутриклеточной жидкости.
Показано парентеральное введение средства на фоне тяжелой степени эксикоза при следующих заболеваниях:
- дизентерии;
- сальмонеллезе;
- холере;
- пищевых токсикоинфекциях.
Препарат показан для ликвидации гиперкалиемии на фоне резкого обезвоживания организма. Назначается при дегидратационном синдроме, ассоциированном с отравлением наркотиками, алкоголем.
Крайняя степень эксикоза, невозможность проведения пероральной регидратации являются показаниями для инфузии солевого препарата детям.
Противопоказанием для проведения инфузионной терапии являются:
- Почечная недостаточность.
- Декомпенсированная хроническая сердечно-сосудистая недостаточность.
- Заболевания, сопровождающиеся метаболическим алкалозом, высоким содержанием ионов натрия в крови.
- Непереносимость действующих веществ.
Нельзя использовать медикамент на фоне длительного приема диуретических препаратов, кортикостероидов, при массивной кровопотере. Препарат не назначают в качестве монотерапии для парентеральной регидратации.
Способ применения и дозировка
Для инфузий гипотонического раствора осуществляется катетеризация периферической или центральной вены. Регидратация тяжелых эксикозов требует проведения массивных инфузий, частого забора проб крови для анализа.
Внутривенное введение полиионной жидкости должно проводиться под контролем лабораторных показателей. Частоту забора крови для анализа на содержание электролитов, величины гематокрита устанавливает врач.
Раствор перед вливанием подогревают до +37˚С.
При декомпенсированном эксикозе, признаках гиповолемического шока допускается струйное введение раствора в течение первых 2 часов.
Объем вводимой жидкости рассчитывается с учетом возраста, массы тела. Количество средства должно составлять не менее 10% потерянного объема.
Критерием эффективности служит улучшение гемодинамики, подъем артериального давления.
Окончательная ликвидация гиповолемии проводится в течение 6 часов. Скорость вливания уменьшают. Инфузию продолжают до нормализации уровня калия в крови. Для окончательного устранения обезвоживания подключают другие кристаллоидные растворы.
Восстановление почасового диуреза, улучшение периферической микроциркуляции, ликвидация признаков обезвоживания свидетельствуют об эффективности лечения, возможности перехода на пероральный путь приема медикаментов.
Побочные действия и передозировка
Дисоль способен вызывать следующие нежелательные реакции:
- озноб;
- сердцебиение;
- отеки.
Гипотонический раствор содержит меньшую концентрацию солей, обладает более низким осмотическим давлением, чем плазма крови. Препарат, вводимый в большом количестве, приводит к набуханию и лизису клеток.
Нежелательные реакции возникают при инфузии раствора с большой скоростью. Повышение общего периферического сопротивления при возрастании турбулентности кровотока приведет к перегрузке правых отделов сердца, росту давления в малом круге кровообращения, угрозе развития отека легких. Правильное определение типа дегидратации, расчет необходимого объема и темпа инфузии, контроль показателей гемодинамики предупреждают развитие побочных реакций.
Передозировка препарата, проявляющаяся выраженными нежелательными действиями, изменением показателей электролитов крови, требует немедленной отмены введения лекарственного раствора. Необходимо проведение симптоматической терапии, коррекции электролитных нарушений.
Особые указания и меры предосторожности
Лекарство перед использованием необходимо проверять на наличие примесей, осадка. Перед подогреванием раствора надо убедиться в герметичности флакона.
Инфузии препарата должны проводиться в стационарных условиях. Обязателен контроль гематокрита, электролитов крови.

Препарат Дисоль показан только при невозможности проведения пероральной регидратации.
При назначении кристаллоидных растворов лицам пожилого возраста необходимо учитывать несоответствие между кровоснабжением миокарда и уровнем обмена.
Быстрое развитие энергетической недостаточности, наличие сопутствующих заболеваний требует осторожного применения инфузионного раствора, интенсивного восстановления параметров гемодинамики.
Дисоль используется в педиатрической практике при крайней степени эксикоза, точном диагнозе гипертонической дегидратации. Рассчитывается по специальным формулам на каждом этапе.
Инфузия раствора при тяжелом эксикозе, протекающем с абстинентным синдромом, алкогольным делирием, должна проводиться на фоне медикаментозного сна. Такая тактика регидратации у пациентов с хроническим алкоголизмом позволяет предотвратить развитие отека мозга.
Применение при беременности и лактации
Беременным и кормящим Дисоль назначать допустимо в исключительных случаях. Риск возникновения побочных действий препарата на организм матери и плода должен быть минимальным. Статистических данных о полной безопасности инфузий раствора при беременности не отмечено. Необходимость введения солевых растворов требует прекращения грудного вскармливания на период лечения.
При нарушении функции почек
Заболевания почек с нарушением выделительной функции ограничивают применение Дисоль. Инфузии препарата при почечной недостаточности, протекающей с тяжелыми электролитными нарушениями, невозможны.
Дисоль назначается при транзиторной, функциональной недостаточности почек, возникшей на фоне дегидратации. Восстановление объема циркулирующей крови, нормализация электролитов, гематокрита, ликвидирует такие нарушения с нормализацией почасового диуреза, соответствующего возрасту.
В условиях шоковой почки регидратация осуществляется несколькими инфузионными средствами.
Лекарственное взаимодействие
Полиионный гипотонический раствор совместим с любыми гидрофильными средствами.
Совместное назначение инфузии Дисоль и Инсулина провоцирует развитие гипокалиемии.
Дисоль нельзя смешивать с препаратом Оксалиплатин, который применяется при раке кишечника, яичников. Солевые растворы, содержащие хлориды, несовместимы с Оксалиплатином. Медикамент нельзя разбавлять, растворять, смешивать в одной системе для инфузий.
Учитывая объемы инфузионной терапии, необходимость одновременного назначения нескольких лекарственных препаратов, необходим постоянный контроль за состоянием пациента, мониторинг лабораторных показателей и параметров гемодинамики.
Аналоги
Фармакологических синонимов, сходных по составу и молекулярной массе действующих компонентов, у препарата Дисоль не существует.
Дисоль аналоги, содержащие разные активные компоненты, относящиеся к средствам для регидратации, представлены следующими препаратами:
- Йоностерил;
- Трисоль;
- Ацесоль;
- раствор Хартмана;
- Глюкосолан;
- Декстроза;
- Стерофундин.
Все заменители или аналоги солевого раствора содержат в своем составе дополнительные активные катионы. Представляют собой изотонические растворы с физиологически сбалансированным набором электролитов.
Используются для регуляции водно-электролитного обмена, уменьшают сгущение крови, метаболический ацидоз. Эффективно улучшают капиллярное кровообращение, восполняя электролитный и водный дефицит.
Кристаллоидные солевые растворы не используются в качестве кровезаменителей по причине относительно короткой продолжительности действия.
Самостоятельно выбирать аналоги Дисоль не рекомендуется.
Влияние на способность к управлению автотранспортом и сложными механизмами
Инфузии Дисоль, назначаемые взрослым пациентам, не вызывают нарушения психомоторных реакций, не оказывают негативного влияния на водителей и лиц, управляющих сложными механизмами. Дисоль после восстановления электролитного баланса и нормального объема циркулирующей крови быстро выводится из организма.
Условия продажи
Флаконы солевого раствора отпускаются по рецепту врача в указанной дозировке. При покупке необходимо обращать внимание на срок годности, который указывается на упаковке. Раствор во флаконе должен быть прозрачным, без осадка и посторонних примесей. Срок годности препарата не более 2 лет.
Безопасность лекарства обеспечивается правильными условиями хранения. Соблюдение необходимого температурного режима позволит использовать лекарственный раствор без риска развития побочных реакций.