Профилактика рассеянный склероз
Рассеянный склероз: причины, симптомы, методы лечения
Одним из хронических заболеваний ЦНС является рассеянный склероз, который развивается, как правило, в молодом возрасте и сопровождает человека до смерти. Болезнь прежде всего поражает спинной и головной мозг, что негативно сказывается на общем физическом состоянии, а также психике, интеллекте и эмоциях.
Согласно статистике, больше всего пациентов с таким диагнозом встречается среди представительниц прекрасного пола белой расы, которые проживают в умеренном климате. Точные причины развития недуга не установлены, а симптомы могут зависеть от отдела, который поражен заболеванием. Благодаря современным медицинским препаратам есть возможность продлить время ремиссии, облегчить период обострения и вести полноценную, здоровую жизнь.
Что такое рассеянный склероз?
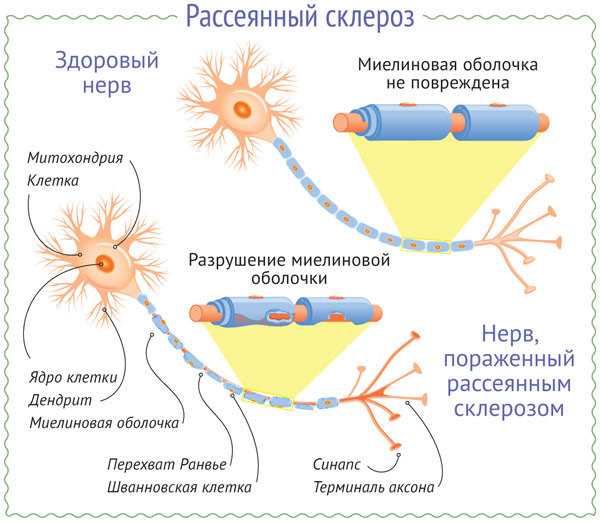
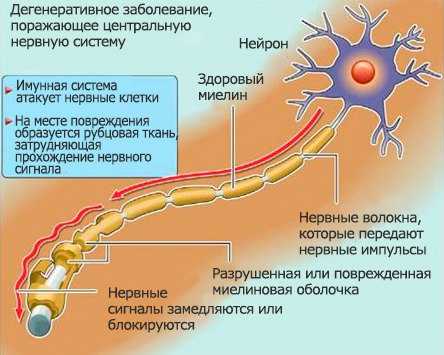 Рассеянный склероз – патологическое изменение в работе нервной системы, при котором происходит поражение отделов головного или спинного мозга, в результате чего заболевание проявляется разнообразными неврологическими признаками. Страдают от недуга в основном люди молодого и среднего возраста, чаще всего с таким диагнозом встречаются люди в период 16-40 лет. Особенностью заболевания является ремитирующее течение, при котором период ремиссии чередуется с обострением, и наоборот.
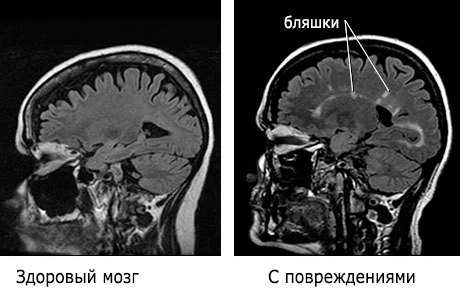
Рассеянный склероз – патологическое изменение в работе нервной системы, при котором происходит поражение отделов головного или спинного мозга, в результате чего заболевание проявляется разнообразными неврологическими признаками. Страдают от недуга в основном люди молодого и среднего возраста, чаще всего с таким диагнозом встречаются люди в период 16-40 лет. Особенностью заболевания является ремитирующее течение, при котором период ремиссии чередуется с обострением, и наоборот.Не нужно путать понятие «рассеянный склероз» со «старческим склерозом» — эти два определения, заболевания не имеют ничего схожего. В данном случае «рассеянный» обозначает разброс очагов болезни по всей ЦНС, а «склероз» — это появления рубцовой ткани, которая похожа на бляшки.
Возникает заболевания в результате образования бляшек (очаги разрушенной оболочки нерва), которые локализуются в области спинного или головного мозга. Такие образования имеют небольшие размеры, но при активном прогрессировании болезни они могут сливаться, формируя одну большую.
Причины развития заболевания
На данный момент медики не готовы назвать достоверную причину развития рассеянного склероза. Существует несколько гипотез, но ни одна из них не получила практического и научного подтверждения. Но врачам удалось прийти к единому мнению, что развитию заболевания способствует совокупность ряда негативных факторов.
К таковым неблагоприятным моментам, которые могут спровоцировать развитие рассеянного склероза, относится:
- Подверженность частым заболеваниям, которые развиваются в результате воздействия вируса или бактерий. Это может быть причиной ослабленного иммунитета или неправильной работы иммунной системы.
- Частое воздействие на организм радиации, токсических и химических веществ.
- Неправильное питание, отсутствие достаточного поступления в организм полезных веществ, витаминов и микроэлементов; чрезмерное употребление углеводов, жиров.
- Постоянные травмы, которые спровоцированы особенностями профессии или активным образом жизни.
- Частые стрессовые ситуации, которые выводят из равновесия.
- Плохая экологическая ситуация в месте проживания.
- Наличие генетической предрасположите, прежде всего генов, которые отвечают за иммуннорегуляцию.

Рассеянный склероз всегда развивается с нарушением функционирования иммунной системы. Самой распространенной теорией является аутоиммунная патология – клетки иммунитета распознают нервные, как чужеродные и уничтожают их, провоцируя развитие болезни.
Рассеянный склероз: симптомы
Заболевание поражает, как правило, несколько отделов спинного мозга или головного. В зависимости от того, какой участок поврежден, проявляются различные симптомы. Например, при поражении мозжечка наблюдается дрожь в конечностях, нарушение координации движений.
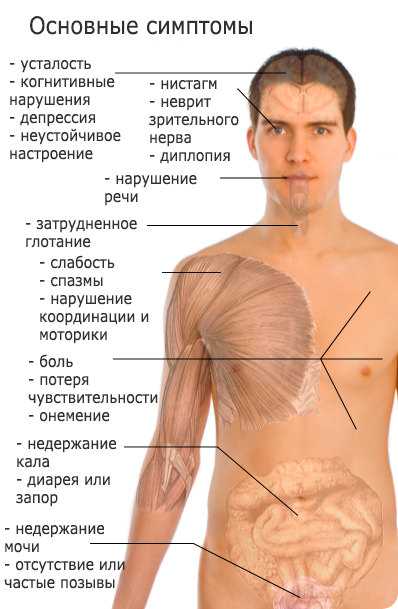 К основным признакам рассеянного склероза относится:
К основным признакам рассеянного склероза относится:- Нарушение координации движений.
- Мышечная слабость, пониженный тонус.
- Нарушение функционирования определенных нервов. Чаще всего патологические изменения происходят с лицевыми, глазодвигательными, тройничным и подъязычным нервами.
- Нарушения чувствительности конечностей. Порой совместно с данным симптомами может появляться чувство покалывания или жжения в ногах или руках.
- Нарушение стула и мочеиспускания (слишком частые позывы или, наоборот, задержка опорожнения). При стремительном прогрессировании заболевания может наблюдаться недержание у пациента.
- Нередко у пациентов с диагнозом «рассеянный склероз» наблюдается половая дисфункция.
- Снижение остроты зрения, расплывчатость контуров, искажение цветовосприятия.
- Изменение в поведении. У больных рассеянным склерозом гораздо чаще встречается депрессивное состояние или эйфория, сопровождающаяся значительным снижением интеллекта (человек не может адекватно оценить свое состояние). Весьма встречаются пациенты с эмоциональной неустойчивостью, для которой характерно резкое, беспричинное изменение настроения.
- Одним из признаков заболевания может быть болевой синдром: мышечные, головные боли.
Диагностика болезни
Для подтверждения диагноза и выбора правильного лечения пациенты должны обратиться в больницу к узкопрофильному специалисту – неврологу. Чтобы оценить состояние врач использует следующие методы диагностики:
- Опрос пациента об общем самочувствии, тревожащих симптомах. Тщательный осмотр пациента.
- Проведение МРТ, во время которого исследуется головной и спинной мозг.
- Регулярное проведение анализа крови – иммунологический мониторинг. Это необходимо для оценки действенности лечения и своевременного выявления ухудшения состояния. Эти анализы сравниваются между собой, но не следует идентифицировать с результатами здоровых людей.
Лечение рассеянного склероза
Для лечения заболевания используются комплексные методы: прием медикаментозных препаратов, действие которых направлено не только на устранение болезни, но и всех симптомов. Больные рассеянным склерозом должны четко выполнять все рекомендации врача, чтобы добиться желаемого результата.
Лечебная терапия включает следующие методы:
 Прием противовирусных медикаментозных препаратов, что обусловлено вирусной природой заболевания. Применяется в каждом случае индивидуально.
Прием противовирусных медикаментозных препаратов, что обусловлено вирусной природой заболевания. Применяется в каждом случае индивидуально.
Чаще всего назначается «Бетаферона», который помогает облегчить состояние больного, снижает длительность периода обострения и увеличивает продолжительности ремиссии. Принимать препарат следует на протяжении 2 лет, чтобы достичь стойкого результата. Альтернативой вышеописанного препарата является «Реаферон», «Рибонуклеаза».- Гормональные препараты – глюкокортикостероиды, прием которых следует сочетать с альмагелем, низкоуглеводной диетой и аскорбиновой кислотой, которая является стимулятором синтеза глюкокортикоидов.
- «Ноотропил» — рекомендован прием по одной капсуле трижды в день на протяжении трех месяцев. «Глютаминовая кислота» — по 1 грамму 3 раза в сутки; «Актовегин» (улучшает метаболические процессы в головном мозге) – вводится внутривенно при помощи капельницы.
- Высокую эффективность в борьбе с рассеянным склерозом показало переливание плазмы крови (200 мл с интервалом 5 дней).
- Прием медикаментов, улучшающих мочеотделение – «Фуросемид» (по 1 таблетке утром), «Гемодез».
- В тяжелых случаях показано проведения плазмофореза (максимум 5 сеансов).
Народное лечение рассеянного склероза:
- Пророщенная пшеница. Зерна промыть, сложить в емкость и немного залить водой – оставить на пару дней до появления ростков (важно, ростки не должны быть более двух миллиметров). Готовое сырье пропустить через мясорубку, добавить молоко и хорошо перемешать до образования однородной кашицы. Принимать утром натощак в течение месяца, после чего сделать двухнедельный перерыв и вновь повторить курс.

- Прополис. Для приготовления народного средства потребуется измельчить 10 грамм прополиса и соединить со сливочным маслом (90 грамм) – все хорошо перемешать. Принимать по половине чайной ложки трижды в день, заедая медом. Для достижения желаемого результата следует принимать смесь в течение одного месяца.

Профилактика рассеянного склероза
На данный момент заболевание не является досконально изученным, в частности, нет точной информации о причинах его развития, поэтому и мер профилактики конкретных не существует. Одним из методов предотвращения развития заболевания является правильный образ жизни без сильных эмоциональных стрессов.
Для того чтобы избежать обострений у пациентов в диагнозом рассеянный склероз врачи рекомендуют придерживаться несложных рекомендаций:
- Обеспечить регулярные физические нагрузки (это не должны быть изнуряющие тренировки, достаточно простых упражнений, которые активизируют кровообращение, улучшают самочувствие и повышают тонус мышц).
- Минимизация стрессов и умственных переутомлений.
- Полный отказ от вредных пристрастий, курения и алкоголя.
- Нормализация массы тела, если в этом есть необходимость.
- Выполнение всех рекомендаций, даже в период стойкой ремиссии.
- Обеспечение правильного питания, с большим содержанием витаминов, минералов, полезных веществ и ограничением употребления жирных продуктов.

Вконтакте
Google+
Профилактика рассеянного склероза
Рассеянный склероз поражает головной мозг в любом возрасте. Молодые люди могут стать инвалидами в самом начале своей жизни. Сегодня медицина не может дать уверенные ответы на вопрос «Как избежать столь коварное заболевание, как рассеянный склероз?», поэтому конкретных специфических мер первичной профилактики не существует. Но элементарные правила, сопровождающие любой здоровый образ жизни, помогут оставаться организму крепким и активным.
Первичная профилактика рассеянного склероза
Главные составляющие первичной профилактики известны всем, они простые, но в сочетании друг с другом, отлично себя зарекомендовали.
- Регулярные умеренные физические нагрузки, акцент на регулярность и умеренность.
- Уход от стрессов и конфликтов.
- Избавление от вредных привычек.
- Правильное питание, отказ от жестких диет и переедания, введение в рацион свежих фруктов и овощей.
- Профилактика вирусных и бактериальных инфекций. Следует избегать контакта с больными – носить маску, не посещать места скопления людей в период эпидемии особенно.
- Проживание на территории с хорошей экологией
- Частые прогулки на чистом свежем воздухе.
- Гимнастика ума
Вторичная профилактика рассеянного склероза
Если несчастье случилось и диагноз рассеянного склероза поставлен, первое время человек испытывает потрясение, ему кажется, что жизнь закончена. Действительно, на сегодняшний день болезнь считается не излечимой, но отчаиваться не стоит! Огромное количество людей с этим недугом живут практически полноценной жизнью. Медицина развивается очень быстро, и уже сейчас можно эффективно бороться со многими проявлениями этой патологии, значительно удлиняя периоды ремиссии. Для того, чтобы избежать рецидива и прогрессирования болезни, надо вести правильный образ жизни, стать к себе более внимательным и помнить о некоторых специфических моментах, которые могут спровоцировать болезнь.
Прежде всего нельзя
- переутомляться;
- находиться в состоянии стресса и впадать в депрессию;
- перегреваться;
- ослаблять иммунитет инфекционными болезнями;
- голодать
Советы врачей больным рассеянным склерозом
- Занимайтесь спортом обязательно, но не перенапрягайтесь физически, не участвуйте в соревнованиях.
- Скажите категорическое «нет» вредным привычкам. Психоактивные вещества провоцируют выброс адреналина и приводят к блокировке импульсов. Курение еще сильнее вызывает дыхательные расстройства, характерные для некоторых видов рассеянного склероза.
- Предупреждайте инфекцию. При начальных признаках ОРВИ предпринимайте лечебные меры – домашний режим, медикаментозная терапия, витамины.
- По возможности избегайте эмоциональных всплесков, занимайтесь аутотренингом, релаксацией, найдите любимое занятие. При необходимости общайтесь с психологом. Старайтесь спокойнее относится к тому, что происходит вокруг. Ограничьте общение с неприятными для вас людьми и с людьми, несущими негатив.
- Феномен Uhthoff's sign. Отказ от саун, бань, длительного пребывания на солнце особенно в жаркую погоду. Перегревание провоцирует рецидив, поэтому следует избегать любых тепловых процедур (вплоть до приема горячей пищи и умывания горячей водой). В комнате не должно быть прямых лучей солнца. При приеме душа или ванны в комнате должно быть не жарко, циркуляция воздуха достаточная, а температура воды не выше температуры тела. Ограничьте сеансы тепловых физиотерапевтических процедур.
- Осторожно относитесь к употреблению веществ, стимулирующих иммунную систему (женьшень, мумие, эхинацея, солодка)
- Если беспокоит онемение и потеря чувствительности, избегайте находиться вблизи источников тепла (костер, плита), чтобы не получить ожог. Во время еды при онемении лица можно прикусить язык, слизистую щеку.
- Уменьшите риск падения. Нарушение зрения, сенсорные дисфункции при РС могут провоцировать падения, последствия которых порой становятся серьезной проблемой для лиц преклонного возраста. Как избежать падения?
- при переходе из светлого участка в темный – остановитесь и дайте глазам адаптироваться;
- регулярно проверяйте зрение у офтальмолога;
- при необходимости носите очки со специальной коррекцией (например, при двоении)
- мебель в помещении должна располагаться удобно, она должна быть устойчивой и надежной; небольшие коврики (особенно в ванной) должны быть закреплены;
- вставайте с кровати (особенно по утрам) медленно, убедитесь, что вы можете начать движение;
- используйте трость, палочку, костыль под локоть при необходимости;
- если на прогулке почувствовали утомление, отдохните, присядьте на лавочку, а затем возвращайтесь домой;
- старайтесь выбирать обувь на липучках, а не шнурках, которые могут в любой момент развязаться;
- не носите длинную юбку или широкие брюки, чтобы не зацепиться за подол;
- домашняя обувь должна быть нескользкой и устойчиво поддерживать голеностоп;
- услышав звонок по телефону или в дверь, не спешите;
- будьте аккуратны с домашними животными, они часто являются причиной падения;
- ночью в коридоре должен гореть приглушенный свет, а на тумбочке рядом с кроватью лежать фонарик
- Избегайте резких движений головой, в этом случае уменьшится вероятность возникновения головокружений.
- При появлении начальных признаков депрессии (тоска, грусть, чувство вины, апатия) не усугубляйте ситуацию, сразу обращайтесь к психологу или лечащему врачу.
- Станьте более ответственными и внимательными по отношению к себе. Всегда думайте о последствиях каждого своего действия.
- Выполняйте все рекомендации врачей даже в состоянии долгой и стойкой ремиссии.
- Ограничьте потребление животных жиров
Все эти рекомендации должны выполняться регулярно, даже если болезнь долго не проявляется. В этом случае можно восстановить утраченные функции (параллельно принимая медикаменты), избежать рецидива и улучшить качество жизни.
Прогноз, последствия и продолжительность жизни.
Прогнозировать течение болезни индивидуально в настоящее время очень сложно. Однако врачи смогли выявить факторы, которые свидетельствуют о более благоприятном курсе:
1) первый симптом - воспаление зрительного нерва или сенсорные нарушения;
2) начало болезни до 40 лет;
3) несколько рецидивов с полной регрессией жалоб;
4) женский пол:
5) появление неврологических симптомов в течение первых 5 лет после выявления болезни.
Как правило, около трети пациентов с РС живут без серьезных нарушений. Другая треть имеет неврологические жалобы, которые влияют на повседневную деятельность, но которые, например, часто могут сочетаться с их работой. В следующей трети, течение РС позволяет контролировать неврологические симптомы, которые могут быть связаны с профессиональной недееспособностью и часто требуют ухода. Если возникают серьезные осложнения, ожидаемая продолжительность жизни статистически примерно на шесть-десять лет ниже общей продолжительности жизни. Однако симптомы, такие как нарушения дыхания или глотания, могут привести к опасным для жизни осложнениям, например, тяжелой пневмонии. Но сегодня это происходит очень редко.
Не отчаивайтесь!
Рассеянный склероз не является смертельной болезнью. В целом сегодня ожидаемая продолжительность жизни обычная почти у всех пациентов с РС. Помните, следующие моменты часто могут облегчить жизнь с болезнью, даже если это не всегда легко:
- Наслаждайтесь тем, что вы можете и не фокусируетесь на том, чего не можете больше делать. Постарайтесь принять свою инвалидность - если вы ставите себе реалистичные личные цели, вы можете рассчитывать на прогресс на более низком уровне.
- Постарайтесь жить в настоящем и, несмотря на все, с удовольствием проживать каждый день, а не бояться будущего. Получайте положительные эмоции сегодня.
- Говорите открыто с другими людьми о своих проблемах - с семьей, с друзьями, а также с вашим врачом. Это часто помогает лучше справляться с этой болезнью.
- Делайте не меньше, чем можете. Но, с другой стороны, примите предложенную помощь, если это имеет смысл.
- Найдите пути избавления от негатива, от отрицательных и раздражающих мыслей. Это может быть медитация, просмотр хорошего фильма, концерт любимой музыки, погружение в любимое хобби, благотворительность и помощь людям, находящемся в более тяжелом состоянии
- Не унывайте! Жизнь продолжается и с каждым годом вероятность, что найдут лекарство от рассеянного склероза увеличивается многократно!
диагностика, профилактика, лечение и препараты
Содержание[показать]
Лечение рассеянного склероза (РС) затруднительно, поскольку аутоиммунная болезнь поражает нервные волокна. Очаги многочисленны, страдает белое мозговое вещество. Болезнь хроническая, протекает с рецидивами и ремиссиями; неизлечима. Предназначенные для лечения рассеянного склероза препараты используют с целью замедлить развитие патологии. Для этого же используют немедикаментозные способы — йогу, гимнастику, народные средства. Терапию выбирают, ориентируясь на стадию развития болезни. Самые новые средства лечения РС позволяют продлить жизнь пациента на десятилетия.
Диагностика рассеянного склероза
Проблема диагностики рассеянного склероза на ранней стадии в неспецифичной симптоматике. Проявления патологии напоминают многие другие заболевания. В 1868 сформулировали характерную РС триаду:
- нистагм;
- тремор;
- скандированная речь.
При диагностике начальной стадии РС у женщин, мужчин обращают внимание на спастические парезы конечностей, бледность височных зрительных нервных сосочков, нарушения зрения, пирамидальные расстройства, понижение чувствительности к вибрации. Наличие этих симптомов — достаточный повод для предположения РС, направления человека в центр лечения рассеянного склероза.
С 1988 используют контрастные вещества для локализации очагов повреждения.
Актуальный алгоритм диагностики рассеянного склероза:
- оценка клинической картины;
- определение неврологических отклонений;
- исследование зрения;
- МРТ;
- проверка мозговых потенциалов;
- проверка ликвора (пункция спинномозговой жидкости при рассеянном склерозе) на олигоклональные связи.
Прежде чем подбирать медикаментозное лечение рассеянного склероза, делают МРТ головного мозга. Это инструментальное обследование — обязательное. Такое же, но спинного мозга, рекомендовано, поскольку позволяет оценить развитие патологии. Оно незаменимо при спинальном РС.
Еще один критерий диагностики рассеянного склероза — больше одной атаки. При выявлении проявлений более одного очага диагноз ставится сразу, без дополнительных проверок.
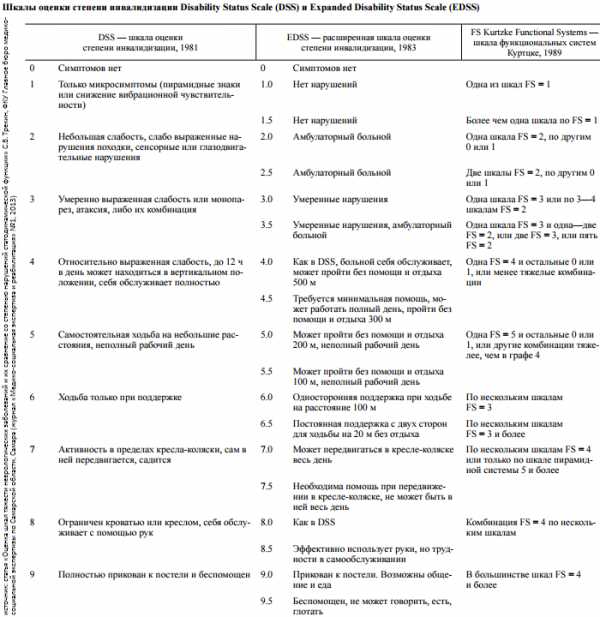
Диагностика РС по крови пока разрабатывается. Для точной постановки диагноза необходимо исследовать ликвор. Анализ крови при РС делают для проверки состояния организма. По итогам проверки оценивают больного по используемой для диагностики рассеянного склероза шкале EDSS.
Шкала EDSS. Фото: golmozg.ru
Лечение рассеянного склероза
Лечение рассеянного склероза у детей, взрослых направлено на сокращение, облегчение, предупреждение обострений, устранение яркой симптоматики, стабилизацию работы внутренних систем. Патогенетический курс предупреждает деструктивные мозговые процессы под влиянием токсинов, иммунных клеток.
Препараты при рассеянном склерозе
Больному назначают гормональные, иммуномодулирующие средства. Если болезнь протекает злокачественно, прогрессирует неуклонно, показаны для лечения рассеянного склероза группы препаратов:
- цитостатики;
- иммуносупрессоры.
Для облегчения проявлений показано симптоматическое лечение. Полезны витамины, ноотропы, аминокислоты.
На этапе ремиссии необходимо санаторно-курортное лечение; рассеянный склероз реже обостряется, если больной посещает курсы массажа, занимается гимнастикой, избегает тепловых процедур.
Это любопытно! Предполагают, что наличие кишечных паразитов сокращает степень инвалидизации.
Новое в лечении рассеянного склероза — медикамент Окревус. Выпускается в форме концентрата, используется для приготовления вливаемых внутривенно растворов. Предназначен для взрослых пациентов. Окревус для лечения РС используют при рецидивирующей болезни, в случае первично-прогрессирующей формы. Основной ингредиент — моноклональное антитело. Как действует окрелизумаб при лечении рассеянного склероза, ученые пока выясняют: точный механизм исследуется. Вероятно, иммуномодуляция обусловлена сокращением количества В-клеток, угнетением их работоспособности. Уже к концу второй недели применения существенно сокращается количество этих клеток в организме. Эффект сохраняется весь период приема лекарства. Между курсами количество клеток восстанавливается.
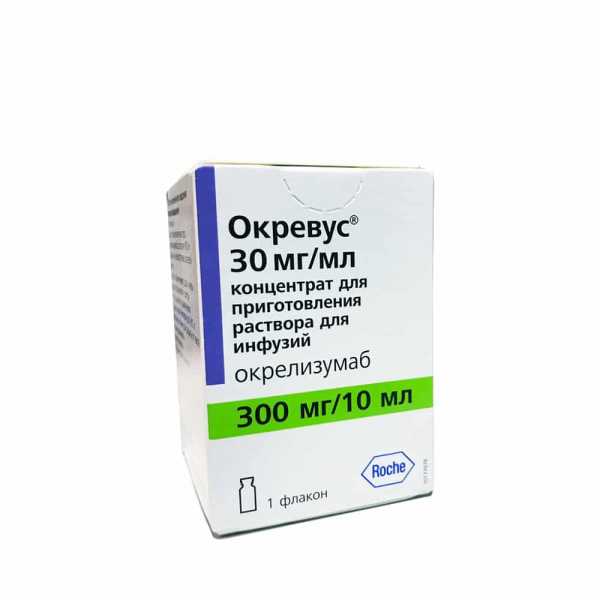
Окревус. Фото: apteka-blokhina.ru
Еще один способ лечения рассеянного склероза — посредством моноклональных антител препаратами:
- Тизабри;
- Лемтрада.
Моноклональные тела для лечения рассеянного склероза используются в препарате Тизабри. Активный ингредиент — натализумаб. Это первый антагонист интегрина-а4, прерывающий аутоиммунный каскад воспаления. 2 испытания 3-ей фазы показали эффективность, заметно превышающую плацебо. Включение лекарства в схему лечения рассеянного склероза позволяет снизить частоту обострений. При 2-летнем курсе скорость прогресса сокращается почти вдвое.
Применение сопряжено с риском побочных эффектов. У некоторых болит голова, живот, нарушается стул. Возможны инфекционные, воспалительные процессы.
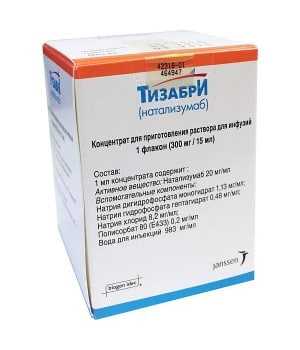
Тизабри. Фото: apteka-sale.ru
Лемтрада — препарат, также относящийся к моноклональным антителам. Его активный ингредиент алемтузумаб в лечении рассеянного склероза хорошо зарекомендовал себя в клинических испытаниях. Компонент вступает в реакцию с лимфоцитарным CD52, что приводит к разрушению лимфоцитов. После отмены курса пул лейкоцитов восстанавливается спустя 6-12 месяцев. Высокая эффективность доказана 3 крупными испытаниями. Выявлено снижение частоты обострений на 74%. Эффект выражен сильнее при применении лекарства высокой дозой.
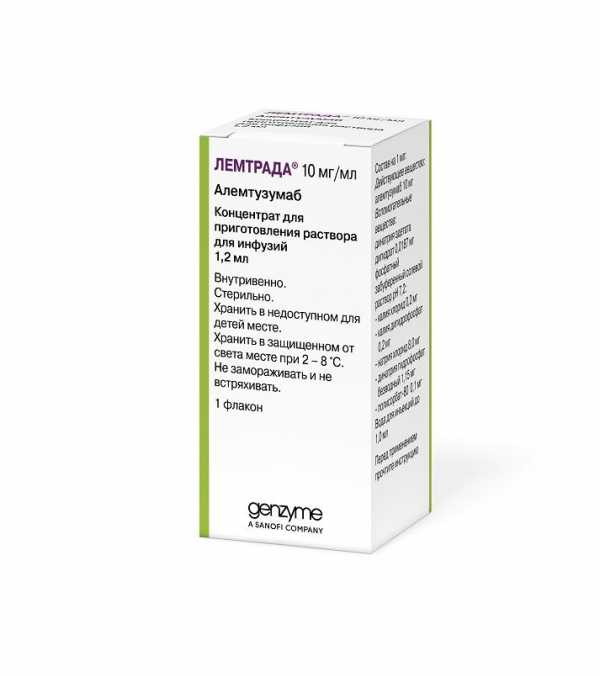
Лемтрада. Фото: uteka.ru
Иногда используется для лечения рассеянного склероза препарат Мабтера. Это химерное моноклональное антитело, влияющее на CD20. Активный ингредиент — ритуксимаб. Пилотные исследования инициированы в 2005-м. Среди официальных показаний к применению лекарства РС не упоминается.
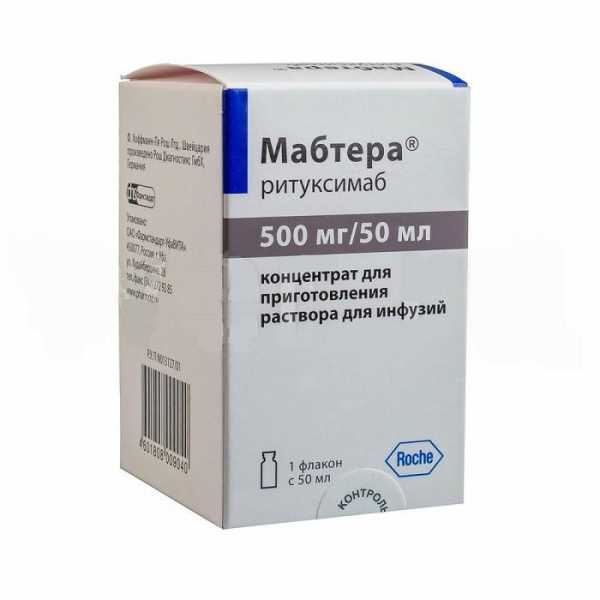
Мабтера концентрат для приготовления раствора для инфузий. Фото: uteka.ru
При тяжелом, прогрессирующем течении рекомендована схема лечения рассеянного склероза Метотрексатом. У него установлен яркий иммуносупрессивный эффект. Проводилось двойное слепое испытание продолжительностью 2 года; результаты показали достоверное замедление прогресса. Курс терапии сопровождается побочными эффектами. Снизить их выраженность поможет прием фолиевой кислоты.
При обострении практикуется лечение рассеянного склероза Дексаметазоном и другими гормональными противовоспалительными. Актуальный подход — пульс-терапия. Возможен только в больнице. Сроки лечения РС в стационаре — 5-7 дней. Предварительно больному делают ФЭГДС. Дополнительно выписывают Омепразол. При отсутствии желаемого результата назначают Преднизолон перорально на 1-1,5 месяца. При легком обострении Дексаметазон выписывают первоначально дозой 24-32 мг на день с последующим снижением объема. Такие инъекции вводят амбулаторно.
Если гормональные не дают эффекта, при обострении рассеянного склероза плазмаферез — лучшее решение. На каждый килограмм массы используют 35-40 мл плазмы. В среднем улучшение наблюдается через 3-5 процедур.
Лечение рассеянного склероза стволовыми клетками — перспективное направление, исследуемое с 1995 года. Недавно организован анализ долгосрочных последствий терапии. Выясняли, какова выживаемость, длительность жизни без прогресса патологии. Установлено, что в первые 100 суток после операции умерло 8 пациентов. Этот процент — следствие малого опыта операций такого плана. Общая выживаемость оценена в 46%; лучший прогноз — у молодых больных, перенесших сравнительно слабую иммуноподавляющую терапию. Ученые считают необходимым продолжать испытания метода.
Лечение рассеянного склероза народными средствами
Нетрадиционные методы лечения рассеянного склероза — прием травяных отваров, настоев. Полезны:
- Живокость. Используют сушеные корневища. Продукт измельчают, заваривают (2 г на стакан воды), настаивают ночь, сцеживают и выпивают по столовой ложке. После пробуждения и перед сном капают 2 капли настоя в нос. Курс длится 2 месяца.
- Смесь корневищ валерианы, зелени руты, соцветий и листьев боярышника. Ингредиенты смешивают. Стакан кипятка соединяют со столовой ложкой трав, настаивают час. Пьют перед сном.
- Смесь корневищ пырея, одуванчика и мыльнянки с зеленью тысячелистника. Народное средство лечения рассеянного склероза готовят час, настаивая столовую ложку сухой травы в стакане кипятка. Пьют по стакану утром, вечером.
Знахари рекомендуют лечение рассеянного склероза травами:
Полезны продукты пчел в лечении рассеянного склероза. Популярные рецепты:
- лук очистить, натереть, отжать сок, смешать с равным объемом меда и принимать трижды в день;
- измельченную мокрицу смешать с равным объемом меда и пить 5 раз в сутки по 15 мл.
Практикуется лечение рассеянного склероза гомеопатией. Используют уколы Heel. По вводят Коэнзим композитум, через день Церебрум композитум, еще через день Убихинон композитум. Курс лечения показан в 3, 9 месяцах года.
Йога при рассеянном склерозе
Йога при лечении рассеянного склероза используется в адаптированном варианте. Полезна, если больной практикует ее постоянно. Рекомендованы простые дыхательные практики, позволяющие осознать, как дыхание влияет на работу организма. Методика подходит всем желающим.
Занятия йогой позволяют:
- сохранить баланс при движении;
- укрепить мышечные ткани, корпус.
Самый простой метод:
- занять удобную позу;
- глубоко вдохнуть, выдохнуть носом;
- закрыть глаза;
- сохранять дыхательный ритм несколько минут, концентрируясь на процессе.
Постуральный способ:
- ощутить лопатки;
- опустить нижний укол к пояснице;
- ощутить движение плеч;
- почувствовать раскрытие грудины.
Массаж при рассеянном склерозе
Массаж при рассеянном склерозе может провести только опытный врач. Мануальный курс — симптоматическое лечение, направленное на коррекцию мышечного дисбаланса. Техники:
- краниосакральная;
- классическая;
- мышечно-фасциальная.
Массажист снимает мышечные спазмы, восстанавливает способность тканей нормально двигаться. Мануальный курс улучшает качество сна, увеличивает энергетический потенциал персоны.
Упражнения при рассеянном склерозе
ЛФК при рассеянном склерозе — важный способ поддержания работоспособности организма в период ремиссии. Результат упражнений для лечения РС во многом определяется настроем больного. Правила занятий:
- запрещено переутомляться;
- необходимо заниматься около четверти часа;
- частота повторений — до 3 раз в сутки;
- темп — медленный;
- набор занятий — индивидуальный;
- обязательно задействовать все мышечные группы.
Нельзя заниматься очень долго. Запрещена прерывистая вибрация.
Рекомендовано использовать аппарат для лечения рассеянного склероза. Есть два прибора:
- ДЭНАС;
- ДиаДЭНС.
Они снижают отечность тканей, сокращают неврологические нарушения.
Полезна гимнастика для рук, кистей, пальцев.
Набор оборудования для гимнастики:
- скамья;
- палка;
- шведская стенка;
- небольшой мяч;
- мягкий коврик;
- стул.
Упражнение № 1:
- сидя на стуле, поднять вверх гимнастическую палку, глубоко вдохнуть;
- опустить палку до уровня лопаток за спину, выдохнуть;
- поднять, вдохнуть;
- опустить на бедра, наклониться, выдохнуть;
- повторить 4 раза.
Упражнение № 2:
- сесть на стул, положить руки на пояс, отвести одновременно в сторону руку и противоположную ногу, вдохнуть;
- занять стартовое положение;
- отвести в сторону другую руку и противоположную ногу;
- вернуться в исходную позу;
- повторить 4 раза.
Сидя на стуле, подводят кисти к плечам и делают круговые движения. Необходимо двигаться медленно, плавно, повторяя круги по 4 раза.
Полезны занятия в коленно-кистевом положении. Одновременно поднимают вперед руку, назад противоположную ногу, сохраняя равновесие, затем возвращаются к исходной позе и повторяют движения второй рукой и ногой.
Рекомендовано диафрагменное дыхание.
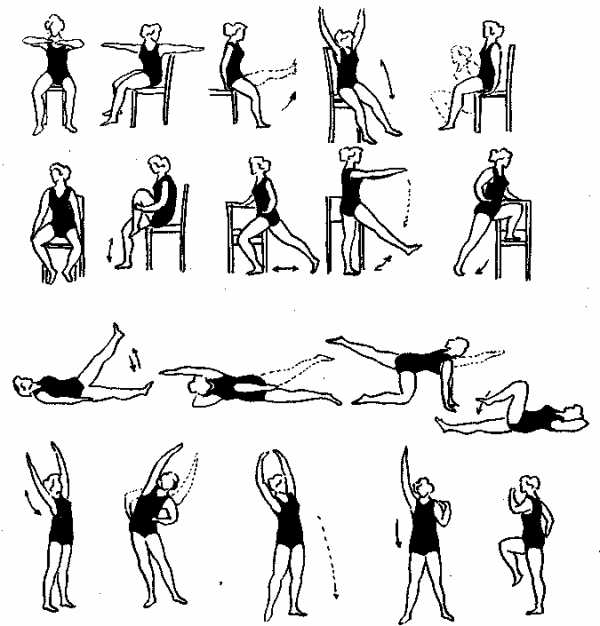
ЛФК при рассеянном склерозе. Фото: textarchive.ru
Питание при рассеянном склерозе
Диета при рассеянном склерозе требует исключения из рациона:
- полуфабрикатов;
- требующих усиленного жевания продуктов;
- обогащенной холестерином животной пищи;
- быстрых углеводов.
Полезны фрукты, овощи. Необходимы полиненасыщенные кислоты, содержащиеся в морской рыбе, растительных маслах, проростках. При частых запорах полезна пища, обогащенная балластными компонентами, клетчаткой (персики, чернослив, хлеб со злаками). Важно включать в рацион кисломолочные, молочные продукты.
Оптимальное соотношение БЖУ 25:25:50.
Это любопытно! Рекомендована кетогенная диета: такая пища защищает нервы, предупреждает воспаление.
Профилактика рассеянного склероза
Профилактика рассеянного склероза затруднена из-за сложности определения всех причин, этиологии. Для снижения риска избегают:
Вторичная профилактика обострений предполагает прием лекарств, выбранных доктором. Необходимо ограничивать тепловые процедуры. Запрещено долго пребывать на солнце.
Это любопытно! Инсоляция может ухудшить течение болезни.
Вывод
Рассеянный склероз — неизлечимое заболевание, которое можно взять под контроль. Сочетание терапевтического курса, здорового образа жизни, разумного рациона и регулярных упражнений позволяет сократить частоту осложнений, продлить период ремиссий. Правильное лечение позволяет больному дожить до преклонного возраста, сохранив контроль над своим телом.
Рассеянный склероз профилактика и питание
Рассеянный склероз является аутоиммунным заболеванием, то есть иммунитет атакует свой же организм, в данном случае вызывая разрушение миелиновой оболочки нервов.
В группе риска находятся люди, страдающие от лишнего веса, постоянно испытывающие эмоциональное напряжение или пострадавшие от тяжелых травм. Болезнь развивается “волнами”, чередуясь с ремиссией.
Периоды без симптомов возможно продолжить, поддерживая процесс восстановления миелиновых волокон с помощью терапии и ведя здоровый способ жизни.
Группа риска
Исследования показывают, что симптомы РС чаще развиваются у женщин после 40 лет, когда начинаются резкие гормональные изменения. У мужчин же в связи со снижением тестостерона наблюдается резкое ухудшение и стремительное прогрессирование болезни.
В детском возрасте до 10 лет дебют рассеянного склероза наблюдается редко, но некоторые случаи были зафиксированы. В период подросткового возраста, момент стремительной гормональной перестройки, повышается риск развития симптомов.
Существует проблема недостаточной осведомленности врачей в детских случаях РС, поэтому заболевание может быть скрытым годами, так как молодой организм переживает легче обострения и быстро восстанавливается.
Профилактика от рассеянного склероза в домашних условиях
Питание. Старайтесь исключить из своего рациона жирную пищу, пейте достаточно воды. Необходимо снизить нагрузку на пищевой тракт, придерживаясь здорового питания.
Не ограничивайте себя во всем, подстраивайте рацион под свои предпочтения. Помочь с разработкой меню может таблица гликемического индекса, которая показывает продукты, содержащие сложные и быстрые углеводы.
Быстрые углеводы способствуют образованию жировых отложений, что неблагоприятно сказывается на здоровье людей с диагнозом рассеянный склероз.
Лекарства. Замедлить процесс демиелинизации нервных волокон возможно с помощью иммуномодулирующей терапии, также врач назначает иммунодепрессанты, чтобы уменьшить силу атаки иммунитета на свой же организм.
Проконсультируйтесь с врачом прежде, чем применять новые лекарства.
- Из народной медицины пациентам с РС показаны отвары и настойки из крапивы, клевера, боярышника, мелиссы.
- Благоприятно влияет на пищеварение и улучшает циркуляцию крови выпитая натощак ложка чеснока с медом.
- Обогащайте свои блюда витаминами, добавляя семена льна и чиа, имбирь.
- Замените кофе на цикорий. Вещество инулин, содержащееся в цикории, показано при сахарном диабете и ожирении, потому что имеет свойство снижения гликемического индекса продуктов.
В следующий раз поговорим про Лецитин
ВЫЗДОРАВЛИВАЙТЕ
начальные признаки у мужчин и женщин, лечение склероза в Москве
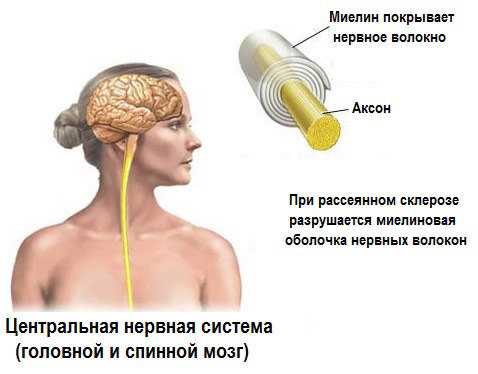
Рассеянный склероз (РС) — хроническое заболевание неясной этиологии и аутоиммунного характера. Происходит сбой, и иммунная система начинает действовать против собственного организма, принимая свои клетки за чужие. При РС разрушается миелиновая оболочка аксонов нейронов головного и спинного мозга.
Миелиновая оболочка покрывает нервное волокно, по которому идет передача нервного импульса. За счет своей жироподобной структуры она плохо проводит электрический ток. В аксонах нейронов есть участки без миелина — перехваты Ранвье. Импульс «перескакивает» через один перехват на другой. Скорость передачи импульса возрастает. При разрушении этой оболочки скорость передачи падает.
Название заболевания не связано ни с рассеянностью, ни с потерей памяти. Рассеянный — множественный в данном контексте. Склероз — участок утраты миелина.
Болезнь начинается чаще в молодом возрасте — в 20-40 лет. Все чаще РС диагностируют у детей до 15 лет. Среди больных больше женщин, однако у мужчин заболевание нередко протекает тяжелее.
Распространенность РС уменьшается с севера на юг (исключение составляет северная Сибирь). Это связано с недостатком витамина D из-за недостатка естественного ультрафиолета.
Код МКБ — G35.
Первые симптомы рассеянного склероза у мужчин
Первые признаки начала развития болезни размыты и выявляются неврологом. Это могут быть:
- Исчезновение брюшных рефлексов
- Асимметричные сухожильные рефлексы
- Снижение чувствительности к вибрации
- Редко: неврозы, задержка мочеиспускания.
РС у мужчин не имеет какой-то одной четкой клинической картины. Дебют заболевания — его первое обострение.
Возможные проявления рассеянного склероза у мужчин:
- Парезы, параличи. Наиболее яркий симптом РС. Связаны с поражением пирамидного тракта. Паралич — неспособность совершать произвольные движения. При парезе частично сохраняется способность произвольных движений.
- Глазные расстройства. Изменяется восприятие цвета, выпадают поля зрения, снижается острота зрения. У некоторых больных бывает вертикальный нистагм — тремор глазных яблок.
- Нарушения чувствительности. Больной человек чувствует покалывания, онемения в различных частях тела. Снижаются вибрационная и суставно-мышечная чувствительность. Реже происходят изменения температурной и поверхностной чувствительности.
- Интенционный тремор. Дрожание кончиков пальцев при произвольных движениях, которое начинается при завершении движения. Характерный признак поражения мозжечка.
- Боль. Может быть острой и хронической. Возможные проявления болевого синдрома:
- Тройничная невралгия — боли по ходу тройничного нерва, обычно одной половины лица;
- Головные боли: по типу головной боли напряжения или мигрени;
- Боли в нижних конечностях;
- Боли в суставах и мышцах.
- Утомляемость. Появляется синдром хронической усталости. Пациенты быстро утомляются, и им не помогает продолжительный отдых.
- Эмоциональная нестабильность. Настроение скачет от эйфории до депрессивного состояния. Больной то раздражается на любую мелочь, то наоборот, ни на что не реагирует.
- Расстройства речи. Характерная черта — скандированная речь. Больной говорит медленно, прерывисто, причем делает паузы не только после слов, но и после отдельных слогов.
- Спастичность. Повышается мышечный тонус. Пациент чувствует скованность в теле. Появляется судорожное дрожание.
- Эпилептические припадки. Встречаются лишь у 5% людей с РС.
Статистика показывает, что течение данного заболевания будет благоприятным, если первые проявления началось с глазных расстройств. Если же дебютом были парезы, параличи и нарушения походки, то прогноз неблагоприятен.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
При наличии аутоиммунного заболевания защитные функции организма ослабевают, сопротивляемость разного рода инфекциям значительно снижается. Происходит своего рода перестройка, в результате которой организм борется с собственными здоровыми клетками. Постепенно это ведет к разрушению внутренних органов, потере дееспособности, а в критических случаях — к летальному исходу. Рассеянный склероз относится к распространенным аутоиммунным патологиям.
Недуг возникает у человека в возрасте 10-45 лет, но чаще он проявляется у пациентов около 30 лет. Риск заболеть выше у женщин, но болезнь развивается у них намного медленнее, чем у мужчин.
Симптоматика заболевания разнообразна и зависит только от того, какой сектор головного мозга поражен атеросклеротическими бляшками. Самыми распространенными симптомами заболевания на начальном этапе у мужчин являются:
- чрезмерная утомляемость при минимуме нагрузок;
- нарушение зрительных функций;
- ощущение холодных конечностей и покалывания;
- сбои в мочеиспускании, вплоть до абсолютного отсутствия возможности
- контролировать процесс опорожнения;
- импотенция;
- болевой синдром;
- потеря координации движений.
По мере прогрессирования патологии перечисленные признаки становятся более характерными, к ним прибавляются новые. Такие нарушения встречаются только при длительном развитии болезни и отсутствии эффективного лечения. Своевременная диагностика недуга и правильно подобранная терапия способны существенно улучшить качество жизни больного и обеспечить пациенту дееспособность. Врачи Юсуповской клиники быстро проведут диагностику и назначат необходимое лечение.
Формы рассеянного склероза у мужчин
В зависимости от пораженного отдела мозга выделяют различные формы.
Церебральная форма
Очаги РС затрагивают нервное волокно головного мозга. К церебральной форме относятся: стволовая, оптическая и мозжечковые формы.
Стволовая форма.
Вариант Марбурга. Также известен как злокачественная форма рассеянного склероза. Наблюдается у молодых мужчин. Характерно острое начало, стремительная прогрессия симптомов и отсутствие ремиссий.
При этом варианте РС первыми появляются не признаки поражения ЦНС, а стволовые симптомы:
- Тетраплегия и гемиплегия. Соответственно — паралич всех конечностей и паралич конечностей одной стороны.
- Дисфония, дисфагия, дизартрия. Типичная триада для псевдобульбарного синдрома.
- Эпилептические припадки.
- Снижение интеллектуальных способностей.
Оптическая форма
Такая форма обусловлена невритами зрительного нерва. При этом снижается острота зрения и развиваются скотомы — слепые участки поля зрения.
Выявляются изменения в диске зрительного нерва.
Мозжечковая форма
Ведущий симптом — мозжечковая атаксия. Существует две формы:
- Статическая атаксия. Поражается червь мозжечка. У больного шаткая, неуверенная походка с широким расставлением ног. Она очень напоминает походку пьяного человека. Если попросить пациента стоять прямо, то он широко расставит ноги, чтобы не потерять равновесие. Хорошо удается распознать нарушения координации в позе Ромберга. Человек становится прямо, сводит вместе стопы, руки вытягивает вперед и закрывает глаза. При наличии патологических изменений в черве мозжечка больной не сможет удерживать позу или даже упадет.
- Динамическая атаксия. Процесс рассеянного склероза переходит на полушария. Теряются навыки координированных движений. Для точного выявления необходимо провести координационные пробы.
Спинальная форма
Процесс затрагивает аксоны нейронов спинного мозга.
Частые проявления — нижний спастический парапарез, тазовые нарушения, нарушения чувствительности.
Цереброспинальная форма
Наиболее распространенная форма (до 85%) с разнообразной клиникой. Характерны симптомы и церебральной, и спинальной формы.
Виды рассеянного склероза у мужчин
Период, когда заболевание никак себя не проявляет как минимум 24 часа — ремиссия.
При обострении появляются новые симптомы или происходит ухудшение симптоматики после ее временного спада. Длится в среднем 4-6 недель.
Отличительный признак болезни — обострение симптомов при повышении температуры. Типичный признак — затуманивание зрения при приеме горячей ванны. При этом через какое-то время изначальное состояние восстанавливается.
Ремиттирующе-прогрессирующий тип
Также его называют ремиттирующе-рецидивирующим или просто ремиттирующим типом. Наиболее часто встречается и является наиболее благоприятным течением. Главная черта — есть периоды обострения и периоды ремиссии, при которых наблюдают четкое снижение симптоматики.
Первично-прогрессирующее течение
Болезнь сразу же прогрессирует. Ремиссий нет, но бывают периоды стабилизации процесса. В это время состояние больного не ухудшается. Прогноз хуже, чем при ремиттирующем течении.
У мужчин более распространен, чем у женщин.
Вторично-прогрессирующее течение
Похоже на первично-прогрессирующее течение, но является следствием ремиттирующего варианта. Ремиссий нет. Прогноз хуже.
Прогрессирующий с обострениями
Для этого типа характерно стремительное агрессивное развитие заболевания. Симптоматика неуклонно нарастает, обострения часты. Нет ни ремиссий, ни периодов стабилизации процесса.
Достаточно редкое и злокачественное течение. Быстро наступает инвалидизация.
Причины рассеянного склероза у молодых мужчин
Как уже отмечалось, этиология рассеянного склероза не ясна. Однако точно определены факторы, повышающие вероятность мужчины заболеть в молодом возрасте:
- Генетическая предрасположенность. Доказано, что рассеянный склероз связан с генами главного комплекса гистосовместимости HLA. Также исследователи считают, что за наследование рассеянного склероза отвечает несколько генов. Однако не все люди с предрасположенностью к рассеянному склерозу болеют им. Болезнь развивается под воздействием внешних факторов у предрасположенных к ней мужчин.
- Вирусы и бактерии. Опасны вирус герпеса, вирус Эпштейна-Барр и ретровирусы. Из бактерий — стрептококки, стафилококки и другие условно-патогенные микроорганизмы. Ученые считают, что сами по себе инфекционные агенты не вызывают процессы дегенерации. Они запускают лишь воспалительные и аутоиммунные реакции в организме. Поведение иммунных клеток под действием вирусов меняется, и они начинают борьбу с нейронами ЦНС. Хроническая вирусная инфекция реактивирует патологический процесс.
- Хронические интоксикации. Для мужчин опасны привычные интоксикации бензином, органическими растворителями и другими вредными химикатами. В широком смысле хроническая интоксикация — воздействие любых опасных химических агентов на протяжении долгого времени. Например, длительное проживание в экологически неблагополучном районе, работа на вредном производстве. Особенно повышает риск демиелинизирующих заболеваний пребывание на экологически загрязненной территории в детском возрасте.
- Погрешности питания. Недостаток витамина D в пище — доказанный фактор развития рассеянного склероза. Потребление большого количества животных продуктов считается неблагоприятным фактором.
- Курение. Пока нет доказательств, что курение вызывает РС. Однако признан факт, что компоненты табачного дыма утяжеляют течение заболевания, особенно в молодом возрасте.
Диагностика рассеянного склероза у мужчин
Диагностика на ранних стадиях развития затруднительна. Причина — большое количество клинических форм, которые напоминают многие другие неврологические патологии.
В Юсуповской больнице применяют современные методы диагностики, которые дадут ответы на вопросы:
- Где локализуется поражение?
- Каков прогноз?
- Какое лечение наиболее адекватно данному пациенту?
Основа диагностики — клинические и параклинические методы обследования, то есть осмотр невролога. По результатам клинического обследования назначают дальнейшие исследования.
Обследование офтальмолога. Необходимо для выявления проблем со зрением и их коррекции. Осматривают глазное дно — там можно увидеть диск зрительного нерва. Именно он вовлекается в патологический процесс при рассеянном склерозе.
МРТ — магнитно-резонансная томография
На МРТ, в отличие от других лучевых исследований, очень хорошо видно структуру и вещество мозга. Это важно при изучении поражения процессом рассеянного склероза. Современным стандартом является МРТ с контрастом с препаратом гадолиния.
МРТ позволяет:
- Локализировать очаги воспаления
- Определить стадию
- Контролировать тяжесть процесса.
Поставить диагноз по данным МРТ в отрыве от клинической картины невозможно, так как изменения в веществе головного мозга не всегда связаны с рассеянным склерозом.
Исследование вызванных потенциалов
При этом исследовании смотрят на реакцию различных отделов коры головного мозга на внешние раздражители. Виды внешних стимулов:
- Слуховые. Выявляют причину слуховых нарушений.
- Зрительные. Прослеживают путь передачи сигнала от сетчатки до коры головного мозга.
- Соматосенсорные. Проверяют чувствительность участков кожи.
Исследование вызванных потенциалов помогает отличить рассеянный склероз от других патологий, выявляет клинически скрытые нарушения.
Перед этим исследованием нельзя принимать таблетки, влияющие на сердечно-сосудистую систему. Другой подготовки к исследованию не нужно. Пациент садится или ложится, к его голове подключают электроды, которые передают импульсы головного мозга в считывающее устройство. В это время действуют внешние раздражители. Исследование длится до 20 минут.
Анализ спинномозговой жидкости
Вид иммунологической диагностики. Аутоиммунная природа заболевания делает возможной диагностику по антителам сыворотки крови.
Выявляют наличие олигоклональных иммуноглобулинов G. Они указывают на аутоиммунный характер патологии.
Однако нельзя поставить диагноз исходя из результатов этого анализа. Рассеянный склероз у мужчин — не единственное аутоиммунное заболевание с разнообразными клиническими проявлениями. Положительный анализ будет у больных системной красной волчанкой и болезнью Бехчета, проявления которых похожи на рассеянный склероз.
Это исследование потеряло свою актуальность, но иногда проводится на начальных этапах диагностики.
Окончательная постановка диагноза
В Юсуповской больнице применяют критерии МакДональда для постановки диагноза. Их суть — выявить на основании клинических симптомов, необходимо ли дополнительное обследование.
При 2-х и более обострениях и симптомах поражения 2-х и более очагов не нужно проводить МРТ, чтобы поставить диагноз. Во всех остальных случаях требуется МРТ для уточнения локализации очагов.
Лечение рассеянного склероза у мужчин
Вылечить заболевание, то есть устранить его причину, невозможно. Задачи лечения:
- не дать заболеванию прогрессировать, ухудшая качество жизни
- изменить течение заболевания
- купировать обострения.
Лечение при обострении
Препараты выбора — глюкокортикостероиды (ГКС).
- Уменьшают воспалительные и аутоиммунные реакции
- Уменьшают длительность обострения
- Не влияют на течение и последующие обострения
- Имеют множество побочных эффектов, поэтому длительный прием невозможен.
При злокачественном течении к ГКС добавляют цитостатики.
ПИТРС
Препараты, изменяющие течение рассеянного склероза. Это наиболее эффективный способ лечения. Лекарственные средства этой группы:
- Уменьшают частоту обострений
- Оттягивают момент перехода ремиттирующего течения во вторично-прогрессирующее
- Снижают тяжесть обострений.
Существует две линии ПИТРС:
- Первая линия — препараты β-интерферона
- Вторая линия — иммуноглобулины, сильные иммуносупрессоры, аутологичная пересадка клеток костного мозга.
Все эти препараты эффективны при течении с обострениями.
Симптоматическое лечение
Для снятия спастичности:
- Миорелаксанты различных групп
- М-холиноблокаторы
- Ботулинотерапия.
Для нормализации работы мочевого пузыря —антихолинэстеразные препараты.
При эпилептических припадках — противосудорожные средства.
При нарушении сна — анксиолитики.
При депрессиях и хронической усталости — антидепрессанты.
Лекарственную терапию подбирает только врач. Многие препараты несовместимы друг с другом или снижают эффект основных лекарственных средств. Почти все лекарства обладают побочными эффектами.
Транскраниальная магнитная стимуляция
Этот метод основан на стимуляции клеток магнитным полем. Это не только лечебная, но и диагностическая процедура.
Используется для:
- Купирования спастичности
- Определения возбудимости коры головного мозга
- Точечного воздействия на отдельные участки коры.
Это безболезненная и неинвазивная процедура.
Больные рассеянным склерозом и уход за ними
Молодым мужчинам особенно тяжело переживать утрату прежних функций и симптомы болезни. Главное — поддержка родственников и близких друзей.
Что нужно знать родственникам больного
Родственники должны понимать, что родной мужчина не выздоровеет, но без лечения ему станет хуже намного быстрее. Лечение замедлит прогрессирование рассеянного склероза, сгладит многие симптомы и предотвратит обострения. Поэтому нужно как можно скорее начинать диагностику и терапию.
Советы по поддержке больного:
- Не давайте ложных обещаний о выздоровлении. Лучше, если больной сможет поговорить с психологом о своих переживаниях.
- Сдержитесь от раздражительности на неуклюжесть и медлительность. Это расстраивает больных.
- Способствуйте реабилитации. В Юсуповской больнице есть центр реабилитации больных рассеянным склерозом. Для каждого пациента в зависимости от стадии подбирают индивидуальную программу по восстановлению функций. Так больной будет чувствовать себя увереннее и сможет дольше оставаться самостоятельным.
- Предлагайте выполнение посильных заданий. Чувствовать себя нужным — важная потребность любого человека.
- Стимулируйте больного на контакты с другими людьми. Хорошо начать общение с другими больными через группы в социальных сетях. Так человек будет знать, что он не одинок в своей болезни.
- Напоминайте о необходимости посильной физической активности. Следите, чтобы больной не перенапрягался при выполнении упражнений.
- Не надо акцентировать внимание на том, чего пациент не может. Подчеркивайте то, что с чем он справляется. Не давайте человеку чувствовать себя обузой.
- Следите за диетой. Включайте в рацион больного продукты с клетчаткой, чтобы не было проблем со стулом.
- Поощряйте отказ от курения и алкоголя. Вредные привычки усугубляют течение и могут дать начало обострению.
Центр рассеянного склероза в Москве
В Москве диагностикой, лечением и реабилитацией больных с рассеянным склерозом занимается Юсуповская больница. В ее расположении есть клиника неврологии. Здесь работает ведущий специалист в области рассеянного склероза — Алексей Николаевич Бойко, доктор медицинских наук, автор множества публикаций.
Профилактика рассеянного склероза
Увы, мало какие профилактические мероприятия способны предупредить развитие рассеянного склероза. Если уже поставлен диагноз, профилактика поможет контролировать обострения и тяжесть заболевания.
Общие рекомендации:
- Избегать инфекций. Выше было сказано, что одна из причин развития рассеянного склероза — вирусные и бактериальные заболевания.
- Отказаться от тепловых процедур: горячие ванны, бани, сауны и другие. Повышение температуры вызывает ухудшение симптоматики.
- Не допускать переутомления.
- Придерживаться диеты. При рассеянном склерозе рекомендовано обогатить пищу витамином D, перейти с животного на растительный белок, обеспечить адекватное потребление жирных кислот.
- Воздержаться от приема алкоголя, отказаться от курения.
- Вести активный образ жизни: настолько, насколько это возможно без перенапряжения организма.
- Четко следовать рекомендациям врача.
Автор
Алексей Владимирович ВасильевРуководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Гусев Е.И., Демина Т.Л. Рассеянный склероз // Consilium Medicum : 2000. — № 2.
- Джереми Тейлор. Здоровье по Дарвину: Почему мы болеем и как это связано с эволюцией = Jeremy Taylor “Body by Darwin: How Evolution Shapes Our Health and Transforms Medicine”. — М.: Альпина Паблишер, 2016. — 333 p.
- A.Н.Бойко, О.О.Фаворова // Молекуляр. биология. 1995. - Т.29, №4. -С.727-749.
Наши специалисты

Врач-невролог, руководитель НПЦ демиелинизирующих заболеваний, доктор медицинских наук, профессор

Врач-невролог, доктор медицинских наук

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Врач-невролог

Врач-невролог

Врач - невролог, ведущий специалист отделения неврологии

Врач-невролог
Цены на диагностику рассеянного склероза
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Рассеянный склероз: причины, симптомы, диагностика, лечение и профилактика - МедОбоз, - последние новости здоровья
Хроническое аутоиммунное заболевание, которое поражает головной и спинной мозг; во время болезни происходит разрушение нервной ткани и замещение ее рубцовой. Рассеянный склероз занимает второе место по причинам неврологической инвалидности у молодых людей в возрасте от 15 до 45 лет. Со старческим склерозом ничего общего не имеет.
Причины рассеянного склероза
Основная причина – сбой в работе иммунной системы, вирусные и бактериальные заболевания, генетическая предрасположенность, нехватка витамина Д, сильные стрессы; травмы головы, спины, физическое и психическое перенапряжение; преобладание в пище животных жиров и белков, влияние химикатов.
Симптомы рассеянного склероза
Первые симптомы проявляются, когда поражено около 50% нервных волокон: нарушение зрения, боль, двоение в глазах, нарушение речи, мышечная слабость и боль, нарушение координации движений, онемение и покалывание в пальцах, снижение чувствительности, задержка мочеиспускания, запоры, повышенная утомляемость, изменения в сексуальной жизни; снижение интеллекта, нарушение поведения, неврозы, депрессии, эйфории; паралич лицевого, тройничного нервов, неполный паралич конечностей; ухудшение состояния при перегреве.
Диагностика рассеянного склероза
Учитываются следующие факторы: наличие признаков рассеянного склероза длительностью более 24 часов, интервал между ними – около месяца; проводится магнитно- резонансная томография, иммунологический анализ крови, электромиография, биохимический анализ крови, люмбальная пункция.
Лечение рассеянного склероза
Это длительный процесс. Для лечения обострений применяют Метилпреднизолон, плазмофорез; для изменения течения болезни, замедления развития – Авонекс, Митосактрон; для облегчения симптомов - Баклофен, Ибупрофен, Оксибутин.
Профилактика рассеянного склероза
Вести здоровый образ жизни, избегать стрессов, правильно питаться, не переутомляться умственно, регулярно заниматься спортом, ЛФК, не принимать алкоголь, не курить, не пользоваться гормональными контрацептивами, нормализовать вес, регулярно принимать лечение, не перегреваться, массаж, плавание, занятия йогой, медитации.
симптомы, лечение АКТГ, глюкокортикоидами и другими методами
Рассеянный склероз — хроническая болезнь нервной системы, которая склонна к прогрессированию. На данный момент рассеянный склероз является “болезнью молодых” — дебют заболевания происходит в возрасте 20-40 лет.
Чаще всего рассеянный склероз встречается в северных регионах. Полиэтиологичная патология, в списке ее причин значатся и генетическая предрасположенность, и недостаток витамина Д, и вирусные инфекции, и расовая принадлежность.
Течение болезни у каждого пациента разное, обычно обострения чередуются с ремиссиями, но в редких случаях встречается первично-прогрессирующее течение, когда ремиссий практически нет, либо они кратковременные.
Что это такое?
 Обострением рассеянного склероза называют возникновение новых симптомов, которых ранее не выявлялось, либо происходит усугубление имеющейся симптоматики.
Обострением рассеянного склероза называют возникновение новых симптомов, которых ранее не выявлялось, либо происходит усугубление имеющейся симптоматики.
Критерии обострения:
- Возникновение новой симптоматики.
- Нарастание имеющихся симптомов, выявляемое при неврологическом обследовании.
- Симптомы сохраняются более суток.
- Развитие симптомов наблюдается в течение одного месяца. Если между симптомами есть периоды их регресса и длится это более месяца — это уже два обострения.
Также выделяют квалифицированные обострения РС и псевдообострения:
- Квалифицированное обострение отличается тем, что к вышеперечисленным характеристикам добавляется нарастание баллов инвалидизации по шкале EDSS. Такие обострения выявляются в клинических исследованиях, в обычной практике врача это понятие не используется.
- Псевдообострение — ухудшение состояния больного рассеянным склерозом, которое связано не с прогрессированием рассеянного склероза, а с сопутствующими заболеваниями — острыми респираторными заболеваниями, инфекциями мочеполовой системы. Симптомы отступают после стихания инфекционного заболевания.
Патофизиологический механизм
 Механизм поражения нервной системы при рассеянном склерозе состоит в том, что миелиновые оболочки нервов поражаются специфическими аутоантителами. Участок нервного волокна лишается оболочки и затем погибает, формируется бляшка.
Механизм поражения нервной системы при рассеянном склерозе состоит в том, что миелиновые оболочки нервов поражаются специфическими аутоантителами. Участок нервного волокна лишается оболочки и затем погибает, формируется бляшка.
Причиной ремиссии становится снижение активности воспаления, активация восстановительных процессов в нервных клетках, снижение проницаемости гемато-энцефалического барьера.
При обострении происходит активизация существующих очагов разрушения нервной ткани, либо формирование новых. Затрагиваются другие участки мозговой ткани, что и обуславливает появление новой симптоматики.
Характер проявлений будет зависеть от того, какой отдел нервной системы вовлекается — зрительный нерв, белое или серое вещество полушарий, мозжечок, стволовые структуры (там находятся жизненно важные центры).Симптомы
Симптоматическая картина во многом зависит от стадии заболевания и степени его выраженности. Так как стойкого улучшения с полным исчезновением возникших нарушений не происходит, то с каждым новым обострением состояние человека только усугубляется.
Симптомы в зависимости от уровня поражения:
- Парезы — вялые параличи конечностей, сопровождающиеся снижением их мышечной силы из-за нарушения связи мышц с нервной системой, более выраженные в проксимальных отделах.
- Поражения мозжечка — нарушения равновесия, ухудшение координации движений — они становятся неловкими, размашистыми, может наблюдаться дрожание конечностей или групп мышц. Речь отрывистая, с пропуском звуков или целых слогов.
- Повышение возбудимости рефлексов с надкостницы и сухожилий. Кожные рефлексы, напротив, снижаются. Появляются патологические рефлексы стоп. Характерны рефлексы орального автоматизма, в норме наблюдаемые у новорожденных.
- Так называемые “насильственные” смех или плач — т.е. не соответствующие ситуации и эмоциональному состоянию больного.
- Снижение чувствительности в нижних конечностях.
- Нистагм — непроизвольные движения глазных яблок в горизонтальном, вертикальном или вращательном направлении.
- Патологии черепных нервов — снижение зрения или слуха, нарушения движений глаз, мимических мышц, слюноотделения.
- Феномен Утхоффа — ухудшение симптоматики как реакция на тепло (прием горячей ванны или горячая еда могут вызвать усугубление клиники).
- Гиперкинезы — непроизвольные сокращения различных групп скелетных мышц. Также могут быть судороги, нарушения речи.
- Нарушения в мочеполовой сфере — неконтролируемые позыв к мочеиспусканию, недержание кала, запоры, импотенция у мужчин и проблемы с менструациями у женщин.
- Различные боли — от головной, до болей в мышцах и суставах, болей при мочеиспускании. Могут быть как эпизодическими, так и постоянными.
- Психологические нарушения — неврозы, истерия, депрессии.

На начальных этапах развития заболевания они незначительные и не обращают на себя должного внимания со стороны больного и его близких. При этом заболевание прогрессирует и приводит к необратимым последствиям.
Когда требуется лечение?
 Что делать при обострении рассеянного склероза? Лечение обострений РС необходимо для снижения прогрессирования болезни, улучшения качества жизни пациента и сохранение его физической и социальной активности, трудоспособности, предупреждение инвалидизации.
Что делать при обострении рассеянного склероза? Лечение обострений РС необходимо для снижения прогрессирования болезни, улучшения качества жизни пациента и сохранение его физической и социальной активности, трудоспособности, предупреждение инвалидизации.
Но есть случаи, когда обострение не требует терапии. К ним относят:
- Течение болезни легкое, а ремиссии — длительные.
- Когда симптомы не выражены и не вызывают значительных дефектов.
- Обострение исчезает самостоятельно после недели постельного режима.
Важна профилактика обострений. Она предполагает следующие мероприятия:
- Не допускать переохлаждения и перегрева, длительного пребывания на солнце.
- Проводить вакцинацию по эпидпоказаниям.
- Минимизировать контакты с больными острыми респираторными инфекциями, гриппом.
- Употреблять пищу, богатую витаминами (овощи, фрукты), а также калием (курага, бананы).
- Ограничить жирную и калорийную еду.
Применение адрено-кортико-тропных гормонов
При легких и средней тяжести состояниях используется искусственно синтезированный АКТГ — тетракозактид (синактен-депо). Механизмом его действия является стимуляция коры надпочечников с повышением выработки глюкортикоидов. Имеет также минералкортикоидную активность — повышает выработку альдостерона.
Применяют следующую схему: 1 мл (1000 ЕД) вводят в мышцу ежедневно в течение 3 дней, затем — 1 раз в 3 дня. Курс инъекций может колебаться от 10 до 20 инъекций.Противопоказаниями к применению препарата являются болезни ЖКТ, сердечная недостаточность. Также его нельзя использовать в лечении беременных.
Побочные эффекты лечения АКТГ:
- Отеки — обусловлены минералкортикоидным действием, т.е. АКТГ также повышает выработку альдостерона, вызывающего задержку воды и натрия в тканях.
- Повышение артериального давления — увеличивается объем циркулирующей крови за счет задержки жидкости, повышается тонус сосудов — это приводит к повышению давления.
- Синдром Иценко-Кушинга — под действием АКТГ повышается синтез кортикостероидов, нарушается обмен жиров — развивается ожирение с отложением жировой ткани в области лица, шеи, груди, живота, нарушается углеводный обмен, что приводит к повышению уровня глюкозы в крови.
- Пигментация — увеличивается количество меланина, который откладывается в естественных складках кожи, местах трения между кожей и одеждой.
- Остеопороз — усиливается выведение кальция из костей, нарушается их структура.
- Снижение иммунитета — повышается выработка глюкокортикоидных гормонов, которые отличаются иммуносупрессивным действием.
- Поражения ЖКТ — повышается продукция соляной кислоты, но снижается выработка защитных факторов слизистой желудка, это вызывает образование т.н. стероидных язв.

Терапия глюкокортикоидами
Рассеянный склероз характеризуется аутореактивностью иммунной системы, для купирования используют гормоны глюкокортикоиды, который обладают иммуносупрессивным действием.
Применяют препараты преднизолона, метилпреднизолона, дексаметазона (16мг/сут 7 дней).Наиболее рациональным считают лечение метилпреднизолоном методом пульс-терапии:
- Больному вводят метилпреднизолон внутривенно капельно в больших дозировках (0,5 — 1г) в 0,5 л физиологического раствора хлорида натрия.
- Лечение проводят в утренние часы (когда естественная выработка глюкокортикоидных гормонов наиболее высока), в течение 5-7 дней.
После пульс-терапии больного переводят на таблетированный прием того же препарата по 1 мг на 1 кг веса. Дозировку постепенно снижают в течение 4 недель.
При наличии противопоказаний со стороны желудочно-кишечного тракта — язвы, гастриты, эрозии — назначают препараты, защищающие слизистую желудка (де-нол, сукральфат, ингибиторы протонной помпы — омепразол и лансепразол).
 Побочные эффекты пульс-терапии:
Побочные эффекты пульс-терапии:
- нарушения сна;
- тревожность или, напротив, эйфория;
- привкус железа во рту во время введения препаратов;
- тошнота, при этом аппетит даже увеличен;
- головные и мышечные боли;
- аритмии сердца;
- повышение уровня глюкозы.
В связи с наличием противопоказаний и побочных явлений лечение проводят только в стационаре, где есть возможность контролировать состояние пациента и лабораторные показатели.
Другие способы купирования
Заболевание имеет стандарты лечения, но эффективность от других терапевтических способов воздействия не менее значима. В своей практике врачи используют разные методы, которые уменьшают частоту обострений при рассеянном склерозе, их применение начинается с физиотерапевтических манипуляций и заканчивается нетрадиционными способами лечения.
Среди основных выделяют:
- Введение дезинтоксикационных растворов (неогемодеза) и ингибиторов протеолиза (контрикала) — выводят иммунные комплексы из кровотока, блокируют работу кининовой системы, поддерживающей воспаление. Эффективно при нетяжелом обострении, на начальных стадиях.
- Плазмаферез — от 3 до 5 процедур с обменом 1,5 объема плазмы. После каждого сеанса вводится метилпреднизолон — 0,5-1г на 0,4 л физиологического раствора хлорида натрия.
Происходит очищение коови от аутоантител, поражающих нервное волокно.
- Проведение иммунотерапии — введение донорского человеческого иммуноглобулина G.
- Индукторы интерферона (обладают противовирусным действием, нормализуют работу иммунной системы): Циклоферон — по четным суткам до 14 дней, по 2мл 12,5% раствора в мышцу и Амиксин — курсом 10 дней по 125 мг ежедневно.
- При неэффективности вышеперечисленного — цитостатики (метотрексат, азатиоприн). Угнетают размножение Т- и В- лимфоцитов, снижая выраженность воспаления и интенсивность образования аутоантител, тем самым купируя обострение.
Выраженные обострения рассеянного склероза подлежат обязательному лечению — это необходимо не только для улучшения самочувствия пациента, но и для замедления прогрессирования болезни и профилактики инвалидизации. Вылечить рассеянный склероз нельзя, но жить с ним и бороться с обострениями — вполне реально.
Обострение рассеянного склероза (принципы лечения)
Если у Вас нет времени читать пост полностью, прочтите выделенный текст:
В настоящее время общепринятым является купирование обострений РС кортикостероидной пульстерапией - внутривенным введением по 1000 мг метилпреднизолона в течение 5 дней. Пульс-терапию следует применять лишь при выраженных обострениях, сопровождающихся проявлениями, нарушающими повседневную деятельность. В случае тяжёлого обострения можно увеличить период введения метилпреднизолона до 7 дней. Неправильным является назначение небольших доз дексаметазона внутримышечно или длительное назначение перорального приёма преднизолона. Следует особо заметить, что до сих пор существующая в нашей стране практика парабульбарного введения гормонов при ретробульбарном неврите (РБН) тоже нецелесообразна. РБН является обострением РС, и его нужно лечить также внутривенным введением метилпреднизолона (как правило, ограничиваются 3 инфузиями). При невозможности по каким-либо причинам внутривенного введения метилпреднизолона можно рекомендовать Синактен Депо, применяемый внутримышечно. В последнее время появились данные, что Синактен Депо обладает и стероид-независимым иммуномодулирующим и противовоспалительным действием. Синактен Депо вводят внутримышечно 3 дня подряд в дозе 1 мг, затем - ещё 4 раза по 1 мг с интервалом 2 дня.
Нередко при нетяжёлых обострениях РС (например, при наличии изолированных чувствительных нарушений) или с целью профилактики экзацербаций назначают плазмаферез или внутривенное введение человеческого иммуноглобулина G (ВВИГ). Эффективность ВВИГ для профилактики обострений РС и их терапии не была доказана. Плазмаферез же следует применять только при тяжёлых обострениях РС, когда кортикостероидная терапия не оказывает должного эффекта. При этом в большинстве случаев использование плазмафереза приводит к быстрому купированию экзацербации.
Нередкой ошибкой является назначение кортикостероидной терапии, когда у пациента отсутствуют какие-либо клинические симптомы, но при проведении плановой МРТ обнаруживается хотя бы 1 накапливающий контраст очаг (диссемнинация во времени). Нужно понимать, что все впервые выявленные при МРТ очаги когда-то прошли стадию этой активности на этапе радиологически изолированного синдрома без всяких клинических проявлений. Следует лечить пациента, а не МРТ (источник: статья «Ошибки при ведении пациентов с ремиттирующим рассеян-ным склерозом» [ссылка в конце поста]).
Дефиниция. Обострение рассеянного склероза (РС) - это появление новой или имевшейся когда-либо ранее, или нарастание имеющейся неврологической симптоматики, выявляемое при клиническом обследовании и сохраняющееся более 24 часов. Симптомы, развивающиеся в пределах 1 месяца, считаются проявлениями одного обострения. В ходе одного обострения разные симптомы могут появляться или усиливаться последовательно (если между появлением разных симптомов имеется стабилизация или регресс на протяжении более 1 месяца, проявления трактуются как два отдельных обострения).
Ведущим патофизиологическим механизмом обострения или рецидива принято считать формирование новых или активацию ранее существовавших очагов воспаления и демиелинизации в ЦНС с усилением иммунопатологических реакций как клеточного, так и гуморального звеньев. Локализация очагов определяет широкий спектр симптомов, отражающих анатомическое расположение зон повреждения нервной ткани. Наиболее часто встречаются симптомо-комплексы, отражающие вовлечение зрительного нерва, белого вещества полушарий головного мозга, шейного или грудного отделов спинного мозга, ствола мозга и мозжечка. Также хорошо известно, что многоочаговый процесс в той или иной степени вовлекает кору мозга, однако симптомы, которые связаны с ее поражением, не всегда очевидны при стандартном неврологическом осмотре, особенно в первые годы заболевания.
Существуют также определения обострения РС, применяемые в мультицентровых клинических исследованиях. Они включают в дополнение к вышеприведенному нарастание неврологического дефицита не менее 2 баллов по одной из функциональных шкал (например, зрительная, стволовая, пирамидная, сенсорная, координаторная) или не менее 1 балла по двум функциональным шкалам и/или нарастание общего балла по шкале инвалидизации EDSS: [1] не менее 1 балла при исходной EDSS менее 4,0 или [2] не менее 0,5 балла при исходной EDSS 4,0 и более балла.
Такие (указанные выше) обострения отмечают в протоколах клинических исследований РС как подтвержденные, или «квалифицированные». Если появившиеся неврологические признаки не сопровождаются полным соответствием приведенному выше определению по функциональным шкалам FS и EDSS, но, по мнению невролога, отражают обострение заболевания, такое обострение рассматривают как «неквалифицированное» ([!!!] приведенные выше критерии обострения НЕ являются строго обязательными для повседневной клинической практики, но они обеспечивают единый методологический подход при проведении многоцентровых клинических исследований - для оптимального объективного анализа данных, полученных в разных центрах).
Если нарастание симптомов связано с сопутствующим заболеванием или повышением температуры тела, в т.ч. вследствие инфекций (наиболее часто - инфекций верхних дыхательных путей и инфекции мочевыводящих путей), связано с метаболическими сдвигами, с воздействием экстремальных факторов окружающей среды (в том числе с повышением температуры окружающей среды), и проходит после стабилизации общего состояния - это состояние расценивается как «псевдообострение».
Также «обострение» РС следует отличать от «флюктуаций» выраженности симптомов РС, что также может сопровождаться изменением в FS и, соответственно, EDSS. Флюктуации знаков и симптомов отражают пато-физиологические механизмы, лежащие в основе неврологической дисфункции, и, возможно, функциональные колебания в общем состоянии организма. Так, к флюктуациям выраженности сенсорных или других проводниковых знаков (вибрационная чувствительность, патологические стопные рефлексы могут приводить транзиторные нарушения проведения нервного импульса, венозная и венозно-ликворная дисциркуляция и др. факторы. Как правило, обострения РС, в отличие от флюктуаций, манифестируют не изолированно неврологическими знаками (бессимптомными объективными изменениями в неврологическом статусе), но и соответствующими им неврологическими симптомами (которые выражаются в жалобах пациента). Наличие только жалоб (симптомов) без объективного подтверждения нарастания неврологического дефицита может быть расценено как «неквалифицированное» обострение, если симптомы являются характерными для РС.
Терапия. Для оптимального назначения терапии обострений РС и оценки ее эффективности требуется соблюдение определенных условий: [1] необходимо подробное стандартизированное документирование каждого неврологического осмотра, которое позволяет сравнивать текущий статус пациента с предыдущими результатами, тем самым оценивать динамику симптомов и неврологического дефицита; [2] необходимо обследовать пациента с подозрением на обострение в течение (не более) недели с момента появления новых или ухудшения ранее существовавших симптомов; в т.ч. [!!!] необходимо исключение псевдообострение (и флюктуации) и всех других неврологических заболеваний, имеющих сходную клиническую картину с РС (например, ОРЭМ).
читайте также статью: Диагностические критерии рассеянного склероза (на laesus-de-liro.livejournal.com) [читать]
Естественное течение большинства обострений легкой или умеренной степени выраженности (особенно на ранних стадиях ремиттирующего течения PC) обычно завершается более благоприятным периодом клинической ремиссии, а иногда, особенно в начальный период заболевания, полным функциональным восстановлением исходного неврологического статуса пациента. Однако в ряде случаев остаточный неврологический дефицит может сохраняться и способствовать ступенчатому прогрессированию инвалидизации. В этой связи очень важным является оптимальное лечение рецидивов средней и тяжелой степени, поскольку оно может сокращать период временной нетрудоспособности пациента и, опосредованно, замедлять прогрессирование инвалидизации.
Запомните! В то время как легкие обострения, проявляющиеся преимущественно сенсорными расстройствами, могут не требовать медикаментозного лечения, при умеренных и тяжелых обострениях, которые протекают с функционально значимыми и потенциально инвалидизирующими симптомами, лечение следует начинать как можно раньше.
В последние 2 - 3 десятилетия основной группой препаратов в лечении обострений РС являются синтетические глюкокортикостероиды (КС), которые пришли на смену препаратам адрено-кортико-тропного гормона (АКТГ). При обострениях PC, проявляющихся только в виде оптического неврита, при наличии активных очагов, выявляемых с помощью магнитно-резонансной томографии (МРТ), препаратами первого выбора являются КС ([!!!] следует отметить, что на данный момент выявление - наличие - «активных» очагов на МРТ не считается обязательным для постановки диагноза обострения РС и начала гормонотерапии при значимом нарастании неврологического дефицита). Клиническая эффективность пульс-терапии КС была подтверждена в двойных слепых рандомизированных исследованиях. На фоне терапии быстро и достоверно уменьшается число активных очагов по данным МРТ, накапливающих парамагнитный контраст.
Запомните! Проведение пульс-терапии КС считается обязательным при появлении новых или значительном нарастании отчетливых двигательных и координаторных нарушений, нарушений функций черепных нервов или тазовых органов, а также при выявлении активных очагов в стволе мозга или спинном мозге по данным МРТ с использованием парамагнитного контраста, даже при НЕтяжелой клинической картине. Считается общепринятым, что лечение (обострения) лучше всего начинать как можно раньше, как было указано выше, - в течение недели от момента появления симптомов обострения; [!!!] в случае подтверждения обострения - необходимо начинать лечение в течение 1 - 2 дней, при этом препаратом выбора является метилпреднизолон (МП).
Почему препаратом выбора является МП? Во-первых, этот препарат отличается от преднизолона наличием метильной группы, что улучшает его проникновение через клеточную мембрану и связывание с соответствующими внутриклеточными глюкокортикоидными рецепторами, что, соответственно, обеспечивает более быстрое и активное воздействие МП на клетки-мишени (тем самым обеспечивает его большую, чем у обычного преднизолона, активность). Во-вторых, длительное назначение высоких доз КС вызывает много побочных эффектов (см. далее), связанных с их минералкортикоидными свойствами. В связи с этим также более предпочтительно лечение препаратами МП, так как он более активен в плане глюкокортикоидных эффектов и менее - в плане минералкортикоидной активности. МП наиболее безопасен в отношении ульцерогенного воздействия, реже вызывает синдром Кушинга и психические расстройства, артериальную гипертензию, гипертрихоз.
Наиболее часто используется внутривенное капельное введение МП по 1000 мг в 400 - 500 мл физиологического раствора (0,9% NaCl) или раствора декстрозы 1 раз в сутки. Препарат вводится медленно - 20 - 30 кап/мин (может быть использован солюмедрол - натриевый сукцинат МП; схема его применения аналогична схеме для МП). Существуют рекомендации, которые указы
Обострение рассеянного склероза что делать. Как предотвратить обострение.
Обострение рассеянного склероза что делать? Пожалуй, именно эти слова постоянно крутятся в голове человека с диагнозом РС. Разберемся в профилактике обострений, поймем что происходит во время рецидива, как постараться предотвратить эти неприятные моменты и назовем современные способы лечения.
Профилактика и лечение обострений при РС
При рассеянном склерозе хорошие дни чередуются с плохими. Вы можете чувствовать себя прекрасно на протяжении нескольких недель или месяцев, а затем может внезапно начаться обострение.
Рецидивы, вспышки или обострение — как ни назови лучше от этого не становится. Это когда старые симптомы начинают вновь напоминать о себе или проявляются новые симптомы заболевания. Любое обострение может быть незначительным или, наоборот, серьёзным.
Цель больного — рассеянный склероз без обострений. Если знать, что следует делать при повторном проявлении симптомов, можно быстрее улучшить своё самочувствие. Скорость принятия мер при заболевании это, пожалуй, ключевой момент в лечении.
Что вызывает обострение?
Обострение случается, когда воспаление в нервной системе разрушает слой, защищающий нервные клетки. Это повреждение замедляет или останавливает передачу сигналов нервных клеток отдельным частям тела, куда они должны были быть направлены.
Вспышки, сопровождаемые бессимптомными периодами, которые встречаются у людей с возвратно — ремитирующим РС, называются ремиссиями. Чтобы называться рецидивом, симптом должен начинаться по крайней мере спустя 30 дней после последнего обострения болезни. Этот симптом должен длиться по крайней мере в течение 24 часов.
Что происходит во время обострения болезни?
Во время обострения болезни проявляются новые симптомы или усиливаются уже имеющиеся.
Может проявиться один или несколько из следующих симптомов:
- Проблемы с равновесием
- Ослабление зрения или слепота на один глаз
- Головокружение
- Онемение
- Боль
- Покалывания
- Усталость
- Слабость
Как узнать и предотвратить обострение
Рецидив может быть спровоцирован чем угодно. Причины у всех разные. Узнайте, что влияет на ваши симптомы и вы сможете их избежать.
Для предотвращения обострения:
— Принимайте лекарства. Лекарства, прописанные врачом препятствуют усугублению РС и помогают предотвратить рецидивы. Если у вас есть побочные эффекты от прописанных лекарств, не прекращайте лечение. Проконсультируйтесь со своим врачом относительно альтернативных вариантах.
— Следите за своим здоровьем. Приступ простуды или гриппа может вызвать симптомы РС. Инфекция мочевого пузыря может также вызвать обострение. Мойте руки теплой водой с мылом в течение дня, ежегодно делайте прививку от гриппа, а также избегайте людей, которые выглядят больными. Пейте много воды, чтобы сохранить ваш мочевой пузырь здоровым. Спросите врача о других способах предотвращения инфекции мочевого пузыря.
— Не курите. Это вредно для здоровья во многих отношениях и курение может спровоцировать обострение РС.
— Расслабьтесь. У некоторых людей, стресс может вызвать рецидив. Займитесь медитацией, йогой, или чем-нибудь еще, что поможет вам расслабиться.
— Отдыхайте. Вы не будете чувствовать себя хорошо, если вы переутомлены. Проблемы со сном являются общими у людей с РС. Такие симптомы, как боль и мышечные спазмы могут беспокоить вас в ночное время. Некоторые из лекарств, назначенные для лечения РС, могут также нарушать сон. Анализируйте свои симптомы вместе с врачом, чтобы держать их под контролем, так они не будут вас беспокоить во время сна. Подкорректируйте медикаментозное лечение, если это является причиной плохого сна.
Способы лечения обострения
Ваши симптомы могут уйти сами по себе, если они проявляются мягко. Тем не менее, держите вашего врача в курсе происходящего.
Лечение симптомов поможет предотвратить обострение и вы сможете быстрее восстановиться. Главное, снять воспаление, вызванное вашими симптомами.
Скорее всего, врач назначит стероидные препараты. Стероиды сдерживают воспаление и помогут преодолеть рецидив быстрее.
Некоторые люди не могут принимать стероиды. Другие обеспокоены побочными эффектами, которые могут быть вызваны стероидами, а именно: увеличение веса, изменения настроения, нарушение сна и расстройство желудка. Альтернативным вариантом является АКТГ гель (Актар гель). Он вводится внутримышечно или подкожно. АКТГ стимулирует выработку природных гормонов надпочечниками, уровень которых снижен по причине воспаления.
При остром обострении, когда стероиды не помогают, можно попробовать плазмаферез. Сначала у вас возьмут кровь. Жидкая часть, называемая плазмой, будет изъята и заменена плазмозаменителем или плазмой донора. Затем кровь будет возвращена обратно в кровоток.
Во время рецидива вы можете почувствовать себя более уставшим, чем обычно. Позаботьтесь о своём отдыхе. Также следует избегать жары, так как она может усилить симптоматику.
Что делать после обострения
Вы можете полностью восстановиться после рецидива, но это может занять несколько недель или месяцев. Если у вас было обширное нервное повреждения, некоторые симптомы могут уйти не полностью.
Вам может понадобиться дополнительная помощь, чтобы вернуться к нормальной жизни. Подробнее о жизни с рассеянным склерозом в статье.
Программа реабилитации поможет вам вернуться в нужное русло. Специалисты реабилитационной бригады помогут вам:
- Делать упражнения
- Восстановить речь
- Ухаживать за собой
- Передвигаться
- Выполнять работу по хозяйству
- Решить проблемы, связанные с мышлением и памятью
Лечение рассеянного склероза – ТОП 7 народных методов - Народная медицина
Рассеянный склероз – это аутоиммунная болезнь, которая носит хронический характер. Для нее характерно разрушение миелиновой оболочки нервного волокна, в результате чего они замещаются соединительной тканью. Заболевание носит волнообразный характер, при котором различные отделы нервной системы повреждаются одновременно. Проявляется данная патология разными неврологическими отклонениями, нарушением координации. Болеют чаще всего люди в возрасте от 15 до 40 лет, пожилые и дети до года также могут столкнуться с данной проблемой, но такие случаи достаточно редкие.
Причины появления рассеянного склероза
Первопричину данного заболевания выявить не удалось. Считается, что это аутоиммунная болезнь, при которой неправильная работа иммунной системы провоцирует разрушение защитного слоя нервных волокон. В результате возникают воспалительные процессы, нарушается или повреждается процесс передачи импульсов по нервной системе. Ученые выделяют несколько факторов, которые способствуют возникновению рассеянного склероза. К ним относятся:
- Генетическая предрасположенность
- Бактериальные и вирусные инфекции
- Проживание в экологически небезопасном регионе
- Постоянная интоксикация организма
- Радиационные излучения
- Ожирение
- Чрезмерное потребление соли
- Нехватка солнечного света
- Частые стрессы
- Постоянные физические нагрузки
- Сахарный диабет
- Прием оральных контрацептивов
- Постоянные переезды в другие климатические зоны
Отмечается, что чаще всего рассеянный склероз наблюдается у женщин европеоидной расы, проявляется болезнь обычно в возрасте от 15 до 40 лет.
Симптомы
Симптоматика при наличии рассеянного склероза может разниться, исходя из месторасположения очага демиелинизации. Однако существуют классические признаки, которые могут свидетельствовать о возникновении подобного заболевания. Это:
- Онемение, слабость, покалывание ног, рук
- Воспаление лицевого нерва
- Гипотония мышц, мышечные спазмы
- Нарушение зрения, речи, слуха, глотания, умственной деятельности
- Атаксия, горизонтальный нистагм
- Сверхчувствительность к теплу
- Недержание мочи, кала
- Депрессивные, тревожные состояния
- Проблемы в половой жизни
- Ощущение постоянной усталости
- Вегетативные расстройства
- Нарушение работы желудочно-кишечного тракта
- Тремор
- Пошатывания, неуверенная походка
- Проблемы со сном
- Головные боли, головокружение
Диагностика
Врач-невролог ставит диагноз «рассеянный склероз» на основании клинической картины, опроса пациента и результатов неврологического обследования. Для начала исключаются другие заболевания со схожей симптоматикой, а также органическое повреждение нервной системы. Дополнительно проводится МРТ головного и спинного мозга. Также назначается исследование спинального ликвора, иммунологический анализ крови, измерение вызванных потенциалов. Подобные исследования помогают оценить активность патологического процесса, понять степень развития заболевания и выбрать подходящую тактику лечения.
Виды рассеянного склероза
Исходя из локализации очагов поражения, различают следующие виды рассеянного склероза:
- Спинальный
- Мозжечковый
- Стволовой
- Оптический
- Цереброспинальный
В зависимости от того, как протекает заболевание и как проявляется, выделяют такие его разновидности:
- Доброкачественное
- Злокачественное
- Ремитирующее
- Первично-прогрессирующее
- Вторично-прогрессирующее
Действия пациента
При возникновении симптомов рассеянного склероза необходимо связаться с врачом-неврологом, пройти необходимые обследования для уточнения диагноза. Для облегчения протекания подобной патологии рекомендуется воспользоваться средствами народной медицины, откорректировать свой образ жизни, нормализовать физическую активность, уделить время полноценному отдыху, исключить перегрев и переохлаждение. Необходимо правильно, полноценно питаться, принимать витамины группы В, стараться избегать эмоциональных потрясений и стрессовых ситуаций.
Лечение рассеянного склероза народными средствами
Народные методы лечения рассеянного склероза положительно влияют на иммунную систему организма, повышают проводимость пораженных нервных клеток, а также уменьшают скорость распространения патологических изменений. В результате приема настоек и отваров на основе лекарственных трав улучшается обмен веществ, уменьшается вероятность развития осложнений. Лечебные растения способствуют восстановлению после перенесенного заболевания, постепенно улучшая память и координацию.
Настойка клевера
Данное лекарственное средство помогает снизить скорость поражения нервных клеток и убрать симптомы, которые сопровождают такое заболевание, как рассеянный склероз. Для его изготовления надо заготовить соцветия вместе с верхними листьями, предварительно подсушить и измельчить. Затем 40 г готового сырья заливают 500 мл водки и отставляют в темное место, плотно накрыв крышкой. Выдерживают средство в течение 2 недель, время от времени встряхивая емкость. После этого раствор процеживают и употребляют по 20 капель дважды в сутки до еды. Срок лечения составляет 3 месяца, после чего нужно сделать перерыв на 10 дней.
Пастушья сумка при рассеянном склерозе
Для лечения данного заболевания рекомендуется приготовить специальную спиртовую настойку на основе высушенной травы пастушьей сумки. Для этого 5 г измельченного целебного растения заливают 10 столовыми ложками спирта, герметично закрывают в стеклянной банке и отставляют на 3 недели в темное, сухое место. После того, как средство настоится, его употребляют внутрь по 25 капель (которые капают в столовую ложку, наполненную теплой водой) трижды в день до еды.
Лечебная ванна
Если рассеянный склероз начинает прогрессировать, то к традиционной терапии, которую назначает врач-невролог, можно добавить народный способ лечения данного заболевания. Для этого надо смешать 100 г свежих измельченных листьев, сорванных с грецкого ореха, а также по 500 г бузины и побегов с сосны. Все ингредиенты измельчаются и заливаются 5 литрами воды. Раствор ставят на огонь, доводят до кипения, после чего кипятят еще около получаса. Затем смесь процеживают и добавляют в нее 30 г морской соли. Раствор тщательно размешивают до полного растворения соли и доливают в теплую ванну (температура воды должна равняться температуре тела). Принимают такие лечебные ванны по 10 минут 1 раз в день, лучше за полчаса до сна.
Отвар из сосновых шишек
Для того чтобы приготовить лекарственный отвар, надо собрать шишки с сосны, мелко нарезать и залить водой. На 3 стакана сырья понадобиться 10 л жидкости. Воду надо довести до кипения, после чего процедить и принимать в ней ванну для лечения рассеянного склероза, избавления от возможных осложнений.
Отвар лука с медом
Нужно 400 г очищенного репчатого лука перемолоть в блендере до кашеобразного состояния. Затем добавляют 250 мл сахара, 1 столовую ложку жидкого меда и 1 литр воды. Все ингредиенты тщательно вымешивают, ставят на слабый огонь и томят на плите примерно 3 часа, все время помешивая деревянной ложкой. После этого смесь отставляют в тепло, накрыв крышкой до полного остывания. Фильтруют полученный сироп и употребляют его в качестве лекарственного средства по 15 мл 3 раза в день до еды. Хранят готовое средство в холодильнике в закрытой емкости, перед употреблением его следует немного подогреть.
Чесночная настойка
Настойка на основе чеснока считается одним из эффективных народных средств для лечения рассеянного склероза. Для ее изготовления 1 головку чеснока среднего размера очищают и выдавливают в стеклянную банку, затем заливают полученную кашицу 250 мл водки, тщательно вымешивают до получения однородной массы и закрывают крышкой. Ставят данное средство в темное место на 1 месяц, периодически содержимое встряхивается для лучшего насыщения. Готовое средство предварительно фильтруют и употребляют по 1 чайной ложке 3 раза в сутки после приема пищи.
Настой из калины
Для положительного воздействия на работу нервных клеток, восстановления координации и мозговой активности рекомендуется употреблять по трети стакана трижды в день настоя на основе плодов калины. Для изготовления этого лекарственного средства надо 3 стакана свежесобранных или засушенных ягод залить кипятком так, чтобы жидкость их полностью покрыла. Отставляется раствор в сухое место на 5 часов, после чего процеживается.
Профилактика рассеянного склероза
Первичная профилактика в медицинской науке не предусмотрена, так как до конца не изучены механизмы появления данного заболевания. Вторичная профилактика заключается в недопущении обострений, а также в замедлении прогрессирования болезни. Для этого можно принимать специальные лекарственные препараты, пользоваться рецептами народной медицины, а также избегать переутомлений, переохлаждений, питаться полноценно, уменьшить физические нагрузки, стараться избегать стрессовых ситуаций, периодически принимать витамины группы В.
Осложнения
При тяжелой форме данного заболевания, а также на последних стадиях его развития возможны следующие осложнения:
- Развития инфекций мочевыводящих путей
- Синдром хронической боли и усталости
- Паралич
- Недержание мочи, кала
- Депрессия
- Снижение интеллекта
- Эпилепсия
- Деменция
Противопоказания
При использовании лекарственных растений для лечения рассеянного склероза важно помнить, что самолечение может быть опасным для здоровья. Рекомендуется предварительно проконсультироваться с лечащим врачом о целесообразности подобной терапии. Некоторые настои и отвары могут вызывать аллергическую реакцию при индивидуальной непереносимости какого-либо компонента, входящего в состав целебного средства.