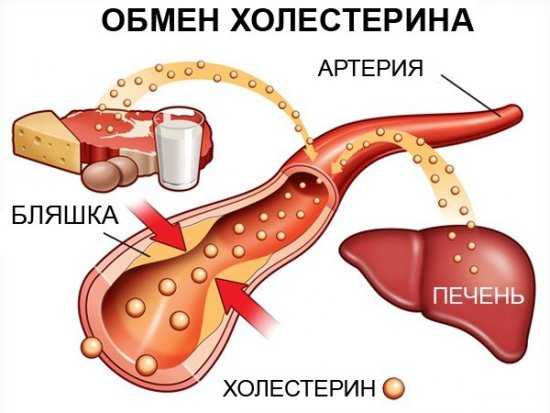
Причины повышенного холестерина в крови у женщин
Пять неожиданных причин, почему «подскочил» холестерин
Показатель «общий холестерин» - это ни о чем
- Холестерин – это своеобразная «пугалка» современной медицины, - рассказывает наш постоянный эксперт, врач-диетолог Людмила Денисенко. - Это с одно стороны. А с другой – способ обогащения фармацевтических монстров, потому что препараты для снижения холестерина в крови – статины – всегда стоят немало.
На самом деле в холестерине нуждаются даже младенцы, и они получают его с молоком матери. Холестерин – это «кирпичики» нашего мозга, гормонов, оболочек нервных окончаний, оболочек клеток…
И когда нас призывают «снижать уровень холестерина», нужно понимать, для чего и какой именно холестерин нам нужно «снижать».
Важно понимать, что с пищей мы получаем только около 20 % необходимого нам холестерина, остальные 80 – синтезируются в нашем организме. В среднем у каждого взрослого человека в норме содержится около 2 грамм холестерина на каждый килограмм массы тела. То есть, при весе в 70 кг - около 140 г холестерина.
Помните, что в тарелке не бывает «хорошего» или «плохого» холестерина, таковым он становится в нашей печени, почках, надпочечниках, половых железах, кишечнике и коже – местах, где происходит образование холестерина.
Когда мне пациенты начинают рассказывать о том, что им терапевт или кардиолог порекомендовал диету, потому что холестерин «выше нормы», я сразу предупреждаю, что показатель «общий холестерин» - это ни о чём! Нужно знать, за счёт какого холестерина – «хорошего» или «плохого» произошло это повышение.
Сказать «нет» статинам
«Хороший» холестерин – ЛПВП (липопротеиды высокой плотности) может быть сколь угодно высоким, хотя в лабораториях дают и верхнюю границу его «нормы». А вот если повышен «плохой» холестерин – ЛПНП и ЛПНОП (липопротеиды низкой и очень низкой плотности) – тогда и нужно озаботиться его снижением. Только одна просьба – никаких статинов! Даже если вам их будут настойчиво предлагать ваши доктора.
(У кардиологов, конечно, может быть свое мнение по поводу назначения лекарств. Но даже они уточняют: статины назначаются не при повышенном холестерине, а при высоком риске сосудистых заболеваний, а риск оценивается с учетом холестерина - Ред.)
Статины, как и не очень глубоко вникнувшие в тему доктора, порой не разбираются, какой холестерин «хороший», а какой «плохой», и снижают всё подряд. Погуглите и посмотрите, сколько сейчас появилось научных исследований о вреде статинов, о том, что они могут приводить к старческой деменции и даже болезни Альцгеймера.
Так почему же холестерин может повышаться? Причины могут оказаться самыми неожиданными.
1. Дело не в еде, а в наследственности или месте жительства
Почему такая несправедливость – кто-то может есть бутерброды с маслом и икрой, заедая их яичницей, и при этом до старости оставаться здоровым, а кто-то буквально на воде и хлебе имеет тот самый «высокий» уровень холестерина, который обвиняют во всех смертных грехах – атеросклерозе, инсультах, инфарктах и прочих болезнях цивилизации?
А главное - что делать? Срочно садиться на диету, исключив из питания все продукты, содержащие холестерин? Не торопитесь, потому что наш организм, почувствовав дефицит холестерина в поступающей пище, просто начнёт его больше синтезировать! Об этом говорят факты, ведь даже у веганов – людей, полностью отказавшихся от животной пищи (а как вы помните, холестерин содержится только в животных продуктах), – довольно часто встречается гиперхолестеринемия – повышение уровня холестерина в крови. Всех причин этого пока не выяснили, здесь и наследственность имеет значение, и стрессы, и вредные привычки, и даже место жительства. Известно, например, что у жителей Крайнего Севера, в питании которых преобладают животные продукты, практически не бывает атеросклероза.
Причиной повышения холестерина довольно часто бывают заболевания печени и кишечника, ведь именно там синтезируется эндогенный холестерин.
2. Виноват дефицит гормонов
Одной из основных причин повышения холестерина большинство докторов признают… дефициты. В первую очередь – дефицит половых гормонов. Выше я уже говорила, что холестерин крайне важен для синтеза половых гомонов, но с возрастом их производство падает, а значит, появляется «лишний» холестерин. Что делать? Компенсировать дефицит половых гормонов. Заместительная гормональная терапия с определённого возраста поможет и снижению холестерина, ведь организм, понимая, что уровень этих гормонов нормальный, перестанет синтезировать «лишний» холестерин.
Ещё один дефицит – гормонов щитовидной железы, который, увы, наблюдается всё чаще. Он так же прекрасно корректируется и наши врачи отлично умеют это делать.
3. Не хватает витамина «Д»
Какие ещё дефициты вызывают повышение холестерина? Дефицит витамина Д (а он отмечается минимум у 80 % жителей России, и даже в солнечном южном Сочи. Причина банальна – солнцезащитные кремы, редкое пребывание на открытом солнце в самые благоприятные для этого утренние и предзакатные часы, дефицит продуктов, содержащих этот витамин (в первую очередь – свежей морской рыбы и морепродуктов). Как компенсировать? Понятно, что в Сочи можно и на солнышке позагорать и черноморской барабулькой полакомиться, но не факт, что ваша кишечная микрофлора в порядке и синтезирует из неактивного витамина Д (из солнышка и еды) его активную форму. А что делать москвичам или мурманчанам? Принимать витамин Д в виде препаратов. Всем, начиная с грудных младенцев и заканчивая глубокими стариками. Поддерживающая доза – 100 тыс. МЕ в месяц, лечебную (при дефиците витамина, выявленного в крови) назначит только врач.
4. Мало рыбы ели
Ещё один дефицит – омега-3 жирных кислот. Опять же, где в нашем рационе свежая морская рыба северных морей, богатая этим крайне необходимым нам нутриентом? Не тот подозрительно красно-оранжевый лосось из наших супермаркетов, выращенный на фермах на искусственных кормах и добавках, и практически не имеющий омега-3 жирных кислот, а мелкая свежая рыбёшка – макрель, анчоусы, сельдь – «пасшаяся» в открытом море и незамороженная попавшая на наши столы? Если вам не повезло родиться и жить на северных морях, остаётся выход – добавки омега-3, при этом только те, в которых содержание ЭПК+ДГК (не забивайте голову полным их названием, запомните эти аббревиатуры) выше 50% на капсулу и полученных именно из этой мелкой рыбёшки. Как проверить, хватает ли вам омеги? Сдать кровь на омега-3 индекс. И он должен быть в идеале 12-13, а у большинства из нас он около 3…На высокий холестерин влияет и дефицит железа, йода, витамина В12…
5. И переборщили с сахаром
Но на тот же высокий холестерин влияет и… избыток! Но не жира в продуктах, котором нас постоянно пугают (вспомните эскимосов и их тюлений жир в питании), а сахара! Именно сахара, начиная от белого рафинированного, который вы любите добавлять в чай, и заканчивая «скрытым», который содержится едва ли не во всех промышленно обработанных продуктах – хлебе, сыре, колбасе, консервах, выпечке, сладостях, соках, напитках…
В пищевой корзине сегодняшнего россиянина только рафинированного сахара – 24 кг в год. «Скрытый» сахар посчитать практически невозможно. И вот именно сахар и является причиной возникновения бляшек в сосудах. Прикрепляясь к гемоглобину, молекулы сахара превращают его в «ёжиков» - гликированный Нв – который «царапает» стенки сосудов, и, чтобы залатать эти ранки, наш организм начинает синтезировать больше холестерина, который является своеобразной замазкой для этих дефектов слизистой. Так появляются атеросклеротические бляшки.
НА ЗАМЕТКУ!
Яйца и сало — можно
А вот яйца, масло сливочное, сало, которые обвиняют во всех смертных грехах, пора оправдать! В тех же яйцах содержится холин, который выводит «вредный» холестерин, а в сале – крайне необходимая нам арахидоновая кислота, обладающая таким же эффектом. Молчу о сливочном масле, которое содержит витамины А, D, Е, С, В, кальций, фосфолипиды (строительный материал для клеток, особенно нервных) и незаменимые аминокислоты.
Но не торопитесь завтра же бежать на рынок за жирным творожком и сметаной, избыток жиров в вашем рационе повысит пусть не холестерин, а количество жира – подкожного и внутреннего. А вот лишний вес – это практически 100% - повышенный холестерин.
Стоит ли водкой «чистить сосуды»
Не слушайте «народные» советы о том, что рюмка водки «чистит» сосуды. Ничего она не чистит. Кроме того, злоупотребление алкоголем ведёт к жировой дистрофии печени – одной из причин повышения холестерина в крови. А вот ресвератрол красного вина помогает выводить «плохой» холестерин и является сильным антиоксидантом, защищающим наши органы и ткани от свободных радикалов – причины воспалений и даже рака. Но помните о дозе – 150 – 200 мл в день, не больше.
ВАЖНО!
Какая диета реально снизит холестерин?
Уже из сказанного выше понятно, что это рыба и морепродукты, содержащие витамин Д и омега-3, а так же полноценный белок - богатый холином, незаменимыми аминокислотами и, в частности, метионином. Холин и метионин используются организмом для синтеза фосфолипидов, в частности лецитина, образующего гидрофильные липопротеиновые комплексы с холестерином. Липотропные вещества предупреждают также жировую инфильтрацию печени, обеспечивая тем самым ее нормальное функционирование. Холином богаты тощее мясо, нежирные сорта рыбы, творог, снятое молоко, яичный белок, бобовые (соя, горох), шпинат, овсяная крупа, сельдь. Метионина много в баранине, судаке, треске, бобовых (сое, горохе, фасоли), гречневой крупе. Подробнее — см. ниже.
КОНКРЕТНО
Рекомендуются следующие продукты и блюда из них:
- Овощи, фрукты, ягоды (свежие, замороженные и сухие), грибы.
- Молоко и некоторые молочные продукты в натуральном виде (нежирный, но не обезжиренный творог, простокваша, кефир, ряженка).
- Гречневая, овсяная, пшеничная крупы, бобовые, макаронные изделия из твёрдых сортов пшеницы.
- Мясо (телятина, говядина), птица без кожи (индейка, цыплята).
- Нежирные сорта рыбы (треска, окунь, щука, судак), и 2-3 раза в неделю - жирные сорта рыб, содержащих омега-3 (дикий лосось, сельдь, макрель, скумбрия, сардины и т.д.)
- Нерафинированное растительное масло (льняное, оливковое) и сливочное масло.
- 2-3 раза в неделю - яйца и блюда из них.
- Морепродукты (креветки, мидии, кальмары, морской гребешок, морская капуста).
- Хлеб ржаной и пшеничный грубого помола.
И не забывайте о физической активности! Не изнуряющих тренировках, а посильных, но регулярных, пусть это будет то, что вам нравится – ходьба, прогулки в быстром темпе, танцы, плавание, ролики или велосипед, коньки или лыжи – но обязательно регулярно! И лучше – на свежем воздухе.
причины и симптомы, как лечить повышенный уровень, чем опасен
Холестерин – это органическое соединение, которое попадает в организм человека с продуктами питания, а также синтезируется в печени. При повышении уровня холестерола в сосудах возникают атеросклеротические отложения и бляшки. Нормальным показателем холестерина в крови взрослого человека считается 3,6–5,2 ммоль/л, ребёнка – 0,32–1,12 ммоль/л.
У домашних питомцев, к примеру, у собаки показатель значительно выше – 6,0–8,0 ммоль/л. Не стоит пугаться женщинам в деликатном положении высоких значений холестерина, во время беременности в пределах нормы является диапазон от 6,16 до 11,2 ммоль/л. Изменения показателя возможны также на фоне процесса старения. По каким причинам ещё холестерин в крови повышен?
Причины повышенного холестерина
Общий холестерин может повышаться по различным причинам. Чаще всего причиной повышения органического соединения становится:
- Избыточная масса тела. Нередко повышение плохого холестерина развивается на фоне резкого набора веса. Для лечения такой патологии будет достаточно придерживаться правильного питания и снизить вес.
- Преобладание в рационе жирной пищи. Вредные моножиры в большом количестве содержатся в жирной свинине, говядине и телятине, жирном сливочном масле, сыре и маргарине. Недопустимо питаться продуктами, в составе которых присутствуют кокосовое или пальмовое масло.
- Пониженная физическая активность провоцирует снижение полезного холестерина и повышение плохого. На фоне этого в сосудах образуются бляшки. Человек становится подверженным непроходимости сосудов и развитию инфаркта. Для того чтобы избежать неприятных последствий достаточно ежедневно заниматься бегом, спортивной ходьбой или йогой. Продолжительность тренировок должна находиться в пределах 45–50 минут. Риск повышения холестерина в данном случае можно будет свести к минимуму.
- Возрастная категория старше 50 лет. У взрослого человека уровень холестерола в крови постепенно увеличивается независимо от весовой категории человека.
- Наследственный фактор. В данном случае сердечные заболевания передаются из поколения в поколение.
- Наличие вредной привычки – табакокурения. Уровень хорошего холестерина вследствие систематического курения снижается.
- Проблемы с функционированием щитовидной железы. Повышенный уровень утомляемости, сонливость в течение дня, сильная отёчность лица нередко сигнализирует о гипотиреозе.
Все причины высокого холестерина досконально не изучены, болезнь с каждым годом молодеет и проявляется в новых симптомах. Это значит, что при выявлении нескольких характерных признаков требуется вмешательство специалиста.
Предрасположенность к высокому уровню холестерина может быть наследственной
Симптомы
Свидетельствовать о высоком уровне холестерина в крови может появление следующих признаков:
- боли в нижних и верхних конечностях;
- жёлтых пятен вокруг глаз;
- спазмов в области грудной клетки;
- сгустков в крови, что можно увидеть при кровопотере.
Симптомы повышенного холестерина, проявляющиеся с нарастающим эффектом, предполагают немедленное обращение за консультацией к медицинскому специалисту.
Чем опасен повышенный холестерин
Атеросклеротические бляшки постепенно закрывают просвет в сосудах. На фоне этого могут развиться опасные осложнения по типу:
- инфаркта миокарда;
- инсульта;
- внезапной сердечной смерти;
- стенокардии;
- хронической недостаточности мозгового кровообращения;
- перемежающей хромоты.
Это неполный перечень того, чем опасен повышенный холестерин. Любой человек, проживающий в мегаполисе, находится в группе риска. При появлении первых признаков патологии важно своевременно сдать анализы и проконсультироваться со специалистом, который поможет назначить подходящую терапию.
После получения результатов исследования стоит обратить особое внимание на СОЭ, значение билирубина, холестерина и других показателей. К какому врачу обращаться, неважно. Это может быть семейный врач, фельдшер в поселковом пункте или специалист по сердечно-сосудистым заболеваниям. Поможет разобраться с показателями анализов и понять их значение как участковый терапевт, так и кардиолог.
Все люди старше 20 лет должны измерять уровень холестерина в крови каждые 5 лет.
Лечение гиперхолестеринемии
Терапия не ограничивается использованием медикаментов, лечение повышенного холестерина требует комплексного подхода.
Читайте также:
Физическая нагрузка
Умеренная физическая активность способствует снижению уровня холестерина. Систематические занятия спортом помогут организму вывести лишний жир, который поступает в кровеносную систему с продуктами питания. При своевременном выводе плохих липидов можно не беспокоиться о том, что они осядут на стенках сосудов.
Регулярно бегающие люди реже всего страдают от образования атеросклеротических бляшек. Систематические гимнастические тренировки, занятия танцами и занятия спортивной ходьбой помогут удерживать мышечный тонус, что немаловажно для поддержания хорошего состояния сосудов.
Высокий уровень холестерина может быть диагностирован только с помощью анализа крови
Пожилым людям лучше всего выбрать неспешные, но продолжительные прогулки на свежем воздухе. Напряжение в данном случае будет минимальным, а повысившийся пульс не скажется негативно на здоровье человека. При выполнении физических упражнений важно соблюдать рекомендуемое количество повторов и избегать сильного перенапряжения.
Полезные советы от специалистов
Стараясь снизить показатель плохого холестерина, важно исключить вредные привычки. Особенно быстро разрушает здоровье человека курение. Любой из органов во время табакокурения страдает, а риск образования атеросклеротических бляшек повышается.
Распитие спиртных напитков также придётся исключить из ежедневного рациона, однако половина бокала красного вина в обед воскресного дня способно оказать помощь в борьбе с атеросклеротическими отложениями. Чёрный чай, который люди привыкли пить несколько раз в день, лучше всего заменить зелёным аналогом или же травяным настоем.
Исключение чёрного напитка позволяет снизить уровень плохого холестерина почти на 20%. Содержащие в составе зелёного чая компоненты способствуют креплению стенок капилляров и снижению уровня вредных липидов. Для эффективной борьбы с холестериновыми блоками важно ежедневно пить не менее 200 мл свежевыжатого яблочного, свекольного, апельсинового, капустного, огуречного сока.
Медикаментозная терапия
При повышенном уровне холестерина в крови специалисты назначают приём:
- Овенкора, Вазилипа, Симвастатина, Симгала, Симвастола и иных препаратов из группы статинов. Действующим веществом данных медикаментом является симвастатин. Учитывая большое количество побочных эффектов, а также риск остановки продукции мевалоната, следует с особой осторожностью принимать лекарства. Если своевременно не пропить препараты возможно возникновение нарушения деятельности надпочечников. На фоне приёма статинов больные нередко страдают от отёчности. Важно чтобы лечение медикаментами проводилось под наблюдением врача. Фармакологические средства при грамотно разработанной схеме лечения эффективно и быстро приводят в норму показатель общего холестерина.
- Трайкора, Липантила 200М. Медикаменты способствуют снижению уровня холестерина у пациентов, страдающих сахарным диабетом. Снизить уровень холестерола в крови можно только в случае систематического употребления медицинских средств. Лекарственные препараты способствуют выведению мочевой кислоты из организма. При наличии патологий со стороны мочевого пузыря или аллергической реакции на арахис противопоказано применять Трайкор и Липантил 200М.
- Атомакса, Липтонорма, Тулипа, Торвакада, Аторвастатина, активным компонентом которых является аторвастатин. Перечисленные статины наделены ярко выраженным побочным эффектом, поэтому использовать их следует крайне осторожно.
- Акорты, Крестора, Розукарда, Розулина и Тевастора, активным компонентом данной группы статинов является розувастатин. Медикаменты целесообразно использовать только в случаях резкого повышения уровня холестерола в крови. Употребление лекарственных средств возможно лишь в небольшой дозировке.
Проконсультировавшись с врачом можно параллельно с лекарственными средствами начать приём Бадов, которые помогают нормализовать уровень холестерина. Основными преимуществами добавок считаются отсутствие побочных проявлений и хорошее усвоение компонентов. К наиболее популярным добавкам можно отнести:
- Омегу 3,
- Тыквеолу,
- Липоевую кислоту,
- Ситопрен,
- Доппельгерц Омега 3.
Кроме БАДов, важно наладить систематический приём витаминных комплексов, которые содержат фолиевую кислоту, витамины группы В. Кроме того, следует добавить в рацион большое количество свежих овощей и фруктов. Это поможет привести значения анализов в норму. Правильное питание регулирует функционирование жизненно важных систем, метаболических процессов.
Рецепты народной медицины
В случаях когда повышение холестерина не спровоцировано серьёзной хронической патологией, для нормализации этого показателя вполне реально воспользоваться народными средствами. Для увеличения терапевтической эффективности следует неукоснительно придерживаться правил щадящего диетического питания.

Народные рецепты помогут эффективно справиться с повышенным холестерином
Каждое утро после пробуждения следует выпить половину стакана свежевыжатого сока из:
- свеклы;
- моркови;
- огурца;
- тыквы и кабачка;
- яблок.
Соковые напитки отлично справятся с задачей очищения сосудов от скопления вредных токсинов и восстановление эластичности сосудов. Пациентам, которые страдают от недугов желез внутренней секреции и ЖКТ (желудочно-кишечного тракта) важно контролировать количество выпиваемой жидкости.
Прежде чем начать соковую терапию, следует пройти консультацию с лечащим врачом. Не менее популярным средством при лечении высокого холестерина считаются льняные семена. Растительное сырьё наполнено большим количеством полиненасыщенных жирных кислот, которые растворяют атеросклеротические бляшки.
Семена льна следует измельчить до порошкообразной консистенции используя кофемолку или ступку с пестиком. Размещаем порошок в стеклянную тару с наличием завинчивающейся крышки. Ёмкость размещается для хранения в тёмном и прохладном месте. Состав рекомендуется принимать по 2–3 г перед каждым приёмом пищи.
Длительность терапии, как правило, не превышает 90 дней. Льняные семена оказывают положительное воздействие не только на желудочно-кишечный тракт, но и на организм в целом. В случае когда нет возможности измельчить, растительное сырьё можно добавить его в овощной салат или готовое второе блюдо.
Из цитрусовых можно сделать эффективное средство, которое поможет немного нормализовать уровень холестерина в крови. Для приготовления потребуется подготовить:
- 8 крупных лимонов;
- 25 очищенных зубчиков чеснока;
- 300 мл жидкого липового мёда.
Измельчённые лимоны и чесночная кашица смешиваются с мёдом. Лекарственное средство размещается в удобную ёмкость и помещается в прохладное место для хранения. Чтобы быстро снизить холестерин, рекомендуется употреблять снадобье по 10 г за 30 минут до каждой трапезы. Чесночно-лимонная смесь эффективно очищает сосуды и снижает уровень холестерина в крови.
При повышенном холестероле в крови можно попробовать терапию лечебной смесью на протяжении 60 дней. Для её приготовления потребуется измельчить 400 г лимонов с тонкой кожурой, 200 г корня хрена и несколько головок чеснока. В полученный состав заливается 500 мл кипящей воды. Смесь размещается в прохладное место на 24 часа для настаивания.
Принимать состав рекомендуется несколько раз в день до или после трапезы по 1–2 ч. л. за раз.
При повышенном холестерине метод терапии и схему, как лечить, подбирает лечащий врач. Большинство рецептов имеют противопоказания при недугах желудочно-кишечного тракта. Поднять до нормы хороший холестерин (ЛПВП), снизив показатель плохого холестерина, эффективно лишь комплексным подходом и грамотно разработанной программой питания.
причины, симптомы и признаки, после 50 лет, при беременности, лечение, чем опасен и что делать, запрещенные продукты
Холестерин относится к жирным спиртам и содержится в клетках практически всех организмов. Исключение составляют растения, грибы и прокариоты. Последнее время многие СМИ наводнила информация о так называемом «плохом» холестерине, повышающем риски возникновения многих заболеваний. На самом деле это тонкий маркетинговый ход, призванный навязать потребителю биологически активные добавки. Однако высокие значения этого жирного спирта все-таки могут быть опасны. Что значит, если повышен холестерин в крови, и чем это чревато для женщин, рассмотрим далее.
Вконтакте
Одноклассники
Что это значит?
Существует расхожая точка зрения, что основной причиной гиперхолестеринемии является питание. Действительно, потребляемая пища оказывает влияние на обмен веществ и даже может приводить к развитию метаболических заболеваний, к которым и относится нарушение липидного обмена. Тем не менее всего лишь 1/5 часть жирного спирта проникает с пищей, а 4/5 синтезируется в организме. По этой причине не стоит переоценивать вклад алиментарного фактора в развитие гиперхолестеринемии.
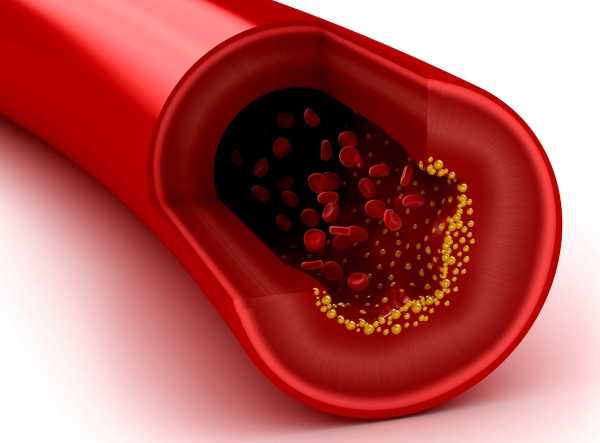
Холестерин на стенках сосуда
Повышенный холестерин у женщин обычно является следствием внутренних процессов, в частности может говорить о массовом отмирании клеток. Разрушение их мембран и высвобождение вещества приводят к изменению показателя. Явление может быть следствием патологии или вариантом нормы. Например, при интенсивных занятиях спортом допустим кратковременный скачок. Женщина может получить полноценный ответ на вопрос о том, что означает повышенный холестерин в крови, только после проведения обследования.
Причины высокого уровня холестерола в крови
Понятие «холестерол» является синонимичным и указывает на принадлежность вещества к спиртам.
Таблица 1. Распространенные причины повышенного холестерина у женщин
| Негативный фактор | Подробнее |
|---|---|
| Превышение нормальной массы тела и чрезмерное потребление пищи | Расстройства пищевого поведения приводят к метаболическим нарушениям и возрастанию уровня жирного спирта |
| Неправильное питание | Недостаток клетчатки в рационе, а также, большое количество ненасыщенных жиров и углеводов относятся к причинам, почему повышается холестерин у женщин |
| Гиподинамия | Недостаточная физическая активность сказывается отрицательно на здоровье всех систем и органов, в том числе отражается и на обменных процессах |
| Патологии эндокринной системы | Повышенный холестерин у женщин часто сопряжен с гормональными нарушениями, сахарным диабетом и пр. |
| Болезни печени/почек | Еще один фактор, от чего может быть повышен показатель. Приводят к нарушению производства липопротеидов в организме |
| Застой желчи | Среди причин, почему повышен холестерин, выделяют застой желчи у женщин. Его провоцирует потребление спиртных напитков, некоторые вирусные патологии, фармакологическая терапия и пр. |
| Нарушение микрофлоры кишечника или его патологии | Приводит к нарушению синтеза и разрушения вещества |
Симптомы и признаки
Найти внешние проявления достаточно сложно. Признаки повышенного уровня жирного спирта у женщин обычно сводятся к обнаружениям факторов риска. К таковым относится избыточная масса тела.
Принято считать, что обхват талии более 88-90 сантиметров уже является симптомом повышенного холестерина в крови у женщин. Кроме того, следует обратить внимание на менструальные выделения.
Плотная консистенция и обилие сгустков – признаки повышенного холестерина у женщин. Зачастую высокий уровень вещества сопряжен с варикозным расширением вен.
В таком возрасте нормой считается значение от 4,2 до 7,3 ммоль/литр. Повышенный холестерин у женщин после 50 лет требует выяснения причин, но не всегда означает необходимость лечения. Последние исследования доказали, что в этом возрасте куда более опасен пониженный холестерол. Малое количество вещества отрицательно сказывается на работе сосудов и сердца. Кроме того, повышает риск внезапной сердечной смерти.
Не стоит волноваться, обнаружив у женщин после 50 признаки повышенного холестерина, вычитанные в очередном журнале. Доказательная база подобных статей давно устарела и была отвергнута. Однако значительно повышенный уровень после 50 лет является поводом для обращения к врачу, чтобы выяснить причины и определиться, как лечить патологию, повлекшую изменения.
При беременности
Многие женщины в период вынашивания задают вопрос о том, почему возрос уровень холестерола в крови. Представительниц прекрасного пола волнует, насколько опасно это состояние. На самом деле повышенный холестерин во время беременности нестрашен. Возросший показатель связан с изменениями в организме матери и служит необходимым условием для формирования плода. При беременности значение может колебаться от 9 до 12 ммоль/л. На начальных сроках показатель обычно находится в пределах допустимого. При беременности на 2-3 триместре показатель увеличивается примерно вдвое от нормы по возрасту.
Повышенный холестерин как у женщин, так и у мужчин не имеет внешнего проявления, становится следствием различных причин и требует индивидуального подхода к лечению. Обычно возросший показатель проявляется в виде:
- неоднородной консистенции крови;
- аритмии, стенокардии;
- боли в нижних конечностях и пр.
Стоит отметить, что эти признаки весьма субъективны. Узнать точное значение можно только после проведения анализа крови, информацию о том, от чего бывает такой показатель в конкретном случае, следует уточнить у специалиста.
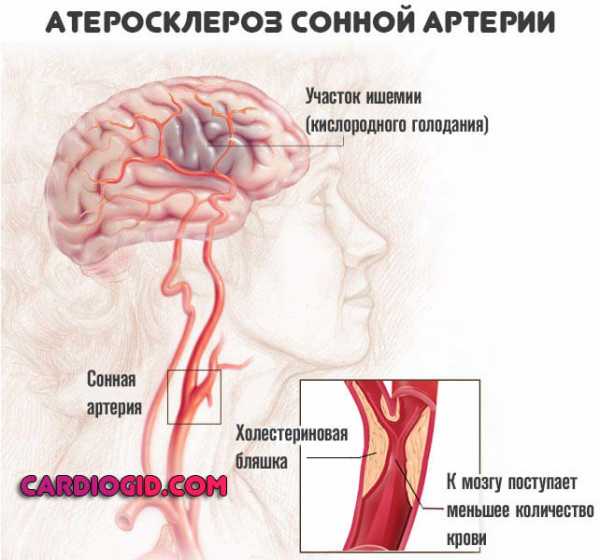
После вопроса о том, чем грозит повышенный холестерин в крови у женщин, большинству в голову приходит атеросклероз. Взаимосвязь между патологией и холестеролом была замечена в 19 веке.
Первые опыты, доказывающие вред вещества, были проведены на кроликах. Их кормили искусственно синтезированных холестеролом, что привело к образованию атеросклеротических бляшек. Однако в плане был просчет. Кролики – вегетарианцы, и их организм не способен расщеплять жирный спирт.
На данный момент доказано, что патология может возникать и при нормальном количестве жирного спирта в организме. Высокий уровень вещества в крови у женщин является не причиной, а усугубляющим фактором. Также вещество входит в состав камней, формирующихся в желчном пузыре, но само по себе не вызывает желчнокаменной болезни. Чем же грозит высокий холестерин у женщин?
Он способен лишь увеличить негативное влияние некоторых патологий. Особенно это актуально для болезней сердечной мышцы и сосудов. Любые повреждения сосудов организм пытается «залатать» именно холестеролом. Это и приводит к бляшкам, сужает просвет сосудов и нарушает кровоток.
Требуется ли лечение?
Ответить на этот вопрос однозначно невозможно. Причины высокого показателя и необходимость лечения определяется врачом. Следует отметить, что терапия должна быть направлена на избавление от основного заболевания. Целенаправленное снижение повышенного холестерина в крови у женщин без воздействия на патологические факторы не принесет успеха. В ряде случаев избавиться от причин повышенного показателя можно с помощью корректировки образа жизни.
Что делать и какими лекарствами лечить?
Для нормализации уровня жирного спирта в крови при повышенном значении применяются особые препараты – статины. Использование таблеток среди людей до 65-70 лет дает определенный эффект, но затем статистика ухудшается. Доказано, что прием этих лекарств при повышенном холестерине у женщин, не уменьшает риска развития патологий сосудов и сердца. Не следует приобретать их самовольно.
Важную роль борьбе с причинами, почему повышается уровень холестерина в крови у женщин, играют:
- соблюдение режима двигательной активности;
- сбалансированное питание;
- борьба с лишним весом;
- отказ от курения.
Вне зависимости от факторов, от чего повышается холестерин в крови у женщин, большинство стремится пересмотреть свое меню. Основные принципы псевдополезного питания – сокращение потребления животных жиров. На самом деле, такой подход в корне не верен. В рацион должны входить различные продукты, в том числе, молоко, сыр, яйца и пр.
Необходимость диеты
Ранее уже было сказано, что причины высокого холестерина в крови у женщин преимущественно не связаны с питанием, именно поэтому лечение не всегда включает диету. Иногда достаточно исключить из рациона пищу, содержащую трансжиры. Например, в меню не должен входить фастфуд. Не следует кардинально изменять питание, если холестерин повышен при беременности.
Поддерживать диету необходимо, если причиной возросшего значения жирного спирта является нарушение обмена веществ, избыточная масса тела, патологии печени, почек и т.д.
Разрешенные и запрещенные продукты
Первое, что нужно делать, если повышен холестерин в крови у женщин, – ввести в рацион «правильные» жиры. Они содержаться в морской рыбе, оливковом масле, орехах, бобах. Эти продукты благотворно отразятся на липидном обмене у женщин, нарушения которого зачастую влекут повышение холестерина. Стоит исключить готовую выпечку, маргарин, пальмовое масло и т.д. К запрещенным продуктам относят копчености и майонез.
Полезно потреблять пищу, содержащую фолиевую кислоту и витамины группы В. Именно их дефицит, по мнению ученых, является причиной атеросклероза. Витамины содержаться в капусте, свекле, грибах, авокадо. Богат ими и зеленый горошек, и банан, и салат-латук.Рецепты блюд
Рекомендуется употреблять пищу в вареном, запеченном или тушеном виде. Стоит отдавать предпочтения простым рецептам полезных блюд.
- Замечательным вариантом будет рыба, запеченная в духовке с кольцами лука и томата. Дополнить продукт можно салатом из авокадо, огурца, зелени и оливкового масла.
- Еще один полезный вариант – тушеный кролик. Это нежное диетическое мясо следует порезать на кусочки и протушить луком. На гарнир подойдет отварная крупа.
Меню на каждый день
 Расписать подробно все приемы пищи под силу исключительно диетологу. Меню на каждый день при высоком холестерине составляется для женщин с учетом патологических факторов, влекущих увеличения значения. Оно непременно должно включать овощи, фрукты, крупы, нежирные молочные продукты, диетическое мясо, морскую жирную рыбу и пр.
Расписать подробно все приемы пищи под силу исключительно диетологу. Меню на каждый день при высоком холестерине составляется для женщин с учетом патологических факторов, влекущих увеличения значения. Оно непременно должно включать овощи, фрукты, крупы, нежирные молочные продукты, диетическое мясо, морскую жирную рыбу и пр.
Для перекуса можно использовать хлебцы, орешки, банан или йогурт. Допустимо побаловать себя бутербродом, но без колбасы. Ее лучше заменить на домашнюю буженину из нежирных сортов говядины. Предметом спора является потребление яиц. Этот продукт в середине прошлого века был признан опасным для сосудов и сердца. Однако полное исключение яиц из рациона также разрушительно для организма. Следует соблюдать баланс.
Несмотря на развитый уровень традиционной медицины, опыт предков до сих пор в чести. Народные средства можно использовать, но с оговоркой. Они могут выступать только в виде дополнительной терапии и не должны использоваться без согласования. Наиболее часто при высоких значениях холестерола советуют прибегнуть к:
- потреблению льняного масла;
- лечению отваром липового цвета;
- использованию настойки из прополиса;
- терапии свежими соками.
Следует учитывать, что при выборе народного средства также важно, от чего у женщины высокий холестерин в крови. Кроме того, перечисленные методики имеют противопоказания.
С особым вниманием следует отнестись к потреблению свежих соков. Зачастую они приносят больше вреда, чем пользы.
Полезное видео
Если с организмом все в порядке, то организм не вырабатывает лишнего холестерина, он вырабатывает столько, сколько ему нужно:
Заключение
- Холестерин необходим для работы нашего организма. Он является предшественником витамина D, составляющим компонентом желчи и основой для синтеза многих гормонов.
- Информация о том, чем опасен повышенный холестерин у женщин, как правило, сильно преувеличена. Последние научные исследования показывают, что этот жирный спирт не является смертоносным.
- Только в ряде случаев уровень холестерола действительно требует нормализации. Изменяется ли норма холестерина с возрастом?
Вконтакте
Одноклассники
причины, что делать, лечение и как снизить
Рост концентрации липидов в кровеносном русле почти гарантированно открывает дорогу большинству сердечнососудистых заболеваний: от ИБС до инфаркта, также патологий центральной нервной системы. Вплоть до инсульта.
Можно сказать, что существует четкая цепочка: рост концентрации липидов провоцирует атеросклероз с образованием бляшек в сосудах, последствиями выступают неотложные, смертельно опасные состояния.
Повышенный холестерин в крови — частный случай патологического процесса, его обобщенное наименование, поскольку жирных соединений этого типа существует несколько. Сопровождается повышением концентрации названного вещества в кровеносном русле.
Сама гиперхолестеринемия имеет код по МКБ 10 — E78.0, относится к дисфункциям эндокринной системы и метаболизма, но не характеризуется никакими симптомами. Типичные проявления наблюдаются позднее, по мере вовлечения в расстройство сердца и сосудов.
Восстановление необходимо сразу после обнаружения аномальной концентрации липидов в крови. Потому как позже растет вероятность опасных осложнений.
Применяются препараты для коррекции уровня специфических веществ. Требуется длительный их прием под контролем специалиста. Прогнозы в основном благоприятны.
Роль холестерина и его нормы в крови
Категорически неправильно говорить, что жирные соединения несут однозначную опасность. Это вовсе не так. Более того, они выполняют строительную роль, без таковых невозможна сама жизнь и существование организма.
Если конкретизировать сказанное, базовые функции холестерина в следующем:
- Обеспечение нормального формирования клеточной стенки. Вещество делает мембрану достаточно прочной, придает структурам необходимые физические свойства, механические характеристики.
- Синтез половых гормонов, некоторых других веществ. Без жиров структуризация невозможна. Равно как и нормальная функциональная активность названных соединений.
- Синтез витамина D. Без которого опять же работа организма невозможна в принципе.
Холестерин выступает в качестве базового материала для создания тканей тела. Потому говорить о каком-либо вреде не приходится, если концентрация этого соединения на нормальном уровне.
Референсные значения определяются лабораториями. Все зависит от особенностей применяемого метода оценки. Как правило, нормальный уровень общего холестерина считается как 5.2 ммоль/л. Однако необходимо проводить специфическое исследование, исходя из пола, возраста и состояния здоровья.
Интерпретация требует индивидуальной работы. В некоторых случаях уровень холестерина может повышаться в результате влияния естественных факторов: будь то физическая нагрузка, прочие моменты.
Механизм развития нарушения
В основе любой гиперхолестеринемии лежит нарушение нормального депонирования жиров.
Далее все зависит от того, какое конкретно вещество изменило собственную концентрацию. Рассмотрим разновидности расстройства подробнее.
Тип 1
Сопровождается нарушением адекватной работы некоторых ферментативных структур. Характерное проявление — это рост уровня хиломикронов, особого класса липопротеинов.
Этот вид встречается сравнительно редко, для него не типично образование бляшек. Кроме некоторых ситуаций. Этиология (происхождение) практически всегда наследственное. Это и есть основной механизм становления расстройства.
Восстановление проводится под контролем эндокринолога диетическими методами.
Тип 2а
Характеризуется завышением содержания липопротеинов низкой плотности (сокращенно ЛПНП). Иначе говоря, того самого «вредного» холестерина.
Это наиболее распространенный вид процесса, сопровождается отложением липидов на стенках сосудов, с дальнейшей их закупоркой и критическими нарушениями кровотока.
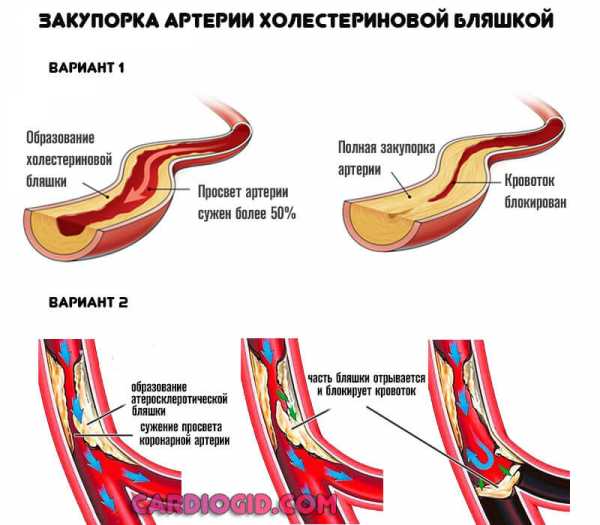
Развивается он на фоне неправильного питания, сахарного диабета, заболеваний щитовидной железы и других эндокринных диагнозов.
Этиология всегда вторична, лечение дает достаточный для полной коррекции эффект. Используются такие средства как никотиновая кислота, применяются статины.
Тип 2b
Имеет некоторые схожие свойства, но он куда более распространен по организму. Нарушается концентрация не только липопротеинов низкой плотности, но и триглицеридов, что усугубляет ситуацию. В системе они классифицируются как ЛПОНП (липопротеины очень низкой плотности).
Зачастую патология основывается на генетических аномалиях, врожденного характера. Терапия системная, на протяжении длительного времени.
Тип 3
Не относится собственно к категории повышенного холестерина. Сопровождается ростом липопротеинов промежуточной плотности (ЛППП или ЛПП). Склонность к образованию бляшек минимальная или ее нет вообще.
Терапия продолжительная, не всегда дает эффект. Один из самых вялых видов процесса.
Тип 4
Характерная черта — образование чрезмерного количества липопротеинов очень низкой плотности и триглицеридов (ТГ). Встречается в качестве виновника бляшек, закупорки сосудов и становления атеросклероза как опасного заболевания.
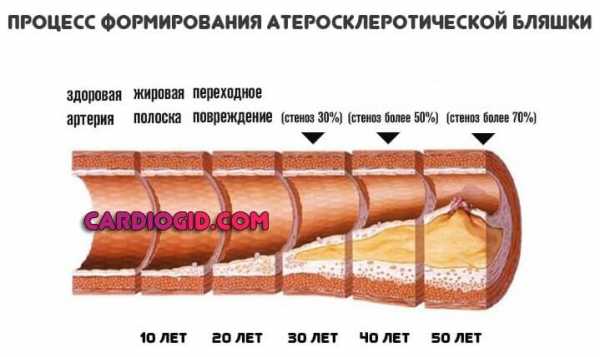
Хорошо поддается специфическому лечению, главное вовремя обнаружить расстройство. Причина может быть наследственной или же приобретенной. В результате влияния различных факторов: от ожирения до сахарного диабета.
Тип 5
Определяется как сочетание четвертой и первой формы процесса. Одновременно присутствует рост липопротеинов очень низкой плотности и хиломикронов.
Чаще всего нарушение провоцирует тяжелые формы воспаления поджелудочной железы — панкреатита.
Это общепринятая классификация. Она шире и охватывает не только холестерин, но и прочие липиды.
Таким образом, механизм становления отклонения практически всегда основан или на генетических аномалиях, наследственных изменениях, или же на приобретенных факторах. Например, других заболеваниях — будь то расстройства работы щитовидки, надпочечников, сахарный диабет, ожирения, системные воспаления прочие.
Причины повышения холестерина
Рассматривать нужно только факторы роста концентрации «плохого» холестерина. Поскольку они как раз и выступают опасными виновниками атеросклероза в дальнейшем.
Назвать можно такие моменты:
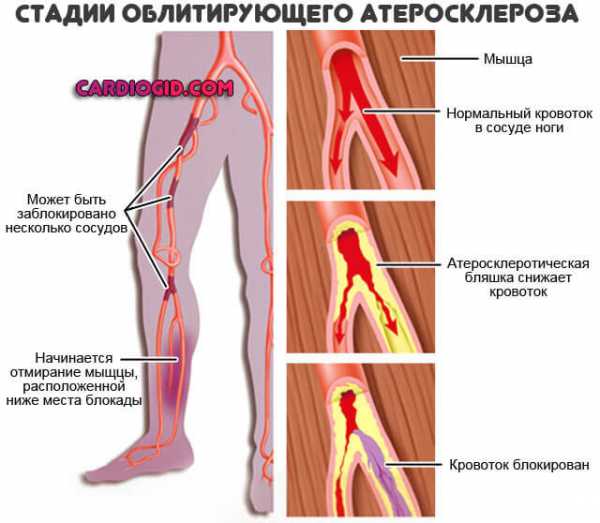
- Курение. Потребление табачных изделий вызывает сиюминутное сужение сосудов. Существенный спазм мускулатуры артерий приводит к нарушениям работы всех систем.
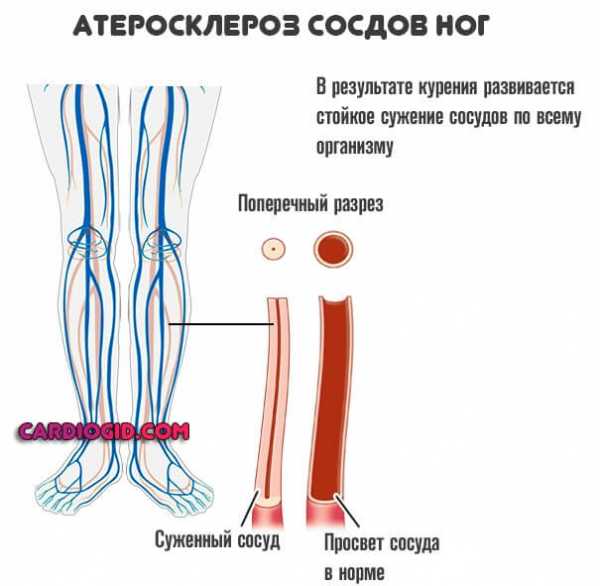
При длительной практике поступления вредных веществ из сигарет в организм наблюдается стойкое расстройство функций надпочечников, поджелудочной железы и щитовидки.
Это и становится непосредственной причиной избыточного депонирования жиров, выхода холестерина в кровеносное русло и его отложения в виде бляшек.
- Потребление спиртного. Особенно в неумеренных количествах. Все сказанное множеством людей про пользу алкоголя — миф. Действительно, при приеме 10-20 мл качественного красного вина в сутки, на протяжении нескольких дней возможно ускоренное сжигание холестерина. Но терапевтическую дозу нужно строго соблюдать. Кроме того, найти качественное спиртное практически невыполнимая задача, тем более по умеренным ценам.
На деле же любой алкоголь вызывает замедление обменных процессов. Становится невозможной полноценная работа органов и систем. Пиво, водка и вовсе повышают уровень эстрогенов, вызывают ожирение у мужчин, снижение половой функции и это помимо того, что холестерин поднимается. От любого алкоголя стоит отказаться.
- Ожирение. Увеличение массы тела. К сожалению, не всегда понятно, что тут причина, а что — следствие. Вполне возможна «работа» в обе стороны. Если изменение связано с развитием гиперхолестеринемии, требуется сначала снизить показатели, а затем жиры в кровеносном русле нормализуются сами. Вопрос сложный. Требует участия эндокринолога.
- Недостаток физической активности. Гиподинамия. Наиболее существенный фактор субъективного плана, пожалуй, после неправильного питания. В день достаточно часовой прогулки на свежем воздухе, чтобы привести метаболические процессы в норму.
Интенсивные перегрузки как раз противопоказаны. Они провоцируют обратные явления, особенно в долгосрочной перспективе. Как только человек перестанет изводить себя, перешагивая норму и границу пределов собственного организма, холестерин начнет копиться активнее.
- Сахарный диабет. Классическое заболевание, провоцирующее рост уровня липидов. Увеличение концентрации холестерина настолько типично, что рассматривается в качестве базового симптома.
Контроль над жирами — обязательное условие восстановления и длительной жизни с названным диагнозом.
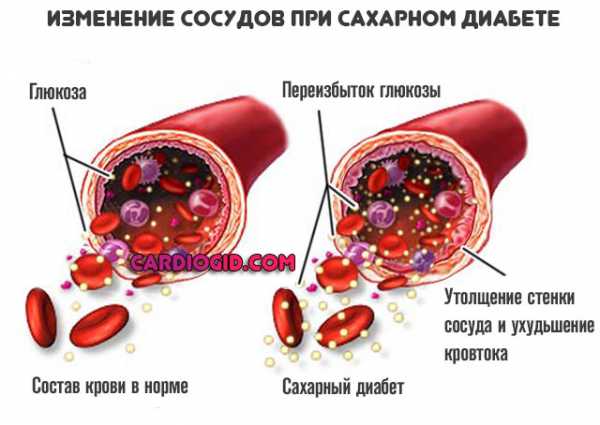
- Прочие эндокринные диагнозы. Холестерин повышается при гипотиреозе — снижении концентрации специфических веществ щитовидной железы: Т3, Т4, ТТГ (формально он относится к соединениям, синтезируемым гипофизом).
- Неправильный рацион. Алиментарный фактор едва ли не основная причина повышения холестерина. В то же время, воспринимать субпродукты, сливочное масло и прочие в качестве основных, неправильно. Все это мифы, растиражированные людьми, крайне далекими от медицины.
Ключевой фактор роста уровня холестерина — потребление так называемых трансжиров, которые крайне плохо усваиваются организмом. Сюда можно отнести пресловутое пальмовое масло, маргарин.
Увеличение холестерина требует отказа от таких веществ, что не всегда выполнимо в условиях российской действительности, в меньшей мере в реалиях других государств бывшего Союза.
- Нередко изменение, когда повышен холестерин развивается на фоне патологий со стороны печени, ведь именно здесь происходит метаболизация, переработка жиров. Сюда можно отнести гепатит, цирроз, расстройства со стороны близлежащих структур: желчного пузыря в основном.
- Беременность, особенно тяжелая, поздняя, многоплодовая.
- Период полового созревания с нестабильностью гормонального фона.
Причины увеличения уровня ЛПНП множественны, в большинстве они субъективны, контролируются самим пациентом и могут быть устранены даже без специального медицинского вмешательства.
Снижать липопротеины высокой плотности (ЛПВП) нет необходимости, они как раз обеспечивают адекватное выведение вредных жиров за счет неспособности закрепиться на стенке сосудов.
Причины роста холестерина у женщин подробно описаны в этой статье.
Симптомы
Единой клинической картины нет, как уже и было сказано. Она отсутствует в принципе и при росте уровня холестерина, потому как это не самостоятельный диагноз, а биохимический процесс, имеющий определенные последствия. А они как раз и сопровождаются некоторыми проявлениями.
- Головные боли. Средней или малой интенсивности, как правило. Локализация неоднозначна и не всегда одинакова. Чаще наблюдается разлитой характер дискомфорта, распределение неприятного ощущения по всему черепу. Применение препаратов создает некоторый эффект. При прогрессировании атеросклероза интенсивность болей растет. Действие анальгетиков становится незаметным.
- Очаговые неврологические нарушения. Крайне широкий перечень признаков возможен. От расстройств памяти, способности к адекватному продуктивному мышлению до аномалий речи, слуха, зрения. Все зависит от того, какой участок мозговой ткани подвержен ишемии в результате недостаточного кровообращения. Таков косвенный эффект от атеросклероза артерий церебральных структур.
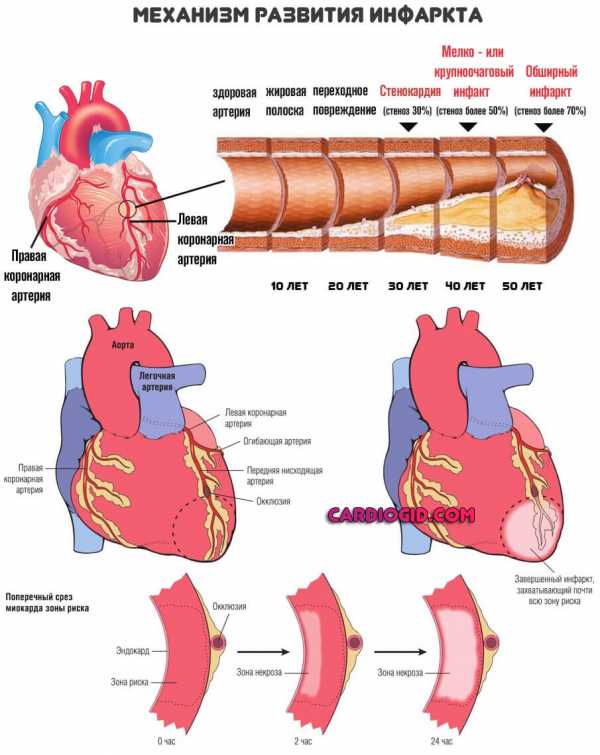
- Боли в области груди. Итог скудного питания и клеточного дыхания миокарда. Объективно проявляется как стенокардия. В перспективе короткого времени вполне вероятно развитие инфаркта.
- Тошнота, рвота. Эпизодические явления.
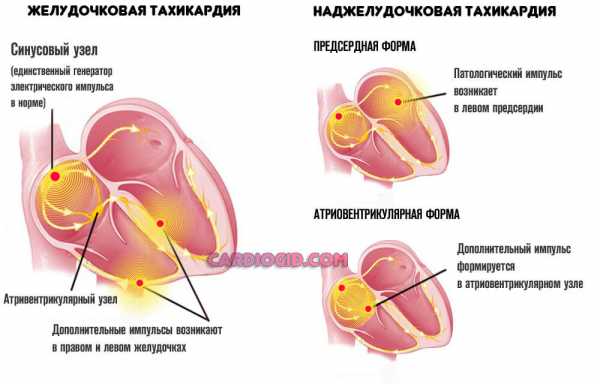
- Нарушения нормального сердечного ритма. По типу тахикардии. Рост количества ударов в минуту. Течение приступообразное. Возможны отдельные пароксизмы.
- Увеличение массы тела. Симптоматический момент, результат чрезмерного запасания жировой ткани.
- Сонливость, слабость. Желание прилечь. Снижение нормальной трудоспособности.
- Постоянная усталость. Астеническое состояние.
- Падение толерантности к физической нагрузке. Неявный признак, проявляется позже. В результате нарушений питания мускулатуры.
Высокий холестерин в крови опасен не столько симптомами, сколько тем, что за ними неминуемо последует, если не проводить лечение: это инфаркт, инсульт и прочие состояния. Потому медлить нельзя.
Диагностика
Обследование проходит под присмотром эндокринолога. Проблем в плане выявления процесса нет. Достаточно прибегнуть к базовому перечню мероприятий.
- Устный опрос больного. На предмет жалоб. Позволяет определиться с основной симптоматикой расстройства, выдвинуть гипотезы относительно заболевания.
- Сбор анамнеза. Уточнение этиологии. Установлению подлежат такие факты, как семейная история, привычки, образ жизни, перенесенные ранее нарушения. Холестерин растет от массы факторов, эта методика позволяет простым способом выявить, в чем вероятная причина.
- Обязательно проводится общий анализ крови. Он показывает грубые отклонения со стороны концентрации липидов.
- Также не обойтись без биохимического исследования с расширенной картиной жирных соединений. Это основная методика диагностики. Дает максимум информации. Независимо от того, повышены ли общий холестерин, прочие липиды, есть возможность обнаружить отклонение.
- В качестве скрининговых способов практикуются УЗИ, рентгенография, МРТ головного мозга. Это меры, направленные на выявление последствие повышенного уровня жиров.
Перечень не так широк, но этого вполне достаточно для целей диагностики. Обязательны к установлению причины высокого уровня холестерина в крови, без этой информации не может быть эффективной терапии.
Лечение
Коррекция зависит от конкретного фактора-провокатора. Если говорить о методиках обобщенно, то терапия будет отличаться и в зависимости от типа нарушения.
Тип 1
Имеет смысл назначать пациенту диету. Это основной метод лечения на первом этапе. И обязательный дополнительный, независимо от чего поднимается холестерин, потому как питание усугубляет течение процесса и вызывает дальнейшее нарушение функций организма.
Жестких правил нет. Чтобы снизить холестерин рекомендованы витаминизированные продукты, а также пища, обеспечивающая естественное очищение сосудов: орехи, особенно грецкие, овощи, фрукты в свежем виде, рыба, нежирные сорта мяса, лучше всего птица. Возможно употребление супов, каш, сухофруктов.
От сладостей, сдобных продуктов, животного жира, консервов, полуфабрикатов лучше отказаться.
Соль разрешена в количестве до 4-6 граммов в сутки. Не более.
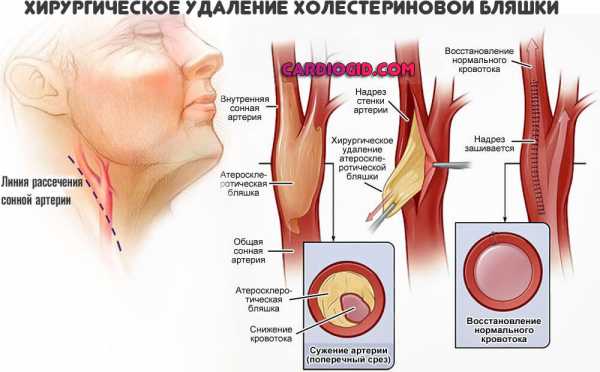
Внимание:При развитии осложнений вроде критического сужения сосудов нижних конечностей, закупорки артерий сердца, кальфицировавшихся бляшек показано их хирургическое удаление. Поскольку другие методики результата не возымеют.
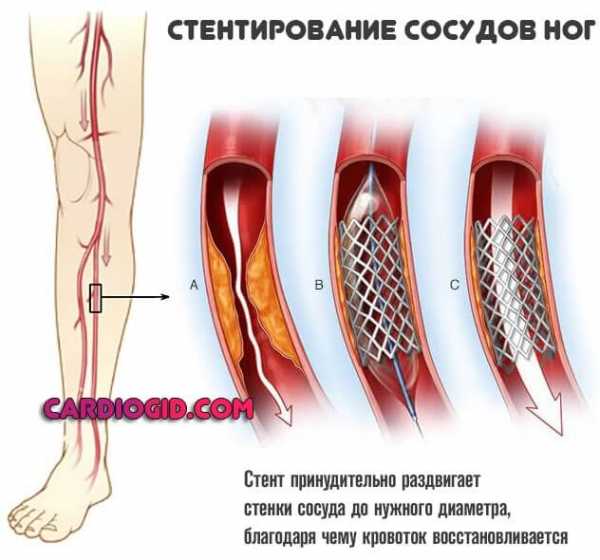
Тип 2а
Основа лечения — статины. Сюда относят Аторвастатин, Аторис и множество других наименований. Применяются в качестве первой же меры. Способствуют растворению холестериновых бляшек, и выведению избытка липидов. Принимают их длительно.
Дополнительно может быть назначена Никотиновая кислота — наименование Эндурацин. Она обладает способностью ускорять обменные процессы, однако тяжело переносится пациентами и часто вызывает аллергические реакции.
Тип 2b
Применяются все те же статины, и подключается еще одна группа препаратов — фибраты. В качестве основного наименования назначается Гемфиброзил.
Тип 3
Применение статинов и никотиновой кислоты возможно, но клиническая практика говорит о минимальной эффективности в данном случае.
Основа терапии — фибраты. Особенно эффективны они против избыточного синтеза липидов промежуточной плотности (как раз 3 тип) и повышают «хороший» холестерин — липопротеины высокой плотности.
В целом хорошо переносятся, но при длительном использовании провоцируют нарушения зрения.
Тип 4
Необходимо использовать никотиновую кислоту.
Тип 5
Помимо никотиновой кислоты применяется Гемфиброзил, или его аналоги из группы фибратов (например Кло- и Ципрофибрат).
Перечисленные терапевтические схемы примерные. Конкретные назначения может сделать только эндокринолог, в зависимости от причины, типа нарушения и прочих факторов, включая возраст пациента.
Прогноз
В основном благоприятный. Если специфическая коррекция проводится своевременно, есть все шансы на качественное восстановление и избавление от проблемы.
И даже при запущенном процессе, если не наступило критических нарушений шансы на восстановление хорошие.
Возможные осложнения
К последствиям относят атеросклероз и как итог его течения — инфаркт и инсульт. Кроме наиболее очевидных, можно назвать и такие итоги нелеченного расстройства: сосудистая деменция, энцефалопатия, выраженный астенический синдром, и пр.
Профилактика
Больших сложностей мероприятия не представляют.
- Витаминизировать рацион. Включать в него меньше животного жира. В качестве источника белка отдать предпочтение рыбе и птице.
- Отказаться от спиртного, курения. Вредные привычки повышают риски.
- Полноценно отдыхать, чтобы не сбивать концентрацию нейромедиаторов, гормонов.
- Придерживаться определенного режима физической активности. Достаточно часа прогулок в день. Изводить себя механически также нельзя. Это даст прямо противоположный результат.
- При склонности к развитию патологии стоит систематически проверяться. Особенно это справедливо для лиц с неблагоприятным семейным анамнезом.
При обнаружении изменений в картине крови нужно обращаться к специалисту по эндокринологии. Чтобы пройти своевременное лечение и получить рекомендации.
Независимо от того, холестерин в крови повышен по причине наследственного фактора или приобретенных расстройств, нужно как можно быстрее проводить терапию.
Без коррекции первичного провокатора не миновать опасных для жизни осложнений. Контроль над уровнем липидов — залог здоровья. Трудностей скрининг не представляет.
Симптомы, признаки повышенного уровня холестерина в крови
Гиперхолестеринемия не всегда появляются у человека сразу же, как только концентрация холестерола выходит за пределы нормы. Признаки повышенного холестерина на начальных этапах не проявляются, человек может долгое время не знать о дисметаболических нарушениях, протекающих у него в организме. Нередко повышение уровня холестерина выявляется случайно на плановом обследовании.
Выраженные симптомы при повышенном холестерине возникают как признаки заболеваний, развившихся вследствие нарушения липидного обмена. К таким патологиям относят стенокардию, ишемическую болезнь сердца, атеросклероз.
К серьезным последствиям повышенного холестерина относится атеросклероз, ишемическая болезнь сердца и инфаркт миокарда.
Нужно различать «плохой» и «хороший» холестерин. К первому относят холестерин липопротеинов низкой плотности (ЛНП), а «хорошим» называют холестерин липопротеинов высокой плотности (ЛВП). Плохой холестерин не является растворимым, поэтому он может откладываться на стенках сосудов, образовывать бляшки и тромбы. Хороший холестерин способен прикрепляться к плохому и транспортировать его к клеткам печени, где он благополучно выводится из организма. Другими словами, ЛВП снижает концентрацию в крови ЛНП, поэтому в случае с гиперхолестеринемией особое внимание уделяют именно повышению уровня «плохого» холестерина, а лечение частично направлено на повышение концентрации в крови «хороших» липидов.
Чем опасен холестерин?
Холестерин в крови жизненно необходим, он участвует во многих важнейших процессах в организме. Но когда уровень «плохого» холестерина выходит за пределы нормы, в сердечно-сосудистой системе начинают происходить серьезные изменения, которые влекут за собой тяжелые, в редких случаях смертельные последствия для здоровья.
Говоря о гиперхолестеринемие, важно учитывать и уровень триглицеридов – особой формы холестерина, повышение которого также увеличивает риск развития сердечно-сосудистых патологий. Поэтому об опасности со стороны липидного обмена можно говорить в том случае, когда наблюдаются взаимосвязанные процессы увеличения уровня холестерина липопротеинов низкой плотности и триглицеридов на фоне одновременного снижения концентрации в крови холестерина липопротеинов высокой плотности.
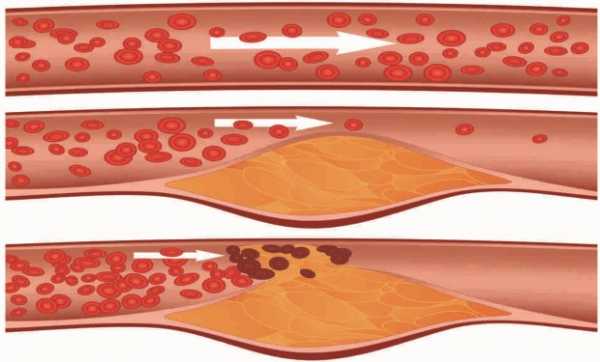
Избыточное содержание липидов в крови приводит к следующим негативным последствиям:
- утолщение сосудистых стенок за счет налипания на них холестерина;
- снижение степени проводимости сосудов;
- ухудшение процесса кровообращения;
- ухудшение работы систем и органов за счет их недостаточного кровоснабжения.
Если вовремя диагностировать эту патологию и сразу начать лечение, можно остановить эти патологические процессы и свести риски развития многих заболеваний к минимуму. В противном случае начинают развиваться тяжелые заболевания, в первую очередь поражается сердечно-сосудистая система. Результатом повышения уровня холестерина в крови могут стать такие заболевания, как инфаркт миокарда, гипертонический криз, стенокардия, инсульт мозга, ишемическая болезнь сердца. Но в первую очередь нарушение липидного обмена становится предвестником атеросклероза сосудов.
Большое количество «плохих» жиров может откладываться на стенках сосудов, из-за чего гибкая ткань становится более уязвимой и хрупкой вплоть до затвердения капилляров. Холестериновые бляшки могут формироваться в просветах сосудов в любых частях тела. Иногда бляшки значительно увеличиваются в размерах и образуют тромб, который может затруднить или полностью прекратить поступление крови к клеткам. Они в свою очередь не получают необходимых питательных веществ и погибают.
Наибольшую опасность представляет собой оторвавшийся тромб, который по кровеносной артерии может попасть куда угодно, даже в мозг. Тогда развивается инсульт головного мозга, может наступить смерть. Кроме этого, есть данные, свидетельствующие о влиянии высокого холестерина в крови на развитие болезни Альцгеймера.
Как заподозрить повышенный холестерин?
Стоит сразу отметить, что на начальных стадиях этого процесса человек в большинстве случаев не ощущает каких-либо изменений. Заподозрить нарушение липидного обмена в организме можно только после проведенной диагностики. Вывод один – следить за своим здоровьем нужно регулярно и ежегодно сдавать биохимический анализ крови.
О высоком холестерине в крови говорят, когда у взрослых женщин уровень общего холестерина превышает 5,5 ммоль/л, при этом «плохой» больше 4,51 ммоль/л, а хороший не меньше 0,9, но и не больше 2,28 ммоль/л. Для мужчин критическая отметка общего холестерина идентична женской, но «плохой» холестерин должен быть не более 5 ммоль/л, а хороший – ниже 1,7 ммоль/л.
Однако существуют первые признаки высокого холестерина, на которые человек не всегда своевременно обращает внимание и отправляется на прием к врачу. Они начинают проявляться, когда происходят первые сбои в работе сердечно-сосудистой системы. К ним относят следующие:
- дискомфорт в области сердца при волнении;
- затруднение при ходьбе;
- повышение артериального давления;
- изредка возникающая перемежающаяся хромота. Такой признак свидетельствует о наличии атеросклеротических бляшек в артериях нижних конечностей.
Характерный симптом, который говорит о высоком холестерине – это стенокардия. Боль за грудиной появляется при возбуждении, физической нагрузке, но при запущенных процессах дисметаболического нарушения дискомфорт может ощущаться даже в состоянии покоя. Симптом появляется в результате сужения сосудов, которые участвуют в кровоснабжении сердечной мышцы.

Если поражены сосуды, кровоснабжающие ткани ног, человек ощущает слабость и даже боль в нижних конечностях во время выполнения физической работы, упражнений, быстрой ходьбы. Такой признак появляется из-за сужения просвета пораженных сосудов.
Кроме этого, человек может отметить, что стал быстрее уставать, у него снизилась физическая активность, ухудшилась память. В любом случае, при появлении любых симптомов ухудшения состояния стоит обратиться к специалисту, который выяснит причины их появления и оценит все риски.
Внешние признаки повышенного холестерина
Липидный дисбаланс – это не самостоятельное заболевание, а провоцирующий фактор сердечно-сосудистых патологий. В основном, он проявляется симптомами развившихся заболеваний сердца или сосудов, но есть и некоторые внешние признаки, которые чаще появляются у взрослых людей старше 40-50 лет.
Переизбыток холестерина в крови может вызвать появление ксантом – образований на коже, состоящих из скопившихся липидов. Это происходит по одной причине – одной из функций кожи называют выделительную, поэтому при нарушении обмена веществ часть холестерина липопротеинов низкой плотности выводится на ее поверхность.
Ксантомы появляются на коже неподалеку от кровеносных сосудов, они склонны к росту, если уровень «плохого» холестерина в крови также увеличивается. Такие образования могут появляться на различных участках тела, поэтому различают 5 их видов:
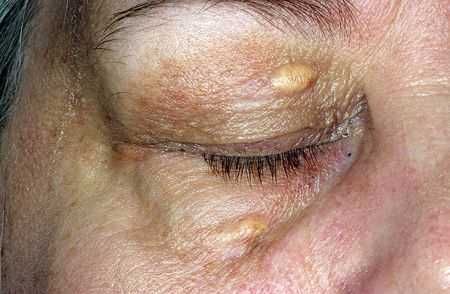
- Плоские. Появляются неподалеку от кожных складок на подошвах и ладонях.
- Ксантелазмы – жировые бляшки около глаз, имеют яркий желтый цвет. Самый распространенный вид ксантом.
- Сухожильные. Локализуются над сухожилиями.
- Туберозные. Появляются на коже локтей, коленей, пальцев, ягодиц.
- Множественные узелковые. Могут появиться сразу на нескольких участках тела.
У пациентов старшего возраста (после 50 лет) могут наблюдаться холестериновые отложения в области глазной роговицы. Такой внешний признак называют липоидной дугой, и его может распознать только опытный специалист. Липоидная дуга имеет светло-серый оттенок, но может быть и белой. Часто этот симптом является признаком наследственного характера дисметаболических нарушений в организме.
Еще одним внешним признаком, который на первый взгляд никак не связан с переизбытком холестерина, является ранняя седина. Седина развивается вследствие атеросклероза капилляров волосяных фолликул.
Но не стоит ждать первых признаков гиперхолестеринемии, так как их появление означает достаточно серьезные, порой необратимые изменения в организме, требующие незамедлительного лечения. Нужно по собственной инициативе сдавать анализы каждый год, особенно если есть генетическая предрасположенность к дисметаболическим заболеваниям. Стоит отметить, что у женщин и мужчин избыток «плохого» холестерина может проявляться со своими особенностями.
Особенности у женщин
Первым признаком липидного дисбаланса в женском организме является обхват талии более 88 сантиметров. Именно в этой области склонен откладываться «плохой» холестерин. Для субтильных женщин можно провести другой тест, который может насторожить в случае выявления «критических» результатов. Нужно измерить окружность талии и бедер, после чего вычислить соотношение между ними. Если полученная цифра превышает 0,8, то стоит сдать кровь на определение уровня холестерина. Это связано с тем, что у полных женщин ввиду некоторых физиологических особенностей затрудняется обмен веществ и перераспределение жиров в организме.

Кроме этого, стоит обратить внимание на менструальные выделения. Если они довольно обильные и часто можно проследить в них наличие сгустков, стоит посетить гинеколога и терапевта, сдать необходимые анализы и выяснить природу данного симптома.
Женщины чаще страдают от варикозного расширения вен нижних конечностей. По этой причине им нужно внимательнее следить за состоянием ног. Косвенными признаками, указывающими на сбой липидного обмена в организме, могут быть частые отеки ног, тромбоз и тромбофлебит.
Особенности у мужчин
Чаще всего у мужчин гиперхолестеринемия проявляется болезненными ощущениями за грудиной и возникновением кинжальных болей в нижних конечностях при выполнении физических упражнений или тяжелой работы, требующей усилий. Мужчины чаще сталкиваются с ранней сединой, поэтому не стоит пренебрегать профессиональной консультацией в этом случае, так как причины могут быть самыми серьезными.
У мужчин, у которых в крови повышен холестерин липопротеинов низкой плотности, может появиться ухудшение потенции. Такой неприятный симптом возникает из-за появления бляшек в сосудах, которые питают тазобедренную область и непосредственно сам половой член. Со временем сосуды теряют свою эластичность, их стенки утолщаются, могут появляться атеросклеротические бляшки. Все это сказывается на кровоснабжении паховой зоны, поэтому эрекция во время полового возбуждения становится не такой сильной, как раньше.
Ухудшение эрекции может наблюдаться и при поражении вен нижних конечностей варикозной болезнью, когда на ее фоне по причине высокого холестерина развивается тромбофлебит и тромбоз вен ног. Этот фактор сказывается на ухудшении транспортировки крови к области паха, из-за чего у мужчины появляются проблемы интимного характера.
Методы лечения и профилактика
Если появились симптомы гиперхолестеринемии, в первую очередь нужно незамедлительно обратиться к врачу и сдать все необходимые анализы и пройти диагностические обследования, которые помогут достоверно определить характер патологии и установить спровоцировавший ее фактор. Ни в коем случае нельзя самостоятельно искать рецепты народной медицины и испробовать их на себе. Любое лечение нужно согласовывать с врачом.
Второе, что требуется от человека с высоким уровнем «плохого» холестерина в крови – это изменение образа жизни. Основное – это соблюдение определенных правил питания: отказ от большого количества жирной пищи, особенно от той, что в большом количестве содержит холестерин и транс-жиры. В питании стоит отдавать предпочтение продуктам с низким гликемическим индексом – это основа поддержания здоровья у таких пациентов.

Стоит начать заниматься посильными физическими упражнениями, которые также порекомендует врач, учитывая индивидуальные особенности организма и имеющиеся сопутствующие заболевания. Нормализация веса – важная составляющая терапии.
В нормализации уровня липидов в крови важное место занимает медикаментозная терапия. Подавляющему большинству пациентов в качестве основного препарата назначают статины, однако они имеют множество противопоказаний, поэтому их могут заменять на другие лекарственные средства. Статины блокируют выработку холестерина клетками печени, поэтому являются наиболее эффективными для нормализации липидного обмена.
В составе комплексной терапии могут быть назначены следующие медикаменты:
- препараты никотиновой кислоты. Они способствуют повышению уровня «хорошего» холестерина в крови, за счет которого нормализуется жировой обмен;
- секвестранты желчных кислот усиливают выведение из организма жиров, а также их производных;
- производные фибровой кислоты способствуют мобилизации жира из печени.
Если повышение содержания холестерина в крови было спровоцировано другим заболеванием, пациенту первично назначат терапию этого недуга.
Стоит понимать, что все лекарственные средства и индивидуальные схемы лечения подбирает только врач, исходя из особенностей организма и протекания заболевания. Нельзя самостоятельно начинать лечение или приобретать разрекламированные БАДы, отметив у себя симптомы гиперхолестеринемии. Даже у таких средств есть свои противопоказания и побочные эффекты.
Причины повышенного холестерина в крови у женщин после 50 лет
4 основных причины повышения уровня холестерина в крови у женщин
Существует 4 основных причины повышенного уровня холестерина у женщин. Это как правило касается женщин, которым уже за 50. Однако, об этом все же стоит задуматься в более раннем возрасте, так как процесс повышения уровня вредного холестерина и снижения полезного начинается в значительно более раннем возрасте (20-30 лет).
1. Уровень эстрогена
Во время менопаузы, в женском организме снижается уровень эстрогена. В публикации Гарвардской медицинской школы говорится, что это может привести к увеличению уровня общего холестерина, триглицеридов и ЛПНП «плохого» холестерина. Уменьшение эстрогена также способствует снижению уровня ЛПВП «хорошего» холестерина. В то время как заместительная гормональная терапия, кажется, способствует снижению уровня ЛПНП и повышению уровня ЛПВП, все же могут быть негативные эффекты. Так как изменение образа жизни может снизить уровень общего холестерина, ЛПНП и триглицеридов, а также повысить ЛПВП – необходимости в использовании заместительной гормональной терапии с этой целью нет.
2. Сидячий образ жизни
По данным Американского колледжа спортивной медицины, отсутствие физической активности способствует повышению уровня ЛПНП и триглицеридов, а также снижению ЛПВП. С возрастом, люди, как правило, становятся физически менее активны. Недостаток физической активности приводит к повышению уровня холестерина в крови и увеличению массы тела. Исследования показывают, что любая физическая активность (особенно аэробные упражнения, такие как бег, плавание, ходьба, активные виды спорта, танцы и пр.) снижает уровень общего холестерина, ЛПНП и триглицеридов, и способствует повышению уровня ЛПВП холестерина.
3. Рацион питания
Современные люди в развитых странах все больше употребляют продуктов с высоким содержанием насыщенных жиров, что, как правило, приводит к высокому уровню холестерина в крови. В молодости, организм женщины не испытывает последствий злоупотребления вредной пищей, но в возрасте 50 лет, результаты анализа крови могут быть шокирующими. Употребление пищи с высоким содержанием насыщенных жиров также год за годом добавляет лишний вес. По данным клиники Майо, женщина может остановить и обратить вспять пагубные последствия нездорового рациона питания в любом возрасте, отдав предпочтение употреблению полезных продуктов с низким содержанием вредных жиров (особенно транс-жиров).
4. Лишний вес
Избыточный вес часто является проблемой для женщин, особенно с возрастом. Лишние килограммы не появляются за одну ночь – это постепенный процесс, растягивающийся на годы. В среднем, женщина набирает по 3 килограмма в год начиная с 20 или 30 лет, что уже к 50 годам приводит к серьезному ожирению. Клиника Майо сообщает, что набор даже всего нескольких лишних килограммов способствует повышенному уровню холестерина. Правильный рацион питания способствует снижению массы тела и нормализации уровня холестерина в крови, что ведет к улучшению здоровья в целом.
Интересные факты о холестерине и сердечно-сосудистых заболеваниях
Недавние исследования показывают, что более высокий уровень холестерина сам по себе не является фактором, способствующим риску развития сердечно-сосудистых заболеваний, и это может быть даже полезным для здоровья сердечно-сосудистой системы – особенно, когда мы говорим о высоком уровне холестерина у женщин.
По словам всемирно известного кардиохирурга Дуайта Ланделла, воспаление в артериях является главным фактором риска развития сердечно-сосудистых заболеваний. Он говорит, что «без воспаления, холестерин будет свободно перемещаться по всему телу, как задумано природой». Чрезмерное употребление фабричной пищи и фаст-фуда с высоким содержанием транс-жиров, омега-6 жирных кислот и других вредных компонентов, является основным диетическим фактором, способствующим возникновению артериального воспаления.
До 1950-х годов практически не говорили о том, что сливочное масло и жирное мясо вызывают болезни сердца. Затем было проведено исследование на кроликах в 1955 году – кроликов кормили мясом и продуктами с высоким содержанием холестерина. Все они умерли. После этого, началось распространение информации о том, что люди должны уменьшить потребление жиров, или их может постичь та же участь. Однако, исследователи почему-то умолчали, что кролики являются травоядными животными и не могут переваривать мясо, поэтому подобные заявления были совершенно необоснованными в отношение человека.
Вот несколько интересных фактов для вас:
- Холестерин является естественным веществом внутри нашего организма и имеет важное значение для бесчисленного количества функций.
- Без него наш организм не может создавать внешнюю мембрану клеток, которые составляют почти каждую частицу нашего тела.
- Холестерин необходим для надлежащей работы мозга и гормональной функции, крепких костей и здоровой иммунной системы.
Итог: холестерин имеет жизненно важное значение для здоровья человека.
Высокий уровень холестерина у женщин может быть на самом деле полезен - особенно с возрастом
Ни для кого не секрет, что люди в развитых странах в большей степени страдают ожирением и связанными с ним проблемами со здоровьем. Несмотря на то, что женщины имеют более высокий уровень холестерина в целом, чем у мужчины – они на 300% менее склонны к заболеваниям сердца.
Норвежский университет естественных и технических наук обследовал 52087 человек, среди которых 24235 мужчин и 27852 женщины. Их исследование показало, что повышенный уровень холестерина не настолько страшен, как предполагалось, что указывает на то, что большинство рекомендаций и бытующих утверждений о его вреде и рисках необоснованны – особенно это касается женщин с «умеренно повышенным уровнем холестерина». Они выяснили, что повышение холестерина у женщин снижает риск смерти от инфаркта и инсульта.
Другое исследование под названием Инициатива женского здоровья показало, что применение статинов женщинами после менопаузы, повышает риск развития сахарного диабета на 71%. Выяснилось, что чем старше женщины становятся, тем больший ущерб этот препарат может нанести их организмам.
Несмотря на эти факты, женщинам по-прежнему назначают статины с целью блокирования синтеза холестерина в печени. Около 13,5% женщин в возрасте от 45 до 64 лет принимают статины. Что касается женщин старше 65 лет, то примерно до 33% из них принимают статины – в частности потому что уровень холестерина, как известно повышаться после наступления менопаузы.
Стоит ли беспокоиться о высоком уровне холестерина?
Alliance for Human Research Protection обнаружили, что несмотря на то, что статины полезны для взрослых в возрасте от 30 до 80 лет, которые уже имеют окклюзионные заболевания сосудов, не существует никаких доказательств, подтверждающих пользу применения статинов людьми, не имевшими проблем ранее.
Очень небольшая часть населения во всем мире (около 1 500 человек) может иметь генетическое заболевание, известное как семейная гиперхолестеринемия – очень высокий уровень холестерина в крови, который является фактором риска развития ишемической болезни сердца.
Этим людям необходимо следить за их уровнем холестерина и изменить рацион питания, образ жизни и быть физически активными. Медики сходятся во мнении, что, если естественные средства не помогают, статины могут быть полезны для этой очень небольшой группы населения. Однако, что касается большинства людей, то им все-таки рекомендуется воздержаться от использования этих препаратов.
Согласно исследованию INTERHART, изменение образа жизни и рациона питания, оказались лучшим способом уменьшения риска развития сердечно-сосудистых заболеваний у 90% обследованных людей из более чем 52 стран мира. Изменения в образе жизни и рационе питания включают:
- отказ от курения
- снижение массы тела
- употребление большего количества фруктов и овощей
- регулярные физические нагрузки
И в соответствии с рекомендациями всемирно известного кардиохирурга Дуайта Ланделла, чтобы полностью изменить пагубные последствия воспаления, необходимо избегать употребления обезжиренных продуктов, фабричной пищи и фаст-фуда.