Причины буллезный эпидермолиз
Буллезный эпидермолиз - причины, симптомы, диагностика и лечение
Буллезный эпидермолиз – группа наследственных заболеваний, которые характеризуются легкой ранимостью кожи, отсюда второе название этих патологий - «механобуллезная болезнь». Основным симптомом служит развитие на поверхности кожных покровов пузырей с серозным содержимым, после чего на их месте возникают долго незаживающие эрозии. Диагностика различных типов буллезного эпидермолиза осуществляется при помощи иммуногистологических и генетических методик, а также на основании данных осмотра пациента и изучения его наследственного анамнеза. Специфического лечения не существует, однако правильная и комплексная симптоматическая терапия может в ряде случаев значительно улучшать состояние больного.
Общие сведения
Буллезный эпидермолиз – это гетерогенная группа наследственных заболеваний кожи, которые характеризуются образованием пузырей и эрозий в ответ на незначительное механическое воздействие. Впервые данный термин был использован в 1886 году немецким врачом-дерматологом Генрихом Кёбнером, дальнейшие исследования продемонстрировали, что существует множество разновидностей этой патологии. Генетические исследования буллезного эпидермолиза показали, что он может наследоваться как аутосомно-рецессивно, так и аутосомно-доминантно, с ним ассоциированы мутации более чем 10 генов. Существенные различия имеются и в клиническом течении разных типов этого заболевания, встречаемость колеблется в пределах 1:30000-1:1000000.
Патогенез нарушений при буллезном эпидермолизе долгое время оставался малоизученным. Прорыв в этом направлении произошел с внедрением в медицинскую практику электронной микроскопии, которая помогла визуализировать ультраструктуру пораженных тканей кожи. Следующий важный шаг в изучении буллезного эпидермолиза был совершен с открытием иммуногистологических исследований (иммунофлуоресценция). В настоящее время именно эти методики играют важнейшую роль в диагностике данных заболеваний, уступая по точности лишь генетическому анализу. Ввиду того, что методы изучения буллезного эпидермолиза постоянно совершенствовались, претерпевала изменения и классификация форм этой группы заболеваний.
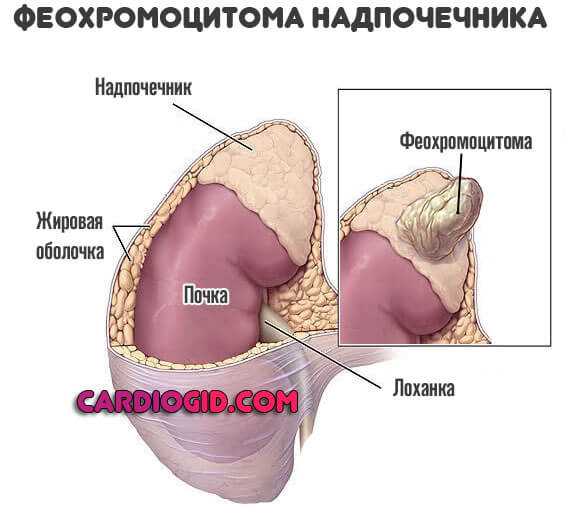
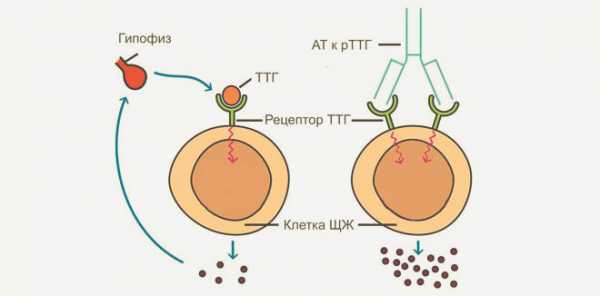
Буллезный эпидермолиз
Причины буллезного эпидермолиза
Этиология буллезного эпидермолиза неодинакова у разных типов заболевания, что в некоторых случаях достаточно сильно осложняет диагностику. Простой буллезный эпидермолиз обусловлен мутациями генов KRT5 и KRT14, однако, по данным врачей-генетиков, нарушением структуры этих генов объясняется только 75% случаев заболевания этого типа. При этом в кожных покровах, предположительно, нарушается равновесие в системе «ферменты-ингибиторы», и некоторые белки становятся объектом атаки. При простом буллезном эпидермолизе это могут быть протеины базальной мембраны (альфа6-бета4-интегрин) и белки десмосом базального слоя эпидермиса – десмоплакин, плакофиллин-1. В результате при механическом воздействии происходит выделение ферментов, которые разрушают указанные белки, тем самым провоцируя цитолиз и разрушение структуры эпидермиса, приводя к образованию пузырей.
Причиной развития другой формы патологии – пограничного буллезного эпидермолиза – являются мутации в генах LAMB3, LAMA3 и некоторых других. Большинство из этих мутации наследуется по аутосомно-рецессивному механизму, объектом атаки разбалансированной ферментной системы становятся такие протеины, как коллаген 17-го типа и ламинин-332. Эти белки участвуют в поддержании нормальной структуры нижних слоев эпидермиса, поэтому их повреждение приводит к характерным клиническим симптомам пограничного буллезного эпидермолиза. Помимо легкого образования пузырей и эрозий он характеризуется также повышенной ломкостью кожных покровов и более тяжелым течением.
Дистрофический тип буллезного эпидермолиза обусловлен мутациями в гене COL7A1, которые могут наследоваться как по аутосомно-доминантному, так и аутосомно-рецессивному механизмам. Белком-мишенью при этом выступает коллаген 7-го типа, который отвечает за стабильность структуры других соединительнотканных волокон кожи. Уменьшение количества этого протеина в тканях кожных покровов приводит к легкому развитию высыпаний, эрозий и пузырей, а также нередко сопровождается нарушениями других органов. В частности, дистрофический буллезный эпидермолиз часто приводит к развитию контрактуры суставов, поражение захватывает слизистые оболочки органов дыхательной и пищеварительной систем. На рубцах, которые остаются после заживления эрозий, нередко возникают злокачественные опухоли.
В целом, общий патогенез буллезного эпидермолиза можно свести к нарушению активности некоторых ферментов в тканях кожи. В результате этого разрушаются определенные ключевые структурные белки эпидермиса, дермы или базальной мембраны, что нарушает связи между клетками и приводит к образованию пузырей при механическом воздействии даже незначительной силы. Типы буллезного эпидермолиза отличаются один от другого локализацией пузырьков, видом мутации, что привела к этому заболеванию, и разновидностью белка, который стал объектом атаки ферментов.
Классификация буллезного эпидермолиза
В настоящий момент существуют десятки разновидностей буллезного эпидермолиза, которые достаточно трудно классифицировать в определенные группы. Проблема осложняется еще и тем, что почти за полтора века изучения данной патологии предпринимались неоднократные попытки разделить ее на определенные типы, используя самые современные на тот момент данные. В конечном итоге это привело к некоторой путанице, даже в научной литературе можно найти самые разнообразные варианты разделения буллезного эпидермолиза на разновидности. Наиболее современная классификация этого состояния в дерматологии включает в себя четыре типа заболевания, которые, в свою очередь, делятся на ряд подтипов:
- Простой буллезный эпидермолиз – имеет 12 подтипов, наиболее распространенными из которых являются синдромы Вебера-Коккейна, Кёбнера, Доулинга-Меары. Может наследоваться как аутосомно-доминантно, так и рецессивно, встречаемость составляет 1:100000. Простой буллезный эпидермолиз характеризуется образованием внутриэпидермальных или, реже, субэпидермальных пузырей, так как при этом заболевании поражаются белки эпидермиса.
- Пограничный буллезный эпидермолиз – делится на 2 подтипа, один из которых имеет еще 6 самостоятельных клинических форм. Наиболее тяжелой формой этого заболевания является подтип Херлитца, имеющий крайне высокую смертность. Встречаемость пограничного буллезного эпидермолиза составляет около 1:500000, образование пузырей при нем происходит на уровне светлой пластинки, что и дало ему название «пограничный».
- Дистрофический буллезный эпидермолиз – имеет два подтипа, которые делятся по механизму наследования этой патологии (доминантный и рецессивный подтипы). При этом встречаемость доминантного варианта несколько выше (3:1000000 против 1:500000 у рецессивной формы дистрофического буллезного эпидермолиза). Рецессивная разновидность также имеет несколько клинических форм, наиболее тяжелой из которых является подтип Аллопо-Сименса. При этом варианте заболевания у больных возникают глубокие эрозии, оставляющие после себя шрамы, возможны контрактуры суставов, поражение слизистых оболочек. Образование пузырей при этом происходит в сосочковом слое дермы, что и обуславливает появление шрамов и длительное заживление эрозий.
- Синдром Киндлера, или смешанный буллезный эпидермолиз, является одной из наиболее редких и малоизученных форм данной патологии. Особенностью, которая позволила выделить эту форму в отдельный тип, является образование пузырей во всех слоях кожи – эпидермисе, у светлой пластинке, в дерме. В настоящий момент определен только белок, выступающий в качестве мишени ферментов при смешанном буллезном эпидермолизе – киндлин-1.
Такой тип разделения всех клинических форм буллезного эпидермолиза является в настоящее время общепринятым. Но даже в пределах одного типа наблюдается большое разнообразие клинических симптомов заболевания, что осложняет диагностику и нередко влияет на прогноз патологии. Поэтому на сегодняшний день не прекращаются поиски более структурированной и приемлемой классификации буллезного эпидермолиза.
Симптомы буллезного эпидермолиза
Проявления буллезного эпидермолиза разных типов объединяет одно – развитие пузырей и эрозий в ответ на механическое воздействие на кожу. Различается лишь степень выраженности этих изменений, локализация, время существования и результаты заживления. При локализованной форме простого буллезного эпидермолиза (подтип Вебера-Коккейна) поражения располагаются только на определенном участке тела (руки, стопы). В младенческом возрасте возможна более широкая площадь появления пузырей, но с возрастом их выраженность уменьшается. Напротив, генерализованный подтип Доулинга-Меары характеризуется развитием мелких везикулярных высыпаний на значительной площади тела. Такой тип буллезного эпидермолиза возникает с самого раннего детства и может стать причиной смерти ребенка, итогом разрешения пузырьков может быть гиперкератоз, нарушения пигментации кожи, иногда возникает поражение слизистых.
Пограничная форма буллезного эпидермолиза протекает намного более тяжело, особенно так называемый летальный подтип Херлитца. При этом наблюдается повышенная ломкость кожных покровов, образование большого количества пузырьков, эрозий, на лице и спине часто возникают симметричные грануляции. Поражаются и слизистые оболочки рта, обнаруживается гипоплазия эмали и обусловленный ею тяжелый кариес. Столь тяжелое течение пограничного буллезного эпидермолиза часто становится причиной летального исхода в первые годы жизни. У выживших больных во взрослом возрасте формируются контрактуры суставов, поражение почек, потеря ногтей. Более легкая атрофическая форма пограничного буллезного эпидермолиза также характеризуется обширными высыпаниями, после разрешения которых формируются атрофические участки и рубцы. Также она часто приводит к дистрофии ногтей и рубцовой алопеции.
Дистрофический буллезный эпидермолиз практически всегда является генерализованным и поражает обширные участки тела. Доминантный вариант заболевания в целом отличается более доброкачественным течением, образование пузырей и их разрешение происходит медленно, однако большинство больных в конце концов теряют ногти на руках. После заживления эрозий на поверхности кожи формируются заметные рубцы. Рецессивный вариант дистрофического буллезного эпидермолиза, особенно его тяжелый генерализованный подтип, протекает намного тяжелее: помимо высыпаний у больных часто регистрируются псевдосиндактилии, обширные шрамы, потеря ногтей. Возникает поражение костей скелета, на месте заживших шрамов с годами может развиваться плоскоклеточный рак. Проблемой является еще и высокая устойчивость подтипа Аллопо-Сименса к терапевтическим мероприятиям.
Осложнения любого типа буллезного эпидермолиза сводятся к риску развития шока (при обширных поражениях), присоединения вторичной инфекции и спровоцированного ею сепсиса, обезвоживания больных. В большинстве случаев терапевтические процедуры производят только с целью недопущения этих состояний. Вероятность развития осложнений тем выше, чем большую область тела занимают патологические очаги и чем деструктивнее их характер (напряженные пузыри, эрозии, язвы).
Диагностика буллезного эпидермолиза
В настоящее время диагностика буллезного эпидермолиза осуществляется путем осмотра кожных покровов пациента, с помощью проведения иммуногистологических исследований и генетических анализов, в некоторых случаях производят изучение наследственного анамнеза. При осмотре кожных покровов специалист также может произвести диагностические тесты – механически воздействовать на кожу пациента и спустя время оценить результаты. Развитие на этом участке характерных для буллезного эпидермолиза пузырей или эрозий говорит в пользу наличия данного заболевания. На следующих этапах диагностики производят более точное определение формы патологии.
Иммунофлуоресцентный анализ при буллезном эпидермолизе осуществляется при помощи моно- и поликлональных антител, имеющих сродство к основным белкам эпидермиса, светлой пластинки и верхних слоев дермы. Это позволяет оценить количество того или иного белка, что, в свою очередь, говорит о ферментной активности тканей. Уменьшение количества того или иного белка свидетельствует о его низком выделении или же ускоренном разрушении. Снижение концентрации ключевых протеинов на определенных участках позволяет определить уровень развития пузырей на самом раннем этапе, что уже помогает с высокой долей вероятности определить тип буллезного эпидермолиза. Точку в диагностике этого состояния ставит генетический анализ методом прямого секвенирования генов, которые ассоциированы с тем или иным типом заболевания. Такой многостадийный подход к диагностике буллезного эпидермолиза обеспечивает высокую точность.
Значительно упростить диагностику этого заболевания позволяет изучение наследственного анамнеза пациента, по которому можно выявить его кровных родственников с такой же проблемой. Кроме того, если у кого-то из родных имеется буллезный эпидермолиз, имеет смысл производить пренатальную генетическую диагностику, что позволит выявить наличие данной патологии на ранних этапах развития плода. Дифференциальную диагностику осуществляют с истинной пузырчаткой, некоторыми формами буллезного пемфигоида, приобретенным буллезным эпидермолизом (который является не наследственным, а аутоиммунным заболеванием).
Лечение буллезного эпидермолиза
Специфического лечения этого заболевания не существует, все терапевтические процедуры сводятся к предупреждению развития осложнений и уменьшению выраженности пузырьков и эрозий. В случае тяжелых форм буллезного эпидермолиза назначают преднизолон. Из наружных терапевтических манипуляций производят асептическое вскрытие пузырьков, обработку их крышки антисептиками, накладывают гелиомициновую мазь. Наложение повязок нужно производить крайне осторожно, так как давление бинтов может спровоцировать появление новых пузырей. При наличии осложнений (шока, сепсиса) проводят симптоматическое лечение противошоковыми препаратами и антибиотиками. С профилактической целью можно производить облучение кожных покровов ультрафиолетовыми лучами.
Современная генетика и ряд других областей медицины продолжают широкие исследования буллезного эпидермолиза с целью поиска более эффективных методик лечения. Среди основных технологий и методов наиболее перспективными считаются способы с использованием стволовых клеток, белковая и генная терапии. Однако пока ни один из методов не вышел за рамки экспериментов на животных, поэтому буллезный эпидермолиз в настоящее время является неизлечимым заболеванием.
Прогноз буллезного эпидермолиза
Прогноз буллезного эпидермолиза чаще всего неопределенный, так как зависит от множества факторов и обстоятельств – типа заболевания, наличия или отсутствия у больного сопутствующих нарушений, его образа жизни. Например, локальный подтип простого эпидермолиза чаще всего имеет доброкачественное течение и редко создает угрозу жизни пациенту. Тогда как подтип Аллопо-Сименса имеет очень высокую смертность – как и от кожных проявлений, так и по причине отдаленных осложнений, таких как поражения почек и органов ЖКТ, а также развития плоскоклеточного рака кожи. Больные с такой проблемой должны бережно относиться к своей коже, не забывать про антисептическую обработку эрозий и других поражений, избегать занятий травмирующими видами спорта и иной деятельностью такого рода.
причины, классификация, симптомы, основные методы диагностики и лечение.
Иногда в литературе можно встретить диагноз «механобуллезная болезнь». Но в справочниках дерматологии ее нет. На самом деле речь идет о буллезном эпидермолизе – гетерогенной группе генетических патологий, обусловленных мутациями определенных генов, которые ответственны за синтез структурных белков кожи. Их основной признак — появление на коже и слизистых пузырей с серозным содержимым при малейшей механической травме. В последующем на месте буллезной сыпи образуются долго незаживающие эрозии.
Классификация
В зависимости от глубины поражения различают три основные формы заболевания и более 30 подтипов патологии, отличающихся по генотипу, фенотипу и характеру наследования.
- Простая форма (ПБЭ). Затронуты только верхние слои эпидермиса. Имеет 12 подтипов, наиболее часто встречающиеся — синдромы Вебера-Коккейна (локализованный), Кёбнера (генерализованный), Доулинга-Меары (герпетиформный), более редкие – ПБЭ Огна, ПБЭ с мышечной дистрофией, ПБЭ с пятнистой пигментацией.
- Пограничная форма (ПгБЭ). Дно пузыря расположено на уровне светлой пластинки – поверхностном слое базальной мембраны. Имеет 2 подтипа. Один из них представлен 6 клиническими формами. Наиболее тяжелый тип, который отличается высокой смертностью – подтип Херлитца.
- Дистрофическая форма (ДБЭ) – страдает верхняя часть сосочкового слоя дермы, которая расположена глубже светлой пластинки. Также имеет два подтипа, которые различаются по механизму наследования – доминантный и рецессивный. Последняя разновидность представлена несколькими клиническими формами, наиболее тяжелая из них – подтип Аллопо-Сименса.
- Синдром Киндлера (смешанный буллезный эпидермолиз). Пузыри могут одновременно затрагивать разные уровни кожи. Самая редкая и мало изученная форма заболевания.
В настоящее время эта классификация считается условной, поскольку на практике встречается очень много клинических форм, из-за чего часто возникают трудности с диагностикой. Специалисты стараются разработать более структурированную и приемлемую классификацию болезни, но пока безуспешно.
Причина
Заболевание развивается вследствие мутации в более чем десяти генах, в которых закодированы белки, составляющие структуру кожи. В большинстве случаев оно передается по наследству, реже является приобретенным, когда изменения в генах происходят спонтанно.
Ребенок может унаследовать патологию от одного из родителей. И даже если они не страдают буллезным эпидермолизом, взрослые могут быть скрытыми носителями мутировавших генов.
Условно все причины разделяют на две группы – генетические и внутриутробные. Основной патогенез – сбой в ферментной системе, в результате чего некоторые протеины становятся мишенью для атаки ферментов.
Генетические нарушения очень разнообразны:
- мутации в генах PLEC, KRT5 и KRT14 вызывают простую форму заболевания, атаке подвергаются протеины базальной мембраны (альфа6-бета4-интегрин) и белки десмосом базального слоя эпидермиса – десмоплакин, плакофиллин-1;
- мутации в генах LAMB3, LAMA3, LAMC2 провоцируют развитие пограничной формы патологии, мишенью становятся коллаген 17-го типа и ламинин-332;
- мутации в гене COL7A1 – причина дистрофической формы, при них происходит повреждение коллагена 7-го типа, который отвечает за стабильность структуры других соединительнотканных волокон кожи;
- мишенью при синдроме Киндлера выступает белок киндлин-1.
Образование пузырей происходит в результате деструкции ключевых структурных белков и нарушения связи между клетками при малейшем механическом воздействии.
Внутриутробные причины, которые могут привести к мутации генов – самые банальные – курение, употребление алкоголя, прием лекарственных препаратов и воздействие других факторов, обладающих тератогенным эффектом.
Формы заболевания и его симптомы
Кожа пациентов не терпит никакого грубого механического или физического воздействия. Иначе в ответ быстро наступает отторжение эпидермиса и дермы. Сначала образуются пузыри, после вскрытия на их месте появляются эрозии. В некоторых случаях к высыпаниям может присоединяться вторичная инфекция.
Люди с диагнозом буллезный эпидермолиз находятся в группе риска по возникновению злокачественных новообразований.
Врожденный
Врожденный буллезный эпидермолиз может проявляться уже при рождении. В некоторых случаях кожа ребенка травмируется даже в момент прохождения по родовым путям матери.
Малышей, родившихся с такой патологией, называют «дети бабочки».
Однако первые симптомы могут появиться и значительно позже – точных сроков нет. Это может быть период новорожденности, младенчества или раннего детства. Реже всего заболевание начинается в юношестве, но такие случаи также зарегистрированы.
Приобретенный
Приобретенный буллезный эпидермолиз, как уже было сказано выше, возникает в результате спонтанных мутаций. Поэтому чаще всего первые признаки появляются уже у взрослых людей.
Пузыри и эрозии на коже пациентов, страдающих буллезным эпидермолизом, напоминают ожоги 3 степени.
Клиническая картина во многом схожа с симптомами этой болезни у детей и зависит исключительно от того, в каких генах произошли изменения.
Простой буллезный эпидермолиз
- ПБЭ подтипа Доулинга-Меара (герпетиформный). Наиболее тяжелая форма патологии. Первые признаки видны уже при рождении. Высыпания генерализованные, иногда образуют большие эрозии. Чаще всего поражается слизистая ротовой полости. Патология сопровождается герпетиформными высыпаниями на теле и конечностях. При этом подтипе могут страдать ногти. Происходит их отторжение. Впоследствии отрастают деформированные ногтевые пластинки или длинные ногти с гиперкератозом. Его проявления также возникают на ладонях и подошвах, позже они переходят в кератодермию.
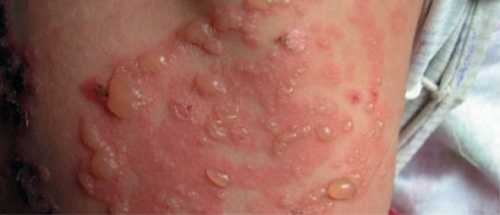
Простой герпетиформный БЭ (Доулинг-Меара)
- ПБЭ Кебнера (генерализованный подтип). Обширные высыпания появляются при рождении. Их излюбленная локализация – кисти и стопы. После заживления эрозий остаются участки депигментации. Иногда возникает ладонно-подошвенный гиперкератоз.
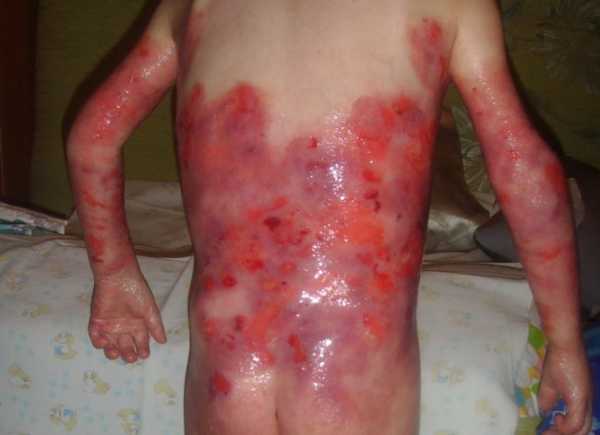
ПБЭ тяжелый генерализованный (Кебнера)
- ПБЭ подтипа Вебера-Коккейна (локализованный). Наиболее легкая форма. Впервые заболевание проявляется в младенчестве, реже – в детстве или юношестве. Излюбленная локализация пузырей этого подтипа – ладони и стопы, реже – волосистая часть головы. Незначительные эрозии возникают в ротовой полости. Часто при патологии появляется гипергидроз ладоней и подошв. После заживления эрозий остается пигментация.
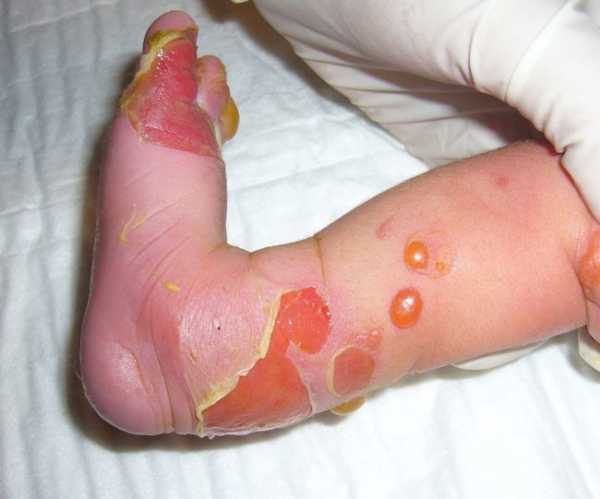
ПБЭ локализованный (Вебера-Коккейна)
- ПБЭ Огна. Характеризуется сезонным образованием пузырей. Высыпания появляются летом, преимущественно на конечностях. Они сопровождаются онихогрифозом (искривлением ногтя в виде когтя) на больших пальцах ног.
- ПБЭ с мышечной дистрофией. Появление генерализованных пузырей при рождении. Сопровождается прогрессирующей мышечной дистрофией.
- ПБЭ с пятнистой пигментацией. Обширные участки с гиперпигментацией на туловище, кистях рук и стопах. При этом пузырей образуется немного, но по мере их регресса пигментация может усиливаться. Дополнительным симптомом этого подтипа являются веррукозные папулы – бородавчатые наросты на коже. Слизистая ротовой полости страдает незначительно.
Пограничный буллезный эпидермолиз
- ПгБЭ Гертлица. Самая тяжелая форма буллезного эпидермолиза. Она приводит к летальному исходу в младенчестве или в раннем детском возрасте. Первые проявления – это обширные пузыри, которые возникают при рождении ребенка. Позже появляются участки гипертрофии грануляционной ткани, преимущественно в области рта, глаз, ноздрей, волосистой части головы и ушных раковин. Дополнительный симптом этого подтипа – утрата ногтевых пластинок и образование гипертрофической грануляционной ткани на концевых фалангах. Страдает ротовая полость – ямки в зубной эмали, обширные эрозии на слизистой ротоглотки. Возможно поражение эпителия носовой полости, слизистой конъюнктивы, пищевода, трахеи, гортани, прямой кишки и уретры. В тяжелых случаях развиваются многочисленные системные нарушения. Заболевание протекает на фоне анемии, происходит задержка роста и физического развития. К летальному исходу приводит осложнение патологии — сепсис.
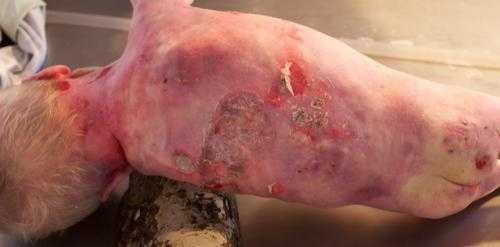
Пограничный генерализованный тяжелый ВБЭ (летальный Херлитца)
- ПгБЭ не-Гертлица. Высыпания в ротовой полости и поражение дыхательных путей не столь тяжелое, как при предыдущем подтипе. Однако встречаются тяжелые аномалии эпителиальной адгезии («склеивания»), что требует проведения трахеотомии с последующей установкой трахеостомы. Наиболее распространенные симптомы – участки сыпи на волосистой части головы и дистрофия ногтевых пластинок, а также периорифициальные (расположенные вокруг естественных отверстий организма, чаще всего – вокруг ануса) эрозии.
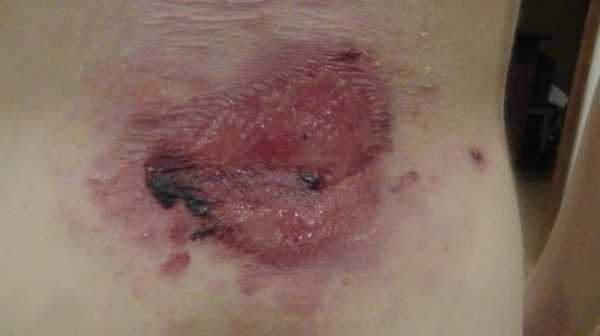
ПогрБЭ генерализованный среднетяжелый (не Херлитца)
- Локализованный ПгБЭ (минимальный). Течение заболевания довольно легкое. Высыпания локализуются на кистях, стопах и передней поверхности голени. Реже развивается дистрофия ногтей, и появляются небольшие углубления на зубной эмали. На слизистой ротовой полости и носа образуются мелкие эрозии. Прогноз благоприятный.
- ПгБЭ с атрезией (отсутствием или заращением) привратника. Еще одна тяжелая форма заболевания. Пациенты страдают от неимоверной хрупкости кожных покровов и слизистых. У них часто обнаруживают аномалии развития органов мочевыделения, например, гидронефроз или нефрит. Отличительная особенность – рудиментарные ушные раковины.
Дистрофический буллезный эпидермолиз
- Локализованный доминантный ДБЭ (ДДБЭ, подтип Коккейна-Турена). Пузыри образуются на участках, которые чаще всего подвержены трению – колени, область крестца и акральные поверхности. Впоследствии на месте сыпи кожа подвергается дистрофическим процессам, рубцеванию с образованием милиумов. Страдают ногти, вплоть до полного отторжения и атрофического рубцевания последних фаланг пальцев.
- Генерализованный доминантный ДБЭ (ДДБЭ, подтип Пазини). Течение патологии более тяжелое, чем у локализованной формы. Пузыри сменяются эрозиями. После их заживления образуются рубцовые бляшки и милиумы. Дополнительный симптом – спонтанное появление на теле бесцветных плотных папул. По мере взросления пациента генерализованные очаги регрессируют в локализованные с преимущественным поражением кожи конечностей. Заболевание сопровождается дистрофическим изменением ногтей, часто приводящим к утрате ногтевой пластинки, и образованием небольших эрозий на слизистой ротовой полости.
- Рецессивный ДБЭ (РДБЭ). Локализованная форма отличается средней степенью тяжести и по симптомам схожа с ДДБЭ Коккейна-Турена. Подтип Аллопо-Сименса – РДБЭ с тяжелым течением. При рождении возникают обширные генерализованные высыпания. Иногда у ребенка развивается масштабное отслоение кожи (синдром Барта). Чередование обострений и периодов нестойкой ремиссии приводит к распространенному рубцеванию, в результате чего часто образуются сгибательные контрактуры. Заболевание сопровождается проявлением псевдосиндактилии – пальцы ребенка находятся в своеобразной «варежке», что может привести к их сращению. Периорифицивального поражения нет, очаги высыпаний локализуются на голове и шее. Особенно страдает волосистая часть головы, где быстро прогрессирует алопеция. Одно из самых серьезных проявлений – обширное поражение слизистой ротоглотки. После эрозий образуются рубцы, которые ограничивают движения языка и мешают нормально открывать рот. На зубной эмали появляются точечные уплотнения, часто приводящие к кариесу и даже полной потере зубов. Очаги патологии на слизистой верхних дыхательных путей провоцируют стеноз, из-за чего пациенту часто приходится ставить трахеостому. Эрозии в пищеводе вызывают образование стриктур. Сочетание всех этих проявлений приводит к недоеданию и как следствие – задержке роста. У таких детей часто развивается анемия.
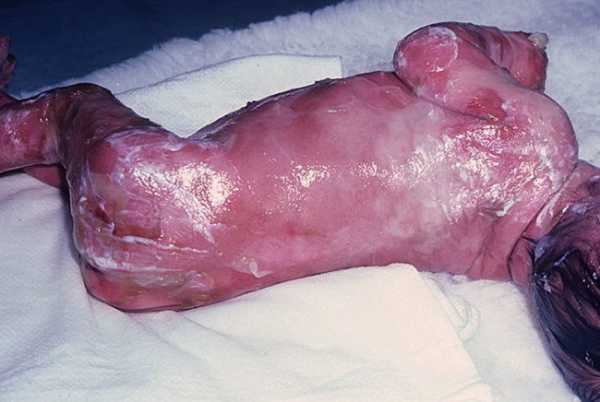
Рецессивный дистрофический тяжелый генерализованный БЭ (Аллопо-Сименса)
Наиболее часто у пациентов с РДБЭ, которые достигли полового созревания, развивается тяжелое осложнение – плоскоклеточная карцинома. Эта патология отличается агрессивным течением, склонностью к инвазии и быстрому метастазированию.
Что такое синдром Киндлера?
Первые признаки видны уже при рождении. Поскольку высыпания одновременно затрагивают различные ультрастуктурные уровни, клинические проявления могут напоминать как дистрофическую, так и пограничную форму буллезного эпидермолиза. В процессе заживления эрозий на коже происходят атрофические изменения.
По мере взросления буллезные высыпания проходят, но развивается пойкилодермия. Это проявления атрофии, гиперкератоза, сосудистых и пигментных нарушений на коже открытых участков тела, то есть тех, которые подвержены инсоляции. И чаще всего они возникают у пациентов с фоточувствительностью. Помимо этого патология затрагивает ногти и может привести к синдактилии пальцев рук и ног.
Со временем течение заболевания осложняется нарушениями со стороны внутренних органов. Возникают воспалительные процессы на слизистой ротовой полости и стриктуры в пищеводе и уретре.
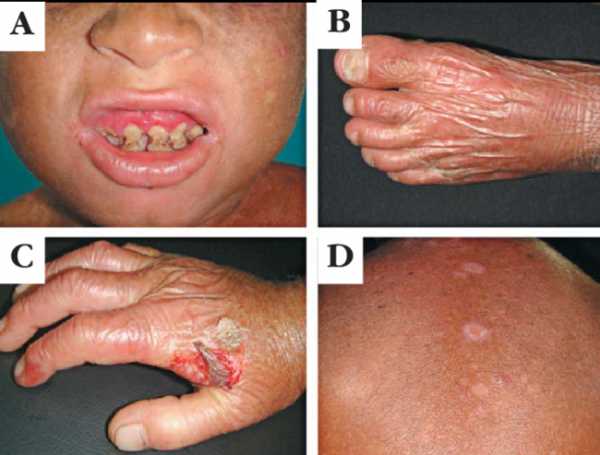
Синдром Киндлер
Диагностика
Анамнез и клиническая картина позволяют установить только предварительный диагноз. Окончательно подтвердить буллезный эпидермолиз могут только методы лабораторной диагностики. Для этого проводят биопсию и образцы кожи подвергают ряду специфических тестов.
- Трансмиссионная электронная микроскопия. Помогает увидеть и оценить определенные элементы кожи, а также обнаружить в ней ультраструктурные изменения.
- Иммунофлюорисцентное антигенное картирование (ИАК). Определяет уровень образования пузыря. Позволяет оценить количество структурных белков и определить, какой из них стал мишенью, а также уточнить ферментную активность ткани. Уменьшение уровня ключевого протеина может свидетельствовать о его низком синтезе или массовом разрушении.
- Генетический анализ (молекулярная или ДНК-диагностика). Завершающий анализ. Прямое секвенирование (определение последовательности соединения нуклеотидов или аминокислот в цепи ДНК или РНК) дает возможность точно определить форму буллезного эпидермолиза и его тип наследования.
Если в семье есть родственники, страдающие буллезным эпидермолизом, целесообразно пройти генетическую консультацию на стадии планирования беременности, а также пренатальную диагностику, которая позволит выявить патологию на раннем этапе развития плода.
Методы лечения
Буллезный эпидермолиз – системная патология, поэтому лечением занимается мультидисциплинарная команда врачей.
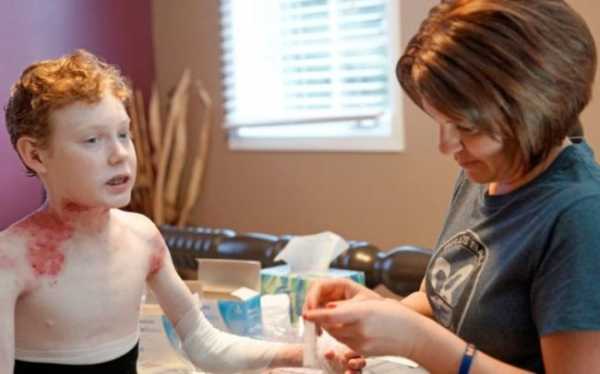
Лечение
Заболевание полностью излечить невозможно, поскольку специфические препараты для борьбы с ним до сих пор не найдены.
Однако современные методы симптоматической терапии, правильный уход за ранами, а также превентивные меры значительно облегчают состояние пациентов и дают им возможность прожить довольно долго.
Цель всех лечебных мероприятий:
- предупреждение разрастания и вскрытия пузырей;
- быстрое заживление эрозий и эпителизация кожи;
- предупреждение развития осложнений.
В качестве симптоматической терапии могут быть назначены следующие группы препаратов:
- анальгетики устранят боль;
- антигистаминные избавят от зуда и жжения;
- антибиотики помогут при вторичном инфицировании эрозий;
- глюкокортикоиды снимут воспаление и неприятные ощущения на коже;
- поливитамины окажут общеукрепляющее действие.
Лечение
Наружное лечение и уход за кожей заключается в обработке пузырей антисептиками, наложении повязок, в основе которых неприлипающие материалы и несколько слоев бинтов. Кроме того, проводят УФО – профилактическое облучение кожи ультрафиолетовыми лучами для предупреждения инфицирования эрозий.
Продолжительность жизни с буллезным эпидермолизом
Прогноз и продолжительность жизни больного буллезным эпидермолизом зависит от многих факторов — формы патологии и ее подтипа, качества ухода, наличия осложнений и общего состояния пациента.
Раньше летальный исход наступал в младенчестве, реже малыши доживали до трех лет.
Простой буллезный эпидермолиз и некоторые локализованные формы других типов имеют наиболее благоприятный прогноз. Иногда проявления болезни регрессируют, и пациенты проживают обычную жизнь. Добиваясь стойкой ремиссии, они никогда не забывают о мерах профилактики и соблюдают все рекомендации врачей.
Наиболее неблагоприятный прогноз при дистрофической форме заболевания. Множественные осложнения часто приводят к летальному исходу еще в детстве.
В настоящее время, к сожалению, не все родители могут обеспечить ребенку-бабочке надлежащий уход. Однако специальные благотворительные фонды не оставляют малышей и помогают им по мере возможности.
Буллезный эпидермолиз: причины, лечение, продолжительность жизни
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
что такое, основные симптомы, 3 вида, способы лечения, видео
Что такое буллёзный эпидермолиз?
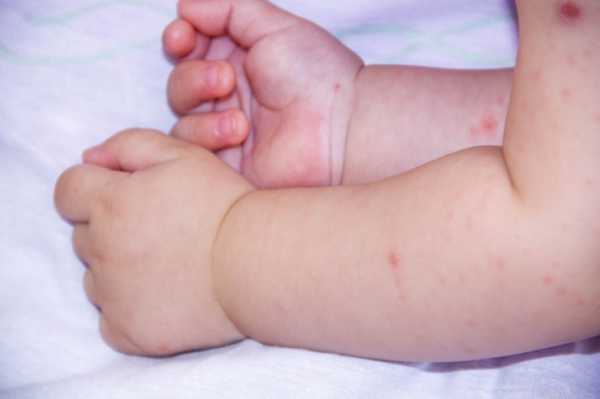
Буллёзный эпидермолиз включает в себя огромное количество болезней кожи, передающихся по наследству и имеющих общий признак – пузыри разных размеров и разного количества. Они образуются на кожном покрове, либо слизистых оболочках вследствие любого, иногда минимального воздействия. Любое трение, прикосновение, смена температуры и влажности воздуха способны вызвать обострение процесса.
Недуг способен проявиться в разном возрасте. Ребёнок заболевает ещё в утробе матери. Чаще всего он либо уже рождается с признаками болезни, либо они проявляются в ближайшее время после появления на свет. Во всех случаях правильнее называть болезнь врождённый буллёзный эпидермолиз.
Это генетическое заболевание, то есть оно не передаётся от заболевшего человека ни при каких обстоятельствах и никакими путями. Малыш может только унаследовать его от мамы и папы в момент зачатия.
Сколько людей болеют буллёзным эпидермолизом?
Чаще всего недуг регистрируется у детишек возраста 1 — 5 лет. Данные Национального регистра больных буллёзным эпидермолизом, который ведётся в Соединённых Штатах Америки, говорят о том, что недугом страдает 1 из 50000 новорождённых. За 16 лет его существования в США выявлены 3300 человек с данной болезнью.
В Европе буллёзным эпидермолизом страдает 1 из 30000 новорождённых малышей. В Японии наименьшая распространённость болезни, она выявляется у 7,8 из 1 млн рождённых детей.
К сожалению, в России отсутствует официальная статистика по заболеванию. Известно, что в нашей стране, Украине, Белоруссии и Казахстане насчитывается более 150 пациентов с буллёзным эпидермолизом.
Причины буллёзного эпидермолиза
Причина этой тяжёлой болезни – мутации в генах, которые ответственны за синтез структурных белков кожи. В результате её клетки теряют прочные соединения между собой. Малейшие воздействия извне способствуют повреждениям кожного покрова.
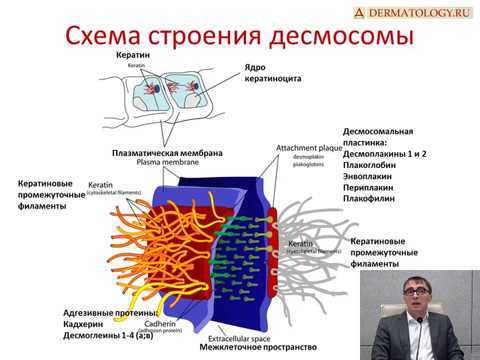
Кожа человека состоит из нескольких слоёв. Верхний – эпидермис представлен клетками кератиноцитами. Они постоянно делятся и по мере своего роста продвигаются из нижележащих слоёв к верхнему – роговому слою, обеспечивая обновление кожного покрова и его защиту. Друг с другом кератиноциты соединяются специальными мостиками – десмосомами, из которых выступают белковые нити – тонофибриллы. Клетки нижних слоёв эпидермиса они соединены ещё и белком ламинином.
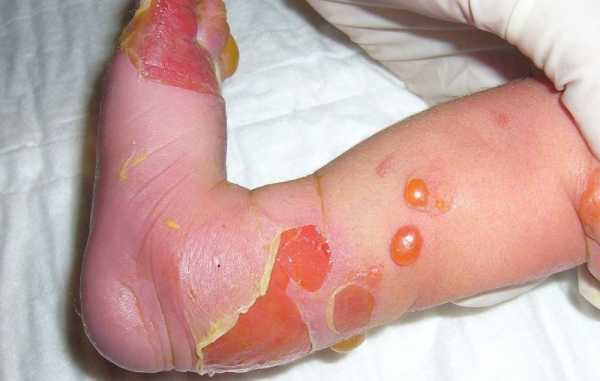
За эпидермисом следует слой, называемый дерма. Он включает в себя коллагеновые, эластические и ретикулярные волокна, которые пронизаны многочисленными кровеносными и лимфатическими сосудами, нервами, потовыми и сальными железами, волосяными фолликулами. Дерма содержит клетки фибробласты. Именно они производят все волокна, находящиеся в составе слоя.
Дерму и эпидермис прочно соединяет между собой слой – базальная мембрана. В её составе также находятся коллагеновые белки. Они являются основными компонентами удерживающих нитей. Эти нити плотно прикрепляют базальную мембрану с покрывающим её эпидермисом к дерме.
В основе разных клинических форм буллёзного эпидермолиза лежат структурные нарушения кожи, когда, в результате мутации, происходит рост и созревание повреждённых кератиноцитов, отсутствие или уменьшение удерживающих и крепящих белковых нитей. Возможен и дефицит определённых белков, участвующих в строении кожи: коллагенов, кератинов, ламинина и других.
В результате ослабевают связи между слоями кожи и её клетками и при малейшем воздействии извне возникают повреждения с образованием пузырей.
Классификация буллёзного эпидермолиза
Со времен развития технологий, которые позволяют определять строение кожного покрова на микроскопических уровнях и определить её мельчайшие структуры, буллёзный эпидермолиз был разделён на 3 группы. Позднее была выделена ещё одна группа заболевания.
В современном медицинском сообществе классификация заболевания состоит 4 основных групп и 6 подгрупп. В подгруппах собраны разные клинические формы болезни. Они различаются по типу наследования, микроскопическим изменениям в коже, клиническим проявлениям, степени тяжести, прогнозу.
Итак, буллёзный эпидермолиз может быть простым, пограничным, дистрофическим. Отдельной группой выделяется киндлер-синдром. Простой буллёзный эпидермолиз включает в себя супрабазальный и базальный. Формами пограничного буллёзного эпидермолиза могут быть локализованная и генерализованная. Дистрофический буллёзный эпидермолиз бывает доминантный и рециссивный. Киндлер-синдром на подгруппы не делится.
В классификации учитывается слой кожи, где происходит образование пузыря, а также изменения в белках, составляющих её.
Проявления буллёзного эпидермолиза
Пузыри, эрозии разных размеров на коже и слизистых оболочках – главный признак буллёзного эпидермолиза. Они появляются вследствие уменьшения устойчивости кожи к разным воздействиям из внешней среды. Часто такое происходит при изменении температуры окружающего воздуха, воздействия давления и трения. Из-за того, что кожный покров имеет необычное строение, появляются пузыри, затем – эрозии. Их заживление при некоторых видах буллёзного эпидермолиза может проходить с образованием грубых рубцов.
Из других проявлений буллёзного эпидермолиза часто наблюдаются изменения окраски кожного покрова, кератоз на ладонях и подошвах, контрактуры мелких суставов кистей, сращения пальцев. Реже наблюдаются облысение, либо частичное выпадение волос, повышенное отделение пота, или, наоборот, его отсутствие, поражения зубов, трудности при глотании, рвота, запор, поносы.
Простой буллёзный эпидермолиз
Малыши, страдающие простым буллёзным эпидермолизом рождаются с пузырями на коже, либо они появляются в первые месяцы их жизни. Пузыри можно увидеть на кистях, стопах, локтях, коленях, голенях, волосистой части головы. В полости рта их мало или нет совсем. Пузыри и эрозии отличаются безболезненностью и быстрым заживлением.
Ногти не изменяются. Если происходит их отслоение, они обязательно восстанавливаются. Зубки у таких деток здоровы. Пузыри заживают не оставляя следов. С ростом ребёнка они будут образовываться всё реже.

Локализованный простой буллёзный эпидермолиз кистей и стоп относится к базальному простому буллёзному эпидермолизу. Он проявляется с началом самостоятельной ходьбы. Болезнь может начаться и у подростков, когда начинается ношение тесной обуви и травмируются стопы. Они поражаются чаще всего. Поражение других участков тела встречается реже. Их количество бывает разным, от незначительных высыпаний, до огромных, ограничивающих обычную жизнь.
Генерализованный простой буллёзный эпидермолиз — это тоже одна из клинических форм базального буллёзного эпидермолиза. У малышей-грудничков поражаются затылок, спина, локти. По мере роста и взросления ребёнка пузыри появляются на кистях, стопах, местах, подверженных трениям.
Пузырей много. Они расположены группами, которые формируют очаги самых разных причудливых очертаний. Поражаются слизистые оболочки, легко сходят ногти. Часто меняется пигментация кожи, появляется гипергидроз и гиперкератоз ладоней и подошв. Важно — после повреждений кожи не остаётся рубцов.
Обычно, при повышении температуры окружающего воздуха, происходит ухудшение состояния больных буллёзным эпидермолизом. Однако, у малышей с генерализованной формой простого буллёзного эпидермолиза, повышении температуры сказывается положительно на состоянии кожи.
Пограничный буллёзный эпидермолиз
При пограничном буллёзном эпидермолизе изменения касаются базальной мембраны эпидермиса. Он подразделяется на генерализованный и локализованный. Общим их признаком является появление пузырей на любом участке тела с обширными поражениями. Также характерны изменения зубной эмали, она истончается, появляются точечные углубления на поверхности зуба. Они часто подвергаются кариесу. Пограничный буллёзный эпидермолиз протекает тяжелее, чем простой.
Генерализованный тяжёлый пограничный буллёзный эпидермолиз ещё называется «летальный». Это смертельное заболевание, исходами которого являются грубое обезображивание и инвалидность. Малыш рождается с пузырями, либо возрастом их проявления служит период новорождённости. Часто пузыри локализуются в периоральной области.
Ими покрыты волосистая часть головы, ноги, промежность, грудная клетка ребёнка. На кистях и стопах они появляются редко, в отличие от других типов буллёзного эпидермолиза. Исключение составляют конечные фаланги пальцев, на которых располагаются ногти. Сами же пластины разрушаются, отслаиваются и навсегда утрачиваются. Часто высыпаниями поражаются все слизистые оболочки.
Эрозии заживают очень медленно. На их месте кожа атрофируется, образуются грубые рубцы. Из-за возникших осложнений рост малышей останавливается. Они не набирают массу тела. Такие дети часто умирают не прожив и трёх лет от инфекций, истощения и расстройств кровообращения.
Генерализованный средне – тяжёлый пограничный буллёзный эпидермолиз отличается от предыдущего варианта более лёгким течением. Пузыри также могут обнаруживаться у новорождённого ребёнка, но при их заживлении рубцов не образуется. Отличительная черта данного клинического варианта – очаговое выпадение волос и выраженная атрофия кожи волосистой части головы. Растут и развиваются такие малыши в соответствии с возрастом. Болезнь на это никак не влияет.
Дистрофический буллёзный эпидермолиз
Данная группа буллёзного эпидермолиза классифицируется на две подгруппы в зависимости от типа наследования: аутосомно-доминантного или аутосомно-рецессивного. Это значит, что генетическая мутация чётко передаётся по наследству. В первом случае для развития болезни достаточно лишь одного мутантного гена, который имеется у отца или матери ребёнка. Во втором случае оба родителя должны быть носителями дефектного гена, но сами они будут здоровы. А вот малыш родится уже с тяжёлым недугом.
Доминантный дистрофический буллёзный эпидермолиз характеризуется образованием пузырей на всех участках тела и слизистых оболочках с рождения. При некоторых клинических вариантах пузыри развиваются даже позже. Они склонны к рецидивам, но быстро заживают с образованием рубцов и гипопигментации. На рост и развитие ребёнка эта форма буллёзного эпидермолиза не влияет.
Рецессивный дистрофический буллёзный эпидермолиз чаще других форм болезни приводит к тяжёлой инвалидности, хотя тяжесть его может быть не такой сильной. Пузыри могут быть расположены на кистях, стопах, локтях и коленях, либо распространяются по всему телу. Аналогичные изменения появляются на слизистых оболочках. Вследствие образования грубых рубцов малыш становится инвалидом.
Киндлер-синдром
Дети с киндлер-синдромом появляются на свет с пузырями на коже и слизистых оболочках. В старшем возрасте появляются светочувствительность, пигментации на коже, образуется рубцовая ткань, отслаиваются ногти. Характерно поражение желудочно-кишечного тракта и мочевых путей.
Осложнения буллёзного эпидермолиза
Развитие осложнений чаще развиваются у детишек, страдающих пограничным и дистрофическим буллёзным эпидермолизом. Болезни этих групп протекают в самых агрессивных формах.
Обширные язвы и эрозии на коже со временем приводят к тому, что она замещается грубой рубцовой тканью. Она отличается плохой чувствительностью, слабой растяжимостью, отсутствием сальных и потовых желёз. Функции кожи утрачиваются, кроме того, рубцы представляют собой и косметический дефект, уродующий внешность.
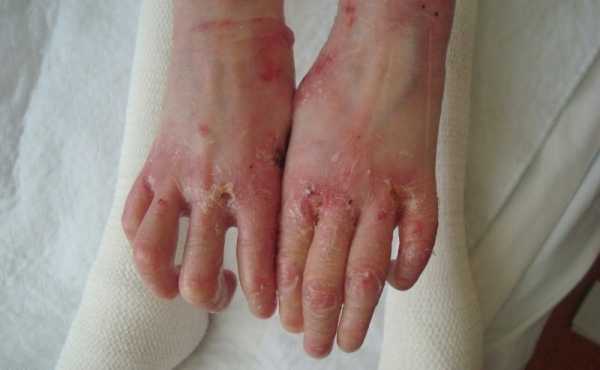
Рубцовое замещение кожи век приводит к ограничению их движения. Малыш не сможет полноценно открыть или закрыть глаз, вследствие чего орган зрения может остаться без защиты. Изменится и форма глаза вплоть до полного его закрытия. В результате присоединяются конъюнктивиты, блефариты и другие воспалительные заболевания глаза. Ребёнок может и вовсе лишиться зрения.
Рубцы в области рта приводят к формированию микростомии. Ротовая щель стягивается, сужается. В результате малыш не сможет открыть рот до конца. Нарушается процесс глотания и речь.
Грубая рубцовая ткань в области суставов приводит к ограничениям движений в них. Ребёнок не сможет полноценно согнуть и разогнуть сустав, так как рубец не сможет полноценно растянуться, как обычная кожа. Сустав чаще остаётся в одном и том же положении, развивается его контрактура – тугоподвижность.
Эрозии и мокнутия в области пальцев приводят к тому, что рубцовая ткань образуется со срастанием пальцев. В таком случае кисти ребёнка навсегда теряют функцию захвата.
Эрозии на слизистых оболочках также могут заживать с образованием рубцовой ткани, приводя к сужениям – стриктурам пищевода, дыхательных и мочевых путей, кишечника. Ребёнок не может полноценно глотать пищу, говорить, дышать, мочиться, следовательно, будет худеть вплоть до кахексии, часто болеть воспалительными заболеваниями лёгких, почек. Всасывание пищи в кишечнике будет нарушено. Это ещё больше усугубит состояние малыша.
Язвы и эрозии на коже являются входными воротами для разных инфекционных агентов. Поэтому, при несоблюдении правил перевязок, может возникнуть гнойное воспаление кожи, а иногда и системное заражение крови – сепсис.
У людей, страдающих буллёзным эпидермолизом, высок риск развития плоскоклеточного рака кожи.
Продолжительность жизни при буллёзном эпидермолизе
Продолжительность жизни «детей-бабочек» зависит от формы болезни. Самый благоприятный прогноз у малышей, страдающих простым буллёзным эпидермолизом. Они могут даже полноценно жить и учится. Есть вариант, что с возрастом болезнь вообще отступит.
Генерализованный пограничный буллёзный эпидермолиз характеризуется самым тяжёлым течением. Дети с этой формой болезни иногда не доживают и до трёх лет из-за развития несовместимых с жизнью осложнений.
При других формах болезни, в большинстве случаев, развивается тяжёлая инвалидизация. Но у малышей остаётся шанс прожить долгую жизнь при правильном наблюдении и уходе.
Диагностика буллёзного эпидермолиза
Диагноз буллёзного эпидермолиза не всегда может быть поставлен только на основании жалоб. Чтобы подтвердить или опровергнуть его, нужна сложная лабораторная диагностика в крупных клиниках. Необходим также генетический анализ.
В обязательном порядке проводится биопсия кожи, обязательно из свежего пузыря. Кусочек кожи сразу же должен быть подвержен заморозке в жидком азоте, либо замочен в физиологическом растворе. Для длительного хранения фрагмент кожи помещается в специальную транспортную среду. Биообразец исследуется под специальными мощными микроскопами с обработкой контрастными веществами. Можно определить аномалии в структуре кожи, и выявить недостаток определённых белковых компонентов.
До рождения малыша важная роль отводится генетическому анализу. Он не влияет на лечение, но нужен той семье, где уже воспитывается ребёнок с буллёзным эпидермолизом, и где планируется повторная беременность.
Принципы лечения буллёзного эпидермолиза
В современном мире буллёзный эпидермолиз считается неизлечимым недугом. Действия по лечению и профилактике должны предотвращать травматизацию кожи. Для этого кожа «детей-бабочек» нуждается в подборе правильного ухода. Для комфорта маленьких пациентов важно устраненить зуд и болевые ощущения.
Чтобы предотвратить опасные для жизни осложнения, нужно своевременно бороться с инфицированием кожи. Если развиваются осложнения со стороны органов пищеварения и суставов, нужно вовремя скорректировать их. Родители «детей-бабочек» должны быть обучены уходу за ними в кратчайшие сроки. Для него используются специальные мягкие пластыри, повязки, мази с серебром, антисептики.
Обычно крупные пузыри аккуратно вскрываются. На образовавшуюся эрозию наносится необходимое средство. Потом рана закрывается повязкой. Пользуются специализированными атравматическими бинтами, которые содержат сорбент, антисептик, регенерирующие и противомикробные средства.
Разработаны также специальные гидрогелевые и гидроколлоидные плёнки. Ими накрываются эрозии и язвы, тем самым не допускается пересыхание. Можно пользоваться коллагеновыми пористыми губками. Они могут плотно прилипать к ране, и самостоятельно отделяться, если она начинает сильно намокать или полностью заживает.
Сверху накладывается вторая повязка. Благодаря ей лечебная повязка хорошо зафиксируется и будет плотно сидеть на месте. Фиксирующая повязка не должна сильно давить на кожу и завязываться на плотный узел, чтобы ещё больше не травмировать кожу. Для профилактики осложнений нужны отдельные перевязки каждого пальца ребёнка. Конечность при бинтовании не должна быть согнута или разогнута. Перевязка малыша с тяжёлыми клиническими вариантами буллёзного эпидермолиза может занимать 1 — 2 часа.
Малыш, страдающий буллёзным эпидермолизом, должен наблюдаться у многих специалистов и регулярно осматриваться дерматологом, педиатром, гастроэнтерологом, отоларингологом, хирургом. По необходимости нужны консультации торакального и пластического хирурга.
В некоторых случаях нужно введение антибиотика в уколах. Ребёнок должен получать с пищей все необходимые питательные вещества и витамины. Детям назначаются специализированные высокобелковые смеси. Если из-за осложнений малыш не может нормально глотать пищу, возможно установление гастростомы.
В помощь мамам и папам особых малышей создан фонд «дети-бабочки». Он помогает в лечении и реабилитации ребят, страдающих буллёзным эпидермолизом, занимается покупкой лекарств для них. Если необходима психологическая и юридическая помощь, она также будет оказана, благодаря фонду. Его специалисты помогают и врачам, столкнувшимся с болезнью.
Заключение
Буллёзный эпидермолиз – это тяжёлое и, к сожалению, пока неизлечимое заболевание. Все мероприятия по лечению носят только паллиативный характер. Но при правильной и своевременно начатой терапии можно значительно облегчить страдания малыша и дать ему шанс на долгую жизнь.
Буллезный эпидермолиз – причины и лечение, продолжительность жизни
Наследственные заболевания
Буллезный эпидермолиз чаще встречается в детском возрасте и расценивается как врожденная патология. Диагноз обычно ставится во время осмотра, т. к. на коже появляются множественные пузыри и эрозии. В настоящее время не существует лекарственных препаратов, полностью излечивающих человека. В терапии преобладают симптоматические и местные методы, разрабатываются также перспективные способы, проводимые на генном уровне.
1
Описание болезниДанная патология представляет собой группу наследственных заболеваний, характерными симптомами которой являются образование пузырей и эрозий на коже и слизистых оболочках. Код по МКБ-10 Q81. Кожа у людей с таким недугом чувствительная и ранимая. Малейшее механическое повреждение вызывает появление пузырей, поэтому часто буллезный эпидермолиз (БЭ) называют механобуллезной болезнью.

Детей, рожденных с таким заболеванием, называют "дети-бабочки", т. к. их кожа очень тонкая и хрупкая, как крылья насекомых.
Дискератоз: причины, симптоматика и лечение
2
Причины буллезного эпидермолизаБЭ является наследственным заболеванием и передается по доминантному или рецессивному признаку. Чаще всего недуг проявляется у детей, в семье которых были подобные прецеденты.
Одной из причин являются мутации в разных типах генов, при которых происходит разрушение белка ферментом (при механическом воздействии на кожу).
Простой БЭ обусловлен мутациями генов KRT5 и KRT14. Дистрофический тип заболевания находится в гене COL7A1. Пограничный БЭ – это мутации в генах LAMB3, LAMA3.
Приобретенный недуг появляется при наличии аутоантител к одному из компонентов базальной мембраны кожи человека и животных.
Причины, симптомы и лечение системной красной волчанки
3
Формы и типыМногообразие форм БЭ позволяет классифицировать их.
Различают следующие типы заболевания:
- простой;
- пограничный;
- дистрофический;
- смешанный, или синдром Киндлера.
Каждый из них имеет подтипы, которые отличаются по степени тяжести болезни и месту поражения.
Рожа: причины, симптомы и лечение заболевания
4
Простой типПростой тип БЭ появляется с рождения. Пузыри с серозным содержимым возникают преимущественно на уровне эпидермиса (наружного слоя кожи). После вскрытия волдырей рубцов и других следов на теле не остается. Отклонения в развитии ребенка не наблюдаются, состояние ногтей не ухудшается. Проблемы со здоровьем могут возникнуть в момент активного освоения навыков ползания и начала хождения, а также при появлении вторичной инфекции.
Простая форма имеет 12 подтипов. Самые распространенные из них:
- 1. Локализованный - поражаются кисти и стопы. Пик обострения приходится на летний период. В детском возрасте носит распространенный характер, с возрастом проявления минимизируются.
- 2. Генерализованный (синдром Доулинга-Меары/герпетиформный) - самым тяжелый подтип. Характеризуется появлением на местах поражения пузырьков и/или везикул (водянистых прыщей) по всему телу, которые располагаются группами (напоминают повреждения при простом герпесе). Проявления данного подтипа - это сливной гиперкератоз (утолщение эпидермиса) на ладонях и подошвах, атрофическое рубцевание, гипо- и гиперпигментация кожи, дистрофия ногтевой пластины, милии (белые твердые прыщи ), повреждение слизистых. Тяжелое течение может приводить к задержке роста, стенозу гортани и летальному исходу.
- 3. Пятнистый - с рождения протекает как простой БЭ. После вскрытия пузырьков остаются пигментные пятна, которые со временем могут сливаться друг с другом. Локализуется в области паховых складок, на шее, в подмышечных впадинах.
- 4. Негерпетиформный (заболевание Кебнера) - участки разной локализации, представленные одиночными волдырями.
5
ПограничныйПограничный БЭ - это поражение кожи, которое возникает на уровне светлой пластинки (части базальной мембраны). Пузыри появляются спонтанно. После вскрытия на их месте остается грануляционная ткань (влажные пятна красного цвета, способные кровоточить), рубцов практически не наблюдается.
Выделяют 2 подтипа пограничного БЭ:
- 1. Подтип Херлитца - самый тяжелый. Характеризуется образованием множественных пузырьков, эрозий и атрофических рубцов, полной утратой ногтевых пластин, милиями, гипоплазией (недоразвитием) эмали, тяжелым поражением слизистой ротовой полости. Характерным признаком остается обильное симметричное разрастание грануляционной ткани вокруг рта, носа, верхней части спины, в подмышечных впадинах и на ногтевых валиках. Среди осложнений выделяют анемию, задержку роста, стриктуры (сужение) в ЖКТ, поражение слизистых дыхательных путей, мочеполовой системы, почек, глаз, кистей рук. Летальный исход часто наблюдается в первые годы жизни детей из-за потери или малой прибавки в весе, развития сепсиса, пневмонии, обструкций гортани и трахеи.
- 2. Подтип не-Херлитца - при нем образуются генерализованные пузырьки, эрозии и корки, наблюдаются атрофия кожи, рубцовая алопеция (выпадение волос), потеря ногтей и гипоплазия эмали. Данная разновидность протекает легче, чем подтип Херлитца. Причинами смерти в большинстве случаев также являются сепсис или задержка роста ребенка.
6
ДистрофическийДистрофический тип - это поражение кожи на уровне сосочкового слоя. У людей образуются глубокие эрозии, которые длительно заживают с образованием шрамов. Возможно возникновение контрактуры суставов (ограничения движений) и тяжелого поражения слизистых оболочек. Дистрофический БЭ делится на подтипы по принципу наследования:
- 1. Доминантный - распространенное поражение кожи с рецидивирующим поражением кожи пузырями, образованием милий, атрофических рубцов в области стоп и кистей, дистрофией ногтя вплоть до потери. Осложняется возникновением пузырей на слизистой ЖКТ.
- 2. Рецессивный - подразделяется на 2 вида. Первым является тяжелый генерализованный подтип Аллопо-Сименса, устойчивый к лечению. Для него характерны обширные участки поражения пузырями, эрозиями, дистрофия ногтей и псевдосиндактилия (сращивание) пальцев рук и ног. Второй - это г енерализованный подтип не-Аллопо-Сименса, который протекает легче и поддается терапии. Пузыри локализуются на коже рук, туловище, в области сгибов.
При рецессивных подтипах имеют место изменения суставов конечностей по типу контрактур. Из внекожных проявлений чаще всего встречаются поражения ЖКТ, мочеполовой системы, анемия, остеопороз, задержка роста. Пациенты находятся в группе высокого риска ухудшения данного заболевания.
7
Синдром КиндлераСмешанный тип, или синдром Киндлера - болезнь, для которой характерно образование пузырей на любом уровне кожи. У пациентов с рождения появляется высокая чувствительность к солнечному свету. С возрастом количество пузырей уменьшается, но чувствительность не проходит. Происходит истончение и обесцвечивание кожи, преимущественно рук и ног, становятся заметны кровеносные сосуды.
К течению заболевания присоединяется гингивит (воспаление десен), дистрофия ногтей, сужение просвета желудка и кишечника, псевдосиндактилия пальцев конечностей, развитие плоскоклеточного рака кожи.
8
Приобретенный буллезный эпидермолизПриобретенный БЭ появляется у взрослых людей. На абсолютно чистом кожном покрове развиваются болезненные пузыри, после вскрытия которых остаются рубцы. Чаще поражаются ладони и стопы.
Различают следующие виды приобретенного БЭ:
- 1. Классический вариант - пузыри и эрозии возникают на чистой, неповрежденной коже. Чаще располагаются в области коленных и локтевых сгибов, свода стопы. После вскрытия волдырей остаются участки рубцовой атрофии, милии и эритемы (покраснения). Первоначально процесс возникает на слизистой оболочке рта. Возможно поражение слизистых оболочек носа, пищевода, конъюнктивы, ануса и влагалища.
- 2. Воспалительный вариант - возникают везикулы на открытых, эритематозных участках кожи с тенденцией к слиянию. Возможны уртикарные (крапивница) и папулезные высыпания.
9
ЛечениеТерапии, полностью устраняющей заболевание, в настоящее время не существует. У взрослых БЭ лечится симптоматически, с помощью стероидных гормонов, цитостатиками и препаратами иммуноглобулина.
Основные направления терапии сводятся к профилактике травматизации кожи, предупреждении разрастания поверхности пузырей, своевременной диагностике и устранению осложнений.
Симптоматическое лечение включает в себя следующие процедуры:
- прием анаболических препаратов;
- применение антибиотиков широкого спектра действия;
- переливание плазмы крови;
- употребление витаминов.
Местная терапия используется для защиты кожи и слизистых оболочек от различного рода травматизаций, увлажнения, уменьшения болезненных ощущений, создания благоприятных условий для заживления эрозий, предотвращения инфицирования.
Для такого лечения применяются следующие виды средств:
- 1. Неадгезивные повязки - Мепитель, Мепилекс, Бранолинд, Парапран. Они неплотно прилегают к коже, удаляются без травм.
- 2. Коллагеновые, гидрогелевые, гидроколоидные покрытия. Они плотно прилегают к эрозиям и глубоким поверхностям язв, создают условия для лучшего заживления.
- 3. Увлажняющие мази и кремы. Средства улучшают процессы кератинизации, повышают прочность и устойчивость к механическому повреждению.
- 4. Биопластические материалы с регенераторным потенциалом. Они содержат клетки и вещества, близкие по составу к коже. Обеспечивают дренаж раны и способствуют быстрейшему заживлению.
- 5. Пересадка донорских кератиноцитов. Они вырабатывают факторы роста и биологически активные вещества, которые способствуют обновлению кожного покрова.
Перспективные методы лечения:
- 1. Протеиновая терапия - в кожу вводится белок с нормальной структурой и функцией и замещает дефектный.
- 2. Генная - замена дефектного гена на нормальный. Используют два метода: замена гена в участке кожи с последующей трансплантацией пациенту или введение фармацевтических средств для коррекции процессов в ДНК.
- 3. Клеточная - человеку вводятся клетки, которые заменяют функцию поврежденных.
10
Прогноз и продолжительность жизниНа исход заболевания влияют глубина мутации генов и разновидность подтипов БЭ.
У новорожденных с синдромом бабочки отмечается небольшая продолжительность жизни. Высок риск летальных исходов, возникающих в результате неправильного ухода за ребенком и присоединения вторичных инфекций. При простых формах БЭ дети живут дольше, чем при тяжелых, при которых образуется огромное количество пузырей, развивается инфекционный процесс и нарушается функционирование органов и систем.
У взрослых заболевание протекает с периодами обострения и ремиссий. Прогноз во многом лучше, чем у детей. На неблагоприятный исход также влияют степень поражения и присоединение различного рода инфекций.
Буллезный эпидермолиз - причины и лечение. Симптомы и продолжительность жизни
Буллезный эпидермолиз - это сборное понятие, объединяющее группу заболеваний с генетической предрасположенностью к сверхчувствительной реакции организма на самое незначительное повреждение кожи - при этом образуются пузыри и эрозивные поражения.
Причины возникновения буллезного эпидермолиза
Этиологическим фактором различных видов заболевания являются мутационные дефекты на уровне генетического кода. Патология может передаваться как по доминантному, так и по рецессивному типу — это зависит от конкретной нозологии. К примеру, дистрофическая форма буллезного эпидермолиза имеет оба пути передачи.
Вследствие мутаций возникают нарушения со стороны иммунных комплексов организма, а именно — ферментативных веществ и белков. При малейшей травматизация кожи начинают выделяться ферменты, которые направляют свое деструктивное действие на различные типы клеточных белков, провоцируя их цитолиз, патологические изменения со стороны эпидермиса и появление симптоматики.
Классификация и виды буллезного эпидермолиза
Попытки подразделить данное заболевание на типы продолжается не первый год, однако, до конца эта задача не выполнена. В современной медицине пользуются следующей классификацией, которая включает в себя четыре вида патологии, а именно:
- простая форма — представлена двенадцатью подтипами недуга. Могут передаваться как аутосомно, так и доминантно. Поражение касается белков эпидермального шара, поэтому пузыри возникают внутри или под данным слоем кожных покровов;
- пограничный тип — включает в себя две формы. Встречаемость данного вида патологии немного ниже, чем предыдущего типа, однако, заболевание опасно высокой вероятностью летального исхода. Патологические изменения касаются протеинов белой пластинки;
- дистрофический буллезный эпидермолиз — имеет вид двух основных форм — одна из них передается по доминантному типу наследования и характеризуется более высокой встречаемостью, вторая — по рецессивному. При этом задействованы белки сосочкового слоя дермы — их поражение провоцирует не только возникновение пузырей и эрозивных элементов, но и грубых рубцов и шрамов, может привести к поражению слизистых оболочек, суставным контрактуров;
- синдром Киндлера — это смешанная форма, которая минимально исследована. Особенностью является деструктивные изменения структур белка, которые расположены в эпидермисе, светлой пластинке и дерме, процессы происходят одновременно.
Симптомы буллезного эпидермолиза
Клиническая картина представлена типичными признаками, перечисленными выше, однако, при различных типах патологии определяется разная локализация, период существования, последствия. К примеру, могут встречаться такие варианты:
- пограничный тип — определяется ломкость кожи, большое количество эрозивных элементов, зачастую расположенных симметрично, на лице и спине. Патология сопровождается гипопластическими изменениями зубной эмали, развитием кариозного поражения. Буллезный эпидермолиз у взрослых может осложняться контрактурами суставов, нарушениями со стороны почек и отсутствием роста ногтевых пластин;
- простая форма недуга — пузыри возникают только на руках и стопах;
- буллезный эпидермолиз дистрофической формы — склонность к большой площади поражения, распространенности процесса по всему телу. Вследствие данного типа заболевания после поверхностных повреждений кожных покровов и пузырей остаются визуально заметные шрамы и измененная рубцовая ткань. При доминантном типе унаследования эти процессы склонны к медленному прогрессирования и отличаются доброкачественностью. При выявлении рецессивной формы речь идёт об обратном — болезнь сопровождается появлением псевдосиндактилий, шрамы имеют более выраженный вид, пациенты зачастую отмечают потерю ногтевых пластин. Со временем в месте расположения эрозии может развиться плоскоклеточный рак. Эта нозология очень трудно поддается лечению.
Диагностика буллезного эпидермолиза
Постановка клинического диагноза основана на опросе больного, сборе анамнестических данных — особое внимание уделяют наследственности, наличию подобного недуга у близких родственников, а также объективном осмотре. На последнем этапе врач может провести диагностический тест, проведя по поверхности кожи — резкое появление пузырей и эрозивных элементов подтверждает наличие данного заболевания.
В список дополнительных лабораторно-инструментальных методов обследования входят такие назначения, как:
- молекулярно-генетические тесты — при исследовании генетического кода могут быть найдены мутации в определенных локусах хромосом;
- иммунногистологические анализы — применяются моноклональные и поликлональные антитела, которые соответствуют определенным типам белков, они помогают выяснить уровень активных протеиновых фракций в различных слоях кожи. Если их количество резко снижено, можно думать о недостаточной их выработке, либо ускоренной деструкции.
Лечение буллезного эпидермолиза
Терапевтические мероприятия имеют неспецифическое направление — их главная задача состоит в предупреждении осложнений и снятии симптоматики заболевания. С этой целью могут быть приняты следующие меры со стороны лечащего врача:
- назначение преднизолона при обширной площади поражения тела;
- проведение вскрытия пузырьков в обеззараживающих от патогенной микрофлоры условиях, после чего рану обрабатывают антисептическими средствами и накладывают гелиомициновую мазь при буллезном эпидермолизе;
- введение противошоковых препаратов и проведение антибактериальной терапии — при возникновении осложненными состояний.
Также важным пунктом поддерживающей терапии является соблюдение диеты при буллезном эпидермолизе. Пациент должен рационально и разнообразно питаться, употреблять достаточное количество белков, жиров, углеводов, а также витаминов, минералов, электролитов и других полезных веществ. Рекомендуют включить в свой рацион блюда не слишком высокой и не чрезмерно низкой температуры, в протестом или полужидком виде.
На данный момент данная патология является неизлечимой. Делаются первые шаги для того, чтобы внедрить в качестве одного из терапевтических направлений пересадку кожи при буллезном эпидермолизе. Ученые на протяжении многих лет разрабатывают способы специфического лечения, в которые входят применение стволовых клеток, прерывание патологических изменений на генном уровне или белковом. Однако, они до сих пор находятся на экспериментальном уровне.
Буллезный эпидермолиз у детей
Данное заболевание может встречаться и в детском возрасте. Причины его возникновения также встречаются мутаций на уровне ДНК. Особенностью течения буллезного эпидермолиза у новорожденных детей — большая площадь поражения. У этой возрастной категории высокий уровень смертности — к примеру, при простой форме недуга пузырьки могут смениться на гиперкератоз, нарушения пигментации кожных покровов, к которым зачастую присоединяется вторичная патогенная микрофлора, провоцирующая поражение слизистых. Также опасен генерализованный пограничный тип болезни бабочки. Диагностика и лечение заболевания ничем не отличается от таковой у взрослого населения.
Прогноз и продолжительность жизни при буллезном эпидермолизе
При выявлении данного недуга пациент автоматически зачисляется в группу риска по вероятности развития осложнений, в перечень которых входят такие состояния:
- присоединение болезнетворных микроорганизмов бактериальной, вирусной или грибковой природы;
- шок;
- септическое поражение всего организма;
- обезвоживание.
Чем больше площадь поражения кожных покровов, тем неблагоприятное прогноз пациента в плане осложнений.
Продолжительность жизни пациента напрямую зависит от формы патологии, площади поражения, наличия структурных и функциональных нарушение со стороны других органов и систем. Большинство людей с простой формой болезни, буллезным эпидермолизом дистрофического типа, передающимся доминантно, смешанным видом проживают нормальную жизнь.
При пограничной форме недуга с генерализованным поражением кожных покровов, вероятностью возникновения онкопатологии, а также при наличие неблагоприятных последствий люди зачастую кончают летальным исходом за короткий промежуток времени.
Синдром бабочки (буллезный эпидермолиз): причины, симптомы, лечение
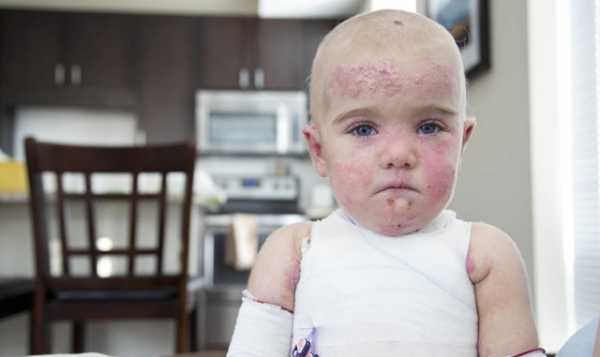
Синдром бабочки — врожденное дерматологическое заболевание, получившее в официальной медицине название буллезный эпидермолиз. Кожа у больных детей от рождения нежная и хрупкая, как крылья бабочки. Она повреждаются от любого прикосновения, что доставляет ребенку мучительную боль. Это достаточно редкое заболевание встречается у одного ребенка на сотню тысяч новорожденных.
Синдром бабочки – красивое наименование, под которым скрывается страшный недуг. Слизистая оболочка также становится хрупкой и тонкой. Полость рта, гортань и пищевод часто повреждаются жесткой пищей. Клетки кожи плохо взаимодействуют друг с другом и при любом внешнем воздействии разрываются. Буллезный эпидермолиз вылечить невозможно. Специфического лечения патологии не существует. Своевременная и адекватная симптоматическая терапия улучшает общее состояние больных.
Дети-бабочки рождаются в семьях, члены которой имеют поврежденный ген. Обычно это случается в родственных браках. Перед тем, как одеть больного ребенка, его тело необходимо обмотать специальными бинтами. Любое прикосновение приводит к отслойке кожи и образованию волдырей, которые болят и лопаются. На их месте остаются язвы и рубцы. Когда заживают одни ранки, появляются другие. Больным детям необходимо соблюдать особую осторожность и абсолютную чистоту.
Синдром бабочки – дерматит, возникающий у лиц с генетической предрасположенностью и проявляющийся клиническими признаками сразу после рождения ребенка. Недостаточное количество белка приводит к слабому сцеплению эпидермиса с дермой. Кожные покровы становятся ранимыми и чувствительными даже к слабому внешнему воздействию. Образовавшиеся волдыри зудят и болят. У таких людей выпадают волосы в очаге поражения, поражаются ногти. Заживление ран происходит долго и болезненно. Дети с тяжелыми формами патологии лишаются кожи при прохождении через родовые пути и умирают сразу после рождения. Остальные пациенты редко доживают до трехлетнего возраста. Это переломный момент для данной болезни, поскольку кожа больных в дальнейшем начинает уплотняться, а клинические симптомы возникают все реже. Заболевание встречается одинаково часто как среди новорожденных мальчиков, так и среди девочек.
Формы
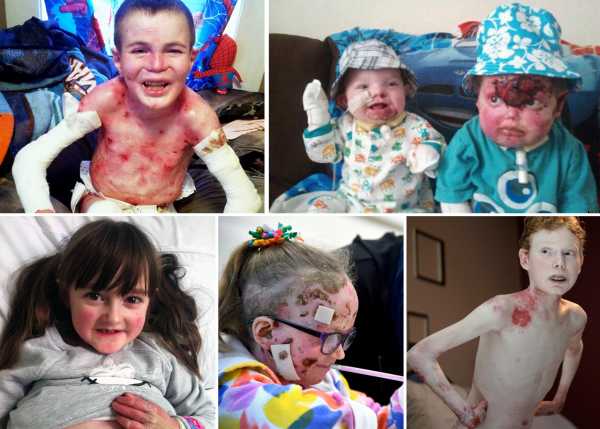
Морфологические формы синдрома бабочки:
- Простая форма проявляется с периода новорожденности и имеет легкое течение. Размер волдырей колеблется от горошины до грецкого ореха. Кожа вокруг них не отекает и не краснеет. После вскрытия волдырей с серозным содержимым ранки заживают быстро и бесследно. С возрастом кожа грубеет и уплотняется. Симптомы постепенно исчезают к 12-14 годам. У большинства больных отмечается гипергидроз ладоней и стоп. Психоэмоциональное и умственное развитие детей не нарушается. В летний период заболевание обостряется.
- Полидиспластическая форма – более тяжелый вид патологии. На коже больного ребенка появляются пузыри с кровью, ранки и эрозии, которые часто гниют и плохо заживают. Ногтевые платины поражаются, возникает атрофия пальцев, отторжение некротизированных тканей и частей тела. Данная форма отличается высокой смертностью.
- Дистрофическая форма обнаруживается при рождении. Пузырьки по мере взросления организма распространяются по всему телу. Волдыри с кровянисто-серозной жидкостью лопаются, на их месте появляются эрозии и язвы, а затем грубые рубцы. Слизистая оболочка подвергается дистрофическим изменениям.
- Смешанная форма или синдром Киндлера – внутриутробное появление пузырьков на разных частях тела. По мере развития патологии у больных появляется светочувствительность, пигментация и атрофия эпидермиса, рубцы на ногтевых пластинах, поражается слизистая пищеварительной и выделительной систем. Это одна из наиболее редких и малоизученных форм синдрома бабочки.
- Злокачественная форма – смертельная. Пузыри с геморрагическим содержимым покрывают все тело, периодически кровоточат и воспаляются. У больных поражаются внутренние органы и кости. Развивается дисфункция органов пищеварительной системы. Вторичное стрептококковое инфицирование приводит к смерти больных от сепсиса.
Причины
Основной причиной патологии считается спонтанная мутация генов, которая приводит к нарушению активности некоторых ферментных систем кожи. Патологические изменения обычно происходят не в одном гене, а сразу в нескольких. Причинами повреждения кожи и появления волдырей являются: травматизация, давление, трение.
Патогенетические звенья синдрома бабочки:
- поражение структурных белков кожи,
- нарушение взаимосвязи между клетками,
- образование волдырей с серозным и геморрагическим содержимым.
В настоящее время не замечено и не определено других факторов развития буллезного эпидермолиза, кроме неблагоприятной наследственности. Обычно в генотипе папы или мамы содержится мутировавший ген. При этом патология в организме родителей не развивается. Определенная комбинация пораженных генов приводит к развитию синдрома бабочки у ребенка.
Симптоматика
Основным симптомом синдрома бабочки являются пузыри, которые появляются на коже. Обычно они заполнены серозным или геморрагическим содержимым. В зависимости от формы патологии изменяется локализация пузырьковой сыпи.
- Простая форма характеризуется появлением волдырей на верхних и нижних конечностях.
- Пограничная — образование пузырей на стенках пищеварительного и урогенитального трактов. На коже появляются язвы и раны, которые оставляют после себя грубые рубцы. Поражаются внутренние органы и суставы. У больных портятся ногти и выпадают волосы.
- Дистрофическая – волдыри на конечностях, чаще в проекции крупных суставов: коленного, локтевого, плечевого. У больных срастаются пальцы рук и ног. Эта генерализованная форма патологии сопровождается развитием мелких везикул на значительной площади тела. Результатом вскрытия пузырьков становится гиперкератоз и диспигментация кожи.
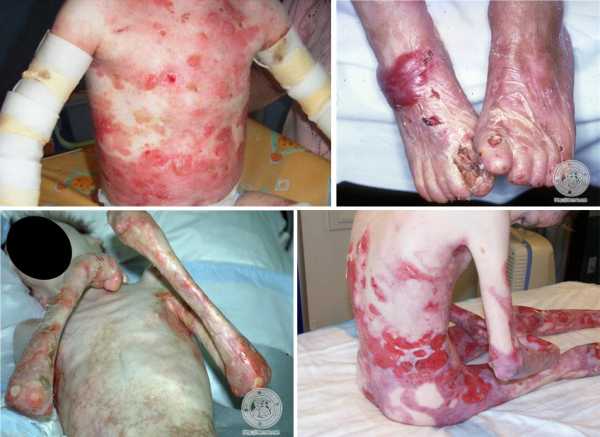
Кожа у больных детей шелушится, отслаивается и сползает, как шкура змеи. Она зудит и болит. Пузырьки на теле лопаются. На гиперемированной коже появляются язвы и рубцы. В дальнейшем поражаются слизистые оболочки, развивается гипоплазия зубной эмали. У больных часто кровоточат десны, выпадают зубы. Ногти искривляются, деформируются или атрофируются. В тяжелых случаях пузыри образуются на слизистой носа и конъюнктиве глаз. Дети-бабочки теряют волосы. Клинические признаки заболевания максимально выражены у детей в течение первых трех лет жизни. Затем их интенсивность уменьшается, кожа постепенно грубеет.
Осложнения синдрома бабочки:
- шок при обширных поражениях,
- вторичное инфицирование,
- сепсис,
- обезвоживание,
- сужение или непроходимость пищевода,
- расстройство стула,
- проктит,
- дисфагия,
- гастрит,
- кератит,
- дистрофия мышц,
- кариес,
- патологии сердца,
- синдактилия,
- деформация ногтевых пластин.
Диагностика
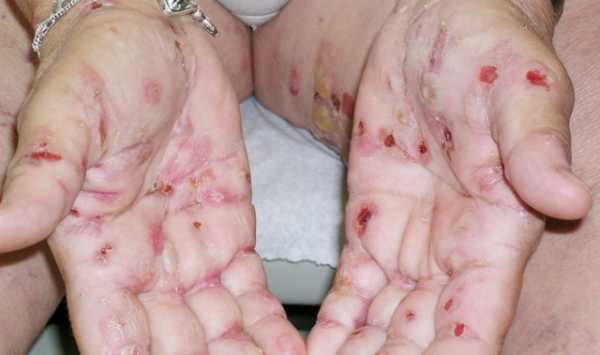
Наиболее информативные и надежные методы диагностики синдрома бабочки:
- Осмотр кожных покровов пациента.
- Сбор анамнеза жизни и болезни.
- Анализы мочи и крови.
- Диагностические тесты – воздействие на кожу пациента и оценка результатов.
- Изучение с помощью электронной микроскопия образцов кожи, взятых с очага поражения.
- Непрямая иммунофлюоресценция – исследование крови с помощью моноклональных и поликлональных антител против патогенных белков кожи.
- ДНК-диагностика определяет тип наследования заболевания и локализацию мутировавшего гена.
- Серологические реакции ставят с целью дифференциальной диагностики синдрома бабочки и сифилиса.
- Комплексное обследование всех систем организма.
Все перечисленные выше процедуры позволяют поставить диагноз патологии с высокой точностью.
Лечение
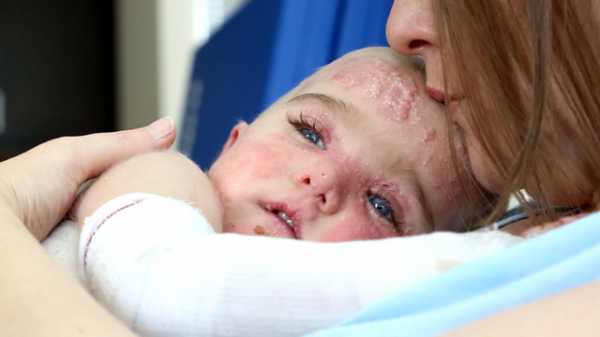
Синдром бабочки — неизлечимое заболевание. Больным проводят симптоматическую терапию, позволяющую улучшить состояние больных и снять боль. Наблюдение за пациентами осуществляется командой врачей, поскольку буллезный эпидермолиз является системным заболеванием.
Чтобы спасти больного ребенка, за ним необходимо правильно ухаживать. Симптоматическое лечение направлено на быстрое заживление ран и эпителизацию кожи. Для этого раны покрывают атравматичным неприлипающим материалом и множеством слоев бинта.
- Кожу следует обрабатывать антисептиками для предупреждения вторичного инфицирования. Обычно применяют бриллиантовую зелень, фуксин, метиленовую синьку.
- После вскрытия пузырьков гнойное содержимое необходимо удалять, а ранку смазывать антибактериальной или преднизолоновой мазью. На большие раны накладывают повязки. В некоторых случаях проводят системную антибиотикотерапию.
- Гормональные препараты назначают для обеспечения ремиссии и предупреждения появления пузырей – «Преднизолон».
- Витамин Е способствует выработке эластичных волокон дермы. Это лекарство значительно повышает шансы на выздоровление.
- Анальгетики назначают для снятия боли.
- Наружное лечение – облучение кожи ультрафиолетом.
- Пораженную кожу смазывают маслом оливы или облепихи, витаминными растворами, специальными мазями.
- Рекомендованы ежедневные купания больных детей в отваре коры дуба, календулы, калины.
- Диетотерапия имеет огромное значение в лечение больных с синдромом бабочки. Им дают жидкую и пресную пищу. После еды рот необходимо прополаскивать теплой кипяченой водой.
- Больным назначают иммуномодуляторы.
- В тяжелых случаях переливают плазму крови.
- Проводят лечение сопутствующих заболеваний.
К современным и перспективным методам лечения относятся: использование стволовых клеток, кожных трансплантатов, белковая и генная терапии. Эти методы в настоящее время все еще относятся к экспериментальным, поэтому синдром бабочки является неизлечимым заболеванием. Протеиновая и клеточная терапия – введение в организм белка и клеток, содержащих здоровых гены.
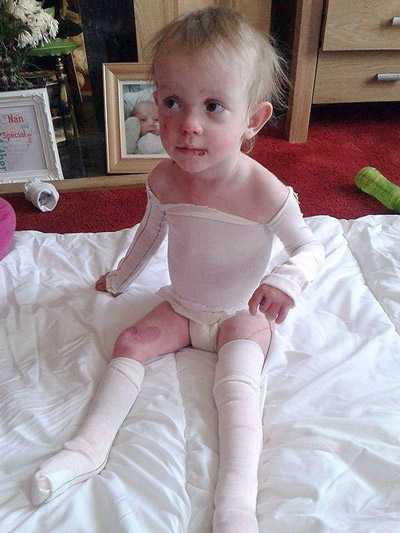
бинтование ребенка с синдромом бабочки
Чтобы избежать очередного обострения патологии, необходимо правильно подбирать одежду и обувь, исключить травмирование при любых контактах, соблюдать специальную диету, регулярно посещать врача и проходить профилактические курсы лечения. Кожу больных детей необходимо регулярно мыть и обрабатывать антисептиком. Детей следует оберегать от падений и ударов. Перед выходом на улицу необходимо обматывать тело ребенка специальными бинтами, а затем одевать одежду.
Перинатальная диагностика — первичная профилактика синдрома бабочки. Отягощенная наследственность требует проведения гистологического исследования биоптата плода. При планировании беременности необходимо уточнить информацию о наличии у родителей наследственных заболеваний, пройти генетические исследования, которые позволят предупредить развитие серьезных патологий.
Прогноз синдрома бабочки неоднозначный. Простая форма имеет доброкачественное течение и не угрожает жизни пациента. Продолжительность жизни таких больных зависит от степени поражения кожи и слизистых оболочек, а также общего состояния организма. Регулярная поддерживающая терапия позволяет людям с синдромом бабочки полноценно жить. Дистрофическая форма отличается развитием опасных осложнений и высокой смертностью. Тяжелые формы болезни приводят к инвалидности в раннем возрасте или летальному исходу новорожденных детей.
Видео: о людях с синдромом бабочки
Буллезный эпидермолиз: причины, симптомы, диагностика, лечение
Врожденный буллезный эпидермолиз (син. наследственная пузырчатка) - гетерогенная труппа генетически обусловленных заболеваний, среди которых имеются как доминантно, так и рецессивно наследуемые формы. Так, простой буллезный эпидермолиз наследуется аутосомно-доминантно, выявлены мутации генов, кодирующих экспрессию кератинов 5 (12q) и 14 (17q), возможен аутосомно-рецессивный тип передачи; дистрофический вариант Коккейна-Турена - аутосомно-доминантно, мутация в гене коллагена VII типа, хромосома Зр21; рецессивный дистрофический буллезный эпидермолиз наследуется аутосомно-рецессивно, мутация в гене коллагена VII типа, хромосома Зр; пограничный буллезный эпидермолиз - по аутосомно-рецессивному типу, предполагается мутация в одном из трех генов, кодирующих компоненты ламинин-5-протеина; инверсный врожденный буллезный эпидермолиз наследуется аугосомно-рецессивно.
Общим для всех форм заболевания является раннее возникновение клинических проявлений (с рождения или первых дней жизни) в виде пузырей на месте малейшей механической травмы (давление и трение) кожи. На основании такого клинического признака, как наличие или отсутствие рубцов на местах разрешения пузырей, врожденный буллезный эпидермолиз делится на две группы: простую и дистрофическую, или, по предложению R. Pearson (1962), на рубцующийся и нерубцующийся буллезный эпидермолиз.
Патоморфология различных групп заболевания сходна. Имеются субэпидермальные пузыри, небольшая воспалительная реакция в дерме. Субэпидермальное расположение пузырей можно выявить лишь в свежих (несколько часов) элементах или в биоптатах кожи, полученных после трения. В более старых элементах пузыри вследствие регенерации эпидермиса располагаются внутриэпидермально, поэтому гистологическая диагностика затруднена. Исследование биоптатов в световом микроскопе при обычной окраске дает лишь ориентировочный диагноз, указание на то, что данное заболевание представляет собой буллезный эпидермолиз. Применение гистохимических методов с целью окраски базальной мембраны эпидермиса позволяет определить более точно локализацию пузыря - над базальной мембраной или под ней. Клинически этому разделению соответствует простой буллезный эпидермолиз при надбазальном расположении пузыря и дистрофический - при его суббазальной локализации. Однако и при применении гистохимических методов нередки диагностические ошибки. Так, в 8 случаях простого буллезного эпидермолиза, описанных L.H. Buchbinder и соавт. (1986), гистологическая картина соответствовала дистрофическому буллезному эпидермолизу.
Только внедрение в практику электронно-микроскопического исследования позволило уточнить механизм и место образования пузырей, а также более детально изучить морфологические нарушения при различных формах заболевания. По данным электронной микроскопии это заболевание подразделяют на три группы: эпидермолитическую, если образование пузырей происходит на уровне базальных эпителиоцитов; пограничную, если пузыри находятся на уровне светлой пластинки базальной мембраны, и дермолитическую, если пузыри образуются между плотной пластинкой базальной мембраны и дермой. Принимая во внимание клиническую картину и тип наследования, в каждой группе выделяют еще по несколько форм, что значительно расширяет классификацию. Иммуно-флюоресцентные методы, применяемые для диагностики врожденного буллезного эпидермолиза, основаны на селективной локализации структурных компонентов базальной мембраны - антигена буллезного пемфигоида (ВРА) и ламинина в светлой пластинке, IV типа коллагена и антигенов KF-1 в плотной пластинке, AF-1 и AF-2 в крепящих фибриллах, антигена LDA-1 в плотной пластинке базальной мембраны и области под ней. Таким образом, при прямой реакции иммунофлюоресценции в случаях простого буллезного эпидермолиза, когда расщепление происходит над базальной мембраной, все антигены находятся в основании пузыря, при пограничных формах расщепление происходит в зоне светлой пластинки базальной мембраны, поэтому ВРА локализуется в покрышке пузыря, ламинин - в основании его или покрышке, IV тип коллагена и LDA-1 - в основании пузыря, а при дистрофической форме буллезного эпидермолиза все антигены находятся в покрышке пузыря. Из биохимических методов диагностики буллезного эпидермолиза в настоящее время используется только определение коллагеназы, поскольку установлено, что количество ее увеличено в коже при пограничной и рецессивной дистрофических формах и не изменено при простом и доминантном дистрофическом буллезном эпидермолизе.
Эпидермолитическая (интраэпидермальная) группа буллезного эпидермолиза включает в себя наиболее частую форму - простой буллезный эпидермолиз Кебнера, наследуемый аутосомно-доминантно. Пузыри на коже появляются с рождения или в первые дни жизни на наиболее травмируемых местах (кисти, стопы, колени, локти), затем распространяются на другие участки. Они однокамерные и имеют различную величину. После вскрытия пузырей заживление происходит быстро и без рубцов. Пузыри чаще появляются при повышенной внешней температуре, поэтому обострение наступает весной и летом, часто сопровождается гипергидрозом. Нередко в процесс вовлекаются слизистые оболочки. В период полового созревания иногда наблюдается улучшение. Описаны сочетание с ладонно-лодошвенной кератодермией и развитие ее после разрешения пузырей.
При электронно-микроскопическом исследовании выявляют цитолиз базальных эпителиоцитов. Их тонофиламенты в отдельных случаях образуют скопления в виде глыбок, чаще вокруг ядра или вблизи полудесмосом, что и приводит к несостоятельности цитоскелета клеток и цитолизу при малейшей травме. Покрышка образующегося пузыря представлена разрушенными базальными эпителиоцитами, а основание - остатками их цитоплазмы. При этом полудесмосомы, базальная мембрана, крепящие фибриллы и коллагеновые волокна под ней остаются сохранными. Дефект тонофиламентов напоминает таковой при буллезной врожденной ихтиозиформной эритродермии, но отличается по расположению измененных эпителиоцитов. Гистогенез этой формы буллезного эпидермолиза недостаточно изучен.
Наиболее легкой формой простого буллезного эпидермолиза является синдром Вебера-Коккейна, наследуемый аутосомно-доминантно. При этой форме пузыри появляются с рождения или в раннем возрасте, но локализуются на кистях и стопах и появляются преимущественно в теплое время года, нередко сочетаются с различными эктодермальными дисплазиями: частичным отсутствием зубов, диффузным облысением, аномалиями ногтевых пластинок.
Исследуя ультраструктуру кожи в очагах поражения, Е. Наneke и I. Anton-Lamprecht (I982) обнаружили, что цитолиз базальных эпителиоцитов происходит без изменения тонофиламентов. Чешуйчатые эпителиоциты крупные, содержат пучки тонофиламентов вместо кератина, возможно, их появление связано с повреждением базальных эпителиоцитов, которые не погибли, а развиваются дальше. При повторных травмах подобные клетки подвергаются цитолизу.
Предполагается, что причиной цитолиза являются генетически детерминированная, зависимая от температуры лабильность гельного состояния цитозоля, а также цитолитические ферменты, хотя лизосомы в эпителиоцитах имеют нормальную структуру.
Герпетиформный простой буллезный эпидермолиз Доулинга-Меары, наследуемый аутосомно-доминантно, отличается тяжелым течением, появляется с рождения или с первых дней жизни. Клинически характеризуется развитием сгруппированных генерализованных пузырей герпетиформного типа с выраженной воспалительной реакцией. Заживление очагов происходит от центра к периферии, на их месте остаются пигментация и милиумы. Часты поражения ногтей, слизистых оболочек рта и пищевода, аномалии зубов, ладонно-подошвенные кератозы. У некоторых больных повторное образование пузырей приводит к сгибательным контрактурам.
При гистологическом исследовании кожи при герпетиформном простом буллезном эпидермолизе Доулинга-Меары в дермальном инфильтрате и полости пузыря находят большое количество эозинофильных гранулоцитов, что придает этому заболеванию сходство с герпетиформным дерматитом. Решающее значение в диагностике имеют иммуноморфологическое и электронно-микроскопическое исследования. Данные электронной микроскопии при этой форме буллезного эпидермолиза мало отличаются от уже описанных при простом буллезном эпидермолизе Кебнера.
Описаны случаи рецессивного наследования простого буллезного эпидермолиза. М.А.М. Salih и соавт. (1985) называют рецессивный простой буллезный эпидермолиз летальным из-за тяжелого течения, часто со смертельным исходом. Клиническая картина у описанных ими больных мало отличается от таковой при простом буллезном эпидермолизе Кебнера. Заболевание осложняется анемией; летальный исход наступает, вероятно, от асфиксии отделившейся слизистой оболочки с пораженных участков глотки и пищевода и септицемии. В случае, описанном К.М. Niemi и соавт. (1988), на местах высыпаний возникли атрофические рубцы, наблюдались анодонтия, анонихия, мышечная дистрофия. Во всех случаях рецессивного наследования простого буллезного эпидермолиза электронно-микроскопически обнаружен цитолиз базальных эпителиоцитов.
К группе простого буллезного эпидермолиза относятся также буллезный эпидермолиз Огна, при котором, помимо пузырных высыпаний, отмечаются множественные геморрагии и онихогрифоз, и буллезный эпидермолиз с крапчатой пигментацией. Пигментация существует с рождения, в 2-3-летнем возрасте появляются очаговая ладонно-подошвенная кератодермия и бородавчатый кератоз на коже коленей, у взрослых отмечается разрешение всех проявлений кератоза, на местах которого остаются нерезко выраженный эластоз и атрофия кожи.
Основу пограничной группы врожденного буллезного эпидермолиза составляет наиболее тяжелая форма - летальный генерализованный буллезный эпидермолиз Герлитца, наследуемый по аутосомно-рецессивному типу. Ребенок рождается с многочисленными пузырями, образовавшимися в результате трения при прохождении через родовые пути. Они, кроме того, могут появиться в первые часы жизни ребенка. Излюбленная локализация очагов поражения - кончики пальцев, туловище, голени, ягодицы, слизистая оболочка полости рта, где наблюдаются многочисленные эрозии. Нередко поражается кишечник. Пузырные высыпания быстро распространяются. Заживление эрозий на месте вскрывшихся пузырей происходит медленно, при этом не развиваются рубцы, но появляется поверхностная атрофия кожи. Большинство больных погибают в первые месяцы жизни. Наиболее частая причина смерти - острый сепсис. У выживших наблюдаются обширное поражение кожи, слизистых оболочек полости рта, пищеварительного тракта, грануляции вокруг рта, дистрофические изменения ногтевых пластинок, включая онихолизис с околоногтевыми эрозиями, покрытыми корками, после заживления которых развивается анонихия. Отмечаются изменения зубов: увеличение их размеров, изменение цвета, ранний кариес, на постоянных зубах часто отсутствует эмаль. От дистрофического буллезного эпидермолиза летальный отличается поражением кистей только в области концевых фаланг, отсутствием первичного образования рубцов (исключая случаи вторичной инфекции), язвенных поражений, существующих с рождения, сращений пальцев и образования синехий, редкостью милиумов.
Для гистологического исследования следует брать биоптат края пузыря, но отслоенный эпидермис свежих пузырей также может быть использован, что особенно важно при проведении морфологического исследования кожи новорожденных. Отделение эпидермиса от дермы в этом случае происходит на уровне светлой пластинки базальной мембраны эпидермиса, расположенной между базальными эпителиоцита-ми и плотной пластинкой базальной мембраны. В этом месте повреждаются крепящие тонофиламенты, Полудесмосомы, к которым они прикрепляются, в зоне пузыря отсутствуют. В других участках отмечаются их разреженность и гипоплазия; диски прикрепления в цитоплазме базальных эпителиоцитов сохранены, а плотные диски, расположенные внеклеточно, отсутствуют. Покрышкой пузыря служат неизмененные клеточные оболочки базальных эпителиоцитов, а дном - плотная пластинка базальной мембраны эпидермиса. В дерме отмечаются отек и незначительные дистрофические изменения коллагеновых волокон сосочкового слоя. Гипоплазия десмосом - универсальный структурный дефект, развивающийся не только в зоне образования пузырей, но и в неизмененной коже, что делает возможной антенатальную диагностику этого заболевания.
В группе пограничного буллезного эпидермолиза выделяют также доброкачественный генерализованный атрофический буллезный эпидермолиз, локализованный атрсмрический, инверсный и прогрессирующий буллезный эпидермолиз, отличающиеся от летального характером течения и расположением высыпаний. При всех видах пограничного буллезного эпидермолиза гистологические изменения одинаковы. При электронно-микроскопическом исследовании выявлено, что при нелетальных формах плотные диски полудесмосом частично сохранены, полудесмосомы разрежены.
Дермолитическая группа включает в себя доминантные и рецессивные разновидности дистрофического буллезного эпидермолиза.
Дистрофический буллезный эпидермолиз Коккейна-Турена наследуется аутосомно-доминантно, пузыри появляются с рождения или в раннем детском возрасте, редко позже, локализуются преимущественно на коже конечностей и лба. На местах пузырей развиваются атрофические рубцы, милиумы. У больных наблюдается поражение слизистой оболочки полости рта, пищевода, глотки, гортани, возможны кератоз ладоней и подошв, фолликулярный кератоз, дистрофии зубов, ногтей (вплоть до анокихии), поредение волос, генерализованный гипертрихоз. От рецессивной формы отличается менее тяжелым поражением внутренних органов, глаз и преимущественно отсутствием грубых рубцов, приводящих к мутиляции.
Дистрофический белопапулоидный буллезный эпидермолиз Пазини также наследуется аутосомно-доминантно, характеризуется наличием небольших белых папул, плотноватых, цвета слоновой кости, округлых или овальных, немного приподнятых со слегка гофрированной поверхностью, подчеркнутым фолликулярным рисунком, хорошо отграниченных от окружающей ткани. Папулы локализуются чаще на туловище, в поясничной области и на плечах, независимо от пузырных высыпаний, появляются обычно в юношеском возрасте.
Патоморфология. При дистрофическом буллезном эпидермолизе Коккейна-Турена пузырь располагается под эпидермисом, покрышкой его служит несколько истонченный эпидермис с явлениями гиперкератоза без особых изменений в мальпигиевом слое. В дерме в области пузыря отмечаются небольшие периваскулярные инфильтраты лимфоцитарного характера с примесью гистиоцитов и эозинофильных гранулоцитов. Характерно отсутствие эластических волокон в сосочковом и некоторых участках сетчатого слоя дермы. При электронно-микроскопическом исследовании выявляют в области пузырей и в неизмененной коже вблизи пузырей при обеих формах доминантного буллезного эпидермолиза разреженность и изменения в строении крепящих фибрилл, что выражается в их истончении, укорочении и потере поперечной исчерченности (рудиментарные формы). При белопапулоидном эпидермолизе Пазини аналогичные изменения находили в клинически здоровой коже, в участках, где пузыри никогда не появлялись, а при дистрофическом буллезном эпидермолизе Коккейна-Турена в этих местах крепящие фибриллы были нормальными или истонченными, их количество не отличалось от нормы или было уменьшенным. Однако в одном случае описано их отсутствие. При обеих формах явлений коллагенолиза в дерме обнаружено не было.
Рецессивные формы дистрофического буллезного эпидермолиза относятся к наиболее тяжелым генодерматозам. Они характеризуются обширным образованием пузырей с последующим появлением на их месте глубоких, плохо заживающих эрозий и образованием рубцов.
Дистрофический буллезный эпидермолиз Аллопо-Сименса - наиболее тяжелая форма в этой группе. Клиническая картина проявляется с рождения, характеризуется генерализованными высыпаниями пузырей, нередко с геморрагическим содержимым, которые могут располагаться на любом участке кожного покрова, но наиболее часто в области кистей и стоп, локтевых и коленных суставов. Пузыри возникают при малейшей механической травме, при их заживлении образуются милиумы и обширные рубцы. Рубцовые изменения могут наблюдаться в раннем детском возрасте на слизистых оболочках пищеварительного и мочеполовою трактов. В срази с рубцеванием образуются контрактуры, сращение пальцев, мутиляции концевых фаланг с их полной фиксацией. После их хирургической коррекции часто возникают рецидивы. Поражение слизистой оболочки полости рта сопровождается развитием микростомы, укорочением уздечки языка, сращением слизистой оболочки языка и щек. Поражение пищевода осложняется стриктурами и стенозами, вызывающими непроходимость. Очень тяжелым осложнением является развитие раковых опухолей на рубцах, иногда множественных. Встречаются поражение костей (акроостеолиз, остеопороз, дистрофия костей кистей и стоп), задержка развития хрящей. Часто наблюдаются аномалии зубов, анонихия, облысение, поражение глаз (кератит, конъюнктивит, синблефарон, эктропион), замедление роста, анемия, кожные инфекции.
Патоморфология. Основными морфологическими признаками рецессивного дистрофического буллезного эпидермолиза являются изменения крепящих фибрилл и коллагеновых волокон верхней части дермы. Базальная мембрана при этом остается интактной и составляет покрышку пузыря. Отсутствие крепяших фибрилл в очаге поражения и во внешне неизмененной коже отмечено R.A. Briggaman и СЕ. Wheeler (1975), их рудиментарность в непораженной коже - I. Hashimoto и соавт. (1976). Коллагеновые волокна в зоне пузыря имеют нечеткие контуры или отсутствуют (коллагенолиз). При образовании пузыря возникает очаговое растворение коллагена. Одновременно в дерме усиливается фагоцитарная активность, отмечен фагоцитоз отдельных коллагеновых волокон большого диаметра, которые находятся в составе пучков среди волокон обычного диаметра.
Гистогенез. Существуют две точки зрения на гистогенез изменений при рецессивном буллезном эпидермолизе: согласно одной из них, в основе процесса лежит первичный дефект крепящих фибрилл, другой - развитие коллагенолиза первично. В пользу первого предположения свидетельствует наличие патологии крепящих фибрилл во внешне неизмененной коже, где коллагенолиза нет. В пользу второго говорят данные о возникновении очагов коллагенолиза при сохранных крепящих фибриллах в начальной стадии формирования пузыря при трении, а также данные о сохранении их в эксплантате кожи, культивированном с экстрактом дермы больного рецессивным буллезным эпидермолизом. Предположение R. Pearson (1962) о наличии коллагенолиза при этой форме буллезного эпидермолиза было подтверждено выявлением повышенной активности коллагеназы, а затем данными об избыточной выработке фибробластами биохимически и иммунологически измененной коллагеназы. Некоторые авторы полагают, что повышение активности коллагеназы вторично. Следует отметить, что образование пузырей при рецессивном буллезном эпидермолизе связано не только с процессами коллагенолиза, но и с действием других ферментов. Так, содержимое пузыря больного индуцирует образование субэпидермальных пузырей в нормальной коже здорового человека. Очевидно, пузырь содержит вещества, приводящие к отделению эпидермиса от дермы.. В коже и пузырной жидкости увеличена активность коллагеназы и нейтральной протеазы. Образование пузырей индуцируется также фибробластическим фактором, выделяемым видоизмененными фибробластами.
Инверсная форма рецессивного дистрофического буллезного эпидермолиза Гедде-Дайла - вторая по частоте. Образование пузырей начинается в грудном возрасте. В отличие от предыдущей формы преобладает поражение складок шеи, нижней части живота и спины, отмечаются формирование атрофических рубцов, улучшение состояния с возрастом. Рубцевание пузырей в полости рта приводит к ограничению подвижности языка, в пищеводе - к стриктурам. Отсутствуют изменения ногтей на руках (на ногах ногти обычно дистрофичные), поражение зубов, милиумы, сращения пальцев. Часто развиваются эрозии роговицы, рецидивирующий травматический кератит, которые могут в раннем детстве быть единственным или основным проявлением заболевания. Поражение глаз протекает менее тяжело, чем при дистрофическом буллезном эпидермолизе Аллопо-Сименса. Инверсная форма по клинической картине напоминает пограничный летальный буллезный эпидермолиз Герлитца, однако результаты электронно-микроскопического исследования соответствуют наблюдаемым при рецессивном буллезном эпидермолизе Аллопо-Сименса.
Кроме указанных выше форм, описаны менее тяжелая генерализованная форма, при которой клинические проявления аналогичны таковым при форме Аллопо-Сименса, но менее выражены, и локализованная форма, при которой высыпания ограничены местами наибольшего травмирования (кисти, стопы, колени и локти). Методом электронной микроскопии выявлены снижение числа крепящих фибрилл и изменение их структуры в очагах поражения, а также в различных местах неизмененной кожи, что напоминает электронно-микроскопическую картину при дистрофическом белопапулоидном буллезном эпидермолизе Пазини.
Таким образом, все формы дистрофического буллезного эпидермолиза гистогенетически связаны между собой.
Приобретенный буллезный эпидермолиз - это аутоиммунное заболевание кожи и слизистых оболочек, которое характеризуется образованием пузырей и приводит к повышенной ранимости кожи.
Приобретенный буллезный эпидермолиз обычно развивается у взрослых. Буллезные высыпания внезапно возникают на здоровой коже или могут быть вызваны какой-либо незначительной травмой. Поражения сопровождаются болевыми ощущениями и приводят к образованию рубцов. Часто поражаются ладони и стопы, что приводит к нетрудоспособности. Иногда могут поражаться слизистые оболочки глаз, рта или гениталий, также поражаются гортань и пищевод. Для диагностики необходима биопсия кожи. Высыпания плохо поддаются лечению глюкокортикоидами. Умеренную форму заболевания можно лечить с помощью колхицина, но более тяжелые формы требуют применения циклоспорина или иммуноглобулина.
[1], [2], [3], [4], [5], [6]
Врожденный буллезный эпидермолиз > Клинические рекомендации РФ (Россия) > MedElement
Основным клиническим признаком любой формы (подтипа) ВБЭ является появление пузырей при незначительной механической травме. Для всех подтипов простого БЭ характерны полушаровидные, напряженные, целиком заполненные жидкостью пузыри, возникающие чаще в местах трения и травмирования. При пограничных и дистрофических подтипах пузыри вялые, со складчатой, свисающей под весом жидкости покрышкой, легко вскрывающиеся, образующиеся не только в местах травмирования, но и в местах растяжения кожи (подмышечные и паховые складки, шея). Множественные, с большой площадью поражения пузыри и эрозии могут наблюдаться при любых подтипах заболевания, единичные – преимущественно при простых подтипах. Образование милиумов на коже присуще любому подтипу ВБЭ, пигментные невусы характерны для рецессивных дистрофических подтипов. При всех пограничных и дистрофических подтипах наблюдается длительное заживление эрозий.
ПБЭ тяжелый генерализованный (Кебнера)
Заболевание начинается с рождения или первых месяцев жизни с появления множественных генерализованных пузырей. Первые пузыри возникают, как правило, на стопах, реже – на других отделах конечностей, шее, спине, ягодицах. Наиболее выраженные клинические проявления заболевания регистрируются в возрастном периоде до 1 года, в дальнейшем кожный процесс стабилизируется, его ухудшение наблюдается летом, значительное улучшение – в зимнее время года. В раннем детском возрасте у больных появляются гиперкератотические участки на подошвах и гипергидроз ладоней и подошв, сохраняющиеся и во взрослом возрасте. В период полового созревания и климакса наблюдается улучшение кожного процесса.
ПБЭ локализованный (Вебера-Коккейна)
Первое появление пузырей наблюдается, как правило, на стопах и ассоциировано с началом ходьбы, но может возникать и раньше. В дальнейшем пузыри появляются на кистях, их образование всегда ассоциировано с травмированием. Эпителизация пузырей происходит с образованием милиумов. Прогрессирование заболевания наблюдается до 4–5-летнего возраста, в дальнейшем регистрируется постепенное улучшение кожного процесса. Гиперкератоз подошв развивается до 10-летнего возраста, во время полового созревания появляется или усиливается гипергидроз и утолщение ногтей на стопах.
Простой герпетиформный БЭ (Доулинг-Меара)
Множественные генерализованные пузыри на коже и слизистой оболочке полости рта появляются с рождения или в течение первой недели жизни и не имеют отчетливой связи с травмированием. Склонность к группировке (герпетиформность) и вторичная пигментация наблюдаются с 3–6 месячного возраста больного. Прогрессирование заболевания наблюдается в возрастной период до 1 года, затем характерна стабилизация процесса и постепенное улучшение вплоть до полного прекращения появления пузырей или редкого их появления в связи с механической травмой. Часто происходит заполнение пузырей гнойным содержимым и образование слоистых желто-коричневых корочек. После разрешения высыпаний на коже выявляется стойкая пигментация. С 2-х летнего возраста больного становится отчетливой сезонность обострений – ухудшение летом и улучшение зимой, у некоторых больных регистрируется разрешение высыпаний во время лихорадки. Гиперкератоз на подошвах и изменения ногтей развиваются с первых лет жизни. Также у больных наблюдаются некожные проявления заболевания: запоры, анальные трещины, затруднение дыхания, бледность, слабость, головокружение, пищеводный рефлюкс, анемия. У взрослых лиц может возникнуть базальноклеточный рак кожи.
Пограничный генерализованный тяжелый ВБЭ (летальный Герлитца).
Заболевание характеризуется появлением и распространением вялых, множественных, быстро вскрывающихся пузырей на коже и слизистых оболочках, образованием грануляций вокруг ногтей и рта, появляющихся при рождении (у большей части больных) или в первые дни жизни. Нередко при рождении наблюдается аплазия кожи, охриплость голоса, деформации ногтей или анонихия. После прорезывания зубов заметна гипоплазия эмали.
Заживление эрозий происходит с рубцовой атрофией, которая при локализации на слизистой оболочке полости рта приводит к микростомии и анкилоглоссии. Также нередко наблюдаются эрозии и помутнение роговицы, сращение век. Со временем развивается диффузная алопеция, у взрослых лиц – плоскоклеточный рак кожи.
К некожным проявлениям заболевания относятся: отставание в росте и развитии, нарушение дыхания, анемия, реже – гастроэнтерит, пневмония, сепсис. Летальный исход в первые месяцы и годы жизни связан с дыхательной недостаточностью, пневмонией, сепсисом, дистрофией. Больные, пережившие первые годы жизни, в дальнейшем страдают от дисфагии, сужения пищевода, аномалий мочеполовой системы, стриктур уретры, стеноза гортани, затруднения дыхания, анемии.
ПогрБЭ генерализованный среднетяжелый (не Герлитца)
Начальные симптомы заболевания аналогичны таковым при тяжелом генерализованном ПогрБЭ. Пузырные высыпания располагаются преимущественно на кистях и стопах. В дальнейшем состояние кожи и слизистых оболочек улучшается, кожные эрозии эпителизируются с образованием поверхностной атрофии. Также, как и при тяжелой форме заболевания нередко выявляются рубцовые сращения век, постепенная утрата ногтей, запоры, стриктуры уретры и влагалища, сужение наружного отверстия мочеиспускательного канала, позднее половое развитие, боли в сердце, кардиомиопатия, аритмии, низкие рост и вес, высокий голос, пищеводный рефлюкс, почечная недостаточность, миалгии, артралгии, остеопороз. Отличительным признаком заболевания от нетяжелых рецессивных подтипов ДБЭ является гипоплазия зубной эмали и углубления в ней.
ПогрБЭ с поздней манифестацией.
Пузыри и эрозии появляются на кистях и стопах, реже – на локтях, коленях и слизистой полости рта, не с рождения, а в детском или молодом возрасте. Ногти дистрофичны или отсутствуют, наблюдается гипергидроз, несовершенный амелогенез (неправильное или несовершенное развитие зубной эмали), потеря дерматоглифики и медленно прогрессирующая атрофия кожи.
Доминантный дистрофический ВБЭ
Лишь у небольшого числа пациентов пузыри на коже и слизистой оболочке полости рта появляются с рождения, у большинства – с первого месяца жизни. Пузыри как правило, располагаются в местах давления и трения, но могут появляться и спонтанно на любых участках кожи, чаще – в акральных зонах. Со второго года спонтанного возникновения пузырей не происходит, а к 4–5летнему возрасту жизни больного пузыри появляются только после заметной травмы (падение, ушибы, трение, расчесы) и повторно располагаются на рубцах в местах заживления предшествующих эрозий, как правило, на локтях, лодыжках, коленях, шее. Появление высыпаний на слизистой оболочке полости рта становится редким или полностью прекращается к 9–10 году жизни. Состояние кожи стабилизируется в периоде полового созревания и остается неизменным в последующие годы. В единичных случаях появление пузырей прекращается к 12–13 годам.
На заживших участках кожи образуются милиумы и пигментные невусы. Ногтевые пластинки, утраченные в течение первых лет жизни из-за возникновения под ними пузырей, не восстанавливаются, хотя контуры ногтевого ложа не сглаживаются, остальные ногтевые пластинки становятся небольшими по размеру (микронихия), серовато-желтого цвета, утолщенными. С возрастом поражение ногтей прогрессирует. Беловатые участки шагреневой кожи в виде папул и бляшек на спине вдоль позвоночника, на шее, груди и пояснице у некоторых пациентов заметны после 10–16 лет.
К некожным проявлениям заболевания относятся: дисфагия, стриктуры пищевода, запоры, анальные трещины.
Рецессивный дистрофический тяжелый генерализованный БЭ (Аллопо-Сименса)
Заболевание начинается с рождения (многие пациенты рождаются с отсутствием эпидермиса на руках и/или ногах), реже – с первых дней жизни. На коже появляются множественные вялые пузыри и эрозии, быстро увеличивающиеся в размерах. Симптом Никольского – резкоположительный. Наиболее тяжело заболевание протекает в первые годы жизни. Характерно медленное заживление эрозий – от 3-4 дней (при мелких эрозиях) до нескольких месяцев, процесс эпителизации ухудшается с возрастом. После заживления отмечается рубцовая атрофия кожи, при этом образование рубцов в складках ограничивает движения. Псевдосиндактилии и контрактуры пальцев развиваются с первых месяцев и лет жизни, их прогрессирование препятствует росту и развитию кистей и стоп, затрудняют самообслуживание, передвижение. В период полового созревания отмечается стабилизация кожных проявлений.
С первых дней жизни наблюдается поражение слизистых оболочек: заживление эрозий во рту завершается рубцеванием с развитием микростомии, заращением вестибулярных складок, анкилоглоссии, сглаживанием сосочков языка, своеобразным дефектом речи; заживление эрозий в глотке и пищеводе – развитием дисфагии, стриктур и стеноза пищевода, пищеводного рефлюкса; заживление эрозий в прямой кишке – сужением анального отверстия с затруднением дефекации. Эрозии на слизистой оболочке глаз развиваются не у всех больных, с возрастом частота эпизодов эрозирования уменьшается, заживление эрозий происходит с облачковидным помутнением роговицы и сращением век.
У больных наблюдаются кариес и аномалии расположения зубов, частичная или полная их потеря. Часто поражается мочеполовая система с образованием стриктур уретры и влагалища, наблюдается почечная недостаточность. Страдает костно-мышечная система, наблюдаются миалгии, артралгии, остеопороз, сгибательные контрактуры пальцев приводят к деформациям кистей и стоп.
Прогрессирующая гипохромная анемия и увеличение СОЭ наблюдается у всех больных. Дети отстают в психомоторном, физическом и половом развитии. В подростковом возрасте умственное развитие выравнивается, но сохраняется крайняя истощенность, низкие рост и вес больных, сниженная подвижность, после пубертатного возраста рост волос на теле отсутствует.
В третьем - четвертом десятилетиях жизни наблюдается развитие быстро метастазирующего плоскоклеточного рака кожи в области хронических кожных язв и/или на рубцах.
Рецессивный дистрофический БЭ инверсный
Пузыри на коже и слизистой оболочке появляются с первой недели жизни, с 2–6 летнего возраста высыпания локализуются преимущественно в складках, на проксимальных отделах конечностей, шее и туловище. У взрослых лиц поражение кожи менее обширно, наблюдается преимущественно в складках и завершается рубцеванием, ограничивающим движения. С возрастом развивается диффузная алопеция вплоть до полного облысения. Эрозии в полости рта заживают с рубцеванием, обусловливая микростомию и анкилоглоссию. Поражение слизистых оболочек с возрастом прогрессирует: наблюдается постоянная дисфагия, стриктуры пищевода, диарея или запоры, нарушения мочеиспускания, эрозии и помутнение роговицы, сращение век. Снижается слух, что связано с сужением слухового прохода. Отмечаются позднее половое развитие, отсутствие роста волос на теле после пубертатного возраста, развитие стриктур влагалища. Поражение кистей и стоп минимально, хотя часть ногтей утрачивается в детском возрасте.
В третьем-четвертом десятилетиях жизни наблюдается развитие быстро метастазирующего плоскоклеточного рака кожи в области хронических кожных язв и/или на рубцах.
Дистрофический БЭ пруригинозный
Заболевание выявляется с рождения или с раннего детского возраста, характеризуется умеренно выраженным образованием пузырей, преимущественно в акральных зонах, после заживления эрозий остается рубцовая атрофия кожи. У взрослых лиц на голенях образуются лихеноидные папулы и бляшки, наблюдается ониходистрофия. Исключительно сильный зуд провоцирует появление пузырей, экскориаций, милиумов.
Синдром Киндлер
Типичные клинические проявления синдрома Киндлер развиваются с рождения и включают в себя образование пузырей на коже и слизистых оболочках, последующее рубцевание с формированием контрактур, псевдосиндактилий, микростомии и анкилоглоссии, прогрессирующую пойкилодермию, фоточувствительность, стенозирующие процессы желудочно-кишечного и урогенитального тракта в виде сужения пищевода, мочеточников и влагалища, патологию зубо-челюстной системы (нарушение прорезывания зубов, кариес, периодонтит, структурная слабость десен и /или их опухание, постепенная потеря зубов вплоть до полной адентии). Нередко наблюдаются дистрофия ногтевых пластинок (истончение, изогнутость, дорсальный птеригиум), эктропион нижних век, ладонно-подошвенная кератодермия, псевдоаингум (циркулярные фиброзные перетяжки пальцев вплоть до спонтанной ампутации), лейкокератоз губ, плоскоклеточный рак кожи, нарушение потоотделения (ангидроз или гипогидроз), скелетные аномалии.
Другие подтипы ВБЭ встречаются крайне редко.
Осложнения ВБЭ
Наиболее опасным осложнением РДБЭ и ПогрБЭ Герлитца является плоскоклеточный рак кожи. В большинстве случаев новообразования кожи появляются на облучаемых солнцем (голова, шея, тыл кистей) и наиболее часто травмируемых частях тела (нижние конечности, особенно зона коленей). Новообразования агрессивны и быстро метастазируют.
Буллезный эпидермолиз. Восстановление натуральными пчелопродуктами
Буллезный эпидермолиз
Виды, причины, лечение
Буллезный эпидермолиз – это группа заболеваний, объединенных схожими признаками и общим названием.
Они характеризуются повышенной чувствительностью и ранимостью кожи даже вследствие легких травм.
В результате, отдельные участки тела покрываются ранками, эрозиями, пузырями
Физиологически такие последствия объясняются следующим образом: у больных буллезным эпидермолизом слои кожи верхние и нижние слои кожи имеют дефект крепления друг к другу, тогда как у здоровых людей подобных проблем не наблюдается
Даже при незначительном механическом воздействии на тело происходит сдвиг слоев
Так на коже образуются указанные выше пузыри и раны.
Буллезный эпидермолиз у детей и взрослых имеет еще одно название, более поэтичное – болезнь бабочки
А малышей, страдающих им, называют детьми-бабочками
Они такие же хрупкие и ранимые, как эти летающие существа. на этом сходство с красивыми насекомыми заканчивается
Ведь сложно назвать привлекательной кожу, усеянную волдырями и эрозиями
В зависимости от места распространения дефекта, буллезный эпидермолиз делится на три основных типа
Всего же насчитывают более 30 его различных форм
Буллезный эпидермолиз: виды
1. Под простой формой буллезного эпидермолиза понимают несколько самых легких форм поражения верхних слоев эпидермиса, при которых пузыри появляются на поверхности, а потому исчезают довольно быстро, не оставляя следов
Простой буллезный эпидермолиз встречается чаще других
Считается, что к детям такая болезнь переходит по принципу доминантного наследования, то есть, от одного из родителей
Однако, несмотря на всю кажущуюся безобидность, простая форма заболевания может достаточно тяжело протекать у малышей первого года жизни
Нередко при такой форме поражаются большие участки тела
С годами они становятся меньше и причиняют больному меньше беспокойства
Наиболее подвержены буллезному эпидермолизу стопы и кисти
Летом болезнь, как правило, обостряется из-за их открытости и вследствие повышенной потливости
Простой буллезный эпидермолиз не угрожает жизни больного.
2. Пограничный буллезный эпидермолиз также включает в себя несколько форм, объединенных более тяжелыми симптомами
Эта болезнь характеризуется глубокими повреждениями слоев кожи – на уровне светлой пластинки
Заживают пузыри и раны медленнее, чем при простом буллезном эпидермолизе, и после них на теле остаются шрамы
Нередко при таких формах заболевания страдает не только кожа, но и слизистые оболочки тела
В ряде случаев пограничный буллезный эпидермолиз может стать причиной летального исхода
Особенно опасен он в первые месяцы жизни детей
Пузыри на слизистых могут блокировать дыхательные пути и спровоцировать удушение
К ребенку указанные формы болезни переходят по принципу рецессии – от мамы и папы, являющихся носителями дефектных генов
Сами взрослые при этом могут быть здоровыми
Чтобы малыш получил пограничный буллезный эпидермолиз, многое должно совпасть, поэтому такие формы болезни встречаются не часто
3. Дистрофический буллезный эпидермолиз – самая редкая разновидность заболевания Она же и самая тяжелая
Все формы, относящиеся к данному типу болезни, характеризуются глубинными поражениями верхней части сосочкового слоя кожи и слизистых оболочек
При заживлении ран и пузырей на теле остаются рубцы, иногда очень глубокие.Наследуются они как доминантно, так и рецессивно
Эти три разновидности врожденного буллезного эпидермолиза никогда не перетекают друг в друга
Более того, если в семье есть человек, страдающий данным заболеванием, то по наследству передается именно имеющаяся форма и никакая иная
При некоторых видах буллезного эпидермолиза больной может умереть в первые дни и месяцы жизни, а при других – стать вполне социально адаптированной личностью
4. К буллезному эпидермолизу относится также синдром Киндлера, который выделяют отдельно
Эта форма заболевания характеризуется тем, что новорожденный появляется на свет с поражениями кожи – с пузырями
Причем они располагаются на всех слоях.
С течением времени у больного появляется повышенная чувствительность к свету, а также сильная пигментация кожи
Нередко происходит и атрофия ее отдельных участков
Синдром Киндлера провоцирует проблемы с пищеварительной и с мочеполовой системой
У больных наблюдаются нарушения глотания, поносы либо запоры, сужение и непроходимость пищевода
Буллезный эпидермолиз: причины
Считается, что буллезный эпидермолиз – это редкая наследственная болезнь, которая возникает в результате генетических дефектов
Поврежденные гены нарушают формирование белковой структуры кожи, а в ряде случаев и слизистых оболочек
В результате они становятся сверхчувствительными и хрупкими.
Единственной причиной возникновения диагноза буллезного эпидермолиза у детей в официальной медицине принято считать этот генетический дефект, который лишает эпидермис его защитной функции
Таким образом, заболевание признано неизлечимым
Медики полагают, что можно облегчить состояние больного, но избавить его от пузырей и экзем нельзя
Однако если немного расширить рамки, признанные традиционными, и шагнуть за пределы официального мнения, можно увидеть и другие причины возникновения болезни бабочки
Возможные причины возникновения буллезного эпидермолиза
Давайте проанализируем причинно-следственные связи, провоцирующие развитие и возникновение буллезного эпидермолиза
Иммунитет мамы
В нашем мире очень исковеркано понятие правильного питания, поэтому употребление обычных продуктов питания может стать источником токсинов, которые влияют на биохимические связи в клетках, а также на формирование здоровой микрофлоры, которая помогает усвоению пищи и формированию клеток иммунитета
В результате могут быть воспаления в организме, и как следствие проблемы со здоровьем у ребенка, от косолапия до тяжелых форм генетических заболеваний
И, если есть предрасположенность к этому заболеванию, оно не заставляет себя долго ждать
Согласно статистике, частота возникновения буллезного эпидермолиза одинакова у младенцев мужского и женского пола. Встречается болезнь в пропорции от 1 к 30000 до 1 к 1000000, в зависимости от ее разновидности.
Болезнь бабочки – явление довольно редкое
Однако при тотальных нарушениях в работе иммунной системы, а также при повсеместном отсутствии элементарной культуры питания не за горами его более широкое распространение
Как это было в свое время с аутизмом, который, к слову, также признан медиками неизлечимым
Сегодня я успешно работаю с детьми с аутизмом, а с детьми-бабочками есть пока опыт только наружного применения наших кремов и медовых композиций, но зная принципы биокоррекционной медицины, могу предположить, что состояние деток можно значительно улучшить и продлить жизнь с помощью нашей программы
Буллезный эпидермолиз: лечение
Когда речь заходит о лечении буллезного эпидермолиза, официальная медицина разводит руками
Ведь по сей день, начиная с конца XIX века, когда была обнаружена болезнь, действенных способов избавления от недуга медиками найдено не было
Все манипуляции, рекомендуемые ими, направлены лишь на облегчение симптомов заболевания и включают в себя
Постоянное наблюдение у дерматолога и педиатра
Оформление инвалидности на основании диагноза «буллезный эпидермолиз»
Регулярную сдачу анализов и вакцинацию
Тщательный присмотр за больным во избежание травмирования кожных покровов
Особый уход за кожей и слизистыми оболочками
Облегчение боли от появления пузырей и эрозий
Бережное обращение с ребенком, больным буллезным эпидермолизом
Существует несколько строгих правил, которых нужно придерживаться в общении с детьми-бабочками
Малышей нельзя поднимать подмышки, особенно когда они голышом
Чтобы взять такого ребенка, следует повернуть его на бок от себя в лежачем положении, аккуратно продеть одну руку под голову, а другую – под ягодицы, и затем осторожно повернуть обратно к себе
Из сидячего положения следует брать чуть нагнувшегося ребенка, заведя одну руку под ягодицы, а вторую – за шейку
Или можно задействовать грудь и колени, чтобы взять ребенка на руки, когда он сидит
Когда малыш-бабочка еще совсем маленький, можно по возможности контролировать его ползанье и другие движения
По мере взросления старайтесь предоставлять ребенку все больше свободы передвижений, чтобы он сам регулировал свои действия и научился избегать травм
Пузыри рекомендуется обрабатывать следующим образом – выпускать из них жидкость, протыкая стерильной одноразовой иглой от шприца или же, в ряде случаев, откачивать ее с помощью самого шприца. Появившуюся кожицу следует приложить к ранке – дну бывшего пузыря, чтобы они срослись
Скриншот из группы на Facebook
Если пузыри полны крови и гноя, их лучше первоначально обрабатывать в больничных условиях
Как правило, врач срезает образовавшиеся сферы специальными ножницами
Дома, если специалист даст на это «добро» от них можно избавляться обычными ножницами, предварительно вымытыми, прокипяченными и обработанными спиртом.
Часто для облегчения состояния врачи прописывают маленьким пациентам, страдающим буллезным эпидермолизом, болеутоляющие средства: Парацетамол, Панадол, Эффералган и тому подобные
Могут также помочь и успокоительные растительного происхождения типа валерианы, пустырника, шалфея и проч
Купание таких детей должно проходить в воде с температурой не выше 38 С
Старайтесь не использовать агрессивных моющих средств и по возможности намыливать лишь те места, которым необходимо ежедневное очищениеВыбирайте жидкое мыло
Примечание автора: я рекомендую использовать только натуральное жидкое мыло, приготовленное на основе растительных масел и успокаивающих трав, на которые у ребенка нет реакции.
Очень благотворно на состояние малышей, страдающих буллезным эпидермолизом, оказывает грудное вскармливание
Примечание автора: при этом врачи настоятельно рекомендуют кормящим женщинами есть много мяса, рыбы, молочных продуктов и бобовых
То есть, всего того, что, по сути, является источниками токсинов в организме
Я же предлагаю совершенно другой подход к составлению рациона питания как мамы, так и малыша-бабочки
Более подробно о том, какие продукты следует исключить из своего ежедневного меню, вы узнаете из моей программы восстановления особых детей
Скриншот из группы на Facebook
Также я предлагаю вам обрабатывать пораженные кожные покровы с помощью натуральных средств с пчелопродуктами – так их заживление будет проходить значительно быстрее
Буллезный эпидермолиз – совсем новое направление в моей работе
Но уже уже достаточно оснований для того чтобы размещать на своем сайте данную статью
Ко мне не раз обращались за продукцией Тенториум родители, использовавшие наши продукты как мази и оставались очень довольными
Внимание!
Я ищу родителей-первопроходцев, мам и пап, которые желают восстановить нарушенные биохимические цепочки в клетках у своих детей, больных буллезным эпидермолизом и просто поднять максимально возможно у них иммунитет
Специально для них, а также для родителей других особенных малышей была разработана схема приема апипродукции
Она дает потрясающие результаты
Совместно с правильным питанием она может избавить вашего ребенка даже от такого серьезного недуга
Уверена, вместе мы сможем помочь как Вашему ребенку, так и многим другим
Узнайте больше о бесплатных программах восстановления для аутизма, ДЦП и эпилепсии по принципам биомеда и натуропатии с диетой, включающей в себя натуральные продукты ТенториумПлан семинаров ЗДЕСЬ
Продукты пчеловодства Тенториум восстанавливают каждую клеточку организма естественным путем по принципам биомедицинской коррекции организмаОни насыщают организм необходимыми ферментами, витаминами и микроэлементами
Также есть продукция, с помощью которой токсины после медикаментозного лечения без проблем выведутся из организма
Отказ от ответственности
Информация, представленная в этой статье, предназначена только для информирования читателя
Она не может быть заменой для консультации профессиональным медицинским работником