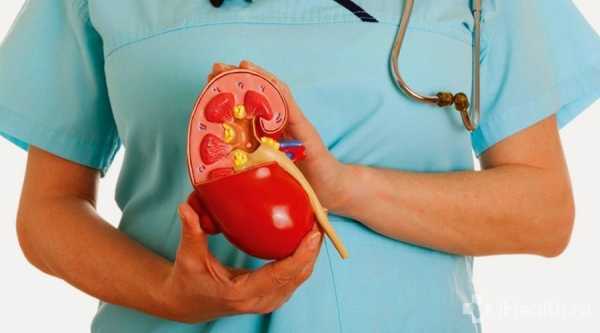
При пиелонефрите поражаются
воспаление почек. Признаки, профилактика и лечение
Общий рейтинг статьи/Оценить статью
[Всего голосов: 1 Общая оценка статьи: 5]Пиелонефрит – острое или хроническое воспалительное заболевание почек. По статистике около 25-30% населения земного шара страдает этим недугом, либо уже перенесли болезнь. А если еще учесть, что хронический пиелонефрит умело маскируется под другие патологии, то масштабы его распространения просто поражают. Давайте узнаем, почему страдают наши почки, а также разберем симптомы и методы лечения пиелонефрита.
Как развивается пиелонефрит
Пиелонефрит развивается в результате инфекционного воспаления. Процесс начинается в почечных чашках и лоханках, а затем переходит в почечную ткань. При этом ткань отекает, образуются маленькие гнойники. Они могут объединяться, с образованием более крупных резервуаров гноя. Почечные канальцы разрушаются. Эти структуры не восстанавливаются и замещаются соединительной тканью, или рубцами. Естественно, почка в результате не может полноценно справляться со своими функциями. При своевременном лечении функции разрушенных нефронов (структурных единиц) выполняют те, которые “остались в живых”. Но если процесс запустить, и большая часть почечной ткани погибнет, то неповрежденные нефроны могут не справиться с нагрузкой. Это приводит к почечной недостаточности.
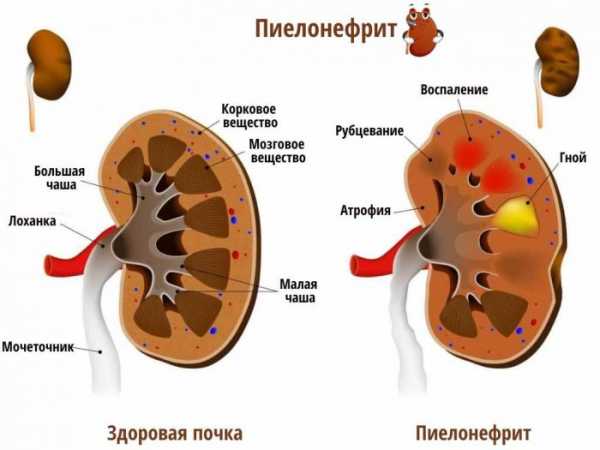
После замещения соединительной тканью, почка атрофируется и сморщивается. Сморщенная, уменьшенная в размере почка – один из признаков пиелонефрита. Осложнениями пиелонефрита являются:
- Острая почечная недостаточность
- Сепсис
- Бактериальный шок
- Гипертония
- Пионефроз (гнойное расплавление почки)
Пиелонефрит в большинстве случаев односторонний, то есть поражается одна почка. При этом выражена ассиметрия – здоровая почка отличается по структуре и функции от пораженной.
Причины пиелонефрита
Причины пиелонефрита разнообразны:
- Инфекция – чаще бактерии, реже вирусы. Микроорганизмы могут попасть в почки через мочеиспускательный канал, либо с током крови или лимфы из разных очагов инфекции в организме. Причиной пиелонефрита чаще всего является цистит, но иногда и совершенно неочевидные заболевания – кариес, ангина, холецистит, пневмония и даже артрит.
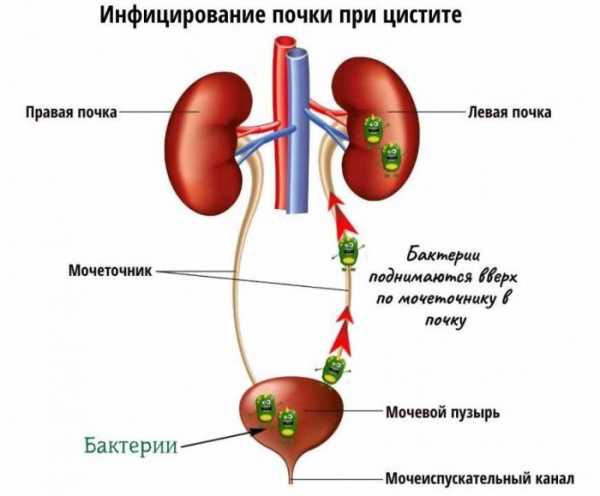
В 80% случаев пиелонефрит вызывает кишечная палочка, которая в норме обитает в кишечнике. При недостаточной гигиене она попадает на слизистую половых органов, и далее в уретру.
- Нарушение оттока мочи при мочекаменной болезни, простатите, фибромиоме, опухолевых процессах, опущении почки, либо по причине врожденных аномалий мочеточников и почек.
- Ослабление иммунитета на фоне каких-либо заболеваний или из-за переохлаждения. Если иммунная система не борется с инфекцией, то бактерии или вирусы вызывают пиелонефрит.
- Гормональные нарушения, которые приводят к задержке мочеиспускания.
- Нарушение кровоснабжения почек.
- Катетеризация мочевого пузыря. Иногда вместе с катетером в почки может попасть инфекция.
- Сахарный диабет – скорее не причина, а фактор риска. Эта болезнь сопровождается обменными нарушениями и предрасполагает к развитию инфекционных заболеваний почек.
До сих пор не все механизмы развития пиелонефрита при сахарном диабете изучены. Но факт остается фактом – диабетики болеют пиелонефритом в несколько раз чаще, чем здоровые люди.
В зависимости от причины заболевания выделяют первичный и вторичный пиелонефрит. Вторичный пиелонефрит развивается из-за нарушения оттока мочи, первичный – без этого нарушения. Соответственно и подход к лечению в этих случаях будет отличаться.
Женщины болеют пиелонефритом гораздо чаще мужчин. Это связано с анатомическими особенностями строения органов выделительной системы. У женщин более короткая и широкая уретра (мочеиспускательный канал), что упрощает проникновение инфекции в мочевой пузырь, а затем и в почки. Часто пиелонефритом страдают девочки, что связано с развитием мочеполовой системы и молодые женщины. Болезнь может развиться при беременности из-за сдавливания мочеточников и мочевого пузыря увеличенной маткой. У мужчин пиелонефрит как правило развивается на фоне простатита или аденомы простаты. Средний возраст пациентов 60-65 лет.
Симптомы пиелонефрита
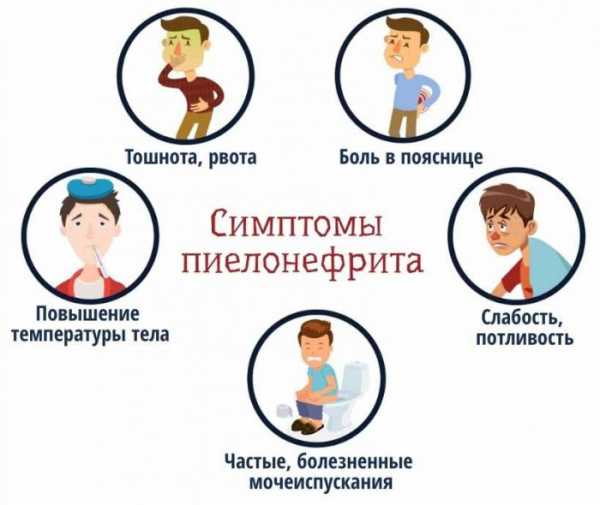
Острый пиелонефрит развивается молниеносно. При этом симптомы настолько выражены, что их невозможно не заметить. Для острого процесса характерно:
- Озноб и повышение температуры тела до 38 -40 С
- Боль в пояснице, чаще односторонняя в проекции пораженной почки
- Учащенное, болезненное мочеиспускание
- Слабость, потоотделение
- Снижение аппетита
- Тошнота, рвота
- Головная боль
- Резкий, неприятный запах мочи. Она мутная, может быть с розовым или красным оттенком
- Положительный симптом Пастернацкого – поколачивание ребром ладони в поясничной области вызывает резкую боль
Классическим признаком пиелонефрита является триада симптомов – боль в пояснице, повышение температуры и нарушение мочеиспускания.
Хронический пиелонефрит чаще является следствием не долеченного острого пиелонефрита. Но бывают и исключения – инфекция попадает в почку и длительное время находится там, вызывая либо слабую симптоматику, либо вообще никак себя не проявляя. Хронический пиелонефрит называют мастером маскировки. Люди годами лечат остеохондроз, цистит или другие болезни, а на самом деле причина вовсе в другом.
Симптомы хронического пиелонефрита:
- Ноющая, тянущая боль в пояснице, которая усиливается в холодное время года. Иногда боль перемещается в нижнюю часть живота, что присуще гинекологическим заболеваниям.
- Повышенная утомляемость, слабость
- Частое мочеиспускание
- Головная боль
Диагностика пиелонефрита
Общий анализ мочи (или анализ по Нечипоренко) покажет признаки воспаления – увеличение количества лейкоцитов (3-4 в поле зрения) и наличие бактерий. Кровь в моче может появиться при нарушении почечной фильтрации.
Бактериологическое исследование мочи позволяет узнать какой именно микроорганизм стал причиной болезни. Также можно выяснить количество бактерий и их чувствительность к антибиотикам. Метод хорош своей точностью, но результаты исследования приходят только через 4-6 дней.
Общий анализ крови при пиелонефрите покажет увеличение СОЭ, сдвиг лейкоцитарной формулы влево и наличие анемии (при хроническом пиелонефрите).
Биохимический анализ крови сдается при наличии показаний – сопутствующих заболеваний или осложнений пиелонефрита. Также он позволяет узнать степень нарушения функции почек и печени.
УЗИ почек и мочевого пузыря покажет форму, размеры почек, а также структурные изменения этих органов.
Лечение пиелонефрита
Как правило, лечение пиелонефрита проводится амбулаторно. Госпитализации подлежат пациенты с тяжелой формой заболевания. Важным условием лечения является соблюдение постельного режима. К этой рекомендации надо отнестись ответственно – любая физическая активность при пиелонефрите противопоказана. Также недопустимо переохлаждение. Почки любят тепло и покой, поэтому отдых под теплым одеялом – для вас лучший выбор на ближайшую неделю.
Не менее важен питьевой режим. Объем жидкости должен составлять около 2 — 2,5 л в сутки. Лучше принимать морсы или отвары с умеренным диуретическим эффектом – шиповник, клюква и другие. В стационаре с проблемой дефицита жидкости борются путем внутривенного введения солевых и коллоидных растворов. Проще говоря, ставят капельницу и нагнетают жидкость парентерально.
Болезни почек требуют коррекции питания. Обычно рекомендуют диету №7, которая предполагает ограничение соленой, острой, жареной и копченой пищи. Под запретом продукты, содержащие скрытую соль – полуфабрикаты, колбасы, консервы, маринады и соусы.
При первых симптомах пиелонефрита вам следует срочно обратиться к врачу. Он проведет соответствующую диагностику и назначит лечение. При пиелонефрите в первую очередь назначают антибиотики. Идеальным вариантом было бы узнать возбудителя, установить его чувствительность к антибиотику. Но бактериологическое исследование мочи занимает время, а при пиелонефрите лечение нужно начать незамедлительно. Поэтому назначают антибиотики широкого спектра действия. Если есть необходимость, то впоследствии корректируют лечение.
Несколько слов стоит сказать о роли фитопрепаратов в лечении пиелонефрита. Да, они оказывают противовоспалительный, мочегонный и антибактериальный эффект. Но его явно недостаточно для того, чтобы вылечить это заболевание. Интернет полон различных “альтернативных” методов лечения. Чаще всего – предлагают разные БАДы на травах. Как дополнительный метод лечения пиелонефрита фитопрепараты с успехом применяются, но только в комбинации с антибиотиками. Пиелонефрит – серьезная болезнь и эксперименты в данном случае просто неуместны.
Вот список лекарств, которые рекомендуют для лечения пиелонефрита:
- Антибиотики. В первую очередь назначают фторхинолоны (ципрофлоксацин, офлоксацин, левофлоксацин или норфлоксацин). Первую неделю эти препараты вводят внутривенно или внутримышечно, затем переходят на таблетки. Курс лечения при остром пиелонефрите составляет 15 дней, при хроническом – 6-8 недель.
Если по каким-либо причинам нельзя назначить фторхинолоны (например, при наличии аллергии), рекомендуют альтернативные антибиотики – фторхинолоны, защищенные пенициллины, аминогликозиды.
Желательно сделать выбор в пользу медицинских препаратов с растительными компонентами. Есть большая разница между препаратами, БАДами и сборами. Дело в том, что не все растения одинаково эффективны. Это зависит от многих факторов – условий произрастания, способа сбора, сушки или экстракции. Кроме того, медицинские препараты перед тем, как попасть в аптеку проходят клинические и лабораторные исследования. Требования к БАДам и сборам гораздо менее жесткие. Поэтому, если вам говорят, что “возьмите сбор в коробочке, он точно такой же как таблетки” – это неправда. Формально, по составу эти средства могут быть идентичны, но вот эффективность будет резко отличаться.
Кстати, даже такая на первый взгляд безопасная фитотерапия тоже имеет ряд противопоказаний. Поэтому принимать решение о необходимости включения фитопрепаратов в схему лечения должен врач.
Профилактика пиелонефрита
Учитывая неприятные симптомы болезни, а также возможные последствия, следует всерьез задуматься о ее профилактике. Чтобы не было потом мучительно больно, как говорится.
Профилактика включает:
- Полное опорожнение мочевого пузыря при мочеиспускании. По возможности, желание сходить в туалет нужно как можно быстрее реализовать.
- Достаточный питьевой режим. В день человек должен употреблять от 1,5 до 2,5 литров чистой воды.
- Коррекцию нарушений углеводного обмена. Проще говоря, при сахарном диабете нужно стремиться к его компенсации.
- Избегание переохлаждений. Одеваться по погоде, не плавать в ледяной проруби без соответствующей подготовки и прочие ограничения.
- Своевременное лечение заболеваний мочеполовой системы. Следует помнить, что патогенные микроорганизмы в почки могут попасть из любого очага инфекции. Поэтому наша задача – следить за здоровьем всего организма.
- Соблюдение личной гигиены. Как мы уже знаем, чаще всего возбудителем пиелонефрита является кишечная палочка, которая проникает в почки из наружных половых органов.
- Раннее обращение к врачу. При первых же симптомах, а не тогда, когда боль становится совсем невыносимой и не купируется обезболивающими. Вообще самовольно принимать какие-либо лекарства при боли в области почек не стоит. Во-первых, это смазывает клинику и врачу сложнее определиться с диагнозом. А во-вторых вы должны понимать, что диклофенак, анальгин, аспирин, мелоксикам и другие анальгетики всего лишь снимают симптом, но не лечат причину болезни.
Следите за здоровьем почек!
симптомы и лечение у женщин, детей, мужчин, беременных

Пиелонефрит – распространенная дисфункция одной или обеих почек, вызванная попаданием болезненных микробов в почечную ткань. Во время воспалительного процесса поражается канальцевая система органа, его паренхимы, чашечки и лоханки. У заболевания зачастую бактериальная этиология.
В большинстве случаев встречаются симптомы пиелонефрита у женщин, особенно во время беременности, когда плод давит на мочевой пузырь. С помощью эксцизионной и пункционной биопсии удается определить стадию заболевания: острую, хроническую или хроническую с обострениями.
Пиелонефрит у детей часто развивается после перенесенных пневмонии и гриппа. У младенцев заболевание выражается следующей симптоматикой: рвота, отказ от еды, судороги, высокая температура тела, синюшность и бледность кожи. Опасность ситуации заключается в том, что малыш не может рассказать, что именно его болит. Поэтому, если появляются симптомы пиелонефрита у детей, стоит немедленно обратиться за помощью к педиатру.
В детстве заболевание регистрируется у 3% девочек и у 1% мальчиков.
Беременные женщины страдают от воспаления почек по двум самым распространенным причинам:
- Из-за нарушения оттока мочи в результате сдавливания маткой мочевого пузыря.
- В следствии сильного гормонального дисбаланса и иммунологических изменений.
Пиелонефрит при беременности регистрируется довольно часто. Согласно данным БМЭ, острая форма встречается у 2-10% женщин, зачастую у первородящих.
Заболевание может развиваться в первые несколько недель после родов с осложнениями. Но в основном его регистрируют в конце второго и начале третьего триместра, когда меняется гормональное соотношение, и матка увеличивается в размерах.
Пиелонефрит - что это за болезнь и чем она опасна? Это достаточно распространенная инфекция почек, которая развивается как самостоятельная болезнь или появляется в результате других недугов: ДГПЖ, уролитиаза, ОРВИ, пневмонии. Пиелонефрит почек опасен своими последствиями и осложнениями, среди которых:
- Сепсис при попадании бактерий-паразитов в кровеносную систему.
- Почечная недостаточность (частично или полностью нарушается функция органа).
- Абсцесс почки, при котором появляется гнойное воспаление, в тканях появляются пустоты, заполненные гноем.
Симптомы пиелонефрита у мужчин наблюдаются пять раз реже, чем у слабого пола. Среди них: плохой аппетит, рвотные рефлексы, очень высокая температура, небольшие отеки, тупая ноющая боль в боку, слабость, частое мочеиспускание. Улучшить ситуацию может обильное питье, которое разжижает кровь и позволяет быстрее выводить из организма бактерии-паразиты. Хотя мочеиспускания болезненные, больному необходимо потерпеть и пить много жидкости.
Существует немало видов пиелонефрита. Классификация происходит следующим образом:
- Способ инфицирования: нисходящий и восходящий.
- По тому, удается ли определить факторы, которые способствуют фиксации бактерий-паразитов в ткани почек: первичный и вторичный.
- В зависимости от состояния проходимости мочевыводящих путей: обструктивный и не обструктивный.
- По течению: острый, хронический, хронический с осложнениями.
- По месту очага: односторонний и двусторонний.
Также выделяют несколько типов острого пиелонефрита: сезонный, гнойный и с мезенхимальной реакцией. После медикаментозного лечения возможно несколько вариантов развития ситуации:
- Полное выздоровление без ремиссий.
- Хронизация заболевания. К сожалению, хронический пиелонефрит (МКБ 10) неизлечим и будет напоминать о себе до конца жизни пациента.
- Вторичное сморщивание почки.
- Терминальная стадия гнойно-деструктивного пиелонефрита. На этом этапе проводится удаление почки. Прогноз относительно благоприятный, есть риск хронического воспалительного процесса в оставшейся почке. Такие пациенты должны постоянно находиться под контролем уролога.
Существует так называемый гестационный пиелонефрит, который преимущественно встречается у беременных женщин. Во время течения инфекционно-воспалительного процесса поражаются канальцы почек, чашечно-лоханочная система и интерстициальные ткани. Затем под удар попадают сосуды и клубочки органа.
Опасным считается апостематозный пиелонефрит – острое гнойно-воспалительное поражение почек, которое лечится только хирургическим путем. При этом заболевании формируется много абсцессов в паренхиме пораженного органа, а также печени, легких, плевре, куда инфекция попадает по лимфатическим путям или с кровью.
Обструктивный пиелонефрит чаще всего встречается в пациентов с одним из следующих заболеваний: мочекаменная болезнь, стриктура уретры или мочеточника, гиперплазия предстательной железы. Больные жалуются на поколачивания и боли в области поясницы.
Особую опасность представляет гнойный пиелонефрит, который в медицинской практике встречается в виде апостематозного нефрита, карбункула или абсцесса почки. ГП является одной из самых тяжелых инфекций мочевых путей. Опасность болезни заключается в сложности выбора диагностики, оптимального лечения и реабилитации больных.
Выделяют две причины пиелонефрита:
- Снижение естественных механизмов защиты организма.
- Наличие патогенной микрофлоры.
Воспалительный процесс начинается после того, как в организм попадает кишечная палочка, энтерококк или стафилококк. Привести к заражению мочевыводящих путей могут и другие бактерии-паразиты. При наличии цистита или уретрита, они проходят по мочеточникам из мочевого пузыря до почек. Воспалительные процессы могут возникать в других органах, когда микробы попадают в кровеносную систему и разносятся по организму.
Есть факторы, которые способствуют возникновению пиелонефрита:
- Травмы в области поясницы.
- Сбои в работе системы регуляции деятельности внутренних органов.
- Переохлаждение.
- Аномалии развития почек.
- Беременность.
- Нарушение оттока мочи.
- Микротравмы, которые появляются во время полового акта.
- Операции или инструментальная диагностика на мочевыводящих путях.
- Прием внутриматочных контрацептивов.
- Многоразовое использование катетера.
- Дистанционная литотрипсия.
Если появляются первые признаки заболевания, стоит обратиться к урологу, который придерживается клинических рекомендаций при пиелонефрите.
Внутрибольничные штаммы, которые устойчивы к воздействию антибиотиков, являются самыми агрессивными в плане инфицирования. Часто у больных наблюдаются полирезистентные и сочетанные формы болезни. Первые появляются в результате бессистемного и неправильного антибактериального лечения.
Пути проникновения инфекции:
- Гематогенный – через кровь.
- Восходящий – через кишечник или урогенитальные органы.
В первом случае источником инфекции может стать воспаление, расположенное в любом органе. Болезнетворные бактерии распространяются по организму, попадая в кровеносную систему.
Признаки пиелонефрита отличаются и зависят от того, на какой стадии находится заболевание. Для хронического пиелонефрита характерна следующая клиническая картина:
- Боли в пояснице. Бывают сильными, легкими, локализированными или ноющими. Часто пациенты путают симптомы с поясничным остеохондрозом, не обращаясь за медицинской помощью. В этом кроется опасность, ведь своевременное лечение пиелонефрита позволяет максимально быстро «потушить» очаг воспаления.
- Лихорадка, озноб. Параллельно с ними часто наблюдается высокая температура тела – до 40 оС, а при хронизации заболевания – до 38 оС.
- Частые и болезненные мочеиспускания. В некоторых случаях они отсутствуют, что затрудняет диагностику болезни.
Для острого пиелонефрита характерны такие симптомы как плохой аппетит, рвотные позывы, высокая температура (плоть до 40 оС), избыточное накопление жидкости в органах, частые посещения туалета, боль в области поясницы.
Среди других признаков воспаления почек, которые встречаются реже, стоит выделить:
- Сухость во рту.
- Частая отрыжка.
- Бледная кожа.
- Атипичный запах мочи.
При остром пиелонефрите воспаляется только одна почка, симптоматика более яркая, а при хроническом поражаются обе почки. Во втором случае сильные симптомы появляются во время рецидива.
Для диагностирования используют следующие методы:
- Лабораторные (проводятся при наличии исследуемого материала): анализ крови и мочи. Позволяют достаточно быстро установить причину воспаления и начать эффективное лечение.
- Инструментальные, рентгенологические и радионуклидные способы исследования.
При общем анализе крови измеряются: ускорение СОЭ, лейкоцитоз, уровень железа и др. Биохимическое исследование позволяет определить увеличение креатинина, мочевины, трансаминаза.
Врачебный анализ мочи при пиелонефрите первые четыре дня может не указать на лейкоцитурию. Подобное происходит, когда воспаление находится в корковом слое паренхимы почки. Для определения возбудителя и его резистентности к антибактериальной терапии используются бактериологические исследования.
Крайне оперативно получить сведения о характере патогена позволяет окраска мочи по Граму. Впервые этот метод предложил врач Ганс Кристиан Грам в 1884 году. Практически во всех случаях рекомендуется проводить культуральное исследование мочи, которое занимает мало времени и дает точный результат.
К инструментальным методам исследования относят УЗИ почек, которое позволяет выявить увеличение органа, наличие в нем патологических изменений. Диагностика занимает минимум времени и позволяет начать лечение максимально быстро.
К рентгенологическим методам относят экскреторную и обзорную урографию, абдоминальную аортографию, ретроградную пиелоуретерографию.
В большинстве случаев для лечения острого пиелонефрита требуются стационарные условия. Зачастую используются антибиотики, которые подбираются индивидуально в зависимости от чувствительности бактерий, обнаруженных в мочи. Если есть лихорадка, рекомендуется специальное питание при пиелонефрите с повышенным содержанием жидкости, которая помогает выводить все лишнее.
На первом этапе лечения заболевания необходимо устранить препятствия, которые мешают естественному оттоку мочи. С этой целью устанавливается мочеточниковый стент.
Хронический пиелонефрит нуждается в более длительном и трудоемком лечении, чем его острая форма. Оно предполагает прием антибиотиков, устранение причин нарушенного почечного кровообращения и затрудненного оттока мочи, нормализацию иммунитета пациента. Курс антибактериальной терапии длится до 8 недель. С ее помощью удается устранить гнойные процессы в органе. Если почки работают плохо, используются нефротоксичные антибактериальные препараты.
Комплексное лечение хронической формы пиелонефрита длится не меньше года. Но полностью избавиться от заболевания невозможно. Обострения время от времени будут происходить и напоминать о болезни. Правильно составленная диета при пиелонефрите у взрослых позволяет максимально снизить количество рецидивов и обеспечить сравнительно спокойную жизнь пациента. Диета предполагает употребление натуральных продуктов, небольшого количества соли (до 3г в сутки), жидкости объемом не больше 1 л. Из меню нужно исключить сыры, бобовые, шоколад, жирные виды рыбы, мясные, грибные и рыбные бульоны, жирное мясо.
Во время ремиссии пациентам рекомендуется санаторно-курортное лечение. Хорошие результаты дает фитотерапия, которая является дополнительным методом терапии. При лечении воспалительных заболеваний почек положительный эффект дают растения с мочегонными и противовоспалительными свойствами, в составе которых содержатся эфирные масла.
В каждом третьем случае острая форма заболевания переходит в хроническую, которая является неизлечимой. Болезнь протекает с периодическими обострениями, которые нельзя игнорировать. Чтобы предотвратить хронизацию пиелонефрита, стоит своевременно обращаться за помощью уролога и следить за своим здоровьем.
Оцените материал:
что это, чем опасен, причины, симптомы и лечение пиелонефрита
Заболевания мочеполовой системы широко распространены, и одной из самых распространенных из них является пиелонефрит.
Заболевание очень часто протекает долгое время бессимптомно, но это не означает, что оно не приносит вреда организму.
Симптомы пиелонефрита могут появиться уже на поздних стадиях болезни, когда восстановить нормальную функцию почек уже невозможно. Это грозит развитием почечной недостаточности, повышением артериального давления, интоксикацией организма, что может закончиться плачевно.
Не стоит ждать появления симптомов – следует проходить ежегодную диспансеризацию, сдавать анализы крови и мочи, проходить ЭКГ, чтобы выявить многие болезни на ранних стадиях.
Что такое пиелонефрит?
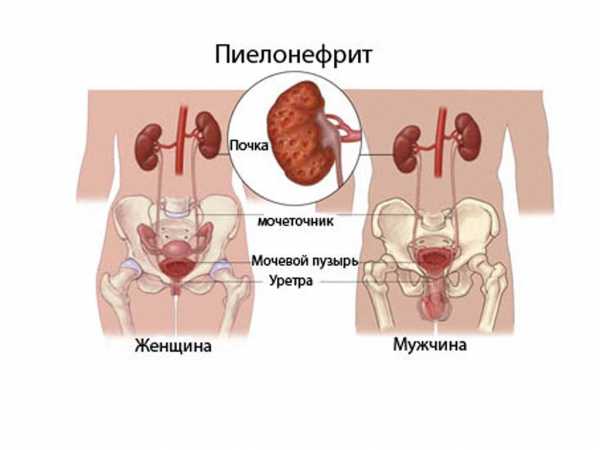
Пиелонефрит – это болезнь почек, воспалительно-дистрофического характера, протекающая в чашечно-лоханочной системе, с нередким вовлечением клубочков.
Острый пиелонефрит возникает в 80-90% у девочек до 3-4 лет (мальчики болеют в 8-9 раз реже). Пиелонефрит у детей в этом возрасте диагностируется около 20 случаев на 1000 детей. Именно на этот период приходится первый пик заболеваемости, который зачастую остается не выявленным.
Основные симптомы пиелонефрита – лихорадка и озноб, у детей младшего возраста воспринимаются за ОРВИ, назначаются жаропонижающие и противовирусные препараты, и пиелонефрит уже тогда переходит в хроническую латентную форму.
Второй пик заболеваемости приходится на возраст 18-30 лет, и снова страдают преимущественно женщины – в 7-8 раз чаще, чем мужчины. Этот пик связан с началом половой жизни, беременностью, родами.
Пиелонефрит у женщин возникает чаще по причине близости наружного мочеиспускательного канала к анальному отверстию (откуда и попадает в мочу основной возбудитель – кишечная палочка), влагалищу.
Также большое значение имеет само строение мочеиспускательного канала – он короткий и широкий, что позволяет бактериям без затруднений попасть в мочевой пузырь и почки.
Третий пик возникает уже в старческом возрасте. Среди больных старше 75-80 лет преобладают мужчины.
Пиелонефрит у мужчин развивается в этом возрасте в результате заболеваний предстательной железы (гиперплазия, опухоли), которые ведут к нарушению оттока мочи, ее застою, и размножению микроорганизмов в почках.
Причины возникновения
Самой распространенной причиной пиелонефрита являются бактерии, которые относятся к микрофлоре кишечника человека.
В 97% случаев эти инфекции попадают в почки по мочевым путям.
В большинстве случаев это грамотрицательная инфекция:
- Кишечная палочка;
- Энтерококки;
- Протей;
- Синегнойная палочка;
- Комбинированная микрофлора.
Достаточно редко, в остальных 3% случаев, инфекция может проникать в почки с током крови. В этом случае, пиелонефрит считается вторичным.
Возбудителями заболеваний при этой форме также являются грамотрицательные бактерии. Но в данном случае, симптомы пиелонефрита более выраженные, почечная ткань разрушается очень быстро.
Источниками инфекции в этом случае, являются:
Классификация
Пиелонефриты имеют достаточно обширную классификацию, которая включает в себя пути поражения почек, локализацию, фазы заболевания, а также основные синдромы. Все эти моменты классификации учитываются при постановке клинического диагноза, а также при выборе тактики лечения.
По локализации выделяют односторонний и двусторонний пиелонефрит. В большинстве случаев процесс является двусторонним.
По течению, пиелонефрит бывает латентным – протекающим без симптомов (60% случаев), рецидивирующим и прогредиентным (симптомы болезни нарастают от рецидива к рецидиву).
Симптомы пиелонефрита
Для хронического пиелонефрита в стадии обострения, а также для острого, характерны следующие симптомы:
- Лихорадка и озноб – температура тела при острой форме может достигать 40°C,а при хроническом течении редко превышает 38°C. Также следует отметить, что отсутствие лихорадки не исключает наличие пиелонефрита.
- Боли в поясничной области – могут быть как значительно выраженными, острыми, так и едва заметными, которые нередко трактуются как поясничный остеохондроз.
- Дизурические симптомы – проявляется болезненными и учащенными (особенно в ночное время) мочеиспусканиями. При хроническом течении пиелонефрита, симптомы могут отсутствовать, что также затрудняет диагностику и раннее выявление патологии.
Диагностика
При обследовании больных с пиелонефритом применяют следующие лабораторные методы:
- Общий анализ мочи (ОАМ) – наблюдается повышение лейкоцитов свыше 4 в поле зрения. При выраженных воспалительных процессах число лейкоцитов может достигать 40-100, в таких случаях, в лаборатории обычно пишут «сплошь». Для обострения хронического пиелонефрита характерно наличие в моче бактерий (бактериурия). Также для воспалительных заболеваний почек характерно снижение удельного веса мочи ниже 1,018 г/л. Также при пиелонефрите характерно смещение pH в щелочную сторону.
- Анализ мочи по Нечипоренко. В осадке мочи при пиелонефрите выделяют более 2000 лейкоцитов в 1 мл. Этот анализ обычно назначается при сомнительных показателях ОАМ. Также в исследуемом осадке выявляют бактерий – пиелонефрит подтверждается при наличии более 1000 микробных тел кокковой флоры, и более 100000 микробных тел анаэробной флоры.
- Трех или двухстаканная проба. Данный метод служит для определения локализации воспалительного очага. При выявлении лейкоцитов и бактерий во всех трех порциях мочи свидетельствует о наличии пиелонефрита.
Также значительную роль при диагностике пиелонефрита играет ультразвуковая диагностика. При проведении УЗИ выявляют следующие изменения:
- расширение почечной лоханки;
- изменение контуров чашечек;
- неоднородность паренхимы почек с участками рубцовой ткани;
- деформация контура почки с фиброзными тяжами, уменьшение ее размеров характерно при поздних стадиях заболевания.
Кроме этого УЗИ может выявить сопутствующие пиелонефриту камни в почках, поликистоз почек и другие состояния.
Проведение компьютерной и магнитно резонансной томографии позволяет выявить изменения в форме и строении почки. Преимущественно эти методы диагностики применяются для выявления онкологических заболеваний.
Радионуклидные методы диагностики применяются не часто. Они помогают распознать участки функционирующей паренхимы почки, отделяя от нее рубцовые очаги, в которых нет кровообращения.
Флуоресцентная ангиография имеет важное значение для определения прогноза выздоровления, что необходимо для установления инвалидности при развитии хронической почечной недостаточности в результате пиелонефрита.
Для раннего выявления пиелонефрита у детей, особенно у девочек, следует при появлении высокой температуры, озноба сдавать общий анализ мочи и крови. Это позволит снизить риск развития хронического пиелонефрита, и применять адекватное антибактериальное лечение.
Лечение
Цель лечения пиелонефрита – купирование активной фазы заболевания. Антибиотикотерапия направлена на устранение причины пиелонефрита – уничтожение бактерий, или переведение их в L-форму.
Для этого, в период обострения пиелонефрита, или в острой фазе, проводят непрерывную терапию разнообразными комбинациями антибиотиков на протяжении 10-21 дней, в зависимости от тяжести заболевания и эффективности лечения. Следует отметить, что у женщин симптомы и лечение, не отличаются от таковых у мужчин.
Лечение может проводиться как в амбулаторных условиях, при слабовыраженной симптоматике, так и в стационаре. Применяемые антибиотики меняются каждые 7-10 дней до тех пор, пока в моче не исчезнут бактерии, и не нормализуются лейкоциты.
Рекомендуется поочередное использование препаратов, которые разрушают стенку бактерии и угнетают ее жизнедеятельность и размножение.
При амбулаторном лечении пиелонефрита применяются следующие препараты:
- Левофлоксацин (Таваник, Глево, Флорацид и т.д.) – применяется по 1 таблетке 1 раз в день на протяжении 10-14 дней.
- Цефуроксим аксетил (Зиннат, Цефурус) – применяется по 1 таблетке 0,25 2 раза в день.
- Цефтибутен (Цедекс) по 1 таблетке 0,4 г 2 раза в день.
- Офлоксацин – один из самых дешевых, но эффективных антибактериальных препаратов для лечения пиелонефрита. Применяется по 0,2 г 2 раза в день.
- Ципрофлоксацин (Ципролет, Цифран) – недорогой, и один из самых эффективных препаратов для лечения не только инфекций мочеполовой системы, но и других органов и систем. Применяется по 0,25 г 2 раза в день.
При тяжелом течении пиелонефрита, его лечение проводят в условиях стационара. При этом рационально использовать следующие препараты:
- Ципрофлоксацин применяют внутривенно по 0,2 г 2 раза в день, и внутрь по 0,5 г 2 раза в день.
- Офлоксацин также используют для внутривенного введения по 0,2 г 2 раза в день, и внутрь в той же дозировке.
- Пефлоксацин (Абактал) внутривенно по 0,4 г 2 раза в день, и также внутрь.
- Цефтазидим (Фортум), Цефепим (Максипим), Цефоперазон (Цефобид) – используют только для внутривенного введения при крайне тяжелом течении пиелоекфрита в условиях реанимационного отделения.
При инфекциях мочевыводящих путей неэффективно использование ампициллина, амоксициллина, ампиокса, сульфаниламидов в связи с высокой устойчивостью к ним кишечной палочки.
Хлорамфениколы также недопустимы при лечении пиелонефрита, так как они оказывают высокую токсичность для почек.
Народные средства

Использование народных средств при лечении пиелонефрита допустимо только после согласования с лечащим врачом.
Хороший эффект при лечении, в комбинации с антибактериальными средствами дают следующие растительные препараты продающиеся в аптеке:
- Фитолизин – отличный препарат, дающий хороший антибактериальный эффект. Отмечена нормализация результатов общего анализа мочи (уменьшение количества бактерий, снижение лейкоцитов) уже на 3-4 день применения, даже при отсутствии антибиотикотерапии. Применяют этот препарат внутрь, разбавляя 1 чайную ложку пасты в половине стаканы воды, 4 раза в день.
- Цистон – также хороший и безопасный препарат для лечения инфекций мочеполовой системы. Выпускается в виде таблеток, в состав которых входят следующие травы: двуплодник, камнеломка, марена, соломоцвет. Все они обладают уроантисептическим и слабым мочегонным эффектом.
- Канефрон Н – в настоящее время один из самых популярных препаратов для лечения заболеваний почек. Выпускается в виде драже и раствора для приема внутрь. В его состав входят следующие травы: золототысячник, любисток и розмарин. Сироп можно применять при лечении пиелонефрита у детей старше 1 года. Для приема в детском возрасте 15 капель сиропа разбавляют в небольшом количестве воды и пьют 3 раза в день. Для взрослых дозировка составляет 50 капель 3 раза в день.
- Почечный чай. Существует несколько видов почечных сборов (урофитон, фитонефрол, нефрол) схожих по своему эффекту. Все они активно используются не только при лечении, но и для профилактики рецидивов пиелонефрита.
- Хороший эффект при лечении пиелонефрита дает отвар листьев петрушки и отвар корней петрушки. Для этого берут 2-3 столовые ложки сушеных листьев петрушки, заваривают 200 мл кипятка и дают настояться 10-15 минут. Пьют этот настой 3 раза в день по половине стакана в течение 10 дней. Корень петрушки (специальные корневые сорта) высушивают, измельчают ножом, мясорубкой или кофемолкой и варят в течение 5-7 минут. Дают отвару остыть и пьют по 1/3 стакана после еды 2 раза в день. Эти отвар и настой обладают выраженным антисептическим эффектом, а также умеренным мочегонным, хорошо укрепляют иммунитет, обеспечивают организм микроэлементами и витаминами.
Лечение пиелонефрита у мужчин во многом связано с устранением причин вызывающих застой мочи. Для этого необходимо вылечить консервативным или хирургическим путем аденома или рака простаты, устранить камни которые могут располагаться в почках, мочевом пузыре, мочеточниках.
Похожая ситуация наблюдается и при лечении пиелонефрита у женщин – наличие камней, опухолей матки, наличия гинекологических инфекционных заболеваний ведет к частым рецидивам и прогредиентному течению болезни.
Также следует отметить влияние сахарного диабета на течение заболеваний почек. Нарушение кровообращения (микроангиопатии), вызванное повышенным уровнем глюкозы, ведет к быстрому прогрессированию пиелонефрита.
Сахарный диабет это такое заболевание, при котором течение всех болезней, в том числе и почек, при сахарном диабете является отсутствие болей – даже некрозы протекают безболезненно.
Также не характерно и повышение температуры. Зачастую, болезни почек при сахарном диабете определяются случайно – при подготовке пациентов к плановым операциям, в ходе диспансеризации и т.д.
Прогноз
У большинства больных, пиелонефрит имеет хроническую латентную форму. Люди живут обычной жизнью, нередко даже не зная о наличии болезни почек долгие годы.
Но у части пациентов возникают частые рецидивы, почечная ткань претерпевает серьезные воспалительно-дистрофические изменения, в результате чего могут развиться вторичная артериальная гипертензия, хроническая почечная недостаточность, уросепсис.
Эти осложнения могут значительно ухудшать прогноз не только основного заболевания, но и продолжительности и качества жизни.
Профилактика
Так как полиенифрит – это преимущественно хроническое заболевание почек, основная профилактика заключается в предупреждении рецидивов.
При частых обострениях заболевания, рекомендуется ежемесячная антибактериальная противорецидивная терапия курсом 1-2 недели:
- в течение первой недели месяца применяется клюквенный морс или отвар шиповника по 3-4 стакана в день;
- далее в течение двух недель употребляется отвар лекарственных трав – почечный чай, который продается в каждой аптеке;
- в течение последней недели месяца применяется один из антибактериальных препаратов.
Длительность такого противорецидивного лечения пиелонефрита может длиться от 3 месяцев до нескольких лет.
Для предотвращения развития пиелонефрита у детей, родителям следует следить за чистотой половых органов, особенно у девочек, избегать переохлаждений, своевременно лечить инфекции желудочно-кишечного тракта, а также респираторных заболеваний.
Важное место в профилактических мерах, для предупреждения рецидивов, принадлежит санаторно-курортному лечению:
- Железноводск (Ставропольский край) – санатории «Минеральные воды» и «Горный воздух». В данных санаториях, созданных еще в советское время (Горные воды основан в 1911 году как детский санаторий), проводится специализированное лечение почек уникальными методами – специальными водами, грязями, физиотерапевтическими процедурами;
- Краинка (Тульская область) – уникальный в своем роде санаторий, где проводится многопрофильное лечение многих заболеваний, в том числе и почек специальными минеральными водами и ваннами;
- Саирме (Грузия) – красивейшая и уникальная в своем роде курортная зона, где находятся источники с лечебными водами. Для лечения болезней почек применяют воду из источника №1.
Диета больных с хроническим пиелонефритом, если не имеется артериальной гипертензии, не отличается от обычного рациона здорового человека. При полиурии, больших потерях натрия с мочой, требуется увеличение потребления его солей.
Видеозаписи по теме
Симптомы и лечение пиелонефрита - Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
причины, симптомы, диагностика и лечение
Пиелонефрит – это неспецифическое инфекционное заболевание почек, вызываемое различными бактериями. Острая форма заболевания проявляется повышением температуры, симптомами интоксикации и болями в поясничной области. Хронический пиелонефрит может протекать бессимптомно или сопровождаться слабостью, нарушением аппетита, учащением мочеиспускания и неинтенсивными болями в пояснице. Диагноз выставляется на основании результатов лабораторных анализов (общий и биохимический анализы мочи, бакпосев), урографии и УЗИ почек. Лечение - антибактериальная терапия, иммуностимуляторы.
Общие сведения
Пиелонефрит – широко распространенная патология. Пациенты, страдающие острым и хроническим пиелонефритом, составляют около 2/3 всех урологических больных. Болезнь может протекать в острой или хронической форме, поражать одну или обе почки. Диагностику и лечение осуществляет специалист в сфере клинической урологии и нефрологии. В случае отсутствия своевременной терапии пиелонефрит может привести к таким тяжелым осложнениям как почечная недостаточность, карбункулу или абсцессу почки, сепсису и бактериальному шоку.
Пиелонефрит
Причины пиелонефрита
Заболевание может возникнуть в любом возрасте. Чаще пиелонефрит развивается:
- У детей в возрасте до 7 лет (вероятность появления пиелонефрита возрастает из-за особенностей анатомического развития.
- У молодых женщин в возрасте 18-30 лет (возникновение пиелонефрита связано с началом половой жизни, беременностью и родами).
- У пожилых мужчин (при обструкции мочевыводящих путей вследствие развития аденомы предстательной железы).
Любые органические или функциональные причины, препятствующие нормальному оттоку мочи, увеличивают вероятность развития патологии. Нередко пиелонефрит появляется у больных мочекаменной болезнью. К неблагоприятным факторам, способствующим возникновению пиелонефрита, относится сахарный диабет, иммунные нарушения, хронические воспалительные болезни и частые переохлаждения. В ряде случаев (обычно у женщин) пиелонефрит развивается после перенесенного острого цистита.
Бессимптомное течение нередко является причиной несвоевременной диагностики хронического пиелонефрита. Больные начинают получать лечение, когда функция почек уже нарушена. Поскольку патология очень часто возникает у пациентов, страдающих мочекаменной болезнью, таким больным необходимо специальная терапия даже при отсутствии симптоматики пиелонефрита.
Симптомы пиелонефрита
Острый пиелонефрит
Для острого процесса характерно внезапное начало с резким повышением температуры до 39-40°С. Гипертермия сопровождается обильным потоотделением, потерей аппетита, выраженной слабостью, головной болью, иногда – тошнотой и рвотой. Тупые боли в поясничной области различной интенсивности, чаще односторонние, появляются одновременно с повышением температуры. Физикальное обследование выявляет болезненность при поколачивании в области поясницы (положительный симптом Пастернацкого).
Неосложненная форма острого пиелонефрита не вызывает нарушений мочеиспускания. Моча становится мутной или приобретает красноватый оттенок. При лабораторном исследовании мочи выявляется бактериурия, незначительная протеинурия и микрогематурия. Для общего анализа крови характерен лейкоцитоз и повышение СОЭ. Примерно в 30% случаев в биохимическом анализе крови отмечается повышение азотистых шлаков.
Хронический пиелонефрит
Хронический пиелонефрит нередко становится исходом недолеченной острой формы. Возможно развитие первичного хронического процесса. Иногда патология обнаруживается случайно при исследовании мочи. Больные предъявляют жалобы на слабость, снижение аппетита, головные боли и учащенное мочеиспускание. Некоторых пациентов беспокоят тупые ноющие боли в поясничной области, усиливающиеся в холодную сырую погоду. Симптомы, свидетельствующие об обострении, совпадают с клинической картиной острого процесса.
Осложнения
Двухсторонний острый пиелонефрит может стать причиной острой почечной недостаточности. К числу наиболее грозных осложнений следует отнести сепсис и бактериальный шок. В некоторых случаях острая форма заболевания осложняется паранефритом. Возможно развитие апостеноматозного пиелонефрита (формирование множественных мелких гнойничков на поверхности почки и в ее корковом веществе), карбункула почки (нередко возникает вследствие слияния гнойничков, характеризуется наличием гнойно-воспалительного, некротического и ишемического процессов) абсцесса почки (расплавление почечной паренхимы) и некроза почечных сосочков.
Если лечение не проводится, наступает терминальная стадия гнойно-деструктивного острого процесса. Развивается пионефроз, при котором почка полностью подвергается гнойному расплавлению и представляет собой очаг, состоящий из полостей, заполненных мочой, гноем и продуктами тканевого распада. При прогрессировании хронического двухстороннего пиелонефрита функция почек постепенно нарушается, что приводит к снижению удельного веса мочи, артериальной гипертензии и развитию хронической почечной недостаточности.
Диагностика
Постановка диагноза обычно не представляет затруднений для врача-уролога из-за наличия ярко выраженных клинических симптомов. В анамнезе часто отмечается наличие хронических заболеваний или недавно перенесенные острые гнойные процессы. Клиническую картину формирует характерное сочетание выраженной гипертермии с болью в пояснице (чаще односторонней), болезненными мочеиспусканиями и изменениями мочи. Моча мутная или с красноватым оттенком, имеет выраженный зловонный запах. В рамках диагностических мероприятий выполняются:
- Лабораторные исследования. Лабораторным подтверждением диагноза служит обнаружение в моче бактерий и небольших количеств белка. Для определения возбудителя проводят бакпосев мочи. О наличии острого воспаления свидетельствует лейкоцитоз и увеличение СОЭ в общем анализе крови. При помощи специальных тест-наборов проводится идентификация вызвавшей воспаление микрофлоры. Концентрационную способность почек оценивают при помощи пробы Зимницкого.
- Лучевая диагностика. В ходе обзорной урографии выявляется увеличение объема одной почки. Экскреторная урография свидетельствует о резком ограничении подвижности почки при проведении ортопробы. При апостематозном пиелонефрите отмечается снижение выделительной функции на стороне поражения (тень мочевыводящих путей появляется с запозданием или отсутствует). При карбункуле или абсцессе на экскреторной урограмме определяется выбухание контура почки, сдавление и деформация чашечек и лоханки. Диагностику структурных изменений почечной ткани при пиелонефрите проводят при помощи УЗИ почек. Для исключения мочекаменной болезни и анатомических аномалий выполняют КТ почек.
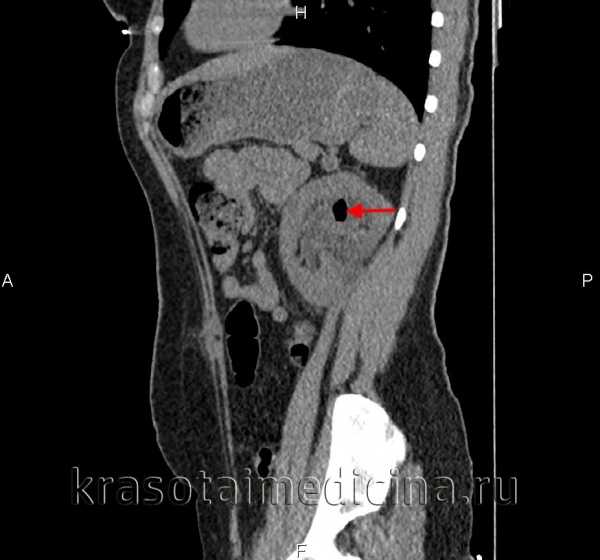
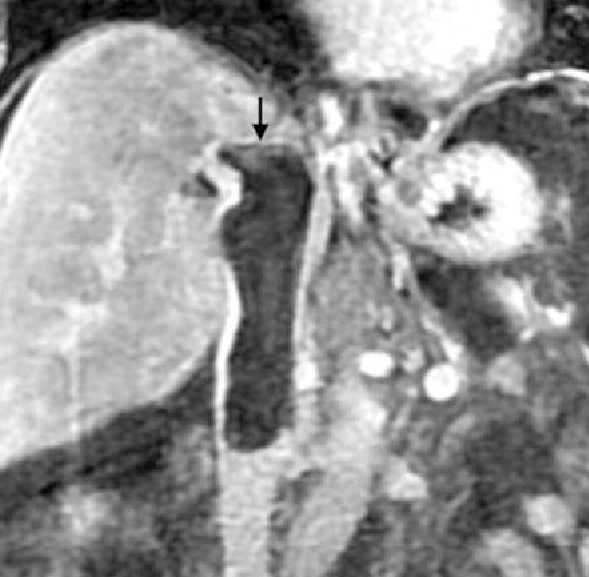
КТ ОБП и забрюшинного пространства. Эмфизематозный пиелонефрит, включения газа в чашечках.
Лечение пиелонефрита
Лечение острого пиелонефрита
Неосложненный острый процесс лечится консервативно в условиях стационара. Проводится антибактериальная терапия. Медикаменты подбираются с учетом чувствительности обнаруженных в моче бактерий. Для того, чтобы максимально быстро ликвидировать воспалительные явления, не допустив перехода пиелонефрита в гнойно-деструктивную форму, лечение начинают с самого эффективного препарата.
Проводится дезинтоксикационная терапия, коррекция иммунитета. При лихорадке назначается диета с пониженным содержанием белков, после нормализации температуры пациента переводят на полноценное питание с повышенным содержанием жидкости. На первом этапе терапии вторичного острого пиелонефрита следует устранить препятствия, затрудняющие нормальный отток мочи: как правило, для этого производится установка мочеточникового катетера-стента. Назначение антибактериальных препаратов при нарушенном пассаже мочи не дает желаемого эффекта и может привести к развитию серьезных осложнений.
Лечение хронического пиелонефрита
Осуществляется по тем же принципам, что и терапия острого процесса, но отличается большей длительностью и трудоемкостью. Терапевтическая программа предусматривает устранение причин, которые привели к затруднению оттока мочи или вызвали нарушения почечного кровообращения, антибактериальную терапию и нормализацию общего иммунитета.
При наличии препятствий необходимо восстановить нормальный пассаж мочи. Восстановление оттока мочи производится оперативно (нефропексия при нефроптозе, удаление камней из почек и мочевыводящих путей, удаление аденомы предстательной железы и т. д.). Устранение препятствий, мешающих пассажу мочи, во многих случаях позволяет достичь стойкой длительной ремиссии. Антибактериальные препараты назначаются с учетом данных антибиотикограммы. До определения чувствительности микроорганизмов проводится терапия антибактериальными препаратами широкого спектра действия.
Пациентам с хроническим пиелонефритом требуется длительная систематическая терапия сроком не менее года. Лечение начинают с непрерывного курса антибактериальной терапии продолжительностью 6-8 недель. Такая методика позволяет устранить гнойный процесс в почке без развития осложнений и образования рубцовой ткани. Если функция почек нарушена, требуется постоянный контроль фармакокинетики нефротоксичных антибактериальных препаратов. Для коррекции иммунитета при необходимости применяют иммуностимуляторы и иммуномодуляторы. После достижения ремиссии назначают прерывистые курсы антибактериальной терапии.
В период ремиссии больным показано санаторно-курортное лечение (Джермук, Железноводск, Трускавец и др.). Следует помнить об обязательной преемственности терапии. Начатое в стационаре антибактериальное лечение необходимо продолжать амбулаторно. Назначаемая врачом санатория схема лечения должна включать в себя прием антибактериальных препаратов, рекомендуемых врачом, постоянно наблюдающим пациента. В качестве дополнительного метода лечения применяется фитотерапия.
Пиелонефриты. Острый и хронический пиелонефрит.
Пиелонефрит - это неспецифический инфекционно-воспалительный процесс, при котором поражается почечная лоханка и интерстиций почек (канальцы).
Кроме палочки Коха, все остальные инфекции могут проникать в лоханку. Женщины чаще болеют пиелонефритом, так как у женщин уретра короче, поэтому инфекция легче переходит восходящим путем из нижних отделов моче-половой системы в верхние отделы.
Пути проникновения Инфекции.
- Восходящий путь (уриногенный) из уретры, мочевого пузыря, при простатите и т.д.
- Гематогенный, из любого очага инфекции.
Исходы хронического пиелонефрита -- сморщенная почка, может вызвать гипертонию, если односторонний пиелонефрит.
Если 2-хсторонняя сморщенная почка, то развивается хроническая почечная недостаточность (ХПН) с нарушением функции почки в результате склероза.
Возбудители инфекций.
- Кишечная палочка,
- Энтерококки,
- Клебсиела,
- Золотостый стафилококк,
- Вульгарный протей,
- Синегнойная палочка,
- Смешанная инфекция,
- Атипичная альфа-форма.
Этиология.
- Причинами пиелонефрита могут являться бактериальные инфекции,
- Подвижность почки,
- Мочекаменная болезнь (анатомические дефекты),
- Аденома простаты,
- Снижение иммунитета,
- Простудные заболевания,
- Спинальные больные (с ранением, поражением спинного мозга),
- Врожденная атония мочевого пузыря.
Классификация.
По распространенности:
1. Односторонний
2. Двухсторонний
По характеру течения.
1. Острый (интерстициальный, серозный, гнойный).
2. Хронический латентный.
3. Хронический рецидивирующий.
4. Осложненный пиелонефрит (мочекаменная болезнь и пиелонефрит, анатомические нарушения и пиелонефрит).
Клиника.
Заболевание начинается остро, поднимается температура, появляется потрясающий озноб, потение, боль в поясничной области и верхней части живота. Часто по утрам нет лихорадки (озноба, температуры), но затем во второй половине дня снова появляется.
Боли у многих больных появляются не сразу, а на 3-5 день болезни, у некоторых больных - через 10-14 дней.
На стороне пораженной почки отмечается напряжение передней брюшной стенки, резкая болезненность в реберно-позвоночном углу. Мочеиспускание может быть затрудненное или учащенное болезненое. При интоксикации появляются общая слабость, головная боль, тошнота, рвота, мышечные и суставные боли.
Обьективно.
Тахикардия, АД часто низкое из-за потери жидкости, в легких - везикулярное дыхание, в области почек пальпация ассиметрично болезненна, чувствительна. Симптом Пастернацкого положителен чаще всего при осложненном пиелонефрите.
Анализ мочи: умеренная протеинурия, лейкоцитурия, бактериурия, общий анализ крови со сдвигом влево, лейкоцитоз, СОЭ высок, Нб нормальный или высокий. Проба Земницкого - удельный вес высок, диурез уменьшается, проба Реберга - нормальная.
Сонография: размеры почек нормальные, контуры ровные, не деформированы, отток не нарушен, в воспаленной стороне - отечность паренхимы, гидрофильность.
Острый пиелонефрит бывает: интерстициальным, серозным или гнойным.
Клиника.
Хронический пиелонефрит может быть следствием неизлеченного острого пиелонефрита (чаще) или первично-хроническим, т. е. может иметь скрытое течение.
В основном жалоб нет, только общая слабость, утомляемость, склонность к простудным болезням, циститы, дискомфорт в поясничной области, чувство зябкости. В периоды обострения может подниматься температура.
Обьективно.
Гипертония.
Общий анализ мочи: умеренная протеинурия, может быть лейкоцитурия, бактериурия, функциональная проба- проба Земницкого покажет снижение концетрационной функции, проба Реберга - при 2-хстороннем пиелонефрите в основном нормальная, а если болезнь давняя, то при одностороннем пиелонефрите функциональные пробы нормальные.
Сонография: может дать подтверждение, ассиметрия размеров почки, неровность контуров, бугристая, чашечно-лоханочная система, деформация., паренхима неравномерно истончена.
Диагнозы могут быть, например, следующие:
Хронический пиелонефит справа. Хронический пиелонефрит с преимущественным поражением (сморщиванием) левой почки.
Активная фаза (при наличии лейкурии, бактерурии). Латентная активная фаза (если нет лейкурии, бактерурии).
Хроническая почечная недостаточность 1-ая фаза. Острый пиелонефрит на фоне хронического.
ЛЕЧЕНИЕ ОСТРОГО ПИЕЛОНЕФРИТА.
Острый пиелонефрит с высокой температурой, тошнотой, рвотой.
Лечение в стационаре
- Легко-усвояемая диета, стол № 7а, обильное питье, до 2-2,5л в сутки.
- Бактериологический посев мочи с определением чувствительности на антибиотики (обязательно),
- Дают Спазмолитики (но-шпа, платифиллин, папаверин и др.),
- Ставят катетер для восстановления оттока мочи, коррекция пассажа мочи,
- Антибиотики широкого спектра действия (до получения результатов бак. посева мочи), 8-10 дней, до полной нормализации температуры,
- Уроантисептики, 10 дней до нормализации анализа мочи.
- Инфузионная терапия 3 литра минимум до нормальной температуры, при выраженной интоксикации - внутривенное капельное вливание гемодеза, неокомпенсана.
- При развитии метаболического ацидоза назначают натрия гидрокарбонат в/в 40-60 мл 3-5% раствора или внутрь.
Исход.
При своевременном и правильном лечении возможно полное выздоровление (если через 1 год анализы нормальные).
Необходимо принимать уроантисептики через каждые 4 месяца, по 10 дней, в течение 1 года, препаратами, к которым ранее выявлена чувствительность возбудителя заболевания.
Категорически нельзя санаторно-курортное лечение.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПИЕЛОНЕФРИТА.
Можно лечить амбулаторно, при выраженном обострении, признаках ХПН, нарушении уродинамики, трудно корригируемой артериальной гипертензии необходимо лечение проводить в стационаре.
При обострении применяют:
- Легко-усвояемая диета, стол № 7а, обильное питье, до 2-2,5л в сутки.
- Бактериологический посев мочи с определением чувствительности на антибиотики (обязательно),
- Антибактериальные препараты. Применяют 1, 2, 3 препарата, 10 дней каждый, поочередно.
- Уроантисептики.
- Затем делают перерыв, после чего можно применять Фитотерапию.
Симптоматическая терапия.
- Гипотензивная терапия;
- Общеукрепляющее лечение, поливитаминные комплексы;
- Антианемические препараты;
- Кардиальная терапия;
- Санаторно-курортное лечение можно, если нет
- высокой артериальной гипертензии;
- выраженной анемии;
- ХПН.
Лечение антибактериальными средствами при хроническом пиелонефрите проводится систематически и длительно.
Первоначальный курс антибактериального лечения составляет от 4 до 6-8 недель. После достижения у больного стадии ремиссии антибактериальное лечение следует продолжать прерывистыми курсами.
При хроническом пиелонефрите необходимо обязательно пройти 1-2 курса в году. Проводят комплексное лечение.
Повторные курсы антибактериального лечения проводят по 8-10 дней препаратами, к которым ранее выявлена чувствительность возбудителя заболевания, так как в латентной фазе воспаления и при ремиссии бактериурия отсутствует.
Антибактериальные Препараты для лечения Пиелонефритов.
- Пенициллины.
Ампициллин, Амоксициллин + Клавуланат, Амоксициллин, Ампиокс (ампициллин +оксациллин).
- Цефалоспорины.
Цефуроксим, цефексим, цефтриаксон, цефепим.
- Фторхинолоны.
Налидиксовая кислота (Невиграмон), Пипемидиевая кислота (Палин), Оксолиновая кислота (Грамурин), Ципрофлоксацин (Ципринал, Ципробай, Ломефлоксацин (Максавин), Пефлоксацин (Абалак, Пефлацин), Офлоксацин, Нолицин.
- Нитрофурановые соединения.
Фурагин, Фурадонин.
- Хинолины (производные 8-оксихинолина)
Нитроксолин (5-нок)
- Сульфаниламидные препараты. Назначаются реже.
Сулфадиметоксин, Сульфален, Сульфапиридазин, Бисептол, Уросульфан.
- Комбинириванные препараты:
Триметоприм с сульфаметоксазолом (ко-тримоксазол, септрин, бисептол), Сульфарон (сульфаниламид с триметопримом).
- Аминогликозиды
Гентамицин, Нетилмицин, Тобрамицин, Амикацин.
Применяют при лечении тяжелых осложненных пиелонефритах, внутрибольничных инфекциях, являются средством выбора и при синегнойной палочке.
- Карбапенемы.
Имипинем + Циластатин.
Имипинем является антибиотиком резерва и назначается при тяжелых инфекциях, вызванных множественно устойчивыми штаммами микроорганизмов, а также при смешанных инфекциях.
Препаратами выбора при лечении пиелонефритов у взрослых и детей являются цефалоспорины. Наименее нефротоксичным и более безопасным при ХНП являются препараты группы пенициллина, полусинтетические пенициллины, карбенициллин, цефалоспорины.
При наличии Хронической Почечной Недостаточности (ХПН) нужно осторожно выбирать антибиотики.
Не рекомендуется назначать аминогликозиды, тетрацикллины, нитрофураны, ко-тримоксазол, налидиксовую кислоту.
Эти средства наиболее нефротоксичны.
При развитии ХПН необходима коррекция дозы антибиотиков, интервалы между приемами лекарств увеличиваются, в зависимости от показателей креатинина, степени поражения почек.
При невозможности определить возбудителя хронического пиелонефрита или до получения данных антибиотикограммы следует назначать антибактериальные препараты широкого спектра действия: ампиокс, карбенициллин, цефалоспорины, хинолоны.
Помните! Нефротоксичность антибиотиков увеличивается при применении мочегонных препаратов. Не рекомендуется комбинировать петлевые диуретики с цефалоспоринами, аминогликозидами!
Растительные диуретики и антисептики.
Толокнянка, Шалфей, Шиповник, Зверобой, Ромашка, Полевой хвощ, Березовые почки и др.
Сбор № 1
Шалфей -- 1 ч. л.
Толокнянка -- 2 ч.л.
Хвощ -- 3 ч.л.
Ромашка -- 2 ч.л.
Смешать, 4 чайной ложки смеси настоять 30 мин. в 400 мл кипятка, процедить. Пить настой теплым по 100 мл 3 раза в день до еды. Курсы 2 месяца с 2-хнедельным перерывом.
Сбор № 2
Одуванчик (корень) -- 1 ч.л.
Березовые почки -- 1 ч.л.
Ромашка (цветы) -- 1 ч.л.
Крапива (листья) -- 1 ч.л.
Брусника (листья) – 2 ч.л.
Смешать, 4 чайной ложки смеси настоять 30 мин. в 400 мл кипятка,настоять 30 мин в 400 мл кипятка. Пить 2 месяца по 100 мл до еды 3 раза в день, в теплом виде. Отвары готовятся из расчета 1 ч.л сухой травы на 100 мл кипятка.
Сбор № 3
Листья Крапивы --- 5 ст. л.
Корень Алтея --- 3 ст. л.
Листья Мяты -- 1 ст. л.
Трава Фиалки трехцветной --- 5 ст. л.
Цветкы Ромашки --- 4 ст. л.
Плоды Можжевельника --- 3 ст. л.
Семена Льна -- 2 ст. л.
Сбор измельчить, смешать, 2 ст. ложки сбора залить 1 л кипятка, затем кипятить 10 мин, настоять в термосе в течение 12 ч, процедить
что это, чем опасен, симптомы и лечение пиелонефрита
Что такое пиелонефрит?
Пиелонефрит – это неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки. В виду структурных особенностей женского организма пиелонефрит в 6 раз чаще встречается у женщин, чем у мужчин.Наиболее частыми возбудителями воспалительного процесса в почке являются кишечная палочка (E.coli), протей (Proteus), энтерококки (Enterococcus), синегнойная палочка (Pseudomonas aeruginosa) и стафилококки (Staphylococcus).
Проникновение возбудителя в почку чаще всего связано с забросом мочи в почки (Пузырно-Мочеточниковый Рефлюкс - ПМР) вследствие затрудненного оттока мочи, переполнения мочевого пузыря, повышенного внутрипузырного давления по причине гипертонуса, структурной аномалии, камней или увеличения предстательной железы.
Чем опасен пиелонефрит?
Каждое новое обострение пиелонефрита вовлекает в воспалительный процесс все новые участки ткани почек. С течением времени на этом месте нормальная ткань почки погибает и образуется рубец. В результате длительного течения хронического пиелонефрита происходит постепенное уменьшение функциональной ткани (паренхимы) почки. В конце концов, почка сморщивается и прекращает функционировать. При двухстороннем поражении почек это приводит к возникновению хронической почечной недостаточности. В этом случае, чтобы поддерживать жизнедеятельность организма функцию почек необходимо замещать аппаратом "искусственная почка", то есть регулярно осуществлять гемодиализ - искусственное очищение крови посредством пропускания через фильтр.Формы пиелонефрита
Диагностика пиелонефрита
Пиелонефрит проявляется тупыми болями в пояснице, ноющего характера низкой или средней интенсивности, повышением температуры тела до 38-40°С, ознобами, общей слабостью, снижением аппетита и тошнотой (могут иметь место как все симптомы сразу, так и лишь часть из них). Обычно при рефлюксе происходит расширение чашечно-лоханочной системы (ЧЛС), которое наблюдается на УЗИ.Для пиелонефрита характерно повышение лейкоцитов, наличие бактерий, белка, эритроцитов, солей и эпителия в моче, ее непрозрачность, мутность и осадок. Наличие белка свидетельствует о воспалительном процессе в почках и нарушении механизма фильтрации крови. То же самое можно сказать и о наличии солей: кровь - соленая, не так ли? Потребление соленой пищи увеличивает нагрузку на почки, но не является причиной наличия солей в моче. Когда почки недостаточно хорошо фильтруют - в моче появляются соли, но вместо того, чтобы искать причину пиелонефрита наши любимые урологи на букву Х (не подумайте, что хорошие) рекомендуют снижать количество потребляемой с пищей соли - нормально?
Еще урологи любят говорить, что при пиелонефрите нужно потреблять как можно больше жидкости, 2-3 литра в сутки, уросептики, клюкву, бруснику и т.д. Так-то оно так, да не совсем. Если не устранена причина возникновения пиелонефрита, то при увеличении количества потребляемой жидкости рефлюкс становится еще интенсивнее, следовательно, и почки воспаляются еще больше. Сначала нужно обеспечить нормальный пассаж мочи, исключить возможность переполнения (не более 250-350 мл в зависимости от размеров мочевого пузыря), а уже потом потреблять много жидкости, только в этом случае потребление жидкости будет идти на пользу, но почему-то очень часто об этом забывают.
Лечение пиелонефрита
Лечение пиелонефрита должно быть комплексным, и должно включать в себя не просто антибактериальную терапию, но и, что более важно, мероприятия, направленные на устранения самой причины возникновения пиелонефрита.С помощью антибиотиков воспаление снимается в минимальные сроки, но, если не устранить саму причину, то через некоторое время, после отмены антибиотиков, пиелонефрит обострится вновь и после некоторого количества таких рецидивов бактерии приобретут устойчивость (резистентность) к этому антибактериальному препарату. В связи, с чем последующее подавление роста бактерий этим препаратом будет затруднительным или вовсе невозможным.
Антибактериальная терапия
Желательно, чтобы антибиотик подбирался на основе результатов бактериологического посева мочи с определением чувствительности возбудителя к различным препаратам. В случае острого пиелонефрита, сразу после сдачи посева, может назначаться антибиотик широкого спектра действия из группы фторохинолов, например, Ципролет, и корректироваться по результатам посева. Антибактериальная терапия должна продолжаться не менее 2-3 недель.Причины возникновения пиелонефрита
К наиболее вероятным причинам развития пиелонефрита можно отнести рефлюкс, вызванный затруднениями при мочеиспускании, переполнением мочевого пузыря, повышенным внутрипузырным давлением, осложнение цистита, а так же анатомические аномалиями строения мочеточников, нарушение работы сфинктеров.Нарушения мочеиспускания могут быть вызваны гипертонусом сфинктера мочевого пузыря и самого мочевого пузыря, затрудненным оттоком мочи вследствие воспалительного заболевания предстательной железы (простатит), спазмами, причиной которых может быть цистит, структурными изменениями сфинктеров мочеточников и аномалиями, нарушением нервно-мышечной проводимости и в самой меньшей степени - слабостью гладкой мускулатуры мочевого пузыря. Несмотря на это большинство урологов, начинают лечение со стимуляции силы сокращений детрузора, чем еще больше усугубляют ситуацию, хотя в совокупности с антибактериальной терапией, в большинстве случаев, это дает видимые, но кратковременные улучшения. При затрудненном пассаже (оттоке) мочи, с целью недопущения рефлексов, необходимо прибегать к периодической катетеризации мочевого пузыря, либо установке катетера Фолея со сменой раз в 4-5 дней.
В случае гипертонуса сфинктера мочевого пузыря или его самого нужно искать причину возникновения гипертонуса или спазмов и устранять ее, восстанавливая тем самым нормальный отток мочи. Если вам ставят цистит, то нужно лечить его, так как пиелонефрит может быть осложнением цистита.
При воспалительных заболеваниях предстательной железы нужно проходить курс лечения простатита (читайте статью о простатите).
Если имеют место структурные аномалии мочевого пузыря, уретры, мочеточников, нужно консультироваться с врачами и принимать меры по устранению дефектов, возможно хирургическим путем.
Для лечения нарушений нервно-мышечной проводимости существует множество препаратов и методик, подбирать тактику должны квалифицированные врачи.
Прежде чем "тупо" стимулировать силу сокращений мышц мочевого пузыря нужно исключить наличие всех вышеописанных нарушений, будьте бдительны и сами контролируйте назначаемое вам лечение.
Обострения пиелонефрита неизбежно приводят к утончению функциональной части почки и гибели нефронов, поэтому, для сохранения как можно большей части почки в рабочем состоянии, крайне важно устранить причину возникновения пиелонефрита в минимальные сроки. Просите измерять толщину паренхимы почек во время прохождения УЗИ. Толщина паренхимы здоровых почек в среднем составляет 18 мм.
Связанные с пиелонефритом заболевания
Елена Малышева рассказывает о заболевании пиелонефрит
причины, виды, симптомы и лечение
Автор Герман Романовский На чтение 10 мин. Просмотров 5.3k. Опубликовано
Среди инфекционных болезней почек и выделительной системы отдельное место занимает пиелонефрит. Это крайне распространенное заболевание, связанное с проникшими в почечную ткань заразными агентами. Как и многие другие похожие патологии, может вызываться условно-патогенной микрофлорой, которая «в норме» не причиняет вреда, а также специфическими возбудителями. Лечение пиелонефрита — всегда процесс достаточно долгий и сложный, поскольку существует риск постоянного повторного инфицирования и сохранения очага воспаления в организме.
Что такое пиелонефрит
Название болезни происходит от греческих слов, обозначающих «лоханка», «почка» и характерный суффикс, обозначающий воспалительный процесс. Пиелонефрит почек встречается очень часто, причем, почти в 80% острая стадия затем перетекает в хроническую форму, заставляя человека время от времени страдать от проявлений патологического процесса.
Заболевание относится к неспецифическим, то есть, нет определенного возбудителя, который провоцировал бы патогенез. Бактерий, вызывающих воспаление, много, среди них следующие виды:
- протеи;
- энтерококки — эти микроорганизмы могут быть даже частью условно-патогенной микрофлоры, они не причиняют вреда, пока находятся в кишечнике, но не проникают в другие органы;
- кишечная палочка — еще один вид бактерий, обитающий в кишечнике;
- синегнойная палочка — патогенный микроорганизм, размножение которого в норме подавляется иммунной системой;
- стафилококки — эти бактерии вызывают самые тяжелые и плохо поддающиеся лечению формы пиелонефрита.
До двух третей всех людей с урологическими проблемами страдают от пиелонефрита, даже если не предъявляют врачам жалобы на болезни почек. Очаг инфекции может сохраняться в течение всей жизни, оставаясь не до конца вылеченным и вызывая обострения, которые снимаются экстренными мерами без полной ликвидации патологических агентов. Хронический пиелонефрит в 70% случаев протекает бессимптомно или со слабовыраженными признаками, на которые человек не обращает внимания.
Однако игнорировать наличие очага инфекции в почках и почечных лоханках нельзя. Заболевание, пуска и подавляется иммунитетом здорового человека, при малейшем ослаблении защитных сил организма способно давать тяжелые осложнения, вплоть до опасных для жизни.
Острая форма редко остается незамеченной, поскольку вызывает характерную клиническую картину. Эта болезнь представляет серьезную опасность для маленьких детей, пожилых и ослабленных людей, поскольку на фоне острого пиелонефрита при недостаточно эффективной терапии может развиваться нефронекроз или почечная недостаточность. Пиелонефрит крайне склонен к хронизации из-за очень благоприятной для бактерий среды и обилия питательных веществ, поэтому необходимо проводить диагностику на не только на первичном этапе установки диагноза, но и после видимого выздоровления.
Причины пиелонефрита
Единого возбудителя заболевания не существует. Общей причиной может считаться проникновение инфекционных агентов в почечную лоханку. Этот процесс редко бывает самостоятельным, развиваясь, как правило, на фоне первичных инфекций. Существуют особенности возраста, анатомического строения и других факторов, способствующих возникновению пиелонефрита почек. Среди них такие:
- Возраст — дети до 7 лет особенно подвержены заболеванию из-за недостаточного ответа иммунной системы и особенностей анатомии.
- Принадлежность к женскому полу. По статистике мальчики и мужчины заболевают в 3-5 раз реже. Необходимо иметь в виду, что пиелонефрит у женщин протекает тяжелее, особенно если это маленькие девочки или пожилые люди в постклимактерическом периоде.
- Урогенитальные инфекции — как самая распространенная непосредственная причина, также связана с полом человека. Поскольку женщины чаще страдают от цистита и других заболеваний мочеполовой системы, то и осложнения развиваются чаще.
- Среди мужского пола заболевание встречается в среднем и старшем возрасте, возникает в виде осложнения простатита.
- Пиелонефрит у женщин может возникать в молодом возрасте на фоне начала половой жизни, если не соблюдается интимная и личная гигиена. Гениальные инфекции легко проникают в мочевой пузырь и мочеточники, откуда поднимаются к почкам.
- В особенной группе риска — беременные. У них болезнь чревата гибелью плода, риском для будущей матери и другими тяжелыми осложнениями, вплоть до опасных для жизни ребенка или самой женщины.
- В общем случае пиелонефрит могут провоцировать любые факторы, мешающие нормальному оттоку мочи из почек. Застойные явления провоцируют размножение бактерий и воспаления разной степени тяжести.
Непосредственной причиной может стать переохлаждение, которое вызывает сбой в защитных реакциях организма. Этот процесс особенно опасен для детей, особенно девочек. Первичный приступ острого пиелонефрита у них возникает, как правило, после купания в холодной воде или промокших ног. У ребенка заболевание может сразу возникать в острой форме, поражая одну или обе почки.
Существуют также хронические заболевания, которые способствуют развитию инфекции в почках и лоханках. Среди них такие, как:
- сахарный диабет;
- хроническая почечная недостаточность;
- травмы органов брюшины;
- любые иммунодефициты.
Необходимо помнить, что болезнь способны спровоцировать любые хронические инфекционные заболевания, даже если источник инфекции находится в совершенно другом органе. Например, пиелонефриты развиваются в ряде случаев как осложнение хронических гайморитов и тонзиллитов. Это связано с тем, что способ передачи — гематогенный, через кровь, а значит, у любой бактерии есть шанс попасть в почки, где для них всегда крайне благоприятные условия.
Виды пиелонефрита
Врачи делят заболевание на разные формы и способы протекания в зависимости от того, как развивается инфекция и откуда она появилась. Диагностируются такие виды пиелонефрита:
- Первичный — этот вид означает, что почка, в целом, находится в нормальном состоянии и ничего не препятствует ее работе в виде оттока мочи. Такая болезнь возникает у прежде здоровых людей, в том числе — детей.
- Вторичный — его провоцируют имеющиеся в организме, в частности — в почках, патологии. Появляется на фоне врожденных аномалий, нефроптоза — опущения выделительных органов, мочекаменной болезни. При этом состоянии всегда нарушается отток мочи, из-за чего состояние пациента более тяжелое, чем при первичной форме заболевания.
- Острый — как правило, сочетается с первичным. Клиническая картина ярко выражена, симптоматика характерная. Это состояние развивается быстро и протекает с различной тяжестью в зависимости от возраста, иммунитета человека и других факторов.
- Хронический — постоянный очаг инфекции, локализующийся в почечных лоханках. Может не проявляться симптоматически, оставаться фоновым состоянием, которое обостряется в результате переохлаждения, нарушения питьевого режима и других резких изменений в образе жизни человека. Он опасен тем, что изменяет структуру почек и приводит к общему ухудшению здоровья человека.
- Односторонний — поражена одна почка, такой вид встречается чаще.
- Двусторонний — оба органа оказались под воздействием инфекции. Более тяжелая клиническая картина, прогноз хуже, чем при односторонней форме болезни.
Помимо неспецифических инфекционных типов, которые распространены у 90% больных с пиелонефритом, существуют также редкие виды. Они вызваны неспецифической реакцией организма на бактериальный раздражитель. Среди таких патологий — ксантогранулематозный пиелонефрит, особое состояние, когда почки значительно увеличиваются в размерах на фоне обильного размножения макрофагов и холестериновых клеток. Процесс опасен появлением спаек и фиброзом, диагностируется при помощи УЗИ, на котором виден характерный желтоватый цвет пораженной ткани.
Апостематозный нефрит — самая опасная форма заболевания, характеризуется появлением карбункулов на месте воспаления. Также появляются мелкие абсцессы. Даже при благоприятном течении на месте пораженной ткани появляется заместительная, то есть, почка не может на 100% выполнять свои функции. Часто возникает так называемое сморщивание почки из-за атрофии её паренхимы. Этот злокачественный тип пиелонефрита характерен для маленьких детей, пожилых людей, может приводить к полной неспособности органа выполнять свои функции.
Симптомы пиелонефрита
 Боль в области поясницы
Боль в области поясницыСимптомы пиелонефрита проявляются очень ярко в острой форме и достаточно смазано — в хронической. Однако последняя не возникает без предваряющей фазы, поэтому важно не пропустить следующие признаки болезни:
- Болезненные ощущения в области поясницы. Они могут быть разной интенсивности в зависимости от тяжести заболевания. Если нет обструкции мочевыводящих путей, то боли тупые, ноющие, в пределах терпимости. Обструкционные виды резко болезненны.
- Высокая температура — у детей поднимается до 40 градусов, у взрослых — до 38-39.
- Озноб, аппетит снижен, общая слабость и плохое самочувствие.
- Мочеиспускание может быть болезненным, но не всегда: чаще боль при попытке сходить в туалет как симптом пиелонефрита возникает , если заболевание стало осложнением цистита либо простатита.
- Тошнота, в тяжелых случаях — рвота.
- Дети жалуются на боль в животе, что затрудняет диагноз из-за схожести с заболеваниями ЖКТ.
- Затрудненное мочеиспускание может указывать на выраженную обструкцию выводящих путей. Моча мутная, иногда белесая из-за примесей гноя. Гематурия — мочеиспускание с кровью указывает на обширное поражение почек.
У детей и пожилых людей острый пиелонефрит способен привести к почечной недостаточности и летальному исходу. Однако гораздо чаще происходит частичное излечение.
Хронический пиелонефрит характеризуется:
- Учащенным мочеиспусканием, этот симптом усиливается при переохлаждении организма.
- Частыми, хотя и слабовыраженными болями в пояснице.
- Повышенным артериальным давлением.
Рецидивы могут повторяться до нескольких раз в год, что чревато перерождением ткани почек в соединительную с дальнейшей утратой нормальных функций. Именно поэтому нельзя игнорировать хроническую форму болезни.
Лечение пиелонефрита
Терапия зависит от степени тяжести патологии. Наиболее простым с медицинской точки зрения считается неосложненный острый пиелонефрит — являясь сугубо бактериальным заболеванием, он отлично поддается антибиотикотерапии, особенно если микроорганизмы не успели выработать устойчивости к лекарствам. Лечение должно проводиться стационарно, в него входят такие меры:
- Анализ мочи с выявлением конкретного возбудителя.
- Антибиотики при пиелонефрите назначаются инфузионно — внутримышечно и внутривенно. Среди самых распространенных препаратов: Цефтриаксон, Цефтазидим. Эти препараты относятся к современным цефалоспоринам третьего поколения и предназначены специально для борьбы с урогенитальными инфекциями.
- Сульфаниламиды — чаще всего, назначается Метрогил внутривенно.
- Могут назначаться мочегонные средства в сочетании с обильным питьем для промывания почек.
- Спазмолитики при болях и для устранения обструкции. Чаще всего применяется Но-Шпа.
Лечение при хроническом пиелонефрите более сложное, поскольку бактерии с большой вероятностью выработали устойчивость к антибиотикам. Стратегия включает:
- Щадящий режим для больного.
- Тщательный подбор антибиотика — важно сделать предварительный посев, чтобы определить чувствительность штамма. Антибиотикотерапия проводится дольше, поэтому могут назначаться таблетки.
- Нитрофураны — Фуразолидон, Нитрофурантоин, — также длительным курсом.
- Как правило, рекомендуется физиотерапия.
- Необходимы витаминные комплексы с повышенным содержанием микроэлементов группы B, а также А, С для общего улучшения иммунитета.
Вылечить хроническую форму заболевания почек достаточно сложно, поэтому требуется подыскать грамотного врача-нефролога, а пациенту, в свою очередь, тщательно соблюдать все инструкции.
Диета при пиелонефрите
На время лечения рекомендуется как можно меньше нагружать почки. В связи с этим диета при пиелонефрите потребует таких ограничений:
- Максимально избегать соли, желательно вообще убрать ее из рациона.
- Запрещены острые блюда, специи.
- Нельзя пить кофеиносодержащие напитки — кофе, крепкий чай, энергетики, под строгим запретом алкоголь.
- Рекомендованы естественные мочегонные средства — арбузы, тыквы.
- Нежелательно обильное употребление белка, рекомендовано максимально сократить мясо в рационе.
Диета должна продолжаться весь период лечения плюс еще три-четыре недели после выздоровления. Общий принцип — минимум соли и токсинов, максимум жидкости для предотвращения застоя мочи.
Профилактика пиелонефрита
Лучший способ лечения пиелонефрита — это профилактика, поскольку любую патологию проще предотвратить, чем затем восстанавливать организм. Избежать попадания инфекции в почки можно, если внимательно следить за половой и личной гигиеной, особенно женщинам, вовремя лечить циститы и простатиты, не допускать очагов бактериального размножения. Теплая одежда, закрывающая поясницу в холодный период года, также является профилактикой заболевания.
Пиелонефрит (воспаление почек)
Принципиально пиелонефрит классифицируют на острый и хронический.
Острый пиелонефрит (воспаление почек)
– стремительно развивающееся и угрожающее жизни заболевание. Оно характеризуется нарастающим серозно-гнойным воспалением в почке, приводящим к выраженной интоксикации (отравлению организма инфекционными и прочими токсинами).
При этом пациент чаще всего предъявляет жалобы на боль в поясничной области («невозможно прикоснуться»), лихорадку (до 39 градусов с ознобом), выраженную общую слабость, головную боль, тошноту, рвоту, сухость во рту, вздутие живота. При отсутствии адекватного лечения воспаления почек может развиваться картина инфекционно-токсического шока: падение артериального давления, потеря сознания, тахикардия, бледность кожных покровов.
Основная отличительная черта острого воспаления почек – возможность быстрого прогрессирования с летальным исходом. Причина тому – особенности кровоснабжения. Через почки «проходит» 20-25 процентов циркулирующей крови, поэтому в ситуации, когда почка превращается, по сути, в гнойник существует опасность генерализации воспаления (распространения на весь организм).
Причины острого пиелонефрита
– инфекционный процесс в почке, вызываемый бактериями. Возбудители (чаще кишечная палочка – E.Coli) могут попадать в орган двумя основными способами: из нижних мочевых путей (например, из мочевого пузыря при хроническом цистите) и из крови (например, при наличии где-либо очага инфекции – кариес, тонзиллит, гайморит и т.д.). Однако на «ровном месте» пиелонефрит (воспаление почек) развивается крайне редко. Чаще всего существуют так называемые «предрасполагающие факторы»: мочекаменная болезнь, аномалии развития мочеполовых органов, наличие сужений мочеточников, аденома простаты и др.
При подозрении на острый пиелонефрит больного необходимо немедленно госпитализировать в специализированную клинику.
Хронический пиелонефрит (воспаление почек)
– вялотекущее инфекционно-воспалительное заболевание, характеризующееся поражением ткани (паненхимы) и чашечно-лоханочной системы почки.
В течении данного заболевания можно выделить две фазы. Ремиссия – затихание патологического процесса. Обострение – манифестация яркой клинической, лабораторной и патоморфологической симптоматики.
В основе хронического воспаления почек, как правило, лежат два компонента: нарушение оттока мочи из почек и наличие инфекции мочевыводящих путей.
Причины хронического пиелонефрита
- обычно развивается после острого пиелонефрита. Основные причины хронизации воспаления почек заключаются в следующем:
- Неустраненное нарушение оттока мочи (пролечили острый пиелонефрит антибиотиками, а причину не устранили),
- Некорректное лечение острого пиелонефрита (недостаточное по продолжительности лечение, неадекватные препараты),
- Хронические очаги инфекции в организме (тозиллит, кариес, энтероколит и др.),
- Иммунодефицитные состояния и болезни обмена веществ (например, сахарный диабет).
Хронический пиелонефрит – чрезвычайно распространенное заболевание. У взрослых воспаление почек встречается более чем у 200 человек на тысяч населения. При этом женщины страдают данным заболеванием в 4-5 раз чаще мужчин. Хронический пиелонефрит является самой частой причиной развития хронической почечной недостаточности.
Хроническое воспаление почек вялотекущее, но опасное заболевание. Суть его заключается в том, что по мере развития (периодические активизации и затухания воспаления) происходит постепенное рубцевание ткани почки. В конечном итоге орган полностью замещается рубцовой тканью и перестает выполнять свою функцию.
В фазе ремиссии хронический пиелонефрит может годами протекать без четкой клинической симптоматики. В начальных фазах воспаления почек больные могут периодически отмечать легкое недомогание, повышение температуры тела до субфебрильных значений (до 37,5 градусов), снижение аппетита, повышение утомляемости, слабые тупые боли в поясничной области, бледность кожных покровов. В анализе мочи наблюдается умеренное повышение количества лейкоцитов, бактериурия. При дальнейшем развитии воспаления почек отмечается прогрессирование описанных жалоб. Нарушение функции почек приводит к жажде, сухости во рту, образованию повышенного количества мочи, ночным мочеиспусканиям. В лабораторных анализах снижается плотность мочи. По мере углубления патологического процесса в почках развивается нефрогенная артериальная гипертензия (повышение давления), которая отличается особой «злокачественностью»: высокое диастолическое давление (более 110 мм.рт.ст) и устойчивость к терапии. В финальных стадиях заболевания отмечаются симптомы хронической почечной недостаточности.
Отдельной нозологией является «асимптоматическая бактериурия» - ситуация, когда никакой клинической и лабораторной симптоматики нет, но в моче определяется повышенное количество бактерий. В такой ситуации повышена вероятность развития манифестной инфекции мочевыводящих путей на фоне переохлаждения, снижения общего иммунитета и других провоцирующих факторов. Асимптоматическая бактериурия – повод для консультации уролога и выяснения ее причин!
Особую опасность имеет так называемый «пиелонефрит беременных». Суть его заключается в том, что увеличенная матка сдавливает мочеточники и нарушается отток мочи. На этом фоне возможно развитие тяжелых форм пиелонефрита, лечение которого весьма затруднительно, так как при беременности большинство антибиотиков противопоказаны. В этой связи у беременных необходим постоянный мониторинг показателей мочи. А при возникновении пиелонефрита (воспаления почек) часто требуется установка внутренних мочеточниковых стентов, осуществляющих отток мочи из почек.
Лечение пиелонефрита
заключается в первую очередь в устранении его причины - основного заболевания (мочекаменная болезнь, стриктуры мочеточника, аденома простаты и др.). Кроме того, необходима адекватная антимикробная терапия, подобранная на основании посева мочи и определения чувствительности бактерий к антибиотикам. Существует и целый ряд дополнительных методов лечения воспаления почек.
Что главное? Больной должен понимать, что хронический пиелонефрит – «ласковый убийца» почек. И если с ним не бороться – он наверняка приведет вас в отделение гемодиализа. Современные же методы лечения воспаления почек вполне позволяют эффективно предупреждать развитие этого недуга.
Пиелонефрит: симптомы, лечение, осложнения пиелонефрита
Пиелонефрит – это заболевание, при котором воспаляется паренхима и чашечно-лоханочная система почек. Среди заболеваний мочевыделительной системы этот недуг занимает лидирующие позиции по частоте своего появления. Воспалительный процесс редко приобретает двустороннюю форму, в большинстве случаев поражается один орган.
СодержаниеСвернуть

Совет уролога: «Прежде всего, я хотел бы сказать, что нельзя без назначения врача использовать сильные медицинские средства. Очень хорошо для профилактики заболеваний помогает... Читать далее »
Диагностируется заболевание среди представителей различных возрастных групп. Среди детей распространенность пиелонефрита сопоставляется с острыми респираторными вирусными инфекциями.
Что касаемо взрослого населения, согласно статистике чаще всего недуг поражает молодых девушек и пожилых мужчин. Почему так происходит, станет понятно после определения провоцирующих причин.
Причины
Проникновение патогенной микрофлоры провоцирует развитие воспалительной реакции. Все начинается с поражения единичных структур. По мере прогрессирования патологического процесса изменения происходят во всем органе, что приводит к значительным ухудшениям функциональной активности почки.
Спровоцировать заболевание могут два вида микроорганизмов:
- патогенные;
- условно-патогенные.
Если с первым видном все понятно, то что же из себя представляют условно-патогенные микроорганизмы? В норме они сосуществуют с человеческим организмом и не вызывают никаких нарушений. Иммунная система строго контролирует их численность и размножение. Под влиянием определенных факторов такие микроорганизмы могут выйти из-под контроля и привести к развитию воспалительной реакции.
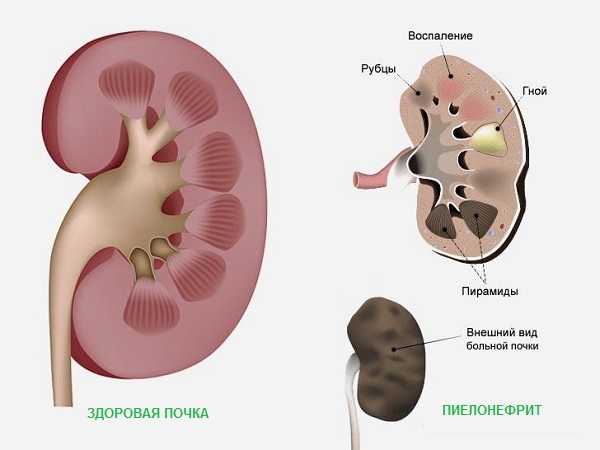
Возбудителями пиелонефрита в большинстве случаев становятся обитатели пищеварительного тракта, а именно:
- кишечная палочка;
- стафилококк;
- стрептококк;
- протей;
- энтерококк;
- клебсиелла.
Иногда источником воспаления могут стать вирусы, грибы или микоплазма. У каждого десятого пациента обнаружить возбудителя так и не удается. В чем же причина? Специалисты обнаружили при микробиологических исследованиях, что патогены не только научились развивать устойчивость к антибиотикам, но они еще умею «конспирироваться». Микроорганизмы меняют свой внешний вид и форму, из-за чего обнаружение становится настоящей проблемой.
Важно! При пиелонефрите часто выявляется не один вид микроорганизма, а несколько, то есть микрофлора урины является смешанной.
Проникновение возбудителей пиелонефрита в чашечно-лоханочную систему может происходить тремя основными способами:
- Восходящий. Это означает, что микроорганизмы, находящиеся в промежности, урине или мочевом пузыре по стенкам мочевыделительных путей вверх.
- Гематогенный. Микрофлора попадает в почки с током крови. Такое происходит при наличии инфекционных очагов в других органах.
- Лимфогенный. Микроорганизмы распространяются из других мест по лимфатическим сосудам.
Помимо главной причины развития пиелонефрита существует много предрасполагающих факторов, к которым относят:
- нарушение оттока крови;
- нарушение лимфооттока и кровообращения в почке;
- сужение или перегиб мочеточника;
- мочекаменная болезнь;
- рефлюксная болезнь;
- сахарный диабет;
- травмы;
- аденома простаты у мужчин и гинекологические проблемы у женщин;
- хронические воспаления;
- нейрогенная дисфункция;
- беременность. Сдавливание органов мочевыделительной системы растущей маткой, гормональные перестройки, которые ослабляют тонус уретры, мочеточников и мочевого пузыря , — все это создает идеальные условия для активизации воспалительного процесса.
Если отток мочи не нарушен, то патогенные микроорганизмы вместе с мочой выведутся из организма. Мочеиспускание является по сути очищением организма. При наличии застойных явлений моча становится благоприятной средой для активного размножения патогенов.
Важно! Специалисты отводят роль психосоматике в развитии пиелонефрита. Если человек держит в себе негативные эмоции, то вероятность возникновения нарушений со стороны почек значительно увеличивается.
Классификация болезни
В зависимости от количества пораженных почек процесс бывает:
- односторонним;
- двусторонним.
Уролог: если хотите избавиться от цистита, чтобы он больше не вернулся, нужно всего лишь растворить Читать далее »
Более благоприятный прогноз и течение имеет конечно же односторонний процесс. На время болезни второй орган может на себя взять всю нагрузку и обеспечить чистку организма.
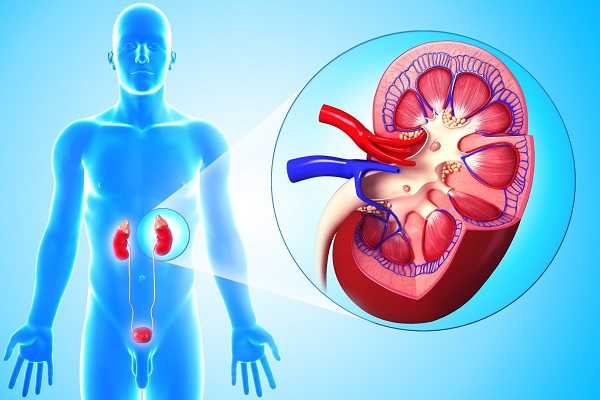
В зависимости от условий возникновения пиелонефрит бывает:
- первичный. После попадания в организм патоген причиняет вред сразу же;
- вторичный. Это означает, что в организме уже существовал инфекционный очаг и микроорганизмы мигрировали, а затем проникли в здоровый орган.
По характеру течения заболевание делится на: острое и хроническое. Также заболевание может протекать с обструкцией и без нее. При обструкции нарушается отток мочи, что проявляется в виде общих симптомов интоксикации.
Пиелонефрит еще бывает гнойным и серозным. Для серозного воспаления характерен отек и утолщение почки, а также значительное ее напряжение. При этом поражается интерстициальная ткань. Орган визуально приобретает темно-красный цвет.
Иногда она может перейти в гнойную форму. На органе присутствуют множественные нагноения. Специалисты различают три морфологических подвида:
- апостематозный пиелонефрит;
- солитарный пиелонефрит. Появляется гнойное образование изолированного характера – карбункул;
- абсцесс. В этом случае почечная ткань расплавляется.
Симптомы
На клиническую картину влияет форма и стадия патологического процесса. Специалисты различают такие варианты развития заболевания:
- острейшая. Это тяжелая форма, при которой почти не возникает местных симптомов, а острые проявления схожи с картиной сепсиса;
- острая. Наряду с местными симптомами развивается тяжелая интоксикация, озноб, лихорадка;
- подострая. На первый план выступают местные проявления, а общая интоксикация выражена довольно слабо;
- латентная. Клиническая картина выражена слабо.
ЧТО ГОВОРЯТ ВРАЧИ?
 Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
«Занимаюсь лечением заболеваний мочеполовой системы много лет. По статистике Минздрава цистит в 60% случаев переходит в хроническую форму.
Основная ошибка — затягивание! Чем раньше начать лечение цистита, тем лучше. Есть средство, которое рекомендуется для самостоятельного лечения и профилактики цистита дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это - Уреферон. Он наиболее универсален. В нем нет синтетических компонентов, действие у него мягкое, но ощутимое уже после первого дня приема. Он снимает воспаления, укрепляет стенки мочевого пузыря, его слизистую, восстанавливает общий иммунитет. Он подходит и женщинам, и мужчинам. Для мужчин будет еще и приятный бонус – усиление потенции. »
Выделим общие симптомы пиелонефрита:
- озноб;
- высокая температура;
- поясничные боли;
- тошнота, рвота;
- отеки;
- учащенные позывы к мочеиспусканию;
- ложные позывы;
- рези и жжение в области уретры.
Острый пиелонефрит
Острую форму характеризует бурное и яркое течение. Она проявляется в виде общих и местных симптомов. Острый пиелонефрит протекает с тяжелым синдромом интоксикации:
- резкая слабость;
- озноб;
- лихорадка.
Местные симптомы проявляются следующим образом:
- мышечное напряжение со стороны пораженного органа;
- боли с пояснице с левой или правой стороны;
- полиурия и дизурия.
Хронический пиелонефрит
Хроническая форма как правило является следствием не долеченного острого процесса. Если симптомы были купированы, но при этом в организме остались патогенные микроорганизмы и не был восстановлен нормальный отток мочи, то хронизация процесса является только вопросом времени.
Пациенты жалуются на симптомы местного характера: тянущие боли внизу живота, нарушения мочеиспускания. Интоксикация имеет слабо выраженный характер и проявляется в виде артериальной гипертензии, бледности кожных покровов и отечности.
Первичный пиелонефрит
Признаки первичного процесса обычно возникают через две-четыре недели после перенесенного инфекционного процесса. Пиелонефрит может возникнуть после таких заболеваний:
- мастит;
- ангина;
- остеомиелит;
- фурункулез и другое.
Более характерен гематогенный путь заражения. Пациенты жалуются на головную боль, обильную потливость, боли в мышцах, тошноту и рвоту, боли в пояснице тупого характера. Температура тела сначала поднимается до отметки сорок, а затем опускается до субфебрильных значений.
Вторичный пиелонефрит
При вторичном воспалении на первый план выходят местные симптомы. Более характерен восходящий путь распространения инфекции.
При наличии камней развитию заболевания предшествует почечная колика. Больные жалуются на такие симптомы:
- высокая температура. У детей присутствуют скачки температуры;
- жажда;
- слабость;
- боль в пояснице постоянного характера;
- сердцебиение.
Температура при пиелонефрите
Высокая температура свидетельствует о наличии воспалительного процесса в организме. Бактерии – это этиологический фактор возникновения гипертермии при пиелонефрите. Микроорганизмы выделяют токсические вещества, с которыми организм начинает бороться с помощью повышения температуры.
Важно! Температура при пиелонефрите говорит об интоксикации организма продуктами распада бактерий.
Применение жаропонижающих средств может понизить температуру, но ослабить течение заболевание такие лекарства не способны. Показатели температуры при пиелонефрите во многом зависят от состояния иммунной системы и стадии патологического процесса.
Рассмотрим особенности температурных скачков при пиелонефрите:
- развитие процесса. В первые дни инфекционного процесса иммунный ответ еще слабый и выражается в субфебрильных показателях температуры;
- острая форма наступает примерно через три дня. Крепкий иммунитет реагирует температурой в сорок градусов, а при ослабленном иммунитете показатели достигают отметки 38;
- после начала лечения сохраняется субфебрилитет. Под воздействием лекарственных средств болезнетворные микроорганизмы начинают погибать.
Важно! Снижение температуры не является поводом прервать лечение. Оставшаяся патогенная микрофлора может вызвать рецидив пиелонефрита.
Диагностика
Появление вышеупомянутых клинических симптомов – это повод обратиться к урологу. После сбора анамнеза и жалоб, а также проведения осмотра врач может заподозрить наличие пиелонефрита. Для постановки диагноза понадобится проведения комплексной диагностики.
Исследование начинается с проведения лабораторных методов обследования. В общем анализе крови при пиелонефрите обнаруживаются такие изменения:
- лейкоцитоз;
- ускоренное оседание эритроцитов;
- появление молодых лейкоцитарных форм;
- пониженный гемоглобин;
- повышенное количество палочкоядерных нейтрофилов.
В общем анализе мочи определяют:
- высокое содержание лейкоцитов и эритроцитов;
- белок;
- бактерии.
Для уточнения диагноза могут понадобиться дополнительные методы обследования:
- бактериологический посев мочи;
- анализ мочи по Нечипоренко;
- ультразвуковая диагностика;
- цистоскопия;
- обзорная рентгенограмма;
- урография.
Специалист проводит дифференциальную диагностику с заболеваниями, которые имеют схожую клиническую картину:
- аппендицит;
- панкреатит;
- холецистит;
- язва желудка;
- менингит;
- сепсис.
Лечение
При воспалении почек может потребоваться госпитализация, но если врач не направил вас в больницу, то дома можно создать благоприятные условия. Рассмотрим важные составляющие благоприятного исхода пиелонефрита:
- питьевой режим;
- лечебная диета;
- медикаментозная терапия;
- комфорт и тепло.
Человек, у которого диагностирован пиелонефрит, в течение двух-трех недель должен соблюдать постельный режим. Не стоит допускать ошибку многих и при облегчении состояния сразу же вставать с постели.
Важно! Главное условие при пиелонефрите – это держать почки в тепле. Ноги также должны находиться в тепле.
Медикаментозная терапия
Для того чтобы полностью избавиться от пиелонефрита, необходимо устранить причину появления недуга. Так как в большинстве случаев источником проблемы являются бактерии, то в лечении заболевания не обойтись без антибиотиков.

Перед проведением антибиотикотерапии проводится бактериологический посев мочи на питательные среды. Исследование позволяет идентифицировать возбудителя и выявить его чувствительность к антибиотикам. Урологи назначают при пиелонефрите такие антибактериальные средства:
- антибиотики пенициллинового ряда. Препараты назначаются беременным женщинам ввиду безопасности для плода. Все же под действием ферментов бактерий они могут разрушаться, из-за чего не всегда назначаются в виде ведущей терапии. Популярными представителями этой группы является Амоксиклав и Флемоксин Солютаб;
- фторхинолоны. Назначаются как при остром, так и хроническом пиелонефрите. К ним чувствительна аэробная микрофлора. Препараты этой группы не назначаются детям, а также беременным женщинам. Они могут вызывать аллергические реакции и диспепсические расстройства. Известными фторхинолонами являются: Норфлоксацин, Левофлоксацин;
- цефалоспориновый ряд. Относятся к малотоксичной группе препаратов. Такие таблетки препятствуют переходу заболевания в гнойную форму. Цефалоспорину по праву называются антибиотиками широкого спектра действия. Их позволительно назначать детям старшего возраста и в период беременности. Зиннат – один из цефалоспоринов.
Помимо антибиотиков при пиелонефрите назначают и другие группы препаратов:
- средства, которые улучшают кровоснабжение почечной ткани: Курантил, Тренатал;
- противовоспалительные средства, в частности, нестероидные: Нимесулид, Диклофенак;
- диуретики: Фуросемид;
- дезинтоксикационная терапия;
- коррекция иммунной системы.
Народное лечение
Народная медицина может применяться как дополнение в медикаментозной терапии. Простые нетрадиционные рецепты помогут ускорить процесс выздоровления. Обычно фитотерапию назначают после антибиотикотерапии, когда основная причина пиелонефрита была устранена. Ее целью является поддержание организма в целом и предотвращение повторения недуга в будущем.

Рассмотрим самые действенные рецепты при воспалении почек:
- для приготовления целебного настоя возьмите такие ингредиенты: листья толокнянки, березовые почки, корень солодки, болотный аир, семена льна и почечный чай. Три столовые ложки сухого сырья заливают полулитром холодной воды. Средство ставят на огонь, доводят до кипения и проваривают на среднем огне в течение пяти минут. Готовый настой употребляют по одному стакану три раза в день на протяжении трех месяцев. Последующие три месяца употребляют настой с меньшей концентрацией, для этого на пол-литра воды идет всего две столовые ложки растений;
- в этом рецепте понадобятся такие компоненты: листья вербены, фиалки, грецкого ореха, шиповника и корень лопуха. Две столовые ложки сухих растений заливают 500 мл кипятка. В течение двух часов средство должно настояться, после чего его процеживают. Пью настой по половине стакана до пяти раз в день. Можно добавить небольшое количество меда.
Диета
Питание при пиелонефрите включает в себя следующие рекомендации:
- достаточное содержание белков, жиров и углеводов;
- суточная калорийность употребляемых продуктов не должна превышать 2500;
- предпочтение лучше отдавать легкоусвояемой пище;
- достаточное потребление жидкости.
Выпивать больным рекомендуется до трех литров жидкости в день, это может быть:
- свежие соки;
- зеленый чай;
- отвар шиповника;
- компот;
- кисель;
- клюквенный морс;
- минеральная вода без газа.
Предпочтение лучше отдать молочным продуктам (творог, кефир), кашам, фруктам, овощам, а также нежирным сортам мяса. Из своего рациона лучше исключить такие продукты:
- алкогольные напитки;
- бульоны;
- острые приправы и специи;
- жареное, копченое, консервированное.
Осложнения пиелонефрита
Отсутствие адекватной терапии грозит возникновением осложнений, которые ухудшают функционирование почечной ткани и других органов. Своевременные меры могут сохранить здоровье пациента, а в некоторых случаях даже жизнь.

Важно! Гнойные процессы в почечной ткани могут привести к паранефриту и даже заражению крови.
Выделим основные осложнения пиелонефрита:
- гнойные процессы. Образование гнойных очагов нарушает общее состояние больного. Температура поднимается до критических цифр и жаропонижающие средства в этом случае практически не дают никакого результата. Пациента беспокоит недомогание, проливной пот, резкие боли в пояснице;
- поддиафрагмальный абсцесс;
- бактериемический шок;
- мочекаменная болезнь;
- сморщивание органа и разрастание соединительной ткани;
- переход в хроническую форму;
- стойкая артериальная гипертензия;
- развитие почечной недостаточности.
Воспалительная реакция в почке приводит к разрушению ее структур, в результате чего почечная ткань замещается соединительной. Орган теряет целые участки, которые ответственны за нормальное функционирование и с каждым обострением таких участков становится все больше.
Если в процесс вовлекается и вторая почка, развивается состояние, опасное для жизни. В этом случае понадобится гемодиализ. В шестидесяти процентах случаев бактериостатический шок или сепсис при пиелонефрите заканчивается летальным исходом.
Профилактика
Профилактика включает в себя укрепление резистентности организма и устранение провоцирующих факторов. В целом профилактические меры подразделяют на две основные группы:
- внешние: нормализация питания, режим отдыха и сна, избегать переохлаждений;
- внутренние: лечение сопутствующих патологий и устранение инфекционных очагов.
Заключение
Пиелонефрит – это инфекционно-токсический процесс, который влияет на работу всего организма. Заболевание опасно своими осложнениями, которые могут серьезно нарушать функциональную активность почек, а также грозят возникновением почечной недостаточности. Заболевание развивается в результате проникновения инфекционного агента.
Диагностированный пиелонефрит нельзя лечить в домашних условиях. Пациенты должны находиться в стационаре под пристальным контролем специалиста. Воспаление почек – это серьезное заболевание, поэтому заметив первые признаки, нельзя откладывать поход к врачу.