Последствия коклюша у детей
Последствия коклюша для детей, возможные осложнения болезни
Коклюш у детей чаще всего проходит без каких-либо последствий для здоровья. Но уповать на случайность и пускать его лечение на самотек нельзя. Беспечность, каковы бы ни были мотивы, ее вызвавшие, может иметь самые тяжелые последствия. Особенно с учетом того, что осложнения после коклюша представляют достаточно серьезную опасность для здоровья. Чем это может грозить вашему ребенку? Насколько оправданы опасения врачей, которые призывают родителей к максимальной осторожности, если у ребенка диагностирован коклюш? Давайте разбираться вместе!

Коклюш: короткая справка
Название заболевания образовано от двух слов: французского «Coqueluche» и латинского «Pertussis». Но далеко не всякий спазматический приступообразный кашель можно назвать коклюшем. Во многих случаях проблема объясняется факторами, которые допустимо условно назвать «безобидными». Но если основная причина ужасных приступов кашля — это бактериальная инфекция (чаще всего она проявляется, если у ребенка ослабленный иммунитет), нужно действовать. И чем быстрее, тем лучше.
У детей до 2 лет заболевание протекает особенно непредсказуемо. Согласно медицинской статистике, до 80% заболевших малышей не прошли профилактическую вакцинацию. После выздоровления у большинства маленьких пациентов развивается стойкий иммунитет, а случаи повторного заражения крайне редки.
Непосредственная причина заболевания — бактерии Борде-Жангу. Они оседают на слизистых дыхательных путей и выделяют особый токсин, который и провоцирует острую воспалительную реакцию, серьезно «подсаживает» иммунитет и вызывает основные симптомы.
Последствия коклюша у детей
При своевременной постановке диагноза и адекватной терапии каких-либо негативных последствий для здоровья обычно удается избежать. Но если родители вовремя не обратились к врачу, риск осложнений значительно увеличивается. С ними чаще всего удается справиться, но это потребует длительного лечения, которое может серьезно подорвать иммунитет. Осложнения после коклюша крайне редко приводят к непоправимому урону для здоровья или (не дай Бог!) летальному исходу, но играть в «русскую рулетку», ставя на карту жизнь своего ребенка — не самая лучшая идея.
Основные осложнения коклюша:
- Долго не заживающие язвочки в зоне уздечки языка.
- Разрыв барабанной перепонки.
- Негативные изменения в области гортани и голосовых связок.
- Гиперпластический ларингит. Крайне неприятная болезнь, характеризуемая у детей и взрослых различными гиперплазиями слизистой гортани. Требует длительного и упорного лечения.
- Проблемы в работе сердечно-сосудистой системы: снижение резистентности капилляров, повышение показателей АД (артериального давления), гипертрофия стенок правого желудочка.
- Глазные кровоизлияния и конъюнктивы.
- Патологии ЛОР-зоны.
- Повреждения важнейших внутренних органов: печени, почек, головного и спинного мозга.

Нарушения дыхательной системы:
- Образование слизисто-эпителиальных пробок.
- Нарушение дренажной функции бронхов.
- Формирование сегментарных и долевых ателектазов (чаще всего они развиваются у детей старшего возраста).
- Эмфизема легких.
- Спонтанный пневмоторакс.
- Подкожная эмфизема.
Последствия коклюша со стороны нервной системы:
- Кислородное голодание клеток головного мозга.
- Развитие ацидоза.
- Сбои в работе ЦНС (центральной нервной системы).
- Судорожные припадки.
- Потеря сознания.
- Спазматические параличи.
- Парезы черепно-мозговых нервов.
- Кровоизлияние в мозг.
Здесь стоит заметить, что подобные последствия обычно проявляются у ребенка с тяжелой формой коклюша, который осложнен пневмонией.
Дыхательные нарушения:
- Длительные приступы судорожного, неконтролируемого кашля.
- Кратковременная задержка дыхания (апноэ) или его полная остановка. Это состояние обычно длится не более 20-30 секунд, но в редких случаях нормальный ритм газообмена не восстанавливается. Это критически опасная для жизни ситуация, когда для оказания немедленной помощи у врачей есть даже не часы и минуты, а секунды.
- Синкопальное или паралитическое апноэ. В зоне риска — недоношенные дети, малыши с пораженной ЦНС и внутриутробной инфекцией.
Расстройства пищеварения:
- Значительное снижение массы тела.
- Гиповитаминоз.
Оба этих фактора достаточно быстро приводят к снижению устойчивости к болезнетворным микроорганизмам.
Неспецифические последствия коклюша:
- Возникновение вторичного иммунодефицита. Организм детей практически перестает сопротивляться инфекции и его начинают атаковать пневмококки, стафилококки, цитомегаловирусная и микоплазменная инфекции.
- Частые и тяжело протекающие ОРВИ.
- Серозный катар с некротическими и фиброзными компонентами.
- Бронхиолит.
- Пневмония.
- Обострение туберкулеза.

В редких случаях в воспалительный процесс могут быть вовлечены плевра, лимфатические узлы, миндалины и внутреннее ухо, причем вероятность возникновения осложнений значительно увеличивается, если коклюш отягощен корью или дизентерией.
Вместо заключения
Коклюш крайне редко приводит к летальному исходу, хотя течение болезни может быть очень тяжелым. При условии оказания своевременной и квалифицированной помощи от него погибают не более 0,01-0,07% заболевших. Но если родители малыша решат прибегнуть к различным сомнительным методикам, не имеющим к медицине никакого отношения, последствия могут быть самыми печальными (особенно если коклюш отягощен острой распираторно-вирусной инфекцией). Поэтому мы настоятельно рекомендуем при первых признаках беды обращаться к врачу: только в этом случае можно гарантировать полное выздоровление малыша.
осложнения, прогноз и иммунитет. Фото
Коклюш: осложнения, прогноз и иммунитет. ФотоКоклюш является острым инфекционным заболеванием, которое передается воздушно-капельным путем. Болезнь протекает с явлениями судорожного приступообразного кашля и поражением бронхолегочной и центральной нервной систем. Подвержены заболеванию в основном дети раннего возраста. Осложнения коклюша, как правило, развиваются у детей с тяжелыми формами заболевания.
На прогноз коклюша оказывает влияние своевременность выявления заболевания, адекватность лечения, возраст больного, тяжесть заболевания и наличие сопутствующей патологии. После заболевания развивается стойкий напряженный пожизненный иммунитет.
Осложнения коклюша
При своевременной диагностике, адекватном лечении и надлежащем уходе больные быстро идут на поправку и осложнения коклюша у них не наблюдаются. Осложнения, как правило, развиваются у детей с тяжелыми формами заболевания. У взрослых осложнения коклюша встречаются крайне редко.
Специфические осложнения коклюша
Поражение уздечки языка и ларингиты
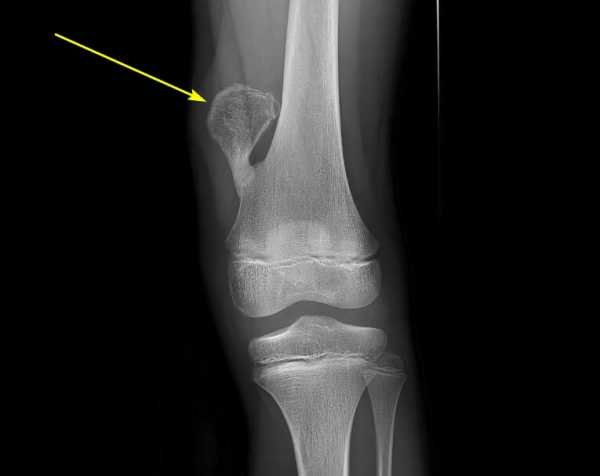
Спазматический приступообразный кашель — доминирующий симптом коклюша у детей. Кашель является причиной появления язвы в области уздечки языка, которая возникает вследствие трения языка о передние зубы, либо вследствие прикуса языка во время приступа. Большие изменения появляются в области голосовых связок и гортани. Иногда происходит разрыв барабанной перепонки.

Рис. 1. На фото специфические осложнения коклюша у детей. В результате кашля при заболевании часто развивается гиперпластический ларингит (фото слева) и появляется ранка в области уздечки (фото справа).
Поражение сосудов и сердца
Кашлевые пароксизмы являются причиной расстройства кровообращения. Тяжелые приступы судорожного кашля и понижение резистенции капилляров приводят к резкому повышению давления в сосудах головы и шеи, что приводит к появлению кровоизлияний в области внутренних углов и передней камеры глаз, конъюнктивы, слизистой оболочки полости носа и рта, внутреннем ухе.
Кровоизлияния при коклюше обнаруживаются также в сердечной мышце, печени, почках, головном (дно IV желудочка) и спинном мозге.
Часто появляющиеся периоды застоя крови в верхней полой вене приводят к гипертрофии стенок правого желудочка.
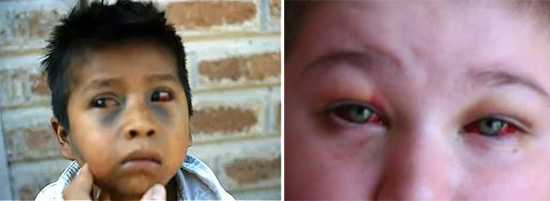
Рис. 2. Одно из осложнений коклюша — кровоизлияния под конъюнктиву глаз.
Ателектазы и эмфизема легких
Нарушенная дренажная функция бронхов, скопление слизи и образование слизисто-эпителиальных пробок являются причиной развития чаще сегментарных, реже — долевых ателектазов и эмфиземы легких. Ателектазы чаще развиваются у детей старшего возраста, реже — у детей до одного года.
Спонтанный пневмоторакс и подкожная эмфизема развиваются редко.
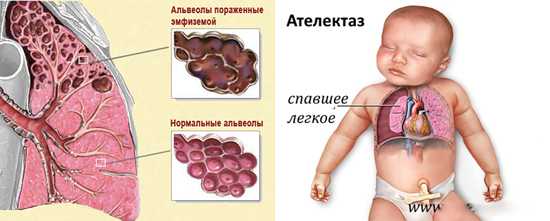
Рис. 3. На фото эмфизема легких (слева) и ателектаз (справа).
Осложнения со стороны нервной системы
Осложнения со стороны нервной системы чаще развиваются у грудных детей с тяжелой формой коклюша, осложненного пневмонией. Расстройства кровообращения связаны с воздействием на сосуды мозга коклюшного токсина и развившемся кислородным голоданием.Гипоксия и гипоксемия приводят к развитию ацидоза — повышению уровня кислотности в организме ребенка, что также негативно сказывается на работе центральной нервной системы.
Недостаток кислорода, который появляется вследствие нарушения вентиляции легких, приводит к гипоксии мозга и последующим за этим гибелью нервных клеток, а также судорогам. Судороги появляются у ребенка на высоте спазматического кашля. Они неоднократно повторяются в течение суток и протекают с потерей сознания. Судорожные припадки часто становятся причиной смерти.
При кровоизлияниях в мозг развиваются спастические параличи и временные парезы черепномозговых нервов.
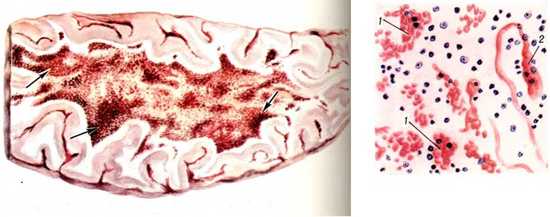
Рис. 4. На фото стрелками указаны множественные кровоизлияния в ткань мозга.
Нарушение ритма дыхания
Приступ судорожного кашля может стать причиной задержки дыхания (апноэ) и остановки дыхания (полное апноэ). Апноэ длится до 30 секунд. Остановка дыхания длится более 30 секунд.
Паралитическое или синкопальное апноэ возникает у больных коклюшем детей при недоношенности, поражении центральной нервной системы во время родов, наличии внутриутробной инфекции.
Рис. 5. При коклюше иногда отмечается потеря сознания и остановка дыхания, что приводит в отчаяние родителей ребенка.
Расстройства питания и гиповитаминозы
При тяжелом течении коклюша дети, особенно грудного возраста, быстро теряют вес. Потеря веса приводит к снижению неспецифической резистентности (устойчивости) организма к воздействию патогенных микроорганизмов и гиповитаминозам.
Рис. 6. При коклюше грудные дети быстро теряют вес.
Грыжи
Кашлевые пароксизмы при коклюше и частый кашель при бронхите являются причиной появления пупочных грыж и выпадения слизистого и подслизистого слоев прямой кишки. Причиной этому является повышение внутрибрюшного давления. Подобная патология чаще отмечается у детей, заболевание у которых привело к исхуданию или при нарушении питания, когда развивается дефицит массы тела ребенка (гипотрофии).
Рис. 7. Одно из редких осложнений коклюша, причиной которого является повышение внутрибрюшного давления при частых приступах спазматического кашля — пупочная грыжа и выпадение слизистого и подслизистого слоев прямой кишки.
Неспецифические осложнения коклюша
Недостаточная вентиляция легких и расстройства питания с последующим развитием гиповитаминозов приводят к развитию вторичной бактериальной флоры и развитию вторичного иммунодефицита. Стафилококки, пневмококки и стрептококки являются обязательными участниками воспалительного процесса в воздуховодных путях и легочной ткани. ОРВИ, микроплазменная и цитомегаловирусная инфекция также играют большую роль в развитии осложнений коклюша.
В воздуховодных путях (гортани, трахее, бронхах и слизистой носа) развивается воспаление по типу серозного катара, иногда с фибринозным и некротическим компонентами. Воспаление мельчайших бронхов и бронхиол (бронхиолит) и пневмония при коклюше являются основной причиной смерти детей. Иногда в воспалительный процесс вовлекается плевра, миндалины, лимфатические узлы и внутреннее ухо.
Значительно чаще появляются осложнения при сочетании коклюша и кори, дизентерии и других заболеваний. Отмечаются случаи обострения туберкулеза.
Пневмония при коклюше
Бронхиолит (воспаление конечных ветвей бронхиального дерева) и бронхопневмонии развиваются в период кульминации периода спазматического кашля.
Коклюшная палочка и вторичная бактериальная флора являются наиболее частыми причинами воспаления легких. В начале периода спазматического кашля чаще возникают коклюшные пневмонии. В период кульминации судорожного кашля причиной пневмоний чаще становятся стафилококки, пневмококки и стрептококки.
Способствуют развитию пневмоний спазм воздуховодных путей и образование слизисто-гнойных пробок, с последующим развитием ателектазов, нарушение функции дыхательной мускулатуры и застой в малом круге кровообращения. Осложняет течение пневмоний развитие аллергизация организма ребенка. Пневмонии чаще развиваются у недоношенных детей, детей с гипотрофией, диатезом, дисбактериозом и анемиями.
Характерной особенностью пневмоний при коклюше является их сливной характер, вялое и длительное течение с нередкими рецидивами и слабой реакцией на антибактериальное лечение.
Воспаление мельчайших бронхов и пневмонии являются основной причиной смерти детей. От пневмоний умирает до 90% детей в возрасте до 3-х лет.
Рис. 8. На фото слева ателектаз правого легкого. Верхняя доля гомогенно затемнена. На фото справа сливная пневмония с локализацией в нижних долях.
к содержанию ↑Прогноз коклюша
На прогноз коклюша оказывает влияние своевременность выявления заболевания, адекватность лечения, возраст больного, тяжесть заболевания и наличие сопутствующей патологии.
Летальность при заболевании составляет сотые доли процента и отмечается среди детей грудного возраста. Основными причинами смерти у них является нарушение мозгового кровообращения и пневмонии. От пневмоний умирает до 90% детей в возрасте до 3-х лет.
Наслоение острой респираторной и стафилококковой инфекций делают прогноз коклюша крайне неблагоприятным.
На отдаленный прогноз коклюша оказывают влияние выраженная гипоксемия, апноэ и судороги, которые приводят в будущем к неврозам, рассеянности, отставании в психическом развитии и эпилепсии.
Поражение бронхолегочного аппарата приводят к развитию бронхоэктазов и хронической пневмонии.

Рис. 9. Медицинские отводы и отказы родителей от вакцинации часто являются причиной заболевания.
к содержанию ↑Иммунитет после коклюша
Восприимчивость к коклюшной инфекции у детей и взрослых очень высокая. Индекс контагиозности при коклюше составляет 0,7 — 1,0. Это значит, что коклюшем заболевают 70 — 100 лиц из ста, которые ранее не болели и не прививались от заболевания и находились в тесном контакте с больными. Наиболее подвержены заболеванию дети первых дней и первого года жизни.
Иммунитет при коклюше развивается после перенесенного заболевания и после вакцинации. После заболевания развивается стойкий напряженный пожизненный иммунитет. Ослабление иммунитета после вакцинации чаще развивается к детей школьного возраста и взрослых. Материнский иммунитет у новорожденного сохраняется в течение 4 — 6 недель.

Рис. 10. При своевременной диагностике, адекватном лечении и надлежащем уходе больные дети быстро идут на поправку и осложнения коклюша у них не наблюдаются. После заболевания развивается стойкий напряженный пожизненный иммунитет.
ССЫЛКИ ПО ТЕМЕ Статьи раздела "Коклюш"Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела "Коклюш" Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхОсложнения и последствия коклюша у детей
 Коклюш – инфекционное заболевание, которое многим родителям кажется не самым тяжелым. Но успокаиваться после стойкого исчезновения симптомов нельзя: если лечение было недостаточным или нерегулярным, могут возникнуть неприятные последствия в виде осложнений.
Коклюш – инфекционное заболевание, которое многим родителям кажется не самым тяжелым. Но успокаиваться после стойкого исчезновения симптомов нельзя: если лечение было недостаточным или нерегулярным, могут возникнуть неприятные последствия в виде осложнений.
Коклюш: чего опасаться после?
В первую очередь, врачи говорят о бактериальных осложнениях в виде угнетения иммунитета. Перенесший болезнь ребенок ослаблен, постоянный кашель измучил верхние дыхательные пути. Тут и может подстерегать болезнь в виде:
Течение пневмонии во время самого коклюша заметить трудно – характерных черт нет. А нарушенное кровообращение может привести к спазмам сосудов и бронхов. Очень часто пневмония показывает себя во всей красе уже после пропадания коклюша. И является она уже самостоятельным заболеванием, вызванным стрептококками, реже – другими возбудителями.
Коклюшная энцефалопатия – поражение ЦНС. Проявляется она на второй или третьей неделе течения основного заболевания. Причем родители сразу замечают, что добавились новые признаки и симптомы: судороги, обмороки, нарушения слуха и зрения, как кратковременные, так и долгосрочные. Если хотя один из этих признаков обнаружен, требуется срочная консультация врача и госпитализация. Иначе энцефалопатия может повлиять на психомоторное развитие ребенка, даже повлечь за собой смерть из-за остановки дыхания и попадания рвотных и слюнных масс в дыхательные пути.
Эти заболевания легких, трахеи или среднего уха не нужно допускать. Малыш, вставший с постели после коклюша, должен пройти полноценное обследование, его здоровье нужно оберегать. Никаких переохлаждений: мороженого на улице, холодной воды, долгих зимних игр на дворе. Конечно, придется продержаться несколько недель на таком режиме, зато шансов сохранить здоровье больше.
От коклюша также может возникнуть такое неприятное явление, как выпадение прямой кишки. Встречаются и грыжи. Опять же виноват кашель: увеличенное внутрибрюшное давление при натужном продолжительном кашле может к этому привести. Старайтесь не нагружать ребенка ни по время болезни, ни после нее.
Иногда врачи встречаются с ателектазом легкого (спадение альвеол легкого), что может привести к дыхательной недостаточности. Поэтому наблюдение врача при малейшем недомогании ребенка обязательно.
Также довольно часто наблюдаются кровоизлияния в мозг и сетчатку глаза из-за резкого увеличения артериального давления. Ребенок натужно кашляет, и давление «скачет» в разные стороны. В особо тяжелых случаях наблюдаются отслойка сетчатки и инсульт. Это редкие случаи, но на «авось» при болезнях детей рассчитывать нельзя.
Берегите своих малышей!
последствия и осложнения у детей, температура
Коклюш представляет собой острое инфекционное заболевание, характерный признак которого – тяжелый и не прекращающийся на протяжении долгого времени кашель. Наибольшую опасность эта болезнь представляет для детей, однако в группе риска находятся и взрослые люди. Каковы последствия коклюша у детей и взрослых?
Причины опасности коклюша
Различные осложнения после появления коклюша – не единственная опасность заболевания. Есть и другие:
 Передача воздушно-капельным путем. Достаточно одного больного ребенка в группе детсада или в школьном классе, чтобы инфекцию подхватило большинство контактирующих с зараженным. Особенно опасен контакт с инфицированным, а также нахождение от него на расстоянии до двух метров.
Передача воздушно-капельным путем. Достаточно одного больного ребенка в группе детсада или в школьном классе, чтобы инфекцию подхватило большинство контактирующих с зараженным. Особенно опасен контакт с инфицированным, а также нахождение от него на расстоянии до двух метров.- Сложность диагностики. Болезнь начинается с катарального периода развития, во время которого самостоятельно выявить наличие коклюша практически невозможно из-за специфического протекания.
- Возможность заболеть, будучи привитым. Несмотря на то, что у привитого человека коклюш протекает заметно легче и без ярко выраженных признаков, продолжительный кашель доставляет неудобства.
- Необходимость стационарного лечения. В домашних условиях можно вылечить только легкую и среднюю формы протекания коклюша, и только под присмотром специалиста. Тяжелые случаи, особенно болезнь у младенцев, можно лечить только в условиях стационара – так заметно снижается риск осложнений.
- Один путь профилактики. Обезопаситься от заболевания можно только при помощи прививки. На это указывает статистика, об этом говорят и специалисты от медицины.
 Неприятные симптомы. Самое негативное проявление коклюша – сильный приступообразный кашель. Он может быть настолько сильным, что человека настигает рвота и потеря сознания. Не доставляют радости и боль в горле с насморком. Со сменой периодов протекания болезни симптомы становятся заметнее.
Неприятные симптомы. Самое негативное проявление коклюша – сильный приступообразный кашель. Он может быть настолько сильным, что человека настигает рвота и потеря сознания. Не доставляют радости и боль в горле с насморком. Со сменой периодов протекания болезни симптомы становятся заметнее.- Возможность летального исхода. Наиболее высокая летальность наблюдается у детей в возрасте от нескольких месяцев до одного года.
Заразность и группы риска
Путь передачи болезни – воздушно-капельный. Бактерии, которые вызывают коклюш, испускаются в воздух во время сильного кашля. Опасность в том, что заболевший человек остается источником заражения в течение нескольких недель.
Несмотря на постепенное снижение концентрации бактерий в слюне и мокроте во время болезни, человек все же является заразным. Особенно это чревато последствиями в детских группах.
Известна высокая заразность инфекции, вызывающей развитие коклюша, однако заболеть можно один раз в жизни. Чаще всего заболевание диагностируется у людей, относящихся к следующим группам риска:
- Грудные дети. У младенцев иммунитет настолько слабый, что инфекции не составляет труда пробраться в организм и спровоцировать формирование болезни. Не всегда обходится без серьезных осложнений.
 Дети до 5 лет. Дети в этом возрасте обладают более крепким иммунитетом по сравнению с грудными, однако непривитый организм не способен серьезно противостоять бактерии, вызывающей коклюш.
Дети до 5 лет. Дети в этом возрасте обладают более крепким иммунитетом по сравнению с грудными, однако непривитый организм не способен серьезно противостоять бактерии, вызывающей коклюш.- Подростки. Сделанная в малом возрасте прививка к подростковой поре утрачивает значительную часть своих защитных свойств, из-за чего подростки вновь становятся достаточно восприимчивыми к болезни.
Периодически коклюш встречается и у взрослых людей. Он проходит через несколько периодов, длится в районе 5-6 недель. Взрослые переносят заболевание легче детей в силу уже устоявшегося и крепкого иммунитета.
к оглавлению ↑Опасность для грудных детей
Для грудных детей инфекция представляет наибольшую опасность, ведь они ее переносят достаточно тяжело. У них часто появляются серьезные осложнения, среди которых коклюшная энцефалопатия и пневмония, бронхит, гнойный отит, эмфизема легких, многочисленные другие заболевания, способные привести к летальному исходу.
Кроме указанных осложнений коклюш у детей в возрасте до одного года может вызывать следующие проблемы:
- кровоизлияние в различные органы, в том числе в головной мозг;
 разрыв барабанных перепонок, повреждение мышц брюшной полости;
разрыв барабанных перепонок, повреждение мышц брюшной полости;- развитие энцефалопатии, которая значительно поражает мозг ребенка;
- кратковременные остановки дыхания после ряда кашлевых толчков;
- необратимые изменения в работе центральной нервной системы;
- появление судорог, формирование паховых и пупочных грыж.
Особенно стоит отметить остановки дыхания (апноэ), характерные для коклюша. Их опасность заключается в том, что из-за частых перерывов в дыхании ухудшается поступление кислорода в организм, сильно затормаживается газообмен.
У маленьких детей, не способных самостоятельно противостоять таким задержкам, это выливается в гипоксию, дающие осложнения на головной мозг. Порою последствия из-за этого становятся необратимыми.
Коклюш вызывает осложнения у грудничков настолько опасные, что о домашнем лечении этого заболевания не может идти никакой речи. Доверять можно только профессиональным врачам, так как малейшая ошибка может привести к тяжелым последствиям и даже смерти грудничков – у этих детей плохо развитая иммунная система.
к оглавлению ↑Температура при коклюше
Еще одна опасность коклюша заключается в том, что самостоятельно его диагностировать не так просто. Это связано с тем, что заболевание сопровождается лишь незначительным увеличением температуры – максимум до 38°C.
Нередко температура тела остается в норме, из-за чего создается видимость здорового состояния. Такой ребенок может дальше посещать детский коллектив, будучи источником распространения коклюша, а это приведет к заражению других контактирующих с ним детей. После излечения температура приходит в норму.
к оглавлению ↑Последствия коклюша у детей
Если температура сохраняется даже после того, как коклюш вылечен, это свидетельствует о наличии других вирусных и бактериальных заболеваний, развивающихся на фоне ослабленного после болезни иммунитета. Среди них могут быть бронхопневмония и ОРВИ.
Осложнения после появления коклюша в 20-25% случае проявляются бронхопневмонией. Ее симптомы таковы:
- постепенное либо резкое увеличение температуры тела до 38-39°C;
 сильная одышка со значительным учащением дыхания до 30 вдохов за одну минуту;
сильная одышка со значительным учащением дыхания до 30 вдохов за одну минуту;- учащение пульса вплоть до 110 ударов в минуту и выше, появление болей в груди;
- головные боли, усталость, апатия и сильная слабость, которая наблюдается во всем теле;
- сухой либо влажный кашель, сопровождаемый выделением гнойной мокроты.
Вероятность развития бронхопневмонии после коклюша высока у детей небольшого возраста. Болезнь сильно истощает без того неокрепшую иммунную систему, из-за чего в организм проникают новые бактерии, которые вызывают развитие бронхита, пневмонии и других серьезных осложнений. У взрослых такое встречается реже.
Если после выздоровления у ребенка отмечается высокая температура и остальные симптомы, указанные выше, высока вероятность того, что у него развивается бронхит после исчезновения коклюша.
Несмотря на наличие возможности исцеления легких форм болезни в домашних условиях, рекомендуется обратиться к врачу и получить индивидуальный план лечения. Возможно, потребуется некоторое время находиться в стационаре.
Так как рассматриваемое заболевание значительно ослабляет организм, неудивительно, что через некоторое время после выздоровления человека одолевают новые неприятности. Среди них ОРВИ – острые респираторно-вирусные инфекции. Высока вероятность появления ОРВИ после коклюша у маленьких детей. Симптоматика:
 сильный насморк, который начинает проявляться практически сразу после заражения;
сильный насморк, который начинает проявляться практически сразу после заражения;- боль в горле – ее сила и характер зависит от вируса, который ее спровоцировал;
- кашель, появляющийся почти одновременно с насморком, головная боль и усталость;
- увеличение температуры – в некоторых случаях остается на субрефильном уровне.
ОРВИ не представляет большой опасности – вреда от этого заболевания гораздо меньше, чем от коклюша. Простая простуда после коклюша лечится постельным режимом и препаратами, которые снимают симптомы.
Важно своевременно прибегать к правильному лечению коклюша под присмотром врача. В этом случае можно избежать появления многочисленных осложнений, которые могут испортить жизнь, особенно маленьким детям.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...что необходимо знать для профилактики
Антропонозная инфекция, спровоцированная проникновением в организм человека бактерий Бордетелла, и распространяемая только капельно-воздушным путем — коклюш. Патология встречается повсеместно, особую подверженность имеют пациенты в детской возрастной категории до 5 лет, у которых отсутствовала специфическая прививка, т.е. противококлюшная вакцина не была применена. В таком случае последствия коклюша могут быть особенно тяжелы.
Содержание статьи:
Основные стадии заболевания
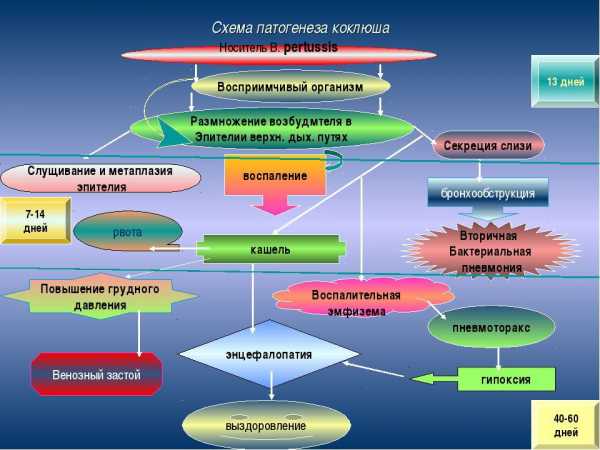
После проникновения в организм человека, бордетеллы оседают на слизистой дыхательных структур. После этого начинается их активная жизнедеятельность с выделением термолабильных, а также термостабильных токсинов. Первые из них провоцируют воспалительные процессы в тканях — наступает первая стадия патологии — катаральная. Человек вполне может перепутать появление у себя насморка, слезотечения и першения в горле с симптоматикой банального ОРВИ.
 Термостабильные антигены провоцируют формирование ряда специфических реакций, способствующих увеличению чувствительности человека к негативным раздражителям, что существенно понижает защитные барьеры. Наступает следующий этап патологии — спастический. Именно приступообразный, изнурительный кашель, как правило, возникающий в период ночного отдыха — характерный признак коклюша и его осложнение.
Термостабильные антигены провоцируют формирование ряда специфических реакций, способствующих увеличению чувствительности человека к негативным раздражителям, что существенно понижает защитные барьеры. Наступает следующий этап патологии — спастический. Именно приступообразный, изнурительный кашель, как правило, возникающий в период ночного отдыха — характерный признак коклюша и его осложнение.
В третьем периоде патологии, при выздоровлении, будет наблюдаться значительное уменьшение частоты кашлевых приступов, а также их выраженности. Общее самочувствие человека улучшается. В настоящее время статистика смертельных исходов от коклюша минимальна. Тяжелые осложнения, особенно в детской практике и у лиц пожилого возраста также сведены к минимуму.
Последствия для дыхательных структур
Поскольку основной удар коклюшных бактерий приходится именно на ткани дыхательных структур, то негативные последствия с этой стороны являются наиболее многочисленными.
Воспалительные процессы, формирующиеся после внедрения инфекционных агентов в слизистые гортани, а также трахеи и бронхов, будут способствовать присоединению вторичной патогенной флоры. Прямым следствием такой их активности являются различные ларингиты, трахеиты, а также бронхиты. Несмотря на крайне неприятные проявления, эти осложнения относятся специалистами к наиболее легким последствиям коклюша.
Более грозным представляется выраженная обструкция дыхательных структур. На фоне максимальной спазмированности мускулатуры бронхиального дерева и существенного увеличения параметров вязкости секрета формируется тяжелый обструктивный синдром, вплоть до эмфиземы. Впоследствии, после купирования основной симптоматики патологии, у человека может остаться хронический вариант бронхита либо даже астма.
Значительное ухудшение локального кровотока и вторичный лимфостаз, наблюдаемые в области органов дыхания, формируют весьма подходящие условия для появления еще одного тяжелого осложнения — пневмонии. Именно ей отводится первое место среди первопричин летального исхода, как тяжелого осложнения коклюша. Клиническая картина появления пневмонии чаще бывает стертой — очаги негативной инфильтрации формируются в средних или нижних областях легких.
Общее самочувствие больных в случае комбинации коклюша с пневмонией резко ухудшается — подъем температуры свыше 39.5 градусов, редко до гектических параметров. Возрастает дыхательное расстройство, а кашель после коклюша с пневмонией приобретает выраженный спастический характер. Частота приступов будет существенно увеличиваться. Реже может сформироваться плеврит, чаще сухой его вариант.
Возможные внелегочные осложнения
Коклюшные агенты в период своей активной деятельности, значительно подрывают иммунные барьеры человеческого организма. Поэтому вполне может произойти развитие различных внелегочных осложнений и последствий. К подобному приводят несколько основных причин:
- вторичное присоединение различной бактериальной флоры;
- видоизменения, спровоцированные недостаточной вентиляцией легочных структур из-за спастических процессов в бронхиальных структурах;
- изнурительные перенапряжения из-за надрывной кашлевой деятельности.
Быстрое присоединение вторичной патогенной флоры к уже воспаленным тканям рото- и носоглотки приводит к различным достаточно тяжелым гнойным осложнениям в этой области. Чаще наблюдаются отиты. Пациенты предъявляют во время консультации жалобы на интенсивные болевые импульсы во внутреннем ухе, быстро повышаются параметры температуры. При прорыве гнойной массы внутрь может возникнуть довольно грозное осложнение — менингит либо менингоэнцефалит.
Приступы спастической кашлевой деятельности на пике своей активности могут привести к кратковременному прекращению дыхательной активности. Эти моменты провоцируют различной выраженности видоизменения в организме больного, больше всего от этого страдают структуры мозга. На фоне кислородной недостаточности появляется такое осложнение, как отек ткани мозга — неинфекционная форма энцефалопатии.
Эпизоды изнурительного кашля часто приводят к разрыву мелких сосудиков в тканях, провоцируя очаги кровоизлияний. Основная их локализация: в области глаз, носовых проходов, реже — в структуры мозга, с таким грозным последствием, как появление симптоматики энцефалопатии.
При изнурительных приступах кашля возможно образование различной локализации грыж — паховых либо пупочных. Продолжительные и интенсивные эпизоды кашлевой деятельности могут спровоцировать рвоту с попаданием содержимого в бронхиальные элементы. Еще одним характерным симптомом коклюша специалисты называют микротравматизацию уздечки языка.
От коклюша может возникнуть такое неприятное явление, как выпадение прямой кишки – виноват опять же спастический кашель, приводящий к скачку внутрибрюшинного давления.
Специфические осложнения
Доминирующий клинический признак патологии – спастический приступообразный кашель. Спровоцировать его могут не только поток холодного воздуха, но и разговор, и прием пищи. Именно кашлевая деятельность приводит к микротравмам в тканях уздечки языка – разрывы, язвенные дефекты.
 Большие видоизменения появляются в тканях голосовых связок, а также гортани. Иногда даже происходит разрыв ушной перепонки – настолько интенсивный кашель у больных. Его пароксизмы могут являться первопричиной расстройства системы кровообращения в тканях и органах – наблюдается скачок давления в сосудистых структурах головы и области шеи. Это провоцирует формирование мелкоочаговых кровоизлияний в районе камеры глаз, области конъюнктивы. Поражению подвержены и слизистые носовых проходов, ротовой полости, уха. Реже кровоизлияния выявляются в структурах сердца, печени, мозга, почек.
Большие видоизменения появляются в тканях голосовых связок, а также гортани. Иногда даже происходит разрыв ушной перепонки – настолько интенсивный кашель у больных. Его пароксизмы могут являться первопричиной расстройства системы кровообращения в тканях и органах – наблюдается скачок давления в сосудистых структурах головы и области шеи. Это провоцирует формирование мелкоочаговых кровоизлияний в районе камеры глаз, области конъюнктивы. Поражению подвержены и слизистые носовых проходов, ротовой полости, уха. Реже кровоизлияния выявляются в структурах сердца, печени, мозга, почек.
Существенные нарушения дренажной деятельности бронхиальных элементов, в комбинации со скоплением слизи и формированием пробок, будут становиться первопричиной развития легочных ателектазов либо эмфиземы. Гораздо реже формируется спонтанный пневмоторакс.
Неспецифические последствия
Недостаточная вентиляция легочных структур наряду с угнетением функции питания у больных с одной из форм коклюшем приводят к таким неспецифическим осложнениям, как гиповитаминозы, вторичные поражения бактериальной флорой, иммунодефициты.
Различные инфекционные агенты становятся участниками воспалительного поражения в воздухопроводных путях и легочной структурах. Огромная роль в формировании осложнений и негативных последствий коклюша отводится ОРВИ, микоплазменной и цитомегаловирусной инфекции.
 В области бронхов и гортани, носовых проходов и трахеи формируются очаги воспаления по варианту серозного катара, реже с фиброзными либо некротическими элементами. Выраженному воспалению подвергаются и разнокалиберные бронхиолы – инфекционный бронхиолит. Реже в негативный процесс вовлекаются плевра, лимфоузлы, миндалины.
В области бронхов и гортани, носовых проходов и трахеи формируются очаги воспаления по варианту серозного катара, реже с фиброзными либо некротическими элементами. Выраженному воспалению подвергаются и разнокалиберные бронхиолы – инфекционный бронхиолит. Реже в негативный процесс вовлекаются плевра, лимфоузлы, миндалины.
Восприимчивость человека к бактериям коклюша после прививки намного меньше, а потому опасаться появления тяжелых осложнений и последствия не стоит. Именно по этой причине медицинские сотрудники призывают население вовремя ставить соответствующие профилактические прививки себе и своим детям.
симптомы и лечение у взрослых и детей. Последствия коклюша
Первоначально считалось, что такое заболевание, как коклюш, симптомы которого будут описаны далее, встречается только у детей, однако сегодня есть зафиксированные случаи, когда данный недуг поражал и людей среднего возраста, а также подростков. Однако в зрелости данный недуг переносится значительно проще.

Сам по себе коклюш – это довольно сложное заболевание инфекционного характера. Как правило, основным симптомом коклюша является довольно сильный кашель удушающего характера. При этом недуг может передаваться от одного человека к другому.
Как передается инфекция, основные возбудители
Говоря о симптомах и лечении коклюша, стоит отметить, что данный недуг может спокойно передаваться воздушно-капельным путем. Таким образом, совершенно здоровый человек может подхватить эту инфекцию, даже не подозревая этого.
Главным возбудителем недуга является коклюшная палочка Борде-Жаргу, получившая свое красивое имя в честь ученого, который ее открыл. Также ее называют бордетеллой. Коклюшная палочка не живет долго в открытой среде. Как правило, она довольно быстро погибает в условиях высоких или низких температур, при засухе, а также от ультрафиолетового излучения. Например, находясь пол прямыми солнечными лучами, она способна к жизнедеятельности не более 60 минут. В условиях холода она погибает за считанные секунды.
Таким образом, после пребывания пациента в стационаре не требуется дополнительной обработки.
Как правило, недуг может передаваться исключительно при прямом контакте с зараженным. При этом человек должен находиться на расстоянии не менее 2 метров от носителя недуга. Обычно взрослые и дети «подцепляют» этот недуг, если вдыхают частицы слизи, которые больной разносит во время кашля, чихания или в процессе обычного разговора. После этого симптомы коклюша довольно быстро начинают проявляться у зараженного человека.
Если говорить о наибольшей опасности, то самую большую угрозу представляют те люди, которые страдают от спазматического кашля. В этот период они заражают максимальное количество людей.
Механизм развития
Как правило, инфекция попадает в организм человека через верхние дыхательные пути. После этого коклюшная палочка локализуется в слизистой оболочке горла, бронхов и трахеи. Однако на этой стадии бактерии инфекции сталкиваются иммуноглобулинами категории А, которые препятствуют закреплению вредоносных компонентов. Кроме этого, иммунные клетки начинают активно выводить недоброжелательные бактерии из организма. Именно этим и объясняется то, почему симптомы коклюш у детей 3 лет встречаются намного чаще.
Все дело в том, что до этого момента в теле ребенка сохраняются иммунные клетки, полученные от матери. Однако с 3-летнего возраста начинается формирование индивидуального иммунитета, соответственно, малыш еще не готов к таким атакам извне. Если же недуг развивается в более раннем возрасте, это говорит о том, что организм малыша слишком ослаблен. В этом случае недуг протекает в более сложной форме.

Когда коклюшная палочка все же закрепляется на эпителии, она начинает выделять токсичные вещества, приводящие к воспалительным реакциям. Как правило, больше всего поражение затрагивает малые бронхи. Однако возбудитель не способен проникать внутрь клеток, соответственно, серьезных патологических изменений быть не может. Тем не менее развитие недуга приводит к отеку верхних слоев эпителия и, в некоторых случаях, к слущиванию и гибели некоторых клеток. Если на фоне коклюша развивается вторичная инфекция, то это может привести к эрозии.
Если говорить о симптомах коклюша в виде кашля, то он обычно развивается по довольно сложной схеме. Сперва происходит раздражение самого эпителия, на который оказывают влияние токсины, выделяемые коклюшной палочкой. На фоне этого начинается развитие аллергического синдрома. Это связано с тем, что происходит высвобождение особых веществ, именуемых медиаторами воспаления. На следующем этапе происходят спазмы бронхов и кашель начинает очень сильно напоминать бронхит астматического типа.
На следующем этапе раздражается блуждающий нерв. Это приводит к тому, что в центральной нервной системе происходит раздражение очагов, отвечающих за работу дыхательного центра. При этом пациент начинать кашлять. При этом реакция может наступать на любой раздражитель. Например, подобные симптомы коклюша у взрослых могут проявляться от любых раздражителей, таких как резко включившийся яркий свет, слишком громкая музыка, стресс и многое другое.
При коклюше также может наблюдаться рвотный синдром. Это означает, что при особенно острых формах недуга человек может так сильно кашлять, что это приведет к тошноте.
На следующем этапе недуг оказывает влияние на уровень артериального давления. В этом случае сердечная мышца начинает слишком часто сокращаться. Также это может привести к судорогам, которые внешне очень напоминают эпилептический припадок.
Как считает известный детский доктора Комаровский, симптомы коклюша у детей самого маленького возраста могут быть очень серьезными, если речь идет о стремительном развитии недуга. В этом случае поражение затрагивает дыхательный центр. Из-за чего может даже возникнуть остановка дыхания.
Коклюш: симптомы у взрослых
В зрелом возрасте данный недуг проявляется не так ярко выраженно, как в детстве. Как правило, заболевание развивается на протяжении 5-6 недель. За это время больной проходит через несколько стадий:
- Катаральный период. Данный этап может длиться до двух недель. Этот период является промежуточным между непосредственным заражением и развитием болезни. Если говорить о том, какие симптомы коклюша проявляются на этой стадии, то стоит выделить постоянный сухой кашель. При этом редко поднимается температура. Как правило, именно в это время диагностировать патологию сложнее всего, поэтому не исключены врачебные ошибки. Как правило, специалист приходит к выводу, что человек страдает от ОРВИ, в редких случаях - от бронхита. Данные ошибки очень опасны, так как на самом деле больной представляет угрозу для окружающих, так как в этот период он может заразить огромное количество людей, включая своих родных и близких. Кроме этого, коклюш намного проще лечится на начальной стадии. Если же врач не смог своевременно распознать недуг, то борденеллы потеряют свою активность приблизительно на двадцать первый день. Однако за это время они будут оставаться заразными. Те не менее с угасанием их деятельности симптомы болезни коклюш будут нарастать. Это означает, что пациент будет страдать от более сильных приступов кашля.
- Пароксизмальный период. Данный этап может отличаться довольно большой продолжительностью. В некоторых ситуациях данная стадия развивается до трех месяцев. Данная стадия получила свое название не случайно. Это объясняется тем, что в этот период наблюдаются очень специфичные приступы кашля, которые сложно приписать, какой-либо другой болезни и уж тем более списать все на сезонный грипп. Определить эту симптоматику довольно легко может и сам больной. В этом случае кашель будет представлять собой серию из 5-10 толчков, следующих друг за другом, почти без перерыва. При этом во время приступа больной практически не может дышать. Из-за этого после кашля он с силой захватывает воздух с характерным свистом, который во врачебной практике называется репризом. Данное состояние объясняется тем, что голосовая щель сильно сужается. Обычно через некоторое время после восстановления дыхания приступ повторяется. Во время пароксизмов выделяется мокрота. Если речь идет о симптомах коклюша до года, то, младенцы начинают сглатывать выделения, из-за чего может возникнуть рвота. При кашле у больного может покраснеть лицо. Также во время приступов пациенты начинают настолько сильно высовывать язык наружу, то это может привести к его травме. Если коклюшем болеет взрослый человек, то в это случае он буквально обессиливает, наблюдается резкое ухудшение состояния. Пароксизмальный период может длиться довольно долго, в некоторых ситуациях недуг не отпускает по 3 месяца. После этого приступы возникают все реже, а кашель становится не таким сильным. Сложнее всего в этот период младенцам в возрасте до года, а вот у новорожденных данный недуг встречается очень редко. Если же такое все-таки происходит, то есть большой риск остановки дыхания на несколько минут, поэтому подобные проявления очень опасны у только что появившихся на свет малышей. Если же говорить о симптомах у привитых, коклюш в пароксизмальной стадии в этом случае протекает гораздо легче. В некоторых случаях его проявления практически не заметны, поэтому данное явление получило название "стертая форма".
Пройдя через катаральный и пароксизмальный период развития недуга, человек начинает чувствовать себя лучше.
Однако, согласно педиатрической практике, симптомы коклюша (кашель) отступают уже во втором месяце развития недуга. Тем не менее все зависит от конкретной ситуации. В этот период приступы кашля по-прежнему продолжаются, но человек уже не испытывает такого сильного удушья, а его состояние постепенно восстанавливается.
Возможные осложнения у взрослых
Если говорить о симптомах и лечении коклюша, то стоит учитывать, что данный недуг не пропадает бесследно. После облегчения болезнь может проявить себя в виде возникших осложнений. Так, иногда происходит развитие аутоиммунных процессов или появляется вторичная инфекция.
Если человек страдает от очень сильных и долгих приступов кашля с удушьем, то в это случае головной мозг не получает необходимое количество кислорода. Это объясняется тем, что в бронхах происходят спазмы, что, в свою очередь, приводит к неправильному дыхательному ритму. Помимо этого, нарушается процесс кровообращения в шейном отделе и голове. Если у человека происходят приступы гипоксии, то это может привести к энцефалопатии, которая характеризуется сильными повреждениями головного мозга. В мозговых оболочках может возникать судорожный синдром. Подобные осложнения чреваты очень печальными последствиями, так как в подобной ситуации может даже случиться кровоизлияние в мозг человека.
Однако и это еще не все. Если сильный кашель провоцирует сильные спазмы бронхов, то в этом случае легким будет намного сложнее наполняться воздухом. В самых тяжелых ситуациях фиксируется пневмоторакс. Этот недуг характеризуется большим скоплением газов в плевральных полостях. Это обусловлено разрывами, которые происходят в легочных тканях. Также у пациента может развиться эмфизема подкожного типа. В этом случае воздух будет мигрировать из плевральной полости и перенаправляться в область, где расположена подкожная клетчатка шеи.
Кроме этого, в моменты сильных приступов кашля происходит резкое повышение давления внутри брюшины. Это может спровоцировать паховую или пупочную грыжу.
Если говорить о вторичных инфекциях, то чаще всего пациенты страдают от воспаления легких и гнойного отита. Данные патологии также очень опасны для человеческого организма. Поэтому важно вовремя увидеть симптомы коклюша. Лечение, профилактика и другие меры должны быть произведены как можно быстрее.
Также на фоне коклюша может развиться аутоиммунный процесс. Это происходит из-за того, что внутри организма протекают тяжелые воспалительные процессы. При этом может также развиться и аллергия. В редких случаях коклюш переходит в бронхит или бронхиальную астму.
Осложнения у детей
Если взглянуть на фото симптомов коклюша у детей, то может показаться, что это проявление обычного сезонного вируса.

Однако не стоит упускать проблему из вида. Если от коклюша страдает малыш в возрасте до 6 месяцев, то в этом случае у него может развиться апноэ или ателектаз, который характеризуется спадением легких. Также нередко врачи диагностируют появление пневмонии, судорожного синдрома и энцефалопатии. Последний недуг, как уже говорилось ранее, приводит к нарушениям функционирования головного мозга. Что также может спровоцировать закупорку бронхов.
Также есть риск, что у малыша разовьется бронхопневмония. Подобные неприятности фиксируются в 15% случаев, если речь идет о детях в возрасте до 1 года. Также данный недуг негативно сказывается на работе центральной нервной системы. Все эти осложнения отличаются крайней опасностью для любого человека независимо от его возраста, однако малыши намного хуже переносят подобные явления.
Атипичные формы коклюша
В это случае речь идет об абортивной и стертой форме развития недуга. Подобные симптомы, как правило, наблюдаются у взрослых людей и у тех, кто делал прививку от коклюша. Если речь идет о стертой форме, то в этом случае отсутствуют характерные приступы кашля. Однако это не означает, что симптоматика и вовсе отсутствует. Пациент может мучиться от сухого кашля, который становится невозможно побороть при помощи стандартных лекарственных средств. Подобные проявления могут длится на протяжении многих дней, в некоторых случаях развитие продолжается месяцами.
При абортивной форме приступы могут прекратиться так же быстро, как они начались. Как правило, в этом случае пациент страдает от недуга не более нескольких дней. Это объясняется тем, что человеку была сделана своевременная прививка от коклюша.
Лечение
Чтобы быстрее избавиться от неприятного недуга, рекомендуется обратиться к врачу. Если говорить о симптомах и лечении коклюша у взрослых, то в этом случае нет необходимости соблюдать постельный режим, если заболевание проявляется в очень легкой форме. Более того, в подобных ситуациях больным рекомендуется как можно больше гулять и находиться на свежем воздухе. А вот от шумных сборищ лучше всего держаться подальше. Как правило, в этом случае можно столкнуться с большим количеством раздражителей. Также стоит отдавать предпочтения местам, где находится много водоемов. Влажный воздух поможет облегчить приступы кашля.
Также стоит учитывать, что приступы кашля намного легче переносятся на морозе. Поэтому специалисты рекомендуют проветривать помещение и использовать увлажнители воздуха. Оптимальная температура в комнате должны быть в пределах +18-20 градусов.
Независимо от стадии заболевания нужно обязательно посетить врача. Как правило, он прописывает курс антибиотиков. Чтобы не доводить недуг до появления спазматического кашля, стоит своевременно принимать эритромицин или азитромицин. Однако начинать прием любых препаратов можно только по предписанию специалиста.
Особенности лечения коклюша у детей
Если речь идет о тяжелом проявлении недуга у детей, обострениях, хроническом развитии и при развитии симптоматики, которая угрожает жизни, то в этом случае требуется госпитализация, независимо от того находится ребенок в домашних условиях или в детском саду. После этого исключительно в больничных условиях проводятся мероприятия, направленные на то, чтобы остановить развитие инфекционного недуга.

Как говорит доктор Комаровский, симптомы коклюша у детей редко бывают настолько сильными, чтобы проводить медикаментозное лечение. Как правило, с малышами гуляют как можно больше. Кроме этого, врачом должна быть разработана специальная диета. Правильный режим питания и продукты, содержащие большое количество витаминов помогают улучшить состояние малышей.
Если болезнь развивается в тяжелой форме, то в этом случае нужно следить за тем, чтобы больной ребенок питался чаще, но при этом маленькими порциями. Если малыша вырвало, то требуется его докормить.
При возникновении легкой или среднетяжелой стадии врач прописывает эритромицин. Также положительный эффект дают азитромицин и аугментин.
В особо сложных случаях, когда из-за постоянно рвоты малышу невозможно давать таблетки, антибиотики вводятся внутримышечно.
Если у ребенка не наблюдается резкое облегчение после приема медикаментозных препаратов, многие родители предпочитают прервать курс лечения. Однако делать этого не рекомендуется. Большинство препаратов отличаются накопительным эффектом, соответственно невозможно ожидать ежесекундного результата.

Также малышам часто прописывают отхаркивающие средства. Они не способны избавить от кашля, однако значительно облегчают состояние больного.
Народная медицина
Если после появления симптомов коклюша у взрослых лечение не дает видимых результатов, то можно проконсультироваться с врачом по вопросу использования натуральных лекарственных средств.
Как правило, с недугом позволяет справиться листва подорожника. Все знают, что данное растение обладает прекрасными отхаркивающими и противовоспалительными свойствами. Чтобы приглушить приступы кашля, рекомендуется готовить специальный напиток. Для этого нужно залить только что собранные листья кипятком, добавить в смесь немного меда, дать ей остыть и напоить больного.
Также в этом вопросе поможет обычный репчатый лук. Для этого необходимо отделить шелуху от 10 луковиц и промыть ее. После этого компоненты опускаются в 1 л воды и кипятятся, пока половина жидкости не испарится. После этого состав процеживается. Пить полезное лекарство необходимо трижды в сутки после приема пищи. При это нужно употреблять по половине стакана лечебного отвара.
Для разжижения мокроты подойдет трехцветная фиалка. Для этого несколько ложек травы заливают стаканом кипятка и дают настояться 30 минут. После этого смесь достаточно процедить и давать больному каждый день по 100 г.
Профилактика
Разумеется, каждый хочет предупредить появление этого недуга. Если говорить о симптомах и профилактике коклюша, то в этом случае единственный вариант избежать появления патологии – это сделать прививку. К счастью, сегодня подобное вакцинирование детей проводится совершенно бесплатно.
Для тог чтобы обезопасить себя от недуга, необходимо сделать 3 укола с перерывом в 3 месяца. Первое вакцинирование производится, когда малышу только что исполнилось 3 месяца, соответственно, заключительная инъекция делается в 18 месяцев.
Если говорить о риске заболевания коклюшем при беременности, то в этом случае рекомендуется не посещать большие скопления людей. Квартира должна постоянно проветриваться. Не стоит забывать о важности регулярной влажной уборки в помещении. Также нужно наблюдаться у врача и проходить плановые обследования.
симптомы с фото и лечение в домашних условиях
Коклюш у ребенка — инфекционное заболевание, которое сопровождается приступообразным кашлем. Название происходит от «coqueluche» - слова, обозначающее у французов крик петуха. Первые исследователи болезни считали, что именно эти звуки напоминает коклюшный кашель.

В средневековье коклюш уносил немало жизней маленьких детей. С появлением прививки заболеваемость коклюшем значительно сократилась, но инфекция и сегодня считается опасной. Особую угрозу она представляет для малышей до 2-х летнего возраста.
Зная особенности болезни, заботливые родители могут значительно облегчить состояние малыша в домашних условиях. Как распознать первые симптомы коклюша и не допустить его неблагоприятное развитие, читайте в нашей статье.
Возбудитель
Коклюш вызывает бактерия Бордетелла, передающаяся воздушно-капельным путем. Коклюшная палочка очень заразна. Непривитый ребенок практически на 100 % процентов восприимчив к этому микробу. Стоит отметить, что контактный путь передачи, в частности, через бытовые предметы или игрушки исключен, так как Борде-Жангу быстро погибает вне человеческого организма.
Симптомы коклюша
Начальные признаки появляются у детей через одну-две недели после заражения. Коварность коклюша заключается в том, что на ранней стадии его симптомы схожи с тривиальной простудой. Ребенка может беспокоить:
- боль в горле;
- небольшой насморк;
- общая слабость;
- сухой кашель;
- субфебрильная температура.
Отличительной чертой коклюшной палочки является то, что она никогда не вызывает повышения температуры более 38° С. Поэтому если термометр показывает у малыша 38° С и выше, коклюш можно сразу исключить. С другой стороны, если лечение противокашлевыми средствами не приносит облегчения, это может послужить дополнительным сигналом настороженности.

Заболевший в первые дни может не страдать от сильного кашля, но именно в это время коклюш особенно заразен. Спустя 20 дней после появления катаральных симптомов ребенок уже не представляет никакой угрозы для окружающих. В детских учреждениях при выявлении случаев коклюша объявляется карантин на 21 сутки.
Спустя 1-2 недели интенсивность приступов нарастает, с каждым днем становясь для ребенка мучительнее. Коклюшный кашель настолько своеобразен, что врачу достаточно его услышать, чтобы выявить верный диагноз.
Многие маленькие дети переносят такой кашель очень тяжело. Он может сопровождаться удушьем, рвотой, отхождением мокроты. На вдохе спазмированные дыхательные пути и связки издают свистящий звук. При этом шейные вены надуваются, возможны микро кровоизлияния, разрыв языковой уздечки.
В течение дня кашель может повторяться от 5 до 50 раз, усиливаясь по ночам и под утро. Вне приступов болезненные симптомы не проявляются, ребенок чаще всего чувствует себя хорошо. Повышение температуры на этом этапе заболевания свидетельствует, как правило, о возникновении осложнений.
Спастический кашель продолжается около месяца и более, постепенно становясь менее интенсивным. Однако полностью избавиться от него удается не ранее, чем через три месяца. А такие симптомы, как слабость, повышенная нервозность сохраняются у ребенка еще дольше.

Парадоксальная особенность кашля в том, что он продолжается длительное время после гибели в организме вызывающих его бактерий. После третьей недели болезни количество коклюшных палочек постепенно сходит на нет само по себе.
Однако за это время проявляется другой патологический механизм. Он связан с нервным рефлексом, который продолжает посылать мозг как бы «по инерции». Организм настолько «привыкает» кашлять, что чтобы избавиться от этого неприятного симптома требуется долгое время. У педиатров существует термин «стодневный кашель», который применяется как синоним коклюша.
Лечить спастический кашель нужно специфическими средствами, которые для ребенка не безвредны. Но если придерживаться специальных рекомендаций, то он сам бесследно проходит с течением времени.
Возможные осложнения
У детей до года коклюш опасен из-за возможности задержки дыхания во время приступов, которая может привести к гипоксии тканей. Из-за нехватки кислорода могут появиться мышечные судороги и энцефалопатия. При тяжелых формах родителям нужно принять решение о лечении коклюша в стационаре.
Из-за вторичной инфекции на фоне коклюша чаще всего развиваются:
- обструктивный бронхит;
- пневмония;
- ларингит;
- плеврит;
- отит;
- ложный круп.
Коклюш сильно ослабляет иммунную защиту, которая у детей и так недостаточно сформирована. Поэтому для безопасности лучше воздержаться от посещения садика или школы хотя бы в течение месяца, а лучше - 5-6 недель.

Лечение коклюша у детей
Оптимальное время для подавления коклюшной палочки – первые 10-14 дней после инфицирования. Если диагноз подтверждается на ранней стадии с помощью анализа мокроты или диагностики по крови, то простейшие антибиотики быстро справляются с инфекцией. Курс антибиотиков помогает предупредить появление мучительных приступов кашля.
Эффективность антимикробного лечения в начале заболевания связана с тем, что у коклюшной палочки не возникает устойчивости к антибиотикам. К сожалению, этот период зачастую пропускается из-за отсутствия специфических симптомов. Напомним, что коклюш вначале выглядит как легкое ОРЗ.
Спустя две недели, когда начинается типичный «лающий кашель», пить антибиотики практически бессмысленно, так как организм уже сам справился с возбудителем. Получается, что медицина располагает доступным лекарством для лечения коклюша, но прописать его ребенку вовремя на практике удается редко.
Из фармакологических средств доктор может назначить противокашлевые и бронхорасширяющие препараты, а также муколитики. В случае тяжелых, изнуряющих приступов оправдано лечение нейролептиками для подавления кашлевого рефлекса.

При необходимости педиатр рекомендует терапевтическое лечение: ингаляции увлажнённым кислородом, удаление слизи из дыхательных путей.
Как помочь больному коклюшем дома
На первый план выступает поддерживающее лечение и создание оптимальных домашних условий для выздоровления. Если ребенок заболел коклюшем, врачи советуют следовать следующим рекомендациям.
-
Особый микроклимат в помещении
Воздух в детской комнате кардинальным образом влияет на длительность лечения коклюша. Практика показывает: если воздух, которым дышит ребенок, прохладный и влажный, то приступы кашля разрешаются гораздо быстрее и легче, чем при обычной «комнатной» атмосфере, когда в доме тепло и сухо.
Чтобы облегчить состояние малыша, постарайтесь поддерживать в его комнате температуру не более +16° С, а влажность - до 50%. Не допускайте присутствие в воздухе провоцирующих факторов, таких как табачный дым, сильные химические, парфюмерные и цветочные запахи. Не забывайте регулярно проветривать помещение.

-
Щадящий режим питания
Для ослабленного детского организма показано дробное питание. Глотательные движения провоцируют кашель, поэтому маленький ребенок может инстинктивно отказываться от еды из-за страха. Кормите малыша небольшими порциями 5-6 раз в день преимущественно жидкой или протертой пищей.
-
Ограничение внешних раздражителей
Постарайтесь обеспечить ребенку комфортную психологическую обстановку. Не акцентируйте внимание на болезни, наоборот, отвлекайте и балуйте приятными сюрпризами. Новая игрушка или интересные мультяшки способны стать бесценными помощниками в скором выздоровлении. Пока малыш сильно увлечен, его мозг просто забывает посылать кашлевые сигналы. Позвольте маленькому больному немного больше, чем обычно. Иногда это спасает от коклюша лучше, чем дорогостоящая пилюля.
Для домашних ингаляций лучше всего использовать детский небулайзер с пониженным уровнем шума. Попросите доктора, чтобы он назначил необходимые препараты. До визита к врачу можно делать ингаляции с физраствором.
-
Прогулки на свежем воздухе
Если у ребенка нормальная температура, чаще выходите с ним гулять. Это необходимо для устранения симптомов гипоксии и застойных явлений в дыхательной системе. Особенно полезны прогулки после дождя и возле источников увлажнения воздуха: водоемов, фонтанов.

Что делать во время приступа
Если ребенок находится в постели, немедленно посадите его. Коклюшный кашель имеет скорее психо-соматическую, чем физиологическую природу, поэтому постарайтесь успокоить и отвлечь малыша. Ваш испуг или негативная реакция, только усилит страдания.
Лечение детского коклюша народными способами
Народные методы не способны радикально избавить от данной детской болезни, впрочем, как и традиционные средства. Однако в некоторых случаях они способны облегчить течение кашля, а значит, и общее самочувствие ребенка. Народная медицина советует при коклюше:
- Варить в 1 л воды картофелину, луковицу и яблоко пока количество воды не выкипит наполовину. Давать отвар по 1 ч. ложечке 3 раза в день.
- Столовую ложку сахара расплавить на сковороде, затем влить осторожно стакан кипятка и осторожно перемешать. Пить по 1 ч. ложке 4-5 раз в день, в том числе на ночь.
- Пить отвар из листьев подорожника.
- Вкусное и питательное средство – отвар инжира в молоке. Оно не только облегчает кашель, но и хорошо утоляет голод.

При плохом отделении мокроты хорошо помогает массаж груди и спины с несколькими капельками пихтового масла, сока чеснока или редьки. Вдыхание фитонцидов подавляет коклюшную бактерию, а массаж способствует освобождению дыхательных путей от вязкой слизи.
Важность вакцинации
Прививка от коклюша АКДС внесена в российский календарь обязательных прививок. Вакцина показана здоровым детям после 3-х месяцев. Плановая профилактика состоит из трех последовательных введений вакцины АКДС с перерывом в 1,5 месяца. Через 1,5-2 года проводится ревакцинация.
Если вы сделали прививку, то это не исключает, что ребенок заболеет коклюшем. Однако болезнь будет иметь более легкие симптомы и пройдет без осложнений. Таким образом, на вопрос: «Стоит ли делать противококлюшную прививку?» признанные педиатры дают однозначный положительный ответ.
В наши дни вакцинация - единственная мера, которая гарантированно предотвращает наиболее опасные формы коклюша.
Мне нравится 0
Похожие посты
Оставить комментарий
Коклюш у детей
— Какие жалобы позволяют врачу предположить, что у больного коклюш?
— Коклюш обычно начинается как ОРВИ — с температурой, насморком, кашлем. Сложность диагностики в том и состоит, что сразу заподозрить его очень сложно, практически невозможно. Потому что при обычном ОРВИ родители больного ребенка могут даже не обращаться к врачу. Но проходит неделя, вторая, кашель не только не проходит, а усиливается, переходит в приступообразную форму. К доктору уже попадает ребенок, который кашляет больше 10 дней, и это приступы мучительного кашля. В этой ситуации врач должен подумать, в том числе и о коклюше.
— Но и при обычном ОРВИ, даже при бронхите, кашель может проходить до 3 недель. Как понять — это остаточное явление или признаки коклюша у ребенка?
— В случае с ОРВИ и бронхитом кашель имеет закономерную динамику. Он сначала сухой и резкий, потом переходит во влажный. Со временем эпизоды кашля становятся реже. Далее влажное откашливание может длиться до 3 недель. Кашель при коклюше у детей только нарастает. Он никогда не уходит и не улучшается, доходит до мучительных сильных приступов. Спутать его с чем-то еще невозможно. Он специфический: когда ребенок делает вдох, на выдохе идет несколько сильных кашлевых толчков, а следующий за этим вдох сопровождается «петушиным криком». Еще одна характерная особенность коклюшного кашля — рефлекторная рвота после приступа. И когда начались такие приступы, воздействовать на них практически невозможно, их нельзя остановить и вылечить каким-то сиропом или таблеткой.
— Как диагностируют болезнь сегодня? Есть какой-то анализ на коклюш?
— Есть несколько способов диагностики: посев на коклюшную палочку, серологический метод, ПЦР-диагностика. В мире диагноз «коклюш» можно поставить клинически, в России врач обязан его подтвердить лабораторно. В основном используют ПЦР-диагностику — достаточно эффективное исследование, на которое можно ориентироваться. Берут мазок из носоглотки. Но при ПЦР-диагностике могут быть ложноположительные и ложноотрицательные результаты, так как их достоверность зависит, в том числе и от техники взятия материала. Поэтому результаты ПЦР оцениваются только вместе с клинической картиной.
Посев на коклюшную палочку труден технически, долго ждать результат. Серологический метод (антитела к коклюшу) не всегда позволяет однозначно оценить результат, требуется повторное исследование через 2 недели. А тогда уже поздно будет назначать лечение.
Если кашель длится более 3 недель, ПЦР с посевом будут уже отрицательны. Пока будем разбираться с антителами, пройдет еще 2 недели, ребенок начнет поправляться, а заниматься профилактикой у контактных будет уже поздно.
В целом врачи редко сразу назначают исследование на коклюш. Часто просто прописывают какое-то лекарство от кашля. Могут назначить рентген, который ничего не покажет. И до диагностики коклюша доходит уже тогда, когда начинаются приступы и никакого специфического лечения провести нельзя.
Коклюш у ребенка: признаки, симптомы, диагностика
Коклюш признан инфекционным заболеванием, которое поражает дыхательные пути, вызывая их воспаление без возникновения гноя и сильный кашель. Передача болезни происходит воздушно-капельным путем, а источником болезни считается исключительно инфицированный человек. При этом контакт с больным человеком в 90% случаев заканчивается развитием заболевания у контактирующего.
Полезно знать: природа коклюша является бактериальной, а возбудитель недуга – коклюшная палочка, которая отличается нестабильностью в окружающей среде, но легко передается в пределах одного помещения.
Коклюш является одним из широкораспространенных недугов, который одолевает ежегодно свыше 60 млн человек. Стоит уточнить, что около 10% заболевания заканчиваются летальным исходом.
Как проявляется коклюш у детей

Инкубационный период коклюша у детей может занять от 2 до 12 дней. Средняя продолжительность данного периода составляет 4-5 дней, в течение которых болезнь не дает о себе знать. Далее недуг начинает набирать обороты.
Первые признаки коклюша у ребенка очень схожи с остальными инфекционными заболеваниями типа грипп, ОРЗ и прочее. Они заключаются в повышении температуры тела, ощущении слабости и недостатка сил, появлении насморка и незначительного кашля.В этот период сложно определить, что развивается непосредственно коклюш. Симптомы, лечение у детей которых требует моментальных решений, могут указывать на множество иных болезней, усложняя процесс установления диагноза.
На коклюш диагностика у детей проводится посредством выполнения некоторых процедур, которые позволят определить возбудителя болезни. Основным мероприятием такого типа является бактериологическое исследование с выделением возбудителя коклюша. Проведение данной процедуры подразумевает взятие мазка из носоглотки посредством ватного тампона. Но стоит учитывать, что чем больше срок с момента заражения, тем меньше вероятность выделения возбудителя. Другой анализ на коклюш у детей называется методом кашлевых пластинок. Способ его проведения заключается в целенаправленном кашле на чашку для посева, материал которой в дальнейшем закрывается и помещается в специальный термостат, где происходит выделение возбудителя.
Далее ситуация разворачивается сложнее. Появляется сильный спазматический кашель. При этом он имеет волнообразный характер. Приступы могут занимать по 4-5 минут, при этом их частота может достигать 50 в день.Начало приступа выглядит как пара кашлевых толчка, далее свистящий вдох, который продолжается последующими кашлевыми толчками. Завершается приступ отделением вязкой слизи, которую больной выплевывает. Период волнообразного появления кашля длится примерно в течение месяца, после чего более слабый кашель еще беспокоит больного в течение 2-3 недель.
У детей чаще всего свистящий вдох ярко не выражен, а у взрослых редко бывают именно приступы – чаще всего имеют вид привычного кашля при бронхите. Кроме того симптомы коклюша у привитых детей могут вообще не проявиться, а течение болезни будет аномальным.
Как лечить коклюш у детей

Лечение коклюша требует решения нескольких вопросов одновременно:
- Место больного. Больной должен находится в комнате, которая хорошо проветривается, а уровень влажности воздуха достаточно высокий. Влажность обеспечивается посредством использования кондиционеров, фильтров, мокрых полотенец или расположенных по комнате сосудов с водой. Маленького ребенка рекомендуется разместить в самой отдаленной и спокойной комнате, так как минимальная ситуация возбуждения способна вызвать приступ кашля. Детей старшего возраста при отсутствии температуры и слабости нет необходимости держать в одной комнате. Наоборот, рекомендуется ребенку побольше проводить время на свежем воздухе, так как там приступы кашля возникают максимально редко.
- Антибиотики при коклюше у детей принимаются исключительно при ранней стадии заболевания, при этом период их использования не превышает 10 дней. В этот период времени принимаются антибиотики, которые минимизируют ситуации колонизации бактерий на эпителии носоглотки. В дальнейшем прием антибиотиков не имеет смысла, так как он наносят больший вред полезным бактериям, чем вредоносным.
- Приемы пищи должны быть частыми, но не очень объемными. При этом рацион должен содержать все необходимые организму витамины и минералы. Если у больного во время приступов кашля часто возникает рвота, то пищу в жидком виде требуется вводить внутривенно.
- При тяжелом течении болезни могут наблюдаться приступы удушения. В такой ситуации необходимо обязательно использовать какую-либо из технологий отсасывания слизи. Это особенно актуально для грудничков.
- Осознайте, что происходит лечение коклюша, который отличается от привычной простуды или ОРЗ. Эта болезнь не допускает горчичников, банок, применение микстур против кашля или леденцов – все это может стать причиной ухудшения состояния, так как вызывает дополнительные приступы кашля.
Последствия коклюша у детей
После выздоровления ребенка от коклюша, его необходимо показать врачу и полностью обследовать. Только так Вы можете быть уверены, что Ваш кроха здоров.
Важно: осложнения при коклюше могут быть очень значительными, что связано с сильной усталостью и изнеможением организма после сильного недуга.
Основными из них являются:
- Бронхит, пневмония или плеврит нередко наблюдается непосредственно в течение самого коклюша. Изначально их выделить не удается, но как только коклюш отступает эти недуги выходят на первый план.
- Энцефалопатия является недугом, который повреждает центральную нервную систему. Именно поэтому при возникновении обмороков, судорог, нарушении слуха или зрения срочно обратитесь к лечащему врачу. Малейшее промедление может сильно сказаться на дальнейшем развитии психо-моторике малыша.
- Грыжа и выпадение прямой кишки возникает в связи с сильным натуживающем кашле, который являлся причиной повышения внутребрюшное давление. Оберегайте ребенка, не позволяйте ему перегружаться или подымать тяжелое.
- Дыхательная недостаточность может развиться в связи со спадением альвеол легких.
- Кровоизлияние в мозг может наблюдаться в связи с повышением давления, которое возникает не только в районе брюшной полости. Все сосуды попадают в стрессовое состояние и под действием сильного кашля кровяное давление значительно повышается. Кровоизлияние может стать прямой причиной развития инсульта.
Коклюш у детей видео
симптомы, формы заболевания, методы лечения и профилактики
Коклюш у детей до года – серьезное заболевание, симптомы которого обязан знать каждый родитель. Коклюшная палочка является возбудителем болезни, поражающей первоначально слизистые дыхательных путей. Важно своевременно выявить начало развития болезни, предпринять все необходимые для лечения и диагностики меры – это ускорит процесс выздоровления, избавит от возможных негативных последствий.
Что из себя представляет инфекция
Коклюш – заболевание инфекционного характера, передающееся воздушно-капельным путем. Заражение происходит через попадание в дыхательные пути младенца болезнетворной бактерии. Коклюш очень опасен для малышей до года – это напрямую связано с особенностями протекания недуга. Инфекция провоцирует появление коклюшного кашля. У малыша начинаются приступы рефлекторного выталкивания воздуха, длящиеся в среднем 3-4 минут.
Кашель не дает возможности ребенку сделать полноценный вдох. Повышается риск остановки дыхания, удушья. Бактериальная инфекция провоцирует развитие кашля, который в нормальном состоянии необходим человеку для очищения дыхательных путей от инородных предметов, инфекций. Коклюшная палочка покрыта сверху микроскопическими ворсинками, ими она крепится к мерцательному эпителию, которым покрыты бронхи и трахея. В этом же районе начинается и размножения болезнетворной бактерии.
Коклюшная палочка раздражает ворсинки мерцательного эпителия, ребенок страдает от периодических приступов кашля, раздражение охватывает кашлевой центр, расположенный в головном мозге.
Причины заражения новорожденных
Дети до года заражаются коклюшем только воздушно-капельным путем, от человека, который является носителем заболевания или недавно зараженного. В большей мере подвержены риску инфицирования новорожденные до 2 месяцев, у них нет иммунитета к болезни.
В группу риска заражения коклюшем входят дети:
- с наследственными заболеваниями;
- врожденными пороками;
- ослабленным иммунитетом;
- рахитом;
- после переохлаждения.

Симптомы
Общая симптоматика коклюша для многих родителей схожа с другими простудными заболеваниями. Ошибочно игнорировать первые ухудшения самочувствия ребенка, запрещено заниматься самолечением.
Болезнь быстро приобретает тяжелую форму, что чревато серьезными последствиями для здоровья малыша.
Инкубационный период
Как только коклюшная палочка попадает в организм грудничка начинается инкубационный период болезни. В среднем он длится 2-20 дней – все зависит от индивидуальных особенностей организма. Родители могут даже не заметить развитие патологических процессов. Состояние малыша можно назвать удовлетворительным, внешних признаков коклюша нет. В ранней фазе развития заболевание нередко путают с простудой – важно в это время обратиться к врачу.
Катаральный
Длительность этого этапа развития болезни составляет примерно 7 дней. В этот период появляется:
- незначительное повышение температуры тела;
- периодический кашель;
- в индивидуальных случаях наблюдается повышенное слезоотделение;
- ринит.

В начале катарального периода родители пытаются лечить простуду, но кашель нарастает, он беспокоит ребенка в ночное время, нередко доводя до рвоты.
Спазматический
Спазматический период длится примерно 14-30 дней. Ребенка беспокоит кашель, вызывающий конвульсии. Приступ возникает внезапно, ему может предшествовать:
- повышенная тревожность;
- першение в горле;
- чувство сдавливания грудной клетки.
При выдохе малыш пытается сделать несколько кашлевых толчков. При вдохе наблюдаются судороги, слышится свист, происходит спазм голосовой щели. Приступ длится пару минут, после него выходит прозрачная или белая мокрота, в редких случаях присутствует кровь. Длительный кашель провоцирует остановку дыхания, длящуюся от пары секунд до 1 минуты, нарушая функции кровеносной и нервной систем.

Внешние признаки при кашле у грудничков
Во время приступов кашля, спровоцированного коклюшем, можно заменить изменения во внешнем виде малыша:
- ребенок старается высунуть язык;
- лицо сначала краснеет, становится одутловатым, приобретает бордово-синий оттенок;
- губы синеют;
- глаза слезятся;
- усиливается потоотделение;
- набухают вены на шее;
- кожа покрывается мелкими точками красного цвета;
- в белках глаз лопаются мелкие сосуды.
Перенапряжение может спровоцировать кровоизлияние в:
- кожу лица;
- склеры;
- верхнюю часть туловища.
Формы заболевания грудного ребенка
Ребенок до года находится в зоне риска заражения коклюшем, поэтому родителям важно знать не только все симптомы, но и формы протекания болезни.

Легкая
В течение суток приступ кашля возникает в среднем 15 раз. Ребенок чувствует себя нормально. Рвота в большинстве случаев отсутствует. До 5 раз в сутки наблюдается отечность лица, на уздечке языка появляются язвы, вызванные приступами кашля.
Среднетяжелая
Состояние грудничка начинает резко ухудшаться. Кашель беспокоит до 25-ти раз в сутки и может заканчиваться приступами рвоты. При этом самочувствие малыша значительно ухудшается.
Тяжелая
Количество приступов кашля увеличивается до 50-ти в течение суток. Длительность приступа достигает 15 минут. Ребенок чувствует себя очень плохо, периодически вместе с кашлем возникает рвота. В этот период наблюдается ухудшение аппетита, нарушение сна.
Стертая
Эта форма характерна для детей до года, которые были привиты. Болезнь длится примерно 1 месяц. Наблюдается небольшое покашливание, даже длительные приступы ребенок переносит довольно легко. При такой форме протекания болезни практически нет последствий.

Возможные осложнения
Развитие осложнений – это распространенное явление при тяжелой форме коклюша. Наблюдается присоединение вторичной инфекции и у ребенка развивается:
- энцефалопатия;
- бронхит;
- пневмония.
Ребенок страдает от повышенной температуры тела, проявляются выраженные признаки интоксикации и одышка. Возможно развитие судорог, спутанность и потеря сознания.
Также у малышей может проявляться:
- отечность;
- рвота;
- сильный кашель;
- общая слабость.
Развитие осложнений в детском возрасте – это самый опасный момент в лечении. Иногда организм малыша не справляется с нагрузкой, возможен летальный исход.

В самых редких случаях коклюш протекает без последствий, в остальных же могут развиваться:
- болезни легких;
- кровоизлияния в головной мозг;
- эпилептические приступы;
- разрыв барабанной перепонки;
- медиастинит;
- воспаление среднего уха;
- плеврит.
Энцефалопатия
Проявляется как следствие гипоксии и проблем с мозговым кровообращением. Чаще возникает после апноэ или наравне с судорожными приступами. Наиболее выраженные проявления энцефалопатии проявляются в момент судорог. Очаговые симптомы зачастую отсутствуют, быстро проходят. Неврологические осложнения появляются при тяжелом течении коклюша.
Бронхит
Распространенное последствие коклюша. Сопровождается развитием болезней дыхательной системы. Сильнее всего страдают бронхи, трахея и слизистая гортани. Это хоть и распространенный вид последствий от коклюша, но и при этом самый легкий.

Пневмония
Обычно проявляется одновременно с судорогами. Сопровождается:
- лихорадкой;
- тяжелым кашлем;
- интоксикацией;
- дыхательной недостаточностью.
Специфическая коклюшная пневмония не самый распространенный вид осложнений. Она проявляется исключительно при тяжелых формах болезни.
Методы диагностики
Диагноз подтверждает врач при осмотре малыша. Родителям важно точно рассказать все проявляющиеся симптомы болезни, время их обострения. Легко поставить диагноз при выявлении кашлевой пароксизмы (проявляется она в вечернее, ночное время). Для подтверждения диагноза применяют некоторые виды лабораторных исследований.

Общий анализ крови
Необходим для обнаружения количества лейкоцитов. При наличии болезни показатели увеличиваются в четыре раза. У малыша наблюдается гиперлейкоцитоз.
Мазок слизи
У малыша берут мазок из задней стенки глотки. С его помощью выявляют наличие бактерии в катаральном периоде. Анализы нередко дают ложноотрицательный результат, поэтому их приходится сдавать несколько раз для достоверности результатов.
Серологическая диагностика
У ребенка берут на анализы венозную кровь. Ее отправляют на исследование для выявления специфических антител к коклюшу – IgM, IgG, IgA.
Наиболее достоверный и самый точный метод диагностики болезни, позволяет определить давность заражения, степень тяжести патологии.

Как лечить младенцев
Лечение коклюша у ребенка проходит с применением противокашлевых, отхаркивающих средств. Также терапия включает в себя:
- антибиотики;
- антигистамины;
- пробиотики;
- витаминно-минеральные комплексы.
Медикаменты подбирает лечащий врач в индивидуальном порядке. Антибиотики помогают на начальной стадии болезни. Если необходимо снимать тяжелые приступы кашля, они будут малоэффективными. Лечение дополняется народными рецептами, согласованными с врачом. Терапия сопровождается применением симптоматических препаратов:
- противорвотных;
- противосудорожных.

Уменьшить частоту и интенсивность приступов кашля поможет регулярное проветривание и увлажнение воздуха в комнате. Если позволяет погода, нужно больше времени проводить с ребенком на свежем воздухе.
Профилактика
Лучшая и единственная профилактика коклюша – это ставить вакцину АКДС. Впервые ее нужно делать в возрасте 3-6 месяцев. Ревакцинацию проводят в 18 месяцев, затем – раз в 7-10 лет. Прививку ставят в бедро. Если ребенок переболел коклюшем – вакцинацию не проводят.
Коклюш у детей до года – это распространенная проблема. Избавиться от нее можно при помощи вакцины. Если ребенок был подвержен инфицированию, то при проявлении первых симптомов важно обратиться в медицинское учреждение. Самолечение запрещено, поскольку велика вероятность развития серьезных осложнений.
вопросы и ответы, рекомендации врачей
У многих пап и мам наверняка возникнет множество вопросов о возможных путях заражения коклюшем, эффективных способах лечения этой опасной болезни и действенных методах ее профилактики. Давайте попробуем вместе найти ответы на некоторые из них.
Как передается коклюш
Каким образом можно заразиться коклюшем? Нужно ли для этого находиться в непосредственной близости от больного?
Коклюш передается исключительно воздушно-капельным путем. Более того, вне организма бактерии, его вызывающие, очень быстро гибнут под действием прямых солнечных лучей, потому расстояние до больного должно быть минимальным. Еще один вариант заражения — длительное нахождение в одном помещении с другими детьми, часть из которых может являться носителями бактерии. Но если у вас есть опасения, лучше обратиться к районному педиатру или в специализированную клинику. Современные методы диагностики позволяют определить наличие в организме инфекции за 20-30 минут.

Рекомендованная схема вакцинации
Она во многом зависит от того, какой препарат используется. У привычной для многих мам АКДС (адсорбированная коклюшно-дифтерийно-столбнячная) вакцины, рекомендованной для применения в Российской Федерации, она такова: четыре прививки ваш ребенок получит в младенческом возрасте: 3; 4,5; 6 и 18 месяцев. Еще две — в 7 и 14 лет. И далее — повторная вакцинация взрослых каждые 10 лет. Для них используются препараты АДС или АДС-М, в которых отсутствует коклюшный компонент.
Риск повторного заболевания
Какова вероятность того, что однажды переболевший ребенок еще раз «получит» тот же диагноз и начнет сильно кашлять? Безопасно ли находиться с ним в одной квартире?
Педиатрам известны случаи повторного заражения, но они крайне редки. Дети с диагнозом «коклюш» в Российской Федерации получают стандартное и весьма эффективное лечение. В результате их иммунитет начинает вырабатывать специфические антитела, которые и борются с бактерией Bordetella pertussis. Следовательно, если ранее переболевшего ребенка беспокоит кашель, он с практически 100% вероятностью вызван не коклюшем. И если рядом с ним в квартире находятся другие дети, то шансов заразиться именно коклюшем у них практически нет.
Можно ли без дополнительных исследований поставить диагноз «коклюш»?
В начальной стадии развития это крайне маловероятно: коклюш можно легко спутать с ОРВИ или бронхитом. Из-за этого лечебные мероприятия не приносят сколько-нибудь заметного результата, а общее состояние ребенка остается вполне удовлетворительным. Когда же коклюш переходит в спазматическую стадию, при которой внешние проявления становятся более выраженными, постановка правильного диагноза не представляет каких-либо трудностей.
Что будет если не лечить коклюш: осложнения
Это правда, что наибольший риск для здоровья представляет не само заболевание, а осложнения после него? Почему медики часто настаивают на госпитализации даже в том случае, когда состояние ребенка вполне удовлетворительное?
Стабилизация температурного режима, общее улучшение самочувствия и значительное уменьшение выраженности кашлевых приступов еще не говорят о том, что ребенок выздоровел. Коклюш — инфекция очень коварна, поэтому подходить к рекомендациям врача нужно со всей возможной ответственностью. Организм малыша, едва перенесшего тяжелое заболевание, не сможет эффективно сопротивляться инфекции, так как иммунитет крайне ослаблен. Более того, малейшее нарушение режима может спровоцировать крайне опасные для здоровья и жизни осложнения, которые зачастую никак не связаны с легкими или зоной «ухо-горло-нос».

- Затяжной бронхит.
- Пневмония.
- Отит.
- Спазм бронхов или сосудов.
- Коклюшная энцефалопатия. Это тяжелое поражение центральной нервной системы, проявляющееся обмороками, судорогами, нарушениями зрения и слуха. Если вы заметили хотя бы один из этих симптомов, как можно быстрее обратитесь за медицинской помощью.
- Грыжи и выпадение прямой кишки. Виноват в этом надсадный, тяжелый кашель, который может значительно увеличить внутрибрюшное давление.
- Ателектаз (спадение альвеол) легкого. Такое состояние зачастую развивается очень быстро и приводит к острой дыхательной недостаточности. Как с этим справиться? Немедленно вызывайте «скорую помощь».
- Инсульт и отслойка сетчатки глаза. Такие состояния объясняются резкими скачками давления, возникающими в результате сильного кашлевого приступа. Вероятность таких осложнений крайне мала, но если вы столкнулись с характерными симптомами, тянуть с обращением к врачу не стоит.
От коклюша действительно можно умереть?
Слухи о том, что это заболевание является летальным, весьма далеки от реального положения вещей. Даже в XIX веке, когда о потенциальных возможностях вакцинации практически ничего не знали, смертность от коклюша не превышала 55-60 случаев на 100000 человек. После того как опыты Эдварда Дженера (он впервые привил коровью оспу человеку в 1796 году) получили признание медиков, а Луи Пастер разработал методы вакцинации от других болезней, смертность от коклюша значительно снизилась — до 11-13 случаев на 100000 человек.
Но если принять во внимание только что родившихся деток, ситуация уже не будет такой радужной. Собственного иммунитета от коклюша у них еще нет, а первую прививку им сделают только в 3 месяца. Более того, если использовать некачественную вакцину (или грубо нарушать условия ее хранения), вероятность серьезных побочных эффектов значительно увеличится.
Другими словами, если вы во время беременности соблюдали все рекомендации медиков, были своевременно ревакцинированы, сделали по графику малышу все положенные прививки и не подвергали его организм чрезмерным нагрузкам, вероятность летального исхода будет крайне низкой.
Чем коклюш отличается от паракоклюша
Оба эти заболевания имеют схожую клиническую картину, но было бы большой ошибкой считать их разными проявлениями одного и того же патологического процесса. Если отбросить малоинтересные обычному человеку тонкости, то можно будет утверждать, что паракоклюш — это lite-версия обычного коклюша. Он протекает гораздо легче, не дает осложнений и далеко не всегда требует какого-либо специфического лечения.
Отличительные особенности:
- Возбудитель: паракоклюшная палочка (Bordetella parapertussis), которая продуцирует менее сильный, чем Bordetella pertussis, токсин.
- Группа риска: дети 3-6 лет.
- Контагиозный период: не более 14 дней.
- Основной симптом: кашель (3-5 недель). При этом у ребенка чаще всего сохраняется нормальное самочувствие, а повышение температуры и сильные приступы с репризами и рвотой практически не наблюдаются.
- Инкубационный период: от 7 до 15 дней.
- Лечение: симптоматическое.
- Продолжительность карантина: 15 дней.
- Активная иммунизация: не проводится.
- Прогноз: всегда (!) благоприятный.
- Вероятность повторного заражения: отсутствует.

Сходство с обычным коклюшем:
- потенциальный источник инфицирования;
- пути передачи;
- патогенез;
- методы и способы диагностики.
Можно ли заразиться коклюшем на улице
Это вполне возможно. Вы должны понимать, что коклюшная бактерия вне организма носителя крайне нежизнеспособна и очень быстро погибает. Поэтому шанс заражения на улице при случайном контакте достаточно мал, хотя назвать его нулевым все же нельзя.
Если же говорить о возможности заражения в общественных местах (театры, школы, детские сады, различные секции и кружки), где длительность потенциального контакта с носителем Bordetella pertussis намного больше, ситуация будет не настолько радужной. В любом помещении с недостаточной вентиляцией и отсутствием прямых солнечных лучей бактерия может сохранять жизнеспособность достаточно долго, в результате чего она рано или поздно «найдет» нового хозяина.
Но из этого вовсе не следует, что малыша нужно все детство держать дома, выпуская на улицу только по особым случаям. Если своевременно делать профилактические прививки и научить ребенка соблюдать элементарные правила гигиены, вероятность заражения можно значительно снизить.
Повторное заражение
Является ли АКДС гарантией того, что привитый ребенок больше никогда не заболеет коклюшем? Есть ли смысл отказываться от вакцинации, если коклюш все равно может вернуться?
Если ваш ребенок уже переболел коклюшем, то отказываться от плановых прививок АКДС врачи категорически не рекомендуют. Дело в том, что иммунитет, который они обеспечивают, не является стойким. Рано или поздно он перестанет «узнавать» Bordetella pertussis, и вероятность повторного заражение значительно увеличится (в среднем АКДС действует не более 5-6 лет). По данным статистических исследований, около 12% всех заболевших — это подростки старше 15 лет и взрослые, хотя коклюш считается исключительно детской болезнью.
Следует уточнить, что повторное заражение редко когда приводит к каким-либо серьезным последствиям, а само заболевание протекает намного легче. Поэтому отказываться от профилактических прививок не стоит: они в любом случае «работают», так как значительно облегчают симптомы.
Можно ли справиться с коклюшем антибиотиками
Однозначного ответа на этот вопрос не существует. Коклюшная палочка проявляет наибольшую активность в организме носителя лишь первые 10-12 дней. Следовательно, если в это время дать ребенку антибиотики (напоминаем, их должен назначать только врач!), Bordetella pertussis будет полностью уничтожена и ребенок начнет быстро выздоравливать.
Но главная проблема такого метода лечения коклюша заключается в том, что диагностировать заболевание в самом начале его развития без лабораторных анализов практически невозможно. Кашля нет, специфические симптомы отсутствуют, а видимые клинические проявления скорее указывают на ОРВИ или бронхит. И если у районного педиатра нет особых причин подозревать именно коклюш, он пропишет маленькому пациенту обычные витамины или общеукрепляющие средства, которые никак не повлияют на Bordetella pertussis.

После 12 дня начинается пароксизмальный период, характеризуемый сильными кашлевыми приступами. Он может длиться достаточно долго, иногда — до 2-3 месяцев. Антибиотики, даже очень сильные, оказываются практически бессильными, из-за чего назначаемое лечение чаще всего является симптоматическим.
В этой ситуации врачи рекомендуют при первых признаках простуды все же обратиться к врачу. Современные методы лабораторной диагностики позволяют выявить коклюшную палочку менее чем за час. И если сразу же после подтверждения диагноза дать ребенку легкий и безопасный антибиотик (например, эритромицин), он подавит размножение бактерии и сделает процесс выздоровления намного более быстрым.
Риск заболевания для взрослых
Можно ли заразиться коклюшем, если вы уже окончили школу и сами растите детей? Почему опасность инфицирования может сохраняться практически всю жизнь?
Теоретически такое возможно (особенно если у пациента ослаблены защитные силы организма), но вероятность этого крайне мала. Иммунитет, обеспечиваемый стандартными вакцинами, не очень стойкий — всего 5-6 лет. Поэтому врачи рекомендуют по прошествии этого срока делать повторные прививки не только детям, но и взрослым.