Первичная опухоль это
Головной мозг - первичные опухоли
MedTravel Лечение за рубежом » Нейрохирургия » Головной мозг - первичные опухоли
Головной мозг - первичные опухоли
Первичными опухолями называются те, которые изначально возникли в головном мозге, в отличие от вторичных, которые являются метастазами в мозг других опухолей.
Классификация первичных опухолей основана на типе тканей, из которых исходит сама опухоль.
Самым частым видом первичных опухолей головного мозга является глиома. Глиомы не являются отдельным видом рака. Этот термин используется для описания опухолей, которые происходят из клеток глии. Глиальные клетки - это строительный материал соединительной, или опорной, ткани центральной нервной системы.
Классификация глиом подразумевает их разделение на 4 степени по злокачественности.
Опухоли 1 и 2 степени обладают низкой степенью злокачественности, опухоли 3 и 4 - высокой степенью злокачественности. Опухоли 1 и 2 степени растут медленно и являются наименее злокачественными. В целом, опухоли 1 степени находятся на границе между доброкачественными и злокачественными новообразованиями. Опухоли 3 степени считаются злокачественными и растут умеренно быстро. Опухоли 4 степени, такие как мультиформная глиобластома, растут быстрее всего и являются самыми злокачественными среди первичных опухолей головного мозга.
Существует несколько видов глиальных клеток, из которых формируются глиомы.
Среди глиом различают различные ее подтипы:
Астроцитома. Эта опухоль возникает из клеток звездчатой формы, которые называются астроциты. Они имеются по всей ЦНС. У взрослых больных астроцитома чаще всего возникает в области мозжечка. В детском возрасте эта опухоль может встречаться как в мозжечке, так и в стволе мозга, а также в самом головном мозге. Проявлениями астроцитомы обычно являются нарастающие неврологические симптомы, а, кроме того, приступы судорог и головная боль ввиду высокого внутричерепного давления.
На долю астроцитом приходится около 60% всех злокачественных первичных опухолей мозга.
По степени астроцитомы делятся следующим образом:
Степень 1. Пилоцитарная (волосовидная) астроцитома - наиболее распространенный вид глиомы у детей
Степень 2. Диффузная (фибриллярная) астроцитома обычно возникает у мужчин и женщин в возрасте 20-60 лет
Степень 3. Анапластическая астроцитома чаще всего возникает у взрослых в возрасте 30-60 лет, причем чаще у мужчин, чем у женщин
Степень 4. Мультиформная глиобластома (МГБ) является наиболее опасной опухолью головного мозга, на долю которой приходится около 50% всех случаев астроцитом. Эта агрессивная и крайне злокачественная опухоль растет очень быстро. Чаще всего МГБ встречается у пожилых мужчин в возрасте 50-70 лет. Лишь 10% опухолей головного мозга у детей являются глиобластомами.
Глиома ствола мозга. Данный вид глиомы отличается своим неблагоприятным свойством в плане ее лечения, так как она характеризуется невозможностью удаления. Это связано с тем, что ствол мозга контролирует многие жизненно функции организма, такие как дыхание и сердцебиение, поэтому вмешательство в этой области чревато фатальными последствиями.
Олигодендроглиома. Формируется из олигодендроцитов - клеток, которые образуют защитную оболочку вокруг нервных клеток. Это также опухоль из глиальной ткани, которая чаще всего бывает доброкачественной и характеризуется медленным ростом. Радикальное удаление олигодендроглиомы чаще всего невозможно. Клиническая картина этого вида глиомы характеризуется головными болями, судорогами и нарастанием очаговых симптомов.
Олигодендроглиомы делятся на опухоли низкой степени злокачественности (степень 2) и анапластические (степень 3). Тем не менее, в чистом виде олигодендроглиомы встречаются редко. В большинстве случаев они входят в состав смешанных глиом. Олигодендроглиомы обычно развиваются у лиц молодого и среднего возраста.
Эпендимома. Эта опухоль чаще всего носит доброкачественный характер. Происходит из клеток эпендимы - оболочки, которая выстилает желудочки (заполненные жидкостью полости) в нижних отделах головного мозга и центрального канала спинного мозга. Это самые распространенные опухоли мозга в детском возрасте. Также они могут возникать и у взрослых лиц в возрасте 40-50 лет.
Среди проявлений эпендимомы – повышение внутричерепного давления и гидроцефалия, что связано с нарушением циркуляции ликвора (церебральной жидкости) в системе желудочков мозга. Вместе с тем, прогноз при лечении эпендимомы довольно благоприятный, так как эта опухоль весьма чувствительна к лучевой терапии.
Эпендимомы делятся на 4 типа:
Миксопапиллярная эпендимома (степень 1),субэпендимома (степень 1),
собственно эпендимома (степень 2) ,
анапластическая эпендимома (степень 3 и 4).
Смешанные глиомы содержат несколько злокачественных глиом. В состав половины данных опухолей входят злокачественные олигодендроциты и астроциты.
Кроме этого, в состав глиом могут входить раковые клетки, происходящие не только из клеток глии.
Местоположение глиом.
Глиомы также описываются по месту расположения опухоли.
Например:
Глиомы ствола головного мозга развиваются в нижних отделах мозга. Ствол мозга соединяет высшие центры головного мозга со спинным мозгом. У детей на долю глиом ствола мозга приходится от 10 до 20% всех опухолей головного мозга. Большинство из них представляют собой астроцитомы.
Мозжечковые астроцитомы развиваются в мозжечке - участке головного мозга, который контролируется равновесие и координацию движений.
Глиомы оптических путей возникают в зрительном нерве и других отделах глаза. Обычно они поражают детей младше 10 лет. Глиомы оптических путей возникают у 20% детей с генетическим заболеванием под названием нейрофиброматоз 1 типа (НФМ1). Самыми распространенными глиомами оптических путей являются пилоцитарная астроцитома и фибриллярная астроцитома.
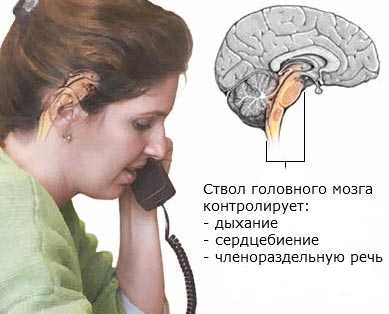
Инсульт ствола головного мозга угрожает жизни пациента, поскольку данные зоны мозга контролируют такие важные функции как дыхание и сердцебиение. При инсульте ствола мозга возникает двоение в глазах, тошнота и нарушение координации движений. Кроме этого, ствол головного мозга контролирует менее важные способности, такие как членораздельная речь.
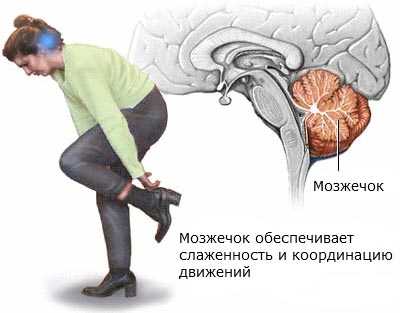
Мозжечок обрабатывает нервные импульсы от других участков головного и спинного мозга и чувствительных окончаний для обеспечения точной координации и слаженности движений мышечной системы. При инсульте мозжечка отмечается головокружение, тошнота, нарушение равновесия и координации движений.
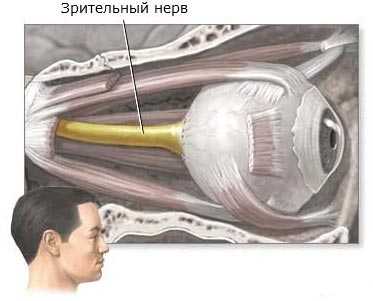
Зрительный нерв несет зрительную информацию от глаза к головному мозгу.
Кроме глиом (опухолей из глиальной ткани) в головном мозге могут образовываться и другие опухоли не из глиальной ткани.
Другие типы опухолей, которые исходят не из глиальной ткани:
Медуллобластома. Эта опухоль характеризуется особой злокачественностью. Она встречается чаще всего у детей. Медуллобластома в основном встречается в задней черепной ямке, в месте расположения мозжечка. Она часто прорастает в ствол головного мозга. Метастазирование этой опухоли возможно посредством ликвора. На долю этих быстрорастущих опухолей высокой степени злокачественности приходится 15-20% случаев всех опухолей мозга у детей и 20% опухолей мозга у взрослых лиц.
Аденома гипофиза. Аденомой называют доброкачественную опухоль из железистой ткани, а, как известно, гипофиз - это основная железа в организме, гормоны которой регулируют деятельность остальных желез внутренней секреции. На долю опухолей гипофиза (аденом гипофиза) приходится около 10% всех случаев первичных опухолей головного мозга. Чаще они встречаются у женщин, чем у мужчин.
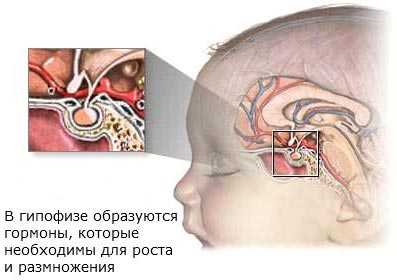
Гипофиз - это железа внутренней секреции, расположенная в основании головного мозга. Он вырабатывает гормоны, которые отвечают за начало пубертата, сексуальное развитие и репродуктивные функции.
Гипофиз секретирует следующие гормоны: как гормон роста (соматотропин, СТГ), лактотропный гормон (пролактин, контролирует образование секрета молочными железами), тиреотропный гормон (ТТГ), который контролирует деятельность щитовидной железы, а также другие гормоны. Аденома гипофиза относится к так называемым гормонально-активным опухолям. Это означает, что опухоль продуцирует в организме значительно большие количества гормонов, которые необходимы. Проявления аденомы гипофиза зависят от того, какой именно гормон (или гормоны) продуцирует опухоль. При повышенном синтезе соматотропина отмечается увеличение определенных частей тела, например, рук, ног или частей лица (т.н. акромегалия). При гиперпродукции адренокортикотропного гормона (АКТГ) возникает синдромом Иценко-Кушинга, который является следствием большого количества стероидных гормонов, При усиленном синтезе тиреотропного гормона щитовидная железа начинает продуцировать излишние количества гормонов, что находит проявление в повышенной потливости, раздражительности, сердцебиении и повышении артериального давления. Аденомы гипофиза в большинстве своем благоприятный.
Лимфомы центральной нервной системы (ЦНС) могут возникать как у людей со здоровой иммунной системой, так и у пациентов с нарушениями иммунитета на фоне других состояний (например, после пересадки органов или при ВИЧ-инфекции). Чаще всего лимфомы ЦНС образуются в полушариях головного мозга, однако могут встречаться в спинном мозге, глазах и спинномозговой жидкости.
Шваннома. Это опухоль, которая происходит из так называемых шванновских клеток. Она доброкачественная. Шванновские клетки входят в состав оболочек черепно-мозговых и спинномозговых нервов. Наиболее часто из шванном встречается опухоль слухового нерва. Шваннома слухового нерва проявляется появлением постоянного шума в ухе, глухотой, а также признаками поражения мозжечка (нарушение координации, походки, движения глаз). Прогноз лечения шванномы, обычно, благоприятный. Лечение хирургическое, и заключается в ее иссечении.
Менингиома. Данная опухоль исходит из клеток твердой мозговой оболочки (лат. meninx – твердая мозговая оболочка). Для менингиомы свойственно медленное развитие. Она проявляется в симптомах сдавления и смещения структур головного мозга. Менингиома - эта доброкачественная опухоль.
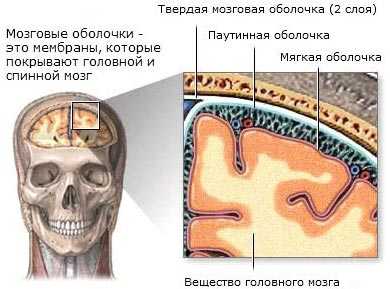
Органы центральной нервной системы (головной и спинной мозг) покрыты тремя соединительнотканными оболочками, которые называются мозговые оболочки. К ним относится мягкая мозговая оболочка (прилегает к органам ЦНС), паутинная и твердая оболочка (самая наружная оболочка). Мозговые оболочки обеспечивают поддержку для кровеносных сосудов и содержат спинномозговую жидкость. Именно мозговые оболочки поражаются при менингите - воспалительном процессе, который в тяжелых случаях может привести к энцефалиту, то есть воспалению вещества самого головного мозга.
На долю менингиом приходится около 25% всех первичных опухолей головного мозга. Чаще всего они возникают у женщин в возрасте 60-70 лет. Менингиомы разделяются на доброкачественные опухоли (стадия 1), атипичные менингиомы (степень 2) и анапластические менингиомы (степень 3).
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
что это такое, виды, причины, симптомы и классификация
Опухоль, или неоплазма, представляет собой формирование атипичных тканей, вызванное воздействием неблагоприятных внешних или внутренних факторов. Образование может иметь доброкачественный или злокачественный характер протекания. Доброкачественные уплотнения считаются безопасными для человека, но при длительном отсутствии лечения возможно развитие неприятных осложнений. Злокачественные опухоли опасны на любой стадии развития и часто заканчиваются летальным исходом. Опухолевый процесс находится под пристальным наблюдением учёных и врачей-практиков, разработано много прогрессивных методов лечения, но победить болезнь получается не во всех случаях.
Общая характеристика заболевания
Патологический процесс формирования опухоли в организме человека изучает онкология. Заболевания могут представлять различные типы и формы протекания, поэтому перед назначением курса терапии проводится расширенное обследование больного. Учёные выделяют истинные опухоли и ложные. Наука занимается изучением истинных новообразований, т.к. ложные не представляют угрозы жизни человеку из-за связи с воспалением в организме или отёком.
Опухоль – это аномальное разрастание клеток с нарушенным геномом, который вызывает онкологический процесс в определённом участке тела. В разрезе постороннего уплотнения можно увидеть строму с паренхимой основания. Строма узла – это скелет патологии, который формируется из соединительнотканного эпителия с содержанием кровеносных сосудов и нервных окончаний. Паренхима – это основа новообразования, которая образуется определённым типом клеток с мутацией гена, характеризующего конкретный вид болезни и названия.
Формироваться неоплазия начинает из одной клетки с нарушенным генным строением. Естественный процесс жизни такой клетки нарушен, что приводит к дальнейшему делению и разрастанию. Постепенно происходит замещение здоровых патогенов аномальными и развитие опасного новообразования. Внутриклеточные процессы протекают с нарушением нормального цикла, и продуцируется неправильный атипичный продукт обмена.
Опухоль кавернома
Аномальная ткань приводит к сбою в функционировании поражённого органа и вызывает общее недомогание у человека с присутствием сопутствующих признаков. Структура опухоли неравномерна – кровеносные сосуды различаются по величине, обуславливая распределение больной ткани. На дифференциацию образованного уплотнения влияет клетка, ставшая причиной формирования атипичного узла. Чем больше аномальный патоген схож с тканевыми клетками, тем выше дифференциация.
Принцип образования доброкачественных новообразований
Доброкачественная опухоль может развиваться в любом участке тела. Возникает патология у мужчин и женщин. В медицинской практике найдутся примеры диагностирования доброкачественного новообразования у детей. Данные уплотнения протекают без метастазов и прорастания в соседние ткани с сосудами и легко лечатся. Рост проходит в специфичной капсуле, отделяющей от здоровых тканей. Выделяются отдельные виды, способные перерождаться в рак, требующие срочного лечения.
Причиной возникновения подобных образований становятся сбои метаболических процессов в организме. Аномальная клетка продолжает делиться, не погибая в положенный срок, что и приводит к формированию опухоли.
Частые разновидности доброкачественных образований:
- Эпителиома образуется из цилиндрического или плоского эпителия, который располагается на поверхности дермы и слизистой органа. Выделяют кистозную эпителиому и эпителиому Малерба. Встречается кистозное новообразование на шее, плечевых зонах, на голове и на лице. Чаще диагностируется у детей. Медикаментозное лечение используется редко, врачи предпочитают удалять хирургическим путём.
- Аденома состоит из железистой ткани, присутствующей в каждом органе. Симптомы проявляются в зависимости от расположения узла. Для выявления требуется расширенное обследование с использованием новейшей аппаратуры. Может возникать в тканях щитовидной или предстательной железы, поражает почки, лёгкие, печень и другие органы.
- Фиброма образуется из эпителия соединительной ткани. По симптоматике напоминает развитие злокачественного заболевания. Может образоваться в молочной железе, на костях в зоне соединения, на слизистых, на поверхности кожного покрова.
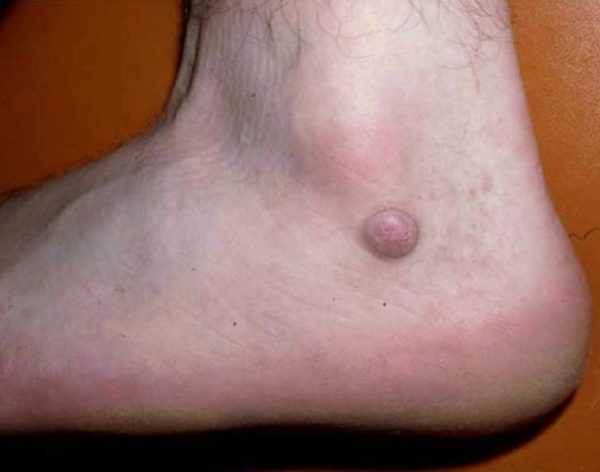
Дерматофиброма у человека
- Липома – новообразование, формирующееся из жировой ткани. Чаще встречается у женщин в области плечевых суставов, мягких тканей нижних конечностей, под кожей на лице, шеи и в тканях внутренних органов.
- Лейомиома представляет собой уплотнения, состоящие из гладкомышечного эпителия. Подвержены патологии женщины зрелого возраста. Диагностируется в области матки, придатков, в мочевом пузыре, яичника, желудка, прямой кишки. Причиной в основном является гормональный дисбаланс. Отличается чёткими границами, круглой формой и плотной консистенцией.
- Остеома состоит из костного волокна и формируется в области скелетных костей. Считается редким заболеванием, но требует срочного лечения. При отсутствии терапии может разрастаться до крупных размеров и разрушать сустав, что приводит к нарушению двигательных функций.
- Хондрома – это уплотнение из клеток хрящевого эпителия. Образуется в органах присутствия данных патогенов. Для лечения применяют оперативное вмешательство, облучение гамма-лучами и химиотерапию.
Образования могут поражать парные органы одновременно или с правой и с левой стороны отдельно. Невринома, или опухоль шваннома, цистаденома и рабдомиома встречаются редко. Протекают заболевания с различной симптоматикой. Развиваться могут в течение длительного периода времени или за несколько недель.
Опухоли злокачественного характера
Злокачественная опухоль протекает на фоне сильного недомогания. Причиной возникновения часто становится воздействие неблагоприятных внешних факторов, вызывающих серьёзное изменение в структуре здоровых тканей. Раковая опухоль или бластома развивается с метастазами и в агрессивной форме. За короткий период болезнь проникает в отдалённые участки, поражая весь организм и вызывая тяжёлые осложнения.
Современная медицина имеет много различных методик борьбы с раковыми новообразованиями, но полное излечение от патологии наступает редко. В основном врачам удаётся уменьшить опухоль в размерах и остановить разрастание на некоторое время. Прогноз жизни у пациентов с подобным диагнозом составляет 3-5 лет. Известны случаи более продолжительного периода жизни больного, но любой случай индивидуален. Чаще наступает смерть, т.к. диагностирование болезни происходит на последних стадиях, что затрудняет выздоровление.
Злокачественное образование отличается перечисленными признаками:
- Уплотнение развивается в автономном режиме, размножение атипичной ткани проходит в стремительной форме с нарушением нормального функционирования органов.
- Онкологические узлы отличаются низкой дифференциацией, что делает их опасными для человека и снижает шанс на полное выздоровление.
- Поражённый опухолью орган отличается по структурному составу от атипичной ткани узла, поэтому болезнь крайне трудно победить.
Выделяют два вида злокачественных образований:
- Распирающие опухоли на стадии формирования сдавливают поражённую ткань и через некоторое время прорастают в глубину. Достигая кровеносных сосудов, проникают внутрь и распространяются по организму с кровотоком. По описанному принципу происходит процесс метастазирования.
- Обхватывающие новообразования на начальном этапе давят здоровые участки клеток, постепенно проникая в глубину тканей.
Онкологический процесс может развиваться в районе головного мозга, почек, надпочечников, горла, гортани, мочевого пузыря, молочной железы, глотки и т.п. Опухолевидный нарост может сформироваться на коже, слизистой внутренних органов, лимфатических узлах, кровеносных сосудах и спинном мозге.
Классификация патологии идёт по системе расположения и структуре атипичного образования. Выделяют следующие типы:
- Аденокарцинома – это рак, который формируется из эпителиальных волокон. Может располагаться в горле, матке, органах пищеварения, лёгких, бронхах, в железах, на лице и т.п. К указанному типу также относится холангиокарцинома, или опухоль Клацкина. Нефробластома или опухоль Вильмса в основном локализуется в тканях почки. Распространяется по лимфогематогенному пути, что отличает упомянутый вид от других. Лечение проводится консервативным методом с применением хирургии и химиотерапии с облучением.
- Рак лимфатических и кровеносных сосудов встречается чаще в детском возрасте. Существует несколько типов – ангиосаркома, гемангиоэндотелиома, лимфангиоэндотелиома. Характеризуется агрессивным ростом и поражением всего организма. Формируется в области спинного мозга, распространяясь в отдалённые участки тела. Диагностируется в основном сбоку шеи – в районе лимфатических узлов.
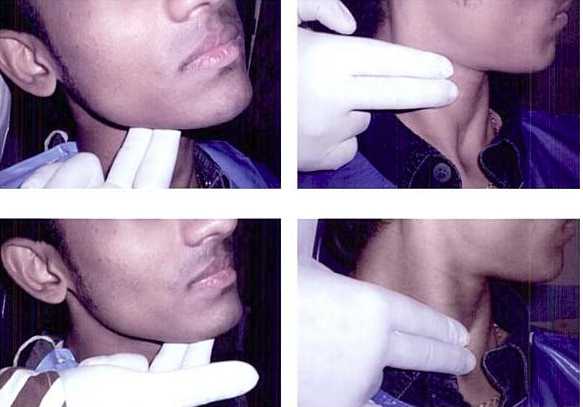
Обследование лимфатических узлов
- Образования соединительного эпителия – миелоз, цитобластома, хондросаркома, лимфаденоз и т.д. Внутри опухоли образуются клетки соединительной ткани. Страдают подростки и люди в возрасте 20-35 лет. Локализуется в области верхних и нижних конечностей.
- Новообразования, состоящие из мышечных волокон, развиваются бессимптомно. К данному виду относят – миосаркомы, лейосаркомы, рабдомиосаркомы и др. Страдают дети и взрослые люди. На поздних стадиях поражённый орган начинает кровоточить, и появляются выраженные признаки патологии.
- Рак нервной системы – астробластома, симпатогониома, невринома и другие. Формируется в голове, в области гипофиза, больших полушарий и иных отделов головного мозга. Может возникать у маленьких детей, у подростков, у взрослых и у пожилых людей. Выглядит как уплотнение, состоящее из клеток глии. Протекает на фоне серьёзных осложнений в самочувствии. Лечение длительное, с привлечением различных методик.
- Рак кожи, или меланома, поражает людей с бледной кожей и часто посещающих места с ультрафиолетовым воздействием. Метастазы распространяются на начальных этапах формирования, поэтому болезнь относится к самым опасным видам. Лечится с применением современных методик медицины.
Заболевание зависит от степени прорастания злокачественного узла в отдалённые участки и расположения первичного очага.

Отличия родинок и меланом
Причины развития патологии
Причины возникновения доброкачественных и злокачественных уплотнений:
- наследственная предрасположенность;
- нарушение генной структуры, которая сопровождается сбоем в формировании хромосомного ряда в период внутриутробного развития;
- взаимодействие с химическими соединениями и канцерогенными веществами;
- гормональный дисбаланс, связанный с повышенным и пониженным продуцированием гормона;
- злоупотребление алкогольными напитками и никотином;
- наркотическая зависимость;
- наличие вирусов, папиллом и других инфекций в организме;
- несбалансированное питание – преобладание жиров и белка с углеводами;
- заболевание эндокринной системы – сахарный диабет;
- ВИЧ-инфицирование, гепатит и т.п.;
- снижение защитных функций организма;
- нахождение под прямыми лучами солнца в течение длительного периода времени либо загар в условиях солярия.
Спровоцировать болезнь может любой фактор. Врачи советуют внимательно следить за собственным самочувствием и выделять подозрительные признаки, чтобы предотвратить развитие серьёзных последствий.
Признаки заболевания
Болезнь проявляется в зависимости от расположения и степени поражения организма. На начальных этапах опухоли обычно развиваются скрытно. Первые симптомы появляются на последних стадиях у злокачественных новообразований и у доброкачественных при разрастании до крупных размеров.
Ряд общих признаков, по которым можно выявить заболевание:
- прощупывается подозрительное уплотнение или заметно при внешнем осмотре;
- присутствуют кровяные выделения различного характера без видимых причин;
- наблюдаются болевые ощущения в области костей, суставов и мягких тканей;
- лимфатические узлы увеличены на значительные показатели от нормы;
- приступы тошноты с рвотными позывами на фоне головокружения;
- резкое снижение массы тела;
- отсутствие аппетита;
- апатичное или депрессивное состояние;
- отмечается общая усталость и слабость в мышцах;
- повышенное потоотделение, особенно в ночное время;
- воспалительные процессы различного характера;
- нарушения в работе органов пищеварения и мочеполовой системы;
- частые инфекционные заболевания.
При наличии подобных признаков нужно обратиться к врачу и пройти диагностику, чтобы исключить опасную болезнь или поставить точный диагноз и начать лечение.
Стадии развития опухолей
Опухоль развивается по стадиям, которые характеризуются соответствующими особенностями:
- Инициация, или начальный этап формирования – это зарождение атипичной клетки под влиянием внешних факторов. Выявить болезнь на подобной стадии сложно, т.к. нет изменений в структуре здоровых тканей. Симптоматика полностью отсутствует.
- Промоция характеризуется разрастанием узла с проявлением первых лёгких признаков болезни. Выявить удаётся случайно. На данной стадии рак полностью излечим без рецидива.
- Прогрессия – этап активного роста с присутствием метастазов у злокачественных образований. Обнаружить можно визуально или при помощи диагностики.
Известны другие градации опасного заболевания, которые часто применяют врачи. Международная классификация TNM способна при помощи короткой записи выразить все основные показатели патологии. Но по приведённой системе сложно определить степень поражения организма. Поэтому врачами чаще используется клиническая классификация болезни по стадиям:
- Первая стадия – это формирование аномальной клетки. Уплотнение находится в области поражённого органа, не покидая границы. При выявлении болезни на этом этапе гарантируется выживаемость у 100% больных.
- Вторая стадия характеризуется ростом узла. В некоторых случаях могут наблюдаться первые метастазы в соседние органы. Больные при правильно подобранном лечении живут от 5 до 10 лет.
- Третья стадия отличается активным распространением по организму с ярко выраженной симптоматикой. Лечение даёт шанс прожить 3 – 5 лет.
- Четвёртая стадия – полное распространение болезни по организму. Отмечается сильное недомогание. В основном применяется паллиативное лечение для снятия болевых ощущений и других тяжёлых симптомов.
Вылечить болезнь удаётся на первых 2 стадиях. Поэтому не стоит откладывать визит к врачу при наличии подозрительных признаков недомогания!
Диагностика болезни
Чтобы определить тип опухоли и поставить точный диагноз, требуется пройти обследование. Врач назначает следующие процедуры:
- Визуальный осмотр с изучением истории болезни.
- Лабораторное исследование крови и мочи на предмет внутренних изменений в показателях основных элементов.
- Анализ на онкомаркеры позволяет выявить злокачественность патологии.
- Ультразвуковое исследование помогает определить расположение и форму уплотнения.
- Маммография требуется при локализации узла в молочной железе.
- Компьютерная и магнитно-резонансная томография дают детальную и подробную информацию о структуре и степени прорастания новообразования.
- Рентген рекомендуется для изучения структуры опухоли.
- Эндоскопическое обследование назначают для детального изучения патологии.
- Биопсию проводят перед операцией.
- Цитология в основном проводится после удаления опухоли или частичного иссечения узла.

После получения всех результатов анализов врач может оценить состояние пациента и определиться с терапевтическим курсом.
Лечение
Радикальный метод лечения заключается в полном удалении опасного новообразования при помощи хирургического или медикаментозного воздействия. В основном онкологи прибегают к комплексному методу терапии – облучение с химиотерапией перед оперативным иссечением узла. Курсы подбираются индивидуально для каждого пациента. Каждый курс может проводиться поэтапно с перерывами на восстановление. После каждого курса назначается повторное исследование.
Медикаментозное лечение, лучевая терапия и хирургический метод применяются на первых двух стадиях болезни. Химиотерапия используется на 3 и 4 стадии, чтобы остановить рост уплотнения. После уменьшения узла в размерах может быть проведена операция по удалению.
Паллиативная терапия с рецептами народной медицины требуется больным на последней неоперабельной стадии для поддержки нормального качества жизни. Это помогает продлить жизнь пациенту и снять тяжёлые симптомы.
КАКИЕ ОПУХОЛИ ГОЛОВНОГО МОЗГА ОТНОСЯТСЯ К ПЕРВИЧНЫМ
Хирургия головного мозга // Какие опухоли головного мозга относятся к первичным
Первичные опухоли головного мозга - это те, которые возникают в мозге изначально, в отличие от вторичных - метастатических опухолей, когда первичный очаг возникает не в мозге, а в другом органе. Все первичные опухоли мозга подразделяются в зависимости от гистологического типа. Чаще всего среди первичных опухолей мозга встречаются глиомы. Глиомы относятся к разряду трудноудаляемых опухолей головного мозга. Чаще всего в лечении глиом применяется лучевая терапия или радиохирургия.
Разновидности глиом:
- Астроцитома - это наиболее часто встречающийся вид глиомы. Он составляет примерно половину всех первичных опухолей головного, а также спинного мозга. Эти опухоли возникают из т.н. звездчатых глиальных клеток - астроцитов, которые являются частью вспомогательной ткани головного мозга. Чаще всего астроцитомы локализуются в больших полушариях, но могут быть и в других отделах мозга. У взрослых астроцитома чаще встречается в области мозжечка. У детей астроцитома может возникнуть как в мозжечке, так и в стволе мозга. Симптомы астроцитомы могут зависеть от локализации опухоли, однако есть общие признаки: нарастающая неврологическая симптоматика, судороги, постоянная головная боль вследствие внутричерепной гипертензии, рвота, потеря аппетита, изменения в настроении и личности и др.
- Глиома ствола мозга возникает в клетках ствола головного мозга. Она может характеризоваться низкую или высокой степенью злокачественности. Чаще всего встречается в детском возрасте (3 - 10 лет), но может возникать и у взрослых. Проявления глиомы ствола мозг могут возникать постепенно и медленно, и трудно распознаваемы на протяжении длительного периода времени. Этот тип глиом характеризуется затрудненным доступом доя хирургического удаления, так как в самом стволе мозга находятся центры, контролирующие многие жизненно важные функции организма (дыхание, работу сердца).
- Олигодендроглиома - глиальная опухоль мозга, развивающаяся из клеток олигодендроцитов. Олигодендроглиомы составляют около 3% от всех опухолей головного мозга. Для олигодендроглиомы характерно медленное прогрессирование и рост, при этом в конце концов опухоль достигает больших размеров. Олигодендроглиомы III степени злокачественности со временем перерождаются в т.н. глиобластому. Для этой опухоли характерно расположение в лобных и теменных долях мозга. Олигодендроглиома чаще развивается у мужчин в возрасте 20 - 40 лет, и редко бывает у детей. Радикальное удаление этой опухоли обычно крайне затруднено и практически невозможно. Проявляется она головными болями, судорожным синдромом и нарастанием очаговой симптоматики. Клинические проявления данной опухоли связаны с повышенным давлением внутричерепной жидкости.
- Эпендимома - это опухоль, которая происходит из т.н. эпендимальных клеток мозга, которые выстилают изнутри все желудочки мозга. Развитие опухоли обычно носит доброкачественный характер. Эпендимомы могут встречаться как у детей, так и у взрослых, при этом в детском возрасте типично расположение эпендимомы в задней черепной ямке. Эпендимомы проявляются высокой внутричерепной и развитием гидроцефалии, что связано с нарушением циркуляции церебральной жидкости в системе желудочков мозга. Прогноз при своевременном и адекватном лечении эпендимомы обычно благоприятный, так как в этом случае весьма эффективна лучевая терапия.
Помимо глиальных опухолей в головном мозге могут встречаться и неглиальные опухоли.
Среди них можно отметить такие:
- Медуллобластома - это злокачественная эмбриональная опухоль, которая происходит из мозжечка. Чаще всего медуллобластома встречается в детском возрасте. При этом мальчики болеют почти в два раза чаще, чем девочки. Эта опухоль является наиболее частой опухолью головного мозга, которая встречается у детей. Медуллобластома характеризуется особой злокачественностью. Зачастую она может прорастать в ствол головного мозга. Медуллобластома может давать метастазы через ликвор.
- Аденома гипофиза - это доброкачественная опухоль из железистой ткани гипофза. Гипофиз синтезирует многие гормоны, которые сами регулируют работу других желез внутренней секреции. Он секретирует такие гормоны, как гормон роста (соматотропин), пролактин (лактотропный гормон), тиреотропный гормон (ТТГ), а также другие гормоны. Аденома гипофиза - это гормонально-активная опухоль, так как она секретирует гормоны гипофиза, причем в значительно большем количестве. Поэтому, симптоматика аденомы гипофиза зависит от того, какой гормон синтезирует аденома, то есть, какая часть гипофиза поражена опухолью. Прогноз лечения аденомы гипофиза обычно благоприятный.
- Шваннома - опухоль, исходящая из так называемых шванновских клеток. Это обычно доброкачественная опухоль. Как известно, шванновские клетки участвуют в формировании оболочек всех нервов, как черепно-мозговых, так и спинномозговых. Часто встречающейся шванномой является опухоль слухового нерва. Эта шваннома проявляется постоянным шума в ухе, нарушением слуха вплоть до его полной потери, а также симптомами поражения мозжечка в виде нарушений координации и т.д. Шваннома характеризуется благоприятным прогнозом лечения. Лечение шванномы, обычно, хирургическое.
- Менингиома - опухоль головного мозга, которая исходит из клеток твердой мозговой оболочки. Это самая часто встречающаяся доброкачественная опухоль мозга и для нее характерен медленный рост. Женщины страдают этой опухолью в два раза чаще, чем мужчины. В некоторых случаях у пациента может отмечаться несколько менингиом. Так называемые атипичная и анапластическая менингиома - злокачественные варианты этой опухоли - встречаются крайне редко.
(495) 506-61-01 - где лучше оперировать головной мозг
ЗАПРОС в КЛИНИКУ
Опухоли с неизвестной первичной локализацией
Определение, Классификация
Метастазы злокачественной опухоли без выявленного первичного очага – заболевание, проявляющееся метастатическими опухолями, в то время как первичный очаг невозможно установить ни на основании анамнеза, ни при обследовании. По данным различных авторов такие пациенты составляют 3–5 % онкологических больных, обратившихся за медицинской помощью. По распространенности опухоль без выявленного первичного очага занимает 7–8 место среди всех злокачественных новообразований и 4 место в структуре смертности от злокачественных опухолей.
Больные с метастазами без выявленного первичного очага представляют чрезвычайно пеструю группу – как по локализации и распространенности опухолевого процесса, так и по морфологическому строению метастазов. Общепринятой классификации до настоящего времени не разработано. И хотя метастазы без установленной первичной опухоли отличаются своим происхождением из разных органов, биологическое поведение их приблизительно одинаково. Это наиболее агрессивный тип злокачественных опухолей, метастазирование которых непредсказуемо по локализации и возникает на самых ранних этапах развития.
Обследование пациента, принципы диагностики
Клинические проявления заболевания неспецифичны и зависят от локализации очагов метастатического поражения и распространенности опухолевого процесса. Алгоритм диагностического поиска у больных с метастатическим поражением без выявленного первичного очага включает оценку общего состояния, оценку распространенности опухолевого поражения, получение материала для морфологического исследования и поиск первичного очага.
Морфологическое исследование является наиболее значимым и должно выполняться как можно раньше. Полученные данные позволяют подтвердить злокачественность процесса, определить гистогенез опухоли, степень дифференцировки клеток, а иногда и предположительную локализацию первичной опухоли, что значительно облегчает поиск первичного очага и сокращает количество диагностических манипуляций. Иммуногистохимический метод повышает точность патологоанатомического исследования за счёт более корректного определения или уточнения гистогенеза, направления клеточной дифференцировки и органной принадлежности первичной опухоли. Иммуногистохимическое исследование является обязательным в случаях низкодифференцированного рака и недифференцированных опухолей для диагностики химиочувствительных потенциально курабельных новообразований (лимфомы, герминогенные опухоли).
Поиск первичной опухоли осуществляется в соответствии с гистологической структурой метастазов и распространенностью поражения. Эти два фактора существенно влияют на индивидуальную программу обследования конкретного пациента. Учитывая тот факт, что все больные в группе с синхронным поражением органов и/или систем расцениваются как пациенты с диссеминированным процессом, выявление первичного очага за редким исключением не позволяет надеяться на существенное улучшение результатов специального лечения. Поэтому диагностические мероприятия, направленные на выявление первичного очага в этой группе, не должны превращаться в самоцель.
Обязательные процедуры при обследовании
- Осмотр всех кожных покровов и видимых слизистых.
- Пальпация всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости.
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- PSA (мужчины старше 40 лет), СА-125 (женщины), АФП, ХГЧ.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование скелета.
- Цитологическое исследование опухолевого материала, патологических жидкостей.
- Гистологическое исследование опухолевого материала.
- Иммуногистохимическое исследование опухолевого материала.
Дополнительные процедуры
- Компьютерная томография органов грудной клетки, брюшной полости.
- Компьютерная томография/МРТ головного мозга (по показаниям).
- Рентгенография костей в зонах накопления радиофармпрепарата при сканировании.
- Маммография.
- МРТ молочных желез.
- ПЭТ/КТ.
- ЛОР обследование.
- Эпифарингоскопия.
- Фибробронхоскопия.
- Фиброэзофагогастродуоденоскопия.
- Фиброколоноскопия.
- Видеолапароскопия.
- Видеоторакоскопия.
Рекомендации по лечению
Поскольку первичный очаг остается неизвестным, любое проведенное лечение можно обозначить "радикальным" только условно. Поэтому выбор лечебной тактики у данной категории больных представляет собой проблему, разрешаемую в каждом конкретном случае в индивидуальном порядке. Лечебная тактика определяется, в первую очередь, с учетом общего состояния больного, локализации метастазов, распространенности опухолевого процесса, морфологического строения метастатической опухоли, предполагаемой локализации первичного очага.
В последнее время осуществляются программы по выработке лечебной тактики не на основании предполагаемой локализации первичного очага, а на основании биологических характеристик опухоли, что позволит индивидуализировать лечение и шире использовать таргетную терапию. Доказано, что средняя продолжительность жизни пациентов, получавших специальное лечение, достоверно выше, чем у лиц, лечение которых ограничилось симптоматической терапией. Лучшие результаты пятилетней выживаемости отмечены у больных с изолированными метастазами в паховых, подмышечных, шейных лимфатических узлах, получавших специальное лечение.
Хирургический метод лечения у больных с метастазами злокачественной опухоли без выявленного первичного очага не является радикальным и может быть использован при поражении лимфоузлов доступной удалению группы и в некоторых случаях изолированного поражения органа; возможна лимфаденэктомия или удаление метастаза с резекцией органа. Также оперативное вмешательство возможно с симптоматической целью.
Лучевая терапия может быть показана при изолированном поражении лимфатических узлов или органа при потенциальной чувствительности опухоли к облучению. Возможно применение ЛТ и с симптоматической целью.
Так как опухоль невыясненной первичной локализации предполагает диссеминированный процесс, основным методом лечения является лекарственная терапия. Лечение осуществляется персонализировано на основе всех имеющихся клинико-морфологических данных. Решающее значение имеют морфологические характеристики опухоли и потенциальная чувствительность к тем или иным препаратам. При выявлении в опухоли соответствующих мутаций возможно применение таргетной терапии. В случаях изолированного поражения комбинация химиотерапии с хирургическим и лучевым методами позволяет добиться достоверно лучших результатов.
В зависимости от распространенности и морфологических характеристик опухоли после обследования больного можно отнести в ту или иную группу для проведения соответствующего специального лечения:
Метастазы плоскоклеточного рака в лимфатических узлах головы и шеи без выявленного первичного очага
В случае локального поражения лимфатических узлов показана лимфаденэктомия с последующей химиотерапией в соответствии со стандартами для лечения плоскоклеточного рака с локализацией первичного очага в органах и тканях головы и шеи (паклитаксел 175 мг/м2 в/в в день 1, цисплатин 100мг/м2 в/в в день 1, фторурацил 500 мг/м2 в/в в 1-5 дни или доцетаксел 75 мг/ м2 внутривенно в день 1, цисплатин 75 мг/м2 внутривенно в 1 день, фторурацил 750 мг/м2 в/в в 1-5дни).
При невозможности «радикального» удаления пораженных метастазами лимфоузлов показана химиолучевая терапия.
Метастазы рака в подмышечных лимфатических узлах у женщин
В случае изолированного поражения подмышечных лимфатических узлов у женщин с большой долей вероятности первичная опухоль располагается в молочной железе. Рекомендуется подмышечная лимфаденэктомия. При сомнительной радикальности лимфаденэктомии или невозможности её выполнения из-за распространенности опухолевого поражения показана лучевая терапия на аксиллярную и шейно-надподключичиную зоны. Мастэктомия не рекомендуется. В ткани опухоли необходимо исследовать уровни экспрессии рецепторов эстрогена и прогестерона, HER-2/neu, Ki-67. В соответствии с полученной информацией назначается химиотерапия и гормонотерапия как при раке молочной железы.
Канцероматоз брюшины у женщин
Как правило, течение заболевания соответствует раку яичников, поэтому лекарственное лечение проводится по аналогичным схемам. Следует отметить целесообразность видеолапароскопии, при которой возможно как получение достаточного количества материала для всестороннего изучения опухоли, так и выполнение двусторонней аднексэктомии для попытки выявления первичного очага в яичниках.
Метастазы недифференцированной/низкодифференцированной карциномы с преимущественным поражением лимфатических узлов осевой локализации (шейные, медиастинальные, забрюшинные лимфоузлы)
Заболевание по течению соответствует герминогенным опухолям. Необходимо обратить внимание на уровни АФП, ХГЧ, ЛДГ. Лечение идентично терапии герминогенных опухолей, основу которого составляют препараты платины.
Метастазы низкодифференцированной нейроэндокринной карциномы
Течение заболевания у пациентов этой группы соответствует мелкоклеточному раку легкого, в связи с чем основу терапии составляют схемы с производными платины, используемые при лечении мелкоклеточного рака.
Метастазы высокодифференцированной нейроэндокринной карциномы с низкой пролиферативной активностью
Заболевание по течению наиболее соответствует нейроэндокринным опухолям желудочно-кишечного тракта, поэтому лечение проводится по аналогичным схемам, предложенным для терапии больных опухолями этой локализации.
Остеосклеротические метастазы аденокарциномы в костях у мужчин с повышенным или нормальным уровнем ПСА
Наиболее эффективным для этой группы пациентов является лечение, идентичное терапии диссеминированного рака предстательной железы.
Метастатическое поражение, не соответствующее вышеперечисленным группам
Как правило, речь идет о диссеминированном опухолевом процессе. Назначение лекарственного лечения возможно пациентам в удовлетворительном состоянии. Предпочтение отдается наименее токсичным, легко переносимым схемам. Выбор препаратов основан на предполагаемой у данного пациента локализации первичного очага либо на наиболее часто встречающихся скрытых локализациях первичной опухоли в легких и органах желудочно-кишечного тракта. Целесообразна симптоматическая терапия. При метастазах в костях рекомендованы бисфосфонаты.
Во всех группах оценка эффективности лечения проводится через 6-8 нед. Терапия продолжается до достижения максимального эффекта плюс 2 закрепляющих эффект цикла.
Лучевое воздействие у больных без выявленного первичного очага может быть применено при невозможности радикального хирургического удаления опухоли или конгломерата лимфатических узлов с паллиативной или радикальной целью с применением стандартной или стереотаксической лучевой терапии.
Динамическое наблюдение
В случае достижения ремиссии обследование проводится каждые 3 мес в течение 2 лет, затем – каждые 6 мес. При обследовании контролируют как зоны, где ранее были выявлены метастазы, так органы и ткани, где вторичные очаги могут появиться.
Обязательные процедуры при динамическом наблюдении
- Физикальное исследование, включающее пальпацию всех доступных групп лимфатических узлов, щитовидной железы, молочных желез, органов брюшной полости
- Пальцевое ректальное исследование.
- Осмотр гинекологом (женщины).
- Исследование наружных половых органов, пальпация яичек (мужчины).
- Клинический анализ крови.
- Биохимический анализ крови.
- Коагулограмма.
- Исследование опухолевых маркеров, которые ранее были повышены.
- Рентгенография органов грудной клетки.
- Ультразвуковое исследование органов брюшной полости, малого таза, периферических лимфатических узлов.
- Сканирование костей скелета (1 раз в год)
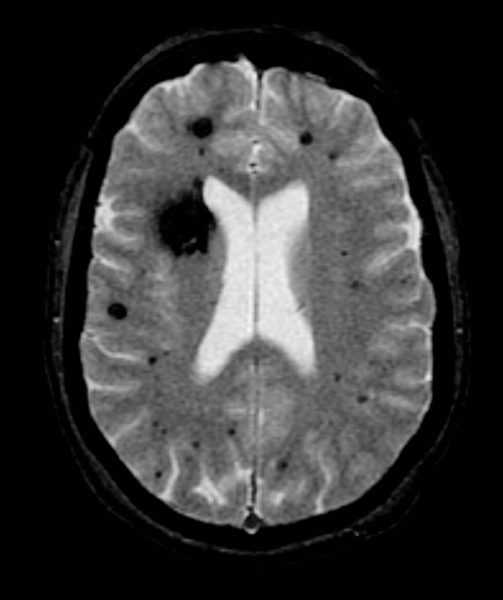
Рак головного мозга - первичные и вторичные опухоли
Существуют два сильно различающихся вида опухолей головного мозга - первичные и вторичные, при этом важно уяснить, чем они отличаются друг от друга. Первичные опухоли мозга, которые встречаются редко, зарождаются в ткани самого мозга и не очень часто образуют метастазы.
Вторичные опухоли головного мозга, которые распространены гораздо шире, исходят из других участков организма (например, легких или молочной железы), откуда распространяются раковые клетки с последующим образованием новых опухолей в головном мозге. Эта разница представляется важной, так как на вторичную опухоль головного мозга могут влиять методы лечения, применяемые по поводу первичного рака. Например, опухоль головного мозга, образовавшаяся в результате первичного рака молочной железы, будет, по всей видимости, давать ответную реакцию на лечение, проводимое по поводу рака молочной железы.
В целом заболеваемость первичными опухолями головного мозга очень невелика. Они поражают в основном пожилых людей, но при этом наблюдается значимая заболеваемость среди детей и подростков. На долю опухолей головною мозга приходится высокий процент всех видов рака детского возраста (хотя следует помнить, что опухоли у детей сами по себе встречаются редко).
Существует несколько видов первичных опухолей головного мозга. Среди взрослых самыми распространенными (около 50%) являются астроцитомы, называемые также глиомами. Они различаются по степени выраженности проявлений и обычно подразделяются на астроцитомы низкой степени, растущей медленно; анапластические астроцитомы промежуточной степени и астроцитомы высокой степени, или глиобластомы многоформные, растущие быстро.
Следующим по распространенности видом опухолей головного мозга являются менингиомы, которые поражают окружающую мозг оболочку (мозговые оболочки). Эти опухоли почти всегда доброкачественные (т.е. редко проявляют признаки злокачественных изменений). Однако доброкачественные опухоли могут стать причиной серьезных проблем, поскольку, увеличиваясь в размере, оказывают давление на жизненно важные структуры головного мозга. К другим опухолям взрослых, которые также почти всегда носят доброкачественный характер, относятся гипофизарные аденомы (поражающие гипофиз) и неврилеммомы (которые поражают периневрий).
Астроцитомы представляют собой самые распространенные первичные опухоли головного мозга у детей, встречаясь примерно в 45% случаев всех таких опухолей. Около 20% опухолей мозга приходится на долю медуллобластом, чаше всего развивающихся в мозжечке; еще в 10-20% случаев отмечаются краниофарингиомы, которые в целом доброкачественны, но вызывают различные симптомы в результате давления на другие части головного мозга.
Причины образования первичных опухолей головного мозга неизвестны. Имеются некоторые данные, свидетельствующие о возможном существовании для некоторых из них генетического этиологического фактора. Другие потенциальные онкогенные факторы включают воздействие некоторых химических веществ, супрессию иммунной системы и предшествующее облучение головы в лечебных целях. Причиной вторичных опухолей головного мозга, очевидно, всегда являются первичные опухоли, развивающиеся в какой-либо другой части организма. Иногда люди узнают, что они больны раком, только при появлении симптомов вторичной опухоли. Как только с помощью исследований устанавливают, что опухоль головного мозга является метастазом, а не первичным поражением, могут потребоваться дальнейшие тесты, чтобы выявить первичную опухоль и попробовать ее излечить.
Проявления
Симптомы первичных и вторичных опухолей головного мозга одинаковы. Часто первым симптомом является сильная и постоянная головная боль. Она может усиливаться при кашле, чиханье или наклонах, может приводить к нарушению сна и не стихать до утра. Во многих случаях она сопровождается тошнотой и рвотой. Частые и сильные головные боли должны служить достаточным основанием для обращения к врачу; вероятность того, что они вызваны опухолью, чрезвычайно мала, но все же целесообразно в таких случаях не оставлять их без внимания.
Другие симптомы опухоли головного мозга включают спутанность сознания и иногда изменения личности. В зависимости от места поражения могут наблюдаться расстройства или нарушения зрения, речи или равновесия, а также слабость с одной стороны тела.
Исследования
При подозрении на опухоль головного мозга пациента направляют к специалисту-невропатологу. Врач прежде всего исследует нервную систему. Он осмотрит глаза с помощью офтальмоскопа для выявления возможного воспаления зрительного нерва глазного дна (что может иметь место при повышении внутричерепного давления в результате роста опухоли). Другие исследования предусматривают оценку силы рук и ног, равновесия, рефлексов, чувствительности и, возможно, тесты на состояние психики.
Если эти исследования указывают на возможность опухоли, следующим шагом будет сканирование головного мозга либо компьютерная томография, либо магнитно-резонансное изображение. Эти методы позволяют получить картину головного мозга, что поможет врачу обнаружить опухоль и любую припухлость (отек) вокруг нее.
Если на сканограмме видна опухоль и при этом известно о наличии первичного ракового поражения в другом участке организма, биопсии опухоли не потребуется. Однако, если первичное поражение не обнаружено, необходимо взять пробы материала самой опухоли и исследовать их под микроскопом для постановки окончательного диагноза.
Биопсия опухоли головного мозга предусматривает обширную операцию под общим наркозом. В зависимости от локализации опухоли и степени сложности операции можно предпринять попытку удалить во время этой диагностической процедуры всю опухоль или большую ее часть. Если опухоль труднодоступна для полного удаления, берут лишь пробу для исследования.
Стероиды
Поскольку опухоль головного мозга вызывает отек окружающей ткани, что само по себе является причиной появления многих симптомов, для уменьшения припухлости сразу после постановки диагноза очень часто применяют стероиды. Это препараты быстрого действия, и у большинства пациентов скоро наступает улучшение самочувствия, и многие симптомы, включая слабость в конечностях, ослабевают и даже исчезают. Однако эти средства не оказывают действия на саму опухоль.
Хирургические вмешательства
Если опухоль можно удалить хирургическим путем, при лечении первичных опухолей головного мозга операция является методом выбора. Иногда к хирургическим вмешательствам прибегают при вторичных опухолях, когда в головном мозге имеется единичный очаг поражения и метастазы во всем организме отсутствуют. Однако обычно хирургические операции для лечения вторичных опухолей не проводят.
Операцию выполняют под общим наркозом. Голову пациента обривают и на поверхности черепа вырезают лоскут кожи. Затем хирург удаляет часть черепной кости над местом расположения опухоли. Опухоль или по возможности наибольшую ее часть иссекают, после чего накладывают металлическую или пластиковую пластину, заменяющую часть кости, и сверху нашивают кожный лоскут.
В зависимости от пораженной части мозга и ткани, сквозь которую хирург должен проникнуть, чтобы достичь опухоли, после операции неизбежно появляются слабость или нарушение мозговой функции. Перед операцией хирург должен сообщить пациенту о ее возможных последствиях.
Радиотерапия
После хирургического вмешательства часто прибегают к радиотерапии в целях воздействия на любую злокачественную ткань, которую не удалось удалить хирургическим путем, или любые мельчайшие скопления раковых клеток, которые могли остаться после операции. Необходимо очень тщательно планировать процедуру облучения головы, чтобы рентгенолаборант с абсолютной точностью мог направить радиоактивные лучи в нужное место. Во время этой процедуры может потребоваться применение плексигласовой маски, чтобы обеспечить неподвижное положение головы и попадание потока лучей неизменно на один и тот же участок. При использовании метода стереотаксической радиотерапии, при которой лучи очень точно направляются на голову под несколькими углами для максимального разрушения опухоли при наименьшем возможном повреждении нормальной ткани, может быть необходима фиксация головы в специальной рамке.
Еще один подход получил название брахитерапии, или внутренней радиотерапии, обеспечивающей попадание высокой дозы излучения на саму опухоль при минимальном повреждении окружающей ткани. При этом радиоактивные вещества вводят непосредственно опухоль. Как и при стереотаксическом лечении, в данном случае применяют специальные методы, чтобы точно определить участок введения радиоактивного источника. Внутреннюю радиотерапию иногда проводят в сочетании с дистанционной лучевой терапией.
При вторичных опухолях головного мозга всю голову обычно облучают более низкой дозой, поэтому очень тщательного планирования процедуры, как правило, не требуется. Облучение головы приводит к потере волос на несколько недель. После окончания лечения они обычно отрастают. Другие побочные эффекты наблюдаются редко.
Химиотерапия
Химиотерапевтические препараты используют для лечения некоторых первичных опухолей головного мозга, особенно астроцитом промежуточной и высокой степени и медуллобластом. Цель медикаментозного лечения заключается в уменьшении опухоли и контролировании ее роста, а не в излечении. Химиотерапию иногда сочетают с радиотерапией, поскольку это, по-видимому, улучшает результаты последней. Вместе с химиотерапевтическими средствами могут вводиться также гормональные препараты, например тамоксифен, что, вероятно, повышает эффективность медикаментозного лечения.
Прогноз
Некоторый процент астроцитом низкой степени излечивается благодаря сочетанию хирургических вмешательств с радиотерапией. Однако многим больным с опухолями головного мозга лечение проводят в целях ослабления симптомов и продления жизни благодаря максимально длительному контролированию опухолевого процесса.
Нечто интересное
Аллергия и аутоиммунные заболевания, которые сопровождаются сбоем иммунной системы, защищают мозг от возникновения опухолей. К такому выводу пришли американские ученые из Национального института рака в Мериленде, которые обследовали 782 человека с установленным диагнозом опухоли и сравнили их с контрольной группой из пациентов, госпитализированных по другим причинам. В ходе исследования, результаты которого были опубликованы в свежем номере International Journal of Cancer, ученые установили, что риск развития одной из опухолей мозга - глиомы снижался на 33 процента при наличии данных об аллергических заболеваниях и на 51 процент при аутоиммунных заболеваниях. Другая опухоль - менингиома реже встречалась при последних, но ее частота не зависела от аллергии.
Связь риска возникновения глиомы с нарушениями в работе иммунной системы, при котором она начинает неадекватно реагировать на раздражители, была отмечена и в некоторых более ранних исследованиях. Вообще о причинах опухоли известно достаточно мало. Около пяти процентов случаев опухолей мозга связаны с наследственными синдромами, есть указания на связь с ионизирующим излучением.
Как полагает одна из авторов исследования доктор Алина Бреннер (Alina V. Brenner), выявленная закономерность может объясняться тем, что некоторые иммунологические факторы, предрасполагающие к развитию аллергий и аутоиммунных заболеваний, могут играть роль в формировании опухолей. В любом случае эти данные должны послужить толчком для новых исследований в этой области.
Читайте также:
Первично-множественные опухоли - причины, симптомы, диагностика и лечение, прогноз
Первично множественные опухоли – неоплазии, возникающие одновременно или через определенный промежуток времени и не являющиеся метастазами друг друга. Могут быть доброкачественными или злокачественными, мультицентрически располагаться в одном органе, возникать в парных органах, локализоваться в пределах одной системы или нескольких систем. Возникают в результате соматических мутаций или наследственных генетических аномалий. Диагностируются на основании клинических симптомов, лабораторных и инструментальных исследований. Тактика лечения определяется типом, распространенностью, локализацией и степенью злокачественности новообразований.
Общие сведения
Первично множественные опухоли – две или более неоплазии различного генеза, одновременно либо последовательно развившиеся в одном или нескольких органах. В большинстве случаев диагностируются два новообразования. Три узла обнаруживаются у 5-8% пациентов. Случаи четырех и более неоплазий являются крайне редкими и рассматриваются как казуистические. В последние десятилетия отмечается резкое увеличение количества первично множественных опухолей, однако истинная частота их развития пока является предметом исследований.
Согласно статистическим данным, первично множественные опухоли выявляются у 13% пациентов с онкологическими заболеваниями, однако некоторые специалисты указывают, что эта цифра может быть заниженной из-за возможных диагностических ошибок (при определении независимого процесса, как метастаза первичного новообразования) и гибели некоторых больных до появления симптомов второй неоплазии. Лечение первично множественных опухолей осуществляют онкологи, гастроэнтерологи, эндокринологи, маммологи, гинекологи и специалисты в других сферах медицины (в зависимости от локализации новообразований).
Первое упоминание о множественных неоплазиях встречается в трудах Авиценны, который более тысячи лет назад описал двухсторонний рак молочных желез. В XIX веке описания первично множественных опухолей стали все чаще встречаться в специализированной литературе. Наиболее существенный вклад в определение понятия и изучение данной патологии внес немецкий хирург Бильрот. В частности, он первым дал определение подобным патологическим состояниям, отнеся к первично множественным опухолям новообразования различной структуры, локализующиеся в разных органах и дающие собственные метастазы.
В первой половине XX века формулировка Бильтота была пересмотрена. В настоящее время первично множественными опухолями считаются неоплазии, которые могут располагаться в одном или в разных органах. Основным условием отнесения заболеваний к этой категории является одновременное или последовательное появление в организме нескольких независимых друг от друга очагов трансформации клеток. Второе и последующие новообразования не должны возникать в результате контактного распространения, лимфогенного или гематогенного метастазирования.
Первично-множественные опухоли
Причины
Непосредственной причиной развития солитарных и первично множественных опухолей являются генетические мутации, обусловленные несколькими факторами. С учетом особенностей этиопатогенеза различают три основных типа неоплазий: возникшие в результате спонтанных соматических мутаций, образовавшиеся вследствие индуцированных соматических мутаций, являющиеся результатом передающихся по наследству генетических мутаций. Следует учитывать, что подобное разделение является достаточно условным. На практике, скорее, можно выделить преобладающую причину развития, которая сочетается с другими, менее значимыми факторами.
При первично множественных опухолях перечисленные мутации могут сочетаться. Возможны любые комбинации, например, первое новообразование развивается спонтанно, второе – в результате индукции; первое является наследственным, второе – индуцированным; оба рака имеют одну и ту же природу (наследственность, воздействие экзогенных факторов) и т. д. При этом у больных первично множественными опухолями отмечается преобладание индуцированных и наследственных мутаций.
В числе наиболее значимых факторов, индуцирующих развитие первично множественных опухолей, рассматривают курение, проживание в неблагоприятных экологических зонах, профессиональные вредности (контакт с химическими мутагенами на некоторых производствах, превышение установленных нагрузок у радиологов), многократные рентгенологические обследования, лучевую терапию и химиотерапию предшествующих онкологических заболеваний. Вероятность возникновения первично множественных опухолей также повышается при нарушениях питания, иммунодефицитных состояниях, гормональных расстройствах и некоторых эндемических заболеваниях.
В список наследственных синдромов, сопровождающихся облигатным развитием или повышенной вероятностью возникновения онкологических поражений, включают более 100 заболеваний. Первично множественные опухоли развиваются или могут развиться при трети таких заболеваний. Наиболее известными синдромами являются МЭН-1, МЭН-2 и МЭН-3, при которых выявляются множественные эндокринные неоплазии. Кроме того, первично множественные опухоли могут диагностироваться при синдроме Линча, синдроме Гарднера, болезни Гиппеля-Линдау, синдроме Пейтца-Егерса и других.
Классификация
Существует несколько классификаций, созданных на разных этапах изучения данной патологии. Современные специалисты обычно используют классификацию Бебякина, разработанную в 1974 году. Согласно этой классификации выделяют следующие типы первично множественных опухолей:
- С учетом сочетаний: все неоплазии имеют доброкачественный характер; выявляются доброкачественные и злокачественные новообразования; все опухоли протекают злокачественно.
- С учетом последовательности обнаружения: синхронные первично множественные опухоли (обнаруженные одновременно или практически одновременно), метахронные (диагностированные с интервалом 6 и более месяцев), метахронно-синхронные и синхронно-метахронные.
- С учетом функциональных взаимосвязей: гормональнозависимые, функциональнозависимые, несистематизированные.
- С учетом происхождения из определенной ткани: первично множественные опухоли одинакового происхождения и разного происхождения.
- С учетом гистологических особенностей: одинаковой гистологической структуры, разной гистологической структуры.
- С учетом локализации: расположенные в одном органе или парных органах; поражающие несколько органов одной системы; локализующихся в органах различных систем.
Диагностика
Основой успешной диагностики первично множественных неоплазий является комплексный подход, разработанный с учетом особенностей возникновения и течения этой группы заболеваний. Одной из наиболее распространенных проблем при обнаружении первично множественных опухолей является отсутствие четкой клинической картины, характерной для каждого новообразования. Проявления неоплазий могут накладываться друг на друга, симптомы одного из поражений могут быть слабо выраженными, маскироваться под неопухолевое заболевание или имитировать признаки отдаленных метастазов.
Хотя бы частично решить эту проблему позволяют продуманные планы первичного и последующих обследований, составленные с учетом возможности развития первично множественных опухолей. Так, при локализации солитарного новообразования в зоне молочной железы специалисты уделяют пристальное внимание состоянию второй молочной железы и внутренних женских половых органов, при расположении неоплазии в области желудка – состоянию толстого кишечника, кожи, яичников, матки и молочных желез и т. д. План обследования в каждом конкретном случае составляется индивидуально. Решающую роль при постановке диагноза обычно играют радиологические методики (рентгенография, КТ), УЗИ, МРТ и гистологические исследования.
Вероятность развития первично множественных опухолей у онкологических больных в 6 раз выше, чем в среднем по популяции. С учетом этого обстоятельства, все пациенты с такими заболеваниями после лечения должны находиться под диспансерным наблюдением и проходить регулярные обследования. Такая мера позволяет выявлять рецидивы первичной неоплазии и диагностировать метахронные первично множественные опухоли. Риск развития второго онкологического поражения увеличивается в возрасте 55-70 лет, что должно учитываться при планировании обследования пациентов.
Лечение первично множественных опухолей
Лечение синхронных неоплазий осуществляется одновременно. В зависимости от локализации новообразований и состояния больного хирургическое вмешательство может проводиться единовременно либо быть поэтапным. При планировании очередности операций при первично множественных опухолях учитывают степень распространенности каждого онкологического процесса. В ряде случаев по поводу одного новообразования может быть проведено радикальное лечение, по поводу другого – симптоматическое или паллиативное.
При выборе консервативных методик ориентируются на чувствительность каждой опухоли к радиотерапии и различным химиопрепаратам. Тактика лечения метахронных первично множественных опухолей соответствует тактике лечения солитарных новообразований аналогичных стадий и локализаций. Прогноз определяется видом, расположением, стадией и степенью злокачественности первично множественных опухолей. Отдаленные результаты лечения метахронных неоплазий примерно совпадают с результатами терапии одиночных образований. При синхронных процессах прогноз ухудшается.
Что такое опухоль? Стадии, причины, симптомы, лечение :: SYL.ru
О том, что такое опухоль, должен знать любой современный человек. Не будет лишним представлять себе симптомы заболевания. Выделяют злокачественные, доброкачественные образования. Подходы к их лечению, равно как и прогнозы, существенно отличаются. Попробуем рассмотреть, что представляет собой опухоль, какие бывают разновидности, в чем их особенности.
Общая информация
О том, что такое опухоль, может рассказать любой врач. Под словом принято понимать такую патологию, которая свойственна органическим тканям и сопряжена с переменой генетических особенностей клеток. Такие изменения становятся причиной неправильного роста, дифференциации. Выделяют доброкачественные, злокачественные новообразования.
Зрелость клеток
Эта особенность в специализированной литературе называется степенью дифференциации. Рассматривая, что такое опухоль, нужно понимать: для доброкачественных новообразований характерно сходство с нормальными клетками организма и по внешним особенностям, и по строению. Такие клетки называют высокодифференцированными. Впрочем, минимальные отличия все равно наблюдаются. А вот злокачественные новообразования характеризуются средней либо низкой степенью дифференциации. Это указывает на существенные отличия от нормальных органических образований и по функционированию, и по форме.
Развитие процесса
Разбираясь в том, что такое опухоль, нужно обратить внимание на особенности развития новообразования. Если оно характеризуется как доброкачественное, разрастание (чаще) экспансивное, то есть при довольно медленном развитии происходит повреждение окружающих органов и тканей за счет постоянно возрастающего давления. А вот злокачественное новообразование способно на инфильтрацию тканей, то есть прорастание в них. Этот процесс затрагивает сосуды, нервные ткани, нанося серьезный ущерб организму.
Вторичный процесс образования дочерних опухолевых зон в медицине именуют метастазированием. Первичный очаг становится источником отсева, приводящим к распространению отрицательного процесса в органических тканях. Метастазирование обусловлено способностью опухолевых клеток проникать в лимфатический поток, через который видоизмененные элементы распространяются в самые разные органы и ткани. Для доброкачественных новообразований такой процесс не характерен, а вот при злокачественных опухолевых заболеваниях метастазы представляют одну из самых сложных сторон заболевания, во многом именно по ним определяют прогноз для человека.
Настоящее и будущее больного
Известно, что опухолевые процессы могут повторно развиться, если даже все поврежденные ткани были удалены либо уничтожены. Такой риск характерен для злокачественных новообразований, а вот из числа доброкачественных с факторами риска связаны только имеющие основание опухолевые процессы – в медицине их называют «с ножкой».
Влияние на организм больного двух типов опухолей довольно существенно отличается, что необходимо учитывать и при текущей терапии, и при прогнозировании будущего человека. Так, доброкачественные новообразования оказывают местное воздействие. Такое формирование может повредить сосуды, нервы, близкие к нему ткани, так как разрастается и сдавливает их. А вот при злокачественной форме развивается кахексия, отравление организма, обусловленные активизацией роста патологически измененных клеток, сопряженной с поглощением необходимых организму строительных компонентов. Чем быстрее растет опухоль, тем больше шансов на некротические процессы, так как кровеносная система не успевает формировать нужный объем и длину сосудов, центральные области не получают снабжения кислородом, что приводит к отмиранию клеток. Процесс связан с дополнительным отравлением организма.
Всему свое имя
Для доброкачественных опухолей наименования связаны с типом исходной ткани. Если процесс развивается в соединительной, это - фибра, в жировой – липома. Некоторые опухолевые процессы довольно сложные, одновременно задействуют несколько видов органической ткани. Такую особенность обязательно отображают в наименовании заболевания. Так, если одновременно поражены два описанных типа, тогда патология называется фибролипома.
Наименование злокачественных процессов тоже в некоторой степени обусловлено разновидностью пораженной ткани, хотя сами слова используются другие. Так, если поражен эпителий, патологию назовут карциномой, а при развитии негативных процессов в соединительной ткани диагностируют саркому. Дополнительные исследования позволяют более точно определить, какие именно ткани пострадали, на основании этого уточняют диагноз. Так, при поражении железистой ткани диагностируют аденокарциному.
Некоторые особенности терминологии
Кровь принадлежит к категории соединительных тканей. Если негативные патологические процессы затрагивают именно кровь, диагностируют лейкемию. При выявлении определённого поражённого участка организма говорят о лимфоме.
В некоторых случая крайне сложно определить, какая ткань стала источником развития патологии. В такой ситуации диагноз ставят, ориентируясь на особенности клеточной формы. Ситуация характерна при низкодифференцированных раковых процессах.
Особенности диагностики
Современный подход к выявлению заболевания и его особенностей предполагает дифференциальное диагностирование. Для этого берутся анализы для исследования в лабораторных условиях, применяются методику визуализации, в том числе исследование с рентгеновским облучением и с помощью ультразвука, эндоскопа. Самым важным этапом считается гистологическое исследование, следующее за первичным изучением состояния пациента. В ходе гистологии в лабораторных условиях устанавливают точно характер патологии. Для уточнения диагноза прибегают к специализированным вспомогательным методикам. Чаще всего практикуются иммуногистохимия, исследование FISH.
Поражение мозга
Причины опухоли такого важного для человека органа и по сей день не изучены на 100%. Заболевание принадлежит к категории редких, с высокой степенью вероятности приводит к летальному исходу, а изучить его еще только предстоит. Как отмечают специалисты, с этой патологией пациенты попадают в клинику преимущественно в запущенном состоянии. Если обратиться в больницу вовремя, при первичных проявлениях, есть шансы на положительный исход, но с прогрессом заболевания они стремительно сокращаются.
Как отмечают доктора, злокачественные новообразования в головном мозге по своему происхождению близки к аналогичным процессам в других видах тканей, органов. Первичная патология формируется из мозговых клеток, тканей, расположенных поблизости. Наилучшие прогнозы ставят при опухоли мозга, локализованной в небольшой области. Методика лечения – хирургическое вмешательство. Возможен другой вариант развития заболевания: первичная патология образовалась в иных органах, а в мозг попала с лимфой, кровью. В таком случае диагностируют вторичное новообразование, избавиться от которого при нынешнем уровне развития медицины довольно проблематично, поэтому прогнозы зачастую неблагоприятные, особенно если не удалось выявить рак на начальной стадии.
Особенности ситуации
Опухоль головного мозга – заболевание крайне серьезное, так как орган обеспечивает возможность слаженного управления всеми частями человеческого тела. Нормальное функционирование при сбоях в нем совершенно невозможно. Даже самая незначительная патология приводит к многочисленным функциональным нарушениям и потере качества жизни больного человека.
Хирургические манипуляции, связанные с удалением злокачественного новообразования, значительно сложнее в случае, когда процесс поразил ткани головного мозга, нежели в прочих вариантах. Довольно часто на практике наблюдаются ситуации осложнений после операции удаления опухоли головного мозга, что обусловлено повреждением окружающих здоровых тканей. Такое в большей степени характерно болезни, локализованной в труднодоступном участке органа – к сожалению, современные технологии пока не развиты достаточно высоко, чтобы доктора имели возможность в равной степени успешно оперировать любые ткани основного «компьютера» в человеческом организме. Повреждение здоровых клеток может стать причиной нарушения функциональности, необходимой для жизнеобеспечения организма в целом.
Альтернативный подход: возможен ли?
В то же время невозможно лечение только химическими средствами, что связано с наличием гемато-энцефального барьера, ограничивающего сообщение кровеносной системы с мозговыми клетками. С одной стороны, такой механизм позволяет уберечь нервную систему от отравляющих компонентов, микроскопических форм жизни, но это создает определенные препятствия для терапевтического курса при злокачественном новообразовании.
Разновидности заболевания
Если причины опухоли мозга в настоящий момент не изучены в необходимой степени, то классификация разновидностей патологии проработана довольно основательно. Конечно, многое об этой болезни еще только предстоит узнать, но фундамент для будущих исследований уже заложен.
До четверти всех первичных опухолевых процессов в головном мозге носят доброкачественный характер и называются менингиомами. Наиболее редкая форма получила наименование гемангиобластома. Она формируется на основании примитивных сосудистых, стволовых клеток. До 60 % всех злокачественных форм – глиомы, сформированные на основе вспомогательного клеточного вещества человеческой нервной системы. Этот биологический материал в науке называется нейроглия. Довольно редко диагностируются:
- мозговая саркома, зарождающаяся в соединительной ткани;
- эстезионейробластома, формирующаяся на основании эпителиальных клеток носоглотки, полости носа, лицевых черепных участков.
Особенности терапии
Самая первая проблема такого опухолевого процесса – труднодоступность. Кроме того, значимы факторы, характерные всем онкологическим заболеваниями в принципе. На ранней стадии опухоли прогнозы пациента будут существенно лучше, нежели при запущенной форме. Многое зависит от наличия метастаз, состояния пациента в целом, возрастных особенностей, сопутствующих патологий.
Врачи утверждают, что многое определяется настроем больного человека. Стремление жить любой ценой – важный момент, позволяющий справиться с самой тяжелой патологией. Необходимо изо всех сил бороться за жизнь, за завтрашний день. Даже самые лучшие врачи не смогут спасти смирившегося с негативным исходом больного, а в наиболее безнадёжных случаях известны примеры положительного исхода, объяснить который можно только уверенностью человека в своих силах и способности справиться с бедой.
Что делать?
В настоящее время на ранней стадии опухоль мозга лечится хирургическим вмешательством с помощью гамма-ножа. Это методика радиохирургии, считающаяся одной из наиболее передовых, эффективных, безопасных, результативных. Наименование может запутать обывателя: никакого обычного ножа в операции нет, черепную коробку при применении такого способа вскрывать не будут. Гамма-ножом называют сложный современный прибор, этакий шлем, надеваемый после подготовительных мероприятий на голову больного человека. В систему встроены излучатели, и проецируемые ими лучи сходятся в одной строго определённой точке, рассчитанной при выявлении специфики локализации опухолевого процесса. Такое точечное облучение позволяет разрушить патологические клетки, даже если они образовались в труднодоступных зонах. Преимущество метода в слабом негативном влиянии на здоровые ткани, распложённые вблизи больной зоны. Впрочем, успешность во многом зависит от квалификации врачей: необходимо уметь действительно предельно точно рассчитать положение новообразования.
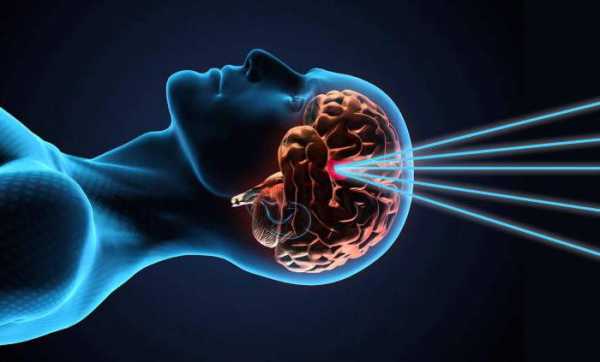
Кроме описанного высокотехнологичного метода, при мозговых опухолях можно прибегать к более классическим вариантам лечения: лучевой терапии, оперативному вмешательству, химиотерапии.
Что с прогнозами?
Общих показателей, универсальных для всех категорий больных, не существует. Многое зависит от разновидностей процесса, состояния организма человека. Важным фактором будет стадия – на ранней опухоль мозга победить значительно проще, нежели при запущенном процессе. Если диагностированы олигодендроглиома, эпендимома, возраст больного – в пределах 20-45 лет, выживаемость в расчете на пять лет оценивается в 80 %, но для 55-65-летних пациентов показатель снижается до 45-69 процентов.
Известно, что для разных возрастов характерна повышенная опасность опухолевых процессов разного типа. Некоторые чаще развиваются у детей и подростков, другие – в возрасте 40 лет и старше. Известно, что мозговые опухолевые процессы реже всего наблюдаются у 20-35-летних людей.

Симптоматика: как предположить беду?
Как правило, симптомы опухоли на ранней стадии довольно незаметны, поэтому многие просто не обращают на них внимание. Известно, что может повышаться внутричерепное давление, так как новообразование оказывает давление на здоровые мозговые ткани. Больной ощущает распирающую боль, особенно сильную в моменты кашля, чиха, при попытке повернуть голову. При опухолевых процессах может кружиться голова, иногда появляются приступы рвоты, эпилепсии, судорожности. Возможны нарушения восприятия реальности, психические отклонения, галлюцинации. Под воздействием негативных процессов меняется восприятие вкусовыми, обонятельными рецепторами, иначе ощущаются цвета. Опухоль мозга может проявить себя расстройством координации движений, навязчивостью действий (жевание, глотание).
Если первые симптомы опухоли головного мозга остались без внимания, развитие ракового процесса провоцирует общее отравление организма. Человек становится апатичным и безучастным, наблюдается физическая слабость, вялость. Могут быть потери памяти, развивается неспособность концентрировать внимание на выбранном объекте. Во многом симптоматика определяется особенностями локализации опухолевого процесса.
Это важно!
Основной симптом опухоли мозга на ранней стадии – головная боль. Неприятные ощущения невозможно устранить обезболивающими препаратами. Практически все больные, у которых были диагностированы новообразования в головном мозге, отмечали, что до этого довольно долгое время страдали от беспричинных головных болей. Симптом общий для всех типов локализации, вне зависимости от того, какая ткань стала базовой для развития негативного процесса.
Откуда приходит беда?
Причины опухоли мозга в настоящий момент не изучены в достаточной степени. Впрочем, если говорить начистоту, нет точной информации о всех факторах, провоцирующих онкологические заболевания в любом органе, ткани, не только мозге человека. Известно, что болезнь зависит от многих причин, в каждом конкретном случае будет своя уникальная влияющая особенность. В частности известно, что патологию может спровоцировать генетика: в нескольких поколениях одной семьи, как показали наблюдения, встречаются одинаковые онкологические заболевания.
Причиной опухоли мозга может стать долговременное облучение, влияние агрессивных химических компонентов. Если человек трудится, проживает в такой местности, при первом подозрении на опухоль (то есть при появлении сильной головной боли) необходимо обратиться ко врачу. Играют роль качество воздуха, канцерогены, тяжелые металлы, попадающие в организм с пищей, водой. Может сказаться хронический стресс, под влиянием которого ослабевает природная защита организма.
Предотвратить страшную болезнь: это возможно?
Врачами предложены некоторые меры профилактики, но никакой точной информации об их эффективности в настоящий момент нет. Объясняется это просто: причины опухоли мозга не изучены в достаточной степени, чтобы можно было разработать действенные способы предотвращения. Доктора говорят, что при истощении ресурсов организма резко повышается шанс любых заболеваний, в том числе онкологических. Степени ресурсных запасов индивидуальны для каждого отдельного человека, многое зависит от образа жизни.
Как удалось доказать, высокий шанс развития тяжелых патологических процессов, в том числе онкологических, у страдающих от алкогольной зависимости людей, а также придерживающихся неправильной диеты и сталкивающихся с постоянными сильными физическими нагрузками. Наиболее сильное негативное влияние на мозг человека оказывают недосып, усталость, стрессовые ситуации. Отрицательное воздействие наблюдается со стороны всевозможных стимулирующих веществ, будь то снотворные или энергетические напитки.
Многие склонны к переживаниям, самоедству, что дополнительно повышает уровень стресса, накладывающийся на невозможность отдохнуть. Наконец, склонность к самолечению – еще один значимый фактор. Многие самостоятельно назначают себе лекарства, принимая, к примеру, симптомы опухоли мозга на ранней стадии за простую головную боль – конечно, к врачу такие пациенты попадают буквально в последний момент, когда положительные прогнозы крайне маловероятны.
Опухоли
Опухоль (tитоr, новообразование, бластома, неоплазма) — патологическое разрастание, отличающееся от других патологических разрастаний (гиперплазия, гипертрофия, регенерация после повреждения) автономностью, наследственно закрепленной способностью к неограниченному, неконтролируемому росту.
Клинически различают два типа опухолей - доброкачественные и злокачественные. Доброкачественные опухоли растут, раздвигая прилежащие ткани и оказывая давление на них, но их не повреждая. Иногда доброкачественные опухоли инкапсулируются. Доброкачественные опухоли можно рассматривать как местное заболевание при условии, если они своей массой или локализацией не препятствуют осуществлению жизненноважных функций организма, например при возникновении в головном мозге. В этом случае доброкачественное образование угрожает летальным исходом, поскольку его дальнейший рост ограничивает черепная коробка и давление, оказываемое опухолью на нервные центры, становится несовместимым с жизнью. Доброкачественные опухоли (зрелые) состоят из клеток, по которым почти всегда можно определить, из какой ткани они образовались. Кроме того, данные опухоли обладают экспансивным ростом, то есть клетки не выходят за пределы опухоли, а растут равномерно во все стороны, оттесняя прилегающие ткани. Такая опухоль оперативным путем легко удаляется целиком.
Злокачественные опухоли характеризуются инвазивным ростом, они инфильтрируют прилегающие ткани, образуют перифокальные очаги воспаления, часто дают начало метастазам в ближайшие лимфатические узлы и отдаленные ткани и расстраивают гомеостаз всего организма. Злокачественные (незрелые) опухоли очень опасны для организма и имеют паренхиму из слабо дифференцированных клеток.
Основной особенностью злокачественных опухолей является их способность к метастазированию, то есть к отрыву от опухоли отдельных клеток и переносу их в другие органы с последующим развитием на месте их имплантации аналогичного новообразования.
Существуют три пути метастазирования опухолевых клеток:
1. Гематогенный - по кровеносным сосудам
2. Лимфогенный - по лимфатическим сосудам
3. Тканевой (внутриполостной) - непосредственно от одной соприкасающейся ткани к другой или по межтканевым пространствам.
Кроме того, естественно, существует смешанный путь метастазирования
Наиболее распространенный путь метастазирования - лимфогенный. Гематогенный путь: бывает прямым — через внутриопухолевые капилляры, непрямой - при эрозии сосудов.
Прямым путем метастазируют все саркомы, опухоли желез внутренней секреции, остеогенные саркомы. Непрямым путем остеокластный вид остеосаркомы. Сначала в венозный кровоток, в легочную артерию, а затем в легкие. Лимфогенным путем метастазируют опухоли молочной железы, лимфосаркомы. эпидермальные опухоли, меланосаркомы
Внутриполостным путем метастазируют опухоли легкого, яичников. Смешанным путем - остеогенная саркома, меланосаркомы.
Долгое время считали, что процесс метастазирования связан только с особенностями строения опухоли и не зависит от организма. Отрыв бластомных клеток и их перемещение по одному из трех указанных выше путей объясняли (и эти объяснения справедливы) следующими причинами. Во-первых, кровеносные и лимфатические сосуды, проходящие через опухоль, имеют одну важную особенность: в их стенку входят клетки опухолевой ткани, вследствие чего эти клетки легко попадают в крово- и лимфоток. Во-вторых, вследствие ослабления сцепления между опухолевыми клетками они легко отрываются от опухоли. В-третьих, большинство опухолей имеет довольно рыхлую строму, что также облегчает отрыв клеток.
Однако с течением времени начали накапливаться факты, которые свидетельствовали о том, что метастазирование - не просто механический, пассивный процесс переноса опухолевых клеток, а активный. Во-первых, было замечено, что для превращения метастаза в опухолевый очаг необходим определенный латентный период между попаданием опухолевой клетки в орган и развитием в этом органе новообразования. Во-вторых, метастаз превращается в опухоль далеко не в каждом органе, в который он попадает, а только в некоторых. Иногда опухоли дают метастазы в весьма отдаленные от материнской опухоли органы. Таким образом, судя по этим двум особенностям, (латентному периоду и метастазированию в отдельные органы), ткань, в которую попал метастаз, должна быть способной этот метастаз воспринять.
Причины трансформации метастазов в опухоли пока еще недостаточно изучены. На современном этапе развития онкологии еще нельзя сказать, что должно произойти в ткани, чтобы она стала готовой к превращению метастаза в опухоль. По-видимому, здесь играют роль реактивные свойства тканей, связанные с их местными иммунными особенностями. Кроме того, в организме есть ряд тканей и жидкостей, не пропускающих через себя метастазы, как, например, гематоэнцефалический барьер. Поэтому опухоли центральной нервной системы метастазируют только в ее пределы, а опухоли других органов редко метастазируют в мозг.
Таб. 1. Основные отличительные признаки доброкачественных и злокачественных опухолей.
| Скорость роста | Медленная | Быстрая |
| Границы опухолей | Хорошо выражены | Не всегда заметны |
| Окончание роста | Может остановиться или регрессировать | Обычно прогрессирует до смерти животного |
| Характер роста | Экспансивный | Инфильтрирующий, редко экспансивный |
| Метастазы | Не дают | Постоянно |
| Рецидивирование | Редко | Часто |
| Атипизм | Тканевый | Тканевый и клеточный |
| Митозы | Редкие (единичные) | Многочисленные |
| Поражение сосудов и других структур | Редко | Постоянно |
Опухоли встречаются примерно одинаково часто и у самок, и у самцов, за исключением опухолей молочных желез, которые поражают самок и крайне редко самцов.
Разработаны принципы клинической классификации опухолей, которые позволяют унифицировать оценку стадии заболевания. Классификация принята в большинстве зарубежных ветеринарных клиник. Ее цель-создать единую систему признаков, которая дает возможность определять распространение опухоли как в пределах пораженного органа, так и в зонах регионарного и отдаленного метастазирования.
В 1974 году комитет экспертов ВОЗ выработал для домашних животных, в частности для собак, классификацию опухолей ТNМ Данная классификация построена на основании учета трех компонентов:
Т-первичная опухоль (tumores)
N-лимфатические узлы (noduli)
М-метастазы (metastasis)
Каждый из элементов этой системы имеет несколько градаций, характеризующий степень распространения злокачественной опухоли.В зависимости от размеров опухоли и ее прорастания в орган или окружающие ткани различают Т1, Т2, ТЗ, Т4. Так, при доступных для пальпации опухолях, как например, при опухолях молочной железы, Т1 обозначает опухоль, имеющюю диаметр 0-2 см, Т2-опухоль 2-5см, ТЗ-более 5см (дополнительное обозначение показывает: а-опухолъ не фиксирована к большой грудной мышце или грудной фасции, b-опухоль фиксирована к большой грудной мышце), Т4-опухоль более 5 см, в процесс вовлечена грудная стенка. Кроме того, выделяют Т0-непалыгаруемая опухоль и Tis-преинвазивная опухоль (карцинома in situ).
В отношении поражения лимфатических узлов при раке молочной железы N0 обозначает, что подмышечные лимфатические узлы - не пальпируются, N1- пальпируются подвижные подмышечные лимфатические узлы, N2- пальпируются фиксированные друг с другом или с окружающими структурами лимфатические узлы, N3- пальпируются предлопаточные и другие лимфатические узлы или имеется отек лапы. Дополнительное обозначение а показывает, что лимфатические узлы рассматриваются как не подозрительные на метастазы, b - лимфатические узлы поражены опухолью.
Отсутствие или наличие отдаленных метастазов обозначается соответственно МО или Ml
Распределение рака на 4 стадии по системе TNM может быть представлено следующим образом:
Таб. 2. Распределение рака на 4 стадии и по системе TNM.
| Клиническая стадия | TNM-категории |
| 1 | T1N0M0 T2N0M0 |
| 2 | T1N1M0 T2N1M0 |
| 3 | Т1N2-3М0 T2N2-3M0 T3N0,1,2,3M0 T4NO,1,2,3M0 |
| 4 | Соответствующий Т и N символ +М1 |
Стадия 1-Т1N0М0-опухоль ограничена пределами органа, из которого растет. Метастазов нет. Опухоль операбельна и резектабельна. Прогноз хороший.
Стадия 2-T2N1М0-опухоль ограничена пределами пораженного органа. Метастазы Б лимфатических узлах первого порядка. Опухоль операбельна и резектабельна, но нет уверенности в ее полном удалении. Прогноз осторожный.
Стадия З-Т3N2М0-опухоль больших размеров, прорастает в окружающие органы и ткани, имеются метастазы в регионарные лимфатические узлы. Опухоль в большинстве случаев нерезектабельна, прогноз неблагоприятный.
Стадия 4-T4N3M1-независимо от размеров и расположения опухоли имеются отдаленные метастазы. Опухоль неоперабельна, прогноз крайне неблагоприятный.
Система TNM позволяет согласовать действия хирургов, радиотерапевтов и химиотерапевтов в группировании по стадиям случаев заболевания опухолями, которое основывается на принципе сравнимости, Следует стремится к тому, чтобы классификация TNM проводилась каждый раз перед, во время и после операции, а также в случаях рецидивов опухолей, при патологоанатомическом исследовании.
Увеличить ценность классификации TNM может внесение дополнительных сведений о примененных методах исследований, выражаемый через фактор С. Так, С1 означает, что оценка была дана исключительно на основании клинических методов исследований, С2-были применены специальные методы диагностики, например, эндоскопия, С3-после пробного хирургического вмешательства, С4-после оперативного удаления опухоли и ее гистологического исследования, С5-после патологоанатомического исследования.
По отношению к опухолям молочной железы степень заболевания основана на клиническом исследовании и радиографии грудной клетки. Первичная опухоль оценивается по размеру, вовлечению кожи и подлежащих тканей. Размер определяется при помощи кронциркуля и записывается в см.
Место расположения опухоли должно учитываться, но не имеет отношения к классификации. Патогенность опухоли следует учитывать когда возможно, но не видоизменяет классификацию.
Множественные опухоли следует классифицировать отдельно. Регионарные лимфоузлы axillary и inguinal.
| Клинические стадии (TNM) опухолей молочной железы у собак № Истории болезни ........ Ф.И.О.владелъца ................... Дата ..................... Возраст ............. Пол ............ Порода .................. Масса тела ................. кг Количество первичных опухолей: | |||
| Местонахождение первичной опухоли молочной железы | Правая цепочка желез | Левая цепочка желез | |
| 12345 | 12345 | ||
| Самая большая первичная опухоль в диаметре (см): | |||
| единственная | |||
| множественная /отметить соответствующую ячейку/ | |||
Ниже перечислены минимум требований определяющие T,N и М категории (если они не были отмечены символами ТХ, NX, MX).
Т-категория: клинические и хирургические исследования.
N-кадегория: клинические и хирургические исследования. М-категория: клинические, хирургические исследования и радиография грудной клетки.
Группа соответствующей категории
Т: Первичная опухоль.
Т0 Опухоль не подтверждена
Т1 Опухоль менее Зсм в диаметре.
Т1а Подвижная опухоль.
Т1б Опухоль неподвижна относительно кожи.
Т1в Опухоль неподвижна относительно мышц.
Т2 Опухоль 3-5 см в диаметре.
Т2а Опухоль подвижна.
Т2б Опухоль неподвижна относительно кожи .
Т2в Опухоль неподвижна относительно мышц.
ТЗ Опухоль более 5 см в диаметре
ТЗа Подвижная опухоль.
ТЗб Опухоль неподвижна относительно кожи.
ТЗв Опухоль неподвижна относительно мыпщ.
Т4 Опухоль любого размера, воспалительная карцинома.
Множественные опухоли следует классифицировать отдельно.
| N: Регионарные лимфоузлы (RLN). | Методы оценки RLN клинический гистологий | ||
| Группы соответствующих категорий NO RLN не поражены | Выявленные RLN inguinal axillar | ||
| N1 Изотеральные RLN поражены | |||
| N1a Подвижный N1б Неподвижный N2 Поражены билатеральные RLN N2a Подвижны N2в Неподвижны | |||
Методы оценки М
Клинический Радиологический Гистологический
М0 Отдаленные метастазы не обнаружены.
Ml Выявлены отдаленные метастазы с соответствующими RLN
Описать соответствующее местоположение:
| Сгруппировать стадии: | |||
| Т | N | М | |
| I | Т1а,б или с | NO(-) или N0(+) или N2a(-) | МО |
| II | ТО | Nl(+) | МО |
| Т1а,б или с | Nl(+) | МО | |
| Т2а,б или с | КО(+) или N1а(+) | МО | |
| III | Любая ТЗ | Любой N | МО |
| Любая Т | Любой N6 | МО | |
| IV | Любая Т | Любой N | М! |
Окончательная клиническая стадия:
Т N М
Оценка TNM--------------------------------------Стадия--------------
Комментарии----------------------------------------------------------------------------------------------
Таб. 3. Классификация опухолей (по академику Шишкову В.П).
| Доброкачественные опухоли | Злокачественные опухоли |
| Соединителънотканые | |
| 1 . фиброма (твердая, мягкая) | 1. саркома (круглоклеточная, веретеноклеточная, полиморфноклеточная) |
| 2. миксома | 2 .миксосаркома |
| 3. липома | 3. липосаркома |
| 4. хондрома | 4. хондросаркома |
| 5. остеома | З. остеосаркома |
| 6. ангиома | 6. ангиосаркома |
| 7. фибросаркома | |
| эпителиальные | |
| 1. папиллома. | 1.плоскоклеточный рак (ороговевающий, неороговевающий) |
| 2. аденома | 2.железистый рак (аденокарценома) а)скирр б) простой рак в) мозговик |
| миогенные | |
| 1 . лейомиома | 1 . злокачественная лейомиома |
| 2. рабдомиома | 2. злокачественная рабдомиома |
| Неврогенные | |
| 1 . астроцитома | 1 . злокачественная глиома |
| 2. олигодендроглиома | 2. злокачественная невробластома |
| 3. эпидимома | 3. злокачественная невринома |
| 4. невринома | 4. злокачественная меланома |
| 5. меланома | |
| Из нескольких тканей | |
Смешанные опухоли
Сложные опухоли (тератомы)
Схема 1. Классификация предопухолевых состояний(по Л.М. Шабаду)
| Пренеоплазин | Неоплазии | |||||||||||
|
| ||||||||||||
| Неравномерная диффузная гигиперплазия | Очаговые пролифераты | Доброкачеств енные опухоли | Злокачественные опухоли | |||||||||
|
| ||||||||||||
| ПРЕДРАК | ||||||||||||
61. Опухоль, определение, ее отличие от других патологических процессов. Классификация опухолей. Система tnm.
Опухоль – патологический процесс, характеризующийся безудержным ростом атипичных клеток, развившихся из-за патологии их генетического аппарата.
Свойства:
Автономный, безудержный рост
Атипизм опухоли – новые свойства опухоли, которые отличают ее от нормальной клетки
Анаплазия – процесс появления новых свойств
Классификация:
Эпителиальные
Мезенхимальные
Опухоли меланинобразующей ткани
Опухоли нервной системы и оболочек мозга
Опухоли системы крови
Тератомы
Система TNM
Т – размер опухоли
N – наличие метастазов в регионарные и отдаленные лимфатические узлы
M – наличие метастазов в другие органы
62. Опухоль, определение, характеристика роста опухолей. Опухолевый атипизм, определение, виды. Характеристика морфологического атипизма. Понятие о клеточной анаплазии.
Опухоль – патологический процесс, характеризующийся безудержным ростом атипичных клеток, развившихся из-за патологии их генетического аппарата.
Характеристика роста опухолей:
3 вида: экспансивный, аппозиционный, инфильтрирующий (инвазивный).
При экспансивном росте опухоль растет «сама из себя», отодвигая окружающие ткани. опухоль окружается как бы капсулой (псевдокапсула). Экспансивный рост опухоли медленный, он характерен для зрелых, доброкачественных опухолей
Аппозиционный рост опухоли происходит за счет неопластической трансформации нормальных клеток в опухолевые, что наблюдается в опухолевом поле
При инфильтрирующем (инвазивном) росте клетки опухоли врастают в окружающие ткани и разрушают их(деструирующийрост). Комплексы клеток опухоли разрушают стенки сосудов, проникают в ток крови и лимфы, врастают в рыхлую соединительную ткань. Если по пути инвазии опухоли встречаются капсула органа, мембрана и другие плотные ткани, то опухолевые клетки вначале распространяются по их поверхности, а затем, прорастая капсулу и мембраны, проникают в глубь органа (рис. 99). Границы опухоли при инфильтрирующем ее росте четко не определяются. Инфильтрирующий рост опухоли быстрый, он характерен для незрелых, злокачественных опухолей.
По отношению к просвету полого органа рост опухоли может быть эндофитным или экзофитным.Эндофитный рост - инфильтрирующий рост опухоли в глубь стенки органа. Экзофитный рост - экспансивный рост опухоли в полость органа (например, желудка, мочевого пузыря, бронха, кишки).
Опухолевый атипизм
Морфологический атипизм:
Тканевый атипизм – нарушение формы и величины морфологических структур, соотношения стромы и паренхимы, беспорядочное расположение волокнистых структур
Клеточный – клеточный полиморизм, гиперхромия ядер, нарушение соотношения между ядром и цитоплазмой, патология митозов.
63. Метастаз и метастазирование, определение. Механизм развития метастазов, пути метастазирования. Отличия первичной опухоли от метастаза.
Метастаз – дочерний очаг опухоли
Метастазирование – процесс переноса опухолевой клетки различными путями из первичного очага в другие участки органов с развитием новых опухолевых очагов – метастазов.
опухолевые клетки попадают в кровеносные и лимфатические сосуды, образуют опухолевые эмболы, уносятся током крови и лимфы от основного узла, задерживаются в капиллярах органов или в лимфатических узлах и там размножаются. Так возникают метастазы.
Пути метастазирования:
Лимфогенный
Гематогенный
Контактный
Периневральный
С током спинномозговой жидкости
Имплантационный
Отличия:
-множественные штампованные»
-втяжение в центре
первичная опухоль - это... Что такое первичная опухоль?
- первичная опухоль
- adj
1) med. Primärtumor
2) oncol. Primarius
Универсальный русско-немецкий словарь. Академик.ру. 2011.
- первичная опись имущества
- первичная организация
Смотреть что такое "первичная опухоль" в других словарях:
ОПУХОЛЬ, СТАДИИ — мед. Стадия злокачественного роста прогностически важное понятие, отражающее конкретные степени злокачественности и агрессивности опухоли. Определение стадии новообразования включает оценку его размера, степени поражения регионарных лимфатических … Справочник по болезням
Опухоль Крукенберга (Krukenberg Tumour) — быстро развивающееся злокачественное новообразование, поражающее одно или (чаще) оба яичника. Данная опухоль является вторичным образованием; первичная опухоль обычно развивается в желудке или кишечнике. Источник: Медицинский словарь … Медицинские термины
ОПУХОЛЬ КРУКЕНБЕРГА — (Krukenberg tumour) быстро развивающееся злокачественное новообразование, поражающее одно или (чаще) оба яичника. Данная опухоль является вторичным образованием; первичная опухоль обычно развивается в желудке или кишечнике … Толковый словарь по медицине
опухоль первичная множественная — (t. multiplex primarius) две (или более) разные О.; развивающиеся одновременно или последовательно в нескольких органах (или в разных частях одного органа) … Большой медицинский словарь
Злокачественная опухоль — Удалённая молочная железа, поражённая инвазивным протоко … Википедия
глиома — первичная опухоль мозга. Источник: Медицинская Популярная Энциклопедия … Медицинские термины
Яи́чники — (ovaria) парная женская половая железа, расположенная в полости малого таза. В яичнике созревает яйцеклетка, которая выбрасывается в момент овуляции в брюшную полость, и синтезируются гормоны, поступающие непосредственно в кровь. АНАТОМИЯ Яичник… … Медицинская энциклопедия
Лёгкие — I Легкие (pulmones) парный орган, расположенный в грудной полости, осуществляющий газообмен между вдыхаемым воздухом и кровью. Основной функцией Л. является дыхательная (см. Дыхание). Необходимыми компонентами для ее реализации служат вентиляция… … Медицинская энциклопедия
ХОРИОН — ХОРИОН, см. Беременность, Зародыш, Пля цента. Х0РИ0НЭПИТЕЛИ0№Азлокачественная(спс rionepithelioma malignum), злокачественное новообразование зародышевой эктодермы, ги стогенетически развивающееся из синцития и клеток Лангансова слоя… … Большая медицинская энциклопедия
Рак лёгкого — Плоскоклеточный центральный рак лёгкого … Википедия
Рак гортани — Рак гортани … Википедия
первичная опухоль - это... Что такое первичная опухоль?
- первичная опухоль
Medicine: primary neoplasm, primary tumor
Универсальный русско-английский словарь. Академик.ру. 2011.
- первичная оптическая ось
- первичная орбита
Смотреть что такое "первичная опухоль" в других словарях:
ОПУХОЛЬ, СТАДИИ — мед. Стадия злокачественного роста прогностически важное понятие, отражающее конкретные степени злокачественности и агрессивности опухоли. Определение стадии новообразования включает оценку его размера, степени поражения регионарных лимфатических … Справочник по болезням
Опухоль Крукенберга (Krukenberg Tumour) — быстро развивающееся злокачественное новообразование, поражающее одно или (чаще) оба яичника. Данная опухоль является вторичным образованием; первичная опухоль обычно развивается в желудке или кишечнике. Источник: Медицинский словарь … Медицинские термины
ОПУХОЛЬ КРУКЕНБЕРГА — (Krukenberg tumour) быстро развивающееся злокачественное новообразование, поражающее одно или (чаще) оба яичника. Данная опухоль является вторичным образованием; первичная опухоль обычно развивается в желудке или кишечнике … Толковый словарь по медицине
опухоль первичная множественная — (t. multiplex primarius) две (или более) разные О.; развивающиеся одновременно или последовательно в нескольких органах (или в разных частях одного органа) … Большой медицинский словарь
Злокачественная опухоль — Удалённая молочная железа, поражённая инвазивным протоко … Википедия
глиома — первичная опухоль мозга. Источник: Медицинская Популярная Энциклопедия … Медицинские термины
Яи́чники — (ovaria) парная женская половая железа, расположенная в полости малого таза. В яичнике созревает яйцеклетка, которая выбрасывается в момент овуляции в брюшную полость, и синтезируются гормоны, поступающие непосредственно в кровь. АНАТОМИЯ Яичник… … Медицинская энциклопедия
Лёгкие — I Легкие (pulmones) парный орган, расположенный в грудной полости, осуществляющий газообмен между вдыхаемым воздухом и кровью. Основной функцией Л. является дыхательная (см. Дыхание). Необходимыми компонентами для ее реализации служат вентиляция… … Медицинская энциклопедия
ХОРИОН — ХОРИОН, см. Беременность, Зародыш, Пля цента. Х0РИ0НЭПИТЕЛИ0№Азлокачественная(спс rionepithelioma malignum), злокачественное новообразование зародышевой эктодермы, ги стогенетически развивающееся из синцития и клеток Лангансова слоя… … Большая медицинская энциклопедия
Рак лёгкого — Плоскоклеточный центральный рак лёгкого … Википедия
Рак гортани — Рак гортани … Википедия