От чего бывает аритмия сердца
почему возникает и как лечить
Существует множество видов тахикардии. Выделяют основные: физиологическая тахикардия (возникает во время физических и эмоциональных нагрузок), другое название — синусовая тахикардия; патологическая тахикардия (возникает в результате врожденных или приобретенных заболеваний сердца и других органов). Прежде всего хочется вас успокоить и отметить, что назвать тахикардию болезнью как таковой сложно, скорее это симптом. Она может возникать как самостоятельное заболевание и как проявление других болезней.
Казалось, ничего не предвещает неприятностей. Организм полон жизни, а о сердце мы начинаем говорить, выражая свои чувства радости или переживания, любви, привязанности и т. д. Вдруг оно начинает бешено стучать, колотиться, а пульс зашкаливает за сотню. Вот именно тогда и появляется новое слово в нашем лексиконе «тахикардия».
Аритмия: виды аритмии и как лечить народными рецептами
- Виды аритмии
- Лечение аритмии зависит от ее типа и причины
- На помощь приходит народная медицина
- Правильное питание — одно из условий выздоровления
- Физическая нагрузка — тоже лечение
Если говорить научным языком, то тахикардия (греч. tachys — быстрый и kardia — сердце) — это аритмия, при которой увеличивается частота сердечных сокращений до более чем 100 ударов в минуту. Нередко специалисты-кардиологи называют это заболевание более специфично — пароксизмальная предсердная тахикардия.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Существует множество видов тахикардии. Выделяют основные: физиологическая тахикардия (возникает во время физических и эмоциональных нагрузок), другое название — синусовая тахикардия; патологическая тахикардия (возникает в результате врожденных или приобретенных заболеваний сердца и других органов). Прежде всего хочется вас успокоить и отметить, что назвать тахикардию болезнью как таковой сложно, скорее это симптом. Она может возникать как самостоятельное заболевание и как проявление других болезней.
Виды аритмии
Вообще, в зависимости от частоты сердечных сокращений, различают следующие виды аритмии:
-
тахикардия — повышенная частота сердечных сокращений (более 100 ударов в минуту у взрослого человека),
-
брадикардия — пониженная частота сердечных сокращений (менее 60 ударов в минуту в состоянии покоя).
Не каждый вид аритмии нуждается в лечении. Например, у здорового человека синусовая тахикардия наблюдается при нагрузке (физической или эмоциональной). Так сердце приспосабливается к повышенной потребности организма в кислороде. Это так называемая физиологическая синусовая тахикардия.
Подписывайтесь на наш канал Яндекс Дзен!
Брадикардия тоже не всегда свидетельствует о наличии заболевания. У спортсменов или просто тренированных людей брадикардия может быть следствием тренированности сердечной мышцы.
Часто синусовая тахикардия и брадикардия, а также другие виды аритмий возникают в ответ на различные патологические процессы, например, отравление, перегревание, заболевания щитовидной железы и другие состояния, не связанные с проблемами сердца. Поэтому и лечение аритмии сводится к коррекции этих расстройств.
Однако некоторые виды аритмии опасны в связи с высоким риском развития осложнений, поэтому лечение аритмии — дело первостепенной важности.
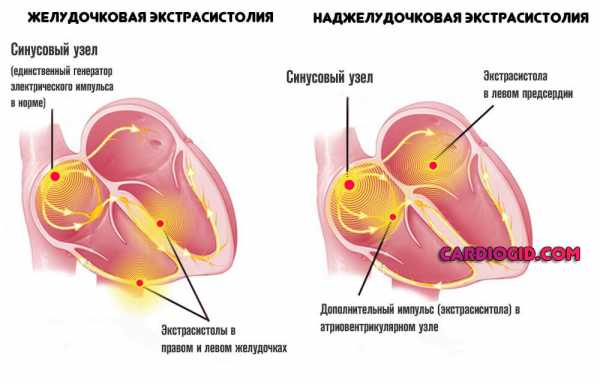
В зависимости от места формирования патологических импульсов различают предсердные и желудочковые аритмии. Это значит, что очаг патологической возбудимости, вызывающий сокращение миокарда, расположен в предсердии или желудочке.
Экстрасистолия — это аритмия, при которой возникают преждевременные (внеочередные) сокращения сердца. При этом сердце не успевает «отдохнуть» между сокращениями, а желудочки — наполниться необходимым объемом крови, поэтому такой сердечный выброс является неполноценным. Возникает экстрасистолия по разным, в том числе и «безобидным», причинам (например, так называемая эмоциональная экстрасистолия).
Практически у любого человека в течение жизни встречаются эпизоды экстрасистолии. Однако встречаются и более опасные экстрасистолы, требующие обязательной коррекции.
Мерцательная аритмия — это полностью неправильный, хаотичный ритм предсердий, который может достигать до 600 сокращений в минуту. Источник ритма — патологический очаг, расположенный атипично.
К счастью, не все предсердные импульсы «доходят» до желудочков: частота их сокращений достигает 180 в минуту или выше.
Мерцательная аритмия может развиваться по разным причинам, в том числе и не связанным с заболеваниями сердца. Например, многие красавицы, принимающие мочегонные препараты в больших количествах с целью похудения, вместо стройной фигуры «зарабатывают» себе мерцательную аритмию. Этот вид аритмии опасен своими осложнениями и обязательно требует коррекции.
Вид аритмии, точную локализацию (расположение), а также другие параметры можно определить с помощью современных методов исследования. Например, холтеровское мониторирование — это регистрация электрокардиограммы в течение суток — помогает «поймать» некоторые виды аритмии, в том случае, если они возникают эпизодически.
Лечение аритмии зависит от ее типа и причины
Иногда достаточно устранить причину (например, провести лечение основного заболевания), чтобы вернулся нормальный ритм. Как же поступать, почувствовав сбои своего «моторчика жизни»?
Сразу же после первого приступа вам следует обследоваться. Необходимо исключить желудочковую тахикардию (тип быстрого сердцебиения, угрожающего жизни) и все формы органического поражения сердца, патологию щитовидной железы, нарушение функции легких.
Для диагностики заболеваний сердца, как правило, используется электрокардиограмма.
И если же окажется, что тахикардия — ваша физиологическая особенность, то вам необходимо знать ряд правил, помогающих при приступах.
1. Не торопитесь! Если быстрая ходьба или другие физические нагрузки вызывают ответную реакцию организма, проявляющуюся тахикардией, то вам следует сбавить темпы, отдышаться, отдохнуть и ни в коем случае не продолжать действия в том же темпе.
2. Дышите глубже! При приступе следует сделать глубокий вдох и сильный выдох, направляя весь поток воздуха вниз. Повторить несколько раз.
3. Исключите возбуждающие напитки. Следует отказаться от кофе, колы, шоколада и стимуляторов в любой форме.
4. Правильно питайтесь! Прием правильной и своевременной пищи очень важен для вашего организма. Не перегружайте свое сердце, заставляя его работать на желудок, переваривающий зажеванную на ходу пиццу и выпитую колу.
5. Расслабляйтесь! Люди, подверженные стрессу, чаще страдают от данного заболевания. Старайтесь чаще расслабляться, меньше переживать и давать своему организму полноценное время для отдыха.
6. Займитесь спортом! Тренируйте свой организм, увеличивайте нагрузку постепенно, аккуратно. Не тяжелые, но грамотно построенные и регулярные тренировки помогут вашему сердечку работать правильно.
Для снятия приступов рекомендую также принимать ванны с валерианой. Для принятия ванны потребуется полный стакан отвара корня валерианы.
Народная медицина
Известен такой факт, что иметь здоровое сердце — значит, заставлять капилляры интенсивно сокращаться. В этом суть лечения сердечных болезней.
Вначале необходимо подкрепить обессиленный организм настоем из сухих плодов боярышника: 1 ст. л. плодов заварите 1 стаканом кипятка и дайте настояться 2 часа в теплом месте. Процедите. Суточная доза — по 0,5 стакана три раза в день до еды.
Для лечения заболеваний сердца подойдет и другой рецепт: 10 г сухих плодов боярышника залейте 100 мл водки и настаивайте десять дней. Приготовленную таким образом микстуру принимайте трижды в день по 30 капель. Курс лечения 3 недели.
После чего переходите к смеси, питающей сердечную мышцу. Это смесь из сухих плодов шиповника, рябины красной, боярышника, калины, изюма и кураги — в равных количествах.1 стакан сбора залейте 1 л крутого кипятка и настаивайте в термосе ночь. Выпейте в течение дня вместо чая.
Многим помогает аптечная фиалка трехцветная. Обычно применяемая при легочных заболеваниях, она не без успеха используется при сильном сердцебиении. Суточная доза — 2 ст. л. травы на 0,5 л кипятка, настаивать 6 часов.
Такое растение, как любисток лекарственный, высаживают у нас практически в каждом дворе. Используют в основном корни. Копают их ночью, незадолго до наступления новолуния. Для сбора травы лучшее время — с восхода солнца и до полудня, сразу после окончания новолуния. Даже непродолжительное употребление отвара корней любистка вызывает более энергичную, но спокойную пульсацию сердца, уменьшает одышку, самочувствие больного улучшается.
Отвар готовят так: 3 ст. л. корня заливают 1 л воды, напаривают в духовке целую ночь, а утром кипятят 8 минут, после чего оставляют париться минут 20, процеживают, отжимают остаток и выпивают за день в 4 приема. Допускается длительное лечение, особенно при малокровии, а также излишней нервозности и раздражительности.
Если у вас аритмия и экстрасистолия (выпадение пульса), то лучшим средством снова становится боярышник. Это воистину Божий дар. У него используются плоды, свежие и сушеные цветки, даже листья, тонкие веточки с набухшими почками, в редких случаях — корни.
Чем хорош боярышник? Он надежно улучшает работу сердечной мышцы и предупреждает ее преждевременное утомление, благотворно влияет на уровень венозного давления и функцию сосудистых стенок, заметно снижает уровень холестерина, способствует лучшему снабжению кислородом нейронов головного мозга.
Различных способов приготовления настоев и настоек из боярышника не счесть. По моим наблюдениям, намного результативней действует не спиртовой, а водный экстракт. Готовят его следующим образом: столовую ложку истолченных плодов боярышника надо залить стаканом кипятка, посуду закрыть крышкой, поставить на слабый огонь и тихонечко, без бурного кипения, упаривать до половины объема. Этот сгущенный отвар пьют от 40 капель до 1 чайной ложки 3 раза в день до еды.
Чтобы достичь в лечении стойкого результата, желательно принимать такой экстракт длительное время, не меньше 3 месяцев. Сушеные цветки рекомендую заваривать как чай из расчета 1 ст. л. на стакан кипятка, принимать до 3 стаканов в день.
Во время цветения боярышника необходимо: наполнить цветами доверху стеклянную банку (не утрамбовывая) и по самое горло залить водкой. Плотно закрыв, настоять месяц в темном месте. Принимать его нужно по 1 ч. л. 3 раза в день. Высокая эффективность лекарства именно такого приготовления (настойки из свежих цветов) испытана на протяжении многих лет.
При явлениях экстрасистолии не менее популярна валериана. И опять-таки, не аптечная спиртовая настойка или таблетированный сухой экстракт, а только свежевысушенный корень способен быть ощутимо действенным. Принято считать, что корень валерианы при умелом хранении — в стеклянной банке с плотной крышкой — не теряет своих свойств 3 года. Ее активность первые полгода (с осени до весны) вдвое и втрое выше, чем после длительного хранения.
При хронических нарушениях коронарного кровообращения, сердцебиении, тахикардии и экстрасистолии, в особенности связанной с невротическим состоянием коры головного мозга, надо готовить настой из 1 ст. л. измельченного корня валерианы на стакан кипятка. В нем настаивают корень до утра, а днем пьют 3 раза по одной трети стакана в первые три недели болезни. Затем, когда снимается ее острота, можно перейти на более умеренные дозы, сначала по 2, затем по 1 ст. л. 3 раза в день.
Настой валерианы необходимо принимать долго, до двух месяцев, затем сделать месячный перерыв, после чего курс повторить. Терапевтический эффект достигается медленно, лишь при систематическом и длительном применении.
По берегам рек и прудов, на болотах и сырых лугах довольно часто попадается на глаза растение из семейства губоцветных под смешным названием зюзник, в народе называют его сердечной травой. Исследователи подтвердили высокую активность ее при экстрасистолиях, приступах сердцебиения, в особенности вызванных заболеваниями щитовидной железы.
Высушенную траву измельчают, 1 ст. л. заливают 0,5 л кипятка, настаивают под крышкой два часа, затем пьют по полстакана 3 раза в день до еды. Лечение длится 1 месяц. При необходимости курс лечения повторяют несколько раз в год с непродолжительными перерывами.
При нарушениях сердечного ритма может помочь лекарственный сбор: пустырник, корень валерианы, мелисса, тысячелистник. Всех трав взять по 1 ст. л. Людям после 40 лет или с повышенной свертываемостью крови в сбор добавить 1 ст. л. донника (тысячелистник сгущает кровь, донник — разжижает, компенсируя негативное действие тысячелистника). Залить 600 мл кипятка, держать 15 мин на паровой бане. Принимать по полстакана 3 раза в день до еды.
При одновременной тахикардии, аритмии, экстрасистолии рекомендую смесь. В ее состав входит: шиповник, вереск, листья мелиссы, брусники, иван-чая, корни пырея, зверобой, листья лесной земляники. Если свертываемость крови повышена, то добавить донник лекарственный или цвет каштана.
Все растения смешать в равных пропорциях. К 1 ст. л. смеси добавить щепотку зеленого чая, залить 0,5 л кипятка. Настоять ночь. Пить 3 дня по 1/3 стакана до еды. Можно принимать через 2 часа после еды. Пить 3 недели, затем 10 дней перерыв, курс повторить.
При мерцательной аритмии помогает сок, выжатый из ягод боярышника. Его следует пить трижды в день по 1/4 стакана с 1 ст. л. меда.
Боярышник, как «сердечный помощник», не имеет соперников, обладающих равноценными целебными свойствами. Прописывают его и при функциональных расстройствах сердечной деятельности, и при стенокардии, тахикардии, мерцательной аритмии.
Для того чтобы усилить работу сердечной мышцы при аритмии, рекомендую: Отварить в 0,5 л воды 8 больших плодов шиповника (без косточек) в течение 15 мин. Полученный отвар остудить, пропустить через сито, добавить 3 ч. л. меда и хорошо перемешать. Употреблять за полчаса до каждого приема пищи по полстакана.
Для быстрого снижения частоты сердечных сокращений народная медицина советует выпить 50 мл отвара цветков василька (в 1 стакан крутого кипятка добавьте 2 ч. л. василька и дайте настояться 60 мин).
При аритмии и других сердечных проблемах: Тщательно перемешайте 1 ст. л. адониса и по 2 ст. л. березовых листьев, мелко порезанного корня стальника и лепестков соцветий подсолнуха. Одну столовую ложку смеси залейте 0,5 л кипящей воды и поставьте на водяную баню на 20 минут. Затем снимите с плиты, накройте крышкой и оставьте до полного остывания. Пейте по 1/4 стакана 4 раза в сутки в течение 30 дней.
Итак:
-
Если нарушение частоты и последовательности сокращения сердца — это аритмия.
-
Если же сокращение сердца замедленное, то вы столкнулись с такой болезнью, как брадикардия. Брадикардия — это когда ритм замедляется и пульс становится меньше 60 ударов в минуту.
Если же пульс ниже 40 ударов в минуту, то это становится опасным для жизни. В результате болезни организм перестает получать достаточное количество кислорода, а также необходимых питательных веществ для полноценной работы всех органов.
К сожалению, лекарственные препараты не являются эффективными при патологической брадикардии. Народной медицине известный рецепт очень простой, но надежный: Взять 30 г свежих почек сосны, залить 150 мл водки и настаивать в солнечном месте 10 дней. Принимать по 20 капель 3 раза в день за 20 мин до еды.
Правильное питание — одно из условий выздоровления
Очень важное значение в восстановлении ритма играет питание. При сердцебиении полезно есть инжир в любом виде.
Салат из свежей кашицы лука и кашицы яблок принимают при различных аритмиях атеросклеротического происхождения.
Смесь соков свеклы, моркови и редьки в соотношении 1:1:1 надо пить ежедневно на протяжении нескольких месяцев при любых видах сердечных аритмий.
При появлении любых нарушений сердечного ритма нужно ограничить в диете сахар, сладости, животные жиры, а также избегать продуктов, богатых холестерином (мозги, икра, жирные сорта мяса, яичный желток).
Необходимо также резко ограничить потребление поваренной соли, кофе, крепкого чая и особенно алкоголя.
Следует употреблять в пищу сырые продукты, богатые кальцием, витаминами и микроэлементами, нормализующими сердечный ритм (ботву овощей, особенно молодой репы и фасоли, редис, свеклу, морковь, листовую капусту, орехи, молоко и молочные продукты, апельсины, мед, курагу, абрикосы, смородину, персики, черешню, вишню, клюкву, урюк, изюм, бруснику, сельдерей, мяту).
Надо вводить в ежедневный рацион морские продукты, водоросли, особенно бурые.
Для увеличения содержания калия в крови полезно пить яблочный уксус (по 2 ч. л. три раза в день за 30 мин до еды). Уксус следует разбавлять водой и медом (на 1 стакан воды 2 ч. л. уксуса и 2 ч. л. меда).
Основной упор в питании надо делать на каши, творог, нежирные сорта рыбы, овсянку. Животные масла надо стараться заменять маслами растительными.
Необходимо увеличить в рационе количество фруктов (особенно яблок) и овощей. Хрен, чеснок, лук, а также настои шиповника и боярышника должны постоянно находиться на столе больного.
Полезен отвар из репы: 2 ст. л. измельченной репы залить стаканом кипятка и варить 15 мин, процедить. Пить по 0,5 стакана для лечения сердцебиения.
При избыточном весе необходимо проводить разгрузочные дни: яблочные, творожные, кефирные.
Полезно пить родниковую, колодезную чистую воду, больше гулять на свежем воздухе, систематически заниматься физической культурой. От табакокурения и алкоголя надо избавиться обязательно.
Физическая нагрузка — тоже лечение
С ростом тренированности, в особенности аэробной, наблюдается урежение пульса до 56—60 уд./мин — развивается брадикардия, обусловленная перестройкой организма на всех уровнях его деятельности, что связано с воздействием на него физических нагрузок (упрощенно говоря, сердце становится мощнее и работает более экономно). Некоторое замедление пульса появляется уже через несколько месяцев регулярных тренировок. У детей замедление пульса менее выражено. Если частота пульса в покое превышает 80 уд./мин либо, наоборот, появляется резкое его замедление (до 40—42 уд./мин и менее), следует провериться у врача, поскольку это может быть обусловлено определенными заболеваниями.
Любая физическая нагрузка сопровождается учащением сердечных сокращений, величина которого зависит в первую очередь от объема и интенсивности нагрузки, но в значительной степени от физического состояния человека.
Как правило, у недостаточно тренированных лиц частота пульса во время нагрузки должна находиться в пределах 120—140 уд./мин. У более подготовленных она может достигать 150—180 уд./мин, и только у тренированных спортсменов, с высокими функциональными возможностями организма — более 180 уд./мин. Люди старшего возраста плохо переносят значительное учащение сердцебиений, в связи с тем что частота пульса более 120—140 уд./мин для них нежелательна.
Измерение частоты пульса в ходе самого занятия (в паузах, естественно) позволяет оценить, правильно ли распределена нагрузка. Организм легче справляется с ней, если включается в работу постепенно, что и обеспечивает вводная часть занятия — разминка.
Снижать интенсивность работы тоже следует постепенно, для чего принято выделять в оздоровительной тренировке заключительную часть (у спортсменов есть для нее даже свое название — «заминка»). Поэтому частоту сердечных сокращений при самоконтроле (или взаимоконтроле) целесообразно измерять несколько раз в день занятия: утром (после подъема, натощак, до утренней гимнастики и водных процедур), перед тренировкой, во время самой интенсивной нагрузки, сразу же после окончания занятия, а также через 5—10 мин, 1—2 часа после занятия и утром следующего дня.
Если же появляется так называемая аритмия (выпадение отдельных ударов — «перебои», или неритмичное их чередование, или приступообразное учащение сердцебиения), а также если некоторые или все пульсовые удары едва прощупываются (слабое наполнение), необходимо лечение.
Например: 20 приседаний в течение 30 с или бег на месте умеренной интенсивности (в темпе 160—180 шагов в минуту) в течение 1, 2, 3 мин — в зависимости от возраста и физической подготовленности занимающегося.
Пульс подсчитывается в покое перед нагрузкой, сразу же после нагрузки, затем в начале 2, 3 и 5-й минут по 10—15-секундным отрезкам с пересчетом на минуту. При хорошем функциональном состоянии и отсутствии утомления пульс после 20 приседаний учащается не более чем до 120—140 уд./мин и возвращается к исходному уровню за 3—4 мин. После бега пульс учащается обычно в пределах 130—160 уд./мин и восстановление протекает несколько дольше, но к концу 5-й минуты после нагрузки частота пульса должна уже быть близка к исходной. При этом не должно возникать каких-либо неприятных ощущений или нарушений ритма сердцебиений.
Никаких специальных физических упражнений, помогающих при брадикардии, также не существует. Поэтому не старайтесь участить ритм сердца путем каких-либо нагрузок и упражнений — это может привести к непредсказуемым последствиям. Шутки с брадикардией плохи, поэтому, если вы обнаружили у себя вышеперечисленные симптомы, обязательно пройдите обследование.
В заключение хочу сказать, что надо внимательно относиться к своему здоровью, соблюдать режим труда и отдыха, избегать вредных привычек и, конечно, уделять особое внимание физической культуре и спорту. Необходимо подобрать для себя наиболее удобные и простые способы. Это могут быть утренняя гимнастика, плавание, лыжи, прогулки, оздоровительный бег, занятия в группах здоровья и лечебная физкультура. И еще. При этом надо знать свой пульс и уметь анализировать его изменения. При сравнении показателей частоты пульса в течение дня следует учитывать суточную периодичность функций и положение тела: утром пульс всегда реже, чем днем; в положении лежа он реже, чем в положении стоя; после еды частота его несколько повышается.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание - мы вместе изменяем мир! © econet
причины, симптомы и лечение, диагностика
 Аритмии сердца — нарушения частоты, ритмичности и последовательности сокращений отделов сердца. Они могут возникать при структурных изменениях в проводящей системе при заболеваниях сердца и (или) под влиянием вегетативных, эндокринных, электролитных и других метаболических нарушений, при интоксикациях и некоторых лекарственных воздействиях.
Аритмии сердца — нарушения частоты, ритмичности и последовательности сокращений отделов сердца. Они могут возникать при структурных изменениях в проводящей системе при заболеваниях сердца и (или) под влиянием вегетативных, эндокринных, электролитных и других метаболических нарушений, при интоксикациях и некоторых лекарственных воздействиях.
Нередко даже при выраженных структурных изменениях в миокарде аритмия обусловливается отчасти или в основном метаболическими нарушениями.
Аритмия сердца что это такое, и как лечить? В норме сердце сокращается через равные промежутки времени с частотой 60–90 ударов в минуту. В соответствии с потребностями организма оно может или замедлить свою работу, или ускорить количество сокращений в течение минуты. По определению ВОЗ, аритмия – это любой ритм сердечной деятельности, который отличается от обычного синусового ритма.
Причины
Почему возникает аритмия сердца, и что это такое? Причинами аритмии могут быть функциональные нарушения нервной регуляции, либо анатомические изменения. Нередко нарушения ритма сердца являются симптомом какого-либо заболевания.
Среди патологий сердечно-сосудистой системы аритмиями сопровождаются следующие состояния:
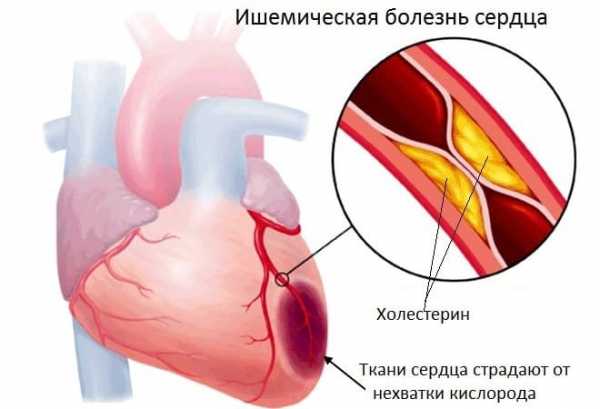
- ишемическая болезнь сердца в связи с изменением структуры миокарда и расширением полостей;
- миокардит из-за нарушения электрической стабильности сердца;
- пороки сердца вследствие повышенной нагрузки на мышечные клетки;
- травмы и хирургические вмешательства на сердце приводят к непосредственному повреждению проводящих путей.
Среди главных провоцирующих факторов развития аритмии можно выделить следующие:
- пристрастие к энергетическим напиткам и кофеин содержащим;
- неумеренное потребление алкоголя и курение;
- стрессы и депрессивные состояния;
- чрезмерные физические нагрузки;
- нарушения процессов обмена веществ;
- такие сердечные патологии, как пороки, ишемическая болезнь, миокардиты, гипертония и другие состояния;
- нарушения работы и болезни щитовидной железы;
- инфекционные процессы и грибковые инфекции;
- состояния в период климакса;
- заболевания головного мозга.
Идиопатической аритмией называют состояние, когда после комплексного обследования пациента причины остаются неустановленными.
Классификация
В зависимости от частоты сердечных сокращений выделяют следующие виды аритмии:
- Синусовая тахикардия. Ведущим в образовании электрических импульсов в миокарде является синусовый узел. При синусовой тахикардии частота сердечных сокращений превышает 90 ударов в минуту. Она ощущается человеком как сердцебиение.
- Синусовая аритмия. Это неправильное чередование сердечных сокращений. Такой вид аритмии обычно встречается у детей и подростков. Она может быть функциональной и связанной с дыханием. При вдохе сокращения сердца учащаются, а при выдохе становятся реже.
- Синусовая брадикардия. Она характеризуется уменьшением частоты сердечных сокращений до 55 ударов в минуту и менее. Она может наблюдаться у здоровых, физически тренированных лиц в покое, во сне.
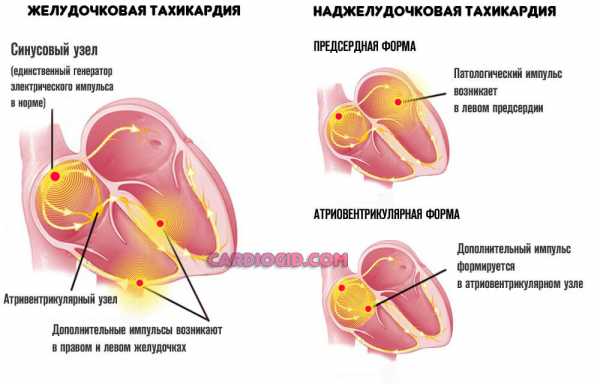
- Пароксизмальная мерцательная аритмия. В данном случае говорят о сильно учащенном сердцебиении с правильным ритмом. Частота сокращений во время приступа достигает 240 ударов в минуту, вызывает предобморочное состояние, повышение потоотделения, бледность и слабость. Причина такого состояния кроется в появлении дополнительных импульсов в предсердиях, в результате чего сильно сокращаются периоды отдыха мышцы сердца.
- Пароксизмальная тахикардия. Это правильный, но частый ритм работы сердца. Частота сердечных сокращений при этом колеблется от 140 до 240 ударов в минуту. Она начинается и исчезает внезапно.
- Экстрасистолия. Это преждевременное (внеочередное) сокращение сердечной мышцы. Ощущения при этом виде аритмий могут быть как усиленный толчок в области сердца или как замирание.
В зависимости от тяжести течения и выраженности симптомов аритмии сердца, определяется схема лечения.
Симптомы аритмии сердца
В случае аритмии сердца симптомы могут быть самыми различными и определяются частотой и ритмом сердечных сокращений, их влиянием на внутрисердечную, церебральную, почечную гемодинамику, а также функцию миокарда левого желудочка.
Основными признаками аритмии служат сердцебиение или ощущение перебоев, замирания при работе сердца. Течение аритмий может сопровождаться удушьем, стенокардией, головокружением, слабостью, обмороками, развитием кардиогенного шока.
Симптоматика в зависимости от формы аритмии:
- Ощущения частого, нерегулярного сердцебиения отмечается при мерцательной аритмии.
- Замирание сердечной деятельности и дискомфорт в области сердца – с синусовой аритмией.
- При экстрасистолии пациенты жалуются на ощущения замирания, толчка и перебоев в работе сердца.
- Ощущения сердцебиения обычно связаны с синусовой тахикардией.
- Пароксизмальная тахикардия характеризуется внезапно развивающимися и прекращающимися приступами сердцебиения до 140-220 уд. в мин.
- Приступы головокружения и обмороков – с синусовой брадикардией или синдромом слабости синусового узла.
Встречаются, так называемые, «немые» аритмии, не проявляющие себя клинически. Они обычно выявляются при физикальном осмотре или электрокардиографии.
Аритмия при беременности
Прогноз беременности и предстоящих родов зависит от того, как сердце женщины реагирует на ожидаемые события. Однако, нельзя забывать, что сама беременность, являясь не совсем обычным состоянием, способна вызвать нарушение ритма и дать аритмию. Например, появление экстрасистолии или пароксизмальной тахикардии при беременности, как правило, не указывает на органические поражения миокарда, и возникают приблизительно у 19-20% беременных. А если еще ко всему этому присоединиться поздний токсикоз, то от сердца и ждать другого не приходится, аритмии усилятся.
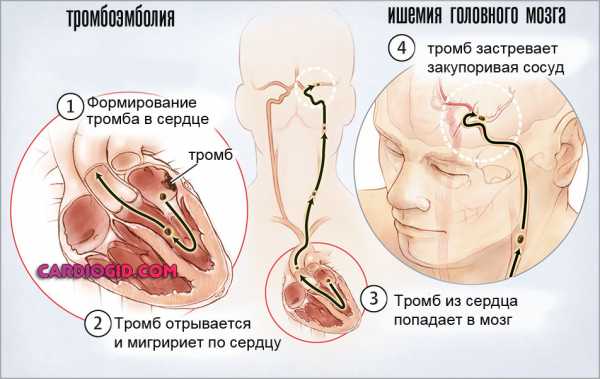
Не представляет особой опасности для здоровья женщины такой вид аритмии, как полная или неполная атриовентрикулярная блокада. Кроме того, беременность способствует учащению желудочкового ритма, поэтому меры принимаются лишь в случаях падения пульса до 35 и ниже ударов в минуту (родовспоможение – наложение акушерских щипцов). А вот при органической сердечной патологии к женщинам относятся с повышенным вниманием, поскольку появление мерцательной аритмии в подобной ситуации является противопоказанием к сохранению беременности. К тому же, выбор способа родоразрешения до срока тоже требует особой осторожности. Кажется такое щадящее, в иных случаях, кесарево сечение у таких больных может грозить тромбоэмболией в системе легочной артерии (ТЭЛА).
Конечно, никто никому не может запретить беременность, поэтому женщины с сердечной патологией осознанно идут на риск, движимые заветным желанием – стать матерью. Но коль уже случилась беременность, то предписания и рекомендации врача нужно выполнять неукоснительно: соблюдать режим труда и отдыха, принимать необходимые медикаменты и госпитализироваться при необходимости под наблюдение медиков. Роды у таких женщин, как правило, проходят в специализированной клинике, где женщина в любой момент может получить экстренную медицинскую помощь (с учетом сердечной патологии) в случае непредвиденных обстоятельств.
Диагностика
При обнаружении признаков аритмии врач назначит полное обследование сердца и сосудов для выявления ее причины. Первичными методами диагностики являются прослушивание сердца и ЭКГ.
В случае, если патология не имеет постоянного характера, используют холтеровский мониторинг – круглосуточное регистрирование ритмов биения сердца при помощи специальных датчиков (выполняется в стационаре). В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Лечение аритмии сердца
В случае диагностированной аритмии сердца выбор тактики лечения осуществляется с учетом причины, вида нарушения сердечного ритма и общего состояния пациента. Иногда для восстановления нормальной работы сердца достаточно провести врачебную коррекцию основного заболевания. В других случаях больному может потребоваться медикаментозное или хирургическое лечение, которое в обязательном порядке должно проводиться под систематическим контролем ЭКГ.
Лекарственные препараты, используемые при медикаментозной терапии аритмий:
К хирургическому вмешательству прибегают на стадиях сильной деградации мышечной сердечной ткани. Могут быть назначены следующие процедуры:
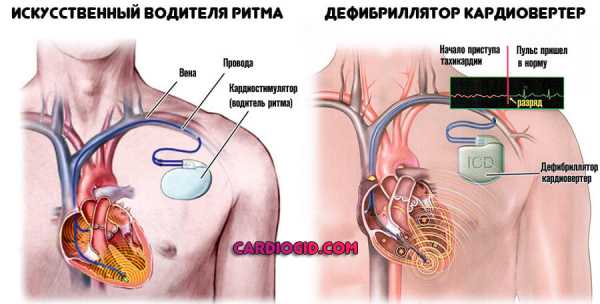
- электрокардиостимуляция;
- имплантация кардиовертера-дефибриллятора;
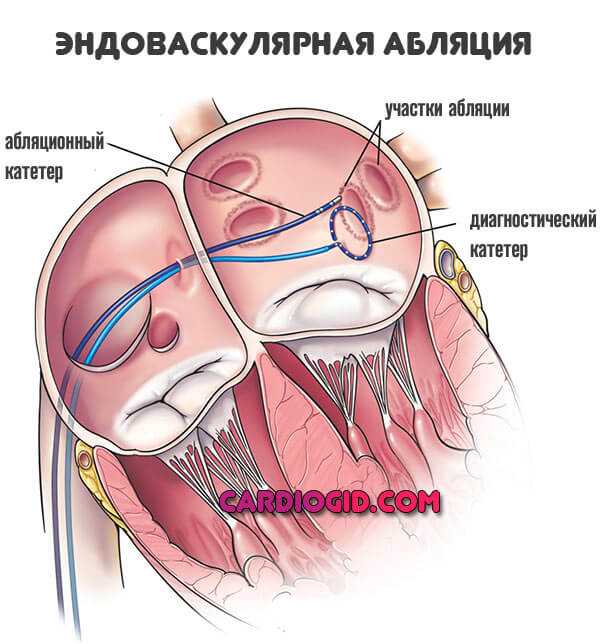
- катетерная радиочастотная абляция.
Лечением аритмии сердца, особенно сложных ее форм, занимается только врач кардиолог. Применять вышеперечисленные препараты можно только по строгим показаниям в зависимости от вида аритмии. Вначале лечения подбор препарата осуществляться должен под наблюдением врача, а в тяжелых случаях только в условиях стационара. Учитывая установленный диагноз, врач подбирает лекарственную терапию.
Народные средства
Сразу отметим, что при диагнозе аритмия сердца, народные средства должны использоваться только как дополнение к традиционным медицинским препаратам, но ни в коем случае не замещать их. По сути дела, травы лишь ускоряют процесс выздоровления, но не способны вылечить человека полностью. Именно из этого следует исходить при выборе понравившихся рецептов.
- Залейте 30 ягод боярышника стаканом кипятка и поставьте смесь на маленький огонь на 10-15 минут. Отвар употребляется в свежем виде равными порциями в течение суток.
- Смешайте по одной бутылочке спиртовой настойки валерианы, боярышника и пустырника. Хорошо взболтайте смесь и поместите ее в холодильник на 1-2 суток. Лекарство принимается за 30 минут до еды по 1 чайной ложке.
- Вскипятите стакан воды в эмалированной кастрюле, а затем добавьте в нее 4 гр травы адониса. Варите смесь в течение 4-5 минут на медленном огне, после чего остудите ее и поместите кастрюлю в теплое, сухое место на 20-30 минут. Процеженный отвар хранится в холодильнике, принимается по 1 ст ложке 3 раза в день.
- Нарежьте 0,5 кг лимонов и залейте их свежим медом, добавив в смесь 20 ядер, вынутых из косточек абрикосов. Тщательно перемешайте состав и принимайте по 1 столовой ложке утром и вечером.
Последствия
Течение любой аритмии может осложниться фибрилляцией и трепетанием желудочков, что равносильно остановке кровообращения, и привести к гибели пациента. Уже в первые секунды развиваются головокружение, слабость, затем – потеря сознания, непроизвольное мочеиспускание и судороги. АД и пульс не определяются, дыхание прекращается, зрачки расширяются – наступает состояние клинической смерти.
У пациентов с хронической недостаточностью кровообращения (стенокардией, митральным стенозом), во время пароксизмов тахиаритмии возникает одышка и может развиться отек легких.
При полной атриовентрикулярной блокаде или асистолии возможно развитие синкопальных состояний (приступов Морганьи-Адемса-Стокса, характеризующихся эпизодами потери сознания), вызываемых резким снижение сердечного выброса и артериального давления и уменьшением кровоснабжения головного мозга.
Тромбоэмболические осложения при мерцательной аритмии в каждом шестом случае приводят к мозговому инсульту.
Профилактика
Даже когда вы знаете что это за недуг, то любые советы, как лечить аритмию будут бесполезны, если вы не будете придерживаться простых правил профилактики в домашних условиях:
- Утренняя зарядка, или легкая атлетика.
- Следить за уровнем сахара в крови и давлением
- Отказаться от всех вредных привычек.
- Поддерживайте свой вес в пределах нормы.
- Вести максимально спокойный, равномерный образ жизни, минимально подвергаться чрезмерным эмоциям, стрессам и напряжениям.
- Правильный рацион питания, состоящие из исключительно натуральных продуктов.
Если же появились первые признаки аритмии, то не стоит ждать присоединения более серьезных симптомов, обратитесь сразу же к врачу, тогда риск развития осложнений и утяжеления общего самочувствия будет гораздо ниже.
Прогноз
В прогностическом плане аритмии крайне неоднозначны. Некоторые из них (наджелудочковые экстрасистолии, редкие экстрасистолы желудочков), не связанные с органической патологией сердца, не несут угрозы здоровью и жизни. Мерцательная аритмия, напротив, может вызывать жизнеугрожающие осложнения: ишемический инсульт, тяжелую сердечную недостаточность.
Самыми тяжелыми аритмиями являются трепетание и фибрилляция желудочков: они представляют непосредственную угрозу для жизни и требуют проведения реанимационных мероприятий.
(Visited 41 990 times, 1 visits today)
Сердечная аритмия - что это такое. Сердечная аритмия у взрослых и детей, нормы сердцебиения на ЭКГ.
Нарушение ритма сердца обозначается как сердечная аритмия. Опасно ли это заболевание и что оно представляет собой предстоит разобраться. Важно отметить, что определяется подобное состояние у 90% людей, поэтому информация будет актуальной для многих.
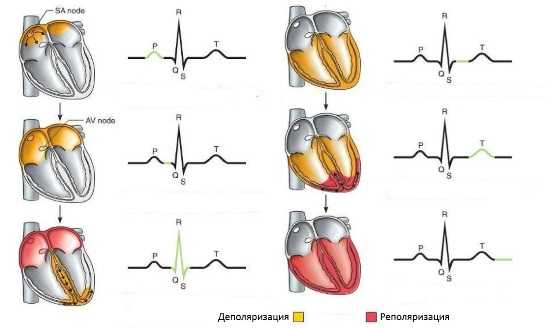
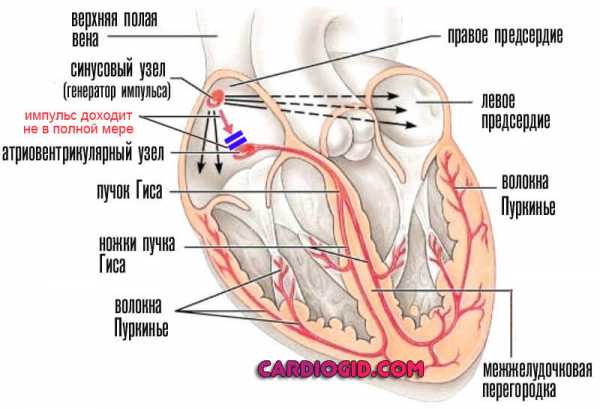
Человеческое сердце бьется порядка 110 тыс. раз в сутки. За это же время перекачивается от 6 тыс. до 7,5 тыс. литров крови. Каждому сердечному сокращению предшествует проведение электрического импульса. Клетки сердца, кардиомиоциты, построены таким образом, что они могли самостоятельно генерировать импульсы, но при этом существует главный водитель ритма - синусовый узел, с которого каждый раз начинается новая волна сокращения по всему органу. Поэтому в норме говорят о синусовом ритме, который характеризуется упорядоченностью, ритмичностью, ЧСС от 60 до 90 раз в минуту.
Важную роль в правильной работе сердца играет скоординированность работы всех его отделов.
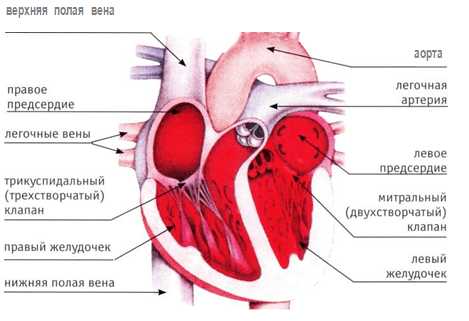
Сердце работает подобно насосу, что обусловлено спецификой его строения. Во время систолы (сокращения) из предсердий кровь перегоняется в желудочки. Затем в диастолу (расслабление) предсердий желудочки сокращаются и выталкивают кровь в сосуды, по которым она далее циркулирует ко всем органам и системам, принося им кислород и питательные вещества.
Описание сердечной аритмии
В 1978 году ВОЗ определил термин “аритмия” как такое нарушение ритма сердца, которое отличается от нормального ритма. Под нормальным следует понимать синусовый ритм сердечной деятельности. Патологическое состояние может развиваться как на фоне органических поражений сердца, так и функциональных расстройств его
деятельности. Больше всего неприятностей возникает при повреждении миокарда - мышечной ткани сердца.
Во время развития аритмии могут быть нарушены все или несколько функций сердца:
- автоматическое создание электрического импульса кардиомиоцитами, находящимися в зоне водителя ритма;
- возбуждение кардиомиоцитов других участков сердца, которые в норме генерируют потенциал действия;
- передачу импульса по специальной проводящей системе;
- сокращение кардиомиоцитов, сократительных клеток сердца;
- электрическое не восприятие кардиомиоцитами волны возбуждения, что в норме предотвращает повторное проведение импульсов;
- использование второстепенных проводящих путей.
Чаще всего нарушается механизм возбуждения и передачи электрического импульса, который лежит в основе экстрасистолии, пароксизмальной тахикардии, мерцательной аритмии. Например, механизм re-entry представляет собой повторный обратный вход ранее проведенного импульса. Также могут развиваться аномальные пути передачи сигнала, образованные под действием внешних и внутренних факторов.
Симптомы сердечной аритмии
Под обозначением “аритмия” подразумевается группа заболеваний, для которых характерен общий признак - нарушение сердечного ритма. Патологические состояния отличаются между собой механизмом развития, клиническими проявлениями, прогнозом и осложнениями, которые могут возникать в случае отсутствия лечения. Опасна ли сердечная аритмия - нужно решать в каждом отдельном случае.
Общие признаки для всех видов аритмии:
- внезапно изменяется привычная деятельность сердца;
- возникает дискомфорт или боль в грудной клетке;
- сердцебиение учащается или, наоборот, замедляется;
- может возникать ощущение, что “сердце бьется, как хочет”.
Специфические признаки присущи конкретным заболеваниям. Например, возникновение головокружения, слабости, чувства “подкашивания ног” указывает на сердечную недостаточность. В тяжелых случаях дополнительно возникают одышка и отеки.
Потеря сознания, полуобморочное состояние характерно для тяжелой сердечной патологии, когда кроме аритмии наблюдается дисфункция левого желудочка. В таких случаях любое замедление может привести больного к гибели.
В ряде случаев аритмии протекают бессимптомно, и человек может даже не замечать, что у него время от времени возникают перебои в сердечной деятельности. Все же это нельзя считать поводом не обращаться к врачу.
Сердечные аритмии не должны оставаться без наблюдения. Даже в легких случаях может потребоваться лечение, которое не позволит болезни развиваться и усложняться угрожающими здоровью состояниями.
Причины появления сердечной аритмии
Деятельность сердца зависит от многих факторов. Большое влияние на сердечный ритм имеют кардиальные причины, выражающиеся различными заболеваниями сердечно-сосудистой системы:
- ишемическая болезнь сердца, включающая нестабильную стенокардию и инфаркт миокарда;
- недостаточность сердечной деятельности;
- пороки сердца, врожденные и приобретенные;
- миокардиты и кардиомиопатии.
Влияние лекарственных веществ при несоблюдении дозировки могут выражаться аритмией различной степени тяжести. Чаще всего негативное воздействие на сердце оказывают диуретики, сердечные гликозиды, симпатомиметики и лекарства антиаритмического действия.
Подобно лекарственным препаратам воздействуют на сердечную мышцу токсические вещества. Особенно негативное влияние оказывает табакокурение, употребление наркотиков и алкоголя.
В исследованиях отмечено, что ежедневное употребление 5 гр алкоголя повышает риск развития инфаркта в несколько раз.
Нарушение электролитного обмена и гормонального фона в организме может возникать при различных заболеваниях. При неправильном питании или расстройствах ЖКТ может наблюдаться гипокалиемия, гипомагниемия, тогда как ряд препаратов наоборот повышает уровень кальция и калия в крови, что также способствует развитию аритмии.
Идиопатические нарушения также нередко приводят к сердечной аритмии, поскольку не всегда получается выявить первопричину заболевания. Вероятно, существуют очень тонкие расстройства сердечного ритма, которые не определяются современным оборудованием. Тогда говорят об идиопатическом ритме, вызывающем в большинстве случаев тяжелую клиническую картину.
Виды сердечной аритмии
Группа сердечной аритмии включает различные заболевания, которые отличаются механизмом, проявлениями, течениями и прогностическим значением. В основу современной классификации лежит патогенез заболеваний и локализация эктопического очага.
Нарушение автоматизма сердечной мышцы
Включает в себя несколько подгрупп заболеваний, отличающиеся местом нахождения водителя ритма.
- Номотопные аритмии, при которых главным генератором электрических импульсов является синусовый узел. К данной подгруппе относятся такие заболевания, как синусовая тахикардия, синусовая брадикардия, синусовая аритмия, синдром слабости синусового узла, недыхательная синусовая аритмия.
- Гетеротопные аритмии обусловлены нахождением водителя ритма вне синусового узла. Сюда причисляется три вида нарушения ритма: нижнепредсердный, атриовентрикулярный, идиовентрикулярный.
Нарушение возбудимости миокарда
Большая группа сердечных аритмий, которые связаны между собой расстройством возбудимости сердечной мышцы. В нормальном состоянии кардиомиоциты под действием раздражителя, в роли которого выступает электрический импульс, генерируют потенциал действия. При нарушении этого механизма развиваются:
- Пароксизмальные тахикардии, которые разделяются по локализации патологического процесса на предсердные, атриовентрикулярные и желудочковые.
- Экстрасистолии, классификация которых выделяет патологические состояния по месту нахождения источников (желудочковые, предсердные, атриовентрикулярные), по их количеству (политопные и монотопные), по времени появления (ранние, поздние, интерполированные), по упорядоченности (двойные, тройные, неупорядоченные) и по частоте возникновения (единичные, парные, групповые, множественные.
Расстройство проводимости
Может проявляться в различных вариантах и чаще всего в виде ослабления проводящей системы. Подобное в основном встречается при блокадах, разделяемые по локализации патологического процесса на синоаурикулярные, внутрипредсердные, атриовентрикулярные, блокаду ножек пучка Гиса и волокон Пуркинье.
Увеличение проводимости наблюдается при синдроме Вольфа-Паркинсона-Уайта (WPW-синдром). Патология является врожденной аномалией строения сердца, когда за счет присутствия более короткого пути электрический импульс быстрее переходит от предсердий в желудочки.
Иногда в развитии заболеваний имеет место смешанный патогенез. Это встречается при мерцательных аритмиях, трепетаниях желудочков и предсердий. Также по сей день проводятся дискуссии относительно эффективности приведенной классификации, поскольку далеко не всегда при ее использовании можно назначить рациональное лечение. Поэтому дополнительно предложено выделять патологоанатомические формы аритмии, различаемые по степени адаптации к раздражающим факторам.
Особые виды аритмий
В клинической медицине отдельно рассматривают некоторые виды аритмий, которые требуют к себе особого внимания. Речь идет об нарушениях ритма у беременных, детей и молодых людей, призываемых в армию.
- Аритмия при беременности
Требует от врачей предельной внимательности, поскольку на кону стоит жизнь не только женщины, но и нерожденного ребенка. При вынашивании плода увеличивается нагрузка на сердце, меняется деятельность нервной и гуморальной систем организма. В первую очередь в группу риска попадают женщины, у которых был диагностирован порок сердца. Также возникновение аритмии до беременности может способствовать ухудшению протекания процесса в период вынашивания малыша.
Самый распространенный вид аритмии среди беременных - экстрасистолии. В большинстве случаев не требуют специфического лечения, лишь стандартного врачебного наблюдения. Может развиваться пароксизмальная наджелудочковая тахикардия, мерцательная аритмия, часто встречаются блокады различной степени тяжести. Во всех случаях требуется индивидуальный подход к выбору лечения, чтобы нанести минимальный вред ребенку при сохранении здоровья беременной.
Любой беременной женщине, а тем более с сердечной патологией, следует правильно питаться, отказаться от вредных привычек, соблюдать режим труда и отдыха. Важно своевременно госпитализироваться при подозрении на ухудшение состояния. Также помогает положительный настрой, особенно в сложных ситуациях. Поэтому даже те женщины, которые имеют непростые заболевания сердца, при использовании нужных знаний и возможностей современной медицины могут стать матерью.
- Аритмия у детей
После гипертонической болезни и сердечных пороков аритмия стоит на третьем месте по частоте встречаемости в детском возрасте. Дети не могут точно охарактеризовать, что они чувствуют или вовсе не способны сказать, если не умеют говорить, поэтому важно вовремя заметить симптомы, которые могут указывать на развитие аритмии.
- У младенцев нарушение ритма проявляется одышкой, побледнением или посинением кожи, приступами беспричинного беспокойства, частой капризностью и отказом от еды, плохим сном.
- В старшем возрасте дети могут жаловаться на утомляемость после физнагрузок, ощущение дискомфорта в области сердца. В некоторых случаях возникают обморочные состояния.
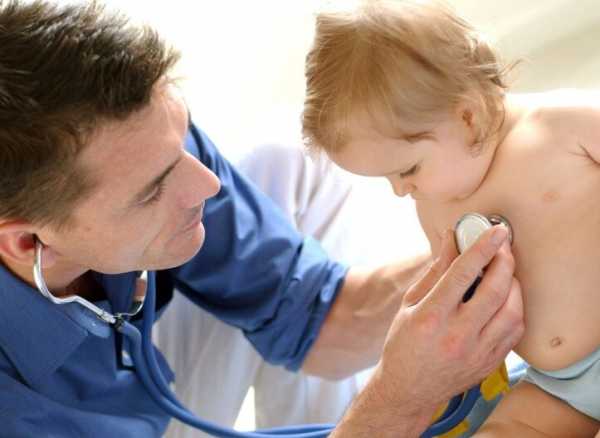
Чаще всего у детей развиваются экстрасистолии. Это связано с физиологическими особенностями детского сердца. Но в ряде случаев определяются более сложные нарушения ритма, требующие немедленного вмешательства врачей. При правильной диагностике и лечении большинство аритмий у детей имеют благоприятный исход.
- Аритмия и призыв в армию
У многих молодых людей призывного возраста часто возникает вопрос, с какими заболеваниями не берут в армию, то есть отправляют в запас. Следует знать, что от армейской службы могут на 100% освободить по состоянию здоровья лишь в крайних случаях, когда доказана медицинской комиссией полная негодность призывника. В остальных случаях рассматриваются варианты либо лечения с повторным освидетельствованием, либо подтверждения недостаточной функции тех или иных органов. Для этого проходят докторов узких специальностей, которые после выдают заключения: годен или негоден.
Примерных список заболеваний, которые требуют врачебного подтверждения:
- Новообразования, злокачественные и доброкачественные не поддающиеся лечению.
- Ожирение 3,4 степени и сахарный диабет любой степени тяжести.
- Эндокринные болезни, которые не дают возможности находиться на заместительной терапии.
- Психические расстройства.
- Зависимости (наркотическая, алкогольная, токсическая).
- Все формы эпилепсии.
- Тяжелые поражения нервной системы.
- Патология глаз с выраженным нарушением зрения.
- Нарушения вестибулярного аппарата и слуха.
- Сердечные заболевания (сердечная недостаточность 2-4 ФК, ревматические заболевания сердца, сердечные пороки, тяжелые расстройства проводящей системы и водителя ритма, ИБС.
- Гипертония второй и выше степени.
- Заболевания дыхательной системы.
- Патология зубов, челюстей, желудочно-кишечного тракта.
- Язвенная болезнь.
- Псориаз и некоторые заболевания кожи.
- Патология костной системы и искривления позвоночника.
- Врожденные пороки развития.
- Энурез и заикание.
- Пищевая аллергия.
- Заболевания мочеполовой системы, сопровождающиеся почечной недостаточностью.
- Посттравматические последствия.
Осложнения сердечной аритмии
Все зависит от разновидности сердечной аритмии, поскольку некоторые состояния способны спокойно восприниматься больными и протекать бессимптомно, а другие являются прямой угрозой жизни.
Самыми тяжелыми по своему клиническому течению считаются следующие виды сердечной аритмии:
- Блокады, нарушающие проводимость импульса. В частности, атриовентрикулярная блокада может быть опасной для жизни больного.
- Пароксизмальные тахикардии, особенно с желудочковой локализацией, поскольку есть риск дисфункции левого желудочка.
- Смешанные нарушения ритма сердца особенно опасны из-за вероятности развития фибрилляции желудочков. Поэтому при трепетаниях и мерцаниях любых отделов сердца должна быть оказана скорая медицинская помощь.
В сложных случаях могут возникать такие осложнения, как инфаркт миокарда, стенокардия, инсульт мозга, тромбоэмболия легочной артерии. Поэтому неопасная на первый взгляд аритмия нередко становится причиной гибели больного.
Диагностика сердечной аритмии
Для диагностики практически всех видов нарушений ритма используется электрокардиография - ЭКГ. С ее помощью регистрируются как блокады, так и мерцания или трепетания предсердий/желудочков.

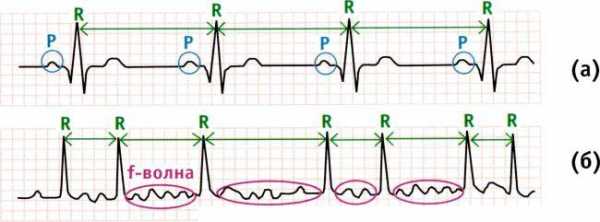
В некоторых случаях, особенно при диагностике экстрасистолии, ЭКГ может не зафиксировать приступ. Тогда используют холтеровское мониторирование с применением портативного регистратора, находящегося с пациентом от одного до семи дней.
Для определения размеров сердца используется эхокардиография. С помощью ультразвукового датчика смотрится сердце “в действии”, оцениваются стенки органа и движение его клапанов.
Пассивные исследования по необходимости дополняются методами диагностики, индуцирующими появление аритмии. Это может быть картирование, проба с физической нагрузкой, электрофизиологическое исследование, тест с использованием наклонного стола.
Лечение сердечной аритмии
Зависит от конкретного вида патологии. В стандартных случаях лечебные мероприятия начинают по следующей схеме:
- Назначают антиаритмические препараты. Подбирают нужное средство из группы прямых антиаритмических средств, часть с которых влияет на ионные каналы (ритмонорм, амиодарон). Другая группа антиаритмических препаратов влияют на проводящую систему и позволяют уменьшить частоту сердечных сокращений (бета-блокаторы, гликозиды).
- При отсутствии эффекта от медикаментозной терапии используют неантиаритмические препараты (статины, иАПФ), по необходимости добавляя в крайних случаях дефибрилляцию.
- Если у больного часто рецидивирует аритмия и его качество жизни из-за этого сильно нарушено, применяется радиочастотная аблация либо имплантируется электрокардиостимулятор.
Народное лечение
В период ремиссии кроме назначенных врачом препаратов многие больные практикуют народные методы лечения. Это могут быть таблетки или настойки боярышника, пустырника, валерианы. При непереносимости спирта можно заваривать успокаивающую траву или приготовить народное средство по следующему рецепту:
- Полкило лимона мелко режут, заливают полкило меда и добавляют измельченные ядра из 20 абрикосовых косточек. Перемешанное средство употребляют два раза в день до еды.
- Потертое яблоко смешивается с мелко порезанной головкой лука и принимается дважды в день на протяжении месяца.
- Натертый корень сельдерея смешивают с зеленью укропа, петрушки. Добавляют майонез и принимают понемногу на протяжении дня.
Видео: Аритмия сердца: новые подходы к диагностике и лечению. Нестандартная модель.
Профилактика сердечной аритмии
Если появились первые признаки нарушения ритма, не стоит дожидаться более грозных осложнений. Нужно задуматься и заняться укреплением сердечной мышцы. Поэтому кроме организации правильного рациона питания и режима дня рекомендуется:
- заняться шейпингом или фитнесом;
- свести к минимуму ссоры и психоэмоциональные нагрузки;
- регулярно осуществлять пешие прогулки, при возможности - вечерние или утренние пробежки.
Видео: Как устроено сердце. Сердечная аритмия: симптомы, причины и лечение
4.25 avg. rating (85% score) - 4 votes - оценок
Симптомы и лечение аритмии сердца
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка

что это такое и как лечить
Аритмия сердца — это изменение характера сердечной деятельности, отличное от нормальной, которое имеет множество видов. Согласно данным медицинской статистики, примерно 80% пациентов хотя бы раз в своей жизни сталкивались нарушением работы мышечного органа, у 20% это отклонение имеет стойкий характер. Но только 2-5% обращаются к врачу своевременно.
Это обуславливает высокую летальность среди «сердечников». Заранее не известно, какая форма аритмии имеет место в том или ином случае.
Разновидностей патологического процесса существует три группы.
- Первая — тахикардия. Ускорение частоты сокращений органа.
- Брадикардия — обратное явление.
- Последняя категория наиболее многочисленна и включает в себя перебои в работе органа (разные интервалы между ударами и тому подобные моменты).
Опасность представляют лишь некоторые формы аритмии, при этом даже сравнительно мягкие разновидности имеют тенденцию со временем перерастать в нечто большее. Так, наиболее распространенная синусовая тахикардия постепенно укореняется в организме, дополняется мерцательным компонентом.
Справиться с проблемой можно только под контролем кардиолога, лучше в условиях стационара.
Виды и симптомы аритмии
Существует несколько видов болезни, они имеют схожие проявления, но не идентичное происхождение.
Экстрасистолия единичная
Сопровождается кратковременным нарушением ритма сердца. Не несет большой опасности жизни и здоровью, но считается тревожным признаком. Существует риск трансформации процесса в сложную форму.
Выявить проблему трудно, поскольку перечень проявлений минимален, а у кого-то симптомов нет вообще.
Если прислушаться к собственному организму, можно отметить такие моменты:
- Плохая переносимость физической нагрузки. Еще не достигает значительной степени, но уже появляется одышка и ускорение ритма при подъеме по лестнице.
- Сонливость и слабость. Типичный симптом, особенно после физической активности. На нее редко обращают внимание, принимая проблему за банальную усталость.
В остальном, определить патологию по признакам не получится. Чаще всего экстрасистолия незначительного характера обнаруживается в процессе профилактической электрокардиографии. Это инцидентальная (случайная) находка.
Фибрилляция предсердий с низким ЧСС (не более 110)
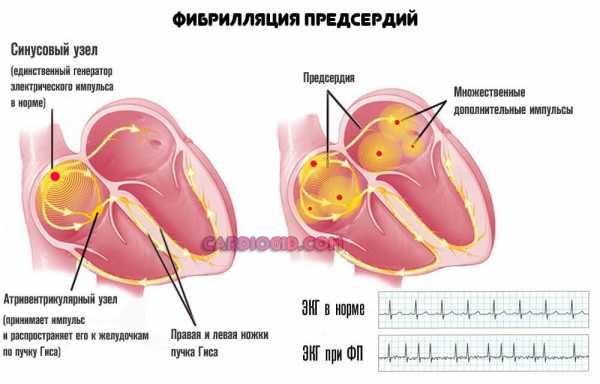
Развивается в качестве осложнения артериальной гипертензии и проблем с сосудами. Обычно это длительные процессы, не леченые.
Под рассматриваемым термином понимается хаотичное сокращение сердечной мышцы под воздействием множества стимулов, возникающих самих кардиальных структурах.
Симптомы аритмии по типу фибрилляции предсердий таковы:
- Боли и тяжесть в грудной клетке незначительного характера.
- Проблемы с дыханием после средней физической нагрузки. Этот признак аритмии сердца обусловлен нарушением питания легких и отклонениями со стороны газообмена.
- Сердце пропускает удары, замедляется или ускоряется.
Это промежуточный процесс, по мере движения вперед он трансформируется в мерцательную аритмию, которая смертельно опасна и приводит к летальному исходу в 90% случаев (без лечения).
Экстрасистолии множественные
Групповые патологические сокращения предсердий, либо желудочков. В отличие от единичных изменений протекают тяжелее, ощущаются субъективно, но все еще в недостаточной мере.
Среди признаков:
- Невозможность физической активности интенсивного характера.
- Незначительные боли в груди.
- Одышка.
Летальность состояния велика. Вероятность смерти пациента от остановки сердца составляет 40% в течение 3-х лет без медицинской помощи.
Атриовентрикулярная блокада, полная или частичная
Нарушение проводимости особого промежуточного узла сердца, призванного направлять сигнал от синусовых структур далее по пучкам. На 2 стадии и выше (при полной блокаде) заканчивается летальным исходом. Лечение назначается в срочном порядке.
Среди проявлений:
- Одышка.
- Нарушение деятельности мышечного органа (пропускаются удары).
- Головокружение.
- Потеря сознания в результате изменения характера питания мозга.
- Слабость и сонливость.
На фоне полной блокады происходит остановка сердца без предваряющих признаков.
Пароксизмальные тахикардии
Имеют несколько форм, в зависимости от происхождения патологического процесса. Зачастую представлена наджелудочковая разновидность тахикардии. Она менее опасна. Иные типы летальны.
Проявления:
- Головная боль.
- Вертиго.
- Проблемы с дыханием, ночное апноэ.
- Субъективное ощущение биения сердца. Частота может достигать 200-300 ударов минуту.
- Непереносимость физической активности (невозможно даже пройтись по улице).
- Потеря сознания.
- Формирование отеков ног.
- По окончании приступа — обильное частое мочеиспускание, полиурия.
Пароксизмальная тахикардия имеет свойство укореняться в организме, переходя из временной формы в постоянную. Симптомы аритмии наблюдаются со стороны сердца, сосудов, выделительной системы. Существенно снижают качество жизни.
Синусовые отклонения
Ускорение ритма или его замедление. Процесс зарождается в соответствующем одноименном узле, развивается на фоне ослабления анатомической структуры. Опасности для жизни и здоровья не несет до определенного момента, время на диагностику и помощь есть.
Симптоматика:
- Изменение характера деятельности сердца.
- Боли в груди.
- Непереносимость физической нагрузки.
- Головокружение.
- Слабость и сонливость.
Причины аритмии
Элементы развития отклонений могут быть как кардиальными, так и иными, на связанными с работой мышечного органа. Причины возникновения аритмии в 40% случаев естественные, в 60% — патологические, сопряженные с болезнетворными процессами.
Физиологические
- Стрессовая ситуация. Как сиюминутного характера, так и длительно формирующаяся. Речь идет о выбросе некоторого количества катехоламинов и кортикостероидов, собственно гормонов, присущих перегрузке организма. Сказывается резкая стимуляция сердечной деятельности. Чем она может закончиться — предопределить сложно. У здоровых людей возникает классическая синусовая тахикардия. Проходит она через пару минут или по окончании тяжелой с психической точки зрения ситуации. Специфического лечения не требуется кроме случаев, когда пациент изначально страдает какой-либо патологией сердечнососудистой системы и есть подозрения на инфаркт или инсульт.
- Чрезмерная физическая нагрузка. Обычно неадекватная организму пациента. При большой механической активности возникает гиперстимуляция кардиальных структур. Отсюда ускорение, а затем и замедление ритма. У не тренированного человека все может закончиться кардиогенным шоком на фоне резкого падения уровня артериального давления. Основная рекомендация — дозировать физические нагрузки и наращивать интенсивность постепенно.
- Отравление химическими элементами. Сюда входят алкоголь (этиловый иные спирты), препараты для снижения артериального давления, гликозиды, соли тяжелых металлов, ртуть, мышьяк, кадмий, сурьма, никотин, психоактивные соединения (особенно кокаин).
- Наконец, может сказаться избыток или недостаток жидкости в организме (электролитический дисбаланс).
Патологические
- Ишемическая болезнь сердца (ИБС). Хроническое, малозаметное на первых этапах нарушение питания мышечного органа. Без специфического лечения в перспективе 3-5 лет заканчивается инфарктом миокарда.
- Стойкая артериальная гипертензия. Особенно часто аритмии различного типа (мерцательные, пароксизмальные) формируются у пациентов с приличным стажем ГБ. Цифры не играют большой роли, главное длительность. Если добавляется еще и качественная характеристика, вероятность осложнений подобного рода растет в разы.
- Инфаркт миокарда и следующий за ним кардиосклероз. В ходе патологического процесса наблюдается отмирание или некроз кардиальных структур. Функционально активные ткани замещаются рубцовыми, не способными ни к спонтанному возбуждению, ни к сокращению. Это своего рода заместители. Есть риск повторения инфаркта в будущем. Перспектива — 2-5 лет, бывает быстрее, в зависимости от агрессивности процесса и первопричины его развития.
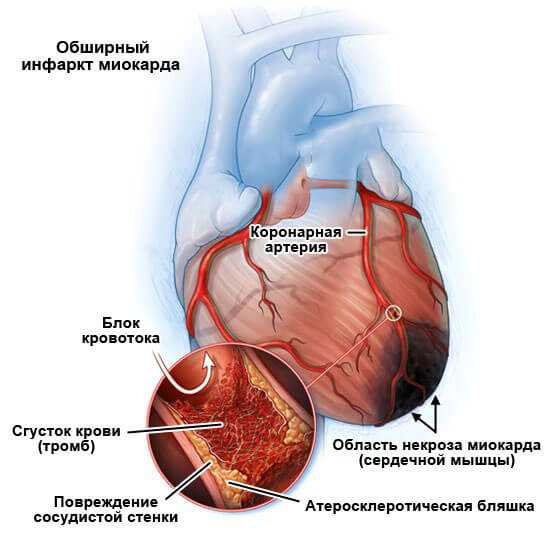
- Врожденные и приобретенные пороки сердца. Не проявляют себя почти никак. Единственное, по чему можно заподозрить проблему — одышка, частично нарушение ритма незначительного характера. В остальных же случаях диагноз ставится постфактум, уже на столе у патологоанатома.
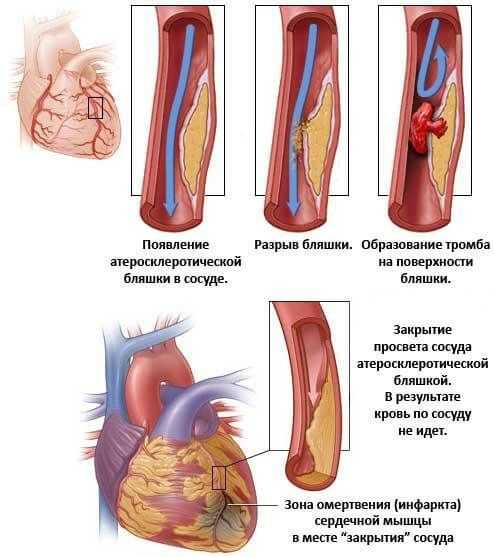
- Атеросклероз аорты или ее ветвей. Заканчивается сужением просвета сосуда, невозможностью нормального кровотока. Отсюда повышение артериального давления на фоне выраженной аритмии. Ситуация усугубляется по мере движения процесса вперед и приводит к инфаркту.
- Нарушение температурного показателя тела. Повышение приводит к ускорению работы сердца, падение — к ослаблению деятельности.
- Патологии желудочно-кишечного тракта. Обычно это язвенные дефекты различного рода, сопровождаются кровотечениями незначительного, но постоянного характера. Развивается вторичная анемия, приводящая к нарушению объема циркулирующей в организме крови. Среди возможных заболеваний — язва 12-и перстной кишки, желудка, реже раковые процессы.
- Повреждение головного мозга. Сотрясение, открытые ЧМТ. Приводит к формированию гематом или поражениям отдельных структур нервной системы.
- Травмы грудной клетки, затрагивающие сердце.
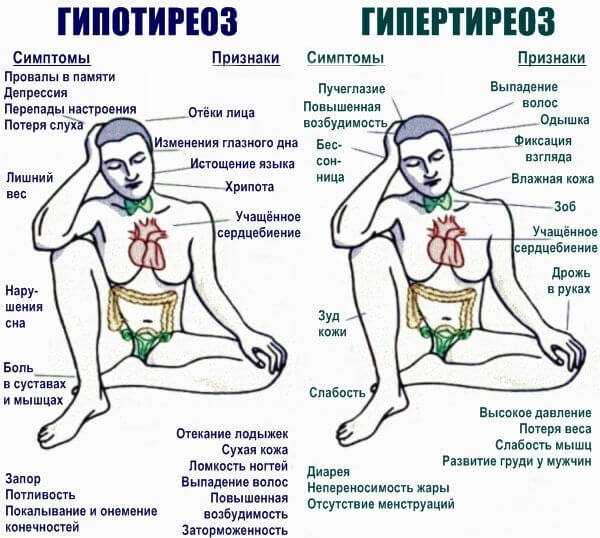
- Эндокринные патологии. Гипертиреоз, гиперкортицизм, сахарный диабет. Заканчиваются существенным нарушением обмена веществ. Коррекция проводится под контролем врача-эндокринолога.
- Инфекционные поражения организма. Может сказаться как банальная простуда, так и туберкулез, брюшной тиф, вирусные и бактериальные поражения органов дыхания и т.д.
- Проблемы с центральной нервной системой. Хроническая энцефалопатия, нарушение кровообращения, иные моменты схожего рода.
Не всегда представляется возможным установить причины патологического процесса. В такой ситуации говорят об идиопатическом генезе проблемы.
Сердечная аритмия — результат изменений со стороны сердечнососудистой, нервной, эндокринной или иных систем. Возможна смешанная этиология процесса.
Чем опасная патология?
Последствия аритмии таковы:
- Остановка сердца. Может не сопровождаться какими-либо предварительными проявлениями. Примерно в 15% случаев возникает спонтанно. Требует срочных реаниматологических мероприятий. Результат зависит от первопричины процесса.
- Кардиогенный шок. Резкое падение артериального давления на фоне снижения выброса крови. Это прямой путь к смерти, летальность варьируется в пределах 90% и более того.
- Инфаркт миокарда. Острое нарушение питания сердечных структур. Мышцы замещается рубцовыми тканями, фатальное осложнение развивается на фоне мерцательной или пароксизмальной тахикардии, реже в иных случаях.
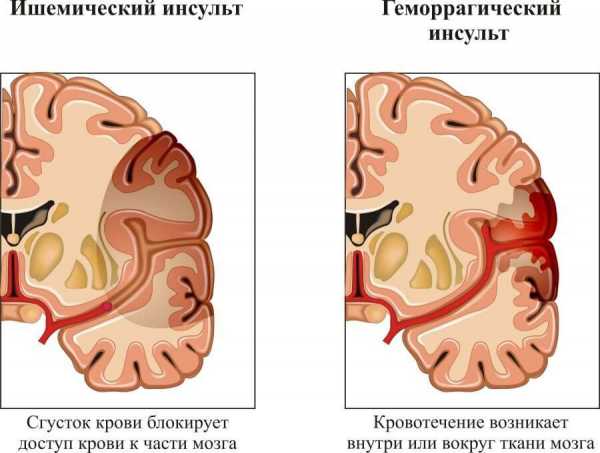
- Инсульт. Дефицит трофики головного мозга. Приводит к формированию неврологической недостаточности, в зависимости от очага проблемы это может быть исчезновение речи, зрения, слуховая дисфункция, иные «сюрпризы».
- Тромбоэмболия. Образование кровяных сгустков в результате слипания тромбоцитов.
Вероятность осложнений определяется формой процесса, длительностью, качеством лечения. Аритмия сердца опасна летальным исходом как основным фактором или тяжелой инвалидностью.
Оказание первой помощи при приступе
Приступ аритмии снимается комплексом действий. Необходимо проявить внимание. Алгоритм первой помощи следующий:
- Измерить артериальное давление. Оценить частоту сердечных сокращений.
- Принять таблетку антиаритмического средства (Амиодарон), при наличии тахикардии дополнительно выпить Карвелдилол или Анаприлин (1 таб.).
- Использовать легкие седативные средства на основе растительных компонентов или фенобарбитала (Корвалол, Валокордин, пустырник, валериана).
- Открыть окно или форточку для обеспечения нормального притока воздуха в помещение.
- Лечь и двигаться как можно меньше.
- Ослабить воротник или украшения. Все, что сдавливает шею.
- Выждать, примерно, 15 минут. Если улучшений не наступило, необходимо вызвать скорую медицинскую помощь.
Чего делать нельзя: ванны, контрастные души противопоказаны, также не стоит использовать незнакомые или не названные препараты, заниматься физкультурой, проявлять иную активность. Первичные мероприятия по помощи проводят врачи бригады неотложки.
Что необходимо обследовать
Оценка состояния пациента осуществляется под контролем кардиолога. В меньшей степени прибегают к консультациям других специалистов: по гормональным проблемам, патологиям нервной системы.
Схема диагностики такова:
- Устный опрос пациента о жалобах и их характере. Могут использоваться стандартные опросники. Объективизация симптомом играет наибольшую роль.
- Сбор анамнеза. Привычки, образ жизни, семейная история болезней и иные моменты.
- Измерение артериального давления, частоты сердечных сокращений.
- Выслушивание звука (обычно тона разной громкости, хаотичные).
- Суточное мониторирование с помощью программируемого аппарата Холтера.
- Электрокардиография. Основная методика. Направлена на оценку характера функциональной активности мышечного органа. В «правильных» руках это информативный способ.
- Эхокардиография. УЗИ-визуализация. Назначается в ограниченном числе случаев. Особенно часто на фоне предполагаемых пороков развития или приобретенных органических изменений.
- Анализ крови общий и биохимический.
- По мере необходимости ангиография, КТ или МРТ. Перечень подбирается врачами, исходя из предполагаемого патологического процесса. Нарушение ритма сердца определяется на ЭГК, ЭХО-КГ.
Методы лечения сердечной аритмии
Прибегают к медикаментозным и хирургическим способам.
Лекарства:
- Антагонисты кальция. Верапамил, Дилтиазем и аналоги.
- Препараты для устранения проникновения ионов Ca+ в сосуды и ткани. Аллапинин, Этмозин.
- Средства для нормализации деятельности сердца. Амиодарон, Хиндин.
- Гликозиды. Настойка ландыша, Дигоксин.
- Препараты для восстановления работы миокарда. Кордалон и иные.
Антиаритмические медикаменты редко назначаются изолированно. Требуется комплексное терапевтическое воздействие несколькими группами, в зависимости от диагностированного вида патологического процесса.
Хирургические и малоинвазивные мероприятия:
- Радиочастотная абляция.
- Электрокардиоверсия.
- Постановки искусственного водителя ритма (кардиостимулятора) или дефибриллятора для установления нормальной активности.
Использование конкретных методик определятся врачом-специалистом, исходя из тяжести отклонений.
Идиопатическая аритмия не предполагает этиотропного лечения. Назначается симптоматическая терапия для устранения проявлений процесса. В остальном схема идентична.
Возможны иные методики. При эндокринных проблемах — заместительное воздействие, на фоне неврологического дефицита — прием цереброваскулярных средств и ноотропов.
Внимание:Народные рецепты, физиотерапия, физкультура не применяются. Это пустая трата сил, эффекта не будет.
Лечение аритмии комплексное. Медикаменты + специфические хирургические методики.
Прогностические оценки
Вероятный исход определяется не сразу. Следует какое-то время пить препараты, только потом можно говорить что-то конкретное.
Нужно учитывать несколько моментов:
- Так называемые неопасные формы (единичные экстрасистолы, синусовая тахикардия или брадикардия) отличаются благоприятным прогнозом, лечение направлено на устранение первопричины.
- Угрожающие разновидности требуют быстрого воздействия, время не ждет.
На фоне терапии мягкие типы отличаются хорошей излечимостью, вероятность составляет от 80 до 90%, риск осложнений — не более 2-5%.
Тяжелые формы без курации характеризуются летальностью в 70% случаев и свыше, на фоне терапии — 15%.
Благоприятные прогностические факторы:
- Отклик на лечение.
- Отсутствие отклонений со стороны миокарда.
- Раннее начало терапии.
- Неорганическое поражение.
Аритмия — это нарушение нормальной деятельности сердца. Проявляется ускорением, ослаблением или изменением функциональной активности органа. Лечение проводится в комплексе. Под контролем кардиолога и ряда других специалистов.
Аритмия сердца - причины, симптомы и лечение у взрослых и детей
Формы и виды аритмии
Данное заболевание не является самостоятельным, но всегда указывает на наличие некоторых патологий. Так, если пациент перенес в прошлом инфаркт миокарда, на месте разрыва сердечной мышцы со временем формируется рубец, который может нарушать электропроводимость клеток и становится источником появления аритмии. Нередко нарушение частоты и ритма сокращений наблюдают при миокардите, ишемической болезни, ревматизме, пороках сердца. В каждом отдельно взятом случае врач устанавливает причину нарушений и определяет форму аритмии:
- Мерцательная аритмия. Основные жалобы пациентов сводятся к ощущению «трепетания» сердца, нехватке воздуха, одышке, стеснению в области груди. Данный вид аритмии представляет собой изменения в электрической активности предсердий и их некоординированную деятельность, что приводит к беспорядочному сокращению разных отделов сердца. Если приступы повторяются достаточно часто, у больного ухудшаются сократительные характеристики сердечных мышечных волокон.
- Пароксизмальная мерцательная аритмия. В данном случае говорят о сильно учащенном сердцебиении с правильным ритмом. Частота сокращений во время приступа достигает 240 ударов в минуту, вызывает предобморочное состояние, повышение потоотделения, бледность и слабость. Причина такого состояния кроется в появлении дополнительных импульсов в предсердиях, в результате чего сильно сокращаются периоды отдыха мышцы сердца.
- Синусовая аритмия. Заболевание подразделяется на синусовую тахикардию и синусовую брадикардию. В первом случае больной ощущает ускоренное сердцебиение с нормальным ритмом, как при высоких физических нагрузках. Во втором случае пациенты жалуются на головокружение, слабость и замедленное сердцебиение (реже 60 ударов в минуту).
- Синусовая аритмия у детей может констатироваться даже в раннем возрасте, и связана со многими факторами, включая наследственные. При данном недуге частота сокращений меняется на вдохе и выдохе, что вызвано появлением очагов аномального электрического возбуждения. Чаще всего болезнь диагностируют в 7 лет, а у подростков она имеет благоприятный прогноз и часто проходит без лечения.
Самыми опасными видами аритмии являются фибрилляция желудочков и желудочковая тахикардия, которая наблюдается при инфаркте миокарда. Во время приступа у больного ослабляется или полностью прекращается выброс крови, останавливается сердцебиение и пропадает пульс, что может привести к летальному исходу.
Симптомы аритмии сердца и ее признаки

В зависимости от формы заболевания у больных наблюдаются такие признаки и симптомы:
- Тяжесть или боль в области груди
- Нехватка воздуха (одышка)
- Ощущение нарастающего беспокойства, тревоги
- Бледность или посинение кожи
- Обморок
- Быстрая утомляемость и плохое перенесение физических нагрузок
Врачи констатируют во время обследования тахикардию или брадикардию и нарушение ритма сердечных сокращений. Чаще всего наличие приступов аритмии указывает на заболевания сердца, сердечную недостаточность, наличие митральных пороков, хотя иногда такие состояния наблюдаются у больных с неврозами или спортсменов. При инфаркте миокарда аритмия наблюдается в первые двое суток наряду с сильной болью, рвотой, обмороком и побледнением кожи.
Причины возникновения аритмии сердца
У практически здоровых людей аритмия может наблюдаться при перегреве, нахождении в душном помещении, при переедании, а также в результате приема некоторых лекарств. Высок риск возникновения данного заболевания у пациентов, страдающих сахарным диабетом, гипертонией, ожирением. У женщин аритмия часто констатируется во время климакса и беременности, что является временным состоянием.
Значительно более серьезными причинами являются заболевания сердца: миокардит, ишемическая болезнь, пороки сердца, инфаркт миокарда, злокачественные новообразования. В этих случаях аритмия является указателем, на который врач обязан обратить пристальное внимание, чтобы назначить верное своевременное лечение.
Лечение аритмии
Прежде, чем назначить курс лечения медикаментозными препаратами, врач обязательно направляет пациента на обследование. Диагностика включает анализ крови, ЭКГ (Эхо ЭКГ), а при подозрении на наличие сопутствующих заболеваний — дополнительные обследования по их поводу. Если серьезных отклонений и заболеваний сердца не обнаруживается, назначают успокоительные препараты:
- Настойку валерианы и пустырника по 20–30 капель на 1 прием
- Таблетки Персен
- Экстракт трав Алталекс
- Настойку или таблетки Ново-пассит
- Успокоительный сбор трав №2
Если аритмия сопровождается болью в сердце, назначают Валокордин и Корвалол по 25–30 капель на 1 прием.
Медикаментозная терапия зависит от основного заболевания, провоцирующего приступы аритмии у пациента. Кроме данных фармацевтических препаратов больному приписывают таблетки, назначение которых состоит в воздействии на сердечную мышцу, улучшение проводимости ее клеток и ускорение метаболических процессов. К таким препаратам относятся:
- Аймалин (для снижения возбудимости миокарда и предупреждения тахикардии)
- Пульснорма
- Хинидин
- Лидокаин (оказывает обезболивающее действие)
- Аллапинин (для нормализации в крови ионов натрия)
- Ритмонорм и другие
Если прием лекарств не оказывает должного воздействия или у пациента появляется боль в сердце или дискомфорт в груди, визит к врачу откладывать нельзя! Это может говорить о развитии более серьезных патологий сердца или о непереносимости антиаритмических препаратов.
В последнем случае врач может перевести пациента на лечение транквилизаторами, назначив один из таких препаратов:
- Седуксен
- Диазепам
- Медазепам
- Элениум
- Ксенакс
Рекомендованы также безопасные и эффективные гомеопатические средства — Неврохель или Кларонин. При мерцательной аритмии применяют физиотерапию: электросон, углекислые и радоновые ванны. Обязательно назначают диету, включающую продукты, богатые калием и кальцием с одновременным уменьшением жиров в пище.
Народная медицина и лечение аритмии
Большим подспорьем в лечении аритмии будут народные методы лечения этого заболевания, основанные на использовании трав:
- Отвар шиповника
- Ягоды калины, растертые с медом
- Чай из мелиссы
- Сок ягод черной смородины
- Настойка боярышника
- Отвар хвоща полевого
Широко используют также отвары и настойку пустырника и валерианы, а в дополнение к ним полезные для сердечной мышцы витаминные смеси. Примером такого лекарства является смесь сока клюквы и чеснока с медом, многокомпонентный состав из кураги, лимонов, изюма, орехов, сока алоэ и меда, а также напиток из цикория с ложкой меда. Особенно полезно такое лечение ослабленным и пожилым людям, имеющим проблемы с почками или печенью.
Полезное видео
Аритмия, ее причины. Лечение аритмии.
Программа «Жить Здорово». Мерцательная аритмия.
Аритмия: вопросы пациентов
Появление такого недуга, как аритмия может всерьез тревожить больного и нарушить привычный распорядок жизни. Чаще всего врачи сталкиваются с такими вопросами пациентов:
Чем опасна аритмия?
Если речь идет о синусовой тахикардии или брадикардии, больной чаще всего испытывает сильный дискомфорт при неожиданных приступах: головокружение, учащенное или замедленное сердцебиение, тошноту, страх. Присутствует также общая слабость и недомогание. Эти симптомы серьезно влияют на самочувствие, но при этом не являются опасными для жизни, а при правильном режиме и лечении приводят к полному выздоровлению. Более серьезного к себе отношения требует пароксизмальная аритмия, которая нарушает кровообращение и является показателем наличия болезни сердца. Экстрасистолия может быть смертельно опасной и указывать на инфаркт миокарда или другие серьезные патологии.
Каковы симптомы мерцательной аритмии сердца?
При данном заболевании отмечаются такие признаки: ощущение трепетания сердца в груди, ускоренное до 150–170 ударов в минуту сердцебиение, нехватка воздуха, обморок, тошнота и рвота. При брадикардии пульс может замедлиться до 30 ударов в минуту и стать неритмичным. У больных с серьезными нарушениями лечение медикаментами часто совмещают с установкой кардиостимулятора.
Как лечить аритмию сердца дома?
Лечение должен назначить врач в зависимости от заболевания и тяжести приступов. В домашних условиях пациенту рекомендуют снизить физические нагрузки, обязательно соблюдать диету с высоким содержанием витаминов, кальция и калия и низким содержанием жиров и тяжелой пищи. Полезны отвары лекарственных трав, исключение из рациона кофе и крепкого чая, успокоительные растительные препараты.
Прогнозы для здоровья и жизни при наличии аритмии можно строить в зависимости от ее тяжести и наличия сопутствующих заболеваний. Наиболее опасны для жизни блокада сердца, мерцательная аритмия в совокупности с высокой вязкостью крови (может вызвать закупоривание сосуда тромбом, инфаркт или инсульт) и экстрасистолия. В остальных случаях можно вести речь о полном выздоровлении при нормализации образа жизни, здоровом питании, отказе от возбуждающих и спиртных напитков и вредных привычек.
От чего бывает аритмия сердца ⋆ Лечение Сердца
Причины аритмии сердца
Причины аритмии (возникновения нарушений ритма сердца) настолько многообразны, что перечислить абсолютно все является очень трудной задачей. Тем не менее, во многих случаях именно от причины аритмии зависит ее безопасность для жизни больного, дальнейшая тактика лечения.
Предложено множество различных классификаций причин аритмии, однако ни одна из них в настоящее время не является общепринятой. Наиболее приемлемой для пациента мы считаем следующую классификацию. Она основывается на признаке наличия или отсутствия у больного первичного заболевания сердца. Если имеется заболевание сердца, аритмию называют органической, а если заболевания сердца нет — неорганической. Неорганические аритмии принято также называть функциональными.
Органические аритмии
К органическим аритмиям относятся:
- Аритмии, возникающие при ишемической болезни сердца (инфаркте миокарда, стенокардии). В основе возникновения аритмии лежит повреждение сердечной мышцы. Оно затрудняет правильное распространение электрических импульсов по проводящей системе сердца. Иногда повреждение может затрагивать даже клетки основного водителя ритма — синусового узла. На месте погибших клеток формируется рубец из соединительной ткани (кардиосклероз), которая не способна выполнять функции здорового миокарда. Это, в свою очередь, приводит к формированию аритмогенных очагов и появлению нарушений ритма и проводимости.
- Нарушения ритма, возникающие после воспалительного процесса в сердечной мышце — миокардита. Как следствие после перенесения воспаления также происходит замещение миокарда соединительной тканью (кардиосклероз).
- Аритмии, наблюдающиеся при кардиомиопатиях. По невыясненной пока причине клетки миокарда повреждаются, нарушается насосная функция сердца, развивается сердечная недостаточность. Кроме того, очень часто присоединяются различные нарушения ритма.
- Аритмии, появляющиеся при различных пороках сердца (врождённых и приобретенных в течение жизни). Необходимо отметить, что бывают врожденные первичные заболевания самой проводящей системы сердца.
Функциональные аритмии
Это также достаточно большая группа, включающая:
- Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.
- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций.
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств.
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др.
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Аритмия
Безотказно работающее сердце сравнивают с часами. В норме оно сокращается около 60-80 раз в минуту. Нарушение ритма сокращений называется аритмией — болезнь неприятная и даже опасная, способная остановить ход часов, отмеряющих жизнь.
МНОГОЛИКАЯ АРИТМИЯ
Нарисовать портрет сердечной аритмии очень трудно, настолько она многолика. Встречаются аритмии с ускоренным и замедленным ритмом. Иногда аритмии проходят бессимптомно, и человек их вообще не замечает, но бывает, что счет идет на минуты — нарушение сердечного ритма может вызвать остановку сердца. Заглянем с аритмией на прием к врачу-кардиологу:
«Доктор, у меня бывает ощущение, будто сердце переворачивается: то застучит, то остановится, а потом снова все нормально».
«Сегодня с утра чувствую слабость, головокружение, руки дрожат, а сердце колотится бешено, словно хочет выскочить».
«Я стал падать в обмороки. Короткие, на несколько секунд. Но так было уже несколько раз».
«Бывает, считаю пульс, он бьется-бьется и вдруг – раз, и остановится. Что это?»
Аритмия сердца: симптомы, причины, виды аритмии и методы лечения
Аритмия сердца – не какое-то конкретное заболевание, а группа нарушений работы органа по частоте, регулярности.
Иногда патология бывает безобидной, не представляющей опасности для здоровья. Но есть заболевания, которые угрожают жизни человека.
Что значит аритмия
По определению ВОЗ (Всемирной организации здравоохранения) – это нарушение сердечных сокращений, которое отличается от нормального синусового ритма.
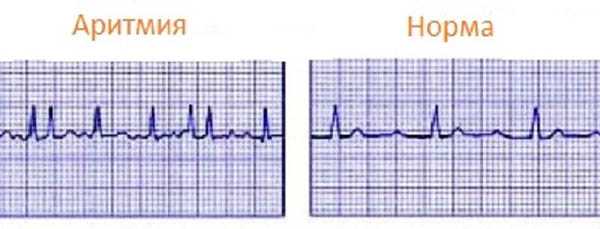
Сердце человека работает в определённом режиме с частотой сокращений 60–80 ударов в 1 минуту. Сбои ритма происходят на разных уровнях проводящей системы миокарда. Она представляет собой скопление нервных клеток в виде узлов, пучков и волокон, расположенных в сердечной мышце.
Эти ткани генерируют и передают импульсы к сокращению органа. Поражение проводящих путей на любом уровне приводит к изменению частоты, ритмичности и последовательности сердечных сокращений.
Различают виды аритмии:
- Синусовая тахикардия – это повышенный ритм чаще 90 ударов в 1 минуту. Связана с повышением температуры тела, токсическим зобом, анемией. Появляется при сердечной недостаточности, миокардите.
- Синусовая брадикардия означает уменьшение частоты сокращений сердечной мышцы реже 60 в минуту. Развивается вследствие понижения функции щитовидной железы. Является также проявлением синдрома слабости синусового узла или нейроциркуляторной дистонии.
- Мерцательная аритмия – это трепетание предсердий с частотой от 150 до 300 ударов. При этом они сокращаются не в полную силу, но желудочки работают в регулярном ритме. Мерцание предсердий наблюдается при тиреотоксикозе, обструктивных заболеваниях лёгких, артериальной гипертензии, врождённых пороках сердца.
Кстати! Этот вид аритмии опасен образованием тромбов внутри сердечной полости. Оторвавшись от стенки, они переносятся с током крови в мозговые сосуды, вызывая кардиоэмболический инсульт.
- Пароксизмальная тахикардия. Сердце работает очень часто, от 140 до 240 ударов в минуту. Приступ внезапно начинается и также быстро заканчивается. Сердцебиение часто возникает после психоэмоционального напряжения.
- Синусовая аритмия. Возникает в детском и подростковом возрасте и не расценивается как патология. Её можно легко снять кратковременной задержкой дыхания.
- Экстрасистолия не связана с нарушением функции автоматизма. Наиболее частые причины преждевременных сокращений – болезни сердечной мышцы, пороки клапанов сердца, а также рефлекторные влияния заболеваний желудка, жёлчного пузыря.
- Блокады сердца. Тяжёлое поражение проводящих путей на уровне атриовентрикулярного узла, находящегося между предсердием и желудочком. Передача импульсов прерывается, пульс катастрофически снижается. При этом может возникнуть судороги и потеря сознания – синдром Морганьи–Эдемса–Стокса.
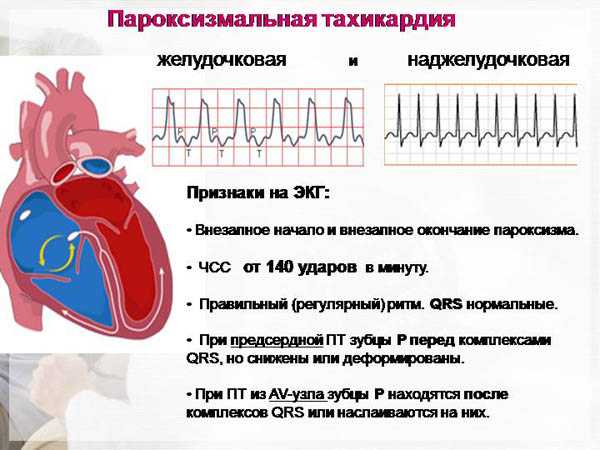
Внимание! Полная поперечная атриовентирикулярная блокада часто заканчивается внезапной смертью. Опасный вид аритмии – трепетание и мерцание желудочков, который возникает при тяжёлых поражениях сердца, после приёма некоторых медикаментов или в момент удара электрическим током.
Признаки аритмии
Симптоматика аритмий разнообразна. Функциональные сбои в работе сердца в виде редких экстрасистол протекают бессимптомно.
Значительные нарушения сердечного ритма люди чувствуют по-разному:
- перебои в виде пауз,
- замирание или толчки в грудной клетке,
- слабость,
- головокружение,
- одышка, чувство сдавливания груди,
- внезапное потемнение в глазах,
- ощущение пропущенного сокращения,
- нарушение сознания,
- при полной блокаде АВ – узла аритмия проявляется судорогами, потерей сознания.
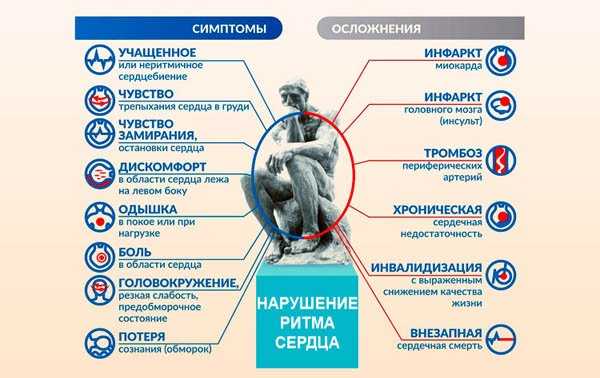
Некоторые пациенты жалуются на кратковременную остановку сердца. В любом случае человек поймёт, что сердце работает неправильно. Любые такие признаки нельзя оставлять без внимания. Они могут привести к ухудшению здоровья, прогрессированию болезни.
Внимание! При повторяющихся перебоях в сердце необходимо обратиться к врачу кардиологу.
Отчего бывает аритмия
Причины возникновения перебоев различны – от неврогенных заболеваний, до органической патологии сердца.

Сбои в работе органа бывают от провоцирующих факторов:
- Физическая нагрузка.
- Патология эндокринной системы – сахарный диабет, тиреотоксикоз.
- Заболевания сердца – инфаркт миокарда, пороки клапанов, стенокардия. В основе нарушения проводимости лежит ишемия миокарда, препятствующая передаче импульсов. Иногда повреждается главный водитель ритма – синусовый узел. Постинфарктный рубец способствует формированию очагов аритмии. При миокардите, вызванном воспалением, сердечные клетки замещаются соединительной тканью, которая напрямую повреждает проводящую систему сердца.
- Ожирение.
- Артериальная гипертензия вызывает гипертрофию миокарда левого желудочка, что провоцирует нарушение ритма.
- Неврогенные причины – чрезмерная активация симпатической нервной системы. К этому приводит психоэмоциональное перенапряжение, употребление кофе, острой пищи, алкоголя.
- Заболевания внутренних органов – язва желудка, желчнокаменная болезнь. Они приводят к повышению тонуса блуждающего нерва. При этом аритмии возникают ночью.
- Травма или ушибы грудной клетки, повреждение электротоком.
- Ятрогенные аритмии так или иначе связаны с лечением. Могут быть вызваны побочным действием мочегонных средств, сердечных гликозидов и антиаритмических препаратов.

Если источник аритмии не обнаружен, её расценивают как идиопатическую. От причины патологии зависит безопасность человека.
Диагностика
Нарушения ритма сердца изучает раздел кардиологии – аритмология. Существует европейский стандарт установления диагноза и лечения этой группы заболеваний. Врач выявляет причину, характер сбоев работы сердца и назначает антиаритмические медикаменты.
При осмотре больного оценивается пульсация артерий, цвет кожных покровов, частота пульса.
Чтобы определить вид аритмии, проводят инструментальное обследование:
- Электрокардиограмма (ЭКГ) основана на специфических признаках отдельных видов аритмии.
- Холтеровское мониторирование регистрирует суточный ритм с помощью аппарата, прикреплённого ремешком к телу пациента. Прибор фиксирует несколько десятков записей ЭКГ, артериального давления. Метод позволяет уловить нарушения, которые невозможно фиксировать на кардиографе даже за несколько сеансов.
В некоторых клиниках применяется электрофизиологическое исследование, выполняемое при введении внутривенного катетера. Малоинвазивная процедура измеряет электрические импульсы в разных камерах сердца. Однако основным видом диагностики остаётся доступный и простой электрокардиографический метод.
Медикаментозное лечение
Аритмию можно вылечить консервативным путём. Для этого применяются группы препаратов с антиаритмическим действием:
- блокаторы кальциевых каналов – Верапамил, Дилтиазем уменьшают автоматизм синусового и АВ узлов,
- β-блокаторы – Пиндолол, Атенолол, Метапролол, Бисопролол в таблетках уменьшают частоту сердечного ритма,
- блокаторы калиевых каналов – Бретилий, Сотогексал, Кордарон, Дронедарон нормализуют сердцебиение,
- блокаторы натриевых каналов – Новокаинамид, Лидокаин уменьшают сердечный выброс и сократительную функцию миокарда,
- препараты, содержащие магний и калий, сердечные гликозиды, которые помогают снизить сердцебиение.

В экстренных случаях при развитии брадикардии с потерей сознания применяются инъекции растворов Атропина, Дофамина, Адреналина. Для снятия приступа желудочковой тахикардии вводят внутривенно струйно Кордарон, Лидокаин. Приступы пароксизмальной тахикардии и мерцания предсердий снимают внутривенным введением Верапамила или АТФ.
Хирургические методы
Хотя основная терапия аритмии медикаментозная, в некоторых случаях применяются оперативные виды лечения:
- Установка кардиостимулятора (ЭКС) под кожу в левой подключичной области. Маленький моторчик способен превратить сердце в вечный двигатель. От него к сердцу через сосуды подходят электроды, которые навязывают установленный ритм. ЭКС устанавливается при блокадах ножек пучка Гиса, брадиаритмии ниже 40 ударов в минуту, слабости атриовентрикулярного узла, АВ-блокаде 2–3 степени. ЭКС навсегда избавляет от аритмии.
- Радиочастотная амбляция. Патологический импульс зоны повреждения блокируется катетером способом прижигания. Таким образом, восстанавливается нормальный ритм.
- Имплантация кардиовертер-дефибриллятора.
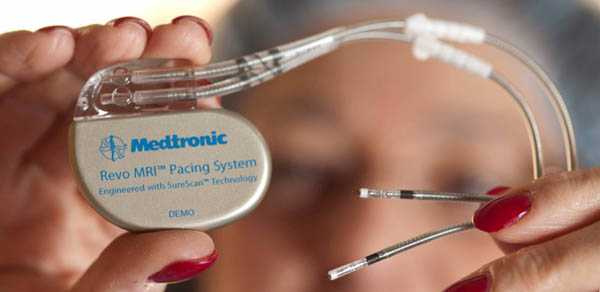
Перед установкой ЭКС требуется исследование сосудов сердца и кровоток его полостей. Искусственные импланты не только навязывают ритм, но и блокируют возникающие патологические очаги аритмии.
Народные способы
Успокоить сердцебиение могут народные средства.
Для этого применяются сборы трав:
- Настой цветов календулы. Для его приготовления 2 ч. л. сухой травы заливают 2 стаканами кипячёной воды, настаивают на протяжении ночи. Употребляют по 1 дес. л. 4 раза в день.
- Смешать спиртовые настойки боярышника, валерианы и пустырника. Пить приготовленную смесь можно по 1 ч. л. за полчаса до еды.
- Настой прострела готовят на протяжении 12 часов из 2 ч. л. сухой травы и 300 мл холодной воды. Смесь принимают после процеживания по 1/3 стакана за полчаса до еды дважды в день.
- Используют боярышник также для приготовления отвара. Для этого 30 раздроблённых ягод заливают водой, кипятят 10 минут. После процеживания используют для приёма по 1/3 стакана до еды.

Народные средства не могут самостоятельно лечить аритмию, но в комплексной терапии помогают снять нервное напряжение – причину нейроциркуляторной дистонии.
Как помочь себе при аритмии
При внезапно начавшемся приступе пароксизмальной тахикардии помогают медицинские приёмы первой помощи:
- Сделать глубокий вдох и задержать дыхание. Посчитав до 7 или 9, выдохнуть.
- Искусственное вызывание рвоты снимает приступ, но его нельзя применять при инфаркте.
- Надавливание на глазные яблоки на протяжении нескольких секунд.

Эти методы вызывают рефлекторное воздействие на блуждающий нерв. Если после нескольких приёмов приступ аритмии сердца проходит, вызывайте неотложную помощь.
Перебои в работе сердца нельзя оставлять без внимания. Если аритмия часто повторяется, сопровождается ухудшением общего самочувствия, необходимо обратиться к кардиологу. Особенно опасна аритмия с обморочным состоянием.
Загрузка...Мерцательная аритмия - причины, симптомы, диагностика и лечение
Общие сведения
Мерцательная аритмия (фибрилляция предсердий) – нарушение ритма сердца, сопровождающееся частым, хаотичным возбуждением и сокращением предсердий или подергиванием, фибрилляцией отдельных групп предсердных мышечных волокон. Частота сердечных сокращений при мерцательной аритмии достигает 350-600 в минуту. При длительном пароксизме мерцательной аритмии (превышающем 48 часов) увеличивается риск тромбообразования и ишемического инсульта. При постоянной форме мерцательной аритмии может наблюдаться резкое прогрессирование хронической недостаточности кровообращения.
Мерцательная аритмия является одним из наиболее частых вариантов нарушений ритма и составляет до 30% госпитализаций по поводу аритмий. Распространенность мерцательной аритмии увеличивается сообразно возрасту; она встречается у 1% пациентов до 60 лет и у более чем 6% пациентов после 60 лет.
Мерцательная аритмия
Классификация мерцательной аритмии
В основу современного подхода к классификации мерцательной аритмии включены характер клинического течения, этиологические факторы и электрофизиологические механизмы.
Выделяют постоянную (хроническую), персистирующую и преходящую (пароксизмальную) формы мерцательной аритмии. При пароксизмальной форме приступ продолжается не более 7 суток, обычно – менее 24 часов. Персистирующая и хроническая мерцательная аритмия длятся более 7 суток, хроническая форма определяется неэффективностью электрической кардиоверсии. Пароксизмальная и персистирующая формы мерцательной аритмии могут быть рецидивирующими.
Различают впервые выявленный приступ мерцательной аритмии и рецидивирующий (второй и последующие эпизоды фибрилляции предсердий). Мерцательная аритмия может протекать по двум типам предсердных нарушений ритма: мерцание и трепетание предсердий.
При мерцании (фибрилляции) предсердий сокращаются отдельные группы мышечных волокон, в результате чего отсутствует координированное сокращение предсердия. В атриовентрикулярном соединении концентрируется значительное количество электрических импульсов: часть из них задерживается, другие распространяются на миокард желудочков, заставляя их сокращаться с разным ритмом. По частоте сокращений желудочков различаются тахисистолическая (желудочковые сокращения 90 и более в мин.), нормосистолическая (желудочковые сокращения от 60 до 90 в мин.), брадисистолическая (желудочковые сокращения меньше 60 в мин.) формы мерцательной аритмии.
Во время пароксизма мерцательной аритмии не происходит нагнетания крови в желудочки (предсердной добавки). Предсердия сокращаются неэффективно, поэтому в диастолу желудочки заполняются свободно стекающей в них кровью не полностью, в результате чего периодически не происходит выброса крови в систему аорты.
Трепетание предсердий – это учащенные (до 200-400 в мин.) сокращения предсердий с сохранением правильного координированного предсердного ритма. Сокращения миокарда при трепетании предсердий следуют друг за другом практически без перерыва, диастолическая пауза почти отсутствует, предсердия не расслабляются, находясь большую часть времени в состоянии систолы. Заполнение предсердий кровью затруднено, а, следовательно, уменьшается и поступление крови в желудочки.
По предсердно-желудочковым соединениям к желудочкам могут поступать каждый 2-ой, 3-ий или 4-ый импульсы, обеспечивая правильный желудочковый ритм, - это правильное трепетание предсердий. При нарушении предсердно-желудочковой проводимости отмечается хаотичное сокращение желудочков, т. е. развивается неправильная форма трепетания предсердий.
Причины мерцательной аритмии
К развитию мерцательной аритмии могут приводить как сердечная патология, так и заболевания других органов. Чаще всего мерцательная аритмия сопутствует течению инфаркта миокарда, кардиосклероза, ревматических пороков сердца, миокардита, кардиомиопатий, артериальной гипертонии, тяжелой сердечной недостаточности. Иногда фибрилляция предсердий возникает при тиреотоксикозе, интоксикациях адреномиметиками, сердечными гликозидами, алкоголем, может провоцироваться нервно-психическими перегрузками, гипокалиемией.
Также встречается идиопатическая мерцательная аритмия, причины которой остаются не выявленными даже при самом тщательном обследовании.
Симптомы мерцательной аритмии
Проявления мерцательной аритмии зависят от ее формы (брадисистолическая или тахисистолическая, пароксизмальная или постоянная), от состояния миокарда, клапанного аппарата, индивидуальных особенностей психики пациента. Значительно тяжелее переносится тахисистолическая форма мерцательной аритмии. При этом пациенты ощущают учащенное сердцебиение, одышку, усиливающуюся при физическом напряжении, боли и перебои в сердце.
Обычно сначала мерцательная аритмия протекает приступообразно, прогрессирование пароксизмов (их продолжительность и частота) индивидуальны. У некоторых пациентов после 2-3 приступов мерцания предсердий устанавливается персистирующая или хроническая форма, у других – в течение жизни отмечаются редкие, непродолжительные пароксизмы без тенденции к прогрессированию.
Возникновение пароксизма мерцательной аритмии может ощущаться по-разному. Некоторые пациенты могут не замечать его и узнают о наличии аритмии только при медицинском обследовании. В типичных случаях мерцательная аритмия ощущается хаотическими сердцебиениями, потливостью, слабостью, дрожью, страхом, полиурией. При чрезмерно высокой частоте сердечных сокращений могут наблюдаться головокружение, обмороки, приступы Морганьи-Адамса-Стокса. Симптомы мерцательной аритмии практически сразу исчезают после восстановления синусового сердечного ритма. Пациенты, страдающие постоянной формой мерцательной аритмии, со временем перестают ее замечать.
При аускультации сердца выслушиваются беспорядочные тона различной громкости. Определяется аритмичный пульс с разной амплитудой пульсовых волн. При мерцательной аритмии определяется дефицит пульса – число минутных сокращений сердца превышает число пульсовых волн). Дефицит пульса обусловлен тем обстоятельством, что не при каждом сердечном сокращении происходит выброс крови в аорту. Пациенты с трепетанием предсердий ощущают сердцебиение, одышку, иногда дискомфорт в области сердца, пульсацию вен шеи.
Осложнения мерцательной аритмии
Наиболее частыми осложнениями мерцательной аритмии являются тромбоэмболии и сердечная недостаточность. При митральном стенозе, осложненном мерцательной аритмией, закупорка левого атриовентрикулярного отверстия внутрипредсердным тромбом может привести к остановке сердечной деятельности и внезапной смерти.
Внутрисердечные тромбы могут попадать в систему артерий большого круга кровообращения, вызывая тромбоэмболии различных органов; из них 2/3 с током крови поступают в церебральные сосуды. Каждый 6-ой ишемический инсульт развивается у пациентов с мерцательной аритмией. Наиболее подвержены церебральной и периферической тромбоэмболии пациенты старше 65 лет; больные, уже перенесшие ранее тромбоэмболию любой локализации; страдающие сахарным диабетом, системной артериальной гипертензией, застойной сердечной недостаточностью.
Сердечная недостаточность при мерцательной аритмии развивается у пациентов, страдающих пороками сердца и нарушением сократимости желудочков. Сердечная недостаточность при митральном стенозе и гипертрофической кардиомиопатии может проявляться сердечной астмой и отеком легких. Развитие острой левожелудочковой недостаточности связано с нарушением опорожнения левых отделов сердца, что вызывает резкое повышение давления в легочных капиллярах и венах.
Одним из тяжелейших проявлений сердечной недостаточности при мерцательной аритмии может служить развитие аритмогенного шока вследствие неадекватно низкого сердечного выброса. В некоторых случаях возможен переход мерцательной аритмии в фибрилляцию желудочков и остановку сердца. Наиболее часто при мерцательной аритмии развивается хроническая сердечная недостаточность, прогрессируя вплоть до аритмической дилатационной кардиомиопатии.
Диагностика мерцательной аритмии
Обычно мерцательная аритмия диагностируется уже при физикальном обследовании. При пальпации периферического пульса определяется характерный неупорядоченный ритм, наполнение и напряжение. При аускультации сердца выслушивается неритмичность сердечных тонов, существенные колебания их громкости (громкость следующего за диастолической паузой I тона меняется в зависимости от величины диастолического наполнения желудочков). Пациенты с выявленными изменениями направляются на консультацию кардиолога.
Подтверждение или уточнение диагноза мерцательной аритмии возможно с помощью данных электрокардиографического исследования. При мерцании предсердий на ЭКГ отсутствуют зубцы Р, регистрирующие сокращения предсердий, а желудочковые комплексы QRS располагаются хаотично. При трепетании предсердий на месте зубца Р определяются предсердные волны.
С помощью суточного мониторирования ЭКГ, ведется контроль ритма сердца, уточняется форма мерцательной аритмии, продолжительность пароксизмов, их связь с нагрузками и т. д. Тесты с физической нагрузкой (велоэргометрия, тредмил-тест) проводятся для выявления признаков ишемии миокарда и при подборе антиаритмических препаратов.
Эхокардиография позволяет определить размеры полостей сердца, внутрисердечные тромбы, признаки поражения клапанов, перикарда, кардиомиопатии, провести оценку диастолической и систолической функции левого желудочка. ЭхоКГ помогает в принятии решения о назначении антитромботической и антиаритмической терапии. Детальная визуализация сердца может быть достигнута при помощи МРТ или МСКТ сердца.
Чреспищеводное электрофизиологическое исследование (ЧПЭКГ) проводится с целью определения механизма развития мерцательной аритмии, что особенно важно пациентам, которым планируется проведение катетерной аблации или имплантации кардиостимулятора (искусственного водителя ритма).
Лечение мерцательной аритмии
Выбор лечебной тактики при различных формах мерцательной аритмии направлен на восстановление и поддержание синусового ритма, предотвращение повторных приступов фибрилляции предсердий, контроль частоты сердечных сокращений, профилактику тромбоэмболических осложнений. Для купирования пароксизмов мерцательной аритмии эффективно применение новокаинамида (внутривенно и внутрь), хинидина (внутрь), амиодарона (внутривенно и внутрь) и пропафенона (внутрь) под контролем уровня АД и электрокардиограммы.
Менее выраженный результат дает использование дигоксина, пропранолола и верапамила, которые, однако, уменьшая частоту сердечных сокращений, способствуют улучшению самочувствия пациентов (уменьшению одышки, слабости, ощущений сердцебиения). При отсутствии ожидаемого положительного эффекта от лекарственной терапии прибегают к электрической кардиоверсии (нанесение импульсного электрического разряда на область сердца для восстановления сердечного ритма), купирующей пароксизмы мерцательной аритмии в 90% случаев.
При мерцательной аритмии, продолжающейся свыше 48 часов, резко возрастает опасность тромбообразования, поэтому с целью предупреждения тромбоэмболических осложнений назначается варфарин. Для предотвращения повторного развития приступов мерцательной аритмии после восстановления синусового ритма назначаются противоаритмические препараты: амиодарон, пропафенон и др.
При установлении хронической формы мерцательной аритмии назначается постоянный прием адреноблокаторов (атенолола, метопролола, бисопролола), дигоксина, антагонистов кальция (дилтиазема, верапамила) и варфарина (под контролем показателей коагулограммы - протромбинового индекса или МНО). При мерцательной аритмии обязательно необходимо лечение основного заболевания, приведшего к развитию нарушения ритма.
Методом, радикально устраняющим мерцательную аритмию, является проведение радиочастотной изоляции легочных вен, в ходе которой очаг эктопического возбуждения, расположенный в устьях легочных вен, изолируется от предсердий. Радиочастотная изоляция устья легочных вен является инвазивной методикой, эффективность которой составляет около 60%.
При часто повторяющихся приступах мерцательной аритмии или при постоянной ее форме возможно выполнение РЧА сердца - радиочастотной аблации («прижигания» с помощью электрода) атриовентрикулярного узла с созданием полной поперечной АV-блокады и имплантацией постоянного электрокардиостимулятора.
Прогноз при мерцательной аритмии
Основными прогностическими критериями при мерцательной аритмии служат причины и осложнения нарушения ритма. Мерцательная аритмия, вызванная пороками сердца, тяжелыми поражениями миокарда (крупноочаговым инфарктом миокарда, обширным или диффузным кардиосклерозом, дилатационной кардиомиопатией), быстро приводит к развитию сердечной недостаточности.
Прогностически неблагоприятны тромбоэмболические осложнения, обусловленные мерцательной аритмией. Мерцательная аритмия увеличивает летальность, связанную с заболеваниями сердца, в 1,7 раза.
При отсутствии тяжелой сердечной патологии и удовлетворительной состоянии миокарда желудочков прогноз более благоприятный, хотя частое возникновение пароксизмов мерцательной аритмии существенно снижает качество жизни пациентов. При идиопатической мерцательной аритмии самочувствие обычно не нарушается, люди ощущают себя практически здоровыми и могут выполнять любую работу.
Профилактика мерцательной аритмии
Целью первичной профилактики является активное лечение заболеваний, потенциально опасных в плане развития мерцательной аритмии (артериальной гипертензии и сердечной недостаточности).
Меры вторичной профилактики мерцательной аритмии направлены на соблюдение рекомендаций по противорецидивной лекарственной терапии, проведению кардиохирургического вмешательства, ограничению физических и психических нагрузок, воздержанию от приема спиртного.