Острая надпочечниковая недостаточность симптомы
Острая надпочечниковая недостаточность > Клинические протоколы МЗ РК
Цель лечения: устранение надпочечниковой недостаточности.
Тактика лечения:
Немедикаментозное лечение - мероприятия по уходу за пациентами.
Медикаментозное лечение:
- Немедленная заместительная терапия препаратами глюко- и минералокортикоидного действия
- Мероприятия по выведению больного из шокового состояния
Предпочтение отдается препаратам гидрокортизона. Сочетают три способа введения гидрокортизона: внутривенно струйно, капельно, внутримышечно.
Начинают с назначения 100-150 мг гидрокортизона натрия сукцината внутривенно струйно. Такое же количество препарата растворяют в 500 мл изотонического раствора хлорида натрия и 5% раствора глюкозы с добавлением 50 мл 5% аскорбиновой кислоты и вводят внутривенно капельно в течение 3-4 часов со скоростью 40-100 капель в минуту.
Одновременно с внутривенным введением водорастворимого гидрокортизона производят введение суспензии гидрокортизона внутримышечно по 50-75 мг каждые 4-6 часов. Доза зависит от тяжести состояния и динамики АД, нормализации электролитных нарушений.
В течение первых суток общая доза гидрокортизона составляет 400-600 мг, реже 800-1000 мг, иногда и больше. Внутривенное введение гидрокортизона продолжают до выведения больного из коллапса и повышения АД выше 100 мм рт.ст. Далее назначают его внутримышечное введение 4-6 раз в сутки в дозе 50-75 мг с постепенным уменьшением дозы до 25-50 мг и увеличением интервалов введения до 2-4 раз в сутки в течение 5-7 дней. Затем больных переводят на пероральное лечение преднизолоном в дозе 10-20 мг в сутки, сочетая с назначением гидрокортизона 30 мг в сутки или кортизона ацетата в дозе 25-50 мг в сутки.
В редких случаях возникает необходимость сочетать введение гидрокортизона с назначением препаратов дезоксикортикостерона ацетата, который вводят внутримышечно по 5 мг (1 мл) 2-3 раза в первые сутки и 1-2 раза во вторые сутки. Затем доза дезоксикортикостерона ацетата снижается до 5 мг ежедневно или через день, в последующем – через два дня. Нужно помнить, что масляный раствор дезоксикортикостерона ацетата всасывается медленно, эффект может проявиться лишь через несколько часов от начала инъекции.
Лечебные мероприятия по борьбе с обезвоживанием и явлениями шока включают в/в капельное введение изотонического раствора хлорида натрия и 5% раствора глюкозы – в первые сутки до 2,5-3,5 литров. При многократной рвоте, выраженной гипотонии и анорексии рекомендуется внутривенное введение 10-20 мл 10% раствора хлорида натрия. После купирования симптомов желудочно-кишечной диспепсии (тошноты, рвоты) больному назначают прием жидкости внутрь. При необходимости назначают полиглюкин в дозе 400 мл.
Лечение препаратами глюко- и минералокортикоидов должно проводиться в адекватных количествах под контролем содержания натрия, калия, гликемии и АД. Недостаточная эффективность лечения аддисонического криза может быть связана с малой дозой глюкокортикоидов, растворов солей, быстрым снижением дозировки препаратов.
При отсутствии гидрокортизона внутривенно струйно вводится 25-30 мг преднизолона в сочетании с внутримышечным введением дезоксикортикостерона ацетата. Затем в течение 30-60 мин, а при шоке быстрее, проводится внутривенное капельное введение 25 мг преднизолона на 500 мл изотонического раствора хлорида натрия. В последующие 24 часа продолжается инфузионная терапия изотоническим раствором хлорида натрия 1 -3 литра с добавлением 25 мг преднизолона каждые 4 часа. После улучшения состояния преднизолон назначается внутрь по 10 мг каждые 6 часов, что сочетается с приемом флудрокортизона 0.1-0.2 мг в сутки с последующим переводом на поддерживающие дозы глюко- и минералокортикоидов.
Применение преднизолона, мало влияющего на задержку жидкости, вместо гидрокортизона ведет к более медленной компенсации обменных процессов во время аддисонического криза.
В дополнение к патогенетической гормональной и инфузионной терапии проводится этиотропное лечение, направленное на устранение причины ОНН (антитоксическая, противошоковая, гемостатическая, антибактериальная терапия и т.д.). Симптоматическое лечение состоит в назначении кардиотропных, аналептических, седативных и других препаратов по показаниям.
Осложнения гормональной терапии связаны с передозировкой гормональных препаратов, приводящей к гипернатриемии. Типичны: отечный синдром (отеки на конечностях, лице, в полостях), парестезии, параличи, нарушения психики от расстройства настроения и сна до выраженного беспокойства, галлюцинаций.
Для их купирования достаточно сократить дозу дезоксикортикостерона ацетата или временно отменить его, прервать введение поваренной соли. Назначают хлористый калий в растворе или в порошке до 4 г в сутки. При острой гипокалиемии показано внутривенное введение 0,5% раствора хлорида калия в 500 мл 5% раствора глюкозы. При явлениях отека мозга назначают маннитол, мочегонные препараты.
Другие виды лечения: нет.
Хирургическое вмешательство:
Не приведет к излечению пациента, более того, крайне опасно для его жизни!
Профилактические мероприятия:
Обучение больного, страдающего любой формой хронической надпочечниковой недостаточности, регулярному приему адекватных доз глюко- и минералокотрикоидных препаратов, а также самостоятельному увеличению их дозировок вдвое при любых стрессах (интеркуррентные заболевания, операции, эмоциональные напряжения и др).
Дальнейшее ведение
У больных с любой формой хронической надпочечниковой недостаточности перед ожидаемым стрессом, например, перед родами, большими и малыми оперативными вмешательствами за сутки вводят гидрокортизон внутримышечно по 25-50 мг 2-4 раза в сутки, дезоксикортикостерона ацетата - по 5 мг в сутки. В день операции дозу препарата увеличивают в 2-3 раза. Во время оперативного вмешательства внутривенно капельно вводят 100-150 мг и внутримышечно по 50 мг гидрокортизона каждые 4-6 часов в течение 1-2 суток. Парентеральное введение гидрокортизона продолжают после операции в течение 2-3 дней. Затем постепенно переводят на заместительную терапию препаратами преднизолона, гидрокортизона или кортизона и флудрокортизона per os с подбором адекватных дозировок для постоянной заместительной терапии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
Ликвидация клинических и лабораторных признаков гипокортицизма: адинамии, утраты сознания, выраженной гиперпигментации, артериальной гипертонии, гиперкалиемии, гипонариемии, гипохлоридемии, гипогликемии.
Надпочечниковая недостаточность - причины, симптомы, диагностика и лечение
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Лечение надпочечниковой недостаточности включает устранение ее причин, заместительную терапию кортикостероидными препаратами, симптоматическую терапию.
Общие сведения
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Крайним проявлением надпочечниковой недостаточности является надпочечниковый криз.
Корковое вещество надпочечников вырабатывает глюкокортикостероидные (кортизол и кортикостерон) и минералокортикоидные (альдостерон) гормоны, регулирующие основные виды обмена в тканях (белковый, углеводный, водно-солевой) и адаптационные процессы организма. Секреторная регуляция деятельности коры надпочечников осуществляется гипофизом и гипоталамусом посредством секреции гормонов АКТГ и кортиколиберина.
Надпочечниковая недостаточность объединяет различные этиологические и патогенетические варианты гипокортицизма - состояния, развивающегося в результате гипофункции коры надпочечников и дефицита вырабатываемых ею гормонов.
Надпочечниковая недостаточность
Классификация надпочечниковой недостаточности
Недостаточность коры надпочечников может носить острое и хроническое течение.
Острая форма надпочечниковой недостаточности проявляется развитием тяжелого состояния - аддисонического криза, обычно представляющего собой декомпенсацию хронической формы заболевания. Течение хронической формы надпочечниковой недостаточности может быть компенсированным, субкомпенсированным или декомпенсированный.
Согласно начальному нарушению гормональной функции хроническую надпочечниковую недостаточность разделяют на первичную и центральную (вторичную и третичную).
Первичная недостаточность коры надпочечников (1-НН, первичный гипокортицизм, аддисонова или бронзовая болезнь) развивается в результате двустороннего поражения самих надпочечников, встречается более чем в 90% случаев, не зависимо от пола, чаще в зрелом и пожилом возрасте.
Вторичная и третичная надпочечниковая недостаточность встречаются гораздо реже и возникают вследствие недостатка секреции АКТГ гипофизом или кортиколиберина гипоталамусом, приводящих к атрофии коры надпочечников.
Причины надпочечниковой недостаточности
Первичная надпочечниковая недостаточность развивается при поражении 85-90% ткани надпочечников.
В 98% случаев причиной первичного гипокортицизма служит идиопатическая (аутоиммунная) атрофия коркового слоя надпочечников. При этом по неизвестным причинам в организме образуются аутоиммунные антитела к ферменту 21-гидроксилазе, разрушающие здоровые ткани и клетки надпочечников. Также у 60% пациентов с первичной идиопатической формой надпочечниковой недостаточности отмечаются аутоиммунные поражения других органов, чаще – аутоиммунный тиреоидит. Туберкулезное поражение надпочечников встречается у 1-2% пациентов и в большинстве случаев сочетается с туберкулезом легких.
Редкое генетическое заболевание – адренолейкодистрофия служит причиной первичной надпочечниковой недостаточности в 1-2% случаев. В результате генетического дефекта Х-хромосомы возникает недостаток фермента, расщепляющего жирные кислоты. Преимущественное накопление жирных кислот в тканях нервной системы и коры надпочечников вызывает их дистрофические изменения.
Крайне редко к развитию первичной надпочечниковой недостаточности приводят коагулопатии, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы), двусторонний инфаркт надпочечников, ВИЧ-ассоциированные инфекции, двустороннее удаление надпочечника.
Предрасполагают к развитию атрофии коры надпочечников тяжелые нагноительные заболевания, сифилис, грибковые поражения и амилоидоз надпочечников, злокачественные опухоли, пороки сердца, использование некоторых лекарственных препаратов (антикоагулянтов, блокаторов стероидгенеза, кетоконазола, хлодитана, спиронолактона, барбитуратов) и т. д.
Вторичная надпочечниковая недостаточность вызывается деструктивными или опухолевыми процессами гипоталамо-гипофизарной области, приводящими к нарушению кортикотропной функции, в результате:
- опухолей гипоталамуса и гипофиза: краниофарингиомы, аденомы и др.;
- сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз, аневризма сонной артерии;
- гранулематозных процессов в области гипоталамуса или гипофиза: сифилис, саркоидоз, гранулематозный или аутоиммунный гипофизит;
- деструктивнотравматических вмешательств: лучевая терапия гипоталамуса и гипофиза, операции, длительное лечение глюкокортикоидами и т. д.
Первичный гипокортицизм сопровождается снижением секреции гормонов коры надпочечников (кортизола и альдоатерона), что приводит к нарушению обмена веществ и баланса воды и солей в организме. При дефиците альдостерона развивается прогрессирующее обезвоживание, обусловленное потерей натрия и задержкой калия (гиперкалиемия) в организме. Водно-электролитные расстройства вызывают нарушения со стороны пищеварительной и сердечно-сосудистой систем.
Уменьшение уровня кортизола снижает синтез гликогена, приводя к развитию гипогликемии. В условиях дефицита кортизола гипофиз начинает повышенно вырабатывать АКТГ и меланоцитостимулирующий гормон, вызывающий усиление пигментации кожи и слизистых. Различные физиологические стрессы (травмы, инфекции, декомпенсация сопутствующих заболеваний) вызывают прогрессирование первичной надпочечниковой недостаточности.
Вторичный гипокортицизм характеризуется только дефицитом кортизола (в результате недостатка АКТГ) и сохранением продукции альдостерона. Поэтому вторичная надпочечниковая недостаточность, по сравнению с первичной, протекает относительно легко.
Симптомы надпочечниковой недостаточности
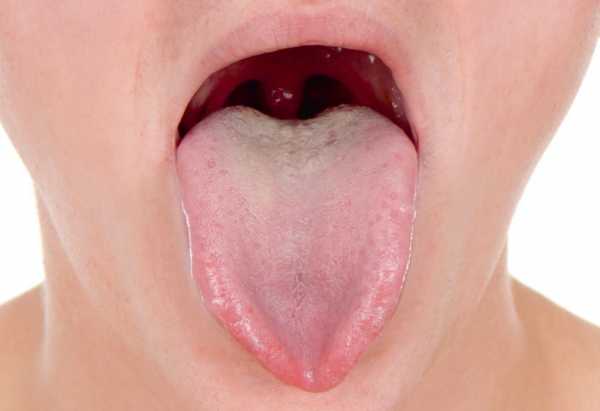
Ведущим критерием первичной хронической надпочечниковой недостаточности является гиперпигментация кожных покровов и слизистых оболочек, интенсивность которой зависит от давности и тяжести гипокортицизма. Вначале более темную окраску приобретают открытые участки тела, подверженные солнечному облучению, - кожа лица, шеи, рук, а также участки, имеющие в норме более темную пигментацию, - ареолы сосков, наружные половые органы, мошонка, промежность, подмышечные области. Характерным признаком является гиперпигментация ладонных складок, заметная на фоне более светлой кожи, потемнение участков кожи, в большей степени соприкасающихся с одеждой. Цвет кожи варьирует от легкого оттенка загара, бронзового, дымчатого, грязной кожи до диффузно-темного. Пигментация слизистых оболочек (внутренней поверхности щек, языка, неба, десен, влагалища, прямой кишки) синевато-черной окраски.
Реже встречается надпочечниковая недостаточность с мало выраженной гиперпигментацией - «белый аддисонизм». Нередко на фоне участков гиперпигментации у пациентов обнаруживаются беспигментные светлые пятна – витилиго, размером от мелких до крупных, неправильной формы, выделяющиеся на более темной коже. Витилиго встречается исключительно при аутоиммунном первичном хроническом гипокортицизме.
У пациентов с хронической надпочечниковой недостаточностью снижается масса тела от умеренного похудания (на 3-5 кг) до значительной гипотрофии (на 15-25 кг). Отмечаются астения, раздражительность, депрессия, слабость, вялость, вплоть до потери трудоспособности, снижение полового влечения. Наблюдается ортостатическая (при резком изменении положения тела) артериальная гипотензия, обморочные состояния, вызываемые психологическими потрясениями и стрессами. Если до развития надпочечниковой недостаточности у пациента в анамнезе присутствовала артериальная гипертензия, АД может быть в пределах нормы. Практически всегда развиваются расстройства пищеварения - тошнота, понижение аппетита, рвота, боль в эпигастрии, жидкий стул или запоры, анорексия.
На биохимическом уровне происходит нарушение белкового (снижение синтеза белка), углеводного (снижение уровня глюкозы натощак и плоская сахарная кривая после глюкозной нагрузки), водно-солевого (гипонатриемия, гиперкалиемия) обменов. У пациентов отмечается выраженное пристрастие к употреблению соленой пищи, вплоть до употребления чистой соли, связанное с нарастающей потерей солей натрия.
Вторичная надпочечниковая недостаточность протекает без гиперпигментации и явлений недостаточности альдостерона (артериальной гипотонии, пристрастия к соленому, диспепсии). Для нее характерны неспецифические симптомы: явления общей слабости и приступов гипогликемии, развивающихся через несколько часов после еды.
Осложнения надпочечниковой недостаточности
Наиболее грозным осложнением хронического гипокортицизма при не проводимом или неправильном лечении является надпочечниковый (аддисонический) криз – резкая декомпенсация хронической надпочечниковой недостаточности с развитием коматозного состояния. Аддисонический криз характеризуется резчайшей слабостью (вплоть до состояния прострации), падением артериального давления (вплоть до коллапса и потери сознания), неукротимой рвотой и жидким стулом с быстрым нарастанием обезвоживания организма, запахом ацетона изо рта, клоническими судорогами, сердечной недостаточностью, еще большей пигментацией кожных покровов.
Острая надпочечниковая недостаточность (аддисонический криз) по преобладанию симптомов может протекать в трех клинических формах:
- сердечно-сосудистой, при которой доминируют нарушения кровообращения: бледность кожи, акроцианоз, похолодание конечностей, тахикардия, артериальная гипотония, нитевидный пульс, коллапс, анурия;
- желудочно-кишечной, напоминающей по симптоматике признаки пищевой токсикоинфекции или клинику острого живота. Возникают спастические боли в животе, тошнота с неукротимой рвотой, жидкий стул с кровью, метеоризм.
- нервно-психической, с преобладанием головной боли, менингеальных симптомов, судорог, очаговой симптоматики, бреда, заторможенности, ступора.
Аддисонический криз трудно поддается купированию и может вызвать гибель пациента.
Диагностика надпочечниковой недостаточности
Диагностику надпочечниковой недостаточности начинают с оценки анамнеза, жалоб, физикальных данных, выяснения причины гипокортицизма. Проводят УЗИ надпочечников. О первичной надпочечниковой недостаточности туберкулезного генеза свидетельствует наличие кальцинатов или очагов туберкулеза в надпочечниках; при аутоиммунной природе гипокортицизма в крови присутствуют аутоантитела к надпочечниковому антигену21-гидроксилазе. Дополнительно для выявления причин первичной надпочечниковой недостаточности может потребоваться МРТ или КТ надпочечников. С целью установления причин вторичной недостаточности коры надпочечник КТ и МРТ головного мозга.
При первичной и вторичной надпочечниковой недостаточности наблюдается снижение в крови кортизола и уменьшение суточного выделения свободного кортизола и 17-ОКС с мочой. Для первичного гипокортицизма характерно повышение концентрации АКТГ, для вторичного – его уменьшение. При сомнительных данных за надпочечниковую недостаточность проводят стимуляционный тест с АКТГ, определяя содержание кортизола в крови через полчаса и час после введения адренокортикотропного гормона. Повышение уровня кортизола менее чем на 550 нмоль/л (20 мкг/дл) свидетельствует о недостаточности надпочечников.
Для подтверждения вторичной недостаточности коры надпочечников применяют пробу инсулиновой гипогликемии, вызывающей в норме значительный выброс АКТГ и последующее повышение секреции кортизола. При первичной надпочечниковой недостаточности в крови определяются гипонатриемия, гиперкалиемия, лимфоцитоз, эозинофилия и лейкопения.
Лечение надпочечниковой недостаточности
Современная эндокринология обладает эффективными методами лечения надпочечниковой недостаточности. Выбор метода лечения зависит прежде всего от причины возникновения заболевания и преследует две цели: ликвидацию причины надпочечниковой недостаточности и замещение гормонального дефицита.
Устранение причины надпочечниковой недостаточности включает медикаментозное лечение туберкулеза, грибковых заболеваний, сифилиса; противоопухолевую лучевую терапию на область гипоталамуса и гипофиза; оперативное удаление опухолей, аневризм. Однако при наличии необратимых процессов в надпочечниках, гипокортицизм сохраняется и требует пожизненного проведения заместительной терапии гормонами коры надпочечников.
Лечение первичной надпочечниковой недостаточности проводят глюкокортикоидными и минералокортикоидными препаратами. При легких проявлениях гипокортицизма назначаются кортизон или гидрокортизон, при более выраженных - комбинация преднизолона, кортизона ацетата или гидрокортизон с минералокортикоидами (дезоксикортикостерона триметилацетат, ДОКСА - дезоксикортикостерона ацетат). Эффективность терапии оценивается по показателям артериального давления, постепенному регрессу гиперпигментации, прибавке массы тела, улучшению самочувствия, исчезновению диспепсии, анорексии, мышечной слабости и т. д.
Гормональная терапия у пациентов с вторичной надпочечниковой недостаточностью проводится только глюкокортикоидами, т. к. секреция альдостерона сохранена. При различных стрессовых факторах (травмах, операциях, инфекциях и др.) дозы кортикостероидов увеличивают в 3-5 раз, при беременности незначительное увеличение дозы гормонов возможно лишь во втором триместре.
Назначение анаболических стероидов (нандролон) при хронической надпочечниковой недостаточности показано и мужчинам, и женщинам курсами до 3-х раз в год. Пациентам с гипокортицизмом рекомендовано соблюдение диеты, обогащенной белком, углеводами, жирами, солями натрия, витаминами В и С, но с ограничением солей калия. Для купирование явлений аддисонического криза проводят:
- регидратационную терапию изотоническим раствором NaCl в объеме 1,5-2,5 л в сутки в сочетании с 20 % р-ром глюкозы;
- внутривенную заместительную терапию гидрокортизоном или преднизолоном с постепенным снижением дозы по мере стихания явлений острой надпочечниковой недостаточности;
- симптоматическую терапию заболеваний, приведших к декомпенсации хронической надпочечниковой недостаточности (чаще антибактериальную терапию инфекций).
Прогноз и профилактика надпочечниковой недостаточности
В случае своевременного назначения адекватной гормонально-заместительной терапии течение надпочечниковой недостаточности относительно благоприятное. Прогноз у пациентов с хроническим гипокортицизмом во многом определяется профилактикой и лечением надпочечниковых кризов. При сопутствующих заболеванию инфекциях, травмах, хирургических операциях, стрессах, желудочно-кишечных расстройствах необходимо немедленное увеличение дозы назначенного гормона.
Необходимо активное выявление и постановка на диспансерный учет у эндокринолога пациентов с надпочечниковой недостаточностью и лиц группы риска (длительно принимающих кортикостероиды при различных хронических заболеваниях).
Хроническая надпочечниковая недостаточность у взрослых > Клинические протоколы МЗ РК
Цель лечения: ликвидация клинических и лабораторных признаков гипокортицизма.
Тактика лечения
Немедикаментозное лечение: щадящий режим, питание, обогащенное поваренной солью и аскорбиновой кислотой.
Медикаментозное лечение
Лечение ХНН направлено на замещение гормональной недостаточности и по возможности – ликвидацию патологического процесса, вызвавшего поражение надпочечников.
Лечение хронической надпочечниковой недостаточности
| Этиотропное | Патогенетическое | Симптоматическое |
| МЕДИКАМЕНТОЗНОЕ (терапия туберкулеза, сепсиса, гипофизита, грибковых заболеваний и др.) | ГЛЮКОКОРТИКОИДЫ (гидрокортизон, кортизона ацетат, преднизолон) | Диета, обогащенная поваренной солью |
| ЛУЧЕВОЕ (опухоли гипофиза, гипоталамуса) | МИНЕРАЛОКОРТИКОИДЫ (флудрокортизон, дезоксикортикостерона ацетат) | ВИТАМИНОТЕРАПИЯ |
| НЕЙРОХИРУРГИЧЕСКОЕ (удаление опухоли, аневризмы и др. головного мозга) | АНАБОЛИЧЕСКИЕ СТЕРОИДЫ (нандролон, эстренола триметилсилиловый эфир) | |
Заместительная терапия синтетическими гормонами является жизненно необходимой и не может отменяться ни при каких условиях.
В клинической практике применяются гидрокортизон (кортизол), кортизона ацетат и их полусинтетические производные. Последние, в свою очередь, делятся на нефторированные (преднизон, преднизолон, метилпреднизолон) и фторированные (триамцинолон, дексаметазон и бетаметазон).
При приеме внутрь глюкокортикоиды быстро и почти полностью всасываются в верхних отделах тощей кишки. Прием пищи не влияет на степень всасывания гормонов, хотя скорость этого процесса несколько замедляется.
Особенности применения инъекционных форм обусловлены как свойствами самого глюкокортикоида, так и связанного с ним эфира. Например, сукцинаты, гемисукцинаты и фосфаты растворяются в воде и при парентеральном применении оказывают быстрое, но сравнительно кратковременное действие. Напротив, ацетаты и ацетониды представляют собой мелкокристаллические суспензии и нерастворимы в воде. Их действие развивается медленно, на протяжении нескольких часов, но продолжается длительно. Водорастворимые эфиры глюкокортикоидов могут применяться внутривенно, мелкокристаллические суспензии – нет.
В зависимости от продолжительности действия все глюкокортикоиды делятся на 3 группы: короткого, средней продолжительности и длительного действия.
Эквивалентность дозировки препаратов глюкокортикоидов
| Продолжительность действия | Название препарата | Эквивалентная дозировка (мг) |
| Короткого действия | Гидрокортизон | 20 |
| Кортизон | 25 | |
| Преднизон | 5 | |
| Преднизолон | 5 | |
| Метилпреднизолон | 4 | |
| Средней продолжительности действия | Триамцинолон | 4 |
| Параметазон | 2 | |
| Длительного действия | Дексаметазон | 0,75 |
| Бетаметазон | 0,6 |
Глюкокортикоидная активность полусинтетических препаратов выше, чем у гидрокортизона и кортизона, что объясняется меньшим, по сравнению с природными глюкокортикоидами, связыванием с белком. Особенностью фторированных препаратов является более медленный их метаболизм в организме, что влечет за собой увеличение продолжительности действия лекарств.
ГИДРОКОРТИЗОН является единственным глюкокортикоидом, удовлетворяющим всем требованиям, которые предъявляются к препаратам, применяемым для постоянной заместительной терапии ХНН. Гидрокортизон почти в 4 раза слабее преднизолона по глюкокортикоидной активности, но превосходит его по выраженности минералокортикоидного действия. При ХНН, а также при острой надпочечниковой недостаточности и других неотложных состояниях препараты гидрокортизона являются препаратами выбора.
Основные принципы заместительной терапии ХНН
1. У больных с ХНН препараты глюкокортикостероидов применяются пожизненно;
2. Для заместительной терапии ХНН используют физиологические дозы глюкокортикоидов. Препараты вводятся с учетом ритма секреции глюкокортикоидов (2/3 суточной дозы утром и 1/3 - вечером).
3. Основными препаратами для заместительной глюкокортикоидной терапии ХНН являются гидрокортизон, кортизон, преднизолон, для коррекции минералокортикоидной недостаточности – флудрокортизон.
4. Триамсинолон, дексаметазон, бекламетазон и другие синтетические аналоги при ХНН не применяются, так как эти препараты практически лишены минералокортикоидной активности и не могут оказать существенной помощи в коррекции водно-электролитных расстройств и нарушений гемодинамики. Кроме того, они обладают рядом осложнений (быстро развиваются признаки передозировки, появляются поражения различных органов и систем по типу синдрома Кушинга).
5. Оценка адекватности заместительной терапии глюко- и минералокортикоидами проводится по клиническо-лабораторным параметрам: общее состояние, аппетит, физическая активность, динамика массы тела, АД, ЧСС, уровень электролитов в крови, глюкозы крови натощак. При первичной ХНН объективным критерием компенсации минералокортикоидной недостаточности является нормализация содержания ренина в плазме, а глюкокортикоидной – концентрации АКТГ.
Определение кортизола крови и свободного кортизола мочи на фоне приема препаратов глюкокортикоидов для подбора их адекватной дозы неинформативно и проводить их нецелесообразно.
Особенности заместительной терапии при ХНН
Дозы препаратов зависят от тяжести заболевания, степени компенсации, состояния, в котором находится организм больного (стресс, покой). При легкой форме ХНН назначается гидрокортизон в дозе 15 мг в сутки или кортизона ацетат в дозе 12,5-25 мг в сутки в один или два приема. Если препарат принимается один раз в сутки, то утром после завтрака.
При заболевании средней тяжести и тяжелой назначается обычно комбинированнная терапия – сочетание гидрокортизона или кортизона ацетата, преднизолона и минералокортикоидов. При средней тяжести заболевания назначается обычно гидрокортизон 15-20 мг утром, 5-10 мг после обеда + флудрокортизон 0,1 мг утром; преднизолон 5-7,5 мг и 0,1 мг флудрокортизона после завтрака, гидрокортизон 10 мг после обеда + 5 мг после ужина или кортизона ацетат 25 мг после обеда + 12,5 мг после ужина.
При выраженной декомпенсации желательно переводить больных на внутримышечные инъекции гидрокортизона – не менее 3-4 инъекций в сутки в дозе 75-100 мг с последующим постепенным снижением дозы и переводом больного на прием препаратов per os. Любой стресс, включая лихорадочное заболевание, травму, оперативные вмешательства, могут спровоцировать аддисонический криз. Поэтому необходимо заблаговременное введение дополнительных доз глюкокортикоидов (доза глюко- и минералокортикоидов увеличивается в 2-5 раз по сравнению с поддерживающей дозой). При инфекционных заболеваниях легкой или среднетяжелой формы достаточно дозу глюкокортикоидов увеличить в 2-3 раза. Если заболевание протекает со рвотой, а также при появлении симптомов адреналового криза, больной должен быть госпитализирован для проведения интенсивных мероприятий. При тяжелом течении инфекционных заболеваний или проведении хирургических операций в условиях общей анестезии, как правило, требуется внутривенное введение гидрокортизона (100 мг каждые 8 часов) или гидрокортизона ацетата 50 мг в/м каждые 4-6 часов. Ударные дозы глюкокортикоидов снижают быстро – через 1 или 2 дня после ликвидации стрессовой ситуации.
Доза заместительной терапии во время беременности остается такой же, небольшое увеличение дозы требуется после трех месяцев беременности. При родах введение гормонов производят при тех же условиях, что и при плановых операциях.
При заместительной терапии глюкокортикоидами возможно развитие признаков передозировки препаратов: быстрое увеличение веса, появление мышечной слабости, повышение артериального давления, головные боли, задержка жидкости (появление отеков), снижение уровня калия и повышение уровня натрия в плазме. В этом случае доза вводимых препаратов должна быть уменьшена. Устранение симптомов гиперкортицизма происходит медленно – в течение 4-8 недель.
При сочетании ХНН и язвенной болезни желудка и/или двенадцатиперстной кишки предпочтение отдается минералокортикоидам. В случаях недостаточного лечебного эффекта дополнительно назначают глюкортикоиды, начиная с малых доз под прикрытием антацидных препаратов с обязательным одновременным введением анаболических стероидов. В редких случаях, при тяжелом язвенном поражении, прибегают к внутримышечному введению пролонгированных форм (депо-форм) глюкокортикоидов (метилперднизолон) в сочетании с препаратами мизопростола – синтетическими аналогами простагландина Е1. Последние оказывают цитопротективное действие, связанное с увеличением образования слизи и повышением секреции бикарбоната слизистой оболочкой желудка, тем самым повышая ее устойчивость к воздействию вредных факторов.
При сочетании ХНН и сахарного диабета предпочтительнее назначать минералокортикоиды, практически не оказывающие влияния на углеводный обмен.
При недостаточной эффективности – глюкокортикоиды.
В случаях сочетания ХНН и артериальной гипертонии в первую очередь назначаются глюкокортикоиды с минимальным минералокортикоидным действием. Предпочтение отдается преднизолону, который назначают под контролем уровня АД, общего состояния, исследования электролитов и сахара крови.
Другие виды лечения: по показаниям лечение туберкулеза легких, сопутствующих заболеваний
Хирургическое вмешательство:
По показаниям – операции по поводу объемных процессов в головном мозге
Профилактические мероприятия
Обучение больного, страдающего любой формой хронической надпочечниковой недостаточности, регулярному приему адекватных доз глюко- и минералокотрикоидных препаратов, а также самостоятельному увеличению их дозировок вдвое при любых стрессах (интеркуррентные заболевания, операции, эмоциональные напряжения и др).
Трудоспособность
Больным с хронической надпочечниковой недостаточностью показан перевод на легкую работу с нормированным рабочим днем, исключая ночные смены, командировки, тяжелую физическую нагрузку. В период декомпенсации гипокортицизма больные считаются нетрудоспособными. При тяжелой форме надпочечниковой недостаточности показан перевод на инвалидность.
Дальнейшее ведение: у больных с любой формой хронической надпочечниковой недостаточности перед ожидаемым стрессом, например, перед родами, большими и малыми оперативными вмешательствами за сутки вводят гидрокортизон внутримышечно по 25-50 мг 2-4 раза в сутки, дезоксикортикостерона ацетат – по 5 мг в сутки. В день операции дозу препарата увеличивают в 2-3 раза. Во время оперативного вмешательства внутривенно капельно вводят 100-150 мг гидрокортизона и внутримышечно по 50 мг гидрокортизона каждые 4-6 часов в течение 1-2 суток. Парентеральное введение гидрокортизона продолжают после операции в течение 2-3 дней. Затем постепенно переводят на заместительную терапию препаратами преднизолона, гидрокортизона или кортизона и флудрокортизона per os. После ликвидации стресса больного переводят на прежние дозы.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе: ликвидация клинических и лабораторных признаков гипокортицизма.
острая и хроническая формы, симптомы ХНН, диагностика и лечение.
Дисфункция надпочечников – это состояние, при котором уменьшается продуцирование гормонов в коре органа. Оно бывает хроническим и острым. Надпочечниковая недостаточность долго не диагностируется. Ее лечение затруднено, а сама патология может приводить к осложнениям.
Классификация болезни
В международной классификации болезней код недуга по МКБ 10 – Е27. Корковый слой органа продуцирует различные гормональные вещества, мужские и женские половые гормоны. При первичной патологии надпочечниковой недостаточности в организме развивается дефицит кортизола и альдостерона.
Если патология возникает при расстройстве функций гипоталамуса и гипофиза, диагностируют вторичную стадию патологии – более выраженную надпочечниковую недостаточность. Патология сопровождается различными клиническими симптомами.
Для определения стадии недуга важно выполнить анализы на уровень гормонов. Необходимо также пройти полное обследование организма и проверить кровь. При третичной патологией надпочечниковой недостаточности гипоталамус продуцирует малое количество вещества кортиколиберин.
Ятрогенная надпочечниковая недостаточность может возникнуть и тогда, когда блокируются рецепторы, и нет их чувствительности к альдостерону и кортизолу. Наиболее тяжело протекает первичная недостаточность, надпочечники при данной патологии не продуцируют нужные вещества.
Причины патологии
Вызвать уменьшение синтеза гормональных веществ может гипоплазия надпочечников. Возникает недуг от поражения определенных центров в организме, которые регулируют функции эндокринной системы.
Аутоимунная надпочечниковая патология развивается при различных ответах иммунитета и его нарушениях. Иммунитет человека воспринимает различные реакции как чужеродные. Развиваются многие аутоиммунные патологии и поражения здоровых тканей. Подобные нарушения требуют тщательной диагностики и лечения.
Причинами появления заболевания являются:
- аутоиммунные нарушения;
- врожденная аномалия коры;
- патология гипоталамуса;
- туберкулез;
- кровоизлияние, спровоцированное инфекцией;
- синдром смита-опица;
- накопление в тканях органа белковых соединений.
Вторичный гипокортицизм вызывают различные инфекции, возникающие при травмах кровоизлияния, опухоли. Нарушения появляются из-за деструкции органа и иногда связаны с длительным приемом синтетических глюкокортикоидов.
Нехватка АКТГ и гипофизарных веществ наблюдается при врожденном уменьшении массы тела. Гипофиз может поразиться собственными антителами, что также неизбежно приводит к нарушению работы надпочечников.
У детей возможна врожденная надпочечниковая патология коры, ее недостаточность проявляется по-разному. Среди симптомов наблюдаются пигментация кожи, слабость и тремор конечностей, плохая работа сердца и сосудов. Возможно развитие криза.
Симптомы
Синдром надпочечниковой недостаточности характеризуется дисбалансом гормонов. Дефицит альдостерона вызывает сильное обезвоживание в человеческом организме. ХНН прогрессирует, из тканей постепенно уходит вода вместе с натрием. В структурах накапливается калий. Это вызывает нарушения пищеварения, сбои в работе сердца.
При очень сильной концентрации калия возможна остановка сердца. При надпочечниковой недостаточности учитывается пропедевтика внутренних болезней. Это необходимо, чтобы болезнь можно было лечить наравне с сопутствующими хроническими недугами. Ведь очень часто именно вторичные инфекции вызывают осложнения и дисфункцию внутренних органов, оказывают влияние на работу мозга и структур организма.
При дефиците кортизола вещество гликоген начинает продуцироваться в меньшем количестве. Следствие – АКТГ и меланин синтезируются гипофизом сильнее. Гиперпигментация кожи при надпочечниковой недостаточности – характерный симптом. Из-за повышенного меланина темнеет кожный покров. Характерные коричневые обширные пятна на коже – основной симптом патологии. У мужчин симптомы надпочечниковой недостаточности выражаются в расстройстве половых функций.
Хронический гипокортицизм вызывает пятна Витилиго, повышенную пигментацию. Темнеет лицо, шеи, ладони. Далее начинают темнеть места, скрытые одеждой. Кожа больного человека словно покрыта бронзой. Подобное явление спровоцировало другое название недуга – «бронзовая болезнь». Симптомы вторичного гипокортицизма проявляются в пигментации кожи и понижении иммунитета.
Также к симптомам патологии относятся:
- снижение веса;
- апатичные состояния;
- чрезмерная раздражительность;
- мышечная слабость;
- ухудшение аппетита;
- расстройства пищеварения;
- блуждающая боль в животе.
При хронической форме недуга характерно постоянное желание соленой пищи. Это связано с тем, что в крови снижается уровень глюкозных соединений и нарушается состав желудочного сока. Также по утрам возможен тремор конечностей и сильная слабость. Беременность при надпочечниковой недостаточности требует постоянного врачебного контроля.
Течение надпочечниковой недостаточности сопровождается снижением умственной деятельности. Развивается артериальная гипертензия. Необходимо просканировать работу сосудов головного мозга и исключить развитие опухоли. Болезнь может быть инфекционного характера. Поэтому важно обратить внимание на симптомы вторичной инфекции. Вследствие деструкции органических тканей возможно проявление головокружений и головных болей, скачки АД, нарушение зрения.
При острой надпочечниковой недостаточности у детей и взрослых развивается адиссонический криз. Критическое состояние характеризуется резким побледнением слизистых и кожи, рвотой, слабостью. Возникает болезненность живота, кончики пальцев синеют. Стул может быть частым и жидким. При хронической надпочечниковой недостаточности отмечается общая слабость, при кризе возможны судороги и кома.
Диагностика
В диагностике надпочечниковой недостаточности применяются такие методы:
- УЗИ органа.
- МРТ головного мозга.
- Лабораторные анализы крови.
Выявление уровня кортизола и АКТГ в крови помогает узнать особенности патологии. Также необходимо выявить уровень ОКС и КС в моче больного человека. При патологии данные метаболиты кортизола снижены. Снижение уровня альдостерона, кортизола и дисбаланс веществ указывает на развитие патологии.
Диагностические анализы при надпочечниковой недостаточности и остальная диагностика определяют, насколько изменен обмен веществ и понижен иммунитет. При болезни нарушается обмен липидов, белков, углеводов. Также важно знать уровень кальция, белка, калия в кровотоке. Для этого сдаются биохимические анализы крови.
Лечение
В лечении надпочечниковой недостаточности основу составляет введение искусственных гормональных веществ и коррекция гормонов в организме. Врач подбирает пациенту определённые глюкокортикоиды — в зависимости от активности.
Назначаются:
- кортизон;
- гидрокортизон;
- дексаметазон;
- преднизолон;
- флудрокортизон.
Препараты вводятся дважды в сутки. Дозировку назначает лечащий врач. При диагностировании легкой стадии недуга обычно рекомендуется введение только Кортизона. Принимают ли при надпочечниковой недостаточности Эплеренон? Решение принимает только врач. Все назначения лекарственных средств учитывают состояние пациента.
Препарат Флудрокортизон назначается при сильном снижении натрия в кровотоке и повышенной концентрации калия. При появлении отеков ног при надпочечниковой недостаточности дозировку препарата снижают.
Экстренная неотложная помощь при острой надпочечниковой недостаточности у детей и взрослых включает:
- Внутривенное введение глюкозы и хлорида натрия.
- Введение синтетических (Преднизолона, Кортизона) глюкокортикоидов струйно и капельно.
- Введение препаратов при понижении АД (Мезатон. Дофамин).
- Назначение дополнительных препаратов для стабилизации состояния.
После стабилизации криза пациента переводят в лечении надпочечниковой недостаточности на терапию препаратами в таблетированной форме. В процессе терапии пациент находится под постоянным врачебным контролем. Периодически определяют количество гормонов в крови и электролиты в кровотоке.
В лечении важна диета, надпочечниковая недостаточность требует исключения из рациона жирных и жареных продуктов.
Осложнения
При выраженной недостаточности надпочечников и ее дальнейшем развитии возможны осложнения:
- Нарушения в деятельности сердечно-сосудистой системы.
- Нарушения пищеварения.
- Появление спастических болей в брюшине.
- Нервно-психические расстройства.
Возникают тахикардия, холод в конечностях, гипотония. У новорожденного при патологии пропадает аппетит, появляются понос и рвота. Наблюдаются сонливость и слабость. Развитие аддисонического криза может вызвать летальный исход.
Прогноз и профилактика
Пациенты с выявленной патологией должны встать на диспансерный учет. При ухудшении состояния дозировка гормонов увеличивается. Однако в группу риска попадают пациенты, длительно принимающие кортикостероиды.
У женщин симптомы надпочечниковой недостаточности могут выражаться в нарушении менструального цикла. Важно своевременное лечение женских патологий при надпочечниковой недостаточности у женщин.
Поэтому важно регулярно посещать гинеколога и эндокринолога, медики дадут взрослому человеку, у которого есть надпочечниковая недостаточность, клинические рекомендации.
Как выявить надпочечниковую недостаточность? Своевременно проходить профилактические осмотры врачей и периодически проверять гормональный уровень. В профилактике недуга важное значение имеет своевременное лечение инфекций и хронических заболеваний.
Важно избегать травм внутренних органов и стресса. Пациенты с выявленной патологией должны встать на диспансерный учет и знать, как проявляются признаки надпочечниковой недостаточности. Они могут возникать периодически во время стрессов, поэтому любые нервные потрясения лучше исключить из жизни.
Лечить вторичный гипокортицизм можно эффективно. Субклиническая картина недостаточности надпочечниковой может быть устранена, если гипоталамус вырабатывает нужные вещества.
Надпочечниковая недостаточность | Фадеев В.В., Мельниченко Г.А.
ММА имени И.М. Сеченова
ММА имени И.М. СеченоваНадпочечниковая недостаточность (недостаточность коры надпочечников, гипокортицизм, НН) – клинический синдром, обусловленный недостаточной секрецией гормонов коры надпочечников в результате нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы (ГГНС).
Согласно начальной локализации патологического процесса, НН подразделяют на первичную (поражение самой коры надпочечников, 1-НН) и центральные формы: вторичную, являющуюся результатом нарушения секреции адренокортикотропного гормона (АКТГ) и третичную, развивающуюся при дефиците кортикотропин-рилизинг-гормона (КРГ). Вторичную и третичную НН объединяют в центральные формы в связи со сложностью их дифференциальной диагностики в клинической практике. Нередко их обозначают “вторичная НН” (2-НН).
Причинами 1-НН могут быть:
1. Аутоиммунная деструкция коры надпочечников (80–85% всех случаев 1-НН):
- изолированная 1-НН аутоиммунного генеза;
- 1-НН в рамках аутоиммунных полигландулярных синдромов.
2. Туберкулезное поражение надпочечников (5–10 %).
3. Адренолейкодистрофия (около 6% всех случаев 1-НН).
4. Метастатическое поражение коры надпочечников.
5. Поражение надпочечников при диссеминированных грибковых инфекциях.
6. ВИЧ-ассоциированный комплекс.
7. Ятрогенная 1-НН (двусторонняя адреналэктомия по поводу болезни Иценко – Кушинга, двустороннее кровоизлияние в надпочечники на фоне терапии антикоагулянтами).
Центральные формы надпочечниковой недостаточности: гипоталамо-гипофизарные заболевания (пангипопитуитаризм, опухоли гипофиза, оперативные вмешательства на гипофизе и др.).
1-НН является относительно редким заболеванием – от 40–60 до 100–110 новых случаев на 1 млн взрослого населения в год. Истинная частота центральных форм НН неизвестна, но ее наиболее частой причиной является подавление ГГНС на фоне хронической терапии глюкокортикоидами. В связи с тем что в клинической практике наиболее часто встречается 1–НН (более 95%), рассмотрению различных аспектов этого вида гипокортицизма отведено основное место в статье.
Клиническая картина заболевания, связанного с деструкцией надпочечников патологическим процессом, впервые достаточно полно была описана в 1855 г. английским врачом Томасом Аддисоном (1793–1860). С тех пор 1-НН туберкулезной и аутоиммунной этиологии обозначается как болезнь Аддисона.
Этиология первичного гипокортицизма
Аутоиммунное поражение коры надпочечников
Аутоиммунная деструкция коры надпочечников (аутоиммунный адреналит) в настоящее время является основной причиной 1-НН. На ее долю в развитых странах приходится до 90% и более случаев 1-НН. Следует отметить, что если во второй половине XIX и начале XX века аутоиммунная деструкция составляла не более 15-20% от всех случаев болезни Аддисона, то на протяжении XX столетия соотношение этиологических факторов первичного гипокортицизма постепенно изменялось в сторону преобладания аутоиммунной деструкции над туберкулезной. Так, в 40–50-е годы на долю туберкулеза надпочечников приходилось 48% случаев 1-НН, тогда как в 80–90-е годы этот показатель уменьшился до 15% (рис. 1). В ближайшем будущем в связи со значительным ростом заболеваемости туберкулезом можно ожидать некоторого увеличения частоты 1-НН туберкулезной этиологии.
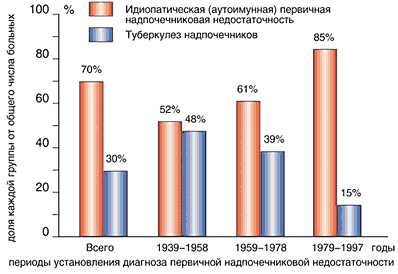
Рис. 1. Динамика этиологической структуры первичного гипокортицизма (% от общего числа обследованных)
Результатами исследований начала 90-х годов было показано, что специфическими иммунологическими маркерами аутоиммунной деструкции коры надпочечников являются антитела к ферментам надпочечникового стероидогенеза 21-гидроксилазе (P450c21), 17a-гидроксилазе (P450c17) и ферменту отщепления боковой цепи (P450scc). При изолированной 1-НН наибольшее значение имеют антитела к 21-гидроксилазе. Если значение указанных антител как серологического маркера 1-НН аутоиммунного генеза не вызывает сомнений, то их патогенетическая роль в деструкции коры надпочечников остается до конца неизвестной.Аутоиммунные полигландулярные синдромы
Принципиальным аспектом при обсуждении этиологии 1-НН являются аутоиммунные полигландулярные синдромы (АПС). АПС представляют собой первичное аутоиммунное поражение двух и более периферических эндокринных желез, приводящее, как правило, к их недостаточности, часто сочетающееся с различными органоспецифическими неэндокринными заболеваниями аутоиммунного генеза. В настоящее время на основании клинических и иммуногенетических особенностей выделяют АПС 1-го и 2-го типов (АПС-1 и АПС-2) (табл. 1 и 2).
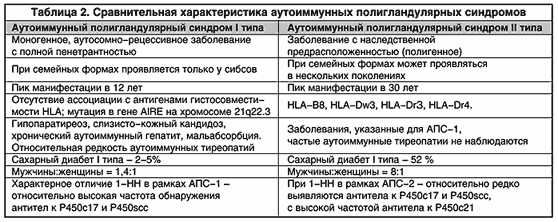
Многие из заболеваний в рамках АПС-2 ассоциированы с антигенами гистосовместимости – НLА-В8, НLА-DR3, НLА-DR4, НLА-DR5. Тем не менее в настоящее время не выявленно каких-либо существенных иммуногенетических различий между изолированным аутоиммунными эндокринопатиями и таковыми в рамках АПС-2. В большинстве случаев АПС-2 встречается спорадически, однако описано немало случаев семейных форм, при которых заболевание наблюдается у разных членов семьи в нескольких поколениях. АПС-2 примерно в 8 раз чаще встречается у женщин, манифестирует в среднем возрасте (между 20 и 50 годами), при этом интервал между клиническим дебютом его отдельных компонентов может составить более 20 лет. У 40–50% больных с исходно изолированной хронической НН (1-ХНН) рано или поздно развивается другая аутоиммунная эндокринопатия.
АПС-1 (APECED-Autoimmune polyendocrinopathy-candidiasis-ectodermal-dystrophy, MEDAC-Multiple Endocrine Deficiency Autoimmune Candidiasis, кандидо-полиэндокринный синдром) – редкое заболевание с аутосомно-рецессивным типом наследования или встречающееся реже спорадически, для которого характерна классическая триада, описанная Уайткером: слизисто-кожный кандидоз, гипопаратиреоз, 1-ХНН. АПС-1 дебютирует, как правило, в детском возрасте. В подавляющем большинстве случаев первым проявлением является слизисто-кожный кандидоз, развивающийся в первые 10 лет жизни, чаще в возрасте около 2 лет, при этом наблюдается поражение слизистых оболочек полости рта, гениталий, а также кожи, ногтевых валиков, ногтей, реже встречается поражение желудочно-кишечного тракта (ЖКТ), дыхательных путей. На фоне слизисто-кожного кандидоза у 84% пациентов появляется гипопаратиреоз, который у 88% больных развивается в первые 10 лет. Наиболее существенным открытием последних лет в области исследования АПС является открытие гена, мутации которого приводят к развитию АПС-1. Этот ген расположен на хромосоме 21q22.3 и получил название AIRE-1 (от autoimmune regulator). Открытие гена AIRE-1 имеет важное общемедицинское значение. Генетический компонент предполагается в качестве одного из принципиальных факторов развития большинства аутоиммунных заболеваний. Однако с позиции генетики аутоиммунные заболевания относятся к полигенным или заболеваниям с наследственной предрасположенностью.
В отношении АПС-1 мы имеем дело с единственным известным в патологии человека (!) аутоиммунным заболеванием с моногенным, т.е. менделевским, характером наследования, когда аутоиммунный процесс в большинстве эндокринных желез и многих других органах обусловлен мутацией одного единственного гена.
В проведенном нами исследовании при динамической оценке соотношения частоты изолированной 1-НН и 1-НН в рамках АПС было выявлено, что если в 30–50-х годах ХХ века 1-ХНН в рамках АПС встречалась в 13% случаев, то к 80–90-м годам этот показатель вырос до 34%, в связи с чем можно сделать вывод об очередном этапе патоморфоза болезни Аддисона, который заключается в постепенном переходе этой патологии в разряд АПС, в первую очередь АПС-2.
Туберкулез надпочечников
Как уже указывалось, деструкция коркового вещества надпочечников туберкулезным процессом занимает второе место в ряду этиологических факторов 1-НН. Туберкулез надпочечников развивается вследствие гематогенного распространения микобактерий. Обычно в процесс вовлекается как корковое, так и мозговое вещество (последний феномен клинического значения, по-видимому, практически не имеет). Как и в случае аутоиммунного поражения, при туберкулезном процессе НН клинически манифестирует только при разрушении 90% коркового вещества обоих надпочечников. При туберкулезе надпочечников в большинстве случаев у больных имеются следы ранее перенесенного туберкулеза или активный процесс.
Адренолейкодистрофия
Адренолейкодистрофия (АЛД, болезнь Зимерлинга–Крейтцфельдта, меланодермическая лейкодистрофия) – является наиболее распространенным наследуемым пероксисомным заболеванием с Х-сцепленным рецессивным типом наследования, которое характеризуется избыточным накоплением предельных длинноцепочечных жирных кислот (ДЖК), как правило, в миелине, проявляющееся в преимущественном поражении белого вещества ЦНС, коры надпочечников и яичек. Болезнь обусловлена делецией гена ALD на длинном плече Х-хромосомы (Хq28), проявляющейся недостаточностью лигноцероил-КоА-синтетазы. Это в свою очередь ведет к нарушению b-окисления насыщенных ДЖК (имеющих 24–32 углеродных атома) в пероксисомах и последующему их накоплению вместе с эфирами холестерина в клетках нервной системы и коркового вещества надпочечников. Предположительная распространенность заболевания составляет 1 на 100–150 тыс. мужчин.
Выделяется по меньшей мере 6 клинических фенотипов АЛД, которые отличаются по форме: от тяжелой детской церебральной формы до бессимптомного течения. В одной и той же семье, как правило, встречаются различные фенотипы АЛД. Детская церебральная форма является фенотипически наиболее тяжелым вариантом течения АЛД. Пациенты практически здоровы до возраста 2–10 лет, когда манифестирует надпочечниковая недостаточность и тяжелая прогрессирующая неврологическая дисфункция. После манифестации симптоматика быстро прогрессирует и наступает смерть через 2–4 года. Аналогичным образом, но в более позднем возрасте протекают подростковая церебральная и взрослая церебральная формы. Наибольший интерес для нас представляют следующие 2 формы. При адреномиелонейропатии (35 % случаев АЛД), которая, как правило, манифестирует в 3–4-й декаде жизни, на фоне прогрессирующей неврологической симптоматики (спастический парапарез ног, нарушение вибрационной чувствительности, нарушение деятельности сфинктеров), у 2/3 пациентов развивается 1-НН. И, наконец, в 10–20% случаев АЛД единственным проявлением заболевания является НН без каких-либо признаков неврологической дисфункции. Более половины женщин носителей АЛД имеют те или иные неврологические проявления заболевания и различной выраженности гипокортицизм, что связано с неравномерной и преимущественной инактивацией Х-хромосомы, не имеющей мутантного гена.
Метастатическое поражение надпочечников
Само по себе поражение надпочечников метастазами опухолей встречается достаточно часто. Так, отмечено, что метастазы рака молочной железы поражают надпочечники в 58% случаев, бронхогенного рака легкого – в 36–40%, меланомы – в 33% случаев. Вместе с тем 1-НН при этом развивается очень редко, поскольку, как указывалось, для этого необходимо разрушение 90% коры обоих надпочечников. Наиболее часто опухолью, метастазы которой вызывают развитие клинической картины гипокортицизма, является неходжкинская крупноклеточная лимфома, несколько реже причиной заболевания являются метастазы бронхогенного рака легкого.
Поражение надпочечников при ВИЧ-инфекции
Субклиническая 1-НН выявляется у 8–12 % больных ВИЧ-инфекцией. Наиболее часто она развивается в результате поражения ткани надпочечников инфильтративным процессом с последующей ее деструкцией (цитомегаловирусная инфекция, грибковые инфекции, саркома Капоши, лимфома и т.д.). Применение различных медикаментозных препаратов, влияющих на стероидогенез (кетоконазол, рифампицин, фенитоин), также может стать причиной 1-НН.
Патогенез и клинические проявления надпочечниковой недостаточности
Первичная надпочечниковая недостаточность
В основе 1-НН лежит абсолютный дефицит кортикостероидов. Дефицит альдостерона приводит к потере через почки и ЖКТ натрия и воды с развитием дегидратации, гиповолемии, гипотонии, а также прогрессирующей гиперкалиемии. Дефицит кортизола – основного адаптогенного гормона человеческого организма – приводит к снижению сопротивляемости к различным эндо- и экзогенным стрессорам, на фоне которых (чаще всего на фоне инфекций) и происходит декомпенсация НН. Принципиальное значение играют выпадение такой функции кортизола, как стимуляция глюконеогенеза и гликогенолиза в печени, а также пермиссивные эффекты кортизола в отношении тиреоидных гормонов и катехоламинов.
Клиническая картина 1-НН была достаточно полно описана самим Томасом Аддисоном. В этом плане за последние 150 лет к этому описанию прибавились лишь незначительные дополнения.
1-НН манифестирует в среднем возрасте (между 20 и 50 годами). В настоящее время заболевание достоверно чаще встречается у женщин, что связывают с преобладанием 1-НН аутоиммунного генеза. Болезнью Аддисона туберкулезной этиологии мужчины и женщины болеют одинаково часто.
Гиперпигментация кожи и слизистых – наиболее известный и типичный симптом 1-НН, который патогенетически связан с тем, что при 1-НН имеется гиперсекреция не только АКТГ, но его предшественника – пропиомеланокортина, из которого, помимо АКТГ, в избытке образуется меланоцитстимулирующий гормон. Гиперпигментация наиболее заметна на открытых частях тела (лицо, руки, шея), в местах трения (кожные складки, места трения одеждой), местах естественного скопления меланина. Принципиальное значение имеет гиперпигментация слизистых (полость рта, десны, слизистая щек на уровне зубов, места трения зубных протезов).
Похудание – типичный симптом НН; прогрессирующее увеличение массы тела пациента практически исключает диагноз. Потеря массы, как правило, значительная, достигает 5–20 кг.
Общая и мышечная слабость – в начале заболевания может быть выражена умеренно (снижение работоспособности) и достигает значительных степеней при декомпенсации заболевания (вплоть до адинамии). Характерным симптомом 1-НН является психическая депрессия.
Кардинальный симптом 1-НН – артериальная гипотензия. Выраженная систолическая и диастолическая гипертензия в большинстве случаев позволяет исключить диагноз.
Той или иной выраженности диспепсические расстройства имеются практически всегда. Чаще это плохой аппетит и тошнота, периодически возникающие разлитые боли в животе, реже – рвота, расстройство стула. Характерный симптом 1-НН, патогенетически связанный с выраженной потерей натрия, – пристрастие к соленой пище. В ряде случаев мы наблюдали употребление пациентами соли в чистом виде, тем не менее многие пациенты этой жалобы вообще не предъявляли. Гипогликемические приступы – редкий симптом 1-НН, чаще они возникают при 2-НН в связи с незначительной выраженностью других симптомов. Принципиально можно отметить, что ни один из отдельно взятых перечисленных симптомов 1-НН не является специфичным для этого заболевания. Значение имеет лишь сочетание этих симптомов.
В клинической картине у больных с АПС-2 превалируют проявления 1-НН. Гиперпигментация при этом может быть выражена слабо, особенно при сочетании 1-НН и гипотиреоза. Типичной ошибкой является интерпретация умеренного повышения уровня тиреотропного гормона (ТТГ) в фазе декомпенсации 1-НН как первичного гипотиреоза. Такое повышение уровня ТТГ связывается с аденогипофизарной дисфункцией на фоне гипокортицизма. Тест необходимо повторить после достижения клинико-лабораторной компенсации 1-НН, дополнив его исследованием уровня антитиреоидных антител и УЗИ щитовидной железы. Типичными признаками развития 1-НН на фоне сахарного диабета 1-го типа являются снижение необходимой для пациента дозы инсулина и склонность к гипогликемиям, сочетающиеся, несмотря на, казалось бы, более легкое течение диабета, с похуданием, диспепсическими расстройствами, гипотонией.
Вторичный гипокортицизм
Важнейшим патогенетическим отличием 2-НН является отсутствие дефицита альдостерона. Дефицит АКТГ в данном случае приводит к недостаточности кортизола и андрогенов, но не затрагивает практически независимую от аденогипофизарных влияний продукцию альдостерона, секреция которого регулируется системой ренин–ангиотензин–натрий-калий. В этой связи симптоматика 2-НН будет достаточно бедной. Не будут выражены такие симптомы, как артериальная гипотензия, диспепсические расстройства, пристрастие к соленой пище. Принципиальным клиническим отличием 2-НН является отсутствие гиперпигментации кожи и слизистых. На первый план в клинической картине выступают общая слабость, похудание, реже гипогликемические эпизоды. Облегчает диагностику наличие анамнестических или клинических данных о гипофизарной патологии, операциях на гипофизе, длительном приеме кортикостероидов.
Острый гипокортицизм
Наиболее частой причиной острого гипокортицизма является декомпенсация или острая манифестация хронических форм НН, этиология которой была разобрана ранее. Таким образом, практически всегда будет определяться выраженная симптоматика, характерная для хронической НН. Реже речь идет о геморрагическом инфаркте надпочечников, в основе патогенеза которого лежит ДВС-синдром при септических состояниях (синдром Уотерхауса–Фридериксена) и различных коагулопатиях. В патогенезе острого гипокортицизма принципиальное значение имеет циркуляторная недостаточность и дегидратация. Выделяют три основные формы острой НН.
1. Сердечно-сосудистая. Доминируют явления коллапса и острой сердечно-сосудистой недостаточности.
2. Гастроинтестинальная. Доминируют диспепсические симптомы: выраженная рвота, понос. Эту форму необходимо дифференцировать с пищевыми токсикоинфекциями.
3. Церебральная форма (менингоэнцефалитическая). Пациенты в прострации, нередко делириозном состоянии, выражена неврологическая симптоматика.
Как правило, имеет место сочетание всех трех групп симптомов той или иной выраженности.
Диагноз острой НН, как правило, базируется исключительно на данных клинической картины; определенное значение отводится выявлению характерного нарушения уровня электролитов с помощью экспресс-методов.
Диагностика
Неспецифические лабораторные сдвиги
Для хронической 1-НН характерны гиперкалиемия и реже гипонатриемия. Кроме того, в крови часто отмечаются нормохромная или гипохромная анемия, умеренная лейкопения, относительный лимфоцитоз и эозинофилия. Эти данные имеют ограниченное значение в клинической практике.
Исследования уровня гормонов
Тестом первого уровня в диагностике НН является определение суточной экскреции свободного кортизола с мочой. Такие исследования, как определение экскреции 17-оксикортикостреоидов (17-ОКС), 11-оксикортикостероидов (11-ОКС) и 17-кетостероидов (17-КС), считаются малоинформативными и не должны использоваться ни для диагностики НН, ни в клинической медицине в целом. (Типичная диагностическая ошибка – исследование уровня экскреции 17-КС для диагностики гиперандрогенемии в гинекологической практике.)
Определение уровня кортизола крови имеет ограниченное диагностическое значение, поскольку у многих больных НН он нередко оказывается на нижней границе нормы. Тем не менее значение может иметь выраженное снижение этого показателя – уровень кортизола менее 3 мкг/дл (83 нмоль/л) является абсолютно диагностичным в отношении НН.
При развернутой клинической картине первичного гипокортицизма обнаружение значительного снижения суточной экскреции свободного кортизола с мочой позволяет поставить диагноз и приступать к лечению (рис. 2).
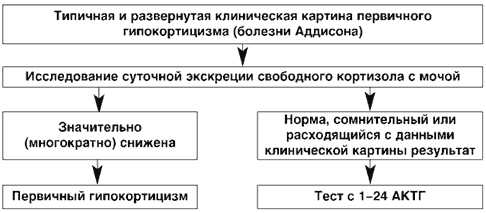
Рис. 2. Схема лабораторной диагностики первичного гипокортицизма при развернутой клинической картине
При стертой клинической картине 1-НН, а также при пограничных или сомнительных результатах определения экскреции кортизола пациентам показано проведение теста с 1-24 АКТГ (первые 24 аминокислоты 39-аминокислотной молекулы АКТГ) (рис. 3). Стимуляционный тест с исследованием уровня кортизола в плазме крови через 30 и 60 мин после внутривенного введения 250 мг (25 ЕД) 1-24 АКТГ на 5 мл физиологического раствора – классическое исследование в диагностике первичного гипокортицизма. Повышение уровня кортизола более 20 мкг/дл (550 нмоль/л) надежно исключает НН. Для примера, у здорового человека максимальную стимуляцию коры надпочечников вызывает введение всего 1 мкг 1-24 АКТГ.
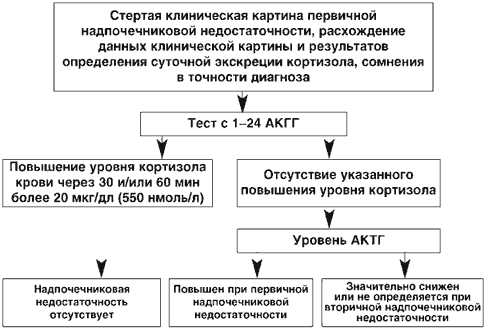
Рис. 3. Лабораторная диагностика надпочечниковой недостаточности при стертой клинической картине
В клинической практике чрезвычайно редко возникает необходимость дифференцировать с помощью лабораторных методов 1-НН и 2-НН. Для этого может быть использовано определение уровня АКТГ, который будет повышен при 1-НН (более 100 пг/мл) и снижен при 2-НН. Следует отметить, что определение уровня АКТГ собственно для диагностики НН самостоятельного значения не имеет. Кроме того, для 1-НН будет характерно повышение активности ренина в плазме крови (или повышение уровня ренина), что связано с развивающимся при 1-НН дефицитом альдостерона, который не наблюдается при 2-НН.Подходы к лабораторной диагностике вторичного гипокортицизма несколько отличаются (рис. 4). При недавно развившейся 2-НН, например сразу после оперативных вмешательств на гипофизе, введение 1-24 АКТГ приведет к адекватному выбросу кортизола, поскольку кора надпочечников еще не успевает атрофироваться. То же самое относится к субклинической 2-НН, например при крупных аденомах гипофиза. В этой ситуации введение такой большой дозы АКТГ, как 250 мкг, может вызвать адекватную реакцию умеренно гипотрофированной коры надпочечника. Таким образом, тест с 1-24 АКТГ будет иметь диагностическое значение лишь при длительно существующей и выраженной 2-НН. В целом наибольшее значение в диагностике 2-НН имеют тесты с инсулиновой гипогликемией и метирапоном (метопироном).
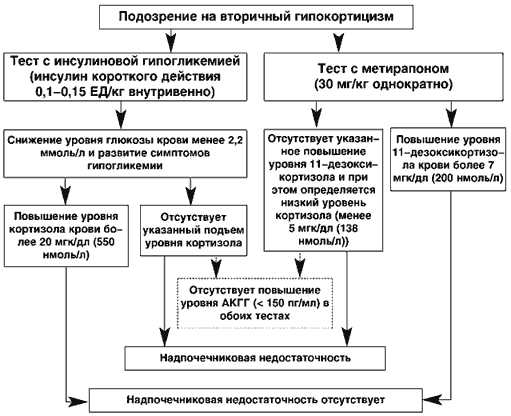
Рис. 4. Лабораторная диагностика вторичного гипокортицизма
В тесте с инсулиновой гипогликемией инсулин короткого действия вводится внутривенно в дозе 0,1–0,15 ЕД/кг. Тест будет иметь диагностическое значение, если у пациента происходит снижение уровня гликемии менее 2,2 ммоль/л и развивается гипогликемическая симптоматика. Если на этом фоне уровень кортизола крови превысит 20 мкг/дл (550 нмоль/л), можно говорить о нормальном функционировании ГГНС и об отсутствии как 2-НН, так и 1-НН. Тест противопоказан пациентам с тяжелой сердечной и другой патологией, аритмиями, эпилепсией.Метирапоновый (метопироновый) тест исследует наличие функциональных резервов АКТГ гипофиза. Метирапон блокирует надпочечниковый фермент 11b-гидроксилазу, который обеспечивает превращение 11-дезоксикортизола в кортизол. В норме при приеме метирапона блокада продукции кортизола приведет к стимуляции секреции АКТГ, которая в свою очередь активизирует стероидогенез проксимальнее ферментного блока и приведет к накоплению избытка 11-дезоксикортизола. Препарат в дозе 30 мг/кг выпивается пациентом одномоментно ночью в 24.00. На следующее утро в 8.00 производится забор крови для определения в ней содержания кортизола и 11-дезоксикортизола. Нормальную функцию ГГНС отражает уровень 11-дезоксикортизола более 7 мкг/дл (200 нмоль/л). НН диагностируется, если 11-дезоксикортизол не достигает уровня 7 мкг/дл и при этом определяется низкий уровень кортизола (менее 5 мкг/дл (138 нмоль/л)). Последний свидетельствует об адекватной блокаде 11b-гидроксилазы. Как и в тесте с инсулиновой гипогликемией, в тесте с метирапоном в норме наблюдается повышение уровня АКТГ в плазме крови более 150 пг/мл.
Этиологическая диагностика
После лабораторного подтверждения наличия у пациента НН следующим этапом является выяснение ее причины. В клинической практике после установления диагноза 1-НН наиболее оптимально сразу исключить ее туберкулезную этиологию. С этой целью проводят рентгенографию грудной клетки, обследование у фтизиатра. При отсутствии данных о туберкулезном процессе (а это наиболее частая ситуация) устанавливается диагноз предположительно идиопатической (аутоиммунной) болезни Аддисона. Веским аргументом в пользу этого диагноза будет наличие у пациента сопутствующих аутоиммунных эндокринопатий, т.е. фактически АПС. Следует отметить, что вполне возможно сочетание у пациента старых туберкулезных изменений в легких и 1-НН аутоиммунного генеза. Такие случаи неоднократно описывались в литературе и наблюдались нами.
Исследованием, которое могло бы легко решить эту диагностическую проблему, является определение циркулирующих антител к 21-гидроксилазе (P450c21). Указанные антитела являются высокочувствительным и специфичным маркером 1-НН аутоиммунного генеза. Так, в нашем исследовании указанные антитела были обнаружены в 83–90% случаев при идиопатической 1-НН, имевшей длительность до 15 лет, и не были выявлены ни у одного пациента с туберкулезом надпочечников. К сожалению, в настоящее время, это исследование не получило широкого клинического распространения.
Традиционно в этиологической диагностике 1-НН инструментальным методам, позволяющим визуализировать надпочечники (рентгеновское исследование, компьютерная томография), отводится небольшая роль. Тем не менее ряд авторов сообщают, что в большинстве случаев туберкулеза надпочечников имеется увеличение органов по данным компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ), а в отдельных относительно редких случаях могут быть обнаружены кальцинаты. Наибольшее значение указанные методы имеют в этиологической диагностике 2-НН.
Лабораторным маркером АЛД является высокий уровень ДЖК. Это исследование особенно показано при сочетании 1-НН с различного рода неврологической симптоматикой (в частности, с периферической нейропатией). Для установления диагноза АЛД определенное значение имеют электромиография, а также КТ и МРТ головного мозга.
Лечение
Заместительная терапия при остром гипокортицизме и тяжелой декомпенсации хронического гипокортицизма
1. Не дожидаясь результатов лабораторных исследований (при возможности предварительный забор крови для определения уровня кортизола, АКТГ, калия, рутинный гематологический и биохимический анализы), как можно раньше, начинают внутривенное введение 2–3 л физиологического раствора (со скоростью 500 мл/час; при коллаптоидном состоянии струйно), возможно в сочетании с 5–10% раствором глюкозы. За 1-е сутки вводится минимум 4 л жидкости. Введение калийсодержащих и гипотонических растворов, а также диуретиков противопоказано.
2. 100 мг гидрокортизона внутривенно сразу, затем – каждые 6 ч на протяжении 1-х суток. Как альтернатива (на время доставки в клинику) – 4 мг дексаметазона внутривенно (или эквивалентная доза преднизолона – 40 мг), с последующим переходом на терапию гидрокортизоном. Параллельно – симптоматическая терапия, чаще всего антибиотикотерапия вызвавших декомпенсацию заболевания инфекционных процессов.
3. На 2–3-и сутки при положительной динамике доза гидрокортизона уменьшается до 150-200 мг/сут (при стабильной гемодинамике вводится внутримышечно). Назначение минералокортикоидов не требуется до тех пор, пока суточная доза гидрокортизона не будет достигать менее 100 мг/сут.
При умеренно выраженной декомпенсации, а также впервые выявленном заболевании терапию, как правило, начинают с внутримышечного введения 100–150 мг гидрокортизона в сутки (например, утром 75 мг, в обеденное время 50 мг и вечером еще 25 мг). Через несколько дней дозу препарата снижают и переходят на поддерживающую заместительную терапию таблетированными кортикостероидами. Следует отметить, что выраженный положительный эффект от терапии кортикостероидами имеет важное диагностическое значение. При наличии НН пациенты буквально на 1–3-и сутки отмечают заметное улучшение самочувствия.
Заместительная терапия хронического гипокортицизма
Заместительная терапия 1-НН подразумевает обязательное комбинированное назначение препаратов глюко- и минералокортикоидов. Типичной ошибкой является лечение болезни Аддисона с помощью монотерапии глюкокортикоидами. При 2-НН дефицит минералокортикоидов отсутствует и в назначении минералокортикоидов (9a-фторкортизола), за исключением тех случаев, когда у пациента имеется выраженная артериальная гипотензия, необходимости нет.
Заместительная терапия минералокортикоидами
Современная заместительная терапия 1-НН минералокортикоидами подразумевает использование только одного препарата – флудрокортизона. Препарат дезоксикортикостерона ацетат обладает недостаточной минералокортикоидной активностью, инактивируется при первом прохождении через печень; в настоящее время его не используют, он снят с производства.
Флудрокортизон назначают 1 раз в сутки в дозе 0,05–0,1 мг (как правило, ежедневно утром). В клинической практике рекомендуется использование следующих критериев адекватности терапии флудрокортизоном:
- нормальные уровни калия и натрия плазмы;
- нормальный или умеренно повышенный уровень активности ренина плазмы;
- нормальное (комфортное) артериальное давление;
- отсутствие отечности, задержки жидкости (признаки передозировки препарата).
Заместительная терапия глюкокортикоидами
В арсенале врача имеется большое число глюкокортикоидов, которые потенциально могут использоваться для заместительной терапии НН.
Наиболее используемым в мире препаратом для заместительной терапии НН является таблетированный гидрокортизон, после него следует значительно реже использующийся кортизона ацетат. В России таблетированный гидрокортизон до настоящего времени практически не использовался и большая часть пациентов получает синтетические глюкокортикоиды, реже кортизона ацетат. Отрицательным свойством синтетических препаратов является их относительно узкий терапевтический диапазон. С особой осторожностью следует назначать препараты длительного действия (дексаметазон), при использовании которых высока частота развития передозировки. Препаратом выбора у детей и подростков является именно гидрокортизон, поскольку на фоне терапии синтетическими препаратами в ряде исследований была выявлена задержка роста детей с НН. В этой связи при использовании синтетических глюкокортикоидов можно предполагать большую частоту развития синдрома остеопении, чем при терапии гидрокортизоном.
| Схемы заместительной терапии глюкокортикоидами: 1. С использованием препаратов короткого действия: А. Двухразовый режим: гидрокортизон - 20 мг утром и 10 мг после обеда (или кортизона ацетат 25 и 12,5 мг соответственно). Б. Трехразовый режим: гидрокортизон - утром 15-20 мг, после обеда 5-10 мг, вечером 5 мг (или кортизона ацетат 25, 12,5, 6,25 мг соответственно). 2. С использованием препаратов средней продолжительности действия: преднизолон - 5 мг утром и 2,5 мг после обеда (значительно реже метилпреднизолон - 4 и 2 мг соответственно). 3. С использованием препаратов длительного действия: дексаметазон - 0,5 мг в день однократно (поздно на ночь или утром). 4. Всевозможные комбинации перечисленных глюкокортикоидов. |
Можно выделить следующие критерии адекватности глюкокортикоидного компонента заместительной терапии НН:
• минимально выраженные жалобы на слабость и низкую работоспособность;
• отсутствие выраженной гиперпигментации кожи и ее постепенный регресс;
• поддержание нормальной массы тела, отсутствие жалоб на постоянное чувство голода и признаков передозировки (ожирение, кушингоидизация, остеопения, остеопороз).
Надежные объективные (лабораторные) критерии адекватности заместительной терапии НН глюкокортикоидами на сегодняшний день отсутствуют и подбор терапии базируется практически исключительно на данных клинической картины и опыте врача.
Принципы лечения АПС и АЛД
Лечение АПС заключается в заместительной терапии недостаточности пораженных эндокринных желез. Следует иметь в виду, что при сочетании гипотиреоза и НН терапия L-тироксином назначается лишь после компенсации НН. Проводя заместительную терапию при сочетании гипопаратиреоза и 1-НН, следует иметь в виду, что в норме кортизол и витамин D оказывают прямо противоположные эффекты на кишечную абсорбцию кальция. Таким образом, при дефиците кортизола имеется повышенный риск передозировки препаратами витамина D. С другой стороны, назначение больших доз кортикостероидов даже при декомпенсации 1-НН, сочетающейся с гипопаратиреозом, может спровоцировать выраженную гипокальциемию.
В настоящее время отсутствуют методы лечения и предупреждения АЛД, доказавшие свою эффективность. Для лечения предлагается диета, иммуносупрессивная терапия, пересадка костного мозга, генная терапия.
Перспективным направлением лечения НН является добавление к стандартной описанной терапии препаратов основного надпочечникового андрогена дегидроэпиандростерона.
Литература:
1. Мельниченко Г.А., Фадеев В.В. Лабораторная диагностика надпочечниковой недостаточности. // Пробл. эндокринол. 1997; 43 (5): 39-47.
2. Мельниченко Г.А., Фадеев В.В., Бузиашвили И.И. Этиологические аспекты первичной хронической надпочечниковой недостаточности. // Пробл. эндокринол. 1998; 44 (4): 46-55.
3. Фадеев В.В., Бузиашвили И.И., Дедов И.И. Этиологическая и клиническая структура первичной хронической надпочечниковой недостаточности: ретроспективный анализ 426 случаев. // Пробл. эндокринол. 1998; 44 (6): 22-6.
4. Фадеев В.В., Шевченко И.В., Мельниченко Г.А. Аутоиммунные полигландулярные синдромы. // Пробл. эндокринол. 1999; 45 (1): 47-54.
5. Czerwiec F.S., Cutler G.B. Modern approach to corticosteroid replacement therapy. // Curr. Options in Endocrinol and Diabetes. 1996; 3: 239-46.
6. Oelkers W. Dose-response aspects in the clinical assessment of the hypothalamo-pituitary-adrenal axis, and the low-dose adrenocorticotropin test. // Eur. J. Endocrinol. 1996; 135: 27-33.
Надпочечниковая недостаточность у детей > Клинические протоколы МЗ РК
4. Нагрузочная проба с синактеном
Основные клинические симптомы проявления XHH связаны с недостаточной секрецией кортикостероидов и альдостерона. Клинические симптомы при XHH обычно развиваются медленно, исподволь — пациенты не могут определить, когда началось заболевание. Однако в случае врожденной гипоплазии надпочечников симптомы заболевания могут появляться вскоре после рождения и связаны они с потерей соли. Такие дети вялые, плохо прибавляют в весе (потеря в весе после рождения превышает физиологическую норму на 300–500 г), срыгивают, мочеиспускания вначале обильные, частые, тургор ткани снижен, с удовольствием пьют подсоленную воду. Часто диспептические расстройства, интеркуррентные заболевания провоцируют кризы острой надпочечниковой недостаточности.У детей старшего возраста основными симптомами хронической надпочечниковой недостаточности являются слабость, утомляемость, адинамия, особенно в конце дня. Эти симптомы проходят после ночного отдыха, но могут возникать периодически, в связи с интеркуррентными заболеваниями, оперативными вмешательствами, психическими нагрузками. В патогенезе данного синдрома основное значение придается нарушениям углеводного и минерального обмена.
Наряду с общей слабостью отмечаются потеря аппетита, снижение массы тела, извращение вкуса (едят соль горстями), особенно во второй половине дня. Нередко больные жалуются на тошноту, иногда рвоту, боли в животе, снижается секреция пепсина и соляной кислоты. Изменения стула сопровождаются поносами и запорами. У других детей отмечается жажда, полиурия. Рвота и диарея ведут к еще большей потере натрия и ускоряют развитие острой надпочечниковой недостаточности.
Часто у больных возникает ортостатическая гипотония, с чем связаны головокружения и обморочные состояния. Гипогликемические состояния, появляющиеся натощак или через 2–3 ч после приема пищи, типичны для надпочечниковой недостаточности и связаны с дефицитом глюкокортикоидов, снижением запасов гликогена в печени. Гипогликемические приступы протекают легко и сопровождаются чувством голода, потливостью, бледностью, тремором пальцев рук. Нейрогипогликемический синдром характеризуется апатией, недоверчивостью, подавленностью, чувством страха, возможны судороги.
Изменения функции центральной нервной системы проявляются в снижении памяти, быстрой эмоциональной утомляемости, рассеянности внимания, расстройстве сна. Надпочечниковая недостаточность сопутствует адренолейкодистрофии. Это генетическое, сцепленное с Х-хромосомой рецессивное заболевание, которое протекает с поражением белого вещества нервной системы и коры надпочечников. Быстро прогрессирует демиелинизация, проявляющаяся генерализованной атаксией, судорогами. Неврологической симптоматике предшествуют клинические признаки надпочечниковой недостаточности.
Физикальное обследование:
Следует обратить внимание на потемнение кожи, реже — слизистых оболочек. Пигментация кожи и слизистых наблюдается почти у всех больных и может быть выражена задолго до появления других симптомов XHH. Генерализованная пигментация обусловливается избыточной секрецией АКТГ и β-меланоцитостимулирующего гормона. Кожа детей чаще имеет золотисто-коричневую окраску, реже — светло-коричневую или бронзовый оттенок. Наиболее насыщенная пигментация выражена в области сосков грудных желез, мошонки и полового члена у мальчиков, белой линии живота, в местах трения кожи одеждой, рубцов, коленных, локтевых суставов, мелких суставов кистей, слизистой десен. Иногда первым указанием на наличие заболевания служит длительно сохраняющийся загар. Пигментация усиливается в период нарастания надпочечниковой недостаточности. У 15% больных пигментация может
сочетаться с участками депигментации. Редко встречается беспигментная форма заболевания, которая характерна для вторичной XHH.
При рано начавшемся заболевании дети отстают в физическом и половом развитии. Нередко XHH у детей протекает стерто и диагностируется в случае присоединения интеркуррентных заболеваний.
Один из ранних симптомов Аддисоновой болезни — артериальная гипотония: снижается как систолическое, так и диастолическое артериальное давление. Это связано с уменьшением объема циркулирующей крови, а также глюкокортикоидов, которые важны для поддержания тонуса сосудов. Пульс мягкий, малый, замедленный.
Однако следует иметь в виду, что артериальное давление при надпочечниковой недостаточности у больных с гипертонией может быть нормальным. Размеры сердца уменьшаются, могут наблюдаться одышка, сердцебиение, нарушение сердечного ритма.
Лабораторные исследования
При типичном течении XHH в крови выявляются увеличение количества эозинофилов, относительный лимфоцитоз, умеренная анемия. Характерным биохимическим признаком заболевания является повышение в сыворотке крови уровня калия, креатинина, мочевины, при одновременном снижении содержания натрия и хлоридов. Гиперкальциемия сочетается с полиурией, никтурией, гипоизостенурией, гиперкальциурией. Подтверждает диагноз низкий уровень кортизола в крови (менее 170 нмоль/л), взятой в утренние часы. Для определения стертых форм гипокортицизма и дифференциальной диагностики рекомендуется проведение нагрузочных проб с синактеном. Синтетический АКТГ стимулирует кору надпочечников и позволяет выявить наличие резервов. После определения уровня кортизола в плазме крови, внутримышечно вводят синактен и через полчаса вновь исследуют концентрацию кортизола. Пробы считаются положительными, если уровень кортизола удваивается. Исследование можно проводить на фоне заместительной терапии преднизолоном. Эта проба позволяет также дифференцировать первичную и вторичную HH.
Прямым подтверждением наличия первичной надпочечниковой недостаточности является резкое повышение уровня АКТГ в плазме крови, при вторичной — его снижение. С целью диагностики гипоальдостеронизма определяют содержание альдостерона и ренина в плазме крови. При первичной надпочечниковой недостаточности содержание альдостерона снижено или находится на нижней границе нормы, а уровень ренина повышается.
Инструментальные исследования
Изменения на ЭКГ обусловлены внутриклеточной гиперкалиемией, проявляются в виде желудочковой экстрасистолии, уплощенного двухфазного зубца Т, удлинения интервала PQ и комплекса QRS.
Визуализация надпочечников (УЗИ, компьютерная томография) также позволяет уточнить форму надпочечниковой недостаточности.Показания для консультации специалистов:
- детского кардиолога
- детского невролога.
Надпочечниковая недостаточность - симптомы и основные причины
Надпочечниковая недостаточность — это состояние, которое возникает, когда повреждаются надпочечники. В связи с этим, они не могут производить необходимое количество нескольких важных гормонов. К ним относятся кортизол и альдостерон. У людей с недостаточностью надпочечников, которую, кстати, часто путают с «синдромом уставших надпочечников» уровни гормонов кортизола и альдостерона обычно ниже, чем у здоровых людей. В статье мы рассмотрим – что такое надпочечниковая недостаточность, симптомы и причины данного состояния.
Надпочечники действительно удивительны тем, что ежедневно производят десятки различных жизненно важных гормонов. Некоторые из них — это так называемые «гормоны стресса», такие как кортизол, которые выполняют в организме много важных ролей:
- регулируют баланс электролитов,
- регулируют удержание жидкости и массу тела,
- помогают хорошо спать ночью и концентрироваться днем,
- дают вам сексуальное влечение
- и многое другое.
Вот почему недостаточность надпочечников и гормональный дисбаланс обычно заметны и влияют на все сферы вашей жизни.
Существует две основные классификации заболеваний надпочечников. Один тип, называемый болезнью Аддисона, вызван болезнями самих надпочечников, включая рак надпочечников, инфекции или кровотечение (так называемая «первичная надпочечниковая недостаточность»). Этот тип встречается реже, и обычно вызывает физическое повреждение надпочечников, которое можно обнаружить.
Вторая группа нарушений надпочечников встречается гораздо чаще и развивается, несмотря на отсутствие физических заболеваний в надпочечниках, а скорее связанных со стрессом или аутоиммунными реакциями. Называется «вторичная надпочечниковая недостаточность». Она приводит к серьезным гормональным дисбалансам и признакам.
 Симптомы надпочечниковой недостаточности
Симптомы надпочечниковой недостаточностиСимптомы недостаточности надпочечников
Как узнать, что вы испытываете надпочечниковую недостаточность, а не просто обыденный стресс?
Обратите внимание на следующие симптомы надпочечниковой недостаточности:
- хроническая усталость (продолжительностью более пары недель)
- мышечная слабость
- изменения в аппетите (особенно потеря аппетита)
- потеря веса
- проблемы с пищеварением (в том числе боли в животе, тошнота, рвота, диарея)
- низкое кровяное давление
- головокружение или обморок
- изменения настроения, раздражительность и депрессия
- головные боли
- тяга к соленой пище
- низкий уровень сахара в крови (гипогликемия)
- проблемы со сном, что приводит к постоянному ощущению усталости
- потливость и ночная потливость
- нарушения менструального цикла у женщин
- сниженное либидо
Эти симптомы и чувства могут проявляться постепенно и могут быть вызваны очень напряженным жизненным событием. Многие люди описывают чувство надпочечниковой недостаточности как «весь на нервах, но жутко устал». То есть вы одновременно чувствуете, как колотится сердце, вы потеете, в голове куча переживаний, но в то же время вы чувствуете усталость, стресс и раздражительность.
Большинство из этих симптомов вызваны очень низким уровнем кортизола, признаком недостаточности надпочечников.
В редких случаях может развиться более серьезная форма надпочечниковой недостаточности, называемая надпочечниковым кризисом (также аддисоновым кризисом). Иногда люди испытывают «надпочечниковый кризис» после некоторого травматического жизненного опыта. И тогда симптомы становятся настолько невыносимыми, что приходится немедленно обращаться за медицинской помощью. Это состояние опасно для жизни и должно лечиться профессионалами, поэтому важно немедленно обратиться в отделение неотложной помощи, если появятся симптомы.
Симптомы надпочечниковой недостаточности могут возникать постепенно или внезапно, а иногда и вызываться стрессовым событием или изменением в лечении надпочечников. «Кризис» имеет место, когда тяжелая надпочечниковая недостаточность вызвана недостаточным уровнем кортизола, из-за того, что первоначально не был диагностирован и вылечен случай более легкой надпочечниковой недостаточности.
По данным Национального института здоровья США, симптомы надпочечникового кризиса включают в себя:
- Боль в животе
- Путаница или кома
- Дегидратация
- Головокружение или бред
- Усталость
- Боль в боку
- Головная боль
- Высокая температура
- Потеря аппетита
- Потеря сознания
- Низкое кровяное давление
- Тошнота
- Глубокая слабость
- Быстрый сердечный ритм
- Учащенное дыхание
- Замедленные движения
- Необычная и чрезмерная потливость на лице или ладонях
- Рвота
В таких случаях рекомендации по лечению надпочечниковой недостаточности будут включать инъекции высоких доз стероидов, жидкости и электролитов, чтобы помочь восстановить функцию надпочечников и гипофиза. Если это состояние не лечить, то есть реальный риск летального исхода. Поэтому к этой ситуации следует относиться очень серьезно.
Причины надпочечниковой недостаточности
 Основной причиной вторичной недостаточности надпочечников обычно является организм, испытывающий аутоиммунные реакции. По сути, это означает, что ваша иммунная система начинает работать с перегрузкой, нападая на собственную здоровую ткань, потому что она ошибочно подозревает, что на тело нападает «иностранный захватчик» или угроза.
Основной причиной вторичной недостаточности надпочечников обычно является организм, испытывающий аутоиммунные реакции. По сути, это означает, что ваша иммунная система начинает работать с перегрузкой, нападая на собственную здоровую ткань, потому что она ошибочно подозревает, что на тело нападает «иностранный захватчик» или угроза.
Иногда проблемы с надпочечниками могут вызвать лекарства, генетические факторы, хирургическое вмешательство, болезни и серьезные инфекции. Но аутоиммунные заболевания являются причиной № 1 для вторичной надпочечниковой недостаточности.
Когда человека испытывает аутоиммунное заболевание, кора надпочечников является одной из мишеней для атаки собственным иммунитетом. Поэтому большое количество лейкоцитов и белков иммунной системы начинает атаковать и разрушать ее.
При постоянной атаке надпочечники теряют способность адекватно реагировать на стимулирующий гормон адренокортикотропин (АКТГ) со стороны гипофиза. Сложная система в организме, называемая осью гипоталамус-гипофиз-надпочечники, больше не функционирует для отправки и получения сигналов, которые регулируют выработку гормонов.
Как только надпочечники перестают реагировать на АКТГ и перестают синтезировать все необходимые гормоны, которые нам нужны, чтобы слаженно функционировать и чувствовать себя хорошо, симптомы надпочечниковой недостаточности начинают проявляться, иногда медленно, но иногда быстро и агрессивно.
В чем причина аутоиммунных реакций
Обычно это сочетание различных факторов, которые включают в себя:
- Высокий уровень стресса или очень стрессовый опыт (например, смерть в семье или серьезные изменения в жизни)
- Воздействие токсинов и загрязнений окружающей среды
- Недостаток сна и постоянное давление на себя, несмотря на чувство усталости
- Плохая диета (в том числе та, которая вызывает аллергию)
- Чрезмерные физические нагрузки / перетренированность
Другой формой надпочечниковой недостаточности является врожденная гиперплазия надпочечников, которая является генетической и является условием, при котором ребенок рождается. Этот тип встречается редко, поражая только 1 ребенка на каждые 10 000–18 000 детей. К сожалению, на данный момент нет рекомендаций по лечению этой надпочечниковой недостаточности.
Этот тип обусловлен недостатком определенных ферментов, необходимых для выработки гормонов надпочечников. Это может привести к тому, что организм вырабатывает больше андрогена, который является типом мужского полового гормона, поэтому симптомы могут включать:
- изменения менструального цикла,
- рост волос в нежелательных местах у женщин / облысение у мужчин,
- углубление голоса,
- а также другие симптомы, обычно наблюдаемые при недостаточности надпочечников.
Лечение включает в себя восстановление уровня гормонов до максимально нормального уровня, обычно с помощью гидрокортизона.
Как развивается и диагностируется надпочечниковая недостаточность
Существуют две основные части надпочечников, которые вырабатывают гормоны: внутренняя часть (мозговое вещество), которая выделяет адреналин (гормон «бой или беги») и другие подобные гормоны, и внешний слой (кора), который секретирует кортикостероиды. Основные типы картикокостероидов, продуцируемых кортексом, включают глюкокортикоиды (включая кортизол), минералокортикоиды и андрогены (мужские половые гормоны).
Из всех этих различных гормонов мы чаще всего слышим о кортизоле. Это связано с тем, что кортизол контролирует широкий спектр эмоций, реакций и функций в организме:
- активирует реакцию организма на стресс,
- повышает уровень сахара в крови,
- помогает преобразовывать питательные вещества из пищи в полезную энергию,
- запускает иммунную систему,
- вызывает воспалительные реакции
- и многое другое.
Фактически, исследователи полагают, что кортизол выполняет сотни различных функций в организме и так или иначе затрагивает почти каждый орган и систему.
Помимо кортизола, другие гормоны надпочечников, такие как минералокортикоиды, помогают поддерживать уровень питательных веществ в организме, включая натрий и калий, которые необходимы, чтобы сбалансировать друг друга и поддерживать нормальное кровяное давление.
Андрогены — это еще один тип, классифицируемый как половые гормоны, которые есть у женщин и мужчин. Андрогены (включая тестостерон) часто называют «мужскими половыми гормонами», потому что они участвуют в мужских функциях организма, таких как наращивание мышечной массы, контроль роста волос и поддержание либидо.
Первичная надпочечниковая недостаточность
Болезнь Аддисона (также называемая первичной или хронической недостаточностью надпочечников, или гипокортизолизмом) является одним из типов аутоиммунного эндокринного расстройства, которым страдает один из 100 000 человек. Симптомы болезни Аддисона обычно еще более выражены и включают потерю веса, мышечную слабость, усталость, низкое кровяное давление и изменения цвета кожи.Считается, что болезнь Аддисона является результатом аналогичных нарушений надпочечников, особенно низкого уровня кортизола. Считается, что около 70% зарегистрированных случаев болезни Аддисона вызваны аутоиммунными нарушениями, при которых иммунная система вырабатывает высокий уровень антител для разрушения надпочечников.
Как должны работать надпочечники у здорового человека
Часть мозга, называемая гипоталамусом (который считается «центром контроля» для большинства гормонов), отправляет гипофизу «высвобождающие гормоны», чтобы контролировать выработку половых гормонов, щитовидной железы и надпочечников. Затем гипофиз связывается с надпочечниками, посылая ему сигналы АКТГ, которые предназначены для стимуляции выработки гормонов надпочечников.
Обычно надпочечники выполняют свою работу, вырабатывая надлежащие уровни кортизола и других гормонов, а гипофиз и гипоталамус получают сообщение — но у людей с недостаточностью надпочечников все линии связи нарушены.
Диагностика надпочечниковой недостаточности
В рекомендации по диагностике вторичной надпочечниковой недостаточности входят:
- Анализ симптомов, анамнез (уровень стресса)
- Анализ крови и мочи на гормоны: АКТГ, кортизол.
- Тест стимуляции АКТГ — инъекция синтетического АКТГ вместе с тестированием реакций в крови и моче на изменение уровня кортизола. Даже при введении АКТГ у людей с надпочечниковой недостаточностью кортизол почти не повышается или отсутствует. Тест на стимуляцию ЦРБ может также помочь определить причину недостаточности надпочечников и включает взятие крови до и через 30, 60, 90 и 120 минут после инъекции АКТГ.
- Анализ крови на инсулин-индуцированную гипогликемию — также может выявить низкое содержание натрия в крови, низкое содержание глюкозы в крови и высокое содержание калия в крови, которые иногда наблюдаются у людей с проблемами надпочечников.
- Анализ крови на антитела – диагностика аутоиммунных заболеваний.
В статье мы разобрали – что такой надпочечниковая недостаточность, симптомы и основные причины. Если у вас есть вопросы — вы можете задать их в комментариях!
Далее читайте о лечении данного заболевания методами натуропатии и нутрициологии.
Вам также будет интересно:
Мы будем благодарны, если вы поделитесь этой статьей в социальных сетях!
Острая надпочечниковая недостаточность: причины, симптомы, диагностика и лечение
Расстройство эндокринной системы, связанное со снижением или полным прекращением выработки гормонов корой надпочечников, носит название аддисонический криз. Также это заболевание именуется как острая надпочечниковая недостаточность, гипокортицизм и другие синонимы. Эта патология — достаточно редкое заболевание и ему в большей степени подвержены женщины в возрасте старше 55 лет.
Как правило, в группу риска входят люди с хронической недостаточностью этого органа. Сам процесс развивается стремительно, и может иметь продолжительность от нескольких часов и до нескольких дней, поэтому в этом момент ему требуется срочная медицинская помощь, в противном случае неизбежен летальный исход.
Причины
Острая надпочечниковая недостаточность требует оказания своевременной медицинской помощи на основании правильно выбранной тактики лечения. Причин адиссонического криза достаточно много, начиная от прекращения приема препаратов заместительной терапии, восполняющих недостающую выработку собственных гормонов.
Чаще всего кризисное состояние развивается у пациентов с первичной и третичной острой недостаточностью коры надпочечников, виной становится синдромом Шмидта и болезнь Аддисона. Спровоцировать резкое ухудшение здоровья могут следующие факторы:
- Стрессовое и шоковое состояние, хирургическое оперативное вмешательство, связанное с большими кровопотерями. Травмы поясничной области и брюшной полости, тяжелые роды, чрезмерные физические и психоэмоциональные нагрузки.
- Во время вынашивания плода организм женщины претерпевает значительные изменения, поэтому недостаточная выработка некоторых гормонов может вызвать аддисонический криз.
- Опасность представляют острые инфекционные заболевания, генерализованных воспалительных процессах, независимо от возникновения очага, это может быть менингит, грипп, дефтирия и так далее.
- Интоксикации, вызванные злоупотреблением алкоголя, пищевые отравления. Сопутствующие им рвота и диарея обезвоживают организм, что приводит к потере электролитов и обострению хронических заболеваний.
- Спровоцировать криз может неправильное применение лекарственных препаратов: инсулина, анальгетиков, седативных и мочегонных средств. А также самостоятельная замена препаратов без предварительной консультации с доктором, снижение дозировки или полный отказ от приема гормональных средств.
Все это относится к лицам с хронической надпочечниковой недостаточностью. У людей, не имеющих хронической патологии, спровоцировать кризисное состояние могут:
- врожденная ферментопатия;
- поражение коры надпочечников в результате аутоиммунного происхождения;
- двухсторонний инфаркт надпочечников;
- злокачественные новообразование и другие факторы.
Симптомы
Выделяется несколько форм проявления аддисонического криза:
- Желудочно-кишечная, обычно сопровождается следующими симптомами: тошнота, рвота, диарея, в массах, которых могут наблюдаться кровавые включения.
- Резкие боли в поясничной области и животе, напоминающие перитонит. Нарушение мочеиспускания, в некоторых случаях оно может полностью отсутствовать.
- Резкое снижение артериального давления, систолического до 60 мл ртутного столба, а диастолическое просто невозможно определить. Развивается тахикардия, хотя при этом пульс едва прослушивается
- Снижается температура при обильном выделении пота.
- Возможны судороги, бредовое состояние, галлюцинации.
Как правило, перед наступлением кризисного состояния у больного появляются боли в мышцах, возникает общая слабость, при этом усиливается пигментация эпидермиса, теряется аппетит.
Диагностика и лечение
Основным методом установления причины заболевания является электрокардиограмма. Также требуются биохимические анализы мочи на белок и эритроциты. Проба с АКТГ. Общий анализ крови на выявление количества: эритроцитов, лейкоцитов, гемоглобина, электролитов, СОЭ и других компонентов крови.
Так как патология развивается достаточно быстро, то неотложная помощь при острой надпочечниковой недостаточности требует интенсивной комплексной терапии.
- Регидратации, внутривенно в капельной дозировке.
- Гормональная терапия по замещению утраченной выработки их надпочечниками.
- Симптоматическая терапия, для устранения спровоцировавших криз состояний.
Как правило, самым тяжелым и опасным для жизни пациента являются первые сутки после наступления криза. Однако при своевременном и правильном подходе к лечению прогноз бывает положительным, несмотря на высокую смертность при этом диагнозе.
Дата обновления: 16.11.2018, дата следующего обновления: 16.11.2021
Надпочечниковая недостаточность - Медицинский справочник
Надпочечниковая недостаточностьНадпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Лечение надпочечниковой недостаточности включает устранение ее причин, заместительную терапию кортикостероидными препаратами, симптоматическую терапию.
Общие сведения
Надпочечниковая недостаточность – заболевание, возникающее вследствие недостаточной гормональной секреции коры надпочечников (первичная) или регулирующей их гипоталамо-гипофизарной системы (вторичная надпочечниковая недостаточность). Проявляется характерной бронзовой пигментацией кожных покровов и слизистых оболочек, резкой слабостью, рвотой, поносами, склонностью к обморокам. Ведет к расстройству водно-электролитного обмена и нарушению сердечной деятельности. Крайним проявлением надпочечниковой недостаточности является надпочечниковый криз.
Корковое вещество надпочечников вырабатывает глюкокортикостероидные (кортизол и кортикостерон) и минералокортикоидные (альдостерон) гормоны, регулирующие основные виды обмена в тканях (белковый, углеводный, водно-солевой) и адаптационные процессы организма. Секреторная регуляция деятельности коры надпочечников осуществляется гипофизом и гипоталамусом посредством секреции гормонов АКТГ и кортиколиберина.
Надпочечниковая недостаточность объединяет различные этиологические и патогенетические варианты гипокортицизма — состояния, развивающегося в результате гипофункции коры надпочечников и дефицита вырабатываемых ею гормонов.
Классификация надпочечниковой недостаточности
Недостаточность коры надпочечников может носить острое и хроническое течение.
Острая форма надпочечниковой недостаточности проявляется развитием тяжелого состояния — аддисонического криза, обычно представляющего собой декомпенсацию хронической формы заболевания. Течение хронической формы надпочечниковой недостаточности может быть компенсированным, субкомпенсированным или декомпенсированный.
Согласно начальному нарушению гормональной функции хроническую надпочечниковую недостаточность разделяют на первичную и центральную (вторичную и третичную).
Первичная недостаточность коры надпочечников (1-НН, первичный гипокортицизм, аддисонова или бронзовая болезнь) развивается в результате двустороннего поражения самих надпочечников, встречается более чем в 90% случаев, не зависимо от пола, чаще в зрелом и пожилом возрасте.
Вторичная и третичная надпочечниковая недостаточность встречаются гораздо реже и возникают вследствие недостатка секреции АКТГ гипофизом или кортиколиберина гипоталамусом, приводящих к атрофии коры надпочечников.
Причины надпочечниковой недостаточности
Первичная надпочечниковая недостаточность развивается при поражении 85-90% ткани надпочечников.
В 98% случаев причиной первичного гипокортицизма служит идиопатическая (аутоиммунная) атрофия коркового слоя надпочечников. При этом по неизвестным причинам в организме образуются аутоиммунные антитела к ферменту 21-гидроксилазе, разрушающие здоровые ткани и клетки надпочечников. Также у 60% пациентов с первичной идиопатической формой надпочечниковой недостаточности отмечаются аутоиммунные поражения других органов, чаще – аутоиммунный тиреоидит. Туберкулезное поражение надпочечников встречается у 1-2% пациентов и в большинстве случаев сочетается с туберкулезом легких.
Редкое генетическое заболевание – адренолейкодистрофия служит причиной первичной надпочечниковой недостаточности в 1-2% случаев. В результате генетического дефекта Х-хромосомы возникает недостаток фермента, расщепляющего жирные кислоты. Преимущественное накопление жирных кислот в тканях нервной системы и коры надпочечников вызывает их дистрофические изменения.
Крайне редко к развитию первичной надпочечниковой недостаточности приводят коагулопатии, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы), двусторонний инфаркт надпочечников, ВИЧ-ассоциированные инфекции, двустороннее удаление надпочечника.
Предрасполагают к развитию атрофии коры надпочечников тяжелые нагноительные заболевания, сифилис, грибковые поражения и амилоидоз надпочечников, злокачественные опухоли, пороки сердца, использование некоторых лекарственных препаратов (антикоагулянтов, блокаторов стероидгенеза, кетоконазола, хлодитана, спиронолактона, барбитуратов) и т. д.
Вторичная надпочечниковая недостаточность вызывается деструктивными или опухолевыми процессами гипоталамо-гипофизарной области, приводящими к нарушению кортикотропной функции, в результате:
- опухолей гипоталамуса и гипофиза: краниофарингиомы, аденомы и др.;
- сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз, аневризма сонной артерии;
- гранулематозных процессов в области гипоталамуса или гипофиза: сифилис, саркоидоз, гранулематозный или аутоиммунный гипофизит;
- деструктивнотравматических вмешательств: лучевая терапия гипоталамуса и гипофиза, операции, длительное лечение глюкокортикоидами и т. д.
Первичный гипокортицизм сопровождается снижением секреции гормонов коры надпочечников (кортизола и альдоатерона), что приводит к нарушению обмена веществ и баланса воды и солей в организме. При дефиците альдостерона развивается прогрессирующее обезвоживание, обусловленное потерей натрия и задержкой калия (гиперкалиемия) в организме. Водно-электролитные расстройства вызывают нарушения со стороны пищеварительной и сердечно-сосудистой систем.
Уменьшение уровня кортизола снижает синтез гликогена, приводя к развитию гипогликемии. В условиях дефицита кортизола гипофиз начинает повышенно вырабатывать АКТГ и меланоцитостимулирующий гормон, вызывающий усиление пигментации кожи и слизистых. Различные физиологические стрессы (травмы, инфекции, декомпенсация сопутствующих заболеваний) вызывают прогрессирование первичной надпочечниковой недостаточности.
Вторичный гипокортицизм характеризуется только дефицитом кортизола (в результате недостатка АКТГ) и сохранением продукции альдостерона. Поэтому вторичная надпочечниковая недостаточность, по сравнению с первичной, протекает относительно легко.
Симптомы надпочечниковой недостаточности
Ведущим критерием первичной хронической надпочечниковой недостаточности является гиперпигментация кожных покровов и слизистых оболочек, интенсивность которой зависит от давности и тяжести гипокортицизма. Вначале более темную окраску приобретают открытые участки тела, подверженные солнечному облучению, — кожа лица, шеи, рук, а также участки, имеющие в норме более темную пигментацию, — ареолы сосков, наружные половые органы, мошонка, промежность, подмышечные области. Характерным признаком является гиперпигментация ладонных складок, заметная на фоне более светлой кожи, потемнение участков кожи, в большей степени соприкасающихся с одеждой. Цвет кожи варьирует от легкого оттенка загара, бронзового, дымчатого, грязной кожи до диффузно-темного. Пигментация слизистых оболочек (внутренней поверхности щек, языка, неба, десен, влагалища, прямой кишки) синевато-черной окраски.
Реже встречается надпочечниковая недостаточность с мало выраженной гиперпигментацией — «белый аддисонизм». Нередко на фоне участков гиперпигментации у пациентов обнаруживаются беспигментные светлые пятна – витилиго, размером от мелких до крупных, неправильной формы, выделяющиеся на более темной коже. Витилиго встречается исключительно при аутоиммунном первичном хроническом гипокортицизме.
У пациентов с хронической надпочечниковой недостаточностью снижается масса тела от умеренного похудания (на 3-5 кг) до значительной гипотрофии (на 15-25 кг). Отмечаются астения, раздражительность, депрессия, слабость, вялость, вплоть до потери трудоспособности, снижение полового влечения. Наблюдается ортостатическая (при резком изменении положения тела) артериальная гипотензия, обморочные состояния, вызываемые психологическими потрясениями и стрессами. Если до развития надпочечниковой недостаточности у пациента в анамнезе присутствовала артериальная гипертензия, АД может быть в пределах нормы. Практически всегда развиваются расстройства пищеварения — тошнота, понижение аппетита, рвота, боль в эпигастрии, жидкий стул или запоры, анорексия.
На биохимическом уровне происходит нарушение белкового (снижение синтеза белка), углеводного (снижение уровня глюкозы натощак и плоская сахарная кривая после глюкозной нагрузки), водно-солевого (гипонатриемия, гиперкалиемия) обменов. У пациентов отмечается выраженное пристрастие к употреблению соленой пищи, вплоть до употребления чистой соли, связанное с нарастающей потерей солей натрия.
Вторичная надпочечниковая недостаточность протекает без гиперпигментации и явлений недостаточности альдостерона (артериальной гипотонии, пристрастия к соленому, диспепсии). Для нее характерны неспецифические симптомы: явления общей слабости и приступов гипогликемии, развивающихся через несколько часов после еды.
Осложнения надпочечниковой недостаточности
Наиболее грозным осложнением хронического гипокортицизма при не проводимом или неправильном лечении является надпочечниковый (аддисонический) криз – резкая декомпенсация хронической надпочечниковой недостаточности с развитием коматозного состояния. Аддисонический криз характеризуется резчайшей слабостью (вплоть до состояния прострации), падением артериального давления (вплоть до коллапса и потери сознания), неукротимой рвотой и жидким стулом с быстрым нарастанием обезвоживания организма, запахом ацетона изо рта, клоническими судорогами, сердечной недостаточностью, еще большей пигментацией кожных покровов.
Острая надпочечниковая недостаточность (аддисонический криз) по преобладанию симптомов может протекать в трех клинических формах:
- сердечно-сосудистой, при которой доминируют нарушения кровообращения: бледность кожи, акроцианоз, похолодание конечностей, тахикардия, артериальная гипотония, нитевидный пульс, коллапс, анурия;
- желудочно-кишечной, напоминающей по симптоматике признаки пищевой токсикоинфекции или клинику острого живота. Возникают спастические боли в животе, тошнота с неукротимой рвотой, жидкий стул с кровью, метеоризм.
- нервно-психической, с преобладанием головной боли, менингеальных симптомов, судорог, очаговой симптоматики, бреда, заторможенности, ступора.
Аддисонический криз трудно поддается купированию и может вызвать гибель пациента.
Диагностика надпочечниковой недостаточности
Диагностику надпочечниковой недостаточности начинают с оценки анамнеза, жалоб, физикальных данных, выяснения причины гипокортицизма. Проводят УЗИ надпочечников. О первичной надпочечниковой недостаточности туберкулезного генеза свидетельствует наличие кальцинатов или очагов туберкулеза в надпочечниках; при аутоиммунной природе гипокортицизма в крови присутствуют аутоантитела к надпочечниковому антигену21-гидроксилазе. Дополнительно для выявления причин первичной надпочечниковой недостаточности может потребоваться МРТ или КТ надпочечников. С целью установления причин вторичной недостаточности коры надпочечник КТ и МРТ головного мозга.
При первичной и вторичной надпочечниковой недостаточности наблюдается снижение в крови кортизола и уменьшение суточного выделения свободного кортизола и 17-ОКС с мочой. Для первичного гипокортицизма характерно повышение концентрации АКТГ, для вторичного – его уменьшение. При сомнительных данных за надпочечниковую недостаточность проводят стимуляционный тест с АКТГ, определяя содержание кортизола в крови через полчаса и час после введения адренокортикотропного гормона. Повышение уровня кортизола менее чем на 550 нмоль/л (20 мкг/дл) свидетельствует о недостаточности надпочечников.
Для подтверждения вторичной недостаточности коры надпочечников применяют пробу инсулиновой гипогликемии, вызывающей в норме значительный выброс АКТГ и последующее повышение секреции кортизола. При первичной надпочечниковой недостаточности в крови определяются гипонатриемия, гиперкалиемия, лимфоцитоз, эозинофилия и лейкопения.
Лечение надпочечниковой недостаточности
Современная эндокринология обладает эффективными методами лечения надпочечниковой недостаточности. Выбор метода лечения зависит прежде всего от причины возникновения заболевания и преследует две цели: ликвидацию причины надпочечниковой недостаточности и замещение гормонального дефицита.
Устранение причины надпочечниковой недостаточности включает медикаментозное лечение туберкулеза, грибковых заболеваний, сифилиса; противоопухолевую лучевую терапию на область гипоталамуса и гипофиза; оперативное удаление опухолей, аневризм. Однако при наличии необратимых процессов в надпочечниках, гипокортицизм сохраняется и требует пожизненного проведения заместительной терапии гормонами коры надпочечников.
Лечение первичной надпочечниковой недостаточности проводят глюкокортикоидными и минералокортикоидными препаратами. При легких проявлениях гипокортицизма назначаются кортизон или гидрокортизон, при более выраженных — комбинация преднизолона, кортизона ацетата или гидрокортизон с минералокортикоидами (дезоксикортикостерона триметилацетат, ДОКСА — дезоксикортикостерона ацетат). Эффективность терапии оценивается по показателям артериального давления, постепенному регрессу гиперпигментации, прибавке массы тела, улучшению самочувствия, исчезновению диспепсии, анорексии, мышечной слабости и т. д.
Гормональная терапия у пациентов с вторичной надпочечниковой недостаточностью проводится только глюкокортикоидами, т. к. секреция альдостерона сохранена. При различных стрессовых факторах (травмах, операциях, инфекциях и др.) дозы кортикостероидов увеличивают в 3-5 раз, при беременности незначительное увеличение дозы гормонов возможно лишь во втором триместре.
Назначение анаболических стероидов (нандролон) при хронической надпочечниковой недостаточности показано и мужчинам, и женщинам курсами до 3-х раз в год. Пациентам с гипокортицизмом рекомендовано соблюдение диеты, обогащенной белком, углеводами, жирами, солями натрия, витаминами В и С, но с ограничением солей калия. Для купирование явлений аддисонического криза проводят:
- регидратационную терапию изотоническим раствором NaCl в объеме 1,5-2,5 л в сутки в сочетании с 20 % р-ром глюкозы;
- внутривенную заместительную терапию гидрокортизоном или преднизолоном с постепенным снижением дозы по мере стихания явлений острой надпочечниковой недостаточности;
- симптоматическую терапию заболеваний, приведших к декомпенсации хронической надпочечниковой недостаточности (чаще антибактериальную терапию инфекций).
Прогноз и профилактика надпочечниковой недостаточности
В случае своевременного назначения адекватной гормонально-заместительной терапии течение надпочечниковой недостаточности относительно благоприятное. Прогноз у пациентов с хроническим гипокортицизмом во многом определяется профилактикой и лечением надпочечниковых кризов. При сопутствующих заболеванию инфекциях, травмах, хирургических операциях, стрессах, желудочно-кишечных расстройствах необходимо немедленное увеличение дозы назначенного гормона.
Необходимо активное выявление и постановка на диспансерный учет у эндокринолога пациентов с надпочечниковой недостаточностью и лиц группы риска (длительно принимающих кортикостероиды при различных хронических заболеваниях).
Надпочечниковая недостаточность - рекомендации по лечению
Терапия надпочечниковой недостаточности должна проходить комплексно. Недостаточно принять волшебную таблетку, чтобы полностью излечиться. Однако, хорошая новость в том, что надпочечниковая недостаточность хорошо поддается лечению. В статье мы расскажем вам, как исправить надпочечниковую недостаточность, рекомендации по лечению методами натуропатии и нутрициологии.
Пять естественных средств от надпочечниковой недостаточности
В терапии любого заболевания должен соблюдаться комплексный подход. Это и питание, и физическая нагрузка, и необходимые добавки. Только так вы сможете одолеть любое неприятное состояние для вашего организма. Рассмотрим направления работы лечения недостаточности надпочечников более подробно.
1. Отрегулируйте свое питание
Одним из наиболее важных шагов, которые вы можете предпринять, чтобы естественным образом поддержать ваши надпочечники, является налаживание правильного питания. Это означает – исключение продуктов, которые напрягают ваше тело, и добавление продуктов, которые пополняют вашу надпочечниковую энергию.
Важно удалить из рациона общих аллергенов, токсинов и химических веществ, что может помочь вашему организму исцелиться. К ним относятся:
- алкоголь и кофеин – они мешают вашему циклу сна и могут вызвать беспокойство или депрессию — в дополнение к передозировке кофеином,
- сахар и подсластители, сладкие продукты и очищенные зерна, которые вызывают сахарную зависимость – вызывают воспаление и раздражают слизистые кишечника,
- полуфабрикаты – в них много искусственных ингредиентов, консервантов, сахара и натрия,
- гидрогенизированные и рафинированные растительные масла (соевое, рапсовое, сафлоровое, подсолнечное и кукурузное), обладающие сильным воспалительным действием.
Замените их как можно большим количеством нерафинированной пищи. Некоторые из лучших вариантов, включенных в лечебную диету:
- натуральные, полезные жиры (например, кокосы и кокосовое масло, орехи, семена и оливковое масло)
- много овощей (особенно вся листовая зелень и крестоцветные овощи, такие как цветная капуста, брокколи, брюссельская капуста и т.д.)
- пойманная в дикой природе рыба (например, лосось, макрель или сардины, которые обеспечивают противовоспалительные омега-3 жирные кислоты)
- органические яйца, говядина, курица и индейка
- морские водоросли (с высоким содержанием йода для поддержания здоровья щитовидной железы)
- кельтская или гималайская морская соль
- продукты с высоким содержанием клетчатки, такие как ягоды, семена чиа, льняное семя и крахмалистые овощи
- пробиотические продукты, такие как комбуча, квашеная капуста, йогурт и кефир
 Питание при синдроме уставших надпочечников
Питание при синдроме уставших надпочечников2. Уменьшите стресс
Изучая надпочечниковую недостаточность, рекомендации по лечению которой вы сейчас считаете, мы знаем, что основной причиной ее развития является стресс.
Поэтому снижение уровня стресса имеет решающее значение для здоровья надпочечников. Эффективное снятие стресса проявляется во многих формах и зависит от человека. Некоторые отличные способы снять стресс включают в себя:
- заниматься хобби или делать что-то веселое каждый день
- молитва и медитации
- расслабляющие дыхательные техники
- проводить время на улице, на солнце и на природе
- поддерживать последовательный и разумный график работы
- регулярно питаться и избегать слишком большого количества стимуляторов, таких как алкоголь, сахар и кофеин
- заниматься спортом в умеренной, приятной форме, не выходя за пределы своих возможностей
- получить профессиональную помощь психолога или психиатра, когда необходимо справиться с серьезными жизненными событиями или травмами
3. Хороший, качественный сон – ваш приоритет
Ваши надпочечники нуждаются в достаточном количестве качественного отдыха, чтобы работать должным образом, так как недостаток сна означает, что они должны вырабатывать дополнительные гормоны стресса, такие как кортизол, чтобы поддерживать вас и бороться с низком уровнем энергии.
Поэтому следующая важная рекомендация в отношении надпочечниковой недостаточности – высыпайтесь! Отдыхайте, когда вы чувствуете усталость, и вы получите как можно больше качественного, беспрерывного сна. Спите 8-9 часов в зависимости от ваших конкретных потребностей. Старайтесь придерживаться обычного графика, так как ваше тело любит режим. Старайтесь ложиться спать до 23-00, не засиживайтесь допоздна, чтобы не сбить ваш естественный «кортизольный» ритм.
 Рекомендации по лечению надпочечниковой недостаточности
Рекомендации по лечению надпочечниковой недостаточности4. Занимайтесь спортом умеренно
Упражнения помогают избавиться от стресса, но они также могут стать и источником перенапряжения. Чрезмерная физическая нагрузка и неправильное восстановление в выходные дни обременяют ваши надпочечники и портят выработку гормонов.
Перемещайте свое тело так, как вам нравится, но также отдыхайте, когда это необходимо, обеспечивайте адекватное восстановление мышц и прислушивайтесь к своему телу на предмет признаков усталости или травм. Отсутствие каких-либо упражнений может привести к застою, унынию и усталости, но слишком сильное давление на себя также является серьезным стрессовым фактором и в конечном итоге приводит к неприятным последствиям.
5. Попробуйте полезные добавки
В отношении лечения надпочечниковой недостаточности, рекомендации врачей-натуропатов включают обязательный прием пищевых добавок (бадов).
К добавкам, которые поддерживают функционирование надпочечников, относятся:
Для профилактики или лечения надпочечниковой недостаточности также можно два раза в год пропивать специальные натуропатические комплексы. Например, с iHerb.com:
Jarrow Formulas, Adrenal Optimizer, 120 таблеток (оптимальный вариант)

MegaFood, Добавка «Сила Надпочечников», 90 Таблеток (более дорогой, но и более качественный продукт)

Сколько времени нужно, чтобы увидеть улучшения
Если следовать обозначенным рекомендациям по лечению надпочечниковой недостаточности, то путь оздоровления может занять от 6 месяцев до 1 года.
Это может занять некоторое время, чтобы естественным образом излечить ваши надпочечники и начать чувствовать себя более энергичным, здравомыслящим и контролировать свои гормоны, вес и аппетит.
Все люди разные и реагируют на изменения образа жизни по-разному. Некоторые люди должны будут принимать лекарства, чтобы в конечном итоге излечить свои проблемы, в то время как другие могут чувствовать себя значительно лучше, просто обращая внимание на свое питание, уровень стресса и образ жизни. В любом случае, следуя рекомендациям по лечению надпочечниковой недостаточности, вы сможете ускорить время заживления и предотвратить обострение проблемы.
Вот что вы можете ожидать с точки зрения времени:
- 6–9 месяцев при незначительных проблемах надпочечников
- 12–18 месяцев при умеренной надпочечниковой недостаточности
- До 24 месяцев при тяжелой надпочечниковой недостаточности
Как лечит надпочечниковую недостаточность современная медицина
Если вы посещаете врача по поводу надпочечниковой недостаточности (включая эндокринолога, который специализируется на гормональных заболеваниях), она или он могут дать вам рекомендации принимать лекарства, чтобы ускорить процесс заживления и обратить вспять симптомы дефицита кортизола. Прием глюкокортикоидных препаратов, таких как преднизон или гидрокортизон, является наиболее распространенным методом лечения, и его дозировка зависит от вашего уровня стресса, любых имеющихся инфекций, истории болезни и травм. Основная причина приема гормональных заместительных препаратов — как можно быстрее довести уровень кортизола и других гормонов до нормального уровня.
Другим важным аспектом, который следует учитывать, является то, как ваши текущие лекарства могут негативно повлиять на надпочечники. Возможно, что надпочечниковая недостаточность может развиться, когда человек, принимающий глюкокортикоидные гормоны (такие как преднизон) в течение длительного времени, которые действуют подобно кортизолу, внезапно прекращает принимать эти лекарства. Если у вас есть какие-либо рецепты для лечения воспалительных заболеваний, таких как ревматоидный артрит, астма или язвенный колит, поговорите со своим врачом о том, как правильно скорректировать дозировку, прежде чем менять их самостоятельно, поскольку они могут снизить АКТГ и кортизол.
Если у вас остались вопросы, вы можете задать их в комментариях!
Вам также будет интересно:
Мы будем благодарны, если вы поделитесь этой статьей в социальных сетях!