Обострение колита симптомы
Обострение колита кишечника: симптомы, лечение
В стадии обострения колита нередко развиваются нарушения электролитного характера и обезвоживание. При этом качество жизни человека серьезно страдает, что нередко приводит к слабости, общим недомоганиям, подавленному настроению и бессоннице. Определить обострение хронического колита несложно — об этом можно судить по усилившейся симптоматике заболевания.
Причины обострения колита
Точно сказать, почему происходит обострение колита, не может ни один врач. Известно, что у каждого пятого пациента колит диагностируется по родственной линии, то есть генетический фактор играет немаловажную роль в развитии этой патологии желудочно-кишечного тракта.
Но чаще всего острый колит кишечника становится результатом патогенетического действия вирусов и бактерий. Впрочем, обострение заболевания может вызвать гастроэнтерит, различные отравления, ферментные нарушения, гельминтоз, вредные привычки, длительный прием антибактериальных и противовоспалительных средств. Подробнее о том, как восстановить кишечник после приема антибиотиков →
Условия обострения хронического колита
Симптомы обострения колита обычно проявляются при наличии следующих условий:
- злоупотребление алкогольными напитками;
- стрессы и волнения;
- снижение иммунной защиты на фоне инфекционных патологий;
- гиповитаминоз, авитаминоз;
- низкокалорийные «голодные» диеты;
- недостаточное количество в рационе овощей и фруктов.
Симптомы острого колита могут возникнуть вторично на фоне других заболеваний органов желудочно-кишечного тракта: гастрита, холецистита, панкреатита и гепатита.
Симптомы
Первым симптомом острого колита обычно становятся трудности, непосредственно связанные с актом дефекации — чаще всего это тенезмы, или ложные позывы к опорожнению кишечника.
В этом случае больной чувствует истинные позывы к дефекации, но в результате каловые массы или отсутствуют, или их объем оказывается минимальным. При этом они имеют жидкую основу, смешанную с плотными комочками, нередко к ним добавляется примесь слизистого отделяемого и следы крови.
В некоторых случаях обострение протекает с попеременным чередованием диареи и запора. Реже — исключительно на фоне запора.
Симптомы острого колита кишечника, помимо тенезмов, сопровождаются болевыми ощущениями в животе схваткообразного характера и метеоризмом. Если воспалительный процесс выражен ярко, спазмы кишечника будут более интенсивными. В запущенной стадии острый колит сопровождается слабостью, головной болью и лихорадкой, общим нарушением самочувствия.
Обострение заболевания, как правило, имеет индивидуальный характер и находится в прямой зависимости от сложного комплекса предрасполагающих факторов. Многое зависит не только от причины патологии, но и от структурных дегенеративно-воспалительных поражений слизистой толстой кишки, наличия сопутствующих патологий желудочно-кишечного тракта у больного.
Симптомы острого колита вторичного генеза практически всегда сопровождаются диареей. Диарея может быть легкой или тяжелой, с присутствием в каловых массах гноя, слизи или крови. При этом отмечаются многократные и сильные позывы к дефекации.
Обострение заболевания может продолжаться довольно долгое время, если патологией затронута большая площадь толстой кишки.
Первая помощь при обострении колита
Стадия обострения колита начинается неожиданно, поэтому большинство больных оказываются не готовы к этому. Начало заболевания острое. Начинается оно с резких болей схваткообразного характера и диареи, реже — запора. При появлении этих признаков патологии, которые могут продолжаться от нескольких дней до недели, нужно срочно вызвать врача.

До его приезда следует облегчить состояние больного, воспользовавшись следующими рекомендациями:
- Снизить болевые ощущения поможет грелка или бутылка с горячей водой, приложенная к области живота на некоторое время.
- При рвоте и диарее желательно принять активированный уголь из расчета 1 таблетка на каждые 10 кг массы тела человека. Если патология, напротив, сопровождается запором, следует принять Сенаде или отвар сенны (растительные слабительные).
- При сильном приступе, сопровождающемся повышением температуры, необходим постельный режим.
- Нельзя употреблять какую-либо пищу, так как поврежденные ткани толстой кишки не могут без врачебной помощи нормально функционировать.
Перечисленные методы первой помощи позволяют сгладить острое начало заболевания, характерное для обострения колита. Но если отложить лечение болезни и не обращаться за медицинской помощью, все эти симптомы вскоре вернутся вновь, но в еще более сложной форме. Поэтому рекомендуется не запускать заболевание и не отказываться от лечения, если симптомы обострения колита временно стихли.
Лечение
Лечение острого колита должно проводиться с учетом причин заболевания, спровоцировавших его начало. Помимо грубых нарушений диеты и психоэмоциональных нагрузок, обострение колита часто вызывают инфекционные агенты — вирусы и бактерии. Лечение обострения колита направлено на нормализацию микрофлоры кишечника, устранение диспепсических расстройств и борьбу с обезвоживанием.
Лечение острого колита включает в себя следующие виды медикаментозного воздействия:
- Антибактериальные и противомикробные препараты (Тетрациклин, Эритромицин, Фуразолидон, Энтерофурил и др.).
- Спазмолитичесие препараты (Но-шпа, Дротаверина Гидрохлорид, Папаверина гидрохлорид, Платифиллин).
- Желчегонные препараты при условии сопутствующей патологии желчного пузыря (Хофитол, Аллохол, Холосас и др.).
- Витаминотерапия (витамины группы В и никотиновая кислота, направленные на восстановление поврежденной слизистой толстой кишки).
- Ферментативные препараты (Мезим, Креон, Панзинорм).
- Противогельминтные препараты при условии подтвержденной глистной инвазии (Вермокс, Декарис).

Препараты для лечения острого колита кишечника могут быть дополнены и другими средствами симптоматического характера. Например, адсорбентами, снижающими газообразование в кишечнике и нейтрализующими токсины в организме. Чаще всего с этой целью назначается активированный уголь, Смекта или Неосмектит.
Обострение заболевания, сопровождающееся запорами, требует применения препаратов, направленных на выведение ненужных каловых масс из организма. Это могут быть слабительные средства растительного происхождения (Сенаде), солевые слабительные (Бисакодил, сульфат магнезии), стимуляторы перистальтики (Докузат). Лечение острого колита должно проводиться под строгим наблюдением врача. Самолечение исключено.
Диета в период обострения
Диета при остром колите кишечника запрещает употребление сырых фруктов и овощей, соленых и кисломолочных продуктов, следует ограничить в рационе раздражающие и газообразующие продукты (бобовые, капуста).
Питание при колите в период обострения должно быть регулярным, не реже 5 раз в сутки, преимущественно измельченной пищей, отварной или приготовленной на пару. Важно соблюдать питьевой режим, употребляя не менее 2 литров чистой воды в сутки.
По мере улучшения самочувствия, диету при колите в период обострения начинают постепенно расширять.
В первые часы от начала заболевания рекомендуется отказаться от приема любой пищи, обеспечив кишечнику полный покой. Разрешено пить больше жидкости в виде зеленого чая и отвара шиповника.
Начиная со второго дня, есть можно часто, но небольшими порциями. Диета при остром колите требует щадящего отношения к слизистой толстой кишки, поэтому блюда, приготовленные во время обострения заболевания, не должны провоцировать процессы гниения и брожения в кишечнике, усиливать газообразование.
Диета при остром колите может включать нежирные бульоны и супы, рыбные и мясные котлеты на пару, фрикадельки из измельченного мяса с рисом, жидкие каши на воде, жидкие овощные пюре, протертый нежирный творог и различные кисели. Следует обязательно исключить из рациона жирную молочную продукцию, молоко, жареные и консервированные продукты, соленые блюда, мучные и кондитерские изделия, свежие ягоды и фрукты (можно заменить вареными).

Больным с хроническим колитом врачи советуют пожизненно соблюдать диету, чтобы не допускать рецидивов заболевания.
Профилактика
Лицам с хроническим колитом показано санаторно-курортное лечение, в идеале — в санаториях Ессентуков, Пятигорска и Кисловодска. Здесь проводится лечебное воздействие ваннами и промываниями кишечника, микроклизмами с использованием биологически активных веществ.
Рекомендуется физиотерапия в виде магнитотерапии, иглотерапии и грязевых аппликаций.
Общие рекомендации по профилактике обострений хронического колита:
- соблюдение режима питания;
- отказ от алкоголя;
- своевременное лечение десен и зубов;
- соблюдение гигиены рук и тела;
- лечение острого колита, гастрита, дуоденита и других патологий желудочно-кишечного тракта;
- достаточная физическая активность;
- соблюдение норм безопасности на вредном производстве.
Профилактика и лечение симптомов острого колита заключается и в смене образа жизни. Чтобы ремиссия заболевания продолжалась как можно дольше, важно отказаться от любых вредных привычек, переутомления, стрессовых факторов, предупреждать застойные явления в кишечнике, укреплять иммунитет и вести здоровый образ жизни. Своевременное лечение симптомов острого колита — также является одним из важных этапов профилактики заболевания.
Автор: Ольга Рогожкина, врач,
специально для Zhkt.ru
Полезное видео о хроническом колите
Острый колит - причины, симптомы, диагностика и лечение
Острый колит – это острая воспалительная реакция слизистой толстой кишки в ответ на воздействие инфекционных, токсических, фармакологических или эндогенных факторов. Проявляется болями преимущественно в левой половине живота, жидким водянистым стулом с примесями слизи, крови и гноя, высокой температурой и симптомами дегидратации. Для диагностики проводят сбор жалоб и анамнеза, пальпацию толстого кишечника, колоноскопию, ректороманоскопию, общий анализ крови, клинический и микробиологический анализ кала. Для лечения острой формы колита назначаются антибактериальные средства, эубиотики, спазмолитики; осуществляется терапия, направленная на борьбу с обезвоживанием.
Общие сведения
Острый колит – это патология толстого кишечника, которая характеризуется развитием воспаления слизистой оболочки с нарушением ее функции. Данная нозологическая форма чаще всего встречается в возрасте от 15 до 40 лет. Второй пик заболеваемости приходится на 60-80 лет. При этом женщины и мужчины страдают колитом примерно с равной частотой. Ученые доказали, что представители белой расы болеют чаще, чем азиаты и афроамериканцы. На сегодняшний день ежегодно в Европе регистрируется более полумиллиона случаев заболевания острым колитом.
В этиологии заболевания основную роль играют инфекционные агенты, прием лекарственных препаратов и ишемия толстой кишки в результате мезентериального атеросклероза. В большинстве случае процесс заканчивается выздоровлением при условии правильно проведенного лечения. Однако иногда острое воспаление толстого кишечника может переходить в хроническое. Лечением патологии занимаются специалисты в таких областях медицины, как клиническая проктология и гастроэнтерология.
Острый колит
Причины
Острый колит может быть вызван различными причинами, основной из которых является попадание в организм инфекционных агентов. Заболевание провоцируется вирусами, бактериями, грибками и простейшими. Чаще всего причиной острого колита являются такие инфекционные болезни, как дизентерия, сальмонеллез и пищевые токсикоинфекции. Кроме того, в развитии этого патологического процесса определенную роль играют неспецифические возбудители, такие как стрептококки или стафилококки. Инфекционный агент попадает в организм с грязной водой или немытыми продуктами, например, фруктами или овощами. При попадании патогенных микроорганизмов на слизистую оболочку кишечника возникает местное воспаление, которое приводит к развитию колита. Также инфекционные возбудители вырабатывают токсины, которые проникают в системный кровоток и вызывают общую интоксикацию организма.
Кроме того, острый колит может провоцироваться приемом антибактериальных препаратов и других лекарственных средств, например, слабительных. У пожилых людей колит часто возникает на фоне атеросклероза мезентериальных сосудов, при котором развивается ишемия толстой кишки. Из редких причин развития заболевания можно отметить радиационное поражение, пищевую аллергию и отравление химическими веществами. В некоторых случаях точно установить причину возникновения острого колита не удается.
Классификация
Острый колит классифицируют в зависимости от этиологии и локализации воспалительного процесса. Соответственно, колит может быть бактериальным, паразитарным, вирусным, ишемическим, токсическим, радиационным, антибиотикоассоциированным и аутоиммунным. В зависимости от локализации патологического процесса острый колит разделяется на такие формы, как сигмоидит, трансверзит, левосторонний, правосторонний и тотальный колит.
Симптомы острого колита
Вне зависимости от причины развития заболевание сопровождается метеоризмом, спастическими болями по ходу толстого кишечника, тенезмами и выраженной диареей. Частота стула при этом может достигать 20-25 раз в день. В кале зачастую отмечаются примеси слизи, гноя и даже крови. На начальных этапах развития патологического процесса стул имеет зловонный характер. В последующем он становится водянистым за счет нарушения всасывания воды в кишечнике.
Кроме местных проявлений, острый колит сопровождается общей симптоматикой различной степени выраженности. У больных отмечается гипертермия, температура зачастую превышает 38 градусов. Связано это с попаданием токсинов в кровь. На фоне выраженной потери жидкости наблюдается сухость кожи, появляется серый налет на языке. Вследствие интоксикации у больных острым колитом прогрессирует общая слабость и потеря аппетита. Как правило, заболевание протекает быстро и при условии правильного лечения нормальное состояние восстанавливается в течение нескольких дней. При тяжелой форме течение болезни может принимать затяжной характер. Кроме того, в ряде случаев возможно развитие осложнений, таких как дегидратационный шок, подпеченочный абсцесс, перитонит, пиелит, сепсис.
Диагностика
На начальном этапе для диагностики острого колита врач-проктолог проводит сбор жалоб и анамнеза. Эти клинические методы позволяют заподозрить причину, которая могла бы вызвать заболевание. Кроме того, проводится пальпация живота в области толстого кишечника, при которой определяется болезненность и урчание преимущественно в левой половине, что свидетельствует в пользу колита.
В диагностике острого колита используются инструментальные и лабораторные методы. Из инструментальных методик наибольшую информативность имеет эндоскопия, в частности, колоноскопия и ректороманоскопия. При проведении этих исследований выявляется гиперемия и отек слизистой оболочки кишечника. В случае тяжелого течения заболевания во время эндоскопии на стенках толстого кишечника визуализируется гной, кровоизлияния, эрозии и даже язвы.
Из лабораторных методов проводится общий анализ крови, микробиологическое исследование кала. При остром колите в общем анализе крови отмечается повышение количества лейкоцитов, палочкоядерных форм и ускорение СОЭ. Это неспецифические признаки воспаления, которые позволяют оценить выраженность воспалительного процесса в толстой кишке. В анализе кала (копрограмме) обращает на себя внимание большое количество слизи и элементов крови. Стул зачастую имеет водянистый характер. При микроскопии кала может обнаруживаться обилие лейкоцитов, что свидетельствует о бактериальном характере воспаления. Для выявления конкретного возбудителя проводят микробиологическое исследование кала. Оно позволяет не только обнаружить возбудителя, но и определить его чувствительность к антибиотикам.
Лечение острого колита
Требуется соблюдать покой и голод несколько дней. Разрешается только теплое питье, например, чай или лимонный сок. Через несколько дней диета расширяется путем добавления в рацион каши, нежирного мяса и бульонов. В последующие две недели больным рекомендуют воздерживаться от острой, жирной или жареной пиши, а также от овощей и алкоголя, которые раздражают кишечник. Эта диета соответствует столу № 4. Если заболевание было вызвано употреблением пищи, зараженной патогенной микрофлорой или токсинами, проводят промывание желудка и толстой кишки при помощи теплого содового раствора параллельно с назначением слабительных препаратов.
При остром колите, который сопровождается сильной приступообразной болью в кишечнике, подкожно вводятся спазмолитики: платифиллин, папаверин или атропин. Назначение наркотических анальгетиков не рекомендуется. Помимо этого, для лечения острого колита используются сульфаниламидные препараты, антестезин и активированный уголь. С первых дней назначается эмпирическая антибиотикотерапия, которая после получения результатов бактериологического исследования кала корректируется с учетом чувствительности возбудителя. Параллельно с антибиотиками пациентам назначают эубиотики и пробиотики для нормализации кишечной микрофлоры.
В случае тяжелого течения заболевания эти лечебные мероприятия дополняют терапией, направленной на борьбу с дегидратацией и коллапсом. С этой целью больным острым колитом вводят кордиамин или бензоат натрия. При развитии сердечной недостаточности на фоне обезвоживания показаны сердечные гликозиды. Кроме того, параллельно проводится инфузионная терапия физиологическим раствором или 5% глюкозой в объеме до 2 литров в день. Если у больного острым колитом отмечается стойкая интенсивная рвота, то ему вводят метоклопрамид или хлорпромазин.
Прогноз и профилактика
Для профилактики острого колита необходимо строго соблюдать правила личной гигиены, которые предусматривают тщательное мытье рук перед употреблением пищи. Следует всегда мыть фрукты и овощи, принимаемые в пищу. Профилактика предусматривает термическую обработку мяса и рыбы, а также кипячение воды. Кроме того, рекомендованы профилактические мероприятия, направленные на борьбу с вирусными инфекциями, которые могут вызвать острый колит.
Прогноз при остром колите, как правило, благоприятный. При назначении своевременного правильного лечения симптомы заболевания обычно купируются в течение нескольких дней. При тяжелой форме острого колита и отсутствии адекватной терапии возможно более затяжное течение с развитием осложнений.
Что такое хронический колит кишечника и как его лечить медикаментами
Колит представляет собой патологию хронического характера, которая распространяется на толстую кишку. Вследствие данной патологии меняется структура слизистой органа, и нарушаются его функции.
В стадии обострения, как правило, наблюдается ярко выраженная симптоматика, а больной человек помещается в отделение стационара. В этой статье пойдет речь о том, что такое хронический колит кишечника и как его лечить.
Кратко о болезни
Данная форма недуга является самой частой среди всех заболеваний ЖКТ. При этом возникают нарушения секреторной и моторной функций. Болезнь характеризуется молниеносным течением, с периодами рецидивов и ремиссий. Нередко процесс приводит к воспалению других органов и систем.

Хронический колит кишечника самый частый недуг среди всех заболеваний ЖКТ
По данным статистики недуг диагностируется примерно у 50% пациентов, страдающих разными патологиями ЖКТ. Снижение защитных сил, нарушение дисбаланса кишечника, нехватка растительных составляющих в каждодневном рационе либо воспалительные патологии пищеварительного тракта.
Этиология
Факторы, которые могут послужить развитию колита в хронической стадии, бывают очень разными. Среди них наблюдаются погрешности питания, нехватка витаминов, злоупотребление спиртным. Приоритетное место в развитии болезни занимают ранее перенесенные кишечные инфекции в стадии обострения.
Возбудителями данного недуга могут выступать грибы, а также продолжительные интоксикации организма (алкогольная зависимость, наркомания и т.д.)
Немаловажным является образ жизни человека:
- Курение.
- Снижение защитных сил организма.
- Проникновение в органы ЖКТ патогенных бактерий.
- Бесконтрольный прием препаратов слабительного действия, антибиотических средств и т.д.
Также среди причин развития недуга выделяют аллергические реакции, повышенную чувствительность организма.
Еще одним фактором служит нарушение обменных процессов, что может поспособствовать поражению слизистой. При систематическом и бесконтрольном применении ректальных суппозиториев также увеличивается вероятность появления хронического колита.
Характерные особенности и классификация
Различают три главных критерия данного недуга в хронической стадии:
- Дисбактериоз кишечника.
- Ослабление иммунитета.
- Дискинезии, приводящие к развитию гипомоторного колита.
При нарушении кишечной флоры увеличивается общая численность патогенетических микроорганизмов, которые оказывают влияние на поверхности толстого кишечника и приводят к появлению воспалительных патологий.
Ослабление защитных сил организма в хронической стадии дает о себе знать уменьшением активности лейкоцитов. Дискинезии проявляются болезненностью и нарушением стула.
Исходя из причины появления недуга и особенностей его морфологии, он классифицируется на такие типы:
- Катаральный.
- Атрофический.
- Язвенный.
- Эрозивный.
- Смешанный.
Читайте также: что такое синдром раздраженного кишечника.
Клиническая картина

Лечение хронического колита кишечника следует начинать сразу после возникновения первых симптомов
Лечение симптомов хронического колита кишечника должно начинаться сразу после возникновения характерных жалоб. Первым делом больные жалуются на трудности, которые обусловлены актом опорожнения.
При этом у человека появляются ложные позывы к испражнению, но в итоге дефекация либо отсутствует, либо появляется в малом объеме. Консистенция кала жидкая, комочки плотные, часто наблюдаются примеси крови.
Иногда период рецидива протекает с чередованием поносов и запоров. В некоторых случаях наблюдаются исключительно запоры.
Клиника колита в хронической стадии выражена болезненностью приступообразного характера и сильным вздутием. При ярко выраженном воспалении, спазмы будут более усиленными. В запущенной форме пациенты жалуются на сильную слабость, головные боли, недомогание.
Периоды рецидивов обычно носят индивидуальный характер и зависят от тяжести предрасполагающих факторов.
Клиника данного недуга в стадии обострения почти всегда выражена диареей. Иногда в стуле присутствует гной, слизистые выделения или кровавые примеси. Наблюдаются частые позывы к опорожнению.
Периоды обострения могут быть очень длительными, если болезнь задела большую часть кишки.
Первая помощь
Рецидив недуга стартует обычно неожиданно. Большинство пациентов проблема застает врасплох, когда они не готовы к такому повороту событий. Начало недуга острое, беспокоят сильные боли и приступы, наблюдается расстройство стула.
Как только у вас возникли первые симптомы обострения хронического колита, и лечение нужно начинать непременно. Потому обязательно вызовете доктора на дом.
Что нужно сделать до прихода врача:
- Обезболить поможет теплая грелка, которую нужно поместить на область живота.
- Когда беспокоит рвота, нужно пить активированный уголь, при запоре принять слабительное средство.
- Если приступ сопровождается увеличением температурных показателей, нужно соблюдать строгий постельный режим.
- Нужно некоторое время голодать, так как пораженные ткани не могут справляться с перевариванием пищи.

Лечение хронического колита в стадии обострения должно осуществляться немедленно
Лечение хронического колита в стадии обострения и первая помощь должны осуществляться немедленно. При игнорировании симптоматики и не обращении к специалисту, все клинические признаки вернутся снова в более тяжелой форме. Потому нужно строго соблюдать все терапевтические рекомендации, даже если клиника недуга на время утихла.
Терапевтическая тактика
Подход лечения основан на выявлении причины недуга. Кроме серьезных расстройств и психических потрясений, нередко рецидивы колита вызывают инфекции. Задача терапии заключается в том, чтобы восстановить кишечную микрофлору, устранить диспепсические симптомы и наладить водно-электролитный баланс.
Лечение хронического колита кишечника медикаментами сводится к приему таких препаратов:
- Антибиотики.
- Спазмолитики.
- Желчегонные средства.
- Терапия витаминами.
- Прием ферментов.
- Противогельминтные препараты.
На этом список препаратов при хроническом колите кишечника не заканчивается. Доктор может прописать адсорбенты, которые снижают чрезмерное газообразование и выводят токсины.
Период обострения, который сопровождается запорами, предполагает прием средств, нацеленных на вывод накопившихся каловых масс из организма больного.
Терапия должна осуществляться под строжайшим контролем доктора. Самодеятельность в лечении исключена.
Читайте также: лекарства от запора: недорогие и эффективные.
Особенности питания
Стоит исключить потребление сырых овощей и фруктов. Также нужно забыть о соленых и кислых продуктах.
Питаться при данном заболевании нужно регулярно, около пяти раз в день. Пища должна быть измельченной, отварной либо приготовленной на пару. В день важно выпивать около двух литров чистой воды.
По мере того, как стабилизируется самочувствие пациента, меню обогащается.
Первое время после возникновения симптоматики нужно голодовать, чтобы кишечник был в полном спокойствии. Рекомендовано пить зеленый чай.
Питаться при хроническом колите кишечника нужно регулярно, около пяти раз в день
Со второго дня необходимо питаться часто, но маленькими порциями. Питание предполагает бережное отношение к ЖКТ, потому продукты ни в коем случае не должны вызывать гнилостные процессы, брожение, приводит к избыточному газообразованию.
Рекомендовано питаться супами и бульонами, котлеты должны быть приготовлены на пару, каши на воде, творог нежирный и разные кисели. Все жирное должно быть полностью исключено из рациона.
Если вы задаетесь вопросом, как вылечить хронический колит навсегда, и при этом не планируете пожизненно соблюдать диету, то болезнь будет время от времени рецидивировать. Потому важно соблюдать принципы лечебного питания всегда.
Читайте также об особенностях питания при геморрое: диетическое меню и запрещенные продукты.
Меры предотвращения
Людям, страдающим хронической формой патологии нужно обязательно ездить в специальные санатории на лечение. В таких учреждениях промывают кишечник и делают микроклизмы с различными добавками.
Помимо этого полезными будут процедуры физиотерапии: грязевые аппликации, магнитотерапия и прочее.
При первых симптомах патологии следует обратиться к врачу
При обострении недуга рекомендуется делать следующее:
- Соблюдать диету.
- Отказаться от распития спиртных напитков.
- Вовремя пролечивать инфекции десен и зубов.
- Соблюдать принципы личной гигиены.
- Пролечивать другие патологии ЖКТ.
- Заниматься спортом, больше двигаться.
- Соблюдать правила безопасности при наличии вредности на работе.
Заключение
Терапия и профилактика недуга предполагают изменение образа жизни. Важно полностью отказаться от вредных привычек, не уставать, избегать стрессов, не допускать застойных явлений кишечника, укреплять иммунную систему.
Спастический колит кишечника – симптомы, лечение, причины, профилактика
Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики. Его часто диагностируют как синдром раздраженного кишечника. Не считается тяжелой патологией и встречается приблизительно у 50% пациентов, обратившихся с жалобами на нарушение работы пищеварительного тракта. Чаще диагностируется у женщин в возрасте 35–50 лет.
Виды спастического колита
Спастический колит кишечника классифицируется по нескольким параметрам.
По характеру течения.
- Острая форма – симптомы заболевания развиваются быстро и отличаются своей интенсивностью.
- Хроническая форма – характеризуется чередованием периодов обострений с усилением симптоматики и ремиссии, во время которой заболевание не проявляется.
По этиологии.
- Алиментарный колит – развивается при нарушении режима питания.
- Аллергический колит – возникает из-за длительного воздействия на слизистую оболочку кишечника аллергенов.
- Механический колит – появляется по причине хронических запоров.
Причины спастического колита
Основной причиной развития спастического колита является нарушение режима питания. Употребление большого количества острой и соленой пищи, приправ способствует раздражению слизистой оболочки пищеварительного тракта.
К развитию спастического колита могут привести частые запоры. Нарушение движения каловых масс провоцирует снижение перистальтики кишечника. К возникновению болезни могут приводить хронические инфекции пищеварительного тракта и связанное с ними лечение. Многие препараты оказывают раздражающее действие на слизистую оболочку кишечника, вызывая ее воспаление.
Причиной спастического колита кишечника могут стать хронические стрессы. При этом нередко нарушается режим питания, что способствует снижению перистальтики толстого кишечника.
Также к возникновению болезни может привести резкое изменение гормонального фона (в частности, в период беременности и климакса) и аллергия на продукты питания. Патологическая реакция на аллерген не ограничивается высыпаниями на коже. Возможно раздражение слизистой оболочки всего пищеварительного тракта, что нередко становится причиной развития хронических заболеваний.
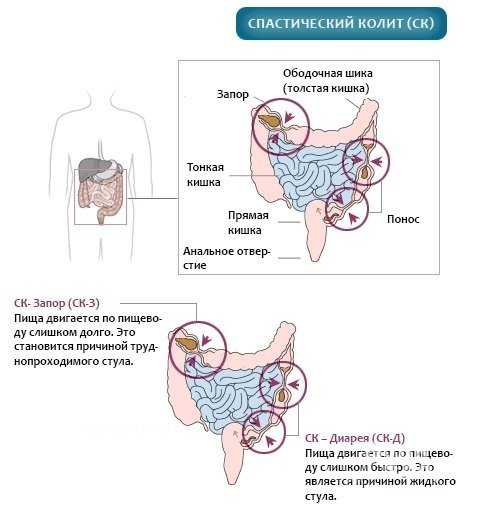
Стадии
Существует несколько стадий развития заболевания.
- Появление дискомфорта в области живота, метеоризма. Неприятные ощущения более выражены после принятия пищи.
- Снижение перистальтики, пациенты жалуются на хронические запоры. Появляется боль в левом боку.
- Нарушение стула становится более выраженным, запор сменяется диареей, общее состояние пациента ухудшается.
Симптомы спастического колита
Спастический колит протекает легче, чем остальные формы заболевания. На первое место выходит нарушение стула, метеоризм, вздутие живота, дискомфорт после принятия пищи. Возможны болевые ощущения в левом боку или внизу живота. В зависимости от остроты процесса и основных симптомов, течение колита может проявляться по-разному.
При остром спастическом колите отмечается диарея, в кале обнаруживаются примеси гноя и крови. Характерны тенезмы (ложные позывы к акту дефекации) и сильный метеоризм. Диарея приводит к обезвоживанию организма. Пациенты жалуются на головокружение, головную боль, выраженную слабость. Из-за отсутствия аппетита наблюдается резкая потеря массы тела.
Профилактика спастического колита заключается в ведении здорового образа жизни и соблюдении правильного режима питания. Следует ограничить употребление жирной, жареной и острой пищи.
В случае отсутствия необходимого лечения заболевание переходит в хроническую форму. Диарея начинает чередоваться с запорами. Задержка стула может быть от 3 до 7 дней, и кишечник опорожняется только после клизмы или приема слабительного. После акта дефекации не появляется ощущение полного опорожнения кишечника.
Боль при спастическом колите локализуется в нижней левой части живота. Она усиливается при запоре и сопровождается ощущением напряжения мышц живота. Неприятные ощущения ослабевают после опорожнения кишечника. Но облегчение наступает только на короткое время. После очередного приема пищи дискомфорт возвращается.
Метеоризм сопровождается отходом газов и слизи. Во рту появляется горький привкус, появляется отрыжка с неприятным запахом, тошнота. Постоянный дискомфорт становится причиной бессонницы и повышенной раздражительности.
Читайте также:1. Чем полезно авокадо
2. Что происходит, когда мы худеем быстро
3. Здоровый образ питания
Диагностика
При появлении первых симптомов спастического колита необходимо обратиться к врачу-гастроэнтерологу. Специалист опрашивает и осматривает пациента. При прощупывании живота выявляются спазмированные участки. После осмотра назначается дополнительное обследование.
Лабораторные методы исследования
- Общий анализ крови – повышение количественного отношения лейкоцитов свидетельствует о воспалительном процессе. Снижение гемоглобина указывает на наличие скрытого кровотечения.
- Биохимический анализ крови – снижение белка и холестерина определяет нарушение всасывание необходимых микроэлементов в кишечнике.
- Копрограмма – помогает определить, насколько качественно переваривается и усваивается пища.
- Бактериологическое исследование кала – проводится с целью выявления соотношения патогенной и полезной микрофлоры.
- Исследование кала на яйца гельминтов – назначается для проверки наличия паразитов в кишечнике.
Инструментальные методы исследования
- Ирригоскопия – проведение рентгенографических снимков толстого кишечника, заполненного контрастным веществом.
- Ректороманоскопия – осмотр кишечника с помощью специального оборудования.
- Колоноскопия – визуальное обследование толстого кишечника с использованием эндоскопа. Позволяет одновременно провести забор материала для биопсии.
- ФГДС (фиброгастродуоденоскопия) – осмотр желудка и двенадцатиперстной кишки с помощью эндоскопа. Назначается при затруднении постановки диагноза.
Спастический колит дифференцируют с воспалением тонкого кишечника и функциональным расстройством абдоминальной моторики. Для подтверждения диагноза проводится дополнительное обследование.
Лечение спастического колита
Терапия спастического колита включает в себя несколько направлений. В острой стадии назначается прием лекарственных средств. В зависимости от выявленных причин заболевания, это могут быть как противовоспалительные средства, так и противопаразитарные препараты. Для снижения интенсивности неприятных ощущений и газообразования назначаются спазмолитики и сорбенты.
Если спастический колит развивается на фоне хронического стресса, применяются успокоительные средства. С целью нормализации микрофлоры кишечника показаны пробиотики.
При хронической форме заболевания лечение направлено на устранение запоров. В этом случае проводятся очистительные клизмы. Они направлены на очищение кишечника от избытка каловых масс и выработку определенного графика дефекации. Применение слабительных средств в этом случае нежелательно. Они раздражают слизистую оболочку кишечника, что может стать дополнительным фактором раздражения его слизистой оболочки.
Лечение спастического колита включает в себя соблюдение диеты и режима питания. Из рациона исключаются продукты, раздражающие слизистую оболочку кишечного тракта. Это относится, в первую очередь, к приправам, маринадам, острой и соленой пище, газированным напиткам. Молочная продукция вызывает брожение в кишечнике, поэтому тоже исключается. Ограничивается прием продуктов, вызывающих газообразование – капусты, бобовых, минеральной воды.
Пища готовится на пару или отваривается. Из хлебобулочных изделий разрешаются только сухарики. В основной рацион входят нежирные сорта мяса, рыбы, каши на воде. При спастическом колите увеличивается употребление сырых фруктов и овощей. В них содержится большое количество клетчатки, способствующей улучшению перистальтики кишечника.
Строгой диеты необходимо придерживаться в острый период заболевания. После стихания основных симптомов и в период ремиссии при хроническом колите диета расширяется. Для снижения нагрузки на пищеварительный тракт питание должно быть дробным (5–6 раз в день), небольшими порциями.

Осложнения
При отсутствии лечения спастический колит может привести к развитию непроходимости кишечника. В этом случае показано оперативное вмешательство.
Спастический колит протекает легче, чем остальные формы заболевания. На первое место выходит нарушение стула, метеоризм, вздутие живота, дискомфорт после принятия пищи.
Особенности спастического колита у детей
Спастический колит в детском возрасте развивается в основном из-за частых аллергических реакций на продукты питания и паразитарных инвазий. У ребенка нарушается стул, он становится беспокойным, отказывается от еды, жалуется на боли в животе.
Лечение должно быть направлено на выявление и устранение причины развития болезни. После этого проводится симптоматическая терапия и восстановление нормальной микрофлоры кишечника. Лечение проходит под постоянным контролем врача.
Особенности спастического колита у беременных
В период вынашивания ребенка спастический колит может возникнуть вследствие гормональных изменений. Еще одна частая причина – смещение органов брюшной полости из-за растущей матки. Симптомы заболевания во время беременности не имеют особых отличий.
Лечение проводится только симптоматическое, оно в основном направлено на увеличение полезной микрофлоры желудочно-кишечного тракта. Полноценная терапия возможна только после родов.
Особенности спастического колита у пожилых людей
С возрастом происходит физиологическое ослабление перистальтики кишечника. Поэтому спастический колит у пожилых пациентов диагностируется в два раза чаще, чем у людей молодого возраста.
Заболевание сопровождается хроническими запорами. Поэтому основное лечение должно быть направлено на регуляцию стула. Помимо медикаментозной терапии подбирается специальная диета, соблюдать которую нужно длительно. Очистительные клизмы назначаются только в самых крайних случаях.
Прогноз
Спастический колит легко поддается лечение при условии своевременного обращения к врачу. Осложнения и переход в хроническую форму развиваются при отсутствии необходимой терапии.
Профилактические меры
Профилактика спастического колита заключается в ведении здорового образа жизни и соблюдении правильного режима питания. Следует ограничить употребление жирной, жареной и острой пищи. В рацион должно входить большое количество овощей и фруктов.
Необходим отказ от курения и злоупотребления алкоголем, как от факторов, раздражающих слизистую оболочку кишечника. Физические нагрузки должны быть умеренными. Частое перенапряжение мышц живота тоже может стать причиной заболевания.
При повышенной тревожности необходимо снизить уровень стресса и избегать психотравмирующих ситуаций. Для нормализации сна рекомендуется прием растительных успокаивающих препаратов.
При наличии хронических заболеваний следует проходить регулярные профилактические осмотры и соблюдать все предписания врача.
Видео с YouTube по теме статьи:
симптомы, лечение, питание для больных
 Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
Его часто диагностируют как синдром раздраженного кишечника. Не считается тяжелой патологией и встречается приблизительно у 50% пациентов, обратившихся с жалобами на нарушение работы пищеварительного тракта. Чаще диагностируется у женщин в возрасте 35–50 лет.
Европейские исследователи выявили, что в основе причин заболевания лежат не органические нарушения работы органа, а патология иннервации. При клинических исследованиях на фоне заболевания врачи не находят биохимических изменений в тканях, воспалительных или патологических очагов. Из-за таких особенностей заболевание трудно диагностировать.
Причины и формы заболевания
Спастический колит может протекать в острой или хронической форме. Заболевание вызвано функциональным расстройством ЖКТ, основными факторами провоцирующим заболевание являются стрессы, частые перегрузки организма (как физические, так и нервные), неправильное питание.
Наиболее распространёнными причинами развития спастического колита являются следующее факторы:
- неправильное питание продолжительное время;
- злоупотребление слабительными препаратами;
- операбельное вмешательство в области ЖКТ;
- длительное лечение антибиотиками;
- развитие в кишечнике патогенных организмов.
Работа кишечника регулируется нервной системой, поэтому именно с нарушениями в ней связывают главные причины развития спастического колита. К ним относят:
- Хронический стресс, жизнь с постоянным чувством страха,
- Перегрузки на работе,
- Отсутствие нормального сна и полноценного отдыха.
Причиной колита кишечника могут стать заболевания желудочно-кишечного тракта:
- дисбактериоз;
- энтерит;
- панкреатит;
- гастрит;
- врожденные аномалии.
Каждая из патологий раздражающе воздействует на стенки кишечника, не справляющегося со своими функциями, подающего пищу недостаточно переваренную.
Примерно у 20–60% пациентов со спастическим колитом отмечаются тревожность, панические атаки, истерия, депрессия, расстройства в сексуальной сфере, синдром раздраженного мочевого пузыря.
Стадии
Существует несколько стадий развития заболевания.
- Появление дискомфорта в области живота, метеоризма. Неприятные ощущения более выражены после принятия пищи.
- Снижение перистальтики, пациенты жалуются на хронические запоры. Появляется боль в левом боку.
- Нарушение стула становится более выраженным, запор сменяется диареей, общее состояние пациента ухудшается.
Симптомы
Сложность диагностики спастического колита заключается в том, что его симптомы сугубо индивидуальны и неспецифичны, поэтому их легко перепутать с признаками других патологий.
В число проявлений заболевания входят:
- болевой синдром приступообразного характера, которые возникает на протяжении дня (ночью и утром неприятные ощущений больного не беспокоят) и, как правило, исчезает после акта дефекации, отхода газов, во время менструаций у женщин;
- изменение консистенции стула – он становится жидким, твердым или фрагментированным («овечий кал»), иногда наблюдаются примеси крови, ощущение неполного опорожнения кишечника и ложные позывы к дефекации;
- метеоризм, вздутие живота и урчание, которые проявляются после еды;
- поносы, запоры или их чредование, причем частота актов дефекации может быть абсолютно разной – более 3-4-х раз в день или менее 3-х раз в неделю.
В зависимости от особенностей стула и его частоты, заболевание может протекать в четырех вариантах: с запором, с диареей, в смешанной или неклассифицируемой форме.
Таблица. Формы спастического колита.
| Неклассифицируемый | Симптомы слишком разнообразны, что не позволяет отнести заболевание к одной из вышеперечисленных форм |
| Смешанный | Твердый или жидкий стул чередуются, а в общем составляют более 50% от всех случаев дефекации |
| Колит с поносом | Преобладает жидкий или водянистый кал, запоры возможны, но достаточно редко |
| Колит с запором | Кал у больных твердый или фрагментированный, могут наблюдаться редкие случаи поноса – не более 25% от всех случаев дефекации |
При синдроме раздраженного кишечника у больных не бывает примесей крови в кале, повышения температуры тела, снижения массы тела и других признаков, характерных для инфекционных заболеваний кишечника.
Что происходит в организме во время СК?
Неприятные симптомы – необходимость часто посещать уборную, вздутие и урчание, которое слышат окружающие — только одна сторона медали.
На фоне расстройства стула у больного развивается обезвоживание (при диарее) и интоксикация (при запорах). Отравление токсинами, которые застаиваются в кишечнике, приводит к еще большему раздражению слизистой, горечи во рту, ухудшает всасывание витаминов и микроэлементов, нарушает работу других органов. Усиливается нагрузка на печень, которой нужно нейтрализовать накопленные токсины, поэтому при отсутствии лечения со временем развиваются патологии печени и желчного пузыря.
ВАЖНО: В тяжелых случаях СК может стать причиной сильного ослабления иммунитета, анемии и авитаминозов. На поверхности слизистой толстого кишечника образуются язвочки.
Осложнения
Несмотря на длительное течение заболевания, при спастическом колите отсутствует тенденция к нарастанию симптомов и развитию других патологических процессов со стороны пищеварительного тракта.
Заболевание снижает качество жизни, но к каким бы то ни было осложнениям и отдаленным последствиям не приводит.
Диагностика
При появлении первых симптомов спастического колита необходимо обратиться к врачу-гастроэнтерологу. Специалист опрашивает и осматривает пациента. При прощупывании живота выявляются спазмированные участки. После осмотра назначается дополнительное обследование.
Лабораторные методы исследования
- Общий анализ крови – повышение количественного отношения лейкоцитов свидетельствует о воспалительном процессе. Снижение гемоглобина указывает на наличие скрытого кровотечения.
- Биохимический анализ крови – снижение белка и холестерина определяет нарушение всасывание необходимых микроэлементов в кишечнике.
- Копрограмма – помогает определить, насколько качественно переваривается и усваивается пища.
- Бактериологическое исследование кала – проводится с целью выявления соотношения патогенной и полезной микрофлоры.
- Исследование кала на яйца гельминтов – назначается для проверки наличия паразитов в кишечнике.
Инструментальные методы исследования
- Ирригоскопия – проведение рентгенографических снимков толстого кишечника, заполненного контрастным веществом.
- Ректороманоскопия – осмотр кишечника с помощью специального оборудования.
- Колоноскопия – визуальное обследование толстого кишечника с использованием эндоскопа. Позволяет одновременно провести забор материала для биопсии.
- ФГДС (фиброгастродуоденоскопия) – осмотр желудка и двенадцатиперстной кишки с помощью эндоскопа. Назначается при затруднении постановки диагноза.
Спастический колит дифференцируют с воспалением тонкого кишечника и функциональным расстройством абдоминальной моторики. Для подтверждения диагноза проводится дополнительное обследование.
Лечение спастического колита
Лечение пациентов состоит из трех компонентов:
- Диета,
- Лекарственные препараты (народные средства),
- Психотерапия.
Для определения тактики лечения спастического колита требуется индивидуальный подход. Комбинированная и комплексная терапия снимает нервное перенапряжение, восстанавливает двигательную функцию толстой кишки, улучшает пищеварение.
Медикаментозное лечение
Медикаментозная терапия при спастическом колите направлена на уменьшение проявления симптомов заболевания:
- Спазмолитики (Дюспаталин, Бускопан) помогают снять спазм гладкой мускулатуры кишечника, облегчая тем самым болевой синдром. Обычно эти препараты принимаются 2 раза в день до еды.
- Регуляторы моторики кишечника (Тримедат) помогают снять спазм мускулатуры кишечника и уменьшить боль в животе. Помимо этого, прием этих препаратов способствует нормализации стула независимо от того, какой тип расстройства преобладает (запор или диарея).
- Если при помощи диеты купировать диарею не удается, больным на короткое время назначаются противодиарейные препараты (Лоперамид, Имодиум). Если понос сопровождается повышенным газообразованием и вздутием живота, то рекомендуется прием Смекты (не более 3 пакетиков в день), Эспумизана или активированного угля.
- Для опорожнения кишечника при запорах рекомендуется прием мягких слабительных средств, таких как Дюфалак.
- В большом количестве случаев спастический колит сопровождается дисбактериозом кишечника, поэтому больным назначаются пробиотики – препараты, содержащие микроорганизмы, входящие в состав нормальной микрофлоры кишечника (Линекс, Бифидумбактерин, Бактисубтил).
- Ферментные препараты требуются в случае развития относительной ферментной недостаточности на фоне дисбактериоза. При спастическом колите с запорами чаще всего назначаются препараты, в состав которых входит желчь или гемицеллюлоза (Панзинорм, Энзистал). При преобладании среди симптомов заболевания диареи целесообразно использование ферментных препаратов, содержащих панкреатин (Креон, Мезим форте).
Поскольку во многих случаях предрасполагающим фактором в развитии заболевания является стресс, некоторым больным необходимо назначение антидепрессантов и седативных средств
Клизмы
Как лечить спастический колит, если диетотерапия и использование лекарственных средств не дают положительных результатов? В этом случае назначают местное лечение воспаления кишечника с помощью очистительных и лекарственных клизм.
Очистительные клизмы
Очистительные клизмы делятся на два вида: те, что действуют сразу и те, что оказывают последующее действие.
- Клизмы, действующие сразу, стимулируют работу кишечника за счет объема жидкости и ее температуры. При спастическом колите запрещено использовать очистительные клизмы с холодной водой, так как это приведет к еще большему спазму кишечника. Больным назначают теплые клизмы с водой до 36 градусов. Вводить воду следует постепенно и равномерно, контролируя уровень давления, чтобы избежать спазма и быстрого извержения не до конца введенной жидкости.
- Клизмы с последующим действием ставят так: жидкость вводят в кишку и оставляют в ней. Действие наступает спустя какое-то время. Такую клизму ставят не с водой, а с растительным маслом или водно-масляной взвесью, объем которых может быть различным: от двухсот до пятисот миллилитров. Масло вводят в прямую кишку, оно распространяется вверх и отделяет плотные каловые массы от стенок кишки, мягко стимулируя перистальтику.
Психотерапия
К методам лечения спастического колита с доказанной эффективностью можно отнести гипноз, консультацию психотерапевта с активной психологической поддержкой, а также поведенческую когнитивную терапию. Двойные рандомизированные исследования опровергли возможность использования при данном заболевании таких методик, как акупунктура и релаксация.
Народные средства
Лечить такие заболевания народными средствами можно только по предписанию врача.
Народные средства для лечения спастического колита подразумевают использование таких рецептов:
- отвар из мать-и-мачехи;
- анисовый чай;
- настой из цветков ромашки и душицы;
- чай из ягод калины.
Эти же рецепты можно использовать и в профилактических целях.
Диета и питание
После курса лечения спастического колита пациенту необходимо придерживаться определенных правил питания, чтобы не допустить повторного обострения:
- Дробное питание до 5 раз в сутки.
- Отказ от острой, жирной, жареной пищи.
- Исключение продуктов, способствующих активному брожению (дрожжевой хлеб, капуста, огурцы, помидоры, соки, газированные напитки, алкоголь и др.).
- Увеличение в рационе процента свежих овощей и фруктов. При этом желательно ограничить потребление бобовых и капусты, фруктов с высоким содержанием сахара и промышленных фруктовых соков.
- Вместо молока желательно использовать кисломолочные продукты, употреблять их во второй половине дня.
- Избегать продуктов с консервантами: чем дольше срок хранения, тем выше риск раздражения. Промышленные йогурты со сроком хранения около месяца нужно заменить домашними, отказаться от промышленных консервов, колбас и пр.
Предпочтительно включить в рацион цельнозерновой хлеб и макароны, отварную рыбу и мясо, кисломолочные продукты и др.
Одно лишь соблюдение диеты может способствовать полному устранению спастических болей без приема специальных лекарств.
Профилактика
В целях профилактики развития спастического колита, а также для предотвращения рецидивов заболевания рекомендуется:
- своевременное лечение нервных расстройств;
- избегание длительного психического перенапряжения;
- нормализация режима дня;
- достаточная физическая активность;
- регулярные прогулки на свежем воздухе;
- отказ от вредных привычек;
- рациональное питание.
Прогноз
Официальная медицина не имеет однозначного мнения о течении спастического колита. В ходе многочисленных испытаний было определено: несмотря на активно проводимую терапию, клиника заболевания у большей части больных сохраняется, однако не усиливается. Шанс устранения симптоматики на протяжении полутора лет составляет около 40%. К обстоятельствам, отрицательно влияющим на прогноз и течение болезни, можно отнести:
- плохая приверженность пациента к терапии;
- вариант колита с преобладанием диареи;
- синдром хронической усталости, частые стрессы;
- тревожность больного о рисках своей болезни;
- серьезное нарушение качества жизни;
- длительное течение;
- сопутствующая неврологическая или психиатрическая патология.
симптомы, лечение, питание для больных
 Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
Спастический колит – воспаление слизистой оболочки толстого кишечника, сопровождающееся недостаточностью перистальтики.
Его часто диагностируют как синдром раздраженного кишечника. Не считается тяжелой патологией и встречается приблизительно у 50% пациентов, обратившихся с жалобами на нарушение работы пищеварительного тракта. Чаще диагностируется у женщин в возрасте 35–50 лет.
Европейские исследователи выявили, что в основе причин заболевания лежат не органические нарушения работы органа, а патология иннервации. При клинических исследованиях на фоне заболевания врачи не находят биохимических изменений в тканях, воспалительных или патологических очагов. Из-за таких особенностей заболевание трудно диагностировать.
Причины и формы заболевания
Спастический колит может протекать в острой или хронической форме. Заболевание вызвано функциональным расстройством ЖКТ, основными факторами провоцирующим заболевание являются стрессы, частые перегрузки организма (как физические, так и нервные), неправильное питание.
Наиболее распространёнными причинами развития спастического колита являются следующее факторы:
- неправильное питание продолжительное время;
- злоупотребление слабительными препаратами;
- операбельное вмешательство в области ЖКТ;
- длительное лечение антибиотиками;
- развитие в кишечнике патогенных организмов.
Работа кишечника регулируется нервной системой, поэтому именно с нарушениями в ней связывают главные причины развития спастического колита. К ним относят:
- Хронический стресс, жизнь с постоянным чувством страха,
- Перегрузки на работе,
- Отсутствие нормального сна и полноценного отдыха.
Причиной колита кишечника могут стать заболевания желудочно-кишечного тракта:
- дисбактериоз;
- энтерит;
- панкреатит;
- гастрит;
- врожденные аномалии.
Каждая из патологий раздражающе воздействует на стенки кишечника, не справляющегося со своими функциями, подающего пищу недостаточно переваренную.
Примерно у 20–60% пациентов со спастическим колитом отмечаются тревожность, панические атаки, истерия, депрессия, расстройства в сексуальной сфере, синдром раздраженного мочевого пузыря.
Стадии
Существует несколько стадий развития заболевания.
- Появление дискомфорта в области живота, метеоризма. Неприятные ощущения более выражены после принятия пищи.
- Снижение перистальтики, пациенты жалуются на хронические запоры. Появляется боль в левом боку.
- Нарушение стула становится более выраженным, запор сменяется диареей, общее состояние пациента ухудшается.
Симптомы
Сложность диагностики спастического колита заключается в том, что его симптомы сугубо индивидуальны и неспецифичны, поэтому их легко перепутать с признаками других патологий.
В число проявлений заболевания входят:
- болевой синдром приступообразного характера, которые возникает на протяжении дня (ночью и утром неприятные ощущений больного не беспокоят) и, как правило, исчезает после акта дефекации, отхода газов, во время менструаций у женщин;
- изменение консистенции стула – он становится жидким, твердым или фрагментированным («овечий кал»), иногда наблюдаются примеси крови, ощущение неполного опорожнения кишечника и ложные позывы к дефекации;
- метеоризм, вздутие живота и урчание, которые проявляются после еды;
- поносы, запоры или их чредование, причем частота актов дефекации может быть абсолютно разной – более 3-4-х раз в день или менее 3-х раз в неделю.
В зависимости от особенностей стула и его частоты, заболевание может протекать в четырех вариантах: с запором, с диареей, в смешанной или неклассифицируемой форме.
Таблица. Формы спастического колита.
| Неклассифицируемый | Симптомы слишком разнообразны, что не позволяет отнести заболевание к одной из вышеперечисленных форм |
| Смешанный | Твердый или жидкий стул чередуются, а в общем составляют более 50% от всех случаев дефекации |
| Колит с поносом | Преобладает жидкий или водянистый кал, запоры возможны, но достаточно редко |
| Колит с запором | Кал у больных твердый или фрагментированный, могут наблюдаться редкие случаи поноса – не более 25% от всех случаев дефекации |
При синдроме раздраженного кишечника у больных не бывает примесей крови в кале, повышения температуры тела, снижения массы тела и других признаков, характерных для инфекционных заболеваний кишечника.
Что происходит в организме во время СК?
Неприятные симптомы – необходимость часто посещать уборную, вздутие и урчание, которое слышат окружающие — только одна сторона медали.
На фоне расстройства стула у больного развивается обезвоживание (при диарее) и интоксикация (при запорах). Отравление токсинами, которые застаиваются в кишечнике, приводит к еще большему раздражению слизистой, горечи во рту, ухудшает всасывание витаминов и микроэлементов, нарушает работу других органов. Усиливается нагрузка на печень, которой нужно нейтрализовать накопленные токсины, поэтому при отсутствии лечения со временем развиваются патологии печени и желчного пузыря.
ВАЖНО: В тяжелых случаях СК может стать причиной сильного ослабления иммунитета, анемии и авитаминозов. На поверхности слизистой толстого кишечника образуются язвочки.
Осложнения
Несмотря на длительное течение заболевания, при спастическом колите отсутствует тенденция к нарастанию симптомов и развитию других патологических процессов со стороны пищеварительного тракта.
Заболевание снижает качество жизни, но к каким бы то ни было осложнениям и отдаленным последствиям не приводит.
Диагностика
При появлении первых симптомов спастического колита необходимо обратиться к врачу-гастроэнтерологу. Специалист опрашивает и осматривает пациента. При прощупывании живота выявляются спазмированные участки. После осмотра назначается дополнительное обследование.
Лабораторные методы исследования
- Общий анализ крови – повышение количественного отношения лейкоцитов свидетельствует о воспалительном процессе. Снижение гемоглобина указывает на наличие скрытого кровотечения.
- Биохимический анализ крови – снижение белка и холестерина определяет нарушение всасывание необходимых микроэлементов в кишечнике.
- Копрограмма – помогает определить, насколько качественно переваривается и усваивается пища.
- Бактериологическое исследование кала – проводится с целью выявления соотношения патогенной и полезной микрофлоры.
- Исследование кала на яйца гельминтов – назначается для проверки наличия паразитов в кишечнике.
Инструментальные методы исследования
- Ирригоскопия – проведение рентгенографических снимков толстого кишечника, заполненного контрастным веществом.
- Ректороманоскопия – осмотр кишечника с помощью специального оборудования.
- Колоноскопия – визуальное обследование толстого кишечника с использованием эндоскопа. Позволяет одновременно провести забор материала для биопсии.
- ФГДС (фиброгастродуоденоскопия) – осмотр желудка и двенадцатиперстной кишки с помощью эндоскопа. Назначается при затруднении постановки диагноза.
Спастический колит дифференцируют с воспалением тонкого кишечника и функциональным расстройством абдоминальной моторики. Для подтверждения диагноза проводится дополнительное обследование.
Лечение спастического колита
Лечение пациентов состоит из трех компонентов:
- Диета,
- Лекарственные препараты (народные средства),
- Психотерапия.
Для определения тактики лечения спастического колита требуется индивидуальный подход. Комбинированная и комплексная терапия снимает нервное перенапряжение, восстанавливает двигательную функцию толстой кишки, улучшает пищеварение.
Медикаментозное лечение
Медикаментозная терапия при спастическом колите направлена на уменьшение проявления симптомов заболевания:
- Спазмолитики (Дюспаталин, Бускопан) помогают снять спазм гладкой мускулатуры кишечника, облегчая тем самым болевой синдром. Обычно эти препараты принимаются 2 раза в день до еды.
- Регуляторы моторики кишечника (Тримедат) помогают снять спазм мускулатуры кишечника и уменьшить боль в животе. Помимо этого, прием этих препаратов способствует нормализации стула независимо от того, какой тип расстройства преобладает (запор или диарея).
- Если при помощи диеты купировать диарею не удается, больным на короткое время назначаются противодиарейные препараты (Лоперамид, Имодиум). Если понос сопровождается повышенным газообразованием и вздутием живота, то рекомендуется прием Смекты (не более 3 пакетиков в день), Эспумизана или активированного угля.
- Для опорожнения кишечника при запорах рекомендуется прием мягких слабительных средств, таких как Дюфалак.
- В большом количестве случаев спастический колит сопровождается дисбактериозом кишечника, поэтому больным назначаются пробиотики – препараты, содержащие микроорганизмы, входящие в состав нормальной микрофлоры кишечника (Линекс, Бифидумбактерин, Бактисубтил).
- Ферментные препараты требуются в случае развития относительной ферментной недостаточности на фоне дисбактериоза. При спастическом колите с запорами чаще всего назначаются препараты, в состав которых входит желчь или гемицеллюлоза (Панзинорм, Энзистал). При преобладании среди симптомов заболевания диареи целесообразно использование ферментных препаратов, содержащих панкреатин (Креон, Мезим форте).
Поскольку во многих случаях предрасполагающим фактором в развитии заболевания является стресс, некоторым больным необходимо назначение антидепрессантов и седативных средств
Клизмы
Как лечить спастический колит, если диетотерапия и использование лекарственных средств не дают положительных результатов? В этом случае назначают местное лечение воспаления кишечника с помощью очистительных и лекарственных клизм.
Очистительные клизмы
Очистительные клизмы делятся на два вида: те, что действуют сразу и те, что оказывают последующее действие.
- Клизмы, действующие сразу, стимулируют работу кишечника за счет объема жидкости и ее температуры. При спастическом колите запрещено использовать очистительные клизмы с холодной водой, так как это приведет к еще большему спазму кишечника. Больным назначают теплые клизмы с водой до 36 градусов. Вводить воду следует постепенно и равномерно, контролируя уровень давления, чтобы избежать спазма и быстрого извержения не до конца введенной жидкости.
- Клизмы с последующим действием ставят так: жидкость вводят в кишку и оставляют в ней. Действие наступает спустя какое-то время. Такую клизму ставят не с водой, а с растительным маслом или водно-масляной взвесью, объем которых может быть различным: от двухсот до пятисот миллилитров. Масло вводят в прямую кишку, оно распространяется вверх и отделяет плотные каловые массы от стенок кишки, мягко стимулируя перистальтику.
Психотерапия
К методам лечения спастического колита с доказанной эффективностью можно отнести гипноз, консультацию психотерапевта с активной психологической поддержкой, а также поведенческую когнитивную терапию. Двойные рандомизированные исследования опровергли возможность использования при данном заболевании таких методик, как акупунктура и релаксация.
Народные средства
Лечить такие заболевания народными средствами можно только по предписанию врача.
Народные средства для лечения спастического колита подразумевают использование таких рецептов:
- отвар из мать-и-мачехи;
- анисовый чай;
- настой из цветков ромашки и душицы;
- чай из ягод калины.
Эти же рецепты можно использовать и в профилактических целях.
Диета и питание
После курса лечения спастического колита пациенту необходимо придерживаться определенных правил питания, чтобы не допустить повторного обострения:
- Дробное питание до 5 раз в сутки.
- Отказ от острой, жирной, жареной пищи.
- Исключение продуктов, способствующих активному брожению (дрожжевой хлеб, капуста, огурцы, помидоры, соки, газированные напитки, алкоголь и др.).
- Увеличение в рационе процента свежих овощей и фруктов. При этом желательно ограничить потребление бобовых и капусты, фруктов с высоким содержанием сахара и промышленных фруктовых соков.
- Вместо молока желательно использовать кисломолочные продукты, употреблять их во второй половине дня.
- Избегать продуктов с консервантами: чем дольше срок хранения, тем выше риск раздражения. Промышленные йогурты со сроком хранения около месяца нужно заменить домашними, отказаться от промышленных консервов, колбас и пр.
Предпочтительно включить в рацион цельнозерновой хлеб и макароны, отварную рыбу и мясо, кисломолочные продукты и др.
Одно лишь соблюдение диеты может способствовать полному устранению спастических болей без приема специальных лекарств.
Профилактика
В целях профилактики развития спастического колита, а также для предотвращения рецидивов заболевания рекомендуется:
- своевременное лечение нервных расстройств;
- избегание длительного психического перенапряжения;
- нормализация режима дня;
- достаточная физическая активность;
- регулярные прогулки на свежем воздухе;
- отказ от вредных привычек;
- рациональное питание.
Прогноз
Официальная медицина не имеет однозначного мнения о течении спастического колита. В ходе многочисленных испытаний было определено: несмотря на активно проводимую терапию, клиника заболевания у большей части больных сохраняется, однако не усиливается. Шанс устранения симптоматики на протяжении полутора лет составляет около 40%. К обстоятельствам, отрицательно влияющим на прогноз и течение болезни, можно отнести:
- плохая приверженность пациента к терапии;
- вариант колита с преобладанием диареи;
- синдром хронической усталости, частые стрессы;
- тревожность больного о рисках своей болезни;
- серьезное нарушение качества жизни;
- длительное течение;
- сопутствующая неврологическая или психиатрическая патология.