Монокулезная инфекция у взрослых
Инфекционный мононуклеоз у взрослых. Симптомы, фото, лечение, рекомендации
Мононуклеоз относится к инфекционным заболеваниям, которое зачастую поражает подростков и детей. Симптоматика имеет общие проявления, что усложняет постановку диагноза.
Главным отличием от других болезней, является поражение внутренних органов, что позволяет исключить развитие гриппа или ангины. У взрослых зачастую выработан иммунитет к вирусу, поэтому в группу риска их не вносят.
Содержание записи:
Инфекционный мононуклеоз: что это, классификация
Инфекционный мононуклеоз выражается в острой форме вирусной инфекции. В процессе болезни поражается ротовая полость, лимфоузлы, селезенка и печень. Диагноз ставится при наличии в крови мононуклеаров.
Мононуклеоз является широко распространенным заболеванием и вызывается вирусом эпштейн-барра. Вирус открыт в 1964 году, за время его существования установлено, что у 90% людей в крови присутствуют антитела к возбудителям данной болезни.
В группе риска находятся дети, подростки, беременные женщины и люди со слабым иммунитетом. Инфекционный мононуклеоз подвергается успешному лечению, при условии своевременной диагностики.
Врачебная классификация выделяет такие типы мононуклеоза:
- Типичный.
- Атипичный (протекающий без симптомов, висцеральный или стертый).
По тяжести заболевания:
- Легкая форма.
- Средняя.
- Тяжелая.
Характер протекания болезни:
- Гладкий.
- Негладкий (при наличии осложнений, повторного заражения или перетекания в хроническую форму).
Длительность течения:
- острый мононуклеоз-до 3 месяцев;
- затяжной-до полугода;
- хронический-более 6 месяцев.
Как действует вирус мононуклеоза
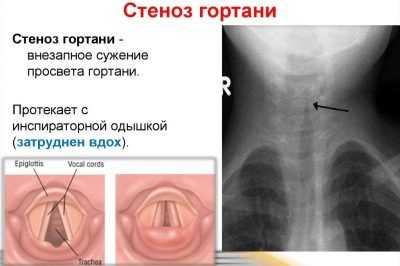
После проникновения в дыхательные пути, вирус поражает эпителиальные покровы и лимфатическую систему ротовой полости и гортани. В результате происходит отек слизистой.
Возбудитель инфекции-вирус Эпштейна-Барра, относится к типу герпетических. В большинстве случаев, попадает в организм через слюну (поэтому считают, что заболевают чаще всего от поцелуев).
Вначале вирус располагается в ротовой полости человека, затем поражает лимфатические ткани и попадает в В-лимфоциты. В результате человек получает отек ротовой полости и глотки, значительно увеличиваются миндалины и лимфоузлы.
Попадая в В-лимфоциты вирус разноситься по всему организму, через некоторое время у пациента увеличивается и нарушается функциональности печени и селезенки.
Причины появления инфекционного мононуклеоза у взрослых
Заражение инфекционным мононуклеозом у взрослых и детей проходит при тесном общении с заболевшим, то есть воздушно-капельным путем. Через слюну во время поцелуев, через кровь при переливании, при использовании чужих средств личной гигиены, а также через общественный транспорт. Симптоматика схожа с другими болезнями, поэтому важно вовремя обратиться к врачу.
Большая часть населения, переносит мононуклеоз в юношеском возрасте, так как детский организм имеет несформированный иммунитет. Инкубационный период составляет 5-20 дней.
Девочек болезнь часто застает в возрасте 14-16 лет, а мальчиков в 16-18 лет. В крови взрослых людей выработаны антитела к данному вирусу, поэтому заболеть после 40 лет практически невозможно.
Инфекция имеет острое развитие из-за того, что во время первой волны болезни, погибает множество клеток, которые захватывает вирус.
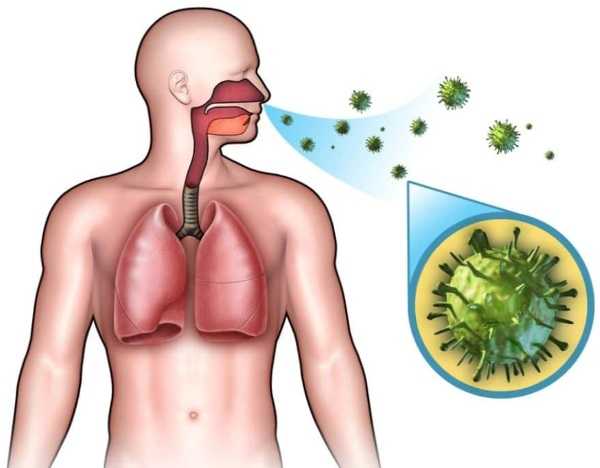 Инфекционный мононуклеоз у взрослых передается воздушно-капельным путем
Инфекционный мононуклеоз у взрослых передается воздушно-капельным путемПодростки и дети часто заражаются воздушно-капельным путем, а также при использовании чужих вещей. Вирус может располагаться не только на игрушках, бутылочке, но и постельном белье, одежде, полотенце. Дети, посещающие садик и школу, чаще болеют мононуклеозом, так как большую часть дня проводят в общем коллективе, где может находиться носитель вируса.
Из-за недостатка витаминов и неустойчивой погоды, сезон заболевания приходится на период осени и весны.
Во время беременности заболевание встречается редко, но может возникнуть на фоне таких условий:
- в случае частых переохлаждений женщины;
- из-за слабого иммунитет на фоне развития ВИЧ-инфекции;
- если в организме женщины находится очаг заболевания;
- наличие авитаминоза и недостатка микроэлементов для поддержания иммунитета;
- хронические заболевания, например, сахарный диабет.
Зачастую вирус мононуклеоза не опасен для здоровья и развития плода, но опасность заключается в симптомах, которые сопровождаются во время болезни. При наличии вышеперечисленных факторов, беременной женщине следует быть предельно осторожной, так как в любой момент может вспыхнуть обострение мононуклеоза.
Врачами установлено, что при нормальном течении болезни, мононуклеоз не опасен для плода. Он не вызывает уродств у нарождённого ребенка и не становится угрозой для выкидыша.
После перенесенного заболевания, беременной женщине не рекомендуется сразу возвращаться к обычному ритму жизни. Это связано с пониженным иммунитетом и риском подхватить новую инфекцию. Поэтому некоторое время следует побыть дома, избегая контакта с большим количеством людей.
Если женщина подхватила вирус во время планирования беременности, то зачатие откладывается до момента выздоровления. Это связано с тем, что мононуклеоз может вызвать гепатит, что является опасным для вынашивания ребенка.
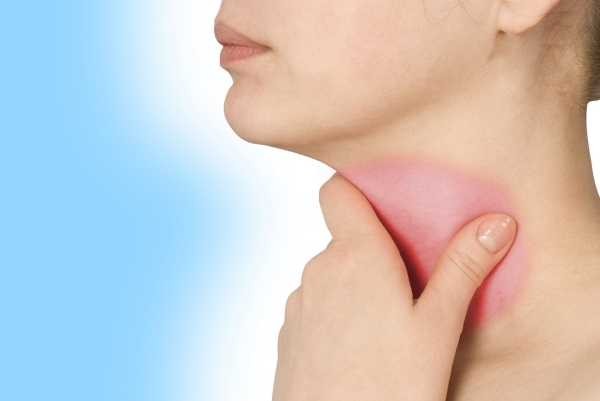
Симптомы инфекционного мононуклеоза у взрослых
Инфекционный мононуклеоз у взрослых, симптомы которого на первых порах схожи с ангиной, включает боль при глотании и разговоре, быструю утомляемость, головокружение и тошноту. Постепенно добавляется повышенная температура, припухлость лимфатических узлов, заложенность в носу.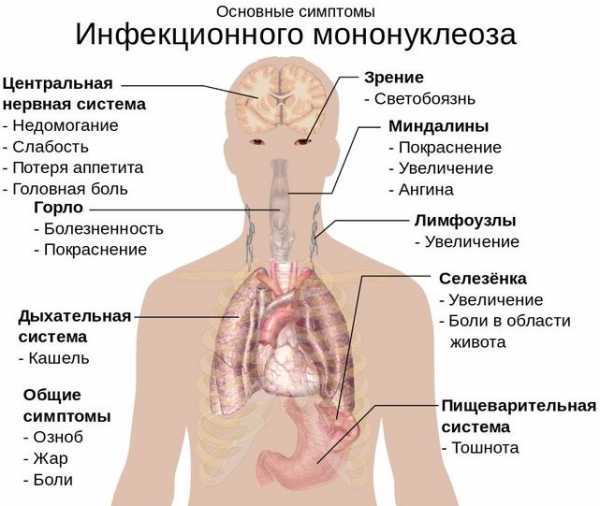
В течение первой недели может наблюдаться укрупнение внутренних органов, в крови заметны атипичные мононуклеары. Тяжелая степень заболевания характеризуется опуханием век, а также наличием сыпи в области живота и лица.
Ротовая полость и глотка поражаются вирусом наибольше, что приводит к отеку нёба и миндалин. Больной испытывает неудобство при дыхании, изменяется тембр голоса, на вдохе слышны хрипы. Заложенность носа не сопровождается активным выделением слизи, как при стандартных простудах.
У детей, на нёбе и миндалинах наблюдается налет с первых дней болезни. Вначале, он полностью покрывает органы, а через несколько дней приобретает вид полосок или островков. Появление налета часто вызывает повышение температуры до 39-40°С.
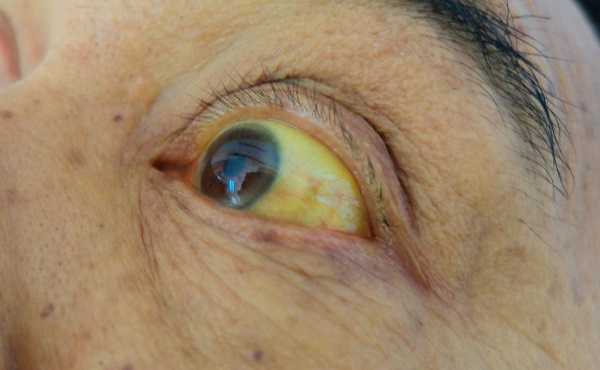
Одним из главных признаков мононуклеоза, считается поражение печени и селезенки. С каждым днем орган увеличивается в размере, что приводит к появлению желтизны на коже и белках глаз. При успешном лечении, органы восстанавливаются в течение двух месяцев, в редких случаях увеличение остается на 3-4 месяца.
В пик заболевания часто появляется сыпь, которая может иметь такой характер:
- крапивница;
- геморрагическая;
- кореподобная;
- скарлатинообразная.
В редких случаях, на нёбе могут выступать точечные кровоизлияния.В работе сердца серьезных нарушений не отмечают. Возможно появление систолического шума и тахикардии.
Инфекционный мононуклеоз у взрослых, симптомы и воспалительный процесс, которого проходят спустя 1,5-3 недели лечения. Но наличие в крови антипичных мононуклеаров может остаться еще на некоторое время.
Диагностика инфекционного мононуклеоза у взрослых
Инфекционный мононуклеоз у взрослых, симптомы которого развиваются быстрее, чем у детей, может привести к ряду осложнений.
Поэтому, при первых симптомах мононуклеоза больному назначается комплексное обследование для постановки точного диагноза. На первых порах симптомы могут иметь схожий характер с другими вирусными проявлениями, поэтому важно исключить ряд других болезней.
- Для выявления клинической картины пациента направляют к терапевту или ЛОРу. Вначале собирается анамнез, где описываются симптомы и состояние больного.

- Главными анализами для выявления вируса являются: мазок из зева и анализ крови. Последний, дает точный ответ, есть ли мононуклеоз у человека, так как для этого заболевания характерно наличие особых тел в крови.
- Исследование мазка проводят для исключения наличия ангины, так как при мононуклеозе бактерий в баклосеве нет.
- Анализ крови назначают несколько раз. Это связано с тем, что в начальной форме вирус не изменяет состав крови, атипичные клетки появляются спустя несколько дней.
- При помощи фарингоскопии исследуется полость рта, степень покраснения, наличие налета и увеличения миндалин.
- Пальпацией определяют состояние лимфатических узлов, на стадии развития заболевания, они увеличены.
- Также пальпацией прощупывают печень и селезенку. Во время процедуры пациент может ощущать болезненность.
- Осматриваются кожные покровы для выявления сыпи.
Профилактика инфекционного мононуклеоза у взрослых
В качестве профилактики рекомендуют придерживаться следующих правил:
- укреплять иммунитет. Для этого следует правильно питаться, заниматься спортом, употреблять достаточное количество витаминов, избегать нервных и стрессовых ситуаций;
- избегать беспорядочных половых связей;
- меньше находится в помещениях с большим количеством людей. При необходимости посещать или работать в таких местах, желательно использовать защитную маску, а также проветривать помещение;

- не использовать чужие средства личной гигиены;
- при первых проявлениях недуга, следует обратиться к врачу. Нельзя заниматься самолечением, так как мононуклеоз может иметь тяжелые последствия, от которых очень сложно избавиться.
Методы лечения инфекционного мононуклеоза у взрослых
Во время лечения мононуклеоза главным правилом является соблюдение постельного режима, до полного восстановления. Госпитализацию проводят лишь в случае появления осложнений, при нормальном течение болезни, пациента оставляют дома.
Лекарственная терапия
В лечение мононуклеоза нет специальной терапии, поэтому необходим комплексный подход
Для снятия воспалительного процесса и отечности ротовой полости применяют:
- «Валтрекс». Курс лечения в течение 7 дней, по 1 таблетке 2 раза в день.
- «Ацикловир». Курс лечения длится 5-8 дней. Принимают по 1 таблетке 5 раз в день.
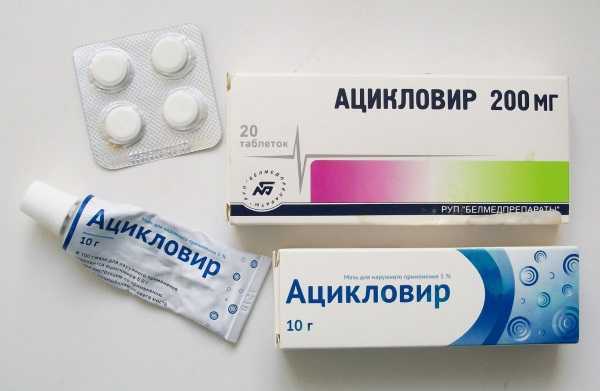
- «Гроприносин». Курс лечения в среднем 5-10 дней, пока симптомы не начнут угасать. Применяют по 2 таблетки 3-4 раза в день, после еды.
Полоскания проводят при помощи:
- «Хлоргексидин», «Мирамистин». Для полоскания берется 1 столовая ложка препарата. Процедуру проводят в течение 30 секунд, после чего не рекомендуется есть в течение часа.
- Отвар шалфея или ромашки.
Для снятия температуры назначаются:
- «Парацетамол». Курс лечения не должен превышать 7 дней. Рекомендуют применять после еды по 1 таблетке, 3 раза в день.
- «Эффералган». Таблетку предварительно растворяют в воде и употребляют по 2-3 раза в день. Продолжительно приема-до 5 дней.
- В качестве народных средств подходит: отвар мяты, ромашки, укропа или шиповника.
Для укрепления иммунитета и придания сил организму, назначается прием витаминов:
- «Ревит»;
- «Доппельгерц Актив».
Важно проводить укрепляющую и поддерживающую терапию. Рекомендуется выпивать, как можно больше жидкости. Это может быть: чай, свежие соки (не кислые), настойка из трав.
Для поддержания микрофлоры назначаются бифидобактерии и комплекс витаминов. Чай из липы и мелиссы поможет успокоить нервную систему, укрепляет сон и избавляет от интоксикации. Бороться с отеками помогает отвар из аира или имбиря.
Диета
Из-за поражения печени, при мононуклеозе необходимо корректировать свой рацион питания. Оптимальным вариантом является прием пищи небольшими порциями, но через каждые 3-4 часа. Для того, чтобы не травмировать слизистую оболочку рта и горла, блюдо и напитки должны быть теплыми.
На период болезни и восстановления, из рациона исключаются жареные, острые и жирные продукты. От готовки на сковороде также следует отойти, используя место этого паровую обработку и запекание.
Не допускаются к приему продукты с высоким содержанием клетчатки и соли.

В таблице приведены продукты, которые следует вычеркнуть из рациона, а также те, которые употреблять рекомендуется.
| Рекомендуемые продукты | Исключить из рациона |
| Напитки | |
|
|
| Первое блюдо | |
|
|
| Каши | |
| |
| Мясо | |
|
|
| Хлебобулочные изделия и десерты | |
|
|
| Овощи и фрукты | |
|
|
| Молочные продукты | |
|
|
Первый завтрак:
- паровой омлет;

- кусочек отварной рыбы;
- отвар из шиповника.
Второй завтрак:
- творог;
- банан, груша или хурма;
- кефир.
Обед:
- гречневая каша;
- отварная курятина;
- свежевыжатый сок.
Полдник:
- овощной суп;
- нарезка из фруктов: банан, клубника, апельсин;
- овощной сок.
Перекус:
- печеные яблоки;

- йогурт.
Ужин:
- макароны;
- отварные яйца;
- мусс из банана, йогурта и яблочного сока.
Физические нагрузки
Инфекционный мононуклеоз у взрослых, симптомы которого наносят серьезный удар по организму человека, нуждается в правильном лечении. На время болезни и процесса восстановления, больному назначается постельный режим. Желательно исключить серьезные физические нагрузки, поднятие тяжестей, а также долгое нахождение на холоде и жаре.
Врачи рекомендуют использовать лечебную физкультуру. При возможности лучше выходить на свежий воздух и заниматься там. Если нет желания выполнять физические упражнения, можно ограничиться пешими прогулками.
Варианты упражнений:
- Сидя на стуле или диване, выполняются наклоны в сторону. Ноги находятся чуть шире плеч, руки опущены. Упражнение выполняется не спеша, в среднем темпе, по 5-10 раз на каждую сторону.

- Положение тела, как и в первом упражнении. Кисти перемещаются на затылочную часть головы. Необходимо делать повороты корпуса налево и направо. При повороте, левым локтем касаются правого ребра и наоборот. Выполняется 5-7 раз на каждую сторону.
- Исходное положение прежнее. Ладони нужно положить на колени. На каждый счет колено поднимают к подбородку, можно помогать себе руками. Повторить следует 3-6 раз на каждую ногу.
- Положение тела не меняется. Кисти располагаются на плечах. Необходимо выполнять амплитудные вращения плечевым суставом. Выполняют по 8 раз вперед и назад.
- Исходное положение то же, руки находятся на поясе. На вдохе левую руку отводят в сторону, в это же время разворачивают корпус с головой. На выдохе корпус возвращается в исходное положение, тоже повторяется на правую сторону. Выполняют по 4-6 раз.
Госпитализация
Лечение мононуклеоза в большинстве случаев проходит дома, только при тяжелом состоянии или наличие осложнений, больного отправляют в стационар.
К госпитализации прибегают в таких случаях:
- при наличие высокой температуры (39-40°С), на протяжении длительного времени;
- при обмороках, рвоте, диареи, лихорадке и мигренозных болей;
- при появлении других инфекционных заболеваний;
- при появлении полиаденита с угрозой асфикции.
В больнице, пациенту назначают курс медикаментозных препаратов, в том числе капельниц, при осложнении возможно подключение к дополнительной аппаратуре, которая будет поддерживать состояние больного.
Осложнения
Осложнений при инфицировании можно избежать, если провести правильное лечение, но в ряде случаев болезнь путают с простудой и изначально назначают неправильные препараты.
- Осложнения со стороны внутренних органов включает: кровоизлияние в сетчатку, развитие воспаления почек, проблемы с дыхательной системой, появление гнойных ран, паротит, панкреатит, заболевания щитовидной железы, нарушение работы печени.
- При разрыве селезёнки больной чувствует резкую боль внутри живота, наряду с чем, возникает кровотечение. Такой случай может привести к летальному исходу. В этом случае проводят экстренную госпитализацию.
- Из-за поражения печени, неправильное лечение может обернуться гепатитом. В результате разрушения клеток печени, возникает желтуха.
- В ряде осложнений возникает менингит. Он характеризуется воспалением оболочки головного мозга. Является тяжелым заболеванием, лечение которого длительный и сложный процесс.
- Появление анемии.
- Наличие галлюцинаций, частые депрессии, психические отклонения, паралич Белла, энцефалит, воспаление головного мозга.
При лечении инфекционного мононуклеоза главным фактором, является своевременное обращение к врачу, а также соблюдение поставленных рекомендаций. При правильном подходе, болезнь не несет серьезных и опасных последствий. Медикаментозная терапия включает снятие всех воспалительных процессов и симптомов, а также восстановление работы пораженных органов.
Следует помнить, что данный вирус относится к типу герпесовых, из-за чего полному излечению не поддается. Именно поэтому, повторные рецидивы у взрослых возможны через определенное время.
Чтобы избежать повторной болезни, необходимо поддерживать иммунную систему и везти здоровый образ жизни.
Оформление статьи: Мила Фридан
Видео об инфекционном мононулеозе
Елена Малышева расскажет про инфекционный мононуклеоз:
Что такое мононуклеоз и как его лечить
Что такое мононуклеоз и откуда он берётся
Мононуклеоз — это инфекционное заболевание, которое передаётся через слюну (в абсолютном большинстве случаев). Потому его ещё называют «болезнью поцелуев».
Мононуклеоз действительно можно заработать целуясь. Но не менее вероятен и иной путь заражения: если вы используете общую посуду (чашки, стаканы, ложки, вилки) с уже инфицированным человеком, делите общий кусок хлеба, пиццы или яблока, на котором остались частички слюны. Маленькие дети частенько цепляют эту болезнь в саду — например, когда тянут в рот игрушку, обслюнявленную другим ребёнком.
Мононуклеоз не так заразен, как обычная простуда. Вызывающий заболевание вирус Эпштейна — Барр быстро погибает во внешней среде. Фактически он остаётся живым и активным лишь до тех пор, пока слюна влажная. Поэтому заразиться можно лишь при близком контакте.
По американской статистике , к 40 годам мононуклеозом так или иначе переболевают до 90% взрослых.
Однако при столь весомом плюсе (малая заразность) у «болезни поцелуев» есть существенный минус: она способна привести к куда более тяжёлым последствиям, чем распространённые ОРВИ.
Как распознать мононуклеоз
Обычно мононуклеоз не является серьёзным заболеванием, не даёт ярко выраженных симптомов и проходит сам собой. Правда, выздоровление занимает более долгий срок , чем при обычной простуде, — от двух до четырёх недель (в редких случаях — до полугода).
В течение этого срока у заболевшего могут наблюдаться следующие симптомы:
- Слабость, быстрая утомляемость.
- Боль в горле. Иногда её неверно диагностируют как острый фарингит, но она не реагирует на назначаемое в таких случаях лечение антибиотиками.
- Лихорадка — повышение температуры до 37,8 °C и более.
- Увеличенные лимфатические узлы на шее и в подмышках.
- Опухшие миндалины.
- Головная боль.
- Высыпания на коже. При этом сыпь не имеет чёткой локации: она может возникать по всему телу. Но чаще всего появляется на лице и груди.
- Увеличение селезёнки и печени.
- Сниженный иммунитет. При мононуклеозе человек легко цепляет другие инфекции — те, от которых в «здоровые времена» его организм запросто бы отбился.
Из‑за сходства симптомов мононуклеоз часто путают с ОРВИ. Но если ваша «обычная простуда» затянулась на 1–2 недели, обязательно проконсультируйтесь с терапевтом: возможно, это он — вирус Эпштейна — Барр.
Чем опасен мононуклеоз
Осложнения случаются нечасто, но о них важно знать, чтобы вовремя обратиться за помощью.
1. Опухшие миндалины
Иногда отёк бывает так велик, что миндалины могут заблокировать дыхательные пути. Если становится сложно глотать, дыхание учащается и становится хриплым, немедленно обращайтесь к терапевту или даже звоните в скорую — всё зависит от тяжести симптомов.
2. Разрыв селезёнки
Увеличение селезёнки — один из наиболее распространённых симптомов мононуклеоза. В некоторых случаях из‑за отёка селезёнка может разорваться, вызвав внезапную резкую боль в верхней левой части живота.
Если вы почувствовали нечто подобное, немедленно вызывайте скорую: скорее всего, потребуется срочная операция.
3. Проблемы с печенью
Мононуклеоз может спровоцировать воспалительный процесс в печени — гепатит. Распознать эту ситуацию можно по проявившейся желтухе — пожелтению кожи и белков глаз. При первых же её признаках необходимо немедленно обратиться к врачу.
Воспалившаяся печень нуждается в лечении и диете (конкретнее подскажет терапевт или гастроэнтеролог).
Впрочем, иногда встречаются и безжелтушные формы гепатита. Поэтому важно вовремя диагностировать мононуклеоз и внимательно следить за состоянием печени.
4. Проблемы с кровью
Иногда мононуклеоз приводит к разрушению эритроцитов — красных кровяных телец, переносящих кислород. В этом случае возникает так называемая гемолитическая анемия.
Также могут пострадать тромбоциты — клетки крови, отвечающие за её свёртывание. Уменьшение их количества называют тромбоцитопенией.
5. Проблемы с сердцем
Неравномерное сердцебиение (аритмия) или воспаление сердечной мышцы (миокардит) ещё одни возможные (хоть и редкие) осложнения мононуклеоза.
6. Повреждения нервной системы
Также в нечастых случаях вирус Эпштейна — Барр может спровоцировать судороги, воспаление мозга (энцефалит) или тканей, его покрывающих (менингит).
Как лечить мононуклеоз
Учитывая возможные осложнения, лучше всего — под наблюдением врача. Поскольку болезнь вызывается вирусом, лекарств против неё не существует. Лечение заключается лишь в том, чтобы облегчить симптомы.
- Больше отдыхайте. В идеале возьмите больничный и отлежитесь дома, пока не пройдут слабость и температура.
- Пейте больше жидкости — воды, компотов, фруктовых соков. Влага помогает снизить жар, боль в горле и предотвращает обезвоживание.
- Если горло сильно болит, принимайте безрецептурное обезболивающее. Например, на основе парацетамола или ибупрофена.
- 2–3 раза в день полоскайте горло солёной водой (½ чайной ложки соли на стакан тёплой воды). Это тоже уменьшит боль.
Если симптомы не ослабевают (и тем более если они становятся отчётливее), обязательно расскажите о них врачу. Специалист проведёт осмотр и при необходимости пропишет вам:
- Лекарства‑кортикостероиды, чтобы уменьшить отёчность миндалин.
- Антибиотики, если окажется, что к мононуклеозу присоединилась вторичная бактериальная инфекция (это может быть ангина или синусит).
- Щадящую диету и препараты‑гепатопротекторы, чтобы улучшить состояние печени.
Строго следуйте всем назначениям медика. И берегите себя. Остаточные симптомы после перенесённого мононуклеоза могут сохраняться до полугода. И такой же срок требуется для восстановления селезёнки и печени.
Но есть и хорошие новости. После того как вы окончательно выздоровеете, у вас выработается пожизненный иммунитет к вирусу Эпштейна — Барр.
Читайте также 🧐
симптомы, инкубационный период и лечение
Мононуклеоз у взрослых представляет собой опасное заболевание, провоцируемое цитомегаловирусом и вирусом Эпштейна-Барр. Согласно данным медицинской статистики, цитомегаловирусное поражение и поражение агентом Эпштейна-Барр наблюдается у подавляющего большинства людей на планете: цифра близится к 100%. Однако в большинстве случаев развивается лишь носительство. Иммунитет достаточно эффективно справляется с непрошеным гостем и держит его в узде. Лишь у небольшого количества пациентов формируется инфекционный мононуклеоз в острой и хронической формах. Подавляющее большинство пациентов — это взрослые лица от 18 до 30 лет. С чем связана подобная избирательность вирусного поражения — до конца неизвестно. Заболевание очень опасно, поскольку поражает лимфатическую систему.
Причины появления болезни
По своей сути Эпштейн-Барр является штаммом вируса герпеса, поэтому пути заражения вполне характерны:
- Воздушно-капельный путь передачи наиболее типичный. Заразиться вирусом Эпштейна-Барр можно посредством нахождения в одном помещении с человеком, страдающим инфекцией. В этом случае мононуклеозный процесс начинается спустя 7-14 дней с момента проникновения агента в организм (инкубационный период).
- Вызвать инфекционное поражение может и незащищенный половой контакт. Однако подобный путь проникновения вируса в организм намного менее распространен.
- Следующий способ инфицирования здорового человека — алиментарный. При недостаточной тепловой обработке продуктов питания вирус остается на поверхности еды и с пищей попадает в желудок, откуда через слизистую проникает в кровоток.
- Агент может передаться от матери к плоду. Поэтому зачастую матерям, инфицированным подобным вирусом, в окончательный период беременности рекомендуется проведение кесарева сечения.
- В редких случаях герпетический возбудитель переходит от носителя через кровь во время переливания. Но поскольку переливание — явление сравнительно редкое, с такой причиной врачи и пациенты встречаются нечасто.
Весомый фактор развития заболевания — это ослабление иммунной системы. Особенно часто наблюдается оно после прививания комплексными препаратами (например, АКДС), в результате длительного поражения аденовирусами, ротавирусами.
Выявление первопричины не имеет большого значения для терапии заболевания, однако играет огромную роль в деле профилактики, поскольку, зная о путях передачи, пациент может своевременно отреагировать и исключить влияние патогенных факторов.
Клиническая картина
Симптомы мононуклеоза у взрослых достаточно специфичны для постановки диагноза. Признаки болезни начинают проявляться спустя 5-60 дней от момента проникновения вируса в организм. В течение инкубационного периода возбудитель только начинает репликацию, патологических симптомов еще нет. Недуг на ранних этапах проявляется подобно простуде. Первыми отмечаются симптомы общей интоксикации организма:
- температура тела поднимается до значительных фебрильных отметок (38-39 градусов по Цельсию). Возможна еще более выраженная гипертермия. Температура может держаться на протяжении всего периода течения заболевания;
- отмечается головная боль, головокружение, ощущение слабости и разбитости.
Спустя несколько дней начинается поражение носоглотки и ротоглотки. Проявляются признаки ангины:
- воспаляются небные и глоточная миндалины. Они становятся отечными, краснеют;
- наблюдается интенсивный болевой синдром. Пациент не может нормально глотать;
- появляется ощущение инородного тела в глотке. Это происходит из-за отечности глотки;
- мягкое небо и небные миндалины покрываются белесым налетом, проявление отмечается в 90% случаев;
- больной храпит, голос становится менее отчетливым, хриплым.
Помимо этого наблюдаются признаки ринита:
- носовое дыхание по причине отечности затруднено или абсолютно невозможно;
- отмечаются жгучие боли в носу.
При этом истечения и повышенного синтеза слизи нет.
Наравне с описанными симптомами появляются болезненные красные высыпания на коже лица, рук, ног и живота, а также ягодиц. В первые несколько суток это красные пятна. Затем они трансформируются в папулы, заполненные жидким прозрачным экссудатом. На 7-10 день папулы разрешаются самостоятельно с образованием корки, а затем рубцов. По характеру папуллезная сыпь напоминает ветряную оспу. По неопытности врач может спутать одно заболевание с другим.
Наконец, «венчает» клиническую картину массивное воспаление лимфатических структур. Лимфоузлы воспаляются как в области шеи, так и в области паха, подмышек и др. Лимфаденит имеет генерализованный характер. Закончиться это может весьма плачевно. В исключительных случаях возможны изменения со стороны сердечно-сосудистой системы (тахикардия, брадикардия).
Это классический вариант клинической картины острого мононуклеоза. Однако в некоторых случаях отмечается бессимптомное течение. Это так называемая атипичная форма заболевания. Встречаются она примерно в 30% всех случаев.
Методы диагностики мононуклеоза
 Способы выявления инфекционного заболевания многообразны. В первую очередь проводится общий анализ крови. В структуре анализа обнаруживается повышенная концентрация лейкоцитов, скорость оседания эритроцитов растет и существенно повышается. Патогномоничным признаком выступает рост количества атипичных мононуклеаров в структуре капиллярной крови. Их количество варьируется от 3 до 55% от общего объема кровяных структур.
Способы выявления инфекционного заболевания многообразны. В первую очередь проводится общий анализ крови. В структуре анализа обнаруживается повышенная концентрация лейкоцитов, скорость оседания эритроцитов растет и существенно повышается. Патогномоничным признаком выступает рост количества атипичных мононуклеаров в структуре капиллярной крови. Их количество варьируется от 3 до 55% от общего объема кровяных структур.
Дополнительно определить возбудителя можно посредством проведения ПЦР и ИФА-диагностики. Дабы исключить патологические вторичные изменения со стороны органов и систем, показано прохождение ультразвукового исследования почек, органов малого таза, рентгенографии органов брюшины, обследования головного мозга.
Терапия
Специфического лечения заболевания не существует. В случае легкого или среднего течения мононуклеоза лечиться можно и дома. Необходима изоляция в домашних условиях, без доступа к больному иных лиц. Показана медикаментозная терапия, направленная на купирование типичных проявлений болезни. Среди групп препаратов:
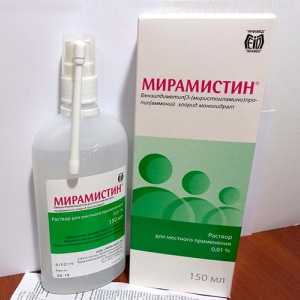
- Антисептики. Антисептическими растворами следует полоскать горло. Наиболее действенный препарат — Мирамистин. Полоскать горло рекомендуется не менее трех раз в сутки до полной стабилизации состояния.
- Глюкокортикостероидные препараты. Необходимы для купирования острого воспаления в области носоглотки. Особенно часто применяются при асфиксии вследствие отечности тканей глотки.
- Противовирусные средства. Назначаются для местного использования. Участки пораженной дермы и слизистых обрабатываются Ацикловиром, Валацикловиром и иными аналогами.
- Антибиотики. Назначаются в крайних случаях, если присутствует вторичное инфицирование.
- Витаминно-минеральные комплексы. Принимаются для общего укрепления организма.
- Иммуномодуляторы. Нужны для укрепления защитной системы организма.
В комплексе указанные лекарственные средства помогут вылечить пациента от мононуклеоза. Однако следует помнить: если болезнь протекает в тяжелой форме, с выраженными признаками интоксикации, дала осложнения на внутренние органы, то без стационарной терапии не обойтись. На восстановление уходит от одной до трех недель.
Последствия
Мононуклеоз способен вызывать массу неблагоприятных последствий. Осложнения таковы:
- бесплодие;
- механическая асфиксия по причине перекрытия верхних и нижних дыхательных путей;
- вторичный герпетический менингит;
- разрыв печени;
- разрыв селезенки;
- анемия;
- воспаление легких;
- летальный исход.
Осложнения встречаются довольно часто, примерно в 10-15% случаев. Потому нужно осознать всю серьезность положения. Мононуклеоз отнюдь не безобидная патология.
Профилактика
Специфических мер профилактики не существует. Достаточно соблюдать правила личной гигиены и не пользоваться чужими предметами обихода.
Вероятность переболеть повторно крайне низкая – у большинства людей вырабатывается пожизненный иммунитет к этому заболеванию.
Мононуклеоз — опасная вирусная патология. Развивается она нечасто, однако отличается агрессивным течением даже в хронической фазе. При первых же сомнениях и симптомах рекомендуется обращаться к врачу-инфекционисту и терапевту.
что это какое, причины, симптомы и лечение
Мононуклеоз — это вирусное инфекционное заболевание, оно поражает нёбные миндалины и язычок, носоглотку, лимфоузлы, печень, селезёнку и влияет на состав крови. Кроме инфекционного мононуклеоза, эту болезнь называют «железистая лихорадка» и «моноцитарная ангина». Ниже вы узнаете, как передаётся эта болезнь, о методах её диагностики и лечения. А также мы поговорим о путях передачи и симптоматики заболевания. Но сначала давайте более подробно рассмотрим что такое инфекционный мононуклеоз и каковы причины его возникновения.
Причины и возбудитель
Возбудитель инфекционного мононуклеоза представлен из группы герпесвирусов, и является вирусом герпеса 4 типа, который называется вирусом Эпштейна-Барр. Кроме инфекционного мононуклеоза, Эпштейна-Барр вызывает целый ряд заболеваний начиная от синдрома хронической усталости до гепатита.
Существует пять основных методов заражения инфекцией, давайте рассмотрим, как передаётся мононуклеоз:
- Прямой контакт и бытовая передача. При контактной форме вирус передаётся, чаще всего, через слюну. Когда слюна заражённого человека попадает на предметы быта, при контакте с ней она является предметом поражения нового организма.
- Воздушно-капельным путём. Сам вирус не является устойчивым к открытой среде, поэтому чтобы вирус попал в новый организм через воздух, необходим тесный контакт с инфицированным человеком.
- От матери к плоду. При беременности, в случае острой формы заболевания или первичного заражение, есть вероятность что инфекция проникнет через плаценту к плоду.
- Через донорские связи. Возможность заразиться присутствует при переливании инфицированной крови или пересадке донорских органов.
- Через поцелуй. Поцелуи специально были выделены в отдельный пункт, несмотря на то, что выше уже написано о возможном заражении через слюну инфицированного. Мононуклеоз называют «поцелуйная болезнь», поскольку это один из самых частых методов распространения мононуклеоза и причин его широкого выявления у подростков.
Инкубационный период мононуклеоза может длиться до трёх недель, но чаще всего он составляет неделю. Само заболевание длится около двух месяцев. Особенностью возбудителя мононуклеоза является активное распространение среди подростков и большого скопления людей, поэтому люди часто инфицируются группами, находясь в общежитиях, школах или детских садах.
Вирусный мононуклеоз часто вызывает острую форму болезни у маленьких детей и подростков. Это связано с первичным заражением, которому подвержены именно дети. Мононуклеоз у взрослых тоже имеет место быть, но в основном при рецидиве хронического заболевания.
Симптомы
Симптомы мононуклеоза не всегда могут быть точными, поэтому многие врачи при инфекционном мононуклеозе диагностируют обычную ангину и ошибаются, а в дальнейшем после появления явной мононуклеозной симптоматики понимают, что приняли неверное решение.
Общие симптомы
Рассмотрим общие симптомы заболевания:
- наблюдается увеличение лимфоузлов;
- слабовыраженное недомогание;
- головные боли;
- мышечные боли;
- начинают болеть суставы;
- в начале заболевания немного повышается температура;
- позже температура повышается до 39 — 40 градусов;
- больно глотать;
- около суток температура тела может снижаться и повышаться скачками;
- появляется тонзиллит;
- болит живот, возможна диарея или рвота;
- увеличение селезёнки и печени.
Локальные симптомы
Симптомы инфекционного мононуклеоза, связанные с горлом. При мононуклеозной ангине, как её ещё называют «мононуклеарная ангина», наблюдается повышенное сгущение слизи в носоглотке, которая заметно для человека стекает по задней стенке горла. Горло начинает болеть, воспаляются гланды, трудно дышать из-за проблем, связанных со выделениями слизи из носоглотки. Начинается тонзиллит, который может проявиться с сильным опуханием миндалин, иногда опухание проявляется слабо, что указывает на катаральный тонзиллит. Миндалины покрываются налётом.
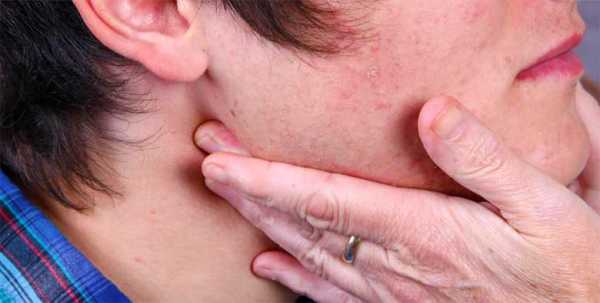
Признаки мононуклеоза, связанные с лимфоузлами. При мононуклеозной болезни наблюдается воспаление лимфатических шейных зон сзади и подчелюстных лимфоузлов. Увеличение узлов в этих зонах может достигать трёх сантиметров. Кроме подчелюстных и шейных лимфатических систем, иногда могут поражаться лимфоузлы в паховой и подмышечной областях. На фото под № 1 и 2 показаны увеличенные лимфоузлы при инфекционном мононуклеозе.
В некоторых случаях может проявиться сыпь. Высыпания проявляются примерно через пять дней после начала заболевания и держатся в течение трёх дней. Сыпь может быть пигментная в виде пятен. На фото под № 3 показано как проявляется мононуклеозная сыпь у взрослых. А на фото под № 4 вы можете увидеть, как высыпается мононуклеоз у детей.
Кроме типичных проявлений, при инфекционном мононуклеозе симптомы и вовсе могут отсутствовать, что указывает на атипичную форму протекания болезни.
Хроническая форма инфекционного мононуклеоза
Хронический мононуклеоз — это протекание уже устоявшейся инфекции в организме людей, которые являются носителями. При определённых обстоятельствах, которые связанные с угнетением иммунной системы проявляется рецидив заболевания. При этом снижение иммунитета может быть обусловлено многими факторами, включая депрессию и ведение нездорового образа жизни. Кроме этого, проявиться хроническая форма может из-за болезней.
При обострении, хронический мононуклеоз выражается следующими симптомами:
- всё те же мигрени и боли в мышцах;
- общая слабость организма;
- в некоторых случаях увеличивается селезёнка, немного меньше чем при первичном заражении;
- увеличиваются лимфоузлы в тех же областях что при острой форме;
- при этом температура тела, чаще всего, нормальная;
- иногда наблюдается тошнота и боли в животе.
Из-за особенности хронической формы инфекционного мононуклеоза, болезнь наблюдается у взрослых. При этом присутствует связь активации вируса Эпштейна-Барр с частыми рецидивами простуды на губах и генитального герпеса. То есть люди, которые испытывают постоянные проявления простудных высыпаний герпеса 1 и 2 типов, чаще подвержены вторичному заболеванию мононуклеозом.
Диагностика
Диагностика инфекционного мононуклеоза необходима по причине сложного выявления болезни из-за типичных признаков, поскольку внешняя симптоматика напоминает множество заболеваний, включая ангину и ОРВИ.
Рассмотрим основные методы лабораторной диагностики инфекционного мононуклеоза:
- Общий анализ крови. В периферической кровеносной системе у инфицированного человека появляются мононуклеары, это лимфоциты в которых происходят определённые изменения под влиянием вируса Эпштейна-Барра. У здоровых людей этих клеток нет.
- ПЦР (полимеразная цепная реакция). Этот вид диагностики используется для выявления вируса Эпштейна-Барра в организме. ПЦР выявит ДНК Эпштейна-Барр вируса и позволит уточнить стадию болезни.
- Фарингоскопия у лора. Диагностика мононуклеоза при помощи фарингоскопии необходима для того, чтобы отличить моноцитарную ангину от другого типа ангины, для этого стоит обязательно посетить отоларинголога.
Дифференцировать мононуклеоз от ОРВИ и ангины можно заложенностью носа и храпящем дыханием. При ангине или ОРВИ присутствует обычный насморк, который не даёт симптомов в виде сложного дыхания. Если при первичном заражении поздно диагностировать инфекционный мононуклеоз и лечение не начать вовремя, он может перейти в хроническую форму и снизить иммунитет.
Лечение
Лечение инфекционного мононуклеоза в первую очередь направлено на борьбу с симптомами. Как лечить мононуклеоз в виде конкретной схемы вы нигде не найдёте, поскольку плана лечения не существуют. Но можно выделить некоторые аспекты, которые направлены на борьбу с поражёнными органами и на поднятие защитных механизмов организма.
Стоит выделить что при осложнениях, высокой температуре и общей интоксикации организма пациента госпитализируют. Но чаще всего лечение мононуклеоза проходит амбулаторно.
Рассмотрим, как лечат инфекционный мононуклеоз, выделив несколько направлений и препаратов:
- Витаминотерапия — необходима для помощи иммунной системе, которая борется с инфекцией.
- Жаропонижающие средства — для борьбы с высокой температурой.
- Антибиотики — в некоторых случаях назначается Метронидазол для борьбы с воспалениями в горле.
- Спленэктомия (удаление селезёнки) — проводится при поражении селезёнки во время болезни, если при разрыве органа рядом не будет врачей, возможен летальный исход.
- Трахеостомия (отверстие в трахеи) — делается в случае сильного осложнения с дыханием, также требует оперативного вмешательства врачей.
- Желчегонные препараты — в случае поражения печени.
- Правильное питание — диета при мононуклеозе необходима для корректировки обмена веществ, который нарушается по причине болезни. При этом запрещается — свежий хлеб и выпечка, всё жирное и жаренное, икра, кислосодержащие фрукты и овощи, мороженное и шоколад.
Как видно из вышеперечисленного списка, лечение направлено на патологии органов, которые были поражены при мононуклеозе. А также на поддержание иммунной системы. Кроме этого, необходим постоянный покой до тех пор, пока не пройдут симптомы, связанные с воспалениями горла и высокой температурой тела. Острая стадия заболевания, как правило, проходит в течение двух недель. Но общее состояние организма может быть ослаблено ещё несколько месяцев.
Мононуклеоз и беременность
Особенность инфекционного мононуклеоза при вынашивании ребёнка заключается в том, что все выше перечисленные поражения внутренних органов и общее тяжёлое состояние будущей матери может серьёзно сказаться на плоде. Некоторые пишут, что мононуклеоз при беременности не опасен для плода, но это не так.
Специалисты рекомендуют воздержаться от планирования беременности в течение полугода после перенесённого мононуклеоза. Причём неважно кто болел, женщина или мужчина. Если болезнь обострилась уже при беременности, то это грозит выкидышем, если мононуклеоз протекает в тяжёлой форме. При тяжёлом течении заболевания врачи часто настаивают на искусственном прерывании беременности.
Симптоматика у женщин в положении такая же, как и у других взрослых людей. Всё те же проблемы с лимфоузлами, горлом, общее самочувствие организма находится в угнетённом состоянии, проблемы с дыханием и внутренними органами. При лёгкой форме мононуклеоза, лечение проходит теми же методами, которые описывались выше, идёт борьба с симптомами, но с уклоном на беременность.
Из рекомендаций для будущих мам можно посоветовать срочно пройти диагностику у своего лечащего врача-гинеколога, чтобы подтвердить диагноз, поскольку, как говорилось выше, мононуклеоз легко спутать с ангиной или ОРВИ. А все остальные рекомендации по препаратам и методам лечения получать только от врача, чтобы не усугубить ситуацию, и не навредить плоду.
Чем опасен мононуклеоз
При инфекционном мононуклеозе осложнения проявляются крайне редко, но, если это случилось, они проходят в очень тяжёлой форме и в некоторых случаях приводят к смерти пациента. Некоторые последствия мононуклеоза приведены в методах лечения, но давайте рассмотрим все возможные осложнения этого заболевания:
- разрыв селезёнки — часто приводит к смерти, если не успеть сделать операцию по удалению;
- аутоиммунная гемолитическая анемия;
- из области неврологии — в этом случае может возникнуть энцефалит, поражение лицевого нерва и нервов черепного отдела, менингоэнцефалит, полиневрит;
- проблемы с печенью, включая гепатит;
- Лимфома Бёркитта — осложнение проходит в виде гранулёмы и связано с вирусом Эпштейна-Барра.
При осложнениях мононуклеоза часто выделяют поражения печени, небольшое снижение количества тромбоцитов, что приводит к проблемной остановке крови. А также тяжёлую форму гранулоцитопении, которая протекает в виде пониженных гранулоцитов в крови, что увеличивает возможность летального исхода.
При поражениях печени, осложнениями считаются лишь образование гепатита, который образует желтушный вид мононуклеоза. Сильное увеличение лимфоузлов, которые проходят возле трахеи могут привести к серьёзным осложнениям дыхательных путей. Обычно смертельный исход возникает лишь при разрыве селезёнки и осложнениях в виде энцефалита.
Профилактика
Профилактика мононуклеоза направлена лишь на поддержание иммунной системы в стабильном состоянии и в понимании путей передачи инфекции. Для поддержания иммунитета необходимо вести здоровый образ жизни. А понимая пути передачи инфекционного мононуклеоза необходимо соблюдать правила, которые не позволять инфицированному человеку передать вам заболевание.
При инфекционном мононуклеозе нет профилактики, которая направлена непосредственно на вирус. Необходимо вспомнить что такое мононуклеоз и чем он вызван. Верно, эта болезнь вызвана вирусом Эпштейна-Барр, а против него не существует ни вакцин, ни противовирусных препаратов, направленных специально на борьбу с этим штаммом вируса. Поэтому следует придерживаться общих профилактических правил, связанных с иммунной защитой организма.
Итак, подводя итоги, стоит напомнить, что при лечении этого заболевания идёт прямая борьба с симптомами, которые проявились при железистой лихорадке. А также лечение поражённых органов, которые были задеты инфекцией. Не забывайте про пути передачи инфекции и сторонитесь людей, которые имеют острую форму болезни, если это ваши близкие, необходимо ходить в маске и выделить отдельную посуду для больного.
Инфекционный мононуклеоз у взрослых: симптомы и лечение вируса
Инфекционный мононуклеоз – вирусная инфекция, которая поражает лимфатические узлы, носоглотку, печень и селезенку. Основным специфическим признаком патологии выступает наличие в крови атипичных мононуклеаров. Возбудителем инфекции является вирус Эпштейна-Барр. Код заболевания согласно Международной классификации болезней (МКБ-10) В27.
Общие сведения
Мононуклеоз, вызванный вирусом герпеса IV типа, принято еще называть болезнью Филатова или доброкачественным лимфобластозом. Он характеризуется повсеместным распространением, болеть им можно независимо от сезонности. Повышенная степень заражения отмечена в пубертатный период. В возрасте после 40 лет инфекция передается реже, ее носительство резко снижается, т.к. формируется стойкий иммунитет к вирусу. В группу риска попадают лица с ВИЧ-инфекцией. В подростковом возрасте описываемое заболевание появляется и прогрессирует по принципу ОРВИ, ангины с проявлением соответствующих симптомов и признаков.
Этиология и патогенез инфекционного мононуклеоза
В результате тесных контактов, особенно при поцелуях, вирус Эпштейна-Барр со слюной попадает в эпителиальные клетки верхних органов дыхательной системы, вызывая воспалительные процессы на слизистых оболочках. Далее вирус проникает в лимфу и поражает региональные лимфоузлы, провоцируя развитие лимфаденита. Активная его репликация начинается при попадании в кровь. Вследствие этого происходит нарушение В-лимфоцитов, что влечет патологическое видоизменение клеток путем создания специфических реакций иммунного характера. Попадая в организм, вирус Эпштейна-Барр сохраняется в жизнеспособном состоянии в течение всей жизни человека, в период ослабления иммунитета периодически активизируется.
Инфекционный мононуклеоз передается у взрослых и детей несколькими способами, в частности, это:
- контактно-бытовой – путем заражения слюной больного человека через предметы общего пользования, наиболее вероятный механизм передачи вируса,
- воздушно-капельный – происходит при тесном общении с больным,
- трансплацентарный – заражение на внутриутробном уровне,
- трансфузионный – вследствие переливания крови,
- трансплантационный – инфицирование во время пересадки органов.
Симптомы мононуклеоза
Болезнь Филатова характеризуется инкубационным периодом от 1 до 6 недель. На начальной стадии дает о себе знать общая слабость, дискомфортные ощущения во рту и заложенность носа, повышение температуры.
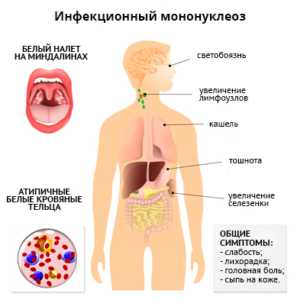 Острый период заболевания осложняется следующими признаками:
Острый период заболевания осложняется следующими признаками:
- Сильные болевые ощущения в горле, осложненный глотательный рефлекс, сопряженный с рвотой. Из-за такого проявления мононуклеоз часто ошибочно принимается за ангину.
- Повышение температуры тела до критических отметок (субфебрильные судороги, которые могут долго держаться).
- Симптомы, сопровождающие интоксикацию. Это утрата аппетита, общее недомогание, мышечная ломота, боль в суставах.
- Ярко выраженные головные боли.
- Увеличение селезенки и печени в размерах с проявлением сопутствующих признаков: потемнение мочи, появление сыпи на коже, желтизна глазных склер. Такая реакция вызвана сбоем работы печени.
- Увеличение в размерах лимфоузлов по всему телу. Во время осмотра они отчетливо прощупываются в затылочной и шейной части, в подчелюстных впадинах.
- Расстройство со стороны ЖКТ, в частности, это понос, ноющая боль в области живота.
Длительность острого опасного периода может продолжаться до нескольких недель. В зависимости от протекания болезни температура способна держаться на высоких отметках или остается в норме. В период выздоровления лимфатические узлы уменьшаются, выравнивается температурная кривая.
У взрослых (мужчин и женщин в равной степени) описываемое заболевание сопровождается симптомами, напоминающими нарушение работы печени (диспепсические расстройства, желтуха).
По некоторым клиническим показателям мононуклеоз приравнивается к дифтерии, ангине. Самое типичное совпадение представлено изменением крови на клеточном уровне. При развитии описываемого заболевания отмечается повышенное количество моноцитов, лейкоцитов. В среднем на второй неделе протекания болезни появляются атипичные мононуклеары, их количество исчезает постепенно и после выздоровления они присутствуют в крови как остаточное явление.
При диагностировании заболевания Филатова взрослому человеку рекомендуется сдать тесты на ВИЧ-инфекцию во избежание проявления ее начальной стадии, т.к. изменения в крови очень похожи.
Причины инфекционного мононуклеоза
Заразиться данной патологией довольно просто. Характерно, что герпес передается вместе со слезами, слизью, слюной во время кашля. Не удивительно, что такую инфекцию называют «болезнью поцелуев». Даже в неактивной фазе вирус легко передается ранее не инфицированным людям. Из основных причин проявления патологии отмечены следующие:
- ослабленная иммунная система,
- серьезное эмоциональное расстройство,
- психические или физические нагрузки,
- несоблюдение личной гигиены, в том числе использование белья, предметов быта в общественных местах.
Диагностика заболевания
Дифференциальное определение мононуклеоза выдается на основе целого комплекса исследований. Человек должен обратиться за помощью к врачам, в частности, обязательно посещение ЛОРа, иммунолога, терапевта. Обязательно изучается кровь на клеточном уровне по нескольким видам анализов:
- серологический,
- развернутая гемограмма,
- биохимический,
- иммунохемилюминисцентный,
- иммуноферментный,
- полимеразная цепная реакция.
В лабораторных условиях изучаются общие показатели гемоглобина, СОЭ, соотношение в процентах мононуклеаров с лейкоцитами иных разновидностей. В крови инфицированного еще в течение нескольких месяцев наблюдается гематологический сбой, но показатели нормы постепенно выравниваются. В этот период лекарственная терапия прекращается, задействуются профилактические мероприятия с целью предотвращения повторного заболевания. Стандартно человек должен каждые 3 месяца сдавать биоматериал на исследование (длительность – не менее 1 года).
Особенности клинического анализа
Расшифровкой полученных результатов анализов крови занимается специалист, знающий допустимые нормы гемограмм, которые являются индивидуальными для людей каждой возрастной категории. Мононуклеоз у взрослых лабораторно диагностируется на любой стадии прогрессирования. Это может быть период обострения, инкубационный период или же время реконвалесценции
Показатели крови при описываемом заболевании:
- лимфомоноцитоз – пределы от 10 до 95%,
- СОЭ – от 20 до 30 мм/час,
- нейтропения со снижением количества нейтрофильных гранулоцитов до показателя 1500/мкл,
- лейкоцитоз с показателями в пределах 15–30х 109/л,
- мононуклеары, изменение которых проявляется в размерах, структуре,
- соотношение базофильных и широкоплазменных лимфоцитов.
При значительном снижении лейкоцитов во время проведения клинического анализа делается запись “лейкопения”. Обследование биоматериала помогает определять активность щелочной трансаминазы, альдолазы, устанавливается степень повышения билирубина.
Иммуноферментная диагностика
Биохимический иммуноферментный анализ крови (ИФА) предполагает сравнение соотношений антител типа GM к ядерным и капсидным антигенам класса ВГЧ-4. В лабораторных условиях определяется их отрицательное или положительное значение.
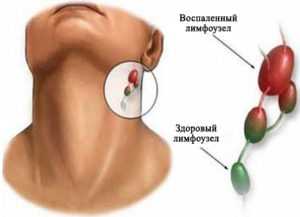 Во время острого периода инфекции в биоматериале проявляются антитела по отношению к раннему антигену типа anti-ЕА-D IgG. В ходе выздоровления они исчезают. При наблюдении высоких маркеров на протяжении длительного времени устанавливается хроническая форма мононуклеоза, которая предполагает проведение специфического лечения. Патологическое развитие диагностируется не только наличием anti-ЕА-D IgG, но и отсутствием EBNA IgG.
Во время острого периода инфекции в биоматериале проявляются антитела по отношению к раннему антигену типа anti-ЕА-D IgG. В ходе выздоровления они исчезают. При наблюдении высоких маркеров на протяжении длительного времени устанавливается хроническая форма мононуклеоза, которая предполагает проведение специфического лечения. Патологическое развитие диагностируется не только наличием anti-ЕА-D IgG, но и отсутствием EBNA IgG.
Особенности серологической диагностики
Уже в ХХ веке внедрился в практику тест Пауля-Буннелля, цель которого направлена на определение в крови гетерофильных антител. При их показателе, превышающем пропорцию 1:224, устанавливается диагноз мононуклеоз. Но на первой неделе развития болезни данный тест с вероятностью в 40% может быть отрицательным. Соответственно анализ проводится во второй раз.
Обследование по тесту Пауля-Буннелля в настоящее время не столь популярно ввиду своей малоэффективности, к тому же его результаты не определяют тяжесть и стадию патологии. Данный метод не разделяет первичную инфекцию с ее реактивацией.
Особенности метода ИХЛА
Во время проведения иммунохемилюминисцентного анализа на описываемую инфекцию указывает наличие в крови IgG по отношению к EBV более чем в 40 Е/мл. Если выводится цифра ниже данного показателя – мононуклеоз у человека не выявлен. Для достоверности данный анализ рекомендуется пройти повторно через 5 дней.
Что касается антител к капсидному антигену, они выявляются в крови даже в завершающем периоде инкубационной стадии болезни. Их наиболее высокие значения определяются в первые недели заболевания, исчезают полностью они только по истечении 6 месяцев после полного выздоровления. Когда на протяжении 90 дней с начала заболевания обнаруживаются высокие титры anti-VCA IgM, вероятно, что человек пребывает в иммунодефицитном состоянии. Подтверждением выздоровления является увеличение количества антител по отношению к ядерному эпитопу ВГЧ-4.
Особенности полимеразной цепной реакции
Данный метод, в отличие от остальных, считается наиболее чувствительным, применим по отношению к новорожденным, проводится при наличии сомнительных результатов иных методик исследования. ПЦР также назначается в случае осложненного течения инфекции. Проведение анализа предполагает сдачу мочи, слюны, крови из вены, околоплодных вод во время беременности. Забор биоматериала осуществляется натощак. Подобная диагностика идентифицирует тип вирусной инфекции на клеточном уровне в самом начале ее развития.
Лечение заболевания
Мононуклеоз среднетяжелой и легкой стадии подлежит амбулаторному лечению. В тяжелых случаях проводится диспансерное наблюдение. Если имеет место выраженная интоксикация, лихорадка, показан больничный режим. В случае нарушения работы печени обязательно поддерживается диета, направленная на нормализацию состояния человека, и предполагающая облегченное питание. Чтобы предотвратить хронический мононуклеоз и не столкнуться с развитием осложнений, необходимо выполнять все рекомендации лечащего врача.
Медикаментозная терапия
Для достижения положительного результата и скорейшего выздоровления врачи стандартно назначают лечение с применением ряда препаратов:
- Ацикловир – является противовирусным средством, которое способно снижать активность вируса Эпштейна-Барр. Если женщина беременна, применение Ацикловира возможно в исключительных случаях.
- Виферон – не только противовирусное средство, это еще и иммуномодулятор. Активируя резервы иммунной системы, он помогает организму преодолеть болезнь. Виферон (мазь или гель) используется наружно при начальной или повторной стадии инфекции, наносится на горло, предотвращает размножение вируса.
- Лекарство Парацетамол – устраняет боль, помогает преодолеть лихорадку, облегчает общее состояние пациента.
- Антибиотик широкого спектра действия Сумамед назначается при тяжелой форме болезни, предполагается непродолжительный его прием из-за наличия целого ряда побочных эффектов. Антибиотики применимы в случае, если противовирусная терапия не дает положительных результатов, а болезнь приобретает осложненную форму.
- Средства: Флемоксин Салютаб, Супракс, Клацид – назначаются при активации вируса, направлены на борьбу с инфекционно-воспалительными процессами.
- Циклоферон принимается при герпетических инфекциях, поражающих слизистые оболочки, показывает высокий лечебный эффект.
- Гроприносин, Изопринозин, Кагоцел назначаются при ВЭБ-инфекции, повлекшей иммунодефицитное состояние.
- Преднизолон используется при сложной форме болезни, сопровождаемой нарушением работы печени.
- При сильной заложенности носа рекомендован Назонекс.
- Валтрекс эффективно справляется с инфекциями слизистых оболочек.
В качестве дополнительной терапии применяются средства гомеопатии.
Что касается Аугментина, Амоксиклава и других антибиотиков из группы пенициллинов, они строго противопоказаны даже при наличии бактериальных осложнений ВЭБ-инфекции, потому как провоцируют появление высыпаний.
Лечение народными средствами
При вирусном заболевании облегчить состояние помогут некоторые советы народной медицины:
- Капустный отвар помогает справляться с лихорадкой, облегчает ее симптоматику. Необходимо несколько листьев отварить на медленном огне в течение 5 минут. Настоявшийся и остывший отвар употребляется по 100 мл несколько раз в день.
- Снизят боль в горле полоскания. Следует заварить в термосе 1 ст. л. шиповника и 150 г ромашки, оставить на несколько часов. Полоскать горло рекомендуется через каждые 2 часа до облегчения состояния.
- Для восстановления иммунитета и устранения интоксикации целесообразно использовать отвар на основе ромашки, шалфея и календулы (брать в равных пропорциях), который легко приготовить в домашних условиях. Сырье томится на паровой бане 15–20 минут. В остывшем виде употребляется по 150–200 мл несколько раз на протяжении дня.
- Чтобы поднять иммунитет, необходимо обогащать организм витаминами, регулярно употреблять черную смородину, лимоны, фейхоа, травяные чаи.
Возможные осложнения
 Описываемая болезнь, особенно если она проходит в осложненной форме, может повлечь ряд осложнений, среди которых рецидив является не самым опасным. Доказано, что вирус IV типа является онкогенным, соответственно с высокой вероятностью может развиться рак, лейкоз. Чтобы не допустить подобного развития событий, в восстановительный период рекомендуется регулярно обследоваться у врачей, на протяжении полугода нельзя загорать.
Описываемая болезнь, особенно если она проходит в осложненной форме, может повлечь ряд осложнений, среди которых рецидив является не самым опасным. Доказано, что вирус IV типа является онкогенным, соответственно с высокой вероятностью может развиться рак, лейкоз. Чтобы не допустить подобного развития событий, в восстановительный период рекомендуется регулярно обследоваться у врачей, на протяжении полугода нельзя загорать.
В единичных случаях проявляется воспаление головного мозга. Иногда случается поражение легких с последующим кислородным голоданием. Может произойти разрыв селезенки. В детском возрасте мононуклеоз способен спровоцировать гепатит, которому предшествует желтуха.
Можно ли повторно заболеть?
Переболев мононуклеозом, человек вырабатывает стойкий иммунитет к нему, вероятность заразиться дважды ничтожна. Но из практики известны случаи рецидива заболевания, который наступает впоследствии ослабленного иммунитета. К таковым относятся следующие ситуации:
- Человек является носителем СПИДа, у него прогрессирует иммунодефицит из-за ослабленной лимфатической системы. Если отсутствует надлежащая защита, вирус Эпштейна-Барр может «проснуться» в любой момент и повлечь развитие мононуклеоза.
- Длительный прием иммунодепрессантов, целенаправленно угнетающих иммунитет. Данные препараты используются при трансплантации органов для предотвращения их отторжения.
- Онкозаболевание, предполагающее прохождение химиотерапии, негативно сказывающейся на иммунитете.
Реабилитация
На протяжении 6 месяцев после перенесенной болезни реконвалесцент (выздоравливающий человек) должен наблюдаться у специалистов: инфекциониста, иммунолога, онколога, терапевта. Рекомендуется прохождение в этот период назначенных докторами исследований, показана сдача соответствующих анализов. Человек должен ограждать себя от эмоциональных стрессов, противопоказаны чрезмерные физические нагрузки (касается спортсменов). На фоне любого негативного фактора могут проявиться аутоиммунные реакции, как результат – рецидив мононуклеоза, который полностью вылечить невозможно.
Прогноз и профилактика
Патология в неосложненной форме характеризуется благоприятными прогнозами. Серьезные осложнения наступают при специфических последствиях болезни. Если по происшествию 6 месяцев в крови обнаруживаются остаточные явления инфекции, рекомендуется диспансерное наблюдение в больнице.
Профилактические меры после перенесенной болезни направлены на то, чтобы повысить иммунитет, для чего стоит уделить особое внимание оздоровительным процедурам. Если нет противопоказаний, рекомендуется прием адаптогенов и иммунорегуляторов. Специальные прививки против мононуклеоза отсутствуют. Что касается детей, у которых состоялся контакт с заразным человеком, им назначается иммуноглобулин.
Важно своевременно обнаруживать симптомы и проводить лечение мононуклеоза под контролем врача. В запущенной форме заболевание может повлечь развитие дополнительных патологий, ухудшающих качество жизни. Стоит отметить, что чаще всего ВЭБ-инфекция проходит практически бессимптомно, ассоциируясь с обычной простудой. Поэтому и диагностируется она далеко не в каждом случае.
Загрузка...Инфекционный мононуклеоз: возможные осложнения и лечение
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты "Медицина 24/7" проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Какие «диагностические вещества» вырабатывает вирус инфекционного мононуклеоза?
После внедрения вирусная частица производит вещество, необходимое ей для размножения - ранний антиген (EA), к которому в организме человека генерируются антитела в виде иммуноглобулинов М (IgМ) и G (IgG).
Дальше вирус начинает выработку уникальных антигенов из кусочков своего генома. На них в больном теле начинается выработка специальных антител, которые выявляют при лабораторной диагностике и по их уровню отслеживают течение заболевания. Это антитела к вирусной капсуле VCA, его мембране MА, ядру EBNA.
Если антитела к VCA отсутствуют, а клинические проявления полностью соответствуют мононуклеозу, то инфекция вызвана токсоплазмой или цитомегаловирусом. Все сомнения перепроверяются через неделю, если они не рассеиваются, то считают, что реакция отрицательна.
Специалисты центра инфекций "Медицина 24/7" всегда учитывают не только индивидуальные особенности заболевания, но возможности и интересы каждого пациента, чтобы диагностика и лечение были максимально комфортными.
Возможна ли диагностика не по крови?
Соскоб со слизистой любого места, не только рта, участвует в цепной полимеразной реакции (ПЦР), которая просто определяет наличие ДНК Эпштейна-Барр. В слюне чужеродная ДНК обнаруживается уже на исходе инкубации и через полгода после выздоровления, и при бессимптомном носительстве. У каждого десятого после инфекции ПЦР сохраняется положительной на всю жизнь.
Как диагностируют хронический инфекционный мононуклеоз?
Если при рецидиве клинических симптомов в первые полгода после острого заболевания, уровень антител очень высокий, то это хронический мононуклеоз. Берут биопсию из пораженных органов и по ПЦР или ИФА определяют нарастающие присутствие в клетках ДНК Эпштейн-Барр.
Какова профилактика инфекционного мононуклеоза?
Специфической профилактики нет: не существует вакцины и не разработано специальных санитарных мероприятий.
Пациента изолируют, но карантина не объявляют, контактировавших с ним людей профилактически не лечат, генеральной санитарной уборки помещений, в которых побывал больной до диагностики у него заболевания, тоже не проводят. По выздоровлении можно заниматься чем угодно, никаких ограничений по контактам с детьми нет.
Что необходимо делать, если кто-то в семье заболел инфекционным мононуклеозом?
- Отделить больного от остальных членов семьи.
- При общении с больным надевать защитную маску, менять её каждые 2 часа, мыть руки по локоть.
- Пациенту на неделю предписан строгий постельный режим. Выделить личную посуду и всё, что требуется для ухода, желательно одноразовое.
- За сутки не менее трёх раз обрабатывать антисептиками все наружные слизистые оболочки, чтобы к воспалению не присоединились бактерии и грибы.
Инфекционист клиники "Медицина 24/7", обладая обширным клиническим кругозором, имеет в своём распоряжении самое современное диагностическое оборудование, выполняет сложные анализы, что сказывается на благоприятном прогнозе пациента. Запишитесь на консультацию по телефону +7 (495) 230-00-01
Инфекционный мононуклеоз, вызываемый вирусом из семейства герпесвирусов, чуть больше половины людей переносят в детстве и юношестве. Статистика утверждает: у девяти из десяти взрослых в крови определяется ДНК вируса Эпштейна-Барр, по-видимому, многие люди болеют инфекционным мононуклеозом в скрытой форме.
Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Более 130 лет назад объединить симптомы воспаления лимфоидных органов в одно заболевание «идиопатическое воспаление шейных желез» догадался детский врач Филатов, а через 4 года после него это же сочетание симптомов немец Пфайффер назвал «железистой лихорадкой».
Ещё через четверть века обнаружилось совершенно «новое» заболевание инфекционный мононуклеоз, чуть позже его первооткрыватели разобрались, что он был уже описан под другими именами. В СССР инфекцию предпочитали называть болезнью Филатова, подчеркивая приоритет, но после присоединились к международной номенклатуре.
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В центре "Медицина 24/7" к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Какие осложнения бывают при инфекционном мононуклеозе?
Самое частое – это присоединение бактериальной флоры, когда, к примеру, вирусное поражение глоточных миндалин перетекает в бактериальную гнойно-некротическую ангину.
Осложнения со стороны органов достаточно редки, это может быть поражение нервной системы в виде менингита. Как правило, это возможно у пожилых и ослабленных пациентов в первую неделю болезни. Неврологические проявления могут быть единственным симптомом заболевания, в большинстве случаев бесследно проходят.
В очень редких случаях возможно развитие гемолитической анемии, критическое снижение числа лейкоцитов – нейтропения, тромбоцитопения, вероятно, за счёт поражения вирусом костного мозга.
Инфекционисты клиники "Медицина 24/7" при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию неблагоприятных осложнений, что позволяет начать профилактические мероприятия.
Лечение инфекционного мононуклеоза у взрослых
Больных инфекционным мононуклеозом лечат амбулаторно, госпитализируют только при тяжелом варианте и высокой вероятности развития осложнений.
Поскольку специфических препаратов, убивающих вирус Эпштейна-Барр, не существует, симптоматическая терапия решает несколько задач:
- Уменьшение клинических проявлений.
- Профилактика осложнений.
- Предупреждение рецидива и перехода в хроническую форму.
Выбор терапевтической стратегии зависит от клинических проявлений, интенсивности симптоматики, тяжести заболевания и осложнений. При тяжелом течении применяют ацикловир, а антибиотики подключают к терапии при угрозе бактериальной суперинфекции или формировании осложнений.
Кроме лекарственных средств используется физиотерапия, она же включается в реабилитацию, которую начинают в разгар инфекции.
Комплексная терапия позволяет не только улучшить качество жизни, но и сократить время восстановления, при этом необходима абсолютная адекватность нагрузок адаптационным и резервным возможностям пациента.
Это осуществимо только при дифференцированном подходе и участии нескольких специалистов, что реализуется командой клиники инфекционных заболеваний "Медицина 24/7". Если заболели Вы или Ваш близкий, обратитесь в нашу клинику по телефону +7 (495) 230-00-01.
Инфекционный мононуклеоз
Несмотря на то что диагнозу «инфекционный мононуклеоз» (ИМ) уже сотня лет и вроде бы он изучен вдоль и поперек, это словосочетание продолжает будоражить умы врачей и пациентов, обрастая все новыми домыслами.
Немного теории
Инфекционный мононуклеоз — доброкачественное заболевание, характеризующееся лихорадкой, увеличением лимфоузлов, ангиной, гнусавостью голоса, увеличением печени и селезенки. В анализе крови при ИМ наблюдается лейкоцитоз и лимфоцитоз, зачастую выявляются атипичные мононуклеары. Если пациенту с мононуклеозом назначают антибиотики на основе амокси- или ампициллина, может возникнуть сыпь, по типу крапивницы. Учитывая, что для пациентов с ИМ характерны высокая температура и воспаление миндалин, необходимо проводить дифференциальный диагноз с аденовирусный инфекцией и стрептококковой ангиной.
Читайте также:
«Поцелуйная» инфекция
Наиболее часто инфекционный мононуклеоз вызывается вирусом Эпштейна – Барр (ВЭБ, вирус герпеса человека 4-го типа) (95 % случаев), реже — вирусом герпеса человека 6-го типа (ВГЧ-6) и цитомегаловирусом (ЦМВ). Вирус Эпштейна – Барр вездесущ, и рано или поздно им заражаются большинство населения земного шара. Передается ВЭБ через слюну, а значит, уже с рождения ребенок может получить его от любящих целоваться родителей и родственников. К 3 годам жизни около 80 % детей уже сталкивались с этим вирусом.
Но заражение ВЭБ не означает, что пациент перенесет именно мононуклеоз. Большинство людей после контакта с ВЭБ болеют бессимптомно или в ОРЗ-подобной форме.
После заражения ВЭБ не исчезает из организма, а остается жить в человеке навсегда в дремлющем состоянии. В связи с этим вирус может обнаруживаться в слюне и даже в крови на протяжении всей жизни, что признано нормой и не является признаком острого заболевания.
Ну а теперь распространенные мифы, отравляющие жизнь пациентам и их родителям.
Миф № 1. Диагноз «инфекционный мононуклеоз» — это навсегда
Ни в коем случае. Хотя чаще всего ИМ не легкое заболевание, в подавляющем случае оно проходит самостоятельно, на фоне симптоматического лечения. Иногда, при присоединении бактериальной инфекции, требуются антибиотики. Осложнения крайне редки.
Миф № 2. ИМ лучше всего лечится противовирусными препаратами
Действительно, ВЭБ является герпесвирусом 4-го типа. Теоретически на него могут оказывать воздействие препараты ацикловира. Но ни в каких международных исследованиях не была доказана их эффективность при ИМ. Более того, считается, что клинические проявления ИМ связаны не с собственно репликацией вируса, а с запущенными им иммунопатологическими реакциями. Таким образом, назначение противовирусных препаратов при ИМ фактически бессмысленно, особенно интерферонов — препаратов, активно используемых для лечения ИМ только в России и странах СНГ.
Миф № 3. После перенесенного ИМ нельзя ехать на море и вообще загорать
Это полная чушь. Нет ни одного исследования, показывающего опасность солнца после мононуклеоза. Это заболевание встречается во всем мире, в том числе в Испании, Италии, странах Африки и Южной Америки, где солнца намного больше, чем в России. Слышали ли вы про потоки иностранцев, которые после перенесенного мононуклеоза прячутся в Мурманске?
Другой вопрос, что избыток солнца может быть вреден для любого человека, злоупотреблять загаром не стоит.
Миф № 4. После перенесенного мононуклеоза полгода нельзя делать прививки
Ни в одной инструкции ни к одной вакцине не написано, что прививку можно делать только через 6 месяцев после ИМ. Более того, это абсолютно противоречит здравому смыслу — если пациент ослаблен после перенесенного заболевания, значит, он с большей вероятностью может заразиться любой инфекцией. Так чтó безопаснее при ослабленном иммунитете — привиться современной безобидной вакциной или заболеть новой злой болезнью? По-моему, ответ очевиден.
Миф № 5. После перенесенного мононуклеоза нельзя заниматься спортом
Что касается спорта, то здесь нет никаких однозначных сроков. Мы действительно не рекомендуем заниматься спортом до тех пор, пока не нормализуется самочувствие, не восстановятся показатели АЛТ в крови и пока не уменьшится селезенка (опасность разрыва). То есть всё зависит от тяжести болезни: если мононуклеоз был нетяжелым — никаких ограничений нет, если отмечался реактивный гепатит (высокий АЛТ) и/или была выраженная спленомегалия — ждем нормализации этих показателей.
Миф № 6. В слюне нашли ВЭБ — пора лечиться от мононуклеоза
Ничего подобного. Диагноз «инфекционный мононуклеоз» — клинический, его можно поставить только при наличии специфических симптомов. В остальных случаях, обнаружение вируса свидетельствует либо о нормальном носительстве вируса, либо о текущей стертой инфекции ВЭБ, не требующей лечения.
Миф № 7. Спустя год после ИМ в слюне (крови) снова нашли вирус Эпштейна – Барр, значит, болезнь не побеждена
После перенесенного ИМ ВЭБ остается в организме пожизненно. А значит, его можно продолжать выявлять еще очень долго — собственно, всю жизнь. Никакого смысла использовать подобные анализы для контроля перенесенного ИМ нет.
Михаил Никольский
Фото istockphoto.com
Инфекционный мононуклеоз. Симптомы и лечение. Фото
Инфекционный мононуклеоз. Симптомы и лечение. ФотоИнфекционный мононуклеоз является манифестной формой первичной инфекции, вызванной вирусом Эпштейна-Барр. Болезнь протекает с лихорадкой, явлениями воспаления миндалин и глотки, увеличением лимфоузлов и селезенки, реже — печени. Сыпь при мононуклеозе отмечается у каждого четвертого больного.
Вирусами Эпштейна-Барр инфицировано от 80 до 90% всего населения. Инфицированность детей первых 2-х лет жизни достигает 60%.
Бессимптомное течение при первичном инфицировании отмечается в 10 — 25% случаев. В 40% случаев инфекция проявляется в виде ОРЗ, в 18% случаев регистрируется инфекционный мононуклеоз. Первичное инфицирование чаще всего имеет доброкачественное течение и заканчивается выздоровлением.
После острого проявления инфекции заболевание у 15 — 25% больных заболевание приобретает хроническое течение и в последующем, при снижении работы иммунной системы и наследственной предрасположенности, становятся причиной развития хронической вирус Эпштейна-Барр-инфекции и целого ряда тяжелой онкологической патологии лимфопролиферативного характера, аутоиммунных заболеваний и синдрома хронической усталости.
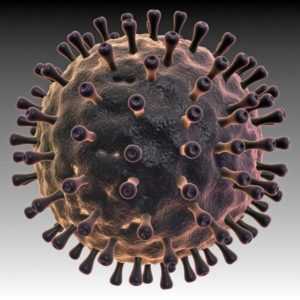
Рис. 1. На фото вирус Эпштейна-Барр (вид в электронном микроскопе).
У лиц, инфицированных вирусами Эпштейна-Барр, патологические процессы формируются редко по причине того, что иммунная система человека способна контролировать постоянное пребывание (персистенцию) инфекции в организме человека.
Вирус Эпштейна-Барр чаще всего распространяется воздушно-капельным путем (со слюной при поцелуях и оральном сексе), через предметы быта, переливании крови и от матери к плоду.

Рис. 2. Вирус Эпштейна-Барр чаще всего распространяется со слюной, из-за чего мононуклеоз у взрослых называют «болезнью поцелуев».
Как развивается заболевание
В клетки эпителия носа и ротоглотки вирусы Эпштейна-Барр проникают чаще всего воздушно-капельным путем (часто со слюной). При разрушении клеток эпителия возбудители проникают в окружающую лимфоидную ткань миндалин и внедряются в В-лимфоциты. Инфицированные клетки значительное время находятся в криптах миндалин и при их гибели вирусы долгое время (12 — 18 месяцев) выделяются со слюной во внешнюю среду.
Вирусы обладают способностью стимулировать размножение В-лимфоцитов. При делении В-лимфоцитов вирусы передаются их дочерним клеткам. В составе В-лимфоцитов вирусы распространяются по всему организму, поражая, в первую очередь, лимфоидные органы — печень, селезенку и В-лимфоциты периферической крови.
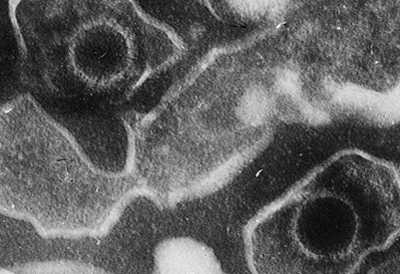
Рис. 3. На фото два вируса Эпштейна-Барр под микроскопом.
к содержанию ↑Особенности вирус Эпштейна-Барр-инфекции
- Вирусы стимулируют размножение В-лимфоцитов.
- В момент деления В-лимфоцитов вирусы проникают в дочерние клетки.
- Вирусы Эпштейна-Бар способны вызывать у В-лимфоцитов хромосомные нарушения.
- Если вирусы поселяются в ядре клетки, то они формируют кольцевую структуру — эписому.
- Массивное размножение вирусов, что чаще всего происходит в острой фазе заболевания, сопровождается гибелью большого количества В-лимфоцитов (литический тип размножения вирусов).
- Если вирусные частицы размножаются медленно (латентный тип размножения вирусов), то В-клетки так быстро не разрушаются. Персистируя долгое время в организме, вирусы поражают другие клетки крови и эпителий сосудов, что приводит к развитию вторичного иммунодефицита.
- Вирусы вырабатывают целый ряд специфических антигенов — капсидный, ядерный, ранний и мембранный. Антигены вирус Эпштейна-Барр образует последовательно. Так же последовательно в организме больного вырабатываются антитела, что позволяет диагностировать заболевание и определить срок инфицирования.
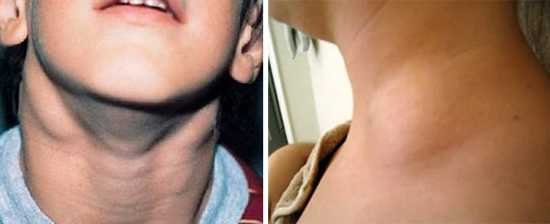
Рис. 4. На фото инфекционный мононуклеоз. Повышенная температура тела и увеличенные лимфоузлы — первые симптомы мононуклеоза.
к содержанию ↑Симптомы мононуклеоза
Мононуклеоз у взрослых является проявлением острой вирус Эпштейна-Барр-инфекции. Инкубационный период заболевания составляет 4 — 15 дней. Почти всегда болезнь начинается остро и через несколько дней симптомы интоксикации и лихорадка достигают своего максимума. Основные симптомы мононуклеоза в этот период: ломота в теле, головная боль, слабость и недомогание. Температура тела имеет волнообразное течение и длится 1 — 3 недели. На 2 — 3 день заболевания увеличиваются лимфатические узлы. Значительно реже заболевание развивается незаметно.
Небольшая слабость и увеличение шейных лимфоузлов — основные симптомы мононуклеоза при стертом начале.
Основные симптомы мононуклеоза формируются в полном объеме через неделю. Лихорадка, боли в горле и увеличенные лимфоузлы — главные симптомы мононуклеоза на ранних стадиях заболевания.
Тонзиллит
Явления тонзиллита проявляются в первые дни заболевания, реже — к концу первой недели. Тонзиллит при мононуклеозе протекает под маской катаральной, лакунарной или язвенно-некротической ангины с образованием пленок, как при дифтерии.
Фарингит
У каждого третьего больного отмечается фарингит. Боли в горле, покраснение миндалин и глотки — главные симптомы заболевания.
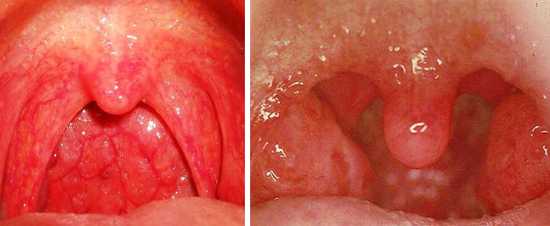
Рис. 5. Фарингит и тонзиллит — признаки инфекционного мононуклеоза.
Часто только фарингит и незначительная слабость являются единственными симптомами мононуклеоза при легком течении заболевания.
Увеличение лимфатических узлов (лимфаденопатия)
Увеличение лимфатических узлов отмечается при мононуклеозе почти в 100% случаев и с первых дней заболевания. Чаще всего поражаются лимфоузлы, расположенные в углах нижней челюсти и заднешейные, реже — подмышечные и локтевые. Как правило, лимфатические узлы увеличиваются симметрично. Располагаются «пакетами», слегка болезненны при пальпации. Описаны случаи увеличения брыжеечных лимфоузлов.
Рис. 6. Увеличение шейных лимфатических узлов при инфекционном мононуклеозе.
Рис. 7. Увеличение лимфоузлов при инфекционном мононуклеозе.
Сыпь
Сыпь при мононуклеозе нередкий симптом. Она регистрируется в 25% случаев и появляется на 3 — 5 день заболевания и через 1 — 3 дня исчезает. Чаще всего регистрируется сыпь в виде плотных папул, реже — мелких розовых пятен и петехий — темно-красных пятнышек и петехий, причиной которых являются кровоизлияния. Сыпь появляется только один раз.
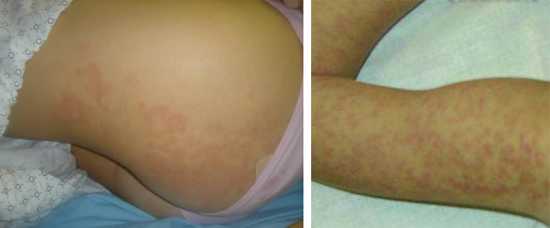
Рис. 8. На фото сыпь при мононуклеозе.
Увеличение селезенки и печени
Увеличение селезенки (75% случаев) и печени (17% случаев) — патогомоничные симптомы мононуклеоза, которые появляются на 3 — 5 день заболевания и сохраняются около месяца. Иктеричность (пожелтение) склер и кожи, потемнение мочи регистрируются при желтушных формах мононуклеоза (11% случаев).
к содержанию ↑Интоксикация, воспаление миндалин (тонзиллит), воспаление горла (фарингит), увеличение лимфатических узлов, печени и селезенки — основные симптомы мононуклеоза.
Диагностика инфекционного мононуклеоза
При инфекционном мононуклеозе на 2 — 3 неделе отмечается повышение лейкоцитов в крови. Количество лимфоцитов и моноцитов в крови увеличивается до 50 — 70%. Атипичные лимфоциты (мононуклеары) составляют около 10%.
На 3 — 4 неделе в 4 раза повышается титр антител. Выявляются антитела к антигенам вируса Эпштейна-Барр.
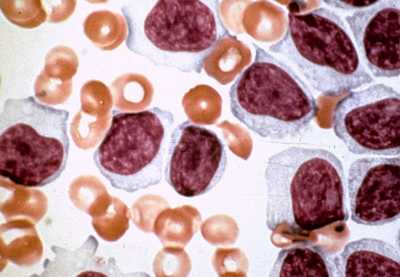
Рис. 9. На фото мононуклеары (атипичные лимфоциты) при мононуклеозе. Эти клетки являются маркерами вирусных инфекций. При мононуклеозе они присутствуют всегда. Их количество чаще всего достигает 5 — 10%. Редко — 50%. Количество мононуклеаров повышается уже с первых дней заболевания и остается таковым до 1-го, реже до 2-х и более месяцев.
к содержанию ↑Осложнения мононуклеоза
- У 90% больных мононуклеоз осложняется гепатитом, максимально выраженные клинические проявления которого регистрируются на 2 — 3 неделе заболевания.
- Гемофагоцитарный синдром, иммунная тромбоцитопеническая пурпура, апластическая анемия, нейтропения и ДВС- синдром — основные гематологические осложнения мононуклеоза.
- Тромбоцитопения (снижение количества тромбоцитов) отмечается с 7-го дня заболевания в половине случаев заболевания. Ее причина — выработка вирусами Эпштейна-Барр антитромбоцитарных антител, что проявляется массивным разрушением тромбоцитов в селезенке.
- Гемолитическая анемия развивается редко. Длительность ее течения составляет 1 — 2 месяца.
- Разрыв селезенки регистрируется крайне редко. Симптомы осложнения регистрируются на 2 — 3 неделе заболевания. Резкие боли в животе и массивное кровотечение в брюшную полость, которое сопровождается тахикардией — основные симптомы мононуклеоза, осложненного разрывом селезенки. Срочное оперативное вмешательство — единственный метод лечения.
- Очень редко при инфекционном мононуклеозе развиваются неврологические осложнения.
Варианты исхода мононуклеоза
На исход инфекционного мононуклеоза влияет степень выраженности угнетения иммунной системы, генетическая предрасположенность к заболеваниям, ассоциированных с вирус-Эпштейна-Барр-инфекциями и целый ряд внешних факторов, наносящих удар по иммунитету (стрессы, вакцинация, остря бактериальная или вирусная инфекция, операции, неблагоприятные условия внешней среды и пр.).
Варианты исхода инфекционного мононуклеоза:
- выздоровление,
- бессимптомное вирусоносительство,
- хроническая рецидивирующая Эпштейна-Барр-инфекция,
- развитие опухолей лимфатической системы,
- развитие аутоиммунных заболеваний.
Выздоровление характеризуется отсутствием клиники и нормализация лабораторных показателей. ДНК вирусов определяются в единичных В-клетках.
Стертая, атипичная форма заболевания характеризуется длительным субфебрилитетом неясного генеза и возникновением заболеваний бактериальной, грибковой и вирусной природы на фоне значительного снижения иммунитета больного.
Бессимптомное (латентное течение) характеризуется отсутствием клинических симптомов. ДНК вирусов определяется методом ПЦР (10 копий в пробе).
Рецидивы инфекционного мононуклеоза возникают в 10 — 15% случаев. Рецидивы заболевания всегда протекают легко и без осложнений.
Рис. 10. На фото лимфома Беркитта — злокачественная опухоль, причиной которой является вирус Эпштейна-Барр.
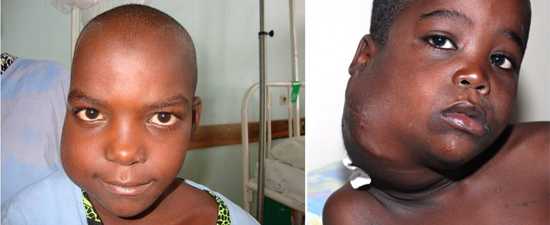
Рис. 11. На фото лимфома Беркитта. Заболевание часто встречается у детей африканского континента в возрасте 4 — 8 лет.

Рис. 12. Тяжелое последствие вируса Эпштейна-Барр — лимфома Беркитта.
к содержанию ↑Инфекционный мононуклеоз и беременность
Беременным женщинам необходимо помнить, что 80 — 90% всего населения инфицировано Вирусами Эпштейна-Барр. Инфекционный мононуклеоз у беременных протекает с присущими заболеванию симптомами. Через плаценту вирусы Эпштейна-Барр не проникают.
к содержанию ↑Лечение мононуклеоза
При выявлении у больного мононуклеоза обследуются все члены его семьи. Наличие у них вируса Эпштейна-Барр в слюне является показанием к углубленному обследованию и противовирусному лечению.
Чаще всего при инфекционном мононуклеозе особого лечения не требуется.
При длительном сохранении лихорадки, серьезных проявлениях ангины и фарингита, появлении желтухи и кашля, болей в грудной клетке и животе показана госпитализация больного.
Постельный режим назначается только на период лихорадки. Длительный постельный режим удлиняет процесс излечения.
Потогонные напитки в виде отвара и настоя леченых трав, витаминные напитки в виде чая с лимоном, отвара шиповника, щелочных минеральных вод помогут вывести токсины из организма.
Снимут боль ненаркотические анальгетики Парацетамол и Ибупрофен и их аналоги.
Как лечить ангину и фарингит при мононуклеозе
Дискомфорт в горле, а так же присоединение вторичной инфекции служат показанием для применения антисептиков, дезинфицирующих и обезболивающих средств. Комбинированные препараты для местного применения — лучший выбор для лечения тонзиллита и фарингита при инфекционном мононуклеозе. Эти препараты сегодня считаются наиболее востребованными при лечении заболеваний ротоглотки бактериальной, вирусной и грибковой природы.
Обладают противомикробной активностью ТераФлю ЛАР, Гексэтидин, Стопангин, Гексорал, Анти-Ангин Формула, Стрепсилс, Стрепсилс Плюс, Ингалипт, Каметон, Мирамистин, Нео-ангин, Фарингосепт.
Тонзиллит при мононуклеозе асептический. Лечение миндалин и глотки антисептиками проводится в случае присоединения вторичной инфекции.
Для устранения болевого синдрома показаны такие препараты, как ТераФлю ЛАР, Стрепсилс Плюс, Стрепсилс Интенсив, Флурбипрофен, Тантум® Верде, Анти-Ангин Формула, Нео-ангин и Каметон.
Применение антибактериальных препаратов
В случае присоединения вторичной инфекции назначаются антибактериальные препараты. На присоединение вторичной инфекции указывает повышенная температура тела, которая сохраняется более 3-х дней, явления воспаления миндалин (лакунарная или некротическая ангина), пневмония и плеврит.
Применение противовирусных препаратов
Лечение вирус Эпштейна-Барр-инфекции противовирусными препаратами показано при тяжелом и осложненном течении мононуклеоза, а так же при возникновении необходимости профилактики лимфопролиферации у пациентов со сниженным иммунитетом. Доказательной активностью в настоящее время обладают противовирусные препараты — аналоги нуклеозидов: Ацикловир (Зовиракс), Валацикловир (Валтрекс), Пенцикловир (Вектавир), Фамцикловир (Фамвир). Курс лечения противовирусными препаратами составляет 14 дней.
Рис. 13. 60% детей в первые два года жизни инфицируются вирусами Эпштейна-Барр.
Среди всех инфекций вирус Эпштейна-Барр является самым хитрым врагом. Он не только убивает клетки хозяина, но и сотрудничает с ними. Вирус является виновником развития множества онкологических и аутоиммунных заболеваний. Инфекционный мононуклеоз является острым проявлением первичной инфекции. Его лечение должно осуществляться только под наблюдением врача.
ССЫЛКИ ПО ТЕМЕ Статьи раздела "Герпес-инфекции"Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела "Герпес-инфекции" Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхИнфекционный мононуклеоз: причины, симптомы, лечение
Инфекционный мононуклеоз – это инфекционное острое заболевание, которое характеризуется, прежде всего, поражением лимфатической и ретикулоэндотелиальной систем. Инфекционный мононуклеоз, симптомы которого проявляются в виде лихорадки, полиаденита и тонзиллита, помимо этого протекает с увеличением селезенки и печени, а также с лейкоцитозом в преобладании при нем базофильных мононуклеаров.
Онлайн консультация по заболеванию «Инфекционный мононуклеоз».
Задайте бесплатно вопрос специалистам: Инфекционист.Общее описание
В качестве источников возбудителя инфекционного мононуклеоза выступает больной данным заболеванием человек, а также вирусоноситель. Как правило, передача инфекции осуществляется воздушно-капельным путем, однако чаще это происходит через слюну (к примеру, при поцелуе). Нередко передача инфекции осуществляется и посредством переливания крови. Выделение во внешнюю среду вируса происходит по прошествии срока в 18 месяцев с момента первичного инфицирования, что определено на основании исследований взятого из ротоглотки материала. В случае отсутствия клинической симптоматики, выделение в среду вируса происходит периодами.
Что касается естественной восприимчивости к заболеванию у людей, то она достаточно высокая, с преобладанием легких и стертых его форм. Указывать на наличие пассивного врожденного иммунитета может очень низкая заболеваемость инфекционным мононуклеозом детей на первом году жизни. Между тем, иммунодефицитные состояния предрасполагают к генерализации инфекции (то есть, к распространению патологического процесса).
Основные эпидемиологические признаки инфекционного мононуклеоза
Распространенность заболевания является повсеместной, при этом преимущественно регистрация его происходит при спорадических случаях, а в некоторых ситуациях – при незначительных вспышках. Ввиду полиморфности клинической картины и частого возникновения сложностей в диагностировании заболевания есть основания указывать на тот факт, что официальные цифры по его регистрации не являются отражением действительности в вопросе широты инфекционного распространения.
Чаще всего заболеванию подвергаются подростки, при этом максимальный всплеск заболеваемости отмечается в 14-16 лет у девочек, и в 16-18 лет – у мальчиков. Учитывая это обстоятельство, инфекционный мононуклеоз зачастую определяют как «болезнь студентов».
Что касается других возрастных категорий, то люди после 40 лет подвергаются инфицированию достаточно редко. ВИЧ-инфицированные люди, ввиду актуальности у них иммунодефицитного состояния, подвержены реактивации инфекции в латентном ее виде вне зависимости от возраста. Заражение детей категории раннего детского возраста происходит в форме симптоматики, соответствующей респираторному заболеванию, детей более старших возрастов – без проявления симптомов.
К возрасту 30-35 лет большинство людей располагает наличием антител в отношении вируса рассматриваемого нами заболевания, что определяет редкость появления клинически выраженных его форм среди взрослого населения.
В отношении времени года, сопутствующего вспышкам заболеваемости инфекционным мононуклеозом, отмечается, что их регистрация актуальна в течение всего года, причем реже – летом. Предрасполагающими к заражению факторами становится скученность и использование общего белья, посуды. Помимо этого в числе таких факторов отмечается и теснота бытовых контактов.
Инфекционный мононуклеоз: симптомы у взрослых
Длительность инкубационного периода может составлять порядка 5 дней – полутора месяцев. Возможным является продромальный период, который характеризуется отсутствием особого типа симптомов. В данных случаях развитие заболевания происходит в постепенном порядке. Так, в течение нескольких дней отмечается субфебрильная температура и слабость, недомогание и повышенная утомляемость. Верхние дыхательные пути подвергаются катаральным изменениям: возникает заложенность носа, появляется гиперемия и увеличение миндалин, гиперемия слизистой ротоглотки.
Острому началу заболевания сопутствует стремительный рост температуры, которая может достичь достаточно высоких показателей. Помимо этого больные испытывают головную боль и боль в горле, возникающую при глотании. У них отмечается усиленное потоотделение и озноб, возникает ломота в теле. Впоследствии температурные показатели могут быть различными, а длительность лихорадки составлять может от нескольких дней и до нескольких месяцев.Конец первой недели соответствует периоду разгара заболевания, при котором проявляются все его основные симптомы. Сюда относятся общетоксические явления и ангины, гепатолиенальный синдром и лимфаденопатия. Отмечается ухудшение самочувствия больного, температура высокая, помимо этого присутствуют проявления в виде озноба, ломоты в теле и головная боль. Возможна заложенность носа, носовое дыхание при этом, соответственно, затрудняется, голос приобретает гнусавость.
Для поражения зева характерно нарастание в горле боли, также может развиться ангина в одной из своих форм (катаральная, пленчатая, фолликулярная, язвенно-некротическая). Нерезкая выраженность отмечается в проявлениях гиперемии слизистой, миндалины приобретают желтоватого оттенка налеты, которые легко устраняются. Иногда такие налеты имеют сходство с налетами, присущими дифтерии. Слизистая мягкого неба может характеризоваться появлением на ней геморрагических элементов, резкая гиперемированность отмечается в области задней стенки. Кроме того, она характеризуется зернистостью и разрыхленностью.
Большинство больных сталкивается также с увеличением при разгаре инфекционного мононуклеоза с таким симптомами, как увеличение селезенки и печени. Иногда развивается также и желтушный синдром при характерном для него усилении диспептических явлений в виде тошноты и снижения аппетита. Моча темнеет, кожа и склеры приобретают икретичность (то есть появляется желтая пигментация, желтушность кожи и слизистых оболочек). В сыворотке крови повышается концентрация билирубина наряду с повышенной активностью аминотрансфераз.
В некоторых случаях может появиться папулезно-пятнистого типа экзантема, без определенной локализации, без зуда и без необходимости ее лечения. После ее исчезновения на коже не остается никаких следов изменений.
Период разгара заболевания, который составляет порядка 2-3 недель, сменяет период реконваленсации с улучшением самочувствия больного, постепенным исчезновением гепатолиенального синдрома и ангины. Впоследствии можно говорить о нормализации лимфоузлов. В целом длительность данного периода крайне индивидуальна, в некоторых случаях отмечается сохранение лимфаденопатии и повышенной температуры на протяжении нескольких недель.
Общая длительность инфекционного мононуклеоза может быть затянутой, возможна попеременная смена периодов ремиссий и обострений сроком до полутора лет.
Инфекционный мононуклеоз: симптомы у детей
Как и в случаях с взрослой заболеваемостью мононуклеозом, инфекционный мононуклеоз у детей проявляется в медленной лихорадке, которая сопровождается характерным опуханием желез, возникновением ангины, усталостью и определенным дискомфортом на физическом уровне. Обуславливается ангина тонзиллитом. Что касается других симптомов у детей, то здесь, опять же отмечается головная боль и насморк, прилив крови и боль в животе. Суставы ноют, глотание затрудняется. Десны становятся кровоточивыми.
Как правило, симптоматика длится на протяжении прядка нескольких недель, может достигать по срокам и нескольких месяцев. Ввиду сильной усталости больные дети нуждаются в длительном сне.
Заболевание может протекать в типичной и в атипичной формах, которые, в свою очередь, характеризуются собственной степенью тяжести. Дети младшего возраста переносят заболевание тяжелее, проявления в виде гепатоспленомегалии, тромбоцитопении, нейтропении и изменениями в ЦНС имеют более выраженный характер. Ангина, сыпи и температура при атипичной форме заболевания, как определяющие его симптомы, отсутствуют.
Диагностирование инфекционного мононуклеоза затруднено среди лежачих больных по причине сходства его симптоматики с симптоматикой другого типа заболеваний. В качестве основного признака этого заболевания выступает длительность, отмечаемая в его течении. Помимо этого, определить заболевание можно на основании симптомов в комплексе с двумя анализами крови на выявление гетерофильных агглютининов и необычных лимфоцитов, которые в этом случае определяются в клетках крови.
Лечение инфекционного мононуклеоза
Больные, у которых обнаружена легкая и среднетяжелая форма рассматриваемого заболевания, могут проходить лечение дома. В частности им требуется постельный режим, что мотивируется значительной выраженностью интоксикационной симптоматики. Возможно назначение диеты при проявлениях гепатита, проявляющегося в легкой форме в качестве осложнения заболевания.
Специфической терапии для данного заболевания нет. В качестве основных мер в борьбе с ним назначается дезинтоксикационная терапия. Отсутствие осложнений бактериального характера не требует назначения антибиотиков. Гипертоксическое течение заболевания, в том числе и заболевание с угрозой возникновения асфиксии из-за увеличения миндалин и отека глотки, требует проведения лечения с использованием глюкокортикоидов.
При подозрении на данное заболевание следует обратиться к инфекционисту, который определит адекватную терапию при инфекционном мононуклеозе.
симптомы и лечение у взрослых
Мононуклеоз относится к инфекционным болезням, вызванным вирусом. По данным медицинской статистики в острой форме он протекает только в 20% случаев, остальные 80% приходится на хронический мононуклеоз. В этом случае инфекция проявляется вяло и протекает в латентной (скрытой) форме, что говорит о способности иммунной системы только частично справляться с возбудителем.
Особенности хронической формы мононуклеоза
Вызванный вирусом Эпштейна-Барр (ВЭБ) мононуклеоз или железистая лихорадка проявляется как в острой, так и хронической форме. Причинами появления инфекционного заболевания являются два фактора. Первый из них — лёгкая возможность попадания вируса в организм. Учитывая, что пути его передачи достаточно разнообразны, до 95% населения земного шара являются его носителем. Вторым фактором является слабая работа иммунной системы.
Поскольку хронический инфекционный мононуклеоз имеет размытую картину, то инфекция распространяется широко без эпидемических вспышек. Хроническая форма у взрослых протекает медленно и не имеет чётко выраженной симптоматики. При заражении вирусом поражаются нёбные миндалины, носоглотка, лимфоузлы. Страдает печень и селезёнка, меняется состав крови.
Вирус Эпштейна-Барр у взрослых классифицируется как разновидность вируса герпеса. Он длительное время может находиться в теле человека, никак себя не проявляя, поэтому носитель инфекции не имеет представления о его существовании в организме.
Его «пробуждение» может быть связано с целым рядом факторов. Вирус начинает активно размножаться и с током крови разносится по всем органам. Он разрушает клетки, провоцируя развитие заболеваний. Его хроническое протекание грозит многими осложнениями для здоровья.
После инкубационного периода возбудитель начинает распространяться и в окружающей среде. Он передаётся через поцелуи, воздушно-капельным путём, через грязные руки и предметы личной гигиены. Возможно его распространение при переливании крови и при родах. Чаще всего люди переносят ВЭБ до 40 лет. После мононуклеоза вырабатывается стойкий иммунитет, но по ряду причин возможны рецидивы и хроническое течение заболевания.
Вирус обладает тропностью (привязанностью) к лимфатической системе. В-лимфоциты, заражённые ВЭБ, видоизменяются и размножаются в неограниченных количествах. В результате:
- нарушаются иммунные реакции;
- развивается вторичный иммунодефицит;
- возникают злокачественные опухоли.
ВЭБ относится к онкогенным вирусам 4 типа. Один процент развития всех злокачественных новообразований вызваны данным микроорганизмом.
О хроническом мононуклеозе — Комаровский
Симптомы
После попадания вируса в организм до его размножения проходит через 30-40 дней. Это инкубационный или скрытый период, когда вирусоноситель испытывает быструю утомляемость, ухудшение самочувствия, ломоту в мышцах.
При медленном течении инфекционного заболевания можно говорить о хроническом мононуклеозе. Болезнь затягивается на продолжительное время, наблюдается хронизация инфекции и признаков выздоровления не наблюдается.
Основные проявления хронического мононуклеоза следующие:
- длительное, но незначительное повышение температуры тела;
- боли в мышцах и суставах;
- проявление герпеса на слизистых оболочках разных органов;
- слабость и низкая работоспособность;
- боли в горле, которые не проходят со временем;
- нарушение работы печени.
Хронический мононуклеоз у взрослых обычно сопровождается увеличением лимфоузлов в разных частях тела. При их разрастании в брюшной полости возникают боли в животе, тошнота и рвота. Печень и селезёнка увеличиваются в размерах, возможна желтушность кожных покровов.
Вялотекущая форма болезни связана с тем, что иммунитет ослаблен и иммунные клетки не справляются с нагрузкой. Причинами могут быть самые разнообразные факторы, начиная со стрессов и заканчивая нездоровым образом жизни. Частым фактором, провоцирующим сбои в работе иммунной системы, являются хронические заболевания и длительный приём антибиотиков.
Поскольку ВЭБ относится к герпетическим вирусам, то параллельно возникают водянистые высыпания пузырьков на губах или гениталиях. Это показатель возможного скрытого протекания мононуклеоза.
Фото №1 — увеличение шейных лимфоузлов при мононуклеозе, фото №2 — сыпь (сопутствующий симптом)
1 2
Хроническое, стертое и бессимптомное (латентное) течение вируса Эпштейна-Барр (ВЭБ)
Диагностика
Врач-инфекционист после сбора анамнеза назначает лабораторные исследования, так как симптоматика размыта и похожа на ангину, ОРВИ и другие простудные заболевания инфекционного характера.
Диагностика хронического инфекционного мононуклеоза включает:
- Анализы на специфические антитела к ВЭБ. Благодаря им можно выяснить примерное время инфицирования и возможности иммунитета в борьбе с инфекцией.
- ПЦР или полимеразная цепная реакция, с помощью которого определяется наличие в крови ДНК вируса.
- Анализ крови на мононуклеоз, при наличии которого обнаруживается повышенный уровень лимфоцитов, лейкоцитоз, увеличение скорости оседания эритроцитов. В крови также присутствуют атипичные мононуклеары, напоминающие по строению лимфоциты. Мононуклеары могут бороться с вирусами.
- Серотологические исследования дают возможность определить наличие инфекции и причины нарушения работы иммунной системы.
В случае сомнений или уточнения определённых факторов назначают дополнительные обследования. Но названного набора достаточно для определения болезни и начала лечения.
Диагностика вируса Эпштейна-Барр (ВЭБ): анализ крови, ДНК, ПЦР, печеночные пробы
Лечение
После постановки диагноза, определения формы мононуклеоза и степени тяжести заболевания назначается медикаментозная терапия, которая борется с симптомами патологии, укрепляет иммунную систему и снижает число вирусов, подавляя их размножение.
Лечение хронического мононуклеоза включает приём медикаментов, которые назначаются при конкретных симптомах заболевания:
- при подъёме температуры применяют «Парацетамол», «Ибупрофен»;
- для ослабления признаков тонзиллита используют полоскания антисептическими растворами и рассасывание пастилок «Лизобакт», «Стрепсилс», «Декатилен»;
- вводят средства, применяемые при иммунодефиците и содержащие интерфероны, иммуноглобулины и их аналоги;
- используют противовирусное средство «Ацикловир»;
- признаки интоксикации снимают растворами «Декстрозы», «Гемодеза», «Реосорбилакта»;
- при катаральном синдроме назначают «Ацетилцистеин», «Фенспирид»;
- если параллельно протекает бактериальное заболевание, то вводят антибиотики.
При терапии хронического мононуклеоза принимают во внимание сопутствующие заболевания, возраст больного и его состояние, учитывают переносимость лекарств. Подход должен быть индивидуальным, поскольку хронический мононуклеоз может протекать по-разному.
Ацикловир и Лизобакт
1 2
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых, длительность и схема лечения при ВЭБ
Возможные осложнения
Период мононуклеоза, протекающего в хронической форме, может быть очень длительным. Осложнения возникают редко, но бывают сложными и тяжёлыми. Они связаны с изменениями работы печени, лимфатической системы, лёгких, сердечно-сосудистой системы.
Возможно развитие пневмонии, обструкции дыхательных органов, миокардита и перикардита как кардиологических осложнений. Иногда возникает гепатит, разрыв селезёнки, происходят аутоиммунные и онкологические процессы в организме.
Хронический мононуклеоз — серьёзное и коварное заболевание. Протекая почти бессимптомно, он приводит к серьёзным осложнениям, опасным для жизни. Многие люди принимают ВЭБ за обычные признаки простуды и не торопятся к врачу. Такая ситуация ведёт к непредсказуемым последствиям для здоровья. Против вируса нет вакцины и мер профилактики. Единственная надежда на крепкий иммунитет и здравое мышление.
Инфекционный мононуклеоз — психосоматика
Инфекционный мононуклеоз
Физикальное исследование Кожа и слизистые оболочки. На 1-й и 2-й неделях болезни выявляется отечность век, пастозность верхней половины лица, изменение тембра голоса ("гнусавость"). На 8-11-й день болезни возможна эфемерная сыпь, при тяжелом течении сыпь геморрагического характера.
При развитии гепатита выявляется желтушность кожных покровов и слизистых оболочек.
Задняя стенка глотки резко гиперемирована, слегка отечна, зернистая, с гиперплазированными фолликулами, покрыта густой слизью, на слизистой оболочке мягкого неба - геморрагические элементы.
Периферические лимфатические узлы. Увеличение лимфоузлов симметричное. В период разгара лимфоузлы достигают максимальных размеров, слегка болезненны при пальпации, плотноваты на ощупь, не спаяны между собой и с окружающей клетчаткой, окраска кожи над ними не изменена. Размеры лимфоузлов колеблются от горошины до грецкого ореха или куриного яйца.
Для инфекционного мононуклеоза характерно несоответствие между степенью увеличения лимфоузлов и выраженностью изменений в ротоглотке: миндалины могут быть значительно увеличены, отечны, покрыты сплошным плотным налетом, выходящим за их границы, а размеры лимфоулов при этом незначительно превышают обычные; и наоборот, при катаральном характере тонзиллита, шейные лимфоузлы больших размеров, иногда образуют сплошной конгломерат. Как правило, шейные лимфоузлы четко контурируются и хорошо видны при повороте головы.
Подкожная клетчатка вокруг лимфатических узлов отечна, что вместе с увеличенными лимфоузлами шеи может привести к изменению конфигурации шеи - "бычья" шея.
Органы дыхания. Носовое дыхание затруднено за счет значительного увеличения носоглоточной миндалины с первых дней болезни.
Органы кровообращения. Специфических изменений не наблюдается.
Органы пищеварения. Гепатомегалия. При пальпации край печени плотноэластической консистенции, слегка болезненный.
Органы мочевыделения. Изменений обычно не наблюдается.
Нервная система. Признаков нейротоксикоза даже при высокой лихорадке обычно не наблюдается. Но возможны симптомы мононеврита, радикулита, менингита, энцефалита.