Лучевая терапия после удаления матки
Лучевая терапия после удаления матки с придатками: эффективность
Хирургическую операцию по удалению пораженной раком матки нередко дополняют лучевой терапией. Ионизирующие лучи не причиняют вреда здоровым структурам. Лучевая терапия после удаления матки с придатками считается щадящим способом уничтожения оставшихся атипичных структур и метастаз. Процедура может дополняться химиотерапией и назначается на любой стадии развития опухоли.
Зачем применяют и как делают?
Лучевая терапия показана в следующих случаях:
- для удаления аномальных структур на начальных этапах онкологического процесса;
- для комплексной борьбы с раком матки;
- после удаления матки для предупреждения рецидива заболевания;
- при запущенных стадиях рака матки, когда хирургическое вмешательство не приносит результата.
Облучение приводит к нарушению функционирования яичников, что становится причиной преждевременного прекращения менструации. Поэтому лучевое лечение пациенток проводится с осторожностью. В некоторых случаях перед проведением вмешательства яичники перемещают из облучаемой области в другое место. Благодаря этому снижается риск их травматизации во время процедуры.
Операция выполняется последовательно:
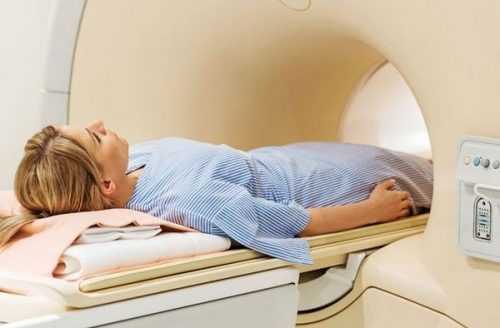
- Пациентка ложится на медицинский стол, который имеет способность перемещаться в различных направлениях. Важно, чтобы во время сеанса женщина оставалась в неподвижном положении. В противном случае лучи не будут достигать опухоли и смогут повредить здоровые ткани.
- Женщин, которые не могут пребывать длительное время в одном положении, фиксируют специальными ремнями.
- После последнего сеанса лучевой терапии пациентка проходит дополнительные диагностические исследования.
- Врач консультирует пациентку об особенностях восстановительного периода и дает рекомендации по коррекции питания и образу жизни.
Во время процедуры женщины не чувствуют боли и дискомфорта
к содержанию ↑Виды лучевой терапии
После операции ионизирующее облучение назначают для удаленных метастаз и остаточных раковых клеток. Операция может быть показана и при высоком риске рецидива патологии после проведенной гистерэктомии. Вмешательство выполняется дистанционно, внутриполостно, контактно.
В первом случае излучение оказывается на определенном расстоянии от очага поражения. При контактном виде процедуры аппарат прикрепляют к коже пациентки. При внутриполостном методе атипичные клетки удаляются при помощи введения специального аппарата к очагу поражения.
Перед лучевой терапией необходимы диагностические мероприятия. Они позволяют точно рассчитать необходимую дозу облучения. Врач информирует больную о последствиях вмешательства и назначает препараты, которые будут приниматься в реабилитационном периоде.
к содержанию ↑Быстрее восстановиться после операции поможет рациональное питание и выполнение всех рекомендаций специалиста.
Подготовка к процедуре
Специалист детально расписывает план лечения, рассчитывая дозу облучения за полный курс терапии и отдельно за каждый сеанс. Врач определяет длительность курса лечения и продолжительность одной процедуры. Перед похождением лучевой терапии выполняют следующие подготовительные процедуры:
- В больнице пациентке предлагают одноразовую одежду. Если женщина желает остаться в своей одежде, то ей следует позаботиться о некоторых нюансах:
- вещи не должны облегать тело или сковывать движения;
- кофта должна иметь открытый ворот.
- При необходимости больную фиксируют к столу при помощи ремней, матрасов и других креплений. Эти мероприятия необходимы для того, чтобы полностью ограничить движения пациентки во время проведения вмешательства.
- Здоровые ткани и органы закрывают специальными защитными блоками, чтобы уберечь их от радиационного воздействия.
- Перед процедурой врач может сделать контрольный снимок для оценки правильного расположения женщины относительно медицинского аппарата.
Первый сеанс лучевой терапии будет самым длительным. Продолжительность каждой последующей процедуры постепенно сокращается.
Пациенткам перед лечением следует придерживаться нескольких основных правил:
- не сушить голову феном;
- прятать облучаемые места под одежду при выходе из дома;
- на некоторое время отказаться от использования косметики и солнцезащитных средств;
- минимизировать физические нагрузки;
- стараться выходить на улицу после захода солнца;
- потреблять достаточное количество жидкости.
За 10 дней перед лечением пациентке необходимо скорректировать рацион. В это время полностью исключаются маринованные продукты, газированные и алкогольные напитки, специи, острые блюда. За неделю до лучевой терапии врачи рекомендуют женщине заняться дыхательной гимнастикой и увеличить время отдыха.
Перечень других подготовительных мероприятий
| Необходимые мероприятия для проведения ЛТ | Для чего делается? |
| Наличие просторной одежды из хлопкового материала, имеющей минимальное количество швов. | Изделия будут способствовать меньшей травматизации кожных покровов после проведенного сеанса. Такие вещи рекомендовано носить на протяжении всего периода лечения. |
| Приобретение фитосборов, обладающих антисептическим и вяжущим эффектом (ромашка, кора дуба, шалфей). | Полоскание ротовой полости этим лекарством позволяет минимизировать негативное влияние радиотерапии на организм. |
| Замены средств по уходу за полостью рта. | После радиотерапии наблюдается повышенная кровоточивость десен и слизистых оболочек рта. Чтобы снизить риск повреждения тканей необходимо пользоваться щетками с мягким ворсом и пастами с нейтральным химическим составом. |
Последствия облучения
Лучевая терапия провоцирует ряд негативных последствий. К ним относится:
- Интоксикация организма, проявляющаяся слабостью и тошнотой.
- Нарушение стула в виде хронической диареи.
- Раздражение кожи в зоне облучения и появление на ней красных высыпаний.
- Повышенная сухость слизистых оболочек влагалища.
Прогноз
После удаления детородного органа женщине навсегда придется забыть о репродуктивной функции. Но операция, проведенная совместно с лучевой терапией, дает высокую вероятность полного выздоровления. Успех лечения во многом зависит от стадии, выявленного заболевания. Лучших результатов от лечения достигают на ранних этапах развития патологического процесса. Полное исцеление от рака возможно после 5-6 сеансов проведенной лучевой терапии.
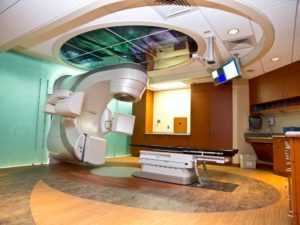
Оборудование для лучевой терапии
Остановить распространение аномальных клеток на 3 стадии развития рака при помощи комплексной терапии будет трудно, а на 4 – невозможно. Лучевая терапия в запущенных случаях необходима для минимизации болевых ощущений и замедлении деления раковых клеток.
После проведенного лечения женщине показаны физиотерапевтические мероприятия:
- бальнеотерапия;
- радиоволновые ванны;
- иглорефлексотерапия.
Если лучевая терапия спровоцировала проблемы со здоровьем, то женщине дают группу инвалидности. Заниматься половой жизнью разрешается только через 2 месяца после вмешательства.
Врачи онкологи утверждают, что лучевая терапия не влияет на психологическое состояние и половое влечение женщины. Ведение половой жизни после хирургической операции не противопоказано, но перед началом сексуальных отношений желательно проконсультироваться с гинекологом.
Лучевая терапия после гистерэктомии – один из способов снижения риска повторного возникновения проблем. Процедура может осуществляться дистанционно, внутриполостно и контактно. Методику вмешательства и длительность терапии определяется врачом исходя из особенностей течения онкологии.
Лучевая терапия после удаления матки
При проведении лучевой терапии после удаления матки при раке матки радиологам необходимо подвести к опухоли или возможным источникам метастазов дозу облучения, позволяющую уничтожить злокачественные клетки, не нарушая жизнеспособность здоровых тканей.
Лучевой метод лечения используют в онкогинекологии при злокачественных опухолях шейки и тела матки в виде самостоятельной и комбинированной терапии, в сочетании с хирургическим лечением и химиотерапией. Это тяжелый метод лечения, требующий предварительной психологической и физической подготовки пациентки.
Влияние
Ионизирующее излучение генерируют специальные устройства и препараты, его применяют с лечебной целью, проводят после операций во всех случаях гистологического подтверждения злокачественных новообразований матки, кроме высокодифференцированного рака ІА ст.
В зависимости от распространенности процесса, клеточного строения опухоли и ее дифференцировки применяют дистанционную, внутриполостную и комбинированную лучевую терапию:
- В предоперационном периоде.
- После операции.
- С целью кастрации при неоперабельных опухолях.
Источниками лечебного ионизирующего излучения являются кобальт, золото, цезий, радий и его изотопы. С лечебной целью используют коротковолновое излучение, обладающее наибольшей проникающей способностью в ткани, применяя для защиты здоровых клеток от повреждающего воздействия радиации специальные фильтры, в которые помещают радиоизотопы.
Послеоперационная лучевая терапия помогает уничтожить оставшиеся злокачественные клетки, уменьшает метастазирование, возможность развития рецидива рака.
В некоторых случаях выполняется в предоперационном периоде для уменьшения размера опухоли, во время операции и после нее. Чувствительность клеток различных опухолей к облучению неодинакова, активно делящиеся клетки наиболее чувствительны.
Дистанционная
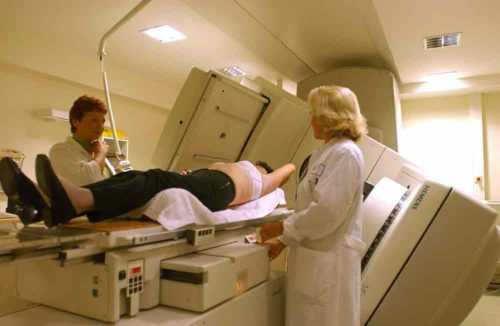
При дистанционной терапии источник излучения находится вне организма на разном расстоянии от опухоли (гамма-установки, бетатроны, линейные ускорители), может быть неподвижным по отношению к пациентке, либо подвижным с управляемой скоростью.
Поглощенная доза излучения, время воздействия, количество и форма полей зависят от мощности аппарата, особенностей опухоли и организма в целом. При раке тела матки обычно назначают лучи на область малого таза в суммарной дозе 45-50 Гр.
От расчета облучающей дозы, количества сеансов и времени их проведения зависит успех терапевтического воздействия и степень проявления возможных осложнений. Эти параметры рассчитываются индивидуально на весь курс лечения и отдельно по сеансам.
Технические характеристики аппаратуры, уровень подготовки медицинского персонала, квалификация врача-радиолога, инженера-физика играют важную роль в процессе лучевой терапии.
Внутренняя
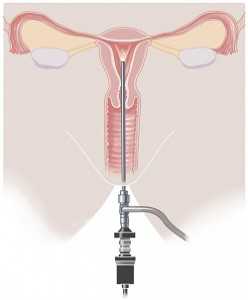
При внутренних методах облучения источник радионуклидов вводится в полости, ткани пациентки или в виде фармпрепарата внутрь. Внутриполостная гамма-терапия подразумевает введение аппликатора в полость пораженного органа, после чего проверяется правильность его установки, радиоактивный препарат помещается в аппликатор, создавая оптимальные условия для облучения с равномерным распределением энергии вокруг источника.
Для подведения препарата к опухоли непосредственно используют эндостаты – полые металлические трубки с изгибами, они обеспечивают надежную фиксацию радиоизотопа в определенном положении по отношению к очагу поражения. Различают кольпостаты (для влагалища), метрастаты (для полости матки), метрокольпостаты.
Введение и фиксация метрастатов проходит под внутривенным наркозом после расширения полости матки, после чего в них помещают источники радиоактивного облучения.
Доза подбирается по специальным таблицам индивидуально, вводится на протяжении трех-пяти сеансов с промежутками в пять-шесть дней в специализированных радиологических отделениях в ручном или механическом режиме, с помощью специальной аппаратуры. Во время сеансов рекомендуют введение обезболивающих средств и спазмолитиков.
Подготовка
В отделениях лучевой терапии на каждую пациентку оформляется медицинская документация, радиологи проводят беседу с женщиной и родственниками — объясняют этапы лечения, возможные осложнения, диету, особенности лечебного режима. Перед проведением лучевой терапии больную обследуют на предмет наличия сопутствующих заболеваний, которые могут усложнить облучение или сделать его невозможным.
Временными препятствиями для проведения лучевого лечения могут быть различные воспалительные заболевания, которые можно предварительно пролечить, наличие сердечно сосудистых заболеваний, диабета, дерматита требуют предварительной подготовки пациентки.
Этапы
Облучение начинают только при подтверждении злокачественного характера опухоли при отсутствии противопоказаний и наличии условий для проведения лучевой терапии. Подготовка к облучению состоит из нескольких этапов.
- Укладка пациентки на терапевтическом столе в неподвижном положении.
- Установка радиационной головки аппарата.
- Наведение пучка излучения на поля облучения, наведенные маркером.
- Проверка точности укладки.
- Расположение формирующих приспособлений.
- Установка органов управления аппаратом.
- Проверка режима готовности к облучению.
- Сеанс облучения.
Подготовка может занять целый день работы врача-радиолога, инженера-физика, техника-дозиметриста. Для точного определения всех параметров используют специальные компьютерные программы (КОСПО), УЗИ, КТ. Перед облучением пациентку информируют о целесообразности применения лечебного питания: исключении из пищи тяжело усвояемых жиров, копченостей, маринадов, полуфабрикатов, алкоголя, никотина, специй.
Диета
Пища должна быть легко усваиваемой, энергетически насыщенной, в виде пюре. Предпочтение отдают нежирным сортам мяса, кисломолочным продуктам, овощам, фруктам, кашам, киселям. Обязательными являются длительные прогулки на свежем воздухе, усиленный водный режим (минеральная вода без газа, соки, компоты, морсы). Онкологи рекомендуют занятия йогой, дыхательные упражнения.
Женщину предупреждают о необходимости сохранения разметки полей облучения для контроля укладки. Для гигиенических процедур во время лучевой терапии используют теплую воду. Применение гелей, кремов согласуется с врачом.
Противопоказания
Лучевое лечение оказывает повреждающее воздействие не только на злокачественные клетки, организм подвергается на фоне болезни мощному стрессу, изменения проходят на уровне клеток, тканей, органов и систем.
Радиологи должны быть уверены, что лечение поможет победить болезнь, пациентка сможет его выдержать, оно не убьет ее. Ряд патологических состояний делает невозможным применение лучевых методов терапии, к ним относят:
- Изменения состава крови в виде уменьшения количества лимфоцитов, лейкоцитов, эритроцитов, тромбоцитов.
- Кахексия.
- Острые воспалительные, гнойные и инфекционные заболевания, сопровождающиеся повышением температуры тела.
- Заболевания центральной нервной системы.
- Заболевания почек.
- Тяжелая сердечно-сосудистая патология.
- Наличие на коже предполагаемых полей облучения ран, кожных заболеваний, аллергических проявлений, гнойничков, местной лучевой реакции от предыдущих облучений.
- Состояние опухоли перед распадом, распад.
- Сепсис.
- Активные формы туберкулеза.
Если пациентка страдает хроническими заболеваниями, позволяющими начать терапию, онкологи на фоне облучения проводят лечение, рекомендуют витамины, ферменты, антиоксиданты. Обязательно проводится лечение ранних лучевых реакций. Несмотря на современные медицинские технологии, полностью избежать осложнений при проведении лучевой терапии не удается.
Осложнения
Частота тяжелых осложнений после облучения имеет тенденцию к снижению, но такие органы, как кишечник, мочевыводящая система, кожа чувствительны к излучению и подвержены следующим патологическим процессам:
- Энтероколиты.
- Язвенные ректосигмоидиты.
- Ректиты.
- Ректо-вагинальные свищи.
- Лучевые циститы.
- Пузырно-влагалищные свищи.
- Стриктуры мочеточника.
- Фиброз, атрофия кожи, изъязвления отдельных участков.
Клинически это проявляется тошнотой, рвотой, метеоризмом, болями по ходу кишечника, примесью крови в кале, учащением стула, болями при мочеиспускании, учащением, позывами, примесью крови в моче. На коже происходит шелушение, уплотнение тканей, пигментация, изъязвления. Эти реакции принято называть ранними лучевыми осложнениями.
Лечение
Для лечения кожных осложнений применяют жирные крема с метилурацилом, витаминами, кортикостероидными гормонами. Для уменьшения проявлений воспалений кишечника назначают очистительные клизмы с ромашкой на протяжении недели, после чего переходят к масляным микроклизмам.
С этой же целью используют ректальные свечи с метилурацилом и новокаином, платифиллином и преднизолоном, анестезином. Диарею лечат назначением сорбентов, Имодиума, вяжущих сборов трав, ферментов, пробиотиков.
При тошноте используют противотошнотные средства (Церукал, Трописетрон). Лучевые циститы лечат с помощью введения в мочевой пузырь лечебных смесей, применением антибиотиков. Возникшие в результате лучевого лечения свищи малых размеров (до 1 см) закрываются самостоятельно в течение года, свищи большего диаметра лечат хирургическим путем.
На фоне лечения температура тела повышается до субфебрильных цифр, в связи с всасыванием разрушаемых злокачественных клеток. Если возникают лихорадка, интенсивные боли – радиологи могут рекомендовать прекращение лучевой терапии. Лучевые лимфостазы нижних конечностей устраняют микрохирургическим путем, восстанавливая пути оттока лимфы.
Прогноз
Современная лучевая терапия, проводимая после удаления матки и придатков, при оптимальных методиках проведения не приводит к возникновению тяжелых осложнений со стороны окружающих тканей и организма в целом.
Успех проводимого лучевого лечения после удаления злокачественных опухолей матки зависит от многих факторов – строения клеток образования, стадии процесса, возраста женщины, выбранной методики лечения и правильного проведения облучения.
На ранних стадиях заболевания возможно полное исцеления. На более поздних при адекватном лечении пятилетняя выживаемость может составлять девяносто процентов из всех случаев.
Поделиться:
Лучевая терапия после удаления матки с придатками: способы и этапы выполнения HealthIsLife.ru
Лучевая терапия после удаления матки с придатками
При проведении лучевой терапии после удаления матки при раке матки радиологам необходимо подвести к опухоли или возможным источникам метастазов дозу облучения, позволяющую уничтожить злокачественные клетки, не нарушая жизнеспособность здоровых тканей.
Лучевой метод лечения используют в онкогинекологии при злокачественных опухолях шейки и тела матки в виде самостоятельной и комбинированной терапии, в сочетании с хирургическим лечением и химиотерапией. Это тяжелый метод лечения, требующий предварительной психологической и физической подготовки пациентки.
Ионизирующее излучение генерируют специальные устройства и препараты, его применяют с лечебной целью, проводят после операций во всех случаях гистологического подтверждения злокачественных новообразований матки, кроме высокодифференцированного рака ІА ст.
В зависимости от распространенности процесса, клеточного строения опухоли и ее дифференцировки применяют дистанционную, внутриполостную и комбинированную лучевую терапию:
- В предоперационном периоде.
- После операции.
- С целью кастрации при неоперабельных опухолях.
Источниками лечебного ионизирующего излучения являются кобальт, золото, цезий, радий и его изотопы. С лечебной целью используют коротковолновое излучение, обладающее наибольшей проникающей способностью в ткани, применяя для защиты здоровых клеток от повреждающего воздействия радиации специальные фильтры, в которые помещают радиоизотопы.
Послеоперационная лучевая терапия помогает уничтожить оставшиеся злокачественные клетки, уменьшает метастазирование, возможность развития рецидива рака.
В некоторых случаях выполняется в предоперационном периоде для уменьшения размера опухоли, во время операции и после нее. Чувствительность клеток различных опухолей к облучению неодинакова, активно делящиеся клетки наиболее чувствительны.
Дистанционная
При дистанционной терапии источник излучения находится вне организма на разном расстоянии от опухоли (гамма-установки, бетатроны, линейные ускорители), может быть неподвижным по отношению к пациентке, либо подвижным с управляемой скоростью.
Поглощенная доза излучения, время воздействия, количество и форма полей зависят от мощности аппарата, особенностей опухоли и организма в целом. При раке тела матки обычно назначают лучи на область малого таза в суммарной дозе 45-50 Гр.
От расчета облучающей дозы, количества сеансов и времени их проведения зависит успех терапевтического воздействия и степень проявления возможных осложнений. Эти параметры рассчитываются индивидуально на весь курс лечения и отдельно по сеансам.
Технические характеристики аппаратуры, уровень подготовки медицинского персонала, квалификация врача-радиолога, инженера-физика играют важную роль в процессе лучевой терапии.
Внутренняя
При внутренних методах облучения источник радионуклидов вводится в полости, ткани пациентки или в виде фармпрепарата внутрь. Внутриполостная гамма-терапия подразумевает введение аппликатора в полость пораженного органа, после чего проверяется правильность его установки, радиоактивный препарат помещается в аппликатор, создавая оптимальные условия для облучения с равномерным распределением энергии вокруг источника.
Для подведения препарата к опухоли непосредственно используют эндостаты – полые металлические трубки с изгибами, они обеспечивают надежную фиксацию радиоизотопа в определенном положении по отношению к очагу поражения. Различают кольпостаты (для влагалища), метрастаты (для полости матки), метрокольпостаты.
Введение и фиксация метрастатов проходит под внутривенным наркозом после расширения полости матки, после чего в них помещают источники радиоактивного облучения.
Доза подбирается по специальным таблицам индивидуально, вводится на протяжении трех-пяти сеансов с промежутками в пять-шесть дней в специализированных радиологических отделениях в ручном или механическом режиме, с помощью специальной аппаратуры. Во время сеансов рекомендуют введение обезболивающих средств и спазмолитиков.
Подготовка
В отделениях лучевой терапии на каждую пациентку оформляется медицинская документация, радиологи проводят беседу с женщиной и родственниками — объясняют этапы лечения, возможные осложнения, диету, особенности лечебного режима. Перед проведением лучевой терапии больную обследуют на предмет наличия сопутствующих заболеваний, которые могут усложнить облучение или сделать его невозможным.
Временными препятствиями для проведения лучевого лечения могут быть различные воспалительные заболевания, которые можно предварительно пролечить, наличие сердечно сосудистых заболеваний, диабета, дерматита требуют предварительной подготовки пациентки.
Облучение начинают только при подтверждении злокачественного характера опухоли при отсутствии противопоказаний и наличии условий для проведения лучевой терапии. Подготовка к облучению состоит из нескольких этапов.
- Укладка пациентки на терапевтическом столе в неподвижном положении.
- Установка радиационной головки аппарата.
- Наведение пучка излучения на поля облучения, наведенные маркером.
- Проверка точности укладки.
- Расположение формирующих приспособлений.
- Установка органов управления аппаратом.
- Проверка режима готовности к облучению.
- Сеанс облучения.
Подготовка может занять целый день работы врача-радиолога, инженера-физика, техника-дозиметриста. Для точного определения всех параметров используют специальные компьютерные программы (КОСПО), УЗИ, КТ. Перед облучением пациентку информируют о целесообразности применения лечебного питания: исключении из пищи тяжело усвояемых жиров, копченостей, маринадов, полуфабрикатов, алкоголя, никотина, специй.
Пища должна быть легко усваиваемой, энергетически насыщенной, в виде пюре. Предпочтение отдают нежирным сортам мяса, кисломолочным продуктам, овощам, фруктам, кашам, киселям. Обязательными являются длительные прогулки на свежем воздухе, усиленный водный режим (минеральная вода без газа, соки, компоты, морсы). Онкологи рекомендуют занятия йогой, дыхательные упражнения.
Женщину предупреждают о необходимости сохранения разметки полей облучения для контроля укладки. Для гигиенических процедур во время лучевой терапии используют теплую воду. Применение гелей, кремов согласуется с врачом.
Противопоказания
Лучевое лечение оказывает повреждающее воздействие не только на злокачественные клетки, организм подвергается на фоне болезни мощному стрессу, изменения проходят на уровне клеток, тканей, органов и систем.
Радиологи должны быть уверены, что лечение поможет победить болезнь, пациентка сможет его выдержать, оно не убьет ее. Ряд патологических состояний делает невозможным применение лучевых методов терапии, к ним относят:
- Изменения состава крови в виде уменьшения количества лимфоцитов, лейкоцитов, эритроцитов, тромбоцитов.
- Кахексия.
- Острые воспалительные, гнойные и инфекционные заболевания, сопровождающиеся повышением температуры тела.
- Заболевания центральной нервной системы.
- Заболевания почек.
- Тяжелая сердечно-сосудистая патология.
- Наличие на коже предполагаемых полей облучения ран, кожных заболеваний, аллергических проявлений, гнойничков, местной лучевой реакции от предыдущих облучений.
- Состояние опухоли перед распадом, распад.
- Сепсис.
- Активные формы туберкулеза.
Если пациентка страдает хроническими заболеваниями, позволяющими начать терапию, онкологи на фоне облучения проводят лечение, рекомендуют витамины, ферменты, антиоксиданты. Обязательно проводится лечение ранних лучевых реакций. Несмотря на современные медицинские технологии, полностью избежать осложнений при проведении лучевой терапии не удается.
Осложнения
Частота тяжелых осложнений после облучения имеет тенденцию к снижению, но такие органы, как кишечник, мочевыводящая система, кожа чувствительны к излучению и подвержены следующим патологическим процессам:
- Энтероколиты.
- Язвенные ректосигмоидиты.
- Ректиты.
- Ректо-вагинальные свищи.
- Лучевые циститы.
- Пузырно-влагалищные свищи.
- Стриктуры мочеточника.
- Фиброз, атрофия кожи, изъязвления отдельных участков.
Клинически это проявляется тошнотой, рвотой, метеоризмом, болями по ходу кишечника, примесью крови в кале, учащением стула, болями при мочеиспускании, учащением, позывами, примесью крови в моче. На коже происходит шелушение, уплотнение тканей, пигментация, изъязвления. Эти реакции принято называть ранними лучевыми осложнениями.
Для лечения кожных осложнений применяют жирные крема с метилурацилом, витаминами, кортикостероидными гормонами. Для уменьшения проявлений воспалений кишечника назначают очистительные клизмы с ромашкой на протяжении недели, после чего переходят к масляным микроклизмам.
С этой же целью используют ректальные свечи с метилурацилом и новокаином, платифиллином и преднизолоном, анестезином. Диарею лечат назначением сорбентов, Имодиума, вяжущих сборов трав, ферментов, пробиотиков.
При тошноте используют противотошнотные средства (Церукал, Трописетрон). Лучевые циститы лечат с помощью введения в мочевой пузырь лечебных смесей, применением антибиотиков. Возникшие в результате лучевого лечения свищи малых размеров (до 1 см) закрываются самостоятельно в течение года, свищи большего диаметра лечат хирургическим путем.
На фоне лечения температура тела повышается до субфебрильных цифр, в связи с всасыванием разрушаемых злокачественных клеток. Если возникают лихорадка, интенсивные боли – радиологи могут рекомендовать прекращение лучевой терапии. Лучевые лимфостазы нижних конечностей устраняют микрохирургическим путем, восстанавливая пути оттока лимфы.
Современная лучевая терапия, проводимая после удаления матки и придатков, при оптимальных методиках проведения не приводит к возникновению тяжелых осложнений со стороны окружающих тканей и организма в целом.
Успех проводимого лучевого лечения после удаления злокачественных опухолей матки зависит от многих факторов – строения клеток образования, стадии процесса, возраста женщины, выбранной методики лечения и правильного проведения облучения.
На ранних стадиях заболевания возможно полное исцеления. На более поздних при адекватном лечении пятилетняя выживаемость может составлять девяносто процентов из всех случаев.
Лучевая терапия после удаления матки с придатками: способы и этапы выполнения
Хирургическую операцию по удалению пораженной раком матки нередко дополняют лучевой терапией. Ионизирующие лучи не причиняют вреда здоровым структурам. Лучевая терапия после удаления матки с придатками считается щадящим способом уничтожения оставшихся атипичных структур и метастаз. Процедура может дополняться химиотерапией и назначается на любой стадии развития опухоли.
Зачем применяют и как делают?
Лучевая терапия показана в следующих случаях:
- для удаления аномальных структур на начальных этапах онкологического процесса;
- для комплексной борьбы с раком матки;
- после удаления матки для предупреждения рецидива заболевания;
- при запущенных стадиях рака матки, когда хирургическое вмешательство не приносит результата.
Облучение приводит к нарушению функционирования яичников, что становится причиной преждевременного прекращения менструации. Поэтому лучевое лечение пациенток проводится с осторожностью. В некоторых случаях перед проведением вмешательства яичники перемещают из облучаемой области в другое место. Благодаря этому снижается риск их травматизации во время процедуры.
Операция выполняется последовательно:
- Пациентка ложится на медицинский стол, который имеет способность перемещаться в различных направлениях. Важно, чтобы во время сеанса женщина оставалась в неподвижном положении. В противном случае лучи не будут достигать опухоли и смогут повредить здоровые ткани.
- Женщин, которые не могут пребывать длительное время в одном положении, фиксируют специальными ремнями.
- После последнего сеанса лучевой терапии пациентка проходит дополнительные диагностические исследования.
- Врач консультирует пациентку об особенностях восстановительного периода и дает рекомендации по коррекции питания и образу жизни.
Во время процедуры женщины не чувствуют боли и дискомфорта
Виды лучевой терапии
После операции ионизирующее облучение назначают для удаленных метастаз и остаточных раковых клеток. Операция может быть показана и при высоком риске рецидива патологии после проведенной гистерэктомии. Вмешательство выполняется дистанционно, внутриполостно, контактно.
В первом случае излучение оказывается на определенном расстоянии от очага поражения. При контактном виде процедуры аппарат прикрепляют к коже пациентки. При внутриполостном методе атипичные клетки удаляются при помощи введения специального аппарата к очагу поражения.
Перед лучевой терапией необходимы диагностические мероприятия. Они позволяют точно рассчитать необходимую дозу облучения. Врач информирует больную о последствиях вмешательства и назначает препараты, которые будут приниматься в реабилитационном периоде.
Быстрее восстановиться после операции поможет рациональное питание и выполнение всех рекомендаций специалиста.
Подготовка к процедуре
Специалист детально расписывает план лечения, рассчитывая дозу облучения за полный курс терапии и отдельно за каждый сеанс. Врач определяет длительность курса лечения и продолжительность одной процедуры. Перед похождением лучевой терапии выполняют следующие подготовительные процедуры:
- В больнице пациентке предлагают одноразовую одежду. Если женщина желает остаться в своей одежде, то ей следует позаботиться о некоторых нюансах:
- вещи не должны облегать тело или сковывать движения;
- кофта должна иметь открытый ворот.
- При необходимости больную фиксируют к столу при помощи ремней, матрасов и других креплений. Эти мероприятия необходимы для того, чтобы полностью ограничить движения пациентки во время проведения вмешательства.
- Здоровые ткани и органы закрывают специальными защитными блоками, чтобы уберечь их от радиационного воздействия.
- Перед процедурой врач может сделать контрольный снимок для оценки правильного расположения женщины относительно медицинского аппарата.
Первый сеанс лучевой терапии будет самым длительным. Продолжительность каждой последующей процедуры постепенно сокращается.
Пациенткам перед лечением следует придерживаться нескольких основных правил:
- не сушить голову феном;
- прятать облучаемые места под одежду при выходе из дома;
- на некоторое время отказаться от использования косметики и солнцезащитных средств;
- минимизировать физические нагрузки;
- стараться выходить на улицу после захода солнца;
- потреблять достаточное количество жидкости.
За 10 дней перед лечением пациентке необходимо скорректировать рацион. В это время полностью исключаются маринованные продукты, газированные и алкогольные напитки, специи, острые блюда. За неделю до лучевой терапии врачи рекомендуют женщине заняться дыхательной гимнастикой и увеличить время отдыха.
Лучевая терапия после удаления матки с придатками
При проведении лучевой терапии после удаления матки при раке матки радиологам необходимо подвести к опухоли или возможным источникам метастазов дозу облучения, позволяющую уничтожить злокачественные клетки, не нарушая жизнеспособность здоровых тканей.
Лучевой метод лечения используют в онкогинекологии при злокачественных опухолях шейки и тела матки в виде самостоятельной и комбинированной терапии, в сочетании с хирургическим лечением и химиотерапией. Это тяжелый метод лечения, требующий предварительной психологической и физической подготовки пациентки.
Ионизирующее излучение генерируют специальные устройства и препараты, его применяют с лечебной целью, проводят после операций во всех случаях гистологического подтверждения злокачественных новообразований матки, кроме высокодифференцированного рака ІА ст.
В зависимости от распространенности процесса, клеточного строения опухоли и ее дифференцировки применяют дистанционную, внутриполостную и комбинированную лучевую терапию:
- В предоперационном периоде.
- После операции.
- С целью кастрации при неоперабельных опухолях.
Источниками лечебного ионизирующего излучения являются кобальт, золото, цезий, радий и его изотопы. С лечебной целью используют коротковолновое излучение, обладающее наибольшей проникающей способностью в ткани, применяя для защиты здоровых клеток от повреждающего воздействия радиации специальные фильтры, в которые помещают радиоизотопы.
Послеоперационная лучевая терапия помогает уничтожить оставшиеся злокачественные клетки, уменьшает метастазирование, возможность развития рецидива рака.
В некоторых случаях выполняется в предоперационном периоде для уменьшения размера опухоли, во время операции и после нее. Чувствительность клеток различных опухолей к облучению неодинакова, активно делящиеся клетки наиболее чувствительны.
Дистанционная
При дистанционной терапии источник излучения находится вне организма на разном расстоянии от опухоли (гамма-установки, бетатроны, линейные ускорители), может быть неподвижным по отношению к пациентке, либо подвижным с управляемой скоростью.
Поглощенная доза излучения, время воздействия, количество и форма полей зависят от мощности аппарата, особенностей опухоли и организма в целом. При раке тела матки обычно назначают лучи на область малого таза в суммарной дозе 45-50 Гр.
От расчета облучающей дозы, количества сеансов и времени их проведения зависит успех терапевтического воздействия и степень проявления возможных осложнений. Эти параметры рассчитываются индивидуально на весь курс лечения и отдельно по сеансам.
Технические характеристики аппаратуры, уровень подготовки медицинского персонала, квалификация врача-радиолога, инженера-физика играют важную роль в процессе лучевой терапии.
Внутренняя
При внутренних методах облучения источник радионуклидов вводится в полости, ткани пациентки или в виде фармпрепарата внутрь. Внутриполостная гамма-терапия подразумевает введение аппликатора в полость пораженного органа, после чего проверяется правильность его установки, радиоактивный препарат помещается в аппликатор, создавая оптимальные условия для облучения с равномерным распределением энергии вокруг источника.
Для подведения препарата к опухоли непосредственно используют эндостаты – полые металлические трубки с изгибами, они обеспечивают надежную фиксацию радиоизотопа в определенном положении по отношению к очагу поражения. Различают кольпостаты (для влагалища), метрастаты (для полости матки), метрокольпостаты.
Введение и фиксация метрастатов проходит под внутривенным наркозом после расширения полости матки, после чего в них помещают источники радиоактивного облучения.
Доза подбирается по специальным таблицам индивидуально, вводится на протяжении трех-пяти сеансов с промежутками в пять-шесть дней в специализированных радиологических отделениях в ручном или механическом режиме, с помощью специальной аппаратуры. Во время сеансов рекомендуют введение обезболивающих средств и спазмолитиков.
Подготовка
В отделениях лучевой терапии на каждую пациентку оформляется медицинская документация, радиологи проводят беседу с женщиной и родственниками — объясняют этапы лечения, возможные осложнения, диету, особенности лечебного режима. Перед проведением лучевой терапии больную обследуют на предмет наличия сопутствующих заболеваний, которые могут усложнить облучение или сделать его невозможным.
Временными препятствиями для проведения лучевого лечения могут быть различные воспалительные заболевания, которые можно предварительно пролечить, наличие сердечно сосудистых заболеваний, диабета, дерматита требуют предварительной подготовки пациентки.
Облучение начинают только при подтверждении злокачественного характера опухоли при отсутствии противопоказаний и наличии условий для проведения лучевой терапии. Подготовка к облучению состоит из нескольких этапов.
- Укладка пациентки на терапевтическом столе в неподвижном положении.
- Установка радиационной головки аппарата.
- Наведение пучка излучения на поля облучения, наведенные маркером.
- Проверка точности укладки.
- Расположение формирующих приспособлений.
- Установка органов управления аппаратом.
- Проверка режима готовности к облучению.
- Сеанс облучения.
Подготовка может занять целый день работы врача-радиолога, инженера-физика, техника-дозиметриста. Для точного определения всех параметров используют специальные компьютерные программы (КОСПО), УЗИ, КТ. Перед облучением пациентку информируют о целесообразности применения лечебного питания: исключении из пищи тяжело усвояемых жиров, копченостей, маринадов, полуфабрикатов, алкоголя, никотина, специй.
Пища должна быть легко усваиваемой, энергетически насыщенной, в виде пюре. Предпочтение отдают нежирным сортам мяса, кисломолочным продуктам, овощам, фруктам, кашам, киселям. Обязательными являются длительные прогулки на свежем воздухе, усиленный водный режим (минеральная вода без газа, соки, компоты, морсы). Онкологи рекомендуют занятия йогой, дыхательные упражнения.
Женщину предупреждают о необходимости сохранения разметки полей облучения для контроля укладки. Для гигиенических процедур во время лучевой терапии используют теплую воду. Применение гелей, кремов согласуется с врачом.
Противопоказания
Лучевое лечение оказывает повреждающее воздействие не только на злокачественные клетки, организм подвергается на фоне болезни мощному стрессу, изменения проходят на уровне клеток, тканей, органов и систем.
Радиологи должны быть уверены, что лечение поможет победить болезнь, пациентка сможет его выдержать, оно не убьет ее. Ряд патологических состояний делает невозможным применение лучевых методов терапии, к ним относят:
- Изменения состава крови в виде уменьшения количества лимфоцитов, лейкоцитов, эритроцитов, тромбоцитов.
- Кахексия.
- Острые воспалительные, гнойные и инфекционные заболевания, сопровождающиеся повышением температуры тела.
- Заболевания центральной нервной системы.
- Заболевания почек.
- Тяжелая сердечно-сосудистая патология.
- Наличие на коже предполагаемых полей облучения ран, кожных заболеваний, аллергических проявлений, гнойничков, местной лучевой реакции от предыдущих облучений.
- Состояние опухоли перед распадом, распад.
- Сепсис.
- Активные формы туберкулеза.
Если пациентка страдает хроническими заболеваниями, позволяющими начать терапию, онкологи на фоне облучения проводят лечение, рекомендуют витамины, ферменты, антиоксиданты. Обязательно проводится лечение ранних лучевых реакций. Несмотря на современные медицинские технологии, полностью избежать осложнений при проведении лучевой терапии не удается.
Осложнения
Частота тяжелых осложнений после облучения имеет тенденцию к снижению, но такие органы, как кишечник, мочевыводящая система, кожа чувствительны к излучению и подвержены следующим патологическим процессам:
- Энтероколиты.
- Язвенные ректосигмоидиты.
- Ректиты.
- Ректо-вагинальные свищи.
- Лучевые циститы.
- Пузырно-влагалищные свищи.
- Стриктуры мочеточника.
- Фиброз, атрофия кожи, изъязвления отдельных участков.
Клинически это проявляется тошнотой, рвотой, метеоризмом, болями по ходу кишечника, примесью крови в кале, учащением стула, болями при мочеиспускании, учащением, позывами, примесью крови в моче. На коже происходит шелушение, уплотнение тканей, пигментация, изъязвления. Эти реакции принято называть ранними лучевыми осложнениями.
Для лечения кожных осложнений применяют жирные крема с метилурацилом, витаминами, кортикостероидными гормонами. Для уменьшения проявлений воспалений кишечника назначают очистительные клизмы с ромашкой на протяжении недели, после чего переходят к масляным микроклизмам.
С этой же целью используют ректальные свечи с метилурацилом и новокаином, платифиллином и преднизолоном, анестезином. Диарею лечат назначением сорбентов, Имодиума, вяжущих сборов трав, ферментов, пробиотиков.
При тошноте используют противотошнотные средства (Церукал, Трописетрон). Лучевые циститы лечат с помощью введения в мочевой пузырь лечебных смесей, применением антибиотиков. Возникшие в результате лучевого лечения свищи малых размеров (до 1 см) закрываются самостоятельно в течение года, свищи большего диаметра лечат хирургическим путем.
На фоне лечения температура тела повышается до субфебрильных цифр, в связи с всасыванием разрушаемых злокачественных клеток. Если возникают лихорадка, интенсивные боли – радиологи могут рекомендовать прекращение лучевой терапии. Лучевые лимфостазы нижних конечностей устраняют микрохирургическим путем, восстанавливая пути оттока лимфы.
Современная лучевая терапия, проводимая после удаления матки и придатков, при оптимальных методиках проведения не приводит к возникновению тяжелых осложнений со стороны окружающих тканей и организма в целом.
Успех проводимого лучевого лечения после удаления злокачественных опухолей матки зависит от многих факторов – строения клеток образования, стадии процесса, возраста женщины, выбранной методики лечения и правильного проведения облучения.
На ранних стадиях заболевания возможно полное исцеления. На более поздних при адекватном лечении пятилетняя выживаемость может составлять девяносто процентов из всех случаев.
Лучевая терапия после удаления матки
Что такое экстирпация матки
В гинекологии проведение такого хирургического вмешательства назначают для спасения жизни женщины, когда поставлены серьезные диагнозы. Прежде чем решиться, врачи взвешивают за и против. Экстирпация матки с придатками – операция удаления матки вместе с шейкой, маточными трубами и яичниками. После нее возникает гормональный сбой, женщина лишается детородной функции. Она получает психологическую травму, с которой сама не всегда может справиться.
Гинекологи, назначая операцию, внимательно относятся к женщине. Удаление матки после 50 лет, с точки зрения психологии, менее травматично. Женщина вышла из детородного возраста. Пока не наступила менопауза, стараются не удалять яичники. Операция необходима, когда ее цена – жизнь. Показаниями являются:
- длительное маточное кровотечение;
- рак женских половых органов;
- эндометриоз;
- миома матки больших размеров;
- травмы матки;
- опущение, выпадение гениталий;
- активный рост миомы в период менопаузы.
Все начинается со сбора анализов и обследований. Когда планируют удаление яичников и матки, делают:
- общие анализы;
- проверку крови на наличие вензаболеваний;
- колоноскопию – исследование шейки матки, стенок влагалища на наличие новообразований, кист;
- биопсию и берут мазок;
- цитологическое и биопсийное исследование тканей;
- обследования, исключающие воспаления в организме.
После того как становиться ясно, что женщина готова к экстирпации матки с придатками, проводят такие процедуры:
- готовят донорскую кровь;
- ставят клизму для очистки кишечника;
- устанавливают катетер для удаления мочи;
- проводят консультацию сосудистого хирурга;
- при вероятности образования тромбов в венах нижних конечностей, накладывают тугую повязку эластичным бинтом;
- дают лекарственные препараты.
Хирургическое вмешательство осуществляют с применением полной анестезии. Процесс сложный, его выполнение занимает несколько часов. В зависимости от объемов вмешательства, различаются:
- экстирпация – удаление матки с шейкой;
- надвлагалищная ампутация матки – удаление без шейки;
- пангистерэктомия – удаление матки с придатками;
- расширенная операция экстирпации матки с придатками – дополнительно удаляются лимфоузлы и тазовая клетчатка.
В зависимости от сложности ситуации и диагноза, операцию проводят различными способами. Различают виды хирургического вмешательства:
- Лапароскопическая экстирпация. Проводится при миомах небольшого размера. Удаление матки лапароскопическим методом проводят специальным оборудованием. В брюшной стенке делают несколько отверстий, через которые вводят инструменты. Лапароскопия позволяет быстро восстановиться после операции.
- Влагалищная экстирпация матки производится снаружи, через влагалище.
- Лапаротомия – полостная операция – проводится в сложных случаях. Причиной может быть большая миома или раковая опухоль. Она показана в ситуациях, когда требуется удалить не только матку, придатковые органы, но и лимфатические узлы. Операцию делают через разрез передней брюшной стенки. Получается полный обзор органов. Это важно при симптомах рака, чтобы выяснить область поражения. Посмотрите на фото, как расположены женские детородные органы.
Последствия
Операция удаления матки приводит к гормональному сбою в организме. Особенно к нему чувствительны женщины молодого возраста, потому что резко наступает климакс.
Для посткастрационного периода характерны симптомы:
- смена настроения;
- повышенная утомляемость;
- синдром хронической усталости;
- приливы;
- тревожность;
- мнительность;
- депрессия.
После экстирпации матки происходит прекращение менструаций, исключается детородная функция. Для молодых женщин это огромная психологическая проблема, они начинают чувствовать себя неполноценными. Происходит снижение полового влечения, появляются боли во время секса. При отсутствии психологической поддержки, возможны серьезные проблемы в отношениях. После проведения операций, связанных с раковыми поражениями, не исключена инвалидность.
Виды лучевой терапии
Возможно проведение дистанционной, внутриполостной, контактной или внутренней лучевой терапии.
- Дистанционная терапия проводится путем воздействия лучей на место поражения, но на определенном расстоянии от кожи без соприкосновения с ней.
- Внутриполостная терапия проводится с целью уничтожения опухоли, для чего в полость матки вводится специальное устройство.
- Контактная терапия проводится путем соприкосновения радиоактивного препарата с кожей. Перед проведением процедуры врач подробно расскажет о данной методике и что может чувствовать женщина в момент проведения процедуры.
- Внутренняя терапия заключается во введении изначально определенных лекарств в полость матки и с последующим подведением ионизирующих лучей с целью подавления злокачественной опухоли.
Основная цель терапии – максимально воздействовать на место поражения, сократить восстановительный период для организма. Когда будет проведено облучение, женщинам важно:
- нормализовать питание;
- больше гулять на свежем воздухе;
- соблюдать все предписания врача.
- Дистанционная радиологическая терапия:
Осуществляется через несколько слоев здоровых тканей. Такой метод терапии проводится в случаях глубокого расположения злокачественного новообразования. Недостатком внешнего воздействия радиологических лучей считается облучение здоровых тканей, что вызывает их повреждение.
Такое лечение включает введение специального катетера к месту злокачественного новообразования. Внутреннее воздействие ионизирующего излучения наносит минимальный вред физиологически неизмененным тканям.
Сочетанное использование внутренней и внешней радиологии показано при тяжелых формах онкологии.
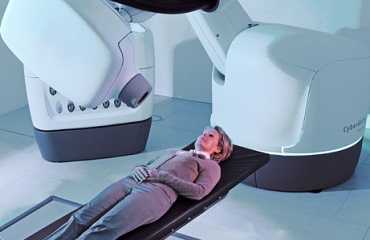
После операции ионизирующее облучение назначают для удаленных метастаз и остаточных раковых клеток. Операция может быть показана и при высоком риске рецидива патологии после проведенной гистерэктомии. Вмешательство выполняется дистанционно, внутриполостно, контактно.
В первом случае излучение оказывается на определенном расстоянии от очага поражения. При контактном виде процедуры аппарат прикрепляют к коже пациентки. При внутриполостном методе атипичные клетки удаляются при помощи введения специального аппарата к очагу поражения.
Перед лучевой терапией необходимы диагностические мероприятия. Они позволяют точно рассчитать необходимую дозу облучения. Врач информирует больную о последствиях вмешательства и назначает препараты, которые будут приниматься в реабилитационном периоде.
Быстрее восстановиться после операции поможет рациональное питание и выполнение всех рекомендаций специалиста.
Возможно проведение дистанционной, внутриполостной, контактной или внутренней лучевой терапии.
Лучевая терапия выполняется как после удаления матки с придатками, так и перед. Назначается она следующим образом:
- на 1-2 стадии рака после операции для предотвращения новых образований;
- при распространении опухоли на региональные лимфоузлы;
- на момент проведения паллиативной терапии;
- на последней стадии рака, если операция не дала никаких результатов;
- в целях профилактики рецидивов.
Существуют следующие виды лучевого облучения:
- Дистанционная – воздействуют лучи именно на место поражения, но на расстоянии от кожи.
- Внутриполостная – ее целью является уничтожение опухоли. Для этого в полость матки вводят специальное устройство.
- Контактная – кожа контактирует с лучами. Процедура очень ответственная, поэтому перед ней врач проводит беседу с пациенткой о том, что она будет чувствовать и как ей себя вести.
- Внутренняя заключается во введении сначала лекарств в полость матки, а затем ионизирующих лучей для подавления новообразований.
Когда женщине назначают лучевую терапию, ей необходимо соблюдать несколько правил, главным из которых является полное спокойствие и отсутствие нервных перенапряжений. Также нужно больше гулять на свежем воздухе, нормализовать питание и соблюдать все рекомендации специалистов.
Дистанционная терапия проводится путем воздействия лучей на место поражения, но на определенном расстоянии от кожи без соприкосновения с ней. Внутриполостная терапия проводится с целью уничтожения опухоли, для чего в полость матки вводится специальное устройство. Контактная терапия проводится путем соприкосновения радиоактивного препарата с кожей.
Перед проведением процедуры врач подробно расскажет о данной методике и что может чувствовать женщина в момент проведения процедуры. Внутренняя терапия заключается во введении изначально определенных лекарств в полость матки и с последующим подведением ионизирующих лучей с целью подавления злокачественной опухоли.
- нормализовать питание; больше гулять на свежем воздухе; соблюдать все предписания врача.
В зависимости от области поражения применяют:
- внутреннюю методику (контактную или брахитерапию) – во влагалище вводят катетер с источником излучения. Здоровым тканям наносится минимальный вред;
- внешнюю методику (дистанционную) – проводят радиационное облучение через здоровые ткани. Применяют при глубоком размещении поражённого участка. Из недостатков – повреждение облучаемых здоровых тканей;
- сочетанную методику – при поздних стадиях совмещают внутреннее и внешнее облучение.
Как лечат рак?
Хирургия. Основной метод. Применяется в тех случаях, когда онкообразование имеет ещё недостаточно большие размеры, а также когда нет метастазов (ранние стадии болезни). Предварительно может быть проведена лучевая или химиотерапия.
Лучевая терапия опухолей. Облучение раковых клеток с помощью специального устройства. Данный метод используют как самостоятельный, а также в комплексе с другими методами.
Химиотерапия. Лечение рака с помощью химических препаратов. Используется в сочетании с лучевой терапией или с операцией для уменьшения образования в размерах. Применяется и для предотвращения метастазирования.
Гормонотерапия. Используют для лечения рака яичников, предстательной железы, молочной железы и щитовидки.
Наиболее эффективным на сегодняшний день является хирургическое лечение опухолей. Операция имеет наименьшее количество побочных эффектов и даёт больше шансов пациенту на здоровую жизнь. Однако применение метода не всегда возможно. В таких случаях используют другие способы лечения. Самый распространённый из которых – лучевая терапия. Побочные явления после неё хоть и доставляют немало проблем со здоровьем, но и шансы пациента на выздоровление высоки.
Лечение онкопатологии
Лучевая терапия – это воздействие радиоактивного излучения на опухолевые клетки, в результате чего они перестают делиться и теряют способность образовывать метастазы.
Это – довольно агрессивное, хоть и бескровное и безоперационное лечение, которое иногда является единственным шансом пациента.
Лучевая терапия, последствия которой в большом проценте случаев являются довольно выраженными по интенсивности, имеет свои побочные эффекты.
Лучевая терапия, последствия – отзывы ни у кого не вызвали радужных ощущений. Человек идет на это не ради того, чтобы избежать шва на коже, это – вынужденная мера для спасения жизни.
- Ирина, Уфа: «Дорога домой из клиники, где мне проводили лучевую терапию, была одним сплошным адом. Болело все, одолевали ожоги, которые выглядели как сплошной волдырь и сочащиеся раны. Помогла только синтомициновая мазь. Долго не могла спать, есть меня заставляли силой».
- Наталья, Ярославль: «Вначале после удаления матки и курса лучевой терапии было все хорошо (ожоги не считаются). Но через месяц-полтора начались жуткие боли в тех местах, которые подверглись облучению. Уже ничего не помогает снять боль. По анализам и исследованиям – все в порядке».
- Владимир, Москва: «Сил никаких не осталось, все время тошнит и мучает дикая боль в «пролеченных» местах. Слабость такая, что ноги не держат. Говорят, что это должно пройти, и я еще смогу восстановиться».
Вы можете оставить заявку на лечение в Израиле. Врач-администратор свяжется с Вами в течении 24 часов
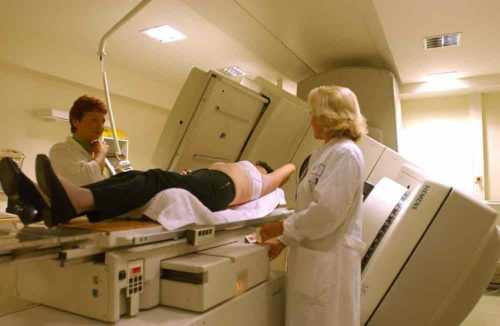
Перед тем, как назначить оперативное лечение необходимо установить на какой стадии находится онкологический процесс, низко- или высокодефференцированной является опухоль, размеры и гистология опухоли.
Чаще всего для лечения онкопоражений женской половой системы применяют оперативное вмешательство, которое почти всегда сопровождается химиотерапией. После рассечения брюшной полости проводят окончательную диагностику патологического процесса, уточняются параметры опухоли, корректируется лечение.
Во время хирургического исследования осматривают внутренние органы, лимфоузлы и сальник подвергают биопсии, жидкости организма направляются на срочный цитологический анализ. Последующие действия хирургов зависят от результатов проведённых исследований. Операция может завершиться полным иссечением матки и её придатков, экстирпацией тела матки, придатков, усложненной лимфаденэктомией поясничных, тазовых лимфатических узелков. Если есть поражения сальника, то проводят удаление и его.
У пациенток с первыми двумя стадиями развития рака, которые имеют повышенный риск к образованию и распространению метастаз и постоперационных рецидивов, проводят курс гамма облучения.
Как самостоятельное лечение метод хирургической операции, возможен только у пациенток на I стадии заболевания и незначительной предрасположенностью к рецидивам.
В случае противопоказания к оперативному вмешательству, пациенткам назначают комплексную лучевую (радиоактивными элементами) терапию, с возможным добавлением лечения гормональными препаратами и химиотерапией. Облучению поддаются органы малого таза и лимфатические узлы.
На последних стадиях заболевания, более целесообразно применение нехирургических методов лечения, хотя многие специалисты, для уменьшения удельного веса опухолевых разрастаний в организме применяют операции и на таких тяжёлых стадиях.
В современной медицине разработаны и успешно применяются лапароскопические операции, позволяющие не открывать брюшину, а через несколько отверстий специальными инструментами удалить опухоль. Такой метод менее травматичен, позволяет сократить реабилитационный период после операции.
Самым прогрессивным методом лечения онкологических заболеваний является терапия при помощи лазера. Лазер очень хорошо борется с раком, особенно на небольшой глубине, что делает его незаменимым для лечения такого распространенного заболевания, как плоскоклеточный рак матки.
Клинические симптомы, свидетельствующие о появлении повторного злокачественного очага в матке, достаточно разнообразны. В ряде случаев они настолько минимальны, особенно на ранней стадии рецидива, что пациентка может не обратить на них внимания. Клиническая картина зависит прежде всего от того, была ли сохранена при операции часть матки (цервикальный канал).
Симптоматика может появиться как через 2-3 недели после законченного лечения, так и через несколько лет, в среднем – в течение первых двух лет. Поэтому женщина должна постоянно следить за своим здоровьем и регулярно проходить комплексное обследование. Это необходимо делать даже при отсутствии жалоб, так как нередки случаи возобновления злокачественного процесса на фоне кажущегося полного здоровья.
Первые после рака матки следующие: женщина начинает периодически ощущать слабость, головокружение, апатию, появляются диспепсические расстройства, которые вскоре дополняются нарушениями мочеиспускания и отеками. Возможно повышение температуры тела до субфебрильных значений (до 38 градусов) и выше. Пациентка жалуется на боли в пояснице и малом тазу тянущего характера, усиливающиеся ночью.
Терапевтическая тактика зависит от локализации возобновившегося ракового процесса. Если во время первой операции матка с придатками не была удалена полностью, и рецидив развился в оставшейся части органа, то обязательно производят полное его удаление. К сожалению, во многих случаях распространение опухоли происходит на соседние органы, прямую кишку и мочевой пузырь.
Следующими этапами лечения становятся химиотерапия и лучевая терапия. Эти же способы используются и в тех случаях, когда у пациентки уже удалена матка и придатки, а рецидив развился в отдаленных внутренних органах, в клетчатке или лимфоузлах. Применение химиотерапии и облучения показывает относительно хорошие результаты.
Эти методы позволяют снизить интенсивность болевого синдрома, улучшить самочувствие пациентки и качество жизни в целом, но, к сожалению, не способны окончательно остановить развитие повторной опухоли матки. Их использование должно учитывать стадию и локализацию патологического процесса, общее состояние женщины, наличие сопутствующих заболеваний.
Самым прогрессивным методом лечения онкологических заболеваний является терапия при помощи лазера. Лазер очень хорошо борется с раком, особенно на небольшой глубине, что делает его незаменимым для лечения такого распространенного заболевания, как плоскоклеточный рак матки
.
Лучевая терапия на последних стадиях рака
Метод радиотерапии используют не только для лечения онкообразований, но и для продления жизни пациента на последних стадиях рака, а также для облегчения симптомов болезни.
Уменьшает, а иногда и полностью снимает болевые приступы.
Снижает давление на нервную систему, на кости, поддерживает дееспособность.
Уменьшает кровопотери, если такие имеются.
Облучение при метастазах назначается только на места их распространения. Следует помнить, что лучевая терапия побочные явления имеет самые разные. Поэтому если у пациента резкое истощение организма и он не сможет выдержать дозы радиации, этот метод не практикуют.
Препараты после гистерэктомии
Избежать анемии помогут препараты с содержанием железа и продукты, которые повышают гемоглобин. Из продуктов необходимо есть курагу, мед и гранат. Сразу же после удаления матки и яичников может понадобиться капельница с лекарственными средствами, чтобы восполнить потерю крови и восстановить организм женщины. Это могут быть солевые растворы, витамины, детоксикационные средства и обезболивающие препараты.
О том, сколько и какие лекарственные средства необходимо принимать, расскажет врач после удаления матки и выписки из стационара
Обязательно надо принимать антибиотики для того, чтобы предотвратить развитие воспалительных и инфекционных процессов. После удаления яичников назначается заместительная гормональная терапия (ЗГТ). ЗГТ назначает только врач при наличии определенных показаний к ней. Гормонотерапия помогает наладить гормональный фон при помощи специальных препаратов, для того чтобы избежать развития хирургической менопаузы.
Гормонозаместительная терапия включает в себя несколько видов разных гормонов: эстроген, тестостерон и гестаген. Доставить гормоны в организм женщины можно не только комбинированными препаратами, но и при помощи специальных гелей или пластырей. Достаточно приклеить пластырь или нанести немного геля на кожу и гормон впитается в кровь.
Применение лучевой терапии после удаления матки с придатками
Воздействие на опухоль ионизирующих лучей позволяет достичь положительного эффекта, поскольку опухолевые клетки довольно чувствительны. Здоровым же клеткам лучевая терапия даже после удаления матки с придатками, урон практически не наносит. Это наиболее щадящий метод в отличие от оперативного вмешательства, проводимый сегодня повсеместно и последствия минимальны. Лучевая терапия после удаления матки на сегодняшний день является одной из наиболее эффективных.
Облучение нередко проводятся в сочетании с химиотерапией и показана к проведению на любой стадии развития онкопроцесса. Метод лучевой терапии может быть назначен уже после удаления матки и придаток. В то время как хирургическая операция может оказаться совершенно неэффективной.

Лучевая гистерэктомия как раз в основном и проводится после операции с целью устранения оставшихся, иных аномальных структур в строении клеток при раке матки у женщин. В основу метода лучевой терапии заложен лечебный эффект, несмотря на обучение ионизирующими лучами, вред от которых незначителен. Хотя данное облучение противопоказано, если у женщин выявлена:
- лучевая болезнь;
- тромбоцитопения;
- лихорадочное состояние;
- распад опухоли;
- сильное кровотечение на фоне распада опухоли;
- инфаркт миокарда;
- туберкулез;
- диабет сахарный;
- печеночная, почечная недостаточность;
- 4 стадия рака;
- анемия;
- множественные метастазы.
- лучевая болезнь; тромбоцитопения; лихорадочное состояние; распад опухоли; сильное кровотечение на фоне распада опухоли; инфаркт миокарда; туберкулез; диабет сахарный; печеночная, почечная недостаточность; 4 стадия рака; анемия; множественные метастазы.
Факторы риска и причины повторного развития маточной онкологии
Главными причинами повторного развития злокачественного новообразования в матке считаются ситуации, когда после лечения в организме остаются целые участки опухоли или даже ее единичные клетки. Это может произойти при оперативном удалении части органа, а не всей матки в целом, при наличии метастазов в соседних тканях, даже при попадании опухолевых клеток с хирургического инструментария на ближайшие здоровые участки во время операции.
Другими причинами появления рецидива могут стать различные негативные воздействия на организм. К ним можно отнести тяжелые физические нагрузки, подъем тяжестей, травмы области живота и таза, чрезмерное употребление алкоголя, курение, прием наркотических веществ. Немаловажно влияние половых инфекций, появление сбоев в работе эндокринной системы, наличие сопутствующей хронической патологии, то есть все ситуации, которые снижают иммунитет и ослабляют организм женщины.
Лучевая терапия после удаления матки с придатками, последствия
Воздействие на опухоль ионизирующих лучей позволяет достичь положительного эффекта, поскольку опухолевые клетки довольно чувствительны. Здоровым же клеткам лучевая терапия даже после удаления матки с придатками, урон практически не наносит. Это наиболее щадящий метод в отличие от оперативного вмешательства, проводимый сегодня повсеместно и последствия минимальны. Лучевая терапия после удаления матки на сегодняшний день является одной из наиболее эффективных.
Облучение нередко проводятся в сочетании с химиотерапией и показана к проведению на любой стадии развития онкопроцесса. Метод лучевой терапии может быть назначен уже после удаления матки и придаток. В то время как хирургическая операция может оказаться совершенно неэффективной.
Лучевая гистерэктомия как раз в основном и проводится после операции с целью устранения оставшихся, иных аномальных структур в строении клеток при раке матки у женщин. В основу метода лучевой терапии заложен лечебный эффект, несмотря на обучение ионизирующими лучами, вред от которых незначителен. Хотя данное облучение противопоказано, если у женщин выявлена:
- лучевая болезнь;
- тромбоцитопения;
- лихорадочное состояние;
- распад опухоли;
- сильное кровотечение на фоне распада опухоли;
- инфаркт миокарда;
- туберкулез;
- диабет сахарный;
- печеночная, почечная недостаточность;
- 4 стадия рака;
- анемия;
- множественные метастазы.
Как проводится лучевое облучение
Излучение обычно назначается:
- на 1-2 стадии рака после проведения операции по удалению матки;
- при распространении опухоли на региональные лимфоузлы;
- на момент проведения паллиативной терапии;
- на 4 стадии рака, если операция не принесла существенных результатов;
- в целях профилактики для предупреждения рецидивов.
Виды лучевой терапии
Возможно проведение дистанционной, внутриполостной, контактной или внутренней лучевой терапии.
- Дистанционная терапия проводится путем воздействия лучей на место поражения, но на определенном расстоянии от кожи без соприкосновения с ней.
- Внутриполостная терапия проводится с целью уничтожения опухоли, для чего в полость матки вводится специальное устройство.
- Контактная терапия проводится путем соприкосновения радиоактивного препарата с кожей. Перед проведением процедуры врач подробно расскажет о данной методике и что может чувствовать женщина в момент проведения процедуры.
- Внутренняя терапия заключается во введении изначально определенных лекарств в полость матки и с последующим подведением ионизирующих лучей с целью подавления злокачественной опухоли.
Основная цель терапии – максимально воздействовать на место поражения, сократить восстановительный период для организма. Когда будет проведено облучение, женщинам важно:
- нормализовать питание;
- больше гулять на свежем воздухе;
- соблюдать все предписания врача.
Как подготовиться
Подготовительные процедуры для радиологического лечения заключаются в:
- направлении пациента на проведение МРТ, чтобы уточнить место локализации опухоли;
- назначении врачом нужных доз для облучения с учетом полученных результатов анализов.
Длительность процедуры составляет не более 35 минут. Проводится в специально отведенном помещении с соблюдением всех технологических требований в целях безопасности. Женщинам предлагается лечь на кушетку, пребывать в неподвижном состоянии в момент подведения источника ионизации.
Ничего не должно препятствовать свободному проникновению рентгеновских лучей. Для удобства и отделения от места поражения здоровые участки тела покрываются защитной материей.
Какие могут быть последствия после облучения
Многие пациентки после проведения лучевой терапии жалуются на следующие последствия:
- тошноту, рвоту;
- сильную интоксикацию организма;
- нарушение пищеварения;
- расстройство стула;
- признаки диспепсии;
- появление жжения и зуда на покровах кожи в части;
- сухость в слизистой влагалища и на половых органах.
Врачи же говорят, что такие последствия имеют место быть и рекомендуют женщинам как то пережить данный период, больше уделять внимание отдыху, заняться любимым делом. Важно как следует выспаться и набраться сил после проведения курса радиотерапии. Кроме того в домашних условиях нужно обрабатывать место поражения растительными препаратами во избежание ожогов на момент лечения. При этом не использовать косметические и парфюмерные средства вплоть до полного заживления ранок после операции.
Возможны последствия в виде аллергических реакций после проведения процедуры. Поэтому не стоит в течение недели принимать тепловые горячие ванны. От посещения бани, сауны лучше на время отказаться.
Женщинам рекомендуется отрегулировать питание, оснастить рацион витаминами и минералами.
Какой прогноз
После удаления матки с придатками женщине, конечно, о деторождении придется забыть, но лучевая терапия на ранней 1-2 стадии рака дает вполне положительные прогнозы. Возможно, даже полное исцеление от подачи радиоволн и проведения поэтапно до 5 сеансов.
Но, к сожалению, остановить маточный опухолевый процесс на 3-4 стадии уже невозможно. Все подобные усилия могут быть направлены лишь, чтобы снять неприятные у больных, стабилизировать рост злокачественной опухоли.
После лечебного процесса женщинам, дабы быстрее пережить последствия лучевого воздействия на организм, показано санаторно-курортное лечение в реабилитационный период, также проведение курса массажа, физиотерапии, бальнеотерапии, иглорефлексотерапии, радоновых ванн.
Если облучение проведено и возникли серьезные осложнения то, скорее всего, будет назначена группа инвалидности, если операция привела к значительной утере работоспособности.
Кроме того, начать половую жизнь можно будет не ранее чем через 8 недель после проведения лучевой терапии. Все-таки в первое время женщинам нужно поберечься, набраться сил, заживить ранки, оставшиеся в послеоперационный период. Хотя врачи утверждают, что лучевая терапия после удаления матки вместе с придатками операция не влияет на сексуальность и психологическую активность женщины.
Занятия сексом вовсе не противопоказаны, но сначала желательно посетить гинеколога для осмотра, который и подскажет, когда можно будет начать половую жизнь и сколько времени необходимо выждать для заживления ран, шрамов.
Информативное видео
Лучевая терапия после удаления матки с придатками
Лучевую терапию после удаления матки с придатками назначают в том случае, если злокачественный процесс не остановился. Данный метод более щадящий для организма, и его можно использовать на разных стадиях развития женских заболеваний. Решение о необходимости применения этой терапии принимается лечащим врачом или даже консилиумом и только после тщательной диагностики.
Виды облучения
Лучевая терапия используется с целью подведения дозы облучения в точки организма, где есть подозрения на возможные метастазы. Этот тип послеоперационного лечения позволяет уничтожить злокачественные клетки, при этом сохранив жизнеспособность неповрежденных тканей. Метод может использоваться как самостоятельно, так и в комплексе с другими способами лечения.
Облучение назначают в таких случаях:
- если опухоль начинает распространяться на региональные лимфатические узлы;
- при раке 1-2 стадии, когда после операции по удалению матки остались опухолевые клетки;
- в период прохождения паллиативного лечения;
- когда женщина прошла хирургическое вмешательство из-за рака 4 стадии, но оно не принесло должного результата.
Самую высокую эффективность этот метод дает в комплексе с химиотерапией. Но такой подход используется нечасто, так как это сильный удар для организма.
Есть несколько видов облучения:
- дистанционное — лучи воздействуют на опухоль, но при этом с кожей аппарат не контактирует;
- внутриполостное — в полость матки вводится специальное устройство, которое разрушающе воздействует на опухоль;
- контактное — проводится через соприкосновение с телом;
- внутреннее — сначала в полость матки вводят специальные препараты, после чего направляют ионизирующие лучи на злокачественное образование.
Основной задачей облучения является разрушение поврежденных тканей, а также активизация восстановительных процессов в организме. Но пока будет длиться это лечение, для женщины важно соблюдать все предписания врача, в том числе и придерживаться разработанной диеты.

Подготовка к процедуре
Лучевую терапию могут назначить, если в организме остались опухолевые клетки, иные аномальные структуры в строении клеток, способные привести к рецидиву.
После операции женщине предстоит повторно сдать анализы:
- биопсию;
- общий анализ крови и мочи;
- мазок;
- обследование на наличие воспалений в организме.
Результаты позволят выявить наличие раковых клеток и проследить за тем, как идет восстановление организма.
Если же хирургическая операция не принесла ожидаемого результата, то назначают облучение. Подготовка к нему включает в себя:
- прохождение МРТ — обследование позволит выявить точное месторасположение и размеры опухоли;
- консультацию с онкологом с целью расчета доз облучения и длительности лечения.
Сама процедура занимает не более получаса. Женщина заходит в специальный кабинет, где ей предстоит раздеться и надеть специальные защитные накладки для тела. Все время, пока работает аппаратура, больная будет находиться на кушетке.
Последствия
Матка с придатками — часть эндокринной системы. Поэтому после их удаления наступает гормональный сбой. У молодых пациенток может раньше наступить климакс.
В первое время у женщины могут наблюдаться такие симптомы:
- беспричинные перепады настроения;
- повышенная утомляемость, даже без физической нагрузки;
- в более тяжелых случаях — депрессия.
После операции не только утрачивается детородная функция, но и прекращаются менструации.
Также происходит снижение либидо, а во время полового акта могут возникать болевые ощущения. О последних двух состояниях нужно рассказывать своему лечащему врачу.
Что касается лучевой терапии, то она может иметь такие последствия:
- тошнота с последующей рвотой;
- сухость слизистых поверхностей половой системы;
- симптомы интоксикации;
- расстройства в пищеварительной системе, из-за чего возникают проблемы со стулом;
- аллергические реакции в виде высыпаний и шелушений;
- чувство жжения и зуда в области половых органов.
Все эти состояния держатся только на первых сеансах и постепенно должны пройти.
Чтобы снизить риск проявления осложнений, рекомендуется уделять много внимания отдыху — высыпаться, совершать пешие прогулки, скорректировать свой рацион, чтобы в организм поступало достаточное количество минералов и витаминов. Для заживления ранок на слизистых пациентке прописывают специальные мази на растительной основе. В первое время женщине стоит воздержаться от приема горячей ванны, посещения саун, бассейнов и бань, иначе можно спровоцировать раздражение.
Восстановительный период
Важно незамедлительно приступать к лечению после проведения хирургического вмешательства. Пациентке назначают обезболивающие, специальные вагинальные свечи и капельницы, заместительную гормонотерапию.
Важным фактором является и возраст больной, ведь чем старше организм, тем больше ему потребуется сил и времени, чтобы полностью прийти в норму. В реабилитационный период стоит уделять внимание таким моментам:
- Питание. Для пациентки разрабатывают диету, которая будет включать в себя только легкую пищу — нежирные сорта мяса, морскую рыбу, сухофрукты, бобовые. Из рациона полностью убираются копчености, красное мясо, перец и все острое. Некоторые продукты подбираются так, чтобы нейтрализовать воздействие радиации от лучевой терапии. К этой категории относится пища, богатая йодом: морепродукты, морские водоросли, орехи. В отдельных случаях больной дополнительно могут прописать прием витаминных комплексов.
- Физическая нагрузка. Чтобы восстановить активность и устранить такие последствия, как усталость и утомляемость, потребуется заниматься физкультурой. Комплекс упражнений в каждом случае подбирается индивидуально. Сначала рекомендуются простые пешие прогулки, а в последующем женщине потребуется посещать и спортзал.
- Регулярное обследование. После удаления матки пациентка еще несколько лет будет наблюдаться у онколога. Он будет назначать прохождение УЗИ, компьютерной томографии, ПАП-мазка, развернутого анализа крови. Такой подход позволяет контролировать рецидив раковых клеток.
- Отказ от вредных привычек. Облучение и химиотерапия — сильный удар для организма, «убивающий» иммунитет. Если добавить алкоголь и курение, то риск развития рецидива становится намного выше. Даже времяпрепровождение в обществе курильщиков или в накуренной комнате существенно повышает опасность.
Некоторым пациенткам прописывают посещение психолога, особенно если хирургическое вмешательство проходило у молодой женщины. Эти сеансы помогут восстановить душевное спокойствие и устранить признаки стресса или депрессии.
Рекомендации
Во многом выздоровление зависит от того, насколько четко женщина будет выполнять предписания своего лечащего врача. Организм ослабляется не только операцией, ведь это для него стресс, но и полным курсом лучевой терапии.
Для благополучной реабилитации нужно:
- после окончания каждой процедуры давать себе отдохнуть не менее 3 часов;
- проводить ежедневную обработку влагалища прописанными препаратами;
- избегать тепловых процедур — перегрева на солнце, горячих ванн, саун и т.д.;
- не пропускать обследования;
- контролировать свое питание;
- в период лучевой терапии не пользоваться парфюмерными средствами для интимной гигиены;
- много гулять пешком и выполнять физические упражнения;
- если нет противопоказаний, включить в курс реабилитации фитотерапию.
Успешность восстановления во многом зависит от того, на какой стадии заболевания начали применять лучевую терапию. Все эти рекомендации помогут быстрее прийти в норму и восстановить здоровье.