Лейкопения у детей
Лейкопения у детей
Работа иммунной системы тесно связана с лейкоцитами, количество которых должно находиться в определенных границах. Поскольку детский организм чутко реагирует на любые изменения, недостаточное количество лейкоцитов, как и их избыток, может приводить к различным расстройствам. Далее пойдет речь о лейкопении у детей, ее проявлениях и лечении.
Лейкопения - определение количества лейкоцитов (белых кровяных телец) ниже нормы. Расстройство возникает по различным причинам и чаще всего является симптомом другого заболевания. Особенное внимание уделяют лейкопении у детей, поскольку детский организм чутко реагирует на различные внешние и внутренние изменения.
Количество лейкоцитов в крови зависит от возраста ребенка, поэтому делают соответствующие анализы крови, чтобы узнать основные показатели лейкоцитарной формулы.
Лейкоциты играют важную роль, поскольку помогают организму противостоять разным патологическим возбудителям. Соответственно, при нехватке лейкоцитов возникает серьезный риск заражения. Поэтому лейкопения у детей обязательно, после выяснения причины, должна поддаваться соответствующему лечению.
Видео: Лейкоциты. Белая формула крови
Описание лейкопении у детей
Кровь является жидкой субстанцией и кроме плазмы она включается три различных типа клеток, которые вырабатываются костным мозгом:
- Эритроциты, которые транспортируют ко всем клеткам кислород.
- Тромбоциты, которые участвуют в закрытии ран и остановке кровотечения.
- Лейкоциты, также называемые “белыми кровяными тельцами”, которые помогают бороться с различными инфекциями.
Существует несколько различных типов лейкоцитов, каждый из которых играет особую роль в защите организма от инфекции:
- Нейтрофилы - борются с бактериями и грибковыми инфекциями.
- Лимфоциты, которые борются с вирусами, вырабатывают антитела и регулируют работу иммунной системы.
- Моноциты / макрофаги, которые являются самыми большими лейкоцитами и выполняют роль очистителей крови от относительно крупных посторонних частиц.
- Эозинофилы и базофилы - первые помощники в борьбе с паразитами, дополнительно участвуют в аллергических реакциях.
Дифференциация лейкоцитов
Многие расстройства могут привести к тому, что костный мозг продуцирует слишком много или слишком мало лейкоцитов или же начинают продуцироваться лейкоциты, которые не функционируют должным образом.
Таблица нормального числа лейкоцитов в крови у детей различного возраста
| Возраст ребенка | Лейкоциты, *10^9 /л |
| 1 день | 8,5-24,5 |
| 1 месяц | 6,5-13,5 |
| 6 месяцев | 5,5-12,5 |
| 1 год | 6,0-12,0 |
| 1-6 лет | 5-12 |
| 7-12 лет | 4,5-10 |
| 13-16 лет | 4,3-9,5 |
Типы лейкопении
Изменение количества нейтрофилов и лимфоцитов является наиболее распространенным. Нарушения, связанные с моноцитами и эозинофилами, встречаются не столь часто, а базофильные расстройства - еще реже.
Примеры патологических состояний, возникающих при низком количестве лейкоцитов:
- Нейтропения - это общий термин для обозначения низкого количества нейтрофилов в крови. Нейтропения может быть врожденной (из-за генетических причин) или приобретенной (вызванной лекарствами / наркотиками, токсинами, вирусами или атаками со стороны собственной иммунной системы ребенка).
- Синдром Швахмана-Даймонда - это редкое наследственное заболевание, которое характеризуется дисфункцией поджелудочной железы и врожденной нейтропенией - низким числом нейтрофилов из-за недостаточной их продукции костным мозгом.
- Синдром Костмана является тяжелой формой врожденной нейтропении. При этом наследственном заболевании в крови практически отсутствуют нейтрофилы, потому что они не созревают должным образом. В результате у больных присутствуют инфекции и раны на слизистых оболочках, особенно во рту, с раннего возраста.
Дополнительно лейкопения может встречаться с нарушениями, возникающими при неисправности лейкоцитов. Примеры таких расстройств следующие:
- Хроническое гранулематозное заболевание - это наследственная патология, при которой нейтрофилы, моноциты и макрофаги (вместе называемые фагоцитами за их способность поглощать патогенные микроорганизмы) не способны эффективно бороться с бактериями и грибковыми инфекциями.
- Дефицит лейкоцитарной адгезии - это редкая наследственная группа заболеваний, при которых лейкоциты не могут продуцировать белки им необходимые для перемещения к месту инфекции.
- Дефицит миелопероксидазы - это заболевание характеризуется отсутствием ферментов, которые помогают нейтрофилам бороться с бактериями.
- Синдром Чедиака-Хигаси - очень редкое наследственное заболевание, при котором клетки иммунной системы не могут должным образом накапливать и выделять нужные ферменты.
В зависимости от типа нарушения лейкоцитов у ребенка врач может назначить:
- Анализ крови для оценки количества и морфологии лейкоцитов, то есть исследуются внешние и количественные характеристики.
- Анализ уровня витамина В12 и фолиевой кислоты.
- Проверку крови на наличие антител против нейтрофилов.
- Проверку костного мозга, для чего выполняется аспирация или биопсия костного мозга. Это помогает врачам понять, почему у ребенка низкий уровень нейтрофилов.
- Поиск изменений в генах, которые указывают на наследственную дисфункцию костного мозга.
Врачи могут проводить дополнительные специальные тесты для подтверждения или исключения определенных нарушений. В частности, может использоваться:
- Специфический анализ функции лейкоцитов.
- Образец кала для уточнения синдрома Швахмана-Даймонда.
После завершения всех диагностических тестов гематологи смогут узнать причину болезни и назначить наиболее подходящий вариант лечения.

Осмотр лимфатических узлов
Лейкопения у ребенка: причины
Низкое количество белых кровяных клеток обычно означает, что организм не производит белых кровяных клеток в достаточно количестве. Важно помнить, что это может увеличить риск развития всевозможных инфекций.
Общие причины, которые вызывают низкий уровень лейкоцитов в крови, следующие:
- Лечение раковых заболеваний посредством лучевой терапии.
- Прием антипсихотических препаратов.
- Прием лекарств для снижения активности щитовидной железы.
- Развитие инфекционных заболеваний, таких как ВИЧ или гепатит.
- Аутоиммунные расстройства, такие как ревматоидный артрит.
Некоторые категории населения, имеющие афро-карибское и ближневосточное происхождение, часто более склонны к низкому уровню лейкоцитов. Также иногда по наследственности передается низкое количество лейкоцитов в крови. Подобные случаи считаются нормальными и не увеличивают риск заражения, поэтому медикаментозная коррекция не требуется.
Видео: Клинический анализ крови - Школа доктора Комаровского
Лейкопения у детей: симптомы
Симптомы зависят от типа количественного изменения лейкоцитов у ребенка. Общие признаки состояния, когда лейкоцитов слишком мало или они не функционируют должным образом, представляют собой следующее:
- Частые инфекционные заболевания, в основном поражаются легкие, уши или придаточные пазухи.
- Абсцессы кожных покровов.
- Язвы в ротовой полости.
- Инвазивные грибковые заболевания.
- Тяжелые поражения зубов и десен (пародонтоз).
Краткая клиническая характеристика:
- Ушные воспалительные заболевания вызывают боль в пораженном ухе.
- Инфекции придаточных пазух могут вызвать головную боль, затрудненное дыхание или кашель.
- Пневмония - это воспаление легких, которое может вызвать озноб, кашель, одышку и мышечные боли.
- Инфекционное воспаление мочевого пузыря нередко становится причиной жара, тошноты или боли при мочеиспускании.
Некоторые нарушения могут проявляться уникальными симптомами, такими как:
- Замедление заживления ран при дефиците адгезии лейкоцитов.
- Хроническая, иногда жировая, диарея, что характерно для синдрома Швахмана-Даймонда.
Менее характерными признаками считается слабость, быстрая утомляемость, головокружение, озноб и дрожь, но их появлением не стоит игнорировать. Если у ребенка имеются даже обычные симптомы простуды, стоит обратиться к лечащему педиатру. При необходимости врач направит к гематологу для проведения дальнейших исследований, а в случае надобности назначит лекарства.
Дефиците адгезии лейкоцитов
Лейкопения у детей: лечение
Лечение лейкопении у детей зависит от основной проблемы (например, приобретенной или врожденной патологии). Также имеет значение тяжесть протекания болезни. При необходимости:
- Проводится лечение симптомов, например назначаются пероральные или внутривенные антибиотики для борьбы с инфекцией.
- Назначается колониестимулирующий фактор, стимулирующий костный мозг с целью производства большего количества лейкоцитов.
- Выполняется трансплантация стволовых клеток (костного мозга), что чаще всего показано при тяжелых врожденных заболеваниях. Трансплантация костного мозга включает замену больного костного мозга здоровыми тканями, взятыми у другого человека (донора).
К сожалению, перечисленные методы лечения, особенно трансплантация костного мозга, не всем могут помогать. Например, успех трансплантации зависит от многих факторов, таких как, насколько близко соответствие между ребенком и донором (родные братья и сестры являются лучшими донорами; если у ребенка есть брат, то вероятность, что ткани будут совпадать, составляет 1 к 4). Также имеет значение возраст больного. Как правило, маленькие дети лучше переносят подобные методы лечения по сравнению с подростками.
Решение о пересадке костного мозга обсуждается с гематологом, лечащим ребенка, и группой врачей, участвующих в пересадке стволовых клеток.
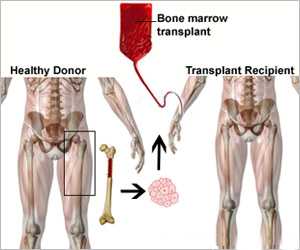
Пересадка костного мозга
Дополнительные рекомендации
Если у ребенка определяется низкий уровень лейкоцитов, вызванный болезнью или лекарствами, следует принять меры, чтобы избежать инфекций.
1. Что разрешается делать?
- Избегать тесного контакта с больными людьми
- Хранить и готовить пищу правильно, чтобы избежать пищевого отравления
- Регулярно мыть руки с мылом и теплой водой
- Использовать там, где нужно, одноразовые средства гигиены (например, подростку лучше пользоваться одноразовой бритвой)
- Избегать пользования душем или туалетом в общественных местах
2. Чего не следует делать?
- Не делиться едой, чашками, посудой, зубными щетками или косметикой
- Не есть сырые продукты, такие как мясо, моллюски и яйца
- Не контактировать с испражнениями животных и не общаться с животными, особенно больными
- Не ходить на улицу босиком
- Не купаться в прудах и реках
Дополнительные рекомендации, которые могут быть полезны в лечении лейкопении у ребенка, может дать педиатр или гематолог.
Заключение
Благодаря проводимым исследованиям, лечение больных с низким уровнем лейкоцитов значительно улучшилось за последние 20 лет. Генетическое тестирование, которое в настоящее время используется при многих врожденных нарушениях лейкоцитов, включая врожденные нейтропении, позволяет лучше оценить прогноз больного. Улучшенная терапия и поддерживающий уход помогают больным с самыми тяжелыми нейтрофильными расстройствами жить дольше и более качественно.
Видео: Лейкоцитов становится меньше, иммунитет ниже!
4.00 avg. rating (83% score) - 1 vote - оценок
причины, классификация, патогенез, диагностика и лечение
Человеческая кровь состоит из красных и белых клеток. Кровяные тела белого цвета называют лейкоцитами. В организме лейкоциты могут понижаться или увеличиваться. При наблюдении в крови снижения лейкоцитов до 4500 на 1 мкл, может возникнуть лейкопения (нейтропения) у детей и взрослых. Понижение белых клеток происходит через их упадок до 1500 на мкл. Этот процесс называется агранулоцитоз в крови.
Классификация
Лейкопения классифицируется на врожденную и первичную. Различают несколько видов:
- Наследственная болезнь – нейтропения Костмана. Происходит процесс снижения нейтрофилов. В результате этого другие клетки лейкоцитарного ряда повышаются. За счет этого обеспечивается общее число лейкоцитов в крови.
- Синдром Генслера. Это заболевание лейкопении (нейтропении) у детей характеризуется снижением ряда белых клеток. Этот процесс происходит кратковременно.
- Приобретенная нейтропения возникает под воздействием различных причин. Это и физические, химические, биологические факторы, которые происходят в детском организме.
- Синдром Чедиака-Хигаси относится к доброкачественной форме болезни. Отличается от других продолжительным циклическим процессом. У таких детей отсутствует пигментация роговицы (альбинизм).
 Альбинизм
АльбинизмПричины
Основными причинами лейкопении у детей могут быть источники инфекционных заболеваний. Ими являются тиф, сепсис, паратиф, микроб герпеса в крови 6 и 7 типа. Также существуют неинфекционные источники. Это может быть образование злокачественных частиц крови, болезнь Аддисона-Бримера, повышение размеров селезенки, лейкопения, вызванная медикаментами, метастазы костного мозга.
Патогенетические механизмы
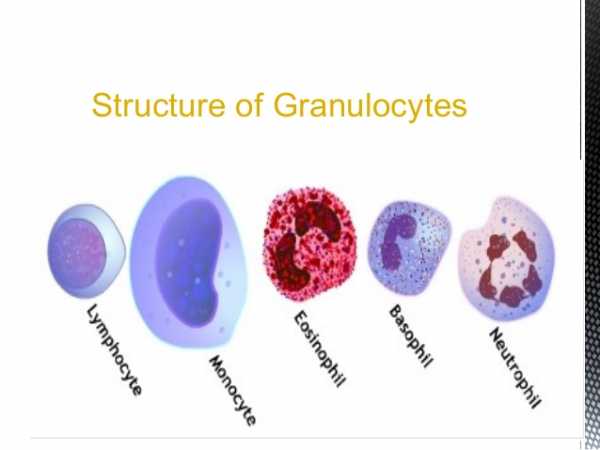
- Белые тела классифицируют таким образом: они делятся на агранулоциты в крови и гранулоциты. Агранулоциты делятся на лимфоциты и моноциты, гранулоциты – базофилы, эозинофилы, нейтрофилы.
- Происходит нарушение механизма белых клеток. Лейкоцитарный рост чувствует разные патологические влияния. В связи с этим существует очень много причин, которые вызывают упадок образования белых кровяных тел.
- Второй – сильное поражение лейкоцитов. Этот вариант лейкопении проявляется очень редко. Антилейкоцитарные антитела в крови уничтожают белые тельца. Разрушение белых тел вызывают также большие диапазоны радиации.
- Механизм перераспределительной лейкопении, возникающий вследствие стрессовых состояний, физических нагрузок на мышцы, из-за застоя лейкоцитов. В этом случае белые клетки не покидают кровь полностью и пребывают в сосудах мышц, легких, почек.
- Еще одним патогенетическим механизмом лейкопении у ребенка есть слишком большая утрата сетчатой ткани. Случается при ожогах огромных участков тела, гноении, нарушении целостности лимфатических сосудов.
- Разжижение крови. Это редкостный вид заболевания. Она есть последствием инфузионной терапии.
 Фото лейкоцита
Фото лейкоцитаСимптомы
Главные признаки и симптомы заболевания лейкопении (нейтропении) у детей, обуславливаются формой протекания болезни и остротой болезненного периода.
Формируется следующая клиническая картина:
- Иммунная система ребенка снижается по нарастающей. Это возникает из-за инфекционных действий, происходящих в организме ребенка. Это может быть пневмония, пародонтит, стоматит, фарингит, гингивит, геморрагический васкулит.
- Замедляется процесс развития у детей.
- Инфекционный характера заболевания происходит очень тяжело и может осложняться.
 Инфекционное поражение кожи
Инфекционное поражение кожиАгранулоцитоз – крайняя степень лейкопении. Различают такие виды: иммунный и миелотоксический.
Иммунный возникает после отравления медикаментами. Прогрессирует остро. Начинается с повышенной температуры и скорым подключением инфекционных заболеваний органов дыхания.
Миелотоксический агранулоцитоз происходит в один момент, в отсутствии соответствующей предпосылки. Резко уменьшается уровень белых тельцов, тромбоцитов, ретикулоцитов в крови. Главным признаком, есть повышение температуры тела. Клеточный состав крови подвергается большим изменениям. Существенно поражается костный мозг.
Постинфекционная лейкопения проявляется в после гриппозный период. Эта процедура происходит кратковременно. После выздоровления, анализ крови приходит в норму.
Диагностика
Для определения болезни проводятся диагностические анализы. Диагностика при лейкопении (нейтропении) у ребенка начинается с общего анализа крови по лейкоцитарной формуле.
Главным коэффициентами анализа являются степень нейтрофилов в крови, численность тромбоцитов, эритроцитов, показатели лейкоцитарной формулы.
Наиболее главный признак у детей – лейкоцитарная формула, по которой определяется соотношение элементов. При недостаточности показаний, проводится исследование спинномозгового мозга.
Существуют и дополнительные методики исследования:
- При лейкопении степень белых тел понижается до 4,5 г/л, при условии, что лейкоциты и лимфоциты пребывают в обычном соотношении.
- При нейтропении гранулоциты понижаются к степени меньше 1,5 г/л.
Большую роль в диагностике имеет возраст ребенка. В полугодичных деток и шестилетних ребят в организме происходят физиологические процессы по отношению гранулоцитов к лимфоцитам. Поэтому нужно очень внимательно подходить к диагностике, чтобы не ошибиться.
Лечение
Когда нарушается функция костного мозга, то лечение лейкопении у детей есть неотъемлемой частью. В зависимости от того, в какой степени выражена патология, зависит процесс лечения. Больного изолируют от окружающих. Ведется неизменная чистка кожи и обработка слизистой оболочки. Параллельно протекает лечение медикаментами.
После лечения лейкопении необходимо наблюдение, чтобы промониторить степень белых тел в крови. У грудничков, понижение лейкоцитов не вызывает патологии. В 6-летней категории — это есть аномалия и требует медицинской помощи.
Видео — доктор Комаровский об анализах крови на инфекции:
что это такое, причины, признаки и симптомы заболевания у детей и взрослых
Когда мало лейкоцитов в крови, имеет место опасное заболевание. В медицине оно называется лейкопенией, склонно к хроническому течению, имеет рецидивирующий характер. Важно вовремя выяснить причины прогрессирующей болезни, иначе методы консервативного лечения бессильны, пациента ожидает незавидный клинический исход.
Что такое лейкопения
Когда под воздействием провоцирующих факторов нарушается химический состав крови, в организме развивается обширная патология. При недостаточном показателе лейкоцитов пациент узнает от лечащего врача, что такое лейкопения. Сразу стоит отметить, что это не самостоятельное заболевание, а, скорее, обобщающий синдром, который прогрессирует по причине возникновения агранулоцитоза.
Лейкопения - причины возникновения
Характерный недуг может одинаково воздействовать на взрослые и детские организмы, однако уже определено, что женщины страдают дефицитом лейкоцитов в два раза чаще, чем мужчины. Детям тоже свойственны рецидивы. Если патологически понижены лейкоциты, прежде чем преступать к медикаментозному лечению, важно уточнить этиологию патологического процесса, обнаружить и исключить взаимодействие с опасными факторами. Заболевание связано с такими аномалиями организма:
- присутствие злокачественных новообразований, как вариант – онкология матки;
- длительное воздействие токсических медицинских препаратов, интоксикация органического ресурса;
- плохая наследственность;
- острый дефицит витаминов В при лейкопении;
- осложнение после проведенной лучевой терапии;
- аутоиммунные процессы организма, как вариант – заражение ВИЧ;
- почечная недостаточность;
- длительная вентиляция легких;
- детские инфекционные болезни стадии рецидива во взрослом возрасте;
- апластическая анемия.

Низкий уровень лейкоцитов в крови у женщин
Определить спад концентрации белых кровяных клеток можно по анализу крови, о чем тут же сообщить своему лечащему врачу. Коррекция химического состава лейкоцитов последует незамедлительно. Необходим прием медикаментов. Низкий уровень лейкоцитов крови у женщин преобладает чаще, поэтому представительницы слабого пола попали в так называемую «группу риска». В идеале этот показатель в возрасте 24-45 лет должен варьироваться в пределах 3-10 на 10 в девятой степени литра. Если в женском организме обнаружено меньшее количество лейкоцитов, причины следующие:
- гормональная перестройка на фоне климакса;
- длительный прием лечащих средств с аспирином в химическом составе;
- строгие диеты, голодовка;
- период ежемесячной менструации;
- эмоциональное перенапряжение, стрессы повседневной жизни.
Низкий уровень лейкоцитов в крови у ребенка
Раньше это был редкий диагноз «Лейкопения». На сегодняшний день число клинических картин стремительно увеличилось. Если развивается лейкопения – что это такое, подскажет участковый терапевт. Однако пострадать от недуга способен не только взрослый, но и ребенок. В таком случае лейкопения может иметь инфекционную и неинфекционную природу. Причины, почему наблюдается низкий уровень лейкоцитов в крови у ребенка, таковы:
повышенная активность вируса герпес, сепсис, паратиф, тиф;
анафилактический шок;
опухоли костного мозга с метастазами;
радиационное облучение;
плазмоцитома;
лейкоз острой формы;
патологический рост селезенки.

Виды и степени лейкопении
Болезнь имеет наследственную и приобретенную модификацию, причем в первом случае является врожденным заболеванием. Острый дефицит лейкоцитов характеризует такие опасные заболевания, как синдром Генслера, нейтропения Костмана и синдром Чедиака-Хигаси. Приобретенной форме недуга свойственно воздействие провоцирующих факторов из окружающей среды, либо это неутешительный клинический исход при неправильном консервативном лечении.
Изучая виды и степени лейкопении, стоит уточнить, что такой диагноз встречается абсолютной и перераспределительной разновидности. В первом случае концентрация лейкоцитов снижается до критической отметки 4 000 на 1 мм квадратный, во втором – нанесенные системному кровотоку убытки не столь глобальные, но тоже ощутимые для состояния пациента.
Лейкопения - симптомы и лечение
Чтобы быстрыми темпами добиться полного выздоровления, требуется своевременно обратить внимание на симптоматику лейкопении. У ребенка происходит патологическое снижение лейкоцитов ниже допустимой нормы до 1-2 на 10 в девятой степени литра. Это характеристика легкой формы лейкопении. Лучше не запускать клиническую картину, своевременно прибегнуть к помощи специалиста. Если это лейкопения – симптомы и лечение тесно связаны.
Лейкопения - симптомы
Уровень лейкоцитов определяется стадией характерного недуга. Если развивается лейкопения – симптомы могут затрагивать все внутренние органы, системы организма. Врач при лечении выбирает клинический подход, чтобы тот полностью соответствовал состоянию здоровья пациента, в скором времени обеспечил положительную динамику. А пока узнать о масштабных отклонениях лейкоцитов в крови можно по результатам лабораторного исследования. Внешними признаками лейкопении становятся следующие перемены в общем самочувствии:
- частые вирусные и простудные заболевания;
- приступы мигрени, общая слабость;
- участившиеся обмороки, головокружение;
- нарушение температурного режима, озноб;
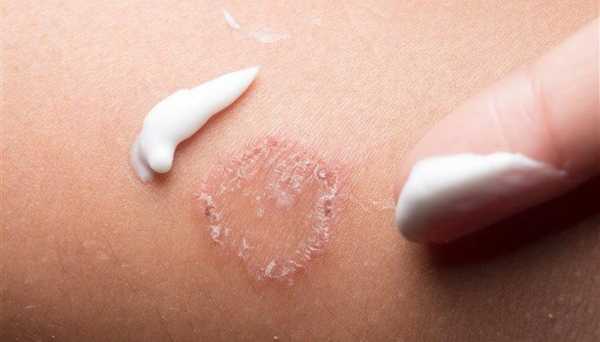
- длительный процесс заживления язвочек на теле.


Лейкопения - лечение
Первым делом требуется определить характер патологического процесса, клиническим путем выяснить степень запущенности лейкопении. Только после этого можно рассуждать о консервативной терапии для повышения лейкоцитов. Если врач обнаружил, что в организме пациента получила свое развитие лейкопения – лечение имеет следующие особенности, проводится в домашних условиях:
- Средства для формирования новых клеток крови, чтобы избежать опасного понижения лейкоцитов. Это Метилурацил, Сарграмостим, Пентоксил, которые относятся к препаратам перорального применения.
- Антибиотики четвертого поколения, чтобы уменьшить активность патогенной флоры, снизить влияние вредных факторов на стояние иммунной системы организма. Это Аугментин, Амоксиклав, Юнидокс Солютаб.
- Антигистаминные средства, чтобы снизить риск аллергической реакции на отдельные синтетические компоненты. Лучше купить Тавегил, Доларен, Л-Цет, Супрастин.
- Если принимать кортикостероиды, уровень лейкоцитов перестанет падать, химический состав крови в скором времени нормализуется.
- Гепатопротекторы поддерживают функциональность печени при воздействии на этот непарный орган усиленной нагрузки со стороны нарушенного системного кровотока.
- Антиоксиданты растительного происхождения в капсульной форме, например, медицинский препарат Ликопин, также актуальный при лимфоцитозе, лейкоплазмозе и лейкоцитозе.
Питание при лейкопении
После лечения лейкопении необходимо поддерживать общее состояние здоровья на допустимом уровне, а для этого изменить суточное меню, внести в него определенные коррективы. Первым делом снизить жирность блюд и число потребляемых калорий, а количество приемов пищи довести до 6 за сутки. Так, питание при лейкопении включает такие обязательные продукты:
- зелень, чтобы понизить уровень ионизирующего излучения;
- молочная продукция, сыры твердых сортов;
- морепродукты и красная икра для повышения уровня гемоглобина;
- все виды капусты, бобовые;
- диетические сорта мяса, например, кролик, индюшка.


Лейкопения у детей
Для детского возраста важно выяснить, что могло понизить число лейкоцитов (белых телец), спровоцировать лейкопению. После этого врач назначает курс медикаментов для нормализации состава лейкоплазмы. Не исключено предписание народных средств с целью эффективного лечения, главное натуральные компоненты грамотно подобрать, исключить местные и аллергические реакции на теле. Юного пациента при лейкопении требуется изолировать, исключить воздействие радиации, обеспечить обработку слизистой и кожи.
Видео: низкие лейкоциты крови
 Лейкоциты в крови понижены Смотреть видео
Лейкоциты в крови понижены Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:По какой причине возникает лейкопения у детей, симптомы, выбор лечения
Сдача общего анализа крови у здоровых младенцев по плану проводится в возрасте 6 месяцев и годовалого достижения.
Подобный анализ назначает педиатр, определяет количество кровяных лейкоцитов, информативным методом узнает состояние организма ребенка, выявляет ранние стадии серьезных заболеваний, таких как лейкопения, у детей, диагностирует протекающие недуги.
Содержание
Значение циркулирующей жидкости
Человеческий организм функционирует за счет совокупности множества факторов, уделяется большое значение нормальной циркуляции по сосудам крови.
К кровяным составляющим принадлежат плазма и форменные элементы из:
- лейкоцитов
- эритроцитов
- тромбоцитов
Эритроцитами, красными кровяными клетками, гемоглобином, с помощью их продуктивности насыщаются органы и ткани в организме кислородом.
Из белых кровяных клеток, ими обладает костный мозг, произошло образование лейкоцитов. Они имеют большие, в отличие от эритроцитов, микроскопические размеры в сферической форме. Работа для них определена в виде защиты человеческого организма от болезнетворных микробов. Лейкоцитами происходит предупреждение от развивающихся внутри заболеваний.
Каждая подобная клетка разделена на состав из гранулоцитов и лимфоцитов, выполняющих по отдельности важные функции. Гранулоцитами подавляются микроорганизмы, проникнувшие в человека. С помощью лимфоцитов вырабатываются инфекционные антитела.
Химическая формулировка этого элемента состоит из следующих компонентов:
- нейтрофилов
- эозинофилов
- базофилов
- лимфоцитов
- моноцитов
Подобная раскладка представляет собой все те же лейкоциты только в различной форме, чтобы провести полную диагностику болезни, нужна лейкограмма, сдача развернутого кровяного анализа.
По каким причинам возникает болезнь
Для врачей и родителей не является секретом, что все дети растут, происходят естественные изменения в организме, как и количество в своем составе лейкоцитов. Колебания элементов зависят от возрастного периода, педиатр знает определенные нормы, а уменьшение значения или увеличение говорит, что происходит патологический процесс.

Если снижены кровяные лейкоциты по отношению к возрастной норме, а в любом возрасте,если анализ показывает результат равный четырем единицам на 109 л. это значит, что возникла угрожающая ситуация, возможно, это лейкопения у детей причины следует выяснять. В любом случае образовано их угнетение и быстрое разрушение, которое срочно нужно прекратить и начать восстановление.
Спровоцировать болезнь могут проникновение в организм инфекции от:
- сепсиса
- герпесных вирусов
- тифа и паратифа
Возможно происхождение заболевания от неинфекционных причин:
- ионизирующих облучений
- острых лейкозов
- системных заболеваний соединительных тканей
- анафилактических шоков
- плазмоцитомов
- Аддисона-Бримерного заболевания
- гиперспленизма
- метастаз в костном мозге
- медикаментозного перенасыщения
Устанавливает истинную причину болезни врач дополнительными обследованиями. С помощью серологического и биохимического кровяных анализов, спинномозговой пункции, проводят просмотр состояния организма, брюшную полость на УЗИ, применяют способы определенные педиатром.
Появление лейкопении является важным звонком в заболевании, симптомы которого стоят в зависимости от причин они то и вызывают ухудшение состояния у детей.
Если болезнь возникла от инфекций ребенок начнет проявлять признаки с:
- повышенной температурой
- ознобом
- учащенным пульсом
Подобные симптомы не служат показательными параметрами для определения заболевания. Стойкая лейкопения отмечена:
- слабостью
- головными болями
- чрезмерным беспокойством
Необходим объективный осмотр и когда обнаружены увеличенные в размерах селезенка и лимфатические узлы они принадлежат к виду относительных причин в серьезном заболевании. Только комплексное исследование, состоящее из совокупности лабораторного диагностирования с дополнительными методами, помогут установить не только истинную достоверность возникшего недуга, но и определить, чем на самом деле болен ребенок.
Как классифицируют степень заболевания
Когда возникает лейкопения у детей, лечение врач назначает в зависимости от её происхождения, которое бывает врожденным или приобретенным.
Характеристики наследственной болезни обозначены следующими признаками:
- снижаются нейтрофилы, с возникновением наследственной нейтропении, они компенсируются, повышая лейкоцитарный ряд этим происходит обеспечение нормального общего лейкоцитарного числа
- длительное циклическое течение от доброкачественной нейтропении в этом случае возможен нейтрофильный криз с кратковременным лейкоцитным уровневым падением
- развитие нейтропении происходит из-за низкой нейтрофильной жизнедеятельности, обычно дети с подобным заболеванием страдают альбинизмом, их роговица не обладает пигментацией
Приобретенное заболевание получают от влияния на организм фактора:
- физического
- химического
- биологического
Спровоцированное заболевание с помощью экзогенных причин происходит от проникновения в организм:
- бактерий
- вирусов
- паразитов
- простейших
Когда биология влияет на образование недуга с помощью эндогенных факторов они проявляются от:
- гормональных нарушений
- воспалительных процессов
Для врача занимающегося установкой правильного диагноза важно изучить весь клинический процесс в совокупности с происхождением, причинами, факторами, чтобы назначить эффективное лечение.
Патогенетический механизм или развитие заболевания в целом
- Для определения наиболее точного пути в лечении, научные разработки начались с исследования, от чего происходят нарушения в лейкоцитных образованиях. Определена большая чувствительность лейкоцитарного ростка к влиянию различных патологий, этим вызвано множество причин, от которых происходит уничтожение новообразований. К примеру, снижается гормональный уровень в области щитовидки, образование надпочечной недостаточности так же относится к негативному воздействию на лейкоцитное дифференцирование. Не благоприятность наблюдается в дефицитном состоянии при гиповитаминозе от недостатка фолиевых кислот, не хватает сил у организма синтезировать лейкоцитные компоненты, когда отсутствуют аминокислоты. Существование опухолевых процессов уменьшает лейкоцитный уровень, оказывает на нормализацию роста всех ростков в кроветворении, делении клеток облучение участков тела ионизирующим излучением.
- Для усиленного разрушения лейкоцитных элементов необходимо создание специальных условий. Такой процесс не характерен для детского организма и встречается очень редко. Патология состоит в рождении внутри организма такого механизма, который способен разрушать лейкоцитное образование такие действия доступны от полученной радиационной дозации.
- От воздействия на организм шокового состояния, это происходит в результате тяжелого напряжения в мышцах, может произойти временное легочное, почечноенакопление лейкопений, они не уходят из кровяных путей полностью, а перераспределяются в удобные для себя места.
- Возможно наблюдение повышенной лимфоцитной потери. Возникновение такой патологии происходит в результате ожогов, образования гнойников, целостном сосудистом нарушении.
- Заболеть лейкопенией может в редких случаях человек, если в организме разведена кровь, возникновение получается, когда происходила заместительная инфузионная терапия.
Особенности клинической картины
Клиника при опасном заболевании, если вынесен диагноз лейкопения, неприятно угрожающе выглядит. Появляются основные признаки, и катастрофически снижается иммунитет маленького человека. Проявление происходит от частых инфекционных процессов, ребенок постоянно болеет:
- пневмонией
- гингивитом
- стоматитом
- пародонтитом
- фарингитом
Каждая из перенесенных болячек протекает тяжело, с осложнениями. В результате образуется крайняя степень заболевания в виде агранулоцитоза разграниченного на патологические виды: иммунные и миелотоксические. Медикаменты не только помогают при недуге, но и токсически воздействуют на организм, вследствие чего болезнь перетекает в стадию иммунного агранулоцитоза.
Происходит острая реакция на принятый миелотоксический препарат повышением температуры и быстрых присоединений:
- фарингита
- грибковых образований во рту, носоглотке
- некротической ангины с кровоточащими местами
Если начинается пневмония, следует ждать сложных осложнений вплоть до лёгочного абсцесса. В кровяной жидкости снижается лейкоцитный уровень, при диагностировании врач делает единственный вывод в наличии лейкопении и абсолютного агранулоцитоза. Для остальных клеток угрозы нет, но опасность заключена в осложнении сепсисом от происходящих процессов.
Развитие детского миелотоксического агранулоцитоза происходит с внезапностью, не проявляясь признаками, без наличия видимых причин. Анализ крови показывает резкое лейкоцитное снижение, уменьшаются ретикулоциты и тромбоциты. Вначале клинические проявления не наблюдаются.
Звонок приходит от повышенной температуры, возникновению некротической ангины, стоматита, геморрагического синдрома. Эта форма уже является свидетельством острой степени заболевания, с развитием измененного клеточного состава в результате будет поражен костный мозг.
Существует еще одна лейкопенийная разновидность в виде постинфекционной. Обычно такое явление в детском организме проявляется от гриппозного состояния. Этому процессу характерен краткий временной период. После освобождения от болезнетворных вирусов, в совокупности с хорошим лечением, кровяные параметры придут в норму.
Диагностика
Врачи наблюдают за ребенком с первых его дней жизни и после сдачи общего анализа на кровь они проверяют диагностический показатель с лейкоцитарной формулой. Для педиатра важны данные абсолютного уровня по нейтрофилам, он проверяет эритроциты и тромбоциты, узнает важные соотношения и когда врачу недостаточно данных назначается исследование спинномозгового пунктата.

Заболевание лейкопенией определяется на основании следующих лабораторных показателей:
- если снижен лейкоцитный уровень до значения 4,5 ед. на г. л.
- обнаружены гранулоциты с результатом 1.5 ед. на г. л.
- увеличено лимфоцитное количество
Только врачом проводится диагностика и назначается необходимое лечение.
Терапевтические методы
При обнаружении тяжелой степени заболевания, как взрослый, так и детский эскулап сразу назначит полную изоляцию пациента в отдельной палате. К больному будут допущены только медицинские работники в соответствующем защитном одеянии.
При выявлении легкой формы болезни отменяется специфическое лечение с мероприятиями. Педиатр ориентирует родителей,как предупреждать возможные инфекционные осложнения, так иустранять причину возникновения болезни.
При тяжелой форме требуется индивидуальный и разносторонний подход к врачеванию со следующими направлениями:
- выявляют причину, в результате которой произошла лейкопения, и назначают пройти этиопатогенетический курс
- необходим постельный режим и стерильные условия
- назначается специальное диетическое питание
- проводится профилактика, с помощью которой, предупреждается возможность образования опасных осложнений
- на основании гормональной терапии лечат основное заболевание
- если отсутствуют антитела, заменяют лейкоцитарную массу методом переливания
- стимулируют лейкопоэзный процесс
Наиболее эффективным в лечебной процедуре считается этиологическое направление, когда используется иммуносупрессивная терапия, но при диагнозе аутоиммунного агранулоцитоза.
Если определено, что болезнь появилась как побочный эффект от применения лекарственного препарата, прекращают его принимать. В перечисленных выше случаях, где причиной недостаточного лейкоцитного уровня является недостаток витаминов или кислот врачи назначают приём необходимых препаратов содержащих эти элементы.
Чтобы улучшить метаболический процесс клеточного уровня в организме назначают препараты:
- пентоксила
- лейкогена
- метилурацила
Применение лекарств направлено на обеспечение условий:
- назначенными средствами формируются новые кровяные тельца, регулируют опасное лейкоцитное понижение
- антибиотиками уменьшают патогенную форму и её активизацию
- антигистаминными средствами снижают аллергенные риски
- кортикостероидами нормализуют кровяной химический состав
- гепатопротекторами регулируют работоспособность печени
- антиоксидантами лечат лимфоцитоз, лейкоплазмоз
Дозировку и само назначение лекарств проводит только специалист данной сферы. Он способен определить насколько точно от препаратов происходит ускорение регенерации клеток, эффект от гуморального улучшения и повышение клеточного иммунитета.
Какую диету назначают врачи
Некоторое время, даже, если пройдено удачное лечение, нужно следить за общим состоянием в организме, для этого корректируют, подбирают приемлемую пищу. Следует убрать из меню употребление жирных продуктов, есть часто и не много.

В рацион необходимо включить ингредиенты с определенной способностью:
- ионизирующее излучение понижают зеленые травы в виде петрушки, укропа, базилика
- молочной продукцией, твердыми сырами увеличивают количество лейкоцитов
- морепродуктами, красной икрой повышают гемоглобинный уровень
- капустой, бобовыми укрепляют иммунную систему
- диетическим птичьим мясом или кролиным насыщают организм без увеличения калорийности пищи
Чтобы привести к нормализации кровяные клетки, все элементы, входящие в состав важной для человеческого организма жидкости, необходимо правильно сбалансированное питание, богатое белками, при этом предпочтение отдается нежирному мясу и рыбе. Нужно избегать острых и жареных блюд, использовать в диете в достаточном количестве кисломолочные продукты.
Про детский иммунитет рассказывает доктор Комаровский на видео:
Лейкопения
Из года в год все чаще встречается такое заболевание крови как лейкопения. Подобное определение не упоминается в международной классификации болезней, поэтому его чаще всего рассматривают как симптомокомплекс (синдром). Несмотря на это патология достаточно серьезна, поскольку при отсутствии лечения способна привести больного к смерти.
Лейкопения (ЛП) - это состояние, при котором у человека снижается количество лейкоцитов. Это увеличивает риск инфекционного заражения. Существуют много причин лейкопении. Часть из них связана с некоторыми лекарствами, раком, радиацией и химиотерапией для лечения рака. В других случаях фактором риска выступает трансплантация стволовых клеток, хирургическое вмешательство, использование стероидов или аутоиммунные заболевания.
Чаще всего лейкопения развивается на фоне проведения противоопухолевой терапии. В таких случаях одним из побочных эффектов является нейтропения (подвид лейкопении).[1 - "Managing a Low White Blood Cell Count (Neutropenia)". Retrieved March 3, 2012]
Лейкопения просто диагностируется, но далеко не всегда удается провести эффективное лечение. Это в основном зависит от общего состояния больного и основного заболевания или первопричины из-за которой развилась ЛП. Несмотря на это проводить соответствующую терапию нужно обязательно, поскольку без нее иммунитет вовсе не справляется с инфекциями, которые в результате могут привести к тяжелым осложнениям.
Видео ЛЕЙКОПЕНІЯ
Описание
Кровь человека состоит из многих различных типов клеток, так называемых кровяных телец. Белые клетки крови, также известные как лейкоциты или белые кровяные тельца (БКТ), помогают бороться с инфекцией. Лейкоциты являются жизненно важной частью иммунной системы.
Лейкопения - это медицинский термин, характеризующий низкое количество лейкоцитов. В норме количество лейкоцитов составляет от 3500 до 11 000 БКТ на микролитр. Между полами и разными возрастными группами этот показатель нередко отличается. У человека с лейкопенией может быть менее 3500 лейкоцитов на микролитр.
Лейкоциты производятся в костном мозге и имеют решающее значение для иммунной системы. При их недостаточности возникают проблемы с избавлением от инфекций, вирусов или бактерий. Для эффективного лечения патологического состояния должна быть определена первопричина лейкопении.
Существует пять типов лейкоцитов. Каждый помогает защитить организм от определенного вида инфекции:
- Нейтрофилы: они составляют 55-70% всех лейкоцитов. Помогают бороться с грибковыми и бактериальными инфекциями.
- Лимфоциты: это второй наиболее распространенный тип лейкоцитов. Они защищают организм от вирусных инфекций.
- Базофилы: наименее распространенный тип лейкоцитов. Они участвуют в воспалительных реакциях на различные аллергены.
- Моноциты: самые крупные из лейкоцитов. Они играют определенную роль в борьбе с бактериями, грибами и вирусами. Также участвуют в восстановлении ткани, которая была повреждена воспалению.
- Эозинофилы: они сражаются с паразитами и играют важную роль в развитии аллергических реакциях и бронхиальной астмы.
Существует пять видов лейкопении, каждая из которых соответствует типу лейкоцитов, которые поражены. Наиболее известная - нейтропения.
Термины “лейкопения” и “нейтропения” часто используются взаимозаменяемо. Однако они характеризуют несколько отличающиеся патологические процессы.
Лейкопения является обобщенным термином, который относится к сокращению количества любого типа белых кровяных телец.
Нейтропения - это тип лейкопении, но относится конкретно к уменьшению нейтрофилов, наиболее распространенного вида лейкоцитов.
Немного статистики по лейкопении
- В развитых странах ЛП встречается у 3,5%-15% из 1 млн. населения.
- В европейских странах каждый год на 1 млн. людей фиксируется 2 новых случая ЛП.
- В Африке и Азии показатели по заболеваемости лейкопений в 3 раза выше, чем в Европе.
- После 60-ти лет у мужчин лейкопения встречается реже по сравнению с женщинами.
Причины
Существует 10 основных причин лейкопении, которые чаще всего способствуют развитию патологического состояния.
1. Врожденные расстройства
Некоторые врожденные заболевания способствуют уменьшению количества нейтрофилов:
- Синдром Костмана - это наследственное заболевание костного мозга, при котором дети рождаются без достаточного количества нейтрофилов. Это приводит к страданию от частых бактериальных инфекций.
- Миелокатексис - это наследственное заболевание белых кровяных телец, которое вызывает тяжелую лейкопению и, в частности, нейтропению.
2. Вирусные инфекции
Некоторые вирусы нарушают функцию костного мозга, который продуцирует лейкоциты. Также они могут замедлить работу костного мозга, что приводит к лейкопении.
3. Болезни костного мозга, повреждение или травмирование
Когда костный мозг поврежден или травмирован, это может привести либо к недостаточному продуцированию клеток крови, таких как БКТ, либо вызвать избыточное производство одного какого-то типа БКТ. К болезням костного мозга относится:
- Лейкемия
- Миелофиброз
- Дефицит фолата или дефицит витамина B12
- Миелопролиферативные расстройства
- Миелодиспластический синдром
- Апластическая анемия
Воздействие определенных токсинов, химических веществ, радиации, химиотерапии и некоторых препаратов может повредить или травмировать костный мозг. Когда есть его повреждение, клетки крови вырабатываются в меньшем количестве, что приводит к анемии и лейкопении. Для правильного функционирования костного мозга необходимы определенные питательные вещества.
4. Рак
Лейкопения может возникать при разрастании опухоли в костном мозгу. Низкое количество лейкоцитов также наблюдается при других типах рака, таких как лимфома и лейкемия. Таким образом, способность костного мозга производить нормальные клетки крови ограничена.
Осложнения при лечении рака - еще одна причина низких показателей лейкоцитов. Количество БКТ значительно снижается, когда людям с раком дают химиотерапевтические препараты. При раке костного мозга может быть очень низкая продукция нейтрофилов, что приводит к лейкопении.
Костный мозг подавляется во время химиотерапии и радиации, поэтому больные, проходящие лечение рака, более восприимчивы к инфекциям. Чтобы предотвратить серьезные осложнения из-за низкого количества лейкоцитов, лечение корректируется и изменяется.
5. Гиперспленизм
При этом расстройстве происходит преждевременное разрушение клеток крови в таком органе как селезенка. Подобный процесс приводит к анемии и лейкопении. Функция селезенки состоит в том, чтобы избавиться от старых форменных элементов крови, но в случае со сверхактивностю селезенки удаление клеток ускоряется даже тогда, когда они все еще нормально функционируют
6. Угнетающие инфекции
Резервы БКТ могут быть истощены на фоне серьезных инфекций. Некоторые тяжелые инфекционные заболевания могут вызывать опасные для жизни осложнения, называемые сепсисом.
7. Лекарства
Лекарственные вещества могут повредить костный мозг и, в частности, лейкоциты. Существует ряд групп препаратов, которые вызывают лейкопению. К ним относятся:
- Антипсихотические лекарства, такие как клозапин
- Антиэпилептические средства, включающие ламотриджин и вальпроат натрия
- Интерфероны, используемые для лечения рассеянного склероза
- Иммуносупрессивные препараты для пациентов с трансплантацией, таких как сиролимус, такролимус, циклоспорин и микофенолят мофетил
- Антибиотики, такие как миноциклин и пенициллин, которые также могут вызывать лейкопению
8. Аутоиммунные расстройства / заболевания иммунной системы
Подобные нарушения создают благоприятные условия, при которых иммунная система ошибочно повреждает здоровые клетки и ткани в организме. При аутоиммунных нарушениях иммунная система разрушает нормальные белые кровяные тельца, что приводит к лейкопении. Примером аутоиммунного заболевания является системная красная волчанка.
Количество лейкоцитов в организме также может уменьшаться из-за ВИЧ / СПИДа. При ВИЧ-инфекции лейкоциты подвергаются нападению, что делает иммунную систему слабее. Таким образом, теряется способность организма бороться с самой простой инфекцией.
9. Нервная анорексия
Другой причиной лейкопении является нервная анорексия. При этом расстройстве наблюдается аномально низкая масса тела из-за преднамеренного голодания. По данным системы здравоохранения Университета Вирджинии, многие пациенты с анорексией имеют низкий уровень лейкоцитов. Лейкопения возникает из-за частых рвот и ограниченной диеты. Следовательно, костный мозг не получает в достаточном объеме питательных веществ, необходимых организму для производства нужного количества БКТ.
10. Саркоидоз
Это системное заболевание, характеризующееся образованием гранулем в некоторых областях тела. Когда эти гранулемы определяются в костном мозге, это может значительно нарушить продукцию лейкоцитов.
Другие причины развития лейкопении:
- Заболевания щитовидной железы
- Паразитарные инфекции
- Ревматоидный артрит
- Брюшной тиф
- Грипп
- Малярия
- Туберкулез
- Лихорадка Денге
- Риккетсиозные инфекции
- Дефицит минералов, таких как медь и цинк
Клиника
Не существует конкретных симптомов, которые бы указывали на наличие низкого количества лейкоцитов. Однако, когда у человека есть лейкопения, тогда повышаются шансы заразиться инфекцией. Поэтому чаще всего определяются симптомы инфекционного заболевания:
- лихорадка
- потение
- озноб
У человека с лейкопенией могут быть другие симптомы, которые связаны с основной причиной ЛП.
Дополнительно могут определяться следующие признаки:
- Воспаление легких из-за инфицирования бактериями или вирусами, вызывающими пневмонию. В результате развиваются характерные для болезни симптомы: горячка, боль в груди, одышка, шумное дыхание.
- Воспаление слизистой оболочки десен, щек, губ, языка и т. д., которое проявляется покраснением, набуханием, кровотечением в пораженных местах.
- Длительные и тяжелые менструации.
- Кровотечения из матки инфекционного генеза.
- Признаки неврастении: усталость, лихорадка, головная боль, раздражительность и вспышки гнева.
- Сильное желание потреблять горячие напитки.
- Язвенные поражения ротовой полости: воспаление горла, губ или языка.

Диагностика
Больному в первую очередь делают общий анализ крови, по которому определяется не только лейкопения, но и другие нарушения:
- Анемия: когда у человека проявляются симптомы дефицита железа.
- Тромбоцитопения: уменьшение количества тромбоцитов из-за наличия повреждений в костном мозге.
Также может проводится УЗИ внутренних органов, которое может определить абсцессы печени при наличии бактериальной инфекции в организме. Подобная патология нередко сочетается с лейкопенией.
Видео Клинический анализ крови - Школа доктора Комаровского
Лечение
Существует несколько тактик лечения лейкопении:
- Устранение или уменьшение воздействия конкретной причины, вызвавшей лейкопению, для чего проводится терапия основного заболевания.
- Если препарат способствует развитию лейкопении, врач может порекомендовать прекратить его принимать или использовать другое лекарство. При этом больной никогда не должен самостоятельно прекращать принимать или менять назначенные ранее лекарства без предварительной консультации с врачом.
- Если проводится лечение рака и на фоне химиотерапии возникла лейкопения, тогда может потребоваться приостановить подобное лечение до того времени, пока не восстановится нормальное количество лейкоцитов.
Лечение, которое включает в себя использование факторов роста по типу гранулоцитарного колониестимулирующего фактора, может улучшить течение лейкопении. Подобная тактика часто используются при химиотерапии, вызывающей лейкопению, или если причина кроется в генетических нарушениях.
Исследование, проведенное в 2015 году, показало, что при химиотерапии наряду с лекарственным средством, называемым эрлотинибом (ингибитором тирозинкиназы) риск развития лейкопении был значительно ниже.
Следующие рекомендации могут помочь больному с лейкопенией улучшить свое состояние здоровья и снизить риск заражения:
- Нужно придерживаться правил гигиены, чтобы избежать заражения
- Важно практиковать основы здоровой диеты
- Стоит избегать порезов и царапин
- Следует больше отдыхать
При любых инфекционных заболеваниях, которые возникают на фоне сокращения количества лейкоцитов, может проводиться дополнительное лечение. Оно в основном включать антибиотики или противогрибковые средства.
Осложнения
Лейкоцитопения не является фатальной патологией. Однако при неблагоприятном состоянии больного это может способствовать появлению некоторых осложнений. В частности, повышается риск развития различных инфекций в организме. Это могут быть:
- респираторные инфекции,
- вирусные заболевания;
- гепатит;
- ВИЧ и т. д.
Их развитие представляет опасность для больного в долгосрочной перспективе.
Видео Осложнения анемии
Профилактика
Существуют некоторые продукты питания, которые следует включить в рацион, чтобы предупредить развитие лейкопении.
1. Цинк
Цинк - это иммунный буфер. Он участвует в производстве лейкоцитов и снижает риск заражения. Содержится в таких продуктах, как устрицы, говядина, баранина, зародыши пшеницы и шпинат.
2. Фолиевая кислота
Фолиевая кислота очень необходима в производстве эритроцитов и лейкоцитов. Ее дефицит может привести к анемии и лейкоцитопении соответственно. Содержится в шпинате, бобах и цитрусовых.
3. Молочные продукты
Следует больше употреблять обезжиренное молоко, сыр и йогурт, поскольку эти продукты богаты белками. Они увеличат производство лейкоцитов в организме. Также можно есть яйца и приготовленные из них блюда.
4. Зеленый чай
Напиток может помочь избавиться от токсинов. Таким образом, он предотвращает развитие инфекции и повышает работоспособность иммунной системы. Чай действует как антиоксидант.
5. Чеснок
Чеснок содержит большое количество цинка, который является важной частью иммунной системы. Также он помогает бороться с инфекциями.
6. Фрукты и овощи
Для профилактики лейкопении полезно есть апельсины, дыни, морковь, шпинат и другие зеленые листовые овощи. Они помогают увеличить количество лейкоцитов в организме.
7. Мультивитамины
Необходимо их использовать при недостаточно богатом витаминами питании. Витамин А и витамин С являются важными элементами в генерации лейкоцитов в организме.
Можно использовать траву эхинацеи и астрагалуса. Эти растения стимулируют активность иммунной системы, поскольку богаты витаминами. Но нужно проконсультироваться с врачом, прежде чем принимать эти травы, поскольку у некоторых больных возникают аллергические реакции. Рекомендуется принимать их в виде инъекций.
8. Вода
Каждый день нужно пить достаточно чистой воды. Она будет очищать организм и усиливать иммунную систему. Это предотвратит возникновение лейкопении.
Видео Лейкоциты в крови понижены
4.80 avg. rating (94% score) - 5 votes - оценок
Что такое лейкопения крови?
Организм человека вырабатывает лейкоциты (белые кровяные тельца), которые помогают бороться с бактериальными инфекциями, вирусами и грибками. Если определяется недостаточное количество лейкоцитов, то это может указывать как на истинную лейкопению, так и на другие заболевания, приводящие к ее развитию.
Лейкопения (низкий уровень лейкоцитов или белых кровяных телец) означает, что в крови циркулирует слишком мало лейкоцитов. Наличие низкого количества лейкоцитов на протяжении длительного времени увеличивает риск инфекций и может быть вызвано рядом различных заболеваний и состояний.
Нейтрофилы наиболее распространенная разновидность лейкоцитов, участвующих в уничтожении патогенов; таким образом, лейкопения нередко связана с повышенным уровнем бактериальных и грибковых инфекций (Merck 2006, 2012a).
Для определения количества лейкоцитов в первую очередь делают общий анализ крови, который кроме лейкопении может показать на изменение количественного состава других клеток крови (эритроцитов, тромбоцитов). Дополнительно, если знать, что такое лейкопения крови и как с нею справляться, можно избежать серьезных осложнений.
Видео: Лейкоциты. Белая формула крови
Что означает лейкопения в анализе крови?
Белые клетки крови борются с инфекцией. Нормальное количество лейкоцитов составляет от 5 до 10 х 109 клеток в одном литре крови. Количество лейкоцитов ниже 1000 клеток увеличивает риск заражения.
У новорожденных детей, особенно в первые дни жизни, количество лейкоцитов может сильно варьировать от 9 до 30⋅109/л. У детей в возрасте 1-3 года количество лейкоцитов в крови колеблется в пределах 6,0-17,0⋅109/л, а в 6-10 лет в пределах 6,0-11,0⋅109/л. [1]
Белые кровяные клетки разделяются на несколько типов, каждый с которых выполняют соответствующие функции:
- Нейтрофилы помогают бороться с бактериальными инфекциями.
- Лимфоциты вырабатывают антитела для борьбы с инфекциями.
- Моноциты помогают бороться с инфекцией, убивая и устраняя бактерии.
- Базофилы и эозинофилы участвуют в аллергической реакции.
Термин “АКН”, который означает “Абсолютное количество нейтрофилов”, означает общее количество нейтрофилов в общем числе лейкоцитов. Часто называют АКН показателем “борьбы с инфекцией”. Чем ниже падает АКН, тем выше риск заражения. Когда АКН определяется ниже 500, риск заражения крайне высок.
| Значение АНК | Риск заражения |
| Ниже 500 | Наибольший |
| От 500 до 1000 | Умеренный |
| Более 1000 | Низкий |
В большинстве результатов анализов крови можно увидеть, что АКН уже рассчитан. Если этого показателя нет, можно попросить в лаборатории дополнительно сообщить АКН. Чтобы самостоятельно определить АКН, можно воспользоваться следующей формулой:
AКН = (% палочкоядерных +% сегментоядерных) х WBC, где WBC - количество лейкоцитов.
Например в анализе указано, что WBC = 1000%, сегментоядерных = 20%, палочкоядерных = 1%.
Расчет по формуле: АКН = (20% + 1%) х 1000, АКН = (0,21 х 1000), АКН = 210, что означает высокий риск заражения.
Что такое лейкопения крови у взрослых?
Выше было указано, что существуют определенные типы белых кровяных клеток, каждый из которых обладает различной способностью бороться с болезнями. В соответствии с недостатком той или иной разновидности лейкоцитов выделяют конкретный тип клеточной недостаточности.
Нарушения лейкоцитарной формулы с участием определенного типа лейкоцитов могут быть следующие:
- Нейтропения. При нейтропении наблюдается недостаточное количество нейтрофилов, типа лейкоцитов, который борется с инфекциями, грибками и бактериями. Нейтропения может быть вызвана раком, а также заболеваниями, расстройствами или инфекциями, которые повреждают костный мозг. Кроме того, определенные лекарства и отравление также могут вызвать нейтропению.
- Лимфоцитопения. При этой форме лейкопении уменьшается количество того типа лейкоцитов, который, помимо других задач, защищает организм от вирусных инфекций. Лимфоцитопения может возникнуть в результате наследственной предрасположенности. Также бывает связана с определенными заболеваниями или выступать в роли побочного эффекта после приема некоторых лекарств или использования других методов лечения.
- Нарушения моноцитов. Моноциты помогают избавиться от мертвых или поврежденных тканей и регулировать иммунный ответ организма. Инфекции, рак, аутоиммунные заболевания и другие состояния могут вызывать увеличение количества моноцитов. Уменьшение количества этих клеток нередко является результатом применения токсических веществ, химиотерапии и других причин.
- Эозинофилия. При этом нарушении наблюдается большее количество, чем обычно, эозинофильных клеток, борющихся с различными болезнетворными возбудителями. Эозинофилия может быть вызвана множеством состояний и расстройств, чаще всего аллергической реакцией или паразитарной инфекцией.
- Базофильные расстройства. Базофилы составляют лишь небольшое количество лейкоцитов, но они играют роль в заживлении ран, сдерживании инфекции и аллергических реакций. Уменьшение количества базофилов может возникнуть в результате аллергических реакций или инфекций. Увеличение числа этих клеток может быть вызвано определенными типами рака крови или другими расстройствами.

Симптомы лейкопении у взрослых чаще всего отсутствуют, но иногда они совпадают с признаками инфекции, поэтому стоит насторожиться при появлении:
- Лихорадки
- Озноба
- Кашля
- Затрудненного дыхания
- Поноса
- Боли
Если используется устройство для внутривенного доступа (катетер), стоит проверить если на месте инъекции покраснение, припухлость, боль или гнойное выделение. На фоне низкого АКН может не определяться покраснение или другие признаки воспаление, но при это все же будет развиваться инфекция.
Видео: Лейкоциты в крови понижены
Лейкопения в крови: причины
Наиболее распространенными причинами лейкопении являются недавно перенесенная инфекция, химиотерапия, лучевая терапия и ВИЧ (Merck 2012a).
Также лейкопения может быть вызвана некоторыми лекарственными средствами, такими как антипсихотический клозапин и антибиотик миноциклин (Ahmed 2007; Латиф 2012). Наиболее распространенный тип нейтропении бывает вызван лекарственными препаратами в виде хлорамфеникола (антибактериального препарата). Его применение нередко связано с уменьшением количества нейтрофилов и индукцией апластической анемии (Paez 2008).
Лейкопения является распространенным побочным эффектом противораковых лекарств, так как такие средства воздействуют на быстро делящиеся клетки (включая нейтрофилы) (Merck 2012a). В результате под действием этих препаратов снижается выработка молодых лейкоцитов, что в конечном итоге приводит к лейкопении, общей или какого-то отдельного типа клеток.
Подобно анемии, увеличение селезенки (спленомегалия) также может вызывать лейкопению путем роста клиренса / разрушения лейкоцитов (He 2011).
Что такое лейкопения крови у детей?
В детском возрасте чаще всего встречается нейтропения, которая нередко является результатом вирусной инфекции. Во время размножения вирусов производство нейтрофилов уменьшается, что может привести к нейтропении. Когда инфекция проходит, количество нейтрофилов возвращается к норме, поэтому педиатр чаще всего рекомендует повторить анализ крови через неделю или две. Если нейтропения сохраняется, ребенок может быть направлен к гематологу для определения причины нарушения.
Нижние границы нормы лейкоцитов в крови у детей в зависимости от возраста
| У новорожденного | 10 х 10^9/л |
| В 1 месяц | 8 х 10^9/л |
| В 1 год | 7 х 10^9/л |
| В 5 лет | 6 х 10^9/л |
| В 15 лет | 5 х 10^9/л |
Особенности лейкопении у детей
Аутоиммунная нейтропения у детей может быть названа хронической доброкачественной нейтропенией детского возраста. Это состояние сходно с иммунной тромбоцитопенией (ИTП) и аутоиммунной гемолитической анемией (АИГА). Несмотря на то, что костный мозг вырабатывает нейтрофилы нормально, организм неправильно вырабатывает антитела к нейтрофилам, которые участвуют в их разрушении. Подобное приводит к нейтропении.
Детская аутоиммунная нейтропения обычно проявляется в возрасте от 6 до 15 месяцев, но может возникнуть в любом возрасте, даже в зрелом возрасте. Аутоиммунная нейтропения в сочетании с ИТП или АИГА называется синдромом Эванса.
Симптомы лейкопении у детей
У большинства детей с аутоиммунной нейтропенией отсутствуют какие-либо симптомы. Это связано тем, что, несмотря на исключительно низкое количество нейтрофилов, серьезные инфекции встречаются редко.
Нейтропения может быть обнаружена при плановом проведении анализа крови и являться вторичной по отношению к ушной или респираторной инфекции. Некоторые дети могут иметь язвы во рту или кожные инфекции и тогда также определяется нейтропения.
Как лечить лейкопению в крови?
Лечение нейтропении при лихорадке зависит от общего клинического состояния больного. Фармацевтические препараты, которые могут быть использованы по врачебной рекомендации:
- Антибиотики, такие как ципрофлоксацин (Cipro®), амоксициллин / клавуланат (Augmentin®), цефтазидим (Fortaz®), пиперациллин / тазобактам (Zosyn®) и ванкомицин (Vancocin®) (Macartney 2007). Целью антимикробной терапии является предотвращение дальнейшего заражения, поскольку нейтропения связана со значительно повышенной восприимчивостью к различным патогенным организмам.
В определенных условиях, когда на фоне химиотерапии возможно развитие лейкопении, с профилактической целью могут назначаться гранулоцитарные колониестимулирующие факторы (например, филграстим [Neupogen®]) и / или гранулоцитарные макрофагальные колониестимулирующие факторы (например, сарграмостим [Leukine®]). Эти лекарственные средства стимулируют работу костного мозга, в результате чего увеличивается количество лейкоцитов, включая нейтрофилы. При этом больные могут продолжать химиотерапию без необходимости снижать дозу из-за побочных эффектов. В результате улучшаются терапевтические результаты.
Важно отметить, что Европейская организация по исследованию и лечению рака рекомендовала рассмотреть эти препараты у всех пациентов до начала химиотерапии, особенно при наличии повышенной вероятности лейкопении. В подобную группу риска попадают, например, пожилые больные или пациенты с низким количеством нейтрофилов. Также сюда относятся те, которые уже перенесли нейтропению с лихорадкой после предыдущих курсов терапии.
Новые методы лечения лейкопении
В течение 24 часов после химиотерапии гранулоцитостимулирующий фактор филграстим вводят ежедневно подкожной инъекцией в течение 2 недель. Напротив, такой препарат, как эмпэгфилграстим (Extimia®), являющийся производным филграстима, вводится лишь один раз. Подобное стало возможным благодаря молекулярной модификации препарата, что позволило значительно продлить время, в течение которого он остается биологически активным. Таким образом, с помощью новейшего средства больше онкологических больных получило возможность проходить лечение или использовать лекарство для профилактики фебрильной нейтропении.
4.50 avg. rating (88% score) - 2 votes - оценок
симптомы, причины, лечение, степени и анализы
Лейкопения – это снижение количества лейкоцитов в единице объёма крови. Данная патология имеет код по МКБ-10 D70. Заболевание носит обобщающий характер и возникает на фоне других проблем. Болезнь становится известной после получения результатов анализа крови. Второе название заболевания – нейтропения.
Лейкопения приводит к полному исчезновению белых телец из крови. Такой синдром называется агранулоцитоз. Человек становится наиболее подверженным инфекциям.
Заболевание может быть как врождённым, так и приобретённым. Демонстрирует различные степени тяжести. Умеренная лейкопения может появиться после антибиотиков или рентгена. При несвоевременном выявлении болезни приобретает постоянный характер. Хроническая патология плохо поддается медикаментозному лечению.
Вовремя начатое лечение и грамотный подход врача к серьёзной проблеме быстро избавят пациента от болезни. Если не обратиться за квалифицированной помощью, консервативное лечение вскоре не сможет восстановить количество лейкоцитов. Последствия будут непредсказуемы, больной может умереть.
Симптомы лейкопении
Сама по себе лейкопения не имеет определённых клинических проявлений, но о ней свидетельствуют отклонения в общем состоянии человека, к примеру:
- Долгое заживление ран и язв на теле любого генеза.
- Частые ОРВИ и ОРЗ.
- Головокружения и обморочные состояния.
- Сильные головные боли.
- Слабость и потливость.
Обычно лечение данной болезни начинается поздно и поход к врачу постоянно откладывается. Больной длительное время не считает приведённые примеры чем-то серьёзным и обращается за помощью после проявления более опасных симптомов.
При снижении уровня лейкоцитов организм перестает поддерживать себя в здоровом состоянии. Самочувствие ухудшается, и бактерии и вирусы, с которыми ранее он отлично сражался, теперь с лёгкостью проникают в тело.
Основной симптом возникновения осложнения – фебрильная лихорадка. Почти в 100% случаев ситуация свидетельствует о развитии инфекции в организме. В части случаев быстрое поднятие температуры тела говорит о реакции на медикаменты, об опухолевых заболеваниях и т.д.
Глюкокортикостероиды препятствуют повышению температуры. Человек, принимающий их, дольше остается в неведении о своём здоровье.
Ротовая полость наиболее уязвима при лейкопении. Через рот проникает большинство инфекций. При появлениях перечисленных симптомов стоит пройти обследование:
- Частые стоматиты, гингивиты и прочие язвенные поражения слизистой.
- Кровотечение дёсен.
- Увеличенные миндалины и боль при глотании.
- Отсутствие голоса и высокая температура.
При лейкопении обычные легко излечимые заболевания протекают очень тяжело. Огромен риск развития молниеносного сепсиса, что может привести к летальному исходу.
Признаки болезни у онкобольных
При онкологических заболеваниях и их специализированном лечении к лейкопении присоединяются эритропения и тромбоцитопения. После лихорадки происходят кровотечения на фоне снижения уровня тромбоцитов. В таком случаем может возникнуть постгеморрагическая анемия. Ей характерны бледность кожных покровов, отдышка, общая слабость, учащённое биение сердца.
При таком состоянии больной немедленно доставляется в больницу для восполнения объёма крови.
Лейкопения при прохождении курса химиотерапии проявляет симптомы:
- Увеличение размеров печени.
- Язвенные поражения и отёк слизистой полости рта.
- Заболевания кишечника (колиты), некроз тканей.
- Метеоризм, чёрный стул.
- Грибковое поражение внутренних органов.
- Сепсис.
- Для женщин характерны пролонгированные менструальные кровотечения с большим количеством выделяемой крови.
Лейкоциты в крови
Этиология заболевания
Лейкопения выступает как самостоятельное заболевание (редко), так и в виде осложнения других болезней. К основным причинам возникновения относятся:
- Нарушения функций костного мозга – главная причина недостаточной выработки белых телец.
- Повышенная разрушаемость нейтрофилов.
- Нарушенное распределение белых телец по кровеносной системе.
Выделяют прочие факторы, из-за которых возникает данная болезнь у взрослых, к примеру:
- Врождённые генетические аномалии, относящиеся к спорадическим заболеваниям.
- Препараты, применяемые при болезнях онкологического типа. Такая лейкопения имеет миелотоксический характер.
- Онкозаболевание отдельного органа либо только костного мозга. Такие поражения активно влияют на системы кроветворения.
- Дефицит фолиевой кислоты, витаминов Б и прочих макро- и микроэлементов. Он препятствует нормальным обменным процессам в организме.
- Различные заболевания вирусного происхождения: цитомегаловирус, вирус краснухи, гепатиты, ВИЧ и другие.
- Поражения печени медикаментами.
- Острая форма туберкулёза.
- Грибковые поражения организма (гистоплазмоз).
- Аутоиммунная патология.
- Рак шейки матки.
- Лекарства, содержащие ртуть, антидепрессанты, противоаллергические средства, противовоспалительные нестероидные медикаменты, препараты для лечения щитовидной железы.
- Лекарственные средства, применяемые для лечения болезней почек и ревматоидного артрита. К примеру, Каптоприл.
- Длительный контакт с ядами и химикатами.
- Прохождение частого рентгенологического обследования.

Выявить причину возможно у врача-гематолога.
К основным механизмам относят следующие способы повреждения клеток крови:
- Цитолитический – влияние на клетки факторов иммунитета, радиации.
- Антиметаболический – влияние противораковых препаратов и некоторых антибиотиков.
- Идиосинкразический – влияние препаратов, которые не подошли изначально, но были введены повторно.
- Лейкоцитарная деструкция.
- Повышенное использование и выведение белых телец из организма.
Снижение уровня лейкоцитов в организме
У женщин такая болезнь встречается чаще, чем у представителей сильного пола. Нередко уровень лейкоцитов может сочетаться с продолжительным периодом менструальных кровотечений, стрессовыми и депрессивными состояниями, неправильным соблюдением диет и затянутыми голодовками, гормональными нарушениями и климаксом. Лейкопения – частое послеродовое явление. У кормящей мамы с грудным молоком уходят полезные элементы и снижаются защитные способности организма.
В организме здорового взрослого человека костный мозг отвечает за выработку и транспортировку лейкоцитов по крови. Первый тип – свободно перемещающиеся лейкоциты по циркулируемой крови, второй – адгезированные белые тельца к стенкам сосудов. Из периферии лейкоциты распределяются по тканям в среднем раз в 8 часов. При появлении антител белые тельца начинают разрушаться раньше положенного времени.
При лечении опухолей костного мозга с помощью химиотерапевтических средств либо лучевой терапии происходит следующее: созревшие клетки не могут распределяться по организму из-за разрушения новых формирующихся клеток.
При различных бактериологических и инфекционных заболеваниях под действием эндотоксинов лейкоциты слишком сцепляются со стенками сосудов. Белые тельца активно перераспределяются в селезёнку, их количество снижается в крови больного.

Селезёнка в теле человека
Отдельные гематологические болезни (лейкоз, апластическая анемия) прямо влияют на стволовые клетки в костном мозге. Из-за этого происходит сбой в их работе и в создании новых белых телец.
Вирус иммунодефицита человека, как и СПИД, уничтожает стромальные клетки. В результате нарушается нормальное функционирование кроветворящей системы организма, а созревшие лейкоциты гибнут преждевременно.
При циррозе печени нарушается обмен веществ. Токсины не нейтрализуются, происходит сбой в выработке лейкоцитов.
Длительное применение противоаллергических препаратов, антибиотиков и противовоспалительных лекарственных средств наносит вред кроветворным органам. После приёма вышеуказанных и других медикаментов происходят сбои, лейкоциты перестают вырабатываться в нужном количестве.
Лейкопения в детском возрасте
У новорождённых обычно встречается транзиторная лейкопения. Эта физиологическая особенность встречается у 10% детей. Состояние возникает из-за влияния материнских антител в период вынашивания плода. Проходит самостоятельно до 4-х летнего возраста, медикаментозное лечение не применяется. Уровень лейкоцитов при таком диагнозе умеренно повышен. Родители не должны ничего делать, кроме как наблюдать за общим состоянием ребёнка при изменениях в анализе крови. Но малейшие отклонения становятся поводом посетить врача.
В то же время от лейкопении стало страдать достаточно большое количество детей. Этот диагноз имеет как инфекционное, так и неинфекционное происхождение, при котором снижается количество нейтрофилов. Причины возникновения болезни следующие:
- Активная фаза герпеса, тифа, паратифа.
- Рак костного мозга.
- Анафилактический шок.
- Лучевая терапия.
- Миеломная болезнь.
- Острая форма лейкоза.
- Заболевания селезёнки.
Самыми частыми заболеваниями детей, при которых развивается вторичная лейкопения, признаны корь, краснуха, паротит, туберкулёз и грипп. В общем анализе крови лейкоциты будут ниже 4,5*109/л. Снижение белых телец при приведенных заболеваниях свидетельствует о тяжёлом течении болезни.

Лейкопения является следствием приёма антибиотиков при пневмонии. Само по себе это заболевание наносит сильный удар организму, а антибиотики «добивают» лейкоциты.
В первые месяцы жизни лейкопения проявляется как часть серьёзных заболеваний крови (различные виды анемии, к примеру, мегалобластическая или панцитопения).
У детей данное заболевание не протекает в скрытой форме. Оно развивается быстро, параллельно ребёнок подвергается инфекционным заболеваниям. Благодаря этому диагностика проводится на ранних сроках, назначается корректирующее лечение.
Степени заболевания
Лейкопения имеет 3 степени протекания болезни. Их определяют по клиническому анализу крови. Классификация заболевания:
- При лёгкой стадии количество нейтрофилов составляет 1-1,5*109/л. При такой картине присоединение инфекции минимально.
- Средняя степень тяжести – 0,5-1*109/л.
- При тяжёлой степени болезни (меньше 0,5*109/л) сопутствующие заболевания активно поражают организм. Общее состояние значительно хуже, а инфекции меньше реагируют на лечение.
Чем раньше врач установит диагноз, тем эффективнее подействует лечение.
Способы лечения болезни
Лёгкая и средняя степень тяжести – это обратимая патология и вылечивается быстро. С помощью медпрепаратов и витаминных комплексов больной быстро выздоравливает. Госпитализация необязательна. Больной должен чётко выполнять инструкции лечащего врача и вовремя принимать прописанные препараты. Дозировка подбирается исключительно врачом.
При лечении тяжёлой степени лейкопении важно соблюдать клинические рекомендации. Она особо опасна для здоровья человека. В стационаре пациента изолируют от негативного влияния болезнетворных организмов. Медицинский персонал использует маски, перчатки, антисептики для предотвращения обмена бактериями.

Острая форма болезни требует серьёзного подхода:
- Перед непосредственным лечением лейкопении обнаруживается и устраняется сопутствующее инфекционное заболевание.
- Рекомендован постельный режим в стерильном помещении. Препятствие размножения вирусов и бактерий гарантирует скорейшее выздоровление.
- Профилактика возникновения новых заболеваний.
- Соблюдение специализированной диеты.
- Использование гормональных препаратов. Если у пациента есть доброкачественная опухоль молочных желёз, приём гормонов, к примеру, эстрогена, положительно скажется на состоянии состава крови.
- При необходимости потерю белых телец восполняют переливанием лейкоцитарной массы.
- Стимулирование процесса создания новых лейкоцитов препаратом Нейпомакс.
Лечение лейкопении зависит от её этиологического аспекта:
- При аутоиммунных заболеваниях применяется иммуносупрессивная терапия.
- Лейкопения может выступать побочным явлением приёма препаратов. При обнаружении снижения числа белых телец препарат немедленно отменяют и назначают повторную сдачу анализа крови для наблюдения за ростом лейкоцитов. Если этого не происходит, назначается компенсирующая терапия.
- Нехватка витаминов и микроэлементов может вызвать болезнь. Для лечения восполняют запас утраченного медикаментозно.
- Особое внимание обращают на состояние желудочно-кишечного тракта. Через пищеварительные органы в тело попадает много бактерий. При необходимости проводят деконтаминацию.
Если на ранней стадии заболевания быстро начать лечить пациента медикаментозно, болезнь удаётся победить полностью. В противном случае не исключён хронический характер.
Способы диагностики лейкопении
Чтобы провести диагностику данной патологии, пациент сдаёт анализ крови. В лаборатории подсчитывают количество нейтрофилов, тромбоцитов и эритроцитов. Если показатели одновременно изменены, анализы указывают на онкологическое заболевание.

Данным вопросом занимается патофизиология. Эта наука изучает патологические изменения в составе крови. Например, при неходжкинской лимфоме путём социального анализа крови обнаруживают гемобластозы.
Повышенный показатель микроцитов покажет, что у пациента лёгкая анемия. Такое состояние называют микроцитоз. При нём микроциты преобладают над эритроцитами.
Если болезнь неясного характера, доктор назначает дополнительную диагностику, к примеру, сдачу печёночных проб. Определить точную проблему поможет забор костного мозга. Анализ покажет этапы распада лейкоцитов.
При заболеваниях мочевыводящих путей, например, воспалении мочевого пузыря, обнаруживаются лейкоциты в анализе мочи.
Снижение уровня нейтрофилов, эозинофилов и базофилов называется гранулопения.
Какие правила питания полезны при лейкопении
Наладить работу системы кроветворения поможет сбалансированное питание при лейкопении. Правильные продукты сократят повышенную выработку лейкоцитов. Это морепродукты, грибы и бобовые. При соблюдении лечебной диеты эти продукты должны включаться в каждый приём пищи.
Жирную пищу рекомендуется исключить из рациона. Противопоказаны сливочное масло и сало. В рационе предпочтительны овощи и насыщенные белками продукты (мясо птицы, рыба), кисломолочная продукция. Больной уменьшает порции и переходит на дробное питание до 6 раз в день.
Оздоровительная диета – это относительная помощь организму, когда человек получает витамины из еды. Она входит в комплексное лечение и помогает добиться результата быстрей.

Другие гематологические заболевания
При различных причинах у больного может возникать обратное состояние – лейкоцитоз. Разница описанных заболеваний в том, что количество лейкоцитов достигает 9*109/л и выше. Формы лейкоцитоза, зависящие от видов белых телец:
- Нейтрофилёз;
- Эозинофилия;
- Базофилия;
- Лимфоцитоз;
- Моноцитоз.
Онкозаболевания – не единственная причина лейкоцитоза. К примеру, завышенные показатели лимфоцитов кровь приобретает после ОРВИ. Недоедание тоже причина лимфоцитоза, а моноцитоз – при инфекционных заболеваниях, гранулематозах и т.д.
С лимфоцитозом связывают симптомы, схожие с лимфопенией. При этом в сыворотке крови уменьшается уровень лимфоцитов.
Лейкемоидные реакции
По симптоматике такие реакции напоминают лейкозы, но эти процессы реактивны, здесь отсутствует онкологический аспект. В подобных случаях характерен лимфоцитоз инфекционного типа, мононуклеоз, поражение организма гельминтами. Для лечения применяют антибиотики или противопаразитарные препараты. С лейкемоидной реакцией связывают много болезней.
Малейшие изменения в составе крови обозначают проблемы со здоровьем. Необязательна выраженная симптоматика. Неуточнённая патология особо опасна. Лейкопения – непредсказуемое заболевание. Для предотвращения развития этого синдрома больной должен скорей посетить больницу и начать лечение. Если у человека появляются симптомы недомогания, пора обратиться к врачу.
Лейкопения — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 5 июня 2019; проверки требуют 7 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 5 июня 2019; проверки требуют 7 правок.Лейкопения (от лейкоцит + греч. πενία «нехватка; бедность») — снижение количества лейкоцитов в единице объёма крови (менее 4000 в 1 мкл), нарушается двигательная активность (синдром "ленивых лейкоцитов") зрелых нейтрофилов и их выход из костного мозга в кровь[3]. Нейтропения является подтипом лейкопении и связана с уменьшением количества циркулирующих нейтрофильных гранулоцитов, наиболее многочисленных белых кровяных телец.
Наблюдается при брюшном тифе, бруцеллезе, гриппе, полиомиелите, вирусных гепатитах, циррозе печени, малярии, лейшманиозе, апластической и пернициозной анемии, воздействии ионизирующего излучения и др. Лейкопения возникает при приеме некоторых лекарственных средств (амидопирина, бутадиона, сульфаниламидных препаратов, метилтиоурацила) у лиц с повышенной чувствительностью к ним[4]. У детей возможно развитие лейкопении при врожденных иммунодефицитных заболеваниях тимусного генеза[3].
Постепенное ослабление организма, повышение температуры, озноб, учащённый пульс, беспокойство, головные боли, истощение всего организма, пневмония и инфекция крови, которые могут вызвать слабый шок. Если понижение содержания лейкоцитов обусловлено реакцией на определённые лекарства, симптомы нарастают бурно. Низкое содержание лейкоцитов характеризуется опуханием желез, увеличением селезёнки и миндалин, а также симптомами присоединившихся заболеваний[5].
Для лечения используются следующие препараты:
- Батилол (Batilolum)
- Лейкоген (Leucogenum)
- Метилурацил (Methyluracilum)
- Натрия нуклеинат (Natrii nucleinas)
- Натрия нуклеоспермат (НПЦ Фармзащита)
- Хлорофиллин натрия (Sodium Chlorophyllin СПбГЛТА)
- Пентоксил (Pentoxylum)
- Пиридоксин (Pyridoxinum)
- Этаден (Etadenum)
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 ЛЕЙКОПЕНИЯ — Большая Медицинская Энциклопедия (неопр.). xn--90aw5c.xn--c1avg. Дата обращения 11 сентября 2019.
- ↑ В. И. Бородулин. Энциклопедический справочник медицинской сестры, фельдшера и акушерки. — 1998.
- ↑ «Медицинская энциклопедия» Москва, серия «Будьте здоровы»
что это такое? Причины лейкопении у детей и взрослых
Зачастую у многих буквально неожиданно начинает кружиться голова, заметно учащается пульс, появляется довольно ощутимая слабость. Такие простые, на первый взгляд, симптомы могут говорить о различных заболеваниях, в том числе и о жутком диагнозе под названием лейкопения. Что это такое?
Общая информация
 Под этим страшным недугом специалисты подразумевают последовательное уменьшение числа лейкоцитов в самой крови человека. Заметим, что такой диагноз встречается не только у людей. Известны случаи, когда была диагностирована лейкопения у кошек и собак. Согласно существующим в медицине нормам, 1мм крови абсолютно здорового взрослого человека насыщен приблизительно 5000-8000 лейкоцитов. Однако при данном заболевании количество их уменьшается до 4000. Врачей настораживает тот факт, что сегодня у молодого поколения все чаще диагностируется лейкопения. Что это такое? Что провоцирует недуг? Именно об этом мы максимально подробно и расскажем в данной статье.
Под этим страшным недугом специалисты подразумевают последовательное уменьшение числа лейкоцитов в самой крови человека. Заметим, что такой диагноз встречается не только у людей. Известны случаи, когда была диагностирована лейкопения у кошек и собак. Согласно существующим в медицине нормам, 1мм крови абсолютно здорового взрослого человека насыщен приблизительно 5000-8000 лейкоцитов. Однако при данном заболевании количество их уменьшается до 4000. Врачей настораживает тот факт, что сегодня у молодого поколения все чаще диагностируется лейкопения. Что это такое? Что провоцирует недуг? Именно об этом мы максимально подробно и расскажем в данной статье.Причины лейкопении
- При врожденных формах данного заболевания очень часто причиной развития патологии становятся различного рода генетические дефекты.
- Апластическая анемия, миелофиброз.
- При онкологических недугах лейкопения крови преимущественно формируется вследствие химио- и лучевой терапии.
- Метастазы злокачественного новообразования в костный мозг, различные опухолевые заболевания крови.
- Некоторые группы инфекций (к примеру, сепсис, парвовирус В19, гистопламоз, туберкулез, малярия, вирус Эпштейна-Барр и т. д.).
- Разнообразные метаболические расстройства в самом организме, в том числе дефицит витамина В12, меди, фолиевой кислоты, нарушения отложения так называемого гликогена типа 2b.
- Прием нехимиотерапевтических лекарственных препаратов, которые используются при проведении интенсивной терапии.
- Нередко недуг развивается в результате гипоплазии какого-либо отдельного участка костного мозга. В данном случае он проявляется в виде снижения продукции исключительно какого-то одного вида лейкоцитов. Заметим, что если был поражен весь костный мозг, то негативное влияние затрагивает уже абсолютно все типы имеющихся белых кровяных клеток.
Клиническая картина
 В первую очередь следует заметить, что на начальном этапе развития болезни клинические симптомы проявляются отнюдь не явно. Пациенты начинают жаловаться на головокружение, постоянную слабость, быструю утомляемость и головные боли. Чаще всего люди не уделяют должно внимания подобным признакам, так как списывают их на стрессы или обычную усталость после очередного рабочего дня. Однако болезнь не стоит на месте, а прогрессирует. Как правило, на начальном этапе она диагностируется весьма редко, лишь при сдаче анализов крови в профилактических целях. С течением времени симптомы несколько меняются. Как утверждают специалисты, особенности самой клинической картины в данном случае зависят преимущественно от того, каких конкретно лейкоцитов не хватает в организме. К примеру, при низком содержании так называемых гранулоцитов последовательно слабеет иммунная защита организма, которая, в свою очередь, уже не в состоянии противостоять различного рода инфекциям и вирусам. В результате пациенты переживают инфекционные недуги и просто воспалительные процессы, проявляющиеся в виде озноба, повышения температуры тела, увеличения миндалин. Так, у некоторых появляются небольшие язвочки на слизистой рта, развивается пневмония. С другой стороны, при нехватке агранулоцитов у больных увеличивается селезенка, опухают некоторые железы, а также присоединяются иные симптомы от сопутствующих болезней.
В первую очередь следует заметить, что на начальном этапе развития болезни клинические симптомы проявляются отнюдь не явно. Пациенты начинают жаловаться на головокружение, постоянную слабость, быструю утомляемость и головные боли. Чаще всего люди не уделяют должно внимания подобным признакам, так как списывают их на стрессы или обычную усталость после очередного рабочего дня. Однако болезнь не стоит на месте, а прогрессирует. Как правило, на начальном этапе она диагностируется весьма редко, лишь при сдаче анализов крови в профилактических целях. С течением времени симптомы несколько меняются. Как утверждают специалисты, особенности самой клинической картины в данном случае зависят преимущественно от того, каких конкретно лейкоцитов не хватает в организме. К примеру, при низком содержании так называемых гранулоцитов последовательно слабеет иммунная защита организма, которая, в свою очередь, уже не в состоянии противостоять различного рода инфекциям и вирусам. В результате пациенты переживают инфекционные недуги и просто воспалительные процессы, проявляющиеся в виде озноба, повышения температуры тела, увеличения миндалин. Так, у некоторых появляются небольшие язвочки на слизистой рта, развивается пневмония. С другой стороны, при нехватке агранулоцитов у больных увеличивается селезенка, опухают некоторые железы, а также присоединяются иные симптомы от сопутствующих болезней.Классификация
 На настоящий момент специалисты выделяют два типа данного заболевания:
На настоящий момент специалисты выделяют два типа данного заболевания:1. Абсолютный вариант - характеризуется существенным уменьшением содержания белых кровяных телец в крови (гораздо ниже предельного показателя).
2. Перераспределительная лейкопения. Что это такое? В этом случае количество лейкоцитов в первую очередь снижается потому, что они скапливаются во внутренних органах (так бывает, скажем, при анафилактическом шоке).
Диагностика
- Для диагностики заболевания в первую очередь необходим точный подсчет количества нейтрофилов крови. Заметим, что определения исключительно самих лейкоцитов для подтверждения диагноза будет крайне недостаточно. Все дело в том, что при некоторых заболеваниях число вышеупомянутых нейтрофилов будет резко снижено, в то время как количество лейкоцитов остается в пределах нормы. Кроме того, необходим также подсчет и контроль и эритроцитов, и тромбоцитов.
 Лейкопения, анемия и тромбоцитопения нередко взаимосвязаны, что уже свидетельствует о наличии в организме опухолевых заболеваний. Диагноз в результате подтверждают обнаружением так называемых бластных клеток непосредственно в периферической крови или самом костном мозге.
Лейкопения, анемия и тромбоцитопения нередко взаимосвязаны, что уже свидетельствует о наличии в организме опухолевых заболеваний. Диагноз в результате подтверждают обнаружением так называемых бластных клеток непосредственно в периферической крови или самом костном мозге. - Довольно часто специалисты назначают дополнительное исследование пунктата костного мозга в целях дифференциальной диагностики и определения причины, спровоцировавшей развитие данного заболевания.
- При неясном диагнозе, как правило, кровь исследуется на ревматоидный фактор, антинуклеарные тела, уровень витамина В12 и т. д.
Каким должно быть лечение?
Как правило, борьба пациента с данным недугом весьма ожесточенная, так как он не исчезает после нескольких курсов уколов или приема таблеток. Все же заметим, что лечение подразумевает под собой именно прием лекарственных средств. Препараты при лейкопении подбираются индивидуально. Чаще всего специалисты прописывают средства, способствующие образованию лейкоцитов. Все они условно подразделяются на две группы. К первой относятся препараты, которые активизируют в организме все метаболические реакции и положительно воздействуют на процессы гуморального и
 клеточного иммунитета (к примеру, "Пентоксил", "Лейкоген", "Метилурацил" и т. п.). Кроме того, все они существенно ускоряют процесс регенерации самих клеток. Вторую группу составляют лекарства, полученные посредством современной генной инженерии. Они считаются аналогами так называемого гранулоцитарного колониестимулирующего фактора. Так, эти медикаменты стимулируют образование в равной степени и лимфоцитов, и гранулоцитов. Весьма часто они назначаются тем пациентам, у которых также присутствуют различного рода онкологические заболевания. Среди препаратов данной категории можно назвать "Саграмостим", "Ленограстим", "Филграстим" и т. д.
клеточного иммунитета (к примеру, "Пентоксил", "Лейкоген", "Метилурацил" и т. п.). Кроме того, все они существенно ускоряют процесс регенерации самих клеток. Вторую группу составляют лекарства, полученные посредством современной генной инженерии. Они считаются аналогами так называемого гранулоцитарного колониестимулирующего фактора. Так, эти медикаменты стимулируют образование в равной степени и лимфоцитов, и гранулоцитов. Весьма часто они назначаются тем пациентам, у которых также присутствуют различного рода онкологические заболевания. Среди препаратов данной категории можно назвать "Саграмостим", "Ленограстим", "Филграстим" и т. д.Что это такое? Что это за болезнь, которую невозможно вылечить народными средствами?
 Действительно, сегодня на территории нашей страны остается большое количество пациентов, которые не доверяют традиционной медицине, предпочитая рецепты наших бабушек. Безусловно, официально медицина не запрещает использовать наряду с проверенными препаратами всевозможные травы и настои. Однако в этом случае все же стоит заблаговременно предупредить своего врача о таком решении и посоветоваться с ним же. Все дело в том, что некоторые современные лекарственные препараты попросту не могут быть эффективными при параллельном приеме со средствами народной медицины. Тем не менее, считается, что наиболее действенными при рассматриваемой нами проблеме являются пустырник, хвощ полевой и спорыш.
Действительно, сегодня на территории нашей страны остается большое количество пациентов, которые не доверяют традиционной медицине, предпочитая рецепты наших бабушек. Безусловно, официально медицина не запрещает использовать наряду с проверенными препаратами всевозможные травы и настои. Однако в этом случае все же стоит заблаговременно предупредить своего врача о таком решении и посоветоваться с ним же. Все дело в том, что некоторые современные лекарственные препараты попросту не могут быть эффективными при параллельном приеме со средствами народной медицины. Тем не менее, считается, что наиболее действенными при рассматриваемой нами проблеме являются пустырник, хвощ полевой и спорыш.Необходимость диеты
Как утверждают специалисты, правильное питание при диагнозе лейкопения является еще одним шагом к скорейшему выздоровлению. Рекомендуется употреблять в пищу те продукты, которые имеют в своем составе большое количество витаминов, аминокислот, в том числе фолиевой и аскорбиновой. Все дело в том, что именно эти вещества самым благоприятным образом влияют на синтез гемоглобина, а также последовательное и правильное созревание самих клеток. В обязательном порядке в рацион больного человека ежедневно должны входить следующие продукты: фрукты и овощи, свежая зелень, ягоды. Лучше отказаться от чрезмерного потребления мяса. Безусловно, категорически запрещены алкогольные продукты, фаст-фуд и другая «нездоровая» пища.
 Возможные последствия
Возможные последствия
Лейкопения - это рак. Сегодня так думают многие, и в корне ошибаются. Это не рак, однако также серьезное заболевание. Если вам поставили такой диагноз, ни в коем случае не следует отчаиваться. Разумеется, от него не удастся мгновенно избавиться, потребуется некоторое время. Специалисты также предупреждают, что такого рода патология не проходит бесследно для остальных систем внутренних органов. Самым, пожалуй, неприятным последствием является ослабление иммунной защиты организма. Как следствие, многие инфекции и вирусы будут атаковать вас довольно часто. Кроме того, при этом диагнозе практически в два раза увеличивается вероятность приобрести опухолевое заболевание и СПИД.
Заключение
В заключение следует заметить, что такого рода патология действительно неприятна, и требуются огромные усилия для борьбы с ней как со стороны самого пациента, так и со стороны лечащих врачей. Но диагноз - не приговор. Очень важно не падать духом. Есть болезнь, но есть и желание бороться. На какой из этих сторон окажется больной - та и победит.
Лейкопения — 39 ответов врачей на вопрос на сайте СпросиВрача
Стоматолог, Детский стоматолог
Здравствуйте. Хронические заболевания есть?
Анонимный пользователь, 1 августа 2019
Клиент
Ольга, Ничего хронического нет.
Гинеколог, Инфекционист, Педиатр
Здравствуйте. Сдайте кровь на персистирующие вирусные инфекции впг, цмв, вэб
Анонимный пользователь, 1 августа 2019
Клиент
Татьяна, сдавала на гепатиты, герпес 2 типа, 6 типа, 8 типа, цитомегаловирус , эпштейна-барра, варицелла зостер, jak-2 b bcr-abl - все отрицательное
Гинеколог, Кардиолог, Венеролог
Пересчитайте анализ ручным подсчетом
Терапевт, Диетолог
Сколько вам лет? Рожавшая? Какие инфекции перенесли в ближайшие 10 лет?
Анонимный пользователь, 1 августа 2019
Клиент
Альфия, мне 29 лет, одни роды. Выявляли уреаплазм, пролечили перед беременностью. Также обнаружен ВПЧ в мазке. Ну и насморки, кашли - если это подходит.
Терапевт, Диетолог
Сколько вам лет? Рожавшая? Какие инфекции перенесли в ближайшие 10 лет?
Уролог, Венеролог, Андролог
Здравствуйте! Необходимо повторить анализ с ручным подсчётом лейкоцитов.
Анонимный пользователь, 1 августа 2019
Клиент
Галина, при обращении к гематологу, назначали и проводили ручной подсчет, все подтвердилось
Кардиолог, Терапевт, Педиатр
Здравствуйте! Кем работаете?
Анонимный пользователь, 1 августа 2019
Клиент
Маргуба, безработная
Кардиолог, Терапевт, Педиатр
Ифa ig g m цмв вэб впг токсоплазма хламидии микоплазма ?
Снимок легких?
Анонимный пользователь, 1 августа 2019
Клиент
Маргуба, все сдавала (все отрицательное), кроме микоплазмы - ее не назначали.
Кардиолог, Терапевт, Педиатр
Мясо , творог не игнорируете?
Анонимный пользователь, 1 августа 2019
Клиент
Маргуба, все это есть в рационе.
Терапевт, Диетолог
Советую приобрести в аптеке настойку прополиса, и найти пчелиную пергу( почитайте о свойствах в интернете ). Настойкой пользоваться при простуде по 20кап в тёплой водичке на ночь, пергу два-три употреблять по 1ложечке три раза в день. Очень полезные вещества в них содержаться и главное здорово повышает иммунитет, укрепите своё здоровье. Увеличите количество выпеваемой воды до 5-6 стаканов в день.
Анонимный пользователь, 1 августа 2019
Клиент
Альфия, спасибо) Вы считаете это поможет и с повыением лейкоцитов? может у меня что-то серьезнее, может нужна стернальная пункция?
Терапевт, Диетолог
*два-три месяца
Терапевт, Диетолог
Не надо, ведь другие показатели в норме. И вообще от 3-10 считается нормой. У вас 2-3 не сильно снижены. Стресс, гормональных сбоев нет? Мсчн идут каждый месяц?
Анонимный пользователь, 1 августа 2019
Клиент
Альфия, в анализе крови написано лейкопения, моноцитоз, гранулопения. В стрессовой обстановке находилась некоторое время около 4,5 лет назад
Кардиолог, Терапевт, Педиатр
Проверьте ещё актг суточ кортизол мочи
Анонимный пользователь, 1 августа 2019
Клиент
Маргуба, спасибо)
Кардиолог, Терапевт, Педиатр
Гематолог
Добрый день, прикрепите общий анализ крови полностью, надо посмотреть другие параметры. Сколько раз в год болеете инфекционными заболеваниями? Возможно это доброкачественная нейтропения, при таком долгом 4-х летнем сроке, возможно наследственная, если не употребяете лекарств, а если хронических заболеваний нет, значит не употребляете.
Анонимный пользователь, 1 августа 2019
Клиент
Евгений, Прикрепила 2 анализа, остальные все похожи на эти. За последний год болела приблизительно раз 5
Анонимный пользователь, 1 августа 2019
Клиент
Евгений, из родственников ни у кого подобно не было. Хронических заболеваний нет.
Кардиолог, Терапевт, Педиатр
Кстати,уровень фолатов крови проверяли?
Если нет противопоказаний. То можно Метилурацил попить . Он показан при лейкопениях
Анонимный пользователь, 1 августа 2019
Клиент
Маргуба, нет, не сдавала
Кардиолог, Терапевт, Педиатр
Фолиевая кислота тоже нужна для производства клеток крови
Педиатр, Аллерголог-Иммунолог, Терапевт
Здравствуйте сдайте кровь на вэб цмв впг токсоплазму хламидии и микоплазмы методом ифа igg m
Анонимный пользователь, 1 августа 2019
Клиент
Елена, все сдавала. все отрицательно
Педиатр, Аллерголог-Иммунолог, Терапевт
Прикрепите пожалуйста фото анализа
Анонимный пользователь, 1 августа 2019
Клиент
Елена, прикреплено 2 фото
Педиатр, Аллерголог-Иммунолог, Терапевт
Гематолог, Маммолог, Онколог
Здравствуйте. Обследуйте щитовидную железу и сделайте узи брюшной полости + селезёнки.
По чему не работаете? Какие препараты постоянно принимаете?
Анонимный пользователь, 1 августа 2019
Клиент
Ольга, по щитовидке: узи и гормоны в норме, узи брюшной полости и селенки тоже делала, все в порядке. Нахожусь в декрете. Препараты никакие не принимаю.
Гематолог, Маммолог, Онколог
Обратиться повторно к гематологу, чтоб решить вопрос об исследование костного мозга.
Гематолог
Нужна пункция костного мозга.Сходите к врачу гематологу. Лимфопения+нейтропения без причин требует этой процедуры, чтобы исключить заболевания костного мозга. Селезенка не увеличена по УЗИ?