Лечение вируса эпштейна барра у детей
вирус Эпштейна Барра у детей: что это такое, симптомы, лечение
Самые распространенные среди детей заболевания — вирусные. Причина в том, что иммунитет ребенка еще недостаточно крепкий, незрелый, и ему не всегда бывает легко противостоять многочисленным угрозам извне. Но если о гриппе и ветрянке сказано и написано много, да и с корью мамам все более-менее понятно, то есть в этом мире вирусы, одни названия которых нагоняют на родителей священный ужас.
Один из таких малоизученных и очень часто встречающихся — вирус Эпштейна-Барр. О нем довольно часто спрашивают известного педиатра и телеведущего Евгения Комаровского.

Что это такое
ВЭБ — вирус Эпштейна Барр. Один из самых распространенных вирусов на планете. Впервые был найден в образцах опухолей и описан в 1964 году английским профессором Майклом Эпштейном и его ассистенткой Ивонной Барр. Это вирус герпеса четвертого типа.
По медицинской статистике, следы перенесенной инфекции обнаруживаются в анализах крови половины детей в возрасте 5-6 лет и у 97% взрослых, причем сами они об этом зачастую даже не догадываются, ведь у большинства людей ВЭБ протекает незаметно, без симптомов.
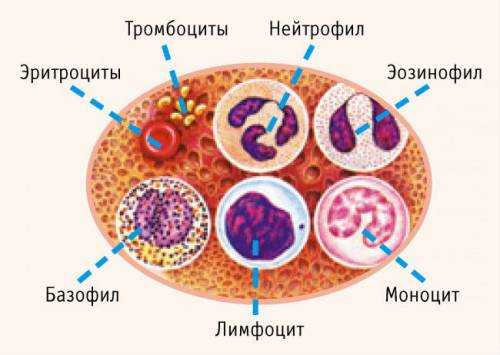
Самая излюбленная среда обитания вируса — лимфоциты, таким образом он поражает иммунную систему ребенка. Чаще всего эта микроскопическая частица-паразит вызывает цитомегаловирус, инфекционный мононуклеоз, лимфогранулематоз, гепатит, герпес, лимфому Беркитта и ряд других малоприятных диагнозов. Вакцины от этого недуга еще не изобретено, так как на разных стадиях своего развития вирус кардинально меняет свой белковый состав и лучшие ученые умы за ним просто не успевают.

Заразиться ребенок может разными путями. Наиболее часто — ВЭБ выделяется наружу с биологическими жидкостями, обычно — со слюной. По этой причине вызываемый вирусом инфекционный мононуклеоз называют «поцелуйной болезнью».
Инфицирование может произойти во время переливания крови и ее компонентов, через общие с больным вещи и игрушки, а также вирус передается от зараженной матери через плаценту плоду во время беременности. ВЭБ легко распространяется воздушно-капельным путем, а также от донора к реципиенту во время трансплантации костного мозга.


В группе риска — дети до года, которые активно познают окружающий мир через рот, пытаясь попробовать на зуб абсолютно все попавшиеся им под руку предметы и вещи. Еще один «проблемный» возраст — дети от 3 до 6 лет, которые регулярно посещают детский сад и имеют многочисленные контакты.
Инкубационный период -от 1 до 2 месяцев, после чего у детей развиваются яркие симптомы, свойственные многим вирусным инфекциям.
Впрочем, не так страшен сам вирус со сложным названием, сколько то, что его последствия совершенно непредсказуемы. Он может пройти совершенно не заметно у одного ребенка, а у другого станет причиной развития тяжелых состояний и даже онкологических заболеваний.
Комаровский о ВЭБ
Евгений Комаровский призывает родителей не создавать лишней истерии вокруг вируса Эпштейна-Барр. Он считает, что большинство детей с этим агентом уже встречались в раннем детстве, и их иммунитет «запомнил» его и умеет идентифицировать и противостоять.
А теперь послушаем доктора Комаровского об инфекционном монокулезе.
Симптомы, которые позволяют заподозрить у ребенка ВЭБ, довольно размыты:
- Раздражительность, плаксивость, повышенная капризность и частая беспричинная усталость.
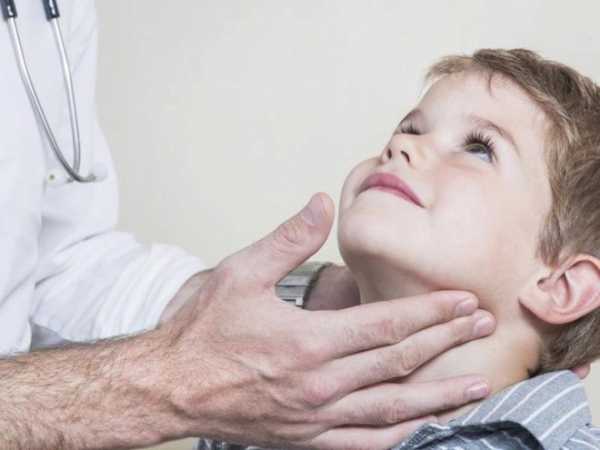
- Легкое или более заметное увеличение лимфатических узлов. Чаще всего — подчелюстных и заушных. Если инфекция протекает тяжело — по всему телу.
- Отсутствие аппетита, проблемы с пищеварением.
- Сыпь.
- Высокая температура (до 40,0).
- Боли в горле (как при ангине и фарингите).
- Сильная потливость.
- Небольшое увеличение размеров печени и селезенки. У ребенка это может проявляться ноющими болями в животе.
- Желтушность кожных покровов. Этот симптом встречается крайне редко.
Комаровский подчеркивает, что на основании одних только жалоб и наличия тех или иных симптомов поставить диагноз нельзя, поскольку состояние ребенка будет напоминать и ангину, и энтеровирус, и лимфогранулематоз.
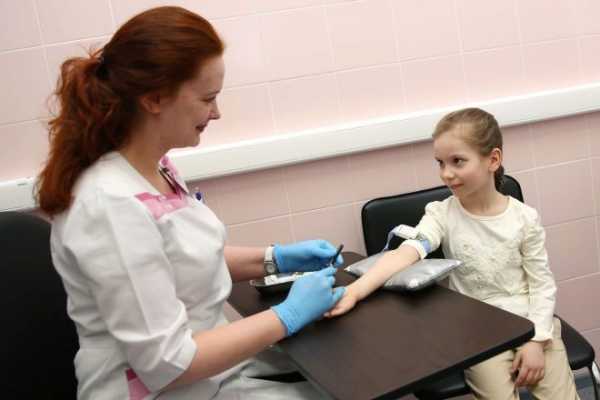
Чтобы подтвердить или опровергнуть вирус Эпштейна-Барр требуется лабораторная диагностика проб крови пациента, в том числе биохимический анализ, серологическое исследование, ПЦР, а также желательно сделать иммунограмму и провести ультразвуковое исследование органов брюшной полости — печени и селезенки.
Комаровский часто сравнивает ВЭБ с ветрянкой. И то, и другое заболевание легче переносится в раннем возрасте, чем младше человек, тем проще недуг и меньше последствий. Чем в более взрослом возрасте происходит первичное инфицирование, тем больше шансы на тяжелые осложнения.
Лечение по Комаровскому
Евгений Олегович предупреждает, что лечение антибиотиками группы пенициллинов одного из ассоциированных с ВЭБ заболеваний — инфекционного мононуклеоза может вызвать тяжелые осложнения. Обычно такое назначение бывает ошибочным, когда доктор принимает мононуклеоз за обычную бактериальную ангину. В этом случае может развиться экзантема.
Обычные дети, не страдающие ВИЧ и другими тяжелыми расстройствами иммунной системы, по мнению Евгения Комаровского, не нуждаются при мононуклеозе, вызванном ВЭБ, в никаком противовирусном лечении, и уже тем более им не надо в срочном порядке давать иммуностимуляторы. Известный педиатр уверен, что организм ребенка в состоянии самостоятельно справиться с этой угрозой.

Если течение болезни тяжелое, что, по словам Комаровского, бывает очень редко, может потребоваться лечение в условиях стационара. Там, скорее всего, будут применяться (вполне оправданно) препараты противогерпетической группы.
Во всех остальных случаях достаточно лечения симптоматического. К нему относятся жаропонижающие средства (если температура выше 38,5-39,0), средства, уменьшающие боли в горле (леденцы, антисептики, полоскания), мази, гели и наружные спреи с антисептиками при сильной кожной сыпи.
Советы
- Лучшая профилактика вируса Эпштейна-Барр у детей — хорошая привычка мыть руки почаще и не облизывать все, что плохо лежит.
- В холодные сезоны, особенно в период роста заболеваемости вирусными инфекциями, родителям стоит позаботиться не о том, каким «расчудесным» антивирусным средством напоить свое чадо, а о том, чтобы он меньше бывал в местах массового скопления людей, где помимо вирусов гриппа, можно довольно легко «подхватить» и вирус Эпштейна-Барр.
- Закаливание, прогулки на свежем воздухе, полноценное питание, богатое витаминами могут защитить ребенка не хуже дорогого препарата. ВЭБ может довольно долго «дремать» в организме, из латентного состояния вирус перейдет в активную и агрессивную фазу развития, если иммунитет ослабнет, если малыш истощен.
- Если ребенок заболел, родителям необходимо обеспечить ему постельный режим, обильное теплое питье, чтобы не допустить сильной интоксикации. Насильно кормить малыша не надо. Пусть получает пищу тогда, когда запросит ее сам. Важно, чтобы блюда были жидковатыми или протертыми, кашицеобразными.
- Вирус Эпштейна-Барр после выздоровления никуда у ребенка не исчезает. Он просто переходит в иное, «спящее» состояние. Однако его запросто могут спровоцировать и разбудить некоторые стрессовые для организма ситуации, такие, как очередная прививка. Поэтому Комаровский советует родителям всегда предупреждать медиков, что чадо перенесло инфекционный мононуклеоз.


Эффективное лечение вируса Эпштейна-Барра у детей
В силу того, что в детском возрасте иммунная система еще недостаточно сформирована, у детей различные патологии диагностируются значительно чаще, чем у взрослых. Одним их провокаторов заболеваний считается вирус Эпштейна – Барра, который в большинстве случаев становится провокатором мононуклеоза.
Инфекционный возбудитель не опасен для здоровья малышей. Лечение специфическими методами необходимо только в случае запущенного течения болезни, которые могут быть осложнены ВИЧ-инфекциями.
Содержание статьи
Что это такое?
Вирус представляет собой микроорганизм 4 типа герпеса. Несмотря на достаточно широкую распространенность, до конца изучить его так и не удалось до сих пор.
При попадании в В-лимфоциты происходит их трансформирование. Источником инфекции является зараженный человек, при близком контакте с которым можно заразится. В большинстве случаев это происходит при поцелуях.
В результате лабораторных исследований ДНК вируса обнаруживают в слюне.
Учеными доказано, что, попав в организм однажды, инфекция остается там навсегда. Поскольку полное выведение вируса не представляется возможным, при помощи подавляющих препаратов его переводят в состояние «сна».
Причины развития
В большинстве случаев вирус проникает в организм еще в детском возрасте.
Основная группа риска – это дети до 12 месяцев, поскольку именно в этом возрасте происходит тесный контакт взрослого с ребенком.
Согласно статистическим данным, около половины всех заражений приходится в период грудного вскармливания.
Другие пути передачи вируса Эпштейна – Барра:
- Воздушно-капельный. Возбудитель скапливается на слизистых носа, носоглотки, верхних дыхательных путей. При кашле, чихании, даже при разговоре происходит его выделение на поверхность.
- Контактный. В основном передается при поцелуях, так как в большом количестве содержится в слюне.
- Пересадка костного мозга.
- Донорское переливание крови.
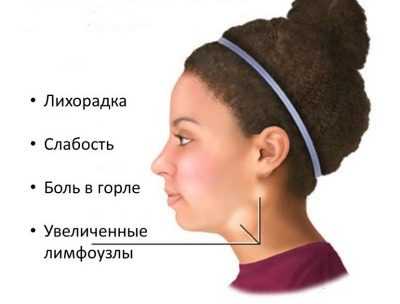
Характерные симптомы
При достаточно хорошем иммунитете у ребенка инфицирование проявляется в виде обычной простуды. В некоторых случая. Оно может протекать без проявления каких-либо симптомов.
При ослабленной иммунной системе клиническая картина будет значительно отличаться. Инкубационный период длиться до двух месяцев, после чего наблюдаются следующие симптомы:
- постоянные головные боли;
- общая слабость и усталость;
- отечность лимфоузлов;
- дискомфорт при пальпации;
- красные высыпания на теле;
- приступообразные боли в горле;
- повышение температуры;
- отсутствие аппетита;
- нарушение сна;
- мышечные боли;
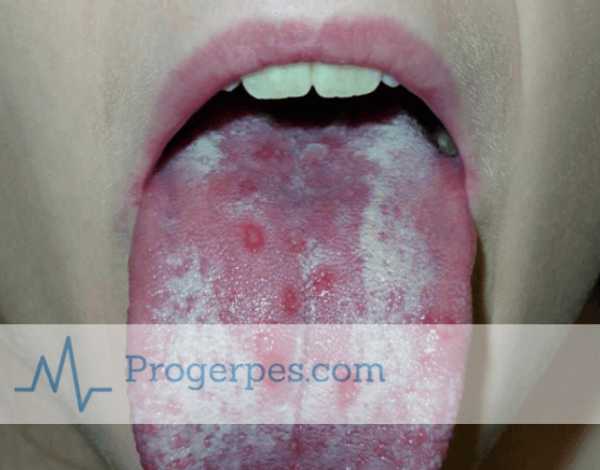
- герпес в ротовой полости;
- увеличение селезенки и печени;
- нарушения пищеварительной системы;
- снижение веса;
- повышенное беспокойство.
Если вовремя не принять меры по устранению заболевания, то возрастает вероятность развития многих болезней:
- тонзиллита;
- пневмонии;
- лимфомы;
- рассеянного склероза;
- гепатита и других.
Нередко данный недуг специалисты принимают за другие патологии, что значительно осложняет его течение и ухудшает состояние. При несвоевременном принятии мер велика вероятность резкого негативного исхода.
Диагностика
Чтобы дифференцировать мононуклеоз от других заболеваний, используют следующие методы исследований:
- общий анализ крови;
- полимерно цепная реакция;
- культуральный метод;
- серологическая диагностика – позволяет определить титры антител, особенно при наличии признаков инфекционного мононуклеоза;
- исследования, позволяющие выявить определенный тип антител к возбудителю. Данный способ целесообразен при обследовании детей, не имеющих еще антител гетерофильного типа.
Все перечисленные диагностические исследования позволяют выявить ДНК вируса или его частицы в отдельных тканях или крови.
Только опытный специалист может определить спектр необходимых обследований. Самостоятельная борьба с проблемой и постановка диагноза не принесут положительного результата, а только могут усугубить ситуацию.
Как лечить?
Как правило, специально подобранных мероприятий для лечения вируса не существует на данный момент. Терапию осуществляет онколог или врач-инфекционист. При инфекционном мононуклеозе производят госпитализацию ребенка.
Лекарственные препараты
В качестве медикаментозной терапии назначают средства следующих групп:
- антибиотики – Сумамед, Тетрациклин;
- противовирусные – Ацикловир, Валтрекс, Изопринозин;
- иммуноглобулины – Интраглобин;
- противоаллергические – Тавегил;
- иммуномодуляторы – Ликопид, Деринат;
- стимуляторы биологического происхождения – Актовегин;
- витамины – Санасол, Алфавит.
 Чтобы облегчить симптоматику, могут назначить жаропонижающий препарат – Парацетамол.
Чтобы облегчить симптоматику, могут назначить жаропонижающий препарат – Парацетамол.
Если появляется кашель, прописывают Мукалтин или Либексин. При проблемах с дыханием через нос используют капли – Називин.
Длительность лечения напрямую будет зависеть от степени тяжести течения инфекции.
Народные средства
Методы народной медицины не способны устранить причину болезни – вирус Эпштейна – Барра.
Чтобы уменьшить боли в горле, можно использовать приготовленные настои на основе лекарственной ромашки, шалфея и мяты. Применяются в качестве полоскания ротовой полости.
Также эффективен будет отвар шиповника, горячий смородиновый или малиновый чай.
Другие способы
Поскольку при инфекционном мононуклеозе нарушается обменный процесс и ослабляется иммунитет, то необходимо придерживаться специальной диеты, при которой рекомендуется употреблять следующие продукты:
- свежие овощи;
- постное мясо;
- нежирная рыба;
- молочные продукты;
- сладкие ягоды;
- гречневая и овсяная крупы;
- подсушенные хлебобулочные изделия.
В день можно есть одно вареное яйцо.
Противопоказана жирная пища, а также сладкое в умеренных количествах.
Что советует доктор Комаровский?
По мнению доктора Комаровского, большая часть детей уже были подвержены вирусу Эпштейна – Барра с минимальными симптомами.
Специалист не рекомендует применять такие препараты, как Ампициллин и Амоксициллин при развитии мононуклеоза, поскольку это может стать провокатором развития экзантемы.
Педиатр утверждает, что при наличии заболевания без иммунодефицитного состояния необходимо применять только симптоматическую терапию. Лечение медикаментами противовирусного и иммуностимулирующего действия не обязательно.
Что делать не рекомендуется?
При вирусе Эпштейна – Барра нельзя допускать, чтобы на организм ребенка воздействовали тяжелые физические нагрузки. Кроме этого, необходимо максимально ограничить занятия спортом. Это делается с той целью, что поскольку при болезни происходит увеличение селезенки, значительно возрастает риск ее разрыва.
Возможные последствия
Прежде всего опасность вируса заключается в том, что у него имеется множество разнообразных проявлений. По этой причине не всегда даже опытные специалисты могут понять, что это такое, часто путая с другими болезнями. Только после проведения необходимых диагностических исследований удается установить у малыша заражение вирусом герпеса 4 типа.
Болезнь опасна тем, что способна распространяться по кровотоку и размножаться в костном мозге, что в дальнейшем приводит к поражению любого органа детского организма.
Среди основных, наиболее опасных последствий выделяются:
- онкологические заболевания;
- сердечная недостаточность;
- нарушения нервной системы, которые невозможно вылечить;
- пневмония;
- снижение иммунитета;
- разрыв селезенки в результате ее постепенного увеличения.
Профилактические меры
Чтобы не допустить заражения вирусом Эпштейна – Барра в достаточно раннем возрасте, рекомендуется учить детей соблюдать правила личной гигиены.
В период осенне-зимнего сезона лучше избегать тех мест, где достаточно большое количество людей, поскольку вирус передача вируса возможна во время кашля или при чихании.
Обязательно нужно вести здоровый образ жизни.
Как и большинство патологических процессов, вирус Эпштейна – Барра может спровоцировать достаточно серьезные последствия. Родители должны особенно внимательно следить за здоровьем своего малыша. При первых подозрениях и проявлении признаков важно незамедлительно показать ребенка специалисту.
Просмотров: 3 707
Вирус эпштейна барра лечение у детей
Легкая форма вируса Эпштейна – Барра не имеет определенной схемы лечения. Достаточно лишь устранить и облегчить основные симптомы инфицирования малышей.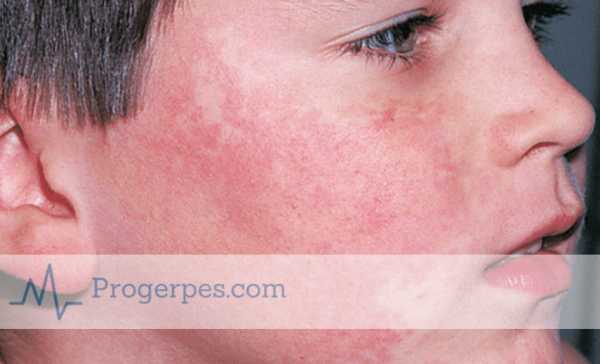
По отношению к тяжелой форме недуга применяются немного другие лекарственные мероприятия. Так как заболевание имеет вирусный характер суть лечения заключается в том, чтобы снизить активность вируса.
В этой статье Вы узнаете:
Противовирусные лекарства
В данный момент фармакологический рынок переполнен большим количеством препаратов, имеющих противовирусные свойства. Но, относительно вируса Эпштейна – Барра свою активность проявляют немногие из них. К примеру, Ацикловир, который применяется в борьбе с герпесом, против ВЭБ абсолютно бессилен.
Хорошо зарекомендовал себя в борьбе с вирусом Эпштейна – Барра Изопринозин, стимулирующий собственный иммунитет инфицированного человека.
Следует отметить, что применение этого лекарства разрешено для детей с 3-летнего возраста. У лекарства практически нет противопоказаний, переносится он легко.Во время острого периода заболевания Изопринозин уместно принимать в комплексе с Рофероном-А, Интрионом-А, Вифероном, которые относятся к рекомбинантным альфа-интерферонам.
Местное лечение
Для местной терапии используются антисептические растворы, которыми полощется горло при выраженной болезненной симптоматике. Облегчить боль можно, добавив в эти растворы 2%-й Лидокаин, обладающий местными анестезирующими свойствами.
Гепатопротекторы
Желтушный синдром купируется при помощи гепатопротекторов. Одним из самых эффективных из них считается Эссенциале.
Жаропонижающие препараты
Длительная лихорадка является частым явлением человека, инфицированного данным микроорганизмом. Ее симптоматика убирается при помощи жаропонижающих средств.
Детям педиатры рекомендуют использование в этих целях Нурофена в сиропе или свечей для ректального применения Цефекон.
Взрослым помогает снять длительную лихорадку внутривенно Перфалган, причем желательно его введение медленно с помощью капельницы или Парацетамол в более легких случаях.
Иммуностимулирующие препараты
Эффективнее всего при иммунодефицитном состоянии использование Полиоксидония и витаминов из группы В.
Противогрибковые препараты
Очень редко мононуклеоз инфекционной формы сопровождается грибковыми инфекциями. В этих случаях к вышеперечисленным средствам добавляются противогрибковые средства Нистатин, Флуконазол, Кансидас.
Важно отметить, что лечить мононуклеоз антибиотиками врачи не рекомендуют. Такой путь лечения возможен только в случае бактериального инфицирования или при наличии нескольких возбудителей недуга. Из антибиотиков лучше всего в этих случаях зарекомендовали себя препараты из группы Цефалоспоринов и Макролидов.
Ни в коем случае нельзя лечить мононуклеоз антибиотиком пенициллиновой группы, может возникнуть опасность развития аллергической реакции.
Все инфекции, вызванные вирусом Эпштейна – Барра, лечатся эффективно при помощи комплексной терапии, состоящей из препаратов, усиливающих действие друг друга. В целом стоит отметить, что какой-то определенной схемы лечения вирусной инфекции Эпшейна – Барра нет. Терапия осуществляется с помощью врача-инфекциониста при острой и хронической форме недуга и онкологом, если вирус привел к развитию опухолей.
Пациенты, больные мононуклеозом нуждаются в госпитализации, строгой диете и покое.
В основном течение мононуклеоза наблюдается без особых осложнений. Дней через 28 исчезает основная симптоматика. Но и после полного их исчезновения трудно сказать о выздоровлении, так как вирус все еще находится в лимфоидных тканях. Лечение останавливает его размножение. Антитела к вирусу навсегда остаются в теле переболевшего человека.Рекомендованные процедуры
Лечить ребенка от вируса Эпштейна – Барра необходимо по такой же схеме, что и взрослого, только с меньшими дозировками. К подбору лечебных препаратов подходят индивидуально, учитывая тяжесть течения недуга, наличие патологических процессов, состояние иммунной системы, возрастную категорию.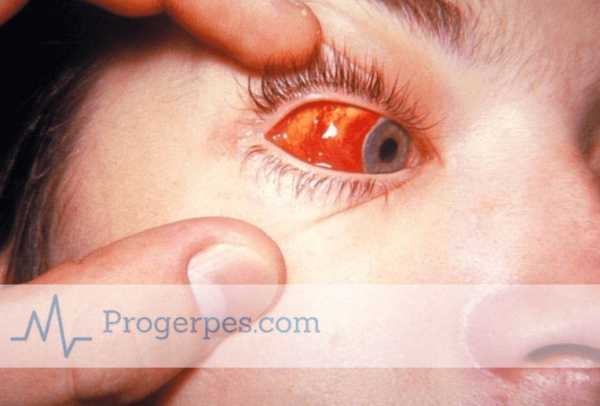
Важно пристально наблюдать во время лечения за группами лимфатических узлов, которые подвергаются атакам вирусной инфекции.
Исследования показали, что вирус может длительное время после лечения таиться в лимфатической системе, а в случае понижения защиты организма из-за ослабленной иммунной системы проявиться с новыми силами. При хронической вирусной инфекции могут быть самые различные осложнения, которые зависят от длительности недуга и состояния иммунной системы. В случаях острого течения заболеваний прогнозы довольно утешительные, если вирус диагностирован своевременно.
Необходимо всеми силами стараться повышать иммунитет, это повысит шансы того, чтобы серьезные болезни обходили стороной и не повторялись рецидивы.
Стоит отметить, что у многих взрослых людей выработан стойкий иммунитет к вирусу еще с детства. Большинство из них даже не подозревают, что в раннем возрасте перенесли заболевание, связанное с вирусом Эпштейна – Барра. Ведь в частых случаях боли в горле воспринимаются, как ангина. При правильной терапии предполагаемая ангина исчезает, но антитела к вирусу Эпштейна – Барра остаются навсегда.Читайте также
Противопоказания к лечению
В лечении инфекционных заболеваний, вызванных в результате заражения вирусной инфекцией категорически неприемлемо применение препаратов из аминопенициллинов, амоксициллина с клавуланатом.
Их применение может вызвать экзантему. Лечение роговицы глаз при кератите должно быть строго под наблюдением офтальмолога. Должен быть подтвержден диагноз «герпетический кератит глаза» и только после этого подобрано соответствующее лечение, которое важно продолжать до полного выздоровления.
Целью лечения вируса Эпштейна – Барра у детей является борьба с его клиническими проявлениями. Важно лечение начать вовремя для того, чтобы инфекция перешла в латентную форму, менее опасную для ребенка.
Стоит отметить, что дети, являющиеся носителями вируса без проявлений его клинических картин, в лечении не нуждаются.
Если у ребенка увеличены лимфатические узлы на протяжении 2-3 недель предпринимать какие-то меры нет необходимости. Длительное же сохранение этой симптоматики может говорить о возможной активации хронической вирусной инфекции и, возможно, необходимой терапии.
Возбудитель вируса Эпштейна– Барра может длительный период не проявлять себя в организме. Его активации способствует понижение иммунитета, истощение иммунной системой в результате негативного воздействия бактерий, грибков и вирусов, стрессовых ситуаций, вакцинаций, тяжелых недугов, интоксикации.
Следует особо внимательно относиться к вакцинации детей, перенесших мононуклеоз. Это мероприятие может активировать вирус Эпштейна – Барра.
Поэтому очень важно перед вакцинацией напомнить педиатру о том, что у ребенка было знакомство с вирусом. Такая осторожность убережет малыша от возможного развития осложнений.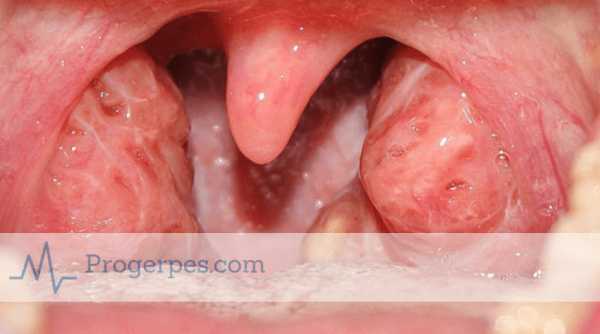
Пожалуй, самым страшным осложнением вируса являются злокачественные новообразования органов. Встречается много пациентов с тяжелыми патологическими состояниями после болезни. Вирус Эпштейна – Барра настолько широко распространен в последнее время, что вызывает большой интерес к себе. Вирус может прятаться под самыми разными масками.
К большому огорчению, четкой схемы лечения этой инфекции не существует. Более того, избавиться от вируса навсегда просто невозможно. Он остается в организме в неактивной своей фазе. Но несмотря на это, к настоящему моменту есть много медикаментов, успешно снимающих симптоматику данного недуга.
Следует заметить, что к лечению вируса Эпштейна – Барра следует отнестись со всей серьезностью ввиду того, что его запущенная форма может стать причиной появления злокачественных новообразований.
Самыми распространенными заболеваниями у детей считаются вирусные. В этом нет ничего удивительного, ведь иммунная система ребенка не настолько крепкая и не совсем сформирована для того, чтобы чинить противостояние многочисленным угрозам из окружающего пространства.
Грипп и ветрянка представляют собой известные заболевания, о них и написано более, чем достаточно. Корь также для мам более или менее понятный недуг. Но существуют в природе вирусы, приводящие родителей в настоящий ужас. Одним из малоизвестных является вирус Эпштейна – Барра, который опасен для детей, требует к себе повышенного внимания и незамедлительного лечения.
ВЭБ является вирусом герпеса четвертого типа. Впервые его обнаружил в опухолях английский профессор Майкл Эпштейн. Случилось это открытие в 1964 году. Медицинская статистика делает для нас шокирующее открытие. Оказывается, данному инфицированию подвергаются около 97% людей земной планеты. У всех, у них об этом говорят результаты анализов крови. Оказывается, переносят его дети приблизительно в 5-6-летнем возрасте, даже не догадываясь о болезни. Объясняется это тем, что протекает он почти с отсутствием симптомов вируса эпштейна барра, что усложняет его диагностику и лечение.
Больше всего вирус отдает свое предпочтение лимфоцитам. Они являются самой любимой его средой обитания, что приводит к поражению иммунной системы. Эта микроскопическая частица-паразит может быть причиной герпеса, гепатита, лимфогранулематоза, инфекционного мононуклеоза и других неприятных заболеваний.
Серьезность всей проблемы в том, что вакцинации против этого вируса в природе пока еще не существует. Все дело в том, что в процессе развития вирус переходит от одной стадии к другой. Это сопровождается кардинальными изменениями в его белковом составе, что мешает лучшим ученым умам изобрести против него средство.
Читайте также
Читайте также
Читайте также
Читайте также
симптомы и признаки у детей, способы лечения
Дети часто сталкиваются с вирусными заболеваниями. И если о большинстве из них каждый родитель знает всё досконально, то одно название вируса Эпштейна-Барра (ВЭБ) вызывает у многих недоумение и страх.
Попав в организм вирус надёжно закрепляется на слизистых, начинает атаковать иммунные клетки и провоцирует развитие мононуклеоза.
В сегодняшней статье выясним симптомы и признаки недуга у детей, рассмотрим методы лечения и возможные осложнения.
Что нужно знать о вирусе Эпштейн-барра

Наиболее распространённым вирусом считается вирус Эпштейн-Барра, который может поражать детей младшего возраста.
Вирус Эпштейна-Барра относится к герпетическому виду инфекции.
По статистике, практически 90% населения планеты хоть раз с ним сталкивалось. У большинства людей мононуклеоз протекает незаметно или проявляется в лёгкой форме. Но есть и те, для кого вирус Эпштейна-Барра становится смертельно опасным, вызывает серьёзные осложнения.
Как действует вирус
- После заражения вирус попадает на слизистые оболочки (ротовая полость, носоглотка, слюнные железы).
- С этого времени начинается его активное размножение. Этот процесс может продолжаться до 20 дней.
- Затем вирус попадает в кровь и разносится по всему организму, затрагивая, в первую очередь лимфатические узлы.
Если иммунитет ребёнка сильный, болезнь будет протекать в лёгкой форме. Многие специалисты могут спутать мононуклеоз с простудной инфекцией или гриппом.
Вирус Эпштейн-барра можно спутать с другими заболеваниями, поэтому родителям необходимо быть особо бдительными!
Если малыш болезненный, есть хронические недуги, то велик риск возникновения осложнений. В этом случае поражается нервная система и основные внутренние органы (сердце, печень, селезёнка).
Это важно! До недавнего времени о вирусе было мало что известно. Проведя ряд исследований учёные доказали, что вирус может провоцировать раковые заболевания. Происходит это в том случае, если мононуклеоз имеет хроническую, вялотекущую форму. Именно поэтому так важно знать симптоматику и уметь вовремя обнаружить недуг у детей.
Пути заражения
Вирус Эпштейна-Барра передаётся многими путями. Вот основные из них:
- Контактный. Специалисты отмечают всплеск заболевания у подростков. Передаётся вирус через поцелуи.
- Бытовой. Встречается реже. Следует знать, что во внешней среде вирус быстро погибает.
- Воздушно-капельный. Ребёнку достаточно чихнуть или кашлянуть, чтобы вирус оказался в воздухе. Он довольно летуч, поэтому быстро оказывается на слизистой другого малыша.

Вирус легко передаётся при чихании и кашле рядом с ребёнком.
- Через кровь.
- От мамы к ребёнку. Вирус имеет крохотные размеры, поэтому без труда проникает через плаценту. Важно! ВЭБ может вызвать серьёзные нарушения у плода, нередко становится причиной самопроизвольных выкидышей.
- Через пищу и воду. Именно поэтому специалисты советуют пить только кипячёную воду, а еду подвергать нужной термической обработке.
Как можно защитить ребёнка? Важно повышать иммунитет крохи. Для этого чаще гулять на свежем воздухе, кушать овощи, фрукты, ягоды, не забывать принимать витамины.
Группа риска
Есть дети, которые находятся в группе риска. Среди них:
- малыши до года. В этот период крохи познают окружающий мир и активно пробуют всё «на зубок»;
- дети от 3 до 7 лет, которые посещают детский сад. В это время ребёнок сталкивается с множеством вирусов. Скорее всего ВЭБ тоже не удастся избежать;
- дети с хроническими заболеваниями, у которых значительно ослаблен иммунитет;
- недоношенные крохи;
- дети с ВИЧ.
Совет! Если ваш малыш относится хоть к одной из вышеописанных категорий, за его здоровьем нужно внимательно следить. До года в обязательном порядке ежемесячно посещать педиатра. После года, сдавать раз в квартал развёрнутый анализ крови.
Симптомы
Коварство болезни состоит в том, что симптоматика мононуклеоза выглядит довольно размыто. Даже специалисты могут спутать его с другими заболеваниями.
Врачи выделяют следующие признаки ВЭБ:
- Малыш капризный, плаксивый, часто устаёт. При этом такое состояние наблюдается на протяжении нескольких недель или даже месяцев. Взрослые должны помнить, что такое поведение для крохи нетипично.

Одним из ярких проявлений заболевания у малыша является частый плач.
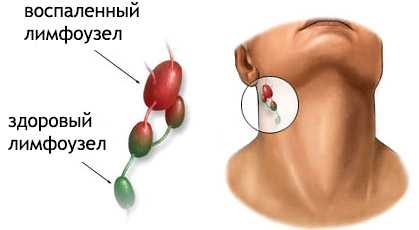
- Увеличение лимфоузлов. Как правило, вирус затрагивает подчелюстные и ушные лимфоузлы. Они воспаляются, увеличиваются в размерах, начинают болеть, кожа становится красной, отёчной.

Воспаление лимфоузлов у малыша — это тревожный знак для родителей!
- Полное отсутствие аппетита. Помимо этого, у малыша могут наблюдаться запор или диарея.
- Небольшая сыпь по всему телу.

Сыпь у ребёнка может появится как следствие воспалительного процесса.
- Повышенная температура тела. Иногда лихорадка может заканчиваться потерей сознания. Стоит заметить, что вирус Эпштейна-Барра плохо реагирует на парацетамол и ибупрофен. Температура во многих случаях не опускается ниже отметки 37.5 градусов.
- Покраснение миндалин, боль в горле. При этом на миндалинах нет налёта или наростов.

Развитие болезни может сопровождаться ангиной.
- Очень сильная потливость, особенно в ночное время суток.
- Боли в желудке. Если провести УЗИ, то можно обнаружить заметное увеличение селезёнки или печени.
- Изменение оттенка кожи. Ребёнок становится жёлтым, часто врачи путают этот симптом с желтухой или гепатитом.
Это важно! Как видим, по имеющимся симптомам поставить точный диагноз довольно сложно. Именно поэтому нужно проводить полную диагностику организма и сдавать ряд анализов.
Многие специалисты уверяют, что вирус лучше перенести в детстве. В этом случае негативное влияние на внутренние органы минимально (при учёте того, что у ребёнка крепкий иммунитет).
Диагностика
Для этого предлагается ряд обследований и анализов:
- Общий анализ крови (из пальца). Врача должны насторожить повышенные показатели СОЭ, гемоглобина, лимфоцитов, лейкоцитов и мононуклеаров.
- Биохимия крови (из вены). Будут повышены ферменты и билирубин.
- УЗИ печени, почек, селезёнки.
- ДНК-диагностика. Процедура довольно сложная и дорогостоящая. У ребёнка берутся исследуемые образцы (слюна, мазки из носовых пазух, спинномозговая жидкость). В лабораторных условиях специалисты выявляют ДНК вируса.
Совет! Если у ребёнка наблюдаются симптомы ВЭБ начните со сдачи анализов крови. Эту процедуру можно пройти в любой районной поликлинике.
Лечение
Единого лечения при ВЭБ не существует. Врач в индивидуальном порядке прописывает препараты. Если недуг протекает тяжело, необходима госпитализация и введение специальных капельниц на основе иммуностимуляторов.
При лёгкой форме может быть выбрана следующая схема лечения:
- Жаропонижающие средства. Это могут быть препараты на основе парацетамола и ибупрофена. Если наблюдается сильная лихорадка, ребёнку можно поставить свечу «Анальдима». В её состав входит анальгин и димедрол. Другие жаропонижающие препараты («Аспирин», «Нимулед», «Нимесил» и прочие) запрещены.
Анальдим — эффективный препарат, который поможет справиться с лихорадкой.
- Противогерпесные препараты. До недавнего времени многие педиатры назначали «Ацикловир». Но проведённые исследования доказали, что он оказывает огромное негативное воздействие на печень и почки. Современные специалисты предлагают средство нового поколения – «Гропринозин». Он выпускается в виде таблеток (взрослым) и сиропа (детям).
Гронопринозин в виде сиропа хорошо помогает справиться с недугом совсем маленьким деткам.
- Противовирусные средства. Часто используют «Виферон». Но противовирусный препарат должен подбирать врач исходя из общего состояния пациента.
Виферон — это один из самых современных противовирусных препаратов, который можно применять детям с раннего возраста.
- Средства от боли в горле. Это могут быть леденцы «Доктор МОМ», «Исла», «Септефрил», «Фарингосепт». Детям до года можно предложить «Лизобакт». Но также стоит использовать спреи: «Мирамистин». «Гексорал», «Ингалипт».
Гексорал поможет снять неприятные ощущения и вылечить горло ребёнка.
Это важно! Вирусы не лечат антибиотиками. Они применимы только в том случае, если у ребёнка началось осложнение и присоединилась бактериальная инфекция.
Возможные осложнения
Какие осложнения могут возникнуть, если недуг перерастёт в хроническую форму:
- развитие новообразований;
- заболевания крови;
- гнойный отит;
- гепатит и другие поражения печени и почек;
- панкреатит;
- заболевания сердца (гипертония, миокард, инсульт).
С вирусом Эпштейна-Барра сталкиваются 9 детей из 10. Вирус вызывает болезнь мононуклеоз. В лёгкой форме недуг можно спутать с обычным ОРВИ, протекает он довольно быстро, без осложнений.
Но если вирус надёжно укрепился в организме ВЭБ будет иметь вялотекущий, хронический характер. При взаимодействии с любыми другими вирусами или инфекциями ребёнок будет сразу заболевать.
Выводы

Чтобы предотвратить заболевание, деткам необходимо вести активный образ жизни и больше времени проводить на свежем воздухе.
Важно повышать и укреплять иммунитет крохи.
Не забывайте о закаливании, водите детей в спортивные секции, развивайте его физически, больше бывайте на свежем воздухе, организовывайте крохе правильный состав и нормы питания и вирус обойдёт вас стороной.
заражение, формы, их симптомы и течение, лечение, у детей
Учитывая высокое инфицирование взрослого населения вирусом Эпштейна-Барр (до 90% людей), существует несправедливо легкомысленное отношение к данному возбудителю. В последнее время проведен ряд исследований, в результате которых было выявлено, что данный вирус причастен к возникновению не только инфекционного мононуклеоза, но также относится к группе онкогенных вирусов. Он способен вызвать некоторые опухоли носоглотки, а также лимфому высокой степени злокачественности.
Вирус Эпштейна-Барр (ВЭБ) относится к представителям герпес-вирусов. В 1964 году канадскими учеными был открыт данный возбудитель, в честь которых он и получил название. По своему строению этот вирус содержит молекулу ДНК, имеющую сферическую форму. Изначально данный вирус обнаружили в клетках лимфомы. При дальнейшем изучении данного микроорганизма выяснилось, что он может вызывать многие заболевания, клиническая картина которых имеет разные “маски”.
Заболевания, которые может вызвать вирус Эпштейна-Барр:
Как происходит распространение вирусной инфекции?
ВЭБ передается следующими путями:
- Воздушно-капельный (является наиболее распространенным).
- Контактный (вирус передается со слюной, заражение возможно при поцелуях, при передаче игрушек у детей, использовании одной посуды, полотенец).
- Половой путь (возбудитель обнаруживается на слизистой половых органов).
- Инфицирование ребенка во время родов при прохождении через родовые пути.
- Передача вируса с кровью (при переливании компонентов крови).
- Проникновение вируса через плаценту внутриутробно.
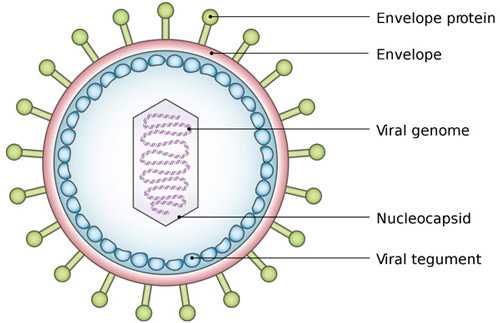
ВЭБ или вирус герпеса человека 4-го типа
Важно! Восприимчивость человека к ВЭБ крайне высока. К 40 годам практически все люди инфицируются данным возбудителем. Но это вовсе не означает, что у человека разовьется определенное заболевание. Вероятность появления той или иной патологии, вызванной данным вирусом, во многом зависит от нашей иммунной системы. Но также и очень важна степень вирусной нагрузки при распространении инфекции. Это означает, что передача вирусных частиц от человека, болеющего заболеванием в острой стадии, в сотни раз больше, чем от вирусоносителя, не имеющего никаких симптомов.
Также интересен факт, что человек, переболевший острой ВЭБ-инфекцией, продолжает выделять возбудителя в течение 2-18 месяцев даже после полного клинического выздоровления и отсутствия каких-либо симптомов заболевания.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – это инфекционное заболевание, для которого характерно распространение и размножение вируса в лимфоидной ткани человека.
Данное заболевание поражает чаще всего детей в подростковом возрасте, но может встречаться и у взрослых. Для данной патологии очень характерна сезонность с выраженным осенним и весенним пиком.
Симптоматика заболевания:
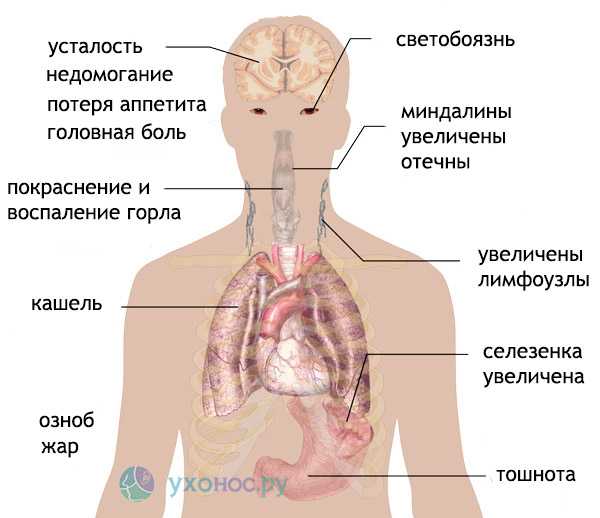 Характерен инкубационный период, который длится 15 дней. В течение этого времени никаких симптомов заболевания не наблюдается. Зарегистрированы редкие случаи, когда инкубационный период длился около 2 месяцев.
Характерен инкубационный период, который длится 15 дней. В течение этого времени никаких симптомов заболевания не наблюдается. Зарегистрированы редкие случаи, когда инкубационный период длился около 2 месяцев.- Лихорадка беспокоит 93% больных. У подавляющего большинства пациентов температура достигает 39-40ºС. У детей лихорадка более выражена, чем у взрослых.
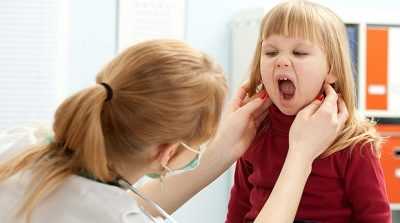
- Чаще всего первым симптомом является ангина, так как миндалины ротоглотки являются первыми “входными воротами” при попадании вируса в организм. Миндалины резко увеличиваются в размерах, приобретают красный цвет и становятся отечными. Нередко на их поверхности появляется желтоватый налет в виде “островков и полосок”. Данный симптом встречается практически у всех пациентов с мононуклеозом (99,5%).
- Воспаление горла (фарингит). Слизистая ротоглотки становится отечной. Пациент жалуется на боли в горле, при глотании.
- Затруднение носового дыхания больше характерно для детей, так как увеличение миндалин в носоглотке мешает делать вдох. В связи с этим дети часто начинают дышать ртом.
- Поражение практически всех лимфатических узлов (заушных, нижнечелюстных, глоточных, надключичных, подключичных, подмышечных, паховых). При пальпации узлов отмечается увеличение их размеров, а также появление резкой болезненности.
- Увеличение печени и селезенки встречается у 98% пациентов к концу первой недели заболевания. Край печени при пальпации становится плотным, болезненным. Иногда у пациента можно увидеть желтушность кожных покровов и склер глаз. Увеличение селезенки происходит несколько быстрее, чем печени. Так к 4 дню заболевания можно уже достоверно пальпировать увеличенную селезенку.
- Учащение сердцебиения.
- Реже появляются симптомы: отечность лица, насморк, диарея.
Крайне редко (в 0,1 % случаев) у пациентов происходит разрыв селезенки в результате значительного увеличения данного органа. Капсула селезенки не выдерживает натяжения и разрывается. Развивается клиническая картина внутрибрюшного кровотечения (резкое падение давления, тахикардия, обморочное состояние, резкая боль в животе, положительные перитонеальные явления, напряжение мышц брюшной стенки с левой стороны в области подреберья). В такой ситуация необходима операция в экстренном порядке для остановки кровотечения.

Помимо типичной формы заболевания с яркой клинической картиной инфекционный мононуклеоз может протекать атипично:
- Стертая форма. Для нее характерно наличие симптом, но слабо выраженных. Пациент практически не предъявляет жалобы.Также стертая форма может проявляться как острое респираторное заболевание.
- Бессимптомная форма протекает совершенно без каких-либо признаков заболевания. Человек в данном случае является лишь носителем вируса.
- Висцеральная форма характеризуется тяжелым поражением внутренних органов (почки, надпочечники, печень, сердце и др.)
Диагностика мононуклеоза
Для данного заболевания характерно:
 Появление в крови воспалительных изменений (умеренное повышение лейкоцитов, повышение скорости оседания эритроцитов (СОЭ), снижение сегментоядерных и повышение палочкоядерных нейтрофилов).
Появление в крови воспалительных изменений (умеренное повышение лейкоцитов, повышение скорости оседания эритроцитов (СОЭ), снижение сегментоядерных и повышение палочкоядерных нейтрофилов).- Наиболее характерным является появление в крови специфических для данного заболевания клеток – широкоплазменных мононуклеаров. Они присутствуют у 100% больных и отличаются от других клеток своими большими размерами, а также широким светлым “поясом” вокруг темного ядра клетки.
- Снижение количества тромбоцитов. Этот процесс связан с выработкой антитромбоцитарных антител в организме, а также с дополнительным разрушением тромбоцитов в увеличенной селезенке.
С какими заболеваниями необходимо проводить дифференциальную диагностику?
Клинические симптомы некоторых заболеваний (в особенности дифтерии и лакунарной ангины) очень похожи на инфекционный мононуклеоз. Для того, чтобы их отличить и поставить правильный диагноз, нужно знать некоторые особенности этих заболеваний.
| Предмет сравнения | Инфекционный мононуклеоз | Дифтерия | Лакунарная ангина |
|---|---|---|---|
| Характер и цвет налета на миндалинах | Желтоватый налет в виде "островков и полос" | Налет беловато-сероватого цвета. В первые 2 дня налет тонкий, затем приобретает форму "пленки" с гладкой, блестящей поверхности. Иногда встречается налет в виде "островков". При попытке снять пленку ткань миндалины кровоточит | Миндалины, небные дужки, задняя стенка глотки приобретают ярко-красный цвет. Налет желтоватого цвета расположен в лакунах, или в виде "островков", снимается легко, без кровоточивости нижерасположенных тканей |
| Боль в горле | Умеренная, характерна боль при глотании | Умеренная, может быть боль при глотании | Выраженная боль, пациент даже может отказываться от приема пищи |
| Поражение лимфатических узлов | Поражаются практически все группы лимфоузлов | Характерно наличие патологического процесса в небных миндалинах, характерен отек шейной области | Увеличение и болезненность глоточных миндалин |
| Размеры печени и селезенки | Значительно увеличены | Не характерно | Не характерно |
| Лихорадка | Присутствует с первого дня заболевания и длится на протяжении 2 недель. Характерна высокая температура 39-40º | Резкий подъем температуры в начале заболевания до 39-40º. Лихорадка держится до 4 дня болезни, затем уменьшается, несмотря на то, что патологический процесс в ротоглотке не стихает | Температура обычно высокая, держится около 7-10 дней, характерны симптомы интоксикации (головная боль, слабость, утомляемость, боль в мышцах) |
| Кашель | Не характерно | При дифтерийном крупе может быть сухой, приступообразный кашель | Не характерен |
| Насморк | Скудные выделения из носа, возможно затруднение носового дыхания (особенно у детей) | Возможны гнойные выделения в виде пленок при дифтерии носа, характерно одностороннее поражение | Не характерно |
| Дополнительные исследования | В крови выявляются широкоплазменные мононуклеары, при проведении ИФА можно выявить антитела к вирусу Эпштейна-Барр | При бактериологическом исследовании отделяемого с миндалин определяются коринебактерии, при ИФА выявляются специфические антитела | Воспалительные изменения в общем анализе крови. При бактериологическом исследовании отделяемого из миндалин чаще всего выявляются стрептококки или стафилококки |
Лечение инфекционного мононуклеоза
При легкой форме заболевания лечение является исключительно симптоматическим, то есть направлено лишь на устранение и облегчение основных симптомов заболевания. Однако, при тяжелой форме схема терапии другая. Учитывая вирусный характер инфекции, основное лечение направлено на снижение активности вируса.
 Противовирусные препараты. На сегодняшний день на фармакологическом рынке существует большое количество препаратов, обладающих противовирусной активностью. Однако, в отношении вируса Эпштейна-Барр активны немногие из них. Так, например, несмотря на то, что ВЭБ относится к семейству герпес-вирусов, на него практически не действует препарат “Ацикловир” (“Зовиракс”). Хорошую эффективность в отношении ВЭБ-ассоциированных инфекций показал препарат “Изопринозин” (“Инозин пранобекс”), который стимулирует собственный иммунитет человека. Важно, что данное лекарственное средство можно применять у детей старше 3-х лет. Кроме того, препарат хорошо переносится и практически не вызывает нежелательных реакций. Достойные результаты показало комплексное применение “Изопринозина” с рекомбинантными альфа-интерферонами. К таким препаратам относятся: “Роферон-А”, “Интрон-А”, “Виферон”
Противовирусные препараты. На сегодняшний день на фармакологическом рынке существует большое количество препаратов, обладающих противовирусной активностью. Однако, в отношении вируса Эпштейна-Барр активны немногие из них. Так, например, несмотря на то, что ВЭБ относится к семейству герпес-вирусов, на него практически не действует препарат “Ацикловир” (“Зовиракс”). Хорошую эффективность в отношении ВЭБ-ассоциированных инфекций показал препарат “Изопринозин” (“Инозин пранобекс”), который стимулирует собственный иммунитет человека. Важно, что данное лекарственное средство можно применять у детей старше 3-х лет. Кроме того, препарат хорошо переносится и практически не вызывает нежелательных реакций. Достойные результаты показало комплексное применение “Изопринозина” с рекомбинантными альфа-интерферонами. К таким препаратам относятся: “Роферон-А”, “Интрон-А”, “Виферон”- Местное лечение в виде полоскания горла растворами антисептиков (при выраженной боли в горле в раствор можно добавлять 2% раствор “Лидокаина”, который обладает местным анестезирующим действием).
- Гепатопротекторы (“Эссенциале”) при появлении желтушного синдрома.
- Учитывая длительную лихорадку, обосновано назначение жаропонижающих препаратов. Для детей эффективно назначение “Нурофена” в каплях, а также ректальных свечей “Цефекон”. Для взрослых пациентов при длительной высокой, изнуряющей лихорадке эффективно назначение препарата “Перфалган”, который вводится внутривенно капельно.
- При иммунодефицитных состояниях оправдано назначение препарата “Полиоксидоний”, а также витаминов группы В.
- В редких случаях инфекционный мононуклеоз протекает с обострением грибковой инфекции (особенно, у лиц с иммунодефицитом). В таких случаях необходимо добавить к схеме лечения противогрибковые препараты (“Флуконазол”, “Нистатин”). Если грибковая инфекция устойчива к данным препаратам, можно использовать лекарство “Кансидас”.
- Назначение антибиотиков при мононуклеозе не всегда оправдано. Многие врачи склонны к тому, что назначение данной группы препаратов разрешено только в тех случаях, когда происходит присоединение бактериальной инфекции, или если изначально заболевание было вызвано микст-инфекцией (несколькими возбудителями одновременно). Наиболее часто применяемые антибиотики в данной ситуации: “Цефалоспорины” (“Цефотаксим”), “Макролиды” (“Макропен”).
Важно! Противопоказано введение пенициллиновой группы антибиотиков при инфекционном мононуклеозе из-за опасности развития аллергической реакции.
Залогом успеха при лечении инфекций, вызванных вирусом Эпштейна-Барр является комплексное назначение препаратов, которые усиливают действие друг друга.
Исход заболевания и прогноз
В большинстве случаев инфекционный мононуклеоз протекает без осложнений. Через 4 недели, как правило, исчезают симптомы заболевания. Но говорить о полном выздоровлении невозможно, так как вирус Эпштейна-Барр продолжает находиться в организме в лимфоидной ткани. Однако, его размножение (репликация вируса) прекращается. Именно по этой причине в организме переболевших мононуклеозом на всю жизнь остаются антитела.
Реабилитация после инфекционного мононуклеоза
Через 1 месяц после исчезновения симптомов заболевания необходимо сдать общий анализ крови. Спустя 6 месяцев нужно проверить вирусную нагрузку в организме. Для этого сдается ИФА с определением титров антител. При сохранении активности вируса в организма необходимо принимать поддерживающую противовирусную терапию в небольших дозах. Пациентам с хронической ВЭБ-инфекцией в стадии ремиссии необходимо принимать витамино-минеральные комплексы для поддержания иммунитета.
Видео: вирус Эпштейна-Барр у детей, мононуклеоз – доктор Комаровский
Синдром хронической усталости
Об этом заболевании стали говорить более 30 лет назад, когда выявили у большинства людей, страдающих схожими симптомами, вирус Эпштейна-Барр.
Симптомы заболевания
- Чувство “першения” в горле.
- Незначительное увеличение лимфатических узлов, особенно шейных и затылочных.
- Постоянная температура, чаще невысокая.
- Выраженная слабость в мышцах.
 Достоверное снижение общей работоспособности более, чем на 50% от исходной.
Достоверное снижение общей работоспособности более, чем на 50% от исходной.- Постоянное чувство усталости, разбитости.
- Нарушение режима дня, бессонница.
- Расстройство памяти.
- Боль и сухость в глазах.
- Раздражительность.
Особенности лечения
Помимо назначения противовирусной терапии, в лечении синдрома хронической усталости важно применять индивидуальный подход. К сожалению, не существует строго разработанной схемы лечения данного состояния.
Однако, эффективность имеют следующие методы:
- Общеукрепляющая терапия (иммуномодулирующие препараты, физиотерапевтические методы лечения, витаминотерапия).
- В случаях появления депрессии на фоне данного заболевания, необходима консультация психиатра.
Прогноз заболевания
В большинстве случаев пациенты отмечают улучшение состояния на фоне лечения через 1-2 года. Но, к сожалению, полного восстановления работоспособности практически не происходит.
Онкологические заболевания, вызываемые ВЭБ-инфекцией
Назофарингеальная карцинома
Назофарингеальная карцинома – злокачественное заболевание носоглотки.
Доказано, что основным пусковым фактором к развитию назофарингеальной карциномы, является длительное нахождение ВЭБ-инфекции в организме.
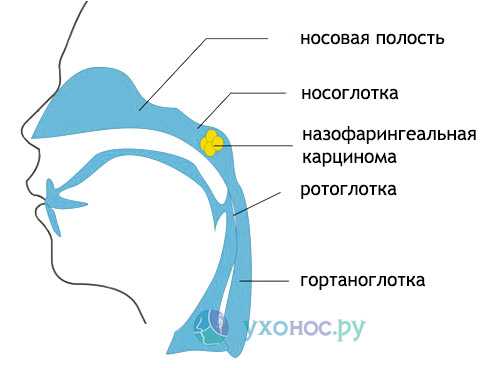
Назофарингеальная карцинома
Симптоматика заболевания:
- Затруднение носового дыхания.
- Возможна односторонняя потеря слуха (при переходе злокачественного онкологического процесса на евстахиеву трубу).
- Часто у пациентов появляются носовые кровотечения.
- Неприятный запах изо рта и при дыхании.
- Боль в носоглотке.
- Незаживающие язвы в горле.
- Боль при глотании.
Методы лечения
Назофарингеальная карцинома является примером длительной запущенной хронической вирусной инфекции, вызвавшей онкологический процесс.
 Среди методов лечения на первый план выходит борьба со злокачественным образованием:
Среди методов лечения на первый план выходит борьба со злокачественным образованием:
- Хирургическое лечение. Неплохие результаты показало применение “Кибер-ножа” на ранних стадиях заболевания.
- Лучевая и химиотерапия являются дополнением к хирургическому методу. Применение данного вида лечения перед и после операции улучшают прогноз для пациента.
- Противовирусное лечение назначается после операции на длительный срок, чтобы максимально снизить активность онкогенных вирусов.
Лимфома Беркитта
Лимфома Беркитта – злокачественное заболевание, поражающее лимфоидную ткань. В запущенных стадиях возможно распространение онкологического процесса на другие органы и ткани.
В 95 % случаев к возникновению данного заболевания причастен вирус Эпштейна-Барр.
Симптомы заболевания:
- Чаще всего заболевание начинается с поражения лимфоузлов носо-и ротоглотки, нижнечелюстных, заушных, надключичных лимфатических узлов. Именно по этой причине первыми симптомами является нарушение носового дыхания, боль при глотании.
- Заболевание прогрессирует достаточно быстро, вовлекая в патологический процесс новые группы лимфатических узлов.
- При запущенных стадиях онкопроцесса поражаются органы грудной и брюшной полости.
Лечение
Учитывая высокую злокачественность заболевания, применяются одновременно хирургический метод, а также лучевая и химиотерапия. У данного заболевания высокий риск рецидивов. При повторном появлении симптомов заболевания в крови пациента можно обнаружить высокий титр антител к вирусу Эпштейна-Барр. Именно по этой причине необходимо проводить противовирусную терапию.
Прогноз для пациента неблагоприятный, учитывая высокую злокачественность лимфомы Беркитта. В ранней стадии заболевания при своевременно начатом комплексном лечении прогноз улучшается.
Диагностика заболеваний, антитела к вирусу Эпштейна-Барр
Учитывая разнообразие заболеваний, вызываемых данным вирусом, постановка диагноза нередко бывает весьма затруднительной.
При появлении симптомов, подозрительных на ВЭБ-инфекцию, необходимо использовать дополнительные лабораторные методы, выявляющие данный возбудитель.
Вирус Эпштейна-Барр распознается нашим организмом благодаря наличию в его строении следующих чужеродных компонентов (антигенов):
- Капсидный.
- Ядерный.
- Ранний.
- Мембранный.
Иммунная система организма отвечает на присутствие вируса в организме выработкой специфических белков против данного микроорганизма. Данные белки называют антителами, или иммуноглобулинами (Ig). При первичном попадании в организм вируса в течение 3 месяцев образуются иммуноглобулины класса М, а при хронизации инфекции и длительном нахождении возбудителя в тканях организма синтезируются иммуноглобулины класса G.

Для того, чтобы подтвердить причастность данного вируса к заболеванию, необходимо обнаружить специфические антитела (иммуноглобулины) в крови с помощью метода ИФА (иммуноферментный анализ):
- Антитела к раннему антигену свидетельствуют о ранней стадии заболевания и первичном поражении (иммуноглобулины класса М – IgM)
- Антитела к капсидному и ядерному антигену являются показателем давней инфекции и хронического характера заболевания (иммуноглобулины класса G – IgG).
Что делать, если при беременности обнаружены антитела к ВЭБ?
Несмотря на то, что ВЭБ способен проникать через плаценту к ребенку, наличие положительных антител не всегда опасно.
В каких случаях не стоит беспокоиться?
 Если обнаружен низкий титр иммуноглобулинов класса G, то, вероятно, это свидетельствует о наличии вируса в организме в неактивной стадии.
Если обнаружен низкий титр иммуноглобулинов класса G, то, вероятно, это свидетельствует о наличии вируса в организме в неактивной стадии.- Отсутствие каких-либо клинических проявлений вирусной инфекции.
Когда нужна противовирусная терапия во время беременности?
- При обнаружении высокого титра иммуноглобулинов класса G, даже при отсутствии симптомов заболевания, свидетствуют о наличии хронически протекающей ВЭБ-инфекции, которая может быть опасна для развития ребенка.
- Выявление антител класса М (IgM) означают обострение ВЭБ-инфекции.
Наличие антител IgM опасно для ребенка, а также создают риск для протекания данной беременности. Доказано, что наличие ВЭБ-инфекции в организме беременной женщины приводит к гестозам, угрозе прерывания, патологии плаценты, преждевременным родам, нарушению кровотока, гипоксии плода.
Подходить к назначению противовирусного лечения в период беременности необходимо индивидуально. Также обязательна консультация инфекциониста и иммунолога. Назначение любого препарата должно быть обоснованным и иметь доказательную базу.
***
 Столь широкое распространение вируса Эпштейна-Барр, а также значительное разнообразие “масок”, которые принимает эта инфекция, способствуют повышенному вниманию к данному микроорганизму. К сожалению, на данный момент, нет единой и четкой схемы лечения от данной инфекции. Более того, полное избавление от данного вируса невозможно, так как он продолжает находиться в организме в неактивной стадии. Однако, несмотря на все эти трудности, на сегодняшний день существуют препараты, которые успешно помогают бороться с симптомами данного заболевания.
Столь широкое распространение вируса Эпштейна-Барр, а также значительное разнообразие “масок”, которые принимает эта инфекция, способствуют повышенному вниманию к данному микроорганизму. К сожалению, на данный момент, нет единой и четкой схемы лечения от данной инфекции. Более того, полное избавление от данного вируса невозможно, так как он продолжает находиться в организме в неактивной стадии. Однако, несмотря на все эти трудности, на сегодняшний день существуют препараты, которые успешно помогают бороться с симптомами данного заболевания.
Важно помнить, что нельзя пренебрегать противовирусным лечением, так как запущенная ВЭБ-инфекция способна вызвать злокачественные онкологические процессы, которые очень трудно поддаются лечению.
Видео: вирус Эпштейна-Барр, чем опасен, программа “Жить здорово!”
Мнения, советы и обсуждение:
Эпштейна–Барр-вирусная инфекция у детей: клиническая характеристика, современные аспекты диагностики, дифференцированный подход к лечению | #11/19
Эпштейна–Барр-вирусная инфекция (ЭБВИ), наряду с остальными инфекционными заболеваниями, встречающимися среди детского населения, остается одной из наиболее актуальных в современной педиатрии. Свою популярность вирус получил не только из-за повсеместного распространения среди всех возрастных групп, но еще и потому, что сам по себе вирус обладает тропизмом к различным клеткам организма, о чем свидетельствует многообразие клинической картины. Кроме того, ЭБВИ может стать причиной аутоиммунной, онкологической, соматической патологии, что, в свою очередь, связано с отсутствием эффективных методов лечения и реабилитации.
Частота заболеваемости в различных странах составляет от 4 до 68 на 100 тыс. населения. По данным ВОЗ, вирусом Эпштейна–Барр (ВЭБ) инфицировано около 55–60% детей раннего возраста (до 3 лет), 80–90% — к периоду совершеннолетия, что связано как с истинным увеличением заболеваемости вследствие воздействия различных экзогенных и эндогенных факторов, так и совершенствованием методов лабораторной диагностики. Актуальность исследования данной патологии вызвана широкой циркуляцией этого вируса среди населения, многообразием клинических форм ЭБВИ, специфическим поражением вирусом иммунокомпетентных клеток. ЭБВИ является инфекционной болезнью иммунной системы с хронической персистенцией вируса, относится к группе неуправляемых инфекций, при которых нет специфической профилактики, что, безусловно, влияет на уровень заболеваемости [1–3].
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
ЭБВИ передается аэрозольным, контактным, трансплацентарным путями. Среди детей раннего возраста основным путем передачи является контактный путь, опосредованный чаще через игрушки, на которых присутствует слюна носителя инфекции. Инфицированность ВЭБ женщин фертильного возраста приближается к 96%. Во время беременности на фоне гестационной иммуносупрессии создаются условия для более активной репликации вируса при первичной инфекции, реактивации хронической и, соответственно, перинатального инфицирования плода. Изначально существующее осложненное течение беременности повышает риск перинатального инфицирования плода, ЭБВИ, в свою очередь, потенцирует развитие патологии беременности. По данным литературы, ведущее место при развитии ВЭБ-ассоциированной патологии беременности занимает угроза прерывания (41%), часто регистрируются ранний гестоз (30,8%), фетоплацентарная недостаточность (19%), что приводит к гипоксии плода (46,2%) [1, 4].
В настоящее время подтвержден вклад ВЭБ в структуру перинатальных потерь. Так, при обследовании женщин с внутриутробной гибелью эмбриона/плода ДНК ВЭБ в их крови обнаруживались в 36,8%, что свидетельствовало об активности вируса. Результаты молекулярно-генетических исследований тканей погибших эмбрионов/плодов также показывают наличие ДНК ВЭБ в 36% случаев.
При обследовании мазков отпечатков органов (головного мозга, сердца, печени) от умерших в анте-, интра- и перинатальном периодах на наличие антигенов вируса краснухи, цитомегаловируса (ЦМВ), вируса герпеса человека 6-го типа, ВЭБ наиболее часто выявляется микст-инфицирование различными комбинациями вирусов. Особенностью для ВЭБ является высокая частота регистрации его в ткани печени. В структуре внутриутробных инфекций ЭБВИ занимает значительное место, составляя около 50%. Вирус может вызывать поражение нервной системы плода (28%), органов зрения (7%), рецидивирующий хрониосепсис (13%), гепатит и синдром дыхательных расстройств. ЭБВИ может явиться причиной развития в дальнейшей жизни ребенка синдрома хронической усталости, длительного субфебрилитета, лимфаденопатии, гепатоспленомегалии. К особенностям проявлений ЭБВИ у новорожденных следует также отнести частое выявление врожденных пороков сердца: дефекта межпредсердной и межжелудочковой перегородок и др. В высоком проценте случаев встречаются конъюгационная желтуха, гипербилирубинемия, геморрагический синдром.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, его стимулирует. В этом заключается особенность возбудителя, так как он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК [5].
В основе патогенеза хронической ЭБВИ, помимо биологических свойств самого возбудителя, важную роль играет состояние макроорганизма. Отягощенный преморбидный фон в сочетании с иммунотропной активностью вируса способствует формированию вторичного иммунодефицитного состояния, иммунной дисфункции, которые характеризуются нарушением процессов активации, дифференцировки иммунокомпетентных клеток, готовности к апоптозу, снижением иммунорегуляторного индекса и увеличением количества лимфоцитов, обладающих цитотоксическим потенциалом.
Хронический воспалительный процесс, индуцированный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии. ВЭБ обладает значительным иммуносупрессивным действием, поэтому проблема сочетания герпесвирусной и туберкулезной инфекции у детей и подростков является актуальной.
На сегодняшний день известно несколько механизмов иммуносупрессивного действия ВЭБ и ЦМВ, во многом совпадающих с процессами, лежащими в основе иммунопатогенеза туберкулеза. Одной из наиболее тяжелых форм ЦМВ-инфекции, развивающейся преимущественно у иммунокомпрометированных лиц, является пневмония. ВЭБ и ЦМВ, как и микобактерии туберкулеза (МБТ), инфицируют макрофаги, а также дендритные клетки, которые под влиянием инфекции снижают продукцию интерлейкина-12 (ИЛ-12), что может нарушать функциональную активность Th2-ответа и приводить к утяжелению туберкулезного процесса. В ряде исследований выявлено, что у больных туберкулезом легких наблюдалась сопутствующая субклиническая инфекция, вызванная вирусом простого герепеса (40%) и ЦМВ (53,3%), а также герпесвирусными микст-инфекциями (40%) [6]. Установлено, что активация оппортунистических, особенно герпесвирусных, инфекций увеличивает риск инфицирования МБТ. Туберкулез, в свою очередь, протекает на фоне вторичной иммунной недостаточности у детей на фоне незрелости иммунной системы [7].
Таким образом, герпетические инфекции представляют интерес для фтизиатров, поскольку герпесвирусы распространены повсеместно и возможна ассоциация герпесвирусных инфекций и туберкулеза легких [8].
Особенности ВЭБ, эпидемиологии и патогенеза заболевания определяют многообразие клинических форм с учетом сроков от момента инфицирования. Практикующие врачи в своей повседневной практике чаще встречаются с клинически манифестными формами первичной ЭБВИ в виде острой, как правило, неверифицированной респираторной инфекции (более 40% случаев) или инфекционным мононуклеозом (около 18% всех инфекционных заболеваний). В большинстве случаев ЭБВИ протекает доброкачественно и заканчивается выздоровлением, но с пожизненной персистенцией ВЭБ в организме переболевшего [9].
Инфекционный мононуклеоз (ИМ) как самостоятельная нозологическая форма — клиническая манифестация первичной инфекции, вызванной ВЭБ, которая может произойти в 2–3 месяца и чаще характеризуется бессимптомным течением, чем развитием типичной картины ИМ. В последние 10 лет заболеваемость ИМ возросла в 5 раз не только у взрослых, но и у грудных детей.
ИМ может протекать в типичной (острой) и атипичных (стертой, бессимптомной) формах. При типичной клинической картине отмечаются фебрильная лихорадка, тонзиллит, аденоидит, генерализованная лимфаденопатия, гепатоспленомегалия, экзантема, появление атипичных мононуклеаров в крови, головная боль, усталость, снижение аппетита, респираторный синдром и миалгии. При атипичных формах проявления основных симптомов заболевания менее выражены либо отсутствуют.
У детей раннего возраста первичная ЭБВИ часто протекает под маской ОРВИ, о чем свидетельствует высокий процент выявления иммуноглобулина G (IgG) к ВЭБ уже к четырем годам (50–60%). К концу первого года жизни антитела находят только у 17% детей. Со второго года жизни процент позитивных к ВЭБ постепенно растет, а после 3 лет резко возрастает. У детей первых двух лет жизни доля латентных форм может достигать 80–90%, у детей с 2 до 10 лет она снижается до 30–50% [10].
Клинические проявления ИМ у детей разнообразны, что создает определенные трудности в своевременной и правильной диагностике заболевания, а также при дифференциально-диагностическом разграничении его от заболеваний, сопровождающихся мононуклеозоподобным синдромом. Ошибки в диагностике на догоспитальном этапе, особенно у пациентов раннего возраста, составляют от 40% до 90% случаев, основными диагнозами при поступлении являются ОРВИ и ангина [11, 12].
После первичного инфицирования ВЭБ, протекавшего в форме инфекционного мононуклеоза, в 15–25% случаев в дальнейшем отмечается хроническое или рецидивирующее течение инфекции, которое в последние годы приобретает особое значение среди хронических персистирующих инфекций.
Хроническая ЭБВИ у детей характеризуется длительным рецидивирующим течением и наличием клинических и лабораторных признаков вирусной активности [13]. Больных беспокоят слабость, потливость, боль в мышцах и суставах, сыпь, кашель, затрудненное носовое дыхание, дискомфорт в горле, боль и тяжесть в области правого подреберья, нехарактерные ранее головные боли, головокружение, эмоциональная лабильность, нарушение сна, снижение памяти, внимания и другие проявления астенического синдрома. Часто отмечается субфебрильная/фебрильная температура, длительная генерализованная лимфаденопатия, аденоидит, тонзиллит, гепатоспленомегалия разной степени выраженности. Нередко данная симптоматика имеет волнообразное течение. Клиническая картина хронической ЭБВИ настолько полиморфна, что на ее основании поставить диагноз практически невозможно.
Неблагоприятное течение ЭБВИ с формированием полиорганных поражений, присоединением микст-инфекций, переходом в хроническую форму, индукцией онкологической и аутоиммунной патологии диктует необходимость своевременной диагностики острой и хронической ЭБВИ, в т. ч. в форме микст-инфекции, назначения комплексной терапии с использованием препаратов, воздействующих на различные этапы жизненного цикла ВЭБ, проведения этапной реабилитации пациентов.
Диагностика ЭБВИ, независимо от формы заболевания, должна проводиться с учетом данных эпидемиологического анамнеза, клинической картины и результатов лабораторного обследования. Важное значение имеет анализ групп риска в антенатальном и постнатальном периодах, особенно указаний на повторные острые респираторные заболевания в анамнезе (в группе часто болеющих детей). Следует учитывать, что симптоматика острого инфекционного мононуклеоза (сочетание лихорадки, генерализованной лимфаденопатии, тонзиллита, аденоидита, гепатомегалии, спленомегалии, полиморфной сыпи, изменений в гемограмме) может быть результатом как первичной ЭБВИ, так и реактивации инфекционного процесса. Современными методами диагностики являются полимеразная цепная реакция (ПЦР) с определением ДНК-возбудителя и выявление различных классов специфических антител методом иммуноферментного анализа (ИФА) на специфические антигены — к раннему (ЕВ-ЕА, VEA), капсидному (VCA), ядерному (ЕВ-NA, VNA) и мембранному (ЕВ-МА) антигенам.
Обнаружение антител к раннему (ЕВ-ЕА) и капсидному (ЕВ-VCA) антигенам свидетельствует об острой фазе инфекции, позднему мембранному (ЕВ-МА) и нуклеарному (ЕВ-NA) — о давнем инфицировании и латентной инфекции. Ниже представлены схемы лабораторной диагностики (табл.).
Дополнительным маркером, который позволяет разграничить первичную инфекцию от реинфицирования или реактивации и установить примерные сроки перенесенной ЭБВИ, является индекс авидности (ИА). Авидность — величина, характеризующая прочность связи и сродство специфических антител и антигена. В ходе развития иммунного ответа после инфицирования IgG антитела эволюционируют, постепенно увеличивается их соответствие антигенным структурам возбудителя, повышается эффективность их связывания, т. е. наблюдается рост авидности антител. Параллельно с определением серологических маркеров у больных с подозрением на ИМ проводится выявление ДНК возбудителя методом ПЦР в крови или другом биологическом материале (слюна, мазки из ротоглотки, биоптаты печени, лимфоузлов, слизистой кишечника и т. д.). Оценка результатов данного метода в клинической практике затруднена, так как высокая чувствительность ПЦР не дает возможности отличить здоровое носительство от инфекции с активной репликацией вируса. Метод ПЦР особенно эффективен для обнаружения ВЭБ у новорожденных, когда определение серологических маркеров малоинформативно вследствие несформировавшейся иммунной системы, а также в сложных и сомнительных случаях диагностики ЭБВИ у взрослых.
В периферической крови у больных ИМ чаще наблюдается лейкоцитоз (до 20 × 109/л), абсолютное или относительное снижение нейтрофилов, абсолютный лимфоцитоз, единичные плазматические клетки. Одними из значимых гематологических маркеров ИМ являются атипичные мононуклеары. Процент последних может варьировать и достигать 60–80% в разгаре заболевания с постепенным снижением по мере выздоровления. Более чем в 90% случаев при ИМ изменены биохимические показатели функции печени. В сыворотке крови повышена активность трансаминаз и щелочной фосфатазы, а у 40% больных увеличена концентрация билирубина. Однако все перечисленные изменения не являются строго специфичными для ЭБВИ (их можно обнаружить и при других вирусных инфекциях) [14].
Основной целью терапии инфекционного мононуклеоза является не только купирование симптомов заболевания, но и перевод острой инфекции в латентную и тем самым снижение риска развития хронической ЭБВИ и ассоциированных с ней лимфопролиферативных, онкологических и аутоиммунных заболеваний. Комплексная терапия ЭБВИ включает в себя базисную и симптоматическую терапии.
Базисная терапия инфекционного мононуклеоза объединяет в себе охранительный режим, лечебное питание, противовирусные препараты (препараты интерферонов, индукторы эндогенных интерферонов), при необходимости антибактериальные препараты и иммунокорригирующую терапию.
Изопринозин (инозин пранобекс) относится к группе препаратов, совмещающих в себе как противовирусный, так и иммунотропный эффект. Препарат запатентован в США в 1972 г. (Inosiplex) для лечения клеточно-опосредованных иммунодефицитных состояний, вызванных герпетической инфекцией [15]. К 1990 г. инозин пранобекс зарегистрирован и разрешен к применению более чем в 70 странах мира под различными торговыми наименованиями как иммуномодулятор с противовирусной активностью. Препарат разрешен в России с 2011 г. для применения в педиатрической практике в возрасте с 3 лет (регистрационный номер в РФ — П № 015167/01 от 29.04.2011 ППР) [16].
Химически он представляет собой соль параацетамидобензоевой кислоты и N, N-диметиламино-2-пропанола и изомера инозина в соотношении 3:1. Инозин — пуриновое соединение, составная часть некоторых необходимых в природе веществ: пуриновых коэнзимов, высокоэнергетических фосфатных соединений (АТФ, ГТФ) и циклических пуриновых нуклеотидов.
Прямое противовирусное действие инозин пранобекс осуществляет уже к концу первых суток приема препарата: нарушается репродукция вирусов за счет повреждения их генетического аппарата (происходит связывание с рибосомой клетки и изменение пространственного строения данной клеточной структуры). Клеточная РНК получает преимущество перед вирусной РНК в конкуренции за места связывания на рибосомах. Трансляции вирусной РНК при этом не происходит. Изменяя стереохимическую структуру рибосом, инозин пранобекс подавляет синтез белков и тормозит репродукцию не только РНК-, но и ДНК-содержащих вирусов, имея широкий спектр противовирусного действия, подтвержденного in vivo и in vitro. Инозин пранобекс не влияет на развитие и функции здоровых клеток, что характеризует его как безопасный и эффективный в педиатрической практике препарат [16, 17].
Противовирусная активность доказана в отношении герпетических вирусов, кори, Т-клеточной лимфомы, полиовирусов, вирусов гриппа А и В, энтеровирусов (ЕСНО) [4, 9].
Кроме того, инозин пранобекс оказывает иммунокорригирующее действие — модулирует иммунный ответ по клеточному типу за счет усиления дифференцировки Т-хелперов и цитотоксических Т-лимфоцитов, цитокинов (ИЛ-1, ИЛ-2, интерферон гамма), повышает функциональную активность макрофагов, нейтрофилов и NK-клеток. Препарат способствует дифференцировке В-лимфоцитов в плазматические клетки, увеличивает продукцию антител [18]. Иммуномодулирующим эффектом обладают производные инозина, метаболита пуринового нуклеозида аденозина. Известно, что инозин входит в состав пуриновых коэнзимов, АТФ, циклических нуклеотидов, улучшая обменные процессы в пораженных вирусом клетках.
Препарат разрешен к применению детям с трех лет. Рекомендуемая доза Изопринозина составляет 50–100 мг/кг/сут, делится на 3–4 приема в течение всего острого периода болезни — от 5 до 14 дней в зависимости от длительности виремии (лихорадки) и синдрома интоксикации, обычно до исчезновения симптомов заболевания и еще 2–3 суток).
Для восстановления иммунологических показателей и купирования астеновегетативного синдрома инозин пранобекс назначают по иммуномодулирующей схеме: по 1 таблетке 2 раза в день в течение 14–28 дней. Препарат малотоксичен, хорошо переносится.
Противопоказания для назначения инозина пранобекса: аритмии, почечная недостаточность, мочекаменная болезнь. При лечении может наблюдаться транзиторное увеличение концентрации мочевой кислоты в сыворотке крови и в моче, которая нормализуется в ходе лечения или через несколько дней после его окончания и не является показанием для отмены препарата.
Виферон (интерферон альфа-2b человеческий рекомбинантный) обладает противовирусным, иммуномодулирующим, антипролиферативным свойствами, подавляет репродукцию вирусов за счет разрушения вирусной матричной РНК и ДНК. Иммуномодулирующие свойства интерферона альфа-2b заключаются в усилении фагоцитарной активности макрофагов, увеличении специфической цитотоксичности лимфоцитов к клеткам-мишеням.
Клиническими исследованиями Э. Симованьян и соавт. показано, что своевременное назначение инозина пранобекса в комбинации с интерфероном альфа-2b группе детей c острой ЭБВИ способствовало достоверному сокращению длительности лихорадки, катарального синдрома, лимфаденопатии, гепатоспленомегалии по сравнению с группой сравнения, которой назначался только интерферон альфа-2b. Иммуномодулирующая активность препарата проявлялась повышением количества иммунокомпетентных клеток, синтеза иммуноглобулинов А, М, G, интерферонов альфа и гамма [3]. Аналогичные исследования сравнительной эффективности монотерапии (инозином пранобексом, Вифероном и их комбинацией) в трех группах по 50 человек в каждой проведены А. Е. Митрофановым и соавт. [19]. Установлено, что в группе больных, получающих комбинированную терапию, отмечен более высокий терапевтический эффект и выраженная положительная динамика клинических и лабораторных проявлений заболевания по сравнению с детьми, получавшими монотерапию.
Ряд авторов в комплексной терапии ЭБВИ рекомендуют внутривенное введение препаратов иммуноглобулинов класса G (Привиджен, Интратек, Интроглобин и др.), содержащих не менее 95% IgG. Этиотропный эффект выражается в противовирусном действии препаратов и развитии антителозависимой комплемент-опосредованной цитотоксичности [20, 21].
Вопрос назначения прямой противовирусной терапии больным ИМ остается индивидуальным. Среди препаратов, которые могут быть использованы в качестве этиотропных, рекомендуются входящие в группу ациклических нуклеозидных аналогов (АНА) (ацикловир, валацикловир). Несомненно, одной из причин перехода острой ЭБВИ в хроническую является высокая вирусная нагрузка при острой инфекции. Уровень свободной ДНК вируса в крови прямо коррелирует с тяжестью заболевания. Уменьшение вирусной нагрузки в крови под действием АНА позволяет снизить эти риски. Однако следует помнить, что эффективное действие АНА возможно только в остром периоде заболевания или при реактивной инфекции, когда происходит репродукция вирусных частиц [22, 23].
Выбор симптоматической терапии зависит от клинических проявлений инфекционного мононуклеоза. Так, при затрудненном носовом дыхании назначаются назальные препараты, при сухом кашле — противокашлевые, при влажном — секретолитические и муколитические лекарственные средства, при лихорадке оправдано применение нестероидных противовоспалительных препаратов. По показаниям назначаются гепатопротекторы, нейро- и ангиопротекторы, кардиотропные препараты, ферменты, антигистаминные препараты второго поколения, энтеросорбенты, пробиотики и пребиотики.
Больные ЭБВИ нуждаются в длительном диспансерном наблюдении (до 12 месяцев), реализации комплекса реабилитационных мероприятий под контролем клинико-лабораторных показателей. Диспансерное наблюдение должно проводиться педиатром и инфекционистом с привлечением, по показаниям, других специалистов. Обязателен контроль клинического анализа крови, мочи и показателей функции печени — 1 раз в 3 месяца, серологическая диагностика проводится через 3 и 6 месяцев от начала заболевания, по показаниям — ультразвуковое исследование органов брюшной полости. При легкой и средней степенях тяжести медицинский отвод от вакцинации на 3 месяца, при тяжелой форме — на 6 месяцев. Рекомендовано ограничение физической нагрузки сроком до 3 месяцев, противопоказаны инсоляции до 12 месяцев [24].
Литература
- Афанасьева Т. М. Значение Эпштейна–Барр-вирусной инфекции в патологии беременности. Перинатальное инфицирование плода // Здоровье и образование в XXI веке. 2017; 19 (11): 13–17.
- Иванова О. Н. Особенности иммунного статуса у детей с инфекцией вируса Эпштейна–Барр // Современные проблемы науки и образования. 2016. № 5.
- Симованьян Э. Н., Денисенко В. Б., Григорян А. В., Ким М. А., Бовтало Л. Ф., Белугина Л. В. Эпштейна–Барр-вирусная инфекция у детей: совершенствование программы диагностики и лечения // Детские инфекции. 2016; (1): 15–23.
- Пирогова З. И., Рябчук Ф. Н. Клинико-лабораторная характеристика персистирующих форм герпесвирусной инфекции у детей // Лечащий Врач. 2011; (8): 62–65.
- Триско А. А., Колесникова Н. В., Авдеева М. Г., Чудилова Г. А., Ломтатидзе Л. В. Особеннсти клеточного иммунитета при острой инфекции, вызванной вирусом Эпштейна–Барр // Эпидемиология и инфекционные болезни. 2015; 20 (4): 13–15.
- Казанова А. С., Лавров В. Ф., Пантелеев А. В., Лядова И. В. Ассоциация туберкулеза и инфекций, вызванных вирусами простого герпеса, Varicella zoster, цитомегаловирусом // Эпидемиология и вакцинопрофилактика 2015; 4 (83): 23–28.
- Львова И. И., Шурыгин А. А., Дерюшева А. В., Шабалина Ю. А. Иммунотерапия в комплексном лечении туберкулеза легких у подростков // Детские инфекции. 2012; № 1: 44–47.
- Панова О. В., Стаханов В. А, Стенина М. А., Воеводин Д. А., Кривов Л. И. Клинические формы туберкулеза у детей раннего и дошкольного возраста с носительством вирусов герпеса в мононуклеарных клетках крови // Вестник РГМУ. 2012; (4): 38–42.
- Шестакова И. В., Ющук Н. Д. Современные подходы к лечению Эпштейна–Барр-вирусной инфекции у взрослых // Лечащий Врач. 2011, № 2.
- Фаткуллина Г. Р., Анохин В. А., Шайдуллина А. Х., Гарипова И. Д., Айбатова Г. И. Мононуклеозоподобный синдром у детей // Российский вестник перинатологии и педиатрии. 2016; 61 (5): 132–135.
- Васюнин А. В., Краснова Е. И., Соловьев В. Ю., Куимова И. В., Колесникова Т. В. Клиника и диагностика ВЭБ-инфекции у детей первого года жизни // Детские инфекции. Т. 17. Спецвыпуск: Материалы XVII Конгресса детских инфекционистов России, Москва. 2018; 23–24.
- Дроздова Н. Ф., Фазылов В. Х. Инфекционный мононуклеоз, обусловленный вирусом Эпштейна–Барр: клинико-патогенетические аспекты (обзор литературы) // Вестник современной клинической медицины 2018; 11 (3): 59–63.
- Крамарев С. А., Выговская О. В. Эпштейна — Барр-вирусная инфекция у детей // Актуальная инфектология. 2013; № 1 (1): 73–78.
- Наговицына Е. Б. Современные подходы к диагностике и лечению инфекционного мононуклеоза Эпштейна–Барр-вирусной этиологии. Хабаровский филиал ФГБУ «Дальневосточный научный центр физиологии и патологии дыхания» Сибирского отделения РАМН — НИИ охраны материнства и детства, 2015. С. 45–50.
- Beran J., Šalapová E., Špajdel M. Inosine pranobex is safe and effective for the treatment of subjects with confirmed acute respiratory viral infections: analysis and subgroup analysis from a Phase 4, randomised, placebo-controlled, double- blind study // BMC Infectious Diseases. 2016. V. 16. P. 648–658.
- Самсыгина Г. А. О рецидивирующих инфекциях респираторного тракта и диспансерной группе часто болеющих детей // Детские инфекции. 2012. № 3. С. 52–53.
- Golebiowska-Wawrzyniak, Markiewicz K., Kozar A. et al. Immunological and clinical study on therapeutic efficiacy of inosine pranobex // Pol. Merkuriusc. Lek. 2005. V. 19. P. 379–382.
- Исаков В. А., Архипова Е. И., Исаков Д. В. Герпесвирусные инфекции человека. СПб: Спецлит, 2013. 670 с.
- Митрофанов А. В., Гасилина Е. С., Китайчик С. М., Богоявленская И. Ю. Сравнительная эффективность противовирусной терапии инфекционного мононуклеоза у детей // Практическая медицина. 2012. Т. 63. № 7–1. С. 63.
- Ершов Ф. И. Антивирусные препараты: справочник. 2-е изд. М.: ГЭОТАР-Медиа, 2006. 311 с.
- Савенкова М. С., Савенков М. П., Афанасьева А. А., Абрамова Н. А. Возможности противовирусной и иммуномодулирующей терапии в лечении гриппа, ОРВИ, герпесвирусных инфекций. М., 2015. 20 с.
- Шестакова И. В. Лечить или не лечить Эпштейна–Барр-вирусную инфекцию: подробный обзор различных тактик // Инфекционные болезни. 2013; (3): 40–44.
- Ebell M. H. Epstein–Barr-virus infectious mononucleosis // Fam. Physician. 2004. Vol. 70, № 7. P. 1279–1287. PMID: 15508538.
- Лечебно-диагностические стандарты по инфекционным болезням у детей: клинические рекомендации для педиатров / Под ред. Ю. Б. Белана. Омск: ООО «Полиснаб», 2014; 167 с.
Л. М. Панасенко, доктор медицинских наук, профессор
Е. И. Краснова1, доктор медицинских наук, профессор
Т. В. Карцева, доктор медицинских наук, профессор
Ж. В. Нефедова
И. Я. Извекова, доктор медицинских наук, профессор
ФГБОУ ВО НГМУ Минздрава России, Новосибирск
1 Контактная информация: [email protected]
DOI: 10.26295/OS.2019.42.15.006
Эпштейна – Барр вирусная инфекция у детей: клиническая характеристика, современные аспекты диагностики, дифференцированный подход к лечению/ Л. М. Панасенко, Е. И. Краснова, Т. В. Карцева, Ж. В. Нефедова, И. Я. Извекова
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 24-28
Теги: герпесвирусы, инфекционный мононуклеоз, микст-инфекция
Купить номер с этой статьей в pdf
Вирус эпштейна барр у детей (ВЭБ)
При контакте с окружающей средой существует большой риск заразиться каким-либо микроорганизмом.
Одни из них довольно редкие, другие проникают в организм почти каждого человека. Сегодня вирус вирус эпштейна барр у детей является наиболее распространенным на нашей планете.
Содержание статьи
О вирусе Эпштейна-Барра
Это довольно распространенный микроорганизм, он принадлежит к семейству герпесовых. Вероятность заражения довольно высокая, что в основном происходит в раннем, дошкольном, школьном и реже в подростковом возрасте.
Вирус устойчив во внешней среде, однако быстро погибает при высыхании, действии высоких температур, а также дезинфицирующих средств. Отличительная особенности вируса – персистенция в организме пожизненная.
Вирус эпштейн барра у детей характеризуется способностью поражать определенные клетки, системы организма. Самые распространенные из них:
- лимфоретикулярная система;
- иммунная система;
- клетки эпителиальные верхних дыхательных путей, желудочно-кишечного тракта и прочие.
В организме вирусная инфекция эпштейн барра вызывает различные заболевания, в частности инфекционный мононуклеоз у детей.
После проникновения вируса эпштейн барра в организм у человека вырабатывается иммунитет и в большинстве случаях он уже не представляет существенной опасности. Данная инфекция, как и прочие заболевания вирусной природы часто не нуждается в специфическом лечении, несмотря на то, что может протекать длительное время.
Однако в отдельных случаях, например, когда у ребенка серьезнее проблемы с иммунитетом или присутствуют другие заболевания, своевременное лечение – залог здоровья и даже жизни. Поэтому важно обращаться своевременно за медицинской помощью.
История открытия и поведение в различных ситуациях

первооткрыватели ВЭБ инфекции
Возбудитель был открыт в 1964 году М. Э. Эпштейном вместе с аспиранткой И. М. Барр при исследовании образцов опухолей, которые представил Д. П. Беркитт. Последний обнаружил специфическое заболевание у детей младше семи лет, которые проживали в Африке в условиях жаркого, влажного климата.
Во время научных исследований был выявлен возбудитель, а также его достаточная распространенность среди людей. Возбудитель отнесли в группе герпесвирусов.
Согласно исследованиям, носителями вируса эпштейн барра является примерно 50% людей в развитых странах в возрасте до восемнадцати лет. У людей после 35 лет данный показатель составляет 95%.
Инфицирование приводит к формированию стойкого иммунитета, сохраняющегося всю жизнь. Стоит отметить, что Барра у детей, взрослых не погибает: он, как и прочие вирусы герпесной группы, продолжает проживать в организме.
Основная группа риска по заражению – дети после года в период активного общения с другими людьми. Стоит отметить, что у малышей до трех лет проявление вируса проходит в форме легкой простуды или бессимптомно.
Что касается детей школьного возраста и подростков, то у них инфекция ВЭБ в основном протекает в виде инфекционного мононуклеоза.
Люди после сорока не заражаются вирусом эпштейн барра, а если первоначальное инфицирование было, то оно не вызывает выраженного заболевания, что обусловлено наличием иммунитета к родственным вирусам герпеса.
В зависимости от климата преобладают определенные формы заболевания инфекцией эпштейн барра у детей. Существенную опасность микроорганизм предоставляет в странах с субтропическим, тропическим климатом, так как на его фоне возможно развитие злокачественных заболеваний. У ВИЧ пациентов возможно развитие волосатой лейкоплакии языка, лимфомы головного мозга и прочих патологий. В нашей стране при условии отсутствия дефицита иммунитета вирус может протекать бессимптомно.
Пути попадания вируса в организм

Входные ворота для вэб инфекции у детей – слизистая оболочка рта, носа. Именно здесь происходит размножение вируса, а также организация первоначальной защиты. На результаты первичного заболевания влияет множество факторов: иммунитет, сопутствующие заболевания, доза возбудителя.
Основной путь инфицирования вирусом эпштейна барра – заражение через слюну. В ней содержится самое большое количество микроорганизмов. Именно поэтому инфекционный мононуклеоз — основное проявление вируса — еще называют «болезнью поцелуев».
Кроме поцелуев инфицирование может пройти по другим причинам:
- общие средства личной гигиены;
- бытовые предметы;
- прикосновения;
- в утробе от матери к ребенку.
К дополнительным путям заражения вэб инфекцией относятся переливание крови, трансплантационные операции.
Основные источники заражения – больные бессимптомными формами. У детей инфекция чаще всего передается через поцелуи, посуду, детские игрушки (особенно те, которые были во рту у других деток) и в других ситуациях.
Особенности проявления
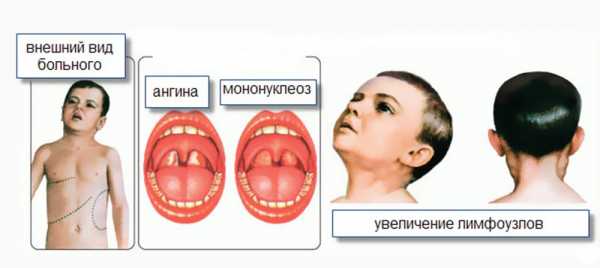
основные признаки вируса эпштейна барра
Вирус эпштейна барр у детей не проявляется сразу, а только по окончанию инкубационного периода. Его срок может колебаться от нескольких недель до двух месяцев. После инкубационного периода вирус заселяет лимфатические узлы, кожные ткани. Затем микроорганизм проникает в кровь, распространяется по организму.
После попадания возбудителя в кровь возможно повышение температуры, интоксикация, затрудняется дыхание. Формируется «первичный очаг» — ангина катаральная. Без должного лечения вирус быстро проникает в другие ткани, органы. Преимущественно поражаются лимфатические узлы, печень, селезенка.
Инфицированный ребенок заразный в начальный период болезни, в ее разгар, а также после выздоровление, и этот период может длиться до полугода. Притом некоторые переболевшие могут выделять вирус пожизненно.
ВЭБ характеризуется специфическим поведением. После проникновения в организм он может не давать о себе знать долгие годы. В таком случае активность микроорганизма сдерживается иммунной системой. Если по определенным причинам иммунитет организма слабнет, ребенок может заболеть.
Симптомы заражения
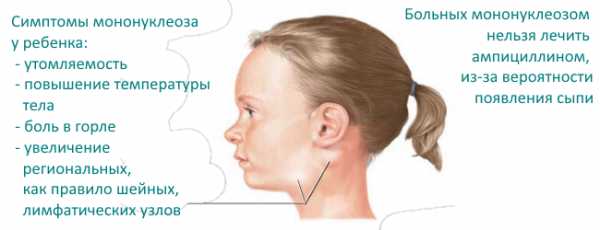
После инкубационного периода (его срок может составлять до нескольких месяцев) появляются симптомы заражения. Первые признаки проявления вэб инфекции у детей выглядят так, как и все вирусные инфекции, а именно:
- слабость в теле;
- повышенная утомляемость;
- ухудшение аппетита;
- увеличение лимфатических узлов;
- значительное увеличение температуры, что проявляется через пару дней после возникновения слабости, плохого самочувствия;
- болезненные ощущения в области печени;
- в некоторых случаях по всему телу появляется сыпь;
- возможно развитие грибковых заболеваний.
Вирус Эпштейна Барр у ребенка приводит к возникновению разного рода болезней. В сегодняшнее время доказана прямая связь между вирусом и инфекционным мононуклеозом. Также могут возникнуть другие болезни, в частности тонзиллит, ангина герпетического типа.
Противовирусная терапия осуществляется исключительно в случаях серьезных проблем с иммунитетом.
Инфекционный мононуклеоз
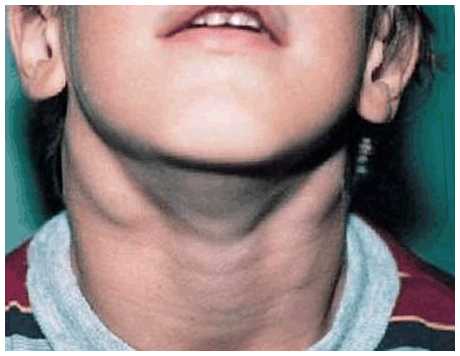
увеличенные шейные лимфоузлы при мононуклеозе
Необходимо отметить, что не всегда инфекционный мононуклеоз вызывается ВЭБ, как и то, что микроорганизм не всегда вызывает инфекционный мононуклеоз. Причиной данного заболевания может быть цитомегаловирус или другой возбудитель. Проявление острого инфекционного мононуклеоза часто напоминает обыкновенную простуду. Наблюдается резкое увеличение температуры, озноб, боли в горле, усталость.
У детей заболевание проявляется следующими симптомами:
- увеличение температуры на протяжении длительного периода — от нескольких недель до месяцев;
- головная боль, слабость, потливость, озноб;
- болезненные ощущения в горле;
- заложенность носа;
- воспаление лимфатических узлов;
- нарушение функционирования желудочно-кишечного тракта;
- боли в суставах, другие.
У грудных малышей такое заболевание проявляется нечасто, так как иммунитет, который передался от матери, защищает ребенка. В случае появления первых симптомов стоит немедленно обратиться за квалифицированной помощью. Своевременное лечение поможет побороть недуг, а также в значительной мере уменьшит вероятность возникновения серьезных осложнений.
При отсутствии надлежащего лечения могут возникнуть нарушения в работе легких, увеличение печени, селезенки. Слабость, утомляемость могут сохраняться на протяжении довольно длительного времени, иногда до полугода. Тяжелое течение заболевания характеризуется четкой связью с территориальными, генетическими особенностями, наличием иммунодефицитных состояний у ребенка.
Стоит отметить, что первый признак мононуклеоза может возникнуть спустя несколько месяцев после заражения. Вирус наиболее активно развивается в лимфоузлах, клетках носа, глотки, что обуславливает определенные симптомы и лечение.
Инфекционный мононуклеоз может протекать довольно долго, однако в отдельных случаях он может пройти самостоятельно.
К сожалению, специфических противовирусных препаратов от данного возбудителя пока нет. В сегодняшнее время только ведется их разработка.
Очень рекомендуем посмотреть видео по данной проблеме известного доктора Комаровского:
Диагностика ВЭБ
При обращении в клинику в первую очередь осуществляется диагностика инфекции эпштейн барра у детей для точного установлении возбудителя.
После точного установления диагноза следует активное лечение.
Подход и к диагностике и к лечению всегда комплексный.
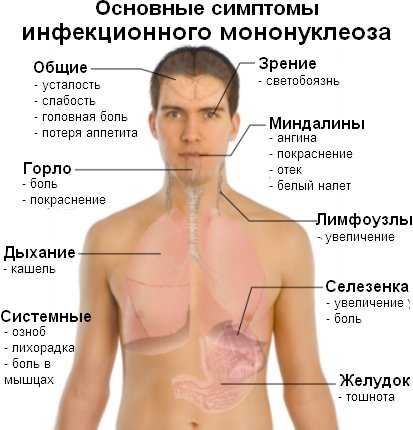
Общий стандарт включает следующие анализы:
- клинический анализ, биохимическое исследование крови;
- общий анализ мочи;
- бактериологические исследования слизистой ротоглотки, носа;
- УЗИ органов брюшной полости;
- консультация ЛОРа и прочих специалистов по показаниям.
Анализ на наличие вируса Эпштейна-Барра позволяет подтвердить или опровергнуть вероятность существования возбудителя в организме. Анализ крови биохимический дает возможность выявить антитела, характерный лейкоцитоз. Очень часто прибегают к иммунограмме, что позволяет определить проблемы в деятельности иммунной системы.
На этапе диагностики определяется группа риска на основе клинических симптомов, данных лабораторного обследования. На основе лабораторных исследований определяется степень поражения организма, определяется дальнейшая стратегия лечения.
Лечение ВЭБ

Лечение вэб инфекции у детей у детей определяется особенностями выражения, запущенностью заболевания и особенностями организма малыша.
Если у ребенка острая форма инфекционного мононуклеоза, первые шаги направлены на перевод болезни в форму более легкую. Как правило, лечение у детей проводится стандартным комплексом медикаментов, в который входят противовирусные препараты, лекарства для укрепления иммунитета. Симптоматическое лечение включает препараты для снижения температуры, полоскание горла, обильное питье, препараты для носа и прочие по показаниям. Все зависит от особенностей проявления вируса в каждой конкретной ситуации.
Хронические формы ВЭБ характеризуются более сложным лечением. Кроме комплекса препаратов может быть назначена специальная диета, комплекс физических упражнений для тела. Коррекция питания призвана уменьшить нагрузку на печень, увеличить защитные силы организма.
Если активность вируса имела легкую форму заболевания, он не вызвал никаких симптомов, поводом обращения к врачу может стать любая болезнь, развившаяся на его фоне. В таком случае основные усилия направляются на лечение этого заболевания. Если возникли бактериальные осложнения, используют антибактериальные средства определенной группы.
Если болезнь развивается у человека с ослабленным иммунитетом, последствия заражения могут быть довольно серьезными. У таких пациентов поражается сердце, нервная система, селезенка, печень. При тяжелом течении поражается дыхательная система, что делает толчок к развитию пневмонии. Реабилитационная терапия включает антибактериальные препараты по показаниям, лечебное питание, режим дня, прием витаминно-минеральных комплексов, противовирусных препаратов по определенной схеме.
Вирус характеризуется обширной распространенностью, длительным течением болезни с повторным возникновением инфекционного процесса у некоторых пациентов. Больные нуждаются в длительной реабилитации и обязательном клинико-лабораторном контроле активности возбудителя.
Лечение может проводиться амбулаторно и в стационарных условиях. К стационарному лечению прибегают в тяжелых ситуациях. Это позволяет оградить больного от здоровых людей, а также предоставить ему комплексную терапию и должное наблюдение.
Возможные осложнения
Активность вируса может спровоцировать различные заболевания, от этого зависит тип возможных осложнений. Вероятность возникновения осложнений невысокая. Наиболее частые последствия наблюдаются в запущенных ситуациях. К ним стоит отнести следующие заболевания:
- Поражение ЦНС, в частности менингит, энцефалит. Симптомы проявляются после двух недель болезни: сильная головная боль, психоз и другие, в отдельных случаях — паралич лицевых нервов.
- Патологии желудочно-кишечного тракта различной сложности.
- Грибковые, бактериальные осложнения.
- Разрыв селезенки. Данное осложнение наблюдается с частотой в 0,5% и чаще проявляется у представителей мужского пола.
- Обструкция дыхательных путей. Возникает из-за чрезмерного роста тканей в миндалинах.
- Гепатит, перикардит, миокардит и прочие осложнения.
Несмотря на то, что возбудитель в большинстве случаев переносится хорошо, он может вызвать серьезные заболевания. Высокая опасность заражения обусловлена беспрепятственной передачей между людьми.
Существенный риск для здоровья и даже жизни предоставляет вирус для людей с первичным, вторичным иммунодефицитом, с определенными генетическими особенностями, территориальной приживаемостью.
Серьезное заболевание, подтверждающее связь с данным возбудителем — Лимфома Беркитта. Это онкологическая болезнь, которая встречается у детей 4-8 лет на территориях жарких стран, в единичных случаях – в соединенных штатах, у детей со СПИДом в Европе. Опухоль может поражать челюсть, надпочечники, яичники, почки, лимфоузлы и другие органы.
Прогноз развития данного заболевания неблагоприятный. Лечение включает противовирусные препараты, химиотерапию, другие мероприятия. Еще одним онкозаболеванием, которое имеет связь с вирусом, является назофарингеальный рак. Основные страны возникновения — Китай, Юго-Восточная Азия. Также могут возникать определенные лимфомы ЦНС, развивающиеся на фоне СПИДа и другие осложнения.
Начальное проявление ВИЧ на фоне вируса Эпштейна-Барра – волосатая лейкоплакия рта. У детей с врожденным иммунодефицитом наличие возбудителя может привести к развитию пролиферативного синдрома. В таком состоянии количество клеток определенного типа увеличивается, что чревато нарушением работы внутренних органов. Это может привести к летальному исходу в результате агранулоцитоза, различных анемий, лимфомы и других осложнений.
У большинства людей заражение вирусом проходит в легкой форме. У детей инфекция Эпштейна-Барра приводит к возникновению инфекционного мононуклеоза – распространенной детской болезни.
Общий прогноз

В большинстве случаях врачи дают положительный прогноз. У детей симптомы проходят, как правило, после двух недель лечения. Однако, несмотря на это, слабость, плохое самочувствие может наблюдаться довольно длительное время, вплоть до нескольких месяцев.
Исходы поражения могут быть различными в зависимости от особенностей поражения и состояния иммунной системы. Это может быть полное выздоровление, приобретение хронической формы инфекции, бессимптомное носительство. При наличии онкологических заболеваниях, ВИЧ – летальный исход.
Лечение народными методами

Несмотря на то, что народная медицина широко распространена в нашей стране, пренебрегать традиционными методами лечения не стоит. При отсутствии должной терапии, используя только народные методы, можно еще больше запустить болезнь. Народную медицину стоит использовать в комплексе с традиционным лечением и только после консультации со специалистом.
Для борьбы с болезнью используют ромашку, календулу, мать-и-мачеху и прочие травы, в составе которых присутствует большое количество витаминов, питательных веществ. Они укрепляют защитные силы организма, обладают успокоительным действием. Полезно принимать зеленый чай с лимоном, медом, однако данное средство может привести к возникновению аллергических реакций.
При необходимости проводят ингаляции с эвкалиптом, шалфеем, но только после разрешения врача, так как в некоторых ситуациях ингаляции противопоказаны и могут привести к увеличению отечности рото-, носоглотки. Рекомендуется проводить методы, направленные на оздоровление и укрепление организма – прогулки на свежем воздухе, закаливание, гимнастика, здоровое питание и прочие.
Профилактика

Специфическая профилактика заражения отсутствует. Все действия направлены на укрепление иммунитета.
Необходимо придерживаться мер предосторожности при появлении больного в окружении, правил личной гигиены.
Вирус Эпштейна Барр, лечение у детей, как проявляется, причины возникновения
Инфекционный мононуклеоз или вирус Эпштейна Барр иногда возникает у детей, в этом случае нужно знать, как проходит лечение. Некоторые специалисты утверждают, что ребенка можно не лечить, контролировать его состояние и компенсировать его в случае необходимости. Но все не так однозначно и мнения врачей разнятся, в чем опасность вирусной инфекции, каковы ее последствия и что по этому поводу думает доктор Комаровский?
Как проявляется вирус Эпштейна-Барр у детей?
Инфекционный мононуклеоз имеет специфическую симптоматику. Заболевание развивается быстро, иногда, даже стремительно, на фоне чего у ребенка наблюдаются следующие проявления болезни:
- Сильно повышается температура тела и достигает показателя в 38,5 градуса, реже выше.
- Присутствуют признаки интоксикации, сильная слабость апатия, малыш отказывается от пищи.
- Затрудняется носовое дыхание, в результате чего ночью можно услышать храп ребенка.
- Беспокоит боль в горле, при попытке обнаружить признаки ангины можно заметить, что миндалины покрыты налетом серого оттенка.
- Отечность лица, реже тела, изменение цвета кожных покровов, вплоть до развития желтухи.
- При пальпации лимфатических узлов обнаруживается их увеличение, но оно безболезненно, что не характерно для инфекционного поражения.
В целом речь идет о типичной симптоматике, которая присуща инфекциям. Но зачастую у ребенка наблюдается 1-2 признака, которые указывают на наличие заболевания, а не весь перечень симптомов.
Нередко вирус протекает в латентной форме и не доставляет серьезно дискомфорта. Периодически самочувствие ребенка меняется, обратить внимание стоит на:
- частые приступы ринита, которые не проходят при использовании назальных капель;
- постоянные простуды, которые появляются без видимой на то причины, в независимости от сезона.
Если ребенок постоянно болеет, то стоит заподозрить у него наличие вирусного заболевания. Самостоятельно диагностировать инфекцию сложно, практически невозможно, по этой причине стоит показать малыша доктору.
Причины появления у детей
Вирусная инфекция типа герпес, которой и считается вирус Эпштейна Барра передается следующим способом:
- Заразиться можно контактным путем, при поцелуях и иным методом.
- Можно инфицироваться через кровь или слюну, а также посуду или игрушки.
Примерно около 95% живущих на планете заражены ВЭБ, инфицирование происходит в детском возрасте, в период с 2 до 6 лет. И не всегда у ребенка наблюдается острое течение болезни. Но попав однажды в организм, ВЭБ встраивается в цепочку ДНК и остается в нем навсегда.
Инфекционный мононуклеоз можно «вогнать» в ремиссию и больше никогда не сталкиваться с его проявлениями. Первые симптомы ВЭБ родители часто путают с простудой, гриппом.
Чем опасен вирус Эпштейна-Барра у ребёнка
Инфекционные процессы снижают естественные защитные функции, при условии, что протекают в осложненной форме или длительное время остаются без должного внимания.
В чем заключается опасность вирусного заболевания:
Присоединение вторичной инфекции. | На фоне течения патологических процессов слабеет иммунитет, что приводит к инфицированию такими болезнетворными микроорганизмами, как стрептококк и стафилококк. Бактерии попадают в общий ток крови и могут спровоцировать развитие менингоэнцефалита. |
Разрыв селезенки. | У 0,1% детей с подобным диагнозом наблюдается увеличение селезенки. Это приводит к скоплению жидкости, затем орган не «выдерживает» и разрывается, происходит кровотечение в брюшную полость. В таком случае ребенку требуется срочная операция. |
Воспаление печени. | Вирус негативным образом сказывается на работе этого органа, нарушая его функциональность. Изменяются показатели АСТ и АЛТ, результатом подобных процессов может стать воспаление печени, которое сопровождается повышение уровня билирубина в крови. |
В этом и заключается основная опасность вируса Эпштейна Барра у детей, если оставить его без лечения.
Как лечить вирус Эпштейна-Барра у ребенка?
Терапия напрямую зависит от состояния пациента. В большинстве случаев речь идет о коррекции состояния ребенка, в чем она заключается:
- больному прописывают препараты, которые снижают температуру тела до нормальных показателей;
- если требуется, то прописывают полоскания, ингаляции, можно использовать аэрозоли снижающие боль в горле.
Часто родители начинают давать ребенку препараты, стимулирующие активность иммунитета, но такие лекарства, в том числе и те, что усиливают выработку интерферона, не всегда приносят результат.

Антибактериальная терапия требуется не часто, ее назначают и проводят, в случае если есть риск присоединения вторичной инфекции. Антибиотики подбирает доктор, самостоятельное назначение таких препаратов не приемлемо. Оно может привести к неприятным последствиям, появлению на теле человека сыпи.
Если заболевание носит затяжной характер и длится больше 10 лет, то после ухода симптоматики у ребенка будет снижен иммунитет. Состояние придется компенсировать при помощи специфических препаратов.
Есть как минимум 2 способа лечения инфекционного мононуклеоза оперативным путем:
Спленэктомия: | Трахеотомия: |
Удаление селезенки, операцию проводят в том случае, если возникло такое опасное осложнение, как разрыв органа. | Прямым показанием для проведения процедуры считается отек гортани, при котором человек не может нормально дышать. |
Лекарственные препараты
Вирус Эпштейна Барра лечат с помощью различных препаратов. Терапия имеет несколько основных направлений, стоит рассмотреть их:
Симптоматическая: | Направлена на стабилизацию температуры тела, а также на устранение боли в горле. Ее проводят с помощью Парацетамола, Панадола, Ибупрофена. В отношении детей применяют аэрозоли на основе морской воды, эфирных масел и т.д. Можно использовать Ингалипт, а также Аджисепт. |
Общеукрепляющая: | Заключается в приеме витаминов, которые помогают быстрее справиться с заболеванием и избежать тяжелых последствий. |
Противотоксическая: | Ее проводят при наличии показаний, в таких случаях назначают Преднизолон, препарат гормональной направленности. |
Антибактериальная: | Подбирается индивидуально, используются препараты, не содержащие пенициллин, в силу высокой вероятности развития аллергической реакции. |
Врач может назначить ребенку иммуностимулятор, а также медикамент стимулирующий работу печени, если по результатам анализов изменились показатели АЛТ и АСТ, уровень билирубина. Чаще врачи отдают предпочтение гепатопротекторам, а также желчегонным медикаментами.
Рекомендуем видео:
Народные средства
Лечить вирусное заболевание народными средствами не стоит. Подобный метод выступает в качестве дополнительного, вспомогательного. Заменить антибиотики, народным лечением не получится, да и пытаться не стоит – это повысит риск развития осложнений.
Но некоторые природные лекарства помогут увеличить результативность препаратов, которые назначил доктор:
- Масло расторопши стимулирует работу печени, а значит, выступает в качестве гепатопротектора органического происхождения.
- Холосас или сироп шиповника стимулирует отток желчи, может заменить лекарства с желчегонным эффектом.
- Настой ромашки, календулы и подорожника – такой травной сбор поможет уменьшить боль в горле, если применять его на регулярной основе.
- Отвар эхинацеи вступаете в качестве стимулирующего средства, помогает активировать естественные защитные функции организма.
- Если ребенку тяжело дышать, то можно использовать масло эвкалипта или мяты, его наносят на крылья носа, также проводят ингаляции. Восстановить слизистую носа поможет физиологический раствор, который закапывают в носовые ходы каждые 30 минут.
Другие способы
Речь идет не об альтернативном подходе, а скорее о тех методиках, которые применяются редко. В чем их суть:
- чтобы снизить выраженность симптоматики доктор назначает антигистаминные средства, которые уменьшают проявления аллергии;
- при ярко выраженной интоксикации используют препараты, снижающие ее уровень, это сорбенты нового поколения, такие как Полисорб;
- назначают и глюкокортикостероиды, гормональные средства, они имеют большое количество противопоказаний и сомнительную результативность.
Еще ребенку прописывают постельный режим, рекомендуют давать еду небольшими порциями по 5 раз в стуки. Еда не должна «нагружать» печень, ее основа легкая пища, кисломолочные продукты. Ребенку рекомендуют давать обильное питье, ограничиваясь теплой водой, чаем, травяными настоями.
Лечение по Комаровскому
Евгений Олегович говорит о том, что вирус Эпштейна Барра не всегда требует лечения. Но если состояние ребёнка вызывает опасение, то стоит прибегнуть к помощи ряда препаратов, способных облегчить неприятную симптоматику.
Что советует Комаровский:
- Если у малыша высокая температура, то ее нужно сбить с помощью препаратов, если показатель ниже 38, то можно не сбивать, при условии, что ребенок себя нормально чувствует.
- Евгений Олегович рекомендует обеспечить нормальный питьевой режим, чтобы стимулировать выход из организма токсинов. Питье лучше давать в теплом виде.
- Если есть проблемы с дыханием, то носовые ходы промывают солевым раствором каждые 20-25 минут, потом в каждую ноздрю закапывают Вазелиновое масло в теплом виде, по капельке.
- Стоит следить за температурой в помещении, регулярно его проветривать, поскольку прохладный и в меру влажный воздух, облегчит дыхательный процесс.
- При сильной интоксикации не стоит «пичкать» ребенка едой, его организм итак перегружен, поэтому лучше обеспечить его пищей, которая легко усваивается и переваривается.
Комаровский говорит о том, что вирусная инфекция не опасна, в большинстве случаев, но есть дети, организм которых не может самостоятельно справиться с болезнью. В таком случае возрастает риск развития осложнений, ребенку требуется помощь врача.
Прогноз выздоровления и возможные осложнения
В большинстве случаев прогноз благоприятный, маленькие пациенты, в силу особенностей организма, быстро восстанавливаются. Детей нередко беспокоит симптоматика ОРВИ, которая проходит самостоятельно и не требует применения антибиотиков или других средств гормонального или иного влияния.
Но если иммунитет не справляется и организм дает сбой, возрастает вероятность развития следующих осложнений:
- чаще ВЭБ приводит к синуситу, риниту, реже к гаймориту;
- в качестве осложнения выступает и отит, воспаление среднего уха может возникнуть на фоне вирусной инфекции;
- вирус может спровоцировать развитие пневмонии, то есть воспаления легких.
Все описанные выше осложнения встречаются чаще разрыва селезенки и менингоэнцефалита. Также в качестве последствия ВЭБ выступает вторичная инфекция. Вновь перенести болезнь, имея слабый иммунитет, значит, столкнутся с осложнениями. Неокрепший организм вряд ли сможет подготовить адекватный иммунный ответ болезнетворным агентам.
Рекомендуем видео:
Вирус Эпштейна Барра у детей лечат различными способами. Применяют симптоматические, антибактериальные и даже гормональные препараты. Но самостоятельно пытаться избавить ребенка от проблемы будет сложно. Желательно чтобы больной находился под наблюдением врача, доктор сможет подобрать препараты, будет отслеживать динамику. А в случае развития осложнений предпримет экстренные меры, направленные на стабилизацию состояния пациента.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.