Лечение при ревматизме
Ревматизм суставов - симптомы и лечение у взрослых, как лечить ревматизм, диагностика
С возрастом у многих людей появляются проблемы с суставами – они болят или ноют, при движении и в покое, воспаляются, уменьшается степень их подвижности. Эти явления особенно часто развиваются в холодную погоду. Большинство страдающих подобными симптомами относят их к проявлениям ревматизма. Однако так ли это на самом деле?
Что такое ревматизм
Краткое описание этому явлению дать трудно. Сначала определимся с самим термином «ревматизм». Это слово происходит от древнегреческого слова «ревма» – поток, течение. Связан этот факт с тем, что для болезни свойственно быстрое развитие и широкое распространение по всему организму. Она затрагивает многие органы и ткани.
Причины возникновения ревматизма долгое время были загадкой для врачей. Однако в последнее время широко развита теория об аутоиммунном характере ревматизма.
В большинстве случаев основной причиной ревматизма является инфицирование организма особым видом микроорганизмов – бета-гемолитическим стрептококком. Он может вызывать у человека развитие типичных ОРЗ и простуды.
Если терапия этих заболеваний в должной мере не проводится, и микроорганизм не уничтожается в результате лечения антибиотиками, то в результате он остается в организме на долгое время. Иммунная система, в свою очередь, также борется с микроорганизмом. Для этого она вырабатывает особые антитела, реагирующие на белки, входящие в состав стрептококка. Однако подобные белки входят и в состав многих клеток человеческого организма. В результате иммунитет по ошибке начинает атаковать ткани собственного организма, прежде всего, соединительные. В первую очередь при развитии ревматического заболевания страдает сердце. Также следует учитывать еще и кардиотоксическое действие некоторых штаммов стрептококка.
Но соединительная ткань входит в состав многих органов, далеко не только сердца. Вот и получается, что ревматизм буквально растекается по телу, поражая, казалось бы, совершенно не связанные друг с другом органы. Иногда, впрочем, бывает так, что симптомы ревматизма касаются лишь одного органа или системы организма, а остальные органы или части организма поражаются в меньшей степени и внешне ревматизм в них никак себя не проявляет.
Помимо инфекционных атак, на вероятность развития ревматизма влияет еще ряд факторов:
- генетическая предрасположенность,
- неполноценное питание,
- переохлаждение,
- переутомление,
- низкий иммунитет.
Есть одно заблуждение, касающееся ревматизма – то, что это заболевание проявляется лишь во взрослом возрасте, преимущественно в пожилом. Поэтому многие люди, обнаружившие у себя проблемы с опорно-двигательным аппаратом, полагают, что стали жертвами ревматизма. Однако в настоящее время от ревматизма страдают в основном лишь дети 7-15 лет, или же довольно старые люди. И в том, и в другом случае причиной развития заболевания является слабый иммунитет, и его неспособность противостоять стрептококковой инфекции. Среди детей болезнь чаще развивается у девочек, чем у мальчиков. Впрочем, нередко бывает так, что болезнь в детском возрасте не вылечивается как следует, а спустя многие годы, после каких-то негативных факторов, развивается вновь.
Диагностика
Диагностика ревматизма является непростой задачей, поскольку заболевание имеет множество симптомов и поражает различные органы, поэтому распознать ревматизм порой может быть непросто. Кроме того, существует немало патологий, имеющих сходные с ревматизмом симптомы, однако ревматизмом по своей этиологии не являющихся. Терапия подобных заболеваний также отличается от т
Симптомы и лечение ревматизма суставов
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф]
Ревматизм суставов: симптомы и лечение
Что это за болезнь – ревматизм суставов, симптомы и лечение патологии, каков механизм её развития, причины, как диагностируется, а также в чём отличия от ревматоидного артрита, рассмотрим далее.
Ревматизм – это достаточно распространённое заболевание соединительной ткани аутоиммунного происхождения, которому подвергаются люди, перенесшие острое инфекционное (стрептококковое) заболевание.
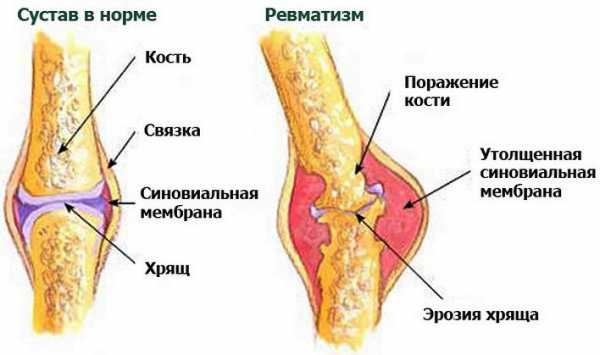 Анатомия ревматизма
Анатомия ревматизмаОсобенностью ревматизма является его системный характер. Иными словами, болезнь может поражать различные органы и системы, в том числе почки, лёгкие, мозг, нервную систему, сердце.
Одной из форм заболевания является суставной ревматизм. Поражает патология соединительную ткань суставов опорно-двигательного аппарата. Болезни чаще всего подвержены дети – от 7 до 15 лет и молодые женщины.
Раньше считалось, что ревматизм охватывает только суставы, а поражение других органов, в том числе и сердца — это лишь осложнения.
Сегодня врачи точно уверены, что заболевание развивается одновременно и в сердечных клапанах и в суставах.
Именно поэтому очень важна ранняя диагностика ревматизма, которая предотвратит опасные последствия.
Механизм развития ревматизма суставов
Что такое ревматизм, мы уже разобрались, а как он развивается?
В основе прогрессирования болезни лежит продолжительность инфекционного воздействия и характер ответной реакции иммунитета.
Защитные функции организма реагируют на внедрение чужеродных организмов формированием антител, которые предназначены для борьбы с возбудителем инфекции (в данном случае стрептококка).
Однако иногда в процессе борьбы антигенов и бактерий происходит сбой. Дело в том, что некоторые стрептококковые белки схожи с человеческими антигенами.
Поэтому сформировавшиеся антитела начинают бороться с белками соединительной ткани, разрушая её структуру и вызывая воспалительный процесс.

Сначала болезнь прогрессирует в одном суставе, а затем через некоторое время переходит на другой.
Ревматические атаки могут сначала коснуться суставов рук, затем перейти на позвоночник, после – на ноги и даже на нижнюю часть челюсти. В этом и заключается всё коварство болезни.
Следует отметить, что в первую очередь страдают те участки, на которые приходится наибольшая нагрузка и которые часто подвергаются повреждениям, травмам, сдавливанию и переохлаждению (суставы спины, колена, голеностопа).
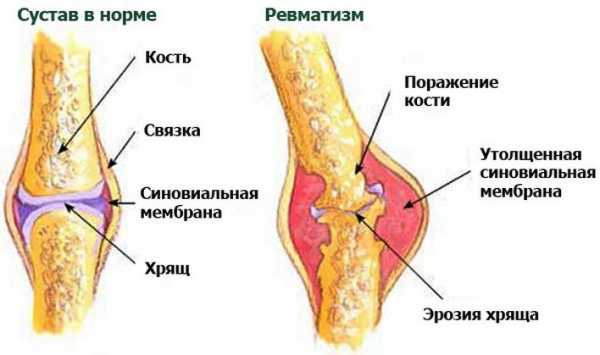
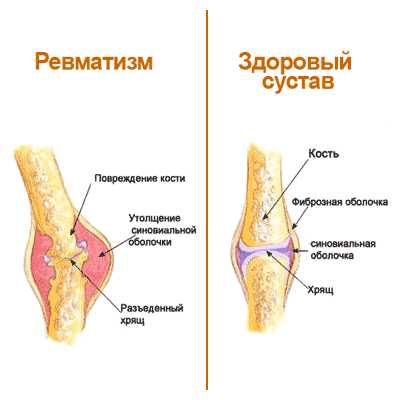
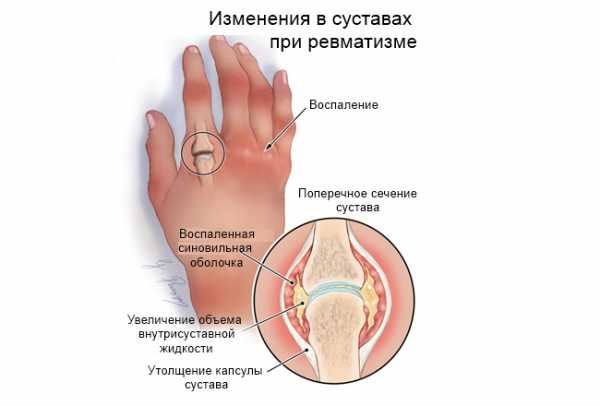
Ревматизм не является причиной существенных изменений в самом суставе. Болезнь поражает лишь оболочку, выстилающую суставную полость (синовиальная оболочка).
Эти явления, как правило, обратимы. Однако если болезнь прогрессирует одновременно в сердце или других внутренних органах, то это несёт большую опасность для здоровья пациента.
Чем ревматизм отличается от ревматоидного артрита
Стоит отметить, что ревматизм часто путают с ревматоидным артритом.
Вот 3 основных отличия.
- Ревматоидный артрит характеризуется хроническим прогрессирующим воспалительным поражением соединительной ткани суставов, которое со временем приводит к их деформации и ограничению в движении.
- Отличается ревматизм от ревматоидного артрита также тем, что его причины кроются в нарушении аутоиммунных процессов, а вот источники возникновения последнего по сей день так и неизвестны.
- При ревматизме практически всегда поражаются крупные суставы, а при ревматоидном артрите, напротив, мелкие – пальцы кисти.
Так что считать, что эти патологии однотипны, в корне неверно.
От чего развивается ревматизм суставов
Причины ревматизма суставов могут крыться в следующем.
- Самым распространенным источником прогрессирования заболевания является возбудитель – бетагемолитический стрептококк группы А.
Именно эта бактерия является причиной развития многих болезней, в том числе, тонзиллит
Острая ревматическая лихорадка (ревматизм)
Научный редактор: Строкина О.А., терапевт, врач функциональной диагностики.
Июль, 2019.
Код по МКБ-10: I00-I02.
Синонимы: ревматизм, острая ревматическая лихорадка.
Ревматизм - воспаление соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе (ревмокардит), а также в мозге (хорея), суставах (полиартрит) и коже. Термин “ревматизм” сегодня считается устаревшим. По современной терминологии заболевание называется острой ревматической лихорадкой.
Развитие ее тесно связано с предшествующей острой или хронической носоглоточной инфекцией (например, фарингитом), вызванной стрептококком. В случае стрептококковой инфекции возникает прямое или опосредованное повреждающее воздействие его компонентов и токсинов на организм с развитием иммунного воспаления.
Немаловажную роль отводят генетическим факторам, что подтверждается более частой заболеваемостью детей из семей, в которых кто-то из родителей страдает ревматизмом.
Заболеванию чаще подвержены дети и подростки в возрасте от 7 до 15 лет.
Ревматическая лихорадка вызывает хроническое прогрессирующее пражение сердца и его клапанов и является самой распространенной причиной сердечных заболеваний у детей в мире1.
Однако, уровень заболеваемости неуклонно снижается. Это связано с улучшением условий жизни, а также с широким использованием антибиотиков для лечения стрептококковых инфекций.
Симптомы ревматизма
Ревматизм характеризуется многообразием проявлений и вариабельностью течения. Как правило, он возникает в школьном возрасте, реже у дошкольников и практически не встречается у детей младше 3 лет.
В типичных случаях первые внешние признаки ревматизма:
- боли в суставах которые выявляются через 2-4 недели после ангины или фарингита,
- лихорадка до 38С, признаки интоксикации (утомляемость, слабость, головная боль).
Одними из наиболее ранних признаков ревматизма являются боли в суставах (ревматоидный артрит).
Ревматоидному артриту свойственно острое начало, вовлечение крупных или средних суставов (чаще коленных, голеностопных, локтевых), быстрое обратное развитие процесса.
Фото: крупные суставы, поражаемые ревматическим артритом
Признаки поражения сердца (боли в области сердца при поражении перикарда, сердцебиение, одышка) - обязательный и важный признак острой ревматической лихорадки. Поражается внутренняя и наружная оболочки сердца (эндокард и перикард).
Стоит заметить, что в детском и подростковом возрасте первым симптомом чаще выступают нарушения в работе сердца, а во взрослом и пожилом возрасте - артрит2.
Чаще, особенно в начале заболевания, наблюдаются разнообразные астенические проявления (вялость, недомогание, повышенная утомляемость).
К более редким симптомам ревматизма относятся поражения кожи: аннулярная сыпь и ревматические узелки.
Аннулярная сыпь (кольцевидная эритема) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи и исчезающие при надавливании. Сыпь обнаруживается у 4-17% больных ревматизмом преимущественно на пике заболевания и обычно носит нестойкий характер.
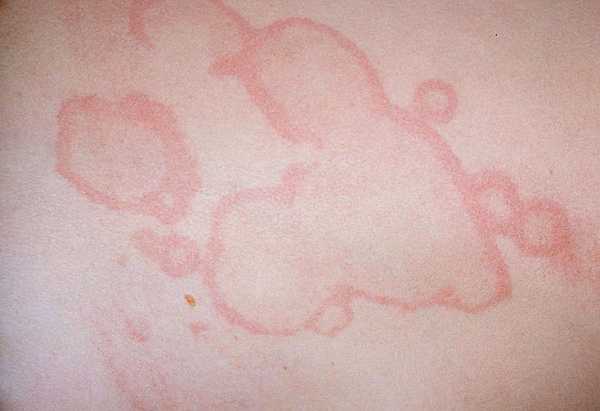
Фото: кольцевидная эритема, сайт кафедры дерматовенерологии Томского военно-медицинского института
Довольно редкий признак острой ревматической лихорадки - хорея (поражение мозга). К ее симптомам относят внезапное изменение почерка, гримасничанье, невнятная речь, общее двигательное беспокойство. Иногда на первый план выходит признаки мышечной слабости: человек не может сидеть, ходить, нарушается процесс глотания. перечисленные признаки усиливаются при волнении, иногда при физической нагрузке и проходят во время сна.
Подкожные ревматоидные узелки – округлые, плотные, малоподвижные, безболезненные, единичные или множественные образования с локализацией в области крупных и средних суставов, остистых отростков позвонков, в сухожилиях. В настоящее время встречаются нечасто, преимущественно при тяжелой форме ревматизма, сохраняются от нескольких дней до 1–2 месяцев, затем проходят.
Узелки редко наблюдются в течение первых недель острого ревматического приступа. Обычно они возникают после месяца болезни и чаще встречаются у пациентов, у которых ревматическая активность сохранялась в течение многих недель или месяцев.
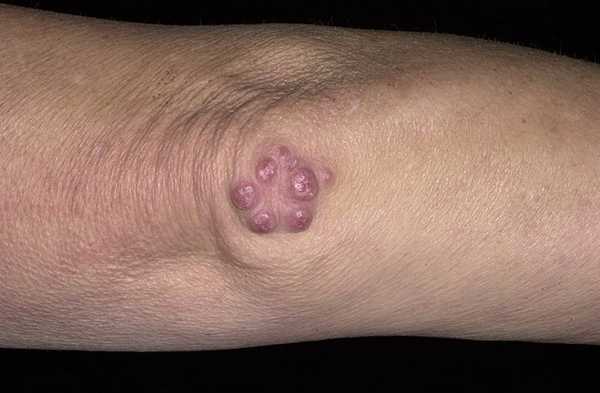
Фото: ревматоидные узелки в области локтевого сустава (сайт кафедры дерматовенерологии Томского военно-медицинского института)
Боли в животе, поражение легких, почек, печени и других органов при ревматизме в настоящее время встречается крайне редко, в основном при тяжелом его течении.
Частота встречаемости симптомов острой ревматической лихорадки3
- Кардит (поражение сердца) - 90-95%;
- Ревматический артрит (поражение суставов) - 60-100% случаев;
- Ревматическая хорея - 6-30% случаев, преимущественно у детей;
- Кольцевидная (аннулярная) эритема - 4-17%;
- Ревматоидные узелки - 1-3%.
Диагностика
Жалобы пациента
Огромное значение в диагностике острой ревматической лихорадки имеют осмотр и жалобы пациента. Боли в суставах, выслушивание шумов сердца, повышение температуры, обнаружение характерных кожных проявлений, перечисленных выше мозговых нарушений - все это является критериями постановки диагноза острая ревматическая лихорадка.
Анализы
Лабораторные показатели у больных ревматизмом отражают признаки стрептококковой инфекции, наличие воспалительных реакций и иммунопатологического процесса.
В активную фазу определяются4:
Инструментальные методы
ЭКГ. На электрокардиограмме нередко выявляются нарушения ритма.
Рентгенография органов грудной клетки. Возможно выявление признаков поражения легочной ткани (ревматический пневмонит).
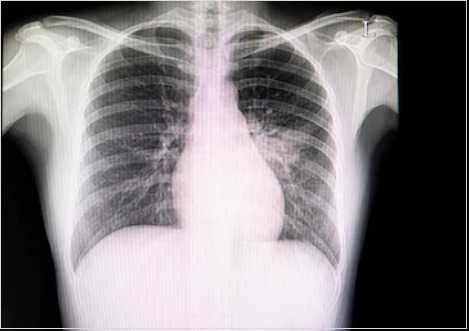
Фото: картина пневмонита на рентгенограмме
Рентгенологическое исследование суставов. Необходимо для дифдиагностики с другими артритами.
УЗИ сердца. Поскольку сердце поражается чаще всего при острой ревматической лихорадке, эхокардиография - основной метод, позволяющий выявить структурные изменения клапанов (чаще поражается митральный клапан, реже аортальный и трикуспидальный) и признаки воспаления перикарда.
Компьютерная томография легких. Используется в особых случаях для выявления ревматического пневмонита и тромбоэмболии мелких ветвей легочной артерии.
Лечение ревматизма
Лечение ревматизма основывается на раннем назначении комплексной терапии, направленной на уничтожение стрептококковой инфекции, подавление активности воспалительного процесса, а также на предупреждении развития или прогрессирования порока сердца.
Терапия может проводиться как амбулаторно, так и в стационаре.
И стационарное, и амбулаторное лечение предполагает обязательное применение антибиотиков, которые подбирают с учетом чувствительности к ним стрептококка. Чаще всего используют препараты пенициллинового ряда.
Лечение в стационаре
В острой стадии заболевания лечение проводится только в стационаре. Там же могут провести устранение хронических очагов инфекции, в частности, операцию по удалению миндалин, осуществляемую через 2–2,5 месяца от начала заболевания при отсутствии признаков активности процесса.
Основной задачей после стихания острого процесса является достижение полной ремиссии и восстановление функциональной способности сердечно-сосудистой системы. С этой целью больным назначается амбулаторное лечение и наблюдение.
Амбулаторное лечение
В условиях поликлиники лечатся, как правило, пациенты с хроническим течением заболевания или долечиваются больные после стационара.
Больному назначают лекарственную терапию, коррекцию питания и лечебную физкультуру, которые определяются индивидуально с учетом особенностей заболевания и прежде всего тяжести поражения сердца.
Антибиотики при ревматизме
Антибактериальная терапия - важнейшее звено в лечении ревматизма. Вместо неё категорически нельзя использовать народные средства. В подавляющем большинстве случаев они только усугубляют ситуацию.
При наличии хронического тонзиллита, при частых обострениях очаговой инфекции продолжительность лечения препаратами пенициллинового ряда увеличивают или дополнительно используют другой антибиотик – амоксициллин, макролиды (азитромицин, рокситромицин, кларитромицин), цефуроксим аксетил, другие цефалоспорины в возрастной дозировке.
Противовоспалительные средства
Антиревматическая терапия предусматривает один из нестероидных противовоспалительных препаратов (НПВП), который назначают изолированно или в комплексе с гормонами в зависимости от показаний.
НПВП применяют не менее 1-1,5 месяцев до устранения признаков активности процесса. Препаратом выбора является диклофенак.
Преднизолон назначают преимущественно при острой ревматической лихорадке с выраженным кардитом (воспалительные процессы в сердце) в начальной дозе назначают в течение 10–14 дней до получения эффекта, затем суточную дозу снижают каждые 5–7 дней под контролем клинико-лабораторных показателей, в последующем препарат постепенно отменяют.
Помимо антибактериальной и противовоспалительной терапии проводят симптоматическую терапию при следующих состояниях: поражение сердца, когда появляются симптомы застойной сердечной недостаточности:
- мочегонные,
- блокаторы кальциевых канало (амлодипин),
- бета-блокаторы(карведилол, метопролол, бисопролол),
- сердечные гликозиды (дигоксин).
В неактивной фазе заболевания больным паказано санаторно-курортное лечение.
В санатории продолжают начатую в стационаре терапию, лечат очаги хронической инфекции, осуществляют соответствующий лечебно-оздоровительный режим с дифференцированной двигательной активностью, лечебной физкультурой, закаливающими процедурами.
Профилактика рецидивов
Следующий этап комплексной терапии ревматизма предусматривает профилактику рецидивов и прогрессирования заболевания.
С этой целью используют препараты пенициллина продленного действия, преимущественно бициллин-1, первое введение которого осуществляют еще в период стационарного лечения, а в последующем – 1 раз в 3 недели круглогодично.При ревматизме без вовлечения сердца бициллинопрофилактику проводят в течение 5 лет после последней атаки.
Все больные, перенесшие острую ревматическую лихорадку, должны находится под диспансерным наблюдением ревматолога. Регулярно, 2 раза в год, проводят амбулаторное обследование, включающее лабораторные и инструментальные методы; назначают необходимые оздоровительные мероприятия, лечебную физкультуру.
В весенне-осенний период наряду с проведением бициллинопрофилактики показан месячный курс НПВП.
При формировании тяжелого ревматического порока сердца показано хирургическое лечение - протезирование пораженных клапанов.
Профилактика
Профилактика ревматизма подразделяется на первичную и вторичную.
Первичная профилактика направлена на предупреждение ревматизма (острой ревматической лихорадки) и включает:
- Повышение иммунитета (закаливание, чередование нагрузки и отдыха, полноценное питание, др.).
- Выявление и лечение антибактериальными препаратами острой и хронической стрептококковой инфекции.
- Профилактические мероприятия у предрасположенных к развитию ревматизма детей: из семей, в которых имеются случаи ревматизма или других ревматических заболеваний; часто болеющих носоглоточной инфекцией; имеющих хронический тонзиллит или перенесших острую стрептококковую инфекцию.
Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования заболевания у больных с ревматизмом в условиях диспансерного наблюдения.
Прогноз при ревматизме
В настоящее время непосредственно угрозы жизни острая ревматическая лихорадка не несет. На прогноз больше всего влияет степень поражения сердца. А при своевременно начатом лечении первичное поражение его заканчивается выздоровлением.
Формирование клапанных пороков сердца, чаще с развитием митральной недостаточности, определяется у детей в 20-25%, у подростков в 30%, у взрослых в 35-49% случаев при первой атаке, преимущественно при тяжелом, затяжном или латентном течении заболевания (острая форма переходит в хроническую ревматическую лихорадку).
Что такое мышечный ревматизм, симптомы, лечение фибромиалгии
Мышечный ревматизм – состояние организма человека с характерными сильными болезненными ощущениями в мягких тканях. Это хроническое заболевание, протекающее многие годы, снижающее качество жизни, треть пациентов теряет трудоспособность, около пяти процентов становятся дезадаптированными в быту. Существуют острая и хроническая форма болезни. Для нее характерно понятие «чувствительные точки», это один из самых специфических признаков заболевания. Чтобы облегчить состояние, приостановить течение болезни, необходимо своевременно обратиться к врачу для правильной диагностики, назначения эффективного лечения.
Что такое мышечный ревматизм и причины его возникновения
Эту болезнь называют фибромиалгией ( первая часть слова означает соединительную ткань, вторая – мышечную боль), то есть воспалительное заболевание соединительной ткани, для нее характерны несуставные рассеянные боли симметричного характера,
Доподлинно неизвестно отчего возникает этот недуг. Есть предположения, что природа заболевания имеет инфекционный, аллергический характер, является результатом патологических изменений центральной нервной системы.
Исследования показывают — одной из причин возникновения мышечного ревматизма служит длительная стрессовая ситуация: плохой микроклимат на работе, творческая неудовлетворенность, семейные скандалы, потеря близкого человека, проблемы с финансами, безработица. Но при фибромиалгии депрессия, может быть вызвана постоянным болевым раздражением.
Наличие чувствительных точек — репрезентативный признак проявления мышечного ревматизма. Их количество у разных людей колеблется (выявлены случаи, когда число чувствительных точек доходило до семи десятков), их размещение строго определенное, это облегчает процесс диагностики.
Особенности чувствительных точек:
- миалгия появляется при легком нажатии;
- болезненные ощущения при пальпации такие же, как при спонтанном появлении;
- точки размещаются в конкретных анатомических зонах, есть характерная карта их сосредоточения.
Хроническое течение болезни ухудшают: резкая смена климата, погоды, нервные переживания, нагрузки, тогда она переходит в острую фазу. Такое состояние продолжается несколько дней. Поднимается температура, возникает чувство напряжения в мышцах. Миалгия может «гулять» с одной части тела в другую. При поражении мышц ног походка становится скованной, неустойчивой, при болезненных ощущениях, скованности в руках, ими трудно выполнять мелкие движения, удерживать предметы.
Ревматизм мышц, симптомы
Основными симптомами заболевания считаются:
- Боли – это облигатный синдром. Они могут иметь обобщенный характер, локализоваться в нескольких областях. Возможны жалобы на боли во всем теле, когда невозможно выявить отдельные участки. Бывают несоответствия между испытываемой интенсивностью миалгии и градусом эмоциональных переживаний этих ощущений. По форме боли бывают однообразными, отупляющими, утомительными, резкими, жгучими, пощипывающими.
- Депрессивные нарушения. Они являются поводом для снижения качества жизни. Характерны претензии на удрученное настроение, снижение заинтересованности к окружающему, потеря ощущения удовольствия. Подобные явные проявления наблюдаются только у половины больных, чаще отмечается скрытая, латентная депрессия.
- Нарушения сна – яркий симптом фибромиалгии. Болезнь характеризуется термином «не восстановительного сна», когда после пробуждения не покидает чувство усталости, сон неспокойный, неглубокий.
- Утренняя скованность. На нее жалуется около 90% больных. Она продолжается у одних несколько минут, у других до нескольких часов. После физической активности скованность проходит, но так как для недуга присуще астеническое состояние, то это ограничивает возможность энергичных нагрузок.
Мышечный ревматизм может иметь и другие симптомы, от которых зависит лечение.
Они могут существовать в комплексе, проявляться по отдельности, здесь можно говорить о:
- панических атаках,
- мигренях,
- головных болях напряжения,
- удрученных состояниях,
- учащенном дыхании,
- болях в области сердца,
- болезненных ощущениях в животе,
- чувстве холода, «мурашек», онемения в кистях.
- распространенном остеохондрозе,
- остеоартрозе.
Хроническое течение недуга сменяется периодами обострения, симптомы утихают и вновь
становятся более яркими из-за моментов побуждающих их.
Обстоятельства, побуждающие миалгию:
- непосильные физические нагрузки,
- продолжительное пребывание в одной позе
- нахождение в неподвижном состоянии,
- переживания,
- переохлаждение,
- влажность.
Диагностика мышечного ревматизма
Диагноз основывается на описаниях ощущений, самочувствия больного, также проводятся необходимые клинические исследования, чтобы исключить те заболевания, с похожими признаками. Наличие других болезней не исключает фибромиалгии.
При диагностировании обращается внимание на характер миалгии, ее локализацию, качество сна, другие жалобы. При необходимости проводятся дополнительные исследования, чтобы исключить болезни, сопровождающиеся депрессией, усталостью. Такие симптомы вызываются анемией, климаксом, дисфункцией щитовидной железы.
Болеют фибромиалгией чаще женщины старше сорока лет, только каждый одиннадцатый пациент — мужчина. По статистике от нее страдают 2—5% населения, у детей, молодежи она почти не встречается.
Лечение мышечного ревматизма
Фибромиалгия имеет хроническую тенденцию, продолжается в течение многих лет, проходя разные стадии. Основное лечение симптоматично, направлено на снижение болевых ощущений. Для снятия боли прием анальгетиков должен иметь аргументированное основание. Рекомендуется применение препаратов нестероидного характера с противовоспалительным эффектом, содержащие ацетаминофен, например, напроксен. Предпочтение стоит отдать более безопасному – ибупрофену. Используются для обезболивания мази, кремы. Также назначают препараты (тизанидин), имеющие способность к миорелаксации. Больным с выраженными симптомами угнетенного состояния прописывают антидепрессанты.
Применяются нефармакологические способы лечения. Они могут включать психотерапевтические методы, физиопроцедуры, массаж, аутотренинги. Положительно на самочувствии сказываются теплые ванны. В стадии ремиссии, когда нет сильной миалгии, можно пройти санаторно-курортное лечение без резкой смены климатических условий.
Стоит избегать стрессовых ситуаций, психологическая поддержка близких играет большую роль. Физические нагрузки нужно применять в комплексном лечении, как способ оживления индивидуальных защитных сил организма. Они должны строго дозироваться, чтобы не вызвать обострения болевых симптомов.
При подборе способов, методов лечения необходимо воздействовать на связку: боль — депрессия, взяв за основу противоболевой и антидепрессивный эффект. При правильно подобранной комплексной терапии симптомы мышечного ревматизма просматриваются, но скоротечного развития недуга нет. Улучшается качество жизни, сохраняется трудоспособность.
признаки и лечение, профилактика, питание
Хотя диагноз «ревматизм ног» многими не воспринимается всерьез, он опасен не только для ног, но и для соединительной ткани различных органов. Это аутоиммунное заболевание — последствие стрептококковой инфекции, поражающей суставы нижних конечностей.
Чем опасен ревматизм
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует..." Читать далее...
Болезнь затрагивает не только опорно-двигательную систему, но и соединительные суставные ткани, что ведет к поражению внутренних органов, суставных хрящей, сердечно-сосудистой и даже нервной системы.
Большинство полагает, что ревматизму подвержены только пожилые. В действительности наиболее часто это заболевание проявляется в детском возрасте (7-15 лет) и у людей, не достигших 40 лет. Независимо от возраста, любой человек оказывается в группе риска.
Причины появления ревматизма
Ревматизм суставов может развиться по следующим причинам:
- Генетическая предрасположенность.
- Наличие белка группы В.
- Аллергическая реакция.
- Частые переохлаждения.
- Перенесенные инфекционные (ангина, тонзиллит, скарлатина) или стрептококковые заболевания.
- Бактерии, проникающие в суставы через кровь.
Как только стрептококк попадает в организм, иммунитет начинает вырабатывать антитела для борьбы с ним. Те же антитела присущи людям, склонным к ревматизму. Во время этой атаки иммунная система разрушает соединительные ткани, органы и суставы.
Симптомы заболевания и его классификация
Развитие болезни начинается через 1-3 недели после попадания в организм стафилококка или перенесенной инфекции верхних дыхательных путей. Иногда эти болезни протекают бессимптомно, и врачи выставляют диагноз «ОРЗ», не назначая соответствующего лечения. Это ведет к тому, что о поражении суставов и сердца человек узнает только на плановых осмотрах, когда повторная инфекция становится причиной развития суставного ревматизма.
Посетите врача, если чувствуете какие-либо перечисленные признаки:
- Воспаление и боль в суставах. Пораженная часть заметно опухает, а боль становится сильнее при нажатии. При ревматизме воспаление разрушает не только единичный сустав, но и соседние с ним. Хотя чаще всего это касается коленных и голеностопных суставов, пострадать могут и мелкие: например, пальцы ног. Больше всего вреда наносится сердцу.
- Постоянная слабость после небольших физических нагрузок.
- Скачки температуры (иногда до высокой отметки).
- Нарушения в работе сердца.
Классификация ревматизма
- Кожный ревматизм. Во время проявления этой формы патологии увеличивается проницаемость капилляров. Вследствие этого возникают небольшие кровоизлияния, плотные узелки или темно-красные болезненные уплотнения (узловая эритема).
- Ревмокардит. Для него характерны следующие симптомы: постоянные боли в области сердца, одышка, учащенное сердцебиение. Часто около правого подреберья появляются отеки.
- Ревматический полиартрит. Боль постепенно поражает все суставы. Суставные сочленения отекают, движения в них ограничены.
- Ревматический плеврит. Достаточно редкий вид заболевания. Сопровождается интенсивными болями, усиливающимися при вдохе, повышенной температурой, приступами сухого кашля. При ухудшении самочувствия наблюдаются такие признаки, как одышка, цианоз, неровное дыхание, набухание межреберных промежутков.
- Ревматический перитонит. Часто случается при первичном ревматизме. Проявляется повышением температуры, тошнотой, рвотой, болями в животе и нарушениями стула.
- Поражение нервной системы. Ему сопутствует разрушение мозговых веществ и оболочек и подкоркового слоя. Может проявляться ревмахореей (пляской святого Витта). Для него характерно сокращение поперечнополосатых мышц, что приводит к внезапному приступу удушья.
Диагностика ревматизма
При постановке диагноза зачастую возникают сложности. Симптомы ревматизма нетипичны, могут указывать на ряд других заболеваний. Из-за этого для выявления стрептококковой инфекции и некоторых признаков ревматизма назначают ряд клинических и инструментальных исследований, в которые входят анализ крови, ЭКГ, УЗИ сердечной мышцы, рентген.
Лечение
Успешность лечения достигается при его начале сразу после диагностирования, пока болезнь не затронула сердце и другие органы. Поэтому необходимо посетить врача, который назначит комплексное лечение, направленное на уничтожение стафилококка и предупреждение развития болезни.
"Врачи скрывают правду!"
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим...
>
- Стационарное лечение. Пациента помещают в стационар, где в течение 1-2 месяцев он проходит медикаментозную терапию, соблюдает диету и занимается лечебной физкультурой. Для борьбы с инфекцией используют антибиотики (чаще — пенициллин). Антиревматическая терапия включает нестероидные противовоспалительные препараты, используемые в монолечении или в комплексе с другими лекарствами. Во время стационарного лечения обязательно нужно устранить все причины развития инфекции.
- Восстановление в санаториях. После терапии в больнице необходимо пройти лечение в кардиоревматологическом санатории, где нужно будет соблюдать оздоровительный режим, заниматься лечебной физкультурой и принимать целебные ванны.
- Контроль. Постоянное наблюдение и лечебные мероприятия предотвращают развитие ревматизма. Пациентам назначают лечение для восстановления кровообращения, физиопроцедуры, массаж.
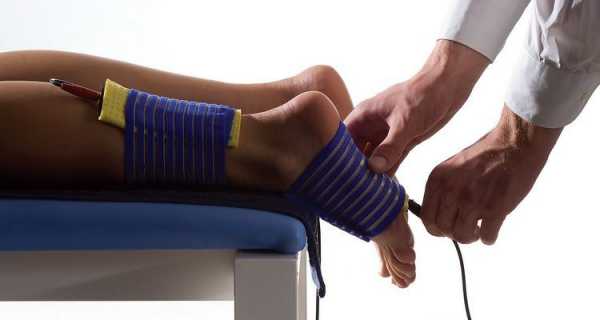
Профилактика ревматизма ног
Любую болезнь легче предупредить, чем лечить. Ревматизм — не исключение.
Меры первичной профилактики:
- Изолирование больного, носящего стрептококковую инфекцию.
- Поддержание защитных сил организма (занятия спортом, лечебные упражнения, сбалансированный рацион).
- Устранение всевозможных очагов инфекции (ангина, тонзиллит, кариес).
- Постоянное наблюдение, обследование и диагностика.
Вторичная профилактика во избежание рецидива:
- Постановка на учет и своевременный контроль пациента.
- Профилактическое антибактериальное лечение.
- Антиревматическая терапия.
Лечение ревматизма в домашних условиях
Способы лечения ревматизма в домашних условиях — фитотерапия и правильное питание. Из средств народной медицины можно попробовать следующие:
- Сок клюквы и гречишный мед.
- Питье лимонного сока со стаканом теплой воды по утрам (за полчаса до еды).
- Употребление арбузов, черники, киселей из клюквы и брусники.
- Настой из малины и черной смородины.

Компрессы, настойки и мази:
- нарвите березовые листья, ошпарьте кипятком для мягкости, обложите ими больное место, укутайте теплой тканью и оставьте на ночь;
- столовую ложку сухого можжевельника залить стаканом водки и оставить на 3 дня. Принимать по паре чайных ложек в день в течение 1.5-2 месяцев;
- сок сельдерея залить 2 стаканами кипятка, настоять несколько часов, процедить, принимать по 2-3 чайной ложки несколько раз в день;
- смешайте натертый картофель и положите на поврежденное место. Укутайте теплой тканью или шарфом;
- спиртовой настой из цветков сирени: положить цвет до трети бутылки, залить спиртом и настоять. Пить 2 раза в день по 10-15 капель.

Эти средства, приготовленные в домашних условиях, снижают боль и помогают вылечить суставы на начальных стадиях ревматизма.
Питание при ревматизме
Во время активной фазы ревматизма основная цель диеты – уменьшить воспаление и восстановить нарушенный обмен веществ, повысить эффект проведенного медикаментозного лечения и снизить побочные действия некоторых лекарств.
Питание нужно организовать таким способом, чтобы в нем было как можно меньше соли и приправ, крепких мясных супов и бульонов, сладостей (мед, джем, кондитерские изделия). Количество потребляемой жидкости свести до 1 литра в сутки. В умеренных дозах есть яйца, молочные и кисломолочные продукты.

Ревматизм ног не представляет непосредственной угрозы для жизни. Но ввиду его тяжелых последствий при первых же симптомах ревматизма необходимо срочно обратиться к врачу, поскольку правильно поставленный диагноз и своевременное лечение помогут вылечить болезнь и предотвратить ее рецидив.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка...
Лечение ревматизма препаратами и народными средствами
- Этиология ревматизма
- Формы ревматизма
- Места локализации
- Как проявляется ревматизм у детей
- Диагностика
- Лечение ревматизма
- Лечение хронического ревматизма
- Лечение ревматизма ног
- Лечение ревматизма сердца
- Лечение ревматизма рук
- Лечение мышечного ревматизма
- Народные средства
Ревматизм – системное заболевание, характеризующееся воспалительным поражением соединительной ткани, включая соединительнотканные волокна оболочек сердца.
Заболеваемости наиболее подвержены дети старше 3 лет и подростки до 15 лет. Около 80% из них ранее переболели инфекционно-воспалительными заболеваниями верхних дыхательных путей стрептококковой этиологии. Процент детской и подростковой смертности не превышает 1,5% от общего количества зафиксированных случаев ревматизма. На территории большинства стран постсоветского пространства, частота встречаемости ревматизма среди детей в возрасте от 3 до 15 лет составляет 1 на 5000.
Этиология ревматизма
Считается, что одной из потенциальных причин развития данного заболевания является вирус Коксаки А13. Но гемолитический стрептококк остаётся ключевым фактором возникновения ревматизма у человека. Также в этиологии играют роль:
- наследственные особенности иммунитета у ребенка, которые передались ему от родителей;
- снижение иммунного статуса на фоне таких заболеваний верхних дыхательных путей, как ларингит, тонзиллит, фарингит;
- аллергический фактор.
К факторам, наличие которых повышает вероятность возникновения заболевания, относят:
- женский пол;
- возрастной диапазон от 3 до 15 лет;
- частые эпизоды заболеваемости инфекционно-воспалительными патологиями верхних дыхательных путей.
Лечите гланды вовремя!
Формы ревматизма
По течению, ревматизм бывает в двух формах:
- Острая форма. Возникновение первых симптомов ревматической лихорадки наблюдается через 2-3 недели после клинических проявлений стрептококковой инфекции. Для острой формы характерно внезапное начало и быстрое прогрессирование. Начальные проявления ревматизма имеют много общего с клиникой простудных заболеваний, однако через короткий промежуток времени к симптомам простуды присоединяются проявления кардита, кожных высыпаний и полиартрита. Острая форма заболевания составляет от 3 до 6 месяцев и может повлечь развитие серьезных осложнений. При отсутствии своевременного лечения, ревматический кардит перерастает в пороки сердца.
- Хроническая форма. Характерно вялое течение с периодами рецидивирования. Спровоцировать обострение может длительное нахождение в условиях низких температур. Патологические изменения затрагивают опорно-двигательный аппарат и сердце.
Места локализации
В зависимости от локализации, выделяют такие разновидности болезни:
- Ревматизм кожи – проявляется в виде узловатой и кольцевой эритемы, специфических ревматических узелков, избыточной потливости, точечных кровоизлияний.
- Ревматизм сердца (ревмокардит) – место локализации – оболочки сердца. Если в процесс вовлечена мышечная оболочка, то болезнь носит название ревмомиокардит. Охват патологическим процессом всех оболочек сердца именуется панкардитом. Сопровождается рядом таких клинических симптомов, как повышенная температура тела (выше 38 градусов), учащенное сердцебиение (тахикардия), общая слабость, потеря аппетита, снижение артериального давления, появление сердечных шумов.
- Ревматизм суставов (ревматический полиартрит) – патологические изменения затрагивают локтевой, коленный и голеностопные суставы. Температура тела повышена до 39 градусов, нарастает слабость, могут наблюдаться эпизоды носового кровотечения, усиливается потливость.
- Ревматизм с поражением ЦНС (ревматическая хорея) – наблюдаются очаги васкулита в мелких кровеносных сосудах головного мозга. Состояние сопровождается повышенной активностью, двигательным беспокойством, мышечной гипотонией, дискоординацией движений, расстройствами психоэмоциональной деятельности, а также нарушениями в работе костно-суставной системы.
- Ревматизм глаз – ведет к формированию иридоциклита, ирита и ретинита. При несвоевременном лечении развивается атрофия зрительного аппарата.
- Ревматизм пищеварительной системы – поражение печени и других органов пищеварительной системы.
Как проявляется ревматизм у детей
Основные симптомы ревматического поражения организма у детей не имеют существенных отличий от таковых у взрослых. В зависимости от локализации, болезнь проявляется, как:
- Сердечный ревматизм. Острое проявление ревмокардита у ребенка характеризуется быстрой утомляемостью, слабостью, учащенным сердцебиением. Дети предъявляют жалобы на одышку, невозможность нормально подниматься по лестнице. При ревмокардите, в патологический процесс вовлекаются одна или все оболочки сердца. Если воспалительный процесс затронул эндокард, патологические изменения будут наблюдаться в клапанном аппарате сердца, в результате чего у ребенка могут сформироваться пороки. При осмотре такого ребенка отмечается замедленное или учащенное сердцебиение, а также смещение границ сердца при скоплении жидкости в полости перикарда.
- Суставный ревматизм – затрагивает крупные сочленения. У детей наблюдается так называемая миграция болей. Если сегодня ребёнок предъявляет жалобы на боль в локтевом суставе, то завтра эти жалобы коснуться коленного или голеностопного сочленения. В зависимости от тяжести патологического процесса, у ребенка или подростка может наблюдаться повышение температуры тела и отечность мягких тканей вокруг поврежденных суставов. Суставная форма болезни протекает в комплексе с ревмокардитом.
- Малая ревматическая хорея. Частота встречаемости патологических изменений в нервной системе при ревматизме, составляет не более 13% от общего количества случаев. У детей при ревматической хорее наблюдаются непроизвольные сокращения мышц ног, рук, а также мимической мускулатуры. Усиление мышечного подергивания наблюдается при эмоциональном возбуждении. Малой хорее свойственно нарушение координации, поэтому ребёнок может падать со стула, ронять предметы, проявлять неряшливость и рассеянность. У таких малышей нередко меняется почерк, речь и поведение. При тяжёлом течении ревматической хореи, у детей развиваются параличи.
К менее распространенным внесердечным проявлениям острой ревматической лихорадки, можно отнести:
- полисерозит;
- пневмония;
- нефрит;
- гепатит.
Избежать тяжелых осложнений ревматизма можно только при условии, что ребёнок был своевременно обследован и ему назначили комплексную терапию.
Диагностика
Диагностика ревматизма включает следующие лабораторно-инструментальные методики исследования:
- общеклиническое исследование крови;
- электрокардиография;
- УЗИ исследование сердца;
- бактериологическое исследование мазков из ротоглотки и носоглотки на предмет стрептококковой инфекции;
- лабораторная оценка иммунного статуса.
Лечение ревматизма
В амбулаторных условиях допустима только диагностика и профилактика болезни. Лечение осуществляется в стационаре. Средняя продолжительность нахождения человека в больнице составляет от 1,5 до 3 месяцев. Если болезнь непрерывно рецидивирует, решается вопрос о продлении срока.
Медикаментозное воздействие является основой лечения ревматизма. Выбор того или иного антибиотика зависит от чувствительности к нему определенного возбудителя.
Таблица 1. Лекарственные препараты, используемые для лечения острой ревматической лихорадки
| Лекарственная группа | Наименования лекарственных средств |
| группы пенициллинов | Бициллин, Ампициллин, Оксациллин |
| группы макролидов | Азитромицин или Кларитромицин (при частых обострениях или непереносимости пенициллина) |
| Антиагреганты | Ацетилсалициловая кислота (аспирин) |
| Глюкокортикостероиды (индивидуально при тяжёлом течении ревмокардита) | Преднизолон Кардиоселективные |
| B-адреноблокаторы | Атенолол, Метопролол, Бисопролол |
| Сердечные гликозиды | Дигоксин |
| Диуретики (мочегонные средства) | Фуросемид |
| Препараты калия | Панангин, Аспаркам |
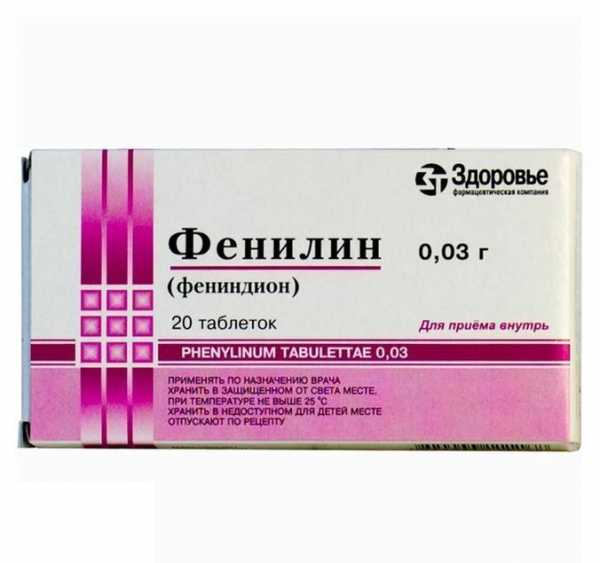
При лечении пациентов с искусственным аортальным или митральным протезом, терапевтическую схему дополняют непрямыми антикоагулянтами (Фенилин) под контролем уровня МНО.

Высокие дозы Преднизолона используются при тяжелом течении ревмокардита, включающем проявления сердечной недостаточности. После достижения устойчивых показателей СОЭ, в течение 7 дней осуществляют снижение терапевтической дозировки глюкокортикостероидов.
Антибактериальная терапия используется не только при диагностированном ревматизме, но и с целью его профилактики после ранее перенесенного острого тонзиллита. Предпочтительно использовать антибиотики пенициллинового ряда. Антибиотики этой группы обладают свойством вызывать аллергические реакции. В качестве альтернативы у пациентов с гиперчувствительностью используются антибактериальные препараты из группы макролидов.
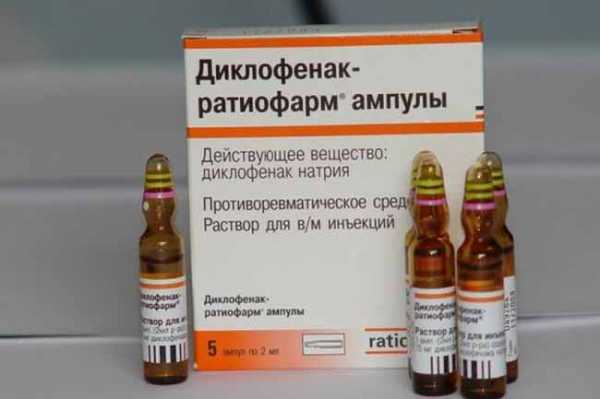
С целью купирования воспалительной реакции, используется нестероидный противовоспалительный препарат Диклофенак натрия в таблетированной или инъекционной форме. Эта группа медикаментов способна вызывать побочные реакции в виде эрозивно-язвенного поражения желудочно-кишечного тракта. Чтобы избежать последствий, рекомендуется одновременный прием ингибиторов протонной помпы (Омепразол, Омез).
Лечение хронического ревматизма
Для того, чтобы не допустить очередное обострение хронической формы, необходимо своевременно осуществлять профилактику. Болевой синдром при хронической форме заболевания имеет летучий характер (миграция боли из одного сустава в другой). При вовлечении сердечно-сосудистой системы в патологический процесс наблюдаются характерные отеки. Лечение сердечных отеков осуществляется с использованием диуретических лекарственных медикаментов.
В период стихания клинических признаков острой ревматической лихорадки, больных направляют в специальные санатории. Лечебно-профилактические учреждения расположены на территориях Южного берега Крыма, Кисловодска и Геленджика. Санаторно-курортное лечение и климатотерапия оказывают выраженный лечебный эффект, который позволяет добиться стойкой ремиссии у пациентов с хроническим ревматизмом.
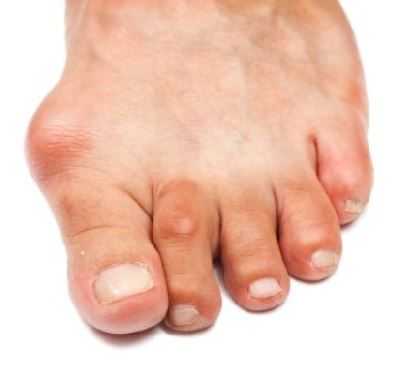
Лечение ревматизма ног
При распространении стрептококковой инфекции, возможно возникновение симптомов поражения суставов ног. Чаще всего, болезнь затрагивает область коленных и голеностопных суставов. При хроническом характере миграция боли наблюдается из коленного сустава в голеностопный и наоборот.
Для лечения этой формы заболевания используются антибактериальные средства, нестероидные противовоспалительные для внутреннего и наружного применения, при необходимости – дополнительные препараты. Детский ревматизм с поражением суставов ног, лечится аналогичным способом. Разница заключается только в дозировке лекарственных средств. Для лечения ревматизма коленей широко используется гель Диклофенак, а также другие средства для наружного применения, в состав которых входит это противовоспалительное вещество. Народная медицина может рассматриваться только в качестве дополнения.

Иван Павлович Неумывакин.
Доктор Иван Павлович Неумывакин разработал собственную лечебную схему, предполагающую использование 3% раствора перекиси водорода для лечения многих заболеваний желудочно-кишечного тракта и опорно-двигательного аппарата. Согласно утверждению Ивана Павловича, обыкновенная перекись водорода, способна лечить многие заболевания и благотворно воздействовать на весь организм. Прежде чем использовать методику, лечение рекомендовано согласовать с медицинским специалистом.
Лечение ревматизма сердца
Симптомы ревмокардита связаны с поражением внутренней оболочки сердца с последующим нарастанием симптоматики клапанной недостаточности. Лечение ревмокардита народными средствами нецелесообразно, так как эта патология восприимчива исключительно к мощным лекарственным медикаментам. При ревмокардите у детей симптомы и у взрослых имеют одинаковый вид. При развитии патологии, человек предъявляет жалобы на боль в области сердца, одышку, затруднения при поднятии по лестнице.
Кроме того, ревмокардит сопровождается нарушением сердечного ритма, отеками и симптомами общей интоксикации организма. Исход заболевания напрямую зависит от своевременности начатого лечения. Если ревмокардит был диагностирован на ранней стадии, медикам удаётся купировать воспалительный процесс и предотвратить структурные изменения в клапанном аппарате сердца.
Лечение ревматизма рук
Патологические изменения при острой ревматической лихорадке затрагивают не только область суставов нижних конечностей, но и мелкие сочленения пальцев рук. При развитии данного состояния человек предъявляет жалобы на боль и дискомфорт в области кистей. В зависимости от тяжести воспалительного процесса, может наблюдаться повышение температуры тела и признаки воспалительного поражения сердца.
Лечение мышечного ревматизма
Несмотря на то, что в медицинской практике не существует отдельного термина, «мышечный ревматизм», при острой ревматической лихорадке нередко возникает боль в области мышц (миалгия). Купируют мышечную боль анальгезирующие препараты, а также нестероидные противовоспалительные средства для наружного и внутреннего использования. Интенсивность болевого синдрома при так называемом мышечном ревматизме очень часто вынуждает человека соблюдать щадящий, и даже постельный режим в течение нескольких дней.
Народные средства
Рецепты народной медицины необходимо использовать в качестве дополнения к основному лечению и только при условии согласования с лечащим врачом. Народные целители предлагают средства из березовых листьев, прополиса и сосновых иголок. Некоторые источники советуют использовать для лечения ревматизма аконит. Это растение содержит ядовитые вещества, попадание которых в организм может привести к серьезной интоксикации, вплоть до летального исхода.

Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.