Лечение цервицита у женщин
цервицит лечение препараты недорогие но эффективные
Здравствуйте, дорогие читатели блога «Медицина и здоровье». Сегодняшняя статья посвящена женщинам — цервицит: лечение, препараты. К гинекологу обратилась женщина: «Доктор при осмотре поставил диагноз: цервицит. Чем он грозит? Нахожусь в состоянии шока, потому что меня ничего не беспокоит. Можно ли с таким диагнозом забеременеть?».
Что это такое цервицит, причины
Женская половая система устроена сложно и тонко. И если один из ее компонентов дает сбой, возникают патологические процессы. Так происходит и при цервиците — воспалении, которое развивается на слизистой оболочке шейки матки и требует незамедлительного лечения.
На шейку матки возложена функция барьера, задача которого не допустить распространение инфекции восходящим путем в матку и придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы провоцируют развитие цервицита.
Основные причины недуга — это бактерии, вирусы и простейшие: гонококк, стрептококки, стафилококки, хламидии, трихомонады, вирус генитального герпеса, вирус папилломы человека, микоплазмы, микобактерии туберкулеза, грибок кандида.
Из всех перечисленных бактерий только гонококк обладает достаточной агрессивностью, чтобы проникнуть в шейку матки и вызвать в ней воспаление. Другим возбудителям для этого необходимы факторы, подрывающие иммунную систему и снижающие защиту.
Инфекция может проникнуть во время абортов, родов, медицинских диагностических процедур, введения внутриматочной спирали, из-за аллергической реакции на контрацептивы и средства личной гигиены.
Цервицит часто сочетается и с иными гинекологическими заболеваниями, например, с вагинитом, который способен возникнуть до воспаления шейки матки либо одновременно с ним.
Заболеванием чаще всего страдают дамы детородного возраста.
На их долю приходится около 70% случаев, в то время как в период менопаузы и после нее заболеть этим недугом рискуют только 30% женского населения.
Цервицит шейки матки код по мкб 10
Во всей мировой медицине существует Международная Классификация Болезней, в настоящее время действует 10-е издание. Эта классификация предусматривает кодировку и шифрование различных заболеваний по разделам классов, блоков и подпунктов.
Таким образом любое заболевание имеет свой класс. Цервицит шейки матки после детального обсуждения в январе 2007 года получил код по МКБ 10 N72.
Симптомы цервицита у женщин
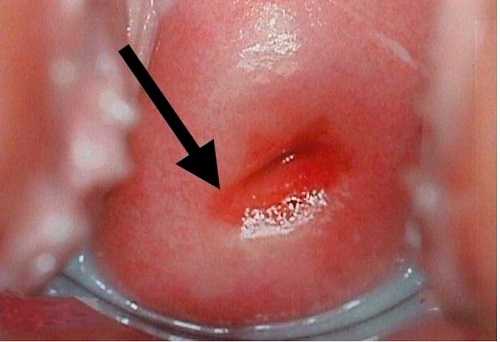
 Боли внизу живота при воспалении шейки матки
Боли внизу живота при воспалении шейки маткиСимптомы заболевания — тянущие боли разной степени интенсивности в нижней области живота (как при менструации), в том числе и во время мочеиспускания, при совершении полового акта, а также гнойные или слизистые выделения.
Если заболевание протекает без симптомов, то обнаружить его можно только во время профилактического гинекологического осмотра. В зависимости от возбудителя, симптомы воспаления проявляются по-разному.
Когда цервицит возник из-за гонореи, то протекает остро, с ярко выраженной симптоматикой. Болезнь, причиной которой стал хламидиоз, может не иметь явных признаков.
Трихомонады вызывают воспалительные процессы в шейке матки в виде мелких кровоизлияний, а при взятии мазка на анализ в нем могут обнаруживаться даже атипичные клетки. При герпетическом цервиците вход в матку покрывается многочисленными язвочками.
По течению заболевания цервицит разделяют на острую и хроническую формы. Для острого цервцита характерны все вышеописанные симптомы. Помимо этого, при осмотре специалистом обнаруживаются небольшие кровоизлияния и язвочки на слизистой.
Если острое воспаление шейки матки не было выявлено своевременно или его неправильно лечили, то со временем оно переходит в хроническую форму. Опасность хронического цервицита в том, что болезнь распространяется на близлежащие ткани и органы с образованием кист и гиперпластических процессов,
По месту локализации цервицит разделяют на:
экзоцервицит
воспаление влагалищной части шейки матки
эндоцервицит
когда воспален канал шейки матки.
Диагностика цервицита
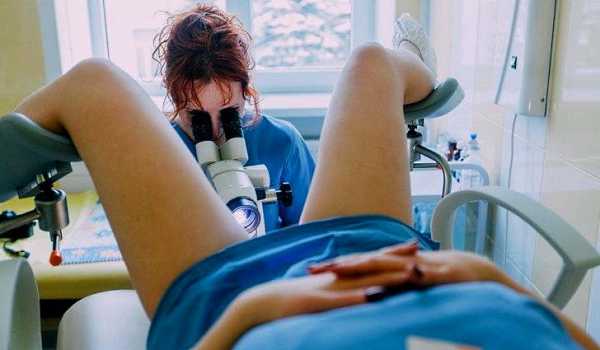 Обследование больной цервицитом
Обследование больной цервицитомДля постановки диагноза врач проводит кольпоскопию (чтобы детализировать изменения в эпителии шейки матки), осмотр при помощи зеркал, берет мазки для проведение лабораторных анализов, а именно — бакпосев из цервикального канала и мазки на инфекцию методом ПЦР (ДНК- диагностика).
Препараты для лечения цервицита у женщин

Современная медицина знает много методик, при помощи которых можно лечить цервицит. Прежде всего устраняют провоцирующие факторы (гормональный сбой, слабый иммунитет) и обязательно сопутствующие патологии.
Когда установлен диагноз цервицит, лечение заболевания предполагает назначение больной женщине антибактериальных и противовирусных препаратов в зависимости от выявленного возбудителя и формы протекания недуга. Если причина развития цервицита — хламидии, показан прием антибактериальных препаратов, входящих в тетрациклиновую группу (тетрациклин, доксициклин).
Могут использовать средства из макролидов (эритромицин, джозамицин) и препараты группы хинолинов (таривид). При кандидозной форме обязательна системная терапия противогрибковыми средствами (флуконазол, натамицин).
При затухании основных симптомов заболевания женщинам назначается местное лечение: обработка влагалища и шейки матки 1 -2%-м раствором хлорофиллипта, 3%-м раствором димексида или раствором нитрата серебра.
Как лечить вирусные цервициты
Лечить цервицит вирусной природы проблематично. Так, при генитальном герпесе назначают длительное курсовое лечение противовирусными препаратами (ацикловир, валтрекс), витаминотерапию, специфический противогерпетический иммуноглобулин, иммуностимулирующие средства, местное применение мазей ( госсипол, мегасин, бонафтон).
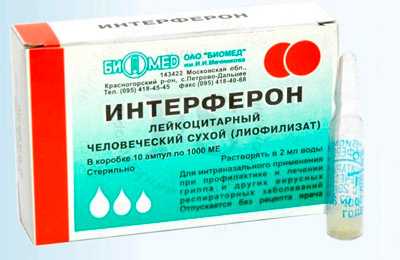
Для устранения папилломавирусного поражения назначают интерфероны, цитостатики, а при необходимости удаляют кондиломы. Если воспаление имеет атрофический характер, то для восстановления влагалищного и маточного эпителия, баланса микрофлоры и ткани шейки матки применяют женские гормоны.
При цервицитах вирусной этиологии, чтобы избежать повторного заражения, лечение по схеме должна проходить не только женщина, но и ее половой партнер. Даже если у мужчины нет признаков болезни, это не значит, что он не заражен. Хламидиоз, гонорея и трихомониаз у мужчин могут протекать бессимптомно.
В любом случае женщине назначают местную терапию. Это могут быть свечи, тип которых зависит от возбудителя. Например, при грибковом поражении эффективны свечи микогал, клотримазол, дафнеджин. Если цервицит вызван бактериями, назначают свечи гексикон, пимафуцин, тержинан.
Кстати, препараты тержинан, неопенотран форте — L, тантум роза оказывают не только противовоспалительное действие, но и снижают болевой синдром.
Лечение хронического цервицита
Если имеется хроническое воспаление (цервицит, эндоцервицит), которое вызвало истощение слизистой оболочки шейки матки, применяют гормональные препараты в местной форме (овестин, эстриол).
Медикаментозная терапия хронического цервицита не всегда дает положительные результаты, поэтому прибегают к таким хирургическим методам, как лазеротерапия, диатермокоагуляция, криотерапия.
Параллельно с этим проводится лечение сопутствующих заболеванию патологий (функциональных нарушений, кольпита, эктропиона, сальпингоофорита) и восстанавливается нормальная микрофлора.
Для того чтобы врач мог контролировать весь процесс лечения, женщине периодически назначается кольпоскопия, берутся мазки для лабораторного обследования, проводится осмотр шейки матки.
Физиотерапевтическая терапия цервицитов
Физиотерапевтические процедуры эффективны в лечении цервицита у молодых нерожавших женщин и только при отсутствии атипических изменений эндометрия. Терапию проводят с помощью электрофореза с лекарственными веществами, в частности, с цинком.
Электрофорез эффективен при заболевании, которое находится на первой стадии заживления. На второй стадии используют радиоволновую терапию и вне очаговое воздействие ультрафиолетовыми лучами.
Хронический цервицит может долго протекать бессимптомно. Но со временем воспалительный процесс приведет к бесплодию, аднекситу (воспаление придатков, яичников и маточных труб) и эндометриту (воспаление внутренней слизистой оболочки матки).
После перенесенного цервицита в полости матки и на шейке могут появляться: полипы, псевдоэрозии, выворот шейки матки, патологии верхних отделов половых путей. Основная опасность поздней диагностики — в развитии эрозии с последующим перерастанием в рак шейки матки.
Цервицит, лечение у беременных женщин
 Гинеколог назначает лечение цервицита у беременной
Гинеколог назначает лечение цервицита у беременнойКогда у беременной женщины выявляется цервицит, лечение назначает врач акушер-гинеколог на основании результатов обследования с учетом сопутствующих патологий, и зависит оно от типа спровоцировавшей его инфекции.
Воспаление матки при вынашивании плода грозит серьезными проблемами у матери и малыша. Если инфекция развивается по восходящему пути, бактерии попадают в матку, вызывая плацентарную недостаточность и неправильное формирование эмбриона.
На ранних сроках беременности цервицит провоцирует замирание плода и выкидыш: предстоит длительное лечебное восстановление, прежде чем снова забеременеть. На поздних сроках провоцирует задержку развития плода, инфекционные болезни, патологии органов.
Кроме того, повышается риск преждевременных родов, вероятность, что ребенок родится с низкой массой тела, а у матери может развиться инфекционное осложнение (эндометрит).
Медикаментозная терапия дополняется сбалансированной диетой.
Диета при цервиците
Цервицит, как и большая часть воспалительных заболеваний, требует назначения диеты №13. Это высококалорийные питание с оптимальным соотношением макроэлементов и приемом большого количества жидкости.
Включите в рацион: крупы (гречка, ячневая, овсяная), мясо (говядина, индейка, печень), кисломолочные продукты (сыр, творог, сметана, сливочное масло, йогурт, кефир, простокваша, айран»).
Полезны бобы, фасоль, горох, семечки тыквы, фисташки, грецкий орех, фундук, миндаль, курага, финики, чернослив, изюм, оливковое и кукурузное масло, рыба (горбуша, мойва, скумбрия, хек, камбала, лосось).
Не забывайте о продуктах, богатых клетчаткой, йодом и крахмалом (белые грибы, морская капуста, шпинат, кукуруза, фейхоа), медью, железом, цинком, витаминами В12 и РР (кальмары, креветки, устрицы, угорь), витамином С (смородина, чечевица, цитрусовые, шиповник, кизил, брокколи, сладкий перец).
Ограничьте потребление острых и копченых, жирных блюд, маринованных продуктов, консервов, сладкой выпечки, дрожжевого теста, кваса. Противопоказаны курение, кофе и алкогольные напитки.
Профилактика цервицита
Цервицит — неприятная патология. Однако ее можно избежать, если выполнять простые правила профилактики:
- регулярно соблюдать интимную гигиену;
- иметь только одного полового партнера;
- проходить профилактический осмотр у врача — гинеколога не реже 2 раз за год;
- вовремя лечить инфекционные поражения влагалища и
шейки матки; - предохраняться от нежелательной беременности;
- соблюдать врачебные рекомендации во время беременности и на этапе родов.
Теперь, уважаемые дамы вы знаете, что представляет собой цервицит: лечение, препараты. Просьба к вам не запускать болезнь, регулярно посещать кабинет женской консультации. Берегите себя и своих родных.
Посмотрите видео ролик о цервиците.
Наталья Богданова, врач-гинеколог Изменена 12.01.2020
симптомы и лечение. Препараты для лечения цервицита
По своей природе цервицит – это разновидность воспалительного процесса, происходящего во влагалищном сегменте шейки матки.
При наличии такого дефекта из влагалища выходят специфические выделения, может присутствовать болевой дискомфорт в нижней части живота. Помимо этого, болью может сопровождаться мочеиспускание, а также сексуальный контакт.
Данная патология достаточно опасна, т.к. она может провоцировать появление дополнительных осложнений. Из-за чего же возникает цервицит?
Цервицит представляет собой заболевание, при котором диагностируют воспаление шейки матки в области влагалищных участков.
Патологический процесс сопровождается гнойными или выделениями с примесями слизи, болезненностью в нижней части живота, болями во время мочеиспускания, а также дискомфортными ощущениями при половом акте. Если диагностируется хроническая форма патологии, то такому состоянию характерны эрозийные явления, уплотнение маточных стенок, поражение инфекционного происхождения верхней части влагалища.
Шейка матки сама по себе является барьером, который защищает внутреннюю полость от проникновения патогенных бактерий в матку и верхние половые пути. При воздействии неблагоприятных факторов теряется защитная функция, что способствует поражению чужеродной микрофлорой и развитию воспаления. В большинстве случаев патология выявляется у женской половины населения в репродуктивном возрасте, реже – в период климакса.
У здоровых женщин слизь из цервикального канала выступает в качестве защитного фактора, который препятствует росту патогенной микрофлоры. Инфицирование предотвращает нормальный биоценоз влагалища, выработка молочной кислоты палочками Дедерлейна. Если их содержание снижается, возникают условия для размножения условно-патогенной флоры или проникновения патогенов.
К симптомам цервицита приводят следующие типы инфекции:
- Вирусы. У женщин с симптомами хронического цервицита в 80% случаев диагностируется ВПЧ. Для вирусной инфекции характерна субклиническая или латентная форма, иногда возбудителя выявляют только при углубленном обследовании. В качестве патогенного агента также может выступать цитомегаловирус, вирус герпеса, реже аденовирус.
- Условно-патогенные микроорганизмы. Являются основной причиной заболевания. Чаще определяется грамотрицательная флора (клебсиеллы, кишечная палочка, энтерококки), неклостридиальные анаэробы (протей, бактероиды). Могут обнаруживаться стафилококки, стрептококки.
- Хламидии. Являются возбудителем острого цервицита. Обнаруживаются у 45% пациенток. В чистом виде хламидийная инфекция нехарактерна для симптомов хронического воспаления, чаще встречается ее ассоциация с облигатной флорой.
- Трихомонады. Определяются у 5-25% женщин, обратившихся к гинекологу с симптомами воспаления. Цервицит нередко протекает с минимально выраженными признаками инфекции. Пик заболеваемости приходится на возраст 40 лет.
- Кандиды. Грибковая инфекция развивается при снижении иммунных факторов, нарушении биоценоза влагалища. Кандидозный цервицит дополняется симптомами кольпита. Обострения могут провоцировать хронические болезни, антибактериальная терапия, гормональные изменения.
- Гонококки. Вызывают острый вагинит и цервицит, которые могут сочетаться с симптомами уретрита. При хронической инфекции выявляются у 2% больных. Часто распространяются на вышележащие отделы половой системы, что обуславливает сочетание симптомов цервицита с проявлениями хронического эндометрита, аднексита.
Причиной заболевания могут быть возбудители сифилиса, туберкулеза. Иногда наблюдается сочетание нескольких инфекций. Фактором риска развития цервицита выступают аборты и любые травматичные манипуляции, повреждающие шейку матки. Вероятность возникновения патологии повышается при эктопии или эктропионе шейки. Распространению половых инфекций способствует низкая сексуальная культура, частая смена половых партнеров, отказ от барьерной контрацепции.
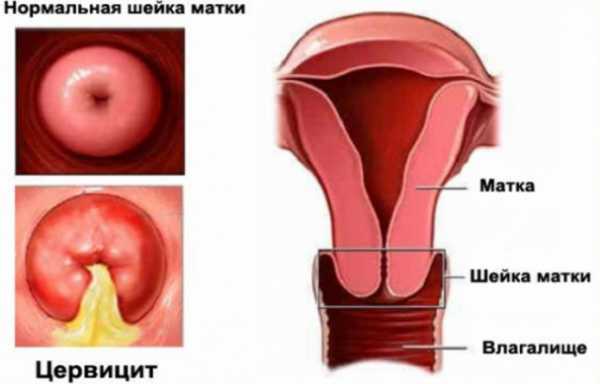
Симптомы цервицита шейки матки
На начальной стадии патологического процесса клиническая картина в основном отсутствует. Первые признаки цервицита проявляются в виде интенсивных выделений на протяжении нескольких дней после окончания менструации. Чаще всего они остаются без внимания со стороны женщин.
В том случае, если присутствует следующая симптоматика, необходимо незамедлительно обратиться за медицинской помощью:
- кровяные мазания, наблюдающиеся некоторое время после окончания месячных;
- ощущение зуда в органах репродуктивной системы;
- болезненность и дискомфорт во время полового акта;
- жжение при походе в туалет;
- болевые ощущения в нижней области живота и в промежности;
- выделения с примесями крови после секса.
Если заболевание имеет тяжелый характер течения, то признаки будут следующими:
- резкий неприятный запах;
- интенсивные гнойные выделения;
- зуд и боли в животе.
При отсутствии необходимого лечения острой формы цервицита он переходит в хроническую стадию. Для подобного состояния характерны регулярные выделения мутной консистенции с наличием слизи. Иногда отмечается раздражение половых органов снаружи.
Цервицит при беременности
При беременности заболевание цервицит может вызвать заражение плода, выкидыш или преждевременные роды. Инфицирование околоплодных вод в первом триместре беременности влечет за собой патологии развития плода, плацентарную недостаточность и другие пороки. На поздних сроках беременности воспалительный процесс в шейке матки распространяется на всю репродуктивную систему и тормозит развитие плода.
Для лечения цервицита у беременных женщин назначают антибактериальный Суммамед, местные антисептики и иммуномодуляторы. В качестве поддерживающей терапии при стихании симптомов острого цервицита проводят обработку влагалища и шейки матки растворами Димексида и Хлорофиллипта. При инфекционном цервиците назначают противовирусные и антибактериальные средства женщине и половому партнеру.
Диагностика
При отсутствии явных симптомов цервицита его очень сложно диагностировать вовремя. Для его своевременного определения и диагностирования очень важно посещать гинеколога с целью профилактики.
Для диагностики применяют такие методы:
- Осмотр у гинеколога с применением зеркал. Врач обращает внимание на цвет влагалищного сегмента шейки, его изменение, присутствие гнойного образования, кровянистых выделений, язвочек и отёка.
- Взятие мазка на микроскопическое исследование для определения инфекции и её возбудителей.
- Кольпоскопия происходит при помощи колькоскопа, с оптическим усилением и освещением на слизистые шейки и влагалища. При этом методе можно хорошо рассмотреть все очаги заболевания и диагностировать их. При этой процедуре нередко берут кусочки ткани из подозрительных образований для гистологии.
- Бактериологический посев взятого мазка из влагалища. Этим методом определяют флору влагалища и её чувствительность к антибиотикам.
- ПЦР. Этот метод обнаруживает ДНК вируса и его количество в материале исследования. Этим способом выявляют микоплазмоз и хламидиоз.
- Анализ взятого мазка в лаборатории на количество эритроцитов, лейкоцитов и лимфоцитов. Показывает степень воспалительного процесса неинфекционного происхождения.
Осложнения
На протяжении длительного времени заболевание может не сказываться негативно на общем состоянии женщины. Однако если цервицит переходит в хроническую форму, то в процессе прогрессирования болезни нарушается целостность и дифференцировка эпителия канала шейки матки, а также влагалищной части шейки матки.
На фоне таких нарушений часто развивается эрозия шейки матки, со временем переходящая в дисплазию. Если воспалительный процесс в цервикальном канале продолжается на протяжении длительного времени, то свойства слизи шейки матки изменяются. Итогом таких патологических изменений может стать бесплодие. Эндоцервицит может стать причиной нарушения проходимости канала шейки матки. При отсутствии адекватного лечения возможно дальнейшее распространение инфекции, что приводит к аднекситу и эндометриту. Кроме того, распространение инфекции при цервиците может стать причиной пиелонефрита и перитонита. Если цервицит сочетается с вирусом папилломы человека онкогенного типа, значительно возрастает риск развития онкологических новообразований в шейке матки.
У женщин с хроническим цервицитом часто проявляются постоянные боли в области таза. Кроме того, заболевание может привести к внематочной беременности, выкидышам и другим осложнениям в процессе вынашивания ребенка и родов.
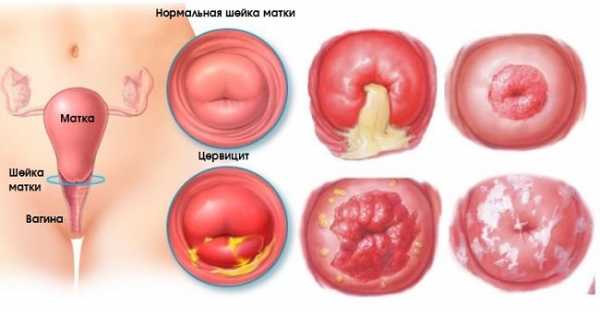
Лечение цервицита у женщин
Начинается лечение цервицита у женщин с ликвидации очагов воспаления, а также причин, которые его вызвали. Затем начинается укрепление иммунитета. После определения типа заболевание врач назначает ряд комплексных мероприятий. В него входит:
- приём лекарственных средств;
- прохождение физиотерапевтических процедур;
- спринцеваний;
- применение свечей;
- укрепление иммунитета;
- восстановление микрофлоры влагалища.
Лечение цервицита может быть консервативное и хирургическое. Основа лечения – это консервативная терапия, которая включает приём медикаментов для устранения симптомов и излечения основного заболевания.
Применяют антибиотики, противогрибковые и противовирусные средства для избавления от болезнетворных микроорганизмов, при инфекционном типе цервицита. Например, Метронидазол и сульфаниламидные препараты.
Препараты для лечения цервицита
Противовирусные препараты используется, например, при герпетической инфекции. В этом случае зачастую назначается ацикловир. Дозировка препарата и кратность приема определяется лечащим врачом, исходя из тяжести процесса и выраженности клинических проявлений. Побочные реакции на фоне приема препарата выявляются редко. Наиболее часто можно столкнуться с дискомфортом в животе, тошнотой, рвотой, диареей, головной болью. Обнаружение аллергической реакции является показанием к отмене препарата.
В случае обнаружения кандидозного цервицита назначаются противогрибковые препараты. Наиболее распространенным препаратом данной группы является флуконазол. Переносимость данного препарата очень хорошая, побочные эффекты появляются крайне редко. Из побочных реакций наиболее часто можно отметить боль в животе, тошноту, метеоризм, сухость слизистой оболочки полости рта, расстройство стула в виде запора.
Назначение антибактериальных препаратов для лечения необходимо при бактериальной этиологии цервицита. Используются следующие группы антибиотиков:
1) Тетрациклины. Одним из представителей данной группы антибактериальных средств является доксициклин, который активен как в отношении грамположительных, так и грамотрицательных микроорганизмов. Противопоказан детям до 8 лет, беременным и кормящим грудью женщинам, людям, имеющим печеночную недостаточность, а также при миастении (в случае использования внутривенного введения препарата).
2) Макролиды. Наиболее распространенным представителем макролидов является азитромицин. Данный антибиотик обладает широким спектром антибактериального действия, что позволяет использовать его при поражении различными грамотрицательными и грамположительными микроорганизмами. Механизм действия препарата заключается в замедлении роста и размножения бактерий. Азитромицин достаточно хорошо переносится, редко на фоне приема препарата возникают побочные эффекты, противопоказан лишь при наличии у пациента аллергической реакции к любому из компонентов препарата, беременности и лактации, а также детям до 12 лет.
3) Фторхинолоны:
- моксифлоксацин. Обладает бактерицидным действием, распространяющимся на широкий спектр микроорганизмов. Препарат хорошо переносится среди представителей разных возрастов. При необходимости разрешается назначать беременным женщинам, так как в ходе исследования на животных не был выявлен тератогенный эффект, который означает возникновение пороков развития вследствие применения лекарственного средства. Стоит воздержаться от использования детям до 18 лет, так как не проведены клинические испытания препарата, говорящие о безопасности применения моксифлоксацина в детском возрасте;
- левофлоксацин. Препарат обладает бактерицидным действием, активен как по отношению к грамотрицательным, так и к грамположительным микроорганизмам. Левофлоксацин достаточно хорошо переносится, редко возникают следующие побочные реакции: тошнота, диарея, дискомфорт в эпигастральной области (верхней части живота), мышечная слабость.
Хроническая стадия заболевания характеризуется меньшей успешностью консервативного лечения, что, соответственно, определяет необходимость в применении хирургических методов (криотерапии, диатермокоагуляции, лазеротерапии) при предварительном избавлении от инфекций.
Хирургическое лечение
сли консервативная терапия не приносит ожидаемого результата в течение нескольких месяцев, врачи принимают решение о проведении той или иной операции. Показаниями к такому виду лечения служат:
- длительно существующий болевой синдром;
- планирование беременности;
- большая площадь поражения.
Существует несколько разновидностей операции, которые отличаются по своей технике:
- Применение лазерного прижигания. В область расположения воспалительного очага направляют лазерные лучи. Они разрушают повреждённые клетки и вызывают образование на поверхности слизистой оболочки плотного струпа, под которым и происходит заживление. Само прижигание проводится под анестезией и длится от 10 до 15 минут.
- Криохирургическая процедура. Во влагалище вводится специальный прибор, внутри которого находится жидкий азот. Его температура крайне низкая, в результате чего охлаждается само устройство и прижигает мягкие ткани. Процедура проводится в 2 этапа с разницей в 3–5 минут, что позволяет уничтожить омертвевшие участки. Восстановление после этой методики лечения протекает быстрее, что связано с меньшим повреждением слизистой оболочки.
Народные средства
Не стоит забывать, что почти все народные средства имеют временный эффект и не помогают избавиться от причины цервицита — патогенных микроорганизмов. Поэтому доктора запрещают оказываться от традиционного лечения.
Самые популярные народные рецепты для борьбы с цервицитом:
- Брусок хозяйственного мыла натрите на мелкой тёрке и пересыпьте в чистую банку. Одну столовую ложку стружек размешайте в ёмкости с 0,5 литрами тёплой воды. Наберите раствор в спринцовку и несколько раз проведите промывание влагалища. Хозяйственное мыло создаёт среду, неблагоприятную для размножения и дальнейшего роста патогенных микроорганизмов. Опасность частого применения такого средства состоит в высушивании слизистой оболочки: именно поэтому его используют 1 раз в неделю.
- 100 грамм измельчённого подорожника перемешайте с таким же количеством лопуха. Полученный порошок поместите в тазик с кипятком и дождитесь его остывания до приемлемой температуры. Погрузите нижнюю часть туловища в эту ванночку и проведите в ней 10–15 минут. Подорожник в сочетании с лопухом обладают выраженными заживляющими свойствами и устраняют имеющиеся трещинки и разрывы на слизистой оболочке. Рекомендуется использовать этот метод 2–5 раз в неделю перед сном.
- 50 грамм календулы растворите в стакане кипятка и накройте блюдцем. Через 10–15 минут удалите с помощью сита остатки сырья и наберите раствор в спринцовку. Проведите промывание несколько раз. Календула — лучшее природное противовоспалительное средство, которое снимает отёчность, избавляет от зуда и неприятных выделений. Процедуру нужно проводить ежедневно перед сном для достижения максимального результата.
Диета во время лечения
При цервиците медикаментозная терапия должна быть дополнена грамотной сбалансированной диетой. Во время лечения воспалительного процесса организм остро нуждается в достаточном количестве микроэлементов, полинасыщенныхжирных кислот, белка, витаминов и углеводов.
| Рекомендуется ограничить потребление: | В рацион пациента следует включить: |
|
|

Профилактика
Как видно, цервицит – это крайне неприятная патология, способная негативно отражаться на жизни женщины.
Однако «знакомства» с ней можно избежать. Для этого надо соблюдать ряд простых профилактических мер:
- регулярно соблюдать интимную гигиену;
- предохраняться от нежелательной беременности, дабы потом не делать аборт, который может спровоцировать воспаление и цервицит;
- вовремя лечить инфекционные поражения влагалища и шейки матки;
- соблюдать все врачебные рекомендации во время беременности и на этапе родов, чтобы при рождении ребенка не повредить шейку матки;
- вовремя устранять дисфункции эндокринной системы.
Этих правил вполне достаточно для того, чтобы уберечь себя от цервицита и вызываемых им сопутствующих проблем.
Цервицит – лечение, причины, симптомы. Как лечить острый, хронический цервицит?

Цервицитом в гинекологии принято обозначать воспалительный процесс в шейке матки. Заболевание характеризуется длительным течением и отсутствием симптоматики на ранних стадиях. Чтобы вовремя обратиться к врачу, необходимо представлять, как может проявляться цервицит, лечение которого назначается в соответствии с типом и стадией заболевания.
Цервицит – виды
Это понятие объединяет различные воспалительные процессы в шейке матки. Для большего удобства и понимания причин болезни цервицит принято подразделять на виды. При этом существует несколько классификаций.
По длительности течения болезни:
- острый цервицит – длится до 6 месяцев;
- хронический – больше полугода.
В зависимости от причины происхождения различают:
- специфический цервицит – вызван определенной группой патогенных микроорганизмов, таких как: хламидии, гонококк, уреаплазма, вирус герпеса;
- неспецифический цервицит – развивается как результат воздействия на шейку условно-патогенных микроорганизмов (стафилококк, стрептококк, грибы).
По характеру воспалительного процесса в шейке выделяют:
- гнойный цервицит – наблюдается большое скопление гноя в шеечном канале;
- продуктивный – преобладают регенеративные процессы с избыточным образованием соединительной ткани: перегородки, рубцы;
- пролиферативный – сопровождается хроническим воспалением с разрастанием эпителиальной ткани, формированием полипов;
- атрофический цервицит – связан с возрастными изменениями в половой системе, возникает у женщин в период климакса.
Цервицит – причины
Основной причиной воспалительного процесса в шейке матки являются патогенные микроорганизмы. При этом патогенез таких форм патологии, как экзоцервицит и эндоцервицит, схож. Среди распространенных микроорганизмов, вызывающих цервицит, можно выделить:
Из данного списка только гонококк имеет достаточную агрессивность, способен проникнуть через цервикальную слизь в шейку и вызвать воспаление. Остальные возбудители вызывают цервицит, лечение которого рассмотрено ниже, при наличии дополнительных факторов, снижающих защитные силы организма. Среди них:
- аборты;
- выкидыши;
- хирургическое вмешательство на органах малого таза – эндоскопическое исследование матки и придатков;
- врожденные аномалии репродуктивной системы;
- нарушение гормонального фона;
- климактерический период.

Эндоцервицит – причины
Под эндоцервицитом понимают воспаление слизистой оболочки шейки матки, при котором происходит поражение ткани самого канала. В патологию вовлекаются отдаленные отделы шейки, откуда воспаление может переходить и на матку. Предрасполагающими факторами эндоцервицита являются:
- воспалительные процессы в органах малого таза: эрозия, эктропион, эндометрит, вагинит, цистит, сальпингоофорит;
- травмирование шейки матки во время абортов, диагностических выскабливаний, родоразрешения;
- опущение шейки матки и влагалища;
- климакс и менопауза;
- беспорядочные половые контакты.
Экзоцервицит – причины
Данного типа цервицит у женщин сопровождается воспалением только влагалищной части шейки. Глубокие отделы репродуктивной системы при этом не поражаются. Воспаление можно обнаружить в ходе обычного гинекологического осмотра. Среди причин патологии необходимо выделить:
- сопутствующий инфекционно-воспалительный процесс в мочеполовой системе – кольпит, аднексит, уретрит, цистит, эрозии;
- половые инфекции – трихомониаз, гонорею, хламидиоз;
- механические травмы шейки – аборты, диагностическое обследование, роды;
- применение неподходящих контрацептивных средств;
- дисбиоз влагалища;
- отсутствие постоянного полового партнера.
Цервицит – симптомы
Симптоматика заболевания напрямую зависит от стадии патологического процесса. Признаки цервицита появляются не сразу после внедрения патогенных микроорганизмов в шейку, а с наступлением периода их активного размножения и роста. Симптоматика заболевания зависит от нескольких факторов:
- тип возбудителя;
- наличия или отсутствия дополнительных патологий;
- стадии;
- состояния иммунитета.
Умеренный цервицит
Легкое воспаление слизистой шейки матки может протекать практически бессимптомно. Одним из первых проявлений патологии являются выделения из полости влагалища. На фоне этого женщина может фиксировать:
- легкий зуд;
- жжение;
- покраснение вульвы.
В зависимости от типа возбудителя, характер выделений может изменяться. Их особенностью является появление практически сразу, спустя несколько дней, после менструальных. В большинстве случаев это желтые с зеленоватым или белые выделения. Из-за своей обильности они доставляют дискомфорт женщине, и эти неудобства заставляют ее обратиться к врачу.
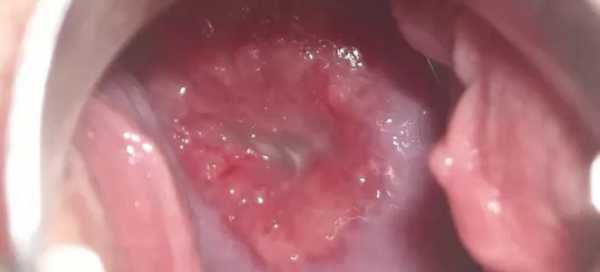
Выраженный цервицит
При таком типе течения патологии симптоматика заболевания характеризуется большим количеством признаков. Острый цервицит имеет всегда внезапное начало и сопровождается:
- повышением температуры тела;
- появлением боли в области нижней части живота, в паху;
- выделениями с примесью крови при половом акте;
- ощущением жжения во время мочеиспускания.
При отсутствии соответствующей терапии, запущенной форме цервицита может отмечаться болезненность в области живота и поясницы. Одновременно появляются гнойные выделения из влагалища, с неприятным запахом, вызывающие дискомфорт, зуд и жжение в области вульвы. Происходит ухудшение общего самочувствия, поднимается температура тела. Такой цервицит при беременности способен привести к ее прерыванию.
Цервицит – диагностика
Предварительный диагноз «цервицит» врач может поставить уже после осмотра шейки в зеркалах. Однако для того чтобы установить истинную причину и выявить тип возбудителя, вызвавшего заболевание, назначаются лабораторные исследования. Непосредственно их результаты учитываются при составлении алгоритма терапевтических мероприятий. Среди основных методов диагностики цервицита необходимо выделить:
- Кольпоскопию – помогает детализировать изменения патологического характера при воспалении шейки (отек и гиперемии слизистой, наличие сосудистых петель, эрозивные изменения) определяет распространенность процесса (диффузный или очаговый цервицит).
- Посев патологических выделений.
- ПЦР – определяет тип возбудителя.
- Бактериальный посев на чувствительность к антибактериальным препаратам – помогает правильно подобрать лекарство.
Как лечить цервицит?
Лечение цервицита у женщин первоначально предполагает ликвидацию фактора, вызвавшего нарушение, а также сопутствующих патологий (нарушения обменных процессов, гормонального фона). Основу терапии при этом составляют антибактериальные средства. Выбор их проводится с учетом типа выявленного возбудителя. При этом учитываются:
- стадия заболевания;
- выраженность симптомов;
- наличие сопутствующих заболеваний.
Цервицит – препараты для лечения
В зависимости от типа возбудителя, вызвавшего цервицит, лечение может отличаться. Для исключения заболевания используют антибактериальные препараты различной направленности действия:
1. При бактериальном происхождении цервицита:
- Неомицин;
- Метронидазол;
- Тержинан.
2. При грибковых поражениях:
- Флуконазол;
- Натамицин;
- Эконазол.
3. При хламидиозном цервиците:
- Тетрациклин;
- Азитромицин.
4. При атрофических изменениях в шейке:
Лечение цервицита свечами, названными выше, позволяет быстро достичь терапевтического эффекта. При снижении количества симптомов, улучшении общего самочувствия женщины врачи проводят обработку влагалища и шейки матки. Для этого используются:
- 3%-й раствор диметилсульфоксида;
- 1-2%-й раствор хлорофиллипта;
- раствор нитрата серебра.
Цервицит – народные средства
Рассказывая о том, чем лечить воспаление слизистой оболочки шейки матки, отдельно необходимо выделить народные средства. Многие лекарственные травы помогают снять симптоматику заболевания, сократить период терапии. Однако необходимо помнить, что использовать их можно после консультации с врачом. Лечение хронического цервицита редко обходится без использования этих средств.
Настой трав против цервицита
Ингредиенты:
- адонис – 1 ст. ложка;
- полынь горькая – 1 ст. ложка;
- листья малины – 2 ст. ложки;
- плоды можжевельника – 2 ст. ложки;
- чабрец – 2 ст. ложки;
- мята – 2 ст. ложки;
- вода – 1,5 л.
Приготовление, применение
- Травы смешивают и заливают кипящей водой.
- Настаивают 1 час.
- Процеживают и используют вместо питья.
Настой из полыни, коры дуба, цветков черемухи
Ингредиенты:
- полынь горькая – 1 ст. ложка;
- измельченная кора дуба – 1 ст. ложка;
- цветки черемухи – 1 ст. ложка;
- листья земляники – 2 ст. ложки;
- плоды шиповника – 3 ст. ложки;
- вода –1 л.
Приготовление, применение
- Ингредиенты смешивают.
- Для приготовления берут 2 ст. ложки смеси, заливают кипятком.
- Настаивают 8 часов в термосе, процеживают и принимают по полстакана 3 раза в день перед приемом пищи.
Профилактика цервицита
Чтобы предупредить активный цервицит, женщине необходимо соблюдать ряд правил. Профилактические мероприятия, направленные на предупреждение заболевания, позволяют предупредить цервицит, правильное лечение которого помогает навсегда забыть о болезни.
Чтобы предупредить болезнь, врачи советуют придерживаться таких правил:
- Регулярные медицинские осмотры – не меньше 2 раз в год.
- Ограничение на поднятие тяжестей для предупреждения опущения или выпадения матки.
- Полное выполнение врачебных назначений, своевременное лечение воспалительных процессов в малом тазу.
- Использование презервативов.
- Исключение случайных половых контактов.
лечение. Способы лечения хронического цервицита :: SYL.ru
Заболевания женской репродуктивной системы вряд ли можно считать редкостью. И довольно часто в современной гинекологии встречается цервицит. Лечение данного заболевания, конечно же, возможно. Чем раньше будет начата терапия, тем быстрее произойдет выздоровление, а риск развития осложнений сведется к минимуму.
Именно поэтому сегодня многие женщины интересуются вопросами о том, что же представляет собой данная болезнь. Какими симптомами сопровождается цервицит? Как его диагностируют? Какими осложнениями чревато заболевание? Существуют ли эффективные методы лечения? Ответы на эти вопросы будут интересны многим представительницам прекрасного пола.
Что такое цервицит?
Заболевания шейки матки — проблема довольно распространенная. Ежегодно с подобными недугами сталкиваются тысячи и даже десятки тысяч женщин. И довольно часто у пациенток, пришедших на плановый гинекологический осмотр, диагностируют цервицит.
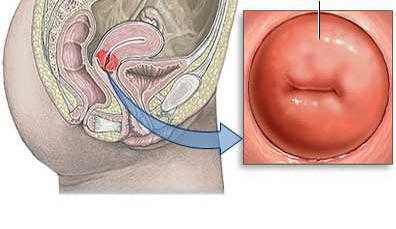
Это воспалительное заболевание, которое поражает слизистую оболочку шейки матки (цервикальный канал). Ни для кого не секрет, что шейка матки представляет собой своего рода барьер, который защищает внутренние половые органы (матку, яичники) от проникновения инфекции. Именно поэтому ее воспаление несет угрозу для всей репродуктивной системы.
Согласно статистике, чаще всего цервицит диагностируют у женщин детородного возраста (примерно в 70% случаев). Гораздо реже воспаление развивается у девочек-подростков или женщин в период менопаузы.
Основные причины возникновения
Сегодня многие женщины интересуются вопросами о том, почему развивается цервицит. Лечение ведь напрямую зависит от источника заболевания. Воспаление в данном случае развивается под воздействием инфекции, которая может быть как специфической, так и неспецифической.
Довольно часто цервицит развивается при попадании на слизистую оболочку бактерий, передающихся половым путем. В роли возбудителя могут выступать трихомонады, хламидии, гонококки, микоплазмы.
С другой стороны, не менее часто диагностируется неспецифическое воспаление, вызванное повышенной активностью стафилококков, стрептококков, кишечной палочки и прочих привычных «обитателей» человеческого организма. Подобное явление, как правило, считается результатом резкого локального или общего снижения иммунной защиты.
Существуют ли группы риска?
Стоит отметить, что у некоторых женщин гинекологические заболевания, в частности, цервициты, диагностируются намного чаще, что связано с воздействием некоторых факторов внутренней или внешней среды.
Например, восприимчивость к различного рода инфекциям повышается при тех или иных травмах шейки матки. В первую очередь подобное заболевание возникает как осложнение после родов, абортов, диагностических выскабливаний и т.д. К факторам риска можно отнести использование некоторых методов контрацепции. В частности, повредить слизистую оболочку можно при установке или удалении внутриматочной спирали, а также при частом применении химических контрацептивов или спринцевании кислотами.
С другой стороны, цервицит в большинстве случаев развивается на фоне других заболеваний. Например, воспаление слизистой оболочки шейки матки нередко диагностируют у женщин с экропионом, опущением органов малого таза, а также с вульвитами, бартолинитами и вагинитами.
К факторам риска можно отнести гормональный дисбаланс, который нередко приводит к постепенному истончению слизистой оболочки, делая ее более восприимчивой к воздействию патогенных микроорганизмов. И, конечно же, не стоит забывать о состоянии иммунной системы, так как ослабление защиты организма способствует активации условно патогенной микрофлоры.
Негативно на состоянии репродуктивной системы также сказывается неправильное использовании тампонов, несоблюдение правил личной гигиены и т.д.
Какими симптомами сопровождается заболевание?
Довольно часто первые этапы болезни протекают незаметно для женщины. В редких случаях заболевание проявляется нехарактерными выделениями, особенно если у пациентки гнойный цервицит. Выделения имеют разный характер в зависимости от возбудителя, например, они могут быть зелеными, серыми, желтыми или белесыми. Самостоятельно очень трудно определить, являются они влагалищными или же образуются в области шейки матки — это может сделать только врач во время осмотра.

Некоторые формы заболевания (преимущественно острый гнойный цервицит) сопровождаются довольно ощутимыми болями в низу живота. Иногда пациентки жалуются на жжение во влагалище, а также на наличие зуда в области наружных половых органов. Есть и другие признаки цервицита. У некоторых женщин боли появляются непосредственно во время полового акта или после его окончания и сопровождаются кровянистыми выделениями.
Стоит учитывать тот факт, что воспалительный процесс в цервикальном канале нередко сопряжен с другими заболеваниями мочеполовой системы. Например, при цервиците, осложненном циститом, наблюдается также учащенное болезненное мочеиспускание. Обширный воспалительный процесс может сопровождаться повышением температуры и симптомами общей интоксикации — слабостью, головокружениями, сонливостью и ознобом.
Хронический цервицит: симптомы
Поскольку начальные стадии развития заболевания нередко проходят незамеченными, хроническую форму воспаления вряд ли можно считать редкостью. Клиническая картина в данном случае смазана — симптомы остаются теми же, что и при остром цервиците, но менее интенсивными.
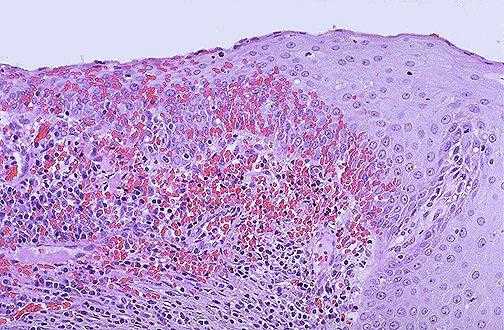
Например, у пациенток и дальше наблюдаются мутные выделения, но они не слишком обильны, поэтому редко вызывают беспокойство. Время от времени наблюдаются зуд и жжение в области наружных половых органов. В низу живота нередко возникают тупые боли.
Лечение хронического цервицита — процесс длительный. Тем не менее, терапия необходима, так как постоянно прогрессирующее воспаление ослабляет организм и приводит к массе осложнений, включая бесплодие.
Основные методы диагностики
Поскольку симптоматика болезни чаще всего выражена не слишком ярко, цервицит обнаруживают случайно во время планового гинекологического осмотра или же консультации по поводу других заболеваний. Первым этапом диагностики является стандартная процедура осмотра с помощью зеркал. После этого, как правило, проводится кольпоскопия — с помощью специального механизма, оснащенного бинокулярной оптикой, врач тщательно осматривает шейку матки. Во время процедуры гинеколог может заметить значительные изменения. Например, подобный осмотр позволяет заметить покраснение и гиперемию тканей, отечность слизистой оболочки шейки матки, скопление гнойный масс, образование характерных сосудистых петель. Кроме того, врач определит характер воспалительного процесса — он может быть диффузным или очаговым.
Естественно, в дальнейшем назначают дополнительные лабораторные тестирования. Например, полезную информацию может предоставить микроскопическое исследование мазка. При острой форме заболевания в образцах обнаруживается повышенное количество лейкоцитов, а также измененные клетки плоского эпителия, цилиндрический эпителий с заметно гипертрофированными ядрами. Хронический цервицит сопровождается другими признаками — во время микроскопического изучения можно заметить наличие клеток цилиндрического эпителия разной величины, иногда со следами разрушения.
Необходимым является бактериологический посев образцов. Подобная процедура дает возможность точно определить разновидность инфекции, а также чувствительность бактерий к тому или иному антибиотику.
В дальнейшем могут быть проведены ПЦР-исследования, которые незаменимы для определения некоторых видов инфекции. В частности, возбудители микоплазмоза, гонореи, хламидиоза, а также некоторые вирусы (герпес, паппиломатоз) могут быть выявлены только таким путем.
Дополнительно назначаются анализы крови и мочи, а также ультразвуковое исследование органов малого таза, особенно если есть подозрение на воспаление придатков матки, спаечный процесс и прочие осложнения.
Возможны ли осложнения?
Безусловно, подобное заболевание при отсутствии своевременного лечения может повлечь за собой массу осложнений. Например, нередко острая форма болезни перерастает в хронический цервицит шейки матки, который гораздо труднее поддается терапии.
Согласно статистике, примерно в 10% случаев инфекция распространяется выше, поражая другие органы репродуктивной системы и малого таза, включая матку, яичники, мочевой пузырь, брюшину и т.д.
В некоторых случаях цервицит приводит к развитию спаечного процесса в брюшной полости и малом тазу, что, в свою очередь, может стать причиной бесплодия. Исследования также продемонстрировали, что воспаление тканей цервикального канала повышает риск злокачественного перерождения тканей у пациенток, зараженных вирусом папилломы онкогенного типа.
Цервицит: лечение консервативными способами
Сразу же стоит отметить, что терапия в данном случае подбирается индивидуально, так как зависит от причин развития заболевания, а также от типа возбудителя и состояния здоровья пациентки. Например, лечение цервицита антибиотиками уместно лишь в том случае, если в роли возбудителя выступают патогенные бактерии. При этом выбор препарата зависит от разновидности бактерий. Хламидийный цервицит лечат с помощью макролидов и антибиотиков тетрациклинового ряда. Если причиной воспаления являются грибковые микроорганизмы, то терапия включает противогрибковые средства, например, «Флюкостат», «Дифлюкан».
На острых стадиях использование местных препаратов (мазей, растворов для спринцеваний и т.д.) не рекомендуется, так как это может спровоцировать распространение инфекции на внутренние половые органы. Но по мере исчезновения основных симптомов врачи назначает различные антибактериальные и антисептические лекарства. Например, пациенткам проводят обработку влагалища и шейки матки раствором нитрата серебра или средством «Димексид». Не стоит забывать о том, что антибиотики поражают не только патогенную, но и полезную микрофлору. Для ее восстановления нужно принимать препараты, содержащие живые штаммы полезных бактерий.
Совсем иной терапии требуют вирусные цервициты. Чем лечить данную форму болезни? Пациенткам назначают прием противовирусных и иммуномодулирующих препаратов. Но терапия в данном случае длится намного дольше.
Если же причиной инфекции является гормональный дисбаланс, женщинам назначают прием гормональных лекарств, которые могут остановить процесс дальнейшей атрофии слизистых оболочек.
В тех случаях, когда причиной воспалительного процесса является специфическая инфекция, лечение обязаны проходить оба половых партнера, так как высока вероятность повторного заражения. Гинекологические заболевания могут быть крайне опасными. Поэтому в данном случае не стоит игнорировать рекомендации врача или заниматься самолечением.
Цервицит: лечение хирургическим путем

Далеко не всегда медикаментозная терапия может решить проблему. Например, консервативное лечение хронического цервицита довольно часто оказывается попросту неэффективным. Показанием к хирургическому вмешательству является наличие эрозий на тканях шейки матки.
Подходящая процедура подбирается индивидуально. Так какой терапии требуют хронические цервициты? Чем лечить подобное заболевание? В большинстве случаев пациенткам проводят вымораживание пораженных участков с помощью жидкого азота. Довольно эффективными считаются методы лазерной хирургии. Иногда для устранения участков эрозий и хронического воспаления используется электрохирургическое лечение с помощью специального прибора «Сургитрон».
Именно так на сегодняшний день лечат цервицит. Отзывы пациенток свидетельствуют о том, что реабилитационный период проходит быстро и сопровождается не таким уж большим дискомфортом. Кстати, после операции женщинам назначают прием противовоспалительных и иммуномодулирующих лекарств, которые помогают предупредить развитие осложнений.
Основные профилактические меры
К сожалению, цервициты у женщин — явление довольно распространенное. И поскольку нередко заболевание переходит в хроническую форму и влечет за собой массу осложнений, врачи-гинекологи рекомендуют каждой представительнице прекрасного пола соблюдать некоторые меры профилактики.

Естественно, в первую очередь стоит постараться предотвратить попадание и развитие инфекции в тканях половых органов. Именно поэтому не стоит вести беспорядочную половую жизнь и обязательно предохранятся с помощью презервативов при контакте с непроверенным человеком. Поскольку инфекция может быть неспецифической, обязательно нужно укреплять иммунную систему. Женщинам в период менопаузы при необходимости назначают гормональную терапию, которая также предотвращает ряд осложнений.
Не стоит забывать о своевременном лечении различных инфекционных заболеваний мочеполовой системы. Нужно регулярно проходить плановые гинекологические проверки (дважды в год), ведь чем раньше будет обнаружено заболевание, тем легче пройдет лечение. Положительно на состоянии здоровья скажутся упражнения Кегеля, которые предупреждают опущение органов малого таза.
причины и симптомы, лечение и отзывы
Автор Мария Семенова На чтение 17 мин. Опубликовано
Воспаление шейки матки также имеет название цервицит — это воспалительное заболевание, которое локализуется в шейке матки. Может встречаться на всем протяжении, так и затрагивающее определенный участок. Проблема распространена в современном мире, это одна из самых частых причин, по которым женщина обращается на прием к акушеру гинекологу.

Наиболее часто встречается у женщин молодого возраста, которые ведут активную половую жизнь. Чаще всего затрагивает он только слизистую оболочку шейки матки. Требует обязательного лечения, при отсутствии его может приводить к развитию серьезных последствий для организма и репродуктивной системы в частности.
Этиология
Всегда причиной развития цервицита является инфекция.
Она может быть двух видов:
- Неспецифическая. В норме во влагалище содержится определенное количество бактериальной флоры, состав ее различен. Все они относятся к неактивным условно-патогенным микроорганизмам, т.е. при определенных условиях вызывают развитие воспалительного процесса. Самыми распространенными из них являются кишечная палочка, стафилококки, мицелий дрожжевого грибка, а также другие как Гр -, так и Гр + бактерии.
- Специфическая. Это микроорганизмы, которые в норме не входят в состав микрофлоры влагалища. Но при попадании в организм вызывают воспалительный процесс, не всегда органом-мишенью будет выступать шейка матки. Самыми распространенными из них являются трихомонады, гонококки, хламидии, гарднереллы и другие.
Для воспалительного процесса не всегда достаточно воздействия только микроорганизма, требуется и сочетание с провоцирующими факторами, такими как:
 Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.
Наличие сопутствующего воспалительного процесса во влагалище или мочевом пузыре. Очень часто именно цистит и уретрит способствуют развитию инфекционного поражения, это связано с тесной анатомической связью уретры и полости влагалища и шейки матки. Изолированный цервицит встречается редко, обычно он сочетается с вагинитом или эндометритом.- Травматическое воздействие на шейку матки. Самыми распространенными из них являются послеродовые разрывы, бужирование во время прерывания беременности. Редко это могут быть разрывы из-за насильственных действий. После нарушения целостности слизистой микроорганизмы спокойно проникают в незащищенные нижележащие слои.
- Спринцевание различными химическими средствами, такими как раствор марганцевого калия или йода. Во-первых они могут нарушать нармальный микробиоценоз полости, но кроме того при неправильной концентрации способны вызвать поражение слизистой в виде ожога, в том числе и на поверхности шейки матки.
- Провоцирующим фактором в некоторых случаях выступает эрозия, особенно если она сопряжена с вирусом папилломы человека. Слизистая в данном случае особенно уязвима к действию различных факторов.
- Опущение половых органов. Кроме нарушения нормальной архитектоники происходит нарушение трофики тканей, а также снижение местного иммунитета. В результате условно-патогенная флора начинает проявлять свою активность.
- Применение контрацептивных средств. Это могут барьерные методы, которые имеют не гладкую стенку, а также средства из группы спермицидов. Они вызывают повреждение стенки из входящих в состав агрессивных химических веществ.
- Нарушения гормонального фона приводят к изменениям на уровне тканей шейки матки. Поскольку она является гормонально зависимым органом, то при изменении соотношения гормонов нарушается и защитная функция слизистой оболочки. Особенно часто данная проблема возникает при наступлении периода менопаузы, в котором наблюдается недостаточный уровень эстрогенов, а следовательно присоединяется сухость и зуд в области влагалища и шейки матки. Слизистая при контакте может легко кровоточить, в последствии присоединяя инфекцию.
- Изменения обмена веществ могут также выступать провоцирующими факторами. Самым распространенным заболеванием из них является сахарный диабет, так как провоцирует рост гриба рода Candida.
- К данной группе следует отнести и несоблюдение правил личной гигиены. Это подмывание агрессивными средствами, длительное ношение прокладок, на которых скапливаются микроорганизмы. Большой проблемой в пожилом возрасте является использование памперсов.
Цервицит при беременности
Воспаление шейки матки представляет серьезную проблему для женщины в период беременности, так как оно не только негативно воздействует на организм, но и может причинить угрозу для жизни плода.
Во время беременности происходят серьезные изменения в организме, основная часть из который это гормональная перестройка. Различное содержание гормонов влияет на состояние бактериальной флоры влагалища, и в норме условно-патогенные микроорганизмы могут проявить свои негативные свойства.
Поэтому, не всегда цервицит при беременности может быть вызван воздействием специфической инфекции.
Опасность цервицита:
 На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.
На ранних сроках воспаление шейки, из-за тесного контакта с полостью матки, может вызвать переход воспаления на вышележащие отделы. В результате происходит заражение хориона, а иногда и самого зародыша.- Очень часто при нарушении инфекцией защитного барьера, который вызывается наличием плотной слизистой пробки, происходит развитие слабовыраженного воспаления. Плацента начинает развиваться неправильно, в последствии это приводит к ее недостаточности. Инфицирование зародыша или уже плода повышает частоту возникновения эмбриопатий.
- Самыми серьезными осложнениями являются риск самопроизвольного выкидыша, а также возникновения замершей беременности. У многих женщин возникает цервикальная недотаточность.
- На поздних стадиях впервые возникший цервицит влияет на состояние плаценты и околоплодных вод. Может развиться плацентит или же многоводие.
- При длительно существующем нелеченном процессе диагностируется задержка роста и развития плода. Самым опасным осложнением является поражение нервной и сердечно-сосудистой системы. Некоторые дети получают внутриутробную пневмонию.
Женщина и врач всегда должны помнить, что цервицит является фактором в развитии недонашивания плода и преждевременных родов.
В рождении ребенка естественным путем есть высокая вероятность разрывов шейки матки, так как воспаленные структуры снижают возможность растяжения и поддержания эластичности тканей. При проведении оперативного вмешательства путем операции кесарево сечения повышается частота инфицирования матки и послеоперационного шва.
Чем опасно заболевание?
Данное, казалось бы не тяжелое заболевание, как воспаление шейки матки может стать серьезной проблемой для женщины. В первую очередь, в последнее время большое внимание акцентируется на сочетании воспаления с присутствием в организме вируса папилломы человека.
Типов данного возбудителя много, но особенно опасными являются 16 и 18 типы, они считаются высокоонкогенными. Т.е. при отсутствии лечения и персистенции вируса есть большая вероятность в последствии заболеть раком шейки матки.
А данный тип рака занимает одно из первых мест в злокачественных новообразованиях женского организма и половых органов в частности. Тем более, что группа риска это молодые женщины.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, не вынашивания, преждевременных родов, а также инфицирования плода.
Может ли циревицит проходить без симптомов?
Такое течение процесса возможно, часто это связано с теми инфекциями, которые характеризуются стертым течением. В данном случае диагноз может быть выставлен только после осмотра женщины гинекологом.
Диагностика воспаления шейки матки
- Начинается диагностика с беседы с акушером-гинекологом. Врач тщательно расспрашивает о жалобах, симптомах, которые могут беспокоить пациентку. Большое значение уделяется времени и условиям возникновения патологической реакции, уточняется наличие незащищенных половых актов, применение препаратов, а также случаи других заболеваний.
- После этого, врачом проводится осмотр женщины. Начинается он с наружных половых органов, далее следует оценка состояния влагалища и шейки матки. Проводится он с помощью влагалищных зеркал. Обращают внимание на цвет слизистой, наличие или отсутствие дефектов на ее поверхности. Особое внимание следует уделять появлению на поверхности шейки матки язв, участков кровоизлияний. Выраженный сосудистый рисунок также должен насторожить врача. Кроме того, определяется наличие или отсутствие отека.
- После визуального осмотра приступают к пальпации шейки матки. Определяются предположительные ее размеры, подвижность, консистенция. Она должна быть плотно эластичной консистенции, легко смещаемой при движении, безболезненной.
Кроме того, длительное воспаление шейки матки может быть одним из факторов риска развития бесплодия, невынашивания, преждевременных родов, а также инфицирования плода.
Лабораторные методы
На протяжении длительного периода времени оставались единственными способами подтверждения диагноза.
В настоящее время существует множество способов оценки содержимого влагалища и цервикального канала:
 Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.
Самый популярный, экономически выгодный способ — это микроскопия содержимого мазка. Оценивается содержание в секрете количества эпителиальных клеток, эритроцитов, лейкоцитов а также других микроорганизмов. Подтверждает диагноз присутствие в мазке большого количества лейкоцитов, а также специфических возбудителей.- Бактериологическое исследование с определением чувствительности к антибиотикам. В данном случае с помощью специальных красителей производят определение бактерий, какой у них тип. Также ведется подсчет их количества. Для удобства дальнейшего лечения проводится определение чувствительности их к определенным средствам. Это позволяет подобрать наиболее эффективное средство.
- Метод полимеразной цепной реакции или иммуно флюоресцентного анализа позволяет более точно оценить возбудителей, а также их количество. В настоящее время этот метод наиболее предпочтителен и эффективен, но он более дорогой, поэтому доступен не во всех учреждениях. Одной из разновидностей является жидкостная цитология, способ забора материала новой цитощеткой, которую опускают в специальную среду для исследования.
- Цитологический мазок. Является сейчас скрининговым, и выполняется забор материала всем женщинам на приеме у врача. При тщательном исследовании клеточного содержимого можно выявить появление клеточных нарушений, вызванных воспалением.
Инструментальные методы
- Основным инструментальным методом является кольпоскопия. Суть ее заключается в осмотре влагалищной части шейки матки под микроскопом, благодаря увеличению гораздо легче увидеть изменения на слизистой.
- Кроме того, для более точной установки состояния эпителия применяют различные пробы с нанесением химических веществ. Самыми популярными среди них являются уксусная кислота и раствор йода. В первом случае воспаленные расширенные сосуды должны быстро измениться, и окраска слизистой становится менее интенсивной. Проба с йодом проводит дифференциальную диагностику с онкологическими заболеваниями, сифилитическим поражением и т.д. Используемая концентрация не вызывает ожога. Метод является популярным еще и потому, что он неинвазивный и безболезненный.
Виды цервицита
В зависимости от природы агента вызвавшего воспаление шейки матки выделяют несколько видов:
 Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.
Гнойный цервицит. Самый частый вид воспаления среди молодых женщин. Связан он с воздействием бактерий различных групп. Наиболее распространенным возбудителем является гонококк. При осмотре визуализируется гной в цервикальном канале и также полости влагалища. Клиника достаточно выражена, поэтому женщины часто отмечают появление обильных выделений из половых путей, а также симптомов общего недомогания.- Вирусный. Наиболее специфичное воспаление шейки матки. Возбудителей не так и много, самыми распространенными могут быть вирус простого герпеса, папилломавирусная инфекция, а также вирус иммунодефицита человека. Симптоматика достаточно специфична, поэтому сразу же настораживает женщину и врача.
- Бактериальный. Возбудитель воспаления сходный с первым типом, но в данном случае клиника имеет более стертый характер, женщина может длительное время оставаться без лечения, потому что симптомы ее не беспокоят. Диагностируется чаще уже после проведения тестов лабораторной диагностики.
- Кандидозный. Данное воспаление шейки матки вызывает условно-патогенный представитель влагалища женщины гриб рода Candida.
- Атрофический. Воспаление шейки матки, которое чаще всего встречается у женщин пожилого возраста. Обычно связан с недостаточной гормональной регуляцией в организме, особенно женских половых гормонов-эстрогенов. Иногда в данную группу входят женщины после оперативного удаления яичников, химической кастрации.
Кроме этого, воспаление шейки матки подразделяют по анатомической части:
- Экзоцервицит. Воспаление наружной, влагалищной части шейки матки. Женщина в данном случае предъявляет симптомы.
- Эндоцервицит. Поражение внутренней, маточной части шейки матки. Обычно вызывается как осложнение родов, метроэндометрита, после прерывания беременности.
По течению процесса воспаление шейки матки делят на два вида:
- Острый процесс. Воспаление шейки матки в данном случае почти всегда вызывается впервые, на фоне здоровья. Клинические проявления ярко выражены, обычно легко поддается лечению. Шейка матки имеет отчетливые признаки поражения.
- Хронический цервицит. Возникает в результате длительно текущего воспаления, когда острый процесс стихает, клиника уменьшается, но шейка матки по-прежнему остается пораженной.
Симптомы
В зависимости от типа возбудителя, анатомического поражения, а также течения процесса выделяют определенные симптомы. Но иногда воспаление шейки матки может протекать абсолютно бессиптомно и выявляется только после осмотра акушером-гинекологом.
Симптомы острого воспаления шейки матки
Чаще всего именно с данным видом воспаления женщины обращаются за помощью испугавшись своего самочувствия.
Обычно симптомы достаточно ярко выражены:
 Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.
Первое, на что обращают внимание женщины это выделения из половых путей. Характер их может быть различным. Цвет варьируется от белого до зеленого и желтого, при повреждении покрова встречаются прожилки крови или коричневые сгустки. Консистенция бывает от водянисто-жидкой, до густой, почти творожистой. Выделяющиеся не каплями, а отдельными кусками.- Боль также осложняет течение процесса. Она может быть острой, очаговой, возникающей после полового акта, мочеиспускания, так и умеренной тупой, которая беспокоит женщину в повседневной жизни. Боль усиливается при изменении положении тела, занятиях спортом и физической работой. Чаще всего вызвана вовлечением в патологический процесс внутренних половых органов.
- Если воспаление шейки матки сочетается с наличием эрозии, то часто можно обнаружить кровь, выделяющуюся после полового акта или с выделениями.
- Температура тела повышается редко, обычно повышается в сочетании цервицита с аднекситом, острым эндомтеритом, а также параметритом. Редко подобные симптомы возникают при сочетании с циститом. Высоких цифр она почти никогда не достигает, колеблется от субфебрильных, до фебрильных цифр. Лихорадка может быть связана с развитием перитонита.
- Редко появляется изменение мочеиспускания. Оно выражается учащением, императивными позывами, болью во время акта. В данном случае сложно выделить первоначальную причину симптомов, это может быть цистит, вызвавший воспаление влагалища, так и наоборот.
Иногда клиника может быть абсолютно специфичной и постановка диагноза не вызывает затруднений:
- Появление пузырьков на поверхности шейки говорит о герпетической природе воспаления.
- Ярко-красная шейка матки в сочетании с большим количеством изъязвлений, похожих на поверхность клубники говорит о трихомонадной природе.
- Желтые пятна, напоминающие просо, обычно характеризуют поражение актиномицетой.
- Обильные выделения как во влагалище, так и цервикальном канале имеющие явно гнойный характер, разрыхленная поверхность шейки матки, которая легко дает кровотечение при контакте обычно характеризует гонорейную природу воспаления.
- Вирус папилломы человека обычно не изменяет общего самочувствия, лишь при осмотре можно отметить единичные или множественные кондиломы, выступающие над поверхностью слизистой, могут также наблюдаться единичные изъязвления на шейке матки.
Симптомы хронического воспаления шейки матки
В данном случае симптомы почти полностью отсутствуют и женщину данная проблема не беспокоит.
Но при осмотре врач может диагностировать заболевание:
 При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.
При визуализации шейки отмечается небольшое количество выделений из цервикального канала, характер их уже почти всегда слизистый, а цвет может колебаться от прозрачного до мутного. Редко, когда выделения имеют специфическое окрашивание.- Сильной боли, как правило, пациентка не отмечает, но при тщательном расспросе выясняется, что ранее болевой синдром присутствовал, но по истечению времени прекратился.
- На поверхности слизистой шейки видна эрозия, иногда она приобретает характер псевдоэрозии.
- Слизистая оболочка из-за длительного воспаления становится наиболее плотной, нарушается выделение своего секрета железами эпителия. В результате можно увидеть наличие кист наботовых желез, которые не могут лопнуть.
- При пальпации шейка становится более плотной, иногда может хуже смещаться, вследствие развития спаечного процесса в органах малого таза.
Лечение воспаления шейки матки
Лечение воспалений шейки матки всегда должно быть комплексным. При выявлении специфической инфекции лечение проводят для обоих партнеров.
Местное лечение воспаления шейки матки
Системные препараты при лечении цервицита применяют достаточно редко, обычно возникает при необходимости в уничтожении специфической инфекции, а также тяжелого соматического состояния.
Флюкостат Ацикловир Тержинан ОвестинОсновным способом местного лечения является назначение средств этиотропный терапии:
- Хламидийное воспаление шейки матки лечат препаратами тетрациклинового ряда, такими как Доксициклин, а также микролидов (Эритромицина) и азалидов (Азитромицина).
- Грибковое поражение лечат соответствующими препаратами на основе миконазола и нистатина.Самыми популярными препаратами являются Флюкостат и Миконазол.
- Вирусное поражение обычно вызывает большую проблему для врача. Так как вирус очень тяжело уходит из организма, для его уничтожения иногда требуется несколько курсов противовирусной терапии. К данным препаратам относятся Ацикловир и Зовиракс.
- Для удаления вируса папилломы человека назначаются цитостатические препараты, одним из самых популярных является группа Фторурацила.
- Если воспаление шейки матки вызвано недостатком гормонов, то проводится заместительная терапия местными препаратами. Известным эстрогенсодержащим препаратом является крем Овестин.
- В качестве дезинфицирующих средств можно применять спринцевание раствором Димексида или Хлорфиллипта. С осторожностью можно использовать раствор соды или борной кислоты для полосканий. Подобным действием обладает и Гексикон, он содержит в своём составе хлоргексидин. На фармацевтическом рынке представлены и комбинированные средства в форме свечей или вагинальных таблеток, к ним относят Тержинан и Полижинакс.
Лечение народными средствами
Наряду с лекарственными методами большое внимание уделяется народным методам лечения:
 Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.
Хорошим и эффективным средством является ромашка. Она обладает противовоспалительным действием. Применяют его в виде отвара, для этого сухую аптечную ромашку запаривают кипятком. Полученной смеси дают настояться в течение часа, после чего остужают. Тампон, смоченный в полученном отваре помещают во влагалище и оставляют на ночь. Тампоны должны быть стерильными и каждый раз новыми. Иногда можно оставлять на несколько минут, но тогда частота использования увеличивается до 3 раз в день.- Походим действием обладает и шалфей, он оказывает модное противовоспалительное действие, а также подходит людям, склонным к аллергическим заболеваниям. В данном случае траву шалфея запаривают в кипятке, можно варить на водяной бане в течение 10 минут. После приготовления отвару дают остыть. Разбавляют полученную смесь дважды. Способ применения это спринцевания трижды в сутки.
- Вместо ромашки или шалфея можно использовать календулу. Ее используют как для спринцеваний, так и с введением тампонов.
- Противовоспалительное действие оказывает и отвар дубовой коры. Тёплый раствор используют для спринцеваний влагалища. Курс лечения обычно составляет 7-10 дней. Вводить рекомендуется не больше 5 мл однократно.
Профилактика цервицита
В гинекологии ей уделяется достаточно мало внимания.
Но именно соблюдение некоторых правил позволяет улучшить состояние женского здоровья:
 В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.
В первую очередь, следует ответственно относиться к половой жизни. Необходимо ограничить количество половых партнеров. Следует исключить половые контакты с незнакомыми лицами. Единственным способом защиты шейки матки от воздействия инфекционных факторов является барьерный метод контрацепции.- Нельзя использовать презервативы с различными приспособлениями, такими как пупырышки или усы. Так как травмирующее воздействие делает шейку наиболее уязвимой.
- Нужно соблюдать правила личной гигиены. В качестве гигиенических средств следует использовать средства специализированного назначения или детское мыло. Частые спринцевания должны быть исключены.
- Всем женщинам необходимо регулярно проверятся на наличие инфекций передающихся половым путем, а также посещать врача акушера-гинеколога и выполнять его рекомендации. Частота посещений обычно составляет не менее 2 раз в год.
- При выявлении воспалительных заболеваний, а также специфических инфекций нужно не затягивать с лечением. После проведения курса терапии нужно восстановить влагалищную микрофлору и пройти курсы реабилитации.
- Женщины любого возраста должны избегать переохлаждения и снижения иммунитета. Для последнего следует проводить курсы витаминотерапии и иммуностимуляторов.
- Гормональные сбои должны быть по возможности предотвращены. Это в первую очередь надежная контрацепция, так как искусственное прерывание беременности оказывает травмирующее и дисгормональное влияние на шейку матки. В преклимактерическом периоде и при наступлении менопаузы нужно использовать средства заместительной гормональной терапии.
- При наличии опущения стенок влагалища рекомендуется выполнять профилактические упражнения, для компенсации состояния.
Прогноз
 Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Считается относительно благоприятным, если лечение проводится при остро возникшем процессе и на начальных этапах воспаления. Заболевание можно вылечить с помощью антибактериальных и вспомогательных средств.
Но вероятность обострения и перехода в хроническую форму остается очень высокой. Это связано с тем, что диагностируется оно обычно уже достаточно поздно. Очень часто к этому моменту у микроорганизмов развивается устойчивость к действию лекарств.
Существующие длительное время воспаления шейки матки переходят в развитие эрозии, которая является одним из предрасполагающих факторов для онкологии. Особенно это опасно, если цервицит сочетается с впч(вирусом папилломы человека) человека 16 и 18 типов.
Цервицит, возникший на фоне иммунодефицита, может служить фактором в развитии восходящей инфекции, особенно если провокатором выступает специфическая инфекция.
Косвенно цервицит может стать причиной невозможности забеременеть и спаечного процесса малого таза.
Отзывы о лечении воспаления шейки матки
Цервицит шейки матки – причины, симптомы, диагностика и лечение
Цервицит шейки матки – это воспаление во влагалищной части шеечного отдела матки. Возникает вследствие полиморфных причин (от проникновения патогенной микрофлоры до механических повреждений). Чаще наблюдается у женщин детородного возраста. Начальная фаза болезни протекает бессимптомно. Затем, по мере прогрессирования, постепенно проявляется характерная клиническая картина. Болезнь хорошо поддаётся устранению, но при условии своевременного обращения к врачу.
Что это такое
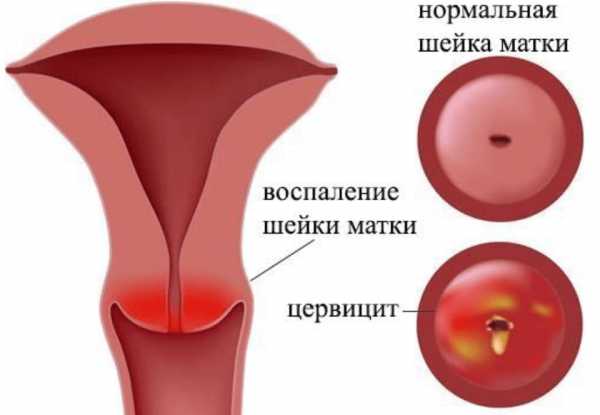
Цервицит шейки матки – это вялотекущее поражение, появлению которого предшествуют различные факторы. Воспалительный процесс охватывает плоскоклеточный слизистый эпителий цервикального канала. Прогрессирование патологии сопровождается болью и выделениями. Когда в процесс вовлекается мышечный слой шейки детородного женского органа, состояние пациентки отягощается и требует незамедлительной госпитализации. Но в 95% случаев женщины обращаются к врачу ещё при поверхностной форме болезни.
За непродолжительный срок воспалительный процесс может перейти на внутреннюю часть женского детородного органа, вызывая эндометрит. Лечение зависит от формы болезни и стадии на момент обращения к специалисту. Кроме основной терапии пациентке назначают препараты для восстановления естественной микрофлоры влагалища (Гинофлор, Кипферон).
Симптомы
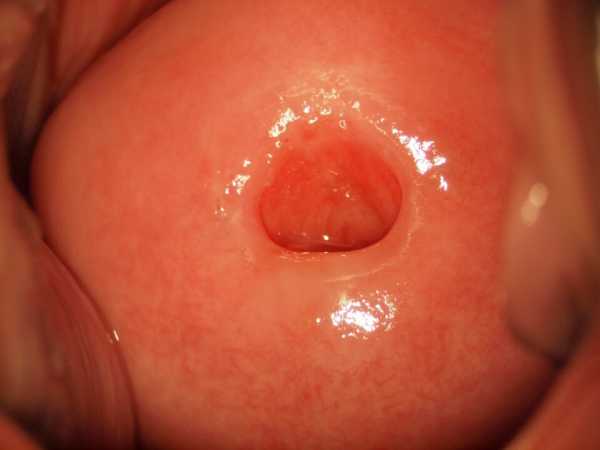
По мере развития болезни, возникают следующие признаки:
- Вагинальные выделения. Секреция имеет примесь гноя, характеризуется неприятным запахом, обильностью.
- Острая боль при интимной близости.
- Вялость, снижение работоспособности, отсутствие аппетита.
- Контактные кровотечения (возникают сразу после интимной близости).
- Жжение при мочеиспускании, появление неприятного запаха от урины.
- Боль в состоянии покоя. Локализация неприятного ощущения – поясница, крестцовая область, урогенитальный тракт, нижняя часть живота.
- Повышение температуры тела.
- Болезненные месячные (сопровождаются спазмами и общей слабостью).
Перечислены симптомы, которые может заметить сама пациентка, остальные признаки поражения органа репродуктивной системы выявляют только во время осмотра. Врач определяет наличие отёка и покраснения наружного отверстия цервикального канала, выпячивание его слизистой оболочки.
В отягощённых клинических случаях и при хронической стадии воспаления специалист устанавливает наличие эрозий и кровоподтёков на тканях поражённого органа. В зависимости от формы поражения, врач визуализирует на цервикальном канале пузыри, полипы, кисты – единичные или множественные.
Причины
К образованию цервицита предрасполагают следующие причины:
- Недостаточное выполнение или полное несоблюдение интимной гигиены
- Низкий иммунитет
- Частое и неправильное использование тампонов во время месячных
- Инфекционно-воспалительные поражения органов репродуктивной системы
- Венерические инфекции
- Частая смена половых партнёров
- Наличие тяжёлой родовой деятельности в анамнезе (с травмами репродуктивных органов)
- Грубое ведение половой жизни, излишества
- Дисбактериоз (не только влагалища, но и кишечника)
- Использование гигиенических средств сомнительного качества
- Частое и неправильное спринцевание
- Вирус герпеса или папилломы человека
Дополнительные причины – непереносимость латекса, частичное выпадение внутриматочной спирали и последующее раздражение таковой цервикального канала.
Виды и формы
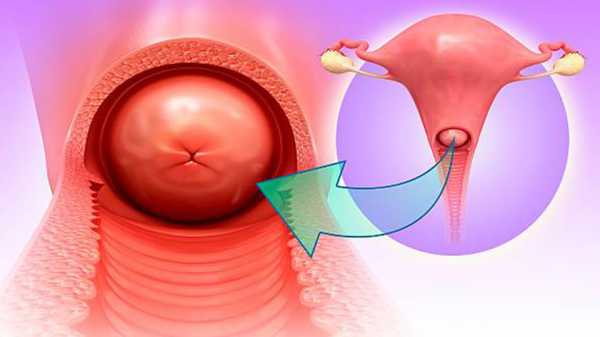
Болезнь классифицируется в зависимости от срока давности (на острую и хроническую форму), и вида возбудителя, который спровоцировал патологический процесс.
Более подробная информация приведена в таблице.
| Вид цервицита | Его характеристики |
| Острый | Характеризуется тенденцией достаточно быстрого распространения на другие органы малого таза (посредством лимфотока). |
| Хронический | Причина развития – отсутствие лечения воспаления в острой стадии. Преобладающие симптомы – периодические эпизоды боли в нижней части живота, выделение слизистой секреции из влагалища. |
| Гнойный | Этиология развития – все состояния женского организма, при которых происходит образование и выделение гноя (аднексит, эндометрит). В 20% клинических случаев женщина инфицируется от полового партнёра, являющегося носителем гонореи. |
| Вирусный | Возникает из-за присутствия в организме вируса герпеса или папилломы человека. Патология протекает с тяжёлым общим состоянием и повышением температуры тела до невысоких показателей. Его устранение занимает более 2 месяцев. |
| Бактериальный | Развивается вследствие попадания бактериальной микрофлоры (стрептококков, стафилококков). Сопутствующее явление – дисбактериоз влагалища (нарушение кислотно-щелочного баланса). |
| Атрофический | Предрасполагающий к нему фактор – затяжная форма цервицита. Другие причины – наличие полипов, перенесенные выскабливания (аборты), гормональный дисбаланс. Патология протекает в виде ограниченного воспаления. |
| Кистозный | Относится к отягощённым формам рассматриваемой болезни. Этиология – одновременное развитие 2 патологических явлений: кистозных новообразований и сочетания различных инфекций. |
На основании рассмотренных видов болезни формируют диагноз у определённой пациентки. Например, атрофический цервицит острой формы или вирусное воспаление цервикального канала шейки матки.
Острый
Предполагает незамедлительную госпитализацию в отделение гинекологии. Благодаря диагностике исключают наличие апоплексии яичника, внематочной беременности.
Характерная симптоматика:
- Боль внизу живота, наблюдаемая в состоянии покоя
- Повышение температуры тела до высоких пределов
- Слабость, головокружение, бледность кожи
- Раздражение внутри уретры во время мочеиспускания
- Слизисто-гнойные выделения из половых путей
- Напряжение передней брюшной стенки
Если проигнорировать нарушение в острой фазе его развития, воспалительный процесс примет затяжное течение. Такая форма хуже поддаётся устранению, тяжелее переносится в плане общего самочувствия, больше подвергает риску появления осложнений.
Хронический
Хронический цервицит – это воспаление, обострение которого возникает чаще 1 раза в полгода. Опасность затяжной болезни состоит в высоком риске формирования опухолевого процесса или дисплазии. Оба состояния неблагоприятны для здоровья и жизни. Причина формирования таковых – утолщение маточных стенок под влиянием длительного воспаления.
Гнойный
Главный признак – обильное выделение из влагалища слизисто-гнойной секреции. Характеризуется повышением температуры тела до высоких цифр. Воспаление достаточно быстро распространяется на внутреннюю маточную часть, создавая благоприятное условие для развития бесплодия.
Вирусный
Считается наиболее тяжёлой формой цервицита. Во время осмотра врач выявляет характерные высыпания на цервикальном канале – пузыри, сгруппированные в один очаг, или папилломы. При ведении незащищённой половой жизни, у партнёра пациентки возникает вирусный баланит, баланопостит, уретрит или цистит. Возможно сочетание перечисленных патологий или развитие только одной из них.
Бактериальный
Является наиболее распространённой формой цервицита шейки матки. Характерные признаки состояния:
- Боль во время мочеиспускания, интимной близости
- Выделения из влагалища (имеют слизисто-гнойную секрецию, реже – с прожилками крови)
- Повышение температуры тела
- Зуд во влагалище
Причины развития – несоблюдение мер гигиены (как самой женщиной, так и её партнёром). Основные признаки выявляют во время осмотра на гинекологическом кресле.
Атрофический
Ткани шейки матки истончаются, но отёк и покраснение – второстепенные симптомы. Преобладает болевое ощущение, а также расстройство мочеиспускания. Самое первое проявление атрофического цервицита – дискомфорт во время интимной близости, ощущение повышенной сухости внутри влагалища.
Помимо основного лечения, эту форму патологии удаляют посредством гормональной терапии. Для нормализации тонуса слизистой оболочки цервикального канала назначают прогестерон и эстрогены.
Кистозный
Патологический процесс длительное время протекает бессимптомно. Железы, расположенные в цервикальной части канала шейки матки, воспаляются. В результате этого, происходит увеличение цилиндрического эпителия, формируются множественные кисты. Усугубляется воспаление, и как следствие, общее самочувствие пациентки. Основные симптомы воспалительного процесса определяются преимущественно во время исследования, поскольку кисты не проявляются специфическими признаками.
Кто в группе риска
Женщины, которые часто меняют партнёров; перенесли травмы во время родов; не следят за гигиеной. К группе риска относятся и те, кто часто выполняет аборты, ведёт незащищённую половую жизнь (не применяет контрацептивы).
Возможные осложнения

Рассматриваемый вид болезни создаёт благоприятное условие для развития бесплодия, эрозии, полипов, воспаления структур малого таза. Самое опасное осложнение – злокачественное новообразование детородного женского органа. Перерождение физиологических маточных клеток в атипичные происходит из-за воспалительного процесса, особенно, вызванного вирусами.
Другие возможные последствия связаны не только с особенностями развития заболевания, но и с возможными последствиями от терапии. В частности, хирургическое лечение может стать причиной регулярного выделения крови из прооперированного участка.
Цервицит при беременности

Поражение цервикального канала негативно отражается на текущей беременности. Присутствие воспалительного очага в организме представляет риск перемещения в верхние отделы, где находится развивающийся плод. Воздействие патогенной микрофлоры приводит к появлению у ребёнка внутриутробных изменений, связанных со строением сердца, головного мозга, лёгких.
Болезнь несовместима с беременностью, поскольку патологию нельзя устранять в период вынашивания. Нарушение в цервикальном канале ликвидируют преимущественно антибиотиками, что недопустимо в отношении развивающегося плода. Также из-за несостоятельности шейки матки цервицит представляет угрозу выкидыша или преждевременного наступления родов.
К какому врачу обратиться
Наряду с остальными заболеваниями женской репродуктивной системы, цервицит шейки матки устраняет гинеколог. Можно обратиться к специалисту этого профиля, предварительно не посещая терапевта. Если цервицит послужил причиной нарушения мочеиспускания, понадобится консультация врача-уролога.
Диагностика
Чтобы установить патологию рассматриваемого вида, пациентке предстоит пройти:
- Гинекологический осмотр с применением зеркал
- Кольпоскопию
- УЗИ с применением трансвагинального датчика
- Лабораторные исследования: определение уровня pH влагалища, ПЦР-диагностику, анализ крови, мочи (клинический, биохимический)
Дополнительные виды обследования зависят от первопричины развития заболевания, срока его давности, вида.
Лечение
Если цервицит возник из-за попадания во влагалище болезнетворных возбудителей, лечение преимущественно консервативное. Особенно, когда клинический случай не отягощён формированием кист. Но рассматриваемый вид заболевания предусматривает и хирургический вид лечения. Показание – наличие новообразований или других неблагоприятных явлений (дисплазии, эрозии, полипов).
Купирование неблагоприятного явления предполагает комплексный подход, к которому относится:
- Системная антибактериальная терапия
- Использование лечебных средств местного действия
- Отказ от интимной жизни
- Выполнение гигиенических процедур
- Соблюдение диеты
Антибиотики назначают для инъекционного введения и только при условии получения ответа бактериологического исследования. Этот метод лабораторной диагностики позволяет выявить конкретного возбудителя воспаления. Назначают ежедневное двукратное введение антибиотиков с интервалом в 12 часов (курс – от 5 суток), чаще – внутримышечно.
Лечебные средства, назначаемые для местного применения – вагинальные суппозитории антибактериального или противовирусного свойства. Противопоказание для их введения – индивидуальная непереносимость, месячные, беременность. Режим введения назначает лечащий врач, но зачастую – 2 р. в день с одинаковым интервалом.
Половой покой необходим для заживления повреждённых участков воспалённого органа. Гигиенические процедуры обеспечивают своевременное устранение патологических выделений (гнойных, слизистых), чем способствуют выздоровлению. Противопоказано использование гигиенических тампонов. Народное лечение сводится только к применению сидячих ванночек с тёплым раствором ромашки. Проведение спринцевания на период лечения рассматриваемого заболевания запрещено.
Рекомендованное питание при цервиците:
- Отказ от острых, кислых, солёных блюд и продуктов
- Исключение кофе, алкоголя, газированных напитков, кисломолочных продуктов и морсов
- Дробное питание, которое не будет способствовать запору (при воспалении органов половой системы это неблагоприятное явление усиливает боль)
Хирургическое лечение предполагает устранение кист, эрозий или полипов посредством использования жидкого азота, химических растворов, лазерного луча. Электрокоагуляция (прижигание места поражения или непосредственно новообразования) в последние годы почти не применяется. Причина – высокий риск возникновения побочных эффектов.
Профилактика

Появления цервицита шейки матки в 90% случаев можно избежать, если выполнять следующие рекомендации:
- Своевременно осуществлять гигиенические процедуры, избегать использования тампонов во время месячных
- Отказаться от ведения беспорядочной половой жизни.
- При непереносимости латекса применять альтернативные способы контрацепции. При неопытности в вопросе можно обратиться к гинекологу и подобрать оптимальный вариант предохранения совместно с врачом.
- Избегать частого проведения спринцевания.
- Своевременно устранять нарушения в половой системе, не допуская расширения их спектра и перехода на цервикальный канал.
- Отказаться от неконтролируемого приёма препаратов, которые могут вызвать дисбактериоз кишечника и, как следствие – нарушение микрофлоры влагалища.
- Если есть подозрение на частичное выпадение внутриматочной спирали – сразу же обратиться к гинекологу.
Другие профилактические меры – отказ от выполнения абортов, укрепление иммунитета (посредством нормализации питания, введения витаминов). Регулярное посещение гинеколога позволит своевременно обнаружить неблагоприятный процесс внутри половых путей. Особенно, если во время родов была травмирована шейка матки или женщина находится в раннем состоянии после аборта.
Заключение
Цервицит шейки матки – это заболевание воспалительного происхождения. О его наличии в организме длительное время можно не догадываться. Половину симптомов выявляют только во время гинекологического осмотра. Сам воспалительный процесс неблагоприятно отражается на общем самочувствии, повышает вероятность бесплодия или риск отторжения плодного яйца. При некоторых видах цервицита терапию проходит не только пациентка, но и её половой партнёр. Комплексное лечение патологии увеличивает шанс на благоприятный прогноз.
Видео: Лечение цервицита у женщин
лечение, причины, симптомы, признаки, фото
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- Циннаризин
- Другие заболевания
- Адвантан (дерматологические заболевания)
- Азитромицин (ЛОР-заболевания)
- Диазолин (от аллергии)
- Лоратадин (при аллергии)
- Овесол (для печени)
- Эссенциале форте Н (для печени)
- Полидекса (ЛОР-заболевания)
- Клотримазол (грибок, инфекция половых органов)
- Циклоферон (инфекционные, бактериальные, грибковые заболевания)
- при ОРВИ
- для детей
- Грудное вскармливание
- Питание при ГВ
- Кормление грудью
- Таблетки при ГВ
- Болезни при ГВ
- Прикорм грудничка
- Вопросы и рекомендации
- Калькуляторы
- Калькулятор ХГЧ
- Спермограмма: расшифровка результата
- Календарь овуляции для зачатия
- Срок беременности по неделям и дням
- Дата родов по месячным, дате зачатия
- Календарь беременности по неделям
- Рассчитать пол ребенка
- Калькулятор роста и веса ребенка
Поиск
- Инструкции по применению (по алфавиту):
- А
- Б
- В
Симптомы и лечение цервицита - Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
лечение, симптомы и причины хронического цервицита шейки матки
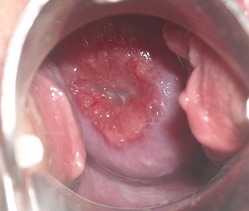 Цервицит – это общее название для всех воспалительных процессов с локализацией в шейке матки. Этиология цервицита в разных возрастных группах неоднозначна. Инфекционная природа воспаления шейки матки выявляется у молодых, сексуально активных пациенток, а атрофический цервицит у женщин пожилого возраста связан с естественными гормональными изменениями и атрофическими процессами в слизистых половых органов.
Цервицит – это общее название для всех воспалительных процессов с локализацией в шейке матки. Этиология цервицита в разных возрастных группах неоднозначна. Инфекционная природа воспаления шейки матки выявляется у молодых, сексуально активных пациенток, а атрофический цервицит у женщин пожилого возраста связан с естественными гормональными изменениями и атрофическими процессами в слизистых половых органов.
Среди виновников воспаления шейки матки чаще всего встречаются представители условно-патогенной микрофлоры или возбудители специфических половых инфекций. Симптомы цервицита зависят от характера возбудителя: как правило, клинически выраженный цервицит указывает на наличие острого специфического воспаления, чаще всего острый гнойный цервицит развивается при гонорее, реже – при трихомониазе.
Нередко острый цервицит протекает бессимптомно и диагностируется во время гинекологического осмотра, как, например, при наличии хламидийного воспаления. Обострения хронического цервицита яркой симптоматикой не отличаются, и заболевание протекает практически бессимптомно.
Шейка матки не является отдельным половым органом, а представляет собой нижний сегмент матки, по форме напоминающим трубку длиною 3-4 см и шириною в 2,5 см. Для внешнего осмотра доступна только ее влагалищная (нижняя) часть. Шейка матки покрыта несколькими слоями эпителиальных клеток, придающих ей бледно-розовый цвет.
Шейка матки соединяет полость влагалище и полость матки посредством цервикального канала – канала шейки матки. Внешним видом цервикальный канал напоминает веретено, а выстилающий его внутреннюю поверхность цилиндрический эпителий образует многочисленные складки.
Под эпителием канала шейки матки находится большое количество активных желез. Они вырабатывают слизистый секрет (цервикальную слизь)
причины, признаки и симптомы, лечение воспаления
Цервицит – это воспалительный процесс, локализация которого сосредоточена в области влагалищного сегмента шейки матки. Цервицит, симптомы течения которого характеризуются мутного типа выделениями, болью внизу живота (тянущей или тупой), болезненностью полового акта и мочеиспускания, в затяжной хронической своей форме может привести к эрозии. Помимо этого подобное его течение может спровоцировать утолщение (т.е. гипертрофию) или истончение шейки матки, а также вызвать распространение инфекции к верхним отделам половых органов.
Онлайн консультация по заболеванию «Цервицит».
Задайте бесплатно вопрос специалистам: Уролог.Общее описание
Шейка матки сама по себе выступает в качестве барьера, который является препятствием к проникновению в матку, а также в верхние отделы половых путей (в виде защитного секрета, слизистой пробки и цервикального канала) инфекции. Воздействие определенных факторов провоцирует нарушение в ее защитных функциях, что приводит к попаданию в эту область инородной микрофлоры, способствуя, тем самым, развитию воспалительного процесса. Именно таким процессом и является цервицит, который также включает в себя экзоцервицит (воспаление экзоцервикса, или же влагалищного сегмента в матке) и эндоцервицит (воспаление эндоцервикса, или же воспаление в области внутренней оболочки, принадлежащей цервикальному каналу шейки матки).
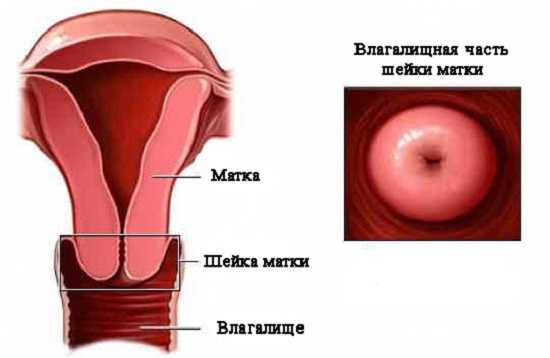
Влагалищная часть шейки матки: как ее видит при осмотре врач
Цервицит может появиться в результате воздействия неспецифической инфекции, которая возникает за счет условно-патогенной микрофлоры. В частности к таковым относится стафилококк и стрептококк, кишечная палочка и грибки. Помимо этого заболевание также возникает и вследствие воздействия специфических вирусов: хламидий, гонококков, трихомонады и т.д. Не исключается и воздействие протозойных инфекций и инфекций паразитарных.
Указанная условно-патогенная микрофлора, провоцирующая цервицит, в матке оказывается посредством контактного попадания через лимфу и кровь, а также через прямую кишку. Что касается специфических вирусов, то в матку они попадают половым путем.
Следует заметить, что цервицит может развиться под воздействием определенных факторов, к которым относятся родовые травмы, касающиеся шейки матки, диагностические выскабливания и прерывание беременности, а также использование контрацептивов (в частности речь идет об установке и удалении внутриматочной спирали). В качестве провоцирующих цервицит факторов выделяют различного типа рубцовые деформации, а также образования в шейке матки доброкачественного типа. Не исключается также и снижение иммунитета при рассмотрении актуальных факторов, ведущих к развитию цервицита.
Особенности развития цервицита указывают на то, что заболевание это крайне редко возникает изолированно – в основном его «спутниками» являются те или иные заболевания, касающиеся половой системы: вагинит, вульвит, псевдоэрозии или выворот шейки матки, бартолинит.
Что касается возрастной категории, то чаще всего рассматриваемое нами заболевание встречается среди женщин репродуктивного возраста (порядка 70% случаев заболеваемости), реже цервицит возникает при менопаузе. Примечательно, что цервицит является одной из наиболее частых причин, при которых вынашивание беременности становится невозможным, кроме того, именно цервицит в большинстве случаев провоцирует преждевременные роды. В качестве следствия данного заболевания образуются полипы, а также эрозии в области шейки матки и воспаления в области верхних отделов половых путей. Протекает цервицит в острой или в хронической форме, помимо других его разновидностей, которые мы также рассмотрим ниже.
Острый цервицит
Острый цервицит представляет собой, соответственно, острое воспаление, возникающее в шейке матки. Преимущественно воспаление касается в этом случае лишь эндоцервикальных желез, при этом в редких случаях может отмечаться также и поражение плоского эпителия. Некоторые из исследователей придерживаются мнения о том, что характер воспаления (то есть, его постоянство, область локализации, пути распространения) напрямую определяется исходя из конкретного вида возбудителя. Гонококки, к примеру, поражают исключительно эпителиальные клетки, принадлежащие эндоцервикальным железам, распространение же их происходит вдоль поверхности слизистой. Если речь идет о воспалении, спровоцированном стафилококками или стрептококками, то их локализация сосредотачивается непосредственно в эндоцервикальных железах с затрагиванием при этом стромы шейки матки. Ток лимфы обеспечивает попадание возбудителей к другим органам в малом тазу, что, соответственно, приводит к их инфицированию.
Останавливаясь конкретно на симптомах, следует отметить, что первый из них на начальной стадии заболевания проявляется в виде выделений, причем характер этих выделений может быть различным. Между тем, чаще всего отмечается содержание примеси в них гноя при одновременно профузном их характере, что в особенности актуально в случае актуальности такого заболевания как гонорея.
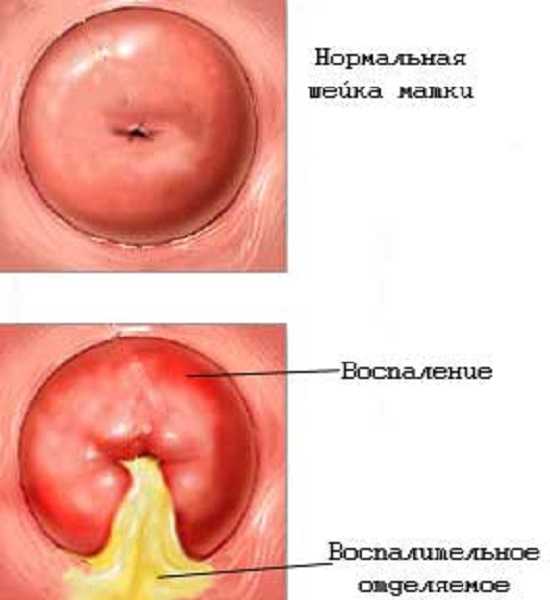
Сравнение нормальной и пораженной шейки матки
Помимо этого острое течение заболевания зачастую сопровождается небольшим повышением температуры, возникновением тупой боли в области нижнего отдела живота. Часто возникают ощущения приливов, сосредоточенных в области малого таза органов. Кроме того, пациентки нередко испытывают боль в пояснице, нарушения, связанные с мочеиспусканием (полиурия или дизурия, увеличение объема выделяемой мочи или уменьшение объема выделяемой мочи соответственно) и боль, возникающая в области наружных половых органов и органов малого таза при половом сношении.
При диагностировании острого цервицита кроме гинекологического осмотра используют микроскопическое исследование мазков, а также посев выделений цервикального канала непосредственно на питательную среду.
Если речь идет о диагностировании гонорейного цервицита в острой форме, то здесь, как правило, оно производится крайне редко ввиду обращения пациенток к врачу лишь в тех случаях, при которых воспалительный процесс переходит уже к придаткам матки. Учитывая это, при наличии боли в придаточной области при острой форме течения гонорейного цервицита необходимо применять несколько иное лечение, чем при обыкновенном остром цервиците, потому как в этом случае воспалительный процесс имеет довольно специфичный характер.
Хронический цервицит
Хронический цервицит образуется при поражении различными бактериями половых органов, а также при их поражении грибами и вирусами. Начало инфекционного процесса в этом случае может произойти при опущении шейки матки или влагалища, а также при неправильном использовании гормональных и противозачаточных препаратов. Помимо этого, сопутствующими факторами развития хронического цервицита выступают беспорядочная половая жизнь, нарушение гигиены и воспалительные заболевания в области органов малого таза.
Клинические проявления данной формы цервицита обуславливаются конкретным типом возбудителя, а также общей реактивностью в каждом конкретном случае организма пациентки. В числе основных симптомов отмечаются скудные слизистые выделения мутной консистенции, в некоторых случаях возможна примесь гноя. Также отмечается покраснение слизистой матки, ее отек. Острая форма проявления хронической формы патологии проявляется, соответственно, в большей выраженности симптоматики. Опять же, отмечаются тупые боли, возникающие внизу живота, зуд, боль и жжение при мочеиспускании, кровотечения, возникающие после полового акта.
Заболевание более чем серьезно для женщины, потому как несвоевременность лечения, приводит к утолщению стенок шейки матки с последующей гипертрофией, что способствует формированию другого типа патологий. За счет этого также возрастает риск возможных онкозаболеваний, бесплодия и дисплазии в рассматриваемой области половых органов.
Для постановки диагноза проводят осмотр матки с использованием кольпоскопа и зеркала. Кровь и мочу исследуют на предмет наличия передаваемых половым путем инфекций. Также проводится УЗИ с последующим изучением состояния органов малого таза.
Гнойный цервицит
Гнойный слизистый цервицит предусматривает наличие в области цилиндрического слоя эпителиальных клеток воспалительного процесса, а также актуальность субэпителиальных повреждениях области шейки матки. Помимо этого также могут возникнуть повреждения во всех одновременно участках цилиндрического эпителия, который эктопически сосредоточен с наружной стороны шейки матки (то есть, отмечается неестественность смещения эпителия).
Что примечательно, при наличии у женщины гнойного цервицита практически наверняка можно утверждать о наличии уретрита у ее партнера, вызываемого аналогичного типа возбудителями, однако с большими трудностями подвергаемого диагностированию. Гнойный цервицит является одним из самых распространенных заболеваний, передаваемых половым путем, а также служащих наиболее частой причиной возникновения воспалительных процессов, локализующихся в области органов малого таза. При наличии симптоматики гнойного цервицита среди будущих мам в значительной степени возрастает риск нарушения нормального течения всей беременности, а также последующих родов.
Как правило, причина формирования патологии заключается в гонококках или в палочке трахомы. Неофициальная статистика указывает на то, что один из трех случаев отмечается возникновением заболевания вследствие воздействия уреаплазм. Симптоматика в этом случае сходна с заболеваниями, вызываемыми вирусом герпеса и трихомонадами. В целом же гнойный цервицит образуется на фоне течения гонореи.
Вирусный цервицит
Вирусный цервицит с характерным для него воспалительным процессом возникает при передаче инфекции половым путем. Локализация воспалительного инфекционного процесса определяет такие формы заболевания как экзоцервицит и эндоцервицит, при поражении наружных тканей шейки матки и поражении внутренней ее части соответственно.
Общепринятая классификация определяет разделение воспалительного процесса на специфическую форму его течения и неспецифическую. Специфическая форма является сопутствующим проявлением вирусного цервицита, соответственно, речь идет о вирусной этиологии с актуальной передачей вируса при половом контакте (генитальный герпес, ВПЧ).Как правило, поражению подвергаются женщины возраста детородной группы. К числу же основных симптомов относятся возникающие внизу живота болезненные ощущения, общий дискомфорт и сильнейший зуд, возникающий с наружной стороны половых органов. Помимо этого отмечаются выделения с примесями в виде гноя или слизи. В острой стадии вирусного цервицита выделения характеризуются обильностью, в хронической – скудностью.
Бактериальный цервицит
Бактериальный цервицит также достаточно распространен в случаях обращения пациенток к гинекологу. Заболевание является инфекционным, при этом его локализация сосредотачивается в канале шейки матки либо во влагалище в области участка, граничащего с шейкой. Сопутствует его течению нарушение влагалищной микрофлоры, сильная воспалительная реакция отсутствует.
Протекает цервицит экзогенно, при этом его развитие происходит на фоне пораженных слизистых вирусами типа герпеса, папилломавируса, трихомониаза или сифилиса, однако связи с самими половыми инфекциями в этом случае нет. Помимо перечисленных причин, вызывающих бактериальный цервицит, выделяют также мочеполовой туберкулез. Бактериальный вагиноз – наиболее распространенная причина для формирования неспецифического хронического цервицита.
Самыми распространенными симптомами данной формы заболевания являются дизурия (т.е. расстройства мочеиспускания), тупые тянущие боли, возникающие внизу живота, а также болезненные ощущения, сопровождающие половой акт. Помимо этого у пациенток появляются выделения из влагалища различной консистенции при одновременной их обильности или, наоборот, скудности. Отмечается также наличие примеси в виде слизи или гноя.
Атрофический цервицит
Атрофический цервицит располагает рядом особенностей, однако его развитие протекает в соответствии с общими принципами, актуальными для цервицита. Причинами, провоцирующими возникновение этой формы цервицита, могут служить различного типа заболевания, формирующиеся в мочеполовой системе (эрозия шейки матки, цистит, эндометрит, воспаление придатков). Помимо этого, развитие атрофической формы цервицита возможно и при незащищенном половом контакте, в частности при попадании в нем в организм возбудителей того или иного типа заболеваний, которые передаются половым путем. В качестве инфекционных агентов выступают гонорея, трихомониаз, хламидиоз, микоплазмоз, а также вирусные заболевания. Помимо этого выделяют и неспецифические инфекции (стафилококки, стрептококки).
Развитие атрофического цервицита происходит также и в области поврежденного участка. Причиной травмы в этом случае может послужить выскабливание, аборт, разрыв матки в процессе родовой ее деятельности. Атрофический цервицит сопровождается характерным истончением, возникающим в тканях шейки матки. При тяжелых формах атрофии возникают нарушения в мочеиспускании. Как правило, эта форма заболевания становится результатом хронического течения цервицита.
Кистозный цервицит
В этом случае в качестве причины заболевания выделяют сочетание инфекций (хламидии, гонококки, стрептококки, грибки, стафилококки, гарднереллы, трихомонады и т.д.), что приводит к разрастанию цилиндрического эпителия вдоль поверхности матки. Это, в свою очередь, приводит к постепенному и сплошному зарастанию кистами. Нередко кисты сочетаются с проявлениями в виде эрозий.
Диагностирование цервицита
Достаточно часто, как нами уже отмечено, цервицит протекает без каких-либо симптомов, что, соответственно, приводит к несвоевременному обращению к специалисту. Как правило, обнаружение заболевания происходит случайным образом при плановом медосмотре или при обращении к врачу с подозрением на другое заболевание.
Диагностирование цервицита происходит на основании таких данных, как:
- осмотр шейки матки посредством использования для этого зеркал;
- при получении результатов кольпоскопии, позволяющих произвести детализацию патологических изменений в эпителии в случае актуальности цервицита;
- на основании результатов лабораторных исследований (микроскопия мазка, посев на микрофлору, ПЦР).
Лечение цервицита
В современных условиях гинекология располагает множеством различных методологических возможностей, позволяющих произвести лечение цервицита. Между тем, первое, что в этом лечении необходимо сделать – это устранить факторы, предрасполагающие к развитию рассматриваемого заболевания.
В лечении цервицитов применяются противовирусные, антибактериальные и иные средства, что определяется исходя из конкретно выявленного возбудителя и характерной для него чувствительности в отношении выбранного препарата. Учитывается также и стадия, в которой пребывает воспалительный процесс. Широко применимы в лечении цервицитов местные препараты комбинированного типа, а также крема и свечи.
Специфические инфекции требуют параллельного лечения партнера.
Хроническая стадия заболевания характеризуется меньшей успешностью консервативного лечения, что, соответственно, определяет необходимость в применении хирургических методов (криотерапии, диатермокоагуляции, лазеротерапии) при предварительном избавлении от инфекций.
В случае подозрения на цервицит, а также наличие соответствующих данному заболеванию симптомов в той или иной форме их проявления, следует обратиться к гинекологу. Дополнительно также может понадобиться обследование у уролога.
Воспаление шейки матки (цервицит) - причины, симптомы и лечение
При воспалении шейки матки патологический процесс может локализоваться на всём протяжении её слизистой оболочки или определённой части.
Болезнь очень актуальна, чаще всего встречается у молодых женщин. Она требует лечения, ведь может стать причиной появления проблем с осуществлением функции продолжения рода.
Заключение
- симптомы заболевания зависят от формы течения патологии;
- основная причина развития воспаления шейки матки — проникновение условно-патогенной и специфической флоры;
- диагностируется с помощью гинекологического осмотра, цитологии, ПЦР, ИФА и кольпоскопии;
- лечится применением антибиотиков, противогрибковых препаратов, имуностимуляторов, противовирусных средств;
- снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.
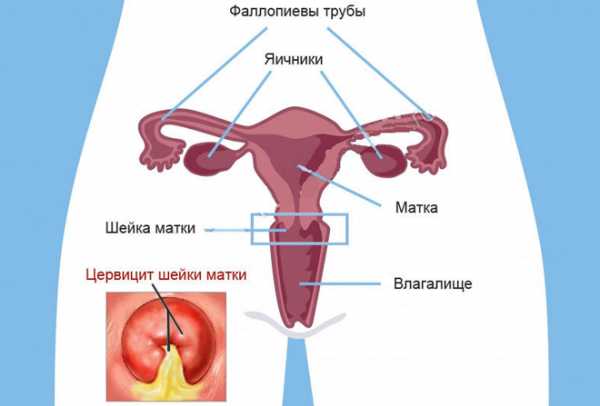
Что такое цервицит
Шейка матки выполняет защитную функцию, она препятствует проникновению инородной микрофлоры. Под влиянием ряда факторов, она теряет эту способность, наблюдается развитие цервицита. Он характеризуется появлением патологических выделений, болевых ощущений в нижней части живота и жжения при мочеиспускании.
Причины
Проникновение условно-патогенной флоры происходит контактным путём, а специфической — во время половых отношений.
Спровоцировать воспаление шейки матки может:
- родовая травма;
- наличие выскабливаней в анамнезе, проведённых с диагностической целью;
- аборт;
- постановка и удаление ВМС;
- новообразования шейки матки;
- генитальный герпес;
- папилломавирус;
- эрозия шейки матки;
- вагиноз;
- вульвит;
- глистные инвазии.
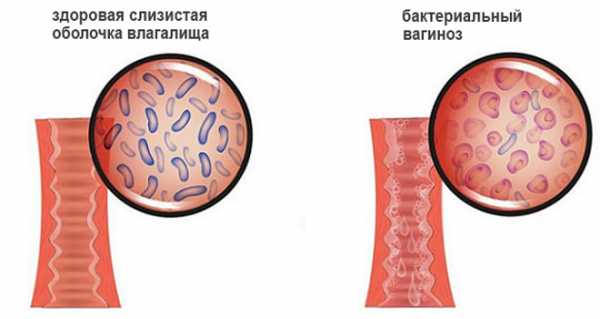
Симптомы цервицита
Острый цервицит
Заболевание проявляется:
- патологическими выделениями;
- зудом и жжением во влагалище;
- дискомфортом при осуществлении акта мочеиспускания;
- болью внизу живота, которая могут иррадиировать в поясницу;
- выделениями бурого цвета между менструациями;
- болью и появлением кровянистых выделений во время половых отношений.
Хронический цервицит
При переходе воспаления шейки матки в хроническую форму его проявления становятся не такими яркими. Наблюдается появление белых слизистых выделений, боли в нижней части живота.
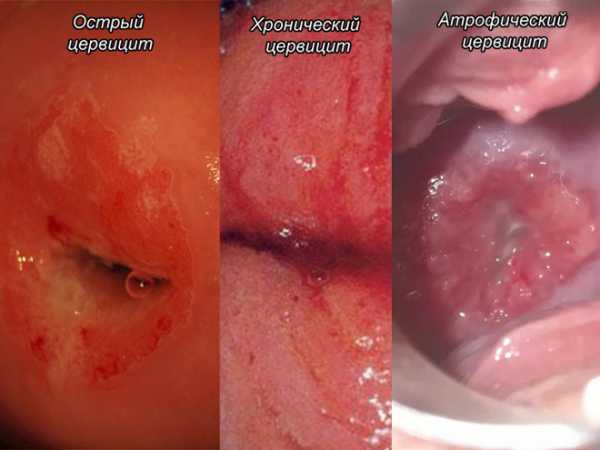
Может ли цервицит проходить без симптомов
Течение цервицита может быть незаметным, если он спровоцирован инфекциями со стёртым проявлением. Постановка диагноза возможна только после гинекологического осмотра и проведения исследований.
Виды цервицитов и их лечение
В медицинской практике принято выделять несколько видов цервицита, всё зависит от причины его возникновения.
Атрофический цервицит
Диагностируется чаще у пожилых женщин. Провоцирует его формирование обычно нарушение гормонального баланса. Редко может проявляться после удаления яичников или проведения химической кастрации.
Гнойный цервицит
Формируется в большинстве случаев у молодых женщин в результате бактериального поражения. Возбудитель болезни чаще всего — гонокок. Характеризуется недуг появлением обильных гнойных выделений из половых путей, повышением температуры, общей слабостью.
Кандидозный
Провоцирующий фактор — грибки рода Candida. Наблюдается появление творожистых выделений и зуда.
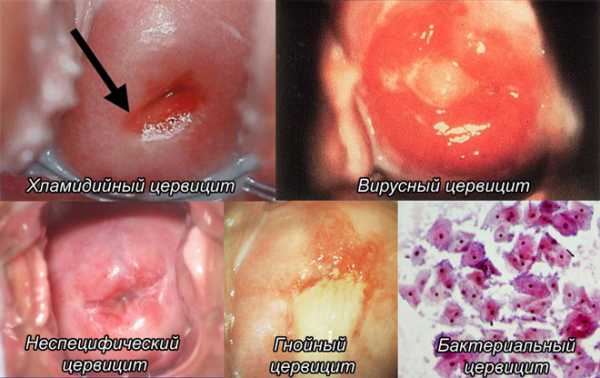
Диагностика воспаления шейки матки
Врач проводит сбор анамнеза, жалоб и осмотр женщины. Особое внимание уделяется состоянию слизистой влагалища и шейки матки. После проводится пальпацию, определяются размеры, консистенция и подвижность органа.
Лабораторные методы
Чтобы подтвердить диагноз необходимо оценить содержимое влагалища и цервикального канала. При воспалении шейки матки будет наблюдаться увеличение количества лейкоцитов и присутствие специфических возбудителей. Может проводиться также:
- Бактериологическое исследование, которое позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам.
- Метод полимеразной цепной реакции или иммунофлюоресцентного анализа. Считается более точным способом определения типа возбудителя и его количества. Недостатком является его высокая цена и то, что он доступен не во всех медицинских учреждениях.
- Цитологический мазок. Позволяет выявить нарушения клеточного состава тканей спровоцированные воспалительным процессом.
Инструментальные методы
Основной метод диагностики воспаления шейки матки — кольпоскопия. Могут также применяться пробы с нанесением различных химических веществ, например, уксусной кислоты или йода.
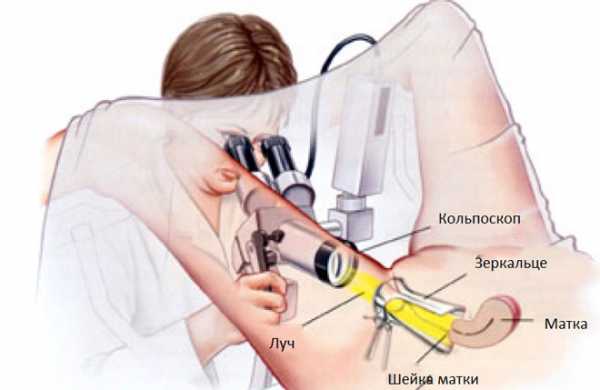
Лечение воспаления шейки матки
Независимо от случая запрещается заниматься самолечением, объясняется это тем, что для успешной терапии необходимо установить тип возбудителя. При неправильном применении лекарств симптомы заболевания могут ослабнуть и стать причиной перехода патологии в хроническую форму.
Медикаментозная терапия
Оправданным считается назначение:
- Антибиотиков, особенно если наблюдается возникновение вторичных заболеваний и осложнений. В тяжёлых случаях они вводятся внутривенно, во всех других — интравагинально. Основные представители данной группы лекарств: Цефокситин, Цефотетан, Клиндамицин.
- Противогрибковых препаратов, таких как Флуконазол, Микофлюкан, особенно если болезнь спровоцирована грибками.
- Иммуностимуляторов и иммуномодуляторов (Иммунал, Иммуномакс).
- Препаратов, которые наделены способностью, восстанавливать микрофлору (Гинофлор, Ацилакт, Бифидумбактерин).
- Противовирусных средств, например Ацикловира.
- Препаратов для местного применения наделённых иммуностимулирующим, обезболивающим и противовоспалительным эффектом — Овестина, Ливарола, Бетедина, Тержинана.

Физиотерапевтические процедуры
Физпроцедуры при воспалении шейки матки назначаются как дополнение к основному лечению. Они позволяют снизить интенсивность патогенного процесса, ускорить регенерацию тканей шейки матки и улучшить местное кровообращение.
Назначают:
- Электрофорез. С помощью воздействия электроимпульсов исчезает отёчность и боль, совершенствуется регенерация тканей.
- УВЧ. Оправданным считается применение прогреваний при хроническом цервиците. Наблюдается исчезновение болевых ощущений и улучшение кровообращения.
- Грязелечение. Использование органических и минеральных веществ оказывает рассасывающее, противовоспалительное, антибактериальное и ранозаживляющее действие. Подавляется рост и развитие грибков и простейших.
Хирургическое вмешательство
Проведение оперативного лечения считается оправданным при диагностировании хронического воспаления шейки матки, которое не удаётся устранить с помощью консервативной терапии. Может назначаться:
- Диатермокоагуляция. Применение высокочастотного тока приводит к образованию парникового эффекта. В результате наблюдается разрушение изменённых структур и эрозированных желёз, а соединительная ткань со временем регенерируется.
- Лазеротерапия. Осуществляется введение наконечника лазера во влагалище женщины, луч света оказывает влияние на воспалённый участок шейки матки. Поражённые клетки начинают испаряться, а капилляры запаиваются. Благодаря этому процедура считается бескровной.
- Криодеструкция. Инфицированные участки подвергаются воздействию низких температур, патогенные клетки замораживаются.
Народные рецепты
Лечение воспаления шейки матки рецептами из народных источников нужно согласовывать с врачом, оно должно проводиться в комплексе с традиционной терапией.

Рецепт No1
1 ст. л. измельчённой травы матки боровой необходимо залить 200 мл кипятка и оставить на 3 часа. Процедить настой и принимать дважды в сутки. Лечение должно продолжаться не менее одного месяца.
Рецепт No2
Необходимо смешать по 1 ст. л. ромашки, листьев золотого уса, плодов фенхеля, корня солодки и алтея. Взять 1 ст. л. смеси и залить 200 мл.кипятком. Оставить на 20 минут, процедить и использовать для проведения спринцеваний два раза в сутки.
Рецепт No3
1 ст. л. сушёного перемолотого в порошок шиповника необходимо смешать с 1 ст. л. оливкового масла. Поставить смесь на водяную баню на 3 часа, процедить и остудить. Раствор использовать для постановки тампонов, лучше делать процедуру на ночь. Продолжительность лечения составляет 1 месяц.
Чем опасно воспаление шейки матки
Заболевания требует проведения лечения, ведь может стать причиной внематочной беременности. Патология также опасна:
- тазовыми болями хронического характера;
- развитием злокачественных новообразований;
- вовлечением других органов таза;
- нарушением функционирования матки и придатков;
- бесплодием;
- формированием полипов;
- эрозией шейки матки.
При беременности
Воспаление шейки матки при вынашивании ребёнка может привести к выкидышу, внутриутробному инфицированию плода и даже нарушения его развития. Присутствует риск формирования отслойки плаценты и преждевременных родов.
В послеродовом периоде болезнь часто приводит к ендометриту. Если цервицит имел хламидиозное происхождение, это может стать причиной слепоты ребёнка и даже формирования воспаления лёгких.
Профилактика
Для уменьшения риска развития воспаление шейки матки рекомендуется:
- избегать половых контактов с незнакомыми людьми;
- следить за личной гигиеной;
- посещать гинеколога не менее 2 раз в год;
- проводить своевременное лечение воспалительных заболеваний органов половой сферы.
Отзывы
Оксана, 32 года:
«С воспалением шейки матки познакомилась совсем недавно, у меня было диагностировано патологию во время профилактического осмотра. Никаких неприятных симптомов заболевания не вызывало, но гинеколог заверила, что иногда так бывает, это зависит от возбудителя. За счёт своевременного диагностирования, заболевание удалось быстро вылечить. Всё что понадобилось это тщательно выполнять указания и назначения врача».
Татьяна, 46 лет:
Полезно узнать:«Диагноз воспаление шейки матки был поставлен после того, как я обратилась к врачу с жалобами на болевые ощущения в нижней части живота. Патология была несколько запущена, лечение было длительным. Назначались антибиотики, противогрибковые препараты, иммуностимуляторы и средства для местного применения. В настоящее время я вспоминаю этот период жизни с ужасом. Спасибо гинекологу за то, что он помог мне успешно побороть болезнь».