Кистозный цистит мочевого пузыря
лечение, специфика, причины, симптомы, диагностика, осложнения, профилактика
Кистозный цистит - это разновидность воспалительного процесса мочеполовой системы. Болезнь является осложнением хронической формы цистита.
Кистозный цистит - это разновидность воспалительного процесса мочеполовой системы.
Специфика болезни
Кистозная разновидность чаще наблюдается у женщин. У мужчин заболевание может протекать на фоне аденомы предстательной железы или сужения мочевыводящих путей. Отличительной особенностью цистита данного типа считается возникновение новообразований на стенках больного органа. Кисты могут располагаться группами или быть единичными. Новообразования окружены видоизмененным эпителием. Внутри киста заполнена лимфоидной тканью.
Причины развития
Кистозная форма заболевания возникает не только как осложнение хронического цистита. Появление новообразований может быть связано:
- с длительным нарушением оттока урины;
- с механическими травмами нижней части живота;
- с хроническими заболеваниями мочеполовой системы;
- с негативным действием радиации.

Появление новообразований может быть связано с негативным действием радиации.
Симптомы
Чаще всего признаки болезни выражены незначительно. Иногда симптомы полностью отсутствуют. При выраженных признаках состояние пациента будет таким же, как и при классической форме цистита. К главным симптомам относятся:
- частые позывы к мочеиспусканию;
- повышение температуры тела;
- изменение цвета и запаха мочи, она становится мутной, возможно появление примесей крови;
- боль в нижней части живота, неприятные ощущения усиливаются при опорожнении воспаленного органа и в конце мочеиспускания;
- недержание урины;
- ложные позывы к мочеиспусканию, вызванные раздражением стенок больного органа новообразованиями или бактериями;
- ухудшение самочувствия, связанное с присутствием инфекции в организме.
Диагностика
На первом этапе диагностики заболевания в урологии используются такие исследования, как:
- Общий анализ мочи.
- Анализ мочи по Нечипоренко.
- Бактериологический посев. Исследование необходимо для выявления типа возбудителя болезни и дальнейшего правильного подбора лекарственного средства.
- Мазок из влагалища или уретры для изучения микрофлоры. Анализ дает возможность установить наличие дисбактериоза или заболеваний, передающихся половым путем.
Лабораторные исследования помогают только в выявлении воспалительного процесса. Для уточнения диагноза пациенту назначают УЗИ мочеполовой системы. Выявить кисты или камни в мочевом пузыре удастся с помощью цистоскопа. Через уретру вводится специальный катетер, оснащенный осветительным прибором и камерой. На мониторе, соединенном с цистоскопом, врачи видят кисты, представляющие собой округлые бугорки. Новообразования могут быть желтыми, коричневыми, перламутровыми или прозрачными.

Лабораторные исследования помогают только в выявлении воспалительного процесса.
Кисты, возникшие при данной разновидности цистита, необходимо отличать от злокачественных опухолей. Для осуществления дифференциальной диагностики проводится гистологическое исследование и биопсия. Из мочевого пузыря извлекают частицу новообразования для ее дальнейшего изучения под микроскопом.
Особенности лечения
Больному необходим комплексный подход, включающий несколько видов лечения:
- Этиотропное. Применяется для устранения возбудителя заболевания. Чаще всего бактерии ликвидируют при помощи антибиотиков: Ципрофлоксацина, Норфлоксацина и др.
- Симптоматическое. Назначение симптоматической терапии состоит в устранении признаков цистита. При повышении температуры больному прописывают прием Ибупрофена, Парацетамола и других жаропонижающих препаратов. Для устранения болей используют Но-шпу, Папаверин.
- Местное. Чтобы предотвратить распространение инфекции, раствор антисептика, например Фурацилина, вводится в полость больного органа. Местное воздействие помогает избежать прохождения лекарственных средств через пищеварительный тракт и бороться с проблемой локально.
- Хирургическое. Оперативное вмешательство показано в тех случаях, когда кисты при цистите являются первичной причиной заболевания или создают ощутимый дискомфорт пациенту. Операция нужна и в тех случаях, когда патология вызвана анатомическими особенностями мочеполовой системы.
В период лечения больному может быть рекомендовано соблюдение постельного режима, позволяющее снизить нагрузку на организм. После устранения возбудителей цистита и ликвидации симптомов врач назначает:
- Фитотерапию. Пациент принимает препараты растительного происхождения (Монурель, Цистон).
- Иммуномодуляторы (Ликопид, Ваксом). Лекарственные средства этой группы необходимы для поддержания иммунной системы.
Возможные осложнения
К возможным осложнениям кистозного цистита относятся:
- Изменения в тканях больного органа. Из-за потери эластичности тканей пациент испытывает постоянную боль. Такое состояние называется интерстициальным циститом.
- Распространение инфекции на другие органы мочеполовой системы. Осложнения цистита нередко провоцируют болезни почек.
- Развитие пузырно-мочеточникового рефлюкса. При этом состоянии урина устремляется вверх, проникая в почки, вместо того, чтобы выводиться из организма через уретру.

При пузырно-мочеточниковом рефлюксе урина устремляется вверх, проникая в почки, вместо того, чтобы выводиться из организма через уретру.
Профилактика
Кистозная разновидность цистита считается необратимой патологией. Однако при соблюдении рекомендаций специалистов можно избежать обострений и увеличить период ремиссий. Пациенту следует дважды в год проходить профилактическое обследование, своевременно лечить заболевания, на фоне которых может произойти рецидив цистита.
Остановить распространение инфекций поможет соблюдение правил личной гигиены. Пациенту следует не допускать перегрева или переохлаждения организма. Нужно отказаться от вредных привычек, снижающих иммунитет.
К профилактическим мерам также относится соблюдение диеты и питьевого режима. Из меню пациента необходимо исключить жирные, соленые, копченые, острые и маринованные блюда. Рекомендовано ограничить употребление выпечки и сладостей. Алкоголь, газированные напитки, кофе и крепкий чай также запрещены. В рационе остаются свежие фрукты, овощи и ягоды, нежирные сорта рыбы и мяса, кисломолочные продукты, каши. Пациент должен употреблять достаточное количество жидкости, чтобы избежать застоя урины: взрослым рекомендовано выпивать до 2 л, детям - до 1,5 л.
Кистозный цистит
На чтение 3 мин. Просмотров 3
Хронический цистит при несвоевременном лечении вызывает урологические осложнения. Появление новообразований в полости мочевого пузыря влечет за собой кистозный цистит. Воспаление не имеет выраженных симптомов, что не позволяет его вовремя диагностировать. Преимущественно патологии подвержены представительницы прекрасного пола, что связано с анатомическим строением. Мужчины подвергаются заболеванию реже, в основном при аденоме простаты.
Клиническая картина
Главное отличие кистозного цистита – наличие единичных или групповых кист с лимфоидной ткани, которые окружает реформированный эпителий. Провоцируют изменения оболочки следующие факторы:
- механические повреждения мочевыделительной системы;
- камни и опухолевые наросты в мочевом;
- радиационное воздействие;
- длительные расстройства мочеиспускания.
Врач-уролог о цистите: Не покупайте дорогих препаратов, не все они лечат цистит, я провел исследования и нашел наиболее эффективное и дешевое средство!
Кистозный цистит мочевого пузыря имеет схожую симптоматику с другими формами заболевания. Зачастую пациент жалуется на:
- недержание мочи;
- резкие боли внизу живота, в особенности при испражнении;
- примесь крови в моче и неприятный запах;
- постоянное чувство наполненности мочевого пузыря.
Диагностика и лечение
Заболевание диагностируется путем лабораторных исследований. В комплекс входит общий анализ мочи, мазок на флору, а также бакпосев.
Воспалительный процесс кистозного типа возможно распознать на цистоскопии. Метод заключается в ведении катетера в полость мочевого пузыря, который оснащен системой наблюдения.
При обнаружении округлых, желтовато-коричневых тел и после отрицательного результата биопсии на опухолевые новообразования можно с точностью установить диагноз – «кистозный цистит». Лечение заболевания проводится комплексно с учетом здоровья пациента и стадии цистита. Назначаются препараты группы фторхинолонов, способные устранить болезнетворные бактерии. Курс – 14 дней.
Помимо медикаментозной терапии антибиотиками, состояние больного стабилизируются и за счет других методов:
- симптоматическое лечение – сопровождающую заболевание боль устраняют спазмолитиками – Папаверин, Но-шпа; при повышении температуры принимают жаропонижающие препараты – Парацетамол, Ибупрофен;
- местное лечение – применение антисептических растворов, препятствующих распространению инфекции;
- прием имумуностимуляторов – для усиления защитных сил организма;
- фитотерапия – вспомогательная помощь в борьбе с циститом популярными препаратами – Канефрон, Цистон.
При обнаружении на слизистых оболочках мочевого пузыря железистых структур ставят диагноз «кистозно-железистый цистит». Образованные очаги располагаются беспорядочно выстилающимися железами.
Хирургическая операция кистозного цистита проводится в том случае, если заболевание вызвано анатомическим нарушением, которое затрудняет процесс оттока мочи. Кроме того, в случае, когда кисты причиняют большой дискомфорт, также рекомендовано оперативное вмешательство.
Питание
Хронический кистозный цистит предполагает пристальное внимание к питанию. Диета при кистозной патологии заключается в употреблении молочно-растительных продуктов, богатых белками, жирами и углеводами.
Довольно полезна станет и сокотерапия. Свежевыжатые прохладительные напитки окажут не только диуретическое действие, но и укрепят иммунитет. Натуральный сок рекомендуется пить по 50 мл в день, постепенно увеличивая дозу до 200 мл.
Достаточный объем жидкости, своевременная борьба с инфекционными и хроническими заболеваниями, здоровый образ жизни позволят не допустить развития цистита.
Диагностика и лечение кистозного цистита
Несвоевременное лечение заболевания может привести к развитию различных осложнений, в частности, обнаружения у женщины кистозного цистита. Воспаление мочевого пузыря является одной из самых распространенных проблем в женском организме. Мужчины также подвержены развитию цистита, но в связи с особенностями организации своего тела встречаются с таким заболеванием гораздо реже. Дети в некоторых случаях тоже имеют дела с опасным недугом.
Основными факторами, провоцирующими заболевание, являются: несоблюдение правил личной гигиены, незащищенный половой акт, нарушение работы иммунитета, вызванное переохлаждением или развитием каких-либо инфекций. Хроническая форма характеризуется периодическими обострениями, но в целом может протекать практически незаметно. Возбудителями выступают различные болезнетворные микроорганизмы – это могут быть бактерии, вирусы, грибки. Проникнуть возбудители к мочевому пузырю могут через уретру или с током крови, если присутствуют очаги инфекции в других местах организма.
Многие пренебрегают лечение опасного недуга или занимаются самолечением. И первый, и второй вариант часто заканчивается развитием осложнений. Одним из таких является кистозный цистит мочевого пузыря.
Представляет собой изменение слизистой оболочки мочевого пузыря в результате развития большого количества образований. Такое последствие грозит опасностью закупорки канала мочеиспускания. Это в свою очередь приведет в острой задержке урины в организме.
Симптомы кистозного цистита
 Кистозно-железистый цистит не имеет каких-либо специфических симптомов. Определить заболевание самостоятельно крайне проблематично, для этого необходимо пройти обследование и сдать анализы. Только лечащий врач может поставить диагноз и разработать схему лечения. Как правило, ему характерны симптомы острой формы цистита:
Кистозно-железистый цистит не имеет каких-либо специфических симптомов. Определить заболевание самостоятельно крайне проблематично, для этого необходимо пройти обследование и сдать анализы. Только лечащий врач может поставить диагноз и разработать схему лечения. Как правило, ему характерны симптомы острой формы цистита:
- постоянное желание опорожнить мочевой пузырь;
- ноющие боли в нижней части живота, не дающие покоя, как в дневное, так и ночное время;
- невыносимые боли в процессе мочеиспускания, особенно усиливающаяся к самому концу;
- повышенная температура тела, слабость, озноб;
- изменение органолептических свойств урины, то есть ее цвета, запаха;
- наличие частичек крови. Это может быть одна-две частички или полное окрашивание мочи.
В редких случаях явных клинических проявлений недуга у пациента нет, и подтвердить диагноз удается только после проведения инструментальной диагностики. Предельно осторожными следует быть пациентам, ранее лечившимся от цистита.
Диагностика кистозного цистита
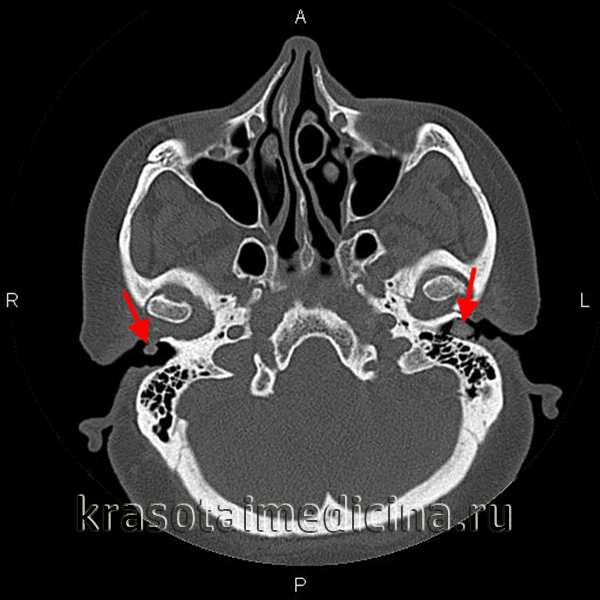
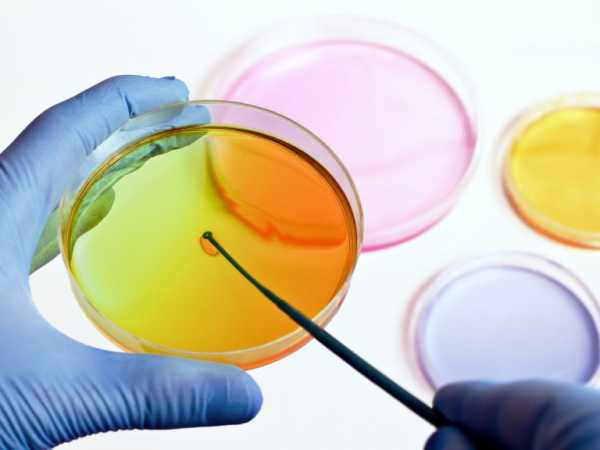 Кистозный цистит с псевдополипозными разрастаниями находят после соответствующего обследования. В первую очередь делаются анализы урины (общий), мазки на микрофлору, а также делается посев мочи на чашке Петри. Эти анализы позволяют выявить воспалительные процессы в организме, а также определить тип возбудителя, который их вызвал.
Кистозный цистит с псевдополипозными разрастаниями находят после соответствующего обследования. В первую очередь делаются анализы урины (общий), мазки на микрофлору, а также делается посев мочи на чашке Петри. Эти анализы позволяют выявить воспалительные процессы в организме, а также определить тип возбудителя, который их вызвал.
Видоизменения слизистой можно обнаружить только посредством цистоскопического исследования. Производят процедуру с использованием катетера, оснащенного специальной лампой и камерой. Данное оборудование вводится в организм через мочевыводящий канал непосредственно в поврежденный орган. Кисты обычно представляют собой небольшие образования диаметром до пяти миллиметров коричневого или желтого цвета. Кроме того, проводится диагностика на присутствие злокачественных опухолей. Чтобы выявить природу новообразований назначается такая процедура, как биопсия. Только после серьезного полного обследования можно говорить о дальнейшем лечении. Чтобы не допустить осложнений, стоит обращаться к врачам при первых проявлениях заболевания.
Способы лечения кистозного цистита
 Лечение кистозного цистита должно проходить комплексно. Как правило, назначаются антибактериальные и противомикробные препараты. Кроме того, назначаются обезболивающие средства, такие как дротаверин и папаверин. При высокой температуре тела обязательны к использованию жаропонижающие лекарства – ибупрофен и парацетамол.
Лечение кистозного цистита должно проходить комплексно. Как правило, назначаются антибактериальные и противомикробные препараты. Кроме того, назначаются обезболивающие средства, такие как дротаверин и папаверин. При высокой температуре тела обязательны к использованию жаропонижающие лекарства – ибупрофен и парацетамол.
Чтобы расправиться с распространением инфекции в мочевой пузырь обязательно вводится противобактериальное средство фурацилин. В индивидуальных случаях назначается физиотерапия.
Помимо регулярного приема лекарственных средств, немаловажным является соблюдение специальной диеты, исключающей употребление продуктов, способных оказать дополнительное раздражение слизистой. Разрешается кушать каши (овсянку, гречку), фрукты и овощи, за исключением цитрусовых, томатов, бобовых, кисломолочные продукты (легкий нежирный творог, натуральные домашние йогурты), отварное мясо (курица, свинина). Немаловажным является соблюдение питьевого режима. Необходимо выпивать до трех литров жидкости в день – фруктовых соков, морсов, компотов, травяных чаев, негазированной воды. Особенно полезным считается клюквенный морс, обладающий сильным антибактериальным действием.
, отзывы могут вам сильно помочь или оставляйте свои комментарии. Помните, что поделившись опытом вы можете кому-нибудь оказать посильную помощь. Только для России! Рекомендуем обратить внимание на
. Натуральный растительный комплекс помогает против боли, воспаления и позывов.
.
Кистозный цистит - Клиника урологии МГМСУ
Кистозный цистит представлен гнездами Брунна, в которых в результате дегенеративных изменений центральнорасположенных клеток формируются мелкие кистозные полости. Гнезда Брунна имеют непосредственное отношение к «эпителиальным аномалиям», симулирующим цистоскопическую картину опухоли мочевого пузыря – железистому циститу и кистозному циститу.
Диагноз «кистозный цистит» был установлен 6 пациентам. Средний возраст пациентов составил 42,3 г. Все больные предъявляли жалобы на выраженную дизурию (учащенное мочеиспускание, боль и резь при мочеиспускании), при этом частота рецидивов заболевания варьировала от 2 до 7 раз в год. Всем больным неоднократно проводился курс антибактериальной и местной противовоспалительной терапии с временным положительным эффектом или же безрезультатно.
Кистозная природа процесса была распознана при цистоскопии по наличию полупрозрачных кист перламутрово-белого или желто-коричневого цвета; диаметр большинства кист не превышает 5 мм, при патоморфологическом исследовании стенки кист выстланы уротелием или кубическим эпителием, кисты заполнены эозинофильной жидкостью, в которой часто выявляются элементы воспаления. На рисунках ниже представлены цистоскопическая и морфологическая картины кистозного цичтита нескольких из обследуемых больных.
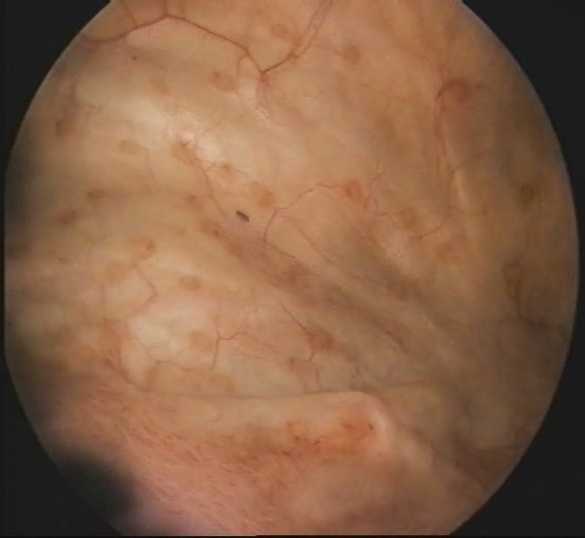
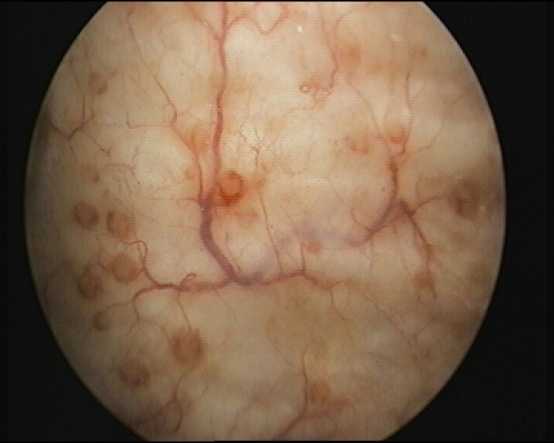
Цистоскопическое обследование пациентки Л.
Цистоскопическая картина кистозного цистита
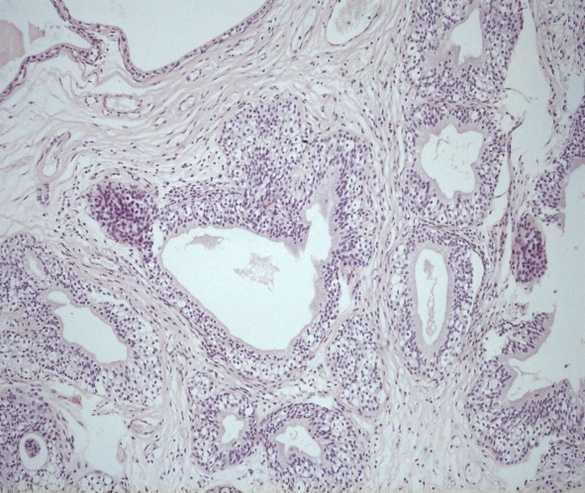
Патоморфологическое исследование пациентки Л.
Морфологическая картина кистозного цистита. Окраска гематоксилин-эозином, х5
Цистоскопическое обследование пациента Д.
Цистоскопическая картина кистозного цистита.
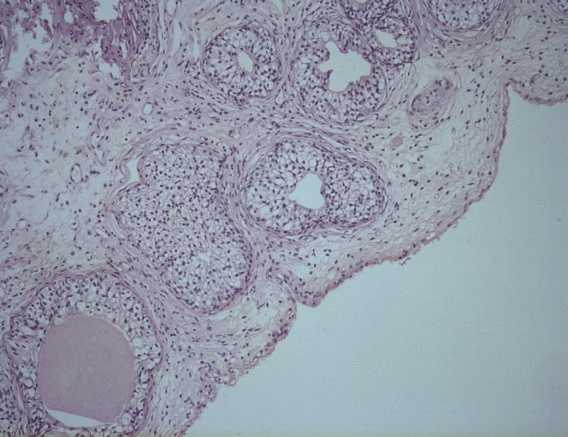
Патоморфологическое исследование пациента Д.
Морфологическая картина кистозного цистита. Окраска гематоксилин-эозином, х5
Следует отметить, что изменения уротелия, выявленные при цистоскопическом и патоморфологическом исследованиях, являются результатом хронического воспалительного процесса и небратимы. Лечение направлено на устранение осторого или хронического воспалительного процесса путём назначения противовоспалительной терапии.
Хронический цистит: симптомы и лечение
Травяные чаи, настои и отвары следует принимать ежедневно, чтобы предотвратить обострение цистита и инфекции мочевыводящих путей, а также для лечения основных симптомов.
Люцерна
В медицинских целях используется надземная часть (соцветия), в которой содержится гликозиды, алкалоиды, витамин С, витамины группы В, эфирные и жирные масла и т.д. Обладает ярко выраженным антисептическим и мочегонным действием.
Толокнянка
Широкое применение при лечении хронического цистита нашли листья толокнянки, они обладают антисептическими, противомикробными, регенерирующими, мочегонными свойствами.
Лопух обыкновенный
Трава лопуха содержит химические вещества (полиацетилены), которые обладают способностью убивать болезнетворные бактерии и грибки.
Бучу
Бучу – небольшой кустарник родиной которого является Южная Америка. В лечебных целях используются листья, в которых содержится эфирное масло, обладающее антисептическими и мочегонными свойствами. Чаще всего бучу рекомендуется принимать после того, как острая фаза миновала и слизистой оболочке требуется скорейшее восстановление. Во время обострения хронического цистита (острая фаза) бучу противопоказан!
Сельдерей
В стеблях и корне сельдерея содержатся андрогены, аминокислоты, эфирные масла, содержит большое количество кальция, который понижает уровень мочевой кислоты в крови. Для достижения терапевтического эффекта рекомендуется применять сельдерей не меньше месяца.
Одуванчик
Одуванчик особенно хорош, для естественного лечения цистита и других инфекционных заболеваний мочевыводящих путей, так как он способствует очищению организма от токсинов.
Ромашка аптечная
Чай сделанный из цветков ромашки рекомендуется принимать для борьбы с симптомами цистита, так как ромашка обладает противовоспалительными, противомикробными и спазмолитическими свойствами. Ромашка содержит ароматические соединения, которые повышают выработку пищеварительных ферментов , снимают мышечные спазмы и боли, уменьшают воспаление .Крепкий настой цветков ромашки можно добавить в воду в ванне, чтобы облегчить симптомы цистита.
Кервель
Кервель (купырь) – это однолетние пряное растение. Настойка, изготовлена из корня кервеля, издавна применяется в качестве лекарственного средства хронического цистита. Сок из всего растения хорошо для лечения инфекции мочевого пузыря.
Песчанка
Эта трава снижает аппетит, способствует растворению жиров и холестерина, является естественным средством для лечения мочевого пузыря и мочевыводящих путей.
Пырей
Пырей обладает сильным мочегонным действием, оказывает успокаивающее, противовоспалительное действие на слизистую оболочку мочевого пузыря. Трава пырея является наиболее полезной, когда ведущим симптомом становится болезненное и частое мочеиспускание. Активные ингредиенты, входящие в состав этой травы включают слизь, эфирные масла и полисахариды.
Эхинацея
Эхинацея является очень известной и широко применяемой в лечебных целях травой, которая используется уже на протяжении многих веков, как естественное лекарственное средство от хронического цистита. Эхинацея обладает антибактериальными и противовирусными свойствами.
Чеснок
Чеснок обладает антибактериальными, антивирусными, противогрибковыми свойствами и является отличным средством для лечения инфекций действуя, как природный антибиотик.
Женьшень
Широко применяется при лечение именно хронической формы цистита. Женьшень – это кладезь полезных веществ и лучшее лекарство, которое создано природой.
Золотарник обыкновенный
Золотарник ( Solidago virgaurea ) – это высокое многолетнее растение с ярко - желтыми цветами. Для лечения почек и мочевого пузыря инфекции используется надземная часть, как сильное мочегонное и антисептическое средство. Золотарник обыкновенный богат эфирными маслами и полисахаридами , это оказывает выраженное анальгезирующее, противовоспалительное и антимикробное действие. Чай и этого растения повышает диурез и борется с бактериями, уменьшает воспаление и спазмы, которые являются неотъемлемыми спутниками цистита цистит.
Плющ
Рекомендовано использовать плюща для приготовления лечебных ванн, которые способствую скорейшему избавлению от спазмов в нижних отделах живота при обострение хронического цистита.
Конский каштан
Конский каштан рекомендован к использованию только для профилактики и лечения хронической формы цистита. Отвар каштана применяется для укрепления сосудов стенки мочевого пузыря.
Хвощ ( полевойхвощ )
Трава хвоща содержит большое количество ценного микроэлемента - кремниевой кислоты . Обладает мягким мочегонным и вяжущим действием .Рекомендовано использовать плющ как естественное лечение инфекций мочевого пузыря при цистите.
Гортензия
Гортензия использовалась еще индейцами чероки, для лечения мочеполовой системы. Содержащиеся в ней микроэлементы способствуют выводу жидкости из организма, а также обладают противотоксичным действием.
В гортензии содержится большое количество кремния, который необходим для поддержания гибкости артерий, что особенно важно для хорошей циркуляции крови по фильтрационным канальцах каждой почки. Гортензия укрепляет иммунную систему, помогает перевариванию жиров, регуляции уровня сахара в крови, стимулирует рост эпителиальной ткани. Эти факторы необходимы при лечении любой формы цистита. Гортензия хороша для стимуляции работы почек. Особое значение для применение гортензии имеет наличие резких болевых ощущений в области мочевого пузыря при обострении рецидивирующего цистита.
Можжевельник
Можжевельник является природным антисептиком, который эффективно борется с микробами и грибами при лечении хронического цистита и мочевых путей. Ягоды можжевельника содержат ароматические соединения , которые увеличивают поток мочи , а также увеличивает выработку пищеварительных ферментов. Отвар плодов можжевельника снимает боль, обладает мочегонным и стимулирующим действием. Можжевельник очень полезен в случаях хронического цистита, но лучше не использовать его в острую фазу заболевания, это может привести к еще большему раздражению стенок мочевого пузыря.
Петрушка
Листья петрушки и стебли можно заливать кипятком и настаивать. Этот настой способствует успокоению при воспалительном процессе, он также очищает почки и мочевой пузырь от токсинов. Просто залейте кипятком стебли и листья петрушки и дайте им остыть . Затем процедить и пить за место воды.
Подорожник
Подорожник имеет ярко выраженные мочегонные свойства, которые делают его полезным для лечения заболевания почек и мочевого пузыря. Дополнительно подорожник имеет успокаивающее , смягчающие свойства.
Тимьян
Основным лечебным свойством травы тимьяна является выраженный анальгизирующей эффект, который поможет пациентам с хроническим циститом избавиться от симптома болезненного мочеиспускания.
Клюква
Это сокровище северных болот поможет пациентам, как с острыми воспалениями мочевого пузыря, так и с хроническими. Рекомендовано выпивать ежедневно не менее одного стакана разведенного клюквенного сок, для профилактики обострения и до трех стаканов в день, для лечение острой фазы этого недуга.
симптомы, лечение и прочие аспекты
Цистит — воспаление мочевого пузыря. Это одно из самых распространённых урологических заболеваний. От него страдают все: мужчины, женщины, дети. Наиболее опасной разновидностью патологии считается шеечный цистит. Отсутствие соответствующего лечения чревато серьёзными последствиями.
Что такое шеечный цистит
При шеечном цистите происходит воспаление того места мочевого пузыря (шейки), где находится переход в мочеиспускательный канал (уретру). Одновременно заболевание затрагивает внутренний и наружный сфинктеры (мышцы, несущие ответственность за открытие и закрытие выхода).
Шеечный цистит становится основной причиной непроизвольного опорожнения мочевого пузыря, то есть недержания мочи.
При цистите появляются и постепенно усиливаются болевые ощущения во время полового акта, что в итоге приводит к отказу от секса.
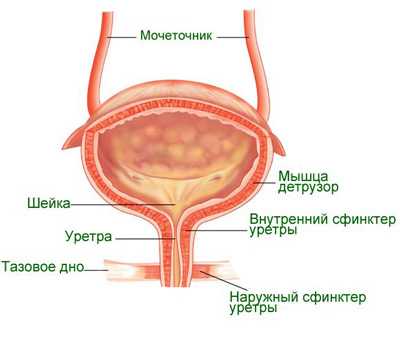
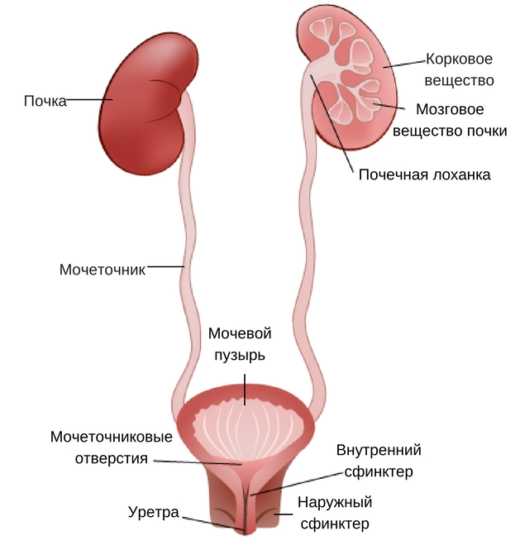
Мочевой пузырь — орган, выполняющий функции накопления и вывода мочи из организма человека
Часто шеечный цистит называют тригонитом, так как воспалению в данном случае подвержена нижняя часть пузырного треугольника.
Классификация и причины развития различных видов патологии
Существуют некоторые механизмы запуска заболевания, среди которых выделяют:
- слабый иммунитет;
- длительное переохлаждение организма;
- отсутствие элементарной гигиены;
- использование оральных ласк во время секса;
- переход от анального полового контакта к вагинальному;
- инфекционные заболевания различной природы;
- приём лекарственных препаратов;
- лучевая терапия;
- вредные привычки;
- аутоиммунные процессы;
- неправильное питание;
- климактерический период у женщин, связанный с недостатком выработки эстрогенов;
- сахарный диабет.
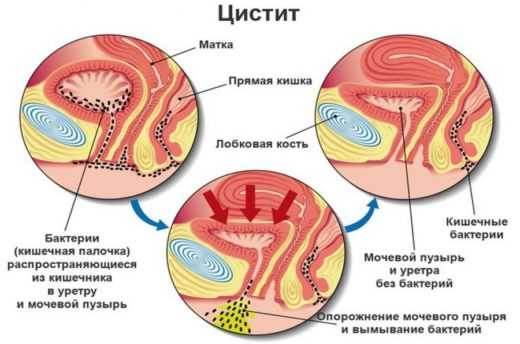
При попадании болезнетворной микрофлоры в мочевой пузырь развивается цистит
Цистит может протекать в острой и хронической формах. В последнем случае потребуется более сложное и длительное лечение.
Причинами хронизации заболевания являются:
- неверное определение возбудителя с последующим несоответствующим лечением;
- недостаточно радикальная терапия антибиотиками;
- прерывание лечебных мероприятий после первого исчезновения основных болевых симптомов;
- отсутствие необходимой терапии.
Шеечный цистит хронической формы — это серьёзная патология с различным проявлением рецидивов.
Если у человека впервые диагностируют пришеечный цистит, то такое заболевание считают первичным. В том случае, когда пациент ранее уже сталкивался с данной патологией, её классифицируют как вторичную (или вялотекущую).
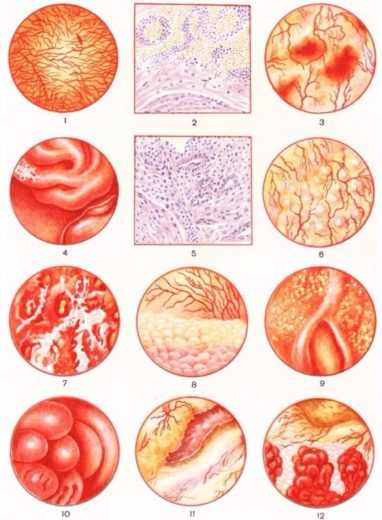
1 — острый цистит, инъекция сосудов; 2 и 3 — геморрагический; 4 и 5 — хронический; 6 — фолликулярный; 7 — фибринозный; 8 — кистозный; 9 — инкрустирующий; 10 — буллёзный; 11 — интерстициальный; 12 — полипозный
Различают инфекционный и неинфекционный цистит, что зависит от самих причин возникновения патологического процесса.
Инфекционный вид заболевания развивается на фоне попадания патогенов в шейку мочевого пузыря. Возбудителями могут быть различные микроорганизмы, в связи с чем цистит условно делят на:
- вирусный;
- грибковый;
- бактериальный;
- туберкулёзный.
Наиболее часто виновниками являются:
- кокки;
- протей;
- клебсиелла;
- кандидозный грибок;
- микоплазма;
- палочка Коха;
- кишечная палочка;
- трихомонада.
Золотистый стафилококк часто является возбудителем инфекционного шеечного цистита
Имеется несколько способов проникновения инфекции в нижнюю часть пузырного треугольника:
- нисходящий путь: из почек при пиелонефрите;
- восходящий: из прямой кишки и/или половых органов;
- с током крови и лимфы: из мест иной локализации воспалительного процесса;
- во время нарушения санитарных норм при оперативных и иных вмешательствах.
Существует много факторов, которые способны повлиять на развитие в мочевом пузыре патологии неинфекционной природы. Можно выделить следующие основные виды неинфекционного пришеечного цистита:
- Токсический (химический). В таких случаях болезнь проявляет себя на фоне воздействия вредных веществ на работу мочевыделительной системы. Обычно виновниками становятся лекарственные препараты, химические вещества, алкоголь, обилие раздражающих пищевых продуктов (специй).
- Лучевой. Возникает из-за высокой чувствительности органов выделительной системы к излучению и при неправильной технике проведения облучения.
- Механический. Появляется после бурного/грубого занятия сексом (тогда его называют посткоитальным) или на фоне аномального расположения уретры. Возможно развитие болезни в результате травмы органа, а также вследствие застоя крови при малоподвижном образе жизни и сидячей работе.
- Паразитарный. Связан с проникновением паразитов в мочевой пузырь.
- Аллергический. Его возникновение провоцируют различные факторы, вызывающие аллергию (питание, медикаменты, бытовые раздражители).
- Интерстициальный. Причина такого цистита — нарушение гормонального фона. Развивается из-за нехватки в организме гликозаминогликанов.
Обычно неинфекционный шеечный цистит сложно распознать на ранней стадии развития. К его лечению приступают, когда к заболеванию присоединяется инфекция.
По состоянию мочевого пузыря и мочевыводящих путей цистит классифицируют как:
- неосложнённый — болезнь протекает без патологии органов;
- осложнённый — мочевыделительная система подвергается влиянию патологических процессов (рак, аденома, камни).
Кроме того, в зависимости от степени поражения стенок низа мочевого пузыря выделяют шеечный цистит следующих форм:
- катаральный: лёгкое неосложнённое течение;
- геморрагический: с вовлечением кровеносных сосудов и появлением крови в моче;
- язвенный: образование язв и свищей в толще стенок;
- гангренозный: с некрозом мочевого пузыря и сфинктеров;
- полипозный: с возникновением полипов;
- кистозный: имеется тенденция к росту кист, которые способны переродиться в злокачественные опухоли;
- инкрустирующий: на воспалённой поверхности появляется отложение солей кальция.
Симптомы и признаки
Главный признак воспаления пузырного треугольника — недержание мочи.
При шеечном цистите в патологический процесс вовлечены мочевыводящие сфинктеры, контролирующие мочеиспускание. При их поражении снижается функциональность, что и приводит к непроизвольному выделению мочи.

Пришеечный цистит проявляет себя частыми позывами к мочеиспусканию и недержанием мочи
Цистит сопровождается общей интоксикацией организма больного и дизурическим синдромом. У пациента наблюдается:
- повышение температуры тела до 39 С°;
- слабость;
- сонливость;
- ощущение ломоты во всём теле;
- периодические головные боли.
Дизурический синдром характеризуется следующей клинической картиной:
- Постоянные позывы к мочеиспусканию.
- Минимальный объём мочи.
- Неполное опорожнение органа.
- Ощущение полноты мочевого пузыря даже после мочеиспускания.
- Возникновение раздражения в канале мочеиспускания.
- Мутный цвет мочи за счёт содержания в ней гноя, крови, примесей.
- Присутствие нетипичного неприятного запаха.
- Боли внизу живота, обостряющиеся в момент опорожнения мочевого пузыря.
Патология развивается внезапно и стремительно. На фоне ослабленного иммунитета за несколько дней неинфекционный цистит может превратиться в инфекционный за счёт присоединения вторичной инфекции.
Особенности заболевания у женщин и детей
У женщин инфицирование чаще всего происходит по восходящему пути. Это связано с особенностями строения их организма.
Как правило, у женщин диагностируется именно хроническое воспаление.
Шеечный цистит способен возникать при неправильном расположении репродуктивных органов, например матки. При нарушении кровоснабжения в области мочепузырного треугольника меняется микрофлора, развиваются воспалительные процессы. В дальнейшем есть вероятность присоединения инфекции.

Боли внизу живота и частые позывы к мочеиспусканию — характерный признак цистита у женщин
Цистит в период вынашивания ребёнка способен привести к серьёзным осложнениям: угрозе выкидыша, преждевременным родам, инфицированию плода. Поэтому своевременная терапия очень важна. Это поможет сохранить жизнь и здоровье будущей мамы и её малыша.
Дети подвержены риску заболевания шеечным циститом не меньше взрослых. Причинами возникновения патологии часто становятся:
- переохлаждение организма;
- наследственность;
- постоянное использование подгузников;
- нарушение правил гигиены;
- врождённые аномалии.
У детей, в особенности у новорождённых, выявить это заболевание весьма сложно. Поэтому необходимо внимательно следить за поведением ребёнка, контролируя температуру тела и цвет мочи.
При возникновении любых тревожных симптомов нужно экстренно обратиться к врачу. Нельзя самостоятельно использовать какие-либо медикаментозные препараты, особенно антибиотики. Это может привести к необратимым последствиям.
Диагностические меры
От правильности поставленного диагноза зависит результативность терапии. Поэтому диагностика является важным инструментом в борьбе с заболеванием. Необходимо определить форму воспалительного процесса и дифференцировать инфекцию, по вине которой развился шеечный цистит.

Лабораторные исследования позволяют наиболее точно определить характер заболевания
Для постановки диагноза используют следующие методы:
- Сбор анамнеза. Устанавливают причинно-следственные связи, выявляют обстоятельства и провоцирующие факторы.
- Общий анализ мочи. Определяют характер воспаления.
- Общий анализ крови. Устанавливают природу цистита. Подтверждением инфекционного цистита является изменение количества лейкоцитов и увеличение цифры СОЭ.
- Ультразвуковое исследование (УЗИ) мочевыводящих органов. Отмечают локализацию воспаления и деструктивные видоизменения слизистой органа.
- Бактериологический посев мазка, взятого из мочевого канала. Определяют вид возбудителя.
- Полимеразная цепная реакция. Выявляют присутствие инфекций и наследственных болезней, стадию их развития.
ПЦР часто становится единственно верным способом обнаружения активных стадий цистита. Высокая специфичность, чувствительность и точность анализа способствуют выявлению чужеродной ДНК и РНК патогена даже в тех случаях, когда в организме пациента присутствуют единичные клетки возбудителя.
В некоторых случаях для определения изменений в органах используют инструментальные и аппаратные методы диагностики:
- цистоскопию;
- биопсию;
- рентгенограмму.
На основании результатов исследований специалист проводит дифференцирование воспалительного процесса шейки мочевого пузыря с мочекаменной болезнью, острым аппендицитом, пиелонефритом.
Лечение
В зависимости от степени и стадии развития патологии терапию заболевания проводят в стационаре или дома.
Первичный шеечный цистит в лёгкой форме, протекающий без осложнений, лечится в домашних условиях под контролем врача. В остальных случаях рекомендована госпитализация.
Полный курс терапии включает в себя не только приём медикаментозных средств. Обязательными составляющими лечения цистита являются:
- диетическое питание;
- физиотерапия;
- полноценный отдых;
- применение рецептов народной медицины (после согласования с врачом).
Консервативная терапия
Все медикаментозные средства назначаются доктором. Обычно для лечения шеечного цистита используются препараты разных групп:
- Антибиотики широкого спектра действия. Их применение требуется для борьбы с бактериальной инфекцией. Такие лекарства подбирают с учётом их воздействия на патогены. Чаще всего используются:
- Монурал;
- Ципрофлоксацин;
- Цефиксим;
- Норфлоксацин;
- Фурагин.
- Противогрибковые средства. Их применяют в том случае, когда воспаление спровоцировано грибками, попавшими в мочевой канал и пузырь. Обычно прибегают к помощи:
- Флуконазола;
- Нистатина;
- Фуциса;
- Амфотерицина (с помощью данного лекарства промывают мочевой пузырь).
- Противовоспалительные нестероидные лекарства. Они устраняют воспаление и помогают уменьшить болевые ощущения, нормализуют температуру тела:
- Нисит;
- Вольтарен свечи;
- Ибуклин;
- Парацетамол;
- Кетанов;
- Ибупрофен;
- Диклофенак.
- Спазмолитики. Снимают спазмы мускулатуры и болевой синдром:
- Но-шпа;
- Дротаверин;
- Риабал;
- Папаверин;
- Спазган.
- Детрузитол. Используется на стадии недержания мочи. Этот препарат уменьшает мышечное напряжение сфинктеров, что предотвращает бесконтрольное мочеиспускание.
- Иммуномодуляторы. Усиливают иммунную защиту всего организма, помогая тем самым бороться с инфекцией:
- Тималин;
- Тактивин;
- Имудон.
- Уросептики на основе природных и растительных компонентов. Оказывают мочегонное и противовоспалительное, антимикробное и лёгкое обезболивающее действие:
- Цистон;
- Фитолизин;
- Канефрон;
- Монурель;
- Нефрокеа;
- Уропрофит;
- Уролесан.
- Пробиотики. Предотвращают рецидивы, связанные с изменением микрофлоры мочевыводящих путей и иных органов, близких к мочевому пузырю:
- РиоФлора;
- Бифиформ;
- Аципол;
- Лактобактерин;
- Линекс.
- Антигистаминные препараты. Оказывают антиаллергическое влияние на возможные раздражители, способные вызвать воспалительные процессы:
- Цетрин;
- Кларитин;
- Зиртек;
- Эриус.
- Местное лечение. Это суппозитории Вольтарен, используемые вагинально или ректально. Также применяются препараты, которые капельно вводят в полость мочевого пузыря:
- Мирамистин;
- облепиховое масло;
- Фурацилин.
Во время беременности используют безопасные медицинские препараты, способствующие расслаблению мышц мочевого пузыря. Самолечение недопустимо!
Лекарства для лечения цистита — фотогалерея
Хирургическое вмешательство
В тех случаях, когда обнаруженный цистит имеет гангренозный характер, проводится оперативное вмешательство. Осуществляется иссечение некротически повреждённых тканей органа и пластика мочевого пузыря. Во время реабилитации используют стандартную медикаментозную терапию и местные инстилляции с применением антисептических средств.
Хирургическое лечение цистита проводится под общим наркозом
Порой необходимость в оперативном вмешательстве возникает при диагностировании полипозного и кистозного шеечного цистита. Такие манипуляции выполняют с помощью цистоскопа. Восстановление протекает довольно быстро.
Иногда требуется пластика уретры, что напрямую связано с аномалиями анатомического строения.
Народные рецепты
С разрешения врача используют народные средства. Именно специалист устанавливает оптимальную продолжительность подобной терапии. Необходимо учитывать, что это только сопутствующее лечение.
Наиболее популярны следующие рецепты:
- Настой полевой ромашки. Крутым кипятком в количестве 400 мл заливают 2 ст. л. растительного сырья. Настаивают в течение 20 минут. Процеживают. Принимают 3–4 раза в сутки по 70 мл (1/3 стакана) перед едой.
- Отвар семян петрушки и листьев толокнянки. Смешивают сухое сырьё в соотношении 2:3. Одну столовую ложку полученной смеси заливают стаканом холодной чистой воды и настаивают около шести часов, а затем варят на малом огне 5 минут. Остужают и фильтруют. Пьют отвар на протяжении дня.

Толокнянка может приниматься как при острой форме цистита, так и при хроническом течении во время обострения
- Отвар на основе мочегонных трав. Берут по 5 г молодых веточек и листьев туи, травы толокнянки, берёзовых почек и травы грыжника. Полученную смесь заливают одним литром кипятка. На медленном огне варят в течение 5 минут. Процеживают. Пьют понемногу весь день.
- Настой тысячелистника. Одну столовую ложку травы заваривают одним стаканом кипятка. Настаивают 30 минут. Процеживают. Пьют четырежды в сутки.
- Настойка на почках чёрного тополя. Для приготовления такого лекарства 20 г молодых почек заливают половиной стакана водки или коньяка. Настаивают 7 суток в плотно закрытой посуде в тёмном тёплом месте. Процеживают. Принимают каждый раз перед едой по 20 капель.

Настойка на основе почек тополя чёрного — прекрасное народное средство против цистита
- Смесь из лука, яблока и натурального мёда. Все компоненты берут в равных пропорциях. На тёрку тонко натирают яблоко и лук, смешивают полученную кашицу с мёдом до получения однородной смеси. Принимают средство по 1 ч. л. за полчаса до еды. Каждый день необходимо готовить новую порцию такого лекарства.
- Отвар из сныти обыкновенной и сосновых шишек. Смешивают 3 ч. л. сныти и 1 ч. л. шишек. Заливают смесь двумя стаканами кипятка, доводят до кипения и настаивают в течение часа. Процеживают. Принимают по 50 мл перед едой.
- Настой берёзового дёгтя на молоке. В стакан молока добавляют 10 капель дёгтя. Тщательно перемешивают. Выпивают по 1/3 стакана перед приёмом пищи.
- Отвар корней шиповника. В литр кипятка добавляют 4 ст. л. измельчённого сырья. Доводят до кипения, процеживают и остужают. Используют по 100 мл перед каждым приёмом пищи.
Физиопроцедуры
Немаловажную роль в лечении шеечного цистита играют физиопроцедуры. В урологии хороших результатов можно добиться посредством следующих методов:
- Электрофорез. При помощи постоянного электротока в поражённый участок вводят необходимые лекарства.
- Ультразвуковой точечный массаж. Ультразвук губителен для патогенной микрофлоры. Результатом процедуры является улучшение кровотока, повышение местного иммунитета и устранение инфекции.
- Индуктотермия. Электромагнитное поле создаёт тепловой эффект, что ускоряет процесс восстановления повреждённых участков, активизируя кровообращение.
В домашних условиях доступно местное прогревание больного участка при помощи тёплой грелки или соли. Это можно делать лишь в тех случаях, когда врач сам рекомендует проведение таких манипуляций.

Местное прогревание можно осуществлять в домашних условиях при помощи обычной грелки и горячей воды, но для этого требуется разрешение лечащего врача
Диета
Постельный режим и диетическое питание позволяют ускорить выздоровление. Необходимо кардинально пересмотреть рацион и отказаться от следующих продуктов и блюд:
- кислых фруктов и ягод;
- крепкого кофе и чая;
- острых пряностей и специй;
- солений;
- маринадов;
- копчёностей;
- солений;
- острых и жирных блюд;
- газировки;
- алкоголя.
Важно контролировать питьевой режим. В день нужно выпивать не менее двух литров воды.

Вода способствует выводу инфекции из организма
В рацион больного желательно включить:
- фрукты: арбузы, дыни;
- кисломолочные продукты: творог, йогурт, простокваша;
- нежирное мясо: телятина, говядина, крольчатина;
- куриное мясо;
- отварные овощи;
- свежие огурцы;
- разваристые каши.
Продукты-защитники мочевого пузыря — видео
Последствия заболевания
Отсутствие лечения, щадящего режима и диетического питания при цистите способно привести к ряду негативных последствий.
Воспаление постепенно переходит и в уретру. В таком случае возможно поражение не только слизистой оболочки органа, но и мышечной ткани мочевого пузыря. В дальнейшем инфекция способна распространиться по всему организму.
Из-за развития шеечного цистита человек становится ограниченным в своих действиях. Недержание мочи отнимает возможность вести активную нормальную жизнь, быть полноценным членом общества. Больные лишены радости секса и возможности общения.
Профилактика
Профилактическими мерами возникновения воспаления мочепузырного треугольника являются:
- отказ от вредных привычек;
- соблюдение правил гигиены;
- использование нижнего белья из натуральных тканей;
- правильное питание;
- активный образ жизни;
- отсутствие аллергенов;
- укрепление иммунитета;
- использование лекарственных средств в соответствии с их назначением;
- избегание стрессовых ситуаций.

Любое заболевание легче предупредить, нежели лечить
Борьба с циститом — видео
При внимательном отношении к своему здоровью угроза воспаления мочевого пузыря минимальна. В случае возникновения шеечного цистита важно своевременно обратиться за помощью к квалифицированным врачам.
Здравствуйте! Меня зовут Алёна. Мне 35 лет. По образованию – медик. Оцените статью: Поделитесь с друзьями!Консультация врача уролога-андролога, хирурга, гинеколога
Хронический цистит включает много клинико-морфологических форм, которые гистологически характеризуются накоплением и постоянством клеток воспаления в собственной пластинке слизистой, часто сопровождаются в различной степени выраженности отеком и фиброзом, с изъязвлениями, гиперплазированным или метапластическим уротелием. Длительно текущее хроническое воспаление может привести к фиброзу, в который вовлекается мышечный слой, а иногда и паравезикальная клетчатка. К хроническим формам воспалительных заболеваний мочевого пузыря относятся фолликулярный, полипоидный, кистозный, железистый, инкрустирующий циститы и малакоплакия.
Кистозный цистит представлен гнездами Брунна, в которых в результате дегенеративных изменений центральнорасположенных клеток формируются мелкие кистозные полости. Частота выявления участков кистозного цистита в мочевом пузыре может достигать 60 %. Кистозная природа процесса обычно может быть распознана при цистоскопии по наличию полупрозрачных кист перламутрово-белого или желто-коричневого цвета; диаметр большинства кист не превышает 5 мм. При исследовании под микроскопом стенки кист выстланы уротелием или кубическим эпителием; кисты заполнены эозинофильной жидкостью, в которой часто выявляются элементы воспаления в небольшом количестве.
Железистый цистит относится к изменениям, развивающимся в процессе железистой метаплазии эпителия гнезд Брунна. Ряд исследователей ассоциируют интестинальный тип железистого цистита с увеличением риска развития злокачественных новообразований мочевого пузыря. Большая часть фокусов железистого цистита может быть обнаружена только при исследовании под микроскопом, иногда определяются и макроскопические изменения в виде возвышающихся над поверхностью слизистой оболочки узелков. В ряде случаев формируются полипоидные образования, которые при цистоскопии могут быть ошибочно расценены как опухоль. Микроскопически железистый цистит представлен расположенными в толще собственной пластинки железами, выстланными кубическим или цилиндрическим эпителием и окруженными одним или несколькими слоями клеток уротелия. Иногда железы содержат бокаловидные клетки, что позволяет говорить о железистом цистите с явлениями кишечной метаплазии. Экспериментальные исследования на крысах показали, что причиной железистого цистита является инфекция.
Фолликулярный цистит клинически может проявляться гематурией. Эндоскопическая картина слизистой оболочки мочевого пузыря кажется покрытой «узелками». Микроскопически собственная пластинка слизистой оболочки содержит лимфатические фолликулы с герминальными центрами. Фолликулярный цистит является вторичной реакцией на присутствие бактериального агента.
Полипоидный цистит – это обратимое экзофитное повреждение слизистой оболочки мочевого пузыря, воспалительной природы, характеризующееся нормальным или гиперплазированным уротелием и выраженным отеком собственной пластинки слизистой, имеющей признаки острого или хронического воспаления. Рассматривают полипоидный уретрит, полипоидный уретерит и полипоидный пиелит. По данным L. Spitale, J.J. Deangelis и N.M. Goble, частота встречаемости полипоидного цистита составляет 0,38 %, среди пациентов, перенесших катетеризацию мочевого пузыря, – 6 %. Предрасполагающими факторами развития полипоидного цистита могут являться длительная катетеризация мочевого пузыря, инфравезикальная обструкция, энтеровезикальная фистула, внутрипузырная химиотерапия, камни мочевого пузыря, доброкачественная гиперплазия простаты, лучевая терапия рака простаты, длительное дренирование верхних мочевых путей, нейрогенная дисфункция мочевого пузыря. После устранения травмирующего воздействия поражение слизистой мочевого пузыря исчезает в течение 6–7 месяцев. Полипоидный цистит может быть ассоциирован с кишечной метаплазией. Цистоскопическая картина полипоидного цистита описывается как формирование полипоидных и папиллярных выростов, ширина которых превалирует над высотой. При дальнейшем усугублении и распространении отека возникает буллезный цистит. В дифференциальной диагностике между полипоидным циститом и раком мочевого пузыря рекомендуется ориентироваться на то, что при раке ворсины в большей степени ветвятся и бывают более нежными, чем при воспалительном процессе. Инкрустированный мочевыми солями цистит связан с мочевой инфекцией, которая вызвана бактериями, растворяющими мочевину. Соли кальция формируют инкрустации в собственной пластинке и на поверхности слизистой оболочки. Патоморфологическая картина полипоидного цистита характеризуется наличием нормального или гиперплазированного уротелия, наличием признаков острого и хронического воспаления, реактивной уротелиальной атипией, отеком собственной пластинки слизистой с фиброзом и полнокровными сосудами. Полипоидный цистит, прежде всего, связан со стромальными реакциями, являющимися следствием воспаления и отека собственной пластинки слизистой оболочки, приводящей к формированию папиллярных или полипоидных структур, выстланных нормальным или гиперплазированным уротелием. Патологу необходимо помнить, что в случае, если диагноз уротелиальной неоплазии является сомнительным и заподозрен полипоидный цистит, нужно обратить внимание на анамнез заболевания, предположить наличие реактивного процесса, как реакции на химическое, механическое или лучевое повреждение слизистой мочевого пузыря.
Инкрустированный цистит ассоциирован с мочевой инфекцией, вызван микроорганизмами, образующими мочевину. Данные P. Rieu свидетельствуют о том, что эта форма цистита в 57 % случаев возникает у пациентов после внутрипузырной химиотерапии. Эпидемиология инкрустирующего цистита составляет от 0,5 до 7 %, по данным различных авторов. Проявляется дизурией и гематурией. Цистоскопическая картина характеризуется наличием инкрустаций (участков слизистой, покрытых солями). Тонкая пластинка слизистой при инкрустированном цистите пропитана хроническими воспалительными элементами, может включать гигантские клетки, лишена уротелия, что приводит к образованию язв. Соли кальция формируют инкрустации в собственной пластинке и на поверхности слизистой оболочки. В литературе, посвященной изучению этиологии инкрустирующего цистита, значительное место отводится Corynebacterium urealyticum. Это бактерия, входящая в ассоциацию микроорганизмов, колонизируемых кожу человека, может стать причиной инкрустированного цистита и пиелита [110, 250]. Дальнейшее изучение этой проблемы проводится в направлении роли нанобактерий в формировании инкрустированного цистита, однако этот вопрос остается спорным. Согласно исследованиям Rieu P., камни мочевого пузыря, причиной образования которых явилась мочевая инфекция, составляют 2-3 %.
Малакоплакия мочевого пузыря – редкое хроническое воспаление, при котором на слизистой оболочке мочевых путей образуются мягкие слабоокрашенные уплотнения, состоящие из макрофагов и лимфоцитов. Развивается у больных с недостаточностью функции макрофагов. Чаще всего поражает женщин среднего возраста, однако в мировой литературе описываются единичные случаи малакоплакии мочевых путей у детей. По данным J.J. Ballesteros Sampol, который провел ретроспективный анализ 614 пациентов с малакоплакией, установлено, что в 60,4 % случаев эта патология поражает мочеполовой тракт, чаще мочевой пузырь, и только в 11 % – мочеточник. Клинически проявляется гематурией и дизурией, возможно повышение температуры тела. Макроскопическая картина малакоплакии характеризуется появлением на слизистой желтоватых или буроватых, мягких, слегка «выбухающих бляшек» круглой или овальной формы. Бляшки могут лежать изолированно или сливаться друг с другом, иногда бывают окружены красным ободком полнокровной ткани. Малакоплакия может сопровождаться инкрустированным циститом. Микроскопически при этом выявляются ксантогранулематозное воспаление, макрофаги с пенистой цитоплазмой, содержащие тельца Michaelis – Gutmann, выявляемые при помощи окрашивания по von Kossa. Предполагается, что в основе процесса лежит сниженная способность макрофагов к лизису бактерий. Это может быть связано с уменьшением содержания циклического гуанозинмонофосфата в этих клетках. При развитии уретерогидронефроза процесс может привести к почечной недостаточности, необходимости нефростомии и гемодиализа. При одностороннем поражении верхних мочевых путей показана нефрэктомия, уретеронеоцистостомия. Для благоприятного прогноза очень важно вовремя поставить диагноз.
Цистит | Pro-Urology.Ru
Что такое цистит
Одним из самых распространенных заболеваний мочевыделительной системы у женщин считается цистит, но не обошла эта патология стороной и мужскую часть населения. Циститом называется воспаление мочевого пузыря.
Из-за непредвиденного начала, острого течения и симптомов, которые практически всегда бывают ярко выраженными, данная патология способствует серьезному нарушению привычного ритма жизни у пациента. Кроме изменений в самочувствии и снижения настроения, человек не может в полном объеме реализовать свои возможности и желания на работе, в семье, в обществе.
Если рассматривать только заболевания урологического профиля, цистит считается основной патологией, вызывающей временную нетрудоспособность.
Причины цистита
Чаще всего данная патология является следствием совокупности нескольких причин, но основная роль принадлежит инфекционному агенту. В качестве возбудителя можно рассматривать различные бактерии (грамположительная и грамотрицательная флора, кишечная палочка), некоторые виды простейших, очень часто цистит вызывает грибковая или вирусная инфекция.
Патологические микроорганизмы попадают в мочевой пузырь несколькими путями:
- Восходящий путь (вверх по уретре) – бактерии перемещаются из области наружных половых органов и ануса.
- Нисходящий – источник болезнетворных микроорганизмов – почка, из которой вместе с мочой по мочеточникам инфекция спускается в мочевой пузырь.
- Лимфогенный – через лимфатические сосуды из других органов малого таза.
- Если нарушена целостность стенки мочевого пузыря, микроорганизмы могут попасть в его полость из рядом расположенных очагов инфекции.
Чтобы запустить развитие цистита, недостаточно одного лишь наличия возбудителя. Болезнь начинается только при совокупности нескольких факторов: активный возбудитель, нарушение местных защитных механизмов и снижение общего иммунитета. К местным механизмам защиты относятся:
- Наличие фагоцитов в слизистой оболочке.
- Ночная концентрация мочи.
- Слизь, обладающая бактерицидными свойствами.
- Постоянное обновление эпителиального слоя и его целостность.
- Антибактериальные свойства некоторых составляющих мочи.
- Способность мочевого пузыря полностью опорожняться и регулярность данного процесса.
Также существуют факторы, способствующие возникновению заболевания:
- Нарушение иммунного ответа.
- Длительное воздействие низких температур на человека.
- Нарушение кровообращения – застой – в малом тазу.
- Неполное опорожнение мочевого пузыря.
- Вялотекущие и хронические воспалительные процессы органов таза.
- Пиелонефрит.
- Наличие камней в мочевом пузыре.
- Камни в почках.
- Период беременности и процесс родоразрешения.
- Нарушения в гормональной сфере.
- Эмоциональная лабильность.
- Прием антибиотиков и цитостатических средств.
- Манипуляции в полости мочевого пузыря (цистоскопия).
- Последствия лучевой терапии.
Основные симптомы воспаления мочевого пузыря
При цистите пациент чаще всего предъявляет следующие жалобы:
- Частое и болезненное мочеиспускание.
- Моча выделяется очень небольшими порциями.
- Иногда моча бывает с прожилками крови.
- Запах выделенной мочи становится неприятным.
- Моча становится мутной с хлопьями.
- Позывы к мочеиспусканию очень частые и интенсивные.
- Возможно развитие недержания мочи.
Также стоит обратить внимание, что хотя причиной цистита является инфекция, в течении заболевания преобладают местные симптомы. Признаки общей интоксикации отсутствуют или выражены очень слабо, исключение – некротическая или язвенная форма заболевания.
Особенности цистита у мужчин
Цистит, как основное заболевание, у мужчин встречается очень редко. Чаще всего эта патология является следствием другой болезни мочевыделительной системы. Если цистит возник первично, это должно навести врача на мысль, что у пациента либо инородное тело в мочевом пузыре, либо человек голодал длительное время. Когда речь идет о недоедании, развитие цистита провоцируют недостаток витаминов (аскорбиновая кислота, токоферол) и основного строительного элемента – белка. В прошлом, когда голод был обычным делом, цистит поражал в основном мужчин молодого возраста, и его основным симптомом было недержание мочи.
Как развивается цистит у женщин
Частое возникновение цистита у лиц женского пола спровоцировано двумя факторами:
- Длина уретры у женщин значительно меньше, чем у мужчин.
- Близость наружного отверстия мочеиспускательного канала к анальной области и вагине.
Микробиологические исследования показали, что ведущую роль в развитии цистита играют энтеробактерии – условно-патогенные микроорганизмы.
Возникновению цистита способствуют не только анатомическое строение мочевыводящих путей, но и гормональный фон женщины. Любые колебания уровней женских половых гормонов создают благоприятные условия для того, чтобы возникло заболевание урологической направленности. Возникший дисбаланс в системе эстрогены-гестагены провоцирует нарушение опорожнения мочевого пузыря, снижает выработку слизи и замедляет регенерационные процессы в эпителиальном слое. Анатомическая близость мочевыводящих путей и органов половой системы также является причиной возникновения такой патологии, как воспаление мочевых путей.
Многолетние наблюдения практикующих специалистов позволяют с уверенностью утверждать, что любая гинекологическая патология не обходится без вовлечения в воспалительный процесс мочевыводящей системы. Это происходит из-за того, что инфекция легко проникает из влагалища в мочевой пузырь, а также болезни половых органов вызывают нарушение оттока мочи. Если у женщины диагностируют кольпит или вагинит, симптомы цистита появятся очень скоро.
Урогинекология рассматривает дефлорацию, активную половую жизнь, менструацию, период беременности, процесс родов, климакс и инволюционные процессы, как факторы, способствующие возникновению цистита. Благодаря анатомическим особенностям и физиологии женского организма различают следующие формы воспаления мочевого пузыря:
- Цистит у девочек.
- Цистит вследствие дефлорации.
- Посткоитальный.
- Цистит у беременных.
- Послеродовой.
- Инволюционный цистит.
Острое воспаление мочевого пузыря
Такая болезнь, как острый цистит развивается внезапно, чаще всего вскоре после воздействия на организм человека одного или нескольких провоцирующих факторов. Для остро развивающейся патологии характерными считаются три симптома:
- Дизурия : частые позывы к мочеиспусканию, интенсивные болевые ощущения и чувство жжения во время акта мочеиспускания, недержание мочи.
- Наличие примеси крови в моче.
- Большое количество гноя в моче.
В клинической практике полная триада встречается достаточно редко, чаще можно наблюдать комбинацию из двух любых симптомов.
Острый цистит характеризуется быстрым нарастанием нарушений акта мочеиспускания в первые сутки заболевания. Самым первым признаком считается частые позывы к мочеиспусканию (каждые 5-10 мин) и снижение объема мочи, выделяемой за один раз. Связь между частыми позывами и временем суток отсутствует – человек и днем и ночью одинаково часто вынужден посещать туалет.
Боль возникает в самом начале акта мочеиспускания или при его окончании, очень редко она сопровождает весь процесс мочеиспускания. Иногда пациенты жалуются на постоянные болевые ощущения, интенсивность которых может быть абсолютно разной – от легкого жжения до невыносимых болей. Если сильная боль беспокоит очень маленького ребенка, у него может развиться острая задержка мочи. Еще одним постоянным симптомом острого цистита является наличие большого количества лейкоцитов в моче. Гематурия или эритроциты в моче – симптом достаточно редкий и малоинформативный.
Хроническое воспаление мочевого пузыря
Хронический цистит – это воспаление мышцы мочевого пузыря. Данная патология характеризуется частыми обострениями и ремиссиями различной длительности. Ключевым отличием хронического процесса от острого заболевания является причина патологии: при ОЦ – это инфицирование слизистой оболочки мочевого пузыря, а при ХЦ – это воспалительные и дистрофические процессы в стенке органа.
Симптомы хронического цистита практически не отличаются от клинической картины ОЦ, но их интенсивность значительно менее выражена. Боль легко переносится, а позывы к мочеиспусканию не так часты, чтобы нарушать привычный образ жизни пациента.
В зависимости от течения болезни больных с хроническим воспалением мочевого пузыря можно разделить на две большие группы:
- Пациенты с волнообразным течением: есть периоды обострения и периоды ремиссии.
- Пациенты, у которых воспалительный процесс не затихает даже на короткие промежутки времени.
Рецидивирующий цистит
Переболев острой формой цистита, пациент может больше никогда не вспомнить о таком заболевании, но если эпизоды ОЦ возникают с частотой 2-3 раза в год, можно говорить о рецидивирующем цистите. Заподозрив данную форму цистита, врач обязан выяснить причины патологии. Их существует немало:
- АФО организма женщины.
- Наследственный фактор.
- Частые воспалительные патологии органов половой системы.
- Аномальное расположение уретры и ее наружного отверстия.
- Особенности интимной жизни.
- Наличие болезней, которые передаются во время полового акта.
- Нарушение правил личной гигиены.
- Прием антибиотиков.
Диагностика цистита
Точный диагноз цистита устанавливается с помощью тщательно собранного анамнеза, симптомов и результатов лабораторных методов исследования (клинический анализ мочи и посев мочи). Очень редко применяют цистоскопию (введение в мочевой пузырь специального оптического аппарата – цистоскопа) или биопсию.
Дифференциальную диагностику воспаления мочевого пузыря проводят с такими заболеваниями:
- Туберкулез мочеполовой системы.
- Злокачественные новообразования мочевого пузыря.
- Уретрит.
- Воспаление вульвы или влагалища.
- Уретральный синдром.
Лечение воспаления мочевого пузыря
Лечение цистита должно содержать этиологическую и патогенетическую терапию. Препараты обязательно подбираются с учетом клиники отдельно взятого пациента и должны воздействовать комплексно. Вначале нужно уничтожить очаг патогенных микроорганизмов – для этого назначаются антибиотики, деле необходимо активизировать местный иммунитет и восстановить целостность слизистой оболочки мочевого пузыря.
Вот перечень наиболее часто назначаемых групп препаратов:
- Лекарства, призванные уничтожить возбудителя – антибиотики.
- Противовоспалительная терапия.
- Анальгетики и спазмолитики.
- Иммуностимуляторы.
- Фитопрепараты.
- Литолитики.
Также не стоит недооценивать роль гигиенических процедур и полового воздержания.
Только когда у пациента исчезают расстройства мочеиспускания, восстанавливается нормальный ритм жизни, а данные ОАМ и посева мочи возвращаются в рамки нормы, можно говорить о полном выздоровлении пациента.
Формы цистита, которые встречаются очень редко
— интерстициальный;
— вызванный вирусами;
— сопровождающийся кровотечением;
— у маленьких девочек;
— после дефлорации;
— посткоитальный;
— цистит беременных;
— послеродовой;
— климактерический;
— диабетический;
— в результате шистосомоза;
— химический;
— после лучевой терапии;
— у пациентов с повреждением спинного мозга;
— как следствие аллергической реакции;
— связанные с повышенной концентрацией кальция в моче;
— щелочной;
— ятрогенный;
— язвенно-некротический;
— при вовлечении шейки;
— тригонит;
— вызванный кистозными разрастаниями.
Хронический цистит у женщин, мужчин и детей: симптомы
Преобладающие причины хронического цистита инфекционные. Например, когда обитающие в толстой кишке Escherichia coli (кишечная палочка) попадают в уретру и мигрируют в мочевой пузырь, они начинают там размножаться и вызывают воспаление. Кроме того, хронический бактериальный цистит может быть результатом персистентной инфекции, включая Enterobacter (E. cloacae и E. agglomerans), Proteus mirabilis, Klebsiella spр., Рseudomonas aeruginosa, Chlamydia trachomatis, Streptococcus faecalis, Staphylococcus saprophyticus.
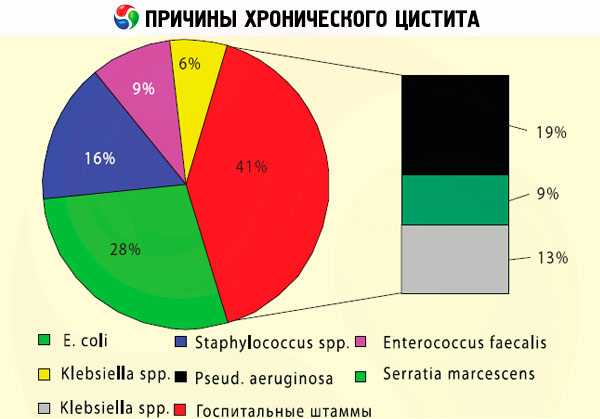
В связи с более короткой уретрой хронический цистит у женщин распространен гораздо шире, чем в мужской популяции. Нередко у женщин хроническое воспаление мочевого пузыря сочетается с бактериальным вагинозом. Также возможен цистит на фоне хронического уреаплазмоза – поражения мочеиспускательного канала, слизистых шейки матки или влагалища бактериями Ureaplasma urealyticum и Ureaplasma parvum. Показательно, что во всех случаях отмечается снижение уровня внутривлагалищной кислотности, что облегчает активизацию микроорганизмов. А физиологически обусловленная иммуносупрессия (подавляющая отторжение эмбриона) объясняет, почему бывают связаны хронический цистит и беременность. Данной теме посвящена отдельная публикация – Цистит во время беременности
Одной из причин хронического цистита у женщин, локализованного в области шейки мочевого пузыря, может быть нарушение трофики его слизистых тканей из-за плохого кровоснабжения, связанного с изменением положения вагины и/или матки после родов или при гинекологических патологиях.
Инфекция может быть нисходящей: при воспалительных процессах в почках она с мочой попадает в полость мочевого пузыря, что провоцирует одновременное течение таких урологических заболеваний, как хронический цистит и пиелонефрит.
Повторные инфекции мочевого пузыря – хронический цистит у мужчин – выявляется в десять раз реже, чем у женщин. Среди причин развития данной патологии лидируют инфекции, передающиеся половым путем, особенно хламидиоз, а также доброкачественное увеличение предстательной железы или ее воспаление – простатит. Хронический простатит и цистит обычно появляются у мужчин после 50-ти лет. Кроме того, инфекции часто развиваются сначала в мочеиспускательном канале (что может быть результатом частой установки катетеров), а затем поражают и мочевой пузырь, поэтому хронический уретрит и цистит связаны общим патогенезом. В любом случае, застой мочи при простатите или уретрите создает условия для хронического воспаления мочевого пузыря у мужчин.
Хроническая форма геморрагического цистита индуцируется лучевой или химиотерапией онкозаболеваний органов малого таза, но может быть следствием мочекаменной болезни или активизации полиомавируса (BKV и JCV).
[7], [8], [9], [10], [11], [12]
Острый и хронический шеечный цистит у мужчин и женщин: причины, симптомы, диагностика, лечение
Болезни мочевого пузыря протекают с довольно неприятной симптоматикой. В подавляющем большинстве случаев они развиваются у женщин, чему способствуют анатомические особенности женской мочеполовой системы. Например, у дам нередко возникает шеечный цистит – распространенная патология, о причинах, проявлениях и симптомах которой пойдет речь ниже.
Шеечный цистит
Цистит, или воспаление стенок мочевого пузыря – одно из самых распространенных заболеваний в урологии. Шеечный цистит считается одной из его разновидностей. Чтобы понять, где точно локализуется воспаление при шеечном цистите, нужно ознакомиться со строением данной части мочевыделительной системы.
Мочевой пузырь представляет собой полый мешковидный орган, образованный мышечной тканью и слизистыми оболочками. Он предназначается для «хранения» мочи до момента мочеиспускания, что происходит с участием уретры (мочевого канала). В месте соединения с уретрой мочевой пузырь имеет малые размеры – сужается, и этот узкий переход называется шейкой.
Шейка пузыря окружается сильной двойной кольцевой мышцей, представляющей собой внутренний и внешний сфинктеры. Они отвечают за процесс выделения мочи и его прекращение путем расслабления и сжимания. Именно эти сфинктеры с одной или двух сторон воспаляются при шеечном цистите.
Из-за воспалительного поражения сфинктеров при данном типе цистита появляется неприятный симптом – подтекание мочи, ведь мышечная ткань не может в полной мере осуществлять свои функции. В тяжелых случаях возможно даже недержание мочи.
Другое название шеечного цистита – тригонит, поскольку воспаление исключительно в шейке наблюдается нечасто. Обычно воспалительный процесс распространяется на весь мочепузырный треугольник – область шейки и дна мочевого пузыря. У женщин и девочек патология встречается чаще, у мужчин и мальчиков – в редких случаях.
Здоровый и воспаленный мочевой пузырь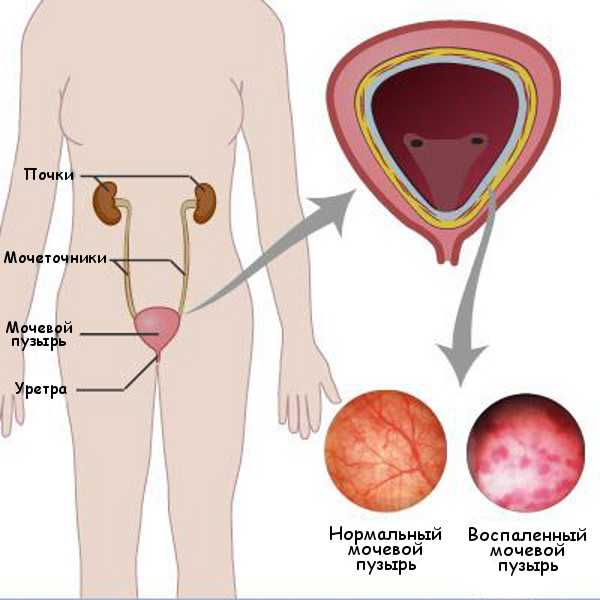
Виды
Цистит может быть острый и хронический. Первый возникает на фоне острого воспалительного процесса, дает сильную, тяжелую симптоматику. Хронический шеечный цистит становится исходом нелеченной острой формы или возникает по другим причинам, периодически обостряется, в остальное время находится в стадии ремиссии.
Цистит в подавляющем большинстве случаев бывает инфекционным. В отдельных ситуациях диагностируется неинфекционный цистит, вызванный другими этиологическими факторами (травматический, лучевой, химический, аллергический).
По форме поражения шейки мочевого пузыря заболевание способно быть:
- Катаральным.
- Гнойным.
- Язвенным.
- Геморрагическим.
- Гангренозным.
- Гранулематозным.
- Кистозным.
- Полипозным.
Причины
Причиной возникновения инфекционного цистита является заражение области шейки мочевого пузыря болезнетворными бактериями, реже – простейшими и грибками. У женщин микробы попадают внутрь, преимущественно, восходящим путем – из прямой кишки, половых органов. Нисходящий путь инфицирования тоже встречается, хоть и реже – когда возбудители попадают в мочевой пузырь из почек при пиелонефрите.
Занести инфекцию можно во время операции или при врачебных, диагностических манипуляциях. Изредка она попадает с током крови из отдаленных органов, где имеется очаг острой или хронической инфекции.
Конечно, далеко не у всех даже при наличии инфекционных частиц развивается цистит.
Есть ряд факторов, которые способствуют появлению шеечного цистита — это:
- Снижение иммунитета, иммунные заболевания.
- Регулярные переохлаждения или сильное замерзание организма.
- Оральные ласки.
- Анальные половые контакты с последующим вагинальным сношением.
- Частая смена партнеров.
- Несоблюдение личной гигиены, особенно, в период месячных.
- Сидячий образ жизни.
- Аномалии строения мочеполовой системы.
- Беременность.
- Гормональные сбои.
Травматический цистит чаще всего развивается после операций на уретре, мочевом пузыре, а также после эндоскопических исследований, вливаний лекарств в пузырь. Специфические формы инфекционных циститов могут возникать на фоне туберкулеза, гонореи, сифилиса. У женщин способствуют переходу болезни в хроническую форму и ее регулярным обострениям такие заболевания, как уретрит, кольпит, вульвит.
Неинфекционный шеечный цистит может развиваться при сахарном диабете, после проведенной лучевой терапии, отравления, злоупотребления алкоголем, острой пищей. В период климакса цистит возникает на фоне снижения выработки эстрогенов, что отрицательно сказывается на состоянии мочевого пузыря. Грибковый цистит сопровождает молочницу после приема антибиотиков, использования нестерильных инструментов, при длительном приеме кортикостероидов и т.д.
Пути попадания бактерий в мочеиспускательный канал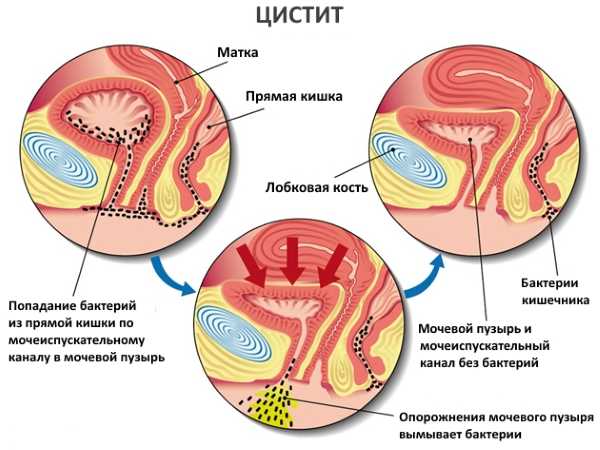
Симптомы
Острый воспалительный процесс вызывает нарушение работы мышцы, образующей сфинктеры. Если у здорового человека ее работа легко контролируется, то при воспалении такой контроль утрачивается. Поэтому даже при малом скоплении урины в мочевом пузыре она может начинать подтекать, развивается недержание. Это приводит к неприятным последствиям – вплоть до отказа от социальной жизни, впадения в депрессивное состояние.
Прочие возможные симптомы шеечного цистита при обострении:
- Частые позывы к мочеиспусканию, буквально через каждые 10-20 минут.
- Усиление позывов ночью.
- Бессонница, расстройства сна.
- Выход мочи по каплям.
- Боль, жжение при мочеиспускании.
- Боль в покое в области лобка и промежности.
- Усиление болевого синдрома во время секса.
- Зуд в уретре.
- Мутность мочи, появление хлопьев, неприятного запаха, гноя, крови.
- Выделение малого количества крови в конце мочеиспускания.
Острый цистит нередко сопровождается общими нарушениями – повышением температуры, слабостью, головной болью, разбитостью. Обычно он длится не более недели, после чего его симптомы стихают, но без должной терапии болезнь переходит в хроническую форму.
Признаки хронического цистита смазанные, могут длительно себя не проявлять. Зато при малейшем переохлаждении или после перенесенных ОРВИ возникают типичные симптомы обострения, описанные выше.
Осложнениями шеечного цистита могут стать:
Диагностика
В диагностике цистита важная роль отводится лабораторным анализам. Общий анализ мочи показывает воспалительный процесс с повышением числа лейкоцитов, присутствие цилиндров, эритроцитов, эпителиальных клеток. Цвет мочи становится темнее, она утрачивает прозрачность. При острой форме шеечного цистита воспаление будет заметно и по анализу крови (повышение СОЭ и лейкоцитоз, возможно — нейтрофилез). Для выявления возбудителя проводят бакпосев мочи.
Чтобы зафиксировать изменения в стенках мочевого пузыря и точно поставить диагноз, могут понадобиться такие методики:
- Цистоскопия.
- Рентгенография мочевого пузыря или КТ с контрастом.
- УЗИ.
- Биопсия.
Лечение
Целями является уничтожение возбудителя патологии или прекращение влияния патогенных факторов, уменьшение симптоматики цистита, недопущение его перехода в хроническую форму, повышение местного и общего иммунитета.
Общими мерами терапии становятся:
- Постельный или полупостельный режим.
- Усиление водного режима.
- Отказ от физических нагрузок.
- Полноценный сон.
Медикаментозная терапия
Антибиотики являются основными препаратами для терапии данной формы заболевания. Обычно назначаются специальные препараты, хорошо зарекомендовавшие себя в лечении патологий мочевыделительной системы. Среди них популярны Монурал, Нолицин, Цефиксим, Нормакс, Норфлоксацин. Параллельно назначаются уроантисептики, работающие непосредственно в мочевом пузыре и быстро снимающие воспаление – Фуромаг, 5-НОК.
Прочие методы медикаментозного лечения при цистите:
- Промывания, вливания (инстилляции) в мочевой пузырь антисептиков — Колларгол, Мирамистин, Хлоргексидин, при хроническом цистите – инстилляции облепихового масла.
- Прием препаратов от недержания мочи (приводят в норму тонус мышц) – Детрузитол.
- Прием иммуномодуляторов локального действия – Уроваксом.
- Употребление спазмолитиков для снижения боли – Папаверин, Но-шпа.
- Применение растительных препаратов длительным курсом – Канефрон, Цистон, а также витаминов.
При хроническом цистите показаны процедуры электрофореза с разными препаратами, лечебные ванны, комплексы ЛФК.
Диета
Предпочтение при обострении заболевания стоит отдать молочно-растительной диете. Нужно кушать много клетчатки, чтобы очищать кишечник вовремя. Обильное потребление воды, травяных настоев (до 2 литров) поможет быстрее избавиться от инфекционного процесса. Хорошо помогает от цистита брусничный и клюквенный морс, отвар укропа, фенхеля.
Следует отказаться от крепкого чая, кофе, газировки и алкоголя. Также усилят раздражение мочевого пузыря и неприятные симптомы блюда со специями, острая пища, еда с уксусом, кислые фрукты, острые овощи, цитрусовые, соленое, жареное, копченое. Такую диету рекомендуется соблюдать до полного прекращения признаков заболевания.
Народные методы
В разрешения врача можно применять народные рецепты как дополнение к основной терапии. Например, настоять 20 г тополиных почек в стакане водки неделю, пить от хронического цистита по 20 капель трижды в день 21 день. Также можно приготовить сбор (взять по чайной ложке травы толокнянки, побегов туи, травы грыжника, почек березы), заварить столовую ложку сбора стаканом воды, настоять час. Пить по 100 мл трижды в день 10 дней.
Профилактика
Для недопущения болезни важно больше пить, соблюдать гигиену, не носить синтетическое белье, не переохлаждаться. Половые контакты должны быть защищенными, особенно, с новым партнером. Хорошей профилактикой цистита станет повышение иммунитета, правильное питание, своевременное избавление от очагов инфекции и заболеваний ЖКТ. При возникновении острого цистита его надо лечить строго с назначения врача и соблюдая полный курс терапии!
На видео о симптомах, диагностике и лечении цистита: