Кашель с мокротой без температуры у взрослого диагноз
Кашель с мокротой без температуры у взрослого: лечение и причины
Все материалы на сайте публикуются под авторством, либо редакцией профессиональных медиков,
но не являются предписанием к лечению. Обращайтесь к специалистам!
Часто в холодное время года можно наблюдать кашель с мокротой без температуры у взрослого. Лечение назначается после установления точной причины. Следует понимать, что спазм бронхов – просто симптом какого-то заболевания. От типа выделений и характера приступов можно точно установить диагноз.
Если не отходит мокрота при кашле у взрослого – это тревожный сигнал. Зачастую такая симптоматика указывает на бронхит или пневмонию. Требуется немедленное обращение к терапевту, детей при таком диагнозе госпитализируют.
Почему не отходит мокрота при кашле
Сильный кашель с мокротой указывает на то, что легкие пациента очищаются от продуктов жизнедеятельности бактерий или вируса. Скопление слизи опасно для организма, оно приводит к активному размножению вредоносных микроорганизмов. Именно поэтому врачи сразу выписывают средства, выводящие секрет из бронхов.

Недостаточное отхождение слизи в 80% случаях приводит к хроническому осложнению. Если у человека плохо отходит мокрота в течение 3-4 дней, то следует немедленно записаться на прием к специалисту. Подбор эффективных препаратов, позволит избежать проблем со здоровьем.
Слизь образуется регулярно в бронхах человека. Это защитная реакция организма на инородные тела – бактерии и пыль. При нормальном функционировании организм незаметно выводит слизистую массу, создавая барьер для инфекции и вирусов. Много секрета образуется, когда в бронхи попадают инородные частички. Но она не всегда выводится наружу.
Откашливание – естественный процесс, позволяющий очистить органы дыхания от ненужных элементов. По утрам кашель с выделениями тоже не редкость, так легкие освобождаются от накопившейся слизи за ночь.
Плохо отходит мокрота густой консистенции. Слизь просто откладывается на стенках бронхов. Кашель с вязкой мокротой появится в любом случае, но при этом пациент будет чувствовать неприятные ощущения в грудной клетке. Люди жалуются на ком в горле, который мешает нормально работать и отдыхать.
Причины влажного кашля без температуры у взрослого пациента
Перед лечением нужно определиться, почему появился кашель с мокротой без температуры у взрослого человека. Причин существует немало, поэтому необходимо понаблюдать за типом слизи и ее объемом. Слизь желтого цвета при кашле часто является спутником заядлых курильщиков.

В дыхательных путях находятся волоски, которые защищают организм от вредных частичек. Никотин вызывает их патологию. С каждым годом курящий человек жалуется, что не выходит слизь во время кашля, но чувствуется ком в горле. Терапия одна – отказ от никотиновой зависимости.
Почему еще может возникнуть кашель с трудноотделяемой мокротой у взрослых людей? Вот самые популярные болезни, сопровождающиеся таким симптомом:
- сильное воспаление легких – плохо отходит мокрота из-за бактерий и вирусов, которые активно атакуют организм. Если не предпринимать мер, то возникают осложнения и хронические формы болезни;
- астма – возникает трудноотделяемая мокрота, лечение назначается после тщательной диагностики. Болезнь может быть наследственной или приобретённой, от этого зависит выбор терапии;
- особая форма туберкулеза – во время болезни не откашливается мокрота, но на платке можно увидеть частички крови или гноя. Терапия назначается в стационаре, еще проверяются родственники, чтобы исключить массового заражения;
- хронический бронхит – при этом заболевании не отходит мокрота, но возникает сильная боль в грудной клетке и появляется гной;
- рак легких – особого внимания заслуживает утренний кашель с мокротой. В выделениях просматриваются кровавые прожилки.
Для разжижения мокроты у взрослых в каждом отдельном случае необходимо подбирать свою терапию. Зачастую больной поздно замечает наличие проблемы, так как температура отсутствует.
Если не отходит мокрота более недели, то следует идти в больницу. Симптом нельзя игнорировать, так как это может быть показателем ракового заболевания или туберкулеза.
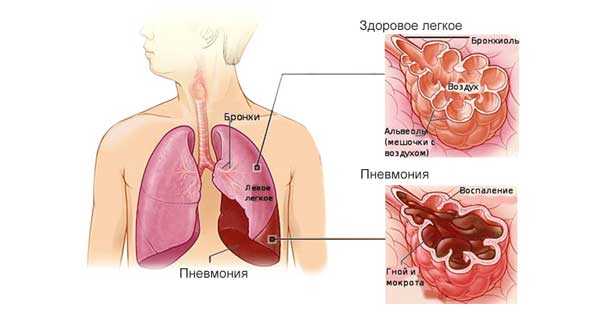
Виды выделяемой слизи при кашле
Как убрать мокроту у ребенка или взрослого человека способен ответить только опытный специалист. Терапевты и педиатры обязаны обратить внимание на тип слизи, которая выделяется во время приступов. Только после этого назначается лекарство при кашле.
Изучение слизи – важный этап диагностики. Только так можно вылечить постоянный кашель с мокротой. Иногда требуется сдать определенные анализы, чтобы исключить серьезных патологий. Трудноотделяемая мокрота может быть различного вида:
- Желтая мокрота при кашле – симптом синусита, бронхита или пневмонии. Спазм бронхов возникает резко и вызывает дискомфорт. Если человек злоупотребляет никотином, то кашель с желтой мокротой тоже может появиться, особенно в утренние часы после пробуждения. Диагностировать болезнь помогает специальная процедура, проводимая натощак. Кашель по утрам также указывает на гнойные процессы в легких или бронхах.
- Белая слизь возникает во время туберкулеза или в период грибковой инфекции. Грибок может возникнуть из-за продолжительной терапии антибактериальными препаратами. Белая пенистая мокрота в небольшом количестве появляется во время туберкулеза.
- Кашель с белой мокротой и кровавыми прожилками – при этом диагностируют осложнение, которое привело к повреждению сосудов гортани. Провоцируют болезнь вирусы.
- Прозрачная мокрота при кашле – симптом типичной простуды. Терапия назначается доктором, длиться не более 7-10 дней. Чаще всего это таблетки или сироп от мокроты.
- Густая слизь при кашле у взрослого с кровью – тревожный симптом, указывающий на рак или сильное воспаление легких.
Что делать, если слизь не отходит во время кашля? Этот вопрос интересует многих. Кашель с выделением мокроты, продолжительность которого больше 7-10 дней, требует обследования у медика.
Плохо откашливается мокрота у взрослого: что делать
От кашля с мокротой можно избавиться только при комплексной терапии. Слизь не сможет самостоятельно выйти из легких. Необходимо посетить доктора, который пропишет следующие препараты:
- лекарства, разжижающие бронхиальный секрет – у взрослых лечение с трудноотделяемой слизью длится 7-10 дней. Перед приемом нужно ознакомиться с инструкцией и учесть противопоказания. Для отхождения мокроты у взрослых подходят следующие медикаменты – АЦЦ, Коделак Бронхо, Лазолван или Флуимуцил;
- лекарства, способствующие выведению секрета – прекрасное средство для выведения секрета. Медикамент не только выведет слизь, но и ускорит процесс регенерации. Если слизь не отходит во время кашля, то в рецепте доктора будут присутствовать следующие препараты – Корень Алтея, Мукосол, Сироп Солодки или Карбоцистеин.
Если при бронхите плохо отходит секрет, то нужно обратиться к терапевту. Чрезмерное скопление слизи приведет к хроническому протеканию заболевания. Для отхаркивания хорошо подходят народные средства. Конечно, прием средств следует оговаривать с лечащим доктором. Особого внимания заслуживает мокрота у ребенка, особенно, в раннем возрасте.
Как вывести мокроту из бронхов у ребенка
Как лечить кашель у взрослых и детей должен понимать каждый, но самостоятельной терапией злоупотреблять нельзя. Детский организм нуждается в точной диагностике и подробном осмотре. Как улучшить отхождение мокроты у ребенка? Ведущие педиатры рекомендуют комплексную терапию:
- Прием аптечных препаратов на основе лечебных трав – солодка, шалфей или календулы. От кашля с мокротой детям часто прописывают следующие медикаменты – Флуимуцил, Амброксол или Ацетилцистеин. Перед приемом нужно внимательно прочитать инструкцию. Если слизь отхаркивается желтая, то нужно немедленно обратиться в поликлинику.
- Проведение ингаляций – эффективные процедуры от мокроты в бронхах. Лекарства подбираются индивидуально. Можно делать с минеральной водой или физраствором. Процедура способствует облегчению отхождения слизистых образований из бронхов. Небулайзер можно использовать по 3-5 раз в день, это зависит от возраста пациента.
- Выведение мокроты из бронхов народными средствами – для этого используются продукты пчеловодства, молоко и разнообразные отвары.
Как избавиться от мокроты в бронхах ребенка должны понимать все родители. Если слизь не выходит более недели, то нужно идти на прием к педиатру. Мокрота у ребенка в период кашля чаще всего прозрачного или желто-зеленого цвета. Пенистая слизь или с прожилками крови должна насторожить. Приступы с выделениями подозрительного оттенка или консистенции требуют немедленного вызова скорой помощи.

Как вылечить кашель с мокротой
Лечение кашля с мокротой можно проводить в домашних условиях, но посетить врача следует обязательно. Отсутствие температуры – не показатель того, что у человека нет проблем со здоровьем. Когда выходит слизь, то можно предположить несколько вариантов терапии, так как спазм является симптомом нескольких болезней.
Средство от кашля для взрослого или ребенка подбирается индивидуально. Учитывается возраст человека и наличие хронических болезней. Нельзя забывать про противопоказания, которые прописаны в каждой инструкции.
Спазм бронхов обязательно лечат с помощью аптечных препаратов. Фармацевтические компании предлагают широкий спектр медикаментов, которые активно помогают отхаркнуть слизь, скапливаемую в нижних дыхательных путях. Облегчить отхождение секрета помогут следующие недорогие лекарства, вошедшие в рейтинг лучших средств, если спазм вызван простудным заболеванием:
- пластинки и сиропы «Доктор МОМ» — после приема слизь становится обильная, органы дыхания освобождаются от бактерий и вирусов;
- Фалиминт – таблетки для рассасывания местного действия;
- Стоптуссин – противокашлевый препарат. Таблетки назначаются с 5 лет, а капли с года;
- Бромгексин – разрешен с трех лет;
- Мукалтин – таблетки, известные со времён СССР.
Эффективное средство нельзя подбирать наугад. Принимать лекарства нужно строго по инструкции. Если длительный кашель без температуры у взрослого и ребенка не проходит более 10 дней, то нужно тщательное обследование.

Откашливание – важный процесс для выведения секрета из легких и бронхов. Врачи советуют больше пить, отдавая предпочтение отварам и компотам из сухофруктов. Чтобы выздоровление настало быстрее, можно использовать народные средства. Такая терапия не одобряется медиками, но она способна вывести образования из нижних дыхательных путей. В идеале такие методы комбинируют с традиционной медициной.
Народные лекарства от кашля
Разжижать слизистые массы в бронхах – основная задача терапии во время сильного спазма. Для этого много пьют жидкости с витаминами, и активно полощут горло. Если секрет отхаркивается плохо, то следует прибегнуть к следующим народным методам:
- Взять черную редьку, срезать верхушку и частично вытащить мякоть. Пространство залить медом. Этим методом лечить влажный кашель можно через 12 часов. Нужно съедать по 2-4 чайные ложки меда каждый день.
- Долгий кашель у взрослого и у детей можно лечить ингаляциями над вареным картофелем в мундирах.
- Компресс из творога – кашляющего кладут на спину, размятый творог кладут на грудь, предварительно постелив полиэтилен. Ребенка или взрослого нужно укутать в теплый шарф или шаль. В течение трех часов лежит компресс, потом его убирают и грудную клетку мажут барсучьим жиром.

Еще важно правильно отхаркивать слизь. Ребенку нужно объяснить, что слюни нужно сплевывать. Периодический кашель – показатель аллергии, следует обратить внимание на домашних питомцев и растения в комнате малыша.
Если долго не проходит кашель, то нужно идти в больницу. Доктор подробно расскажет, чем лечить болезнь. При этом нужно подробно рассказать, как проходит спазм и какого цвета слизь. Подробная диагностика – залог успешного лечения.
Внимание! Мы не являемся "клиникой" и не заинтересованы в оказании медицинских услуг читателям. Также напоминаем, что безопасное лечение "по интернету", без очного приема назначить невозможно! Все рекомендации носят ориентировочный характер. Обращайтесь к специалистам.
Кашель с мокротой без температуры у взрослого
Кашель с мокротой – это один из наиболее часто встречающихся симптомов, указывающих на наличие в организме различных заболеваний и патологий. Это также и очень важная функция организма, позволяющая ему выводить болезнетворные микроорганизмы и их ядовитые продукты жизнедеятельности. С другой стороны, он порой бывает мучительным – не дает человеку нормально спать и есть, создает чувство дискомфорта. И часто непонятна этиология болезни, так как нет естественного иммунного ответа — температуры при этом. Рассмотрим каким бывает кашель с мокротой без температуры у взрослого, лечение которого возможно самостоятельно, а также с помощью препаратов.

Оглавление статьи
Разновидности кашля с мокротой и вызывающие их причины
Можно классифицировать его по времени и периоду его проявления. Например, многих людей мучает хронический утренний кашель, вызванный избыточным выделением мокроты (причин этому множество – курение, хронические болезни дыхательной системы, аллергические реакции). Если же кашель приступообразный и не проходит больше месяца, это уже тревожный симптом, указывающий на серьезную патологию. Посещение врача и рентгенограмма в данной ситуации обязательны. Обратите внимание на кашель, когда он:
С желтой мокротой
Желтые выделения обычно появляются при бронхите, пневмонии или синусите, а также других бактериальных инфекций в бронхах. Также они частенько встречаются у активных курильщиков.
С белой мокротой
Мокрота белого цвета, имеющая творогообразную консистенцию, может указывать на грибковую инфекцию или, что еще хуже, на туберкулез. Данные два заболевания различаются обилием слизи – у туберкулезников ее обычно не много, тогда как грибковые поражения характеризуются обильным выделением мокроты.
Мокрота с кровью
Один из самых опасных симптомов, указывающий на серьезные заболевания, такие как острая форма бронхита или рак легких. Обнаружив у себя в мокроте сгустки крови, нужно будет в обязательном порядке обратиться к врачу и сдать все необходимые анализы.
Если першит в горле и присутствует постоянное желание кашлять это также тревожный симптом. Подробно о нем мы писали в этой статье.
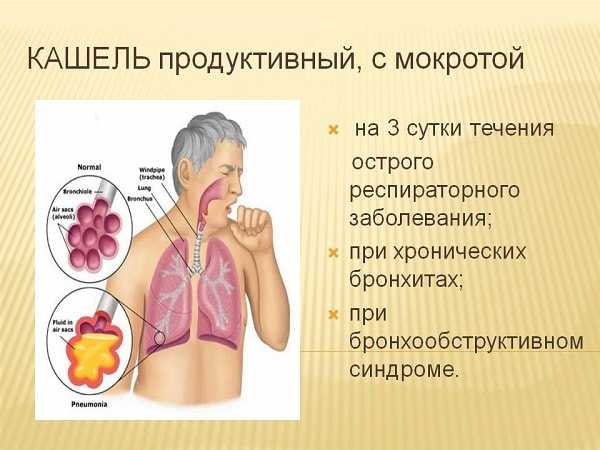
Как лечить? Традиционная медицина
Безусловно, первым шагом будет, если мучает кашель с мокротой без температуры у взрослого, лечение непосредственной причины заболевания. Одним придется пролечить бронхит, другим, возможно, завязать с курением. Тем не менее, официальная медицина медикаментами может облегчить состояние больного.
При ОРВИ или бронхите, если мокрота выделяется незначительно, а человек не может должным образом прокашляться, врач может назначить одно или несколько муколитических средств (разжижающие мокроту препараты), либо же отхаркивающие препараты, способствующие более обильному выделению мокроты. Они могут быть как синтетическими, так и на натуральной растительной основе.
Значительно реже используются средства с резорбитивным действием. Они принимаются во внутрь, после чего начинают раздражать слизистую бронхов, провоцируя организм выделять больше мокроты и быстрее ее выводить. Аналогично работают препараты с рефлекторным действием, только при их использовании раздражается слизистая желудка, в свою очередь провоцирующая рвотный центр (рвать больного не будет, зато выработка слизи увеличится).
Нужны ли антибиотики?
В большинстве ситуаций, лечение кашля с мокротой без температуры не требует применения антибиотиков. Токсические вещества, курение, заражение аскаридами, длительный контакт с пылью – от всего этого антибиотики не помогут. Выписать такого рода препараты врач может разве что при обнаружении у больного трахеита, бронхита, ларингита, пневмонии или туберкулеза.
Физиотерапевтические процедуры
Отсутствие температуры позволяет широко практиковать различные физиотерапевтические процедуры – парафинотерапию, ингаляции, электрофорез, ультразвуковую терапию с глубоким прогреванием, прием теплых ванн с эфирными маслами и травяными отварами. Большую часть этих процедур больной может проделывать в домашних условиях, но для некоторых потребуются визиты в поликлинику.

Домашние методы
В ряде случаев можно и дома лечить кашель с мокротой без температуры у взрослого. Лечение народными средствами всегда оправдано, если вы чувствуете себя хорошо и понимаете, что в антибиотиках нет необходимости. Кроме того, если у человека аллергия на лекарственные препараты, начать стоит именно с них. В домашних условиях хороши сборы из целительных трав, состоящий из льняных семян, липы, подорожника, мать-и-мачехи. Все ингредиенты смешиваются в равных пропорциях, после чего столовая ложка смеси заваривается в стакане с кипятком и пьется как чай. Вот некоторые примеры рецептов:
Липовый чай с медом
На стакан воды нужно 200 грамм меда и 100 грамм липового цвета. Можно добавить березовых почек (100-150 грамм). Вся смесь 20 минут прогревается, после чего процеживается и пьется. Желательно пить после приема пищи и не менее трех раз в день.
Барсучий жир
Отличнейшее противовоспалительное средство, которое также хорошо справляется с кашлем и улучшает самочувствие больного. Малым количеством жира натирается грудь и спина больного, после чего он укутывается во что-то теплое (шерстяной шарф, свитер). Можно делать такие обтирания больному перед сном.
Молоко с инжиром
Одна столовая ложка молока на 150 грамм инжира. Все это кипятится, после чего настаивается около получаса и перетирается в кашеобразную консистенцию. Принимать смесь следует по столовой ложке три раза в день.
Алоэ+мед
Хороший «дренажный» способ, так как этот мощный состав выгоняет из бронхов всю мокроту. Возьмите один средний лист алоэ, хорошенько отожмите его сок в баночку. Добавьте столько же меда и хорошенько перемешайте. Смесь принимать по столовой ложке три раза в день через полчаса после прием пищи. Курс лечения — 10 дней.
Настой чабреца, мать-и-мачехи, зверобоя
Очень простой метод, который быстро избавит от мокроты. Настойте на водяной бане 1 ст.л. травы на стакане кипятка в течение 20 минут. Принимайте его теплым по столовой ложке 6 раз в сутки в течение 5 дней.
Кагор, алоэ, мед
Смешайте в отдельной посуде 300гр меда, 300 гр измельченных листьев алоэ, 0,5л хорошего качественного вина «Кагор». Желательно листья предварительно выдержать в холодильнике в течение 2х недель (считается, что за это время они «аккумулируют» энергию). Настой оставить в прохладном темном месте на 2 недели. По истечении срока принимать три раза в сутки по 1 ст.л. Способ отличный для профилактики появления легочных заболеваний.
Анисовый или фенхелевый настой
Приобретите в супермаркете приправу «анис» или «фенхель». Две ст.л. зерен залейте стаканом кипятка и настаивайте на водяной бане 15 минут. Принимать настой 6 раз в сутки по столовой ложке.
Луковый сок
Порежьте в баночку одну среднюю луковицу. Засыпьте обычным сахаром или медом. Спустя несколько часов лук пустит сок. Принимайте по 1 ст.л. пять раз в день после приема пищи. Хорошее муколитическое средство.
Редька с медом
В черной редьке сделать углубление и залить в него мед. Очень подробно способ изложен в этой статье.
В любом случае, больной и его родные должны с осторожностью подходить к использованию экспериментальных методов лечения, так как они часто характеризуются побочными эффектами в той или иной индивидуальной ситуации. К примеру, много негативных эффектов у липы, алтея и подорожника, часто использующихся в противокашлевых смесях и даже входящих в состав медицинских препаратов. Если сомневаетесь – лучше спросите совета у специалиста.
Полезное видео с народными рецептами
Оглядываясь на все сказанное выше, можно сделать вывод, что такое состояние без гипертермии не является чем-то безобидным. Данный симптом указывает на наличие инфекции, неблагоприятное воздействие на организм окружающей среды, иногда даже и на заражение паразитами. Обнаружив у себя такой кашель, следует проконсультироваться у компетентного врача, который поставит диагноз и, если на то есть необходимость, направит на сдачу анализов – посева мокроты, флюорографии, общего анализа крови. Ни в коем случае не оставляйте «на самотек» кашель с мокротой без температуры у взрослого. Лечение его обязательно, так как при малейшем спаде в работе иммунитета может снова проявиться обострение, а там и до хронического кашля недалеко. Стоит ли рисковать? Однозначно, нет!
Кашель с мокротой без температуры у взрослого
Кашель с мокротой: чем и как лечить если нет температуры
Если у взрослых наблюдается постоянный сухой или мокрый кашель, такое состояние сообщает о поражении дыхательных путей, которое вызывает та или иная болезнь.
Подобный симптом является своеобразной самозащитой организма и вызывается при появлении в органах дыхания чужеродных частиц, например, это может быть зеленая мокрота при кашле.
Нередко при простудных заболевания появляется кашель с мокротой, которая отхаркивается. Мокрота представляет собой вязкую густую жидкость, которую вырабатывает слизистая оболочка.
Основой ее является вода с гликопротеинами, липидами и иммуноглобулинами. В зависимости от состава, пенистая консистенция может иметь разный цвет, который варьируется от бледного желтого до зеленого и коричневого. От кашля с явной мокротой происходит отхаркивание, и из дыхательных путей удаляются микробы и скопившиеся токсины.
При большинстве случаев болезней сухой кашель трансформируется во влажный кашель с мокротой, которая отхаркивается. Наиболее частой причиной, которая его провоцирует, является курение.Во время курения в дыхательных путях скапливается большое количество слизи, это приводит к тому, что появляется сильный кашель с мокротой.
Также курение парализует тонкие волоски, которые находятся в дыхательных путях, из-за чего отхаркивание сильно усложняется.
Причины и виды мокроты при кашле
Кашель без температуры могут вызывать разные виды заболеваний. Одна из причин появления симптомов – развитие астмы. На начальной стадии болезни пациент ощущает легкую хрипоту и сухой кашель с трудноотделяемой мокротой. Через некоторое время хрип становится сильным и появляется сильный кашель с мокротой. В этом случае может образовываться густая пенистая слизь в виде выделений.
Кроме того, можно отметить:
- Другой причиной может быть хронический бронхит. Подобная болезнь при хронической блокировке дыхательных путей вызывает сухой кашель, который постепенно переходит в кашель без температуры. При этом в жидкой консистенции может содержаться соленая гнойная слизь коричневого цвета.
- Кашель с желтой мокротой часто возникает в результате появления обычной простуды. При этом цвет мокроты при кашле может изменяться, так как в ней скапливается гной.
- Слизь в большом количестве в путях дыхания скапливается, если произошло вдыхание пыли, дыма и иных раздражителей, которые провоцируют кашель с мокротой.
Часто подобные симптомы наблюдаются при аллергической реакции или хроническом синусите. Зеленая жидкая консистенция при кашле наблюдается, если заболевание приобрело хронический характер.
Сильный кашель и с мокротой может сообщать также о наличии такого серьезного заболевания, как рак легких. Поэтому стоит насторожиться, если в консистенции обнаруживаются кровяные прожилки. Также слизь может содержать гнойные скопления.
Если сухой кашель плавно перетек в кашель с мокротой, это может быть сигналом развития пневмонии. Желтая или серая соленая мокрота в свою очередь меняет цвет из-за активности присутствующих в ней бактерий.
Желтая мокрота при кашле
Появление желтой мокроты может свидетельствовать о том, что у пациента развивается бронхит, пневмония или синусит. В том случае, когда кашель с явной желтой мокротой появляется неожиданно и резко, следует сразу же обратиться к врачу, чтобы начать лечение как можно скорее.Особенно опасно, если слизь содержит гнойные или кровяные скопления. Желтый цвет появляется, как правило, при смешивании основной консистенции с гноем.
Чтобы точно диагностировать болезнь и назначить правильное лечение, врач назначает проведение анализа мокроты, которую собирают в специальную баночку. Процедура проводится по утрам на голодный желудок, перед этим ротовая полость прополаскивается при помощи слабого антисептического раствора.
Также гнойная мокрота может быть желтого цв
Кашель с мокротой без температуры: причины и лечение
Повышенная температура, кашель, недомогание – все это привычное состояние при таких заболеваниях, как ОРВИ или ОРЗ. Но когда вместе с кашлем выделяется мокрота, при этом больше нет никаких симптомов, в виде температуры и всего прочего, больные начинают беспокоиться.
Основные причины
Мокрота, выделяемая в момент кашля, – это своего рода секрет, который вырабатывается слизистыми оболочками. Состоит он из специфических белковых включений, а также солей и воды.
В нормальном состоянии секрет должен быть прозрачного цвета и жидкой консистенции. Однако кашель может быть патологическим, цвет мокроты изменяется, то же самое касается и консистенции.
Самые вероятные причины, по которым возникает кашель с мокротой без температуры:
- Аллергия. Организм всяческими способами пытается защититься от аллергена, именно поэтому он выделяет большое количество мокроты. При этом могут присутствовать сопли, слезы, гортань отекает.
- Сердечный кашель – возникает непосредственно перед приступом. Кашель возникает из-за недостатка кислорода.
- Присутствие инородного тела. После попадания в дыхательные пути мелких частичек они задерживаются там. Выделяемый слизистыми оболочками секрет позволяет снять раздражение, возникает чувство, будто он пытается вытолкнуть что-то.
- Токсичные вещества. При нахождении человека в помещении, где много дыма или других вредных веществ, возникает кашель, причем, в этот период он является своего рода защитной реакцией. Приступов удушья и бронхоспазмов нет.
- Развитие венерических заболеваний – сифилис, СПИД и прочее. При резком снижении иммунитета постоянно беспокоит влажный кашель, но температурные показатели в норме.
- Злоупотребление вредными привычками, а именно, курение. Злостные курильщики страдают от влажного кашля, особенно в утреннее время суток.
- Хронические заболевания, например, туберкулез. Повышаться температура может только на первых стадиях развития патологии, при ремиссии она отсутствует.
Внешние причины
Спровоцировать кашель с отделяющейся мокротой могут многие внешние раздражители, а также аллергическая реакция. Возникнуть она может на многие продукты питания, краски для волос, косметику и прочее. Следует вспомнить, какими продуктами вы пользовались в последнее время, возможно, именно они стали причиной возникновения кашля.
В квартире следует сделать генеральную уборку, при этом использовать средства бытовой химии не рекомендуется. Из помещения, в котором вы находитесь, уберите все пахнущие предметы, пыль протрите, убедитесь, что нигде нет плесени.
Споры плесневых грибов могут вызвать сухой кашель, но если ещё и появится аллергия, то количество мокроты резко увеличится.
Стать причиной влажного кашля, с отсутствием гипертермии и усиливающегося в утреннее время суток, может клещ, обитающий в постели. В этом случае следует заменить постельное белье, старые подушки и перины выкинуть.
Симптомы серьезных заболеваний
 Если не так давно человек переболел респираторным заболеванием, но кашель по-прежнему не проходит, следует обратить внимание на многие факторы. Важно то, какого цвета мокрота, густая она или нет, и прочее. Таким образом, можно предположить, какое именно заболевание развивается:
Если не так давно человек переболел респираторным заболеванием, но кашель по-прежнему не проходит, следует обратить внимание на многие факторы. Важно то, какого цвета мокрота, густая она или нет, и прочее. Таким образом, можно предположить, какое именно заболевание развивается:
- Бронхиальная астма – характер кашля приступообразный, могут возникать приступы удушья. Консистенция мокроты стекловидная, на вид она полупрозрачная, но достаточно густая.
- Воспаление легких – присутствуют хрипы, при вдохе или кашле периодически возникает боль. Слизь отхаркивается, цвет ее зеленый или желтый.
- Круп – на начальной стадии развития есть температура, но впоследствии она проходит. Кашель сильный, появляется приступами, цвет мокроты оранжевый.
- Хронический бронхит. В этом случае цвет мокроты зависит от того, какой возбудитель атакует: желтый, зеленый, янтарный и прочее.
- Инфаркт. Узнать о нем можно по кашлю, при котором выделяется кровь.
- Отек легких – кашель сильный, при его возникновении выделяется мокрота, будто пена, можно наблюдать кровавые прожилки. Пациента беспокоят приступы удушья.
- Абсцесс легких. Если вскрытие самопроизвольное, то начинает выделяться гной, цвет его зеленый или желтый.
- Онкология – кашель с мокротой белого или прозрачного цвета, в ней можно увидеть кровавую слизь.
- Грибковые заболевания. В выделяемой слизи образования похожие на творог.
Поставить точный диагноз может только специалист, на основании полученных результатов обследования. Обращаться к врачу важно как можно скорее, без устранения причины возникновения кашля избавиться от него не удастся.
Лечение медикаментами
Пациентам, страдающим от длительного мокрого кашля, следует пить как можно больше жидкости, а также принимать медикаменты. Желательно, чтобы препараты были натуральными.Кашель с мокротой без температуры у взрослого может лечиться следующими медикаментами:
- Отхаркивающие средства – направлены на разжижение слизи, при кашле мокрота сможет полноценно выходить.
- Лекарственные средства, помогающие нормализовать концентрацию мокроты. Взрослым людям назначаются муколитики, они регулируют вязкость мокроты.
Вылечить откашливание без специальных отхаркивающих средств просто невозможно. В первую очередь используются препараты на основе корня Алтея: сироп Алтейка, Мукалтин. Рекомендуется принимать для лечения бронхита и многих других заболеваний.
Действуют лекарственные средства хорошо, даже если вязкость мокроты высокая. Но стоит учесть, что медикаменты на основе Алтея нельзя принимать людям с язвой желудка, а также при индивидуальной непереносимости компонента.
Еще одна группа медикаментов с отхаркивающим эффектом выпускается на основе термопсиса. Они раздражают центр дыхания, в результате этого мокрота отходит. Отнести к данной группе можно Термопсол, Коделак. Помимо этого, они купируют воспалительный процесс.
Муколитические препараты
Лекарственные средства чаще всего назначаются для того, чтобы вылечить бронхи и облегчить состояние больного. Под их воздействием мокрота быстро разжижается, и так как благоприятная среда для размножения микробов уничтожается, она отходит.
К данной группе относят лекарственные средства на основе ацетилцистеина. Препараты позволяют купировать как острые так и хронические формы бронхита. Помимо этого, рекомендуется принимать муколитики при отите, воспалении легких и ларингите.
К противопоказаниям относят некоторые заболевания: почечная недостаточность, бронхиальная астма, легочное кровотечение. Многие муколитики используют для ингаляций, например, Бромгексин.
Физиотерапевтические методы лечения
Влажный кашель без температуры можно лечить многими физиопроцедурами, например, ингаляциями, прогреванием и прочими.
Лучше всего помогают следующие:
Для них могут использоваться хвойные эфирные масла, отвар шалфея, содовый раствор и прочее. Количество процедур в день — не более двух, длительность их — 10-15 минут. Для лечения бронхолегочных заболеваний эффективно применять ультразвуковой ингалятор, в него добавляются аптечные растворы.
- Парафинотерапия.
В ходе процедуры прогреваются бронхи и легкие, так как парафин – это лучший способ сберечь тепло. Дыхание становится облегченным, кровообращение улучшается, бронхи расширяются, мокрота сможет отходить быстро и полноценно. Накладывается компресс через день, места для этого – грудь и спина. Область сердца следует избегать — это важно. Проводить процедуры рекомендуется перед сном, так как после них показано спокойствие.
- Электрофорез – это не только прогревание, но и лечение.
Под действием электродов препараты проникают под кожу, процессы выздоровления, таким образом, значительно ускоряются. Для каждого пациента устанавливается индивидуальная сила тока. Длится процедура не более десяти минут. Рекомендуемый курс лечения – десять сеансов, проводятся через день.
Обеспечить полноценное прогревание может аппарат ультразвуковой терапии. Особенно эффективна процедура при бронхите и воспалении легких. Пациент практически не ощущает физического воздействия бронхита. Длится процедура около десяти минут, после чего в течение получаса необходимо провести время в тепле и покое.
Для того чтобы прогреть организм, можно применять ванны с эфирными маслами или отварами из лекарственных трав. Одновременно можно добиться эффекта ингаляции, для этого рекомендуется принимать ванну с хвойными ветками, маслом эвкалипта или шалфея. Достаточно добавить до 20 капель масла, при вдыхании они попадут в легкие.
При возникновении влажного кашля рекомендуется как можно чаще полоскать горло, слизь, таким образом, будет смываться.
Народные средства
Благодаря средствам народной медицины можно ускорить процесс выздоровления, а также эффективно снять беспокоящие симптомы. Для лечения кашля могут применяться ингаляции, настойки, отвары и прочее.
Травы, представленные ниже, способствуют выведению мокроты из организма и ее разжижению:
- душица;
- корень солодки, иначе лакрица;
- алтей лекарственный.
При лечении таким способом следует соблюдать несколько простых рекомендаций:
- Во время приготовления лекарств необходимо строго соблюдать дозировку. Если главного ингредиента будет недостаточно, то готовое средство не будет эффективным. При переизбытке есть вероятность превратить лекарство в яд.
- Употреблять настойки и отхаркивающие отвары можно не более 4 раз в сутки. Причем последний прием должен быть, максимум, за час до сна.
- Ингаляции на основе трав проводят три раза в день, длительность каждой процедуры — 15 минут.
Приобрести лекарственные травы можно в аптеках. В летнее время года их можно собирать самостоятельно, после чего они сушатся и измельчаются для приготовления сборов.
Рецепты приготовления средств внутрь
Настойка лекарственного средства на основе корня солодки:
- ложку измельчённого корня залейте стаканом горячей воды;
- в течение получаса томите на водяной бане;
- дайте настояться десять минут.
К полученному средству присоедините чистую воду, в результате должен получиться стакан лекарства. Разделите на четыре приема и пейте в течение дня.
Еще один полезный рецепт включает в себя молоко и шалфей. Приготовить его можно следующим образом:
- высушите зелень, десять грамм залейте 0,3 литрами кипятка;
- в течение получаса дайте настояться, после чего процедите;
- готовую смесь разведите со стаканом теплого молока.
Настойку, которая у вас получилась, необходимо разделить на три части, в течение дня их следует выпить. Таким способом нельзя лечиться беременным женщинам и кормящим мамам.
Ингаляции
Для расширения дыхательных путей и полноценного выведения мокроты можно использовать ингаляции. Приготовить их можно на основе сухих и свежих растений.
Самый простой способ: лекарственный сбор залейте кипятком, дождитесь, пока остынет до 40 градусов, наклоните и дышите. Голову необходимо накрыть полотенцем.
Для лечения влажного кашля рекомендуется использовать лекарственные травы: тысячелистник, череда, багульник. В древние времена был свой метод проведения ингаляций: отварите несколько картофелин в кожуре, наклонитесь над ними, накройте голову полотенцем и подышите.
Для того чтобы ингаляции были более эффективными, в воду можно добавлять эфирные масла, достаточно всего нескольких капель. При индивидуальной непереносимости использовать нельзя.
Подробнее об ингаляциях, выборе и очередности применения лекарств читайте здесь.
Для успешного лечения народными средствами предварительно рекомендуется проконсультироваться с врачом. Традиционные и народные способы терапии следует применять в тандеме.Жить здорово! Лекарства от кашля. (25.11.2016)
Вконтакте
Одноклассники
Мой мир
Кашель с мокротой - ее виды и правильный подход к лечению
Продуктивный кашель может быть последствием острых заболеваний дыхательной системы, таких как острый бронхит, пневмония, и длительно текущих – бронхиальная астма, хроническая обструктивная болезнь легких, бронхоэктазы, рак легких, туберкулез, сердечная патология. Клинически пациенты испытывают один симптом – кашель с мокротой, но на самом деле внешний вид и химический состав мокроты будет разнообразным, и именно ее исследование зачастую помогает установить правильный диагноз.
Что такое мокрота?
Мокрота состоит из секрета желез крупных бронхов и трахеи, слизи из носовых пазух и слюны ротовой полости. Она считается патологическим секретом, и ее тщательное обследование может много рассказать про заболевание, вызвавшее ее выделение.
Слизь из желез крупных бронхов и трахеи вырабатывается в количестве 100 мл. Эта жидкость проглатывается и испаряется во время дыхания. Трахеобронхиальный секрет не только смачивает слизистую дыхательных путей, но и оказывает очищающее действие. Он способен уничтожать болезнетворные микробы, удалять из дыхательных путей инородные частицы.
Если изучить состав нормальной слизи, то там будет обнаружено небольшое количество макрофагов и лимфоцитов, то есть тех клеток, которые ответственны за иммунную защиту организма. Внешне слизь должна быть прозрачной, жидкой, без запаха и не распадаться на слои при отстаивании. Кислотно-щелочное равновесие либо нейтральное, либо щелочное.
Любой процесс в легких, бронхах, трахее вызывает изменение мокроты. Она может становиться густой и тягучей, и тогда появляется сухой кашель. Если начать лечение отхаркивающими средствами или просто пить много жидкости, то слизь станет жидкой и кашель перейдет в продуктивный.
Главный признак, благодаря которому человек без медицинского образования может заподозрить у себя какое-либо заболевание – это цвет откашливаемой слизи.
Мокрота при кашле бывает следующих цветов:
- Желтой.
- Белой.
- Зеленой мокротой.
- Коричневой.
- Гнойной.
- Розовой или с прожилками крови.
Важно! Некоторые изменения в мокроте являются следствием неопасных заболеваний легочной системы, но такие, как гной или отделяемый секрет с кровью говорят о неотложном состоянии, при котором нужно срочно обращаться к врачу.
Кашель с желтой мокротой
Кашель с желтой мокротой часто беспокоит курильщиков со стажем, у которых есть симптомы хронического бронхита. Главный признак – выделение мокроты и кашель на протяжении больше 3 месяцев в течение двух лет.
Хронический бронхит развивается вследствие влияния смол на слизистую бронхов и трахеи. Смолы поступают во время курения. Часто отхождение мокроты наблюдается утром. После першения, с несколькими сильными кашлевыми толчками откашливается комок желтой мокроты. Вентиляция легких снижается за счет большого количества секрета в дыхательных путях, так формируется хроническая обструктивная болезнь легких. Слизь теряет свои бактерицидные и защитные свойства и становится местом размножения микроорганизмов. При обострении инфекционного воспаления секрет может менять цвет на желто-зеленый, то есть появляется гнойный компонент.
Важно! Если кашель с мокротой не проходит несколько месяцев, нужно задуматься об обращении к специалисту и дополнительном обследовании, особенно если есть факт курения или работы на вредном для дыхательной системы производстве. Это необходимо, так как на фоне хронического воспаления легочной ткани и бронхов может развиться злокачественный процесс.
Зеленая мокрота при кашле
Слизь зеленого цвета, как было сказано выше, появляется при остром инфекционном процессе. Зеленую окраску она принимает за счет гнойного компонента, то есть лейкоцитов – клеток иммунной системы.
Чаще всего отделяемое не имеет однородного зеленого цвета, оно может быть слизистым с зелеными прожилками или желто-зеленым.
Слизистая мокрота с гноем при наличии повышения температуры, продуктивного кашля, интоксикации говорит об остром бронхите. Отхождение мокроты при этом заболевании затруднено в начале процесса, так как слизь трудноотделяемая. С развитием болезни мокрота лучше откашливается. Количество ее небольшое.
Желтая с зеленым слизь больше характерна для обострения хронического бронхита. Пациента беспокоит подъем температуры до субфебрильных цифр, влажный кашель. В анамнезе может быть курение или работа в пыльных условиях.
Про пневмонию следует думать, когда у больного присутствуют следующие симптомы:
- Кашель с отделением мокроты зеленого, ржавого цвета или с прожилками крови.
- Одышка в покое.
- Боль в грудной клетке.
- Повышение температуры тела выше 39 °C.
- В легких мелкопузырчатые хрипы и крепитация (хруст).
Также зеленый секрет откашливается, когда при гайморите гнойная слизь с пазух носа стекает в трахею.
Гнойная мокрота при кашле
Интенсивно зеленая слизь с гнилостным запахом называется гнойной. Такой симптом говорит о тяжелом хроническом заболевании дыхательной системы.
Патология, при которой появляется кашель с гнойной мокротой:
- Абсцесс легкого.
- Гангрена легкого.
- Бронхоэктатическая болезнь.
Абсцесс и гангрена легкого – это два инфекционных процесса, которые сопровождаются разрушением легочной ткани. Только абсцесс – это ограниченный процесс, а гангрена – распространенный на легочную долю или целый орган.
При абсцессе легкого гной начинает выделяться после вскрытия гнойника и начала его дренирования бронхом. Этот процесс сопровождается улучшением состояния больного, падением температуры тела и уменьшением симптомов интоксикации. Мокрота при вскрытии абсцесса отходит «полным ртом». Гной имеет густую консистенцию, и ослабленный больной может им давиться. При отстаивании мокроты появляются три слоя:
- Верхний – пенистый, то есть слизистый со взвесью гноя.
- Средний – мутный, состоящий из слюны со слизью.
- Нижний – этот части легочной ткани, сгустки гноя, он имеет серый или коричневый цвет.
Отделяемое издает резкий гнилостный запах, такой же исходит из ротовой полости пациента.
Гангрена легкого может быть следствием абсцесса, встречается очень редко. К гнойной мокроте, как при абсцессе может присоединяться легочное кровотечение или кровохарканье.
Бронхоэктатическая болезнь характеризуется расширением просвета бронха с формированием полости – бронхоэктаза. Там скапливается слизь, которая впоследствии инфицируется, превращаясь в гной. Мокрота отходит преимущественно с утра и в положении, оптимальном для дренирования бронхоэктаза. Если собрать мокроту в емкость, то она при отстаивании делится на два слоя:
- Верхний – слизистый и жидкий, большую часть которого составляет слюна.
- Нижний – гной с участками эпителия.
Кроме кашля с мокротой, пациенты жалуются на высокую температуру, усталость, повышенную утомляемость. Бронхоэктатическая болезнь считается генетическим заболеванием, и избавиться от него можно только хирургическим путем.
Кашель с белой мокротой
Белая слизь – это признак вирусной инфекции. Помимо кашля, больного беспокоит утомляемость, повышенная температура тела, не более 38 °C, насморк, головная боль. Симптомы обычно проходят в течение недели.
Еще белая мокрота является признаком бронхиальной астмы. Слизь при этой патологии густая, стекловидная. Симптоматика характеризуется приступами удушья, когда в бронхах развивается отек, просвет перекрывается густой слизью. После окончания приступа развивается кашель с густой белой мокротой. Часто больные страдают от приступов с 1 ночи до 5 утра.
Бронхиальной астмой болеют как взрослые, так и дети. Вследствие хронического течения пациенты требуют постоянного лечения.
Коричневая (ржавая) мокрота при кашле
Наиболее часто ржавое отделяемое встречается при крупозной пневмонии, когда поражается вся доля легкого. Ржавая слизь начинает откашливаться на 2-3 сутки после острого начала заболевания. Свой цвет она приобретает за счет просачивания в альвеолы эритроцитов. Гемоглобин начинает распадаться, и мокрота приобретает коричневый или ржавый цвет.
Еще ржавый секрет появляется при острой сердечной недостаточности по левожелудочковому типу. В результате этого формируется отек легких, при котором больной отхаркивает ржавую или розовую пенистую мокроту.
Важно! Отек легких – это состояние, угрожающее жизни, которое требует неотложной помощи специалистов.
Мокрота с кровью
Кровь в мокроте при кровохарканье выглядит как нити красного цвета на фоне белой слизи.
Состояние сопровождает следующие патологии:
- Бронхогенный рак легкого, тот, что растет в просвет бронха.
- Туберкулез.
Рак легкого протекает длительно без явной клиники. Когда появляется симптоматика, процесс бывает довольно запущенным.
Клиника рака легкого, растущего в просвет бронха следующая:
- Кашель сначала сухой, далее появляется скудная слизь желтого или белого цвета. При распаде опухоли в откашливаемом содержимом будут определяться прожилки крови.
- Субфебрильная температура тела.
- Резкое снижение веса, не связанное с изменением интенсивности питания.
- Беспричинная усталость, снижение работоспособности и повышенная утомляемость.
- Боль в грудной клетке.
- Увеличенные лимфатические узлы.
Важно! При наличии перечисленных симптомов нужно обратиться к онкологу и пройти обследование. Чем раньше будет выставлен онкологический диагноз, тем эффективнее будет лечение и лучше прогнозы.
Туберкулез характеризуется следующими симптомами:
- Длительным повышением температуры тела до 37-37.5 °C, особенно к вечеру.
- Ночная потливость, вплоть до мокрых постельных принадлежностей.
- Покашливание с мокротой и прожилками крови. Человек, страдающий туберкулезом, может кашлять длительное время до того, как появятся следы крови в мокроте.
- Потеря аппетита.
- Снижение массы тела.
- Утомляемость и сонливость.
Чтобы дифференцировать рак легкого и туберкулез нужно провести рентгеновское исследование грудной клетки.
Кашель с мокротой без температуры
Отсутствие повышенной температуры тела говорит о том, что в организме нет инфекционного процесса.
Кашель с мокротой без температуры у взрослого провоцируют следующие заболевания:
- Бронхиальная астма.
- Отек легких.
- Хронический бронхит в стадии ремиссии.
- Длительно существующее инородное тело в бронхах.
При попадании постороннего предмета в дыхательные пути не всегда человека начинает беспокоить сильный кашель. Возможна такая ситуация, когда тело имеет небольшой размер и пропускает воздух, при этом легкое нормально функционирует, но все равно происходит раздражение кашлевых рецепторов. Постепенно вокруг инородного тела развивается воспаление и появляется мокрота. Клинически состояние проявляется кашлем с мокротой без температуры.
Диагностика: к какому врачу идти, и какие анализы сдавать?
Самым первым специалистом, к которому следует обратиться с влажным кашлем, является семейный врач или участковый терапевт. Он проводит начальную диагностику и лечит острые инфекции дыхательных путей, обострение хронической патологии, он же направляет к узкому специалисту. С бронхиальной астмой, бронхоэктазами, хронической обструктивной болезнью легких – к пульмонологу. С подозрением на рак – к онкологу. При признаках туберкулеза – к фтизиатру. С сердечной патологией – к кардиологу. Если есть подозрение на инородное тело, то пациентом занимаются общие хирурги.
Обследования, с помощью которых устанавливается причина появления мокроты:
- Клинический анализ крови, мочи.
- Биохимический анализ крови.
- Рентгенологическое исследование органов грудной полости в двух проекциях. Если есть подозрение на онкологию, то проводится бронхография, компьютерная томография.
- Исследование микроскопическое мокроты и посев ее на среды. Если подозревается пневмония, то нужен анализ на чувствительность к антибиотикам. Если онкологический процесс, то анализ на атипические клетки. Если же есть подозрение на туберкулез, то в мокроте ищут микобактерии.
- Бронхоскопия при инородном теле. При бронхогенном раке легкого еще берется биопсия опухоли.
- Спирография для дифференциальной диагностики бронхиальной астмы и хронической обструктивной болезни легких.
- ЭКГ в 12 стандартных отведениях пациентам с сердечной патологией и возрастной категории больных.
- УЗИ сердца если был в анамнезе сердечный отек легких. УЗИ плевральных полостей, если есть признаки гидроторакса на рентгене.
Как и чем лечить кашель с мокротой у взрослого
В зависимости от причины, будет назначаться разное лечение:
- Хронический бронхит в стадии обострения лечится с помощью антибиотиков пенициллинового ряда или цефалоспоринов, назначаются глюкокортикостероиды для снятия воспаления. Поддерживающая терапия заключается в использовании Сальбутамола во время приступов кашля с удушьем. Лекарство принимается по требованию.
- Острый бронхит нужно лечить с помощью разжижающих мокроту средств (Бромгексин), обильного питья, если он вирусной этиологии. Если же заболевание вызвано бактериями, то дополнительно назначаются антибиотики.
- Пневмония лечится с помощью антибактериальных средств, инфузионной терапии, отхаркивающих лекарств, витамин, жаропонижающих препаратов.
- Гангрену легкого, бронхоэктазы можно вылечить хирургическим вмешательством.
- Бронхиальная астма требует постоянного лечения бронхорасширяющими препаратами.
- Против микобактерий используются антибиотики и противомикробные средства, которые следует принимать длительно.
- Терапия рака легкого включает комбинацию методов: хирургического, химиотерапевтического и лучевого.
- Неотложная помощь при отеке легкого требует назначения мочегонных препаратов, дыхания кислородом.
- При инородном теле в бронхах, кашель с мокротой без температуры у взрослого требует лечения в хирургическом стационаре. Там во время бронхоскопии извлекается посторонний предмет.
Важно! Во время кашля с мокротой нужно постоянно пить большое количество жидкости. Это способствует лучшему откашливанию слизи.
Кашель с выделением мокроты при беременности – лечить сложно, но необходимо
Лучше всего лечиться в период беременности с помощью народной медицины. Можно использовать травы, входящие в сбор от кашля № 4. Высушенное средство продается в аптеке и хорошо разжижает мокроту.
Также будущим мамам рекомендовано выпивать на ночь теплое молоко с медом. Если есть аллергия на мед, его можно заменить сливочным маслом.
Эффективны ингаляции с эфирными маслами эвкалипта, чайного дерева. Также можно сделать настой ромашки, липы и мяты, над которыми следует дышать в течение 10-15 минут.
Список препаратов, разрешенных при беременности:
- Мукалтин, Алтейка и все лекарства на основе корня алтея. Средства можно приобрести в аптеке в виде таблеток или сиропа.
- Доктор Тайсс и сиропы с подорожником.
- Сиропы с листьями плюща, например, Проспан.
Важно! Некоторые травы и средства противопоказаны при беременности, поэтому перед началом лечения нужно внимательно ознакомиться с инструкцией и посоветоваться с врачом.
Профилактика
Главная причина всех проблем с легочной системой – это курение. Вследствие этого, чтобы профилактировать патологию дыхательной системы нужно бросить курить.
Также желательно выполнять следующие рекомендации:
- Пить достаточно воды, это около 1.5-2 л в сутки.
- Не забывать про прогулки на свежем воздухе и проветривание комнаты.
- Проводить влажную уборку, избавиться от большого количества ковров, пуховых подушек и одеял.
- В период простуд промывать нос 0.9% раствором натрия хлорида.
- Ежегодно проходить флюорографию.
- При резком изменении самочувствия, необоснованном снижении массы тела, длительном кашле обращаться к врачу.
- Необходимо вовремя лечить кариозные зубы, так как это постоянный источник инфекции в организме.
Заключение
Многие задаются вопросом, почему одни люди страдают от хронического бронхита, с постоянным кашлем, а другие вообще не знают что это за болезнь. По мнению врачей, суть проблемы кроется в несоблюдении гигиенических норм в жилом и рабочем помещениях, вредных привычках и самолечении. Соблюдая рекомендации по профилактике и вовремя обращаясь к врачам, можно избежать многих проблем с дыхательной системой.
Причины отсутствия температуры при кашле с мокротой и особенности лечения заболевания у взрослых и детей
Кашель нельзя рассматривать как самостоятельное заболевание — это симптом большинства болезней дыхательных органов. Если он исчезает через пару недель после инфицирования (включая острый период), поводов для беспокойства нет.
Когда отхаркивания продолжаются дольше, усиливаются, протекают при отсутствии характерных для простуды признаков, как можно раньше проконсультируйтесь с врачом. Так могут проявлять себя серьезные патологии не только дыхательной, но и сердечно-сосудистой, пищеварительной, нервной систем. Разобраться в ситуации без вмешательства специалиста не получится, потому что лечение кашля с мокротой без температуры у взрослых и детей зависит от причин, его вызывающих.
О чем говорит кашель с мокротой?
Кашель — защитный механизм, предназначенный для очистки дыхательных путей от чужеродных предметов. Воспалительный процесс повышает чувствительность слизистых оболочек, они раздражаются воздушными потоками, вызывая кашляние.
Когда воспаление поражает трахею и бронхи, органы дыхания усиливают процесс выработки слизи, чтобы удалить раздражающие инородные элементы.
Отделение секрета бывает нормальным физиологическим процессом, а может провоцироваться развитием патологий внутренних органов. Кашель с мокротой без температуры вызывают:
- Аллергия. Отличить его можно по виду отделяемого, оно обычно прозрачное. Дополнительными симптомами могут быть насморк, зуд, слезотечение.
- Нарушения в работе жкт вызывают кашель обратным забросом в пищевод содержимого желудка (рефлюкс), при котором кислота проникает в дыхательные пути.
- Для сердечной недостаточности характерны приступы кашля после физической активности, и (или) в состоянии покоя. Помимо этого, больного беспокоят боли в области сердца, одышка, быстрая утомляемость, гипертония, отеки ног.
Причиной кашля с мокротой без температуры, длящегося дольше трех недель, бывают злокачественные новообразования в органах пищеварительной системы.
Чаще всего отхаркивание слизи сопровождает заболевания системы дыхания. В их числе:
- рак легкого;
- хронический бронхит;
- эмфизема;
- отек легких;
- муковисцидоз;
- хронический трахеит;
- астма;
- инфаркт легкого.
Кашель с обильной мокротой без температуры может преследовать человека не только под воздействием болезни, но и под влиянием внешних факторов и физиологических изменений в организме.
Причины отсутствия признаков интоксикации
Отхаркивание секрета, вызванное простудой, в норме сопровождается повышением температуры, насморком, слабостью, иными признаками интоксикации организма. Отсутствие последних свидетельствует о периоде ремиссии заболевания, протекающего в хронической форме. Когда кашель сохраняется после перенесенного ОРЗ, значит пациент не вылечился полностью.
У ВИЧ-инфицированных людей сильный кашель с мокротой без температуры бывает признаком атипичного течения туберкулеза или пневмонии. Сочетание этих диагнозов часто становится причиной смертности таких пациентов. Дело в том, что иммунная система, подавленная вирусом, не способна реагировать правильно. Затем происходит стремительное развитие заболевания с необратимым поражением легких и последующим переходом туберкулеза на другие органы.
Причины накопления слизи в бронхах без простудных симптомов зависят также от возраста пациента.
У взрослого
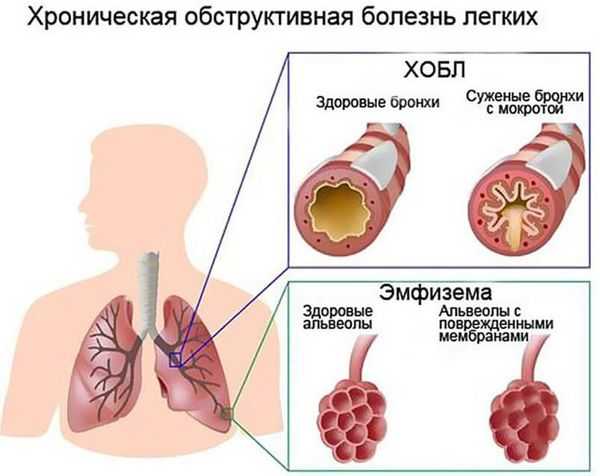
Продолжительный кашель без температуры с мокротой, сопровождающийся постепенно нарастающей одышкой, с ухудшением состояния во время физических нагрузок, может говорить о хронической обструктивной болезни легких – смертельно опасном неизлечимом заболевании. Обостряется данная патология, когда к ней присоединяется инфекция. ХОБЛ является результатом систематического негативного воздействия на органы дыхания, вызывающего снижение функциональности легких, с постепенным развитием хронической дыхательной недостаточности.
Усугубляют ситуацию: работа на вредном производстве (которая сопряжена с постоянным вдыханием токсинов или мельчайших частиц ткани, металла и других веществ), проживание в регионе с плохой экологией. В норме отхаркивание секрета такой природы исчезает примерно на третьи сутки, после устранения провоцирующего фактора.
Очень распространен, так называемый, кашель курильщика с отделением обильной специфически окрашенной мокроты, который появляется из-за повреждения слизистой оболочки бронхов ядами, входящими в состав сигарет (их там содержится около 4000 видов). Смолы и токсины оседают в дыхательных органах, становясь причиной неинфекционного бронхита или формирования злокачественных новообразований в легких. Избежать негативных последствий можно единственным способом – бросить курить до их наступления.
У ребенка
Кашель с мокротой без температуры у ребенка не всегда является патологическим. Но, если отхаркивание причиняет малышу дискомфорт, либо затрудняет дыхание, оставлять его без внимания нельзя. У детей, как и у взрослых, продуктивный кашель без простудных проявлений может свидетельствовать о развитии патологий внутренних органов. В детском и подростковом возрасте, помимо вышеперечисленных причин, отхаркивание секрета провоцируют:
- врожденные нарушения пищеварительного тракта;
- сухость воздуха в помещении, где живет ребенок;
- коклюш;
- отклонения психики;
- заражение глистными инвазиями;
- посторонние предметы в дыхательных путях;
- реакция на бытовую химию;
- развитие бронхо- и трахеопищеводных свищей.
У ребенка ночной не простудный кашель бывает вызван синдромом постназального затекания. Оно появляется в результате недолеченного ринита, когда слизь накапливается не в носовых ходах, а в глотке.
Причин длительного отделения мокроты много, поэтому терапия должна проходить под строжайшим медицинским контролем.
Принципы лечения продолжительного кашля
Лечение в данном случае направлено в первую очередь на избавление от основного заболевания, но для снятия неприятной симптоматики в комплексном лечении присутствуют методы, направленные именно на прекращение кашля с мокротой без температуры у взрослых и детей.
Для этого применяют препараты различных фармацевтических групп, которые «работают» по нескольким направлениям. Чтобы устранить продуктивный кашель необходимо:
- остановить воспалительный процесс, который сопровождается тканевым отеком, сужающим просвет дыхательных путей, что затрудняет вывод секрета;
- разжижить слизь, упростить отхаркивание;
- стимулировать выведение мокроты;
- снять бронхиальные спазмы.
Лечение кашля с мокротой без температуры у ребенка, нужно начинать с создания для малыша правильных условия проживания. Воздух в детской комнате должен быть достаточно влажным, без скоплений пыли, запаха чистящих веществ.
Нельзя самостоятельно принимать антибиотики при продуктивном кашле без температуры. Они эффективны только при бактериальном заражении, в противном случае не только бесполезны, но и наносят вред, уничтожая полезную микрофлору кишечника.
Чем лечить?
Чем лечить кашель с мокротой у взрослого без температуры, зависит от диагноза и выраженности симптома. Для устранения длительного продуктивного кашля используются препараты следующих фармацевтических групп:
- Противовоспалительные: Эреспал, Эриспирус, Сиресп, Эладон и ряд других. Их активное вещество – фенспирид – останавливает бронхиальное воспаление, препятствует спазмам.
- Муколитики (Бромгексин Берлин-Хеми, Лазолван, АЦЦ, Амбробене, Флуифорт и другие) активизируют работу покрытого «ресничками» эпителия бронхов, стимулируют кашлевый рефлекс, облегчая вывод секрета. Наиболее известный препарат этой группы — Гексо Бронхо – детям младше 12 лет не назначают (им лучше принимать средства на основе бромгексина либо амброксола), как и людям с язвой желудка.
- Бронходилататоры принимаются только по назначению врача для расширения дыхательных просветов, посредством устранения спазма. Назначают их больным с обструктивной болезнью легких, астмой и некоторыми другими патологиями.
В терапии кашля с мокротой без температуры, вызванного заболеваниями ЖКТ используют:
- пробиотики для устранения дисбактериоза;
- прокинетики (Мотилиум, Мотилак) тонизируют мышцы пищеварительного тракта;
- антисекреторные (Омепразол, Ранитидин) стабилизируют выработку желудочного сока;
- антациды (Алмагель, Маалокс) защищают слизистые оболочки от воздействия кислоты и желчи;
- препараты для лечения рефлюкс-эзофагита (Гевискон, Ренни) избавляют от изжоги, кислотной отрыжки.
Антигистаминные средства принимают при «мокром» кашле аллергической природы – муколитики в данном случае облегчения не приносят.
Все указанные препараты следует принимать исключительно по врачебному назначению, строго соблюдая дозировку и инструкцию к применению. Ускорить выздоровление помогут лекарства домашнего приготовления.
Народная медицина предлагает множество средств для борьбы с продуктивным кашлем. Размягчить вязкую слизь, облегчить отхаркивание помогают ингаляции с эфирными маслами тимьяна, эвкалипта, майорана.
Можно подышать над:
- отварным картофелем, присыпанным содой;
- йодом;
- ментолом;
- отварами мать-и-мачехи, чабреца.
Процедуры нужно выполнять ежедневно по 15 минут. Ингаляции весьма эффективны, но делать их против кашля с мокротой без температуры ребенку младше 4 лет нельзя.

Полоскания составом из половины чайной ложки соли на 200 г воды помогут уменьшить боли и раздражение в горле, вызываемые постоянным кашлем.
Важную роль в избавлении от кашля играет обильное питье. Эффективны отвары лечебных трав, теплое молоко с медом и маслом (либо соком чеснока), чай с лимоном или малиной, минеральные щелочные воды.
При желании можно приготовить дома сиропы против кашля. Приведем несколько популярных рецептов:
- смешать в равных долях мед с брусничным соком;
- срезать верхушку черной редьки, сделать в ней углубление, прикрыть срезанной «крышечкой». Оставить корнеплод на ночь, до появления сока;
- растопить на паровой бане барсучий жир, добавить мед в соотношении 1:1;
- смешать лимонный сок (понадобится 1 фрукт) с четырьмя столовыми ложками меда;
- измельчить луковицу, добавлять сахар до получения состава консистенции густой сметаны (не рекомендуется людям с гастритом, сахарным диабетом).
Для достижения ожидаемого эффекта указанные средства необходимо принимать трижды в сутки по столовой ложке, за полчаса до еды и питья. Плюсом большинства таких микстур является приятный вкус, поэтому ими гораздо проще лечить кашель с мокротой без температуры у ребенка, чем аптечными препаратами.
Народные средства не лечат основное заболевание. Их можно использовать как дополнение к назначенному доктором терапевтическому курсу для облегчения симптоматики, а также общего укрепления организма.
Когда мокрота отделяется достаточно хорошо, ускорить ее вывод помогут растирания грудной клетки и спины (между лопатками). В качестве лекарства подойдет барсучий либо гусиный жир, разогретый на паровой баньке с добавлением небольшого количества спирта. После нанесения, поверх средства нужно наложить пищевую пленку, укутаться. Длительность процедуры составляет 1 час.
Перед использованием народных средств надо убедиться в отсутствии аллергии на их растительные компоненты, посоветоваться с лечащим врачом.
Полезное видео
Посмотрите, как могут помочь точки акупунктуры, если много мокроты:
Резюме
- Игнорировать отхаркивание секрета, особенно не сопровождаемого другой симптоматикой ни в коем случае нельзя. Оно может быть признаком различных нарушений в работе организма.
- Сохранение длительного кашля с мокротой без температуры говорит о хроническом бронхолегочном заболевании либо серьезном снижении иммунологической реактивности организма. И то, и другое является поводом незамедлительного визита к врачу, особенно для людей после 40 лет.
- Самолечением можно нанести еще больший вред, в то время как грамотно проведенное обследование, прохождение адекватного лечения помогут остановить опасное заболевание на начальных стадиях.
- Для снижения нагрузки на органы дыхания чаще проветривайте помещение, особенно если в доме есть маленькие дети. Следите за чистотой, увлажненностью. Курильщикам стоит отказаться от вредной привычки. Соблюдение этих несложных правил укрепит иммунную систему, облегчит сопротивление организма инфекциям.
Спасибо!
Редкий кашель с мокротой без температуры у взрослого — Простуда
Когда человек заболевает, у него появляется насморк, ломит тело и повышается температура – эти признаки воспринимаются как серьезное заболевание и повод обратиться в поликлинику. Иная ситуация, когда долгое время мучает кашель без температуры – никто не спешит идти на прием к врачу, считая, что если отметка градусника не поднимается выше 37о, значит, повода для беспокойства нет.
Долгое время больной может принимать различные микстуры от кашля, парить ноги и даже пить антибиотики – но никакого эффекта эти процедуры не дают. И это естественно. Ведь без выяснения истинной природы затяжного кашля, не сопровождающегося гипертермией, любая терапия может оказаться просто бесполезной.
К тому же упущенное время, потраченное на неэффективное самостоятельное лечение кашля, может пагубно сказаться на состоянии здоровья, тогда как своевременное обращение к доктору помогло бы решить проблему вовремя, не допуская осложнений. Нужно выяснить основные факторы, провоцирующие такое непонятное явление, как кашель без температуры у взрослого человека и разобраться, чем чреват недуг.
Содержание статьи:
Возможные причины
Если кашель, беспокоящий больного длительный период времени, имеет продуктивный характер (то есть сопровождается выделением мокроты), нужно обратить внимание на цвет и консистенцию отхаркиваемой слизи. Мокрота представляет собой слизистый секрет, который вырабатывается эпителием бронхов.
В норме такая слизь несет защитную и очистительную функцию – с ее помощью органы дыхания освобождаются от попавших на поверхность эпителия пыли, аллергенов, вирусных и бактериальных агентов. Здоровая мокрота имеет жидкую консистенцию, она прозрачная и безвкусная.
При начавшемся в организме патологическом процессе, мокрота может резко изменить цвет, запах и консистенцию, стать желтой, зеленой, коричневой и даже черной. Опытный доктор при первом взгляде на откашливаемый секрет сможет предположить, какой патологией вызван кашель, который, к тому же, не сопровождается повышением температуры.
Вот наиболее вероятные причины кашля:
- Аллергия. Дыхательные органы всеми силами пытаются избавиться от попавшего внутрь аллергена, при этом усиленно вырабатывая слизистый секрет для очистки легких. Этот процесс сопровождается слезотечением, насморком, при сильной предрасположенности человека к непредвиденным реакциям организма на раздражители может начаться спазм бронхов и отек мышц глотки. При этом больного мучает проявление кашля без температуры.
- Патологии сердечно-сосудистой системы. Если у человека присутствует хроническая форма сердечной недостаточности, то очередной приступ может сопровождаться появлением интенсивного кашля, гипертермия при нем не наблюдается. Сопутствующие признаки – это ощущение удушья, нехватка воздуха и болезненность за грудиной.
- Гастроэзофагеальный рефлюкс – при этой патологии кислота из желудка забрасывается в пищевод, что раздражает слизистый эпителий, вызывает небольшой кашель и изжогу. Больного могут мучить понос, вздутие и боль в животе.
- Попадание в дыхательные пути инородного предмета. Мелкие частицы пыли, растений, насекомых, а также бусинки и нитки у детей, могут спровоцировать появление сильного кашлевого рефлекса – организм пытается очистить дыхательные пути от чужеродного тела.
- Раздражение трахеи и бронхов токсичными веществами. При длительном вдыхании едкого газа, запаха бытовой химии, аммиачных испарений и прочих вредных веществ, слизистый эпителий органов дыхания раздражается и отвечает кашлем. Обильная мокрота в таком случае призвана очистить ткань от раздражающего вещества, эта реакция схожа с аллергической, но здесь отсутствуют признаки удушья и спазма бронхов.
- Венерические болезни. Мало кто знает о том, что эта группа заболеваний также оказывает раздражающее действие на слизистую ткань. При этом у человека снижается иммунитет, температура не поднимается, но кашель с мокротой без температуры может беспокоить его долгое время.
- Курение. Злостные курильщики страдают от приступов кашля в утреннее время – накопившиеся в легких смолы табака и токсины раздражают легкие, которые пытаются очиститься от вредных веществ.
- Хронический бронхит, туберкулез, пневмония – стадия ремиссии этих болезней тоже протекает на фоне отсутствия гипертермии, но проявляет себя постоянным выделением небольшого количества мокроты.

Кашлевой синдром нуждается в дифференциальной диагностике
Как видно, кашель может быть вызван разными причинами, даже не имеющими под собой инфекционной этиологии. Избавиться от таких проблем проще – бросить курить, ограничить контакт с аллергеном, если же кашель не проходит, нужно продолжать искать скрытые провоцирующие факторы.
Внешние факторы
Затяжной кашель может возникнуть и по ряду причин, не относящихся к заболеваниям. Нередко заложенность носа, откашливание мокроты и слезотечение вызывается аллергической реакцией на какие-либо новые продукты питания, косметические средства или бытовые вещества.
В таком случае рекомендуется пересмотреть свой рацион, а также вспомнить список недавних покупок – возможно, какая-то из новинок, которая не использовалась ранее и стала причиной непредвиденной реакции. Если этот факт подтверждается, лучше избавиться от раздражающего моющего средства или новой помады – это оградит от аллергических проявлений и сразу принесет выраженное облегчение самочувствия.
Желательно провести тщательную уборку в доме, без использования сильно ароматизированных и раздражающих химикатов. Также следует избавиться от пахнущей парфюмерии, вытереть пыль во всех углах и проверить стены и полы на наличие плесневого грибка. Нередко именно дрожжи, обитающие в квартире, способны вызвать бурную аллергию и продолжительный кашель у жильцов.
В некоторых случаях частый кашель развивается по причине постельных клещей, которые заводятся в старых подушках на перьевой основе. Лучше избавиться от таких постельных принадлежностей или провести их тщательную дезинфекцию. Если постельное белье сшито из некачественного материала, к тому же ярко окрашенного, лучше заменить хлопчатобумажным однотонным бельем.

Шерсть домашних питомцев может спровоцировать сильнейшие приступы аллергии, которые будут сопровождаться постоянным насморком, першением в горле и главным симптомом – кашлем
Серьезные патологии
Если у человека наблюдается долгий кашель без признаков гипертермии, а две недели назад он перенес вирусную инфекцию, скорее всего, проблема спровоцирована некорректным лечением или наслоением бактериального воспаления. Температура в таком случае может и не повыситься, если иммунитет ослаблен до такой степени, что не в состоянии отреагировать на инфекцию.
Еще одним показателем, говорящим о том, что кашель спровоцирован не внешними причинами, а каким-либо заболеванием, является мокрота. Ее характер может многое сказать о природе заболевания, подробнее о том, какими бывают виды мокроты.
При бронхиальной астме кашель проявляется приступами, которые сопровождаются спазмированием горла и нехваткой кислорода – мокрота имеет густую консистенцию и полупрозрачный цвет. Во время пневмонии в легких выслушиваются грубые хрипы, также возникает болезненность, когда пациент пытается сделать глубокий вдох, слизь окрашена в желтый или зеленый оттенок и довольно густая.
Ложный круп (по-другому ларингит) характеризуется отсутствием температуры на начальной стадии, ржавой мокротой с приступами лающего кашля. При хроническом бронхите кашель является главным симптомом, отсутствие температуры говорит о слабости иммунной системы или о неинфекционной природе болезни. Цвет бронхиального секрета может меняться от желтого до темно-зеленого, с прожилками крови.
Инфаркт миокарда проявляется кровавым кашлем, при этом человек ощущает сильную слабость, боль в груди и у него затруднено дыхание. Отек легких сопровождается выделением пенистого секрета при кашле, часто с вкраплениями крови, больной задыхается. Абсцесс легкого проявляется кашлем с содержимым желто-зеленого или коричневого гноя с кровяными прожилками.
Рак легкого можно заподозрить по кровянистому содержимому мокроты, при этом сама она имеет резкий неприятный запах, на запущенной стадии онкологии происходит распад органа, а слизистый секрет становится коричневым или черным. При заражении грибковой инфекцией в откашливаемой слизи имеются творожистые, белые вкрапления.

Кровяные прожилки в мокроте — показания для немедленной госпитализации
Если больного 2–3 недели беспокоит кашель, то одного характера мокроты для постановки диагноза будет мало. Самолечение, возможно, принесет временное облегчение пациенту, но от первопричины кашля не избавит – недуг вернется снова через непродолжительное время.
Нужно обязательно посетить лечащего врача, который порекомендует нужные методы диагностики и подберет адекватное лечение.
Диагностика
В первую очередь, для выявления причин длительного кашля нужно обратиться к участковому терапевту. Он соберет необходимый анамнез, поднимет данные о перенесенных заболеваниях и о сопутствующих хронических патологиях, прослушает легкие и поставит предварительный диагноз.
Для уточнения характера заболевания доктор рекомендует перечень анализов и диагностических процедур, с результатами которых пациента направят к узким специалистам, если это будет необходимо. Сначала нужно сдать лабораторный анализ крови (общий и на биохимию) – это позволит выявить наличие или отсутствие в организме очага инфекции.
Исследование мокроты проводится натощак, пациент получает стерильную баночку, в которую собирает откашлянную мокроту, предварительно он должен прополоскать ротовую полость антисептическим составом. Мокрота на анализ берется для выявления возбудителя заболевания, а также для определения его чувствительности к антибактериальным препаратам.
Далее следует провести бронхоскопию, для оценки состояния слизистого эпителия бронхов и трахеи и обнаружить новообразования, если они есть. Спирометрия проводится для измерения уровня внешнего дыхания и емкости воздуха, вмещаемого в легкие.
Для обнаружения воспалительного очага в легких при пневмонии, туберкулезе и плеврите делаются рентгеновские снимки в двух проекциях. Если этот способ диагностики не помогает поставить верный диагноз, то рекомендовано провести магнитно-резонансную томографию – данный метод считается более информативным.
Когда узкий специалист выявит причину, почему держится кашель, только после этого начинается этап терапии
После того как результаты обследования будут готовы, врач оценивает необходимость направления пациента к аллергологу, инфекционисту, пульмонологу, кардиологу или гастроэнтерологу.
Медикаментозное лечение
Все хронические заболевания, тем более связанные с органами дыхания, должны подвергаться системной терапии, которая проводится под врачебным контролем. В большинстве случаев лечение предусматривает применение антибактериальных препаратов, физиотерапии, соблюдение режима дня и диеты. Только комплексный подход к лечению может гарантировать успешное выздоровление.
Антибиотики рекомендуется принимать только при бактериальной этиологии заболевания, при подтвержденном наличии этого типа возбудителя в организме. Если начать прием этих препаратов самостоятельно, это может усугубить ситуацию. Бывает так, что в организме бурно развивается вирус, а больной принимает антибиотики.
Эта мера не только не вылечит человека, поскольку вирусные болезни не лечат этой группой лекарств, но и создаст устойчивость к ним при следующем заболевании. И тогда, когда нужно будет локализовать инфекционный очаг в организме, сделать это получится только с большим трудом. Какие признаки могут подсказать, что инфекция именно вирусная? Это озноб, красное горло, потливость и общее недомогание. Часто вирусное заболевание протекает на фоне сильного насморка.
При аллергическом кашле нужно сразу принять антигистаминный препарат, который избавит от одышки и приступа кашля, это Диазолин, Кларитин, Тавегил или Зиртек. Помощь таких средств состоит не только в уменьшении выброса гистамина, но и в снижении отечности тканей, уменьшении продукции мокроты, избавлении от насморка и слезотечения.

Препараты от кашля подбираются в индивидуальном порядке
Противокашлевые средства центрального действия помогут только при сухом кашле, поскольку они лишь подавляют рефлекс с помощью угнетения кашлевого центра в головном мозге. Если в бронхах активно вырабатывается слизь, то использование таких препаратов может заблокировать отхождение мокроты и вызвать ее инфицирование.
Облегчению отхаркивания мокроты способствует прием сиропов и таблеток с муколитическим действием – это Бромгексин, Лазолван, Гербион, Проспан, Амбробене, АЦЦ и прочие. Многие из таких препаратов не только избавляют от кашля, но обладают противовоспалительными, обезболивающими и антисептическими свойствами, что немаловажно при заболеваниях легочной системы.
Физиотерапия
Чтобы терапия была комплексной, одного лечения препаратами будет недостаточно. Нехитрые процедуры, которые нужно проводить на фоне медикаментозной терапии, помогут укрепить иммунитет, избавить от кашля, боли, воспаления, насморка и прочих симптомов. Проводить их можно при отсутствии повышенной температуры.
Ингаляции
Проводить ингаляции можно как на небулайзере, так и на паровом аппарате. Небулайзер разделяет активные компоненты препаратов на мельчайшие частицы, которые проникают вглубь ткани легких и бронхов, оказывая местное мощное воздействие, при этом отсутствуют побочные эффекты.
Делать ингаляции можно даже при беременности, поскольку лекарство не попадет в системный кровоток и не преодолевает плацентарный барьер – оно доставляется сразу к очагу воспаления. Используют обычно физраствор, отхаркивающие препараты в форме капель, антибиотики и иммуномодулирующие средства.
Для паровых ингаляций можно взять эфирные масла эвкалипта, облепихи, пихты или сосны, а также составы лечебных трав. Они могут содержать ромашку, календулу, зверобой, солодку, мяту и многие другие травы с отхаркивающим и противовоспалительным действием. С осторожностью следует проводить паровую ингаляцию над тазиком с горячей водой у детей – если лечить бронхит у подростка или малыша, лучше использовать небулайзер, для безопасности и избежания ожога слизистой.
Электрофорез
Данная процедура эффективно прогревает организм, доставляя полезные вещества непосредственно к больным органам. Под воздействием низкочастотного тока активные компоненты препаратов проникают в подкожный слой и оказывают местный лечебный эффект. Какая сила тока требуется пациенту, так же как продолжительность воздействия – определит врач-физиотерапевт. Курс процедур должен содержать не менее 7-10 сеансов.
Проведение процедуры электрофореза
Теплые ванны
Принятие ванны с теплой водой, с добавлением отвара лечебной травы или эфирного масла – прекрасная согревающая процедура, которая показана именно при кашле, не сопровождаемом температурой. Она поможет облегчить отхождение мокроты, увлажнит горло при сухом раздражающем кашле и придаст тонус мышцам.
Эффективны ванны с настоем чабреца, хвойных веток, листьев эвкалипта или коры дуба. Достаточно приготовить 1–2 литра отвара и добавить их в теплую, но не горячую воду. Принимать такую ванну нужно 15–20 минут, затем растереться полотенцем и лечь в постель.
Домашнее лечение
Терапия кашля будет полноценной, если помимо больничных и медикаментозных способов заниматься лечением еще и дома. Для избавления от симптомов простуды, сухого или продуктивного кашлевого рефлекса полезны следующие процедуры:
- полоскание горла – его можно проводить с Фурацилином, Мирамистином, отваром ромашки, солью и содой, полоскать нужно не менее 4 раз в стуки, для увлажнения слизистой оболочки и очищения ее от бактериального налета;
- теплые компрессы – перед тем как их делать, нужно посоветоваться с врачом. Можно использовать капустные листья и мед, горчичный порошок, сок черной редьки или бальзам звездочка;
- массаж грудной клетки – с помощью похлопываний и растираний лопаток и груди можно усилить отхождение мокроты, привести кожу в тонус и избавиться от боли.

Отвары целебных трав, которые используются для полоскания горла, можно принимать вовнутрь, это окажет дополнительное терапевтическое действие
Нельзя забывать о том, что подобные процедуры противопоказано проводить при гнойном воспалении органов дыхания. Воздействие на воспаленные бронхи и легкие, а тем более их прогревание, может усугубить процесс размножения микробов, что приведет к наслоению вторичного инфицирования. Любая процедура должна быть согласована с лечащим врачом.
Теперь стало понятно, чем лечить кашель и каковы могут быть причины его возникновения. Нужно помнить о необходимости своевременного начала терапии, поскольку, каким бы безобидным явлением ни казался кашлевой рефлекс, даже в хронической форме он может быть заразен и опасен для окружающих. Еще большую ответственность должны проявлять пациенты, у которых дома есть маленькие дети. Нельзя долгое время лечиться самостоятельно, подвергая себя опасности развития последствий, а своих близких – риску заражения инфекцией.
Source: superlor.ru
Читайте также
Кашель с мокротой без температуры у взрослого
Кашель с мокротой
Появление кашля при всевозможных пульмонологических заболеваниях – весьма распространенное явление, служащее поводом для похода к специалисту, для выяснения причин и назначения качественного лечения.Выбор наиболее эффективного лекарственного средства для лечения кашля с мокротой, возможен только при наличии правильно поставленного диагноза и точной причины возникновения продуктивного кашля (кашля с выделением мокроты ). Ни в коем случае не сдерживайте кашель, потому что это может стать причиной нарушения деятельности органов, отвечающих за дыхательную функцию , а именно легких и бронхов.
Некоторые люди, в меру своей необразованности, ошибочно полагают, что регулярный приступообразный кашель с выделением мокроты - это обычное дело, не требующее определенного лечения. Люди, регулярно страдающие такого рода кашлем к сожалению совершенно не обращают на него должного внимания. Это продолжается до момента появления характерных симптомов, например, отдышки, потливости, слабости, выделения мокроты с примесью крови, а также постепенной утери веса.
При такой симптоматике постоянно обращать внимание на вид самой мокроты, то есть на ее консистенцию, а также запах и цвет отделяемого. Если отделяемая мокрота прозрачная и водянистая, то раздражителем выступает вирусный агент, либо это заболевание аллергической природы. Если же отделяемое желтого или зеленоватого цвета – это результат проникновения в дыхательные пути бактериальной инфекции, например, бронхит или пневмония. Мокрота с отделением слизи с примесью крови- результат таких заболеваний, как туберкулез, пневмония и рак легких. Мокрый кашель может сообщать нам о наличии таких сложных болезней,как бронхиальная астма или еще хуже - муковисцидоза.
Только при наличии всех сведений о состоянии здоровья, можно подобрать необходимую методику лечения.
Причиной возникновения кашля с мокротой может быть также и табакокурение, именно во время курения в дыхательной системе выделяется огромное количество слизи.
При продуктивном кашле строго запрещается применение противокашлевых средств, препятствующих его появлению на уровне ЦНС , и может применяться только под контролем со стороны лечащего врача, в случаях если имеется нарушение оттока мокроты из бронхов.
Квалифицированный специалист может назначит отхаркивающие лекарственные препараты . Это обычно муколитические препараты на основе амброксола (Амброгексал, Флавамед, Лазолван и Медокс), гвайфенезина (Туссин, Синетос и Гвайтуссин) , ацетилцистеина (Мукобене, Муконекс, Туссиком, Мукосольвин и Флуимуцил), карбоцистена (Бронхокод, Мукодин, Флювик и Флюдитек) и бромгексина (Бронхосан, Солвин, Флегамин, Бронхотил и Паксиразол).
Механизм воздействия муколитических препаратов заключается в снижении вязкости отделяемого за счет увеличения его объема.
Отхаркивающие препараты в своем большинстве производятся на основе растительных компонентов (Грудной Сбор, Грудной эликсир, сироп Алтея, Микстура от кашля, Мукалтин, Эвкабал, Эвкалиптовый сироп доктора Тайсса). Так же встречаются средства на основе химических соединений. Эти препараты активизируют кашлевой и рвотный центр.
Для лечения кашля с образованием вязкой трудно отделяемой мокротой могут быть рекомендованы и комбинированные средства (с муколитическим и отхаркивающим действием одновременно).
При лечении таких заболеваний необходимо в точности соблюдать все рекомендации, назначенные Вам врачом . Обратите внимание , сочетание отхаркивающих средств с препаратами, которые купируют приступ кашля – крайне необдуманный и вредный поступок. А комбинированное применение отхаркивающих средств и муколитиков – вообще запрещено!
Дополнено 10.02.2015
Не проходит кашель с мокротой
Очень ча
Кашель с мокротой без температуры
Лечение кашля с мокротой без температуры
Следует помнить, что если человека беспокоит кашель, идет мокрота, а температурные показатели остаются в норме, следует увеличить объемы жидкости, которые человек выпивает на протяжении всего дня. Такой подход позволит разжижить вязкость слизи, что даст возможность ее легче выводить с кашлем, очищая дыхательные пути. Самостоятельно назначать себе антибиотики, не следует, таким шагом можно только ухудшить ситуацию.
Прежде чем приступать к купированию проблемы, необходимо правильно установить причину, только от такого подхода можно ожидать эффективного лечения и благоприятного исхода заболевания.
После постановки правильного диагноза, лечение кашля с мокротой без температуры начинают с расписания протокола лечения, соответствующего установленной патологии. Следует, так же определиться с качеством кашля: влажный он или сухой.
Лечебный протокол расписывается больному сугубо индивидуально. Лечащий врач должен не только отталкиваться от конкретного заболевания, но учесть степень тяжести патологии и тех изменений, которые уже произошли в организме больного, анамнез пациента и его индивидуальные особенности. При назначении медикаментозных средств доктору так же стоит учитывать фармакодинамику препаратов, их характеристики по взаимодействию с другими лекарственными средствами, а так же противопоказания, побочные явления, которые может вызвать назначенный препарат и возрастные данные больного.
У пациента диагностирован влажный кашель, тогда ему желательно пить много жидкости, которая может включать и различные травяные настойки и отвары. Для их приготовления используются лекарственный природный материал, который имеет обволакивающие, отхаркивающие, бронхолитические и противовоспалительные характеристики, а так же такие медсредства должны эффективно купировать возбуждение слизистой бронхов. Таких растений много, но наиболее используемые при терапии – это душица, аир обыкновенный, мать-и-мачеха обыкновенная, донник лекарственный (желтый), солодка голая (солодка гладкая, лакрица), аптечная ромашка, термопсис ланцетовидный, алтей лекарственный, девясил высокий, подорожник большой, шалфей и другие.
При отсутствии противопоказаний, такому больному назначаются ингаляции и орошения носоглотки хлоридом натрия, хлоридом аммония, содовыми растворами, бензоатом натрия, а так же применяя экстракты растений, имеющих вышеперечисленные свойства.
После таких процедур раздражение слизистой дыхательных путей снижается, что позволяет уменьшить спазмирующую рефлекторику, провоцирующую приступы кашля, гладкие мышечные ткани легких расслабляются. На фоне работы данных лекарств происходит уменьшение вязкости экссудата, что облегчает его вывод. Стоит лишь знать родителям грудничков, что паровые ингаляции малышам, которым еще не исполнилось года, строго противопоказаны. Деткам постарше (до шести лет) такая процедура проводится только по назначению доктора и под неусыпным вниманием медработника или родителей.
Если в анамнезе больного любого возраста наблюдается поражение центральной нервной системы, то таким пациентам строго противопоказаны такие препараты как термопсис и ипекакуан. Сочетание патологии и данных препаратов, наоборот, усиливает спазм гладкой мускулатуры бронхов, активизируя кашель, который может вызвать даже рвоту. Сочетание рвотного рефлекса и кашля способно привести к асфиксии (состоянию нарастающего удушья, связанного с резким недостатком кислорода в организме) и аспирации (проникновению в дыхательные пути рвотных масс).
Из медикаментозных препаратов при кашле с мокротой без температуры назначаются:
- Отхаркивающие лекарственные средства: бронхопам, амтерсол, гелицидин, Доктор Мом, мукалтин, пульмотин, синупрет, трависил, эвкалипт Доктор Тайсс и множество других.
Трависил выпускается на фармакологический рынок в форме рассасывающихся таблеток, сиропа и леденцов. Лекарственное средство принимают перорально.
В случае назначения его в виде сиропа, трависил принимается взрослыми больными и подростками старше 12 лет по 5 - 10 мл трижды на протяжении дня. Сироп принимают неразведенным. Перед процедурой лекарство следует хорошенько взбалтывать. Продолжительность лекарственного курса определяется лечащим доктором, основываясь на клинической картине заболевания и особенностях организма больного. Суточная дозировка не должна превышать прием 30 мл.
Маленьким пациентам, возраст которых попадает в промежуток от трех до двенадцати, дозировка назначается индивидуально по 2,5 – 5 мл трижды в течение суток. Суточная дозировка не должна превышать прием 15 мл.
Трависил в виде леденцов назначают для перорального приема. Процедура заключается в том, что лекарство помещают в ротовую полость, где и держат до полного растворения. Взрослыми больными и подростками старше 12 лет лекарственное средство назначается по два – три леденца, рассасываемых трижды в день. Деткам, возраст которых попадает в промежуток от трех до двенадцати, дозировка назначается индивидуально по одному – два леденца трижды в течение суток.
Аналогичные дозировки приписываются и при таблетированной форме назначения.
Препарат прекрасно воспринимается организмом пациентов, единственным его противопоказанием является индивидуальная непереносимость составляющих лекарственного средства.
Отхаркивающее средство синупрет вводится внутрь. Если лекарство назначено в форме драже, то его необходимо пить, не разжевывая, совместно с достаточным объемом жидкости. Если синупрет в форме капель, его следует разбавить незначительным количеством воды.
Взрослым пациентам назначается дозировка по два драже трижды на протяжении дня. Деткам школьного возраста - по одному драже трижды на протяжении суток.
Взрослыми пациентами капли принимаются в количестве 50 капель трижды в течение суток. Деткам школьного возраста - по 25 капель трижды на протяжении суток. Если до двенадцати лет не рекомендуется прием синупрета в виде драже, то маленьким пациентам, которым уже исполнилось два года, можно давать рассматриваемое лекарственное средство в виде капель - по 15 капель три раза на протяжении дня.
Продолжительность лекарственного курса во многом зависит от индивидуальных характеристик организма больного, а так же клинической картины заболевания. Преимущественно данный период составляет от одной до двух недель. Если по истечении такого срока патологическая симптоматика не уходит, необходима консультация специалиста, который назначить другой препарат, либо сделает перерыв с повторным курсом лечения.
Не рекомендуется прием лекарственного средства деткам в возрасте до двух лет, а так же при повышенной чувствительности компонентных составляющих препарата.
- Мукорегулирующие лекарственные препараты. К таковым относят амброксол, линдоксил, амбролитин, ласольван, мукозан, бромгексин, лазолван, муковент, ацетилцистеин, флюиксол, мукосольван, бронхопронт, секретил, амбронол, мукофар, амбролитик, карбоцистеин, вискомцил и некоторые другие. Данные лекарственные средства способствуют восстановлению характеристик мокроты, что помогает ее эффективному выведению. Мукорегулирующие препараты хорошо нормализуют количество вырабатываемого бронхиальными секретами экссудата.
Амброксол вводится в организм больного из расчета суточной дозировки 10 мг на килограмм веса пациента, разбитой на три – четыре приема. Для достижения терапевтической эффективности принимать лекарство лучше сразу после приема пищи, запивая необходимым объемом жидкости.
Дозировка для взрослых пациентов составляет – по одной таблетке, что соответствует 30 мг, два – три раза на протяжении суток. Такая же дозировка сохраняется и в случае продолжительного лечения.
Детям и подросткам медики рекомендуют давать данное лекарственное средство в форме сиропа. Концентрация действующего вещества амброксола в 5 мл препарата составляет 15 мг.
Дозировка напрямую зависит от возраста маленького пациента:
- малышам, которым еще нет двух лет - по 2,5 мл дважды на протяжении дня;
- маленьким пациентам, чей возраст попадает в возрастной предел от двух до пяти - по 2,5 мл трижды на протяжении суток.
- деткам старше пяти лет - по 5 мл два – три приема на протяжении дня.
При необходимости лекарственную дозу можно увеличить в два раза.
Взрослым пациентам сироп назначается в количестве по 10 мл – первые двое – трое суток, затем это количество можно увеличить вдвое.
Если клиническая картина заболевания «требует», амброксол может быть назначен больному и в виде внутривенных или внутримышечных инфузий.
- при этом взрослым вводится по две – три ампулы, что соответствует 30 – 45 мг амброксола два – три раза в течение суток;
- малышам, которым еще нет двух лет - по половине ампулы дважды на протяжении дня;
- маленьким пациентам, чей возраст попадает в возрастной предел от двух до пяти - по половине ампулы трижды на протяжении суток.
- деткам старше пяти лет - по одной ампуле два – три приема на протяжении дня.
Противопоказанием к применению рассматриваемого лекарственного средства является гиперчувствительность к амброксолу гидрохлориду или другим компонентам препарата.
Препараты данной группы дают возможность антибиотикам легче просачиваться в секрет бронхиального дерева. Следует лишь помнить, что некоторые лекарственные средства этой группы не рекомендуется вводить больным, в анамнезе которых присутствует бронхиальная астма. Такое сочетание способно только усугубить и так тяжелое состояние человека.
Рассматриваемая группа лекарственных препаратов обладает обезболивающими характеристиками, а так же является легкими анестетиками.
- Муколитические препараты нормализуют выработку бронхиального секрета, а так же активизируют процесс вывода избыточной слизи из бронхов. К препаратам данной фармакологической группы относят солутан, гексапневмин, опсонин, стоптуссин, трансферрин, лизоцим, лорейн и другие.
Лекарственное средство, содержащее эфирные масла - гексапневмин – в виде таблеток принимается перорально. Взрослым пациентам – по одной таблетке трижды на протяжении дня, деткам, которые не достигли 15-ти летнего возраста – по одной таблетке дважды на протяжении дня.
В форме сиропа:
- взрослым пациентам – три – шести столовых ложек жидкости, разнесенных на три приема;
- малышам, которым еще не исполнилось двух лет – от одной до двух чайных ложек гексапневмина, разделенных на несколько суточных приемов;
- маленьким пациентам, чей возраст попадает в возрастной предел от двух до восьми лет – две – три чайных ложки (или одна – полторы столовые), принимаемые на протяжении суток;
- деткам, чей возраст попадает в предел от восьми до 15 лет – четыре – шесть чайных ложки (или две – три столовые) в сутки.
Гексапневмин противопоказан, если в организме больного присутствует глаукома, астматический кашель, печеночная и легочная недостаточность, задержка мочи, а так же при повышенной индивидуальной непереносимости составляющих лекарственного средства.
- Если кашель с мокротами без температуры – это следствие аллергической реакции организма, на какой – либо внешний раздражитель, назначаются антигистаминные препараты, такие как лоратадин, алерприв, лотарен, кларисенс, фексофенадин и другие.
Антигистаминное лекарственное средство лоратадин назначается взрослым больным и подросткам, старше 12 лет по одной таблетке, что соответствует 10 мг активного действующего вещества, раз в сутки. Малышам, достигшим двухлетнего возраста, но которым меньше 12 лет, дозировка разносится по весу тела: при массе менее 30 кг - по половине таблетки; при весе больше 30 кг - по одной таблетке одноразово в сутки.
Продолжительность терапии в основном составляет от 10 до 15 суток, в редких случаях лечащий доктор может откорректировать срок приема препарата для конкретного пациента, и расписать от одного дня до одного месяца. Не рекомендуется к назначению рассматриваемый препарат в случае, если организм пациента испытывает повышенную чувствительность к составляющим лекарственного средствам, а так же в период лактации у женщины и деткам до двухлетнего возраста.
Маленьким деткам, которым еще трудно проглотить «большую» таблетку, лечащий врач назначают антигистаминные препараты в форме сиропа.
- Назначаются так же и стабилизаторы мембран тучных клеток. К таким препаратам относятся: вивидрин, кузикром, натрия кромогликат, кромоген, интал, кромоглин, лекролин, стадаглицин, налкром и другие.
Натрия кромогликат, активным действующим веществом которого является кромоглициевая кислота, используется в виде ингаляций. В данном случае дозировка лекарственного средства назначается в зависимости от диагностированной патологии и возрастной принадлежности пациента.
В случае бронхиальной астмы взрослым пациентам и деткам, которым уже исполнилось пять лет, стартовая дозировка назначается по одной – две дозы (отмеряют специальные дозированные аэрозоли), четыре – шесть ингаляций на протяжении суток.
Возможен и прием внутрь: взрослым и подросткам, которым уже исполнилось 12, - по две капсулы лекарственного средства (0,2 г), принимаемые четырежды в сутки за 30 минут до предполагаемой трапезы. Малышам от двух до двенадцати лет – по одной капсуле (0,1 г), принимаемой четырежды в сутки за полчаса до предполагаемой трапезы.
Через слизистую носоглотки (интраназально) можно принимать по одной аэрозольной дозе три – четыре процедуры в сутки (в каждый носовой ход).
Не допускается прием рассматриваемого лекарственного средства при гиперчувствительности к составляющим лекарственного средства, в том числе к бензалкония гидрохлориду, в случае беременности, в период лактации, деткам, чей возраст еще не достиг двух лет.
Если результат медикаментозного лечения не принес терапевтического эффекта, и кашель с мокротами без температуры не проходит, следует поставить об этом в известность своего лечащего доктора, который назначит несколько дополнительных обследований, способных «пролить свет» на ситуацию, обозначив причину.
В дополнительное обследование может войти:
- Общий анализ крови.
- Проведение пробы Манту.
- Биохимия крови (или развернутое исследование).
- Рентгенография области грудной клетки.
- При необходимости назначается исследование на хламидии и микоплазму.
- Проводится биоанализ бактериологического посева на флору экссудата.
Очень важным пунктом обследования является выяснение вопроса: был ли кашель первопричиной заболевания или ее следствием. Но следует помнить, что в любой ситуации только специалист должен выставлять диагноз и назначать терапевтическое лечение.
Продолжительный и постоянный кашель с мокротой и насморком без температуры: причины и лечение
Если у взрослого человека не проходит сильный кашель с мокротой без температуры и насморка, то это состояние может указывать на серьезное заболевания органов дыхания. Данный признак – это защитная реакция организма, которая появляется, когда проникают инородные вещества в дыхательную систему.
Содержание материала
Причины постоянного кашля с мокротой
Кашель с мокротой – это помощник организма на пути к выздоровлению, так как из дыхательной системы выходит избыток слизи и инородные вещества, которые ее засоряют. Это дает возможность выздоровление сделать более быстрым.
Мокрота является секретом, активно продуцирующимся при проникновении в органы дыхания инфекции разного происхождения или при развитии воспалительного процесса.
Процесс вывода слизи может быть нормой, так как дыхательная система постоянно ее производит (например, откашливание с утра у курильщиков).
Также рекомендуем прочитать:
Но в некоторых случаях мокрота указывает на серьезные заболевания в организме. Если человек имеет постоянно долгий кашель с мокротой, и у него нет температуры, то причины данного состояния могут быть различными, но основной источник определяет врач.
Мокрый кашель без температуры может быть спровоцирован:
- Нарушениями функционирования сердечной деятельности и сосудов.
- Повышенной чувствительностью на аллергены из окружающей среды.
- Воздействием токсинов на стенки дыхательного ствола, попадающих из окружающей среды при вдохе.
- Курением. Таким образом, легкие пытаются очиститься от никотина.
- Венерическими заболеваниями.
Также мокрый кашель без температуры иногда сопровождает хронические или острые респираторные заболевания различного происхождения, к примеру:
- Отечность легких.
- Бронхоэктатические болезни.
- Трахеит и бронхит.
- Воспаление легких.
- Абсцесс легких.
- Гайморит.
- Бронхиальная астма.
- Туберкулез.
- Онкология в легких.
- Инфаркт легких.
Предназначение мокроты
Мокрота является особым секретом, которую вырабатывают бронхи и трахеи. Ее выделения могут быть нормальными во время отсутствия болезней, или патологическими во время появления нарушений функционирования дыхательной системы, когда в составе слизи находится секрет из носа и иные частицы.
Дыхательные пути постоянно производят мокроту, она является барьером для попадания в них из воздуха чужеродных частиц и микробов. Помимо этого, в ее составе находятся специальные защитные иммунные клетки, которые предназначены для устранения микробов.
Внутри бронхи устланы особым эпителием с ресничками. Во время их движения появляется рефлекторное откашливание и очищение органов дыхания. У здорового человека в сутки вырабатывается небольшое количество мокроты – приблизительно 100 мл. Она сглатывается незаметно. Но вот при поражении организма каким-то заболеванием, количество данной слизи значительно повышается, иногда может доходить до 2000 мл.
Для определенного заболевания характерна своя мокрота, потому она может быть:
- кровянистой;
- серозной;
- стекловидной;
- гнойной и т.д.
Цвет мокроты как первичное диагностирование болезни
Иногда определить наличие определенных болезней можно даже по цвету выделяемой слизи. В некоторых случаях он меняется под воздействием каких-то продуктов питания. Например, кофе может окрасить мокроту в черный или коричневый цвет, а апельсиновый сок – в желтый. Но когда накануне вы не потребляли ни то, ни другое, то необходимо сразу же провести обследование организма на предмет развития следующих заболеваний:
- кашель с зеленой слизью может указывать на наличие абсцесса или на гангрену легкого;
- пневмония, о которой зачастую говорит желтый цвет, в некоторых случаях с «ржавыми» оттенками;
- грибковые болезни дыхательной системы. Их позволит определить белая слизь, которая отходит маленькими комками, а также в горле создает значительный дискомфорт;
- астма. На данную серьезную болезнь указывает очень густая и прозрачная слизь, от которой трудно избавиться;
- инфаркт легкого. На эту патологию зачастую указывает насыщенно-красный цвет;
- кровяные прожилки в мокроте – один из явных симптомов онкологической болезни;
- при гриппе или бронхите, как правило, выделяется зеленая или желтая слизь. В некоторых случаях бывает гнойной, это говорит о серьезных процессах воспаления.
Так или иначе, для максимально точного диагностирования заболевания только лишь цвета недостаточно.
Поэтому если у вас постоянный кашель с выделениями мокроты, нужно провести лабораторные исследования, которые позволят определить появление определенной патологии.
Лечение кашля с мокротой
Если человек длительное время мучается от мокрого кашля, то ему необходимо правильно обеспечить питьевой режим вместе с медикаментозным лечением, где состав препаратов в основном натуральный.
Основой этих препаратов могут быть лекарственные травы, облегчающие дыхание, снимающие бронхиальные спазмы и воспаление, способствующие отхаркиванию слизи. Кроме того, средство обязано смягчать раздражение слизистой.
Во время отсутствия противопоказаний для лечения могут использоваться ингаляции с содой и с физиологическим раствором. Довольно полезны эти процедуры с добавлением растительных компонентов. Во время выполнения ингаляции кашель постепенно отступает, слизистая поверхность смягчается и увлажняется, мокрота разжижается.
Когда проводится лечение у людей с заболеваниями нервной системы, то запрещается использовать медицинские средства с термопсисом и ипекакуаной в составе. Для этих пациентов они могут лишь усилить откашливание.
В качестве препаратов применяются:
- Средства, которые помогают в нормальную концентрацию вернуть мокроту. Затем она начинает правильно отхаркиваться и кашель быстрей проходит.
- Отхаркивающие препараты, которые разжижают слизь и облегчают ее выведение при откашливании.
- Для ускорения выведения слизи и стабилизации ее выделения бронхами используются муколитики. Наиболее распространенным препаратом этой группы является АЦЦ.
- Также лечение муколитиками у взрослого человека хорошо помогает в регуляции вязкости слизи. При влажном астматическом кашле запрещается использование определенных муколитиков, так как они могут нанести значительный вред. Перед выбором и приобретение средства необходима консультация врача.
Отхаркивающие препараты
 Невозможно быстро вылечить влажное откашливание без препаратов с отхаркивающим эффектом. Для начала — это средства на основе алтея: Корень алтея, сироп Алтейка и Мукалтин. Данные препараты требуются для лечения хронических и острых форм заболевания органов дыхательной системы, таких как легочная эмфизема, трахеобронхит, бронхит.
Невозможно быстро вылечить влажное откашливание без препаратов с отхаркивающим эффектом. Для начала — это средства на основе алтея: Корень алтея, сироп Алтейка и Мукалтин. Данные препараты требуются для лечения хронических и острых форм заболевания органов дыхательной системы, таких как легочная эмфизема, трахеобронхит, бронхит.
Препараты отлично действуют даже при значительной вязкости слизи. Они разжижают ее консистенцию, стимулируют сокращение стенок бронх, купируют процесс воспаления – в совокупности это дает возможность легче и быстрее вывести патогенную мокроту.
Средства на основе Алтея запрещены для лечения людей при личной непереносимости препарата, при язвах кишечника. Также необходимо с осторожностью лечиться этим средством диабетикам.
Еще один вид отхаркивающих препаратов – средства на основе термопсиса. Эти лекарства помогают в лечении симптомов респираторных болезней за счет раздражения центра дыхания, провоцируя этим самым отхождение слизи. К данной группе препаратов относится Термопсол, Коделак. Также они купируют воспаление за счет дополнительных активных веществ в составе.
Быстро вылечить мокрый кашель позволяют грудные отхаркивающие сборы с подорожником, душицей, солодкой, шалфеем, анисом, календулой, багульником и т.д. Эффективный препарат на основе травяного сбора – сироп Бронхофит.
Муколитические средства
 Как правило, данные препараты используются для лечения бронхита и облегчения состояния. Так как быстро разжижают слизь, способствуя ее выходу за счет нарушения благоприятных условий для размножения бактерий.
Как правило, данные препараты используются для лечения бронхита и облегчения состояния. Так как быстро разжижают слизь, способствуя ее выходу за счет нарушения благоприятных условий для размножения бактерий.
К данной группе лекарств относятся средства с активным действующим компонентом – ацетилцистеином. Они дают возможность купировать появления хронического бронхита.
Муколитики также назначаются при воспалении легких, ларингите и даже во время отита, но полностью противопоказаны при бронхиальной астме, легочном кровотечении, при почечной недостаточности и заболеваниях надпочечников.
Народные способы лечения
Существует множество способов народной медицины для лечения длительного мокрого кашля без температуры и насморка:
- С давних пор себя зарекомендовал мед с луком, это одно из наиболее эффективных средств народной медицины. Чтобы приготовить смесь будет необходимо 500 грамм почищенного измельченного лука, два стакана сахара. Состав варится в одном литре воды на протяжении трех часов. Затем остужается, перемешивается с двумя столовыми ложками меда. Использовать лекарство нужно после приема пищи по две столовые ложки за один раз.
- Отвар шалфея имеет в составе эфирные масла, которые оказывают на организм отхаркивающее и бактерицидное воздействие. Также в шалфее находятся дубильные вещества, фосфорная кислота, витамины, потому он просто незаменим во время простуды с влажным или долгим кашлем.
- Лимон – великолепное средство с содержанием большого количества витаминов. Чтобы приготовить не только лечебное, но и вкусное средство необходимо смешать перетертый лимон и 150 грамм меда. Смесь применяется по чайной ложке перед приемом пищи. Для этого не надо растапливать мед, самое важное – подобрать лимон без горечи.
Профилактические мероприятия
Любые патологические изменения в организме человека гораздо проще предотвратить, нежели устранять, проходя огромное количество мучительных процедур и длительное лечение. Так, и профилактика появления влажного кашля играет немаловажную роль.
Вот ряд правил предупреждения появления заболевания:
- Прием воздушных ванн.
- Проведение процедур для закаливания организма, их можно производить уже с первых дней жизни новорожденных детей. А во время упущения постепенно к ним приступить вне зависимости от возраста.
- Не нужно с самого рождения укутывать ребенка в большое количество вещей. Не нужно в сильные морозы отменять прогулки. Одеваться необходимо по погоде, а не так, чтобы на улице пропотеть.
- Принимать контрастный душ.
- Вне зависимости от погоды и поры года необходимо, как гулять можно больше. Прогулки позволяют одновременно правильно функционировать и нервной системе, которая также часто провоцирует сильный кашель.
- В летнее время можно чаще ходить босиком по гальке или траве. Это тоже элемент закаливающих мероприятий и отличный массаж, так как именно на стопе расположено множество лечебных точек для организма. Во время действия на них активируется правильная работа всего организма и самое важное – иммунитета.
- При проведении работ с горючими веществами и токсинами необходимо следовать правилам техники безопасности.
- Постараться не находиться в накуренных и запыленных помещениях.
- Отказаться от нездоровых привычек – употреблять спиртное, бросить курить и т.д.
При увеличении риска заражения простудными заболеваниями в межсезонье необходимо соблюдать определенные правила:
- Стараться отказаться от частых нахождений в общественных местах.
- Во время заражения кого-то из членов семьи стараться изолировать его максимально от остальных, до момента выздоровления не пользоваться с ним одними банными принадлежностями и одеждой.
- Пропить для профилактики курс поливитаминов.
- Выполнять правила гигиены.
- В семье питание обязано быть разнообразным и правильным, для полноценного функционирования всего организма необходимо включить в дневное меню много овощей и фруктов, обогащенных минералами и витаминами.
Вышеперечисленные действия позволят эффективно защитить организм от множества простудных болезней и появления мокрого кашля. Так как он может указывать на поражение организма серьезным заболеванием.
Именно по этой причине, дополнительным пунктом профилактических мероприятий, является своевременное обследование у врача для контролирования состояния своего здоровья. Лучше вовремя записаться на прием к специалисту, нежели запустить заболевание, и затем проводить лечение.
Внимание, только СЕГОДНЯ!