Как делается эко сколько стоит
процесс подробно, поэтапно с фото. В каких случаях делают ЭКО?
Каждая семейная пара рано или поздно приходит к тому, что хочет родить ребенка. Если раньше женщины становились мамами уже в 20-23 года, то сейчас этот возраст сильно увеличивается. Представительницы слабого пола решаются завести потомство после 30 лет. Однако в этот момент не всегда все складывается так, как хотелось бы. Данная статья расскажет о том, как делают ЭКО (подробно). Вы узнаете основные этапы этой процедуры. Также стоит упомянуть о показаниях и ограничениях этой манипуляции.

Что это такое?
Перед тем как выяснить, как делают ЭКО (поэтапно), стоит сказать несколько слов о самой манипуляции. Экстракорпоральное оплодотворение – это способ зачатия ребенка вне женского тела. Рожденных впоследствии малышей называют «детьми из пробирки». Впервые процедура была проведена еще несколько десятилетий назад. Она занимала много сил и затрат.
Сейчас же экстракорпоральное оплодотворение уже не является чем-то неестественным. Сделать его можно платно или по специальной квоте. Для этого мужчина и женщина должны иметь определенные показания.
В каких случаях делают ЭКО?
Существует немало показаний для проведения этой процедуры. Однако только часть из них предполагает бесплатную манипуляцию. В этом случае паре выделяется квота, а все расходы берет на себя государство и страховая компания.
Трубный фактор
Одной из самых распространенных причин проведения экстракорпорального оплодотворения является трубное бесплодие. При этом женщина может вовсе не иметь фаллопиевых каналов. Чаще это является следствием хирургических вмешательств. Также к трубному фактору можно отнести непроходимость. Перед тем как ЭКО делают, такие каналы удаляют.
Мужское бесплодие
Показанием к экстракорпоральному оплодотворению будет некачественная сперма партнера. Выясняют состояние материала во время спермограммы. При этом главным фактором будет то, что сперма снижает свое качество в естественных условиях (в женских половых органах).
Эндометриоз
В каких случаях делают ЭКО? Одним из показаний к проведению манипуляции является разрастание эндометрия за пределами матки. Такой патологией страдают преимущественно женщины в репродуктивном возрасте. При этом лечение может быть долгим и включать в себя хирургические методы, а также гормональные препараты. При отсутствии положительного эффекта специалисты советуют не тянуть, а прибегнуть к процедуре искусственного оплодотворения.
Возрастные изменения
Многие женщины интересуются вопросом о том, до какого возраста делают ЭКО. На самом деле каких-то определенных рамок не существует. Многие пары, наоборот, обращаются к вспомогательным методам репродукции только потому, что не могут самостоятельно зачать ребенка в силу своего возраста (обычно после 40 лет).
Проблемы с овуляцией
У каждой женщины в течение года могут быть два или три ановуляторных цикла. Это не является какой-то патологией. Когда же в течение 12 месяцев осуществляется менее 5-6 овуляций, то это уже отклонение. Обычно такая проблема легко устраняется гормональными препаратами. Однако при неэффективности данного способа врачи советуют сделать ЭКО.

Противопоказания, о которых нужно знать
Перед тем как ЭКО делают, женщину обязательно тщательно обследуют. Если выявляются какие-либо противопоказания к манипуляции, то от нее нужно оказаться. К таковым относятся следующие ситуации:
- терапевтические и психологические патологии, несовместимые с беременностью;
- деформация полости матки, при которой маловероятно прикрепление эмбрионов;
- опухоли матки и яичников, которые могут расти при гормональной подготовке;
- злокачественные заболевания даже в стадии регресса;
- воспалительные процессы в половых органах женщины или мужчины.
В каждой ситуации пара рассматривается индивидуально. Если определяются противопоказания, то специалист об этом обязательно сообщит.
Как делают ЭКО?
Сам процесс оплодотворения занимает довольно длительное время. В зависимости от длины протокола паре может понадобиться от одного до трех месяцев. Во время процедуры женщине приходится принимать множество препаратов. Некоторые из них имеют неприятные побочные реакции.
Процедура экстракорпорального оплодотворения состоит из нескольких этапов. О них вам обязательно расскажет доктор при первом визите. Многие пары задаются вопросом: как быстро делают ЭКО по ОМС? При бесплатной процедуре супругам приходится какое-то время подождать выделения квоты. Обычно этот вопрос решается в течение нескольких месяцев. При проведении искусственного оплодотворения в частной клинике приступить к протоколу можно уже в течение нескольких недель после обращения.
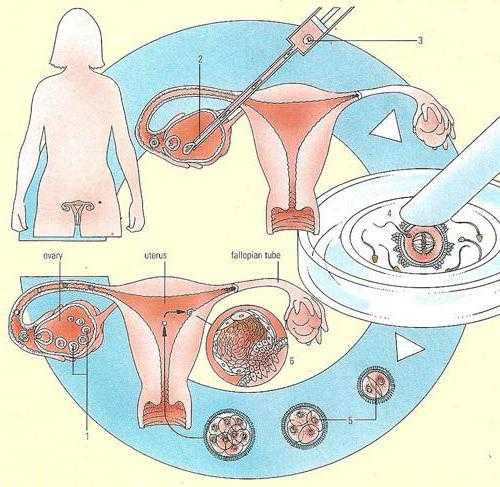
Подготовка и анализы
Перед тем как делают ЭКО, женщину обязательно обследуют. Ее партнер также должен сдать определенные анализы. Стандартными исследованиями являются пробы на гепатит, ВИЧ, сифилис. Мужчина обязательно сдает спермограмму. По ней определяют, каким методом будет проводиться искусственное оплодотворение.
Также представительница слабого пола обязательно должна посетить некоторых докторов. Это невролог, кардиолог, окулист, терапевт. Проводится беседа с психологом.
Назначение препаратов: выбор протокола
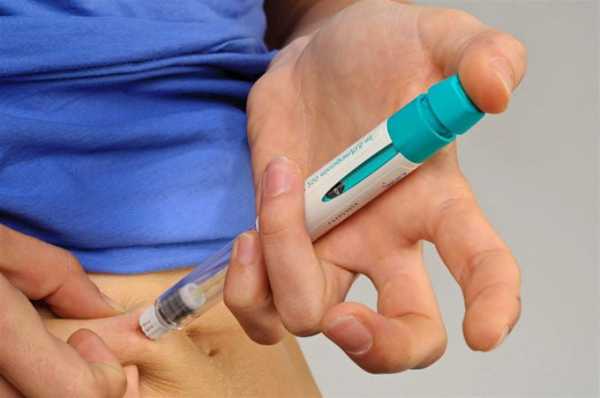
Перед тем как ЭКО делают, специалисты определяют длину протокола. Он может быть коротким. В этом случае стимуляция начинается сразу после очередной менструации. Женщине прописываются гормональные средства, которые она должна принимать ежедневно по строгой схеме. Часто препараты имеют форму инъекций. Лекарства можно вводить в стационаре или самостоятельно. Доктор обязательно расскажет вам все тонкости манипуляций.
При длинном протоколе перед началом стимуляции женщина вводится в так называемую менопаузу. Так часто поступают при наличии гормональных патологий, в том числе и эндометриоза. После перерыва, который длится от двух недель до месяца, начинается стимуляция. Дальнейшие действия будут одинаковы в обоих протоколах.
Отслеживание роста фолликулов
Так как делают ЭКО? В процессе приема гормональных средств женщина обязательно должна посещать кабинет ультразвуковой диагностики. Обычно такое исследование назначается на 5-й, 9-й и 12-й день. Однако при необходимости доктор может порекомендовать дополнительные дни. Во время УЗИ специалист оценивает рост фолликулов и состояние матки с эндометрием. Детородный орган должен быть максимально готов к приему эмбриона.
При последнем исследовании назначается дата и время пункции. На этом этапе стимуляция завершается.
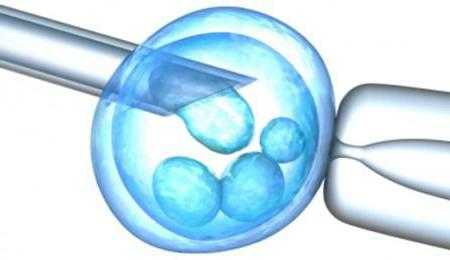
Отбор яйцеклеток
Мы продолжаем исследовать тему, как делают процедуру ЭКО. Для пункции женщину обязательно кладут в стационар. Здесь ей предоставляется отдельное место и все условия. Прокол может производиться через брюшную стенку или влагалищным методом. Второй вариант выбирается чаще. Он считается более естественным и не таким травмоопасным.
Одноразовая острая игла протыкает заднюю стенку влагалища и под контролем ультразвукового датчика подводится к яичнику. Надо сказать, что доктор должен быть предельно аккуратен, чтобы не возникло осложнений. После забора яйцеклеток пациентка должна оставаться под тщательным наблюдением медиков не менее двух часов. В этот период отслеживается состояние женщины и исключается внутрибрюшное кровотечение.
Оплодотворение
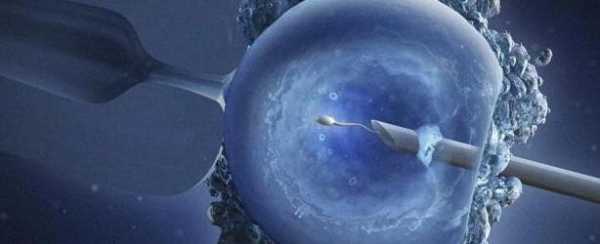
Вы уже знаете, что, перед тем как ЭКО делают, обязательно исследуют сперму мужчины. Именно от качества семенной жидкости будет зависеть ход следующего этапа. При нормальных показателях производится обычное оплодотворение. Необходимое количество спермы просто совмещают с отобранными яйцеклетками.
Если есть патологии сперматозоидов или их очень мало, то прибегают к методу ИКСИ. В этой ситуации эмбриологи отбирают самые лучшие и качественные сперматозоиды, после чего совмещают их с яйцеклетками.
После оплодотворения каждая зигота помещается в отдельную емкость. Там создаются условия, максимально близкие к тем, которые находятся в организме женщины. Стоит отметить, что на этом этапе (сразу после извлечения фолликулов) женщина продолжает принимать гормональные препараты. Обычно это лекарства на основе прогестерона. Они помогают поддерживать работу желтого тела и максимально подготавливают матку к беременности.
Срок выращивания эмбрионов может быть разным. Обычно он составляет от 2 до 5 суток. Многие заготовки погибают уже на третьи сутки. Выживают лишь сильнейшие. Репродуктологи стараются довести эмбрионы до того состояния, когда в них будет от 4 до 8 клеток. После этого переходят к следующему этапу.
Перенос клеток
Если вас интересует, как делают ЭКО, фото процедуры представлено вашему вниманию. Перенос эмбрионов производится в стенах стационара. Для этого не требуется обезболивание. Женщина располагается на гинекологическом кресле. В цервикальный канал вводится тонкая силиконовая трубочка. По ней зародыши перемещаются в полость детородного органа.
В последние годы специалисты стараются не подсаживать более двух эмбрионов. Однако по некоторым показаниям это количество может быть увеличено. Отметим, что в таком случае заключается специальный договор, сообщающий пациентке ее права и обязанности. Если после переноса остались жизнеспособные зародыши, то их можно заморозить. Воспользоваться ими можно будет в любое время. На качество и генетическое состояние такая процедура никак не влияет.

Ожидание
Самый, пожалуй, волнующий и мучительный момент – это две недели после переноса. Именно по истечении этого срока определится исход процедуры. Все это время женщина получает препараты прогестерона и хорионического гонадотропина.
Узнать о результате можно спустя 10-14 дней после пересадки. Пациентке предлагают сдать анализ крови на определение количества хорионического гонадотропина. Именно этот гормон выделяется во время беременности, увеличиваясь в количестве с каждым днем.
Результат манипуляции
Если количество хорионического гонадотропина растет, то это свидетельствует о беременности. После достижения отметки 1000 МЕ необходимо сделать ультразвуковое исследование. Оно покажет количество прикрепившихся эмбрионов. При наличии в матке более двух плодных яиц женщине предлагают воспользоваться процедурой, которая называется редукция. Во время нее доктор удаляет лишние эмбрионы. Стоит отметить, что эта манипуляция очень опасна. Она может привести к выкидышу или замершей беременности. Поэтому многие пары отказываются от нее. Однако вынашивать более двух младенцев сразу также неразумно. Ведь могут начаться преждевременные роды или обнаружиться патологии развития малышей. В любом случае окончательное решение остается за парой.
Если результат оказался неутешительным и беременность не наступила, женщина должна отменить прием всех препаратов. В этом случае первый вопрос, который интересует пациенток, формулируется так: как часто делают ЭКО? Большинству пар хочется попытаться снова стать родителями как можно скорее. Однако врачи не советуют торопиться. В процессе подготовки к искусственному оплодотворению организм женщины переносит сильнейшие нагрузки. Ему нужно время для восстановления. Обычно репродуктологи рекомендуют воздержаться от попыток зачатия на срок до шести месяцев. Также паре назначаются дополнительные обследования, которые могут выяснить причину неудачи.
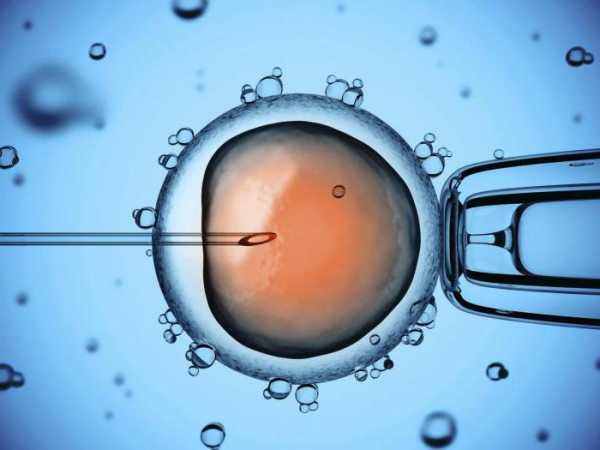
Заключительный этап процедуры
Как делают ЭКО – подробно описано в этой статье. Если процедура завершилась положительно, то женщине предлагают встать на учет по месту жительства. В отдельных случаях клиника берет на себя ответственность за ведение беременности до определенного срока. Обычно это требуется при многоплодной беременности.
Гормональная поддержка осуществляется в срок до 15-20 недель. После этого все препараты постепенно отменяются. В это время плацента, которая поставляет плоду все необходимое, уже сформирована и работает в полную силу.
Родоразрешение: от чего зависит выбор способа
Вы уже знаете, как делают ЭКО. Процедура довольно сложная и требует соблюдения пациенткой всех правил. Об успешном исходе манипуляции можно говорить после рождения ребенка. Нередко этим вопросом занимаются специалисты той же клиники, в которой проводилось искусственное оплодотворение.
При нормальном течении беременности и отсутствии противопоказаний женщина может родить самостоятельно. Естественные роды приветствуются при одноплодной беременности. Если малышей двое и больше, то медики настаивают на кесаревом сечении. В этом случае вы будете уверены в том, что детишки не получат родовую травму при прохождении через родовые пути, что часто бывает при многоплодной беременности. Врачи вовремя окажут ребятишкам помощь.

Итоги
Из статьи вы узнали, как проходит процедура экстракорпорального оплодотворения. Если вас интересуют дополнительные подробности, то обратитесь к специалисту. Доктор расскажет, как и что вам необходимо сделать для положительного исхода. В каждом индивидуальном случае возможны отдельные рекомендации.
Немаловажную роль в этом процессе играет настрой пары. Думайте о хорошем, питайтесь правильно, больше времени проводите на свежем воздухе. Соблюдайте все назначения специалиста. Хорошего вам результата!
Этапы ЭКО по дням, как происходит процедура, сколько длится
ЭКО — архисложная и длительная процедура, требующая значительных усилий и терпения и от родителей, и от врачей. Не факт, что она получится и будет успешной с самого первого раза, но пытаться стоит, и у вас все получится. Этапы ЭКО следуют всегда в строгом порядке один за другим. И на каждом этапе за состоянием здоровья женщины ведется строгий контроль, чтобы случайный сбой не поставил под угрозу успех всего протокола.
Что такое «протокол ЭКО»
Это план проведения всей процедуры. Протоколов ЭКО существует довольно много, в каждом случае врач-репродуктолог подбирает его индивидуально для каждой женщины. Даже один и тот же протокол может отличаться по количеству тех или иных лекарственных препаратов, продолжительности их приема и так далее. И всегда для врача это сложная задача, в которой важно выбрать адекватное лечение и не ошибиться.
Различаются все протоколы только до момента получения яйцеклеток, дальше они практически идентичны.
Протоколы бывают короткими, длинными, ультракороткими и гипердлинными. Существует протокол ЭКО в естественном цикле — когда у женщины еще есть овуляция и не наступила менопауза.
Вам также следует иметь ввиду, что в процессе подсаживания эмбрионов вам, для большей гарантии, могут подсадить несколько зародышей. Они могут прижиться все, тогда возникнет многоплодная беременность. Это с одной стороны будет приятной неожиданностью, с другой — повышенным риском для вынашивания. Но если учесть, что все ЭКО-мамы находятся под постоянным вниманием врачей, риск в данном случае минимальный.
Показания и противопоказания
ЭКО — сложная операция, требующая от женщины некоторого напряжения. И в любом случае, к ней имеются свои показания и противопоказания.
Показания
Показаний к проведению ЭКО достаточно много.
- Фактор труб — при их непроходимости, патологии развития, либо отсутствии.
- Тяжелые формы эндометриоза, в случае безуспешности хирургического лечения
- Иммунологическая несовместимость, когда у женщины образуются антитела на сперму
- Возраст супругов старше 35 лет, если при нормальной половой жизни свыше 12 месяцев брак остается бесплодным
- Просто необъяснимое бесплодие
Противопоказания
Они могут быть как абсолютными и непреодолимыми, так и временными. Временные — название говорит само за себя, для них требуется лишь какое-то время, чтобы решить проблему, они не ставят полного заслона перед семейной парой в надежде родить малыша. Противопоказания могут быть как со стороны женщины, так и со стороны мужчины.
Временные
- Это прежде всего различные воспаления в организме — простуда, грипп, разболелся зуб или выскочил ячмень на глазу. После того, как воспаление прошло, надо дать организму время для полного восстановления и усилить иммунитет.
- Любые обострившиеся хронические заболевания — в таком состоянии организм просто будет не в состоянии принять и справиться с дополнительной нагрузкой. Кроме того, это почти всегда какое-то воспаление в организме, при котором ЭКО не проводят.
- Обнаруженные доброкачественные опухоли — любую опухоль надо удалять, и это приоритетная задача.
- Перенесенные недавно хирургические вмешательства, даже стоматологические — после них иммунитет ослаблен, организму надо дать время для восстановления.
- Недостаточный или чересчур избыточный вес — эти факторы затрудняют возможность приживления эмбриона в матке и вынашивание младенца. Однако после нормализации массы тела, стоит попытаться пройти протокол ЭКО.
Абсолютные
- состояния женщины, при которых есть угроза ее жизни — печеночная и/или почечная недостаточность, пороки сердца, тяжелые формы диабета, критически низкое зрение
- аномалии развития половых органов, при которых невозможно вынашивание младенца, например синдром Рокитанского — Кюстнера — Хоузера
- любая онкология в анамнезе
- психические расстройства
Со стороны мужчины также могут быть противопоказания для проведения протокола ЭКО, но они в основном относительные, временные. С ними чаще всего можно справиться, если немного подкорректировать состояние здоровья мужчины.
Если же у будущего отца выявляется онкология и ему предстоит лечение химиотерапией или лучевой терапией, сперму у него забирают до начала лечения.
Подготовка к ЭКО
Когда уже решена процедура ЭКО, этапы ее проведения остаются неизменными для каждой семейной пары, либо для каждой будущей матери. Но сначала надо к ней как следует подготовиться, так как это очень сложный процесс.
Получение направления
Это самый первый шаг, даже еще не вступление к программе. Тот период, когда вы выбираете клинику, получаете консультацию репродуктолога и направление на анализы.
Для вступление в протокол придется сдать большое количество анализов, причем обоим родителям. Примите во внимание, что многие из анализов имеют крайне ограниченный срок годности, и в случае задержки их придется пересдавать.
Но есть и такие, срок действия которых неограничен по времени. Это, например, группа крови и резус-фактор.
От вас потребуется сдать анализ на гормоны — он очень важен для назначения вам количества препарата при гормональной стимуляции для получения яйцеклетки.
На данном этапе проведения ЭКО выявляются также показания и противопоказания, даются первичные консультации. Вы узнаете про этапы ЭКО, сколько дней все занимает, как долго длится вся процедура. Про все ЭКО этапы проведения подробно расскажет врач-репродуктолог, вам ни о чем не стоит переживать, только следовать его указаниям.
Первый этап кажется совершенно простым и почти неважным — ведь в это время еще не проводятся никакие манипуляции. Однако невозможно умалять его значение для всего последующего процесса.
Рассчитываются этапы ЭКО по дням цикла каждой женщины.

1 этап — Осмотр специалистов
Чтобы ваш малыш появился на свет здоровым, здоровыми должны быть его родители. Причем оба, отца это касается в не меньшей степени, чем маму.
Прежде всего оба родителя сдают общепринятые анализы — общий анализ крови, СПИД, RW, гепатит, на наличие прочих инфекций. Дальше будут назначаться специфические анализы.
Возможно также, вам придется слегка откорректировать свой вес.
Дальше вы попадаете к терапевту, который будет проводить мониторинг вашего соматического состояния.
Что будет интересовать врача
Кардиология
У вас обоих проверят состояние сердечно-сосудистой системы, снимут кардиограмму. Будущей маме важно, чтобы все было в порядке, чтобы знать, справится ли сердце с предстоящими нагрузками.
Выявление скрытых инфекций
Многие инфекции «живут» в организме годами, ничем себя не выявляя, в том числе и «ласковый убийца» гепатит С, и многие другие. Случается и так, что после выявления и лечения этих инфекций беременность наступает естественным образом.
Маммолог и гинеколог
Необходимо знать состояние гинекосферы, грудных желез — нет ли в них патологии. И если есть, пройти соответствующее лечение. Сюда входит и проведение
Андролог
Потребуется также консультация врача-андролога на предмет патологий мужской половой сферы.
Далее вам потребуется выявить, достаточен ли у вас овариальный резерв. Это то количество яйцеклеток, которые могут быть способны к оплодотворению. Резерв этот закладывается еще в момент зачатия самой женщины и не может быть никаким способом увеличен. Зато он быстро уменьшается с возрастом и при различных воздействиях на яичники — при радиологическом облучении, химиотерапии, операциях на яичниках.
Анализы на гормоны
В процессе проведения ЭКО вам будет назначена гормональная терапия. Для точного расчета количества необходимых медикаментов, вам нужно будет сдать анализы на уровень гормонов. Сдают их в четко обозначенные дни цикла.
Анализ, который не зависит от этого — на гормоны щитовидной железы.
- ФСГ — Его берут на 3-5 день цикла. От уровня его показателей зависит вся дальнейшая процедура и назначаемые лекарственные препараты.
- На 3-4 день — ЛГ (лютеинизирующий гормон), он производится гипофизом и регулирует выработку прогестерона у женщин. На своем пике он стимулирует овуляцию, а потом его уровень резко падает.
- В любой день цикла — Пролактин;
- 3-8 день цикла — Эстрадиол;
- анализ на андрогены;
- гормоны щитовидной железы можно сдать в любой день цикла.
Также вам надо будет дважды за цикл пройти исследование УЗИ — в самом его начале и в конце. Надо будет исследовать малый таз, состояние яичников, слизистую оболочку матки и ее толщину.
И только после всех этих обследований, если не выявлено противопоказаний, начинается ввод в процедуру ЭКО. Начало ввода следует рассчитать таким образом, чтобы оно приходилось на вторую половину цикла, примерно за 5-7 дней до начала нового цикла. В это время у врача на руках будет находиться полная картина вашего здоровья и здоровья будущего отца. Тогда же и решается вопрос о назначении вам протокола ЭКО и о дате следующего посещения.
Подготовка мужчины
К таинству зачатия малыша должен быть подготовлен и отец.
- Он также должен пройти полное медицинское освидетельствование.
- Мужчине предстоит сдать спермограмму — анализ семенной жидкости. Он определит репродуктивную способность мужчины. При необходимости забор спермы проводят хирургическим путем.
- Потребуется мазок из уретры — для выявления возможных сугубо мужских заболеваний. Мазок также исключит наличие у вас венерических заболеваний.
- Мужчина также сдает анализы на гормоны. Ему это сделать проще, так как он не «привязан» к дням цикла и может сдать их в любой удобный день.
В случае необходимости будет назначено дополнительное лечение, которое увеличит шансы на успех всего протокола.
Для более корректных результатов анализов следует воздержаться от половых актов, посещения бань и саун, употребления любого алкоголя (включительно с пивом) по крайней мере за неделю до сдачи анализа. Также следует максимально правильно питаться и избегать стрессов и недосыпания.
Из сданной спермограммы станет ясно, не потребуется ли процедура ИКСИ либо ее модификация ПИКСИ — когда подходящие сперматозоиды тончайшей иглой помещаются непосредственно в яйцеклетку.
2 этап — Стимуляция суперовуляции
На этом этапе будущей маме предстоит пройти «гормональную атаку», для того, чтобы у нее в организме созрело как можно больше ооцитов — с тем, чтобы при последующем этапе взять возможно большее их количество. Обычно это от 10 до 20 ооцитов.
В женский организм вводятся гормональные препараты, которые стимулируют гормональную систему, все органы.
Это самый длительный этап ЭКО по дням — в зависимости от назначенного протокола он может продолжаться от 10 дней (суперкороткий) до 2-3 месяцев (супердлинный) протоколы. Но обычно этот этап занимает 2-3 недели, за который у женщины созревают несколько яйцеклеток. Зачастую назначается короткий протокол ЭКО, чтобы не создавать длительную нагрузку на яичники женщины.
Также может назначаться и протокол ЭКО натуральный цикл — при нем женщине не вводят никаких стимулирующих гормонов.
При вхождении на этот этап, врачи смотрят также, не прошла ли у женщины менопауза. В таком случае уже будет невозможно получить ее собственные ооциты и придется воспользоваться донорской яйцеклеткой.
3 этап — пункция
На этом этапе происходит забор созревших яйцеклеток. Весь этот процесс происходит под постоянным мониторингом УЗИ. Пациентке для этого дается краткосрочный общий наркоз. Специальным аспиратором из яичников забирают созревшие фолликулы. Весь процесс длится от 30 минут до часа. После пункции фолликулы в специальном контейнере передаются в лабораторию, где над ними будут священнодействовать уже другие врачи.
Для самой женщины этот этап ЭКО является безболезненным. Так как пункция — это все же небольшое хирургическое вмешательство, будущей маме дают 2-3 часа отдохнуть и после осмотра гинеколога ее пока отпускают.
В тот же самый день, что производится пункция, мужчина должен сдать свою сперму в лабораторию. В некоторых случаях для этого приходится также применять пункцию яичка.
Бывает и ситуации, когда для мужчины является невозможным сдать семенную жидкость в тот же день. В таком случае, он сдает ее накануне и ее подвергают криоконсервации.

4 этап — оплодотворение
Самый таинственный и священный этап, который проводится в лаборатории. Войти в нее могут только врачи-эмбриологи, она абсолютно стерильна, чтобы ничего не помешало зарождению новой жизни.
Сперма также проходит определенную подготовку, во время которой сперматозоиды отделяют от семенной жидкости. Делается это для того, чтобы из всего количества отобрать наиболее подходящих, зрелых и подвижных.
Так же отбирают и наиболее качественные яйцеклетки.
Дальше яйцеклетка соединяется со сперматозоидом. Чаще всего данный процесс проводят спустя 4-6 часов после пункции фолликулов. В пробирке с питательной средой смешивают яйцеклетки со сперматозоидами, чтобы произошло зачатие in vitro.
Это может происходить обычным способом — когда сперматозоид проникает сквозь стенку яйцеклетки сам — этот процесс может занять около часа, либо посредством ИКСИ. В таком случае врач при помощи тончайшей иглы помещает его непосредственно в яйцеклетку. Дальше полученный эмбрион ставят в инкубатор на 5-6 дней, чтобы образовалась зигота.
5 этап — культивирование эмбрионов
После того, как оплодотворение произошло и эмбрион дорос до 50-100 клеток, его проверяют на наличие патологий и генетических заболеваний, например синдрома Дауна, гемофилии и прочих. Эмбриологи тщательно следят за качеством полученных эмбрионов, за тем, чтобы в лабораторных условиях поддерживались должные условия.
Для имплантации отбираются самые жизнеспособные эмбрионы. Врачи хорошо знают, как должен выглядеть здоровый эмбрион, который годится для дальнейшего развития и не «замрет» на каком-то из этапов беременности.

6 этап — перенос в матку
Здоровые эмбрионы подсаживаются в матку женщины. Хотя официально разрешено подсаживать несколько зародышей, в большинстве ведущих клиник мира в матку переносят 1-2 эмбриона, а остальных замораживают — чтобы в случае неудачи можно было совершить вторую попытку. Эти же эмбрионы можно будет имплантировать матери даже спустя несколько лет, не прибегая к ЭКО.
После имплантации женщина вновь проходит гормональную терапию, уже для того, чтобы зародыш лучше прижился. Данный курс гормонотерапии помогает в поддержании беременности.
Если же эмбрион был перенесен и подсажен женщине в естественном цикле, необходимости в лечении гормонами может и не возникнуть, а такая беременность фактически ничем не будет отличаться от возникшей естественным способом.
«Что такое эко беременность?» – Яндекс.Кью
Программа ЭКО не гарантирует стопроцентного наступления беременности, но на сегодняшний день экстракорпоральное оплодотворение – это самый эффективный вариант борьбы с бесплодием.
Как наступает ЭКО беременность ЭКО беременность
Женщинам в естественном цикле стимулируют овуляцию, используя гормональные препараты, благодаря которым созревает не один доминантный фолликул, содержащий яйцеклетку, а несколько – до 20.
Созревание фолликулов наблюдают с помощью УЗИ. После готовности доминантного фолликула выпустить яйцеклетку, проводится пункция яичников и забор яйцеклеток.
После получения яйцеклеток и отбора самых качественных, с ними работают в эмбриологической лаборатории. Клетки помещают в культуральную среду для искусственного оплодотворения (in vitro) или делают интраплазматическую инъекцию спермием (ИКСИ). В первом случае к яйцеклетке подсаживают сперматозоиды (их суспензию) из расчета 1:200 000 и только один добирается к цели. При ИКСИ мужскую клетку вводят в женскую, используя хирургический микроинстурументарий и микроскопы с сильным увеличением.
На следующей стадии эмбрионы культивируют в инкубаторе (2-6 дня), где они делятся. Примерно на 5-й день деление доходит до бластоцисты, которую вводят в матку под УЗИ-контролем. Обычно используют не больше 2-х штук.
Если перенос эмбриона в полость матки женщины осуществлен удачно, а организм матери полностью подготовлен, то эмбрион имплантируется в маточный эндометрий. После удачного прикрепления к стенкам матки, ворсины хориона начинают продуцировать хорионический гонадотропин человека ХГЧ.
ХГЧ - это гипофизарный гормон, свидетельствующий о беременности.
Оставшиеся после переноса эмбрионы с высокими характеристиками криоконсервируют по желанию женщины.
Введение эмбрионов в полость матки женщины безболезненное, занимает несколько минут, проходит в положении пациентки на гинекологическом кресле. После этого час-два нужно полежать и можно отправляться домой. Чтобы состоялась беременность, врачебные рекомендации следует строго исполнять.
Диагностика ЭКО беременности
Определение беременности после ЭКО основано на установлении концентрации ХГЧ. Для этого используют тестовый и лабораторный метод. ХГЧ вырабатывается с самого начала гестации, далее стремительно возрастает в сотни и тысячи раз, после чего постепенно снижается. Пиковое содержание гормона отмечается на 7-11 неделе.
Для исследования ХГЧ берут кровь. Делается анализ через 2 недели после подсадки эмбриона. Поскольку уровень ХГЧ быстро меняется, то кровь сдается повторно через 48 часов.
По скачкам судят о результатах ЭКО. Если гонадотропин вырос примерно в 1,5-2 раза, то процедура закончилась беременностью.
Если показатель ХГЧ меньше 5,5 МЕ/л, то забеременеть не удалось. Если он уменьшается, то это признак аномального прохождения беременности. Например, появилась угроза прерывания, плод замер, эмбрион закрепился вне матки.
По статистике беременность, наступившая в результате ЭКО, благополучно разрешается родами в зависимости от патогенетического фактора:
эндокринная патология у матери – 49% успешных родов;
трубно-перитонеальная – более 84%;
мужской фактор – до 95%.
Наблюдение ЭКО беременности
Наблюдение беременности после оплодотворения in vitro требует регулярного врачебного контроля, особого внимания со стороны самой беременной и ее близких.
К ведению беременности после ЭКО желательно готовиться заранее, необходимо думать о здоровье будущего ребенка до зачатия, а также исключить факторы риска невынашивания беременности. Важно пройти обследование и пройти витаминотерапию.
Самое важное при беременности после ЭКО - внимательно следить за всеми показателями, характеризующими рост эмбриона и плода, а также проводить своевременную оценку плацентарной функции, контролировать гемостаз. Врач должен своевременно заметить возможные проблемы.
У современной репродуктивной медицины есть множество возможностей откорректировать течение беременности после ЭКО.
Узнать дату родов после ЭКО легче, чем после природного зачатия, поскольку известно, когда проводился перенос эмбриорна и возраст эмбриона. Нормальная продолжительность беременности после ЭКО – 40 недель.
процедура ЭКО Лечение бесплодия (ВРТ)
- Стимуляция овуляции
На данном этапе наши доктора разрабатывают индивидуальную программу приёма аналогов женских гормонов - гонадотропинов, в результате чего появляется возможность за одну пункцию получить как можно больше ооцитов, способных к оплодотворению. На всём этапе стимуляции проводится УЗИ-мониторинг фолликулов.
- Пункция фолликулов
Данная манипуляция позволяет получить яйцеклетки в цикле ЭКО. Пункция проводится под кратковременным общим наркозом, поэтому вы ничего не почувствуете. Во влагалище вводится трансвагинальный ультразвуковой датчик, который дает визуализацию фолликулов на экране УЗИ. Далее доктор определяет кратчайший путь с минимальным количеством проколов капсул яичников и стенок влагалища, специальной иглой аспирирует фолликулярную жидкость, а затем эта жидкость передается эмбриологу, который ищет в ней яйцеклетки.
- Подготовка спермы
Мужской этап процедуры заключается в том, что партнеру необходимо сдать семенную жидкость путем эякуляции (ВОЗ для этой цели рекомендует только мастурбацию!) в специальный стерильный контейнер. Рекомендуется получать сперму в день пункции фолликулов супруги.
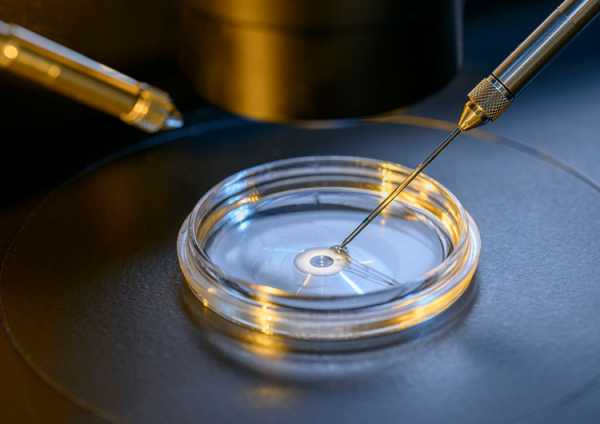
- Оплодотворение
После того, как необходимый материал от родителей получен, его помещают в чашку Петри, где создается специальная питательная среда для оплодотворения. Затем оплодотворенные яйцеклетки (зиготы) отбирают и дают им какое-то время (обычно до пяти дней), чтобы подрасти и превратиться в эмбрионы
- Культивирование эмбрионов
После оплодотворения происходит культивирование эмбрионов. Оно проводится в самых современных на текущий момент мультигазовых планшетных инкубаторах. На 3-5 день развития эмбрионы переносятся в полость матки.
- Преимплантационное генетическое тестирование (ПГТ)
Если вы решили провести тестирование полученных эмбрионов методом ПГТ, то наши специалисты проведут анализ полученных эмбрионов, отсеяв все хромосомные аномалии и иные патологии. На основе полученных данных доктора выберут для переноса самый здоровый эмбрион, что значительно повысит шансы на успех в ЭКО.
- Перенос эмбрионов
На 5-7 сутки после овуляции происходит перенос эмбриона в полость матки пациентки. Один (это важно!) эмбрион лучшего качества с помощью тонкого катетера переносят в матку. Если этот эмбрион развивается правильно, то дальше он имплантируется в эндометрий матки, что происходит примерно на 6-10 день. Процедура переноса безболезненная и занимает всего 15-20 минут.
- Контроль наступления беременности
Врач-репродуктолог подбирает индивидуальную программу приема гормональных препаратов для поддержания и развития беременности. Через 14 дней после переноса вы сдаете анализ крови на ХГЧ, чтобы подтвердить беременность. Еще через неделю беременность подтверждается с помощью УЗИ. Спустя 3 недели проводится повторное УЗИ для диагностики сердцебиения плода.
Если какие-то эмбрионы остаются, по желанию родителей их можно заморозить, чтобы использовать для наступления последующей беременности, или же, при неудаче (отрицательном ХГЧ), для дальнейшего переноса размороженного эмбриона.
20 фактов об ЭКО, которые надо знать
В каких случаях ЭКО – единственная возможность забеременеть? Болезненная ли это процедура и сколько времени занимает (от первой консультации до новости о беременности)? Cпециалист центра репродукции «Линия жизни» Анастасия Мокрова объяснила, как проходит экстракорпоральное оплодотворение и сколько раз его можно делать.
 Анастасия Мокрова Врач репродуктолог, гинеколог центра репродукции «Линия жизни»
Анастасия Мокрова Врач репродуктолог, гинеколог центра репродукции «Линия жизни»
1. Есть случаи, когда ЭКО – единственная возможность забеременеть и родить здорового ребенка
Первый – когда у женщины отсутствуют обе маточные трубы (их удалили в предыдущих операциях из-за внематочной беременности, тяжелого спаечного или воспалительного процесса). Когда их нет, забеременеть естественным путем невозможно – только ЭКО.
Второй случай – это тяжелый мужской фактор, когда либо со стороны мужчины наблюдается хромосомное нарушение (и, как следствие, нарушение сперматогенеза), либо это поздний возраст, когда стимуляция сперматогенеза ни к чему не приведет, либо гормональные факторы.
Третий случай – генетический. Это значит, что у пары есть тяжелые хромосомные нарушения, которые не мешают им жить, но мешают рожать здоровых детей. В этом случае делается анализ не только на существующие 46 хромосом, определяющих генетический состав эмбриона, но и на изменение в кариотипе, которое для каждой пары может быть решающим. Теоретически такая пара может без вмешательства родить здорового малыша, но вероятность удачи небольшая.
2. ЭКО может помочь, если у женщины истощенные яичники или она хочет родить ребенка, находясь в менопаузе
После 36 лет женщина находится в позднем репродуктивном возрасте (как бы хорошо она не выглядела). Вероятность зачатия крайне снижается.
У некоторых женщин менопауза или изменения в яичниках, которые снижают фолликулярный резерв, происходят рано. Менструация еще есть, но клеток уже нет, или они некачественные. В этом случае проводится программа ЭКО для получения здорового эмбриона и переноса его в полость матки.
Если женщина в менопаузе хочет забеременеть и выносить здорового ребенка, мы также прибегаем к ЭКО. В этом случае берется яйцеклетка здоровой женщины от 18 до 35 лет, оплодотворяется сперматозоидом партнера пациентки, и эмбрион подсаживается ей методом ЭКО.
3. У ЭКО есть противопоказания
Противопоказаний для ЭКО крайне мало, но они есть. Это тяжелая соматическая патология, которая редко встречается у женщин, планирующих беременность. Такие пациенты с заболеваниями сердца, легких, тяжелыми психическими нарушениями обычно не доходят до репродуктологов. Однако, если заболевание находится в ремиссии и узкие специалисты дают добро на планирование беременности, мы работаем с пациенткой.
Онкологические заболевания – абсолютное противопоказание для проведения стимуляции для ЭКО. Онколог должен дать заключение, что пациентка находится в стойкой ремиссии.
4. ЭКО возможно в любом возрасте с 18 лет
По закону РФ возраст, при котором женщина может делать ЭКО, не ограничен и начинается с 18 лет. С возрастными парами вопрос беременности обсуждается индивидуально. Кто-то и в 50 лет может родить здорового малыша, а кто-то в 35 испытывает сложности.
5. Чем старше женщина, тем меньше вероятность забеременеть при ЭКО
Я уже говорила о том, что после 36 лет женщина вступает в поздний репродуктивный возраст. К 40 годам даже методом ЭКО процент наступления беременности не больше 15. Это происходит из-за уменьшения количества клеток, вырабатываемых яичниками, и ухудшения их качества. Для сравнения, вероятность наступления беременности при ЭКО до этого возраста – около 70%.
6. Успех в ЭКО на 50% зависит от мужчины

На первичный прием к репродуктологу я рекомендую паре приходить вместе. Исходя из анамнеза, врач выдает индивидуальный список обследований, которые необходимо пройти женщине и мужчине. Обследоваться одной женщине не имеет смысла. Бывает, что пара долгое время ходит вокруг да около, пытаясь определить проблему со стороны женщины, и только потом выясняется какой-то тяжелый мужской фактор.
7. Короткий протокол ЭКО – самый комфортный для пары
Это максимально щадящая программа, требующая минимальных физических и материальных затрат. При этом у нее практически не бывает осложнений (в том числе гиперстимуляции яичников), и ее предпочитают репродуктологи всего мира. Особенно для женщин с неплохим фолликулярным резервом.
По короткому протоколу стимуляция начинается на 2-3 день цикла (до этого врач делает ультразвуковое обследование) и продолжается около двух недель. Когда стимуляция окончена, репродуктолог видит фолликулы определенного размера и назначает препарат триггер для того, чтобы провести пункцию вовремя и довести клетки до максимальной зрелости.
Второй этап – трансвагинальная пункция. В день взятия пункции партнер также должен сдать сперму.
Третий этап – перенос эмбриона. Между вторым и третьим этапами происходит работа эмбриологов, которые оплодотворяют яйцеклетки и наблюдают за развитием эмбрионов. На 5-6 сутки развития паре сообщается, сколько их получилось, какого качества и насколько они готовы к переносу. О беременности женщина может узнать через 12 дней после проведения пункции, сделав анализ крови на ХГЧ.
Отмечу, что во время ЭКО у женщины могут быть более обильные выделения. Ей может показаться, что у нее вот-вот начнется овуляция, на самом деле это не так, потому что весь процесс контролируется репродуктологом. В процессе ЭКО женщине назначается витаминотерапия и кроворазжижающие препараты, чтобы снизить риски гиперкоагуляции (повышения свертываемости крови) и тромбообразования.
8. До и во время ЭКО исключите тяжелые физические нагрузки и скорректируйте схему питания

В период подготовки к беременности мужчине лучше отказаться от алкоголя, сауны и горячей ванны. При вступлении в программу ЭКО паре не рекомендуется тяжелая физическая нагрузка и активная половая жизнь – это может привести к созреванию большого количества фолликулов, что нанесет травму яичникам.
Во время ЭКО советую делать акцент на белковую пищу (мясо, птицу, рыбу, творог, морепродукты) и много пить (от 1,5 литров жидкости в день). Это необходимо для того, чтобы вы чувствовали себя максимально комфортно в этот месяц.
9. Процедура ЭКО безболезненная
Не стоит переживать на эту тему. Инъекции во время стимуляции вводятся крошечной иглой в подкожно-жировой слой в области живота и могут вызывать очень легкий дискомфорт (но не болевые ощущения). Что касается трансвагинальной пункции, то ее делают под внутривенным наркозом от 5 до 20 минут. Сразу после, может ощущаться тяжесть внизу живота, но под действием обезболивающего препарата дискомфорт уходит. В этот же день пациентку отпускают домой, а на следующий она может работать.
10. Средний процент наступления беременности в результате ЭКО – 35-40%
Эти цифры актуальны как для России, так и для западных стран. Успех ЭКО зависит от возраста пациентки и ее партнера (чем выше, тем он меньше), качества его спермограммы, предыдущих манипуляций с маткой (выскабливания, абортов, выкидышей и пр.). Качество клеток также играет роль, но узнать об этом до ЭКО нет возможности.
11. У ЭКО нет побочных эффектов, если вы доверились грамотному специалисту

В случае, если пациентка выполняет все рекомендации, единственный побочный эффект – наступление беременности и рождение здорового малыша. При этом важно довериться грамотному репродуктологу. При неправильно проведенной стимуляции возможна гиперстимуляция яичников, внутрибрюшные кровотечения, внематочная беременность (крайне редко, если уже была патология маточных труб).
12. Простуда без осложнений – не препятствие для ЭКО
Если вы не принимаете антибиотики и противовирусные препараты, у вас не поднимается высокая температура, то на проведение ЭКО простуда никак не повлияет. Качество клеток и эмбрионов это не ухудшает.
Но если после ОРВИ есть осложнения, то перенос эмбриона временно отменяется. Мужчине также не рекомендуется принимать антибиотики за две недели до сдачи спермы.
13. Грамотные репродуктологи рекомендуют переносить только один эмбрион
Раньше после ЭКО действительно было много случаев многоплодной беременности. Сейчас репродуктологи всего мира рекомендуют к переносу один эмбрион. Это делается для того, чтобы получить здорового ребенка.
Многоплодная беременность тяжело переносится женским организмом, и часто все заканчивается преждевременными родами, что рискованно для детей.
Гораздо лучше, если пацинтка забеременеет после второго переноса эмбриона, чем сразу родит двойняшек с ДЦП.
14. Дети после ЭКО ничем не отличаются от детей, зачатых естественным путем
Конечно, эти дети тоже болеют ОРЗ, ОРВИ, у них есть определенная наследственность, могут быть соматические заболевания, но они ни в коем случае не уступают другим детям в физическом развитии и умственном потенциале.
15. Ограничений в количестве ЭКО нет

Обычно пациентки проводят ЭКО до получения результата. При этом эмбрионы могут использоваться от первой программы, которые замораживаются и хранятся столько, сколько пожелает пациент. Пытаться снова после неудачной попытки ЭКО можно на следующий или через цикл. Выжидать 3,4,6 месяцев нецелесообразно, однако советую обсудить с репродуктологом возможную причину ненаступления беременности.
16. Вы можете заморозить яйцеклетки «на будущее»
Многие пары так и делают. Например, если мужчине и женщине в паре 33-34 года, а ребенка они планируют к 40 годам, имеет смысл задуматься о замораживании ооцитов – к этому времени качество их собственных клеток будет ухудшаться.
Еще это делается, когда женщина не уверена в партнере или в будущем хочет родить ребенка для себя. Потом не требуется дополнительная стимуляция, нужно будет лишь подготовить эндометрий и провести обследование организма.
17. ЭКО можно сделать бесплатно
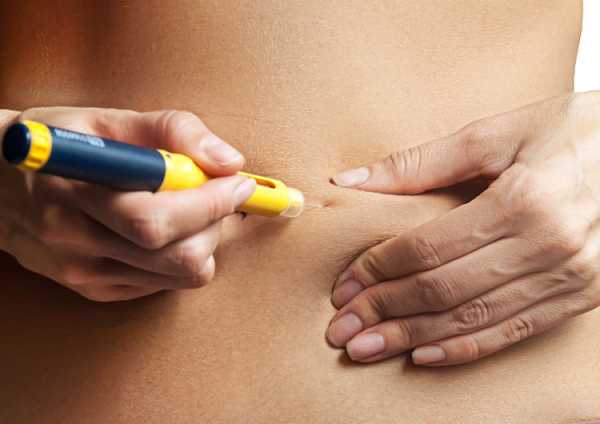
Для проведения ЭКО в рамках программы обязательного медицинского страхования нужно обратиться к своему врачу в женской консультации, чтобы получить квоту по результатам анализов и показаний. Этим занимаются врачи именно по месту жительства. Отмечу, что в частных клиниках репродуктологи делают ЭКО только на основании готовых направлений.
18. Одинокая женщина также может пройти программу ЭКО
Для этого используется донорская сперма из банка доноров, которая проходит тщательное обследование и максимально фертильна.
19. Между ЭКО и кесаревым сечением есть взаимосвязь
Часто женщинам после ЭКО делают кесарево во время родов. Это происходит, потому что их организм уже пережил ни одну операцию, есть спаечный процесс брюшной полости, соматический анамнез. Плюс, для многих женщин после ЭКО беременность – очень долгожданная, они переживают за все и просто не настроены на естественные роды.
Я за естественные роды (это правильно для мамы и малыша). Но все зависит от показаний на 38-39 неделях беременности и настроя женщины.
20. Выбирайте доктора на интуитивном уровне и по рекомендациям
Он может быть чудесным профессионалом, но не подойдет паре интуитивно, вам будет некомфортно. Это очень важный фактор, как и количество пациентов в коридоре. Доктор, который видит 2-3 пациентов в день, наверное не сильно востребован. Если же пациенты рассказывают о враче друзьям, делятся отзывами и возвращаются к нему за последующими детьми, это показатель квалификации и человеческого отношения к паре.
Выбор клиники не имеет большого значения, потому что в одном медицинском учреждении, где делают ЭКО, могут быть собраны абсолютно разные специалисты.
Клиника может быть молодой, но там работает настоящая команда. Цена также не играет определяющую роль, в этом случае может просто срабатывать реклама.
Что такое ЭКО? Как делают процедуру поэтапно?
Все семейные пары, рано или поздно, начинают планировать беременность. У многих таких пар не возникает с этим никаких сложностей. Для других это очень серьезная проблема, преодоление которой является главной мечтой. Бесплодие очень распространено в России и в мире. Около 20% населения Земли бесплодно и эта цифра постоянно растет. Среди всех случаев бесплодия в 30% проблемы со здоровьем выявляются у женщин, а в 60% у мужчин.
Как можно родить при бесплодии?
Раньше диагноз бесплодие был как приговор. Бесплодные пары не имели никаких возможностей лечения этого заболевания. Брак распадался. Некоторые не унывали и брали детей в усыновление. Другие просто жили в одиночестве.
В 20 веке в медицине и в гинекологии в частности появилось ЭКО. О том, что это такое точно знают те семейные пары у которых не получается забеременеть уже более года (именно после года неудачных попыток зачать малыша ставится диагноз бесплодие). Остальные, кто только задался вопросом, что это за процедура, должны начинать разбираться в этом вопросе.

Что такое ЭКО?
Эта аббревиатура расшифровывается как экстракорпоральное оплодотворение. Словосочетание означает, что оплодотворение будет произведено вне материнского тела. Хотелось бы, чтобы этот метод был безотказным и всем женщинам позволял рожать детей, но это, к сожалению, не так. Технология успешна лишь в половине случаев.
Причем результативность может быть даже ниже чем 50%. Результат во многом зависит от здоровья будущих родителей (физическое и эмоциональное состояние). Поэтому так важно обратиться в клинику с опытными врачами и современным оборудованием. Ведь чтобы увеличить шансы на положительный результат этой не дешевой процедуры здоровье нужно привести в норму, а без грамотного специалиста справиться с этим в одиночку будет очень трудно. Рассмотрим более подробно, как происходит ЭКО и что это такое.

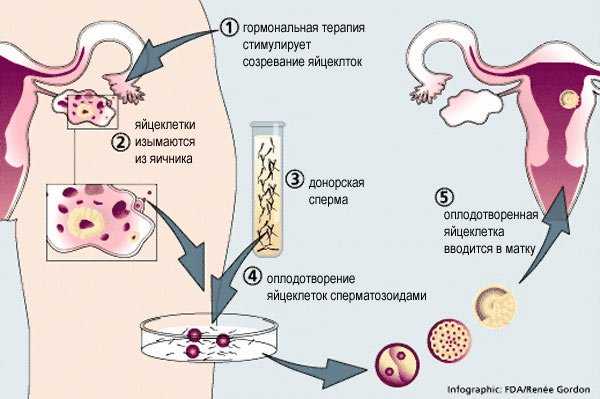
Как делают экстракорпоральное оплодотворение?
Начинается все с обследования и мужчины и женщины, они должны сдать множество анализов. Делается это для того, чтобы обнаружить заболевания, которые могут оказывать негативное влияние на способность зачатия. Если они будут обнаружены, врач займется их лечением. Очень важно подойти к проведению процедуры максимально здоровым на сколько это возможно. Так шансы на удачную ЭКО-беременность увеличатся.
Первый этап
На первом этапе проводится общая подготовка организма. Ведь ЭКО – это не простая процедура, она включает в себя прием множества гормональных препаратов и организм должен быть готов к этой «встряске». Подготовительный этап начинается со сдачи всех необходимых анализов и прохождения обследований. Семейной паре лучше всего проходить их одновременно.
 Список обследований перед ЭКО.
Список обследований перед ЭКО.При гормональной терапии женщина должна особенно пристально следить за работой своего организма и немедленно сообщать своему врачу, если что-то пошло не так. Иногда, женщине будет лучше находиться в клинике под присмотром врачей на весь период ЭКО. Это мера применяется довольно редко, в основном женщина сама колит себе препараты и проходит подготовку амбулаторно.
По результатам анализов будет прописан индивидуальный курс подготовки. С этого момента женщина будет находиться под пристальным наблюдением врача. Он должен контролировать процесс приема гормональных препаратов и делать анализ крови регулярно. Так будет составлена общая картина реакции и подготовки организма.
Мужчина в это время должен проходить свое лечение, если оно потребуется. Очень часто у мужчин, обратившихся за помощью в репродуктивный центр, обнаруживаются проблемы с мочеполовой системой. В этом случае он будет проходить назначенное ему лечение, которое может включать в себя прием препаратов и различные процедуры.
Второй этап
На втором этапе ЭКО нужно получить яйцеклетки. На первом этапе с помощью гормональных препаратов в женском организме «созревали» яйцеклетки нужного размера и качества. Хорошие яйцеклетки хорошо оплодотворяются. На втором этапе назначаются препараты для стимуляции суперовуляции. В нужный момент из фолликулов достанут нужное количество яйцеклеток для ЭКО. Рассмотрим, более развернуто, как это происходит?
При помощи УЗИ врачи наблюдают за тем, как растут фолликулы. В нужный момент, когда они достигнут оптимального размера с помощью пункции яйцеклетки будут извлечены. Пункцию делают специальной длинной иглой. Естественно возникает вопрос, а больно ли это? Об этом очень подробно написано и показано в видео здесь.
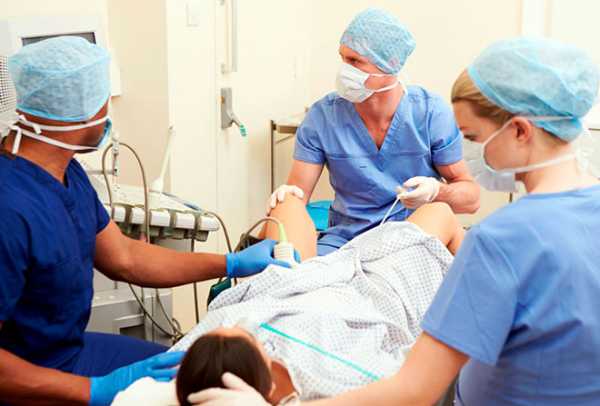 Пункция фолликулов при ЭКО.
Пункция фолликулов при ЭКО.Операция делается в гинекологическом кресле в положении лежа. Пункцию делают под внутривенным наркозом. Женщина ничего не почувствует. Наблюдение за иглой производится с помощью УЗИ, точность в этом деле крайне важна. Специалист обязан обладать необходимым опытом, чтобы не повредить маточные трубы или яичники.
Сама операция длится около 10 минут. После этого женщина выходит из наркоза и остается в лежачем положении еще около 20 минут. А еще спустя пару часов она может ехать домой. Весь собранный генетический материал женщины направляется на хранение. Яйцеклетки будут содержаться в благоприятной для них среде до следующего этапа.
Третий этап
Для того чтобы наступила долгожданная беременность нужно еще кое-что. Настала очередь мужчины внести свой вклад в общее дело. Он должен сдать сперму. Обычно это делается самостоятельно в специальном помещении клиники. После того как генетический материал мужчины получен можно приступать к оплодотворению.
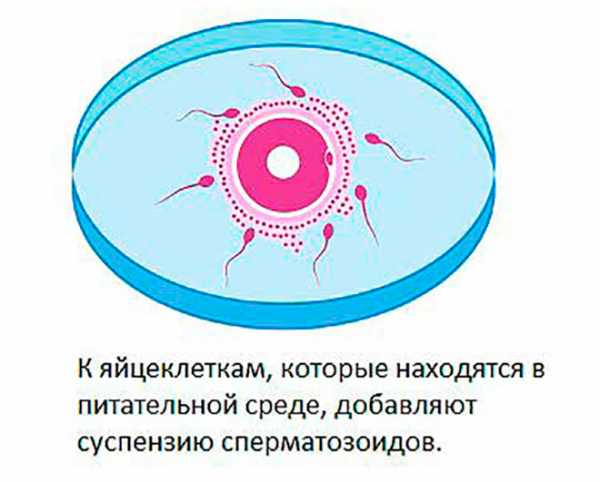 Такой способ оплодотворения применяется при стандартном ЭКО.
Такой способ оплодотворения применяется при стандартном ЭКО.Обычно оплодотворение происходит в пробирках либо в специальных емкостях. В них совмещаются мужские и женские клетки без посторонней помощи. Происходит оплодотворение. Иногда могут понадобиться дополнительные методы оплодотворения, например ИКСИ, ПИКСИ или ИМСИ. Эти технологии обычно применяют при втором ЭКО, когда первое не удалось. Более подробно о них рассказано и показано здесь.
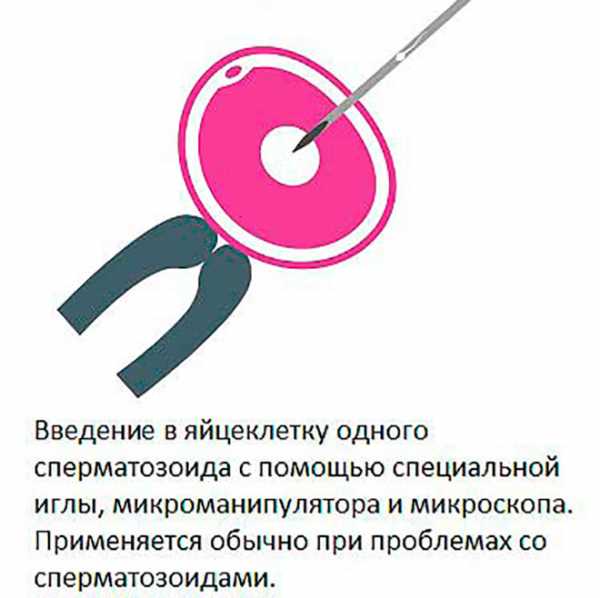 Так делают оплодотворение яйцеклетки при помощи ИКСИ.
Так делают оплодотворение яйцеклетки при помощи ИКСИ.После этого начинается процесс выращивания эмбрионов. Несколько дней они будут в специальных условиях. Обычно, когда эмбрион достигнет возраста 5 дней, его подсаживают будущей маме. Пятидневные эмбрионы (бластоцисты) приживаются лучше других (более подробно об этом читайте здесь).
Последний этап
После того как эмбрионы будут выращены до нужного состояния их нужно будет перенести в полость матки. Этот этап так и называется – перенос (другое название подсадка). Он не такой страшный, как пункция, делается он без наркоза. Если пациентке все же больно ей могут сделать местное обезболивание. Далее, с помощью специального катетера эмбрионы будут перенесены в матку.
 Перенос эмбрионов в матку делается без наркоза и происходит за 10-15 минут.
Перенос эмбрионов в матку делается без наркоза и происходит за 10-15 минут.Подсаживать можно не более 3 эмбрионов. Сейчас стараются подсаживать один эмбрион, чтобы исключить многоплодную беременность, которая очень опасна для матери. Процедура длится около 10 минут. После переноса женщина еще около часа находится в положении лежа. После отдыха она может отправляться домой.
Начиная с этого момента, женщина начинает прием гормональных поддерживающих препаратов назначенных ее врачом. Этот курс назначается для подготовки эндометрия матки к успешной имплантации эмбриона.
Помимо этого, женщина должна принимать средства для повышения маточного тонуса и успокоительные. Стресс в это время может стать губительным для будущего ребенка, имплантация может не произойти. Поэтому очень важно в этот момент не работать, а находиться дома в комфортной обстановке. Малейшие физические нагрузки нужно исключить полностью (даже домашнюю уборку). Лучше всего уйти на двухнедельный больничный, который может выписать врач клиники.
Когда можно подтвердить беременность?
Спустя 14 дней беременность может показать обычный тест на беременность. Однако, лучше всего делать анализ ХГЧ. Этот анализ показывает начало беременности более точно. Помимо этого анализа через 3 недели после подсадки будет проведено УЗИ обследование. Только после УЗИ доктор с уверенностью может сказать наступила беременность или нет и все ли в порядке с плодным яйцом (оно может быть пустым).
Если беременность началась ее нужно продолжать и поддерживать с помощью препаратов, которые назначит доктор. Если эмбрион не прижился, и беременность не наступила, матка очистится во время менструации. В этом случае нужно попытаться собраться с силами, восстановиться и делать второе ЭКО. По статистике именно второе искусственное оплодотворение более результативно, чем первое.
Краткий итог
Теперь вы знаете, что такое ЭКО-роды. Одним из минусов этой процедуры является всего лишь 50% вероятность успеха. Помимо этого есть и другие опасности для здоровья женщины, узнать о них вы можете здесь.
Обязательно посмотрите эту интересную и всем известную передачу, в этом выпуске очень подробно рассказывают, как делают зачатие в пробирке:
Нужно надеяться на удачный результат и следить за своим состоянием на протяжении всех этапов ЭКО. Обо всех отклонениях от нормы сразу же сообщать врачу.
Напишите в комментариях, будете ли вы делать ЭКО, если нет то почему? Если есть вопросы, то задавайте их, и мы обязательно на них ответим. Делитесь этой статьей в социальных сетях, для этого внизу есть специальные кнопки. Поставьте оценку звездами. Спасибо за посещение.
Вам может быть интересно
«Что такое эко беременность?» – Яндекс.Знатоки
Программа ЭКО не гарантирует стопроцентного наступления беременности, но на сегодняшний день экстракорпоральное оплодотворение – это самый эффективный вариант борьбы с бесплодием.
Как наступает ЭКО беременность ЭКО беременность
Женщинам в естественном цикле стимулируют овуляцию, используя гормональные препараты, благодаря которым созревает не один доминантный фолликул, содержащий яйцеклетку, а несколько – до 20.
Созревание фолликулов наблюдают с помощью УЗИ. После готовности доминантного фолликула выпустить яйцеклетку, проводится пункция яичников и забор яйцеклеток.
После получения яйцеклеток и отбора самых качественных, с ними работают в эмбриологической лаборатории. Клетки помещают в культуральную среду для искусственного оплодотворения (in vitro) или делают интраплазматическую инъекцию спермием (ИКСИ). В первом случае к яйцеклетке подсаживают сперматозоиды (их суспензию) из расчета 1:200 000 и только один добирается к цели. При ИКСИ мужскую клетку вводят в женскую, используя хирургический микроинстурументарий и микроскопы с сильным увеличением.
На следующей стадии эмбрионы культивируют в инкубаторе (2-6 дня), где они делятся. Примерно на 5-й день деление доходит до бластоцисты, которую вводят в матку под УЗИ-контролем. Обычно используют не больше 2-х штук.
Если перенос эмбриона в полость матки женщины осуществлен удачно, а организм матери полностью подготовлен, то эмбрион имплантируется в маточный эндометрий. После удачного прикрепления к стенкам матки, ворсины хориона начинают продуцировать хорионический гонадотропин человека ХГЧ.
ХГЧ - это гипофизарный гормон, свидетельствующий о беременности.
Оставшиеся после переноса эмбрионы с высокими характеристиками криоконсервируют по желанию женщины.
Введение эмбрионов в полость матки женщины безболезненное, занимает несколько минут, проходит в положении пациентки на гинекологическом кресле. После этого час-два нужно полежать и можно отправляться домой. Чтобы состоялась беременность, врачебные рекомендации следует строго исполнять.
Диагностика ЭКО беременности
Определение беременности после ЭКО основано на установлении концентрации ХГЧ. Для этого используют тестовый и лабораторный метод. ХГЧ вырабатывается с самого начала гестации, далее стремительно возрастает в сотни и тысячи раз, после чего постепенно снижается. Пиковое содержание гормона отмечается на 7-11 неделе.
Для исследования ХГЧ берут кровь. Делается анализ через 2 недели после подсадки эмбриона. Поскольку уровень ХГЧ быстро меняется, то кровь сдается повторно через 48 часов.
По скачкам судят о результатах ЭКО. Если гонадотропин вырос примерно в 1,5-2 раза, то процедура закончилась беременностью.
Если показатель ХГЧ меньше 5,5 МЕ/л, то забеременеть не удалось. Если он уменьшается, то это признак аномального прохождения беременности. Например, появилась угроза прерывания, плод замер, эмбрион закрепился вне матки.
По статистике беременность, наступившая в результате ЭКО, благополучно разрешается родами в зависимости от патогенетического фактора:
эндокринная патология у матери – 49% успешных родов;
трубно-перитонеальная – более 84%;
мужской фактор – до 95%.
Наблюдение ЭКО беременности
Наблюдение беременности после оплодотворения in vitro требует регулярного врачебного контроля, особого внимания со стороны самой беременной и ее близких.
К ведению беременности после ЭКО желательно готовиться заранее, необходимо думать о здоровье будущего ребенка до зачатия, а также исключить факторы риска невынашивания беременности. Важно пройти обследование и пройти витаминотерапию.
Самое важное при беременности после ЭКО - внимательно следить за всеми показателями, характеризующими рост эмбриона и плода, а также проводить своевременную оценку плацентарной функции, контролировать гемостаз. Врач должен своевременно заметить возможные проблемы.
У современной репродуктивной медицины есть множество возможностей откорректировать течение беременности после ЭКО.
Узнать дату родов после ЭКО легче, чем после природного зачатия, поскольку известно, когда проводился перенос эмбриорна и возраст эмбриона. Нормальная продолжительность беременности после ЭКО – 40 недель.
Программы ЭКО в Москве, виды экстракорпорального оплодотворения в клинике
Комплексные программы ЭКО Центра репродуктивного здоровья
Процедура ЭКО — методика искусственного оплодотворения, которая предполагает выполнение в лабораторных условиях следующих манипуляций: забор половых клеток партнеров, инсеминацию (оплодотворение) яйцеклетки спермой партнера и культивирование эмбрионов. Затем жизнеспособные здоровые эмбрионы переносят в полость матки и, при их успешной имплантации, наступает маточная беременность, которая ничем не отличается от естественной природной.
Процедура ЭКО является ведущей в системе вспомогательных репродуктивных технологий. В ходе нее мы применяем самые инновационные доступные на сегодня методики.
В «СМ-Клиника» действуют следующие программы ЭКО:
- ЭКО классическое. Это базовая программа, в рамках которой в пределах одного менструального цикла проводят гормональную стимуляцию яичников, забор яйцеклеток и мужской спермы, инсеминацию (оплодотворение) яйцеклеток и перенос получившихся эмбрионов в полость матки на 3-5 сутки их развития.
- ЭКО в естественном цикле. Программа максимально приближена к процессу естественного (природного) оплодотворения и не предусматривает гормональную стимуляцию женского организма. Для оплодотворения используют созревшую в естественных условиях яйцеклетку и сперму.
- ЭКО со стимуляцией. Это стандартный вариант программы ЭКО с гормональной стимуляцией яичников, не включающий этап переноса эмбриона в полость матки. Используется в случаях, когда по медицинским показаниям не рекомендуется сочетать в пределах одного менструального цикла стимуляцию и перенос эмбриона.
- ЭКО со стимуляцией и криопротоколом. Программа предусматривает получение ооцитов в результате гормональной стимуляции яичников, забор мужской спермы, оплодотворение и культивирование эмбрионов. Особенность программы в отсутствии этапа переноса эмбриона в полость матки. Полученные эмбрионы замораживают (криоконсервируют) с целью их переноса в следующих менструальных циклах, а также предварительного генетического исследования.
- ЭКО дуостим (с двойной стимуляцией). Особенность программы в том, что гормональную стимуляцию яичников, забор спермы и оплодотворение проводят дважды в одном менструальном цикле. Полученные в результате этих этапов эмбрионы замораживают с целью переноса в полость матки в следующих циклах.
- Отложенное материнство. Эта программа предусматривает забор из организма женщины яйцеклеток, полученных в результате гормональной стимуляции, с целью их дальнейшей заморозки (витрификации). Метод позволяет использовать замороженные яйцеклетки для оплодотворения в дальнейшем, когда организм женщины будет готов к беременности.