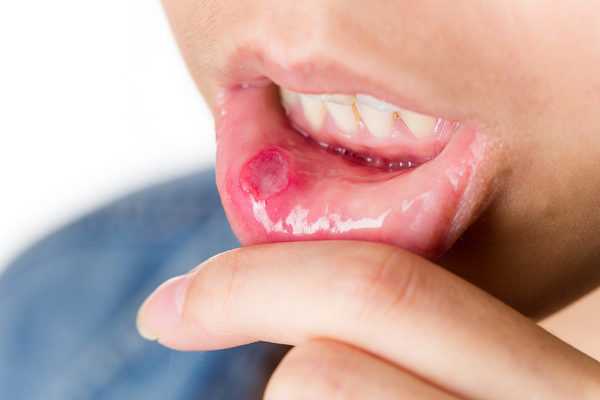
Из состоят шрамы на коже
Рубец (медицина) — Википедия
Материал из Википедии — свободной энциклопедии
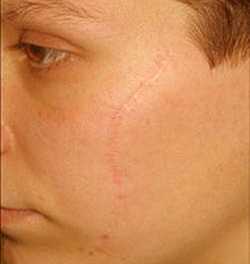
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 9 апреля 2019; проверки требуют 5 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 9 апреля 2019; проверки требуют 5 правок. У этого термина существуют и другие значения, см. Рубец.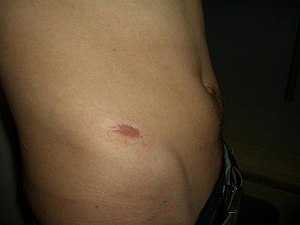 Рубец в правой подвздошно-паховой области.
Рубец в правой подвздошно-паховой области. Рубе́ц (лат. cicatrix, -icis, f.) — плотное соединительнотканное образование, возникшее вследствие регенерации тканей после хирургического вмешательства, повреждения или воспаления (например, на коже после заживления раны, в двенадцатиперстной кишке после заживления язвы, или в миокарде после инфаркта).
Рубцовая ткань состоит преимущественно из коллагена и отличается от тканей, которые она замещает, пониженными функциональными свойствами. Например, рубцы на коже более чувствительны к ультрафиолетовому излучению, и в них не восстанавливаются потовые железы и волосяные фолликулы, а рубец в сердечной мышце после инфаркта миокарда не участвует в сокращении сердца и может приводить к сердечной недостаточности. Некоторые ткани, например — костная, способны в значительной мере восстанавливать свою структуру и функцию после повреждения.
Рубцы на коже подразделяются на нормотрофические (вровень с окружающей кожей), атрофические (западающие, ниже уровня кожи), гипертрофические (возвышающиеся) и келоидные (массивные разрастания рубцовой ткани). Гипертрофические и келоидные рубцы (или келоиды) объединяются в группу патологических рубцов.
Шрам в переводе с немецкого означает рубец, в русском языке шрамом в бытовой речи называют рубец на коже, обычно линейный, от зажившей раны.
В криминалистике шрам является одной из особых примет, может быть использован для идентификации личности.
Шрам нашёл отражение как в народном творчестве, так и в авторских работах. Широко известно выражение: "Шрамы украшают мужчин".
В 1932 году был снят фильм Лицо со шрамом, а в 1983 году вышел ремейк на эту картину с Аль Пачино и Мишель Пфайффер в главных ролях.
Существуют различные методы лечения свежих, и коррекции старых рубцов (шрамов), в зависимости от их вида. [1]
Шрамирование
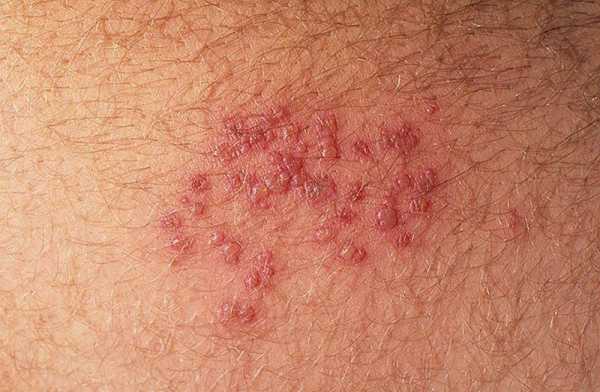
Келоидный рубец
причины, симптомы, диагностика и лечение
Рубцы на коже — это образования, которые возникли из-за регенерации тканей после травмы или воспаления. Состоит рубцовая ткань преимущественно из коллагена, поэтому по своей структуре и оттенку немного отличается от окружающей рубец кожи. Кроме того, отличается такая ткань от той, которую она замещает также пониженными функциональными особенностями. Прежде всего стоит знать, что рубцы очень чувствительные к воздействию ультрафиолетового излучения, в них не восстанавливаются после заживления волосяные фолликулы и потовые железы.
Содержание статьи:
Для устранения рубцов на коже сегодня используют самые разные методы:
- лазерную шлифовку;
- криотерапию;
- дермабразию;
- химические пилинги;
- хирургическое иссечение;
- инъекции стероидных гормонов.
Выбор наиболее подходящего метода удаления рубца в основном зависит от того, насколько давно он возник и насколько сильно разросся на коже. Наиболее сложными в лечении по праву считаются келоидные рубцы, которые являются серьезным эстетическим недостатком, а также продолжительное время сопровождаются неприятными ощущениями вроде боли, зуда, жжения.
Формирование рубцов
Шрамы являются неизбежным следствием травм и операций. При этом они являются довольно серьезным эстетическим недостатком, особенно когда расположены на открытых участках тела. Процесс образования рубца довольно сложный и длительный, он может длиться около года. Формирование рубца состоит из нескольких звеньев: повреждение ткани, выделение клетками биологически активных веществ, запускающих воспалительную реакцию и привлекающих к зонетравмирования клетки для выработки коллагена, синтез коллагена и образование небольшого рубца.
Стоит отметить, что иногда процесс заживления раны нарушается по самым разным причинам: нагноение, особенности иммунной системы, ожог, наследственная предрасположенность. Как правило, нарушение процесса заживления рубца появляется на стадии синтеза коллагена, вследствие чего возникает выступающий немного над кожей шрам либо келоидный рубец.
Первая стадия
I — воспаление и процесс эпителизации. Эта стадия может длиться от недели до 10 дней после травмирования кожи. В течение недели посттравматическое воспаление кожи начинает уменьшаться. При этом края шрама между собою соединяются непрочной тканью. Эта стадия заживления шрама очень важна для формирования тонкого и упругого рубца. Поэтому врач не должен допустить расхождение краев шрама и его нагноение. Для этого хирурги обычно накладывают специальные фиксирующие швы, а также назначают противовоспалительные препараты. Желательно в течение этой недели ограничить физическую активность, поскольку она может стать причиной расхождения краев рубца.
Вторая стадия
II — образование молодого небольшого рубца. Эта стадия занимает не меньше 10-30 дней с момента травмы. За это время в тканях формируется эластин и коллаген. При этом кровоснабжение в области травмы сохраняется, поскольку рубец имеет ярко-розовый оттенок. Пока волокна еще не до конца созрели, рубец будет оставаться довольно легко растяжимым. Именно поэтому невероятно важно в этот период не допустить повторной травмы.
Третья стадия
III — образование зрелого массивного рубца. Происходит это на 30-90 сутки после того, как возникла травма. В это время наблюдается существенное увеличение эластина и коллагена, а волокна выстраиваются в направленные пучки. При этом количество сосудов стремительно уменьшается, поэтому шрам становится бледным и очень плотным. На этой стадии повторная травма шрама может стать причиной формирования келоидного рубца.
Четвертая стадия
IV — завершающая стадия, на которой происходит окончательная трансформация шрама. Эта стадия завершается на 4-12 месяц после травмирования. В это время рубцовая ткань созревает очень медленно, поскольку из нее полностью исчезают сосуды, а волокна коллагена выстраиваются вдоль линий натяжения. Можно заметить, что рубец стал очень плотным и светлым. На этой стадии врач имеет возможность подобрать наиболее оптимальный метод устранения шрама.
Типы рубцов
Классификация рубцов кожи имеет очень важное значение, поскольку именно от вида того или иного шрама зависит подбор лечебных мероприятий. Поэтому врачу необходимо правильно определить вид рубца, чтобы получить представление о его свойствах и особенностях, а также подобрать наиболее эффективный способ лечения.
Нормотрофические рубцы
Это самый обычный и практически незаметный рубец, который не доставляет ощутимого дискомфорта. Основное преимущество этих рубцов состоит в том, что они почти незаметны, поскольку имеют точно такой же оттенок, как и замещенный ими шрам. Поскольку это довольно маленькие и неглубокие шрамы, избавиться от них очень просто и быстро можно без необходимости использовать какие-либо радикальные методы лечения. Например, сделать это можно с помощью пилинга.
Атрофические рубцы
Эти шрамы зачастую возникают из-за удаления родинок или после лечения угревой болезни. Особенность этих шрамов заключается в том,что они немного расположены ниже уровня кожи. Такие шрамы характеризуются дряблостью тканей, образованием ямок и других дефектов. К счастью, эту разновидность шрамов удалить можно также довольно просто.
Гипертрофические рубцы
Такие шрамы отличаются от других розовым оттенком и тем, что они немного выступают над кожей. Иногда такие рубцы исчезают с кожи сами без необходимости дополнительно их лечить. Однако ждать пока они исчезнут не стоит, поскольку лечить такие рубцы очень просто. Устранить совсем небольшие шрамы можно легко с помощью лазерной шлифовки или химического пилинга. Положительный эффект показали также и такие методики, как введение в зону рубца инъекций кеналога и гормональных препаратов. Чтобы от шрама не осталось и следа, его можно удалить хирургическим путем с помощью иссечения тканей.
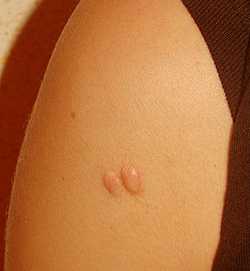
Келоидные рубцы
Это самые выраженные и заметные рубцы, которые выступают над покровом кожи. Зачастую они довольно болезненные, сопровождаются зудом и жжением. Данный тип рубцов невероятно сложно поддается лечению. При этом в отдельных случаях даже возможны его рецидивы. Тем не менее, удалить этот рубец с помощью современных методов эстетической медицины все же возможно.
Особенности келоидных рубцов
Келоидными рубцами являются опухолевидные разрастания ткани. Точные причины появления данного дефекта еще не изучены. Считается, что факторами риска являются беременность, пигментация кожи, пубертатный период, нарушение гормонального фона, инфицирование раны во время ее заживления, генетическая предрасположенность. К сожалению, такой рубец выглядит очень некрасиво, поэтому причиняет больному сильный дискомфорт, может стать причиной ухудшения психоэмоционального состояния.
Чтобы такой рубец смог сформироваться, ему необходимо пройти четыре стадии:
- эпителизация (около двух недель) — травма покрывается тоненьким слоем эпителия, который со временем начинает стремительно грубеть и уплотняться, а его оттенок начинает бледнеть;
- набухание (около месяца) — затем рубец начинает резко увеличиваться в размерах, становится очень болезненным, немного возвышается над кожным покровом, после чего боль стихает, но существенно усиливается покраснение пораженного участка;
- уплотнение — со временем рубец начинает сильно уплотняться и покрываться бляшками, а внешне напоминать келоид;
- размягчение — на завершающей стадии рубец становится подвижным, бледным и безболезненным.
Келоидный рубец в большинстве случаев занимает довольно обширную площадь, которая может в пару раз превышать зону травмирования. Обычно шрам имеет розовый или синий оттенок, бугристую или гладкую поверхность, очень плотную консистенцию, четкие границы с окружающей кожей. К сожалению, со временем, если не лечить такой шрам, он может продолжить свой рост — на нем появляются когтеобразные выступы.
В большинстве случаев келоидные рубцы формируются на открытых участках тела — зоне декольте, ушных раковинах, плечах и лице. Помимо того, что такие шрамы выглядят очень некрасиво, они еще причиняют неприятные болезненные ощущения — покалывание, зуд, жжение. Эти ощущения начинают беспокоить пациента сразу после начала формирования рубца и исчезают спустя много времени.
Зависимо от того, насколько давно сформировался он может быть «молодым» либо «старым». Молодыми считаются шрамы, которые возникли не больше пяти лет назад. Они обычно имеют гладкую и ровную поверхность, окрашены в розовый оттенок, характеризуются активным разрастанием рубцовой ткани. Шрамы, которым больше 5 лет, называют старыми: они отличаются бледным оттенком и неровной поверхностью. Возраст келоидного рубца важен, поскольку именно от него во многом и зависит правильный подбор лечения.
Профилактика появления проблемного рубца
Лечение келоидных рубцов очень сложное и длительное. Именно по этой причине важно соблюдать все способы профилактики для того, чтобы предотвратить появление таких шрамов. Относиться к рекомендациям врачей необходимо очень серьезно, поскольку это поможет избежать впоследствии серьезных осложнений для всего организма. Прежде всего стоит помнить, что серьезное травмирование лица обязательно должно стать поводом для посещения пластического хирурга. Он окажет своевременную медицинскую помощь, благодаря которой можно будет избежать возникновения патологического процесса и образования келоидного рубца.
Записаться на консультацию к пластическому хирургу может потребоваться также, если у пациента появилась небольшая рана, края которой очень сильно расходятся. Специалист наложит специальные внутрикожные швы и стягивающую повязку по краям рубца. Если обратиться вовремя к врачу, можно избежать развития келоидного рубца.
В случае возникновения раны больному следует в домашних условиях сделать все возможное для предотвращения ее нагноения. А именно, необходимо каждый день обрабатывать ее антисептиками. Это поможет предотвратить развитие воспалительного процесса, который приводит к формированию рубца. На самой ранней стадии формирования рубца приостановить патологический процесс или вовсе его остановить можно с помощью силиконовой пластины. Врач также может назначить рассасывающий пластырь, который позволит существенно уменьшить дефект.
Методы коррекции рубцов
Рубец является эстетическим недостатком, который может беспокоить человека и причинять ему дискомфорт. К счастью, избавиться от большинства рубцов можно вполне легко и быстро. Однако необходимо знать, что некоторые виды рубцов все же заживают гораздо активнее и быстрее, чем другие. Сегодня в косметологии применяется множество самых разных методов удаления шрамов. Конечно, можно попробовать избавиться от рубца с помощью специальных косметических препаратов, которые стимулируют регенерацию тканей. Однако крема и гели могут помочь только на ранних стадиях формирования рубца. В ином случае все же стоит воспользоваться косметологическими процедурами.
Физиотерапия
Наиболее используемым методом удаления шрамов с помощью физиотерапии является ультразвуковой фонофорез. Применяется он для стимулирования регенерационных процессов, а также циркуляции лимфы и крови. Данная методика позволяет ввести медикаменты в более глубокие слои кожи с помощью использования ультразвука. Стоит отметить, что ультразвуковые волны проникают довольно глубоко в ткани, активно на них воздействуют на клеточном уровне, прогревают их, стимулируют процессы обмена, насыщают ткани кислородом. Постепенно лекарственные препараты начинают накапливаться, после чего они разносятся по крови.
Лазерная шлифовка
Данная процедура подразумевает под собою воздействие на рубец лазерным лучом из-за чего происходит послойное испарение соединительной ткани. Методика позволяет провести коррекцию довольно быстро и эффективно. Стоит отметить, что процедура сопровождается отеком и умеренной болезненностью кожи. Однако со временем эти симптомы проходят. Обычно лазерная шлифовка проводится вместе с другими корректирующими процедурами.
Фотокоррекция
Данная процедура предусматривает коррекцию рубца за счет его маскирования под оттенок окружающей кожи. Достигается такой эффект за счет разрушения излишней пигментации, что делает шрам очень плоским и позволяет ему приобрести физиологическую окраску. Обычно эту процедуру назначают для устранения нормотрофических рубцов. Для получения необходимого результата больному следует пройти курс из 10 процедур.
Криотерапия
Данная методика предусматривает воздействие на рубец сверхнизкой температуры. Для этой цели применяют жидкий азот, который подается через аппликатор. Данную методику обычно применяют для удаления келоидных рубцов. Однако стоит помнить, что криотерапию не назначают людям со смуглой кожей, так как это может спровоцировать локальную депигментацию.
Инъекции
Для устранения келоидных рубцов, избавиться от которых зачастую очень сложно, назначают инъекции кортикостероидов. Нередко данная процедура сопровождается местной пигментацией кожи, которая со временем полностью исчезает. Для удаления атрофических шрамов обычно вводят инъекции гиалуроновой кислоты.
Пилинг фруктовыми кислотами
Небольшие и неглубокие шрамы можно очень быстро удалить с помощью пилинга фруктовыми кислотами. Во время данной процедуры происходит удаление слоя омертвевших клеток, а также стимулирование регенерации кожи. К тому же, фруктовые кислоты активизируют выработку эластина и коллагена, сужают поры, значительно улучшают рельеф кожи, а также осветляют участки с пигментацией.
Лучевая терапия
Это довольно эффективный метод удаления шрамов. К тому же, процедура идеально подходит для устранения рецидивов. Данную методику используют очень редко из-за губительного воздействия на организм облучения.
Микродермабразия
Методика шлифовки кожи, при которой осуществляется ее обработка микрокристаллами. Обычно данная процедура не вызывает болезненных ощущений, а также показывает очень хороший результат. Для удаления небольших шрамов используют более мягкую шлифовку, которая предполагает использование кислородно- оксид-алюминиевой смеси.
Химический пилинг
Отдельно стоит сказать о таком методе удаления рубцов на коже, как химический пилинг. Это действительно очень эффективное и действенное средство, которое позволяет довольно быстро и просто избавиться от небольших и неглубоких шрамов. Однако стоит обязательно помнить о том, что назначать пилинги можно только тогда, когда рубец уже окончательно сформировался. В ином случае, если затронуть такой шрам, могут появиться серьезные осложнения вплоть до формирования келоидного рубца.
Химический пилингзачастую проводится в несколько этапов. Если удалить необходимо гипертрофический рубец, то в таком случае пациент должен пройти подготовительный курс, состоящий из нескольких процедур. Этот курс необходим для того, чтобы подготовить кожу к более серьезному и глубокому воздействию. После того, как кожа была хорошо подготовлена, врач назначает несколько процедур пилинга (от 4 до 7). Все эти процедуры направлены на стимулирование регенерационных процессов в дерме.
Для получения более быстрого эффекта от химического пилинга врач может дополнительно назначить крем, содержащий в своем составе силикон. Такое косметическое средство стоит применять для предотвращения воспаления и сухости кожи. Нередко сеансы пилинга сочетают вместе с сеансами мезотерапии. Введение под кожу витаминных комплексов существенно ускоряет процесс заживления рубца и регенерации новой ткани. Стоит отметить, что химический пилинг сильно повреждает кожу, поэтому во время курса лечения необходимо всячески избегать попадания прямых солнечных лучей на поврежденный участок.
Ход проведения химического пилинга
Если у пациента были обнаружены очень выраженные и заметные рубцы, в таком случае лечение будет начинаться с иссечения шрама. Также больному потребуется пройти целый курс физиотерапевтических процедур с обязательным использованием фибринолитических препаратов. После такого лечения назначается проведение химического пилинга в два этапа. Сначала для подготовки кожи врач назначает мультифруктовыйпилинг на основе лимонной, гликолевой и молочной кислоты. Затем для получения более заметного результата применяется еще пилинг на основе ретиноловой кислоты.
Пилингретиноловой кислотой пользуется довольно большой популярностью из-за своей высочайшей эффективности. Это обусловлено тем, что он воздействует на кожу на клеточном уровне, поскольку усиливает выработку коллагена, протеинов и эластина. Кроме того, он омолаживает кожу, так как запускает активный процесс ее регенерации. Отдельно стоит сказать и то, что процедура является совершенно безопасной, поскольку она не вызывает серьезных осложнений для здоровья пациента.
Нередко для усиления эффекта от пилинга врачи могут вводить дополнительно кортикостероидные гормоны. На раннем этапе лечения рубцы кожи считаются наиболее эффективным методом коррекции рубцов. Для лечения небольших атрофических шрамов достаточно будет регулярно применять мазевые компрессы, которые стимулируют регенерацию кожи. Более выраженные атрофические шрамы лечат путем поверхностно-срединного пилинга, который предназначен для сглаживания их контура и снятия отека.
Хирургическое иссечение рубцов
Для удаление старых и больших рубцов может потребоваться применение более радикального способа лечения — иссечение рубцовой ткани. Эта процедура направлена на существенное уменьшение площади шрама. В основе операции лежит наложение внутрикожного косметического шва, который бы хорошо зафиксировал и соединил края шрама. Благодаря наложению такого шрама у больного формируется аккуратный и красивый послеоперационный рубец.
Однако стоит помнить, что проводить операцию на свежем келоидном рубце категорически нельзя. Это может стать причиной его существенного увеличения и даже рецидива в будущем. Обычно лечение таких серьезных рубцов начинается с медикаментозной терапии. И только после курса консервативного лечения можно приступать к хирургическому иссечению рубца. Другие виды рубцов также требует внимательного отношения — их можно удалять только после полного заживления.
Предсказать как именно будет выглядеть рубец после операции практически невозможно. Это во многом будет зависеть от реакции организма на операцию, процесса заживления и качества процедуры. На формирование рубца обычно влияют общие и местные факторы. К общим факторам в первую очередь можно отнести особенности регенерации кожи и возраст пациента. Более активное заживление ран наблюдается в молодом возрасте.
Процесс заживления раны во многом также зависит от состояния иммунной системы. А именно, этот процесс обусловлен активностью иммунных клеток, а также их влиянием на фибробласты — клетки, отвечающие за выработку коллагена. Важную роль также играет наследственная предрасположенность.
Что касается местных факторов, то к ним в первую очередь можно отнести место локализации повреждения. В различных зонах тела кожа отличается свойствами кровоснабжения, строения жирового слоя. Немаловажную роль играет также состояние кровоснабжения шва. Считается, что благоприятный исход данного заболевания возможен только, когда в области шрама кровообращение будет ускоренным.
На процесс заживления рубца влияет также характер травмы. Например, после рваных и ожоговых ран у больного может остаться деформированный рубец. Напротив, резанные раны обычно заживают гораздо быстрее и проще. Разумеется, стоит также помнить, что своевременное хирургическое вмешательство может позволить избежать формирования келоидных рубцов. Врачи также учитывают размер пораженной области. Однако стоит отметить, что даже в случае обширной травмы можно будет избежать серьезных осложнений в случае вмешательства квалифицированного пластического хирурга.
Рубцы на коже - причины, диагностика и лечение
Общие сведения
Грубые рубцы и шрамы на лице или теле сегодня уже не служат украшением настоящих мужчин и, уж тем более, женщин. К сожалению, возможности современной медицинской косметологии не позволяют полностью избавиться от рубцовых дефектов, предлагая лишь сделать их менее заметными. Процесс коррекции рубцов требует упорства и терпения.
«Рубец» и «шрам» - слова-синонимы. Шрам – это бытовое, обиходное наименование рубца. Рубцы на теле образуются вследствие заживления различных повреждений кожи. Воздействие механических (травмы), термических (ожоги) агентов, болезней кожи (постакне) приводят к нарушению физиологической структуры кожного покрова и его замещению соединительной тканью.
Порой рубцы ведут себя очень коварно. При нормальном физиологическом рубцевании кожный дефект со временем стягивается и бледнеет. Но в ряде случаев рубцевание носит патологический характер: рубец приобретает ярко-багровый цвет и увеличивается в размерах. В этом случае необходима немедленная помощь специалиста. Проблемой коррекции рубцов занимаются в содружестве врачи-дерматокосметологи и пластические хирурги.
Рубцы на коже
Формирование рубцов
В своем формировании рубец проходит 4 последовательно сменяющие друг друга стадии:
I - стадия воспаления и эпителизации.
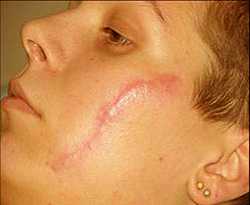 Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
Протекает от 7 до 10 суток с момента возникновения травмы. Характеризуется постепенным уменьшением отека и воспаления кожи. Формируется грануляционная ткань, сближающая края раны, рубец пока отсутствует. Если не происходит инфицирования или расхождения раневой поверхности, то рана заживает первичным натяжением с формированием едва заметного тонкого рубца. С целью профилактики осложнений на данном этапе накладываются атравматичные швы, щадящие ткани, проводятся ежедневные перевязки с местными антисептиками. Ограничивается физическая активность, чтобы избежать расхождения раневых краев.
II - стадия образования «молодого» рубца.
Охватывает период с 10-х по 30-е сутки с момента травмы. Характеризуется формированием в грануляционной ткани коллаген-эластиновых волокон. Рубец незрелый, рыхлый, легко растяжимый, ярко-розового цвета (из-за усиленного кровоснабжения раны). На этой стадии следует избегать вторичной травмы раны и усиленных физических нагрузок.
III - стадия образования «зрелого» рубца.
Длится с 30-х по 90-е сутки со дня травмы. Волокна эластина и коллагена разрастаются в пучки и выстраиваются в определенном направлении. Уменьшается кровоснабжение рубца, из-за чего он уплотняется и бледнеет. На этом этапе нет ограничений по физической активности, но повторная травма раны может вызвать формирование гипертрофического или келоидного рубца.
IV - стадия окончательной трансформации рубца.
Начиная с 4 месяца после травмы и до года, происходит окончательное созревание рубца: отмирание сосудов, натяжение волокон коллагена. Рубец уплотняется и бледнеет. Именно в этом периоде врачу становится понятно состояние рубца и дальнейшая тактика его коррекции.
Избавиться от рубцов раз и навсегда не представляется возможным. С помощью современных методик можно лишь сделать грубый, широкий рубец косметически более приемлемым. Выбор методики и эффективность лечения будет зависеть от стадии формирования рубцового дефекта и от типа рубца. При этом действует правило: чем раньше вы обратились за медицинской помощью, тем лучше будет результат.
Рубец формируется вследствие нарушения целостности кожного покрова (операция, травма, ожог, пирсинг) в результате процессов закрытия дефекта новой соединительной тканью. Поверхностное повреждение эпидермиса заживает без образования рубцов, т. к. клетки базального слоя обладают хорошей регенерационной способностью. Чем глубже поражение слоев кожи, тем длительнее процесс заживления и выраженнее рубец. Нормальное, неосложненное рубцевание приводит к образованию нормотрофического рубца: плоского и имеющего цвет окружающей кожи. Нарушение течения рубцевания на какой-либо стадии может привести к формированию грубого патологического рубца.
Типы рубцов
Прежде чем выбрать метод лечения и оптимальный срок проведения той или иной процедуры, следует определить тип рубцов.
 Нормотрофические рубцы обычно не доставляют пациентам больших огорчений. Они не столь заметны, т.к. их эластичность близка к нормальной, они имеют бледную или телесную окраску и находятся на уровне окружающих кожных покровов. Не прибегая к радикальным методам лечения, от таких рубцов благополучно можно избавиться при помощи микродермабразии либо химического поверхностного пилинга.
Нормотрофические рубцы обычно не доставляют пациентам больших огорчений. Они не столь заметны, т.к. их эластичность близка к нормальной, они имеют бледную или телесную окраску и находятся на уровне окружающих кожных покровов. Не прибегая к радикальным методам лечения, от таких рубцов благополучно можно избавиться при помощи микродермабразии либо химического поверхностного пилинга.
Атрофические рубцы могут возникнуть вследствие угревой болезни или некачественного удаления родинок или папиллом. Растяжки (стрии) также представляют собой именно этот тип рубцов. Атрофические рубцы находятся ниже уровня окружающих кожных покровов, характеризуются дряблостью тканей, возникающей из-за снижения выработки коллагена. Недостаток роста кожи приводит к образованию ямок и рубцов, создающих видимый косметический дефект. Современная медицина имеет в своем арсенале немало эффективных способов устранения даже достаточно обширных и глубоких атрофических рубцов.
Гипертрофические рубцы имеют розовую окраску, ограничены поврежденной областью и выступают над окружающими кожными покровами. Гипертрофические рубцы могут частично исчезнуть с поверхности кожи в течение двух лет. Они прекрасно поддаются лечению, поэтому не стоит ждать их самопроизвольного исчезновения. На небольшие рубцы можно воздействовать лазерной шлифовкой, дермабразией, химическим пилингом. К положительным результатам приводит введение в зону рубца гормональных препаратов, инъекций дипроспана и кеналога. Электро- и ультрафонофорез с конрактубексом, лидазой, гидрокортизоном дают стойкий положительный эффект в лечении гипертрофических рубцов. Возможно хирургическое лечение, при котором иссекаются рубцовые ткани. Этот способ дает наилучший косметический эффект.
Келоидные рубцы имеют резкую границу, выступают над окружающими кожными покровами. Келлоидные рубцы зачастую болезненны, в местах их образования ощущается зуд и жжение. Этот тип рубцов плохо поддается лечению, возможны рецидивы возникновения келоидных рубцов еще больших размеров. При всей сложности задачи, эстетическая косметология имеет немало примеров благополучного решения проблемы келоидных рубцов.
Особенности келоидных рубцов
 Успех лечения любого заболевания во многом зависит от правильно поставленного диагноза. Это правило не является исключением и в случае устранения келоидных рубцов. Избежать ошибок в тактике лечения, возможно лишь четко определив тип рубца, т.к. по внешним проявлениям келоидные рубцы часто напоминают рубцы гипертрофические. Существенной разницей является то, что размеры гипертрофических рубцов совпадают с размерами поврежденной поверхности, тогда как келоидные рубцы выходят за границы травмы и по площади могут превосходить размер травматического повреждения кожи. Обычные места возникновения келоидных рубцов – область грудной клетки, ушные раковины, реже – суставы и область лица. Келоидные рубцы в своем развитии проходят четыре стадии.
Успех лечения любого заболевания во многом зависит от правильно поставленного диагноза. Это правило не является исключением и в случае устранения келоидных рубцов. Избежать ошибок в тактике лечения, возможно лишь четко определив тип рубца, т.к. по внешним проявлениям келоидные рубцы часто напоминают рубцы гипертрофические. Существенной разницей является то, что размеры гипертрофических рубцов совпадают с размерами поврежденной поверхности, тогда как келоидные рубцы выходят за границы травмы и по площади могут превосходить размер травматического повреждения кожи. Обычные места возникновения келоидных рубцов – область грудной клетки, ушные раковины, реже – суставы и область лица. Келоидные рубцы в своем развитии проходят четыре стадии.
- Стадия эпителизации. После получения травмы поврежденный участок затягивается тонкой эпителиальной пленкой, которая в течение 7-10 дней уплотняется, грубеет, приобретает бледную окраску и остается в таком виде 2-2,5 недели.
- Стадия набухания. На этом этапе рубец увеличивается, возвышается над прилегающими кожными покровами, становится болезненным. В продолжение 3-4 недель болезненные ощущения ослабевают, а рубец приобретает более интенсивную красноватую окраску с цианотичным оттенком.
- Стадия уплотнения. Происходит уплотнение рубца, в отдельных его местах возникают плотные бляшки, поверхность становится бугристой. Внешняя картина рубца представляет келоид.
- Стадия размягчения. В этой стадии рубец окончательно приобретает келоидный характер. Он отличается бледной окраской, мягкостью, подвижностью и безболезненностью.
При выборе тактики лечения исходят из срока давности рубцов. Келоидные рубцы от 3 месяцев до 5 лет существования (молодые келоиды) активно растут, отличаются гладкой блестящей поверхностью, красным цветом с цианотичным оттенком. Рубцы старше 5 лет (старые келоиды) бледнеют, приобретают морщинистую неровную поверхность (иногда происходит западание центральной части рубца).
Причиной келоидных рубцов могут быть хирургические вмешательства, вакцинация, ожоги, укусы насекомых или зверей, татуировки. Такие рубцы могут возникать даже без травматического повреждения. Кроме существенного эстетического дискомфорта келоидные рубцы доставляют пациентам неприятные ощущения зуда и болезненности. Причина же развития именно данного вида рубцов, а не гипертрофических, в настоящий момент медиками не установлена.
Профилактика возникновения проблемного рубца
Памятуя о сложности лечения келоидных рубцов, следует с большей тщательностью относиться к профилактике их возникновения и соблюдать определенные правила:
- При серьезном травмировании кожных покровов лица следует немедленно обратиться за квалифицированной помощью. Пластический хирург в состоянии оказать своевременную помощь, которая позволит избежать возникновения келоидных рубцов.
- Лечение в домашних условиях должно быть направлено на исключение возможности нагноения раны. Ежедневная обработка раневой поверхности антисептиками необходима для исключения воспалительного процесса, приводящего к образованию келоидных рубцов.
- Если рана небольшая, но края ее сильно расходятся, следует обратиться к пластическому хирургу для наложения внутрикожного шва и стягивающей повязки по краям шва. В противном случае неминуемо образование келоидного рубца.
- На ранних стадиях образования келоидного или гипертрофического рубца (срок не более полугода) исправить ситуацию возможно с помощью силиконовой пластины. Применение рассасывающего пластыря под наблюдением хирурга позволит уменьшить косметический дефект.
Методы коррекции рубцов
В вопросах лечения рубцов не стоит действовать самостоятельно: в лучшем случае результат будет нулевым, в худшем – вы получите еще более выраженные и грубые рубцовые изменения. Столь популярные гели "Мидерма" и "Контрактубекс», конечно, помогают cтимулировать регенерацию и формирование нормотрофического рубца, но не являются самыми эффективными средствами борьбы со шрамами.
Сегодня в арсенале медицины имеется ряд действенных методов коррекции рубцов.
Косметические препараты. При наличии рубца необходимо уделить должное внимание домашнему уходу за кожей. Используемые косметические средства должны содержать компоненты, питающие кожу и выравнивающие ее поверхность, такие, как фруктовые кислоты и ретинол. Для достижения желаемого результата эти средства требуют длительного применения. Кроме того, в солнечную погоду их использование следует сочетать с солнцезащитной косметикой.
Физиотерапия. Для стимуляции регенерационных процессов, циркуляции крови и лимфы, образования грануляции в зоне рубца широко применяют ультразвуковой фонофорез и электростатический массаж. Фонофорез представляет собой процедуру введения косметических и лечебных препаратов в глубокие слои кожи при помощи ультразвука. Ультразвуковые волны проникают глубоко в ткани и, активно воздействуя на клеточном уровне, обеспечивают их глубокий прогрев и микромассаж, стимулируют обменные процессы, улучшают циркуляцию крови и лимфы, насыщение тканей кислородом. Поступающие при фонофорезе лекарственные вещества накапливаются, образуя своеобразное депо, а затем постепенно разносятся с кровотоком. Фонофорез обладает противоотечным, рассасывающим и противовоспалительным действием.
Электростатический массаж воздействует на ткани переменным электростатическим полем, вызывая их вибрацию. Он ведет к улучшению микроциркуляции и трофики тканей, ускоряет процессы регенерации и находит широкое применение в комплексной коррекции рубцов.
Фотокоррекция. Это процедура маскирования рубца под цвет окружающей кожи за счет воздействия световым лучом. При этом происходит разрушение излишней пигментации и сосудов рубца, в результате чего рубец становится более плоским, приобретает физиологическую окраску. Фотокоррекция проводится при гипертрофических и нормотрофических рубцах, красных атрофических рубцах. Количество необходимых процедур зависит от вида и давности существования рубца и составляет до 10 и более. Показателями эффективности фотокоррекции служат осветление рубца и его размягчение.
Лазерная шлифовка . Воздействуя на рубец, лазерный луч послойно испаряет соединительную ткань. Метод позволяет проводить быструю, бескровную, точно контролируемую коррекцию. Процедура сопровождается умеренной болезненностью и отеком кожи, которые снимаются после приема лекарственных препаратов. Лазерная шлифовка рубца всегда проводится в сочетании с другими корректирующими методами.
Криотерапия. Метод воздействия на измененную кожу сверхнизкими температурами при помощи жидкого азота (при t -40 градусов С), подаваемого через специальный аппликатор. Особенно эффективна криотерапия в отношении келоидных рубцов, вызывая их уплощение. Не применяется у пациентов со смуглой или темной кожей, т. к. ведет к локальной депигментации.
Инъекции. С высокой степенью эффективности (до 90%) для коррекции келоидных рубцов применяется инъекционное введение в рубцовую ткань кортикостероидных гормонов. Побочной реакцией метода является местная пигментация кожи, исчезающая со временем. Для лечения атрофических рубцов применяют инъекции с препаратами гиалуроновой кислоты.
Пилинг фруктовыми кислотами. В основе пилинга с фруктовыми кислотами (АНА-пилинга) лежит удаление верхнего слоя омертвевших клеток и стимуляция восстановительных процессов в коже. Фруктовые кислоты стимулируют образование эластина и коллагена, улучшают рельеф кожи, осветляют пигментированные зоны, сужают поры. Пилинг с высокими концентрациями фруктовых кислот сглаживает рубцы и оказывает омолаживающее действие на кожу.
 Химические пилинги. Наиболее результативными методами коррекции рубцов являются шлифовки, позволяющие нивелировать их границы и выровнять рельеф кожи – это лазерная шлифовка, дермабразия и химический пилинг. Атрофические рубцы можно подвергать шлифовке уже на самых ранних сроках, а гипертрофические и келоидные рубцы – только после окончательного их формирования. Процесс шлифовки гипертрофических рубцов должен быть постепенным: от поверхностной – к более глубокой, с тем, чтобы избежать усугубления дефекта.
Химические пилинги. Наиболее результативными методами коррекции рубцов являются шлифовки, позволяющие нивелировать их границы и выровнять рельеф кожи – это лазерная шлифовка, дермабразия и химический пилинг. Атрофические рубцы можно подвергать шлифовке уже на самых ранних сроках, а гипертрофические и келоидные рубцы – только после окончательного их формирования. Процесс шлифовки гипертрофических рубцов должен быть постепенным: от поверхностной – к более глубокой, с тем, чтобы избежать усугубления дефекта.
Для умеренно выраженных гипертрофических рубцов химический пилинг проводится поэтапно. Сначала в течение 10 дней при помощи поверхностного пилинга (2-4 процедуры) кожу подготавливают к более глубокому воздействию. Затем следуют 4-7 процедур пилинга, направленных на стимуляцию восстановительных процессов в дерме. Дополнительно в течение трех недель назначается дерматологический крем с силиконом, предохраняющий кожу от высушивания и воспаления. Сеансы пилинга часто сочетают с мезотерапией, направленной на улучшение локальной трофики и микроциркуляции кожи. После курса пилингов назначают наружные препараты для поддержания клинического эффекта.
Выраженные гипертрофические рубцы сначала подвергают хирургическому иссечению с последующим прохождением курса физиотерапевтических процедур (фонофорез или гальванофорез) с фибринолитическими препаратами (гепарином или гиалуронидазой). Затем также, в два этапа, проводят химические пилинги: сначала мультифруктовые пилинги Glicopee S с гликолевой, лимонной, молочной и салициловой кислотами (несколько процедур 1 раз в неделю), затем - химический желтый пилинг Mediderma на основе ретиноловой кислоты.
Ретиноловый пилинг эффективно действует на клеточном уровне, усиливает выработку протеинов, коллагена и эластина, омолаживает кожу. Процедура хорошо переносится, не вызывает дискомфорта и выраженных кожных реакций. Иногда дополнительно в рубцы вводят инъекции кортикостероидных гормонов (кеналог, дипроспан). Сегодня пилинги являются основным методом коррекции гипертрофических рубцов и дают особенно хорошие результаты на раннем этапе их лечения.
Недавние атрофические рубцы (двух-трех недельной эпителизации) лечат с помощью мазевых компрессов с гелем «Дерматикс» или протектором Silkses (Mediderma).
Умеренно выраженные атрофические рубцы лечат с помощью поверхностно-срединных пилингов. Они позволяют сгладить контур рубца и выровнять рельеф кожи. После процедуры остается небольшой отек и покраснение, затем образуется струп (корочка). С отпадением корочки глубина рубца сглаживается.
Микродермабразия . Метод тонкой шлифовки кожи микрокристаллами окси-аллюминия за счет абразивных свойств порошка. Микрошлифовка практически не вызывает болевых ощущений, исключает развитие инфекций кожи ввиду использования одноразовых комплектов. Микродермабразия в комплексе с методом безыгольной мезотерапии дает великолепные результаты в коррекции рубцов. В состав сывороток для мезотерапии входят гиалуроновая и глутаминовая кислоты, витамины А, Е, С, протеины шелка, лизин, олигоэлементы с высокой регенерирующей и ранозаживляющей активностью.
Для более мягкой микродермабразии используется кислородно- оксид-алюминиевая смесь. Насыщение клеток кислородом и эффект микрошлифовки дают высокие результаты в борьбе с рубцами и растяжками.
Лучевая терапия. Эффективность лучевой терапии в отношении рецидивов келоидных рубцов научно доказана. Однако, облучение оказывает неблагоприятное воздействие на организм в целом и имеет слишком много побочных эффектов.
Хирургическое иссечение рубцов. Иссечение рубцовых тканей скальпелем направлено на уменьшение площади дефекта. Края вновь образованной раны тщательно сопоставляются и фиксируются внутрикожным косметическим швом. Впоследствии формируется аккуратный послеоперационный рубец.
Свежий келоидный рубец иссекать нельзя – это может привести к его увеличению и рецидиву. Лечение келоидных рубцов начинают с консервативных методов, лишь затем прибегая к хирургическому иссечению. Остальные типы рубцов иссекают после полного их созревания, через полгода или год.
Предсказать, как будет выглядеть будущий рубец, практически невозможно. Это зависит и от индивидуальной реакции организма, и от протекания процесса заживления, и от качества проведенной операции. Факторы, оказывающие влияние на формирование рубца подразделяются на общие и местные.
Общие:
- возрастные особенности регенерации кожи: более активные в раннем и замедленные в зрелом и пожилом возрасте
- состояние иммунной системы: от активности макрофагов (иммунных клеток) и их влияния на фибробласты (клетки, отвечающие за выработку коллагена) зависит содержание коллагена в рубце
- наследственная предрасположенность: индивидуальная активность фибробластов и способность организма к концентрации биологически активных веществ в крови и тканях.
Местные:
- место возникновения повреждения: в разных анатомических зонах кожа имеет свои особые характеристики кровоснабжения, толщины и строения жирового слоя; квалифицированные действия врача позволят выполнить безупречный в косметическом плане шов
- состояние кровоснабжения раны: исход коррекции более благоприятен там, где достаточное кровоснабжение (область лица, головы), медленнее рубец будет заживать в области сниженного кровообращения
- характер травмы: после ожоговых и рваных ран остаются деформированные рубцы, для резаных ран с хорошо сопоставимыми краями прогноз более благоприятный; своевременное хирургическое вмешательство позволит избежать возникновения грубых келоидных рубцов
- размер раневой поверхности: при обширном повреждении и значительных размерах рубца благоприятный исход лечения возможен лишь при вмешательстве опытного пластического хирурга.
Немного о шрамировании
Информация о рубцах будет неполной, если обойти молчанием такую процедуру как шрамирование или скарификация – искусственное нанесение на кожу декоративных шрамов. Для одних это новомодное направление боди-арта – способ замаскировать уже имеющиеся рубцы, для других – попытка придать своей внешности мужественность и брутальность. К сожалению, бездумное увлечение молодых людей подобными процедурами, а также другими искусственными повреждениями кожи (татуировки, пирсинг) приводит к необратимым последствиям. Мода проходит, а рубцы остаются навсегда.
Почему на шрамах не остается солнечный загар
Шрамы и рубцы – это стойкие образования на кожных покровах. Почему они появляются? Какие существуют виды подобных патологий? Из какой ткани состоят шрамы на коже и почему они не загорают на солнце? Об этом и многом другом читайте в нашей статье.
Почему шрамы на коже не загорают?
Достаточно часто люди, имеющие шрамы на теле и посещающие солярий либо загорающие на морском берегу жарким летом замечают, что после принятия солнечной ванны основные кожные покровы изменяются оттенок на темные, однако рубцы остаются светлыми, ещё сильнее выделяясь на фоне здорового эпидермиса. Почему это происходит?
Шрамы не загорают и отличаются на ощупь от здоровой кожи по нескольким обстоятельствам:
- Структурное изменение на клеточном уровне. Шрамы на коже состоят преимущественно из коллагена и отличаются по структуре от здоровой кожи. Недостающий эпидермис, эпителий, промежуточные слои замещаются соединительной тканью, имеющей более плотную структуру в диафрагмальной проекции. Здесь нет подкожной жировой клетчатки, зародышей волосяного покрова и иных типичных для неповрежденной кожи элементов. Сама соединительная ткань обладает малой эластичностью, в ней отсутствует мелкая сосудистая сетка, что в конечном итоге сказывается на процессе формирования загара;
- Отсутствие меланина. Из-за деформации кожные структуры с последующим нарастанием соединительной ткани создают предпосылки к значительному уменьшению либо полному отсутствию меланина – этот фермент отвечает за изменение оттенка пигментации кожи под воздействием ультрафиолета. В результате локализация не загорает либо изменяет оттенок существенно слабее, чем неповрежденные кожные покровы.
Виды рубцов и их особенности
Современная медицина выделяет 4 основных типа рубцов, шрамов:
- Нормотрофические повреждения. Являются следствием незначительных проблем с кожей. Имеют светлый оттенок, не выступают над поверхностью эпидермиса и существенно не меняют его рельеф. При этом их эластичность фактически соответствует идентичным показателям для нормальной ткани;
- Атрофические повреждения. Вызывается локальными осложненными патологиями в виде ожогов 2-3 степени, отсутствием профессионального лечения угревой сыпи, ветряной оспы и так далее. На эпидермисе формируются неровности, ямки, незначительно либо умеренно ухудшается структура дермы. Из-за ухудшения выработки коллагеновых элементов видимый косметический дефект может отличаться по цвету, обладает слабым коэффициентом эластичности;
- Гипертрофические повреждения. Значительно выступают над уровнем эпидермиса, имеют розоватый оттенок и четко очерченную повреждённую область. Существенное разрастание фиброзной ткани сопровождается регулярным зудом, воспалительными процессами. После окончательного формирования, гипертрофические рубцы и шрамы практически не обладает эластичностью, целиком состоят из соединительных тканей;
- Келоидные повреждения. Наиболее тяжёлый тип структурных аномалий кожных покровов. Локализация обрастает жесткой, плотной и бугристой неравномерной поверхностью, существенно страдает общий рельеф кожи. Чувство стянутости сопровождается неприятными ощущениями, болью. Патологические образования нестабильны и могут расширяться, увеличиваться в размерах даже после окончательного заживления. Обычно, келоидные шрамы и рубцы является осложнением гипертрофических повреждений на фоне возрастных изменений эпителия, нарушение иннервации и гормонального баланса, генетической предрасположенности, регулярного инфицирования ран на местном уровне.
Причины появления рубцов
Существует множество потенциально возможных причин, приводящих к появлению рубцов и шрамов на коже. Наиболее типичные:
- Механические повреждения эпидермиса. Могут происходить в результате травмы, неосторожного обращения с колюще-режущими предметами и так далее;
- Ожоги. Тепловые и химические. Интенсивность патологического процесса на коже определяется степенью ожога. От наиболее легкой, исчезающей самостоятельно и без последствий в течение 1,5 недель до крайней, характеризующейся частичным или полным некрозом глубинных слоев эпителия;
- Заболевание. Речь идёт первую очередь о кожных проблемах, в частности угревой сыпи, хронической экземе и так далее;
- Проведение оперативного вмешательства. Некачественное удаление папиллом и родинок, выполнение кесарево сечение, удаление аппендицита и многое другое.
Можно ли загорать со шрамами на солнце и в солярии?
В общем случае загорать при наличии шрамов и рубцов можно, как в солярии, так и на открытом солнце. Однако есть несколько особенностей:
- Непосредственное локализация повреждений с большой долей вероятности не будет изменять оттенок из-за нехватки либо полного отсутствия пигментных клеток в структуре соединительной ткани;
- Процедура противопоказана в тех случаях, когда патологическая повреждение окончательно не зажило. Речь идет о нормотрофических, атрофических и гипертрофических рубцах. Первые заживают в течение 1 месяца. Вторые – до полугода. Третьи – 1 год и более;
- Запрещено загорать на солнце при наличии келоидных рубцов. Данное образование нестабильно, может расширяться, увеличиваться в размерах, провоцировать развитие местных вторичных инфекций, выступать негативным фактором формирования доброкачественного или злокачественного новообразования, в особенности при фоновом влиянии больших доз ультрафиолетового излучения.
Как правильно загорать на солнце со шрамами
Основные рекомендации включает в себя следующие моменты:
- Обязательная защита локальных областей рубцов или шрамов в том случае, если они окончательно не зажили. Прямое попадание на них лучей света и воздействие ультрафиолетового облучения запрещено, поэтому стоит прикрывать проблемные участки непрозрачной материей;
- Соблюдение норм принятия солнечных ванн. Оптимальными временными рамками процедур на открытом воздухе считается утро (до 11 часов) и вечер (после 17 часов). Если возможности приходить на пляж в это время нет, то днём не находитесь постоянно на солнце, регулярно заходите под плотную тень;
При наличии активного локального или системного воспалительного процесса в организме, от солнечных процедур следует отказаться, поскольку поток ультрафиолетового излучения способен значительно ускорить патологическое развитие проблемы.
- Использование средств индивидуальной защиты. Речь идет о лосьонах и кремах, наносимых как до принятия солнечных ванн (SPF подбирается индивидуально под конкретный тип кожи), так и после них (активное увлажнение эпидермиса).
Методы удаления рубцов специальными процедурами
В рамках терапии шрамов и рубцов используются самые разнообразные методы инвазивного и неинвазивного лечения. Наиболее известные:
- Лазерный пилинг. Аппаратная шлифовка кожных покровов, используя высокоточную лазерную установку. Устраняет незначительные и умеренные дефекты, стимулирует процессы клеточного образования и регенерации кожных покровов. Считается малоинвазивной процедурой, широко используемой в профессиональной косметологии. В рамках мероприятия лазер разрушает соединительную ткань на рубцах и стимулирует образование полноценного эпидермиса. Метод эффективен в отношении неглубоких пигментных образований, посттравматических рубцов, постоперационных проблем, а также изъянов, оставшихся после угревой сыпи;
- Химический пилинг. Классическая косметологическая процедура, предопределяющая воздействие ряда веществ на роговой слой эпидермиса и его срединные части без проникновения за базальную мембрану. Типичные средства – фруктовые кислоты, ТСА, фенолы. При правильном выполнении мероприятия этот тип обработки справляется с последствиями акне, гиперпигментацией, дряблостью, лёгкими и умеренными дефектами;
- Оперативное вмешательство. Хирургическое иссечение рубцовых тканей, представляет собой стандартную инвазивную процедуру. Выполняется в условиях стационара опытным хирургом;
- Консервативная терапия. Является дополнением к основным мероприятиям, включает в себя инъекции кортикостероидов, дипроспана, в том числе используя ультрафонофорез и электрофорез;
- Криотерапия. Воздействие на проблемную кожу сверхнизкими температурами. Используется жидкий азот, подаваемый порционно в локализацию через специальный аппликатор. Криотерапия эффективна против келоидных рубцов, но часто приводит к локальной гиперпигментации, в особенности у людей с темной кожей.
Мази и гели для рассасывания рубцовой ткани
Применение исключительно методов консервативной терапии с нанесением местных средств эффективно в отношении нормотрофических и частично атрофических шрамов и рубцов.
Гипертрофические и тем более келоидные патологии, особенно сопровождающиеся риском развития опухоли, лечатся комплексно, в том числе с использованием инвазивных методик. К наиболее известным местным препаратам относятся:
- Дерматикс. Гель, устраняющий нарушение пигментации кожи, уменьшающий зуд и защищающий проблемный эпидермис в локализации путём его глубокого увлажнения. Наносится 2-3 раза в сутки. При необходимости после полного высыхания поверх средства возможно использование классической косметики в виде тонального крема, пудры и так далее;
- Келофибраза. Вспомогательные местные препараты в виде мази, часто назначаемые в постоперационном этапе для нормализации эпидермиса, повреждённого хирургическим инструментом.
 Основные действующие вещества – гепарин и мочевина. Первый компонент способствуют нормализации микроциркуляции в сосудистых структурах кожных покровов. Второй – смягчает и увлажняет кожу, способствует растворению соединительных тканей. Келофибраза используется на протяжении 3-5 месяцев ежедневно до 4 раз в сутки. Рационально не только наносить средство, напрямую растирая его на коже, но и делать ночные компрессы. Мазь эффективна против нормотрофических и атрофических рубцов. Для лечения гипертрофических патологий используется в качестве дополнения;
Основные действующие вещества – гепарин и мочевина. Первый компонент способствуют нормализации микроциркуляции в сосудистых структурах кожных покровов. Второй – смягчает и увлажняет кожу, способствует растворению соединительных тканей. Келофибраза используется на протяжении 3-5 месяцев ежедневно до 4 раз в сутки. Рационально не только наносить средство, напрямую растирая его на коже, но и делать ночные компрессы. Мазь эффективна против нормотрофических и атрофических рубцов. Для лечения гипертрофических патологий используется в качестве дополнения; - Контрактубекс. Основным компонентом этого местного средства выступает аллантоин, частично разрушающий соединительная ткань и способствующий процессу регенерации эпидермиса. Помимо этого происходит вторичное замедление воспалительных процессов, размягчение тканей. Процесс терапии контрактубексом длительный и составляет в среднем 4-6 месяцев с ежедневным применением средства до 4 раз в сутки. Помогает против нормотрофических, атрофических и гипертрофических рубцов, послеродовых растяжек.
Почему появляются шрамы и рубцы и и какие бывают виды
Рубцы и шрамы – это ответ организма на повреждение кожного покрова. Наша кожа состоит из трех слоев – эпидермис, дермис и подкожно – жировой слой. Царапины, остающиеся на поверхности кожи, исчезают без следа, поскольку повреждение затрагивает только верхний слой кожи – эпидермис. Если нарушение тканей происходит на среднем или более глубоком уровне, образуется рубец. Любая операция или травма вызывает рубцевание кожи. Как это происходит?
При нарушении целостности кожного покрова, поврежденные клетки начинают вырабатывать биологически активные вещества, вызывающие в ране воспаление. В этот же момент другие клетки, называемые фибропласты, берутся за выработку дополнительного коллагена и эластина. В результате образуется отек, а затем на его месте – рубец. Отличие ткани на рубце от соседней нормальной кожи объясняется формированием неэластичного коллагена, препятствующего нормальному восстановлению ткани. Поэтому новая ткань более плотная по структуре. Изменённое качество ткани рубца можно увидеть под микроскопом – коллагеновые волокна будут размещаться упорядоченно и ровно.
Через 2-3 недели оставшийся коллаген исчезает и формируется плоский рубец. Еще через некоторое время - от нескольких дней до нескольких месяцев или даже лет - рубец станет бледным и едва заметным. Так происходит, если всё протекает нормально. Однако, в некоторых случаях получается иначе. В зависимости от многих факторов могут образовываться неэстетичные видимые рубцы. Повлиять на образование заметного шрама может вид раны (колотая, резаная), несопоставимые края раны, ожог, загрязнение раны, плохой иммунитет, наследственность, а также место повреждения. Например, все продольные разрезы на руках и ногах будут формировать рубцы. В области декольте, задней части шеи (под волосами), спины, ушной раковины, лобковой зоны всегда образуются грубые фиолетовые и красные рубцы.
Наличие одной из этих причин нарушает синтез коллагена и способствует образованию выступающего или втянутого рубца.
Клиническая классификация рубцов следующая: различают физиологические, патологические и смешанные рубцы.
Физиологические или нормотрофические рубцы - это обычные малозаметные шрамы, которые не выделяются над поверхностью кожи, они плоские, тонкие, и со временем бледнеют, превращаясь в ниточку. Обычно это хирургические разрезы, сделанные по естественным складкам с учетом силовых линий кожи, или незначительные поверхностные ожоги, царапины или ссадины. Нормотрофические рубцы при формировании становятся более чувствительными, возвышаются над кожей, но затем уменьшаются. Они могут иногда потерять чувствительность, что со временем проходит. Такие шрамы не вызывают у пациентов беспокойства, за исключением случаев чисто эстетических, когда пациент хочет от них избавиться.
Патологические рубцы бывают гипертрофические, келоидные и атрофические.
Гипертрофические рубцы похожи на келоидные в том, что касается возвышения над кожей и покраснения. Однако, в отличие от келоида, гипертрофические рубцы не распространяется дальше поврежденной площади. Их возникновение объясняется сбоями в работе эндокринной системы, вторичной инфекцией, ослабленным иммунитетом со снижением витаминного и белкового уровня организма. Витамины и белки способствуют повышению активности клеток, очищающих рану, ускоряют выработку коллагена и зарастание ткани (грануляцию).
Келоидные рубцы сильно возвышаются над кожей, имеют окраску от ярко-красного до розового цвета, формируются неровными связками. У них плотная структура, и они могут распространяться значительно за пределы поврежденной области. Наличие коллагена превышено, зато эластин не вырабатывается в достаточном количестве. Под микроскопом можно увидеть повышенную активность клеток-фибропластов. Обычно келоидные рубцы возникают вследствие нестандартной реакции соединительной ткани на рану. Они образуются при сниженном иммунитете или генетической расположенности. Также причиной может быть пониженная сопротивляемость тканей. Например, у представителей негроидной расы в большинстве случаев рубцы разрастаются в келоидные, что связано с предрасположенностью к келоидозу. Если рубец активный, то он зудит, пациенты жалуются на чувство распирания, болезненность. Иногда он покрывается трещинами и пронизан ярко выраженными кровеносными сосудами. Неактивный рубец не разрастается, имеет розовую окраску, не беспокоит пациента. Врачи относят келоидные рубцы к условно опухолевым образованиям.
Атрофические рубцы возникают из-за полученных травм или угревой сыпи. Иногда они являются следствием растяжения кожи или воспалительных процессов. Поверхностный ожог или удар электрическим током также могут способствовать появлению атрофического рубца. Такие рубцы располагаются ниже уровня кожного покрова, имеют светлую окраску, характеризуются слабым уровнем выработки коллагена, эластина и необходимых белков. Самый типичный пример - послеродовые стрии. Иногда атрофические рубцы возникают на месте удаления папиллом, бородавок или фурункулов.
Смешанные рубцы, как следует из названия, имеют смешанную природу возникновения – в них усматриваются признаки физиологического и патологического происхождения. Нарушение нормального процесса рубцевания физиологического происхождения может привести к патологическому развитию рубца.
В следующей статье мы рассмотрим способы лечения всех разновидностей рубцов и шрамов.
7 способов избавиться от шрамов и следов на коже. Их плюсы и минусы | Секреты красоты | Здоровье
Рубцы могут возникнуть в результате любой травмы кожи – ожога, пореза, операции и даже прыщика. К счастью, на сегодняшний день существует огромное количество методов избавления от них. Однако сначала тебе придется понять, какой именно рубец притаился на коже. Ведь из-за целого ряда факторов (индивидуальная реакция организма, глубина повреждения и т. д.) они не бывают одинаковыми – шрамы различаются по внешнему виду. Например, нормотрофические рубцы – белесоватые, плоские и не изменяют рельефа кожи. Атрофические – дряблые, располагаются ниже окружающих тканей. Гипертрофические шрамы, напротив, выступают над поверхностью кожи и обычно имеют розовый оттенок. Келоидные, как правило, сильно выпирают: они четко очерченные, упругие, с неровной поверхностью. От остальных шрамов отличаются способностью к постоянному росту, в результате чего объем рубца может в несколько раз превышать размер раны.
Криодеструкция: быстрая заморозка
Возможно, ты удивишься, но некоторые шрамы – келоидные и гипертрофические – можно заморозить. Такой метод называется «криодеструкция». Процедура выглядит следующим образом. Специальный аппликатор смачивают в охлаждающем веществе (обычно используют жидкий азот) и несколько раз прижимают к рубцу до образования вокруг него ледяной измороси. Фазы замораживания и оттаивания очень болезненны, поэтому операцию проводят под анестезией. После глубокого охлаждения обработанный участок кожи сильно набухает, мокнет и становится похож на ожоговый пузырь. Через несколько дней он покрывается сухой коркой, которая в большинстве случаев отпадает через неделю. На месте струпа остается розовый рубец, который со временем становится практически незаметным.
Для достижения максимального косметического эффекта ледяные процедуры зачастую приходится повторять 2-3 раза.
Заполнение: дополнительный объем
Атрофические шрамы, как бы утопающие в коже, можно заполнить коллагеном, жировой тканью, взятой из других областей тела, или специальными препаратами с гиалуроновой кислотой, которые используют для увеличения объема губ, скул, щек, подбородка. После местного обезболивания в область шрама делают несколько подкожных микроинъекций, и он моментально подтягивается до уровня близлежащих тканей. К сожалению, косметический эффект длится недолго. Ни один из «наполнителей» не может навсегда избавить от рубца. Они лишь на какое-то время заполняют пустоты в коже, а затем рассасываются и выводятся из организма.
В среднем результат от инъекций коллагена сохраняется в течение 3-6 месяцев. Гели с гиалуроновой кислотой держатся от 6 месяцев до года, а жировая ткань – от полугода до полутора лет. После того как средство рассосется, процедуру можно повторить.
Дермобразия: стереть под корень
В борьбе с гипертрофическими шрамами, пустившими «корни» в глубокие слои дермы, применяют метод дермобразии. Специальными вращающимися щетками, или фрезами, специалист стачивает рубцовую ткань. Приятного в этой процедуре мало, поэтому ее проводят под анестезией. Если ты боишься вида крови, лучше закрыть глаза. Алые пятна непременно появятся, ведь специалист удалит не только эпидермис, но и верхний слой дермы. К счастью, «истекать» кровью приходится недолго. Она останавливается через 10-30 минут. На месте стертой кожи со временем появляется струп, который отпадает через неделю. После этого шрам становится почти незаметным. Пока корка не сформируется, за ранкой нужно ухаживать, чтобы не занести инфекцию. Возможно, придется делать повязки. Самый неприятный момент дермобразии заключается в том, что она может усугубить видимый дефект кожи.
Имей в виду: если рубец шире у основания, то после процедуры он станет более выраженным.
Микродермобразия: деликатная шлифовка
Альтернативой дермобразии может стать микродермобразия – более щадящая процедура. Но с ее помощью можно изменить внешний вид только тех рубцов, которые появились в результате травм, затронувших верхний слой кожи, – например, неглубоких атрофических или нормотрофических. В этом случае в качестве отшелушивающих частиц используют порошок окиси алюминия. На зону рубца направляют поток кристаллов, которые шлифуют поверхностные слои эпидермиса. Процесс проходит настолько стремительно, что даже не успевает доставить неприятных ощущений. Но это не единственный позитивный момент. При такой шлифовке риск заработать бактериальную инфекцию сведен к минимуму, поскольку все материалы одноразовые. К тому же абразивные частички часто используют в паре с кислородом, который оказывает антибактериальное воздействие и способствует быстрой регенерации кожи. Для получения наилучшего результата потребуется курс процедур, которые имеет смысл проводить через 7-10 дней, за это время формируется новый слой кожи.
Будь готова к непредвиденным расходам. Скорее всего, придется потратиться на сеансы безыгольной мезотерапии с применением сывороток против рубцов. Зато комплексный подход обеспечивает поистине волшебный результат.
Лазер: выпустить пар
Кожа на 70% состоит из воды – эта особенность позволяет корректировать рубцы с помощью лазеров. В обрабатываемой области температура поднимается до нескольких сотен градусов, и нагретый слой кожи моментально превращается в пар. В этом случае без предварительного обезболивания не обойтись. В борьбе со шрамами широко применяют эрбиевый и СО2 лазеры. При шлифовке последним эпидермис удаляется практически на всю глубину и нагревается дерма, в результате чего происходит активный синтез коллагена. Эрбиевый работает более деликатно. Он проникает всего на одну тысячную миллиметра и шлифует поверхностные слои эпидермиса без термического повреждения окружающих тканей. При этом тепловое воздействие не распространяется на дерму, а следовательно, и коллаген синтезируется не так активно.
У специалистов нет единодушного мнения относительно того, какой из лазеров предпочтительнее. Одни считают, что СО2 лучше воздействует на глубокие гипертрофические и атрофические шрамы, другие отмечают, что после эрбиевой шлифовки кожа быстрее заживает и наблюдается меньше осложнений. В любом случае эти процедуры бесконтактные, поэтому рана получается стерильной.
Пилинг: кислотное движение
Для коррекции небольших нормотрофических и атрофических рубцов используют поверхностный пилинг гликолевой кислотой. Она работает на уровне эпидермиса. Мягко проникает в кожу, не травмируя ее, и отшелушивает ороговевшие чешуйки. В результате старые клетки уничтожаются, а молодые начинают активно работать, создавая новую ткань. В борьбе с глубокими шрамами необходимы срединные и глубокие пилинги трихлоруксусной или феноловой кислотой. Они растворяют эпидермис и вызывают омертвение поверхностных слоев дермы. Кожа на обработанном участке темнеет и покрывается коркой. Затем наступает фаза заживления. Запускаются восстановительные механизмы жизнедеятельности клеток, происходит усиленный синтез коллагена, в результате чего глубина рубца уменьшается.
Для достижения максимального эффекта специалисты рекомендуют провести несколько срединных пилингов с интервалом в 1-3 месяца. Но, прежде чем это сделать, необходимо пройти курс поверхностных пилингов, которые настроят кожу на процедуру.
Хирургические: лечь под нож
Одним из радикальных способов борьбы со шрамами является поход к хирургу. Этот метод подходит для коррекции всех типов рубцов, кроме келоидных. Последние часто дают рецидивы. Если рубец неширокий, его можно иссечь и наложить внутрикожный косметический шов. В результате от шрама останется лишь едва заметный нитевидный след. От рубцов внушительных размеров избавляются с помощью пластики с пересадкой кожи. Поврежденный участок иссекают и на его место подсаживают кожный лоскут, взятый из здоровой области пациента.
В качестве альтернативного метода делают операции с мешочками из силикона, или тканевыми экспандерами. Такую конструкцию вшивают под кожу рядом с рубцом и периодически добавляют в нее стерильный физиологический раствор для увеличения объема. Мешочек растет, а вместе с ним растягивается и кожа. Когда формируется достаточный по площади излишек здоровой ткани, сликон удаляют, иссекают рубец, а края кожи сшивают.
Мнение специалиста
Екатерина Поздеева, директор по лечебной работе Сети клиник лазерной медицины Linline:
– Трудно сказать, какой срок оптимален для коррекции шрамов. Одни специалисты полагают, что удалять рубец нужно не позднее месяца с момента получения травмы. Другие уверены, что эффективно бороться получается только со сформировавшимися рубцами, которым больше года. При этом обе стороны единодушны во мнении, что многое зависит от локализации раны, кровоснабжения в ее стенках, характера повреждения, его масштабов и особенностей пациента: возраста, наследственности, тканевого иммунитета.
Смотрите также:
причины появления послеоперационного образования и поможет ли от него аргосульфан
Рубцы могут стать предметом гордости мужчин и причиной комплексов у женщин, особенно, если они располагаются на видимом участке тела.
Сегодня если и не получится полностью избавиться от них, то точно можно сделать почти незаметными для окружающих.
Что такое рубцы и как они появляются

Кожа состоит из трех слоев:
- Эпидермиса.
- Дермиса.
- Жировой клетчатки под кожей.
Рубец образуется вследствие повреждения среднего слоя кожи любым способом. На травмируемом участке появляется кровяной сгусток, закрывающий рану, потом на этом месте активируются клетки, участвующие в восстановлении кожи. Так сгусток крови разрушается и постепенно замещается коллагеном, который и формирует рубец.
Рубцовая ткань – это та же кожа, только коллаген в ней расположен не так, как в коже. Неповрежденные покровы состоят из хаотичного расположения белков, а на ране клетки соединительной ткани выстраиваются последовательно. Это объясняет потерю эластичности на месте рубца, нарушение кровотока, снижение функционирования потовых желез и прекращение роста волос.
Рубцовая ткань может образоваться на месте глубокой царапины, пореза, ожога, ссадины, в месте проведения операции и даже на месте угрей и прыщей.
Рубцы будут выглядеть по-разному при разных травмах:
- Самыми «удачными» считаются резаные раны, поскольку их края хорошо сопоставимы и не требуется выработки большого количества ткани для заживления, рубцов может быть практически не видно.
- Рваные и ожоговые травмы, колотые раны обычно оставляют заметные и объемные рубцы, определяемые даже на ощупь.
- В местах сильного натяжения кожи образуется плотный рубец, поскольку организм вырабатывает клетки в больших объемах, чтобы предотвратить открытие раны.
Основные виды рубцов:
- Атрофические рубцы. Появляются вследствие угревой сыпи или получения множественных мелких ран – кожа или мышцы вследствие этого отслаиваются. Такие рубцы углубляются в кожу, создавая ощущение рыхлости.
- Келоидные рубцы. Появляются из-за чрезмерной выработки коллагена – рубцы значительно возвышаются над кожей, часто имеют красный или темный цвет. Их считают доброкачественными опухолями, поскольку со временем возможно их разрастание по поверхности кожи. Читайте дополнительно о келоидных рубцах в этой статье.
- Гипертрофические рубцы. Красноватые шрамы, выделяющиеся на фоне кожи. Визуально их можно спутать с келоидными рубцами, но со временем они могут становиться бесцветными и приобретать более сглаженную форму. По коже данный вид рубцов не разрастается.
- Стянутые рубцы. Причиной появления таких рубцов чаще всего становятся ожоги, поскольку кожа стягивается к месту повреждения и сморщивается.
- Стрии. Специфический вид рубцов, которые появляются при быстрой потере веса, беременности и т.д. без разрыва или травмирования кожи. Рубцовая ткань погружается в кожу и постепенно становится менее заметной.
Лечение рубцов на коже
Лечение шрамов и рубцов подбирается индивидуально с учетом:
- Особенностей кожи.
- Типа повреждения.
- Особенностей организма.
- Давности образования рубца.
Инъекционные методики
Атрофические шрамы лечатся с помощью мезотерапии, использованием филлеров и гиалуроновой кислоты. Эти препараты вводятся в рубец, а клеточные экстракты активизируют работу фибробластов, способствующих синтезу коллагена.
Рубец поднимается до уровня кожи и становится менее заметен. Инъекционные методики на больших участках кожи не практикуется, поскольку не могут помочь в лечении объемных повреждений.
Мезотерапия с витаминами A, C, гиалуроновой кислоты помогает в борьбе с постакне. Достаточно 4-5 процедур, проводимых через неделю, чтобы получить хороший результат.
Фракционное удаление
Этот вид лечения рубцов подразумевает использование лазерного оборудования. Лазер запечатывает кровеносные сосуды, питающие рубец, и он становится телесного цвета. Образование новых клеток в месте действия лазера делает поверхность кожи более гладкой. Популярной процедурой остается лазерная шлифовка, которая выпаривает жидкость из рубца и он становится почти незаметным.
Лазерная шлифовка часто используется для удаления гипертрофических рубцов, подходит для рубцов любой степени зрелости и любого вида.
Удаление происходит под наркозом, курс реабилитации составляет 2 недели, для получения стойкого результата желательно пройти несколько процедур с интервалом в 2 месяца.
Радикальный метод удаления рубца, особенно, если он старый и грубый, применяется, когда другие методы не дали ожидаемого эффекта. Дефектная кожа иссекается, края разреза сшиваются, и объемный рубец превращается в узкую полоску. Получившийся в ходе операции рубец также можно сделать менее заметным с помощью, например, лазерной терапии.
Кремы и мази
Эти способы борьбы с рубцами чаще всего не используются при мезотерапии или удалении лазером, поскольку не эффективны. Их применяют после хирургического иссечения рубца или после заживления раны для образования менее заметного шрама. Препараты сдерживают образование коллагена второго типа, что улучшает внешний вид рубца.
Применение кремов для рассасывания и размягчения шрамов эффективно при неглубоких повреждениях кожи – при лазерной шлифовке или гормональной терапии они могут применяться как дополнительное средство, усиливающее результат.
Источник: http://ru-ideal.com/problemy/lechenie-preparatami/shramy/rubcy-i-shramy-na-lice-i-tele.html
Разновидности и характеристики рубцов
Рубцы на теле человека могут появиться в результате перенесенных травм, ожогов или иных причин. Отталкиваясь от процесса заживления и структуры, виды рубцов (шрамов) делятся на четыре класса: нормотрофические, атрофические, гипертрофические и келоидные.
Нормотрофические рубцы
Данный вид рубца (шрама) является оптимальным образованием, которое появляется в результате нормальной реакции соединительных тканей на полученную травму.
Нормотрофические рубцы характеризуются плоской эластичной поверхностью, расположенной на одном уровне с окружающими кожными покровами и которая по цвету практически не отличается от остального эпидермиса.
Они могут обладать как сниженной, так и обычной чувствительностью, как и все остальные участки кожи.
Чтобы удалить нормотрофические рубцы используются следующие методы:
- Криодеструкция;
- Лазерная шлифовка;
- Микродермабразия;
- Химический пилинг;
- Специальные мази и крема;
- Народные способы.
Атрофические рубцы
В этом случае шрам расположен ниже уровня окружающего эпидермиса. Это объясняется недостаточным количеством коллагена из-за пониженной реакции соединительных тканей на полученную травму. При небольшой ширине атрофического рубца он внешне схож с нормотрофическим, но зачастую располагается на участке без наличия жировой клетчатки.
Причинами возникновения дефекта в основном являются перенесенные ожоги и заболевания. Поверхность рубца в большинстве случае пигментирована по центру, либо полностью депигментирована.
Атрофический шрам выглядит так, как будто на теле не хватает кусочка кожи. Кроме специфического расположения он может нарушать двигательную функцию. Как правило, шрамы появляются на передней верхней части грудной клетки, плечевом поясе, голени стопах и кистях.
Для лечения атрофических образований используются несколько способов:
- Вакуумный массаж;
- Фонофорез;
- Электрофорез;
- Криомассаж;
- Лазерная терапия;
- Терапия микротоком;
- Магнитно-тепловое воздействие.
Гипертрофические рубцы
Образования, возникающие в ходе излишнего выделения коллагена, относятся к группе гипертрофических шрамов. То есть во время воспалительного процесса большое количество коллагена не успевает рассасываться и формируется в узелки.
Гипертрофические и келоидные рубцы нередко объединяют в одну группу. Это объясняется тем, что оба вида рубцовых образований характеризуются избыточным количеством фиброзной ткани и появляются в результате воспалительного процесса, гипоксии и сниженной реакции иммунитета.
Но главной отличительной чертой является то, что гипертрофические шрамы начинают образовываться непосредственно после заживления раны и характеризуются следующей симптоматикой:
Представляют собой тяжи, напоминающие валик над поверхностью кожи, с мягкой, подвижной и безболезненной структурой. И как правило, локализуются на лице около рта, щек и в носогубных складках.
Лечение данного вида шрамов осуществляется несколькими методами:
- С помощью медикаментов, контролирующих выработку коллагена;
- Физиотерапия, включающая в себя повязки, криохирургию, электрофорез, лазерную терапию и тому подобное;
- Лучевой терапии;
- Косметологических процедур (лазерной терапии и химического пилинга).
Келоидные рубцы
Причиной их появления является неправильная реакция соединительных тканей на полученное повреждение. Зачастую к их образованию приводит сниженный иммунитет и низкая сопротивляемость тканей.
В процессе формирования келоидного шрама эластин практически не участвуют, при этом сосредотачивается высокое количество незрелого коллагена. Именно это является причиной неровной, плотной структуры шрамов, выпирающих над поверхностью.
В процессе замедления и ускорения роста рубца пациент испытывает ощущения зуда, жжения и боли. Шрам способен разрастись до размера, в несколько раз превышающего размер самого повреждения.
Наиболее частым примером келоидных образований становятся следы от прокола ушей.
Причины
Нецелесообразно пытаться избавиться от келоидных шрамов, не устранив первопричину их появления. Если же нет возможности выявить и избавиться от причины, в процессе лечения придется столкнуться с большим количеством трудностей.
Как правило, медицинское лечение с использованием хирургического иссечения, либо шлифовки противопоказано без предварительного консультирования терапевта и комплексного лечения послеоперационных мероприятий.
Это объясняется тем, что высока вероятность повторного образования шрама с большими размерами на месте удаленного келоида. Именно поэтому лечебный процесс должен начинаться комплексом терапевтических мер.
Для удаления келоидных шрамов успешно применяются следующие виды хирургического лечения:
- Микротоки;
- Сдавливание;
- Удаление келоидных рубцов лазером;
- Криохирургия;
- Удаление хирургическим способом;
- Лучевая и рентгенотерапия;
- Различные рецепты народной медицины.
Стоит учесть, что для эффективного лечения необходимо пройти тщательную подготовку и ответственно подойти к уходу за раной после операции. Только в таком случае можно рассчитывать на полное избавление от дефекта, либо его преобразования до малозаметного.
Источник: https://MyKozha.ru/shramy-rubcy/vidy.html
Виды шрамов и рубцов, их лечение
Рубец – это последний этап заживления дерматологических дефектов, которые возникли вследствие негативных влияний внешней среды. На их месте образуется соединительная или так называемая рубцовая ткань. Этот косметический недостаток является довольно распространенным. О том, что такое рубцы на коже, какие бывают, и как от них избавиться, далее в статье.
Как образуются рубцы?
Что же такое рубцы? Многие люди разделяют понятия «рубец» и «шрам», хотя на самом деле это одно и то же явление. Шрам – это народное определение рубца, которое, в свою очередь, является медицинским.
Медицина выделает четыре этапа образования рубцов (шрамов) на кожном покрове. Такие косметические дефекты появляются вследствие тяжелых травм, в частности порезов, а также после хирургического вмешательства. Шрамы или рубцы на теле могут образовываться довольно долго, в течение одного года.
Стадии формирования рубца:
- Воспалительный процесс и формирование нового эпителия в участках повреждения. Происходит в течение недели после получения травмы. Данный этап является очень важным, так как именно на этой стадии начинается рубцевание кожи. При недостаточном уходе за повреждением возможно неправильное заживление и возникновение гнойных процессов.
- Возникновение молодого рубца маленького размера. Это происходит около месяца после травмирования. На этой стадии происходит выработка эластина и коллагена. Микроциркуляция крови остается в норме, шрам имеет розоватый цвет. Однако в это время рубец отличается легкой растяжимостью, поэтому следует избегать повторных травмирований.
- Формирование созревшего рубца. Этот этап может длиться до трех месяцев, отличается он повышенной выработкой коллагена и эластина. Также отмечается постепенное уменьшение количества сосудов, из-за чего рубец обретает плотность и белый цвет.
- Конечное изменение рубца. Может протекать в течение года. За это время происходит полное исчезновение сосудов. Рубец обретает большую плотность, образуется белый шрам. Завершается натяжение коллагеновых волокон.
Для более эффективного удаления рубца или шрама лучше всего обращаться к врачу на ранних стадиях. После окончательной трансформации рубца удалить его бесследно практически невозможно.
Виды рубцов
После определения стадии формирования, необходимо правильно установить вид шрама, знание которого поможет специалисту четко выбрать метод и время его удаления.
Классификация шрамов и рубцов:
- Нормотрофический. Характерен для заживляющего процесса неглубоких порезов и ожогов. Отличается небольшим размером и расположением на одинаковом уровне со здоровой кожей. Возможны нарушения пигментации. Чаще всего такой вид шрамов не требует лечения.
- Атрофический. Отличается тонкой и мягкой структурой, имеет втянутую форму. Располагается в тонких слоях гиподермы (руки, лоб, виски). Такой тип рубцов включает в себя и стрии (растяжки). Атрофические шрамы и рубцы на коже однозначно нуждаются в лечении.
- Гипертрофический. Отличается повышенной плотностью, располагается выше уровня здоровой дермы. Содержит избыточное количество соединительной ткани и волокон коллагена. Локализуется в районе груди, мочек ушей. Считается серьезным эстетическим недостатком, требующий лечения косметологическим или хирургическим путем.
- Келоидный. Самая опасная и неприятная разновидность рубцов, напоминающая опухоль. Келоид способен оказывать пагубное влияние на здоровые участки кожного покрова. При надавливании на такой рубец могут возникать дискомфортные и даже болезненные ощущения. Келоидный рубец требует немедленного медикаментозного лечения хирургического вмешательства, в противном случае возможны серьезные проблемы со здоровьем.
Не все из этих видов рубцов являются безопасными, поэтому не следует затягивать с их удалением, если это возможно.
Особенности развития келоида
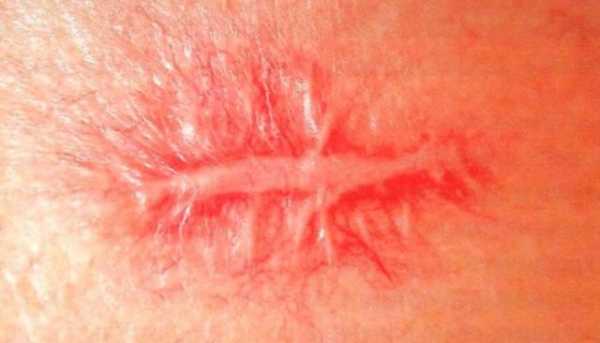
Келоиды по своей специфике кардинально отличаются от других разновидностей рубцов. Современная медицина до сих пор до конца не изучила причины возникновения келоидных шрамов, однако наиболее часто они появляются у людей с нарушенным гормональным фоном, наследственной предрасположенностью, инфицированием ран. Келоид формируется следующим образом:
- Первый этап формирования рубца не отличается от развития других. Точно также происходит образование тонкого эпителиального слоя, который со временем начинает уплотняться и приобретать бледный оттенок.
- Спустя две недели рубец стремительно начинает увеличиваться в размерах, выступая выше уровня здоровой дермы. Последующие несколько недель болезненное чувство постепенно стихает, а образование начинает приобретать красноватый цвет.
- Далее рубец начинает стремительно уплотняться, возможно даже появление плотных бляшек. Поверхность рубца теряет свою гладкость, становится более рельефной. Внешний вид рубца постепенно начинает напоминать келоид.
- На последнем этапе рубец окончательно становится келоидом, приобретая все более бледный оттенок. Образование наощупь довольно мягкое и подвижное, при надавливании не вызывает каких-либо дискомфортных ощущений.
Более эффективно удаляются келоидные рубцы, которые появились на коже не более пяти лет назад, в других случаях безопасное и бесследное для здоровья удаление практически невозможно.
Способы корректировки
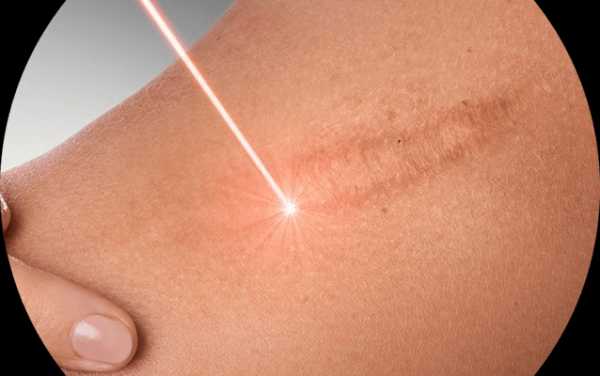
Полностью и навсегда устранить шрамы удается довольно редко, однако существует ряд косметологических и хирургических процедур, которые позволяют максимально скрыть неприятные рубцы на коже:
- Специальные препараты. Благодаря содержанию фруктовых кислот и ретинола способствуют выравниванию рельефа образования, а также глубокому питанию мест рубцевания.
- Физиотерапия. Запускает процессы регенерации кожи в области рубца, улучшает микроциркуляцию крови и клеточный обмен веществ. Благодаря этой терапии происходит рассасывание рубца. Есть 2 вида физиотерапии: фонофорез (введение специального препарата в глубокий слой дермы) и электростатический массаж (воздействие на ткани рубца посредством электростатического поля).
- Фотокоррекция. Заключается в маскировке шрама под здоровый кожный покров. Также разрушается избыточная пигментация и сосудистая система рубца. После множественных процедур шрамы приобретают более плоские и смягченные формы, а также естественный тон.
- Лазерное шлифование. Состоит в испарении соединительной ткани рубца. Отличается умеренными болезненными ощущениями и осложнением в виде небольшой отечности.
- Жидкий азот. Замораживание жидким азотом рекомендуется при келоидах чаще всего, однако оно противопоказано людям со смуглой дермой, поскольку криотерапия вызывает местную депигментацию кожи.
- Лучевая терапия. Также показана при рубцах келоидного характера, поскольку она предупреждает их повторное образование. Но следует помнить, что процесс облучения довольно опасен для организма и может вызвать немалое количество побочных эффектов.
- Хирургическое вмешательство. Направлено на сокращение площади шрама. После операции некоторое время на коже будет послеоперационный рубец, который со временем станет абсолютно незаметным. Для келоидных рубцов данное лечение уместно только после медикаментозной терапии.
Помимо этих процедур не менее популярными является шлифование дермы кристаллами (микродермабразия), пилинг химического характера, курс инъекций (при келоидных рубцах) и многие другие.
Профилактика опасных рубцов

Чтобы предотвратить возникновение опасных для здоровья кожи и организма в целом рубцов, следует соблюдать перечень профилактических мер:
- В случае получения серьезной травмы лица немедленно обращайтесь к врачу, в частности к пластическому хирургу, который поможет устранить дефект и предотвратить образование келоида.
- Полученную рану необходимо каждый день обрабатывать антисептическим средством, дабы избежать возможные гнойные и воспалительные процессы.
- При длительном и неправильном заживлении раны срочно обратитесь к квалифицированному хирургу, который наложит внутрикожный шов и специальную повязку для стягивания. Если не обращаться к специалисту, вполне возможным станет возникновение келоидного рубца.
- На начальных этапах развития рубца келоидного или гипертрофического характера (первые 6 месяцев) устранить косметический дефект можно при помощи специальной рассасывающей пластины, которую устанавливает пластический хирург.
Если придерживаться этих правил, риск возникновения рубцов келоидного характера будет сведен к минимуму.
Источник: https://MoyaKoja.ru/esteticheskaya-medicina/shramy-i-rubcy/rubcy-na-kozhe.html
Образование рубцов и их виды
Образование рубцов является серьёзной проблемой для клиента косметологического салона и для самого специалиста.
Кроме того, часто обращаются люди, которые уже обрели шрам и хотят избавиться от него, в чём им также пытаются помочь косметологи.
Для того чтобы не допустить образования рубцов и способствовать их заживлению или хотя бы приданию им более эстетичного вида, нужно знать какие бывают рубцы и как они формируются.
Рубец — следствие процесса заживления кожи, в ходе которого повреждённая ткань заменяется соединительной. В быту рубцы именуют шрамами, разницы в значении этих понятий нет.
Причин возникновения рубцов может быть много, это любые воздействия, которые повреждают кожу: механические повреждения, ожоги, болезни кожи (как постакне), последствия хирургических операции или осложнения после неудачных косметологических вмешательств.
Процесс формирования рубца
Процесс рубцевания является нормальным для организма и он проходит такие этапы:
- Воспалительный процесс и эпителизация. Этот этап длится от момента получения травмы в течение первых 7-10 дней. За это время должен уменьшиться отёк кожи и её воспаление. В это время понемногу сближаются края раны, образуется грануляцоинная ткань, выраженный рубец отсутствует. На этом этапе возможны такие осложнения как инфицирование ткани и расхождение краёв раны. В случае таких осложнений усложняется возможность формирования тонкого малозаметного рубца. Поэтому для профилактики осложнений могут накладывать атравматичные швы, рану дезинфицируют и делают частые перевязки. Нельзя допустить расхождения краёв раны, поэтому следует ограничить физическую активность, способную повторно повредить травмированную зону.
- Формирование «молодого» рубца. Этот процесс длится от окончания первого этапа и до месяца после получения травмы. В этот период активно формируется грануляционная ткань, которая состоит из коллагеновых и эластиновых волокон. На этом этапе рубец ещё легко растяжим и высока вероятность повторной травматизации, поэтому физические нагрузки по-прежнему ограничены. В месте формирования рубца наблюдается повышенное кровоснабжение, поэтому он ярко-розовый, рыхлый и незрелый.
- Образование «зрелого» рубца. Такой рубец формируется около трёх месяцев с момента получения травмы. В этом периоде коллагеновые и эластиновые волокна разрастаются в пучки, выстраиваясь в неком направлении. Параллельно снижается кровоснабжение травмированной зоны, и рубец наконец-то бледнеет и уплотняется. Такой рубец уже меньше подвержен риску повторного травмирования, он надёжно защитил место поражения. Однако если повторная травматизация всё же происходит, высока вероятность появления осложнений, таких как формирование келоидного рубца.
- Трансформация рубца. Формирование шрама в таком виде, в котором он будет сопровождать нас в дальнейшей жизни, происходит в период до одного года после получения травмы. На этом этапе окончательно отмирают все сосуды, которые снабжали его, волокна коллагена натягиваются и рубец максимально уплотняется и бледнеет. Когда уже видна окончательная картина того, как сформировался рубец, врач может разрабатывать тактику его коррекции. После окончания годичного периода формирования рубца, изменения в его структуре могут продолжать происходить, однако они будут очень медленными и практически незаметными.
Типы рубцов
Чем глубже повреждена ткань, тем более выражен рубец и сложнее будет заживать. Поверхностные слои эпидермиса обладают гораздо более высокими показателями регенерации. Если заживление рубца проходило без осложнений, сформируется нормотрофический рубец.
По своей структуре он плоский и не особо отличается по цвету от окружающей его кожи. Появление осложнений на какой-либо стадии рубцевания грозит формированием патологического рубца.
Для того чтобы подобрать правильный метод коррекции рубца, нужно понимать какого характера этот рубец.
Нормотрофический рубец. Появляется вследствие неглубоких повреждений, профессиональных хирургических надрезов, но только при условии правильного прохождения процесса рубцевания. Такие шрамы не доставляют особых неудобств.
Уровень их эластичности приближён к уровню эластичности нормальной кожи, а цвет может лишь немного отличаться. При этом такие рубцы не выступают над поверхностью кожи и не образуют вмятин, а находятся на одном уровне. Нормотрофические рубцы не всегда требуют какого-либо вмешательства для их коррекции.
При потребности их устраняют с помощью поверхностных химических пилингов или микродермабразии, что заметно улучшает эстетичный вид рубца.
Атрофические рубцы. Особенность такого рубца в том, что он находится ниже уровня окружающей его кожи. Такие изменения кожного покрова характерны после удаления родинок и папиллом, угревой болезни. К этому типу рубцов относятся и растяжки.
Они формируются вследствие снижения уровня синтеза коллагена, кожа становится более дряблой. Такие рубцы или ямки видны невооружённым глазом и доставляют неудобства.
Поэтому эстетическая медицина разрабатывает широкий круг методов лечения этого явления:
- мезотерапия;
- микродермабразия;
- химический пилинг;
- лазерная терапия;
- ферментотерапия;
- криотерапия;
- хирургическое иссечение;
- использование кремов, мазей и гелей от рубцов: Контрактубекс, Медерма, Дерматикс Ультра гель, Ферменкол, крем Zeraderm Ultra, жидкий крем Scarguard, силиконовые пластины «Спенко», силиконовый гель и спрей Kelo-cote, Келофибраза.
Гипертрофические рубцы. Такой тип рубцов выступает над поверхностью кожи и имеет розовый окрас. Этот рубец может заметно уменьшиться и стать нормотрофическим в течение двух лет, однако нет смысла столько ждать, когда существует много способов улучшить его внешний вид быстрее.
Такие рубцы лечат с помощью инъекций гормональных препаратов, таких как Кеналог или Дипроспан. Кроме того, применяют химические пилинги, криотерапию, дермабразию и лазерную шлифовку. Применяют также электрофорез и ультрафонофорез.
Наилучший косметический эффект даёт хирургическое вмешательство, при котором рубцы иссекают.
Келоидные рубцы. Это опухолевидное разрастание грубой волокнистой соединительной ткани кожи. Их образование сопровождается зудом и жжением, они имеют чёткий контур и выступают над поверхностью кожи. Его особенность в том, что он хуже всего поддаётся коррекции и высока вероятность рецидива. Однако всё же существуют способы успешного лечения таких рубцов.
Для продуктивного лечения следует точно определить тип рубца. Здесь возникает сложность в дифференциации келоидных рубцов, ведь они очень схожи с гипертрофическими. Однако келоидные рубцы выходят за пределы непосредственной травмы.
Наиболее высока вероятность возникновения рубцов в области ушных раковин, грудной клетки, иногда суставов. Процесс формирования келоидного рубца отличается от других. Келоидные рубцы делят на молодые — от 3 месяцев до 5 лет и старые — более 5 лет.
Если молодые келоиды гладкие, блестящие и красные, то старые становятся бледными, морщинистыми и центральная их часть может западать внутрь.
Рубцы доставляют много неудобств, в особенности беспокоит их эстетическая составляющая. Именно поэтому стоит предпринимать меры по улучшению их внешнего вида. Главная составляющая успешного лечения — понимание природы возникновения и правильное определение типа рубца.
Источник: https://estportal.com/obrazovanie-rubcov-i-ix-vidy/
Виды шрамов и рубцов и подробный анализ способов их лечения
Наверное, обойди всю Землю, но не найдешь такого человека, у которого на лице или теле не было хотя бы одного шрама. У кого-то шрамы – это напоминание о перенесенной в детстве болезни, у кого-то – последствие автокатастрофы, у кого-то рубцы остались после прыщей, а у кого-то молодость была чересчур «веселой».
Есть ли возможность избавиться от шрамов, портящих внешность и постоянно напоминающих о не самых приятных жизненных моментах? Какие способы борьбы с рубцами существуют в наши дни? Насколько успешными в данном вопросе являются лазерные технологии?
Какие бывают шрамы?
Способы борьбы со шрамами
Все люди разные, поэтому и лечение может происходить по-разному (это зависит и от стиля работы лечащего врача, и от особенностей организма пациента). Наиболее распространенными способами являются следующие:
Для начала давайте разберемся, какие виды шрамов бывают, а уже затем поговорим о способах их удаления.
§1. Виды шрамов
Шрамы после угревой сыпи
Что такое шрам после угревой сыпи? На самом деле этот вопрос намного сложнее, чем вы его себе можете представить. После того, как прыщ заживает, на его месте остается красное либо коричневое пятно. Эти пятна имеют временный характер и сходят в течение двух-шести месяцев. Это не настоящие шрамы, хотя многие люди как раз и называют временное изменение цвета кожи шрамами, что на самом деле является ошибкой.
месте остается красное либо коричневое пятно. Эти пятна имеют временный характер и сходят в течение двух-шести месяцев. Это не настоящие шрамы, хотя многие люди как раз и называют временное изменение цвета кожи шрамами, что на самом деле является ошибкой.
Настоящий шрам после акне – это образование (в виде бугорка или ямки), которое остается на коже навсегда. Образование шрамов и рубцов чаще всего происходит при кистозном акне, реже – после заживления пустул (если они были очень сильно воспалены). На ощупь шрам более плотный, чем окружающий его кожный покров.
Косметологи классифицируют несколько типов шрамов после акне.
Так, выделяют выпуклые шрамы (внешне они выглядят как обычные прыщи). Также бывают шрамы-«кратеры» (когда в коже образуются небольшие углубления) и шрамы-отверстия (как будто кожа была пробита иголкой).
Лечение зависит от количества и типа шрамов. Наиболее распространенными способами борьбы со шрамами от прыщей являются иссечение, субцизия, пересадка кожи, лазерное излучение, дермабразия и гиалуроновые филлеры (такие как Рестилайн и Ювидерм).
Шрамы, оставшиеся после операций
За последние несколько лет я перенесла несколько операций, и всегда швы заживали нормально. Полгода тому назад мне сделали операцию на плече, швы заживали очень медленно, и шрам получился большим и некрасивым. Почему так произошло?
То, насколько быстро заживают швы, зависит от большого количества факторов. Но главным показателем является нагрузка на швы: чем меньше нагрузка, тем швы заживают быстрее, а рубец получается аккуратнее. Так, например, очень хорошо заживают швы около век и шрамы после кесаревого сечения – поскольку свободной кожи там много, то швы получают небольшую нагрузку.
Если рассматривать ваш случай, то плечевой сустав, куда накладывали вам швы, имел довольно-таки большую нагрузку – вы постоянно двигали рукой, да и кожу во время операции вам могли стянуть слишком сильно. Чем больше вы работали рукой, тем сильнее растягивался ваш шов, поэтому и получился он таким большим и некрасивым. Если бы операция делалась на живот, то там бы, с большой долей вероятности, образовался тоненький, почти бесцветный шрам.
С возрастом кожа человека теряет эластичность, становится более растянутой, поэтому швы заживают легче, а образующиеся рубцы не такие страшные на вид. У молодых людей, наоборот, кожа настолько упругая, что шрам при малейшем движении тянется и увеличивается в размерах.
Чтобы минимизировать возможность растягивания шрамов, хирурги часто накладывают дополнительные, не видимые постороннему глазу, швы в глубоких слоях кожи. Эти швы снижают нагрузку на мышцы и рану. Подкожные швы не снимаются, так как накладываются они с помощью саморассасывающихся ниток, заживление внутренних швов происходит в течение четырех-двенадцати недель.
Также доктор может порекомендовать в течение первых нескольких месяцев наклеивать на рану специальные пластыри (с тем, чтобы рубец был как можно более плоским, мягким и узким).
Чаще всего страшные рубцы образуются в зоне декольте, на суставах и спине (особенно у людей, чья деятельность связана с подниманием тяжестей).
Шрамы, оставшиеся после несчастных случаев
Не так давно я попала в ужасную автокатастрофу, в результате которой у меня на теле образовалось несколько огромных шрамов. Я хочу поскорее от них избавиться, но мне мой доктор сказал, чтобы я подождала 6-12 месяцев. С чем связана необходимость такого ожидания?
Вы знаете, что после того, как на рану наложены швы, на этом месте образовывается рубец. Процесс образования рубца довольно-таки длительный: за первые шесть-восемь недель рубец формируется лишь на 60%, еще 10 месяцев требуется на его так сказать «вызревание», и только тогда можно задуматься о его лечении.
Спустя одну-две недели после операции швы снимаются. Если доктор опытный, то он посоветует пациенту первые несколько недель, а то и месяцев накладывать на рану утягивающую повязку либо пластырь (их можно купить в любой аптеке). На зафиксированном участке кожи швы образуются более узкими и гладкими.
Заживление шрама под кожей происходит в течении как минимум года с момента накладывания швов, вот почему доктора рекомендуют не спешить с их удалением. Даже если вы ничего не будете делать со шрамом, он постепенно будет разглаживаться и бледнеть за счет усилий вашего же организма (а его возможности, поверьте, абсолютно потрясающие). Если за первый год ничего не изменилось, т.е. если шов такой же красный и выпуклый, то есть смысл обратиться к специалисту и попытаться избавиться от шрама с помощью медицины.
А вот если в первые шесть-восемь недель зуд не прекратился, а боль лишь усиливается, то нужно сразу же обратиться к своему лечащему врачу (дабы исключить возможность образования келоидного рубца).
Келоидные и гипертрофические рубцы
Я недавно удалила родинку в зоне декольте. Сейчас это место выглядит намного хуже, чем до операции! Шов выпучился и отвердел, а еще он иногда болит и чешется.
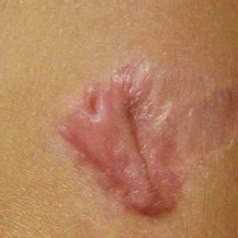 Судя по описанию, у вас образовался либо келоидный, либо гипертрофический рубец. Давайте договоримся, и будем называть этот шрам келоидом (поскольку эти два типа шрамов подразумевают одинаковое лечение). Со временем шов должен становиться плоским и мягким, но если он отвердел и приподнялся, если не ушли боль и зуд, то это значит, что образовался келоид.
Судя по описанию, у вас образовался либо келоидный, либо гипертрофический рубец. Давайте договоримся, и будем называть этот шрам келоидом (поскольку эти два типа шрамов подразумевают одинаковое лечение). Со временем шов должен становиться плоским и мягким, но если он отвердел и приподнялся, если не ушли боль и зуд, то это значит, что образовался келоид.
Образование келоида начинается спустя четыре-восемь недель после операции, иногда – чуть позже. Келоид может появиться как после хирургического вмешательства, так и после перенесенного заболевания (например, после акне). Келоиды могут образовываться абсолютно в любом месте на теле, но чаще всего они появляются в зоне декольте, на плечах, в верхней части спины, в местах, где делался пирсинг (особенно на ушах). Вероятность возникновения келоидов выше всего в подростковом возрасте, но она сохраняется на высоком уровне вплоть до 30 лет. Но есть люди, на теле которых, келоидные рубцы могут образовываться в течение всей жизни.
Если ваша кожа имеет склонность к келоидным рубцам, то обязательно сообщите об этом своему лечащему врачу, так как чем раньше вы начнете борьбу с келоидом, тем у вас будет больше шансов от него избавиться. Есть даже специальные техники, проведение которых сразу же после операции, исключает образование келоидных рубцов. А вот если время упущено, и сформировался полноценный келоид, то бороться с ним будет очень сложно, потребуется много времени и усилий.
Как удалить келоидные рубцы?
Здесь на помощь приходят противовоспалительные препараты (в виде инъекций в сам шрам), пластыри, силикон и различные кремы местного применения, например Biafine. Полное удаление келоидных рубцов с помощью лазера невозможно, но лазерное излучение может не только предать шраму естественный цвет, но и значительно улучшить его текстуру.
Растяжки (стрии)
Растяжки – это рубцы, которые образуются изнутри. Когда кожа растягивается слишком быстро, коллаген и эластичные волокна, которые делают кожу упругой, надрываются. Поскольку трещины образуются под кожей, то целостность кожного покрова не нарушается.
Чаще всего растяжками на животе страдают беременные, и особенно те женщины, которые вынашивают двойни и тройни. Появление стрий также возможно и в подростковом возрасте, т.е. в период активного роста всего организма. У юношей растяжки чаще всего образовываются на суставах (например, плечевых), у девушек – на бедрах. Не исключено образование стрий и во взрослой жизни, в частности, когда человек очень быстро набирает вес.
На сегодняшний день стрии не лечатся, и научных доказательств того, что масла с витамином Е либо специальные кремы и гели от растяжек на самом деле действуют, также, к сожалению, нет. Многие люди рассказывают, что им в борьбе со стриями очень сильно помогли препарат Ретин-А и процедура дермабразия, но научного подтверждения этим утверждениям также пока что еще не сделано.
В чем нет сомнения, так это в том, что неплохо борется с растяжками лазерное излучение (в частности, вырабатываемое лазером Fraxel). После процедуры красные стрии обесцвечиваются.
В последнее время все большее распространение получает использование фракционных абляционных лазерных систем. Да, лазерная шлифовка шрамов дает неплохие результаты, но поскольку методика эта все еще до конца не изучена, то к ее использованию нужно относиться предельно аккуратно.
Некоторые растяжки со временем исчезают самостоятельно. Рекомендуем нашу статью о борьбе с растяжками.
§2. Удаление шрамов и рубцов от прыщей
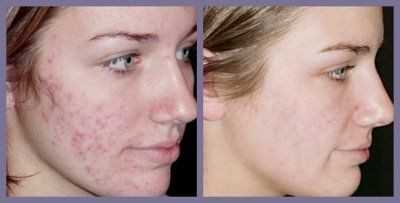
Есть ли средство от шрамов от прыщей?
Прежде чем говорить о том, как избавиться от шрамов от прыщей, давайте ответим на такой вот вопрос. Можно ли предупредить образование рубцов?
Да, чаще всего сделать это реально. Избежать образование шрамов можно, если вовремя начать прием Роаккутана либо какого-нибудь другого высокоэффективного средства, например, перорального антибиотика, орального контрацептива (для женщин), если начать обрабатывать угри специальными гелями и кремами до того, как все лицо покроется шрамами и рубцами. Если вы страдаете акне, и видите, что уже начали образовываться рубцы, сразу же обратитесь к своему лечащему врачу и прочитайте наши рекомендации. Если консервативное лечение не дало никаких результатов, рассмотрите возможность использования Роаккутана. Если же болезнь с первых дней начинает развиваться очень быстро, то есть смысл начать лечение именно с Роаккутана.
Иссечение
Со многими шрамами от прыщей (в частности с теми, которые выглядят как небольшое узкое отверстие) можно избавиться с помощью метода, который получил название иссечение. С помощью специального инструмента внутри шрама делается надрез, затем там накладывается внутрикожный косметический шов, который стягивает края рубца, делая поверхность кожи гладкой и ровной. Через какое-то время швы снимаются, а рана заживает. Но бывает и такое, что требуется дополнительное лечение, например химический пилинг, лазерная шлифовка или даже трансплантация кожи, о которых мы будем вести речь чуть позже.
Субцизия (подсечение шрамов)
После того, как я переболела акне, все мое лицо усеяно широкими воронками. Мой доктор предложил мне в качестве панацеи против этих ужасных шрамов сделать субцизию. Объясните мне, пожалуйста, что это за процедура.
Во-первых, ваш доктор абсолютно прав, так как субцизия как раз и рассчитана на борьбу со шрамами-воронками.
Чтобы понять, на чем основано действие данной процедуры, давайте разберемся в механизмах образования рубцов. Появление на коже прыща приводит к нарушению выработки коллагена, т.е. коллаген в нужном месте не образовывается.
Во время процедуры доктор вводит под кожу специальную иглу, с помощью которой подрезает шрам (т.е. отделяет его от глубоких тканей). В место, где надрезается основание шрама, просачивается кровь. Со временем место надреза заполняется коллагеном, а шрам расправляется.
Через полгода после процедуры желательно обработать пораженные участки лазером – лазерное излучение простимулирует выработку коллагена.
В зависимости от количества и глубины рубцов пациенту может понадобиться от одного до четырех сеансов. Небольшое улучшение заметно после каждой процедуры. Единственным недостатком данной субцизии является образование небольших гематом, которые сохраняются на лице в течение одной-двух недель (хотя их можно замаскировать с помощью макияжа). Интервал между сеансами должен составлять от четырех до двенадцати недель.
Закрепить результат после субцизии можно с помощью лазерной шлифовки, дермабразии и срединного ТСА-пилинга.
Лазерное удаление шрамов после акне
Какие лазеры используют для борьбы со шрамами после акне? И как они работают?
Читайте нашу подробную статью о лазерном удалении шрамов.
Гиалуроновые филлеры Рестилайн и Ювидерм для борьбы со шрамами после угревой сыпи
После того, как я переболела акне, у меня на лице осталось много шрамов. Мой доктор посоветовал попробовать избавиться от них с помощью Рейтилайна. Это правильная тактика?
На самом деле, Рестилайн и Юведерм отлично справляются со шрамами-воронками после акне. А вот со шрамами, напоминающими прокол, эти препараты практически бессильны. Единственным минусом Рестилайна/Ювидерма является то, что эффект после их использования непродолжителен: процедуры, в зависимости от особенностей организма, нужно повторять один раз в два-шесть месяцев. Препараты эти использовать можно, но оказываемое ими действие имеет временный характер.
Дермабразия
Мой дерматолог назначил мне против шрамов от прыщей процедуру дермабразию. В чем разница между дермабразией и лазерной шлифовкой?
И лазерная шлифовка, и дермабразия показывают абсолютно потрясающие результаты. Постепенно лазерная шлифовка вытесняет дермабразию, но и эта процедура в руках профессионального косметолога является замечательным средством борьбы против шрамов после акне.
Дермабразия, возможно, как ни одна другая косметологическая процедура, требует, чтобы ее выполнял специалист обученный и опытный. Сейчас докторам, которые на самом деле могут качественно выполнить процедуру, уже лет по 50, а может и больше. Более молодые дерматологи практически не имеют опыта выполнения дермабразии, так как к тому времени, как они начали работать, уже широко использовались лазеры.
Дермабразия может быть выполнена как на всем лице, так и на какой-нибудь одной зоне. До начала процедуры операционное поле обезболивается с помощью местного анестезирующего средства. Аппарат для дермабразии внешне напоминает дрель, только вместо сверла используются специальные насадки с алмазным напылением.
Еще одной причиной, почему к дермабразии прибегают все реже и реже, является то, что процедура эта очень кровавая. И если у пациента ВИЧ или гепатит, то у доктора есть все шансы заразиться этими страшными вирусами. Если хотите узнать больше - читайте о дермабразии лица и её возможностях.
Химические пилинги
Я спросила у своего дерматолога, смогу ли я с помощью химического пилинга избавиться от шрамов после акне. И доктор сказал, что нет. Почему?
Чтобы заработала трихлоруксусная кислота, шрамы должны быть максимально поверхностными и мягкими. Даже при глубоком ТСА-пилинге подобраться к основанию шрама после акне очень сложно. К тому же, в одних зонах кислота впитывается лучше, в других – хуже, поэтому одним шрамам требуется большая концентрация действующего вещества, другим – меньшая.
Лучше всего шрамы от прыщей удалять с помощью дермабразии и лазерной шлифовки. Во время проведения процедуры доктор видит, какой шрам требует большего внимания, поэтому обработает его несколько раз, а менее серьезные рубцы получат, соответственно, меньшее воздействие.
Пересадка кожи
У меня на лице очень много рубцов после акне, и мой доктор порекомендовал мне пересадку кожи. Расскажите об этой процедуре.
Во время данной процедуры с помощью специального инструмента шрам вырезается, а на его место накладывается другой кусочек кожи. Чаще всего в качестве донорской зоны выступает область за ухом. Вырезанную кожу либо пришивают, либо просто фиксируют с помощью пластыря. Донорская зона сшивается, швы быстро заживают и обесцвечиваются.
Часто бывает такое, что пересаженная кожа немного выпучивается. Существует несколько способов ее опущения, но дерматологи чаще всего прибегают к помощи инструментов, используемых для дермабразии. Через некоторое время после операции можно провести лазерную шлифовку или дермабразию всего лица с тем, чтобы сделать кожу более ровной и гладкой.
Пересадку кожи практикуют многие дерматологи, так как этот способ удаления рубцов на самом деле является очень эффективным. Только вы должны иметь в виду, что такую операцию можно проводить не на всех рубцах после акне.
§3. Удаление шрамов, оставшихся после операций и несчастных случаев
Несколько лет назад я удалила родинку со спины. Рубец получился очень большой и некрасивый. Что я теперь могу сделать с этим шрамом?
Если шрам мягкий и плоский, но при этом очень большой, то его можно вырезать. Во время операции доктор удаляет рубец и повторно накладывает швы. Для лучшей фиксации раны хирург может сделать несколько внутренних швов. Также в течение нескольких последующих месяцев желательно накладывать на шов стягивающие пластыри и повязки.
А еще пациенту может быть порекомендовано на некоторое время воздержаться от некоторых видов физических упражнений. Если вы ведете активный образ жизни: занимаетесь спортом или просто каждое утро делаете гимнастику, то оговорите со своим хирургом каждое отдельное упражнение. Если сразу же после повторного удаления шрама вы займетесь тяжелой атлетикой или греблей, то делать вам эту операцию даже нет смысла – новый шов тоже растянется.
Пластыри, силиконовые полоски, силиконовые гели и крем Biafine для ухода за шрамами и рубцами
Моя подруга посоветовала мне попробовать удалить мои шрамы с помощью силиконовых полосок. На самом ли деле они такие эффективные?
В последние годы ведется настоящая рекламная компания по пропаганде различных препаратов на основе силикона. Самыми распространенными из них являются силиконовые полоски, которые разрезаются по форме шрама и носятся на протяжении определенного периода времени. Есть еще силиконовые гели, например Медерма. Этот гель наносят на рубец один-два раза в сутки с целью размягчения шрама и придания ему более презентабельного вида.
С целью изучения действия препаратов на основе силикона проводилось и проводится до сих пор большое количество исследований, и большинство эксперты пришли к выводу, что силиконосодержащие препараты на самом деле способны сделать рубец менее заметным. Правда, есть и критики. Многие дерматологи уверяют, что силиконовые полоски не являются более эффективными, чем обычные пластыри.
В любом случае, если захотите на себе опробовать эффективность таких препаратов, то помните, чем свежее шрам, тем легче с ним бороться, и, наоборот, чем больше времени прошло с момента образования рубца, тем сложнее на него воздействовать.
Многие дерматологи рекомендуют использовать обычные бактерицидные пластыри. Если клеить такие пластыри на рану хотя бы несколько недель, то шрам не растянется и не огрубеет. Такие пластыри можно купить в любой аптеке, еще одним их плюсом является невысокая цена (особенно по сравнению с силиконовыми пластырями). В идеале рана должна быть заклеена пластырем 24 часа в сутки несколько месяцев.
Если шрам находится на теле и скрывается под одеждой, то пластырь можно менять не каждый день, а по необходимости (т.е. когда он сам отклеится), при этом его совсем необязательно снимать, например, когда вы идете в душ. Если же вы решите менять пластырь ежедневно, то вы рискуете получить раздражение кожи от самого же пластыря. Также может случиться и такое, что пластырь вызовет аллергию, кожа покраснеет и начнет чесаться – тогда срочно отклейте пластырь. Если вам не подойдет бактерицидный пластырь, тогда обратите свое внимание на силиконосодержащие препараты.
Есть и еще один препарат нового поколения – это крем Biafine. Крем втирается легкими массажными движениями в шрам два раза в сутки. Улучшение видно уже после трех-четырех недель использования. Кремом Biafine можно пользоваться на протяжении длительно периода времени, побочных эффектов он практически не вызывает. Единственное, Biafine отпускается в аптеках лишь по рецепту врача. Крем недешевый – стоит около 50 $.
Лазерное удаление шрамов, оставшихся после операций и несчастных случаев
Читайте нашу подробную статью о лазерном удалении шрамов.
Филлеры для борьбы со шрамами, оставшимися после операций и несчастных случаев
Гиалуроновые филлеры Рестилайн и Ювидерм могут справиться лишь с вдавленными рубцами. Филлеры поднимают опущенные участки кожи, благодаря чему кожа выравнивается и начинает выглядеть естественно. Единственным минусом Рестилайна и Ювидерма является то, что результат их действия непродолжителен. Повторные процедуры нужно делать один раз в четыре-шесть месяцев. О возможности использования филлеров на вашей коже посоветуйтесь со своим лечащим врачом.
§4. Келоидные рубцы
Инъекции для борьбы с келоидными и гипертрофическими рубцами
Мой доктор посоветовал мне избавиться от шрама с помощью инъекций. Как работает этот метод?
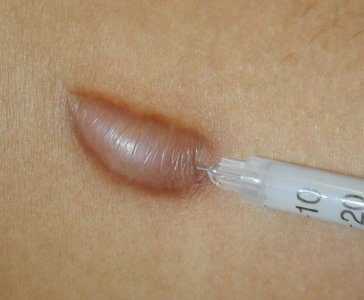 С помощью инъекций дерматологи всего мира борются с келоидными рубцами уже много лет. Ваш доктор с помощью иглы введет прямо в шрам сильный противовоспалительный препарат. Как правило, на полное излечение требуется несколько сеансов, интервал между которыми должен составлять от трех до четырех недель.
С помощью инъекций дерматологи всего мира борются с келоидными рубцами уже много лет. Ваш доктор с помощью иглы введет прямо в шрам сильный противовоспалительный препарат. Как правило, на полное излечение требуется несколько сеансов, интервал между которыми должен составлять от трех до четырех недель.
Причиной появления келоидных рубцов является сбой в процессе образования коллагена. После того, как рана затягивается, образование коллагена должно остановиться, но бывает такое, что он продолжает образовываться, в том числе и на поверхности кожи. Если, вдобавок ко всему, там еще и воспалительный процесс начинается, то рубец краснеет. Вводимые в келоиды противовоспалительные инъекции останавливают не только воспаление, но и выработку коллагена. Постепенно шрам размягчается, уменьшается в размерах, перестает болеть и чесаться.
Используемые для инъекций иглы настолько тонкие, что они практически не вызывают боли. А вот если келоид воспален, то укол может почувствоваться и вызвать немалый дискомфорт. Со временем воспаление сходит, поэтому последующие инъекции менее болезненны.
Лазерное удаление келоидных, гипертрофических и красных рубцов
У меня на коже есть один большой келоидный рубец красного цвета. Благодаря инъекциям он стал выглядеть чуть лучше, но мой доктор посоветовал продолжить терапию лазером. Что вы думаете по этому поводу?
Читайте нашу подробную статью о лазерном удалении келоидных, гипертрофических и красных рубцов.
§5. Как лечить шрамы: выводы
Выбор той или иной терапии зависит от вида шрама. И только доктор может корректно оценить ситуацию и назначить подходящее лечение.
Традиционные способы, такие как инъекции, пересадка кожи, повторное удаление шрама и субцизия, являются не только проверенными, но и довольно-таки эффективными способами борьбы со шрамами.
Удаление шрамов и рубцов лазером – процедура не дешевая, но именно эта терапия показывает наилучшие результаты в лечении красных рубцов и других видов шрамов. Используя неабляционные фракционные системы, можно добиться улучшения шрамов после акне на 50-75%. Абляционные фракционные лазеры весьма успешно проявляют себя в лечении подростковых прыщей.
Все, что вам нужно, это найти квалифицированного и опытного дерматолога.
Рубцы кожи
Рубец — плотное образование, состоящее из богатой коллагеновыми волокнами соединительной ткани, возникающее в результате заживления кожи как исход воспалительного процесса.
Рубцы кожи — это конечный этап заживления глубоких повреждений кожи, вызванных температурными, механическими, химическими и др. факторами, проявляющийся заменой тканей кожи на соединительную ткань.
Рубцовая ткань состоит преимущественно из фибриллярных белковых структур. В основном это коллагеновые волокна, небольшое количество составляют эластические и ретикулярные.
Межуточное вещество содержит гликопротеины, протеогликаны и гликозаминогликаны. Клеточные элементы представлены фибробластами. В рубцах присутствуют также плазматические, лимфоидные и тучные клетки.
Следует подчеркнуть, что разное соотношение количества фибриллярных структур, межуточного вещества и клеток соответствует разным срокам образования рубца. Свежий рубец содержит меньше фибриллярных структур. Чем старее рубец, тем их больше, а количество межуточного вещества уменьшается. В зависимости от глубины повреждения кожи формируется рубец или происходит заживление без рубца.
При повреждении кожи до сосочкового слоя дермы заживление обычно происходит без образования рубца. При повреждении сосочкового слоя заживление может идти без образования рубца (при сохранении значительной части базальной мембраны и кератиноцитов) или с его образованием.
При полном разрушении базальной мембраны, при локализации процесса глубже сосочкового слоя в дерме формируется рубец. Он состоит из соединительной ткани, покрытой эпидермисом. Толщина слоя эпидермиса зависит от площади поражения и сроков существования рубца.
Процесс рубцевания представляет собой сложный механизм, регулируемый эндокринной и нервной системами. Формирование рубцовой ткани зависит от вида травмы и ее глубины, состояния эндокринной системы, иммунологической реактивности, генетической предрасположенности. Играют роль и условия заживления раны (присоединение вторичной инфекции, гипоксия тканей и т. д.), характер воспалительной реакции, состояние процессов регенерации.
Некоторые авторы отмечают значение возраста, расовой принадлежности. Имеет значение и локализация повреждения. Гипертрофические и келоидные рубцы чаще формируются в области груди, плеч, периоральной области, верхней части спины. Заживление дефектов кожи обусловлено чрезвычайно сложным взаимодействием тканевых, гуморальных и клеточных факторов. Результатом этого взаимодействия является восстановление барьерной функции кожи. В процессе формирования ответной реакции на повреждение участвуют гипоталамо-гипофизарная система, которая интегрирует деятельность эндокринной и вегетативной нервной системы; вегетативная нервная система, классические гормоны (поступают прямо в кровь), медиаторные соединения с местным паракринным действием (гормон поступает во внеклеточную жидкость, действуя на расположенные рядом клетки, и вместе с тем оказывает общее эндокринное воздействие), продукты метаболизма эндотелиоцитов и внутриклеточные молекулярные продукты (их роль и химическая структура окончательно не установлены).
Механизмы заживления ран
В процессе заживления ран можно выделить следующие ключевые моменты: в момент воздействия травмы образуется рана, что сопровождается кровотечением из поврежденных сосудов. В рану выделяются вазоактивные вещества (катехоламины), вызывающие сужение сосудов. При повреждении эндотелия сосудов включаются и плазменные медиаторы ранней фазы воспаления. Они повышают проницаемость эндотелия, активизируют тучные клетки и фагоцитоз. Тучные клетки, в свою очередь, выделяют медиаторы — брадикинин, серотонин, гистамин, которые стимулируют выход клеток крови в рану и формирование сгустка. Формирование и укрепление тромбов в поврежденных сосудах происходит под влиянием медиаторов, выделяемых тромбоцитами (факторы свертывания). Тромбоциты также выделяют различные цитокины, так называемые факторы роста. Одним из них является тромбоцитарный фактор роста, стимулирующий миграцию лейкоцитов в рану. В начале воспаления преобладают полиморфноядерные лейкоциты, позже — макрофаги и моноциты. Нейтрофилы привлекаются также другими факторами: хемотаксическими (высвобождаются из продуктов распада фибриногена и фибрина), рецепторами поверхности клеток. На завершающем этапе фагоцитоза и очищения раны от клеточного детрита основную роль играют макрофаги. Кроме того, макрофаги и моноциты выделяют цитокины, которые регулируют формирование грануляционной ткани, участвуют в пролиферации фибробластов и внеклеточного матрикса.
Так завершается воспалительная (экссудативная) фаза. Следующая фаза — пролиферативная — заключается в развитии грануляционной ткани. Основным механизмом в этом процессе является миграция в зону повреждения фенотипически измененных эпителиоцитов, фибробластов и эндотелиальных клеток. Эпителиоциты выстилают раневое ложе и продолжают пролиферировать и синтезировать коллаген и гликопротеин ламинин, необходимые для заживления раны. Фибробласты также мигрируют в рану и синтезируют коллагены, протеогликаны, эластин и другие белковые соединения.
Таким образом формируется временный матрикс. Следует подчеркнуть значение в этом процессе ещё одного компонента — гиалуроновой кислоты, продуцируемой фибробластами. Гиалуроновая кислота ослабляет адгезию клеток с матриксом, способствуя их подвижности, а также насыщает матрикс водой. Он набухает, что создает условия для продвижения клеток.
Фибробласты участвуют и в восстановлении постоянного внеклеточного матрикса. Наряду с формированием временного матрикса, часть фибробластов (под влиянием трансформирующего фактора роста) превращается в богатые актином миофибробласты. Эти клетки продуцируют как матричные белки, так и гладкомышечные клетки. Они расположены в грануляционной ткани вдоль краев раны, способствуют при сокращении под влиянием медиаторов сближению краев раны. Эндотелиальные клетки, подвергшиеся специфическим изменениям, перемещаются в периваскулярное пространство. Оставшиеся клетки в сосудах пролиферируют и принимают участие в образовании сосудов.
На заключительном этапе происходит формирование собственно рубцовой ткани — грануляционная ткань замещается рубцовой (фаза дифференцировки). При этом уменьшается количество клеток и происходит деградация временного клеточного матрикса (посредством апоптоза). Отмечается уменьшение фибробластов и миофибробластов. Нежная грануляционная ткань замещается более плотной рубцовой (продолжительность процесса — от нескольких дней до месяцев). Гиалуроновая кислота замещается сульфатированными протеогликанами.
Клиническая картина
Общепризнанной классификации рубцов нет. Клинический интерес представляет классификация, учитывающая характер формирования рубца и его гистологическое строение.
Различают следующие виды рубцов, формирующихся в результате нормального заживления:
- нормотрофические
- гипотрофические
- атрофические
В результате патологических изменений в структуре рубцовой ткани формируются:
- гипертрофические рубцы
- келоидные рубцы
Для нормотрофического рубца характерно расположение вровень с кожей. Деформации кожи и тканей не отмечается. Эпидермис тонкий. Коллагеновые и эластические волокна плотным слоем расположены параллельно поверхности кожи. Единичные сосуды окружены инфильтратами, содержащими большое количество плазматических клеток. Присутствуют фибробласты и единичные сальные и потовые железы. Отмечается уменьшенное количество межуточного вещества.
Гипотрофический рубец имеет вид втянутого. Он обычно формируется при глубоких повреждениях и на областях, где развита подкожная жировая клетчатка. Отмечаются деструктивные изменения подкожной жировой клетчатки.
Атрофический рубец чаще формируется на голени, тыле кистей, стоп, где подкожный слой выражена слабо. Рубец мягкой консистенции, подвижен, плоский, тонкий, с просвечивающими сосудами. Свежий рубец имеет нежно-розовый цвет, более зрелый — белесоватого цвета, редко — пигментированный. К атрофическим рубцам относятся стрии (растяжки кожи).
Гипертрофический рубец выступает над поверхностью кожи. Патологическое заживление встречается как после хирургических вмешательств, так и после травм. Рубцы формируются в пределах раны, могут иметь различную форму, плотные, подвижные, со временем могут регрессировать. Эпидермис может быть нормальным или истонченным, отмечаются дистрофические изменения. Фибробласты присутствуют в большом количестве, располагаются в верхних слоях рубца. Эластичные волокна деформированы. Отмечается уменьшение количества сосудов.
Келоидный рубец может быть единичным или множественным. Форма округлая, овальная или в виде жгута, валика. Келоидные рубцы перекрывают зону травмы. Они больше площади раны, имеют свойство рецидивировать после иссечения. Субъективно отмечаются жжение, зуд, покалывание, напряжение ткани, болезненность. Эпидермис тонкий, отмечается вакуольная дистрофия эпидермоцитов. Сальные и потовые железы отсутствуют. Характерно увеличение в сетчатом слое дермы толстых коллагеновых волокон. В свежих келоидах отмечается большое количество фибробластов. Имеет место атипия (гигантские фибробласты). Выражена сосудистая сеть, отсутствуют эластические волокна и плазматические клетки. В старых рубцах выявляются плотно упакованные коллагеновые волокна, участки гиалинизации коллагеновых волокон. Чаще образование келоидных рубцов отмечается на определенных участках: на коже лица, шеи, груди, плечевого пояса.
Лечение
Лечение рекомендуется начинать как можно раньше, чтобы снизить риск формирования патологических рубцов: до снятия швов при оперативном вмешательстве;до заживления ран при травмах.
Проводят консервативное лечение, дающее, как правило, хорошие результаты. Местно внутрь рубца вводят лидазу, внутримышечно — экстракт алоэ, тимоген, у-интерферон и др., используют физические методы лечения:
- электрофорез коллитина, коллализина и др.;
- фонофорез гидрокортизона, ферментов.
Лечение патологических рубцов, особенно келоидных, представляет большую проблему, так как оперативное иссечение может спровоцировать распространение процесса, возникновение рецидивов.
Примененяют хирургический метод иссечения с пластикой (местная, комбинированная, стебельчатая и др.), в сочетании с неоперативными методами. Применяется криодеструкция, мезотерапия, RF-терапия, срединные химические пилинги, LPG-массаж, лучевая терапия, лучи Буки, короткофокусная рентгенотерапия, рентгенотерапия, криохирургия, ультразвук с лидазой, электрофорез коллагенозы, лидазы и другие методы. Применяют инъекции гормонов — кортикостероидов (обкалывание). Хорошие результаты получены при шлифовке лазером. Используют также давящие повязки, силиконовые пластины. Контурная пластика позволяет достичь быстрого косметического результата при атрофических рубцах.
В. Сорокина
Что такое шрамирование? До и после? Как делают? 75+ фото и видео
О вкусах не спорят! Наверно, этим правилом руководствуются те, кто решаются на шрамирование (смотреть wikipedia). Это новое веяние в мире нательных изображений. Тематика скарификации тела достаточно близко подходит к татуировкам, при этом кардинально отличаясь. Пожалуй, это один из наиболее необычных, а для некоторых и наиболее опасных и непривлекательных методов украшения своего тела. Кто-то считает данный способ отвратительным, а кто-то – едва ли не изысканным.
Что такое шрамирование: основные понятия
(посмотрите 10 минут)
Шрамирование, скарификация, рубцевание – это хирургическое вмешательство в кожный покров человека с целью нанесения определенного рисунка. Как правило, к этой технике прибегают или люди, которые уже имеют шрамы и хотят их скрыть, или любители экстремального изменения тела.
Как и любая техника модификации тела, шрамирование имеет свою историю. Она достаточно старинная и относится к немного устрашающим методам. Сегодня он превратился в одно из авангардных направлений искусства.
Процесс шрамирования достаточно болезненная процедура. Именно поэтому ее делают под местной анестезией — участок тела обезболивается с помощь медикаментов. Там где в будущем будет рисунок, по кругу вводят лекарство, которое приводит к онемению кожи.
Обратите внимание. Те, кто переносит боль легче, могут использовать крем, для остальных необходимо применение уколов.

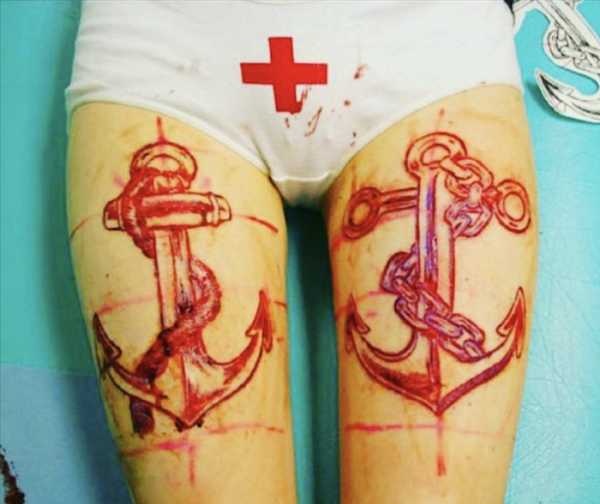

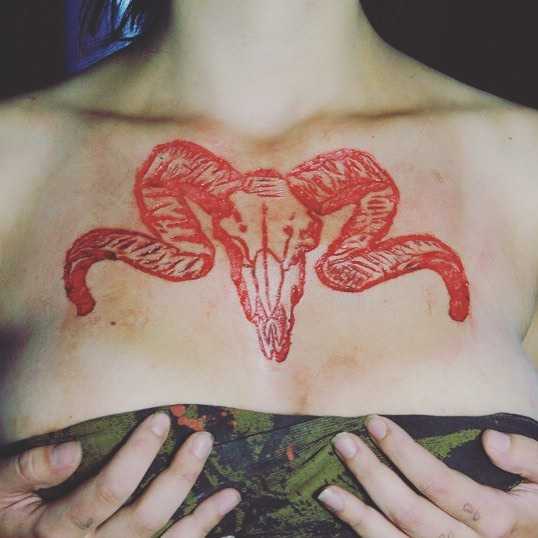


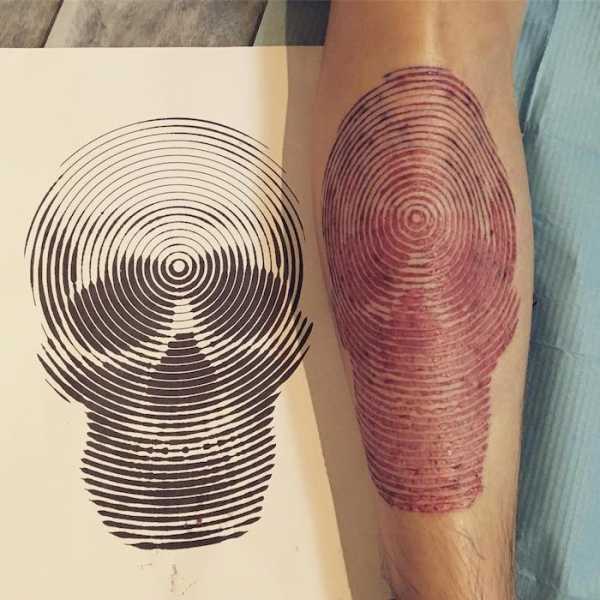

Кому можно доверять шрамирование: правила выбора мастера
Принимая решение сделать скарификацию тела, следует понимать насколько это ответственно. Если с татуировкой еще есть шанс на то, что ее сделает знакомый или друг, то со шрамированием так не получится. Не каждый салон способен предоставить необходимые условия проведения сеанса.
Стоит понимать, что это по своей сути маленькая микрохирургическая операция. Поэтому для осуществления своей мечты вам необходимо найти хорошего мастера и обеспечить абсолютную стерильность.
В идеале мастер, который выполняет процедуру, должен иметь медицинское образование. В этом стиле опыт играет намного большую роль, нежели в татуировании. Обращайте внимание на то, столько лет мастер занимается именно скарификацией.
Простые татуировки кардинально отличаются от шрамирования. Статистика утверждает, чем больше процедур было проведено, тем лучше. Конечно же, если эти процедуры прошли хорошо и без негативных последствий.
Как и после нанесения татуировки необходимо постоянно и очень тщательно ухаживать за местом шрамирования. Если этого не делать, то результат может быть плачевным. От самого безобидного неправильного срастания тканей до нагноения. В первую очередь, необходимо каждый день промывать рану физраствором и носить специальную повязку.
Видео как делают шрамирование
(Посмотрите 2 минуты)
Виды шрамирования: основные понятия
В связи с достаточно долгой историей, скарификация имеет несколько способов нанесения. Благодаря развитию технологий стало возможно даже выжигание лазером. Впрочем, необходимо все рассматривать по порядку.
- Первым видом шрамирования выступает выжигание или брендинг. Чаще всего при выжигании шрамы остаются несколько вогнутыми в глубину. Во время проведения самой процедуры боль резкая и сильнее, чем при вырезании, но намного быстрее проходит.
Обратите внимание. Выбирая брендинг, следует быть готовым к тому, что рисунок получится не достаточно точным. Поэтому необходимо отказаться от сложных изображений и остановить свой выбор на чем-то незамысловатом.
- Вторым видом шрамирования является косметическое вырезание кожи. Характеризуется этот метод прорезанием скальпелем кожи перпендикулярно. После этой процедуры остается еле заметный шрам. Впрочем, это идет на пользу самому рисунку. Он остается очень четким без неточностей.
Обратите внимание. Вырезание возможно с небольшим наклоном скальпеля. В таком случае рана получается несколько более глубокой. Полученный эффект позволяет играть с рельефностью изображения.
- Самым болезненным считается третий метод шрамирования – это срезание самого слоя кожи. Если при брендинге или косметическом вырезании кожа остается на месте и лишь рассоединяется, то в данном случае от нее полностью избавляются.
Обратите внимание. Данный вид используют для получения крупных рисунков. Правда расплатой за это будет достаточно крупная часть кожи.
- Четвертым способом выступает истирание. В этом случае кожу сотрут с помощью приспособлений, таким образом, создав необходимый рисунок. Среди них выделят различные абразивные материалы или суспензии. В самом грубом представлении процесс будет напоминать работу с наждачной бумагой. Впрочем, это сравнение не совсем точное — там используются намного более щадящие материалы.
Самые болезненные виды шрамирования
Теперь отдельно поговорим о наиболее болезненных и самых необычных, даже экстремальных видах процедуры. Решиться на них могут далеко не все.






Tattoo guns scarification
Этот тип очень похож на татуирование. Техника выполнения их полностью совпадает, с той лишь разницей, что при скарификации не используется краска.
Шрам в таком случае получается еле заметным, поэтому особого смысла в подобном роде шрамирования не наблюдается. Впрочем, любители этого вида скарификации тоже находятся. В этом случае берется обычная тату машинка и водится по коже. Как и положено игла проникает под кожу, оставляя за собой след. При этом отсутствие чернил дает коже лишь травмироваться, слегка оцарапывая, и, в результате, просто зажить.
Химическое шрамирование
Следующим видом выступает химическое шрамирование. В этом случае шрам образуется с помощью различных растворов. Этот вариант характеризуется полной неопределенностью. В конце скарификации получить четкий рисунок невозможно. Остается надеяться на то, что шрам будет выглядеть достаточно гармонично.
Gunpowder scarification
Отдельным видом является gunpowder scarification. В этом случае шрамирование делается методом катинга: на теле делается разрез, в который засыпает порох и поджигается.
Стоит отметить, что этот метод уж точно не для слабонервных людей. Болевые ощущения от него могут затмить многое, что прежде происходило с человеком.
Плюсом является скорость, после поджигания порох горит считанные секунды, это означает, что пережить боль становится реально.
Gunpowder scarification
Кроме того, что gunpowder scarification является болезненным видом шрамирования, он выступает и в качестве отличного антисептика. В древности наши предки именно так заживляли свои раны на поле битвы.
Метод прижигания известен науке много веков. Но, тем не менее, болезненность его не стала меньше.
Suture scarification
Следующим видом шрамирования выступает suture scarification. В процессе этого метода выполняются разрезы на кожи, или ее частично удаляют, а после сшивают. Таким образом, создаются рубцы.
Также, в связи с использованием хирургических швов, остаются отметины в местах, где иголка входила в кожу. По своей сути подобные шрамы мало чем отличаются от обычных хирургических.
Injection scarification
Следующим видом является injection scarification. В этом случае скарификация проводится с помощью инъекции. Под кожу человека вводится спирт, на этом месте вздувается волдырь, который позже прокалывают иголкой и на его месте получается шрам.
Правда форма у него несколько странная, и вряд ли похожа хоть на один рисунок. Скорее всего, этот тип шрамирования был придуман для русских, ведь кто еще захочет вводить спирт под кожу?
Ash scarification
Вид ритуального шрамирования. Он появился в племенах Африки и остался в них по сегодняшний день. Суть его состоит в том, что на коже делается разрез и в него уже втирается пепел. Из-за занесение золы шрам становится больше, в результате чего зажить у него не получается. Именно поэтому и остаются такие крупные рубцы на теле человека.
Cut/cautery scarification
Еще один опасный вид шрамирования. Это комбинированный метод, мало того, что вырезаются участки кожи, так позже они еще и прижигаются.
В результате этих действий получается ровный шрам, и приходится терпеть двойную боль.
Accidental scarification
Accidental scarification – знакомый практически всем из детства вид шрамирования. Многие виды деятельности человека оставляют на его теле шрамы. Именно они и создают Accidental scarification.
Суть этого метода состоит в том, что человек получает травмы и шрамы специально. Для этого многие падают, спотыкаются и попадают в сложные ситуации, только ради того, что бы получить шрам.
Заживление: один из немаловажных этапов шрамирования
Если заживление татуировки – это достаточно сложный процесс, то скарификация сложнее в несколько раз. Необходимо делать это аккуратно, стерилизовано и чисто.
Если не соблюдать указанные требования, то можно получить опасное заражение крови, которое может закончиться очень плохо. Одной из опасностей выступают также келоидные рубцы. Они получатся в результате неправильной скарификации.