Инсульт головного мозга
Ишемический инсульт — Википедия
Ишеми́ческий инсу́льт — нарушение мозгового кровообращения с повреждением ткани мозга, нарушением его функций вследствие затруднения или прекращения поступления крови к тому или иному отделу. Сопровождается размягчением участка мозговой ткани — инфарктом мозга. Может быть обусловлен недостаточностью кровоснабжения определённого участка головного мозга по причине снижения мозгового кровотока, тромбоза или эмболии, связанных с заболеваниями сосудов, сердца или крови[2]. Является одной из основных причин смертности среди людей[3].
Первыми сохранившимися упоминаниями инсульта являются описания отца медицины Гиппократа, называвшего заболевание «апоплексия» (греч. ἀποπληξία) — удар[4]. Теоретические основы по вопросу этиологии инсульта были заложены швейцарским патологом 17-го века Иоганном Якобом Вепфером, обнаружившим, что причиной апоплексии может служить закупорка сосуда головного мозга или сосудистое повреждение с внутримозговым кровоизлиянием [5]. Этим же учёным впервые были описаны клинические случаи очень быстрого регресса слабости в конечностях[6]. Однако окончательно сосудистая природа инсультов была признана лишь в первой половине XIX столетия. «Размягчение» мозга различали от геморрагического «удара», вместе с тем их этиология оставалась до конца неясной. Развитие знаний об инсульте было медленным, по-видимому, в связи с ограниченным интересом у знаменитых неврологов того времени. Так, первые важные сведения о причинах инсульта были получены не неврологами, а патологами Рокитанским и Вирховом[7]. В середине 19-го века хирургом и анатомом Джоном Лиделлом был предложен термин «красный инфаркт», подчёркивающий вторичность кровоизлияния при геморрагическом инфаркте[8]. Клинико-топографические исследования Жюля Дежерина, Пьера Мари, а также их последователя Шарля Фуа — родоначальника современных клинических исследований инсульта, вызвали заинтересованность и дальнейшие исследования неврологов данного заболевания[7]. В 1928 году инсульт был разделён на отдельные типы с учётом характера сосудистой патологии[6].
Согласно официальным материалам министерства здравоохранения России за последние годы, смертность от болезней системы кровообращения занимает первое место и при этом продолжает неуклонно расти. В 2002 году вследствие болезней системы кровообращения погибло 56,1 % от общего числа умерших [9].
Смертность от инсульта находится на втором месте, уступая лишь смертности от ишемической болезни сердца. Суммарные показатели заболеваемости и смертности от инсульта во многих странах мира имеют тенденцию к росту. В России на 2001 год он достиг 331 на 100 тысяч населения[9].
Ишемические инсульты составляют 70—85 % от всех случаев инсульта, кровоизлияние в мозг — 20—25 %, субарахноидальное кровоизлияние — 5 %. Соотношение частоты ишемических и геморрагических типов инсульта составляет 4:1[9].
Существуют различные классификации ишемических инсультов, в зависимости от этиопатогенетических и клинических аспектов, локализации зоны инфаркта.
По темпу формирования неврологического дефицита и его продолжительности[править | править код]
- транзиторные ишемические атаки (ТИА) (G45.9 согласно МКБ-10[10]) — характеризуются очаговыми неврологическими нарушениями, включая монокулярную слепоту (слепоту на один глаз), которые полностью регрессируют в течение 24 часов после их возникновения [11]:245.
- «малый инсульт» (англ. minor stroke) — согласно определению экспертов ВОЗ: «пролонгированные ишемические атаки с обратным неврологическим дефектом». Вариант ишемического инсульта, при котором восстановление неврологических функций завершается от 2 до 21 суток[11]:245.
- прогрессирующий ишемический инсульт (англ. stroke-in-evolution) — характеризуется постепенным развитием общемозговых и очаговых симптомов на протяжении нескольких часов или 2—3 суток с последующим неполным восстановлением функций. Обычно у больного остаётся минимальная неврологическая симптоматика[11]:245.
- завершённый (тотальный) ишемический инсульт — сформировавшийся инфаркт мозга со стабильным или неполно регрессирующим дефицитом[12].
По тяжести состояния больных[править | править код]
- лёгкой степени тяжести — неврологическая симптоматика выражена незначительно, регрессирует в течение 3-х недель заболевания. Вариант малого инсульта [11][12]:247
- средней степени тяжести — преобладание очаговой неврологической симптоматики над общемозговой, отсутствуют расстройства сознания[11][12]:247
- тяжёлый инсульт — протекает с выраженными общемозговыми нарушениями, угнетением сознания, грубым очаговым неврологическим дефицитом, часто дислокационными симптомами[11][12]:247
Патогенетическая (Методические рекомендации по ОНМК, 2000)[править | править код]
- атеротромботический инсульт (включая артерио-артериальную эмболию) (34 %) — возникает на фоне атеросклероза церебральных артерий крупного или среднего калибра. Этот тип инсульта развивается ступенеобразно, с нарастанием симптоматики на протяжении нескольких часов или суток, часто дебютирует во сне. Нередко атеротромботический инсульт предваряется транзиторными ишемическими атаками. Размеры очага ишемического повреждения варьируют[13][14].
- кардиоэмболический инсульт (22 %) — возникает при полной или частичной закупорке эмболом артерии мозга. Начало кардиоэмболического инсульта, как правило, внезапное, в состоянии бодрствования. В дебюте заболевания наиболее выражен неврологический дефицит. Чаще инсульт локализуется в зоне кровоснабжения средней мозговой артерии, размер очага ишемического повреждения средний или большой, характерен геморрагический компонент. В анамнезе возможны тромбоэмболии других органов[13][14].
- гемодинамический инсульт (15 %) — обусловлен гемодинамическими факторами — снижением артериального давления (физиологическим, например, во время сна; ортостатической, ятрогенной артериальной гипотензией, гиповолемией) или падением минутного объёма сердца (вследствие ишемии миокарда, выраженной брадикардии и т. д.). Начало гемодинамического инсульта может быть внезапным или ступенеобразным, в покое или активном состоянии пациента. Размеры инфарктов различны, локализация обычно в зоне смежного кровоснабжения (корковая, перивентрикулярная и др.). Гемодинамические инсульты возникают на фоне патологии экстра- и/или интракраниальных артерий (атеросклероз, септальные стенозы артерий, аномалии сосудистой системы мозга) [13][14].
- лакунарный инсульт (20 %) — обусловлен поражением небольших перфорирующих артерий. Как правило, возникает на фоне повышенного артериального давления. Развивается постепенно, в течение нескольких часов. Локализуются в подкорковых и стволовых структурах (базальных ганглиях, внутренней капсуле, белом веществе семиовального центра, основании моста), размеры очагов не превышают 1,5 см. Общемозговые и менингеальные симптомы отсутствуют, отмечается соответствующая поражённой структуре очаговая симптоматика[13][14][15].
- инсульт по типу гемореологической микроокклюзии (9 %) (в некоторых источниках также используется термин «реологический инсульт»[16]) — возникает на фоне отсутствия какого-либо сосудистого или гематологического заболевания установленной этиологии. Причиной инсульта служат выраженные гемореологические изменения, нарушения в системе гемостаза и фибринолиза. Характерна скудная неврологическая симптоматика в сочетании со значительными гемореологическими нарушениями[13][14].
По локализации инфаркта мозга[править | править код]
В соответствии с топической характеристикой очаговой неврологической симптоматики, по пораженному артериальному бассейну[12]:
- внутренняя сонная артерия;
- позвоночные, основная артерия и их ветви;
- средняя, передняя и задняя мозговые артерии.
К основным факторам риска ишемических нарушений мозгового кровообращения относят[16]:232:
Схема сужения просвета артерии вследствие атеросклероза. Жёлтым цветом показаны атеросклеротические бляшки.В качестве локальных этиотропных факторов инсульта различают[19]:
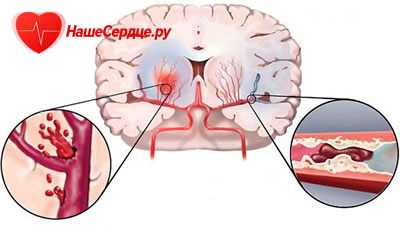
- атеросклероз и тромбообразование — наиболее распространённая патология церебральных и прецеребральных артерий, вызывающая ишемические нарушения мозгового кровообращения. Образование атеросклеротической бляшки обусловлено отложением липидов в стенке артерий. Рост атеросклеротической бляшки осложняется её изъязвлением и тромбообразованием вследствие адгезии тромбоцитов. Увеличение атеротромботической бляшки может привести к сужению просвета артерии и её полной закупорке; снижение кровотока возникает при гемодинамически значимом стенозе (сужение 70—75 % площади просвета) и далее нарастает пропорционально степени сужения. Фрагменты тромба и атеротромботической бляшки могут быть источником эмболии более дистального отдела артерии (артерио-артериальная эмболия). Исход атеросклеротического тромбоза или эмболии определяется скоростью его развития, локализацией закупорки, состоянием коллатерального кровообращения и активностью фибринолитической системы крови. При постепенном развитии атеросклероза формируется коллатеральное кровообращение, поэтому закупорка одной или даже нескольких прецеребральных артерий может не привести к локальной ишемии мозга и протекать бессимптомно. В случаях быстрого развития тромботической окклюзии или эмболии прецеребральной либо церебральной артерии возможности коллатерального кровообращения ограничены. В тех случаях, когда защитные механизмы не могут компенсировать сужение или закупорку артерии, развивается клинически значимая локальная ишемия мозга. Атеротромбоз и артерио-артериальная эмболия являются причиной до 50 % ишемических нарушений мозгового кровообращения[16]:232-233.
- кардиогенная эмболия является причиной приблизительно 20 %[16]:233 (по некоторым данным до 60 % инсультов обусловлены заболеваниями сердца[19]) ишемических инсультов и ТИА. Она обычно развивается вследствие формирования эмболических фрагментов на клапанах сердца или образования внутрисердечного тромба. Большинство кардиогенных эмболий возникает при мерцательной аритмии. Она, в свою очередь, обычно вызвана ишемической болезнью сердца на фоне атеросклероза коронарных артерий и артериальной гипертензии. Риск развития инсульта при мерцательной аритмии составляет 4,5 % в год, если больной не принимает соответствующее лечение. При инфекционном эндокардите примерно у 20 % больных возникает эмболия сосудов мозга. Для всех искусственных клапанов сердца общий риск эмболии составляет около 2 % в год, если не принимаются антикоагулянты. Инфаркт миокарда примерно в 2 % случаев осложняется ишемическим инсультом; чаще это происходит первые 2 недели после развития сердечного заболевания[16]:233-234.
- гемодинамические ишемические нарушения мозгового кровообращения могут возникнуть при стенозе прецеребральных (чаще всего при стенозе сонных артерий) и (или) церебральных артерий, когда артериальное давление падает ниже нижней границы ауторегуляции мозгового кровообращения[16]:234. Дегенеративные и деформирующие изменения в шейном отделе позвоночника (остеохондроз позвоночника, деформирующий спондилёз, аномалии краниовертебральной области) могут приводить к сдавлению позвоночных или подключичных артерий извне с возможным развитием инсультов в вертебрально-базилярном бассейне[19] либо синдромов обкрадывания[16]:234.
В качестве системных факторов, способствующих развитию ишемического инсульта, различают:
- нарушение центральной гемодинамики:
- кардиальный гиподинамический синдром — проявляется нарушением кровообращения, сердечного ритма, снижением минутного объёма крови и ударного объёма крови, что приводит к снижению кровотока в артериальной системе мозга, срыву механизмов ауторегуляции мозгового кровообращения и формированию тромботического инсульта или развитию ишемии мозга по типу сосудисто-мозговой недостаточности (гемодинамический инсульт).
- артериальная гипертензия — приводит к развитию ишемических нарушений мозгового кровообращения напрямую, вызывая изменения в стенках артерий — липогиалиноз и фибриноидный некроз, а также опосредованно — через стимулирование атеросклероза прецеребральных крупных и средних церебральных артерий и развитие сердечных заболеваний, например, инфаркта миокарда и мерцательной аритмии, осложняющихся кардиогенной эмболией[16]:232.
- аритмии — фактор риска возникновения артерио-артериальных и кардиогенных эмболий.
- гематологические нарушения (коагулопатии, эритроцитоз и полицитемия) могут привести к гиперкоагуляции и повышенной вязкости крови, предрасполагающими к развитию тромбозов в церебральных артериях и возникновению «реологического инсульта»[16][19]:235.
Независимо от причины, вызвавшей локальную ишемию мозга, развивается каскад патобиохимических изменений, приводящих к необратимому повреждению нервной ткани по механизмам некроза и апоптоза[16]:235. Эта серия взаимосвязанных изменений получила название «патобиохимический каскад» или «ишемический каскад» (Гусев Е. И. с соавт.,1997).
Процесс ишемии мозга динамический, и, как правило, потенциально обратимый. Степень ишемического повреждения находится в зависимости от глубины и длительности снижения церебрального кровотока.
Оптимальный объём мозгового кровотока составляет 50—60 мл на 100 г/мин. При уровне церебрального кровотока ниже 55 мл на 100 г вещества в минуту отмечается первичная реакция, которая характеризуется торможением синтеза белков в нейронах — «маргинальная зона ишемии». При церебральном кровотоке ниже 35 мл на 100 г/мин биохимические реакции в клетках мозга нарушаются — гликолиз (расщепление глюкозы) завершается по анаэробному пути с накоплением лактата и образованием всего 2 молекул АТФ. При дальнейшем снижении кровотока возникает нарушение функционального состояния коры большого мозга, а снижение до 10—15 мл на 100 г/мин приводит к быстрым в течение нескольких минут необратимым изменениям в нейронах и формированию центральной зоны инфаркта («ядра ишемии»). В течение 6—8 минут нейроны остаются жизнеспособными и могут восстановить свои функции при нормализации кровообращения.
При локальной ишемии мозга вокруг участка с необратимыми изменениями формируется зона, кровоснабжение которой ниже уровня, необходимого для нормального функционирования, но выше критического порога необратимых изменений — «ишемическая полутень» или «пенумбра» (англ. penumbra). В этой зоне морфологические изменения отсутствуют. Гибель клеток в области пенумбры приводит к расширению зоны инфаркта. Однако эти клетки в течение определённого времени могут сохранять свою жизнеспособность. Окончательное формирование зоны инфаркта завершается через 48—56 часов[12][16]:235-236[19].
Продолжительность «терапевтического окна» — периода, в течение которого возможно восстановление функции нейронов в области «ишемической полутени» — точно не установлено. Хотя для большинства клеток это время ограничено 3—6 часами, не исключено, что способность к восстановлению сохраняется в течение нескольких суток.
По Скворцовой В. И. (2000 г.), этапами ишемического каскада являются:
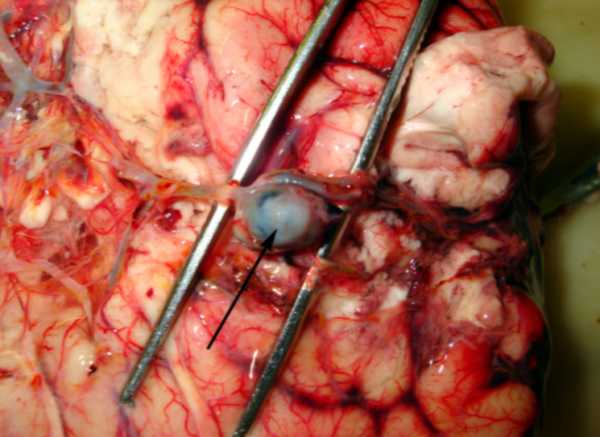
Ишемический инсульт в бассейне средней мозговой артерии. Аутопсия. Фиолетовым обозначена зона инфаркта. Стрелкой показана дислокация срединных структур головного мозга- снижение мозгового кровотока.
- глутаматная эксайтотоксичность (возбуждающие медиаторы глутамат и аспартат обладают цитотоксическим действием).
- внутриклеточное накопление кальция.
- активация внутриклеточных ферментов.
- повышение синтеза NO и развитие оксидантного стресса.
- экспрессия генов раннего реагирования.
- отдаленные последствия ишемии (реакция местного воспаления, микроваскулярные нарушения, повреждение гемато-энцефалического барьера).
- апоптоз — генетически запрограммированная клеточная гибель[12][19].
Ишемические процессы в ткани мозга сопровождаются отёком мозга. Отёк головного мозга развивается через несколько минут после развития локальной ишемии, его выраженность напрямую зависит от размеров инфаркта мозга. Пусковым моментом развития отёка является проникновение в клетки воды из межклеточного пространства вследствие недостатка энергии у нейронов для поддержания внутриклеточного гомеостаза. После этого к внутриклеточному отёку (цитотоксическому) присоединяется внеклеточный (вазогенный), который обусловлен гибелью клеточных элементов, составляющих гемато-энцефалический барьер, с накоплением в зоне повреждения недоокисленных продуктов, формирующихся в процессе анаэробного гликолиза[20][21][22][23][24][25]. Повреждение гемато-энцефалического барьера сопровождается также трансэндотелиальной миграцией лейкоцитов в ткань мозга, которые вызывают в том числе поражение здоровых клеток нервной ткани[26][27] Внутри- и внеклеточный отёк вызывают увеличение объёма мозга и развитие внутричерепной гипертензии. При повышении давления в определённом отделе мозга и черепной коробки (появление области дистензии) происходит смещение частей головного мозга относительно друг друга, что вызывает развитие тех или иных дислокационных синдромов. Вклинение в большое затылочное отверстие миндалин мозжечка со сдавлением нижних отделов продолговатого мозга — наиболее частая причина смерти больных[12][19].
Морфологические изменения при транзиторной ишемической атаке головного мозга проявляются сосудистыми расстройствами (спазм артериол, плазматическое просачивание их стенок, периваскулярный отёк и единичные небольшие геморрагии), а также появлением очагов изменённой мозговой ткани (отёк, дистрофические изменения групп клеток). Эти изменения обратимы[28]:359.
Ишемический инфаркт является самым частым проявлением (75 % случаев) ишемического инсульта. Он выглядит как очаг серого размягчения ткани мозга. При микроскопическом исследовании среди некротизированных масс находят погибшие нейроны[28]:360.
Геморрагический инфаркт мозга внешне похож на очаг геморрагического инсульта, однако имеет другой механизм возникновения. Первично возникает ишемия головного мозга; вторично — кровоизлияние в ишемизированную ткань. Геморрагический инфаркт чаще встречается в коре мозга, реже — в подкорковых узлах[28]:360.
При смешанном инфаркте, который всегда возникает в сером веществе мозга, можно найти участки как ишемического, так и геморрагического инфакта[28]:360.
Клиническая картина ишемического инсульта у больных людей складывается из общемозговой и очаговой неврологической симптоматики.
Прогрессирующее течение инсульта (постепенное или ступенеобразное нарастание неврологических нарушений в течение нескольких часов или дней) наблюдается у 20 % больных людей с ишемическим инсультом в каротидном бассейне и у 40 % больных с ишемическим инсультом в вертебробазилярном бассейне. Оно чаще вызвано увеличением размера внутриартериального тромба, повторными эмболиями, нарастанием отёка мозга, геморрагической трансформацией инфаркта или увеличением его размеров вследствие снижения системного артериального давления[16]:237.
Повышение артериального давления наблюдается у 70—80 % больных людей в первые дни инсульта. В дальнейшем у большинства из них отмечается спонтанное снижение давления. Транзиторное повышение артериального давления может быть вызвано отёком головного мозга и повышением внутричерепного давления, а также стрессом, обусловленным развитием заболевания[16]:237.
Общемозговые симптомы[править | править код]
Общемозговые симптомы характерны для инсультов средней и тяжёлой степени. Характерны нарушения сознания — оглушённость, сонливость или возбуждение, возможна кратковременная потеря сознания. Типична головная боль, которая может сопровождаться тошнотой или рвотой, головокружение, боль в глазных яблоках, усиливающаяся при движении глаз. Реже наблюдаются судорожные явления. Возможны вегетативные расстройства: чувство жара, повышенная потливость, ощущение сердцебиения, сухость во рту[29][30].
Очаговая неврологическая симптоматика[править | править код]
На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина у каждого конкретного больного человека определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда.
Зоны кровоснабжения: Arteria cerebri anterior (синий цвет) |
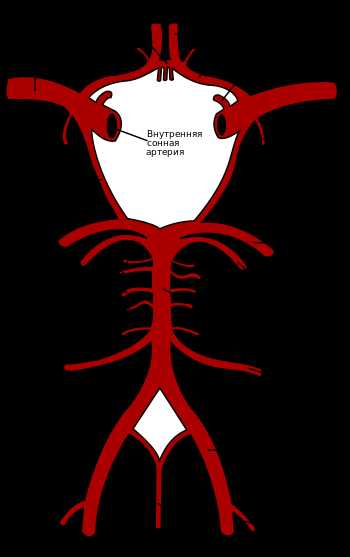 Кровоснабжение головного мозга
Кровоснабжение головного мозга Нарушения кровотока в бассейне внутренней сонной артерии (ВСА)[править | править код]
Закупорка ВСА может возникать в её начале (области бифуркации общей сонной артерии), каротидном сифоне и супраклиноидной части (чаще вследствие образования тромба на месте атеросклеротической бляшки) и протекать бессимптомно при достаточном коллатеральном кровообращении через артериальный круг большого мозга и другие анастомозы. При недостаточном коллатеральном кровообращении или в случаях артерио-артериальной эмболии возникают геми- или моноплегия, афазия и другие расстройства[16]:237. Развитие монокулярной слепоты на одной стороне и гемипареза на противоположной (окулопирамидный синдром) — характерно (патогномонично) для стеноза или закупорки ВСА[31].
Окклюзия передней ворсинчатой (хороидальной) артерии[править | править код]
Закупорка передней ворсинчатой артерии, отходящей от ВСА до её деления на среднюю и переднюю мозговые артерии обычно проявляется в виде контрлатерального (на противоположной стороне от окклюзии) гемипареза и гемигипалгезии вследствие поражения внутренней капсулы. Иногда отмечаются нарушения речи и зрительно-пространственной ориентации в результате ишемии таламуса, а также гемианопсии при поражении латерального коленчатого тела[16]:238.
Окклюзия передней мозговой артерии (ПМА)[править | править код]
Если закупорка возникла до отхождения передней соединительной артерии, то она может протекать бессимптомно вследствие коллатерального кровотока из противоположной ПМА[16]:238. Инфаркт при окклюзии ПМА проявляется контрлатеральным параличом нижней конечности и хватательным рефлексом. Характерны спастичность с непроизвольным сопротивлением пассивным движениям, абулия, абазия, персеверации и недержание мочи[31].
Закупорка возвратной артерии Гюбнера, ветви ПМА, приводит к поражению хвостатого ядра и передней ножки внутренней капсулы, что вызывает контрлатеральный парез руки, лица и языка, сопровождающийся дизартрией[16]:238.
Окклюзия средней мозговой артерии (СМА)[править | править код]
Для окклюзии СМА характерны контрлатеральные гемиплегия, гемигипестезия, гомонимная гемианопсия. Наблюдается контрлатеральный парез взора. При поражении доминантного полушария развивается афазия, при поражении недоминантного — апраксия, агнозия, асоматогнозия и анозогнозия.
При окклюзии отдельных ветвей СМА возникают парциальные синдромы: моторная афазия в сочетании с контрлатеральным парезом верхней конечности и лицевого нерва при поражении верхних ветвей; сенсорная афазия при поражении нижних ветвей[31].
Окклюзия задней мозговой артерии (ЗМА)[править | править код]
При окклюзии задней мозговой артерии возможно развитие одного из двух синдромов: сочетание гомонимной гемианопсии с амнезией, дислексией (без дисграфии) и лёгкого контрлатерального гемипареза с гемианестезией; либо сочетание поражения ипсилатерального глазодвигательного нерва с контрлатеральными непроизвольными движениями и контрлатеральной гемиплегией или атаксией[31].
Нарушение кровотока в базилярной и позвоночных артериях[править | править код]
При окклюзии ветвей базилярной артерии (в зависимости от уровня поражения) наблюдаются: ипсилатеральная атаксия; контрлатеральная гемиплегия и гемианестезия; ипсилатеральный парез взора с контрлатеральной гемиплегией; поражение ипсилатерального лицевого нерва; межъядерная офтальмоплегия; нистагм в сочетании с головокружением, тошнотой и рвотой; шум в ушах и потеря слуха; нёбная миоклония и осциллопсия.
При окклюзии ствола базилярной артерии или обеих позвоночных артерий наблюдается тетраплегия, двусторонний горизонтальный парез взора, кома или синдром изоляции («запертого человека», англ. locked-in state).
Поражение внутричерепного отдела позвоночной артерии или задненижней мозжечковой артерии сопровождается синдромами поражения продолговатого мозга. Наиболее часто наблюдается латеральный синдром продолговатого мозга: нистагм, головокружение, тошнота, рвота, дисфагия, охриплость голоса; ипсилатеральные нарушения чувствительности на лице, синдром Горнера и атаксия; контрлатеральное нарушение болевой и температурной чувствительности[31].
Лакунарные инфаркты[править | править код]
Наиболее часто возникают одномоментно, реже проявляется постепенным нарастанием неврологических нарушений. Расстройства сознания, эпилептические припадки, нарушения высших психических функций и полей зрения не характерны. В литературе описано более 25 синдромов, при которых обнаруживаются лакунарные инфаркты, однако наиболее типичны и часто встречаются пять его вариантов:
- Чисто двигательный инсульт (до 60 % случаев) — проявляется только двигательными нарушениями — парезом руки, ноги, лица и языка по центральному типу с одной стороны. Степень двигательных нарушений колеблется. Очаги поражения при данном типе чаще обнаруживают в задней ножке внутренней капсулы или лучистом венце, реже — в колене или передней ножке внутренней капсулы либо в таламусе.
- Сенсомоторный инсульт — отмечается сочетание двигательных и чувствительных нарушений по гемитипу. Очаги поражения имеют наибольшие размеры в сравнении с другими вариантами лакунарного инсульта.
- Чисто сенсорный инсульт — проявляется ощущением онемения и/или расстройством чувствительности по гемитипу. Очаг поражения обычно выявляется в таламусе.
- Синдром дизартрии и неловкой руки — состоит из выраженной дизартрии в сочетании с лёгкой слабостью и неловкостью руки, парезом мышц лица по центральному типу с одной стороны. Очаг поражения обнаруживается в основании моста или передней ножке внутренней капсулы
1. задняя спинальная вена
2. передняя спинальная вена
3. заднелатеральная спинальная вена
4. радикулярная (или сегментарная) вена
5. задние спинальные артерии
6. передняя спинальная артерия
7. радикулярная (или сегментарная) артерия
.
- Синдром атактического гемипареза — проявляется центральным гемипарезом в сочетании с атаксией в паретичных конечностях. Очаг поражения выявляется в задней ножке внутренней капсулы, основании моста или лучистом венце[16]241.
Для небольших, глубинно расположенных инфарктов, характерны лакунарные синдромы: изолированный моторный инсульт, изолированный сенсорный инсульт, синдром дизартрия/неловкая кисть, ипсилатеральная атаксия с парезом ноги[31].
Спинальный инсульт[править | править код]
Спинальный инсульт — острое нарушение спинального кровообращения с повреждением спинного мозга и расстройством его функций. Его частота составляет около 1 % от всех инсультов[32]. В зависимости от повреждённых структур спинного мозга, уровня его поражения возникают чувствительные и двигательные расстройства в руках и ногах различной степени выраженности, нарушения функции тазовых органов.
Для выбора лечебной тактики решающее значение имеет ранняя диагностика и дифференциальная диагностика ишемического, геморрагического инсультов и субарахноидального кровоизлияния. Точная диагностика характера инсульта клинически возможна лишь в 70 % случаев[12].
Физикальное обследование занимает важное место в диагностике и определении состояния больного. Оцениваются функции дыхания и сердечно-сосудистой системы (в первую очередь, нарушения центральной гемодинамики для экстренной коррекции), что в ряде случаев позволяет определить патогенетический характер инсульта (наличие аритмии и шумов в сердце позволяют предположить кардиоэмболический инсульт; систолический шум в области бифуркации общей сонной артерии говорит о её стенозе; разница в артериальном давлении и пульсе на противоположных сторонах свидетельствует о стенозе дуги аорты и подключичных артерий).
При неврологическом осмотре уточняется состояние и уровень сознания; проводится топическая диагностика очаговых повреждений мозга.
Для получения информации о причине ишемического инсульта проводится дуплексное и триплексное ультразвуковое сканирование прецеребральных артерий головы и мозговых артерий. Этот метод позволяет визуализировать сонные артерии, исследовать кровоток с помощью спектральной допплерографии. Транскраниальная допплерография позволяет определить состояние некоторых внутричерепных артерий, косвенно оценить скорость кровотока в них.
Наиболее информативным методом диагностики является ангиография, которая позволяет обнаружить сужения просвета, аневризмы и другие патологические изменения в артериях. Ангиографию, учитывая возможные осложнения, следует применять по показаниям. Также может применяться нетравматичные методы диагностики состояния мозговых сосудов — МР-ангиография или КТ-ангиография.
Помимо указанных выше методов, обязательно проведение ЭКГ и эхокардиографии для исключения сопутствующей кардиальной патологии, рентгенологическое исследование лёгких для диагностики лёгочных осложнений (аспирационная пневмония, ТЭЛА и др.), проведение клинического, биохимического анализов крови и других рутинных анализов, коагулограммы, газового состава крови. Обязательна консультация терапевта и офтальмолога[12][33].
Магнитно-резонансная и компьютерная томография в диагностике ишемического инсульта[править | править код]
Инсульт головного мозга — прогноз, последствия и профилактика
Инсульт головного мозга – это патология, развивающаяся после внезапного нарушения кровоснабжения нервных клеток, что приводит к их гибели. Может быть вызвана закупоркой сосуда или его разрывом. На сегодняшний день это заболевание занимает второе место в списке причин общей смертности населения во всем мире.
И если раньше от него страдали люди пожилого возраста, то с каждым годом молодых пациентов с этим диагнозом становится все больше.
Виды инсульта — ишемический и геморрагический
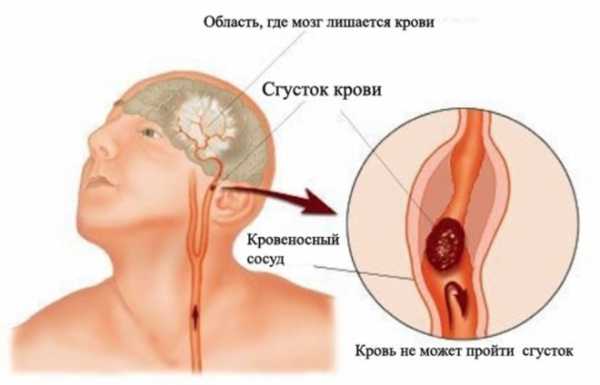
Ишемическим называют поражение головного мозга, вызванное закупориванием сосуда атеросклеротическими бляшками или тромбом. Причиной также может быть продолжительный спазм сосудов.
В результате этого к головному мозгу прекращает поступать кислород и питательные вещества, что приводит к отмиранию нервных клеток (некроз). Чем дольше продлится это состояние, тем больше тканей пострадает.
Геморрагический инсульт – это поражение мозга, возникающее из-за разрыва сосуда. Происходит внутреннее кровоизлияние, приводящее к появлению гематомы. Головной мозг при этом сдавливается и смещается, а образовавшуюся пустоту заполняет кровь.
Признаки инсульта и микроинсульта — классификация по степени поражения
Лечение и прогноз болезни зависит не только от причины возникновения, но и от площади пораженных тканей.
При обширном инсульте поражаются крупные сосуды, затронутыми оказываются большие участки головного мозга. Для патологии характерна яркая симптоматика и серьезные неврологические последствия.
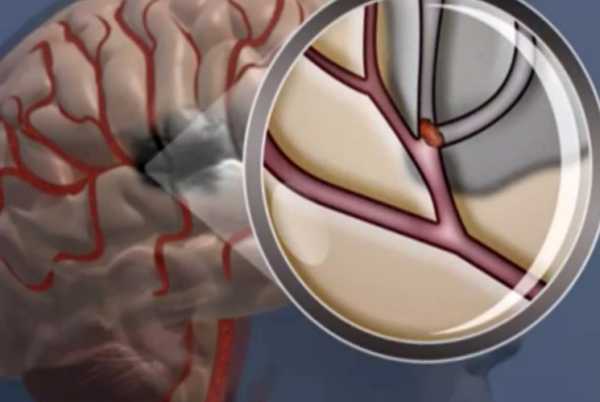
Недуг проявляется в двух вариантах. В первом случае пациент погружается к кому, во втором – находится в сознании, но не понимает, что с ним происходит.
Микроинсульт связан с повреждением или закупоркой мелких сосудов. Длится такое состояние от нескольких часов до одних суток, после чего работа головного мозга восстанавливается и исчезают все остаточные явления. Такой инсульт редко диагностируется, т.к. больной не обращается за помощью и даже не догадывается о недуге.
ВАЖНО! В 60% случаев через несколько дней после микроинсульта приступ повторяется, но с более серьезными последствиями.
Зоны поражения при инсульте головного мозга
Поражена может быть любая часть мозга. И этот аспект выясняется в первую очередь, т.к. от локализации зависит лечение, прогноз и последствия.
Чаще всего разрушения происходят в левом или правом полушарии, каждое из которых отвечает за конкретные функции организма. Нарушение этих функций и является первым симптомом патологии. Нужно учесть, что правши тяжелее переносят повреждения левой части мозга, а левши – правой.
- Кроме того, повреждены могут быть:
- Ствол головного мозга – это самый тяжелый тип инсульта, который в 95% случаев имеет летальный исход. Связано с тем, что в стволе находятся основные центры жизнеобеспечения.
- Мозжечок – поражение этой области также очень опасно, но встречается крайне редко. Тяжело диагностируется и часто оканчивается смертью пациента.
Симптомы инсульта головного мозга
Симптомы будет зависеть от ряда параметров, в том числе от типа патологии и размера пораженной области.
Геморрагический инсульт является самым неблагоприятным. Смертность среди таких больных достигает 70%. Операция по удалению гематомы снижает эту цифру до 50%. При этом шанс выжить у пациентов, впавших в кому или сопор – всего 10%.
Не помогает даже своевременная врачебная помощь и интенсивная терапия. 2/3 из тех, кому удалось выжить после такого инсульта, получают инвалидность.
Отягощающими факторами является пожилой возраст, сердечно-сосудистые заболевания и вредные привычки.
Ишемический инсульт переносится не так тяжело, но результат будет зависеть от его локализации, типа, возраста пациента и скорости оказания первой помощи.

В целом, после такого приступа в первый месяц погибает 1/3 пострадавших. Причиной этого может быть не только изменения в мозге, но и различные осложнения.
Из 100% людей, перенесших ишемический инсульт, 70% через год излечиваются от ярко-выраженных симптомов.
Шанс избавиться от всех последствий болезни у молодых пациентов на порядок выше, чем у пожилых.
Профилактика инсульта головного мозга
Для начала перечислим факторы, которые могут вызвать заболевание:
- Ожирение.
- Высокий уровень холестерина.
- Гиподинамия.
- Курение.
- Употребление алкоголя и наркотиков.
- Артериальное давление.
- Болезни сердца.
- Сахарный диабет.
- Хроническая усталость, стрессы и депрессивные состояния.
Чтобы предотвратить инсульт необходимо:
- Отказаться от вредных привычек.
- Употреблять больше растительной пищи.
- Умеренные физические нагрузки.
- При сердечно-сосудистых заболеваниях необходима профилактическая медикаментозная коррекция.
- Контроль за артериальным давлением.
У женщин инсульт может вызвать прием пероральных контрацептивов. Поэтому необходимо постоянно контролировать уровень гормонов и посещать в профилактических целях гинеколога-эндокринолога.
Негативные последствия при инсульте головного мозга
Негативные последствия болезни могут проявиться как сразу после приступа, так и в последующие месяцы. Самые распространенные из них:
- Нарушение двигательных функций. В зависимости от поврежденного полушария может отказать правая или левая сторона тела.
- Речевые нарушения (афазия, дизартрия, агнозия), сложности при чтении и написании.
- Изменение особенностей восприятия (слух, обоняние).
- Проблемы со зрением.
- Замедление мыслительных процессов, ухудшение памяти.
- Изменения особенностей поведения. Проявление агрессии, пугливость, замедление реакций и пр.
- Неспособность мыслить логически или абстрактно.
- Проблемы с процессами дефекации и мочеиспускания.
- Частые перемены в чувственной и эмоциональной сферах. Например, тревожность, депрессивные состояния, смена настроения, апатия.
- Эпилептические расстройства.
- Боли, которые не купируются болеутоляющими.
- Нарушение глотания (бульбарный синдром).
- Нарушения работы дыхательной, сердечно-сосудистой систем, желудочно-кишечного тракта.

Часть больных, перенесших инсульт, остаются навсегда прикованными к постели. В первую очередь это касается людей пожилого возраста.
Лечение инсульта головного мозга — медикаментозное или хирургическое
После проявления симптомов больного сразу же госпитализируют.
Первые дни он содержится в реанимационной палате, т.к. велика вероятность ухудшения состояния.
В это время проводятся следующие процедуры:
- Выявляется поврежденный участок мозга. После этого проводится либо операция по удалению гематомы (геморрагический инсульт), либо вводятся специальные препараты для рассасывания тромба (ишемический).
- Все необходимые для жизнедеятельности функции находятся под постоянным контролем.
- С помощью лекарственных средств уменьшаются вязкость крови, снимается отек мозга.
- Вводятся Кортексин, Церебролизин, ноотропы для ускорения регенеративных процессов мозговой ткани.
Когда состояние больного улучшается, его переводят в стационар. Здесь назначаются препараты, направленные на предотвращение повторного приступа и возможных осложнений. Пациент находится под постоянным наблюдением врачей.
Кроме лекарственных средств, больному необходим постоянный уход. Сюда входит кормление, поддержание в чистоте и сухости постели, обработка кожи камфорным спиртом.
Кроме того, пациента необходимо переворачивать раз в несколько часов с боку набок, чтобы избежать застоя в легких и пролежней.
Диета при инсульте головного мозга
От качества пищи зависит состояние кровеносных сосудов и то, будут ли на их стенках образовываться бляшки. Диета после инсульта необходима для того, чтобы избежать повторения приступа и ряда других осложнений.
Перечислим основные правила питания:
- Отказ от жирного, соленого, сладкого и острого в любом виде.
- Углеводов, жиров и белков должно быть в достаточном количестве.
- Рекомендуется большое количество фруктов и овощей. Шпинат, капуста и свекла обязательны, т.к. улучшают биохимические процессы головного мозга.
- Разрешены нежирное мясо и морская рыба, а также молочные продукты и каши.
- Запрещены выпечка и консервированные продукты.
- Масло можно добавлять в пищу только не рафинированное.
- Полезны черника и клюква.
- Из напитков нельзя употреблять алкоголь, черный чай и кофе.
Инсульт относится к опаснейшим патологиям головного мозга, т.к. приводит к разрушению его клеток. И если раньше от недуга страдали только люди пожилого возраста, то теперь ему подвержена и молодежь.
А причина в неправильном образе жизни, питании и стрессах.
Чтобы избежать болезни необходимо придерживаться диеты и заниматься спортом.
Инсульт головного мозга: симптомы, признаки, лечение

О такой болезни, как инсульт головного мозга многие слышали, но не каждый знает, что она собой представляет, когда и у кого может возникнуть недуг, какие может иметь последствия. Тем временем он занимает вторую позицию в списке причин наступления смерти, поражает все более молодых людей, а в случае обнаружения явных признаков заболевания требуется немедленная медицинская помощь.
Знать, что такое инсульт, лучше теоретически, чем испытать на себе. Это заболевание, при котором происходит резкое нарушение мозгового кровообращения, вызывающее отмирание нервных клеток. Та функция организма, за которую отвечали пораженные клетки, утрачивается либо полностью, либо восстанавливается со временем. Это может быть как речевая, так и двигательная способность.
Виды инсультов
Инсульт головного мозга, последствия, вызванные им, известны еще со времен Гиппократа. В древности болезнь, при которой происходили необратимые нарушения мозга, называли ударом, а позже она получила наименование “апоплексический удар”. Заболевание подразделяется на разновидности в зависимости от причин возникновения.
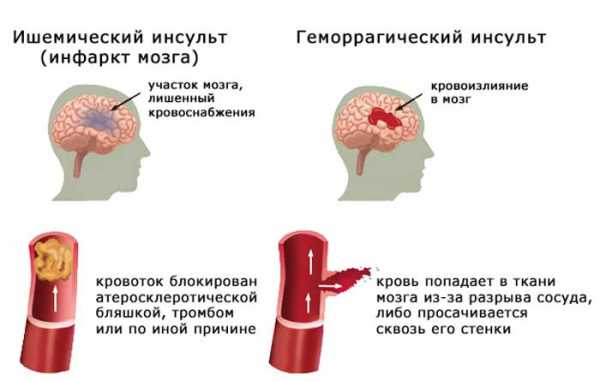
- Ишемический инсульт возникает вследствие закупорки мозгового сосуда тромбом или атеросклеротической бляшкой. Один из участков мозга перестает снабжаться кислородом, из-за чего нарушается его работа. Главная опасность ишемической разновидности в ее внезапности и затрудненной диагностике ранних этапов. Закупорка может происходить довольно долгое время, вызывая постепенно нарастающие симптомы — от усиливающихся головных болей до резкой потери контроля над собственным телом. Также у больного возникает тремор, рвота, возможна потеря сознания. Такое состояние обычно кратковременно, а к приезду бригады “скорой” человек уже чувствует себя нормально. Но опасность кроется в том, что такие приступы могут повторяться вплоть до полного необратимого паралича.
- Геморрагический инсульт вызывается разрывом сосуда и попаданием крови в мозг. Вследствие кровоизлияния может сформироваться гематома, которая будет сдавливать определенные участки, а они будут отзываться сбоями в работе. Тяжесть последствий, которые вызываются этим видом инсульта головного мозга зависит от места разрыва сосудов. Встречается такой инсульт головного мозга, при котором разрыв стенки происходит из-за аневризмы — своеобразного “мешочка” мозговой оболочки. Пациент в этом случае чувствует резкую боль, как от удара по голове, тошноту, может потерять сознание. Еще одним геморрагическим типом является внутричерепное кровоизлияние. Оно также подразделяется в зависимости от места расположения поврежденного сосуда на:
- Субарахноидальные — локализованные между мозгом и паутинной оболочкой.
- Субдуральные — между мозговыми оболочками.
- Эпидуральные — между черепом и верхним мозговым слоем.
В большинстве случаев внутричерепное кровоизлияние случается на фоне хронической гипертонии. Одним из его осложнений является повышение внутричерепного давления.
Причины
Причины инсульта головного мозга кроются в развитии патологии сосудов, таких, как:
- Истончение их стенок в результате воспаления или травмы.
- Аневризма сосудов.
- Атеросклероз.
- Тромбообразующий процесс.
- Спазм сосудов.
Первые признаки
Инсульт часто возникает неожиданно, без очевидных причин. По статистике удар чаще поражает пациентов в ночное время или под утро, иногда на фоне перенесенного психоэмоционального напряжения или значительной физической нагрузки. При подозрении на удар, следует обратить внимание на следующие симптомы при инсульте головного мозга:
- Внезапное онемение конечностей и лица с правой или левой стороны.
- Нарушение способности произнести любую простую фразу.
- Перестает видеть один глаз или оба сразу.
- Головокружение и “пьяная”, шатающаяся походка.
- Невыносимая головная боль.
- Повышенное артериальное давление.
- При одном или нескольких этих признаках также наблюдается покраснение лица, частое дыхание и замедленный пульс, возможно повышение температуры.
Факторы риска
Риск приступа значительно повышается при неправильном образе жизни, а также с возрастом — люди старше 55 лет более подвержены удару, хотя в последнее время участились случаи ударов в более молодом возрасте. Основными факторами риска при инсульте мозга являются:
- В старше 45 лет; однако после отметки в 65 лет различий между частотой возникновения у мужчин и женщин почти нет.
- Сердечно-сосудистые заболевания в анамнезе также могут повлечь за собой инсульт мозга.
- Вредные привычки, в частности курение и чрезмерное употребление алкогольных напитков.
- Неправильное питание, повышающее уровень холестерина. Также немаловажным фактором является злоупотребление соленой пищей.
Сочетание нескольких факторов в разы повышает риск пострадать независимо от возраста и пола.
Последствия инсульта
При любых видах инсульта клетки испытывают острую нехватку кислорода вследствие нарушения кровообращения. Необратимые процессы отмирания этих клеток начинаются уже в первые минуты кислородного голодания. В зависимости от продолжительности губительного процесса, объема поврежденного участка, его расположения, инсульт головного мозга вызывает определенные последствия.
При поражении полушарий и мозжечка
Изменения, возникающие при поражении одного из полушарий:
- Ухудшение координации движений, ориентации в пространстве.
- Трудности в восприятии и понимании информации в устном и письменном виде, а также в цифровом выражении.
- Нарушения речи — от неспособности выговаривать отдельные звуки до полной немоты.
- Трудности с подбором необходимых слов, а также с выстраиванием устных высказываний.
- Ухудшение зрения.
- Дисфагия — неспособность глотать.
- Ослабление памяти, возможна частичная амнезия.
- Изменение поведенческих реакций.
Поражение правого и левого полушарий имеют отличия друг от друга, ведь они отвечают за различные виды деятельности организма. При правосторонней форме инсульта мозга изменения больше сказываются на левой стороне тела, происходит ухудшение пространственной ориентации, проблемы с выполнением бытовых задач — перемещение по дому, нахождение собственных вещей, появляется эмоциональная нестабильность, притупление чувства страха, депрессия.
Левосторонняя форма характеризуется изменениями с правой стороны тела, ослаблением логического мышления, неспособностью выполнить простые математические действия, читать, писать, осваивать новые навыки. Среди поведенческих изменений — медлительность, осторожность, нерешительность. Большинство перечисленных изменений являются обратимыми, хорошо поддаются специальным методам реабилитации.
Немного реже инсульт мозга может поразить такой важный элемент, как мозжечок. Он отвечает за координацию тела в пространстве, точность движений. При его поражении возникают следующие нарушения:
- Пациент не может ходить из-за отсутствия контроля над мышцами.
- Головокружения, головные боли.
- Тошнота и рвота.
При поражении мозгового ствола
При инсульте мозговой ствол также подвержен удару, его поражение обычно имеет самые серьезные последствия:
- Проблемы со зрением.
- Нарушения речи.
- Трудности с процессами жевания и проглатывания пищи.
- Мышечная слабость или паралич.
- Перепады температуры тела.
- Неровное сердцебиение.
- Остановка дыхания, вызывающая смерть пациента.
Летальный исход практически неизбежен при повреждении ствола. При правильной и своевременной терапии многие изменения можно предотвратить. Также, если они уже наступили, их можно устранить или ослабить с помощью специального лечения с применением медицинских препаратов, массажа, гимнастики и других упражнений, направленных на восстановление нарушенных функций.
Инсульт последствия имеет самые непредсказуемые: даже если спустя несколько месяцев после перенесенного удара, у пациента восстановились все нарушенные функции, заболевание может заявить о себе в разных формах.
Это может быть депрессия, вызванная длительным лечением, а также изменениями в характере общения с семьей, друзьями, потерей любимой работы и другими нарушениями привычного образа жизни. В таком случае пациенту будет полезно повышенное внимание и забота окружающих, смена обстановки и восстанавливающий отдых. Помощь психолога или психотерапевта, пребывание в реабилитационных центрах в окружении медицинских специалистов помогут избежать серьезных нервных срывов.
Первая помощь
Если рядом оказался человек, проявляющий признаки удара, первое, что должны сделать окружающие, это позвонить в “Скорую”. Чтобы облегчить задачу врачам, важно описать симптомы, рассказать о своих подозрениях на проявление признаков инсульта головного мозга у пострадавшего — в таком случае к больному будет направлена специальная неврологическая бригада.
Человека с тревожными признаками следует уложить в положение с приподнятой головой, обеспечить свежим воздухом, ослабить все застежки и ремни на его одежде. Если была рвота и больной находится без сознания, важно очистить ротовую полость от рвотных масс, а также перевернуть его на правый бок. Измерить больному артериальное давление, дать препарат для его понижения. Если такого нет под рукой, можно опустить его ноги в горячую воду. Важно не поддаваться панике, успокоить пострадавшего, чтобы не усугубить течение приступа.
Зная, что такое инсульт головного мозга, какие у него симптомы, можно самостоятельно диагностировать болезнь. Итак, попросите больного:
- Поднять руки вверх: обе конечности должны подниматься одновременно и находиться на одном уровне.
- Закрыв глаза, выставить руки вперед ладонями вверх: одна рука неконтролируемо уйдет в сторону и вниз.
- Показать язык: его неестественное положение должно вызвать беспокойство;
- Улыбнуться: один уголок рта так и не приподнимется.
- Назвать свое имя или адрес: больной не сможет произнести фразу или сделает это скомкано, неразборчиво.
Отмирание нервных клеток происходит мгновенно, поэтому, чем раньше пострадавшему будет оказана квалифицированная медицинская помощь, тем быстрее и легче пройдет его восстановление.
Лечение
Способы лечения инсульта выбираются в медицинском учреждении в зависимости от его разновидности, которую устанавливают, проведя в первые часы компьютерную томографию и МРТ. Общими моментами лечения ишемической и геморрагической разновидностей являются:
- Препараты для нормализации работы сердечно-сосудистой системы.
- Установление нормального ритма дыхания.
- Снятие отека мозга.
- Предупреждение появления последствий и осложнений.
В остальном при разных видах инсульта головного мозга применяются разные методы коррекции состояния больного.
При ишемическом:
- Устранение тромба или бляшки, перекрывшей просвет сосуда разжижающими кровь препаратами; иногда применяют хирургическое вмешательство для удаления препятствия.
- Применение препаратов, стимулирующих правильную работу мозговых центров.
При геморрагическом:
- Устранение нарушения целостности стенки сосуда, формирование тромба на месте повреждения.
- Хирургическое вмешательство с целью восстановления надорвавшегося сосуда.
Когда будет проведено необходимое медикаментозное лечение инсульта головного мозга, а иногда во время него применяются методы физиотерапии, лечебной гимнастики, работа с врачами-реабилитологами и психологами для максимального восстановления функций мозга и организма в целом.
Питание
После того, как инсультное поражение мозга отступило, важно уделить особое внимание нормализации рациона питания, ведь именно с пищей организм получает необходимые вещества и микроэлементы, а неправильный подбор продуктов и блюд может грозить повторением приступа или трудностями с восстановлением после него. Точное меню и список разрешенных и запрещенных продуктов представит лечащий врач. Но существуют общие рекомендации, обязательные для лиц, перенесших удар или имеющий высокий риск его получить:
- Достаточное употребление чистой воды. При этом кофе, газированные, алкогольные напитки лучше вовсе исключить.
- Бессолевая диета. Обязательно минимизировать количество соли, она задерживает жидкость в организме и провоцирует повышение артериального давления.
- Исключить холестерин. Это поможет избежать появления новых тромбов и холестериновых бляшек в сосудах.
- Калий обязательно должен присутствовать в повседневных продуктах после инсульта мозга.
- Овощи и фрукты желательно в свежем виде — полезны всем и всегда, а в восстановительный период особенно.
- Омега-3 жирные кислоты, в большом количестве содержащиеся в рыбе, необходимы для здоровой работы сердца.
Профилактика
Несмотря на то, что некоторые факторы риска не поддаются коррекции — это возраст и пол, часть факторов можно легко исключить из своей жизни, чтобы не повышать этот риск. Отказ от курения и алкоголя поможет избежать других связанных с этими вредными привычками заболеваний. Также важно нормализовать физические нагрузки — их переизбыток также вреден, как и недостаток.
В целом ведение здорового образа жизни с оптимальным распределением времени на труд и отдых, прогулки на свежем воздухе, занятия спортом, интеллектуальные упражнения, качественный сон — залог уверенности в своем здоровом будущем без такого опасного заболевания как инсульт головного мозга.
Инсульт ствола головного мозга: причины, симптомы, лечение
Инсульт ствола головного мозга — острое нарушение мозгового кровообращения, характеризующееся резким ухудшением самочувствия больного. Сопровождается нарушением жизненно-важных функций. При отсутствии своевременного обращения за медицинской помощью может привести к развитию осложнений, таких как инвалидизация человека или даже его смерть.
Инсульт ствола головного мозга
Стволовой инсульт характеризуется возникновением патологического очага в стволовой части мозга. В связи с этим имеет самый неблагоприятный прогноз выздоровления, поскольку в этом месте сосредоточены жизненно-важные центры, что приводит к нарушению функций головного мозга. Может быть геморрагическим, ишемическим и смешанным, поэтому встречается не только у пожилых людей, но и в молодом возрасте.
В результате поражения мозга больному предстоит продолжительное лечение и длительный процесс реабилитации, включающий физкультуру и массаж.
Механизм возникновения
Выделяют 2 вида возникновения стволового инсульта:
- Ишемический. Характеризуется нарушением кровообращения, которое развивается в результате закупорки кровеносного сосуда оторвавшейся атеросклеротической бляшкой. При этом стволовые клетки погибают из-за недостатка кислорода и питательных веществ, нарушения метаболических процессов, а также неблагоприятного влияния продуктов распада погибших нейронов.
- Геморрагический. Обусловлен разрывом мелких или крупных кровеносных сосудов, что приводит к возникновению очага кровоизлияния.
Симптомы
Клинические проявления инсульта характеризуются большим разнообразием.
При ишемической форме болезни симптомы появляются постепенно, в течение нескольких часов или даже суток. Главные признаки — ухудшение зрения, нарушение координации движений, онемение лица и других частей тела, покалывание, появление парезов и даже параличей. Кожа становится бледной, учащается дыхание и сердцебиение, возможно развитие аритмии (перебоев в работе сердца) и гипертензии.
Геморрагический инсульт возникает внезапно. Появляется головокружение, нарушается речь, повышается температура тела. Человек теряет сознание. Возникают признаки поражения центров жизнедеятельности человека: дыхания, сердцебиения, органов чувств и др. Если своевременно не оказать неотложную медицинскую помощь, может наступить состояние комы.
Диагностика
Установить диагноз инсульт можно по результатам осмотра пациента и проведения неврологических тестов. Однако для того, чтобы подтвердить диагноз, установить место локализации патологического очага и степень повреждения тканей, необходимо провести дополнительную диагностику.
Главные методы исследования:
- Компьютерная или магнитно-резонансная томография. Дает возможность определить степень повреждения тканей. Это самый первый метод диагностики, который нужно сделать как можно быстрее после ухудшения самочувствия человека.
- Ангиография с применением контрастных веществ. Необходима для установления нарушений в работе кровеносных сосудов головного мозга: атеросклероза, тромбоза.
- Кардиография. Позволяет диагностировать нарушения сердечного ритма, которые свидетельствуют об изменении кровотока в сосудах.
Лечение
Лечение стволового инсульта нужно начинать незамедлительно, чем раньше провести соответствующую терапию, тем больше шансов не допустить возникновения необратимых изменений. Важную роль играет полноценная реабилитация, которая позволит избежать развития осложнений и ускорить выздоровление больного.
Методы лечения
Терапия инсульта должна быть комплексной, направленной на устранение причины, спровоцировавшей развитие патологии, а также на поддержу функционирования дыхательной и сердечно-сосудистой систем, снятие отека тканей мозга. При ишемическом инсульте необходимо убрать очаг кровоизлияния. При этом учитываются состояние пациента и особенности течения заболевания.
При нарушениях дыхания пациенту накладывают кислородную маслу, а при отсутствии положительного результата от ее применения интубируют трахею для проведения искусственной вентиляции легких.
При геморрагическом инсульте, сопровождающемся возникновением кровоизлияния, необходимо использовать кровоостанавливающие препараты. При большом объеме патологического очага может быть показано проведение хирургического вмешательства.
При ишемической форме заболевания для растворения тромба, спровоцировавшего развитие ишемии структур мозга, нужно использовать тромболитики (Актилизе) или антикоагулянты (Гепарин).
Медикаментозное лечение:
- Нормализация артериального давления. При повышении показателей используют средства для его снижения — Магния сульфат, Метопролол и другие препараты внутривенно или внутримышечно. При падении давления рекомендуется применение Дексаметазона, Атропина, Дофамина и др.
- Снятие отека. Осуществляется с помощью диуретиков — Фуросемида, Маннита.
- Для поддержки нервных клеток и улучшения их питания рекомендуется использовать сосудистые средства — ноотропы. К ним относятся: Тиоцетам, Пирацетам, Кавинтон, Кортексин и др.
- Симптоматическая терапия. При выраженном болевом синдроме целесообразным является применение анальгетиков и неспецифических противовоспалительных средств. Если состояние больного ухудшилось присоединением вторичной микрофлоры, необходимо использовать антибиотики широкого спектра действия.
При возникновении бульбарного синдрома, когда нарушаются функции глотания, показано зондовое питание.
Прогноз при заболевании
Около 70-80% пациентов, перенесших инсульт ствола, умирают в течение первых 3 суток. Процент инвалидизации чрезвычайно высок и составляет около 50-60%. Полное выздоровление возможно только в 2-3% всех случаев. У остальных нарушение функций сохраняется в течение всей жизни.

Признаки неблагоприятного прогноза:
- синдром «замкнутого человека» — отсутствие всех двигательных функций, сохранены лишь движения глаз;
- нарушения работы дыхательной и сердечно-сосудистой систем;
- неврологические изменения в течение 1 года после заболевания.
Последствия
В результате стволового инсульта часто развиваются необратимые последствия. При этом нарушается речь, глотание, координация в пространстве. Развиваются парезы и параличи. В некоторых случаях невозможно самостоятельное поддержание гемодинамики, терморегуляции и прочих жизненно-важных функций.
Нарушение речи
Нарушение кровообращения в стволе головного мозга приводит к ухудшению речи. Подобная проблема сохраняется у 30% пациентов, перенесших приступ. Главные проявления — речь становится нечеткой, неясной, спутанной. Возможна коррекция с помощью логопеда, это зависит от степени поражения центра.
Нарушение глотания
Нарушение глотания — главный признак локализации инсульта в стволе. Встречается более чем в 60% всех случаев. Полноценное восстановление функции практически невозможно. Больного длительное время нужно кормить через зонд, но даже при нормализации состояния человек сможет есть только мягкую, полужидкую и перетертую пищу.
Нарушение двигательной функции конечностей
При поражении ствола нарушаются многие важные функции организма, в т. ч. и двигательные. Человек не может контролировать работу мышц, движения рук и ног становятся спонтанными.
В первые несколько месяцев после инсульта возможно восстановление движений, однако если не начать реабилитацию своевременно, то вероятность положительного исхода станет намного меньше. Если проблему не удалось устранить в течение года, в дальнейшем это будет практически невозможно.
Нарушение координации
Степень нарушения координации движений зависит от массивности повреждения тканей головного мозга. Головокружение и другие признаки сохраняются в течение нескольких месяцев, но быстро проходят в результате применения сосудистых препаратов.
Нарушение дыхания
При поражении дыхательного центра развивается нарушение дыхания. Проявляется в виде замедления дыхания при бодрствовании, а также возникновением эпизодов апное — кратковременной остановки дыхания во время сна. В некоторых случаях человек не в силах дышать самостоятельно, поэтому его необходимо держать на искусственной вентиляции легких. При этом прогноз крайне неблагоприятный.
Нестабильность гемодинамики
При стволовом инсульте происходит нарушение функционирования сердечно-сосудистой системы. Главное проявление — нестабильность гемодинамики, которая возникает в виде скачков артериального давления, учащения сердцебиения.
Зрительные нарушения
Если поражается центр управления движением глаз, возникают спонтанные подергивания одного или обоих органов зрения. Пациент не в силах сконцентрировать внимание на предмете, постепенно развивается косоглазие.
Нестабильная терморегуляция
Нарушение процессов терморегуляции свидетельствует о критическом состоянии больного. Главные проявления подобного состояния — резкое повышение температуры тела до фебрильных цифр в первые несколько суток после инсульта.
Резкое снижение температуры тела сопровождается гибелью клеток головного мозга и является важным признаком неблагоприятного прогноза для больного.
Прогноз
Прогноз заболевания неблагоприятный. Полное восстановление возможно только при небольших участках поражения ствола, своевременном начале медикаментозной терапии и полноценной реабилитации пациента.
Инсульт головного мозга
Инсульт головного мозга – понятие, которое используется для обозначения осложнений различных заболеваний и характеризует изменения в головном мозге из-за нарушения кровоснабжения.
Это социальная проблема, поскольку смерть от инсульта наступает у 50% больных. Это происходит в случае, когда вовремя не распознаны первые признаки, не оказана первая помощь, недостаточен уровень медицинской помощи и реабилитации. Только 5% перенесших острое нарушение мозгового кровообращения (ОНМК) приступают к работе, а инвалидность после инсульта наступает в 75% случаев, причем чаще всего наблюдаются тяжелые осложнения, от которых страдает трудоспособность и качество жизни человека.
Разнообразие видов инсультов и причины возникновения
Чтобы помочь больному необходимо знать, какие бывают инсульты. Существует несколько классификаций ОНМК: по механизму возникновения, по степени тяжести и по области возникновения.
 Имеется несколько причин возникновения заболевания. Подход к лечению инсульта зависит именно от того, по каким причинам произошла катастрофа в головном мозге, и какая часть центральной нервной системы поражена. Каждый вид инсульта сопровождается своими симптомами и требует специфической терапии, различных принципов реабилитации и профилактических мер.
Имеется несколько причин возникновения заболевания. Подход к лечению инсульта зависит именно от того, по каким причинам произошла катастрофа в головном мозге, и какая часть центральной нервной системы поражена. Каждый вид инсульта сопровождается своими симптомами и требует специфической терапии, различных принципов реабилитации и профилактических мер.
Различают такие виды инсультов головного мозга: ишемический и геморрагический. К этой группе также относят и субарахноидальное кровоизлияние, которое происходит после травмы головы.
Часто спрашивают, чем отличается инсульт от инфаркта. Признаки инсульта и инфаркта похожи, возникают по одному механизму и происходят по причине:
- сужение просвета или закупорки сосуда тромбом на фоне атеросклероза – атеротромботический;
- перекрывания мозговой артерии эмболой – мигрирующим сгустком крови или тромбом при некоторых сердечных заболеваниях;
- внезапного снижения артериального давления – гемодинамический;
- поражения небольших периферических артерий, которые питают подкорковые структуры на фоне скачка давления – лакунарный инсульт;
- нарушения свертывающей системы крови – гемореологический.
Геморрагический инсульт – это образование гематомы в головном мозгу не травматического характера. Он связан с разрывом или расслоением сосудов. Эритроциты и плазма крови пропотевают через стенку сосудов, и образует ограниченный очаг, который давит на ткани мозга и нарушает их нормальную функцию.
Такого диагноза как микроинсульт не существует, но это понятие употребляют в случаях поражения небольшого участка головного мозга. При этом тяжесть симптомов незначительна, и требуется меньше времени для полного восстановления функций нейронов.
При постановке диагноза указывается вид болезни в соответствии с международной классификацией болезней – МКБ 10, с которой можно ознакомиться в статье Википедии «Инсульт».
ОНМК может возникнуть и в спинном мозге. Артерии этого отдела тоже могут подвергаться спазму, закупорки или разрыву. В этом случае возникает спинальный инсульт, который протекает значительно тяжелее и приводит к параличу конечностей. Чаще всего поражается шейный и нижнегрудной отделы.
Предрасполагающими факторами для возникновения патологии мозгового кровообращения являются следующие заболевания:
- гипертоническая болезнь;
- аритмии, пароксизмальная тахикардия;
- ИБС: стенокардия и перенесенный инфаркт миокарда;
- атеросклероз;
- заболевания сосудов;
- сахарный диабет;
- ожирение;
- нарушение свертываемости крови.
В истории болезни по неврологии инсульт указывают как осложнение после основного заболевания, которые указаны выше.
 Нарушение мозгового кровообращения чаще всего наблюдается:
Нарушение мозгового кровообращения чаще всего наблюдается:
- У мужчин от 40 до 70 лет.
- У лиц, чьи родственники перенесли инсульты.
- После эмоциональной перегрузки: большое количество адреналина в крови способствует спазму сосудов.
- Из-за физического переутомления.
- У курильщиков и у любителей выпить.
В последнее время катастрофа возникает у людей 25-30 лет. Чаще всего причинами инсульта в молодом возрасте являются аневризмы и мальформация – врожденная патология сосудов головного мозга, которая приводит к ОНМК.
Клиническая картина
Иногда у вполне здорового человека могут возникать периодические головные боли, колебания артериального давления, слабость, беспричинная утомляемость, головокружение, нарушения зрения. Чаще всего эти симптомы проходят самостоятельно и не требуют лечения. При обращении к врачу это состояние классифицируют как вегето-сосудистую дистонию и назначают общеукрепляющую терапию. Однако ВСД опасна тем, что при ней нарушается регуляция сосудистого тонуса и мозг недополучает кислород и питательные вещества.
По механизму действия на ВСД похожи транзиторные ишемические атаки –ТИА. Это кратковременное нарушение кровоснабжение нейронов вследствие преходящего спазма сосудов. При них возможны головокружение, слабость, чувство онемения конечностей, а иногда и кратковременная потеря сознания. Все это предвестники инсульта.
При ОНМК различают симптомы общемозговые, как реакция на повреждение, и локальные, которые зависят от того, в какой области произошла катастрофа. По выраженности симптомов можно определить, какая область мозга поражена: при левостороннем инсульте происходит парализация правой стороны тела. Инсульт при этом обширный и ведет к нарушению других функций.
При ишемическом инсульте в истории болезни отмечается, что после эмоциональной или физической перегрузки чаще всего утром после просыпания происходит нарастание головной боли, затем появляются: онемение конечностей, слабость, головокружение, тошнота, нарушения речи, зрения, глотания, потеря ориентации, невозможность выполнения элементарных движений. При значительных повреждениях возможна потеря сознания, рвота, судороги и эпилептические припадки. При этом давление при инсульте чаще всего снижается до нормальных цифр. Температура при инсульте может быть и высокой, и низкой, при этом, чем она ниже, тем благоприятнее прогноз для восстановления.
Следует особо отметить правосторонний инсульт. При этом виде происходит вначале спутанность сознания, а затем проявляются психические нарушения и слабоумие. Инсульт правой стороны головного мозга характеризуется такими симптомами: галлюцинации, психозы, бред, агрессивность или выраженная депрессия.
Проявления геморрагического инсульта отличается от ишемического скоростью нарастания симптомов: возникновение резкой головной боли на фоне общего благополучия, выраженной заторможенностью, многократной рвотой и судорогами, параличами. При инсульте левой стороны головного мозга происходит парализация правой стороны. Чаще всего при этом виде инсульта больные впадают в кому. У молодых симптомы инсульта начинаются с резкой головной боли, светобоязни, затем появляются парезы и нарушение сознания. Поэтому часто происходят ошибки при постановке диагноза.
Эти симптомы важно знать, поскольку в большинстве случаях больной не может самостоятельно сказать, что его беспокоит, а при такой ситуации дорога каждая минута – необходимо помочь человеку до начала оказания квалифицированной помощи.
Осложнения
ОНМК не проходит бесследно. Инсульт головного мозга приводит к тяжким последствиям. Самым грозным осложнением после инсульта является смерть: после геморрагического – смертность превышает 80% из всех случаев, после ишемического – до 40%, после субарахноидального кровоизлияния – от 30% до 60%.
20% больных впадает в сопорозное состояние, при котором сознание сохранено, но может отключаться на некоторое время. Человек находится в беспамятстве или как при глубоком оглушении: отсутствует ориентация и происходит замедление всех психических процессов. Сопор в основном переходит в кому, если не были проведены реанимационные мероприятия.
Кома – состояние, при котором угнетены жизненно важные функции, сознание отсутствует, происходит полное отключение рефлексов. Больной может быть угнетен или крайне агрессивен, но неадекватен. Прогноз при коме после инсульта неблагоприятный и в 90% случаях приводит к смерти.
Отек головного мозга при инсульте – часто встречающееся осложнение, которое приводит к смерти. При отеке происходит пропотевание плазмы крови в ответ на повреждение мозга, нейроны и межклеточное пространство наполняются водой, что приводит к повышению давления в мозговых тканях. При отеке состояние больного резко ухудшается за короткий промежуток времени: происходит потеря сознания, судороги, неравномерное дыхание, судорожный синдром, ступор.
Повторный инсульт может наступить в течение года после излечения. Причины его такие же, как и первичного, но протекает он значительно тяжелее и приводит к летальному исходу или полной обездвиженности. Возникает он из-за того, что человек не выполняет рекомендации врача, так как чувствует себя абсолютно здоровым. После первичного инсульта необходимо провести КТ или МРТ головы для выявления аневризмы сосудов, контролировать АД, нормализовать холестериновый обмен, ограничить себя от физических и психических перегрузок для того, чтобы не допустить повторного инсульта и его последствий.
Паралич или парез рук и ног – одно из осложнений, которое влияет на качество жизни больного. Не всегда можно восстановить полностью функцию конечностей. И в большинстве случаев исход – невозможность выполнения элементарных двигательных навыков.
Следует особо выделить геморрагический инсульт правой стороны, который приводит к необратимым последствиям нарушения движения и всех видов чувствительности, длительной парализации и психическим расстройствам.
Принципы терапии
Чтобы предотвратить осложнения, помощь пострадавшему должна быть оказана в первые минуты. Необходимо уложить больного с приподнятым головным концом, голову повернуть на бок, освободить рот от слюны или рвотных масс, обеспечить доступ свежего воздуха. При необходимости сделать искусственное дыхание. Не следует делать кровопускание при инсульте – эффекта это не принесет.
Квалифицированная медицинская помощь проводится в палатах интенсивной терапии или в реанимации. Геморрагический инсульт лечат оперативным путем. При ишемическом инсульте тромболизис начинают проводить в первые 3-6 часов.
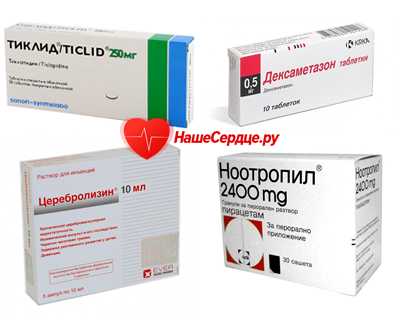 Основные группы лекарств при инсульте головного мозга преследуют цели:
Основные группы лекарств при инсульте головного мозга преследуют цели:
- профилактика отека мозга – маннитол, дексаметазон;
- улучшение микроциркуляции – церебролизин, кавинтон;
- профилактика тромбообразования – плавике, тиклид, аспирин;
- улучшение питания головного мозга – ноотропил, пирацетам, актовегин.
Препараты после инсульта назначают для профилактики повторного инсульта и нормализации функции мозга – кардиомагнил, ноотропил.
Реабилитационные мероприятия
Часто спрашивают, сколько восстанавливаются после инсульта. Сроки восстановления после инсульта зависит от тяжести перенесенного ОНМК и площади поражения, сопутствующих заболеваний и желания больного выздороветь. После выписки из стационара врачом даются рекомендации по приему лекарств от инсульта и план реабилитации.
Что можно есть после инсульта. Следует исключить соленья, консерванты, животные жиры, ограничить соленые, жареные, мучные продукты. Включить в рацион большое количество овощей, фруктов, богатых клетчаткой. Что касается приема спиртных напитков, то инсульт и алкоголь – понятия несовместимые.
Чтобы знать, как восстановить речь после инсульта необходимо проконсультироваться с логопедом, много разговаривать с больным, а также дать ему возможность чаще слышать речь.
Восстановление руки после инсульта – длительный процесс. Для возобновления двигательных функций после параличей или парезов разрабатывается комплекс, включающий лечебную физкультуру и массаж руки после инсульта. Все это приемлемо и к восстановлению нижних конечностей.
Что касается половой жизни, то секс после инсульта не только не противопоказан, но и дает хороший лечебный эффект в пораженных участках мозга, а также помогает в восстановлении утраченных функций.
Если после инсульта кружится голова, необходимо постоянно в течение дня проводить контроль артериального давления и при необходимости проводить коррекцию лекарственными препаратами. Следует следить за тем, чтобы больному было комфортно лежать, постоянно поворачивать, чтобы он не находился в одном положении. Прием некоторых таблеток также приводит к головокружению.
Потеря памяти после инсульта – частое осложнение ОНМК. Восстановление этой функции довольно длительный процесс и требует от родственников постоянного контакта с больным, проведения упражнений для воспитания новых навыков запоминания.
По показаниям врачебной комиссии после инсульта дают инвалидность. И в зависимости от тяжести течения, осложнений и сопутствующей патологии после прохождения МСЭК больной может получить группу. Как оформить инвалидность после инсульта вам подскажет лечащий врач. Переосвидетельствование необходимо проходить ежегодно.
Больной после катастрофы переживают, как жить после инсульта. Только терпение, доброе отношение медицинского персонала, родственников и близких поможет восстановиться и переучиться, чтобы стать полноценным членом общества.
прогноз у пожилых , симптомы, восстановление
Содержание статьи
Пожилые люди находятся в зоне риска возникновения заболеваний сердечно-сосудистой системы, при которых происходит закупорка артерий и вен, питающих головной мозг. В результате наблюдается их спазм, что и приводит к инсульту мозга.
Патология проявляется выраженными симптомами, всегда сопровождается тяжелыми осложнениями.
Факторы риска в пожилом возрасте
Ишемический инсульт головного мозга – распространенное явление среди пожилых пациентов. Это обусловлено тем, что в данном возрасте сосуды изнашиваются, становятся неспособными справиться с нагрузками, на их стенках начинают формироваться бляшки, которые закупоривают просвет и нарушают кровообращение.

Результатом происходящих изменений становится кислородная недостаточность мозга, что и приводит к инсульту.
Значительно увеличивают риск возникновения инсульта следующие патологии и нарушения:
- Гипертензия вторичного типа, гипертония.
- Лишний вес, ожирение.
- Диабет вне зависимости от его типа.
- Наследственность.
- Атеросклероз.
- Курение.
- Алкоголизм хронической формы.
- Метаболический синдром.
- Нарушение жирового обмена.
К негативным факторам возникновения ишемического инсульта головного мозга у пожилых людей также относятся малоподвижный образ жизни, неправильное питание, регулярные стрессовые и депрессивные состояния.
Отмечено, что заболевание чаще возникает после 55 лет, что обусловлено наличием артериальной гипертензии, амилоидоза.
Симптомы ишемического инсульта
Приступ возникает чаще в состоянии покоя или во время сна. Для ишемического инсульта характерно постепенное развитие, но несмотря на это могут наблюдаться периоды стремительного нарастания неприятных симптомов.
В начале приступа возникают следующие признаки:
- Паралич или парез конечностей только с одной стороны тела.
- Частичная утрата работоспособности мышц лица. Явными симптомами инсульта мозга являются опущение одного уголка рта, века, перекос мышц. Также сглаживается носогубная складка. При попытке улыбнуться одна часть рта остается в состоянии покоя. В некоторых случаях поднимаются брови.
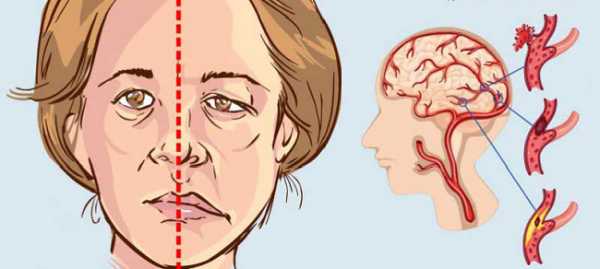
- Снижение чувствительности конечностей с пораженной стороны.
- Появление световых вспышек перед глазами, галлюцинаций, выпадение полей зрения.
- Отсутствие внятной речи.
- Апраксия. Характеризуется невозможностью совершить человеком целенаправленных действий.
При ишемическом инсульте головного мозга у пожилых людей также наблюдаются психоэмоциональные расстройства и затрудненность в определении взаимного расположения предметов и расстояния между ними.
Клиническая картина во многом зависит от того, какая часть головного мозга поражена. В случае, когда холестериновая бляшка перекрывает просвет артерии позвоночного столба, нарушается кровообращение в стволовой части органа. В результате возникают следующие признаки:
- Неустойчивость походки, шаткость.
- Диплопия, характеризующаяся двоением в глазах.
- Головокружение.
- Нарушение координации.
- Выпадение полей зрения.
- Косоглазие.
- Затрудненность глотания и пережевывания пищи.
- Снижение качества слуха.
Также наблюдается слабость в конечностях в одной половине тела. Общемозговые симптомы в данном случае вторичны. Они возникают в результате отека мозга, что сопровождается сильными головными болями, тошнотой, рвотой и ощущением оглушенности. Подобное состояние приводит к мозговой коме.
Прогноз после ишемического инсульта у пожилых людей
Когда устанавливается инсульт, прогноз зависит от того, какая часть головного мозга поражена. В случае, когда патологический процесс затрагивает ствол органа, приводит к развитию ряда тяжелых последствий, которые являются необратимыми. Это обусловлено тем, что ствол мозга является главной областью. Именно в нем концентрируется несколько центров. К ним относятся дыхательный, вестибулярный и сосудодвигательный.
Зачастую инсульт в данном случае приводит к летальному исходу. Сохранить работоспособность центров практически невозможно. Это зависит от возраста и общего состояния здоровья пациента.
Когда патологический процесс затрагивает мозжечок, наблюдается отсутствие возможности контролировать действия. У человека наблюдается нарушение равновесия, хаотичные движения, снижается мышечный тонус.
Важная информацияВ случае, когда при инсульте медицинская помощь не была оказана в течение первых суток, начинается отек мозга. В результате происходит сдавливание соседних структур органа, что приводит к коме или летальному исходу.
Поражение затылочной части органа приводит к нарушению зрения. Если патологический процесс затрагивает левое полушарие, пациент не может видеть с правой стороны и наоборот.
После инсульта человек не в состоянии правильно распознавать предметы и узнавать родных, близких.
В данном случае прогноз при ишемическом инсульте достаточно благоприятный. После проведенной терапии зрение восстанавливается в течение 6 месяцев. Но в определенных случаях пациенту затруднительно распознавать малознакомые предметы до конца жизни.
Последствия после удара
На основе данных статистики установлено, что тяжесть последствий, возникающих после инсульта мозга, напрямую зависит от возраста.
Утраченные функции организма хуже восстанавливаются у пациентов от 75 лет. В некоторых случаях они остаются необратимыми.
Больные в возрасте до 60 лет восстанавливаются быстрее. Утраченные функции восстанавливаются полностью или частично.
Самыми распространенными последствиями являются:
- Утрата двигательной активности конечностей на одной стороне тела.
- Снижение качества зрения, слуха.
- Ухудшение памяти.
- Шаткость и неустойчивость походки.
- Затрудненность пережевывания и глотания пищи.
- Трудности при разговоре.
Многие из последствий восстанавливаются после проведенного лечения. Но в определенных случаях они являются необратимыми.
Вероятность восстановления утраченных функций зависит от возраста пациента и своевременности терапии.
Реабилитация и восстановление
Важным аспектом в восстановлении организма и утраченных функций является период реабилитации. Для ускорения процесса используется комплексный подход. Пациентам назначаются не только лекарственные препараты, но и другие методы. К ним относятся:
- Массаж пораженных конечностей.
- ЛФК. Позволяет улучшить двигательную активность. Упражнения осуществляются под присмотром специалиста.
- Обучение навыкам самообслуживания. Многим пациентам требуется заново учиться держать ложку, кружку, ручку.
- Физиотерапия. Используются тепловые и водные процедуры, ультразвуковая терапия, магнитотерапия, лечение лазером. Позволяют восстановить двигательную активность, восстановить кровообращение.
- Иглоукалывание. Процедура проводится специалистом. С помощью специальных тонких иголок оказывается воздействия на мозговые центры, что позволяет активировать их работу.
- Электростимуляция. Осуществляется при помощи электрического тока.

Пациентам назначаются сеансы коррекции психоэмоционального состояния и речи. Комплексный подход позволит ускорить процесс реабилитации и наиболее полно восстановить утраченные функции.
Сколько живут после удара
Продолжительность жизни пожилых людей после ишемического инсульта головного мозга зависит от многих факторов. В первую очередь наиважнейшую роль играет правильность и эффективность выбранной тактики терапии. В случае, когда лечение прошло успешно, около 70% пациентов живут в течение 5-7 лет.
В остальных случаях продолжительность жизни составляет не более 2 лет. Смерть чаще наступает на фоне вторичных заболеваний и нарушений, причиной которых является острое нарушение кровообращения в головном мозге.
Полезная информацияТо, сколько проживет пациент, также зависит от возрастной группы, наличия иных заболеваний сердечно-сосудистой системы, общего состояния здоровья.
Ишемический инсульт головного мозга относится к одним из серьезных и опасных заболеваний, так как несвоевременная терапия приводит к летальному исходу более чем в половине случаев. Лечение должно быть начато в первые сутки после начала приступа.
Современная медицина располагает несколькими методами, которые используются в период реабилитации. Они позволяют ускорить процесс восстановления полностью или частично вернуть утраченные функции.