Хронические заболевания легких
причины, симптомы, диагностика и лечение, прогноз
Хронические неспецифические заболевания легких – это различные в этиологическом и патоморфологическом отношении болезни дыхательной системы, протекающие с постоянным продуктивным кашлем и диспноэ вследствие преимущественного поражения бронхов или паренхимы. Включают в себя такие нозологически самостоятельные формы, как хронический бронхит, БЭБ, бронхиальную астму, эмфизему легких, пневмосклероз, хроническую пневмонию. ХНЗЛ диагностируются по результатам спирографии, рентгеновского и эндоскопического обследования. Методы лечения ХНЗЛ могут включать фармакотерапию, бронхоскопическую санацию, физиотерапию, ЛФК; при стойких морфологических изменениях – хирургическое лечение.
Общие сведения
Группа хронических неспецифических заболеваний легких (ХНЗЛ) объединяет болезни органов дыхания, имеющие различные причины и механизмы развития, но сходные клинические проявления и морфофункциональные нарушения. Показатели заболеваемости ХНЗЛ в регионах России варьируют от 12 до 29 случаев на 1000 населения.
Показатель ХНЗЛ увеличивается с возрастом и достигает своего пика в возрастной группе 40-60 лет. Среди пациентов большинство составляют мужчины. В структуре ХНЗЛ преобладает хронический бронхит (около 60%), бронхиальная астма (~35%), бронхоэктазы (около 4%), на остальные болезни приходится менее 1%.
Хронические неспецифические заболевания легких
Причины ХНЗЛ
Основными факторами, определяющими частоту заболеваемости населения хроническими неспецифическими заболеваниями легких, являются высокий уровень загрязненности воздушной среды, профессионально-производственные вредности, острые инфекционные заболевания дыхательных путей, негативные привычки. Более высокие эпидемиологические показатели по ХНЗЛ отмечаются в индустриальных городах, где в атмосферном воздухе регистрируется содержание поллютантов (оксидов азота, диоксида серы, диоксида углерода, пыли, взвешенных частиц и др.), превышающее ПДК в 3-5 раз.
Основной профессиональный контингент среди пациентов с ХНЗЛ составляют лица, подвергающиеся сквознякам, воздействию загазованности, запыленности, раздражающих запахов на рабочем месте. Многочисленные исследования подтверждают связь между частотой развития ХНЗЛ и длительным курением (свыше 10 лет). Преморбидными состояниями для клинически выраженных форм ХНЗЛ выступают частые и затяжные ОРВИ, повторные острые бронхиты и пневмонии, хронические заболевания верхних дыхательных путей, аллергические заболевания, иммунные нарушения.
Патогенез
В основе морфогенеза различных хронических неспецифических заболеваний легких лежит один из трех механизмов: бронхитогенный, пневмониогенный и пневмонитогенный. Бронхитогенный путь развития ХНЗЛ связан с нарушением бронхиальной проходимости и дренажной функции бронхов. По такому механизму развиваются заболевания с обструктивным компонентом: хронический бронхит, БЭБ, бронхиальная астма и эмфизема легких. Пневмониогенный механизм лежит в основе формирования хронической пневмонии и хронического абсцесса легкого, которые являются осложнениями бронхопневмонии или крупозной пневмонии. При этих заболеваниях выражен рестриктивный компонент. Пневмонитогенный путь определяет развитие интерстициальных заболеваний легких.
Исходом любого из названных морфогенетических механизмов ХНЗЛ служит развитие пневмосклероза (пневмофиброза, пневмоцирроза), легочной гипертензии, легочного сердца и сердечно-легочной недостаточности. Хронические неспецифические заболевания легких рассматриваются как фактор риска развития туберкулеза легких, рака легкого.
Классификация
Впервые это понятие "ХНЗЛ" было введено в обращение на международном симпозиуме пульмонологов, состоявшемся в 1959 г. в Лондоне. Тогда в группу ХНЗЛ были включены три нозологии:
Спустя три года на научной конференции в Москве этот список бы дополнен еще тремя заболеваниями:
Специфические поражения легких (туберкулез), профессиональные болезни (пневмокониозы) и бронхопульмональный рак в эту группу включены не были.
В современной пульмонологии вопросы классификации хронических неспецифических заболеваний легких остаются дискуссионными. Так, ряд авторов дополнительно относят к ХНЗЛ интерстициальные болезни легких. Другие возражают, что самостоятельными нозологиями из ХНЗЛ являются лишь хр. бронхит, эмфизема и бронхиальная астма; остальные же (пневмосклероз, хр. пневмония, бронхоэктазы) носят синдромальный характер и должны рассматриваться как осложнения основных, самостоятельных форм. Существование хронической пневмонии также признается не всеми исследователями.
Основные формы ХНЗЛ
Хронический бронхит
Как и другие хронические неспецифические заболевания легких, часто является следствием затяжного течения острого бронхита вирусной этиологии (развившегося на фоне гриппа, кори, аденовирусной или РС-инфекции) или бактериального генеза (вызванного длительной персистенцией в бронхах гемофильной палочки, пневмококка и др.). Может развиваться в результате продолжительного воздействия на воздухоносные пути химических и физических факторов (курения, запыленности воздуха, загрязнения промышленными отходами).
По распространенности может быть локальным или диффузным; по типу воспаления – катаральным или слизисто-гнойным; по наличию/отсутствию бронхиальной обструкции – обструктивным и необструктивным; по характеру морфологических изменений в бронхах – атрофическим, полипозным, деформирующим. Клиническими критериями хронического бронхита служат 2-3 обострения воспалительного процесса в год на протяжении 2-х лет с ежегодной продолжительностью не менее 3-х месяцев. Больных беспокоит постоянный кашель с мокротой. Во время обострений кашель усиливается, мокрота становится гнойной, присоединяется субфебрильная температура, потливость. Исходами и осложнениями хронического бронхита могут становиться хроническая пневмония, ателектаз легкого, эмфизема, пневмофиброз.
Бронхиальная астма
Является второй по частоте формой хронических неспецифических заболеваний легких. Характеризуется гиперреактивностью бронхиального дерева, приводящей к гиперсекреции бронхиальной слизи, отеку и пароксизмальному спазму воздухоносных путей. К основным клиническим типам относятся неатопическая, атопическая, смешанная, аспирин-индуцированная, профессиональная БА.
Клинически БА любого генеза проявляется повторяющимися приступами экспираторной одышки. В их развитии выделяют 3 периода: предвестников, удушья и обратного развития. Предвестниками, сигнализирующими о приближающемся приступе БА, могут служить покашливание, слизистые выделения из носа, явления конъюнктивита, двигательное беспокойство. Во время приступа удушья появляется свистящее дыхание, резкая одышка с удлиненным выдохом, диффузный цианоз, непродуктивный кашель. Больные принимают вынужденное вертикальное положение с приподнятым плечевым поясом. При тяжелом приступе смерть больного может наступить от дыхательной недостаточности. В период обратного развития приступа при кашле начинает отделяться мокрота, уменьшается количество хрипов, дыхание становится свободным, исчезает одышка.
Между приступами состояние больных БА вполне удовлетворительное. При длительном анамнезе хронического неспецифического заболевания легких развивается обструктивная эмфизема, легочное сердце, легочно-сердечная недостаточность.
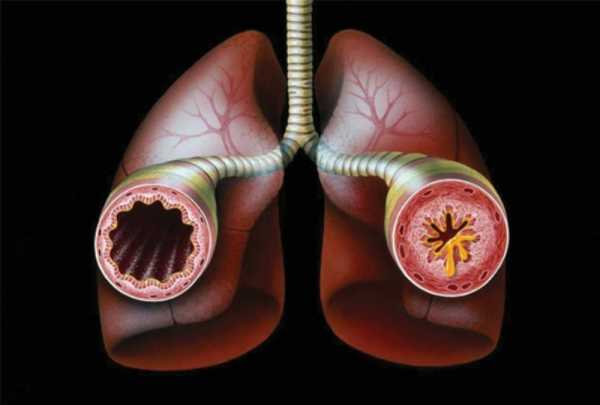
Хроническая обструктивная эмфизема легких
Представляет собой хроническое неспецифическое заболевание легких, морфологической основой которого выступает стойкое расширение просвета респираторных бронхиол и альвеол в результате хронической обструкции воздухоносных путей на фоне хронического бронхита и облитерирующего бронхиолита. Легкие приобретают повышенную воздушность, становятся перераздутыми, увеличенными в размерах.
Клинические проявления эмфиземы обусловлены резким сокращением площади газообмена и нарушением легочной вентиляции. Симптоматика нарастает постепенно, по мере распространения патологических изменений на большую площадь легочной ткани. Беспокоит прогрессирующая одышка, кашель со скудной слизистой мокротой, похудание. Обращает внимание бочкообразное расширение грудной клетки, синюшность кожи, утолщение ногтевых фаланг пальцев рук по типу барабанных палочек. При эмфиземе часты инфекционные осложнения, легочные кровотечения, пневмоторакс. Причиной смерти становится тяжелая дыхательная недостаточность.
Бронхоэктатическая болезнь
Морфологическим субстратом настоящей формы хронических неспецифических заболеваний легких служат мешковидные, цилиндрические или веретенообразные расширения бронхов. Бронхоэктазы могут носить локальный или диффузный характер, врожденное или приобретенное происхождение. Врожденные бронхоэктазы обусловлены нарушениями развития бронхиального дерева в пренатальном и постнатальном периодах (в результате внутриутробных инфекций, при синдроме Зиверта-Картагенера, муковисцидозе и др.). Приобретенные бронхоэктазы могут формироваться на фоне рецидивирующих бронхопневмоний, хр.бронхита, длительного нахождения инородного тела в бронхах.
Основные респираторные симптомы включают постоянный кашель, выделение желто-зеленой мокроты с запахом, иногда кровохарканье. Обострения протекают по типу обострений хронического гнойного бронхита. Внелегочный симптомокомплекс при бронхоэктатической болезни представлен деформацией пальцев в виде барабанных палочек и ногтей в форме часовых стекол, «теплым» цианозом. Осложнениями хронического неспецифического заболевания легких может стать легочное кровотечение, абсцесс легкого, сердечно-легочная недостаточность, амилоидоз, гнойный менингит, сепсис. Каждое из этих состояний представляет потенциальную опасность для жизни пациента с ХНЗЛ.
Хроническая пневмония
Патоморфологические изменения при хронической пневмонии сочетают воспалительный компонент, карнификацию, хр.бронхит, бронхоэктазы, хронические абсцессы, пневмофиброз, поэтому в настоящее время данное хроническое неспецифическое заболевание легких как самостоятельная нозология признается не всеми авторами. Каждое обострение хр.пневмонии приводит к появлению новых очагов воспаления в легочной ткани и увеличению площади склеротических изменений.
К постоянным симптомам, сопровождающим течение хронической пневмонии, следует отнести кашель с отделением мокроты (слизисто-гнойной в фазе ремиссии и гнойной в фазе обострения) и стойкие хрипы в легких. В остром периоде повышается температура тела, возникают боли в груди в проекции инфильтрата, дыхательная недостаточность. Заболевание может осложняться легочно-сердечной недостаточностью, абсцедированием, эмпиемой плевры, гангреной легких и др.
Пневмосклероз
Хроническое неспецифическое заболевание легких, протекающее с замещением функционирующей паренхимы соединительной тканью, носит название пневмосклероза. Является следствием воспалительно-дистрофических процессов, приводит к сморщиванию, безвоздушности и уплотнению легочной ткани. Часто развивается в исходе хр.бронхита, БЭБ, хр.пневмонии, ХОБЛ, пневмоконикозов, плевритов, фиброзирующего альвеолита, туберкулеза и мн. др. По распространенности изменений различают локальный (очаговый) и диффузный пневмосклероз. По степени выраженности разрастания соединительной ткани выделяют три стадии патологического процесса - пневмофиброз, пневмосклероз, пневмоцирроз.
Проявляется как признаками причинно значимого заболевания, так и признаками дыхательной недостаточности (одышкой, кашлем, синюшным оттенком кожи, «пальцами Гиппократа»). В стадии цирроза легкого резко выражена деформация грудной клетки, отмечается атрофия грудных мышц. Больной ослаблен, быстро устает, теряет в массе. Течение основного заболевания ведет к прогрессированию пневмосклероза, а пневмосклероз утяжеляет основную патологию.
Диагностика
Диагноз различных форм хронических неспецифических заболеваний легких устанавливается пульмонологом с учетом особенностей клинического течения патологии и результатов инструментальной и лабораторной диагностики.
- Лучевая диагностика. Для подтверждения характера морфологических изменений проводится обзорная рентгенография легких, которая при необходимости дополняется линейной томографией или КТ грудной клетки.
- Визуализация бронхов. С целью выявления структурных изменений в бронхиальном дереве выполняется бронхоскопия (при необходимости с забором мокроты или биопсией), бронхография.
- Анализы. При помощи анализа мокроты и смыва с бронхов (микроскопического и микробиологического) можно уточнить активность воспалительного процесса в бронхах и причину его возникновения.
- Спирометрия. Оценить функциональные резервы легких при хронических неспецифических заболеваниях помогает исследование ФВД.
- Кардиодиагностика. Выявить признаки гипертрофии правого желудочка сердца возможно путем электрокардиографии и ЭхоКГ.
Лечение ХНЗЛ
Лечение хронических неспецифических заболеваний легких зависит от этиологических факторов, патогенетических механизмов, степени морфофункциональных изменений, остроты процесса. Однако можно выделить некоторые общие подходы к лечению различных самостоятельных форм ХНЗЛ.
Консервативная терапия
С целью купирования инфекционно-воспалительных процессов в бронхах и легких подбираются противомикробные препараты с учетом чувствительности микрофлоры. Назначаются бронхолитические, отхаркивающие и секретолитические средства. С целью санации бронхиального дерева осуществляется бронхоальвеолярный лаваж. В этом периоде широко используются постуральный дренаж, вибромассаж, СВЧ и УФО на грудную клетку. Во время приступов затруднения дыхания рекомендуются бронходилататоры, оксигенотерапия.
Вне обострения показано диспансерное наблюдение пульмонолога, лечение в санатории, ЛФК, спелеотерапия, аэрофитотерапия, прием растительных адаптогенов и иммуномодуляторов. С десенсибилизирующей и противовоспалительной целью могут назначаться глюкокортикостеродиды. Для адекватного контроля над течением БА подбирается базисная терапия.
Хирургическое лечение
Вопрос о хирургической тактике при хронических неспецифических заболеваниях легких ставится в случае развития стойких локальных морфологических изменений легких или бронхов. Чаще всего прибегают к резекции пораженного участка легкого либо пневмонэктомии. При двухстороннем диффузном пневмосклерозе может быть показана трансплантация легких.
классификация, симптомы, причины возникновения и лечение
Хронические неспецифические заболевания легких (ХНЗЛ) – одна из самых важных проблем современной пульмонологии, представляющая этиологические и патоморфологические процессы в дыхательной системе, сопровождаемая затяжным продуктивным кашлем из-за поражения бронхов и паренхимы. В группу этих хронических заболеваний входят патологические нарушения в органах дыхания, появляющиеся вследствие различных причин и механизмов развития, но обладающие сходными признаками течения и похожими морфофункциональными дисфункциями.
Что такое ХНЗЛ
Традиционно к хроническим неспецифическим заболеваниям легких относят такие группы легочных болезней:
- Хронические бронхиты.
- Бронхиальные астмы.
- Эмфиземы легких.
- Бронхоэктатическую болезнь.
- Хроническую пневмонию.
- Пневмосклероз.
Однако некоторые авторы относят к самостоятельным типам НХЗЛ интерстициальные патологии дыхательной системы. Другие возражают, считая, что самостоятельными проявлениями неспецифических патологий дыхательной системы являются лишь хронический бронхит, эмфизема и бронхиальная астма. Поэтому до сих пор классификация хронических неспецифических заболеваний легких вызывает некоторые вопросы и даже споры у специалистов.
Причины появления
Основными факторами, обуславливающими проявление неспецифических патологий легочной системы у населения, являются:
- загрязнение воздуха городской среды;
- производственная вредность;
- частые острые инфекционные процессы;
- вредные привычки.
ХНЗЛ значительно чаще диагностируется у людей, проживающих в индустриальных городах, где в воздухе обнаруживается большое количество (в разы превышающее допустимую норму) опасных веществ: оксида азота, диоксидов серы и углерода, частиц пыли и других компонентов. В таких регионах частота диагностируемых хронических заболеваний легких (как медико-социальная проблема) зачастую выходит на федеральный уровень.
Профессиональные хронические патологии легких чаще всего возникают у людей, подвергающихся постоянным воздействиям сквозняков, загазованности и запыленности. Кроме того, согласно многочисленным исследованиям, рискам возникновения неспецифических заболеваний дыхательной системы наиболее подвержены курящие люди.
К другим факторам, приводящим к хроническим неспецифическим заболеваниям легких, относятся: частые и длительно протекающие ОРВИ, повторные бронхиты и пневмонии. Затяжные и инфекционные патологии дыхательной системы, разного рода аллергические проявления и иммунные нарушения также могут выступать первопричинами развития ХНЗЛ.
Вероятность проявления неспецифических нарушений в легких, протекающих в хронической форме, увеличивается у людей, достигших 40 лет. При этом подобные патологии по большей части встречаются у мужчин. Список хронических заболеваний легких, согласно медицинской статистике, в этом случае выглядит так:
- Хронический бронхит – около 59 %.
- Бронхиальная астма – около 36 %.
- Бронхоэктазы – около 3,5 %.
- Остальные заболевания легких – менее 1,5 %.

В основе патанатомии хронических неспецифических заболеваний легких может лежать один из трех сценариев развития заболевания: бронхитогенная, пневмониогенная и пневмонитогенная причины.
Патогенез бронхитиогенного развития обусловлен возникновением нарушений бронхиальной проходимости и дренажной способности бронхов. Обычно по такой схеме развиваются патологии, относящиеся к классификации обструктивных заболеваний легких: хронические бронхиты, астмы, эмфиземы и БЭБ (бронхоэктатическая болезнь).
Пневмониогенный и пневмонитогенный механизмы связаны с формированием хронических форм пневмонии и абсцесса легкого, которые, в свою очередь, являются осложнениями бронхо- или крупозной пневмонии.
Исходом названных механизмов чаще всего становятся такие патологии, как пневмосклероз (пневмофиброз, пневмоцирроз), сердечно-легочная недостаточность и другие нежелательные последствия. В последние годы ХНЗЛ все чаще рассматриваются как основная причина развития туберкулеза и рака легкого.
Основные неспецифические легочные болезни
Классификация хронических неспецифических заболеваний легких включает патологии, являющиеся следствием затянувшихся болезней острого характера, развившихся на фоне вирусной инфекции или бактериального генеза. Они могут проявляться на фоне продолжительного воздействия негативных химических и физических факторов.
Хронический бронхит
По распространенности бронхит бывает локальным или диффузным, по типу воспалительного процесса – катаральным или слизисто-гнойным. Он может быть обструктивным и необструктивным, по характеру – атрофическим, полипозным, деформирующим.
Клинические проявления хронического неспецифического заболевания легких данного типа выражаются в ежегодных, периодически повторяющихся, длительно протекающих воспалениях в бронхах. Зачастую обострения хронического бронхита происходят до 4 раз в год, при этом ежегодная продолжительность этой патологии может достигать 3-6 месяцев.

Симптоматическим признаком бронхита в хронической форме является постоянный кашель, сопровождающийся мокротой. В период обострений кашель обычно становится более жестким, мокрота становится гнойной, добавляется потливость и повышение температуры. Исходом данной патологии могут стать развитие хронической пневмонии, ателектаза легкого, эмфиземы, пневмофиброза.
Бронхиальная астма
Разновидностей бронхиальной астмы несколько: это может быть неатопическое, атопическое, смешанное, аспирин-индуцированное или профессиональное заболевание. Данная патология является второй по частоте диагностики из всех неспецифических заболеваний легких. Их симптомы у взрослых и детей характеризуются гиперреактивностью бронхиального дерева, которая приводит к гиперсекреции бронхиальной слизи, отекам и пароксизмальным спазмам воздухоносных путей.
При любом генезе клинические проявления бронхиальной астмы – приступы экспираторной одышки. Развитие подобных явлений происходит в три этапа:
- Предвестники. Сигнализируют о начале приступа астмы в виде покашливания, слизистых выделений из носа, появления отека и покраснений конъюнктивы глаз.
- Удушье. Характеризуется появлением свистящего дыхания, резкой одышкой с удлиненным выдохом, диффузным цианозом, непродуктивным кашлем. В период удушья больному необходимо лечь так, чтобы голова и плечевой пояс оказались на возвышенности. При тяжелом течении удушья больной может умереть вследствие дыхательной недостаточности.
- Этап обратного развития приступа. Характеризуется отделением мокроты, снижением количества хрипов и более свободным дыханием. Постепенно одышка полностью исчезает.
Между проявлениями приступов астмы состояние пациентов остается вполне удовлетворительным при условии соблюдения клинических рекомендаций: хроническое неспецифическое заболевание легких при затяжном его течении приводит к развитию обструктивной эмфиземы, легочного сердца, легочно-сердечной недостаточности.
Проявления хронической обструктивной эмфиземы легких
Морфологическая основа данного заболевания проявляется в стойком расширении просвета бронхиол и альвеол вследствие хронического обструктивного процесса в дыхательных путях на фоне развития хронического бронхита и бронхиолита. Легкое приобретает повышенную воздушность и увеличивается в размерах.
Клиническая картина этого ХНЗЛ обусловлена стремительным сокращением площади газообмена и снижением вентиляции легких. Симптомы данного патологического процесса проявляются постепенно, при этом пациент испытывает прогрессирующую одышку, кашель с небольшим количеством мокроты, потерю веса.
При осмотре обнаруживаются бочкообразные изменения в анатомическом строении грудной клетки, синюшность кожных покровов, изменения ногтевых пластин пальцев рук. Патология, относящаяся к общей классификации хронических заболеваний легких, зачастую сопровождается инфекционными осложнениями, легочными кровотечениями, пневмотораксом. Дыхательная недостаточность может стать причиной летального исхода для пациента.
Бронхоэктатическая болезнь
Патологическая анатомия хронических неспецифических заболеваний легких включает изменения в строении дыхательных путей. Бронхоэктатическая болезнь характеризуется мешковидными, цилиндрическими или веретенообразными расширениями бронхов. Подобные явления называются бронхоэктазами. Они могут быть локальными или диффузными, врожденными или приобретенными.
Появление врожденных хронических неспецифических заболеваний легких у детей обычно обусловлено нарушениями развития структуры бронхолегочной системы на этапах пренатального и постнатального периодов. Чаще всего подобные патологии связаны с развитием внутриутробных инфекций, синдрома Зиверта-Картагенера, муковисцидоза и др.
Признаки приобретенной формы бронхоэктатической болезни возникают на фоне рецидивирующих бронхопневмоний, хронического бронхита или длительного присутствия инородного тела в бронхах. Бронхоэктатическая болезнь, как и многие другие заболевания легких и их симптомы у взрослых, проявляется в виде кашля с отделением мокроты. Отличительной чертой в данном случае является выделение желто-зеленого гноя с запахом, а в редких случаях проявляется кровохарканье. При обострениях данной патологии клинические признаки сходны с течением обострений хронического гнойного бронхита.
Осложнения заболевания приводят к легочному кровотечению, абсцессу легкого, дыхательной недостаточности, амилоидозу, гнойному менингиту, сепсису. Любое из этих состояний опасно для жизни пациента, в анамнезе которого присутствует хроническое неспецифическое заболевание легких. У детей и взрослых, кстати сказать, подобная патология встречается крайне редко: процентное соотношение врожденных бронхоэктазов по отношению к другим неспецифическим заболеваниям легочной системы составляет около двух процентов.
Хроническая пневмония
Не меньшую угрозу для жизни пациента представляет хроническая пневмония, которая может сочетать в себе воспалительный компонент, карнификацию, хронические формы бронхита и абсцессов легких, бронхоэктазы, пневмофиброз. Именно поэтому не все авторы согласны с включением данной патологии в классификацию болезней легких как самостоятельную нозологию. При каждом обострении пневмонии появляется новый очаг воспаления в ткани легких и увеличивается площадь склеротических изменений.

Симптоматика хронической пневмонии: постоянный кашель с отделением слизисто-гнойной мокроты в период ремиссии, гнойной – в период обострения, а также устойчивые хрипы в легких. В острый период течения болезни обычно происходит повышение температуры тела, возникают боли в грудной клетке, появляется дыхательная недостаточность. Зачастую заболевание осложняется легочно-сердечной недостаточностью, абсцессами и гангреной легких.
Пневмосклероз
К хроническим неспецифическим заболеваниям легких с диффузным пневмосклерозом, протекающим с постепенным замещением тканей паренхимы соединительной тканью, относят патологию под названием «пневмосклероз». Данное явление возникает вследствие воспалительно-дистрофических состояний в легких и приводит к усыханию, безвоздушности и уплотнению легких. Зачастую эта патология является следствием хронических бронхитов, БЭБ (бронхоэктазии), ХОБЛ, хронических пневмоний, фиброзирующего альвеолита, туберкулеза и многих других воспалительных процессов.
Основной симптом появления пневмосклероза – одышка, появляющаяся даже при небольших физических усилиях. Вскоре она начинает беспокоить постоянно, даже в состоянии покоя. Еще одним признаком данной патологии является кашель. В зависимости от степени поражения легкого пневмосклероз может проявляться в виде несильного покашливания или надсадного буханья. Иногда клиническая картина дополняется синюшностью кожных покровов и болью в грудной клетке. По мере увеличения соединительной ткани в легких симптомы становятся заметнее.
ХНЗЛ в педиатрии
Повышенному риску возникновения хронических заболеваний легких у новорожденных подвергаются дети, появившиеся на свет раньше положенного срока, ведь органы бронхолегочной системы формируются на последних этапах внутриутробного развития. Поэтому у недоношенных детей остается вероятность частично недоразвитых легких. Достаточно частыми заболеваниями бронхолегочной системы у младенцев являются бронхопульмональная дисплазия (БПД) и врожденные пороки развития легких, однако зачастую у них диагностируются и другие воспалительные патологии.
Пневмония – распространенное явление у детей младшего возраста, которое чаще всего является следствием простуды, ангины или может легко передаваться воздушно-капельным путем. У большинства детей, в первые 3 года жизни перенесших данное заболевание в острой форме, формируется хроническая пневмония. Затяжной, а затем и хронический характер данной патологии обусловлен нарушением дренажных функций бронхов, которое провоцирует развитие гиповентиляции, ателектаза, локального гнойного бронхита, заражение бронхопульмональных лимфатических узлов и разрушение легочной ткани.
При всех таких дисфункциях и заболеваниях легких их симптомы указывают на присутствие деформаций и расширений в структуре бронхов, а также признаки хронического бронхита. Так происходит вследствие раннего развития хронической пневмонии, при этом в измененных мелких разветвлениях бронхов происходит скопление слизи.
Предрасполагающими факторами для развития хронической формы заболевания чаще всего становятся:
- нарушения в формировании и пороки развития бронхолегочных и сосудистых систем легких;
- врожденные и приобретенные дисфункции мукоцилиарного аппарата;
- хронические патологии лор-органов;
- иммунодефицитные нарушения;
- неблагоприятное экопатогенное воздействие окружающей среды;
- пассивное курение;
- неблагоприятный преморбидный фон: искусственное вскармливание, диатезы, врожденные патологии иммуногенеза и пр.
При микробиологических исследованиях мокроты и смывов с бронхов часто обнаруживаются пневмококковые и стафилококковые инфекции. У большинства детей в период обострения этого хронического неспецифического заболевания легких подтверждается участие вирусных инфекций. Для хронической пневмонии характерно наличие склеротических изменений в пораженных участках легких. При этом часто развиваются клеточные лимфоидные инфильтраты, приводящие к сдавливанию мелких воздухоносных путей.
Воспалительный процесс, протекающий сначала при затяжной, а затем хронической пневмонии, постепенно затихает, сменяясь локальным пневмосклерозом. При отсутствии адекватного лечения с возрастом пациента в клинической картине заболевания начинают преобладать симптомы бронхоэктатической болезни. Зачастую взрослый больной даже не догадывается о взаимосвязи присутствующих у него бронхоэктазий с перенесенной в детстве неблагоприятно текущей острой формой пневмонии.
Диагностика и лечение детских ХНЗЛ
Хроническая пневмония у детей может быть диагностирована только в условиях стационара с помощью комплексных клинико-рентгенологических исследований с применением бронхоскопии, бронхографии и лабораторных исследований. На рентгенологических снимках легкого при хронической пневмонии присутствует усиленный легочный рисунок, который имеет четко выраженную деформацию с сокращением в объеме отдельных сегментов и утолщением стенок бронхов.
Этапы обострения и ремиссии определяются с учетом динамики клинической картины, микробиологического и цитологического исследования мокроты и лабораторных показателей активности воспаления (количественное соотношение СОЭ в крови, сдвиг лейкоцитарной формулы, положительный СРБ).

В терапии хронической формы пневмонии у детей используются те же способы, что и в лечении острой. Главные задачи проводимого лечения – восстановление дренажной функции бронхов и нормализация иммунологической реактивности организма. После эффективного лечения рекомендован санаторный этап восстановления и регулярная диспансеризация в поликлинике. При неэффективности консервативного лечения возможно использование хирургических вмешательств.
При проведении правильной организации диспансерного наблюдения в поликлинике и адекватного лечения хронической пневмонии у детей прогноз данной патологии относительно благоприятный. Однако остается риск развития других форм ХНЗЛ в старшем возрасте.
Профилактика хронической пневмонии у детей
Профилактические меры предупреждения развития болезней легких у новорожденных детей – это, прежде всего:
- Антенатальная охрана плода.
- Обеспечение грудного вскармливания.
- Оберегание малыша от ОРЗ.
- Активное лечение затяжных и осложненных форм респираторных заболеваний.
- Систематическое закаливание.
Диагностика хронических неспецифических заболеваний легких у взрослых
Выявление различных форм ХНЗЛ проводит пульмонолог. В данном случае учитываются особенности клинических проявлений патологии, а также результаты лабораторно-инструментальных обследований:
- Для диагностики патологического процесса необходимо провести обзорную рентгенографию, которая при необходимости может быть дополнена линейной или компьютерной томографией грудной клетки. Традиционная рентгенография грудной клетки и по сей день остается основным вариантом первичного обследования дыхательной системы у детей и взрослых. Эта методика обладает наименьшей лучевой нагрузкой, достаточно информативна и доступна. Именно по показаниям обзорной рентгенограммы определяется необходимость использования дополнительных или специальных методов исследования. При помощи рентгена легких имеется возможность динамического наблюдения за процессом развития патологического процесса. Это позволяет при необходимости корректировать терапию.
- Для выявления структурных изменений в бронхиальном дереве выполняется бронхоскопия, ангиопульмонография и бронхография (при необходимости могут быть назначены исследования мокроты или биопсия).
- Определить активность патологического процесса и природу его появления можно с помощью исследования мокроты или микроскопического и микробиологического смывов с бронхов.
- Оценить функциональные резервы бронхолегочной системы можно с помощью исследования ФВД (функций внешнего дыхания).
- Признаки гипертрофических изменений правого желудочка сердца можно узнать при помощи ЭхоКГ и ЭКГ.

На основании полученных результатов исследования морфологических изменений в дыхательной системе врач сможет дать соответствующие клинические рекомендации. Хронические неспецифические заболевания легких требуют постоянного контроля и лечения.
Лечение ХНЗЛ у взрослых
Терапия неспецифических заболеваний легких зачастую определяется этиологическими факторами, патогенетическими механизмами, степенью морфофункциональных изменений и остротой процесса. Тем не менее можно определить некоторые общепринятые методики лечения самостоятельных проявлений ХНЗЛ.
В целях купирования инфекционно-воспалительных патологий в бронхолегочной системе подбираются антибактериальные средства в зависимости от чувствительности микрофлоры. Обязательно назначаются бронхолитические, отхаркивающие и секретолитические препараты.
Для санации бронхов применяется бронхоальвеолярный лаваж. На этом этапе обычно назначаются физиопроцедуры, постуральный дренаж и вибромассаж грудной клетки. При появлении дыхательной недостаточности рекомендуется применение бронходилататоров и оксигенотерапии.
На этапе ремиссий рекомендуется диспансерное наблюдение пульмонолога, санаторно-курортное лечение, занятия лечебно-оздоровительной физкультурой, использование методик спелеотерапии и аэрофитотерапии, а также прием растительных адаптогенов и иммуномодуляторов. В ряде случаев целесообразно назначение глюкокортикостероидов. Чтобы успешно контролировать проявления хронических неспецифических заболеваний легких и сопутствующих патологий, необходимо подобрать базисную терапию.
Вопрос о хирургическом вмешательстве при ХНЗЛ ставится только в случаях клинических проявлений стойких локальных морфологических изменений в дыхательной системе пациента. При этом обычно прибегают к резекции пораженных участков. При развитии двухстороннего диффузного пневмосклероза может быть рекомендована трансплантация легких.
Хронические обструктивные заболевания легких (ХОЗЛ)
Хронические обструктивные заболевания легких или ХОЗЛ – это группа болезней, при которых нарушается проходимость дыхательных путей, в результате чего больным становится тяжело дышать.Эмфизема и хронический астматический бронхит – это два самых распространенных заболевания из группы ХОЗЛ.
Во всех случаях ХОЗЛ поражение дыхательных путей, нарушающее обмен кислорода и углекислого газа в легких.
Хронические обструктивные заболевания легких – это одна из лидирующих причин инвалидности и смертности во всем мире. Большая часть обструктивных заболеваний легких вызвана продолжительным курением и могла быть предотвращена, если бы больные вовремя бросили эту привычку. При ХОЗЛ повреждения легких в основном необратимы, поэтому лечение направлено на борьбу с симптомами.
Причины ХОЗЛ
При ХОЗЛ поражение легких преимущественно обусловлено хроническим астматическим бронхитом или эмфиземой. Многие больные с ХОЗЛ имеют и то, и другое заболевание.Хронический астматический бронхит.
Это хроническое заболевание, при котором возникает воспаление и сужение дыхательных путей. Это может приводить к одышке, кашлю и свисту при дыхании. Хронический астматический бронхит увеличивает продукцию слизи в бронхах, что дополнительно блокирует суженные дыхательные пути.
Эмфизема.
Это прогрессирующее заболевание повреждает нежные воздушные мешочки на концах бронхиол – альвеолы. Альвеолы собраны вместе, подобно гроздьям винограда, и эмфизема постепенно уничтожает внутренние стенки в этих «гроздьях», уменьшая поверхность, доступную для газообмена. Вдобавок, эмфизема делает стенки альвеол мягкими и менее эластичными, из-за чего они спадаются при выдыхании воздуха. У больных эмфиземой присутствует одышка, они активно работают вспомогательными мышцами при дыхании. Больные эмфиземой не переносят тяжелых нагрузок.
ХОЗЛ обычно вызываются длительным воздействием воздушных раздражителей:
• Сигаретный дым.
• Частицы пыли.
• Промышленный смог.
• Агрессивные химикаты.
Факторы риска ХОЗЛ
Основные известные факторы риска хронических обструктивных заболеваний легких включают:1. Влияние табачного дыма.
Курение – это наиболее значимый фактор риска ХОЗЛ. Чем дольше вы курите сигареты, тем больше вероятность развития обструктивных заболеваний легких. Люди, подвергающиеся пассивному курению, также в группе риска. По некоторым данным, вдыхание дыма марихуаны может повреждать легкие подобно табачному дыму.
2. Влияние пыли и химикатов.
Длительное воздействие таких воздушных раздражителей на работе приводит к воспалению и обструктивным изменениям в легких. С этим связаны многие профессиональные заболевания у работников на «грязных» производствах, химических заводах, угольных шахтах.
3. Возраст.
ХОЗЛ медленно прогрессируют в течение многих лет, так что у большинства людей симптомы этих болезней проявляются как минимум в 30-40 лет.
4. Генетика.
Редкое генетическое заболевание, которое называется дефицитом альфа-1-антитрипсина, является причиной некоторых случаев ХОЗЛ. Исследователи полагают, что генетические факторы делают отдельных людей более чувствительными к разрушительному действию табачного дыма. Если эти люди курят, то у них быстрее возникают проблемы с легкими.
Симптомы ХОЗЛ
В общем, симптомы ХОЗЛ могут не проявляться до тех пор, пока легкие больного не будут серьезно повреждены. Симптомы болезни со временем только ухудшаются, особенно если человек продолжает курить или не получает лечения. Больные ХОЗЛ время от времени испытывают эпизоды обострений своей болезни, когда ее симптомы резко ухудшаются. Признаки разных обструктивных заболеваний легких могут отличаться.Большинство больных хроническими обструктивными заболеваниями легких имеют более одного из приведенных ниже симптомов:
• Одышка.
• Хрипы при дыхании.
• Стеснение в груди.
• Хронический кашель.
Диагностика ХОЗЛ
Если у вас есть симптомы ХОЗЛ или история воздействия воздушных раздражителей в прошлом (особенно табачного дыма), то врач может назначить вам один из следующих тестов:1. Рентген грудной клетки.
У некоторых людей рентген может показать эмфизему – одно из самых частых ХОЗЛ. Что еще более важно, рентген позволяет исключить рак легких и некоторые болезни сердца.
2. Компьютерная томография.
При КТ делается серия снимков под множеством разных углов, что позволяет получить детальные «срезы» внутренних органов пациента. Сканирование легких дает возможность выявить эмфизему, опухоли и другие аномалии.
3. Анализ артериальных газов крови.
Этот анализ крови показывает, насколько хорошо легкие обогащают нашу кровь кислородом и выводят углекислый газ. Кровь для анализа можно брать из артерии, проходящей через ваше запястье.
4. Анализ мокроты.
Анализ клеток в мокроте, которую вы откашливаете, поможет выявить причину проблем с легкими и исключить рак. Если у вас продуктивный (влажный) кашель, то врач назначит анализ мокроты, чтобы определить инфекцию, которая вызвала болезнь.
5. Анализ функций легких.
Спирометрия – это обычный способ проверить, насколько хорошо работают легкие. Во время этой процедуры вас попросят дышать в специальную трубку. Машина измерит количество воздуха, которое могут вместить ваши легкие, а также насколько сильно вы можете выдохнуть его. Спирометрия может выявить хронические обструктивные заболевания легких на ранней стадии, еще до появления симптомов болезни. Этот тест могут повторять несколько раз, через определенные промежутки времени, что поможет врачу следить за развитием болезни.
Лечение хронических обструктивных болезней легких
Хронические обструктивные болезни легких невозможно полностью вылечить, потому что повреждения обычно необратимы. Но лечение поможет контролировать симптомы болезни, уменьшит риск осложнений, сократит частоту обострений и улучшит качество вашей жизни.1. Отказ от курения.
Это самый главный шаг в лечении ХОЗЛ, если вы до сих пор курите. Бросить курить – это единственная возможность приостановить повреждение легких, которое может в итоге привести даже к смерти. Но отказ от курения никогда не был простым делом. И вам может понадобиться помощь врача. Поговорите с вашим врачом – он может прописать вам никотиновый пластырь или другие заменители никотина.
2. Медикаментозное лечение.
Для лечения ХОЗЛ могут использоваться такие группы лекарственных препаратов:
• Бронходилататоры. Эти препараты обычно назначаются в форме ингалятора. Они расслабляют гладкую мускулатуру бронхов и расширяют дыхательные пути. В результате становится легко дышать. В зависимости от проблемы, вам могут понадобиться два ингалятора: длительного действия (для ежедневной профилактики приступов) и короткого действия (для купирования приступа и перед физической нагрузкой).
• Ингаляционные стероиды. Кортикостероидные гормоны в форме ингалятора – это удобное средство для снятия воспаления дыхательных путей. Но длительное использование этих лекарств может вызывать остеопороз, гипертонию, диабет, катаракту и другие серьезные осложнения. Эти препараты обычно назначают людям с тяжелыми ХОЗЛ.
• Антибиотики. Респираторные инфекции, такие как острый бронхит, могут обострять хронические обструктивные заболевания легких . Антибиотики помогают подавить болезнетворную флору в дыхательных путях, но их рекомендуют принимать только в случае крайней необходимости.
3. Немедикаментозное лечение.
• Кислородная терапия. Если в вашей крови недостаточно кислорода, вам может понадобиться дополнительный кислород. Есть много различных приспособлений для подачи кислорода, включая маленькие и удобные аппараты, которые можно носить с собой по городу. Некоторые больные нуждаются в кислороде только при нагрузке или во время сна. Другим кислородная маска нужна постоянно.
• Программы реабилитации для больных ХОЗЛ. Эти программы обычно сочетают обучение, упражнения, советы по питанию и психологическое консультирование. В развитых странах эти программы широко распространены. Они работают при многих крупных медицинских центрах США. В них задействованы пульмонологи, физиотерапевты, диетологи, психотерапевты.
4. Хирургическое лечение при ХОЗЛ.
Хирургическое лечение требуется некоторым больным с тяжелой эмфиземой, которым не помогает медикаментозное лечение:
• Уменьшение объема легких. При этой операции хирург удаляет небольшие фрагменты поврежденной легочной ткани. Тем самым создается дополнительное пространство в грудной полости, давая возможность оставшимся легким более эффективно работать. Эта операция очень рискованная, а ее долговременные преимущества по сравнению с медикаментозным лечением не очевидны.
• Трансплантация легких. При тяжелой эмфиземе одним из выходов может быть пересадка одного легкого. Такая операция улучшает способность дышать и жить более активной жизнью. Но исследования не показали значительного продления жизни для таких больных. Кроме того, может понадобиться долгое время ждать подходящего донора. Поэтому решение о пересадке легкого довольно сложное.
5. Профилактика обострений.
Даже при условии лечения, вы можете испытывать внезапные обострения болезни. Обострения могут быть настолько серьезными, что приводят к легочной недостаточности. Такие эпизоды возникают в результате респираторных инфекций, похолодания на улице, высокой загрязненности воздуха. Если ваши симптомы вдруг усилились, как можно скорее сообщите об этом своему врачу.
Советы для больных.
Если вы страдаете ХОЗЛ, вам могут помочь следующие меры:• Техники контроля дыхания. Ваш врач покажет вам лучшие позиции и приемы для контроля дыхания во время приступов.
• Очистка дыхательных путей. При ХОЗЛ слизь скапливается в бронхах. Для лучшего отхождения слизи нужно дышать увлажненным воздухом, пить много жидкости. Врач может прописать вам отхаркивающие средства.
• Регулярные упражнения. Конечно, во время физической нагрузки больным ХОЗЛ тяжело дышать. Но регулярные лечебные упражнения способны усилить вашу дыхательную мускулатуру. Подходящий комплекс упражнений вам посоветует врач.
• Здоровый рацион. Здоровая диета поддержит ваши силы. Если вы страдаете ожирением, нужно обязательно избавиться от лишних килограммов. При недостаточном весе врач может посоветовать вам специальные диетические добавки и усиленное питание.
• Отказ от курения. Помните, что курение – ведущая причина развития ХОЗЛ. Пассивное курение также вредно для легких, поэтому, если в доме живет курильщик, повлияйте на него. Отстаивайте свое право на здоровый воздух на работе, если ваши коллеги курят. Во многих странах права некурящих работников защищены законом.
• Вакцинация. Респираторные инфекции провоцируют обострение хронических болезней легких. Ежегодные прививки от гриппа и других сезонных болезней помогут вам избежать обострений.
• Избегайте скоплений людей. Если вам нужно пойти в места массового скопления людей, не забудьте защитную маску.
• Не дышите холодным воздухом. Помните, что холодный воздух провоцирует спазм бронхов – прикрывайте рот и нос шарфом или платком, если вы гуляете на морозе.
Возможные осложнения хронических обструктивных заболеваний легких
• Респираторные инфекции. Если вы страдаете ХОЗЛ, у вас повышается вероятность простуд и их осложнений – бронхита, пневмонии. Плюс к тому, респираторные инфекции затрудняют дыхание и вызывают дальнейшее повреждение ваших легких.• Легочная гипертензия. ХОЗЛ могут вызывать повышение давления крови в легочных артериях – легочную гипертензию. Это приводит к повышению нагрузки на правый желудочек сердца, в результате чего нарушается кровообращение. Могут возникать отеки на ногах.
• Проблемы с сердцем. При ХОЗЛ растет риск болезней сердца, включая инфаркт миокарда. Этот риск значительно повышается, если больной продолжает курить.
• Депрессия. Заболевания легких могут мешать вам заниматься любимыми делами и вести полноценную жизнь. Результат – неудовлетворенность жизнью и депрессия, вплоть до суицидального настроения. Не стесняйтесь поговорить с психотерапевтом о своих проблемах.
Профилактика хронических болезней легких
В отличие от многих других болезней, ХОЗЛ имеют четко определенную причину и надежные способы профилактики. Важнейшим из них является отказ от сигарет. Лучше всего никогда не начинать курить. Но если вы уже курите, то можно хотя бы приостановить разрушение легких, бросив как можно скорее.Воздействие пыли и агрессивных веществ на работе – еще одна важная причина заболеваний легких. Здесь выхода два – поменять работу или обеспечить надежную защиту на рабочем месте. Если у вас уже есть ХОЗЛ, посоветуйтесь со своим врачом, как вам поступить.
Здоровье и жизнь дороже любой работы.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
симптомы, причины, лечение, список заболеваний
Болезни лёгких развиваются на фоне проникновения в организм патогенных микробов, часто причиной является курение и алкоголизм, плохая экология, вредные условия производства. Большинство заболеваний имеют выраженную клиническую картину, требует незамедлительного лечения, в противном случае в тканях начинают происходить необратимые процессы, что чревато тяжёлыми осложнениями, летальным исходом.
Болезни лёгких требуют незамедлительного лечения
Классификация и список заболеваний лёгких
Болезни лёгких классифицируют в зависимости от локализации воспалительного, разрушительного процесса – патологи могут затрагивать сосуды, ткани, распространятся на все органы дыхания. Рестриктивными называют заболевания, при которых человеку сложно сделать полноценный вдох, обструктивными – полноценный выдох.
По степени поражения лёгочные болезни бывают локальными и диффузными, все заболевания органов дыхания имеют острую и хроническую форму, пульмонологические патологии делят на врождённые и приобретённые.
Общие признаки бронхолёгочных заболеваний:
- Одышка возникает не только во время физических нагрузок, но и в состоянии покоя, на фоне стресса, подобный симптом возникает и при сердечных заболеваниях.
- Кашель – основной симптом патологий дыхательных путей, может быть сухим или влажным, лающим, приступообразным, в мокроте часто присутствует много слизи, вкрапления гноя иди крови.
- Ощущение тяжести в грудной клетке, боль при вдохе или выдохе.
- Свисты, хрипы при дыхании.
- Повышение температуры, слабость, общее недомогание, снижение аппетита.
Большая часть проблем, связанных с органами дыхания, являются комбинированными заболеваниями, происходит поражение сразу нескольких отделов органов дыхания, что значительно затрудняет диагностику и лечение.
Чувство тяжести в грудной клетке говорит о болезни легких
Патологии, которые оказывают влияние на дыхательные пути
Эти заболевания имеют выраженную клиническую картину, тяжело поддаются лечению.
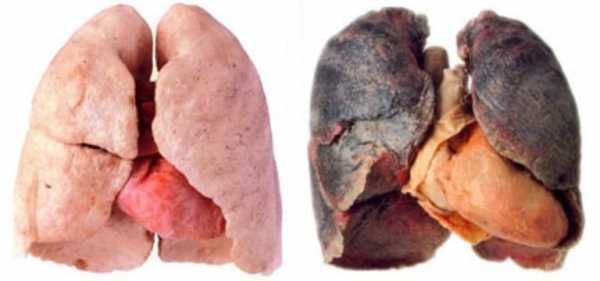
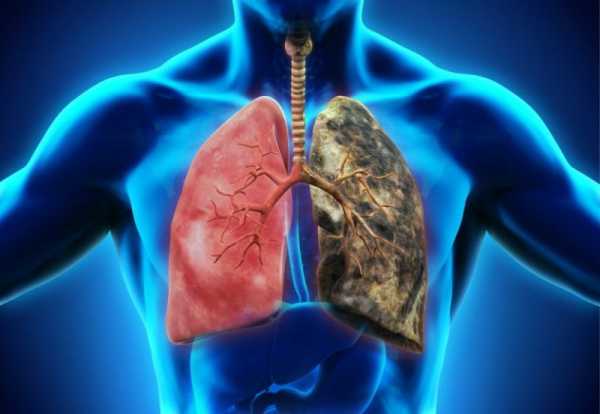
ХОБЛ
Хроническая обструктивная болезнь лёгких – прогрессирующее заболевание, при котором происходят структурные изменения в сосудах и тканях органа. Чаще всего диагностируют у мужчин после 40 лет, заядлых курильщиков, патология может стать причиной инвалидности или летального исхода. Код по МКБ-10 – J44.
Здоровые легки и легкие с ХОБЛ
Симптомы:
- хронический влажный кашель с большим количеством мокроты;
- сильная отдышка;
- при выдохе уменьшается объём воздуха;
- на поздних стадиях развивается лёгочное сердце, острая дыхательная недостаточность.
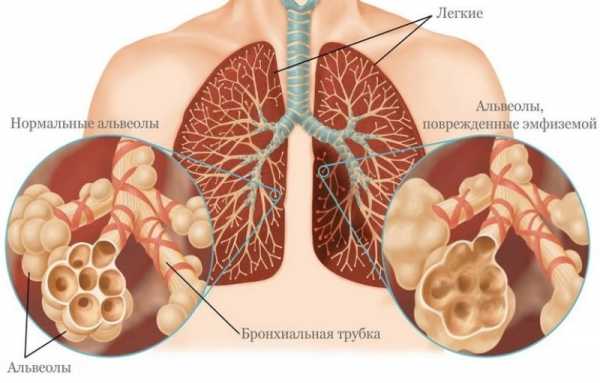
Эмфизема
Относится к разновидностям ХОБЛ, часто развивается у женщин на фоне гормонального дисбаланса. Код по МКБ-10– J43.9.
Эмфизема чаще всего развивается у женщин
Симптомы:
- цианоз – ногтевые пластины, кончик носа и мочки ушей приобретают синий оттенок;
- одышка с затруднённым выдохом;
- заметное напряжение мышц диафрагмы при вдохе;
- набухание вен на шее;
- снижение веса;
- боль в области правого подреберья, которая возникает при увеличении печени.
Особенность – во время кашля лицо человека становится розовым, во время приступа выделяется незначительное количество слизи. По мере развития заболевания меняется внешний вид пациента – шея становится короче, сильно выпирают надключичные ямки, грудная клетка округляется, живот обвисает.
Асфиксия
Патология возникает на фоне повреждения органов дыхания, травм грудной клетки, сопровождается нарастающим удушьем. Код по МКБ-10 – T71.
Симптомы:
- на начальном этапе – учащённое поверхностное дыхание, повышение артериальных показателей, сердцебиение, паника, головокружение;
- затем частота дыхания уменьшается, выдох становится глубоким, давление снижается;
- постепенно артериальные показатели снижаются до критических отметок, дыхание слабое, часто пропадает, человек теряет сознание, может впасть в кому, развивается отёк лёгких и мозга.
Спровоцировать приступ удушья может скопление в дыхательных путях крови, мокроты, рвотных масс, удушение, приступ аллергии или астмы, ожог гортани.
Средняя продолжительность приступа асфиксии – 3–7 минут, после чего наступает летальный исход.Острый бронхит
Вирусное, грибковое, бактериальное заболевание, часто переходит в хроническую форму, особенно у детей, беременных, людей преклонного возраста. Код по МКБ-10 – J20.
Симптомы:
- непродуктивный кашель – появляется на начальном этапе развития заболевания;
- влажный кашель – признак второй стадии развития болезни, слизь прозрачная или жёлто-зелёного цвета;
- повышение температуры до 38 и более градусов;
- повышенное потоотделение, слабость;
- одышка, хрипы.
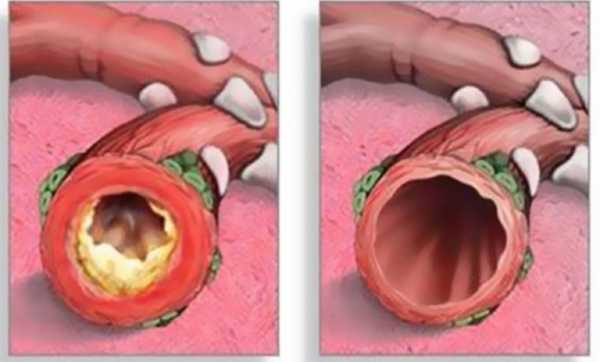
Бронхит часто переходит в хроническую форму
Спровоцировать развитие заболевания способно:
- вдыхание грязного, холодного, влажного воздуха;
- грипп;
- кокки;
- курение;
- авитаминоз;
- переохлаждение.
Саркоидоз
Редкое системное заболевание, которое поражает различные органы, часто затрагивает лёгкие и бронхи, диагностируют у людей до 40 лет, чаще у женщин. Характеризуется скоплением воспалительных клеток, которые называются гранулёмами. Код по МКБ-10 – D86.
При саркоидозе происходит скопление воспалительных клеток
Симптомы:
- сильная усталость сразу после пробуждения, вялость;
- снижение аппетита, резкое похудение;
- повышение температуры до субфебрильных отметок;
- непродуктивный кашель;
- боль в мышцах и суставах;
- одышка.
Точные причины развития болезни пока не выявлены, многие врачи считают, что гранулёмы образуются пол воздействием гельминтов, бактерий, цветочной пыльцы, грибков.
Болезни, при которых происходит поражение альвеол
Альвеолы – небольшие пузырьки в лёгких, которые отвечают за газообмен в организме.
Пневмония
Воспаление лёгких – одна из наиболее распространённых патологий органов дыхания, часто развивается как осложнение гриппа, бронхита. Код по МКБ-10 – J12–J18.
Пневмония — наиболее распространенное заболевание легких
Симптомы патологии зависят от её вида, но существуют общие признаки, которые возникают на начальном этапе развития болезни:
- повышение температуры, озноб, лихорадочные состояния, насморк;
- сильный кашель – на начальном этапе сухой и навязчивый, затем становится влажным, выделяется мокрота зелёно-жёлтого цвета с примесями гноя;
- одышка;
- слабость;
- боль в груди при глубоком вдохе;
- цефалгия.
Причин развития инфекционной пневмонии много – спровоцировать развитие заболевание могут грамположительные и грамотрицательные бактерии, микоплазма, вирусы, грибки рода кандида. Неинфекционная форма болезни развивается при вдыхании отравляющих веществ, ожогах дыхательных путей, ударах и ушибах грудной клетки, на фоне лучевой терапии и аллергии.
Туберкулёз
Смертельное заболевание, при котором полностью разрушаются ткани лёгкого, открытая форма передаётся воздушно-капельным путём, заразиться можно и при употреблении сырого молока, возбудитель болезни – туберкулёзная палочка. Код по МКБ-10 – A15–A19.

Туберкулёз это очень опасное заболевание
Признаки:
- кашель с мокротой, который продолжается более трёх недель;
- наличие крови в слизи;
- длительное повышение температуры до субфебрильных отметок;
- боль в груди;
- потливость по ночам;
- слабость, снижение веса.
Туберкулёз часто диагностируют у людей с ослабленным иммунитетом, спровоцировать развитие болезни может дефицит белковой пищи, сахарный диабет, беременность, злоупотребление алкоголем.
Отёк лёгкого
Заболевание развивается при проникновении в лёгкие интерстициальной жидкости из кровеносных сосудов, сопровождается воспалением и отёчностью гортани. Код по МКБ-10 – J81.
При отеке в легких скапливается жидкость
Причины скопления жидкость в лёгких:
- острая сердечная недостаточность;
- беременность;
- цирроз;
- голодание;
- инфекционные заболевания;
- интенсивные физические нагрузки, подъём на большую высоту;
- аллергия;
- травмы грудины, наличие инородного тела в лёгких;
- спровоцировать отёк может быстрое введение большого количества физраствора, заменителей крови.
На начальном этапе появляется одышка, сухой кашель, повышенное потоотделение, учащается сердечный ритм. При прогрессировании заболевания при кашле начинает выделяться пенистая мокрота розового цвета, дыхание становится хрипящим, набухают вены на шее, конечности становятся холодными, человек страдает от удушья, теряет сознание.
Важно!
Острый респираторный синдром – редкое, но очень опасное заболевание, практически не поддаётся лечению, человека подключают к аппарату искусственной вентиляции лёгких.
Рак лёгких
Карцинома – сложное заболевание, на последних стадиях развития считается неизлечимым. Основная опасность болезни – на ранних этапах развития протекает бессимптомно, поэтому люди обращаются к врачу уже с запущенными формами рака, когда наблюдается полное или частичное усыхание лёгкого, разложение тканей. Код по МКБ-10 – C33–C34.
Рак лёгких часто протекает без симптомов
Симптомы:
- кашель – в мокроте присутствуют сгустки крови, гной, слизь;
- одышка;
- боль в груди;
- расширение вен в верхней части грудной клетки, яремной вены;
- отёчность лица, шеи, ног;
- цианоз;
- частые приступы аритмии;
- резкое снижение веса;
- усталость;
- необъяснимое повышение температуры.
Заболевания, которые влияют на плевру и грудную клетку
Плевра – внешняя оболочка лёгких, похожа на небольшой мешочек, некоторые серьёзные заболевания развиваются при её повреждении, часто органа просто сворачивается, человек не может дышать.
Плеврит
Воспалительный процесс возникает на фоне травм или проникновения в органы дыхания патогенных микроорганизмов. Заболевание сопровождается одышкой, болью в грудной области, сухим кашлем средней интенсивности. Код по МКБ-10 – R09.1, J90.
При плеврите легкие поражаются вредными микроорганизмами
Причины развития заболевания:
- заражение различными кокками;
- грибковые инфекции;
- вирусы и паразиты;
- туберкулёз;
- оперативные вмешательства на органах грудной клетки;
- сифилис;
- травмы грудины;
- заболевания поджелудочной железы.
Факторами риска для развития плеврита является диабет, алкоголизм, ревматоидный артрит, хронические болезни органов пищеварительной системы, в частности, загиб толстой кишки.
У людей, которые долгое время работают на химических предприятиях, в шахтах часто развивается профессиональное заболевание лёгких – силикоз. Болезнь прогрессирует медленно, на последних стадиях наблюдается сильное повышение температуры, непрекращающийся кашель, проблемы с дыханием.
Пневмоторакс
В плевральную область проникает воздух, что может стать причиной коллапса, требуется незамедлительная врачебная помощь. Код по МКБ-10 – J93.
Пневмоторакс требует быстрого вмешательства
Симптомы:
- частое поверхностное дыхание;
- холодный липкий пот;
- приступы непродуктивного кашля;
- кожа приобретает синий оттенок;
- ритм сердца учащается, давление снижается;
- страх смерти.
Спонтанный пневмоторакс диагностируют у высоких мужчин, курильщиков, при резком перепаде давления. Вторичная форма заболевания развивается при длительных болезнях органов дыхания, раке, на фоне травм соединительной ткани лёгких, ревматоидного артрита, склеродермии.
Лёгочная гипертензия – специфический синдром обструктивного бронхита, фиброза, развивается чаще у людей преклонного возраста, характеризуется повышением давления в сосудах, которые питают органы дыхания.
Гнойные заболевания
Инфекции поражают значительную часть лёгких, что становится причиной развития тяжёлых осложнений.
Абсцесс лёгкого
Воспалительный процесс, при котором в лёгких образуется полость с гнойным содержимым, заболевание тяжело подаётся диагностированию. Код по МКБ-10 – J85.
Абсцесс — гнойное образование в легких
Причины:
- недостаточная гигиена ротовой полости;
- алкогольная, наркотическая зависимость;
- эпилепсия;
- пневмония, хронический бронхит, синусит, ангина, карцинома;
- рефлюксная болезнь;
- длительный приём гормональных и противоопухолевых препаратов;
- диабет, сердечно-сосудистые патологии;
- ранения грудной клетки.
При острой форме абсцесса клиническая картина проявляется ярко – интенсивная боль в груди, чаще всего с одной стороны, затяжные приступы влажного кашля, в мокроте присутствует кровь и слизь. При переходе болезни в хроническую стадию наступает истощение, слабость, хроническая усталость.
Гангрена лёгкого
Смертельное заболевание – на фоне гнилостного процесса происходит распад лёгочной ткани, процесс быстро распространяется по всему организму, патологию чаще диагностируют у мужчин. Код по МКБ-10 – J85.
Гангрена лёгкого — разложение легочной ткани
Симптомы:
- болезнь развивается быстро, наблюдается стремительное ухудшение самочувствия;
- боль в грудине при глубоком вдохе;
- резкое повышение температуры до критических отметок;
- сильный кашель с большим количеством пенистой мокроты – выделения имеют зловонный запах, в них присутствуют коричневые прожилки крови и гноя;
- удушье;
- повышенное потоотделение;
- учащение сердечного ритма;
- кожа становится бледной.
Наследственные заболевания
Болезни дыхательной системы часто передаются по наследству, диагностируют их у детей сразу после рождения, или в течение первых трёх лет жизни.
Перечень наследственных болезней:
- Бронхиальная астма – развивается на фоне неврологических патологий, аллергии. Сопровождается частыми сильными приступами, при которых невозможно полноценно вдохнуть, одышкой.
- Муковисцидоз – болезнь сопровождается чрезмерным скоплением слизи в лёгких, поражает железы эндокринной системы, негативно влияет работу многих внутренних органов. На его фоне развивается бронхоэктатическая болезнь, для которой характерен постоянный кашель с выделением густой гнойной мокроты, одышка и хрипы.
- Первичная дискинезия – врождённый гнойный бронхит.
Многие пороки развития лёгких можно увидеть во время УЗИ при беременности, провести внутриутробное лечение.
Бронхиальная астма передается по наследству
К какому врачу обратиться?
При появлении симптомов лёгочного заболевания необходимо посетить терапевта или педиатра. После прослушивания, предварительной диагностики врач даст направление к пульмонологу. В некоторых случаях может потребоваться консультация онколога, хирурга.
Причиной развития проблем с органами дыхания могут быть глисты и простейшие, поэтому дополнительно необходимо посетить паразитолога.
Диагностика лёгочных заболеваний
Первичный диагноз врач может поставить после внешнего осмотра, в ходе которого проводят пальпацию, перкуссию, прослушивают звуки органов дыхания при помощи стетоскопа. Чтобы распознать истинную причину развития болезни, необходимо провести лабораторные и инструментальные исследования.
Основные методы диагностики:
- общий анализ крови и мочи;
- исследование мокроты на предмет выявления скрытых примесей, патогенных микроорганизмов;
- иммунологическое исследование;
- ЭКГ – позволяет определить, как лёгочное заболевание влияет на работу сердца;
- бронхоскопия;
- рентген органов грудной клетки;
- флюорография;
- КТ, МРТ – позволяет увидеть изменения в структуре тканей;
- спирометрия – при помощи специального аппарата замеряют объём вдыхаемого и выдыхаемого воздуха, скорость вдоха;
- зондирование – метод необходим для изучения дыхательной механики;
- хирургические способы – торакотомия, торакоскопия.
Рентген грудной клетки помогает увидеть состояние легких
Все лёгочные болезни требуют серьёзной медикаментозной терапии, часто лечение проходит в условиях стационара. Незамедлительно следует обратиться к врачу, если в мокроте присутствуют вкрапления или сгустки крови.
Лечение болезней лёгких
На основании полученных результатов диагностики специалист составляет схему лечения, но в любом случае в терапии используют комплексный подход, который направлен на устранение причин и симптомов заболевания. Чаще всего врачи назначают лекарства в виде таблеток, суспензий и сиропов, тяжёлым пациентам препараты вводят инъекционным методом.
Группы лекарственных препаратов:
- антибиотики пенициллиновой, макролидной, цефалоспориновой группы – Цефотаксим, Азитромицин, Ампициллин;
- противовирусные препараты – Ремантадин, Изопринозин;
- противогрибковые средства – Низорал, Амфоглюкамин;
- противовоспалительные средства – Индометацин, Кеторолак;
- лекарства для устранения сухого кашля – Глаувент;
- муколитики – Глицирам, Бронхолитин, для лечения детских заболеваний наиболее эффективным считается Карбоцистеин;
- бронхорасширяющие препараты для устранения спазма бронхов – Эуфиллин, Сальбутамол;
- противоастматические препараты – Атма, Солутан;
- жаропонижающие препараты – Ибупрофен, Парацетамол.

Атма — средство для борьбы с астмой
Дополнительно назначают витаминные комплексы, иммуностимуляторы, физиотерапию, средства народной медицины. При сложных и запущенных формах заболевания требуется оперативное вмешательство.
Чтобы ускорить процесс выздоровления, необходимо включить в рацион продукты с высоким содержанием аскорбиновой кислоты, витамина E, B1, B2.
Возможные осложнения
Без надлежащего лечения патологии органов дыхания переходят в хроническую форму, что чревато постоянными рецидивами при малейшем переохлаждении.
Чем опасны болезни лёгких:
- асфиксия;
- на фоне сужения просвета дыхательных путей развивается гипоксия, все внутренние органы страдают от недостатка кислорода, что негативно сказывается на их работе;
- острый приступ астмы может закончиться летальным исходом;
- развиваются серьёзные сердечные заболевания.

Острый приступ астмы смертельно опасен
Пневмония занимает второе место среди болезней, которые заканчиваются летальным исходом – это происходит из-за того, что большинство людей игнорируют симптомы заболевания. На начальном этапе болезнь можно легко вылечить за 2–3 недели.
Профилактика лёгочных болезней
Чтобы снизить риск развития заболеваний органов дыхания и их осложнений, необходимо укреплять иммунную систему, вести здоровый образ жизни, при появлении первых тревожных признаков следует обратиться к специалисту.
Как избежать проблем с лёгкими и бронхами:
- отказаться от пагубных пристрастий;
- избегать переохлаждения;
- больше времени проводить на свежем воздухе;
- поддерживать оптимальные показатели температуры и влажности в помещении, регулярно делать влажную уборку;
- заниматься спортом, принимать контрастный душ, высыпаться, избегать стрессов;
- употреблять здоровую и полезную пищу, соблюдать питьевой режим;
- каждый год проходить обследование, делать рентген лёгких или флюорографию.

Прогулки на свежем воздухе полезны для здоровья
Благотворно влияет на органы дыхание морской и хвойный воздух, поэтому ежегодно необходимо отдыхать в лесу или на побережье моря. В период эпидемий простуд принимать противовирусные препараты для профилактики, избегать людных мест, ограничить контакты с больными людьми.
Заболевания лёгких могут стать причиной летального исхода, своевременная диагностика, регулярный профилактический осмотр помогут избежать болезни, или начать лечение на начальном этапе развития патологии.
ХНЗЛ легких в пожилом возрасте: симптомы и лечение заболевания

Хронические неспецифические заболевания легких у пожилых людей
Впервые понятие хронические неспецифические заболевания легких (ХНЗЛ) было введено в медицинский оборот в 1962 году.
Понятие расшифровывалось, как заболевания бронхолегочной системы, которые объединены общими симптомами.
В эту группу входят: бронхит, эмфизема, легочная пневмония, астма, бронхоэкстазы, легочный фиброз.
Чаще всего клиническую картину этих болезней можно наблюдать в пожилом возрасте.
Причин ХНЗЛ у стариков очень много, рассмотрим их ниже. В большинстве случаев болезни неизлечимы и заканчиваются смертельным исходом.
Причины развития ХНЗЛ
Все болезни, объединенные в одну группу, имеют разные причины и развитие, но нарушения и клинические проявления одинаковы.
Все болезни, входящие в эту группу, не имеют аллергической направленности, это воспаление тканей бронхов, что нарушает газообмен и воздушную вентиляцию в легочных тканях.
В результате воспаления возникает отек слизистой, они забиваются слизью, которая закрывает просветы легочного дерева.

Сильный кашель, один из признаков ХНЗЛ
На практике справиться с этими заболеваниями можно с помощью медикаментов.
Причинами возникновения таких легочных недугов являются:
- Курение пациента. Кроме этого, пассивные курильщики также подвержены заболеваниям легких. Если пациент является курильщиком со стажем более 10 лет, то угроза заболеваний легких в преклонном возрасте возрастает.
- Загрязнение окружающей среды. Негативное влияние вредных газов и пыли, которые больше всего концентрируются в воздухе мегаполисов, малых городов.
- Профессиональные факторы труда. Люди, которые трудились на вредных производствах более всего находятся в зоне риска наступления ХНЗЛ.
- Алкоголизм.
- Частые инфекционные заболевания (ОРВИ, аллергия, пневмония), в том числе аденовирусная инфекция, являются предпосылками хронического течения заболеваний.
- Загрязнение воздуха сероводородом.
- Генетика.
- Согласно исследованиям, люди с первой группой крови подвергаются легочным болезням.
- Дефицит аскорбиновой кислоты в организме.
Пожилые люди, имеющие хронические заболевания легких, проживающие в больших индустриальных городах, даже при должном лечении длительное время не могут спастись от недуга.
Большое содержание в воздухе примесей: пыли, взвешенных твердых частиц, оксидов азота, диоксида серы, неблагоприятный фон и климат на работе – это главные факторы появления ХНЗЛ.
Симптомы
Пик заболеваемости приходится на возрастную категорию от 40 до 60 лет, большую часть составляет мужской пол.
Признаки ХНЗЛ, несмотря на разные причины все же схожи, но в зависимости от индивидуальных характеристик больного имеют некоторые различия при описании каждой болезни в отдельности.
Рассмотрим общие черты:
- недомогание;
- снижение, а затем и потеря аппетита;
- кашель с выделением мокроты и без нее;
- иногда мокрота выходит с гноем;
- при прослушивании легких слышны хрипы или затрудненное дыхание.
Важно! Самыми тяжелыми последствиями являются поражения обеих долей легкого или нижних его частей. Признаками этих проявлений могут быть выделение зеленой или желтой мокроты со специфическим запахом, иногда появляется выделение крови в небольших количествах. Далее, симптомы отягощаются до наступления кровотечения из легких, гнойного менингита, сердечной недостаточности и сепсиса.
Классификация
Хронические неспецифические заболевания легких включают следующие виды болезней:
- Хронический обструктивный бронхит – развивается на фоне ранее протекавших инфекционных болезней: гриппа, простуды, пневмококка, гемофильной палочки. Еще одной важной причиной бронхита является частое курение и воздействие отходов, загрязняющих воздух. Больных отличает сильный кашель с выделением мокроты, иногда гнойной. Эти симптомы сопровождаются повышением температуры тела, потливостью. Хронический бронхит является предпосылками эмфиземы, пневмонии.
- Хроническая пневмония – воспалительные процессы как явление запущенной острой пневмонии или хронического инфекционного бронхита. Основными признаками такого вида пневмонии являются выделение гнойного секрета из легких, постоянные хрипы. Больному тяжело дышать, ощущается боль в области грудной клетки.
- Пневмосклероз – уплотнение, обезвоздушивание, сморщивание тканей легких. Такое явление бывает следствием бронхита, пневмонии, плеврита или туберкулеза легких. Признаками такого проявления хронических заболеваний легких бывают сильная одышка, скрюченность и утолщение пальцев конечностей, сильный изнуряющий кашель. Пациенту становится больно кашлять, ощущаются боли в грудной клетке, кожа приобретает синий оттенок, снижается масса тела.
- Бронхоэкстатическая болезнь – экстазы наступают при расширении бронхов, при длительном нахождении постороннего предмета в легких. У больного выделяется неприятно пахнущая зеленая мокрота, фаланги пальцев значительно утолщаются.
- Бронхиальная астма – астма появляется как последствие бронхита, эмфиземы, пневмонии. Приступы удушья могут быть кратковременными или длительными. Часто пациентам не только не хватает воздуха для вздоха, но и нарушается выдох в полной мере. Это связано с «засоренностью» просветов легочного дерева слизью, секретом жизнедеятельности эозинофилов.
- Эмфизема легких – сильное расширение легочных альвеол на фоне ранее перенесенного бронхита. При этом легкие увеличиваются в размерах, становятся раздутыми. Ткани межальвелярных перегородок истончаются и разрываются из-за чего наступает сокращение площади газообмена, сокращается легочная вентиляция. Пациента мучает кашель с выделением слизистой секреции, его грудь раздувается, приобретает форму бочонка. Вес снижается, постоянно мучает одышка, кожа синеет, а пальцы напоминают барабанные палочки.
Каждое из хронических неспецифических заболеваний легких старческого возраста имеет свои подвиды, стадии, группы.
Диагностика и лечение ХНЗЛ
ХНЗЛ являются предметом исследования пульмонологии.

Диагностика ХНЗЛ в пожилом возрасте
Чтобы выявить то или иное заболевание необходимо провести ряд лабораторных и инструментальных замеров:
- Рентгенография позволяет разглядеть раздутость бронхов, тени в легком.
- Бронхоскопия. Зондирование легких с помощью тоненькой трубки, на конце оснащенной камерой. На экране врач определяет внутренние изменения стенок бронхов, легочного дерева. Бронхоскопия может проходить с забором биопсии легочного материала на исследование.
- Бронхография – с помощью цветного жидкого материала определяется объем бронхов.
- Спирометрия – измерение объема легких, заполняемость и выход воздуха.
- Анализ мокроты – осуществляется забор материала у пациента, а затем исследуется в лаборатории. С помощью такого анализа выявляется патогенная микрофлора, обитающая в легком.
На основе данных этих исследований пожилым людям назначается лечение.
Медикаментозное лечение
Медикаментозная терапия включает в себя использование антибиотиков.
Причем их вводят не только внутренне, но и с помощью инъекций или перорально.

Антибиотики для лечения ХНЗЛ
После определения инфекции, больному подбираются антибиотики, которые являются активными к той или иной микрофлоре.
Подбор медикаментов осуществляется индивидуально для каждого пациента, с учетом возраста, состояния здоровья, запущенности заболевания.
Наряду с антибиотиками, используют отхаркивающие средства, способствующие быстрому выведению мокроты.
Физиолечение
При ХНЗЛ назначается физиолечение. Оно может быть проведено при нахождении в стационаре, санатории или амбулаторно.
В качестве приемов используются:
- электрофорез;
- микроволновая терапия;
- индуктотермия;
- бальнеолечение;
- лазерная терапия.
Как способ лечения при хронических заболеваниях легких у престарелых людей может быть использован дренаж грудной клетки.

Бальнео процедуры для лечения хронических неспецифических заболеваний легких
Такие манипуляции необходимы для усиления отделения мокроты.
В редких случаях, при сильных необратимых изменениях частей или долей легких применяется хирургическое вмешательство.
Такой метод считается радикальным в случае, когда другие способы не помогают справиться с проблемой.
Заключение
Хронические неспецифические заболевания легких — серьезная проблема, особенно в пожилом возрасте.
Неправильный образ жизни, вредные привычки, неблагоприятный экологический фон может спровоцировать осложнения простого бронхита и пневмонии, но хуже всего, если эти болезни начинают обостряться и продолжаются длительное время.
При первых признаках легочных заболеваний необходимо обратиться в клинику за помощью, чтобы не усугубить свое положение.
Со стороны родных и близких должна оказываться всяческая поддержка, чтобы старенькие родители не остались с проблемой в одиночестве.
Интерстициальные заболевания лёгких — Википедия
Материал из Википедии — свободной энциклопедии
Интерстициальные заболевания легких (ИЗЛ) — преимущественно хронические заболевания лёгочной ткани, проявляющиеся воспалением и нарушением структуры альвеолярных стенок, эндотелия лёгочных капилляров, перивазальных и перилимфатических тканей (см. альвеолит). Характерным симптомом интерстициальных заболеваний лёгких является одышка, являющаяся отражением лёгочной недостаточности[1].
Большинство интерстициальных заболеваний лёгких приводят к пневмофиброзу. В настоящее время термин «пневмофиброз» не является синонимом ИЗЛ, однако всё ещё употребляется в этом значении. Для обозначения фиброзирующих ИЗЛ с невыясненной первопричиной используется словосочетание «идиопатический пневмофиброз».
Строение альвеолы КТВР, демонстрирующая признаки пневмофиброза — обычная интерстициальная пневмония (Usual interstitial pneumonia).Интерстициальные заболевания лёгких могут классифицироваться по этиологическому признаку.
- Вдыхание различных веществ из окружающей атмосферы
- Реакция на лекарственные препараты
- Системные заболевания соединительной ткани
- Инфекции
- Идиопатические
- Злокачественные опухоли
- Ассоциированные ИЗЛ
- ИЗЛ, ассоциированные с заболеваниями печени: хронический активный гепатит, первичный билиарный цирроз печени
- ИЗЛ, ассоциированные с легочными васкулитами (гранулёматоз Вегенера, лимфоматоидный гранулёматоз, системный некротизирующий васкулит, гиперсенситивный васкулит)
- ИЗЛ, ассоциированные с реакцией «трансплантат против хозяина»
Диагностика ИЗЛ основана на клинической картине, рентгенологических исследованиях (рентгенография органов грудной клетки и КТВР), функциональных лёгочных тестах и лабораторных данных. В случае сомнений в диагнозе производится фибробронхоскопия и/или биопсия лёгкого.
Облитерирующий бронхиолит — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 января 2016; проверки требуют 13 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 января 2016; проверки требуют 13 правок.Облитерирующий бронхиолит (констриктивный бронхиолит) — тяжёлое респираторное заболевание, обусловленное стойкой прогрессирующей воспалительной и/или фиброзной обструкцией бронхиол (терминальных отделов бронхиального дерева)[2]. Иногда облитерирующим бронхиолитом называют тяжело протекающую форму аденовирусного бронхиолита у детей.
Облитерирующий бронхиолит может развиваться по разным причинам, включая: системные заболевания соединительной ткани (в том числе ревматоидный артрит), посттрансплантационные реакции («трансплантат против хозяина»), вирусные инфекции (парагрипп, корь, аденовирусная, РСВ-,ЦМВ-инфекции), синдром Стивенса — Джонсона, пневмоцистную пневмонию, осложнения медикаментозной терапии, осложнения недоношенности (бронхолёгочную дисплазию), ингаляцию токсичных паров, таких, как диацетила (используется в некоторых ароматизаторах), диоксида серы , диоксида азота, аммиака, хлора, тионилхлорида, метилизоцианата, фтороводорода, бромоводорода, хлороводорода, сероводорода, фосгена, полиамид-аминовых красителей, горчичного газа и озона. Помимо этого, различают идиопатический (развившийся без видимой причины) облитерирующий бронхиолит. Широкое освещение в прессе получили случаи диацетилового облитерирующего бронхиолита (т. н. «попкорновой болезни лёгких»), обнаруженного у рабочих-производителей микроволнового попкорна (диацетил применялся в качестве ароматизирующего ингредиента).
Патоморфологически облитерирующий бронхиолит представлен стойкой воспалительной фиброзирующей обструкцией дыхательных путей, что проявляется одышкой и сухим кашлем. Симптоматика может нарастать постепенно или манифестировать остро[3].
Облитерирующий бронхиолит может клинически ошибочно диагностироваться как бронхиальная астма, бронхит, эмфизема лёгких или пневмония. В план обследования пациентов входят:
- Рентгенография грудной клетки (часто не обнаруживающая изменений, в некоторых случаях выявляется избыточная воздушность лёгочной ткани или диффузное обогащение лёгочного рисунка за счёт интерстициального компонента).
- Диффузионная способность лёгких обычно в пределах нормы.
- Спирометрия демонстрирует стойкую обструкцию дыхательных путей, иногда в сочетании с рестрикцией. Показатели ОФВ1/ФЖЕЛ (коэффициента Тиффно) в связи с этим снижены менее 75 %.
- Исследования ёмкости лёгких могут показывать лёгочную гиперинфляцию (избыточную воздушность лёгких в связи с «воздушными ловушками».
- Компьютерная томография высокого разрешения демонстрирует мозаичную воздушность лёгочной ткани за счёт наличия «воздушных ловушек». Наиболее достоверно данные изменения выявляются при исследовании в фазе глубокого выдоха.
- Биопсия лёгких указывает на наличие констриктивного бронхиолита (резкого сужения или полной обструкции бронхиол). Открытая биопсия лёгких (в частности, торакоскопическая) более предпочтительна, чем трансбронхиальная биопсия. При анализе биоптата для диагностики может потребоваться специальная окраска и исследование множественных тканевых срезов.
Заболевание обычно выявляется поздно, на стадии формирования грубых фиброзных изменений в бронхиолах, в связи с чем прогноз считается неблагоприятным. Лечение направлено на стабилизацию патологического процесса и предотвращение его прогрессирования. В тяжёлых случаях может быть показана трансплантация лёгкого. При ранней диагностике, «агрессивная» терапия может способствовать регрессии активного воспалительного процесса и купированию заболевания[4].
- Brant & Helms. Fundamentals of Diagnostic Radiology LWW, 1999.
- Webb, et al. High Resolution CT of the Lung. 3rd edition. LWW, 2000.
Острые и хронические гнойные заболевания легких | Овчинников А.А.
ММА имени И.М. Сеченова
ММА имени И.М. СеченоваВ узком понимании этого термина гнойные заболевания легких включают в себя осложненные пороки развития бронхо–легочной системы, бронхоэктазы и инфекционную легочную деструкцию – абсцессы и гангрену легких. При более широком толковании к группе легочных нагноений можно также отнести гнойные формы острого и хронического бронхита и гнойный плеврит – эмпиему плевры, хотя, на наш взгляд, их следует рассматривать отдельно. Эти различные по своей этиологии и патогенезу заболевания объединяются наличием гноеобразующей инфекции, определяющей клиническую картину и симптоматику легочного или легочно–плеврального нагноения.
Пороки развития легких
Пороки развития легких нередко лежат в основе вторичного воспалительного процесса в бронхо–легочной системе и чаще встречаются в детском и юношеском возрасте. К ним относятся, в первую очередь, различные варианты кистозной гипоплазии легкого, врожденные солитарные кисты, легочная секвестрация и редко встречающиеся аномалии трахеи и бронхов.
Кистозная гипоплазия
Кистозная гипоплазия (врожденный поликистоз, кистозное недоразвитие) легкого имеет много клинико – рентгенологических форм, так как возникает на разных этапах эмбрионального и постнатального развития легких. Кистозными расширениями могут заканчиваться главные, долевые, сегментарные бронхи (остановка развития на ранних стадиях эмбриогенеза), более мелкие стволовые бронхи и самые дистальные бронхиальные разветвления, недоразвитие которых приводит к формированию мелкокистозных форм гипоплазии легкого. Кистозно измененное недоразвитое легкое или его доля являются хорошей почвой для развития хронического нагноения, так как дренажная функция бронхов при этом резко нарушена.
Заболевание может проявиться сразу же после рождения ребенка или в более позднем, иногда даже в подростковом, возрасте, в зависимости от сроков присоединения инфекции. Больные жалуются на кашель с гнойной мокротой, частые простудные заболевания, одышку при физической нагрузке, повышенную утомляемость. Рано развиваются изменения ногтевых фаланг и ногтей в виде барабанных палочек и часовых стекол. В связи с уменьшенным объемом недоразвитого легкого отмечается асимметрия грудной клетки. Дети, как правило, страдают гипотрофией и отстают в физическом развитии. При аускультации над пораженными участками легкого постоянно выслушиваются сухие и влажные разнокалиберные хрипы.
Рентгенологическая картина зависит от уровня и объема поражения бронхиального дерева. При гипоплазии всего легкого отмечается выраженное смещение средостения в больную сторону, высокое стояние купола диафрагмы (рис. 1). Пораженное легкое уменьшено в объеме, уплотнено, иногда с кольцевидными просветлениями. При гипоплазии доли легкого развивается картина долевого фиброателектаза с уменьшением и уплотнением доли, как правило, прижатой к средостению и потому не всегда сразу заметной. Соседние здоровые участки легкого выглядят более прозрачными по сравнению с противоположным легким за счет перерастяжения.
Рис. 1. Гипоплазия правого легкого
Наиболее демонстративную картину позволяют получить бронхография и компьютерная томография (КТ). При этом выявляются множественные кистозные полости, которыми заканчиваются долевые, сегментарные (рис. 2) или более мелкие бронхи. При ангиопульмонографии могут быть выявлены признаки недоразвития легочных сосудов – их истончение, отсутствие контрастирования мелких ветвей, расширение углов разветвления (Климанский В.А., 1975).
Рис. 2. Кистозная гипоплазия правого легкого (бронхограмма в боковой проекции)
Изменения при кистозной гипоплазии, развивающейся на поздних стадиях эмбриогенеза, весьма схожи с приобретенными ателектатическими бронхоэктазами. При отсутствии характерных рентгенологических признаков установить врожденный характер патологии можно лишь при морфологическом исследовании резецированных препаратов, да и то не всегда.Врожденные (истинные) солитарные кисты
Врожденные (истинные) солитарные кисты легкого – достаточно частая патология в детском возрасте. В отличие от кистозной гипоплазии солитарные кисты, как правило, не имеют широкого сообщения с бронхами и поэтому инфицируются значительно реже и позже, чем поликистоз. Истинные кисты легкого при рождении ребенка заполнены слизью, нередко имеющей темнокоричневую окраску (т.н. «шоколадные» кисты). При сообщении с мелкими бронхами кисты могут осложняться клапанным механизмом («напряженные» кисты), прорывом в плевральную полость или инфицированием.
При инфицировании содержимого кисты на первое место выступают симптомы гнойной интоксикации: высокая лихорадка, потливость, нарастающая слабость, вялость, снижение аппетита. При больших размерах кисты могут появиться симптомы дыхательной недостаточности: одышка, цианоз губ и конечностей, что чаще наблюдается у детей раннего возраста. Характерно появление сухого или влажного кашля. При перкуссии над полостью кисты при ее достаточных размерах можно отметить притупление звука, а при перкуссии – ослабление дыхания и разнокалиберные хрипы.
На обзорных рентгенограммах и томограммах легких нагноившиеся кисты выглядят, как округлые или овальные полостные образования, как правило, с уровнем жидкости и воздухом над ним. В отличие от абсцессов легкого наружный и внутренний контуры кисты четкие и ровные, перифокальная реакция выражена незначительно (рис 3). Нередко кисты бывают многокамерными и верхний край жидкости в отдельных камерах может быть на разном уровне. Малоизмененные бронхи и сосуды, хорошо видимые при контрастном их исследовании и на томограммах, равномерно огибают контуры кисты, чего не бывает при абсцессах легкого.
Рис. 3. Нагноившаяся киста верхней доли правого легкого (рентгенограмма в боковой проекции)
Нагноившиеся кисты, как только что было сказано, следует дифференцировать с абсцессами легкого, главным отличием которых является выраженная перифокальная инфильтрация, распространяющаяся на окружающие отделы легкого (рис.4) и неравномерно утолщенные контуры их стенок. Дренирование абсцесса быстро приводит к уменьшению его размеров и стиханию перифокального воспаления. При опорожнении кисты ее размеры существенно не изменяются, а жидкость, как правило, вновь накапливается. В дифференциальной диагностике нагноившихся кист необходимо помнить и о туберкулезной каверне, тем более, что их локализация (преимущественно в верхних долях) обычно совпадает. Туберкулезную каверну отличает неровный, «изъеденный» внутренний контур и фиброзно–очаговые тени по периферии полости. Кроме того, для каверны характерно наличие теней увеличенных и уплотненных лимфатических узлов в корне легкого и тени дренирующего бронха, хорошо видимой на томограммах.
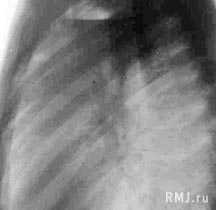
Рис. 4. Острый абсцесс верхней доли левого легкого. Видна массивная воспалительная инфильтрация вокруг полости абсцесса
Внутрилегочная секвестрацияВнутрилегочная секвестрация – порок развития, при котором часть легкого, отделившаяся на ранних стадиях эмбриогенеза от основного органа, развивается самостоятельно и имеет отдельное кровоснабжение из аорты или ее ветвей. Секвестрированная легочная ткань, как правило, кистозно изменяется и даже может сообщаться с бронхами основного легкого. В этом случае содержимое кист инфицируется и заболевание приобретает клинические и рентгенологические признаки нагноившихся кист легкого. Большинство авторов, описывающих этот порок развития, выделяют внутридолевую и внедолевую форму легочной секвестрации (Исаков Ю.Ф. с соавт.,1978; Сазонов А.М. с соавт.,1981). При первой патологически сформировавшийся участок легкого не окружен плевральным листком, тогда как при второй он имеет собственную плевру и является, по существу, добавочной долей легкого. Наиболее частая локализация легочной секвестрации – медиально–базальные отделы нижней доли правого легкого, хотя изредка встречаются и другие варианты.
Внутрилегочная секвестрация – порок развития, при котором часть легкого, отделившаяся на ранних стадиях эмбриогенеза от основного органа, развивается самостоятельно и имеет отдельное кровоснабжение из аорты или ее ветвей. Секвестрированная легочная ткань, как правило, кистозно изменяется и даже может сообщаться с бронхами основного легкого. В этом случае содержимое кист инфицируется и заболевание приобретает клинические и рентгенологические признаки нагноившихся кист легкого. Большинство авторов, описывающих этот порок развития, выделяют внутридолевую и внедолевую форму легочной секвестрации (Исаков Ю.Ф. с соавт.,1978; Сазонов А.М. с соавт.,1981). При первой патологически сформировавшийся участок легкого не окружен плевральным листком, тогда как при второй он имеет собственную плевру и является, по существу, добавочной долей легкого. Наиболее частая локализация легочной секвестрации – медиально–базальные отделы нижней доли правого легкого, хотя изредка встречаются и другие варианты.Главным отличительным признаком секвестрации легкого является дополнительный крупный сосуд, отходящий от аорты и разветвляющийся в секвестрированной легочной ткани (рис. 5). Этот сосуд можно выявить при аортографии, томографии и при КТ. Иногда в виде случайной находки его обнаруживают во время операции.
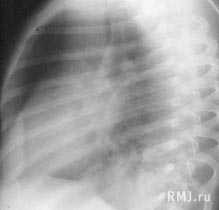
Рис. 5а. Секвестрация легкого. Виден кистозно измененный участок в области S10 нижней доли левого легкого
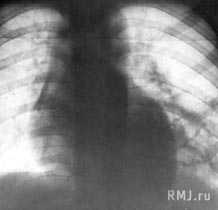
Рис. 5б. Аортограмма того же больного. Видны дополнительные сосуды, отходящие к легкому от брюшного отдела аорты
Пороки развития трахеи и бронховСреди редко встречающихся пороков развития трахеи и бронхов, способствующих развитию внутрилегочного нагноения, следует в первую очередь назвать трахеобронхомегалию, как правило, сочетающуюся с трахеомаляцией и ивестную под названием синдрома Мунье–Куна, а также врожденные стенозы бронхов, описанные в виде казуистических наблюдений (Климкович И.Г., 1975; Исаков Ю.Ф. с соавт.,1978).
Среди редко встречающихся пороков развития трахеи и бронхов, способствующих развитию внутрилегочного нагноения, следует в первую очередь назвать трахеобронхомегалию, как правило, сочетающуюся с трахеомаляцией и ивестную под названием , а также , описанные в виде казуистических наблюдений (Климкович И.Г., 1975; Исаков Ю.Ф. с соавт.,1978).При трахеобронхомегалии и маляции размягченные и потерявшие упругость хрящи трахеи и крупных бронхов превращают дыхательные пути в дряблую, расширенную трубку, спадающуюся при выдохе и кашле. Дренажная функция бронхов при этом резко нарушается, и задерживающаяся мокрота, быстро инфицируясь, способствует развитию нагноения в дистальных отделах легкого. Аналогичный механизм развития гнойных осложнений возникает и при бронхиальных стенозах, нарушающих нормальную экспекторацию и самоочищение бронхов.
Аномалии трахеи и бронхов можно заподозрить по наличию характерного кашля с металлическим, дребезжащим оттенком, затруднении форсированного выдоха и наличию трудноотделяемой гнойной мокроты у больных преимущественно молодого возраста. При аускультации над легкими выслушиваются многочисленные разнокалиберные хрипы, не исчезающие после откашливания. При рентгенологическом обследовании часто выявляются признаки бронхоэктазов, а при обострении воспаления – массивной двусторонней пневмонии, нередко с абсцедированием.
Установить правильный диагноз помогает бронхофиброскопия, при которой, в случае трахеобронхомегалии, определяется значительное расширение просвета трахеи и главных бронхов, деформация их стенок с искривлением хрящевых колец и глубокими, мешковидными межхрящевыми промежутками, утолщение слизистой оболочки в виде циркулярных складок и практически полное спадение просвета при кашле и форсированном выдохе – экспираторный стеноз (рис. 6). Врожденные стенозы крупных бронхов определяются в виде гладкостенных воронкообразных или мембранозных сужений с небольшим округлым отверстием в центре.
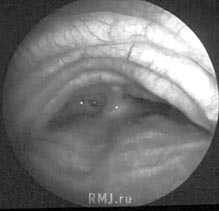
Рис. 6. Трахеобронхомаляция - синдром Мунье-Куна (бронхоскопия)
БронхоэктазыБронхоэктазы – множественные патологически расширенные участки бронхов, в слизистой оболочке которых развивается хроническое воспаление, как правило, с гнойной экссудацией в их просвет и склеротическими изменениями в перибронхиальных тканях.
Бронхоэктазы – множественные патологически расширенные участки бронхов, в слизистой оболочке которых развивается хроническое воспаление, как правило, с гнойной экссудацией в их просвет и склеротическими изменениями в перибронхиальных тканях.Развитие бронхоэктазов – процесс полиэтиологический. В их основе может лежать генетически обусловленная неполноценность бронхиальной стенки, воздействие различных патологических процессов на формирующиеся легкие в эмбриональном периоде и в периоде постнатального их развития, хронические рецидивирующие воспалительные заболевания органов дыхания, туберкулез, инородные тела, рубцовые стенозы бронхов, увеличенные перибронхиальные лимфатические узлы, сдавливающие бронхи и сосуды и вызывающие нарушения вентиляции и кровотока в участке легкого. Бронхоэктазы – это патология преимущественно молодого возраста, и диагностируются они, главным образом, у детей и подростков, но могут возникать и у взрослых, и даже у пожилых людей к концу их жизни.
Разделение бронхоэктазов по этиологическому признаку практического значения не имеет, так как достоверно определить причину их появления в большинстве случаев невозможно. Бронхоэктазы принято разделять на первичные («идиопатические») и вторичные, которые являются осложнением какого–либо перенесенного пациентом заболевания – хронического бронхита, хронической пневмонии, туберкулеза, инородного тела бронхов и т.д. Но и т.н. «идиопатические» бронхоэктазы, строго говоря, первичными также не являются, возникая в большинстве случаев в результате перенесенных в раннем детстве острых инфекционных заболеваний легких, например, коревой пневмонии.
Значительно большее значение имеет деление бронхоэктазов на ателектатические, возникающие в атектазированной легочной ткани или сопровождающиеся развитием фиброателектаза, и неателектатические, при которых в окружающей легочной ткани чередуются участки эмфиземы и пневмосклероза. Ателектатические бронхоэктазы, как правило, ограничены пределами одной или двух долей легких, чаще нижней (иногда вместе с язычковыми сегментами) или средней. Неателектатические бронхоэктазы менее локализованы и могут наблюдаться одновременно в различных участках одного или обоих легких.
По форме расширения бронхов выделяют мешотчатые, цилиндрические и смешанные бронхоэктазы. В ателектазированных участках легкого чаще встречаются мешотчатые бронхоэктазы, а неателектатические бронхоэктазы чаще бывают цилиндрическими или смешанными.
Особенности клинической картины бронхоэктазов зависят от их объема, степени выраженности воспалительных изменений в бронхах и сопутствующих или первопричинных заболеваний – муковисцидоза, бронхита, эмфиземы, обтурации бронха и т.д. Существенную роль играет возраст больных. Заболевание часто впервые проявляется в детском возрасте в виде повторных, рецидивирующих пневмоний, затяжных простудных заболеваний, сопровождающихся кашлем с выделением светлой, а затем серой или зеленоватой мокроты, умеренной лихорадкой. Такие клинические проявления, как выделение зловонной гнойной мокроты, гнойная интоксикация и сердечно–легочная недостаточность, считавшиеся «классическими», у детей в настоящее время встречаются редко. Часто отмечается патология со стороны верхних дыхательных путей – синуситы, аденоиды, хронический тонзиллит. Дети отстают в развитии, часто болеют, быстро утомляются, выглядят бледнее своих здоровых сверстников. При обширных двусторонних бронхоэктазах могут наблюдаться изменения ногтевых фаланг и ногтей, свойственные гипоксии и хронической гнойной интоксикации.
У взрослых клинические симптомы более выражены. Характерно рецидивирующее течение заболевания с частыми обострениями и непродолжительными ремиссиями. Кашель с гнойной мокротой сохраняется и в светлых промежутках, а при обострении процесса интенсивность его резко усиливается, мокрота приобретает неприятный запах, становится двуслойной (при отстаивании), нередко возникает кровохарканье. В периоды обострения больные жалуются на субфебрильную лихорадку, одышку, потливость, вялость, быструю утомляемость, иногда на боли в груди.
На основании данных анамнеза и физикального обследования установить диагноз бронхоэктазов и их локализацию можно лишь приблизительно. Характерный кашель и обильные разнокалиберные хрипы, локализующиеся в нижних отделах легкого позволяют лишь заподозрить наличие бронхоэктазов. При рентгеноскопии и на обзорных снимках достаточно отчетливо выявляются только ателектатические участки легкого, а также изменения легочного рисунка и очаги пневмосклероза. Для верификации диагноза необходимо проведение бронхографии (рис. 7), которая в последние годы с успехом заменяется КТ и ядерно–магнитно–резонансной томографией (ЯМР) легких.
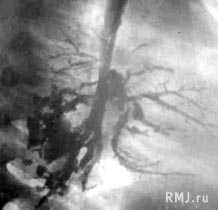
Рис. 7. Мешотчатые ателектатические бронхоэктазы нижней доли левого легкого (бронхограмма в боковой проекции)
В комплекс обследования больных включают бронхоскопию, позволяющую определить характер и степень выраженности эндобронхита (а иногда и установить причину бронхоэктазов, например, в случае ранее не диагностированной аспирации инородного тела). У пожилых пациентов и при больших объемах поражения при решении вопроса о хирургическом лечении важную роль играет функциональное исследование легких и эхокардиография, позволяющие определить характер и степень дыхательных расстройств, легочной гипертензии и компенсаторные возможности легких и сердца.При длительном течении бронхоэктазы могут осложняться развитием диффузного обструктивного бронхита, приводящего к гипертензии малого круга кровообращения и развитию легочного сердца. Постоянная и продолжительная гнойная интоксикация приводит к тяжелым почечным осложнениям – очаговому нефриту, амилоидозу почек. Деструкция стенок расширенных бронхов под влиянием гнойного воспаления в них может привести к абсцедированию, а в отдельных случаях и к эмпиеме плевры. При обострении воспаления (а иногда и вне его) может наблюдаться кровохарканье, а иногда и более массивное легочное кровотечение.
Острые абсцессы легкого
Деструкция легочной паренхимы под действием патогенных микроорганизмов и выделяемых ими ферментов приводит к формированию отграниченных очагов расплавления ткани в виде полостей, заполненных гнойным экссудатом и детритом, а иногда содержащих секвестрированные фрагменты ткани легкого.
Абсцедирование в легком развивается при наличии нескольких условий, главными из которых, помимо наличия гноеобразующей патогенной микрофлоры, являются нарушение бронхиальной проходимости и местное расстройство легочного кровообращения. По механизму развития выделяют бронхогенные (в т.ч. аспирационные), гематогенно–эмболические, посттравматические и лимфогенные абсцессы легкого. Как справедливо утверждают Н.В.Путов с соавт.(1984), выделение так называемых пара– и постпневмонических абсцессов является некорректным, т.к. начальной фазой любых абсцессов легкого является воспаление легочной ткани, и в связи с этим абсцесс любого генеза является пара– или постпневмоническим.
Предрасполагающими моментами к развитию абсцессов легкого являются хронические заболевания легких – хронический обструктивный бронхит (у курильщиков), бронхоэктазы, бронхиальная астма. Абсцессы легкого осложняют течение пневмонии преимущественно у лиц со сниженным иммунитетом – алкоголиков, наркоманов, ВИЧ–инфицированных. Резко нарушают общую резистентность организма и тем способствуют развитию абсцессов легкого инфекционные заболевания и, в первую очередь, эпидемический грипп, тяжелая травма, заболевания крови, гиповитаминозы. Серьезным предрасполагающим фактором для развития гнойных осложнений, в том числе абсцессов легкого, является сахарный диабет.
Абсцессы легкого могут вызываться различными микроорганизмами и поэтому являются полиэтиологическим заболеванием. Важную роль в развитии абсцессов легкого, особенно в детском возрасте, играют гноеродные кокки, и прежде всего – стафилококки. Эти микробы выделяют целый набор токсинов и ферментов, способствующих некротическим и деструктивным изменениям легочной ткани. Несколько реже причинами легочного абсцедирования являются стрептококки, Klebsiella pneumoniae, Enterobacter, Pseudomonas aeruginosa или их сочетания со стафилококком. В последние 2–3 десятилетия в развитии абсцессов легкого значительно увеличилась роль анаэробной инфекции, которая особенно часто выявляется при абсцессах аспирационного генеза. У многих больных обнаруживают сочетание различных микроорганизмов, и они могут меняться в различные периоды болезни.
Помимо уже упомянутого деления по механизму развития, острые абсцессы легкого разделяют на простые (гнойные) и гангренозные. К последним относят абсцессы, содержащие участки отторгнутой и некротизированной в результате ихорозного воспаления легочной ткани, именуемые секвестрами. Кроме того, абсцессы бывают одиночными и множественными, центральными и периферическими, односторонними и двусторонними, неосложненными и осложненными.
Заболевание, как правило, начинается на фоне одно– или двусторонней пневмонии, чаще всего аспирационного генеза или гриппозной. Клиническая картина в стадии формирования гнойной полости в легком определяется симптомами гнойно–резорбтивной лихорадки, в основе которой лежат три фактора: фактор нагноения, обусловленный наличием некроза и расплавления легочной ткани, фактор резорбции, в результате всасывания продуктов распада тканей и жизнедеятельности микробов и фактор потерь, неизбежный при воспалительном процессе за счет потерь белка с гнойным отделяемым (Лукомский Г.И. и Алексеева М.Е.,1988). У больных в этот период отмечается высокая, иногда гектическая, температура, озноб, повышенная потливость, признаки интоксикации. Больных часто беспокоит сухой кашель, боли в груди. При физикальном обследовании выявляется больших или меньших размеров участок притупления перкуторного звука, над которым дыхание ослаблено, а голосовое дрожание усилено. После прорыва абсцесса в бронх кашель становится влажным, иногда внезапно откашливается большое количество гнойной, нередко геморрагической мокроты, после чего температура может снизиться.
Наиболее тяжело и длительно протекают множественные (особенно двусторонние) и гангренозные абсцессы. Последние наиболее часто переходят в хроническую форму или осложняются прорывом в плевральную полость, кровотечением и сепсисом. При тяжелом, прогрессирующем течении и продолжающемся распаде и нагноении легочной ткани на фоне усиления интоксикации возникают функциональные нарушения со стороны сердечно–сосудистой системы, печени и почек, которые по мере прогрессирования болезни могут сменяться органическими изменениями внутренних органов, характерными для септического состояния.
Выраженные потери белка и электролитов в острой фазе воспаления при недостаточной их компенсации приводят к волемическим и водно–электролитным расстройствам, уменьшению мышечной массы и похуданию. На этом фоне могут возникать отеки нижних конечностей. По мере прогрессирования заболевания и развития осложнений гнойно–резорбтивная лихорадка переходит в гнойно–резорбтивное истощение. Как правило, это наблюдается у больных с обширной деструкцией легкого, осложненной эмпиемой плевры. На фоне прогрессирующей гипопротеинемии больные худеют и истощаются. Высокая температура сменяется субфебрилитетом или нормализуется, что является прогностически неблагоприятным признаком, свидетельствующим о резком снижении реактивности организма.
Заподозрить начало абсцедирования у больного с тяжелой пневмонией можно на основании изменений клинической картины и физикальных данных, однако основную роль в диагностике абсцессов легкого играет рентгенологическое исследование, которое желательно выполнять в вертикальном положении больного. Появление одного или нескольких просветлений на фоне гомогенного затемнения в легком свидетельствует о формировании одиночного или множественных абсцессов (рис. 8). Широко используемый термин «абсцедирующая пневмония», по мнению Н.В. Путова с соавт. (1984), означает лишь определенный период в течении воспалительного процесса в легких и не является самостоятельной нозологической формой. В дальнейшем множественные мелкие полости могут сливаться в более крупные, в которых, после откашливания мокроты, начинают определяться уровни жидкости (рис. 9). Для уточнения локализации абсцессов выполняют многоосевое просвечивание и рентгенографию в прямой и боковой проекциях. Дополнительную информацию о количестве и локализации абсцессов, а также о появлении сопутствующего плеврального выпота, плохо заметного на обычных рентгенограммах, можно получить при компьютерной томографии легких.
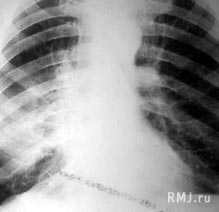
Рис. 8. Абсцедирование в средней доле правого легкого
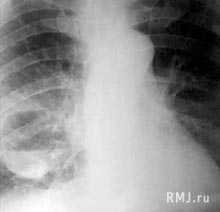
Рис. 9. Острый абсцесс средней доли правого легкого
Абсцессы легкого следует дифференцировать с туберкулезными кавернами, нагноившимися кистами, абсцедирующими бронхоэктазами и полостной формой рака легкого. При этом важную играет бронхоскопия с прицельной биопсией, позволяющая исключить наличие инородного тела, опухоли бронха, выявить признаки специфического воспаления в бронхах, получить материал для морфологического и бактериологического исследования.Очень часто при развитии абсцесса на периферии легкого возникают трудности в его дифференциальной диагностике с осумкованными эмпиемой плевры и пиопневмотораксом. Иногда бывает очень непросто определить, где находится гнойная полость – в легком или в плевре, особенно если этих полостей несколько. Если при многоосевой рентгеноскопии удается увидеть тень висцеральной плевры или край легкого, наличие эмпиемы может быть в значительной степени исключено. Шаровидная или слегка овальная форма полости так же свидетельствует в пользу абсцесса легкого (рис. 10), вытянутая в каудально–краниальном направлении – эмпиемы (рис. 11). При эмпиеме поперечник полости у нижнего ее полюса всегда превышает таковой у верхнего. Стенки полости абсцесса примерно одинаковы по толщине, тогда как медиальная стенка полости эмпиемы, образованная висцеральной плеврой, как правило, тоньше латеральной. Внутренние контуры стенки абсцесса – более бугристые и неровные. При массивной краевой деструкции легкого внутренней границей осумкованной полости эмпиемы может являться не висцеральная плевра, а разрушенная и деформированная паренхима легкого. Характерным рентгенологическим признаком такой «абсцесс–эмпиемы» является неровная, изъеденная и утолщенная медиальная стенка полости. Наиболее точно локализовать полость позволяют компьютерная и ЯМР томография.
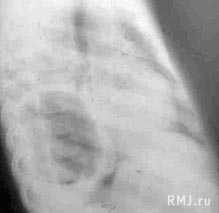
Рис. 10. Полость опорожнившегося абсцесса в S6 правого легкого Утолщенные стенки полости видны практически на всем протяжении
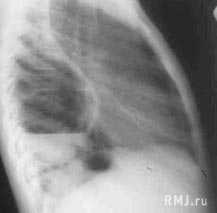
Рис. 11. Осумкованный пиопневмоторакс. Задние контуры полости сливаются с грудной стенкой. Вертикальные размеры полости существенно превышают горизонтальные
К осложнениям острых абсцессов легкого относят эмпиему плевры, пиопневмоторакс, легочное кровотечение и септическое состояние. Развитие того или иного осложнения значительно отягощает течение заболевания и ухудшает его прогноз. Исходом острого абсцесса легкого помимо полного выздоровления с опорожнением и рубцеванием (облитерацией) гнойной полости, может быть т.н. «клиническое выздоровление» с очищением хорошо дренирующейся через бронхи полости, ее стабилизацией и превращением в тонкостенную воздушную кисту. Такая киста при ее относительно небольших размерах может быть совершенно бессимптомной, однако при неблагоприятных обстоятельствах (активизация инфекции, нарушение проходимости дренирующих бронхов) в ней может появиться жидкость и возникнуть рецидив нагноения. Менее благоприятным развитием является хронизация воспалительного процесса, а его прогрессирование с присоединением осложнений неизбежно приводят к летальному исходу.Гангрена легкого
Это относительно редко встречающееся тяжелое заболевание развивается в основном у лиц с резко нарушенным иммунитетом и, в отличие от абсцессов, характеризуется обширным гнойно–некротическим воспалением без четких границ. Гангрена легкого, как правило, вызывается ассоциациями микроорганизмов, среди которых обязательно присутствует анаэробная микрофлора. Гнойное воспаление при гангрене приобретает ихорозный характер, быстро распространяется на соседние участки легкого, часто захватывая и подвергая некрозу весь орган, вовлекает плевру, вызывая развитие ихорозной эмпиемы.
Вскоре после начала заболевания возникает гектическая лихорадка, сопровождающаяся потрясающими ознобами и проливными потами, резко усиливается интоксикация. Кашель становится болезненным, появляется мокрота с неприятным запахом, дыхание становится зловонным. В легких определяется обширная зона притупления и ослабления дыхания. В крови высокий лейкоцитоз нередко сменяется лейкопенией с появлением юных форм лейкоцитов, прогрессирует анемия. Очень быстро, несмотря на лечение, развиваются симптомы гнойно–резорбтивного истощения, септического состояния. Больные часто погибают от профузного легочного кровотечения.
Диагноз гангрены легкого ставится на основании особенностей клинических и рентгенологических проявлений, причем клиника приобретает главенствующее значение. На рентгенограммах, в отличие от абсцесса, воспалительная инфильтрация и затемнение легочной ткани при гангрене легкого не имеет четких границ и захватывает больше одной доли, нередко все легкое. Иногда появляются разнокалиберные просветления на месте очагов распада, в наиболее крупных из них могут быть хорошо видны участки омертвевшей ткани – легочные секвестры. Характерно быстрое присоединение рентгенологических признаков плеврального выпота, а затем и пиопневмоторакса.
Хронические абсцессы легкого
Характерным критерием хронического течения абсцесса является стихание признаков острого нагноения при сохранении самой полости на фоне развития пневмосклероза. Часто в такой полости сохраняется небольшой уровень жидкости, а у больного продолжается кашель с отделением гнойной мокроты на фоне уменьшения симптомов интоксикации и относительного улучшения состояния больного. При торпидном течении абсцесса, когда гнойная интоксикация и симптоматика сохраняется длительное время, условными сроками перехода процесса в хроническую форму, по мнению Н.В.Путова с соавт. (1984), являются 2 месяца от начала лечения.
Основными причинами перехода острого абсцесса в его хроническую форму служат наличие секвестров в полости и недостаточное ее дренирование через бронхи. Возможно, играют роль и особенности микрофлоры и реактивности макроорганизма.
Симптоматика зависит от фазы клинического течения абсцесса – ремиссии или обострения. Во время ремиссии проявления заболевания минимальны. Пациенты жалуются на кашель с умеренным количеством слизисто–гнойной, вязкой мокроты, иногда – на сохраняющуюся слабость, потливость и похудание. Обострение может быть спровоцировано вирусной инфекцией (грипп, ОРЗ), переохлаждением (особенно ног), сильным утомлением, стрессом. У больных поднимается тмпература тела, усиливается кашель, появляется одышка, боли в груди, недомогание. Увеличивается количество мокроты, приобретающей неприятный запах. Нередко присоединяется кровохарканье. При длительном течении заболевания и частых обострениях у больных развивается выраженная гипопротеинемия, появляются признаки хронической гипоксии и интоксикации (утолщения ногтевых фаланг в виде «барабанных палочек», ногти в виде часовых стекол).
На рентгенограммах отмечается наличие одной или нескольких толстостенных внутрилегочных полостей с неровными контурами, пустых или с жидкостью (при обострении), окруженных зоной пневмосклероза (рис. 12). Видимые при бронхографии или КТ бронхи, проникающие в патологически измененные участки легкого, деформированы, просветы их неравномерно сужены или расширены. В период обострения становится заметной воспалительная инфильтрация и количество жидкости в полостях увеличивается. При бронхоскопии отмечается наличие гнойного эндобронхита, наиболее выраженного на стороне поражения. После лечения все изменения медленно регрессируют до очередного обострения.
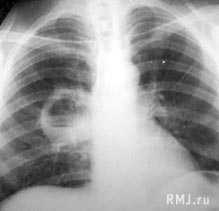
Рис.12. Хронический абсцесс правого легкого. Видны утолщенные, неровные стенки абсцесса.
Лечение гнойных заболеваний легкихЛечение легочного нагноения проводится по нескольким основным направлениям, общим для всех его форм (схема). В данной статье мы остановимся на дренировании гнойного очага и хирургических методах лечения, поскольку антибактериальная терапия и методы воздействия на макроорганизм - тема для отдельной статьи.
Лечение легочного нагноения проводится по нескольким основным направлениям, общим для всех его форм (схема). В данной статье мы остановимся на дренировании гнойного очага и хирургических методах лечения, поскольку антибактериальная терапия и методы воздействия на макроорганизм - тема для отдельной статьи.
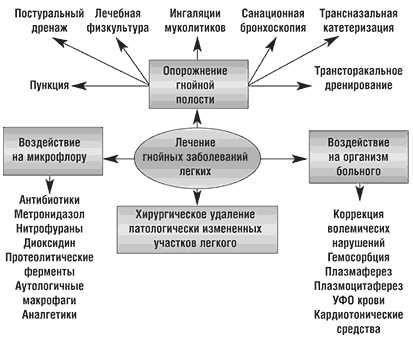
Cхема. Комплексное лечение острых и хронических гнойных заболеваний легких
Лечить больного с гнойником в легком, не предприняв попыток его опорожнения от гноя – это то же самое, что пытаться реанимировать повешенного, не вынимая его из петли. Существует много способов дренирования скоплений гноя в легких. Если полость сообщается с бронхами, оптимальным является ее трансбронхиальный дренаж. С этой целью проводят постуральное дренирование (дренирование положением), ингалируют муколитики – ацетилцистеин, амброксол, выполняют санационные бронхоскопии, под рентгенологическим контролем с помощью бронхоскопа катетеризируют абсцессы и проводят длительное трансназальное их дренирование с инстилляциями лекарственных растворов (Лукомский Г.И. и Овчинников А.А.,1985; Чучалин А.Г. с соавт.,1985; Овчинников А.А. с соавт.,1986).При периферически расположенных гнойниках, когда адекватный дренаж через бронхи создать не удается, проводят пункцию полости и опорожняют ее через иглу, или же дренируют полость, вводя в нее тонкий катетер с помощью троакара по Мональди. Трансторакальные способы дренирования внутрилегочных полостей опасны инфицированием плевральной полости и развитием плевральных осложнений. При осложненных эмпиемой плевры абсцессах легкого дренирование плевральной полости становится обязательным. При крупных гангренозных абсцессах, содержащих секвестры, выполняют торакоабсцессоскопию и удаляют секвестры через троакар под контролем зрения, после чего промывают полость и оставляют в ней дренаж (Лукомский Г.И. и Овчинников А.А.,1985).
Резекция пораженных участков легкого показана в тех случаях, когда гнойник в легком строго отграничен, объем остающихся отделов достаточен для нормальной жизнедеятельности, а их состояние не внушает опасений. Естественно, что при этом приходится учитывать возраст больных, состояние их сердечно–сосудистой системы, наличие сопутствующих заболеваний.
Оперативное вмешательство абсолютно показано у детей с локализованными формами кистозной гипоплазии и ателектатическими бронхоэктазами. При этом даже их двусторонняя локализация не является противопоказанием к операции, если они локализованы в нижних долях обоих легких. Более объемные двустороннние вмешательства и пневмонэктомии в детском возрасте допустимы, но требуют тщательного обсуждения и очень взвешенного подхода. Солитарные кисты легкого также подлежат оперативному удалению при наличии осложнений или когда они достаточно велики и не имеют тенденции к самопроизвольному исчезновению в течение длительного времени.
У взрослых основным показанием к хирургическому лечению служат локализованные формы бронхоэктазов, хотя допускаются и паллиативные резекции наиболее измененных участков легкого при двусторонней асимметричной их локализации. Противопоказанием к операции служат обструктивный бронхит, осложненный эмфиземой легких, дыхательной недостаточностью и легочным сердцем, почечная недостаточность, декомпенсированные формы
ЗАБОЛЕВАНИЯ ЛЁГКИХ ХРОНИЧЕСКИЕ ОБСТРУКТИВНЫЕ - это... Что такое ЗАБОЛЕВАНИЯ ЛЁГКИХ ХРОНИЧЕСКИЕ ОБСТРУКТИВНЫЕ?
- ЗАБОЛЕВАНИЯ ЛЁГКИХ ХРОНИЧЕСКИЕ ОБСТРУКТИВНЫЕ
-
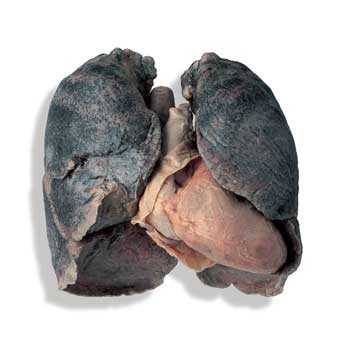
мед.
Хронические обструктивные заболевания лёгких (ХОЗЛ) -хроническая патология с прогрессирующей обструкцией дыхательных путей и развитием лёгочной гипертёнзии. Термин объединяет хронический обструктивный бронхит и эмфизему.
• Хронический бронхит проявляется увеличенной секрецией слизи и рецидивирующим продуктивным кашлем на протяжении 3 мес в течение последних двух лет.
• Эмфизема проявляется деструкцией стенок альвеол
• Цент-рилобулярная эмфизема возникает в центре дольки и отделена от периферии ацинуса его перегородками и сосудами, при слиянии очагов эмфиземы образуются буллёзные кисты
• Панлобулярная эмфизема (связанная с хроническим бронхитом и дефицитом 0,-антитрипсина) обусловлена резким расширением альвеолярных ходов.Частота
1849,2 случаев на 100000 населения старше 18 лет; 548,8 случаев — 15-17 лет; 307,7 случаев — до 14 лет. Преобладающий возраст — старше 40 лет. Преобладающий пол — мужской.
Этиология и факторы риска
• Курение (в т.ч. пассивное у детей) угнетает функцию альвеолярных макрофагов, разрушает лёгочный сурфактант, замедляет транспорт слизи, усиливает выброс лизосом-ных ферментов
• Неблагоприятные воздействия окружающей среды (вт.ч. профессиональные)
• Недостаточностьа,-антитрипсина, вероятно, повышает чувствительность лёгочной ткани к аутолизу собственными протеазами и приводит к прогрессированию эмфиземы, максимально выраженной в базальных отделах лёгких
• Частые вирусные инфекции
• Злоупотребление алкоголем. Генетические аспекты. Эмфизема вследствие недостаточности:
• а,-антитрипсина (* 107400, мутации генов PI, AAT, 14q32.1, R) -цирроз печени, отсутствие а(-глобулинового пика при электрофорезе белков сыворотки крови, незначительное количество а,-антитрипси-на сыворотки и панлобулярная (охватывающая все отделы) эмфизема, более выраженная в базальных отделах лёгких
• Недостаточность а2-макроглобулина. ("103950, 12р13.3-р12.3,R) Клинически: хронические заболевания лёгких. Лабораторно: недостаточность сывороточного а2-макроглобулина.Патогенез
• Бронхитический компонент
• На ранней стадии в мелких бронхах (диаметр <2 мм) обнаруживают бактериальное обсеменение, воспаление, закупорку слизью, перибронхиолярный фиброз и облитерацию
• При сформировавшейся патологии — гиперплазия слизистых желез, серозное воспаление и отёк; бронхоспазм и закупорка дыхательных путей секретом приводят к бронхиальной обструкции.
• Эмфизематозный компонент
• Разрушение альвеолярных стенок и поддерживающих структур ведёт к образованию значительно расширенных воздушных пространств
• Повышение воздушности ткани лёгких приводит к сужению дыхательных путей при динамическом спадении во время выдоха (экспираторный коллапс бронхов)
• Разрушение альвеолярно-капиллярной мембраны снижает диффузионную способность лёгких.Клиническая картина
• Выделяют два классических типа ХОЗЛ, имеющих различные названия. Эмфизематозных больных с одышкой (ХОЗЛ типа А) относят крозовым пыхтелкам, бронхитичных пациентов с характерным кашлем (ХОЗЛ типа Б) — к синим отёчникам.
• Розовые пыхтелки страдают преимущественно эмфиземой с медленно прогрессирующим течением, чаще после 60 лет
• Снижение массы тела
• Прогрессирующая одышка при нагрузке
• Продуктивный кашель
• Аускультация: ослабленное дыхание, единичные хрипы
• Гипоксемия и гиперкапния выражены умеренно
• Диффузионная способность лёгких снижена
• Показатели ФВД мало улучшаются после ингаляции бронходилататоров.
• Синие отёчники страдают преимущественно хроническим бронхитом
• Продуктивный кашель
• Эпизодическая одышка
• Увеличение массы тела в молодом возрасте
• Аускультация: сухие хрипы
• Нередко развивается лёгочное сердце с признаками правожелудочковой недостаточности
• Тяжёлая гипоксемия и гиперкапния как результат утомления дыхательных мышц или снижения центральной стимуляции дыхания
• Полицитемия
• Улучшение показателей ФВД после ингаляции бронходилататоров
• Диффузионная способность лёгких страдает незначительно.
• Чаще наблюдают смешанные варианты, сочетающие признаки розовых пыхтелок и синих отёчников.Лабораторные исследования
• Гиперкапния
• Гипоксемия
• Полицитемия
• Снижение содержания a1-антитрипсина в сыворотке и отсутствие а,-глобулинового пика при электрофорезе белков сыворотки
• Бактериологическое исследование мокроты позволяет выявить возбудителя хронического бронхита.Специальные исследования
• Рентгенография органов грудной клетки при хроническом бронхите позволяет выявить усиление брон-холёгочного рисунка и кардиомегалию, при эмфиземе — сердце нормальных размеров, повышенная воздушность лёгочной ткани, уплощение диафрагмы и буллёзные изменения
• Исследование ФВД
• Уменьшение объёма форсированного выдоха за 1 с (ОФВ,) с сопутствующим уменьшением индекса Тиффно
• Минимальная динамика параметров (менее чем на 15% от исходных) после введения бронходилататоров
• Форсированная жизненная ёмкость лёгких в пределах нормы или снижена
• Общая ёмкость лёгких в пределах нормы или увеличена
• Увеличение остаточного объёма лёгких
• Диффузионная способность в пределах нормы или снижена.
Заболевания, влияющие на результаты исследований
• Ожирение
• Первичная лёгочная гипертёнзия
• Острые инфекции
• ТЭЛА
• Синдром ночного апноэ
• Хроническая сердечная недостаточность.Дифференциальный диагноз
• Острый бронхит
• Бронхиальная астма
• Бронхоэктазы
• Бронхогенный рак
• ТЭЛА
• Синдром ночного апноэ
• Хронический синусит.Лечение:
Тактика ведения
• Прекращение курения
• Активное лечение инфекций
• Купирование бронхоспазма
• Физические упражнения, направленные на повышение толерантности к физической нагрузке и тренировку дыхательной мускулатуры
• Постуральный дренаж (при сопутствующих бронхоэктазах)
• При развитии лёгочного сердца — оксигенотерапия
• Адекватная гидратация.Лекарственная терапия
• Бронходилататоры
• Антихолинергические ЛС: атровент (ип-ратропиум бромид) в ингаляциях по 20 мкг 3-4р/сут
• В2-Адреномиметики: сальбутамол, тербуталин по 1-2 ингаляции 4-6 р/сут или длительно действующие препараты (салметерол) по 1-2 ингаляции 2 р/сут
• Комбинация ипрат-ропиума бромида и фенотерола — беродуал по 1-2 ингаляции 3 р/сут
• Ксантины, например теофиллин по 100-200 мг 2-4 р/сут, эуфиллин по 150мг 1-3 р/сут, теопэк по 150-300 мг 1-2 р/сут.
• Целесообразность применения глюкокортикоидов находится под вопросом. Возможно их назначение при течении заболевания, пограничном с бронхиальной астмой (эозинофилия в крови или мокроте). Предпочтителен ингаляционный путь введения (беклометазон, триамцинолона ацетонид).
• Отхаркивающие и муколитические средства дают слабый положительный эффект при ХОЗЛ
• Калия йодид 1-3% р-р по 1 ст.л. 5-6 р/сут, бромгексин по 24-80 мг/сут в 3 приёма, амброксол по 30 мг 2-3 р/сут, ацетилцистеин по 200 мг 3 р/сут
• Трипсин и другие протеолитические ферменты показаны при гнойном бронхите или бронхоэктазах при проведении лечебной бронхоскопии
• Ингаляции 1-4% р-ра натрия гидрокарбоната 2 р/сут, длительность ингаляции -20-30 мин.
• Антибактериальная терапия — при гнойном характере мокроты.
• Кислород — только при рO2 <55 мм рт.ст. в покое.
• суАнтитрипсин — при его недостаточности. Противопоказания. Антихолинергические средства — при закрытоугольной глаукоме, гипертрофии предстательной железы, обструкции шейки мочевого пузыря.Меры предосторожности
• Дозу адреномиметиков следует снизить при заболеваниях ССС, гипертиреозе, сахарном диабете или судорожных состояниях
• При применении препаратов, содержащих теофиллин, рекомендовано периодически определять его концентрацию в сыворотке крови (терапевтическая концентрация — 10-20 мкг/мл)
• При нарушении функций почек или печени, хронической сердечной недостаточности, а также у пациентов старше 55 лет дозу теофилли-на необходимо снизить
• Следует учесть, что глюкокортикоиды снижают сопротивляемость к инфекции, особенно грибковой. При применении глюкокортикоидов необходимо своевременно выявлять побочные эффекты.Лекарственное взаимодействие
• Циметидин, ранитидин, ципроф-локсацин и эритромицин уменьшают клиренс теофиллина, повышая его содержание в крови. Рифампин и курение ускоряют метаболизм теофиллина в печени
• а- и В1-адреномиметики, симпатомиметики, ингибиторы МАО усиливают действие В2-адреномиметиков.Хирургическое лечение
• Резекция крупных ограниченных булл лёгкого
• Трансплантация лёгких — при неэффективности консервативных мероприятий.
Профилактика — отказ от курения.Осложнения
• Частые инфекции
• Лёгочное сердце
• Вторичная полицитемия
• Острая или хроническая дыхательная недостаточность
• Лёгочная гипертёнзия.Течение и прогноз
• Определяющие факторы — возраст больного и ОФВ, после применения бронходилататоров. Молодые больные с ОФВ({{}}более 50% имеют хороший прогноз
• Дополнительное применение кислорода увеличивает выживаемость
• Неблагоприятные прогностические признаки — неполноценное питание, лёгочное сердце, гиперкапния и тахикардия.Возрастные особенности
• Дети: риск развития ХОЗЛ выше при частых повторных респираторных заболеваниях
• Пожилые: риск заболевания в 1,2-2,3 раза выше, чем у молодых.
См. также Астма бронхиальная, Бронхит острый, Бронхиолит, Пневмония бактериальная, Бронхоэктазы, Сердце лёгочное хроническоеСокращения
• ХОЗЛ — хронические обструктивные заболевания лёгких
• ОФВ, — объём форсированного выдоха за первую секундуМКБ
• J43 Эмфизема
• J44 Другая хроническая обструктивная лёгочная болезньЛитература
• 34: 96-101
• Рачинский СВ и др. Альвеолиты и обструктивные бронхиты у детей: метод. М.: Мед. газета, 1996
Справочник по болезням. 2012.
- ЗАБОЛЕВАНИЯ КОЖИ ЗЛОКАЧЕСТВЕННЫЕ
- ЗАБОЛЕВАНИЯ ПОСЛЕРОДОВЫЕ ВОСПАЛИТЕЛЬНЫЕ
Смотреть что такое "ЗАБОЛЕВАНИЯ ЛЁГКИХ ХРОНИЧЕСКИЕ ОБСТРУКТИВНЫЕ" в других словарях:
Хроническая обструктивная болезнь лёгких — Схематичное изображение ткани лёгких в норме и при ХОБЛ МКБ 10 … Википедия
АСПЕРГИЛЛЁЗ — мед. Аспергиллёз оппортунистический микоз, характеризующийся первичным поражением лёгких; у больных с иммунодефи цитами нередко заканчивается фатально (особенно при нейт ропениях или у лиц с трансплантатами костного мозга). Клинические проявления … Справочник по болезням
СЕРДЦЕ ЛЁГОЧНОЕ ХРОНИЧЕСКОЕ — мед. Хроническое лёгочное сердце гипертрофия правого желудочка и правого предсердия вследствие хронической лёгочной гипертёнзии, вызванной обструкцией сосудистого русла лёгких (например, бронхолёгочные заболевания, деформация грудной клетки).… … Справочник по болезням
АСБЕСТОЗ — мед. Асбестоз . диффузный интерстициальный фиброз лёгких, возникающий вследствие вдыхания волокон асбеста; вариант пневмокониоза, развивающийся через 15 20 лет и более после прекращения контакта с асбестом. При асбестозе повы шй риск развития… … Справочник по болезням
БРОНХОЭКТАЗЫ — мед. Бронхоэктазы необратимое патологическое расширение бронхов в результате гнойно воспалительной деструкции бронхиальной стенки. Классификации • Анатомическая • Варикозный бронхоэктаз (чёткообразный бронхо эктаз) характеризуется чередованием… … Справочник по болезням
БРОНХИТ ОСТРЫЙ — мед. Острый бронхит воспаление трахеи, бронхов и бронхиол инфекционного происхождения, продолжающееся до 1 мес. Этиология • Аденовирус • Вирус гриппа • Вирус парагриппа • Рино вирусы • Респираторно синцитиальный вирус • Вирус Коксаки • Микоплазмы … Справочник по болезням
ГИПЕРТЕНЗИЯ ЛЁГОЧНАЯ ВТОРИЧНАЯ — мед. Вторичная лёгочная гипертензия повышение давления в лёгочной артерии выше 30 мм рт.ст. для систолического давления и выше 12 мм рт.ст. для диастолического давления. Этиология • Длительное повышение давления в левом предсердии • Митральный… … Справочник по болезням
ПНЕВМОТОРАКС — мед. Пневмоторакс наличие воздуха в плевральной полости, обусловленное раной грудной стенки или лёгкого с повреждением одной из веточек бронха. Классификация и этиология • Закрытый пневмоторакс после проникновения воздуха в плевральную полость… … Справочник по болезням
ХОБЛ — Хроническая обструктивная болезнь лёгких Схематичное изображение ткани легких в норме и при ХОБЛ МКБ 10 J44. МКБ 9 … Википедия
Хроническая обструктивная болезнь легких — Хроническая обструктивная болезнь лёгких Схематичное изображение ткани легких в норме и при ХОБЛ МКБ 10 J44. МКБ 9 … Википедия