Хроническая недостаточность кровообращения
Хроническая недостаточность кровообращения: классификация, лечение
Недостаточность кровообращения (НК) – это патологическое состояние, при котором кровь к органам человеческого тела в нужном количестве не доставляется. Из-за сбоя в сердечно-сосудистой системе человеческий организм уже не может полноценно функционировать. Это заболевание встречается довольно часто: каждый сотый житель нашей страны страдает от такого синдрома. Медицинская статистика свидетельствует: ежегодный прирост заболеваемости - 3 случая на 1000 человек. Каждый год в стационарных условиях проходят лечение лишь 35% страдающих недостаточностью кровообращения.
Классификация заболевания
Различают синдром сердечной недостаточности, связанный с заболеваниями сердца и заболевание, связанное с нарушениями кровообращения сердечно-сосудистой системы. Классическими клиническими проявлениями сосудистых сбоев является возникновение коллапса, ортостатической гипотензии и шока.
Виды недостаточности кровообращения
Классификация заболеваний по их протеканию подразделяется на острую и хроническую форму. Понятие острой недостаточности применяется к обозначению кардиальной астмы и отека легких. Острая форма обычно стремительно развивается на фоне инфаркта миокарда, разрыва стенок левого желудочка, миокардита или острой недостаточности аортального и митрального клапанов, длительной недостаточности кровообращения или других патологий. С развитием острой формы возникают клинические признаки неблагоприятного течения болезни, возможен прогноз летального исхода.
При постепенном развитии недостаточности выделяют хроническую форму. Она может формироваться от нескольких недель до десятков лет. Причинами ее появления может быть наличие пороков сердца, артериальной гипертензии, хронической дыхательной недостаточности или продолжительной анемии. Сегодня существует две классификации недостаточности кровообращения. Первая из них была предложена около века назад. В ее основе лежит функциональный подход и качественная оценка изменений, происходящих в организме.

Классификация по Н.Д. Стражеско и В.Г. Василенко
Предложили такой метод разделения – выдающиеся советские кардиологи-клиницисты Стражеско и Василенко. Классификация недостаточности кровообращения выделяет три разных стадии течения заболевания.
При первой, начальной и, чаще всего, скрытой стадии (I), у больного в состоянии покоя симптомов каких-либо нарушений не наблюдается. Лишь при физических нагрузках могут проявиться одышка, чувство усталости или учащенное сердцебиение. При этом могут присутствовать признаки компенсаторной гипертрофии и/или тоногенной дилатации того или другого отдела сердца.
Вторая стадия (II) по классификации недостаточности кровообращения разделяется на две подгруппы, в которых проявления заболевания будут иметь более выраженную симптоматику.
Вторая стадия первой подстадии (II-А) характеризуется недостаточностью правого или левого сердца, явлениями застоя, нерезко выраженных и быстро проходящих после проведения соответствующего лечения и соблюдения необходимого режима. Одышка и слабость наблюдаются в состоянии покоя, при физических нагрузках они значительно увеличиваются, из-за чего полноценная деятельность невозможна. Присутствуют нарушения обмена веществ и сбои в деятельности некоторых органов. Печень может быть немного больше нормальных размеров и при этом болезненна, но в умеренных пределах. К вечеру ноги могут отекать, к утру отечность проходит.
Согласно предложенной классификации, вторая стадия второй подстадии (II-Б) характеризуется признаками застоя крови по малому и большому кругу кровообращения, которые выражены и в покое. Даже незначительные увеличения физических нагрузок приводит к усиливающейся одышке. Наблюдается недостаточность и правого, и левого сердца. Присутствуют признаки асцита и диффузного цианоза. Печень увеличена и болезненна, нарушения в работе почек, отечность.
При третьей, конечной, дистрофической стадии (III) – происходят необратимые нарушения в органах и системах, при этом больше всего страдают печень и легкие.
Предложение американских кардиологов
Тем не менее, на сегодняшний день оптимальной классификацией недостаточности кровообращения по степени тяжести считается предложение Нью-йоркской ассоциации кардиологов (NYHA). Согласно американской классификации, сердечная недостаточность может подразделяться на функциональные классы, причем каждый из них зависит от физической нагрузки, которую может выдержать больной. Она основана на принципе степени патологии гемодинамических нарушений в большом и малом круге кровообращения. Таким образом, предложение американских кардиологов позволяет определять работоспособность пациента или возможность осуществлять какую-либо деятельность без появления жалоб, специфических при сердечной недостаточности.
Функциональные классы
Классификация недостаточности кровообращения по функциональным классам не обязательно должна соответствовать определенным стадиям проявлений недостаточности. В зависимости от проведенной лечебной терапии и степени прогресса заболевания функциональный класс может изменяться.
Согласно уровню работоспособности и степени переносимости больным физических нагрузок, хроническую сердечную недостаточность (ХСН) подразделяют на четыре класса:
- ХСН первого функционального класса. Сюда относят физически активных больных. С их стороны отсутствуют жалобы на одышку или учащенное сердцебиение при увеличении нагрузок.
- ХСН второго функционального класса. Это пациенты, для которых характерны умеренные ограничения физических нагрузок. Больной прекрасно чувствует себя в состоянии покоя, однако, даже привычные физические нагрузки вызывают быструю утомляемость, одышку или приступ тахикардии.
- ХСН третьего функционального класса. У больных явно выраженный характер течения заболевания. Даже находясь в состоянии покоя, больной чувствует слабость, одышку и учащенное сердцебиение.
- ХСН третьего функционального класса. Дискомфорт может возникнуть даже при малейшей физической нагрузке. Даже не шевелясь, больной испытывает симптомы недостаточности. Активность таких пациентов сводится к минимуму.
Классификация хронической недостаточности кровообращения по американской системе довольно проста и удобна. Именно поэтому она общепринята в международных и европейских сообществах кардиологов.
Из-за чего возникает хроническая недостаточность кровообращения?
Сердечная недостаточность чаще всего наступает вследствие поражения сердечной мышцы или утраты способности перекачивать нужное количество крови по сосудистой системе. Основными причинами возникновения такого заболевания считаются:
- Повышенное артериальное давление.
- Ишемическая болезнь сердца, инфаркт миокарда, миокардиты, образование кардиомиопатии или мерцательной аритмии, блокада сердца.
- Изменения в структуре мышцы, происходящих вследствие приема некоторых лекарственных средств.
- Сахарный диабет, нарушения работы почек или печени.
- Врожденные пороки.
- Наличие вредных привычек, таких как курение, употребление алкоголя или наркотических веществ.
Классические симптомы
В зависимости от степени и вида нарушения может проявляться разная симптоматика. Если сбой произошел в левом желудочке сердца, то застоям крови подвержен малый круг кровообращения и легочная система. В этом случае больной испытывает одышку, признаки цианоза (синеют губы пальцы рук и ног), присутствуют сухие хрипы, возможно кровохарканье.
Если поражен правый желудочек, то застою крови подвержен большой круг кровообращения. В этом случае характерны: отеки конечностей и боль в области правого подреберья (застой крови в печени).
В любом случае пациент испытывает быструю утомляемость и учащенное сердцебиение. При классификации недостаточности кровообращения у детей или взрослых, признаки заболевания будут носить более интенсивный характер, если течение заболевания приобрело более тяжелые формы.

Диагностика заболевания
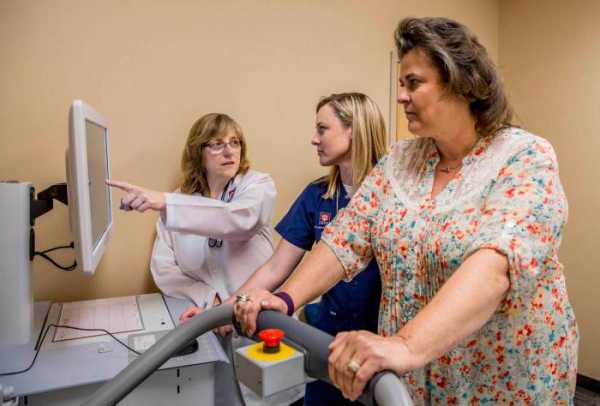
Сердечная недостаточность определяется на основе осмотра врача-кардиолога и использования дополнительных средств и методик обследования. Состояние сердечной деятельности оценивается с помощью мониторинга ЭКГ в течение суток и с помощью использования тредмил-тестов. Эхокардиограмма позволяет установить уровень сократимости и размеры различных отделов сердца. Определить степень и уровень закупорки сосудов, а также исследовать уровень давления в сердечных камерах, позволяет такая манипуляция, как катетеризации сердца.

Лечение с помощью медикаментов
В качестве основных средств лечения недостаточности кровообращения, классификация которой была приведена выше, являются:
- Бета-блокаторы (ингибиторы). Эти препараты способствуют снижению уровня артериального давления и уменьшению частоты сердечных сокращений.
- Гликозиды. Эти препараты эффективны при устранении основных симптомов. Кроме того они способствуют укреплению сердечной мышцы. В небольших количествах эффективны при лечении мерцатальной аритмии. Могут иметь быстрый и кратковременный или длительный эффект.
- Для устранения последствий заболевания применяют различные диуретики, с помощью которых из организма выводят излишнюю жидкость.
- Назначение употребления полиненасыщенных жирных аминокислот способствует улучшению обмена веществ в организме. Эти вещества предохраняют от возникновения инфарктов.
Дополнительные средства
При лечении сердечной недостаточности дополнительно назначают:
- Статины. Применение этих препаратов, провоцирует снижение уровень холестерина в крови. Они способствуют нормализации кровообращения. Эти препараты применяются в борьбе с ишемической болезнью.
- Антикоагулянты. Препараты, нарушающие синтез тромбоцитов.
При особенной симптоматике, осложняющей течение заболевания, могут назначать:
- Препараты, содержащие нитритные соединения и соли азотной кислоты. Эти компоненты способствуют расширению сосудов и улучшению кровообращения при заболеваниях сердца.
- Кальциевые антагонисты – используются для того, чтобы исключить попадание кальция в клетки сердечно-сосудистой системы. Назначаются при устойчивой стенокардии, стабильном повышенном давлении и явно выраженных симптомах недостаточности кровообращения. Зачастую их назначают при аритмиях.
- Дезагреганты – средства, исключающие процесс тромбообразования. Такие препараты существенно снижают риск возникновения инфарктов. Их рекомендуют для лечения и профилактики атеросклерозов.
Соблюдение специальных диет
Недостаточность кровообращения – заболевание, при котором необходимо соблюдать строгую диету. Здесь сводится к минимуму употребление поваренной соли и жидкости. Рациональное питание должно быть легкоусвояемым и включать необходимое количество жизненно важных нутриентов, полиненасыщенных жирных аминокислот, клетчатки и других не менее важных компонентов.
НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ ХРОНИЧЕСКАЯ
Хроническая недостаточность кровообращения (ХНК) — патологическое состояние сердечно-сосудистой системы, при котором она не способна обеспечить потребности организма в кислороде (сначала при физической нагрузке, затем и в покое).
Классификация ХНК по Стражеско и Василенко (1935 г.):
I стадия — начальная, скрытая недостаточность кровообращения, проявляется только при физической нагрузке.
II стадия — выраженная недостаточность кровообращения, проявляющаяся и в покое (застойные явления в малом или большом круге кровообращения, нарушение функции органов и систем), значительные ограничения трудоспособности.
IIА стадия — умеренные нарушения гемодинамики, нарушение функции одного из отделов сердца (право- или левожелудочковая недостаточность).
IIБ стадия — глубокие нарушения гемодинамики как в малом, так и в большом круге кровообращения.
III стадия — дистрофическая, с необратимыми изменениями тканей и органов, полной утратой трудоспособности.
Классификация хронической сердечной недостаточности Нью-йоркской ассоциации сердца (NYHA) распространена во всем мире и предусматривает выделение четырех форм (функциональных классов):
1. Бессимптомная форма — без ограничений физической активности.
2. Легкая форма — небольшое ограничение физической активности.
3. Средней степени тяжести форма — значительное ограничение физической активности.
4. Тяжелая форма — выполнение даже минимальной физической нагрузки вызывает дискомфорт.
Этиология, патогенез
Среди этиологических факторов ХНК выделяют три основные группы: поражения миокарда (миокардиты, миокардиодистрофии, кардиомиопатии, кардиосклероз), перегрузки миокарда объемом (недостаточность сердечных клапанов, внутрисердечные шунты) и/или давлением (стенозы митрального и трехстворчатого клапанов, устья аорты, легочной артерии, гипертензии в малом или большом кругах кровообращения; сложные пороки сердца), нарушения диастолического наполнения желудочков (слипчивый перикардит, ристриктивные кардиомиопатии).
Патогенетические механизмы недостаточности кровообращения едины для всех причин ее возникновения. Влияние этиологического фактора приводит к дисфункции миокарда и снижению сердечного выброса, что, в свою очередь, ведет к ухудшению кровоснабжения органов и тканей. Активация симпатоадреналовой системы в ответ на гипоксию вызывает повышение тонуса периферического сосудистого русла, что дополнительно ухудшает тканевую перфузию, Возрастает продукция антидиуретического гормона, снижается секреция предсердного натрийуретического фактора, активизируется ренинангиотензиновая система. Все вместе они приводят к развитию задержки натрия и воды, следовательно, к отекам и увеличению объема циркулирующей крови, что ведет к новому повышению нагрузки на миокард. В ответ на нее развиваются процессы ремоделирования — вначале гипертрофия, а затем дилатация желудочков. Соответственно растет конечный диастолический объем, приводящий совместно с остаточным объемом к повышению преднагрузки и в результате к повышению давления в легочных сосудах (застойные явления, отек легких).
Клиническая картина
Начальная стадия ХНК сопровождается появлением жалоб на повышенную утомляемость, незначительную одышку и сердцебиение при выполнении привычных физических нагрузок. Объективно определяется легкий цианоз носогубного треугольника, кистей, стоп, пастозность стоп и голеней к концу дня. Границы сердца несколько расширены, ЧСС в покое нормальная (тахикардия только при нагрузке), тоны сердца приглушены, может отмечаться низкоинтенсивный систолический шум на верхушке. Печень и селезенка не увеличены. В целом данные физикального исследования соответствуют картине основного заболевания.
IIA стадия (по Стражеско и Василенко) характеризуется умеренно выраженными в покое симптомами недостаточности кровообращения, преимущественно по правожелудочковому или левожелудочковому типу.
Правожелудочковая недостаточность приводит к развитию застойных явлений в большом круге кровообращения. Отмечаются жалобы на тяжесть и боли в правом подреберье, отеки на ногах, увеличение объема и чувство распирания живота, одышку при двигательной активности любого рода. Объективно отмечается «холодный» цианоз (в отличие от «теплого» при патологии дыхательной системы), набухание шейных вен, отеки, в тяжелых случаях асцит. Пульс частый: малый, нередко аритмичный. Границы сердца расширены во все стороны, аускультативно выслушиваются глухие тоны, тахикардия, ритм галопа, нередко нарушения ритма (экстрасистолия, мерцательная аритмия), систолический шум в области мечевидного отростка, усиливающийся на вдохе (симптом Риверо — Корвальо вследствие относительной недостаточности трехстворчатого клапана). Печень увеличена, болезненна при пальпации, поверхность ее ровная, край закругленный. Пальпация печени вызывает набухание шейных вен (симптом Плеша).
Левожелудочковая недостаточность (застой в малом круге кровообращения) характеризуется жалобами на одышку, сухой кашель, иногда кровохарканье. В ночное время часто развиваются приступы удушья. Объективно отмечаются бледность кожных покровов, цианотический румянец на щеках (у больных митральным стенозом), акроцианоз. Отеки не характерны. Печень и селезенка не увеличены. В легких выслушиваются сухие хрипы, в дальнейшем присоединяются влажные мелкопузырчатые и/или незвучная крепитация (при выраженном застое). Границы сердца расширены влево (при митральном стенозе — вверх и вправо). Аускультативно определяется картина основного заболевания, однако типичны глухость тонов, ритм галопа, экстрасистолия, мерцательная аритмия.
IIБ стадия характеризуется тотальной недостаточностью кровообращения. Одышка возникает при малейшей физической активности и сохраняется в покое, больные жалуются на сердцебиение, перебои в работе сердца, отеки, плохой сон. Положение вынужденное — ортопноэ, отмечаются выраженные явления асцита, скопление жидкости в других серозных полостях. Аускультативно в легких выслушиваются жесткое дыхание, незвучные разнокалиберные влажные хрипы, крепитация. Границы сердца расширены во все стороны, тахикардия в покое — более 100 уд/мин, ритм галопа, экстрасистолия, мерцательная аритмия, а также признаки основного заболевания. Печень увеличена, плотная, малоболезненная.
III стадия характеризуется необратимыми нарушениями гемодинамики, обмена веществ, дистрофией внутренних органов. Состояние больных крайне тяжелое, Резко выражены одышка, отечный синдром с асцитом, гидротораксом, застойные явления в легких. Отмечается мерцательная аритмия с отчетливым дефицитом пульса.
Диагностика, дифференциальная диагностика
В диагностике используются данные клинических наблюдений, а также результаты инструментальных методов исследования (лабораторные показатели неспецифичны, обычно характеризуют основное заболевание).
Эхокардиографическое исследование как наиболее информативный неинвазивный метод способно выявить ранние признаки сердечной недостаточности: увеличение конечного диастолического объема левого желудочка, прогрессирующее снижение фракции выброса, а также более поздние — дилатацию полостей сердца, повышение толщины его стенок.
Кроме того, эхокардиографическая картина определяется основным заболеванием. При наличии клапанных пороков сердца эффективна допплеровская эхокардиография, позволяющая выявить степень тяжести порока, клапанную регургитацию и градиент давления.
ЭКГ: картина зависит от основного заболевания. Измерение центрального венозного давления: повышено при правожелудочковой недостаточности. В редких случаях используют метод катетеризации полостей сердца и магистральных сосудов с замером конечного диастолического давления в полостях сердца и давления в легочной артерии, а также с забором ткани эндомиокарда с целью последующей биопсии (для подтверждения редких патологий). Коронарная ангиография применяется для определения возможностей оперативного лечения (аортокоронарного шунтирования и др.).
Пробы с физической нагрузкой на ранних стадиях ХНК используются для объективной оценки степени дисфункции миокарда (особенно при одновременном проведении эхокардиографического исследования) и определения резервов сердечной мышцы.
Лечение
Лечение ХНК в первую очередь предусматривает терапию основного заболевания, а также постельный режим при декомпенсации, диету с ограничением поваренной соли (до 1 г в сутки) и жидкости (не более 1,5 л).
Для борьбы с отеками применяют диуретики, начиная с тиазидной группы (гидрохлортиазид, хлорталидон) по 25-50 мг/сут. При отсутствии выраженного эффекта рекомендован прием петлевых диуретиков (фуросемид, буметанид, этакриновая кислота) в индивидуальных дозировках в зависимости от особенностей клиники с учетом функционального состояния почек. Для достижения оптимального диуреза можно использовать комбинации петлевого диуретика с тиазидным или калийсберегающим препаратом (спиронолактон, триамтерен, амилорид).
Для улучшения условий функционирования левого желудочка используются препараты группы вазодилататоров — нитраты (изосорбида динитрат по 10—40 мг 3 раза в день), прямые артериальные дилататоры — празозин (минипресс по 5 мг 2-3 раза в день) и гидралазин (апрессин по 25-50 мг 3-4 раза в день), причем первые из них снижают преднагрузку, а вторые — пост-нагрузку и могут использоваться в комбинации (гидралазин и изосорбида динитрат). Большей эффективностью, чем гидралазин, обладают ингибиторы ангиотензинпревращающего фермента (АПФ): капотен, каптоприл по 6,25-25 мг 2—3 раза в день, Эналаприл (ренитек) по 5—20 мг/сут в 1 или 2 приема; лизиноприл (принивал) по 2,5-20 мг 1 раз в сутки; периндоприл (престариум) по 2-4 мг 1 раз в сутки.
Бета-адреноблокаторы применяют для снижения отрицательного влияния катехоламинов на декомпенсированное сердце, начиная с препаратов короткого действия небольшими дозами (пропранолол по 20—40 мг 2—3 раза в день, метопролол по 5 мг 2 раза в день), затем осторожно их увеличивая до максимального эффекта под постоянным контролем. Перспективно применение бета-блокаторов с дополнительной альфа-адреноблокирующей активностью типа карведилола (проксодолол, лабеталол) по 25—50 мг 2 раза в сутки.
Для повышения сократимости миокарда применяются сердечные гликозиды: дигоксин, начиная с дозы 0,25-0,5 мг внутрь или внутривенно, затем по 0,25 мг каждые 6 часов до получения суммарного количества 1,0—1,5 мг. Поддерживающая доза подбирается индивидуально (обычно от 0,125 до 0,375 мг/сут).
В случаях резистентного течения ХНК при отсутствии необратимых нарушений и адекватной функции почек и печени следует использовать хирургическое лечение (трансплантацию сердца), которое в современных условиях становится все более реальным. Выживаемость после этого вмешательства составляет около 90% к концу первого года и 85% через 5 лет.
Диспансеризация
Наблюдение осуществляет кардиолог, курирующий основное заболевание.
Хроническая недостаточность кровообращения. Полный медицинский справочник диагностики
Хроническая недостаточность кровообращения
Отеки являются одним из важнейших признаков хронической недостаточности кровообращения. Отеки при хронической недостаточности кровообращения появляются вначале на ногах, а затем распространяются на всю подкожную клетчатку (анасарка).
Этиологическими факторами хронической недостаточности кровообращения (ХНК) являются заболевания миокарда (миокардиты, дистрофии миокарда, кардиомиопатии), ишемическая болезнь сердца, диффузные болезни легких, гипертоническая болезнь, пороки сердца и др.
При хронической левожелудочковой недостаточности уже на ранних этапах появляются одышка при обычных нагрузках и тахикардия, связанные с венозным застоем в легких. При прогрессировании сердечной декомпенсации к одышке присоединяется кашель. Со временем одышка становится постоянной. Характерен «холодный» цианоз (отличающийся от «теплого» при легочной патологии).
При прогрессировании недостаточности кровообращения отечная жидкость появляется в полостях в виде гидроперикардита, асцита. Возникновение отеков свидетельствует о развитии правожелудочковой хронической недостаточности, часто присоединяющейся к левожелудочковой. При этом увеличивается и постепенно уплотняется печень, нарушается ее функция, переполняется венозная система, что проявляется набуханием и пульсацией шейных вен.
В связи с развитием застойных явлений в желудочно-кишечном тракте возникают диспепсические расстройства (тошнота, метеоризм, запоры).
Значительно нарушается функция почек, диурез снижается, преобладает никтурия.
Отеки подкожной клетчатки по мере нарастания правожелудочковой недостаточности становятся более стойкими и значительными и поднимаются выше, распространяясь на бедра, поясницу, брюшную стенку, в редких случаях — на верхние конечности. Отек склонен к смещению вниз, поэтому у лиц, проводящих день со спущенными ногами, больше отекают ноги, а у лежачих больных — область крестца. Скопление жидкости происходит в серозных полостях. Гидроторакс может быть двусторонним или только правосторонним. Асцит наблюдается чаще при длительно существующей правожелудочковой недостаточности.
Диагностика основывается на данных клинико-инструментального исследования, установлении основного заболевания, приведшего к развитию сердечной недостаточности. Информативно электрокардиографическое исследование, которое позволяет установить изменения миокарда и объемы полостей сердца.
Для ранней диагностики латентно протекающей сердечной недостаточности необходимо изучение гемодинамики в условиях дозированной физической нагрузки (проба Мастера, велоэргометрия и др.) с исследованием центральной гемодинамики с помощью реографии.
Фазовый анализ сердечной деятельности с помощью поликардиографии позволяет установить синдром гиподинамии, характерный для нарушения функционального состояния миокарда.
Методом спирографии выявляется дыхательная недостаточность, которая является одним из ранних проявлений хронической недостаточности кровообращения. При проведении пробы с физической нагрузкой устанавливается гипервентиляция, неадекватная выполненной нагрузке. Правожелудочковая недостаточность подтверждается повышением венозного давления, замедлением скорости кровотока.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
Хроническая недостаточность кровообращения
/по Н.Д.Стражеско и В.Х.Василенко, 1935, принята ХII Всесоюзным сьездом терапевтов/
1 стадия - начальная, скрытая, при которой субъективные и объективные признаки сердечной недостаточности /одышка, тахикардия, повышенная утомляемость, легкий цианоз/ в покое отсутствуют, а появляются лишь при физической нагрузке;
2 стадия - выраженная, длительная; характеризуется снижением трудоспособности, признаками недостаточности кровообращения в большом и/или малом круге в состоянии покоя. Подразделяется на два периода:
Период А - характеризуется недостаточностью одного /левого или правого/ сердца: застоем крови в малом круге при недостаточности левого сердца или преходящей правожелудочковой недостаточностью /небольшое увеличение и болезненность печени, периферические отеки, появляющиеся к вечеру и исчезающие к утру/;
Период Б - характеризуется глубокими нарушениями гемодинамики и застоем в обеих кругах кровообращения, постоянным значительным увеличением и болезненностью печени и массивными периферическими отеками;
3 стадия - терминальная, дистрофическая, характеризующаяся глубокими расстройствами гемодинамики и необратимыми нарушениями обмена веществ в сердце и других органах, при которой полная компенсация невозможна.
С клинической точки зрения она более удачная. По-видимому - это самая “живучая” классификация, принятая в медицине вообще. И мы по праву гордимся, что эта классификация, рожденная на нашей кафедре, прошла испытание временем. Нам представляется, что из-за ее простоты, понятности и доступности, она еще много лет будет применяться врачами во многих, особенно русскоговорящих странах.
Обратите внимание, что наиболее “живучие” в медицине классификации, никогда не превышают цифры 3. Казалось бы, зачем выделять во 2 или 3 стадиях подстадии А и Б? Почему бы не продолжить деление на 4, 5 и 6 стадии? Мы задумывались над этим и пришли к выводу, что врачебный ум устроен так, что ему легче всего запомнить все до цифры 3. По-видимому, не надо этому сопротивляться.
Так и известный кардиолог Мухарлямов Н.М. в 1978 предложил усовершенствованную классификацию, где в 3 стадии также выделил 2 периода: период А - частично необратимая стадия с выраженными застойными явлениями в большом и малом кругах кровообращения, низким сердечным выбросом, выраженной дилатацией полостей сердца, однако частично компенсируемой /уменьшение анасарки и застоя во внутренних органах/ при адекватном лечении; период Б - полностью необратимая стадия. Эта классификация представлена в таблице 9, однако она более громоздка и поэтому редко применяется.
Таблица 8 КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
/Н.М.МУХАРЛЯМОВ с соавт. 1978/
| По происхождению | По сердечному циклу | Клинические варианты | По стадиям |
| Перегрузка давлением | Систолическая недостаточность | Преимущественно левожелудочковая | I: период А период Б |
| Перегрузка объемом | Диастолическая недостаточность | Преимущественно правожелудочковая | II: период А период Б |
| Первично-миокардиальная /метаболическая/ | Смешанная недостаточнось | Тотальная Гиперкинетичес-кая Колаптоидная Сокращенный синусовый ритм Брадикардия | III: период А период Б |
КЛИНИКА И ДИАГНОСТИКА
Основные клинические проявления сердечной недостаточности представлены в таблице 9.
Таблица 9
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
НЕДОСТАТОЧНОСТИ КРОВООБРАЩЕНИЯ
Синдромы недостаточности кровообращения
Под недостаточностью кровообращения (НК) понимается неспособность сердечно-сосудистой системы обеспечить организм в покое и при физической нагрузке достаточным количеством крови.
Недостаточность кровообращения может развиваться вследствие поражения сердца (сердечная недостаточность) или сосудов (сосудистая недостаточность), либо в результате нарушения деятельности всей сердечно-сосудистой системы в целом.
Сердечная недостаточность — неспособность сердца поддерживать сердечный выброс, адекватный метаболическим потребностям органов и тканей, либо обеспечение нормального сердечного выброса за счет предельного напряжения компенсаторных механизмов, прежде всего, повышения конечного диастолического объема и конечного диастолического размера. В первом случае имеет место явная, во втором - скрытая сердечная недостаточность.
При сосудистой недостаточности гипоперфузия тканей обусловлена снижением тонуса периферических сосудов, нарушением их проходимости или уменьшением объема циркулирующей жидкости.
По скорости развития выделяют острую НК, которая развивается в течение нескольких минут или часов, и хроническую НК, которая формируется от нескольких недель до десятка лет.
Острая недостаточность кровообращения
- относительно быстрое, нередко внезапное, развитие недостаточности кровообращения, которая достигает такой степени выраженности, что приводит к потере функции какого-либо органа или к развитию таких патологических изменений в нем, которые представляют непосредственную угрозу для его существования или даже для жизни больного.
Острая недостаточность кровообращения может быть обусловлена нарушением функции сердца или ряда сосудистых областей (или того и другого одновременно) и вызывать нарушения гемодинамики практически во всех органах и тканях (общая недостаточность кровообращения). Наряду с этим можно наблюдать развитие острой регионарной недостаточности кровообращения, например, при тромбоэмболии соответствующего артериального ствола, которая обусловливает нарушение гемодинамики преимущественно в каком-то органе или участке тела.
Клинические формы острой недостаточности кровообращения:
- острая сосудистая недостаточность,
- острая сердечная недостаточность (левожелудочковая, левопредсердная, правожелудочковая),
- шок (сердечно-сосудистая недостаточность).
Острая сосудистая недостаточность
- возникает при нарушении нормального соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Типичным проявлением острой сосудистой недостаточности является коллапс — острое резкое снижение АД за счет сосудистого компонента гемодинамики: падения сосудистого тонуса (увеличения вместимости сосудистого русла) и/или уменьшения объема циркулирующей жидкости (гиповолемия).
Причины коллапса:
1. Уменьшение массы циркулирующей крови (кровопотеря, обезвоживание).
2. Падение сосудистого тонуса:
- рефлекторное нарушение вазомоторной иннервации сосудов
при травмах, раздражение серозных оболочек, инфаркте
миокарда, эмболии легочных артерий и др.,
- нарушение вазомоторной иннервации церебрального происхождения
(при гиперкапнии, острой гипоксии межуточного мозга, психогенных реакциях),
- парез сосудов токсического происхождения (инфекции, интоксикации),
- снижение сосудистого тонуса вследствие резкого уменьшения концентрациии катехоламинов (острая надпочечниковая недостаточность).
Нередко имеет место сочетание этих причин.
Опорные признаки:
1. Внезапное и резкое снижение АД (систолического < 90 мм рт. ст., или 100-120 мм рт. ст при исходной гипертензии),
2. Бледность кожных покровов, холодный пот, учащенное поверхностное дыхание, спавшиеся вены, похолодание конечностей, малый, частый, нитевидный пульс.
3. Слабость, головокружение.
Отличать от: синдрома шока.
Острая сосудистая недостаточность (коллапс) может быть причиной вазовагального (простого) обморока — острой транзиторной недостаточности кровоснабжения головного мозга с развитием внезапной кратковременной и обратимой потери сознания с полным его восстановлением в течение нескольких минут.
Опорные признаки вазовагального (простого) обморока:
1. Кратковременная потеря сознания с быстрым и полным его восстановлением,
2. Снижение АД (систолического < 90 мм рт. ст., 100-120 мм рт. ст. при исходной артериальной гипертензии)
3. Нитевидный пульс,
4. Холодные кожные покровы, бледность,
5. Аура (период предвестников).
Недостаточность кровообращения - лечение, характеристики, классификация
Характеристики заболевания
Недостаточность кровообращения – это патологическое состояние, обусловленное нарушением функции сердца, что проявляется неспособностью миокарда обеспечить нормальное кровоснабжение организма.
Прежде всего, патология возникает при уменьшении сердечного выброса и снижении сократительной функции сердца. Это ведет к недостаточности мозгового кровообращения и к проблемам со снабжением кровью сердца.
Чаще всего причинами нарушений кровообращения являются поражения сердца или сосудов: артериальная гипертензия, ишемическая болезнь сердца, поражение клапанов сердца или миокарда, заболевания перикарда, легочная гипертензия.
Классификация недостаточности кровообращения, степени
На XII Всесоюзном съезде терапевтов принята следующая классификация недостаточности кровообращения, которая была предложена В. Василенко и Н. Стражеско:
1. Острая недостаточность кровообращения: сосудистая, сердечная.
2. Хроническая недостаточность кровообращения, которая, в свою очередь, делится еще на 3 стадии:
- Первой стадии (которая еще называется начальная или скрытая) свойственны такие признаки: одышка, повышенная утомляемость при физических нагрузках, учащение сердечных сокращений.
- Вторая стадия недостаточности кровообращения делится на 2 периода. Первый характеризуется признаками недостаточности правых или левых отделов сердца, значительной отдышкой при малейшей нагрузке, которые могут быть ликвидированы при проведении поддерживающей терапии. Второй – признаками недостаточности всех отделов сердца, отдышкой даже в состоянии покоя, несмотря на проводимое лечение, изменения в какой-то степени все равно сохраняются.
- Третья стадия хронической недостаточности кровообращения – дистрофическая, конечная. Ей характерно наличие морфологических, структурных изменений в органах, тяжелые нарушения кровообращения, истощение, общая дистрофия, полная потеря трудоспособности. Возникают уже необратимые органические изменения в легких, почках, печени или других органах, поэтому лечение III степени недостаточности кровообращения требуется экстренное, иначе возможен летальный исход больного.
Американская ассоциация выделяет следующую классификацию недостаточности кровообращения:
1 класс: одышка при сильной физической активности, ограничений физической активности нет;
2 класс: одышка, слабость, утомляемость при стандартных нагрузках, происходит ограничение активности;
3 класс: сердцебиение в состоянии покоя, слабость, одышка, значительная нагрузка еще больше усиливает симптомы.
Признаки недостаточности мозгового кровообращения: головные боли, головокружение, шум в голове, ухудшение памяти, низкий уровень работоспособности.
Лечение недостаточности кровообращения
Основные принципы лечения недостаточности кровообращения – уменьшение пред- и посленагрузки, а также усиление сократимости миокарда.
Снижение нагрузок на сердце достигается, в первую очередь, ограничением физической активности пациентов, также им рекомендуется соблюдение полупостельного или постельного режима (при необходимости).
Диетическое меню предполагает ограничение употребляемой соли.
Лекарственная терапия направлена на предупреждение нарушений функций сердца и замедление их прогрессирования. Назначают нитраты, периферические вазодилататоры (ингибиторы ангиотензинпревращающего фермента).
С целью повышения сократимости миокарда и увеличения сердечного выброса применяют сердечные гликозиды.
С помощью диуретиков осуществляется контроль содержания воды и натрия в организме.
Довольно часто в качестве дополнительной терапии назначают антиаритмические средства.
Лечение недостаточности кровообращения в острой стадии начинают с введения морфина, который оказывает успокаивающее действие, снижает симпатический тонус.
Терапия недостаточности мозгового кровообращения заключается в коррекции артериального давления, применении препаратов (Кавинтон, Цинаризин и т.п.), способствующих улучшению кровоснабжения мозга, седативных препаратов (настойки пустырника и валерианы), ноотропов (Ноотропил, Винпотропил) и поливитаминов.
Также во время лечения пациенту следует нормализовать активный режим дня, откорректировать диету и увеличить сон минимум до 8-9 часов/сутки.
Недостаточность кровообращения - причины и признаки недостаточности кровообращения
Недостаточность кровообращения – это нарушение работы кровеносной системы, которое проявляется как ее неспособность поставлять кровь к тканям и всем органам в необходимом для нормального функционирования организма количестве. Люди, в анамнезе которых есть атеросклеротические поражения, находятся в зоне риска по развитию недостаточности кровообращения. Основными органами-мишенями при этом, как правило, являются сосуды сердца и мозга, в которых при прогрессировании основного заболевания могут происходить эпизоды ишемии или геморрагии. Поскольку же самой главной причиной развития недостаточности кровообращения являются поражения сердца, то наиболее частой причиной такого расстройства является ишемическая болезнь сердца и инфаркт миокарда.
Содержание статьи

Виды заболевания
В зависимости от элемента системы кровообращения, который становится причиной сбоя в ее работе, можно выделить такие формы расстройства:
- сердечнаянедостаточность;
- сосудистая недостаточность.
Специфика протекания болезни позволяет классифицировать ее на два базовых типа:
- острая форма;
- хроническая форма.
В рамках второй (хронической) формы специалисты выделяют несколько стадий. При первой степени больной может и не замечать проявлений заболевания, однако трудоспособность снижается значительно. Вторая степень включает в себя тип «А», характеризующийся возникновением базовых признаков в состоянии покоя, и тип «Б» – главный фактор нетрудоспособности пациента. Последняя степень – дистрофическая – говорит о полной утрате возможности осуществлять какую-либо деятельность.
Причины
Зачастую причиной является иное заболевание, при этом данное нарушение выступает либо симптомом, либо последствием. Факторы, влияющие на развитие такого состояния, различны.
Так, основные причины: низкое количество кислорода, необходимого для нормальной функциональности; ишемическая болезнь сердца; физиологические аномалии в строении анатомических клапанов; воспаления, вызванные инфекцией; различные гормональные сбои; алкогольная либо наркотическая зависимость; сахарный диабет.
Если говорить о сосудистом типе расстройства, то вызывают ее различные повреждения вен и артерий. Так, патология может быть спровоцирована механическим воздействием (травмой), инфекцией, потерей крови в большом объеме или серьезными ожогами.
Симптомы
Специфика проявления заболевания на первых стадиях сильно усложняет процесс диагностики, поэтому выявить наличие расстройства функций при обычном осмотре очень сложно.
К числу основных клинических проявлений относят:
- тахикардия, сопровождаемая так называемыми ощущениями сердца – человек чувствует сокращения миокарда;
- одышка, которая при прогрессировании принимает постоянный характер;
- кашель, хрипы;
- болезненность печени из-за ее увеличения;
- цианоз (появление синюшности на определенных участках кожи и слизистой).
Недостаточность кровообращения на первых порах проявляется лишь во время значительных физических нагрузок – у больного появляются такие симптомы, как учащенное сердцебиение и одышка. Когда организм приходит в состояние покоя, то и признаки «исчезают».
Диагностика
Для точной постановки диагноза и дифференциации симптомов следует обратиться к врачу общей практики, который сможет в дальнейшем правильно скоординировать больного и направить на консультацию к кардиологу или сосудистому хирургу.
В диагностических целях кардиологом проводится осмотр пациента и детальное изучение его медицинской истории. Некоторые показатели могут свидетельствовать не только о проблемах с сердцем, поэтому особую важность приобретает установление факторов и четкая постановка диагноза. Могут быть применены следующие методы диагностики: тест с нагрузкой, анализ крови (в частности оксигемометрия), УЗИ, ЭКГ, допплеровская томография и прочие.
Лечение
Обязательный пункт в алгоритме лечения – это устранение первопричины, которая и повлекла развитие этой симптоматики. На легких стадиях для ее устранения и восстановления нормального кровотока требуется лишь отдых и курс общеукрепляющих препаратов. В более серьезных случаях назначают специальные препараты, иногда требуются ограничения в передвижениях, диета и уменьшение потребляемого объема жидкости.
Профилактика
Основная масса профилактических мер, о которых говорят специалисты, направлена на предотвращение развития общих признаков. В комплекс таких мер обязательно входит правильное питание, корректный режим отдыха и работы, умеренные физические нагрузки, избегание инфекционных заболеваний.
Хроническая недостаточность мозгового кровообращения - симптомы, лечение, профилактика, причины, первые признаки
Головной мозг человека – орган, который работает наиболее интенсивно и требует наибольших затрат энергии. Особенно необходимы ему кислород и глюкоза. Нейрон (нервная клетка) активен постоянно. Ему каждую секунду нужны молекулы, являющиеся носителями энергии. Если он не получает их, то достаточно быстро погибает. Если кислород совсем прекратит поступать к головному мозгу, то через 5 – 7 минут наступит смерть. При хронической недостаточности мозгового кровообращения гибель нервных клеток происходит постепенно.
Причины хронической недостаточности мозгового кровообращения
Новости по теме
Основные причины хронического нарушения мозгового кровотока:
- Атеросклероз – заболевание, при котором на стенке сосуда растут холестериновые бляшки, постепенно перекрывая его просвет.
- Гипертоническая болезнь. При повышенном артериальном давлении отсутствует адекватное кровоснабжение органов и тканей.
- Повышенная свертываемость крови. При этом в сосудах разных органов, в том числе и головного мозга, образуются тромбы.
- Мерцательная аритмия, пороки сердца. При этих состояниях сердце не способно адекватно обеспечивать приток крови к головному мозгу.
- Заболевания красного костного мозга и других органов кроветворения. В красном костном мозге образуется недостаточное количество эритроцитов, поэтому кровь не может переносить достаточное количество кислорода.
Факторами риска развития хронического нарушения мозгового кровообращения являются: возраст старше 50 лет, избыточная масса тела, наследственная предрасположенность (наличие заболевания у близких родственников).
Симптомы хронического нарушения мозгового кровообращения
Заболевание протекает в три стадии.
На первой стадии хронического нарушения мозгового кровообращения симптомы напоминают хроническую усталость. Больной жалуется на повышенную утомляемость, плохое засыпание по ночам и постоянную сонливость днем, головокружения, головные боли. Он часто забывает о многих мелочах. Человек становится раздражительным, у него быстро меняется настроение.
На второй стадии нарушения памяти нарастают. Человек забывает не только малозначимые, но и важные вещи, в том числе связанные с его профессией. Больной ощущает постоянный шум в ушах, головную боль, головокружение. Он очень плохо усваивает новую информацию, и из-за этого падает его работоспособность. Отмечается неуверенность в себе, высокая раздражительность.
Постепенно происходит деградация больного как личности. Походка становится шаткой, движения – неуверенными.
На третьей стадии развивается слабоумие. Память снижена очень сильно. Человек постоянно забывает, чем он занимался и чего хотел несколько минут назад. Выйдя из дома, он не может найти обратную дорогу. Нарушается координация движений, руки постоянно дрожат.
Что можете сделать вы?
Нервные клетки не способны делиться и размножаться. Если нейрон погиб – восстановить его уже никогда не удастся. Возможно лишь восстановление функций в той или иной степени за счет соседних клеток. Поэтому хроническое нарушение мозгового кровообращения нужно начинать лечить на ранних стадиях. Необходимо обратиться к терапевту или неврологу. Стоит помнить о том, что сердечнососудистые заболевания занимают первое место среди причин смертности людей старшего возраста.
Что может сделать врач?
При хроническом нарушении мозгового кровообращения назначают обследование:
- Дуплексное сканирование сосудов головного мозга: исследование, которое помогает оценить мозговой кровоток.
- Реовазография – исследование сосудов головного мозга.
- Компьютерная и магнитно-резонансная томография головы.
- Осмотр окулиста: врач оценивает состояние сосудов глазного дна, так как они связаны с сосудами головного мозга и позволяют косвенно судить об их состоянии.
- Анализы крови: общий, биохимический.
- Тесты, позволяющие выявить нарушения интеллекта. Например, сегодня популярна методика MMSE.
Лечение хронического нарушения мозгового кровообращения осуществляется при помощи медикаментозных препаратов. Применяют средства, направленные на улучшение мозгового кровообращения, снижение артериального давления и уровня холестерина в крови, нейропротекторы (защищающие нервные клетки от поражения), ноотропы (улучшающие работу нервных клеток), витамины.
После курса лечения проводят реабилитацию, которая включает лечебную физкультуру, физиотерапию, санаторно-курортное лечение.
Материал подготовлен редакцией проекта «Здоровье Mail.ru».
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.