Холестерин как снизить
Как снизить холестерин: что делать и принимать
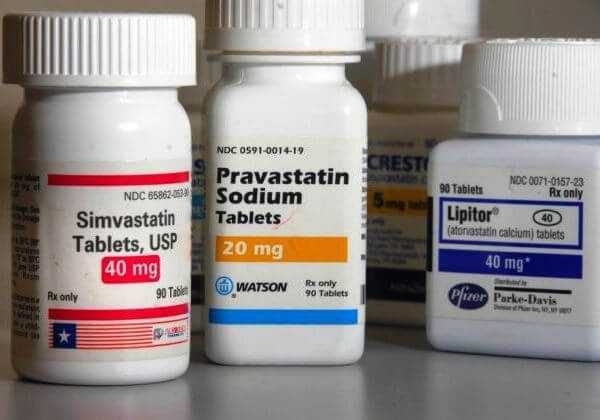
Медикаментозная методика нормализации уровня холестерина в крови сегодня использует несколько классов фармакологических препаратов, отличающихся по «способу решения проблемы» – технике подавления избытков ЛПНП. Это статины, фибраты, никотиновая кислота. Форма выпуска лекарственных препаратов, для снижения уровня холестерина также разнообразна, включая таблетки, капсулы и порошки. Как понизить уровень холестерина в крови?


Важно! Каждый человек должен знать, как уменьшить, как бороться, как убрать и как можно вывести плохой холестерин и организма срочно. Сначала нужно выяснить причины, повышающие его. Обязательно исключить продукты, обладающие увеличивающим свойством. Если вы будете спать не менее 8 часов в сутки, увидите, как холестерол снижается. Если причины в другом, доктор назначит вам лекарства, которые борются и убирает лишний холестерол. Например, статин с ним хорошо борется.
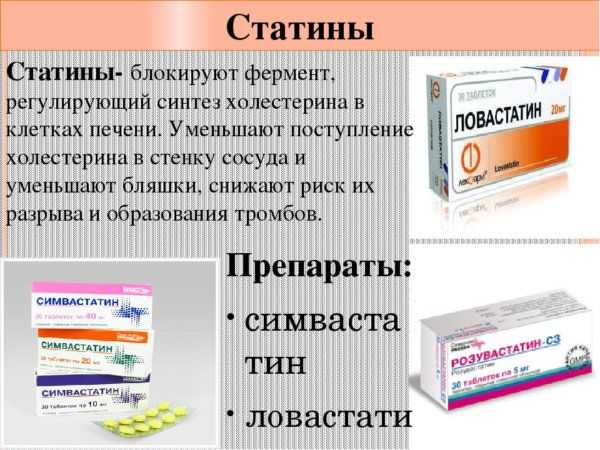
Статины способны снизить холестерол
Действительно этот класс фармакологических препаратов стал предметом споров, пересудов. Тем не менее, их популярность остается достаточно высокой, благодаря высокой эффективности и скорости воздействия. Эффект препарата — снизить холестерол — основан на подавлении фермента, участвующего в цепочке процессов биосинтеза холестерина. Кроме непосредственного снижения уровня «плохого» ЛПНП холестерола, статины характеризуются рядом дополнительных положительных эффектов:
- Повышают содержание ЛПВП. Это «хороший» холестерин, транспортируемый липопротеинами от тканей в печень, где он превращается в желчные кислоты. Увеличение уровня ЛПВП снизит риски атеросклероза.
- Купируют поврежденные стенки сосудов. Важно, что процесс происходит на ранней стадии, когда атеросклеротическая диагностика невозможна.
- Снизить вязкость крови. Это улучшает кровоток, предотвращая образованию тромбов, разрастанию холестериновых бляшек.
Как лечить повышенный холестерин? На сегодня существует четыре поколения статинов, которые могут снизить, однако популярностью у практикующих врачей пользуются преимущественно двух последних. Они отличаются повышенной эффективностью и содержат меньшие концентрации действующего вещества. Прием статинов осуществляется по таблетке в сутки, помогает снизить и положительный эффект наблюдается уже на первом месяце курса.
Важно! Количество холестерина в крови зависит от питания. Повышение холестерина может быть вызвано продуктами, из-за которых он повышается. Как быстро снизить и уменьшить уровень холестерола, зависит от причины, по которой он увеличен. Если плохой холестерин повышен холестерин можно снизить, обеспечив сокращение продуктов и причины его повышающие.
Показания к применению
Как снизить уровень холестерина? Основным мотивам принимать статины выступает гиперхолестеринемия – ситуация когда содержание холестерина аномально высоко, прогрессирование атеросклероза, когда высоки риски закупорки артерий а также неэффективность прочих методик, диеты например. Назначение статинов производится врачем, как и рекомендации по курсу их приема, чтобы снизить.
Среди прочих показаний применения статинов, которые могут снизить хс, выделим такие:
- пациенты после 40 лет, имеющие высокие риски ССЗ;
- стенокардия, ИБС;
- инсульт, перенесенный инфаркт миокарда;
- сахарный диабет;
- ожирение.
Как понизить холестерин в крови? На сегодня препараты первых двух поколений используются крайне редко, чтобы снизить хс. Наиболее востребованы статины на базе аторвостатина, а также розувастатина (третье и четвертое поколения, соответственно).
Важно! Повышенный холестерин в крови – это опасно. Нужно быстро снизить холестерин из крови. Бороться с холестерином можно таблетками, которые провоцируют уменьшение холестерина, он начинает снижаться.


Противопоказания и побочные эффекты
Как быстро понизить холестерин? Среди негативных проявлений приема статинов могут наблюдаться скачки артериального давления, нарушения сна, мышечная слабость, общее недомогание. Кроме этого, у некоторых пациентов отмечалось кровотечение из носа, тошнота, боли и расстройства желудка. При появлении любых побочных эффектов во время медикаментозного курса, необходимо сразу обратиться к врачу, но они способны снизить хс.
Статины противопоказаны:
- беременным;
- кормящим матерям;
- при дисфункции или болезни печени.
Кроме того, применение статинов может вызвать аллергические реакции, в этом случае необходимо перейти на другие препараты, чтобы снизить холестерол.
Важно! Снизить уровень холестерина в крови, привести в норму холестерин и стабилизировать уровень, нужно обязательно и незамедлительно. Уровень холестерина в организме эффективно снизить помогут таблетки, стабилизирующие и понижающие холестерин до нормы. Снижающие таблетки приводят повышенный холестерин в крови в норму, стабилизируя нормальный его показатель.

В каких случаях назначают статины
Как снизить холестерин в крови? Главное и основное действие статинов – это снизить уровня холестерина в крови. С такой целью врачи обычно и прописывают эти препараты. Но есть и другие свойства статинов, о которых известно далеко не всем пациентам. Еще в 2000 году официально было заявлено в прессе о том, что главным провоцирующим разитие атеросклероза фактора становится вовсе не слишком высокая концентрация холестерина в плазме крови. Причина – в скрытом воспалительном процессе, который может с переменной активностью развиваться годами.
Статины способны не просто снизить холестерин – они также останавливают воспаление стенок сосудов. Но, несмотря на это доказанное свойство, все равно не означает, что с их помощью можно вылечить сложные патологии сердечно-сосудистой системы и полностью избавиться от риска инфаркта или инсульта и при этом не получить другие осложнения.
Проблема в том, что, понижая холестерин, эти препараты оказывают слишком много других побочных эффектов и плохо влияют на работу других органов. Потенциальный вред, которые могут нанести организму статины, превышает пользу – как убеждены многие врачи. А потому не рекомендуют их применения без острой необходимости.
Показаниями к использованию препаратов этой группы являются:
- Профилактика развития инфаркта.
- Профилактика развития инсульта.
- Постинфарктное состояние пациента, требующее медицинского надзора.
- Прогрессирующий атеросклероз.
Эти препараты показаны всем, кто страдает заболеваниями коронарных артерий и во многих случаях помогают продлить жизнь. Но крайне важно правильно подобрать препарат и постоянно контролировать биохимический состав. При повышении трансаминаз более трех раз статины больше не используются.

Лучше отказаться от терапии препаратами этой группы тем, кто страдает сахарным диабетом, так как статины способствуют повышению уровня сахара в крови и требуют увеличения дозировки препаратов, снижающих сахар. И женщинам до начала менопуазы. нецелесообразным их использование считается при низких рисках.
В России медики используют статины для лечения и профилактики многочисленных заболеваний. Но при этом всегда учитывается возраст пациента, наличие других хронических патологий, возможность подобрать альтернативное средство, а также насколько безопасно выбранное лекарство комбинируется с другими используемыми медикаментами. При первой же возможности врачи стараются уйти от статинов и перейти на менее опасные лекарственные средства.
Плюсы и минусы статинов постоянно обсуждаются. Один из наиболее важных недостатков состоит в том, что наряду с понижением уровня холестерина, лекарственные препараты выводят из организма необходимое питательное вещество – кофермент Q10. Статины от холестерина оказывают на человеческий организм как положительное, так и отрицательное действие. Препараты блокируют фермент гидроксил-метилглутарил-кофермент А-редуктазу (фермент редуктазы HMG-CoA) в печени, которая ответственна за образование холестерина.
Co Enzyme Q10 (coQ10) является естественным веществом, которое находится во всех клетках тела, а также в некоторых продуктах питания. Он играет ключевую роль, помогая клеткам вырабатывать энергию. Когда люди становятся старше, они больше зависимы от источников питания. Если вы принимаете статины для снижения холестерина, нужно следить за своим рационом и постоянно восполнять полезные вещества, особенно кофермент Q10. Или принимать витамины.
Большинство кардиологов по-прежнему цепляются за преимущества снижения уровня холестерина со статинами. Цель врачей – предотвратить побочные эффекты, давая добавки coQ10 всем пациентам, принимающим этот препарат. Так как влияние статинов на организм вызывает дефицит коэнзима Q10, его можно восполнить при помощи добавок. Это приведет к уменьшению побочных эффектов препарата и значительному улучшению общего качества жизни.
Препарат замедляет образование бляшек в артериях и даже уменьшает бляшки, которые уже существуют. Лекарство назначают людям с атеросклерозом, при высоком холестерине, они позволяют снизить его, тем самым, продлевают жизнь человека. Известно также, что статины уменьшают воспаление.
Ученые признают важную роль холестерина в развитии атеросклероза. Исследования последних лет показывают, что сильное снижение холестерина более выгодно, чем умеренное. Тем не менее, атеросклероз представляет собой сложный процесс, который включает в себя больше, чем просто высокий холестерин. Например, ученые обнаружили, что воспаление в стенках артерий играет не менее важную роль в развитии атеросклероза.

Фибраты могут снизить холестерол
Этот класс фармакологических препаратов отличается по методике воздействия от статинов. Их цель не холестерин непосредственно, а его странпортные средства – липопротенины. Фибраты активируют ферменты, участвующие в гидролизе ЛПНП и хиломикрон, что приводит к быстрому снижению их концентрации в плазме крови. Другие положительные эффекты от применения препарата включают:
- повышение ЛПВП холестерина;
- существенно (до 50%) снижение триглицеридов;
- растворении накоплений холестерина;
- понижение концентрации мочевой кислоты.
Для понижения холестерина назначают специальные лекарства от холестерола, снижающее. Последний факт делает фибраты эффективным средством для лиц, страдающих подагрой. В этом случае одно лекарство противодействует двум недугам.
Противопоказания у фибратов аналогичны тем, что присутствуют у статинов. К тому же фибраты не предназначены для детей. Спектр побочных эффектов от приема средства не так широк как у статинов, и включает: слабость, боли в мышцах, понижение содержания гемоглобина, рост концентрации определенных ферментов печени.

Никотиновая кислота поможет снизить ХС
Ниацин – гиполипидемическое средство. Препарат выпускается в виде порошка, его действующим веществом выступает никотиновая кислота. Принцип ее воздействия заключается в нормализации липидного баланса. Одновременно с этим наицин обладает следующими положительными эффектами:
- понижает общий уровень холестерина;
- уменьшает содержание ЛПНП, повышая концентрацию ЛПВП;
- выводит избыток триглицеридов из организма;
- восполняет дефицит витамина B3.
Лекарственное средство на базе никотиновой кислоты отличается особенно быстрым воздействием на триглициды. Заметное понижение их уровня наблюдается по прошествии нескольких часов после приема.
Среди побочных эффектов курса медикаментозного лечения ниацином присутствуют ощущения жара в верхней части тела, нарушения пищеварительного тракта. Может наблюдаться аллергическая реакция, Чтобы избежать негативных последствий, никотиновая кислота первоначально назначается с минимальной дозы, которая в дальнейшем увеличивается под контролем врача.

Здоровый образ жизни – лучшая профилактика
В заключение можно добавить о рекламе БАДов от холестерина. Четких доказательств этому не существует, как и факта их положительного воздействия. Таким образом, даже если БАДы и понижают холестерин, то эффект достаточно низкий. Заменить их можно правильно составленной диетой, ежедневными физическими упражнениями и отказом от вредных привычек.
10 советов как снизить холестерин с помощью питания
1. Ешьте продукты, богатые растворимой клетчаткой
Растворимые пищевые волокна (клетчатка) встречаются в больших количествах в бобовых, цельных зернах, семенах льна, яблоках и цитрусовых (5).
Людям не хватает необходимых ферментов для расщепления растворимой клетчатки, поэтому она перемещается через пищеварительный тракт, поглощая воду и образуя густую пасту.
По мере продвижения, растворимая клетчатка поглощает желчь – вещество, вырабатываемое вашей печенью, которое помогает переваривать жиры. В конце концов, как клетчатка, так и присоединенная желчь выводятся из организма в виде кала.
Желчь производится из холестерина, поэтому, когда вашей печени нужно больше желчи, она выводит холестерин из вашего кровотока, что естественно снижает уровень холестерина.
Регулярное потребление растворимых пищевых волокон связано с 5-10% снижением уровня общего холестерина и «плохого» холестерина ЛПНП всего за четыре недели (5).
Для максимального снижения уровня холестерина рекомендуется ежедневно потреблять по меньшей мере 5-10 г растворимой клетчатки, но полезные эффекты наблюдаются даже при более низких количествах в 3 г в день (6, 7).
Вывод:
Растворимая клетчатка снижает уровень холестерина, предотвращая реабсорбцию желчи в кишечнике, что приводит к выведению желчи с фекалиями. Ваш организм выводит холестерин из кровотока, чтобы производить больше желчи, тем самым уменьшая его уровень в крови.
2. Потребляйте множество фруктов и овощей
Употребление фруктов и овощей – это простой способ снизить уровень холестерина ЛПНП.
Исследования показывают, что взрослые, потребляющие по меньшей мере четыре порции фруктов и овощей каждый день, имеют примерно на 6% ниже уровень холестерина ЛПНП, чем люди, которые едят менее двух порций в день (8).
Фрукты и овощи также содержат большое количество антиоксидантов, которые препятствуют окислению холестерина ЛПНП и формированию холестериновых бляшек в ваших артериях (9, 10).
Снижающие уровень холестерина эффекты и работа антиоксидантов вместе могут снизить риск развития сердечно-сосудистых заболеваний.
Исследования показали, что люди, которые употребляют больше фруктов и овощей, имеют на 17% сниженный риск развития сердечно-сосудистых заболеваний, по сравнению с теми, кто потребляет меньше всего (11).
Вывод:
Употребление по крайней мере четырех порций фруктов и овощей в день может снизить уровень холестерина ЛПНП и уменьшить его окисление, что может снизить риск сердечно-сосудистых заболеваний.
3. Добавляйте зелень и специи в свои блюда
Зелень и специи – это источники большого количества питательных веществ, таких как витамины, минералы и антиоксиданты.
Исследования на людях показали, что чеснок, куркума и имбирь особенно эффективны в снижении уровня холестерина при регулярном употреблении (12, 13, 14).
На самом деле, употребление всего одного зубчика чеснока в день в течение трех месяцев способствует снижению общего уровня холестерина на 9% (15).
Помимо снижения уровня холестерина, травы и специи содержат антиоксиданты, которые препятствуют окислению холестерина ЛПНП, уменьшая образование холестериновых бляшек в ваших артериях (15).
Несмотря на то, что травы и специи обычно не едят в больших количествах, они могут вносить значительный вклад в общее количество потребляемых антиоксидантов каждый день (16).
Сушеный орегано, шалфей, мята, чабрец, гвоздика, душистый перец и корица содержат некоторые из самых высоких количеств антиоксидантов, а также свежие травы, такие как орегано, майоран, укроп и кинза (16, 17).
Вывод:
Как свежие, так и сушеные травы, и специи могут помочь снизить уровень холестерина в домашних условиях. Они содержат антиоксиданты, которые препятствуют окислению холестерина ЛПНП.
4. Ешьте множество ненасыщенных жиров
В пище встречаются два основных вида жиров: насыщенные жиры и ненасыщенные жиры.
На химическом уровне насыщенные жиры не содержат двойных связей и очень прямы, что позволяет им оставаться твердыми при комнатной температуре.
Ненасыщенные жиры содержат по меньшей мере одну двойную связь и имеют изогнутую форму, что препятствует их соединению. Это свойство делает их жидкими при комнатной температуре.
Исследования показывают, что замена большинства насыщенных жиров ненасыщенными жирами может всего за восемь недель снизить общий уровень холестерина в крови на 9%, а уровень «плохого» холестерина ЛПНП на 11% (18).
Долгосрочные исследования также показали, что люди, которые едят больше ненасыщенных жиров и меньше насыщенных жиров, со временем имеют более низкий уровень холестерина (19).
Продукты, такие как авокадо, маслины, жирные сорта рыбы и орехи, содержат достаточно здоровых ненасыщенных жиров, поэтому полезно регулярно их употреблять (20, 21, 22, 23).
Вывод:
Потребление большего количества ненасыщенных жиров и меньшего количества насыщенных жиров было связано с более низким уровнем общего холестерина и уровнем «плохого» холестерина ЛПНП с течением времени. Авокадо, маслины, жирная рыба и орехи особенно богаты ненасыщенными жирами.
5. Избегайте искусственных транс-жиров
В то время как транс-жиры встречаются естественным образом в красном мясе и молочных продуктах, люди в основном потребляют искусственные транс-жиры, используемые во многих ресторанах быстрого питания и в обработанных пищевых продуктах (24).
Искусственные транс-жиры получают путем гидрирования – добавления водорода к ненасыщенным жирам, таким как растительные масла, для изменения их структуры и затвердевания при комнатной температуре.
Транс-жиры являются дешевой альтернативой натуральным насыщенным жирам и широко используются ресторанами и производителями продуктов питания.
Тем не менее исследования показывают, что употребление искусственных транс-жиров увеличивает уровень «плохого» холестерина ЛПНП, снижает уровень «хорошего» холестерина ЛПВП и связано с увеличением риска развития заболеваний кровеносных сосудов и сердца на 23% (25, 26, 27, 28).
При покупке продуктов питания старайтесь найти на упаковке слово «гидрогенизированный» в списках ингредиентов. Этот термин указывает, что в пище содержится транс-жир и его следует избегать (27).
Натуральные транс-жиры, присутствующие в мясных и молочных продуктах, также могут повысить уровень холестерина ЛПНП. Однако они присутствуют в достаточно малых количествах, и не считаются большим риском для здоровья (29, 30).
Вывод:
Искусственные транс-жиры связаны с более высоким уровнем холестерина ЛПНП и повышенным риском развития сердечно-сосудистых заболеваний. Избегайте их употребления, чтобы снизить уровень холестерина в крови.
6. Ешьте меньше сахара
Не только насыщенные жиры и транс-жиры могут повысить уровень холестерина. Слишком много добавленных сахаров могут делать то же самое (31).
Одно исследование показало, что взрослые, которые получали 25% ежедневных калорий из напитков, приготовленных из кукурузного сиропа с высоким содержанием фруктозы, наблюдали увеличение уровня холестерина ЛПНП на 17% всего за две недели (32).
Потребление фруктозы наносит еще больший вред, увеличивая количество мелких, плотных окисленных частиц холестерина ЛПНП, которые способствуют сердечно-сосудистым заболеваниям (33).
Согласно 14-летнему исследованию, люди, получающие более 25% ежедневных калорий из подслащенных напитков, почти в три раза чаще умирают от сердечно-сосудистых заболеваний, чем те, которые получают менее 10% своих калорий из добавленных сахаров (34).
Американская ассоциация сердца рекомендует употреблять не более 100 калорий (25 грамм) добавленного сахара в день для женщин и детей и не более 150 калорий (37,5 грамма) в день для мужчин (35, 36).
Вы можете достичь этих целей, внимательно читая этикетки и выбирая продукты без добавления сахара, насколько это возможно.
Подробно о вреде сахара вы можете узнать здесь – Вред сахара для организма человека: 6 причин для отказа от сахара.
Вывод:
Получение более 25% ваших ежедневных калорий из добавленных сахаров может повысить уровень холестерина и более чем вдвое увеличить риск смерти от сердечно-сосудистых заболеваний. Старайтесь избегать потребления продуктов с добавленным сахаром, насколько это возможно.
7. Включите в рацион блюда из средиземноморской диеты
Один из самых простых способов включить вышеупомянутые изменения в образ жизни – следовать средиземноморской диете.
Средиземноморская диета богата оливковым маслом, фруктами, овощами, орехами, целыми зернами и рыбой, и практически не содержит красное мясо и большинство молочных продуктов. Алкоголь, обычно в виде красного вина, потребляется в умеренных количествах во время еды (37).
Поскольку этот стиль питания включает в себя многие продукты, снижающие уровень холестерина, и исключает многие продукты, повышающие уровень холестерина, он считается полезным для здоровья сердца.
Фактически, исследования показали, что следование средиземноморской диете в течение по меньшей мере трех месяцев снижало уровень холестерина ЛПНП в среднем на 8,9 мг на децилитр (дл) (38).
Это также снижает риск сердечно-сосудистых заболеваний на 52%, а риск смерти - до 47%, если следовать в течение как минимум четырех лет (37, 39, 40).
Вывод:
Средиземноморская диета богата фруктами, овощами, травами, специями, клетчаткой и ненасыщенными жирами. Следуя этому типу диеты можно снизить уровень холестерина, и снизить риск сердечно-сосудистых заболеваний.
8. Ешьте больше сои
Соевые бобы богаты белком и содержат изофлавоны – растительные соединения, сходные по структуре с эстрогеном.
Исследования показали, что соевый белок и изофлавоны обладают мощными эффектами в снижении холестерина и могут снизить риск сердечно-сосудистых заболеваний (41, 42, 43).
Фактически, употребление сои каждый день в течение по меньшей мере одного месяца может увеличить уровень «хорошего» холестерина ЛПВП на 1,4 мг/дл и уменьшить уровень «плохого» холестерина ЛПНП примерно на 4 мг/дл (44, 45).
Менее обработанные формы сои, например, соевые бобы или соевое молоко, более эффективны в снижении уровня холестерина, чем обработанные соевые белковые экстракты или добавки (44).
Вывод:
Соя содержит растительные белки и изофлавоны, которые могут снижать уровень холестерина ЛПНП, снижая риск сердечно-сосудистых заболеваний при регулярном употреблении.
9. Пейте зеленый чай
Зеленый чай производится путем нагревания и сушки листьев растения Camellia sinensis.
Чайные листья могут быть заварены в воде с целью приготовления чая, или измельчены в порошок и смешаны с жидкостью для получения зеленого чая маття.
Обзор 14 исследований показал, что ежедневное потребление зеленого чая в течение по меньшей мере двух недель снижает уровень общего холестерина примерно на 7 мг/дл и уровень «плохого» холестерина ЛПНП примерно на 2 мг/дл (46, 47).
Исследования на животных показывают, что зеленый чай может понизить уровень холестерина за счет сокращения производства в печени ЛПНП и увеличения его удаления из кровотока (48).
Зеленый чай также богат антиоксидантами, что может препятствовать окислению холестерина ЛПНП и формированию холестериновых бляшек в ваших артериях (49, 50).
Употребление по крайней мере четырех чашек зеленого чая в день обеспечивает максимальную защиту от сердечно-сосудистых заболеваний, а употребление всего одной чашки в день может снизить риск инфаркта почти на 20% (51).
Вывод:
Употребление по крайней мере одной чашки зеленого чая в день может снизить уровень холестерина ЛПНП и снизить риск инфаркта почти на 20%.
10. Попробуйте добавки, снижающие уровень холестерина
В дополнение к рациону питания некоторые добавки могут помочь снизить уровень холестерина в домашних условиях естественным способом.
- Ниацин: Ежедневный прием добавок ниацина в дозе 1-6 граммов могут снизить уровень холестерина ЛПНП до 19% в течение одного года. Однако он может вызывать побочные эффекты и должен приниматься только под наблюдением врача (52, 53, 54).
- Шелуха подорожника: Шелуха семян подорожника богата растворимой клетчаткой и может быть смешана с водой и ежедневно потребляется для снижения уровня холестерина. Исследования показали, что шелуха подорожника дополняет препараты, снижающие уровень холестерина (55).
- L-карнитин: L-карнитин снижает уровень холестерина ЛПНП, и уменьшает окисление у людей с сахарным диабетом. Прием 2 г в день в течение трех месяцев, может снизить уровень окисленного холестерина в пять раз больше, чем плацебо (56, 57).
Всегда консультируйтесь с врачом перед началом нового режима питания или режима приема добавок.
Вывод:
Добавки, такие как ниацин, шелуха семян подорожника и L-карнитин, могут помочь снизить уровень холестерина, но перед их приемом вам следует проконсультироваться со своим врачом.
Подведем итог
- Высокий уровень «плохого» холестерина ЛПНП (особенно маленькие плотные частицы окисленного ЛПНП) был связан с повышенным риском развития сердечно-сосудистых заболеваний.
- Изменения в рационе питания, такие как употребление большего количества фруктов и овощей, приготовление пищи с добавлением трав и специй, потребление растворимой клетчатки и увеличение потребления ненасыщенные жиров, могут помочь снизить уровень холестерина и уменьшить эти риски.
- Избегайте ингредиентов, которые повышают уровень холестерина ЛПНП, таких, как транс-жиры и добавленные сахара, для поддержания холестерина в здоровых диапазонах.
- Определенные продукты и добавки, такие как зеленый чай, соя, ниацин, шелуха семян подорожника и L-карнитин, могут также снижать уровень холестерина.
- В целом, многие небольшие диетические изменения могут значительно улучшить уровень холестерина.
Как быстро снизить холестерин с помощью лекарств
Автор Татьяна Морозова На чтение 14 мин. Просмотров 121 Опубликовано
 Когда диеты и активного образа жизни уже недостаточно для понижения уровня холестерина, тогда на помощь приходит медикаментозное лечение
Когда диеты и активного образа жизни уже недостаточно для понижения уровня холестерина, тогда на помощь приходит медикаментозное лечениеОдним из краеугольных камней в борьбе с повышенным уровнем липидов в крови, таких как повышенный показатель холестерина ЛПНП, является здоровый образ жизни. «ЗОЖ» означает необходимость следить за своей диетой, весом тела и физической активностью.
Переход на правильное, здоровое питание и добавление в свой образ жизни физических нагрузок, как правило, это и есть первые и достаточно эффективные шаги для улучшения показателей холестерина. Но, к сожалению, одно лишь питание и физическая активность для некоторых людей могу не возыметь должного эффекта. В этих случаях медики вынуждены назначать пациенту препараты, либо понижающие показатели холестерина ЛПНП, либо повышающие таковые у холестерина ЛПВП.
Если лишь перехода к здоровой диете для снижение холестерина и более активному образу жизни (включая потерю веса) и лечению возможного основного заболевания недостаточно для устойчивого улучшения показателей холестерина, показана медикаментозная терапия. В настоящее время ассортимент активных ингредиентов, понижающих холестерин, очень широк и может быть адаптирован к индивидуальным потребностям пациентов.
Если с пациентом никогда не случалось инсультов или сердечных приступов, врач будет рассматривать прием лекарств только в том случае, если уровень холестерина не достигнет целевой области даже через три месяца. Однако при существующих сердечно-сосудистых заболеваниях лекарства прописывают раньше.
Статины
Активные вещества из группы статинов относятся к так называемым агентам, снижающим уровень холестерина, т.е. они могут понизить показатель холестерина ЛПНП. Это достигается путем, во-первых, ингибирования образования холестерина ЛПНП, и, во-вторых, путем стимулирования клеток поглощать больше холестерина, чтобы в крови циркулировало меньше холестерина ЛПНП.
Лечение статинами является частью стандартной терапии и может применяться, например, для пациентов с так называемой первичной гиперхолестеринемией. Это врожденные, наследственные нарушения жирового обмена, такие как семейная гиперхолестеринемия. Но статины также используются для лечения других основных заболеваний (например, сахарного диабета или ожирения) и высоких значений ЛПНП.
В список статинов входят:
- аторвастатин (Липитор)
- флувастатин (Лескол)
- ловастатин (Алтопрев и Мевакор)
- питавастатин (Ливало)
- правастатин (Правахол)
- розувастатин кальций (Крестор)
- симвастатин (Зокор)
Симвастатин, ловастатин, аторвастатин, правастатин, флувастатин, питавастатин и розувастатин являются лекарственными средствами из группы ингибиторов CSE (CSE = фермент синтеза холестерина). Статины являются наиболее часто назначаемой группой лекарств в мире. В случае, если показатель холестерина слишком высок, они являются стандартом, по которому необходимо измерять каждое новое лекарство.
Статины блокируют выработку организмом холестерина, что означает, что клетки поглощают больше холестерина ЛПНП (LDL-C) из крови. Таким образом, они понижают «плохой» холестерин ЛПНП в крови, увеличивают «хороший» холестерин ЛПВП и, таким образом, явно понижают риск сердечных приступов и других сердечно-сосудистых заболеваний.
Статины не только понижают уровень холестерина, они также оказывают противовоспалительное действие и стабилизируют сосудистые отложения. Хотя это не уменьшает толщину кальцификации, стабилизация поверхности бляшек снижает риск разрыва сосудистых отложений. Такие эмболии являются нередкими причинами сердечных приступов и инсультов.
Анализ 19 исследований с использованием Кокрановского обзора показал, что понижение уровня холестерина ЛПНП на 40 мг / дл снижает риск инсульта на 22%, риск сердечного приступа на 27% и даже общий риск смерти на 14%.
Хотя статины обладают весьма высокой эффективностью в понижении уровня холестерина ЛПНП, они оказывают достаточно слабое влияние на улучшение показателей холестерина ЛПВП.
Приема статинов следует избегать при беременности и/или заболеваниях печени. Также стоит воздержаться от употребления грейпфрутового сока на протяжении применения этих препаратов.
Побочные эффект при приеме статинов могут выражаться в:
- запоре
- диарее
- головокружении
- газах
- головной боли
- расстройствах желудка
- мышечной боли
Статины также входят в состав препаратов, совмещающих в своей формуле также другие холестеринопонижающие лекарства для дополнительных преимуществ. К ним относятся в том числе:
- ловастатин с ниацином (Адвикор)
- симвастатин с эзетимибом (Виторин)
- аторвастатин с амлодипином (Кадуэт)
Соответственно, и противопоказания к применению, и побочные эффекты будут те же, что и у статинов, включая помимо этого аритмию и повышенное потооделение.
В целом, вопреки негативным сообщениям в СМИ, статины хорошо переносятся. Наиболее распространенными побочными эффектами являются боли в мышцах, которые возникают примерно у 5% пациентов. Иногда можно получить контроль над миопатией статинов, переключившись на другой статин и / или более низкую дозу и принимая его только каждый второй или третий день.
Статины могут повысить функциональные пробы печени в 1-2% случаев. Двукратное увеличение показателей печени по-прежнему считается допустимым, поскольку в этих случаях реальное повреждение печени не было зафиксировано.
Статины немного увеличивают риск диабета. Повышенный риск составляет 9%, но только 0,2% в абсолютном выражении. Однако считается, что у пациентов с сахарным диабетом, вызванным статинами, диабет рано или поздно возникнет, и возникновение этого метаболического заболевания только вопрос времени.
Желчные кислото-связующие смолы
Смолы помогают организму избавиться от холестерина ЛПНП. Смолы выполняют роль помощника организма в избавлении от холестерина. Холестерин служит организму для образования желчи, используемой в пищеварении.
Данный препарат, как легко становится ясно из названия, медикаменты этой категории связывают желчь. Это не дает желчи быть поглощенной во время протекания пищеварительного процесса. Реакция организма проявляется в еще большей выработке желчи, что требует дополнительное количество холестерина. Чем больше желчи он производит, тем больше холестерина использует организм. И чем больше желчи будет произведено, тем больше холестерина будет израсходовано организмом пациента. Данный процесс обеспечивает понижение холестерина в кровотоке.
Желчные кислоты:
- колесевелам
- коулстипол
Данные медикаменты запрещено принимать больным в случае наличия заболеваний и иных проблем с печенью и желчным пузырем.
Побочные эффекты могу заключаться в:
- запорах
- газах
- изжоге
- расстройствах желудка
- тошноте
Эзетимиб
Поддерживающий препарат, или если статины не переносятся, можно рассмотреть терапию с эзетимибом. Он препятствует усвоению холестерина из пищи, и до 50% меньше холестерина всасывается из тонкой кишки.
К сожалению, поскольку в печени одновременно стимулируется выработка собственного холестерина в организме, эзетимиб в конечном итоге снижает общий холестерин только на 15-20%. В исследовании IMPROVE-IT выявлено, что благодаря действию эзетимиба, принимаемого со статинами, ЛПНП может быть снижен еще на 15-20% в течение 7 лет. Риск сердечного приступа или инсульта также снижается.
Ниацин
Этот витамин группы В, (он же никотиновая кислота), содержится в продуктах питания, либо продается в аптеке в качестве препарата. Он понижает показатели холестерина ЛПНП и повышает холестерин ЛПВП.
Примеры:
- Ниаспан
- Никоар
Исследования показали, что добавление ниацина, когда вы уже принимаете статин, еще больше снижает риск развития сердечно-сосудистых заболеваний.
Побочные эффекты: главным образом, зуд, покалывания и головная боль.
Ингибиторы PCSK9
Данные препараты применяются у пациентов, не имеющих возможность управлять ненормальными показателями холестерина при помощи контроля за образом жизни и применения статинов. Действие препарата заключается в блокировании белка, называющегося PCSK9, что облегчает процесс удаления ЛПНП из организма.
Они главным образом используются для взрослых, которые наследуют генетическую особенность, вызванную «гетерозиготной семейной гиперхолестеринемией». Эта особенность делает трудной задачей опустить вниз их показатели холестерина. Также препараты назначают людям, которые имели сердечные заболевания.
Наименования:
- Эволокумаб
- Алирокумаб
Данные препараты фактически являются антителами, которые требуется вводить с помощью подкожных инъекций с периодичностью один раз в две недели. Активные вещества, те самые ингибиторы PCSK9 – пропротеин конвертаза, субтилизин / кексин типа 9.
Применение препаратов предотвращает процесс разрушения в клетках печени рецепторов ЛПНП. Таким образом, оставшиеся в целости свободные рецепторы продолжают действовать, связывая холестерин ЛПНП, соответственно – очищая кровь пациента от холестерина. По результатам лечения с применением ингибиторов PCSK9 значение показателя ЛПНП может быть понижено на 60%.
Побочные эффекты встречаются редко и достаточно незначительны. Поскольку эти препараты являются более новыми, потребуется больше времени, чтобы узнать их побочные эффекты полностью. В клинических испытаниях, наиболее распространенные из них для алирокумаба являются зуд, отек, боль или синяки в месте, где вы получаете укол, а также простуда и грипп. Для эволокумаба они включают простуду, грипп, боль в спине и кожные реакции, когда вы получаете укол. Могут возникнуть боли в суставах и усталость. Тем не менее, нет окончательных данных о долгосрочной безопасности.
Самый быстрый способ понижения уровня холестерина лекарствами
На сегодняшний день идеальным сочетанием для борьбы с повышенными показателями холестерина является комбинация ингибиторова PSK9 со статинами. Действие статинов замедляет процесс выработки холестерина в печени, что оказывает стимулирующее воздействие на рецепторы ЛПНП, заставляя их активнее фильтровать холестерин.
Минусом является лишь то, что концентрация PCSK9 возрастает в процессе терапии и ограничивает действие статинов, так что удвоенная доза статина не окажет двойного влияния на показатели холестерина. Рост концентрации PSCK9.
В настоящее время ингибиторы PSCK9 и статины являются лучшим вариантом чтобы снизить холестерин лекарствами быстро и эффективно, и наилучший эффект достигается при одновременном применении данных препаратов.
Исследования показали, что понижение показателей холестерина с помощью ингибиторов не менее эффективно в снижении рисков инсультов и сердечных приступов, в сравнении с другими методами лечения.
Вероятность возникновения сердечного приступа или инсульта уменьшилась в течение года на 19%, а спустя 3 года – на 33%. Исследование проведено на 27 тысячах пациентов. Есть основания полагать, что увеличение продолжительности данной терапии также еще улучшит этот результат.
Фибраты
Безафибрат, гемфиброзил (лопид) и фенофибрат тоже уменьшают показатели ЛПНП в крови и повышают таковые для холестерина ЛПВП, но, прежде всего, оказывают ограничивающее воздействие на процесс выработки в печени триглицеридов. Соответственно, фибраты особенно актуальны в назначении, когда есть необходимость в понижении уровня триглицеридов.
Фибраты помогают понизить показатель холестерина, уменьшая количество триглицеридов (жиров) в организме пациента. Фибраты также называются производными фибриновой кислоты. Они также увеличивают в организме показатель «хорошего» холестерина.
Большее понижение холестерина
В медицине используются также различные другие лекарства и методы, способствующие понижению показателя холестерина. Сюда относят производные никотиновой кислоты и так называемые аниониты.
Понижение холестерина травами
Применение в больших дозах препаратов и БАДов на основе таких растений, как артишок или экстракт чеснока, может оказать понижающее воздействие на показатель холестерина, однако в весьма ограниченных пределах. Также могут оказать поддержку пищевые волокна, в частности льняное семя и псиллиум.
Фитостеролы: этими веществами богаты растительные масла, орехи и другие подобные продукты, а также инжир и помидоры. С их помощью можно добиться понижения показателя ЛПНП на 10%.
БАДы с водорастворимыми волокнами из овса или ячменя в дозировке не менее 3 г. в сутки понижают показатели холестерина. Жирные кислоты омега-3 оказывают незначительное влияние на уровень холестерина. Они понижают ЛПНП примерно на 5%, но триглицериды примерно на 30%. Цитрусовые фрукты бергамота могут также понизить значение ЛПНП в дозе 500 мг.
Красный рис
Препараты, приготовленные на основе красной рисовой плесени, обрабатывают содержащимся в них монаколином, который соответствует статину (ловастатину). Следовательно, как эффект, так и побочные эффекты такие же, как и при терапии статинами. Качество предлагаемых препаратов из красной рисовой плесени сильно различается. Самолечение не рекомендуется из-за профиля побочных эффектов монаколина. Препараты красной рисовой плесени следует принимать только под наблюдением врача.
Терапия аферезом липопротеинов при повышенном холестерине
Проще говоря, технический термин – это своего рода «промывание крови», посредством которого холестерин ЛПНП и другие липопротеины, способствующие образованию сосудистых отложений, удаляются из крови. Лечение липопротеиновым аферезом подходит для пациентов с тяжелыми формами наследственной гиперхолестеринемии, у которых уже было обнаружено сужение коронарных артерий, и которые не смогли достичь своих целевых значений путем изменения диеты и других лекарств. Это часто происходит только во вторичной профилактике, то есть после сердечно-сосудистых событий.
Стент
В дополнение к лекарственной терапии также может быть использован стент. Названный в честь своего изобретателя сэра Чарльза Т. Стента (1807-1885), этот инструмент представляет из себя стент, состоящий из тонкой растяжимой трубки, изготовленной из металлической или пластиковой сетки, которая вставляется в атеросклеротически отрезанную артерию. Стент вводится через имплантацию в суженные или заблокированные сосуды в теле, коронарных артериях и держит их открытыми.
Успешность лечения следует регулярно проверять
Выбор лекарства и дозировки должен основываться на ваших индивидуальных обстоятельствах. Эффективность лекарств, т.е. Успешность лечения следует регулярно проверять. Особое внимание следует уделять любым побочным эффектам, которые могут возникнуть. Учитывая сложность медикаментозной терапии при нарушениях жирового обмена, желательно обратиться за советом к специалистам по холестерину с консультацией специалиста.
Что такое лекарственное взаимодействие?
Если вы принимаете 2 или более лекарств одновременно, то способ, которым ваш организм обрабатывает каждый препарат, может измениться. Когда это происходит, риск побочных эффектов от каждого препарата увеличивается. Кроме того, каждый препарат может работать не так, как он должен. Это называется «лекарственное взаимодействие». Витамины и растительные добавки также могут повлиять на то, как ваш организм обрабатывает лекарства.
Некоторые продукты питания или напитки также могут помешать вашему лечению работать правильно. Они также могут ухудшить побочные эффекты. Это называется «лекарственно-пищевым взаимодействием».
Взаимодействие между лекарственными средствами и пищевыми продуктами может быть опасным. Будьте уверены, что ваш врач знает все, что вы принимаете. Это включает в себя все безрецептурные и рецептурные лекарства, витамины и растительные добавки. И не принимайте никаких новых лекарств без предварительного разговора с вашим врачом. Это включает в себя любые новые внебиржевые или рецептурные лекарства, витамины или растительные добавки.
Лекарства, помогают, только если вы принимаете их правильно и регулярно.
Чтобы ваше лекарство могло работать, крайне важно не пропустить ни одного приема пищи – вы можете легко сделать это с помощью идеального плана приема лекарств, который вы создаете вместе с вашим врачом. Он должен содержать следующие пункты:
- Наименование препарата
- Причина использования (например, «понижение уровня холестерина»)
- Единица (например, количество таблеток, количество инъекций и т. д.)
- Количество приемов (например, утро, полдень, вечер)
- Возможно дополнительная информация (например, до, с или после еды)
- Всегда держите ваш план в актуальном состоянии, когда ваш врач проверяет его на каждом приеме!
- Сообщите своим родственникам о вашем времени приема – чтобы они могли напомнить вам о нем.
- Простое решение: установите будильник на время приема.
Очень важно принимать лекарства именно так, как вам говорит ваш врач. Спросите своего врача, нужно ли вам избегать каких-либо продуктов или напитков при использовании вашего лекарства для понижения уровня холестерина.
Вопросы для вашего врача:
- Как часто я должен проверять свой холестерин?
- Какие вроде побочные эффекты могут я получить, пока принимаю препараты?
- А что, если я пропущу дозу лекарства?
- Означает ли прием этого лекарства, что я могу есть все, что захочу?
- Нужно ли мне также ограничить соль в моем рационе для здоровья сердца?
- Могу ли я пить алкоголь во время приема этого лекарства?
- Мне всегда придется принимать лекарства, чтобы понизить уровень холестерина?
Заключение
Бывают случаи, когда диеты и активного образа жизни уже недостаточно для своевременного и результативного понижения уровня холестерина. Тогда на помощь приходит медикаментозное лечение, которое может включать в себя одну или несколько позиций:
- Статины
- Желчные кислото-связующие смолы
- Эзетимиб
- Ниацин
- Ингибиторы PCSK9
- Фибраты
- Растительные препараты
Наиболее эффективным средством для того, чтобы снизить холестерин лекарствами быстро на сегодняшний день является сочетание ингибиторов PCSK9 со статинами.
Важно четко соблюдать указания врача по графику приема и дозировке медикаментов, чтобы достигнуть максимального эффекта при минимуме или отсутствии побочных эффектов и осложнений.
Список литературы:
1. Журнал «Знания в области здравоохранения», статья: «Холестеринопонижающие препараты», ФРГ, 22.07.2016.
https://www.gesundheitswissen.de/innere-medizin/cholesterin/cholesterin-medikamente/
2. Журавлева М. В.: «Ингибиторы PCSK9 в реальной клинической практике: кому, когда и как?», Журнал «Кардиология: Новости. Мнения. Обучение»
https://cyberleninka.ru/article/n/ingibitory-pcsk9-v-realnoy-klinicheskoy-praktike-komu-kogda-i-kak
3. Доктор мед. Карл Эбериус: «С каких уровней холестерина начинают принимать лекарства?»
https://www.herzstiftung.de/cholesterinspiegel-senken.html
Как повысить хороший холестерин и понизить плохой: диагностика, нормы уровня
В последние годы все чаще на телевидении и в прессе звучат высказывания врачей об опасности холестерина. Большинство людей, услышав это, сразу вспоминают о холестериновых бляшках на сосудах – причинах инфарктов и инсультов. В то же время холестерин важен для организма, так как является строительным материалом для обновления клеток и выработки гормонов и ферментов. Печень обеспечивает нас 80% холестерина, остальной попадает во время приема пищи.
Хороший и плохой холестерин
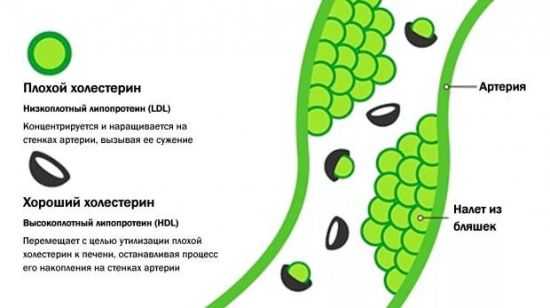
Перед тем как винить холестерин во всех бедах, следует уяснить, что он бывает двух видов:
- ЛПНП – липопротеин низкой плотности – «плохой холестерин»;
- ЛПВП – липопротеин высокой плотности – «хороший».
ЛПНП по своей структуре жидкий и липкий, поэтому прилипает к стенкам сосудов, особенно если на них есть повреждения. Чем более изношены сосуды, тем больше вероятность появления холестериновых бляшек. ЛПВП, наоборот, плотный и твердый, поэтому, благодаря ему, сосуды чистятся.
Причиной возникновения разнообразных заболеваний часто является высокое количество плохого холестерина и низкое хорошего. Поэтому если человек стремится снизить вероятность появления атеросклероза, уменьшить риск инфаркта и инсульта, он должен знать, как можно повысить хороший холестерин и понизить плохой.
Если удается снизить плохой холестерин в крови хотя бы на 1%, то риск инфаркта и инсульта также снижается на 1%, а вот повышение уровня хорошего холестерина снизит эти риски на 3%.
Диагностика и нормы холестерина
Знать уровень холестерина в крови необходимо каждому человеку, особенно после достижения 45-летия. Сделать это просто. Достаточно обратиться в клиническую лабораторию и сдать кровь на соответствующий анализ (более простой вариант экспресс-теста можно приобрести в аптеке). Перед сдачей пациент должен отказаться от курения, алкоголя и ряда лекарственных препаратов, а сама процедура проводится натощак.
Для анализа проводится забор крови из вены, результат может быть готов уже через несколько часов. Холестерин измеряется в ммоль/л или мг/дл, нормы для мужчин и женщин немного различаются.
| Мужчины | Женщины | ||
| ЛПНВ | ЛПВП | ЛПНВ | ЛПВП |
| 2,2–4,8 ммоль/л | 1,68ммоль/л | 1,9–4,5 ммоль/л | 1,42 |
Если показатель уровня плохого холестерина выше 5,2 ммоль/л, необходим более тщательный анализ липидного профиля.
Как повысить уровень липопротеинов высокой плотности?
Если лабораторные исследования показали недостаток ЛПВП, то пациенту следует приложить все усилия к тому, чтобы вернуть показатель к норме, а если при этом еще и повышен ЛПНП, то сделать это следует как можно скорее.
Читайте также:
Изменить свои привычки
При пониженном уровне хорошего холестерина в первую очередь необходимо пересмотреть свои привычки. Необходимо отказаться от курения, так как никотин понижает уровень хорошего холестерина и провоцирует развитие сердечно-сосудистых заболеваний.
Употребление алкоголя следует свести к минимуму – крепкий алкоголь должен быть исключен из употребления, а вот один бокал хорошего красного вина способен повысить уровень ЛПВП и снизить ЛПНП.
Для того чтобы сохранить все органы и системы организма здоровыми, следует не забывать и о физической активности. Лучшим выбором станут регулярные нагрузки не только в виде занятий каким-либо спортом, например, плаванием, ездой на велосипеде, но и посещение тренажерного зала, а также танцы, активные игры – футбол или волейбол. Достаточно 40–60 минут в день, чтобы уровень хорошего холестерина начал повышаться. Однако эффект будет только при регулярных занятиях не менее 3 раз в неделю.
Если из-за избыточного веса такие тренировки невозможны, то можно начать с пешеходных прогулок, начинать с 20 минут и постепенно увеличивая продолжительность до 50–60 минут.

Регулярные физические нагрузки позволят снизить уровень плохого холестерина в организме
Избыточный вес
При избыточном весе ЛПВП будет постепенно снижаться в процессе похудения. При условии снижения веса на 3 кг уровень хорошего холестерина будет повышаться на 1мг/дц. Для этого необходимо будет не только пересмотреть свой рацион, но и увеличить физические нагрузки. Не следует стремиться снизить вес слишком быстро – 1–2 кг в неделю будет отличным достижением, в этом случае вес назад не вернется, а организм не будет страдать от резких скачков сахара в крови.
Правильное питание
Так как 20% всего холестерина попадает в организм с пищей, коррекция питания способна повысить уровень полезного холестерина.
В первую очередь необходимо придерживаться следующих правил:
- Увеличить количество потребления правильных жиров. Для этого в рационе должны быть авокадо, оливковое масло, орехи, жирные сорта рыбы, фасоль и бобовые, семя льна, фрукты, богатые клетчаткой (яблоки, груши, сливы), соя, черный шоколад, цельное зерно, печень, мясо курицы и индейки.
- Отказ от употребления транс-жиров. Транс-жиры – своего рода чистый плохой холестерин. Употребляя продукты с ним, мы получаем отложения на стенках сосудов. Они содержатся в кондитерских и колбасных изделиях, майонезе, маргарине, спреде, продукции фаст-фуда, пище быстрого приготовления. Отказ от таких продуктов снижает риск инфаркта и диабета в два раза.
- 3Увеличить потребление витаминов. Никотиновая кислота (витамин В3 или РР, ниацин) способна повысить уровень ЛПВП быстрее, чем лекарственные препараты. Большое его количество содержится в яйцах, молочных продуктах, арахисе, грибах. При необходимости врач может назначить ниацин в форме лекарственных добавок.
- Напитки. Лучше всего исключить из рациона кофе и заменить его зеленым чаем, богатым полифенолами и антиоксидантами. Достаточно всего 2–3 чашки зеленого чая, чтобы уровень ЛПВП начал повышаться. Полезным будет и клюквенный сок, богатый полифенолами. Употребление 200 мл морса или сока в течение месяца поможет повысить уровень ЛПВП на 7–9%.

Рациональное и здоровое питание – отличный метод привести холестерин в норму
Лекарственные препараты
Снижение уровня ЛПВП может происходить из-за приема некоторых фармакологических средств. К ним относятся:
- Анаболические стероиды,
- Бета-блокаторы,
- Прогестины,
- Бензодиазепины.
Если пациент употребляет подобные препараты, то необходима врачебная консультация, возможно, их можно будет заменить на натуральные средства.
Способы снижения липопротеинов низкой плотности
Повышенный ЛПНП требует корректировки питания, отказа от вредных привычек, иногда его уровень снижается только при соответствующей медикаментозной терапии.
В первую очередь необходима корректировка меню с исключением из него вредных продуктов. Полезными продуктами, которые могут снизить плохой холестерин, являются:
- куриная или индюшиная грудка,
- телятина,
- сельдь,
- лосось,
- тунец,
- скумбрия,
- нежирная сметана,
- йогурт,
- овощи и фрукты,
- паста из твердых сортов пшеницы,
- бобовые,
- минеральная вода.

Лекарственные средства, которые влияют на уровень холестерина в организме, можно принимать только по рекомендации врача
Также существуют продукты, употреблять которые категорически нельзя, так как уровень плохого холестерина вырастет еще больше:
- жирные сорта мяса,
- колбасные изделия,
- крабы,
- кальмары,
- яичный желток,
- сливки и плавленые сыры,
- жареные овощи,
- кондитерские изделия,
- газированные напитки.
Снизить уровень плохого холестерина можно не только посредством корректировки питания. Также этому будет способствовать следование следующим рекомендациям:
- Стараться избегать стрессовых ситуаций. Все чаще врачи сходятся во мнении, что стресс провоцирует появление атеросклеротических бляшек на сосудах.
- Физическая активность. Достаточно трех тренировок по 30 минут в неделю, чтобы началось снижение ЛПНП.
- Отказаться от курения и крепкого алкоголя.
Народные методы снижения плохого холестерина
Народная медицина также предлагает способы снижения плохого холестерина. Рецептов множество, самыми популярными являются:
- Настой из боярышника – 2 ст. л. цветов залить 3 ст. кипящей воды и прокипятить 10 минут, настоять до остывания и принимать по 1 стакану трижды в день за полчаса до еды.
- Донник лекарственный. Взять 4 ч. л. травы, залить 3 ст. кипятка, прокипятить 10 минут и настоять 2 часа. Выпивать 3 раза в день за 20 минут до еды.
- Рябина. 2 ст. л. плодов залить 600 мл воды и настоять, выпивать по 1 ст. перед основными приемами пищи.
- Тыква. Необходимо включить в рацион тыквенные семечки в количестве не менее 40–50 граммов в день.
Иногда пациенты нуждаются в медикаментозной терапии для снижения холестерина. Для этого применяются препараты двух групп: статины, или ингибиторы абсорбции холестерина, и липидоснижающие средства. Принимать такие препараты самостоятельно запрещено, так как они могут нанести существенный вред организму, если дозировка будет подобрана неправильно. Если же препараты назначены, употреблять их следует, соблюдая режим приема.
Контроль над уровнем холестерина у людей среднего возраста очень важен. Своевременные меры по снижению плохого или повышению хорошего холестерина могут снизить вероятность возникновения инфаркта и инсульта и улучшить качество жизни человека.
Как снизить холестерин без лекарств: диета, физическая активность
Быстрое снижение холестерина без статинов возможно, если грамотно откорректировать питание, избавиться от вредных привычек, начать вести здоровый образ жизни и подключить физические нагрузки. Эти меры помогут восстановить нормальный уровень холестерола в организме и избежать опасных последствий.
Причины и симптомы
Высокий холестерин в крови свидетельствует о серьезных сбоях, вследствие которых нарушился жировой обмен, и в сосудах началось формирование атеросклеротических бляшек. Основной причиной возникновения такого нарушения является наследственная предрасположенность. Под влиянием негативных факторов запускаются патологические процессы, что может привести к тяжелым осложнениям.
Причины прогрессирования болезни такие:
- несбалансированное питание с преобладанием в рационе жиров животного происхождения;
- злоупотребление вредными привычками;
- ожирение;
- малоподвижный образ жизни;
- гормональные и эндокринные сбои;
- сахарный диабет;
- заболевания печени, почек.
При высоком холестерине нарушается общее самочувствие больного. Появляются такие патологические симптомы:
У людей с такой проблемой начинают образовываться ксантомы.- нарушение сердечного ритма из-за ухудшения кровообращения в закупоренных сосудах;
- боль в нижних конечностях, возникающая даже после незначительных физических нагрузок;
- образование подкожных ксантом;
- общая слабость, недомогание;
- снижение памяти, ухудшение концентрации внимания;
- проблемы со зрением;
- хронические мигрени;
- зуд кожи.
Можно ли снизить без лекарств?
Чтобы бороться с высоким холестерином, пациенту сразу назначают определенные препараты, основная задача которых — уменьшить уровень липидов и быстро привести показатели в норму. Но терапия препаратами имеет свою негативную сторону. Многие медикаментозные средства имеют противопоказания и побочные эффекты, кроме этого, важно регулярно принимать лекарства. Иначе понизить плохой холестерин не получится.
Патологию можно остановить, начав вести здоровый образ жизни.Но помимо применения медикаментозных препаратов, можно нормализовать холестерол в крови без лекарств. Для этого назначается лечебная диета, которая способствует быстрому расщеплению и выведению липидных структур, подбирают также нетрадиционные методы. Важно соблюдение правил здорового образа жизни, без которого борьба с патологией не принесет должного эффекта.
Вернуться к оглавлениюЭффективные способы
Какой должна быть диета?
Для снижения холестерина без таблеток важно обязательно откорректировать питание, так как часть плохого холестерола попадает в организм с продуктами питания.
Из рациона следует убрать жиры животного происхождения, сладости, копчености, острую и соленую пищу, алкоголь, пиво, углеводо- и крахмалосодержащие продукты. Такая диета — лучший способ похудеть и быстро понизить холестерин. В меню должна быть включена такая полезная пища:
Больной обязательно должен употреблять чеснок и лук.- свежие овощи и фрукты, ягоды, зелень;
- растительные масла: оливковое, льняное, подсолнечное;
- белое мясо;
- морская рыба;
- морепродукты;
- яйца;
- кисломолочные напитки, творог;
- орехи, семечки;
- мед;
- бобовые, соя;
- чеснок, лук.
Для понижения холестерина женщинам и мужчинам необходимо поддерживать водный баланс в организме. Пить можно обычную или минеральную воду, свежевыжатые соки, зеленый чай, несладкие компоты, морсы, травяные отвары и настои. Лучше стараться выпивать в течение дня 1—2 л жидкости, тогда обменный процесс в организме станет более интенсивный.
Вернуться к оглавлениюНародная медицина
Эффективно снизить холестерин и заменить статины помогут средства нетрадиционной медицины. Чтобы на период лечения не вызвать осложнений, важно строго соблюдать рецепты приготовления и дозировку. Заменять основные ингредиенты другими запрещено. Сначала следует проконсультироваться с врачом и согласовать с ним важные моменты, после начинать лечение.
Настойку нужно готовить из измельченного чеснока.Эффективное средство, снижающие холестерин и приводящее самочувствие в норму за 2 дня — чесночная настойка. Приготовить природное лекарство можно с помощью такого рецепта:
- Очистить от кожуры и измельчить 350 г чеснока.
- Залить массу 500 мл спирта, хорошо взболтать.
- Полученный состав оставить для настаивания в темное и прохладное место на 10 суток.
- Употреблять по 20 кап. готового напитка, предварительно разведя в стакане молока.
Достойная замена статинов — настой из плодов боярышника, который эффективный не только при повышенном холестерине, а и при многих других внутренних заболеваниях, поэтому это средство активно используется приверженцами нетрадиционных методов терапии. Холестерол можно снизить, если ежедневно перед едой употреблять настой, приготовленный таким способом:
- Высушенные плоды боярышника в количестве 2 ст. л. засыпать в термос и залить 1,5 л кипятка.
- Дать составу настояться 4—6 часов.
- Употреблять готовое лекарство по 2 ст. л. каждый раз перед основной трапезой.
Образ жизни и физическая активность
Человеку с высоким холестеролом нужно бросить курить.При повышенном холестерине необходимо пересмотреть свой жизненный уклад, так как вредные привычки играют немаловажную роль в прогрессировании болезни. Человеку следует отказаться от употребления алкогольных напитков и курения сигарет. Для повышения уровня хорошего холестерина важно подключить физическую активность — плавание в бассейне, прогулки на свежем воздухе, катание на велосипеде, езду на лыжах. Если состояние позволяет, можно заниматься легким бегом, посещать тренажерный зал, записаться на танцы, фитнес, йогу. Физические упражнения способствуют более активному функционированию внутренних органов, обновлению клеток, выведению из организма токсинов и вредных жиров.
Вернуться к оглавлениюПрофилактика
Чтобы уровень холестерина был всегда в норме, важно следить за образом жизни, придерживаться правильного питания, исключить вредные привычки и гиподинамию. Если у человека нарушен липидный обмен, следует регулярно проходить профилактические медицинские осмотры, сдавать кровь на анализы, при беспокоящих симптомах не заниматься самолечением, а срочно обращаться за медицинской помощью.
Как снизить холестерин без лекарств. Уникальные методы от природы | Здоровая жизнь | Здоровье
Вот семь целебных растений, которые нужно собрать этим летом, чтобы забыть о проблемах с холестерином.
Наш эксперт – доктор биологических наук, профессор, преподаватель Пятигорской фармацевтической академии Валерий Мелик-Гусейнов.
Боярышник
Как собрать. Используют цветки и плоды всех видов боярышника. Цветки собирают в сухую погоду в начале цветения. Сушат в сушилках или в хорошо вентилируемых помещениях, разложив их тонким слоем на ткани или бумаге. Плоды собирают спелыми, сушат в сушилках при температуре 55–60 °C, после высушивания отделяют плодоножки, выбрасывают испорченные плоды.
Рецепт. Настой готовят из расчёта 1 ст. ложка цветков или 2 ст. ложки измельчённых плодов на 1,5 стакана воды. Принимают в течение суток в 3 приёма за 30 минут до еды.
Смородина чёрная
Как собрать. Используют плоды и листья растения. Листья заготавливают во время цветения, плоды собирают в сухую погоду, очищают от примесей и сушат в помещении или в сушилках, подвяливая их при температуре 35–40 ˚С, затем досушивают при 55–60 ˚С.
Рецепт. Настой плодов готовят из расчёта 2 ст. ложки сырья на 1 стакан воды. Принимают по 0,5–1 стакану 2–3 раза в день.
Настой из листьев готовят из расчёта 2–3 ст. ложки измельчённого растительного сырья на 2 стакана воды. Принимают внутрь по ½ стакана 3 раза в день.
Донник лекарственный
Как собрать. Для лечебных целей используют траву донника, которую собирают в начале цветения. Верхнюю часть стебля и боковые побеги срезают ножом или серпом, сушат в сухую погоду на открытом воздухе в тени или на чердаках, хорошо проветриваемых помещениях. После сушки траву обмолачивают.
Рецепт. Настой готовят из расчёта 2 ч. ложки травы на 1,5 стакана воды. Принимают 3 раза в день за 20–30 минут до еды.
Щавель конский
Как собрать. Заготавливают корни щавеля. Их выкапывают весной или осенью, очищают от земли и надземных частей растения, промывают в проточной воде, разрезают на части и сушат в тени или сушилках при температуре 50 –60 °C, периодически переворачивая сырьё.
Рецепт. Настой готовят из расчёта 1 ст. ложка измельчённых корней на стакан воды. Принимают по 1 ст. ложке 3–5 раз в день. Учтите, щавель противопоказан больным, предрасположенным к образованию оксалатных почечных камней.
Рябина обыкновенная
Как собрать. Заготавливают зрелые плоды. После сортировки и удаления примесей сушат в хорошо проветриваемых помещениях или в сушилках при температуре 60–80 ˚С.
Рецепт. Настой готовят из расчёта 1 ст. ложка высушенных плодов на 1,5 стакана воды. Принимают в 3 приёма в течение дня.
Укроп
Как собрать. Используются семена укропа. Плоды укропа убирают осенью, когда растение и семена приобретут бурую или жёлто-бурую окраску. Стебли с зонтиками обмолачивают, семена очищают от посторонних примесей, сушат и хранят в сухом, прохладном месте.
Рецепт. Настой готовят из расчёта 1 ст. ложка травы или семян на 1,5 стакана воды.
Тыква
Как собрать. Заготавливают семена тыквы, которые сушат под навесом или на чердаке в течение 5–6 дней. Сушить семена в печи при высокой температуре не рекомендуется.
Рецепт. Тыквенную мякоть и семена тыквы включают в рацион при болезнях сердца, атеросклерозе и малокровии.
Три совета для здоровья сосудов
Худейте. Чем больше масса тела, тем больше холестерина вырабатывает ваша печень. Однако сидеть на голодной диете нельзя. Если организм лишён поступления жиров с пищей, резко активируется синтез собственного холестерина! То есть, как ни парадоксально, при голодании уровень вредного холестерина растёт.
Откажитесь от сигарет. Американские учёные провели исследование, в ходе которого выяснилось, что у людей, которые выкуривают более 20 сигарет в неделю, значительно повышается уровень холестерина в крови.
Будьте активны. Специалисты Европейского общества кардиологов сообщили о результатах обследования 8 тысяч офисных работников, которые специально не занимались спортом. Был замерен уровень их повседневной физической активности. Оказалось, уровень вредного холестерина в крови ниже у активных сотрудников.
Соблюдаем диету
- Правильное питание препятствует повышению уровня вредного холестерина в крови, поэтому важно грамотно составить своё меню.
- Ограничьте поступление жира с пищей (не более 30% суточной калорийности рациона) и заменяйте животный жир растительными маслами (подсолнечным, оливковым и другими). Откажитесь от жирных сортов мяса, замените их рыбой, птицей (без кожи) и бобовыми.
- Отдавайте предпочтение хлебу цельнозерновому и из муки грубого помола и кашам из необработанных злаков.
- Съедайте не менее 500 г овощей и фруктов в день.
- Ограничьте жареные блюда. Варите пищу, готовьте на пару.
Готовим настой
Необходимое количество растительного сырья поместите в эмалированную посуду, залейте кипячёной водой и доведите до кипения. Кипятите на слабом огне 10–15 минут, настаивайте не менее 45 минут до полного охлаждения, затем фильтруйте, а оставшуюся растительную массу выжмите и добавьте воды до получения первоначального объёма настоя.
Холестерин бывает полезный и вредный. Первый помогает строить новые клетки, нужен для выработки некоторых гормонов. А вот вредный откладывается на стенках сосудов, нарушает кровообращение и приводит к атеросклерозу. Две трети холестерина вырабатывается печенью, а остальное поступает с пищей.