Гипоксия у новорожденного что это такое последствия
Гипоксия у новорожденных: симптомы, последствия и лечение
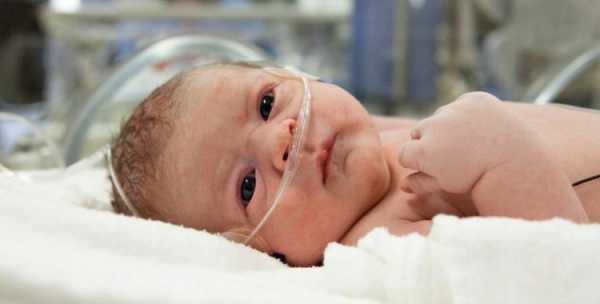
Считается, что примерно у 5 % новорожденных возникает гипоксия, и это связано с целым рядом факторов, которые могут возникать как во время беременности, так и в период родов. Сегодня мы подробнее поговорим о том, что это за состояние, каковы его основные причины и что женщине нужно знать, чтобы предотвратить проблему, если это возможно.
Причины гипоксии у новорожденных
Это патологическое состояние, при котором малышу поступает недостаточное количество кислорода, что может привести к различным нарушениям в развитии крохи. Существуют различные формы этой патологии, которая может развиваться в период вынашивания (первичная форма) или в момент появления крохи на свет (вторичная).
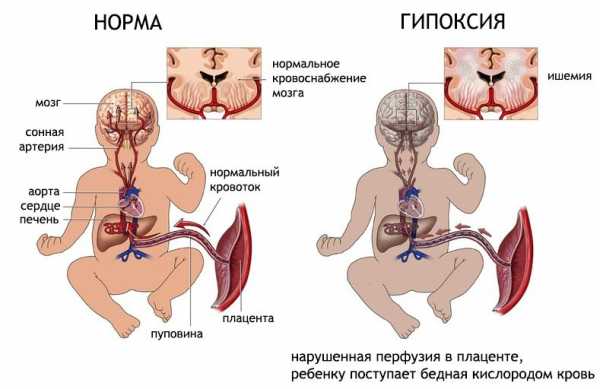
Достаточно часто у новорожденных наблюдается гипоксия головного мозга, при которой к мозгу новорожеднного поступает недостаточное количество кислорода, что может привести к серьезным и даже необратимым последствиям.
Первичную форму могут вызвать:
- Осложненная беременность.
- Различные внутриутробные инфекции, в том числе TORCH-инфекции.
- Резус-конфликт между мамой и крохой.
- Сахарный диабет матери и хронические болезни сердца и легких.
- Преждевременная отслойка плаценты, гестоз или перенашивание беременности.
- Длительное перекрытие дыхательных путей слизью или околоплодными водами, которое может возникнуть сразу после рождения.
- Наличие вредных привычек, таких как курение, употребление алкогольных и наркотических средств. По этой причине у новорожденных может возникать хроническая гипоксия. Причина такой патологии – халатное отношение беременной к своему здоровью и здоровью будущего ребенка, а также несвоевременное лечение во время беременности.

Основными причинами вторичной формы можно считать:
- Различные нарушения кровообращения головного мозга, которые могут вызвать осложненные роды, обвитие пуповиной при естественных родах, некорректная помощь докторов и акушеров во время родоразрешения, что может привести к травме новорожденного.
- Нарушения и заболевания легких неинфекционного характера, которые приводят к недостаточному расправлению легочной ткани, что и затрудняет попадание кислорода в организм.

Что происходит в организме новорожденных при гипоксии
У новорожденного происходит сгущение крови и увеличивается ее вязкость. При этом эритроциты начинают активно присоединяться друг к другу, что приводит к усиленной агрегации этих частиц крови. Это приводит к нарушению микроциркуляции крови и может вызвать кровоизлияния, ишемию, отек тканей головного мозга, сердца, почек, надпочечников или печени.

Признаки гипоксии у новорожденных
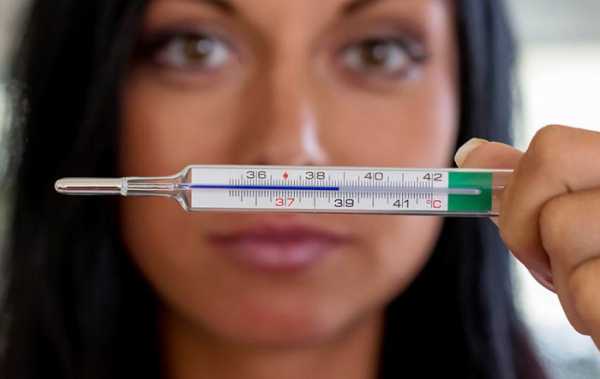
Как только новорожденный появляется на свет и еще через 5 минут после рождения проводится оценка состояния новорожденного по шкале Апгар, благодаря которой можно выявить степени гипоксии. У ребенка нет этой патологии, если она набирает 8-10 баллов, легкая степень определяется, если насчитывается 6-7 баллов, средняя степень наблюдается при 4-6 баллах, а тяжелая, когда состояние новорожденного оценивается всего в 0-3 балла.
При легкой степени наблюдаются следующие симптомы:
- Ослабленное дыхание, но первый вдох новорожденный делает на первой минуте.
- Наблюдается снижение мышечного тонуса.
- Посинение носогубного треугольника.
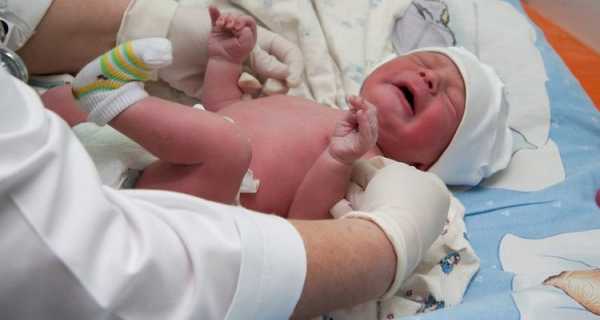
При гипоксии средней тяжести наблюдаются следующие симптомы:
- У новорожденного нерегулярное и достаточно ослабленное дыхание.
- При рождении он издает слабый крик.
- Рефлекторная возбудимость и мышечный тонус значительно пониженные.
- Кожа становится синюшной из-за того, что происходит недостаточное кровоснабжение капилляров.
- Синусовый ритм замедляется и нарушается частота сердечных сокращений (брадикардия).
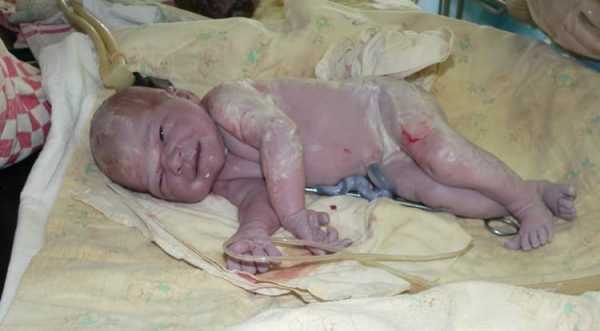
При патологии тяжелой степени наблюдается следующее:
- Нерегулярное или отсутствие дыхания.
- Выраженное нарушение сердечного ритма.
- Полное или частичное отсутствие тонуса мышц и рефлексов.
- Значительная бледность кожных покровов.
- Фиксируется почечная недостаточность, о чем может свидетельствовать бронзовая пигментация кожи.
- Тяжелая форма очень опасна и требует незамедлительного лечения.
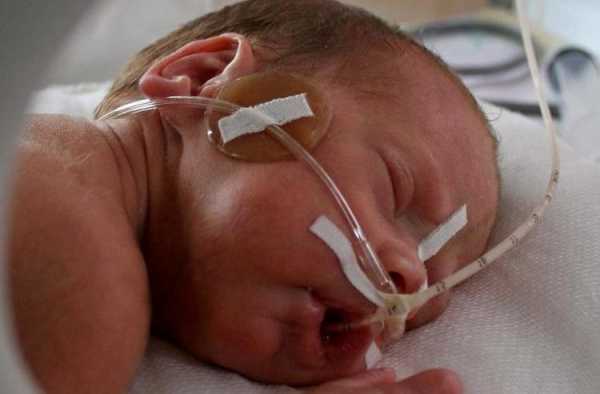
Лечение
Лечить такое состояние нужно сразу же после постановления диагноза и чем быстрее это сделать, тем эффективнее будет лечение. Сначала нужно удостовериться, что у малыша чистые дыхательные пути, поэтому сразу же после рождения врач очищает их с помощью специального оборудования. Если новорожденный все равно не дышит, ему надевают кислородную маску.
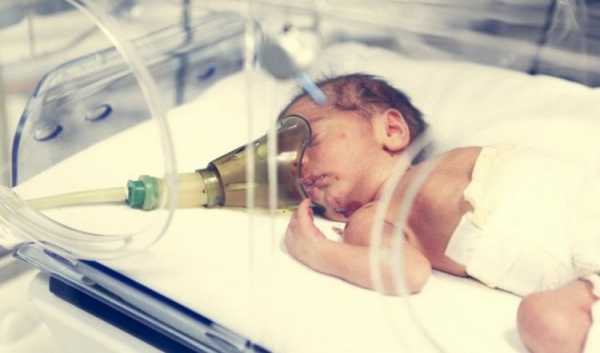
При легкой форме не проводится специальное лечение, достаточно вовремя проходить курсы массажа, лечебную гимнастику и различные физиопроцедуры.
При состоянии средней тяжести назначают лекарственные средства, улучшающие кровообращение головного мозга и нормализующие обменные процессы в организме. Если у новорожденного тяжелая форма, его отправляют в реанимацию. При отеке тканей головного мозга могут назначать мочегонные препараты, при возникновении сильного напряжения мышц и судорог – противосудорожные лекарства.
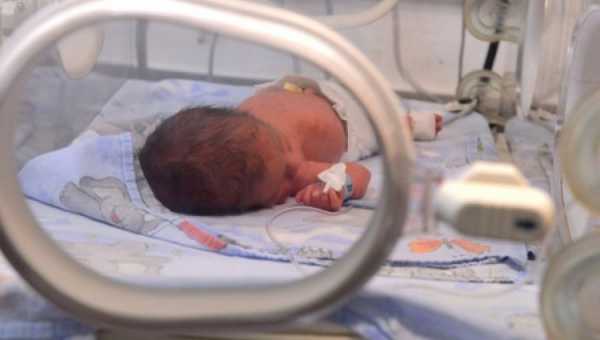
Уход за ребенком после перенесенной гипоксии
При удовлетворительном состоянии ребенка выписывают домой и в дальнейшем он должен наблюдаться у участкового педиатра и невропатолога. Как правило, такие детки продолжают пить препараты, которые улучшают кровообращение и питают головной мозг. Если у него были судороги, он продолжает пить противосудорожные лекарства. Также еще могут рекомендовать препараты, которые нормализуют внутричерепное давление крохи.
В дальнейшем контролируется обмен веществ грудничка и по необходимости могут назначаться витамины и добавки, которые способствуют нормализации и лучшему усвоению организмом витаминов и микроэлементов. Важно также следить за питанием малыша, чтобы он не переедал, т. к. это дополнительная нагрузка на весь организм, и она крайне нежелательна.
Если было кровоизлияние, неонатологи могут рекомендовать некоторое время не кормить его грудью, чтобы он не напрягал мышцы лица и голову в целом.
Дополнительно могут назначать массаж, ванночки с травяными сборами и лечебную гимнастику.
А еще очень важно, чтобы в доме была спокойная обстановка и малыш мог чувствовать себя комфортно и легко. Многие родители пытаются приучить кроху спать отдельно в кроватке, и часто это не так просто сделать, малыш может долго плакать и кричать, напрягая нервную систему и головной мозг. И если у новорожденного была гипоксия, это может навредить его здоровью, поэтому в такой ситуации стоит рассматривать совместный сон с ребенком. Во-первых он будет быстрее засыпать, а сон станет гораздо спокойнее и продолжительнее.

Мероприятия для профилактики гипоксии у новорожденных
Каждая женщина должна планировать беременность и подготовить свой организм к вынашиванию. Профилактика начинается с правильной подготовки:
- Необходимо отказаться от вредных привычек.
- Нормализовать свой рацион и сон.
- Регулярно выполнять достаточную физическую нагрузку и как можно чаще бывать на свежем воздухе.
- Пройти необходимое обследование, чтобы исключить инфекции и патологии, которые могут навредить беременности.
Во время беременности необходимо:
- Регулярно посещать своего врача и выполнять все предписания и рекомендации.
- Проводить вовремя необходимое обследование и лечение, если это нужно.
- Пройти подготовку к родам, чтобы знать как вести себя во время схваток и потуг. Правильные действия помогают ребенку появиться на свет без осложнений, а вот неправильные могут навредить и спровоцировать у крохи кислородное голодание.
- Новорожденному необходимо как можно быстрее освободить верхние дыхательные пути от слизи и вод.
Успешная подготовка помогает избежать многих проблем не только во время беременности, но и родов.

Видео о гипоксии у новорожденных
Предлагаем вашему вниманию небольшое, но информативное видео о том, что это за состояние, чем оно опасно и какие могут возникнуть последствия, а также как можно предупредить эту патологию, чтобы вовремя принять все необходимые меры.
Полезная информация
Не всегда беременность проходит комфортно и без каких-либо проблем. Многие будущие мамочки сталкиваются с такой проблемой как тонус матки или еще с одним не очень приятным явлением, которое называется отслойка плаценты. Практически каждая женщина проходит через токсикоз, а некоторым даже знаком такой диагноз как угроза выкидыша. Вы можете дополнительно ознакомиться еще и с этой информацией, чтобы знать, что это за состояния и как их предупредить. Особенно это актуально, для тех, кто планирует беременность в скором будущем.
Приходилось ли вам сталкиваться с такой проблемой? Что бы вы могли посоветовать другим, кто находится в такой ситуации? Поделитесь в комментариях своими историями и не забывайте оставлять ваши отзывы о прочитанном.
Гипоксия у новорожденных: причины и последствия патологии
Гипоксия у новорожденных сопровождается кислородным голоданием тканей головного мозга ребенка. Это патологическое состояние не является самостоятельной болезнью, а развивается вследствие влияния на младенца ряда патологических факторов.
Гипоксия опасна для новорожденного. В редких случаях она способна сделать ребенка инвалидом, либо вовсе лишить его жизни. Встречается патология у 4-6% грудничков.
Причины
Гипоксия головного мозга у новорожденных может возникать из-за влияния различных факторов. Основные причины развития патологии:
- Полученная травма младенца во время его прохождения по родовым путям.
- Родоразрешение с применением щипцов.
- Резкое снижение кровяного давления у беременной женщины во время родов.
- Занесение инфекции в организм плода во время прохождения по родовым путям или во время его нахождения в матке. Приводить к гипоксии головного мозга способны такие заболевания, как сифилис, краснуха, цитомегаловирус, герпес.
- Резус-конфликт матери и ребенка.
- Антифосфолипидный синдром.
- Порок сердца.
- Закупорка дыхательных путей младенца околоплодными водами, слизью или каловыми массами.
- Опасные неинфекционные болезни матери. К ним относятся: анемия, патологии органов дыхания, сахарный диабет, нарушения в функционировании щитовидной железы, порок сердца. В таких условиях организм не в состоянии обеспечить достаточным уровнем кислорода даже саму женщину, поэтому большинство младенцев появляются на свет с признаками гипоксии.
- Вынашивание и рождение сразу нескольких детей.
- Отягощенный гестационный период. Спровоцировать патологию способна ранняя отслойка плаценты, позднее родоразрешение и токсикоз на последних неделях беременности.
- Рождение недоношенного ребенка.
- Многоводие и маловодие.
- Вредные привычки у женщины, которые она не оставила на время вынашивания плода. Гипоксия может возникать из-за курения беременной, алкоголизма или наркомании.
- Прием беременной женщиной лекарственных препаратов.
- Серьезные погрешности в питании будущей матери.
- Хронический стресс у беременной женщины.
- Проживание будущей матери в экологически неблагоприятных условиях, работа на вредном производстве.
- Неполное расправление легких у младенца. Эта причина приводит к гипоксии на фоне пневмопатий (неинфекционное поражение легочной ткани младенца).
- Нарушение мозгового кровообращения у ребенка.
Причины гипоксии, которые действуют на ребенка во время его нахождения в утробе матери, называют антеральными. Те факторы, которые провоцируют дефицит кислорода после рождения малыша, относятся к интранатальным.
Иногда причиной гипоксии становится пуповина. Кислородное голодание развивается у младенцев с обвитием, наличием истинных узлов, сжатием пуповины или разрывом ее сосудов.

Симптомы
Гипоксия у новорожденного ребенка приводит к тому, что симптомы будут давать о себе знать в течение долгого времени. Главным критерием является наличие дыхательных расстройств, которые провоцируют сбой в работе сердца и в системе кровообращения.
Тяжесть гипоксии определяется по шкале Апгар. Она имеет три степени:
- От 6 до 7 баллов – у новорожденного легкая гипоксия. При этом ребенок делает вдох в течение первых 60 секунд после появления на свет. Дыхание ослабленное, окраска кожи синюшная. Тонус мышц снижен. Такое состояние не требует специальных мероприятий.
- От 4 до 5 баллов – гипоксия средней степени тяжести. Вдох ребенок выполняет в течение первых 60 секунд, дыхание слабое, сбивчивое. Малыш тихо кричит, его пуповина пульсирует. Лицо и конечности синего цвета, мышечный тонус снижен. При грамотно организованной терапии справиться с патологией удастся за несколько дней.
- От 1 до 3 баллов – тяжелое удушье. Дыхание редкое, либо появляется в виде хрипов, ребенок не кричит, пуповина не пульсирует. Кожа младенца бледная. У детей с тяжелым удушьем диагностируется недостаточность функционирования надпочечников. Для спасения жизни ребенка требуются экстренные реанимационные мероприятия.
Если врач выставляет 0 баллов, то говорят о клинической смерти новорожденного.
Баллы по шкале Апгар выставляются на основании ряда критериев. К ним относятся: частота сердцебиения и дыхания, цвет кожных покровов, мышечный тонус и пяточный рефлекс.
Практически у всех детей, появившихся на свет, имеется легкая гипоксия. В норме она самостоятельно проходит через 5 минут.
Симптомы, указывающие на кислородное голодание:
- Слабость дыхания, либо его отсутствие.
- Тахикардия, которая сменяется брадикардией.
- Сбой сердечного ритма.
- Наличие шумов в сердце.
- Синюшность кожи.
- Низкая двигательная активность, либо ее отсутствие.
- Наличие зелени в околоплодных водах.
- Появление подкожных кровоизлияний.
По этим признакам врач сразу же выставляет диагноз.
Поздние признаки гипоксии
Кислородное голодание у новорожденных может быть пропущено в силу определенных обстоятельств. Если верный диагноз не был выставлен на первых минутах жизни младенца, натолкнуть на мысль о том, что с ним не все в порядке, должны следующие симптомы:
- Сонливость ребенка. Грудные дети должны просыпаться для обеспечения своих естественных нужд. В норме, они спят не более 21 часа в сутки. Оставшиеся 3 часа малыш должен бодрствовать.
- Беспокойный сон. Ребенок часто плачет, все время вздрагивает.
- Кожа рук и ног имеет мраморный окрас.
- Во время переодевания и выполнения гигиенических мероприятий ребенок мерзнет. Его конечности в течение длительного времени остаются холодными на ощупь.
- В состоянии покоя и во время плача у ребенка подрагивают лицевые мышцы.
Если мать замечает у младенца такие симптомы, она должна сообщить об этом педиатру.
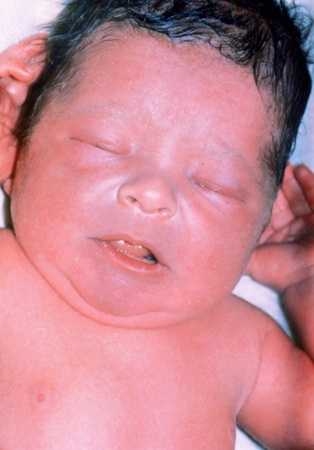
Последствия и осложнения
Гипоксия у новорожденных способна вызвать тяжелые последствия. В первую очередь страдает головной мозг ребенка. Эта патология носит название гипоксической энцефалопатии. Если кислородное голодание тканей было легким, то все симптомы нарушения самостоятельно пройдут через неделю.
Тяжелая энцефалопатия проявляется заторможенностью младенца, вплоть до развития судорог и комы. Ребенку требуется стационарное лечение. Полноценное восстановление может занять месяцы и даже годы. В течение этого времени он должен находиться под регулярным врачебным присмотром. Иногда последствия ишемии сохраняются в течение всей жизни.
К ранним осложнениям гипоксии относятся: водянка головного мозга, менингит, сепсис, воспаление легочной ткани, неврологические патологии. Поэтому так важно следовать всем врачебным рекомендациям, которые направлены на устранение явлений гипоксии.
Другие осложнения гипоксии, развивающиеся в отдаленном периоде:
- Повышенная тревожность.
- Беспричинное беспокойство ребенка.
- Нестабильность психики.
- Задержка физического и умственного развития, что приводит к низкой успеваемости в школе.
- Регулярные головные боли.
- Стойкое повышение внутричерепного давления.
- Вегетососудистая дистония.
- Развитие эпилептических припадков.
- Поражение нервных тканей.
Современная медицина позволяет избежать тяжелых последствий гипоксии головного мозга. Поэтому инвалидизация ребенка и летальный исход наблюдаются редко.
Своевременная диагностика и лечение гипоксии – это залог здоровья ребенка в будущем.
Диагностика
Врач определяет кислородное голодание у ребенка, отталкивается от шкалы Апгар. Важно учитывать частоту дыхания и сердечных сокращений, наличие рефлексов у младенца, его мышечный тонус. Обязательно выполняется забор крови для проведения лабораторного анализа КОС (кислотно-основное состояние).
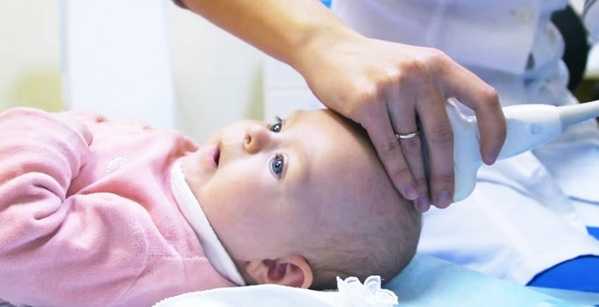
Младенцу показано раннее проведение УЗИ головного мозга. Это исследование носит название ультрасонографии. Состояние мозга оценивается через незаросший родничок. Врач получает информацию о состоянии церебральных сосудов, о наличии и расположении кровоизлияний, если таковые имелись.
В отличие от взрослых людей, гипоксия головного мозга у новорожденных вызывает тяжелые последствия в виде повышенной нервной возбудимости, а очаговая симптоматика у них отсутствует. Это означает, что у младенца может не быть судорог, но он не переносит ношения на руках, быстро мерзнет, сильно плачет без имеющейся на то причины. В тяжелых случаях наблюдается угнетение деятельности центральной нервной системы.
Лечение
Гипоксия у грудничка – это опасное состояние, которое требует незамедлительного начала лечения. Головной мозг особенно восприимчив к дефициту кислорода, поэтому последствия могут быть самыми серьезными. Отсутствие терапии приводит к необратимым изменениям в его структуре.
Тяжелая гипоксия требует реанимационных действий со стороны медицинского персонала. Они должны быть направлены на устранение дыхательной недостаточности, на нормализацию сердечной деятельности. Важно восстановить обменные процессы в организме малыша, стабилизировать баланс электролитов.

Алгоритм лечебных мероприятий:
- Освобождение органов дыхания от попавшей в них слизи, каловых масс, околоплодных вод. Их удаляют с помощью специального аспиратора.
- Подача младенцу кислорода с помощью маски и через носовой катетер. Тяжелое поражение мозга требует подключения к аппарату искусственной вентиляции легких. Иногда выполняется интубация.
- Подача раствора глюкозы концентрацией 20% и кокарбоксилазы. Дозу рассчитывают согласно весу ребенка. Капельницу подключают к пуповинной вене.
- Выполнение непрямого массажа сердца. Его проводят при развивающейся брадикардии или отсутствии сердечной деятельности.
- Переливание крови. Процедуру выполняют при развитии гемолитической болезни новорожденных.
- Устранение патологической симптоматики. Может потребоваться купирование судорог, снижение внутричерепного давления, устранение явлений гипотонии.
После устранения острой стадии гипоксии ребенка могут поместить в инкубатор для дальнейшего мониторинга его состояния. Когда угроза для жизни и здоровья будет устранена, младенца переводят в палату к матери.
После выписки из родильного дома за ребенком устанавливается особый режим наблюдения. Он позволит вовремя обнаружить и предупредить развитие поздних осложнений гипоксии.
Отсроченная реабилитация младенца
Ребенку, пережившему кислородное голодание, требуется посещать физиотерапевтический кабинет. В обязательном порядке ему назначают лечебный массаж и гимнастику. Врач подбирает оптимальный режим кормления, объясняет родителям правила ухода за младенцем.
Иногда после выписки из роддома необходим прием препаратов, направленных на снижение внутричерепного давления. Чаще всего назначают Диакарб и Аспаркам. По показаниям используются противосудорожные лекарственные средства.
Для профилактики нервных расстройств и для улучшения питания головного мозга может быть использован Пирацетам или Винпоцетин. Народные методы лечения в раннем возрасте не применимы. Если мать замечает, что у младенца начинают проявляться отдаленные последствия гипоксии, откладывать визит к врачу не следует.
Кроме наблюдения у педиатра, ребенок должен несколько раз в месяц осматриваться неврологом.
Профилактика
Профилактика гипоксии у ребенка – это одна из первоочередных задач, которая встает перед беременной женщиной. Чтобы не пришлось долго лечиться от последствий кислородного голодания, будущая мама должна соблюдать следующие рекомендации:
- Проводить время на свежем воздухе. Важно не просто сидеть, а совершать пешие прогулки. Так организм будет получать достаточное количество кислорода.
- Отказаться от вредных привычек. Алкоголь и табачный дым отрицательным образом влияют на состояние плода.
- Заниматься специальной гимнастикой для беременных женщин.
- Регулярно наблюдаться у гинеколога, соблюдать его рекомендации.
- Вовремя сдавать анализы.
- Правильно питаться. В меню обязательно должны присутствовать свежие фрукты и овощи, яйца, зелень, морепродукты, печень. Доказано, что анемия способствует развитию гипоксии плода.
- Придерживаться распорядка дня.
- Все экстрагенитальные инфекции должны быть пролечены до появления ребенка на свет.
Сразу после начала схваток необходимо вызывать скорую помощь и отправляться в медицинское учреждение. Только в условиях роддома новорожденному может быть оказана качественная помощь. Роды на дому являются опасными. Очень часто такие мероприятия заканчиваются тяжелыми последствиями для женщины и ребенка.

С целью профилактики гипоксии, акушеры должны незамедлительно снимать пуповину с шеи ребенка. Важно быстро очищать его дыхательные пути от слизи и других примесей, мешающих нормальному дыханию. Соблюдение акушерского пособия при ведении родов является основной профилактики гипоксии в условиях роддома.
Прогноз
Прогноз зависит от того, как сильно пострадал головной мозг ребенка. Немаловажное значение имеет скорость и полнота оказания медицинской помощи. У большинства младенцев в месячном возрасте и старше наблюдаются различные расстройства. Они проявляются в виде судорог, гипервозбудимости, перинатальной энцефалопатии. При качественной реабилитации к младшему дошкольному возрасту от этих явлений удается избавиться. Хотя лабильность психики, головные боли и некоторое отставание в развитии может сохраняться в течение жизни.
Тяжелая гипоксия способна приводить к формированию кист в головном мозге, развитию эпилепсии, гидроцефалии. Прогноз зависит от конкретного осложнения, возникшего у ребенка.
Каждая будущая мать должна понимать опасность гипоксии для младенца и прикладывать усилия, направленные на ее профилактику.
Гипоксия головного мозга у новорожденных
Гипоксия у детей может возникнуть в период внутриутробного развития или при рождении. Нехватка кислорода может привести к проблемам со здоровьем у ребёнка. Если диагностирована гипоксия головного мозга у новорожденных, последствия интересуют всех родителей.
Многое будет зависеть от того, как долго малышу не хватало кислорода, а также от своевременности и правильности решения. Патология достаточно распространена, и она обнаруживается у 6% новорожденных. Родители должны понимать, с чем им приходится иметь дело, чтобы можно было принять правильные меры.
Характеристика
Гипоксия головного мозга у новорожденных — это патология, при которой ребёнок испытывает недостаток кислорода, поступающего от матери к плоду. Часто данная проблема возникает в период беременности, поэтому женщине нужно внимательно следить за своим здоровьем и за состоянием малыша.

Гипоксия встречается острая и хроническая. Первый вид часто возникает из-за тяжёлых родов, которые значительно сказались на здоровье ребёнка. При хронической форме ребёнок длительное время испытывает кислородное голодание.
Важно знать особенности данного состояния, чтобы не усугубить ситуацию и не допустить значительного ухудшения здоровья малыша.
Нехватку кислорода нельзя назвать безопасной патологией, потому как она имеет немало осложнений. Нарушение сказывается на внутренних органах, особенно на лёгких, сердце и печени. В некоторых случаях малыш может даже получить статус инвалида. Только своевременное лечение позволит не допустить появления опасных осложнений.
Разновидности
Гипоксия головного мозга у детей может развиваться как из-за внешних, так и из-за внутренних факторов. Существует несколько разновидностей патологии, которые важно определить для дальнейшего лечения.

Типы гипоксии:
- Дыхательная гипоксия. Она появляется из-за того, что у человека нарушена работа дыхательной системы. Нередко болезнь выступает в виде побочного эффекта астмы, повреждения мозга и паралича мускулатуры.
- Болезнь гипоксического характера. Она определяется, когда голова не получает достаточное количество кислорода из внешнего мира. Подобная ситуация возникает, например, при подъёме на высоту.
- Циркуляторная патология. Её выделяют, если у человека имеются болезни сердечно-сосудистой системы. На их фоне может быть нарушение кровотока, из-за чего кислород не попадет в достаточном количестве в центральную нервную систему. Как итог, человек пребывает в состоянии шока. Из-за данного состояния нередко возникает ишемический инсульт.
- Патология тканей. Она появляется тогда, когда наблюдаются проблемы с поглощением кислорода клетками. Голодание возникает из-за ферментной блокады. Нередко патология может появиться, если человек постоянно контактирует с ядами или опасными для здоровья лекарствами.
- Гемическая гипоксия. Данная болезнь возникает, когда есть проблемы с транспортировкой кислорода. Сосудам не достаёт данного элемента, а также гемоглобина. Проблема появляется при отравлении ядовитыми элементами, а также газами.
Независимо от вида заболевания, важно своевременно начать лечение, чтобы не допустить серьёзных осложнений. Для начала придётся пройти диагностику, чтобы можно было убедиться в наличии конкретного заболевания.
Причины
Существует немало причин, по которым появляются гипоксические изменения головного мозга у новорожденных. Причём многие негативные факторы можно предотвратить, что особенно актуально для беременных женщин. Условно причины можно поделить на 3 группы в зависимости от того, при каких обстоятельствах возникло нарушение.
Отклонения при беременности:
- Вероятность выкидыша.
- Плацентарные нарушения.
- Обвитие шеи пуповиной.
- Преждевременные роды, либо вынашивание ребёнка дольше положенного срока.
- Многоплодная беременность.
- Гистоз.
Если у женщины беременность не проходит гладко, важно постоянно наблюдаться у врача и удостовериться в том, что плод находится в нормальном состоянии. Чтобы новорожденный ребёнок был здоровым, крайне важно не допускать гипоксические нарушения.
Отклонения у матери:
- Наличие анемии, либо малокровие.
- Проблемы с сердечно-сосудистой системой.
- Болезни бронхолёгочного типа.
- Возникновение беременности у женщины, которой меньше 18 лет или больше 35 лет.
- Патологии мочеиспускательных органов.
- Вредные привычки, такие как употребление наркотиков, алкоголя или никотина.
- Постоянные стрессы, плохое питание, отсутствие сна.

По этой причине важно следить беременной женщине за своим здоровьем. Также следует обязательно отказаться от вредных привычек и пересмотреть свой образ жизни. От этого будет зависеть то, насколько правильно будет развиваться плод.
Проблемные роды:
- Обвитие плода пуповиной. Это одна из наиболее частых причин, по которым возникает нехватка воздуха у ребёнка.
- Родовые травмы.
- Тяжёлые роды, как для матери, так и для ребёнка.
- Использование лекарственных средств, которые могут сказаться на состоянии малыша.
- Большой размер плода.
Если возможно, негативные факторы следует устранить, чтобы не пришлось потом сталкиваться с негативными последствиями. Каждая молодая должна позаботиться о том, чтобы снизить вероятность развития гипоксических изменений у малыша. Если же предотвратить данное состояние не удалось, тогда стоит своевременно заметить характерные симптомы.
Признаки
При гипоксии головного мозга у новорожденного возникают различные проявления, которые могут заметить как родители, так и врачи. Самостоятельно диагностировать патологию невозможно, поэтому важно сразу обратиться к доктору. После проведения обследований можно будет однозначно сказать, с какой проблемой пришлось столкнуться.
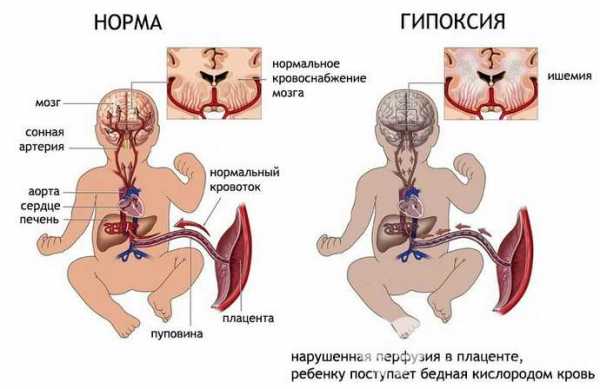
Главные симптомы:
- Сбои в работе сердца. Могут присутствовать шумы, повышенный пульс, аритмия, брадикардия.
- У ребёнка наблюдается небольшой кровяной объём.
- Родившийся ребёнок не плачет в момент появления на свет.
- Имеются сосудистые тромбы.
Данные отклонения в большинстве случаев выявляются ещё в родильном доме. Их обнаружение – задача врачей, а не родителей. При этом мама самостоятельно может заметить нарушения у ребёнка, которые могут говорить о гипоксии. На них обязательно стоит обратить внимание для того, чтобы своевременно диагностировать гипоксию.
Признаки:
- Наличие судорог.
- Неспокойный сон у новорожденного.
- Постоянный плач без какой-либо причины.
- Ребёнок вздрагивает, когда к нему касаются.
- Дрожание рук, ног и подбородка во время плача.
- Нарушение тонуса мышц.
- Малыш постоянно замерзает.

В этом случае следует обязательно проконсультироваться с врачами, чтобы своевременно принять меры. При этом важно определить степень гипоксии, чтобы понимать, насколько нарушения серьёзные. Если кислородное голодание в тяжёлой форме, тогда возможны наиболее неблагоприятные последствия.
Степени по шкале Апгар
Ребёнку при рождении даётся оценка в зависимости от того, насколько хорошо функционируют все системы в организме. Для этого используется шкала Апгар, по которой ориентируются врачи. Сначала оценивается состояние на первой минуте жизни, а затем спустя 5 минут.
Какие могут быть баллы:
- От 0 до 3 – тяжёлая форма гипоксии.
- От 4 до 5 – средняя тяжесть кислородного голодания.
- От 6 до 7 — лёгкое нарушение.
- От 8 до 10 – с ребёнком всё хорошо.
Оцениваться будет частота дыхания, наличие рефлекторной активности, окрас кожи, мышечный тонус. Также внимание уделяется частоте сокращений сердца. В зависимости от того, имеются ли у ребёнка нарушения, будет ставиться конкретный балл. Лёгкая гипоксия самостоятельно проходит в течение 5 минут, а вот остальные степени требуют лечения.
Диагностика и лечение
Для того чтобы поставить точный диагноз, важно пройти обследование. Ещё в период беременности женщине необходимо будет выполнить УЗИ плода, тест на шевеления, а также прослушать сердцебиение. По результатом исследований можно будет понять, есть ли угроза для малыша.
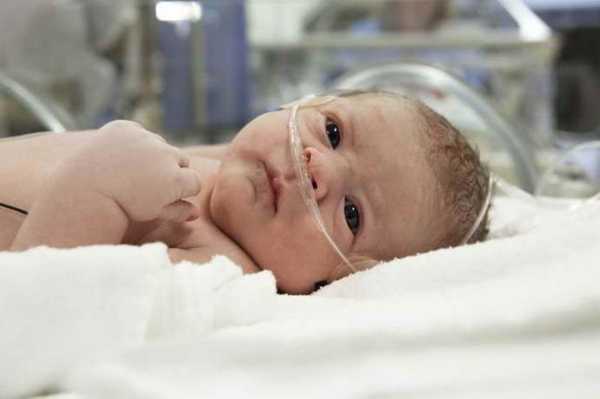
После рождения малышу делают УЗИ головного мозга и неврологическое обследование. Если будут замечены отклонения, тогда можно заподозрить наличие гипоксии.
При лечении сначала восстанавливают дыхание при помощи аспирации, затем могут применить искусственную вентиляцию лёгких. В пуповину вводят раствор глюкозы и кокорбоксилазу. При бардикардии делают массаж сердца, а также в вену вводят адреналин и другие лекарства. После этого ребёнку потребуется давать витамины, выполнять инфузионное лечение, а также проводить оксигенотерапию.
Последствия — видео
Наиболее опасной является острая форма гипоксии головного мозга. Именно данная разновидность может привести к различным отклонениям, которые сказываются на качестве жизни человека. Обязательно нужно своевременно пройти курс лечения, если хочется сохранить здоровье ребёнка.
Различные последствия возникают в том случае, когда малышу не была оказана правильная помощь. В такой ситуации патология способна негативно влиять на качество жизни. Осложнения могут быть как лёгкими, так и серьёзными.
Возможные последствия:
- Ускоренное сокращение сердца. При этом наблюдается повышенное артериальное давление. При гипоксии перераспределяется кровоток, из-за чего возможны трофические нарушения. Опасность заключается в том, что внутренние органы могут перестать нормально функционировать.
- Становится другой частота дыхания. У человека появляется одышка.
- Мозг вырабатывает большое количество эритроцитов. Из-за этого возникает риск появления тромбов.
- Часто появляются судороги в детском возрасте.
- Ухудшается зрительная функция.
Церебральная гипоксия либо патология иного вида не должна пускаться на самотёк. Должна быть пройдена терапия, при этом ребёнок должен наблюдаться у врача для контроля над изменениями. Если не начать своевременно лечение, нередко может наблюдаться отставание в развитии. Дети хуже набирают вес, долго не говорят, а также имеют расстройства неврологического характера. Чтобы этого не допустить, достаточно вовремя посетить врача и пройти курс лечения.
Гипоксия головного мозга у новорожденных детей: причины, симптомы, последствия
Последствия гипоксии, которая сопровождается дефицитом кислорода в тканях головного мозга, у новорожденных связаны с нарушениями, вызванными кислородным голоданием. Расстройство оксигенации мозгового вещества приводит к метаболическим сбоям, в частности к нарушению процессов окисления, развитию ацидоза (смещение кислотно-щелочного баланса в сторону увеличения кислотности), уменьшению энергетического клеточного потенциала, избытку нейромедиаторов, нарушению обмена веществ в нервной ткани – в глиальных клетках и нейронах.
Характеристика патологии
Гипоксия мозга – недостаток снабжения мозгового вещества кислородом, патология у новорожденного часто приводит к серьезным нарушениям физического и психического развития. Перинатальная (возникающая в период с 22 недели гестации по 7 день жизни младенца) энцефалопатия гипоксической этиологии диагностируется у 5% появившихся на свет грудничков.
Повреждения структур мозга составляют 60% в общей массе болезней, поражающих нервную систему и выявленных в детском возрасте, чаще возникают как результат нарушения родового процесса. Последствия кислородного голодания мозга у новорожденных выражаются в развитии заболеваний – ДЦП, ММД (минимальная дисфункция мозга), эпилепсия.
В условиях гипоксии происходит нарушение метаболических процессов, в частности перекисного окисления липидных фракций (ПОЛ), что приводит к аккумуляции свободных радикалов, развитию гидроперекисии (преобразование липидов в первичные продукты ПОЛ с последующим повреждением липидного слоя клеточной мембраны). В результате повышается проницаемость мембран нейронов, возникает расстройство церебральной гемодинамики, протекающее по ишемическо-геморрагическому типу.
Разновидности гипоксии
Нарушение оксигенации (насыщение кислородом) крови коррелирует с гипоксией периферической и центральной формы. В первом случае в патогенезе участвуют патологические процессы, затрагивающие дыхательные пути и альвеолярный кровоток. Дисфункция дыхательного центра лежит в основе патогенеза центральной гипоксии. Этиологические факторы, провоцирующие возникновение периферической гипоксии:
- Респираторный дистресс-синдром (тяжелое расстройство дыхания, выявляется преимущественно у недоношенных новорожденных, что связано с недоразвитием, незрелостью легких).
- Аспирация (попадание в дыхательные пути плода) околоплодных вод.
- Пневмоторакс (присутствие воздуха в плевральной полости легкого).
- Бронхолегочная дисплазия (заболевание морфологически незрелых легких, выявляется преимущественно у недоношенных младенцев).
- Врожденные аномалии дыхательной системы.
Центральная гипоксия головного мозга у детей развивается вследствие артериальной гипотонии, артериальной гипертензии, анемии матери. Спровоцировать гипоксическую энцефалопатию могут пороки формирования мозга плода и плацентарная недостаточность (нарушение функций плаценты).
Различают хроническую (перинатальную) и острую (родовую) формы. Первая коррелирует с нарушением течения беременности, вторая связана с травмами и патологиями, возникшими в результате родовой деятельности.
Причины возникновения
Гипоксия, которая является причиной повреждения головного мозга у новорожденных, отличается полиморфной этиологией. Возникновение патологии коррелирует со многими влияющими факторами:
- Возраст матери младше 20 лет или старше 40 лет.
- Отслаивание плаценты до наступления срока родов.
- Предлежание (неправильное расположение) плаценты.
- Преэклампсия (осложнение беременности в III триместре, связанное с изменением у матери показателей артериального давления, которые повышаются резко или медленно и равномерно).
- Нарушение срока родов (преждевременные, поздние).
- Попадание мекония (первые фекалии младенца) в околоплодные воды.
- Патологии сердца плода (брадикардия, тахикардия, приглушенные тона).
- Многоплодная беременность.
- Заболевания, перенесенные матерью в период гестации.
- Сахарный диабет у матери в анамнезе.
- Бесконтрольный прием матерью фармацевтических препаратов в период вынашивания плода.

Плацентарная недостаточность считается основной причиной гипоксии в антенатальном (предродовом) периоде. Патология протекает на фоне ухудшения всасываемости питательных, необходимых для развития плода веществ, поступающих через плаценту, и вследствие нарушения процесса их усвоения. Сопровождается нарушением газообмена (кислород и углекислота).
Состояние проявляется задержкой формирования плода, гипотрофией (белково-энергетическая недостаточность), недоразвитостью легких, дефицитом легочного сурфактанта (смесь поверхностно-активных веществ, выстилающих внутреннюю поверхность легочных альвеол). Перечисленные патологические процессы влекут серьезные заболевания у новорожденных детей – ДЦП, эпилепсию, синдромы повышенной активности и дефицита внимания, а также социальной дезадаптации.
Компенсация сахарного диабета у беременных женщин является профилактикой возникновения у ребенка дыхательного дистресс-синдрома и обусловленной им энцефалопатии гипоксической этиологии. Механизм кислородного голодания в этом случае связан с гиперинсулизмом плода, который формируется как ответная реакция на гипергликемию матери. Инсулин замедляет синтез лецитина, который является основным компонентом сурфактанта.
Причины гипоксических изменений, которые произошли в тканях головного мозга новорожденных в ходе родов, чаще связаны с нарушением родовой деятельности – расстройством сократительной функции матки (10-15% всех случаев), нарушением раскрытия шейки матки. Другие причины родовой формы гипоксии:
- Неправильное (ножное, ягодичное) предлежание плода.
- Затяжные или стремительные роды.
- Стимуляция родовой деятельности препаратом Окситоцин.
- Использование дополнительных средств (акушерские щипцы, выполнение кесарева сечения) для родоразрешения.
- Разрыв матки.
Кислородное голодание мозга у появившегося на свет ребенка может появиться как следствие гемолитической болезни, инфекционного внутриутробного заболевания, кровоизлияния в мозговое вещество и надпочечники. В неонатальный (с момента рождения по 28 день жизни) период в патогенезе кислородного голодания важную роль играют выявленные у младенца сердечная недостаточность, кардиомиопатия и другие патологии сердечно-сосудистой системы, недостаточность надпочечников.

Диагностика
Инструментальные методы включают нейросонографию, электроэнцефалографию, рентгенографию легких (при подозрении на врожденную пневмонию и другие воспалительные процессы в органах дыхания). Особенно подвержены повреждениям мозговой ткани вследствие кислородного голодания младенцы с дефицитом массы тела, выявленной гипогликемией (пониженный уровень глюкозы) и недостатком запасов гликогена. Состояние новорожденного оценивается по шкале Апгар. Использующиеся критерии:
- Внешний вид и состояние кожных покровов (цвет).
- Частота сокращений сердца (пульс).
- Мимика (сокращение мышц лица), которая возникает как ответная реакция на раздражающий фактор.
- Моторная активность, тонус мускулов.
- Параметры дыхания.
По каждому критерию оценка состояния осуществляется по шкале от 0 до 2 баллов, затем все баллы суммируются. Тестирование проводится на 1 и 5 минутах после появления ребенка на свет. Оценка 8-10 баллов указывает на удовлетворительное состояние малыша. Оценка 6-7 баллов (1 минута) свидетельствует о гипоксическом поражении легкой степени, 4-5 баллов (1 минута) является признаком централизации кровообращения, которое сопровождается нарушением в работе органов, в первую очередь ЦНС.
Оценка 0-3 балла указывает на тяжелую степень кислородного голодания, которое протекает с грубыми сбоями в работе органов и систем. Возможно развитие коматозного или шокового состояния. Младенец начинает слышать с первых минут жизни, тестирование в соответствии с критериями шкалы Апгар позволяет выявить его чувствительность к внешним раздражителям: когда врач вставляет катетер в носовые ходы ребенка, здоровый малыш начинает чихать.
Симптомы
Выделяют 3 периода развития перинатальной энцефалопатии, которая возникает в результате кислородного голодания – острый (с момента появления на свет до 30 дней жизни), восстановительный (с 30 дней до 1-2-годовалого возраста), исход. Клиническая картина различается в соответствии с периодом течения. Острый период сопровождается синдромами:

- Усиленной нервно-рефлекторной возбудимости. Симптомокомплекс характерен для состояния 6-7 баллов (Апгар). Типичны признаки: усиление спонтанной моторной активности, расстройство сна (беспокойный, прерывающийся), трудности при засыпании, удлинение фазы бодрствования в структуре суток, немотивированный плач. Параллельно наблюдается дистония (патологическое сокращение) мышц, усиление безусловных рефлексов, тремор (дрожание) конечностей и зоны подбородка.
- Судорожный. Типичные признаки: судороги тонико-клонического или тонического типа. Параллельно возникают клонические судороги местной локализации и гемиконвульсии (конвульсии в одной половине тела).
- Гипертензионно-гидроцефальный. Синдром характерен для состояния 4-6 баллов (Апгар). Проявляется увеличением диаметра черепа, расхождением швов костных структур черепа, выбуханием родничка. Типичные признаки: горизонтальный нистагм, косоглазие сходящего типа, мышечная дистония, вздрагивания, непроизвольный рефлекс Моро (разведение рук в стороны). Часто наблюдаются признаки: расстройство сна, цианоз (синюшный оттенок кожи).
- Угнетения. Синдром характерен для состояния 4-6 баллов (Апгар). Типичные признаки: вялость, гиподинамия (ослабление мышечной деятельности), ослабление моторной активности, гипорефлексия (слабые врожденные рефлексы).
- Коматозный. Синдром характерен для состояния 1-4 балла (Апгар). Типичные признаки: вялость и адинамия (отсутствие двигательной активности), гипотония и атония (отсутствие тонуса) мышц. Рефлексы не проявляются, зрачки не реагируют на световой раздражитель, реакция на болевое воздействие отсутствует. Наблюдаются признаки: нарушение дыхательного ритма, появление апноэ (остановки дыхания), приглушенные тона сердца, понижение значений артериального давления.
Чаще появляется несколько синдромов в комплексе. Острый период характеризуется преобладанием общемозговых нарушений без четко разграниченной очаговой симптоматики. У недоношенных малышей усиленная нервно-рефлекторная возбудимость может указывать на пониженные показатели судорожной готовности, что ассоциируется с активизацией судорожных, эпилептиформных процессов.
Методы лечения
При выявлении у детей симптомов, характерных для острого периода кислородного голодания мозга, лечение включает организацию вентиляции легких и коррекцию нарушений, спровоцированных респираторным дистресс-синдромом. Назначают аналоги сурфактанта, что способствует регрессу неврологической симптоматики. Основные направления терапии:
- Антиоксидантная (уменьшение последствий окислительного стресса).
- Метаболическая (регуляция обменных процессов).
- Сосудистая (укрепление и регуляция тонуса сосудистой стенки).
- Дегидратационная (повышение осмотического давления плазмы крови).
- Противосудорожная, противоэпилептическая.
Терапия направлена на нормализацию гомеостаза (саморегуляция) и обмена веществ, улучшение метаболизма в тканях, уменьшение проницаемости стенок элементов кровеносной системы. Массаж, лечебная гимнастика и другие оздоровительные процедуры показаны в восстановительный период. Параллельно проводится симптоматическое лечение, направленное на устранение неврологического дефицита.

Хирургическая операция (вентрикулярное шунтирование) проводится, если диагностированы кровоизлияния перивентрикулярной (вблизи желудочковой системы) локализации в сочетании с гидроцефалией постгеморрагического генеза. Около 20% детей после корректного лечения выздоравливают полностью.
Возможные последствия
Последствия для мозга при гипоксии у новорожденного зависят от длительности патологического процесса. У младенцев количество используемого мозгом кислорода составляет около 50% (у взрослых людей – около 20%). Большое количество поступающего кислорода обуславливает ускоренный метаболизм процессов окисления.
В зависимости от периода кислородного голодания, изменения в мозговом веществе могут выражаться в виде локального отека (легкая форма) или некротического поражения ткани (тяжелая форма), сопровождающегося геморрагическим пропитыванием (кровоизлияние). Если гипоксия сочетается с ишемией, происходит поражение чувствительных к дефициту кислорода участков (корковые структуры, зрительный бугор, мозжечок) с образованием очагов некроза. Различают степени патологического процесса:
- 1-я степень. Отечно-геморрагическая.
- 2-я степень. Глиоз энцефалического генеза.
- 3-я степень. Лейкомаляция (некротические изменения в белом веществе).
- 4-я степень. Лейкомаляция, сопровождающаяся кровоизлиянием.
Церебральная гипоксия 1 и 2 степени у новорожденного является курабельной (излечимой). Гипоксическое поражение мозговых структур 3 и 4 степени протекает на фоне необратимой гибели нейронов с вытекающими последствиями – дисфункция мозга, появление выраженной неврологической симптоматики, риск летального исхода. Гипоксия у новорожденных находится на 2 месте после недоношенности в общей структуре причин перинатальной смертности.
Гипоксическая энцефалопатия, развивающаяся в перинатальный период – патология, которая грозит серьезными последствиями. Регулярное посещение врача в период беременности и соблюдение врачебных рекомендаций снижают риск развития патологических процессов. Корректное лечение новорожденного поможет уменьшить негативное влияние дефицита кислорода на мозг.
Просмотров: 290
Гипоксия при родах и ее последствия для новорожденного
Гипоксия или кислородное голодание ребенка во время родов – очень распространенное явление. Рекомендуем будущим мамам ознакомиться с этой темой глубоко и подробно, чтобы избежать гипоксии у малыша во время беременности и родов, предупредить ее опасные последствия. Знание - сила! А знание в сочетании с материнской любовью – особая сила, способная сотворить чудо. Здоровье и развитие вашего малыша полностью зависит от ваших ежедневных действий во время беременности и в первые три месяца после родов.
Что такое гипоксия в родах?
Термин «гипоксия» обозначает нехватку кислорода в тканях. Гипоксия бывает двух видов:
- хроническая или перинатальная – когда малышу не хватает кислорода, поступающего с кровью мамы через плаценту во время беременности
- острая или родовая гипоксия – когда малыш испытывает давление во время родов, сосуды сжимаются, и кровь не поступает к органам и тканям ребенка.
Врачи выделяют несколько степеней гипоксии. Легкая гипоксия во время родов, как правило, неопасна и проходит без последствий. Чем дольше малыш испытывал кислородное голодание, тем тяжелее степень гипоксии, тем опаснее возможные последствия, тем тщательней должна быть реабилитация.
Современные детки рождаются со слабой недозревшей соединительной тканью. Это явление называется общей дисплазией. Поэтому, когда малыш испытывает давление во время естественных родов или баротравму в момент кесарева сечения, незрелые сосуды сжимаются слишком сильно, по ним перестает поступать кровь с кислородом, и ткани испытывают кислородное голодание. Клетки мозга впадают в «сонное состояние». Ребенок рождается уже с целыми областями спящих клеток.
В чем опасность гипоксии в родах?
После родов в организме ребенка
автоматически запускается апоптоз – генетически запрограммированный процесс избавления от неработающих и поврежденных клеток. В течении первых трех месяцев жизни ребенка апоптоз уничтожает спящие клетки безвозвратно. Но методы естественного развивающего ухода пробуждают спящие клетки, восстанавливают поврежденные соединения и ткани.
Человек обладает колоссальным потенциалом восстановления после родовых травм. Но этот потенциал у каждого ребенка разный. Кроме того, основной запас здоровья и жизненной силы закладывается еще во время беременности. Поэтому сразу после родов ни один врач не сможет спрогнозировать последствия гипоксии для конкретного ребенка. Некоторые малыши получают значительные родовые травмы, от которых к году не остается и следа. А есть детки, которые во время родов пострадали незначительно, но к году они получают диагноз ДЦП (Детский церебральный паралич) из-за внутриутробных проблем, на которые наложилась гипоксия и отсутствие реабилитации в первые 3 месяца жизни.
Минимальная мозговая дисфункция (МДМ) – одно из распространенных последствий гипоксии плода при родах. Сюда же относят гиперактивность и дефицит внимания (СДВГ), синдром школьной дезадаптации и т.д. Все это - легкие нарушения поведения и обучения, которые развиваются вследствие страдания нервной системы в раннем возрасте. Корректировать эти состояния сложно, требуется помощь специалистов. Гораздо проще предупредить профилактикой гипоксии во время беременности и правильным уходом сразу после родов.
Причины гипоксии ребенка в родах
Во время родов гипоксию у малыша вызывают нарушения естественного родового процесса: слишком слабые схватки, проблемы с кровяным давлением у мамы. Эти нарушения в свою очередь могут быть вызваны необоснованными пугающими мамочку медицинскими вмешательствами. Поэтому очень важно заранее всесторонне подготовиться
к родам. Подготовиться организационно: выбрать роддом, продумать, подготовить и согласовать с врачом и акушерками план родов. И подготовиться самой маме: натренировать родовую доминанту, чтобы во время родов оставаться сосредоточенной на своих ощущениях и не обращать внимания на то, что происходит вокруг и может помешать.
Роды на самом деле не столь травматичны, как принято думать. Остеопаты считают, что 99% проблем в родах – это проблемы, которые возникли во время беременности. И повреждения, которые малыш может получить в родах, опытный врач-остеопат поправит в течении 3х недель. А вот эмбриональные проблемы часто требуют внимания всю жизнь.
Гипоксия в родах тоже обычно возникает как следствие проблем во время беременности. Поэтому будущей маме нужно сделать все, чтобы избежать хронической внутриутробной гипоксии, а также все, что улучшает эластичность соединительной ткани малыша. Самый простой, полезный и надежный способ профилактики гипоксии – соблюдать рекомендации оздоровительной Программы. Это значит регулярно заниматься остеопатической гимнастикой, адаптационной гимнастикой, тренировать диафрагмальное дыхание. Для развития соединительной ткани малыша и повышения его устойчивости к гипоксии необходимы релаксация, детоксикация, экологическая защита, длительные ежедневные прогулки и так далее. Кроме того, всю беременность надо тренировать синхронное дыхание с помощником в родах. Ваш партнер в родах поможет в самый ответственный момент не забыть, как дышать правильно, чтобы снабдить малыша достаточным количеством кислорода. Дети, мамы которых занимались по оздоровительной программе во время беременности, показывают поразительную устойчивость даже во время тяжелых родов.
Как узнать, была ли гипоксия, нужен ли усиленный развивающий уход для реабилитации ребенка?
Вне зависимости от того, поставлен ли малышу диагноз «гипоксия» или нет, обратите внимание на основной показатель – баллы по шкале Апгар. Если указано значение 7 и меньше, гипоксия точно была и требуется усиленная реабилитация с помощью развивающего ухода в первые 3 месяца жизни ребенка. Если показатели выше 7, поздравляем вас, малышу удалось избежать серьезного кислородного голодания. В таком случае, развивающий уход поможет развить возможности головного мозга и укрепить здоровье малыша в целом.
Что делать, если у ребенка была гипоксия?
Если ребенок при рождении получил ниже 7 баллов по шкале Апгар, мы рекомендуем родителям первые три месяца заниматься малышом с утра до вечера. Таким детям требуется неукоснительное и регулярное выполнение всех элементов развивающего ухода первые 100 дней жизни. Все, что делается позже этого срока, в десятки раз менее эффективно. Зато в первые 3 месяца есть возможность восстановить поврежденные клетки мозга. И для этого не понадобятся лекарственные препараты, сложные манипуляции или дорогие приспособления. Только небольшие изменения в обычном, традиционном уходе за ребенком
Когда мама правильно носить новорожденного малыша на руках, кормит его грудью, занимается с ним пестованием и вестибулярной гимнастикой, происходит процесс «нейропластики» - то есть пробуждения «спящих» клеток головного мозга, создания новых нейронных соединений в мозгу малыша, взамен поврежденных из-за родовой гипоксии. Нейронные клетки новорожденного способны перемещаться в нужный отдел мозга, и обучаться нужным функциям, восстанавливая целостность и здоровье всех систем.
Это поразительное свойство человеческого организма – способность к восстановлению – позволяет любящим родителям своими руками сотворить чудо. Простые ежедневные действия по уходу за малышом становятся мощной реабилитацией и стирают неблагоприятные последствия гипоксии.
Занимайтесь с малышом и помогите ему достигнуть максимума своего потенциала. Пусть он растет здоровым и счастливым!
Помогла статья? Поделись с другими:
Гипоксия у новорожденных: причины, лечение, фото
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- Гексорал спрей
- Лизобакт
- Либексин
- Сироп Алтея
- Стодаль
- Фарингосепт
- Цикловита
- при гриппе
- Арбидол
- Ацикловир
- Ремантадин
- Тамифлю
- жаропонижающие
- Ибупрофен
- при болях
- Ибупрофен
- Но-шпа
- Пенталгин
- Цитрамон
- Другие заболевания
- Клотримазол (грибок, инфекция половых органов)
- Линдинет 20 (противозачаточное)
- Мастодинон (нарушение менструации)
- Норколут (гормональный препарат)
- Полижинакс (противогрибковое)
- Тироксин (при гипотиреозе)
- Эстровэл (от женских заболеваний)
- Ярина (противозачаточное)
- при ОРВИ
- для взрослых
- при ОРВИ
- Амиксин
- Арбидол
- Гриппферон
- Интерферон
- Кипферон свечи
- Ротокан
- Ремантадин
- Синупрет
- Тамифлю
- при кашле
- АЦЦ
- Либексин
- Ренгалин
- Стоптуссин
- Стодаль
- при гриппе
- Амиксин
- Дибазол
- Кагоцел
- Лавомакс
- Ремантадин
- Флемоксин Солютаб
- Цефтриаксон
- жаропонижающие
- Индометацин
- Ибупрофен
- Ринза
- при болях
- Колофорт (для пищеварительного тракта)
- Кеторол
- Мовалис (противовоспалительное)
- Найз таблетки
- Тримедат (для кишечника)
- Невролгии, ЦНС, головной мозг
- Аспаркам
- Актовегин
- Комбилипен
- Нейромультивит
- Циннаризин
- Другие заболевания
- Адвантан (дерматологические заболевания)
- Азитромицин (ЛОР-заболевания)
- Диазолин (от аллергии)
- Лоратадин (при аллергии)
- Овесол (для печени)
- Эссенциале форте Н (для печени)
- Полидекса (ЛОР-заболевания)
- Клотримазол (грибок, инфекция половых органов)
- Циклоферон (инфекционные, бактериальные, грибковые заболевания)
- при ОРВИ
- для детей
- Грудное вскармливание
- Питание при ГВ
- Кормление грудью
- Таблетки при ГВ
- Болезни при ГВ
- Прикорм грудничка
- Вопросы и рекомендации
- Калькуляторы
- Калькулятор ХГЧ
- Спермограмма: расшифровка результата
- Календарь овуляции для зачатия
- Срок беременности по неделям и дням
- Дата родов по месячным, дате зачатия
- Календарь беременности по неделям
- Рассчитать пол ребенка
- Калькулятор роста и веса ребенка
Поиск
- Инструкции по применению (по алфавиту):
- А
- Б
- В
- Г
- Д
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Э
- 0-9
- Беременность
- Развитие плода по неделям
- 1 триместр
- Скрининг 1 триместр
- 1-6 недели
- 1 неделя
- 2 неделя
- 3 неделя
- 4 неделя
- 5 неделя
- 6 неделя
- 7-12 недели
- 7 неделя
- 8 неделя
- 9 неделя
- 10 неделя
- 11 неделя
- 12 неделя
- 2 триместр
- Скрининг 2 триместра
- 13-18 недели
- 13 неделя
- 14 неделя
- 15 неделя
- 16 неделя
- 17 неделя
- 18 неделя
- 19-24 недели
- 19 неделя
- 20 неделя
- 21 неделя
- 22 неделя
- 23 неделя
- 24 неделя
- 3 триместр
- Скрининг 3 триместра
- 25-30 недели
- 25 неделя
- 26 неделя
- 27 неделя
- 28 неделя
- 29 неделя
- 30 неделя
- 31-36 недели
- 31 неделя
- 32 неделя
- 33 неделя
- 34 неделя
- 35 неделя
- 36 неделя
- 37-39 недели
- 37 неделя
- 38 неделя
- 39 неделя
- 37, 38, 39 недели у повторнородящих
- 1 триместр
- Как определить беременность
- Месячные и беременность
- Вопросы и рекомендации по беременности
- Выделения при беременности
- Питание при беременности
- Осложнения и боли при беременности
- Прерывание беременности
- Развитие плода по неделям
- Болезни
- Грипп Мичиган
- Рахит у грудничков
- Кишечная колика
- Пупочная грыжа
- Инструкции
- для детей
- при ОРВИ
- Виферон свечи
- Ибуклин Юниор
- Синупрет капли
- при кашле
- Аскорил сироп
- Бромгексин таблетки
- Пантогам сироп
- Синекод
- Саб симплекс
- Эриспирус сироп
- Эреспал сироп
- при гриппе
- Амоксиклав
- Амиксин
- Арбидол
- Панавир
- Ремантадин
- Тамифлю
- Циклоферон
- жаропонижающие
- Нурофен детский
- Панадол сироп
- Парацетамол сироп
- Цефекон свечи
- при болях
- Плантекс (от коликов)
- Смекта (от диареи)
- Энтерол (для кишечника) для детей
- Эспумизан беби (боли животика)
- Другие заболевания
- Вибуркол свечи (симптоматическое средство)
- Зиннат суспензия (отиты и т.п.)
- Изофра (риниты и синуситы)
- Мирамистин (антисептик)
- Отипакс (отит)
- Сиалор (ЛОР-заболевания)
- при ОРВИ
- при беременности и лактации
- при ОРВИ
- Анальгин
- Пиносол
- Тизин
- при кашле
- Биопарокс
- при ОРВИ
- для детей
Гипоксия у новорожденного: чем опасна, причины

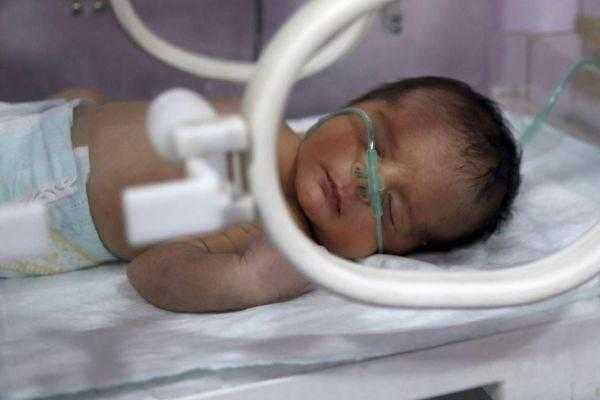
Перинатальная гипоксия новорожденных — это респираторная недостаточность из-за низкого поступления кислорода во время или после родов, последствия чего, могут быть крайне опасны.
Предупредить развитие гипоксии можно только до рождения ребенка. Женщина поступает в роддом, как правило, за неделю до предполагаемой даты рождения, где применяются меры для контроля состояния плода — УЗИ и КТГ. Оба эти исследования имеют большое значение в обнаружении проблемы. Нарушение кровотока и аномальное сердцебиение указывают на внутриутробное кислородное голодание, что исправляется введением медикаментов и умеренной физической активностью. Во время схваток подключается аппарат КТГ показывающий, как плод реагирует на процесс. Если результаты плохие, врач принимает решение завершить роды с помощью кесарева сечения. Таким образом, устраняется риск серьезной гипоксии и гибели малыша.
Симптомы перинатальной гипоксии
Как правило, новорожденный начинает дышать и плакать без постороннего вмешательства и через несколько минут дыхательный ритм полностью налаживается. Если новорожденный неправильно дышит или дыхание на первой минуте отсутствует, диагностируется перинатальная гипоксия.
Другие признаки гипоксии новорожденного:
- двигательная активность слабая или отсутствует
- кожа синего оттенка
- оценка по шкале Апгар менее 6 баллов
- судороги
- состояние комы
Причины гипоксии у ребенка
Наиболее распространенный фактор, это внутриутробная гипоксия хронического характера связанная с нарушением плацентарного кровотока. Кроме того, причиной служат:
- преждевременные или длительные роды
- зажатие пуповины во время родов
- хроническое заболевание матери
- многоплодная беременность
- неправильное положение плода
- преждевременная отслойка плаценты
- возраст матери меньше 16 или больше 40 лет
- злоупотребление алкоголем и курение
- ранее проводимые аборты.
Гипоксия у новорожденного — оказание первой помощи
Под действием гипоксии происходит ряд биохимических реакций приводящих к образованию чрезвычайно токсичных соединений — свободных радикалов кислорода. Свободные радикалы повреждают нервные клетки, некоторые из них погибают сразу, другие — через несколько месяцев. Задача специалистов — снизить последствия повреждения нервных клеток или предотвратить. Для этой цели, реанимацию начинают с применения аспирационного катетера, которым отсасывается жидкость из полости рта и носа малыша. Если подобная стимуляция не налаживает дыхание, ребенку дают 100% кислород через лицевую маску. Когда этого недостаточно (новорожденный не дышит) проводится искусственная вентиляция легких. Чем тяжелее форма гипоксии, тем больше времени требуется для восстановления функции дыхания. В случае отсутствия вдохов или сердцебиение меньше 60 ударов в минуту, специалист выполняет массаж сердца и вводит адреналин.
В некоторых больницах к стандартным действиям добавляют метод локальной гипотермии. Головку новорожденного охлаждают с помощью специального шлема на 2-2,5 градуса. Охлаждение головного мозга препятствует образованию радикалов и гибели клеток.
Гипоксия у новорожденных — последствия
Серьезность последствий зависит от степени тяжести и индивидуальной чувствительности организма к дефициту кислорода. Таким образом, при одинаковой степени у одного малыша могут быть минимальные дисфункции развития, которые легко компенсируются, у второго — незначительные неврологические отклонения, поддающиеся реабилитации, а у третьего диагностируют церебральный паралич или эпилепсию. Большинство незначительных нарушений обнаруживается только в школьном возрасте, когда ребенок учится писать и читать. Иногда дисфункции проявляются при освоении первых слов. Подобные отклонения успешно лечатся у невролога и логопеда. Другие осложнения:
- задержка в развитии психики
- ухудшение слуха и зрения
- нарушение работы внутренних органов
- вегетативно-сосудистая дистония
- гидроцефалия
Головной мозг ребенка очень пластичен и обладает замечательными компенсаторными возможностями — поврежденные клетки заменяются другими, что повышает шанс выздоровления. Последствия предсказать трудно, поэтому юный пациент с перинатальной гипоксией должен находиться под присмотром педиатра для регулярной оценки развития.
Замеченные вовремя отклонения лечатся довольно успешно. Прежде всего, врач направляет на диагностические обследования — УЗИ головного мозга, МРТ после третьей недели жизни или ЭЭГ с трех лет. После изучения полученных результатов назначается лечение. Бывает, что реабилитация дает медленное, но стабильное улучшение. Если коррекция не приводит к успеху, специалист снова направляет на исследование и подбирает другие методы.
что это такое, симптомы, лечение, последствия и диагностика заболевания

Во время развития плода в чреве матери, а также, при родовой деятельности может возникать довольно неприятная патология – гипоксия у новорожденных. Это опасное состояние, когда в организме малыша наблюдается дефицит кислорода, оно отрицательно сказывается на здоровье и может иметь далеко идущие, неприятные последствия в настоящем и будущем. Поэтому каждой маме необходимо знать основные симптомы гипоксии головного мозга у новорожденных, основные методы лечения и последствия болезни.
Гипоксия у новорожденных
Будущей маме следует знать о причинах, предшествующих такой аномалии и сделать всё, чтобы её не допустить.
Причинами эндогенной гипоксии могут быть проблемы со здоровьем у беременной:
- сердечно-сосудистые, инфекционные заболевания;
- нарушения в работе органов мочеполовой системы;
- железодефицитная анемия;
- гестоз – патологически протекающая беременность;
- чрезмерное или недостаточное количество амниотической жидкости;
- патологии плаценты, её отслойка;
- риск самопроизвольного аборта;
- внутриутробные аномалии плода;
- если мать младше 18 и старше 35 лет;
- проблемы с эндокринными органами, дисфункции щитовидной железы;
- расположение петель пуповины вокруг тела и шеи плода;
- болезни дыхательных органов, курение матери, провоцирующее у ребёнка хроническую гипоксию.
Существуют и факторы, которые влияют на развитие гипоксии при рождении ребёнка, обычно, это острое состояние, вследствие протекающих осложнений:
- затяжные и слишком быстрые роды;
- применение медицинского инструментария, в частности, щипцов;
- повреждения полости матки;
- узкие родовые пути по сравнению с размером ребёнка;
- использование фармакологических препаратов, анальгетиков во время родовой деятельности.
Иногда из-за переизбытка околоплодных вод, возникает непроходимость дыхательных путей малыша и это тоже становится предпосылкой к патологии.
На самом деле, таких причин очень много, ответственность может лежать на пренебрежении матери к своему здоровью, на халатности врачей, на тяжёлых родах. К сожалению, проблема остаётся актуальной до сегодняшнего дня. Диагноз, как правило, выясняется после родов, хотя уже во время вынашивания можно распознать угрозу кислородного голодания.
Симптомы гипоксии головного мозга у новорожденных
Кислородное голодание у крохотного ребёнка трудно перепутать с чем-либо другим. Диагноз ставится, фактически, сразу же после появления малыша на свет. Но уже до этого женщина может понять, что с ребёнком не всё в порядке. Если при внутриутробном развитии малыш ведёт себя беспокойно, ворочается, пинается, а потом очень быстро затихает, это первые признаки нехватки кислорода. Всего три толчка в час – это слишком мало для здорового ребёнка.
Выяснить, что не так, поможет обращение к врачу, который обычно назначает электрокардиограмму, кардиотокографию, лабораторное исследование крови и обследование биофизического профиля младенца.
Гипоксия у новорожденных – симптомы, выявляющиеся сразу после родов:
- Качественно разный по своим характеристикам ритм сердца. В одних случаях он учащённый, что вызывает тахикардию. Но порою количество сокращений наоборот уменьшается, приводя к брадикардии.
- Общая аритмия сердечной мышцы характеризуется, как непоследовательная, явно отличающаяся от основного синусового ритма.
- При этом у ребёнка в сердце могут наблюдаться систолические шумы, обусловленные изменением нормального кровотока в сосудах.
- Если в околоплодной (амниотической) жидкости обнаруживается первичный кал младенца, это прямо указывает на нехватку кислорода.
- Тромбоз сосудов у новорождённого возможен при гипоксии, в свою очередь он оказывает влияние на кровоизлияния в тканях.
- При всём этом, у малыша отмечается аномальное состояние, при котором объём крови сильно снижен. Гиповолемия – один из выраженных признаков недуга.
По степени тяжести гипоксия делится на несколько видов и оценивается по шкале Алгар – ребёнок, у которого показатель достигает 7 баллов, имеет дефицит кислорода в лёгкой форме. При 4-5 баллах – это средняя форма патологии. Опасны состояния, оцененные в 3 балла – это наиболее тяжёлая степень, которая требует пристального внимания со стороны врачей и реанимационных мер лечения.
Следует добавить, что выглядит малыш с тяжёлой степенью бледным, даже синюшным, у него затруднено дыхание, могут отсутствовать важные рефлексы и тонус мышц. Гипоксия у новорождённых в хронической стадии – это дрожание конечностей, судороги мышц, нестабильное кровяное давление, появление на теле синяков и кровоизлияний, нарушения функций жизненно важных органов.
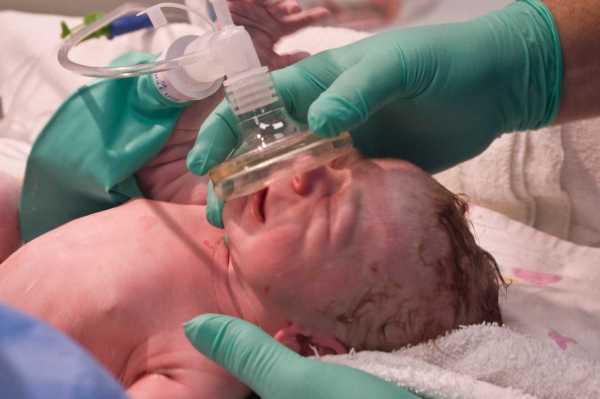
Лечение гипоксии головного мозга у новорожденных
Своевременное лечение может дать положительные результаты, но иногда кислородное голодание у младенца протекает в латентной, скрытой форме, и поэтому терапию начинают позже, чем следовало бы. У такого ребёнка постоянно мёрзнут ручки и ножки, он подвержен быстрому переохлаждению. Кроме того, при недостатке кислорода дети постоянно хотят спать, много плачут и капризничают. Это говорит о средней и тяжёлой форме гипоксии.
При обнаружении опасных симптомов в роддоме, детям с диагнозом кислородного голодания оказывают срочную помощь:
- она заключается в очищении дыхательных путей от слизи, мекония, околоплодной жидкости путём отсасывания аспиратором;
- при невозможности облегчения дыхания ребёнку подают воздушно-кислородную смесь воздуха или чистый увлажнённый кислород через специальный аппарат, маску;
- в тяжёлых случаях малыша подключают к искусственной вентиляции воздуха, либо помещают его в специальный инкубатор с оптимальной температурой и подачей воздуха;
- малыша важно согреть – с помощью грелок или размещения на столе с подогревом.
Когда выявлена гипоксия у новорожденных, лечение также состоит в применении фармакологических препаратов, которые нормализуют давление, улучшают кровообращение – введение гипертензивных и кардиотонических средств, таких как Дофамин, Камфара помогает усилить доступ кислорода к тканям органов. Аналептики (Этимазол) применяют для повышения чувствительности дыхательного центра к нервным сигналам.
Для увеличения сниженного русла крови используют физраствор, глюкозу, натрия гидрокарбонат, чтобы нейтрализовать углекислый газ. При необходимости назначается переливание крови, применение противосудорожных, антигипертензивных препаратов, антибиотики используются в целях профилактики инфицирования лёгких.
Последствия гипоксии головного мозга
Конечно, разговор пойдёт о возможных последствиях кислородного голодания у ребёнка, если не были приняты соответствующие меры сразу после его рождения. Принимается во внимание и степень заболевания.
Лёгкая форма, практически, не сказывается на самочувствии и физиологии младенца. Спустя несколько минут после появления на свет он уже может хорошо себя чувствовать. Средняя степень требует восстановления организма в течение недели. Хуже дело обстоит с тяжёлым состоянием новорождённого. Для того чтобы облегчить его состояние, требуется реанимация, постоянное наблюдение, целый комплекс лечебных мероприятий.
Если определена гипоксия головного мозга у новорожденных, последствия оставляют желать лучшего, это:
- серьёзные нарушения в центральной, нервной системе, из-за чего малыш становится нервозным, проявляет беспокойство, тревогу, раздражительность;
- психическое и физическое отставание в развитии;
- расстройства нейроэндокринной регуляции;
- серьёзные нарушения нормального сна;
- судороги мышц в дневное и ночное время;
- высокое внутричерепное давление;
- нарушение функции черепных нервов;
- предрасположенность к эпилептическим припадкам, скоплению цереброспинальной жидкости в тканях мозга, и вследствие этого, образования кисты.
Такие патологии способны повлечь за собой инвалидность и фатальный исход.
Задолго до родов и беременности будущим мамам стоит серьёзно задуматься над тем, хотят ли они видеть своего ребёнка здоровым и счастливым. А для этого придётся пожертвовать своими вредными привычками, постараться оздоровить свой организм и вылечить существующие болезни.
Несмотря на то, что на дворе XXI век, гипоксия у новорожденных была и продолжает оставаться распространённой патологией, которую необходимо предотвращать, а не бороться с ней впоследствии, когда может быть слишком поздно. Слишком дорога цена такой ошибки, ведь на кону стоит детская жизнь.
последствия для ребенка, нервной системы, чем грозит
Автор Иннокентий Малышкин На чтение 6 мин. Опубликовано
В истории медицины явление «гипоксия плода» отмечено как самое часто встречающееся среди беременных женщин и рожениц. Около 10% будущих мам получили такой диагноз, что вызывало у них небывалый страх. Недостаток кислорода ставит под угрозу не только жизнь малыша в утробе, но и может повлечь за собой ряд неприятных последствий в дальнейшей жизни ребенка. Каковы признаки гипоксии и какие профилактические мероприятия провести, чтобы с ней не столкнуться?
Что такое гипоксия плода, виды
Характерными признаками диагноза является нарушение кислородного обмена у плода, его недостаток и некорректное усвоение, в последствие чего происходят видоизменения в его организме. В первую очередь пагубному влиянию поддаётся нервная и сердечно-сосудистая системы будущего малыша. Патологии, полученные в утробе, могут развиваться и после рождения.
Гипоксия — не обособленная болезнь, а наименование процессов способствующих патологиям внутриутробного развития плода.
Природа устроена так, что ребёнок в животе у мамы требует гораздо меньшего количества кислорода для нормального функционирования органов и тканей.
В зависимости от продолжительности синдрома выделяют несколько его видов:
- Хроническое состояние кислородной недостаточности у малыша характеризуется затяжными патологическими процессами на протяжении длительного периода беременности. Видоизменения в плаценте нарушают её кровоснабжение, что является, зачастую, последствиями воспалительных процессов в организме женщины.
- Подострая разновидность проявляется за 1−2 дня до начала родовой деятельности, появляясь в результате нарушения адаптационной способности в предродовой период.
- Острый синдром случается непосредственно во время родов. Нередко проявляется на фоне хронического вида. Симптомами является учащение или урежение сердцебиения плода, снижение активности, аритмия.
Последствия гипоксии у детей проявляются с самого рождения.
Причины появления гипоксии
Чтобы предотвратить данное явление необходимо доподлинно знать о причинах, способствующих развитию патологии. В медицине принято делить их на 3 группы:
- Некоторые нарушения в работе органов беременной женщины. К таковым можно отнести: болезни сердечно-сосудистой системы, некорректная работа легких, сдавление нижней половой вены, анемическое состояние, отравления, большая потеря крови и переизбыток углекислого газа в организме. Пагубно на обменные процессы также влияют употребление алкогольных напитков, табакокурение и наркотическая зависимость будущей мамы.
- При патологии плаценты: угроза выкидыша, гестоз, переношенный плод, тромбозы сосудов, инфаркт плаценты, её преждевременной отслойки. Также предпосылками недостатка О является обвитие ребенка пуповиной или её повреждения.
- Инфекции в организме плода, внутриутробная анемия, аномалии в развитии, тяжелая проходимость головы при родах.
Влияние гипоксии на развитие ребенка всегда отрицательное, поэтому нужно своевременно заметить проблему.
Диагностика
Первично самостоятельно выявить синдром кислородной недостаточности у ребёнка можно по сниженной или чрезмерно повышенной двигательной активности в утробе. При обнаружении данного явления следует незамедлительно обратиться к лечащему врачу, который назначит ряд диагностических мероприятий. Базовым осмотром является прослушивание ударов сердца малыша с помощью акушерства стетоскопа. При обнаружении патологий, пациентку отправляет на КТГ (картиотокографию), ФкГ (фонокардиографию), назначают дополнительно УЗИ, амниоскопию и, в случае необходимости, ряд лабораторных исследований.
На КТГ специалисты определяют степень активности плода в соотношении с работой его сердца. Обследование является плановым в последнем триместре, однако, при появлении подозрения на кислородную недостаточность в организме будущего ребёнка назначают дополнительные обследования. Аппарат КТГ применяется непосредственно во время родов для отслеживания состояния плода и его сердцебиения.
С помощью УЗИ определяется количество околоплодных вод: при их переизбытке или недостатке также необходимо установить причину нарушений. Замедленный рост плода, определяемый по снимку, также сигнализирует о нарушениях в развитии, спровоцированное патологией обменных процессов.
Дети, рожденные с гипоксией, нуждаются в грамотном лечении и наблюдении у невролога.
Последствия гипоксии для ребенка
Любая будущая мама должна знать, чем грозит гипоксия плода. При хроническом недостатке кислорода малыш начинает видоизменяться уже на 6-й неделе беременности, будучи еще эмбрионом. Основное пагубное воздействие оказывается на развитие клеток мозга, формирование сердечно-сосудистой системы, также страдает процесс формирования почек и желудка зарождающегося организма. Лёгкая степень кислородного дефицита на ребёнке в будущем может не отразиться, однако, при запущенной форме в последствии могут развиться как несущественные нарушения ЦНС, так и тяжелые психо-соматические отклонения, в том числе аутизм. В таком случае вам может помочь реабилитация при аутизме в Санкт-Петербурге.
Определить наличие патологии у новорожденного можно по следующим признакам:
- повышенная сонливость/возбудимость;
- дрожание мышц лица;
- беспокойный сон, всхлипывания, вскрикивания;
- капризность;
- мраморный цвет кожи.
Чем опасна гипоксия расскажет любой гинеколог и педиатр.
Лечение гипоксии при беременности и после рождения малыша
В период беременности при выявлении серьезных нарушений в процессе жизнедеятельности малыша женщина подлежит госпитализации. Ей назначают оксигенотерапию, препараты сокращающие тонус матки (Магне-B6), сосудорасширяющие средства (Но-шпа), а также антигипоксанты и нейропротекторы. Беременной составляют специальный рацион питания, в котором в необходимом количестве будут включены белки и аминокислоты.
Если синдром имеет хронический характер, родовой процесс должен наблюдаться, особенно отслеживанием самочувствия плода с помощью аппарата КТГ. При необходимости специалисты могут назначить экстренное кесарево сечение, чтобы спасти жизнь малышу.
В первые 5 минут рождения ребёнка производят оценку его общего состояния, включая степень гипоксии. Критерий оценки измеряется по Апгар. В зависимости от показателей выделяют лёгкую, среднетяжелую и тяжелую гипоксию.
Первый вид кислородной недостаточности проходит в течении первых минут жизни новорожденного. Средняя тяжелая степень требует от специалистов повышенного внимания и определенных медицинских мероприятий, а также обследования в ближайшие пару дней. Тяжелая форма обязывает врачей перевести ребенка в реанимацию до восстановления нормального процесса жизнедеятельности. За такими детьми устанавливают дополнительные осмотры, начиная с роддома и до года в детской поликлинике. Дети, перенесшие гипоксию, всегда проходят лечение специальными медикаментами.
Чем опасна острая гипоксия
Хроническое кислородное голодание устанавливается как минимум за несколько недель до родов, а значит специалисты будут контролировать состояние малыша на протяжении оставшейся беременности и во время родовой деятельности.
Острый синдром зачастую случается за пару минут и ни один из симптомов не успевает проявиться должным образом, в результате чего наступает смерть. Предпосылки для развития патологии данного типа возникают за 2−3 часа, поэтому у специалистов есть шанс спасти плод, если действовать оперативно.
Читайте ещё можно ли забеременеть со спиралью
Про 4 вида гипотиреоза узнайте в этой статье
7 фактов о вакуумном аборте, понятие, характеристика, цена, сроки и последствия: http://hochu-detey.ru/conception/main/cena-vakuumnogo-aborta.html
Что делать, если у ребенка была гипоксия
Сразу же после роддома участковым врачом при первом осмотре будет назначен ряд терапевтических и профилактических мер:
- массаж;
- ЛФК;
- режим питания и сна.
Такой ребёнок обязательно должен регулярно проходить осмотр у невролога. При необходимости он может назначить лекарственные препараты против судорог, для снижения внутричерепного давления и улучшения кровообращения.
Именно поэтому нельзя игнорировать рекомендации врача, когда он назначает препараты для лечения гипоксии плода. В противном случае ребёнок может родиться с ЗПР.
Смотрите видео на тему «Профилактика гипоксии плода у беременной»:
Насколько опасна гипоксия у новорожденных?
Гипоксия у новорожденных — это, к сожалению, довольно распространенное состояние, которое сопровождается дефицитом кислорода в организме младенца. Это опасное нарушение, которое, при отсутствии медицинской помощи, может привести к развитию ряда осложнений или же летальному исходу.
Гипоксия у новорожденных: причины развития и разновидности.
На сегодняшний день существует множество факторов, которые в результате приводят к недостатку кислорода, который просто необходим для нормальной работы человеческого организма.
Такое состояние может быть как врожденным, так и приобретенным. Врожденные нарушения развиваются еще во время беременности, в утробе матери. Причиной может стать состояние организма матери. Например, замечено, что женщины, страдающие диабетом, проблемами с эндокринной системой, а также затяжными анемиями, хроническими болезнями дыхательных путей намного чаще производят на свет младенцев именно в таком состоянии.
Кроме того, дефицит этого газа в организме плода может быть обусловлен резус–конфликтом между материнским и детским организмом. Очень важное значение имеет и образ жизни беременной женщины, так как неправильное питание, недостаток свежего воздуха и малоподвижный образ жизни может привести к такого рода последствиям.
Приобретенная гипоксия у грудничков развивается уже непосредственно во время родов. Причиной может стать травма во время прохождения через родовые пути, а также обмотанная пуповиной шейка ребенка. Кроме того, к такому же результату может привести несоответствие размеров женского организма и ребенка. Гипоксия также довольно часто диагностируется среди недоношенных детей, или же наоборот, — при слишком долгом вынашивании плода.
Гипоксия у новорожденных: симптомы.
На самом деле определить такое состояние у новорожденного младенца достаточно просто — кожа его приобретает синюшный оттенок, да и ребенок не издает никаких звуков при рождении. В этом случае ему сочно нужна врачебная помощь — только так можно спасти его жизнь.
Гипоксия у новорожденных: последствия.
Стоит отметить, что кислород очень важен для нормального функционирования человеческого организма. И при недостаточном количестве этого газа в крови, в первую очередь, страдает головной мозг, который и регулирует все остальные функции детского организма. Чем дольше мозг плода не получает кислорода, тем более тяжелыми и необратимыми являются последствия.
Как правило, за такими детьми устанавливает регулярное наблюдение у педиатра. Возможны нарушения работы сердца и сосудистой системы, а также задержки развития, мышечная слабость и дрожь, а в более тяжелых случаях — судороги.
И даже в тому случае, если развитие младенца идет нормально, весьма вероятны отклонения от развития в будущем — это может быть, например, задержка речи, вялость или, наоборот, чрезмерная активность.
Гипоксия у новорожденных: методы лечения.
Выбор способа лечения зависит от тяжести повреждений. Сразу же после рождения такие дети нуждаются в немедленной реанимации, во время которой дыхательные пути очищаются от слизи. Наряду с этим врачи пытаются восстановить процессы естественного дыхания. В некоторых случаях нужно также и искусственное дыхание.
В дальнейшем, после тщательного осмотра, врачи назначают определенные препараты, с помощью которых можно нормализировать деятельность нервной системы, а также устранить прочие нарушения. В комплекс лечения входят также массажные сеансы, лечебная гимнастика и методы физиотерапии.
Гипоксия у новорожденных: как ее избежать?
На самом деле все методы профилактики должны осуществляться женщиной еще во время беременности. Будущим матерям нужно помнить о правильном питании, приеме витаминов, регулярных посещениях врача и сдаче анализов, которые помогают выявить наличие некоторых болезней. Не стоит пренебрегать прогулками на свежем воздухе.
Рекомендуется также внимательно следить за движениями плода — если вы заметили нехарактерные интенсивные движения, или же, наоборот, их отсутствие, то стоит сразу же обратиться к акушеру–гинекологу.