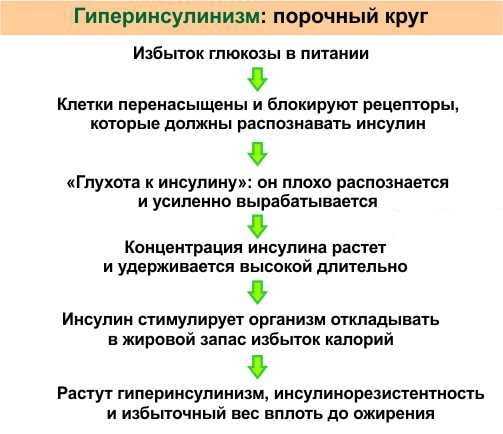
Гиперинсулинемия что это такое
причины, симптомы, диагностика и лечение
Гиперинсулинизм — клинический синдром, характеризующийся повышением уровня инсулина и снижением сахара в крови. Гипогликемия приводит к слабости, головокружению, повышению аппетита, тремору, психомоторному возбуждению. При отсутствии своевременного лечения развивается гипогликемическая кома. Диагностика причин состояния основывается на особенностях клинической картины, данных функциональных проб, динамическом исследовании глюкозы, ультразвуковом или томографическом сканировании поджелудочной железы. Лечение панкреатических новообразований – хирургическое. При внепанкреатическом варианте синдрома проводят терапию основного заболевания, назначают специальную диету.
Общие сведения
Гиперинсулинизм (гипогликемическая болезнь) - врожденное или приобретенное патологическое состояние, при котором развивается абсолютная или относительная эндогенная гиперинсулинемия. Признаки болезни впервые были описаны в начале ХХ века американским врачом Харрисом и отечественным хирургом Оппелем. Врожденный гиперинсулинизм встречается достаточно редко - 1 случай на 50 тыс. новорожденных. Приобретенная форма заболевания развивается в возрасте 35-50 лет и чаще поражает лиц женского пола. Гипогликемическая болезнь протекает с периодами отсутствия выраженной симптоматики (ремиссия) и с периодами развернутой клинической картины (приступы гипогликемии).
Гиперинсулинизм
Причины гиперинсулинизма
Врожденная патология возникает вследствие внутриутробных аномалий развития, задержки роста плода, мутаций в геноме. Причины возникновения приобретенной гипогликемической болезни разделяют на панкреатические, приводящие к развитию абсолютной гиперинсулинемии, и непанкреатические, вызывающие относительное повышение уровня инсулина. Панкреатическая форма болезни встречается при злокачественных или доброкачественных новообразованиях, а также гиперплазии бета-клеток поджелудочной железы. Непанкреатическая форма развивается при следующих состояниях:
- Нарушения в режиме питания. Длительное голодание, повышенная потеря жидкости и глюкозы (поносы, рвота, период лактации), интенсивные физические нагрузки без потребления углеводной пищи вызывают резкое снижение уровня сахара в крови. Чрезмерное употребление в пищу рафинированных углеводов увеличивает уровень сахара крови, что стимулирует активную выработку инсулина.
- Поражение печени различной этиологии (рак, жировой гепатоз, цирроз) приводит к снижению уровня гликогена, нарушению обменных процессов и возникновению гипогликемии.
- Бесконтрольный прием сахароснижающих препаратов при сахарном диабете (производных инсулина, сульфанилмочевины) вызывает медикаментозную гипогликемию.
- Эндокринные заболевания, приводящие к снижению уровня контринсулиновых гормонов (АКТГ, кортизол): гипофизарный нанизм, микседема, болезнь Аддисона.
- Недостаток ферментов, участвующих в процессах обмена глюкозы (печеночная фосфорилаза, почечная инсулиназа, глюкозо-6-фосфатаза) вызывает относительный гиперинсулинизм.
Патогенез
Глюкоза является главным питательным субстратом центральной нервной системы и необходима для нормального функционирования головного мозга. Повышенный уровень инсулина, накопление гликогена в печени и торможение гликогенолиза приводит к снижению уровня глюкозы в крови. Гипогликемия вызывает торможение метаболических и энергетических процессов в клетках головного мозга. Происходит стимуляция симпатоадреналовой системы, увеличивается выработка катехоламинов, развивается приступ гиперинсулинизма (тахикардия, раздражительность, чувство страха). Нарушение окислительно-восстановительных процессов в организме приводит к снижению потребления кислорода клетками коры головного мозга и развитию гипоксии (сонливость, заторможенность, апатия). Дальнейший дефицит глюкозы вызывает нарушение всех обменных процессов в организме, увеличение притока крови к мозговым структурам и спазм периферических сосудов, что может привести к инфаркту. При вовлечении в патологический процесс древних структур мозга (продолговатый и средний мозг, варолиев мост) развиваются судорожные состояния, диплопия, а также нарушение дыхательной и сердечной деятельности.
Классификация
В клинической эндокринологии наиболее часто используется классификация гиперинсулинемии в зависимости от причин возникновения заболевания:
- Первичный гиперинсулинизм (панкреатический, органический, абсолютный) является следствием опухолевого процесса или гиперплазии бета-клеток островкового аппарата поджелудочной железы. Повышению уровня инсулина в 90% способствуют доброкачественные новообразования (инсулинома), реже – злокачественные (карцинома). Органическая гиперинсулинемия протекает в тяжелой форме с выраженной клинической картиной и частыми приступами гипогликемии. Резкое понижение уровня сахара в крови возникает утром, связано с пропуском приема пищи. Для данной формы заболевания характерна триада Уиппла: симптомы гипогликемии, резкое снижение сахара в крови и купирование приступов введением глюкозы.
- Вторичный гиперинсулинизм (функциональный, относительный, внепанкреатический) связан с дефицитом контринсулярных гормонов, поражением нервной системы и печени. Приступ гипогликемии возникает по внешним причинам: голодание, передозировка гипогликемических препаратов, интенсивная физическая нагрузка, психоэмоциональное потрясение. Обострения болезни возникают нерегулярно, практически не связаны с приемом пищи. Суточное голодание не вызывает развернутой симптоматики.
Симптомы гиперинсулинизма
Клиническая картина гипогликемической болезни обусловлена понижением уровня глюкозы в крови. Развитие приступа начинается с повышения аппетита, потливости, слабости, тахикардии и ощущения голода. Позже присоединяются панические состояния: чувство страха, тревога, раздражительность, дрожь в конечностях. При дальнейшем развитии приступа отмечается дезориентация в пространстве, диплопия, парестезии (онемение, покалывание) в конечностях, вплоть до возникновения судорог. При отсутствии лечения наступает потеря сознания и гипогликемическая кома. Межприступный период проявляется снижением памяти, эмоциональной лабильностью, апатией, нарушением чувствительности и онемением в конечностях. Частый прием пищи, богатой легкоусвояемыми углеводами, провоцирует увеличение массы тела и развитие ожирения.
В современной практике выделяют 3 степени гиперинсулинизма в зависимости от тяжести течения болезни: легкую, среднюю и тяжелую. Легкая степень проявляется отсутствием симптоматики межприступного периода и органического поражения коры головного мозга. Обострения болезни проявляются реже 1 раза в месяц и быстро купируются медикаментозными препаратами или сладкой пищей. При средней степени тяжести приступы возникают чаще 1 раза в месяц, возможна потеря сознания и развитие коматозного состояния. Межприступный период характеризуется легкими нарушениями поведенческого характера (забывчивость, снижение мышления). Тяжелая степень развивается при необратимых изменениях коры головного мозга. При этом приступы случаются часто и заканчиваются потерей сознания. В межприступном периоде пациент дезориентирован, память резко снижена, отмечается тремор конечностей, характерна резкая смена настроения и повышенная раздражительность.
Осложнения гиперинсулинизма
Осложнения можно условно разделить на ранние и поздние. К ранним осложнениям, возникающим в ближайшие часы после приступа, относят инсульт, инфаркт миокарда вследствие резкого снижения метаболизма сердечной мышцы и головного мозга. В тяжелых ситуациях развивается гипогликемическая кома. Поздние осложнения проявляются спустя несколько месяцев или лет от начала болезни и характеризуются нарушением памяти и речи, паркинсонизмом, энцефалопатией. Отсутствие своевременного диагностики и лечения заболевания приводит к истощению эндокринной функции поджелудочной железы и развитию сахарного диабета, метаболического синдрома, ожирения. Врожденный гиперинсулинизм в 30% случаев приводит к хронической гипоксии головного мозга и снижению полноценного умственного развития ребенка.
Диагностика гиперинсулинизма
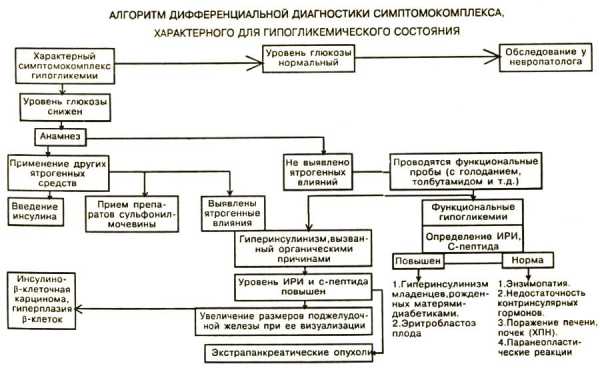
Диагностика основывается на клинической картине (потеря сознания, тремор, психомоторное возбуждение), данных анамнеза заболевания (время начала приступа, его связь с приемом пищи). Эндокринолог уточняет наличие сопутствующих и наследственных заболеваний (жировой гепатоз, сахарный диабет, синдром Иценко-Кушинга), после чего назначает лабораторные и инструментальные исследования. Пациенту проводится суточное измерение уровня глюкозы крови (гликемический профиль). При выявлении отклонений выполняют функциональные пробы. Проба с голоданием используется для дифференциальной диагностики первичного и вторичного гиперинсулинизма. Во время теста измеряют С-пептид, иммунореактивный инсулин (ИРИ) и глюкозу в крови. Повышение данных показателей свидетельствует об органическом характере болезни.
Для подтверждения панкреатической этиологии заболевания проводят тесты на чувствительность к толбутамиду и лейцину. При положительных результатах функциональных проб показано УЗИ, сцинтиграфия и МРТ поджелудочной железы. При вторичном гиперинсулинизме для исключения новообразований других органов выполняют УЗИ брюшной полости, МРТ головного мозга. Дифференциальная диагностика гипогликемической болезни проводится с синдромом Золлингера-Эллисона, началом развития сахарного диабета 2 типа, неврологическими (эпилепсия, новообразования головного мозга) и психическими (неврозоподобные состояния, психоз) заболеваниями.
Лечение гиперинсулинизма
Тактика лечения зависит от причины возникновения гиперинсулинемии. При органическом генезе показано хирургическое лечение: частичная резекция поджелудочной железы или тотальная панкреатэктомия, энуклеация новообразования. Объем оперативного вмешательства определяется местоположением и размерами опухоли. После операции обычно отмечается транзиторная гипергликемия, требующая медикаментозной коррекции и диеты с пониженным содержанием углеводов. Нормализация показателей наступает через месяц после вмешательства. При неоперабельных опухолях проводят паллиативную терапию, направленную на профилактику гипогликемии. При злокачественных новообразованиях дополнительно показана химиотерапия.
Функциональный гиперинсулинизм в первую очередь требует лечения основного заболевания, вызвавшего повышенную продукцию инсулина. Всем больным назначается сбалансированная диета с умеренным снижением потребления углеводов (100-150 гр. в сутки). Отдается предпочтение сложным углеводам (ржаные хлебцы, макароны из твердых сортов пшеницы, цельнозерновые крупы, орехи). Питание должно быть дробным, 5-6 раз в день. В связи с тем, что периодические приступы вызывают у пациентов развитие панических состояний, рекомендована консультация психолога. При развитии гипогликемического приступа показано употребление легкоусвояемых углеводов (сладкий чай, конфета, белый хлеб). При отсутствии сознания необходимо внутривенное введение 40 % раствора глюкозы. При судорогах и выраженном психомоторном возбуждении показаны инъекции транквилизаторов и седативных препаратов. Лечение тяжелых приступов гиперинсулинизма с развитием комы осуществляют в условиях реанимационного отделения с проведением дезинтоксикационной инфузионной терапии, введением глюкокортикоидов и адреналина.
Прогноз и профилактика
Профилактика гипогликемической болезни включает в себя сбалансированное питание с интервалом в 2-3 часа, употребление достаточного количества питьевой воды, отказ от вредных привычек, а также контроль уровня глюкозы. Для поддержания и улучшения обменных процессов в организме рекомендованы умеренные физические нагрузки с соблюдением режима питания. Прогноз при гиперинсулинизме зависит от стадии заболевания и причин, вызывавших инсулинемию. Удаление доброкачественных новообразований в 90% случаев обеспечивают выздоровление. Неоперабельные и злокачественные опухоли вызывают необратимые неврологические изменения и требуют постоянного контроля за состоянием пациента. Лечение основного заболевания при функциональном характере гиперинсулинемии приводит к регрессии симптомов и последующему выздоровлению.
Гиперинсулинемия – причины, симптомы, лечение, диагностика заболевания
Если доктор подозревает, что развивается гиперинсулинемия, причины, симптомы, лечение, диагностика – главное, что его интересует. Как известно, это состояние, которое характеризуется повышением специфического гормона, контролирующего углеводный метаболизм – инсулина. При этом происходит изнашивание продуцирующего органа – поджелудочной железы. Заболевание провоцирует значительное нарушение функционирования, что сильно сказывается на самочувствии больного. Код по МКБ-10 – Е16.1.
Причины
Этиологические факторы, вызывающие патологию, различны. От того, что стало причиной подобного нарушения, зависит дальнейшая тактика лечения. Выделяют такие непосредственные провокаторы гиперинсулинемии:
- Синтез патологического инсулина в большом количестве.
- Снижение степени чувствительности рецепторов к гормону.
- Изменение транспорта молекул сахара.
- Патология в системе передачи сигналов между клетками.
- Нарушение в функционировании центров, контролирующих насыщение.
Когда в поджелудочной железе синтезируется аномальный гормон с неправильным набором аминокислот, ткани организма не воспринимают его, и он накапливается в крови. При неправильной работе в системе клеток гиперинсулинизм возникает из-за сбоя рецептора GLUT4. В результате этого молекула глюкозы не проникает через мембрану.
К тому же, есть предрасполагающие факторы. Их наличие повышает риск возникновения патологии. К ним можно отнести:
- наследственная предрасположенность;
- ожирение;
- пожилой возраст;
- недостаточная физическая деятельность;
- атеросклероз;
- вредные привычки;
- менопауза у женщин;
- повышение артериального давления;
- постоянный прием некоторых медикаментов.

Один из факторов, провоцирующих патологические изменения – ожирение
Важно! К препаратам, провоцирующим гиперинсулинемию относят гормональные средства, β-блокаторы, тиазидные диуретики.
Чаще повышение уровня инсулина встречается у женщин. Высокая вероятность возникновения болезни у представительниц слабого пола обусловлена не только периодом менопаузы. Важную роль отыгрывает поликистоз яичников.
Поликистоз паренхимы яичников – одна из причин повышения концентрации гормона
Врожденный гиперинсулинизм у новорожденных детей возникает по неизвестным причинам. Ученые предполагают, что причинами являются наследственность, генетические изменения.
Функциональный, или вторичный, гиперинсулинизм обусловлен недостаточностью контринсулярных гормонов. Такое состояние являет результатом голодания или чрезмерной физической нагрузки. Проявляется внезапной гипогликемией.
Симптомы
Признаки нарушения проявляются не сразу. Начальные стадии развития обычно протекают без каких-либо характерных изменений. При прогрессировании состояния пациент может заметить асимметричное отложение жира – на животе и верхней части туловища. Также в этой области будут формироваться растяжки.
Также больные часто отмечают сухость кожи и нехарактерный цвет лица. Повышение давления и сильная жажда также дают о себе знать при развитии патологии. Далее появляются частое головокружение, постоянное ощущение холода и дрожь. Также пациенты жалуются на такие симптомы, как снижение концентрации внимания и затрудненность в акте дефекации.
Изменение давления – симптом патологии
Без адекватного лечения состояние человека быстро ухудшается. Стойкая апатия, боль в мышцах без нагрузки и слабость становятся более выраженными. У ребенка чаще гиперинсулинизм проявляется как гипогликемия, степень тяжести которой может быть разнообразной.

Признак патологии у детей – понижение концентрации глюкозы в крови
Что такое инсулинорезистентность?
Это патологическое состояние, при котором нарушается реакция организма на инсулин. В этом случае неважно происхождение гормона: нарушен метаболический ответ по отношению и к эндогенному, и к экзогенному инсулину.
При этом состоянии организм продуцирует инсулин в привычном для него режиме. Но органы и ткани перестают реагировать на присутствие гормона. При этом развивается гиперинсулинизм, симптомы которого типичны: абдоминальное ожирение, артериальная гипертензия.
Резистентность к гормону встречается у каждого десятого человека, который не жалуется на нарушения метаболических процессов. В пределах 84-88% патология распространена у лиц с сахарным диабетом второго типа и нарушением соотношения «плохого» и «хорошего» холестерина. До 60% гипертоников также имеют проблемы с восприимчивостью клеток организма к инсулину.
Как выявить патологию?
Диагностика заболевания основана на определении гормонов. Также необходимы инструментальные методы исследования. Прежде всего, эндокринолог назначает такие обследования:
- Общий анализ крови/мочи.
- Биохимический анализ крови (определение уровня холестерина, ЛПНП, ЛПВП, триглицеридов, глюкозы).
- Мониторинг давления на протяжении суток.
- Ультразвуковое исследование панкреатической железы, почек, печени, яичников для женщины.
- Компьютерная и магнитно-резонансная томография гипофиза и надпочечников.
УЗИ органов малого таза – важное исследование для женщин при подозрении на гиперинсулинизм
Важно знание концентрации не только инсулина. Необходимо знать, сколько в крови кортизола, ренина, альдостерона, АКТГ и ТТГ. Эта нужно для дифференциации от других заболеваний. Нужно рассчитать ИМТ. Это необходимо для исключения ожирения, как причины повышения показателя инсулина. Если показатель выше 25, то риск развития инсулинорезистентности высокий и повышается при увеличении индекса. Если он становится больше, чем 40, то вероятность возникновения патологии критически высокая.
Осложнения
Среди вероятных последствий гиперинсулинизма выделяют состояния, обусловленные нарушением метаболизма в организме. Возникают они без адекватного лечения, если пациент игнорирует патологические изменения в своем организме. Возможные осложнения:
- Вторичный сахарный диабет.
- Гипогликемическая кома.
- Ожирение.
- Нарушение метаболизма.
- Болезни сердечнососудистой системы.
Такие последствия способны значительно ухудшить качество жизни пациента. Некоторые из них настолько серьезны, что могут спровоцировать смерть. К таким опасным состояниям относят инфаркт миокарда и инсульт.
Лечение
Главным принципом грамотной терапии гиперинсулинизма является диета. Питание необходимо направить на снижение индекса массы тела. Калорийность рациона корректируется в зависимости от типа труда: физический или умственный. Снижается количество продуктов с углеводами. Также важен режим питания: прием пищи должен быть каждые четыре часа, порции – небольшие.
Кроме того, при гиперинсулинизме в лечении важны регулярные физические упражнения. Это рекомендуется делать за счет плаванья, йоги, аэробики и ходьбы. Интенсивность упражнений нужно увеличивать постоянно.
Внимание! Статические нагрузки могу усугубить течение заболевания.
Если, несмотря на диету и упражнения, развивается гиперинсулинизм, лечение дополняется медикаментами для длительного приема. Назначение средств зависит от клинических проявлений. Если пациент жалуется на повышение кровяного давления, необходимо принимать антигипертинзивные лекарства (антагонисты кальция, ингибиторы АТФ). Целью такой терапии является понижение показателя до 130/80 мм.рт.ст.
При ожирении и высоких уровнях холестерина и триглицеридов в сыворотке крови назначаются статины (например, «Соматостатин») и фибраты («Ципрофибрат»). Также полезными будут медикаменты, понижающие аппетит (угнетатели ферментов ЖКТ, расщепляющие липиды). Метаболические лекарства улучшают транспорт и утилизацию сахара, выведение вредного холестерина. Для этого назначаются препараты α-липоевой кислоты («Диалипон»). Кроме того, для снижения концентрации сахара необходимы гипогликемические средства (например, «Метформин»).
Профилактика
Меры предотвращения повышения уровня гормона основаны на ликвидации этиологических факторов. Прежде всего, если человек тучный, ему нужно пересмотреть свой рацион. Важно исключение жирных продуктов, блюд, богатых углеводами. Нужно включить в питание больше свежих овощей и фруктов. Активная физическая нагрузка также способна понизить риск развития патологического состояния.
Важен также отказ от вредных привычек (курение и употребление алкоголя). Регулярные профилактические осмотры у врачей отыгрывают важную роль в предупреждении гиперинсулинизма. Как только определяется превышенный показатель, или появляются симптомы, необходима срочная консультация эндокринолога.
Заключение
Патологические процессы в тканях поджелудочной железы влекут тяжелые последствия. Только адекватная терапия способна предотвратить их развитие.
Заниматься самолечением или искать народные способы нельзя. Такой подход к терапии часто провоцирует усугубление ситуации и ухудшение самочувствия больного. Подробную информацию можно получить в этом видеоролике:
Что такое гиперинсулинемия? - DiabetSahar.ru
 Основные причины развития нарушения.
Основные причины развития нарушения.
Гиперинсулинемия это особое состояние организма, при котором существенно повышается уровень инсулина в крови человека. Если поджелудочная железа в течение длительного времени продуцирует излишний объем гормона, она стремительно изнашивается и ее функции существенно нарушаются.
На фоне данного состояния нередко развивается метаболический синдром, для которого характерно существенное повышение показателей сахара в крови человека. Перепады показателей сахара в крови отчетливо прослеживаются после приема пищи пациентом – уровень глюкозы стремительно растет, проявляется гипергликемия. По истечении некоторого времени показатель снижается – проявляется гипогликемия.
Стоит заметить, что метаболический синдром часто представляет собой основу для развития сахарного диабета. При повышении концентрации инсулина в крови человека происходит стремительный набор веса, не исключено развитие ожирения различной степени.
Все же, гиперинсулинемия – что это такое? Подробный ответ представлен читателям далее.
Причины проявления
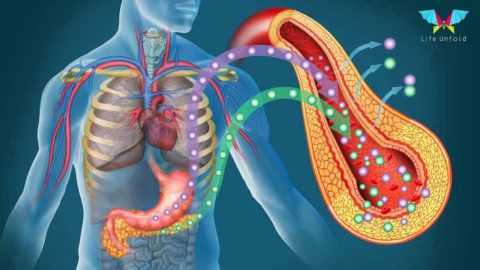 Активный процесс выработки инсулина.
Активный процесс выработки инсулина.
Причины проявления повышенного показателя инсулина в крови могут быть следующими:
- выработка поджелудочной железой аномального инсулина, который отличается от естественного аминокислотным составом и не воспринимается организмом человека,
- нарушения в работе центров, отвечающих за регуляцию механизма голод-насыщение,
- некоторые нарушения в работе чувствительных окончаний или рецепторов, из-за сниженной чувствительности они не распознают инсулин в крови и его концентрация стремительно повышается,
- сбои процессов распределения глюкозы в крови,
- нарушения, проявляющиеся на клеточном уровне.
Следует заметить, что такого характера нарушения чаще выявляют у представительниц женского пола. Медики связывают подобную тенденцию с различными перестройками и нарушениями гормонального фона. Основным предрасполагающим фактором к развитию патологических изменений выступает наличие гинекологических заболеваний.
Внимание! Гиперинсулинизм часто выявляют у женщин, страдающих поликистозом яичников.
 Представительницы женского пола чаще сталкиваются с нарушением.
Представительницы женского пола чаще сталкиваются с нарушением.
Также следует обозначить перечень факторов, способных повлиять на процесс развития нарушения:
- недостаточная физическая активность,
- ожирение,
- преклонный возраст (прослеживается взаимосвязь с замедлением обменных процессов),
- гипертония,
- атеросклероз сосудов,
- никотиновая зависимость,
- потребление алкоголя в неразмеренных дозах.
Не следует игнорировать вероятность присутствия генетического фактора. Кроме того нарушение может проявиться на фоне неконтролируемого приема медикаментов определенных групп: бета-блокаторы, тиазидные диуретики, гормональные средства.
 Прием некоторых медикаментозных средств может стать причиной развития заболевания.
Прием некоторых медикаментозных средств может стать причиной развития заболевания.
Гиперинсулинизм у детей
Врожденный гиперинсулинизм – к счастью, достаточно редкое нарушение, механизм которого изучен недостаточно. Специалисты выделяют теорию о том, что развитие нарушения происходит в результате влияния генетического фактора, то есть заболевание выявляют преимущественно у детей, чьи матеря, сталкивались с диабетом или имели предрасположенность к нему.
Выделяют и некоторые сложности в диагностике подобного нарушения. Наибольшая опасность состоит в вероятности проявления нарушений неврологического характера. Подавляющее большинство родителей заявляет о том, что ребенок несколько отстает в развитии.
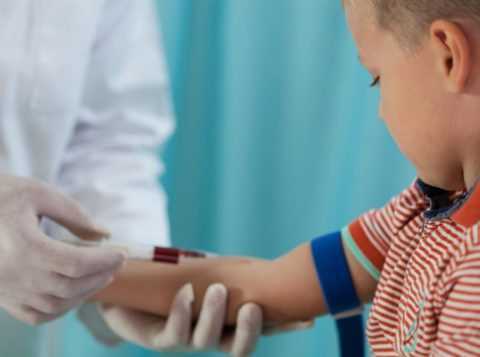 Выявление нарушения у детей.
Выявление нарушения у детей.
Гиперинсулинизм у детей проявляется гипогликемическим состоянием, способным иметь различную степень интенсивности. Следует заметить, что гипогликемическое состояние у детей проявляется при более низком показателе глюкозы в крови, чем у взрослых. Частые нарушения такого плана – крайне опасны, у ребенка нарушается психика.
Причина развития гиперинсулинемии у детей, женщин, страдающих сахарным диабетом, окончательно не определена. Медики полагают, что развитие гиперинсулинемии является компенсаторной реакцией ребенка на гипергликемию матери.
Внимание! Частота выявления гиперинсулинемии у детей, рожденных женщинами, страдающими сахарным диабетом составляет порядка 60-80%.
У детей диагностируют гиперплазию клеток поджелудочной железы. После рождения показатели глюкозы стремительно снижаются и зачастую спустя 1-2 часа у новорожденного диагностируют гипогликемическое состояние. Как лечить гиперинсулинизм у ребенка подскажет врач, после определения типа нарушения.
Характерная клиническая картина
 Избыточный вес как фактор развития гиперинсулинемии.
Избыточный вес как фактор развития гиперинсулинемии.
Гиперинсулинизм симптомы, которого на начальных стадиях его развития не проявляет себя, является крайне опасным нарушением, требующим незамедлительного обращения к специалисту.
Для прогрессирующего патологического изменения характерны следующие проявления:
- отложение жировых масс в верхней части туловища и в области живота (на фото),
- проявление растяжек кожи в области образования жировых отложений,
- сухость покровов кожи, изменение цвета лица,
- проявление симптомов гипертонии,
- проявление жажды,
- боль в мышцах, проявляющаяся независимо от физических нагрузок,
- проявление головокружений,
- снижение концентрации внимания,
- проявление дрожи и ощущения холода,
- затрудненность дефекации.
На фоне подобного нарушения самочувствие человека стремительно ухудшается, пациент определяет жалобы на постоянную апатию, становиться слабым и вялым.
Важно! Только врач может определить необходимый механизм воздействия своевременная коррекция позволит стабилизировать состояние.
Как проходит диагностика?
Поскольку повышение показателей инсулина в крови не проходит бесследно для многих систем человеческого организма предпочтительно использовать метод комплексной диагностики.
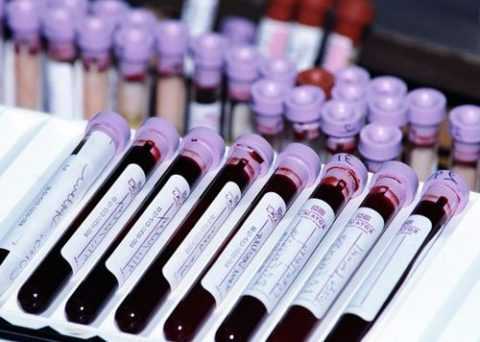 Анализ крови на гормоны.
Анализ крови на гормоны.
В первую очередь показано проведение лабораторного обследования, подразумевающего сдачу анализов на определение концентрации:
- инсулина,
- кортизола,
- ТТГ,
- АКТГ,
- ренина,
- альдостерона.
Исследуемым материалом выступает венозная кровь пациента, которую следует сдавать с соблюдением определенного алгоритма. Инструкция по подготовке должна быть изучена перед сдачей теста. Помимо исследования крови лабораторная диагностика подразумевает проведение исследований урины – проводится тест на выявление белка в моче пациента.
Внимание! Также проводится биохимический анализ крови, позволяющий определить концентрацию общего холестерина, а также ЛПНП и ЛПВП. Такой тест позволяет также выявить количество глюкозы в крови пациента натощак и после приема пищи.
Для определения точного диагноза также проводится суточный контроль показателей артериального давления пациента, используется холтеровский монитор. Врач должен произвести вычисления показателей индекса массы тела – испытание подразумевает сопоставление роста и веса пациента, подобная формула крайне проста, вычисления можно провести в домашних условиях, самостоятельно.
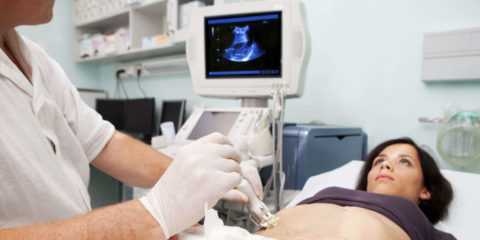 Проведение УЗИ.
Проведение УЗИ.
Для получения полноценной картины необходимо проведение ультразвукового обследования:
- печень,
- почки,
- поджелудочная железа,
- органы малого таза у женщин – необходимо для исключения гинекологических патологий.
Магнитно-резонансная томография применяется редко, связано это с тем, что цена исследования достаточно высока. Ввиду невысокой распространенности к проведению подобного исследования прибегают лишь в случае острой необходимости получения картины функционирования, гипофиза и коры надпочечников. В частности обследование проводят при подозрении на наличие опухолей гипофиза.
Методы лечения
Лечение гиперинсулинемии, как и терапия сахарного диабета состоит в первую очередь в соблюдении диеты. Диета подразумевает ограничение ежедневно потребляемых калорий, но цель подобного режима состоит не в коррекции фигуры, а в коррекции самочувствия больного.
 Нормализация рациона пациента.
Нормализация рациона пациента.
Гиперинсулинизм лечение которого заключается в комплексном воздействии процесс достаточно длительный.
В ходе составления диеты должны учитываться некоторые факторы:
- вид деятельности пациента – сидячая работа, физический нагрузки или тяжелый труд, все эти факторы должны учитываться при расчете суточной затраты калорий,
- возраст обратившегося,
- вес пациента, обратившегося к врачу.
Важно! Гиперинсулинизм это состояние организма, при котором производится избыточное количество инсулина. На этом фоне существенно снижаются показатели сахара в крови.
Диетическое питание подразумевает дробный прием пищи. Следует кушать 4-6 раз в сутки, но ограниченными порциями.
Рекомендуемые физические нагрузки.
При сидячем образе жизни пациенту также рекомендуется увеличивать объем дополнительных физических нагрузок. Тем не менее, схему, обеспечивающую нормализацию самочувствия пациента должен прорабатывать врач, тяжелые силовые нагрузки могут стать причиной развития гипертонического криза у пациента.
Коррекция может подразумевать использование физических нагрузок следующих типов:
- йога,
- пилатес,
- плавание в бассейне,
- аэробика,
- аквааэробика.
Правильное питание и коррекция жизненного ритма – основополагающие факторы, обеспечивающие нормализацию самочувствия пациента, тем не менее, не следует упускать из внимания необходимость проведения медикаментозной коррекции.
| Медикаментозное лечение | |
| Тип средства | Действие |
| Гипогликемические препараты | Обеспечивают снижение показателей сахара в крови. |
| Гипотензивные препараты | Используются для стабилизации показателей артериального давления, позволяют снизить риск проявления инфаркта. |
| Ингибиторы АПФ | Обеспечивают снижение систолического и диастолического давления. |
| Статины | Могут назначаться для очищения сосудов от скоплений холестерина. |
| Ингибиторы обратного захвата серотонина | Обеспечивают контроль аппетита. |
| Препараты альфа-липоевой кислоты | Выводят из организма излишки глюкозы и лишний холестерин. |
 Медикаментозная коррекция.
Медикаментозная коррекция.
Видео в этой статье ознакомит читателей с методами коррекции гиперинсулинизма.
Методы профилактики
 Как предупредить развитие опасных нарушений.
Как предупредить развитие опасных нарушений.
Гиперинсулинемию можно предотвратить, для этого необходимо соблюдать простые правила, основанные на соблюдении здорового образа жизни:
- соблюдение диеты, подразумевающей потребление полезных продуктов, осуществление контроля норм потребления пищи,
- регулярное прохождение профилактических осмотров, включающих сдачу крови для анализа,
- контроль над массой тела,
- отказ от употребления алкоголя,
- отказ от никотиновой зависимости,
- регулярные физические нагрузки, позволяющие поддерживать тело в хорошей физической форме.
При выявлении высоких показателей инсулина в крови следует немедленно обратиться к специалисту. Промедление в этом случае недопустимо, дисбаланс самостоятельно не стабилизируется.
Вероятные осложнения
 Факторы, усугубляющие положение пациента.
Факторы, усугубляющие положение пациента.
Если подобное состояние игнорировать в течение продолжительного времени оно может стать причиной развития серьезных осложнений в форме следующих нарушений:
- сахарный диабет,
- нарушения метаболических процессов,
- ожирение,
- гипогликемическая кома,
- различные заболевания сердца,
- поражения сосудов.
Предупредить развитие гиперинсулинемии возможно, правила обеспечивающие профилактику крайне просты и состоят в отказе от потребления жирных и сладких продуктов в избыточных объемах. Следует заметить, что гиперинсулинемия является лишь фактором, предрасполагающим к развитию сахарного диабета, но данное нарушение не выражает факт заболевания.
Вопросы специалисту
Виктория, 24 года, г. Томск.
Добрый день. Год назад врач-эндокринолог поставил мне диагноз гиперинсулинизм. За это время я набрала около 15 лишних килограмм, вес продолжает расти, несмотря на то, что ем я не много. Очень боюсь диабета, подскажите, как сбросить вес при моем заболевании и возможно ли это?
Добрый день, Виктория. Гиперинсулинизм это не приговор, но, так или иначе, фактор, предрасполагающий к развитию диабета. Ваше состояние после определения диагноза должен контролировать врач.
Что сказал Вам специалист по поводу набранных 15 килограмм? Какой Ваш исходный вес? Просто боятся диабета – недостаточно, следует обратиться к специалисту по месту жительства и пройти полное обследование, коррекции рациона недостаточно для борьбы с гиперинсулинемией.
Марина, 32 года, г. Киров
Здравствуйте. Мне поставили диагноз гиперинсулинемия после родов. Сказали, что причина его развития – неправильное питание при беременности и стремительный набор лишнего веса, за 9 месяцев я набрала 22 килограмма. Вес после родов не ушел и увеличивается до настоящего времени. Какую диету мне соблюдать?
Здравствуйте Марина. Хотелось бы увидеть конкретные данные лабораторных исследований, определяющих показатели инсулина в крови. Относительно диеты могу порекомендовать стол №9 по Певзнеру, но более конкретные рекомендации сможет дать ваш врач после изучения результатов обследования.
Татьяна, 52 года, г. Саратов
Здравствуйте. Проблема коснулась не меня, а дочери. Два года назад она родила ребенка. До беременности была худышкой, занималась танцами. Ее вес был всего 52 кг при росте 170 см. Сейчас вес достигает 70-73 кг. Проходила обследования, принимала различные таблетки и растворы для похудения, но все напрасно.
Исчезает 2 кг за месяц приема, которые потом возвращаются. Буквально несколько дней назад сдавала кровь на определение сахара и инсулина, сахар в норме, а инсулин повышен – 35. Посмотрели сами, этот показатель говорит о диабете 2 степени. Что нужно делать в таком случае?
Добрый день. Это не сахарный диабет, не волнуйтесь. Пока это значение свидетельствует о развитии гиперинсулинизма. Такое нарушение и мешает Вашей дочери сбросить вес. Нужно направить все силы на нормализацию обмена веществ.
Девушка должна соблюдать диету, рекомендованную врачом-эндокринологом, меню следует обсудить с диетологом. Неплохо рассмотреть вопрос о повышении физической активности. С препаратами для снижения веса следует быть осторожнее, нужно полностью исключить их неконтролируемый прием.
Тест: на определение риска сахарного диабета 2 типа
основные симптомы, причины, диагностика и лечение
Гиперинсулинизм – опасное заболевание, которое заключается в избытке в организме инсулина (абсолютном или относительном) и сопровождается снижением уровня глюкозы в крови. Эта патология встречается довольно редко: гиперинсулинизмом болеет 1 человек из 50 тысяч. Последствиями недуга являются неврологические нарушения, умственные расстройства, судорожная активность. Рассмотрим причины заболевания, его симптомы и методы лечения.
Гиперинсулинизм. Что это такое?
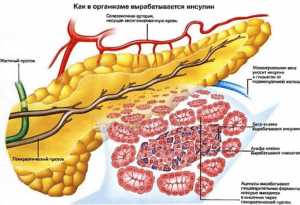
Гиперинсулинизм (или гипогликемическая болезнь) возникает, когда в клетках поджелудочной железы происходит избыточная секреция гормона инсулина. Иногда эту болезнь называют «сахарный диабет наоборот».
Как известно, глюкоза является основным питательным элементом для центральной нервной системы и, в частности, головного мозга.
И когда в силу разных причин повышается концентрация инсулина, происходит скопление гликогена в печеночных тканях и замедляется гликогенолиз, происходит снижение значений глюкозы в крови человека.
По МКБ-10 гиперинсулинизм имеет код Е16.1. Патология может быть врожденной или приобретенной (заболевают чаще всего женщины среднего и старшего возраста).
Гиперинсулинизм: симптомы и проявление
Симптомокомплекс гиперинсулинизма впервые описали в 1924 году, одновременно и независимо друг от друга, российский хирург В. Оппель и американский врач С. Харрис.
Первыми признаками заболевания могут быть:
- Усиление чувства голода.
- Слабость.
- Тахикардия.
- Усиленная работа потовых желез.
Важно не оставить без внимания подобные симптомы, которые характеризуют легкую степень заболевания, чтобы в случае подтверждения диагноза вовремя начать лечение.
Гипогликемия средней степени может сопровождаться:
- Тревожностью.
- Беспричинным страхом.
- Чрезмерной вспыльчивостью.
- Тремором.
В дальнейшем, по мере развития болезни, появляется дезориентация в пространстве, нарушения памяти, потеря сознания, судороги. Это тяжелая стадия гиперинсулинизма. Иногда, без оказания своевременной медицинской помощи, у больного может развиться гипогликемическая кома.
В период между приступами симптоматика зависит от стадии недуга: при легкой форме это эмоциональная нестабильность, ухудшение памяти, иногда онемение конечностей, при тяжелой – нарушения речи, энцефалопатия, паркинсонизм.
Приступы болезни обычно происходят после вынужденного голодания или утром натощак. Этому могут способствовать также эмоциональные или физические нагрузки. Почему происходят скачки сахара в крови, читайте в статье.
Обычно в начале приступа человек ощущает слабость, тремор, у него появляется чувство голода, а также страха. Повышается потливость, психическое возбуждение, в дальнейшем могут произойти судороги, потеря сознания и кома.
У лиц, страдающих гиперинсулинизмом, стремительно увеличивается вес тела и может развиться ожирение. Это объясняется частыми приемами пищи, которая содержит быстрые углеводы. Также важно учитывать, что существуют продукты, которые повышают уровень сахара в крови и снижают концентрацию сахара.
Причины гиперинсулинизма
Приобретенная форма патологии вызывается такими факторами:
- Опухоли в островках Лангерганса.
- Другие новообразования, синтезирующие инсулиноподобные вещества.
- Опухоли соединительных тканей, поглощающие глюкозу.
- Чрезмерное употребление сахаропонижающих лекарств при СД.
- Эндокринопатии, вызывающие снижение АКТГ, кортизола.
- Уменьшение процесса синтеза контринсулярных гормонов.
- Нарушения функционирования печени, поджелудочной железы.
- Изменение пищевых привычек.
В зависимости от причин, вызвавших патологию, гиперинсулинизм классифицируют на первичный и вторичный. К первичному типу относят патологии, вызванные опухолевыми процессами, а к вторичному – состояния, связанные с нехваткой контринсулярных гормонов, поражениями печени и центральной нервной системы.
Гиперинсулинизм у детей
Предпосылками развития гипогликемии врожденного типа являются нарушения внутриутробного развития плода или мутации генома.
У большинства детей признаки заболевания проявляются в течение первых полутора лет. Такие младенцы обычно рождаются крупными из-за анаболического эффекта инсулина еще в утробе, несмотря на то, что сахарный диабет у матери не диагностируется, т.е. нет гестационного диабета. О том, как протекает беременности у женщины, больной СД, читайте в статье.
Врожденный гиперинсулинизм является опасной патологией, потому что гипогликемия в раннем возрасте может привести к летальному исходу ребенка или тяжелым нарушениям в работе нервной системы.
Симптомы патологии у новорожденных следующие:
- Апноэ (нарушение дыхания).
- Вялость, в том числе при сосании.
- Сонливость.
- Судороги (один из первых очевидных признаков гипогликемии).
Позднее добавляются другие симптомы, присущие пациентам с данным диагнозом.
Врожденный гиперинсулинизм, диагностированный в неонатальном периоде, чаще всего является преходящим. Современная медицина способна предотвратить хронические осложнения неврологического характера.
Гиперинсулинизм: диагностика
Диагноз «гиперинсулинизм» устанавливает квалифицированный врач, который принимает во внимание сведения анамнеза и симптоматики.
Специалист выявляет возможные патологические процессы, используя результаты различных лабораторных, а также аппаратных исследований, среди которых:
- Определение гликемического профиля больного (показатель уровня сахара в крови).
- Проба с голоданием.
- Исследования на реакции организма на лейцин и толбутамид.
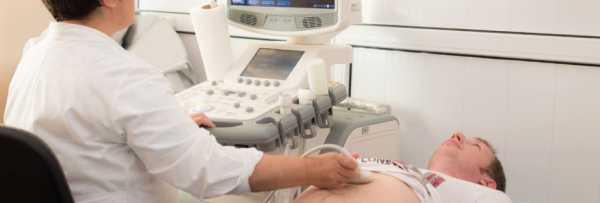
- УЗИ, сцинтиграфия поджелудочной железы.
- МРТ головного мозга.
На усмотрение врача, проводятся и другие методы обследования.
Лечение гиперинсулинизма
Главная задача в лечении гиперинсулинизма – достижение и поддержание нормального показателя уровня глюкозы в крови.
В период обследования в большинстве случаев пациентам проводится постоянное введение раствора глюкозы внутривенно. Для этого больным зачастую устанавливают венозный катетер.
При функциональном гиперинсулинизме рекомендуют соблюдать диету, предполагающую дробное питание с ограничением углеводов.
Больным назначают кортикостероиды (например, Преднизолон).
Во время приступов вводят 40% раствор глюкозы внутривенно.
При гиперинсулизме, вызванном опухолями, показано хирургическое вмешательство.
Профилактика
Оперативное лечение доброкачественных образований в 90% случаев имеет успех и приводит к выздоровлению. Неоперабельные или злокачественные опухоли требуют систематического контроля показателей больного.
Профилактическими мерами для пациентов являются:
- Соблюдение диеты и графика приема пищи.
- Исключение алкоголя и спиртосодержащих продуктов и лекарств.
- Отказ от курения.
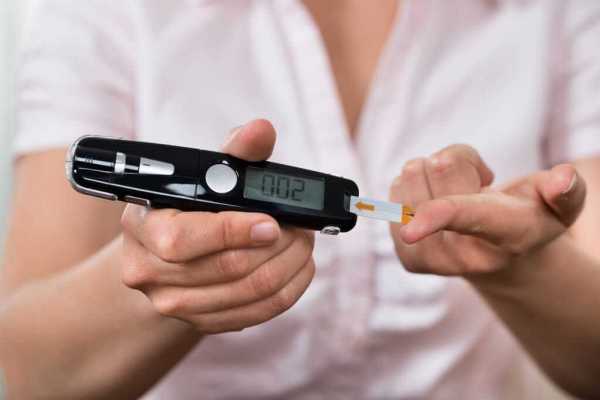
- Контроль с помощью глюкометра показателей уровня сахара в крови (нормальное значение глюкозы натощак – от 3,3 до 5,5 ммоль/л).
- Умеренные физические нагрузки.
При соблюдении всех предписаний врача, больные гиперинсулинизмом могут вести полноценный образ жизни.
Поделиться ссылкой:
Гиперинсулинемия и инсулинорезистентность: в чем разница?
Политика конфиденциальности
интернет-сайта
г. Москва
23 октября 2017 г.
Настоящая Политика конфиденциальности персональных данных (далее — Политика конфиденциальности) действует в отношении всей информации, размещенной на сайте в сети Интернет по адресу: medobr.com (далее — Сайт), которую посетители данного сайта могут получить о Пользователе во время использования Сайта, его сервисов, программ и продуктов.
Использование сервисов Сайта означает безоговорочное согласие Пользователя с настоящей Политикой и указанными в ней условиями обработки его персональной информации; в случае несогласия с этими условиями Пользователь должен воздержаться от использования сервисов.
1. ОБЩИЕ ПОЛОЖЕНИЯ
1.1. В рамках настоящей Политики под персональной информацией Пользователя понимаются:
1.1.1. Персональная информация, которую Пользователь предоставляет о себе самостоятельно при регистрации (создании учетной записи) или в процессе использования Сервисов, включая персональные данные Пользователя. Обязательная для предоставления Сервисов информация помечена специальным образом. Иная информация предоставляется Пользователем на его усмотрение.
1.1.2. Данные, которые автоматически передаются сервисам Сайта в процессе их использования с помощью установленного на устройстве Пользователя программного обеспечения, в том числе IP-адрес, данные файлов cookie, информация о браузере Пользователя (или иной программе, с помощью которой осуществляется доступ к сервисам), технические характеристики оборудования и программного обеспечения, используемых Пользователем, дата и время доступа к сервисам, адреса запрашиваемых страниц и иная подобная информация.
1.1.3. Иная информация о Пользователе, обработка которой предусмотрена Соглашением об использовании Сайта.
1.1.4. Настоящая Политика конфиденциальности применяется только к Сайту medobr.com. Сайт medobr.com не контролирует и не несет ответственности за сайты третьих лиц, на которые Пользователь может перейти по ссылкам, доступным на Сайте medobr.com.
2. ЦЕЛИ ОБРАБОТКИ ПЕРСОНАЛЬНОЙ ИНФОРМАЦИИ ПОЛЬЗОВАТЕЛЕЙ
2.1. Сайт собирает и хранит только ту персональную информацию, которая необходима для предоставления сервисов или исполнения соглашений и договоров с Пользователем, за исключением случаев, когда законодательством предусмотрено обязательное хранение персональной информации в течение определенного законом срока.
2.2. Персональную информацию Пользователя Сайт обрабатывает в следующих целях:
2.2.1. Идентификации Пользователя, заполнившего форму на сайте, для отправки писем, отправку СМС-сообщений на указанный мобильный телефон, совершения звонков пользователю.
2.2.2. Предоставления Пользователю доступа к персонализированным ресурсам Сайта.
2.2.3. Установления с Пользователем обратной связи, включая направление уведомлений, запросов, касающихся использования Сайта, оказания услуг, обработку запросов и заявок от Пользователя.
2.2.4. Определения места нахождения Пользователя для обеспечения безопасности, предотвращения мошенничества.
2.2.5. Подтверждения достоверности и полноты персональных данных, предоставленных Пользователем.
2.2.6. Создания учетной записи для доступа к дистанционному порталу, если Пользователь дал согласие на создание учетной записи.
2.2.7. Уведомления Пользователя Сайта о новостях и изменениях произошедших у обладателя сайта.
2.2.8. Предоставления Пользователю эффективной клиентской и технической поддержки при возникновении проблем, связанных с использованием Сайта.
2.2.9. Осуществления рекламной деятельности с согласия Пользователя.
2.2.10. Осуществление массовых рассылок электронных писем, отправку СМС-сообщений, использование пикселя ретаргетинга, для рекламы, использование coockie, определение местоположения, проведения опросов.
3. УСЛОВИЯ ОБРАБОТКИ ПЕРСОНАЛЬНОЙ ИНФОРМАЦИИ ПОЛЬЗОВАТЕЛЕЙ И ЕЕ ПЕРЕДАЧИ ТРЕТЬИМ ЛИЦАМ
3.1. Сайт хранит персональную информацию Пользователей в соответствии с внутренними регламентами конкретных сервисов.
3.2. В отношении персональной информации Пользователя сохраняется ее конфиденциальность, кроме случаев добровольного предоставления Пользователем информации о себе для общего доступа неограниченному кругу лиц. При использовании отдельных сервисов Пользователь соглашается с тем, что определенная часть его персональной информации становится общедоступной.
3.3. Сайт вправе передать персональную информацию Пользователя третьим лицам в следующих случаях:
3.3.1. Пользователь выразил согласие на такие действия.
3.3.2. Передача необходима для использования Пользователем определенного сервиса либо для исполнения определенного соглашения или договора с Пользователем.
3.3.4. Передача предусмотрена российским или иным применимым законодательством в рамках установленной законодательством процедуры.
3.3.5. В случае продажи Сайта к приобретателю переходят все обязательства по соблюдению условий настоящей Политики применительно к полученной им персональной информации.
3.4. Обработка персональных данных Пользователя осуществляется без ограничения срока любым законным способом, в том числе в информационных системах персональных данных с использованием средств автоматизации или без использования таких средств. Обработка персональных данных Пользователей осуществляется в соответствии с Федеральным законом от 27.07.2006 N 152-ФЗ "О персональных данных".
3.5. При утрате или разглашении персональных данных Администрация Сайта информирует Пользователя об утрате или разглашении персональных данных.
3.6. Администрация Сайта принимает необходимые организационные и технические меры для защиты персональной информации Пользователя от неправомерного или случайного доступа, уничтожения, изменения, блокирования, копирования, распространения, а также от иных неправомерных действий третьих лиц.
3.7. Администрация Сайта совместно с Пользователем принимает все необходимые меры по предотвращению убытков или иных отрицательных последствий, вызванных утратой или разглашением персональных данных Пользователя.
4. ОБЯЗАТЕЛЬСТВА СТОРОН
4.1. Пользователь обязан:
4.1.1. Предоставить информацию о персональных данных, необходимую для пользования Сайтом.
4.1.2. Обновлять, дополнять предоставленную информацию о персональных данных в случае изменения данной информации.
4.2. Администрация Сайта обязана:
4.2.1. Использовать полученную информацию исключительно для целей, указанных в настоящей Политике конфиденциальности.
4.2.2. Обеспечить хранение конфиденциальной информации в тайне, не разглашать без предварительного письменного разрешения Пользователя, а также не осуществлять продажу, обмен, опубликование либо разглашение иными возможными способами переданных персональных данных Пользователя, за исключением предусмотренных настоящей Политикой конфиденциальности.
4.2.3. Принимать меры предосторожности для защиты конфиденциальности персональных данных Пользователя согласно порядку, обычно используемому для защиты такого рода информации в существующем деловом обороте.
4.2.4. Осуществить блокирование персональных данных, относящихся к соответствующему Пользователю, с момента обращения или запроса Пользователя или его законного представителя либо уполномоченного органа по защите прав субъектов персональных данных на период проверки в случае выявления недостоверных персональных данных или неправомерных действий.
5. ОТВЕТСТВЕННОСТЬ СТОРОН
5.1. Администрация Сайта, не исполнившая свои обязательства, несет ответственность за убытки, понесенные Пользователем в связи с неправомерным использованием персональных данных, в соответствии с законодательством Российской Федерации.
5.2. В случае утраты или разглашения конфиденциальной информации Администрация Сайта не несет ответственности, если данная конфиденциальная информация:
5.2.1. Стала публичным достоянием до ее утраты или разглашения.
5.2.2. Была получена от третьей стороны до момента ее получения Администрацией Сайта.
5.2.3. Была разглашена с согласия Пользователя.
6. РАЗРЕШЕНИЕ СПОРОВ
6.1. До обращения в суд с иском по спорам, возникающим из отношений между Пользователем Сайта и Администрацией Сайта, обязательным является предъявление претензии (письменного предложения о добровольном урегулировании спора).
6.2. Получатель претензии в течение 14 календарных дней со дня получения претензии письменно уведомляет заявителя претензии о результатах рассмотрения претензии.
6.3. При недостижении соглашения спор будет передан на рассмотрение в суд в соответствии с действующим законодательством Российской Федерации.
6.4. К настоящей Политике конфиденциальности и отношениям между Пользователем и Администрацией Сайта применяется действующее законодательство Российской Федерации.
7. ДОПОЛНИТЕЛЬНЫЕ УСЛОВИЯ
7.1. Администрация Сайта вправе вносить изменения в настоящую Политику конфиденциальности без согласия Пользователя.
7.2. Новая Политика конфиденциальности вступает в силу с момента ее размещения на Сайте, если иное не предусмотрено новой редакцией Политики конфиденциальности.
7.3. Все предложения или вопросы по настоящей Политике конфиденциальности следует сообщать по адресу [email protected]
7.4. Действующая Политика конфиденциальности размещена на странице по адресу: medobr.com
7.5. Настоящая Политика конфиденциальности является неотъемлемой частью Соглашения об использовании Сайта, размещенного на странице по адресу: medobr.com
Информация для сведения:
<1> Согласно ч. 5 ст. 18 Федерального закона от 27.07.2006 N 152-ФЗ "О персональных данных" при сборе персональных данных, в том числе посредством информационно-телекоммуникационной сети Интернет, оператор обязан обеспечить запись, систематизацию, накопление, хранение, уточнение (обновление, изменение), извлечение персональных данных граждан Российской Федерации с использованием баз данных, находящихся на территории Российской Федерации, за исключением случаев, указанных в п. п. 2, 3, 4, 8 ч. 1 ст. 6 Федерального закона от 27.07.2006 N 152-ФЗ "О персональных данных".
что это и каковы его симптомы
Изменения показателей сахара зачастую приводит к гиперинсулинизму: а вот что это обозначает, попытаемся разобраться. Для подобного состояния характерно снижение уровня глюкозы на фоне увеличения объема инсулина.
Патология часто диагностируется у людей после 40 лет. Что конкретно нужно делать, когда выявлена гиперинсулинемия, лечение может назначить только специалист. При этом врач учитывает, какое влияние могут оказать в ходе оздоровительных мероприятий те или иные факторы.
Причины
Терапия начинается с определения первопричины подобного сбоя. Спровоцировать патологические изменения способны такие провокаторы:
- Новообразования любой природы происхождения, возникающие в островках Лангерганса;
- Болезни ЦНС;
- Ожирение;
- проблемы в работе поджелудочной железы;
- Анорексия;
- Стеноз привратника;
- Начало развития сахарного диабета;
- Заболевания печени, желудка и желчного пузыря;
- Гормональные нарушения;
- Негативные реакции при обмене веществ;
- Лихорадочное состояние;
- Применение некоторых препаратов;
- Тяжелая физическая нагрузка;
- Дефицит ферментов, участвующих в процессах метаболизма глюкозы.
Классификация
Существует 2 вида подобного состояния: органический либо функциональный гиперинсулинизм. Первична форма (абсолютный или панкреатический, а также органический) – это результат опухолевидных процессов либо присутствия гиперплазии определенных бета-клеток, принадлежащих поджелудочной железе. Росту концентрации инсулина способствуют также доброкачественные варианты новообразований, иногда злокачественные онкологии.
Органическая гиперинсулинемия имеет тяжелую стадию развития и сопровождается характерными симптомами и регулярными приступами гипогликемии.
Одновременно у больного отмечается ухудшение самочувствия, особенно утром. Это объясняется пропуском трапезы. Для этого типа болезни характерны три определения Уиппла: признаки гипогликемии, мгновенный упадок глюкозы, блокирование приступов инъекциями.
Гиперинсулинизм вторичного варианта (внепанкреатический или функциональный, а также относительный) появляется из-за недополучения контринсулярных гормонов, перебоев в функционировании печени, ЦНС. Эта форма развивается при голодании, изнурительной физической нагрузке, насыщении гипогликемическими веществами, психоэмоциональных расстройствах.
Обострения негативных реакций проявляются крайне редко, к тому же они не провоцируются перебоями в питании. Одновременное голодание при вторичном варианте патологии не вызывает выраженную симптоматику.
Патогенез
Глюкоза – это питательное вещество ЦНС, которое требуется для нормальной работы головного мозга. Когда у человека отмечается повышенная концентрация инсулина, внутри печени стартует процесс накопления гликогена. Задержка гликогенолиза провоцирует упадок сахара.
Гипогликемия становится причиной торможения важных энергетических одновременно с мозговым метаболизмом. При подобной ситуации у человека наблюдается раздражение симпатоадреналовой системы, что способствует увеличению производства катехоламинов. Эта реакция провоцирует приступ гиперинсулинизма, который выражают следующие симптомы:
- Развитие чувства страха;
- Приступы тахикардии;
- Постоянная раздражительность.
При дисфункции окислительно-восстановительных реакций снижается потребление мозговыми клетками кислорода, что провоцирует гипоксию. Подобное изменение вызывает:
- Постоянную апатию;
- Дневную сонливость;
- Чувство заторможенности.
В случае дальнейшего дефицита сахара возможно нарушение важных процессов обмена и поступление в мозг избытка крови. Такие изменения способны спровоцировать спазм некоторых периферических сосудов и вызвать предынфарктное состояние.
Прогрессирование патологического процесса увеличивает риск появления судорожных состояний, диплопии, нарушений функционирования сердца и дыхательной системы.
Симптомы
Сопровождается патологический процесс разнообразной клиникой проявлений. Гиперинсулинизма симптомы зависят от степени патологической реакции. Существует 3 степени патологии:
- Легкая;
- Средняя;
- Тяжелая.
В начале болезни симптомы между приступами отсутствуют. Обострение патологических нарушений отмечается не более одного раза ежемесячно. Такое состояние блокируется медикаментами либо сладкими продуктами.
При переходе заболевания на средний уровень приступы беспокоят больного уже больше одного раза ежемесячно. В этот момент человек способен часто терять сознание, он имеет поведение, характерное для коматозного состояния. Появляются незначительные поведенческие нарушения:
- Забывчивость;
- Ухудшение мышления.
Во время тяжелой степени поражения происходят необратимые мозговые изменения. На фоне этого отмечаются все чаще приступы, которые заканчиваются всегда потерей сознания. По причине снижения сахара у пациента появляются дополнительные симптомы:
- Повышенный аппетит;
- Приступы слабости;
- Обильная потливость;
- Тахикардия;
- Постоянный тремор конечностей;
- Ощущение постоянного страха;
- Непредсказуемая раздражительность;
- Пространственная дезориентация;
- Судороги.
Если человеку не оказать помощь, то возможна гипогликемическая кома, а также иные негативные реакции.
Осложнения

Всевозможные осложнения могут отмечаться на раннем и позднем периоде формирования патологического нарушения. Ранние осложнения наступают сразу либо спустя несколько часов. К ним причисляют инсульт и инфаркт миокарда. Поздние осложнения можно заметить спустя месяцы и даже года после начала формирования недуга. Выглядят такие сбои следующими проявлениями:
- Паркинсонизм;
- Нарушения памяти;
- Энцефалопатия.
Очень важно своевременно обнаружить этот недуг и предпринять все необходимые меры для купирования распространения дальнейшей реакции.
Диагностика
Определение такого состояния базируется на составлении клинической картины и анамнеза. В дальнейшем врач назначает инструментальную одновременно с лабораторной диагностику. Больному рекомендовано суточное измерение параметров сахара крови, так называемый гликемический профиль.
При наличии отклонений проводят функциональные пробы. Подобный тест основан на голодании, целью которого является определение первичной и вторичной формы гиперинсулинизма. В процессе проведения пробы пациенту разрешено употреблять жидкость без сахара. Голодание нередко ограничивается периодом 18–24 ч. В случае необходимости пациенту назначаются также и иные исследования:
- МРТ, УЗИ и ангиография поджелудочной железы;
- ретроградная панкреатодуоденография.
Лечение

Выбор варианта терапии ведется с учетом провокатора заболевания, который провоцирует подобные изменение уровня инсулина. Больным рекомендованы следующие оздоровительные мероприятия:
- Сбалансированное питание с последовательным снижением в рационе объема углеводов. Разрешено ежедневно употреблять подобную пищу в количестве 100–150 г. Меню необходимо насытить сложными углеводами (ржаными хлебцами, макаронами, крупами, орехами). При появлении приступа гипогликемии нужно питаться конфетами, пшеничным хлебом, весьма сладким чаем. Трапезничать необходимо часто и небольшими порциями.
- Если у больного происходит потеря сознания – проводится внутривенное ведение 40% раствора глюкозы. При психомоторном варианте возбуждения и судорожных состояниях показано применение седативных препаратов одновременно с транквилизаторами.
- Терапия тяжелого состояния гиперинсулинизма с появлением комы осуществляется в реанимации. Для лечения используется дезинтоксикационная терапия. Одновременно рекомендовано дополнительное назначение инъекций адреналина с глюкокортикоидами.
- Если диагностирован органический генез, необходимо оперативное вмешательство. Оно предполагает частичное иссечение поджелудочной железы либо полную панкреатэктомию, иногда энуклеацию развивающегося новообразования. Только размеры и локализация опухоли определяют объем необходимого хирургического вмешательства. После операции нередко выявляют транзиторную гипергликемию, которая вынуждает обеспечивать медикаментозную коррекцию, одновременно используя диету, предполагающую минимальное присутствие углеводов. Восстановление показателей вероятно спустя месяц. Если опухоль неоперабельная, выполняют паллиативную терапию, цель которой – профилактика гипогликемии. Когда обнаружено злокачественное новообразование, требуется дополнительно назначать химиотерапию.
Прогноз, варианты профилактики
Мероприятия по предупреждению гипогликемического заболевания подразумевают использование в повседневной жизни следующих рекомендаций:
- Сбалансированное питание с назначенным перечнем полезных продуктов и правильным режимом потребления пищи;
- Людям, испытывающим подобное состояние, обязательно следует отказаться от приема алкоголя и сигарет;
- Необходим контроль показателей сахара – это важный пункт оздоровительных мероприятий;
- С целью улучшения метаболизма требуется отказаться от изнурительных физических нагрузок.
Прогноз для больных с диагнозом гиперинсулинизм напрямую зависит от степени поражения и причин, которые вызывали состояние инсулинемии. Удаление доброкачественных опухолей обеспечивает в 90% положительный результат. Онкологические образования становятся причиной необратимых неврологических дисфункций, которые нуждаются в постоянном врачебном контроле состояния пациента. Терапия основного недуга при функциональной форме гиперинсулинемии помогает убрать неприятную клинику проявлений и повышает шанс выздоровления.
виды, причины, симптомы и лечение
Гиперинсулинемия - это клинический синдром, который характеризуется повышенным содержанием инсулина и пониженным количеством сахара в крови. Такой патологический процесс может приводить не только к нарушению работы некоторых систем организма, но и к гипогликемической коме, что уже само по себе представляет особенную опасность для жизни человека.
Онлайн консультация по заболеванию «Гиперинсулинемия».
Задайте бесплатно вопрос специалистам: Эндокринолог.Врождённая форма гиперинсулинемии встречается очень редко, тогда как приобретённая диагностируется, чаще всего, в возрасте 35-50 лет. Также отмечается, что женщины более предрасположены к такому заболеванию.
Клиническая картина этого клинического синдрома носит скорее неспецифический характер, а потому для точной постановки диагноза врач может использовать как лабораторные, так и инструментальные методы исследования. В отдельных случаях может понадобиться дифференциальная диагностика.
Лечение гиперинсулинимизма основывается на приёме медикаментозных средств, диете и физических упражнениях. Проводить терапевтические мероприятия на своё усмотрение строго запрещено.
Этиология
Гиперинсулинемия может быть обусловлена следующими этиологическими факторами:
- снижение чувствительности инсулиновых рецепторов или их количества;
- чрезмерное образование инсулина в результате определённых патологических процессов в организме;
- нарушение переноса молекул глюкозы;
- сбои в передаче сигналов в системе клеток.
Предрасполагающими факторами для развития такого патологического процесса является следующее:
В некоторых случаях, что встречается довольно редко, причины гиперинсулинемии установить не удаётся.
Классификация
В зависимости от причин возникновения в эндокринологии выделяют только две формы этого клинического синдрома:
- первичный;
- вторичный.
Первичная форма, в свою очередь, делится на такие подвиды:
- абсолютный;
- панкреатический;
- органический.
Следует отметить, что первичная форма данного патологического процесса отличается тяжёлым течением и высоким риском развития серьёзных осложнений.
Вторичная форма клинического синдрома также разделяется на несколько подвидов:
- внепанкреатический;
- функциональный;
- относительный.
В этом случае обострение возникает крайне редко, достаточно тщательного выполнения всех рекомендаций лечащего врача.
Симптоматика
На начальных стадиях развития симптомы этого патологического процесса практически полностью отсутствуют, что и приводит к запоздалой диагностике, несвоевременно начатому лечению.
По мере усугубления течения клинического синдрома могут присутствовать такие симптомы:
- постоянная жажда, но при этом ощущается сухость во рту;
- ожирение по абдоминальному типу, то есть жир скапливается в области живота и бёдер;
- головокружения;
- боль в мышцах;
- слабость, вялость, апатическое состояние;
- сонливость;
- потемнение и сухость кожных покровов;
- нарушения в работе желудочно-кишечного тракта;
- ухудшение зрения;
- боль в суставах;
- образование на животе и ногах растяжек.
Ввиду того что симптоматика этого клинического синдрома носит довольно неспецифический характер, следует как можно скорее обращаться к терапевту/педиатру за первичной консультацией.
Диагностика
Первичный осмотр проводит врач общей практики. Дальнейшее лечение могут проводить несколько специалистов, так как клинический синдром вызывает нарушения в работе различных систем организма.
Программа диагностики может включать в себя следующие методы обследования:
- суточное измерение уровня глюкозы в крови;
- ОАК И БАК;
- общий анализ мочи;
- УЗИ;
- сцинтиграфия;
- МРТ головного мозга.
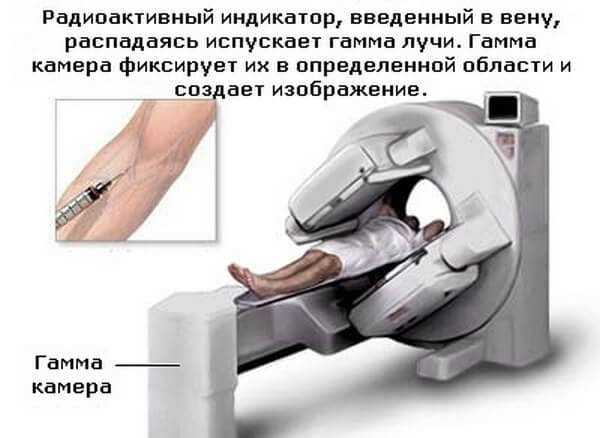
Как проводится сцинтиграфия
На основании полученных результатов исследования врач может определить точный диагноз и, соответственно, назначить эффективное лечение.
Лечение
В этом случае основой лечения является диетическое питание, так как оно позволяет избавиться от лишней массы тела и предотвратить развитие осложнений, связанных с этим. Кроме этого, врач может назначить следующие медикаментозные препараты:
- гипогликемические;
- для снижения холестерина;
- для подавления аппетита;
- метаболические;
- антигипертензивные.
Диета назначается лечащим врачом в индивидуальном порядке и должна соблюдаться постоянно.
При условии, что все рекомендации врача будут выполняться в полной мере, осложнений можно избежать.
Профилактика
В качестве профилактики следует придерживаться общих рекомендаций относительно здорового образа жизни, а особенно правильного питания.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой клинический синдром, обусловленный повышением уровня инсулина и уменьшением сахара в крови.
Причины
Врожденная форма синдрома возникает на фоне внутриутробных аномалий развития, задержки роста плода или генных мутаций. Причины развития приобретенной гипогликемической болезни разделяют на панкреатические, которые вызывают развитие абсолютной гиперинсулинемии, и непанкреатические, с относительным повышением уровня инсулина. Панкреатическая форма заболевания встречается при злокачественных либо доброкачественных новообразованиях, а также гиперплазии бета-клеток поджелудочной железы.
Непанкреатическая форма возникает при таких состояниях как:
нарушение режима питания, обусловленное продолжительным голоданием, усиленной потерей жидкости и глюкозы, интенсивными физическими нагрузки без потребления углеводной пищи, а также усиленное употребление в пищу рафинированных углеводов;
поражение печени различного генеза приводят к снижению уровня гликогена, нарушению обменных процессов и возникновению гипогликемии;
чрезмерное потребление сахароснижающих препаратов при сахарном диабете, вызывает развитие медикаментозной гипогликемии;
эндокринная дисфункция, приводящая к снижению уровня контринсулиновых гормонов;
дефицит ферментов, участвующих в процессах обмена глюкозы.
Симптомы
Клиническая картина гипогликемического синдрома характеризуется снижением уровня глюкозы в крови. Развитию приступа предшествует повышение аппетита, потливость, слабость, тахикардия и ощущения сильного голода. По мере прогрессирования заболевания присоединяются панические состояния, обусловленные развитием чувства страха, повышенной тревожности, раздражительности, дрожи в конечностях, затем присоединяется возникновение дезориентация в пространстве, диплопия, парестезии в конечностях, вплоть до развития судорог. При отсутствии корректного лечения у больного возникает потеря сознания и гипогликемическая кома. В межприступовый период отмечается ухудшение памяти, эмоциональная лабильностью, апатия, изменение чувствительности и онемение в конечностях. Значительное употребление легкоусвояемых углеводов, вызывает ожирение.
С учетом тяжести течения выделяют легкую, среднюю и тяжелую степень течения заболевания. При легкой степени течения отмечается отсутствие симптоматики в межприступовый период и симптомов органического поражения коры головного мозга. Обострения возникают очень редко, реже 1 раза в месяц и быстро купируются приемом сладкой пищи или лекарственных средств.
Для средней степени тяжести характерно возникновение приступов не чаще 1 раза в месяц, у больного возможна потеря сознания и развитие коматозного состояния. Межприступный период обусловлен развитием невыраженных нарушений поведенческого характера.
Тяжелая степень связана с развитием необратимых изменений коры головного мозга. При таком течении приступы возникают довольно часто и заканчиваются потерей сознания. В межприступовом периоде больной дезориентирован, у него отмечается резкое снижение памяти, возникает тремор конечностей, выявляется выраженная эмоциональная лабильность и повышенная раздражительность.
Диагностика
При постановке диагноза учитывается клиническая картина заболевания и данные анамнеза. Эндокринолог уточняет наличие сопутствующих и наследственных заболеваний, после чего пациенту назначаются лабораторные и инструментальные исследования: проводится суточное измерение уровня глюкозы крови, тесты на чувствительность к толбутамиду и лейцину, а также ультразвуковое исследование поджелудочной железы, сцинтиграфия и магниторезонансная томография поджелудочной железы.
Лечение
Выбор лечебной тактики зависит от причины возникновения гиперинсулинемии. При органическом генезе патологии проводят хирургическое лечение, обусловленное проведением частичной резекции поджелудочной железы или тотальной панкреатэктомии, энуклеация новообразования. Нормализация показателей происходит через месяц после вмешательства. При неоперабельных опухолях показана паллиативная терапия, которая предупредит развития гипогликемии. При злокачественных новообразованиях дополнительно может быть назначено проведение химиотерапии.
Для нормализации состояния больному рекомендовано соблюдение сбалансированной диеты с умеренным снижением потребления углеводов. При развитии гипогликемического приступа требуется употребление легкоусвояемых углеводов. В случае отсутствия сознания больному потребуется внутривенное введение 40 % раствора глюкозы. При судорогах и выраженном психомоторном возбуждении показаны инъекции транквилизаторов и седативных препаратов.
Профилактика
Профилактика гипогликемической болезни основана на соблюдении сбалансированного питания с интервалом в несколько часов, употребление достаточного количества питьевой воды, отказе от вредных привычек, а также постоянном контроле над уровнем глюкозы.
Гиперинсулинемия: что это такое, симптомы и лечение
Гиперинсулинемия характеризуется аномально высоким уровнем инсулина в крови и представляет собой состояние, связанное с диабетом 2 типа, но само по себе оно не является формой диабета. Гиперинсулинемия также является фактором резистентности к инсулину, ожирения и метаболического синдрома.
Инсулин – это гормон, вырабатываемый поджелудочной железой, который выполняет много функций. Одной из основных функций инсулина является транспортировка глюкозы (сахара) из кровотока в клетки, где она может быть использована для производства энергии. У некоторых людей инсулин не работает должным образом, потому что клеточные рецепторы выработали резистентность к инсулину, что означает, что инсулин неэффективен для удаления глюкозы из кровотока. Это состояние называется резистентностью к инсулину.
В результате, глюкоза накапливается в кровотоке. Поскольку организм не может получить доступ к глюкозе в качестве топлива, клетки становятся голодными, и человек может испытывать чрезмерный голод или жажду. Организм пытается снизить уровень сахара в крови, выпуская еще больше инсулина в кровь. В результате в крови повышается уровень и сахара, и инсулина.
Симптомы гиперинсулинемии
Поскольку избыток инсулина приведет к снижению уровня сахара в крови по всему организму, гипогликемия (или низкий уровень сахара в крови) может быть показателем его наличия. Это особенно заметно у детей, рожденных от матерей с неконтролируемым диабетом. Другие симптомы гиперинсулинемии включают в себя высокий уровень холестерина и триглицеридов в крови, повышенное кровяное давление, усталость, увеличение веса, трудности с потерей веса и повышенное потребление углеводов / сахара.
Беременность и гиперинсулинемияУ беременных женщин с неконтролируемым уровнем сахара в крови плод подвергается воздействию высоких уровней сахара. В ответ поджелудочная железа плода претерпевает изменения, вырабатывающие больше инсулина. После рождения ребенок будет по-прежнему испытывать избыточный уровень инсулина или гиперинсулинемию и внезапное падение уровня сахара в крови. Ребенок получает глюкозу после родов, и уровень инсулина обычно возвращается к норме в течение двух дней.
Причины гиперинсулинемии
Гиперинсулинемия в первую очередь вызвана резистентностью к инсулину. Когда уровень сахара в крови увеличивается, бета-клетки поджелудочной железы реагируют, производя и высвобождая больше инсулина в кровоток, пытаясь поддерживать уровень глюкозы в крови на нормальном уровне. Однако когда клетки становятся инсулинорезистентными, уровень инсулина продолжает расти.Это также может быть побочным эффектом операции по шунтированию желудка, возможно, потому, что бета-клетки ранее поддерживали большую массу тела, а затем не скорректировали свою работу после процедуры.
В редких случаях гиперинсулинемия может быть вызвана опухолью бета-клеток поджелудочной железы (инсулиномой) или чрезмерным ростом бета-клеток, состоянием, называемым несидиобластозом.
Диагностика гиперинсулинемии
Гиперинсулинемия может быть диагностирована путем проверки уровня инсулина и глюкозы в крови. Она может также быть диагностирована при проведении обычных анализов крови.
Лечение гиперинсулинемии
Изменения в лечении и образе жизни для улучшения состояния при гиперинсулинемии аналогичны изменениям при диабете 2 типа. Здоровое питание, особенно диета с низким содержанием углеводов, и регулярные физические упражнения, включая высокоинтенсивные интервальные тренировки, особенно полезны для улучшения чувствительности к инсулину.Некоторые лекарства от диабета повышают уровень инсулина и снижают уровень сахара в крови.
Одним из препаратов, который успешно снижает уровень сахара и инсулина в крови, усиливая действие инсулина, является метформин. Метформин – это препарат первой линии для лечения диабета 2 типа, единственный препарат, одобренный FDA для профилактики диабета, который также используется у пациентов с метаболическим синдромом или преддиабетом.
Посетите вашего врача, чтобы найти лекарство от диабета, которое снизит уровень глюкозы и инсулина. С помощью вашего лечащего врача гиперинсулинемия может хорошо контролироваться благодаря лекарственным препаратам и изменениям образа жизни, таким как сбалансированное питание и аэробные упражнения.
Тем не менее, в последнее время возросло количество исследований, посвященных роли гиперинсулинемии в развитии диабета 2 типа и ожирения. Регулярно посещайте своего врача и следите за любыми потенциальными симптомами.
Британский пенсионер заработал медаль за наличие диабета 1 типа в течение 60 лет
Кратко и понятно о диабете
Новости в лечении диабета 2019 года
Также вам может быть интересно
Гиперинсулинемия: причины, симптомы и лечение
Гиперинсулинемия - патологическое состояние, при котором регистрируют повышение уровня инсулина в крови. Это может быть обусловлено дефектами рецепторов, образованием аномального инсулина, нарушением транспорта глюкозы. Для выявления заболевания используют гормональные исследования, УЗИ, КТ, МРТ. Лечение направлено на нормализацию массы тела с помощью физических упражнений, диеты, приема медикаментов.
Причины возникновения
Выделяют четыре основные причины, которые ведут к гиперинсулинемии:
- Образование аномального инсулина.
- Снижение количества или чувствительности инсулиновых рецепторов.
- Нарушение переноса молекул глюкозы.
- Нарушение передачи сигналов в системе клеток (не работает рецептор GLUT4 и глюкоза не может войти в клетку).
Предрасполагающие факторы
Вероятность повышения уровня инсулина возрастает у людей:
- С наследственной предрасположенностью. Выявлено, что люди имеющие антигены HLA, чаще подвержены гиперинсулинемии. Также высока вероятность заболеть, если у близких родственников выявлен сахарный диабет.
- С нарушением центральной регуляции голода и насыщения.
- Женского пола.
- С низкой физической активностью.
- С наличием вредных привычек (курение, употребление алкоголя).
- Пожилого возраста.
- С ожирением. Жировая ткань является самостоятельным эндокринным органом. Она синтезирует различные активные вещества и является хранилищем гормонов. Наличие избыточных жировых отложений приводит к невосприимчивости их к воздействию инсулина. Из-за этого повышается его выработка.
- С наличием атеросклероза. Приводит к ишемической болезни сердца, поражению головного мозга, заболеваниям сосудов нижних конечностей.
- В период менопаузы.
- При синдроме поликистозных яичников.
- С артериальной гипертензией.
- Постоянно принимающие гормоны, тиазидные диуретики, бета-блокаторы.
Все вышеперечисленные факторы влияют на передачу сигналов в клетках. Остальные три причины повышения уровня инсулина встречаются редко.
Возможные последствия
- Сахарный диабет.
- Ожирение.
- Гипогликемическая кома.
- Возрастает риск поражения сердца и сосудов.
Симптомы
На начальных стадиях гиперинсулинемия никак не проявляется. В дальнейшем могут появиться такие жалобы:
- отложение жира на животе и верхней половине тела;
- повышение артериального давления;
- жажда;
- боль в мышцах;
- головокружение;
- рассеянность;
- слабость, вялость.
Гиперсекреция инсулина может быть связана с генетическим синдромом или редким заболеваниям. Тогда появляются такие симптомы: нарушение зрения, потемнение и сухость кожи, появление растяжек на животе и бедрах, запор, боли в костях.
Диагностика
Так как болезнь отражается на всех системах организма и связана с многими болезнями (сердца, сосудов), проводится комплексное обследование. Оно включает:
- Определения уровня гормонов – инсулина, кортизола, тиреотропного, пролактина, АКТГ, альдостерона, ренина.
- Суточный мониторинг артериального давления.
- Определение индекса массы тела и отношения окружности талии к бедрам.
- Общий анализ мочи для определения микроальбуминурии.
- УЗИ поджелудочной железы, печени, почек.
- Биохимическое исследование крови – общий холестерин, триглицериды, липопротеиды низкой и высокой плотности, уровень глюкозы натощак и с нагрузкой.
- КТ, МРТ гипофиза и надпочечников для исключения синдрома Иценко-Кушинга.
Гиперинсулинемия требует консультации не только эндокринолога, но и кардиолога, диетолога, психотерапевта.
Методы лечения
Основным компонентом лечения является диета. Она направлена на снижение избыточной массы тела. В зависимости от типа труда (умственный или физический), калорийность пищи снижают в несколько раз. Уменьшают содержание углеводов в рационе. Их заменяют на фрукты и овощи. Увеличивают физическую активность в течение дня. Прием пищи должен происходить через каждые 4 часа небольшими порциями.
Увеличение физической активности рекомендуют проводить за счет ходьбы, плаванья, аэробики, йоги. Статические силовые нагрузки могут ухудшить состояние и привести к гипертоническому кризу. Интенсивность тренировок должна нарастать постепенно. Помните, что только соблюдение диеты и занятия физкультурой могут привести к улучшению.
Существуют особенности лечения гиперинсулинемии в детском возрасте. Так как растущий организм требует питательные вещества для роста, диета не является такой строгой. В рацион обязательно включают поливитаминные комплексы и микроэлементы (кальций, железо).
В комплекс лечения входят лекарственные препараты для длительного приема:
- Гипогликемические средства при повышении уровня глюкозы (бигуаниды, тиазолидины).
- Антигипертензивные, которые нормализуют артериальное давление и снижают риск осложнений (инфаркта, инсульта). Рекомендованные группы препаратов: ингибиторы АПФ, сартаны, антагонисты кальция. Цель лечения является снижение систолического давления ниже 130 мм.рт.ст, а диастолического – ниже 80 мм.рт.ст.
- Снижающие уровень холестерина – статины, фибраты.
- Препараты, уменьшающие аппетит – ингибиторы обратного захвата серотонина, ингибиторы ферментов желудочно-кишечного тракта, которые расщепляют жиры.
- Метаболические – альфа-липоевая кислота, которая улучшает утилизацию глюкозы и выводит избыточный холестерин.
Профилактика
Предотвратить развитие болезни можно, придерживаясь простых рекомендаций: не злоупотреблять жирными и сладкими продуктами, есть достаточное количество зеленых овощей, фруктов, ходить не менее 30 минут в день, бороться с вредными привычками.
В заключение нужно сказать, что гиперинсулинемия является важным фактором риска сахарного диабета, инсульта, инфаркта. Выявление этой патологии требует полного обследования для выявления причины и подбора адекватного лечения. Берегите здоровье!
Гиперинсулинемия лечение препараты. Что такое гиперинсулинемия? Осложнения гиперинсулинизма и борьба с ними
Некоторые хронические заболевания являются преддиабетическими. Например, гиперинсулинизм у детей возникает крайне редко, но это заболевание свидетельствует о чрезмерном содержании инсулина в организме, который понижает уровень сахара и приводит к кислородному голоданию, а также дисфункции всех внутренних систем. При отсутствии лечения болезнь перейдет в неконтролируемый диабет.
Причины возникновения
Возникновение гиперинсулинизма говорит о патологическом функционировании организма. Причины могут крыться глубоко внутри и долгие годы не давать о себе знать. Такое заболевание чаще встречается у женщин, это связано с частыми гормональными перестройками. Основные причины возникновения:
- Выработка непригодного инсулина поджелудочной железой, который отличается составом и не воспринимается организмом.
- Нарушение восприимчивости. Рецепторы не идентифицируют инсулин, что приводит к неконтролируемой выработке.
- Сбои транспортировки глюкозы в крови.
- Генетическая склонность.
- Ожирение.
- Атеросклероз.
- Нейрогенная анорексия - психологическое нарушение на фоне навязчивой мысли об избыточном весе, что влечет за собой отказ от еды, а впоследствии эндокринные нарушения, анемию, колебания сахара в крови.
- Онкология в брюшной полости.
Группы риска
Предрасположенность к повышению уровня инсулина с развитием гиперинсулинизма возникает:
Женщины с поликистозом яичников чаще подвержены такому состоянию.
- У людей с плохой наследственностью. Если среди родственников есть те, у кого диагностировано заболевание, то риск увеличивается в несколько раз. Ученые доказали, что присутствие антигенов HLA приводит к появлению гиперинсулинизма.
- При нарушениях функционирования центральной нервной системы, головной мозг дает неправильный сигнал, что ведет к переизбытку инсулина в организме.
- У женского пола в преддверии менопаузы.
- При ведении малоактивного образа жизни.
- В преклонном возрасте.
- У пациентов с поликистозом придатков.
- У людей, принимающих гормональные препараты, бета-блокаторы.
Симптомы гиперинсулинизма
Функциональный гиперинсулинизм приводит к резкому набору веса, при этом диеты зачастую неэффективны. У женщин жир откладывается в области талии и брюшной полости. Это связано с большим запасом инсулина, который сохраняется в виде специфического жира триглицерида.
Стоит отметить, что гиперинсулинизм имеет много общих симптомов с гипогликемией:
Бледная кожа может быть симптомом избытка инсулина в крови.
- раздражительность, апатия, перепады настроения;
- снижение активности;
- навязчивое ощущение голода;
- жажда в любое время суток;
- повышенное давление;
- озноб;
- дрожь в нижних конечностях;
- бледность кожных покровов.
Чем опасен коварный недуг?
Каждая болезнь при отсутствии грамотного лечения приводит к осложнениям. Гиперинсулинизм может иметь не только острую форму, но и хроническую, противостоять которой в разы сложнее. Хроническое заболевание притупляет мозговую деятельность и сказывается на психосоматическом состоянии больного, а у мужчин ухудшается потенция, что чревато бесплодием. Врожденный гиперинсулинизм в 30% случаев приводит к кислородному голоданию головного мозга и влияет на полноценность развития ребенка. Есть перечень других факторов, на которые следует обратить внимание:
- Заболевание сказывается на функционировании всех органов и систем.
- Гиперинсулинизм может спровоцировать сахарный диабет.
- Наблюдается постоянная прибавка в весе с вытекающими последствиями.
- Повышается риск наступления гипогликемической комы.
- Развиваются проблемы с сердечно-сосудистой системой.
Диагностика заболевания
Выявление гиперинсулинизма усложняется отсутствием специфических симптомов, а часто - бессимптомностью. При ухудшении общего состояния следует немедленно обратиться к доктору. Потребуется открытый анализ на гормоны с полной картиной работы поджелудочной железы и гипофиза. При подозрениях проводится МРТ гипофиза с маркером, которое исключит вероятность онкологии. Для женщин диагностика основана на УЗИ брюшной полости, репродуктивных органов, так как болезнь связана с выработкой гормонов. Для подтверждения результата следует измерить артериальное давление и проверить уровень сахара в крови. Во внимание берутся жалобы пациента, которые могут подтвердить наличие недуга.
Лечение болезни
Главная задача для больного — придерживаться диетического питания.
Если гиперинсулинизм был выявлен на начальной стадии, есть высокие шансы вылечить заболевание. Питание играет первостепенную роль, составленная диета соблюдается, четко следуя графику. Увеличивается физическая нагрузка, что позволяет разогнать метаболизм, избавиться от избыточного веса. Беременность усложняет лечение, а диета будет иной. Доктор включит витаминный комплекс, позволяющий растущему организму развиваться полноценно. При надобности добавляются:
- лекарственные препараты, направленные на снижение артериального давления;
- метаболические лекарства;
- биодобавки, подавляющие аппетит.
Гиперинсулинизм характеризуется снижением уровня сахара в крови в результате абсолютного или относительного увеличения секреции инсулина. Болезнь проявляется чаще всего в возрасте от 40 до 50 лет. У больных появляются чувство голода, апатия, головокружения, головные боли, сонливость, тахикардия, дрожание конечностей и всего тела, расширение периферических сосудов, потливость, психические нарушения. Приступ гипогликемии развивается в связи с интенсивной физической нагрузкой или продолжительным голоданием. При этом вышеописанные явления усугубляются, преобладают изменения нервной системы, вялость, судороги, состояние глубокой сонливости и, наконец, коматозное состояние, которое может повести к гибели, если вовремя не ввести больному глюкозу в вену. При этом гликемия понижается до 60-20 и менее мг% сахара.
Нередко больных наблюдают и лечат психиатры.
Для заболевания характерна триада Уайпла (см.). При заболевании повышается вес больных вследствие постоянного приема пищи.
Различают органический и функциональный гиперинсулинизм. Наиболее частой причиной гиперинсулинизма является доброкачественная аденома островкового аппарата. Опухоль может развиваться вне поджелудочной железы. Реже встречается рак островков Лангерганса. Гип