Гигантоклеточная гранулема саркоидного типа
Гранулема: виды, симптомы, лечение
Любые изменения в человеческом организме, сопровождаемые сильным воспалением, косметическим дефектом, появлением новообразования, как минимум, навевают страх за свое здоровье, а проявление всех трех составляющих приводят в ужас. Одно из таких заболеваний называется гранулематозное воспаление. Что такое гранулема и как ее лечить, рассмотрим далее.
Гранулема: общие сведения
Гранулемой называют воспаление с образованием характерных узелков (гранулем), возникающие в результате разрастания тканей и клеток, способных к трансформации. На коже это воспаление проявляется в виде подкожного скопления клеточных элементов с примесью крови и лимфы.
Такие новообразования могут появиться при заражении организма инфекционными, дерматологическими заболеваниями или нарушениями в иммунной системе. Помимо этого, воспаления могут возникнуть в кожных и слизистых при попадании чужеродных тел в организм человека. Стоит отметить, что точное происхождение этих новообразований до конца не изучено.
Причины образования гранулем и их классификация
Причины возникновения гранулем разнообразны. По происхождению специалисты классифицируют гранулему следующим образом:
- Инфекционные
- Неинфекционные
- Неизвестного происхождения
- Гранулемы вследствие травмы
- Развиваются вследствие инородного тела
Инфекционные гранулемы могут возникать на фоне следующих заболеваний:
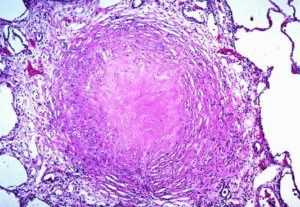
- туберкулез
- брюшной тиф
- сифилис
- бешенство
- энцефалит
Гранулематозное воспаление инфекционного происхождения лечится путем уничтожения возбудителя заболевания. Неинфекционные гранулемы могут возникать в результате длительного, интенсивного медицинского лечения или пневмокониоза (группы заболеваний, возникающие при длительном вдыхании пыли).
Гранулемы неизвестного происхождения проявляются при таких заболеваниях как болезнь Крона, Хортона, Бенье-Бека-Шаумана. Кроме того, в стоматологии также встречается это заболевание. Оно представляет собой воспалительный участок десны, чаще всего с гноем. Такая гранулема – очаг инфекции, который может спровоцировать воспаление всего зуба. Если не будет проведено комплексное лечение, то велика вероятность возникновения серьезных последствий в виде осложнения.
Кольцевидная или круговая гранулема – это самостоятельное кожное заболевание, причины которого до конца не известны. Но выявлена связь возникновения гранулемы и нарушения гормонального фона и иммунной системы.
В медицине выделяют несколько видов данного заболевания, и ее проявление возможно в любом возрасте. При этом заболевании характерно воспаление кожи, которое, впрочем, никак не влияет на жизнедеятельность человека и не доставляет никаких серьезных неудобств, кроме косметического дефекта. Средняя длительность заболевания составляет от двух месяцев до нескольких лет, а иногда может проходить самостоятельно.
Кроме того, гранулематозное воспаление может поражать практически все внутренние органы. Симптомы и клинические проявления напрямую зависят от пораженного органа.
Образование гранулемы происходит в несколько этапов:
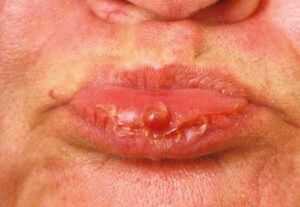
Гранулема на губе
- Накопление клеток иммунной системы в зоне поврежденной ткани.
- Образование макрофага.
- Образование эпителиоидной клеточной гранулемы.
- Образование гигантоклеточной гранулемы.
- Склероз.
Также по морфологическим признакам выделяют:
- эпителиоидоцитомы
- фагоцитомы
- гигантоклеточные
По скорости обмена веществ выделяют новообразования с высоким и низким уровнем метаболизма. Первые, чаще всего, это эпителиоидоцитомы, а вторые – гигантоклеточные гранулемы. Правильно определить какая именно гранулема и как ее лечить может только врач.
Симптомы гранулематозного воспаления
Симптоматика и инкубационный период у гранулем зависит от вида и локализации воспаления. Так, при инфекционной гранулеме инкубационный период варьируется от 1-2 суток до целого квартала. В среднем, этот период длится около месяца. Все зависит от активности бактерий и иммунитета человека. Первые симптомы в этом случае проявляются в виде небольших ярких пятен розового цвета.
Далее узелок расширяется и формируется на протяжении следующих двух недель. В диаметре инфекционная гранулема достигает 4-5 см. При заболевании венерического характера поражаются половые органы и внутренняя часть бедра, все это сопровождается очень неприятным запахом. На запущенных стадиях происходит поражение лица, шеи и полости рта.
Зубная гранулема также долгое время себя никак не проявляет. Это значительно осложняет диагностику заболевания. Но по истечению времени может появиться сильная головная боль, боль при нажатии на зуб, покраснение слизистой у зубного корня, опухоль, изменение цвета зуба, гнойные выделения, общая слабость, повышение температуры тела.
Как уже говорилось ранее, симптомы при гранулемах, сформировавшихся на тканях внутренних органов, зависят от пораженного органа. Например, о поражении головного мозга могут свидетельствовать следующие симптомы:

- сильные головные боли
- атаксия
- тошнота
- ухудшение зрения и слуха
- повышение температуры тела
- паралич
Стоит отметить, что на проявление и обострение гранулемы влияют следующие факторы:
- Стрессовые ситуации
- Переутомление
- Перегрев или переохлаждение
- Вредные привычки
Симптомы заболевания различны у каждого случая. Как правило, все зависит от вида и места локализации узлов. Некоторые из них доставляют сильную боль, а другие — лишь косметический дефект. Иногда диагностировать гранулему не может даже врач во время визуального осмотра и чаще всего это заболевание выявляется на рентгенографии.
Диагностика заболевания
Самостоятельно диагностировать гранулему бывает крайне сложно. Дело в том, что локализация узелков сосредоточена в области дермы и не выступает на поверхность кожи на первых этапах формирования. Визуально заметна гранулема, которая появилась в результате вторжения инородного тела.
При множественном скоплении гранулем может быть покрыто треть всей поверхности тела. Самые распространенные места локализации – это лицо, шея и полость рта, иными словами мягкие ткани. В хронической стадии саркоидоза узлы могут превращаться в бляшки. Острая стадия этого заболевания может поражать больше половины тела. Лечение такой формы достаточно длительное. Большинство пациентов жалуется на сильный зуд.
При диагностике гранулем венерического происхождения проводится обследование половых органов пациента и партнера, и берутся различные пробы на микроскопическом уровне.
Как уже говорилось ранее, диагностировать зубную гранулему достаточно сложно, особенно при отсутствии ярко выраженных симптомов. Стоматолог лишь может предположить наличие новообразования, опираясь на жалобы пациента, которые могут свидетельствовать о воспалительном процессе и нагноении, внешний вид зуба, но подтвердить диагноз поможет рентгенографический снимок.
Лечение и профилактические меры
Любые мероприятия, направленные на борьбу с гранулемой, в каждом случае сугубо индивидуальны. Например, в случае с круговой гранулемой заболевание может пройти само по себе. А в случае с гранулемой венерического происхождения ни в коем случае нельзя лечиться самостоятельно, и тем более запускать заболевание. Этот вид гранулемы предполагает комплексные меры, направленные в первую очередь на уничтожение возбудителя. В противном случае есть вероятность перехода в хроническую стадию.
На сегодняшний день существует несколько способов зубной гранулемы, однако, сохранить при этом зуб удается не всегда. Врач-стоматолог оценивает размеры новообразования, слизистые ткани у корня больного зуба и другие факторы, которые позволяют ему принять решение: дренаж, удаление зуба либо консервативный метод лечения – очистка каналов и пломбирование. Стоит отметить, что только квалифицированный специалист может грамотно диагностировать, что такое гранулема и как ее лучше лечить в конкретном случае.
Так как основными причинами образования и развития гранулем являются инфекции и плохой иммунитет, меры профилактики будут следующими:
- Придерживаться основ здорового питания
- Отказаться от вредных привычек
- Проводить больше времени на свежем воздухе
- Регулярно проветривать помещение
- Отказаться от беспорядочных половых связей
- Использовать барьерные контрацептивы
- Регулярно проходить медицинский осмотр
Эти простые правила значительно снизят риск возникновения гранулемы.
В заключение хотелось бы отметить, что такое заболевание как гранулема, является сопровождающим недугом на фоне настоящей патологии. Именно поэтому нужно искать первопричину такой реакции организма, конечно, с помощью опытного специалиста.
Гранулема кожи — серьезный признак проблем в организме
Гранулематоз — это целая группа заболеваний дерматологического характера. На коже гранулема представляет собой инфильтрат, ограничивающийся небольшим очагом. Этот инфильтрат включает в себя фибропласты, эпителиоидные клетки, эозинофилы, лимфоциты, многоядерные клетки. Итак, давайте узнаем, что это за заболевание, гранулема, возможно ли ее лечение гранулемы народными средствами или антибиотиками.
Что такое гранулема кожи
Гранулематозное воспаление провоцируют различные нарушения в иммунной сфере. Особую роль здесь играет местный клеточный иммунитет, патологически реагирующий на раздражающий фактор. Точный механизм возникновения не ясен до сих пор, но если гранулема развивается на фоне воспалительного процесса, то причиной является накопление возбудителя. Фагоциты не успевают его переварить.
Про удаление гранулемы со щеки поведает видеоролик ниже:
Классификация
Классифицировать гранулематозы сложно даже профессионалам. Важно принять во внимание не только стадию и форму болезни, но еще и морфологические и иммунологические критерии. Именно поэтому классификаций этого заболевания существует множество.
Гранулема на коже пиогенного типа (фото)
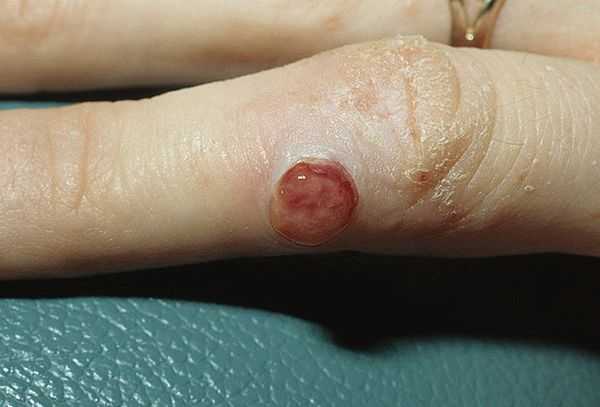
По Эпштейну
Эпштейн подразделяет их по этиологическому фактору на:
- иммунные;
- инфекционные;
- развивающиеся после травмы;
- появляющиеся под воздействием инородного тела;
- не связанные с тканевыми повреждениями.
По Кауфману и Струковову
Двое отечественных ученых Кауфман и Струков предложили разделить гранулемы на 3 типа, которые включают по несколько подтипов.
- К первой группе относят гистологические формы (поражения с некрозом, многоядерными клетками и т. д.).
- Ко второй группе относят патогенез (неиммунные, иммунные гранулемы). А
- А в третьей заболевание подразделяется по этиологии (медикаментозные, неустановленные, инфекционные и др.).
По Джонсону и Хиршу
Более подробная классификация включает в себя такие особенности, как наличие некроза и гнойных процессов, наличие в ткани тех или иных клеток и их выраженность, типы возбудителей. Все эти морфологические признаки подразделяют на 4 категорий болезни, а выведены они были Джонсоном и Хиршем:
- Гистиоцитарная или саркоидная гранулема имеет характерную особенность: накопление многоядерных клеток и гистиоцитов в инфильтрате. Фибропласты и лимфоциты окружают такие новообразования, что препятствует их слиянию. Они расположены только вокруг, внутри же не встречаются. Появиться эта форма болезни способна как при саркоидозе, так и после обычной татуировки.
- Туберкулоидные гранулемы сопровождают не только туберкулез, но и другие патологии инфекционной природы. К таковым относят риносклерому, сифилис, актиномикоз. Сам бугорок состоит из клеток Пирогова-Лангханса, а также из многоядерных гигантских и эпителиоидных клеток. Инфильтрация обширная.
- Некробиотические. Развиваются после липоидного некробиоза, лимфогранулеме или при кольцевидной гранулеме. Иногда эта форма заболевания провоцирует глубокие изменения в сосудах. Если таким образом проявляется реакция организма на инородное тело, то вокруг него скопятся макрофаги.
- Смешанный тип может включать в себя несколько этиологий или признаков, типичных для других форм гранулематоза.
Дополнительное разделение
Дополнительно выделяют еще несколько видов гранулем:
- пиогенная,
- венерическая,
- эозинофильная,
- мигрирующая подкожная,
- послеоперационная,
- одонтогенная подкожная,
- лигатурная,
- молочной железы,
- зуба,
- пупка (у новорожденных),
- губы,
- лица.
Про симптомы и причины возникновения (образования) гранулемы у взрослого и ребенка расскажем вам далее.
Как выявить у себя
Не всегда есть возможность самостоятельно определить гранулему. Она обычно сосредоточена в области дермы, а на поверхности кожи бугорок может быть не так заметен. На эпидермисе появляются симптомы обычно при наличии инородного тела, когда киста прорывается, что провоцирует множественную гранулематозную реакцию.
- При наличии саркоидоза до 30% тела может быть покрыто папулами. Если они небольшие и имеют фиолетовый оттенок, то это свидетельствует о развитии подострой стадии. Типичная локализация — это лоб, веки, скулы, складки возле носа и рта. Если болезнь хроническая, то бугорки превращаются в бляшки. Редко, но все же могут иногда наблюдаться изменения слизистой, ихтиоз, гипопигментация, алопеция, подкожные узлы или гиперпигментация. Острая форма саркоидоза проявляется более обширными гранулемами и в 80% случаев продолжается около 2 лет.
- Кольцевидная гранулема имеет особую форму дермальных папул — они образуют полукольца или кольца. Обнаружить такие новообразования чаще можно на стопах и кистях. Все это сопровождается образованием подкожных узлов, эритемой.
В половине случаев страдают пациенты от зуда. Если высыпания сосредотачиваются на лице, то характерно длительное течение.
О чем свидетельствует симптом
Гранулематоз может формироваться под воздействием следующих видов возбудителей:
- Инородные тела экзогенные: сифилис, цирконий, волосы, кремний, тальк, крахмал, нить в швах, алюминий, части насекомых, пигмент татуировки.
- Инфекционные агенты: криптококкоз, грибы, споротрихоз, хромомикоз, гистоплазмоз, кандидоз, бластомикоз.
- Инородные тела эндогенные: поражение растениями, кожное сало, кальций, лейшманиоз, холестерин, кальций.
- Другие заболевания (саркоидоз, болезнь Крона, ревматоидные узелки и др.).
Предрасполагающим фактором может стать даже аллергия, ревматизм, сахарный диабет и ряд других эндокринологических нарушений.
Гранулема может возникнуть и в результате половых болезней, о чем и расскажет Елена Малышева в видео ниже:
Как бороться с проблемой
Сама гранулема никоим образом не влияет на внутренние органы и не провоцирует не только никаких болезней, но и даже дисфункций систем организма не вызывает. Так, лечение гранулемы лица направлено сугубо на борьбу с косметическим дефектом. Эта форма, к тому же, склонна проявляться периодически, поэтому немалое внимание уделяется профилактике рецидивов.
Лечение включает широкий спектр физиотерапевтических процедур:
- фонофорез,
- ПУВА-терапия,
- демобразия,
- криотерапия,
- лазеротерапия,
- магнитотерапия.
Кортикостероиды назначают индивидуально в виде инъекций или мазей. Среди других медикаментозных средств основу терапии составляют:
- Дапсон.
- Мазь Дермовейт.
- Элидел.
- Изотретиноин.
- Ниацинамид.
- Гидроксихлорохин.
Терапия должна начинаться на самом раннем этапе, так как она длительная. В тяжелых случаях на избавление от болезни приходится затрачивать от 2 до 3 лет.
Дополнительно обязательно предпринимают меры для лечения основной болезни, если она ясна и точно диагностирована. Назначения здесь сугубо индивидуальные, но практически всем пациентам полезно принимать дополнительно средства, улучшающие микроциркуляцию. Этому более всего способствуют витамины.
О том, как удаляют гранулему с пальца, расскажет видео ниже:
Гранулема — что это такое? Гранулема: лечение, причины
Сегодня медицина различает несколько видов новообразований тканей организма человека. Один из них — гранулема. Что это такое? Каковы причины патологии? Как лечить гранулему? Эти и другие вопросы разберем в статье.
Гранулема представляет собой очаговое разрастание клеток соединительной ткани, которое имеет вид плотных узелков. Образования имеют доброкачественный характер и локализуются как на поверхности кожи, так и внутри различных органов и тканей.
Гранулема: причины
Развивается недуг в результате воспалительного процесса, который может иметь инфекционный и неинфекционный характер, а также неустановленную этиологию. Причиной инфекционных разрастаний выступают такие заболевания, как сыпной и брюшной тиф, туберкулез, бруцеллез, сифилис, туляремия, ревматизм, энцефалит, бешенство. Узелки неинфекционной природы развиваются у людей, которые контактируют с соединениями бериллия, асбеста, с силикатами, тальком. Также образования могут развиваться вокруг инородного тела, попавшего в организм.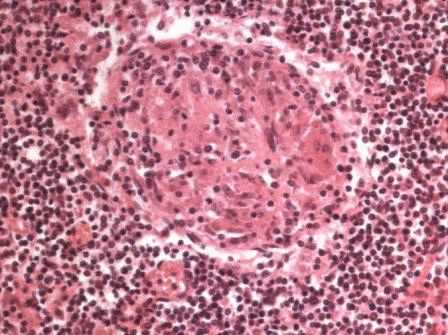
Механизм образования
Возникновение воспалительного пузырька и его дальнейшее преобразование включает в себя несколько стадий:
В месте повреждения кожи накапливаются незрелые моноциты.
Юные моноциты созревают в макрофаги.
Макрофаги созревают, и образуются эпилептоидные клетки.
Макрофаги и эпилептоидные клетки сливаются.
Образуются гигантские клетки.
Диаметр типичных гранулем находится в пределах 2 миллиметров, но встречаются и узелки более крупных размеров. Новообразования могут иметь быстрый и медленный метаболизм. В одних случаях разрастания проходят сами, в других — требуется лечение. В зависимости от этого гранулемы классифицируют на подвиды.

Эозинофильная гранулема
Такой недуг развивается у детей, в редких случаях — у подростков. Поражать кожу, внутренние органы, кости может эозинофильная гранулема. Что это такое, точно до сих пор не установлено, поскольку по-прежнему не известны истинные причины, вызывающие данную патологию. Расскажем о внешних проявлениях недуга.
Эозинофильная гранулема проявляется одиночными или множественными ограниченными очагами в трубчатых и плоских костях свода черепа, в бедренных и тазовых костях, в ребрах, в позвонках. Отмечается болезненность и припухлость пораженных участков.
Гранулематозные болезни
Гранулематозные болезни - это гетерогенная группа заболеваний (нозологических форм) различной этиологии, структурную основу которых составляет гранулематозное воспаление.
Эти заболевания, несмотря на их разнообразие, объединяет ряд признаков:
наличие гранулемы;
нарушение иммунологического гомеостаза;
полиморфизм тканевых реакций;
хроническое течение с частыми рецидивами;
нередко поражение сосудов в форме васкулитов.
Классификация гранулематозных болезней.
Гранулематозные болезни инфекционной этиологии: бешенство, вирусный энцефалит, болезнь кошачих царапин, сыпной тиф, брюшной тиф, паратифы, иерсиниоз, бруцеллез, туляремия, сап, ревматизм, склерома, туберкулёз, сифилис, лепра, малярия, токсоплазмоз, лейшманиоз,актиномикоз, кандидоз.
Гранулематозные болезни неинфекционной этиологии: силикоз, асбестоз, талькоз, антракоз, алюминоз, бериллиоз, циркониоз, богассоз, биссиноз, амилоз.
Гранулематозные болезни медикаментозные: гранулематозный лекарственный гепатит, олеогранулематозная болезнь, ягодичная гранулема грудных детей.
Гранулематозные болезни неустановленной этиологии: саркоидоз, болезнь Крона, болезнь Хортона, ревматоидный артрит, первичный билиарный цирроз печени, гранулематоз Вегенера, панникулит Вебера – Крисчена, ксантогранулематозный пиелонефрит, ксантогранулематозный холецистит.
Гранулематозные болезни инфекционной этиологии, вызываются вирусами, риккетсиями, бактериями. По механизму развития онииммунные. По морфологической картине, в основном, сходны между собой, это объясняется сходностью морфо- и патогенеза. Исключение составляют специфические гранулемы (туберкулез, сифилис, лепра, склерома).
Во всех случаях инфекционные гранулемы представлены скоплением клеток системы моноцитарных фагоцитов, в некоторых гранулемах появляются многочисленные нейтрофилы и в финале развивается некроз, как это наблюдается при сапе, фелинозе (болезнь кошачих царапин, вызываемая хламидиями), иерсиниозе. гранулематозных болезнях, вызываемых грибами
К гранулематозным болезням неинфекционной природыотносится большая группа заболеваний, которые вызываются действием органической и неорганической пыли, дымами, аэрозолями, суспензиями. Такие гранулематозы обычно развиваются как профессиональные заболевания у шахтеров, рабочих цементной, стекольной промышленности и т.д. (силикоз, асбестоз)..
Медикаментозные гранулематозные болезничаще возникают в результате токсико-аллергического, в печени – медикаментозный гранулематозный гепатит(наркотики).
Группа гранулематозных болезней неустановленной этиологииособенно велика. Одним из распространенных заболеваний этой группы являетсясаркоидоз( болезнь Бенье-Бека-Шаумана). При саркоидозе во многих органах, но чаще всего в лимфоузлах и в легких, возникают характерные гранулемы саркоидного типа. Построена гранулема из эпителиоидных и лимфоидных клеток с гигантскими клетками двух типов - Пирогова-Ланганса и инородных тел. Особенности гранулемы: 1. отсутствие казеозного некроза, что позволяет отличить ее от туберкулезной гранулемы, 2.четкие границы (штампованные гранулемы) и 3.склонность к гиалинозу. Заболевание характеризуется нарастающим поражением все новых групп лимфатических узлов и легких, что приводит к прогрессирующей дыхательной недостаточности или сдавлению лимфатическими узлами жизненно важных органов.
Среди инфекционных гранулем выделяют группу специфических:
специфические– гранулемы,морфология которых относительно специфична для определенного инфекционного заболевания, возбудителя которого можно найти в клетках гранулемы при гистобактериоскопическом исследовании. К специфическим гранулемам относят гранулемы при туберкулезе, сифилисе, лепре, склероме и сапе. Воспаления, возникающее при этих заболеваниях, относят к специфическому.
Признаки специфического воспаления:
вызывается определенным возбудителем;
происходит смена тканевых реакций;
хроническое волнообразное течение;
продуктивная реакция с образованием гранулем;
некроз (первичный и вторичный).
Туберкулез –возбудитель – палочка Коха – микобактерия туберкулеза.
Виды бугорков:
1 альтеративный (некротический): казеозный некроз, небольшое количество лейкоцитов и лимфоцитов;
экссудативный – казеозный некроз, лимфоциты;
продуктивный – гранулема.
Все начинается с экссудативной реакции. При плохих защитных свойствах организма после экссудации возникает альтерация, при хороших – пролиферация. Но пролиферация при неблагоприятных условиях может перейти в альтерацию или экссудацию с последующей альтерацией.
Туберкулезная гранулемаимеет следующее строение: в центре – очаг казеозного некроза, за ним вал из эпителиоидных клеток, по периферии – лимфоидные клетки.
Между эпителиоидными клетками и лимфоцитамирасполагаютсягигантские клетки Пирогова — Лангханса, которые весьма типичны для туберкулезной гранулемы.
При импрегнации солями серебра среди клеток гранулемыобнаруживаетсясеть аргирофильных волокон, которые составляют строму гранулемы.
Небольшое число кровеносных капилляров обнаруживается только в наружных зонах бугорка.
Виды гранулем при Тбц:
эпителиоидноклеточные;
лимфоклеточные;
гигантоклеточные;
смешанные.
.
Сифилис: возбудитель - бледная спирохета –Trehonemapallidum(описана Шауманом и Гофманом в 1921 году).
Для сифилиса характерны 4 тканевых реакции:
продуктивно-инфильтративная – 1-й сифилис;
экссудативная – 2-й сифилис;
продуктивно-некротическая – 3-й сифилис;
инфильтративно-некротическая – врожденный сифилис (плода и ранний).
Сифилис протекает в три периода:
первичный сифилис– сенсибилизация организма – продуктивно-инфильтративная тканевая реакция - возбудитель попадает в организм через поврежденную кожу или слизистые и вызывает местные изменения в виде твердого шанкра – язва вокруг которой развивается продуктивное воспаление, с преобладанием в инфильтрате плазматических клеток. Плотность обусловлена продуктивно-инфильтративной реакцией. Инфильтрат сдавливает нервные стволики – потеря чувствительности, Поражаются кровеносные сосуды, это нарушает питание и вызывает образование язвы. В процесс вовлекаются лимфатические сосуды и лимфоузы - формируется первичный сифилитический комплекс, состоящий из первичного аффекта (твердый шанкр)+лимфангита+лимфаденита;
вторичный сифилис возникает через 6-7 недель после заражения –реакция ГНТ – экссудативная тканевая реакция – проникновение спирохет в кровоток и развитие высыпаний (сифилиды) на коже и слизистых оболочках - небольших розовых пятен (розеол), узелков медно-красного цвета (папул), пузырьков (пустул), пузырьков с жидким негнойным содержимым (везикула) - содержимое пузырьков содержит спирохеты. Через 3-6 недель они заживают, оставляя беспигментные рубчики.
третичный сифилис– возникает через несколько месяцев или лет (3-6 лет) после затухания вторичного сифилиса, протекает на фоне относительного иммунитета - ГЗТ – продуктивно-некротическая тканевая реакция – образуются сифилитические гранулемы – гуммы и гуммозная инфильтрация
Гумма –макроскопически она представляет собой опухолеподобный узел, центральная часть которого представлена очагом казеозного или колликвационного некроза. Колликвационный некроз выглядит макроскопически как клейкая, несколько тягучая некротическая масса, напоминающая клей гуммиарабик (отсюда название). Микроскопически по периферии некроза видна грануляционная ткань с многочисленными лимфоцитами, плазматическими клетками с примесью эпителиоидных клеток, фибробластов, единичных клеток Пирогова-Лангханса. Характерно обилие сосудов с явлениями продуктивного васкулита.Гуммозная инфильтрация– гуммозный инфильтрат представлен теми же клетками, которые доминируют в гумме: лимфоцитами, плазмоцитами и фибробластами, казеозный некроз отсутствует. Среди клеток инфильтрата много сосудов с явлениями продуктивного васкулита. Быстро разрастается грануляционная ткань с последующим склерозом.
Гуммы и гуммозная инфильтрация обусловливают висцеральные поражения при третичном сифилисе. Могут поражаться многие органы и системы, но наибольшее значение в клинике имеют поражения сердечно-сосудистой и нервной систем.
Гуммы чаще располагаются в сердце, печени, костях, легких, селезенке, головном и спинном мозге.
Гуммозная инфильтрация чаще развивается в восходящей части и в дуге аорты и носит название сифилитического мезаортита. Гуммозный инфильтрат разрушает эластический каркас аорты. На месте эластических волокон разрастается соединительная ткань. В этих участках внутренняя оболочка аорты становится неровной, морщинистой, с множеством рубцовых втяжений и выбуханий, напоминая «шагреневую кожу». Малоэластичная стенка аорты в очагах поражения под давлением крови истончается, выбухает наружу и формируется аневризма грудного отдела аорты. Если гуммозный инфильтрат с аорты «спускается» на ее клапаны – формируется аортальный порок сердца. Нередко гуммозный инфильтрат переходит на коронарные артерии, что приводит к коронарной недостаточности и развитию инфаркта миокарда
Диффузная гуммозная инфильтрация может также наблюдаться в печени. Возникает межуточный гепатит с последующим фиброзом и циррозом печени. Аналогичные изменения на коже и слизистых оболочках иногда приводят к резкому обезображиванию лица – язвы, рубцы, разрушение носовой перегородки и т.д. Гуммозная инфильтрация может также наблюдаться в легких, ткани яичек.
Нейросифилис:
Гуммозная форма – возникают гуммы или гуммозная инфильтрация с поражением ткани мозга или его оболочек;
Простая форма – лимфоцитарные инфильтраты в ткани мозга или в его оболочках;
Сосудистые поражения – облитерирующий эндартериит и эндофлебит с очагами размягчения;
Прогрессивный паралич – позднее проявление сифилиса – характеризуется атрофическими процессами, демиелинизацией, психическими нарушениями;
Спинная сухотка – позднее проявление сифилиса при котором поражается спинной мозг – атрофические процессы.
Центральная гигантоклеточная гранулема
Центральная гигантоклеточная гранулема челюстей — это относительно часто встречающееся поражение костей скорее реактивной, нежели опухолевой природы. Связь этой гранулемы с гигантоклеточной опухолью костей спорна. Waldron и Shafer, а также Auclair и соавт. предполагают, что эти два новообразования относятся к одному патологическому процессу, проявляющемуся в разном возрасте и имеющему неодинаковые признаки (в основном — локализацию). Центральная гигантоклеточная гранулема наиболее часто встречается в возрасте до 30 лет, причем в 60% случаев — до 20 лет и в 50% — до 16 лет. Чаще этому заболеванию подвержены женщины. На нижней челюсти центральная гигантоклеточная гранулема встречается в два раза чаще, чем на верхней. Хотя считается, что эта гранулема преимущественно локализуется кпереди от первых постоянных моляров, Kaffer и соавт., обследовав 80 пациентов с этим заболе-ванием, обнаружили, что в 50% случаев новообразование возникало в области моляров и ветви нижней челюсти.
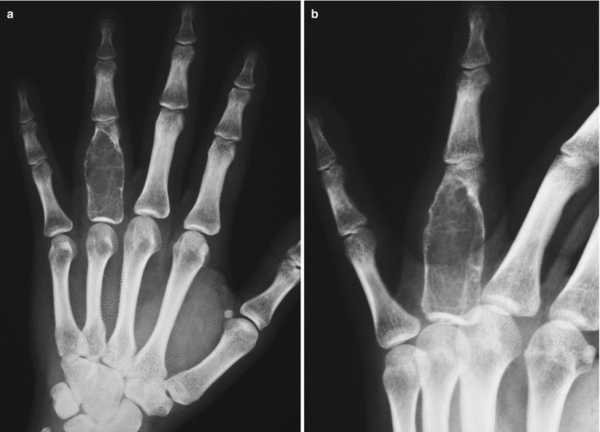
Обычно заболевание протекает бессимптомно, но может наблюдаться значительное увеличение тканей, иногда — дивергенция корней зубов. На рентгенограммах центральная гигантоклеточная гранулема челюсти выглядит как однокамерный участок просветления или многокамерная деструкция костной ткани со слаборазличимыми трабекулами и нечеткими границами (рис. 8.10). Может также наблюдаться смещение и ретенция зубов.
Гистологически можно обнаружить фиброзную строму, пронизанную многоядерными гигантскими клетками, зрелыми фибробластами и капиллярами. Часто имеется большое количество эритроцитов, вышедших их сосудов с образованием гемосидерина. Также имеется различное количество остеоидной и трабекулярной ткани.
Лечение заключается в тщательном кюретаже или хирургическом иссечении образования. Auclair и соавт. установили, что рецидив гигантоклеточной гранулемы наблюдается значительно чаще, чем это предполагалось ранее. В их исследовании у 5 из 25 пациентов повторно сформировалась центральная гигантоклеточная гранулема. Средний возраст этих 5 пациентов составлял 11 лет. У пациентов старше 29 лет рецидивов не наблюдалось. Minic и Stajcic изучили 31 случай гигантоклеточной гранулемы челюстей у 29 пациентов. В 7 случаях наблюдалась перфорация кортикальной пластинки челюсти и распространение процесса на мягкие ткани. В 5 случаях наблюдались рецидивы, причем у всех пациентов отмечалось разрушение кортикальной пластинки челюсти.
Таким образом, несмотря на хороший прогноз, пациенты с центральной гигантоклеточной гранулемой нуждаются в долгосрочном наблюдении, особенно при наличии перфорации кортикальной пластинки кости. Лучевая терапия противопоказана.
ОДОНТОГЕННЫЕ КИСТЫ
Примордиальная киста
Традиционно примордиальная киста считалась довольно редким типом одонтогенных кист, образующихся путем дегенерации эмалевого органа (примордиума) до формирования эмали и дентина. Примордиальные кисты обычно бессимптомны и обнаруживаются случайно при рентгенологическом исследовании. Т. к. они образуются на ранних сроках, их можно не обнаружить в течение нескольких лет.
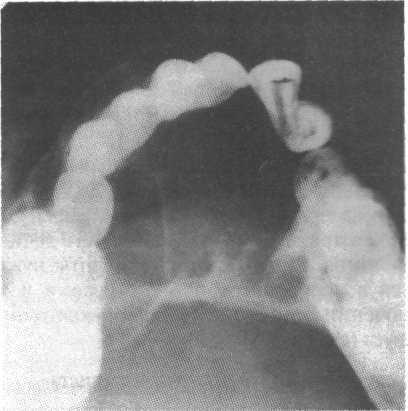
Рис. 8.10. Центральная гигантоклеточная гранулема во фронтальном участке нижней челюсти. На рентгено-грамме видно многокамерное образование пониженной плотности, вызвавшее увеличение кости с истончением кортикальной пластинки. (Обратите внимание на нали-чие слаборазличимых трабекул.)
На рентгенограммах примордиальные кисты имеют вид ограниченных одиночных или множественных участков просветления, находящихся в местах расположения зачатков постоянных зубов. Чаще всего они обнаруживаются в области третьих моляров.
Хотя чаще всего фиброзные стенки примордиальной кисты выстланы многослойным плоским неороговевающим одонтогенным эпителием, иногда примордиальные кисты могут представлять собой другой гистологический тип одонтогенных кист - одонтоген-ную кератокисту. Результаты ряда исследований Brannon показали, что 60 из 135 (44,4%) примордиальных кист гистологически представляли собой кератокисту. Некоторые авторы заключили, что все примордиальные кисты являются кератокистами, и используют соответствующие термины как синонимы.
Тем не менее, согласно Brannon, это противоречит гистологическим данным.
Лечение хирургическое - удаление кисты, кроме случаев очень больших деструктивных костных поражений, когда вначале проводят цистотомию с дренированием, а затем, когда киста уменьшится до курабельных размеров, производят цистэктомию. Если гистологически примордиальная киста представляет собой кератокисту, велика вероятность рецидивирования. В этих случаях пациенты нуждаются в периодическом обследовании и исключении синдрома базально-клеточного невуса (см. далее).
виды, лечение, симптомы, причины и удаление
Гранулёма – это развитие очага из клеток соединительной ткани, результат гранулематозного инфицирования. Визуально патология похожа на некрупные узлы, представленные в единичном либо множественном виде. Величина гранулёмы часто не больше 30 мм, а капсула имеет плоскую и неровную поверхность. Причиной появления доброкачественных образований считаются инфекционные бактерии, преобразовавшиеся в хронический вид. Заболевание имеет код по МКБ-10 L92.
Причины развития гранулёмы
Специалисты выделяют две основные причины развития гранулёмы: инфекционная и неинфекционная. Среди инфекционных видов пусковым механизмом для формирования патологии выступают: сыпной и брюшной тиф, туберкулёз, бруцеллёз, сифилис, туляремия, ревматическая болезнь, энцефалит и бешенство. Отличие кроется в морфологической особенности. Неинфекционные типы образований характерны для людей, часто контактирующих с химическими соединениями: бериллием, асбестом, силикатами, тальком. При попадании в организм инородного тела развитие поражённых клеток начинается вокруг него. В медицинской практике выделяется 5 категорий причин, вызывающих патологическое заболевание:
- Иммунная – на появление гранулёмы влияет аутоиммунная реакция тела, наблюдается избыточный синтез фагоцитов.
- Новообразования инфекционного типа, образующиеся при наличии грибка кожи, хромомикоза, бластомикоза, гистоплазмоза и других болезнях, вызванных инфекциями.
- Гранулёма, проявившаяся из-за попадания чужеродного предмета: хирургические нити от шва (лигатурная форма), части тела насекомого, татуировочная краска.
- Узелки, возникшие после получения травмы, в том числе в районе пупка.
- Прочие факторы – болезнь Крона, аллергия, сахарный диабет и ревматизм.
Формирование гранулёмы зависит от местного иммунитета клеточной структуры. Однако точных причин появления патологической болезни врачами не установлено. Величина обычных гранулём не превышает двух миллиметров. В природе встречаются узлы крупных диаметров. Соединительный метаболизм клеток происходит с высокой либо низкой скоростью. Отдельные виды гранулём рассасываются самостоятельно, для остальных проводится терапия.
Гранулёма на руке
Симптомы гранулёмы
Симптом проявляется в зависимости от типа и месторасположения воспалительного очага. Инфекционный вид патологии устанавливает срок инкубационного периода продолжительностью от одного дня до 3 месяцев. Средний показатель продолжительности равняется одному месяцу. Инкубация основывается на интенсивности размножения бактерий и иммунной системе пациента. Первая симптоматика проявляется в форме заметных пятнышек розоватого оттенка.
Постепенно узелок распространяется по соседним тканям и продолжает формирование тела в течение полумесяца. Диаметр инфекционного поражения составляет не более 50 мм. При венерических болезнях нарост возникает на половых органах и внутренней и нижней части бёдер. Заболевание протекает с характерным зловонным запахом. На последней стадии отмечается поражение кожного покрова лица, шейной области и слизистой оболочки во рту.
При зубной гранулёме симптомы не проявляются на первых ступенях развития болезни на протяжении долгого времени. Диагностика патологии затрудняется. Через время пациент ощущает головную боль, болезненные ощущения при надавливании на зуб. Краснеет слизистая ткань возле корня зуба, отмечается опухлость на десне. Происходит изменение оттенка эмали зуба, выделяется гнойная жидкость из верхушки очага. У человека появляются жалобы на постоянную усталость, общую слабость в теле и повышенную температуру. Симптоматика гранулематозного заболевания зависит от органа, поражённого инфекционными бактериями. Признаки болезни в стоматологии проявляются и обостряются под влиянием таких факторов:
- постоянное нахождение в стрессовых ситуациях;
- переутомление;
- перегревание или переохлаждение;
- наличие вредных привычек.
Симптомы индивидуальны для каждого случая. Врач обращает внимание на тип патологии и её расположение. Одни признаки отражаются в виде болевых ощущений, другие наносят визуальный дефект. Не всегда возможно диагностировать болезнь при врачебном осмотре. Для обнаружения нароста прибегают к рентгенографии.
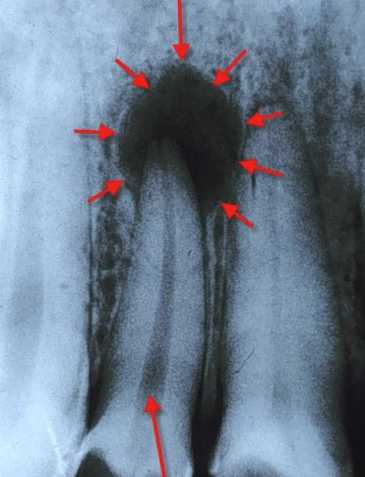
Апикальная гранулёма на зубе
Классификация гранулёмы
Нельзя точно классифицировать все известные виды гранулёмы. Патология распространена в качестве вида, поражающего ткани и клетки и встречается во многих заболеваниях. Классификация болезни обозначением причин, провоцирующих возникновение воспалительных очагов. Также под классификацию попадают механизмы формирования поражения, месторасположение в организме и количество очаговых участков.
Кольцевидная
Кольцевидная гранулёма относится к отдельному заболеванию эпидермиса. Причины возникновения выявлены неполностью. Установлен ряд типов патологического отклонения. Патология характерна для людей любого возраста. Болезнь не доставляет больному дискомфорта и проходит самостоятельно. Отмечается взаимодействие между формированием кольцевидной гранулёмы и сбоем гормонального фона и иммунной системы. Считается, что появление болезни может спровоцировать травмирование. В среднем заболевание длится от пары месяцев до десятков лет.
Выделяются типы кольцевидной формы:
- Локализованная – образуются некрупные узлы в виде колец или полукруга. Воспаление чаще возникает на ноге, в области стопы, на руке, на ладони, на внешней стороне конечностей. В диаметре узелки достигают не больше 0,5 сантиметров. Со временем очаг разрастается и увеличивается до 50 миллиметров. Кожный покров на участке поражения обретает синий оттенок, прочих жалоб нет.
- Папулёзная – не имеет чёткой формы, проявляется в виде папулёзной сыпи. Сыпные компоненты изолированы друг от друга и не смешиваются на протяжении всей болезни.
Папулёзная гранулёма
- Глубокая, или подкожная (одонтогенная) – сыпь проникает в глубокие слои кожи, из-за чего не видна без специальных аппаратов. Структура узлов хорошо ощущается на ощупь. Данный тип гранулёмы характерен для детей младше пяти лет.
- Диссеминированная – поражает преимущественно пациентов старше 50 лет. Болезнь характеризуется появлением очагов на разных частях тела.
- Перфорирующая – капсула сыпи разрывается, выпуская вещества желейной формы, клейкие на ощупь и жёлтого оттенка. Простейшая гранулёма способна принять перфорирующий вид из-за полученной в результате травмы. Сыпные элементы без выделений имеют небольшой узел, видимый через макропрепарат.
Кольцевидная гранулёма не образует шрамы и рубцы. Но в перфорирующем типе сохраняются мелкие рубцы на шве после затягивания ранок. Заболевание не несёт опасности при регулярном обследовании. При проявлении высыпаний следует незамедлительно обратиться к врачу и пройти обследование. При осложнении патология переходит в гранулёму Майокки.
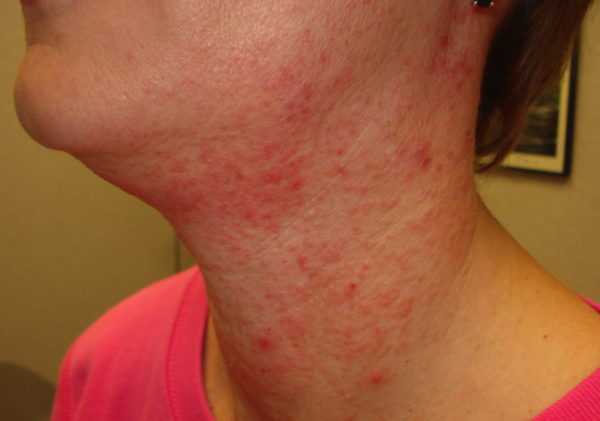
Срединная гранулёма Стюарта
Гранулёма появляется на носовой перегородке во внутренней стороне. Патанатомия выделяет, что проблема может возникнуть после прокола пирсинга на носу. По словам специалистов, патология может представлять гранулематоз с полиангиитом Вегенера (васкулит), его разновидность.
Срединная форма проявляется подобными признаками:
- выделение жидкости из носовой полости;
- систематические кровотечения из носа;
- затруднённое дыхание через нос;
- выделение гноя;
- опухлость носа;
- развитие язвенных проявлений на соседних тканях лица, горла, голосовых связок и гортани (гранулематозный фарингит, контактная, интубационная форма).
Клетка разрушается с высокой скоростью. Прогрессирование васкулитов Вегенера имеет отрицательный прогноз. Чаще воспалительный процесс в результате прокола после пирсинга не останавливается, что приводит к гибели пациента от осложненных последствий. К летальному исходу приводит сепсис, развивающийся из-за гнойной жидкости.
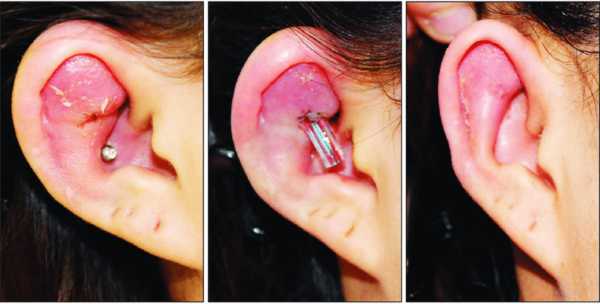
Гранулёма после пирсинга
Множественная
Множественная гранулёма встречается при различных инфекционных и аутоиммунных заболеваниях, выявляется через микропрепарат. Образование множества очагов сигнализирует о системном нарушении. Гранулёмы являются сопутствующими признаками основной болезни. Чаще очаги возникают из одного клеточного материала. К примеру, туберкулёзная патология отражается на состоянии лёгких, имеющих в своей структуре несколько воспалений. Саркоидная описывает наличие множественных очагов в корневой части лёгкого: неказеозные и казеозные.
Есть вероятность образования наростов в раздельных типах мягких тканей. Ситуация характерна для распространения инфекционных бактерий по органам в кровотоке. На формирование новообразования в разных клетках влияют:
- гистиоцитоз;
- внелёгочная форма при туберкулёзе;
- сифилис;
- листериоз у новорождённых.
Наличие множественных гранулём является противопоказанием к проведению операции. Болезнь следует лечить при помощи воздействия на системный аппарат организма. Отдельные виды рассасываются при приёме антибиотиков и прочих лекарственных средств, к примеру, очаг поражения в пупке у грудничка.
Пиогенная
Данный вид проявляется как самостоятельная патология доброкачественного характера. Зачастую располагается на эпидермисе либо слизистой поверхности ротовой полости или на губе. Пиогенная форма наблюдается у подростков, у женщин в период беременности, после мастэктомии диагностируется патология груди и молочной железы. Провоцирующими факторами развития заболевания считаются проблемные ситуации с кожей, травмирование эпидермиса (ожог, рана) и попадание инфекций. Вероятность проявления гранулёмы увеличивается при использовании контрацептивных средств.
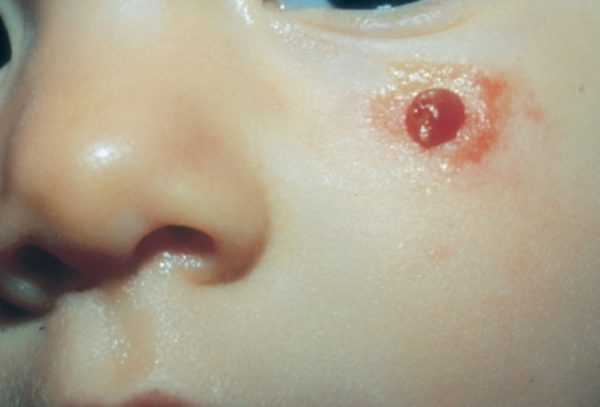
Пиогенная гранулёма
Пиогенная гранулёма размером не более 10 мм возникает на поверхности тканей. Воспаленный участок имеет красноватый оттенок из-за высокого содержания на территории маленьких кровеносных сосудов. Временами отмечаются кровотечения без болевых ощущений. Пиогенные формы характеризуются:
- интенсивным ростом новообразования;
- возникновением поражений с изъязвлением и эрозий;
- возможностью самостоятельного рассасывания – распространение затормаживается, а участок засыхает;
- наличием мелких шрамов после операции по устранению нароста и послеоперационного рубца.
Для предупреждения раковых образований на коже рекомендуется пройти обследование при первых признаках патологии. Врач назначает оперативное иссечение гранулёмы при помощи лазера или криохирургии. Вероятность рецидива минимальна. Беременность протекает спокойно без рисков выкидыша. При диагностировании болезни удаление откладывается на послеродовой период.
Эозинофильная
Эозинофильная форма считается вариативностью патологического процесса гистиоцитоза, синдрома Черджа-Стросса. Болезнь возникает как разрастание клеток, характерное для селезёнки, лёгких и лимфатических узлов. Воспаление развивается на основе иммунокомпетентных клеток Лангерганса. Гистиоцитоз разделяется на три ключевых варианта протекания:
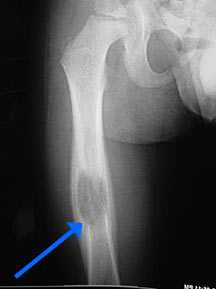
Эозинофильная гранулёма в костях
- Эозинофильная гранулёма – поражаются паренхиматозные ткани, оболочки печени, селезёнки и почек. Также процесс задевает костную структуру. Патология формируется одиночно либо множественно. Второй тип проявляется на костях.
- Болезнь Леттерера-Сиве – тип наблюдается у детей дошкольного возраста. Чаще заболевают малыши в возрасте младше двух лет. Поражённые участки множественного характера возникают в костях и прочих органах. Отмечается существенное опухание печени и селезёнки. Лимфоузлы способны слиться и увеличиться в размерах. На магнитно-резонансной томографии выявляются изменения тканей органов.
- Болезнь Хенда-Шюллера-Крисчена – заболевание поражает мальчиков младше 12 лет. Вид выглядит как группа осложненных форм и последствий эозинофильного новообразования. Патология формируется на костной системе, в печени, лёгких и на лимфатических узлах (гранулематозный лимфаденит). Участок обнаруживает жёлтый цвет из-за повышенного объёма жировых тканей. Поражение внутричерепной коробки (абсцесс) приводит к обширному ряду нарушений.
Эозинофильная гранулёма сопровождается жалобами больного на возникшие нарушения в организме. Причина кроется в расположении очагов и их величине. Болезнь сложно поддаётся диагностике, а терапия не всегда проявляет эффект.
Гигантоклеточная репаративная
Форма гранулёмы присуща образованию на костных тканях. Периферическая патология имеет доброкачественный характер и не предрасположена к расползанию по соседним клеткам. Нарост образуется на одиночном участке. Поражаются кости пальцев ноги и руки, на стопе, черепа, в том числе и челюсти. В редких случаях гигантоклеточная репаративная гранулёма проявляется на трубчатых костях в грудной, бедренной и плечевой областях.
Данный тип возникает только на одной кости. При наличии предрасположенности у детей симметрично поражаются парные костные структуры. В костной структуре создается очаг видоизмененных клеток, отличных от костной ткани. Развитие болезни протекает медленно, сопровождается болезненными ощущениями при давлении и опухлостью тканей на поражённом участке. Для большинства ситуаций назначается хирургическое иссечение. После удаления нароста существует риск рецидива.
Гигантоклеточная репаративная гранулёма в костях пальца
Лимфатическая
Лимфатическая гранулёма имеет второе название «болезнь Ходжкина» или «лимфоматоидный гранулематоз». Поражается лимфоидный узел, образуя гранулёмы злокачественной типологии. Патология в 1,5 раза чаще проявляется у мужского населения. Причинами развития патологии выступают инфекционные бактерии – вирус Эпштейна-Барра – и негативное влияние внешних и внутренних раздражителей. Природа провоцирующих факторов, вызывающих патологическое отклонение, изучена не до конца.
Патология чаще фиксируется у людей в возрастной категории от 20 до 35 лет, в редких случаях – у людей старше 50 лет. Процесс лимфогранулематоза запускается с ростом лимфоузлов, находящихся в шейной области и возле ключиц. Реже ткани достигают паховой и передней брюшной стенки. Увеличенные лимфатические узлы не сопровождаются болезненной симптоматикой, ощущается подвижность при нащупывании. Больные с данным типом патологии могут жаловаться на:
- высокую температуру тела;
- кашель и затруднённое дыхание вследствие опухлости лимфоузлов;
- ощутимое снижение массы тела;
- общую слабость в теле;
- увеличение селезёнки;
- обильное потоотделение, особенно в ночное время;
- зуд;
- болевые ощущения в районе увеличенных лимфоузлов сильнее проявляются после употребления алкогольных напитков.
Симптоматика может не проявляться долгое время. Происходит постепенное изменение лимфоузлов от увеличения до уменьшения и обратно. С течением времени болезнь поражает внутренние органы – печень, центральная нервная система, лёгкие и костный мозг.
Ключевая опасность кроется в возможных осложнениях и последствиях гранулёмы. Новообразование давит близлежащие клетки и вызывает многочисленные нарушения функционирования органов. Значительно снижается иммунная защита, из-за чего формируется вторичная инфекционная рана. Прогноз лечения имеет неблагоприятный характер. При интенсивной терапии удаётся продлить жизнь больного на средний показатель – 5 лет.
Холестериновая
Холестериновая гранулёма имеет вид наростообразного поражения костей в височной области редкого характера. Патология отрицательно отражается на слуховом аппарате. Основой симптоматики считается наличие нарушения слуховой функции, соответствующих инфекционных процессов в клетках и болезненных ощущений. Боли ощутимо усиливаются при нажатии на височную часть в районе уха.
Гранулёма образуется после пройденных болезней и травм, включая баротравмы, возникшие из-за внезапных скачков давления. Появляется поражённый участок, состоящий из объёма холестериновых соединений. Со временем очаг переформируется в гранулёму. Для лечения патологии назначается хирургическое иссечение. Болезнь сопровождается дискомфортом и ярко выраженными неприятными симптомами. Однако серьёзной угрозы для жизни человека не зафиксировано.
Телеангиэктатическая или пиогенная/пиококковая
Говоря, что заболевание считается подвидом гемангиомы – образования, идущего из кровеносной системы, отмечают телеангиэктатическую форму. Данный вид формируется на травмированном участке, из-за чего относится к группе посттравматических гранулём. При разрушении тканевых структур во время травмирования в рану попадают инфекционные бактерии – пиококки. Образовавшаяся опухоль достигает диаметра 20 мм и считается телеангиэктатической гранулёмой. Ключевые признаки развития данной гранулёмы:
- тёмный оттенок красного или бурого цвета новообразования;
- неплотное строение клеток;
- обильное кровотечение – беспричинное или вызванное лёгким травмированием;
- интенсивный рост нароста.
Пиококковая гранулёма
Гранулёма растёт на некрупной «ножке», схожа с полипом. Гранулематозное образование находится чаще на голове, на пальце руки, пластине ногтя, на лице, на веке, коже глаза, в структуре ушной раковины, изредка – в полости и прочих частях организма. При диагностировании болезни рекомендуется срочно пройти обследование, так как симптоматика схожа с опасным заболеванием – саркомой Капоши. От нароста можно избавиться оперативным путём при помощи лазера. Прогноз излечения благоприятен, при своевременном выявлении патологии снижается смертельная опасность для пациента.
Диагностика
Трудно установить точную причину формирования гранулёмы. Воспалительная форма начинается под влиянием существующих болезней. Специалисты отмечают, что гранулёма не видоизменяется в злокачественный тип, так как не относится к опухолевым образованиям и отличается от рака. В первые фазы врач осматривает пациента, исследует анамнез и в зависимости от предварительного диагноза отправляет на дальнейшие обследования. Диагностика включает:
- Исследование крови на наличие инфекционных бактерий.
- Микроскопические обследования мазков, взятых из половых органов, при наличии подозрений на патологию венерического характера.
- Общий анализ крови для установления количества эозинофилов, если подозревается эозинофильная гранулёма.
- Биопсия поражённых клеток – берётся часть клеток из очага поражения и изучается под микроскопом. Происхождение и поведение болезни определяются через клеточный состав тканей.
По составу крови доктор получает полноценную картину болезни и устанавливает природу формирования гранулёмы. По решению лечащего врача назначаются дополнительные анализы, если проведенных обследований недостаточно для диагностирования патологии.
Лечение и способы удаления гранулёмы
Гранулёма – это результат дисфункции иммунной системы либо развития болезней инфекционного типа. Терапия и методы лечения различаются в зависимости от диагностированного недуга. Лечение патологии строится на основе типа поражения и причин, вызвавших образование воспалительных очагов. Для устранения гранулёмы применяют такие физиотерапевтические и оперативные способы:
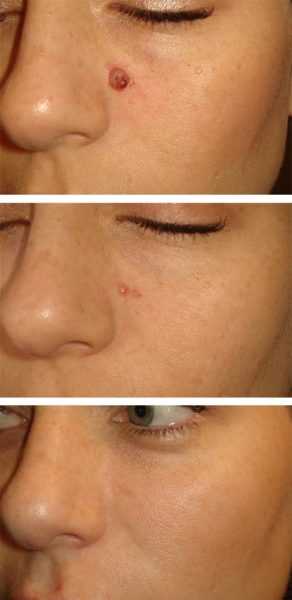
До и после удаления гранулёмы
- Фонофорез.
- Дермабразия – очищение кожи от проблемных проявлений на кожном покрове и в глубоких слоях эпидермиса.
- ПУВА-терапия.
- Магнитотерапия.
- Криотерапия – на поражённый участок воздействуют жидким азотом, замораживающим патогенные клетки тканей.
- Лазеротерапия – устранение гранулёмы лазером.
Терапия при помощи медикаментов проводится путём назначения приёма кортикостероидов. В качестве дополнительных вспомогательных средств врач прописывает:
- мазь «Дермовейт»;
- Гидроксихлорохин;
- Дапсон;
- Ниацинамид;
- Изотретиноин;
- лекарственные средства, стимулирующие циркуляцию крови;
- витамины.
Если удаётся диагностировать патологию и получить полноценную картину её развития, важно незамедлительно приступить к излечению основной болезни. Проведение оперативных манипуляций требуется не для всех типов гранулематозных образований. Существуют виды гранулем, неподдающиеся иссечению, начинается некротический процесс в тканях. Это касается болезней, образовавшихся в результате сбоя иммунной защиты организма и попадания инфекций. Поверхностные узелки устраняются при помощи скальпеля под местной анестезией. Методика хирургического вмешательства подбирается по симптомам патологии, результатам диагностики и жалобам больного.
Профилактика
Правильно диагностировать гранулематозный нарост способен только высококвалифицированный врач. Грамотный доктор составит подходящую и действенную схему лечения для каждого типа недуга, что помогает вылечить болезнь до конца. Так как провоцирующими факторами формирования и распространения поражённых клеток считаются инфекционные бактерии и дисфункция иммунной защиты, в качестве профилактических мер и рекомендации выступают:
- Следовать правилам здорового питания.
- Прекратить употреблять алкогольные напитки, наркотические вещества, отказаться от курения.
- Чаще дышать свежим воздухом и выходить на прогулки.
- Систематически проветривать комнаты.
- Следить за собственными половыми связями, быть избирательным в партнерах.
- Не забывать о барьерных контрацептивах.
- Регулярно обследоваться и проходить врачебный осмотр.
Важно следовать перечисленным простым правилам, чтобы снизить вероятность появления гранулёмы в организме и уменьшить осложнение.
Гигантоклеточная гранулема (эпулис)
Эпулис (epulis; греч. epi- на + ulon десна; синонимы: эпулид, наддесневик) —опухолеподобное образование на десне.
Среди гигантоклеточных Э. в свою очередь выделяют периферическую гигантоклеточную гранулему, развивающуюся из тканей десны, и центральную, или репаративную, гигантоклеточную гранулему, возникающую из кости альвеолярного отростка.
Периферическая гигантоклеточная гранулема — безболезненное образование округлой или овальной формы с бугристой поверхностью,
мягкой или упругоэластической консистенции, синюшно-багрового цвета. Развивается на альвеолярной части челюсти, кровоточит, растет медленно. Э. значительных размеров легко травмируется, при этом образуются эрозии и изъязвления. На Э. обычно видны вдавления от зубов антагонистов. Зубы, к которым прилежит Э., смещаются и нередко расшатываются. Микроскопически определяется большое количество многоядерных гигантских клеток, гранулы гемосидерина; соединительнотканная строма обычно васкуляризирована.
Центральная гигантоклеточная гранулема внешне напоминает периферическую. Микроскопически она представлена фиброзной тканью с множественными очагами геморрагий, скоплением многоядерных гигантских клеток, отложениями гемосидерина.
Диагноз устанавливают на основании данных клинической картины и результатов морфологического исследования. При центральной гигантоклеточной гранулеме с помощью рентгенологического исследования выявляют участок деструкции кости с четкой границей и ровным контуром, на фоне которого можно обнаружить тонкие костные перегородки.
Лечение заключается в устранении травмирующего фактора и иссечении образования. Разрез делают на 2—3 мм отступя от границ Э., который удаляют вместе с надкостницей, при центральной гигантоклеточной гранулеме — с участком костной ткани. После иссечения центральной гигантоклеточной гранулемы вовлеченный в процесс участок кости удаляют бором или фрезой.
Периферическая гигантоклеточная гранулема: клинический случай
Введение
Введение Введение Введение Введение Введение В гистологической классификации опухолей полости рта и ротоглотки периферическая гранулема значится как гигантоклеточный эпулис. Ввиду весьма разнообразного патоморфологического строения эпулисов и различного понимания сути этого заболевания считается, что эпулис - понятие собирательное, объединяющее различные по своей природе опухоли и опухолеподобные поражения челюстей с локализацией патологического процесса в области десен. Эпулис представляет собой мягкотканое образование, связанное с помощью ножки или широкого основания с десной – альвеолярным краем челюсти. Чаще процесс затрагивает верхнюю челюсть в области премоляров и фронтальной группы зубов или вестибулярную поверхность нижней, т.е. имеет место «эквилокальность» образования. Причиной возникновения эпулисов чаще всего бывает длительная травма десны зубным камнем, краем разрушенного зуба, нависающей пломбой, кламером или некачественным протезом. Предрасполагающим фактором являются аномалии положения зубов, патология прикуса и гормональные нарушения. С учетом клинико-морфологических и гистологических особенностей различают фиброматозный, ангиоматозный и гигантоклеточный эпулис. Первые два являются следствием выраженной продуктивной тканевой реакции при хроническом воспалении десны. Среди гигантоклеточных эпулисов в свою очередь выделяют периферическую гигантоклеточную гранулему, развивающуюся из тканей десны, и центральную, или репаративную, гигантоклеточную гранулему, возникающую из кости альвеолярного отростка. Фиброматозный эпулис имеет округлую или неправильную форму, располагается с вестибулярной стороны десны на широком, реже узком основании и прилежит к зубам; покрыт слизистой оболочкой бледно-розового цвета, имеет гладкую или бугристую поверхность, плотно-эластическую консистенцию, безболезненный, не кровоточит, характеризуется медленным ростом. Ангиоматозный эпулис располагается у шейки зуба, имеет мелкобугристую, реже гладкую поверхность, ярко-красный цвет с цианотичным оттенком, сравнительно мягкую консистенцию. Кровоточит даже при легком травмировании. Периферическая гигантоклеточная гранулема - безболезненное образование округлой или овальной формы с бугристой поверхностью, мягкой или упруго-эластической консистенции, синюшно-багрового цвета с коричневым оттенком. Развивается на альвеолярной части челюсти, кровоточит, растет медленно, может достигать значительных размеров, легко травмируется, при этом образуются эрозии и изъязвления. На поверхности обычно видны вдавления от зубов антагонистов. Для всех эпулисов и главным образом для гигантоклеточного характерно смещение соседних с ними зубов, которые затем становятся подвижными. Особое место среди эпулисов занимает врожденный (эпулис новорожденных), который выявляется на беззубых челюстях. Может достигать больших размеров. Клинически он выглядит в виде опухолевидного образования округлой формы красного цвета на ножке. При травме кровоточит. По своей сути это один из вариантов ангиоматозного эпулиса. Рентгенологическое исследование фиброматозных эпулисов часто костных изменений не выявляет, только иногда в их центральной части отмечается участок обызвествления. При ангиоматозных эпулисах в большинстве случаев в костной ткани выявляются такие изменения, которые наблюдаются при костных капиллярных гемангиомах. При гигантоклеточных эпулисах в костной ткани часто обнаруживаются участки деструкции, распространяющиеся в глубину с нечеткими контурами и без периостальной реакции. Лечение заключается в устранении фактора, который способствовал развитию эпулиса (если таковой выявлен) и иссечению образования вместе с надкостницей. Зубы в области эпулиса удаляют лишь при значительной подвижности и чрезмерном обнажении корней. При нерадикально выполненной операции возникает рецидив. Описание клинического случая Мальчик 8 лет обратился в детское отделение стоматологической поликлиники №5 г. Саратова с жалобами на безболезненное образование на альвеолярном отростке фронтального отдела верхней челюсти, появившегося около года назад. Со слов родителей новообразование появилось после удаления зуба 5.2 в связи с его подвижностью (по срокам - физиологическое рассасыванием корня). Образование довольно быстро увеличивалось в размерах и не исчезло после прорезывания постоянного зуба 1.2. В стоматологическом кабинете по месту жительства зубной врач попытался удалить содержимое опухоли путем прокалывания, но образование не уменьшилось и продолжало расти. В сентябре 2014 года ребенок был направлен на консультацию в детскую стоматологическую поликлинику г. Саратова. На момент осмотра мальчик практически здоров. Семейный анамнез без особенностей. Конфигурация лица не изменена. Кожные покровы, видимые слизистые оболочки чистые, умеренно увлажнены. Открывание рта свободное, безболезненное, в полном объеме. Регионарные лимфатические узлы не пальпируются. При осмотре преддверия полости рта во фронтальном отделе альвеолярного отростка верхней челюсти между зубами 1.1 и 1.2 определялось опухолевидное образование округло- овальной формы на ножке, размером 1х1.5 см с бугристой поверхностью буровато-синюшного цвета, упруго-эластической консистенции, безболезненное при пальпации.Рис.1 На внутриротовой контактной рентгенограмме верхней челюсти в области зубов 1.1 и 1.2 изменений со стороны костной ткани не выявлено. На основании жалоб, анамнеза заболевания, клинических, рентгенологических данных, проведения дифференциальной диагностики был поставлен диагноз: периферическая гигантоклеточная гранулема. Пациенту была проведена операция иссечения новообразования с последующим кюретажем под местным инфильтрационным обезболиванием. Наложен узловой шов. Послеоперационный период протекал без осложнений.Рис.2 Образец ткани был отправлен на гистологическое исследование. Микроскопически определилось большое количество многоядерных гигантских клеток (10-15 ядер) и макрофагов, единичные тучные клетки, гранулы гемосидерина. Соединительная ткань стромы состояла из крупных фибробластов с кавернозными ядрами. Заключение гистологического исследования: гигантоклеточный эпулис.Рис.3 Обсуждение Периферическая гигантоклеточная гранулема развивается преимущественно в костях лицевого черепа и в челюстных костях, хотя может иметь и иную локализацию. Как правило, развивается бессимптомно. Рост опухоли достаточно медленный. Заболевание протекает без болевого синдрома; может развиваться у пациентов любой возрастной группы, но чаще выявляется до 30 лет. Особенностью клинико-рентгенологической картины гигантоклеточного эпулиса у детей является появление первых признаков заболевания во время смены зубов, ретенция зубов в зоне поражения и дивергенция корней зубов. Стандартом лечения периферической гигантоклеточной гранулемы считается иссечение образования в пределах здоровой ткани с разрушением ростковой зоны. Во многих случаях, если поражение затрагивает непрорезавшийся зуб, в стандарт лечения помимо удаления опухоли входит также экстракция зубов. В данном случае было выполнено иссечение образования с кюретажем, как наиболее предпочтительный метод лечения при опухолях небольшого размера. Для агрессивных образований чаще выполняется хирургическая резекция пораженного участка. У детей при незначительных патологических изменениях в подлежащей костной ткани операцией выбора при хирургическом лечении периферических гигантоклеточных гранулем может быть лазерное иссечение образования. Всем детям, поступающим на лечение с диагнозом “эпулис” необходимо провести рентгенологическое обследование для проведения дифференциальной диагностики и определения адекватного объема хирургического лечения. При лечении эпулисов воспалительной природы после иссечения, особенно в случае рецидивов, рекомендуется введение гидрокортизона в виде инъекций (трехкратно по 1 мл) в переходную складку свода преддверия полости рта. Профилактика возникновения эпулисов заключается в своевременной санации полости рта и предупреждении травмирования десны.
Гранулематозные болезни
Гранулематозные болезни - это гетерогенная группа заболеваний (нозологических форм) различной этиологии, структурную основу которых составляет гранулематозное воспаление.
Эти заболевания, несмотря на их разнообразие, объединяет ряд признаков:
наличие гранулемы;
нарушение иммунологического гомеостаза;
полиморфизм тканевых реакций;
хроническое течение с частыми рецидивами;
нередко поражение сосудов в форме васкулитов.
Классификация гранулематозных болезней.
Гранулематозные болезни инфекционной этиологии: бешенство, вирусный энцефалит, болезнь кошачих царапин, сыпной тиф, брюшной тиф, паратифы, иерсиниоз, бруцеллез, туляремия, сап, ревматизм, склерома, туберкулёз, сифилис, лепра, малярия, токсоплазмоз, лейшманиоз,актиномикоз, кандидоз.
Гранулематозные болезни неинфекционной этиологии: силикоз, асбестоз, талькоз, антракоз, алюминоз, бериллиоз, циркониоз, богассоз, биссиноз, амилоз.
Гранулематозные болезни медикаментозные: гранулематозный лекарственный гепатит, олеогранулематозная болезнь, ягодичная гранулема грудных детей.
Гранулематозные болезни неустановленной этиологии: саркоидоз, болезнь Крона, болезнь Хортона, ревматоидный артрит, первичный билиарный цирроз печени, гранулематоз Вегенера, панникулит Вебера – Крисчена, ксантогранулематозный пиелонефрит, ксантогранулематозный холецистит.
Гранулематозные болезни инфекционной этиологии, вызываются вирусами, риккетсиями, бактериями. По механизму развития онииммунные. По морфологической картине, в основном, сходны между собой, это объясняется сходностью морфо- и патогенеза. Исключение составляют специфические гранулемы (туберкулез, сифилис, лепра, склерома).
Во всех случаях инфекционные гранулемы представлены скоплением клеток системы моноцитарных фагоцитов, в некоторых гранулемах появляются многочисленные нейтрофилы и в финале развивается некроз, как это наблюдается при сапе, фелинозе (болезнь кошачих царапин, вызываемая хламидиями), иерсиниозе. гранулематозных болезнях, вызываемых грибами
К гранулематозным болезням неинфекционной природыотносится большая группа заболеваний, которые вызываются действием органической и неорганической пыли, дымами, аэрозолями, суспензиями. Такие гранулематозы обычно развиваются как профессиональные заболевания у шахтеров, рабочих цементной, стекольной промышленности и т.д. (силикоз, асбестоз)..
Медикаментозные гранулематозные болезничаще возникают в результате токсико-аллергического, в печени – медикаментозный гранулематозный гепатит(наркотики).
Группа гранулематозных болезней неустановленной этиологииособенно велика. Одним из распространенных заболеваний этой группы являетсясаркоидоз( болезнь Бенье-Бека-Шаумана). При саркоидозе во многих органах, но чаще всего в лимфоузлах и в легких, возникают характерные гранулемы саркоидного типа. Построена гранулема из эпителиоидных и лимфоидных клеток с гигантскими клетками двух типов - Пирогова-Ланганса и инородных тел. Особенности гранулемы: 1. отсутствие казеозного некроза, что позволяет отличить ее от туберкулезной гранулемы, 2.четкие границы (штампованные гранулемы) и 3.склонность к гиалинозу. Заболевание характеризуется нарастающим поражением все новых групп лимфатических узлов и легких, что приводит к прогрессирующей дыхательной недостаточности или сдавлению лимфатическими узлами жизненно важных органов.
Среди инфекционных гранулем выделяют группу специфических:
специфические– гранулемы,морфология которых относительно специфична для определенного инфекционного заболевания, возбудителя которого можно найти в клетках гранулемы при гистобактериоскопическом исследовании. К специфическим гранулемам относят гранулемы при туберкулезе, сифилисе, лепре, склероме и сапе. Воспаления, возникающее при этих заболеваниях, относят к специфическому.
Признаки специфического воспаления:
вызывается определенным возбудителем;
происходит смена тканевых реакций;
хроническое волнообразное течение;
продуктивная реакция с образованием гранулем;
некроз (первичный и вторичный).
Туберкулез –возбудитель – палочка Коха – микобактерия туберкулеза.
Виды бугорков:
1 альтеративный (некротический): казеозный некроз, небольшое количество лейкоцитов и лимфоцитов;
экссудативный – казеозный некроз, лимфоциты;
продуктивный – гранулема.
Все начинается с экссудативной реакции. При плохих защитных свойствах организма после экссудации возникает альтерация, при хороших – пролиферация. Но пролиферация при неблагоприятных условиях может перейти в альтерацию или экссудацию с последующей альтерацией.
Туберкулезная гранулемаимеет следующее строение: в центре – очаг казеозного некроза, за ним вал из эпителиоидных клеток, по периферии – лимфоидные клетки.
Между эпителиоидными клетками и лимфоцитамирасполагаютсягигантские клетки Пирогова — Лангханса, которые весьма типичны для туберкулезной гранулемы.
При импрегнации солями серебра среди клеток гранулемыобнаруживаетсясеть аргирофильных волокон, которые составляют строму гранулемы.
Небольшое число кровеносных капилляров обнаруживается только в наружных зонах бугорка.
Виды гранулем при Тбц:
эпителиоидноклеточные;
лимфоклеточные;
гигантоклеточные;
смешанные.
.
Сифилис: возбудитель - бледная спирохета –Trehonemapallidum(описана Шауманом и Гофманом в 1921 году).
Для сифилиса характерны 4 тканевых реакции:
продуктивно-инфильтративная – 1-й сифилис;
экссудативная – 2-й сифилис;
продуктивно-некротическая – 3-й сифилис;
инфильтративно-некротическая – врожденный сифилис (плода и ранний).
Сифилис протекает в три периода:
первичный сифилис– сенсибилизация организма – продуктивно-инфильтративная тканевая реакция - возбудитель попадает в организм через поврежденную кожу или слизистые и вызывает местные изменения в виде твердого шанкра – язва вокруг которой развивается продуктивное воспаление, с преобладанием в инфильтрате плазматических клеток. Плотность обусловлена продуктивно-инфильтративной реакцией. Инфильтрат сдавливает нервные стволики – потеря чувствительности, Поражаются кровеносные сосуды, это нарушает питание и вызывает образование язвы. В процесс вовлекаются лимфатические сосуды и лимфоузы - формируется первичный сифилитический комплекс, состоящий из первичного аффекта (твердый шанкр)+лимфангита+лимфаденита;
вторичный сифилис возникает через 6-7 недель после заражения –реакция ГНТ – экссудативная тканевая реакция – проникновение спирохет в кровоток и развитие высыпаний (сифилиды) на коже и слизистых оболочках - небольших розовых пятен (розеол), узелков медно-красного цвета (папул), пузырьков (пустул), пузырьков с жидким негнойным содержимым (везикула) - содержимое пузырьков содержит спирохеты. Через 3-6 недель они заживают, оставляя беспигментные рубчики.
третичный сифилис– возникает через несколько месяцев или лет (3-6 лет) после затухания вторичного сифилиса, протекает на фоне относительного иммунитета - ГЗТ – продуктивно-некротическая тканевая реакция – образуются сифилитические гранулемы – гуммы и гуммозная инфильтрация
Гумма –макроскопически она представляет собой опухолеподобный узел, центральная часть которого представлена очагом казеозного или колликвационного некроза. Колликвационный некроз выглядит макроскопически как клейкая, несколько тягучая некротическая масса, напоминающая клей гуммиарабик (отсюда название). Микроскопически по периферии некроза видна грануляционная ткань с многочисленными лимфоцитами, плазматическими клетками с примесью эпителиоидных клеток, фибробластов, единичных клеток Пирогова-Лангханса. Характерно обилие сосудов с явлениями продуктивного васкулита.Гуммозная инфильтрация– гуммозный инфильтрат представлен теми же клетками, которые доминируют в гумме: лимфоцитами, плазмоцитами и фибробластами, казеозный некроз отсутствует. Среди клеток инфильтрата много сосудов с явлениями продуктивного васкулита. Быстро разрастается грануляционная ткань с последующим склерозом.
Гуммы и гуммозная инфильтрация обусловливают висцеральные поражения при третичном сифилисе. Могут поражаться многие органы и системы, но наибольшее значение в клинике имеют поражения сердечно-сосудистой и нервной систем.
Гуммы чаще располагаются в сердце, печени, костях, легких, селезенке, головном и спинном мозге.
Гуммозная инфильтрация чаще развивается в восходящей части и в дуге аорты и носит название сифилитического мезаортита. Гуммозный инфильтрат разрушает эластический каркас аорты. На месте эластических волокон разрастается соединительная ткань. В этих участках внутренняя оболочка аорты становится неровной, морщинистой, с множеством рубцовых втяжений и выбуханий, напоминая «шагреневую кожу». Малоэластичная стенка аорты в очагах поражения под давлением крови истончается, выбухает наружу и формируется аневризма грудного отдела аорты. Если гуммозный инфильтрат с аорты «спускается» на ее клапаны – формируется аортальный порок сердца. Нередко гуммозный инфильтрат переходит на коронарные артерии, что приводит к коронарной недостаточности и развитию инфаркта миокарда
Диффузная гуммозная инфильтрация может также наблюдаться в печени. Возникает межуточный гепатит с последующим фиброзом и циррозом печени. Аналогичные изменения на коже и слизистых оболочках иногда приводят к резкому обезображиванию лица – язвы, рубцы, разрушение носовой перегородки и т.д. Гуммозная инфильтрация может также наблюдаться в легких, ткани яичек.
Нейросифилис:
Гуммозная форма – возникают гуммы или гуммозная инфильтрация с поражением ткани мозга или его оболочек;
Простая форма – лимфоцитарные инфильтраты в ткани мозга или в его оболочках;
Сосудистые поражения – облитерирующий эндартериит и эндофлебит с очагами размягчения;
Прогрессивный паралич – позднее проявление сифилиса – характеризуется атрофическими процессами, демиелинизацией, психическими нарушениями;
Спинная сухотка – позднее проявление сифилиса при котором поражается спинной мозг – атрофические процессы.
ГРАНУЛЁМА — Большая Медицинская Энциклопедия
ГРАНУЛЁМА (granuloma; лат. granulum зернышко + -oma) — ограниченный очаг продуктивного, продуктивно-экссудативного или альтеративно-продуктивного воспаления, являющийся морфологическим проявлением различных патологических процессов.
Различают два основных типа Г.: инфекционные (вирусные, инфекционно-аллергические) и неинфекционные.
Большинство Г. развивается в ходе различных инфекционных заболеваний, напр, при туберкулезе, сифилисе, лепре, сапе, риносклероме, туляремии, бруцеллезе, брюшном и сыпном тифе, бешенстве, малярии, грибковых поражениях, ревматизме, ревматоидном артрите и др.
Макроскопически Г. имеют вид плотных узелков разнообразной формы и размеров: от едва различимых глазом и на ощупь до крупных, диаметром в несколько сантиметров образований, напр, при актиномикозе, запущенном сифилисе и т. д.
При преобладании признаков продуктивного воспаления цвет узелков серый, при развитии некроза — желтый.
Некоторые Г. имеют специальные названия: Г. при туберкулезе называется бугорком (туберкулема), при сифилисе — гуммой.
Локализация Г. может быть самой разнообразной (кожа, подкожная клетчатка, лимф, узлы, слизистые оболочки, мышцы, внутренние органы, центральная и периферическая нервная система и т. п.).
Особенности строения Г. определяются возбудителем, реактивностью организма и характером ткани, в к-рой она развивается.
Микроскопическое строение Г. при разных инфекционных заболеваниях имеет много общего. Основу Г. составляют разрастания мезенхимальных клеток, трансформирующиеся в макрофаги, гистиоциты (см.), эпителиоидные и гигантские клетки (см.), фибробласты. Эти клеточные разрастания, или пролифераты, обычно расположены в окружности мелких сосудов, иногда в стенке артерии (ревматизм). К мезенхимальным клеткам примешиваются форменные элементы крови: полинуклеары, эозинофилы, лимфоциты, плазмоциты, моноциты.
Клеточный состав Г. может быть достаточно типичен для определенного заболевания, что помогает диагностике. В основе Г. при некоторых заболеваниях (напр., при сапе, зубной Г., венерической Г.) лежат первичные разрастания грануляционной ткани (см,), инфильтрированной полинуклеарами, лимфоцитами, плазмоцитами и другими в различных соотношениях. Своеобразие микроскопического строения Г. может быть обусловлено и их локализацией: напр., для Г. головного мозга при малярии, вирусном энцефалите, сыпном тифе характерны пролифераты из микроглиальных клеток в сочетании с изменениями микроциркуляторного русла и очагами некроза. В центре большинства инфекционных гранулем можно обнаружить очаг деструкции. При одних заболеваниях (ревматизм, ревматоидный артрит, сыпной тиф, малярия, микозы) формирование Г. начинается в окружности первичного очага некроза, при других — некроз чаще возникает вторично, в центре уже сформированной Г. (туберкулез, туляремия, бруцеллез). При этом возбудитель в Г. определяется не всегда. Для его обнаружения требуются специальные окраски гистол, препаратов и тщательное бактериол, исследование материала. При вирусных болезнях наблюдаются характерные внутриклеточные эозинофильные или фуксинофильные включения в гистиоцитах — так наз. вирусные тельца.
Многие инфекционные (инфекционно-аллергические) Г. развиваются не в зоне инокуляции возбудителя, а в месте фиксации комплекса антиген — антитело с активированным комплементом. Современные методы гистохим, и иммунохим. исследований отражают иммунол, реакции организма, морфол, проявлением которых является образование Г. Клетки Г. обладают выраженной пиронинофилией. Метод Кунса (см. Иммунофлюоресценция) открывает в их цитоплазме комплексы антиген—антитело, а в инфильтрате синовиальных оболочек и в ревматоидных Г.— иммунные комплексы и ревматоидный фактор (напр., при ревматоидном артрите).
Г. любой этиологии проходит определенные этапы (стадии) развития, в ходе которых меняется ее структура и клеточный состав воспалительного инфильтрата. По мере «старения» Г. все большее развитие получают фибробластические элементы, приводящие к рубцеванию Г. При некоторых заболеваниях (сап, лепра) наблюдается нагноение Г. с последующим рубцеванием абсцессов.
Полный цикл развития Г. завершается в сроки от 3—4 нед. (сыпной тиф) до 4—5 мес. (ревматизм). Продолжительность развития Г. определяется этиологией, тяжестью заболевания, реактивностью организма и эффективностью леч. мероприятий.
Все инфекционные Г. являются морфол, проявлением иммунол, реакций организма, а характер их эволюции отражает его общее иммунол, состояние.
Неинфекционные Г. возникают при хрон, воспалении, обусловленном проникновением в ткани нерассасываемых или труднорассасываемых материалов (напр., хирургических шовных материалов, металлических и стеклянных осколков и т. п.).
При инъекции маслянистых веществ в подкожной клетчатке могут возникнуть олеогранулемы (см. Липогранулема). Подобные Г. развиваются и вследствие очагового некроза жировой клетчатки любой этиологии (травматической, инъекционной, токсической и т. п.). Все перечисленные Г. относятся к так наз. Г. инородных тел, для которых характерно обилие многоядерных гигантских клеток рассасывания, содержащих в цитоплазме инородные частицы. К этой же категории относятся Г., возникающие в легких при некоторых проф. заболеваниях (силикозе, бериллиозе, аргирозе и т. п.). Однако клеточный состав этих Г. отличается своеобразием.
Клеточный состав Г. и их особенности при некоторых заболеваниях и патол, состояниях даны в таблице.
См. также Гранулематозы.
Клеточный состав гранулем и их особенности при различных болезнях и патологических состояниях
| Наименование болезни или патологического состояния (набранные курсивом термины публикуются самостоятельными статьями) | Преимущественная локализация | Очаг де | гра | Воз | Эпители | Сос | Эозино | Особен | |||||
| макр | гигант | ретикуло | лимфо | плазмо | сег | ||||||||
| Актиномикоз(актиномикотическая гранулема) | Кожа, внутренние органы, кости | + | + | + | + | - | - | - | + | + | + | — | Гранулема содержит друзы грибка среди гноя |
| Асбестоз (гранулема асбестовая, асбестовая бородавка) — см,.Силикатозы | Кожа рук, ног | — | — | Кристаллы асбеста | — | + | + | — | + | — | — | — | Папиллома с гранулемой инородных тел |
| Аспергиллез(аспергиллезная гранулема) | Легкие, бронхи | + | + | + | + | + | Гранулема образуется при легочном аспергиллезе, сходна с туберкулезным бугорком | ||||||
| Бериллиоз (бериллиозная гранулема) — см.Бериллий,профвредности | Легкие, лимф, узлы | — | — | — | + | + | ± | + | + | + | Содержит конхоидальные тельца | ||
| Бруцеллез | Лимф, узлы | ± | + | + | + | + | Сходна с туберкулезным бугорком, от которого отличается беспорядочным расположением эпителиоидных клеток | ||||||
| Брюшной тиф(брюшнотифозная гранулема) | Костный мозг, кишечник, лимф, узлы кишечника, внутренние органы | + | + | + | + | + | + | Образована скоплением брюшнотифозных клеток (пролиферирующие ретикулярные клетки) с внутриклеточным расположением бактерий и ядер погибших клеток | |||||
| Гранулема венерическая (пятая венерическая болезнь, донованоз) | Кожа половых органов | ± | + | + | + | + | + | + | + | Макрофаги содержат тельца Донована | |||
| Гранулема гигантоклеточная (гранулема инородных тел) — см. Инородные тела | Характерной локализации нет | + | 1 | Ино родные вклю чения | + | + | + | + | Содержит гигантские клетки инородных тел | ||||
| Гранулема при бешенстве («узелки бешенства») — см.Бешенство | Ц. н. с. | + | + | Скопление глиальных клеток | |||||||||
| Гранулема злокачественная (гангренозная гранулема, некротизирующая злокачественная гранулема носа) — см.Вегенера гранулематоз | Слизистая оболочка дыхательных путей | + | + | + | + | + | + | Характерна локализация в слизистой оболочке носа | |||||
| Гранулема зубная (кистовидная гранулема, прикорневая .гранулема) — см.Периодонтит | Корень зуба | + | + | Микро бы, токси ны | + | + | + | Состоит из грануляционной ткани, окруженной волокнистой капсулой | |||||
| Гранулема кольцевидная | Кожа | + | 1 | — | + | — | + | — | + | + | — | Характерен центральный участок некроза с палисадообразным расположением клеток по периферии | |
| Гранулема малярийная (гранулема Дюрка) — см. Малярия | Головной мозг | + | — | + | — | — | — | — | + | — | — | Тромбоваскулит с разрастанием глиальных клеток в окружности | |
| Гранулема сперматозоальная | Яички, придатки яичек | — | ± | Спер мато зоид | + | + | — | — | ± | ± | + | В центре гранулемы — детрит из распадающихся сперматозоидов и сегментоядерных лейкоцитов | |
| Гранулема эозинофильная | Кости, кожа лица | + | — | + | + | — | + | + | ± | ± | + | Гранулема окружена волокнистой капсулой, содержит очаги кровоизлияния и некроза | |
| Кандидомикоз (кандидомикотическая гранулема) — см.Кандидоз | Слизистые оболочки, кожа, органы чувств, внутренние органы | + | — | + | ' | + | + | При затяжном течении характерны узелки из фибробластов с примесью гигантских клеток | |||||
| Лепра (лепроматозная гранулема) типичная | Кожа, слизистые оболочки, внутренние органы | +1 | — | + | + | + | + | + : | + | Характерны крупные лепрозные клетки с внутриклеточным расположением палочек лепры | |||
| Лепра (лепроматозная гранулема) туберкулоидная | Кожа, слизистые оболочки, внутренние органы | +1 | ' | + | + | + | + | Напоминает туберкулезный бугорок | |||||
| Лепра (лепроматозная гранулема) саркоидного типа | Кожа, слизистые оболочки, внутренние органы | — | — | + | — | + + - - - - | " | Напоминает саркоидную гранулему | |||||
| Лимфогранулематоз паховый(паховая гранулема, болезнь Никола — Фавра) | Лимф, узлы паховой области | + | + | Вирус ные тельца | + | + | + | + | + | + | Крупная гранулема, содержащая большое количество плазматических клеток, гигантских клеток Лангханса, клетки, напоминающие клетки Штернберга | ||
| Липогранулема (липофагная гранулема, инъекционная гранулема) | Жировая клетчатка | + | “ | + | + | + | + | Основу гранулемы составляет некротизированная жировая ткань, окруженная липофагами | |||||
| Листериоз (гранулема новорожденных, милиарная гранулема, псевдотуберкулезная гранулема) | Кожа, легкие, органы брюшной полости, ц.н.с. | + | + | + | + | + | + | + | Склонность гранулемы, состоящей из крупных светлых ретикулярных клеток, к некрозу и некробиозу | ||||
| Ревматизм (ашоффталалаевские узелки) | Сердечно-сосудистая система, периартикулярные ткани | + | + | + | Морфологическая картина гранулемы зависит от фазы развития; полный цикл развития гранулемы 4—5 мес. | ||||||||
| Ревматоидный полиартрит(ревматоидные узелки) | Околосуставная соединительная ткань | + | + | + | + | + | + | ± | Цикл развития гранулемы 3—5 мес. | ||||
| Сап (сапная гранулема) | Слизистые оболочки дыхательных путей, кожа, внутренние органы | + | + | + | + | + | Характерно нагноение сапного узелка, представленного грануляционной тканью, кариорексис | ||||||
| Саркоидоз (болезнь Бенье — Бека — Шаумана) | Лимф. узлы, внутренние органы | + | + | + | Характерен поясок гиалиноза в окружности гранулемы, отличающий ее от эпителиоидного, туберкулезного бугорка | ||||||||
| Силикоз (силикотическая гранулема, силикотические узелки) | Легкие | Квар цевая пыль | + | + | + | Концентрические пучки соединительной ткани в окружности отложений кристаллов кремния | |||||||
| Сифилис (гумма сифилитическая) | Характерной локализации нет | + | + | + | + | ± | + | + | Содержит центральный очаг некроза, напоминающий густой клей. Характерен продуктивный эндо- и панваскулит | ||||
| Склерома (склеромная гранулема) | Слизистая оболочка дыхательных путей | + | + | + | + | + | + | + | Характерны крупные макрофаги со светлой протоплазмой — клетки Микулича, содержащие возбудителя | ||||
| Сыпной тиф (сыпнотифозная гранулема) — см. Сыпной тиф эпидемический | Кровеносные сосуды ц. н. с. и кожи | + | Строение гранулемы зависит от локализации; в головном мозге гранулемы состоят из пролиферирующих клеток микроглии и адвентициальных клеток сосудов микроциркуляции; в коже — из клеток адвентиции сосудов и периадвентициальных гистиоцитов | ||||||||||
| Талькоз (талькозная гранулема, талькозные узелки) — см.Силикатозы | Легкие | Таль козные тельца | + | + | + | Склеротические участки с гиалинозом | |||||||
| Талькоз хирургический | Брюшина | Крис таллы талька | + | + | + | + | Гранулема сходна с туберкулезной, однако содержит гигантские клетки типа клеток инородных тел | ||||||
| Торулез (криптококкозная гранулема, торулема легких) — см.Криптококкоз | Легкие, лимф, узлы, ц.н.с., кожа | + | + | + | + | + | + | + | + | Крупный очаг с наличием гигантских клеток и элементов гриба в желатинозной капсуле | |||
| Туберкулез (бугорок туберкулезный) | Характерной локализации нет | + | — | ± | + | — | + | — | + | + | — | — | Содержит многоядерные клетки Пирогова — Лангханса |
| Туляремия | Лимф, узлы | + | + | — | + | — | + | _ | + | + | + | — | Сходна с туберкулезным бугорком, склонна к нагноению |
| Фелиноз («гранулема кошачьих царапин») | Кожа, лимф, узлы | + | ± | — | + | — | + | + | + | ± | 4- | + | Отдельные гранулемы в процессе развития сливаются |
| Энцефалит вирусный (японский) —см. Энцефалиты комариные вирусные | Ц. н. с. | + | + | Гранулемы расположены вокруг сосудов, состоят из микроглиальных клеток | |||||||||
Библиография Pабухин А. Е., Доброхотова М. Н. и Тонитрова Н. С., Саркоидоз, М., 1975; Сeров В. В. и Пауков В. С. Ультраструктурная патология, М., 1975; СтруковА. И. Патологическая анатомия, с. 147 и др., М., 1971; он же, Спорные вопросы в учении о воспалении, Арх. патол., т. 34, № ю, с. 73, 1972, библиогр.; Хмельницкий О. К. Гистологическая диагностика поверхностных и глубоких микозов, Л., 1973; James D. G. Granuloma formation, Trans, med. Soc. Lond., v. 88, p. 116, J 972; Pathology, ed. by W. A. D. Anderson, v. 1—2, St Louis, 1971.
H. К. Пермяков.
Гигантоклеточная гранулема у 4-летней девочки: клинический случай (556) - Детская стоматология - Новости и статьи по стоматологии
Гигантоклеточная гранулема — достаточно редкое доброкачественное поражение костной ткани, способное переродиться в злокачественное. В данной статье описывается клинический случай гигантоклеточной гранулемы у 4-летней девочки, располагающейся в передне-нижнем отделе нижней челюсти. У детей со смешанным прикусом патологическое разрастание костной ткани может быть причиной задержки прорезывания зубов, патологической подвижности зубов или преждевременного выпадения молочных зубов. При лечении детей с патологической подвижностью зубов и нарушением их смены необходимо проводить дифференциальную диагностику со злокачественными заболеваниями, в частности — с гигантоклеточной гранулемой.
Введение
Для большинства практикующих врачей диагностика подобных заболеваний представляет собой определенные трудности, в связи с тем, что они встречаются достаточно редко. Впрочем, постановка диагноза упрощается тем, что многие кистозные, метаболические, остеодистрофические, микробные, раковые и ракоподобные заболевания ротовой полости зачастую сопутствуют гигантоклеточным поражениям.
Гигантоклеточная гранулема — относительно редко встречающееся доброкачественное поражение костной ткани, встречающееся менее чем в 7% случае доброкачественных поражений челюстей. Данное заболевание было впервые описано в 1953 г. Jaffe, который называл его гигантоклеточной репаративной гранулемой; слово "репаративный" в настоящее время не используется. В отличие от гигантоклеточного рака трубчатых костей, гигантоклеточная гранулема челюсти чаще поражает детей, и чаще девочек (65% случаев), чем мальчиков.
Гигантоклеточную гранулему часто путают с гигантоклеточным раком. Однако гигантоклеточный рак в большинстве случаев развивается между 25 и 40 годами, поражает трубчатые кости, более агрессивен по природе, и склонен к рецидивированию после кюретажа. Диагноз гигантоклеточной гранулемы ставится на основе гистологических данных. Дифференциальная диагностика гигантоклеточной гранулемы проводится с обширным списком заболеваний и патологических состояний, в том числе: с радикулярной зубной кистой, аденоамелобластомой, кальцифицирующейся эпителиальной одонтогенной кистой, десмопластической амелобластомой, фиброзной дисплазией.
Лечение гигантоклеточной гранулемы включает в себя экцизионную биопсию, кюретаж по границам безопасности, частичную или полную резекцию пораженной кости, инъекции кортикостероидов в пораженную область.
Симптоматическая терапия включает в себя антибиотики, анальгетики, 10-дневный послеоперационный курс кортикостероидов и послеоперационное рентгенологическое обследование для контроля прогрессирования заболевания.
Описание клинического случая
Рис. 1. Конусно-лучевая компьютерная томограмма.
5-летняя девочка была доставлена в отделение детской и профилактической стоматологии в клинике им. Бхарати Видяпиити (г. Пуна, Индия) с жалобами на безболезненную опухоль переднего отдела нижней челюсти, появившуюся 6 месяцев назад. Со слов родителей, 1 год назад образование той же природы было удалено под общим наркозом. В ходе удаления образования была произведена экстракция центральных и латеральных резцов с обеих сторон. С момента операции и по момент осмотра образование продолжало увеличиваться в размерах. Семейный анамнез без особенностей. По данным общего осмотра девочка практически здорова, визуально отмечалась асимметрия лица в переднем отделе нижней челюсти. При пальпации опухоль плотная, кожные покровы над ней гиперемированы. Признаков инфекционного заболевания не отмечалось. При осмотре ротовой полости в переднем отделе нижней челюсти определялось опухолевидное образование размером 3х2 см с гладкой голубоватой поверхностью.
Общий анализ крови патологии не выявил.
Рис. 2. На конусно-лучевой компьютерной томографии определяется резорбция буккальной кортикальной пластинки с глубоко лежащими зубными зачатками 31, 32, 41 и 42 зуба.
Рис. 3. Конусно-лучевая компьютерная томограмма.
Ортопантомограмма не выявила четкого распространения кортикальной пластинки. Окклюзионная рентгенограмма нижней челюсти выявила лингвальное распространение кортикальной пластинки. После этого была выполнена конусно-лучевая компьютерная томография, на которой в переднем отделе нижней челюсти определялась зона рентгенпрозрачности с четкими контурами, без деления на камеры. Зона распространялась медиолатерально от первого правого нижнечелюстного моляра к первому левому нижнечелюстному моляру. Также отмечалось небольшое лингвальное смещение зубных зачатков постоянных центральных и латеральных резцов с незначительным буккальным распространением. Рентгенологически был поставлен диагноз солитарной костной кисты с необходимостью провести дифференциальную диагностику с резидуальной кистой и одонтогенной кератокистой.
Рис. 4. На интраоперационной фотографии образование захватывает зубные зачатки 41 и 42 зубов.
Рис. 5. На фотографии до операции видно, что образование распространяется от медиальной части 83 до медиальной части 74.
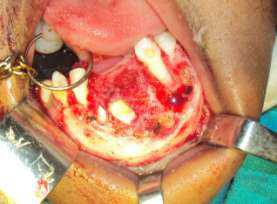
Пациентка была направлена в отделение челюстно-лицевой хирургии для выполнения аспирационной тонкоигольной биопсии. Полученный образец тканей был отправлен на гистологическое исследование; при микроскопическом исследовании образца были обнаружены кристаллы холестерина, после чего был поставлен диагноз воспалительный процесс неясной этиологии. Была запланирована эксцизионная биопсия образования.
Впоследствии пациентке был выполнен кюретаж образования под общим наркозом. Для предотвращения образования гематомы был наложен узловой шов. Состояние пациентки после операции удовлетворительное. Послеоперационный период протекал без осложнений, на 3 день пациентка была выписана.
Рис. 6. Удаленное образование.
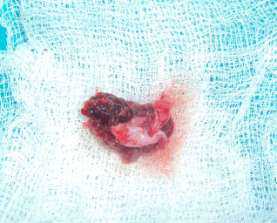
Рис. 7. Наложение послеоперационного шва викрилом.
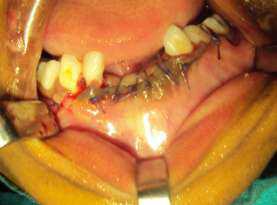
Образец ткани был отправлен на гистопатологическое исследование. Микроскопически определялась соединительная ткань фиброваскулярной стромы, состоящая из крупных фибробластов с кавернозными ядрами. Определялись разнообразные многоядерные клетки (10—15 ядер) с чёткими границами, предположительно — многоядерные гигантские клетки. Также определялось большое количество макрофагов и несколько тучных клеток. Таким образом, гистологическое исследование подтвердило диагноз гигантоклеточной гранулемы.
Обсуждение
Гигантоклеточная гранулема развивается преимущественно в костях лицевого черепа и в челюстных костях, хотя может иметь и иную локализацию. Как правило, развивается бессимптомно, обнаруживается при рутинном рентгенологическом обследовании или же самим пациентом (или его родителями, как в данном случае). Как правило, рост опухоли достаточно медленный, хотя и случаи быстрого роста опухоли также описаны в литературе.
Как правило, заболевание протекает без болевого синдрома; явления парестезии не развиваются. Однако, по данным литературы, от 5% до 11% случаев протекают с болевым синдромом. Он может развиваться у пациентов любой возрастной группы, но чаще отмечается у пациентов моложе 30 лет. Как правило, заболевание развивается у маленьких детей, что зачастую становится причиной поздней диагностики заболевания. В педиатрической стоматологической практике, особенно у пациентов со смешанным прикусом, часто происходит наложение анатомических структур, что зачастую затрудняет рентгенологическую диагностику заболевания, что, в свою очередь, становится причиной поздней диагностики заболевания.
Стандартом лечения гигантоклеточной гранулемы считается кюретаж или энуклеация. Однако заболевание зачастую рецидивирует, что, учитывая экстенсивную природу заболевания, приводит к значительной деформации челюсти и черт лица. Во многих случаях, если поражение затрагивает непрорезавшийся зуб (как в данном случае), в стандарт лечения помимо удаления опухоли входит также экстракция зубов. Martin et al. описал случай кюретажа с сохранением зачатков постоянных зубов, впоследствии разившихся в нормальные постоянные зубы.
В данном случае был выполнен хирургический кюретаж, как наиболее предпочтительный метод лечения при опухолях небольшого размера. Для агрессивных образований чаще выполняется хирургическая резекция пораженного участка.
При множественных или массивных образованиях у детей в качестве метода лечения могут быть предложены еженедельные инъекции кортикостероидов внутрь образования, ежедневные подкожные инъекции кальцитонина и интерферон-альфа перорально. Данная методика в ряде случаев позволяет избежать хирургического вмешательства. Однако у данного метода есть существенный недостаток: он длительный по времени и требует регулярных визитов к врачу.
Лучевая терапия противопоказана, т.к. есть риск малигнизации опухоли.
Авторы: Ashwini Tak (студент), Preetam Shah (профессор)
cтоматологический колледж и больница, г.Пуна, Индия
Гранулематозные болезни
Гранулематозные болезни - это гетерогенная группа заболеваний (нозологических форм) различной этиологии, структурную основу которых составляет гранулематозное воспаление.
Эти заболевания, несмотря на их разнообразие, объединяет ряд признаков:
наличие гранулемы;
нарушение иммунологического гомеостаза;
полиморфизм тканевых реакций;
хроническое течение с частыми рецидивами;
нередко поражение сосудов в форме васкулитов.
Классификация гранулематозных болезней.
Гранулематозные болезни инфекционной этиологии: бешенство, вирусный энцефалит, болезнь кошачих царапин, сыпной тиф, брюшной тиф, паратифы, иерсиниоз, бруцеллез, туляремия, сап, ревматизм, склерома, туберкулёз, сифилис, лепра, малярия, токсоплазмоз, лейшманиоз,актиномикоз, кандидоз.
Гранулематозные болезни неинфекционной этиологии: силикоз, асбестоз, талькоз, антракоз, алюминоз, бериллиоз, циркониоз, богассоз, биссиноз, амилоз.
Гранулематозные болезни медикаментозные: гранулематозный лекарственный гепатит, олеогранулематозная болезнь, ягодичная гранулема грудных детей.
Гранулематозные болезни неустановленной этиологии: саркоидоз, болезнь Крона, болезнь Хортона, ревматоидный артрит, первичный билиарный цирроз печени, гранулематоз Вегенера, панникулит Вебера – Крисчена, ксантогранулематозный пиелонефрит, ксантогранулематозный холецистит.
Гранулематозные болезни инфекционной этиологии, вызываются вирусами, риккетсиями, бактериями. По механизму развития онииммунные. По морфологической картине, в основном, сходны между собой, это объясняется сходностью морфо- и патогенеза. Исключение составляют специфические гранулемы (туберкулез, сифилис, лепра, склерома).
Во всех случаях инфекционные гранулемы представлены скоплением клеток системы моноцитарных фагоцитов, в некоторых гранулемах появляются многочисленные нейтрофилы и в финале развивается некроз, как это наблюдается при сапе, фелинозе (болезнь кошачих царапин, вызываемая хламидиями), иерсиниозе. гранулематозных болезнях, вызываемых грибами
К гранулематозным болезням неинфекционной природыотносится большая группа заболеваний, которые вызываются действием органической и неорганической пыли, дымами, аэрозолями, суспензиями. Такие гранулематозы обычно развиваются как профессиональные заболевания у шахтеров, рабочих цементной, стекольной промышленности и т.д. (силикоз, асбестоз)..
Медикаментозные гранулематозные болезничаще возникают в результате токсико-аллергического, в печени – медикаментозный гранулематозный гепатит(наркотики).
Группа гранулематозных болезней неустановленной этиологииособенно велика. Одним из распространенных заболеваний этой группы являетсясаркоидоз( болезнь Бенье-Бека-Шаумана). При саркоидозе во многих органах, но чаще всего в лимфоузлах и в легких, возникают характерные гранулемы саркоидного типа. Построена гранулема из эпителиоидных и лимфоидных клеток с гигантскими клетками двух типов - Пирогова-Ланганса и инородных тел. Особенности гранулемы: 1. отсутствие казеозного некроза, что позволяет отличить ее от туберкулезной гранулемы, 2.четкие границы (штампованные гранулемы) и 3.склонность к гиалинозу. Заболевание характеризуется нарастающим поражением все новых групп лимфатических узлов и легких, что приводит к прогрессирующей дыхательной недостаточности или сдавлению лимфатическими узлами жизненно важных органов.
Среди инфекционных гранулем выделяют группу специфических:
специфические– гранулемы,морфология которых относительно специфична для определенного инфекционного заболевания, возбудителя которого можно найти в клетках гранулемы при гистобактериоскопическом исследовании. К специфическим гранулемам относят гранулемы при туберкулезе, сифилисе, лепре, склероме и сапе. Воспаления, возникающее при этих заболеваниях, относят к специфическому.
Признаки специфического воспаления:
вызывается определенным возбудителем;
происходит смена тканевых реакций;
хроническое волнообразное течение;
продуктивная реакция с образованием гранулем;
некроз (первичный и вторичный).
Туберкулез –возбудитель – палочка Коха – микобактерия туберкулеза.
Виды бугорков:
1 альтеративный (некротический): казеозный некроз, небольшое количество лейкоцитов и лимфоцитов;
экссудативный – казеозный некроз, лимфоциты;
продуктивный – гранулема.
Все начинается с экссудативной реакции. При плохих защитных свойствах организма после экссудации возникает альтерация, при хороших – пролиферация. Но пролиферация при неблагоприятных условиях может перейти в альтерацию или экссудацию с последующей альтерацией.
Туберкулезная гранулемаимеет следующее строение: в центре – очаг казеозного некроза, за ним вал из эпителиоидных клеток, по периферии – лимфоидные клетки.
Между эпителиоидными клетками и лимфоцитамирасполагаютсягигантские клетки Пирогова — Лангханса, которые весьма типичны для туберкулезной гранулемы.
При импрегнации солями серебра среди клеток гранулемыобнаруживаетсясеть аргирофильных волокон, которые составляют строму гранулемы.
Небольшое число кровеносных капилляров обнаруживается только в наружных зонах бугорка.
Виды гранулем при Тбц:
эпителиоидноклеточные;
лимфоклеточные;
гигантоклеточные;
смешанные.
.
Сифилис: возбудитель - бледная спирохета –Trehonemapallidum(описана Шауманом и Гофманом в 1921 году).
Для сифилиса характерны 4 тканевых реакции:
продуктивно-инфильтративная – 1-й сифилис;
экссудативная – 2-й сифилис;
продуктивно-некротическая – 3-й сифилис;
инфильтративно-некротическая – врожденный сифилис (плода и ранний).
Сифилис протекает в три периода:
первичный сифилис– сенсибилизация организма – продуктивно-инфильтративная тканевая реакция - возбудитель попадает в организм через поврежденную кожу или слизистые и вызывает местные изменения в виде твердого шанкра – язва вокруг которой развивается продуктивное воспаление, с преобладанием в инфильтрате плазматических клеток. Плотность обусловлена продуктивно-инфильтративной реакцией. Инфильтрат сдавливает нервные стволики – потеря чувствительности, Поражаются кровеносные сосуды, это нарушает питание и вызывает образование язвы. В процесс вовлекаются лимфатические сосуды и лимфоузы - формируется первичный сифилитический комплекс, состоящий из первичного аффекта (твердый шанкр)+лимфангита+лимфаденита;
вторичный сифилис возникает через 6-7 недель после заражения –реакция ГНТ – экссудативная тканевая реакция – проникновение спирохет в кровоток и развитие высыпаний (сифилиды) на коже и слизистых оболочках - небольших розовых пятен (розеол), узелков медно-красного цвета (папул), пузырьков (пустул), пузырьков с жидким негнойным содержимым (везикула) - содержимое пузырьков содержит спирохеты. Через 3-6 недель они заживают, оставляя беспигментные рубчики.
третичный сифилис– возникает через несколько месяцев или лет (3-6 лет) после затухания вторичного сифилиса, протекает на фоне относительного иммунитета - ГЗТ – продуктивно-некротическая тканевая реакция – образуются сифилитические гранулемы – гуммы и гуммозная инфильтрация
Гумма –макроскопически она представляет собой опухолеподобный узел, центральная часть которого представлена очагом казеозного или колликвационного некроза. Колликвационный некроз выглядит макроскопически как клейкая, несколько тягучая некротическая масса, напоминающая клей гуммиарабик (отсюда название). Микроскопически по периферии некроза видна грануляционная ткань с многочисленными лимфоцитами, плазматическими клетками с примесью эпителиоидных клеток, фибробластов, единичных клеток Пирогова-Лангханса. Характерно обилие сосудов с явлениями продуктивного васкулита.Гуммозная инфильтрация– гуммозный инфильтрат представлен теми же клетками, которые доминируют в гумме: лимфоцитами, плазмоцитами и фибробластами, казеозный некроз отсутствует. Среди клеток инфильтрата много сосудов с явлениями продуктивного васкулита. Быстро разрастается грануляционная ткань с последующим склерозом.
Гуммы и гуммозная инфильтрация обусловливают висцеральные поражения при третичном сифилисе. Могут поражаться многие органы и системы, но наибольшее значение в клинике имеют поражения сердечно-сосудистой и нервной систем.
Гуммы чаще располагаются в сердце, печени, костях, легких, селезенке, головном и спинном мозге.
Гуммозная инфильтрация чаще развивается в восходящей части и в дуге аорты и носит название сифилитического мезаортита. Гуммозный инфильтрат разрушает эластический каркас аорты. На месте эластических волокон разрастается соединительная ткань. В этих участках внутренняя оболочка аорты становится неровной, морщинистой, с множеством рубцовых втяжений и выбуханий, напоминая «шагреневую кожу». Малоэластичная стенка аорты в очагах поражения под давлением крови истончается, выбухает наружу и формируется аневризма грудного отдела аорты. Если гуммозный инфильтрат с аорты «спускается» на ее клапаны – формируется аортальный порок сердца. Нередко гуммозный инфильтрат переходит на коронарные артерии, что приводит к коронарной недостаточности и развитию инфаркта миокарда
Диффузная гуммозная инфильтрация может также наблюдаться в печени. Возникает межуточный гепатит с последующим фиброзом и циррозом печени. Аналогичные изменения на коже и слизистых оболочках иногда приводят к резкому обезображиванию лица – язвы, рубцы, разрушение носовой перегородки и т.д. Гуммозная инфильтрация может также наблюдаться в легких, ткани яичек.
Нейросифилис:
Гуммозная форма – возникают гуммы или гуммозная инфильтрация с поражением ткани мозга или его оболочек;
Простая форма – лимфоцитарные инфильтраты в ткани мозга или в его оболочках;
Сосудистые поражения – облитерирующий эндартериит и эндофлебит с очагами размягчения;
Прогрессивный паралич – позднее проявление сифилиса – характеризуется атрофическими процессами, демиелинизацией, психическими нарушениями;
Спинная сухотка – позднее проявление сифилиса при котором поражается спинной мозг – атрофические процессы.