Факторы риска образования пролежней
2. Что такое пролежни
Пролежни - это участки ишемии (обескровливания) и некроза (омертвения) тканей, возникающие в результате длительного сдавления, сдвига или смещения их между скелетом человека и поверхностью постели.
3. Причины возникновения
Хорошо известно, что ткани человеческого организма функционируют, получая необходимые питательные вещества из крови. Доставляют кровь во все органы и ткани человеческого тела кровеносные сосуды, которые в бесчисленном количестве пронизывают все ткани человека и представляют собой мягкие эластичные трубки. Самые мелкие из них - капилляры - особенно важны для нормального обмена веществ в тканях. Движение жидкости по таким трубкам несложно замедлить или совсем прекратить путем их сдавления. У любого сидячего или лежачего человека происходит сдавление мягких тканей и сдавление кровеносных сосудов, следствием чего является недостаточный приток крови к тканям. Если это состояние длится более 2 часов, то наступает нарушение питания (ишемия), а затем и омертвение (некроз) мягких тканей. Развивается пролежень. Поэтому надо помнить, что длительное неподвижное лежание или сидение - небезопасно!
Вторая причина, из-за которой могут образоваться пролежни - это, например, когда пациента тянут по постели, вытягивают из-под него мокрое белье, пытаются подпихнуть под него судно. В это время происходит значительное смещение поверхностных слоев мягких тканей по отношению к глубоко расположенным слоям, в результате чего мелкие кровеносные сосуды рвутся, и кровоснабжение этих отделов нарушается. Аналогичным образом пролежни могут образовываться и у слабых лежачих пациентов, которые, не имея упора в ногах, начинают медленно сползать по стулу или кровати из положения сидя или полусидя, что едва заметно глазу, но очень ощутимо для мягких тканей.
3. Факторы риска возникновения пролежней
сниженное питание и недостаток питья;
избыточный вес и истощение;
курение;
сердечно-сосудистые заболевания;
сахарный диабет;
недержание мочи и кала;
травмы и заболевания спинного и головного мозга;
-
потоотделение при повышенной температуре;
грязная кожа;
крошки и мелкие предметы в постели;
складки, швы, пуговицы на белье;
аллергическая реакция на средства по уходу за кожей.
4. Места образования пролежней
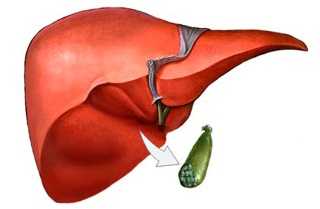
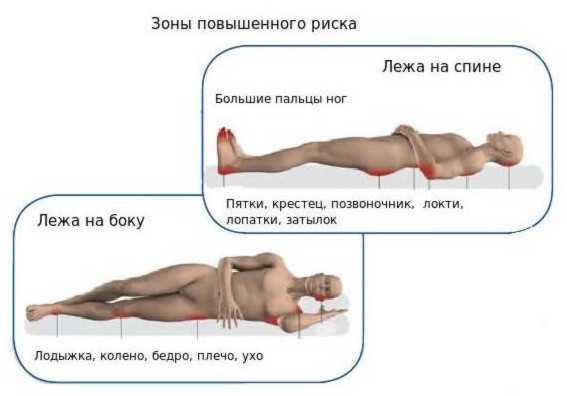
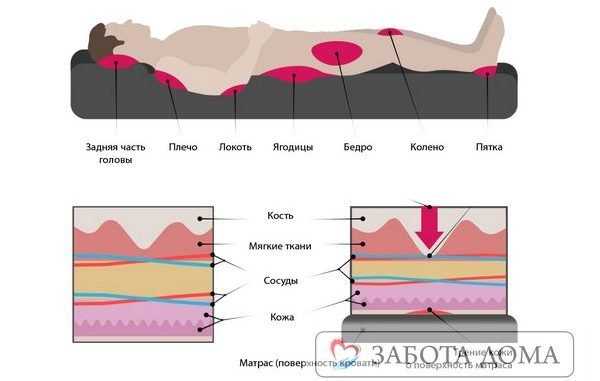
Потенциальными местами образования пролежней могут быть все места над костными выступами на теле, которые сдавливаются при лежании или сидении. В этих местах слабее всего выражена подкожно-жировая клетчатка, давление костных выступов выражено сильнее всего. Если больной лежит на спине - этими местами являются крестец, пятки, седалищные бугры, локти, лопатки, затылок. Если на боку - на бедре сбоку (область большого вертела), по бокам лодыжек и коленей. Если пациент лежит на животе - область лобка и скулы.
5. Принципы профилактики
Лечение и профилактика пролежней неразрывно связаны с целым комплексом мер по уходу за больным человеком.Материальные затраты на профилактику пролежней всегда меньше, чем на их лечение.Организацией ухода и наблюдением за больным должен заниматься один человек. У него могут быть помощники - специалисты, с которыми можно посоветоваться; но принимать окончательное решение должен именно тот, кто организует уход и имеет более всего возможностей наблюдать за больным человеком.В профилактических мероприятиях нуждаются больные, пользующиеся креслом-каталкой, лежачие больные, больные, страдающие частичной неподвижностью (отельных частей тела), недержанием мочи и/или кала, истощенные больные, больные с ожирением, страдающие сахарным диабетом, последствиями перенесенного инсульта.
Принципы профилактики:
уменьшение сдавления, трения или сдвига;
полноценное питание и личная гигиена;
уменьшение раздражителей кожи;
уход за кожей - содержите кожу в чистоте;
снижение влажности кожи;
регулярность и правильность отправлений (мочи и кала).
Уменьшение сдавления
Необходим мягкий, но упругий матрас. Для этого подходит поролоновый матрас, толщина которого должна быть не менее 15 см. Ложе должно быть ровное без бугорков и ямок. Можно приобрести специальный противопролежневый матрас, но помните, что он не панацея от пролежней, при недостатке других мер у больного, лежащего на нем, все равно могут образовываться пролежни. Ежедневно осматривайте кожу, особенно в местах костных выступов, т.к. именно там и образуются пролежни. Необходимо часто менять положение тела пациента, чтобы кожа испытывала минимальное трение, а мягкие ткани - минимальное смещение. Это необходимо делать не реже, чем каждые 2-3 часа, в том числе и в ночное время. Под места костных выступов дополнительно подкладывают валики, например, мягкие подушки из пера или поролона. Под неподвижные конечности можно сшить мешочки, наполненные круглым зерном, например, пшеном. Под крестец подкладывают резиновый круг. Смысл применения разнообразных валиков и противопролежневых матрасов в том, что они увеличивают площадь соприкосновения тела и поверхности, на которой лежит пациент, а значит, уменьшается давление на каждый участок тела, уменьшается нарушение кровообращения и таким образом снижается риск возникновения пролежней. Не подтягивайте пациента в одиночку, если пациент не может Вам помочь. Не тащите и не выдергивайте белье из-под пациента, особенно мокрое. Не подпихивайте под него судно. Для всего этого есть несложные приемы, основной смысл которых состоит в том, что больного надо сначала приподнять, а только потом двигать или подкладывать под него что-либо. Не оставляйте пациента в неудобном положении, а слабых пациентов не пытайтесь усадить или придать им полусидячее положение, т.к. их мышечной активности не хватает на удержание в этом положении, и они начинают сползать. Обеспечивайте таких пациентов упором (любым приспособлением для упора) в ногах.
Питание и питье
Питье и питание должны быть полноценными с учетом ограничений, если таковые имеются. Пища должна содержать не менее 20 % белка. Выбирайте продукты, в которых содержится много микроэлементов - железа и цинка, а также витамина С. Используйте кисломолочные продукты, зелень, овощи, фрукты. Для тяжелых больных мясо - трудная пища. Используйте куриный бульон, рыбу, бобы, крупы и молочные продукты для покрытия потребностей в белке. Питье не менее 1,5 л, если нет ограничений. Не употребляйте сладких и газированных напитков, а также сублимированных продуктов, т.е. быстрого приготовления из сухих веществ путем растворения в воде.
Уменьшение раздражения кожи
Стелите старенькое, застиранное, а значит мягкое белье; следите, чтобы на белье не было грубых швов, пуговиц, заплаток; регулярно и часто оправляйте постель, чтобы под пациентом не было складок и мелких предметов. Используйте для ухода за кожей низкоаллергенные, проверенные средства, например, детское мыло. Избегайте ярких по цвету и сильных по запаху веществ. Чаще проводите туалет промежности, т.к. частицы кала и мочи являются сильными раздражителями. Ни в коем случае не ограничивайте питье пациента с недержанием мочи, т.к. при недостатке жидкости повышается концентрация мочи, а соответственно и сила раздражения. Коротко стригите ногти себе и пациенту: себе - чтобы случайно не поцарапать пациента, а пациенту - чтобы он не расчесывал кожу, т.к. при длительном лежании или сидении сдавленные участки зудят. Следите за тем, чтобы пациент был одет и закрыт одеялом соответственно температурным условиям комнаты. При перегреве пациента усиливается потение и увеличивается риск развития пролежней.
Правила ухода за кожей
Правила достаточно просты: не допускайте загрязнения кожи, чрезмерной сухости и влажности, потому что такая кожа менее всего способна сопротивляться внешним воздействиям, используйте обычную воду, мыло, мочалку из х/б ткани или натуральной губки, питательные и увлажняющие кремы, подсушивающие мази, присыпку. Внимательно наблюдайте за кожей, и Вам станет ясно, в какой момент что применять. Общее правило такое: влажную кожу нужно подсушивать, а сухую - увлажнять. Не используйте антибактериальное мыло, т.к. вместе с вредными бактериями уничтожаются и полезные микроорганизмы; кожа после прекращения использования такого мыла становится малоспособной сопротивляться даже незначительной инфекции (реклама говорит правду, но не всю). Спиртосодержащие средства, такие как лосьоны и камфорный спирт, можно использовать только для пациентов с жирной кожей. Кожув местах сдавления не трите при мытье. Употребляйте мягкие губки и пользуйтесь ими очень деликатно, чтобы не травмировать верхние слои кожи. При высушивании кожи не вытирайте ее, а промакивайте. Покрасневшие участки кожи ни в коем случае не массируйте, а вот легкий регулярный массаж вокруг этих мест весьма желателен. Обязательно устраивайте для кожи воздушные ванны.На состояние кожи значительно влияет влага, в основном, моча и пот. Главное - личная гигиена больного и смена белья. Делайте это часто. При недержании мочи лучше использовать подкладки или памперсы, хотя некоторым пациента достаточно лишь чаще давать судно. За неимением средств на подкладки и памперсы старайтесь использовать подгузники из белья (во много раз сложенное х/б белье, проложенное в промежности или подложенное под ягодицы, ограничит растекание мочи; старое застиранное белье хорошо впитывает влагу). При недержании мочи у мужчин можно использовать специальную мочеприемную систему (мочеприемник). Повышенное потоотделение наблюдается у температурящих пациентов. Для того, чтобы уменьшить потоотделение, нужно, прежде всего, лечить основное заболевание. Для обтирания больного лучше использовать не мыло и воду, а слабый раствор уксуса (1 ст. ложка столового уксуса на 1 стакан воды).
причины, степени, места образования, лечение, профилактика
Краткая характеристика заболевания
 Пролежни – это поврежденные участки кожи, которые возникают вследствие сдавливания тканей при длительном контакте с твердой поверхностью (кроватью, инвалидным креслом, шиной и т.д.) Пролежни появляются в результате обескровливания и омертвения тканей в месте сдавления кожи.
Пролежни – это поврежденные участки кожи, которые возникают вследствие сдавливания тканей при длительном контакте с твердой поверхностью (кроватью, инвалидным креслом, шиной и т.д.) Пролежни появляются в результате обескровливания и омертвения тканей в месте сдавления кожи.
Причины возникновения пролежней
Как известно, питание и насыщение кожи кислородом происходит благодаря наличию в ней кровеносных сосудов. Самые мелкие из них, под названием капилляры, проникают в каждый сантиметр кожи и питают ее. При длительном сдавливании сосуды пережимаются, и кровь не поступает. Это приводит к тому, что определенные участки кожи обескровливаются, и наступает некроз тканей.
Еще одной их причин образования пролежней является смещение верхних слоев кожи. Это происходит, когда пациента пытаются тянуть по постели, или вытягивают их под него судно или мокрое белье. Все это может привести к нарушению кровоснабжения, в результате чего образуются пролежни.
Факторы риска возникновения пролежней
Наиболее подвержены возникновению пролежней люди, которые имеют лишний вес или, наоборот, истощение, плохо питаются и мало пьют, имеют в анамнезе сахарный диабет или заболевания сердца, много потеют, имеют травмы головного и спинного мозга, страдают недержанием мочи и кала. Также неблагоприятными факторами считаются грязная кожа, складки и швы на постели, наличие крошек и мелких предметов, а также аллергия на средства по уходу за кожей.
Места образования пролежней
Участки тела над костными выступами, которые соприкасаются с твердой поверхностью, наиболее подвержены образованию пролежней. Это объясняется практически полным отсутствием в этих местах подкожно-жировой клетчатки, которая способна снизить давление на ткани.
Если человек длительное время лежит на спине, то пролежни образуются на крестце, седалищных буграх, лопатках, затылке, пятках и локтях.
При лежании на боку пролежни образуются на бедрах в области большого вертела, на коленях и лодыжках.
Длительное положение на животе приводит к образованию некроза на лобке и скулах.
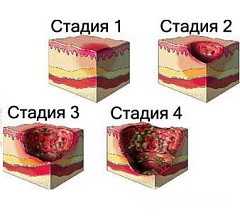
Степени тяжести пролежней
В зависимости от степени тяжести пролежни разделяются на шесть стадий:
I стадия – происходит покраснение сдавливаемых участков кожи;
II стадия - кожа отекает, покрывается пузырями, начинается некроз (отмирание) верхнего слоя кожи;
III стадия - на коже появляются язвы;
IV стадия - язвы разрастаются и проникают в мышечный слой;
V стадия - происходит омертвение и разрушение мышц;
VI стадия – самая тяжелая стадия, язва доходит до кости, которая может повреждаться и инфицироваться.
Профилактика пролежней
Профилактика пролежней включает в себя целый ряд мероприятий, направленных на уменьшение сдавливания тканей и сохранение нормального кровообращения в коже.
Для лежачих больных большое значение имеет тщательный уход. Для уменьшения сдавления тканей лежачим больным необходимо приобрести мягкий и упругий матрас. В продаже имеется специальный матрас от пролежней, который обладает эффектом массажа, улучшая кровообращение в определенных участках кожи. Также можно использовать поролоновый матрас, если у вас нет возможности приобрести матрас от пролежней. Необходимо как можно чаще менять положение тела больного, причем делать это нужно достаточно аккуратно, чтобы избежать трения и смещения мягких тканей. Постель пациента должна быть ровной и чистой, без крошек и посторонних предметов. Под участки тела, где обычно возникают пролежни, необходимо подкладывать валики или мягкие подушечки из поролона. Под крестец можно подложить специальный резиновый круг. Все эти приспособления (валики, матрас от пролежней) увеличивают площадь тела, которая соприкасается с поверхностью, на которой находится больной. Это значительно улучшает кровообращение в тканях и снижает риск появления пролежней.
Профилактика пролежней также включает в себя правильное и бережное переворачивание пациента, с минимальным риском повреждения и трения мягких тканей. Если не можете справиться в одиночку, ищите себе помощника. Не следует выдергивать и тянуть мокрое белье и простыни из-под пациента, вначале необходимо его приподнять. Все манипуляции по уходу за кожей и постельными принадлежностями должны проводиться бережно и нежно.
Для уменьшения раздражения кожи используйте мягкое белье (чем больше стирок, тем мягче постель) без швов, заплаток и пуговиц. Для туалета кожи используйте мягкие низкоаллергенные косметические средства. Чаще проводите туалет половых органов и промежности, так как моча и кал имеют свойство раздражать кожу. Обеспечьте оптимальный температурный режим в комнате, укрывайте и одевайте больного в зависимости от температуры, не допуская перегревания. Пот раздражает кожу и повышает риск возникновения язв.
Правильный уход за кожей является одним из средств профилактики пролежней. Не допускайте, чтобы кожа была слишком влажной или сухой, следите за ее чистотой. Используйте увлажняющие и питательные крема, присыпки, подсушивающие мази.
Для профилактики и обработке пролежней применяют крем «АРГОСУЛЬФАН®».* Сочетание антибактериального компонента сульфатиазола серебра и ионов серебра помогает обеспечить широкий спектр антибактериального действия крема. Наносить препарат можно не только на раны, расположенные на открытых участках тела, но и под повязки. Средство обладает не только ранозаживляющим, но и противомикробным действием, а кроме того, способствует заживлению ран без грубого рубца.
Не трите кожу при обмывании и вытирании пациента, а легко промокайте. Губки и мочалки должны быть мягкими. При недержании мочи используйте памперсы или мочеприемники (для мужчин).
Лечение пролежней
 Никакое средство от пролежней не поможет полностью устранить проблему до тех пор, пока не будет устранено сдавливание тканей. Основное лечение пролежней должно быть направлено на восстановление кровообращения в поврежденных тканях. Для этого используют все меры по профилактике пролежней.
Никакое средство от пролежней не поможет полностью устранить проблему до тех пор, пока не будет устранено сдавливание тканей. Основное лечение пролежней должно быть направлено на восстановление кровообращения в поврежденных тканях. Для этого используют все меры по профилактике пролежней.
Для отторжения омертвелых тканей используют различные средства от пролежней. Хорошим эффектом обладает мазь «Ируксол». Для более быстрого заживления раны необходимо использовать марлевые повязки, пропитанные вазелином. Можно прикладывать специальные гидроколлоидные повязки, если у вас есть возможность их покупать (они достаточно дорогие). Также существуют специальные заживляющие средства от пролежней, в виде различных мазей. Можно использовать облепиховое масло. При развитии вторичной инфекции, что часто бывает при возникновении пролежней, нужно использовать антибактериальные средства.
Лечение пролежней, которые имеют большую площадь и трудно заживают, производят только хирургическим путем (пересадка тканей).
Видео с YouTube по теме статьи:
Имеются противопоказания. Необходимо ознакомиться с инструкцией или проконсультироваться со специалистом.
Стадии пролежней
Клиническая картина различна при разных стадиях развития пролежней:
1 стадия: устойчивая гиперемия кожи, не проходящая после прекращения давления; кожные покровы не нарушены.
2 стадия: стойкая гиперемия кожи; отслойка эпидермиса; поверхностное (неглубокое) нарушение целостности кожных покровов (некроз) с распространением на подкожную клетчатку.
3 стадия: разрушение (некроз) кожных покровов вплоть до мышечного слоя с проникновением в мышцу; могут быть жидкие выделения из раны.
4 стадия: поражение (некроз) всех мягких тканей; наличие полости, в которой видны сухожилия и/или костные образования.
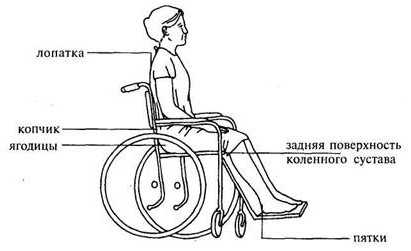
Места возможного образования пролежней:
В положении сидя В положении лежа на спине
В положении лежа на боку
Рис. 8. Места образования пролежней
Факторы риска
Установлены три основных фактора, приводящих к образованию пролежней: давление, «срезывающая сила» и трение. Есть и другие причины, предрасполагающие к развитию пролежней на фоне действия этих факторов. Они классифицируются как внутренние и внешние, обратимые и необратимые факторы.
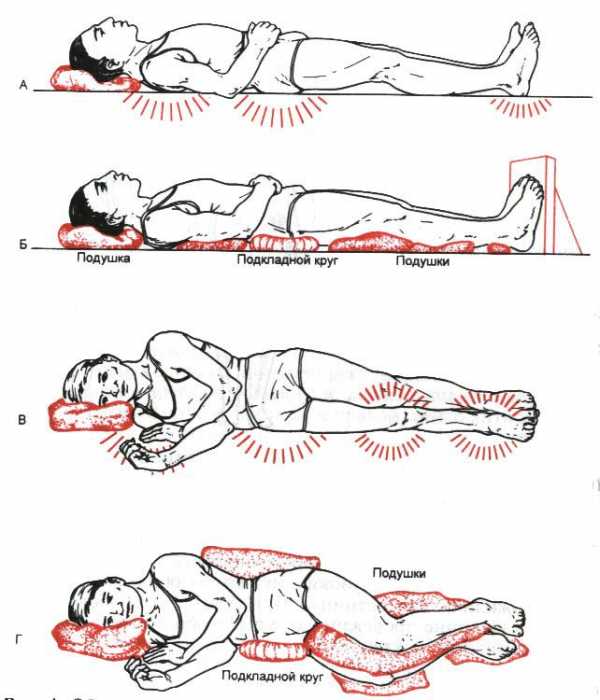
Рис. 9. Области наибольшего давления и расположение подушек и кругов для профилактики пролежней.
Оценка риска развития пролежней
Ключевым моментом эффективной профилактики пролежней является оценка риска развития пролежней. В настоящее время существует несколько шкал для количественной оценки риска развития пролежней. Наиболее универсальной с точки зрения использования в отделениях ЛПУ различного профиля является шкала оценки риска развития пролежней по Waterlow. Предложенная ею карта должна была помочь понять факторы, влияющие на возникновение пролежней, дать методику проведения оценки риска развития пролежней и выработать адекватную тактику в отношении профилактики и /или лечения.
Интерпретация параметров для оценки пациентов
1. Телосложение (соотношение массы тела и роста пациента)
Избыточный вес увеличивает давление преимущественно на те участки тела, где кожа находится максимально близко к костной ткани. Из-за компрессии тканей ухудшается кровообращение, что ведет к нарушению метаболизма тканей.
Соотношение массы тела и роста пациента можно определить по индексу массы тела (вес в кг. Разделить на рост в метрах, возведенный в квадрат).
2. Недержание мочи
Влага и мочевая кислота могут быстро привести к мацерации кожи, снижая при этом порог ее прочности. Особое внимание следует уделять материалу, который контактирует с кожными покровами пациента. Ткани, не пропускающие влагу (клеенки) и используемые в качестве подкладного материала, создают условия для мацерации кожных покровов. Кроме того, необходимо контролировать состояние постельного белья, исключая возможность образования складок, которые создают дополнительное давление на поверхность тела пациента.
3. Тип кожи. Зоны визуального риска
Папиросная бумага часто встречается у пожилых пациентов или у пациентов, принимающих высокие дозы стероидных препаратов в течении длительного времени. Кожа ломкая, что увеличивает риск повреждений.
Сухая кожа. Очень сухая кожа подвержена образованию длительно незаживающих трещин. Это, в свою очередь, повышает вероятность инфицирования и развития пролежней. Необходимо применять неароматизированные увлажняющие кремы, которые следует аккуратно наносить на кожу, не допуская втирания.
Отечная кожа. Характерная особенность этого типа – растяжение кожных покровов. Это приводит к ухудшению кровообращения и иннервации кожных покровов. Пролежни, образующиеся при таком типе кожи, плохо поддаются заживлению, так как снижена способность кожи к регенерации.
Липкая кожа. При таком состоянии кожи целесообразно использовать двустороннее водопроницаемое покрытие для матраца, которое хорошо впитывает влагу, в тоже время предотвращает ее возврат на поверхность.
Изменение цвета кожи, как правило, является признаком формирующихся пролежней. Сдавливание и растяжение ткани в области максимального давления приводит к нарушению кровообращению в участках кожи, находящихся над зоной повреждения, к гибели клеток кожи и образованию глубоких пролежней.
Пятна или поврежденная кожа – это уже пролежни. Бактериальная флора прникает внутрь организма, создает условия для дальнейшего повреждения тканей и распространения инфекции по всему организму.
Факторы риска развития, места образования пролежней. Профилактика и лечение пролежней у лежачих больных в Москве
Пролежни представляют собой поврежденные участки тканей вследствие их сдавливания при длительном непрерывном контакте с поверхностью. Например, это касается лежачих больных или людей, находящихся в инвалидном кресле. Пролежни можно предотвратить, соблюдая определенные меры профилактики при уходе за больным.
В Юсуповской больнице этими процессами занимаются опытные медсестры и сиделки, обладающие навыками и знаниями, успешно применяемыми на практике.
Риск развития пролежней
Весь организм человека переплетен крупными и мелкими кровеносными сосудами, благодаря чему кровь попадает в каждую клетку, обеспечивая ее насыщение кислородом и питательными веществами. Если по каким-либо причинам, в частности в случае лежачих больных, происходит сдавливание сосудов и кровь не попадает в отдельные участки тканей, клетки без достаточного питания начинают отмирать и образуются пролежни.
Факторы риска развития пролежней
Риск развития пролежней существует абсолютно у всех лежачих больных. Но вероятность их появления гораздо выше у следующих групп пациентов:
- имеющих избыточный вес или, наоборот, истощенных больных;
- страдающих сахарным диабетом;
- с сердечно-сосудистыми заболеваниями;
- с травмами головы и позвоночника;
- страдающих недержанием кала и мочи.
Риски развития пролежней возрастают, когда не соблюдаются правила личной гигиены больного.
Необходимо следить, чтобы кожные покровы не были загрязнены, особое внимание уделяется гигиене промежности. Все косметические и моющие средства должны быть гипоаллергенными.
Постельное белье и одежда должны быть из натуральных мягких тканей. На них не должно быть грубых строчек и пуговиц. Постель нужно постоянно оправлять во избежание заломов. В противном случае высока вероятность травматизации тканей и появления пролежней.
При правильном уходе за больным риски возникновения пролежней сводятся к минимальным. Лучше, если организацией надлежащего ухода будет заниматься специалист в условиях стационара больницы либо дома. В Юсуповской больнице эти обязанности возложены на медсестер и сиделок, владеющих необходимыми знаниями и навыками для правильного ухода за больным.
Зоны риска образования пролежней
Наиболее распространенным зонами возникновения пролежней являются те части тела, которые имеют костный выступ и плотно соприкасаются с поверхностью. В местах костного выступа под кожей практически отсутствует жировая ткань, снижающая давление на ткани.
Во многом зоны риска возникновения пролежней зависят от положения тела, в котором постоянно находится лежачий больной. Если он вынужден беспрерывно лежать на спине, то пролежни могут развиваться на затылке, локтях, пятках, лопатках, седалищных буграх и крестце. Если пациент регулярно лежит на боку, то отмирание клеток возникает на лодыжках, бедрах и коленях. Когда больной долго лежит на животе, то пролежни могут формироваться на лобке, животе, скулах.
Профилактика образования пролежней
В основе профилактики пролежней лежит задача предотвратить сдавливание тканей, а следовательно, и нарушения нормального кровообращения. Для этого требуется надлежащий уход за больным, который успешно организовывают сиделки и медсестры Юсуповской больницы.
Для предотвращения сдавливания тканей используют специальные матрацы. Они могут быть поролоновыми, толщиной не менее 15 см. В Юсуповской больнице используют специальные медицинские антипролежневые матрацы. Они выполняют легкую массажную функцию и способствуют нормальному кровообращению.
Важно переворачивать больного не реже, чем раз в два-три часа, в том числе и в ночное время. Делать это нужно очень аккуратно, не допуская трения участков кожи об простыни и т.д.
При смене постельного белья ни в коем случае нельзя его вытягивать из-под человека. Больного следует приподнять и лишь после того снять несвежее белье. Любые механические повреждения кожи, даже самые минимальные, со временем могут превратиться в пролежни.
Также важно следить за гигиеной самого больного и чистотой помещения, в котором он находится. Следует регулярно обеспечивать приток свежего воздуха. Температура в помещении должна быть комфортной, воздух не должен быть чрезмерно увлажненным или сухим.
При правильном уходе за больным и соблюдении всех мер профилактики пролежней вероятность их возникновения сводится к минимуму.
Если нет возможности находиться с больным круглосуточно или на это не хватает определенных навыков, лучшим выходом будет воспользоваться услугами специально подготовленного медицинского персонала. Юсуповская больница принимает даже самых тяжелых больных, требующих особого ухода. За состоянием пациента в условиях стационара больницы наблюдают врачи и медсестры круглосуточно. Они в любое время готовы оказать любую необходимую помощь.
Получить подробную информацию или записаться на консультацию можно по телефону Юсуповской больницы.
Автор
Галина Алексеевна КовалеваЛогопед-дефектолог высшей категории, нейрореабилитолог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Бадалян Л. О. Невропатология. — М.: Просвещение, 1982. — С.307—308.
- Боголюбов, Медицинская реабилитация (руководство, в 3 томах). // Москва — Пермь. — 1998.
- Попов С. Н. Физическая реабилитация. 2005. — С.608.
Наши специалисты

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Врач-физиотерапевт, кандидат медицинских наук

Инструктор-методист по лечебной физкультуре, кинезитерапевт

Инструктор-методист по лечебной физкультуре
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
симптомы, причины и чем опасны
 Пролежни – это участки омертвения тканей у больных, вынужденных вести малоподвижный образ жизни. Их появление не только причиняет дополнительные страдания пациенту, но и может стать причиной развития тяжелых осложнений и даже гибели человека. Что делать, если Вы или Ваши близкие столкнулись с подобной проблемой?
Пролежни – это участки омертвения тканей у больных, вынужденных вести малоподвижный образ жизни. Их появление не только причиняет дополнительные страдания пациенту, но и может стать причиной развития тяжелых осложнений и даже гибели человека. Что делать, если Вы или Ваши близкие столкнулись с подобной проблемой?
Эта статья - помощь для тех, кто хочет узнать все о пролежнях: от чего они возникают, как вовремя заподозрить их появление, как они могут отразиться на здоровье человека и можно ли умереть от пролежней. Также мы коснемся вопроса о том, какие существуют современные методы их профилактики и лечения.
Автор статьи: врач Климова В.В.
Оглавление:
- Что такое пролежни?
- От чего появляются пролежни?
- Чем опасны пролежни?
- Симптомы и признаки
- Диагностика пролежней
- Что делать, чтобы не было пролежней
- Список литературы
Что такое пролежни?

Тяжелые операции, требующие длительного соблюдения постельного режима. Травмы, надолго (или навсегда) ограничивающие подвижность пациента. Выраженное истощение, связанное с каким-либо заболеванием или с жизненными ситуациями. Коматозные состояния, при которых человек может дни, месяцы и даже годы находиться без сознания. Ситуаций, при которых могут возникать пролежни на теле, не так уж мало.
Пролежни возникают у 15-20% пациентов, находящихся на лечении в стационарах: это данные, представленные в документе Минздрава РФ «Протокол ведения больных. Пролежни» (2002г). В протоколе также сообщается, что данное осложнение существенно повышает стоимость лечения больных, так как увеличивается время нахождения пациента в стационаре, требуются дополнительные препараты, средства по уходу и пр.
«Также нужно учитывать и нематериальные затраты: тяжелые физические и моральные страдания, испытываемые пациентом», - указывается в протоколе. В то же время, как сообщают составители документа, «адекватная профилактика пролежней позволяет предупредить их развитие у пациентов группы риска более чем в 80% случаев»!
Итак, пролежни, - что это такое? Это омертвение (некроз) мягких тканей и кожи, возникающий у человека, который долго находится в неподвижном состоянии. Хирурги часто характеризуют эти повреждения как «некротические язвы, образующиеся вследствие давления» (А.Д. Климиашвили 2004 г.).
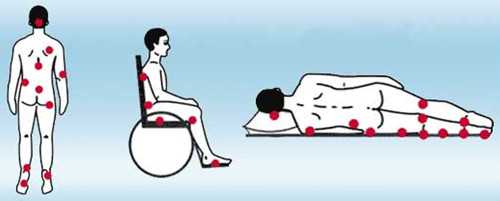
 Самые частые места образования пролежней – это участки тела, в которых имеется мало жировой ткани (клетчатки), смягчающей давление. Поэтому чем более выражено истощение у больного, тем выше риск развития данной проблемы. Также места их возникновения зависят от положения пациента – лежа на спине, на боку, сидя.
Самые частые места образования пролежней – это участки тела, в которых имеется мало жировой ткани (клетчатки), смягчающей давление. Поэтому чем более выражено истощение у больного, тем выше риск развития данной проблемы. Также места их возникновения зависят от положения пациента – лежа на спине, на боку, сидя.
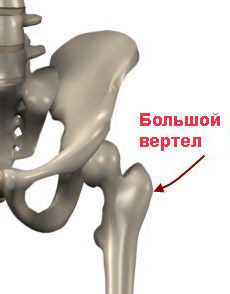
По данным, представленным в Протоколе ведения больных, самые распространенные места возникновения пролежней – это грудной отдел позвоночника, крестец, большие вертела бедренной кости, пятки, локти, ушные раковины.
 Также места возможного образования пролежней – затылок, лопатки, лодыжки, пальцы стоп. То есть выступающие части тела, в которых жировой ткани мало или она практически отсутствует (особенно при истощении), соприкасающиеся с твердыми поверхностями, на которых больной лежит или сидит.
Также места возможного образования пролежней – затылок, лопатки, лодыжки, пальцы стоп. То есть выступающие части тела, в которых жировой ткани мало или она практически отсутствует (особенно при истощении), соприкасающиеся с твердыми поверхностями, на которых больной лежит или сидит.
Кроме того, возможные места появления пролежней – это участки, где происходит соприкосновение кожи и гипсовой повязки, шины, корсета, ортопедического аппарата, плохо подогнанного протеза, которые оказывают постоянное давление на кожу и глубжележащие ткани, приводя к их повреждению.
Например, при такой травме, как перелом шейки бедра, часто встречающейся в пожилом возрасте, при которой пациенты оказываются надолго (месяцы и даже годы) прикованными к постели, нередко начинается образование пролежней в области крестца и ягодиц, а также в местах давления гипсовой повязки.
К образованию пролежней может приводить даже давление катетеров, используемых для введения лекарств, находящихся в сосудах в течение длительного времени, а также уретральных катетеров, которые применяются для отведения мочи из мочеиспускательного канала или мочевого пузыря. Подобные повреждения имеют небольшой размер, однако могут стать причиной присоединения инфекции и развития воспалительных процессов в тканях, а также заражения крови.
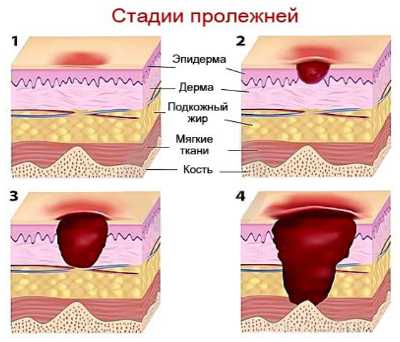 Как выглядят пролежни? Это зависит от стадии их развития. В Протоколе ведения больных говорится о четырех стадиях процесса. В самом начале (1 стадия) может быть заметно лишь покраснение на коже, которое не исчезает сразу после прекращения давления. В процесс вовлекается лишь верхний слой кожи (эпидермис), повреждения кожных покровов нет. На 2 стадии уже наблюдается нарушение целостности кожи, связанное с гибелью (некрозом) клеток кожи, поражаются верхний и глубокий слои кожи (эпидермис и дерма).
Как выглядят пролежни? Это зависит от стадии их развития. В Протоколе ведения больных говорится о четырех стадиях процесса. В самом начале (1 стадия) может быть заметно лишь покраснение на коже, которое не исчезает сразу после прекращения давления. В процесс вовлекается лишь верхний слой кожи (эпидермис), повреждения кожных покровов нет. На 2 стадии уже наблюдается нарушение целостности кожи, связанное с гибелью (некрозом) клеток кожи, поражаются верхний и глубокий слои кожи (эпидермис и дерма).
Когда же речь идет о 3 стадии, пролежень – это уже достаточно глубокая язва, пронизывающая подкожную клетчатку и доходящая до мышечного слоя. В 4 стадии наблюдается некроз (гибель) клеток всех мягких тканей – кожи, клетчатки, мышц. Поражение напоминает уже не столько язву, сколько глубокую полость, в которой могут быть видны сухожилия и кости. Подробнее о стадиях, видах и классификации пролежней, можно прочитать в этой статье.
Чтобы понять, что такое пролежни, можно посмотреть на фотографии:
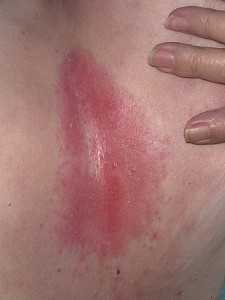
1 стадия – заметно стойкое покраснение кожи без её повреждения и образования язвы.
2 стадия – здесь мы видим характерные пролежни у лежачих больных – на фото заметно, что повреждение затрагивает верхние слои кожных покровов.
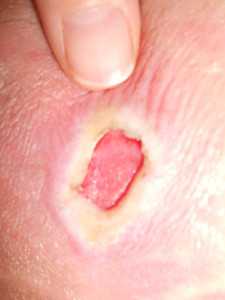
3 стадия – пролежень, изображенный на фото, характеризуется наличием язвы с глубоким поражением кожи, но не затрагивающий мышечную ткань.
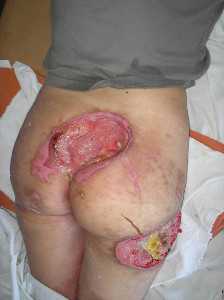
4 стадия – глубокое поражение всех слоев мягких тканей (кожи, подкожной клетчатки, мышц) с формированием полости. Такие пролежни часто возникают на спине и в области ягодиц.
Таким образом, пролежни – это, по сути дела, открытая рана (особенно в 3-4 стадии). Учитывая, что они чаще всего развиваются у ослабленных больных, очень высок риск присоединения инфекции кожи и мягких тканей у таких пациентов. Такие осложнения у людей, находящихся в больнице, часто вызываются, так называемой, госпитальной инфекцией: определенными микроорганизмами (стафилококк, синегнойная палочка, кишечная палочка и др.), которые, как правило, имеют низкую чувствительность к антибиотикам.
Присоединение инфекции существенно затрудняет лечение пролежней: образуются долго незаживающие язвы, существует риск развития таких серьезных осложнений как остеомиелит (воспаление костной тканей), заражение крови (сепсис), значительно повышающих вероятность гибели человека.
Поэтому в Протоколе ведения больных с пролежнями особое внимание рекомендуется уделять профилактике таких осложнений: вовремя диагностировать присоединяющиеся гнойные заболевания мягких тканей. Признаки, на которые необходимо обращать внимание для своевременного выявления инфекций, - это появление гноя в ране, развитие отечности её краев, жалобы на боль в области поражения.
Однако даже если при осмотре пролежня не выявляются такие признаки, как нагноение, отек мягких тканей, свидетельствующих о том, что развивается воспаление мягких тканей, врачам рекомендуется регулярно проводить, так называемое бактериологическое исследование. Оно заключается в том, что из язвы или полости берется жидкость (мазок или пункция при помощи шприца), а полученный материал помещается («высеивается») на питательные среды, обеспечивающие рост микробов. Данный метод позволяет вовремя обнаружить возбудителей инфекционных процессов и принять меры против развития воспаления.
От чего появляются пролежни?
Название «пролежень», возникшее от слова «пролеживать», равно как и обозначающий данное поражение латинский термин decubitus (декубитус), происходящий от слова decumbere, что значит «лежать», не отражает современных представлений о причинах развития этого явления. Потому что:
- во-первых, подобные проблемы наблюдаются и у сидячих больных;
- во-вторых, длительное пребывание в неподвижности (сидя или лежа) – это лишь одна из причин их образования.
Таким образом, несмотря на то, что определение «пролежни» по прежнему используется в медицине, необходимо учитывать различные факторы (помимо непосредственно «пролеживания»), которые приводят к их возникновению, чтобы применять эффективные методы их профилактики и лечения.
Итак, какие же существуют причины возникновения пролежней?
-
Давление (сдавливание) тканей
Жизнь каждой клетки организма поддерживается благодаря питательным веществам и кислороду, которые поступают к ней вместе с током крови по мельчайшим сосудам – капиллярам. Кроме того, по кровеносным и лимфатическим сосудам осуществляется отведение из клеток продуктов их жизнедеятельности и погибших клеток.
Как начинаются пролежни? Когда человек в течение какого-то времени остается в неподвижном положении, в участках тела (прежде всего, в местах, где между костной тканью и кожей имеется минимальная прослойка мышц и жировой ткани), соприкасающихся с твердой поверхностью, пережимаются капилляры и нервы, регулирующие обмен веществ в тканях. В результате клетки начинают страдать от дефицита питательных веществ и кислорода.
Также вследствие пережатия кровеносных и лимфатических сосудов нарушается выведение из клеток переработанных веществ, они начинают накапливаться, негативно влияя на состояние здоровых клеток, которые также начинают гибнуть. Сначала эти изменения обратимы и при прекращении давления исчезают без всяких последствий. Если же не принять вовремя мер, происходит массовая гибель клеток.
По данным А.Д. Климиашвили (кафедра госпитальной хирургии, экспериментальной и клинической хирургии, Российского научно-исследовательского медицинского университета им. Н.И. Пирогова, Москва), образование пролежней начинается, когда на ткани оказывается непрерывное давление от 70 мм рт. ст. в течение 2 часов.
У лежащего на спине человека давление в области затылка, крестца, пяток и ягодиц, в среднем, составляет около 60 мм рт. ст. Оно может увеличиваться за счет большой массы тела пациента, дополнительного веса одежды, одеяла и достигать 70 мм рт. ст. Поэтому в данных участках пролежни могут возникать уже через два часа пребывания больного в неподвижности. Именно поэтому рекомендуется менять положение тела у больных, неспособных к самостоятельному движению, каждые 2 часа.
Когда пациент лежит на животе, наибольшему давлению – около 50 мм рт. ст. – подвергаются грудная клетка и колени. Поэтому для возникновения повреждений в этих местах требуется больше времени (от 3 и более часов), однако и здесь возможно увеличение давления из-за большого веса больного и дополнительных факторов (вес одеяла, одежды и пр.).
-
Сдвиг (смещение) тканей
Как образуются пролежни, связанные со сдвигом тканей? Как указывает в своих работах д.м.н., профессор кафедры хирургических болезней и клинической ангиологии МГМСУ М.Д. Дибиров, они нередко возникают при «сползании» лежачего пациента в кровати. Дело в том, что многих лежачих больных в стационарах размещают на, так называемых, функциональных кроватях, у которых приподнимается головной конец. Кроме того, иногда под голову и спину больного подкладываются подушки и валики, приподнимающие голову и спину. Приподнимать головной конец кровати необходимо для более комфортного пребывания пациента в постели – это снимает нагрузку с шейного отдела позвоночника, создает удобства для принятия пищи. Однако при этом необходимо, чтобы ноги пациента имели опору, иначе тело начинает сползать, происходит сдвиг глубжележащих тканей (подкожной клетчатки, мышц) относительно неподвижной кожи. При этом происходит перегиб сосудов, питающих мышечную ткань, образование тромбов (сгустков крови) и их разрыв. Чаще всего подобные повреждения возникают в области крестца.
Именно со смещением тканей часто бывает связано развитие внутренних (экзогенных) пролежней. Это ситуации, когда массовая гибель мышечных клеток, обусловленная нарушением поступления кислорода и питательных веществ, происходит при внешне неповрежденных кожных покровах. Пережатие нервных волокон приводит к снижению чувствительности в местах развития этих осложнений, что также затрудняет своевременную диагностику. Поэтому в таких ситуациях может быстрее присоединяться инфекция мягких тканей, что негативно сказывается на общем состоянии пациента, и может стать причиной заражения крови (сепсиса) и гибели пациента.
Складки на постельном белье, грубая одежда, швы на белье, пуговицы и пр. – все это становится причиной трения, в результате чего «слущивается» защитный слой кожи и возникает её повреждение. Пролежни, которые образовались в результате трения, чаще наблюдаются в области локтей, пяток, коленей, лопаток, ягодиц – в зависимости от положения больного.
Также травмирование кожи и глубжележащих тканей, связанное с трением, может возникать при неправильной технике смены постельного белья, когда простыни «вытягивают» из-под неподвижно лежащего больного. Нарушение целостности кожи грозит присоединением инфекционных процессов.
Повышенная влажность кожи - один из важнейших факторов, способствующих образованию пролежней. Она может быть связана с интенсивным отделением пота, что бывает обусловлено как неблагоприятным микроклиматом в помещении, где находится больной (сухой, жаркий воздух), так и внутренними проблемами (воспалительные процессы, сопровождающиеся повышением температуры тела, нарушение регуляции потоотделения и пр.).
Также причиной повышенной влажности, приводящей к возникновению пролежней, может быть недержание мочи и кала, особенно при несоблюдении правил ухода за больным. Постоянное намокание кожи приводит к её пропитыванию влагой и набуханию (в медицине используется термин «мацерация»), разрываются связи между клетками сначала поверхностных, а затем и более глубоких слоев.
Повышенная влажность увеличивает трение кожи о поверхности, повышает «сцепление» кожи с ними, что увеличивает вероятность появления микротравм. Постепенно кожа источается, на ней появляются трещины и потертости, она начинает слущиваться. При недержании кала и мочи к изменениям кожи, обусловленным влажностью, присоединяется раздражение, вызванное кислотами, содержащимися в этих физиологических жидкостях.
Внешние и внутренние факторы риска развития пролежней
 Когда мы говорим о такой проблеме как пролежни, причины их возникновения могут быть связаны не только с непосредственным воздействием на кожу сил трения, давления, сдвига тканей и влажности. Важную роль в их развитии играют как условия, в которых находится пациент и особенности ухода за ним (внешние факторы), так и состояние организма (иммунитета) и наличие различных заболеваний (внутренние факторы).
Когда мы говорим о такой проблеме как пролежни, причины их возникновения могут быть связаны не только с непосредственным воздействием на кожу сил трения, давления, сдвига тканей и влажности. Важную роль в их развитии играют как условия, в которых находится пациент и особенности ухода за ним (внешние факторы), так и состояние организма (иммунитета) и наличие различных заболеваний (внутренние факторы).
Например, наиболее высокий риск возникновения пролежней существует у больных с тяжелыми травмами позвоночника и спинного мозга – вероятность их развития при неправильном уходе составляет до 95% (М.А. Курбанов, 1985г). Это обусловлено тем, что при таких травмах нарушается нервная регуляция питания тканей, в том числе кожи, в клетках начинают страдать обменные процессы.
Поэтому пролежни, которые возникают у пациентов с повреждениями нервной системы, называют нейротрофическим («трофия» в переводе с латинского значит «питание»). Также, по разным данным, вероятность присоединения сепсиса (заражения крови) у таких пациентов составляет от 25 до 50%.
В Протоколе Минздрава по ведению больных с пролежнями, выделяют следующие факторы риска их развития:
|
Факторы риска |
Характеристика |
|---|---|
|
Внутренние факторы риска (связанные с состоянием организма пациента) |
|
|
Внешние факторы риска (связанные с внешними воздействиями) |
|
Дефицит ресурса микровибрации как фактор развития пролежней
 Пролежни – от чего они образуются? Помимо вышеперечисленных непосредственных причин их развития, таких как давление, трение, смещение тканей и влажность, а также факторов риска, создающих условия для их формирования, важнейшее значение имеет дефицит ресурса микровибрации тканей организма. Что это такое? Известно, что для поддержания жизни нам постоянно требуются такие ресурсы, как воздух, пища, вода и тепло. Однако для того, чтобы каждая клетка могла качественно выполнять свою функцию (за счет чего и поддерживается здоровье), необходимо, чтобы в организме постоянно поддерживался достаточный уровень микровибрации.
Пролежни – от чего они образуются? Помимо вышеперечисленных непосредственных причин их развития, таких как давление, трение, смещение тканей и влажность, а также факторов риска, создающих условия для их формирования, важнейшее значение имеет дефицит ресурса микровибрации тканей организма. Что это такое? Известно, что для поддержания жизни нам постоянно требуются такие ресурсы, как воздух, пища, вода и тепло. Однако для того, чтобы каждая клетка могла качественно выполнять свою функцию (за счет чего и поддерживается здоровье), необходимо, чтобы в организме постоянно поддерживался достаточный уровень микровибрации.
Микровибрация – это результат сокращения миллионов мышечных клеток организма, которое наблюдаются даже в состоянии покоя и во время сна, на её поддержание организм тратит огромное количество энергии. Известный физик В.А. Федоров в книге
Компетентно о здоровье на iLive
Классификация
Существует несколько классификаций пролежней, но в настоящее время наибольшее распространение получила принятая в 1992 г. классификация Agency for Health Care Policy and Research (США), в которой наиболее чётко отражена динамика местных изменений в области пролежневой язвы:
- I степень - эритема, не распространяющаяся на здоровые участки кожи; повреждение, предшествующее язвообразованию;
- II степень - частичное уменьшение толщины кожи, связанное с повреждением эпидермиса или дермы; поверхностная язва в виде ссадины, пузыря или неглубокого кратера;
- III степень - полная потеря толщины кожи вследствие повреждения или некроза тканей, располагающихся под ней, но не глубже фасции;
- IV степень - полная потеря толщины кожи с некрозом или разрушением мышц, костей и других опорных структур (сухожилия, связки, капсулы суставов).
Классификация пролежней по размерам:
- свищевая форма - небольшой дефект кожи со значительной глубже расположенной полостью; часто сопровождается остеомиелитом подлежащей кости;
- небольшой пролежень - диаметр менее 5 см;
- средний пролежень - диаметр от 5 до 10 см;
- большой пролежень - диаметр от 10 до 15 см;
- гигантский пролежень - диаметр более 15 см.
По механизму возникновения различают пролежни экзогенные, эндогенные и смешанные. Экзогенные пролежни развиваются в результате длительного и интенсивного воздействия внешних механических факторов, приводящих к ишемии и некрозу тканей (например, пролежень в результате сдавления тканей гипсовой повязкой или пролежень крестца у больного, длительно находящегося в неподвижном положении). Устранение причин, вызвавших пролежень, обычно способствует развитию репаративных процессов и его заживлению. Эндогенные пролежни развиваются из-за нарушения жизнедеятельности организма, сопровождающегося нейротрофическими изменениями тканей в результате заболеваний и повреждений центральной и периферической нервной системы (например, у больных со спинальной травмой и инсультом). Заживление таких пролежней возможно при улучшении общего состояния организма и трофики тканей. Смешанные пролежни развиваются у больных, ослабленных и истощённых тяжёлой болезнью, алиментарной кахексией. Невозможность самостоятельного изменения положения тела в результате длительной компрессии тканей приводит к ишемическому поражению кожи в области костных выступов и образованию пролежней.
Различают также наружные и внутренние пролежни. Наружные пролежни развиваются в области кожных покровов. Внутренние пролежни возникают на различных участках слизистых оболочек, подвергающихся длительной компрессии инородными телами (дренажи, катетеры, протезы и стенты) и эндогенными образованиями (конкремент жёлчного пузыря). Внутренние пролежни могут приводить к прободению стенки органа с развитием внутреннего свища, перитонита, флегмоны и других осложнений.
Осложнения пролежней утяжеляют состояние больных, ухудшают прогноз заболевания, в большинстве своём представляя реальную угрозу для жизни пациента, становясь одной из основных причин гибели больных. К ним относят:
- контактный остеомиелит подлежащей кости;
- гнойный артрит и тендинит;
- эрозивное кровотечение;
- малигнизацию;
- флегмону;
- сепсис.
Остеомиелит возникает почти у 20% больных с пролежнями. Чаще всего поражаются крестец, кости копчика, седалищный бугор, пяточная, затылочная кости. Наиболее тяжёлые костно-суставные деструктивные изменения возникают у больных с пролежнями области большого вертела. Развивается остеомиелит большого вертела, а в более тяжёлых случаях - гнойный коксит, остеомиелит головки бедренной кости и костей таза. Диагноз устанавливают на основании визуальной оценки кости, которая приобретает тусклый вид, имеет серую окраску, лишена надкостницы, пропитана гнойным экссудатом, становится хрупкой при контакте, мало кровоточит. При затруднениях в диагностике используют рентгенографическое исследование, фистулографию, КТ и МРТ. Необходимо отметить, что чёткие рентгенологические данные появляются в поздние сроки развития остеомиелита при обширных поражениях костей и секвестрации.
Флегмона - наиболее тяжёлое осложнение пролежней. Она развивается у 10% больных, имеющих пролежни, и служит основной причиной экстренной госпитализации пациентов. Флегмона в основном осложняет течение пролежней, протекающих по типу влажного некроза. При этом отмечают значительное ухудшение состояния пациентов, прогрессируют симптомы системной воспалительной реакции, болевой синдром, развиваются признаки органной дисфункции. Местные изменения имеют отрицательную динамику. Значительно увеличиваются пери-фокальные воспалительные изменения. Гиперемия, отёк и инфильтрация тканей распространяются на значительную площадь; как на коже вокруг пролежня, так и в удалении от него появляются цианотичные пятна и пузыри. При большом скоплении гноя можно определить флюктуацию, а при анаэробном характере инфекции появляется крепитация тканей. Флегмона обычно развивается в результате задержки хирургической обработки при развитии влажной декубитальной гангрены. Гнойно-некротический процесс начинается в глубоких слоях мягких тканей, быстро прогрессирует и сопровождается тяжёлыми деструктивными изменениями в тканях с развитием некротического дерматоцеллюлита, фасциита и мионекроза. Более чем в 80% всех случаев флегмоны она возникает у больных с пролежнями крестца. Гнойный процесс может распространиться на ягодичные и поясничные области, промежность, заднюю поверхность бедра. В подавляющем большинстве случаев гнойно-некротический процесс вызывает поливалентная микрофлора. Основную роль играют микробные ассоциации, состоящие из Staphylococcus aureus, Streptococcus spp., Enterococcus spp., бактерий из рода Enterobacteriaceae, Pseudomonas aeruginosa, анаэробной клостридиальной и неклостридиальной инфекции. У истощённых ослабленных больных пожилого и старческого возраста летальность при возникновении флегмоны на фоне пролежня превышает 70%.
Сепсис возникает на той или иной стадии развития глубоких пролежней (III-IV степени) приблизительно у 70% больных. У 24% он сопровождается бактериемией, носящей поливалентный характер более чем в 50% случаев. В группе больных со стойкой бактериемией, связанной с пролежнями, прогноз для жизни становится крайне неблагоприятным, а летальность составляет не менее 50-75%.
[14], [15], [16], [17]
причины болезни, стадии развития, места образования, профилактика с фото и видео
Обмен веществ и питание в тканях организма обеспечивается кровеносной системой при помощи капилляров, стенки которых отличаются особой эластичностью и хрупкостью. При вынужденной длительной неподвижности тела нарушается кровообращение, вследствие чего прекращается питание тканей, что приводит к их омертвению.
Пролежни — дистрофические или язвенно-некротические изменения мягких тканей, развивающиеся вследствие трофических расстройств и нарушения кровообращения.
Основные причины возникновения пролежней
К основным причинам, приводящим к возникновению пролежней, относят омертвление тканей из-за систематического передавливания кровеносных сосудов. Как правило, такие проблемы возникают у лежачих долгое время ослабленных больных на местах, подвергающихся систематическому давлению. Микроразрывы сосудов происходят под влиянием силы трения, действующей на кожу вследствие перемещения больного по поверхности кровати или многократного выдергивания мокрой простыни из-под него.
Еще одной причиной образования и развития пролежней является повышенная влажность, вызванная недержанием мочи и кала или повышенным потоотделением пациента. Также разрывы сосудов происходят тогда, когда человек не в состоянии самостоятельно ходить, и все время сползает для смены ориентации тела на плоскости.
Помимо давления и трения, к причинам, возникновения повреждений эпидермиса относят скольжение. Соскальзывание происходит при подъеме головной части кровати, при этом повреждаются кровеносные сосуды, капилляры и ткани.
Другие причины, вызывающие образование пролежней
Выделяют еще ряд причин, вызывающих образование пролежней:
- Избыточный вес больного.
- Чрезмерная худоба.
- Неисправность катетеров и калоприемников или неправильная их эксплуатация.
- Заболевания, вызывающие нарушение кровоснабжения.
- Дефицит белковой пищи в рационе.
Пролежни образуются на разных поверхностях тела человека. При разной ориентации больного в пространстве изменяются точки опоры, а значит и самые уязвимые зоны. Наиболее частые места для образования пролежней:
- У лежащих на спине – в области крестца, лопаток, затылка и на пятках.
- При положении на животе – локализуются на лице, скулах, лобке, коленях.
- При положении на боку – на больших вертелах, бедренных костях, на боковой поверхности бедер, лодыжек, коленей.
Образование пролежней происходит незаметно, сначала на поверхности тела, которая систематически подвергается давлению, нарушается кровоснабжение. Клетки испытывают недостаток питательных веществ, появляется бледность тканей, затем на коже появляется покраснение с последующим переходом в цианоз. Развивается отечность с отслойкой эпидермиса. На коже появляется множество пузырьков с геморрагической жидкостью.
Если влияние негативных факторов не прекращается, то происходит нарушение питания клеток кожи, они гибнут, развивается некроз ткани с отторжением и образованием глубоких гнойных ран, в центре которых определяется прилежащая кость. Очень часто процесс идет не сверху вниз, а наоборот — снизу вверх.
Вероятность усугубления пролежней обусловлена тяжестью болезни и качеством процедур по уходу за пациентом. Наиболее частым осложнением они бывают у лежачих больных, пациентов старческого возраста, в особенности с тяжелыми травмами. Частота возникновения данного осложнения у перечисленной группы лиц доходит до 90 %. В некоторых случаях появление пролежней достаточно сложно предотвратить, и в ход идут различные вспомогательные средства, такие как: специальные матрацы, пеленки с впитывающей поверхностью, подкладные круги.
Если не проводится адекватная терапия, то наступает истощение сил организма. В 20 % случаев присоединяется инфекция, что становится причиной сепсиса и результатом может быть летальный исход.
Основные факторы риска, способствующие образованию и развитию пролежней
Факторы, способствующие образованию и развитию пролежней, могут быть внутренними и внешними.
К внутренним факторам относятся:
- Истощение.
- Спутанное сознание.
- Обезвоживание.
- Анемия.
- Недостаток протеина и аскорбиновой кислоты.
- Беспокойство.
- Недержание.
Необратимым фактором считается престарелый возраст больного.
Внешние факторы риска образования и развития пролежней:
- Травмы позвоночника, таза, костей, брюшной полости.
- Неправильное перемещение больного в постели.
- Внутренние швы, пуговицы, складки, крошки на матрасе.
- Слишком высокая температура воздуха, провоцирующая чрезмерное потоотделение.
К необратимым внешним факторам относится хирургическое вмешательство на обширной площади длительностью более 2 часов.
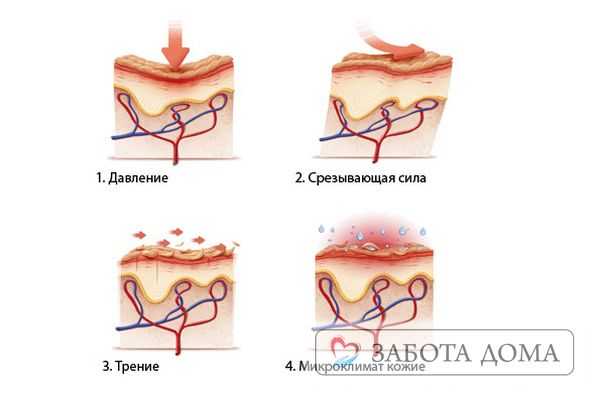
Основные патомеханические факторы, способствующие образованию пролежней, это такие физические величины:
- Трение.
- Смещение тканей.
- Микроклимат кожных покровов.
- Давление.
Эти внешние факторы создают наибольшую угрозу для возникновения осложнения. Однако наибольшую опасность представляет их сочетание, что приводит к изменениям в эпидермисе, жировой прослойке, тканях, нарушениям в микроциркуляции.
Трение – сила, направленная параллельно поверхности кожи при скольжении. Под влиянием этой силы происходит повреждение покровов кожи и повышается риск заражения.
Чем больше нагрузка при смещении, тем обширнее повреждения, при этом поражаются более глубокие подкожные слои, что может оставить незамеченным данное осложнение в течение некоторого времени.
Микроклимат – общая температура и влажность кожи в зоне соприкосновения тела с опорной поверхностью.
Уменьшение упругости кожи способствует ее истончению, что в свою очередь уменьшает прочность поверхности и приводит к эрозии.
Давление – усилие, которое зависит от твердости матраса, качества белья, веса больного.
При прекращении воздействия обратимых факторов, приводящих к образованию и развитию пролежней, происходит рост здорового эпителия и кожные покровы восстанавливаются. Также необходимо принимать во внимание общее состояние здоровья и наличие хронических патологий.
Методика для оценки факторов, приводящих к образованию пролежней
Существует несколько методик для качественной оценки вероятности развития пролежней. Самая простая и универсальная – шкала Waterlow, используемая для определения степени риска образования и развития пролежней. Суть ее заключается в том, что для каждого фактора в таблице предусмотрены определенные баллы, и, оценив больного всем параметрам, нужно сложить полученные значения.
При определении склонности, учитываются такие факторы возникновения и развития пролежней, как:
- Конституция тела (нормальный вес – 0, выше среднего – 1, избыточный вес – 2, дистрофия – 3).
- Состояние покровов кожи (от 0 до 3).
- Пол (мужской – 1, женский – 2).
- Возраст (молодой – 1, старше 80 лет – 5).
- Особые факторы риска (от 1 до 8).
- Влажность кожи (от 0 до 3).
- Аппетит (нормальный – 0, анорексия – 4).
- Подвижность (от 0 до 5).
- Оперативные вмешательства – 5.
- Неврологические расстройства (диабет, инсульт, склероз – от 4 до 6).
- Медикаментозный анамнез – 4.
Баллы по шкале суммируются, и по итоговым значениям определяется степень риска:
- Риск отсутствует – 1-9 баллов.
- Риск есть – 10 баллов.
- Высокая степень риска – 15 баллов.
- Очень высокий риск – 20 и более баллов.
Такая оценка должна производиться ежедневно, в зоне особого внимания должны быть неподвижные пациенты, лежачие и сидячие больные.
Еще одна методика оценки рисков возникновения данного осложнения у больных называется «Шкала Нортона». Она учитывает такие факторы, способствующие вероятному образованию пролежней:
- Физическое и психоэмоциональное состояние.
- Двигательная функция.
- Подвижность.
- Влажность кожных покровов.
Систематическое наблюдение за факторами риска помогает выявлять больных, нуждающихся в превентивных мерах.
Специфических методов для диагностики пролежней не существует, так как они определяются на основании общей картины и клинических проявлений.
Степени тяжести пролежней по стадиям развития и образования поражений
В современной травматологии принята классификация пролежней по степени тяжести. Выделяют 4 стадии поражения покровов кожи.
- 1стадия – стойкая небледнеющая эритема. Это начальная фаза, когда на коже выделяется покрасневший участок, который не светлеет при устранении усилия и после смены положения тела пациента. Возможно появление уплотнений, в случае повышенной пигментации эта зона бывает незаметной, и поверхность кожи не бледнеет при надавливании. Также она может быть раздраженной или чувствительной к внешним факторам. Возникновение такого стойкого покраснения может говорить о повышенном риске образования кожных повреждений у пациента. Уже на этой стадии важна профилактика образования пролежней и лечебные действия, пока целостность кожи не нарушена и чтобы не усугубить ситуацию.
- 2 стадия – когда в процессе развития пролежни имеют вид волдырей и неглубоких мокнущих ран красно-розового цвета. Эпидермис отсутствует или сильно истончен, а может быть неповрежденным, прикрывающим пузырь с жидким содержимым. Симптомы этой фазы связаны с некрозом клеток эпидермиса и верхних подкожных слоев.
- 3 стадия – когда проявления связаны с глубоким некрозом кожных покровов. На этой стадии пролежни имеют вид глубоких ран, язвы имеют вид кратеров, а дно язвы представляет собой омертвевшие ткани гнойного желтого цвета.
- 4 стадия – когда наблюдается глубокий некроз подкожных тканей, который сопровождается обнажением костей. Полость раны может быть частично или полностью покрыта струпом, края со свищевыми ходами. Дно раны представлено омертвевшей тканью. В такой степени развития, распространение пролежней происходит далеко за пределы первичного очага поражения, проникая между слоями неповрежденных тканей.
Существует 3 стадии пролежневого процесса, где 1 стадия отличается наличием участков покраснения кожи без четких границ с сохраненной целостностью покровов. 2стадия, когда происходит поражение глубоких слоев мышечной ткани, часто с присоединением инфекции. 3 стадия, когда происходит заживление ран, формирование рубцов и регенерация тканей.
Виды пролежней различной степени тяжести
Еще одна классификация, принятая в терапии, делит пролежни на категории в зависимости от причин их возникновения. Выделяют такие группы:
- Экзогенные.
- Эндогенные.
- Смешанные.
Экзогенные пролежни – поражения различной степени тяжести, вызванные воздействием различных факторов, например, контактом наиболее выступающих участков тела с поверхностью кровати. Внутренние экзогенные пролежни – повреждения, вызванные систематическим давлением катетеров, вводящихся в уретру.
Эндогенные – это поражения, связанные с тяжелыми внутренними расстройствами в системах и органах больного. Чаще всего такие пролежни 4 стадии развиваются у лежачих больных с тяжелыми травмами мозга, после инсульта, кровоизлияния, с опухолями.
Смешанные пролежни возникают тогда, когда на организм кроме внешнего воздействия – трения, давления, влияют и внутренние проблемы, такие как дистрофия, онкология.
Методы профилактики возникновения пролежней при уходе за лежачими больными
Пролежни никогда не возникнут у здорового человека, который контролирует работу своих мышц и адекватно реагирует на некомфортное положение и прочие неудобства.
Профилактику вероятного возникновения пролежней следует начинать с должного ухода за пациентом, прикованным к кровати или инвалидному креслу в силу каких-либо обстоятельств.
Во-первых, не стоит пренебрегать начальными симптомами, такими как:
- Покраснение, которое не проходит.
- Пузыри и волдыри.
- Поврежденные участки эпидермиса.
Регулярный тщательный осмотр кожных покровов пациента при повышенном риске появления пролежней – основной метод профилактики их возникновения. Вместе с тем нужно постараться исключить факторы риска: поскольку самой уязвимой является кожа в местах соприкосновения с твердой поверхностью, то важно как можно чаще менять положение тела больного. Во время переворачивания и перемещения пациента нужно тщательно осматривать его кожу, чтобы не пропустить начало опасного процесса.
При уходе за лежачим больным в целях профилактика пролежней недостаточно просто переворачивать его с одного бока на другой. Полезно также слегка массировать его спину, устраивать воздушные ванны. Массаж подразумевает ежедневное растирание спины пациента круговыми движениями: это помогает активизировать кровообращение и предотвратить застой крови в коже. Особенно важно массировать зоны риска развития пролежней вокруг костных выступов, не затрагивая сами выступы.
Меры профилактики пролежней и причин их возникновения: обработка кожи
Переворачивание, как мера для профилактики пролежней, дает ощутимый эффект, если проводить его хотя бы дважды в день. В идеале смена положения должна проводиться каждые два часа, даже ночью. Нельзя допускать размещения лиц, склонных к образованию пролежней на койках с панцирными сетками, а высота спального места должна быть на уровне бедра человека, который обеспечивает уход.
Для тех, кто самостоятельно передвигается в кресле, наилучшим выбором станет кровать, где больной может без посторонней помощи настроить высоту. Это позволит ему самостоятельно перемещаться с кровати в кресло и наоборот.
Не менее важная процедура для профилактики пролежней – гигиеническая обработка кожи пациента, смена нижнего белья, пижамы и поддержание чистоты личных принадлежностей. Постельное белье должно быть из натуральной хлопковой ткани, чистым, сухим, а одеяло легким по весу и теплым по сезону.
При перемещении больного все действия должны быть осторожными, чтобы не повредить его кожу. Желательно стричь ногти тому, кто ухаживает за больным, и самому пациенту, чтобы он сам не поранил себя. Чтобы исключить сдвиг мягких тканей, больного желательно приподнимать над кроватью или использовать подкладную пеленку. Важно следить, чтобы больной не соприкасался с постелью поврежденными местами. При смене белья нужно контролировать, чтобы уязвимые места не соприкасались со швами, пуговицами и заплатками.
Участки риска нужно оберегать от трения, выполняя обработку пролежней и гигиенические процедуры у тяжелобольных важно все делать бережно и без нажима. Рекомендуется использовать жидкое мыло и мягкую губку, после мытья промокнуть кожу мягким полотенцем или высушить теплой струей воздуха при помощи фена. Выполняя массаж, нужно предварительно наносить увлажняющий крем не только на массируемую область, но и на близлежащие ткани в радиусе 5 см. Можно использовать прокипяченное растительное масло для увлажнения и смягчения кожи больного. Места покраснений обрабатывают слабым раствором марганцовки. Не стоит использовать спирт и настойки на его основе.
Так как кожа не должна быть слишком сухой и слишком влажной, то для профилактики возникновения пролежней при уходе за больным используют не только увлажняющие кремы, но и присыпки на основе талька. Непромокаемые пеленки, простыни и одноразовые подгузники также защитят от опасной влажности кожных покровов.
Для профилактики такой причины образования пролежней, как ограниченная подвижность, важно максимально активизировать больного. Нужно стимулировать и побуждать его к выполнению простых действий, не делать за человека то, что ему по силам, увеличивать разнообразие его движений. Полезным будет изучение комплекса дыхательной гимнастики, к тому же такие упражнения способствуют насыщению кислородом внутренних органов.
Современные средства, используемые для профилактики пролежней
К современным средствам, используемым для профилактики пролежней, относится виброакустическая терапия. С ее помощью в организме пациента повышается биологическая микровибрация, что способствует:
- Улучшению обменных процессов.
- Уменьшению сдавливания нервов и сосудов.
- Ускорению процессов регенерации.
- Активации иммунных сил организма.
Применение такой терапии помогает воздействовать не только на область потенциального развития пролежневого процесса, но и на внутренние органы, в частности на печень и почки. Хорошие результаты показывает аппарат Витафон и специальный виброакустический матрас.
Также, к современным вспомогательным средствам относят:
- Противопролежневые матрасы и подушки.
- Специальные подкладки, наматрасники, круги.
- Коврики и пеленки для плавного перемещения больного.
- Пластиковые шины.
Принцип действия противопролежневого матраса заключается в том, что он постоянно меняет давление на тело в разных точках, благодаря нагнетанию воздуха в разных камерах матраса каждые 7 минут.
Имеющиеся пролежни 1-2 стадии для профилактики причин, которые могут усугубить процесс (повышенная влажность) и чтобы предотвратить появление гнойных ран, обрабатывают кварцеванием 1-2 минуты, постепенно увеличивая время экспозиции до 7 минут.
Основой профилактики противопролежневого процесса является комплексный подход к уходу за пациентом, включающий борьбу с факторами риска и правильное питание больного. Рацион должен быть богат белковой пищей: мясом, сыром, молочными продуктами. Следует ограничить употребление:
- Соли.
- Сахара.
- Животных жиров.
А вот злаки, овощи, рыба, растительные жиры – будут полезной основой ежедневного меню.
Лечение пролежней различной степени тяжести: препараты для ухода за больными
В основе эффективного лечения появившихся пролежней лежит устранение влияния чрезмерного давления на тело пациента, чтобы обеспечить приток крови к пораженному участку. К принципам терапии можно отнести:
- Возобновление кровообращения в поврежденной зоне.
- Удаление фрагментов некроза стерильными приспособлениями.
- Лечение ран для скорейшего их заживления.
Противопролежневая терапия зависит от этапа развития повреждений, поэтому тактика лечения пролежней ступенчатая и изменяется по стадиям. В начале терапия сводится к недопущению дальнейшего развития и распространение очагов поражения. Здесь важно соблюдение всех мер профилактики с простым местным воздействием препаратами, улучшающими кровоснабжение, например мазью «Актовегин».
При таком осложнении пролежней, как появление очагов нагноения, может появиться необходимость взятия образцов тканей для проведения лабораторных исследований с целью определения возбудителя и его устойчивости к антибактериальным препаратам.
На втором этапе терапия усложняется и требует добавления новых и более мощных препаратов для эффективного лечения пролежней. Раны необходимо обрабатывать антисептиком, например «Хлоргексидином», и совмещать его использование с лекарственными препаратами для улучшения кровообращения.
Использование гидрогелевых повязок поможет поддерживать влажную среду повреждений и предотвратить развитие некроза.
Также показана ежедневная обработка кожных покровов крестца, копчика, лопаток, области пяточных бугров, наружного затылочного выступа, области лодыжек, мыщелков большого и малого вертелов камфорным спиртом, а гиперемированные участки обрабатывают 5% «Диоксидиновой мазью», поливинилпирролидоном йода, «Повидон-йодом», раствором «Моксофлоксацина».
Важно выполнять базовые приемы по уходу за больным: соблюдать гигиену тела, следить за состоянием кожи, многократно поворачивать пациента на абсолютно ровной жестковатой поверхности с использованием специального противопролежневого матраса.
Средства для лечения глубоких пролежней третьей и четвертой стадии
На третьей стадии сложность ситуации должен оценивать хирург, равно как и назначать комплекс лечебных мероприятий. Средства, используемые для лечения пролежней на данном этапе, можно разделить на такие группы:
- Противовоспалительные препараты («Гидрокортизон», «Дексаметазон»).
- Средства для регенерации кожи («Бепантен»).
- Лекарства некролитического воздействия («Трипсин»).
- Стимуляторы кровообращения («Трибенозид»).
Лечение подразумевает очищение ран от некроза и гнойного содержимого. Комплексная терапия позволяет купировать состояние сепсиса и очистить язвы.
На четвертой стадии, при лечении глубоких пролежней, когда происходит некроз с вовлечением сухожилий, костей и суставов, поднимается вопрос о хирургическом вмешательстве. Медикаментозная терапия сходна с используемой на третьей стадии.
Показана обработка раны протеолитическими ферментами («Ируксол», «Трипсин»), ис
Факторы образования пролежней у лежачих больных
Пролежни – это участки кожи и тканей, которые испытывают определенное воздействие. Оно приводит к нарушению кровообращения и питания тканей, а затем к атрофии, и некрозу. Факторы, приводящие к образованию пролежней, классифицируют и разделяют на две категории:
- внешние;
- внутренние.
Важно! Только комплексная оценка внешних и внутренних факторов дает возможность правильно назначить схему лечения и ухода за лежачим больным.
Внешние факторы
Есть четыре основополагающих внешних фактора, способствующие образованию пролежней, они представлены в таблице. Трение, в последних исследованиях, выделяют в отдельную категорию факторов образования пролежней.
- Давление. По причине давления на ткани и кожные покровы образуются пролежни. Сдавливание обычно более сильное в местах, где кости находятся близко к поверхности кожи, например, область копчика, локти. Пролежни при этом имеют округлую форму и четкую границу.
- Срезывающая сила. Повреждение тканей может происходить, когда пациент сдвигается в постели. Сдвиг тканей относительно поверхности способствует образованию глубоких пролежней, причем можно сразу не заметить, что под кожей идет воспалительный процесс. Кожа над повреждением может быть без каких-либо патологий в течение двух недель. После того как гематома или рана проступают они имеют нечеткую, рваную границу.
- Трение. Если позы лежачего больного меняют, но недостаточно часто меняют постельное белье и оно остается влажным от пота или мочи, то трение о такую поверхность ведет к образованию серьезных повреждений кожи. Наиболее типичные места появления таких образований – это крестец, ягодицы, пятки, локти. Раны, вызванные трением, выглядят загрязненными и имеют рваный край.
- Микроклимат кожи. Температура и влажность в местах наибольшего давления должна оставаться нормальной, чтобы не стать одним из основных факторов образования пролежней. Влажность влияет на тургор и прочность кожи. Повышенная температура усиливает потоотделение и, таким образом, увеличивает влажность, что приводит к образованию повреждений эпидермиса.
Внутренние факторы
Необходимо производить оценку внутренних факторов на постоянной основе, так как состояние пациента меняется с течением времени и с применением различных медикаментов.
Внутренние факторы, способствующие образованию пролежней, это:
- Общее состояние – оценивается наличие или отсутствие хронических заболеваний в анамнезе. Допустим диабет, повышает риски неприятных явлений в несколько раз.
- Активность пациента – полное отсутствие возможности движений увеличивает вероятность пролежневых ран. Младший медицинский персонал должен помогать пациенту в проведении минимального комплекса упражнений для уменьшения застойных явлений в органах и тканях.
- Нарушение работы периферических сосудов – патологии сосудов, оказывают прямое влияние на трофику тканей, а значит должны учитываться обязательно при проведении оценочных мероприятий. Курение также ухудшает состояние сосудов.
Важно! Максимально исключить влияние вредных привычек, в период проведения терапии. Пациентам рекомендовано бросить курить и злоупотреблять алкоголем.
- Рацион питания – недостаток или избыток питания, может прямым образом влиять на появление ран на поверхности кожи. Если масса тела избыточна, то пролежневые изъязвления появляются чаще. Но и нехватка веса приводит к ухудшению общего состояния кожных покровов и образованию пролежней способствует очень сильно.
- Влажность – недержание мочи или/и кала может увеличивать этот показатель, что способствует образованию пролежней. Нужно максимально часто (каждые 2 часа), при обнаружении таких состояний, делать общий туалет больному. Показатели влажности должны оставаться на нормальном уровне, излишняя сухость также должна быть исключена.
- Пролежни в анамнезе – в местах уже заживших пролежневых ран образуются рубцы, а это зоны повышенного риска, и их нужно постоянно контролировать. Показатели растяжимости рубцовой ткани снижены на 20% по отношению к здоровому эпидермису.
- Препараты, которые пациент принимал ранее, могут оказывать существенное влияние на эпидермис и ткани. Например, стероиды сильно ухудшают состояние кожи.
- Возрастная категория – пожилой возраст сильно увеличивает скорость раневых образований. При оценке пролежней по шкале Ватерлоу чем больше у пациента возраст, тем больший балл присваивается, а значит больной попадает в зону повышенного риска.
Итак, учитывать факторы образования пролежней нужно обязательно и в полном объеме, чтобы не упустить время, и не дать пролежневым процессам прогрессировать, переходя на стадии, где потребуется серьезное, дорогостоящее лечение с длительным сроком реабилитации.
Видео
136
Персональный сайт - Профилактика пролежней.
Причины возникновения пролежней
Пролежни- повреждения кожи, подкожно-жировой клетчатки, мягких тканей вплоть до косной основы вследствие нарушения местного кровообращения и нервной трофики в точках опоры тела человека.
Места образования пролежней
1.в положении лежа на спине:
область крестца, ягодицы, пятки затылок.
2.в положении лежа на животе:
пальцы ног с тыловой стороны, колени, гребни подвздошных костей, ребра.
3.в положении сидя:
область седалищных бугров и ягодиц.
Пролежни возникают у неподвижных или ограниченно подвижных пациентов вследствие факторов: давления(физической компрессии), трения, смещение(срезывающей силы).
Давление- под действием тяжести собственного веса пациента(кожи и мышц) относительно поверхности кровати, особенно в области выступающих участков тела. Прямое давление вызывает расстройство кровоснабжения и старческого возраста деструкция(разрушения) тканей происходит спустя 2 часа непрерывного давления.
Смещающая сила- повреждения тканей под действием непрерывного давления.
Смещение тканей относительно опорной поверхности происходит если:
*пациент «съезжает» по постели с подушками к ножному кончу;
*пациент подтягивается к изголовью кровати;
*нарушены правила биомеханики при перемещении пациента сестрой или родственниками.
Под действием смещающей силы микроцеркуляция в нижележащих отделах может быть нарушена, ткани погибают от кислородной недостаточности .В тяжелых ситуациях возможен разрыв мышечных волокон и лимфатических сосудов.
Сестра должна помнить, что в течении двух недель кожа над поврежденной тканью остается в неизменном виде. Это препятствует диагностике разрыва мягких тканей под еще сохраненной кожей.
Трение- имеет место при увлажнении кожи: недержании мочи, обильном потоотделении, влажном нательном или постельном белье.
Факторы риска развития пролежней могут быть обратимыми и необратимыми.
Обратимые - подвижность, обезвоживание, масса тела человека, характер питания.
Необратимые — возраст, индивидуальные особенности кожи.
Факторы риска возникновения пролежней:
Внешние факторы:
1.уровень ухода(состояние белья, кожи)
2.неправильная биомеханика(перемещения в постели, транспортировка)
3.вредные привычки(курение, алкоголизм)
4.прием медикаментов(седативных, транквилизаторов, стероидов)
5.дисбаланс питания(дефецит витаминно-минерального комплекса, белков).
Внутренние факторы:
1.пожилой, старческий возраст(сухость, истонченность кожных покровов)
2.масса тела(истощение, ожирение)
3.ограничение подвижности
4стрессовые состояния
5.недержание мочи и/или кала
6.неврологические расстройства(боль, парез, паралич)
7.гиповитаминоз, обезвоживание организма.
Общие подходы к профилактике пролежней:
1.своевременная диагностики риска развития пролежней.
2.своевременное выполнение всего комплекса профелактических мероприятий.
3.адекватная техника выполнения простых медицинских услуг.
Оценка риска развития пролежней сестры проводят по одной из шкал: Norton или Waterlow
Шкала Norton основана на учете общего , психического состояния, активности, подвижности, контроль за тазовыми функциями. Эта шкала более приемлема для пациентов с ортопедическими проблемами.
Шкала для оценки опасности образования пролежней по Norton
| Общее состояния | Хорошее | Удовлетворительное | Тяжелое | Крайне тяжелое |
| Психологическое сотояние | Настороженное | Апатия | Дезориентированность | Загруженность |
| Активность | Ходьба | С посторонней помощью | Сидение в коляске | Лежание в потели |
| Подвижность | Общая хорошая | Несколько ограничена | Сильно ограничена | Обездвиженность |
| Контроль за функциями таза | Недержание отсутствует | Незначительное недержание | Только мочи | Двойное недержание |
| Баллы | 4 | 3 | 2 | 1 |
Баллы по шкале суммируют, степень риска по итоговым значениям:
0 — 12 зона высокого риска;
12 — 14 зона риска;
от 14 и больше — риска нет
Шкала риска развития пролежней по Waterlow
| Вес/рост | Баллы | Подвижность | Баллы |
| Средний Выше среднего Тучность Ниже среднего | 0 1 2 3 | Полная Беспокойство Апатия Ограниченная подвижность Инерция Сидячее положение | 0 1 2 3 4 5 |
| Вид кожи(зрительно заметные области риска) |
| Аппетит |
|
| Здоровая Папиросная бумага Сухая Отечная Влажная Бледная Рябая(поры) | 0 1 1 1 1 2 3 | Норма Плохой Назогастральные трубки Потребляет только жидкости Отсутствие питания | 0 1 2 2 3 |
| Возраст и пол |
| Лекарственные препараты |
|
| Мужской Женский 14-49 50-64 65-74 75-80 81+ | 1 2 1 2 3 4 5 | Стероиды Цитотоксические вещества Высокие дозы Противовоспалительные
| 4 4 4 4
|
| Недержание |
| Особые факторы риска |
|
| Катетеризация или удержание Частичное удержание Катетеризация, но недержание кала Недержание мочи и кала | 0 1 2
3 | Кахексия Сердечная недостаточность Болезни периферических сосудов Анемия Курение
| 8 5 5 2 1 |
|
|
| Неврологические нарушения |
|
|
|
| Хирургическая операция/травма ниже уровня тканей; Свыше 2 часов | 5
5 |
Баллы по шкале суммируют, степень риска определяют по итоговым значениям:
1-9 риска нет;
10-14 зона риска;
15-19 высокая степень риска;
20 очень высокая степень риска.
| Стадии пролежней | Сестринские вмешательства |
| 1 стадия- эритема, стойкая гиперемия определенных участков кожи, не проходящая после прекращения давления; кожные покровы не нарушены | 1.Проводить профилактические мероприятия пациенту: *на различных участках тела с учетом образования пролежней *увеличить двигательную активность пациента, менять положения тела каждые два часа. 2.Проводить лечебные мероприятия: *обрабатывать эритему раствором бриллиантовой зелени *устранить факторы давления, трения, смещения. |
| 2 стадия-стойкая гиперемия кожи, от слойка эпидермиса, появления пузырьков, поверхностное(неглубокое) нарушения целостности кожных покровов с распространением на подкожную клетчатку( некротические изменения ) | 1.Обработать кожу вокруг раны раствором бриллиантовой зелени. 2Наложить ранозаживляющую повязку по назначению врача(использовать мази: левомеколь, солкосерил, олазоль, левосин, пантенол). |
| 3 стадия-полное разрушения( некроз)кожного покрова на всю толщину до мышечного слоя; возможны жидкие выделения из раны(формирование язвы) | Хирургическая обработка раны. |
| 4 стадия- поражение всех мягких тканей вплоть до кости, скопление некротических масс, образование полости. | Хирургическое лечение. |
Сестринские вмешательства по профилактике пролежней
должны быть направлены на устранение факторов риска
уменьшение давления на костные ткани
1. Изменение положения тела пациента каждые 2 часа, включая ночь. Положения Фаулера должно совпадать со времинем приема пищи.Максимально расширять активность пациента, поощрять к смене положения в постели.
2. Обязательное наличие противопоставленности поролоного матраса,валиков, подушек-для комфортного положения пациента и избежаний пролежней в наиболее уязвимых местах. Поролон эффективнее защищает кожу от давления.
Предупреждения трения и сдвига тканей
1.Правильное размещения пациента на кровати: применение упора для исключения провисая стоп, «сползание с подушек» в положении лежа или Фаулера.
2.правильное бережное перемешения пациента в постели, приподнимая над постелью или используя подкладную простынь.
3.Обучение родственников соблюдению основных принципов биомеханики.
Соблюдение правил личной гигиены
1.Постоянный контроль чистоты белья — своевременная смена мокрого, загрязненного белья, исключение крошек в постели после кормления пациента.
2.Использование только хлопчатобумажного белья и легкого одеяла в виду высокой гигроскопичности.
3.При гиперактивности пациента- фиксация зажимами простыни к матрасупо углам кровати.
4.Наличие поперечной простыни на кровати-исключение складок, рубцов, швов.
5.При недержании мочи и кала использовать салфетки для обработки интимных мест, памперсы, обеспечить индивидуальным моче приемником и судном. Регулярно проводить гигиену промежности-подмывать пациента.
6.Ежедневный осмотр состояния кожи, а также осмотр кожи при каждом перемещении- участков риска возникновения пролежней: область крестца, пяток, большого вертела бедренной кости, лопаток, затылка, локтей.
7.Своевременный и правильный гигиенический уход за телом пациента: тщательно мыть или протирать теплой водой не менее 2 раз в день с использованием жидкого мыла, махрового полотенца, губки с последующими тщательным осушением кожи. Учитывать индивидуальные свойства и состояние кожи: использовать растворы кожных антисептиков( 4 % хлоргексидин биглюконат, 40% этиловый сприт, 10% камфорный спирт) и питательных(увлажняющими) кремов, гигиенических салфеток с увлажняющими(смягчающими)лосьонами.
8.Исключение раздражающих пластырей, массажа и гиперемированных участках, особенно в области костных выступов.
9.Кварцевание мествозможного образования пролежней.
10.Обучения родственников проведению гигиенических процедур пациенту в постели.
Обеспечения пациента адекватным питанием и питьем
1.Беседа с родственниками о необходимости употребления пациентом пищи,богатой белками, - не менее 120 гр(мясо, рыба, молочные продукты), витамины.
2.Прием пациентом адекватного количества жидкости — не менее 1,5л ежедневно.
Обеспечение пациента досугом
1.Занятия любимым делом, хобби по возможности.
2.Чтение газет, журналов, просмотр телевизионных передач.
3.Прогулки на свежем воздухе(для инвалидов «колясочников»).
Консервативное лечение пролежней сестра проводит в соответствии с врачебными назначениями.
определение, причины, факторы риска и стадии процесса
Как бы тщательно ни ухаживали за лежачими и сидячими больными, все-таки иногда не обойтись без пролежней. Классификация некроза мягких тканей и кожи, представленная ниже, поможет тем, кто ухаживает за больными, определить степень поражения и найти пути решения проблемы. Для того чтобы все было понятно, узнаем сначала, что такое пролежни.
Терминология
Пролежни - это процесс, который приводит к омертвению (некрозу) не только кожного покрова, но и, в случае прогрессирующей стадии поражения, глубокозалегающих тканей. Пролежнями называют и незначительное нарушение кожи, от которого можно избавиться при помощи правильного ухода. Глубокие язвы на теле тоже следует отнести к некрозу.
Развивается омертвление вследствие постоянного длительного давления на участок тела. Ткани словно защемлены между выступами костей и твердой поверхностью. Обычно в этих местах полностью отсутствует подкожно-жировой слой. Ничто не смягчает давление на ткани. Происходит нарушение кровообращения, иннервации.
Если человек долгое время лежит на спине, то раны образуются на седалищных буграх, крестце, затылке, лопатках, локтях и пятках.
Ежели на боку, то страдают бедра (большой вертел), колени, лодыжки.
Долгое лежание на животе приводит к образованию пролежней на скулах и лобке.
Наиболее подвержены к появлению пролежней люди:
- с лишним весом;
- истощенные;
- употребляющие мало воды и пищи;
- с сахарным диабетом и заболеваниями сердца;
- получившие травму головы и спинного мозга;
- с недержанием мочи и кала.

Провоцируют появление некроза швы, складки, наличие крошек и мелких предметов на постели. Не следует исключать и аллергию. Средства по уходу за кожей могут ее вызвать.
Причины появления некроза
Прежде чем перейдем к разговору о классификации пролежней, более подробно узнаем о причинах, их вызывающих:
- Сдавливание тканей. Каждая клетка организма живет благодаря кислороду и питательным веществам. Они поступают к ней вместе с кровью по капиллярам. По лимфатическим и кровеносным сосудам происходит выведение из клеток продуктов их жизнедеятельности. Если человек долгое время находится в одном положении, костная ткань соприкасается с твердой поверхностью, капилляры и нервы пережимаются. Питательные вещества и кислород в клетки не поступают, а переработанные вещества из них не выводятся. Они накапливаются и негативно влияют на здоровые клетки, что приводит к их гибели. Если вовремя не оказать помощь больному, процесс становится необратимым.
- Сдвиг тканей. В стационаре для больных создаются все условия. Существуют специальные кровати, при помощи которых верхняя часть туловища приподнимается. Это снимает нагрузку с шейного отдела позвоночника. Но дабы не допустить появление пролежней, необходимо следить за ногами пациента. Они должны иметь опору. В противном случае тело начнет сползать. Ткани, которые лежат глубоко, сдвинутся относительно неподвижной кожи. Происходит перегиб сосудов, образуются тромбы, которые могут разорваться. Пережатие нервных окончаний провоцирует снижение чувствительности в местах некроза. Поэтому трудно диагностировать начало развития осложнения.
- Трение. Грубая одежда, складки на постели и прочее могут вызвать процесс трения. Защитный кожный слой стирается, что вызывает повреждение кожных покровов. Такие повреждения могут появиться и в том случае, если неправильно происходит смена постельного белья. Нельзя вытягивать простыни из-под неподвижного человека.
- Влажность кожи. Постоянное намокание вызывает такой процесс, как мацерация. Он провоцирует разрыв связи между поверхностными клетками, а затем лежащими глубже.
Сильная влажность тела увеличивает трение кожи о поверхность. Это, в свою очередь, приводит к появлению микротравм. Кожа начинает истончаться и слущиваться.
Для того чтобы понять, какие критерии лежат в определении классификации пролежней, важно разобраться в причинах появления этого осложнения и особенностях развития. Вот поэтому мы и вели разговор о факторах, вызывающих некроз.
Степень тяжести
Выделяют четыре стадии развития некроза и еще две дополнительные категории. Если нет должного лечения, то первая стадия быстро превращается в последнюю. Итак, классификация пролежней по степени тяжести выглядит следующим образом:
- Первая стадия. На поверхности кожи появляется устойчивое покраснение. Оно не пропадает даже после исключения давления. Пораженные кожные покровы отличаются от здоровых по цвету. Может появиться припухлость.
- Вторая стадия. Некроз затрагивает не только эпидермис, но и дерму. На коже появляется открытая рана. Ее дно розоватое или красное. Могут появиться струпья или фиброзный налет.
- Третья стадия. Повреждены все слои кожи. Видны некротические изменения ткани. Могут образоваться карманы с гноем и свищевыми ходами.
- Четвертая стадия - затронуты глубокие слои ткани: мышечная, костная, сухожилья. Поверхность пролежня покрыта некротической тканью черного цвета. Кровоснабжение нарушено, глубокие свищевые ходы заполнены гноем. Возможно появление интоксикации и сепсиса. Поражение костей может вызвать остеомиелит.
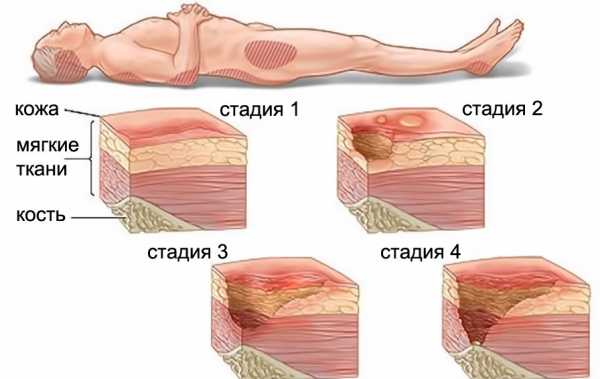
Классификация пролежней по степени тяжести включает еще две дополнительные категории:
- Первая. Некроз тканей, распространяющийся глубоко. Дно раны покрывается налетом от светло-желтого цвета до черного. По краям раны могут появиться струпья. Степень повреждения невозможно определить, пока не будут удалены некротические образования и налет.
- Вторая. Очаг пораженных тканей локализован. Он имеет четкие границы. Может появиться гематома. Цвет пролежня - темно-бордовый. Он сильно разнится со здоровой кожей.
Как помочь больному
Переходим к тому, как проходит лечение пролежней. Классификация заболевания, вернее, знание об этом, очень пригодится. Сначала узнаем об основных принципах избавления от недуга, их три:
- восстановление нормального кровообращения;
- очищение поврежденного участка от раневого экссудата, гноя, омертвевших клеток;
- мероприятия, направленные на скорейшее заживление раны.
Вот как следует проводить лечение:
- Первая стадия. Пораженные участки кожи несколько раз в день протираются камфорным спиртом. Можно приготовить смесь водки и детского мыла (в равных частях). Рекомендуется использовать противопролежневый матрас или резиновый круг. Пациента следует переворачивать каждые три часа. Места покраснений следует растирать, а затем смазывать препаратами, содержащими оксид цинка (мазь "Циндол", крем "Меналинд"). Не кладите больного на ту сторону, где находится смазанная область. После мытья можно использовать присыпку. Это предотвратит появление опрелостей.
- Вторая стадия. Раны обрабатываются 3 % раствором перекиси водорода, 1 % раствором хлоргексидина. Сразу после обработки рану не следует закрывать повязкой. Пусть она подсохнет и проветрится. Если есть возможность, поврежденное место можно в течение десяти минут обрабатывать лучами кварцевой лампы. Данная процедура предотвратит инфицирование и подсушит края раны.
Для восстановления кожного покрова используются заживляющие средства: мазь "Аргосульфан", спрей "Пантенол" и другие. После этого рана закрывается марлевой салфеткой. Обработка таким способом проводится два раза в сутки.
Более сложные случаи
Продолжаем говорить о лечении некроза в зависимости от классификации пролежней:
- Стадия третья. Рана очищается при помощи 3 % перекиси водорода. Обрабатываются пролежни прямо из флакона, поверхность раны руками или салфеткой трогать нельзя. После этого используются средства биологической очистки повреждения. Накладывается защитная повязка, пропитанная "Мультифермом", средством "Пам-Т", раствором или гелем "Куриозин" и другими, сверху кладется стерильная салфетка и закрепляется пластырем. Такая процедура проводится один раз в день.
- Стадия четвертая. В этом случае потребуется только хирургическое вмешательство. Сначала проводится удаление всех омертвевших тканей, а затем используются мероприятия для заживления раны.
Как видите, от классификации пролежней зависит способ решения проблемы. Лечение некроза - долгая и кропотливая работа, требующая терпения.

Деление по преобладающему фактору
Переходим к следующему виду классификации пролежней – экзогенные и эндогенные. Поговорим о них более подробно.
Экзогенный фактор характеризуется длительным сильным и постоянным давлением на мягкие ткани. Организм человека во время болезни ослаблен. А это одна из причин, которая создает условия для обширного, а главное, быстрого поражения кожи. Классификация пролежней экзогенного типа следующая:
- Наружные – происходит сдавливание мягких тканей между костью и другим предметом (шина, гипс, матрас).
- Внутренние – появляются во внутренних органах, сосудах. Причиной, вызывающей их, является постоянное и длительное давление катетеров, дренажных трубок, тампонов.
Появление эндогенных пролежней провоцирует ослабление организма, нарушение жизненных функций. Появившиеся раны могут быть смешанными и нейротрофическими:
- Смешанные. Встречаются у истощенных людей, больных сахарным диабетом и проводящих большую часть жизни в постели.
- Нейротрофические. Появляются при повреждении крупных нервных стволов, кровоизлияниях в спинной мозг и его повреждениях.
Деление по размеру
Мы рассмотрели классификацию пролежней по степени поражения, по преобладающему фактору. Немного поговорим и о такой характеристике, как размер некроза.
Недуг разделяют на четыре вида:
- поражение диаметром до пяти сантиметров считается небольшим;
- если диаметр раны находится в пределах от пяти до десяти сантиметров, это пролежень средних размеров;
- от десяти сантиметров до пятнадцати – некроз больших размеров;
- пролежень более пятнадцати сантиметров называют гигантским.
Отдельно стоит рассмотреть свищевую форму поражения. В мягких тканях появляется большая полость, которая соединяется с наружной средой при помощи небольшого отверстия на коже. Полоть иногда находится на большом расстоянии от раны. Но все равно все выделения проходят через свищ, который часто бывает изогнутым, извилистым. Свищевая форма пролежня нередко сопровождается остеомиелитом подлежащей кости.
Факторы риска
Классификация пролежней осуществляется и по этому фактору.
Основным этапом профилактики пролежней является выявление больных, относящихся к группе повышенного риска. Факторы риска делятся на обратимые и необратимые, а также внутренние и внешние.

Согласно этим параметрам, виды пролежней классифицируются следующим образом:
- Внутренние обратимые факторы риска. Ограниченная неподвижность, истощенность, плохое питание, употребление недостаточного количества аскорбиновой кислоты, анемия. Также к ним следует отнести недержание кала и мочи, расстройства нервной системы, гипотензию, обезвоживание. Спутанное сознание, кома, нарушение периферического кровообращения, истонченная кожа, беспокойство – продолжение этого списка.
- Следующая группа в классификации пролежней по факторам риска - внешние обратимые факторы. К ним относятся ненадлежащий гигиенический уход, складки на одежде и постельном белье, средства фиксации больного и поручни кровати. Также к этой группе следует отнести травмы позвоночника, брюшной полости, костей таза, повреждение спинного мозга, неправильную технику перемещения больного, использование глюкокортикоидных гормонов и цитостатических лекарств. Обширное хирургическое вмешательство длительностью больше двух часов тоже следует отнести к этой группе.
Для определения степени риска появления пролежней используются разнообразные шкалы. Одна из них – это шкала J. Waterlow. Оценку степени риска у лежачих больных проводят ежедневно. При появлении высокого риска, немедленно назначаются противопролежневые мероприятия.
Все баллы суммируются, по итоговым результатам определяется степень риска:
- от одного до девяти баллов – нет риска;
- десять-четырнадцать – есть риск;
- пятнадцать-девятнадцать – высокая степень риска;
- больше двадцати – очень высокая степень риска.
Профилактика некроза
С определением пролежней, классификацией их вы уже познакомились. Конечно, лучше, если с данной проблемой вам не придется встречаться.
Дабы избежать ее, соблюдайте эти правила:
- Каждый день проверяйте состояние кожных покровов больного. Особое внимание уделяйте той области, где выступы костей соприкасаются с поверхностью.
- По возможности, каждые три часа меняйте положение лежачего.
- Используйте специальные средства: круги надувные, матрасы.
- Постельное белье должно быть мягким. Одежда не должна содержать грубых и синтетических волокон. Никаких застежек и пуговиц на ней.
- Обязательно контролируйте температуру воздуха в помещении, где находится пациент. Она должна быть комфортной, чтобы больной не замерз и не перегрелся. Потливость вызывает опрелости, которые ведут к пролежням.
- Ухаживайте за кожей больного аккуратно. У лежачего человека она становится тоньше и суше. Не используйте кремы и лосьоны, содержащие спирт.
- Используйте памперсы, одноразовые пеленки, прокладки, если пациент страдает от недержания мочи или кала. После каждого акта дефекации или мочеиспускания гигиенические средства меняйте. Интимные места хорошо промывайте и просушивайте.
- Постельное белье меняйте осторожно. Не дергайте его из-под больного. Все манипуляции совершайте аккуратно.
- По возможности, заставляйте больного хоть немного двигаться. Если это возможно.
- Следите за питанием. Оно должно быть качественным, сбалансированным и низкокалорийным.

Заключение
Разобрались немного в классификации пролежней, причинах, вызывающих их. Узнали, как помочь человеку и как предотвратить появление этой проблемы.
Лучше, конечно, избежать возникновения недуга, но если не удалось, то не затягивайте начало лечения. Осложнения пролежней могут сильно усугубить и так тяжелое положение пациентов. Прогноз может быть неутешительным, а исход - летальным. К осложнениям, которые вызывает некроз, следует отнести:
- кровотечение эрозивное;
- остеомиелит подлежащей кости;
- флегмону;
- гнойный артрит;
- сепсис и другие.
Постарайтесь не довести до такого состояния своих родных. Окажите им своевременную помощь.