Эритема мигрирующая фото
Стадии, симптомы и фото мигрирующей эритемы
Мигрирующая эритема – инфекционное заболевание хронической формы, возникающее после укуса клеща. Часто оно протекает бессимптомно или со слабо выраженными симптомами, что усложняет диагностику.
Это связано с длительным пребыванием возбудителя в кровеносной системе человека, из-за чего токсины накапливаются в организме. Рассмотрим симптомы мигрирующей эритемы, и как она выглядит на фото.
Мигрирующая эритема: что это
Полное название заболевание – эритема мигрирующая хроническая. Она проявляется покраснением кожи, постепенно увеличивающимся. Со временем границы пятна расширяются и кожа внутри становится привычного цвета. Тогда на коже будет заметен красный круг, центром которого становится след от укуса, остальной участок кожи остаётся «чистым».
Явление связано с особенностями реакции расширения сосудов – кожа отекает, приподнимая пятно, сама эритема разрешается с центра – с места укуса, воспаление стихает, а вокруг продолжает расти, поэтому заболевание и получило своё название.
Как уже понятно, самый главный симптом – крупный элемент сыпи в виде покраснения кожи. Он может проявиться в течение 6-23 дней после «атаки» клеща.
Заболевание не передаётся от человека человеку, также не стоит волноваться, если вашего питомца укусил клещ, следует осторожно и по правилам вытащить его из животного и избавиться.
Случаи заражения диагностируется в основном в тёплое время года – весна-лето, поскольку именного тогда отмечается активизация клещей. Также немаловажно отметить, что заражение происходит лишь в 25% случаях, что может зависеть от защитных свойств организма, иммунитета, количества возбудителя, попавшего внутрь и других факторов.
Причины блуждающей эритемы
Заболевание возникает вследствие укуса клеща Ixodes ricinus, ещё известного, как клещ искодового типа. После укуса паразита с его слюной передаётся инфекция, возбудителем которой является боррелия.
Существует мнение, что для заражения требуется, чтобы паразит оставался на теле в течение 36-48 часов. Может показаться невозможным, что клещ остаётся такое длительное время на теле незамеченным. Опасность несут молодые клещи, они имеют маленький размер и легко остаются долгое время незамеченными. К тому же, во время укуса, паразит выпускает со слюной «обезболивающее» и человек не чувствует боли.
После «атаки» часть боррелий задерживается в месте поражения, а другая часть попадает в организм, после чего с током крови и лимфы разносится по органам и тканям, задерживаясь в лимфоузлах.
Следует отметить, опасность несёт лишь паразит, являющийся переносчиком клещевого боррелиоза. Таким образом, не стоит паниковать после каждого укуса клеща, не факт, что он окажется заразным. Однако необходимо наблюдать за местом укуса и, в случае возникновения симптомов, обратиться к врачу.
Симптомы мигрирующей эритемы
Первые симптомы заболевания редко проявляются сразу после укуса паразита, обычно требуется несколько дней. Для эритемы характерны ряд признаков:
- красное плоское или слегка выпуклое пятно на месте укуса, могут отмечаться: воспаление, шелушение и гиперемия;
- разрастания пятна вплоть до 20 см, по мере роста кожа внутри становится светлой;
- бледновато-красный цвет в центре поражённого участка;
- мышечная боль;
- повышение температуры тела и головная боль;
- тошнота;
- ломота в теле;
- раздражение и зуд, сопровождающиеся обычно, если клещ укусил в область с тонкой кожей.
Пятна появляются в наиболее «вкусных» местах для клещей: под коленным сгибом, шея, спина, ягодицы и другие.
Симптоматика может отличаться в зависимости от стадии болезни:
- Первая степень характеризуется появлением небольшого пятна размером до 5 см. При этом кожа вокруг немного краснеет и опухает.
- На второй стадии очаг разрастается до 15-20 см. Может отмечаться процесс рубцевания вокруг укуса. В этот же период анализы могут указать на экзоцитоз.
- При третьей степени возможны два варианта: выздоровление человека или ухудшение ситуации. В первом случае все симптомы проходят и жизни ничего не угрожает. Если речь идёт о усугублении состояния, есть риск поражения ЦНС и развития менингита. При этом, безусловно, самочувствие значительно ухудшается.
Эритема вследствие укуса паразита обычно долго протекает и часто переходит в хроническую форму. В таком случае симптоматика может отличаться. Наблюдается очаг поражения в виде круга или ленты, диаметром 3-5 мм, а также поражение суставов. Явление имеет рецидивирующий характер.
Ленточной эритеме свойственно возникновение воспалённой каймы, её границы обычно проходят через грудину и далее переходят на шею или лицо.
Лечение мигрирующей эритемы
Терапия окажется наиболее успешной в самом начале заболевания. Поэтому, как только были замечены первые симптомы, необходимо обратиться к врачу-инфекционисту. В первое время допускается лечение в домашних условиях путём приёма антибиотиков тетрациклинового или пенициллинового ряда. Курс и схема приёма рассчитывается индивидуально для каждого пациента.
Если инфекция не попала в кровь может длиться не более 10 дней, при осложнениях он продлится вплоть до нескольких месяцев.
В случае осложнения эритемы потребуются инъекции антибиотиками и антигистаминных препаратов. Часто на этом этапе рекомендуется терапия в режиме стационара. В особо тяжёлых случаях применяются глюкокортикоиды.
Самолечение крайне не рекомендуется, иначе есть риск развития осложнений. В случае с эритематозным поражение назначать лечение должен исключительно специалист.
После излечения от эритемы настоятельно рекомендуется диспансерное наблюдение на протяжении от полутора до трёх лет, в зависимости от течения болезни и осложнений. Периодически потребуется проходить исследование и проверять кровь на титр антител к боррелиям.
Фото
Фото ниже помогут лучше понять, как выглядит поражённая область кожи в результате укуса паразита, вызвавшего заболевания.
Итог
Блуждающая эритема – инфекционное заболевание, вызванное преимущественно укусом паразита. Возбудителем является боррелия, которой заразны иксодовые клещи. Поэтому не каждый укус клеща становится причиной развития заболевания. При обнаружении симптомов эритемы важно как можно скорее начать лечение, иначе есть риск развития серьёзных осложнений.
Мигрирующая эритема - причины, симптомы, диагностика и лечение
Мигрирующая эритема (хроническая мигрирующая эритема Афцелиуса-Липшютца) – кожное проявление первой стадии боррелиозной инфекции. Возникает в месте укуса заражённого боррелиозом клеща при проникновении возбудителя болезни в кожу со слюной насекомого. Отличительной особенностью эритемы является её постоянное увеличение в размерах с одновременным разрешением гиперемии в центре. Патология диагностируется после консультации врача-инфекциониста с учетом данных иммуноферментного анализа венозной крови на антитела к возбудителю. Лечение – антибиотикотерапия, иногда глюкокортикоиды и антигистаминные средства.
Общие сведения
Мигрирующая эритема – инфекционный дерматоз, возникающий при укусе клеща, который является передатчиком боррелиоза. Характеризуется высокой скоростью распространения и быстрым изменением границ патологического очага, что обуславливает использование слова «мигрирующая» в названии заболевания. Патология не имеет возрастных, расовых и гендерных особенностей. Природные очаги боррелиоза постоянно расширяются. Совсем недавно эндемичными территориями считались США, Австралия, островная Европа, Приморье и Сибирь, в настоящее время клещ встречается практически повсеместно. 80% случаев заболевания регистрируются летом.
Впервые «мигрирующий дерматит» неясной этиологии был описан А. Афцелиусом в 1908 году. Мигрирующей эритемой заболевание назвал Б. Липшютц в 1913 году. В качестве аллергической реакции кожи при болезни Лайма дерматологи рассматривают мигрирующую эритему, начиная с 70-80х годов прошлого века, после открытия боррелии и составления описания боррелиоза. В настоящее время связь между мигрирующей эритемой и боррелиозом практически не дискутируется, дерматоз считается ранним кожным маркером болезни Лайма. Актуальность проблемы связана с миграцией клещей, большим количеством заражённых боррелиозом особей в популяции, длительным периодом их активного существования (с мая по сентябрь), обитанием в лесных массивах, городских садах, парках и скверах.
Мигрирующая эритема
Причины мигрирующей эритемы
Возбудитель мигрирующей эритемы – боррелия, переносчиком которой является заражённый иксодовый клещ. Существуют природные очаги его обитания, клещ встречается в лесах, прибрежных зонах и парках, где насекомое обитает на стеблях цветов и трав. Заражение человека происходит в момент укуса, когда со слюной клещ впрыскивает в кровь боррелию. Продолжительность пребывания переносчика на коже не имеет значения, инфекционно-аллергический процесс начинает развиваться сразу после проникновения слюны с возбудителем в кровь пациента. Хозяевами боррелий являются домашние или дикие животные, клещ выступает только в роли пожизненного носителя, становясь переносчиком инфекции после укуса заражённого животного.
Укус клеща нарушает целостность кожных покровов. Часть боррелий остаётся в месте внедрения, остальные с током крови и лимфы разносятся ко всем органам и тканям, оседают в лимфатических узлах. Инфекционно-аллергическая эритема является патогномоничным проявлением дебюта болезни Лайма и образуется на коже в первые часы с момента заражения. Вслед за ней через месяц появляется полиорганная симптоматика. Следует отметить тот факт, что в 25% случаев мигрирующая эритема не развивается. Вероятно, это связано с особенностями функционирования иммунной системы организма, силой ответной реакции, количеством проникшего в кожу возбудителя и его вирулентностью.
Боррелия внедряется в кожу, по лимфатическим сосудам проникает в глубокие слои и вызывает воспаление, одновременно сенсибилизируя дерму. В процессе альтерации, экссудации и пролиферации участвуют клетки иммунной и гистиоцитарной системы кожи, лимфоциты и макрофаги. Они связывают боррелии, воспринимая их как чужеродные антигены. Одновременно происходит стимуляция клеточной пролиферации с замещением дефекта ткани в месте укуса клеща.
Сама эритема возникает в результате извращённой реакции расширения сосудов кожи, замедления кровотока и увеличения давления плазмы на стенки капилляров. В результате перечисленных процессов «выдавленная» из сосудов часть плазмы пропитывает дерму, которая отекает, приподнимая пятно над окружающей кожей. Вслед за плазмой в дерму мигрируют Т-лимфоциты сосудистого русла, которые контролируют чужеродное внедрение, ликвидируя оставшиеся боррелии. Эритема начинает разрешаться с центра. В зоне первичного повреждения воспаление стихает, а по краям продолжает расти эритематозный вал из Т-лимфоцитов и дермальных клеток. Именно так, центробежно, увеличиваются размеры эритемы.
Симптомы мигрирующей эритемы
Мигрирующая эритема является ключевым признаком, позволяющим установить наличие боррелиоза, поэтому ранняя диагностика этого заболевания чрезвычайно важна. Патологический процесс при возникновении мигрирующей эритемы имеет инкубационный период продолжительностью 32 дня и включает 3 клинические стадии развития: раннюю, диссеминированную и позднюю.
На ранней (местной, локализованной) стадии мигрирующей эритемы на коже появляется ярко-розовое или красное пятно с папулой или макулой в центре (в месте укуса). Пятно немного выпуклое, горячее на ощупь, имеет чёткие границы и быстро растёт. После увеличения до 5 сантиметров начинается разрешение элемента в центральной части, пятно приобретает кольцевидную форму. Возможны неприятные ощущения, реже – зуд, жжение и боль в зоне поражения. Иногда наблюдаются продромальные явления, безжелтушный гепатит и признаки поражения мозговых оболочек. Пятна сохраняются в течение 3-30 дней, а затем начинают шелушиться и «растворяются», оставляя небольшую гиперпигментацию по контуру. При подключении антибактериальной терапии на этом патологический процесс останавливается. При отсутствии лечения или недостаточной терапии наступает вторая стадия.
В диссеминированной стадии мигрирующей эритемы боррелии в большом количестве поступают в кровь из лимфоузлов. Эритема увеличивается в размерах. Происходит дополнительная сенсибилизация организма, отмечается снижение иммунитета. Появляются новые множественные уртикарные высыпания и вторичные кольцевидные элементы, возможна доброкачественная лимфоцитома кожи. Присоединяются температура и головная боль, нарастают слабость и бессонница, выявляются неврологические и кардиальные симптомы. Вторая стадия длится от 6 месяцев до 2 лет. При недостаточном иммунном ответе, некорректно рассчитанной дозе лекарственного препарата, высокой вирулентности и большом количестве боррелий заболевание переходит в третью стадию.
Хроническая (поздняя) стадия мигрирующей эритемы характеризуется развитием акродерматита и хронического Лайм-артрита. Наблюдается симметричное поражение суставов, сопровождающееся отеком, ограничением движений, локальной гиперемией и гипертермией. Мигрирующая эритема приобретает фиолетовый оттенок, истончается и атрофируется в центре, через кожу начинают просвечивать сосуды и подлежащие ткани. При этом пятно по-прежнему растёт, увеличиваясь в размерах, но локализуется уже не в месте укуса клеща, а рядом с суставами или на разгибательной поверхности конечностей. Стадия длится годами.
Диагностика мигрирующей эритемы
Быстрота и точность диагностики при мигрирующей эритеме важны для своевременного купирования процесса. Диагноз выставляется коллегиально врачом-дерматологом и врачом-инфекционистом на основании клинической картины и данных анамнеза. Для подтверждения проводят иммуноферментный анализ венозной крови, взятой через 21 день после укуса клеща (раньше антитела не различимы), на антитела к боррелиям. Применяют метод непрямой иммунофлуоресценции (РНИФ), иммуноблоттинг (сочетание электрофореза и ИФА или РИА). Реже используют иммунофлюорометрию и реакцию непрямой агглютинации.
Для исключения менингита и сочетанной инфекции проводят люмбальную пункцию с исследованием спинномозговой жидкости методом ПЦР и ИФА. Патоморфологическая картина неспецифична. Мигрирующую эритему дифференцируют с укусами пчёл и других насекомых, дерматитом, трихофитией, сифилитической розеолой, склеродермией, эритемой Дарье, мигрирующим миазом.
Лечение мигрирующей эритемы
Самолечение исключается. Лечение мигрирующей эритемы патогенетическое, проводится врачом-инфекционистом. Необходимость в местной терапии отсутствует. Во время инкубационного периода превентивно в амбулаторных условиях назначают цефалоспорины, антибиотики тетрациклинового и пенициллинового ряда. Аналогичную терапию продолжают на ранней стадии заболевания. Индивидуальную схему приёма антибактериальных препаратов рассчитывают для каждого пациента на килограмм веса. При возникновении осложнений или резистентности к проводимой терапии осуществляют инъекционное введение антибиотиков в сочетании с антигистаминными средствами. В тяжёлых случаях применяют глюкокортикоиды.
После купирования мигрирующей эритемы пациент обязан находиться на диспансерном наблюдении у врача инфекциониста в течение 1,5-3 лет (в зависимости от тяжести патологического процесса), периодически сдавая анализ крови на титр антител к боррелиям.
Профилактика и пргноз мигрирующей эритемы
Специфической профилактики боррелиоза не существует. Летом, в фазу активной жизнедеятельности клещей, нужно минимизировать риск попадания насекомых на кожу: помнить, что клещи живут в траве, использовать репелленты при выезде на природу, одеваться в светлые одежды, максимально закрывающие кожу от насекомых (длинные рукава, брюки с резинками, высокие сапоги, головные уборы), осматривать кожу по возвращении домой.
При укусе клеща не следует дожидаться развития мигрирующей эритемы. Необходимо снять насекомое с кожи, поместить в герметичный сосуд и сдать на анализ в СЭС. Нужно обратиться к инфекционисту, который может сделать инъекцию интерферона или (реже) назначить профилактический курс антибактериальной терапии. После получения результатов анализа решение о дальнейшем ведении пациента принимает специалист. Прогноз при своевременной диагностике и лечении благоприятный.
Мигрирующая эритема
Дерматоз инфекционного характера, который возникает на первых стадиях болезни Лайма. Кожное проявление размещается в зоне укуса клеща, который заражен боррелиозом. Возбудитель проникает в организм со слюной паукообразного. Эритема постоянно увеличивается по внешнему кругу, однако в центре сохраняется разрешение гиперемии. В диагностике и лечении принимают участие специалисты инфекционного и дерматологического профилей. Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, изучает анамнез, проводит физикальный осмотр и направляет пациента на дополнительные лабораторные и инструментальные обследования. Возможно выполнение иммуноферментного анализа, иммуноблоттинга, непрямой иммунофлюоресценции, иммунофлюорометрии, люмбальной пункции и полимеразной цепной реакции ликвора. Недуг лечат антигистаминными и антибактериальными (цефалоспорины, пенициллины, тетрациклины) препаратами, а при тяжелом течении – глюкокортикоидами. Медикаментозная схема определяется индивидуально. После исчезновения симптоматики, больной должен на протяжении 3 лет наблюдаться у доктора и сдавать кровь на анализ, выявляющий титры антител боррелий.
Причины мигрирующей эритемы
Инфекция передается с укусом зараженного иксодового клеща, в слюне которого содержатся боррелии. Насекомое является пожизненным носителем возбудителя, однако первичными хозяевами бореллий считают домашних и диких животных. Попадая в эпидермис, бактерии с током лимфы распространяются по организму и провоцируют воспалительный процесс. Со временем кожные сосуды расширяются, замедляется кровоток, увеличивается давление плазмы на капиллярные стенки и формируется эритема.
Симптомы мигрирующей эритемы
Данный инфекционный дерматоз сам по себе является специфическим признаком первой стадии болезни Лайма. Первые симптомы заболевания могут появиться лишь спустя месяц после заражения. Для раннего этапа характерно формирование выпуклого, горячего, красного пятна с папулой посередине и четкими границами. Со временем края внешнего круга расширяются. Когда пятно достигает пяти сантиметров, оно начинает разрешаться и становится кольцевидным. Редко кожное проявление сопровождается зудом, жжением либо болью в очаге поражения. У некоторых больных возможно появление безжелтушного гепатита, продромальных явлений и неврологической симптоматики. Дерматоз может сохраняться на протяжении месяца, и затем разрешается. Если на данной стадии уже проводится антибактериальная терапия, прогрессирование болезни Лайма останавливается.
Для диссеминированного этапа характерно снижение иммунных функций, увеличение эритемы в размерах, появление множественных уртикарных высыпаний и кольцевидных элементов. Также на данной стадии клиническая картина выражается повышенной температурой, головной болью, слабостью, бессонницей, неврологическими и кардиальными симптомами. Этот этап может продолжаться от полугода до двух лет.
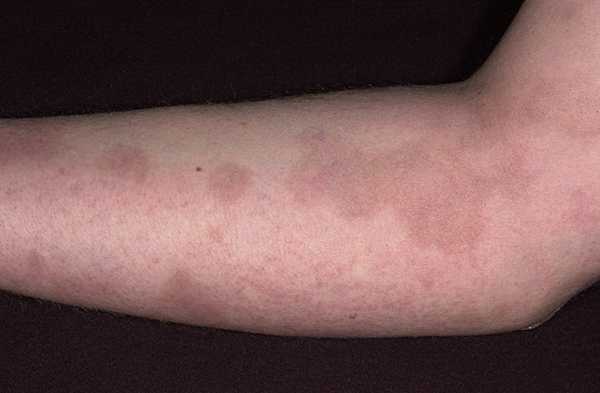
При хронической мигрирующей эритеме отмечаются акродерматит и хронический Лайм-артит. У пациента симметрично поражаются суставы, возникают отеки, локальная гиперемия и гипертермия. Движения в суставе ограничены. Эритема становится фиолетовой и тонкой, однако продолжает разрастаться в зонах суставов и на разгибательных поверхностях рук и ног. Данная стадия может протекать на протяжении долгих лет.
Диагностика мигрирующей эритемы
В диагностике и лечении принимают участие специалисты инфекционного и дерматологического профилей. Чтобы установить и подтвердить диагноз, врач анализирует клиническую картину, изучает анамнез, проводит физикальный осмотр и направляет пациента на дополнительные лабораторные и инструментальные обследования. Возможно выполнение иммуноферментного анализа, иммуноблоттинга, непрямой иммунофлюоресценции, иммунофлюорометрии, люмбальной пункции и полимеразной цепной реакции ликвора. Заболевание отличают от укуса пчелы, дерматита, трихофитией, сифилитической розеолы, склеродермии и мигрирующего миаза.
Лечение мигрирующей эритемы
Недуг лечат антигистаминными и антибактериальными (цефалоспорины, пенициллины, тетрациклины) препаратами, а при тяжелом течении – глюкокортикоидами. Медикаментозная схема определяется индивидуально. После исчезновения симптоматики, больной должен на протяжении 3 лет наблюдаться у доктора и сдавать кровь на анализ, выявляющий титры антител боррелий.
Профилактика мигрирующей эритемы
Специфические методы профилактики не разработаны. Во время пребывания на природе необходимо пользоваться репеллентами и надевать закрытую, светлую одежду.
Мигрирующая эритема: фото, причины, лечение
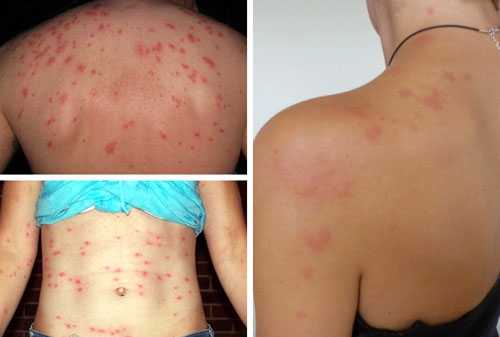
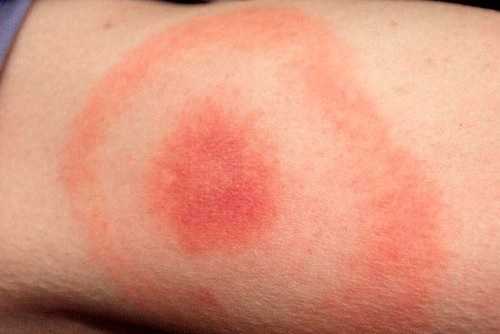 Мигрирующая эритема (см. фото) – одно из проявлений инфекционной болезни боррелиоза, передаваемой клещами. Симптомом является красное пятно на коже, которое увеличивается в размерах. Форма его круглая, с красным центром внутри и окружностью такого же цвета. Заболевание представляет серьезную опасность для человека.
Мигрирующая эритема (см. фото) – одно из проявлений инфекционной болезни боррелиоза, передаваемой клещами. Симптомом является красное пятно на коже, которое увеличивается в размерах. Форма его круглая, с красным центром внутри и окружностью такого же цвета. Заболевание представляет серьезную опасность для человека.
Боррелиоз
Мигрирующая эритема – кожный симптом заболевания, вызываемого бактериями боррелиями. Это его первая стадия. Пятна в форме мишени появляются вокруг укуса клеща, переносящего эту инфекцию. Регистрация 80% случаев заражения приходится на летний период. Однако активность длится с мая по сентябрь, поэтому в это время необходимо беречься, применяя защитную одежду и репелленты (см. Профилактика клещевого энцефалита).
В 1908 году Афцелиусом было описано заболевание «мигрирующий дерматит». В 1913 Липшютц назвал его эритемой. В 1970-80-х годах была открыта боррелия, и аллергическую реакцию в форме мишеневидных пятен признали следствием инфекционного заболевания – клещевого боррелиоза.
Распространено заболевание широко, причем очаги охватывают всё большие участки. Боррелиоз был опасен для жителей Америки, Австралии, Европы, России, в частности Приморья и Сибири. Однако площадь обитания иксодовых клещей-переносчиков постоянно растет.
Полезно узнать о возбудителе клещевого энцефалита и что происходит при укусе клеща.
Все об энцефалите: причины, разновидности, симптомы.
Проявления мигрирующей эритемы
Боррелия, вызывающая мигрирующую эритему, переносится иксодовыми клещами, в которых инфекция персистирует. Ареал их обитания – лесопарковые зоны, берега рек на травах, деревьях, выпасы крупного рогатого скота, овец, коз.
Инфекция передается с кровью зараженных животных иксодовым членистоногим. В организм человека боррелии проникают со слюной клеща. На месте укуса остается мишенеобразное пятно, являющееся следствием развития аллергической реакции и воспаления.
Большинство случаев инфицирования боррелиями проявляется мигрирующей эритемой через несколько часов. Четверть укушенных людей не жалуется на кожные проявления инфекции, у них возникают другие симптомы:
- повышение температуры;
- мышечная и головная боль;
- артралгия.
Мигрирующая эритема после укуса – результат притока к месту воспаления иммунных клеток – макрофагов, лимфоцитов из кровотока. Происходит синтез антител, развивается воспалительная реакция с выделением гистамина и других сосудорасширяющих веществ. Нарастает отечность, что способствует появлению пятна в виде мишени с красным центром и ободком.
Название мигрирующей эритемы связано с постепенным утиханием процесса в центре и усилением воспалительной реакции по периферии. Размер ободка пятна со временем увеличивается в длину, круг становится шире.
Сопутствующие симптомы заболевания
Помимо кожных проявлений боррелиоза, существуют и другие реакции организма на проникновения в него инфекции. Основные симптомы болезни:
- Опухание регионарных лимфоузлов рядом с местом укуса.
- Повышение температуры тела, слабость.
- Головная боль с менингеальными признаками.
- Артрит.
- Крапивница, зуд, шелушение кожи.
- Нарушения со стороны сердца.
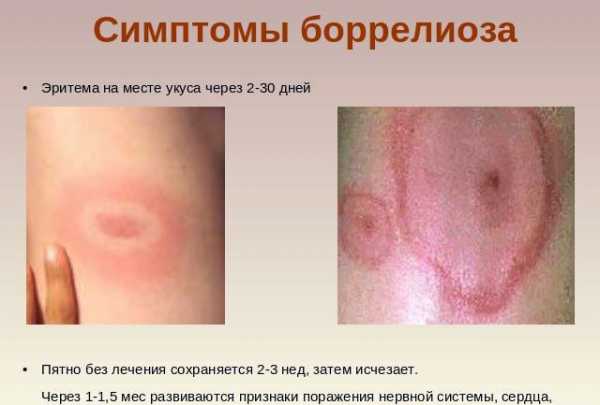 Эритематозные пятна увеличиваются в диаметре, центр становится бледным, так как воспаление вскоре проходит, однако по периферии процесс становится более интенсивным, ободок расширяется. Мишеневидное образование превращается в красное кольцо, которое постепенно примерно через несколько дней исчезает после шелушения и зуда.
Эритематозные пятна увеличиваются в диаметре, центр становится бледным, так как воспаление вскоре проходит, однако по периферии процесс становится более интенсивным, ободок расширяется. Мишеневидное образование превращается в красное кольцо, которое постепенно примерно через несколько дней исчезает после шелушения и зуда.
Существует три стадии Лайм-боррелиоза:
- Ранняя.
- Диссеминированная (распространенная).
- Поздняя (хроническая).
Ранняя стадия заболевания характеризуется кольцевидным пятном вокруг укуса клеща. Это место может зудеть вследствие развития воспалительной реакции.
По мере распространения бактериальной инфекции развивается диссеминирование. На второй стадии по лимфоузлам и крови нарастает аллергизация организма, появляется уртикарная сыпь, повышение температуры. Возникает головная боль, менингеальный симптом – ригидность затылочных мышц. Длительность этого периода – от полугода до двух лет.
Хроническая инфекция боррелиями проявляется дерматитом конечностей – появлением мелких высыпаний красного цвета. Лайм-артрит – один из симптомов поздней стадии боррелиоза, при котором опухают и болят суставы, где появляются мишеневидные пятна фиолетового цвета. Если болезнь перешла в эту стадию, она становится неизлечимой и длится много лет.
Диагностика
После укуса необходимо обратиться к врачу-инфекционисту. После извлечения клеща его доставляют в санэпидстанцию для определения наличия боррелий в нем (см. Диагностика клещевого энцефалита). Антитела начинают вырабатываться спустя 21 день с момента инфицирования, поэтому именно через это время необходимо сдавать анализы. Реакцию организма показывает исследование венозной крови методами РНИФ, РИА, ИФА, иммуноблот, иммунофлюориметрию, непрямую агглютинацию.
Для дифференциальной диагностики с менингитом применяют спинномозговую пункцию с целью извлечения ликвора для метода иммуноферментного анализа, полимеразно-цепной реакции. Исключают такие заболевания, как миаз, трихофития, сифилис, склеродермия, при которых также имеются красные кожные проявления, сходные с симптомами болезни Лайма.
Почему развивается воспаление лицевого нерва: симптомы и народные методы лечения заболевания.
Рекомендуется узнать, что такое вирусный энцефалит и как он развивается. Прогнозы для пациентов.
Все об инфекционных поражениях нервной системы: причины, признаки.
Лечение
Необходимо лечение против боррелий – возбудителей мигрирующей эритемы. Для этого инфекционист назначает антибиотики из группы цефалоспоринов, тетрациклинов (Доксициклин). Интерфероны помогают иммунитету справляться с уничтожением бактерий.
Чтобы снять зуд и воспалительную реакцию организма, применяют антигистаминные препараты: Цетрин, Эриус, Зодак. Для подавления артритов могут применяться глюкокортикоидные гормоны. Местное лечение мигрирующей эритемы противовоспалительными мазями (Акридерм, Тридерм, Фенистил) позволяет устранять зудящие высыпания крапивницы.
При своевременном лечении прогноз заболевания благоприятен. Однако боррелиозная инфекция может перейти в хроническую болезнь Лайма, если специфические антибиотики не были назначены вовремя.
Загрузка...Хроническая мигрирующая эритема - фото, симптомы и лечение
 Укус лесного клеща безболезненный, но его извлечение и последствия гораздо неприятнее.
Укус лесного клеща безболезненный, но его извлечение и последствия гораздо неприятнее.
Если кожа краснеет и пятно стремительно растет — это повод обратится за помощью к дерматологу.
Симптомы
Патология развивается после укуса насекомого (лесного клеща), который заносит в кровь боррелии — возбудители инфекционного дерматоза. У части заболевших может развиться не только эритема, но и менингит.
На месте укуса образуется круглое красное пятно, которое постепенно увеличивается в диаметре до 15-20 см. По мере разрастания очага, его центр незначительно пигментируется, при этом место поврежденной кожи (укус) может оставаться хорошо заметным. Край образования не шелушится и выглядит, как непрерывающаяся эритематозная кайма шириной 2-20 мм. Локация пятна в большинстве случаев — область под коленями, спина, подмышки, ягодицы.
Признаки заболевания редко влияют на общее состояние организма. В зависимости от места укуса может проявиться боль в мышечных тканях при движении, зуд. Если эритему не лечить, образование будет оставаться на коже длительное время (несколько месяцев), а затем разделиться на более мелкие сегменты и постепенно исчезнет не оставив на поверхности никаких изменений. Иммунитета к патологии не вырабатывается и возможно повторное заражение.
Примечание. Крайне редко мигрирующая эритема развивается не в виде кольца, а лентообразно при этом не прерываясь.
Зафиксированы случаи заражения ребенка от матери.
Методы диагностики. Как отличить патологии со схожей симптоматикой?
Для определения проблемы необходимо обратится к дерматологу или инфекционисту. Установить диагноз можно с помощью таких методик:
- Сбор анамнеза и визуальный осмотр. Важно знать, когда пациент был в лесу или парковой зоне (если контакт с насекомым остался не замеченным). Или же сколько времени прошло с момента укуса клеща.
- Серологический анализ цереброспинальной и синовиальной жидкостей, сыворотки крови для выявления антител спирохеты.
- Гистологическое исследование (количество лаброцитов, лимфоцитов, эозинофилов).
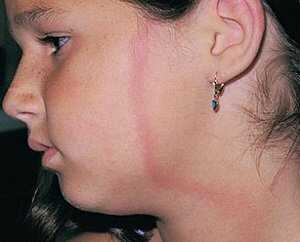 Если в процессе протекания болезни зафиксированы нарушения функционирования центральной нервной системы (осложнение в виде полиневрита), то дополнительно назначают консультирование у невропатолога.
Если в процессе протекания болезни зафиксированы нарушения функционирования центральной нервной системы (осложнение в виде полиневрита), то дополнительно назначают консультирование у невропатолога.
Дифференциальная диагностика важна для определения выбора лечения, ведь терапия будет разной при болезнях со схожей симптоматикой:
- Исключение укусов насекомых (пчел, ос, пауков): особенность эритемы после подобных укусов в ее немедленном проявлении, ярком покраснении с выраженной отечностью мягких тканей вокруг. Болезненные ощущения, жжение и зуд также хорошо заметны, но все симптомы стремительно проходят, если нет склонности к аллергии.
- Эритема Дарье проявляется в виде множественных округлых пятен красноватого оттенка. В середине образования значительно светлее, а по краям выступают над поверхностью, отечны и имеют насыщенный цвет. Также можно отметить отсутствие укуса — целостность покрова не нарушена, новые пятна возле старых высыпаний не появляются. Гистология покажет, что кожный инфильтрат при мигрирующей эритеме имеет в своем составе повышенное количество лаброцитов — такие результаты опровергают центробежную эритему Дарье.
- Линеарный мигрирующий миаз — заражение червями-нематодами или личинками овода, которые проникая под поверхность кожи передвигаются под ней. Скорость передвижение — 2-3 см в день, паразита можно убрать в конце образовавшегося хода. Кожа отечная — это не характерно для мигрирующей эритемы.
Медики отмечают, что параллельно с мигрирующей эритемой может развиться доброкачественное образование лимфоидной ткани — лимфаденоз Бефверстеда. Эта опухоль возникает как результат реакции на укус лесного клеща.
Медикаментозное и вспомогательное лечение
Мигрирующая эритема проходит без специфической терапии за несколько месяцев, но для ускорения процесса используют различные препараты, гимнастику и диету с исключением аллергенных продуктов.
Медицинское решение проблемы заключается в приеме таких групп средств:
- Антибиотики.
- Кортикостероиды (для наружного применения).
- Ангиопротекторы.
- Дезагреганты.
- Адаптогены.
Диетическое питание в период лечения заключается в изъятии аллергенов из пищевого рациона пациента. Также показаны физиотерапевтические процедуры и гимнастика для улучшения кровотока. Значительных физических нагрузок лучше избегать.
Рецидивы хронической формы эритемы Афцелиуса-Липшютца могут быть вызваны ослаблением иммунной системы, ушибами, переохлаждением, перегреванием или вредными привычками.
Профилактика укусов клещей — основная мера безопасности
! Другие виды эритем
Специфических профилактических мер против мигрирующей эритемы не существует. Собираясь на природу, нужно принять меры предосторожности, чтобы избежать укуса клеща, а именно:
- Надеть одежду с длинными рукавами и высоким воротником.
- Обязателен головной убор.
- Стоит отдать предпочтение длинным брюкам, закрывающим ноги полностью.
- Использовать аптечные средства против насекомых.
После прогулки в лесу или парке необходимо осмотреть кожу при хорошем освещении. Особое внимание уделить поверхности под волосяным покровом, складкам, впадинам.
Если укуса клеща не удалось избежать, необходимо обратится к врачу или избавиться от насекомого самостоятельно: обработать кожу антисептическим средством, захватить клеща пинцетом и выкручивающими движениями удалить его. Тянуть насекомое нельзя, иначе его голова останется под кожей и рана будет гнить.
В случае, если после контакта с клещом место укуса причиняет дискомфорт и не заживает, наблюдается ухудшение общего самочувствия — необходимо обратится за помощью в медицинское учреждение.
Хроническая мигрирующая эритема редко причиняет другие неудобства помимо косметического дефекта. Столкнувшись с проблемой нужно обратиться в медучреждение для диагностики и исключения других, более опасных болезней, которые может спровоцировать укус насекомого.
Мигрирующая эритема - лечение, симптомы, причины
Мигрирующая эритема представляет собой хроническое инфекционное заболевание, бактериального или вирусного происхождения, поражающее кожные покровы.
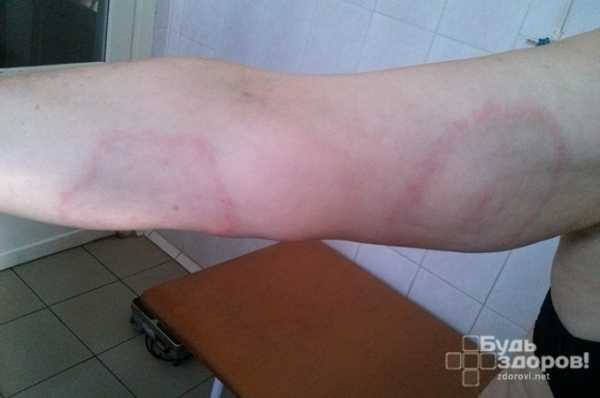
Причины заболевания
Причину этого заболевания часто довольно сложно установить, но в большинстве случаев ею являются укусы клещей иксодового типа. Путь передачи инфекции человеку трансмиссивный, инфекция передается со слюной зараженного клеща при его присасывании. Происходит заражение в основном в теплое время года (весенне-летний период) при прогулках за городом, в зонах отдыха и садовых участках, в лесной местности. Если своевременно не обратиться к врачу и не начать лечение, мигрирующая эритема может приобрести затяжной характер течения и привести к серьезным осложнениям. При хронической стадии, заболевание передается через кровь, во время беременности инфицированная мать может заразить своего будущего ребенка.
Симптомы мигрирующей эритемы
Симптомы мигрирующей эритемы появляются в течение 3-5 дней после укуса насекомого в виде небольшого, 1-2 см в диаметре, плоского покраснения кожи округлой формы (макулы) либо небольшой, до 1 см припухлости (папулы). Покраснение постепенно может увеличиться до 20 и более сантиметров, при этом центральная часть становится более бледной. Кроме округлой, очаг поражения может иметь и лентообразную форму с воспаленной каймой, которая при последующем увеличении размеров эритемы может проходить через грудную клетку, шею, лицо. Кольцевидная и лентообразная форма мигрирующей эритемы характеризуется ярко-красной внешней границей образования, но в некоторых случаях наблюдается равномерный красный цвет на всем участке поражения, также возможны появления везикул и участков некроза. Иногда больные испытывают неприятные ощущения в области локализации заболевания – резкую боль, сильный зуд и жжение.
Хроническая мигрирующая эритема
Возбудителем хронической мигрирующей эритемы или, как ее еще называют, болезни Лайма, или системного клещевого боррелиоза является переносимая клещами спирохета Borrelia burgdorferi. Клиническое проявление болезни можно условно поделить на три стадии:
- Локализованная стадия, может продолжаться от 3 до 40 дней, обычно проявляется кольцевидной эритемой вокруг места укуса клеща, поражение распространяется от центра к периферии и может иметь размеры от 2 до 20 см в диаметре. Иногда возможны проявления поражения кожи в виде крапивницы или диффузной эритемы. Наиболее часто болезнь Лайма локализуется в области грудной клетки, на голове и шее. Симптомами мигрирующей эритемы при этой стадии являются: головная боль, слабость, тошнота, рвота, увеличение лимфатических узлов, тяжелый оттек и зуд в зоне эритемы, инфильтраты и гиперестезия;
- Диссеминированная стадия, может проявляться в период с 3 по 21 неделю, для нее характерно возникновение таких осложнений как, миалгия, артриты, мигрирующая артралгия, неврит лицевого нерва и острый менингит, в редких случаях перикардит и миокардит;
- Стадия поздних проявлений, может длиться от нескольких месяцев до 10 и более лет. В этот период развивается хронический менингит, энцефаломиелит, полирадикулит, периферическая нейропатия.
Диагноз болезни Лайма основывается в основном по клинической картине при наличии хронической мигрирующей эритемы, серодиагностика в этом случае необходима только для подтверждения диагноза. Если эритема отсутствует, необходим полный сбор анамнеза при укусе клеща и проведение серологических тестов на наличие антител. Также широко применяется твердофазный иммуноферментный анализ, его рекомендуется делать не раньше трех недель после укуса клеща, так как при более раннем сроке антитела в крови не обнаружатся.
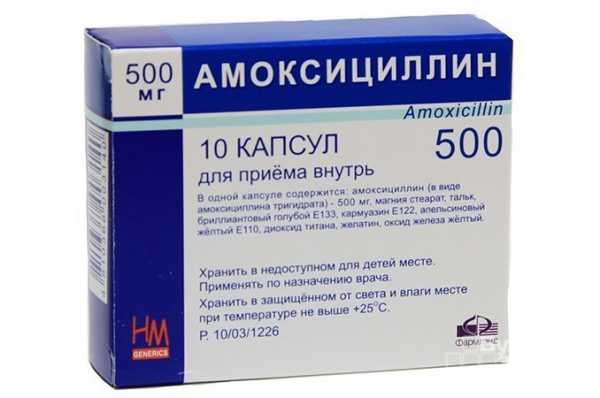
Лечение мигрирующей эритемы
Наиболее успешным является лечение мигрирующей эритемы на ранних стадиях заболевания. Лечение начинается только после прохождения полного обследования и проводится под контролем врачей. На начальной стадии заболевания взрослым и детям старше восьми лет прописывают амоксициллин либо доксициклин. Курс лечения длится обычно 2-3 недели, при необходимости назначается повторно. При поздних проявлениях мигрирующей эритемы и наличии осложнений назначают инъекции цефтриаксона и бензилпенициллина, лечение проходит в условиях стационара в течение 2-х недель. Ни в коем случае не пытайтесь лечить заболевание самостоятельно.
Для профилактики мигрирующей эритемы необходимо в период активности клещей, находясь в лесной местности, в зонах отдыха, использовать средства индивидуальной защиты – различные репелленты для отпугивания насекомых, а также специальные противоклещевых костюмы. После прогулок не забывайте тщательно осмотреть себя и своего ребенка для выявления клещей.
Мигрирующая эритема - Медицинский справочник
Мигрирующая эритемаМигрирующая эритема (хроническая мигрирующая эритема Афцелиуса-Липшютца) – кожное проявление первой стадии боррелиозной инфекции. Возникает в месте укуса заражённого боррелиозом клеща при проникновении возбудителя болезни в кожу со слюной насекомого. Отличительной особенностью эритемы является её постоянное увеличение в размерах с одновременным разрешением гиперемии в центре. Патология диагностируется после консультации врача-инфекциониста с учетом данных иммуноферментного анализа венозной крови на антитела к возбудителю. Лечение – антибиотикотерапия, иногда глюкокортикоиды и антигистаминные средства.
Общие сведения
Мигрирующая эритема – инфекционный дерматоз, возникающий при укусе клеща, который является передатчиком боррелиоза. Характеризуется высокой скоростью распространения и быстрым изменением границ патологического очага, что обуславливает использование слова «мигрирующая» в названии заболевания. Патология не имеет возрастных, расовых и гендерных особенностей. Природные очаги боррелиоза постоянно расширяются. Совсем недавно эндемичными территориями считались США, Австралия, островная Европа, Приморье и Сибирь, в настоящее время клещ встречается практически повсеместно. 80% случаев заболевания регистрируются летом.
Впервые «мигрирующий дерматит» неясной этиологии был описан А. Афцелиусом в 1908 году. Мигрирующей эритемой заболевание назвал Б. Липшютц в 1913 году. В качестве аллергической реакции кожи при болезни Лайма дерматологи рассматривают мигрирующую эритему, начиная с 70-80х годов прошлого века, после открытия боррелии и составления описания боррелиоза. В настоящее время связь между мигрирующей эритемой и боррелиозом практически не дискутируется, дерматоз считается ранним кожным маркером болезни Лайма. Актуальность проблемы связана с миграцией клещей, большим количеством заражённых боррелиозом особей в популяции, длительным периодом их активного существования (с мая по сентябрь), обитанием в лесных массивах, городских садах, парках и скверах.
Причины мигрирующей эритемы
Возбудитель мигрирующей эритемы – боррелия, переносчиком которой является заражённый иксодовый клещ. Существуют природные очаги его обитания, клещ встречается в лесах, прибрежных зонах и парках, где насекомое обитает на стеблях цветов и трав. Заражение человека происходит в момент укуса, когда со слюной клещ впрыскивает в кровь боррелию. Продолжительность пребывания переносчика на коже не имеет значения, инфекционно-аллергический процесс начинает развиваться сразу после проникновения слюны с возбудителем в кровь пациента. Хозяевами боррелий являются домашние или дикие животные, клещ выступает только в роли пожизненного носителя, становясь переносчиком инфекции после укуса заражённого животного.
Укус клеща нарушает целостность кожных покровов. Часть боррелий остаётся в месте внедрения, остальные с током крови и лимфы разносятся ко всем органам и тканям, оседают в лимфатических узлах. Инфекционно-аллергическая эритема является патогномоничным проявлением дебюта болезни Лайма и образуется на коже в первые часы с момента заражения. Вслед за ней через месяц появляется полиорганная симптоматика. Следует отметить тот факт, что в 25% случаев мигрирующая эритема не развивается. Вероятно, это связано с особенностями функционирования иммунной системы организма, силой ответной реакции, количеством проникшего в кожу возбудителя и его вирулентностью.
Боррелия внедряется в кожу, по лимфатическим сосудам проникает в глубокие слои и вызывает воспаление, одновременно сенсибилизируя дерму. В процессе альтерации, экссудации и пролиферации участвуют клетки иммунной и гистиоцитарной системы кожи, лимфоциты и макрофаги. Они связывают боррелии, воспринимая их как чужеродные антигены. Одновременно происходит стимуляция клеточной пролиферации с замещением дефекта ткани в месте укуса клеща.
Сама эритема возникает в результате извращённой реакции расширения сосудов кожи, замедления кровотока и увеличения давления плазмы на стенки капилляров. В результате перечисленных процессов «выдавленная» из сосудов часть плазмы пропитывает дерму, которая отекает, приподнимая пятно над окружающей кожей. Вслед за плазмой в дерму мигрируют Т-лимфоциты сосудистого русла, которые контролируют чужеродное внедрение, ликвидируя оставшиеся боррелии. Эритема начинает разрешаться с центра. В зоне первичного повреждения воспаление стихает, а по краям продолжает расти эритематозный вал из Т-лимфоцитов и дермальных клеток. Именно так, центробежно, увеличиваются размеры эритемы.
Симптомы мигрирующей эритемы
Мигрирующая эритема является ключевым признаком, позволяющим установить наличие боррелиоза, поэтому ранняя диагностика этого заболевания чрезвычайно важна. Патологический процесс при возникновении мигрирующей эритемы имеет инкубационный период продолжительностью 32 дня и включает 3 клинические стадии развития: раннюю, диссеминированную и позднюю.
На ранней (местной, локализованной) стадии мигрирующей эритемы на коже появляется ярко-розовое или красное пятно с папулой или макулой в центре (в месте укуса). Пятно немного выпуклое, горячее на ощупь, имеет чёткие границы и быстро растёт. После увеличения до 5 сантиметров начинается разрешение элемента в центральной части, пятно приобретает кольцевидную форму. Возможны неприятные ощущения, реже – зуд, жжение и боль в зоне поражения. Иногда наблюдаются продромальные явления, безжелтушный гепатит и признаки поражения мозговых оболочек. Пятна сохраняются в течение 3-30 дней, а затем начинают шелушиться и «растворяются», оставляя небольшую гиперпигментацию по контуру. При подключении антибактериальной терапии на этом патологический процесс останавливается. При отсутствии лечения или недостаточной терапии наступает вторая стадия.
В диссеминированной стадии мигрирующей эритемы боррелии в большом количестве поступают в кровь из лимфоузлов. Эритема увеличивается в размерах. Происходит дополнительная сенсибилизация организма, отмечается снижение иммунитета. Появляются новые множественные уртикарные высыпания и вторичные кольцевидные элементы, возможна доброкачественная лимфоцитома кожи. Присоединяются температура и головная боль, нарастают слабость и бессонница, выявляются неврологические и кардиальные симптомы. Вторая стадия длится от 6 месяцев до 2 лет. При недостаточном иммунном ответе, некорректно рассчитанной дозе лекарственного препарата, высокой вирулентности и большом количестве боррелий заболевание переходит в третью стадию.
Хроническая (поздняя) стадия мигрирующей эритемы характеризуется развитием акродерматита и хронического Лайм-артрита. Наблюдается симметричное поражение суставов, сопровождающееся отеком, ограничением движений, локальной гиперемией и гипертермией. Мигрирующая эритема приобретает фиолетовый оттенок, истончается и атрофируется в центре, через кожу начинают просвечивать сосуды и подлежащие ткани. При этом пятно по-прежнему растёт, увеличиваясь в размерах, но локализуется уже не в месте укуса клеща, а рядом с суставами или на разгибательной поверхности конечностей. Стадия длится годами.
Диагностика мигрирующей эритемы
Быстрота и точность диагностики при мигрирующей эритеме важны для своевременного купирования процесса. Диагноз выставляется коллегиально врачом-дерматологом и врачом-инфекционистом на основании клинической картины и данных анамнеза. Для подтверждения проводят иммуноферментный анализ венозной крови, взятой через 21 день после укуса клеща (раньше антитела не различимы), на антитела к боррелиям. Применяют метод непрямой иммунофлуоресценции (РНИФ), иммуноблоттинг (сочетание электрофореза и ИФА или РИА). Реже используют иммунофлюорометрию и реакцию непрямой агглютинации.
Для исключения менингита и сочетанной инфекции проводят люмбальную пункцию с исследованием спинномозговой жидкости методом ПЦР и ИФА. Патоморфологическая картина неспецифична. Мигрирующую эритему дифференцируют с укусами пчёл и других насекомых, дерматитом, трихофитией, сифилитической розеолой, склеродермией, эритемой Дарье, мигрирующим миазом.
Лечение мигрирующей эритемы
Самолечение исключается. Лечение мигрирующей эритемы патогенетическое, проводится врачом-инфекционистом. Необходимость в местной терапии отсутствует. Во время инкубационного периода превентивно в амбулаторных условиях назначают цефалоспорины, антибиотики тетрациклинового и пенициллинового ряда. Аналогичную терапию продолжают на ранней стадии заболевания. Индивидуальную схему приёма антибактериальных препаратов рассчитывают для каждого пациента на килограмм веса. При возникновении осложнений или резистентности к проводимой терапии осуществляют инъекционное введение антибиотиков в сочетании с антигистаминными средствами. В тяжёлых случаях применяют глюкокортикоиды.
После купирования мигрирующей эритемы пациент обязан находиться на диспансерном наблюдении у врача инфекциониста в течение 1,5-3 лет (в зависимости от тяжести патологического процесса), периодически сдавая анализ крови на титр антител к боррелиям.
Профилактика и пргноз мигрирующей эритемы
Специфической профилактики боррелиоза не существует. Летом, в фазу активной жизнедеятельности клещей, нужно минимизировать риск попадания насекомых на кожу: помнить, что клещи живут в траве, использовать репелленты при выезде на природу, одеваться в светлые одежды, максимально закрывающие кожу от насекомых (длинные рукава, брюки с резинками, высокие сапоги, головные уборы), осматривать кожу по возвращении домой.
При укусе клеща не следует дожидаться развития мигрирующей эритемы. Необходимо снять насекомое с кожи, поместить в герметичный сосуд и сдать на анализ в СЭС. Нужно обратиться к инфекционисту, который может сделать инъекцию интерферона или (реже) назначить профилактический курс антибактериальной терапии. После получения результатов анализа решение о дальнейшем ведении пациента принимает специалист. Прогноз при своевременной диагностике и лечении благоприятный.
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Эритема извилистая ползучая Гаммела - Клинические рекомендации
Встречается у пациентов в возрасте 40–60 лет,
По данным некоторых авторов,
Очаги пораженной кожи представлены симметрично расположеными концентрическими эритематозными шелушащимися высыпаниями причудливых очертаний в виде гирлянд,
Очаги эритемы мигрируют,
При установлении диагноза основываются на типичной клинической картине,
На фоне лечения основного заболевания высыпания на коже обычно регрессируют или наблюдается значительное улучшение
Мигрирующая эритема | Эритема
Хроническая мигрирующая эритема — это инфекционное заболевание, течение которого характеризуется поражением кожи пациента. Инфекция попадает в организм после укуса клеща.
Опасность данного вида эритемы заключается в том, что она в течение длительного времени может протекать без видимых симптомов, в то время как возбудитель заболевания будет находиться в кровеносной системе пациента и вредить его здоровью.
Стадии мигрирующей эритемы
Различают три стадии заболевания:
1. Через некоторое время после укуса клеща кожа в этом месте краснеет и отекает. Размер очага поражения небольшой (до 5 сантиметров).
2. Пятно начинает увеличиваться, его размер может достигать 15 сантиметров и более. При осмотре очага поражения видно, что его центральная часть слабо пигментирована.
3. Третья стадия может иметь два исхода. Либо пациент выздоравливает, либо развиваются осложнения, вплоть до поражения ЦНС.
Фото, симптомы
Мигрирующая эритема начинает проявляться клинически спустя 1-3 недели после укуса клеща. Вначале появляется небольшое красное пятно с ровными краями. Оно гладкое, не шелушится, не возвышается над поверхностью кожи.
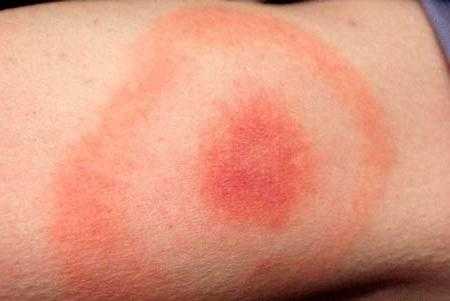
Затем пятно начинает разрастаться, его внутренняя часть бледнеет. В центре пятна становится отчетливо видно место укуса. Чаще всего общее состояние пациента остается в пределах нормы, лишь иногда наблюдаются жалобы на мышечные боли и упадок сил.
При мигрирующей эритеме пятна могут образовываться на нижних конечностях (бедра, ягодицы, подколенные ямки), туловище, в подмышечных впадинах. Иногда пятно разрастается и поражает большие участки тела.
Лечение мигрирующей эритемы
Лучше всего начинать терапию на ранних стадиях мигрирующей эритемы. Лечение назначает врач, после проведения полного обследования пациента и исключения схожих по симптомам заболеваний.
На начальной стадии назначают антибиотики. Продолжительность курса лечения составляет 14-21 день. При необходимости его можно повторить.
Если заболевание запущено или возникают осложнения, то пациента помещают в стационар и назначают инъекции бензилпенициллина и цефтриаксона. Продолжительность курса лечения составляет 14 дней.
Помимо антибиотиков для лечения мигрирующей эритемы используют ангиопротекторы и кортикостероидные средства. В ряде случаев показано назначение сосудоукрепляющих средств и тромболитиков. Непрерывное и своевременно начатое лечение заболевания приводит к выздоровлению пациента и устраняет риск развития рецидивов. Самолечение при мигрирующей эритеме недопустимо!
В профилактических целях необходимо соблюдать правила безопасности и использовать средства защиты в парках, лесах, зонах отдыха в период, когда клещи наиболее активны. После возвращения домой необходимо обязательно проводить самоосмотр на предмет обнаружения клещей.
Многоформная эритема: симптомы, диагностика, лечение, фото.
Многоформная эритема определение:
Многоформная эритема (МЭ) – острая иммуноопосредованная воспалительная реакция кожи и, в ряде случаев, слизистых оболочек на различные стимулы, характеризующаяся мишеневидными очагами поражения с периферической локализацией, склонная к рецидивированию и саморазрешению.
Этиология и эпидемиология эритемы:
В большинстве случаев развитие МЭ связано с герпетической инфекцией; также возможно развитие заболевания под влиянием вирусов гепатитов В и С, Эпштейна-Барра, аденовирусов, Mycoplasma pneumonia, бактериальных и грибковых микроорганизмов.
Причинами заболевания могут являться прием лекарственных препаратов (сульфаниламиды, пенициллины, барбитураты, аллопуринол, фенилбутазон), системные заболевания (саркоидоз, узелковый периартериит, гранулематоз Вегенера, лимфома, лейкоз).
МЭ наблюдается у пациентов всех возрастов, но чаще – у подростков и молодых людей. Среди больных преобладают мужчины (соотношение мужчин и женщин составляет 3:2). Примерно в 30% случаев заболевание рецидивирует. В детском возрасте встречается нечасто (20% случаев).
Классификация многоформной эритемы
Общепринятой классификации МЭ не существует.
Симптомы мнооформной эритемы
В зависимости от выраженности клинических проявлений выделяют две формы МЭ:
- легкую, при которой отсутствует поражение слизистых оболочек, общее состояние больного не нарушено;
- тяжелую, характеризующуюся распространенными кожными высыпаниями, поражением слизистых оболочек, общим недомоганием.
Клиническая картина МЭ характеризуется острым началом. Заболевание часто начинается с продромальных явлений (повышение температуры тела, недомогание, боли в мышцах и суставах, боль в горле).
После продромального периода толчкообразно (в течение 10–15 суток и более) появляются полиморфные высыпания на коже – эритемы, папулы, пузырьки. Для МЭ характерны мишеневидные очаги менее 3 см в диаметре с четко очерченными краями, в структуре которых выделяют три различные зоны: центральный диск темной эритемы или пурпуры, который может стать некротическим или трансформироваться в плотную везикулу; кольцо пальпируемого бледного отечного участка; наружное кольцо эритемы. Встречаются и атипичные очаги поражения.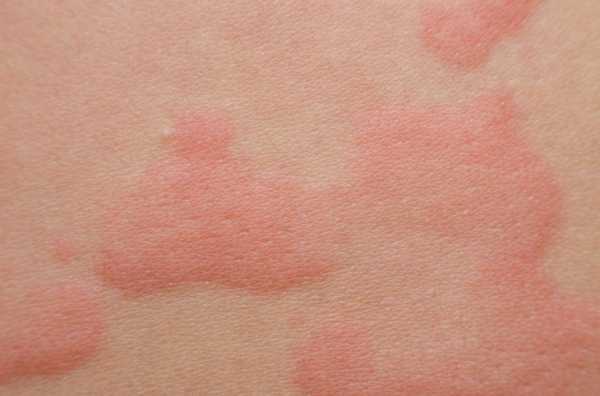
Первичными морфологическими элементами при МЭ являются гиперемические пятна (эритемы), папулы и пузырьки. Папулы округлой формы с четкими границами, величиной от 0,3 до 1,5 см, красно-синюшного цвета, плоские, плотные при пальпации, склонные к центробежному росту с западением центральной части. По периферии папул образуется отечный валик, а центр элемента, постепенно западая, приобретает цианотичный оттенок (симптом «мишени», или «радужной оболочки», или «бычьего глаза»). Субъективно высыпания сопровождаются зудом. Патологические элементы склонны к слиянию с образованием гирлянд и дуг. Пузырьки округлой формы, небольшие, плоские, имеют толстую покрышку, наполнены опалесцирующей жидкостью, расположены, как правило, в центре папул.
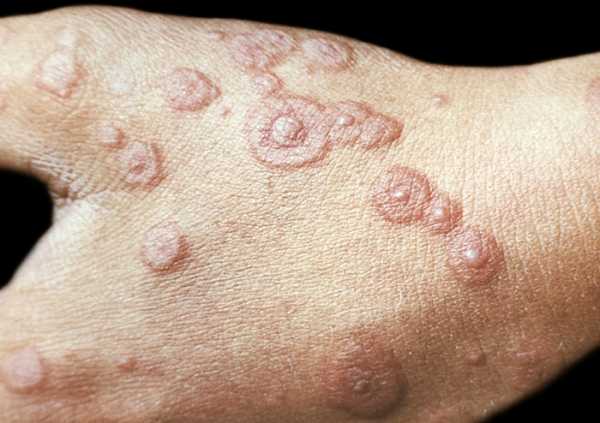
Симптом «мишени»
Вторичными морфологическими элементами при МЭ являются эрозии, корки, чешуйки, гиперпигментные пятна, не имеющие клинических особенностей.
На слизистых оболочках могут образовываться пузыри, которые вскрываются с образованием болезненных эрозий.
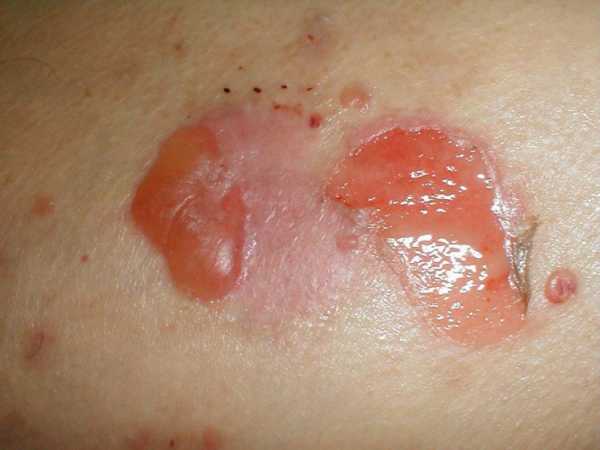
Эрозии
Высыпания обычно появляются внезапно, располагаются чаще по периферии, симметрично на коже тыльной поверхности стоп и кистей, разгибательных поверхностях предплечий и голеней, красной кайме губ с образованием корочек, слизистой оболочке полости рта. Поражение глаз и гениталий наблюдается реже.
Разрешение высыпаний продолжается в течение 2–3 недель, не оставляя рубцов. Пигментные пятна, появляющиеся на месте бывших папул, отличаются желтовато-коричневой окраской.
поствоспалительные пятна
Диагностика многоформной эритемы
Диагностика типичной МЭ основывается на данных анамнеза заболевания и характерной клинической картине. Отклонения в лабораторных показателях – повышение СОЭ, умеренный лейкоцитоз наблюдаются при тяжелом течении заболевания.
В случае затруднений в диагностике проводят гистологическое исследование биоптата кожи. При гистологическом исследовании наблюдаются отек сосочкового слоя, инфильтрация дермы различной интенсивности. Инфильтрат состоит из лимфоцитов, нейтрофилов и эозинофилов. В базальных клетках эпидермиса наблюдается вакуольная дистрофия. В некоторых участках клетки инфильтрата могут проникать в эпидермис и в результате спонгиоза образовывать внутриэпидермальные пузырьки. Вакуольная дистрофия и выраженный отек сосочкового слоя дермы могут приводить к образованию субэпидермальных пузырей.
Дифференциальная диагностика эритемы
Дифференциальную диагностику МЭ необходимо проводить с узловатой эритемой, кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, синдромом Свита, пузырными дерматозами, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, эрозивной формой красного плоского лишая.
Лечение многоформной эритемы
Цели лечения
- уменьшение тяжести общеинфекционных симптомов и высыпаний;
- сокращение срока госпитализации;
- предупреждение возможных осложнений.
Показания для госпитализации
- тяжелое течение МЭ;
- отсутствие эффекта от амбулаторного лечения.
Методы лечения многоформной эритемы
Наружная терапия:
Растворы анилиновых красителей (метиленовый синий, фукорцин, бриллиантовый зеленый) применяются для обработки эрозий.
Глюкокортикостероидные препараты:
- метилпреднизолона ацепонат 0,1%, крем
- гидрокортизона бутират 0,1%
- бетаметазона валерат 0,1% 2
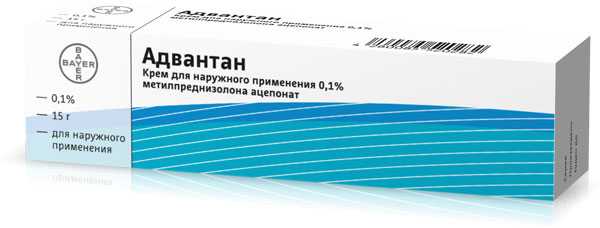
Комбинированные глюкокортикостероидные препараты + антибактериальные препараты:
- бетаметазона валерат + гентамицина сульфат
Системная терапия
При вторичном инфицировании или ассоциации МЭ с Mycoplasma pneumoniae показаны системные антибактериальные препараты:
- эритромицин, таблетки 0,5–1,0 г перорально 3 раза в сутки в течение 2 недель.
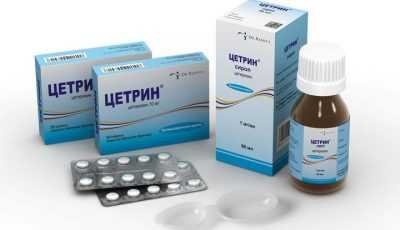
Антигистаминные препараты:
- хлоропирамин 25 мг
- мебгидролин 0,1 г
- хифенадин 20–50 мг
- клемастин 1 мг
- диметинден 4 мг
- лоратадин 10 мг
- цетиризин 10 мг
- левоцетиризин 5 мг
Глюкокортикостероидные препараты системного действия назначаются при тяжелой форме МЭ:
- преднизолон 30–50 мг
- дексаметазон 4–8 мг
При регрессе высыпаний дозу глюкокортикостероидных препаратов постепенно снижают до полной отмены.
При ассоциации МЭ с вирусом простого герпеса назначают один из противовирусных препаратов:
- ацикловир 200 мг
- валацикловир 500 мг
- фамцикловир 250 мг

В случае торпидного течения МЭ рекомендуется профилактическое, противорецидивное, превентивное лечение: ацикловир 400 мг перорально 2 раза в сутки длительными курсами.
У больных МЭ без ассоциации с инфекцией простого герпеса возможно использование дапсона 100–150 мг в день , гидроксихлорохина 200- 400 мг в день (D) или азатиоприна 100–150 мг в день
Особые ситуации
Лечение детей
У детей раннего детского возраста с обширными поражениями слизистой полости рта необходимо обеспечить достаточное поступление жидкости в организм, проводить инфузионную терапию.
Требования к результатам лечения
- клиническое выздоровление;
- предупреждение развития рецидивов.
Профилактика многоформной эритемы
Курсовой прием противовирусных препаратов, особенно в весенний период, снижает вероятность рецидивов МЭ, обусловленных вирусом простого герпеса.
ЕСЛИ У ВАС ВОЗНИКЛИ ВОПРОСЫ ПО ДАННОМУ ЗАБОЛЕВАНИЮ, ТО СВЯЖИТЕСЬ С ВРАЧОМ ДЕРМАТОВЕНЕРОЛОГОМ АДАЕВЫМ Х.М:
WHATSAPP 8 989 933 87 34
EMAIL: [email protected]
INSTAGRAM @DERMATOLOG_95
Поделиться новостью в соцсетях
« Предыдущая запись Следующая запись »