Эклампсия это что
причины, симптомы, диагностика и лечение
Эклампсия – это наиболее тяжелая, критическая форма гестоза, протекающая с судорожным синдромом, потерей сознания, развитием постэклампсической комы. Опасность эклампсии заключается в высокой вероятности тяжелых осложнений у беременной: кровоизлияния в мозг, отека легких, преждевременной отслойки плаценты, почечной и печеночной недостаточности, а также гибели плода. Диагностика эклампсии основывается на клинической картине и лабораторных данных. Лечение эклампсии направлено на создание покоя, купирование судорог, восстановление и поддержание жизненно-важных функций. При эклампсии показано скорейшее родоразрешение беременной.
Общие сведения
Клиническая гинекология и акушерство расценивает эклампсию как крайнюю степень тяжело протекающего гестоза. Судороги, угнетение сознания и коматозное состояние при эклампсии развиваются стремительно, что и обусловило название данной патологии, в переводе с греческого означающей «вспышка, подобная молнии». Реже встречается бессудорожная форма эклампсии, которая сопровождается кровоизлиянием в мозг.
Эклампсия развивается в 1-1,5% случаев всех поздних токсикозов беременности (гестозов). В большинстве случаев эклампсии предшествуют другие клинические формы токсикоза – водянка, нефропатия и преэклампсия, которые могут сменять друг друга постепенно или довольно быстро. Эклампсия чаще развивается в течение второй половины беременности (в 68-75% случаев), реже - в процессе родов (27-30%), в отдельных случаях в первые 24-48 часов послеродового периода (1-2%).
Эклампсия
Причины эклампсии
Определяющим в развитии эклампсии является повреждение клеток головного мозга вследствие критической гипертензии, вазоконстрикции сосудов, повышения проницаемости гемато-энцефалического барьера, снижения объема мозгового кровотока, нарушения калиево-кальциевого баланса.
Эклампсия, как правило, развивается на фоне упорной, не поддающейся терапии, нефропатии или преэклампсии. Определенное значение имеет несоблюдение беременной предписаний акушера-гинеколога, режима питания и отдыха, злоупотребление вредными привычками. В группу риска по развитию эклампсии входят беременные:
К отягощающим акушерским факторам относят многоплодие, трофобластическую болезнь, токсикозы предыдущей беременности, преэклампсию или эклампсию у близких родственниц.
Классификация
По ведущему клиническому признаку выделяют мозговую, почечную, печеночную, коматозную формы эклампсии.
- При мозговой форме определяющим нарушением служит тяжелая степень артериальной гипертензии и связанные с ней осложнения — ишемический или геморрагический инсульт.
- Почечная форма эклампсии, кроме судорог и комы, характеризуется развитием анурии.
- Печеночная форма эклампсии сопровождается глубокими метаболическими расстройствами, гипопротеинемией, тяжелым эндотелиозом.
- Особо тяжелая — коматозная форма эклампсии протекает без судорог.
Симптомы эклампсии
Обычно развитию эклампсии предшествует состояние преэклампсии, характеризующееся головной болью, тошнотой, нарушением зрения, болями в эпигастрии и подреберье справа, повышенной возбудимостью и судорожной готовностью. Типичная клиника эклампсии включает внезапную потерю сознания и развитие судорожного припадка. Судороги при эклампсии имеют свои особенности: вначале появляются отдельные мелкие сокращения лицевых мышц (15-30 секунд), которые сменяются тоническими судорогами — спазмом скелетной мускулатуры (15-20 секунд), а затем — генерализованными клоническими судорогами (конвульсиями), охватывающими мышцы туловища и конечностей.
При эклампсии может наблюдаться один судорожный припадок или их целая череда. Судорожный припадок сопровождается кратковременным апноэ, цианозом, расширением зрачков, прикусыванием языка, выделением пены изо рта. Длительность судорожного приступа обычно составляет не более 1,5-2 минут. После исчезновения судорог беременная впадает в кому. При отсутствии следующих приступов происходит постепенное восстановление сознания. В некоторых случаях развивается длительная эклампсическая кома, из которой пациентка может не выйти.
Приступ эклампсии может провоцироваться болью, любым напряжением, внешним раздражителем (ярким светом, шумом, громким звуком) и т. д. Иногда эклампсия развивается стремительно прямо во время родов при недостаточном обезболивании схваток, затрудненном характере родов (например, при узком тазе), чрезмерно сильной родовой деятельности или ее гиперстимуляции. Эклампсия после кесарева сечения возможна в случае ранней экстубации, произведенной до нормализации гемодинамических показателей, функции печени и почек, восстановления адекватного самостоятельного дыхания.
Осложнения
Диагностика
Эклампсия является острым, внезапно развивающимся состоянием, поэтому традиционные методы обследования беременных (гинекологический осмотр, УЗИ, УЗДГ маточно-плацентарного кровотока) не имеют диагностической значимости. В диагностике эклампсии основываются на наблюдении типичных проявлений, которые позволяют отличить данную форму гестоза от других поражений мозга — аневризмы, эпилепсии, опухолей, а также уремической и диабетической комы. Типичным для эклампсии является:
- ее связь с беременностью,
- возникновение во второй половине гестации (после 22-ой недели) либо в первые послеродовые сутки,
- предшествующий тяжелый гестоз с критической артериальной гипертензией
- кратковременная симптоматика преэклампсии.
В случае эклампсии отсутствует характерная для эпилепсии аура — т. е. малые симптомы-предвестники. С целью исключения отека легких выполняется рентгенография грудной клетки; для оценки состояния головного мозга — КТ, ЯМРТ.
Лечение эклампсии
Принципы лечения эклампсии предусматривают обеспечение беременной полного покоя, как физического, так и психического; принятие срочных мер по компенсации и восстановлению жизненно-важных функций и предупреждению повторных приступов.
Пациентка с эклампсией находится под постоянным мониторным контролем АД, ЭКГ, ЧСС, ЭЭГ и лабораторных показателей (КОС, электролитов, гемоглобина, тромбоцитов, газового состава крови и др.). Для почасового контроля диуреза производится катетеризация мочевого пузыря. При эклампсии проводится:
- длительная ИВЛ для обеспечения адекватной оксигенации крови;
- капельное внутривенное введение магния сульфата (для понижения АД и профилактики судорог), раствора декстрана (для нормализации реологических свойств крови), глюкозы (для улучшения метаболизма мозга), диуретиков (для снятия отека органов).
- назначение седативных или наркотических средств - позволяет предупредить повторение приступов эклампсии.
После относительной стабилизации состояния беременной показано бережное родоразрешение, чаще путем кесарева сечения. Во время развития судорожного припадка проводятся реанимационные мероприятия. Лечение тяжелых форм эклампсии требует привлечения невролога или нейрохирурга.
Прогноз и профилактика
Прогноз при эклампсии определяется количеством и длительностью приступов, а также продолжительностью комы. Предупреждение крайней формы гестоза — эклампсии - требует профилактики развития поздних токсикозов в процессе ведения беременности, своевременное выявление и коррекцию водянки, нефропатии и преэклампсии.
ЭКЛАМПСИЯ — Большая Медицинская Энциклопедия
Эклампсия (eclampsia; греческий eklampsis вспышка, внезапное возникновение) — тяжелая форма позднего токсикоза беременных, характеризующаяся внезапным появлением судорог и потерей сознания.
Эклампсия известна акушерам с древних времен. Гиппократ в 4 веке до нашей эры описал заболевание беременных женщин, похожее на припадки эпилепсии. Египтяне с целью предотвращения прикусывания языка во время припадков эклампсии вставляли между челюстями женщины небольшой кусок дерева. В 1668 году французский акушер Морисо (F. Mauriceau) для лечения эклампсии предложил кровопускание. Большой вклад в изучение эклампсии внесли отечественные ученые А. Я. Крассовский, В. В. Строганов и др.
Частота эклампсии в нашей стране, по данным В. Н. Власова-Денисова, обобщившего материал 1 020 877 родов за 1917 — 1947 годы, составляла 0,74% от общего числа родов. В последующем частота эклампсии снижалась и в 70—80-е годы составила, по данным разных исследователей, 0,05—0,1% от общего числа родов. По сводным статистическим данным, опубликованным И. И. Яковлевым (1953), эклампсия возникала во время родов в 45,2—62,8% случаев, в послеродовом периоде в 22,6—30,5% и во время беременности в 8,5—24,2% случаев. В последние 10—15 лет почти половина всех случаев эклампсии приходится на период беременности, что связано с применением эффективной медикаментозной терапии и анестезиологические пособия в родах у женщин с поздним токсикозом беременных. Эклампсия развивается чаще у первородящих, преимущественно молодых женщин (до 30 лет). Однако отмечается зависимость частоты эклампсии от климатогеографических условий. Так, в условиях умеренного климата заболевание чаще развивается у первородящих, в условиях жаркого климата — у повторнородящих. Резкие перемены погоды, особенно часто наблюдаемые в северных районах, способствуют возникновению эклампсии, поэтому в южных районах страны частота возникновения эклампсии меньше, чем в северных.
По времени возникновения различают эклампсию беременных, эклампсию рожениц и послеродовую эклампсию. Выделяют переходную форму эклампсии, для которой характерно возникновение припадков во время беременности и повторение их во время родов или возникновение припадков во время родов и повторение их после родов, а также рецидивирующую форму эклампсии, при которой после периода благополучия, длящегося несколько дней или недель, происходит возобновление припадков. В зависимости от преимущественного нарушения функций того или иного органа выделяют церебральную, печеночную и почечную (экламптическая псевдоуремия) формы эклампсии.
Этиология и патогенез
Возникновение эклампсии связано с беременностью(см.). Ведущая роль в развитии эклампсии принадлежит нарушению адаптационных механизмов организма, связанных с изменением реактивности центральной нервной системы, включая вегетативные ее отделы. Не вызывает сомнений роль психогенного фактора в развитии эклампсии. Роль нейрогенных факторов в развитии поздних токсикозов, и в частности эклампсию, подтверждают следующие данные: возникновение приступов эклампсии при недостаточном обезболивании акушерских операций у беременных и рожениц с поздним токсикозом беременных, уменьшение частоты эклампсии в результате применения метода Строганова (см. ниже) и современных принципов лечения, направленных на ликвидацию нервных и сосудистых реакций (использование лечебно-охранительного режима, седативных, противосудорожных и спазмолитических средств). Это подтверждается также изменениями электроэнцефалограммы, которые появляются задолго до возникновения токсикоза беременных и сохраняются при всех формах позднего токсикоза. Полученные данные свидетельствуют о нарушении состояния подкорковых структур, в первую очередь промежуточного мозга, с последующим распространением патологического процесса на другие подкорковые образования и кору большого мозга. Многие исследователи рассматривают поздний токсикоз беременных как кортико-висцеральное заболевание, имеющее черты невроза.
Ведущими патогенетическими факторами эклампсии являются гемодинамические нарушения, обусловленные значительным снижением объема циркулирующей крови, главным образом плазмы, за счет увеличения проницаемости сосудистой стенки, циркуляторных нарушений в различных сосудистых бассейнах, особенно головного мозга и системы маточно-плацентарного кровообращения. Ведущей причиной гиповолемии является выход жидкой фракции крови из сосудистого русла в ткани в результате повышения проницаемости сосудистой стенки, нарушения водно-электролитного баланса, увеличения гидрофильности тканей, снижения онкотического давления, вызванного гипопротеинемией. Нарушения сосудистой проницаемости и развитие гипоксического состояния, характерные для данной патологии, в значительной мере обусловлены сдвигами окислительновосстановительного равновесия в небелковой тиолдисульфидной и аскорбатной системах крови, а также диссоциацией липопротеиновых комплексов. В развитии эклампсии большое значение имеют генерализованный спазм артериол и капилляров жизненно важных органов с нарушением микроциркуляции (см.) и изменение реологических свойств крови (усиление агрегации эритроцитов, снижение содержания антитромбина III и др.), способствующих диссеминированному внутрисосудистому свертыванию крови (см. Геморрагические диатезы), гипоксии (см.) тканей и метаболическому ацидозу (см.). Следствием перечисленных нарушений являются снижение дезинтоксикационной белковообразовательной, гликогенообразовательной и мочевинообразовательной функций печени, а также уменьшение клубочковой фильтрации в почках, приводящее к задержке натрия и избыточной жидкости, протеинурии. Гипоксия ткани почек сопровождается выбросом ренина, что в свою очередь (посредством увеличения образования ангиотензина) способствует прогрессированию сосудистого спазма и дальнейшему повышению АД. Функциональные, а затем и морфологические изменения развиваются также в головном мозге, миокарде, плаценте. Усиление расстройств мозгового кровообращения у женщин с поздним токсикозом беременных на фоне избыточного накопления жидкости способствует гипоксии мозга, развитию судорожного синдрома и психических нарушений, а обусловленный гипоксией отек мозга является ведущей причиной коматозного состояния (экламптической комы), возникающего после приступа судорог.
В последние годы многие исследователи стали придавать большое значение в возникновении токсикозов беременных, и в частности эклампсии, изменениям иммунной системы. Предполагается, что при нормальной беременности плацента покрыта слоем сиаломуцина, выполняющего защитную функцию (см. Муцин). Недостаточность (истощение) сиаломуцина, возникающая при маточноплацентарной ишемии, приводит к поступлению в кровь матери антигенов плаценты и плода, вызывающих сенсибилизацию организма беременной, выработку антител и образование иммунных комплексов антиген — антитело (см. Антиген — антитело реакция) не только к тканям плаценты и плода, но и к тканям собственных жизненно важных органов — почкам и печени. Определенную роль в развитии эклампсии играет гистамин (см.), что подтверждается сходством приступов экламптических судорог с гистаминовым шоком, а также резким снижением фермента диаминоксидазы (см.) у женщин с эклампсией. В результате сложных иммуногематол. сдвигов в организме матери и плода нарушаются кортико-висцеральные, сосудистые и гормональные взаимоотношения, появляется несостоятельность маточно-плацентарного барьера.
Таким образом, патогенез эклампсии обнаруживает большое сходство с патогенезом других форм позднего токсикоза, и в первую очередь нефропатии беременных (см.). Однако при эклампсии в большей степени выражена дезадаптация организма и дезинтеграция подавляющего большинства его функций, что связывают с наследственной предрасположенностью.
Патологическая анатомия
Характерным для эклампсии является поражение сосудистой системы и наличие внутрисосудистого свертывания. Отмечаются сегментарный спазм и дилатация мелких артерий и артериол, признаки повышенной проницаемости сосудистых стенок (периваскулярный отек, кровоизлияния, субэндотелиальные отложения фибрина), а также образование фибриновых тромбов в сосудах микроциркуляторного русла. Распространенность тромбоза зависит от тяжести эклампсии. При отслойке плаценты, которая может наблюдаться при эклампсии, внутрисосудистое свертывание крови наиболее выражено и сопровождается массивными кровотечениями, которые могут привести к летальному исходу. Поражение сосудов и внутрисосудистое свертывание крови лежат в основе морфологических изменений внутренних органов (печени, почек, головного мозга, легких и др.).
Изменения печени при эклампсии неодинаковы. В типичных случаях печень слегка увеличена в размерах. Под глиссоновой капсулой (фиброзная оболочка, Т.), чаще в правой доле печени, имеется множество крупнопятнистых (ландкартообразных) кровоизлияний. Иногда они сливаются, отслаивают глиссонову капсулу и образуют гематому, которая может осложниться гемоперитонеумом (см.). На разрезе печень тусклая, пестрая, с кровоизлияниями и светло-желтыми очагами некроза, что обусловливает ее пестрый вид. Микроскопически очаги некроза располагаются преимущественно на периферии долек. Отмечаются белковая и жировая дистрофия гепатоцитов, нарушение балочного и долькового строения ткани печени, расстройство кровообращения, скопления гепатоцитов в просвете печеночных вен. Указанные изменения могут быть обратимы. В тяжелых случаях возникает прогрессирующий массивный некроз печени (см. Токсическая дистрофия печени). Исходом этих нарушений может быть цирроз печени (см.). Иногда изменения в печени незначительны {единичные фибриновые тромбы в синусоидах) или совсем отсутствуют.
Почки несколько увеличены. При гистологическом и электронно-микроскопическом исследовании определяется увеличение размеров почечных телец, отек капиллярных петель клубочков, сужение или полное закрытие их просвета вследствие набухания и вакуолизации эндотелиальных клеток (так называемый гломерулярно-капиллярный эндотелиоз), некоторое утолщение базальной мембраны, обусловленное отложением в субэндотелиальном слое электронно-плотного материала (последний имеется также и внутри эндотелиальных клеток). С помощью иммуногистохимических методов установлено, что эти отложения содержат фибриноген и его дериваты, иммуноглобулины (IgM, IgG), иногда комплемент. Эти данные позволили предположить, что в основе поражения почек при эклампсии могут лежать либо внутрисосудистое свертывание крови, либо иммунные нарушения. Мезангиальные клетки гиперплазированы и гипертрофированы. В эпителии почечных канальцев постоянно выявляются признаки белковой дистрофии (см.), может наблюдаться обструкция дериватами белка собирательных почечных трубочек, возрастает количество и объем клеток юкстагломерулярного комплекса. Описанные изменения в большинстве случаев обратимы. Редко при эклампсии возникает двусторонний некроз коркового вещества почек, который обычно сочетается с тромбозом ветвей почечных артерий. Почки при этом слегка увеличены, дряблые; капсула их напряжена. Кора на разрезе резко выбухает, имеет желтоватый или серый цвет. Крупные сливающиеся очаги некроза отделены от окружающей ткани геморрагическим венчиком. Иногда подвергается некрозу и часть мозгового вещества.
При эклампсии обнаруживаются отек, гиперемия и очаговое малокровие ткани головного мозга. В коре большого мозга, базальных ядрах и варолиевом мосту (мост среднего мозга, Т.) часто выявляются петехиальные и очаговые кровоизлияния. Микроскопически наряду с кровоизлияниями, периваскулярным и перицеллюлярным отеком определяются распространенный тромбоз, фибриноидное набухание и фибриноидный некроз стенок мелких сосудов, дистрофические изменения нервных клеток, мелкие очаги некроза ткани головного мозга.
В тяжелых случаях эклампсии отмечается поражение органов зрения: в патологический процесс вовлекаются все отделы сосудистой оболочки (увеального тракта), сетчатки, зрительного нерва, конъюнктивы. Отмечаются полнокровие, стаз, микротромбозы, отек стенок и периваскулярный отек мелких сосудов глаз; особое значение имеет спазм артериол и отек сетчатки, способствующие дистрофии нервных клеток ганглиозного слоя, некрозу и отслойке сетчатки.
В миокарде наблюдаются дистрофические изменения кардиомиоцитов, нередко — субэндокардиальные кровоизлияния в сосочковых мышцах и межжелудочковой перегородке. Кровоизлияния в проводящей системе сердца могут стать причиной декомпенсации сердечной деятельности и летального исхода.
Изменения в легких при эклампсии обусловлены циркуляторными расстройствами и аспирацией желудочного содержимого, связанной с возникающим во время беременности нарушением нормальной функции нижнего пищеводного сфинктера — так называемый синдром Мендельсона (см. Наркоз). Кислотно-аспирационный синдром Мендельсона сопровождается некротическими изменениями всех отделов бронхиального дерева. В долевых бронхах обычно наблюдаются очаговые, а во внутридольковых бронхах и бронхиолах — тотальные циркуляторные некрозы. В легких отмечаются отек, кровоизлияния, набухание эндотелия капилляров, внутрисосудистое свертывание крови, гиалиновые мембраны, иногда эмболия сосудов клетками синцития, ворсинами плаценты или гепатоцитами, а также признаки очаговой (ацинозной, дольковой, сегментарной) серозно-гнойной пневмонии. В дальнейшем у больных с эклампсией в легких могут развиться перифокальное серозно-геморрагическое, гнойное или фибринозное воспаление, обширные очаги некроза.
Селезенка и лимфатические узлы несколько гиперплазированы, полнокровны.
В надпочечниках корковое вещество почти не содержит липидов; можно обнаружить геморрагические инфаркты надпочечников и некрозы гипофиза.
Изменения в плаценте сходны с изменениями при других формах позднего токсикоза беременных (см. Плацента), однако отличаются большей распространенностью. Наиболее часто наблюдаются белые и красные инфаркты плаценты, массивные отложения фибриноида в области базальной отпадающей оболочки и плодной части плаценты, тромбоз межворсинчатого пространства. Стволовые и концевые (вторичные) ворсины хориона содержат мало кровеносных сосудов, склерозированы. Это сопровождается уменьшением содержания РНК, снижением активности окислительно-восстановительных ферментов, десквамацией и гибелью синцития ворсин, появлением в этих участках фибриноидного вещества, что в итоге приводит к снижению трофической функции синцитиотрофоб ласта. В артериолах децидуальной (отпадающей, Т.) оболочки развивается липоидоз, плазматическое пропитывание, фибриноидные изменения вплоть до некроза, тромбоз. Отмечаются признаки задержки созревания хориона — выявление на поверхности ворсин клеток Лангханса (см. Трофобластическая болезнь), характерных для ранних сроков беременности, а в строме ворсин — клеток Кащенко—Хофбауэра (см. Плацента). Наряду с указанными изменениями наблюдается увеличение количества хорошо васкуляризованных мелких вторичных, или концевых, ворсин, на поверхности которых образуются синцитиальные узелки пролиферативного типа, свидетельствующие о выраженной компенсаторно-приспособительной реакции. Описана лимфоидно-клеточная инфильтрация в плаценте, которую расценивают как проявление иммунных нарушений в системе мать — плод. Нередко при эклампсии происходит преждевременная отслойка плаценты (см.), признаком которой является ретро-плацентарная гематома.
Клиническая картина
В развитии эклампсии выделяют преэклампсию (эклампсизм), которая, как правило, предшествует эклампсии. Преэклампсия развивается на фоне нефропатии беременных и обусловлена нарушением мозгового кровообращения и отеком мозга. У больных к симптомам нефропатии беременных — отеки, гипертензия, протеинурия (см. Нефропатия беременных) — присоединяются мучительная головная боль, чувство тяжести в голове, головокружение, отдельные зрительные галлюцинации в виде блесток, золотого дождя, разноцветных кругов, подавленное настроение, тревога, внутреннее напряжение, вялость, адинамия, невозможность сосредоточиться, расстройство зрения (мелькание мушек, туман, пелена перед глазами, ухудшение зрения вплоть до кратковременной его потери), двигательное беспокойство, ослабление памяти, сонливость. У больных наблюдаются боли в подложечной области, тошнота, рвота, понос. Появляется одутловатость лица, цианоз кожи и слизистых оболочек. Продолжительность преэклампсии (от нескольких минут до нескольких часов, редко — недель) и выраженность симптомов различны. В приступе эклампсии выделяют три следующие друг за другом периода. Приступ обычно начинается с мелких фибриллярных сокращений мышц лица и верхних конечностей, которые продолжаются до 30 секунд. Затем наступает период тонических судорог, продолжительность которого составляет 20—25 секунд. Он сопровождается тоническими судорогами (см.) всей скелетной мускулатуры и задержкой дыхания вплоть до полной его остановки, а также усилением цианоза, расширением зрачков и потерей сознания. В завершающем периоде экламптического приступа, который длится от 40 секунд до 1—2 минут, появляются клонические судороги мышц туловища, верхних и нижних конечностей; происходит восстановление дыхания (вначале нерегулярное, хриплое), изо рта выделяется пена. Судороги постепенно ослабевают и прекращаются. Весь приступ эклампсии продолжается от 1-2, иногда 3 минут, нередко сопровождается повышением температуры тела и брадикардией. После прекращения судорог больная продолжает находиться в коматозном состоянии (экламптическая кома), которое может продолжаться от нескольких секунд и минут до нескольких часов и даже суток. Во время экламптической комы диурез, как правило, снижен вплоть до анурии, сохраняется артериальная гипертензия (см. Гипертензия артериальная). После приступа эклампсии больные сонливы, может возникнуть оглушение сознания (см. Оглушение), сменяющееся на некоторое время астенией (см. Астенический синдром). Характерной для эклампсии является амнезия периода, предшествующего приступу. Иногда на фоне бессознательного состояния развивается новый приступ эклампсии. В ряде случаев эклампсия протекает без судорог, и больная сразу впадает в коматозное состояние (бессудорожная форма эклампсии). Иногда приступ эклампсии ограничивается лишь фибриллярными подергиваниями мышц.
В зависимости от продолжительности коматозного состояния, частоты приступов и длительности интервалов между ними, уровня и динамики АД, состояния функции печени, почек, сердечно-сосудистой системы выделяют легкую, средней тяжести и тяжелую формы эклампсии. Легкая форма эклампсии характеризуется быстрым восстановлением сознания после приступа, снижением АД, увеличением диуреза и нормализацией биохимических показателей крови (снижением уровня остаточного азота, мочевины и креатинина, увеличением коэффициента очищения мочевины и др.). При эклампсии средней тяжести коматозное состояние продолжается не более 2—3 часов. В дальнейшем единичные приступы судорог могут повторяться. Им обычно предшествует повышение АД и уменьшение диуреза. Протеинурия не нарастает, нарушения функции почек, печени, сердечно-сосудистой системы выражены умеренно и постепенно нормализуются. Под влиянием проводимой терапии общее состояние больной улучшается, нормализуются биохимические показатели. К средней степени тяжести относят эклампсию, при которой после единственного приступа судорог сохраняются головная боль, гипертензия, снижение диуреза, периодическое ухудшение зрения. При тяжелой форме эклампсии длительность коматозного состояния после припадков составляет несколько часов (или суток), на его фоне продолжаются приступы судорог, снижается диурез, нарастает протеинурия и увеличивается АД. Быстрое снижение высокого АД на фоне коматозного состояния является также признаком тяжелой формы эклампсии, как правило, наблюдается при кровоизлиянии в мозг. К тяжелой форме относят эклампсию с большим числом экламптических приступов, когда не происходит улучшения общего состояния больной, не отмечается увеличения диуреза и сохраняется гипертензия, а также бессудорожную форму эклампсии, при которой больная сразу впадает в длительное коматозное состояние.
Для оценки степени тяжести эклампсии используют шкалу Виттлингера, с помощью которой учитывают и оценивают в баллах выраженность отеков, прибавку массы тела, степень протеинурии, уровень артериальной гипертензии, диурез, а также субъективные ощущения.
Особенно тяжело эклампсия протекает при сопутствующих соматических заболеваниях, таких как гипертоническая болезнь, хронический гломерулонефрит и пиелонефрит, сахарный диабет, а также у женщин, перенесших энцефалит, менингит, гепатит, ревмокардит.
По мере прогрессирования эклампсии нарастает расстройство функций жизненно важных органов, что может привести к опасным для жизни осложнениям — кровоизлиянию в мозг, отслойке сетчатки (см.) и потере зрения, преждевременной отслойке плаценты, острой почечной недостаточности (см.), печеночной недостаточности (см.), дыхательной недостаточности (см.). У женщин с эклампсией могут возникнуть кровотечения во время родов и в раннем послеродовом периоде, а также пневмонии и септические осложнения. Сравнительно редко (примерно в 2—4% случаев) при эклампсии развиваются психозы. Их возникновение связано с интоксикацией, нарушениями гемодинамики и лпквородинамики, гипоксией головного мозга. Как правило, психозы наблюдаются у первородящих и обычно возникают после нескольких приступов эклампсии или в период между приступами, реже — при отсутствии приступов, проявляясь расстройствами сознания. Наиболее часто встречается сумеречное помрачение сознания (см.), которое отличается от подобного психоза при эпилепсии отсутствием злобного аффекта, агрессивности, импульсивности. В начале психоза могут возникать обильные зрительные галлюцинации сценоподобного характера, которые в отличие от галлюцинаций при эпилепсии не носят экстатического характера, не имеют религиозного содержания. Сумеречное помрачение сознания сменяется, как правило, оглушением. Психоз продолжается 2—12 дней, реже — несколько недель и заканчивается обычно выздоровлением, которому предшествует астения (см. Астенический синдром), сопровождаемая ослаблением памяти на текущие события. Характерным является стойкая потеря памяти на события периода психоза, на роды, предшествующие обстоятельства. Восстановление психической деятельности происходит медленно. Тяжелые и стойкие психические нарушения в виде амнезии (см.) или парамнезии (см.), афазии (см.), алексии (расстройства чтения), аграфии (нарушения способности писать), аффективных расстройств наблюдаются сравнительно редко.
Диагноз
Диагноз ставят на основании клинической картины, наличия в анамнезе предшествующих стадий позднего токсикоза беременных (эклампсия может явиться не только завершением тяжелой нефропатии беременных, но и развиться на фоне длительно текущей нефропатии I —II степени), результатов офтальмологического и лабораторного исследования.
При офтальмологическом исследовании определяется отек, воспаление сетчатки, кровоизлияние в глазное дно, в тяжелых случаях — отслойка сетчатки. При биохимических исследованиях отмечается повышение активности ферментов гликолиза — альдолазы, фосфогексоизомеразы, лактатдегидрогеназы и ферментов переаминирования — аспарагиновой и аланиновой трансаминаз, снижение общего содержания белка, увеличение содержания в крови гистамина, серотонина. Для определения степени тяжести эклампсии используют показатели ЭЭГ, результаты функциональных проб печени и почек.
Дифференциальную диагностику проводят с эпилептическими припадками (см. Эпилепсия), уремической, диабетической и печеночной комой (см.), истерией (см.). При дифференциации эклампсии с эпилепсией следует учитывать данные анамнеза (наличие припадков до беременности) и появление предвестников эпилептических припадков, отсутствие патологических изменений в моче, результаты офтальмологических и лабораторных исследований. Эпилептические припадки могут наблюдаться в течение всей беременности в отличие от приступов эклампсии, которые наблюдаются в конце беременности, во время и после родов; после эпилептических припадков наступает сравнительно быстрое улучшение состояния больной. Диагностика усложняется, если эпилептический припадок впервые возникает на фоне позднего токсикоза беременных.
Дифференциальная диагностика эклампсии с уремией (см.), протекающей с судорогами и комой, является более сложной в связи с тем, что в основе развития судорог при этих двух состояниях лежит отек головного мозга (см. Отек и набухание головного мозга). Уремия развивается у лиц, перенесших острый диффузный гломерулонефрит (см.), имеет затяжное течение с обострениями, протекает с головными болями, носовыми кровотечениями, анемией и кожным зудом. Появлению приступов судорог при уремии предшествует выраженное ухудшение общего состояния больной. Для уремии характерны запах мочи изо рта, язвенный стоматит и гингивит, образование язв на слизистой оболочке желудка, тонкой и толстой кишки.
При диабетической коме наблюдаются гиперемия лица, запах ацетона изо рта, гипотония глазных яблок, частый малый пульс, падение АД, глубокое и частое дыхание, гипергликемия, в моче — сахар, ацетон и кетоновые тела, а также сравнительно быстрое улучшение состояния больной на фоне соответствующей терапии.
Печеночная кома развивается на фоне тяжелой печеночной недостаточности у женщин с заболеваниями печени. У больных отмечается желтуха, диспептические расстройства, геморрагический синдром, изменения в моче отсутствуют.
При истерии сознание между приступами судорог сохранено, общее состояние больной удовлетворительное, патологических изменений в моче нет.
Лечение
Для лечения эклампсии был предложен ряд методов и схем, в основу которых положены мероприятия по уменьшению отеков, снижению АД, уменьшению возбудимости нервной системы. В 1897 году В. В. Строганов предложил метод лечения, включающий комплекс мероприятий, направленных на устранение всякого раздражения и болей, купирование и предупреждение припадков, улучшение функции важнейших органов, бережное родоразрешение. Больных помещали в отдельную затемненную хорошо проветриваемую палату, устраняли световые, звуковые и тактильные раздражители, производили обезболивание всех манипуляций (инъекций, катетеризаций, влагалищных исследований и др.) с помощью легкого ингаляционного хлороформного наркоза. В 1928 году В. В. Строганов усовершенствовал метод: с целью предупреждения и купирования судорог применял морфин, хлоралгидрат, а также сульфат магния, обладающий седативным, снотворным, гипотензивным, диуретическим эффектом. Были предложены и другие методы (Бровкина, Салганника, дублинский метод), которые в настоящее время не применяются.
В настоящее время лечение эклампсии проводится с учетом основных патогенетических факторов и определяется тяжестью заболевания и возможными осложнениями. Все мероприятия направлены на устранение генерализованного спазма сосудов, гиповолемии, снижение АД, борьбу с интоксикацией, улучшение микроциркуляции, на коррекцию водно-электролитных нарушений и кислотно-щелочного равновесия и проводятся с учетом сопутствующих заболеваний. Соблюдаются разработанные В. В. Строгановым принципы лечебно-охранительного режима, направленные на понижение возбудимости центральной нервной системы. Больную помещают в отделение интенсивной терапии, исключают внешние (световые, звуковые) раздражители и осуществляют постоянное наблюдение за состоянием матери и плода. Производят контроль за диурезом, дыханием, зрением, функцией сердечно-сосудистой системы и центральной нервной системы. Все манипуляции (инъекции, влагалищное исследование и др.) осуществляются под наркозом (закисью азота с кислородом) или на фоне нейролептических средств. В комплекс обезболивающих мероприятий больным с тяжелыми формами позднего токсикоза, в том числе и эклампсией, включают длительную перидуральную аналгезию тримекаином или лидокаином, которая может быть продолжена во время родов и после операции кесарева сечения. Купирование судорожного припадка эклампсии достигается немедленным внутривенным введением 1 мл 2% раствора промедола и 2 мл 0,5% раствора диазепама или 1 мл 2,5% раствора дипразина. Необходимый седативный эффект получают от внутривенного введения 2—4 мл 0,25% раствора дроперидола и 2 мл 0,5% раствора диазепама. Последний может быть заменен супрастином, седуксеном, дипразином или димедролом. Указанные препараты устраняют судорожную готовность, вызывают общую заторможенность, снижают АД и реакцию на внешние раздражители, снимают головную боль, улучшают зрение. Для усиления гипотензивного эффекта наряду с дроперидолом и диазепамом назначают эуфиллин, дибазол, папаверин, ганглиоблокаторы (пентамин, бензогексоний, гигроний и др.), а также вводят глюкозоновокаиновую смесь. Дегидратационная терапия включает назначение фуросемида (лазикса), эуфиллина, мочегонное действие которых усиливается на фоне дроперидола. Для устранения ацидоза вводят 4—5% р-р гидрокарбоната натрия. С целью снижения внутричерепного давления в комплекс дегидратационной терапии после устранения ацидоза включают внутривенное введение маннита (30—60 г), однако его следует назначать лишь после устранения ацидоза; применение маннита противопоказано при анурии.
Одновременно с дегидратационной терапией производят возмещение объема циркулирующей жидкости. Для этого, а также с целью устранения гипопротеинемии после купирования судорог и под контролем остаточного азота вводят растворы альбумина, протеина, раствор плазмы, а также полиионный раствор, содержащий калий, натрий, кальций, магний, глюкозу и инсулин. Нормализации микроциркуляции и реологических свойств крови достигают введением реополиглюкина, полидеза, гемодеза, глюкозоновокаиновой смеси с инсулином, дибазола, папаверина, эуфиллина, но-шпы. Для поддержания функции печени используют эссенциале, хлорид холина, сорбит, легалон, ЛИВ-52, метионин, а также назначают ферментные препараты — панкреатин, фестал, панзинорм и др. Дезинтоксикационная терапия наряду с введением гемодеза, полидеза, неокомпенсана и др. включает гемосорбцию (см. Гемосорбция, т. 10, доп. материалы). Нормализации окислительно-восстановительных процессов и дезинтоксикации способствует введение 5% раствора унитиола (1 мл на 10 кг массы тела) и аскорбиновой кислоты. Больным с тяжелой формой эклампсии при некупирующихся приступах судорог, длительной экламптической коме, острой дыхательной и сердечнососудистой недостаточности показана интубация трахеи и искусственная вентиляция легких (см. Искусственное дыхание).
Сульфат магния, несмотря на противосудорожный, спазмолитический, гипотензивный, снотворный, желчегонный эффект, большинство клиницистов во время родов не применяют в связи с угнетающим действием этого препарата на сократительную функцию матки.
Чрезвычайно важное значение имеет тактика ведения родов при эклампсии. Для устранения гипоксии плода используют сигетин, глюкозу, аскорбиновую кислоту, унитиол, цитохром С и др., а также гипербарическую оксигенацию. При этом самопроизвольное родоразрешение, к которому обычно стремятся акушеры, не всегда является лучшим выходом из создавшегося положения. Затяжное течение родов, нередко наблюдающееся при эклампсии, усугубляет гемодинамические и метаболические расстройства и нарушения функции органов матери и плода, увеличивает опасность возникновения кровотечения в последовом и раннем послеродовом периодах, а также почечной, почечно-печеночной и дыхательной недостаточности. Поэтому при неэффективности интенсивной терапии следует прибегнуть к кесареву сечению (см.). Абсолютными показаниями к его проведению являются непрекращающиеся припадки, коматозное состояние, кровоизлияние в глазное дно, воспаление и отслойка сетчатки, анурия или олигурия с цилиндрурией и протеинурией. Вопрос о времени операции решается индивидуально с учетом тяжести состояния больной и результатов лечения. Оптимальным способом анестезии является эндотрахеальный наркоз с искусственной вентиляцией легких.
В послеродовом (послеоперационном) периоде интенсивная терапия продолжается с учетом изменения в состоянии больной и данных лабораторного исследования. Для предотвращения осложнений, в том числе острой почечной и почечно-печеночной недостаточности, а также воспалительно-септических процессов чрезвычайно важное значение имеет своевременное и адекватное возмещение кровопотери с использованием стабилизированной крови в родах, раннем послеродовом периоде и во время кесарева сечения.
Внимательное наблюдение за больной и своевременная коррекция нарушений позволяют предотвратить возможные осложнения, снизить частоту летальных исходов и улучшить восстановление функции жизненно важных органов.
Прогноз
Прогноз для матери и плода определяется степенью морфологических и функциональных нарушений жизненно важных органов — печени, почек, головного мозга, надпочечников и плаценты. Для прогноза имеет значение длительность коматозного состояния после приступов судорог. Если кома продолжается несколько часов и тем более суток, что свидетельствует о глубоком нарушении мозгового кровообращения, отеке мозга и возможном кровоизлиянии, прогноз неблагоприятный. Определенное прогностическое значение имеет также количество припадков эклампсии. Неблагоприятными прогностическими признаками являются высокий уровень диастолического давления, а также выраженная и длительная гипотензия после припадков. Наличие сопутствующих соматических заболеваний ухудшает прогноз.
Профилактика
Профилактика заключается в своевременном и интенсивном лечении сопутствующих экстрагенитальных заболеваний, а также поздних токсикозов беременных, предшествующих эклампсии. Если нефропатия беременных не поддается лечению, показано досрочное родоразрешение.
См. также Токсикозы беременных.
Библиогр.: Беккер С. М. Патология беременности, Л., 1975; Бровкин Д. П. Эклампсия, М., 1948; Бэбсон С. Г. и др. Ведение беременных с повышенным риском и интенсивная терапия новорожденного, пер. с англ., с. 263, М., 1979; Грищенко В. М. Современные методы диагностики и лечения позднего токсикоза беременных, М.,1977; Зарудин В. В. и др. Морфологические изменения в плаценте при поздних токсикозах беременных, Арх. патол., т. 38, «N» И, с. 33, 1976; Леденева О. А. Морфологические изменения легких при терминальных состояниях в случаях смерти от эклампсии, там же, т. 42, № 1, с. 33, 1980; Леуш С. С. и Тимошенко Л. В. Тяжелые формы поздних токсикозов беременных, Акуш. и гинек., № 8, с. 56, 1981; Петров-Маслаков М. А. и Сотникова Л.Г. Поздний токсикоз беременных, Л., 1971; Практическое акушерство, под ред. Я. П. Сольского, с. 240, Киев, 1976; Расстригин Н. Н. Анестезия и реанимация в акушерстве и гинекологии, М., 1978; Расстригин H. Н., Чернуха Е. А. и Суханова Л. П. Выбор оптимального способа родоразрешения при тяжелых формах позднего токсикоза, Акуш. и гинек., № 5, с. 55, 1982; Савельева Г. М. Инфузионная терапия в акушерстве и гинекологии, с. 50, М., 1976; Савельева Г. М., Серов В. Н. и Старостина Т. А. Акушерский стационар, М., 1984; Серов B. В., Варшавский В. А. и Куприянова Л. П. Иммунопатология почек, с. 126, М., 1983; Слепых А. С., Репина М. А. и Сольский Я. П. Интенсивная терапия и реанимация в акушерской практике, с. 94, Киев, 1981; Тезисы докладов 5-го съезда акушеров-гинекологов РСФСР, М., 1982; Dennis E. J. a. Hester L. L. The preeclampsia-eclampsia syndrome, в кн.: Obstet, a. gynee., ed. by N. N. Danforth, p. 391, Hagerstown a. o., 1977, bibliogr.;- Gleicher N. a. Siegel J. The immunologic concept of EPH-gestosis, Mt Sinai J. Med., v. 47, p. 442, 1980; Nephrology, ed. by J. Hamburger a. o., p. 1141, N. Y. a. o., 1979; Pathology of the liver, ed. by N. M. Roderick a. o., Edinburgh — N. Y., 1979; Sibai В. M. a. o. Eclampsia, Obstet, and Gynec., v. 58, p. 609, 1981; Weiner C. P. a. Brandt J. Plasma antithrombin III activity, An aid in the diagnosis of preeclampsia-eclampsia, Amer. J. Obstet. Gynec., v. 142, p. 275, 1982.
В. П. Баскаков, H. И. Бубнова (пат. ан.), М. А. Цивилько (психиат.).
ЭКЛАМПСИЯ - это... Что такое ЭКЛАМПСИЯ?
ЭКЛАМПСИЯ — особый вид судорог; различают э. детей и э. беременных и рожениц; и в том, и другом случае э. нередко имеет смертельный исход. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. ЭКЛАМПСИЯ сильные судороги у детей и… … Словарь иностранных слов русского языка
Эклампсия — МКБ 10 O15.15. МКБ 9 642.6642.6 DiseasesDB … Википедия
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, приступ конвульсий, не вызванных никаким конкретным заболеванием, например, эпилепсией, у беременной женщины с аномально высоким давлением и удержанием жидкости (такое состояние называют преэклампсией, оно связано с токсикозом позднего … Научно-технический энциклопедический словарь
эклампсия — и, ж. éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
ЭКЛАМПСИЯ — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Современная энциклопедия
ЭКЛАМПСИЯ — (от греч. eklampsis вспышка) поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Возникает во 2 й половине беременности, при родах или (редко) в послеродовом периоде. Опасна для жизни матери и плода.… … Большой Энциклопедический словарь
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, эклампсии, мн. нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
эклампсия — сущ., кол во синонимов: 3 • болезнь (995) • судорога (12) • токсикоз (9) Словарь синонимов AS … Словарь синонимов
Эклампсия — (eclampsia) болезнь, выражающаяся припадками общихсудорог, сопровождающихся потерей сознания, весьма сходственных сэпилептическими. Собственно картина отдельного припадка ничем неотличается от эпилептического, особенно у взрослых, и если Э.… … Энциклопедия Брокгауза и Ефрона
Эклампсия — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Иллюстрированный энциклопедический словарь
Эклампсия беременных: симптомы, диагностика и лечение
Эклампсия тесно связана с преэклампсией, поэтому эти два патологических состояний в любой литературе рассматриваются безраздельно. Возникают во время беременности и чаще всего представляют немалую угрозу для здоровья как матери, так и ребенка. Если вовремя проводится медикаментозное лечение, беременность заканчивается рождением здорового малыша.
Эклампсия (или поздний токсикоз беременных, ПТБ) - это наивысшая стадия развития преэклампсии, связанной с резким и существенным повышением артериального давления, при этом нередко в моче определяется белок. В подобных случаях говорят о гипертонии и протеинурии. При эклампсии возникают судороги, которые способны довести женщину и плод до смертельного исхода.
Термин “эклампси́я” походит от др.-греч. ἔκλαμψις, что значит вспышка, внезапное возникновение.
По данным wikipedia.org.
Определяется преэклампсия и эклампсия у беременных, в некоторых случаях прогрессирует вплоть до родов и послеродового периода. При тяжелой форме преэклампсии выполняется экстренное родовспоможение, поскольку чаще всего после изъятия ребенка из утробы матери приступы эклампсии прекращаются.
Видео: Что такое преэклампсия и эклампсия беременных?
Описание эклампсии и преэклампсии
Эклампсия - это развитие судорог у женщины на фоне тяжелой преэклампсии. Это состояние имеет 2% смертности. Преэклампсия и эклампсия чаще всего встречаются при первой беременности. Беременные подростки и женщины старше 40 лет больше подвержены риску развития этих патологий.
Преэклампсия (ПЭ) - это состояние, которое может развиваться во время беременности, характеризующееся высоким артериальным давлением (гипертонией) и белком в моче (протеинурией). Если состояние не правильно распознано и не проведено соответствующее лечение, преэклампсия может прогрессировать до эклампсии. Эклампсия серьезна и для матери, и для ребенка, и даже может быть фатальной. Преэклампсия ранее была известна как токсикоз беременных. По статистике без лечения у одной беременной из 200 случаев преэклампсии возникают судороги (эклампсия). Оценки распространенности преэклампсии варьируются от 2 до 7% среди клинически здоровых женщин, которые раньше не рожали. [2]
Преэклампсия в основном возникает после 20-й недели беременности и может наблюдаться в течение 48 часов после рождения ребенка. Иногда преэклампсия определяется через 4-6 недель после рождения. В большинстве случаев возникает после 34-й недели беременности, а в 6% - после рождения.
Патогенез развития преэклампсии
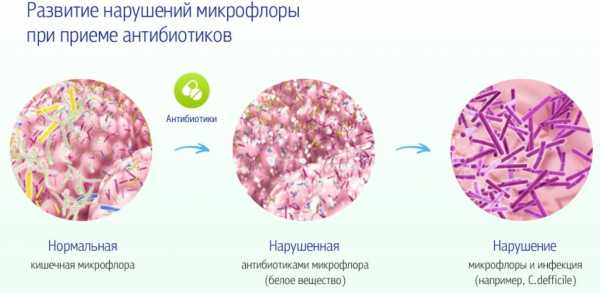
Cвязан с нарушением имплантации яйцеклетки в стенку матки (миометрий). С представленного ниже рисунка видно, что на фоне ишемии начинают активно вырабатываться медиаторы воспаления, а также ангиотензиновые и плацентарные факторы. В результате эндотелий повреждается, компенсаторные механизмы постепенно сходят на нет и плацента начинает “искусственно” увеличивать недостающее давление для улучшения кровоснабжения плода. На этом фоне изменяется артериальное давление беременной со всеми вытекающими последствиями. Возникший конфликт приводит к дисфункции эндотелия.
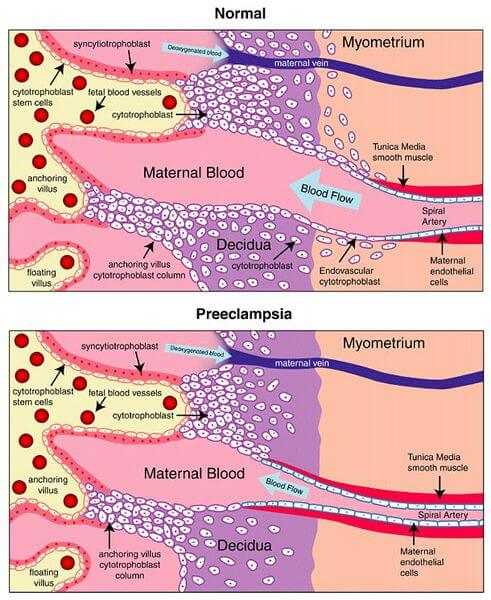 В тяжелый случай эндотелий начинает поражаться по всему организму. Развивается системная эндотелиальная дисфункция, вызывающая нарушение работы многих жизненно важных органов. Таким образом создаются условия для возникновения преэклампсии, а после - эклампсии.
В тяжелый случай эндотелий начинает поражаться по всему организму. Развивается системная эндотелиальная дисфункция, вызывающая нарушение работы многих жизненно важных органов. Таким образом создаются условия для возникновения преэклампсии, а после - эклампсии. Значение артериального давления
Давление внутри артерий создается для того, чтобы кровь могла циркулировать по всему телу для доставки кислорода и других питательных веществ. Подобный процесс обеспечивает нормальный обмен веществ и функционирование всего организма.
Показатель артериального давления идентифицирует давление внутри артерий в виде двух значений - верхнего и нижнего. Первое, или верхнее, значение определяется как систолическое давление и указывает на давление, возникающее при сокращении сердца для перекачивания крови по артериям. Второе, или нижнее, значение - диастолическое давление, указывающее на давление внутри артерий, когда сердце расслабляется и наполняется кровью.
Внутри артериальных кровеносных сосудов должно быть основное давление независимо от того, сокращается сердце или нет. Это внутреннее давление поддерживается гладкомышечнрй мускулатурой, которая формирует стенки артерий, больших и малых, и, по сути, сжимается и поддерживает тонус сосудов.
Показатель артериального давления в нормальном состоянии составляет менее 120/80, при этом 120 - систолическое артериальное давление, а 80 - диастолическое артериальное давление.
Причины и риски
Точная причина преэклампсии и эклампсии до конца не изучена, но считается, что это расстройство связано с нарушением тонуса кровеносных сосудов. Также описаны аномалии плаценты. Больше всего, что имеет место комбинация этиологических факторов, включая как генетические, так и экологические меры воздействия. Было изучено несколько генов, способствующие развитию преэклампсии. Они существенно повышают риск у женщин, у которых эклампсией или преэклампсией страдали другие члены семьи.
Нарушение питания, ожирение и расстройство иммунной системы также могут играть определенную роль в развитии патологических состояний, хотя это еще понятно не полностью. Некоторые исследования иммунных реакций во время развития преэклампсии показали на то, что определенные клетки иммунной системы взаимодействуют друг с другом для регулирования иммунного ответа.
Основные факторы риска по преэклампсии и эклампсии
Различные факторы могут увеличить риск появления у женщины преэклампсии и эклампсии. К ним относятся:
- Возраст (в подростковом возрасте или у женщин старше 40 лет больше вероятности пострадать от ПЭ и эклампсии).
- Положительная история болезни, связанная с преэклампсией или эклампсией в ходе развития предыдущей беременности.
- Избыточный вес.
- Наличие высокого артериального давления до беременности.
- Беременность наступила в результате использования донорской яйцеклетки или оплодотворения донорской спермой.
- В роду у женщин уже возникала преэклампсия.
- В анамнезе болезни определяются такие заболевания, как сахарный диабет, системная красная волчанка, ревматоидный артрит или заболевания почек
- Многоплодная беременность.
- Серповидноклеточная анемия. [2]
Симптомы
У большинства женщин с легкой преэклампсией клинические проявления болезни отсутствуют. Ключевыми признаками, как упоминалось ранее, являются:
- Наличие белка в моче (протеинурия).
- Повышенное артериальное давление (гипертония).
- Женщины с преэклампсией могут испытывать внезапное увеличение веса в течение 1-2 дней.
- Отеки ног и рук, которые могут быть распространены на другие участки тела, при этом подобные признаки могут возникать при нормальной беременности и не обязательно связаны с преэклампсией.
Другие симптомы и признаки, которые могут возникать при тяжелой преэклампсии:
- Головокружение.
- Головные боли.
- Тошнота.
- Рвота.
- Боль в животе.
- Изменения зрения.
- Расстройство рефлексов
- Нарушение психического состояния.
- Жидкость в легких (отек легких).
- Снижение выхода мочи (частичное - олигурия, полное - анурия).
Симптомы эклампсии включают проявления преэклампсии наряду с развитием судорог, сначала тонические, а затем - клонические. Когда возникают судороги, им чаще всего предшествуют неврологические нарушения по типу головной боли и расстройств зрения. У женщин с тяжелой преэклампсией может определяться сниженное количество тромбоцитов (ниже 100 000).
Признаки и симптомы преэклампсии самостоятельно уменьшаются и исчезают на протяжении 1-6 недель после родов. [2]
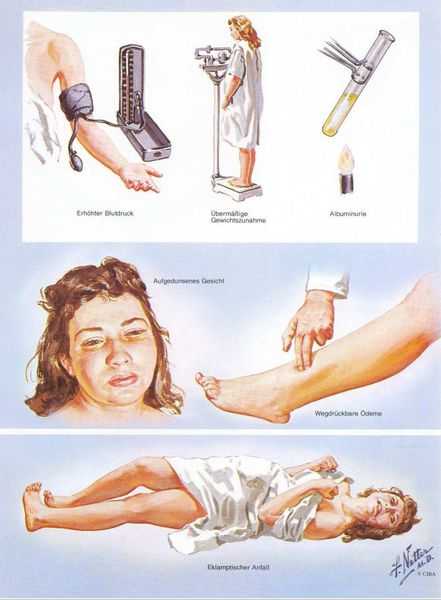
Наглядное изображение проявлений преэклампсии было представлено Фрэнком Генри Неттером, хирургом и художником-иллюстратором.
Диагностика
Преэклампсия может быть диагностирована при регулярном скрининге состояния беременной.
- Протеин в моче диагностируется с помощью общего анализа мочи.
- Измерение артериального давления при каждом посещении клиники дает возможность контролировать этот показатель. Артериальное давление при преэклампсии обычно превышает до 140/90.
- Могут быть проведены анализы крови с определением количества клеток крови и исследования на свертываемость крови. Недавние исследования показали, что конго-красные (CR) тесты на пятнистость могут быть лучшими показателями преэклампсии, чем стандартные тесты уровня мочи для выявления протеинурии. Тест основан на том факте, что моча и плацента женщин с преэклампсией содержат аномальные белки, которые связываются с красным веществом Конго.
Поскольку преэклампсия может быть бессимптомной (не вызывать никаких изменений), беременным женщинам важно проходить регулярные медицинские осмотры. Также проводятся инструментальные методы исследования для наблюдения за здоровьем матери и ребенка (эхокардиография, фонокардиография и пр.).
Прогностические тесты на сегодня отсутствуют, поэтому пока невозможно предугадать с максимальной достоверностью, будет ли у женщины развиваться преэклампсия или нет.
Видео: Приступ эклампсии
Лечение
Наиболее эффективное лечение преэклампсии и эклампсии одно - экстренное родоразрешение. Вопрос о том, нужно ли стимулировать сокращение матки или выполнять кесарево сечение, зависит от тяжести состояния, а также от гестационного возраста и самочувствия плода.
У женщин с незначительной преэклампсией родовая деятельность чаще всего стимулируется на 37 неделе. До этого времени они могут находиться дома или в больнице с тщательным мониторингом. Для контроля состояния используются стероидные препараты с целью улучшения созревания легких ребенка. Женщины с легкой преэклампсией до наступления 37 недели чаще всего должны придерживаться постельного режима с постоянным медицинским наблюдением.
При тяжелой преэклампсии родовспоможение (индукция родов или кесарево сечение) обычно рассматривается после 34 недель беременности. Риски для матери и ребенка от болезни должны быть сбалансированы с риском недоношенности в каждом случае отдельно. Для предотвращения судорог женщинам с тяжелой преэклампсией внутривенно вводится сульфат магния. Это лекарство безопасно для плода. Таблетированные добавки, содержащие магний, не эффективны для предотвращения припадков, поэтому в основном не рекомендуются. Дополнительно могут применяться лекарства, такие как гидралазин, способствующие снижению артериального давления.
Эклампсия требует неотложной медицинской помощи. Патология лечится препаратами для контроля припадков и поддержания стабильного артериального давления с целью минимизации осложнений как для матери, так и для ребенка. Сульфат магния используется в первую очередь, особенно когда развиваются экламптические приступы. Если сульфат магния оказался неэффективным, могут применяться другие лекарства, такие как лоразепам (ативан) и фенитоин (дилантин).
Осложнения
Преэклампсия вызывает уменьшение количества притока крови к плаценте и плоду. Таким образом, ребенок может спровоцировать задержку роста и недобор веса при рождении. Досрочное родовспоможение также довольно распространено и не всеми детьми нормально воспринимается.
Олигогидрамнион, уменьшение объема амниотической жидкости, является частым сопровождением преэклампсии. Также это состояние увеличивает риск отслойки плаценты или отделения плаценты от стенок матки. При тяжелой степени развития может возникнуть угрожающее жизни кровотечение и гибель плода.
Тяжелая преэклампсия может влиять на функцию печени и почек. HELLP-синдром, гемолиз (разрушение эритроцитов), повышенная активность ферментов печени (разрушение паренхимы) и низкое количество тромбоцитов - редкое осложнение преэклампсии, но очень тяжелое. Симптомы включают головную боль, тошноту, рвоту и боль в правом боку или в верхнем квадранте. В некоторых случаях HELLP-синдром развивается до появления типичных признаков преэклампсии. Другие необычные осложнения преэклампсии и эклампсии включают снижение кровотока в головном мозге, что приводит к инсульту.
Профилактика и прогноз
На сегодня до конца неизвестно, как предотвратить преэклампсию и эклампсию. Тем не менее, результаты могут быть улучшены благодаря быстрому распознаванию и применению соответствующих методов терапии. В связи с этим беременные женщины должны своевременно проходить обычные скрининги состояния здоровья.
В некоторых исследованиях сообщается о связи между дефицитом витамина D и повышенным риском преэклампсии. Но в то время как некоторые исследования показали связь между приемом добавок витамина D и снижением риска преэклампсии, другие не смогли установить подобного влияния.
Иногда можно снизить риск развития преэклампсии с помощью приема следующих добавок:
- Низких доз аспирина. Если имеются определенные факторы риска - включая преэклампсию в анамнезе, многоплодную беременность, хроническое высокое артериальное давление, заболевание почек, диабет или аутоиммунное заболевание - врач может порекомендовать ежедневно принимать низкие дозы аспирина, начиная с 12 недель беременности.
- Кальциевые добавки. Некоторые женщины, которые испытывают дефицит кальция до беременности и не получают достаточного количества кальция во время беременности из-за своего рациона, могут получить пользу от добавок кальция для предотвращения преэклампсии. Однако маловероятно, что женщины из развитых стран будут испытывать дефицит кальция в той степени, в которой добавки кальция окажутся полезными.
Важно помнить, что не следует принимать никаких лекарств, витаминов или добавок без предварительной консультации с врачом. [3]
Прогностическое заключение
Большинство женщин с легкой преэклампсией имеют хороший прогноз в отношении завершения беременности. Эклампсия является серьезным заболеванием с высокой долей смертности около 2%.
Риск рецидива при преэклампсии варьируется в зависимости от начала и тяжести состояния. У женщин с тяжелой преэклампсией, которым рекомендуется раннее родовспоможение, самый высокий риск рецидива. Для таких случаев исследования показывают, что частота рецидивов составляет от 25% до 65% для этой популяции.
Определено, что у 5-7% женщин с легкой преэклампсией будет преэклампсия при последующей беременности.
Женщины с преэклампсией могут подвергаться повышенному риску сердечно-сосудистых заболеваний на протяжении последующей жизни. Этот риск наибольший у женщин с ранним началом тяжелой преэклампсии.
Видео: Тяжкий токсикоз, ЭКЛАМПСИЯ, лечение
4.75 avg. rating (93% score) - 4 votes - оценок
причины, симптомы, диагностика и лечение
Эклампсия — это опасная форма проявления гестоза на поздних сроках беременности. Проявление эклампсии заключается в судорожном синдроме, потери сознания, дисфункции жизненно-важных систем организма, в некоторых случаях наступает инсульт. Эклампсия беременных может иметь самые критические последствия как для будущей матери, так и для плода внутри утробы. Для диагностики заболевания необходим полный анамнез женщины, а также оценка риска возможной эклампсии в будущем. Обязательно назначают проведение лабораторных анализов. Лечение эклампсии заключается в создании атмосферы покоя и умиротворения для внутреннего состояния больной. Лечение внешних признаков эклампсии (судороги, отек головного мозга, водянка) направлено на регресс симптоматики с минимальными рисками для плода.
Содержание статьи:
Что такое эклампсия?
Эклампсия представляет собой критическую стадию проявления гестоза. Гестоз — это поздний токсикоз, который развивается у беременной во втором или третьем триместре. Стремительно проявляющиеся признаки эклампсии, заключаются в:
- возникновении судорог;
- отеке мозга;
- коматозном состоянии: в считанные минуты достигают предела максимум.
Довольно редко, однако в гинекологии зафиксированы случаи, когда эклампсия не имеет внешних признаков развития, за исключением лишь одного — кровоизлияние в мозг с последующей возможной комой.
Причины возникновения и формы проявления эклампсии
Основными факторами, провоцирующими развитие эклампсии, являются:
- изменение калие-кальциевого баланса;
- регресс микроциркуляции крови;
- сужение сосудов с помощью специальных медикаментов;
- аномальное развитие клеток вследствие гипертензии.
Признаки эклампсии могут появиться вследствие невыполнения женщиной рекомендаций по беременности. Риск наличия заболевания возрастает если:
- женщина старше 35 лет;
- в анамнезе пациентки есть прошлые зафиксированные припадки судорог, потери сознания;
- отсутствует баланс ежедневных нагрузок и отдыха;
- беременная не соблюдает рекомендации по употреблению количества жидкости/продуктов.
Эклампсия беременных может также присутствовать из-за наличия внутренних проблем в состоянии здоровья: сахарный диабет, ожирение, артериальная гипертензия, гастрит, колит, волчанка, трофобластическая болезнь. Риск появления эклампсии возрастает при многоплодной беременности, многоводии, наличии токсикоза в любой форме при прошлых беременностях.
Формы проявления эклампсии устанавливают клиническим путем в зависимости от основного признака:
- почечная — основное проявление: дефицит мочи в почках;
- печеночная — дисфункция процесса метаболизма в организме с общим тяжелым клиническим расстройством;
- мозговая — с дальнейшей возможностью возникновения инсульта;
- коматозная — самая опасная форма эклампсии. Коматозная форма развивается бессимптомно. В течение нескольких минут происходит кровоизлияние в мозг, после чего наступает стадия комы.
Симптомы эклампсии
Симптоматика заболевания сопровождается наличием процесса преэклампсии:
- тошнота;
- рвота;
- нарушение координации;
- нарушение зрения;
- сильная головная боль;
- в некоторых случаях — онемение конечностей;
- судорожное напряжение.
С клинической точки зрения эклампсия беременных выглядит следующим образом: мгновенная потеря сознания с судорожными припадками. Последние развиваются постепенно, начиная от мышц лица (до 15-20 сек), затем переходя на скелетную мускулатуру (до 30 сек) и к концу приступа — конвульсии всего тела. Время, при котором длится общий приступ эклампсии занимает до 2 минут. Также у беременной во время приступа наблюдается расширение зрачков, пена со рта, прикусывание языка, цианоз.
Как только приступ эклампсии беременных заканчивается и не наступает новый — пациентка может начать приходить в сознание. При условии того, что приступы продолжаются, судороги развиваются и имеют регресс — женщина впадает в кому. Какое-то время она пробудет в тяжелом состоянии и сможет ли она выйти из него — зависит от многих факторов.
Состояние припадка, при котором развивается эклампсия, могут спровоцировать любые факторы извне, отрицательно влияющие на беременную в индивидуальном порядке. Это может стать яркий свет, шум, звук, крик и т д.
Одной из особенностей эклампсии является возможность ее возникновения во время родоразрешения. Родовая эклампсия может иметь развитие из-за сильного болевого синдрома, при отсутствие анальгетиков для беременной, при чрезвычайно быстрой деятельности родов, из-за стимуляции, которая имеет стремительное развитие. Родовая эклампсия может развиваться и после проведения кесарево сечения.
Эклампсия характеризуется судорожным припадком, отеком мозга, отеком легких, возможным удушьем и кровоизлиянием в мозг, а также преждевременной отслойкой плаценты. В дальнейшем произвести прогноз возможно лишь после завершения приступов, отсутствии комы. Во время эклампсии плод может погибнуть внутриутробно. Также возможна гипоксия плода с последующей его гибелью.
Диагностика эклампсии
Проведение диагностики эклампсии заключается в мероприятиях, направленных на распознавание данной формы гестоза. Существуют такие формы поражения мозга, как:
- эпилепсия;
- аневризма;
- опухоль;
- диабетическая кома, которые схожи по своим признакам с эклампсией.
Диагностику эклампсии невозможно провести с помощью УЗ-исследования, сдачи лабораторных анализов и т д.
Основная диагностика заболевания заключается в тщательном контроле беременной с первого дня становления на учет. После 22 недели беременности необходимо наблюдать гестоз и его формы у пациентки.
В индивидуальном порядке проводят КТ и ЯМРТ головного мозга для создания полной клинической картины.
Лечение эклампсии
Во время лечения женщина должна находиться под наблюдением врача с круглосуточным подключением к медицинским аппаратам разной функциональности. Это необходимо для постоянного считывания таких показателей, как: ЧСС, АД, ЭКГ, ЭЭГ. Также отдельно подключается аппарат для выведения на монитор состояния крови, подсчета гемоглобина, эритроцитов, тромбоцитов.
В основе лечения эклампсии лежат условия, при создании которых женщина находится в эмоционально-стабильном состоянии, с полным отсутствием каких-либо физических и моральных нагрузок на организм. При критическом состоянии и тяжелой форме эклампсии лечение проводится с использованием реанимационного набора. В дальнейшем необходима консультация и наблюдение у невролога, нейрохирурга. Прохождение данных специалистов является обязательным при любой форме развития эклампсии.
Обязательным во время лечения является проведение катетеризации мочевого пузыря. Лечение эклампсии проводится с помощью введения растворов глюкозы, диуретиков, магния сульфата, реополиглюкина. Данные препараты необходимы для улучшения общего метаболизма организма, снятия отеков органов, снижение АД, а так же для профилактики развития судорог.
Профилактика эклампсии
Профилактические меры заболевания основываются на правильном ведение беременности и коррекции самочувствия женщины. Тщательный сбор анамнеза, построение кривой болезней в роду позволяет выявить риск возможного развития эклампсии.
Одна из форм гестоза имеет место проявления на поздних сроках беременности. Для предотвращения данного состояния необходимо вести учет и контроль пациентки с первого дня постановки на учет. Обязательным для проведения является МРТ-диагностика коры головного мозга. Клинически подтвержден тот факт, что МРТ не несет угрозы для развития плода внутриутробно. Именно поэтому стоит провести данное исследование на ранних сроках беременной, дабы исключить риск возникновения острой формы гестоза — эклампсии.
Кроме того, женщинам, имеющим в анамнезе нарушения эндокринной системы: ожирение; сахарный диабет; дисфункция щитовидной железы и т д, необходимо не только контролировать гормональный фон в индивидуальным порядке, но и следить за балансом ежедневных нагрузок и отдыха, формированием сбалансированного питания.
причины, симптомы, диагностика и лечение
Преэклампсия — это тяжелый вариант гестоза, который возникает после 20-й недели гестационного срока, характеризуется полиорганными нарушениями с преимущественным поражением ЦНС, предшествует эклампсии. Проявляется головными болями, тошнотой, рвотой, нарушениями зрения, гиперрефлексией, заторможенностью, сонливостью или бессонницей. Диагностируется на основании данных суточного мониторинга АД, общего анализа мочи, коагулограммы, транскраниальной допплерографии. Для лечения используют инфузионную терапию, противосудорожные, антигипертензивные, антикоагулянтные, мембраностабилизирующие средства. При неэффективности назначений показано экстренное кесарево сечение.
Общие сведения
Зачастую преэклампсия развивается после 28-й недели гестации на фоне более легких форм гестоза. Преэкламптическое состояние наблюдается у 5% беременных, рожениц и родильниц. У 38-75% пациенток оно возникает в дородовом периоде, у 13-36% — в родах, у 11-44% — после родов. В 62% случаев преэклампсия предшествует эклампсии, хотя, по мнению ряда авторов, у остальных больных расстройство остается нераспознанным в связи с быстрым развитием судорожного синдрома. Чаще заболевание возникает у предрасположенных женщин при первой подростковой, поздней, многоплодной беременности, повторной гестации с преэклампсией в анамнезе, наличии ожирения, экстрагенитальной патологии (хронической артериальной гипертензии, заболеваний печени, почек, коллагенозов, сахарного диабета, антифосфолипидного синдрома).
Преэклампсия
Причины преэклампсии
Этиология расстройства, как и других форм гестозов, на сегодняшний день окончательно не установлена. Вероятным фактором, способствующим развитию преэклампсии, считается патологическая реакция организма предрасположенной женщины на физиологическую перестройку при беременности. Специалистами в сфере акушерства предложено более 30 аргументированных этиопатогенетических теорий возникновения заболевания, основными из которых являются:
- Наследственная. Роль генетических факторов в развитии преэклампсии подтверждается ее более частым диагностированием у пациенток, чьи матери страдали гестозами. У заболевших определяются дефекты в генах7q36-eNOS, 7q23-ACE, АТ2Р1, C677T. Путь наследования предположительно аутосомно-рецессивный.
- Иммунная. Проникновение в материнский кровоток чужеродных антигенов плода сопровождается ответной выработкой антител. Осаждение образовавшихся иммунных комплексов в различных тканях запускает сложные защитные механизмы, которые проявляются активацией клеток эндотелия и острым эндотелиозом.
- Плацентарная. Некоторые авторы связывают преэклампсию с нарушением инвазии цитотрофобласта. В результате не происходит трансформация гладкомышечного слоя маточных артерий, что в последующем приводит к их спазму, ухудшению межворсинчатого кровотока, гипоксии и, как следствие, повреждению эндотелия.
- Кортико-висцеральная. Сторонники теории рассматривают преэклампсию как невротическое расстройство гемодинамики, вызванное нарушением взаимоотношений между корой и подкорковыми отделами. Такой подход объясняет провоцирующую роль тяжелых стрессов и подтверждается функциональными изменениями на ЭЭГ.
Поскольку отдельные теории в полной мере не могут объяснить все клинические проявления заболевания, оправдано рассмотрение гестоза как полиэтиологического состояния с общими механизмами патогенеза. Непосредственными причинами развития преэклампсии являются неправильно подобранная терапия водянки беременных и нефропатии, несоблюдение пациенткой врачебных рекомендаций, высокая терапевтическая резистентность более легких вариантов гестозов.
Патогенез
Ключевым звеном в механизме развития преэклампсии является генерализация острого эндотелиоза и вазоконстрикции, изначально локализованных в плаценте, с вовлечением в патологический процесс тканей головного мозга. Сосудистая дисфункция приводит к повреждению клеточных мембран, нарушению метаболизма нейронов с возникновением гиперчувствительности и повышенной возбудимости нервных клеток. Поражение надсегментарных подкорковых структур сопровождается полисистемными вегетативными расстройствами, выявляемыми более чем у 90% больных с тяжелыми формами гестозов.
Параллельно у беременных и рожениц с преэклампсией развивается пирамидная недостаточность, которая свидетельствует о расстройстве на уровне корковых отделов и проявляется сухожильно-периостальной гиперрефлексией, анизорефлексией, возникновением патологических рефлексов, повышением судорожной готовности. Последними поражаются стволовые отделы мозга. Деструктивные процессы, вызванные расстройствами микроциркуляции, также происходят в других органах — печени, почках, легочной ткани. Ситуация усугубляется характерными для гестозов коагулопатическими нарушениями.
Симптомы преэклампсии
Обычно расстройство возникает на фоне предшествующей нефропатии. К существующим отекам, артериальной гипертензии, умеренно выраженной астеновегетативной симптоматике (головокружению, слабости, недостаточному сну, метеотропности, эмоциональной лабильности) присоединяются признаки поражения ЦНС и повышения внутричерепного давления. Пациентка жалуется на интенсивную головную боль, тяжесть в затылке, усталость, выглядит заторможенной, вялой, безучастной, иногда отвечает невпопад. Отмечается повышенная сонливость или бессонница, дрожание вытянутых пальцев рук, потливость ладоней и стоп.
У 25% женщин с клиникой преэклампсии выявляются зрительные расстройства — ощущение затуманенности зрения, мелькание искр или мушек, боязнь света, двоение в глазах, выпадение отдельных полей зрения. Возможно появление тошноты, рвоты, болей в эпигастрии и правой подреберной области. В тяжелых случаях возникают мышечные подергивания, бред, галлюцинации, петехиальная сыпь, свидетельствующая о нарушении свертываемости крови. Преэкламптическое состояние является сравнительно коротким, длится не более 3-4 суток, после чего купируется правильной терапией либо переходит в эклампсию.
Осложнения
Наиболее грозным осложнением преэклампсии считается эклампсия — самый тяжелый тип гестоза с высокими показателями материнской и перинатальной смертности. У 1-3% пациенток наблюдается потеря зрения (амавроз), вызванная отеком, сосудистыми изменениями, отслойкой сетчатки или ишемией затылочной доли коры вследствие нарушений кровообращения в бассейне задней мозговой артерии. Возможно развитие гипертонического криза, отека головного мозга, инсульта, HELLP-синдрома, отслойка нормально расположенной плаценты, возникновение послеродового коагулопатического кровотечения и ДВС-синдрома. Обычно усугубляется фетоплацентарная недостаточность, нарастают признаки внутриутробной гипоксии плода.
У женщин, перенесших преэклампсию, в будущем в 4 раза чаще развиваются сердечно-сосудистые заболевания (гипертоническая болезнь, стенокардия, инфаркты, инсульты, застойная сердечная недостаточность), удваивается риск формирования сахарного диабета 2-го типа. У трети больных гестозы диагностируются в последующих беременностях.
Диагностика
Своевременная постановка диагноза преэклампсии обычно не представляет особых сложностей, если беременная длительное время находилась под наблюдением акушера-гинеколога по поводу предшествующей нефропатии. При первичном обращении пациентки с характерными жалобами рекомендован план обследования с выявлением специфических маркеров гестозов:
- Контроль артериального давления. Показано суточное мониторирование с автоматическим измерением АД при помощи специального прибора. У больных с преэклампсией АД обычно превышает 180/110 мм рт. ст. с пульсовой амплитудой более 40 мм рт. ст. Индекс артериальной гипертензии составляет 50% и выше.
- Оценка системы гемостаза. Для гестозов характерна коагулопатия потребления и активация фибринолитической системы. Рекомендуется исследовать содержание фибриногена, продуктов его деградации (РФМК), антитромбина III, эндогенного гепарина, оценивать АЧТВ, протромбин (MHO), тромбиновое время.
- Общий анализ мочи. Важным признаком преэклампсии считается протеинурия. Содержание белка в моче превышает 5 г/л, могут обнаруживаться зернистые цилиндры, лейкоцитурия. Часовой диурез часто снижается до 40 мл и менее. Для оценки тяжести поражения почек определяется суточное количество протеина в моче.
- ТКДГ сосудов головного мозга. Применяется для объективной оценки церебрального кровотока. В ходе транскраниальной допплерографии подтверждается наличие признаков повышения мозгового перфузионного давления и уменьшения сосудистой резистентности, характерных для преэклампсии.
С учетом возможных акушерских осложнений пациентке показаны УЗИ матки и плаценты, допплерография маточно-плацентарного кровотока, КТГ, фетометрия, фонокардиография плода. Дифференциальная диагностика проводится с заболеваниями головного мозга (тромбозом синусов твердой оболочки, менингитом, опухолями, инсультом), бессудорожными формами эпилепсии, отслойкой сетчатки. Беременную консультируют анестезиолог-реаниматолог, терапевт, невропатолог, окулист, кардиолог, нефролог.
Лечение преэклампсии
Пациентку срочно госпитализируют в отделение интенсивной терапии ближайшего лечебного учреждения с родильным залом. Основной терапевтической задачей становится снижение рефлекторной и центральной гиперреактивности, предотвращение судорожного синдрома, стабилизация жизненных функций, коррекция полиорганных расстройств. Беременной с преэклампсией показан строгий лечебно-охранительный режим. Схема лечения включает назначение следующих групп препаратов:
- Противосудорожные средства. «Золотым стандартом» считается введение через инфузомат сернокислой магнезии. Препарат обладает седативным, противосудорожным, спазмолитическим, гипотензивным действием, эффективно снижает внутричерепное давление. Одновременно с улучшением церебральной гемодинамики расслабляет миометрий и повышает интенсивность кровотока в матке. При необходимости дополнительно применяют транквилизаторы.
- Гипотензивные средства. Предпочтительны производные имидазолина, которые оказывают центральный α2-адреномиметический эффект, стимулируют I1-имадазолиновые рецепторы в ядре солитарного тракта и за счет этого усиливают парасимпатическое влияние на миокард. Возможно парентеральное введение периферических вазодилататоров, гибридных β- и α1-адреноблокаторов с быстрым антигипертензивным действием.
- Инфузионные составы. Для нормализации онкотического и осмотического давления внутривенно капельно вводят коллоидные, белковые, сбалансированные кристаллоидные растворы. Инфузионная терапия позволяет улучшить реологические свойства крови, центральную и периферическую гемодинамику, тканевую перфузию, уменьшить выраженность полиорганных расстройств, восстановить водно-электролитный баланс.
По показаниям применяют седативные средства, антикоагулянты прямого действия, антиоксиданты, мембраностабилизаторы, препараты для улучшения кровотока в тканях, профилактики респираторного дистресс-синдрома плода. При неэффективности интенсивной терапии в течение суток с момента госпитализации рекомендовано экстренное родоразрешение методом кесарева сечения. Пациенткам со стремительно нарастающей симптоматикой преэклампсии операция проводится в течение 2-4 часов. Естественные роды с качественным обезболиванием (длительной эпидуральной анестезией), перинеотомией или эпизиотомией возможны только при существенном улучшении самочувствия пациентки, стойкой стабилизации АД, лабораторных показателей.
Прогноз и профилактика
Исход гестации у беременных с симптоматикой преэклампсии зависит от доступности медицинской помощи и правильности выбора тактики ведения. В любом случае прогноз для матери и плода считается серьезным. Уровень материнской летальности в последние годы удалось снизить до 0,07 на 1000 родов, перинатальная смертность составляет от 21 до 146 на 1000 наблюдений. Профилактика преэклампсии предполагает регулярные осмотры в женской консультации, мониторинг давления и лабораторных показателей у пациенток с водянкой беременных, нефропатиями, тщательное выполнение всех врачебных назначений, нормализацию режима сна и отдыха, психоэмоциональный покой, контроль прибавки веса, обогащенный белком рацион с низким содержанием соли.
причины, симптомы, диагностика, лечение, профилактика
Патология беременности, внезапно возникшее заболевание во время беременности, родов, послеродовой период. Проявляется высоким артериальным давлением, припадками, потерей сознания; несет угрозу жизни как матери, так и ребенку. Это самая тяжелая форма позднего токсикоза беременных.
Причины эклампсии
Факты риска точно не известны. Возникает при первой беременности, при многоплодной беременности, при беременности после сорока лет; болезни – сахарный диабет, гипертензия, ревматоидный артрит, красная волчанка, ожирение, патология почек, сердечно-сосудистой системы; наследственная предрасположенность; недостаточное кровоснабжение матки; различные инфекции; дефекты генов; неправильное питание; нарушение водно-солевого баланса беременной.
Симптомы эклампсии
Ощущение головной боли, рвота, боль в подложечной области; мелькание мушек перед глазами, ухудшение зрения, в тяжелых случаях наступление слепоты, потеря сознания, цианоз, подергивание мимической мускулатуры; сильные судороги, задержка дыхания, сжатые челюсти, наклон головы вперед; беспорядочное сокращение мышц тела, конечностей; пена изо рта, кома.
Диагностика эклампсии
Женщина должна наблюдаться у гинеколога, который изучит симптомы и жалобы, чтобы поставить правильный диагноз. Назначаются лабораторные исследования анализа мочи на белок; биохимический анализ крови, анализ крови на гемостаз, на содержание мочевой кислоты; обязательный элемент диагностики эклампсии – УЗД плода и внутренних органов беременной; ежедневное измерение артериального давления; осмотр глазного дна у офтальмолога.
Лечение эклампсии
Лечение проводится в стационаре. Рекомендуется комплекс: оксигенотерапия, дегидратационная терапия, устранение спазма сосудов; нормализация давления. Необходимо обеспечить полный покой, устранение любых болевых, слуховых, зрительных ощущений; бессолевая диета.
Лекарственные препараты: Фенобарбитал, Омнопон, Аминазин, Глюконат кальция, Сульфат магния, раствор сернокислого магния. Эффективный способ лечения – родоразрешение.
Профилактика эклампсии
Сбалансированное питание, исключающее соленую пищу; соблюдение правил личной гигиены, следить за своим здоровьем, много времени проводить на свежем воздухе, избегать стрессов, регулярно измерять артериальное давление; своевременно распознать начальные симптомы любой формы позднего токсикоза, вовремя госпитализироваться и проводить лечение.
ЭКЛАМПСИЯ - это... Что такое ЭКЛАМПСИЯ?
ЭКЛАМПСИЯ — особый вид судорог; различают э. детей и э. беременных и рожениц; и в том, и другом случае э. нередко имеет смертельный исход. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. ЭКЛАМПСИЯ сильные судороги у детей и… … Словарь иностранных слов русского языка
Эклампсия — МКБ 10 O15.15. МКБ 9 642.6642.6 DiseasesDB … Википедия
эклампсия — и, ж. éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
ЭКЛАМПСИЯ — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Современная энциклопедия
ЭКЛАМПСИЯ — (от греч. eklampsis вспышка) поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Возникает во 2 й половине беременности, при родах или (редко) в послеродовом периоде. Опасна для жизни матери и плода.… … Большой Энциклопедический словарь
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, эклампсии, мн. нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
эклампсия — сущ., кол во синонимов: 3 • болезнь (995) • судорога (12) • токсикоз (9) Словарь синонимов AS … Словарь синонимов
Эклампсия — (eclampsia) болезнь, выражающаяся припадками общихсудорог, сопровождающихся потерей сознания, весьма сходственных сэпилептическими. Собственно картина отдельного припадка ничем неотличается от эпилептического, особенно у взрослых, и если Э.… … Энциклопедия Брокгауза и Ефрона
Эклампсия — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Иллюстрированный энциклопедический словарь
ЭКЛАМПСИЯ — мед. Эклампсия максимальная степень тяжести гестоза; основное клиническое проявление судороги с потерей сознания, не связанные с какой либо другой церебральной патологией (например, эпилепсией или кровоизлиянием в головной мозг). Эклампсия… … Справочник по болезням
Эклампсия - это... Что такое Эклампсия?
(eclampsia) — болезнь, выражающаяся припадками общих судорог, сопровождающихся потерей сознания, весьма сходственных с эпилептическими. Собственно картина отдельного припадка ничем не отличается от эпилептического (см. Эпилепсия), особенно у взрослых, и если Э. выделяется как самостоятельная болезнь, то это основано на особых условиях, при которых возникают экламптические припадки, и на общем течении болезни. Мы встречаемся с Э. при двух совершенно различных состояниях организма — с одной стороны, у грудных младенцев и в первые годы жизни, с другой — у взрослых женщин в последние месяцы беременности, или во время акта родов, или в первые дни послеродового периода. Поэтому различают Э. детей и Э. рожениц. Что касается Э. детей, то в ранние младенческие годы нервная система отличается особой возбудимостью, почему некоторые сравнительно ничтожные патологические изменения организма подают повод к общему судорожному приступу или ряду таковых. Сюда относится повышение температуры тела при инфекционных болезнях (корь, скарлатина, дизентерия, дифтерит, тиф, коклюш и др.), далее, случайное раздражение кожи, напр. прокол ушной мочки, ожога; затем раздражения, исходящие из кишечника, — глисты или вообще расстройство пищеварения, наконец, прорезывание зубов. По-видимому, требуется особенное предрасположение, невропатическая конституция, обусловленная неблагоприятной наследственностью, для того, чтобы перечисленные моменты подавали повод к судорожному экламптическому припадку. На это указывает то обстоятельство, что при расспросах самых разнообразных нервных больных в значительном числе случаев выясняется, что в раннем детстве у них при том или ином из указанных условий наблюдались судороги (нередко называемые "родимчиком"). Самый припадок Э. не опасен для жизни ребенка, и лишь небольшой процент погибает в непосредственной связи с ним. Гораздо больше опасности представляет Э., когда она выражается целым рядом непосредственно следующих друг за другом припадков, при чем обыкновенно поднимается температура тела. Как уже указано выше, экламптические припадки вообще весьма сходственны с эпилептическими, но у детей, в особенности у грудных, они отличаются отсутствием типичности, беспорядочной сменой тонического напряжения мышц и клонических подергиваний. Существенное же отличие Э. от эпилепсии заключается в том, что при последней припадки появляются без всяких видимых внешних или внутренних раздражений и через некоторое время повторяются; при первой же все ограничивается одним или несколькими припадками под влиянием случайного раздражения, а затем субъект более не подвергается им.
У рожениц или беременных Э. составляет крайне опасное осложнение, так как большой процент умирает в непосредственной связи с судорожными припадками, а кроме того, у многих выживших остается, как последствие припадков, заболевание почек. При вскрытии умерших от эклампсии находят с постоянством резкие изменения в печени, почках, в сердце и кровеносных сосудах, а также кровоизлияния в центральной нервной системе. Отсюда ясно, что мы здесь имеем дело с тяжким общим заболеванием организма, причем, однако, до сих пор исходная точка его неизвестна. Так как с самого начала экламптических судорог в моче обычно наблюдается присутствие белка, то многие склонны смотреть на Э. рожениц как на болезнь, зависящую от страдания почек, и объяснять судороги нарушением их деятельности и отравлением организма составными частями мочи; в пользу такого взгляда говорит неоспоримое сходство экламптического состояния рожениц с уремией, которая также обнаруживается общими судорогами с потерей сознания (см. Мочекровие и Уремия). Однако в последнее время некоторые врачи пытаются объяснить глубокое поражение многочисленных внутренних органов, свойственное эклампсии рожениц, влиянием низших организмов (бактерий), хотя убедительных фактических данных в этом направлении еще не удалось представить. Самая картина болезни весьма тяжелая. После небольших предвестниковых явлений, как головная боль, рвота, боль в желудке, наступает припадок общих судорог, вполне совпадающий с течением эпилептического, с полной потерей сознания. Очень часто дело не ограничивается одним приступом, а наблюдается целый ряд (серия) таковых, причем температура тела поднимается до 39° и выше. Нередко вслед за остановкой судорог у больной обнаруживается душевное расстройство с помрачением сознания, бессвязным бредом, обманами чувств и возбуждением, что также представляет большую аналогию с эпилепсией. Если вслед за припадком в течение нескольких суток не обнаружится резкого упадка сердечной деятельности или каких-либо осложнений, то опасность для жизни устранена. При появлении экламптических припадков во время беременности необходимо прежде всего окончить роды; тогда обыкновенно и судороги прекращаются. Вообще же для лечения Э. рожениц служат преимущественно наркотические средства — хлороформирование, впрыскивание морфия, большие дозы хлоралгидрата.
Л. Розенбах.
Эклампсия - это... Что такое Эклампсия?
ЭКЛАМПСИЯ — особый вид судорог; различают э. детей и э. беременных и рожениц; и в том, и другом случае э. нередко имеет смертельный исход. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. ЭКЛАМПСИЯ сильные судороги у детей и… … Словарь иностранных слов русского языка
Эклампсия — МКБ 10 O15.15. МКБ 9 642.6642.6 DiseasesDB … Википедия
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, приступ конвульсий, не вызванных никаким конкретным заболеванием, например, эпилепсией, у беременной женщины с аномально высоким давлением и удержанием жидкости (такое состояние называют преэклампсией, оно связано с токсикозом позднего … Научно-технический энциклопедический словарь
эклампсия — и, ж. éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
ЭКЛАМПСИЯ — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Современная энциклопедия
ЭКЛАМПСИЯ — (от греч. eklampsis вспышка) поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Возникает во 2 й половине беременности, при родах или (редко) в послеродовом периоде. Опасна для жизни матери и плода.… … Большой Энциклопедический словарь
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, эклампсии, мн. нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
эклампсия — сущ., кол во синонимов: 3 • болезнь (995) • судорога (12) • токсикоз (9) Словарь синонимов AS … Словарь синонимов
Эклампсия — (eclampsia) болезнь, выражающаяся припадками общихсудорог, сопровождающихся потерей сознания, весьма сходственных сэпилептическими. Собственно картина отдельного припадка ничем неотличается от эпилептического, особенно у взрослых, и если Э.… … Энциклопедия Брокгауза и Ефрона
Эклампсия — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Иллюстрированный энциклопедический словарь
ЭКЛАМПСИЯ — мед. Эклампсия максимальная степень тяжести гестоза; основное клиническое проявление судороги с потерей сознания, не связанные с какой либо другой церебральной патологией (например, эпилепсией или кровоизлиянием в головной мозг). Эклампсия… … Справочник по болезням
Эклампсия - это... Что такое Эклампсия?
ЭКЛАМПСИЯ — особый вид судорог; различают э. детей и э. беременных и рожениц; и в том, и другом случае э. нередко имеет смертельный исход. Словарь иностранных слов, вошедших в состав русского языка. Павленков Ф., 1907. ЭКЛАМПСИЯ сильные судороги у детей и… … Словарь иностранных слов русского языка
Эклампсия — МКБ 10 O15.15. МКБ 9 642.6642.6 DiseasesDB … Википедия
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, приступ конвульсий, не вызванных никаким конкретным заболеванием, например, эпилепсией, у беременной женщины с аномально высоким давлением и удержанием жидкости (такое состояние называют преэклампсией, оно связано с токсикозом позднего … Научно-технический энциклопедический словарь
эклампсия — и, ж. éclampsie, нем. Eklampsie <гр. eklampsis вспышка, вспыхивание. 1. Тяжелый токсикоз второй половины беременности, характеризующийся внезапной потерей сознания и судорогами. 2. То же, что спазмофилия. Крысин 1998. Лекс. Брокг.: эклампсия;… … Исторический словарь галлицизмов русского языка
ЭКЛАМПСИЯ — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Современная энциклопедия
ЭКЛАМПСИЯ — (от греч. eklampsis вспышка) поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Возникает во 2 й половине беременности, при родах или (редко) в послеродовом периоде. Опасна для жизни матери и плода.… … Большой Энциклопедический словарь
ЭКЛАМПСИЯ — ЭКЛАМПСИЯ, эклампсии, мн. нет, жен. (греч. eklampsis) (мед.). Болезнь у рожениц и беременных, выражающаяся в потере сознания, припадках судорог, появлении пены у рта, посинении и т.п., то же, что родимчик во 2 знач. Толковый словарь Ушакова. Д.Н … Толковый словарь Ушакова
эклампсия — сущ., кол во синонимов: 3 • болезнь (995) • судорога (12) • токсикоз (9) Словарь синонимов AS … Словарь синонимов
Эклампсия — (eclampsia) болезнь, выражающаяся припадками общихсудорог, сопровождающихся потерей сознания, весьма сходственных сэпилептическими. Собственно картина отдельного припадка ничем неотличается от эпилептического, особенно у взрослых, и если Э.… … Энциклопедия Брокгауза и Ефрона
Эклампсия — (от греческого eklampsis вспышка), поздний токсикоз беременных. Основной симптом судороги мышц всего тела с потерей сознания. Опасна для жизни матери и плода. Профилактика заключается в соблюдении диеты, систематическом посещении женской… … Иллюстрированный энциклопедический словарь
ЭКЛАМПСИЯ — мед. Эклампсия максимальная степень тяжести гестоза; основное клиническое проявление судороги с потерей сознания, не связанные с какой либо другой церебральной патологией (например, эпилепсией или кровоизлиянием в головной мозг). Эклампсия… … Справочник по болезням